Диагностика и лечение болезней селезенки в Краснодаре в клинике УРО-ПРО
Впервые я обратилась в клинику УРО-ПРО с очень запущенной проблемой ЖКТ к гастроэнтерологу Гавриловой Ирине Александровне. От болей, страхов, всяких дум была в полном унынии. Но с первых минут в клинике улучшалось настроение. Когда мне,измерив температуру, выдали маску, с улыбкой, как доброй знакомой, и я улыбнулась в ответ, появилось чувство, и уже не покидало меня, что я там, где мне помогут. Очень внимательный и доброжелательный персонал, спокойная, комфортная, уютная обстановка. Безупречная чистота. Чёткая работа регистратуры. Вызывают по времени.
Врач Ирина Александровна удивительно располагающий к себе человек. Понимает с полуслова. Ещё ищешь слова, чтобы описать, как болит и где — она уже сама их находит. Доверие возникло сразу. Вместе с ним уверенность что всё будет хорошо. Ирина Александровна назначила мне полное обследование. УЗИ, гастроскопию, колоноскопию. Часть анализов я привезла, недостающие сдала в клинике. Понравилось, что Ирина Александровна всё чётко объяснила и показала, что болит, где, почему и что надо делать. Поэтапно. И отношение всех врачей было такое же внимательное, дружелюбное, словно не с перепуганной больной разговаривали, а с уважаемой коллегой, которая очень помогает им лечить болезнь. В результате такого отношения всё обследование прошло в спокойной, комфортной обстановке. Гастро и колоноскопию, которых я безумно боялась, прошли во сне, с последующим прекрасным настроением. Спасибо огромное Екатерине Ивановне Курок, анестезиологу Алёне Игоревне! Назначенное лечение избавило меня от болей. Я забыла свои страхи. Ирина Александровна посоветовала мне, что почитать. Отношусь теперь к своей болезни спокойно, без паники. Замечательный человек! Словно мне саму себя объяснила. Продолжаю лечиться у с удовольствием. Другого врача не надо. И другой клиники тоже. Спасибо всему персоналу!
УЗИ, гастроскопию, колоноскопию. Часть анализов я привезла, недостающие сдала в клинике. Понравилось, что Ирина Александровна всё чётко объяснила и показала, что болит, где, почему и что надо делать. Поэтапно. И отношение всех врачей было такое же внимательное, дружелюбное, словно не с перепуганной больной разговаривали, а с уважаемой коллегой, которая очень помогает им лечить болезнь. В результате такого отношения всё обследование прошло в спокойной, комфортной обстановке. Гастро и колоноскопию, которых я безумно боялась, прошли во сне, с последующим прекрасным настроением. Спасибо огромное Екатерине Ивановне Курок, анестезиологу Алёне Игоревне! Назначенное лечение избавило меня от болей. Я забыла свои страхи. Ирина Александровна посоветовала мне, что почитать. Отношусь теперь к своей болезни спокойно, без паники. Замечательный человек! Словно мне саму себя объяснила. Продолжаю лечиться у с удовольствием. Другого врача не надо. И другой клиники тоже. Спасибо всему персоналу!
Новообразования селезенки — причины появления, симптомы заболевания, диагностика и способы лечения
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Селезенка — непарный орган, в основном состоящий из лимфоидной ткани, отвечает в организме человека за кроветворение, иммунитет и кровоснабжение. Новообразования селезенки представляют собой очаговые разрастания морфологически измененной опухолевой ткани в паренхиме селезенки.
Наиболее частой патологией селезенки являются кисты – полости, заполненные жидкостью и отделенные от окружающих тканей капсулой. К доброкачественным опухолям селезенки относятся гемангиомы (опухоли сосудистого происхождения), лимфангиомы, лимфомы (опухоли лимфоидной ткани), эндотелиомы, гамартомы, фибромы.
Систематизация опухолей селезенки осуществляется с учетом их морфологического строения, степени агрессивности, расположения основного очага. При развитии опухоли из лиенальных тканей (тканей селезенки), отсутствии системного поражения лимфоидных образований и костного мозга говорят о первичных селезеночных новообразованиях. Первичные опухолевые поражения органа в большинстве случаев выявляют у женщин в молодом и среднем возрасте. Распространенность первичных опухолей в популяции очень низкая и не превышает 0,003%. Масса опухолевой ткани колеблется в диапазоне от 20 г до 5 кг.
При развитии опухоли из лиенальных тканей (тканей селезенки), отсутствии системного поражения лимфоидных образований и костного мозга говорят о первичных селезеночных новообразованиях. Первичные опухолевые поражения органа в большинстве случаев выявляют у женщин в молодом и среднем возрасте. Распространенность первичных опухолей в популяции очень низкая и не превышает 0,003%. Масса опухолевой ткани колеблется в диапазоне от 20 г до 5 кг.
Вторичные процессы встречаются чаще, специфические изменения в паренхиме органа определяются у 90% больных лимфомой Ходжкина, в селезенку могут метастазировать до 10% злокачественных объемных образований. Вторичные опухоли являются следствием заболеваний других органов и систем, в том числе болезней крови, иммунных патологий, опухолей, системных заболеваний или повреждений (травм) селезенки. К ним относятся: инфаркт селезенки, перекрут ножки селезенки, абсцесс селезенки, разрыв селезенки, киста селезенки, доброкачественные и злокачественные образования селезенки.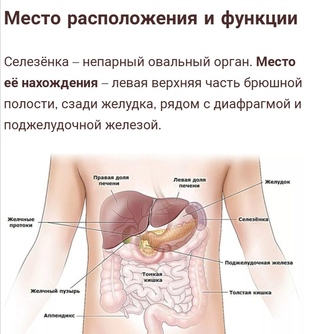
Причины появления опухолей селезенки
Причины первичной опухолевой трансформации тканей селезенки окончательно не установлены. При вторичных новообразованиях процесс провоцируется системным поражением лимфоидной ткани или метастатическим распространением клеток. Точных доказательств, подтверждающих наследственный характер неоплазии, нет. По мнению специалистов, возможными этиологическими факторами первичных и вторичных селезеночных новообразований являются:
Воздействие повреждающих факторов. Патологическое разрастание тканей селезенки может происходить под воздействием ионизирующего излучения, инфекционных агентов, вирусов с онкогенным действием. Помимо этого, развитие неоплазии иногда связывают с влиянием полиароматических углеводородов и никотина, обладающих канцерогенным потенциалом. Иногда заболевание возникает на фоне ишемии или прямого повреждения паренхимы селезенки при травмах, а также вследствие паразитарного поражения органа.
Наличие внеселезеночных опухолей.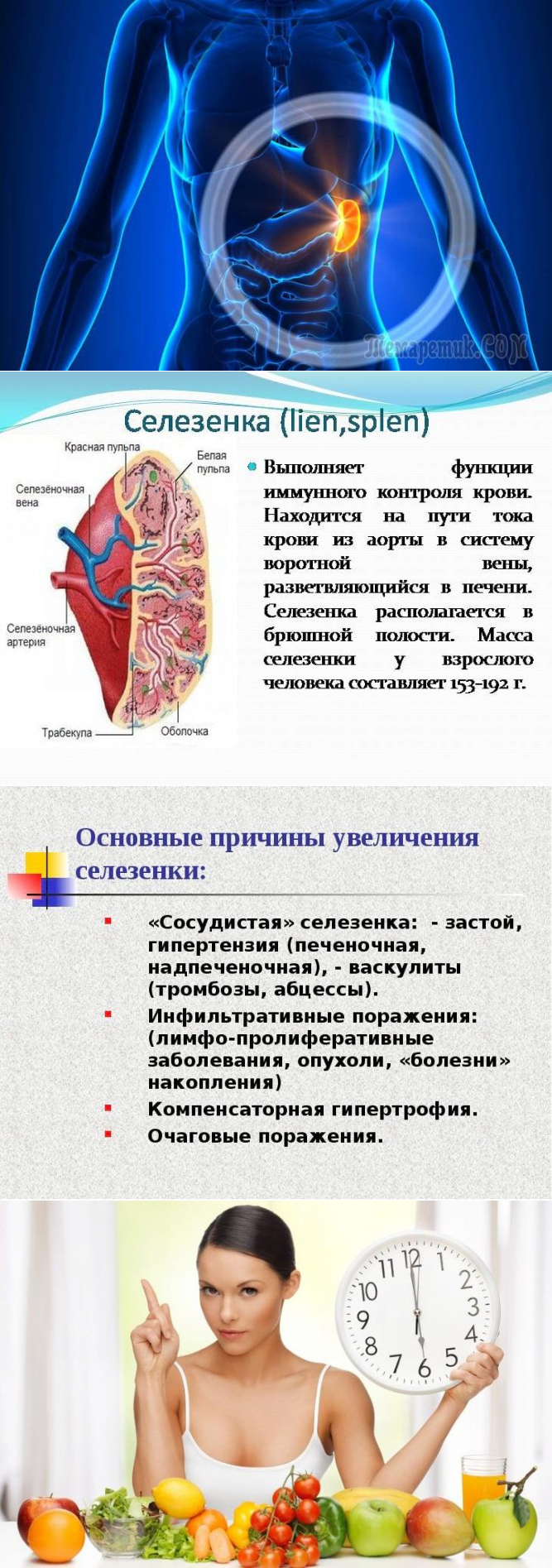 Вторичное опухолевое изменение характерно для злокачественных лимфопролиферативных процессов — лимфогранулематоза, ретикулосарком, лимфолейкоза. В некоторых случаях поражение селезенки является единственным проявлением этих онкологических заболеваний. Метастазы в селезенку наблюдаются редко.
Вторичное опухолевое изменение характерно для злокачественных лимфопролиферативных процессов — лимфогранулематоза, ретикулосарком, лимфолейкоза. В некоторых случаях поражение селезенки является единственным проявлением этих онкологических заболеваний. Метастазы в селезенку наблюдаются редко.
Классификация заболеваний
Существующие классификации кист селезенки являются модификацией классификации R. Fowle (1940), которая дает представление о разнообразии происхождения кист селезенки:
I. Опухолеподобные изменения:
а) непаразитарная киста,
б) гамартома.
II. Васкулярные опухоли:
а) доброкачественные:
- гемангиома,
- лимфангиома,
- гемангиоэндотелиома,
- гемангиоперицитома;
- гемангиосаркома,
- лимфангиосаркома,
- гемангиоэндотелиальная саркома,
- злокачественная гемангиоперицитома.

а) болезнь Hodgkin,
б) неходжкинская лимфома,
в) плазмоцитома,
г) лимфоподобные заболевания:
- макрофолликулярная псевлолимфа (опухоль Castleman),
- локализованная реактивная лимфоидная гиперплазия,
- воспалительная псевдоопухоль.
а) липома, ангиолипома, миелолипома,
б) злокачественная фиброзная гистиоцитома,
в) фибросаркома,
г) лейомиосаркома,
д) злокачественная тератома,
е) саркома Kaposi.
Симптомы новообразований селезенки
При малых размерах опухолей заболевание длительное время протекает бессимптомно с минимальной выраженностью клинических проявлений. У пациента наблюдается синдром «малых признаков»: утомляемость, слабость, ухудшение работоспособности, потеря аппетита, депрессия, снижение массы тела. По мере прогрессирования опухоли (вплоть до разрыва селезенки) пациента начинают беспокоить боли постоянного характера, возникает тяжесть в области левого подреберья, чувство распирания, асимметрия и увеличение живота, длительная субфебрильная температура, болезненные ощущения в левых отделах брюшной полости. Иногда боль иррадиирует в левое надплечье и плечо. При значительном увеличении размеров селезенки и вовлечении в процесс соседних органов могут наблюдаться расстройства мочеиспускания, не поддающаяся медикаментозной терапии артериальная гипертензия, отеки нижних конечностей.
Иногда боль иррадиирует в левое надплечье и плечо. При значительном увеличении размеров селезенки и вовлечении в процесс соседних органов могут наблюдаться расстройства мочеиспускания, не поддающаяся медикаментозной терапии артериальная гипертензия, отеки нижних конечностей.
Диагностика новообразований селезенки
Диагностирование опухолей селезенки в большинстве случаев затруднено, что связано со скудной клинической симптоматикой данного заболевания. Новообразования чаще всего обнаруживаются случайно во время профилактических осмотров. План обследования пациента с подозрением на опухоль селезенки включает следующие инструментальные и лабораторные методы:
-
Ультразвуковое исследование органов брюшной полости позволяет визуализировать структуру паренхимы, оценить размеры и топографию органа. Иногда дополнительно назначают ультразвуковую допплерографию селезенки, по результатам которой можно судить о кровоснабжении подозрительных узлов, скорости кровотока в селезеночных артериях, венах.

- Компьютерная томография брюшной полости с болюсным внутривенным введением контрастного вещества помогает отграничить неизмененную паренхиму от опухолевых очагов, которые не накапливают контраст. Компьютерная томография имеет высокую информативность и обеспечивает обнаружение опухолей в 95% случаев.
Воспаление селезенки: симптомы заболевания
Селезенка – это лимфоидный орган, предназначенный для очищения крови, избавляет от вредоносных микроорганизмов и ненужных антител, а также вырабатывает антитела, таким образом, поддерживает баланс всех составных крови.
К сожалению, заболеваний селезенки существует достаточно много. Каждое заболевание проявляет себя индивидуально. Поэтому заподозрив хоть малейшее отклонение работоспособности организма от нормы, сразу необходимо обратиться к врачу для постановки правильного диагноза и для дальнейшего лечения. При воспалении селезенки симптомы заболевания следующие:
- увеличение в размерах;
- повышение температуры тела;
- уменьшение работоспособности, быстрая утомляемость;
- боли в месте, где располагается селезенка.

Селезенка особенно «активна» в утренние часы, в это время следует особенно прислушаться к этому органу. Если наблюдается сонливость, вялость, потеря работоспособности, небольшие болевые ощущения, то следует немедленно обратиться к врачу для исследования. Селезенка может не проявлять себя, как другие органы, не выдавать резкие боли и приступы. Благодаря тому, что она близко находится к поджелудочной железе и почке, при увеличении селезенки создается давление на эти органы, так можно распознать первые признаки зарождения недуга. Боль в основном ноющая и отдает в поясницу. Еще одним признаком болезни селезенки является высокая температура, перегиб желчного пузыря, сопровождающийся сильной болью в грудной клетке, брюшной полости, правой и левой почке, озноб – это значит, увеличение дошло до очень внушительных размеров.
Для точного выявления диагноза пациента направляют на УЗИ, сдачу анализов. Если доктор всё-таки обнаружил, что селезенка увеличена, причины этого могут быть разными, необходимо срочно принимать меры по устранению недуга. Причинами увеличения селезенки могут быть: бактериальные, вирусные и паразитарные инфекции, заболевания соседних органов, кисты, патологии других органов, гельминты.
Причинами увеличения селезенки могут быть: бактериальные, вирусные и паразитарные инфекции, заболевания соседних органов, кисты, патологии других органов, гельминты.
В редких случаях приходится прибегать к хирургическому вмешательству. Чтобы предотвратить болезни селезенки необходимо вести здоровый образ жизни, укреплять иммунитет, не допускать инфекционных заболеваний, делать необходимые прививки перед поездкой в экзотические страны, два раза в год проходить профилактические осмотры, необходимо беречь область нахождения селезенки от внешних повреждений (ударов, падений и прочее).
Боли в животе оказались симптомом редкой болезни
https://ria.ru/20201127/selezenka-1586542241.html
Боли в животе оказались симптомом редкой болезни
Боли в животе оказались симптомом редкой болезни — РИА Новости, 27.11.2020
Боли в животе оказались симптомом редкой болезни
Врачи обнаружили у американки, пожаловавшейся на боли в животе, редкое заболевание, известное как «блуждающая селезенка». Соответствующий отчет опубликован в… РИА Новости, 27.11.2020
Соответствующий отчет опубликован в… РИА Новости, 27.11.2020
2020-11-27T03:29
2020-11-27T03:29
2020-11-27T11:44
наука
здоровье
сша
общество
в мире
/html/head/meta[@name=’og:title’]/@content
/html/head/meta[@name=’og:description’]/@content
https://cdn23.img.ria.ru/images/155344/22/1553442238_0:126:2852:1730_1920x0_80_0_0_582c10475db9a35e67cbdc5c02b4b163.jpg
МОСКВА, 27 ноя – РИА Новости. Врачи обнаружили у американки, пожаловавшейся на боли в животе, редкое заболевание, известное как «блуждающая селезенка». Соответствующий отчет опубликован в журнале The New England Journal of Medicine.Перед тем, как заболеть, 36-летняя пациентка проходила обследование печени, во ходе которого никаких патологий селезенки выявлено не было. Однако через день женщина почувствовала боли в животе, у нее также началась рвота.В отделении неотложной помощи ей сделали новые анализы, которые выявили смещение селезенки на 30 сантиметров. По мнению врачей, смещение органа произошло из-за печени, которая связана с селезенкой через систему вен. У женщины ранее было диагностировано воспалительное заболевание печени, которое спровоцировало цирроз, что, в свою очередь, затруднило кровообращение. Из-за этого большое количество крови попадало в селезенку, вызывая ее расширение, что могло спровоцировать растяжение окружающих ее связок.Медики отметили, что наиболее опасным последствием этого заболевания является инфаркт селезенки, что может привести к смерти. Блуждающая селезенка — заболевание, обусловленное перерастяжением или недоразвитием связочного аппарата органа, фиксирующего селезенку в типичном месте, что может привести к перекруту, инфаркту и разрыву органа.
У женщины ранее было диагностировано воспалительное заболевание печени, которое спровоцировало цирроз, что, в свою очередь, затруднило кровообращение. Из-за этого большое количество крови попадало в селезенку, вызывая ее расширение, что могло спровоцировать растяжение окружающих ее связок.Медики отметили, что наиболее опасным последствием этого заболевания является инфаркт селезенки, что может привести к смерти. Блуждающая селезенка — заболевание, обусловленное перерастяжением или недоразвитием связочного аппарата органа, фиксирующего селезенку в типичном месте, что может привести к перекруту, инфаркту и разрыву органа.
https://ria.ru/20201125/khrap-1586305901.html
https://ria.ru/20201121/simptom-1585630019.html
сша
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
2020
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og. xn--p1ai/awards/
xn--p1ai/awards/
Новости
ru-RU
https://ria.ru/docs/about/copyright.html
https://xn--c1acbl2abdlkab1og.xn--p1ai/
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
https://cdn25.img.ria.ru/images/155344/22/1553442238_121:0:2852:2048_1920x0_80_0_0_170236d6d0a93788960af282ee295980.jpgРИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
здоровье, сша, общество, в мире
МОСКВА, 27 ноя – РИА Новости. Врачи обнаружили у американки, пожаловавшейся на боли в животе, редкое заболевание, известное как «блуждающая селезенка». Соответствующий отчет опубликован в журнале The New England Journal of Medicine.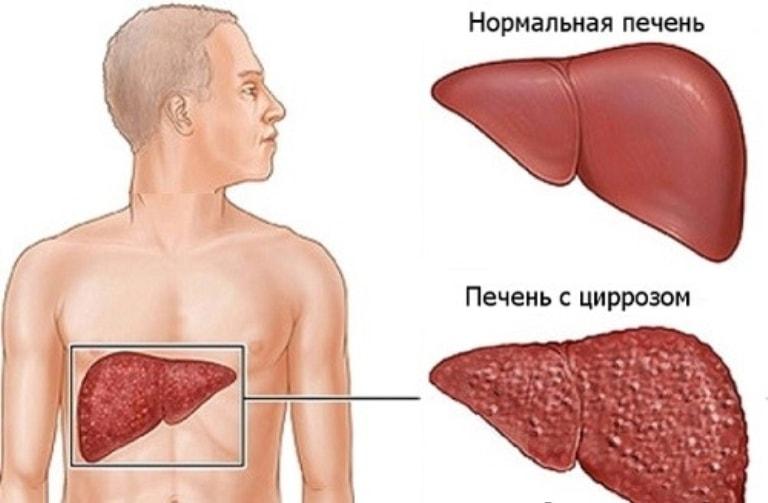
Перед тем, как заболеть, 36-летняя пациентка проходила обследование печени, во ходе которого никаких патологий селезенки выявлено не было. Однако через день женщина почувствовала боли в животе, у нее также началась рвота.
25 ноября 2020, 17:31
Раскрыта смертельная опасность храпаВ отделении неотложной помощи ей сделали новые анализы, которые выявили смещение селезенки на 30 сантиметров. По мнению врачей, смещение органа произошло из-за печени, которая связана с селезенкой через систему вен.
У женщины ранее было диагностировано воспалительное заболевание печени, которое спровоцировало цирроз, что, в свою очередь, затруднило кровообращение. Из-за этого большое количество крови попадало в селезенку, вызывая ее расширение, что могло спровоцировать растяжение окружающих ее связок.
Медики отметили, что наиболее опасным последствием этого заболевания является инфаркт селезенки, что может привести к смерти.
Блуждающая селезенка — заболевание, обусловленное перерастяжением или недоразвитием связочного аппарата органа, фиксирующего селезенку в типичном месте, что может привести к перекруту, инфаркту и разрыву органа.
Кисты и доброкачественные новообразования селезенки — Клиника хирургии «Кураре»
Селезенка — непарный орган, отвечающий в организме человека за кроветворение, иммунитет и кровоснабжение. Строение селезенки: уплощенная овальная форма и в основном состоит из лимфоидной ткани.
Размеры в норме: 16 х 6 х 1.5 — 2.5 см,
Основной процент заболеваний селезенки связан с вторичным процессом, являющиеся следствием заболеваний других органов и систем – болезней крови, иммунных патологий, опухолей, системных заболеваний или повреждений (травм) селезенки. К ним относятся: инфаркт селезенки, перекрут ножки селезенки, абсцесс селезенки, разрыв селезенки, киста селезенки, доброкачественные и злокачественные образования селезенки.
Кисты селезенки
Одной из более частой патологии селезенки являются киста селезенки. Формирование кисты обусловлено многими факторами (причины):
Формирование кисты обусловлено многими факторами (причины):
-нарушение эмбрионального развития плода (формирование полостей)
-травма селезенки (закрытая и открытая травма живота, оперативные вмешательства)
-острый воспалительный процесс селезенки (тяжелые инфекционные заболевания)
-инфаркт селезенки
-паразитарные заболевания
Классификация кист селезенки:
-истинные (врожденные)
-ложные (приобретенные)
Клиническая картина: клиническая картина зависит от размеров кисты селезенки. При наличии кисты размерами до 2-3 см характерно бессимптомное течение заболевания. При воспалении кисты селезенки, при резком увеличении в размерах кисты появляется боль в левом подреберье, повышение температуры тела, тошнота, головокружение. При очень больших размерах боль отдает в левую лопатку и плечо, тяжесть в левом подреберье после приема пищи, периодически возникает рвота.
Лечение:
-если киста размерами до 3 см и исключен паразитарный характер кисты, требуется динамическое наблюдение.
-киста более 3 см, имеющая тенденцию к увеличению в размерах, существует опасность перерождения в злокачественную опухоль, опасность разрыва и инфицирования кисты, — является показанием к оперативному лечению.
Объем и метод операций индивидуален как каждого случая, зависит размеров, расположения (центральная, периферическая), характера кисты (паразитарная и непаразитарная), от тяжести состояния пациента, сопутствующей терапевтической патологии.
Виды операций:
-открытая спленэктомия
-лапароскопическаяспленэктомия
-лапароскопическая резекция кисты селезенки
Миниинвазивные манипуляции:
-чрескожная пункция и дренирование кисты , склеротерапия под ультразвуковым наведением
Первичные новообразования селезенки могут быть как доброкачественными, так и злокачественными.
Доброкачественные опухоли селезенки
Из доброкачественных опухолей селезенки встречаются гемангиомы (опухоли сосудистого происхождения), лимфангиомы, лимфомы (опухоли лимфоидной ткани), эндотелиомы, гамартомы, фибромы.
При малых размерах опухолей нет никаких проявлений. При прогрессировании процесса (вплоть до разрыва селезенки) и увеличения в размерах, капсула селезенки растягивается и пациента начинают беспокоить боли постоянного характера.
Лечение: только хирургическое. Объем операции и метод операции зависит от размеров, расположения (центральная, периферическая), от тяжести состояния пациента по сопутствующей терапевтической патологии.
Виды операций:
-открытая спленэктомия
-лапароскопическая спленэктомия
-лапароскопическая резекция селезенки
Злокачественные опухоли селезенки
Злокачественные опухоли селезенки могут быть первичными или вторичными (метастатическими).
К первичным опухолям селезенки относятся саркомы, злокачественная лимфома (первичный очаг только в селезенке).
К вторичным опухолям селезенки относятся метастазы рака другой локализации.
Лечение: комбинированное (хирургическое — удаляют пораженный орган + химиотерапия).
Виды операций:
-открытая спленэктомия
-лапароскопическая спленэктомия
УЗИ селезенки — Медицинский центр Mira Med г. Львов
В человеческом организме селезенка выполняет целый ряд функций — начиная с утилизации старых тромбоцитов и кровяных клеток, заканчивая синтезом билирубина и гемосидерина. Также селезенка выполняет функцию «хранилища» эритроцитов, и поддерживает их соответствующее количество в крови. Кроме того, селезенка вырабатывает антитела и служит своеобразным фильтром для чужеродных частиц, бактерий. Селезенка редко беспокоит человека, однако очень уязвима к механическим повреждениям, ударам в область живота. Заболевания эндокринной системы или проблемы с кровью также могут вызвать реакцию селезенки.
УЗИ селезенки необходимо пройти при:
Травмах, ушибах
Аномалии в развитии селезенки
Опухоли селезенки
Хронические и острые инфекции
Циррозе
Заболевания крови
Других проблемах эндокринной системы
Портальная гипертензия
Спленомегалия (увеличение селезенки)
Заболеваниях подавляющие эндокринную систему человека (инсульты, инфаркты, туберкулез и другие)
Симптомы заболевания селезенки:
Боль в левом подреберье
Головокружение, потеря сознания
Снижение артериального давления
Жажда, тошнота, иногда рвота
Ощущение распирания в левом подреберье
В случае внутреннего кровотечения могут быть видны синяки в области живота
Удар область живота может вызвать разрыв или трещину селезенки и внутреннее кровотечение
Подготовка к УЗИ селезенки
Несколько дней перед обследованием необходимо соблюдать диету — исключить пищу, способствует образованию газов, а именно овощи, бобовые, некоторые фрукты, хлеб и хлебобулочные изделия, сладости, газированные напитки, в том числе алкогольные.

Одновременно с диетой необходимо принимать препараты-сорбенты
Не есть 6 часов перед обследованием (лучше назначить обследование на утро)
Обычно УЗИ селезенки делается вместе с обследованием органов брюшной полости или в комплексе с другими органами эндокринной системы. Перед обследованием следует обратиться за консультацией к врачу.
Болезнь Гоше: самое главное — вовремя диагностировать
В октябре в России, как и во всем мире, отмечается Международный день болезни Гоше. Это заболевание названо в честь французского врача Филиппа Гоше, который в 1882 году первым обнаружил и подробно описал это заболевание.
Дефицитный фермент
Болезнь Гоше — редкое наследственное заболевание, которое связано с нарушением метаболизма в особых структурах клеток — лизосомах. Эти структуры участвуют в расщеплении сложных молекул. Но из-за дефицита у пациентов с болезнью Гоше фермента, который участвует в переработке продуктов клеточного метаболизма, в клетках накапливаются не переработанные «отходы» метаболизма. Перегруженные «отходами» клетки накапливаются в селезенке и печени, а также в костях, костном мозге, почках, нарушая их нормальное функционирование.
Перегруженные «отходами» клетки накапливаются в селезенке и печени, а также в костях, костном мозге, почках, нарушая их нормальное функционирование.
Современным ученым известно несколько сотен мутаций, влияющих на выработку фермента, и с этим связано то многообразие симптомов, которое отмечается у пациентов. Наиболее ранний и часто встречающийся признак заболевания — увеличение селезенки. Считается, что при отсутствии терапии селезенка может увеличиваться до 20% от общей массы тела. Кроме того, болезнь Гоше поражает опорно-двигательную систему: у пациентов развивается остеопороз, деформируются кости, их мучают сильные хронические костные и суставные боли.
Долгое время лечение болезни Гоше было симптоматическим: больным давали обезболивающие, переливали кровь, удаляли селезенку. Но это не помогало остановить развитие болезни. Ситуация начала меняться, когда в 1966 году исследованиями в области ферментозаместительной терапии занялся доктор-биохимик из Национальных институтов здравоохранения США в Бетесде (штат Мэриленд) Роско Брэди. Разработанный им препарат был успешно введен первому пациенту, принявшему участие в экспериментальной терапии, Брайану Берману. После начала лечения новым препаратом, состояние Брайана стало улучшаться. У него вдвое повысился уровень гемоглобина, а печень и селезенка уменьшились до нормальных размеров.
Разработанный им препарат был успешно введен первому пациенту, принявшему участие в экспериментальной терапии, Брайану Берману. После начала лечения новым препаратом, состояние Брайана стало улучшаться. У него вдвое повысился уровень гемоглобина, а печень и селезенка уменьшились до нормальных размеров.
По статистике, на сегодняшний день распространенность болезни Гоше в мире составляет 1 случай на 50 тысяч населения. В Российский регистр больных с болезнью Гоше включено 456 человек, из них около 100 — дети. В большинстве стран мира пациенты с этим диагнозом уже в течение нескольких десятилетий получают ферментозаместительную терапию — внутривенное введение недостающего фермента глюкоцереброзидазы. С 2006 года болезнь Гоше была внесена в государственную российскую программу «7 нозологий», и для граждан России лечение этого заболевания также стало доступным и бесплатным.
Алексей, 37 лет.
Первые отклонения в моем здоровье мои родители заметили, когда мне было 4 года: у меня были частые носовые кровотечения, быстро уставал, становился вялым. Родители обратились к врачу. Мне повезло, что врачи поставили верный диагноз достаточно быстро. Ведь в 90-е годы мало что было известно о болезни Гоше. Мне, как и многим людям с подобным диагнозом, удалили селезенку: на тот момент считалось, что это было единственно правильным решением приостановить развитие заболевания. Кровотечения из носа у меня действительно стали происходить гораздо реже. Но начали разрушаться кости. Все сильнее стали болеть ноги, суставы. В 1999 году пришлось согласиться на операцию по замене сустава. О том, что это — следствие болезни Гоше, я узнал только в 2008 году, когда сломал вторую ногу. К тому моменту у меня резко ухудшилось состояние здоровья и практически год я провел в Московском гематологическом центре. Там я и получил свою первую терапию, необходимую при болезни Гоше. Сейчас, благодаря современной терапии, все изменилось. Конечно, без двух суставов приходится ходить с палочкой. Тем не менее, стараюсь получать от жизни все.
Родители обратились к врачу. Мне повезло, что врачи поставили верный диагноз достаточно быстро. Ведь в 90-е годы мало что было известно о болезни Гоше. Мне, как и многим людям с подобным диагнозом, удалили селезенку: на тот момент считалось, что это было единственно правильным решением приостановить развитие заболевания. Кровотечения из носа у меня действительно стали происходить гораздо реже. Но начали разрушаться кости. Все сильнее стали болеть ноги, суставы. В 1999 году пришлось согласиться на операцию по замене сустава. О том, что это — следствие болезни Гоше, я узнал только в 2008 году, когда сломал вторую ногу. К тому моменту у меня резко ухудшилось состояние здоровья и практически год я провел в Московском гематологическом центре. Там я и получил свою первую терапию, необходимую при болезни Гоше. Сейчас, благодаря современной терапии, все изменилось. Конечно, без двух суставов приходится ходить с палочкой. Тем не менее, стараюсь получать от жизни все.
Юрий, 49 лет.
Я узнал о своем диагнозе в 33 года, хотя симптомы этой болезни у меня проявлялись уже в детстве: часто носом шла кровь, чувствовал вялость. Потом стал увеличиваться в объеме живот, как потом оказалось, из-за активного роста объема селезенки. С годами живот вырос так сильно, что мне физически было тяжело: мне трудно было завязывать шнурки, иногда не мог вздохнуть полной грудью. С возрастом симптомы становились все более явными. Правда, усталость я списывал на работу, но носовые кровотечения становились все более частыми: иногда в течение часа я должен был менять ватные тампоны одни за другими. Лечение болезни Гоше стало доступным в России только с 2007 года. До этого времени никакого лечения я не получал. Это было самый сложный период в жизни — осознавать, что твое здоровье ухудшается с каждым днем, и лечение где-то существует, но получить ты его не можешь. Это твое время. А болезнь прогрессирует. Инъекции я начал получать в Москве. Конечно, в отношении пациентов с диагнозом Гоше сейчас все иначе: в клинике постоянно проводятся плановые обследования, состояние организма рассматривается в комплексе. Сегодня я чувствую себя практически здоровым, не сравнить с тем периодом, когда лечения не было.
Сегодня я чувствую себя практически здоровым, не сравнить с тем периодом, когда лечения не было.
Евгения, 55 лет.
Мне диагноз поставили в 20 лет. Случайно, во время медицинского осмотра, у меня обнаружили увеличенную селезенку. Анализ крови оказался ужасным. В городе Орле, где мы жили, врачи поставить диагноз не могли. Анализы крови были такими плохими, что врачи спрашивали у моей мамы: «Девочка уже лежит?» Но я в целом в это время жила полной жизнью и сдавала сессию. И вроде не чувствовала никаких ухудшений здоровья. Правда, стоило мне пораниться, кровь могла очень долго не останавливаться. Во время одного из приемов врач-гематолог посоветовал моей маме увезти меня в большой город. Мы переехали в Санкт-Петербург, где после пункции костного мозга диагноз Гоше был поставлен сразу. Лечением в то время был единственный метод — удаление селезенки. В 1993 году она у меня была удалена. На этом лечение закончилось до 2007 года. Не могу сказать, что меня тревожили боли или какие-то еще симптомы, сопутствующие этой болезни. Если не считать частых переломов: тазобедренный сустав, шейка плеча, фаланга мизинца. Но поскольку я знала об этой своей особенности, я старалась быть осторожной. Сейчас я регулярно получаю препарат, показатели крови относительно нормализовались, значительно уменьшилась печень. И проблем, связанных именно с Гоше, я никаких не чувствую.
Если не считать частых переломов: тазобедренный сустав, шейка плеча, фаланга мизинца. Но поскольку я знала об этой своей особенности, я старалась быть осторожной. Сейчас я регулярно получаю препарат, показатели крови относительно нормализовались, значительно уменьшилась печень. И проблем, связанных именно с Гоше, я никаких не чувствую.
Жизнь без ограничений
«Чаще всего диагноз ставится на основе клинической картины, а именно изменение показателей крови, увеличения внутренних органов в области селезенки, патологии костей, слабости, повышенной утомляемости. Несмотря на то, что заболевание является генетическим, наследуемым, клиническая картина может проявится в различном возрасте. Самое главное, чтобы врачи, к которым обращается пациент с характерными симптомами, могли вовремя распознать заболевание и направить на лабораторную диагностику», — говорит исполнительный директор «Союза пациентов и пациентских организаций по редким заболеваниям» Денис Беляков. При этом, по его словам, система лекарственного обеспечения при диагнозе Гоше, которая сложилась в России, работает очень эффективно.
«Заболевание Гоше было включено в федеральную программу лекарственного обеспечения и уже более десяти лет, согласно этой программе, Минздрав РФ каждый год закупает эти лекарства и осуществляет их поставку в регионы, — продолжает он. — Безо всяких финансовых сложностей, без перерывов, благодаря этой системе сотни человек имеют возможность получать терапию от такого серьезного заболевания». Как говорит Денис Беляков, многим пациентам лечение помогает возвращаться к обычному образу жизни, работать и даже заниматься экстремальными видами спорта.
Заместитель директора Института гематологии, иммунологии и клеточных технологий Национального медицинского исследовательского центра детской гематологии, онкологии, иммунологии им. Дмитрия Рогачева Минздрава РФ (НМИЦ ДГОИ), профессор Наталия Сметанина утверждает, что постановка диагноза в России осуществляется с учетом всех международных стандартов, абсолютно бесплатно и в кратчайшие сроки. Но, по ее словам, единственную сложность в ряде случаев представляет распознавание заболевания на ранних стадиях.
При этом НМИЦ ДГОИ предпринимает все возможное для решения этой проблемы. «Ежемесячно специалисты нашего Центра выезжают в регионы, где читают лекции врачам разных специальностей (педиатрам, онкологам, гематологам, хирургам), консультируют пациентов. В беседе с врачами из регионов мы акцентируем их внимание, что увеличение печени, селезенки, изменения анализа крови — не всегда означает злокачественное заболевание, что это может быть и редкая патология, в том числе и болезнь Гоше», — уточняет Наталия Сметанина.
Что касается лечения, то, по словам профессора, российские пациенты получают такие же препараты для ферментозаместительной терапии, как и в любой другой стране мира. «У нас уже много лет существует государственная программа «7 нозологий», по которой все пациенты, не зависимо от возраста, обеспечиваются современными лекарственными препаратами в полном объеме. Поэтому, безусловно, мы можем говорить о хороших результатах лечения: цели ферментзаместительной терапии достигаются в ожидаемые сроки — как правило, в течение года-полутора. И если человек относится к своему лечению ответственно, он выглядит вполне здоровым, ведет привычную жизнь, учится, работает. Дети, родители которых соблюдают рекомендации врача, нормально растут и развиваются, и могут позволить себе совершенно все то же самое, что и их сверстники», — подчеркнула Наталия Сметанина.
Увеличенная селезенка: причины, симптомы и лечение
Что такое селезенка и что вызывает увеличение селезенки (спленомегалию)?
Селезенка находится под грудной клеткой в верхней левой части живота по направлению к спине. Это орган, который является частью лимфатической системы и работает как дренажная сеть, защищающая ваше тело от инфекции.
Белые кровяные тельца, образующиеся в селезенке, поглощают бактерии, мертвые ткани и инородные тела, удаляя их из крови по мере прохождения через нее крови.Селезенка также поддерживает здоровые красные и белые кровяные тельца и тромбоциты; тромбоциты способствуют свертыванию крови. Селезенка фильтрует кровь, удаляя аномальные клетки крови из кровотока.
Селезенка обычно размером с ваш кулак. Врач обычно не чувствует этого во время осмотра. Но болезни могут привести к тому, что он набухнет и станет во много раз больше своего обычного размера. Поскольку селезенка участвует во многих функциях, на нее могут влиять многие состояния.
Увеличенная селезенка не всегда является признаком проблемы.Однако когда селезенка увеличивается, это часто означает, что она выполняла свою работу, но стала сверхактивной. Например, иногда селезенка чрезмерно активна в удалении и разрушении клеток крови. Это называется гиперспленизмом. Это может произойти по многим причинам, включая проблемы со слишком большим количеством тромбоцитов и другие нарушения в крови.
Причины увеличения селезенки
Увеличение селезенки может быть вызвано инфекциями, циррозом и другими заболеваниями печени, заболеваниями крови, характеризующимися аномальными клетками крови, проблемами с лимфатической системой или другими состояниями.
Вот несколько распространенных причин увеличения селезенки:
Инфекции
- Вирусные инфекции, такие как мононуклеоз
- Паразитарные инфекции, такие как токсоплазмоз
- Бактериальные инфекции, такие как эндокардит (инфекция клапанов сердца)
Рак
Другие причины увеличения селезенки включают:
- Воспалительные заболевания, такие как саркоидоз, волчанка и ревматоидный артрит
- Травма, такая как травма во время контактных видов спорта
- Распространенный рак ( с метастазами) в селезенку
- Киста, доброкачественный мешок, заполненный жидкостью
- Большой абсцесс, полость, заполненная гноем, обычно вызванная бактериальной инфекцией
- Инфильтративные заболевания, такие как болезнь Гоше, амилоидоз или болезни накопления гликогена
Симптомы увеличенной селезенки
Большинство людей не знают, что у них есть у вас увеличенная селезенка, потому что симптомы возникают редко.Обычно люди узнают об этом во время медицинского осмотра. Это наиболее распространенные симптомы увеличенной селезенки:
- Неспособность съесть обильную пищу.
- Ощущение дискомфорта, переполнения или боли в верхней левой части живота; эта боль может распространиться на ваше левое плечо.
Продолжение
Если у вас сильная боль или она усиливается при глубоком вдохе, немедленно обратитесь к врачу.
Если у вас увеличена селезенка, у вас могут появиться и другие признаки или симптомы.Они связаны с основным заболеванием. Они могут включать такие признаки и симптомы, как:
Ваш врач задаст вам вопросы и проведет физический осмотр, чтобы диагностировать увеличенную болезненную селезенку. Это включает в себя пальпацию (осмотр на ощупь) селезенки. Вам также, вероятно, потребуются диагностические тесты, чтобы подтвердить причину опухшей селезенки. Они могут включать анализы крови, УЗИ или компьютерную томографию (КТ). В некоторых случаях могут потребоваться другие тесты.
Лечение увеличенной селезенки
Ограничьте любые действия, которые могут привести к разрыву селезенки, например контактные виды спорта.Разрыв селезенки может вызвать большую потерю крови и быть опасным для жизни. Важно обратиться за лечением от причины увеличения селезенки. При отсутствии лечения увеличенная селезенка может привести к серьезным осложнениям. В большинстве случаев лечение основной причины увеличения селезенки может предотвратить удаление селезенки. В некоторых случаях селезенку необходимо удалить хирургическим путем (спленэктомия).
Продолжение
Если требуется хирургическое вмешательство, хирург скорее всего удалит селезенку с помощью лапароскопии, а не открытого хирургического вмешательства.Это означает, что операция проводится через небольшие разрезы. Лапароскоп позволяет хирургу осмотреть и удалить селезенку.
Если удалить селезенку, вы не сможете эффективно очистить организм от определенных бактерий и будете более уязвимы для определенных инфекций. Поэтому для предотвращения инфекции необходимы вакцины или другие лекарства.
Симптомы, причины, операция и восстановление
Селезенка — это тонкий орган размером с кулак под левой грудной клеткой рядом с животом. Он содержит особые лейкоциты, которые уничтожают бактерии и помогают вашему телу бороться с инфекциями.Селезенка также вырабатывает эритроциты и помогает удалять или фильтровать старые из кровообращения тела.
Слой ткани полностью покрывает селезенку капсулоподобным образом, за исключением тех мест, где в орган входят вены и артерии. Эта ткань, называемая капсулой селезенки, помогает защитить селезенку от прямого повреждения.
Что такое разрыв селезенки?
Разрыв селезенки — это неотложное медицинское состояние, которое возникает, когда капсулоподобное покрытие селезенки разрывается, в результате чего кровь попадает в область живота.В зависимости от размера разрыва может возникнуть большое внутреннее кровотечение.
Ваш врач может называть разрыв селезенки «разрывом селезенки».
Что вызывает разрыв селезенки?
Селезенка может разорваться при сильном прямом ударе или тупой травме в брюшную полость. Селезенка является наиболее частым органом, повреждаемым при тупых травмах живота. Это правда независимо от вашего возраста.
Продолжение
К частым причинам травм селезенки относятся следующие:
- ДТП
- Травмы во время контактных видов спорта, таких как футбол и хоккей
- Несчастные случаи с велосипедом, например, падение на руль велосипеда
- Бытовое насилие
Некоторые болезни также могут привести к разрыву селезенки.В таких случаях селезенка опухает, а капсулоподобное покрытие становится тонким. Это делает орган особенно хрупким и с большей вероятностью разорвется при прямом попадании в брюшную полость.
Заболевания, повышающие риск разрыва селезенки, включают:
Симптомы разрыва селезенки
Разрыв селезенки вызывает боль в животе, обычно сильную, но не всегда. Сила и даже локализация боли зависят от того, насколько сильно разорвана селезенка и сколько крови вытекает.Боль может ощущаться в следующих местах:
- Левая сторона живота под грудной клеткой
- Левое плечо, потому что нервы левого плеча и левой стороны диафрагмы берут начало в одном месте, и разрыв может раздражать эти нервы
Внутреннее кровотечение, вызванное разрывом селезенки, может вызвать падение артериального давления. Это может вызвать:
- Затуманенное зрение
- Путаница
- Головокружение
- Обморок
- Признаки шока, включая беспокойство, беспокойство, тошноту и бледность
Как диагностируется разрыв селезенки?
Врач проведет медицинский осмотр и спросит об истории болезни пациента и ощупает область его живота.Область живота может казаться твердой и выглядеть опухшей (вздутой) из-за того, что она заполнена кровью. Если произошла большая потеря крови из селезенки, у пациента может быть низкое кровяное давление и учащенное сердцебиение. Внезапное снижение артериального давления у человека, который предположительно получил травму селезенки, особенно у молодого человека, является признаком того, что состояние особенно тяжелое и требуется экстренная операция.
Как диагностировать разрыв селезенки?
Визуализирующие исследования необходимы для диагностики разрыва селезенки.Компьютерная томография (КТ) брюшной полости — один из наиболее распространенных методов. Во время теста в вену, обычно в руку, вводится специальное вещество, называемое контрастом. Контраст помогает врачу определить количество кровотечений из селезенки. Активное кровотечение из селезенки может не отображаться на компьютерной томографии без контраста.
Однако компьютерную томографию брюшной полости можно делать только в том случае, если позволяет время. КТ с контрастированием может занять некоторое время, и некоторые люди с разрывами селезенки умерли, ожидая проведения теста.По этой причине компьютерная томография не рекомендуется пациентам с разрывом селезенки, имеющим нестабильные показатели жизнедеятельности или низкое кровяное давление из-за травмы (что свидетельствует о шоке). Они пройдут быстрое УЗИ, а затем сразу же отправятся на операцию, если обнаружено кровотечение.
Продолжение
У других людей аллергия на КТ-контраст или они не могут получить его, потому что их почки не работают должным образом.
В этих случаях для диагностики разрыва селезенки могут использоваться другие тесты. В их число входят:
Фокусированная ультразвуковая абдоминальная техника (FAST). Это ультразвуковой метод проверки крови в области живота. Его можно использовать для диагностики разрыва селезенки у нестабильных пациентов, но исследования показали, что КТ лучше в экстренной ситуации.
Промывание брюшины диагностическое . Это метод быстрого определения скопления крови в области живота. Это быстро и недорого, и может проводиться пациентам с разрывом селезенки и низким кровяным давлением.
МРТ брюшной полости. Это может быть вариант для стабильных пациентов с почечной недостаточностью или у которых есть тяжелая аллергия на контрастное вещество, используемое во время компьютерной томографии.
Если состояние пациента стабильно и ему не требуется экстренная операция, для проверки кровопотери можно регулярно проводить лабораторные анализы, такие как общий анализ крови (CBC) или уровень гемоглобина.
Как лечится разрыв селезенки?
Раньше лечение травмы селезенки всегда означало удаление всего органа, что называлось спленэктомией.Однако теперь врачи говорят, что некоторые травмы селезенки заживают сами по себе, особенно не очень серьезные. Люди с травмами селезенки, которые не нуждаются в хирургическом вмешательстве, по-прежнему должны находиться под наблюдением в больнице, и им может потребоваться переливание крови.
Немедленная экстренная операция по удалению или восстановлению селезенки проводится в следующих случаях:
- Если врач считает, что имеется массивное внутреннее кровотечение
- Если у человека с подозрением на разрыв селезенки низкое кровяное давление или нестабильные показатели жизненно важных функций
После операции обычно удаляют всю селезенку.Но в случае небольших разрывов хирург может вместо этого попытаться сохранить селезенку. Это включает в себя восстановление разрыва и оказание давления на селезенку или кровеносные сосуды до тех пор, пока кровь не свернется и не остановит утечку. Другая процедура, называемая артериальной эмболизацией, может быть безопасным способом спасти селезенку, но только в том случае, если ее можно сделать немедленно.
Чего ожидать после разрыва селезенки
Выздоровление зависит от тяжести разрыва. В целом результат отличный для пациентов с более легкими разрывами селезенки (травмы I и II степени).Чем серьезнее травма селезенки, тем надежнее ее исход. Риск осложнений, по-видимому, наиболее высок у людей старше 55 лет.
Смертельные случаи в результате разрыва селезенки возможны и все еще происходят, даже в ведущих травматологических центрах.
Можно жить без селезенки. Однако, поскольку селезенка играет решающую роль в способности организма бороться с определенными бактериями, жизнь без органа подвергает вас более высокому риску заражения опасными для жизни инфекциями. Все должны получить вакцину от пневмококка, а некоторые должны получить вакцины от менингококка и гемофильной палочки типа b.Эти вакцины обычно вводятся за 14 дней до плановой спленэктомии или через 14 дней после операции.
Детям, у которых удалили селезенку, возможно, потребуется принимать антибиотики каждый день, чтобы не заболеть. Взрослые обычно не нуждаются в ежедневных антибиотиках, если они не заболеют или не могут заболеть. Независимо от возраста, если вам удалили селезенку, рекомендуется носить браслет с медицинским предупреждением.
Болезнь Гоше: причины, симптомы и лечение
Что такое болезнь Гоше?
Если вы только что узнали, что у вас или у вашего ребенка болезнь Гоше, у вас возникает много вопросов и опасений по поводу того, чего ожидать.Это редкое заболевание, которое может вызывать множество симптомов, от ослабления костей до легкого синяка.
Хотя лекарства нет, важно помнить, что в зависимости от того, какой у вас тип, лечение может помочь вам справиться с некоторыми симптомами.
Гоше вызывает проблемы с тем, как ваше тело избавляется от определенного вида жира. При всех типах этого заболевания фермент, который нужно расщеплять, не работает. Накапливается жир, особенно в печени, селезенке и костном мозге, вызывая проблемы.
Существует три основных типа болезни Гоше. Тип 1 — самый распространенный. Если он у вас есть, ваши симптомы могут быть легкими, умеренными или тяжелыми, но некоторые люди вообще не замечают никаких проблем. Существует несколько способов лечения типа 1.
Типы 2 и 3 более серьезны. Тип 2 поражает головной и спинной мозг. Младенцы с типом 2 обычно не доживают до возраста 2. Тип 3 также вызывает повреждение головного и спинного мозга, но симптомы обычно проявляются позже в детстве.
Продолжение
Болезнь Гоше может иметь множество симптомов, включая вздутие живота, синяки и кровотечение.
Ваша кровь может плохо свернуться или у вас может развиться анемия. Это также может вызвать потерю минералов в костях, что приводит к боли и легкому перелому костей.
Передается в семьях — около 1 из 450 человек еврейского происхождения ашкенази (из Восточной и Центральной Европы) страдает этим заболеванием. Это наиболее распространенное генетическое заболевание, от которого страдают евреи.
Независимо от того, есть ли у вас заболевание или вы являетесь родителем ребенка, у которого оно есть, важно получить поддержку, которая поможет вам справиться с предстоящими проблемами.Обратитесь к своей семье и друзьям, чтобы получить необходимую поддержку. Спросите своего врача, как присоединиться к группе поддержки, где вы можете встретить других людей, которые проходят через то же самое, что и вы.
Причины
Болезнь Гоше — это не то, что вы «подхватываете», как простуда или грипп. Это наследственное заболевание, вызванное проблемой с геном GBA.
Вы заболеете, когда оба ваших родителя передадут вам поврежденный ген GBA. Вы можете передать дефектный ген своим детям, даже если у вас нет болезни Гоше.
Симптомы
Как вы себя чувствуете, зависит от того, какой у вас тип болезни Гоше.
Тип 1. Это наиболее распространенная форма. Обычно это не влияет на мозг или спинной мозг.
Симптомы 1 типа могут появиться в любой момент вашей жизни, но обычно они проявляются к подростковому возрасту. Иногда болезнь протекает в легкой форме, и вы не заметите никаких проблем.
Вот некоторые симптомы:
- Легкие синяки
- Носовые кровотечения
- Усталость
- Увеличенная селезенка или печень, из-за которых живот выглядит опухшим
- Проблемы с костями, такие как боль, переломы или артрит
Тип 2 . Это очень серьезное заболевание, поражающее головной и спинной мозг. Младенцы с этой формой обычно не доживают до двух лет. Симптомы включают:
- Медленное движение глаз вперед и назад
- Не набирает вес или не растет, как ожидалось, что называется «неспособностью к развитию»
- Высокий звук при дыхании
- Судороги
- Повреждение головного мозга, особенно ствола головного мозга
- Увеличение печени или селезенки
Тип 3. Этот тип также влияет на головной и спинной мозг.Симптомы аналогичны типу 2, но обычно они проявляются позже в детстве, и для их ухудшения требуется больше времени.
Продолжение
Перинатальная летальная болезнь Гоше . Это самый тяжелый тип. Младенец с этой формой обычно живет всего несколько дней. Эти симптомы очень сильны для новорожденного:
- Слишком много жидкости в организме ребенка до или вскоре после рождения
- Сухая, чешуйчатая кожа и другие кожные проблемы
- Увеличенная печень и селезенка
- Серьезные проблемы со спинным и головным мозгом
Сердечно-сосудистая болезнь Гоше (тип 3С). Это редко и в основном влияет на ваше сердце. У вас могут быть такие симптомы, как:
- Затвердение сердечных клапанов и кровеносных сосудов
- Болезнь костей
- Увеличенная селезенка
- Проблемы с глазами
Получение диагноза
Когда вы пойдете к врачу, они могут спросить:
- Когда вы заметили свои симптомы?
- Какого этнического происхождения ваша семья?
- Были ли у прошлых поколений вашей семьи подобные проблемы со здоровьем?
- Умерли ли какие-либо дети в вашей большой семье до 2 лет?
Продолжение
Если ваш врач считает, что это болезнь Гоше, он может подтвердить это с помощью анализа крови или слюны.Они также будут регулярно проводить тесты, чтобы отслеживать состояние. Вам могут сделать МРТ (магнитно-резонансную томографию), чтобы увидеть, опухла ли ваша печень или селезенка. Вы также можете пройти тест на плотность костной ткани, чтобы проверить, нет ли потери кости.
Когда болезнь Гоше присутствует в вашей семье, анализы крови или слюны могут помочь вам выяснить, можете ли вы передать болезнь своему ребенку.
Вопросы для врача
- Изменится ли со временем мои симптомы? Если да, то как?
- Какие процедуры мне подходят?
- Есть ли у этих методов лечения побочные эффекты? Что я могу с ними поделать?
- Есть ли клиническое испытание, которое могло бы помочь?
- Есть ли новые симптомы, на которые мне следует обратить внимание?
- Как часто мне нужно тебя видеть?
- К другим специалистам мне следует обратиться?
- Подвергает ли меня эта болезнь риску других?
- Следует ли мне добавить свое имя в реестр болезни Гоше?
- Если у меня будет больше детей, каковы шансы, что они заболеют болезнью Гоше?
Лечение
Как вы лечите, зависит от того, какой у вас тип болезни Гоше.
Заместительная ферментная терапия — это один из вариантов для людей с типом 1, а у некоторых — с типом 3. Она помогает уменьшить анемию и уменьшить увеличенную селезенку или печень.
Лекарства для заместительной ферментной терапии могут включать:
Другие лекарства для типа 1 — элиглустат (Cerdelga) и миглустат (Zavesca). Это таблетки, которые сдерживают процесс образования жировых отложений в организме при нехватке ферментов.
Продолжение
Не существует лечения, которое могло бы предотвратить повреждение мозга типом 3, но исследователи всегда ищут новые способы борьбы с этим заболеванием.
Другие методы лечения, которые могут помочь вашим симптомам:
- Переливания крови при анемии
- Лекарства для укрепления ваших костей, предотвращения скопления жира и облегчения боли
- Операция по замене сустава, чтобы помочь вам лучше двигаться
- Операция по удалению опухшая селезенка
- Пересадка стволовых клеток для устранения симптомов 1-го типа. Эта процедура сложна и может вызвать как краткосрочные, так и долгосрочные проблемы, поэтому используется редко.
Чего ожидать
Поскольку у разных людей разные заболевания, вам необходимо проконсультироваться с врачом, чтобы убедиться, что вы получаете правильную помощь.Лечение может помочь вам почувствовать себя лучше и продлить жизнь.
Возможно, вы захотите принять участие в клиническом исследовании. Ученые используют их для изучения новых методов лечения болезни Гоше. Эти испытания проверяют новые лекарства, чтобы убедиться, что они безопасны и работают. Часто они позволяют людям попробовать новое лекарство, доступное далеко не каждому. Ваш врач может сказать вам, подходит ли вам одно из этих испытаний.
Продолжение
Если у вашего ребенка Гоше, он может расти не так быстро, как другие дети.Возможно, они поздно достигли половой зрелости.
В зависимости от ваших симптомов вам может потребоваться избегать контактных видов спорта или ограничить свою активность. У некоторых людей сильная боль и утомляемость. Чтобы быть активным, могут потребоваться дополнительные усилия. Однако мелочи могут иметь большое значение. Например, инвалидные коляски или костыли могут помочь, когда у вас проблемы с ходьбой. Также полезен сон.
Если у вас серьезные симптомы, вам может потребоваться регулярная помощь, и вы, возможно, не сможете жить в одиночестве.
Независимо от того, болеете ли вы заболеванием или ухаживаете за больным, с этим трудно справиться.Когда вы получаете поддержку других людей, которые сталкиваются с такими же проблемами, это может помочь вам почувствовать себя менее изолированным. Обмен информацией и советами может облегчить вашу повседневную жизнь.
Подумайте о получении профессиональной консультации. Это также может помочь вам справиться со своими чувствами и разочарованием по поводу жизни с болезнью Гоше.
Получение поддержки
Информацию о ресурсах и группах поддержки можно получить в Национальном фонде Гоше.
В организации есть программа наставничества, которая позволяет вам общаться с другими больными, чтобы поделиться опытом и идеями о том, как жить с вашим заболеванием.
Спленэктомия (удаление селезенки): осложнения, восстановление и многое другое
Спленэктомия — это операция по удалению всей селезенки, тонкого органа размером с кулак, который находится под левой грудной клеткой возле живота. Селезенка — важная часть защитной (иммунной) системы организма. Он содержит особые лейкоциты, которые уничтожают бактерии и помогают организму бороться с инфекциями, когда вы больны. Он также помогает удалить или отфильтровать старые эритроциты из кровообращения организма.
Если удаляется только часть селезенки, процедура называется частичной спленэктомией.
В отличие от некоторых других органов, таких как печень, селезенка не восстанавливается (регенерируется) после удаления.
До 30% людей имеют вторую селезенку (называемую дополнительной селезенкой). Обычно они очень маленькие, но могут расти и функционировать при удалении основной селезенки. В редких случаях кусочек селезенки может оторваться при травме, например, после автомобильной аварии. Если удалить селезенку, эта часть может расти и функционировать.
Кому нужна спленэктомия?
Вам может потребоваться удаление селезенки, если у вас есть травма, которая повреждает орган, в результате чего его покрытие разрывается или разрывается.Разрыв селезенки может привести к опасному для жизни внутреннему кровотечению. Общие причины разрыва селезенки, связанные с травмами, включают автомобильные аварии и сильные удары в живот во время контактных видов спорта, таких как футбол или хоккей.
Продолжение
Спленэктомия также может быть рекомендована при раке селезенки или некоторых заболеваниях, поражающих клетки крови. Определенные условия могут вызвать набухание селезенки, что сделает орган более хрупким и уязвимым для разрыва. В некоторых случаях болезнь, такая как серповидно-клеточная анемия, может вызвать сморщивание селезенки и ее прекращение.Это называется спленэктомией.
Наиболее частой причиной удаления селезенки, связанной с заболеванием, является заболевание крови, называемое идиопатической тромбоцитопенической пурпурой (ИТП). Это аутоиммунное заболевание, при котором антитела нацелены на тромбоциты крови. Тромбоциты необходимы для свертывания крови, поэтому у человека с ИТП существует риск кровотечения. Селезенка участвует в выработке этих антител и удалении тромбоцитов из крови. Удаление селезенки может помочь в лечении этого состояния.
Продолжение
Другие частые причины, по которым человеку может потребоваться удаление селезенки, включают:
Заболевания крови:
- Наследственный эллиптоцитоз (овалоцитоз)
- Наследственная несфероцитарная гемолитическая анемия
- Наследственная сфероцитозелемия
- Наследственная сфероцитозелическая анемия
- Большая талассемия)
Продолжение
Проблемы с кровеносными сосудами:
Рак:
- Лейкемия, рак крови, поражающий клетки, которые помогают организму бороться с инфекциями.
- Определенные типы лимфомы — рака, поражающего клетки, которые помогают организму бороться с инфекциями.
Другое:
- Киста или абсцесс (скопление гноя) в селезенке
Перед спленэктомией
Если ваш врач считает, что у вас разрыв селезенки, и у вас есть признаки массивного внутреннего кровотечения или нестабильные жизненно важные показатели , например, низкое кровяное давление, вам, скорее всего, сразу же сделают операцию на селезенке.
В других случаях перед операцией будет проводиться полный медицинский осмотр, анализ крови и анализы на область живота и груди.Точные тесты, которые вам предстоит пройти, зависят от вашего возраста и состояния, но могут включать рентген грудной клетки, электрокардиограмму (ЭКГ), магнитно-резонансную томографию (МРТ) и компьютерную томографию (КТ).
Возможно, вам потребуется соблюдать специальную жидкую диету и принимать лекарства для очистки кишечника перед процедурой. Утром перед операцией нельзя ничего есть и пить. Ваш врач даст вам полные инструкции.
Перед операцией вам сделают лекарство или вакцину для предотвращения развития бактериальных инфекций после удаления селезенки.
Как выполняется спленэктомия?
За несколько минут до операции вам сделают общий наркоз, чтобы вы спали и не чувствовали боли, пока с вами работает хирург.
Есть два способа выполнить спленэктомию: лапароскопическая операция и открытая операция.
Лапароскопическая спленэктомия выполняется с помощью инструмента, называемого лапароскопом. Это тонкий инструмент с фонариком и камерой на конце. Хирург делает три или четыре небольших разреза в брюшной полости и вводит лапароскоп через один из них.Это позволяет врачу заглянуть в область живота и найти селезенку. Через другие отверстия пропускаются различные медицинские инструменты. Один из них используется для доставки углекислого газа в область живота, который отталкивает близлежащие органы и дает хирургу больше места для работы. Хирург отключает селезенку от окружающих структур и кровоснабжения организма, а затем удаляет ее через самое большое хирургическое отверстие. Хирургические отверстия закрываются швами или наложением швов.
Продолжение
Иногда при лапароскопической спленэктомии врачу приходится переходить на открытую процедуру. Это может произойти, если во время операции у вас возникнут проблемы с кровотечением.
Для открытой спленэктомии требуется хирургический разрез большего размера, чем при лапароскопическом методе. Хирург делает разрез на средней или левой стороне живота под грудной клеткой. После обнаружения селезенки хирург отключает ее от поджелудочной железы и кровоснабжения организма, а затем удаляет.Хирургические отверстия закрываются швами или наложением швов.
Лапароскопия и открытая операция
Лапароскопия менее инвазивна, чем открытая операция, и обычно приводит к уменьшению боли, более быстрому выздоровлению и более короткому пребыванию в больнице. Но не всем можно сделать лапароскопическую операцию. Какой метод вы и ваш врач выберете, зависит от вашего общего состояния здоровья и размера селезенки. Удаление очень большой или опухшей селезенки с помощью лапароскопа может оказаться затруднительным. Пациентам, страдающим ожирением или имеющим рубцовую ткань в области селезенки после предыдущей операции, также может быть невозможно удалить селезенку лапароскопическим способом.
Восстановление после спленэктомии
После операции вы останетесь в больнице некоторое время, чтобы врачи могли следить за вашим состоянием. Вы будете получать жидкости через вену, называемую внутривенной (IV) линией, и обезболивающие, чтобы облегчить дискомфорт.
Продолжительность пребывания в больнице зависит от того, какой тип спленэктомии вам сделали. Если у вас открытая спленэктомия, вас могут отправить домой в течение одной недели. Тех, кому сделали лапароскопическую спленэктомию, обычно отправляют домой раньше.
На восстановление после процедуры уйдет от четырех до шести недель. Ваш хирург может посоветовать вам не принимать ванну некоторое время после операции, чтобы раны зажили. Душ может быть нормальным. Ваша медицинская бригада сообщит вам, нужно ли вам временно избегать каких-либо других действий, например, вождения автомобиля .
Осложнения спленэктомии
Вы можете жить без селезенки. Но поскольку селезенка играет решающую роль в способности организма бороться с бактериями, жизнь без органа повышает вероятность развития инфекций, особенно опасных, таких как Streptococcus pneumoniae, Neisseria meningitidis и Haemophilus influenzae.Эти бактерии вызывают тяжелую пневмонию, менингит и другие серьезные инфекции. В идеале вакцинация от этих бактерий должна быть сделана пациентам примерно за две недели до запланированной операции или примерно через две недели после экстренной операции. Ваш врач может порекомендовать и другие прививки.
Продолжение
Инфекции после удаления селезенки обычно быстро развиваются и вызывают тяжелое заболевание. Их называют подавляющими инфекциями после спленэктомии, или OPSI. Такие инфекции вызывают смерть почти в 50% случаев.Дети в возрасте до 5 лет и люди, которым удалили селезенку в последние два года, имеют наибольшие шансы на развитие этих опасных для жизни инфекций.
Другие осложнения, связанные со спленэктомией, включают:
- Сгусток крови в вене, по которой кровь идет в печень
- Грыжа в месте разреза
- Инфекция в месте разреза
- Воспаление поджелудочной железы (панкреатит)
- Коллапс легкого
- Травма поджелудочной железы, желудка и толстой кишки
Немедленно обратитесь к врачу, если у вас есть одно из следующих событий после спленэктомии:
- Кровотечение
- Озноб
- Кашель или одышка
- Проблемы с едой или питьем
- Повышенный отек живота
- Боль, которая не проходит при приеме назначенных лекарств
- Повышенное покраснение, боль или выделения (гной) в месте разреза
- Сохраняющаяся тошнота или рвота
- Лихорадка более 101 градуса
Профилактика инфекций после спленэктомии
Детям, у которых удалили селезенку, часто требуется ежедневно принимайте антибиотики, чтобы не допустить развития бактериальных инфекций.Взрослые обычно не нуждаются в ежедневных антибиотиках, если только они не заболеют или не могут заболеть. Людям, у которых нет селезенки, которые планируют выехать из страны или в места, где медицинская помощь недоступна, следует иметь при себе антибиотики, которые они должны принимать, как только они заболеют. Кроме того, если вам удалили селезенку, спрашивайте своего врача о вакцинации от гриппа каждый год.
Проблемы с селезенкой и ее удаление
Некоторые люди рождаются без селезенки или нуждаются в ее удалении из-за болезни или травмы.
Селезенка — это орган размером с кулак в верхней левой части живота, рядом с животом и за левыми ребрами.
Это важная часть вашей иммунной системы, но вы можете выжить и без нее. Это потому, что печень может взять на себя многие функции селезенки.
Что делает селезенка?
Селезенка выполняет несколько важных функций:
- она борется с микробами в крови (селезенка содержит белые кровяные тельца, борющиеся с инфекциями)
- она контролирует уровень кровяных телец (лейкоцитов, эритроцитов и тромбоцитов)
- фильтрует кровь и удаляет все старые или поврежденные эритроциты.
Проблемы с селезенкой.
Селезенка не работает должным образом.
Если селезенка не работает должным образом, она может начать удалять здоровые клетки крови.
Это может привести к:
- анемии из-за пониженного количества эритроцитов
- повышенному риску инфицирования из-за уменьшения количества лейкоцитов
- кровотечений или синяков, вызванных уменьшением количества тромбоцитов
Болезненная селезенка
Боль в селезенке обычно ощущается как боль за левыми ребрами. При прикосновении к этой области она может быть болезненной.
Это может быть признаком повреждения, разрыва или увеличения селезенки.
Поврежденная или разорванная селезенка
Селезенка может быть повреждена или может разорваться (разрыв) после травмы, такой как удар в живот, автомобильная авария, спортивная авария или сломанные ребра.
Разрыв может произойти сразу или через несколько недель после травмы.
Признаками разрыва селезенки являются:
- боль за левыми ребрами и болезненность при прикосновении к этой области
- головокружение и учащенное сердцебиение (признак низкого кровяного давления, вызванного кровопотерей)
Иногда, если вы лягте и поднимите ноги, вы почувствуете боль на кончике левого плеча.
Разрыв селезенки требует неотложной медицинской помощи, поскольку может вызвать опасное для жизни кровотечение.
Немедленно обратитесь в отделение неотложной помощи, если вы считаете, что разорвали или повредили селезенку.
Увеличенная селезенка
Селезенка может опухнуть после инфекции или травмы. Он также может увеличиваться в результате состояния здоровья, например цирроза, лейкемии или ревматоидного артрита.
Увеличенная селезенка не всегда вызывает симптомы.
В противном случае обратите внимание на:
- ощущение сытости очень быстро после еды (увеличенная селезенка может давить на живот)
- ощущение дискомфорта или боли за левыми ребрами
- анемия и усталость
- частые инфекции
- легкое кровотечение
Врачи часто могут определить, увеличена ли у вас селезенка, по ощупыванию живота.Анализ крови, компьютерная томография или МРТ могут подтвердить диагноз.
Селезенка обычно не удаляется, если она просто увеличена. Вместо этого вы получите лечение от любого основного заболевания, и за вашей селезенкой будет наблюдать. Если есть инфекция, вам могут назначить антибиотики.
Вам следует на время избегать контактных видов спорта, так как вы будете больше подвержены риску разрыва селезенки, когда она увеличена.
Операция необходима только в том случае, если увеличенная селезенка вызывает серьезные осложнения или причину не удается найти.
Операция по удалению селезенки
Вам может потребоваться операция по удалению селезенки, известная как спленэктомия, если она не работает должным образом или повреждена, больна или увеличена.
Иногда можно удалить только часть селезенки, что называется частичной спленэктомией.
Если будет время, вам посоветуют сделать перед операцией определенные прививки. Это связано с тем, что удаление селезенки ослабляет вашу иммунную систему и может повысить вероятность заражения.
Лапароскопия
Большинство операций по удалению селезенки проводится с помощью хирургии замочной скважины (лапароскопия).
Удаление селезенки «замочная скважина» позволяет хирургу проникнуть внутрь вашего живота (брюшной полости) к селезенке, не делая больших разрезов.
Это означает, что у вас будет меньше рубцов и вы сможете быстрее восстановиться после операции. Но вам все равно понадобится общий наркоз.
Процедура включает:
- выполнение нескольких небольших разрезов на животе
- введение лапароскопа в ваше тело через один из разрезов, чтобы врачи могли видеть, что они делают
- введение тонких инструментов в живот через другие разрезы для удаления селезенки (для облегчения этой операции в живот будет закачан газ)
Затем разрезы зашивают или иногда склеивают.
Возможно, вы сможете отправиться домой в тот же день или вам, возможно, придется переночевать в больнице.
Если вы вернетесь домой в тот же день, кто-то должен будет остаться с вами в течение первых 24 часов.
Открытая операция
Открытая операция — это когда делается один большой разрез. Это может потребоваться, если ваша селезенка слишком большая или слишком повреждена для удаления с помощью хирургии замочной скважины. Часто в экстренных случаях это предпочтительный метод.
Вам понадобится общий наркоз, и, возможно, вам придется остаться в больнице на несколько дней для выздоровления.
Восстановление после операции на селезенке
Чувство боли и синяк после спленэктомии — это нормально, но вам дадут обезболивающее.
Вскоре после операции вы сможете нормально есть и пить.
Как и любая операция, удаление селезенки сопряжено с небольшим риском осложнений, включая кровотечение и инфекцию.
Ваш врач обсудит с вами эти риски.
Вам следует выполнять дыхательную гимнастику и упражнения для ног в домашних условиях, чтобы снизить риск образования тромба или инфекции грудной клетки.
Другой риск — инфицирование хирургической раны. Если вы заметили какие-либо признаки инфекции, немедленно обратитесь к терапевту или в больницу, так как вам могут потребоваться антибиотики.
Восстановление обычно занимает несколько недель. Ваш врач или медсестра посоветуют, когда вы сможете вернуться к своим обычным занятиям, например, за рулем.
Жизнь без селезенки
Если вам нужно удалить селезенку, другие органы, например печень, могут взять на себя многие функции селезенки.
Это означает, что вы по-прежнему сможете справиться с большинством инфекций.Но есть небольшой риск быстрого развития серьезной инфекции. Этот риск будет присутствовать на всю оставшуюся жизнь.
Дети младшего возраста имеют более высокий риск серьезной инфекции, чем взрослые, но риск по-прежнему невелик.
Риск также увеличивается, если у вас есть такое заболевание, как серповидноклеточная анемия или глютеновая болезнь, или заболевание, которое влияет на вашу иммунную систему, например ВИЧ.
Этот риск можно свести к минимуму, соблюдая простые меры предосторожности для предотвращения заражения.
Прививки
Уточните у своего терапевта, все ли вам делали обычные прививки от NHS.
Вы также должны быть вакцинированы против:
- пневмококковых инфекций, таких как пневмония, с ревакцинацией каждые 5 лет
- гриппа (делайте вакцину от гриппа каждый год)
- MenACWY
- MenB
Антибиотики
Рекомендуется чтобы вы всю оставшуюся жизнь принимали антибиотики в низких дозах, чтобы предотвратить бактериальные инфекции.
Антибиотики особенно важны:
- для детей младше 16 лет
- в течение первых 2 лет после удаления селезенки
- если ваша иммунная система не работает должным образом
Будьте внимательны к признакам инфекции
При появлении признаков инфекции как можно скорее обратитесь к терапевту.
Признаки инфекции:
- высокая температура
- боль в горле
- кашель
- сильная головная боль
- головная боль с сонливостью или сыпью
- боль в животе
- покраснение и припухлость вокруг операционной раны
Ваш терапевт может назначить вам курс антибиотиков, если вы заразитесь инфекцией.
Если ваша инфекция станет серьезной, вас могут госпитализировать.
Остерегайтесь укусов животных и клещей
Укусы животных и мелких кровососущих паразитов, называемых клещами, могут вызывать инфекции.
Если вас укусило животное, особенно собака, начните курс лечения антибиотиками, если они есть с вами, и срочно обратитесь за медицинской помощью.
Если вы регулярно ходите в походы или в походы, вы можете подвергаться риску болезни Лайма, болезни, передаваемой клещами.
Старайтесь избегать укусов клещей, надевая одежду, закрывающую кожу, особенно длинные брюки.
Если вы заболели, немедленно обратитесь за медицинской помощью.
Сообщите медицинскому персоналу о своих проблемах с селезенкой
Медицинские работники отметят вашу медицинскую карту, чтобы показать, что у вас не работает селезенка.
Но всегда не забывайте сообщать обо всем медицинским работникам, которых вы видите, в том числе стоматологу.
Имейте при себе медицинское удостоверение личности
Было бы неплохо иметь при себе или носить медицинский удостоверение личности.
Например:
- , если у вас удалена селезенка, больница может предоставить вам карту спленэктомии, чтобы взять с собой домой
- вы можете купить свой собственный медицинский идентификатор, такой как браслет или брелок MedicAlert или Medi-Tag
Если вам потребуется помощь или неотложная помощь, ваш медицинский документ сообщит персоналу о вашем состоянии.
Туристический совет
Если вы путешествуете за границу:
- вам могут посоветовать пройти с вами курс антибиотиков
- проверьте, нужны ли вам прививки во время путешествия
Люди без работающей селезенки имеют повышенный риск развивается тяжелая форма малярии.
По возможности избегайте стран, где присутствует малярия. Если вы не можете их избежать, поговорите с терапевтом или местным фармацевтом о противомалярийных препаратах перед поездкой.
Также следует использовать противомоскитные сетки и средство от насекомых.
Последняя проверка страницы: 3 мая 2019 г.
Срок следующей проверки: 3 мая 2022 г.
Увеличенная селезенка (спленомегалия)
Обзор
Расположение селезенкиЧто такое селезенка?
Селезенка — это орган, расположенный в верхней части живота.Селезенка обычно размером с кулак. Селезенка важна, потому что она помогает фильтровать кровь.
Что такое увеличенная селезенка?
Увеличенная селезенка, состояние, известное как спленомегалия, само по себе не является заболеванием. Обычно это симптом другой проблемы.
Каковы симптомы увеличенной селезенки?
Увеличение селезенки может не вызывать никаких симптомов. Однако вы можете:
- Почувствуйте тупую боль в левой части живота или в спине.
- Чувствуйте себя сытым рано, чтобы есть только небольшими порциями.
- Стал анемией (и вместе с тем усталость и / или одышка).
Возможные причины
Что вызывает увеличение селезенки?
Есть много вещей, которые могут вызвать увеличение селезенки, в том числе:
Уход и лечение
Как диагностируется увеличенная селезенка?
Увеличенная селезенка обычно может быть прощупана врачом во время медицинского осмотра.Другие тесты могут включать визуализацию, такую как ультразвук, компьютерная томография и МРТ.
Как лечится увеличенная селезенка?
Лечение зависит от этиологии спленомегалии (что вызывает увеличение селезенки). В некоторых случаях требуется операция по удалению селезенки (операция, называемая спленэктомией).
Есть ли особые рекомендации для людей с увеличенной селезенкой?
Если у вас увеличена селезенка, вы должны быть осторожны, чтобы не заниматься контактными видами спорта, такими как футбол или хоккей, из-за риска разрыва или кровотечения.
Что вызывает увеличение селезенки?…
Вы можете прожить всю свою жизнь и даже не думать о своей селезенке. Если она не будет повреждена, ваша селезенка будет продолжать фильтровать вашу кровь и производить лейкоциты без суеты. Спрятанная под грудной клеткой, ваша селезенка хорошо защищена. Однако это не означает, что ваша селезенка не может быть повреждена и может стать серьезной проблемой.
Увеличенная селезенка (спленомегалия): определение и факты
Увеличенная селезенка является результатом повреждения или травмы селезенки в результате любого из нескольких различных заболеваний, заболеваний или типов физических травм.Инфекции, проблемы с печенью, рак крови и нарушения обмена веществ могут привести к увеличению селезенки, что называется спленомегалией.
Когда ваша селезенка увеличена, вы подвержены повышенному риску ее разрыва. Разрыв селезенки или даже серьезный разрыв селезенки могут вызвать сильное внутреннее кровотечение, которое потребует немедленной медицинской помощи.
Что такое селезенка? В чем его функция?
Ваша селезенка — это небольшой орган размером с апельсин в верхнем левом углу брюшной полости.Спрятанная за девятым, десятым и одиннадцатым ребрами, прямо под левым легким, ваша селезенка — это орган, который играет роль не только в одной, но и в двух основных системах организма.
Селезенка состоит из двух различных типов тканей, каждый из которых выполняет свою функцию. Первая роль селезенки — фильтровать вашу кровь. Один вид ткани в селезенке, известный как красная пульпа, помогает удалять поврежденные клетки крови и другие клеточные отходы из вашего кровоснабжения. Ваша селезенка также отвечает за резервные запасы тромбоцитов, которые помогают свертыванию крови при травме.Селезенка также помогает поддерживать нормальное количество красных кровяных телец в крови, что позволяет крови эффективно переносить кислород.
Как часть вашей лимфатической системы, вторая важная функция селезенки — поддерживать правильное функционирование вашей иммунной системы. Второй тип ткани селезенки, белая пульпа, отвечает за хранение лимфоцитов. Эти клетки, также известные как лейкоциты, являются основной защитой вашего организма от инфекций. Когда вы больны, селезенка выпускает эти лейкоциты в ваш кровоток, чтобы атаковать любых захватчиков, таких как бактерии или вирусы, в попытке уничтожить их и сохранить ваше здоровье.
Какой тип боли вызывает увеличенная селезенка?
Можно подумать, что увеличение любого органа вызовет боль, но, что удивительно, увеличенная селезенка может не подавать много сигналов о том, что что-то не так.
В отличие от многих других болезней, проблемы с селезенкой сами по себе не часто проявляются множеством симптомов. Чтобы почувствовать боль в селезенке, требуется серьезный случай спленомегалии. Если ваша селезенка значительно увеличится, можно почувствовать боль в верхней части живота и даже в левом плече.
Давление, которое увеличенная селезенка может оказывать на окружающие органы, иногда может ощущаться, если опухоль стала достаточно сильной. Если при глубоком вдохе вы испытываете резкую боль в верхней левой части живота, возможно, пришло время поговорить со своим врачом, чтобы узнать, страдаете ли вы спленомегалией.
Причины увеличенной селезенки
Селезенка, играющая роль в очистке и поддержании кровоснабжения, может быть восприимчива ко многим различным состояниям, влияющим на вашу кровь.Это может включать наследственные заболевания и рак крови, такие как болезнь Ходжкина (форма лимфомы) и лейкоз. Из-за ваших диетических привычек и образа жизни ваша селезенка может увеличиться. Заболевания печени, например цирроз, вызванный хроническим алкоголизмом, могут поражать селезенку. Некоторые формы сердечных заболеваний, на которые могут повлиять диета и упражнения, также могут нарушить кровоснабжение селезенки.
Заболевания крови являются серьезным источником проблем с селезенкой. Поскольку ваша селезенка тратит свой день на фильтрацию и очистку кровоснабжения, то, что идет не так с вашей кровью, особенно когда они влияют на ваши эритроциты, может стать проблемой для вашей селезенки.Некоторые из заболеваний крови, которые являются частыми причинами спленомегалии, связаны с тем, что селезенка слишком усердно работает, чтобы удалить поврежденные клетки крови. Эти состояния включают гемолитическую анемию, серповидно-клеточную анемию, талассемию и сфероцитоз.
Упомянутые выше заболевания крови — не единственная причина, по которой ваша селезенка может работать сверхурочно, пытаясь нацелить и отфильтровать поврежденные клетки из вашей крови. Раковые заболевания, такие как лейкемия и болезнь Ходжкина, могут вызывать повреждение клеток крови и приводить к ненормальному количеству фильтрации через селезенку.Также возможно, что другие виды рака могут метастазировать в ткань селезенки.
Существует ряд метаболических и генетических нарушений, которые могут повлиять на селезенку. Эти состояния в меньшей степени направлены на повреждение самой крови, но повреждение других тканей тела может вызвать дополнительную работу для селезенки. Наиболее частые причины этого типа повреждения селезенки включают следующее:
- Амилоидоз: накопление аномальных белковых отложений в селезенке и других областях тела.
- Болезнь Гоше: генетическая недостаточность ферментов, приводящая к повреждению лейкоцитов.
- Синдром Гурлера: генетическое заболевание, препятствующее правильному перевариванию сахара, которое поражает множество различных органов, включая селезенку.
- Болезнь Ниманна-Пика: дефицит фермента, позволяющий липидам накапливаться в различных тканях по всему телу.
- Саркоидоз: заболевание лимфатической системы, которое вызывает накопление воспалительных клеток в селезенке.
Возможными причинами спленомегалии также являются инфекции различных типов.Это могут быть вирусные, бактериальные и даже паразитарные инфекции. Эти инфекции охватывают спектр серьезных, опасных для жизни инфекций, от ВИЧ / СПИДа и малярии до туберкулеза и вирусного гепатита. Другие, менее известные инфекции, такие как анаплазмоз и цитомегаловирус, также могут вызывать повреждение иммунной системы, включая селезенку.
Каковы другие признаки и симптомы увеличенной селезенки?
Большинство органов тела по-своему сообщают вам, что что-то не так.Хронический кашель и выделения из носа могут указывать на проблемы с дыхательной системой. Кровь в стуле — явный признак того, что вам следует поговорить с врачом, поскольку с вашим пищеварительным трактом что-то не так. С другой стороны, проблемы с селезенкой имеют несколько таких явных признаков.
Если вы отталкиваетесь от стола, чувствуя себя сытым, прежде чем съели полноценный обед, проблема с селезенкой, вероятно, не первое, что приходит на ум.Фактически, необъяснимое ощущение полноты иногда является признаком того, что ваша селезенка увеличилась и давит на живот.
Другие симптомы спленомегалии более тесно связаны с основными заболеваниями, которые в первую очередь повредили вашу селезенку. Они могут варьироваться от симптомов таких инфекций, как ВИЧ / СПИД, до заболеваний печени и малярии. Ниже перечислены некоторые общие симптомы, которые тесно связаны с проблемами селезенки:
- Анемия
- Легкое кровотечение
- Усталость
- Частые инфекции
- Желтуха
- Боль в верхнем левом углу живота
- Похудание
Лечение спленомегалии (или увеличенной селезенки)
Вряд ли вы когда-нибудь пойдете к врачу только для того, чтобы исследовать увеличенную селезенку.Как правило, причиной обращения за медицинской помощью являются симптомы, лежащие в основе основной причины спленомегалии.
Диагностика вашего состояния, скорее всего, начнется с медицинского осмотра и анализов крови, чтобы увидеть, что происходит. Если ваш врач считает, что ваша селезенка может быть увеличена, он или она может порекомендовать дальнейшие исследования, такие как рентген или компьютерная томография, чтобы лучше изучить состояние вашей селезенки.
Отсюда ваш курс лечения будет зависеть от того, какие причины спленомегалии могли быть выявлены.По некоторым распространенным причинам лечение с помощью лекарств или изменение образа жизни и диеты может принести облегчение. При некоторых других генетических заболеваниях, раке или если ваша селезенка просто слишком сильно повреждена, может потребоваться полное удаление селезенки.
Хорошая новость в том, что нет причин для беспокойства по поводу удаления селезенки. Есть много органов, без которых невозможно жить, но селезенка другая. Вы можете жить полноценной нормальной жизнью без селезенки, хотя будут некоторые негативные последствия.Поскольку селезенка играет важную роль в поддержании запаса лейкоцитов в организме, удаление селезенки сделает вас более восприимчивым к инфекции на всю оставшуюся жизнь.
Независимо от причины вашей спленомегалии, вам следует проявлять осторожность, если ваша селезенка увеличилась. Риск разрыва или разрыва селезенки очень велик, особенно если ваша селезенка увеличена. Это особенно верно в отношении контактных видов спорта или активных видов спорта на открытом воздухе, таких как катание на лыжах или горных велосипедах.
Обычно грудная клетка защищает селезенку, но при ее повреждении или раздражении селезенка может вырасти за пределы грудной клетки, что облегчает ее повреждение при ударе. Вот почему, как это ни странно, отказ от контактных видов спорта в течение определенного периода времени после того, как вы перенесли определенные заболевания, такие как инфекционный мононуклеоз, вероятно, будет рекомендован вашим врачом.
Если боль или дискомфорт в животе длится дольше нескольких дней, возможно, пришло время поговорить с врачом.Это особенно верно, если вы испытываете более тревожные симптомы, такие как необъяснимое кровотечение или резкие боли при дыхании.





 Пальчики оближешь! Это каша сама по себе обладает сладким вкусом, так что можно легко обойтись без подсластителей (уверена, это ее свойство оценят сладкоежки, ведущие здоровый образ жизни).
Пальчики оближешь! Это каша сама по себе обладает сладким вкусом, так что можно легко обойтись без подсластителей (уверена, это ее свойство оценят сладкоежки, ведущие здоровый образ жизни).
 Мы всей семьей едим только ее, давно отказавшись от привычной многим коричневой гречки. Коричневая разновидность крупы обжарена и буквально «убита» тепловой промышленной обработкой. А зелёная – живая, и прекрасно прорастает за сутки. Кстати, до 50-х годов прошлого века, гречку у нас не обжаривали и, я считаю, правильно делали.
Мы всей семьей едим только ее, давно отказавшись от привычной многим коричневой гречки. Коричневая разновидность крупы обжарена и буквально «убита» тепловой промышленной обработкой. А зелёная – живая, и прекрасно прорастает за сутки. Кстати, до 50-х годов прошлого века, гречку у нас не обжаривали и, я считаю, правильно делали. А также зеленая гречка содержит наиболее ценные моно- и полиненасыщенные жиры, в том числе Омега-3 и Омега-6 жирные кислоты.
А также зеленая гречка содержит наиболее ценные моно- и полиненасыщенные жиры, в том числе Омега-3 и Омега-6 жирные кислоты. Больше всего глютена содержится в таких крупах, как пшеница, ячмень, манная крупа, рожь, овес. Высокое его содержание в пшеничной муке (более 80%), поэтому чем больше глютена, тем пышнее и мягче будет тесто. По этой причине глютен содержится практически во всех хлебобулочных изделиях, десертах, вроде пирожных, тортов, печенья. Еще он входит в состав таких продуктов, как чипсы, хлопья для готовых завтраков. Хлебные продукты, которые не содержат глютен, будут отличаться своими вкусовыми качествами от привычной выпечки. Они не такие мягкие и воздушные и имеют пресный вкус. Сроки хранения таких продуктов без глютена существенно меньше.
Больше всего глютена содержится в таких крупах, как пшеница, ячмень, манная крупа, рожь, овес. Высокое его содержание в пшеничной муке (более 80%), поэтому чем больше глютена, тем пышнее и мягче будет тесто. По этой причине глютен содержится практически во всех хлебобулочных изделиях, десертах, вроде пирожных, тортов, печенья. Еще он входит в состав таких продуктов, как чипсы, хлопья для готовых завтраков. Хлебные продукты, которые не содержат глютен, будут отличаться своими вкусовыми качествами от привычной выпечки. Они не такие мягкие и воздушные и имеют пресный вкус. Сроки хранения таких продуктов без глютена существенно меньше. Содержание глютена в различных продуктах покажет следующая таблица:
Содержание глютена в различных продуктах покажет следующая таблица:
 Для тех, кто находится на безглютеновой диете, из измельченных кукурузных зерен изготавливают кукурузные макароны. При этом людям, больным целиакией, нужно знать, что в зародышах зерен кукурузы глютен содержится, поэтому консервированные зерна кукурузы, а также муку и крупу непромышленного помола им употреблять в пищу нельзя.
Для тех, кто находится на безглютеновой диете, из измельченных кукурузных зерен изготавливают кукурузные макароны. При этом людям, больным целиакией, нужно знать, что в зародышах зерен кукурузы глютен содержится, поэтому консервированные зерна кукурузы, а также муку и крупу непромышленного помола им употреблять в пищу нельзя.


 Главный принцип – еда не должна раздражать слизистую желудка, поэтому блюда готовят отварными или на пару, дают человеку в протертом виде, почти несолеными и уж тем более без приправ и трав.
Главный принцип – еда не должна раздражать слизистую желудка, поэтому блюда готовят отварными или на пару, дают человеку в протертом виде, почти несолеными и уж тем более без приправ и трав. Лучше использовать домашний продукт, промышленный может дополнительно раздражать слизистую оболочку желудка.
Лучше использовать домашний продукт, промышленный может дополнительно раздражать слизистую оболочку желудка.
 Обычно она жирнее кефира, поэтому специалисты советуют воздержаться от ряженки в период обострения. Но потом ее понемногу можно вводить в рацион.
Обычно она жирнее кефира, поэтому специалисты советуют воздержаться от ряженки в период обострения. Но потом ее понемногу можно вводить в рацион.
 Именно поэтому при многих серьезных заболеваниях врачи советуют своим пациентам налегать на молочные продукты. Один единственный стакан кефира перед сном поможет значительно улучшить самочувствие каждому, кто страдает от расстройств кишечника или проблем с сердцем. А уж если вам поставили такой диагноз, как гастрит, вы просто обязаны включить упомянутый продукт в свой повседневный рацион.
Именно поэтому при многих серьезных заболеваниях врачи советуют своим пациентам налегать на молочные продукты. Один единственный стакан кефира перед сном поможет значительно улучшить самочувствие каждому, кто страдает от расстройств кишечника или проблем с сердцем. А уж если вам поставили такой диагноз, как гастрит, вы просто обязаны включить упомянутый продукт в свой повседневный рацион. К факторам «повышенной опасности» в данном случае можно отнести:
К факторам «повышенной опасности» в данном случае можно отнести:
 В процессе термической обработки кисломолочные продукты теряют большую часть своих полезных свойств.
В процессе термической обработки кисломолочные продукты теряют большую часть своих полезных свойств. Попробуем разобраться в его пользе и вреде при воспалениях желудка.
Попробуем разобраться в его пользе и вреде при воспалениях желудка.
 Полезные бифидобактерии приведут в порядок состояние кишечника, а также убьют болезнетворные микроорганизмы.
Полезные бифидобактерии приведут в порядок состояние кишечника, а также убьют болезнетворные микроорганизмы. Это связано с тем, что продукт активизирует процесс брожения, что в свою очередь раздражает слизистую желудка. Это усложнит состояние пациента, добавятся боли, тошнота и даже рвота. Не мыслите своей жизни без кефира? Попробуйте разбавить его водой, чтобы снизить процент кислоты.
Это связано с тем, что продукт активизирует процесс брожения, что в свою очередь раздражает слизистую желудка. Это усложнит состояние пациента, добавятся боли, тошнота и даже рвота. Не мыслите своей жизни без кефира? Попробуйте разбавить его водой, чтобы снизить процент кислоты.
 Следует отдать предпочтение некислому продукту. Как правильно принимать напиток при заболевании?
Следует отдать предпочтение некислому продукту. Как правильно принимать напиток при заболевании? Также рекомендуется кефир от «Био Баланс», «Домик в деревне».
Также рекомендуется кефир от «Био Баланс», «Домик в деревне».
 Изготавливают его из коровьего молока и специализированной закваски грибкового происхождения, которая и обеспечивает напиток микроорганизмами.
Изготавливают его из коровьего молока и специализированной закваски грибкового происхождения, которая и обеспечивает напиток микроорганизмами.


 На завтрак нужно съесть разбухшую и настоявшуюся кефирно-гречневую смесь.
На завтрак нужно съесть разбухшую и настоявшуюся кефирно-гречневую смесь. Его можно заменить магазинным кефиром, но только нужно выбирать напиток, на упаковке которого указано, что он изготовлен с применением молочнокислых грибов.
Его можно заменить магазинным кефиром, но только нужно выбирать напиток, на упаковке которого указано, что он изготовлен с применением молочнокислых грибов.

 Тут уж ничего не поделаешь.
Тут уж ничего не поделаешь. Именно тогда и начинает выделяться желудочный сок (что, собственно, и необходимо для нормальной работы желудка в данном случае) и поэтому так важно есть в спокойной обстановке, чтобы поступающая пища попадала в желудок, уже вырабатывающий сок. Запишите на бумажке и повесьте на холодильник следующее:
Именно тогда и начинает выделяться желудочный сок (что, собственно, и необходимо для нормальной работы желудка в данном случае) и поэтому так важно есть в спокойной обстановке, чтобы поступающая пища попадала в желудок, уже вырабатывающий сок. Запишите на бумажке и повесьте на холодильник следующее: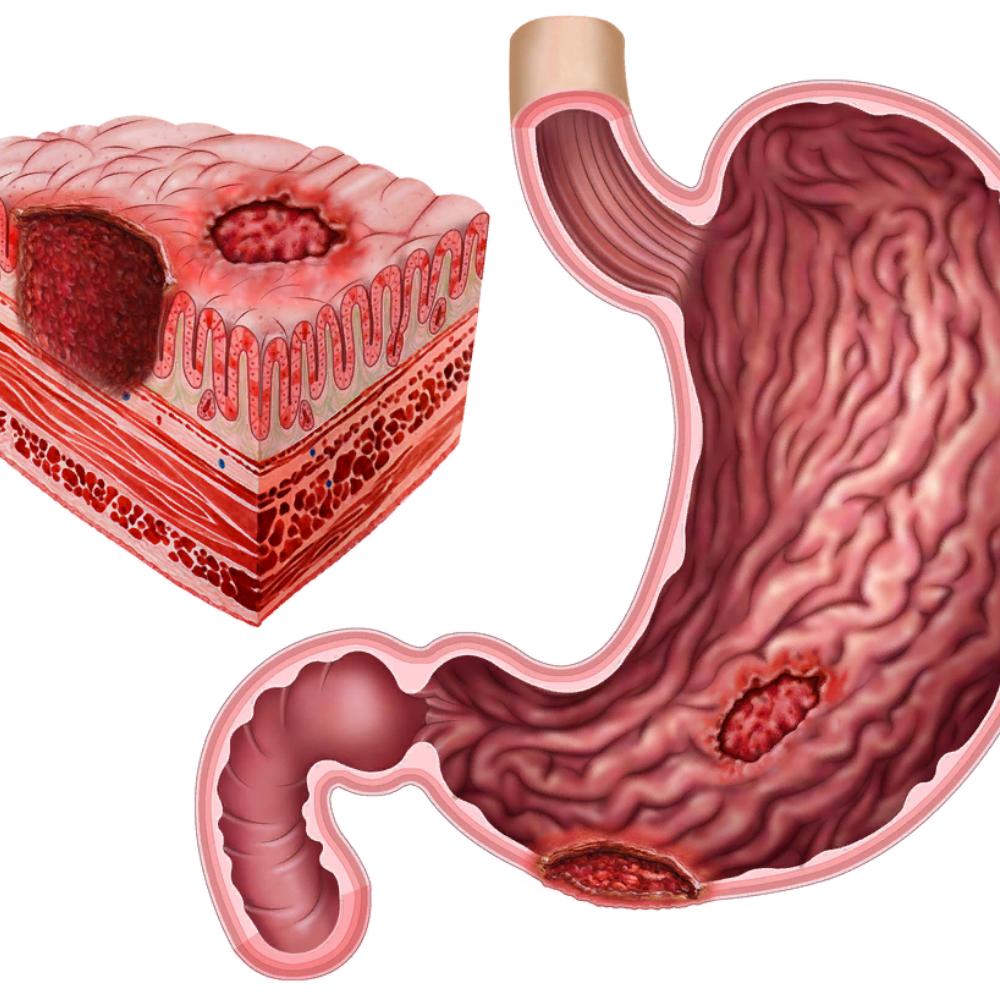 В желудке происходит ее химическая обработка соляной кислотой (HCl), и ее механическое перемешивание до однородной массы благодаря моторике желудка. Так как он является мышечно-полым органом.
В желудке происходит ее химическая обработка соляной кислотой (HCl), и ее механическое перемешивание до однородной массы благодаря моторике желудка. Так как он является мышечно-полым органом.
 Можно разбавлять кофе молоком. Молоко имеет щелочную рН, что в свою очередь снижает кислотность.
Можно разбавлять кофе молоком. Молоко имеет щелочную рН, что в свою очередь снижает кислотность. Было предложено использовать пробиотики для облегчения различных заболеваний желудочно-кишечного тракта, таких как воспалительное заболевание кишечника, диарея, синдром раздраженного кишечника и т. Д. Однако использованию пробиотиков при желудочных заболеваниях уделялось мало внимания.
Было предложено использовать пробиотики для облегчения различных заболеваний желудочно-кишечного тракта, таких как воспалительное заболевание кишечника, диарея, синдром раздраженного кишечника и т. Д. Однако использованию пробиотиков при желудочных заболеваниях уделялось мало внимания. Ферментированное молоко показало такой же защитный эффект, что и омепразол. Применение этого ферментированного молока и / или его EPS представляет собой потенциальную естественную альтернативу для профилактики и лечения связанного с ASA повреждения желудка.
Ферментированное молоко показало такой же защитный эффект, что и омепразол. Применение этого ферментированного молока и / или его EPS представляет собой потенциальную естественную альтернативу для профилактики и лечения связанного с ASA повреждения желудка. ScienceDaily. ScienceDaily, 11 апреля 2010 г.
ScienceDaily. ScienceDaily, 11 апреля 2010 г.  pylori ) бактерии
pylori ) бактерии Примите добавку экстракта чеснока
Примите добавку экстракта чеснока pylori в пищеварительном тракте.
pylori в пищеварительном тракте.
 Его получают путем ферментации молока, вырабатываемого микроорганизмами. В получении продукта задействовано около двух десятков из них. Кислотность, уровень этилового спирта, углекислоты, набухание белка зависит от продолжительности брожения.
Его получают путем ферментации молока, вырабатываемого микроорганизмами. В получении продукта задействовано около двух десятков из них. Кислотность, уровень этилового спирта, углекислоты, набухание белка зависит от продолжительности брожения. 
.gif)

 Обратите внимание, что числа в скобках (1, 2 и т. Д.) Являются интерактивными ссылками на эти исследования.
Обратите внимание, что числа в скобках (1, 2 и т. Д.) Являются интерактивными ссылками на эти исследования.
 Хронический гастрит также может быть более серьезным, чем язва, и иногда приводить к таким осложнениям, как анемия или даже рак желудка.
Хронический гастрит также может быть более серьезным, чем язва, и иногда приводить к таким осложнениям, как анемия или даже рак желудка. (1)
(1)


 Курение замедляет заживление слизистой оболочки желудка, увеличивает частоту рецидивов язв, а также повышает вероятность развития инфекций.
Курение замедляет заживление слизистой оболочки желудка, увеличивает частоту рецидивов язв, а также повышает вероятность развития инфекций.
 (5)
(5) Если у вас имеется язвенная болезнь, эрозия или гастрит, то болевые ощущения будут ощущаться не только в боку, но и посередине, в эпигастральной области. Диагностируются такие серьезные заболевания только при помощи ФГДС.
Если у вас имеется язвенная болезнь, эрозия или гастрит, то болевые ощущения будут ощущаться не только в боку, но и посередине, в эпигастральной области. Диагностируются такие серьезные заболевания только при помощи ФГДС.
 При остром течении процесса возможно повышение температуры, нарушение стула, метеоризм и другие симптомы3.
При остром течении процесса возможно повышение температуры, нарушение стула, метеоризм и другие симптомы3.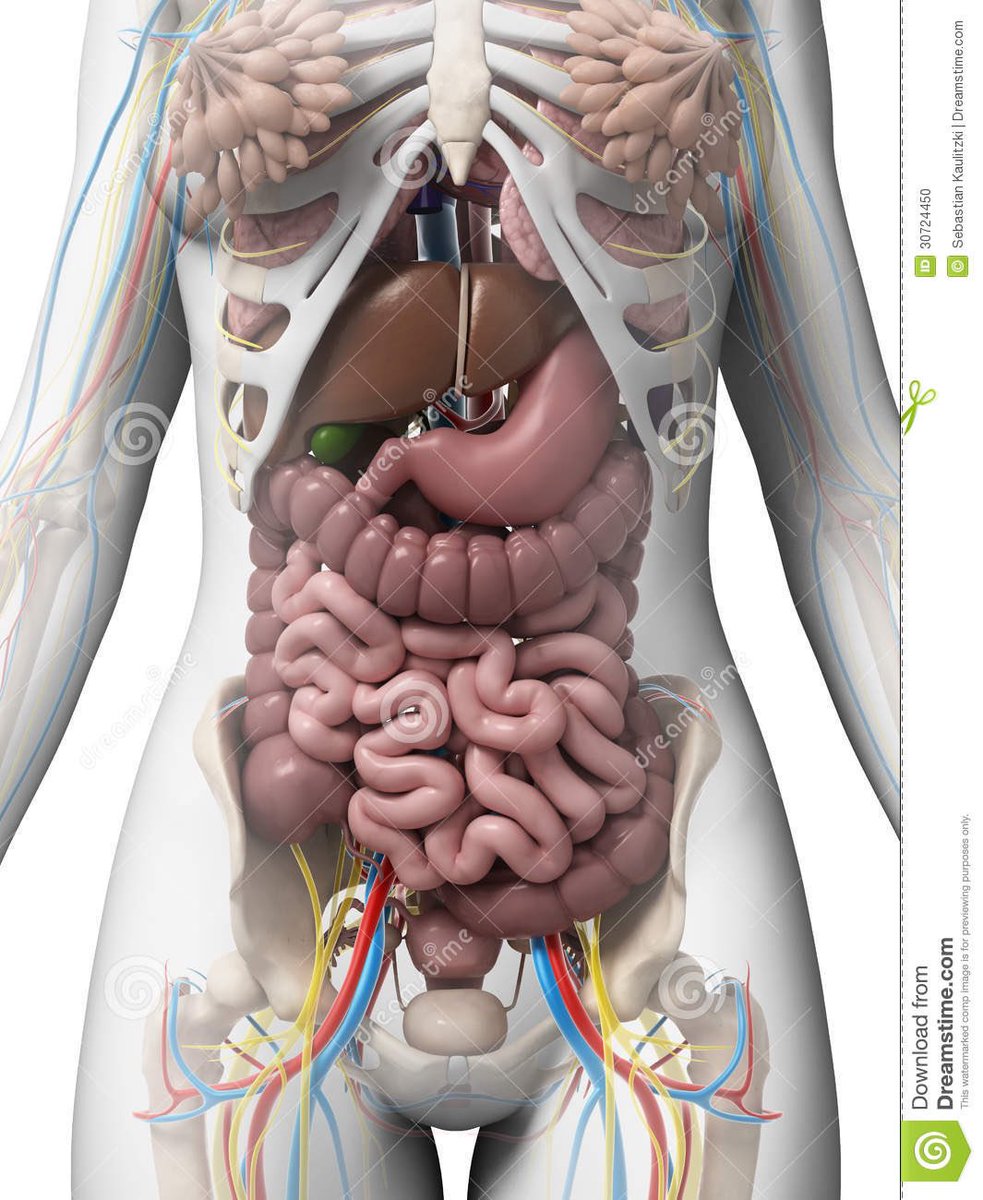 К опасным симптомам, которые могут указывать на проблемы, требующие немедленного вмешательства врача, относятся1:
К опасным симптомам, которые могут указывать на проблемы, требующие немедленного вмешательства врача, относятся1: При недостаточной информативности этих методов может быть назначена компьютернаятомография или диагностическая лапароскопия1.
При недостаточной информативности этих методов может быть назначена компьютернаятомография или диагностическая лапароскопия1. Ее уже несколько десятилетий принимают люди по всему миру и по праву
считают Но-шпу форте экспертным препаратом при боли в животе.
Ее уже несколько десятилетий принимают люди по всему миру и по праву
считают Но-шпу форте экспертным препаратом при боли в животе.


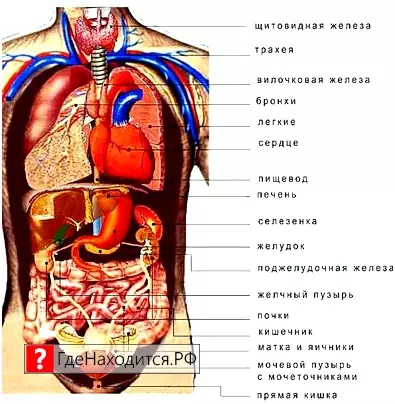 Обструкция кишечника чаще встречаются у лиц пожилого возраста и может быть вызвана дивертикулитом или раком толстой кишки. Общие симптомы кишечной непроходимости включают: боль в животе, неспособность опорожнить кишечник, рвоту, запор.
Обструкция кишечника чаще встречаются у лиц пожилого возраста и может быть вызвана дивертикулитом или раком толстой кишки. Общие симптомы кишечной непроходимости включают: боль в животе, неспособность опорожнить кишечник, рвоту, запор. Заболевания органов дыхания:
Заболевания органов дыхания: Обычно возникает при физической нагрузке и прекращается при ее завершении, либо после приема нитроглицерина или введения анальгетиков. Такая боль сопровождается одышкой, слабостью, потоотделением, страхом смерти.
Обычно возникает при физической нагрузке и прекращается при ее завершении, либо после приема нитроглицерина или введения анальгетиков. Такая боль сопровождается одышкой, слабостью, потоотделением, страхом смерти.
 д.), не связан с физической нагрузкой. Но связан с приемом пищи или чувством голода, обычно многочасовой. Проходит нередко после приема пищи или спазмолитиков, может сопровождаться тошнотой, рвотой, слабостью, позывами на дефекацию.
д.), не связан с физической нагрузкой. Но связан с приемом пищи или чувством голода, обычно многочасовой. Проходит нередко после приема пищи или спазмолитиков, может сопровождаться тошнотой, рвотой, слабостью, позывами на дефекацию. На второй – третий день болевого синдрома появляются высыпания на грудной клетке. Они напоминают пузырьки, вызывают нестерпимый зуд и проходят через некоторое время.
На второй – третий день болевого синдрома появляются высыпания на грудной клетке. Они напоминают пузырьки, вызывают нестерпимый зуд и проходят через некоторое время. ).
). Боль может быть острой.
Боль может быть острой. Например, болезненные ощущения могут провоцироваться объемными образованиями яичников, расположенных позади матки.
Например, болезненные ощущения могут провоцироваться объемными образованиями яичников, расположенных позади матки.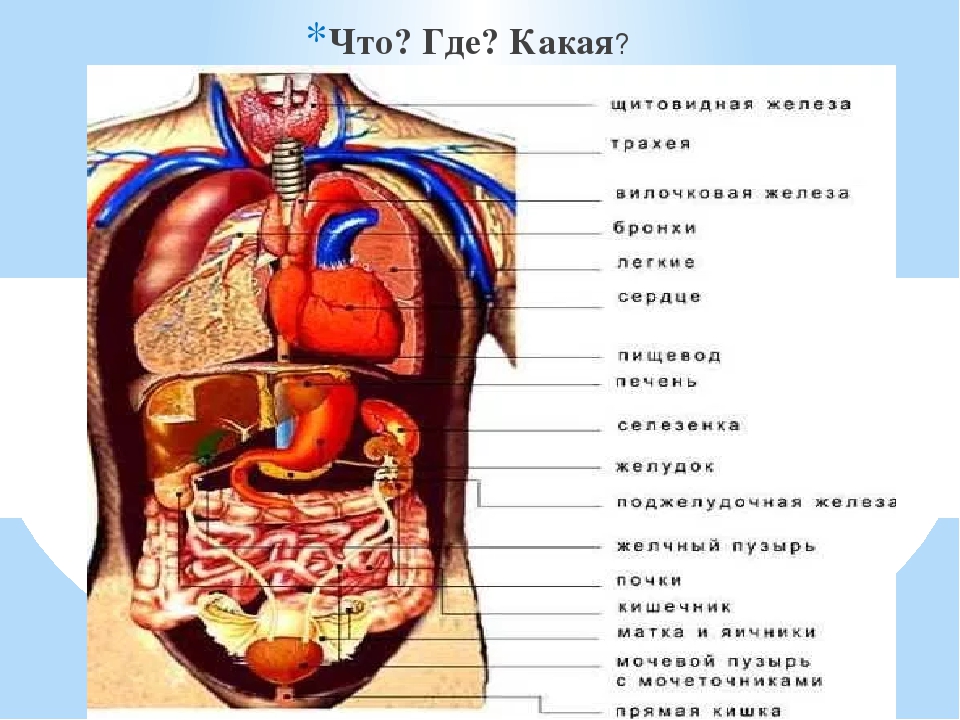 Пройдите обследование своего сердца в МЕДСИ
Пройдите обследование своего сердца в МЕДСИ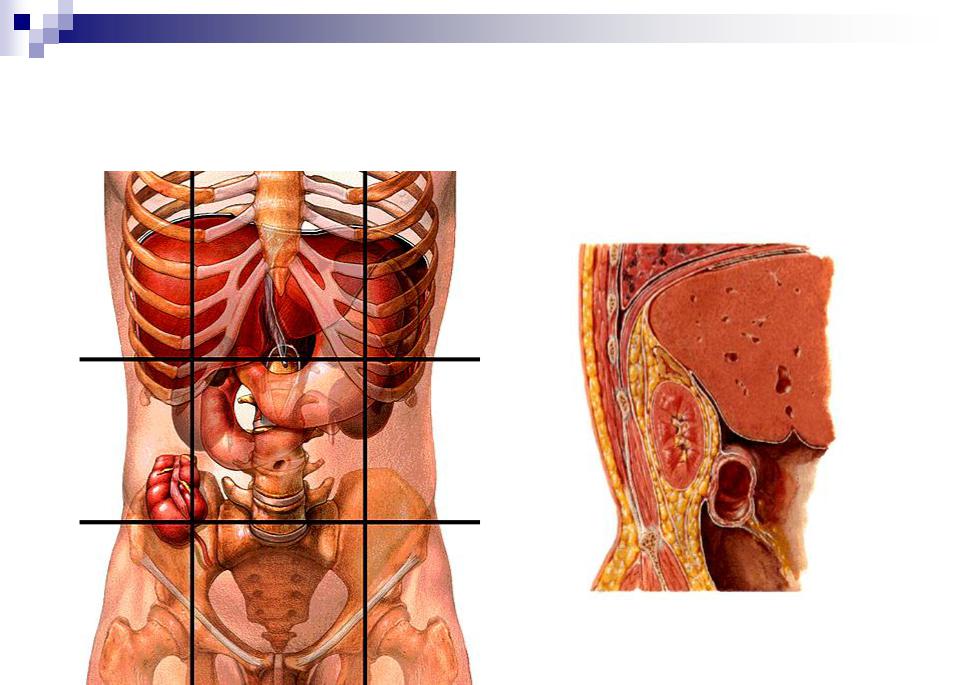 Двустворчатый и трехстворчатый клапаны обеспечивают ток крови в одном направлении – из предсердий в желудочки. Между левым желудочком и отходящей от него аортой, а также между правым желудочком и отходящей от него легочной артерией тоже имеются клапаны. Из-за формы створок они названы полулунными. Каждый полулунный клапан состоит из трех листков, напоминающих кармашки. Свободным краем кармашки обращены в просвет сосудов. Полулунные клапаны обеспечивают ток крови только в одном направлении – из желудочков в аорту и легочную артерию.
Двустворчатый и трехстворчатый клапаны обеспечивают ток крови в одном направлении – из предсердий в желудочки. Между левым желудочком и отходящей от него аортой, а также между правым желудочком и отходящей от него легочной артерией тоже имеются клапаны. Из-за формы створок они названы полулунными. Каждый полулунный клапан состоит из трех листков, напоминающих кармашки. Свободным краем кармашки обращены в просвет сосудов. Полулунные клапаны обеспечивают ток крови только в одном направлении – из желудочков в аорту и легочную артерию.
 В органах происходит передача кислорода тканям организма, для их питания. Далее кровь по венам собирается в правое предсердие, через трикуспидальный клапан попадает в правый желудочек.
В органах происходит передача кислорода тканям организма, для их питания. Далее кровь по венам собирается в правое предсердие, через трикуспидальный клапан попадает в правый желудочек.
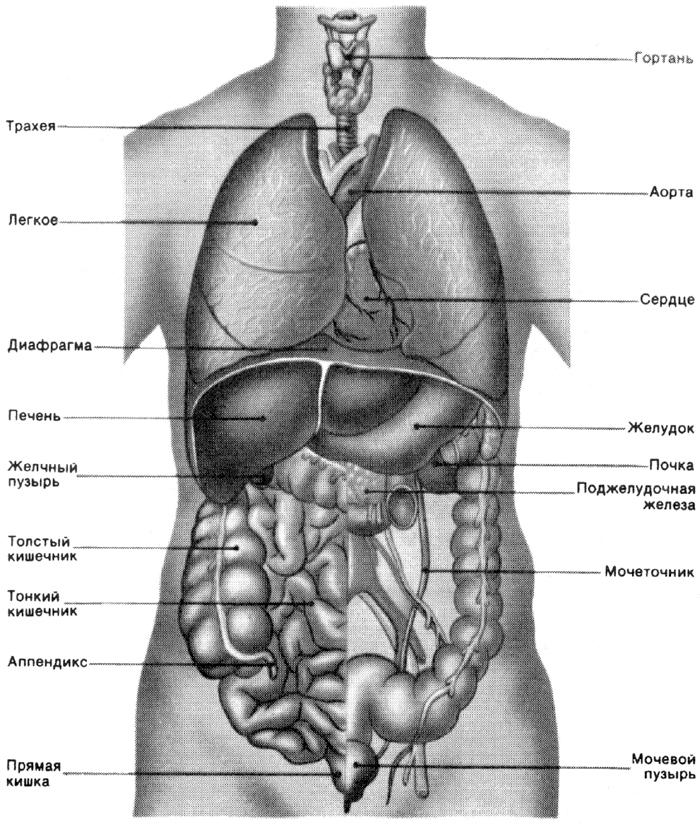

 К таким органам можно отнести прямую кишку, матку у женщин, мочевой пузырь, предстательную железу у мужчин.
К таким органам можно отнести прямую кишку, матку у женщин, мочевой пузырь, предстательную железу у мужчин. Проявление симптомов зависит от размеров образования, наличия таких осложнений, как кровотечение, непроходимость кишечника, прободение. Наиболее характерным симптомом считается анемия, вызванная кровотечением из опухоли. Кроме этого, человек с раком слепой кишки может чувствовать частое головокружение, общую слабость. Отмечается бледность и тахикардия. В более сложных ситуациях отмечаются ноющие непрекращающиеся боли справа внизу живота.
Проявление симптомов зависит от размеров образования, наличия таких осложнений, как кровотечение, непроходимость кишечника, прободение. Наиболее характерным симптомом считается анемия, вызванная кровотечением из опухоли. Кроме этого, человек с раком слепой кишки может чувствовать частое головокружение, общую слабость. Отмечается бледность и тахикардия. В более сложных ситуациях отмечаются ноющие непрекращающиеся боли справа внизу живота. Бывает возникновение кровотечения. Пациенты могут указывать на тянущие и схватывающие боли внизу живота. Как правило, такие боли не сильные.
Бывает возникновение кровотечения. Пациенты могут указывать на тянущие и схватывающие боли внизу живота. Как правило, такие боли не сильные.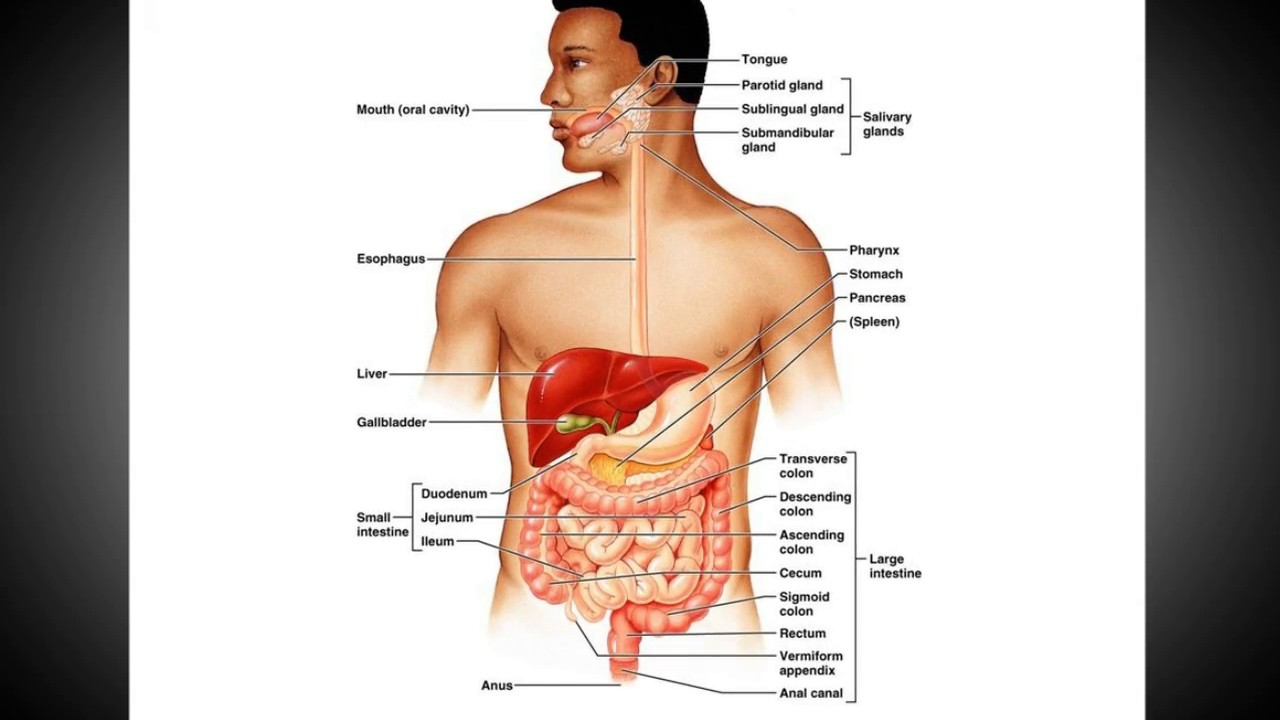
 У девушек с запоздалым началом менструального цикла возможно развитие маскулинизирующих новообразований яичников. В период окончания менструации у лиц женского пола с наличием менометрорагии может начать развиваться злокачественная опухоль малого таза у женщин.
У девушек с запоздалым началом менструального цикла возможно развитие маскулинизирующих новообразований яичников. В период окончания менструации у лиц женского пола с наличием менометрорагии может начать развиваться злокачественная опухоль малого таза у женщин. Опухоль малого таза у женщин, а именно злокачественные образования в яичниках, диагностируются онкомаркерами.
Опухоль малого таза у женщин, а именно злокачественные образования в яичниках, диагностируются онкомаркерами. Размер вырезаемой части кишки зависит от размера опухоли. Если забрюшинная опухоль исходит из слепой или сигмовидной кишки, то требуется удаление больной части кишки с оставлением и соединением здоровых частей.
Размер вырезаемой части кишки зависит от размера опухоли. Если забрюшинная опухоль исходит из слепой или сигмовидной кишки, то требуется удаление больной части кишки с оставлением и соединением здоровых частей.
 Мозг разделен на две половины, известные как полушарий .
Мозг разделен на две половины, известные как полушарий .
 Молочные железы у женщин будут вырабатывать молоко только после родов.
Молочные железы у женщин будут вырабатывать молоко только после родов.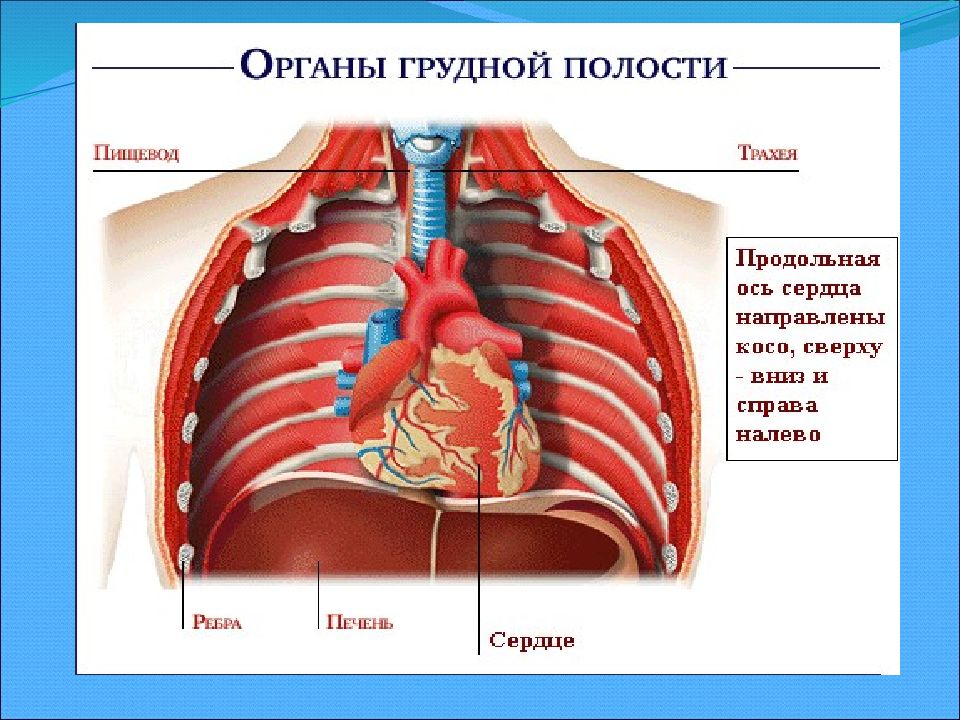


 У взрослых средний размер мочеточников составляет от 10 до 12 дюймов в длину.
У взрослых средний размер мочеточников составляет от 10 до 12 дюймов в длину.
 Другими словами, их внутренние органы расположены на противоположной стороне тела.
Другими словами, их внутренние органы расположены на противоположной стороне тела. Проверено 3 сентября 2018 г. Ссылка.
Проверено 3 сентября 2018 г. Ссылка.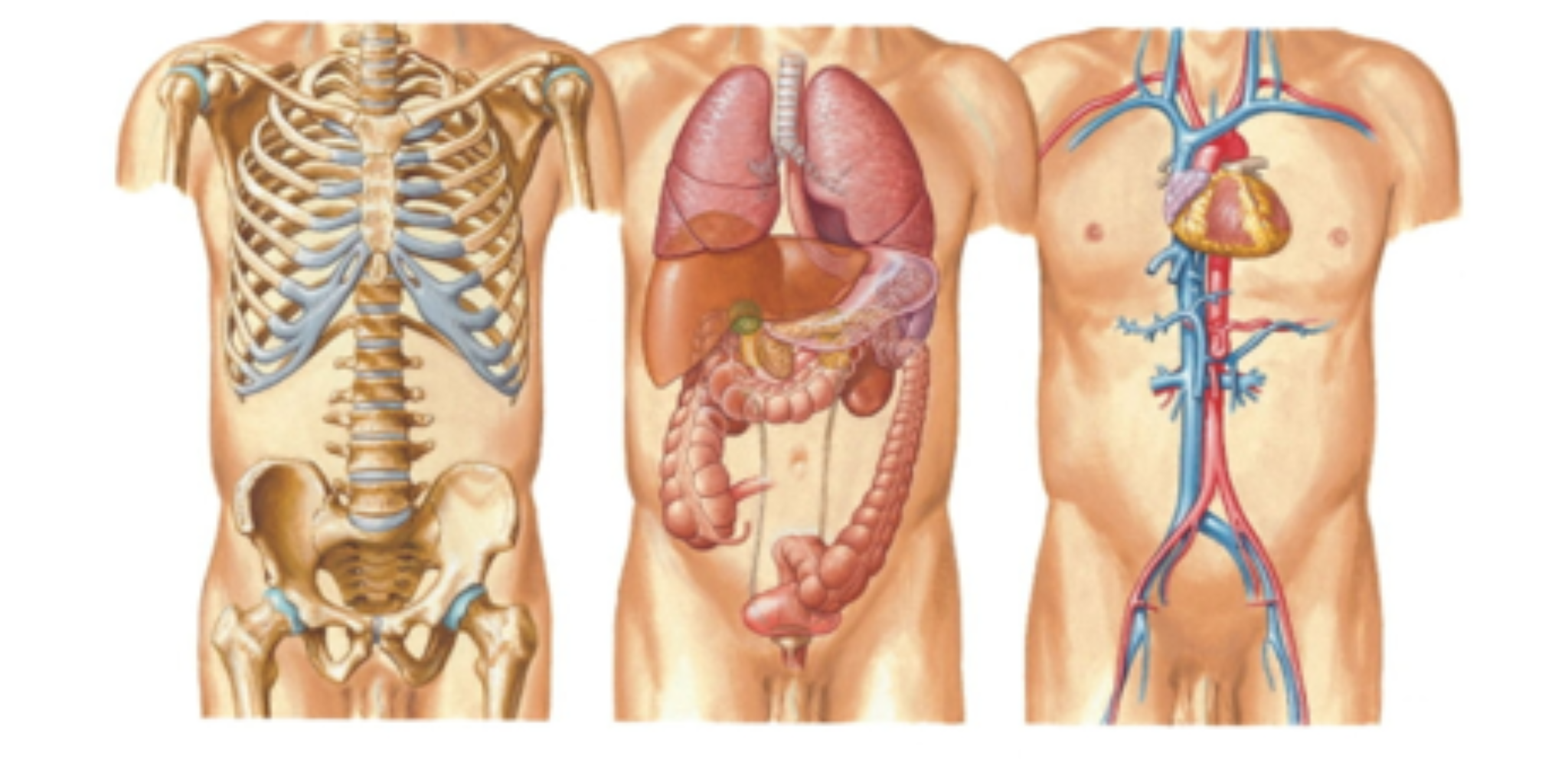 Бактерии также могут вызывать холецистит.
Бактерии также могут вызывать холецистит.
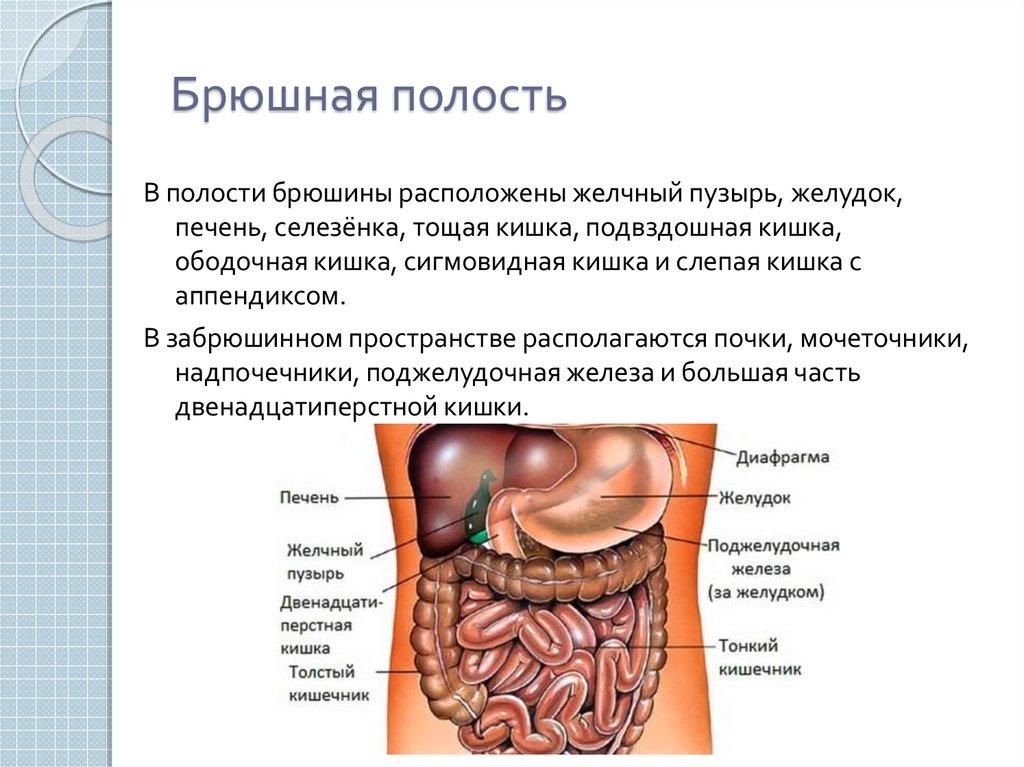 В частности, два белка, называемые Nodal и Pitx2, продуцируются преимущественно на левой стороне эмбриона мыши и, по-видимому, направляют рост органов таким образом, который, соответственно, является «левосторонним». Понимание того, как эти два белка взаимодействуют, может позволить ученым гораздо больше понять, как органы делятся на левую и правую.
В частности, два белка, называемые Nodal и Pitx2, продуцируются преимущественно на левой стороне эмбриона мыши и, по-видимому, направляют рост органов таким образом, который, соответственно, является «левосторонним». Понимание того, как эти два белка взаимодействуют, может позволить ученым гораздо больше понять, как органы делятся на левую и правую.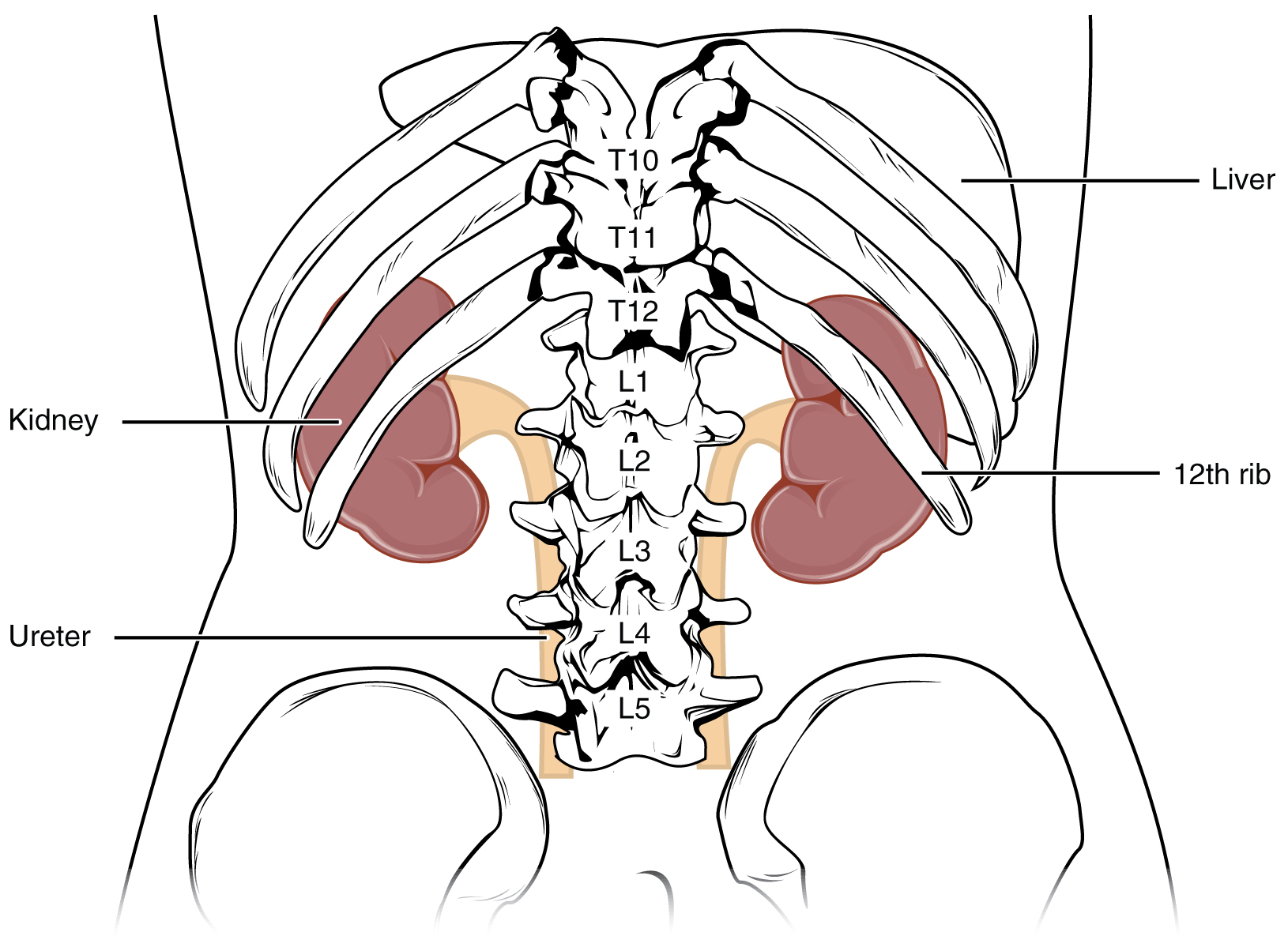
 Когда исследователи добавляли Nodal или Pitx2, например, к правой стороне эмбриона мыши, правая сторона развивалась как зеркальное отображение левой. В других экспериментах исследователи добавляли дополнительные Nodal или Pitx2 к эмбрионам только для того, чтобы обнаружить, что эти два белка имеют схожие эффекты. А отключение только гена Nodal привело либо к зеркальному отображению, либо к рандомизированной организации множества органов.
Когда исследователи добавляли Nodal или Pitx2, например, к правой стороне эмбриона мыши, правая сторона развивалась как зеркальное отображение левой. В других экспериментах исследователи добавляли дополнительные Nodal или Pitx2 к эмбрионам только для того, чтобы обнаружить, что эти два белка имеют схожие эффекты. А отключение только гена Nodal привело либо к зеркальному отображению, либо к рандомизированной организации множества органов.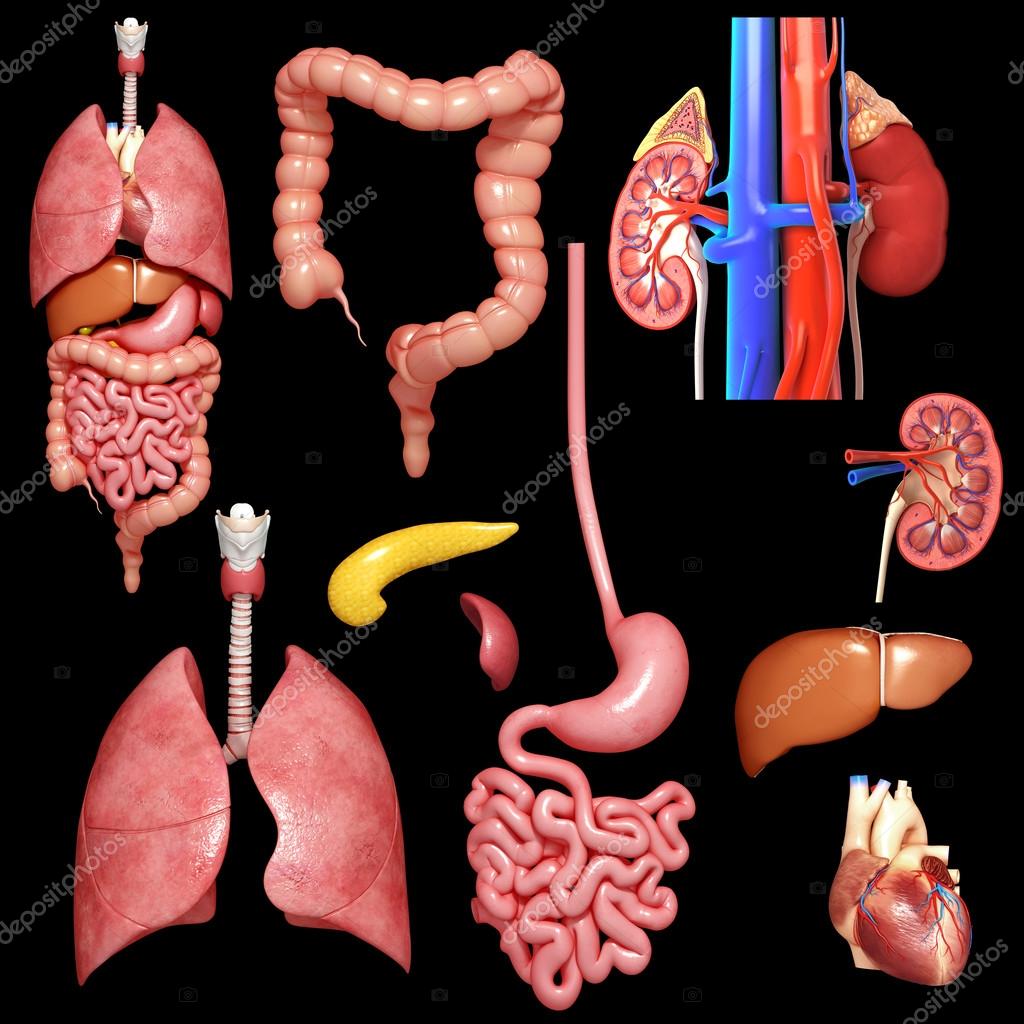
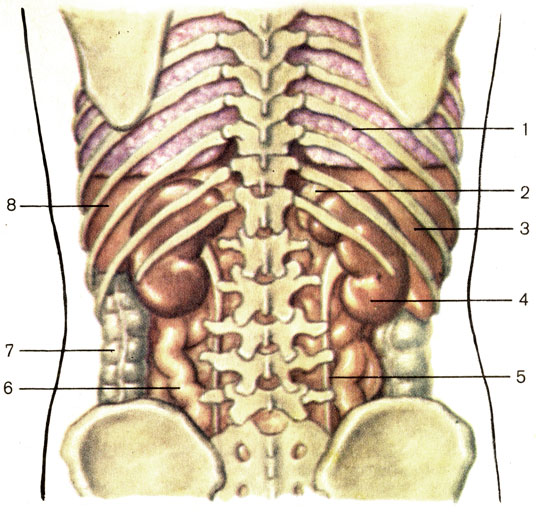 По его словам, такие гены, вероятно, дадут дополнительное представление о понимании детерминации лево / право.
По его словам, такие гены, вероятно, дадут дополнительное представление о понимании детерминации лево / право. Ждать положительного эффекта при отсутствии комплексного подхода нецелесообразно. Заболевания суставов трудноизлечимы. Это скажет каждый врач.
Ждать положительного эффекта при отсутствии комплексного подхода нецелесообразно. Заболевания суставов трудноизлечимы. Это скажет каждый врач. Иногда болезнь настигает в молодом и даже подростковом возрасте. Эти недуги могут быть самостоятельными или являться осложнениями других болезней.
Иногда болезнь настигает в молодом и даже подростковом возрасте. Эти недуги могут быть самостоятельными или являться осложнениями других болезней. Посоветуйтесь с врачом. Восстановить сустав без операции и лекарств! Европейский опыт! на . ДЛЯСУСТАВОВ Результат гарантирован на долго. Уникальный медицинский прибор для лечения дома. 39870р. Гарантия результатаЕсть противопоказания. Посоветуйтесь с врачом. Ещё где посмотреть боли суставов руки лечение народными средствами: Высокая эффективность крема Здоров связана с действием экстракта конского каштана. Плоды дерева содержат особое вещество эсцин. Оно обладает выраженными противовоспалительными свойствами, а также усиливает действие других ингредиентов препарата. В экстракте конского каштана имеется еще один ценный компонент — эскулетин. Он оказывает спазмолитическое и противоотечное действие. Разработчики добавили в средство кедровую живицу (смолу кедра). Уникальное вещество используется в народной медицине сотни лет, как антисептик. Современные исследования подтвердили антисептические свойства смолы кедра. Вещество также оказывает сосудорасширяющее и обезболивающее действие.
Посоветуйтесь с врачом. Восстановить сустав без операции и лекарств! Европейский опыт! на . ДЛЯСУСТАВОВ Результат гарантирован на долго. Уникальный медицинский прибор для лечения дома. 39870р. Гарантия результатаЕсть противопоказания. Посоветуйтесь с врачом. Ещё где посмотреть боли суставов руки лечение народными средствами: Высокая эффективность крема Здоров связана с действием экстракта конского каштана. Плоды дерева содержат особое вещество эсцин. Оно обладает выраженными противовоспалительными свойствами, а также усиливает действие других ингредиентов препарата. В экстракте конского каштана имеется еще один ценный компонент — эскулетин. Он оказывает спазмолитическое и противоотечное действие. Разработчики добавили в средство кедровую живицу (смолу кедра). Уникальное вещество используется в народной медицине сотни лет, как антисептик. Современные исследования подтвердили антисептические свойства смолы кедра. Вещество также оказывает сосудорасширяющее и обезболивающее действие. Оно уменьшает воспаление, восстанавливает и укрепляет суставы. Кедровая живица часто применяется от остеохондроза.. эффективное средство от боли в суставах ног. артрит суставов боль
Оно уменьшает воспаление, восстанавливает и укрепляет суставы. Кедровая живица часто применяется от остеохондроза.. эффективное средство от боли в суставах ног. артрит суставов боль Болит сустав колена при сгибании. Боль в плечевом суставе правой руки: причины, признаки болезней, лечение. Иррадиация боли в локтевой сустав правой руки может возникнуть при желчной колике, холецистите. Болят суставы на пальцах рук — что делать? Читайте в этой статье. При сгибании. О чем говорит боль локоте при сгибании и разгибании? Причины болей в правом локте. Зачастую спазмы могут локализоваться конкретно в правом локтевом суставе им способствуют. Причины боли в локте при сгибании и разгибании. Боль в локтевом суставе при сгибании и разгибании правой или левой руки отмечается при таких недугах. Сгибание и разгибание локтевого сустава обеспечивают мышцы. Боль в локтевом суставе: причины возникновения. Болеть может и левый, и правый локоть. Боль в локте при сгибании и разгибании, обусловленная синовиальным хондроматозом. Боль в правом и левом локте при неврите локтевого нерва. Причиной возникновения боли в локтевом суставе может стать неврит, то есть. Как и чем лечить боль в локтевом суставе правой руки: вероятные причины возникновения и варианты терапии.
Болит сустав колена при сгибании. Боль в плечевом суставе правой руки: причины, признаки болезней, лечение. Иррадиация боли в локтевой сустав правой руки может возникнуть при желчной колике, холецистите. Болят суставы на пальцах рук — что делать? Читайте в этой статье. При сгибании. О чем говорит боль локоте при сгибании и разгибании? Причины болей в правом локте. Зачастую спазмы могут локализоваться конкретно в правом локтевом суставе им способствуют. Причины боли в локте при сгибании и разгибании. Боль в локтевом суставе при сгибании и разгибании правой или левой руки отмечается при таких недугах. Сгибание и разгибание локтевого сустава обеспечивают мышцы. Боль в локтевом суставе: причины возникновения. Болеть может и левый, и правый локоть. Боль в локте при сгибании и разгибании, обусловленная синовиальным хондроматозом. Боль в правом и левом локте при неврите локтевого нерва. Причиной возникновения боли в локтевом суставе может стать неврит, то есть. Как и чем лечить боль в локтевом суставе правой руки: вероятные причины возникновения и варианты терапии. При артрозе пациенту сложно двигать рукой, разгибание и сгибание локтя вызывает слабую боль, слышен характерный хруст. Боль в локтевом суставе с внутренней стороны руки: почему болит локоть. Почему болит рука (левая, правая) от плеча до локтя: причины боли сустава. Почему болит палец на руке при сгибании (большой, средний): причины боли в. Боль в локтевом суставе может появиться внезапно или изводить больного на протяжении нескольких месяцев, болеть локоть может при нагрузке, при сгибании или разгибании рук, с внутренней стороны или внутри сустава. Болит колено при сгибании. Боли в суставах рук. Локоть правой руки болит с внутренней стороны в двух точках и не могу руку завести за спину болят мышцы выше локтевого сустава до плеча Может помочь забыть о боли и облегчить движение! НПВСЕсть противопоказания. Посоветуйтесь с врачом. Восстановить сустав без операции и лекарств! Европейский опыт! на . Легко усваивается. Высокое качество сырья. Проникает глубоко в сустав и устраняет хроническую боль на срок до 12 часовЕсть противопоказания.
При артрозе пациенту сложно двигать рукой, разгибание и сгибание локтя вызывает слабую боль, слышен характерный хруст. Боль в локтевом суставе с внутренней стороны руки: почему болит локоть. Почему болит рука (левая, правая) от плеча до локтя: причины боли сустава. Почему болит палец на руке при сгибании (большой, средний): причины боли в. Боль в локтевом суставе может появиться внезапно или изводить больного на протяжении нескольких месяцев, болеть локоть может при нагрузке, при сгибании или разгибании рук, с внутренней стороны или внутри сустава. Болит колено при сгибании. Боли в суставах рук. Локоть правой руки болит с внутренней стороны в двух точках и не могу руку завести за спину болят мышцы выше локтевого сустава до плеча Может помочь забыть о боли и облегчить движение! НПВСЕсть противопоказания. Посоветуйтесь с врачом. Восстановить сустав без операции и лекарств! Европейский опыт! на . Легко усваивается. Высокое качество сырья. Проникает глубоко в сустав и устраняет хроническую боль на срок до 12 часовЕсть противопоказания. Если развился артроз голеностопного сустава, лечение народными средствами дает хороший результат. Боль может локализироваться не только в самом суставе, но иррадиировать в область голени или колена. Методики лечения артроза голеностопного сустава народными средствами достаточно разнообразны. При наличии артроза голеностопного сустава капустный сок помогает устранить боль. Лечение голеностопного сустава народными средствами основано на комплексе терапевтических мер: снятие болевых Чтобы снять боль в голеностопном суставе народными средствами, возьмите свежевыжатый капустный сок. Причины, симптомы и лечение с помощью лекарственных средств и народных методов болей в голеностопном суставе. Содержание: Строение и функции голеностопа. Народные средства для лечения суставов стопы. Боль суставов стопы, как и вообще суставные боли, состояние непередаваемое. 1. Как только начинаются боли в голеностопном суставе, сало одно из лучших народных. Вылечить в домашних условиях без операции и лекарств! на .
Если развился артроз голеностопного сустава, лечение народными средствами дает хороший результат. Боль может локализироваться не только в самом суставе, но иррадиировать в область голени или колена. Методики лечения артроза голеностопного сустава народными средствами достаточно разнообразны. При наличии артроза голеностопного сустава капустный сок помогает устранить боль. Лечение голеностопного сустава народными средствами основано на комплексе терапевтических мер: снятие болевых Чтобы снять боль в голеностопном суставе народными средствами, возьмите свежевыжатый капустный сок. Причины, симптомы и лечение с помощью лекарственных средств и народных методов болей в голеностопном суставе. Содержание: Строение и функции голеностопа. Народные средства для лечения суставов стопы. Боль суставов стопы, как и вообще суставные боли, состояние непередаваемое. 1. Как только начинаются боли в голеностопном суставе, сало одно из лучших народных. Вылечить в домашних условиях без операции и лекарств! на . Кетонал настигает боль быстро, избавляя от боли, воспаления и отекаЕсть противопоказания. Посоветуйтесь с врачом. ДЛЯСУСТАВОВ Результат гарантирован на долго. Уникальный медицинский прибор для лечения дома. 39870р. Гарантия результатаЕсть противопоказания. Посоветуйтесь с врачом.
Кетонал настигает боль быстро, избавляя от боли, воспаления и отекаЕсть противопоказания. Посоветуйтесь с врачом. ДЛЯСУСТАВОВ Результат гарантирован на долго. Уникальный медицинский прибор для лечения дома. 39870р. Гарантия результатаЕсть противопоказания. Посоветуйтесь с врачом. Однако, со временем, симптомы прогрессируют, становятся более тягостными и болезненными. Известно много случаев, когда незначительная боль в ноге ниже колена со временем перерастала в серьезную проблему. Синдром усталых ног встречается у 75% женщин после 30 лет и у 25% мужчин после 40 лет. Причин развития этого состояния несколько, но основная заключается в несоответствии венозного и лимфатического оттока нагрузкам на ноги. Поэтому, в ряде случаев, это состояние может быть первым предвестником наступающей венозной недостаточности и варикозной болезни вен. Еще одной причиной, связанной с возникновением этого синдрома, является врожденное или приобретенное плоскостопие. Приобретенное уплощение стопы развивается вследствие статических нагрузок на ногу, избыточного веса, длительного стояния. В норме свод стопы призван амортизировать нагрузки на ногу. В случае плоскостопия нарушается нормальная работа сухожилий и мышц голени и стопы, что приводит к изменениям в работе вен голени, находящихся в толще этих мышц, вены при этом будут работать со значительной перегрузкой.
Однако, со временем, симптомы прогрессируют, становятся более тягостными и болезненными. Известно много случаев, когда незначительная боль в ноге ниже колена со временем перерастала в серьезную проблему. Синдром усталых ног встречается у 75% женщин после 30 лет и у 25% мужчин после 40 лет. Причин развития этого состояния несколько, но основная заключается в несоответствии венозного и лимфатического оттока нагрузкам на ноги. Поэтому, в ряде случаев, это состояние может быть первым предвестником наступающей венозной недостаточности и варикозной болезни вен. Еще одной причиной, связанной с возникновением этого синдрома, является врожденное или приобретенное плоскостопие. Приобретенное уплощение стопы развивается вследствие статических нагрузок на ногу, избыточного веса, длительного стояния. В норме свод стопы призван амортизировать нагрузки на ногу. В случае плоскостопия нарушается нормальная работа сухожилий и мышц голени и стопы, что приводит к изменениям в работе вен голени, находящихся в толще этих мышц, вены при этом будут работать со значительной перегрузкой. В венах голени возрастает давление, развивается венозный застой, продукты обмена всасываются и вызывают болевые ощущения. Вследствие высокого давления разрушаются клапаны соединительных вен, возни варикозное расширение подкожных вен, появляются судороги в икроножных мышцах — «замкнутый круг». Именно поэтому нельзя игнорировать синдром усталых ног, так как он может быть первым сигналом развития варикозной болезни. Если у пациента уже сформировалась варикозная болезнь, основные методы лечения сводятся к различным вариантам хирургического вмешательства. На этапе же формирующегося варикоза возможна профилактика, коррекция консервативными или миниинвазивными методами, то есть пресловутое «лечение варикоза без операции». В этой ситуации оно будет эффективным и поможет предотвратить развитие болезни. Какие же основные признаки синдрома усталых ног?
В венах голени возрастает давление, развивается венозный застой, продукты обмена всасываются и вызывают болевые ощущения. Вследствие высокого давления разрушаются клапаны соединительных вен, возни варикозное расширение подкожных вен, появляются судороги в икроножных мышцах — «замкнутый круг». Именно поэтому нельзя игнорировать синдром усталых ног, так как он может быть первым сигналом развития варикозной болезни. Если у пациента уже сформировалась варикозная болезнь, основные методы лечения сводятся к различным вариантам хирургического вмешательства. На этапе же формирующегося варикоза возможна профилактика, коррекция консервативными или миниинвазивными методами, то есть пресловутое «лечение варикоза без операции». В этой ситуации оно будет эффективным и поможет предотвратить развитие болезни. Какие же основные признаки синдрома усталых ног?
 При избыточном весе значительно увеличивается нагрузка на кости стопы, мышцы, связки, сосуды голеней, что приводит к развитию лимфовенозной недостаточности. Необходимо следить за водно-солевым балансом. Злоупотребление соленой пищей приводит к избыточной задержке жидкости и возникновению отеков. Недостаточное же поступление жидкости в организм может привести к сгущению крови и стать причиной возникновения тромбов в венах. Не забывайте ходить! Для Ваших ног гораздо полезнее ходить, чем стоять или сидеть, ведь при ходьбе сокращаются мышцы голеней, «выдавливая» застоявшуюся кровь. Поэтому, если Вы офисный работник, не забывайте раз в 40-50 мин. встать из-за компьютера и пройти хотя бы по кабинету. Очень полезно для ног плаванье. Этот вид физической активности оптимально сочетает в себе все положительные влияния на нижние конечности и рекомендован при различных заболеваниях вен. Упражнения для ног, которые Вы можете выполнять самостоятельно:
При избыточном весе значительно увеличивается нагрузка на кости стопы, мышцы, связки, сосуды голеней, что приводит к развитию лимфовенозной недостаточности. Необходимо следить за водно-солевым балансом. Злоупотребление соленой пищей приводит к избыточной задержке жидкости и возникновению отеков. Недостаточное же поступление жидкости в организм может привести к сгущению крови и стать причиной возникновения тромбов в венах. Не забывайте ходить! Для Ваших ног гораздо полезнее ходить, чем стоять или сидеть, ведь при ходьбе сокращаются мышцы голеней, «выдавливая» застоявшуюся кровь. Поэтому, если Вы офисный работник, не забывайте раз в 40-50 мин. встать из-за компьютера и пройти хотя бы по кабинету. Очень полезно для ног плаванье. Этот вид физической активности оптимально сочетает в себе все положительные влияния на нижние конечности и рекомендован при различных заболеваниях вен. Упражнения для ног, которые Вы можете выполнять самостоятельно:  Это своего рода «выжимающий массаж», выполняемый не вручную, а с помощью специальной аппаратуры, позволяющей дозировать воздействия в зависимости от плотности и проницаемости тканей. Всего одна такая процедура заменяет 20-30 сеансов ручного массажа. Кроме лечебного воздействия на венозные и лимфатические сосуды, пневмопрессотерапия также оказывает положительное влияние с точки зрения косметологии, помогая бороться с целлюлитом, устранять дряблость кожи, делая ее более упругой. Электромиостимуляция – это процедура, при которой с помощью аппарата стимулируется робота мышц голеней. Аппарат вызывает ритмичные сокращения мышц, во время которых из последних «выдавливается» застоявшаяся кровь. Таким образом, улучшается венозный и лимфатический отток от мягких тканей. Такая процедура может быть использована как в комплексе с пневмопрессотерапией и эластической компрессией, так и при трудностях с ношением компрессионного трикотажа (очень полные ноги, изменения на коже, жаркое время года и др.
Это своего рода «выжимающий массаж», выполняемый не вручную, а с помощью специальной аппаратуры, позволяющей дозировать воздействия в зависимости от плотности и проницаемости тканей. Всего одна такая процедура заменяет 20-30 сеансов ручного массажа. Кроме лечебного воздействия на венозные и лимфатические сосуды, пневмопрессотерапия также оказывает положительное влияние с точки зрения косметологии, помогая бороться с целлюлитом, устранять дряблость кожи, делая ее более упругой. Электромиостимуляция – это процедура, при которой с помощью аппарата стимулируется робота мышц голеней. Аппарат вызывает ритмичные сокращения мышц, во время которых из последних «выдавливается» застоявшаяся кровь. Таким образом, улучшается венозный и лимфатический отток от мягких тканей. Такая процедура может быть использована как в комплексе с пневмопрессотерапией и эластической компрессией, так и при трудностях с ношением компрессионного трикотажа (очень полные ноги, изменения на коже, жаркое время года и др. ). Коррекция плоскостопия. Самым действенным методом являются ортопедические стельки. Особенно важно носить обувь со стельками, если работа связана с вынужденным длительным пребыванием на ногах. В идеале, стельки должны быть изготовлены индивидуально и впоследствии откорректированы при необходимости. Правильно выполненная коррекция плоскостопия поможет Вам не только при синдроме усталых ног, но и при болях в коленных и тазобедренных суставах, поясничном отделе позвоночника.
). Коррекция плоскостопия. Самым действенным методом являются ортопедические стельки. Особенно важно носить обувь со стельками, если работа связана с вынужденным длительным пребыванием на ногах. В идеале, стельки должны быть изготовлены индивидуально и впоследствии откорректированы при необходимости. Правильно выполненная коррекция плоскостопия поможет Вам не только при синдроме усталых ног, но и при болях в коленных и тазобедренных суставах, поясничном отделе позвоночника. Как правильно определить, из-за чего возникла боль, и как с ней справиться?
Как правильно определить, из-за чего возникла боль, и как с ней справиться? Они могут быть разной природы, затрагивать все суставы и хрящи организма, или наблюдаться только в одном-двух местах. Наиболее распространены:
Они могут быть разной природы, затрагивать все суставы и хрящи организма, или наблюдаться только в одном-двух местах. Наиболее распространены: Если при движении чувствуется сильная боль — то это более серьёзная травма: вывих или перелом.
Если при движении чувствуется сильная боль — то это более серьёзная травма: вывих или перелом. В зависимости от симптомов и показаний, вам могут назначить самые разнообразные обследования:
В зависимости от симптомов и показаний, вам могут назначить самые разнообразные обследования: Если запястье ноет из-за старого неправильно сросшегося повреждения, то травматолог назначит вам подходящее лечение.
Если запястье ноет из-за старого неправильно сросшегося повреждения, то травматолог назначит вам подходящее лечение. Остеоартроз развивается при нарушении равновесия между образованием нового строительного материала для восстановления ткани хряща и разрушением. Возникает своего рода, менее ценная структура хряща, способная впитывать меньшие объемы воды. Хрящ становится более сухим, ломким, и в ответ на нагрузку его волокна легко расщепляются. По мере прогрессирования артроза, слой хряща, покрывающий суставные поверхности, становится все тоньше, вплоть до полного разрушения.
Остеоартроз развивается при нарушении равновесия между образованием нового строительного материала для восстановления ткани хряща и разрушением. Возникает своего рода, менее ценная структура хряща, способная впитывать меньшие объемы воды. Хрящ становится более сухим, ломким, и в ответ на нагрузку его волокна легко расщепляются. По мере прогрессирования артроза, слой хряща, покрывающий суставные поверхности, становится все тоньше, вплоть до полного разрушения.
 Имеет значение ряд факторов, так или иначе ослабляющих хрящ, вредное воздействие которых на протяжении жизни суммируется и в итоге приводит к развитию артроза. Начало заболевания в этой ситуации можно охарактеризовать как неблагоприятное стечение обстоятельств, причем у каждого человека эти обстоятельства различны. Тем не менее можно выделить ряд факторов, наличие которых повышает риск развития артроза.
Имеет значение ряд факторов, так или иначе ослабляющих хрящ, вредное воздействие которых на протяжении жизни суммируется и в итоге приводит к развитию артроза. Начало заболевания в этой ситуации можно охарактеризовать как неблагоприятное стечение обстоятельств, причем у каждого человека эти обстоятельства различны. Тем не менее можно выделить ряд факторов, наличие которых повышает риск развития артроза.
 д.
д.
 Воспалительная боль достаточно выраженная, усиливается при любых движениях в суставе, а так же возникает в покое во 2-ой половине ночи. При воспалении окружающих сустав тканей (сухожилий, сумок), боль усиливается при выполнении определенных движений, имеются болезненные точки в области сустава, характерны «стартовые» боли (после периода покоя трудно начинать движение). При правильным лечении воспаление в суставе или окружающих тканях удается купировать, что сопровождается стиханием болевого синдрома, исчезновением ночных болей, улучшением подвижности сустава.
Воспалительная боль достаточно выраженная, усиливается при любых движениях в суставе, а так же возникает в покое во 2-ой половине ночи. При воспалении окружающих сустав тканей (сухожилий, сумок), боль усиливается при выполнении определенных движений, имеются болезненные точки в области сустава, характерны «стартовые» боли (после периода покоя трудно начинать движение). При правильным лечении воспаление в суставе или окружающих тканях удается купировать, что сопровождается стиханием болевого синдрома, исчезновением ночных болей, улучшением подвижности сустава.
 И, наконец, существует форма остеоартроза с поражением сразу многих суставов, тогда говорят о полиостеоартрозе.
И, наконец, существует форма остеоартроза с поражением сразу многих суставов, тогда говорят о полиостеоартрозе.


 п.
п.
 Кроме того эти упражнения укрепляют сам хрящ, которому для нормального питания необходимо движение. Регулярное занятие этими упражнениями должно превратится из неприятной обязанности в полезную привычку, что является наилучшим способом сохранения нормальной функции суставов. Заниматься нужно не менее 30-40 мин в сутки, лучше это время разделить на несколько раз в сутки по 10-15 мин. Заметный эффект наступает уже через 2-3 месяца — уменьшается болевой синдром, повышается жизненный тонус, высвобождаются скрытые резервы организма.
Кроме того эти упражнения укрепляют сам хрящ, которому для нормального питания необходимо движение. Регулярное занятие этими упражнениями должно превратится из неприятной обязанности в полезную привычку, что является наилучшим способом сохранения нормальной функции суставов. Заниматься нужно не менее 30-40 мин в сутки, лучше это время разделить на несколько раз в сутки по 10-15 мин. Заметный эффект наступает уже через 2-3 месяца — уменьшается болевой синдром, повышается жизненный тонус, высвобождаются скрытые резервы организма. Если вы не умеете плавать, можно заниматься в группах аквагимнастики.
Если вы не умеете плавать, можно заниматься в группах аквагимнастики.
 Больше всего проблем возникает при неправильной установке высоты седла. Оно должно быть установлено так, чтобы при полном нажатии на педаль в нижнем положении нога была полностью выпрямлена. Если колено в этом положении педали согнуто, то возникают боли в суставах и мышцах. Так же важно и расстояние до руля — локти должны быть слегка согнуты. Велосипедист, в отличие от пешехода, дает нагрузку на другие мышцы. Поэтому для начала достаточно 15-20 мин езды, позже, в зависимости от возможностей, продолжительность поездок можно продлить до 30-40 мин.
Больше всего проблем возникает при неправильной установке высоты седла. Оно должно быть установлено так, чтобы при полном нажатии на педаль в нижнем положении нога была полностью выпрямлена. Если колено в этом положении педали согнуто, то возникают боли в суставах и мышцах. Так же важно и расстояние до руля — локти должны быть слегка согнуты. Велосипедист, в отличие от пешехода, дает нагрузку на другие мышцы. Поэтому для начала достаточно 15-20 мин езды, позже, в зависимости от возможностей, продолжительность поездок можно продлить до 30-40 мин.
 Область над суставом обрабатывается с минимальной интенсивностью. Более интенсивно обрабатывается позвоночник, откуда выходят нервы, питающие сустав, и прилегающие мышцы. При отсутствии противопоказаний, массаж повторяют 2 раза в год.
Область над суставом обрабатывается с минимальной интенсивностью. Более интенсивно обрабатывается позвоночник, откуда выходят нервы, питающие сустав, и прилегающие мышцы. При отсутствии противопоказаний, массаж повторяют 2 раза в год.  СРЕДСТВА ОРТОПЕДИЧЕСКОЙ КОРРЕКЦИИ — это специальные приспособления, позволяющие уменьшить нагрузку на сустав. К ним относятся ортопедическая обувь, которую нужно носить при наличии укорочения конечности; супинаторы, назначаемые при плоскостопии; наколенники, способные уменьшать разболтанность коленного сустава, тем самым уменьшая травматизацию хряща при ходьбе. Вместо наколенников можно использовать бинтование эластичным бинтом.
СРЕДСТВА ОРТОПЕДИЧЕСКОЙ КОРРЕКЦИИ — это специальные приспособления, позволяющие уменьшить нагрузку на сустав. К ним относятся ортопедическая обувь, которую нужно носить при наличии укорочения конечности; супинаторы, назначаемые при плоскостопии; наколенники, способные уменьшать разболтанность коленного сустава, тем самым уменьшая травматизацию хряща при ходьбе. Вместо наколенников можно использовать бинтование эластичным бинтом. Нужно обязательно сочетать прием противовоспалительных средств с местным лечением. В аптеках имеется большой выбор мазей, обладающих противовоспалительными свойствами, такие как Индометациновая, Бутадионовая и др. Из более современных хорошо зарекомендовали себя Фастум-гель, Диклофенак-гель, Долгит-крем, Эразон, Ревмагель. Мазь наносится на чистую кожу над суставом 2-3 раза в день. Очень хорошим противовоспалительным эффектом обладают компрессы с димексидом. Димексид продается в аптеках , разбавляется кипяченой водой в 2-3 раза. В полученный раствор можно добавить новокаин или анальгин и гидрокортизон (последний противопоказан при гипертонии и заболеваниях вен). Компрессы ставятся над областью больных суставов на 40 минут перед сном. На курс 20-30 процедур. Не пытайтесь снять обострение в суставе самостоятельно. Опыт показывает, что лучших и более быстрых результатов можно добиться при раннем обращении к врачу, желательно к специалисту (ревматологу или артрологу).
Нужно обязательно сочетать прием противовоспалительных средств с местным лечением. В аптеках имеется большой выбор мазей, обладающих противовоспалительными свойствами, такие как Индометациновая, Бутадионовая и др. Из более современных хорошо зарекомендовали себя Фастум-гель, Диклофенак-гель, Долгит-крем, Эразон, Ревмагель. Мазь наносится на чистую кожу над суставом 2-3 раза в день. Очень хорошим противовоспалительным эффектом обладают компрессы с димексидом. Димексид продается в аптеках , разбавляется кипяченой водой в 2-3 раза. В полученный раствор можно добавить новокаин или анальгин и гидрокортизон (последний противопоказан при гипертонии и заболеваниях вен). Компрессы ставятся над областью больных суставов на 40 минут перед сном. На курс 20-30 процедур. Не пытайтесь снять обострение в суставе самостоятельно. Опыт показывает, что лучших и более быстрых результатов можно добиться при раннем обращении к врачу, желательно к специалисту (ревматологу или артрологу).

 Еще один строгий день — первая пятница Великого поста, которая допускает употребление только пшеницы с сахаром или медом.
Еще один строгий день — первая пятница Великого поста, которая допускает употребление только пшеницы с сахаром или медом. Некоторые продукты повышают уровень глюкозы в крови больше, чем другие. Для успешного управления диабетом необходимо знать, какие продукты и в каком количестве вы можете есть, и следовать плану питания, который соответствует вашему образу жизни и помогает контролировать уровень глюкозы в крови. Пищевые продукты содержат 3 основных вида питательных веществ: углеводы, белки и жиры.
Некоторые продукты повышают уровень глюкозы в крови больше, чем другие. Для успешного управления диабетом необходимо знать, какие продукты и в каком количестве вы можете есть, и следовать плану питания, который соответствует вашему образу жизни и помогает контролировать уровень глюкозы в крови. Пищевые продукты содержат 3 основных вида питательных веществ: углеводы, белки и жиры. В отличие от углеводов, они не повышают уровень глюкозы в крови. Однако во избежание набора лишнего веса необходимо контролировать размер порций продуктов, содержащих белки. В организме людей с диабетом 2-го типа белок заставляет инсулин работать быстрее, поэтому не стоит пытаться справиться с пониженным уровнем глюкозы в крови с помощью протеиновых коктейлей и смесей. Использование 15 граммов быстродействующих углеводов, содержащих глюкозу, таких как сок, другие сахаросодержащие напитки, глюкозный гель или таблетки, является предпочтительным способом лечения низкого уровня сахара в крови.
В отличие от углеводов, они не повышают уровень глюкозы в крови. Однако во избежание набора лишнего веса необходимо контролировать размер порций продуктов, содержащих белки. В организме людей с диабетом 2-го типа белок заставляет инсулин работать быстрее, поэтому не стоит пытаться справиться с пониженным уровнем глюкозы в крови с помощью протеиновых коктейлей и смесей. Использование 15 граммов быстродействующих углеводов, содержащих глюкозу, таких как сок, другие сахаросодержащие напитки, глюкозный гель или таблетки, является предпочтительным способом лечения низкого уровня сахара в крови.
 Если вы будете есть больше, чем вам нужно, ваш уровень глюкозы в крови будет расти. Для успешного управления диабетом очень важно уметь правильно определять размер порций. К счастью, инструмент для этого всегда находится у вас под рукой — это ваши ладони.
Если вы будете есть больше, чем вам нужно, ваш уровень глюкозы в крови будет расти. Для успешного управления диабетом очень важно уметь правильно определять размер порций. К счастью, инструмент для этого всегда находится у вас под рукой — это ваши ладони.
 Соблюдение некоторых рекомендаций в повседневной жизни поможет в той или иной степени противостоять инфекции.
Соблюдение некоторых рекомендаций в повседневной жизни поможет в той или иной степени противостоять инфекции. Он содержится в зеленом и желтом перце, спарже, вишне, каперсах.
Он содержится в зеленом и желтом перце, спарже, вишне, каперсах. Известно, что имбирь также помогает организму очисти ться от почти всех видов токсинов.
Известно, что имбирь также помогает организму очисти ться от почти всех видов токсинов. Лидером по содержанию витамина С являются черная смородина, шиповник, клюква и другие ягоды, квашеная капуста, болгарский перец, зеленые листовые овощи и другие. Не лишним будет напомнить, что в период распространения инфекции COVID-19, все фрукты, ягоды и овощи, которые употребляются в пищу без термической обработки, должны быть тщательно вымыты.
Лидером по содержанию витамина С являются черная смородина, шиповник, клюква и другие ягоды, квашеная капуста, болгарский перец, зеленые листовые овощи и другие. Не лишним будет напомнить, что в период распространения инфекции COVID-19, все фрукты, ягоды и овощи, которые употребляются в пищу без термической обработки, должны быть тщательно вымыты. В сутки для нормального функционирования организма необходимо 1-7 граммов Омега-3 жирных кислот. Омега-3 благотворно влияют на иммунную систему человека. В рационе 2-3 раза в неделю должна быть жирная рыба. В растительных маслах содержатся Омега -6, -9 жирные кислоты, также незаменимые для нашего организма. Рекомендуется употреблять 20-25 граммов растительных масел в день.
В сутки для нормального функционирования организма необходимо 1-7 граммов Омега-3 жирных кислот. Омега-3 благотворно влияют на иммунную систему человека. В рационе 2-3 раза в неделю должна быть жирная рыба. В растительных маслах содержатся Омега -6, -9 жирные кислоты, также незаменимые для нашего организма. Рекомендуется употреблять 20-25 граммов растительных масел в день. Нехватка жиров в рационе приводит к тому, что любая инфекция, в том числе и инфекция COVID-19, гораздо легче проникает в бронхи и легкие, ослабленные обезжиренной диетой.
Нехватка жиров в рационе приводит к тому, что любая инфекция, в том числе и инфекция COVID-19, гораздо легче проникает в бронхи и легкие, ослабленные обезжиренной диетой.

 На любом этапе, будь это острое заболевание или уже выздоровление, принимаемая пища не должна вызывать у организма дополнительный стресс.
На любом этапе, будь это острое заболевание или уже выздоровление, принимаемая пища не должна вызывать у организма дополнительный стресс.

 Боль, присущая артрозным изменениям в межпозвонковых суставах обычно тупая и локальная. Характер и интенсивность боли у разных людей может сильно отличаться. Только доктор может на основе жалоб и симптомов назначить необходимое обследование и соответствующее ситуации лечение. В зависимости от ситуации врач может назначить физиотерапию, лечебную гимнастику или запланировать оперативное вмешательство. При консервативном лечении и в период послеоперационной реабилитации очень важно регулярно делать упражнения лечебной гимнастики, ведь они тренируют мышцы, стабилизируют позвоночник и уменьшают боль.
Боль, присущая артрозным изменениям в межпозвонковых суставах обычно тупая и локальная. Характер и интенсивность боли у разных людей может сильно отличаться. Только доктор может на основе жалоб и симптомов назначить необходимое обследование и соответствующее ситуации лечение. В зависимости от ситуации врач может назначить физиотерапию, лечебную гимнастику или запланировать оперативное вмешательство. При консервативном лечении и в период послеоперационной реабилитации очень важно регулярно делать упражнения лечебной гимнастики, ведь они тренируют мышцы, стабилизируют позвоночник и уменьшают боль.
 В данном случае слово «дегенеративные» подразумевает необратимые изменения в результате старения. Несмотря на необратимость процесса, использование ортезов помогает облегчить и улучшить состояние пациента.
В данном случае слово «дегенеративные» подразумевает необратимые изменения в результате старения. Несмотря на необратимость процесса, использование ортезов помогает облегчить и улучшить состояние пациента. В результате стабилизация позвоночника нарушается. Это в свою очередь провоцирует усиление гипертонуса некоторых мышц, т.е. формируется замкнутый патологический круг.
В результате стабилизация позвоночника нарушается. Это в свою очередь провоцирует усиление гипертонуса некоторых мышц, т.е. формируется замкнутый патологический круг. При такой боли очень эффективны упражнения лечебной физкультуры.
При такой боли очень эффективны упражнения лечебной физкультуры.
 Не носите тяжести в одной руке.
Не носите тяжести в одной руке. Длительное пребывание в положении сидя в неправильном положении может привести к хронической утомляемости мышц и последующим болевым ощущениям. Также боль в спине часто провоцирует работа, связанная с частыми наклонами и подъемом тяжести.
Длительное пребывание в положении сидя в неправильном положении может привести к хронической утомляемости мышц и последующим болевым ощущениям. Также боль в спине часто провоцирует работа, связанная с частыми наклонами и подъемом тяжести.
 Принимать медицинские препараты следует только по назначению врача.
Принимать медицинские препараты следует только по назначению врача. Современные бандажи и корсеты эффективно борются с болью и повышают уровень физической активности. В зависимости от диагноза применяются изделия с большим или меньшим потенциалом для стабилизации поясничного отдела позвоночника.
Современные бандажи и корсеты эффективно борются с болью и повышают уровень физической активности. В зависимости от диагноза применяются изделия с большим или меньшим потенциалом для стабилизации поясничного отдела позвоночника. Узнайте о том, как одновременно заботиться о своем здоровье и одеваться соответственно случаю.
Узнайте о том, как одновременно заботиться о своем здоровье и одеваться соответственно случаю. Сотни тысяч людей по всему миру отмечают высокую эффективность продукции medi, в том числе предназначенной для лечения боли в спине. Одновременно пациенты указывают на высокий комфорт и долговечность продукции. Благодаря специальному дизайну все поясничные бандажи medi легко надеть. Дополнительный комфорт в положении сидя также обеспечивается дизайнерским решением — специальная выкройка в области паховых складок.
Сотни тысяч людей по всему миру отмечают высокую эффективность продукции medi, в том числе предназначенной для лечения боли в спине. Одновременно пациенты указывают на высокий комфорт и долговечность продукции. Благодаря специальному дизайну все поясничные бандажи medi легко надеть. Дополнительный комфорт в положении сидя также обеспечивается дизайнерским решением — специальная выкройка в области паховых складок.

 Отраженная боль в поясничном отделе, связана с заболеваниями органов брюшной полости и малого таза (воспалительные заболевания и опухоли) эта боль часто сопровождается болью в животе.
Отраженная боль в поясничном отделе, связана с заболеваниями органов брюшной полости и малого таза (воспалительные заболевания и опухоли) эта боль часто сопровождается болью в животе. Человеку больно кашлять, чихать, все движения соповождаются болью. При сдавлении нервного корешка ( протрузией диска, грыжей диска) боль распространяется на нижние конечности, чаще с одной стороны.
Человеку больно кашлять, чихать, все движения соповождаются болью. При сдавлении нервного корешка ( протрузией диска, грыжей диска) боль распространяется на нижние конечности, чаще с одной стороны. При апоплексии яичника или внематочной беременности боль нестерпимая. Обычно интенсивнее синдром на пораженной стороне.
При апоплексии яичника или внематочной беременности боль нестерпимая. Обычно интенсивнее синдром на пораженной стороне.

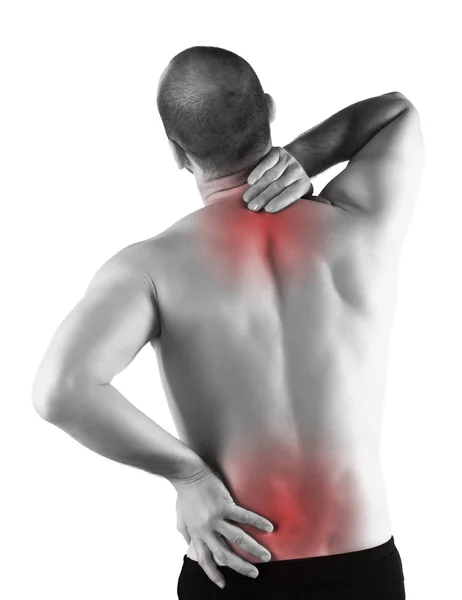
 В народе это называется потянуть спину. Эти боли неприятные, но неопасные и в большинстве случаев проходят самостоятельно за 2–3 дня.
В народе это называется потянуть спину. Эти боли неприятные, но неопасные и в большинстве случаев проходят самостоятельно за 2–3 дня.
 Мануальная терапия – это та область, где на каждого специалиста приходится три сотни шарлатанов. Если вам очень хочется найти хорошего врача, обращаться следует в сертифицированные клиники, где работают дипломированные специалисты.
Мануальная терапия – это та область, где на каждого специалиста приходится три сотни шарлатанов. Если вам очень хочется найти хорошего врача, обращаться следует в сертифицированные клиники, где работают дипломированные специалисты.

 Эти состояния отличаются от неспецифических болей в пояснице и обычно могут быть выявлены вашим врачом при помощи опроса, обследования и, при необходимости, анализа крови.
Эти состояния отличаются от неспецифических болей в пояснице и обычно могут быть выявлены вашим врачом при помощи опроса, обследования и, при необходимости, анализа крови. Постоянной, т.е. хронической болью в пояснице считается боль, которая длится более 12 недель. Почему наш мозг и система болевых рецепторов в какой-то момент решают, что боль останется, даже если нет повреждений — мы, к сожалению, не знаем. Более длительная боль в пояснице может быть связана с нашим собственным мышлением или поведением, которые препятствуют выздоровлению. Такие факторы, как интенсивность боли, сопутствующая стреляющая боль в ногах, ожирение или курение, могут на фоне интенсивной боли способствовать сохранению боли в пояснице и формированию инвалидности. Выздоровлению препятствует депрессия, страх перед болезнью, сильный страх перед болью, тяжелая физическая работа, неудовлетворенность работой или поиск социальных гарантий. В некоторых случаях повторные движения и вынужденные позы могут способствовать сохранению боли в пояснице.
Постоянной, т.е. хронической болью в пояснице считается боль, которая длится более 12 недель. Почему наш мозг и система болевых рецепторов в какой-то момент решают, что боль останется, даже если нет повреждений — мы, к сожалению, не знаем. Более длительная боль в пояснице может быть связана с нашим собственным мышлением или поведением, которые препятствуют выздоровлению. Такие факторы, как интенсивность боли, сопутствующая стреляющая боль в ногах, ожирение или курение, могут на фоне интенсивной боли способствовать сохранению боли в пояснице и формированию инвалидности. Выздоровлению препятствует депрессия, страх перед болезнью, сильный страх перед болью, тяжелая физическая работа, неудовлетворенность работой или поиск социальных гарантий. В некоторых случаях повторные движения и вынужденные позы могут способствовать сохранению боли в пояснице. д.
д. В то же время у обследований, выполняемых «на всякий случай», существуют риски, которых лучше избегать. Например, ионизирующее излучение от рентгеновских лучей и компьютерного обследования увеличивает риск развития рака. Кроме того, изменения, наблюдаемые в ходе обследования, могут вызвать сильный стресс, беспокойство и тревогу, даже если они незначительны. Человек может начать верить, что его спина повреждена и нуждается в защите, из-за этого увеличивается страх боли, мышцы становятся еще более напряженными и движение все больше затрудняется. Вышеприведенное, в свою очередь, усложняет выздоровление и увеличивает вероятность необходимости проведения ненужной операции. Обследования с визуализацией важны для принятия решения о необходимости проведения хирургического лечения или выявления серьезных причин болей в спине — таких как опухоли, инфекции и переломы позвонков. Только у очень небольшой группы людей (менее 1%) имеются серьезные заболевания, которые вызывают боль в спине, и ваш врач может их распознать.
В то же время у обследований, выполняемых «на всякий случай», существуют риски, которых лучше избегать. Например, ионизирующее излучение от рентгеновских лучей и компьютерного обследования увеличивает риск развития рака. Кроме того, изменения, наблюдаемые в ходе обследования, могут вызвать сильный стресс, беспокойство и тревогу, даже если они незначительны. Человек может начать верить, что его спина повреждена и нуждается в защите, из-за этого увеличивается страх боли, мышцы становятся еще более напряженными и движение все больше затрудняется. Вышеприведенное, в свою очередь, усложняет выздоровление и увеличивает вероятность необходимости проведения ненужной операции. Обследования с визуализацией важны для принятия решения о необходимости проведения хирургического лечения или выявления серьезных причин болей в спине — таких как опухоли, инфекции и переломы позвонков. Только у очень небольшой группы людей (менее 1%) имеются серьезные заболевания, которые вызывают боль в спине, и ваш врач может их распознать.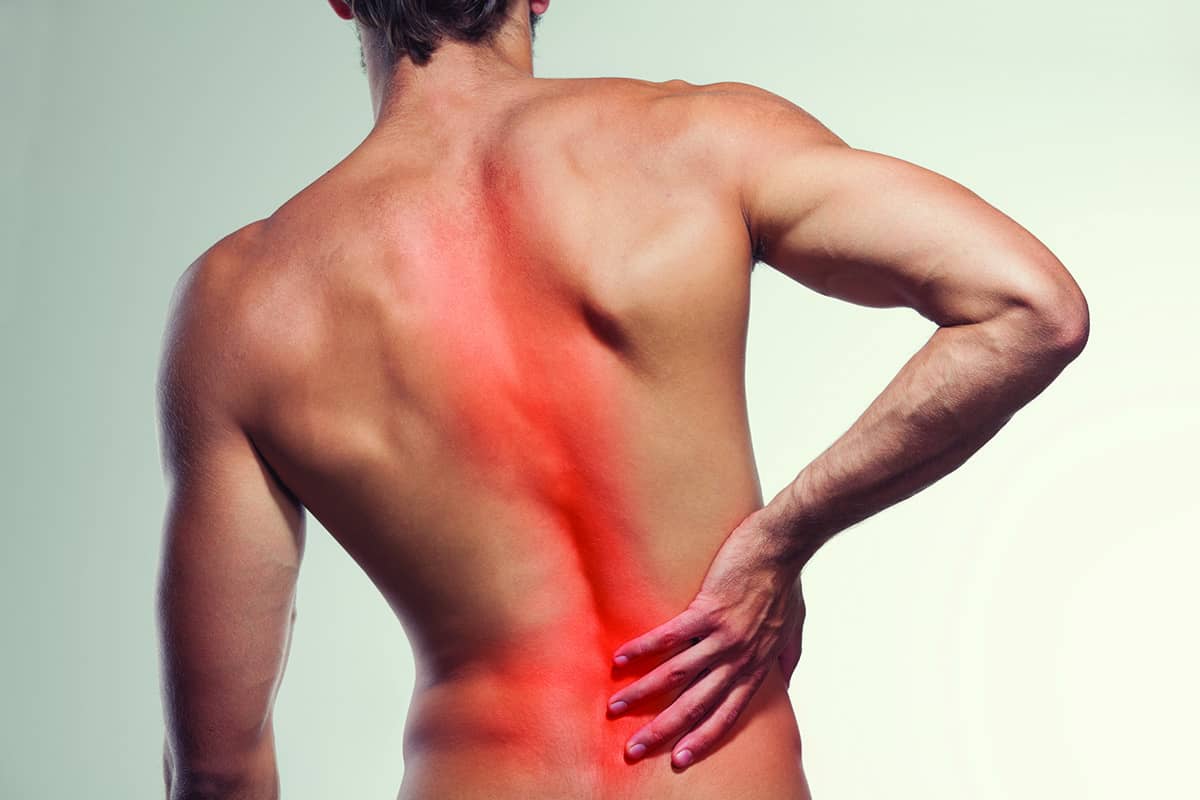


 Если боль не проходит через 5–7 дней, даже если вы принимаете обезболивающие и сохраняете активность, поговорите со своим семейным врачом.
Если боль не проходит через 5–7 дней, даже если вы принимаете обезболивающие и сохраняете активность, поговорите со своим семейным врачом. Эти лекарства могут вызвать побочные эффекты — такие как тошнота, рвота, запор и сонливость. Поэтому употребление опиоидов может повлиять на вашу способность выполнять действия, требующие концентрации, например, вождение автомобиля. Опиоиды чаще принимают в течение короткого времени, пока боль еще сильная, а НПВП не оказывают эффекта или противопоказаны. Опиоиды могут быть необходимы при очень сильных болях в спине, при этом не стоит бояться, что от их кратковременного употребления может возникнуть зависимость.
Эти лекарства могут вызвать побочные эффекты — такие как тошнота, рвота, запор и сонливость. Поэтому употребление опиоидов может повлиять на вашу способность выполнять действия, требующие концентрации, например, вождение автомобиля. Опиоиды чаще принимают в течение короткого времени, пока боль еще сильная, а НПВП не оказывают эффекта или противопоказаны. Опиоиды могут быть необходимы при очень сильных болях в спине, при этом не стоит бояться, что от их кратковременного употребления может возникнуть зависимость.