Слизь в кале у взрослого – этиология, патогенез, симптоматика и потенциальные осложнения
Слизь – вязкая секреция, вырабатываемая в организме слизистыми железами. В зависимости от места производства слизи (дыхательных путей, желудочно-кишечного тракта) состав сильно различается. Слизь в кале у взрослого может быть, как серьезным симптомом, так и следствием диетической ошибки.
Внимание! Не рекомендуется заниматься самодиагностикой.
Состав
Важные компоненты – муцины, группа белков, связанных с сахарами. Они связывают влагу и таким образом определяют консистенцию секрета. Слизь имеет множество функций в организме. Она образует защитный слой вокруг чувствительных тканей и может помочь уловить вредные микроорганизмы (бактерии, вирусы).
Причины
В ЖКТ людей много желез. Секреция слизи помогает смешивать и эффективно переваривать кашу, поступающую из желудка.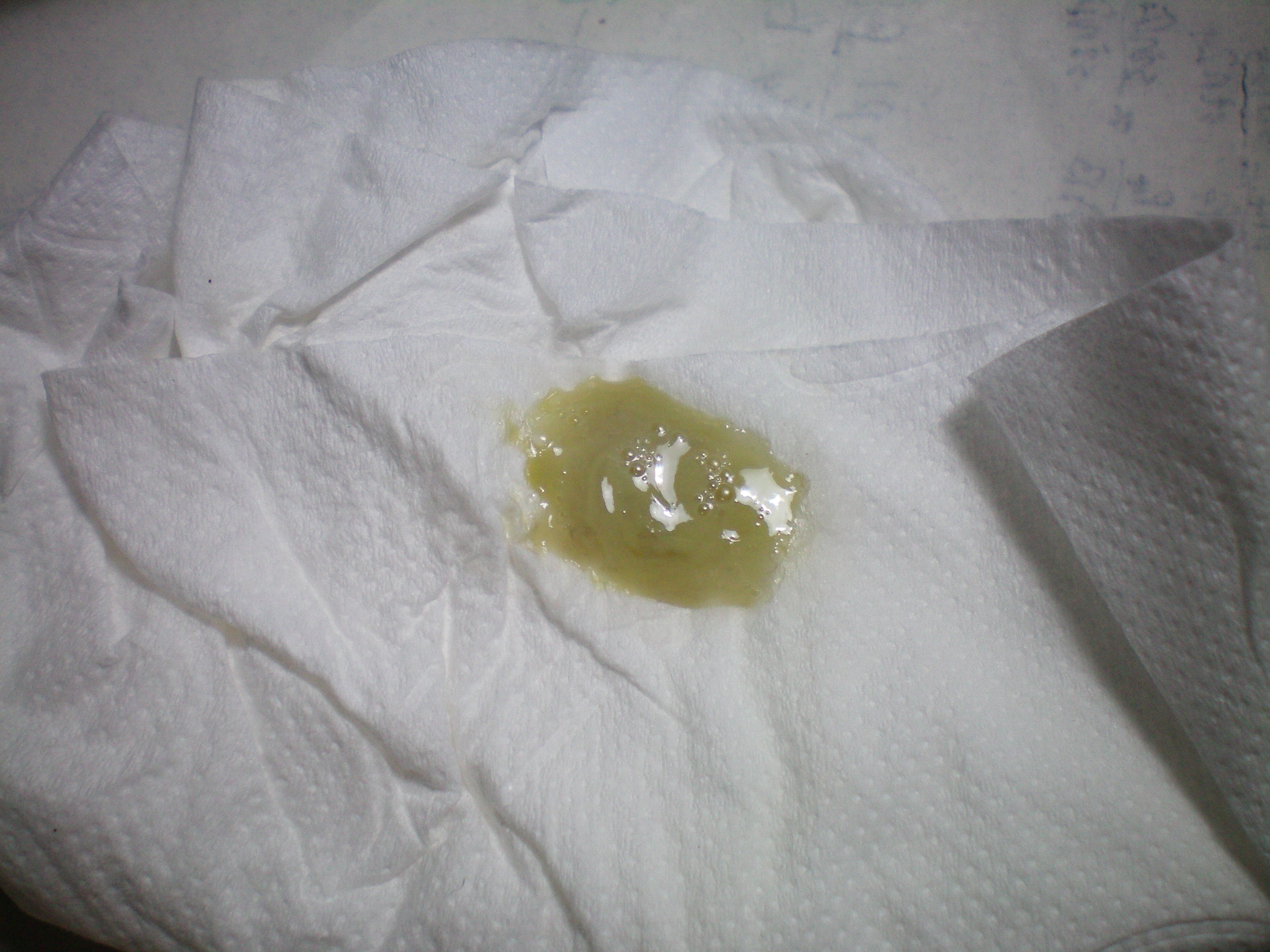 Это также увеличивает способность кала скользить по стенкам кишечника. Количество секрета обычно настолько мало, что оно не выделяется в стуле.
Это также увеличивает способность кала скользить по стенкам кишечника. Количество секрета обычно настолько мало, что оно не выделяется в стуле.
Если дело доходит до видимой слизи, это может иметь множество причин:
- Нарушения в диете;
- Непереносимость лактозы, фруктозы, глютена и других продуктов;
- Инфекционные заболевания;
- Воспалительное заболевание кишечника;
- Раковое заболевание.
Пищевая непереносимость играет все более важную роль в промышленно развитых странах. Из-за большого количества доступных и обработанных (переработанных) продуктов все чаще возникают аллергические реакции.
Почти все виды продуктов непереносимости могут привести к появлению секрета в фекалиях. При непереносимости могут возникать дополнительные симптомы – тошнота, рвота, боль в животе или метеоризм.
Если ЖКТ колонизируют патогенные микроорганизмы (патогены), часто возникает воспалительная реакция. Воспаление заставляет кишечные железы производить больше секрета.
Болезнь Крона и язвенный колит возникают крайне редко по сравнению с синдромом раздраженной толстой кишки. В России около 150 из 100 000 человек страдают от БК.
Слизь в кале — 10 ответов на Babyblog
Сегодня опять нашла слизь в кале у Вовки. Перепугалась. Вот статейку нашла на http://deti.mail.ru/baby/1-3/sliz-v-kale-u-rebenka/
Большинство мам внимательно рассматривают содержимое подгузника или горшка своего ребенка. Эти выделения справедливо считаются индикатором его здоровья, и за их видом и консистенцией нужно следить. Часто родителей беспокоит, что в кале ребенка появилась слизь. Считается ли этот признак опасным, и нужно ли что-то предпринимать?
• Стул со слизью хотя бы однажды появляется у каждого ребенка. Выглядит он как желеобразные или волокнистые тянущиеся выделения.
• В целом слизь в кале у ребенка – совершенно нормальное и даже необходимое явление. Выделяя ее, кишечник защищается от кислоты и щелочи, которые могут его раздражать. Затем слизь попадает в толстую кишку, смешивается с каловыми массами и становится незаметной на выходе.
Выделяя ее, кишечник защищается от кислоты и щелочи, которые могут его раздражать. Затем слизь попадает в толстую кишку, смешивается с каловыми массами и становится незаметной на выходе.
• При отсутствии слизи в кале у ребенка могут возникать запоры. Однако если в стуле обнаруживается большое количество такой примеси, нужно выяснить причину.
Причины появления слизи
Часто слизь в кале у ребенка свидетельствует о лактазной недостаточности. Это нарушение встречается у новорожденных и носит временный характер.
Возможно, слизь возникла как аллергическая реакция на определенный вид продуктов, например, молоко или бананы. Чтобы это выяснить, нужно исключить из рациона продукт, попавший под подозрение, и посмотреть на реакцию.
Жидкий стул со слизью иногда является ответом на введение в питание ребенка нового продукта. В этом случае при следующем кормлении стоит уменьшить порцию «новинки» и проследить за реакцией организма.
У новорожденных в первые недели жизни слизь в стуле может появиться из-за дисбактериоза, который на этом этапе будет совершенно естественным явлением и не требует лечения.
Что предпринять?
Возможно, слизь в кале у ребенка – временное разовое явление, и тревожиться не стоит. Если вы заметили ее один-два раза, но малыша при этом ничего не беспокоит, он бодр и весел, и никаких других тревожных признаков нет, не волнуйтесь.
Следует просто внимательнее следить за стулом, чтобы не пропустить появлением возможных проблем. А если вы заметили, что при каждом походе в туалет у ребенка выделяются слизистые комки, стул имеет необычный запах, началась диарея, ребенок беспокоится, плачет, плохо набирает вес или беспокойно спит, нужно обратиться к врачу.
Возможно, врач назначит анализы, например, исследование кала на дисбактериоз, а потом порекомендует лечение в зависимости от диагноза.
У собаки кал со слизью: причины, диагностика, лечение
Содержание статьи
Внимательный владелец всегда отслеживает регулярное отправление всех естественных нужд своим питомцем.
Любой сбой или наличие каких-либо включений в испражнениях вызывают беспокойство хозяина собаки.
Каковы причины содержания в кале слизи, какие действия должен предпринять владелец рассмотрим далее.
Причины наличия слизи в кале
Наличие в каловых массах слизи говорит о течении патологических процессов в организме собаки, в первую очередь воспалительных.
Причинами образования и выхода слизи являются такие заболевания, как:
- колит или воспаление толстого отдела кишечника;
- дисбактериоз, который развивается из-за изменения состава микрофлоры желудочно-кишечного тракта;
- гельминтоз — это заражение глистами как пищеварительного тракта, так и любого другого органа собаки;
- гастрит или воспаление слизистой оболочки желудка;
- гастроэнтерит или воспаление желудка и тонкого отдела кишечника;
- язвенная болезнь желудка.
Все эти опасные заболевания желудочно-кишечного тракта развиваются из-за:
- стрессовых ситуаций, которые испытывает питомец, например, при грубом обращении с ним владельца;
- использования антибиотиков без назначения врача;
- отсутствия режима питания, включающего в себя легкоперевариваемую пищу, витаминно-минеральные добавки;
- использования в питании опасной еды с «хозяйского» стола, имеющей острый или сладкий вкус, противопоказанный животным;
- отсутствия регулярной вакцинации и антипаразитарной обработки.

При откладывании визита в клинику для своевременной медицинской помощи, клиническая картина может ухудшаться: питомец отказывается от еды, происходит снижение веса, у животного наблюдается угнетённое состояние, питомец меньше двигается, температура тела скачкообразно меняется, отмечается частый стул со слизью.
Диагностика в ветеринарной клинике
Обнаружив слизь в стуле животного, следует как можно быстрее посетить ветеринарную клинику. Такое состояние само по себе не пройдёт, а владельцу животного симптом служит сигналом о развитии патологии у питомца.
При посещении клиники врач проводит визуальный осмотр собаки, выполняет пальпацию брюшной полости и назначает обязательные обследования, в зависимости от результатов осмотра животного:
- анализ крови, мочи, кала;
- рентген кишечника;
- колоноскопия толстой кишки с биопсией поражённой ткани;
- УЗИ органов брюшной полости;
- проба желудочного сока на определение кислотности (по необходимости).

Для определения точного диагноза врачи проводят, как правило, полный комплекс диагностики.
По результатам диагностики собаке назначают курс лечения.
В курс лечения могут входить как антимикробные препараты, так и антибиотики, о применении которых принимает решение врач.
Профилактика
Самый безопасный и доступный способ предотвращения заболеваний — это их профилактика.
Чтобы исключить заболевания пищеварительной системы следует:
- пресекать употребление собакой на улице каких-либо продуктов;
- не допускать «угощения» собаки продуктами с «хозяйского» стола или испорченными продуктами;
- не приобретать дешёвые корма низкого качества и неизвестного производителя;
- регулярно проводить дегельминтизацию;
- избегать стрессовых ситуаций, не допускать грубости и физического насилия по отношению к питомцу;
- равномерно распределять физические нагрузки.
При возникновении первых симптомов, указывающих на отклонения в состоянии здоровья питомца, следует обратиться в ветеринарную клинику для правильной диагностики и назначения правильного лечения. Промедление и попытки самолечения отнимут время и усугубят состояние любимого питомца.
Промедление и попытки самолечения отнимут время и усугубят состояние любимого питомца.
Интересные темы
Слизь в кале у взрослого
Слизь в кале у взрослого присутствует всегда. Эти светлые или прозрачные желеобразные выделения состоят преимущественно из клеток эпителия и лейкоцитов. В небольших количествах они необходимы для нормального функционирования кишечника. Но если вы в кале взрослого появляется много слизи – это может свидетельствовать о наличии патологии.
Причины появления слизи в калеПрозрачная или белая слизь в кале у взрослого свидетельствует об функциональных или органических поражениях кишечника, преимущественно дистальных отделов. Чаще всего это явление – защитная реакция на раздражение стенок кишечника патогенными микроорганизмами или чужеродными веществами. Слизь в этом случае служит своеобразной смазкой, которая способствует их быстрейшему выведению.
Желтая слизь в кале у взрослого – симптом геморроев и полипов. С ее помощью организм предотвращает повреждение слизистой оболочки. Слизь в виде плотных прозрачных или желтых пленок и лентовидных тяжей свидетельствует о перепончатом колите. Также такое явление часто наблюдается при нарушении всасывания различных продуктов питания, переохлаждении в области таза и во время длительного приема антибиотиков, уничтожающих полезную микрофлору.
С ее помощью организм предотвращает повреждение слизистой оболочки. Слизь в виде плотных прозрачных или желтых пленок и лентовидных тяжей свидетельствует о перепончатом колите. Также такое явление часто наблюдается при нарушении всасывания различных продуктов питания, переохлаждении в области таза и во время длительного приема антибиотиков, уничтожающих полезную микрофлору.
Большое количество слизи или даже слизь вместо кала у взрослого может появиться и при таких заболеваниях, как:
- синдром раздраженного кишечника;
- дисбактериоз;
- дивертикулит толстой кишки;
- муковисцидоз;
- опухоли толстой кишки;
- болезнь Крона;
- паразитарные инфекции и глистные инвазии.
В некоторых случаях видимая белая, желтая или коричневая слизь в кале у взрослого может появляться и в норме. Очень часто это случается при насморке и простудных заболеваниях. Связано данное явление с тем, что слизь из дыхательных путей всегда стекает по пищеводу и, попадая в кишечник, выводится каловыми массами.
Также абсолютно нормально, когда слизь появляется при избыточном употреблении различных продуктов: овсяной каши, творога, арбузов или бананов. Слизь в кале – нормальная реакция организма на кардинальные перемены в диете и регулярное питьё сырой воды из непроверенного источника.
Методы избавления от слизи в кале у взрослого
Перед тем как начать лечение, необходимо узнать, почему появилась слизь в кале у взрослого. Если это произошло из-за кишечных инфекционных заболеваний, то нужно принимать препараты-нитрофураны:
- Фуразолидон;
- Энтерофурил;
- Эрсефурил.
Причина появления слизи – вирусные кишечные поражения? В лечении используют Кипферрон, Виферон и разные средства для регидратации (Регидрон или Гидровит). Если у вас синдром раздраженного кишечника, то терапия проводится симптоматическая. Она обязательно должна включать диету, любые спазмолитики и средства от запора (при задержках стула).
Если обследования показали, что кровяная слизь в кале у взрослого, не является симптомом ишемического колита или кровотечений в ЖКТ, то избавиться от данного явления помогут антисептики (к примеру, Фуразолидон, Энтерофурил, Ванкомицин) и пробиотики (Линекс, Бифиформ, Бифидумбактерин).
Если у взрослого человека были выявлены паразитарные инфекции, то в лечении необходимо использовать Метронидазол или Тинидазол. В борьбе с гельминтами применяют:
- Ниридазол;
- Фенасал;
- Вермокс;
- Хлоксил;
- Нафтамон.
Вы резко изменили диету и заметили слизь в кале? Чтобы избавиться от нее, следует питаться сбалансировано и регулярно. А тем, у кого были выявлены онкологические процессы в кишечнике, в кратчайшие сроки нужно провести оперативное удаление опухоли и химио- или лучевую терапию.
Коронавирус оседает в мозгу человека, попав в него через нос — Российская газета
Исследование немецких ученых показало, что коронавирус может попасть в мозг человека после его вдыхания через нос и застревания в носовой слизи. Это первое научное доказательство того, что коронавирус способен инфицировать нейроны мозга через слизистую оболочку.
Во время пандемии стало ясно, что коронавирус, называемый SARS-CoV-2, вызывает не только респираторный дистресс, но и неврологические проблемы. Например, каждый третий пациент сообщает о таких симптомах, как потеря обоняния или вкуса, головные боли, усталость, головокружение и тошнота. Ученые из Германии провели вскрытие трупов 33 пациентов, умерших от COVID-19, и изучили слизь в задней части носа, над ртом, где горло соединяется с полостью носа, а также образцы ткани мозга. Генетический материал коронавируса присутствовал в наибольших количествах в слизи носовой полости, но белки-шипы SARS-CoV-2, которые выступают из вируса и захватываются человеческими рецепторами для заражения клеток, также были обнаружены в мозгу. Как именно вирус попадает в мозг с этого момента, до сих пор неизвестно, и, по словам экспертов, необходимы дальнейшие исследования, чтобы раскрыть эту загадку.
Например, каждый третий пациент сообщает о таких симптомах, как потеря обоняния или вкуса, головные боли, усталость, головокружение и тошнота. Ученые из Германии провели вскрытие трупов 33 пациентов, умерших от COVID-19, и изучили слизь в задней части носа, над ртом, где горло соединяется с полостью носа, а также образцы ткани мозга. Генетический материал коронавируса присутствовал в наибольших количествах в слизи носовой полости, но белки-шипы SARS-CoV-2, которые выступают из вируса и захватываются человеческими рецепторами для заражения клеток, также были обнаружены в мозгу. Как именно вирус попадает в мозг с этого момента, до сих пор неизвестно, и, по словам экспертов, необходимы дальнейшие исследования, чтобы раскрыть эту загадку.
В ходе исследования, результаты которого опубликованы в понедельник в журнале Nature Neuroscience , также обнаружилось, что иммунные клетки в мозговой жидкости активизируются после инфицирования. По словам руководителя группы ученых, профессора Хеппнера, присутствие вируса в нервных клетках обонятельной слизистой оболочки является хорошим объяснением неврологических симптомов, обнаруживаемых у пациентов, таких как потеря обоняния или вкуса. Профессор Хеппнер сказал MailOnline, что присутствие вируса в таких критических областях мозга также может быть причиной делирия, о котором сообщают некоторые пациенты. Делирий — это состояние, при котором люди с трудом могут ясно мыслить, у них могут возникать галлюцинации, возбуждение или перепады настроения
Профессор Хеппнер сказал MailOnline, что присутствие вируса в таких критических областях мозга также может быть причиной делирия, о котором сообщают некоторые пациенты. Делирий — это состояние, при котором люди с трудом могут ясно мыслить, у них могут возникать галлюцинации, возбуждение или перепады настроения
Причины рвоты у собаки: слизью, едой, пеной
Рвота – опасный симптом, который нельзя оставлять без внимания. Лучше сразу вызвать врача, набрав телефон ветеринарки, но сначала желательно установить предполагаемую причину. Для этого следует внимательно посмотреть на характер содержимого, которое отходит из желудка у собаки.
Рвота слизью и пеной
В норме в желудке образуется сок, состоящий из слизи и соляной кислоты – такой состав убивает микробы и обеспечивает расщепление пищи. Рвота таким содержимым говорит о том, что животное давно принимало пищу и в желудке отсутствует содержимое.
Наиболее вероятные причины:
- Долгое голодание – в этом случае отрыжка является защитной реакцией организма.
 Желудок со временем спадается, при переедании или отсутствии приема пищи он может выталкивать еду обратно, провоцируя сопутствующие симптомы.
Желудок со временем спадается, при переедании или отсутствии приема пищи он может выталкивать еду обратно, провоцируя сопутствующие симптомы. - Последствия отравления – отсутствие содержимого в рвоте говорит о том, что собаку уже вырвало и теперь идет отрыжка слизью. Обычно это сопровождается вялостью и заторможенностью, также может появиться температура.
При длительно протекающих патологических состояниях рвота слизью может сопровождаться появлением пены. Причину не всегда удается установить сразу, часто требуется помощь ветеринара.
Рвота едой
При появлении больших объемов отрыжки пищей нужно задуматься об остром состоянии, при котором желудок стремится освободиться от содержимого. Это защитная реакция, при которой организм стремится разгрузиться для того, чтобы потратить силы для борьбы с болезнью.
Причин у этого симптома больше и они более опасны:
- Паразиты – многие виды провоцируют рвоту, особенно при поражении печени, желчного пузыря или их протоков.

- Инфекции – вирусные или бактериальные интоксикации провоцируют отрыжку и отсутствие аппетита. Часто появляется температура.
- Хронические заболевания органов пищеварения – при нарушении переваривания еды или недостатке ферментов может открываться надсадная рвота до опорожнения желудка.
- Непроходимость кишечника – в этом случае животное рвет постоянно из-за того, что пища не может пройти из желудка ниже. Самой частой причиной является закупорка его просвета крупными паразитами.
- Онкология – эта причина встречается реже остальных. У животного будет патологическая худоба, может появиться кровь в кале и рвотных массах.
Точную причину рвоты установит ветеринар, поэтому не стоит заниматься лечением только на основе симптомов. При необходимости собаке будет сделано УЗИ и назначены анализы.
норма или повод для беспокойства?
Функции слизи в организме
Тревога родителей, когда обнаружена слизь в кале у ребенка – не гиперболизация, а естественная забота о своем чаде.
Ответственные родители с вниманием относятся ко всем процессам, происходящим с их малышом, зададутся вопросом, почему у ребенка слизь в кале, ведь от состояния пищеварения младенца зависит слаженная работа всех систем и органов.
Испражнения малыша – это тот лакмус, который оповещает о сбоях или угрозах здоровью как грудничка, так и деток постарше.
Слизь в кале у ребенка наблюдалась родителями хотя бы единожды.
Так кишечник защищает себя от щелочи, кислот. В прямой кишке происходит смешивание с калом, и на выходе примесь почти незаметна.
В нормальных количествах, без сопровождения дополнительных признаков заболевания – это нормальное явление.
Если отсутствует нужное количество такой защиты кишечника, малышу грозят запоры. Обильные подобные примеси в стуле требуют обнаружить причину таковых процессов и заняться ее устранением.
Слизь на фоне запоров
☝️ Слизь – часто явление при запорах. Большое ее количество выделяется для защиты стенок толстой кишки, которые могут легко травмироваться затвердевшими каловыми камнями.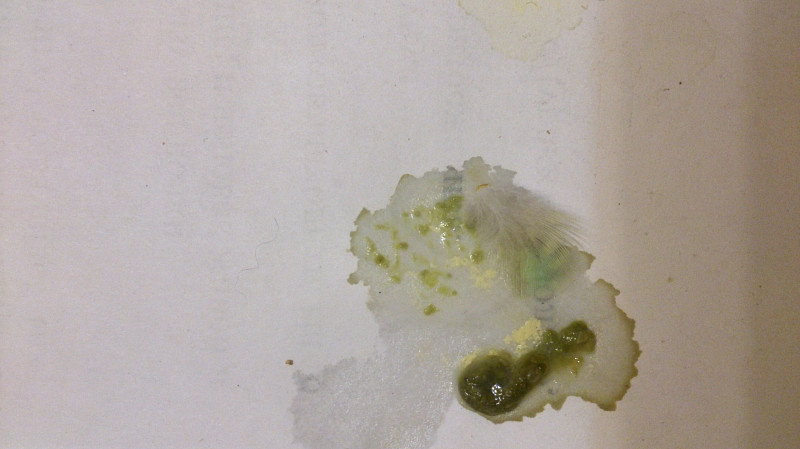 Слизистые массы при этом обычно белого цвета. Иногда имеют розоватый или светло-красный оттенок, что может свидетельствовать о наличии механических повреждений.
Слизистые массы при этом обычно белого цвета. Иногда имеют розоватый или светло-красный оттенок, что может свидетельствовать о наличии механических повреждений.
Слизь на фоне запоров – симптом многих дисфункций. Он чаще встречается у взрослых (при геморроях, новообразованиях, непроходимости кишечника), но иногда фиксируют его и детские врачи.
Запор у ребенка почти всегда сопровождается слизью
Одной из наиболее распространенных причин считается заражение паразитами.
Слизистые выделения при данном заболевании напоминают ленты, имеют густую консистенцию. Сопровождаются сильными болями в животе, тошнотой, слабостью.
Шесть причин насторожиться
Большое количества слизи в выделениях малыша свидетельствует о скрытых угрозах. Основные причины появления слизь в кале у детей:
- Возможно присутствие паразитов в организме.
 В испражнениях наблюдается слизь с кровью в кале у ребенка, фрагменты глистов. Их появление не всегда зависит от невыполнения санитарно-гигиенических норм. Возможно присутствие остриц, аскарид, цепней из-за экспериментов родителей с употреблением блюд с сырой рыбой, мясом.
В испражнениях наблюдается слизь с кровью в кале у ребенка, фрагменты глистов. Их появление не всегда зависит от невыполнения санитарно-гигиенических норм. Возможно присутствие остриц, аскарид, цепней из-за экспериментов родителей с употреблением блюд с сырой рыбой, мясом. - В кишечнике происходят воспалительные процессы. Встречаются случаи, когда воспаление оболочки кишечника – это результат наследственной предрасположенности организма. При таком положении веществ сопутствующие признаки состояния малыша – метеоризм, колики, раздражительность пищеварительного тракта, язвенный колит, наблюдается кал с кровью и слизью, состояние стула варьируется от поноса до запора.
- Отравление (токсическое, пищевое) происходит вследствие употребления некачественной пищи. Попадание в кишечник патогенных микроорганизмов провоцирует жидкий стул, рвоту, повышение температуры, потерю сознания.
- Организм страдает от инфекционного заболевания.
 При попадании на внутреннюю поверхность кишечника вирусов иди бактерий происходит воспалительный процесс. Это напрямую связано с несоблюдением норм гигиены: сальмонеллез, энтерит, дизентерия – следствие употребления грязных фруктов, ягод в летний период.
При попадании на внутреннюю поверхность кишечника вирусов иди бактерий происходит воспалительный процесс. Это напрямую связано с несоблюдением норм гигиены: сальмонеллез, энтерит, дизентерия – следствие употребления грязных фруктов, ягод в летний период. - В кишечнике дисбаланс микрофлоры (дисбактериоз). Неприятие дисбактериоза как заболевания иностранными специалистами не решение проблемы. Присутствие патогенной микрофлоры в организме или гибели полезной от продолжительного приема антибиотиков на практике проявляется в виде непереваренных фрагментов пищи, много слизи в кале у ребенка. Сопутствующие признаки – вздутие, колики, слабый иммунитет, подверженность частым простудам, отставание в физическом и психическом развитии.
- Имеются патологии (возможно, острые) развития пищеварительной системы. Если кровяная слизь в кале у ребенка не наблюдалась, это может оповещать об инвагинации кишечника, завороте кишок. Симптомы – рвота, плохое состояние, резкие боли.

youtube.com/embed/sxoEq1fYsPk?feature=oembed» frameborder=»0″ allow=»accelerometer; autoplay; encrypted-media; gyroscope; picture-in-picture» allowfullscreen=»»/>
Понос со слизью
Новорожденные дети какают очень часто – до 10-15 раз в сутки.
Их кал не имеет постоянной консистенции и не всегда стоит беспокоиться из-за его изменений.
Если понос возникает однократно и в каловой массе содержится небольшое количество прозрачной слизи, зеленоватые вкрапления, или кал со слизью жидкий, но не частый, то не стоит впадать в панику.
Это может быть свидетельством переходного периода в развитии малыша. Тревожными признаками при поносе со слизью, указывающими на патологию являются:
- обильное выделение слизи любого цвета,
- примесь крови,
- появление зеленоватой или коричневой слизи,
- зеленый цвет кала и его зловоние,
- постоянные пенистые или водянистые испражнения.

Понос со слизью указывает на поражение тонкой кишки, когда кишечник начинает срочно выводить воду и соль, чтобы очиститься.
Такая необходимость возникает по разным причинам:
- Непроходимость кишечника. В кале можно увидеть примесь крови. Понос сопровождается рвотой и сильными болями.
- Кишечные инфекции (чаще всего их возбудителями в этом возрасте становятся энтеровирусы, стафилококки и эшерихии). Понос сопровождается повышением температуры, рвотой и появлением других признаков интоксикации. При запущенных кишечных инфекциях в испражнениях появляется кровь, что говорит о полном поражении слизистой оболочки кишечника с ее отторжением. Такой понос становится практически непрерывным, и его трудно остановить.
- Невосприимчивость некоторых продуктов питания.
- Прием антибиотиков.
- Врожденные аномалии пищеварительной системы.
- Перенесенные ОРВИ.

Для лечения поноса со слизью необходимо обратиться к врачу-педиатру, который выявит причину и назначит терапию. До прихода специалиста желательно не кормить малыша.
Причины появления слизи в кале разных возрастных категорий детей
У грудного ребенка
Если вы заметили слизь в кале у грудного ребенка – тревожиться нужно в отдельных случаях, когда такая секреция в испражнениях младенца преобладает и соседствует с пенистыми выделениями, появляется розовая слизь в кале у ребенка.
В остальных случаях ее наличие – естественный процесс при грудном вскармливании. Если отсутствуют иные признаки заболеваний младенца (вздутие, боли, температура, рвота), нет повода паниковать.
- Причина изменения выделений младенца кроется в продуктах, употребляемых мамой. Так реагирует кишечник грудничка, если в мамином рационе появились свежие фрукты (банан, яблоко) или острая пища.

- Специалисты советуют провести анализ стерильности материнского молока, сдать кровь на проявление аллергической реакции. По результатам анализов нужно пересмотреть свой рацион.
- Вполне возможно, что слизь в кале у ребенка-грудничка связана с лактозной недостаточностью (малом количестве фермента для сбраживания материнского молока). Проводят анализ кала на углеводы, в случае подтверждения диагноза для мамы назначают диету без молока, а грудничку рекомендуют препараты лактозы, иногда даже назначают безлактозные смеси.
- Такими же выделениями может проявляться реакция организма новорожденного на введение прикорма, если это происходило не постепенно или в большей дозе. В таком случае количество прикорма надо уменьшить и проследить за реакцией кишечника грудничка.
- Иногда подобная реакция происходит на применение лекарственных препаратов от вздутия: Эспумизана, Бебикалма или даже банальных травяных чаев. Если при прекращении приема подобных средств слизь в кале у ребенка 3 месяца исчезает, то причина в них.
 В таком случае нужно пересмотреть целесообразность лечения подобным способом.
В таком случае нужно пересмотреть целесообразность лечения подобным способом. - Целиакия (глютеновая недостаточность) – отсутствие ферментов, способных переваривать отдельные виды белка. Иногда симптомы болезни прячутся за общими понятиями «колики, вздутие». Наличие изменений в стуле – сигнал к более тщательному обследованию малыша с целью исключения диагноза «целиакия».
Если стул грудничка заставляет сомневаться в его состоянии здоровья, у ребенка температура и слизь в кале, обратитесь за консультацией к педиатру. Зачастую это помогает избежать осложнений, хронических форм болезни.
У детей до 1 года
При частом насморке возможно заглатывание слизи малышом, ведь он не может очистить нос сам. Проходя через весь ЖКТ, жидкость от насморка оказывается в стуле как слизь в кале у 10 месячного ребенка и настораживает взрослых.
При регулярном промывании носоглотки проблема исчезает. Слизь в кале у ребенка в год вероятнее всего может быть вызвана дисбактериозом, отравлением, вирусами, бактериальными заболеваниями, острыми или врожденными патологиями.
От года и до трех
Если у детей такого возраста встречается несвойственные примеси, к примеру, белая слизь в кале у ребенка, нужно обязательно сделать анализ. Скорее всего, слизь в кале у ребенка и непереваренная пища свидетельствует о дисбактериозе, если при этом не наблюдаются другие признаки заболеваний.
Параллельно необходимо провести исследование на наличие паразитарного инфицирования, особенно если есть слизь в кале у ребенка 2 лет, вялость, слабое прибавление в росте и весе, плохой аппетит.
Консультация педиатра поможет разрешить подобную проблему, главное – не терять время и записаться на прием.
От 3-х лет и старше
Стул в детей от трех лет по всем признакам схож с испражнениями взрослого человека. Если картина выглядит иначе, возможно наличие дисбактериоза, воспаления кишечника, паразитарного инфицирования.
Причины слизи в кале у ребенка 3 лет и старше диагностировать гораздо проще, т.к. они могут ответить на вопросы специалиста, самостоятельно рассказать о дискомфортных ощущениях. После консультации специалиста и проведения ряда анализов, причину заболевания установить не составит труда.
После консультации специалиста и проведения ряда анализов, причину заболевания установить не составит труда.
Запор или понос
Если ребенка мучает диарея — частый стул водянистого характера более 5-6 раз в сутки с включением слизи, это признак кишечной инфекции, вызванной патогенными микробами (кишечной палочкой, клебсиеллой, сальмонеллой).
При употреблении в пищу большого объема слабящих продуктов — сливы, винограда — может возникнуть слизистый жидкий стул, но однократно. Самолечением лучше не заниматься, особенно если диарея продолжается дольше 2-3 суток.
Самолечением лучше не заниматься, особенно если диарея продолжается дольше 2-3 суток.
Твердый кал, особенно по типу «овечьего», в виде жестких округлых частей, сопровождается выделением слизи. Железы толстой кишки активно ее продуцируют, чтобы стенки не травмировались. В этой ситуации важно лечить запор, а именно — причину, вызывающую его.
Что советует доктор Комаровский?
Доктор Комаровский считает, что при грудном вскармливании стул у ребенка может быть любого цвета
Отвечая на вопросы о слизи в кале у ребенка, Комаровский считает, что стул малыша, растущего и развивающегося в нормальных условиях, с хорошим иммунитетом, соблюдающего питьевой и пищевой режим, находится в норме, а такая секреция там есть, но ее немного, она незаметна.
Сомнительная секреция в грудничков – повод для тщательных исследований кала, крови для своевременного диагностирования ряда болезней или их исключения.
Новорожденный на грудном кормлении имеет право на любой цвет стула, в том числе и на зеленую слизь в кале у ребенка.
Методы диагностики
Обильная слизь в каловых массах хорошо видна невооруженным глазом. Также легко заметить кровянистые, желтые, зеленые, белые, черные массы. Перед походом к доктору желательно рассмотреть сгусток слизи получше, определить ее консистенцию, оттенок, количество, чтобы специалист получил наиболее полное представление и выбрал оптимальные методы обследование. Можно взять с собой испачканный памперс малыша.
Анализ кала – копрограмма для диагностики заболевания
Чаще всего при наличии слизи в стуле проводят копрограмму. Также практикуются бакпосев, макро- и микроскопия кала, общий анализ крови, исследования на предмет выявления паразитов, УЗИ, рентген. Применение тех или иных способов зависит от симптоматической картины, анамнеза, возраста, общего состояния пациента.
Повод для визита к врачу
Если эпизод обнаружения патологических примесей единичный, малыш активен и бодр, переживать не нужно. Регулярное обнаружение примесей без других жалоб — повод пересмотреть детский рацион.
- Если наряду с появлением слизистых масс в стуле присутствует ряд симптомов:
спазмы и рези, колики в животе, урчание;
беспокойный сон с плачем;
меняется консистенция стула — от твердого до жидкого, и наоборот;
следует обратиться к участковому педиатру. Он выпишет направления на анализы — копрограмму, соскоб на яйцеглист, анализ на острые кишечные инфекции.
Как заметить проблему
При большом объеме распознать наличие патологических включений в стуле ребенка несложно.
Если стул неоформленный, слизь можно определить по консистенции — каловые массы не впитываются в подгузник, имеют неоднородную консистенцию с желеобразными комочками или нитями разного цвета, часто кал пенистый, с множеством воздушных пузырьков, имеет тягучую текстуру.
Оформленный кал бывает либо равномерно покрыт блестящей липкой массой, либо имеет на поверхности слизистые кусочки, иногда в виде полосок.
Слизь в стуле: что это значит?
Мы включаем продукты, которые, по нашему мнению, будут полезны нашим читателям. Если вы совершаете покупку по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Слизь в организме естественна и очень важна для работы организма. Ткани выделяют слизь, которая покрывает и защищает ротовую полость, нос, носовые пазухи, горло, легкие и кишечник.
В большинстве случаев слизь прозрачная и жидкая. Тем не менее, болезнь, диета или факторы окружающей среды могут иногда увеличивать консистенцию слизи.Слизь может даже изменить цвет.
Люди чаще всего ощущают увеличение слизи при инфекции носовых пазух. Они могут заметить, когда слизь в ткани после сморкания становится зеленоватой.
Что происходит, когда важные изменения слизи не так очевидны? Мужчины и женщины в любом возрасте могут обнаружить признаки того, что что-то не так, также по содержимому своего стула.
Слизистая оболочка толстой кишки способствует прохождению стула. «Нормальный» кишечник не производит много слизи.Желтая или прозрачная слизь присутствует в таком небольшом количестве, что невооруженным глазом ее не заметить.
«Нормальный» кишечник не производит много слизи.Желтая или прозрачная слизь присутствует в таком небольшом количестве, что невооруженным глазом ее не заметить.
Когда в стуле видна слизь, это может быть признаком бактериальных инфекций, трещин заднего прохода, непроходимости кишечника или болезни Крона. Этот тип предупреждающих знаков — это способ тела сказать: «Стой, посмотри и послушай».
Другие признаки, на которые следует обратить внимание:
- Повышенное количество слизи
- Кровь или гной в стуле
- Боль в желудке, спазмы или вздутие живота
- Внезапные изменения частоты, консистенции или цвета стула
Если проблема очевидна или сохраняется, следующий шаг — вызов врача.
Обезвоживание и запор могут вызвать выход слизи из толстой кишки из организма. Это придает стулу вид увеличенного количества слизи.
Увеличение слизи также может быть признаком болезни, особенно если возникает воспаление и слизистая оболочка разрушается. Это делает организм более уязвимым для инфекции.
Это делает организм более уязвимым для инфекции.
Осложнения, связанные с выделением слизи в стуле, зависят от основной причины.
Вот несколько возможных причин появления слизи в стуле.
Бактериальные инфекции
Бактериальные инфекции чаще других вызываются бактериями, такими как Campylobacter, Salmonella, Shigella и Yersinia.Эти бактерии часто становятся причиной пищевых отравлений и других инфекций. Признаки включают:
Некоторые случаи могут быть довольно серьезными, и рекомендуется лечение от врача. Другие случаи можно лечить дома, и они должны идти своим чередом.
Анальные трещины и язвы
Анальная трещина — это разрыв слизистой оболочки нижней части прямой кишки. Они вызваны стойкой диареей, жестким стулом и другими проблемами с кишечником.
Трещина заднего прохода может вызвать болезненное испражнение, но это не так серьезно.Существуют безрецептурные средства для уменьшения боли, большинство из которых проходит в течение нескольких дней или недель.
Язвы по своим свойствам аналогичны трещинам заднего прохода. Если вы проходите химиотерапию или лучевую терапию, организм может страдать от более серьезной потери слизи, называемой желудочно-кишечным мукозитом.
Это состояние может потребовать госпитализации.
Непроходимость кишечника
Более естественные повседневные симптомы, такие как судороги, запор, газы или вздутие живота, могут быть признаками непроходимости кишечника.Возможными причинами могут быть поврежденный стул, грыжа, опухоль или отхождение непищевого предмета.
О любом увеличении активности этого типа следует сообщать врачу. Если это не прояснится в надлежащие сроки, может потребоваться лечение в больнице.
Синдром раздраженного кишечника, язвенный колит и болезнь Крона
Поделиться на Pinterest Синдром раздраженного кишечника может увеличить количество слизи, которая появляется в стуле. Синдром раздраженного кишечника (СРК) может увеличить выработку слизи.Этот симптом чаще встречается у людей с СРК с преобладанием диареи, чем у людей с СРК с преобладанием запоров.
Язвенный колит, форма воспалительного заболевания кишечника (ВЗК), может привести к воспалению слизистой оболочки толстой кишки и образованию язв. Эти язвы могут кровоточить, а также выделять гной и слизь.
Болезнь Крона гораздо реже вызывает повышенное количество слизи в стуле. Увеличение количества слизи может быть связано с другой проблемой, например с трещиной заднего прохода, которая может потребовать консультации с врачом.
Диета
Пищевая аллергия, например, связанная с орехами, лактозой или глютеном, может вызвать появление слизи в стуле. Некоторые продукты питания могут вызывать дискомфорт и следующие симптомы:
- Вздутие живота
- Диарея
- Сыпь
- Запор
Врач поможет определить, пищевая аллергия или непереносимость, которые часто можно запутать. Люди должны обратиться к врачу, если заметное увеличение слизи или крови при дефекации происходит после приема определенной пищи.
После того, как пациент обнаружил изменения в стуле и записался на прием к врачу, его могут попросить принести образец стула. Этот образец будет использоваться для обнаружения паразитов, бактерий и других болезней.
Этот образец будет использоваться для обнаружения паразитов, бактерий и других болезней.
Хотя многие проблемы с кишечником не требуют лабораторных анализов, некоторым людям могут потребоваться. Люди, которые выезжали за границу, скорее всего, будут проверены.
По данным Центров по контролю и профилактике заболеваний (CDC), от 30 до 70 процентов тех, кто выезжает за пределы США, заразятся какой-либо формой кишечной инфекции.
Другие люди, которым может потребоваться тестирование, — это очень молодые, очень старые и люди с ослабленной иммунной системой. Другой причиной тестирования может быть, если другие симптомы, такие как лихорадка и обезвоживание, серьезны.
Если тесты окажутся положительными на такие бактерии, как Campylobacter, Salmonella или Shigella, лечение может включать антибиотики, но это не всегда необходимо.
Если тест отрицательный, это может быть менее распространенная бактерия, такая как Aeromonas, Plesiomonas, Yersinia enterocolitica, или вирус, и могут быть заказаны дополнительные тесты.
Если по-прежнему отрицательный результат на микробы, подобные перечисленным выше, врач может попросить другой образец стула для дальнейшего исследования. Возможно, но редко, когда одновременно присутствует более одного микроба.
Однако образец кала может не потребоваться. После первоначального медицинского осмотра врач может запросить образцы крови перед анализом стула. Такой подход, охватывающий все тело, упрощает определение того, что может происходить.
Если требуется дальнейшее обследование, для правильной диагностики и лечения проблемы может потребоваться колоноскопия, эндоскопия или даже компьютерная томография.
Поделиться на PinterestЧеловек может поговорить с фармацевтом, чтобы узнать, может ли пробиотик помочь при нерегулярной дефекации.Бактерии, обнаруженные в стуле, иногда лечат антибиотиками, а отдых помогает пройти и вылечить симптомы.
Возможно, придется изменить пищевые привычки, чтобы снизить вероятность повторного заражения вирусом. Такой же подход справедлив и для пищевой аллергии. Если кто-то присутствует, изменения в образе жизни должны произойти быстро.
Такой же подход справедлив и для пищевой аллергии. Если кто-то присутствует, изменения в образе жизни должны произойти быстро.
В некоторых случаях необходимо будет принимать лекарства по рецепту и продолжать лечение.К таким случаям относятся болезнь Крона и некоторые другие заболевания кишечника. Пациентам с трещинами заднего прохода и язвами прямой кишки может потребоваться хирургическое вмешательство.
Некоторые безрецептурные пробиотики и добавки могут помочь тем, у кого нерегулярный ежедневный стул, запор или диарея. Если вы хотите купить пробиотики, то в Интернете есть отличный выбор с тысячами отзывов покупателей.
Перед приемом лекарств следует поговорить с врачом или фармацевтом. Ведение журнала может помочь людям с частыми и стойкими выделениями слизи в стуле замечать закономерности.Этот инструмент очень полезен и для врачей.
Выделение определенного количества слизи с калом является нормальным явлением, однако большее количество может быть признаком основного заболевания.
Любой, кто недавно прошел курс лечения антибиотиками или был болен, может заметить, что уровень слизи в стуле изменился. Если уровни не вернутся к норме в течение нескольких недель, важно обратиться к врачу.
Любой, кто замечает избыток слизи и испытывает другие желудочно-кишечные проблемы, должен отслеживать свои симптомы, как долго они продолжаются и что заставляет их улучшаться или ухудшаться.Это может помочь врачу составить более четкое представление о том, что могло вызвать изменения.
Прочтите статью на испанском
Слизь в стуле: что это значит?
Мы включаем продукты, которые, по нашему мнению, будут полезны нашим читателям. Если вы совершаете покупку по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Слизь в организме естественна и очень важна для работы организма. Ткани выделяют слизь, которая покрывает и защищает ротовую полость, нос, носовые пазухи, горло, легкие и кишечник.
В большинстве случаев слизь прозрачная и жидкая.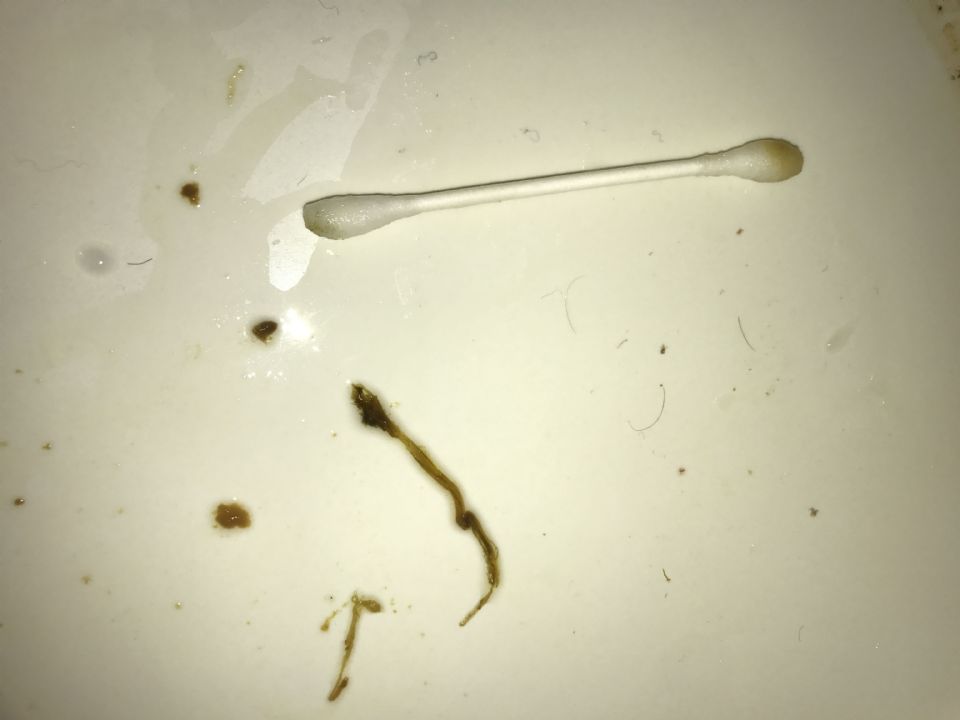 Тем не менее, болезнь, диета или факторы окружающей среды могут иногда увеличивать консистенцию слизи. Слизь может даже изменить цвет.
Тем не менее, болезнь, диета или факторы окружающей среды могут иногда увеличивать консистенцию слизи. Слизь может даже изменить цвет.
Люди чаще всего ощущают увеличение слизи при инфекции носовых пазух. Они могут заметить, когда слизь в ткани после сморкания становится зеленоватой.
Что происходит, когда важные изменения слизи не так очевидны? Мужчины и женщины в любом возрасте могут обнаружить признаки того, что что-то не так, также по содержимому своего стула.
Слизистая оболочка толстой кишки способствует прохождению стула. «Нормальный» кишечник не производит много слизи. Желтая или прозрачная слизь присутствует в таком небольшом количестве, что невооруженным глазом ее не заметить.
Когда в стуле видна слизь, это может быть признаком бактериальных инфекций, трещин заднего прохода, непроходимости кишечника или болезни Крона. Этот тип предупреждающих знаков — это способ тела сказать: «Стой, посмотри и послушай».
Другие признаки, на которые следует обратить внимание:
- Повышенное количество слизи
- Кровь или гной в стуле
- Боль в желудке, спазмы или вздутие живота
- Внезапные изменения частоты, консистенции или цвета стула
Если проблема очевидна или сохраняется, следующий шаг — вызов врача.
Обезвоживание и запор могут вызвать выход слизи из толстой кишки из организма. Это придает стулу вид увеличенного количества слизи.
Увеличение слизи также может быть признаком болезни, особенно если возникает воспаление и слизистая оболочка разрушается. Это делает организм более уязвимым для инфекции.
Осложнения, связанные с выделением слизи в стуле, зависят от основной причины.
Вот несколько возможных причин появления слизи в стуле.
Бактериальные инфекции
Бактериальные инфекции чаще других вызываются бактериями, такими как Campylobacter, Salmonella, Shigella и Yersinia.Эти бактерии часто становятся причиной пищевых отравлений и других инфекций. Признаки включают:
Некоторые случаи могут быть довольно серьезными, и рекомендуется лечение от врача. Другие случаи можно лечить дома, и они должны идти своим чередом.
Анальные трещины и язвы
Анальная трещина — это разрыв слизистой оболочки нижней части прямой кишки. Они вызваны стойкой диареей, жестким стулом и другими проблемами с кишечником.
Они вызваны стойкой диареей, жестким стулом и другими проблемами с кишечником.
Трещина заднего прохода может вызвать болезненное испражнение, но это не так серьезно.Существуют безрецептурные средства для уменьшения боли, большинство из которых проходит в течение нескольких дней или недель.
Язвы по своим свойствам аналогичны трещинам заднего прохода. Если вы проходите химиотерапию или лучевую терапию, организм может страдать от более серьезной потери слизи, называемой желудочно-кишечным мукозитом.
Это состояние может потребовать госпитализации.
Непроходимость кишечника
Более естественные повседневные симптомы, такие как судороги, запор, газы или вздутие живота, могут быть признаками непроходимости кишечника.Возможными причинами могут быть поврежденный стул, грыжа, опухоль или отхождение непищевого предмета.
О любом увеличении активности этого типа следует сообщать врачу. Если это не прояснится в надлежащие сроки, может потребоваться лечение в больнице.
Синдром раздраженного кишечника, язвенный колит и болезнь Крона
Поделиться на Pinterest Синдром раздраженного кишечника может увеличить количество слизи, которая появляется в стуле.Синдром раздраженного кишечника (СРК) может увеличить выработку слизи.Этот симптом чаще встречается у людей с СРК с преобладанием диареи, чем у людей с СРК с преобладанием запоров.
Язвенный колит, форма воспалительного заболевания кишечника (ВЗК), может привести к воспалению слизистой оболочки толстой кишки и образованию язв. Эти язвы могут кровоточить, а также выделять гной и слизь.
Болезнь Крона гораздо реже вызывает повышенное количество слизи в стуле. Увеличение количества слизи может быть связано с другой проблемой, например с трещиной заднего прохода, которая может потребовать консультации с врачом.
Диета
Пищевая аллергия, например, связанная с орехами, лактозой или глютеном, может вызвать появление слизи в стуле. Некоторые продукты питания могут вызывать дискомфорт и следующие симптомы:
- Вздутие живота
- Диарея
- Сыпь
- Запор
Врач поможет определить, пищевая аллергия или непереносимость, которые часто можно запутать. Люди должны обратиться к врачу, если заметное увеличение слизи или крови при дефекации происходит после приема определенной пищи.
Люди должны обратиться к врачу, если заметное увеличение слизи или крови при дефекации происходит после приема определенной пищи.
После того, как пациент обнаружил изменения в стуле и записался на прием к врачу, его могут попросить принести образец стула. Этот образец будет использоваться для обнаружения паразитов, бактерий и других болезней.
Хотя многие проблемы с кишечником не требуют лабораторных анализов, некоторым людям могут потребоваться. Люди, которые выезжали за границу, скорее всего, будут проверены.
По данным Центров по контролю и профилактике заболеваний (CDC), от 30 до 70 процентов тех, кто выезжает за пределы США, заразятся какой-либо формой кишечной инфекции.
Другие люди, которым может потребоваться тестирование, — это очень молодые, очень старые и люди с ослабленной иммунной системой. Другой причиной тестирования может быть, если другие симптомы, такие как лихорадка и обезвоживание, серьезны.
Если тесты окажутся положительными на такие бактерии, как Campylobacter, Salmonella или Shigella, лечение может включать антибиотики, но это не всегда необходимо.
Если тест отрицательный, это может быть менее распространенная бактерия, такая как Aeromonas, Plesiomonas, Yersinia enterocolitica, или вирус, и могут быть заказаны дополнительные тесты.
Если по-прежнему отрицательный результат на микробы, подобные перечисленным выше, врач может попросить другой образец стула для дальнейшего исследования. Возможно, но редко, когда одновременно присутствует более одного микроба.
Однако образец кала может не потребоваться. После первоначального медицинского осмотра врач может запросить образцы крови перед анализом стула. Такой подход, охватывающий все тело, упрощает определение того, что может происходить.
Если требуется дальнейшее обследование, для правильной диагностики и лечения проблемы может потребоваться колоноскопия, эндоскопия или даже компьютерная томография.
Поделиться на PinterestЧеловек может поговорить с фармацевтом, чтобы узнать, может ли пробиотик помочь при нерегулярной дефекации. Бактерии, обнаруженные в стуле, иногда лечат антибиотиками, а отдых помогает пройти и вылечить симптомы.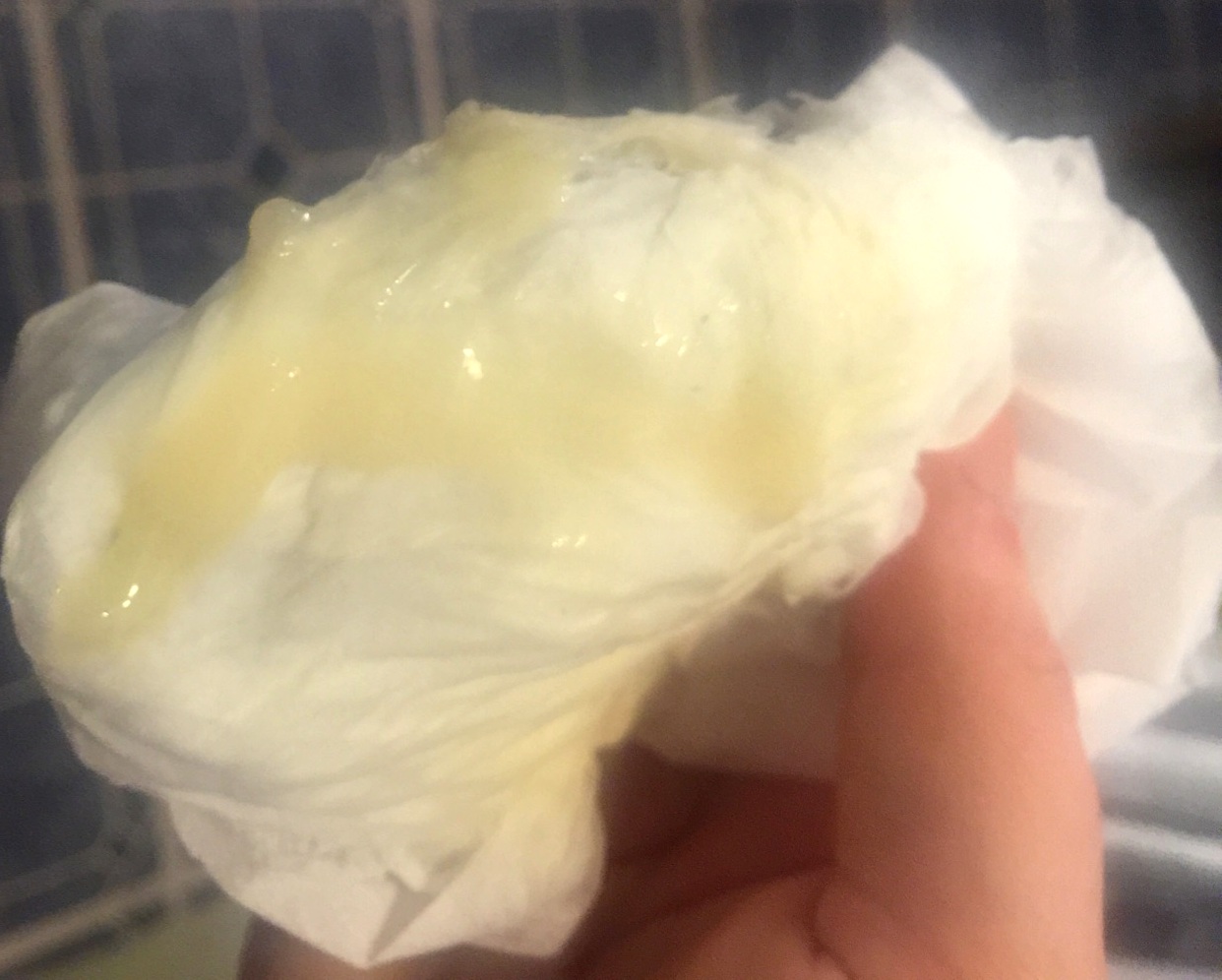
Возможно, придется изменить пищевые привычки, чтобы снизить вероятность повторного заражения вирусом. Такой же подход справедлив и для пищевой аллергии. Если кто-то присутствует, изменения в образе жизни должны произойти быстро.
В некоторых случаях необходимо будет принимать лекарства по рецепту и продолжать лечение.К таким случаям относятся болезнь Крона и некоторые другие заболевания кишечника. Пациентам с трещинами заднего прохода и язвами прямой кишки может потребоваться хирургическое вмешательство.
Некоторые безрецептурные пробиотики и добавки могут помочь тем, у кого нерегулярный ежедневный стул, запор или диарея. Если вы хотите купить пробиотики, то в Интернете есть отличный выбор с тысячами отзывов покупателей.
Перед приемом лекарств следует поговорить с врачом или фармацевтом. Ведение журнала может помочь людям с частыми и стойкими выделениями слизи в стуле замечать закономерности.Этот инструмент очень полезен и для врачей.
Выделение определенного количества слизи с калом является нормальным явлением, однако большее количество может быть признаком основного заболевания.
Любой, кто недавно прошел курс лечения антибиотиками или был болен, может заметить, что уровень слизи в стуле изменился. Если уровни не вернутся к норме в течение нескольких недель, важно обратиться к врачу.
Любой, кто замечает избыток слизи и испытывает другие желудочно-кишечные проблемы, должен отслеживать свои симптомы, как долго они продолжаются и что заставляет их улучшаться или ухудшаться.Это может помочь врачу составить более четкое представление о том, что могло вызвать изменения.
Прочтите статью на испанском
Слизь в стуле: что это значит?
Мы включаем продукты, которые, по нашему мнению, будут полезны нашим читателям. Если вы совершаете покупку по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Слизь в организме естественна и очень важна для работы организма. Ткани выделяют слизь, которая покрывает и защищает ротовую полость, нос, носовые пазухи, горло, легкие и кишечник.
В большинстве случаев слизь прозрачная и жидкая. Тем не менее, болезнь, диета или факторы окружающей среды могут иногда увеличивать консистенцию слизи. Слизь может даже изменить цвет.
Тем не менее, болезнь, диета или факторы окружающей среды могут иногда увеличивать консистенцию слизи. Слизь может даже изменить цвет.
Люди чаще всего ощущают увеличение слизи при инфекции носовых пазух. Они могут заметить, когда слизь в ткани после сморкания становится зеленоватой.
Что происходит, когда важные изменения слизи не так очевидны? Мужчины и женщины в любом возрасте могут обнаружить признаки того, что что-то не так, также по содержимому своего стула.
Слизистая оболочка толстой кишки способствует прохождению стула. «Нормальный» кишечник не производит много слизи. Желтая или прозрачная слизь присутствует в таком небольшом количестве, что невооруженным глазом ее не заметить.
Когда в стуле видна слизь, это может быть признаком бактериальных инфекций, трещин заднего прохода, непроходимости кишечника или болезни Крона. Этот тип предупреждающих знаков — это способ тела сказать: «Стой, посмотри и послушай».
Другие признаки, на которые следует обратить внимание:
- Повышенное количество слизи
- Кровь или гной в стуле
- Боль в желудке, спазмы или вздутие живота
- Внезапные изменения частоты, консистенции или цвета стула
Если проблема очевидна или сохраняется, следующий шаг — вызов врача.
Обезвоживание и запор могут вызвать выход слизи из толстой кишки из организма. Это придает стулу вид увеличенного количества слизи.
Увеличение слизи также может быть признаком болезни, особенно если возникает воспаление и слизистая оболочка разрушается. Это делает организм более уязвимым для инфекции.
Осложнения, связанные с выделением слизи в стуле, зависят от основной причины.
Вот несколько возможных причин появления слизи в стуле.
Бактериальные инфекции
Бактериальные инфекции чаще других вызываются бактериями, такими как Campylobacter, Salmonella, Shigella и Yersinia.Эти бактерии часто становятся причиной пищевых отравлений и других инфекций. Признаки включают:
Некоторые случаи могут быть довольно серьезными, и рекомендуется лечение от врача. Другие случаи можно лечить дома, и они должны идти своим чередом.
Анальные трещины и язвы
Анальная трещина — это разрыв слизистой оболочки нижней части прямой кишки. Они вызваны стойкой диареей, жестким стулом и другими проблемами с кишечником.
Они вызваны стойкой диареей, жестким стулом и другими проблемами с кишечником.
Трещина заднего прохода может вызвать болезненное испражнение, но это не так серьезно.Существуют безрецептурные средства для уменьшения боли, большинство из которых проходит в течение нескольких дней или недель.
Язвы по своим свойствам аналогичны трещинам заднего прохода. Если вы проходите химиотерапию или лучевую терапию, организм может страдать от более серьезной потери слизи, называемой желудочно-кишечным мукозитом.
Это состояние может потребовать госпитализации.
Непроходимость кишечника
Более естественные повседневные симптомы, такие как судороги, запор, газы или вздутие живота, могут быть признаками непроходимости кишечника.Возможными причинами могут быть поврежденный стул, грыжа, опухоль или отхождение непищевого предмета.
О любом увеличении активности этого типа следует сообщать врачу. Если это не прояснится в надлежащие сроки, может потребоваться лечение в больнице.
Синдром раздраженного кишечника, язвенный колит и болезнь Крона
Поделиться на Pinterest Синдром раздраженного кишечника может увеличить количество слизи, которая появляется в стуле.Синдром раздраженного кишечника (СРК) может увеличить выработку слизи.Этот симптом чаще встречается у людей с СРК с преобладанием диареи, чем у людей с СРК с преобладанием запоров.
Язвенный колит, форма воспалительного заболевания кишечника (ВЗК), может привести к воспалению слизистой оболочки толстой кишки и образованию язв. Эти язвы могут кровоточить, а также выделять гной и слизь.
Болезнь Крона гораздо реже вызывает повышенное количество слизи в стуле. Увеличение количества слизи может быть связано с другой проблемой, например с трещиной заднего прохода, которая может потребовать консультации с врачом.
Диета
Пищевая аллергия, например, связанная с орехами, лактозой или глютеном, может вызвать появление слизи в стуле. Некоторые продукты питания могут вызывать дискомфорт и следующие симптомы:
- Вздутие живота
- Диарея
- Сыпь
- Запор
Врач поможет определить, пищевая аллергия или непереносимость, которые часто можно запутать. Люди должны обратиться к врачу, если заметное увеличение слизи или крови при дефекации происходит после приема определенной пищи.
Люди должны обратиться к врачу, если заметное увеличение слизи или крови при дефекации происходит после приема определенной пищи.
После того, как пациент обнаружил изменения в стуле и записался на прием к врачу, его могут попросить принести образец стула. Этот образец будет использоваться для обнаружения паразитов, бактерий и других болезней.
Хотя многие проблемы с кишечником не требуют лабораторных анализов, некоторым людям могут потребоваться. Люди, которые выезжали за границу, скорее всего, будут проверены.
По данным Центров по контролю и профилактике заболеваний (CDC), от 30 до 70 процентов тех, кто выезжает за пределы США, заразятся какой-либо формой кишечной инфекции.
Другие люди, которым может потребоваться тестирование, — это очень молодые, очень старые и люди с ослабленной иммунной системой. Другой причиной тестирования может быть, если другие симптомы, такие как лихорадка и обезвоживание, серьезны.
Если тесты окажутся положительными на такие бактерии, как Campylobacter, Salmonella или Shigella, лечение может включать антибиотики, но это не всегда необходимо.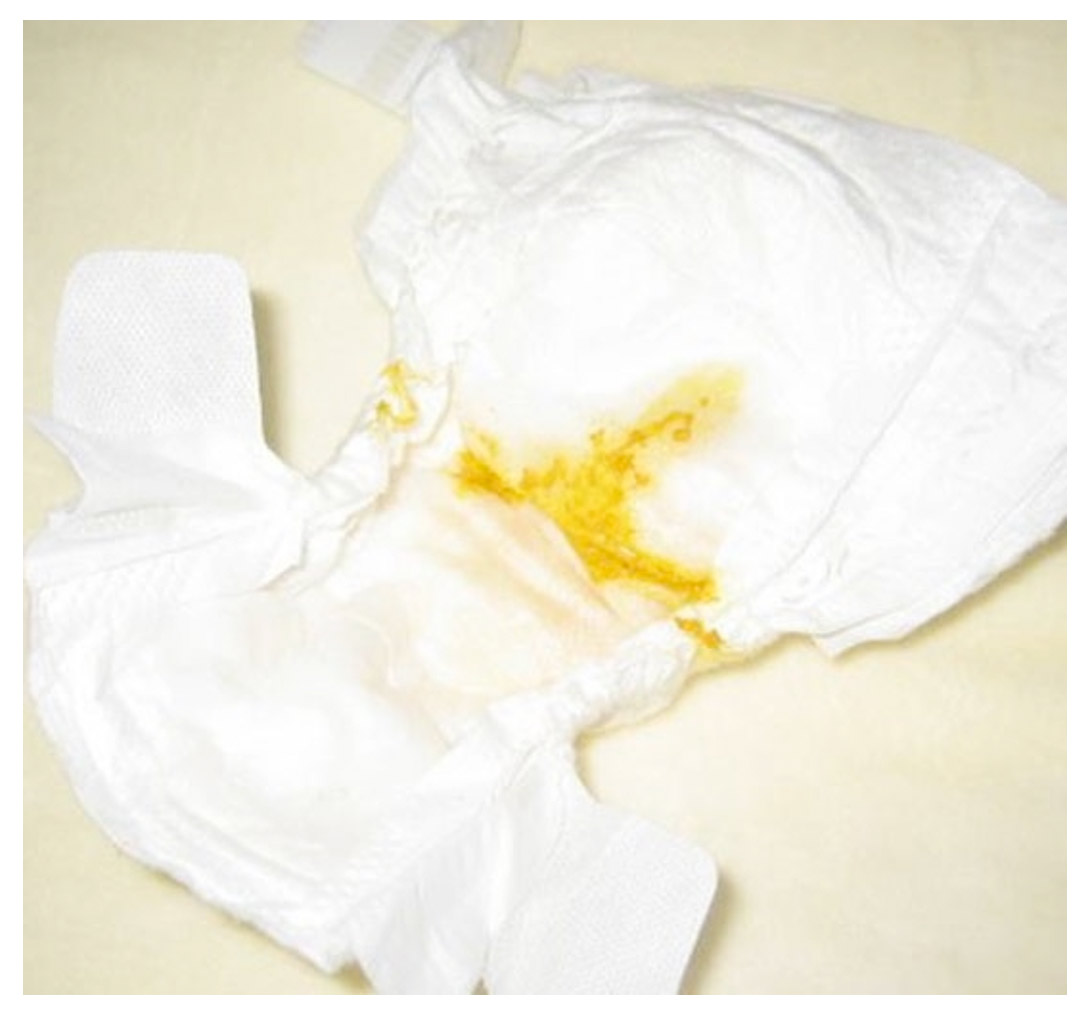
Если тест отрицательный, это может быть менее распространенная бактерия, такая как Aeromonas, Plesiomonas, Yersinia enterocolitica, или вирус, и могут быть заказаны дополнительные тесты.
Если по-прежнему отрицательный результат на микробы, подобные перечисленным выше, врач может попросить другой образец стула для дальнейшего исследования. Возможно, но редко, когда одновременно присутствует более одного микроба.
Однако образец кала может не потребоваться. После первоначального медицинского осмотра врач может запросить образцы крови перед анализом стула. Такой подход, охватывающий все тело, упрощает определение того, что может происходить.
Если требуется дальнейшее обследование, для правильной диагностики и лечения проблемы может потребоваться колоноскопия, эндоскопия или даже компьютерная томография.
Поделиться на PinterestЧеловек может поговорить с фармацевтом, чтобы узнать, может ли пробиотик помочь при нерегулярной дефекации.Бактерии, обнаруженные в стуле, иногда лечат антибиотиками, а отдых помогает пройти и вылечить симптомы.
Возможно, придется изменить пищевые привычки, чтобы снизить вероятность повторного заражения вирусом. Такой же подход справедлив и для пищевой аллергии. Если кто-то присутствует, изменения в образе жизни должны произойти быстро.
В некоторых случаях необходимо будет принимать лекарства по рецепту и продолжать лечение.К таким случаям относятся болезнь Крона и некоторые другие заболевания кишечника. Пациентам с трещинами заднего прохода и язвами прямой кишки может потребоваться хирургическое вмешательство.
Некоторые безрецептурные пробиотики и добавки могут помочь тем, у кого нерегулярный ежедневный стул, запор или диарея. Если вы хотите купить пробиотики, то в Интернете есть отличный выбор с тысячами отзывов покупателей.
Перед приемом лекарств следует поговорить с врачом или фармацевтом. Ведение журнала может помочь людям с частыми и стойкими выделениями слизи в стуле замечать закономерности.Этот инструмент очень полезен и для врачей.
Выделение определенного количества слизи с калом является нормальным явлением, однако большее количество может быть признаком основного заболевания.
Любой, кто недавно прошел курс лечения антибиотиками или был болен, может заметить, что уровень слизи в стуле изменился. Если уровни не вернутся к норме в течение нескольких недель, важно обратиться к врачу.
Любой, кто замечает избыток слизи и испытывает другие желудочно-кишечные проблемы, должен отслеживать свои симптомы, как долго они продолжаются и что заставляет их улучшаться или ухудшаться.Это может помочь врачу составить более четкое представление о том, что могло вызвать изменения.
Прочтите статью на испанском
Слизь в стуле: что это значит?
Мы включаем продукты, которые, по нашему мнению, будут полезны нашим читателям. Если вы совершаете покупку по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Слизь в организме естественна и очень важна для работы организма. Ткани выделяют слизь, которая покрывает и защищает ротовую полость, нос, носовые пазухи, горло, легкие и кишечник.
В большинстве случаев слизь прозрачная и жидкая. Тем не менее, болезнь, диета или факторы окружающей среды могут иногда увеличивать консистенцию слизи. Слизь может даже изменить цвет.
Люди чаще всего ощущают увеличение слизи при инфекции носовых пазух. Они могут заметить, когда слизь в ткани после сморкания становится зеленоватой.
Что происходит, когда важные изменения слизи не так очевидны? Мужчины и женщины в любом возрасте могут обнаружить признаки того, что что-то не так, также по содержимому своего стула.
Слизистая оболочка толстой кишки способствует прохождению стула. «Нормальный» кишечник не производит много слизи. Желтая или прозрачная слизь присутствует в таком небольшом количестве, что невооруженным глазом ее не заметить.
Когда в стуле видна слизь, это может быть признаком бактериальных инфекций, трещин заднего прохода, непроходимости кишечника или болезни Крона. Этот тип предупреждающих знаков — это способ тела сказать: «Стой, посмотри и послушай».
Другие признаки, на которые следует обратить внимание:
- Повышенное количество слизи
- Кровь или гной в стуле
- Боль в желудке, спазмы или вздутие живота
- Внезапные изменения частоты, консистенции или цвета стула
Если проблема очевидна или сохраняется, следующий шаг — вызов врача.
Обезвоживание и запор могут вызвать выход слизи из толстой кишки из организма. Это придает стулу вид увеличенного количества слизи.
Увеличение слизи также может быть признаком болезни, особенно если возникает воспаление и слизистая оболочка разрушается. Это делает организм более уязвимым для инфекции.
Осложнения, связанные с выделением слизи в стуле, зависят от основной причины.
Вот несколько возможных причин появления слизи в стуле.
Бактериальные инфекции
Бактериальные инфекции чаще других вызываются бактериями, такими как Campylobacter, Salmonella, Shigella и Yersinia.Эти бактерии часто становятся причиной пищевых отравлений и других инфекций. Признаки включают:
Некоторые случаи могут быть довольно серьезными, и рекомендуется лечение от врача. Другие случаи можно лечить дома, и они должны идти своим чередом.
Анальные трещины и язвы
Анальная трещина — это разрыв слизистой оболочки нижней части прямой кишки. Они вызваны стойкой диареей, жестким стулом и другими проблемами с кишечником.
Трещина заднего прохода может вызвать болезненное испражнение, но это не так серьезно.Существуют безрецептурные средства для уменьшения боли, большинство из которых проходит в течение нескольких дней или недель.
Язвы по своим свойствам аналогичны трещинам заднего прохода. Если вы проходите химиотерапию или лучевую терапию, организм может страдать от более серьезной потери слизи, называемой желудочно-кишечным мукозитом.
Это состояние может потребовать госпитализации.
Непроходимость кишечника
Более естественные повседневные симптомы, такие как судороги, запор, газы или вздутие живота, могут быть признаками непроходимости кишечника.Возможными причинами могут быть поврежденный стул, грыжа, опухоль или отхождение непищевого предмета.
О любом увеличении активности этого типа следует сообщать врачу. Если это не прояснится в надлежащие сроки, может потребоваться лечение в больнице.
Синдром раздраженного кишечника, язвенный колит и болезнь Крона
Поделиться на Pinterest Синдром раздраженного кишечника может увеличить количество слизи, которая появляется в стуле.Синдром раздраженного кишечника (СРК) может увеличить выработку слизи.Этот симптом чаще встречается у людей с СРК с преобладанием диареи, чем у людей с СРК с преобладанием запоров.
Язвенный колит, форма воспалительного заболевания кишечника (ВЗК), может привести к воспалению слизистой оболочки толстой кишки и образованию язв. Эти язвы могут кровоточить, а также выделять гной и слизь.
Болезнь Крона гораздо реже вызывает повышенное количество слизи в стуле. Увеличение количества слизи может быть связано с другой проблемой, например с трещиной заднего прохода, которая может потребовать консультации с врачом.
Диета
Пищевая аллергия, например, связанная с орехами, лактозой или глютеном, может вызвать появление слизи в стуле. Некоторые продукты питания могут вызывать дискомфорт и следующие симптомы:
- Вздутие живота
- Диарея
- Сыпь
- Запор
Врач поможет определить, пищевая аллергия или непереносимость, которые часто можно запутать. Люди должны обратиться к врачу, если заметное увеличение слизи или крови при дефекации происходит после приема определенной пищи.
После того, как пациент обнаружил изменения в стуле и записался на прием к врачу, его могут попросить принести образец стула. Этот образец будет использоваться для обнаружения паразитов, бактерий и других болезней.
Хотя многие проблемы с кишечником не требуют лабораторных анализов, некоторым людям могут потребоваться. Люди, которые выезжали за границу, скорее всего, будут проверены.
По данным Центров по контролю и профилактике заболеваний (CDC), от 30 до 70 процентов тех, кто выезжает за пределы США, заразятся какой-либо формой кишечной инфекции.
Другие люди, которым может потребоваться тестирование, — это очень молодые, очень старые и люди с ослабленной иммунной системой. Другой причиной тестирования может быть, если другие симптомы, такие как лихорадка и обезвоживание, серьезны.
Если тесты окажутся положительными на такие бактерии, как Campylobacter, Salmonella или Shigella, лечение может включать антибиотики, но это не всегда необходимо.
Если тест отрицательный, это может быть менее распространенная бактерия, такая как Aeromonas, Plesiomonas, Yersinia enterocolitica, или вирус, и могут быть заказаны дополнительные тесты.
Если по-прежнему отрицательный результат на микробы, подобные перечисленным выше, врач может попросить другой образец стула для дальнейшего исследования. Возможно, но редко, когда одновременно присутствует более одного микроба.
Однако образец кала может не потребоваться. После первоначального медицинского осмотра врач может запросить образцы крови перед анализом стула. Такой подход, охватывающий все тело, упрощает определение того, что может происходить.
Если требуется дальнейшее обследование, для правильной диагностики и лечения проблемы может потребоваться колоноскопия, эндоскопия или даже компьютерная томография.
Поделиться на PinterestЧеловек может поговорить с фармацевтом, чтобы узнать, может ли пробиотик помочь при нерегулярной дефекации.Бактерии, обнаруженные в стуле, иногда лечат антибиотиками, а отдых помогает пройти и вылечить симптомы.
Возможно, придется изменить пищевые привычки, чтобы снизить вероятность повторного заражения вирусом. Такой же подход справедлив и для пищевой аллергии. Если кто-то присутствует, изменения в образе жизни должны произойти быстро.
В некоторых случаях необходимо будет принимать лекарства по рецепту и продолжать лечение.К таким случаям относятся болезнь Крона и некоторые другие заболевания кишечника. Пациентам с трещинами заднего прохода и язвами прямой кишки может потребоваться хирургическое вмешательство.
Некоторые безрецептурные пробиотики и добавки могут помочь тем, у кого нерегулярный ежедневный стул, запор или диарея. Если вы хотите купить пробиотики, то в Интернете есть отличный выбор с тысячами отзывов покупателей.
Перед приемом лекарств следует поговорить с врачом или фармацевтом. Ведение журнала может помочь людям с частыми и стойкими выделениями слизи в стуле замечать закономерности.Этот инструмент очень полезен и для врачей.
Выделение определенного количества слизи с калом является нормальным явлением, однако большее количество может быть признаком основного заболевания.
Любой, кто недавно прошел курс лечения антибиотиками или был болен, может заметить, что уровень слизи в стуле изменился. Если уровни не вернутся к норме в течение нескольких недель, важно обратиться к врачу.
Любой, кто замечает избыток слизи и испытывает другие желудочно-кишечные проблемы, должен отслеживать свои симптомы, как долго они продолжаются и что заставляет их улучшаться или ухудшаться.Это может помочь врачу составить более четкое представление о том, что могло вызвать изменения.
Прочтите статью на испанском
Если ваша корма выглядит так, пора к врачу
Это может быть довольно, ммм, дерьмовым решением проблем с кишечником.
Определить, что нормально, а что нет, может оказаться сложной задачей, если вы не знаете, что искать. Табуреты бывают всех форм и размеров и могут менять форму в зависимости от того, что вы едите или что происходит в вашей жизни в данный момент.
«Опорожнение кишечника меняется от человека к человеку в зависимости от его или ее диеты, физической активности, количества потребляемой воды и принимаемых лекарств», — сказал М. Нури Калкай, гастроэнтеролог на пенсии и блогер о здоровье.
У каждого есть свой барометр, показывающий, как часто его тело привыкло ходить и как выглядит типичный стул. Но что, если все изменится и вы увидите в туалете что-то сверх нормы? Мы поговорили с некоторыми экспертами, чтобы определить, какие привычки кишечника необычны и могут потребовать посещения врача.« не только темно-коричневый », — вам следует беспокоиться.
«Это означает, что кровотечение происходит из верхнего источника желудочно-кишечного тракта, такого как пищевод, желудок или тонкий кишечник», — пояснил он.
Из этого правила есть несколько исключений: например, если вы принимаете добавки железа, ваш стул может казаться темно-зеленым до такой степени, что он становится почти черным.Если вы принимали висмутовое лекарство, такое как Пепто Бисмол, ваш стул также может выглядеть почти черным. Если вы не уверены, лучше всего проконсультироваться с врачом.
Ярко-красная кровь в стулеЕсли вы обнаружите кровь в стуле сама по себе на туалетной бумаге, в воде или в виде полосок в стуле, это может указывать на источник кровотечения из анального канала или низкий ректальный источник.
«Такие вещи, как внутренний геморрой, трещины заднего прохода, полипы прямой кишки или рак прямой кишки, могут все это сделать», — сказал Нельсон.Все это поводы обратиться к врачу.
Стул бордового цветаЕсли ваш стул такого цвета, то он, вероятно, также будет более жидким по консистенции и имеет неприятный отчетливый запах. По словам Нельсона, это может указывать на кровотечение из самого конца тонкой или толстой кишки.
«Дивертикулез и артериовенозные мальформации — классические причины этого проявления» и причина для обращения в отделение неотложной помощи, — сказал он.
Бледный, маслянистый и особенно зловонный стул«Это открытие называется стеатореей и связано с избытком жира в стуле», — объяснил Крис Каррубба, врач-терапевт из Джексонвилля, Флорида.
Каррубба сказал, что стеаторея часто наблюдается при синдромах мальабсорбции, недостаточности поджелудочной железы и заболеваниях желчевыводящих путей. «Наличие стеатореи указывает на трудности с усвоением жира, и эти пациенты подвержены риску развития дефицита жирорастворимых витаминов», таких как витамины A, D, E и K, — сказал он.
Стул, который отличается от вашего типичного испражненияВаше тело во многих отношениях является порождением привычек. Например, если у вас постоянно гладкий, длинный стул, похожий на сосиску, и внезапно он меняется на совершенно другой размер, вам следует поговорить со своим врачом.
«Тонкий карандаш по сравнению с бревенчатым обычно может означать наличие воспалительного состояния, такого как болезнь Крона или инфекция», — сказала Карен Сойка, хирург общего профиля из Гринвича, штат Коннектикут.
Если консистенция вашего стула изменилась на водянистый или диарею, это может указывать на синдром раздраженного кишечника, инфекционную причину или воспалительное заболевание кишечника, такое как язвенный колит.
СРК или инфекции также могут усилить запор.
Водянистая диарея после походаЭто может быть связано с лямблиозом, «протозойным организмом, который встречается в пресной воде и по той причине, что вы всегда должны кипятить и дезинфицировать воду из горных ручьев или озер», — сказал Каррубба. .
Проглатывание этого микроорганизма может привести к лямблиозу, который приводит к болям в животе и стойкой водянистой диарее. Проблема можно лечить с помощью противомикробных препаратов. Помимо употребления загрязненной воды, вы также можете заразиться лямблиозом, употребляя в пищу сырые овощи или фрукты, промытые в зараженной воде, и неправильно мыть руки после контакта с фекалиями, инфицированным человеком или животным.
Слизь в стулеОбычно это происходит из-за воспаления кишечника, сказал Пейтон Берооким, гастроэнтеролог из Лос-Анджелеса.Он отметил, что это состояние можно увидеть при воспалительных заболеваниях кишечника, таких как язвенный колит или болезнь Крона. Это также может быть связано с воспалением, вызванным бактериальной инфекцией или СРК.
«Нельзя игнорировать слизь, связанную с кровью и / или болью в животе, и она требует медицинской помощи», — пояснил он.
Жесткий или нечастый стулЭто означает запор и обычно вызван нехваткой клетчатки в вашем рационе, а также низким потреблением воды.Однако эта проблема также может быть вызвана лекарствами, закупоркой кишечника или, в более редких случаях, раком толстой кишки.
«Запоры можно лечить разными способами, и я всегда начинаю с увеличения потребления клетчатки и воды. Рекомендуемое ежедневное потребление клетчатки составляет не менее 25 граммов, а необходимое количество воды варьируется от человека к человеку », — сказал Джек Браха, гастроэнтеролог из Brooklyn Gastroenterology and Endoscopy Associates.
Слабительные средства доступны без рецепта, чтобы помочь с этой проблемой и работают либо за счет увеличения перистальтики кишечника, либо за счет увеличения количества воды, доставляемой в толстую кишку, — сказал Браха.
«Но для симптомов, которые не улучшаются быстро или начинаются после 50 лет, важно обратиться за советом к гастроэнтерологу, чтобы определить, необходимы ли дальнейшие исследования, такие как колоноскопия, для выявления более серьезных проблем, таких как непроходимость или рак толстой кишки », — сказал он.
Жидкий, водянистый или частый стул«Диарея часто возникает после употребления плохой пищи или инфекции и в большинстве случаев не должна длиться более недели», — пояснил Браха.
Жидкий стул может быть поводом для беспокойства, если диарея длится дольше двух недель или когда она сочетается с кровотечением, потерей веса или симптомами, которые не дают вам уснуть по ночам.
«Когда диарея не из инфекционного источника, мы ищем другие распространенные причины, такие как непереносимость лактозы, синдром раздраженного кишечника, воспалительное заболевание кишечника или целиакия», — сказал Браха. «Гастроэнтерологи обычно могут найти причину диареи, проверив определенные анализы крови, стула и выполнив колоноскопию.”
Как правило, рекомендуется записаться на прием к врачу, если вы вообще беспокоитесь о дефекации. Возможно, ваша какашка пытается вам что-то сказать.
Что нужно знать о слизи в стуле
Иногда слизь в стуле — это ничто. Но в других случаях это может указывать на серьезное состояние здоровья.
Кредит изображения: Demkat / iStock / GettyImages
Хотя обнаружение слизи в стуле может настораживать, небольшое количество слизи — это нормально.Однако, даже если это то, что человеческое тело производит естественным образом, когда в стуле обнаруживается избыток слизи, это может указывать на основное состояние здоровья или болезнь.
Болезнь вызывает воспаление, которое затем заставляет организм вырабатывать избыток слизи для самоисцеления. Вот что вам нужно знать о слизи в стуле и о том, следует ли / когда вам обратиться к врачу.
Причины нормальной слизи в стуле
Слизь желеобразная и может быть белого или желтоватого цвета.Его функция — покрывать и защищать желудочно-кишечный тракт, легкие, носовые пазухи и горло.
Это вязкое вещество покрывает слизистую оболочку кишечника и толстой кишки, служа смазкой против раздражения кишечника и кислотности желудка. Функция слизи в пищеварительной системе — помочь пище проходить через пищевод в желудок, а затем через кишечник.
Когда слизь в стуле ненормальна?
Итак, что является нормальным по сравнению с ненормальной слизью в стуле? Аномальная слизь — это когда присутствует большое количество слизи, есть изменение цвета, включая кровь или гной в стуле, или это сопровождается диареей.
Этот избыток слизи может также сопровождаться другими неприятными ощущениями, такими как лихорадка, вздутие живота, спазмы в животе, ректальное кровотечение и учащение или уменьшение дефекации. Эти симптомы могут указывать на более конкретное состояние, перечисленное ниже.
Если вы испытываете боль в животе и вздутие живота вместе со слизью в стуле, это может быть СРК.
Кредит изображения: gpointstudio / iStock / GettyImages
Условия, которые могут вызвать слизь в стуле
1.Синдром раздраженного кишечника
Синдром раздраженного кишечника (более известный как СРК) — довольно распространенное заболевание, которое, по данным Международного фонда желудочно-кишечных заболеваний, встречается у 25–45 миллионов американцев в возрасте от подросткового возраста до 40 лет, преимущественно у женщин. Он поражает толстую кишку или толстую кишку и может вызвать избыток слизи.
Причины до конца не известны, но симптомы СРК могут включать боль в животе, вздутие живота и чередование запоров и диареи.Хотя от СРК нет лекарства, симптомы можно лечить с помощью лекарств и изменения образа жизни.
2. Воспалительное заболевание кишечника
Воспалительное заболевание кишечника (ВЗК) — более серьезное заболевание, чем синдром раздраженного кишечника, хотя оно имеет многие из тех же симптомов, в том числе вызывает избыток слизи в пищеварительном тракте.
Существует несколько типов воспалительных заболеваний кишечника, включая болезнь Крона и язвенный колит. Ослабленная иммунная система и хроническое воспаление присутствуют в обоих этих состояниях.
Болезнь Крона вызывает чрезмерное усиление иммунных функций организма, считая, что он постоянно подвергается атаке, вызывая чрезмерное воспаление. Язвенный колит — это заболевание нижнего отдела кишечника и прямой кишки, при котором присутствуют открытые язвы, называемые язвами. Для излечения этих состояний может потребоваться хирургическое вмешательство, но для лечения симптомов может быть достаточно лекарств.
Подробнее: 8 медицинских состояний, которые могут вас обанкротить
Возможно, что-то препятствует правильному функционированию кишечника, вызывая чрезмерное воспаление и слизь.Это может быть вызвано запором из-за пищевой аллергии, обезвоживания или перегиба кишечника.
Лечение чаще всего требует улучшения гидратации, обеспечения нормальной работы кишечника или устранения пищевой аллергии. В случае анатомической обструкции может потребоваться операция.
Инфекции, вызываемые вирусами, бактериальными инфекциями и паразитами, могут вызывать диарею, тошноту, рвоту, а также избыточное выделение слизи. Вирусные причины могут быть астровирусом, норовирусом и ротавирусами.
В случае бактериальной инфекции это могут быть хеликобактер пилори (H. pylori), кишечная палочка и сальмонелла. Это вызвано загрязнением сырого мяса или продуктов.
Шигеллез вызывается бактериями, которые развиваются в слизистой оболочке кишечника из-за загрязнения пищи и воды и переполненных жилых помещений. Это вызывает диарею, рвоту и тошноту и может привести к обезвоживанию. Она может пройти сама по себе в течение нескольких дней, но для облегчения могут быть назначены антибиотики.
Проктит — это воспаление слизистой оболочки прямой кишки. Прямая кишка расположена в конце толстой кишки и является местом, где стул выходит из тела. Это воспаление может быть вызвано заболеваниями, передающимися половым путем, лучевой терапией, воспалительными заболеваниями кишечника и инфекциями, передаваемыми через пищевые патогены.
Вызывает ректальное кровотечение, отек, диарею, боль в животе и постоянные позывы к дефекации. Обычно это лечится курсом антибиотиков, если только это не хроническое заболевание и не вызвано воспалительным заболеванием кишечника. В этом случае для облегчения симптомов может потребоваться операция.
Подробнее: 7 странных фактов о корме
При правильном лечении можно уменьшить воспаление, что приведет к уменьшению выработки слизи и уменьшению симптомов. Однако следует немедленно обратиться за медицинской помощью, если у вас возникнут какие-либо из следующих симптомов.
- Увеличение слизи в стуле
- Симптомы обезвоживания
- Лихорадка
- Кровь в стуле
Слизь при диарее — что это значит?
Есть много странных и неприятных симптомов, связанных с диареей, но слизь может быть вам незнакома.Прочтите, чтобы узнать, почему иногда при диарее появляется слизь, вызывает ли это беспокойство и что с этим делать.
Что такое слизь?
Прежде всего, полезно понять, что такое слизь и почему ее вырабатывает организм. Слизь — это густое желеобразное вещество, которое организм создает для увлажнения и защиты органов и тканей. Его производство увеличивается (как вы, вероятно, испытали) при простуде или другом заболевании именно по этой причине: для защиты ваших органов и тканей.
Например, слизь из носа защищает вас от пыли и других частиц окружающей среды, увлажняет носовые проходы и борется с инфекциями. Другой распространенный тип слизи — мокрота (слизь, вырабатываемая дыхательной системой), которая действует аналогичным образом, поддерживая и защищая дыхательную систему.
Почему в стуле появляется слизь?
Хотя носовая слизь и мокрота в норме, вы можете быть более удивлены, обнаружив слизь в стуле или диарее. Будьте уверены, что слизь в стуле обычно нормальная и не является серьезной причиной для беспокойства.
Обезвоживание, запор и лекарства
Если вы здоровы, слизь в стуле обычно белого или слегка желтого цвета, поэтому часто остается незамеченной. Двумя наиболее частыми причинами появления слизи в стуле являются обезвоживание и запор. Обе эти причины могут привести к избыточному выделению слизи, что может привести к ее увеличению в стуле. Некоторые лекарства, такие как антибиотики, также могут вызывать повышенное выделение слизи.
Воспалительные заболевания ЖКТ
Слизь при диарее может быть признаком основной проблемы с желудочно-кишечным трактом, поскольку слой кишечной слизи защищает организм от вторжений в кишечник.Исследования показали, что определенные воспалительные процессы могут разрушить этот слой слизистой оболочки, и это может привести к выделению слизи со стулом.
Специфические воспалительные состояния желудочно-кишечного тракта, которые следует учитывать, если слизь при диарее является частым явлением для вас, включают:
- Болезнь Крона
- Язвенный колит
- Синдром раздраженного кишечника (СРК)
- Муковисцидоз
Если вы подозреваете какое-либо из этих состояний желудочно-кишечного тракта, важно проконсультироваться с врачом.Другие возможности включают проблемы с мальабсорбцией (неспособность должным образом переваривать и усваивать питательные вещества из продуктов) или пищевая аллергия, и часто они идут рука об руку. Если вы считаете, что страдаете мальабсорбцией или пищевой аллергией, вы можете поработать с диетологом или диетологом, чтобы провести тестирование и / или элиминационную диету, чтобы определить, какие продукты вам не подходят. Следует учитывать два распространенных аллергена: глютен и молочные продукты.
Что я могу сделать?
Помимо обращения за соответствующей профессиональной помощью, как указано выше, ключевым моментом является хорошее обезвоживание.Стремитесь к минимуму половины вашего веса в унциях воды в день. Далее, важна противовоспалительная и хорошо сбалансированная диета с большим количеством овощей, умеренных фруктов и большим количеством полезных жиров и белков. Избегайте обработанных / упакованных продуктов, жареной пищи и острой пищи.
Прием высококачественных пробиотических добавок и регулярное употребление ферментированных продуктов, таких как сырая квашеная капуста и простой йогурт (если вы переносите молочные продукты или несладкий кефир), могут помочь поддерживать здоровый баланс кишечных бактерий.



 Желудок со временем спадается, при переедании или отсутствии приема пищи он может выталкивать еду обратно, провоцируя сопутствующие симптомы.
Желудок со временем спадается, при переедании или отсутствии приема пищи он может выталкивать еду обратно, провоцируя сопутствующие симптомы.
 В испражнениях наблюдается слизь с кровью в кале у ребенка, фрагменты глистов. Их появление не всегда зависит от невыполнения санитарно-гигиенических норм. Возможно присутствие остриц, аскарид, цепней из-за экспериментов родителей с употреблением блюд с сырой рыбой, мясом.
В испражнениях наблюдается слизь с кровью в кале у ребенка, фрагменты глистов. Их появление не всегда зависит от невыполнения санитарно-гигиенических норм. Возможно присутствие остриц, аскарид, цепней из-за экспериментов родителей с употреблением блюд с сырой рыбой, мясом. При попадании на внутреннюю поверхность кишечника вирусов иди бактерий происходит воспалительный процесс. Это напрямую связано с несоблюдением норм гигиены: сальмонеллез, энтерит, дизентерия – следствие употребления грязных фруктов, ягод в летний период.
При попадании на внутреннюю поверхность кишечника вирусов иди бактерий происходит воспалительный процесс. Это напрямую связано с несоблюдением норм гигиены: сальмонеллез, энтерит, дизентерия – следствие употребления грязных фруктов, ягод в летний период.


 В таком случае нужно пересмотреть целесообразность лечения подобным способом.
В таком случае нужно пересмотреть целесообразность лечения подобным способом.
 Вот это вариант более распространенный и для здоровья совершенно небезразличный. Его и рассмотрим подробнее.
Вот это вариант более распространенный и для здоровья совершенно небезразличный. Его и рассмотрим подробнее. Медики называют это «кумулятивным эффектом». Перегруженные нитратами дети растут хуже, чаще болеют, взрослые становятся раздражительными, хуже спят.
Медики называют это «кумулятивным эффектом». Перегруженные нитратами дети растут хуже, чаще болеют, взрослые становятся раздражительными, хуже спят. Во-первых, неизвестно, что тем самым ножом резали и мыли ли его когда-нибудь. А во вторых, даже если внутри арбуза не было возбудителей туалетной лихорадки, то теперь с большой долей вероятности можно будет утверждать, что они там появились.
Во-первых, неизвестно, что тем самым ножом резали и мыли ли его когда-нибудь. А во вторых, даже если внутри арбуза не было возбудителей туалетной лихорадки, то теперь с большой долей вероятности можно будет утверждать, что они там появились. Фруктоза уникальна тем, что усваивается организмом вообще без затрат инсулина. Это значит, что сладкий арбуз могут есть даже больные инсулин-зависимым диабетом.
Фруктоза уникальна тем, что усваивается организмом вообще без затрат инсулина. Это значит, что сладкий арбуз могут есть даже больные инсулин-зависимым диабетом.
 Это почти стопроцентный шанс нарваться на некачественную продукцию. Требуйте у продавца все документы на арбузы — в том числе и свидетельство органов санэпиднадзора, в конце концов вы имеете право знать, за что платите свои деньги.
Это почти стопроцентный шанс нарваться на некачественную продукцию. Требуйте у продавца все документы на арбузы — в том числе и свидетельство органов санэпиднадзора, в конце концов вы имеете право знать, за что платите свои деньги. Во время мытья можно еще раз проверить арбуз на спелость — созревший плод будет плавать в воде, а зеленый утонет. Нарезать арбуз нужно чистым ножом. Кстати, спелый плод будет с характерным треском «расходиться» под ножом, а семечки будут темно-коричневыми или даже черными (а не белыми).
Во время мытья можно еще раз проверить арбуз на спелость — созревший плод будет плавать в воде, а зеленый утонет. Нарезать арбуз нужно чистым ножом. Кстати, спелый плод будет с характерным треском «расходиться» под ножом, а семечки будут темно-коричневыми или даже черными (а не белыми). , Wu JJ., Del Rosso JQ. Use of Topical Tazarotene for the Treatment of Acne Vulgaris in Pregnancy: A Literature Review. // J Clin Aesthet Dermatol — 2020 — Vol13 — N9 — p.E59-E65; PMID:33133344
, Wu JJ., Del Rosso JQ. Use of Topical Tazarotene for the Treatment of Acne Vulgaris in Pregnancy: A Literature Review. // J Clin Aesthet Dermatol — 2020 — Vol13 — N9 — p.E59-E65; PMID:33133344 , Kang YJ. 4-1BBL Regulates the Polarization of Macrophages, and Inhibition of 4-1BBL Signaling Alleviates Imiquimod-Induced Psoriasis. // J Immunol — 2020 — Vol204 — N7 — p.1892-1903; PMID:32041783
, Kang YJ. 4-1BBL Regulates the Polarization of Macrophages, and Inhibition of 4-1BBL Signaling Alleviates Imiquimod-Induced Psoriasis. // J Immunol — 2020 — Vol204 — N7 — p.1892-1903; PMID:32041783 1244-1254; PMID:30571459
1244-1254; PMID:30571459 Да и семена арбуза весьма напоминают тыквенные по строению. Так что не стоит шутить про «гигантскую ягоду»!
Да и семена арбуза весьма напоминают тыквенные по строению. Так что не стоит шутить про «гигантскую ягоду»!
 Дело в том, что через трещины внутрь могут проникнуть вредные микроорганизмы, которые затем станут причиной кишечной инфекции.
Дело в том, что через трещины внутрь могут проникнуть вредные микроорганизмы, которые затем станут причиной кишечной инфекции. Иногда может подняться температура, особенно у детей.
Иногда может подняться температура, особенно у детей. Это и привело к отравлению.
Это и привело к отравлению. Некоторые эксперты также рекомендуют замачивать плод в холодной воде на 30 минут.
Некоторые эксперты также рекомендуют замачивать плод в холодной воде на 30 минут. Долго лечилась, ведь на таком сроке мне уже нельзя было принимать стандартные лекарства», – рассказывает жительница Балашихи Елена.
Долго лечилась, ведь на таком сроке мне уже нельзя было принимать стандартные лекарства», – рассказывает жительница Балашихи Елена. А арбуз обладает массой полезных свойств. Он положительно влияет на работу ЖКТ (улучшает состояние микрофлоры и запускает обменные процессы), понижает кислотность желудочно-кишечного тракта, способствует выведению из организма шлаков и токсинов, понижает холестерин и производит укрепление сердечно-сосудистой системы, нормализует обмен веществ и наполняет организм витаминами группы В.
А арбуз обладает массой полезных свойств. Он положительно влияет на работу ЖКТ (улучшает состояние микрофлоры и запускает обменные процессы), понижает кислотность желудочно-кишечного тракта, способствует выведению из организма шлаков и токсинов, понижает холестерин и производит укрепление сердечно-сосудистой системы, нормализует обмен веществ и наполняет организм витаминами группы В. Поэтому покупать арбузы раньше августа вообще не стоит. Чем ближе к концу дета, тем меньше нитратов содержат плоды. Тем они безопаснее и вкуснее!
Поэтому покупать арбузы раньше августа вообще не стоит. Чем ближе к концу дета, тем меньше нитратов содержат плоды. Тем они безопаснее и вкуснее!
 – Обилие овощей и фруктов, плюс высокая температура на улице, вызывающая ускоренное размножение микроорганизмов в продуктах, в воде – все это делает нас уязвимыми к ОКИ. Чаще всего ими страдают дети, но не застрахованы и взрослые. В целях предотвращения ОКИ специалисты Центра проводят рейды по торговым объектам, занимающимся реализацией плодоовощной продукции. Буквально в прошлую пятницу специалистами проведен осмотр трех торговых объектов, по результатам которого вынесены три предписания об изъятии из обращения продукции общим весом 280 кг. Причина – отсутствие документов, подтверждающих качество и безопасность реализуемой продукции. Кроме того, приостановлена деятельность двух торговых объектов, два человека отстранены от работы из-за отсутствия медицинских справок о состоянии здоровья с отметками о прохождении гигиенического обучения.
– Обилие овощей и фруктов, плюс высокая температура на улице, вызывающая ускоренное размножение микроорганизмов в продуктах, в воде – все это делает нас уязвимыми к ОКИ. Чаще всего ими страдают дети, но не застрахованы и взрослые. В целях предотвращения ОКИ специалисты Центра проводят рейды по торговым объектам, занимающимся реализацией плодоовощной продукции. Буквально в прошлую пятницу специалистами проведен осмотр трех торговых объектов, по результатам которого вынесены три предписания об изъятии из обращения продукции общим весом 280 кг. Причина – отсутствие документов, подтверждающих качество и безопасность реализуемой продукции. Кроме того, приостановлена деятельность двух торговых объектов, два человека отстранены от работы из-за отсутствия медицинских справок о состоянии здоровья с отметками о прохождении гигиенического обучения. Ранние арбузы их часто содержат, так как производители перекармливают бахчевые удобрениями, чтобы ягода побыстрее созрела. В организме нитраты превращаются в нитриты, ядовитые соединения, токсически воздействующие на желудочно-кишечный тракт, сердечно-сосудистую и нервную систему. Нитратное отравление не единственная опасность арбуза. Сладкая влажная мякоть в условиях летнего тепла представляет собой благоприятную среду для роста бактериальных инфекций. Они попадают в арбуз при нарушении целостности кожуры – при надрезании или при его растрескивании, что может привести к серьезному отравлению.
Ранние арбузы их часто содержат, так как производители перекармливают бахчевые удобрениями, чтобы ягода побыстрее созрела. В организме нитраты превращаются в нитриты, ядовитые соединения, токсически воздействующие на желудочно-кишечный тракт, сердечно-сосудистую и нервную систему. Нитратное отравление не единственная опасность арбуза. Сладкая влажная мякоть в условиях летнего тепла представляет собой благоприятную среду для роста бактериальных инфекций. Они попадают в арбуз при нарушении целостности кожуры – при надрезании или при его растрескивании, что может привести к серьезному отравлению.
 Естественно, не должно быть никаких трещин и мягких мест.
Естественно, не должно быть никаких трещин и мягких мест.

 Сколько времени примерно прошло от начала болевого приступа. Какие были вначале боли: несильные, затем усилившиеся, сразу резкие, тупые. Усилились ли боли позже и как это произошло, быстро или постепенно. Сменила ли боль локализацию: например, при аппендиците боль в животе вначале появляется в эпигастральной области — там, где желудок, а затем опускается вправо вниз.
Сколько времени примерно прошло от начала болевого приступа. Какие были вначале боли: несильные, затем усилившиеся, сразу резкие, тупые. Усилились ли боли позже и как это произошло, быстро или постепенно. Сменила ли боль локализацию: например, при аппендиците боль в животе вначале появляется в эпигастральной области — там, где желудок, а затем опускается вправо вниз.
 Сходите на УЗИ, чтобы убедиться, что в желчном пузыре нет камней. Если нет, то предупреждайте приступы слепыми зондированиями (тюбажем). Для этого слегка подогрейте, помешивая, чтобы вышли все пузырьки, стакан желчегонной минеральной воды («Лужанская», «Поляна Квасова», «Поляна купель»). Выпейте мелкими глотками за две-три минуты. После этого приложите теплую грелку к правому подреберью и полежите на правом боку 40-60 минут. После этого должно быть послабление. Если его не будет — повторите. Если камни есть, то проконсультируйтесь у хирурга насчет операции по удалению желчного.
Сходите на УЗИ, чтобы убедиться, что в желчном пузыре нет камней. Если нет, то предупреждайте приступы слепыми зондированиями (тюбажем). Для этого слегка подогрейте, помешивая, чтобы вышли все пузырьки, стакан желчегонной минеральной воды («Лужанская», «Поляна Квасова», «Поляна купель»). Выпейте мелкими глотками за две-три минуты. После этого приложите теплую грелку к правому подреберью и полежите на правом боку 40-60 минут. После этого должно быть послабление. Если его не будет — повторите. Если камни есть, то проконсультируйтесь у хирурга насчет операции по удалению желчного.



 Нашему организму не хватает пищеварительных ферментов, чтобы должным образом переварить эти соединения, поэтому они попадают в кишечник непереваренными и, разбухая, вызывают избыточное газообразование, вздутие живота, кишечные колики и расстройства. Некоторые диетологи к продуктам этой категории включает также бобы, белокочанную капусту, цветную капусту и различные лиственные салаты.
Нашему организму не хватает пищеварительных ферментов, чтобы должным образом переварить эти соединения, поэтому они попадают в кишечник непереваренными и, разбухая, вызывают избыточное газообразование, вздутие живота, кишечные колики и расстройства. Некоторые диетологи к продуктам этой категории включает также бобы, белокочанную капусту, цветную капусту и различные лиственные салаты.


 Заболело и — ноет, ноет, ноет… И усиливается при движении.
Заболело и — ноет, ноет, ноет… И усиливается при движении.

 Но отросток в любом случае удаляли.
Но отросток в любом случае удаляли. Если не предпринять меры по устранению аппендикса из тела человека, могут возникнуть опасные для жизни осложнения, например, перитонит.
Если не предпринять меры по устранению аппендикса из тела человека, могут возникнуть опасные для жизни осложнения, например, перитонит.
 В месте закрытия скапливается слизь, где начинает размножаться микробиом. Сужение и сдавливание отростка нарушает процессы кровообращения, приток лимфы, что приводит к быстрой прогрессии воспаления и некрозу тканей аппендикса.
В месте закрытия скапливается слизь, где начинает размножаться микробиом. Сужение и сдавливание отростка нарушает процессы кровообращения, приток лимфы, что приводит к быстрой прогрессии воспаления и некрозу тканей аппендикса.
 Так, например, у женщин появляется тошнота, рвота и повышение температуры. В начале развития болезни боль давящая, тянущая и даже необязательно с правой стороны, что ошибочно может распознаваться как гинекологические проблемы.
Так, например, у женщин появляется тошнота, рвота и повышение температуры. В начале развития болезни боль давящая, тянущая и даже необязательно с правой стороны, что ошибочно может распознаваться как гинекологические проблемы.

 Поэтому единственное решение – удаление аппендикса хирургическим путем.
Поэтому единственное решение – удаление аппендикса хирургическим путем.
 Наши менеджеры перезвонят вам в течение 15 минут и ответят на интересующие вас вопросы.
Наши менеджеры перезвонят вам в течение 15 минут и ответят на интересующие вас вопросы.
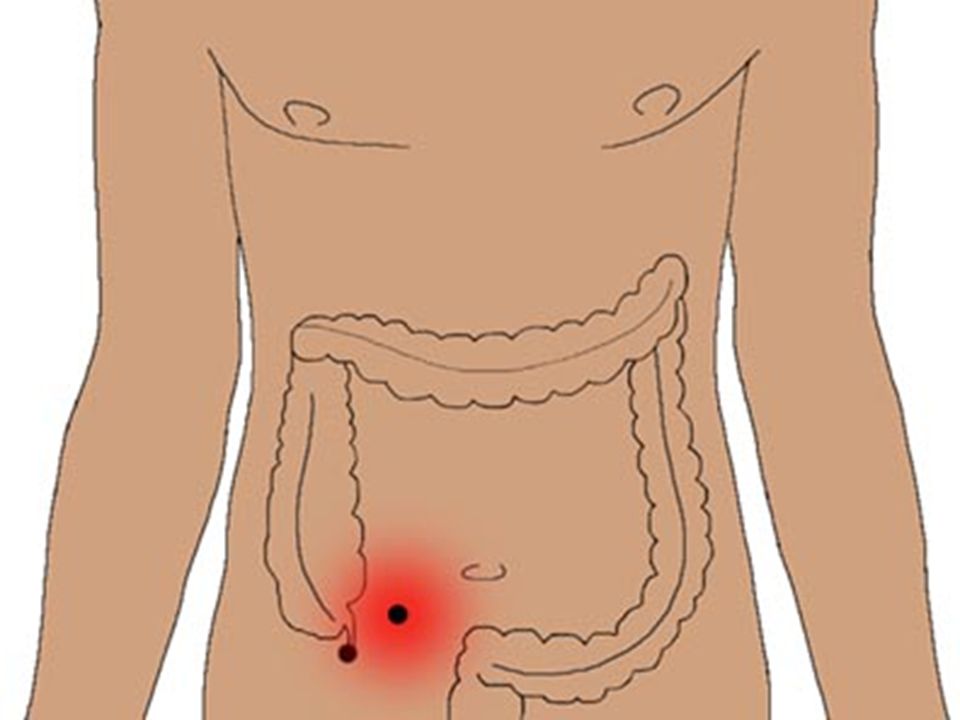 Иногда она может отдавать в бедро. В большинстве случаев боль является первым признаком аппендицита.
Иногда она может отдавать в бедро. В большинстве случаев боль является первым признаком аппендицита.

 В результате бактерии и успевший скопиться в аппендиксе гной попадут в брюшную полость и вызовут воспаление её слизистой оболочки. Это состояние называется перитонит, и оно смертельно опасно, поскольку часто становится причиной заражения крови.
В результате бактерии и успевший скопиться в аппендиксе гной попадут в брюшную полость и вызовут воспаление её слизистой оболочки. Это состояние называется перитонит, и оно смертельно опасно, поскольку часто становится причиной заражения крови. Есть риск, что боль вернётся, а при перитоните она ещё сильнее.
Есть риск, что боль вернётся, а при перитоните она ещё сильнее. Установлена лишь одна связь: воспаление аппендикса реже встречается у людей, в рационе которых есть продукты с высоким содержанием клетчатки — свежие овощи и фрукты, отруби, цельнозерновой хлеб, орехи, бобовые.
Установлена лишь одна связь: воспаление аппендикса реже встречается у людей, в рационе которых есть продукты с высоким содержанием клетчатки — свежие овощи и фрукты, отруби, цельнозерновой хлеб, орехи, бобовые. Если же больной не обращается за помощью, то ситуация усугубляется:
Если же больной не обращается за помощью, то ситуация усугубляется:



 Так же получил удовольствие эстетическое и как пациент и как человек. Я мог общаться и это общение доставило мне огромное удовольствие. Нижайший поклон доктору УЗИ.
Так же получил удовольствие эстетическое и как пациент и как человек. Я мог общаться и это общение доставило мне огромное удовольствие. Нижайший поклон доктору УЗИ. Все относятся к пациентам с уважением и вниманием. Спасибо им большое и дальнейшего процветания.
Все относятся к пациентам с уважением и вниманием. Спасибо им большое и дальнейшего процветания. Буду продолжать лечение и дальше, условия в клинике мне понравились.
Буду продолжать лечение и дальше, условия в клинике мне понравились.
 Этот симптом может либо предшествовать, либо «идти в комплекте» с тошнотой. Если эти симптомы долго не исчезают, нужно обратиться к врачу для постановки точного диагноза.
Этот симптом может либо предшествовать, либо «идти в комплекте» с тошнотой. Если эти симптомы долго не исчезают, нужно обратиться к врачу для постановки точного диагноза. В таком случае нужно вызывать скорую помощь, поскольку подобные симптомы могут говорить о таком серьезном осложнении, как перитонит (воспаление брюшины).
В таком случае нужно вызывать скорую помощь, поскольку подобные симптомы могут говорить о таком серьезном осложнении, как перитонит (воспаление брюшины). Хронический аппендицит представляет собой вялотекущую форму воспаления в червеобразном отростке слепой кишки и связан, как правило, с приступом ранее перенесенного острого аппендицита (аппендикулярного инфильтрата), закончившегося выздоровлением без оперативного вмешательства. Следует отметить, что данное заболевание встречается весьма редко — не более чем в 1% случаев.
Хронический аппендицит представляет собой вялотекущую форму воспаления в червеобразном отростке слепой кишки и связан, как правило, с приступом ранее перенесенного острого аппендицита (аппендикулярного инфильтрата), закончившегося выздоровлением без оперативного вмешательства. Следует отметить, что данное заболевание встречается весьма редко — не более чем в 1% случаев. Во время обострения у человека могут повышаться температура тела, уровень лейкоцитов в крови и СОЭ. Факт развития первично–хронического аппендицита, когда заболевание развивается постепенно и ему не предшествует острый приступ, подвергается сомнению. В подобных случаях диагноз может быть поставлен только после исключения других возможных болезней, как органов брюшной полости, так и урологических, гинекологических и даже психоневрологических заболеваний.
Во время обострения у человека могут повышаться температура тела, уровень лейкоцитов в крови и СОЭ. Факт развития первично–хронического аппендицита, когда заболевание развивается постепенно и ему не предшествует острый приступ, подвергается сомнению. В подобных случаях диагноз может быть поставлен только после исключения других возможных болезней, как органов брюшной полости, так и урологических, гинекологических и даже психоневрологических заболеваний. Наряду с лабораторными тестами для его обнаружения используются разные инструментальные методы: эндоскопическое и рентгенологическое исследование толстой кишки, ультразвуковое обследование и компьютерная томография органов брюшной полости. При подозрении на хронический аппендицит у женщин обязательным является гинекологический осмотр.
Наряду с лабораторными тестами для его обнаружения используются разные инструментальные методы: эндоскопическое и рентгенологическое исследование толстой кишки, ультразвуковое обследование и компьютерная томография органов брюшной полости. При подозрении на хронический аппендицит у женщин обязательным является гинекологический осмотр. После проведенной операции наступает полное выздоровление, но, естественно, в том случае если диагноз был поставлен правильно. В любом случае показания к операции должны быть хорошо взвешенными и продуманными.
После проведенной операции наступает полное выздоровление, но, естественно, в том случае если диагноз был поставлен правильно. В любом случае показания к операции должны быть хорошо взвешенными и продуманными. Четверг, 14 июля 2016
Четверг, 14 июля 2016

 Она сначала ощущается сбоку от пупка, затем может сместиться выше или ниже, разлиться по всему животу, отдавать в правую ногу. Меняется и ее характер – постепенно интенсивность нарастает, особенно при разговоре, кашле, глубоком дыхании, смехе.
Она сначала ощущается сбоку от пупка, затем может сместиться выше или ниже, разлиться по всему животу, отдавать в правую ногу. Меняется и ее характер – постепенно интенсивность нарастает, особенно при разговоре, кашле, глубоком дыхании, смехе. Но на этом самодиагностика должна закончиться. Точно поставить диагноз и помочь может только врач. Поэтому нужно как можно раньше обратиться за помощью – желательно, вызвав скорую помощь.
Но на этом самодиагностика должна закончиться. Точно поставить диагноз и помочь может только врач. Поэтому нужно как можно раньше обратиться за помощью – желательно, вызвав скорую помощь. К счастью, без этого можно прекрасно жить.
К счастью, без этого можно прекрасно жить. Своевременная диагностика и лечение важны. Не ешьте, не пейте и не используйте обезболивающие, антациды, слабительные средства или грелки.
Своевременная диагностика и лечение важны. Не ешьте, не пейте и не используйте обезболивающие, антациды, слабительные средства или грелки. Поэтому вареная капуста просто необходима тем, кто следит за своей фигурой.
Поэтому вареная капуста просто необходима тем, кто следит за своей фигурой. На одну порцию потребуется вареный куриный белок одного целого яйца. Отвариваем яйца по количеству порций. Время варки яиц вкрутую 12-15 минут.
На одну порцию потребуется вареный куриный белок одного целого яйца. Отвариваем яйца по количеству порций. Время варки яиц вкрутую 12-15 минут.  Это уникальный продукт для всех, кто хочет стать стройнее. Но если вам надоело кушать салаты из капусты и тушеную капусту — предлагаем приготовить низкокалорийную запеканку из белокачанной капусты, которая имеет минимум ингредиентов и готовится очень легко и быстро. Обилие свежей зелени делает вкус запеканки более пикантным, так что зелени не жалейте. Кстати, зелень можно взять, я думаю, свою любимую.
Это уникальный продукт для всех, кто хочет стать стройнее. Но если вам надоело кушать салаты из капусты и тушеную капусту — предлагаем приготовить низкокалорийную запеканку из белокачанной капусты, которая имеет минимум ингредиентов и готовится очень легко и быстро. Обилие свежей зелени делает вкус запеканки более пикантным, так что зелени не жалейте. Кстати, зелень можно взять, я думаю, свою любимую.

 То есть, если вы приготовили цветную капусту пп на пару, то будет глупо поливать ее жирным сливочным соусом и думать, что вы едите полностью низкокалорийное блюдо. Главное табу — это жирные и калорийные соусы, особенно готовые магазинные, которые к тому же содержат очень много сахара.
То есть, если вы приготовили цветную капусту пп на пару, то будет глупо поливать ее жирным сливочным соусом и думать, что вы едите полностью низкокалорийное блюдо. Главное табу — это жирные и калорийные соусы, особенно готовые магазинные, которые к тому же содержат очень много сахара. к. Это может быть как свежая, так и замороженная. Нет никакой разницы.
к. Это может быть как свежая, так и замороженная. Нет никакой разницы. Но готовить его мы будем, используя только одни белки. Итак, для рецепта вам понадобится:
Но готовить его мы будем, используя только одни белки. Итак, для рецепта вам понадобится:


 С таким пп соусом можно смело подавать цветную капусту к диетическому столу.
С таким пп соусом можно смело подавать цветную капусту к диетическому столу.
 Отправляем в духовку на 10 минут. Достаем, посыпаем сыром и готовим еще 5 минут!
Отправляем в духовку на 10 минут. Достаем, посыпаем сыром и готовим еще 5 минут!
 Используем только цельнозерновую муку. В ней содержится больше полезных веществ. Если такой муки нет, то можно взять овсяные хлопья и измельчить их в кофемолке. У вас получится настоящая овсяная мука.
Используем только цельнозерновую муку. В ней содержится больше полезных веществ. Если такой муки нет, то можно взять овсяные хлопья и измельчить их в кофемолке. У вас получится настоящая овсяная мука. В этом варианте мы будем готовить блюдо сразу из двух видов капусты!
В этом варианте мы будем готовить блюдо сразу из двух видов капусты!

 Известный метод устранения проблемы – обильное теплое питье, например, супы и травяные чаи.
Известный метод устранения проблемы – обильное теплое питье, например, супы и травяные чаи.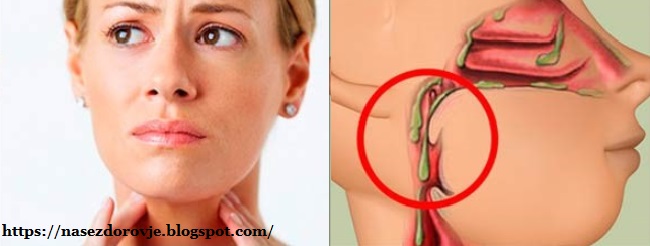
 Правильное лечение зависит от основной причины заболевания. Поэтому, чтобы получить надлежащее лечение, необходимо установить диагноз быстро и точно. Врач может назначить хирургическое вмешательство, когда бактериальный тонзиллит возникает слишком часто, не реагирует на другие варианты лечения или наблюдаются другие серьезные осложнения.
Правильное лечение зависит от основной причины заболевания. Поэтому, чтобы получить надлежащее лечение, необходимо установить диагноз быстро и точно. Врач может назначить хирургическое вмешательство, когда бактериальный тонзиллит возникает слишком часто, не реагирует на другие варианты лечения или наблюдаются другие серьезные осложнения.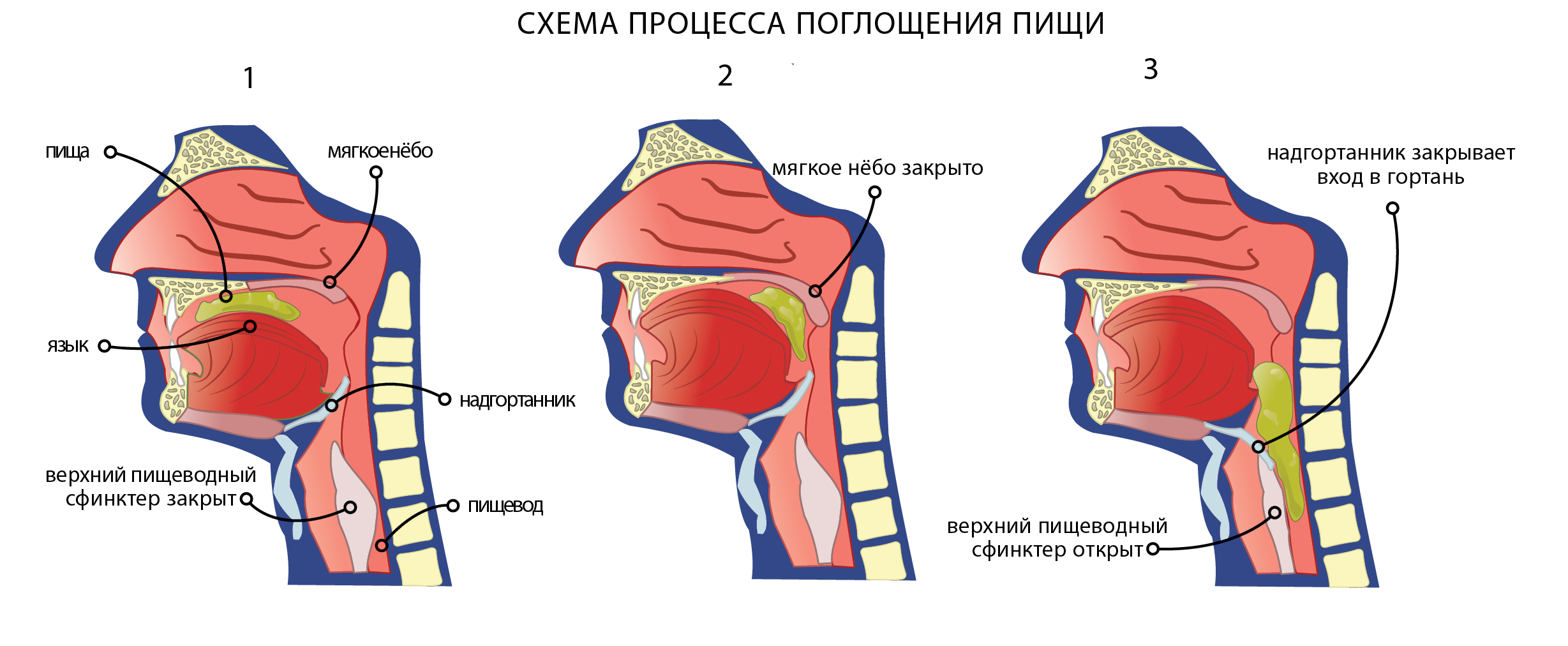
 Они также не являются болезненными при прикосновении.
Они также не являются болезненными при прикосновении. Синусы представляют собой заполненные воздухом полости, расположенные позади лба, глаз, скул и переносицы. Они фильтруют вдыхаемый воздух, используя слизь для улавливания грязи, бактерий и других потенциально опасных частиц.
Синусы представляют собой заполненные воздухом полости, расположенные позади лба, глаз, скул и переносицы. Они фильтруют вдыхаемый воздух, используя слизь для улавливания грязи, бактерий и других потенциально опасных частиц.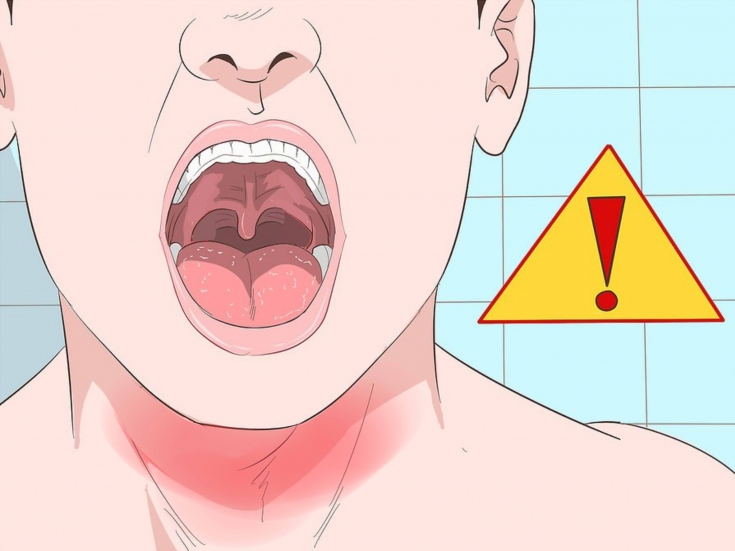 Люди с аллергией или слабой иммунной системой имеют наибольшую вероятность развития инфекции синуса.
Люди с аллергией или слабой иммунной системой имеют наибольшую вероятность развития инфекции синуса. Антибиотики работают путем уничтожения или предотвращения роста бактерий, которые могут вызвать синусовую инфекцию. Когда они используются для лечения необходимо помнить, что:
Антибиотики работают путем уничтожения или предотвращения роста бактерий, которые могут вызвать синусовую инфекцию. Когда они используются для лечения необходимо помнить, что:
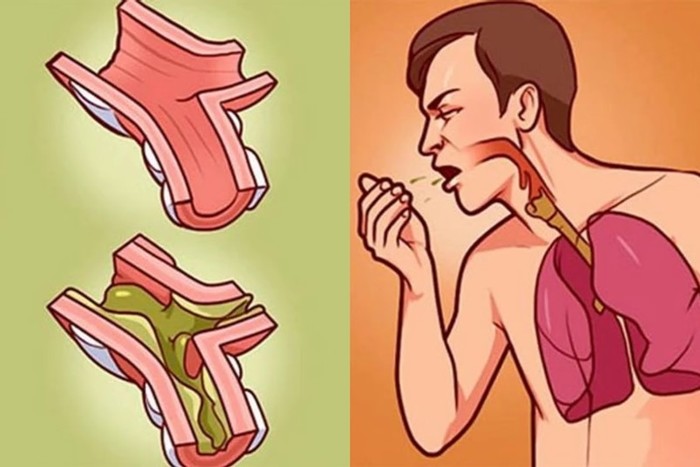 Цель операции – произвести дренаж пазух:
Цель операции – произвести дренаж пазух:
 Такое состояние, безусловно, нельзя назвать приятным. Чтобы от него избавиться, необходимо для начала определить, почему скапливается слизь в горле, в какой из систем организма произошёл сбой и провести грамотное лечение заболевания. Сделать это самостоятельно, увы, не удастся. Нужна помощь квалифицированного оториноларинголога.
Такое состояние, безусловно, нельзя назвать приятным. Чтобы от него избавиться, необходимо для начала определить, почему скапливается слизь в горле, в какой из систем организма произошёл сбой и провести грамотное лечение заболевания. Сделать это самостоятельно, увы, не удастся. Нужна помощь квалифицированного оториноларинголога. м.н., профессор
м.н., профессор Новочеремушкинская (м. «Новые Черемушки»)
Новочеремушкинская (м. «Новые Черемушки») м.н., профессор РАЕ, заведующая отделением офтальмологии в «СМ-Клиника» на ул. Ярославская
м.н., профессор РАЕ, заведующая отделением офтальмологии в «СМ-Клиника» на ул. Ярославская «ВДНХ»)
«ВДНХ») «Севастопольская»)
«Севастопольская») м.н. Заместитель главного врача по хирургии в «СМ-Клиника» в Старопетровском проезде
м.н. Заместитель главного врача по хирургии в «СМ-Клиника» в Старопетровском проезде Расковой (м. «Белорусская»)
Расковой (м. «Белорусская») м.н.
м.н. Так же грыжа может быть фиксированной и даже ущемленной.
Так же грыжа может быть фиксированной и даже ущемленной.
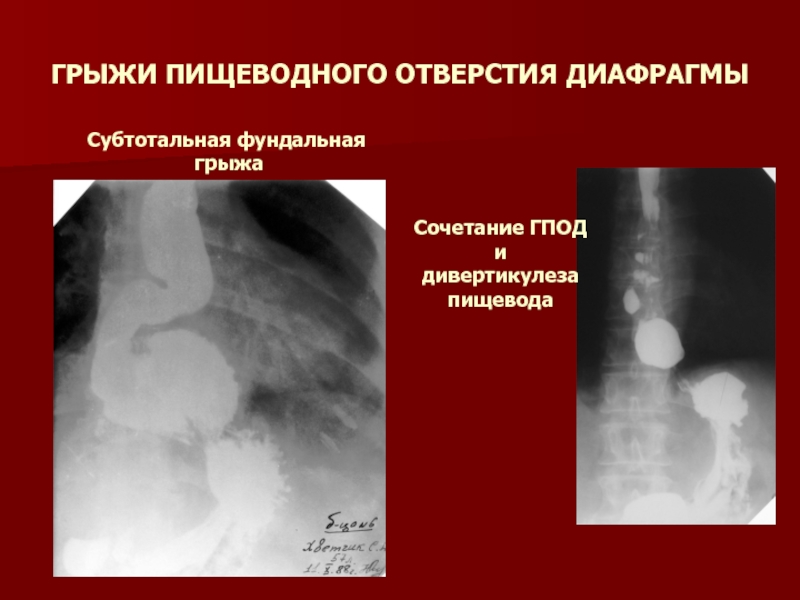

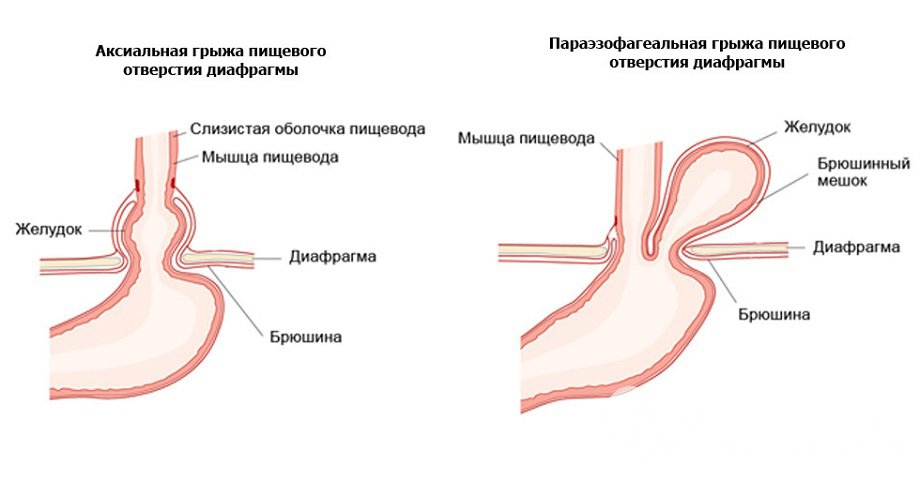 Иногда через пищеводное отверстие диафрагмы в грудную полость могут смещаться и другие органы, расположенные в полости живота.
Иногда через пищеводное отверстие диафрагмы в грудную полость могут смещаться и другие органы, расположенные в полости живота.
 Иногда к грыже пищеводного отверстия диафрагмы приводит беременность. Имеет значение ослабление и истончение связок и соединительной ткани с возрастом.
Иногда к грыже пищеводного отверстия диафрагмы приводит беременность. Имеет значение ослабление и истончение связок и соединительной ткани с возрастом.

 Встречаются острое и хроническое кровотечение из пищевода, перфорация пищевода или ущемление грыжи в пищеводном отверстии диафрагмы.
Встречаются острое и хроническое кровотечение из пищевода, перфорация пищевода или ущемление грыжи в пищеводном отверстии диафрагмы.

 Она подразумевает быстрый нагрев цельного парного молока паром от специального аппарата до температуры порядка 140 градусов.
Она подразумевает быстрый нагрев цельного парного молока паром от специального аппарата до температуры порядка 140 градусов. Статистически данные свидетельствуют о том, что европейский потребитель более склонен к покупке именно ультрапастеризованного напитка, оставляя другие виды продукта без внимания.
Статистически данные свидетельствуют о том, что европейский потребитель более склонен к покупке именно ультрапастеризованного напитка, оставляя другие виды продукта без внимания. Молочный белок является архиважным компонентом напитка: согласно ГОСТу во всех видах его может присутствовать более 2,8%, но никак не меньше.
Молочный белок является архиважным компонентом напитка: согласно ГОСТу во всех видах его может присутствовать более 2,8%, но никак не меньше. В противном случае качества продукта могут ухудшиться.
В противном случае качества продукта могут ухудшиться. В 250 мл молока содержится 8 граммов белка.
В 250 мл молока содержится 8 граммов белка.
 Врачи, в данном случае, рекомендуют таким пациентам предпочесть безлактозный напиток.
Врачи, в данном случае, рекомендуют таким пациентам предпочесть безлактозный напиток. Кисломолочка на его основе будет малополезной и невкусной.
Кисломолочка на его основе будет малополезной и невкусной.
 А кипяченое молоко утрачивает многие свои целебные свойства. Во время кипячения происходит разложение белков и уничтожается чувствительный к теплу витамин С. Кальций и фосфор переходят в нерастворимые соединения, которые не усваиваются организмом человека.
А кипяченое молоко утрачивает многие свои целебные свойства. Во время кипячения происходит разложение белков и уничтожается чувствительный к теплу витамин С. Кальций и фосфор переходят в нерастворимые соединения, которые не усваиваются организмом человека. Длительность — около двух секунда.
Длительность — около двух секунда. Такое молоко через некоторое время просто прогоркает. Это замечали многие. Оказывается, это не признак того, что всё плохо. Так и должно быть!
Такое молоко через некоторое время просто прогоркает. Это замечали многие. Оказывается, это не признак того, что всё плохо. Так и должно быть!
 И, главное, ультрапастеризованное молоко не содержит микробов, которые попадают в молоко при дойке с вымени и хвоста коровы. В пастеризованном же молоке даже по госту допускается содержание бактерий 150000 в одном миллилитре, поэтому оно быстро скисает даже в холодильнике.
И, главное, ультрапастеризованное молоко не содержит микробов, которые попадают в молоко при дойке с вымени и хвоста коровы. В пастеризованном же молоке даже по госту допускается содержание бактерий 150000 в одном миллилитре, поэтому оно быстро скисает даже в холодильнике. 

 Осуществляется термическим, химическим, радиационным, фильтрационным методами. Здесь речь идёт о стерилизации вообще — приборов и инструментов, и т.п.
Осуществляется термическим, химическим, радиационным, фильтрационным методами. Здесь речь идёт о стерилизации вообще — приборов и инструментов, и т.п.


 Это позволяет сохранить полезные свойства напитка на длительный срок. В ходе пастеризации уничтожается патогенная микрофлора, что делает продукт полностью готовым к употреблению.
Это позволяет сохранить полезные свойства напитка на длительный срок. В ходе пастеризации уничтожается патогенная микрофлора, что делает продукт полностью готовым к употреблению. Если, конечно, речь идет о качественном продукте. Поэтому единственный способ сохранить молоко свежим, подвергнуть его термической обработке. Ультрапастеризованный продукт не содержит опасных бактерий и сохраняет хорошо усвояемые аминокислоты, жир, кальций и другие важные микроэлементы.
Если, конечно, речь идет о качественном продукте. Поэтому единственный способ сохранить молоко свежим, подвергнуть его термической обработке. Ультрапастеризованный продукт не содержит опасных бактерий и сохраняет хорошо усвояемые аминокислоты, жир, кальций и другие важные микроэлементы. При такой тепловой обработке важен интенсивный нагрев и быстрое охлаждение до 20 градусов. Срок хранения от 4х месяцев до года.
При такой тепловой обработке важен интенсивный нагрев и быстрое охлаждение до 20 градусов. Срок хранения от 4х месяцев до года.

 Аналогичное мнение бытует среди потребителей в Дании и Норвегии.
Аналогичное мнение бытует среди потребителей в Дании и Норвегии.
 Как и обычный пакет пастеризованного молока, ультрапастеризованное хранится строго в холодильнике. Впрочем, даже такие условия хранения предполагают значительное ускорение процесса сквашивания в случае вскрытия упаковки, хотя благодаря более высокой температуре обработки молоко из открытого пакета можно пить в течение примерно четырех дней. Безусловно, эти цифры примерны, потому ориентироваться стоит преимущественно на срок годности, указанный на упаковке конкретного продукта.
Как и обычный пакет пастеризованного молока, ультрапастеризованное хранится строго в холодильнике. Впрочем, даже такие условия хранения предполагают значительное ускорение процесса сквашивания в случае вскрытия упаковки, хотя благодаря более высокой температуре обработки молоко из открытого пакета можно пить в течение примерно четырех дней. Безусловно, эти цифры примерны, потому ориентироваться стоит преимущественно на срок годности, указанный на упаковке конкретного продукта.
 Затем раствор удаляется с поверхности материала горячим паром. В результате обработки с упаковки удаляются все вредные бактерии. Для исключения попадания вредных составляющих в дальнейшем стерильность должна быть соблюдена на всех производственных этапах.
Затем раствор удаляется с поверхности материала горячим паром. В результате обработки с упаковки удаляются все вредные бактерии. Для исключения попадания вредных составляющих в дальнейшем стерильность должна быть соблюдена на всех производственных этапах. Ближе к 40-50 годам стоит выбирать нежирный напиток.
Ближе к 40-50 годам стоит выбирать нежирный напиток. Стакан теплого напитка рекомендуется в качестве успокоительного и взрослым, испытывающим стресс.
Стакан теплого напитка рекомендуется в качестве успокоительного и взрослым, испытывающим стресс.

 Собственно, это и есть пастеризация, только в домашних условиях.
Собственно, это и есть пастеризация, только в домашних условиях.
 Однако в большинстве случаев подобные сомнения вызваны спецификой его использования для кормления детей и некоторых больных.
Однако в большинстве случаев подобные сомнения вызваны спецификой его использования для кормления детей и некоторых больных.


 Именно из-за этих «вредителей» напиток скисает, теряет свои вкусовые и внешние качества.
Именно из-за этих «вредителей» напиток скисает, теряет свои вкусовые и внешние качества. Можно хранить до 5 суток без вскрытия тары.
Можно хранить до 5 суток без вскрытия тары.
 Но вся его польза пропадает уже на 8 день. Поэтому оптимальные сроки хранения— 96 часов при температуре 2-5 C°.
Но вся его польза пропадает уже на 8 день. Поэтому оптимальные сроки хранения— 96 часов при температуре 2-5 C°.

 Благодаря расположенным в языке вкусовым почкам, или рецепторам, воспринимающим вкусовые раздражения (согласно определению в Атласе анатомии человека), мы можем наслаждаться вкусом еды. Всего в полости рта – на языке, нёбе, слизистой оболочке глотки – находится до 2500 таких рецепторов, с помощью которых мы отличаем сладкое от соленого, горькое от кислого.
Благодаря расположенным в языке вкусовым почкам, или рецепторам, воспринимающим вкусовые раздражения (согласно определению в Атласе анатомии человека), мы можем наслаждаться вкусом еды. Всего в полости рта – на языке, нёбе, слизистой оболочке глотки – находится до 2500 таких рецепторов, с помощью которых мы отличаем сладкое от соленого, горькое от кислого. В основном слюна состоит из воды, но также содержит вещества, разлагающие пищу для ее дальнейшего переваривания. Кроме того, слюна увлажняет полость рта, облегчая речь, жевание и глотание. Она постоянно смывает бактерии с зубов и десен, помогая предотвратить развитие кариеса и пародонтита. Входящие в состав слюны минеральные вещества и белки играют важную роль в защите эмали от кариозных поражений. Согласно сведениям, представленным на информационном портале MedWeb, в организме человека вырабатывается до двух литров слюны в сутки.
В основном слюна состоит из воды, но также содержит вещества, разлагающие пищу для ее дальнейшего переваривания. Кроме того, слюна увлажняет полость рта, облегчая речь, жевание и глотание. Она постоянно смывает бактерии с зубов и десен, помогая предотвратить развитие кариеса и пародонтита. Входящие в состав слюны минеральные вещества и белки играют важную роль в защите эмали от кариозных поражений. Согласно сведениям, представленным на информационном портале MedWeb, в организме человека вырабатывается до двух литров слюны в сутки.
 Внимательно осматривая полость рта, стоматолог также сможет вовремя заметить малейшие признаки онкологических заболеваний, ранняя диагностика которых имеет первостепенное значение.
Внимательно осматривая полость рта, стоматолог также сможет вовремя заметить малейшие признаки онкологических заболеваний, ранняя диагностика которых имеет первостепенное значение. Нередко причиной заболевания в грудном возрасте служат загрязненные соски, игрушки и прочие предметы, которые попадают в рот ребенка. Часто стоматит развивается при инфекционных заболеваниях (корь, скарлатина, грипп, коклюш и др.) Слизистая оболочка полости рта приобретает ярко-красный цвет, становится отечной, на слизистой оболочке щек и языка видны отпечатки зубов. Слюна становится вязкой, тягучей. Слизистая оболочка покрывается беловатым налетом. Язык сухой, отечный, нередко с коричневым оттенком, жевание болезненно. Длительность заболевания от 1 до 3 недель, прогноз благоприятный.
Нередко причиной заболевания в грудном возрасте служат загрязненные соски, игрушки и прочие предметы, которые попадают в рот ребенка. Часто стоматит развивается при инфекционных заболеваниях (корь, скарлатина, грипп, коклюш и др.) Слизистая оболочка полости рта приобретает ярко-красный цвет, становится отечной, на слизистой оболочке щек и языка видны отпечатки зубов. Слюна становится вязкой, тягучей. Слизистая оболочка покрывается беловатым налетом. Язык сухой, отечный, нередко с коричневым оттенком, жевание болезненно. Длительность заболевания от 1 до 3 недель, прогноз благоприятный.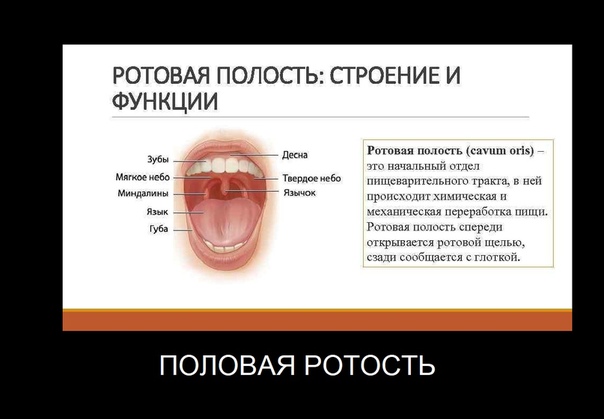 Беспокоят головная боль, потеря аппетита, иногда запор или понос. Акт речи причиняет нестерпимую боль. Могут увеличиваться подчелюстные лимфоузлы, появляется неприятный запах изо рта, усиливается слюноотделение. Длительность заболевания от 1 до 4 недель.
Беспокоят головная боль, потеря аппетита, иногда запор или понос. Акт речи причиняет нестерпимую боль. Могут увеличиваться подчелюстные лимфоузлы, появляется неприятный запах изо рта, усиливается слюноотделение. Длительность заболевания от 1 до 4 недель. Гингивит может проявляться как самостоятельное заболевание или являться симптомом других болезней. Гингивит характеризуется отеком, гиперемией десен, кровоточивостью, иногда изъязвлением. Среди школьников очень распространены гингивиты в результате негигиенического содержания полости рта, множества не леченных кариозных зубов.
Гингивит может проявляться как самостоятельное заболевание или являться симптомом других болезней. Гингивит характеризуется отеком, гиперемией десен, кровоточивостью, иногда изъязвлением. Среди школьников очень распространены гингивиты в результате негигиенического содержания полости рта, множества не леченных кариозных зубов. Только своевременное обращение к стоматологу может помочь вылечить кариес в стадии пятна.
Только своевременное обращение к стоматологу может помочь вылечить кариес в стадии пятна.
 Мнение о том, что, если зуб молочный, то он все равно выпадет и лечить его не нужно, крайне ошибочно, а отсутствие быстрого лечения может привести к развитию серьезных воспалений пульпы, а затем и периодонта.
Мнение о том, что, если зуб молочный, то он все равно выпадет и лечить его не нужно, крайне ошибочно, а отсутствие быстрого лечения может привести к развитию серьезных воспалений пульпы, а затем и периодонта.
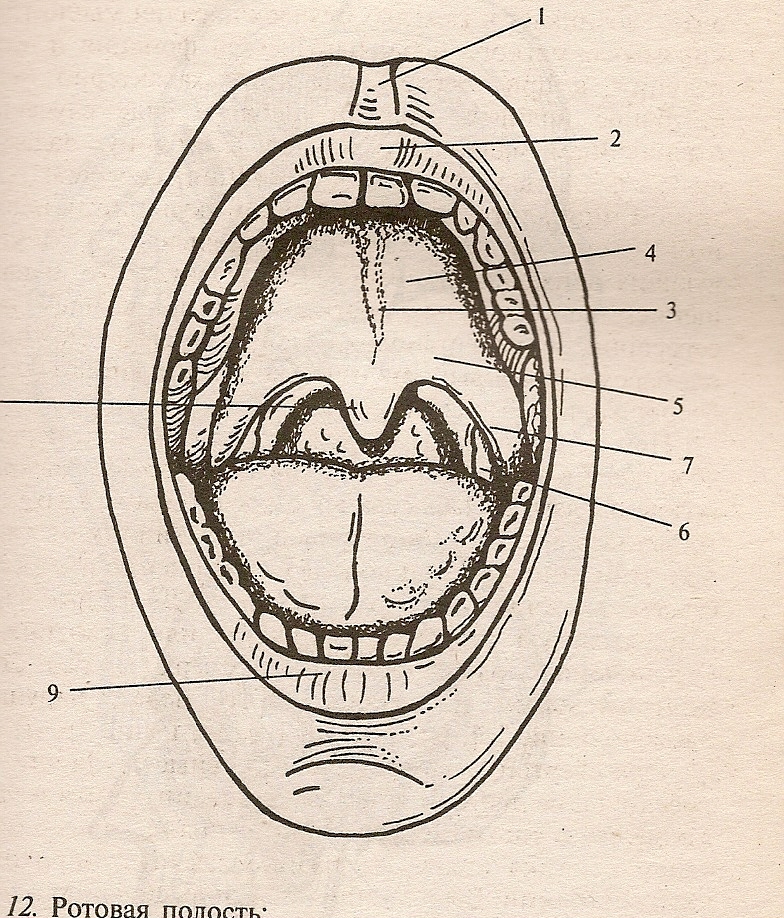 При этом происходит изменение положения зуба. Жалобы – на наличие подвижного зуба, изменение его положения (увеличение высоты, поворот зуба, смещение коронки наружу или внутрь), невозможность сомкнуть зубы так, как до травмы.
При этом происходит изменение положения зуба. Жалобы – на наличие подвижного зуба, изменение его положения (увеличение высоты, поворот зуба, смещение коронки наружу или внутрь), невозможность сомкнуть зубы так, как до травмы. 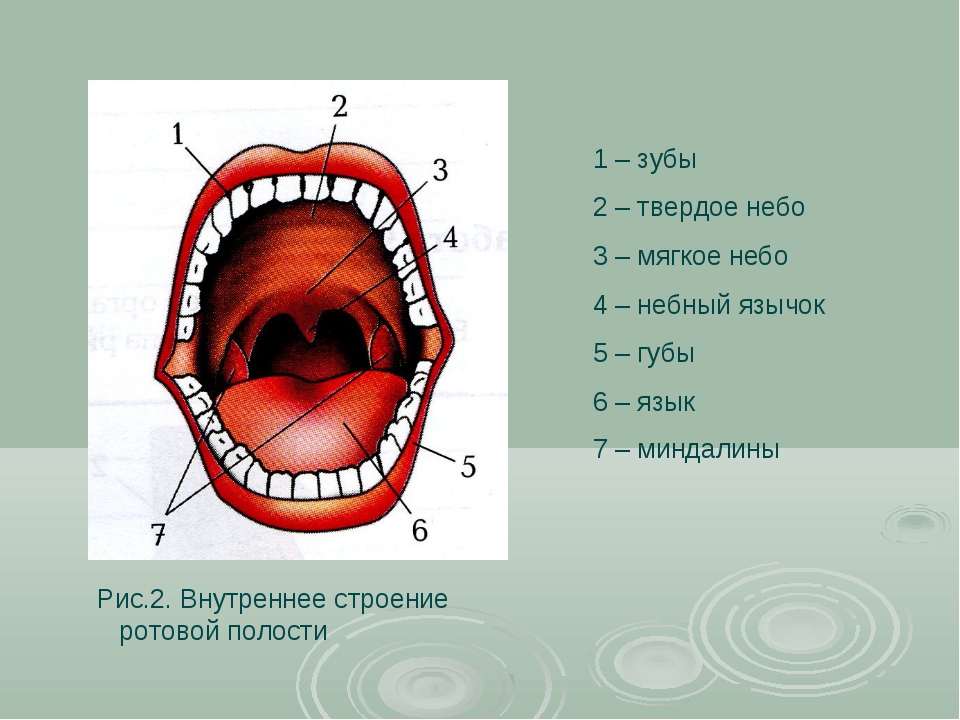

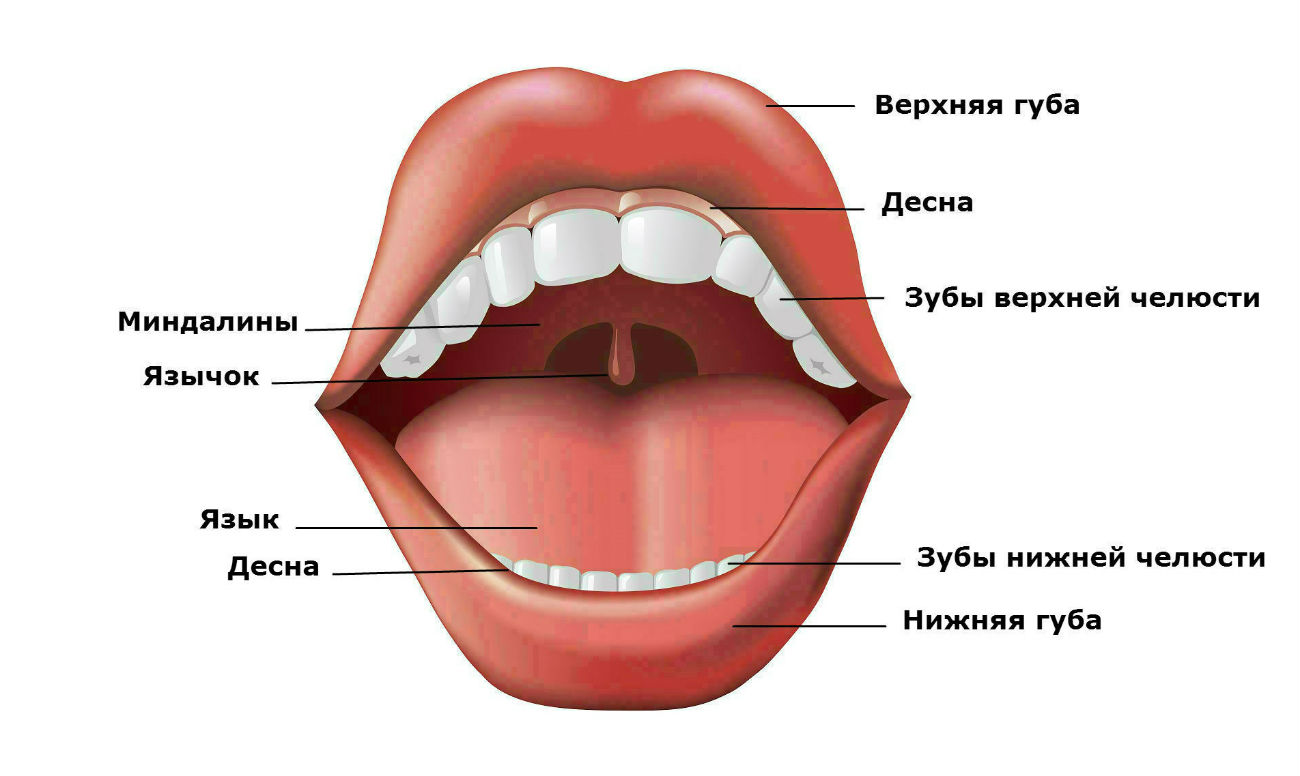
 Нёбные миндалины участвуют в защите организма от инфекций и вирусов. Самоочищение полости рта входит в функции собственной микрофлоры.
Нёбные миндалины участвуют в защите организма от инфекций и вирусов. Самоочищение полости рта входит в функции собственной микрофлоры.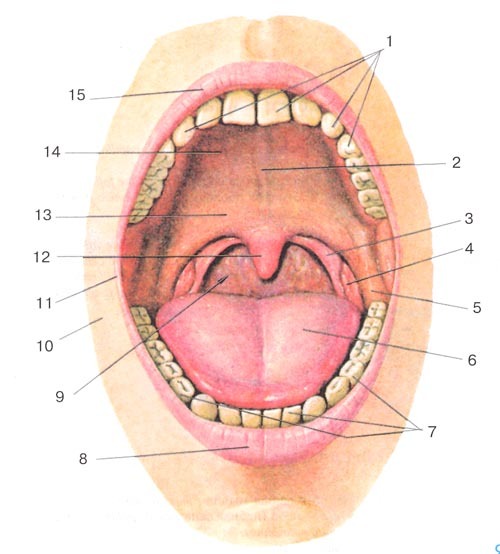 Заболевание чаще встречается у мужчин, как правило людей старше 40 лет.
Заболевание чаще встречается у мужчин, как правило людей старше 40 лет.

 Новое образование обычно быстро увеличивает свои размеры.
Новое образование обычно быстро увеличивает свои размеры. Пациент жалуется на боль и усиление слюноотделения.
Пациент жалуется на боль и усиление слюноотделения.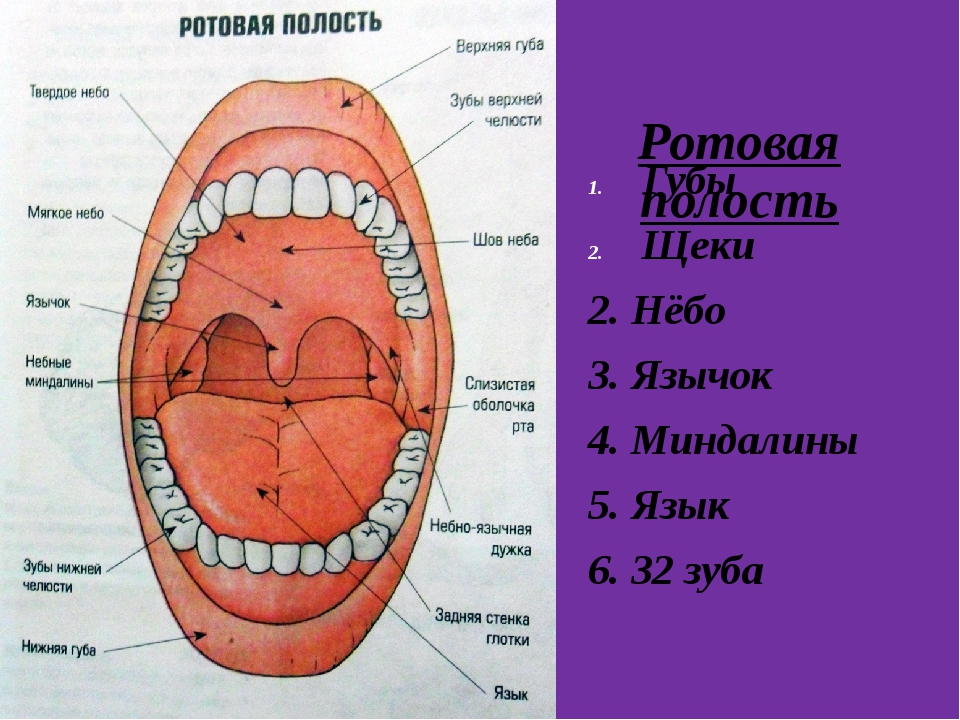


 Применение лекарственных препаратов группы цитостатики (убивают раковые клетки) целесообразно в комбинации с облучением и/или с хирургическим вмешательством.
Применение лекарственных препаратов группы цитостатики (убивают раковые клетки) целесообразно в комбинации с облучением и/или с хирургическим вмешательством.
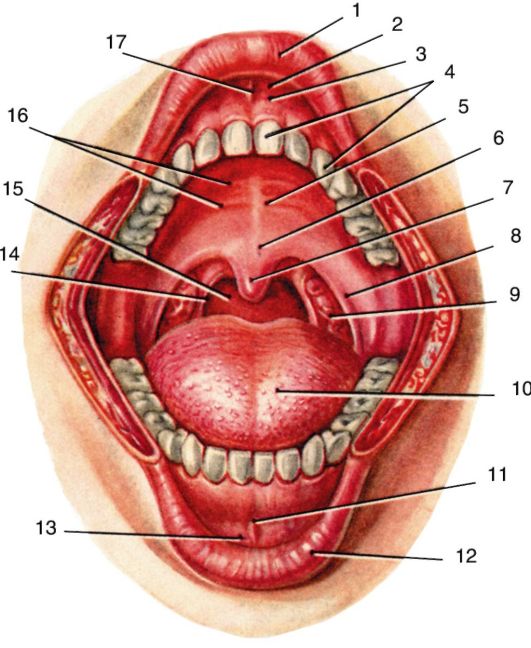 Помните, что лечение стоматита народными средствами, такими, как полоскание с содой несколько раз в день поможет лишь снять симптомы, но не избавит Вас от заболевания, и стоматит появится вновь.
Помните, что лечение стоматита народными средствами, такими, как полоскание с содой несколько раз в день поможет лишь снять симптомы, но не избавит Вас от заболевания, и стоматит появится вновь.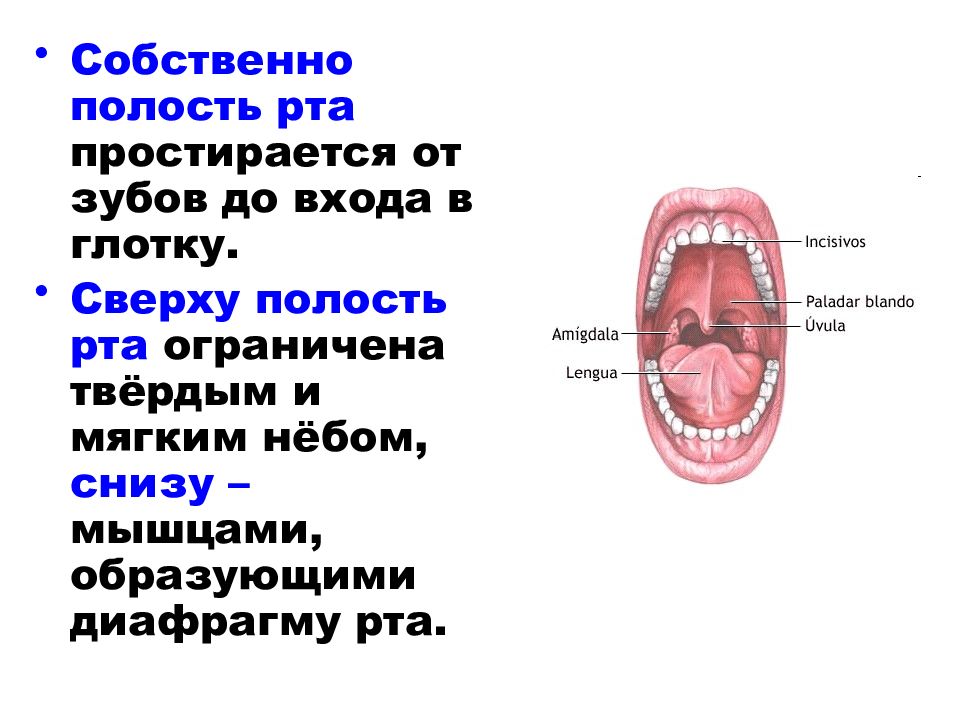 Поэтому важно вовремя обратиться к стоматологу, выполнять все его назначения. Самостоятельное лечение чревато осложнениями.
Поэтому важно вовремя обратиться к стоматологу, выполнять все его назначения. Самостоятельное лечение чревато осложнениями. У этих категорий больных болезнь обычно протекает тяжелее в связи с гормональными изменениями в организме.
У этих категорий больных болезнь обычно протекает тяжелее в связи с гормональными изменениями в организме.
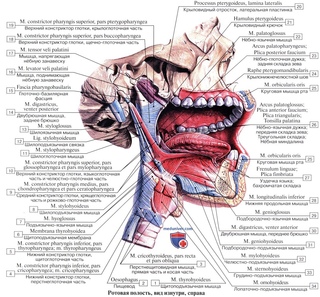
 Помимо этого у инфицированных могут развиться расстройство вкуса, грибок, кандидоз и другие патологические состояния во рту. Российские специалисты считают, что такие симптомы могут наблюдаться в качестве вторичных проявлений инфекции, а также как побочные эффекты от приема медикаментов, в частности антибиотиков. Более того, сами по себе стоматологические проблемы могут служить фактором риска заражения, так как ослабляют защитные функции организма. Поэтому осмотр стоматолога желательно включить в список необходимых исследований при СOVID-19.
Помимо этого у инфицированных могут развиться расстройство вкуса, грибок, кандидоз и другие патологические состояния во рту. Российские специалисты считают, что такие симптомы могут наблюдаться в качестве вторичных проявлений инфекции, а также как побочные эффекты от приема медикаментов, в частности антибиотиков. Более того, сами по себе стоматологические проблемы могут служить фактором риска заражения, так как ослабляют защитные функции организма. Поэтому осмотр стоматолога желательно включить в список необходимых исследований при СOVID-19. Для оценки этих повреждений к мужчине вызвали стоматологов. Медики пришли к выводу, что это вторичные поражения, возникшие в результате системного ухудшения здоровья из-за COVID-19.
Для оценки этих повреждений к мужчине вызвали стоматологов. Медики пришли к выводу, что это вторичные поражения, возникшие в результате системного ухудшения здоровья из-за COVID-19. К примеру, многие пациенты жалуются на сухость во рту. Как сообщила «Известиям» заведующая кафедрой терапевтической стоматологии Первого МГМУ им. И.М. Сеченова Ирина Макеева, такое часто бывает у людей, страдающих сахарным диабетом. Также этот симптом может быть побочным эффектом лекарств, которые используют при лечении коронавируса: мочегонных, понижающих давление, противоаллергических.
К примеру, многие пациенты жалуются на сухость во рту. Как сообщила «Известиям» заведующая кафедрой терапевтической стоматологии Первого МГМУ им. И.М. Сеченова Ирина Макеева, такое часто бывает у людей, страдающих сахарным диабетом. Также этот симптом может быть побочным эффектом лекарств, которые используют при лечении коронавируса: мочегонных, понижающих давление, противоаллергических. На фоне данной инфекции могут проявляться такие заболевания, как герпес и стоматиты.
На фоне данной инфекции могут проявляться такие заболевания, как герпес и стоматиты. По словам Ирины Макеевой, SARS-CoV-2 способен связываться с молекулой АПФ-2 (ангиотензинпревращающий фермент 2 — мембранный белок, входные ворота для вируса в клетки. — «Известия») и экспрессироваться (размножаться) на клетках эпителия слизистой оболочки рта.
По словам Ирины Макеевой, SARS-CoV-2 способен связываться с молекулой АПФ-2 (ангиотензинпревращающий фермент 2 — мембранный белок, входные ворота для вируса в клетки. — «Известия») и экспрессироваться (размножаться) на клетках эпителия слизистой оболочки рта. 
 Об этом в научной статье пишет мой коллега А.Ф. Шепеленко.
Об этом в научной статье пишет мой коллега А.Ф. Шепеленко. Малыши капризные, подростки брезгливые. Поэтому для борьбы с воспалением и кашлем, опираясь на практический опыт, я рекомендую использовать преимущественно традиционные методы: фармацевтические средства, обильное полезное питье, ингаляции, реже – травяные отвары.
Малыши капризные, подростки брезгливые. Поэтому для борьбы с воспалением и кашлем, опираясь на практический опыт, я рекомендую использовать преимущественно традиционные методы: фармацевтические средства, обильное полезное питье, ингаляции, реже – травяные отвары.

 Но избавиться от источника симптомов и полностью снять воспаление за 24 часа невозможно. Исключительно симптоматическое лечение грозит хронической формой заболевания, устранить которую гораздо сложнее первичной.
Но избавиться от источника симптомов и полностью снять воспаление за 24 часа невозможно. Исключительно симптоматическое лечение грозит хронической формой заболевания, устранить которую гораздо сложнее первичной. Bronchitis // WebMD. — 2020. — 2 April. — Режим доступа: https://www.webmd.com/lung/understanding-bronchitis-basics
Bronchitis // WebMD. — 2020. — 2 April. — Режим доступа: https://www.webmd.com/lung/understanding-bronchitis-basics


 Дыхание становится хриплым, шумным. Через некоторое время появляется сухой кашель, не приносящий облегчения. Вскоре начинается отделение мокроты и кашель становится влажным, с большим количеством отделяемого неприятного серовато-желтого или зеленоватого цвета. Если не запускать острый бронхит, народное лечение может дать отличный результат и не даст болезни перейти в хроническую форму.
Дыхание становится хриплым, шумным. Через некоторое время появляется сухой кашель, не приносящий облегчения. Вскоре начинается отделение мокроты и кашель становится влажным, с большим количеством отделяемого неприятного серовато-желтого или зеленоватого цвета. Если не запускать острый бронхит, народное лечение может дать отличный результат и не даст болезни перейти в хроническую форму.
 Срезанные листья выдерживают в холодильнике 1-2 дня, потом их измельчают в мясорубке или блендере. В получившуюся массу добавляют 0,5 л меда и 1 л кагора, все хорошо перемешивают и дают настояться в течение недели в темном месте. После этого состав нужно процедить и хранить в холодильнике. Пьют лекарство по столовой ложке перед едой, трижды в день, курс составляет 30 дней.
Срезанные листья выдерживают в холодильнике 1-2 дня, потом их измельчают в мясорубке или блендере. В получившуюся массу добавляют 0,5 л меда и 1 л кагора, все хорошо перемешивают и дают настояться в течение недели в темном месте. После этого состав нужно процедить и хранить в холодильнике. Пьют лекарство по столовой ложке перед едой, трижды в день, курс составляет 30 дней. Для устранения причин болезни и облегчения ее симптомов необходимо использовать комплексную терапию, важной частью которой являются фитопрепараты. Ведь воспаление бронхов сопровождается множеством медицинских проблем, в решении которых лечебные травы могут оказать существенную помощь. Это касается как лечения симптомов бронхита, так и улучшения общего состояния больного.
Для устранения причин болезни и облегчения ее симптомов необходимо использовать комплексную терапию, важной частью которой являются фитопрепараты. Ведь воспаление бронхов сопровождается множеством медицинских проблем, в решении которых лечебные травы могут оказать существенную помощь. Это касается как лечения симптомов бронхита, так и улучшения общего состояния больного. Для этого используются средства-муколитики. Лечение бронхита травами поводится с применением таких растений, обладающих муколитическим действием, как корень солодки, адатода васика и корень алтея.
Для этого используются средства-муколитики. Лечение бронхита травами поводится с применением таких растений, обладающих муколитическим действием, как корень солодки, адатода васика и корень алтея. Без устранения первопричины — воспаления – полное выздоровление невозможно. В связи с этим бронхит лечат травами, обладающими противовоспалительным свойством, такими как имбирь, алоэ, корень солодки, куркума, паслен, девясил и эмблика лекарственная.
Без устранения первопричины — воспаления – полное выздоровление невозможно. В связи с этим бронхит лечат травами, обладающими противовоспалительным свойством, такими как имбирь, алоэ, корень солодки, куркума, паслен, девясил и эмблика лекарственная. Самые распространенные симптомы этого состояния — слабость, быстрая утомляемость, боль в мышцах, головная боль. При интоксикации показано обильное теплое питье: отвары шиповника, малины и липового цвета. Ягодные морсы способствуют выведению токсинов и снижению вязкости мокроты, что делает их одними из наиболее популярных народных средств при лечении бронхита у взрослых. Кроме того, необходимость пить свежеприготовленные домашние морсы обусловлена следующими свойствами этих напитков: в них содержатся ценные для организма вещества — витамины, микроэлементы, органические кислоты, сахара и пр., что позволяет не только ускорить выведение токсинов, но и укрепить защитные силы организма.
Самые распространенные симптомы этого состояния — слабость, быстрая утомляемость, боль в мышцах, головная боль. При интоксикации показано обильное теплое питье: отвары шиповника, малины и липового цвета. Ягодные морсы способствуют выведению токсинов и снижению вязкости мокроты, что делает их одними из наиболее популярных народных средств при лечении бронхита у взрослых. Кроме того, необходимость пить свежеприготовленные домашние морсы обусловлена следующими свойствами этих напитков: в них содержатся ценные для организма вещества — витамины, микроэлементы, органические кислоты, сахара и пр., что позволяет не только ускорить выведение токсинов, но и укрепить защитные силы организма. Мазь подходит взрослым и детям от 3 лет.
Мазь подходит взрослым и детям от 3 лет. Это касается и правильного выбора растительного сырья, и создания нужного соотношения всех компонентов средства, и его последующего приготовления. Только выполнение всех этих условий обеспечивает фитопрепаратам терапевтическое действие. Поэтому зачастую гораздо правильнее и удобнее лечить заболевание медикаментозно, отдав предпочтение готовым препаратам на растительной основе.
Это касается и правильного выбора растительного сырья, и создания нужного соотношения всех компонентов средства, и его последующего приготовления. Только выполнение всех этих условий обеспечивает фитопрепаратам терапевтическое действие. Поэтому зачастую гораздо правильнее и удобнее лечить заболевание медикаментозно, отдав предпочтение готовым препаратам на растительной основе. Это средство обладает противовоспалительным и отхаркивающим действием, что позволяет ему одновременно влиять на несколько аспектов заболевания. Так, помогая расширить просвет бронхов и снять спазмы бронхиальной мускулатуры, травы с отхаркивающим действием стимулируют отделение мокроты и способствуют облегчению откашливания. Купирование воспалительного процесса способствует устранению самой причины этих симптомов (нарушения отхождения слизи и спазмов) и в целом помогает улучшить состояние больного. Приятный вкус пастилок и удобство формы выпуска — еще одно достоинство этого средства. Его можно применять в любое время и в любом месте, когда в этом возникнет необходимость.
Это средство обладает противовоспалительным и отхаркивающим действием, что позволяет ему одновременно влиять на несколько аспектов заболевания. Так, помогая расширить просвет бронхов и снять спазмы бронхиальной мускулатуры, травы с отхаркивающим действием стимулируют отделение мокроты и способствуют облегчению откашливания. Купирование воспалительного процесса способствует устранению самой причины этих симптомов (нарушения отхождения слизи и спазмов) и в целом помогает улучшить состояние больного. Приятный вкус пастилок и удобство формы выпуска — еще одно достоинство этого средства. Его можно применять в любое время и в любом месте, когда в этом возникнет необходимость. Определить истинного виновника проблемы может только специалист на основании тщательной диагностики.
Определить истинного виновника проблемы может только специалист на основании тщательной диагностики. Поэтому симптомы бронхита часто принимают за проявления обычной простуды. Следует также отметить, что заболевания вирусного происхождения, в основном распространяется воздушно-капельным или контактным путем, что делает его опасным для окружающих.
Поэтому симптомы бронхита часто принимают за проявления обычной простуды. Следует также отметить, что заболевания вирусного происхождения, в основном распространяется воздушно-капельным или контактным путем, что делает его опасным для окружающих. Затем кашель становится мокрым и с бронхов отхаркивается гнойная слизь. Во время длительного кашля может возникать боль, которая больше ощутима в ночное время, и может быть причиной бессонницы.
Затем кашель становится мокрым и с бронхов отхаркивается гнойная слизь. Во время длительного кашля может возникать боль, которая больше ощутима в ночное время, и может быть причиной бессонницы.
