боль в животе при ходьбе?
Здравствуйте! Как известно, боль в животе является наиболее частой причиной жалобы пациентов, посещающих врачей. И боль может быть совершенно различной, поскольку в брюшной полости вблизи друг друга находится множество различных органов, это и печень, желудок, желчный пузырь, поджелудочная, кишечник, почки и яичники. И каждый из этих органов может подвергаться заболеваниям, инфекции и воспалением, вызывая тем самым болевые ощущения. И в каждом отельном случае требуется индивидуальный подход и индивидуальное лечение. Как бы там ни было, для точного вынесения диагноза нужно обратиться к врачу и не заниматься самолечением, поскольку только грамотный специалист сумеет определить заболевание и назначить грамотное лечение. Обследования, если при ходьбе болит живот: 1. В первую очередь, попытайтесь самостоятельно определить, где больше всего ощущается боль. Чтобы понять это, нужно приложить ладонь на брюшную стенку и медленно и мягко надавливать на живот, отмечая при этом, в каком именно месте болит больше всего. Проводить такую «операцию» лучше всего лежа. Поскольку в таком положении мышцы расслабляются, и боль можно легче прощупать. 2. Необходимо определить характер вашей боли. Она может быть режущей, колющей, тянущей, ноющей, сжимающей, распирающей. 3. Какими еще симптомами определяется боль, сопровождается ли она кашлем, тошнотой, повышением температуры, поносом или рвотой – это поможет врачу быстрее определить правильный диагноз. 4. Попытайтесь вспомнить, как развивалась боль. Она могла появляться внезапно или нарастать, после физических нагрузок, переохлаждения или стресса. Самая главная ошибка человека, у которого болит живот – прием обезболивающих лекарств, особенно, при постоянных и сильных болях. Как известно, боль сигнализирует о наличии заболевания, и «глуша» ее таблетками, мы не снимем главную причину, а лишь на время уберем симптомы. И при сильных болях в животе, принимая лекарства и анальгетики, мы сильно усложняем работу врача при постановке диагноза и назначении лечения. Удачи!
На гастрит похоже. Завтрак дело нужное. К врачу идите конечно, не ждите развития заболевания.
Это гастрит. Типичное проявление голодных болей. И дальше не завтракайте, дойдете до язвы
touch.otvet.mail.ru
причины у мужчин и женщин. Что находится внизу живота
У некоторых людей болит низ живота при ходьбе. Такое состояние может провоцироваться разными причинами и болезнями. Самостоятельно установить причину очень трудно, поэтому в любой ситуации необходима консультация врача. Для этого нужно обязательно пойти полное обследование, чтобы врач сумел поставить правильный диагноз.

Описание патологии
Чтобы понять, из-за чего болит низ живота при ходьбе, необходимо для начала выяснить, где именно находится боль и что может ее провоцировать. В обязательном порядке нужно обращать внимание на характер такой боли, а также на то, как часто она вообще возникает и пройдут ли данные болезненные ощущения, когда человек перестанет двигаться.
Болевые ощущения бывают совершенно различными, и зависит это от того, патология какого именно органа провоцирует боль. Ведь в брюшном районе находится кишечник, а кроме того, желудок наряду с печенью, яичниками, поджелудочной железой и пр. И абсолютно каждый из перечисленных органов вовлекается в воспалительные процессы или инфекционную патологию, поэтому в каждой конкретной ситуации потребуется индивидуальная терапия.
Итак, перейдем к рассмотрению причин, по которым у человека болит низ живота при ходьбе.
Общие причины возникновения боли для мужчин и женщин
Причинами возникновения неприятных ощущений, а кроме того, чувства дискомфорта при ходьбе могут выступать:

- Наличие различных патологий кишечника, желудка и половой системы. Кроме того, не исключаются болезни сердца, женской репродуктивной системы и брюшины. Подобный симптом может говорить и о расстройстве нервной системы в том числе.
- Наличие травм или повреждения поджелудочной, почек и прочих органов.
- Присутствие серьезных травм, которые могли вызвать перелом таза наряду с ушибом мягких тканей.
- Появление тромбоза или закупорки сосудов брюшного района.
- Заболевания, которые связаны с повреждением брюшных стенок, будь то разрыв сосудов либо грыжа.
- Появление болезненности может возникать при проблеме с позвоночником.
- Очень часто причиной подобной боли может оказаться воспаление в районе органов малого таза. Стоит заметить, что этому подвержены представители обоих полов.
Место локализации
Причина тупой боли может быть установлена по месту ее локализации. В том случае, если неприятные ощущения появляются прямо над лобком, то их могут провоцировать патологии мочеполовой системы, кишечника или болезни половой сферы. В случае наличия сильного воспаления, происходящего в яичниках у женщин, болевые ощущения во время ходьбы могут становиться сильнее.
Колит низ живота при ходьбе в правом боку при воспалении аппендицита, болезнях в придатках у женщин, а кроме того, патологии семенных пузырьков у мужчин. А непосредственно наличие воспаления в яичниках или заболевания прямой кишки могут провоцировать болезненное ощущение в левом боку.
Почему болит живот у мужчин?
Стоит отметить, что причин для того, что болит низ живота при ходьбе, у мужчин нет так много, как у женщин. Основными причинами такого симптома преимущественно выступают расстройства кишечника наряду с простатитом. Для установления точного диагноза необходимо обязательно пройти консультацию у гастроэнтеролога, а кроме того, посетить уролога.
Как правило, у мужчин при заболевании простатитом тупая боль при ходьбе может появляться в паху и промежности. На фоне этого она обычно отдает в правый или в левый бок.
Почему возникает боль в животе у женщин?
Практически каждая женщина минимум раз в жизни сталкивалась с болезненным ощущением внизу живота во время ходьбы или бега. Зачастую это связано с гинекологическими проблемами. В том случае, если возникает тупая периодическая боль, это сигнализирует о нарушениях в работе яичников, появлении воспалительных процессов в маточных трубах, об эндометриозе, спайках или фибромиоме матки.
Боль в яичниках может быть разной – колющей, режущей, ноющей.
Альгодисменорейные женские боли при быстром передвижении могут быть спровоцированы менструацией. Обычно таковые продолжаются на протяжении пары дней, и подобное состояние способно сопровождаться рвотой, тошнотой, расстройством стула, чрезмерной усталостью и слабостью организма в целом. При ходьбе такие боли могут отдавать в бедро.
Когда болевые ощущения вызываются эндометриозом, симптомами окажутся боли внизу живота, возникающие в критические дни, во время занятия сексом и на фоне мочеиспускания. Инфекционные патологии, которыми женщины могут заражаться половым путем (речь идет о гонорее, микоплазмозе, хламидозе), тоже могут провоцировать болевые ощущения во время передвижения.
Боли в яичниках, возникающие при беременности и напоминающие схватки, могут послужить симптомом опасности самопроизвольного выкидыша. А при наличии внематочной беременности острые и резкие боли возникают внезапно, причем они настолько сильны, что могут вызвать болевой шок наряду с потерей сознания.
Спаечный процесс
В каких еще случаях колит внизу живота у женщин? Спаечный процесс в маточных трубах практически всегда сопровождается постоянной болью, которая значительно мешает передвижению. Зачастую в подобной ситуации может потребоваться оперативное вмешательство. Болевые ощущения во время ходьбы у женщины могут появиться в качестве осложнения после аборта и будут свидетельствовать о появлении сепсиса. Наличие заболеваний мочеполовой системы в виде камней в почках, пиелонефрита и цистита зачастую способно вызвать неприятные ощущения в нижнем районе живота во время движения.

При наличии острой формы течения болезни боли в большинстве ситуаций возникают внезапно. Болевые ощущения, нарастающие постепенно, будут свидетельствовать о развитии воспалительных процессов. Болевые ощущения, периодически повторяющиеся на протяжении продолжительного периода, могут свидетельствовать о хронических заболеваниях.
В случае наличия инфекционных патологий неприятные ощущения могут сопровождаться ноющей болью, возникающей и в состоянии покоя и во время движения. При наличии воспаления придатков матки и труб у женщин возникают регулярные тянущие боли, которые отдают в левый либо правый бок. Таковые могут усиливаться во время каждого движения. Причина этих ощущений определяется только после прохождения тщательного диагностического обследования.
Что делать, если болит низ живота?
Диагностика
Когда боль возникает при движении, нельзя лечиться самостоятельно, нужно сразу же обратиться к специалисту. Чтобы установить верный диагноз, врач обязательно должен знать, где именно находится очаг этой неприятности, ведь локализация болевых ощущений может указывать на патологию какого-то конкретного органа. Первым делом доктор проведет пальпацию живота в целях определения района возникновения болевого ощущения. Следующим шагом станет определение свойства боли при ходьбе. Она может быть распирающей, кинжальной, ноющей, тянущей, пугающей, сжимающей, острой и так далее.
Что делать, если болит низ живота, должен знать каждый. Для установления диагноза врачу необходимо знать, как трансформируются болевые ощущения при движении и меняется ли их локализация во время ходьбы. В любом случае очень важно не заниматься самостоятельным лечением, так как любая боль является первым звонком о наличии неполадок в организме, в связи с этим чем раньше начать терапию, тем эффективнее окажется результат.
Что находится внизу живота?
Чтобы предпринимать определенные меры лечения, требуется прежде всего знать о тех органах, которые находятся внизу живота. Это, разумеется, половая и мочевая система. Болезни столь важных органов, таких как, например, печень наряду с кишечником и почками, нередко сопровождаются болью, отдающей вниз живота. Боли в животе могут исходить от уже имеющегося заболевания, а кроме того, от возможных недавних травм.

Что находится внизу живота, теперь понятно.
Появление боли в органах
Наиболее распространенные боли, которые люди ощущают внизу живота, провоцируются следующими органами:
- У человека может воспалиться аппендикс. Когда болезненное ощущение длится более двенадцати часов и не стихает ни на одну минуту, а на конкретный очаг пациент показывает пальцем, то это, скорее всего, проявление аппендицита. Подобные симптомы могут присутствовать и в области пупка. В этом случае нельзя применять самостоятельное лечение, не надо искать, где боль находится, а требуется сразу же вызвать врача, и сделать это нужно как можно скорее. Специалист после осмотра сам решит, требуется ли экстренная помощь или нет.
- Отдавать вниз живота может и при патологиях печени. Боли, как правило, возникают при воспалительных процессах, происходящих в печени на фоне увеличения ее в размерах. При наличии у пациента гепатита могут возникать тянущие боли с правой стороны. Печень может заболеть из-за многих лекарственных препаратов. Алкоголь тоже влияет на этот важный орган, и его чрезмерное потребление ведет к воспалению печени, а нередко и к очень серьезным заболеваниям.
- Почки у человека располагаются с обеих сторон тела. Их неправильная работа может вызывать боль в животе, которая будет отдавать в его нижнюю часть. Причинами этому служит все, что угодно, начиная от воспаления из-за переохлаждения, заканчивая наличием камней и так далее. В данном случае помочь сможет только специалист узкого профиля, коим выступает врач-уролог.
Бывает, что после долгой ходьбы болит низ живота у беременной женщины.

Беременность как причина боли
Подобная боль может появиться и при беременности женщины, даже находящейся на небольшом сроке. По мере роста плода с увеличением матки боль может начать сильно отдавать вниз живота. Это природный процесс, не требующий врачебного и медикаментозного вмешательства. Обращаться к доктору необходимо в том случае, если существует точная уверенность в том, что беременность отсутствует. Тогда стоит предположить вероятность наличия заболевания мочеполовой системы, к примеру цистита или инфекций половых органов.
Когда еще болит низ живота, особенно при ходьбе?
Ноющая боль
Такое проявление может наблюдаться при наличии заболеваний мочеполовой системы и на фоне возникновения кист различного происхождения. Боль в особенности проявляется именно при наличии кист яичников, так как может происходить их увеличение. При условии своевременного осмотра гинекологом все проблемы будут выявлены и вылечены.
fb.ru
Болит слева внизу живота при ходьбе
Если у человека болит при движении низ живота, то это практически всегда обусловлено самыми разными заболеваниями. Самостоятельно диагностировать болезнь крайне проблематично. Необходимо пройти полное медицинское обследование, прежде чем ставить окончательный диагноз.

Важно обратить внимание не только на периодичность, но и на характер болевых ощущений: как давно и часто болит живот внизу при движении, исчезает ли дискомфорт при нахождении тела в покое.
Специалисты утверждают, что болезненные ощущения внизу живота провоцируются заболеваниями следующих органов и систем:
- пищеварительного тракта;
- мочеполовой системы;
- сердца и сосудов;
- внутренних половых органов у женщин;
- брюшины;
- центральной нервной системы.
Классификация боли внизу живота
Частая причина таких болей — воспалительные процессы в органах малого таза у женщин и мужчин. Но необходимо различать неприятные ощущения не только по характеру, но и по месту распространения.
 Так, если возникает боль прямо над лобковой костью, то, скорее всего, к таким ощущениям привели проблемы в органах половой системы, кишечнике или мочевом пузыре. Если при движении она усиливается, то можно утверждать, что причиной служит воспаление яичников у женщин.
Так, если возникает боль прямо над лобковой костью, то, скорее всего, к таким ощущениям привели проблемы в органах половой системы, кишечнике или мочевом пузыре. Если при движении она усиливается, то можно утверждать, что причиной служит воспаление яичников у женщин.
В том случае, если боль возникла справа в боку, то чаще всего это воспаление аппендикса, семенных пузырьков у мужчин или воспаление придатков у женщин. С левой стороны в боку она обусловлена воспалением яичника или заболеванием прямой кишки.
По характеру локализации болевых ощущений нельзя с точностью ставить диагноз и начинать лечение. Очень важно обращать внимание на их интенсивность и продолжительность. Каждое заболевание человека характеризуется болью разной специфики.
Гинекологические проблемы
Боль внизу живота при движении часто встречается при гинекологических проблемах у женщин.
Такого рода неприятные ощущения возникают у представительниц прекрасного пола при дисфункции яичников, воспалении маточных труб, эндометриозе. Боль в таких случаях тупая, периодическая.
 Если говорить об инфекционных заболеваниях, то в этом случае боль внизу живота ноющая и средне выражена. При этом она может возникать не только при движении, но и в покое. Если процесс воспаления острый, то вместе с болевыми ощущениями повышается температура тела и головокружение. При аднексите и воспалении маточных труб болевые ощущения постоянные, ноющие, усиливающиеся при любом движении, отдающие в правый или левый бок. Однако при двухстороннем аднексите они могут локализоваться по всей нижней части брюшной полости.
Если говорить об инфекционных заболеваниях, то в этом случае боль внизу живота ноющая и средне выражена. При этом она может возникать не только при движении, но и в покое. Если процесс воспаления острый, то вместе с болевыми ощущениями повышается температура тела и головокружение. При аднексите и воспалении маточных труб болевые ощущения постоянные, ноющие, усиливающиеся при любом движении, отдающие в правый или левый бок. Однако при двухстороннем аднексите они могут локализоваться по всей нижней части брюшной полости.
Такого рода болевые ощущения могут возникнуть при внематочной беременности. Обычно они появляются неожиданно в левом или правом боку, острые и резкие. Женщина может получить болевой шок и упасть в обморок.
Заболевания мужской половой системы
Обычно у мужчин редко возникают боли подобного рода, но все же если они локализуются над лобковой костью и отдают в поясницу или крестец, то это, скорее всего, воспаление семенных пузырьков.
При простатите болевые ощущения возникают в паху и промежности, при ходьбе отдают в левый или правый бок, также возникает затрудненность мочеиспускания и рези.
Болезни пищеварительной системы
При остром воспалительном процессе в кишечнике может возникать боль, отдающая в низ живота, усиливающаяся при ходьбе. Ощущения вызваны резкой, непродолжительной по времени болью острого характера. Обычно она возникает периодами и длится определенный промежуток времени.
Однако к таким проявлениям относят не только воспаление прямой кишки, но и чрезмерное газообразование, запоры. Для того чтобы диагностировать проблемы с кишечником, мало одного симптома болевых ощущений. Существует ряд специфических проявлений.
Стул черного цвета, жидкой консистенции, с прожилками крови свидетельствует о наличии кровотечения в желудочно-кишечном тракте.
Если наблюдается сильное вздутие живота, при этом возникает ноющая постоянная боль, то говорят о кишечной непроходимости. Газы, образовавшиеся в кишечнике, не отходят, пузырьки воздуха скапливаются в животе, поэтому возникает острая постоянная боль, которая усиливается при резких движениях человека.
Очень часто воспаление аппендикса провоцирует появление острой сильной боли, которая способна вызвать болевой шок у пациента. Для этого заболевания характерно также резкое повышение температуры, рвота и диарея. Болевые ощущения возникают в правом боку, имеют постоянный характер.
Патология сосудов брюшной полости и проблемы с нервной системой
 При возникновении проблем с сосудами брюшной полости боль внизу живота возникает спонтанно, она резкая, может спровоцировать обморочные состояния. Обычно такое бывает, если произошла перекрутка аорты в брюшной полости. Болевые ощущения усиливаются и достигают своего пика при движении человека.
При возникновении проблем с сосудами брюшной полости боль внизу живота возникает спонтанно, она резкая, может спровоцировать обморочные состояния. Обычно такое бывает, если произошла перекрутка аорты в брюшной полости. Болевые ощущения усиливаются и достигают своего пика при движении человека.
В этом случае необходимо срочно вызывать скорую помощь, при несвоевременном оказании медицинской помощи высока вероятность летального исхода от болевого шока.
При некоторых заболеваниях позвоночника может возникнуть ноющая боль внизу живота. Такой вид называется нейрогенным, характер боли всегда тупой, ноющий.
Чаще всего при резком движении возникает боль в нижней части живота, которая обусловлена спазмами гладкой мускулатуры. В этом случае она резкая, усиливающаяся по мере возрастания спазма. Помочь могут спазмолитики, которые отлично снимают мышечную боль.
При заболеваниях позвоночника болевые ощущения возникают по причине перенапряжения мышц брюшной полости. Боль появляется не только в спине, но и в нижней части живота. Причиной могут стать резкие наклоны вперед или сильное скручивание больного позвоночника. В таком случае она практически всегда будет отдавать в живот.
На фоне психического расстройства иногда могут возникать боли внизу живота. Люди с заболеваниями нервной системы подвержены самовнушению, тревожности, они накручивают свое воображение, и боль начинает усиливаться с каждым новым движением.
Другие причины
 Возникновение болевых ощущений не всегда приводит к описанным выше заболеваниям. Иногда это просто мышечный спазм или излишнее газообразование в кишечнике, но встречаются наиболее серьезные причины такого рода боли.
Возникновение болевых ощущений не всегда приводит к описанным выше заболеваниям. Иногда это просто мышечный спазм или излишнее газообразование в кишечнике, но встречаются наиболее серьезные причины такого рода боли.
Иногда это онкологические заболевания. Если боль носит постоянный характер, не помогают никакие обезболивающие или ощущения пропадают на короткий промежуток времени, то следует незамедлительно обратиться к специалисту для выявления причины возникновения.
Спайки в маточных трубах приводят к образованию неприятных болевых ощущений. Спаечный процесс всегда сопровождается непроходимостью труб у женщин, усугубляет положение хронический воспалительный процесс, приводящий к ноющей тупой боли, которую женщина испытывает практически постоянно. Она не может свободно передвигаться или сидеть из-за такого вида боли. В этом случае необходимо хирургическое вмешательство и лечение в стационаре.
При возникновении боли любого характера и локализации рекомендуется тут же обращаться за медицинской помощью. Боль внизу живота может провоцироваться тяжелыми и очень серьезными недугами, с которыми может справиться только врач. Возможно, потребуется хирургическое вмешательство.
Не нужно заниматься самолечением и откладывать поход в поликлинику в долгий ящик в надежде, что боль пройдет и все наладится. Организм всегда подает сигналы о неблагополучии, поэтому важно вовремя их услышать и действовать. Только в таком случае можно вовремя начать лечение и предотвратить заболевание.
Если появилась боль внизу живота при ходьбе, это может стать симптомом серьезного заболевания. Однако не стоит заниматься самолечением. Необходимо срочно отправится в больницу, где опытный врач назначит препараты на основе полученного диагноза.
Содержание статьи:

Почему болит живот при ходьбе?
Причин возникновения подобных ощущений немало:
- заболевания легких, сердца, почек и других внутренних органов;
- гематомы и другие повреждения мягких тканей;
- переломы костей таза;
- закупорка сосудов брюшины;
- грыжа;
- болезни позвоночника.
У женщин подобные проблемы могут быть связаны с гинекологией или сбоем менструального цикла. Во время беременности боли внизу живота при ходьбе можно считать вполне нормальным явлением, так как будущая мамочка испытывает дополнительную нагрузку, вынашивая плод.
Брюшная полость вмещает массу внутренних органов, которые находятся в непосредственной близости друг от друга. Это затрудняет постановку диагноза при болевых ощущениях
Как определить истинную причину?
Перед походом к специалисту можно провести небольшое самостоятельное исследование. Используйте этот прием, если боль несильная и лишь доставляет небольшие неудобства. Необходимо лечь на спину и мягко нажимать на различные участки живота, определяя степень болезненных ощущений.
Нащупав источник, определите тип боли: тянет, сжимает, ноет и так далее.
Проверьте, есть ли дополнительные симптомы: кашель, тошнота, диарея, повышение температуры и прочее
Вспомните, не является ли боль следствием физического перенапряжения или резкого движения. Все это поможет врачу поставить точный диагноз.
Если при ходьбе болит низ живота, необходимо немедленно отправиться в медицинское учреждение за квалифицированной помощью. Только специалист может выявить причину, назначить правильное лечение и выписать лекарства. Самостоятельный прием препаратов усугубит состояние пациента и может скрыть важные симптомы от врача.
У некоторых людей болит низ живота при ходьбе. Такое состояние может провоцироваться разными причинами и болезнями. Самостоятельно установить причину очень трудно, поэтому в любой ситуации необходима консультация врача. Для этого нужно обязательно пойти полное обследование, чтобы врач сумел поставить правильный диагноз.

Описание патологии
Чтобы понять, из-за чего болит низ живота при ходьбе, необходимо для начала выяснить, где именно находится боль и что может ее провоцировать. В обязательном порядке нужно обращать внимание на характер такой боли, а также на то, как часто она вообще возникает и пройдут ли данные болезненные ощущения, когда человек перестанет двигаться.
Болевые ощущения бывают совершенно различными, и зависит это от того, патология какого именно органа провоцирует боль. Ведь в брюшном районе находится кишечник, а кроме того, желудок наряду с печенью, яичниками, поджелудочной железой и пр. И абсолютно каждый из перечисленных органов вовлекается в воспалительные процессы или инфекционную патологию, поэтому в каждой конкретной ситуации потребуется индивидуальная терапия.
Итак, перейдем к рассмотрению причин, по которым у человека болит низ живота при ходьбе.
Общие причины возникновения боли для мужчин и женщин
Причинами возникновения неприятных ощущений, а кроме того, чувства дискомфорта при ходьбе могут выступать:

- Наличие различных патологий кишечника, желудка и половой системы. Кроме того, не исключаются болезни сердца, женской репродуктивной системы и брюшины. Подобный симптом может говорить и о расстройстве нервной системы в том числе.
- Наличие травм или повреждения поджелудочной, почек и прочих органов.
- Присутствие серьезных травм, которые могли вызвать перелом таза наряду с ушибом мягких тканей.
- Появление тромбоза или закупорки сосудов брюшного района.
- Заболевания, которые связаны с повреждением брюшных стенок, будь то разрыв сосудов либо грыжа.
- Появление болезненности может возникать при проблеме с позвоночником.
- Очень часто причиной подобной боли может оказаться воспаление в районе органов малого таза. Стоит заметить, что этому подвержены представители обоих полов.
Место локализации
Причина тупой боли может быть установлена по месту ее локализации. В том случае, если неприятные ощущения появляются прямо над лобком, то их могут провоцировать патологии мочеполовой системы, кишечника или болезни половой сферы. В случае наличия сильного воспаления, происходящего в яичниках у женщин, болевые ощущения во время ходьбы могут становиться сильнее.
Колит низ живота при ходьбе в правом боку при воспалении аппендицита, болезнях в придатках у женщин, а кроме того, патологии семенных пузырьков у мужчин. А непосредственно наличие воспаления в яичниках или заболевания прямой кишки могут провоцировать болезненное ощущение в левом боку.
Почему болит живот у мужчин?
Стоит отметить, что причин для того, что болит низ живота при ходьбе, у мужчин нет так много, как у женщин. Основными причинами такого симптома преимущественно выступают расстройства кишечника наряду с простатитом. Для установления точного диагноза необходимо обязательно пройти консультацию у гастроэнтеролога, а кроме того, посетить уролога.
Как правило, у мужчин при заболевании простатитом тупая боль при ходьбе может появляться в паху и промежности. На фоне этого она обычно отдает в правый или в левый бок.

Почему возникает боль в животе у женщин?
Практически каждая женщина минимум раз в жизни сталкивалась с болезненным ощущением внизу живота во время ходьбы или бега. Зачастую это связано с гинекологическими проблемами. В том случае, если возникает тупая периодическая боль, это сигнализирует о нарушениях в работе яичников, появлении воспалительных процессов в маточных трубах, об эндометриозе, спайках или фибромиоме матки.
Боль в яичниках может быть разной – колющей, режущей, ноющей.
Альгодисменорейные женские боли при быстром передвижении могут быть спровоцированы менструацией. Обычно таковые продолжаются на протяжении пары дней, и подобное состояние способно сопровождаться рвотой, тошнотой, расстройством стула, чрезмерной усталостью и слабостью организма в целом. При ходьбе такие боли могут отдавать в бедро.
Когда болевые ощущения вызываются эндометриозом, симптомами окажутся боли внизу живота, возникающие в критические дни, во время занятия сексом и на фоне мочеиспускания. Инфекционные патологии, которыми женщины могут заражаться половым путем (речь идет о гонорее, микоплазмозе, хламидозе), тоже могут провоцировать болевые ощущения во время передвижения.
Боли в яичниках, возникающие при беременности и напоминающие схватки, могут послужить симптомом опасности самопроизвольного выкидыша. А при наличии внематочной беременности острые и резкие боли возникают внезапно, причем они настолько сильны, что могут вызвать болевой шок наряду с потерей сознания.
Спаечный процесс
В каких еще случаях колит внизу живота у женщин? Спаечный процесс в маточных трубах практически всегда сопровождается постоянной болью, которая значительно мешает передвижению. Зачастую в подобной ситуации может потребоваться оперативное вмешательство. Болевые ощущения во время ходьбы у женщины могут появиться в качестве осложнения после аборта и будут свидетельствовать о появлении сепсиса. Наличие заболеваний мочеполовой системы в виде камней в почках, пиелонефрита и цистита зачастую способно вызвать неприятные ощущения в нижнем районе живота во время движения.

При наличии острой формы течения болезни боли в большинстве ситуаций возникают внезапно. Болевые ощущения, нарастающие постепенно, будут свидетельствовать о развитии воспалительных процессов. Болевые ощущения, периодически повторяющиеся на протяжении продолжительного периода, могут свидетельствовать о хронических заболеваниях.
В случае наличия инфекционных патологий неприятные ощущения могут сопровождаться ноющей болью, возникающей и в состоянии покоя и во время движения. При наличии воспаления придатков матки и труб у женщин возникают регулярные тянущие боли, которые отдают в левый либо правый бок. Таковые могут усиливаться во время каждого движения. Причина этих ощущений определяется только после прохождения тщательного диагностического обследования.
Что делать, если болит низ живота?
Диагностика
Когда боль возникает при движении, нельзя лечиться самостоятельно, нужно сразу же обратиться к специалисту. Чтобы установить верный диагноз, врач обязательно должен знать, где именно находится очаг этой неприятности, ведь локализация болевых ощущений может указывать на патологию какого-то конкретного органа. Первым делом доктор проведет пальпацию живота в целях определения района возникновения болевого ощущения. Следующим шагом станет определение свойства боли при ходьбе. Она может быть распирающей, кинжальной, ноющей, тянущей, пугающей, сжимающей, острой и так далее.
Что делать, если болит низ живота, должен знать каждый. Для установления диагноза врачу необходимо знать, как трансформируются болевые ощущения при движении и меняется ли их локализация во время ходьбы. В любом случае очень важно не заниматься самостоятельным лечением, так как любая боль является первым звонком о наличии неполадок в организме, в связи с этим чем раньше начать терапию, тем эффективнее окажется результат.
Что находится внизу живота?
Чтобы предпринимать определенные меры лечения, требуется прежде всего знать о тех органах, которые находятся внизу живота. Это, разумеется, половая и мочевая система. Болезни столь важных органов, таких как, например, печень наряду с кишечником и почками, нередко сопровождаются болью, отдающей вниз живота. Боли в животе могут исходить от уже имеющегося заболевания, а кроме того, от возможных недавних травм.

Что находится внизу живота, теперь понятно.
Появление боли в органах
Наиболее распространенные боли, которые люди ощущают внизу живота, провоцируются следующими органами:
- У человека может воспалиться аппендикс. Когда болезненное ощущение длится более двенадцати часов и не стихает ни на одну минуту, а на конкретный очаг пациент показывает пальцем, то это, скорее всего, проявление аппендицита. Подобные симптомы могут присутствовать и в области пупка. В этом случае нельзя применять самостоятельное лечение, не надо искать, где боль находится, а требуется сразу же вызвать врача, и сделать это нужно как можно скорее. Специалист после осмотра сам решит, требуется ли экстренная помощь или нет.
- Отдавать вниз живота может и при патологиях печени. Боли, как правило, возникают при воспалительных процессах, происходящих в печени на фоне увеличения ее в размерах. При наличии у пациента гепатита могут возникать тянущие боли с правой стороны. Печень может заболеть из-за многих лекарственных препаратов. Алкоголь тоже влияет на этот важный орган, и его чрезмерное потребление ведет к воспалению печени, а нередко и к очень серьезным заболеваниям.
- Почки у человека располагаются с обеих сторон тела. Их неправильная работа может вызывать боль в животе, которая будет отдавать в его нижнюю часть. Причинами этому служит все, что угодно, начиная от воспаления из-за переохлаждения, заканчивая наличием камней и так далее. В данном случае помочь сможет только специалист узкого профиля, коим выступает врач-уролог.
Бывает, что после долгой ходьбы болит низ живота у беременной женщины.

Беременность как причина боли
Подобная боль может появиться и при беременности женщины, даже находящейся на небольшом сроке. По мере роста плода с увеличением матки боль может начать сильно отдавать вниз живота. Это природный процесс, не требующий врачебного и медикаментозного вмешательства. Обращаться к доктору необходимо в том случае, если существует точная уверенность в том, что беременность отсутствует. Тогда стоит предположить вероятность наличия заболевания мочеполовой системы, к примеру цистита или инфекций половых органов.
Когда еще болит низ живота, особенно при ходьбе?

Ноющая боль
Такое проявление может наблюдаться при наличии заболеваний мочеполовой системы и на фоне возникновения кист различного происхождения. Боль в особенности проявляется именно при наличии кист яичников, так как может происходить их увеличение. При условии своевременного осмотра гинекологом все проблемы будут выявлены и вылечены.
shokomania.ru
Боль при ходьбе справа в животе — Здоровье и печень
 Сотни поставщиков везут лекарства от гепатита С из Индии в Россию, но только M-PHARMA поможет вам купить софосбувир и даклатасвир и при этом профессиональные консультанты будут отвечать на любые ваши вопросы на протяжении всей терапии.
Сотни поставщиков везут лекарства от гепатита С из Индии в Россию, но только M-PHARMA поможет вам купить софосбувир и даклатасвир и при этом профессиональные консультанты будут отвечать на любые ваши вопросы на протяжении всей терапии.Боль вверху живота посередине может свидетельствовать о развитии разных патологий внутренних органов и систем, которые там расположены. Данный симптом может иметь разнообразное проявление и характер (тупая, резкая боль и т.п.). О том, что может стать причиной данного состояния и как его лечить – далее в статье.
Содержание статьи
Содержание статьи:
Особенности болей вверху живота посредине
Периодическая боль в верхней части живота не может быть отдельным заболеванием. Как показывает врачебная практика — это всегда признак развивающейся патологии. Именно поэтому при первых же проявлениях данного симптома рекомендуется как можно скорее обратиться к врачу и провести диагностические процедуры
Важно! По одной только выраженной боли нельзя установить точного диагноза. При этом стоит обязательно учитывать дополнительные симптомы и интенсивность боли. Они помогут более точно выяснить причину недуга.
В большинстве случаев причиной болей с такой локализацией являются патологии желудочно-кишечного тракта,которые располагаются в данной части брюшной полости. Вместе с тем, стоит отметить, что иногда под данным признаком могут быть болезни не связанные с желудочно – кишечным трактом, которые сопровождаются неопределенными, отдающими болями (когда болит под ребрами, в груди, отдает в спину и т.п.). Это в свою очередь, может свидетельствовать о невралгии или грыже.
Схваткообразная выраженная боль в медицине имеет общее наименование – «острый живот». В таком состоянии больному, как правило, требуется срочная медицинская помощь и госпитализация.
Особенно важно не затягивать с вызовом врача в том случае, если больной страдает от тяжелых хронических патологий или же если пациент — ребенок.
Боль вверху живота в средней его части – это признак, который способен указывать на очень разные болезни. Именно поэтому, кроме него, врачу нужно обращать внимание на жалобы больного:
- Это может быть тошнота после еды или натощак, понос и вздутие, рвота и т.п.
- Как часто и с какой интенсивностью возникает боль (что ее провоцирует). Таким образом, чаще всего боль развивается при кашле, после приема спиртного, нервного или физического перенапряжения.
- Характер боли (распирающая, ноющая тупая, режущая и т.п.).
Только учитывая все признаки в комплексе, доктор сможет правильно выявить причину болезни и подобрать необходимое лечение.
Основные причины болей
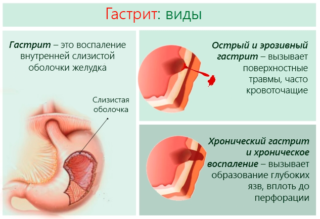
Боль в верхней части живота посередине могут вызвать следующие основные причины:
- Системное переедание.
- Язва желудка (может быть, как у ребенка, так и у взрослого).
- Острый или хронический холецистит.
- Панкреатит.
- Патологии селезенки.
- Неправильное питание человека.
- Воспаление аппендикса.
- Онкологические патологии.
Рассмотрим каждую причину данного симптома более детально.
Переедание
При частом переедании у человека может развиваться воспаление внутренних органов из-за нарушении их функций. Это приведет к постоянным давящим болям и дискомфорту в верхней части живота.
Обычно данные боли проходят самостоятельно, даже без приема дополнительных анальгетиков. Особенно явно выраженными они бывают тогда, когда человек переест вечером, так как в ночное время желудку труднее переваривать пищу. Кроме того, пищеварению может помочь прием препаратов, улучшающих этот процесс.
Устраняется боль такого происхождения очень просто – нужно только нормализовать свой рацион и кушать не большими порциями.
Язва желудка
Язва желудка принадлежит к тем заболеваниям, которые провоцируют боль вверху живота наиболее часто. Развивается язва при повышенной кислотности желудка, из-за чего ее стенки не защищены слизистым слоем.
Как отдельная патология, язва желудка имеет несколько стадий, каждая из которых также считается отдельным заболеванием.
Начальным этапом язвы считается гастрит. Поспособствовать его появлению могут следующие факторы:
- Поражение желудка бактерией Хеликобактер – это самая частая причина гастрита. В таком состоянии у человека запускается повреждение желудка, которое при отсутствии терапии приводит к полноценной язве.
- Неправильное питание, особенно употребление продуктов с повышенной кислотностью, а также голодание.
- Резкое снижение иммунитета, из-за чего желудок становиться более подверженным различным патологиям, и гастриту в том числе. В таком состоянии его клетки не могут противостоять болезнетворным бактериям.
- Курение и прием спиртного очень сильно раздражают стенки желудка и провоцируют в нем хронические воспаления. Это в разы увеличивает вероятность развития гастрита, а потом и язвы.
- Стресс, согласно исследованиям, может вызвать язву желудка. Обосновано это тем, что в таком состоянии у человека вырабатываются особые гормоны, которые приводят нарушению обмена веществ в слизистой желудка.
- Влияние сопутствующих патологий ЖКТ. К примеру, поспособствовать возникновению язвы могут болезни печени и кишечника, которые сопровождаются сильным воспалительным процессом.
Следует отметить, что язва желудка требует немедленного лечения, иначе состояние больного будет только ухудшаться, что в конечном итоге может привести к желудочному кровотечению и крайне печальным последствиям этого.
Холецистит
Холецистит – это заболевание, при котором наблюдается воспаление желчного пузыря. В таком состоянии человек будет ощущать приступы коликов и боли, тошноту и рвоту.
Лечиться холецистит диетой и приемом ряда медикаментов и народных средств. Как правило, терапия длительная и требует от человека максимум терпения.
Панкреатит
Панкреатит – это воспаление поджелудочной железы. Он может быть острым и хроническим, и вызывать боли вверху живота, которые возникают при движении или физической нагрузке.
При остром панкреатите боль будет очень интенсивной. При этом, она может отдавать под ребра и в спину, такую боль называют опоясывающей.
При хроническом воспалении поджелудочной железы человек будет страдать от периодических ноющих болей вверху живота.
Патологии селезенки
Выделяют следующие болезни селезенки, которые способны вызвать боль вверху живота:
- Разрыв селезенки обычно бывает от прямого удара в живот. Такое состояние очень опасно из-за внутреннего кровотечения.
- Инфаркт селезенки бывает из-за образования тромба в ее артерии. Лечиться патология хирургическим путем.
- Абсцесс селезенки – это состояние, при котором в органе скапливается гной. Данное заболевание сопровождается сильной интоксикацией организма и требует длительного лечения.
Аппендицит
Даже несмотря на то, что аппендикс локализуется внизу живота, при его воспалении человек может ощущать боль в верхней части брюшной полости. Дополнительными признаками данного заболевания будут понос, тошнота и рвота, повышение температуры и бледность.
Воспаление аппендицита требует немедленного оперативного вмешательства. В противном случае, он разорвется, и все его гнойное содержимое попадет в брюшную полость, тем самым, вызвав жуткий перитонит.
Онкологические патологии
Онкологические патологии также способны вызвать боль вверху живота. При этом, сама опухоль может локализоваться практически в любом отделе пищеварительного тракта.
Как правило, боль при этом будет очень выраженной, ноющей и давящей.
В таком состоянии человеку очень важно как можно быстрее обратиться к врачу, ведь своевременно начатое лечение в разы увеличивает успешность всей терапии.
Дополнительные причины болей
Дополнительными причинами таких болей могут быть:
- Грыжа.
- Травмы живота.
- Болезни позвоночника (остеохондроз).
- Плохое питание.
- Инфаркт.
- Гепатит.
- Перитонит.
- Отравление.
Важно! При таких болях в животе категорически запрещается прикладывать к нему теплые компрессы. Также не следует принимать анальгетики, так как они только замаскируют симптомы, что осложнит диагностику. Лучшим решением будет вызвать врача и отправиться в больницу.
Диагностика
При обнаружении у себя болей с данной локализацией, человеку рекомендуется обращаться сразу к нескольким специалистам – хирургу, терапевту, гастроэнтерологу и неврологу. При необходимости и подозрении на другие патологии, врач может направить больного к специалистам другой лечебной направленности.
После первичного осмотра, сбора анамнеза и пальпации живота, доктор назначит следующие обязательные диагностические мероприятия:
- Общие клинические анализы крови и мочи. Данные исследования покажут общую картину состояния здоровья больного и выявят воспалительный процесс, если такой имеется в организме.
- Расширенный биохимический анализ крови.
- УЗИ брюшной полости сразу определит, есть ли жидкость в брюшной полости, воспаление внутренних органов или другие патологии.
- Эндоскопическое исследование (ЭФГДС), которое поможет увидеть эрозии, язвы или кровотечение в желудке и кишечнике.
- МРТ и КТ назначаются при подозрении на онкологическую патологию.
Это классические методы диагностических процедур, которые обязательны при выявлении «острого живота» с болью в верхней его части. При необходимости в более расширенной диагностике, врач может назначить дополнительные процедуры.
Лечебные мероприятия
Лечение боли вверху живота посередине во многом зависит от конкретной выявленной патологии, ее запущенности и общей симптоматики пациента. Также при подборе терапии лечащий врач должен обязательно учитывать возраст человека, наличие у него дополнительных заболеваний, склонность к аллергии и форму основной патологии (острая, хроническая).
Традиционная терапия может быть медикаментозной и хирургической. Обычно операция требуется в следующих случаях:
- При перитоните.
- При выявлении онкологической патологии.
- При выявлении острой формы холецистита и язвы, которая сопровождается внутренним желудочным кровотечением.
- Диагностирование острого панкреатита.
При выявлении других патологий, человеку требуется длительная медикаментозная терапия. Проводить ее желательно в условиях госпиталя под тщательным врачебным присмотром.
Обычно, при острых болях используются следующие группы препаратов:
- Анальгетики назначаются от боли. Они могут быть в форме инъекций, таблеток или сиропов.
- Жаропонижающе препараты нужны при наблюдении высокой температуры тела (Парацетамол).
- Ферментные лекарства и бифидопрепараты назначаются для нормализации пищеварения (Линекс, Хилак Форте, Мезим, Панкреатин).
- Противорвотные препараты.
- Противовоспалительные препараты (за исключением язвенной болезни)
- Лекарства для нормализации стула.
Длительность лечения зависит от конкретного выявленного заболевания. Таким образом, оно может продолжаться от 1-2 недель до нескольких месяцев. Все зависит от сложности и запущенности патологии.
Чтобы терапия проходила успешно, во время ее проведения больному настоятельно рекомендуется полностью отказаться от курения и приема спиртных напитков. Также важно избегать физических нагрузок и стрессов.
Помимо этого, очень важную роль играет питание. Диета предусматривает такое:
- Больному нужно придерживаться дробной схемы питания. Таким образом, в день нужно кушать не менее пяти раз в день, но при этом, порции должны быть не больше горсти. Так можно избежать голодания, но в то же время, не перегружать желудок едой.
- Полный отказ от приправ, острых соусов и специй. Также важно свести к минимуму употребление соли и продуктов с ее добавлением.
- Отказ от приема твердой, трудноперевариваемой пищи (белокочанная капуста, жирное мясо, соленая рыба и т. п). Вместо нее основу рациона должны составлять жидкие блюда и пища в виде пюре.
- В меню регулярно должны присутствовать овощные супы, каши и отварное мясо. Также разрешены обезжиренные кисломолочные продукты.
- От большинства фруктов на период лечения лучше отказаться, так как они кислые. Разрешены только сладкие фрукты или те плоды, которые прошли термическую обработку (запеченные яблоки).
- Температура пищи для употребления должна быть оптимальной – не горячей и не слишком холодной.
- Полный отказ от кофе, сладостей и черного чая, поскольку они могут усилить выработку желудочного сока, что в свою очередь, способно вызвать новый приступ боли у человека.
Важно! Для дополнительной поддержки организма в таком состоянии человеку можно принимать витаминные комплексы. Желательно, чтобы их назначил лечащий врач. Это поможет организму быстрее восстановиться.
Врач сайта: Антон палазников
Врач-гастроэнтеролог, терапевт
Стаж работы более 7 лет.
Профессиональные навыки: диагностика и лечение заболеваний ЖКТ и билиарной системы.
Источник: pdoctor.ruЧитайте также
0755.ru
боли внизу живота при ходьбе, ответы врачей, консультация
2008-08-26 12:28:52
Спрашивает Людмила:
Мне 24 года, я вполне взрослая девушка, три года веду половую жизнь. Сейчас принимаю противозачаточные таблетки, уже 4-ую упаковку, появилисть боли внизу живота при ходьбе, особенно отдаёт левый бок. Обращаюсь к вам не совсем с вопросом, а скорее с просьбой о том, чтобы по возможности вы подсказали мне фразу , тоисть установку, с которой я бы не боялась идти к врачу. Я только была на узи, на гинекологическое кресло я ещё не садилась. Помогите мне побороть этот страх , чтоб я с лёгкостью могла к нему идти, и чтобы это только была женщина-врач- не мужчина! Заранее вам большое спасибо!!!
27 октября 2008 года
Отвечает Карапетян Элиз Мартиновна:
Добрый день, Людмила! Наверняка когда-то Вам было страшно идти впервые на свидание, страшно было впервые поцеловаться, потом начать половую жизнь… Но Вы решились и это принесло новые ощущения, радость, наслаждение. Придет время, Вы начнете мечтать о малыше. Однако, если сейчас Вы не решитесь на визит к доктору, Ваши мечты могут не осуществится. Поэтому подумайте о своем будущем сегодня. Этот шаг необходим для счастья материнства в будущем. Тем боле, что в визите нет ничего страшного. Не откладывайте свое первое посещение гинеколога! Удачи Вам!
2014-10-13 15:31:33
Спрашивает евгения:
Беременность 39 недель.с 28 недели мучили при ходьбе постоянные боли внизу живота.последний месяц ходить вообще не возможно.ужасные боли в лобке.ноги поднимать больно.переворачиваться с боку на бок очень сложно и больно.последние время просыпалась ночью от ужасных головных болях.а последние 3 дня постоянно тошнит и днём и ночью.при небольшом движение по комнате становиться плохо.такое чувство что сознание потеряют.и ребенок стал очень активный.шевеления очень долгие и очень болезненные.на все мои жалобы мой врач постоянно говорит что все в норме.но у меня 3 беременность.я понимаю что что то не так.кстати мой возраст 32 г.рост 160 см.вес был 45 на данный момент 59.500.
21 октября 2014 года
Отвечает Дикая Надежда Ивановна:
Евгения, если у Вас срок 39 недель и Вас беспокоят боли, то вызывайте «скорую помощь» и ложитесь в стационар. Если Вы наблюдаетесь в женской консультации, то обратитесь на приём к заведующей женской консультацией для решения вопроса о госпитализации в стационар. Если у Вас есть головные боли — померяйте давление, возможно оно повышено. Если есть бурные болезненные шевеления — вызывайте «скорую помощь» и ложитесь в стационар. Такие вопросы решают только во время осмотра врачом!!!
2013-01-24 08:12:44
Спрашивает Екатерина:
Здравствуйте. На сроке 7 недель на узи поставили отслойку плодного яйца -14*8 мм- боли внизу живота,в пояснице при ходьбе,выделении не было.положили дома на сохранение,прописали утрожестан,магне б6,фолиевую,витамин е,и свечи с папаверином.пролечилась неделю.боли в животе прошли,но отслойка не изменилась. ребенок развивается согласно срокам. когда должна пройти отслойка и что мне делать дальше? еще у меня при ходьбе начинает сильно болеть поясница и отдает то в левую ногу,то в правую,даже ходить не могу.отчего это может быть?
28 января 2013 года
Отвечает Силина Наталья Константиновна:
Екатерина, необходимо показаться невропатологу. утрожестан продолжать до 12 недель точно
2012-11-11 22:20:03
Спрашивает Юлия:
Мне 23года. Неделю назад у меня были сильные боли внизу живота(как при месячных), потом переместилась в право от пупка и немного вниз. Я обратилась к Г и он после осмотра,без УЗД, сказал что правый яичник увеличен и назначил лечение: азитромицин, фуцис, серрата, и свечи: мератин и дистрептаза. Сегодня шестой день лечения: боль ушла но что-то справа чуствуется при ходьбе. Что это у меня?Воспаление яичника или матки?(год назад похожее со мной было-воспаление матки) И еще у меня после дистрептазы начался зуд и кровянистые выделения. Мне продолжать ими лечение? СПАСИБО!
13 ноября 2012 года
Отвечает Пурпура Роксолана Йосиповна:
Дистрептазу нужно отменить, если наблюдаются побочные явления (зуд и кровянистые выделения). Советую обязательно пройти УЗД для установления диагноза, лучше сразу после месячных, на 5-7 день м.ц.
2012-02-04 21:37:35
Спрашивает Татьяна:
Здравствуйте! В 2006 году после бесконтрольного приема антибиотиков (лечили молочницу)началось сильное жжение во влагалище и в районе анального отверстия. Примерно ч/з год при ходьбе (при переносе левой ноги)начались сильные боли внизу живота слева,метеоризм. Невропатолог сказала, что невролог. симптоматики нет. Гастроэнт-г поставил д/з дисбактериоз 2 ст., в матке вырос полип-удалили, лечилась год (пила бактерии)жжение прошло, боли-нет. Под вопросом спайки, до этих пор спасаюсь радоновыми ваннами, микроклизмами-хватает курса где-то на 8-9 мес Сейчас опять все возобновилось. Подскажите, пожалуйста, что мне делать, очень хочется родить ребенка, но я боюсь беременеть, вдруг возникнет непроходимость, да и боли не дают жить спокойно, хотя в 2007 году проходила колоноскопию, ректороманоскопию (после нее неделю не могла ходить-такие боли были после раздутия кишки)-внутри кишечн все нормально. Предлагают сделать диагностическую лапароскопию. 1.Что Вы посоветуете? 2.Могут ли образоваться спайки при дисбактериозе кишечника (жжение продолжалось где-то год-высевался золотистый стафиллококк, еще какой-то уже не помню), ранее операций на брюшн. полости не было. 3. Как часто нужно делать колоноскопию при хронических болях?Спасибо.
07 февраля 2012 года
Отвечает Лукашевич Илона Викторовна:
Уважаемая Татьяна, после антибактериальной терапии, вероятно наблюдалась грибковая инфекция области слизистой влагалища и анального канала. Возникновение болей в малом тазу маловероятно связаны с грибковой инфекцией. Возможно спаечный процесс в малом тазу, вызывающий болевой синдром вызван гинекологическим воспалением, образовались спайки с толстой кишкой и при активных движениях, вздутии живота это может давать неприятные ощущения вплоть до настойчивого болвого синдрома. Относительно лапароскопии — это действительно информативное исследование, однако, учитывая его инвазивный характер (это оперативное вмешательство) сначала нужно исключить эндометриоз малого таза, для этого необходимо выполнить УЗИ малого таза, в том числе и влагалищным датчиком, затем КТ малого таза, возможно с в/в усилением, рекомендовано также выполнить одно из исследований толстой кишки — или ирригография (рентген) или колоноскопия, если на всех этих исследованиях ничего не будет выявлено, тогда рекомендовано провести курс лечения синдрома раздраженной толстой кишки и только после этого можно принимать решение относительно лапароскопической диагностики. Колоноскопия в молодом возрасте выполняется по показаниям (т.е. если есть симптомы, свидетельствующие о возможной патологии толстой кишки, необходимо выполнять исследование).
2011-12-19 11:35:20
Спрашивает аня:
Здравствуйте.у мня ноюшие боли внизу живота особенно при ходьбе.Выделения липкие.При надавливание на живот боль как от синяка.
06 января 2012 года
Отвечает Медицинский консультант портала «health-ua.org»:
Здравствуйте, Анна! Наиболее вероятной причиной болей внизу живота, сопровождающихся появлением необычных выделений из влагалища, является инфекционно-воспалительный процесс в органах малого таза. Другими вероятными причинами являются новообразования в органах половой системы (фибромиома, киста, опухоль), эндометриоз, другие гинекологические заболевания. Настоятельно советуем Вам обратиться на очный прием к гинекологу и пройти полноценное обследование, включающее осмотр гинеколога, аназиз крови, мочи и мазков, УЗИ органов малого таза. Берегите здоровье!
2011-10-12 09:03:44
Спрашивает Наталья:
Здравствуйте! У меня систематически болит внизу живота с правой стороны, похоже на воспаление придатков (боли в основном при ходьбе, движении), ходила к гинекологу с придатками все в порядке. Подозрение на проблемы с кишечником. Перенесла неоднократное лечение очень сильными антибиотиками (лечила инфекцию), постоянно беспокоит молочница, лечение не приносит результатов. Со стулом же, в основном, все в порядке…
Подскажите, какие анализы стоит сдать, какое обследование пройти?.. Спасибо…
17 октября 2011 года
Отвечает Лантух Юлия Владимировна:
Доброго дня! Проблема дисбиоза-проблема всего организма.Необходимо принимать пробиотики. В Вашем случае может беспокоить кишечник(дисбактериоз)может быть воспаление аппендикса (консультация хирурга). Для исключения органической патологии -консультация гастроэнтеролога.
2009-03-28 22:20:29
Спрашивает Екатерина:
Здравствуйте!Мой срок, примерно 3 недели, была на приеме в жк, отправили на анлиз, точный срок она не сказала! Меня беспокоят боли внизу живота появляются обычно после долгой ходьбы, утром после сна не беспокоят.Болит правый бок,и как будто отдает в мышцы ноги.Также болит поясница тоже правый бок,боль проявляется когда хожу,иногда приступами ноющими, но проходит! Побаливает грудь. 7 дней когда должна была быть менструация шли небольшие выделения.Прошло 2 дня, сегодня после прогулки обнаружила снова выделения скорее всего коричневого цвета. Под вечер температура поднялась до 37,4. Врач выписала фолацин, и витамин Е.Сказала что нужно сделать УЗИ,для того что бы отмести версии на внематочную и аппендицит, но нет ли каких-нибудь других способов определения нормальной беременности? не хотелось бы его делать, птому что понимаю что это небезопсно! Можно ли без него обойтись?
Подскажите, пожалуйста чего мне ждать? Бывает ли такое ,при нормальной беременности?или все таки есть подозрения?(хотя понимаю что для этого надо обследоваться). Заранее спасибо за ответ.
16 мая 2009 года
Отвечает Калиман Виктор Павлович:
Добрый день, Екатерина! Увы, в Вашем случае без УЗИ не обойтись. Не стоит думать о вреде ультразвука. Он вреден лишь в случаях, когда им увлекаются чрезмерно, то есть без показаний на то, чуть ли не еженедельно только лишь из любопытства проверяют – а как там малыш. Если заподозрить угрозу прерывания можно косвенно по симптомам и дополнительно провести анализ крови на ХГЧ, определить уровень прогестерона. То саму локализацию беременности (маточная, внематочная) можно определить только лишь по результатам УЗИ. Думаю, что Вы сможете полностью успокоиться лишь только после проведения УЗИ и получения подтверждения от доктора отсутствия угрозы прерывания беременности. Не откладывайте проведение исследования!
2008-04-25 16:52:32
Спрашивает Людмила:
Подскажите пожалуйста. У меня беременность 23 недели. На протяжении всей беременности при длительной ходьбе, стоянии или смене позы при лежании появляется тупая боль внизу живота. Такого же плана боль сопровождала всю мою предыдущую беременность, но врач объяснял это неправильным положением плода. Ребенок находился преимущественно на передней стенке матки. (У меня есть ребенок 1г 10 м. ). Но на этот раз ребенок расположен правильно. На УЗИ угрозы не показало. Можно мне чем-то помочь?
13 мая 2008 года
Отвечает Маланчук Олег Борисович:
Такие боли могут быть следствием сокращения матки в ответ на ее раздражение мышцами брюшного преса или каких-либо патологических состояний в мочевом пузыре. При назначении лечения необходимо выяснить причину
Читать дальше
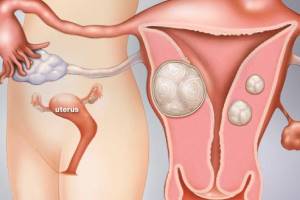
Лейомиома маткиЛейомиома – гормонозависимая доброкачественная опухоль миометрия, которая развивается из мышечных и соединительнотканных элементов; ее синонимы: фибромиома, фиброма, миофиброма, миома.
Читать дальше
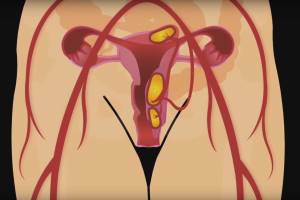
Лейомиома маткиЛейомиома матки, также называемая фибромиомой, фибромой, миофибромой, миомой, – гормонозависимая доброкачественная опухоль миометрия, которая развивается из мышечных и соединительнотканных элементов.
www.health-ua.org
при ходьбе болит желудок, ответы врачей, консультация
Здравствуйте, посоветовали обратиться к вам за помощью. Простите за длинное письмо.вопрос: может ли арахноидальная киста вызывать спазмы, импульсы, сильные приступы головных болей и головокружения, слабость? какой размер этой кисты (в заключении МРТ не сказано толково). как лечить?
к письму прикрепил файл снимков МРТ. к сожалению снимков более 200, но в программе они разбиты по типам (смотреть вверху программы). для выбора – кликнуть два раза мышью.
вот ссылка для скачивания снимков МРТ: https://Ekolog84.opendrive.com/files?64741906_VKgUi
в конце письма — постарался ответить на все вопросы анкеты, указанной на сайте.
Возраст: 28
Пол: М
Профессия: научный сотрудник.
Регион проживания: город Сумы.
Причина обращения: после сотрясения мозга в мае 2011 (удар виском об угол оконной рамы, сознание не терял) появились периодические острые и тупые головные боли (локализация — височная и затылочная часть головы.), тошнота, головокружение. Также периодические спазмы (или импульсы) — по всему телу, похожие чем-то на удар током, длительность 1-4 секунды. В день таких спазмов бывает от 0 до десятков, в периоды ухудшения спазмы учащаются. В начале лета 2011 спазмы бывали очень часто, отчего было сложно даже говорить. Также в 2011 году летом и осенью были приступы — ночью и утром, после длительных физических нагрузок: схватывало все тело, не мог пошевелиться, сопровождалось очень сильной болью. В 2012 году приступов было только два — после туристической поездки схватывало левую половину тела, приступ был намного менее продолжительным по сравнению с 2011 годом — около 10 секунд, к тому же мог шевелить правой половиной тела, и боли были менее сильные.
Усиление болей и ухудшений обусловлено: физической нагрузкой (даже обычной неспешной ходьбой), иногда появляется и проходит без причин. Плохо переношу поездки в транспорте. Из-за этого не могу нормально работать – перенагрузка выбивает на 1-3 недели. При этих ухудшениях тяжело вести активный образ жизни – сложно даже пройтись пешком: усиливается головокружение, тошнота, боли, и иногда спазмы. Старался не обращать внимания на эти ухудшения и продолжать обычный темп жизни, выпив цитрамон и обезболивающее, но это неоднократно приводило только к усилению болей и спазмов.
Уменьшению болей способствует – покой и иногда холод.
«Ощущение дискомфорта» в спине и конечностях: изредка бывает, но как правило при длительных физических нагрузках, или наоборот — из-за невозможности вести активный образ жизни из-за ухудшений и сильных болях головы, то есть все стандартно как и у многих из нас. Отвечу на остальные вопросы анкеты: характер болей спины – острые, колющие, тупые, сильные и слабые. В руки и ноги не отдают.
Иногда стал плохо переносить яркий свет – порекомендовали постоянно носить тёмные очки.
Получал лечение: в сентябре 2012 – уколы (курс 10 дней): тиоцетам (10.0), мильгама (2.0) и сульфат магния (25% 5,0). Также таблетки глицин (курс три недели).
После лечения усилилась тошнота и почти месяц была небольшая температура. Из положительного воздействия — в течение двух месяцев быстрее восстанавливался после ухудшений (одна неделя вместо 2-3).
После того как сделали МРТ и сказали о кисте в заднечерепной ямке: врач сказал, что я здоров и не нуждаюсь в лечении.
МРТ (делали в Полтаве 09.12.2012) выявили арахноидальную кисту заднечерепной ямки (вариант развития) какой размер кисты не сказано, и начальное проявление остеохондроза межпозвоночных дисков шейного отдела позвоночника. Данных за объёмный, воспалительный, демиелинизирующий процесс головного мозга на момент исследования не выявлено.
История заболевания: с мая 2011
Ранее не переносил операции.
Не состою на диспансерном учете у врача.
Дополнительные обследования:
ЭЭГ (проведено в городе Сумы 07.08.2012) — на момент регистрации патологической активности нет.
КТ (делали в г. Сумы 5.12.2012): ничего не обнаружили (данных за объёмный процесс, очаговое поражение головного мозга, внутричерепное кровоизлияние не выявлено).
Анализ крови в порядке (сентябрь 2012): Эритроциты: 4,49*10. Гемоглобин: 150. Цветной показатель: 1.00. Лейкоциты: 4,7*10. Эозофилы: 3. Нейтрофилы палоч.: 3. Нейтрофилы сегм.: 51. Лимфоциты: 40. Моноциты: 3. СОЭ: 3 мм/час.
Упомяну о перенесённой инфекции в челюсти, занесённой стоматологом – лечился в 2007-2008 гг. Именно после этого начали беспокоить сильные головные боли. Названия лекарств не сохранились – лечился в Тростянце и Харькове. В челюсти образовалась киста. Вскрыли кисту и назначили антибактериальные лекарства. Иммунитет не справлялся с инфекцией и назначили дополнительно антибиотики, но у меня на них оказалась аллергия. После вскрытия кисты, из-за распространяющейся инфекции появились очень сильные боли, после которых начались головные боли, которые всё усиливались и усиливались. Также из-за лекарств появилась тахикардия, очень упало давление (80 на 50). Через месяц после лечения тело словно онемело, ухудшилась координация, усилились головные боли, была сильная слабость. Потом было токсическое отравление лекарствами. Но постепенно стал приходить в норму и через пару лет почти выкарабкался, хотя остались эпизодически появляющиеся сильные головные боли. В конце 2008 года сделали КТ мозга – сказали, что всё в порядке.
Зачем написал всё это и рассказал про старые болячки? Может сотрясение усугубило старые головные боли? …
Прочие данные.
Соматический статус: ???
Общее состояние: периодические ухудшения с приступами головных болей, головокружением, тошнотой, спазмами и слабостью.
Развитие: ???.
Сердечно – сосудистая система: в порядке.
Кожа (чистая): нормальная кожа.
Артериальное давление: 120*80.
Пульс: 60.
Рост: 175
Вес: 67
Дыхательная система: в порядке.
Органы брюшной полости: в порядке.
Физотравления: нет.
ДИАГНОСТИЧЕСКАЯ АНКЕТА.
1. Как вы оцениваете свою работу: легкая и средняя.
2. В каких условиях Вы работаете (тренируетесь): комфортные.
3. Возникает ли у вас утомление к концу дня, тренировки: устаю, изредка сильно устаю.
4. Успеваете ли Вы отдохнуть: когда нет болей и спазмов то нормально отдыхаю.
5. Приходиться ли Вам выполнять тяжелую физическую работу дома , в быту: нет.
6. Бывают ли у Вас конфликты в семье, на работе, в быту: да бывают.
7. Бывают ли у Вас боли в спине, конечностях: редко.
Как давно начались – более 3-х лет.
Как часто обостряются: 2-3 раза в год – при длительных ухудшениях из-за невозможности активно двигаться.
8. Лечились ли Вы по поводу болей в спине, конечностях: да, в поликлинике в 2008 году.
9. Болеют ли Ваши родственники остеохондрозом, радикулитом, сколиозом: да — остеохондроз.
10. Ваша группа крови: І.
11. Часто ли Вы болеете ОРЗ: 1-2 раза в год.
12. Имеются ли у Вас заболевания желудка и кишечника: нет.
13. Имеются ли у Вас заболевания легких: нет.
14. Имеются ли у Вас заболевания почек, мочевого пузыря: нет
15. Имеются ли у Вас заболевания половой сферы: нет
16. Болели ли Вы ревматизмом: нет
17. Имеются ли у Вас заболевания (боли) в суставах: нет.
18. Была ли у Вас травма черепа: нет.
19. Были ли у Вас переломы рук, ног: перелом ключицы в 1996 году; трещины рёбер в 2001, 2003 и 2009.
20. Были ли у Вас травмы позвоночника: травмы после падений и сбивания машиной в 2001 и 2003 гг.; межпозвоночные грыжи грудного отдела.
21. Имеются ли у Вас изменения цвета кожных покровов ног, рук: нет.
22. Беспокоят ли боли в спине, конечностях в настоящее время: нет.
26. Что способствует уменьшению болей: покой и иногда холод (но это больше относится не к спине, а к головным болям).
27. Беспокоят ли Вас боли в шее: нет.
30. Успеваете ли Вы отдохнуть за ночь: не всегда (во время ухудшений из-за болей и спазмов сложно заснуть)
31. Как Вы успевали в учебе (или успеваете в настоящее время): хорошо и отлично.
www.health-ua.org
Боль в желудке при ходьбе
У вас или у ваших близких боль в желудке при ходьбе? В этом разделе материалы по теме боль в желудке при ходьбе поделены на блоки. Сначала статьи, затем вопросы врачам на тему боль в желудке при ходьбе. На вопросы отвечают дипломированные специалисты. Если вы хотите задать вопрос по теме боль в желудке при ходьбе, нажмите кнопку “задать вопрос врачу”, а если спросить людей про их опыт, то кнопку ”создать тему”. Врач ответит вам в ближайшее время. Видео по теме боль в желудке при ходьбе находится в разделе видео, тесты в разделе тесты. Задать вопрос врачуСтатьи по теме: боль в желудке при ходьбе
43569
Боли в животе могут служить серьезными причинами для немедленного обращения к врачу. На какие признаки стоит отреагировать сразу же?13639
Одним из характерных симптомов этого недуга, который пугает «начинающего» больного, является зуд при геморрое в области заднего прохода. Безоперационное лечение геморроя еще возможно, если, не откладывая визит в долгий ящик, немедленно отправиться к врачу.783
Болезни пищеварительной системы относятся к наиболее часто встречаемым заболеваниям, уступая по частоте только патологии органов дыхания.31350
Беспричинная грусть и уныние с наступлением осени посещает большинство россиян. А некоторые по-настоящему впадают в осеннюю депрессию. Как справиться с этим состоянием души и тела рассказывает ведущий научный сотрудник ГНИЦ профилактической медицины Галина Холмогорова.33018
Ученые установили, что каждый семьдесят пятый житель планеты хотя бы раз в жизни переживал приступ паники. Панические расстройства могут продолжаться от нескольких месяцев до нескольких лет, главное это вовремя обратиться к врачу и начать необходимое лечение.32718
В Украине смертность от инфаркта миокарда одна из самых высоких в Европе. У нашего сердца много врагов, оно нуждается в защите, и своевременная забота о нем поможет избежать беды.49158
Межреберная невралгия — коварная симулянтка, потому что любит имитировать разные болезни, в том числе и сердечные патологии. Болит сердце — не спешите пугаться, может все-таки нервы.42405
Есть такое весьма расхожее выражение: «ревматизм лижет суставы и кусает сердце». А означает оно, что при приступе ревматизма необходимо обязательно заглянуть к кардиологу. Ведь именно ревматизм может стать началом развития такого недуга как ревматический миокардит.46127
Тромбоз глубоких вен представляет собой нарушение прохождения крови по венам, которое возникает в результате образования тромба в просвете кровеносного сосуда. Основными симптомами тромбоза глубоких вен являются отек в области пораженной конечности, боли распирающего характера, изменения цвета кожи.48256
Что такое — неспецифический аортоартериит и как он проявляется? Что такое — артериит Хортона и каковы его симптомы? Что такое — узелковый полиартериит и каковы его проявления? Ответы вы найдете в этой статье.
Обсуждения: боль в желудке при ходьбе
- nataliy пишет 14 апреля, 15:23
Здравствуйте, 3 дня назад появилась боль в области желудка. Тошноты, рвоты, поноса, запора нет. Температура тела в норме 36,7. В положении тела лежа или сидя болей нет, только при ходьбе. Что это…
- Ольга пишет 5 февраля 2012, 15:43
Здравствуйте. В ноябре у меня появились не приятные ощущения в области желудка справа. У меня в анамнезе-язва луковицы 12-ти перстной кишки. Сделала ЕГДС-недостаточность кардии,хр.поверхностный гастрит,очаговый…
- Bornik пишет 25 апреля 2014, 23:30
Здравствуйте.Я инвалид 2 группы. Мне 53 года. С 2001 страдаю болями в позвоночнике (межпозвоночные грыжи). В феврале 2011 перенес обширный инфаркт. В январе 2012 сделана субтотальная проксимальная…
Здравстуйте, у меня постоянно болит живот справа, в области яичника, вздутие , икота. Обратилась к гинекологу, думала что яичник, сказали что там всё нормально,это кишечник. Пошла на фгдс: единичная…
- Trissable пишет 1 марта 2012, 20:00
Добрый день! Хотелось бы получить консультацию. Нач алось всё вчера, утром встала, сходила в туалет, (безболезненно, как обычно), и через несколько минут начал болеть живот, сначала…
Здравствуйте, доктор! Мужчина, 29 лет. Рост 162 см, вес 80 кг. Появились жалобы на ощущение тяжести в левом подреберье. Началось всё неделю назад примерно,…
- Anna пишет 11 июня, 18:33
Здравствуйте. Буду благодарна за ответ. Мне 23 года, женского пола, не рожала, абортов и выкидышев не было. Года два назад начало болеть плечо. После того как я несла тяжелую сумку на правом…
- Texxi пишет 30 сентября 2008, 17:54
Признаки: у пациента появляется боль или дискомфорт за грудиной, в левой половине грудной клетки, тяжесть и чувство давления в области сердца — как будто положили что-то тяжелое на грудь. В старину говорили,…
Справочник болезней
Содержание: Причины анемии Симптомы анемии Диагностика анемии Лечение анемии Классификация анемии Степени анемий Постгеморрагическ ая анемия Гемолитическая анемия Серповидно-клеточ ная анемия Талассемия Сифил итическая и вирусная иммунные анемии Гемолитическая болезнь новорожденных Неимунные гемолитические анемии Железодефицитная анемия Железорефрактерна я анемия В12 дефицитная анемия Фолиеводефицитная анемия Гипопластическая анемия Человеческая кровь состоит из…
www.medkrug.ru




























 Существует много вариантов почему может болеть спина слева под ребрами. Как правило, это связанно с болезнями дыхательной системы, нарушениями в работе почек, остеохондрозом, мочекаменной болезнью и другими заболеваниями.
Существует много вариантов почему может болеть спина слева под ребрами. Как правило, это связанно с болезнями дыхательной системы, нарушениями в работе почек, остеохондрозом, мочекаменной болезнью и другими заболеваниями.

 Спазмы или дискомфорт в животе развиваются на фоне присутствия различных патологических состояний, которые нарушают функционирование важных органов и систем.
Спазмы или дискомфорт в животе развиваются на фоне присутствия различных патологических состояний, которые нарушают функционирование важных органов и систем. Причиной болей в подреберье с двух сторон называют эрозивное поражение слизистой оболочки желудка или двенадцатиперстной кишки. При прободении язвы человек испытывает сильные страдания, что заставляет его принимать вынужденное положение тела (лежа на боку с подогнутыми ногами).
Причиной болей в подреберье с двух сторон называют эрозивное поражение слизистой оболочки желудка или двенадцатиперстной кишки. При прободении язвы человек испытывает сильные страдания, что заставляет его принимать вынужденное положение тела (лежа на боку с подогнутыми ногами).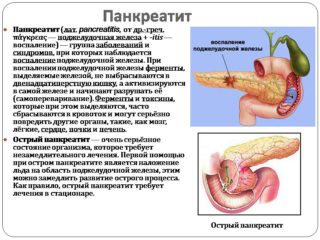 Появление острых болей одновременно в правом и левом подреберье спереди, отдающих в лопатки, связывают с воспалением поджелудочной железы. Интенсивность неприятных ощущений не изменяется во время движения, лежа, при ходьбе, вдохе, кашле. К другим признакам острого панкреатита относят:
Появление острых болей одновременно в правом и левом подреберье спереди, отдающих в лопатки, связывают с воспалением поджелудочной железы. Интенсивность неприятных ощущений не изменяется во время движения, лежа, при ходьбе, вдохе, кашле. К другим признакам острого панкреатита относят: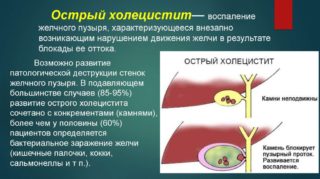 Развивается печеночная колика, которая сопровождается сильной болью в правом подреберье. При холецистите происходит воспаление желчного пузыря, что проявляется:
Развивается печеночная колика, которая сопровождается сильной болью в правом подреберье. При холецистите происходит воспаление желчного пузыря, что проявляется: Если боль в животе локализуется под двумя ребрами, является периодической и резкой, можно заподозрить развитие поддиафрагмальный абсцесс. Неприятные ощущения имеют ряд характерных признаков:
Если боль в животе локализуется под двумя ребрами, является периодической и резкой, можно заподозрить развитие поддиафрагмальный абсцесс. Неприятные ощущения имеют ряд характерных признаков: При развитии гастралгической формы заболевания проявляются его нетипичные симптомы:
При развитии гастралгической формы заболевания проявляются его нетипичные симптомы:
 Чтобы предупредить развитие указанных болезней, необходимо придерживаться следующих рекомендаций:
Чтобы предупредить развитие указанных болезней, необходимо придерживаться следующих рекомендаций:














 паразитов из организма. Рассмотрим самые безопасные, действенные и популярные из них. Мамам обязательно нужно знать, в каких случаях можно принимать те или иные таблетки, как рассчитать правильные дозы с учетом возраста и веса ребенка. При этом не стоит увеличивать дозировку в надежде на быстрое излечение.
паразитов из организма. Рассмотрим самые безопасные, действенные и популярные из них. Мамам обязательно нужно знать, в каких случаях можно принимать те или иные таблетки, как рассчитать правильные дозы с учетом возраста и веса ребенка. При этом не стоит увеличивать дозировку в надежде на быстрое излечение. организм каждого малыша индивидуален и воспринимает таблетки по-разному. При наличии хронических заболеваний медикаменты требуют осторожного применения. Выделяющиеся токсины способствуют уничтожению не только паразитов, но и здоровых клеток в организме.
организм каждого малыша индивидуален и воспринимает таблетки по-разному. При наличии хронических заболеваний медикаменты требуют осторожного применения. Выделяющиеся токсины способствуют уничтожению не только паразитов, но и здоровых клеток в организме. гельминтокс. Это лучшее средство, показанное детям при обнаружении аскарид, некатороз, энтеробиоз, остриц и аскарид. В момент лечения необходимо строгое соблюдение личной гигиены, ежедневная замена и стирка нижнего белья малышей. Возможны побочные эффекты в виде тошноты, появления сыпи на коже, бессонницы и головной боли. Пирантел не назначается при заболевании почек, в момент беременности, также детям до 5 месяцев и женщинам в период лактации.
гельминтокс. Это лучшее средство, показанное детям при обнаружении аскарид, некатороз, энтеробиоз, остриц и аскарид. В момент лечения необходимо строгое соблюдение личной гигиены, ежедневная замена и стирка нижнего белья малышей. Возможны побочные эффекты в виде тошноты, появления сыпи на коже, бессонницы и головной боли. Пирантел не назначается при заболевании почек, в момент беременности, также детям до 5 месяцев и женщинам в период лактации. ламизил, декарис. Применим при выявлении смешанных инвазий, остриц, аскарид и глистов. Побочные явления в виде диареи, головной боли, бессонница, судорог, болезненности в животе могут быть. Длительные приемы левамизола могут привести к почечной колике, нарушению речи, аллергическим проявлениям, стоматиту, нервозности, галлюцинациям. Неприменим левамизол при почечной или печеночной недостаточности.
ламизил, декарис. Применим при выявлении смешанных инвазий, остриц, аскарид и глистов. Побочные явления в виде диареи, головной боли, бессонница, судорог, болезненности в животе могут быть. Длительные приемы левамизола могут привести к почечной колике, нарушению речи, аллергическим проявлениям, стоматиту, нервозности, галлюцинациям. Неприменим левамизол при почечной или печеночной недостаточности. аллергическим проявлениям. При излишне повышенной концентрации токсинов, выделяемых в момент гибели гельминтов, организм переживает сильную интоксикацию, поэтому спустя сутки после приема декариса необходимо пропить Полисорб, Энтеросгель, Зодак, Цетрин или Полисорб с целью налаживания работы кишечника. Декарис применяется с учетом веса малыша. 25 мг на 1 кг веса для однократного приема путем питья таблетки в вечерние часы после ужина с 0,5 стаканом воды. Противопоказан прием декариса при почечной и печеночной недостаточности, в период лактации. К приему детям разрешены также антигистаминные средства: Эриус, Лоратадин, Кларисенс, Зодак, Зиртек, Цетрин как пролонгирующие современные медикаменты без седативного эффекта. В аптеках можно приобрести в каплях либо сиропом, разрешенным для приема детям от 1 года.
аллергическим проявлениям. При излишне повышенной концентрации токсинов, выделяемых в момент гибели гельминтов, организм переживает сильную интоксикацию, поэтому спустя сутки после приема декариса необходимо пропить Полисорб, Энтеросгель, Зодак, Цетрин или Полисорб с целью налаживания работы кишечника. Декарис применяется с учетом веса малыша. 25 мг на 1 кг веса для однократного приема путем питья таблетки в вечерние часы после ужина с 0,5 стаканом воды. Противопоказан прием декариса при почечной и печеночной недостаточности, в период лактации. К приему детям разрешены также антигистаминные средства: Эриус, Лоратадин, Кларисенс, Зодак, Зиртек, Цетрин как пролонгирующие современные медикаменты без седативного эффекта. В аптеках можно приобрести в каплях либо сиропом, разрешенным для приема детям от 1 года.
























 Средства от глистов (гельминтоза): капли, суспензии, свечи, таблетки, мази, уколы
Средства от глистов (гельминтоза): капли, суспензии, свечи, таблетки, мази, уколы С началом беременности и во весь девятимесячный период вынашивания ребенка в организме женщины происходят серьезные изменения по адаптации к новым условиям. Диарею можно считать одним из проявлений функционального расстройства при происходящей мощной гормональной перестройке. Однако понос на ранних сроках беременности может быть вызван причинами, отличными от физиологических, что угрожает негативными последствиями, как женщине, так и ее ребенку.
С началом беременности и во весь девятимесячный период вынашивания ребенка в организме женщины происходят серьезные изменения по адаптации к новым условиям. Диарею можно считать одним из проявлений функционального расстройства при происходящей мощной гормональной перестройке. Однако понос на ранних сроках беременности может быть вызван причинами, отличными от физиологических, что угрожает негативными последствиями, как женщине, так и ее ребенку. Среди основных причин диареи на ранних сроках можно выделить:
Среди основных причин диареи на ранних сроках можно выделить: Диарея в первом триместре по степени опасности подразделяется в зависимости от срока. Чтобы понять, какие меры необходимо принять для лечения поноса в первом триместре, необходимо знать, как именно протекают ранние сроки ожидания малыша понедельно. Первые две недели происходит движение яйцеклетки к матке и закрепление эмбриона в ее стенку. На 4-й отмечается сердцебиение, и появляются внешние признаки:
Диарея в первом триместре по степени опасности подразделяется в зависимости от срока. Чтобы понять, какие меры необходимо принять для лечения поноса в первом триместре, необходимо знать, как именно протекают ранние сроки ожидания малыша понедельно. Первые две недели происходит движение яйцеклетки к матке и закрепление эмбриона в ее стенку. На 4-й отмечается сердцебиение, и появляются внешние признаки:
 Если у здорового человека диарея, независимо от ее причин, является патологией, то у беременной женщины она может быть частью физиологического процесса, связанного с ее положением. Но понос может быть и признаком определенных заболеваний и нарушений работы организма. Поэтому очень важно дифференцировать проявление диареи как нормы, и как патологии.
Если у здорового человека диарея, независимо от ее причин, является патологией, то у беременной женщины она может быть частью физиологического процесса, связанного с ее положением. Но понос может быть и признаком определенных заболеваний и нарушений работы организма. Поэтому очень важно дифференцировать проявление диареи как нормы, и как патологии. Признаки диареи при беременности на ранних сроках:
Признаки диареи при беременности на ранних сроках: Опасности поноса:
Опасности поноса: Терапия, которая направлена на устранение диареи, может быть стационарной и домашней.
Терапия, которая направлена на устранение диареи, может быть стационарной и домашней. При первых признаках диареи женщине на ранних сроках вынашивания ребенка нужно ограничиться обильным употреблением жидкости. Это спасет организм от потери воды. Допускается введение в рацион сухариков из белого хлеба.
При первых признаках диареи женщине на ранних сроках вынашивания ребенка нужно ограничиться обильным употреблением жидкости. Это спасет организм от потери воды. Допускается введение в рацион сухариков из белого хлеба.
 Перестройка организма, связанная с беременностью, затрагивает и пищеварительную систему. Многие женщины испытывают значительные трудности – возросший и изменившийся аппетит, гормональные изменения, дополнительный стресс могут привести к неустойчивому стулу. Будущие матери очень уязвимы, их иммунная система ослаблена, поэтому такое неприятное явление, как диарея во время беременности, встречается, к сожалению, весьма часто.
Перестройка организма, связанная с беременностью, затрагивает и пищеварительную систему. Многие женщины испытывают значительные трудности – возросший и изменившийся аппетит, гормональные изменения, дополнительный стресс могут привести к неустойчивому стулу. Будущие матери очень уязвимы, их иммунная система ослаблена, поэтому такое неприятное явление, как диарея во время беременности, встречается, к сожалению, весьма часто.











 Жидкий стул периодически бывает у всех: нервы, съеденное накануне «что-то не то», подхваченный вирус часто становятся причиной поноса. Как правило, он проходит за 3-4 дня и для здорового человека большой опасности не представляет, за исключением случаев кишечных инфекций и серьезных заболеваний пищеварительного тракта. Но для женщины, вынашивающей ребенка, диарея создает повышенный риск патологии и даже прерывания беременности.
Жидкий стул периодически бывает у всех: нервы, съеденное накануне «что-то не то», подхваченный вирус часто становятся причиной поноса. Как правило, он проходит за 3-4 дня и для здорового человека большой опасности не представляет, за исключением случаев кишечных инфекций и серьезных заболеваний пищеварительного тракта. Но для женщины, вынашивающей ребенка, диарея создает повышенный риск патологии и даже прерывания беременности. Большинство будущих мам с особой тщательностью следят за своей диетой: внимательно выбирают продукты для приготовления пищи, избегают «вредностей», соблюдают правильный режим питания. Но даже такие меры не всегда позволяют уберечься от кишечного расстройства. Организм беременной женщины ослаблен, иммунитет снижен (так нужно для сохранения плода) и не способен противостоять многочисленным микробам.
Большинство будущих мам с особой тщательностью следят за своей диетой: внимательно выбирают продукты для приготовления пищи, избегают «вредностей», соблюдают правильный режим питания. Но даже такие меры не всегда позволяют уберечься от кишечного расстройства. Организм беременной женщины ослаблен, иммунитет снижен (так нужно для сохранения плода) и не способен противостоять многочисленным микробам. Нельзя исключить попадание в организм женщины патогенных микроорганизмов. Это и кишечные инфекции, и вирусы, и паразиты. Диареи, вызванные такими факторами, могут протекать очень тяжело: с температурой, режущими и схваткообразными болями в животе, тошнотой и рвотой, признаками интоксикации и обезвоживания. Такое состояние довольно опасно и для самой беременной, и для плода. Аналогичное действие на пищеварение оказывает отравление токсинами, проникшими в желудок с испорченной пищей.
Нельзя исключить попадание в организм женщины патогенных микроорганизмов. Это и кишечные инфекции, и вирусы, и паразиты. Диареи, вызванные такими факторами, могут протекать очень тяжело: с температурой, режущими и схваткообразными болями в животе, тошнотой и рвотой, признаками интоксикации и обезвоживания. Такое состояние довольно опасно и для самой беременной, и для плода. Аналогичное действие на пищеварение оказывает отравление токсинами, проникшими в желудок с испорченной пищей.
 Лечение диареи во время беременности осложняется тем, что большинство лекарств будущим мамам противопоказано, особенно на ранних сроках. Это сильно ограничивает свободу врача в выборе методов лечения. По возможности понос устраняется соблюдением диеты и безопасными народными средствами. Каждой женщине стоит помнить, что многие безобидные «травки» во время беременности могут нанести вред будущему малышу и даже поставить под угрозу само вынашивание. Прежде чем применять тот или иной рецепт, лучше проконсультироваться с лечащим врачом.
Лечение диареи во время беременности осложняется тем, что большинство лекарств будущим мамам противопоказано, особенно на ранних сроках. Это сильно ограничивает свободу врача в выборе методов лечения. По возможности понос устраняется соблюдением диеты и безопасными народными средствами. Каждой женщине стоит помнить, что многие безобидные «травки» во время беременности могут нанести вред будущему малышу и даже поставить под угрозу само вынашивание. Прежде чем применять тот или иной рецепт, лучше проконсультироваться с лечащим врачом. Соблюдение диеты показано всем будущим мамам, но при расстройствах ЖКТ она должна быть особенно строгой. Цель специального питания при диарее – «разгрузить» органы пищеварения, создать правильный режим (частый и дробный), устранить продукты с послабляющим действием. Беременной женщине нельзя голодать, питательные вещества в организм должны поступать своевременно и в достаточном количестве, поэтому жесткие ограничения допустимы только в первый день диеты.
Соблюдение диеты показано всем будущим мамам, но при расстройствах ЖКТ она должна быть особенно строгой. Цель специального питания при диарее – «разгрузить» органы пищеварения, создать правильный режим (частый и дробный), устранить продукты с послабляющим действием. Беременной женщине нельзя голодать, питательные вещества в организм должны поступать своевременно и в достаточном количестве, поэтому жесткие ограничения допустимы только в первый день диеты. При беременности не стоит пить любые лекарства, если они не прописаны врачом. В качестве исключения можно принять только адсорбирующее средство, например, Энетеросгель, Полифепан, Энтеродез, подойдет и обычный активированный уголь, который, кстати, сейчас продают в очищенном виде под названием «Белый уголь». Сорбенты нельзя употреблять одновременно с витаминами и другими препаратами – между приемом угля и других таблеток должно пройти по крайней мере 2 часа.
При беременности не стоит пить любые лекарства, если они не прописаны врачом. В качестве исключения можно принять только адсорбирующее средство, например, Энетеросгель, Полифепан, Энтеродез, подойдет и обычный активированный уголь, который, кстати, сейчас продают в очищенном виде под названием «Белый уголь». Сорбенты нельзя употреблять одновременно с витаминами и другими препаратами – между приемом угля и других таблеток должно пройти по крайней мере 2 часа. После 30-й недели допустимо назначение противодиарейных таблеток на основе лоперамида – это Лоперамид, Имодиум, Диара, Лопедиум, Энтробене. Эти капсулы помогают достаточно быстро остановить понос и избежать большой потери жидкости и полезных веществ из кишечника. Нельзя применять такие средства, если жидкий стул вызван патогенными микроорганизмами (при дизентерии, сальмонеллезе, шигеллезе и других инфекциях), чтобы не препятствовать очистке кишечника от возбудителей болезни.
После 30-й недели допустимо назначение противодиарейных таблеток на основе лоперамида – это Лоперамид, Имодиум, Диара, Лопедиум, Энтробене. Эти капсулы помогают достаточно быстро остановить понос и избежать большой потери жидкости и полезных веществ из кишечника. Нельзя применять такие средства, если жидкий стул вызван патогенными микроорганизмами (при дизентерии, сальмонеллезе, шигеллезе и других инфекциях), чтобы не препятствовать очистке кишечника от возбудителей болезни. Крахмальная вода готовится из 1 ч.л. картофельного крахмала, размешанного в пол-стакана прохладной кипяченой воды. Средство выпивается в один прием.
Крахмальная вода готовится из 1 ч.л. картофельного крахмала, размешанного в пол-стакана прохладной кипяченой воды. Средство выпивается в один прием. Если беременная женщина до заболевания не соблюдала диеты, возникновение диареи должно стать веским поводом, чтобы пересмотреть питание. Будущая мама несет ответственность уже не только за себя, но и за своего еще не рожденного младенца. Поэтому для нее крайне важно не перенапрягать организм, и без того испытывающий двойную нагрузку, тяжелой, вредной пищей. Но к полезным продуктам тоже нужно относиться с осторожностью: если есть проблемы с пищеварением, нельзя налегать на сырые овощи и фрукты, избыточное количество клетчатки может провоцировать жидкий стул.
Если беременная женщина до заболевания не соблюдала диеты, возникновение диареи должно стать веским поводом, чтобы пересмотреть питание. Будущая мама несет ответственность уже не только за себя, но и за своего еще не рожденного младенца. Поэтому для нее крайне важно не перенапрягать организм, и без того испытывающий двойную нагрузку, тяжелой, вредной пищей. Но к полезным продуктам тоже нужно относиться с осторожностью: если есть проблемы с пищеварением, нельзя налегать на сырые овощи и фрукты, избыточное количество клетчатки может провоцировать жидкий стул. Беременность является одним из прекраснейших моментов в жизни женщины. Часто беременность может сопровождаться не совсем приятными симптомами или разладом некоторых функций организма.
Беременность является одним из прекраснейших моментов в жизни женщины. Часто беременность может сопровождаться не совсем приятными симптомами или разладом некоторых функций организма.
 Перестройка гормонально фона беременных женщин обычно сопровождается запорами, поэтому понос как признак беременности следует рассматривать не так уж спокойно. Понос при беременности, может быть вызван рядом различных факторов, не всегда связанных с нарушением работы желудочно-кишечного тракта.
Перестройка гормонально фона беременных женщин обычно сопровождается запорами, поэтому понос как признак беременности следует рассматривать не так уж спокойно. Понос при беременности, может быть вызван рядом различных факторов, не всегда связанных с нарушением работы желудочно-кишечного тракта. На первый взгляд диарея кажется не таким уж значительным симптомом, но отнюдь это не так. Понос на ранних сроках беременности особо опасен для развивающегося плода.
На первый взгляд диарея кажется не таким уж значительным симптомом, но отнюдь это не так. Понос на ранних сроках беременности особо опасен для развивающегося плода. В этот период диарея у беременных редко является симптомом какого – либо заболевания. На 30 неделе беременности часто возникает поздний токсикоз, но это и может быть не так уж безопасно.
В этот период диарея у беременных редко является симптомом какого – либо заболевания. На 30 неделе беременности часто возникает поздний токсикоз, но это и может быть не так уж безопасно. Понос на 38 неделе беременности может означать начало скорых родов, организм, таким образом, очищается от вирусов, аллергенов и токсинов, готовясь к финалу. Главное, следить, что не появлялись симптомы обезвоживания организма.
Понос на 38 неделе беременности может означать начало скорых родов, организм, таким образом, очищается от вирусов, аллергенов и токсинов, готовясь к финалу. Главное, следить, что не появлялись симптомы обезвоживания организма. В связи с тем, что прием медикаментов при беременности нежелателен, понос при беременности сопровождается некоторыми рекомендациями:
В связи с тем, что прием медикаментов при беременности нежелателен, понос при беременности сопровождается некоторыми рекомендациями: [3], [4], [5]
[3], [4], [5]













 Фото: Shutterstock.com
Фото: Shutterstock.com Фото: istockphoto.com
Фото: istockphoto.com











 Загрузка…
Загрузка…

 Конский каштан применяется в терапии атеросклероза благодаря присутствии в своем составе таких веществ, как эсцин и тритерпенсапонины. Оба эти соединения обладают широким спектром действия – они обладают мощной противовоспалительной активностью, оказывают противоотечный эффект, влияют на тромбоцитарную фракцию крови и ингибируют свертываемую активность. Таким образом, снижается активность воспалительного процесса в атеросклеротических очагах, местно укрепляются сосуды и снижается риск закупорки артерии со стенозом.
Конский каштан применяется в терапии атеросклероза благодаря присутствии в своем составе таких веществ, как эсцин и тритерпенсапонины. Оба эти соединения обладают широким спектром действия – они обладают мощной противовоспалительной активностью, оказывают противоотечный эффект, влияют на тромбоцитарную фракцию крови и ингибируют свертываемую активность. Таким образом, снижается активность воспалительного процесса в атеросклеротических очагах, местно укрепляются сосуды и снижается риск закупорки артерии со стенозом. При поражении конечностей, из пчелопродуктов, помимо меда, целесообразно применение маточного молочка. Исследованиями доказано, что после вакуумной сушки, маточное молочко очень хорошо влияет на сосуды, способствует их расширению и обновлению, профилактирует стенокардию, улучшает память и трудоспособность, повышает аппетит. Высушенная форма маточного молочка получила название Апилак и доступна в аптечных сетях. Курс процедур – месяц. При поражении конечностей, дозировка минимальная. Принимается по щепотке два раза в сутки.
При поражении конечностей, из пчелопродуктов, помимо меда, целесообразно применение маточного молочка. Исследованиями доказано, что после вакуумной сушки, маточное молочко очень хорошо влияет на сосуды, способствует их расширению и обновлению, профилактирует стенокардию, улучшает память и трудоспособность, повышает аппетит. Высушенная форма маточного молочка получила название Апилак и доступна в аптечных сетях. Курс процедур – месяц. При поражении конечностей, дозировка минимальная. Принимается по щепотке два раза в сутки. Кроме антиатеросклеротической активности, боярышник имеет еще массу полезных свойств. Он используется при артериальной гипертензии, так как хорошо снижает давление, он помогает нормализовать сон и избавиться от бессонницы, улучшает процессы микроциркуляции. Особенно полезен боярышник в климактерическом периоде – тогда его эффект достигает своего максимума.
Кроме антиатеросклеротической активности, боярышник имеет еще массу полезных свойств. Он используется при артериальной гипертензии, так как хорошо снижает давление, он помогает нормализовать сон и избавиться от бессонницы, улучшает процессы микроциркуляции. Особенно полезен боярышник в климактерическом периоде – тогда его эффект достигает своего максимума. Любой сорт меда будет уместен при атеросклерозе артерий и коллатералей конечностей. Но наиболее эффективные — липовый, гречишный и донниковый виды. При установленном диагнозе облитерирующий атеросклероз сосудов нижних конечностей (ОАСНК), количество медового продукта составляет 1 ложка до еды.
Любой сорт меда будет уместен при атеросклерозе артерий и коллатералей конечностей. Но наиболее эффективные — липовый, гречишный и донниковый виды. При установленном диагнозе облитерирующий атеросклероз сосудов нижних конечностей (ОАСНК), количество медового продукта составляет 1 ложка до еды. При атеросклерозе конечностей, самым ценным веществом в чесноке является аллицин. Липидоснижающий механизм воздействия аллицина и чеснока в целом, чем-то схож с таковым у препаратов группы статинов – он также влияет на ГМГ-КоА редуктазные ферменты и подавляет их.
При атеросклерозе конечностей, самым ценным веществом в чесноке является аллицин. Липидоснижающий механизм воздействия аллицина и чеснока в целом, чем-то схож с таковым у препаратов группы статинов – он также влияет на ГМГ-КоА редуктазные ферменты и подавляет их. Одуванчик, в отличие от чеснока, не ингибирует производство и всасывание холестерола, а увеличивает его выведение (экскрецию).
Одуванчик, в отличие от чеснока, не ингибирует производство и всасывание холестерола, а увеличивает его выведение (экскрецию). Фитотерапия используется не только как народная методика при атеросклерозе конечностей, но и для его профилактики. Кроме того, она позволяет укрепить организм в целом, благодаря тому, что в составе травяных растительных сборов содержится значительное количество полезных макро-, микроэлементов и других соединений. В составе гипохолестериновой диеты можно применять определенные рецепты из трав:
Фитотерапия используется не только как народная методика при атеросклерозе конечностей, но и для его профилактики. Кроме того, она позволяет укрепить организм в целом, благодаря тому, что в составе травяных растительных сборов содержится значительное количество полезных макро-, микроэлементов и других соединений. В составе гипохолестериновой диеты можно применять определенные рецепты из трав: Регулярные ванны и контрастный душ помогут стабилизировать кровяное давление, укрепить сосудистое русло и поправить здоровье в целом. При атеросклерозе на нижних конечностях, прием контрастного душа следует начинать постепенно, с умеренных температурных цифр и минимальной разницей между холодной и горячей водой. На начальном этапе, вода для холодной ванны должна быть не ниже 34 °C, а горячей – не выше 40°C. Дальше цифры постепенно можно изменять. В каждом температурном режиме следует находиться примерно минуту и делать, как минимум, 11 чередований.
Регулярные ванны и контрастный душ помогут стабилизировать кровяное давление, укрепить сосудистое русло и поправить здоровье в целом. При атеросклерозе на нижних конечностях, прием контрастного душа следует начинать постепенно, с умеренных температурных цифр и минимальной разницей между холодной и горячей водой. На начальном этапе, вода для холодной ванны должна быть не ниже 34 °C, а горячей – не выше 40°C. Дальше цифры постепенно можно изменять. В каждом температурном режиме следует находиться примерно минуту и делать, как минимум, 11 чередований. Этот терапевтический метод – один из самых древних. Представляет собой он лечение пиявками и в сочетании с традиционными способами лечения дает неплохой эффект. При использовании пиявок, в кровь поступает гирудин (отсюда и название процедуры). Он способен снимать болевой синдром, тормозить воспалительные процессы, улучшать текучесть крови и повышать насыщаемость тканей питательными веществами и кислородом.
Этот терапевтический метод – один из самых древних. Представляет собой он лечение пиявками и в сочетании с традиционными способами лечения дает неплохой эффект. При использовании пиявок, в кровь поступает гирудин (отсюда и название процедуры). Он способен снимать болевой синдром, тормозить воспалительные процессы, улучшать текучесть крови и повышать насыщаемость тканей питательными веществами и кислородом. Массаж мускулов конечностей позволяет улучшить микроциркуляцию, активировать миогенную стимуляцию для обновления клеток и восстановления кровообращения пораженной части ноги. Самомассаж следует начать с разминания и растирания самых крупных мышечных групп – на бедрах и голени. Процедура проводится умеренными по силе движениями ладоней от периферии к центру.
Массаж мускулов конечностей позволяет улучшить микроциркуляцию, активировать миогенную стимуляцию для обновления клеток и восстановления кровообращения пораженной части ноги. Самомассаж следует начать с разминания и растирания самых крупных мышечных групп – на бедрах и голени. Процедура проводится умеренными по силе движениями ладоней от периферии к центру.







 На ранних стадиях развития атеросклероза сосудов нижних конечностей возникает состояние, известное как ишемия. Для него характерны ощущения тяжести при ходьбе, быстрая утомляемость, местное понижение температуры в дистальном отделе пораженной конечности.
На ранних стадиях развития атеросклероза сосудов нижних конечностей возникает состояние, известное как ишемия. Для него характерны ощущения тяжести при ходьбе, быстрая утомляемость, местное понижение температуры в дистальном отделе пораженной конечности.
 Локализация боли зависит от расположения места поражения. Обычно страдают икроножные мышцы, стенозы брюшной аорты и подвздошных артерий проявляются болезненностью в мышцах бедра и ягодиц. При прогрессировании атеросклеротических изменений интенсивность болевых ощущений увеличивается, они распространяются на другие мышцы пораженной ноги.
Локализация боли зависит от расположения места поражения. Обычно страдают икроножные мышцы, стенозы брюшной аорты и подвздошных артерий проявляются болезненностью в мышцах бедра и ягодиц. При прогрессировании атеросклеротических изменений интенсивность болевых ощущений увеличивается, они распространяются на другие мышцы пораженной ноги. Вследствие нарушения трофики тканей на пораженной ноге постепенно выпадают волосы, сильно замедляется рост ногтей и заживление мелких ран, ссадин, потертостей. На голени, пальцах и стопе возникают некрозы, развивается отек голени и стопы, образуются трофические язвы. Кожа приобретает синюшный оттенок, со временем переходящий в бурый или черный. Отсутствие лечения приводит к гангрене.
Вследствие нарушения трофики тканей на пораженной ноге постепенно выпадают волосы, сильно замедляется рост ногтей и заживление мелких ран, ссадин, потертостей. На голени, пальцах и стопе возникают некрозы, развивается отек голени и стопы, образуются трофические язвы. Кожа приобретает синюшный оттенок, со временем переходящий в бурый или черный. Отсутствие лечения приводит к гангрене.

 Клиническая картина сосудистых патологий на ранних стадиях развития напоминает проявления других заболеваний, не связанных непосредственно с нарушениями кровотока. Поэтому первые симптомы предполагаемого атеросклероза сосудов (вен и артерий) нижних конечностей – повод для визита к терапевту, который направит пациента с специалисту соответствующего профиля для получения лечения.
Клиническая картина сосудистых патологий на ранних стадиях развития напоминает проявления других заболеваний, не связанных непосредственно с нарушениями кровотока. Поэтому первые симптомы предполагаемого атеросклероза сосудов (вен и артерий) нижних конечностей – повод для визита к терапевту, который направит пациента с специалисту соответствующего профиля для получения лечения. В спорных случаях дополнительно проводится измерение парциального давления кислорода в тканях.
В спорных случаях дополнительно проводится измерение парциального давления кислорода в тканях. Консервативное лечение возможно при выявлении атеросклероза на ранних стадиях. Консервативные методы применяют в ходе подготовки к операции пациентов в некритичном состоянии, ослабленных сопутствующими патологиями. В зависимости от состояния пациента помимо курса медикаментозного лечения и физиотерапевтических процедур может быть назначена дозированная ходьба, ЛФК, пневмопресстерапия, разрешены некоторые народные средства.
Консервативное лечение возможно при выявлении атеросклероза на ранних стадиях. Консервативные методы применяют в ходе подготовки к операции пациентов в некритичном состоянии, ослабленных сопутствующими патологиями. В зависимости от состояния пациента помимо курса медикаментозного лечения и физиотерапевтических процедур может быть назначена дозированная ходьба, ЛФК, пневмопресстерапия, разрешены некоторые народные средства. При обнаружении длинных участков закупорки пациенту показано хирургическое лечение. Наиболее распространенными методами оперативного лечения являются:
При обнаружении длинных участков закупорки пациенту показано хирургическое лечение. Наиболее распространенными методами оперативного лечения являются:
 Спиртовая настойка. 200 г свежих плодов растолочь, залить 200 мл спирта. Настаивать 2 недели. Пить натощак по 2 ч. л. Курс – 4 недели.
Спиртовая настойка. 200 г свежих плодов растолочь, залить 200 мл спирта. Настаивать 2 недели. Пить натощак по 2 ч. л. Курс – 4 недели. Настой крапивы помогает при атеросклерозе, железодефицитной анемии, заболеваниях пищеварительного тракта.
Настой крапивы помогает при атеросклерозе, железодефицитной анемии, заболеваниях пищеварительного тракта.

 Атеросклерозом пугают все — фармацевты, диетологи, флебологи, кардиологи. Заболевание не из приятных, как и любое другое. Слово «атеросклероз» происходит от двух греческих слов: athḗra — кашица, sklḗrōsis — затвердевание. Эта хроническая патология кровеносной системы, поражающая сосуды головного мозга, сердца, ног, становится первопричиной таких заболеваний, как старческий склероз, инсульт, инфаркт, тромбофлебит.
Атеросклерозом пугают все — фармацевты, диетологи, флебологи, кардиологи. Заболевание не из приятных, как и любое другое. Слово «атеросклероз» происходит от двух греческих слов: athḗra — кашица, sklḗrōsis — затвердевание. Эта хроническая патология кровеносной системы, поражающая сосуды головного мозга, сердца, ног, становится первопричиной таких заболеваний, как старческий склероз, инсульт, инфаркт, тромбофлебит. Прежде чем лечить атеросклероз сосудов нижних конечностей травяными сборами, ознакомьтесь с ними и убедитесь в том, что у вас нет противопоказаний, аллергии на те или иные растения.
Прежде чем лечить атеросклероз сосудов нижних конечностей травяными сборами, ознакомьтесь с ними и убедитесь в том, что у вас нет противопоказаний, аллергии на те или иные растения. Мед и продукты пчеловодства прекрасно зарекомендовали себя в профилактике и лечении атеросклероза сосудов нижних конечностей, а народная медицина накопила немало методов исцеления этими вкусными и полезными продуктами. Но у меда есть противопоказание — аллергия.
Мед и продукты пчеловодства прекрасно зарекомендовали себя в профилактике и лечении атеросклероза сосудов нижних конечностей, а народная медицина накопила немало методов исцеления этими вкусными и полезными продуктами. Но у меда есть противопоказание — аллергия. Народные рецепты бывают не только вкусными, но и целебными. Например, на Украине любят сало с чесноком, особенно зимой. Это, конечно, вкусно. Но еще и полезно. Свиной жир подпитывает организм энергией, необходимой для физической работы, борьбы с холодом, а чеснок снижает «отрицательный» эффект жирного продукта.
Народные рецепты бывают не только вкусными, но и целебными. Например, на Украине любят сало с чесноком, особенно зимой. Это, конечно, вкусно. Но еще и полезно. Свиной жир подпитывает организм энергией, необходимой для физической работы, борьбы с холодом, а чеснок снижает «отрицательный» эффект жирного продукта.














