Бронхит, лечение народными средствами в домашних условиях
Окт-26-2019 Автор: KoshkaS
Что такое бронхит?
Что это такое бронхит, лечение народными средствами в домашних условиях этого заболевания, симптомы, что его вызывает, все это очень интересует тех, кто столкнулся с этой проблемой и интересуется народными методами лечения. Вот мы и попробуем ответить на эти вопросы, в нижеследующей статье.
Так вот:

Бронхит (лат. bronchitis, от бронх + -itis — воспаление) – это заболевание дыхательной системы, при котором в воспалительный процесс вовлекаются бронхи. Является одной из частых причин обращения за медицинской помощью. В большинстве случаев острого бронхита его причиной является инфекция, например вирусная или бактериальная, и требуется лечение противовирусными препаратами или антибиотиками.
Хронический бронхит может развиваться как осложнение острого, или в результате длительного действия неинфекционных раздражающих факторов, таких как пыль. В некоторых случаях при бронхите развивается закупорка бронхов из-за отека слизистой оболочки, такой бронхит носит название обструктивного. Лечение этого заболевания зависит от провоцирующего фактора, типа течения и формы заболевания.
Википедия. Бронхит.
Симптомы острого бронхита:
При остром вирусном бронхите (например, во время гриппа) в первый дни болезни кашель сухой, навязчивый. Такой кашель часто может быть причиной беспокойного сна, или рвоты у детей. В последующие дни кашель становится влажным – начинает выделяться мокрота (бело-зеленоватого цвета), что свидетельствует о присоединении бактериальной инфекции. Влажный кашель не такой мучительный, как сухой и в большинстве случаев приносит больным облегчение. Выделяемая при откашливании неокрашенная или имеющая белый оттенок слизь не является признаком бактериальной инфекции.
Важно помнить, что кашель — это одна из самых важных защитных функций организма. Его роль заключается в очищении дыхательных путей. Однако полезен только влажный, продуктивный кашель, при котором жидкая мокрота легко удаляется.
Кашель при остром бронхите может продлиться 1-2 недели или несколько больше. В случае если кашель не прошел и через три недели, это свидетельствует о снижении восстановительных способностей организма и высоком риске перехода этого заболевания в хроническую форму.
Следующим симптомом острого бронхита является небольшое повышение температуры. В среднетяжелых и тяжелых формах, если сопутствует грипп или другое ОРЗ, температура тела также может достигать и 40°С.
Довольно часто острый бронхит может возникать как независимое ОРЗ бактериальной природы. При этом болезнь (острый бронхит) сопровождается небольшим повышением температуры, влажным кашлем, головной болью, разбитостью. Многие больные (особенно взрослые) могут перенести болезнь, как говорится «на ногах» приписывая кашель и температуру обычной простуде.
Обычно течение острого заболевания (особенно при адекватном лечении) благоприятное. Однако в некоторых случаях острый бронхит может быть причиной таких осложнений как пневмония, бронхиолит и другие заболевания дыхательной системы.
Симптомы хронического бронхита:
О хроническом бронхите принято говорить в том случае, когда у больного наблюдается хронический кашель (более 3-х месяцев в год) в течение 2-х или более лет. Таким образом, основным симптомом хронического бронхита является хронический кашель.
Кашель при хроническом бронхите глухой, глубокий, усиливается в утренние часы, также в по утрам наблюдается обильное выделение мокроты с кашлем – это может быть признаком одного из осложнений хронического бронхита – бронхоэктазов.
Температура при хроническом бронхите поднимается редко и незначительно.
Для хронической формы заболевания характерно чередование периодов обострения и ремиссии. Обострения хронического бронхита обычно связаны с эпизодами переохлаждения, ОРЗ, часто появляются в холодный период года.
Симптомы обструктивного бронхита:
Другим частым симптомом этого заболевания является прогрессирующая одышка. Возникновение одышки связано с постепенной деформацией и обструкцией (закупоркой) бронхов. На начальных этапах хронического бронхита обструкция бронхов обратима – после лечения и выделения слизи дыхание восстанавливается. На поздних стадиях развития хронического бронхита (обычно без всякого лечения) обструкция бронхов становится необратимой из-за деформации и сужения стенок бронхов. При хроническом обструктивном бронхите больные жалуются на одышку, которая появляется во время физических усилий.
Итак, подытожим все возможные симптомы этого заболевания:
— Кашель;
— Небольшое повышение температуры тела;
— Затрудненное дыхание;
— Хрипы;
— Болезненность и ощущение спазма в горле;
— Отдышка;
— Головная боль.
Лечение бронхита медикаментами:
Бронхит – достаточно серьёзное заболевание, лечение этого заболевания должен проводить именно врач. Он определяет оптимальные препараты для его лечения, их дозировку и комбинацию. Под маской этого заболевания может протекать целый ряд заболеваний, несвоевременная диагностика и неправильное лечение которых может иметь очень печальные последствия.
Режим при бронхите постельный или полупостельный. Те, которые пытаются перенести заболевание на ногах, имеют все шансы заработать осложнения на сердце или сделать острый бронхит хроническим.
В основе лечения этого заболевания лежит использование противоинфекционных препаратов.
На первом, по значимости, месте стоят антибактериальные препараты. К препаратам первого ряда относят производные пенициллина (препараты: флемоклав, флемоксин, аугментин и т.д.) и макролиды (препараты: макропен, фромилид, азитромицин, хемомицин, ровамицин, вильпрафен). К препаратам второго ряда можно отнести цефалоспорины (препараты: супракс, цефиксим, цефазолин, цефалексин, клафоран, цефатаксим, фортум, цефтазидим, цефепим, цефтриаксон, роцефин), респираторные фторхинолоны (спарфлоксацин, левофлоксацин, моксифлоксацин). При легкой и средней степени тяжести заболевания предпочтительнее использовать лекарственные формы для приёма внутрь (таблетки, суспензию, сиропы и т.д.), при тяжелой форме – единственно возможный способ введения препарата – инъекционный. Иногда сочетают оба способа введения лекарств.
При подозрении на вирусную этиологию (причину развития) бронхита – необходимо дополнить лечение противовирусными препаратами. Самыми доступными препараты широкого спектра действия являются виферон, генферон, кипферон. Дозировки зависят от возраста пациента. Длительность применения не менее 10 дней.
Обязательным при лечение этого заболевания является назначение отхаркивающих препаратов. В настоящее время в аптеках представлено огромное количество препаратов данной фармакологической группы: АЦЦ, флуимуцил, лазолван, мукалтин, амброксол, либексин-муко, флюдитек, бромгексин и т.д. Формы выпуска: таблетки для приёма внутрь, сиропы, шипучие таблетки, порошки. Дозировки зависят от возраста и массы пациента.
Отдельно хочется выделить препарат эреспал (фенспирид). Он обладает и отхаркивающим и противовоспалительным действием. Выпускается в таблетированной форме и форме сиропа. Лечение не менее 10 дней. Может быть назначен даже детям до 1 года.
Наличие одышки при бронхите является прямым показанием для применения бронхорасширяющих препаратов. Они выпускаются в таблетированной (эуфиллин, теопек, теотард) и ингаляционной формах (аэрозоль для ингаляции: беродуал, беротек, сальбутамол).
Возможно использование для лечения этого заболевания комбинированных препаратов. Например, сироп аскорил совмещает в себе свойства отхаркивающего и бронхорасширяющего препаратов.
Популярные домашние средства лечения, такие как постановка банок, горчичников, при бронхите не эффективны.
Возможно использование в комплексе лечения поливитаминных комплексов.
Лечение бронхита народными средствами в домашних условиях. Отличное видео!
И еще:
Рецепты:
Бронхит (острый):
- Тонкими ломтиками нарезать 8 редек, посыпать сахаром. Через 6–8 часов появится сок, который необходимо употреблять по чайной ложке каждый час. Самый тяжелый кашель проходит на 3-, 4-, 5-й день.
- Необходимо вытереть грудь сухой суконной тканью, а затем втереть нутряное свиное сало (кожа должна стать сухой), но перед процедурой прибавить небольшое количество пихтового масла.
- Гоголь-моголь (яичные желтки, взбитые с сахаром и ромом) хорошо помогает в таком случае, есть натощак.
- Взять березовые почки, у которых проклюнулись листочки, наполнить ими бутылку, залить ее водкой и настаивать 7–10 дней. Принимать по 5–10 капель, разбавленных водой, 3 раза в день.
- 1 столовую ложку подорожника залить стаканом кипятка, настоять 15 минут. Принимать по одной столовой ложке 3 раза в день за 15 минут до еды.
- 2 столовые ложки цветков календулы залить стаканом кипятка, держать на водяной бане 15 минут. Принимать по 1–2 столовые ложки 3 раза в день за 15 минут до еды.
- Взять чертополох курчавый (1 чайную ложку), залить стаканом кипятка, настоять 15 минут. Принимать в охлажденном виде 5 раз в день.
- Прополис. Способ ингаляции прополисом, которым можно воспользоваться в домашних условиях, состоит в следующем: 60 г прополиса и 40 г воска поместить в алюминиевую чашку емкостью 300 мл и поставить в другую посуду большего размера с кипящей водой, прополис и воск в этих условиях растопятся, фитонциды прополиса вместе с парами воды будут возгоняться; ингаляции прополисом рекомендуется проводить утром и вечером по 10–15 минут.
- Применять питье: 500 г очищенного и измельченного лука репчатого, 50 г меда, 400 г сахара варят в 1 л воды на слабом огне 3 часа.
Жидкость хранить в бутылке с плотно закрытой пробкой. Принимать по 1 столовой ложке 3–4 раза в день.
Бронхит хронический:
- Собирать фиалки, подснежники утром, пока солнце еще спит. Хранить в темном месте, сушить в тени. Заваривать 1 столовую ложку сухих цветков на стакан кипятка. Делаем 15 минут водяную баню. После того как отвар остыл, процеживаем. Пить 3 раза в день по 0,5 стакана. Маленьким детям добавляют сироп, сахар. Это отличное противовоспалительное средство. Можно использовать для полоскания горла.
- В эмалированную кастрюлю налить стакан молока и положить 1 столовую ложку листового шалфея. Прокипятить смесь вновь (не более 2 минут). Пить отвар как можно более горячим (только не обожгитесь) на ночь, перед сном, — 0,5 стакана.
- Кипяченый сок репы с медом полезен при лечении бронхита. Принимать по 2 столовые ложки 3–4 раза в день (0,5 стакана сока — 2 ложки меда).
- Натереть черную редьку и выжать сок через марлю. Хорошо смешать сок с медом и пить перед сном по 4 столовые ложки и утром по 3 столовые ложки (на 2 крупные редьки — 3 столовые ложки меда).
- Вскипятить стакан свежего молока, положить в него 2 плода инжира, настоять 2 минуты. Принимать 3 раза в день после еды по 1 стакану в горячем виде.
- Гоголь-моголь (яичные желтки, взбитые с сахаром и ромом) также хорошо помогает от кашля при бронхите, если его есть натощак.
- Смешать сок редьки или моркови с молоком или медовым напитком (пополам) и пить по 1 столовой ложке 6 раз в день.
- Смешать две столовые ложки непастеризованного сливочного масла, два желтка свежих яиц, 1 чайную ложку пшеничной муки и 2 чайные ложки меда. Принимать внутрь по одной чайной ложке много раз в день.
- Весной от кашля полезно пить березовый сок или сок кленового дерева с молоком.
- Для облегчения отделения мокроты полезно принимать сироп брусничного сока с сахаром или медом. Принимать надо довольно часто по 1 столовой ложке.
- Во время лечения хорошо пить вместо чая отвар земляники.
- Натереть на терке черную редьку и выжать сок через марлю. Хорошо смешать сок с жидким медом и пить по 2 столовые ложки перед едой и перед сном вечером. Это полезно также при заболеваниях печени и почек.
Источник:
Рецепты из книги Юлии Николаевой «Народные средства в борьбе против 100 болезней. Здоровье и долголетие».
Поделитесь статьей с друзьями в социальных сетях!
Еще по этой же теме:
prokalorijnost.ru
Лечение бронхита народными средствами: самые эффективные
Практически каждый человек хотя бы раз в своей жизни перенес бронхит – поражение слизистых покровов стенок бронхов воспалительного характера. Чаще всего он возникает вследствие ОРЗ у пациентов, пренебрегающих необходимостью специфической терапии и соблюдения во время болезни ограничений режима.
Ориентируясь на распространенное мнение о том, что простудные явления в любом случае, с лечением или без него, продлятся неделю, они пренебрегают медицинскими рекомендациями. Не снижая интенсивности рабочего ритма, на бегу принимая разрекламированные СМИ таблетки и капли симптоматического действия, они просто ожидают, когда недомогание пройдет самостоятельно.

Для ослабленного острым респираторным процессом организма больного человека такие нагрузки чрезмерны, они снижают его сопротивляемость, повышают уязвимость в отношении факторов риска, он становится легкой мишенью для агрессивных внешних и внутренних агентов. В результате пациенты, пренебрегшие лечением ОРЗ, чаще дисциплинированных больных сталкиваются с его осложнениями, в том числе в виде бронхита.
Что способствует возникновению заболевания
Во время затянувшегося из-за отсутствия лечения ОРЗ воспалительный процесс со слизистых носа, глотки, трахеи быстро распространяется на эпителиальный покров бронхов. Кроме простудных заболеваний, условия, предрасполагающие к развитию воспаления в эпителии бронхов, создаются целым рядом негативных факторов:
- Хроническими, часто рецидивирующими процессами в носоглотке.
- Нарушениями проходимости носовых ходов, затрудняющими дыхание.
- Деформациями грудной клетки, смещающими либо сдавливающими ветви бронхиального дерева и легкие.
- Различного происхождения дефицитами иммунных сил.
- Переохлаждениями, острыми и продолжительными.
- Злоупотреблением пищевыми, бытовыми и медицинскими препаратами с высоким содержанием этилового спирта.
- Раздражающим воздействием табачного дыма.
Люди, чья жизнь сопряжена с воздействием таких факторов, страдают от бронхитов чаще других и наиболее склонны к развитию астматических осложнений и пневмоний. Любые простуды, которые у человека, придерживающегося ЗОЖ, проходят бесследно, у них могут продолжиться в виде острых банальных, гнойных либо обструктивных форм этого заболевания. Чаще других у таких пациентов течение бронхита приобретает хронический характер.
Как возникает и развивается заболевание
В большинстве клинических случаев роль основного пускового фактора в развитии бронхита принадлежит микроорганизмам:
- вирусам гриппа, респираторно-синцитиальным и аденовирусам, парагриппозным, коклюшным и коревым формам;
- бактериям, например стафилококковым, стрептококковым, пневмококковым.
Первым признаком того, что к течению ОРЗ присоединилась инфекция и оно осложнилось воспалением бронхов, является внезапное ухудшение самочувствия близкого к выздоровлению человека.

Оно проявляется возвращением резкой слабости, состояния разбитости, общего недомогания. Появляется характерный признак перерастания ринита либо ларингита в бронхит – ощущение саднения в груди. Затем клиническая картина дополняется:
Рецидив гипертермического синдрома, нарастающая интенсивность приступов кашля, явное снижение трудоспособности вынуждают больного обратиться в медучреждение.
В результате назначенный врачом курс этиопатогенетических препаратов и сопутствующее лечение бронхита народными средствами превысят среднюю продолжительность терапии при ОРЗ не менее чем в два-три раза.
Народные рецепты для снятия острых проявлений бронхита
Если лечение острого бронхита не начинается незамедлительно, то есть сразу после проявления первых симптомов болезни, возникает риск ее хронизации, и наиболее подвержены этому малолетние дети и пожилые люди. Успешность в лечении острой стадии достигается соблюдением нескольких обязательных правил:
- Употреблением больших количеств жидкости.
- Соблюдением щадящего, при подъемах температуры – постельного режима.
- Частым проветриванием комнаты больного.
- Постоянным увлажнением в ней воздуха.
В качестве обильного питья при острых проявлениях бронхита предпочтительнее полезные напитки – высоковитаминизированные ягодные морсы, отвары и настои лекарственных растений, навары из целебных корневищ и плодов.
Прежде всего больному следует пропотеть, с этой целью он должен за день выпивать как можно больше приготовленных по известным «бабушкиным» рецептам снадобий:
- морсов – брусничных, клюквенных, малиновых и черносмородиновых;
- настоев цветков липы, фиалки, ромашки, красного клевера или черной бузины, листьев шалфея, подорожника, девясила или мяты;
- отваров из высушенных плодов лесной либо садовой малины;
- травяных чаев с высушенными плодами, например из хвоща с шиповником;
- наваров из корня имбиря, сердцевин свежих яблок и айвы.

Этим народным средствам, кроме потогонного, свойственно оказывать на организм больного бронхитом человека противомикробное, жаропонижающее, противовоспалительное, противокашлевое и детоксикационное воздействие. Отсутствие сопутствующих токсических свойств обеспечивает абсолютную безопасность их применения малолетними детьми и беременными.
Добавление в травяные настои и отвары сока либо цедры лимона или небольших порций предварительно доведенного до кипения меда значительно повышает эффективность приготовленных лечебных напитков.
Как успокоить кашель в острой стадии бронхита
Лучшим средством от мучительных приступов сухого кашля, характерных для острого периода течения бронхита, считается горячее жирное молоко. Обладая обволакивающим действием, цельное, восстановленное либо топленое, оно снимает раздражение, успокаивает горло. Для усиления противокашлевого воздействия в подогретый напиток добавляют по ложке меда, сливочного масла и щепотку пищевой соды.
Они помогут смягчить слизистый эпителий глотки, трахеи, бронхов, снять спазм и тем самым быстро устранить кашель. Полученным напитком рекомендуется заменять утренний чай и кофе, а также принимать его днем во время полдников. Таким же способом можно приготовить для больного острым бронхитом лечебный молочный напиток с какао.
Легко избавиться от мучительных ночных приступов сухого кашля можно, выпив стакан горячего молока с шалфеем, прополисом, луком либо чесноком. Для этого в 200 мл доведенного до кипения в закрытой посуде жирного молока добавляют по выбору:
- столовую ложку мелко нарубленных листьев шалфея;
- мелко изрубленную небольшую луковицу;
- несколько капель настойки или раствора прополиса;
- пару протертых зубчиков чеснока.

Полученный напиток необходимо чуть настоять, процедить и вновь довести до кипения. Принимать смягчающее кашель горячее питье при бронхите следует непосредственно перед сном на ночь либо перед дневным отдыхом в постели.
Противокашлевое действие горячего молока можно усилить добавлением в него жженого сахара. Для этого пару ложек сахарного песка высыпают на раскаленную сковороду и растапливают до получения жидкой карамельной массы золотистого цвета. Ее можно добавить непосредственно в чашку с молоком либо залить в формы для застывания.
Рассасыванием полученных из жженого сахара леденцов больному острым бронхитом рекомендуется купировать приступы кашля в течение дня.
Использование ингаляций
Надежным и быстрым способом, позволяющим вылечить свойственный острой стадии бронхита сухой надсадный кашель, признан ингаляционный метод. Использование в качестве активных веществ во время процедур безопасных народных противокашлевых средств повышает его эффективность при лечении бронхита и у взрослых, и у детей.
Самый простой и наиболее распространенный способ провести дома ингаляцию – накрывшись полотенцем, подышать паром над кастрюлей с горячим отварным картофелем. Влажный горячий воздух, сняв раздражение в дыхательных путях, легко купирует приступы кашля при бронхите. Аналогичный эффект достигается при проведении содовых ингаляций.

Для этого в широкой устойчивой посуде доводят до кипения небольшое количество воды. Сняв кастрюлю с плиты и добавив в нее пару столовых ложек бикарбоната натрия, можно приступать к процедуре. Накрывшись полотенцем, необходимо некоторое время дышать горячим паром. Усилить эффективность содовых паровых ингаляций можно добавлением в закипевшую воду:
- чесночного или лукового сока;
- нескольких капель раствора или настойки прополиса;
- пары капель эфирного масла кедра или мяты, аниса или лаванды.
Противомикробное и спазмолитическое действие прополиса, фитонцидов и эфирных масел и противокашлевые свойства горячего содового пара смогут обеспечить более выраженный лечебный эффект.
Необходимо помнить: ингаляционные процедуры проводят ежедневно дважды в сутки на протяжении 2–3-недельного курса. По окончании процедуры следует остерегаться сквозняков и охлаждения.
Рецепты народной медицины от влажного кашля
Одними из самых эффективных народных средств от бронхита и сопровождающего его кашля, применимых как для взрослых, так и для детей, считают ингаляции зелеными сосновыми шишками, хвойными иглами и прием отваров высушенных почек. При лечении воспалительных процессов верхних дыхательных путей используется широкий спектр их полезных свойств:
- Противомикробное.
- Противовоспалительное.
- Стимулирующее влияние на активность секреторного эпителия бронхов.
- Раздражающее действие на моторику реснитчатого эпителия.
Поистине целебные снадобья обеспечивают сильное разжижение и одновременно быструю эвакуацию мокроты. Облегчая процесс затрудненного отхаркивания, они избавляют больного бронхитом от сильно досаждающих приступов малопродуктивного кашля.

Откашливающие средства легко сделать в домашних условиях. Согласно благодарным отзывам выздоровевших больных, самыми действенными оказались отвары, приготовленные двумя проверенными способами, позволяющими сохранить в природном сырье максимальное количество целебных веществ:
- кипячением в течение минуты в двух стаканах воды столовой ложки высушенных почек сосны;
- кипячением в стакане молока высокой жирности в течение трех минут чайной ложки растертого лечебного сырья.
Полученные такими способами отвары отстаивают не дольше 15–30 минут. После процеживания они полностью готовы к применению. Для усиления целебного действия и улучшения вкуса в них можно добавлять мед.
Изготовленный из сосновых почек на водной основе откашливающий отвар употребляют, отпивая по 3–4 глотка, трижды в течение дня. Молочный навар следует принимать горячим, делая 2–3 глотка 4–5 раз в сутки.
Лечение застарелого кашля с помощью народных рецептов
Когда острые проявления бронхита отходят на второй план, заболевание вступает в стадию разрешения. Больной избавляется от жара, одышки, его перестает мучить постоянный кашель. Сохраняются ежедневные мучительные приступы непродуктивного кашля и эпизоды так называемого утреннего туалета бронхов – освобождения дыхательных путей от накопившейся за ночь слизи. На этом этапе значительного облегчения удается добиться при помощи настоя травы конской мяты.
Это травянистое растение, латинское название которого Marrobii herba, издревле использовалось в народных рецептах, в том числе при лечении бронхитов, в качестве отхаркивающего и противокашлевого средства. Важной считалась его способность влиять на бронхиальный секрет, особенно на повышенную вязкость, затрудняющую отхождение мокроты. Для лечения приступов застарелого непродуктивного кашля при бронхитах траву конской мяты, или шандры, применяют в виде настоев.

Для приготовления чая необходимо залить стаканом кипящей воды и настаивать не более пяти минут пару чайных ложек высушенной измельченной травы. Больному бронхитом в день следует выпивать не менее двух чашек настоя. Питье принимают в горячем виде с медом. Перед добавлением в чашку с разогретым отваром мед следует нагреть и довести до кипения. Регулярное употребление этого средства в течение нескольких дней способно полностью избавить больного от приступов непродуктивного кашля.
Местное использование целебных народных средств
Применение местных процедур помогает эффективнее лечить бронхит у детей и взрослых в домашних условиях простыми народными средствами. Оказывая локальное согревающее и раздражающее воздействие, компрессы и обвертывания:
- стимулируют местное кровообращение;
- способствуют разжижению мокроты;
- облегчают ее отхождение;
- ускоряют процесс эвакуации мокроты из просветов бронхов.
Местные процедуры приносят значительное облегчение больным с негативными проявлениями бронхита. Приступы кашля проходят, дыхательные пути полностью очищаются от вязкой мокроты. Больной наконец может беспрепятственно сделать полный вдох.
Самым простым способом, не требующим много времени на проведение процедуры, является применение аптечных горчичников.
Несложно использовать при бронхите и капустный компресс с медом. Методика очень проста: необходимо тонким слоем нанести ложку меда на свежий, предварительно вымытый лист капусты. При бронхитах с сильным кашлем его прикладывают на ночь обработанной медом стороной к коже грудной клетки либо к области грудины или сзади, между лопаток. Используя эластичную пищевую пленку и мягкую ткань, его закрепляют, а грудь утепляют.

Предельно простым в применении является метод масляных обвертываний для лечения бронхитов. Хлопчатобумажную или льняную салфетку, пропитанную подогретым растительным нерафинированным маслом, на ночь накладывают на грудь либо межлопаточную область, закрепляют пленкой, утепляют.
Использование лепешек в качестве компрессов
Очень популярен при лечении бронхита рецепт медовой лепешки. Для ее приготовления необходимо смешать и вымесить в густое тесто:
- пару столовых ложек любого сорта муки;
- ложку растопленного меда;
- столько же нерафинированного растительного масла.
Полученная масса должна получиться настолько пластичной, чтобы ее можно было беспрепятственно распределить по марлевой салфетке. Компресс при лечении бронхитов закрепляют на груди либо спине на пару часов или на ночь.

Использование меда в рецептах народной медицины ограничено для людей с аллергией на его компоненты.
Аллергизованные больные могут воспользоваться при лечении бронхита модифицированными народными рецептами, в них порция меда заменяется:
- ложкой сухой горчицы;
- парой ложек измельченного хрена;
- 3–4 каплями скипидара;
- ложкой поваренной соли;
- парой ложек коньяка, спирта или водки.
Лепешки для компресса необходимо перед использованием подогревать. Во время процедуры и некоторое время после нее следует избегать охлаждения. Средняя продолжительность курса лечения при бронхите составляет неделю, при необходимости и при отсутствии побочных эффектов его можно продлевать.
Использование овощей
Целебные свойства натуральных продуктов активно используются в рецептах народной медицины. Они, в отличие от лекарств, произведенных фармацевтической промышленностью, не обладают токсичностью, негативным побочным воздействием, гипоаллергенны. Снадобья, приготовленные из них, не уступают по эффективности аптечным препаратам.
Хорошим примером являются сиропы и микстуры, приготовленные из черной редьки. Они высокоэффективны, особенно при лечении сухого кашля, приятны на вкус, что особенно важно при лечении бронхитов у малолетних детей. Для приготовления целебного снадобья необходимо смешать мякоть мелко протертого, предварительно очищенного от кожицы корнеплода с 3–4 ложками меда. Через несколько минут, после отцеживания, противокашлевый сироп готов.

На протяжении рекомендуемого при бронхите 10-дневного курса лечения взрослым пациентам его следует употреблять 5–6 раз, детям – 3–4 раза в течение дня. Он эффективно снимает раздражение слизистого эпителия бронхов, избавляет от ощущений першения и саднения в горле, восстанавливает утраченный жизненный тонус ослабленных больных.
Целебные свойства овощных культур используются при назначении сокотерапии для комплексного лечения бронхитов. Овощные соки воздействуют на больного общеукрепляюще, витаминизируют его, обогащают организм микроэлементами. Они, в отличие от фруктовых и ягодных напитков, небогаты сахарами. Капустный сок, кроме этого, оказывает выраженное отхаркивающее воздействие.
Использование в лечении бронхитов природных минералов
Метод галотерапии при лечении больных бронхитами использует принципы целебного воздействия на состояние верхних дыхательных путей микроклимата естественных соляных пещер. Созданная в них испарениями природного минерала среда отличается:
- полным отсутствием патогенных микроорганизмов;
- абсолютной гипоаллергенностью;
- отсутствием повышенной влажности.
Для создания в жилом помещении целебных для воспаленных бронхиальных путей условий используют специальные нагревательные приборы из гималайской кристаллической соли.

Соляные лампы создают благоприятный микроклимат в комнате больного бронхитом, они способны положительно влиять на воздух:
- Ионизировать.
- Обеззараживать.
- Нейтрализовать электромагнитные волны, исходящие от многочисленных электронных бытовых приборов.
Комната, в которой включен солевой нагревательный прибор, наполняется свежестью. Воздух ионизируется, очищается от патогенных микроорганизмов, воспалительные процессы в бронхах излечиваются намного быстрее, риск их рецидивов резко снижается.
Реакция больных на первые процедуры галотерапии может оказаться неожиданной, так как иногда после нее отмечаются слабость и головокружение.
Но уже после третьего сеанса у них наступает улучшение самочувствия, возникает ощущение бодрости и облегчения дыхания. Параллельно происходит восстановление адаптивных возможностей нервной системы больных за счет нормализации баланса процессов возбуждения и торможения. Они отмечают улучшение качества и увеличение продолжительности сна, облегчение процесса засыпания.
Использование закаливающих процедур
Хронизация течения бронхита сопровождается снижением резистентности организма больного человека к переохлаждениям. Процесс закаливания использует целебное воздействие природных и климатических факторов с целью:
- изменения реакции организма больного бронхитом на воздействие низких температур с привычной на продуктивную, при которой ответом на холод становится не сужение, а расширение периферических кровеносных сосудов;
- активизации симпатической нервной системы;
- стимуляции иммунитета.
Оптимальных результатов закаливания добиваются больные, сочетающие экстремальные холодовые нагрузки с регулярными физическими упражнениями на свежем воздухе – бегом и отжиманиями, дыхательной гимнастикой.

Прежде чем допустить больных с бронхитом к закаливанию холодом, проводят углубленное медицинское обследование, которое должно подтвердить отсутствие противопоказаний:
- заболеваний сердца – проявлений ИБС в виде стенокардии и аритмии;
- патологии сосудов мозга;
- болезней мочевыводящих органов;
- выраженных нарушений периферической иннервации.
Острая стадия бронхита либо обострение его хронической формы являются абсолютными противопоказаниями как для начала цикла процедур, так и для его продолжения. Общим для всех пациентов правилом является соблюдение режима процедур: они должны выполняться ежедневно сразу после пробуждения и перед сном.
Для каждого больного с хроническим бронхитом, начинающего закаливание, должен быть выработан индивидуальный подход.
Может быть выбран постепенный метод, при котором человек только обливается холодной водой в бане или после согревающего душа, либо интенсивный, когда пациент на минуту полностью погружается в ванну, наполненную холодной водой. Больным бронхитом, плохо переносящим водные холодовые процедуры, следует ограничиться растираниями сухими махровыми полотенцами.
Получить дополнительную информацию о способах излечения бронхита и ознакомиться с пошаговой инструкцией к методу профессора Неумывакина, использующего в лечении заболеваний легких пероральный прием раствора перекиси водорода, можно, просмотрев следующее видео:
Рейтинг автора

Автор статьи
Терапевт, Пульмонолог.
Занимается лечением больных терапевтического профиля, включая такие заболевания органов дыхания, как хронический бронхит, хроническая обструктивная болезнь легких, бронхиальная астма, пневмония, интерстициальные заболевания легких.
Стаж 11 лет.
Написано статей
stoporvi.ru
Лучшие эффективные народные средства от бронхита

Бронхит (сам бронх будет по — латыни воспаление) это каверзное заболевание здоровой системы вашего дыхания, с воспалениями здоровых бронхов. Текущие воспаление начинает поражать любые легкие, точнее её слизистую оболочку.
Практика доказала, что народные средства против бронхита готовы уже сегодня дать“бой”бронхиту.

Существует ошибочное мнение о том, что бронхит только болезнь людей после 50 лет. Это ошибочно, не точно и не верно. Не спорю, возраст тоже играет в этом роль, но это мизерный процент от всех других причин. Бронхит лечение народными средствами позволит вам избавиться от многих причин.
Причины.
Мы уже познали, что возраст не особо развивает болезненный бронхит. Люди имеющие близость с вредными, разнообразными и различными условиями в своей экологии и среде, да ещё получавшие плохое, ограниченное, не качественное питание с ужасными или просто плохими условиями своей жизни, с довольно низкой массой своего тела, всегда будут особо подвержены воспалению.
Курение, даже пассивное, алкоголизм, наследственность, частая сырость, туманы всё содействует к вызыванию бронхов. Многие медики, курение обозначают причиной №1. Статистика постоянно подтверждает, что курящие в большие в разы больше подвержены бронхиту, чем не курящие.
Различаются 2 вида бронхита.

Острый.
Основной характер этого бронхита – это респираторные, различные инфекции, такие как ОРЗ, либо ОРВИ. Процесс воспаления начинается с носоглотки, затрагивают миндалины совместно с трахеей и начинает распространяться на бронхи.
Хронический.
Длительное по времени воспаление, протекающие в долгом заболевание бронхов, которые вызывают изменения и развитые структурные нарушения в строении любой слизистой.
Бронхит лечение народными средствами в домашних условиях
Ошибка многих – это не серьёзное отношение к бронхиту. Многие думают и считают, что само пройдет. Это всё обманчиво. Во первых обратитесь для принятия решения к врачу, во вторых постарайтесь воспользоваться простыми домашними ингредиентами.

Иногда случается так, что есть недоступность в лечении, особенно современными, разрекламированными способами. Не теряйте уходящее время, используйте“арсенал”природы. В домашней среде можно использовать ингаляции, различные растирки, разные компрессы.
Лечение бронхита народными средствами самые эффективные
Алоэ.
Алоэ – это самый распространенный домашний, лечебный и известный цветок. Измельчив до мелкого состояния листья (1 литр) добавим сало, обязательно свиное (1литр). Всё отлично перемешать с вкусным мёдом (1 кг) и нагреем полкило шоколада, обязательно чёрного. Всё помещаем в кастрюлю и устанавливаем на огонь, желательно слабенький. В процессе самой варки, обязательно перемешиваем ингредиенты. Всё должно продолжаться, пока наша смесь не преобразуется в пасту, однородного состояния. Лечимся за пол часа перед наступлением еды.
Лимон.
Понадобится целый, кислый лимон. На не сильном огне, варим лимон около 10 минут. Для получения большого количества нужного сока, любым доступным способом выдавим весь, без остатка сок. К соку прибавим глицерин в размере двух обычных столовых ложек с последующим перемешиванием. Для благоприятного эффекта прибавим немного мёда. Если кашель достаточно сильный, то 6 раз, но только по 1 ч.л. уже будет достаточно. Если кашель редкий, то два или три нужных раза тоже хватит.
Молоко.
Молоко очень серьёзное средство, которое имеется у любой хозяйки. В простом стакане наполненным молоком, сразу растворим ложку вкусного мёда. Для усиления лекарства, желательно добавить соды и маленький кусочек масла, желательно сливочное. Ровно поровну с молоком разводим с водой, отлично подходит“боржоми”. Пить полученное средство ближе к вечеру.—
Лук.
Особо применяется при кашле. Ровно 500 грамм как можно меньше измельчённого обычного лука, смешиваем с 400 грамм мелкого сахара и всего 50 грамм простого мёда и литром воды. Всё это обязано вариться примерно часика три, на медленном, открытом огне. После хорошего остывания делаем процеживание. Храним в бутылке, которая должно быть закрыта. Тёмное и прохладное подходящие место, это место для качественного хранения. Применять необходимо в следующей дозе: ровно шесть раз, ровно по столовой ложке, в протекании всего дня.
Малина.
Вам потребуется измельчить листья чудодейственной малины в количестве пару ложек. Эти листья заварить в очень горячей воде (2 стакана) с последующим сильным кипячением, время длительности 10 минут. Пейте только в горячем (не сильно) виде. Заменит любой отхаркивающие, разрекламированное средство.
Хронический бронхит симптомы и лечение народными средствами

Симптомы.
Хроническим бронхитом считается кашель, длительность которого считается больше трёх с половиной месяца. Это и служит самым большим симптомом. Глухой, каверзный кашель убавит силы по утрам с обильным мокрым выделением. Температура редко сигнализирует о себе, чаще она незначительная.
Другим важным симптомом служит одышка, связанная с закупоркой бронхов. Встречается ещё реже кашель с малым выделением крови, что требует срочное прибытие в больницу.
Прежде чем хотите лечить хронический бронхит народными средствами попробуйте применить правильное и нужное питание. Это обязательно будет способствовать в помощи. Перед самым непосредственным лечением, больному желательно пропотеть. Получение нужного эффекта, поможет предварительное приготовленное, потогонное надёжное средство из трав. Предпочтение присудим мяте либо шалфею. Пару дней употреблять одну лишь воду, это облегчит в отхождении имеющиеся мокроты.
За всё текущие время вашего лечения пейте лимонную воду, но без сахара. Воду можно заменить молоком с добавлением мёда.
Лечение бронхита у взрослых народными средствами
Протекание бронхита происходит либо с температурой, либо без неё. Надёжность лечения — это подбор корректного лечения, отказ от неблагоприятных привычек, в частности особенно от курения, режим в постели, укреплении сильного иммунитета, обязательного частого проветривания того места, где находитесь, особенно спальни.

Последствия.
Последствие бронхита огорчат любого из нас. Осложнения безусловно приводят к разным хроническим формам, дыхательной либо сердечной, ни кому не нужной недостаточности, легочной гипертензии или эмфиземе легких.
Лечение хронического бронхита у взрослых народными средствами
Чтобы улучшить благоприятное состояние, примите природные средства и вы победите кашель, хрипы, насморк, спазмы, температуру. Процедура в виде растирки, а также компрессов, фитотерапией с применением ингаляции способны нормализовать здоровье.
Растирки.
Процедуры растирания включают в себя применение камфорного спирта, различных масел (эфирные), мазь скипидарную. Применение всего этого делается в разогретом (тёплом) виде.
Если цель снизить температуру, пройдите обтирание уксусом. Правда его надо разбавить 1:5 с водой. Улучшить потогонное действие смогут отвары из чудного шалфея или чай с лечебной малиной.
Для обеспечения хорошего и нужного самочувствия применяйте легкий, не долгий массаж с маслом ароматного эвкалипта. Это поможет дышать происходящими испарениями, что важно для системы вашего дыхания.
Пластырь.
Перцовый пластырь оставляем на спине в течении пару дней и меняем на новый. У кого возникли не предвиденные покраснения, сразу смазываем их кремом. Кашель обычно начнёт исчезать через пару недель. Эти пластыри можно приклеивать даже на стопы.
Компрессы.
С помощью отварного картофеля совместного с кожурой, делаем согревающий простой компресс. В верхнею область вашей спины, а также грудной (только область груди) клетки прикладываем наш картофель и масло, только репейное. До трёх часов держим компресс. По истечении процедуры, сразу выпейте тепленький отвар из лечебной ромашки, либо чабреца или зверобоя.
Ингаляции.
Приоритет высокого эффекта служит в получении ингаляций. Она лучше справляется от затянувшегося и надоедливого бронхита с выделением слизи из вашего организма. Ингаляции делаются не только при обострении, но и в качестве профилактики, соблюдая особую осторожность.
Очень важно! Не допускать ингаляции детям, при давлении, при проблемах с легкими, а также с сердцем.
Лечение обструктивного бронхита у взрослых народными средствами
Обструктивный бронхит – это общее поражение любых бронхов из-за длительного воспаления, а также раздражения, при которых обычно сразу происходит сужение (постепенное) бронхов и большое затруднение для выхода мокроты.

В дыхании происходит затруднение, дают о себе знать хрипы, а также одышка, что может повлиять на вентиляцию ваших легких. Применив народное средство от бронхита у взрослых строго обеспечит от избавления всего этого.
Прополис.
Сделать рецепт легче легкого. 1) Всего 10 грамм желательно измельченного лечебного прополиса требуется залить всего 100 мл хорошего спирта (медицинского). 2) Всё это встряхнуть в обычной бутылке. 3) После убираем в затемнённое любой место, на период двух с небольшим недель.
После вкусной пищи принимаем строго по 10 необходимых капель.
Барсучий жир.
Достать его не составит особого труда. Схема его применения тоже проста. В течении двух недель, при весе больного от 30 кг понадобится трёх разовое использование по 1 ст. л. В течении следующих двух недель, дозировка будет точно такая, но понадобится двух разовое использование.
Важно! Если у вас дошкольный образ, то лучшей дозой будет чайная обычная ложка. Запрещено детям до четырёх с половиной лет, если жир в капсулах, то вообще до 13 лет, при дисфункции печени, а также при дисфункции желчевыводящих путей, при имеющийся индивидуальной (аллергической) непереносимости.
Корень первоцвета.
В наличии имеется почти в каждой аптеке. Первое действие – это грамотно прочитайте информацию об его побочном и неблагоприятном действии (написано на упаковки). Нам понадобится стакан чистого кипятка, в который прибавим ложку, желательно столовую измельченного и уже готового корня. Изредка производим перемешивание на бани, естественно водяной (30 мин). Когда всё остынет, начинаем его процеживать. В день 3-4 раза, всего по 1 ст. л. обычная норма.
Лечение бронхита у детей народными средствами
Рекомендуется ознакомиться и использовать всем мамам для благоприятного избавления от изматывающего для ребёнка кашля. Если диагноз вашего чадо бронхит, избавьтесь от паники. Ни пичкайте ребёнка различными не подходящими и не нужными антибиотиками.

Лишь только если температура вашего ребёнка от 38 градусов, большая трудность дыхания ребёнка, кровь, которая проявилась в мокроте, которую отхаркнул ваш малой сразу бегом к врачу.
Симптомы.
Любой матери важно заметить ниже перечисленные симптомы. Это будет активно способствовать для получения положительного и надёжного результата.
Итак, резкое и быстрое появление у ребёнка кашля, больше обычного выделение плохой мокроты, или даже наоборот при кашле полное её отсутствие, хрипы, насморк в сопровождении вялости, а также сонливости, вздутие в районе груди, проявление синих кругов вокруг непосредственных губ ребёнка считаются симптомами.
Причины.
Факторы, имеющие провоцирование бронхита — это инфекции, особенно бактерии, а также разнообразные грибки. Даже простая пыль, либо пыль на растущих растениях, шерсть ваших в доме животных, плохой воздух в районе разнообразных предприятий тоже могут огорчить ваше чадо в виде бронхита. Протекание бронхита у любых детей длится сложно и долго. Любое, будь то народное, будь то современное лечение детского бронхита, должно быть строго разрешено врачом – педиатром.

Народные рецепты от кашля и бронхита
Шоколад.
Для ребёнка это будет самый простой и приятный способ, ведь вкус шоколада знает любой малыш. Помимо шоколада в рецепт входят жир, но только барсучий, масло, но только сливочное, сок лечебного алоэ и не заменимый мёд. Количество всех пропорций, будет строго зависеть от нужного количества нужной смеси. Доза будет – 1 ч. л. Норма будет – в день до трёх раз.
Лепёшка.
Любой горчичник можно заменить такой лепёшкой. Смешиваем обычную горчицу с мукой и простым мёдом. Из этой необычной смеси приготовим необычную лечебную лепёшку. Перед сном прикладываем лепёшку на грудь. Во избежание её скатывания, сверху наложим подушку. Рекомендовано разделить лепёшку ровно на 2 ровные части, не только для груди, но и спины ребёнка.
Важно! Следите за температурой лепёшки, во избежания получения ожога.
Лепёшка №2.
На короткое, не большое время можно справиться с лепёшкой из картофеля. К сваренному за ранее картофелю прибавим крахмал и сладкий мёд. Из такой смеси сформируем две нужные лепёшки. После прогревания их в духовки, лечим грудь и верхний район спины. Уберём только после полного остывания.
Сироп.
Сироп лучший помощник, чтобы лучше от кашлять мокроту. Малина будет для сиропа не заменима. Она поможет в отхаркивании, поможет в обезболивании и реально снимет любую температуру. Ягоды вкусной малины зальём холодной, очищенной через фильтр водой и сразу доводим до самого кипячения. Для хорошего вкуса, подсластим мёдом, можно и сахаром.
Важно! Многие стараются в этот рецепт добавить лимон, но этого делать не стоит из-за его влияния и раздражения слизистой.
Молоко.
Такой ценный напиток успокоит малыша от кашля. Желательно применять с мёдом, а также с содой и маслом, что будет хорошо сказываться для очищения из детского организма любых токсинов, а масло обязательно смягчит кашель, и уберёт першение.
Друзья, делитесь своими существующими рецептами, путем размещения в комментариях. Не применяйте любые рецепты без предварительного разрешения правильного врача и пока точно не определите все прочие, посторонние, побочные эффекты. Нажимая на свой значок социальной сети, Вы делитесь положительной статьей на своей собственной страничке, а это обязательно поможет остальным нуждающимся.
folkmedecine1.ru
Лечение бронхита у взрослых народными средствами
Лечение бронхита у взрослых народными средствами – достаточно распространенное явление. Большинство людей считают, что лечение травами, разнообразными настойками и отварами – это отличная возможность не только избавиться от болезни, но и шанс уберечься от принятия огромного количества лекарственных препаратов и «насытить» свой организм витаминами и необходимыми минералами. Любой врач, который подтвердит у своего пациента диагноз бронхит, не будет опровергать такого мнения, но и посоветует не отказываться от медикаментозного лечения.


Лечение народными средствами
Такой комплексный подход в лечении бронхита, который содержит в себе и медицинские препараты и проверенные народом методы, окажет только положительное влияние на здоровье больного.
Бронхит – это заболевание, которое не потерпит промедления, поэтому начинать его лечение следует с появления первоначальных признаков.

 Симптомы бронхита не заметить невозможно. Это приступы сухого кашля, особенно проявляющиеся по ночам; повышение температуры тела, часто незначительное; наличие слабости во всем теле; ощущение разбитости. Стоит отметить, что если несерьезно отнестись к такому заболеванию, как бронхит, оно может приобрести хроническую форму, которая лечению поддается очень и очень тяжело.
Симптомы бронхита не заметить невозможно. Это приступы сухого кашля, особенно проявляющиеся по ночам; повышение температуры тела, часто незначительное; наличие слабости во всем теле; ощущение разбитости. Стоит отметить, что если несерьезно отнестись к такому заболеванию, как бронхит, оно может приобрести хроническую форму, которая лечению поддается очень и очень тяжело.
Бронхит у взрослых – болезнь не шуточная, поэтому при малейших подозрениях рекомендуется помощь квалифицированного врача, который пропишет необходимые отхаркивающие и муколитические препараты как прекрасное дополнение к народным средствам.
Вернуться к оглавлению
Известные способы борьбы
Но какое же лечение народными средствами более эффективно и не нанесет никакого вреда и так ослабленному организму?
Различные отвары и настои – это отменные помощники в лечении бронхита. Они обладают полезными свойствами, необходимыми во время болезни, и прекрасно укрепляют весь организм, без чего ну никак не обойтись человеку, столкнувшемуся с таким неприятным и довольно опасным заболеванием. Кроме того, народное лечение бронхита разжижает скопившуюся в бронхах слизь, отлично помогает ее беспрепятственному выведению, облегчая тем самым дыхание заболевшего и, конечно же, способствует подавлению всех воспалительных процессов, происходящих в организме.

 Алоэ и мед – это веками проверенные средства, способные оказывать самое благоприятное воздействие. Каждый из этих компонентов незаменим по своим целебным и даже чудодейственным свойствам, но вот если их соединить, получится лекарство, полезное вдвойне.
Алоэ и мед – это веками проверенные средства, способные оказывать самое благоприятное воздействие. Каждый из этих компонентов незаменим по своим целебным и даже чудодейственным свойствам, но вот если их соединить, получится лекарство, полезное вдвойне.Для приготовления «магического» средства нужно будет взять листья алоэ и довести их до измельченного состояния. В этом случае можно воспользоваться современным устройством, таким как блендер. А можно просто перекрутить в мясорубке. В итоге должна получиться масса, равная 0,5 л. Ровно в таком же количестве потребуется приготовить растопленное свиное сало, а на терке необходимо перетереть 0,5 кг шоколада. Все эти ингредиенты следует перемешать и в смесь добавить 1 кг меда. Полученная «кашица» ставится на огонь. Ее необходимо нагреть до температуры 45°С, при этом нужно ее беспрерывно помешивать.
В итоге выходит пастообразная смесь. Средство должно употребляться по три раза в день и за 30 минут до еды. Сладость шоколада и меда практически убивают всю имеющуюся горечь от алоэ, поэтому средство с удовольствием принимают и дети, но они должны принимать его не более 1 ч. л. за один прием.
Очень хорошо справляется с бронхитом смесь определенных трав или, как ее еще называют, «грудной сбор», куда входят мать-и-мачеха, подорожник, сосновые почки, мята, липа, душица, календула, чабрец. Препарат, содержащий в себе все эти целебные и очень полезные для больного бронхитом травы, можно приобрести в готовом виде в аптечном киоске за сравнительно недорогую цену.

 Данная смесь заваривается как обычный чай и пьется по три раза в день и, как правило, перед едой. Такой метод лечения бронхита абсолютно безвреден и не имеет никаких побочных эффектов.
Данная смесь заваривается как обычный чай и пьется по три раза в день и, как правило, перед едой. Такой метод лечения бронхита абсолютно безвреден и не имеет никаких побочных эффектов.Среди народа пользуется особой популярностью и такое растение, как подорожник. Из него очень легко готовится превосходный по своим полезным свойствам отвар. Необходимо приготовить 50 г сухой смеси, залить ее кипятком, количество которого должно быть равно 0,5 л и настаивать этот отвар следует около 2 часов. Принимается приготовленное средство по 1 столовой ложке и обязательно перед принятием пищи.
Следующее народное средство не потребует каких-либо особенных ингредиентов, это всего лишь обыкновенный лук. Для приготовления лечебного лекарства необходимо будет измельчить где-то 0,5 кг лука, воспользовавшись мясорубкой. Для того чтобы средство отличилось наибольшим эффектом, рекомендуется использовать красный лук.
Итак, готовый измельченный овощ необходимо залить 1 л воды, всыпать туда около 400 г сахара и перекипятить его на огне в течение 3 часов. Когда с кипячением будет закончено, смесь необходимо остудить до комнатной температуры и добавить туда 100 г меда, перемешать, чтобы получилась однородная смесь. В течение дня принимать это волшебное средство по 1 столовой ложке. В среднем принимать его нужно около 6 раз в день. В народе это средство носит обычное название – «луковое варенье». Это средство отлично хранится в холодильнике, однако перед применением его в обязательном порядке следует доводить до комнатной температуры.
Следующее средство себя зарекомендовало хорошо, но лишь для тех людей, которые не страдают от болезней желудка или сердца. А готовится оно на основе хрена и лимона. Приблизительно 150 г хрена перетирается и смешивается все с теми же перетертыми лимонами в количестве 3 штук. Ничего варить не нужно, а употребляется смесь в сыром виде, что полезнее вдвойне.
Вернуться к оглавлению
Физиотерапия в домашних условиях

 Помимо употребления трав и разнообразных отваров, бронхит требует «внешнего вмешательства». Другими словами, бронхит нуждается в физиотерапевтическом лечении, куда относятся различные ингаляции, прогревания и компрессы.
Помимо употребления трав и разнообразных отваров, бронхит требует «внешнего вмешательства». Другими словами, бронхит нуждается в физиотерапевтическом лечении, куда относятся различные ингаляции, прогревания и компрессы.Наверное, каждый взрослый человек вспомнит, когда в периоды болезни ему ставили согревающие компрессы. Процедура не из самых приятных, но эффект от нее был огромный.
Одним из самых результативных и действенных компрессов является компресс с картошкой. Картофель варится в «мундирах» и измельчается вместе с кожурой. Затем в смесь добавляются 3 чайных ложечки соды, а также можно добавить и мед. Когда смесь будет готова, ее выкладывают на грудь и держат до момента полного остывания. Данный компресс является отличным согревающим средством и снимает воспаление.
Неплохим и достаточно результативным средством является бараний жир. Как правило, метод с использованием этого жира помогает после первого же раза. Бараний жир натирается на ночь в области груди и на спине. Для того чтобы усилить эффект, необходимо накрыть область нанесения жира теплым полотенцем или обернуть полиэтиленовой пленкой.

 Такой метод лечения бронхита, как ингаляции, также набирает все большую популярность. Во-первых, ингаляции известны своим положительным воздействием, а во-вторых, данный метод – один из самых дешевых. Эти ингаляции можно проводить как с помощью приготовленных в домашних условиях средств, так и с помощью уже готовых аппаратов, которые можно приобрести в аптеке. Однако стоит иметь в виду, что самостоятельно прибегать к применению ингаляций все же не стоит, а лучше посоветоваться с врачом, так как имеются противопоказания для людей, страдающих болезнями сердца и повышенным давлением.
Такой метод лечения бронхита, как ингаляции, также набирает все большую популярность. Во-первых, ингаляции известны своим положительным воздействием, а во-вторых, данный метод – один из самых дешевых. Эти ингаляции можно проводить как с помощью приготовленных в домашних условиях средств, так и с помощью уже готовых аппаратов, которые можно приобрести в аптеке. Однако стоит иметь в виду, что самостоятельно прибегать к применению ингаляций все же не стоит, а лучше посоветоваться с врачом, так как имеются противопоказания для людей, страдающих болезнями сердца и повышенным давлением.Для проведения ингаляций можно воспользоваться следующими разновидностями:
- Раствором соли и йода. В литр кипятка добавляются 8 капелек йода, 1 ложка соли.
- Отвар из мяты, малины и облепихи. Веточки данных растений запариваются в кипятке в течение 5 часов, а потом уже проводится сам процесс ингаляций.
Народных методов борьбы с бронхитом очень много. Однако лечить заболевание не стоит одними лишь народными средствами, даже если они себя отлично зарекомендовали.
Для сбережения своего здоровья первым делом стоит обращаться к врачу, с которым можно посоветоваться относительно применения средств, распространенных в народе.
Будьте здоровы!
upraznenia.ru






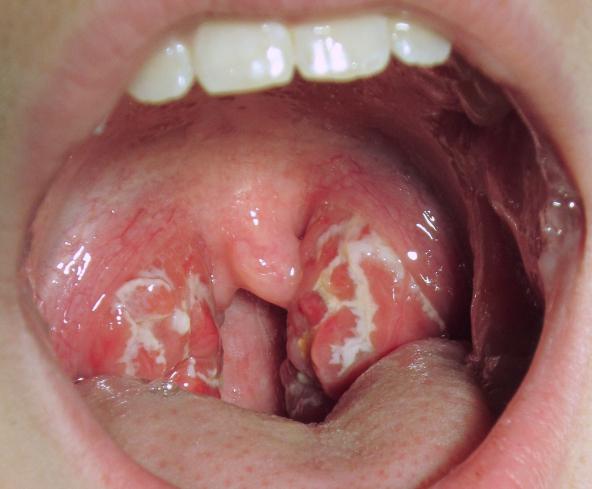
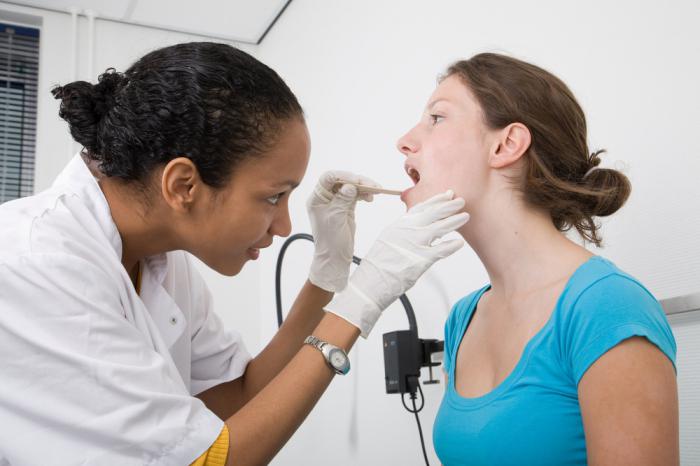
 Нетрадиционная медицина для лечения фарингита предлагает больший выбор рецептов. Использовать народные рецепты как основное лечение нецелесообразно. Лечение фарингита должно проводиться в комплексе с медикаментозной терапией.
Нетрадиционная медицина для лечения фарингита предлагает больший выбор рецептов. Использовать народные рецепты как основное лечение нецелесообразно. Лечение фарингита должно проводиться в комплексе с медикаментозной терапией.




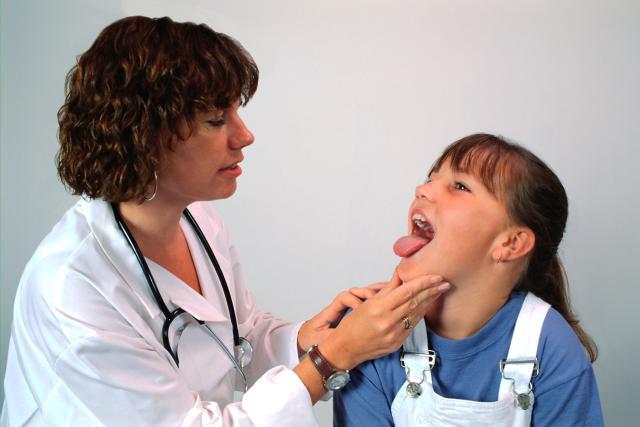



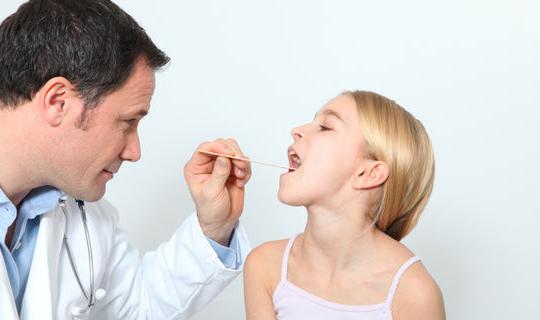


 Длительный навязчивый дискомфорт в горле существенно понижает качество жизни. Поскольку часто симптомы оказываются вялотекущими — особенно при хронических формах — то постоянно занятые современники игнорируют первые симптомы, а когда приходится принимать срочные меры, предпочитают при фарингите лечение в домашних условиях.
Длительный навязчивый дискомфорт в горле существенно понижает качество жизни. Поскольку часто симптомы оказываются вялотекущими — особенно при хронических формах — то постоянно занятые современники игнорируют первые симптомы, а когда приходится принимать срочные меры, предпочитают при фарингите лечение в домашних условиях.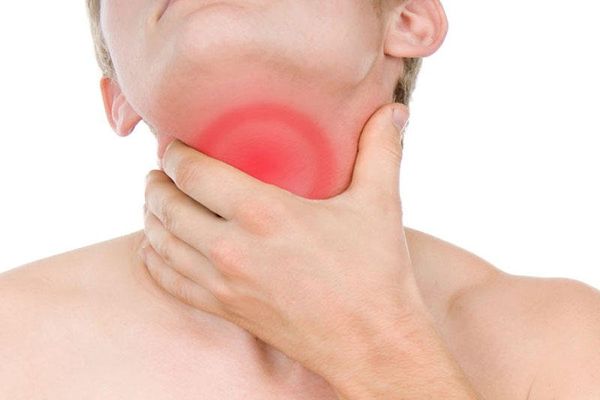






































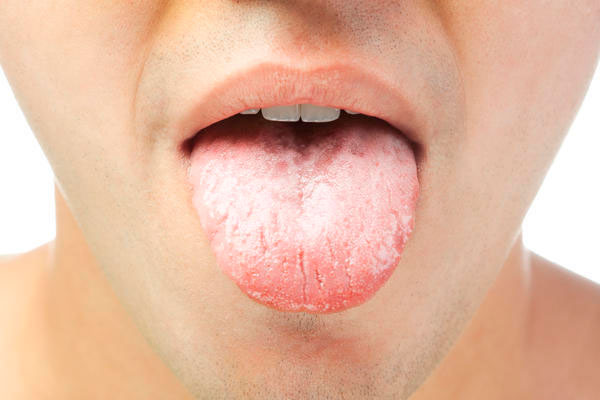

 Белый налет на языке – это обычное явление даже у здорового человека. Как правило, белые отложения на языке, ближе к его корню, можно увидеть утром. Во время ночного сна активность слюнных желез снижается, а активность размножения бактерий, которые живут в ротовой полости, не изменяется. Как результат, образовывается пленка белого цвета, а сквозь нее можно увидеть розовый оттенок. Иногда цвет пленки может меняться, становиться желтее, в зависимости от питания человека.
Белый налет на языке – это обычное явление даже у здорового человека. Как правило, белые отложения на языке, ближе к его корню, можно увидеть утром. Во время ночного сна активность слюнных желез снижается, а активность размножения бактерий, которые живут в ротовой полости, не изменяется. Как результат, образовывается пленка белого цвета, а сквозь нее можно увидеть розовый оттенок. Иногда цвет пленки может меняться, становиться желтее, в зависимости от питания человека.














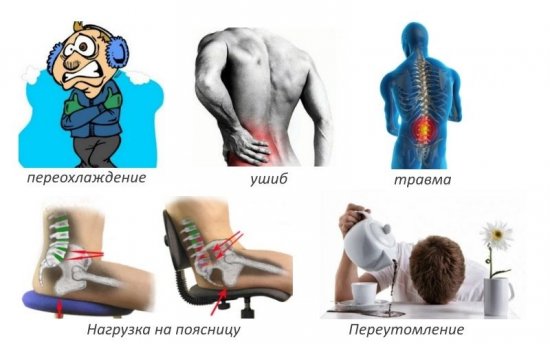
 Ушиб стопы относится к числу распространенных травм
Ушиб стопы относится к числу распространенных травм Место повреждения может сильно болеть
Место повреждения может сильно болеть К месту травмы нужно приложить холод
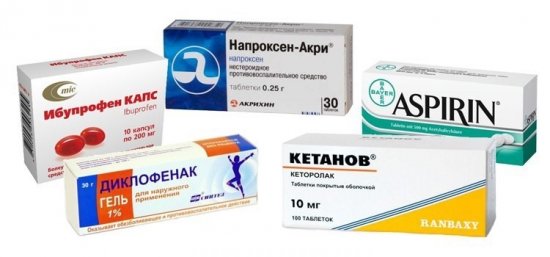
К месту травмы нужно приложить холод Для уменьшения боли применяются наружные средства, например Диклофенак
Для уменьшения боли применяются наружные средства, например Диклофенак Траумель С может применяться как у взрослых, так и у детей
Траумель С может применяться как у взрослых, так и у детей Капуста является одним из эффективных народных средств для лечения ушибов
Капуста является одним из эффективных народных средств для лечения ушибов Ушиб необходимо дифференцировать с переломом костей стопы
Ушиб необходимо дифференцировать с переломом костей стопы




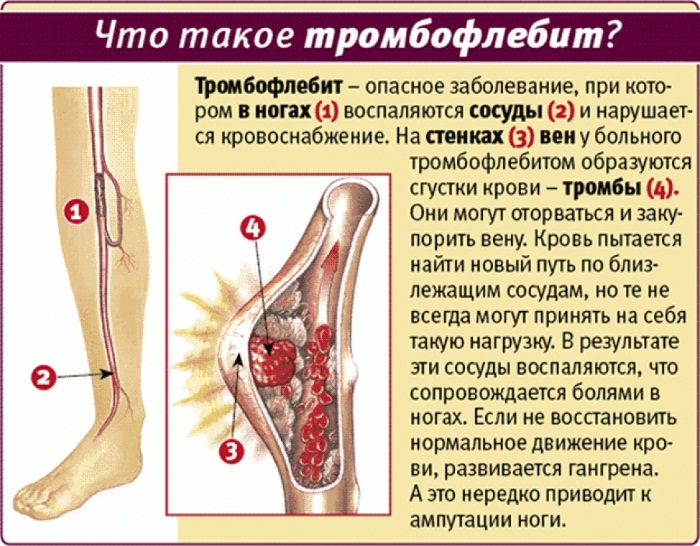














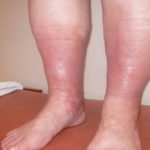 Опасности нарушения заключаются в его обострении. В случае осложнения болезни возникает тромбирование, когда тромб прикреплен к стенке сосудов. Прикрепление является непрочным, поэтому в один момент он может оторваться от нее и проникнуть в область сердца, а в следствии закупоривается легочная артерия. Осложнения в этом случае могут вылиться в инфаркт, летальный исход, небольшой шок, или просто не проявить себя.
Опасности нарушения заключаются в его обострении. В случае осложнения болезни возникает тромбирование, когда тромб прикреплен к стенке сосудов. Прикрепление является непрочным, поэтому в один момент он может оторваться от нее и проникнуть в область сердца, а в следствии закупоривается легочная артерия. Осложнения в этом случае могут вылиться в инфаркт, летальный исход, небольшой шок, или просто не проявить себя. Настои и отвары это эффективный способ облегчения состояния больного. К тому же приготовить их в домашних условиях достаточно легко и не занимает много времени.
Настои и отвары это эффективный способ облегчения состояния больного. К тому же приготовить их в домашних условиях достаточно легко и не занимает много времени. Хорошим влиянием обладают и обтирания при этом недуге. Смеси втирают на пораженные участки больных ног. Зарекомендовала себя хорошо настойка, в основе которой каланхоэ. Для ее приготовления следует взять 200 мл водки, 2 столовые ложки каланхоэ. Возраст растения должен быть больше 5 лет. Это нужно смешать и дать настояться в течение 5 дней. Обтираться следует не менее трех месяцев.
Хорошим влиянием обладают и обтирания при этом недуге. Смеси втирают на пораженные участки больных ног. Зарекомендовала себя хорошо настойка, в основе которой каланхоэ. Для ее приготовления следует взять 200 мл водки, 2 столовые ложки каланхоэ. Возраст растения должен быть больше 5 лет. Это нужно смешать и дать настояться в течение 5 дней. Обтираться следует не менее трех месяцев. Тромбофлебит – это серьезное заболевание сосудов, возникающее вследствие высокой вязкости крови, нарушения обмена веществ, нарушенного кровообращения и отеков. Избавляться от тромбофлебита нижних конечностей следует комплексно: хирургическими методами, физиотерапией, медикаментами и народными методами лечения.
Тромбофлебит – это серьезное заболевание сосудов, возникающее вследствие высокой вязкости крови, нарушения обмена веществ, нарушенного кровообращения и отеков. Избавляться от тромбофлебита нижних конечностей следует комплексно: хирургическими методами, физиотерапией, медикаментами и народными методами лечения.
 Чеснок и лимон способствует очищению просвета сосудов.
Чеснок и лимон способствует очищению просвета сосудов. Для приготовления лекарства понадобятся зеленые яблоки.
Для приготовления лекарства понадобятся зеленые яблоки. Патологию сосудов нижних конечностей хорошо лечить настойкой конского каштана.
Патологию сосудов нижних конечностей хорошо лечить настойкой конского каштана. Хорошим средством при такой патологии будет облепиховый чай.
Хорошим средством при такой патологии будет облепиховый чай. Для настойки понадобятся цветки донника.
Для настойки понадобятся цветки донника. Тромбофлебит глубоких вен нижних конечностей, по сути, является воспалением стенок сосудов, которое возникает на фоне образования тромба. Поражаться может только одна нога или её конкретный участок, чаще — голень. Речь обычно об осложнении более распространённого заболевания – варикоза. Поэтому врачи рекомендуют не запускать последнюю проблему, проверять состояние вен, строго выполнять все рекомендации специалистов.
Тромбофлебит глубоких вен нижних конечностей, по сути, является воспалением стенок сосудов, которое возникает на фоне образования тромба. Поражаться может только одна нога или её конкретный участок, чаще — голень. Речь обычно об осложнении более распространённого заболевания – варикоза. Поэтому врачи рекомендуют не запускать последнюю проблему, проверять состояние вен, строго выполнять все рекомендации специалистов.
 Тромбофлебит проявляется рядом симптомов, являющихся характерными именно для данного заболевания. Это:
Тромбофлебит проявляется рядом симптомов, являющихся характерными именно для данного заболевания. Это: Прогноз для своевременного грамотного лечения данного заболевания благоприятен в большинстве ситуаций. Курс терапии способен колебаться от 2 до 6 недель по срокам. Конкретика зависит от различных факторов: присутствуют ли осложнения, сколько причин для возникновения данной болезни имеется.
Прогноз для своевременного грамотного лечения данного заболевания благоприятен в большинстве ситуаций. Курс терапии способен колебаться от 2 до 6 недель по срокам. Конкретика зависит от различных факторов: присутствуют ли осложнения, сколько причин для возникновения данной болезни имеется.











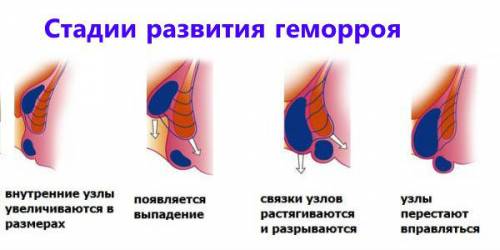
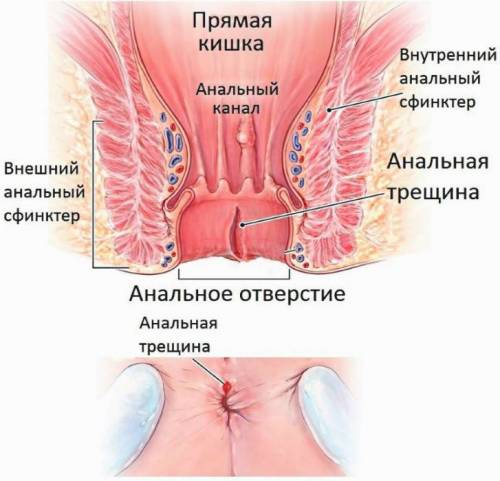


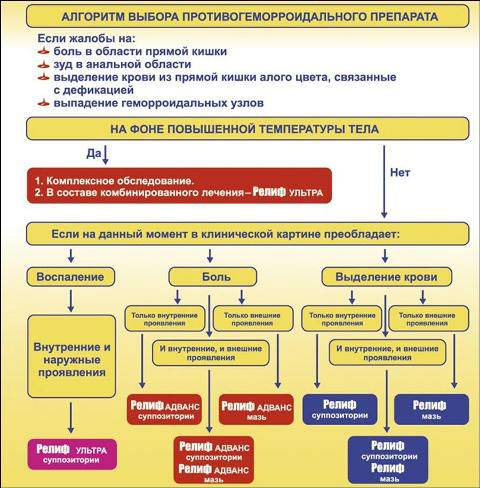



 Свечи Релиф Ультра способствуют скорейшему заживлению поврежденных тканей
Свечи Релиф Ультра способствуют скорейшему заживлению поврежденных тканей Свечи Гепазолон содержат противовоспалительные, обезболивающие и улучшающие кровообращение действующие вещества
Свечи Гепазолон содержат противовоспалительные, обезболивающие и улучшающие кровообращение действующие вещества Свечи Натальсид устраняют воспаление и усиливают регенерацию тканей
Свечи Натальсид устраняют воспаление и усиливают регенерацию тканей Свечи Прокто-гливенол устраняют воспаление, снимают болезненность и отек, оказывают смягчающее действие
Свечи Прокто-гливенол устраняют воспаление, снимают болезненность и отек, оказывают смягчающее действие