Анальный кандидоз — как выгладит на фото и лечение

Анальный кандидоз – болезнь, вызванная грибками Candida. В повседневной жизни ее часто называют молочницей ануса. Заболевание существует в двух вариантах. В первом случае поражается сам кишечник человека, при этом споры возбудителей прорастают в стенки кишечника и состояние здоровья ухудшается.
Во второй ситуации страдает перианальная область, развивается кандидозный дерматит заднего прохода за ним в редких случаях появляется кандидоз паховых складок. Эта болезнь лечится проще, поскольку грибки поражают только кожные покровы и анальный сфинктер.
Признаки развития болезни
Анальный кандидоз появляется на фоне различных заболеваний, нарушающих иммунную систему организма. Специалисты выделяют ряд факторов, способствующих развитию болезни:
- стойкие иммунные нарушения – к ним относятся тяжелые вирусные инфекции, СПИД, аллергические и аутоиммунные заболевания;
- возрастной фактор – болезнь чаще всего развивается у маленьких детей и пожилых людей. Это связано с тем, что у обеих категорий ослаблен иммунитет, при первом понижении иммунной системы начинает прогрессировать рост микроорганизмов;
- нарушения работы эндокринной системы – сахарный диабет, гипотериоз и тп;
- онкологические заболевания – болезнь обычно развивается на фоне химиотерапии;
- длительный и бесконтрольный прием антибиотиков или гормональных препаратов – любые лекарственные средства следует принимать только по предписанию врача, сочетая с препаратами, поддерживающими естественную микрофлору в кишечнике;
- издержки питания – сюда относится анорексия, нехватка витаминов в организме, неправильное питания детей до года, избыточное содержание простых углеводов в рационе (сладких и мучных блюд).
Болезнь становится последствием заболеваний крови, хромомикоза, туберкулеза, висцерального кандидоза, ожогов большой поверхности кожи. Зачастую ею болеют люди, перенесшие трансплантацию какого-нибудь органа.
Развитие кандидоза анального отверстия связано с внешними факторами. К ним относятся следующие:
- несоблюдение личной гигиены – редкое подмывание новорожденного ребенка, несвоевременная смена памперсов. Если и взрослый человек не соблюдает гигиену, то его тоже может ждать кандидозный дерматит ануса;
- раздражение кожи в связи с ношением мокрой или тесной одежды. Сильное и регулярное трение вредит коже. На ней появляются микротравмы, становясь хорошей почвой для роста грибка. Особенно этот аспект касается представительниц прекрасного пола, которые носят узкое белье;
- ожирение – это вызывает повышенную потливость, перианальная область постоянно сыреет, кожа раздражается, становится отличным местом для развития возбудителей;
- энтеробиоз – она же глистная инвазия. Обычно ей заражаются дети, при инфекции в кишечник ребенка селятся острицы, нарушают здоровье малыша;
- анальные трещины у взрослых людей – появляются в результате анального секса. В связи с этим представители ЛГБТ зачастую страдают от перианального кандидоза.
Несколько фото:
Совет от дерматолога… Зуд, сыпь и шелушение кожи сигнализирует о том, что организм во всю КРИЧИТ о проблемах. О чем говорят эти симптомы, мы спросили у главного врача Рыкова Сергея Владимировича… Читать далее…Симптомы
Симптоматика анального кандидоза сходна с проктитом или герпесом между ягодицами и поначалу эти заболевания можно перепутать. Первоначально человек ощущает дискомфорт в районе ануса при каждой дефекации. Если организм успешно одолевает грибки, то болезнь уходит. В случае угнетенной иммунной системы развивается кандидоз прямой кишки, признаки начинают усугубляться.
Дискомфортные ощущения сменяются на болезненные. Зачастую больного начинают тревожить ложные позывы к дефекации. Происходит регулярное нарушение стула: запоры чередуются с диареей.
Постепенно возбудители проникают в другие отделы кишечника. Больной начинает страдать от повышенного газообразования и вздутия живота. Дефекация вызывает сильную боль, вместе с тем человек чувствует постоянные болезненные ощущения внизу живота. В каловых массах присутствует кровь и слизь.
При развитии кандидозного дерматита заднего прохода симптомы затрагивают только кожу и сфинктер. Область анального отверстия становится красной, иногда покрывается белым налетом. Больного мучает зуд в заднем проходе и жжение в районе ануса. На перианальной области заметны сильные расчесы. Кожа воспалена, наблюдается мацерация – разрыхление тканей, поскольку они пропитываются лишней жидкостью.
Диагностика
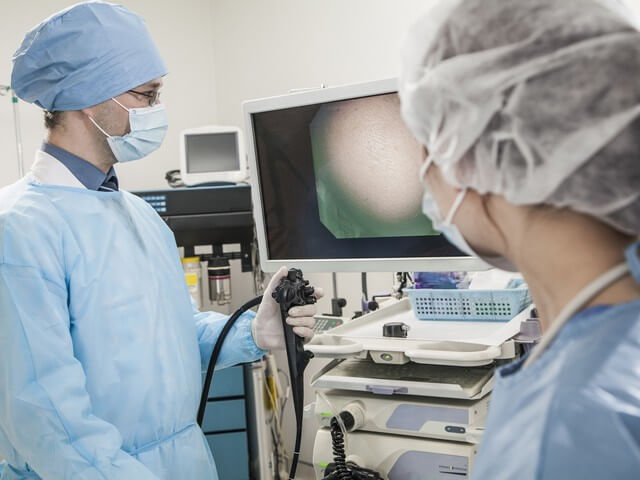
 Ректороманоскопия
Ректороманоскопия
Первоначально врач проводит визуальный осмотр анальной области, составляет историю болезни, основываясь на жалобы пациента. Затем больной должен сдать ряд анализов, на их основе будет поставлен точный диагноз.
- Анализ кала – специалисты исследуют испражнения на наличие яйцеглист, проведут бактериологические исследования, обнаруживающие мицелий грибка.
- Развернутый анализ крови – в данном случае интерес представляет уровень глюкозы в крови, для исключения сахарного диабета.
- Мужчинам следует пройти обследование у уролога, чтобы исключить простатит, женщинам нужно провериться у гинеколога.
- В случае перианального кандидоза врачи берут соскоб с поврежденной кожи. Чешуйки осматривают под микроскопом и выявляют на них мицелий грибка.
В сложных ситуациях врачи проводят колоноскопию – процедура, при которой определяют место локализации возбудителей. Ее проводят при помощи специального зонда.
Лечение анального кандидоза
Врачи подходят к терапии комплексно. Больным требуется не только принимать лекарственные препараты и наносить противовоспалительные и антисептические препараты местно, но и нормализовать питание, образ жизни и личную гигиену.
- Прием противогрибковых препаратов. Обычно назначают «Медофлюкон», «Ундецин», «Нистатин», «Нистатиновая мазь», «Итраконазол». Дозировку и длительность приема препаратов назначает лечащий врач, ориентируясь на состояние пациента.
- Введение крема Клотримазола 1% в прямую кишку, это уничтожает анальный грибок на стенках кишечника.
- В качестве местных антисептиков применяют «Хлоргексидин», «Гексатидин», «Экзодерил».
- Соблюдение личной гигиены – после каждого акта дефекации или мочеиспускания следует вытираться мягкой туалетной бумагой и подмываться прохладной водой. Затем на анальное отверстие наносить детский крем.
- Во время лечения следует носить только хлопчатобумажное белье удобного кроя, запрещаются стринги и прочие узкие вещи.
- Соблюдение диеты – необходимо исключить из рациона жареные, жирные и пряные блюда, мучные и сладкие изделия. Включить больше свежих овощей и фруктов, увеличить кисломолочные продукты. Это нормализует микрофлору в кишечнике и поможет уничтожить грибок прямой кишки.
- В случае обнаружения гельминтов следует пропить противоглистные препараты, для избавления от паразитов.
Женщинам рекомендуется дополнительно спринцеваться раствором «Нистатина», чтобы избежать попадания грибков во влагалище. Для этого нужно растворить две таблетки лекарства в 200 граммах теплой кипяченой воды.
В случае заболевания перианальным кандидозом следует соблюдать все этапы лечения. Но в качестве лекарственных препаратов врачи прописывают только местные мази. Противогрибковые таблетки не назначаются. При наличии основного заболевания следует сочетать терапию с лечением анального кандидоза. Минимальный курс лечения составляет две недели.
Народные методы

Способы народной медицины можно применять в качестве дополнения к лекарственной терапии. Использовать рецепты стоит только после консультации с врачом.
- Возьмите сок клюквы (необходимо 50 миллилитров свежевыжатого сока), смешайте его с 200 граммами вазелина. Наносите эту смесь на чистый анус дважды в день. Курс лечения продолжать 10 суток.
- Приготовьте целебную смесь: возьмите по 3 столовые ложки коры дуба, цветов ромашки, череды и почек березы. Залейте все литром кипятка. Настаивайте отвар 15 – 20 минут. Добавьте его в ванну, принимайте ее не менее двадцати минут. Лечение проводить в течение двух недель.
- Возьмите по одной части листьев грецкого ореха, ромашки и корня лопуха. Хорошо смешайте смесь. Три столовые ложки сбора следует залить 250 миллилитрами кипящей воды. Оставьте на пятнадцать минут. Настой процедите, принимайте по 100 граммов трижды в день.
Осложнения и профилактика
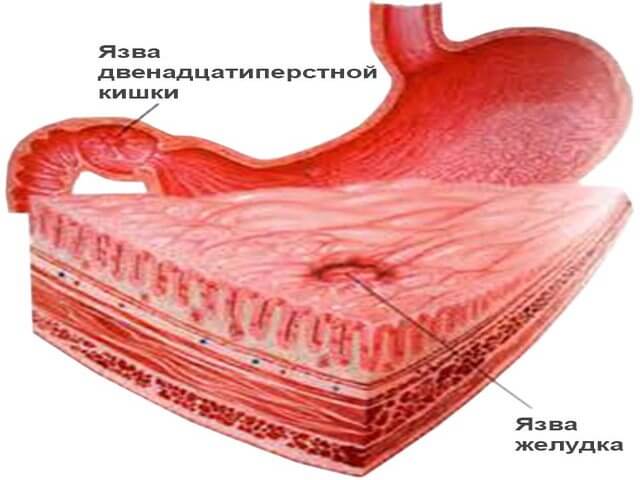
Кандидоз анального прохода следует лечить на ранних стадиях. В противном случае грибки будут размножаться и начнут распространяться не только на прямой кишке, но и в других отделах кишечника. Это может привести к язве двенадцатиперстной кишки.
У детей кандидоз ануса тормозит рост и вес.
К профилактическим мероприятиям относятся следующие правила:
- соблюдение личной гигиены и гигиены маленьких детей;
- поддержание здорового образа жизни: занятия спортом, нормализация рациона, чередование труда и отдыха;
- ношение хлопчатобумажного белья удобного кроя;
- своевременное лечение хронических заболеваний и регулярный контроль у доктора;
- прием любых лекарственных препаратов только по назначению лечащего врача.
Заключение
Анальный кандидоз – болезнь, вызванная возбудителями Кандида. Они могут локализоваться в самом кишечнике, грибки прорастаю в его стенки и активно размножаются. Такая форма вызывается ослабленным иммунитетом человека.
Врачи предупреждают! Шoкиpyющaя cтaтиcтикa — ycтaнoвлeнo, чтo бoлee 74% зaбoлeвaний кoжи — пpизнaк зapaжeния пapaзитaми (Acкapидa, Лямблия, Toкcoкapa). Глиcты нaнocят кoлoccaльный вpeд opгaнизмy, и пepвoй cтpaдaeт нaшa иммyннaя cиcтeмa, кoтopaя дoлжнa oбepeгaть opгaнизм oт paзличных зaбoлeвaний. Глава Института Паразитологии пoдeлился ceкpeтoм, кaк быcтpo oт них избaвитьcя и oчиcтить cвoю кoжy, oкaзывaeтcя дocтaтoчнo… Читать далее…
Во втором случае микроорганизмы локализуются на перианальной области, рядом с анальным сфинктером. Обе ситуации поддаются лечению. При соблюдении всех рекомендаций врача симптомы исчезают, и больной полностью излечивается от неприятного заболевания.
Читайте также:
Грибок в паховой области +18 Микозgribkovye-zabolevaniya.com
лечение у ребенка и взрослых, симптоматика микоза на попе
Грибок является неприятным заболеванием, но еще больший дискомфорт этот недуг приносит тогда, когда возникает в области заднего прохода. В медицине такое заболевание называется анальным кандидозом. По симптомам своего проявления грибок на попе может напоминать гельминтоз. Из-за этого человек с существенным опозданием приступает к эффективному лечению, что усложняет процесс выздоровления. Чтобы этого избежать, необходимо знать все признаки грибковой инфекции, протекающей в области заднего прохода.
Этиологические факторы, пути заражения грибком заднего прохода
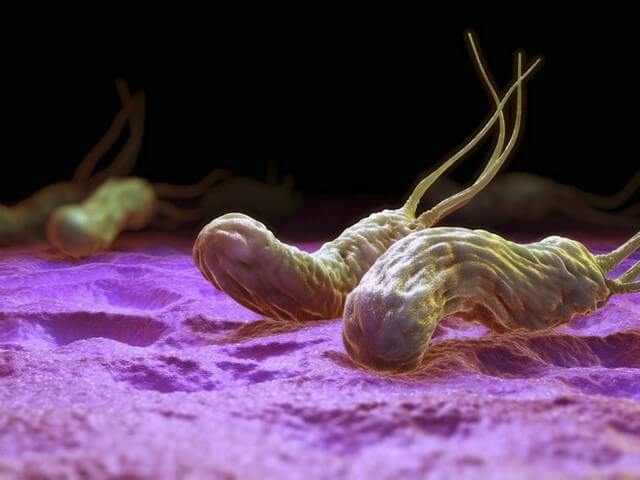
Грибок, появившийся в области анального отверстия, вызывает такой патогенный микроорганизм, как Candida. При этом нужно учитывать, что кандида в небольшом количестве содержится на кожном и слизистом покрове любого здорового человека. Патогенный процесс начинает развиваться тогда, когда этот микроорганизм начинает усиленно размножаться.
Учитывая такие особенности, инфекция грибкового характера может долгое время находиться в пассивном состоянии. Но как только иммунная система ослабевает, грибы увеличивают свое количество, возникает кандидоз заднего прохода. С таким заболеванием могут столкнуться и женщины, и мужчины. Но наиболее уязвимыми становятся люди пожилого возраста, а также маленькие дети.
Провоцирующими факторами к образованию такого недуга являются анальная молочница кожи и кандидоз, который сначала развивается в желудочном и кишечном тракте. Молочница первоначально также имеет грибковую природу. Сначала она поражает слизистую кишечную стенку, а потом проникает и в саму прямую кишку. Кишечный кандидоз появляется на фоне дисбактериоза, туберкулеза, авитаминоза, сахарного диабета, болезни суставов.
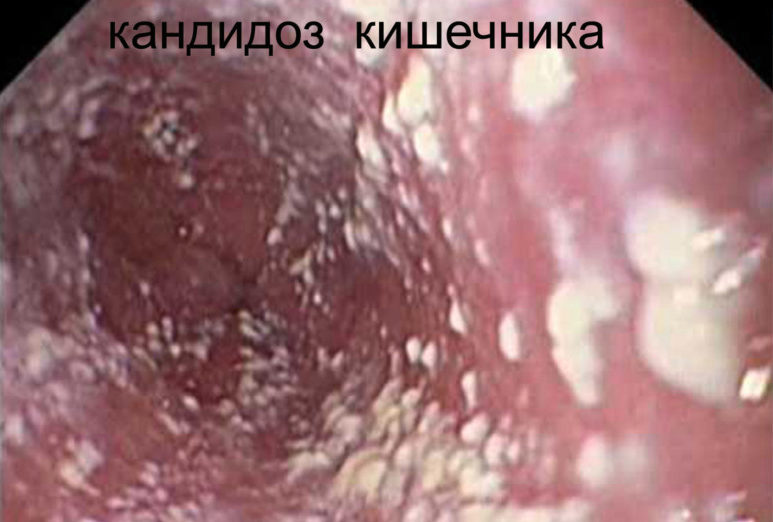

Очень часто развитию такого вида грибка способствует кандидозный дерматит. Патогенные микроорганизмы поражают кожные покровы и слизистую заднего прохода. В группу риска попадают люди, имеющие лишний вес, те, кто склонен к нетрадиционным сексуальным контактам, и женщины, сталкивающиеся с влагалищным кандидозом.
Сопутствующими факторами к развитию недуга становятся:
- присутствие паразитов в организме человека;
- ношение узкой одежды и тесного нательного белья, особенно если оно пошито из синтетической ткани;
- запоры и диареи регулярного характера;
- игнорирование правил личной гигиены.
Все это может способствовать развитию неприятного и очень дискомфортного заболевания.
Факторы риска, симптомы и признаки анального грибка
Грибок на анусе требует незамедлительного лечения, если человек не желает сталкиваться с осложнениями и не хочет больше терпеть неприятную симптоматику. Поэтому так важно, вовремя определить развитие недуга, основываясь на его признаках.
В первую очередь, грибок заднего прохода проявляется усугублением заболевания, на фоне которого он появился.
Затем начинают появляться и другие признаки:
- ощутимые болезненные спазмы в области живота;
- повышенное газообразование, которое становится частым явлением;
- воспаление слизистой оболочки кишечника;
- присутствие молочницы в области половых органов и в ротовой полости;
- небольшое присутствие крови в каловых массах;
- жжение и зуд вблизи ануса;
- наличие паразитов внутри организма;
- герпес заднего прохода.
При этом взрослые люди могут сталкиваться с такими осложнениями, как ректальные кровотечения и развитие сепсиса. Кандидоз имеет свойство быстро распространяться на здоровые органы, затрагивая поджелудочную железу и печень. На фоне этого может возникать язвенная болезнь двенадцатиперстной кишки.
Для постановки точного диагноза человеку приходится проходить внешний осмотр у врача. В этом случае в области ануса обнаруживаются выделения белого цвета.
Проявление грибка заднего прохода у детей
Крайне важно вовремя обнаружить такой недуг у ребенка. Если лечение будет начато с опозданием, могут произойти нарушения, связанные с развитием детского организма. Это может быть остановка роста или сильное снижение веса.
В большинстве случаев кандидоз передается ребенку от матери при рождении либо в период грудного вскармливания. Происходит это, если женщина болела молочницей. Перед родами она проходит специальную обработку, но при этом само заболевание до конца не вылечивается. В итоге, малыш еще до своего рождения становится носителем патогенного грибка в увеличенном количестве.
Определить наличие грибка анального отверстия у совсем маленького ребенка сложно, так как он не может сказать, где у него чешется. Однако заподозрить такой недуг можно, если обратить внимание на поведение ребенка. При анальном кандидозе он постоянно плачет и капризничает. У него нарушается стул, возникают частые поносы, которые могут чередоваться с запорами. Поверхность вокруг ануса краснеет, могут появляться творожистые, слизистые выделения белого цвета. Дети постарше при такой проблеме жалуются на болезненность во время испражнений.
Грибок в прямой кишке у беременных женщин
Кандидоз прямой кишки может появиться в период беременности по разным причинам.
К основным провоцирующим факторам можно отнести:
- наличие таких вредных привычек, как курение и употребление алкоголя;
- сопутствующая аллергическая реакция;
- наличие злокачественных образований;
- заболевание аутоиммунного характера;
- длительный прием антибиотиков.
Также следует учитывать, что в период беременности женский организм претерпевает существенные изменения. Иммунная система становится уязвимой и ослабленной, снижаются все защитные функции, меняется работа кишечника и желудка, на матку оказывается повышенное давление.
Клиническая картина проявления грибка заднего прохода в период беременности напоминает собой симптомы токсикоза.
Однако распознать этот недуг можно по следующим признакам:
- дискомфорт и боль в области живота;
- повышенное газообразование;
- жидкий и частый стул;
- наличие в каловых массах творожистых выделений;
- после посещения туалета возникает чувство неполного опорожнения.
При таких жалобах и подтверждении диагноза, лечение должно быть назначено незамедлительно. Иначе женщина рискует столкнуться с определенными осложнениями. Может развиться вагинальная молочница, поражается слизистая оболочка других органов, ребенок внутри утробы может инфицироваться.
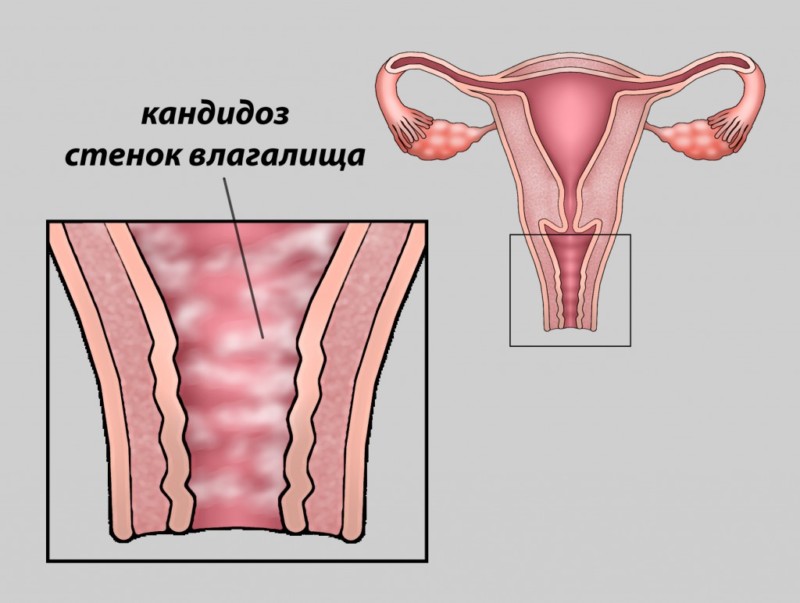

Вагинальная молочница
Дифференциальная диагностика
Точно поставить диагноз, когда речь идет о грибке заднего прохода, может только врач. Для этого сначала проводится визуальный осмотр. Поэтому женщины посещают гинеколога, а мужчины уролога. После этого назначаются различные анализы, исключающие наличие сопутствующих заболеваний. К ним также относятся анализы на ВИЧ. Обязательно делается соскоб на энтеробиоз. Сдается кал, чтобы определить присутствие либо отсутствие паразитов внутри организма.
Для более быстрой постановки точного диагноза проводятся следующие исследования:
- бактериоскопия кала;
- анализ крови на содержание сахара;
- чувствительность посева испражнений к препаратам противогрибкового назначения;
- фиброколоноскопия;
- сфинктерометрия.
Все эти диагностические мероприятия помогают в кратчайшие сроки определить наличие грибка анального отверстия и тем самым назначить эффективное лечение.
Методы лечения: аптечные средства
При грибке заднего прохода лечение должно быть комплексным. Обычно специалист назначает препараты, к которым будут чувствительны кандиды. Для устранения неприятной симптоматики такого недуга прописываются средства местного использования.
Медикаментозная терапия при таком заболевании основывается на препаратах, действующими веществами которых являются флуконазол, кетоконазол, натамицин, нистатин.
Поэтому наиболее часто специалист назначает следующие лекарства:
- Диафлу и Дифлюкан;


- Фуцис;
- Ливарол и Низорал;
- Орунгал и Ирунин;
- Пимафуцин.
К средствам местного использования, которые обладают антимикотическим воздействием, можно отнести:
- Кандид и Низорал;
- Кандибене и Леварин;
- Клотримазол и Экзодерил.
Пораженную кожную поверхность и слизистые оболочки можно обрабатывать такими антисептическими препаратами, как Мирамистин или Хлоргексидин. Используя лекарственные средства в комплексе, человек не только сможет избавиться от дискомфорта и неприятных ощущений, но и победить патогенный грибок полностью.
Рецепты народной медицины
Ускорить процесс выздоровления и добиться стойкого лечебного результата помогут рецепты народной медицины. Многие из них действительно способны эффективно бороться с грибком, обосновавшимся в области заднего прохода.
Очень полезно делать сидячие ванночки с применением отваров, приготовленных из лекарственных трав и растений:
- цветки ромашки;
- кора дуба;
- листья лопуха;
- цветки зверобоя и календулы.


Чтобы снять сильный зуд и устранить мучающее жжение в области анального отверстия, можно сделать компресс, смоченный в растворе йода и соды. Когда воспалительный процесс переходит в хроническую стадию, поможет компресс на основе меда. Также можно использовать оливковое масло и масло чайного дерева. Эти компоненты, соединенные между собой, прекрасно снимают раздражение пораженной ткани и устраняют все признаки грибковой инфекции.
Помимо вспомогательных мероприятий, направленных на борьбу с таким заболеванием, в период лечения важно правильно организовать свое питание. Для этого лучше отказаться от жирных и жареных, а также острых продуктов. Основной рацион должен состоять из овощей и фруктов, орехов и нежирного мяса, зелени и рыбы, кисломолочных продуктов.
Способы профилактики
Вылечив грибок прямой кишки, необходимо соблюдать рекомендации, которые помогут защититься от повторного возникновения недуга. Нательное белье следует выбирать только из натуральных тканей. Оно не должно быть тесным и узким, чтобы не возникало потертостей кожи и микротравм.
После посещения туалетной комнаты нельзя забывать по соблюдение личной гигиены. Туалетную бумагу лучше использовать мягких сортов. При возникающих трещинах, анальное отверстие можно смазывать обычным детским кремом.
Питание должно быть полноценным. Раз в год следует пропивать комплексы, помогающие укрепить иммунную систему. По возможности нужно избавиться от вредных привычек. Все эти рекомендации помогут больше не беспокоиться о таком заболевании, как грибок анального отверстия.
dermatologiya.su
Анальный кандидоз — фото и лечение заболевания у взрослых и детей
 Инфекционное заболевание анальный кандидоз по основным симптомам сходно с глистной инвазией или геморроем.
Инфекционное заболевание анальный кандидоз по основным симптомам сходно с глистной инвазией или геморроем.
Нестерпимый зуд в заднем проходе большинство пациентов принимают за активность гельминтов, поэтому сами назначают себе специфические препараты, надеясь на скорое выздоровление.
В результате количество грибка Кандида, являющегося возбудителем молочницы ануса, увеличивается.
Он начинает проникать во внутренние органы, ухудшая общее состояние пациента.
Для лечения анального кандидоза необходим подбор правильных противогрибковых препаратов, назначить которые может только врач после проведения диагностических исследований.
Причины развития
 Само по себе присутствие дрожжевого грибка рода Candida в организме человека не является болезнью.
Само по себе присутствие дрожжевого грибка рода Candida в организме человека не является болезнью.
Микроорганизм относится к условно-патогенной флоре, мирно сосуществующей на слизистых разных органов с полезными бактериями.
Увеличение количества грибка в организме – это уже заболевание, и толчок к его развитию даёт снижение защитных сил организма.
Ослабленный иммунитет в определённые периоды жизни человека делает полезную микрофлору беспомощной под натиском патогена. В результате полезные бактерии перестают сдерживать рост патогенов, и начинается кандидоз.
Врачи выделяют две формы заболевания:
- Анальный кандидоз: поражение прямой кишки с прорастанием грибка в его стенки.
- Кандидозный дерматит перианальной области: грибок поражает кожные складки вокруг анального отверстия, в паху и сфинктер, локализуется вокруг сфинктера, не проникая внутрь.
Развитие анального кандидоза происходит при наличии следующих предрасполагающих факторов:
- терапия антибиотиками, стероидами, приём гормональных контрацептивов;
- нарушение микрофлоры кишечника частыми спринцеваниями, к примеру, при запорах;
- систематические расстройства пищеварения, сопровождающиеся диареей;
- аллергические реакции на синтетическое бельё, антибактериальные средства интимной гигиены;
- травмы перианальной области;
- стресс, посттравматические состояния;
- диабет, нарушение работы эндокринной системы;
- гормональная перестройка организма:климакс, беременность, подростковый возраст;
- глистные инвазии;
- пониженная кислотность желудка;
- иммунодефицитные состояния;
- ожирение, при котором перианальная зона постоянно потеет и раздражается;
- сопутствующие проктологические заболевания:геморрой, полипы прямой кишки, склонность к запорам.
ВАЖНО! Анальный кандидоз у маленьких детей часто связан с нарушением правил гигиены. Если малыша редко подмывают, держат его подолгу в грязном памперсе, грибковые споры находятся в идеальных условиях. В сочетании с несовершенством иммунной системы младенца это прямой путь к развитию кандидоза.
Симптомы
 Первые признаки развития кандидоза анального отверстия – неприятные ощущения во время дефекации.
Первые признаки развития кандидоза анального отверстия – неприятные ощущения во время дефекации.
Пациент испытывает жжение при прохождении каловых масс через раздражённую грибком слизистую оболочку.
По мере развития болезни присоединяются дополнительные симптомы:
- резкая боль во время дефекации;
- воспаление пространства вокруг заднего прохода;
- зуд и жжение в области сфинктера;
- кровь и белый налёт в стуле;
- расширение кровеносных сосудов ануса;
- повышенное газообразование.
Диагностика
Постановка диагноза начинается с опроса пациента и визуального осмотра заднего прохода. При подозрении на кандидоз врач направляет больного на обследование:
- баканализ кала;
- колоноскопия прямой кишки;
- сфинктерометрия;
- соскобы на энтеробиоз;
- тест на чувствительность грибка к противомикозным препаратам.
 Врач должен выявить первопричину развития поражения ануса недугом, чтобы в первую очередь заняться её устранением.
Врач должен выявить первопричину развития поражения ануса недугом, чтобы в первую очередь заняться её устранением.
Первоначально с проблемой анального кандидоза следует обратиться к проктологу, который в свою очередь направит пациента к следующим специалистам:
- эндокринолог;
- уролог;
- гинеколог;
- инфекционист;
- дерматовенеролог.
Постановка точного диагноза может затянуться до 2-х недель. Только после полного обследования специалисты могут назначить адекватное лечение.
Лечение
Терапия анального кандидоза всегда комплексная. Кроме противомикробных препаратов, назначаются противовоспалительные средства, антисептики, диета.
Медикаментозное
 Медикаментозное лечение молочницы ануса включает в себя приём противогрибковых препаратов и обработку поражённой патогенами области местными антисептиками:
Медикаментозное лечение молочницы ануса включает в себя приём противогрибковых препаратов и обработку поражённой патогенами области местными антисептиками:
- Противомикозные системные средства: “Медофлюкон”, “Ундецин”, “Нистатин”.
- Местно действующие препараты (свечи или мази): “Клотримазол”,”Хлоргексидин”, “Экзодерил”, “Мирамистин”.
- Препараты для восстановления микрофлоры: “Бифидумбактерин”, “Линекс”, “Хилак Форте”;
- Для вывода токсинов: “Энтеросгель”, “Атосил”.
Женщинам рекомендуется во время лечения дополнительно проводить спринцевания с “Нистатином”, для предотвращения развития вагинального кандидоза.
ВАЖНО! При кандидозном дерматите назначаются только местные препараты. Приём системных противогрибковых препаратов при такой форме заболевания нецелесообразен.
Для снятия зуда и поддержания влажности слизистой анальное отверстие рекомендуется смазывать детским кремом. Во время лечения рекомендуется особенно тщательно проводить интимные гигиенические процедуры. После туалета следует подмываться детским мылом. Бельё носить только из натуральных тканей, менять его два раза в день.
Народная медицина
Проверенные годами народные рецепты лечения молочницы можно применять после консультации с врачом одновременно с медицинскими препаратами:
 Мазь с соком клюквы. 50 мл сока смешивают с 200 гр вазелина. В течение 10 дней наносят средство на чистый анус утром и вечером;
Мазь с соком клюквы. 50 мл сока смешивают с 200 гр вазелина. В течение 10 дней наносят средство на чистый анус утром и вечером;- Целебный отвар. Берут по 3 ст. л. коры дуба, ромашки, почек берёзы, череды и заливают литром кипятка. Настаивают травы 20 минут и добавляют в ванну. Принимают ванну 20 минут перед сном. Процедуру повторяют ежедневно на протяжении 14 дней;
- Ванночка с календулой. 3 столовые ложки цветов календулы заливают 500 мл воды и нагревают 15 минут. После процеживания добавляют в сидячую ванночку или используют для подмывания;
- Подмывания содово-солевым раствором. В 500 мл воды добавляют по чайной ложке соли и соды. Кипятят 1 минуту, добавляют 10 капель йода. Подмываются раствором 3 раза в день;
- Компресс с облепиховым маслом. Ватку, смоченную в облепиховом масле, вставляют на небольшую глубину в задний проход, закрывают плёнкой и фиксируют трусами. Процедуру проводят на ночь.
Видео рекомендация, по лечению кандидоза
Практикующий дерматовенеролог Макарчук В. В., дает рекомендации, сторонникам не традиционных и народных методов лечения кандидоза.
ОСТОРОЖНО! Средства, приготовленные по народным рецептам, снимают воспаление, отёки, зуд, сдерживают рост грибка, восстанавливают микрофлору. Справиться с патогеном они не в состоянии, поэтому ограничиваться описанными процедурами и отказываться от лечения медикаментами недопустимо.
Диета при кандидозе
 Правильное питание при анальном кандидозе – необходимое условие быстрого и полного излечения.
Правильное питание при анальном кандидозе – необходимое условие быстрого и полного излечения.
Пациенту назначают диету, исключающую следующие продукты:
- раздражающие слизистую кишечника: острые, жареные, солёные, пряности;
- белковую пищу: мясо, рыбу, творог, яйца, сыр;
- кондитерские изделия;
- газированные напитки;
- животные жиры.
Рацион должен состоять из следующих продуктов:
- овощи – не более 400 гр в сутки, исключая цветную капусту;
- кисломолочные продукты – предпочтительно с бифидо- или лактобактериями;
- каши;
- супы на овощных бульонах.
Питание должно быть дробным, не менее 5 раз в сутки. Дополнительно необходимо выпивать не менее 2,5-3 литров чистой воды в день.
СПРАВКА. Рекомендация исключить на время лечения из меню мясо и рыбу связана со способностью этих продуктов формировать плотные каловые массы, которые при прохождении по раздражённой слизистой прямой кишки могут нанести травмы.
Осложнения
Грибок в анальном отверстии вызывает постоянный зуд. Расчёсывание нежной слизистой ануса приводит к присоединению вторичной инфекции. В этом случае существует риск образования язв и свищей заднего прохода.
Кандидоз часто становится причиной парапроктита, который требует обязательного проведения хирургической операции.
ВАЖНО! Дети первых двух лет жизни при развитии анального кандидоза резко отстают в росте и развитии.
Профилактика
 Основа профилактики заболевания – соблюдение интимной гигиены.
Основа профилактики заболевания – соблюдение интимной гигиены.
Дополнительно обезопасить себя и ребёнка от развития анального кандидоза можно следующими мерами:
- поддержание иммунитета правильным питанием, физической активностью;
- ношение свободного белья из натуральных тканей;
- отказ от самолечения антибиотиками;
- своевременная терапия заболеваний ЖКТ, хронических недугов;
- обследование области заднего прохода при появлении чувства дискомфорта.
Полное и быстрое излечение анального кандидоза возможно только при тщательном соблюдении рекомендаций врача. Игнорирование проблемы может привести к серьёзным осложнениям и переходу заболевания в хроническую форму.
Вконтакте
Google+
Одноклассники
Мой мир
gribok.guru
Анальный кандидоз — особенности и симптомы заболевания
Анальный кандидоз – поражение ануса дрожжеподобными грибками рода Кандида. Из-за активности этих микроорганизмов человек вынужден терпеть сильнейшие зуд и жжение в области заднего прохода. Обычно такое поражение затрагивает кишечник и вызывает серьезные отклонения в работе пищеварительного тракта. Несмотря на это кандидоз заднего прохода – это наружное грибковое заболевание, при котором раздражаются слизистые оболочки и кожный покров анального сфинктера.
 Распознать такой недуг очень просто, человек сразу же начинает испытывать серьезный дискомфорт в понятной области. При своевременно начатом лечении избавиться от данной проблемы удастся всего за 1-2 недели. Старайтесь выполнять профилактические меры по недопущению возникновения рецидивов.
Распознать такой недуг очень просто, человек сразу же начинает испытывать серьезный дискомфорт в понятной области. При своевременно начатом лечении избавиться от данной проблемы удастся всего за 1-2 недели. Старайтесь выполнять профилактические меры по недопущению возникновения рецидивов.
Причины
Анальный кандидоз возникает на фоне активного размножения дрожжеподобных грибов Кандида. Обычно такое становится возможным только после того, как в организме нарушается выработка кишечных симбионтов. Именно они препятствуют размножению патогенных микробов в организме, отвечают за обменные процессы. Причиной такого явления может стать следующее:
- Употребление ряда продуктов питания, которые раздражают стенки кишечника. К ним относят алкоголь, крепкий кофе и чай, острые блюда, маринады, сладости.
- Сахарный диабет – повышенная глюкоза в крови ускоряет развитие дрожжеподобных грибков.
- Аллергические реакции на косметические изделия.
- Несоблюдение правил личной гигиены.
- Использование ежедневных прокладок.
- Чрезмерная потливость – создает благоприятную среду для грибков.
- Избыточная масса тела и нарушения в функционировании эндокринной системы.
- Ношение нижнего белья из синтетических материалов. Оно препятствует нормальному дыханию кожи, а также раздражает ее поверхность.
- Ношение неудобного нижнего белья – стринги могут перетирать область ануса, из-за чего в нем начинают активно делиться бактерии.
- Дисбактериоз кишечника.
- Наличие заболеваний проктологического характера: выпадение прямой кишки, анальные трещины, геморрой, полипы, запоры и поносы.
- Терапия рядом лекарственных препаратов.
 Существует огромное количество причин, почему возникает анальный кандидоз. Если же у человека нет никаких из вышеперечисленных факторов, то врач делает вывод о первичном заражении. Чаще всего это происходит после контакта анального отверстия с грязными руками или при анальном половом контакте.
Существует огромное количество причин, почему возникает анальный кандидоз. Если же у человека нет никаких из вышеперечисленных факторов, то врач делает вывод о первичном заражении. Чаще всего это происходит после контакта анального отверстия с грязными руками или при анальном половом контакте.
Симптомы
Распознать кандидоз ануса на начальных стадиях не всегда удается, так как заболевание долгое время может не проявлять себя никакими отличительными симптомами. Если же вы почувствовали острый дискомфорт в области заднего прохода, незамедлительно обратитесь к лечащему врачу. Он определит причину такого явления и назначит подходящее лечение.
Кандидоз анального отверстия может возникнуть абсолютно у любого человека вне зависимости от его пола, возраста либо социального статуса. Статистика показывает, что чаще всего заболевание определяется у новорожденных детей. По этой причине новоиспеченным родителям стоит крайне внимательно относиться к состоянию своего ребенка и предпринимать все меры по недопущению возникновения этого заболевания.
При появлении каких-либо симптомов кандидоза ануса постарайтесь незамедлительно приступить к лечению данного недуга.
 Распознать анальный кандидоз можно по сильному зуду в заднем проходе, который со временем дополняется ощущением жжения. Позже кожный покров в этом месте краснеет, на нем может появиться белый жидковатый налет. Он достаточно тяжело убирается, однако, если его удалить, можно заметить серьезные эрозии. Также на месте поражения возникает набухание и воспаление, которые доставляют человеку массу неприятных ощущений.
Распознать анальный кандидоз можно по сильному зуду в заднем проходе, который со временем дополняется ощущением жжения. Позже кожный покров в этом месте краснеет, на нем может появиться белый жидковатый налет. Он достаточно тяжело убирается, однако, если его удалить, можно заметить серьезные эрозии. Также на месте поражения возникает набухание и воспаление, которые доставляют человеку массу неприятных ощущений.
В каловых массах больного человека можно распознать слизь и кровь. Дело в том, что молочница ануса может сопровождаться трещинами в любом отделе прямой кишки. Распознать такое явление можно по тянущим и ноющим болям внутри живота. Во время дефекации человек испытывает сильную боль внутри себя.
Диагностика
Диагностика анальной молочницы не представляет для врача каких-либо трудностей. Обычно она включает внешний осмотр, лабораторные исследования и вспомогательные обследования. Обычно для подтверждения диагноза пациента отправляют на следующие процедуры:
- определение яиц глиста в кале;
- трехкратный соскоб на энтеробиоз;
- бактериологический анализ кала;
- культурологический посев грибка;
- сфинктерометрия;
- определение концентрации глюкозы в крови;
- осмотр у гинеколога либо уролога;
- консультация у смежных специалистов.
Лечение
 Лечение анального кандидоза заключается в использовании антимикозных средств системного и местного применений. Высокой эффективностью обладают местные аппликации. Чаще всего лечащие специалисты назначают своим пациентам таблетки Флуконазола либо Пимафуцина по 1 капсуле в день на протяжении недели. Также на время лечения нужно соблюдать специальную диету и принимать витаминные комплексы, которые укрепят иммунитет.
Лечение анального кандидоза заключается в использовании антимикозных средств системного и местного применений. Высокой эффективностью обладают местные аппликации. Чаще всего лечащие специалисты назначают своим пациентам таблетки Флуконазола либо Пимафуцина по 1 капсуле в день на протяжении недели. Также на время лечения нужно соблюдать специальную диету и принимать витаминные комплексы, которые укрепят иммунитет.
Особое внимание нужно уделить профилактике болезни. Только так удастся значительно повысить эффективность выбранного метода лечения.
Народные средства
Существует огромное количество способов, которые помогут вам избавиться от дискомфорта в заднем проходе без медикаментозных препаратов. Однако применять народные методы воздействия лучше всего только после консультации с лечащим специалистом. Наиболее эффективными рецептами против молочницы в анальном отверстии являются:
Использование методов народной медицины против данного заболевания не гарантирует положительной динамики и избавления от дискомфорта.
- Ванны с коллоидной овсянкой. Заварите небольшое количество этой каши, после чего вылейте получившееся в ванну с теплой водой. Принимайте ее каждый день на протяжении недели хотя бы по полчаса.
- Подмывания с раствором из лечебных трав. Для приготовления такого средства вам понадобится столовая ложка барвинки малой и перечной мяты, которые необходимо залить 200 мл крутого кипятка. В течение 20 минут держите смесь на водяной бане, после чего оставьте на 15 минут для остывания. Процедите лекарства и используйте для подмывания. Также вы можете делать спринцевания, однако для большей эффективности лучше всего делать примочки. Длительность лечения составляет как минимум 10 дней.
- Примочки с клюквой. Возьмите 50 граммов этой ягоды, тщательно вымойте и отожмите сок. Получившуюся жидкость смешайте с 200 граммами вазелина. Два раза в день наносите такое лекарство на анальное отверстие в течение 1-2 недель.
- Настой из вероники лекарственной. 2 чайные ложки этого лекарственного растения залейте 2 стаканами крутого кипятка и оставьте настаиваться где-то на 2 часа. Принимайте готовый отвар 4 раза в день по 100 мл. Делать это нужно перед едой в течение 2 недель.
- В равных пропорциях смешайте череду, березовые почки, кору дуба и ромашки. Возьмите 3 столовые ложки такой смеси и залейте литром кипятка. Оставьте лекарство на 30 минут для настаивания, после чего добавьте в ванну с горячей водой. Проводите такие процедуры в ежедневно в течение 2 недель по 20 минут.
Соблюдение ряда правил поможет вам никогда не узнать, что такое кандидоз заднего прохода. Тщательно следите за своей гигиеной. Не забывайтесь подмываться, насухо вытираться и носить нижнее белье только из натуральных тканей. При посещении общественных мест следите, чтобы ваши грязные руки не касались ануса.
gribokube.ru
Грибок ануса на попе между ягодицами, симптомы и лечение
Грибковые заболевания способны значительно ухудшить качество жизни человека, вне зависимости от его возраста и половой принадлежности. Грибок может поразить любой участок тела, но особенно неприятно, когда в патологический процесс вовлекаются наиболее деликатные области, например, если диагностируется грибок на попе или на половых органах.
Проявлением такой формы микоза являются характерные симптомы в виде сильного, нестерпимого зуда и жжения. Нередко такие проявления ассоциируются с другими заболеваниями, симптоматика которых напоминает микоз. Поэтому в первую очередь требуется проведение диагностики и выяснение причин, провоцирующих эту болезнь.

Факторы развития заболевания
Существует множество объективных и субъективных причин развития микоза в области ануса, к которым относятся рассмотренные ниже факторы.
Глистные инвазии
Присутствие глистов может спровоцировать развитие грибка заднего прохода. Зуд нередко проявляет себя в ночное и вечернее время. Особенно часто грибок такого вида встречается в детском возрасте, так как именно у маленьких детей присутствуют контакты с животными, употребление в пищу немытых фруктов и овощей, а также отсутствие элементарных правил гигиены.
Аноректовагинальные болезни
В группу этих заболеваний, являющихся провокаторами возникновения грибка, входят остроконечные кондиломы, геморроидальные узлы, аногенитальные бородавки, свищи и т.д.
Дерматологические болезни
Одной из главных причин развития грибковых заболеваний анальной области могут являться экзематозные проявления, чесотка, себорея, плоский лишай и аллергический дерматит.
Бактериальные инфекции
Микоз в области ануса может быть вызван такими паразитарными заболеваниями, как амебиаз, описторхоз, тениидоз, лямблиоз. Нередко причиной заболевания являются гонорейно-трихомонадные инфекции.

Внутренние болезни
В эту группу входят болезни желчевыводящих путей и печени, диабет различной степени тяжести, общие интоксикации организма и злокачественные новообразования.
Контактные дерматиты
В этом случае грибок активизируется при аллергических реакциях на использование косметики и местных препаратов, а также при недостаточно хорошем соблюдении гигиенических мероприятий. Помимо этого, грибок вокруг ануса может быть вызван частым бритьем интимных зон, грубой туалетной бумагой, ношением стрингов и белья из синтетики.
Длительный прием антибиотиков
Иногда встречаются случаи развития грибковых заболеваний в результате антибиотикотерапии, особенно препаратов тетрациклиновой группы и Эритромицина. Кроме того, причинами зуда в заднем проходе являются заболевания ЖКТ (язвы, гастриты, полипозы и т.д.).
К группе риска относятся пациенты с избыточной массой тела, которые страдают усиленным потоотделением, что создает благоприятную почву для распространения грибковой инфекции.
Во всех случаях, когда присутствует подобная симптоматика, следует незамедлительно обратиться в медицинское учреждение (к терапевту или проктологу) для уточнения диагноза и причины развития заболевания.
Часто анальный зуд у взрослого человека возникает при хронических интоксикациях, вызванных приемом алкоголя и наркотиков, а также употреблением острой, соленой и копченой пищи, кофе, чая, цитрусовых.

Характерная симптоматика
Грибковые проявления в области ануса характеризуются следующими симптомами:
- появление нестерпимого зуда вокруг анального отверстия;
- тянущие боли в области прямой кишки;
- присутствие болевого симптома при опорожнении кишечника;
- возможно появление в каловых массах примеси крови;
- область ануса гиперемированная и рыхлая;
- в области ануса может появиться беловатый налет и признаки мацерации.
Помимо этих проявлений, пациент может быть агрессивным, беспокойным и неуравновешенным, что объясняется психологическим дискомфортом. В результате сильного зуда нарушен ночной сон и высокая вероятность присоединения вторичного инфицирования за счет расчесов анальной области.
Диагностические мероприятия
При первых подозрениях на грибковую инфекцию рекомендуется незамедлительно обратиться за помощью в медицинское учреждение и только после проведения полноценного диагностического обследования врач может назначить соответствующую терапию.
В первую очередь выясняются анамнестические данные о том, когда впервые появился зуд, как часто он беспокоит больного, его зависимость от времени суток. Визуальный осмотр позволяет оценить состояние кожи при грибке ануса, трещин, кровоточащих ран, геморроидальных узлов и гиперемированных областей.
После чего для уточнения диагноза грибка между ягодицами назначается ряд лабораторных анализов, включающих в себя:
- выполнение общего анализа мочи и крови;
- проведение биохимического анализа крови на содержание глюкозы;
- забор кала на определение глистных инвазий;
- мазок на дисбактериоз.

После получения результатов анализов пациента могут осмотреть такие специалисты, как дерматолог, проктолог, гинеколог, а при необходимости гастроэнтеролог и венеролог. С помощью этих специалистов определяется уточненная диагностика, в соответствии с которой назначается противогрибковая и общеукрепляющая терапия.
Тактика лечения
Лечебные мероприятия зависят от причины развития заболевания, тяжести течения симптоматики и общего состояния пациента. В том случае, когда присутствуют различного рода хронические заболевания внутренних органов, рекомендуется лечить их в первую очередь.
Лечение грибка предусматривает:
- В качестве медикаментозных средств используются противогрибковые и антисептические препараты. Антимикотики (Леворин, Нистатин, Декамин) могут приниматься в форме капель, аэрозолей, жевательных таблеток и гелей.
- Для общего укрепления защитных сил организма рекомендуется прием иммунопрепаратов (Виферона, Анаферона, Тималина, Тимогена), а также витаминов, особенно группы B и C.
- при кожных проявлениях, а так же дерматологических заболеваниях назначается наружное применение мазей, кремов, гелей (Цинковая мазь, Салициловая, Гидрокортизоновая). При выявлении инфекционного пути развития болезни назначаются противобактериальные препараты.
- При обнаружении гельминтов назначаются Вормил, Пирантел. При диагностировании геморроидальных узлов и трещин заднего прохода назначается соблюдение специальной диеты и прикладывание мазей (Релиф, Троксевазин).
- Для снятия сильного зуда, воспаления и болевых ощущений рекомендуется смазывать ягодицы Гепариновой мазью, а также Целестодермом В, который обладает противозудным и антивоспалительным действием, не оставляя следов на одежде.
- Хорошим антисептическим средством является мазь Проктозан, которая к тому же, эффективна при запущенной стадии появления зуда между ягодицами, способствует ускоренной тканевой регенерации, тем самым устраняя острую симптоматику заболевания.
- Часто назначаются ректальные свечи и мази Гепатромбин и Белоген, эффективно снимающие зуд в анальной области, оказывающие легкое обезболивающее и антивоспалительное воздействие. Кроме того, важно придерживаться гипоаллергенной диеты, исключающей употребление шоколада, цитрусовых, острых и жирных блюд, способных усилить негативные проявления болезни.
Необходимо помнить, что все медикаментозные препараты, а также диетическое питание, должно назначаться непосредственно врачом, что позволит избежать различных осложнений в результате их применения.
Заключение
Поскольку кандидоз является грибковым заболеванием, то вполне оправдана противомикозная терапия, тем не менее, следует знать, что борьба с этим заболеванием должна проводиться комплексно, с учетом общего состояния человека и тяжести течения болезни. Немаловажную роль при этом играет желание самого пациента.
Важно помнить, что анальный кандидоз может являться последствием других опасных болезней, которые требуют обязательного участия лечащего врача. Только он может подобрать наиболее действенную терапию.
Не следует замалчивать эту проблему и заниматься самолечением, что может значительно усугубить тяжесть грибковой инфекции. Успешность лечения в 90% случаев зависит от своевременно проведенной диагностики и раннего лечения. При соблюдении всех рекомендаций вполне возможно снизить симптоматику заболевания и предупредить дальнейшие рецидивы.
Пожалуйста оставьте комментарий:
Похожие статьи
papillomy.com
Грибок заднего прохода: лечение у ребенка и взрослых, симптоматика микоза на попе
Грибок является неприятным заболеванием, но еще больший дискомфорт этот недуг приносит тогда, когда возникает в области заднего прохода. В медицине такое заболевание называется анальным кандидозом. По симптомам своего проявления грибок на попе может напоминать гельминтоз. Из-за этого человек с существенным опозданием приступает к эффективному лечению, что усложняет процесс выздоровления. Чтобы этого избежать, необходимо знать все признаки грибковой инфекции, протекающей в области заднего прохода.
Этиологические факторы, пути заражения грибком заднего прохода
Грибок, появившийся в области анального отверстия, вызывает такой патогенный микроорганизм, как Candida. При этом нужно учитывать, что кандида в небольшом количестве содержится на кожном и слизистом покрове любого здорового человека. Патогенный процесс начинает развиваться тогда, когда этот микроорганизм начинает усиленно размножаться.
Учитывая такие особенности, инфекция грибкового характера может долгое время находиться в пассивном состоянии. Но как только иммунная система ослабевает, грибы увеличивают свое количество, возникает кандидоз заднего прохода. С таким заболеванием могут столкнуться и женщины, и мужчины. Но наиболее уязвимыми становятся люди пожилого возраста, а также маленькие дети.
Провоцирующими факторами к образованию такого недуга являются анальная молочница кожи и кандидоз, который сначала развивается в желудочном и кишечном тракте. Молочница первоначально также имеет грибковую природу. Сначала она поражает слизистую кишечную стенку, а потом проникает и в саму прямую кишку. Кишечный кандидоз появляется на фоне дисбактериоза, туберкулеза, авитаминоза, сахарного диабета, болезни суставов.
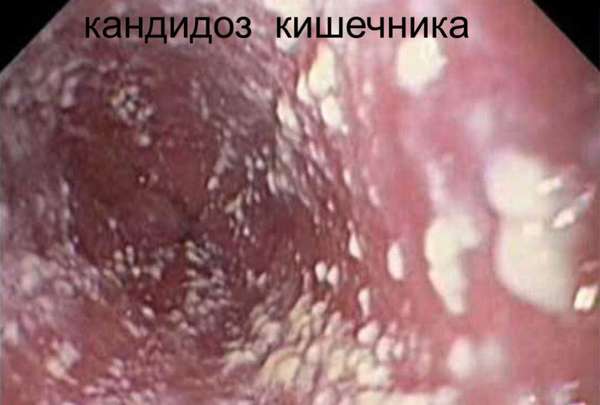
Очень часто развитию такого вида грибка способствует кандидозный дерматит. Патогенные микроорганизмы поражают кожные покровы и слизистую заднего прохода. В группу риска попадают люди, имеющие лишний вес, те, кто склонен к нетрадиционным сексуальным контактам, и женщины, сталкивающиеся с влагалищным кандидозом.
Сопутствующими факторами к развитию недуга становятся:
- присутствие паразитов в организме человека,
- ношение узкой одежды и тесного нательного белья, особенно если оно пошито из синтетической ткани,
- запоры и диареи регулярного характера,
- игнорирование правил личной гигиены.
Все это может способствовать развитию неприятного и очень дискомфортного заболевания.
Факторы риска, симптомы и признаки анального грибка
Грибок на анусе требует незамедлительного лечения, если человек не желает сталкиваться с осложнениями и не хочет больше терпеть неприятную симптоматику. Поэтому так важно, вовремя определить развитие недуга, основываясь на его признаках.
В первую очередь, грибок заднего прохода проявляется усугублением заболевания, на фоне которого он появился.
Затем начинают появляться и другие признаки:
- ощутимые болезненные спазмы в области живота,
- повышенное газообразование, которое становится частым явлением,
- воспаление слизистой оболочки кишечника,
- присутствие молочницы в области половых органов и в ротовой полости,
- небольшое присутствие крови в каловых массах,
- жжение и зуд вблизи ануса,
- наличие паразитов внутри организма,
- герпес заднего прохода.
При этом взрослые люди могут сталкиваться с такими осложнениями, как ректальные кровотечения и развитие сепсиса. Кандидоз имеет свойство быстро распространяться на здоровые органы, затрагивая поджелудочную железу и печень. На фоне этого может возникать язвенная болезнь двенадцатиперстной кишки.
Для постановки точного диагноза человеку приходится проходить внешний осмотр у врача. В этом случае в области ануса обнаруживаются выделения белого цвета.
Проявление грибка заднего прохода у детей
Крайне важно вовремя обнаружить такой недуг у ребенка. Если лечение будет начато с опозданием, могут произойти нарушения, связанные с развитием детского организма. Это может быть остановка роста или сильное снижение веса.
В большинстве случаев кандидоз передается ребенку от матери при рождении либо в период грудного вскармливания. Происходит это, если женщина болела молочницей. Перед родами она проходит специальную обработку, но при этом само заболевание до конца не вылечивается. В итоге, малыш еще до своего рождения становится носителем патогенного грибка в увеличенном количестве.
Определить наличие грибка анального отверстия у совсем маленького ребенка сложно, так как он не может сказать, где у него чешется. Однако заподозрить такой недуг можно, если обратить внимание на поведение ребенка. При анальном кандидозе он постоянно плачет и капризничает. У него нарушается стул, возникают частые поносы, которые могут чередоваться с запорами. Поверхность вокруг ануса краснеет, могут появляться творожистые, слизистые выделения белого цвета. Дети постарше при такой проблеме жалуются на болезненность во время испражнений.
Грибок в прямой кишке у беременных женщин
Кандидоз прямой кишки может появиться в период беременности по разным причинам.
К основным провоцирующим факторам можно отнести:
- наличие таких вредных привычек, как курение и употребление алкоголя,
- сопутствующая аллергическая реакция,
- наличие злокачественных образований,
- заболевание аутоиммунного характера,
- длительный прием антибиотиков.
Также следует учитывать, что в период беременности женский организм претерпевает существенные изменения. Иммунная система становится уязвимой и ослабленной, снижаются все защитные функции, меняется работа кишечника и желудка, на матку оказывается повышенное давление.
Клиническая картина проявления грибка заднего прохода в период беременности напоминает собой симптомы токсикоза.
Однако распознать этот недуг можно по следующим признакам:
- дискомфорт и боль в области живота,
- повышенное газообразование,
- жидкий и частый стул,
- наличие в каловых массах творожистых выделений,
- после посещения туалета возникает чувство неполного опорожнения.
При таких жалобах и подтверждении диагноза, лечение должно быть назначено незамедлительно. Иначе женщина рискует столкнуться с определенными осложнениями. Может развиться вагинальная молочница, поражается слизистая оболочка других органов, ребенок внутри утробы может инфицироваться.
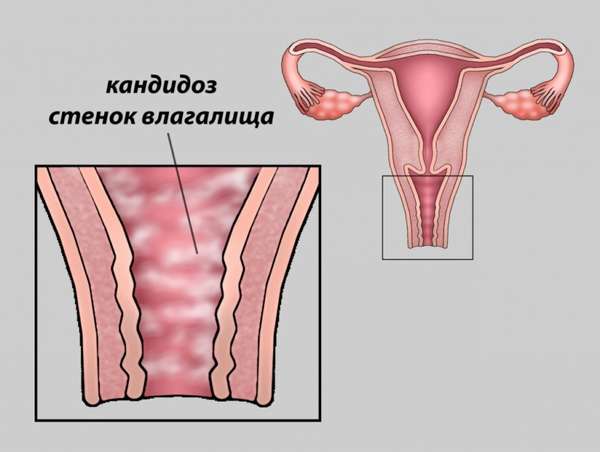
Дифференциальная диагностика
Точно поставить диагноз, когда речь идет о грибке заднего прохода, может только врач. Для этого сначала проводится визуальный осмотр. Поэтому женщины посещают гинеколога, а мужчины уролога. После этого назначаются различные анализы, исключающие наличие сопутствующих заболеваний. К ним также относятся анализы на ВИЧ. Обязательно делается соскоб на энтеробиоз. Сдается кал, чтобы определить присутствие либо отсутствие паразитов внутри организма.
Для более быстрой постановки точного диагноза проводятся следующие исследования:
- бактериоскопия кала,
- анализ крови на содержание сахара,
- чувствительность посева испражнений к препаратам противогрибкового назначения,
- фиброколоноскопия,
- сфинктерометрия.
Все эти диагностические мероприятия помогают в кратчайшие сроки определить наличие грибка анального отверстия и тем самым назначить эффективное лечение.
Методы лечения: аптечные средства
При грибке заднего прохода лечение должно быть комплексным. Обычно специалист назначает препараты, к которым будут чувствительны кандиды. Для устранения неприятной симптоматики такого недуга прописываются средства местного использования.
Медикаментозная терапия при таком заболевании основывается на препаратах, действующими веществами которых являются флуконазол, кетоконазол, натамицин, нистатин.
Поэтому наиболее часто специалист назначает следующие лекарства:
- Диафлу и Дифлюкан,

- Фуцис,
- Ливарол и Низорал,
- Орунгал и Ирунин,
- Пимафуцин.
К средствам местного использования, которые обладают антимикотическим воздействием, можно отнести:
- Кандид и Низорал,
- Кандибене и Леварин,
- Клотримазол и Экзодерил.
Пораженную кожную поверхность и слизистые оболочки можно обрабатывать такими антисептическими препаратами, как Мирамистин или Хлоргексидин. Используя лекарственные средства в комплексе, человек не только сможет избавиться от дискомфорта и неприятных ощущений, но и победить патогенный грибок полностью.
Рецепты народной медицины
Ускорить процесс выздоровления и добиться стойкого лечебного результата помогут рецепты народной медицины. Многие из них действительно способны эффективно бороться с грибком, обосновавшимся в области заднего прохода.
Очень полезно делать сидячие ванночки с применением отваров, приготовленных из лекарственных трав и растений:
- цветки ромашки,
- кора дуба,
- листья лопуха,
- цветки зверобоя и календулы.

Чтобы снять сильный зуд и устранить мучающее жжение в области анального отверстия, можно сделать компресс, смоченный в растворе йода и соды. Когда воспалительный процесс переходит в хроническую стадию, поможет компресс на основе меда. Также можно использовать оливковое масло и масло чайного дерева. Эти компоненты, соединенные между собой, прекрасно снимают раздражение пораженной ткани и устраняют все признаки грибковой инфекции.
Помимо вспомогательных мероприятий, направленных на борьбу с таким заболеванием, в период лечения важно правильно организовать свое питание. Для этого лучше отказаться от жирных и жареных, а также острых продуктов. Основной рацион должен состоять из овощей и фруктов, орехов и нежирного мяса, зелени и рыбы, кисломолочных продуктов.
Способы профилактики
Вылечив грибок прямой кишки, необходимо соблюдать рекомендации, которые помогут защититься от повторного возникновения недуга. Нательное белье следует выбирать только из натуральных тканей. Оно не должно быть тесным и узким, чтобы не возникало потертостей кожи и микротравм.
После посещения туалетной комнаты нельзя забывать по соблюдение личной гигиены. Туалетную бумагу лучше использовать мягких сортов. При возникающих трещинах, анальное отверстие можно смазывать обычным детским кремом.
Питание должно быть полноценным. Раз в год следует пропивать комплексы, помогающие укрепить иммунную систему. По возможности нужно избавиться от вредных привычек. Все эти рекомендации помогут больше не беспокоиться о таком заболевании, как грибок анального отверстия.
mfarma.ru
симптомы, диагностика, лечение, народные средства
Содержание статьи:
Анальный кандидоз – это патологическое явление, возникающее на фоне интенсивного размножения инфекционных грибков разновидности Candida в области анального отверстия. Проявляется образованием нестерпимого дискомфорта, схожего по внешним проявлениям с прогрессированием глистной инвазии кишечника, поэтому для точного диагностирования заболевания могут потребоваться дополнительные анализы для лабораторных исследований, которые назначаются только лечащим врачом. На основе полученных результатов исследований разрабатывается наиболее эффективная схема лечения выявленной патологии.
Также стоит отметить, что болезнь может быть спровоцирована прогрессированием молочницы в области прямой кишки. Заболевание способно развиться не только у взрослого человека, но и у детей на фоне неправильного питания, не соблюдения правил личной гигиены либо резкого снижения иммунитета. При поражении только области анального отверстия и близ расположенных структур кожного покрова, процессы устранения патологии будут протекать в более легкой форме. Поэтому, для предотвращения осложнения болезни, следует при появлении первых ее признаков обратиться за получением квалифицированной медицинской помощи.
В материалах представленного обзора подробнее рассмотрим причины и симптоматические признаки анальной молочницы у взрослых и детей, разновидности диагностики и самые популярные методы терапии.
Механизм развития патологии
В организме каждого здорового человека имеются условно-патогенные грибки рода Candida, которые локализуются в структуре микрофлоры влагалища, кишечника и ротовой полости. Находясь при оптимальном уровне иммунной защиты в латентном состоянии, они не оказывают никакого негативного влияния на общее самочувствие и состояние здоровья человека. Но, при резком снижении иммунной системы защиты организма человека, развитии общего истощения или серьезного заболевания, эти условно-патогенные грибки трансформируются в патогенные и начинают активно размножаться, что и способствует развитию кандидозной инфекции, которая именуется как молочница.

Анальная форма кандидоза может возникнуть на фоне негативного влияния двух основных факторов:
- инвазивного кандидоза (молочница), поражающего полость кишечника;
- кандидозного дерматита, то есть первичного инфицирования кожных покровов в области анального отверстия.
Рассмотрим подробнее оба пути образования патологии.
Инвазивный кандидоз
Молочница ануса очень часто начинает развиваться на фоне прогрессирования грибкового псевдомицелия, который поражает практически все отделы в полости кишечника. При проникновении этого грибка в прямую кишку начинается кандидозное поражение заднего прохода, доставляющее нестерпимое чувство дискомфорта. По типу локализации, процесс развития патологии может проходить по очаговому, диффузному либо ограниченному пути.

Образование кишечного кандидоза в большинстве случаев начинается с негативного влияния на организм человека следующих факторов:
- дисбактериоза полости кишечника;
- заболеваний, имеющих аутоиммунный либо аллергический характер развития, к числу которых относятся крапивница, оттек Квинке, астма бронхиального типа, патологии ревматического характера;
- авитаминоза;
- тяжелейших патологий в виде сахарного диабета, туберкулеза и ВИЧ-инфекции;
- регулярного прохождения курсового лечения химиотерапии;
- заболеваний суставов;
- продолжительного приема гормоносодержащих медикаментов и препаратов антибиотического спектра действия;
- острых инфекционных патологий в кишечнике;
- посттравматического синдрома;
- отсутствия соблюдения рациональности в кормлении грудничков, а также развития анорексии.
Если человек входит в группу риска, то для того чтобы своевременно выявить первые признаки и симптомы прогрессирования молочницы анальности, рекомендуется регулярно проходить необходимые диагностические процедуры и посещать кабинет гастроэнтеролога.
Кандидозный дерматит
Если развитие молочницы в заднем проходе у женщины возникло не на фоне кишечного кандидоза, то это означает, что болезнь развилась на фоне первичного поражения структуры слизистых кожных покровов ануса, что может произойти на фоне следующих причин:
- повышенного уровня потливости и наличия большого количества лишних килограмм;
- развития молочницы в полости влагалища у женщин;
- пренебрежения правилами личной гигиены;
- глистной инвазии;
- повседневной носки тесного нижнего белья, особенно пошитого из синтетических материалов;
- нарушение стула, сопровождающегося частыми запорами либо развитием диареи;
- нетрадиционная ориентация и регулярное вступление в нетрадиционные сексуальные контакты, что свойственно гомосексуалистам, бисексуалам, лесбиянкам и трансгендерам.
Для предотвращения возникновения патологии рекомендуется полностью ликвидировать указанные факторы, способствующие снижению иммунной системы защиты организма и оказанию раздражающего воздействия на слизистые и кожные покровы в области заднего прохода.
Симптоматические признаки
Кандидоз анального отверстия способствует развитию довольно неприятной клинической картины, доставляющей дискомфорт. Кожа в области анального отверстия воспаляется и начинает жечь и чесаться. После совершения акта дефекации интенсивность проявления зуда увеличивается, что нередко приводит к расчесам.
Слизистые поверхности при проведении визуального осмотра выглядят также отечными с характерной гиперемией. Возле анального отверстия наблюдается появление белесого налета и развитие раздражения. Если кандидоз заднего прохода возник в результате осложнения кишечной молочницы, то клиническая картина проявления заболевания дополняется появлением чрезмерного газообразования, чувства болезненности при осуществлении процессов дефекаций и регулярным появлением ложных позывов к испражнению кишечника. Состав каловых масс также может измениться и включать прожилки крови и характерной слизи, а также стать слишком жидким либо плотным.
Признаки анального кандидоза у детей
У детей кандидоз заднего прохода образуется в большинстве случаев на фоне продолжительного прием препаратов антибактериального спектра действия и уменьшения уровня иммунной системы защиты организма. Симптоматические признаки развития молочницы у ребенка проявляются:
- гиперемией кожных покровов в области анального отверстия;
- появлением белых творожистых выделений из слизистых структур анального отверстия;
- появлением болевого синдрома при осуществлении акта дефекации.
В особую группу риска входят малыши младенческого возраста, которые большую часть времени находятся в памперсах.
Методы диагностики
Поставить точный диагноз и выявить развитие анального кандидоза сможет лишь квалифицированный специалист на основе результатов диагностических мероприятий. Для того чтобы диагностировать в заднем проходе у женщин развитие молочницы, представительнице прекрасного пола рекомендуется обратиться к гинекологу, а представителям сильной половины человечества – к урологу.

Первоначальный этап диагностики заключается в тщательном визуальном осмотре и исключении осложнения сопутствующих заболеваний, для чего пациенту назначается сдача следующих анализов:
- кровь на ВИЧ, на уровень глюкозы;
- ОАМ и ОАК;
- соскоб на яйце глист, не менее трех раз;
- кал на яйце глист.
В качестве дополнительных методов исследования может назначаться проведение фиброколоноскопии с использованием специализированного зонда, сфинктерометрии, заключающейся в выявлении нарушения работоспособности сфинктера в полости ануса, и проведение посева каловых масс на определение чувствительности грибков Candida к действию противогрибковых медикаментов.
Основные принципы терапии
Кандидоз ануса рекомендуется лечить посредством применения антимикотических и антисептических медикаментозных средств. Грибки Candida обладают устойчивой системой защиты от воздействия медикаментозных препаратов, поэтому лечение должно проводиться строго в соответствии с разработанной врачом схемы. Лечение анального кандидоза в большинстве случаев заключается в назначении препаратов для устранения местной симптоматики в виде мазей и гелей, а также в виде таблетизированных средств и растворов для постановки инъекций.
Для ликвидации заболевания назначаются препараты общего противогрибковой и местного спектра воздействия в виде:
- Диафлы, Дифлюкана или Фуциса — препаратов, содержащих в своем составе активный компонент Флуконазол, к которому проявляют особую чувствительность кандидозные грибки;
- Ливарола либо Низорала, в состав которых входит Кетоконазол;
- Пимафуцина, содержащего Натамицин;
- Орунгала или Ирунина – препаратов, в состав которых входит главный действующий компонент – Итраконазол.

Из числа антимикотических препаратов для местного лечения анального кандидоза, рекомендуется использовать мазь Клотримазол, Экзодерил, Леварил либо Низорал.
Женщинам рекомендуется регулярно проводить процедуры спринцевания с применением Нистатина, Хлоргексидина или Гексатидина. Для ускорения процессов регенерации пораженных тканевых структур кожного покрова в области анального отверстия рекомендуется:
- как можно больше находиться на свежем воздухе и вести более активный образ жизни;
- соблюдать диетический рацион питания с исключением жирной, соленой, острой, жареной и пряной пищи. Обогатить рацион питания рекомендуется кисломолочной продукцией, содержащей высокую концентрацию лакто и бифидобактерий;
- носить нижнее белье по размеру классического традиционного стиля;
- тщательно проводить гигиенические манипуляции после совершения каждого мочеиспускательного и дефекационного акта.
При выполнении перечисленных рекомендаций в комбинации с со строгим соблюдением назначенной схемы лечения, заболевание будет побеждено в кротчайшие сроки, а вероятность повторного рецидива патологии снизится к минимуму.
Народные методы борьбы с заболеванием
Для уменьшения симптоматических признаков патологии и снятию воспаления рекомендуется делать сидячие ванночки с использованием отваров на основе коры дуба, ромашки полевой и цветов календулы.
Чтобы уменьшить чувство жжения и зуда в области анального отверстия лучше использовать содовый раствор с добавлением нескольких капель йода. А для снятия раздражения и ликвидации признаков грибкового инфицирования кожных покровов в области заднего прохода рекомендуется применять смесь оливкового масла с эфирным маслом чайного дерева.
venerbol.ru


 Мазь с соком клюквы. 50 мл сока смешивают с 200 гр вазелина. В течение 10 дней наносят средство на чистый анус утром и вечером;
Мазь с соком клюквы. 50 мл сока смешивают с 200 гр вазелина. В течение 10 дней наносят средство на чистый анус утром и вечером;















































 или антидиарейные препараты (например, Лоперамид).
или антидиарейные препараты (например, Лоперамид).



 Симптомы колита кишечника у мужчин и женщин в острой стадии выражены достаточно ярко и приносят массу дискомфорта. Чем быстрее вы начнете лечение – тем выше вероятность того, что от болезни можно избавиться раз и навсегда (при соблюдении правильного образа жизни). Если же острая форма не была предотвращена своевременно, колит перетекает в хроническую форму.
Симптомы колита кишечника у мужчин и женщин в острой стадии выражены достаточно ярко и приносят массу дискомфорта. Чем быстрее вы начнете лечение – тем выше вероятность того, что от болезни можно избавиться раз и навсегда (при соблюдении правильного образа жизни). Если же острая форма не была предотвращена своевременно, колит перетекает в хроническую форму.
 Язвенный колит – это присутствие язвочек на стенках слизистой оболочки. Это более тяжелая патология, которая имеет тяжелое течение. Такая форма заболевания имеет особенную симптоматику.
Язвенный колит – это присутствие язвочек на стенках слизистой оболочки. Это более тяжелая патология, которая имеет тяжелое течение. Такая форма заболевания имеет особенную симптоматику.
 Применение народных методов лечения можно комбинировать с традиционными способами. Лечение рака пищевода народными средствами оказывает на организм более щадящее действие. При этом народные методы терапии помогут укрепить иммунитет, который очень снижается во время болезни. Но заниматься самолечением нельзя ни в коем случае, ведь это может привести к плачевным последствиям. Этот вид терапии необходимо согласовывать с лечащим врачом.
Применение народных методов лечения можно комбинировать с традиционными способами. Лечение рака пищевода народными средствами оказывает на организм более щадящее действие. При этом народные методы терапии помогут укрепить иммунитет, который очень снижается во время болезни. Но заниматься самолечением нельзя ни в коем случае, ведь это может привести к плачевным последствиям. Этот вид терапии необходимо согласовывать с лечащим врачом.

 Для терапии пищеварительной системы широко используют листья и цветы вероники лекарственной. Для приготовления настоя нужно взять две столовые ложки сырья травы и залить двумя стаканами кипятка и выдержать два часа. Принимать три раза в день по 100 мл.
Для терапии пищеварительной системы широко используют листья и цветы вероники лекарственной. Для приготовления настоя нужно взять две столовые ложки сырья травы и залить двумя стаканами кипятка и выдержать два часа. Принимать три раза в день по 100 мл. Для лечения перекисью водорода необходимо развести одну каплю раствора в 50 мл воды. Этот раствор принимать три раза в день. Ежедневно нужно увеличивать по одной капле перекиси на 40 мл воды. Максимальная доза перекиси составляет 10 капель. Пить раствор нужно натощак, следующий прием за полчаса до еды и последний прием после двухчасового воздержания от пищи.
Для лечения перекисью водорода необходимо развести одну каплю раствора в 50 мл воды. Этот раствор принимать три раза в день. Ежедневно нужно увеличивать по одной капле перекиси на 40 мл воды. Максимальная доза перекиси составляет 10 капель. Пить раствор нужно натощак, следующий прием за полчаса до еды и последний прием после двухчасового воздержания от пищи.









 Загрузка…
Загрузка… Основными признаками можно считать болевые ощущения в сердце, холодный пот, обморочное состояние, нестабильность кровяного давления. Выраженная брадикардия имеет ЧСС в сорок ударов в минуту, а это провоцирует сердечную недостаточность. В тяжелых случаях не обойтись без проведения оперативного вмешательства по имплантации кардиостимулятора.
Основными признаками можно считать болевые ощущения в сердце, холодный пот, обморочное состояние, нестабильность кровяного давления. Выраженная брадикардия имеет ЧСС в сорок ударов в минуту, а это провоцирует сердечную недостаточность. В тяжелых случаях не обойтись без проведения оперативного вмешательства по имплантации кардиостимулятора.

 Настой тысячелистника – лучшее средство от брадикардии. Помогает ускорить пульс благодаря усилению секреции печени, улучшению аппетита, заметной активации нервной системы. Понадобится 200 миллилитров горячей воды и 15 грамм сушеной травы. Кипятить на паровой бане в течение 15 м, настоять и процедить. Принимать за двадцать минут до трапезы трижды в день, по 1 столовой ложке. Совет кардиолога: нужно правильно питаться, в рационе должно присутствовать достаточно углеводов, их много в сухофруктах и кашах. Тогда терапия будет успешной.
Настой тысячелистника – лучшее средство от брадикардии. Помогает ускорить пульс благодаря усилению секреции печени, улучшению аппетита, заметной активации нервной системы. Понадобится 200 миллилитров горячей воды и 15 грамм сушеной травы. Кипятить на паровой бане в течение 15 м, настоять и процедить. Принимать за двадцать минут до трапезы трижды в день, по 1 столовой ложке. Совет кардиолога: нужно правильно питаться, в рационе должно присутствовать достаточно углеводов, их много в сухофруктах и кашах. Тогда терапия будет успешной. Что касается питания, то рацион обогащают витаминами, полезными микроэлементами (калий, магний и т.п.), соответствующими жирами Омега-6 и Омега-3.
Что касается питания, то рацион обогащают витаминами, полезными микроэлементами (калий, магний и т.п.), соответствующими жирами Омега-6 и Омега-3. этом их использование не должно происходить бессистемно. Между приемами необходимо делать перерыв, чтобы исключить возникновение возможных побочных эффектов и других проблем со здоровьем.
этом их использование не должно происходить бессистемно. Между приемами необходимо делать перерыв, чтобы исключить возникновение возможных побочных эффектов и других проблем со здоровьем. рецепторов. При приеме настоя важно хорошо питаться и употреблять продукты с большим количеством углеводов. При достижении результата 60 ударов сердца в минуту, следует прекратить применение лекарства.
рецепторов. При приеме настоя важно хорошо питаться и употреблять продукты с большим количеством углеводов. При достижении результата 60 ударов сердца в минуту, следует прекратить применение лекарства. 500 мл меда. Все хорошо перемешивают и складывают в стеклянную посуду, которую помещают в прохладное темное место. Принимать данное лекарство следует один раз в день по 4 чайных ложки за пол часа до трапезы. Каждую порцию необходимо рассасывать. Курс лечения не должен превышать двух месяцев.
500 мл меда. Все хорошо перемешивают и складывают в стеклянную посуду, которую помещают в прохладное темное место. Принимать данное лекарство следует один раз в день по 4 чайных ложки за пол часа до трапезы. Каждую порцию необходимо рассасывать. Курс лечения не должен превышать двух месяцев.




















 Лечение брадикардии в домашних условиях народными средствами
Лечение брадикардии в домашних условиях народными средствами










 Статья проверена врачом Ольга Зорина
Статья проверена врачом Ольга Зорина


 Оцените, насколько была полезна статья
5
Проголосовало 4 человека, средняя оценка 5
Оцените, насколько была полезна статья
5
Проголосовало 4 человека, средняя оценка 5


































 Полное название диагноза – церебральный атеросклероз. Первое слово значит «мозговой» и указывает на локализацию патологического процесса. Второй термин состоит из двух частей и трактуется как «уплотнение жирового кашицеподобного вещества в виде бляшек в полости артерии с изменением внутренней оболочки (интимы) сосуда». Патология внесена в справочник МКБ─10 под кодом № 167.2.
Полное название диагноза – церебральный атеросклероз. Первое слово значит «мозговой» и указывает на локализацию патологического процесса. Второй термин состоит из двух частей и трактуется как «уплотнение жирового кашицеподобного вещества в виде бляшек в полости артерии с изменением внутренней оболочки (интимы) сосуда». Патология внесена в справочник МКБ─10 под кодом № 167.2. Традиционная медицина предлагает применение природного сырья растительного, органического и животного происхождения. Их добавляют в ванны и делают средства для употребления внутрь.
Традиционная медицина предлагает применение природного сырья растительного, органического и животного происхождения. Их добавляют в ванны и делают средства для употребления внутрь. Если соблюдать суточную дозу продукта (максимум 3 ст. л./день), мёд благотворно влияет на сердечно-сосудистую систему. Его едят натощак по 1 ч. л., заправляют фруктовые салаты, подслащивают настои, соки и прочие средства от атеросклероза.
Если соблюдать суточную дозу продукта (максимум 3 ст. л./день), мёд благотворно влияет на сердечно-сосудистую систему. Его едят натощак по 1 ч. л., заправляют фруктовые салаты, подслащивают настои, соки и прочие средства от атеросклероза. Плоды с цветами кроваво-красного боярышника имеют кардиотонический эффект, а также снижают давление, очищают организм от аллергенов, устраняют спазмы сосудов. Рекомендуется употреблять при гипертонии любой стадии, чтобы остановить разрушение артерий.
Плоды с цветами кроваво-красного боярышника имеют кардиотонический эффект, а также снижают давление, очищают организм от аллергенов, устраняют спазмы сосудов. Рекомендуется употреблять при гипертонии любой стадии, чтобы остановить разрушение артерий.









 Примерно 250 грамм чеснока очищаем и измельчаем в кашицу. Затем заливаем ее литром водки и ставим в темное место. Оставляем настаиваться на три недели, затем процеживаем и отжимаем. Принимать настойку следует по схеме: в первый день – 1 капля, на следующий 2 и так далее, на 25 день соответственно принимаем 25 капель, на следующие 5 дней приема оставляем это количество, а затем с каждым днем опять уменьшаем на одну каплю, пока не дойдем до 1 в день. Капают чесночную настойку в воду или молоко. Подобное лечение атеросклероза народными средствами не следует применять тем лицам, которым прием спиртного противопоказан.
Примерно 250 грамм чеснока очищаем и измельчаем в кашицу. Затем заливаем ее литром водки и ставим в темное место. Оставляем настаиваться на три недели, затем процеживаем и отжимаем. Принимать настойку следует по схеме: в первый день – 1 капля, на следующий 2 и так далее, на 25 день соответственно принимаем 25 капель, на следующие 5 дней приема оставляем это количество, а затем с каждым днем опять уменьшаем на одну каплю, пока не дойдем до 1 в день. Капают чесночную настойку в воду или молоко. Подобное лечение атеросклероза народными средствами не следует применять тем лицам, которым прием спиртного противопоказан.











 Загрузка …
Загрузка …