как убрать в домашних условиях народными и аптечными средствами
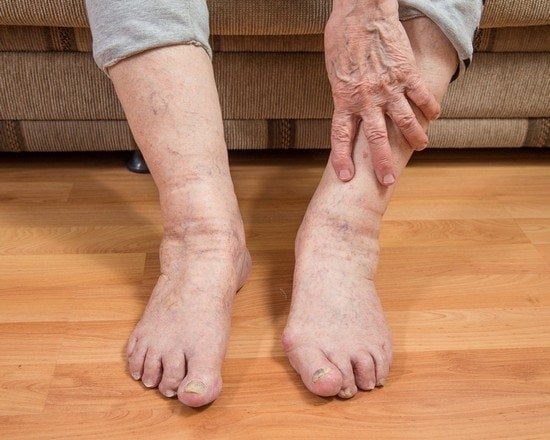
Мозоль на пальце руки возникает от интенсивного трения. Кожный покров воспаляется и болит. Если вовремя не начать лечение, происходит огрубение эпидермиса, которое выглядит некрасиво и причиняет физический дискомфорт. Существует много эффективных методов, позволяющих избавиться от проблемы. Нередко медики рекомендуют комбинировать традиционную терапию с народными способами.
Виды
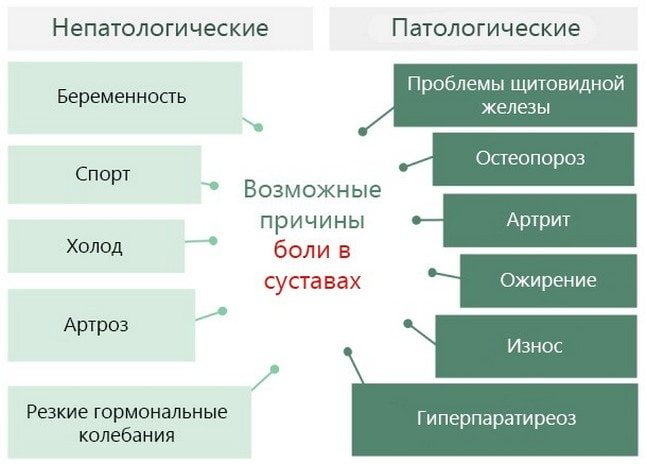
Основная причина формирования мозолей — сдавливание кожного покрова посторонними предметами и натирание нежных мест. Выделяют несколько видов образований, которые отличаются друг от друга внешними признаками.
Водянистая мозоль
От резкого и сильного трения происходит отмирание эпителия. Травмированный участок краснеет. На нем вздувается пузырь, заполненный межклеточной жидкостью. Волдырь ограждает рану от проникновения инфекции и ускоряет регенерацию клеток.
Если сдавливание затронуло мелкие капилляры, водянистая жидкость смешивается с кровью и приобретает красный цвет. Такие мозоли называют кровавыми и считают наиболее опасными.
Волдырь причиняет острую боль. Прикосновение к стенкам пузыря усиливает давление и увеличивает неприятные ощущения. Даже незначительный удар может спровоцировать разрыв пленки. Жидкость вытекает, и мозоль трансформируется в открытую рану.
Крупные пузыри на пальцах и ладонях рекомендуется прокалывать в стерильных условиях. Мелкие образования лучше не вскрывать. При правильном лечении они быстро проходят, не оставляя последствий.
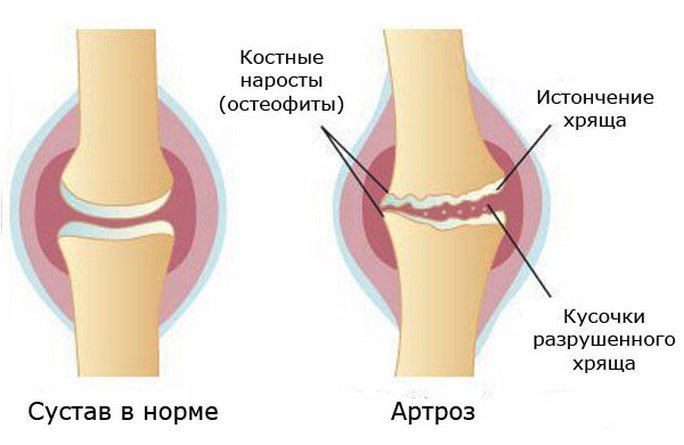
Сухая мозоль
Механизм появления твердых наростов — систематическое слабое раздражение эпидермиса. Постепенно клетки отмирают, и появляется ороговение. Травмированное место желтеет, становится грубым и шероховатым. Иногда причиной твердого образования выступает не до конца вылеченный пузырь.
Сухая мозоль редко болит. Плотные наросты выглядят не эстетично, портят внешний вид рук и мешают работать.
Если на участке появляются трещинки, может начаться воспалительный процесс. Тогда кожа вокруг проблемного места краснеет и отекает. При надавливании появляется жжение и боль.
Стержневая мозоль
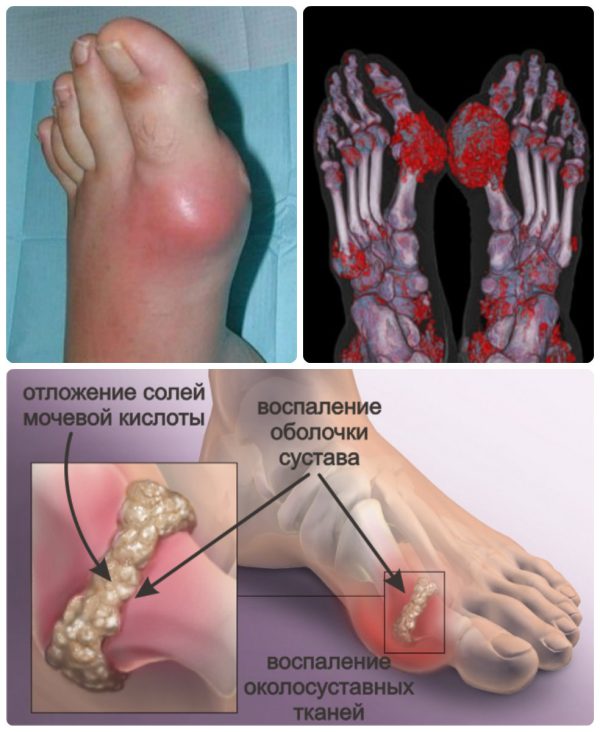
Врастающая мозоль развивается на месте застарелых сухих наростов. Это опасное и болезненное образование, отличающееся от других видов тем, что у него имеется корень, уходящий вглубь тканей. Он сдавливает нервные окончания и может повредить кровеносные сосуды.
Мозоль выглядит как округлый плотный участок ороговевшей кожи, слегка выступающий над телом. В центре расположено маленькое углубление, в котором виднеется черная точка — основание корня.
В некоторых случаях стержневая мозоль формируется на месте ранки, занозы, проникшей в тело, или по вине вирусной инфекции. Удалить корень в домашних условиях очень сложно. Для полного устранения требуется использовать профессиональные методы.
Расположение мозолей на пальцах рук
Кожный покров на руках травмируется в результате физической работы и механического раздражения. Человек может не обращать внимания на незначительное трение, так как оно не вызывает боль. Но даже легкое сдавливание способно спровоцировать огрубение и формирование пузырей на пальцах.
На подушечках
Уплотнение на подушечках пальцев — частая проблема офисных работников, секретарей и музыкантов. Оно появляется от регулярного набора текста на клавиатуре или перебирания струн. Слой сухой желтоватой кожи защищает кончики пальцев от повреждений, но мужчины и женщины стремятся избавиться от него, чтобы сохранить красоту рук.
На суставах
Фаланги пальцев и суставы часто натирают тяжелые пакеты, которые люди вынуждены носить в руках. Полиэтилен сильно сдавливает тело, вызывая покраснение, припухлость, рост водянки.
Мужчины, занимающиеся спортом, нередко забывают надевать перчатки для защиты рук. Из-за этого на пальцах выскакивают волдыри. При регулярной физической нагрузке эпидермис сохнет и грубеет.
На указательном пальце
Пузырь на указательном пальце легко получить студентам и школьникам, которые пишут много конспектов. Постоянное давление письменных принадлежностей раздражает кожу на пальце.
Такая же проблема возникает у людей, сидящих за компьютером и целыми днями крутящих указательным пальцем колесико мыши.
На среднем пальце
Мозоль на ладони под средним пальцем формируется от поднятия тяжестей. Травмированию подвержены спортсмены, качающие мышцы, грузчики, строители. Постепенно влажные мозоли заживают. Если раздражение повторяется, на их месте возникают сухие плотные наросты, которые сложно убрать.
Мозоли на среднем пальце появляются у огородников после использования садового инвентаря.
На большом пальце
Натертое место на большом пальце руки приносит сильный дискомфорт, мешая нормально работать. Неприятность происходит в результате физической нагрузки. Чаще всего от таких мозолей страдают повара, шинкующие овощи ножом, велосипедисты, упаковщики товара.
Чтобы оградить пальцы от негативного воздействия, нужно при занятиях спортом и во время работы на приусадебном участке надевать перчатки. Регулярно смазывать руки питательным кремом, увлажнять специальными средствами и избегать длительного трения посторонними предметами.
Медикаментозные методы лечения
Способ терапии следует подбирать, ориентируясь на вид мозоли и место ее локализации. Волдыри и обычное огрубение хорошо поддаются лечению в домашних условиях. Врачебная помощь нужна, если травмированное место инфицировано и произошло нагноение.
Для устранения стержневых мозолей необходима консультация специалиста. Врач проведет обследование, чтобы исключить вирусную природу нароста, и подберет схему лечения.
Устранение мокрых мозолей
При натирании кожи рук следует сразу оказать первую помощь. Пораженное место промыть водой с мылом, высушить и продезинфицировать. Можно использовать перекись водорода, Хлоргексидин, раствор Фурацилина или перманганата калия. Больное место заклеить бактерицидным пластырем и исключить повторное раздражение этого участка.
Если надувшийся пузырь на пальце лопнул, нужно как можно скорее обеззаразить рану антисептиком и наложить антибактериальную мазь. Чтобы вылечить повреждение, рекомендуются:
- Левомеколь;
- Банеоцин;
- линимент Вишневского;
- Синтомициновая мазь;
- Ихтиол;
- Тетрациклиновая мазь.
Средство наносят равномерным слоем, сверху прикрывают стерильной салфеткой и фиксируют лейкопластырем. Перевязку требуется делать 2 раза в день, на ночь оставляя рану открытой, чтобы она подсыхала.
Постепенно пленка волдыря отслоится, сформируется корочка. Когда она отпадет, под ней окажется молодая здоровая кожа. Обычно заживление лопнувшей водянки происходит за 5—6 дней.
Лечение твердых мозолей
Чтобы избавиться от сухих мозолей, нужно применять другую тактику.
- В первую очередь, огрубение следует размягчить в теплой ванночке.
- Для ее приготовления по столовой ложке соды и соли растворяют в литре воды.
- Чтобы усилить эффект, в жидкость полезно добавить такое же количество стружки детского мыла.
- Руки помещают в ванночку и держат 20 минут.
- Высушивают полотенцем и аккуратно обрабатывают ороговевший слой специальной пилкой, снимая размягченную кожу.
После ванночки сухой нарост рекомендуется заклеить пластырем, внутренняя сторона которого пропитана салициловой кислотой.
Высокой эффективностью отличаются изделия:
- Компид;
- Салипод;
- Урго.
Их нужно плотно приклеить и оставить на 2 дня. За это время кожа станет мягкой и ее будет легко очистить щеткой.
Вместо пластырей, допускается использовать кератолитические средства, отшелушивающие отмерший эпидермис. Чтобы убрать сухую мозоль, применяют:
- Салициловую мазь;
- Элоком-С;
- Супер Антимозолин;
- Намозоль.
 Вещества следует наносить на распаренную мозоль, избегая здоровых участков. Кожу вокруг нароста желательно смазать цинковой пастой или вазелином. Наложить кератолитическую мазь под повязку и оставить на 5—6 часов. Процедуры повторять, пока огрубевшие ткани не исчезнут.
Вещества следует наносить на распаренную мозоль, избегая здоровых участков. Кожу вокруг нароста желательно смазать цинковой пастой или вазелином. Наложить кератолитическую мазь под повязку и оставить на 5—6 часов. Процедуры повторять, пока огрубевшие ткани не исчезнут.
В процессе терапии полезно принимать лечебные комплексы, включающие витамины А и Е, необходимые для оздоровления и смягчения нежной кожи рук.
Народные методы
Нетрадиционные способы быстро регенерируют большие и мелкие повреждения, размягчают ороговевший слой. Перед использованием рецептов нужно исключить индивидуальную непереносимость компонентов, чтобы не допустить побочных эффектов.
Рецепты для лечения мокрых мозолей
- Хорошо помогают подсушить поврежденную кожу и запускают процесс регенерации компрессы. Для приготовления можно воспользоваться соком каланхоэ, мякотью алоэ, тертым картофелем. Подготовленное сырье приложить к мозоли, накрыть пленкой и завязать бинтом. Компресс оставлять на 4—5 часов, а лучше на ночь.
- По вечерам полезно делать промывания соленой водой. В литре теплой жидкости растворить большую ложку морской соли и погрузить в нее больное место на несколько минут. После рану не бинтовать, а оставить для просушивания открытой.
- Чтобы устранить боль и ускорить заживление, применяют теплые ванночки. Нужно смешать по ложке цветков ромашки и календулы. Залить литром кипятка и настоять 30 минут. Отцедить и перелить в широкую миску. Опустить внутрь руки на 20 минут. После нанести заживляющую мазь и наложить повязку.
Рецепты для лечения сухих мозолей
- Ороговевший слой размягчается соком чистотела или одуванчика. Его нужно аккуратно выдавить на мозоль, не затрагивая кожу вокруг. Обработку проводить 3—4 раза в день, регулярно делая теплые ванночки для рук и очищая отслоившийся эпидермис маникюрными принадлежностями.
- Сухие мозоли на костяшках пальцев поддаются лечению запеченным в духовке луком или чесноком. Теплый овощ размять вилкой, приложить кашицу к огрубению, прикрыть полиэтиленом и забинтовать. Компрессы делать перед сном ежедневно 10 дней.
- Плотные наросты на ладонях легко убрать прополисом. Продукт пчеловодства немного подогреть. Сформировать небольшой шарик и приклеить к мозоли. Закрыть аппликацию пластырем и оставить на 2 дня. Затем принять теплую ванночку для рук с содой и почистить ороговение.
- Для застарелых мозолей существует специальный рецепт. Хлебный мякиш размочить столовым уксусом. Массой обложить нарост, обернуть пищевой пленкой и утеплить, завязав платком на 2—3 часа. Если прикладывать средство ежедневно, через 3—4 дня мозоль размякнет и престанет беспокоить.
Устранение в косметическом салоне
Профессиональное удаление актуально для стержневых мозолей. Перед процедурой следует посетить врача и получить его одобрение. В косметическом салоне предлагают несколько быстрых и эффективных методов лечения.
- Криотерапия. Выполняется при помощи жидкого азота. Аппликатором вещество наносят на мозоль и прижимают в течение 30 секунд. Манипуляцию повторяют несколько раз. Ткани замораживаются и отмирают. На месте мозоли появляется пузырь с жидкостью. После его заживления от нароста с корнем не остается и следа.

- Аппаратный педикюр. Мастер выполняет его специальным прибором. Насадками разного размера огрубевшие ткани очищаются, стержень высверливается. На теле остается ямка, в которую закладывают заживляющее лекарство и прикрывают повязкой.
- Лечение лазером. Бескровный и безопасный метод. Лазерным лучом выпаривают пораженные ткани, травмированные сосуды коагулируют. Это исключает попадание инфекции. После процедуры место, на котором была мозоль, дезинфицируют, накладывают воздухопроницаемую повязку. Заживление происходит в течение 2—3 недель.
Перед удалением мозоли нужно убедиться, что учреждение имеет лицензию для проведения таких манипуляций и что там работают профессиональные сотрудники. Некачественная процедура грозит повреждением здоровых слоев кожи и серьезными осложнениями.
При использовании любых способов лечения мозолей на руках важно придерживаться строгих гигиенических правил. Это поможет предотвратить инфицирование и ускорит выздоровление.
protravmy.com
почему появилась, как быстро избавиться, фото, способы лечения
 Как удалить мозоль с пальца?
Как удалить мозоль с пальца?Ситуация с появлением мозолей на руках знакома каждому человеку. Симптом может быть вызван спецификой работы или перенапряжением накануне события. Избавиться от негативного проявления просто.
Для этого существует арсенал народных методов и аптечных препаратов. Необходимо предварительно разобраться в причинах образования. Исключив их из своей жизни удастся предупредить появление мозолей в будущем.
Причины образования мозолей на пальце руки
 Сухие корочки или влажные пузыри могут появиться на коже под влиянием негативных внешних и внутренних факторов. Далеко не всегда процесс напрямую связан с увеличением интенсивности физического труда.
Сухие корочки или влажные пузыри могут появиться на коже под влиянием негативных внешних и внутренних факторов. Далеко не всегда процесс напрямую связан с увеличением интенсивности физического труда.
Подбор курса лечение должен производиться только после определения причины развития клинической картины в негативном ключе. Мозоли на пальцах проявляются под воздействием следующих факторов:
- Чрезмерные физические нагрузки негативно влияют на состояние кожного покрова. Мозоли – следствие активного занятия спортом, выполнение работы по дому, ремонт или строительство. На этом фоне достаточно часто возникают наросты с лимфатической жидкостью.

Рекомендуется снизить нагрузку. В противном случае внутри образования может начать собираться кровь. Дополнительно также увеличивается риск присоединения вторичной инфекции.
- Часто мозоли на пальцах можно обнаружить у швей, столяров или токарей. Образования формируются посредством регулярного трения о поверхность кожи. У секретарей симптом проявляется на подушечках пальцев, а у студентов образуется натирание от шариковой ручки.
- Состояние эпидермиса ухудшается при недостатке в организме витаминов А и Е. В таком случае кожа не может выдержать чрезмерной нагрузки. Избежать ситуацию поможет профилактический прием комплексов витаминов, который рекомендуется проводить один раз в 12 месяцев.
Как избавится от мозоли на пальцах, смотрите в этом видео:
Виды образований
Мозоль необходимо правильно идентифицировать.
Только после этого дерматолог сможет подобрать правильный курс лечения. На сегодняшний день в медицинской практике образование дифференцируют на следующие виды:
- Внутри водянки скапливается большое количество жидкости. Они возникают на фоне чрезмерной физической нагрузки или трения. Через несколько дней мозоль разрывается и после этого начинается стадия активного заживления кожного покрова.
- Сухая мозоль – результат трения, производящегося в умеренном режиме. Благодаря ему кожа пытается избавить себя от травмы. Их устранить намного сложнее, чем предыдущий вид.
- Стрежневая характеризуется наличием корня, который проникает глубоко внутрь кожи. Поражение серьезное и требует немедленного хирургического удаления.
Как удалить
 Благодаря квалифицированной помощи врача удастся быстро избавиться от мозолей:
Благодаря квалифицированной помощи врача удастся быстро избавиться от мозолей:
- Стержневое образование устраняется посредством высверливания, выжигания лазером, криодеструкции или электрокоагуляции.
- Гнойную мозоль поможет устранить только врач-хирург. Без своевременной помощи увеличивается риск развития нагноения.
Традиционная медицина
В любой аптеке представлен широкий ассортимент лекарств, которые помогут в течение нескольких дней избавиться от волдыря. В процессе лечения следует придерживаться ряда простых правил:
- Мокнущий волдырь опасен из-за повышенного риска распространения вторичной инфекции. Предотвратить ее развитие поможет обработка антисептиком (перекись водорода, фурацилин, хлоргексидин). Допускается использование антибактериальных мазей (левомеколь, линимент, синтомицин).

После нанесения препарата на область поражения необходимо дополнительно приклеить пластырь. Пузырь запрещено вскрывать самостоятельно, иначе возможно развитие воспаления.
- Сухую мозоль сначала потребуется размягчить. Предварительно кожу рекомендуется распарить. Для этого подойдет мазь, специальная жидкость или пластырь. В их состав, как правило, входит салициловая или бензойная кислота. Во время использования необходимо быть предельно внимательными, поскольку остается риск повреждения здоровых участков. Мозоль удаляется при помощи пемзы через 12-72 часа.
- Трихлоруксусная кислота относится к радикальным средствам. Ее использовать следует очень осторожно. В противном случае может возникнуть химический ожог. Состав подходит для устранения сухих мозолей. Трихлоруксусную кислоту следует наносить на область поражения после предварительного размягчения раз в день.
Как лечить мозоли, расскажет это видео:
Народные средства
Для удаления мозолей допускается также использовать полностью натуральные компоненты. Чаще всего для этого используется сок алоэ. Листья растения очищаются от кожуры и измельчаются.
Полученный состав следует прикладывать к области поражения. Отек, боль и воспаление проходят в течение нескольких дней. Дополнительно запускается процесс естественной регенерации тканей.
Сок алоэ способствует уничтожению вредных бактерий и микроорганизмов.
Для устранения мозолей и последствий их образования рекомендуется использовать один из следующих методов народной медицины:
- Сок чистотела помогает избавиться от многих болезней кожи. Мозоли и бородавки тому не исключение. Состав рекомендуется наносить на пораженную поверхность один раз в день.
- Алоэ помогает не только снять воспаление у мокрых волдырей, но и размягчить верхнюю часть эпидермиса на сухих. Регулярное использование гарантирует безболезненное устранения ороговевшей ткани.

- Избавится от мозолей помогает измельченный чеснок. Полученный состав лучше всего прикладывать к пораженной области на ночь.
- Для питания и увлажнения кожи рекомендуется использовать компрессы из календулы. Для приготовления целебного состава рекомендуется использовать исключительно цветы растения.
- Положительное воздействие на состояние кожного покрова оказывает прополис. Перед использованием его необходимо хорошо разогреть и завернуть в марлевую салфетку. Для ее закрепления следует использовать обычный пластырь.
- Размягчить огрубевшие участки помогает ванночка из мыла и соды.

Для ее приготовления следует взять три столовые ложки порошка, добавить немного стружки мыла и теплой кипяченной воды. Добиться положительного результата можно только в том случае, если проводить процедуру не менее 15 минут.
- Для удаления мозолей издавна использовалась солома от овса. Ее необходимо залить водой и прокипятить 10 минут. Полученный состав выливается в тазик, в котором и будет производиться дальнейшее пропаривание. После манипуляции мозоль станет сухой, поэтому ее удастся с легкостью удалить с кожного покрова. Для этого целесообразно использовать пемзу.
- Для ванночки потребуется взять 2 л теплой воды и добавить в нее две столовые ложки морской соли. Положительный эффект будет заметен в том случае, если распаривать ладони на протяжение 25 минут. После окончания процедуры руки следует тщательно смазать кремом для увлажнения.
При использовании методов народной медицины не следует забывать о том, что они могут вызвать аллергическую реакцию. Чаще всего индивидуальная непереносимость у людей фиксируется на мед и растительные компоненты.
Перед началом любой процедуры необходимо нанести небольшое количество состава на сгиб руки.
 От метода необходимо отказаться в случае наличия покраснений и ожогов. Опасно также злоупотребление органическими кислотами. Оставить след на коже может чрезмерное количество уксусной или лимонной кислоты.
От метода необходимо отказаться в случае наличия покраснений и ожогов. Опасно также злоупотребление органическими кислотами. Оставить след на коже может чрезмерное количество уксусной или лимонной кислоты.
При их использовании необходимо в точности придерживаться дозировки, которая указана в рецепте. В противном случае увеличивается риск возникновения осложнений, шрамов и ожогов. Они могут остаться на коже человека на всю жизнь.
Профилактика
Избежать ситуация с негативным проявлением можно при соблюдении основных правил ухода за кожей рук. В процессе работы с вредными или химическими средствами следует в обязательном порядке надевать перчатки.

Это обязательно необходимо выполнять при работе с тяжелыми грузами. В таком случае удастся избежать натирания на ладонях и пальцах. Важно регулярно использовать увлажняющий крем и пемзу.
При своевременной профилактике удастся сохранить состояние кожного покрова рук идеальным на долгие годы. В противном случае придется выделять средства для лечения.
afroditaspa.ru
как убрать народными и аптечными средствами, салонные процедуры
Мозоль на пальце руки может возникнуть по ряду причин. К появлению такого образования приводят бытовые нагрузки, физический труд и упражнения, травмы, воздействие химических веществ. Кожа начинает грубеть, а натертые поврежденные участки — болеть. Это доставляет человеку немалый дискомфорт. Чтобы избавиться от мозолей, нужно отличать их по характеру и источнику происхождения.
Основания для появления
Возникновению мозолей разного типа способствуют следующие факторы:
- Физическое травмирование — самая распространенная причина. Работа в саду или на огороде без использования защитных перчаток вызывает появление водянистых пузырей на пальцах («водянки»), наполненных лимфатической жидкостью. При дальнейшей нагрузке или повреждении они лопаются, образуя ранки.
- Профессиональная деятельность нередко становиться провоцирующим фактором формирования мозолистых образований. Спортсмены натирают руки снарядами, турниками; студенты и офисные сотрудники — шариковой ручкой; швеи — иглами и ножницами; водители — рулем, музыканты — струнами и инструментами. Подобных примеров великое множество, но у всех одна причина травмирования: повреждение поверхности от постоянного натирания предметом одного и того же участка.
- Дефицит витаминов часто вызывает сухость и истончение эпидермиса. Это приводит к повышению чувствительности и травматизации кожи. Ведь организм образует мозоль для того, чтобы уплотнить участок, на который приходится большая нагрузка, и защитить глубокие слои эпидермиса от повреждений.
Для многих людей «водянки» — привычное дело. Но они не столь безобидны, каковыми кажутся.
Лопнувший пузырь открывает доступ патогенным микроорганизмам, которые при проникновении вызывают воспалительные процессы, нагноение. В таком случае возможно инфицирование всего организма, которое может быть опасным для здоровья.
Разновидности образований
По физическим особенностям и характеру поражения мозоли подразделяются на несколько видов.
- Мягкие водянистые образования иногда наполняются не только лимфой, но и кровью, что объясняет их темный цвет. Происходит это из-за близкого расположения к поверхности сосудов, а также длительного усиленного воздействия. Прокалывать пузыри на пальце не рекомендуется, так как можно занести инфекцию. Со временем «водянка» лопается самостоятельно либо ее содержимое постепенно выходит через поры, и она сдувается. В случае разрыва тканей образуется ранка, которую следует продезинфицировать раствором Хлоргексидина, Мирамистина, Фурацилина, перекисью водорода или порошком Стрептоцида, и заклеить антибактериальным пластырем. Периодически нужно менять повязку, а рану обрабатывать заново.

- Сухая мозоль появляется вследствие трения, меньшего по интенсивности, чем требуется для водянистой. Иногда она становится результатом заживления «водянки». Плотное сухое образование имеет твердую поверхность, которая может краснеть и воспаляться по внешнему контуру. При нажатии возникают неприятные болевые ощущения. Выводятся такие мозоли значительно трудней, чем мягкие. Из-за внешнего сходства их часто путают с бородавками.
- Стержневая, или корневая — наиболее болезненная. Такая мозоль образуется из глубоко отвердевших тканей и может задевать нервные окончания. Внешне она представляет из себя бугорок с небольшим отверстием посередине. Помимо натирания, ее появлению способствует проникновение в кожу инородного тела (занозы), песчинок или дерматотропного вируса. Вылечить полностью стержневую мозоль самостоятельно невозможно, так как требуется удаление ее глубокого корня.
Локализация
При выборе метода лечения и профилактики большое значение имеет не только характер образования, но и место его расположения.
 На пальцах рук мозоли появляются на месте сгибов, подушечек и у оснований фаланг.
На пальцах рук мозоли появляются на месте сгибов, подушечек и у оснований фаланг.
- У людей, занимающихся различными видами единоборств, вследствие усиленных тренировок кожа может огрубеть и ороговеть с наружной области сгибов пальцев, на так называемых костяшках. Выглядят они как твердые бугорки и очень напоминают бородавки.
- Уплотнения на внутренней стороне суставов у женщин чаще всего возникают от тяжелых сумок, пакетов, набитых продуктами; у мужчин — от физических упражнений на спортивных установках, турниках, тренажерах.
- На подушечках пальцев мозоли образуются у музыкантов струнных инструментов, изредка — у операторов компьютерного набора, секретарей.
- На указательном пальце и на боковой стороне среднего уплотнения возникают при регулярном надавливании кистью, шариковой ручкой, карандашом, от чего страдают студенты, офисные работники, художники, чертежники и представители других профессий.
- На среднем пальце огрубевшие бугорки могут появиться у спортсменов, рабочих, музыкантов при использовании различных инструментов и инвентаря.
- Образования на большом пальце возникают редко. Такие мозоли доставляют немало хлопот, неудобств и болезненных ощущений. Появляются они от постоянного трения при выполнении какой-либо работы (при упаковке товара, вкручивании и выкручивании мелких деталей, нарезке ножом), вождении велосипеда/мопеда.

Чтобы избежать появления подобных повреждений, следует защищать руки перчатками, регулярно ухаживать за кожей, избегать длительного воздействия предметов и не доводить дело до глубокого травмирования.
Для укрепления мягких тканей следует сбалансировать питание, обогатить ежедневное меню фруктами, зеленью и овощами либо раз в полгода принимать витаминные комплексы. Особенно важно восполнить нехватку витаминов А и Е, которые отвечают за упругость и эластичность кожи.
Медикаментозное лечение
Терапия образования зависит от его типа. Водянистые, сухие и стержневые мозоли требуют индивидуального подхода.
Основные правила и популярные средства лечения следующие:
- Чтобы защитить поврежденный участок эпидермиса от попадания грязи и болезнетворных микробов, его необходимо очистить, продезинфицировать и заклеить бактерицидным пластырем.

- Если мозоль лопнула, ее следует как можно быстрей обработать обеззараживающим раствором и смазать антибактериальной заживляющей мазью (Синтомициновая, Салициловая, Тетрациклиновая, Вишневского, Левомеколь, Цинковая паста).
- После высыхания корочку от волдыря необходимо убрать, бережно срезав ее ножницами, пока кожа еще не успела огрубеть.
- Если мозоль сухая, применяется специальный размягчающий пластырь (Компид, Салипод, Лейко, Урго). Спустя несколько дней его нужно снять и аккуратно осуществить удаление отмерших тканей. С этой же целью применяются специальные кератолитические мази (Серно-салициловая, Коломак, Элоком С, Кератолан).
- Перед удалением сухой твердой мозоли ее требуется размягчить. Сделать это можно с помощью все тех же пластырей и мазей или теплой ванночки с добавлением соды, раствора салициловой кислоты либо жидкого мыла.
- Убрать остатки мозоли можно специальной теркой, пемзой или педикюрным лезвием, затем нужно обработать поверхность антисептиком.
Народные средства
Методы народной медицины предусматривают использование целебных трав, растений, продуктов пчеловодства. Перед их применением важно исключить аллергию и провести пробу на реакцию на небольшом участке кожи.
Рецепты от водяной мозоли
Действие средств от «водянки» направлено на быстрое рассасывание скопившейся жидкости, подсушивание и восстановление поврежденного слоя кожи.
- Чтобы избавиться от водяной мозоли, применяют компрессы из сока алоэ, каланхоэ, тертого сырого картофеля, масла чайного дерева. Пропитанный выбранным средством отрезок марли или бинта прикладывают к образовавшемуся волдырю и закрепляют пластырем. Менять повязку нужно каждые 4—6 часов, по мере впитывания.
- Чтобы успокоить боль и ускорить процесс выведения лимфатической жидкости, рекомендуется применять теплые (не горячие!) ванночки со столовой ложкой соли либо соды на 1 литр жидкости. Обычную воду можно заменить отваром ромашки, календулы, мяты или череды.
- Быстрое восстанавливающее действие оказывает подорожник. Хорошо промытые листья измельчают в кашицу и прикладывают к «водянке» 2—3 раза в день на 30—40 минут.

Лечение сухой мозоли
Размягчить огрубевшие ткани помогут следующие рецепты:
- На затвердевший участок 1—2 раза в день наносить несколько капель молочка свежесрезанного одуванчика или чистотела. Нужно быть осторожным: мазать только мозоль, не задевая живые мягкие ткани вокруг. Сок слегка втереть и дать впитаться, можно накрыть сверху пищевой пленкой. После процедуры хорошо вымыть руки. Необходимо избегать попадания сока в глаза и на другие слизистые поверхности.
- Кашицу тертого зубчика чеснока приложить к ороговевшему участку на ночь. Перед наложением компресса рекомендуется распарить кожу в солевой ванночке. Применять средство 2—4 дня в зависимости от результата.
- Мякиш хлеба (желательно черного) смочить в уксусе, слегка отжать, сформировать лепешку и приложить к мозоли. Закрепить компресс пленкой. Когда кожа вокруг покраснеет, и появятся болезненные ощущения, его следует удалить. Нарост набухнет и через несколько дней начнет отходить.
- Таким же образом действует лимон. Его дольку привязывают к образованию и ждут, пока кислота проникнет в глубокие ткани и даст о себе знать небольшим жжением. Важно не злоупотреблять данными средствами и не передерживать их, так как это может привести к кислотному ожогу.

Следует отметить, что не все мозоли требуют удаления. Например, огрубения на подушечках пальцев у музыкантов оберегают кожу от глубокого травмирования.
Важно не дать этим участкам растрескаться. Их следует регулярно увлажнять, а также не допускать дефицита витаминов А и Е в организме.
Удаление образований в косметических салонах
В косметические салоны чаще всего обращаются пациенты, страдающие от сухих и стержневых мозолей. Для их устранения дерматологи и косметологи предлагают следующие виды аппаратного воздействия:
- Замораживание, или криодеструкция. На ороговевший участок воздействуют жидким азотом. Ткани замораживаются и теряют всякую чувствительность, после чего врач их удаляет. Обработанную поверхность дезинфицируют, поверх накладывают стерильную повязку. Процедура бескровная и практически безболезненная: пациент может ощутить только легкое покалывание или пощипывание.

- Высверливание педикюрным абразивным буром. Перед процедурой мастер распаривает поверхность, дезинфицирует и начинает обработку специальным прибором, который постепенно стирает омертвевшую кожу до тех пор, пока пациент не ощутит тепло. После этого мелкозернистой насадкой удаляются остатки образования, поверхность смягчают кремом. Манипуляция не травматична и не оставляет после себя открытых ран.
- Лазерное лечение. Метод очень эффективен при удалении стержневых мозолей. Для проведения процедуры лучше обратиться в специализированную клинику, чтобы ее осуществил квалифицированный врач. Так как лазер воздействует довольно болезненно, выжигая ненужную ткань, перед сеансом делают местное обезболивание. Во время операции ороговевшие клетки просто испаряются. Если имеется глубокий корень, может образоваться сгусток, который впоследствии удаляют пинцетом. После этого врач обрабатывает ранку дезинфицирующим средством и накладывает мягкую повязку. Во время реабилитационного периода, который длится до полного заживления, пациент должен ежедневно смазывать обработанную зону назначенным средством и менять повязку.
Каким образом избавиться от мозоли, каждый решает самостоятельно. В любом случае перед применением радикальных методов следует проконсультироваться с врачом. Важно не срезать и не прокалывать образование самостоятельно, при обработке использовать стерильные предметы и растворы, а также не применять средства, вызывающие раздражение или аллергическую реакцию.
kozhainfo.com
Полезно знать как избавится от мозолей на руках
Возникновение мозолей на руках – проблема, знакомая многим. Она может коснуться любого человека, независимо от сферы его деятельности, пола, возраста, состояния здоровья или соблюдения личной гигиены. Случаи, когда мозоли проходят сами, бывают, но это касается только очень легкой их степени. Чаще всего человеку необходимо вмешаться в процесс заживления и сделать это как можно скорее.
Оглавление:
Что такое мозоль и почему она появляется на руках
Выглядят и ощущаются все мозоли примерно одинаково: это огрубевший участок ткани сухой или наполненный жидкостью, чаще всего болезненный. Фактически это защитный механизм, который помогает коже защититься от механического воздействия. Независимо от места локализации все мозоли имеют одну природу. Они появляются, когда на кожу что-то непрерывного и регулярного неблагоприятно воздействует.
Сначала образуется мокрая мозоль или пузырь с лимфой – жидкостью, которая необходима для заживления поврежденных тканей. Если механическое воздействие прекращается, под пузырем нарастает новая кожа, после чего мозоль и вовсе исчезает.
Если раздражение продолжается, организм наращивает защитный слой из уже омертвевших клеток. Так появляется сухая мозоль – чешуйчатое уплотнение, как правило, бело- или серо-желтого цвета.
Чаще мозолистые образования встречаются на ногах, но и на руках – ладонях и пальцах — хоть раз в жизни появляются у каждого человека. Обладателям они приносят много неудобств. Как лечить сухие мозоли на ногах читайте тут.
Различают мозоли сухие и водянистые. У женщин чаще появляются водянистые, а у мужчин — сухие. Возникают мозоли обычно в процессе физического труда, например, при занятиях спортом, музыкой, в результате трения и давления. Также причиной образования могут крыться в нехватке в организме витамина А.
Как быстро можно избавиться от мозолей на руках и пальцах рук
Во-первых, стоит заранее побеспокоиться о том, чтобы избежать такой неприятности как появление мозоли. Для этого необходимо вовремя избавиться от повреждающего фактора, то есть причины трения или давления на пальцы или ладони. Если это невозможно,например при возникновении мозолей на руках от турника, то после лечения мозолей во время тренировок рекомендуется использовать специальные перчатки или пластыри.
Что делать если мозоль на руках возникла в случае нехватки витамина А? Для профилактики его недостатка -рекомендуется периодически пропивать комплекс витаминов, добавить в рацион морковь или морковный фреш со сливками, начать обрабатывать кожу кремом с витамином А. Так же использовать пемзу, парафин для рук и специальные спа-перчатки.
Так же вам может быть интересно:
- Почему опасны животные на улице — стригущий лишай и как им может заразится человек читайте у нас.
- Паховая эпидермофития: как лечить у мужчин и женщин
- Витилиго не приговор: симптомы, фото, современные методы лечения
http://idermatolog.net/boleznikogi/narusheniya-pigmentatsii/vitiligo.html
Чтобы вылечить уже имеющиеся мозоли, можно прибегнуть к аптечным и к народным средствам.
Избавиться от сухих мозолей на руках помогут зарекомендовавшие себя аптечные методы: различные кремы, гели, мази и антимозольный пластырь. Их много и выбрать что-то подходящее именно вам можно в любой аптеке. В состав подобных средств входит салициловая кислота, размягчающая огрубевшую ткань, но при этом способная спровоцировать раздражение кожи. Поэтому людям, имеющим непереносимость салициловой кислоты, не стоит их использовать
Лечение свежих и сухих мозолей на руках и пальцах рук в домашних условиях
Эффективность народных способов также высока, а их количество и разнообразие позволит каждому, кто столкнулся с проблемой появления мозолей, подобрать подходящий.
Убрать мозоль помогут чеснок и лук. Для этого сначала нужно распарить руки в содовом растворе, после чего нанести на поврежденную область размятые чеснок или лук. Чтобы увидеть конечный результат, следует провести 12 таких процедур.
Самое просто средство от мозолей на руках — ванночки с содой и жидким мылом. Половину колпачка мыла и одну чайную ложку пищевой соды для этого растворяют в литре теплой, но не горячей воды. Мыло можно заменить на не раздражающий шампунь с минимумом посторонних добавок. Руки погружаются в раствор и удерживаются там в течение 15 минут. Затем размягченную мозоль нужно соскоблить, а руки обработать кремом.
Чудодейственное влияние на проблемную кожу оказывает алоэ. Оно поможет избавиться даже от очень застарелых мозолей. Необходимо только распарить руки в растворе соды, а потом приложить листок алоэ свежим срезом к мозоли.
Подробнее о том как лечить мозоли в домашних условиях читайте у нас.
Как с помощью физических методов удалить мозоль на руках и пальцах рук
В самых запущенных случаях, когда мозоль становится вросшей или стержневой, захватывая не только поверхностные ткани и уходя в глубокие слои дермы, помочь может только доктор. Обычно такие мозоли очень сильно болят и мешают привычным движениям руки. В таком случае специалист воспользуется лазером или жидким азотом. Лазер выжигает пораженный участок кожи, а азот – замораживает. В обоих случаях на месте мозоли после процедуры может остаться углубление, которое со временем затянется здоровой кожей. У обоих методов есть свои недостатки и есть достоинства, но они позволят быстро избавиться от проблемы без осложнений. В некоторых медицинских центрах применяется электрокоагуляция или же радиоволновая хирургия.
Что делать, если мозоль на руке лопнула
Лопнуть может только водянистая мозоль. Главное правило в таком случае – немедленная дезинфекция, иначе разовьется воспалительный процесс. Если появится отек, может потребоваться хирургической помощи.
Обычно самостоятельно избавляться от водянистых мозолей на руках не советуют, но если она большая, то это даже необходимо. Свежие водянистые мозоли можно очень аккуратно проколоть в нескольких местах дезинфицированной спиртом или огнем иглой. Подцеплять нужно самый верхний тонкий слой, не задевая здоровые участки, а иглу держать практически параллельно коже. Когда жидкость выйдет, проблемное место нужно осторожно обработать спиртом или перекисью водорода, можно наложить сверху специальный пластырь. Если вокруг образовавшейся ранки сохранилась кожица, не нужно ни в коем случае ее удалять. За состоянием пораженной части ладони или пальца нужно тщательно следить и обрабатывать его несколько раз в день.
При обнаружении воспалительного процесса стоит немедленно обратиться в больницу. Признаки инфицирования: гной, припухлость, краснота, озноб, повышение температуры тела. Как лечить такие мозоли на руках вам подскажет только врач.
Лопнувшую мозоль можно обработать с помощью аптечных или народных методов. Чаще используется недорогая и эффективная мазь «Левомеколь». Уже после второй процедуры заметен положительный результат. Зарекомендовало себя и использование такого простого средства как подорожник, чистый лист которого нужно приложить к больному месту, и обработка его пихтовым маслом.
idermatolog.net
Мозоли на пальцах рук: причины появления, фото и виды

Трудно найти человека, который бы не знал, что такое мозоль. Необязательно заниматься частым физическим трудом, чтобы обзавестись этой напастью.
Мозоль на руках возникает не только у человека рабочего класса, орудующего лопатой или работающего на стройке, но и у офисного сотрудника. В любом случае мозоль доставляет дискомфорт и снижает качество жизни.
Для того, чтобы как можно быстрее избавиться от раздражителя, нужно различать мозоли по видам и знать, какие действия применять.
Содержание статьи
Причины возникновения и виды мозолей на пальцах
 По большей части мозоли возникают на ногах и это вполне понятно. Особенно этим страдают представительницы прекрасного пола, обувая неправильно подобранную или неудобную обувь на высоком каблуке.
По большей части мозоли возникают на ногах и это вполне понятно. Особенно этим страдают представительницы прекрасного пола, обувая неправильно подобранную или неудобную обувь на высоком каблуке.
На руках же мозоль может обнаружиться не только у мужчин-работяг, но и у женщин, абсолютно не занятых физическим трудом. Рассмотрим типы мозолей и причины их возникновения.
Виды
- Водянистые. Такие мозоли образуются из-за повреждений механического характера, при сильном трении. В результате под кожей скапливается жидкость прозрачного цвета, в дальнейшем приводящая к прорыву мозоли и ее медленному рассасыванию.
- Сухие. Образуются также вследствие трения, только не такого сильного по интенсивности. Кожный покров пытается сам справиться с повреждением и защититься от травмы. Как следствие – возникают сухие мозоли. Такие мозоли выводятся труднее, чем водянистые.
- Стержневые. Мозоль получила такое название благодаря тому, что имеет корень, уходящий в слои эпидермиса достаточно глубоко. Вылечить такую мозоль не представляется возможным, так как происходит глубокое поражение. В данном случае стержневая мозоль на пальце руки удаляется вместе с корнем.
- Костная. Такая мозоль может образовываться в результате перелома или другой травмы пальцев рук.
 Причин для образования мозолей может быть великое множество.
Причин для образования мозолей может быть великое множество.
Офисный работник может заполучить мозоль от долгого письма обычной шариковой ручкой, парикмахер от длительной стрижки ножницами, а работяга от тяжелой физической работы.
Как бы то ни было, именно от причины возникновения зависит выбор лечения.
Причины возникновения
- Физический аспект. Является самой распространенной и часто встречающейся причиной. Спорт, работа на садовом участке могут поспособствовать развитию водянистых или же сухих мозолей. При очень сильных нагрузках есть риск возникновения мокрых наростов-пузырьков, наполненных лимфатической жидкостью. При дальнейшей физической нагрузке в пузыре скапливается кровь из-за повреждения капилляров.
- Мозоли, связанные с видом профессии. Это мозоли у спортсменов от занятий на турнике, у студентов или офисных работников мозоль на пальце руки от шариковой ручки, у швей мозоль на большом пальце руки от большого количества заказов. Примеров можно привести много, но все они сводятся к одному: мозоль образовывается вследствие трения рабочего инструмента о кожный покров.
- Нехватка витаминов. Дефицит витаминов А и Е приводит к сухости кожи и усилению ее чувствительно к различным видам нагрузки. Не зря врачи рекомендую два раза в год пропивать комплекс витаминов.
 Не только причины возникновения, но и расположение мозоли играют большую роль при выборе метода лечения.
Не только причины возникновения, но и расположение мозоли играют большую роль при выборе метода лечения.
В зависимости от места образования мозоли на пальце можно выделить 5 основных мест:
- Мозоли на подушечках пальцев. Появляются у людей, работа которых связана с деятельностью на компьютере, при вынужденной печати текстов больших объемов.
- Мозоли на большом пальце руки. Классическим примеров того, у кого может возникнуть такая мозоль являются упаковщики. Это связано с тем, что работа их носит монотонный и механический характер.
- Мозоли на указательном пальце правой и левой руки. Такая мозоль легко выдаст студента или офисного работника, так как возникает у людей, вынужденных много писать шариковой ручкой. Частое ее использование приводит к образованию водянистых или сухих мозолей.
- Мозоли на среднем пальце. Может доставить ряд проблем, поскольку такая мозоль является довольно жесткой и со временем способна перерасти в целые наросты огрубевшей кожи. Чаще всего подобная мозоль появляется у спортсменов из-за использования спортивного инвентаря.
- Мозоли на костяшках пальцев рук и их сгибах. Возникают у женщин, оберегающих домашний очаг, и мужчин, держащих себя в форме. В первом случае мозоли появляются из-за ношения тяжелых пакетов из гипермаркетов, во втором при занятиях на турникете и использовании спортивного инвентаря без перчаток.
Загрузка…

Мозоли на подушечках пальцев

Так выглядит сухая мозоль на пальце руки

Мозоли на пальцах руки

Мозоль на указательном пальце
Медикаментозные способы лечения
При обнаружении мозоли на коже, эту область следует обработать тальком с последующим нанесением крема. Рекомендуется делать ванны для рук, но если мозоль долгое время не проходит, то следует прибегнуть к другим методам.
Как убрать сухие мозоли на руках
- Современная медицина предлагает большое количество способов – как убрать мозоль на пальце руки. Для домашнего использования больше всего подходят пластыри, которые следует наклеивать непосредственно на мозоль. Такой пластырь незаменим при сухой мозоли, его воздействие направлено на ее размягчение. Спустя несколько дней вам останется всего лишь снять то, что осталось от мозоли мочалкой.
- Хороша для размягчения мозоли и мозольная жидкость. Ее часто применяют именно при мозолях, возникающих на руках.
- Похожий размягчающий эффект дает и обычная салициловая кислота. Ее следует добавлять в обычные ванночки для рук.
 Лечение водянистых мозолей
Лечение водянистых мозолей
- Если мозоль водянистая, то рекомендуется наносить на нее мази направленного действия, после чего перебинтовать место нанесения.
- Поскольку такая мозоль нуждается в подсушивании, на нее можно нанести йод. Обрабатывать проблемную зону стоит каждый час.
Народные методы избавления от мозолей получили широкое распространение. Зачастую такие методы предполагают использование различных трав.
Народные способы лечения
Избавление от сухих мозолей
- Измельченные лук и картофель в равных пропорциях приложить к мозоли и перебинтовать. Смесь остается на ночь, наутро следует удалить огрубевший слой щеткой, после чего обильно смазать месть жирным кремом.
- Несколько раз в сутки на мозоль наносить салициловую кислоту.
- Небольшой кусочек размороженного мяса в течение дня стоит прикладывать к месту мозоли.
Лечение водянистых мозолей
- Измельченное алоэ наносится на место мозоли и перебинтовывается. Обновлять повязку стоит два раза в день. Обычно спустя несколько дней такого лечения от мозоли не остается и следа.
- Измельченные листья подорожника наносятся на проблемную зону и также перебинтовываются. Менять повязку стоит четыре раза в день.
Если остается актуальным вопрос: как быстро вылечить мозоль на пальце руки – тот здесь ответ будет малообнадеживающим – для избавления от мозолей требуется время. Проще постараться избежать появления мозолей – читайте ниже про профилактику!
Шипица
Шипица на пальце руки – не сухая мозоль, а бородавка
Шипица по внешним признакам напоминает сухую мозоль, на самом же деле таковой не является. Представляя собой инфекционное новообразование, способна образоваться не только на ногах, но и на руках.Возникает при поражении организма человека вирусом папилломы.
Важно! Эта болячка на пальце руки, похожая на мозоль заразна! В первой стадии шипица-это уплотнение на пальце руки похожее на мозоль, немного возвышающееся над кожей. Впоследствии становится крупнее и окружается мелкими наростами.
В первой стадии шипица-это уплотнение на пальце руки похожее на мозоль, немного возвышающееся над кожей. Впоследствии становится крупнее и окружается мелкими наростами.
Корни шипицы запускаются глубоко, что является причиной сильной боли при прикосновении к ней.
Лечение шипицы подбирается строго специалистом. Он определит, что в данном случае будет оптимальней-медикаментозное вмешательство или народные методы.
ВАЖНО! При подозрении на шипицу, следует обратиться к дерматологу, который поставит точный диагноз. При необходимости потребуется сдать анализы для выявления вируса папилломы.Мозоль на пальце от ручки – как избавиться?
Мозоль на руке, вызванная давлением ручки — это нередкое явление, с которым сталкиваются школьники, студенты и люди, вынужденные много писать от руки.
У кого-то эта мозоль небольшая, едва заметная, у кого-то — довольно ощутимая.
В любом из этих случаев место новообразования может болеть и доставлять дискомфорт при письме. По сути, мозоль в данном случае является защитной реакцией организма на дополнительное трение, поэтому причинами ее появления могут становиться неправильная техника письма, неудобная ручка или длительная работа с ручкой.
Как предотвратить появление мозоли от ручки?
Несколько простых хитростей помогут свести к минимуму возможность образования нароста.
- Удобная ручка. Все ручки разные. Они имеют разную ширину, вес, могут быть с мягкой накладкой или без нее. Людям, чьи руки склонны к образованию мозолей, лучше выбирать варианты с мягкими накладками. Обычно для смягчения используется резиновая оболочка, которая увеличивает объем ручки, предотвращает скольжение и трение. Вместо накладки на самом письменном приборе можно использовать и другую хитрость: приклеить плотный пластырь непосредственно на палец. Кому-то это также хорошо помогает, а кому-то скрутившаяся липкая лента делает только хуже — в любом случае, в особо проблемных ситуациях следует поэкспериментировать.
- Другая техника письма. Обычно мозоль образовывается в месте, где сустав соединяет две фаланги пальца, или рядом. Если же перенести ту точку, на которую опирается ручка во время письма, то риск возникновения нароста существенно снизится. Наиболее «выносливое» место на пальце — там, где заканчивается ноготь. За счет того, что это довольно низкая точка, первое время писать будет неудобно. Но если немного потренироваться, то это получится без проблем.
Оба эти способа являются очень простыми, но не всегда действенными. При очень чувствительной коже могут не помочь и специальная ручка, и другая техника письма.
Как убрать мозоль от ручки?
 Если мозоль все-таки появилась, от нее можно избавиться.
Если мозоль все-таки появилась, от нее можно избавиться.
Не стоит откладывать эту проблему в долгий ящик, поскольку запущенный случай может даже стать причиной искривления пальца.
Итак, чем же лечить появившийся нарост?
Обычная пемза
Когда ситуация не очень сложная, подойдет самый простой и традиционный способ — распаривание и снятие ороговевших клеток пемзой. Выполняя процедуру, не следует увлекаться, иначе нежную кожу на руках можно серьезно повредить.
Алоэ
Алоэ обладает серьезными лекарственными свойствами, что успешно применяется как в народной, так и в профессиональной медицине. Чтобы вылечить мозоль, к ней нужно регулярно прикладывать разрезанный вдоль лист растения.
Делать это нужно после распаривания, закрепляя сам лист бинтом или пластырем. Процедура повторяется до тех пор, пока результат не станет очевидным.
Сырой картофель
Кашицу из натертого картофеля также нужно прикладывать к пальцу, закрепляя ее бинтом. С таким компрессом нужно ходить около получаса. Эффект усилится, если для компресса использовать еще и пищевую пленку.
Эфирные масла
Целебные и косметические свойства эфирных масел используются повсеместно. Такой способ не только эффективен, но и очень приятен, поскольку сочетается с ароматерапией.
Для борьбы с мозолями от ручки рекомендуется использовать смесь нескольких масел: пачули, ромашки и лаванды. Такой масляной смесью нужно обрабатывать место образования мозоли несколько раз в день.
Хорошо действует и масло чайного дерева, однако его запах нравится не всем, поскольку довольно специфичен.
Обратите внимание! Мозоли от ручек — это неприятное явление, с которым, тем не менее, можно довольно просто справиться. А как только необходимость много писать пропадет, об этой проблеме и вовсе можно будет забыть.Полезное видео
Рекомендуем посмотреть два коротких видеоролика.
Первый. Что такое мозоли? Откуда берутся мозоли на руках? Как быстро и легко избавиться от мозолей на руках? Самые эффективные способы для избавления от мозолей на руках узнаете, просмотрев видео:
Второй видеоролик посвящен теме полезных мозолей – мозолей гитаристов, которые защищают от струн. Смотрите:
Профилактика
Любой недуг проще предотвратить, чем потом бороться с последствиями. В данном случае мозоль не является исключением. Для того, чтобы избежать возникновения мозолей, достаточно придерживаться несложных правил:
- Беречь кожу рук от механических воздействий. Поскольку натирание кожных покровов является самой частой причиной возникновения мозолей, при физическом труде стоит пользоваться перчатками.
- По окончании физического труда руки следует тщательно очистить и нанести увлажняющий крем.
- Использование специальных защитных кремов для рук создает защитную пленку, не дающую проникать грязи в поры кожи, поэтому такими кремами не стоит пренебрегать.
- Раз в одну-две недели делайте своим ручкам праздник с помощью ванночек с добавлением морской соли или специальных растворов.
На первый взгляд, мозоли являются мелочным проявлением физического труда. Однако они вполне легко могут существенно снизить качество жизни, если, к примеру, при сгибании пальцев ощущается сильная боль. Не стоит терпеть подобную боль.
Если вы не знаете, как избавиться от подобной напасти, то следует обратиться к специалисту. Не нужно думать, что мозоль является пустяковым поводом для подобного обращения.
Запущенная мозоль вполне способна перейти в хроническую форму или пустить корни вглубь эпидермиса, что грозит серьезными последствиями.
Поиск врача по теме статьи

Наталья Симонова
Закончила Московский государственный медицинский университет им.Пирогова

Latest posts by Наталья Симонова (see all)
Другие полезные статьи
-

-
 Ожог руки — что делать?
Ожог руки — что делать?Ожог – одна из частых травм как в быту, так и в производственной среде. Ожоги относятся к поражениям, не только локально повреждающим ткани, но и…
-

-
 Мозоль на подушечках пальцев
Мозоль на подушечках пальцевМозоль – это уплотнение или вздутие кожи, причиной которого послужило длительное трение или надавливание. Чаще мозоли появляются на ногах из-за неудобной обуви, но что делать,…
ruka.site
как избавиться аптечными и народными средствами в домашних условиях
Мозоли на руках — распространенное явление, нарушающее привычный ритм жизни. Они вызывают физический и эстетический дискомфорт, поэтому требуют своевременного лечения. Чтобы устранить проблему, важно найти провоцирующий фактор и ликвидировать его. Для заживления и смягчения кожи рекомендуются аптечные препараты и народные способы.
Причины появления
Формирование мозолей на руках имеет внешние и внутренние причины. К внешним относится регулярное трение, повреждающее целостность эпидермиса. Его вызывают:
- физические нагрузки;
- занятия спортом;
- работа в саду и огороде;
- профессиональная деятельность.
Систематическое раздражение провоцирует появление волдырей, наполненных светлой жидкостью. Если травмированы капилляры, она становится красного оттенка.
Регулярное сдавливание кожи рук приводит к ороговению верхнего слоя. На подушечках пальцев и на ладонях появляются желтые уплотнения произвольной формы. Болезненные ощущения тревожат редко. Они наблюдаются при растрескивании нароста, если в ранку проникли бактерии. Начинается воспалительный процесс. Участок вокруг мозоли опухает и при надавливании болит.
Внутренние причины заключаются в нарушении обменных процессов в организме и нехватке витаминов. Под влиянием этих факторов иммунитет слабеет, кожный покров на руках сохнет, грубеет, на нем часто появляются мозоли.
Виды
Чтобы подобрать правильное лечение, нужно определить вид кожного образования. Мозоли на руках делятся на несколько типов, у которых есть индивидуальные отличия.
Водяная
Сильное трение раздражает верхний слой кожи. Человек чувствует жжение, больное место краснеет, вырастает пузырь. Жидкость под отмершей пленкой защищает рану от микробов и способствует регенерации тканей.
Если на волдырь продолжается давление, он может лопнуть. Жидкость вытекает, и рана становится проводником инфекции в организм.
Сухая
Твердая мозоль образуется в месте, на которое осуществляется постоянное умеренное раздражение. Под угрозой находятся подушечки пальцев, ладони, локти. Кожный покров медленно грубеет и уплотняется.
Это своеобразная защитная реакция организма, предотвращающая повреждения глубоких слоев дермы. Твердое шершавое покрытие надежно защищает руки от травмирования, но выглядит некрасиво и может мешать выполнять привычную работу.
Стержневая
Сильное ороговение на руках способно трансформироваться в стержневую мозоль. Особенность образования в том, что у него есть корень, прорастающий вглубь кожи. По мере роста он провоцирует острую боль, сдавливает нервы и нарушает целостность капилляров.
На терапию внутренней мозоли требуется потратить много времени и сил. Для полного устранения рекомендуется прибегнуть к медицинской помощи.
Профессиональные
Руки в сухих мозолях, которые появляются в одном и том же месте, говорят о том, что человек профессионально занимается каким-либо видом деятельности.
- Плотные мозоли на подушечках пальцев — визитная карточка гитаристов и секретарей. Постоянная игра на струнах и набор текста на клавиатуре провоцируют огрубение кончиков пальцев.
- Мозоль на указательном пальце появляется у людей, которым приходится много писать или чертить, например, у старшеклассников и студентов. Давление ручки или простого карандаша становится причиной водянки, на месте которой часто остается огрубение и сухой нарост.
- Подушечки пальцев нередко страдают у любителей компьютерных игр. Многочасовое прокручивание колесика мышки травмирует тонкую кожу и стимулирует ее уплотнение.
Профессиональные мозоли на ладонях можно увидеть у спортсменов, строителей, дачников, упаковщиков товара. Чтобы ослабить физическую нагрузку, этим людям следует надевать перчатки во время работы или тренировок.
Лечение
Методы избавления от мозолей подбирают исходя из типа новообразования. Для быстрого заживления и размягчения ороговевшей кожи используются аптечные препараты и специальные пластыри. Застарелые и стержневые наросты устраняют профессиональными методами в косметологическом салоне или кабинете врача.
Аптечные медикаменты
Небольшой волдырь, который не лопнул, не требует пристального внимания. Его нужно продезинфицировать и заклеить бактерицидным пластырем.
Если избежать повторного травмирования, выздоровление наступает через 3—4 дня.
Лопнувшие мозоли следует обработать антисептиком и смазать антибактериальным средством. Хорошими заживляющими свойствами обладают:
- Ихтиоловая мазь;
- Тетрациклиновая мазь;
- Левомеколь;
- Синтомициновая мазь.
Их нужно накладывать под стерильную повязку дважды в день до тех пор, пока рана не перестанет мокнуть и не заживет.
Убрать мозоли, имеющие сухую структуру, можно кератолитическими препаратами. Это вещества, растворяющие ороговевший слой. Перед использованием руки нужно подержать в теплой ванночке из соды, соли и очистить огрубение скребком.
Чтобы вылечить наросты, назначаются:
- Салициловая мазь;
- крем Немозоль;
- Супер Антимозолин.
Кожу вокруг мозоли предварительно нужно смазать цинковой пастой, которая защищает здоровые участки от раздражения в случае попадания агрессивного средства.
Наложить кератолитическую мазь, закрыть марлей и заклеить лейкопластырем на сутки. Для полного устранения проблемы требуется повторять процедуру 3—5 дней.
Застарелые наросты и мозоли с небольшим корнем можно вывести специальным жидкостями, которые выжигают образование. Их требуется наносить точечно при помощи аппликатора. Популярными веществами являются:
- Веррукацид;
- Колломак;
- Супер Чистотел.
Вначале руки надо распарить. Вылить на мозоль каплю средства и дождаться высыхания. Манипуляцию повторить 2—3 раза. Она вызывает отслоение омертвевшего слоя и избавляет от сухих образований.
Пластыри
Вылечить мозоли на руках, возникшие от спортивного турника или перекапывания лопатой дачного участка, можно с помощью специальных пластырей.
Чтобы средство не ухудшило ситуацию, нужно его правильно подобрать. Существуют пластыри для мокнущих ран и сухих мозолей.
- Чтобы избавиться от пузырей, следует приобретать изделия, выполненные с применением гидроколлоидной технологии. Они предотвращают развитие инфекции, поддерживают влажную среду, обезболивают. В аптеках можно приобрести продукцию фирмы Компид и S Ленту плотно наклеивают на продезинфицированную рану. Меняют пластырь ежедневно, пока мозоль не заживет.
- Для устранения твердых наростов используют кератолитические пластыри. Их внутренняя сторона содержит салициловую кислоту и другие ингредиенты, способствующие размягчению эпидермиса. Заслуженной популярностью пользуется Салипод. Он растворяет ороговение и способствует формированию здоровых клеток. Салипод наклеивают после предварительного распаривания больного места. Пластырь требуется менять раз в 2 дня.
 Чтобы избавиться от сухих мозолей, можно воспользоваться Мозольным лейкопластырем, изделиями компании Урго и Компид.
Чтобы избавиться от сухих мозолей, можно воспользоваться Мозольным лейкопластырем, изделиями компании Урго и Компид.
Профессиональные методы
Глубокие наросты с корнем, появившиеся на руках, с трудом поддаются удалению. Чтобы избавиться от них, необходимы радикальные методы. Для их применения следует проконсультироваться с врачом. Современная медицина предлагает:
- Криодеструкцию. Процедура осуществляется жидким азотом. Вещество замораживает кожный покров и вызывает отмирание патологических тканей. На месте нароста формируется пузырь, под которым происходит заживление. После выздоровления мозоль полностью исчезает с руки.
- Высверливание. Манипуляция делается специальным аппаратом в косметологическом кабинете. Используют разные насадки. Вначале снимают ороговевший слой, затем высверливают стержень. Выемку, оставшуюся от лечения, обрабатывают антисептиком и антибактериальной мазью.
- Лазер. Неодимовый луч выжигает корень и мозоль, одновременно дезинфицируя близлежащие ткани. Процедура не приносит болезненных ощущений и хорошо переносится пациентами. Место локализации мозоли требуется регулярно обрабатывать антимикробным лекарством до заживления.
При помощи вышеперечисленных методик можно очистить руки от твердых и стержневых мозолей за один сеанс. Риск рецидива сводится к минимуму.
Народные средства
Руки нуждаются в заботливом уходе. Чтобы смягчить их и ускорить регенерацию поврежденных клеток, полезны теплые ванночки. Народная медицина имеет в своем арсенале много эффективных рецептов.
Народная медицина имеет в своем арсенале много эффективных рецептов.
- Натереть детское мыло на терке. Отмерить столовую ложку стружки и развести в литре теплой воды. Добавить такое же количество морской соды и соли.
- Овсяной соломой наполнить литровую кастрюлю и залить водой. Поставить на огонь и кипятить 10 минут. Процедить. Теплый отвар вылить в миску и использовать для ванночки.
- В литре нагретой воды размешать 2 столовые ложки натурального меда. Вместо обычной жидкости, можно использовать настой ромашки или календулы.
Ванночки следует принимать 20 минут ежедневно до тех пор, пока проблема не исчезнет. Потом процедуру полезно проводить для профилактики раз в неделю.
Фитотерапевты рекомендуют компрессы и примочки для удаления разных типов потертостей:
- Для заживления водянистых мозолей используются компрессы из мякоти алоэ или тертого картофеля. Сырье требуется завернуть в марлю и приложить к больному месту, зафиксировав бинтом на ночь.
- Сухие наросты на локтях легко устранить запеченным в духовке чесноком. Овощ размять вилкой и аккуратно ввести в массу чайную ложку несоленого сливочного масла. Самодельную мазь накладывать утром и вечером на мозоль под повязку. После снятия погрузить локти в теплую воду и очистить мягкую побелевшую кожу пилкой.
- Смягчить ладони помогает маска на основе меда. Нужно слегка подогреть столовую ложку продукта на водяной бане. Ввести к нему взбитый яичный желток. Тщательно перемешать и влить ложку теплого оливкового масла. Однородную пасту нанести равномерным слоем на руки и надеть тканевые перчатки. Маску делать перед сном и оставлять до утра. После смывания состава руки становятся нежными, бархатистыми и увлажненными.

Профилактика
Меры профилактики помогают предотвратить формирование мозолей и сохраняют здоровье рук. Мягкая увлажненная кожа устойчива к повреждениям и менее подвержена трению. Специалисты рекомендуют:
- утром и вечером мазать руки питательным кремом с добавлением витаминов А и Е;
- выполняя спортивные упражнения, посыпать ладони тальком;
- надевать перчатки, поднимая тяжести, перекапывая огород или занимаясь другой физической работой.
Быстро возвращают эластичность и нежность рукам профилактические процедуры. Раз в неделю следует смазывать кожу подогретым оливковым маслом, надевать хлопковые варежки и оставлять компресс до утра.
Можно воспользоваться вареным картофелем. Клубни размять в пюре, добавить немного молока и сливочного масла. Теплую массу выложить на руки, обмотать полиэтиленом и надеть варежки.
Регулярный уход и защита гарантируют блестящие результаты и не допускают образования мокрых и сухих мозолей.
protravmy.com
виды, расположение, причины возникновения, лечение
Красивые, ухоженные женские руки привлекают внимание мужчин.
Но каждый день подвергаясь воздействию бытовой химии, им сложно оставаться таковыми.
Со временем кожа на руках начинает грубеть и в итоге на ранее нежных и заботливых ручках появляются мозоли, которые не только визуально портят их вид, но и доставляют физический дискомфорт.
Многие из нас сталкиваются с проблемой болезненной мозоли на руках, но мало кто знает причину их появления, и самое главное − как все-таки избавиться от этого явления? Поэтому мы предлагаем ознакомиться с наиболее частыми местами возникновения мозолей, методами профилактики и самое главное лечения этого неприятного, а иногда и болезненного явления на наших нежных женских руках.
В первую очередь надо знать, что такое мозоль.
| Мозоль – результат длительного сжимания кожи, или давления на него посторонними предметами. | |
На мозоли часто жалуются мужчины, которые занимаются на турниках без перчаток, домохозяйки и люди, которые пользуются неудобной обувью. С гистологической точки зрения она проявляется в виде омертвления клеток эпителия.
Виды
Все мозоли делятся на несколько видов по характеру поражения кожи и особенностям протекания.
К основным типам относятся:
Мягкая (водянистая) мозоль
Ее часто называют – пузырь или водянка.Иногда такая мозоль бывает с кровью.
Так бывает, когда кровеносные сосуды располагаются близко к поверхности кожи, и воздействие на нее давлением было длительное. В таком случае в пузырьке, наполненном лимфой, появляется еще и немного крови.
Хотя некоторые рекомендуют для ускорения лечения в домашних условиях проколоть водянку, разрыв такой мозоли может быть особенно опасен. Вы можете занести инфекцию в ранку, что приведет к абсцессу.
Сухая (твердая) мозоль
Cухая мозоль (старая) отличается от мокрой наличием плотной структуры и блестящей поверхности.Кожа вокруг нее обычно раздраженная и красная.
При нажатии на такую мозоль могут возникать неприятные ощущения.
Cухая мозоль возникают на коже в местах, где отсутствуют волосы (пальцы рук, ладони, стопы, промежутки между пальцами).
Стержневая (врастающая) мозоль
Мозоль с корнем наиболее болезненная из всех видов.Своим стержнем она проходит через нижние слои эпидермиса и достигает нервных окончаний.
Избавиться от данной мозоли сложнее всего.
Расположение мозолей и причины их появления на пальцах рук
Чаще всего мозоли появляются на руках как следствие выполнения механической работы.
На пальцах рук, например, такое повреждение возникает из-за длительного давления. Вы можете даже не замечать воздействия на кожу, однако мозоли появляются довольно быстро даже при, казалось бы, незначительном трении.
На суставах
Отчаянные домохозяйки, которые каждый день носят с собой из магазинов килограммы еды, натирают руки пакетами. В основном мозоли по этой причине возникают на сгибе пальца и на суставе. Мужчины, стремящиеся к идеальной фигуре, каждый день проводят в спортзале и «тягают железо» без перчаток, затем страдают от мозолей на ладони или на подушечках пальцев.
На подушечках
Стоит также отметить, что многие люди, постоянно работающие за компьютером, например, секретари, тоже часто жалуются на мозоли на подушечках пальцев из-за длительного набора на клавиатуре.
На указательном пальце
Также от мозолей страдают студенты, которые часто пользуются ручкой. При длительном ее использовании могут появляться поражения в виде водянок, а реже и сухих мозолей, у основания указательного пальца.
На большом пальце
Больше всего хлопот приносит мозоль на большом пальце руки. Она, как и остальные, появляется вследствие трения. Чаще всего этими поражениями страдают люди, выполняющие механическую монотонную работу руками, к примеру: упаковщики.
На среднем пальце
У основания среднего пальца, примерно по центру верхней части ладони, часто появляются мозоли у спортсменов. Это вызвано использованием инвентаря. Часто они превращаются со временем в наросты огрубевшей кожи. Стоит отметить, что такой вид мозоли может приносить не только дискомфорт, но и пользу. Так у теннисиста она защищает руки от повреждения ракеткой во время игры.
Зачастую избежать появления любого вида мозолей довольно просто. Главное своевременно ухаживать за кожей рук, питая и увлажняя ее, избегать длительного трения кожи какими-либо предметами и надевать перчатки во время занятий спортом.
Лечение мозолей
Когда вы обнаружили мозоль на своей коже, прежде всего, обработайте ее, например: тальком или детской присыпкой, а затем кремом. Регулярно делайте ванночки для рук.
В том случае, если обычные методы не подошли и мозоль не проходит сама в течение длительного времени, можно переходить к кардинальным методам.
Медикаментозные методы лечения
Современная фармацевтика предлагает нам множество средств, способных решить эту проблему. Часто используется в домашних условиях пластырь «Салипод». Его наносят на мозоль на несколько дней. За это время он размягчает натоптыш, который через время легко будет снять пемзой, мочалкой или теркой.Также в борьбе с мозолью на руках используют так называемую мозольную жидкость. Ею также смазывают мозоль для размягчения. Кроме того, в обычные ванночки можно добавлять салициловую кислоту, которая содержится в этих двух средствах, что даст похожий эффект.
Для лечения водянистой мозоли используют мази, которые наносят на место поражения кожи под повязку. Важно хорошо забинтовать такую мозоль, чтобы избежать инфекции.
Если же мозоль у вас давно и ее нельзя вывести вышеперечисленными средствами, можно воспользоваться трихлоруксусной кислотой. Но с использованием данного средства нужно быть аккуратным: его контакт со здоровой кожей не рекомендуется. Для этого можно обклеить здоровую кожу вокруг мозоли скотчем, пластырем и т.д. Затем ватной палочкой наносят капельку кислоты на саму мозоль, заклеивают сверху пластырем на один день. Через время мозоль размякнет и ее будет уже проще убрать.
Следует помнить, что все написанные методы требуют предварительной консультации с врачом. Не пренебрегайте походом в больницу с таким, казалось бы, мелким поражением кожи как мозоль.
Лечение мозолей народными средствами
Народные средства лечения данного заболевания предусматривают в основном использование различных трав.
- Чистотел. Попробуйте воспользоваться соком чистотела. Эта жидкость ярко-оранжевого цвета часто используется для лечения мозолей, бородавок и лишаев в народной медицине. Самое главное: использовать сок свежесорванного растения. Если чистотел полежит несколько дней, и его сок станет коричневым − результата не будет. Лечение продолжается три-четыре дня, а потом ваши мозоли говорят вам: «Прощай».
- Чеснок. Отличное народное средство от натоптышей и мозолей. Зубчик чеснока натирают в блендере или на самой мелкой терке, и на ночь прикладывают к мозоли. Перед нанесением кожу лучше распарить. После двух-трех применений мозоль легко будет снять.
- Прополис. Его эффект воспет многими народными лекарями. Помимо прочего, прополис прекрасно лечит все заболевания, связанные с кожей, в том числе и мозоли. Теплый раствор выкладывают на кожу, а сверху фиксируют лейкопластырем. Через 5-6 дней можно спокойно снимать мозоль.
- Ванночки. Еще один эффективный народный метод против мозолей. Это могут быть ванночки с добавлением соды и хозяйственного мыла в простых случаях. Против мозолей большого размера помогут процедуры с маслами и йодом.
| Не важно, что стало причиной ваших мозолей. Главное, что при правильном их лечении и хорошей профилактике от них очень просто избавиться навсегда. | |
webdermatolog.ru












 Лечение водянистых мозолей
Лечение водянистых мозолей
 Ожог руки — что делать?
Ожог руки — что делать?
 Мозоль на подушечках пальцев
Мозоль на подушечках пальцев

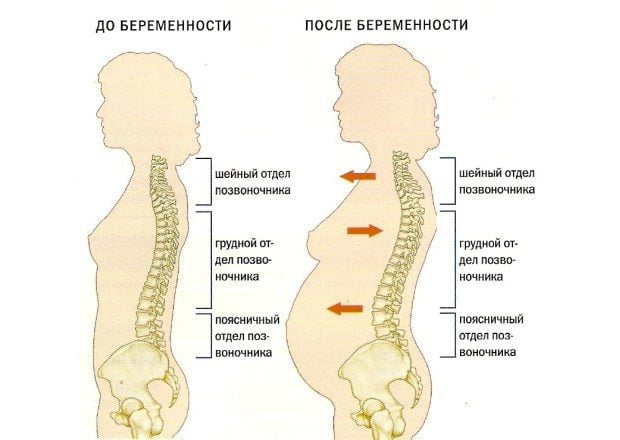














 Боль в области спины у женщин может быть причиной некоторых гинекологических проблем – миомы, аднексита, опухоли разной этиологии, иногда она возникает в период беременности. Она может сопровождаться тяжестью внизу живота и возникать как с левой, так и с правой стороны. Если говорить о хондрозе, среди других возможных причин болей в пояснице, как у мужчин, так и у женщин отмечают:
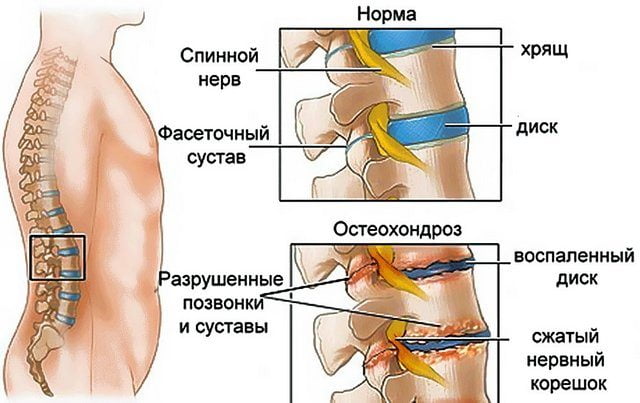
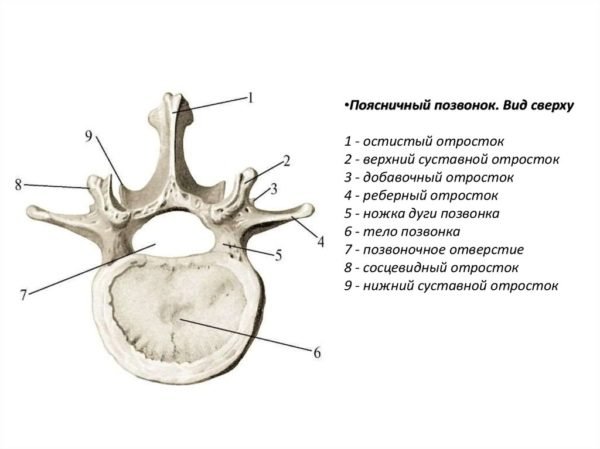
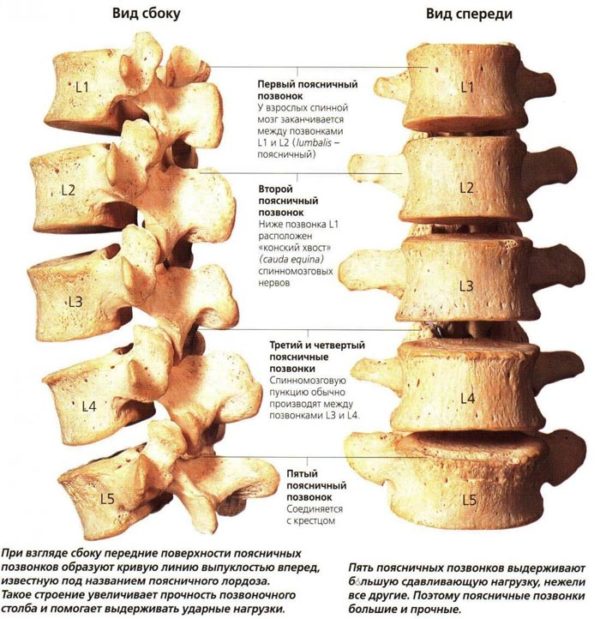
Боль в области спины у женщин может быть причиной некоторых гинекологических проблем – миомы, аднексита, опухоли разной этиологии, иногда она возникает в период беременности. Она может сопровождаться тяжестью внизу живота и возникать как с левой, так и с правой стороны. Если говорить о хондрозе, среди других возможных причин болей в пояснице, как у мужчин, так и у женщин отмечают: Позвоночник является опорой для скелета и всего организма в целом. Боль в любом его отделе сопровождается довольно неприятными симптомами. Человек скован в движении, часто он не может ходить самостоятельно, ухудшается состояние других органов и систем. Поясница является самым уязвимым отделом позвоночного столба. Поскольку человек передвигается прямо, в отличие от животных, и поясница у него является центром тяжести, огромная нагрузка направлена именно на этот отдел.
Позвоночник является опорой для скелета и всего организма в целом. Боль в любом его отделе сопровождается довольно неприятными симптомами. Человек скован в движении, часто он не может ходить самостоятельно, ухудшается состояние других органов и систем. Поясница является самым уязвимым отделом позвоночного столба. Поскольку человек передвигается прямо, в отличие от животных, и поясница у него является центром тяжести, огромная нагрузка направлена именно на этот отдел.
 В некоторых ситуациях медикаментозное лечение противопоказано. Например, беременным, кормящим женщинам, пациентам с заболеваниями, при которых нельзя принимать лекарственные препараты. В таких случаях многие врачи рекомендуют своим пациентам немедикаментозные средства лечения.
В некоторых ситуациях медикаментозное лечение противопоказано. Например, беременным, кормящим женщинам, пациентам с заболеваниями, при которых нельзя принимать лекарственные препараты. В таких случаях многие врачи рекомендуют своим пациентам немедикаментозные средства лечения.












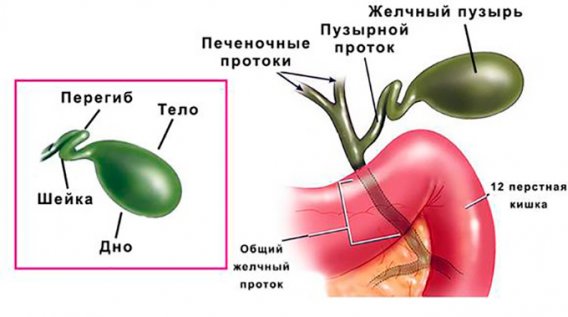
 Перегиб желчного пузыря представляет собой аномальное развитие этого органа, на фоне которого происходит нарушение оттока желчи. Известно несколько предрасполагающих факторов, ведущих к образованию приобретённого недуга. Среди них можно выделить такие причины, как протекание той или иной болезни ЖКТ, широкий спектр травм печени и чрезмерные физические нагрузки.
Перегиб желчного пузыря представляет собой аномальное развитие этого органа, на фоне которого происходит нарушение оттока желчи. Известно несколько предрасполагающих факторов, ведущих к образованию приобретённого недуга. Среди них можно выделить такие причины, как протекание той или иной болезни ЖКТ, широкий спектр травм печени и чрезмерные физические нагрузки.


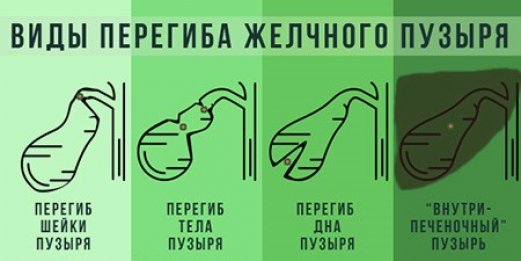

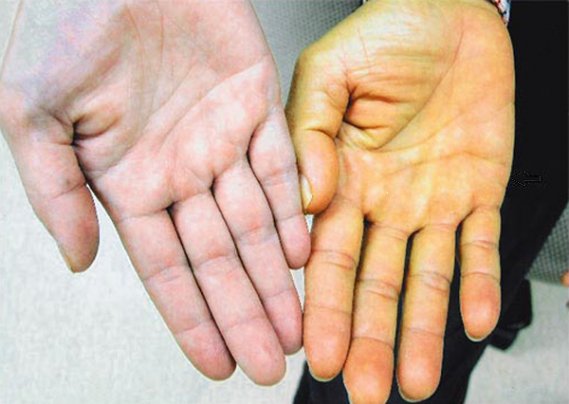



 Нарушение оттока жёлчи приводит к повышению её вязкости и плохому удалению токсинов. В результате могут образовываться конкременты различной химической структуры, чаще из холестериновых кристаллов. При длительном течении возникает раздражение стенок органа или холецистит.
Нарушение оттока жёлчи приводит к повышению её вязкости и плохому удалению токсинов. В результате могут образовываться конкременты различной химической структуры, чаще из холестериновых кристаллов. При длительном течении возникает раздражение стенок органа или холецистит.
 Мезим улучшает пищеварение
Мезим улучшает пищеварение Загрузка…
Загрузка…





 Аллохол применяют как желчегонное средство
Аллохол применяют как желчегонное средство

 Загрузка…
Загрузка…



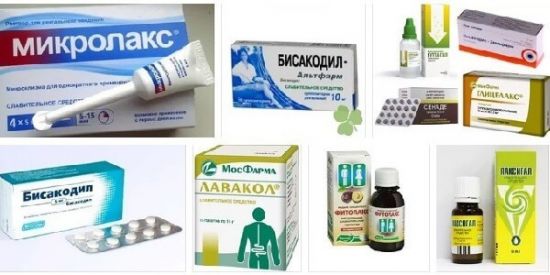
















 Лечение запора – это кропотливая работа. Кишечник является очень капризным органом.
Лечение запора – это кропотливая работа. Кишечник является очень капризным органом. Пожалуй, самое сильное солевое слабительное. Разовая доза (20 г) растворяется в стакане воды. Пьют свежеприготовленный раствор. Эффект примерно через 2 часа.
Пожалуй, самое сильное солевое слабительное. Разовая доза (20 г) растворяется в стакане воды. Пьют свежеприготовленный раствор. Эффект примерно через 2 часа. В аптеке продают «Лавакол», «Фортранс», «Форлакс».
В аптеке продают «Лавакол», «Фортранс», «Форлакс».




























 Часто встречаются симптомы дуоденита у взрослых, так как, согласно исследованиям, это одно из самых распространенных заболеваний начального отдела тонкого кишечника. Более 10% всего населения нашей планеты хотя бы раз сталкивались с признаками данного заболевания. Дуоденитом называют воспалительный процесс, который затрагивает слизистую оболочку 12-перстной кишки и может вызывать структурные изменения в ней, что сказывается на работе этого органа. Заболеть дуоденитом может любой взрослый человек, но чаще всего его диагностируют у мужчин, которые не всегда правильно питаются, любят спиртное. У них данное заболевание встречается в 2 раза чаще, чем у женщин. Наибольшее количество заболевших – в возрасте от 30 до 50 лет.
Часто встречаются симптомы дуоденита у взрослых, так как, согласно исследованиям, это одно из самых распространенных заболеваний начального отдела тонкого кишечника. Более 10% всего населения нашей планеты хотя бы раз сталкивались с признаками данного заболевания. Дуоденитом называют воспалительный процесс, который затрагивает слизистую оболочку 12-перстной кишки и может вызывать структурные изменения в ней, что сказывается на работе этого органа. Заболеть дуоденитом может любой взрослый человек, но чаще всего его диагностируют у мужчин, которые не всегда правильно питаются, любят спиртное. У них данное заболевание встречается в 2 раза чаще, чем у женщин. Наибольшее количество заболевших – в возрасте от 30 до 50 лет.
 Можно приготовить пюре из картофеля, свеклы или вареной морковки, с котлетками на пару или суфле из нежирного мяса. Пациенту разрешены супы с крупой, супы-пюре, которые он может заедать подсушенным белым хлебом. В рационе должны быть разваренные каши из гречневой, манной, овсяной и рисовой крупы, можно приготовить блюда из вермишели, сделать паровой омлет. Фрукты или ягоды нужно отваривать, например, готовить из них компоты. Овощи едят тоже в отварном виде. Можно пить свежее нежирное молоко или сливки, некислый кефир, некрепкий чай.
Можно приготовить пюре из картофеля, свеклы или вареной морковки, с котлетками на пару или суфле из нежирного мяса. Пациенту разрешены супы с крупой, супы-пюре, которые он может заедать подсушенным белым хлебом. В рационе должны быть разваренные каши из гречневой, манной, овсяной и рисовой крупы, можно приготовить блюда из вермишели, сделать паровой омлет. Фрукты или ягоды нужно отваривать, например, готовить из них компоты. Овощи едят тоже в отварном виде. Можно пить свежее нежирное молоко или сливки, некислый кефир, некрепкий чай. Кроме основной терапии можно лечиться и народными средствами. Но не стоит отказываться от традиционного лечения, избавиться от болезни только народными методами нельзя. Можно использовать их, как дополнительное средство, посоветовавшись с врачом.
Кроме основной терапии можно лечиться и народными средствами. Но не стоит отказываться от традиционного лечения, избавиться от болезни только народными методами нельзя. Можно использовать их, как дополнительное средство, посоветовавшись с врачом. Здоровый и больной дуоденитом
Здоровый и больной дуоденитом














 Пищевые отравления, безмерное употребление острой и чрезмерно жирной пищи в сочетании с крепкими алкогольными напитками приводит к дуодениту — воспалительному заболеванию двенадцатиперстной кишки, которое часто сопровождается общим дискомфортом, слабостью и даже тошнотой. Чаще всего эта проблема наблюдается у взрослых людей.
Пищевые отравления, безмерное употребление острой и чрезмерно жирной пищи в сочетании с крепкими алкогольными напитками приводит к дуодениту — воспалительному заболеванию двенадцатиперстной кишки, которое часто сопровождается общим дискомфортом, слабостью и даже тошнотой. Чаще всего эта проблема наблюдается у взрослых людей. Чаще всего дуоденит возникает из-за неправильного питания. Именно злоупотребление чрезмерно острой, кислой, пережаренной пищей тормозит механизм, отвечающий за нормальное её переваривание и усвоение. Крепкие алкогольные напитки только ускоряют течение воспалительного процесса, усугубляя общую клиническую картину и осложняя дальнейшее лечение.
Чаще всего дуоденит возникает из-за неправильного питания. Именно злоупотребление чрезмерно острой, кислой, пережаренной пищей тормозит механизм, отвечающий за нормальное её переваривание и усвоение. Крепкие алкогольные напитки только ускоряют течение воспалительного процесса, усугубляя общую клиническую картину и осложняя дальнейшее лечение. Признаки и симптомы любого типа дуоденита у взрослых схожи с различными заболеваниями ЖКТ. Поэтому существует прямая необходимость в проведение диагностики и установлении точного диагноза. Проведение диагностики осуществляется на основе таких исследований:
Признаки и симптомы любого типа дуоденита у взрослых схожи с различными заболеваниями ЖКТ. Поэтому существует прямая необходимость в проведение диагностики и установлении точного диагноза. Проведение диагностики осуществляется на основе таких исследований: Чаще всего лечение данной формы проводится в условиях стационара. Для того, чтобы устранить болевые симптомы назначаются обезболивающие и антибиотики. В первые две недели лечения нужно соблюдение строгой диеты(голодной). Дальше диету можно разбавить, включив к неё только овощные супы и блюда, приготовленные паровым способом.
Чаще всего лечение данной формы проводится в условиях стационара. Для того, чтобы устранить болевые симптомы назначаются обезболивающие и антибиотики. В первые две недели лечения нужно соблюдение строгой диеты(голодной). Дальше диету можно разбавить, включив к неё только овощные супы и блюда, приготовленные паровым способом. Назначается частое питание небольшими порциями. Из рациона исключается любая соленая, кислая, жареная, копченая пища. Назначаются препараты, улучшающие моторику кишечника. Рекомендовано пить настои из ромашки и тысячелистника. Исключены сильные физические нагрузки. Также пациенту рекомендуется некоторое время после конца лечения отдать предпочтение вареной пище и пище, приготовленной на пару.
Назначается частое питание небольшими порциями. Из рациона исключается любая соленая, кислая, жареная, копченая пища. Назначаются препараты, улучшающие моторику кишечника. Рекомендовано пить настои из ромашки и тысячелистника. Исключены сильные физические нагрузки. Также пациенту рекомендуется некоторое время после конца лечения отдать предпочтение вареной пище и пище, приготовленной на пару.