обзор эффективных средств для ежедневного применения с быстрым действием
Очень часто у пожилых людей возникают сложности при дефекации. Это может быть как разовым явлением, так и иметь постоянный характер. Чтобы справиться с деликатной проблемой, следует пройти обследование и выявить причину нарушения опорожнения.


Слабительные средства для пожилых должен подбирать врач, основываясь на результаты анализов и потребность организма.
Многие препараты имеют ряд противопоказаний, которые следует учитывать при имеющихся патологиях пациента, чтобы не спровоцировать осложнения. Помимо этого, нужно пересмотреть питание и образ жизни.
Когда необходимо применять слабительные
Преклонный возраст отмечается тем, что мышцы тазового дна ослабевают, снижается чувствительность сфинктера, сказывается общая адинамия, гипотиреоз, гипоксия тканей. Замедление движения кала приводит к его скапливанию и образованию каловых камней.
Во многом запорам способствует и неправильное питание пациентов, прием различных препаратов, снижение количества потребляемой жидкости.
Слабительные препараты могут назначаться если:

- необходима операция;
- возникает отравление;
- наблюдается длительный запор, который не лечится корректировкой питания и другими методами;
- возросшее давление в брюшной полости угрожает жизни пациента;
- нельзя отменить препараты, принимаемые пациентом от иных болезней, при которых наблюдается задержка стула.
Особенность выбора слабительных
Все слабительные препараты для пожилого человека можно разделить на 4 группы:
- Осмотические средства. Повышают количество жидкости и давление в кишечнике. Увеличение содержимого способствует усилению перистальтики. К препаратам данной группы относят: Макрогол, Микролакс, Фитолакс, искусственная карловарская соль.
- Медикаменты раздражающего действия. Они воздействуют на рецепторы слизистой кишки, при их возбуждении нормализуется перистальтика. Средства, относящиеся к группе, могут вызывать привыкание, поэтому с употреблением лекарств необходимо быть крайне осторожным. Лучшие “раздражающие” препараты: глицериновые свечи, Бисакодил, Регулакс, касторовое масло.
- Наполнители. Помогают стремительно увеличить объем масс и вызвать быструю дефекацию. Эффективны семена льна, агар-агар, отруби из пшеницы, метилцеллюлоза.
- Пребиотики. Помогают восстановить микрофлору путем заселения кишечника искусственными полезными бактериями. Самыми популярными пребиотиками считаются – Дюфалак, Лактофильтрум.
После операции наладить работу кишечника помогает единоразовая постановка клизмы, с использованием препарата Микролакс. Средство Мукофальк назначают во избежание непроходимости и копростаза. Потом его заменяют Дюфалаком или Нормазе.
У пациентов, страдающих диабетом, выбор препаратов ограничен. Высокий сахар поражает нервные окончания, поэтому нарушается перистальтика, возникает синдром ленивого кишечника.


Чтобы справиться с проблемой, можно принять в экстренных ситуациях средства быстрого действия – Регулакс, Сенаде.
В качестве пребиотика подходит Транзилан, не содержащий сахара. Из суппозиториев показаны Нормакол и клизма с препаратом Микролакс.
Так как эти лекарства не пригодны для длительного приема, при необходимости длительного приема слабительных можно пропить Форлакс.
Также ограничения в выборе средств возникают и у пациентов с патологиями ЖКТ. Таким больным при отсутствии противопоказаний назначают свечи Сенаде, Бисакодил. Если суппозитории неприемлемы, прописывают порошок Форлакс.
При дисбактериозе назначают пребиотики, подходящие для длительного приема. Мягкое слабительное возобновляет баланс микрофлоры. Самыми популярными в этой группе признаны: Прелакс, Лактусан, Дюфалак.
Виды слабительных средств
Для удобства приема препараты для улучшения дефекации представлены в форме:

- порошков для разведения;
- сиропов;
- растворов, капель;
- масляных жидкостей;
- таблеток или капсул;
- суппозиториев;
- микроклизм;
- чаев;
- батончиков.
Таблетки от запоров пожилым
Если предпочтительной формой приема слабительных являются таблетки, то из этой группы наиболее популярны следующие средства:
- Пиколакс. Действующее вещество пикосульфат натрия, вспомогательный компонент – лактоза. Воздействие основано на раздражении нервных окончаний. Принимают средство по 5 или 10 мл перед сном.
- Лактусан. Таблетки способствуют восстановлению микрофлоры. Эффективны при колитах, дисбактериозе.
Капли от запоров пожилым
Из препаратов представленных в форме капель назначают:

- Гутталакс. Основной компонент триарилметан. Средство выпускают как в виде капель, так и в таблетированной форме. Относится к препаратам раздражающего действия, усиливает перистальтику, способствует накоплению воды и электролитов в нижних отделах кишечника.
- Слабилен. Российский препарат с натрием пикосульфатом в виде действующего вещества. Раздражает рецепторы слизистой и усиливает перистальтику.
- Капли Огаркова. Растительный мягкий препарат.
- Прелакс. Мягкий пребиотик и подходит для длительного применения. БАД российского производства можно встретить в форме жидкости или порошка.
- Регулакс. Показан лишь для лечения сильных запоров, его нельзя применять долго. Препарат возбуждает нервные окончания стенки кишечника, ускоряя продвижение масс, способствует уменьшению всасывания воды и электролитов. Больным диабетом следует учитывать, что в состав входит заменитель сахара, что на 1 мл равняется 0,03 ХЕ.
- Форлакс. Осмотическое слабительное.
Применение клизм
Клизмы обычно ставят, когда правильное питание и иные слабительные средства не могут справиться с проблемой. Однако частое прибегание к этому методу грозит дисбактериозом. Помимо этого расширяется брюшная стенка. При воспалительных процессах делать клизму не рекомендуется.

 Перед применением лекарственных препаратов следует очистить кишечник от застоя каловых масс, чтобы токсины не всасывались в стенки вместе с препаратом.
Перед применением лекарственных препаратов следует очистить кишечник от застоя каловых масс, чтобы токсины не всасывались в стенки вместе с препаратом.Очищение проводят кипяченой водой комнатной температуры с добавлением отвара из ромашки.
В качестве клизм очень популярен препарат Микролакс. Это своеобразная жидкая свечка, раствор, запакованный в тюбик с пломбой. Все содержимое вводится в анальное отверстие через наконечник.
Дефекация наступает быстро и безболезненно.
Ректальные свечи
Свечи назначают при острой форме запора. В отличии от таблеток, порошков и капель, они имеют меньше противопоказаний и побочных эффектов. Результат наступает быстрее, так как средство имеет прямое действие и не проходит через весь ЖКТ. Некоторые препараты даже помогают бороться с трещинами заднего прохода.
Наиболее популярными признаны:

- Облепиховые суппозитории. Показаны при воспалении и язве кишки.
- Глицериновые свечи. Могут применяться при трещинах анального отверстия и при длительном запоре. Эффективны Олестезин, Глицепакс.
- Синтетические препараты раздражающие кишечные стенки, например, Бисакодил. Стоит учитывать, что лекарственный препарат повышает давление, поэтому не подходит для длительного применения.
- Суппозитории Эва кью. Свечи, способствующие образованию углекислого газа, “растягивают” кишку, чем и стимулируют расслабление сфинктера и дистальной кольцевой мускулатуры. Полиэтиленгликоль смягчает и смазывает стенку, что позволяет массам без травм покинуть организм.
- Гомеопатические свечи РектАктив. Действующий компонент – экстракт каштана конского, вспомогательным веществом выступают жирные кислоты глицерида. Эти составляющие повышают тонус и укрепляют гладкую мускулатуру. Кроме этого, увеличивают перистальтику, действуют быстро, а дефекация наблюдается спустя 15 минут.
Медикаменты, не вызывающие привыкания
Если прием препаратов предусматривает длительное лечение, то необходимо подбирать средства без привыкания. В противном случае терапия со временем перестанет быть эффективной.
В группу безвредных медикаментов входят:
- Микролакс. Разжижает кишечное содержимое и помогает в его выведении. Препарат используют для приготовления ректальной клизмы, исходя из 5 мл средства на один раз использования.
- Фитомуцил. Препарат препятствует образованию калового комка, нарушающего работу ЖКТ. Ежедневно нужно употреблять по одному пакетику растительного средства, разведенного в воде.
- Слабилен. Капли способствуют раздражению рецепторов кишечника.
Легкие препараты
Для мягкого воздействия назначают обычно растительные препараты.
Наиболее эффективными считаются:

- Капли Огаркова. Экстракты растений, входящих в состав средства, стимулируют перистальтику, снижают газообразование, боль, улучшают работу толстого кишечника.
- Прелакс. В основе лежит лактулоза. Это легкое слабительное, препарат разрешен к применению даже в детском возрасте. Продается в форме порошка или жидкости.
- Дюфалак. Обладает осмотическим действием. В толстом кишечнике раскладывается на органические вещества.
- Экспортал. Повышает осмотическое давление. Активное действие порошка наблюдается спустя сутки.
- Лактитол. Химическое слабительное в форме белого порошка. Являясь пребиотиком, подходит для ежедневного приема, разрешен при диабете. Послабление может наступать не сразу, а спустя сутки.
Препараты для ежедневного применения
Нередко причиной запора является дисбактериоз. Чтобы нормализовать работу кишечника и восстановить микрофлору, рекомендуется потребление пребиотиков.
К таким относят:

- Дюфалак. Нидерландский препарат не вызывает привыкание. Улучшает перистальтику путем повышения числа лактобацилл из-за чего возрастает кислотность в просвете кишки. Действующее вещество – лактулоза.
- Нормазе. Итальянское средство с осмотическим эффектом. Основное вещество – лактулоза.
- Лактусан. Российский препарат с действующими веществами: лактулозой, галактозой, фруктозой. Аналог Дюфалака. Помогает восстановить собственную микрофлору. На рынке представлен в виде сиропа и таблеток.
Из продуктов лучше употреблять крупы, бананы, бобовые, чеснок, лук, молочные продукты.
Препараты с быстрым действием
Мощные слабительные назначаются лишь в крайнем случае и не подходят для частого применения. Они раздражают стенки кишечника и ускоряют перистальтику. При длительном употреблении гладкая мускулатура теряет способность к физиологической иннервации. Сильные слабительные вызывают эффект спустя 5-10 часов.
К этой группе средств относят:
- Регулакс. Немецкий препарат изготовлен на основе сенны. Выпускается в виде капель и жевательных кубиков.
- Форлакс. Французский препарат на основе макрогола. Порошок относят к осмотическим слабительным. Средство не метаболизируется и не всасывается.
Препараты для лежачих
Так как в некоторых случаях передвижение пациента ограничено или полностью невозможно, это способствует ухудшению работы ЖКТ и нередко сопровождается запорами. Усугубляет состояние психологическое неудобство больного, когда он стесняется сходить под себя.

 Слабительные для лежачих пациентов должны применяться длительно и не вызывать дискомфорт.
Слабительные для лежачих пациентов должны применяться длительно и не вызывать дискомфорт.Наиболее эффективно совмещение препаратов для улучшения перистальтики и послабления. Лежачим пожилым людям нередко прописывают Мотилиум. Он способствует продвижению пищевого комка.
Из слабительных рекомендуют использоваться клизмы с препаратом Микролакс, свечи РектАктив или капли Гутталакс.
Натуральные средства
Слабительные растительного происхождения отличаются мягким воздействием на организм, что необходимо в преклонном возрасте.
Когда выбирают натуральные средства, предпочтение стоит отдать:
- Фитолаксу. Для удобства пациента препарат выпускают в форме чая, батончиков, жидкого концентрата, жевательных таблеток. В состав таблеток входит мякоть абрикоса, лист сенны, семена укропа и подорожника. В сутки принимают 1-2 штуки. В списке противопоказаний значится лишь индивидуальная непереносимость.
- Ламинариду. Когда гранулы из ламинарии набухают в кишечнике, это вызывает повышение тонуса мускулатуры и размягчение масс. Принимают средство после еды по 1 чайной ложки дважды в сутки, запивая водой. К противопоказаниям относят: болезни почек, печени, крови, непереносимость компонентов и запрет на прием препаратов йода.
Лучшие и эффективные препараты
У пожилых людей наиболее хорошо себя проявили:

- Глицериновые ректальные свечи. Глицерол обладает осмотическим и раздражающим действием. Препарат подходит для разового приема. Не рекомендуется использовать при воспалительных процессах, трещинах в заднем проходе, кровотечениях из кишки, опухолях.
- Сенаде. Относится к натуральным средствам из сенны. Стимулятор перистальтики с раздражающим эффектом. Не рекомендован при непроходимости кишки, кровотечениях, спазмах и болях. Не подходит для частого приема.
- Бисакодил. Бывает в форме свечей и таблеток. Снижает всасываемость жидкости, раздражает слизистые кишки. Нельзя употреблять при полипах, нарушении водно-электролитного баланса.
- Микролакс. Микроклизма с накоплением жидкости в кишечнике. Содержит соли натрия и глицерол. Быстро разжижает каловые массы и способствует дефекации. Не применяется при индивидуальной непереносимости компонентов препарата.
Народные средства
Не все пациенты готовы принимать аптечные препараты, именно такой группе лиц подходят натуральные домашние средства:

- Очень популярным является прием чернослива. Несколько ягод употребляют натощак в распаренном виде. Также можно сделать из него отвар и пить в течении дня вместо чая. Разрешается влить немного настоя из крушины, рассчитав дозу из пропорции 10 частей отвара чернослива на 1 долю крушины.
- Сбор готовят из солодки, сенны, аниса, одуванчика, крушины. Все ингредиенты смешиваются, отделяется 1 ложка в отдельную посуду, трава заливается стаканом кипятка. Настояв 20-30 минут, отвар процеживается и принимается по 100-200 мл в сутки.
- Смесь из меда, отрубей и сухофруктов улучшает перистальтику и способствует послаблению.
- Отвар льна способствует послаблению и выполняет защитную функцию, обволакивая слизистые ЖКТ пленкой.
- Кисель из бузины, как средство от запора, готовят, применяя 2 ст. ложки сухих и 3 ст. ложки свежих ягод. Их заливают 500 мл кипятка и настаивают около часа. После этого варят 10-15 минут, процедив отвар, кипятят еще 5 минут. 1 ст. ложку крахмала растворяют в стакане холодной воды и вливают в отвар. После загустения варево снимают с огня. Пьют по 250 мл перед едой трижды в сутки.
- Для овсяного киселя берут 200 г овса и замачивают его на 12 часов в воде. После набухания вливают 750 мл холодной воды и доводят до кипения. Процедив, добавляют готовую крахмальную смесь, как в предыдущем рецепте и проваривают. Пьют по стакану перед едой.
Роль питания
Народные средства и слабительные препараты лишь на время устраняют проблему. Чтобы избавиться от запоров, необходимо правильно питаться.
В ежедневном меню должно быть достаточно клетчатки, то есть фруктов, овощей, ягод, зелени, злаков, сухофруктов.
Можно есть сухую клетчатку из льна, тыквы, пшеницы натощак по 1 ст. ложке, запивая водой. Не менее важны и кисломолочные продукты.
Вода способствует разжижению каловых масс, поэтому ее ограничение также может быть одной из причин запора.
Обязательно следует ввести в рацион:
- фрукты: киви, яблоки;
- овощи: кабачки, огурцы, капусту, морковь, морскую капусту;
- соки: сливовый, морковный, яблочный;
- ягоды: чернослив, сливы, виноград;
- отруби, злаки.
Отказаться стоит от ежедневного применения сладкого, жирного, консерв. Кроме этого, нужно уменьшить потребление мучных продуктов.
Возможные побочные эффекты
Прежде чем принимать слабительное, следует проконсультироваться со специалистом, который поможет подобрать наиболее подходящее средство для пациента.
Пожилые люди должны помнить, что иногда препараты могут вызывать:

- диарею:
- тошноту, рвотные позывы;
- боль в области живота;
- газообразование, вздутие, метеоризм;
- судороги;
- нарушение баланса электролитов и воды;
- аллергию;
- общее ухудшение самочувствия.
Кому противопоказан прием слабительных
В некоторых случаях от препаратов данной группы следует отказаться.
Они не применяются:

- при непереносимости компонентов средства;
- если выявлены грыжи или ущемления кишки;
- при воспалительных процессах ЖКТ;
- при закупорке кишки;
- если воспалился аппендикс;
- когда наблюдается кровотечение;
- при болезнях мочеполовой системы;
- если нарушен водно-солевой баланс.
Слабительные средства помогают избежать деликатной проблемы и улучшить работу кишечника. Но они являются крайней или вынужденной мерой при лечении.
Если запор обретает хронический характер, то перед приемом препаратов следует проконсультироваться с врачом, чтобы он мог подобрать нужное лекарство, учитывая все противопоказания.
Слабительные средства при запорах для пожилых людей
Слабительные средства при запорах для пожилых людей являются довольно популярным классом медикаментов, так как более половины пенсионеров мучается от расстройств пищеварения.
Запор — это систематическое отсутствие стула длительностью более 2 суток.
Такое явление, как запор, встречается у любой группы населения, но особенно часто от него страдают пожилые люди из-за того, что с возрастом в организме происходит ряд специфических изменений.
Раздражающие слабительные средства
Сегодня на полках аптек можно увидеть большое количество разнообразных слабительных препаратов, но подавляющее большинство этих средств не лечат запор, а лишь оказывают одноразовую помощь.
Слабительные средства имеют разные механизм действия, но пожилые люди, как правило, используют раздражающие слабительные.
Основная масса таких препаратов имеет растительное происхождение. Они раздражают рецепторы толстой кишки, что приводит к сокращению стенок органа и возобновлению перистальтики.
Раздражающие слабительные — это самая многочисленная и популярная группа препаратов. Их особенность — отсутствие быстрого действия.
Выпив таблетку Сенаде или другого лекарства, раздражающе действующего на кишечник, опорожнения можно ждать только через 6 – 12 часов.
Кроме Сенаде, к популярным средствам этой группы относятся крушинная кора и более современные медикаменты: таблетки Гутталакс, Пирилакс, Регулакс, свечи от запора для пожилых Бисакодил.
Раздражающие средства лучше применять только в качестве скорой помощи при редких проблемах со стулом.
Для пожилых они подходят лишь относительно, так как запоры у этой категории больных носят не эпизодический, а систематический характер.
Регулярный прием раздражающих слабительных чреват тяжелыми осложнениями, такими как атония кишечника, когда стенки толстой кишки теряют способность к самостоятельным сокращениям.
Если регулярно лечить запор медикаментами раздражающего действия, то это состояние может стать хр
Лекарство от запора для пожилых людей
Запор проявляется в виде неприятного тягостного ощущения, при котором пожилой человек не может сходить в туалет на протяжении более трех суток. Также к запорам относят ситуацию, при которой дефекация происходит, но после нее остается чувство неполного опорожнения кишечника. Слабительные средства при запорах для пожилых людей помогают избавиться от данной проблемы в самые короткие сроки.
Что такое запор?
Такое неприятное проявление как запор считается частым явлением среди людей старшего поколения. 80% пожилых людей, которые обращаются к профессиональным специалистам в возрасте семидесяти лет, а также 55% пациентов в возрасте шестидесяти лет – приходят с хронической формой запора. Эксперты высказывают свое мнение о том, что данные показатели могут быть еще выше, так как многие престарелые люди стесняются обращаться к врачам с такой деликатной проблемой. Большинство пациентов применяют различные народные средства, медикаменты, лекарственные препараты или свечи. Поэтому лечение запоров у пожилых людей может проводиться может проводиться как под строгим наблюдением профессионального специалиста, так и просто в домашних условиях.
У людей репродуктивного возраста дефекация должна происходить минимум один раз в сутки. Организм у пожилых людей наиболее слабый. Поэтому дефекация у пациентов старшего поколения может задерживаться на протяжении трех суток. А ежедневные опорожнения могут привести к неприятным последствиям из-за чрезмерного потребления слабительных средств. Поэтому при задержке стула в течение одного-трех дней, необходимо отказаться от приема медикаментов или любого другого средства от запора.
За консультацией к специалисту рекомендуется записываться, если запор беспокоит человека на протяжении более четырех дней.
Особенности лечения
Для того чтобы избавиться от запора, для пожилых людей были разработаны различные медикаментозные средства. Пациенты применяют осмотические медикаменты, свечи, слабительные и пребиотики. Но применение медицинских препаратов подразумевает щадящий характер лечения. Применять сильнодействующие слабительные людям преклонного возраста не рекомендуется. Перед применением необходимо заранее проконсультироваться со специалистом. Врач может опровергнуть выбранное средство из-за несовместимости или противопоказаний. В ином случае неправильно выбранное лекарство может нанести непоправимый вред здоровью, вызвав сильные побочные эффекты.
Медицинские средства от запоров у пожилых людей имеют различный механизм действия. Но лечение включает в себя общую цель – любое выбранное лекарство борется с атонией и запорами, восстанавливает правильное функционирование и работу кишечника. Такой эффект осуществляется при помощи следующих методик:
- Раздражение рецепторов, находящихся в кишечнике. Препараты, оказывающие такое воздействие, способны стимулировать перистальтику. При этом происходит повышенное выделение слизи на оболочке толстой кишки.
- Необходимо уменьшить количество каловых масс и увеличить содержимое, ко
Слабительное для пожилых людей: средства от запора, лечение
На чтение 14 мин. Просмотров 60 Опубликовано
Слабительные для пожилых людей также важны как препараты, поддерживающие работу сердца, нормализующие артериальное давление. В преклонном возрасте, существенно снижается моторика кишечника, ослабевают соматические мышцы, что является причиной нарушения акта дефекации.
Запор у пожилых людей
У лиц пожилого возраста, более чем у 60% пациентов, диагностируют гиподинамический запор. Объясняется такое явление недостаточной физической активностью либо продолжительным соблюдением постельного режима.
Речь о запоре идет лишь в том случае, когда пожилой пациент ощущает неприятную тяжесть, вызванную тем, что человек не может опорожнить кишечник естественным образом более трех суток. В некоторых случаях, больной опорожняется ежедневно, но ощущение облегчения не наступает и это также указывает на патологическую проблему с дефекацией.
Особенности выбора слабительных
Выбирая препарат для пожилого пациента, врач должен учитывать особенности организма конкретного больного. Люди старшей возрастной категории накапливают много диагнозов, работа всех систем и органов, не так активна, как в юные годы. Перед тем, как назначить препарат либо процедуру, следует точно определить причину, спровоцировавшую запор. Лишь устранив негативный фактор, можно восстановить полноценное пищеварение с регулярным, естественным опорожнением кишечника. К сожалению, не все процессы обратимы и ситуацию можно лишь сгладить либо облегчить.
Следует учитывать тот фактор, что все не молодые люди принимают какую-либо группу лекарств. Сердечные гликозиды, диуретики либо антиаритмические препараты, могут не сочетаться со слабительным быстрого действия для пожилых людей, следовательно, самолечение опасно.
Почему у пожилых случается запор?
Стареющий организм утрачивает былую активность всех функций. Вегетативная нервная система уже не так бдительно следит за работой органов, ее влияние ослабевает.
Тандем между сегментами ЖКТ угасает, они функционируют не согласованно, а это приводит к тому, что пища перемещается не равномерно. В некоторых участках она накапливается, а где-то проходит быстрыми темпами. Постепенно, иннервация ослабевает, что отражается на работе разных отделов кишечника.
Из-за снижения секреции внутренних желез, стенки органов пищеварения становятся тоньше, хуже функционируют, создают проблемы при дефекации.
«Букет» хронических болезней, скопившихся за прожитые годы, требует постоянного применения медикаментов. Препараты часто имеют агрессивное воздействие на слизистые ткани, а в некоторых случаях, запор – следствие первичного недуга.
Люди в возрасте меньше двигаются, так как старение скелета и мышечного корсета, вызывают болезненный дискомфорт. Снижение активности – причина гипотонуса всех мышц. Скопление кала, задержка выхода его наружу, появляется из-за атонии кишечника.
Научным путем доказано, что люди в возрасте, сохранившие свои зубы, меньше страдают от запоров.
Лечение запора у пожилых людей
Избавить пожилого человека от нарушений стула при профессиональном подходе, не сложно, так как аптеки предлагают большое разнообразие медикаментозных средств. Чтобы устранить запор, назначают различные составы и формы:
- осмотические препараты;
- свечи;
- пребиотики;
- слабительные.
Если есть необходимость в использовании лекарств от запора, то характер лечения должен быть щадящим. Для людей преклонного возраста, не рекомендуют применять слабительные с сильным действием, без назначения ведущего специалиста. Врач учитывает совместимость слабительных с сопутствующими препаратами, а также вероятные противопоказания и побочные эффекты. Также следует знать, что препараты, избавляющие от запоров у пожилых пациентов, имеют неоднозначный механизм действия. Основная цель – лекарство должно избавить от атонии, устранить запор, наладить функцию кишечника. Чтобы добиться необходимого результата, придерживаются следующего алгоритма действий:
- Назначенные препараты, должны раздражать рецепторы кишечника, что позволит стимулировать перистальтику. Таким образом выделяется большой объем слизи на слизистой ткани толстой кишки.
- Задачей препарата является снижение объемов каловых масс и увеличение в структуре содержимого, стимулирующего стенки кишечника. Такой эффект оказывают солевые препараты либо включенная в рацион морская капуста.
- Масляные медикаменты, способствуют размягчению каловых масс, облегчению акта дефекации.
- С помощью осмотических препаратов, нагнетается давление, которому по силам удерживать воду в кишечнике. После применения средства, влага медленнее впитывается стенками. Она способствует разжижению скопившихся масс.
- Правильный баланс кишечной микрофлоры помогает организму полноценно функционировать. Пребиотики – восстанавливают бактериальную флору.
Комплексный подход к решению возникшей проблемы, дает быстрый положительный результат.
Когда начинают применять слабительные препараты?
Для назначения средств от запора, должны быть определенные показания. О медикаментах начинают задумываться в следующих случаях:
- дискомфорт в животе;
- тяжесть в кишечнике;
- тошнота, рвота, гипертермия;
- сохраняется субфебрильная температура;
- усложняется акт дефекации, приходится тужиться;
- спазмы в области кишечника, живота;
- примеси сгустков крови, слизи, воды.
Если признаки из предложенного списка не наблюдают, то о лечении запоров у пожилых людей медикаментозными препаратами говорить рано. Можно изменить образ жизни и пищевые привычки, чтобы улучшить пищеварение, наладить стул.
Лекарства от запора для пожилых людей
Слабительные средства для пожилых людей могут отличаться по составу, форме выпуска, цене, но их основная цель – помочь избавиться от тянущей боли, дискомфорта, трудностей с выведением кала. Препараты для нормализации стула бывают следующих видов:
- раздражители рецепторов кишечника;
- медикаменты, не дающие воде всасываться – лекарства от запоров;
- средства, размягчающие плотные каловые скопления;
- препараты, увеличивающие объем содержимого кишечника.
Из большого разнообразия предложений фармацевтических компаний, врачи и пациенты научным методом определили лучшие удобные и эффективные формы, производителей.
Таблетки от запоров пожилым

Более востребованная форма для лечения пожилых пациентов от запоров – таблетированная. Гастроэнтерологи предлагают обратить внимание на определенные препараты.
| ПРЕПАРАТ | КРАТКАЯ ХАРАКТЕРИСТИКА |
|---|---|
| Бисакодил | Обладает сильным слабительным действием; рекомендуют больным прикованным к кровати с нарушенным процессом опорожнения |
| Сенадексин | Дешевый препарат, помогающий при запорах, спровоцированных несбалансированным питанием; не назначают при спаечных запорах, цистите в острой форме, патологии печени |
| Новобисмол | Препарат с мягким слабительным эффектом, устраняет воспалительный процесс, избавляет от спазмов |
Жевательные таблетки от запора – «Фитолакс», насыщено приятным вкусом и не требует запивания.
Сиропы от запоров
Слабительные препараты продают в сетях аптек в виде сиропов. Они приятны для детей и пожилых пациентов:
- «Лактусан»;
- «Прелакс»;
- «Нормазе».
Согласно инструкции, сиропы назначают курсами по 14 дней, с перерывом в неделю.
Капли для нормализации стула
Капли – быстро и эффективно сглаживают докучающую симптоматику. Им по силам снять спазм, устранить вздутие. Пожилым пациентам назначают:
- «Регулакс»;
- «Пикодинар»;
- Жидкость Огаркова;
- «Гутталакс»;
- «Пиколакс».
Средства усиливают перистальтику кишечника и мягко выводят кал.
Важно! При спастических запорах «Регулакс» не назначают, так как нарушение стула, вызванное спазмом кишечника, этими каплями не лечат.
Слабительные свечи для пожилых людей
Очистить кишечник, минуя пищеварительный тракт можно применяя слабительные средства в форме суппозиториев. Медики рекомендуют свечи от запоров для пожилых:
- «Бисакодил»;
- «Релиф»;
- «Глицелакс»;
- «Постеризан»;
- Облепиховые свечи.
«Бисакодил» — свечи, облегчающие симптоматику уже через 60 минут. «Эвакью» — средство экстренного действия, опорожняющее толстый кишечник за 5 минут.
Клизмы для пожилых людей
Не всегда чтобы опорожнить кишечник стоит принимать таблетку либо ставить полноценную клизму.

Микроклизмы от запора для пожилых «Микролакс», легко применимы в домашних условиях, не требуют присутствия врача. Ей по силам размягчить каловые массы и мягко вывести скопления. Применяя такой препарат, пожилой пациент не испытывает дискомфорт и через четверть часа ощущает облегчение.
Слабительное для лежачих пожилых людей
 Не всегда лежачий больной в преклонном возрасте сохраняет полноценные навыки глотания. В таком случае удобной формой лекарств, избавляющих от запора, являются капли, предварительно разведенные в небольшом объеме воды. Чтобы исключить контакт действующего вещества с желудком, врачи назначают микроклизмы либо свечи. Стоит заметить, что после применения второго варианта слабительного для лежачих больных, опорожнение толстого кишечника наступает быстрее. Наиболее применяемые пациентами преклонного возраста капли:
Не всегда лежачий больной в преклонном возрасте сохраняет полноценные навыки глотания. В таком случае удобной формой лекарств, избавляющих от запора, являются капли, предварительно разведенные в небольшом объеме воды. Чтобы исключить контакт действующего вещества с желудком, врачи назначают микроклизмы либо свечи. Стоит заметить, что после применения второго варианта слабительного для лежачих больных, опорожнение толстого кишечника наступает быстрее. Наиболее применяемые пациентами преклонного возраста капли:
- «Слабилен»;
- «Гутталакс»;
- «Регулакс».
Так как запор у лежачих пожилых людей развивается на фоне достаточно серьезных недугов, самостоятельно назначать препараты больному запрещено.
Препараты для ежедневного применения
Для применения каждый день, достижения мягкого эффекта, применяют составы на основе макрогола, лактулозы, лактитола. Они не провоцируют появление резей, спазмов, не раздражают рецепторы. Под действием лекарств происходит мягкое опустошение толстого кишечника, размягчается кал. Для ежедневного применения подходят:
- «Форлакс»;
- «Реалаксан»;
- «Осмоголь»;
- «Лавакол».
Слабительное для пожилых людей ежедневного применения, не оказывают агрессивного действия на слизистые ткани. Врачи назначают такие препараты на продолжительный период.
Слабительные, не вызывающие привыкания
В структуре слабительных для пожилых без привыкания, должна быть лактулоза. Компонент способствует самостоятельной регенерации функций кишечника. Кроме мягкого слабительного эффекта, средства с лактулозой восстанавливают баланс микрофлоры и положительно влияют на способность стенок кишечника поглощать соли кальция. Стоит отметить, что при диагнозе – хронический запор, результат может появиться через несколько суток.
Современная фармакология предлагает препараты на лактулозе в виде эмульсий либо сиропов, которые не вызывает привыкания:
- «Нормазе»;
- «Дюфалак»;
- «Динолак».
Осмотические слабительные средства – удерживают воду в просвете кишечника, механически раздражают стенки, усиливают перистальтику. Облегчение может наступить через 3 – 6 часов.
Натуральные слабительные средства при запорах для пожилых
Мнение о том, что натуральные растительные средства эффективны и безопасны, ошибочное. Если вытяжка растений входит в состав промышленных препаратов, доза четко прописана в инструкции. Использование трав или фрагментов растений в домашних условиях, может спровоцировать сомнительную реакцию. Минимальный риск для здоровья пожилого пациента несут следующие натуральные средства:
- касторка;
- льняное семя;
- «Фитомуцил»;
- «Фитолакс».
Перед применением слабительного для стариков, врачи настоятельно рекомендуют ознакомиться с инструкцией, противопоказаниями, побочным эффектом. Чтобы нормализовать стул, бывает достаточно:
- Пить до 2-х литров воды.
- Употреблять больше клетчатки.
- Выпивать кефир с отрубями перед отходом ко сну.

При склонности к запорам, с профилактической целью рекомендуют употреблять настойку семян льна, касторку либо прибегать к банальным клизмам.
Продукты против запоров
Не всегда слабительные средства при запорах для пожилых, являются обязательным условием для избавления от дискомфорта. Больным людям сложно подобрать препарат совместимый с сердечными либо гормональными таблетками. В некоторых случаях, чтобы нормализовать стул, достаточно пересмотреть образ жизни и привычный пищевой рацион.
| ПРОДУКТЫ | ПОДРОБНЫЙ ПЕРЕЧЕНЬ |
|---|---|
| Хлеб | Мука грубого помола (пшеничный либо с пшеничными отрубями), черный хлеб (если нет запрета гастроэнтеролога), несдобное печенье, подсушенный бисквит, сухари |
| Жидкие, первые блюда | Некрепкий бульон, мясо диетических видов, вегетарианские супы на отваре из овощей, из цветной капусты, свекольники, борщи, перловый либо фруктовый суп |
| Мясо | Вареные либо запеченные блюда из целых кусков, либо рубленые (редко), кролик, курица, нежирные сорта мяса; рыба может быть паровая, заливная, вареная |
| Каша | Рассыпчатая гречка, ячка, перловка |
| Яйца | До 2-х яиц в день (омлет, всмятку) |
| Жиры | Сливочное натуральное, оливковое масло |
| Кисломолочные продукты, молоко | Сливки 10% — для добавления в чай, свежий, пресный кисломолочный сыр, пудинги, ватрушки, вареники, некислая сметана, неострые сорта твердого сыра, кефир, йогурт |
| Напитки | Минеральная вода, некрепкий чай с молоком, суррогатный кофе, отвар из шиповника |
| Пряности | Укроп, петрушка, кинза, сельдерей, гвоздика, корица |
Если есть предрасположенность к запорам, диетологи рекомендуют включить в свое меню следующие продукты:
- свежеотжатый морковный сок;
- черная смородина;
- водная настойка на изюме;
- овес;
- морская капуста;
- калина;
- чернослив;
- кисломолочные продукты;
- отруби.
Если появилась тяжесть в кишечнике, достаточно полакомиться черносливом либо поужинать свежим, натуральным йогуртом, чтобы произошло мягкое очищение.
Народные средства
Нетрадиционные методы лечения популярны и при правильном подходе помогают справиться с многими недугами. Перед применением, рекомендуют согласовать свои действия с лечащим врачом, так как травы могут снизить эффективность медицинских препаратов либо усилить действие активного вещества. Из наиболее популярных и действенных слабительных средств растительного происхождения, справиться с запорами помогают натуральные составы домашнего приготовления, на основе растений льна, бузины, тыквы.
Подсолнухи
Сбор сухих стеблей подсолнуха сжигают, тщательно собирая золу. При запоре полученное вещество употребляют на голодный желудок. Целители рекомендуют добавлять в воду, для того чтобы запить порошок – глину.
Льняное масло
Полезные свойства льняного масла, действенны и широко применяются для профилактики и лечения запоров у пожилых. Используя природное средство, можно улучшить состояние кишечных стенок, наладить функциональность кишечника, сгладить болевые ощущения. Для людей преклонного возраста масло показано, так как регулярное применение способствует разжижению крови и понижает уровень холестерина.
Льняное масло – вещество, оказывающее щадящее слабительное действие. На постоянной основе его лучше принимать на ночь. Разовый эффект достигают употребив средство утром, на тощий желудок.
Хронические запоры рекомендуют лечить придерживаясь следующей схемы: 1 ч. л. масла до завтрака и столько же после ужина. При необходимости, дозу постепенно можно увеличить до 1 ст. л.
Настой из льнянки
Запор докучающий пожилому пациенту продолжительное время можно вылечить настойкой льнянки. Особенно рекомендуют это послабляющее средство при запорах, сопровождающихся гипотензией. Настойке по силам справиться с расстройством пищеварения, если сбор залить водкой в пропорции 2:10. После двухнедельной выдержки в темном месте, настой рекомендуют употреблять трижды в день по 2 ч. л. (развести в 50 мл воды).
Кисель из бузины
Кисель из черной бузины, насыщается цветом и массой полезных веществ. Кроме того, что это приятный, освежающий напиток, он нормализует стул и является отменным слабительным средством при запорах.
Красная рябина
Чтобы средство помогло справиться с запором, ягоды собирают до морозов. В емкость засыпают слой урожая, покрывают сахарным песком. Банку с содержимым выдерживают в теплом месте. До начала брожения сироп отцеживают и закрепляют спиртом (25 г на 500 мл сиропа). Готовый препарат употребляют по 0, 5 – 1 рюмке натощак. Когда наладится стул, курс лечения прекращают.
Натуральные слабительные средства, дают хороший терапевтический эффект, при условии соблюдения дозировки.
Как правильно выбрать слабительное
Слабительные средства для пожилых людей, подобрать не так уж и просто. Есть определенные риски которые следует учитывать, так как организм пациента в преклонном возрасте изношен, в анамнезе присутствуют хронические недуги. Цена – не является определяющей при выпоре качественного медикамента. Недорогие лекарства от запора для пожилых, при правильном выявлении причины, часто действуют безотказно.
Чтобы устранить запор больному с сопутствующим сахарным диабетом, врачи склоняются к целесообразности применения свечей либо пребиотиков. Действия должны быть направлены конкретно в патологический очаг и раздражать лишь то место, которое в этом нуждается. Олигосахара входящие в структуру «Дюфалак» и «Лактулозы», не способны усугубить симптомы сахарного диабета. Препараты с солевой основой при высоком содержании глюкозы в крови назначают при острой необходимости, так как они могут стать причиной обезвоживания.
Задержка выведения кала у лежачих пожилых людей, вызывает отравление организма и в таких случаях требуется экстренное решение. Одноразовый прием слабительных препаратов для малоподвижных больных не является панацеей. Врачи назначают лекарства с лечебным эффектом, постепенно восстанавливающих, улучшающих общее состояние. Пребиотики – выводят продукты распада и способствуют восстановлению флоры. Препараты макролога и осмотические слабительные допустимы к продолжительному применению, без побочных отклонений. Если необходимо применить мягкое слабительное для пожилых людей, гастроэнтерологи назначают «Форлакс».
Если пациент перенес операцию на органах пищеварения, появляется дисфункция системы, нарушается моторика. Чтобы обеспечить отхождение каловых масс, пациенту могут назначить «Мукофальк».
Гастрит либо язва в анамнезе, требует особенного подхода к выбору лекарственных средств. Препарат не должен влиять на кислотность желудочного сока. «Фитолакс» и пребиотики хорошо расслабляют толстый кишечник.
Сильные препараты, слабительные быстрого действия может назначать лишь ведущий специалист, после определения причины патологии, с учетом сопутствующих заболеваний.
Противопоказания
Многие пациенты сами назначают себе препараты сенны. «Сенаде» и «Сенадексин», казалось бы на растительной основе и не способны навредить, но есть некоторые нюансы, которые следует учитывать. Продолжительное применение содержащих сенну лекарств, негативно сказывается на эффекте антиаритмических средств. Также пациенты отмечают, что через период времени, слабительный эффект от гранул сглаживается и исчезает полностью.
Применение глюкокортикостероидов и диуретиков, плохо отражается на работе сердца, так как при лечении выводятся ионы калия.
Магния сульфат способствует быстрому опорожнению кишечника, но, сильное слабительное для пожилых людей, противопоказано, так как магний имеет свойство оседать в миокарде, почках, печени. Имея в анамнезе недостаточности органов либо блокаду сердечной мышцы, средство не назначают. Врач должен учитывать, что одновременное применение с сердечными препаратами, снижает эффективность вторых.
Эффективное и безопасное слабительные для пожилых людей следует подбирать только гастроэнтерологам, с учетом всех нюансов конкретного анамнеза пациента. Особенное внимание стоит обратить на противопоказания. Они бывают относительные и абсолютные:
| ОТНОСИТЕЛЬНЫЕ | АБСОЛЮТНЫЕ |
|---|---|
| Патологии печени | Непроходимость кишечника |
| Болезни почек | Спазмы в животе непонятной природы |
| Язвенные очаги в желудке | Воспалительные процессы в кишечнике в острой форме |
| Язвы в 12-перстной кишке | Обезвоживание |
| Лактозная непереносимость | Аллергическая реакция к компонентам |
Перед применением слабительных средств, необходимо ознакомиться с возможными побочными реакциями, так как некоторые лечебные составы, могут спровоцировать:
- аллергию;
- привычку;
- зуд либо жжение в анусе;
- обезвоживание;
- метеоризм, вздутие;
- не прекращающуюся диарею;
- рвоту, тошноту.
Появление не типичных признаков – повод обратиться за консультацией к ведущему специалисту.
Заключение
Слабительное средство для пожилого человека – способ избавиться от дискомфорта, не допустить интоксикацию. Своевременная помощь медиков, дает возможность пациенту не менять привычный жизненный уклад, наслаждаться жизнью. Современные препараты от запора достаточно разнообразны по цене, составу, качеству и всегда доступны, отпускаются без рецепта.
Слабительные средства при запорах для пожилых: обзор безопасных
Стоит ли применять слабительные средства при запорах для пожилых? Прием подобных препаратов оказывается оправданным не всегда, любое лекарство имеет свои противопоказания и побочные действия. Тем не менее, в некоторых случаях опорожнение кишечника без применения слабительных оказывается невозможным. Начинать необходимо со средств на основе натуральных растительных экстрактов.

Если они оказываются неэффективными, назначаются препараты одной из групп:
- Осмолитики увеличивают объем каловых масс и делают их более мягкими.
- Раздражители воздействуют на нервные окончания кишечника, усиливая его перистальтику. Наполнители всасывают жидкость из просвета органа, что увеличивает объем кала. Эффект наступает через 3 дня после приема препарата.
- Пребиотики восстанавливают микрофлору кишечника, благотворно воздействуя на процессы переваривания пищи.
Какие слабительные средства являются наиболее эффективными
Преботики
Обзор лекарственных средств следует начать с наиболее безопасных — пребиотиков. Их используют при дисбактериозе. Полезные бактерии эффективно борются с патогенными. При снижении количества лактобактерий в кишечнике образуются токсины, что способствует задержке каловых масс.
Однако полностью вылечиться от запоров эти средства не позволяют. Их необходимо принимать вместе с другими медикаментами. Преимуществом пребиотиков является то, что они дают продолжительный результат и практически не имеют побочных действий. Однако эти препараты от запора у пожилых считаются наименее эффективными.
Слабительные
Группу лекарств раздражающего действия относят к быстродействующим методам лечения. Они применяются при дискинезии кишечника, связанной с нарушением иннервации органов брюшной полости. Препараты обладают большим количеством побочных действий, поэтому их рекомендуется вводить ректально.
Основным преимуществом таких лекарств является быстрый эффект. Принятая утром таблетка обеспечивает обильный полужидкий стул вечером. Раздражение нервных окончаний толстого кишечника стимулирует перистальтику. Такое действие обусловлено наличием в составе особых химических веществ.
Правда эффект оказывается непродолжительным и при повторном возникновении проблем с дефекацией таблетки и свечи приходится применять вновь.
Длительный прием такого средства от запоров у пожилых людей способствует нарушению функций кишечника. Гладкая мускулатура перестает реагировать на нервные сигналы, из-за чего перистальтика замедляется.
Кроме того, побочным эффектом данных слабительных средств является привыкание. Возможно возникновение аллергических реакций на компоненты таблеток. Небольшие дозы помогут избежать отрицательных последствий, однако со временем количество препарата приходится увеличивать.
Противопоказания
Противопоказаниями к приему таких средств являются:
- сильные боли в области живота;
- длительные запоры;
- проктит;
- опухоли кишечника;
- язвенная болезнь;
- нарушение водно-электролитного баланса.
В данную фармакологическую группу входят следующие препараты: Ласкбене, Лаксатин, Дульколакс. Все они должны применяться только с разрешения врача.
Осмотические средства от запоров для пожилых людей используются для быстрого очищения кишечника при длительном застое каловых масс. Они являются более безопасными, чем препараты предыдущего типа. Их прием не способствует развитию дискинезии, поэтому они могут использоваться для длительного лечения.
Основным их преимуществом является отсутствие воздействия на нервные окончания, поэтому они не нарушают перистальтику. Терапевтический эффект обеспечивается задержкой жидкости в просвете прямой кишки. Всасывая жидкость из отложений жира и кровяной плазмы, осмолитики за счёт воды разбавляют твёрдые каловые массы и облегчают их выведение.
Наиболее частыми побочными действиями таких средств считаются:
- изменение в водно-солевом балансе;
- вымывание натрия, калия, других элементов из организма;
- обезвоживание.
Осмолитики нельзя применять при непроходимости кишечника, лихорадочном синдроме, аллергических реакциях на составляющие, нарушении перистальтики.
Длительный прием лекарства может приводить к гибели полезной микрофлоры. Человек может испытывать боли в животе, метеоризм, тахикардию.Слабительные препараты и продолжительность лечения необходимо выбирать совместно с лечащим врачом.
Эффективные лекарства от запора у пожилых
Гутталакс — безопасное лекарство на основе растительных экстрактов. Результат можно заметить через 12-15 часов после приема таблетки. Не рекомендуется превышать максимальную суточную дозу. Гутталакс может вызвать привыкание. Но если Вам показано длительное лечение – замените препарат через несколько недель применения.
Регулакс — эффективное средство, состоит из натуральных компонентов, поэтому привыкания он не вызывает. 
Форлакс – осмолитиечское слабительное. При длительном применении может способствовать изменению состава крови. Вымывание калия и натрия приводит к возникновению сердечно-сосудистых заболеваний.
Прелакс — пребиотик, использующийся при лечении проблем с опорожнением, как у детей, так и у людей преклонного возраста. В его состав входит лактулоза, способная всасывать жидкость.
Единственным побочным действием пребиотиков является метеоризм.
При задержке каловых масс у пожилых одновременно необходимо применять средства от запора иных фармакологических групп.
Народные способы лечения запора у пожилых
Средства альтернативной медицины позволяют безопасно очистить кишечник от застоявшихся каловых масс и нормализовать его функции. Всё, что нужно для домашнего лечения вполне может оказаться у Вас под рукой прямо сейчас.
Рецепты
- Для приготовления следующего домашнего лекарства потребуется ложка изюма и 200 мл кипятка. Отвар настаивают в течение 2 часов и выпивают по 100 мл по утрам натощак. Тем же способом готовится отвар из крыжовника.
- Не менее эффективным является настой рябины: ягоды засыпают сахаром и оставляют на месяц. После появления сиропа, его смешивают с водкой в соотношении 20:1. Перед применением настойку разбавляют кипяченой водой. При длительном применении препарат восстанавливает функции кишечника.
- Брусника полезна как при спонтанном, так и при формах хронического запора. Чтобы приготовить брусничный настой, потребуется 300 г ягод, которые помещают в эмалированную посуду и нагревают до кипения. Через 24 часа средство будет готовым к применению. Пить настой необходимо в 3 приёма за день по 1/2 стакана.
- Выраженным слабительным действием обладает следующий травяной сбор: сушеную сенну, одуванчиковые корни, корень солодки, плоды жостера и аниса берутся в равных пропорциях. Компоненты измельчают и тщательно перемешивают. 1 ст. л. сбора заливают 200 мл кипятка, настаивают в течение часа, охлаждают, процеживают и принимают по 0,5 стакана на ночь.
- Смесь из коры крушины и семян кориандра способствует быстрому опорожнению кишечника. 1 ч. л. сбора заливают 200 мл кипятка и тщательно перемешивают.
Свечи от запоров
Слабительные суппозитории применяются только при редких эпизодических запорах или сочетании данной патологии с геморроем. Эффективными считаются как глицериновые, так и газообразующие свечи.
Суппозитории Ферролакс способствует скоплению газов, что облегчает выведение каловых масс. Глицериновые свечи воздействуют на нервные окончания толстого кишечника, стимулируя его перистальтику. Суппозитории с глицерином нельзя вводить при обострении геморроя, наличии опухолей в кишечнике, воспалительных заболеваниях и анальных трещинах.
 Бисакодил — наиболее эффективные слабительные свечи, которые могут применяться для лечения запоров у людей любого возраста. Они обладают пролонгированным действием, и при лечении можно не опасаться привыкания.
Бисакодил — наиболее эффективные слабительные свечи, которые могут применяться для лечения запоров у людей любого возраста. Они обладают пролонгированным действием, и при лечении можно не опасаться привыкания.
Ни одно слабительное не может воздействовать на причину задержки каловых масс, поэтому при появлении запоров необходимо в первую очередь устранять основное заболевание. А при лечении запоров у пожилых людей следует помнить о вероятном наличии других заболеваний и правильно выбирать средства от запора, учитывая их противопоказания.
Слабительные средства при запорах для пожилых людей
Средства от запора для пожилых – это безопасные, проверенные лекарства на природной основе. Они должны положительно влиять на перистальтику кишечника, не вызвать привыкание. Употребление вредных продуктов, малоподвижный образ жизни, воспалительные заболевания ЖКТ часто приводят к запорам.

Возможные причины запора у пожилых людей
Хроническими запорами страдают почти все люди пожилого возраста. Медицина определяет неблагоприятные факторы, вызывающие нарушения акта дефекации:
- Снижение тонуса кишечной мускулатуры. Происхождение явления связано с возрастными изменениями внутренних органов, ослаблением функциональной активности систем организма. Нарушается перистальтика кишечника, каловые массы скапливаются внутри.
- Рацион играет немаловажную роль для развития неприятной симптоматики. Преобладание сложных углеводов в пище приводит к задержке выведения кала из организма.
- Наличие в анамнезе эндокринных заболеваний (сахарный диабет, гипотиреоз).
- Запор может быть начальным проявлением онкологии. Рак прямой кишки — частое заболевание людей престарелого возраста.
Виды слабительных препаратов
Лечение запоров у пожилых людей проводится с помощью слабительных лекарств и народными средствами. В медицине различают 4 группы лекарственных препаратов.

Осмотические слабительные
Таблетки от запора у пожилых с осмотическим действием относятся к безопасным методам лечения запоров. Они повышают давление в кишечнике. Увеличение жидкости способствует размягчению кала. Улучшается чувствительность рецепторов слизистой, нормализуется перистальтика. Слабительные таблетки не выводят витамины, электролиты, не влияют на микрофлору. Сильными препаратами считаются:
- Макрогол — на фармакологическом рынке имеет множество аналогов с одинаковым механизмом действия. Медикамент увеличивает количество воды внутри толстой кишки, способствует легкому прохождению кала. Назначают по 20 г на день. Медикаментозное средство освобождает кишечник от застойных масс, профилактирует дальнейшее возникновение запоров. Порошок засыпать в стакан с водой, выпить, эффект наблюдать через 1-2 суток.
- Искусственная карловарская соль — специфический солевой заменитель. Медикамент избавляет от хронических запоров, кишечных спазмов, не нарушая электролитный обмен. Противопоказания к применению — кишечная непроходимость, высокая температура тела. При длительной терапии лекарственное средство вызывает диарею.
- Микролакс — современный очиститель кишечника, предназначенный для ректального введения. Он обладает комбинированным действием: одновременно раздражает слизистую, размягчает кал. Микроклизма легко вводится, содержит 5 мл лекарственного вещества. Старшее поколение может забыть о деликатном симптоме на длительное время.
- Фитолакс — биологически активная добавка, которая содержит только натуральные компоненты. Влияет на каловые массы, разжижает их, быстро выводит.
Препараты раздражающего действия
Слабительные с раздражающим действием является многочисленной группой. К ней относятся натуральные препараты на растительной основе (ревень, крушина, сенна, касторовое масло). Механизм влияния состоит в том, что активные вещества лекарства раздражают рецепторы слизистой оболочки кишечника, способствуют активации перистальтических движений. Травы воздействуют через 10 часов после приема. Отрицательными сторонами являются развитие привыкания, уже через пару недель кишечник не сможет сам испражнятся, наблюдается специфическая зависимость от слабительного. Применение ограничивается у стариков и детей. Вреда для организма не будет, если пользоваться нерегулярно. К ним относятся:
- Регулакс — современный препарат на основе сенны. Гранулы — традиционный способ лечения запора у взрослых и детей. Усовершенствованный травяной медикамент помогает регулировать акт дефекации. Пациент не привыкает к препарату. Он воздействует на рецепторы толстого кишечника и увеличивает его моторику с перистальтикой. Применяют по 1 капсуле раз в день.
- Глицериновые свечи повышают перистальтику. Они перемешиваются с калом, смазывают анальный сфинктер. Сахарный диабет — главное противопоказание применения лекарства. Медикамент повышает уровень сахара крови.
- Бисакодил назначается в послеоперационный период для профилактики запоров. Старые люди тяжело переносят хирургические вмешательства, дополнительный стресс им ни к чему.
- Касторовое масло — дешевое слабительное средство с раздражающим типом действия.

Наполнители
Кишечные наполнители увеличивают объем кала, способствуют быстрому выведению из организма застойных масс. Ежедневное применение противопоказано, препараты со временем вызывают метеоризм, боли в животе. К данной группе относятся:
- Семена льна — способствуют выделению слизи, которая обволакивает внутренние стенки кишечника и защищает их от раздражения. Они усиливают кишечную перистальтику, выводят шлаки. Средство профилактирует в дальнейшем возникновение нарушений испражнений. Лен содержит большое количество клетчатки, что делает кал мягким, легковыводимым. Растение действует через 12 часов. Взрослым разрешается принимать ежедневно до достижения положительного эффекта.
- Агар-агар — красная водоросль, которая выпускается в виде порошка. Средство выводит токсины, усиливает перистальтику. Водоросль набухает в кишечнике, способствует растяжению его стенок. Главное условие — употреблять продукт эффективно в случае, когда сохранилась способность кишки к растяжению. Параллельно нужно пить больше воды.
- Пшеничные отруби обладают аналогичным действием. Принимать раз в день.
- Метилцеллюлоза увеличивает объем кала. Она способна абсорбировать воду, размягчать каловые массы.
Советуем почитать
Пребиотики
Пребиотики — препараты, содержащие живые полезные микроорганизмы. Они пополняют запасы полезной микрофлоры, способствуют укреплению местного иммунитета, нормальному функционированию кишечника. Врачи их назначают в комплексном лечении запоров при дисбактериозе. Пребиотики обладают слабительным действием за счет роста полезной микрофлоры, которая выделяет кислоты, способствующие разжижению пищевых масс. Легко переносятся пожилыми, детьми. Основные положительные свойства:
- увеличивают объем каловых масс;
- нормализуют моторику и эвакуаторную функцию кишечника;
- предупреждают вздутие живота;
- повышают образование витаминов и микроэлементов;
- подавляют рост патогенных микроорганизмов.
Популярные и действенные пребиотики:
- Дюфалак — лекарственный препарат, содержит Лактулозу. Кишечные бактерии расщепляют ее на низкомолекулярные кислоты. В результате снижается рН, повышается осмотическое давление, что стимулирует кишечную перистальтику и влияет на консистенцию стула.
- Лактофильтрум нормализует функции кишечника, за счет количественного увеличения полезных бактерий. Назначают по 3 таблетки в день. Перед применением рекомендуется получить консультацию врача.
В аптеке продаются специальные слабительные сборы на основе трав. В состав слабительного сбора № 1 входит тысячелистник, крушина, крапива. Слабительный сбор № 2 содержит кору, плоды крушины, аниса, солодки.

Обзор народных средств
Слабительное применять долго не получится. Множество побочных эффектов, нарушение функции других органов заставляет отказаться от применения лекарства. Для пожилых людей можно попробовать излечить недуг с помощью рецептов народной медицины.
Рекомендовано принимать по 1 ч. л оливкового или растительного масла натощак перед каждым приемом пищи. Оно обволакивает слизистую кишечника, способствует хорошему прохождению каловых масс по просвету.
Возьмите 1 ч.л семян льна и залейте стаканом кипяченой воды. Когда настой остынет, выпейте. Эффект не заставит долго ждать.
Отруби прекрасно борются с проблемой. Нужно залить 1 ч.л. стаканом горячей воды, подождать пока остынет. Мякиш съесть за три приема. Лечиться на протяжении 10 дней.
Тыквенный, морковный сок обогатит организм витаминами, полезными веществами, поможет избавиться от надоедливых запоров. Лучший эффект достигается при смешивании двух соков в равных пропорциях. Выпивать утром натощак и на ночь перед сном.
Купите 500 г чернослива, приготовьте лечебный состав. Засыпьте в кастрюлю фрукты, добавьте 3 л воды, вскипятите их. Когда лекарство остынет, подсыпьте немного крушины. Снова поставьте на огонь. Через 15 минут средство готово.
 Загрузка …
Загрузка …Особенности выбора слабительного
Для лежачих людей с отсутствием стула на протяжении недели и более применяются очистительные клизмы. Хорошим слабительным действием обладает Бисакодил. Эффективными считаются препараты Сенны, ревеня и алоэ.
У людей с сахарным диабетом лучшей профилактикой запоров будет контроль глюкозы, правильный образ жизни и диетотерапия. Можно применять растительные препараты.
В послеоперационный период врачи назначают Сенну, пребиотики.
У пациентов с гастритом, язвой нужно лечить основное заболевание и симптомы исчезнут сами. В качестве терапии подойдут комбинированные медикаменты, домашние методы.
Пациенты, которые болеют длительное время заболеваниями сердца или перенесли инсульт, на нервном фоне могут страдать запорами. Он лечится растительными препаратами и воздействием на основную причину.
Какие есть слабительные средства для пожилых людей ежедневного применения
Ослабленное функционирование кишечника приводит к ежедневным запорам. Подойдут такие препараты:
- Облепиховые свечи помогают при хронических запорах. Они обладают противовоспалительным, ранозаживляющим действием. Можно ставить каждый день, но лучше чередовать со слабительными таблетками или другими суппозиториями. Каждый пенсионер сможет позволить купить себе данный препарат.
- Глицериновые свечи — комбинированный препарат, выпускается в виде суппозиториев. Можно длительно применять без развития побочных явлений.
- Гутталакс — действенное средство от запоров, выпускается в виде капель. Через 6 часов больной опорожнится.
- Слабилен можно применять в качестве лекарства от воспалительных заболеваний желудочно-кишечного тракта (анальные трещины, геморрой). Пить по 10 капель 1 р/д.
Пожилой возраст характеризуется возникновением множества хронических заболеваний и неприятных симптомов. Запор — частая жалоба старых людей, который требует комплексного лечения.
Статья была одобрена редакцией



 Загрузка…
Загрузка…




 Пирацетам: для чего назначают, состав, инструкция
Пирацетам: для чего назначают, состав, инструкция Панадол — инструкция по применению, состав
Панадол — инструкция по применению, состав Цераксон: инструкция, аналоги, отзывы
Цераксон: инструкция, аналоги, отзывы Триптаны от мигрени: список и описание препаратов
Триптаны от мигрени: список и описание препаратов Церетон: инструкция, состав, аналоги
Церетон: инструкция, состав, аналоги Вазобрал: инструкция по применению, отзывы, аналоги
Вазобрал: инструкция по применению, отзывы, аналоги Вазодилатирующее действие — что это, препараты вазодилататоры
Вазодилатирующее действие — что это, препараты вазодилататоры












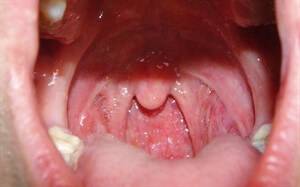
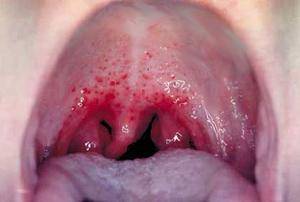





















 Иногда врачам приходится сталкиваться с такими жалобами, как болит горло больно глотать температуры нет.
Иногда врачам приходится сталкиваться с такими жалобами, как болит горло больно глотать температуры нет.











 Загрузка…
Загрузка…






 Читайте также:
Читайте также:


 Детям до года Мукалтин не назначают. В грудном возрасте педиатры рекомендуют лечить кашель различными отхаркивающими сиропами и каплями. Для детей старше 1 года дозировку подбирает лечащий врач в зависимости от тяжести состояния.
Детям до года Мукалтин не назначают. В грудном возрасте педиатры рекомендуют лечить кашель различными отхаркивающими сиропами и каплями. Для детей старше 1 года дозировку подбирает лечащий врач в зависимости от тяжести состояния.
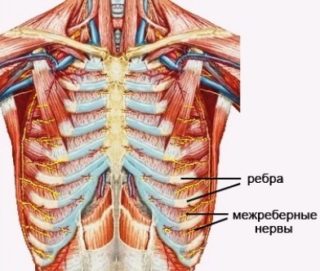
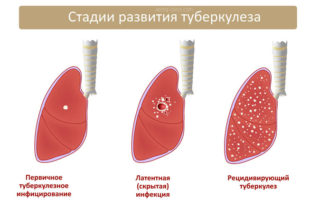
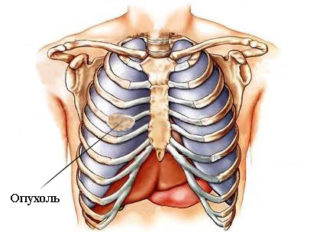

 Нередко встречаются образования рёберных костей и грудины, объясняющие, почему болят ребра. Это могут быть как доброкачественные опухоли – хондрома, липома, гемангиома, так и злокачественные – остеогенная саркома, хондросаркома. Развиваются эти образования как слева, так и справа, медленно, постепенно увеличиваясь в размерах, становясь заметными.
Нередко встречаются образования рёберных костей и грудины, объясняющие, почему болят ребра. Это могут быть как доброкачественные опухоли – хондрома, липома, гемангиома, так и злокачественные – остеогенная саркома, хондросаркома. Развиваются эти образования как слева, так и справа, медленно, постепенно увеличиваясь в размерах, становясь заметными.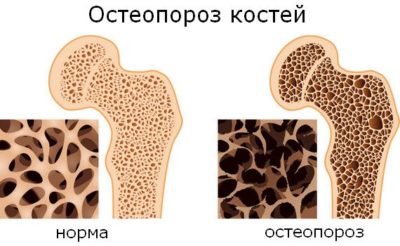 Кость – твёрдая структура. Эту каркасную роль ей обеспечивает большое количество солей кальция в составе. Кальций попадает в кость из крови – но возможен и обратный процесс, когда развивается остеопороз. Проблемы с твёрдостью кости могут быть следствием:
Кость – твёрдая структура. Эту каркасную роль ей обеспечивает большое количество солей кальция в составе. Кальций попадает в кость из крови – но возможен и обратный процесс, когда развивается остеопороз. Проблемы с твёрдостью кости могут быть следствием: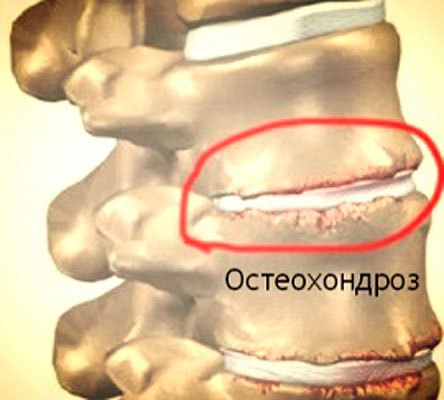 Каждое из рёбер, помимо грудины, другим своим концом прикрепляется к позвоночнику. Поэтому его патологии нередко сопровождаются рёберной болью. Причина остеохондроза в избыточной нагрузке на позвоночный столб при недостаточной силе мышц спины.
Каждое из рёбер, помимо грудины, другим своим концом прикрепляется к позвоночнику. Поэтому его патологии нередко сопровождаются рёберной болью. Причина остеохондроза в избыточной нагрузке на позвоночный столб при недостаточной силе мышц спины.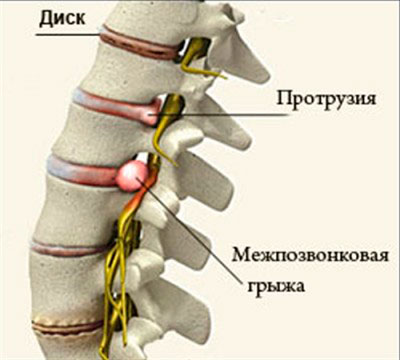 Это заболевание развивается как осложнение остеохондроза позвоночника. Мягкий, упругий хрящевой диск между позвонками выдерживает огромные нагрузки – именно на эти диски и приходится почти весь вес человеческого тела. Однако, слишком большое напряжение, лишний вес в сочетании со слабыми мышцами изменяют давление на диск. Плотная его оболочка разрушается и хрящ буквально «выдавливается» за пределы позвонка. Этот, выступающий элемент может сдавливать нервы, спинной мозг и вызывать боль.
Это заболевание развивается как осложнение остеохондроза позвоночника. Мягкий, упругий хрящевой диск между позвонками выдерживает огромные нагрузки – именно на эти диски и приходится почти весь вес человеческого тела. Однако, слишком большое напряжение, лишний вес в сочетании со слабыми мышцами изменяют давление на диск. Плотная его оболочка разрушается и хрящ буквально «выдавливается» за пределы позвонка. Этот, выступающий элемент может сдавливать нервы, спинной мозг и вызывать боль. В порядке первой помощи следует убрать стягивающую одежду – тесные пояса и галстуки, расстегнуть всё, что можно и обеспечить удобное положение и свежий воздух.
В порядке первой помощи следует убрать стягивающую одежду – тесные пояса и галстуки, расстегнуть всё, что можно и обеспечить удобное положение и свежий воздух.






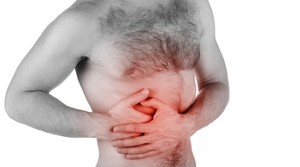
 Воспаление аппендицита отдает сильной и резкой болью справа внизу живота, увеличивающейся при любом движении. Хроническое течение воспалительного процесса вызывает тянущую и ноющую боль справа под ребром. Очень сильная интенсивность нарастающей боли не позволяет принять другую позу, кроме как лечь на правый бок и подтянуть колени к груди. Живот при таком заболевании становится твердым с напряженным мышечным прессом .
Воспаление аппендицита отдает сильной и резкой болью справа внизу живота, увеличивающейся при любом движении. Хроническое течение воспалительного процесса вызывает тянущую и ноющую боль справа под ребром. Очень сильная интенсивность нарастающей боли не позволяет принять другую позу, кроме как лечь на правый бок и подтянуть колени к груди. Живот при таком заболевании становится твердым с напряженным мышечным прессом . Возникновение острой и непереносимой колики в правом подреберье свидетельствует о том, что необходимо срочно оказывать человеку медицинскую помощь. Обращение в неотложку необходимо по жизненным показателям, если:
Возникновение острой и непереносимой колики в правом подреберье свидетельствует о том, что необходимо срочно оказывать человеку медицинскую помощь. Обращение в неотложку необходимо по жизненным показателям, если:
































 Полезные советы
Полезные советы 




















 Ванночки для укрепления тонких ногтей, ускорения их роста и питания для применения в домашних условиях пользуются большой популярностью у женщин. Эти простые средства являются отличными помощниками в решении многих проблем и дают возможность гордиться своими ухоженными ручками.
Ванночки для укрепления тонких ногтей, ускорения их роста и питания для применения в домашних условиях пользуются большой популярностью у женщин. Эти простые средства являются отличными помощниками в решении многих проблем и дают возможность гордиться своими ухоженными ручками.















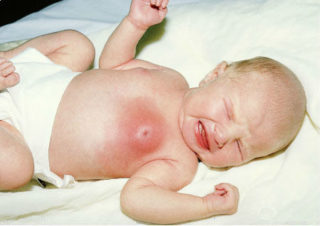
 Шишка на груди у новорожденного диагностируется во время проведения клинического обследования. Осуществляется осмотр молочных желез и пальпация образования. Для дифференциальной диагностики нормы и патологии применяются следующие методы диагностики:
Шишка на груди у новорожденного диагностируется во время проведения клинического обследования. Осуществляется осмотр молочных желез и пальпация образования. Для дифференциальной диагностики нормы и патологии применяются следующие методы диагностики:





 Фиброаденоматоз
Фиброаденоматоз