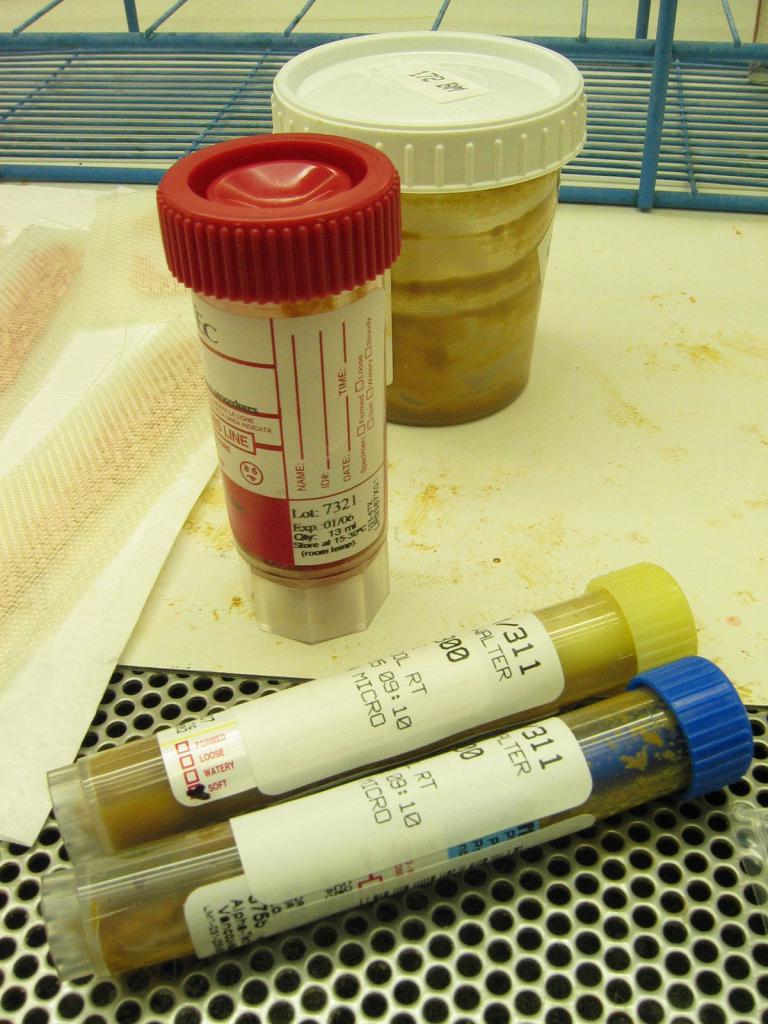
что нельзя есть при отравлении
Каждый человек хотя бы раз в жизни испытывал на себе неприятные болезненные состояния, связанные с отравлением. Этот недуг за короткий срок сильно истощает организм. Тошнота, рвота и диарея являются неизменными «спутниками» отравления.
Вследствие этого возникает патологическая слабость и обезвоживание, что может привести к осложнениям. Поэтому при первых признаках коварного недуга следует незамедлительно принимать меры. Хорошо помогает режим покоя и щадящая диета. Об этом поподробнее.
Что необходимо делать при симптомах отравления?

При проявлении отравления необходимо немедленно принимать меры.
Есть общие рекомендации, которые помогут привести организм в норму и избежать неприятных последствий. Итак:
- Для начала необходимо избавить себя от лишних нагрузок. Уместным будет отпроситься с работы, так как рабочий процесс требует энергии и сил, которых в состоянии отравления недостаточно. Обеспечить себе режим покоя будет мудрым решением.
- Многие специалисты сошлись во мнении, что возникшую в период отравления диарею не стоит останавливать специальными препаратами (например, «Лопедиумом» или «Имодиумом»). Почему? По данным последних исследований выявлено, что в таком состоянии лучше, если организм избавляется от токсинов (через процесс диареи) естественным путем. Ликвидация диареи с помощью препаратов может потребовать дополнительного лечения впоследствии.
- Если наблюдается сильная рвота или жидкий стул, то можно прибегнуть к народному рецепту — выпить стакан свежевыжатого сока тыквы. Это очень помогает снизить интенсивность проявления симптомов отравления и улучшает состояние больного.
- Очень простым, но эффективны способом выведения токсинов из организма является применение всем известного активированного угля или «Энтеросгеля». Уголь обычно принимают в расчете 1 таблетка на 10 кг массы тела.
- Естественно, на «пике» отравления, когда ярко проявляются симптомы тошноты и рвоты, наблюдается жидкий стул, принимать пищу категорически нельзя, не говоря уже об употреблении алкоголя и прочих вредных веществ.
- Когда острый период стихает, уместен прием пробиотиков, которые способствуют восстановлению нормальной микрофлоры ЖКТ. К таким лекарственным средствам относят: «Лактобактерин», «Линнекс», «Энтеросгель», «Хилак Форте» и т.д. В аннотации к препаратам указаны необходимые дозировки.
- В чем разница обычного (бытового) отравления и отравления вследствие поражения организма патогенными микроорганизмами?
- Следует отметить, что надо научиться дифференцировать (разделять) обычное отравление бытового характера от отравления, которое вызвано вредоносными бактериями и вирусами. В чем состоит различие? Эти два патологических состояния различаются по степени тяжести. Поражение вредоносными микроорганизмами значительно серьезней и может стать причиной заболеваний, поражающих органы и системы. К таким инфекциям относят, например, гепатит и сальмонеллез. В этих случаях к уже известной симптоматике (рвоте, диарее и тошноте) присоединяется гипертермия (повышенная температура), сильные боли в области эпигастрия, иногда судороги и затрудненное дыхание. Такое состояния требует незамедлительного врачебного вмешательства.
Отравление же бытовое происходит, как правило, по причине употребления некачественных продуктов или продуктов с истекшим сроком реализации. Протекает простое отравление гораздо легче (о чем уже было сказано выше) и не представляет особой угрозы для здоровья и жизни человека.
Чем можно питаться после отравления?

После отравления необходимо кушать легкую для желудка пищу.
Итак, если острый период прошел и организм постепенно начинает «отходить» от полученного им стресса, необходимо также постепенно начинать принимать пищу.
Что можно кушать? Если стало значительно легче и появилось легкое чувство голода, то врачи советуют сразу не перегружать желудок, а употреблять продукты, которые будут легко усваиваться. К таким продуктам относят обычные сухарики и чай без сахара.
Следующий прием пищи может состоять уже из легкого куриного бульона без добавления овощей и специй. Также можно употреблять жидкие каши и картофельное пюре, только не следует добавлять в них соль, молоко и масло.
Диетические блюда нужно кушать маленькими порциями, чтобы не перегружать и без того пострадавший желудок. Иногда 2-4 столовых ложек за прием может быть достаточно. Такой режим питания допустим в первый день после отравления.
На вторые сутки можно добавить в меню небольшой кусочек (не больше половины ладошки) отварной нежирной телятины или куриной грудинки (филе). Также можно приготовить кисель без сахара или несладкое желе.
На третий день допускается употребление рыбы нежирных сортов, приготовленной на пару (в виде котлеток, кнелей или тефтелей). Можно сделать фрикадельки на легком бульоне. Также уместными будут паровые омлеты, запеканки из нежирного творога и суфле.
На четвертый день, если симптомов отравления уже не наблюдается и человек хорошо себя чувствует и ощущает прилив сил, можно возвращаться к привычному рациону и режиму питания.
Однако, и в этом нужно придерживаться разумных пределов. Не стоит, например, сразу начинать есть любимые пирожные или копченую колбасу. Надо выходить из периода после перенесенного отравления очень осторожно.
В первую неделю не рекомендуется употреблять жирные, жареные, острые продукты и сладости. Еда должна быть простой, предпочтение лучше отдавать натуральным продуктам, не раздражающим слизистую желудка. Также полезным будет принятие пищи небольшими порциями 5-6 раз в день.
Не стоит упускать из виду малейшие изменения в самочувствии и характере стула. При появлении тревожных симптомов (например, жидкого стула или тошноты) следует скорректировать свой рацион питания.
Что нужно пить при отравлении?

Отвар шиповника поможет скорей избавиться от симптомов отравления.
В этой ситуации прежде всего необходимо обильное питье. Лучше, если это будет очищенная или кипяченая вода.
Употребление большого количества жидкости поможет в кратчайшие сроки вывести из организма токсины.
И если в норме здоровому человеку положено выпивать от 1,5 до 1,8 литров жидкости в день, то после отравления рекомендуемый объем следует увеличить до 2,5 литров. Также можно употреблять:
- отвар из плодов шиповника;
- компот из сухофруктов;
- черный чай без сахара и слабо заваренный зеленый чай;
- кисели домашнего приготовления;
- настой ромашки и других трав, обладающих успокоительным эффектом.
Кофе пить не рекомендуется, так как он обладает выраженным мочегонным действием, что может осложнить состояние организма, потерявшего достаточно жидкости.
Именно по причине потери большого количества жидкости из-за рвоты и диареи в организме происходит нарушение водно-солевого равновесия. Это является причиной появления головокружения и слабости, ощущения сухости во рту и головной боли.
Для нормализации водного баланса специалисты советуют часть употребляемой жидкости заменить растворами электролитов. Самые распространенные препараты этой группы — «Регидрон» и «Гидровит».
О симптомах и лечении отравления расскажет видеосюжет:
Что запрещено есть и пить после отравления?
- Естественно, алкогольные напитки нужно исключить полностью. Они дают сильную нагрузку на печень и почки, которые и так пострадали в результате отравления.
- Сладкоежкам придется на время обойтись без своих любимых булочек и десертов. После отравления допускается употребление небольшого количества меда или варенья с чаем.
- Прием молочного и кисломолочного в первую неделю после отравления следует ограничить. Эти продукты полезны будут после выздоровления для восстановления нормальной микрофлоры ЖКТ.
- Сырые овощи и фрукты обладают слабительным действием, что совершенно противопоказано при отравлении. Только на 4-5 день после обострения можно попробовать съесть мягкие и некислые плоды, например, бананы. Однако, увлекаться ими не стоит. Полезны будут запеченные яблоки, вареные и перетертые овощи.
- От блюд из яиц лучше на время отказаться. Исключение составляют лишь омлеты, приготовленные на пару.
- Овсяную, перловую и пшенную каши есть не рекомендуется по причине их насыщенности клетчаткой, которая тяжеловато воспринимается слизистой желудка после отравления.
- Соки, компоты и кисели лучше готовить в домашних условиях и с минимальным количеством сахара. Они не должны быть кислыми. Употреблять их надо в разумных пределах. Предпочтение лучше отдать киселям и компотам из сухофруктов.
- Следует отказаться от вареных и копченых колбас, так как консерванты, содержащиеся в них, негативным образом могут повлиять на ослабленный желудок.
- Исключено после отравления употребление жареной пищи. Полезно готовить продукты на водяной бане, варить их, тушить и запекать.
Какой диеты нужно придерживаться детям после отравления?

Диета при отравлении должна состоять из нежирных продуктов.
Пищевые отравления у детей случаются не реже, чем у взрослых, и иногда и чаще.
Связано это с недостаточно окрепшей и развитой системой пищеварения у детей, что проявляется в повышенной чувствительности ЖКТ в некоторым продуктам. Помимо основного лечения, педиатр также назначает диетотерапию. Она состоит в следующем:
- в первые три дня ребенку следует давать только перетертые блюда в полужидком виде. Это касается и круп;
- рыбные и мясные продукты должны быть нежирными и приготовленными на пару в виде котлеток, тефтелей и суфле;
- пищу нужно готовить непосредственно перед употреблением и давать ребенку небольшими порциями 6-7 раз в день каждые 2-2,5 часа.
Не нужно пытаться накормить ребенка, если он этого не хочет, так как это может спровоцировать у малыша очередной приступ рвоты или тошноты. А поить ребенка нужно чаще, это поможет избежать обезвоживания организма и быстрее вернуться к нормальному состоянию. Меню для детей после отравления выглядит следующим образом:
- 1-й день. После острого приступа отравления через несколько часов можно дать ребенку слабый чай без сахара и сухарик из белого хлеба.
- Вечером можно приготовить жидкую манную кашу, картофельное пюре на воде или куриный бульон. Один прием пищи не должен превышать 1-2-3 столовых ложек. Если этого ребенку недостаточно и он испытывает чувство голода, то можно дать ему повторную порцию через 1-1,5 часа.
- 2-й день. Можно попробовать применить дробное питание, разбив приемы пищи на 7 раз. Первое кормление может состоять из стакана домашнего киселя, второе — компот из сухофруктов без сахара, третье — фруктовое желе, четвертое — пюре из картофеля на воде без масла, пятое — жидкая гречневая каша на воде без масла, шестое — котлета из нежирного сорта рыбы, приготовленная на пару, седьмое — суфле из телятины на пару.
- 3-й день. Питание также должно быть дробным, только к вышеперечисленному списку можно добавить запеканку из нежирного творога без масла и сметаны, омлет паровой из двух яиц и бульон куриный с фрикадельками.
- 4-й день. Постепенно можно переходить к привычному питанию.
- Завтрак может состоять из гречневой или манной каши, приготовленной на воде, и стакана компота.
- Второй завтрак — запеченные яблоки с небольшим количеством варенья или меда.
- На обед можно подать порцию бульона из курицы с небольшим количеством отварного картофеля и моркови, на второе — котлета из куриного филе или телятины, приготовленная на пару.
- На полдник можно приготовить молочное желе с сухариками.
- Ужин может состоять из омлета парового и фруктового киселя.
- Второй ужин — 1 чашка отвара ромашки и сухарики из серого хлеба.
- 5-й день. Можно сократить количество приемов пищи и увеличить порции. Если будет замечено малейшее ухудшение, тогда нужно возвратиться к употреблению более простой пищи. Основные принципы диеты после отравления:
- Обильное питье, включающее в себя очищенную воду и растворы электролитов.
- В день обострения можно питаться только сухариками и пить слабо заваренный чай без сахара.
- На вторые сутки следует постепенно расширить свой рацион, включив в него жидкие каши и картофельное пюре на воде, бульон из курицы, кисель, желе, кусочек отварного мяса.
- На третий день можно включить в рацион отварную рыбу, омлет и нежирный творог.
- С четвертого дня нужно постепенно возвращаться к привычному питанию.
В период восстановления не рекомендуется употребление свежих фруктов и овощей, острой, жирной, копченой пищи и сладостей, кисломолочных и молочных продуктов. Алкоголь строго запрещен.
Детские отравления специфичны, поэтому они требуют контроля со стороны врачей и соблюдения строгой диеты. Правильное питание после отравления способствует скорейшей нормализации состояния и восстановлению организма.
Заметили ошибку? Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.
Расскажите друзьям! Расскажите об этой статье своим друзьям в любимой социальной сети с помощью социальных кнопок. Спасибо!
Поделиться
Поделиться
Твит
Телеграм
Класс
Вотсап
pishhevarenie.com
Что можно есть при отравлении: диета и рекомендации врачей
Содержание статьи:
Отравление организма происходит неожиданно, и очень важно знать: что можно есть при отравлении. В этой статье мы разберем разные причины отравления организма, диету и подробное меню после пищевого, химического отравления и отравления алкоголем.
После отравления наблюдается картина общей интоксикации организма, обезвоживание, головокружение, токсический шок. При некоторых формах отравления необходимо лечение в стационаре. В более легких случаях будет достаточным придерживаться щадящей диеты дома, тогда за несколько дней наступает полное выздоровление.


Виды отравлений и основные причины
Отравление — это расстройство жизнедеятельности организма, поражение токсичными веществами и ядами. Различают несколько видов отравлений
- пищевое
- лекарственное и алкогольное
- ядохимикатами
- кислотами и щелочами
- светильным и угарным газом
Причинами отравления служит употребление в пищу испорченных продуктов, передозировка лекарств или их несоответствие, контрафактный алкоголь. Ядохимикаты могут попасть в организм при сельскохозяйственных работах или при неосторожном обращении с ними при дератизации помещений.
Похожи причины отравления от кислот, щелочей и газа — чаще всего от них повреждаются слизистые и органы дыхания.


Питание после пищевого отравления
После пищевого отравления как правило обращаются к врачу. Многие врачи-токсикологи рекомендуют на протяжении нескольких дней ничего не есть, пить много воды, вымывать из себя все токсины. В несложных случаях эта схема хорошо работает, в течение одних суток наступает улучшение состояния.
В первый день после отравления рекомендуется принимать кипяченую воду комнатной температуры, в неограниченном количестве. Если очень трудно, можно добавить белые сухарики из бездрожжевого хлеба. На следующий день, если состояние улучшается, можно добавлять в рацион другие продукты.
В течении нескольких дней обязательно соблюдать строгую диету, которая не будет раздражать слизистую пищевода и кишечника. Готовые блюда при этом нужно слегка подсаливать. Порции следует делить на несколько частей, питание сделать дробным, по несколько ложек на один раз.
Количество приемов пищи должно доходить до 5-6 раз в сутки. Любые сладости запрещены, так как вызывают газообразование в кишечнике.


Диетические супы после пищевого отравления
Разрешают только овощные, без мяса, без использования кислоты. Супы в первые дни делают жидкими, потом могут быть и погуще, но до стабилизации состояния протертые или взбитые блендером.
В супах не допускается капуста в любом виде — она вызывает газообразование, раздражение стенок кишечника. Также нельзя бобовые. Разрешено морковь, картофель, укроп. Можно добавить ложку риса. Все следует сильно разварить. В суп нельзя класть жиры.
Мясо и рыба после пищевого отравления
Только нежирные, отварные, перемолотые. Допустимы также мясные паровые котлеты. Их можно добавить с 4-5 дня после отравления, сначала в небольших количествах. Добавление перца исключается.
Любые бульоны после пищевого отравления не допускаются — они создают дополнительную нагрузку на печень, осложняют выздоровление.
Молочные продукты после пищевого отравления
Они запрещены полностью. Допускается небольшое количество запеченного и протертого творога — в виде суфле, запеканок, и т.д. Молоко и молочные продукты можно будет через две недели после отравления.
Каши после пищевого отравления
Готовятся на воде, в виде пюре. Сначала жидкие, потом с густой консистенцией. Могут быть рисовая, гречневая. Манная и овсяная нежелательны. Также не годится и мамалыга — она сложно переваривается, вызывает раздражение стенок желудка.
Через неделю после отравления разрешаются вареные вкрутую яйца — 1 шт. в день, но не больше 2 в неделю.


Питание после алкогольного отравления
По симптоматике алкогольное очень похоже на пищевое отравление, при нем также поражается печень. Но при этом отравлении следует различать, когда в организм попало избыточное количество алкоголя и когда этот алкоголь был некачественным, либо вместо этилового спирта был метиловый.
Что делать при отравлении метанолом
Смертельно опасное состояние, требующее срочной медицинской помощи. При отравлении метиловым спиртом признаки опьянения проявляются слабо. Сильнее заметна интоксикация. При подозрении на подобное отравление пить активированный уголь бесполезно — метанол уже всосался.

 Как вызвать искусственную рвоту
Как вызвать искусственную рвотуЧеловеку необходимо выпить много чистой воды, после каждых двух-трех стаканов вызывая рвоту. Больше ничего давать нельзя. Необходимо вызвать скорую, так как критическая доза метилового спирта для человека — 100 мл. Дальнейшее лечение происходит в реанимации или в токсикологическом отделении. Употребление еды при отравлении метанолом запрещено.
Что делать при отравлении этанолом
Алкогольное отравление всегда вызывает неприятные реакции организма — головокружения, тошноту, рвоту. Вывести человека из такого состояния можно при помощи специальной диеты.
Питье при алкогольном отравлении
Важно — никакое «подобное подобным» в данном случае не подойдет. Снять симптомы алкогольного отравления при помощи алкоголя невозможно. Человеку надо дать пить чистую негазированную воду, желательно после каждых двух-трех стаканов вызывать рвоту. Газированная вода не поможет, алкоголь сильнее впитается в слизистую.
После принудительной очистки желудка рекомендуется дать отвар из листьев шалфея, мяты, зверобоя — эти настои хорошо справляются с похмельным синдромом.
Еда при алкогольном отравлении
Так же, как и при пищевом отравлении, порции еды не должны быть большими. Их рекомендуется разделить на части, кушать маленькими порциями.
Супы при алкогольном отравлении
Исключительно постные, овощные. В них добавляют рис, гречку. В суп можно положить перетертую через мясорубку куриную грудку.
Вторые блюда при алкогольном отравлении
Ничего жареного не допускается. Все блюда должны быть отварными, тушеными или печеными.
Подойдет отварная курятина или говядина. Обратите внимание: что свинина и баранина — очень жирные, их нельзя давать человеку в таком состоянии — слишком большая нагрузка на печень. По этой же причине не рекомендуются колбасные изделия.
Разрешено готовить нежирную морскую рыбу. В качестве гарнира разрешены рисовая и гречневая каша, вареная или печеная картошка, пюре.
Категорически запрещено при алкогольном отравлении
- разнообразная сухая пища, кроме белых бездрожжевых сухариков
- копчености
- ячмень
- сладости и шоколад, мед
- бобовые и консервы
- молочные продукты
Если у человека при алкогольном отравлении нет аппетита, лучше дать попить теплой воды комфортной температуры.


Питание после отравления ядохимикатами и газом
Получить отравление этими веществами можно даже дома, во время ухода за домашними растениями или при уборке помещения. При первых симптомах отравления необходимо обильное питье — чистая кипяченая негазированная вода.
После снятия всех острых симптомов рекомендуется придерживаться щадящей диеты.
При отравлении ядохимикатами и газом можно кушать:
- Протертые супы, жидкие каши
- Вареное или тушеное мясо и рыба, промолотые через мясорубку
- Тушеные овощи
Из питья разрешаются отвары трав, ромашка, мята, липа. Можно некрепкий чай.
При отравлении ядохимикатами и газом запрещено кушать:
- Любые сладости, в том числе мед
- Копчености и сдоба
- Бобовые
- Консервированные и жареные продукты
- Соленые, острые и пряные продукты
- Алкоголь
Профилактика отравлений несложная. Необходимо проявить внимательность к себе, выдержку диеты и соблюдать меры предосторожности. Будьте здоровы!
toxiny.ru
примерное меню и полезные советы
Каждый, кто сталкивался с отравлением, знает, что ключевым методом восстановления работы желудка, является строгая лечебная диета. Если придерживаться правильного питания, можно не только избежать осложнений в работе желудка после выведения из организма токсинов, но и поспособствуют прекращению рвоты и поноса, а также исключит риск возникновения обезвоживания. Какая диета при отравлении поможет быстрее восстановится, разберемся прямо сейчас.
Основные правила питания при отравлении
При первых сигналах отравления, рекомендуется сразу же вызвать врача, потому, как только он может определить степень интоксикации, порекомендовать прием лекарств с учетом Вашей индивидуальности, а также прописать лечебную диету, пренебрегать которой строго не рекомендуется. Как правило, в ее основу входят следующие правила:
- В первые сутки отравления, большинство специалистов рекомендует отказаться от приема еды, а сделать уклон только на восстановление водного баланса в организме.
- Питание должно быть разделено на маленькие порции и приниматься каждые 2-3 часа, тем самым за день должно быть не меньше 6-8 приемов пищи.
- Еда в обязательном порядке должна быть приготовлена на пару или сварена.
- Для облегчения работы желудку, в первое время следует употреблять, только легкие супы и пюре образные блюда.
- Добавлять новые блюда в свое меню, можно только после полного прекращения болей в желудке, рвоты и поноса. Стоит помнить, введение привычной еды в рацион, должно проходить постепенно.
Основные правила питания, вовремя отравления помогут восстановить работу желудка не только у взрослых, но и детей.
Что можно пить при отравлении?
Главной причиной летальных исходов при отравлении, является обезвоживание. Сильная рвота и понос, выкачивают из организма, в прямом смысле, все соки. Для того, чтобы этого не случилось, отравленный должен выпивать много воды. Она должна быть теплая и без газов, а употреблять ее лучше мелкими глотками.
При сильно выраженных симптомах отравления, воду лучше заменить на солевой раствор, который можно приготовит самому. Также после консультации с врачом, можно приобрести в аптеке лекарственный препарат «Регидрон», который предназначен для возобновления водного баланса в организме.
Неплохими восстанавливающими действиями при и после отравления могут похвастаться:
- Морс;
- Настой из сухофруктов;
- Некрепкий черный и зеленый чай;
- Отвар шиповника;
- Настой ромашки;
- Кисель.
Последний напиток, кроме того, что отлично удаляет жажду и помогает избежать обезвоживания, играет еще и абсорбирующую роль.
Продукты обязательные в употреблении при отравлении
Список вредных продуктов при отравлении достаточно обширен. Но, как правило врачи, оставляют рекомендации того, что можно есть при пищевом и других видах отравления.
Обязательной в употреблении, остается — вода. Употреблять ее нужно мелкими глотками. Идеальным вариантом станет минерализованная жидкость, но газы из нее стоит выпустить, потому как они могут вызвать газообразование в, уже и без того, раздражённом желудке.
Печеные яблоки и сок из кисло-сладких сортов, становятся одними из главных рекомендаций у врачей, при пищевом отравлении. Главной особенностью этого фрукта, является то, что яблоко обладает противомикробными свойствами, а значит ускоряет процесс борьбы с источником интоксикации в организме.
Ячменные и рисовые отвары, а также рисовая каша на воде идеальное средство при сильных поносах. Кроме сдерживающего и крепящего эффекта, они обладают и противовоспалительным свойством, что очень важно для раздраженной слизистой желудка.
Банан – единственный фрукт который дозволяется употреблять во время отравления в сыром виде. Недавние исследования, доказали, что бананы обладают связывающим эффектом, что помогает вывести из организма вредные вещества. Кроме того, он обогащён множеством витаминов и микроэлементов, а самое главное легко переваривается даже ослабленным желудком.
Куриный не жирный бульон, помогает скорее восстановится и рекомендуется в употребления при первых признаках аппетита.
Сухарики – это источник углеводов, которые также помогают скорее вернуться к нормальной работе желудка.
При отравлении организм теряет большое количество полезных микроэлементов и витаминов, которые нужно как можно скорее восстановить, сразу же после вывода токсинов. В первую очередь стоит сделать акцент, на восстановление уровня Витамина А, кальция и альфа-липоевой кислоты.
Особенности диеты при пищевом отравлении
С пищевым отравлением, к сожалению, может столкнуться каждый. Неправильно хранящиеся, просроченные и грязные продукты могут вызвать сильнейшую интоксикацию. Как правило, она проявляется в качестве общего недомогания, рвоты и диареи. Часть специалистов, считают, что для того чтобы восстановить работу желудка быстро, придется отказаться от еды на два дня. Все это время нужно пить много жидкости, которая поможет избежать обезвоживания. По их мнению, такие радикальные меры помогут без последствий вывести из организма все отравляющие вещества. Но все же, большая часть врачей отказываются от данной теории, и предлагают начинать прием пищи при первых же признаках улучшения состояния. Но при этом отказаться от вредных и тяжело перевариваемых блюд, например, жареных, копченых, соленых, острых и сладких.
Последствия пищевого отравления, не настолько страшны как, например, химического или медикаментозного, но все же требуют особого внимания и подхода в лечении.
Особенности диеты при отравлении алкоголем
Алкоголь, к сожалению, в наше время, нередкая причина сильной интоксикации организма. Его признаками является потливость, потеря координации, головная боль, нарушение сердечного ритма. Рвота же может возникнуть не у каждого, а вот понос отсутствует практически всегда.
В борьбе с токсинами, идеальным средствами станут абсорбирующие вещества и обильное питье. Чем питаться при отравлении алкоголем, уже дело каждого. Потому как употребляемые продукты не играют особой роли в восстановлении работы отравленного организма. Но для быстрой нормализации состояния, все же лучше отказаться от острой, соленой, жирной и копчёной пищи.
Рецепты диетических блюд при отравлении
Обычно рецепты приготовления диетических блюд не отличаются своей сложностью. Чаще всего это, тщательно отваренные и хорошенько перетертые в пюре продукты. Но приготовление правильной рисовой каши на воде, имеет свои нюансы.
Для того что бы рис получился вязким, для лучшего связывания вредных веществ в желудке, крупу следует хорошенько промыть и засыпать в еще холодную воду, а не в кипяток, как мы привыкли делать при варке рассыпчатого гарнира. Кроме того, подсаливать рис нужно в самом конце и очень мало, каша должна получится пресной. Также, можно воспользоваться кашами для детского питания, они легко разводятся в кипятке и отлично подходят по консистенции. Вместо риса можно использовать гречневую крупу, принцип варки которой, такой же. Кроме того, греча идеально подходит для приготовления диетического супчика.
Видео по теме статьи:
otrawlenie.ru
Десять продуктов, которые нужно есть при отравлении • INMYROOM FOOD
Затяжные праздники, еда в случайных местах или на улице, несвежие продукты могут привести к малоприятным последствиям — отравлениям. Они могут быть разной степени тяжести. При повышении температуры и появлении болезненных симптомов необходимо сразу же обратиться к врачу.
А вот при легком отравлении можно обойтись и без
медицинской помощи, пользуясь проверенными
аптечными средствами, бабушкиными
рецептами и диетой, которая включает в себя продукты,
помогающие организму быстрее справиться
с проблемой и прийти в норму.
Какие сновные правила нужно соблюдать при
отравлении
Ешьте немного и небольшими порциями, только чтобы не ощущать чувство голода. Лучше выбирать блюда с консистенцией пюре, это позволит кишечнику заработать в полноценном режиме и благотворно будет воздействовать на слизистую желудка. Никаких газированных напитков, экзотических фруктов, очень сухой и волокнистой пищи в период отравления и несколько дней после него.
Очень важно не просто соблюдать нормальный питьевой режим, а пить воду как можно чаще. Причем обязательно пить воду комнатной температуры. Это поможет восстановить водно-солевой баланс организма и быстрее вывести из него токсины.
Не стоит налегать на продукты, вызывающие газообразование, даже если вам стало значительно лучше. Исключите молочные продукты, дрожжевую выпечку, блюда из капусты, бобовых и кукурузы. В первый день лучше вообще исключить какую-либо еду, ограничившись крепким сладким чаем и сухариками.
Далее питание должно быть очень легким и нежирным, чтобы организм тратил силы на восстановление, а не на переваривание. Соленые, острые, жареные и маринованные блюда категорически запрещены. Копчености, консервацию, колбасы и рыбу также следует совсем убрать из рациона. Даже после того, как вы пришли в норму нужно придерживаться этих рекомендаций еще не менее 3 дней
.1. Легкие мясные бульоны
Легкий мясной бульон из постных сортов мяса или птицы — идеальный вариант полноценного питания во время и сразу после отравления. Но бульон должен быть легким, практически без каких-либо добавок. Можно добавить лишь немного риса, пшеничных отрубей, манки, пшенной крупы. Легкий куриный бульон — полноценный источник белка, который при этом легко усваивается и настраивает моторику кишечника на стабильную работу.
2. Каши
Каши — спасут вас от чувства голода после отравления. Правда, речь идет о кашах без сливочного масла, на воде и достаточно жидкой консистенции. Вы можете приготовить привычную овсянку. И в случае с отравлениями она сработает на 100 процентов, очищая организм от микробов и токсинов. Рисовая каша также очищает организм, а еще она помогает уменьшить последствия диареи. Также можно есть манную и гречневую каши, которые помогают желудку начать полноценно работать и освобождают его от патогенных микроорганизмов.
3. Картофельное пюре
Для того чтобы желудок заработал и вы не чувствовали голода, можно приготовить картофельное пюре на воде. Оно также должно быть достаточно жидкой консистенции и без любого масла. При всей сытности этого блюда оно не перегрузит работу желудка и не вызовет процесс брожения и гниения. Правда, пюре лучше есть не в первый день после отравления.
4. Зеленый чай
Зеленый чай благодаря своим полезным свойствам борется с микробами и ин
food.inmyroom.ru
Что можно есть при отравлении
Отравление может случиться с каждым человеком. Нужно вовремя распознать симптомы и принять необходимые медикаменты, чтобы избежать неприятных последствий для своего здоровья.
Однако, не менее важно знать, как правильно питаться во время болезни и после нее, чтобы привести организм в норму.
Можно ли есть при отравлении
В первые сутки после отравления не стоит есть совсем, так как пища не может перевариваться полностью.
Рекомендуется как можно больше пить. Воду, рисовый отвар, зеленый чай. Это поможет быстрее вывести токсины из организма и избежать обезвоживания.
Полезно после отравления пить отвар зверобоя, который окажет противовоспалительное воздействие на желудок.
На второй день можно начать употреблять пищу, но в маленьком количестве. Не более 1000 калорий за сутки.
В последующие дни лучше придерживаться специальной диеты, состоящей в основном из легких супов, овощных пюре, нежирных сортов рыбы и мяса.
Есть продукты, которые при отравлении употреблять не рекомендуется:
- Молоко. Раздражает желудочно-кишечный тракт и может обострить такие симптомы как диарея и рвота. Его применение повышает риск развития перитонита.
- То же самое касается кисломолочных продуктов на основе молока, например, кефир, йогурт.
- Яйца. Особенно сваренные вкрутую. Это продукты животного происхождения. Ослабленному желудку трудно переварить их.
- Фрукты. В них содержатся кислоты, которые будут раздражать слизистую желудка.
- Мед или любые другие сладости вызывают процессы брожения, что негативно влияет на раздраженный пищеварительный тракт.
- Категорически запрещено есть колбасы, жирные сорта мяса, копчености, выпечку, кофе, какао, соления и консервы, добавлять в пищу различные специи и пряности.
Употребление этих продуктов ухудшит состояние пострадавшего, и обострит симптомы болезни.
Что можно есть при отравлении и поносе:
Если одним из симптомов при отравлении является диарея, то больному рекомендуются те продукты, что окажут закрепляющие действие:
- Сухари из белого хлеба.
- Крепкий черный чай.
- Черника и отвар из листьев черемухи окажут вяжущее действие.
- Запеченные яблоки. В них содержится большое количества пектина, который оказывает благотворное влияние на организм и способствует прекращению поноса.
Что можно есть при отравлении и рвоте
В случае возникновения тошноты и рвоты лучше не есть совсем, пока рвотные позывы не прекратятся.
После этого можно есть следующие продукты, в небольших количествах:
- Кисели из ягод. Обволакивают стенки желудка, успокаивают раздражение.
- Легкие и нежирные супы. От густых и наваристых супов лучше отказаться.
- Рисовый отвар или каша из риса на воде.
- Нежирное мясо, курица, рыба, приготовленные на пару.
- Овощное пюре.
Нельзя употреблять ничего жирного, иначе можно спровоцировать новый приступ тошноты и рвоты.
Что можно есть при отравлении взрослым
Когда острые симптомы отравления прошли, можно начинать питаться маленькими порциями.
К продуктам, которые можно употреблять без опасения при отравлении относятся:
- Рис, гречка, манка, сваренные на воде.
- Сухари из серого хлеба или батона. Сухари можно купить в магазине, но они должны быть без каких-либо добавок, острых специй и пряностей.
- Постные куски курицы или телятины.
- Слизистые супы. Это супы с разварившимися овощами и крупой. Чуть позже туда же допускается добавлять лапшу.
- Нежирные сорта рыбы, приготовленные на пару или запеченные в духовке. Например, в фольге.
- Картофель в мундире.
Диета при отравлении что можно есть
Вот примерное меню для взрослых при отравлении.
Первый день:
Есть нельзя, только пить. Соляные или травяные отвары.
Второй день:
На завтрак рисовый отвар или жидкая рисовая каша на воде.
В качестве перекуса подойдут сухарики из серого хлеба с зеленым чаем.
На обед бульон с добавлением моркови, лука и тонкой лапши.
Вместо супа может быть овощное пюре из картофеля, кабачка, моркови.
На ужин рисовая каша, отварное куриное филе.
Третий день:
На завтрак запеканка из творога, чай с сухариками.
На полдник пюре из банана, отвар шиповника. Или вместо сухариков галетное печенье.
На обед гречневая каша на воде, котлеты из рыбы, запеченные в духовке.
На ужин картофельное пюре без молока, перетертая морковь, без добавления соли, сахара или масла.
Четвертый день:
На завтрак творожный пудинг, кисель.
В качестве перекуса сухарики или печенье без крема, печеные яблоки.
На обед бульон из курицы, без костей, либо овощной суп с рисом,
запеканка из овощей с манкой, но без добавления яиц.
На ужин картофель в мундире, паровые котлеты из телятины.
Пятый день:
На завтрак суфле из манки или творога. Галеты или сухарики с чаем из ромашки.
В качестве перекуса запеченная груша или кисель.
На обед рисовая или перловая каша. Куриный суп с фрикадельками, или курица с овощами на пару.
На ужин суп-пюре из овощей. Например, из моркови или тыквы.
Шестой день:
На завтрак сырники, черный чай.
На полдник отвар из черники, сушки или сухарики.
На обед овощной суп с добавлением перловки, телятина или куриное филе на пару.
На ужин котлеты из нежирной рыбы с овощами.
Седьмой день:
На завтрак гречка с тертой морковью.
В качестве перекуса творожная запеканка.
На обед куриный суп с лапшой, салат из запеченной тыквы.
На ужин картофельное пюре с отварной индейкой.
Что можно есть при отравлении детям
От отравления не застрахованы и взрослые и дети. Но у последних болезнь может пройти в более тяжелой форме, так как детский организм не готов к подобным нагрузкам и дольше восстанавливается.
В первые часы ребенку не стоит есть вообще. В отличие от взрослых, не стоит сразу давать большое количество воды, так как это спровоцирует приступы тошноты и рвоты. Дают одну столовую ложку воды после приступа рвоты. Если за этим следует новый приступ, то дают 1 чайную ложку воды только через час.
В воду рекомендуется добавлять небольшое количество соли и сахара. По одной чайной ложке на 200 мл воды. Соль задержит воду в организме, сахар восполнит потерянную энергию.
Можно купить специальные соляные растворы для детей в аптеке. Поить таким раствором ребенка нужно до тех пор, пока рвота и понос не прекратятся.
И только спустя 6-10 часов после отравления можно предложить ему отвар шиповника или ромашки.
Хорошо влияет на детский организм укропная вода. Для его приготовления нужно взять 2 чайных ложки семян укропа на литр воды и кипятить несколько минут, а потом оставить настаиваться на 20 минут.
Можно добавить к этому сухари или подсушенный хлеб.
Когда острые симптомы пройдут, и ребенок почувствует голод, рекомендуется приготовить легкий овощной суп на воде, без подсолнечного или сливочного масла.
При поносе в суп следует сначала добавить перетертую морковь и варить ее подольше. Так как переваренная морковь оказывает закрепляющий эффект, а слабо вареная наоборот слабит и может спровоцировать новый приступ поноса.
Фрукты в свежем виде давать не рекомендуется, но можно приготовить компот.
Вместо вареных яиц следует приготовить омлет на пару. Его готовят в стеклянной банке, которую поместили в кипящую воду. Молоко при этом добавлять нельзя. Такой омлет получится очень нежным и легко переварится.
Из молочных продуктов допускается употребление диетического, нежирного творога. Есть специальный детский творог.
Из каш подойдут рис и овсянка, приготовленные на воде. Не стоит кормить детей перловой, пшеничной и пшенной кашами, так как они трудно перевариваются. Небольшое количество крупы можно добавить в овощной суп.
Картофельное пюре готовится на воде, без добавления молока. Сливочное масло или жирные соусы добавлять нельзя.
Жирное мясо лучше исключить из рациона ребенка. Вместо него отварить куриную грудку, либо приготовить куриные тефтели на пару.
Не стоит кормить детей сладким, чтобы не спровоцировать в организме процессы брожения. Его лучше заменить сухофруктами.
Такой диеты для детей следует придерживаться в течение двух недель после отравления.
Что нужно есть после отравления
Нельзя забывать, что при отравлении наш организм подвергается серьезному стрессу, страдают внутренние органы, снижается иммунитет. Чтобы восстановиться после болезни, нужно включать в свой рацион определенные продукты.
В результате отравления нарушается микрофлора кишечника, погибают полезные бактерии, как следствие, может возникнуть дисбактериоз.
Чтобы избежать этого заболевания и восстановить микрофлору, следует употреблять следующие продукты:
- Квас.
- Моченые яблоки.
- Кисломолочные продукты такие как кефир, йогурт и простокваша.
- Капуста. Свежая или квашеная.
Есть продукты, которые помогут защитить организм от размножения вредных бактерий и сохранить уцелевшие после отравления полезные.
- Чеснок и лук.
- Морская капуста.
- Пшеничные отруби.
- Травяные чаи с ромашкой, зверобоем и смородиной.
Серьезной нагрузке при отравлении подвергается печень, так как играет роль фильтра для нашего организма и очищает от вредных веществ.
Восстановить ее помогают аминокислоты, которые содержатся в продуктах:
- Картофель.
- Нежирный творог.
- Различные сыры.
- Козье молоко.
- Рыба, например, треска, судак.
- Соевые бобы.
Также для нормального функционирования печени необходимы витамины А, Е, С.
Витамином А богаты морковь, лук, яблоки, персики, арбузы, абрикосы, петрушка, щавель, листья малины, крапива, шиповник, рыбий жир, говяжья печень, икра, яичный желток.
Витамин Е содержится в орехах, в подсолнечном, арахисовом, кукурузном маслах, в печени и говядине, в злаковых и отрубях, в бобовых.
Витамин С входит в состав шиповника, смородины и крыжовника, лимонов и апельсинов, листовых овощей, таких как, шпинат, цветная капуста и салат.
Также результатом отравления может стать снижение иммунитета. Ведь организм лишается полезных веществ и микроэлементов, которые ему помогают нормально функционировать и осуществлять защитные функции.
Чтобы повысить иммунитет рекомендуется употреблять фрукты и овощи с высоким содержанием витамина С.
Таким образом, чтобы вылечить отравление, не достаточно применять различные лекарственные средства. Правильное питание поможет избавиться от симптомов этого заболевания, помочь своему организму восстановить силы и энергию для дальнейшей работы, а также избежать неприятных последствий в будущем.
otravleniy.ru
Что можно кушать при отравлении, чтобы не навредить себе :: SYL.ru
Никто из нас не застрахован от пищевого отравления. Короткая и эпизодическая рвота, небольшая диарея – вот те признаки заболевания, при которых мы можем позволить себе лечиться дома, обойдясь без вызова скорой помощи. К тому же основные симптомы данной болезни обычно проходят через 24 часа (опять оговоримся, что это не сильное отравление).

Хочется есть? А что можно кушать?
После первых суток вынужденного голодания наконец-то появляется желание поесть. И тут мы, открыв холодильник, впервые задумываемся о том, что можно кушать при отравлении. Основной принцип, по которому действуют многие из нас – это давать организму все, что он сам просит, поскольку считается, что именно это ему и необходимо. И не всегда выбор еды оказывается верным. Часто продукты, употребляемые нами, лишь осложняют состояние и так ослабевшего организма. Поэтому давайте разберемся с тем, что можно кушать при отравлении и почему.

Правила питания при пищевом отравлении
После отравления существуют определенные правила питания, которые обязательно надо соблюдать.
- При отравлении употребление в пищу количества жиров должно быть минимальным. Связано это с тем, что жиры долго и плохо усваиваются желудком, который и так сейчас очень слаб. Такое положение вещей вполне может привести к несварению, вздутию и тяжести. Но, тем не менее, жиры должны присутствовать в еде, их требует наш выздоравливающий организм. Поэтому врачи рекомендуют добавлять в уже готовое блюдо в малых количествах (не более 70 г в сутки) сливочное или растительное масло.
 Углеводы – важная составляющая рациона выздоравливающего человека. Но только какими они должны быть? Врачи-диетологи обращают наше внимание на то, что кушать при отравлении продукты, насыщенные сложными углеводами, ни в коем случае нельзя. К таковым относятся овощи, фрукты, булочки. В них содержится большое количество клетчатки, которая, заполняя желудок, вызывает процессы брожения в нем. Но полностью отказываться от углеводсодержащей пищи ни в коем случае нельзя, так как углеводы являются активными участниками химических процессов, происходящих в печени, где вырабатывается гликоген, отвечающий за антитоксические функции. Поэтому сладкий чай, напитки шиповника, морс и т. д. прекрасно подойдут для диеты больного.
Углеводы – важная составляющая рациона выздоравливающего человека. Но только какими они должны быть? Врачи-диетологи обращают наше внимание на то, что кушать при отравлении продукты, насыщенные сложными углеводами, ни в коем случае нельзя. К таковым относятся овощи, фрукты, булочки. В них содержится большое количество клетчатки, которая, заполняя желудок, вызывает процессы брожения в нем. Но полностью отказываться от углеводсодержащей пищи ни в коем случае нельзя, так как углеводы являются активными участниками химических процессов, происходящих в печени, где вырабатывается гликоген, отвечающий за антитоксические функции. Поэтому сладкий чай, напитки шиповника, морс и т. д. прекрасно подойдут для диеты больного.- На питание при отравлении ни в коем случае не должно распространяться ограничение в белках. Их больше всего выводится из организма при рвоте и диарее. Поэтому очень важно восстановить необходимый уровень белка у больного. И сделать это можно только за счет употребления достаточного количества белковой пищи (не менее 70 г в сутки).
 Перечень блюд, разрешенных к употреблению при отравлении
Перечень блюд, разрешенных к употреблению при отравленииТеперь, зная закономерности питания, составим список конкретных блюд и продуктов. Итак, что можно кушать при отравлении:
- Овощные и крупяные супы, сваренные на основе некрепкого бульона (мясного, рыбного) или молока, разбавленного водой (1/1).
- Нежирное мясо или рыбу, протертую до состояния паштета или суфле (чтобы желудку было легче справиться с перевариванием и усвоением необходимого белка).
- Молочные продукты с низким содержанием жиров (обезжиренный творог, молоко) и без каких-либо добавок (например, йогурт без фруктов). Прекрасно подойдет однодневный кефир, который поможет не только восстановить микрофлору кишечника, но и нормализовать стул.
- Яйца, которые лучше употреблять в виде парового омлета.
- Хлебобулочные изделия — их необходимо брать слегка подсушенными.
- В рационе должен быть крепкий сладкий черный чай, отвар из трав, кислые морсы, подкисленная лимоном сладкая вода, отвар из шиповника, ягодные компоты. Питье лучше употреблять (особенно в первые дни отравления) в теплом виде, поскольку так оно не вызывает спазмов в желудке и рвоты.
И напоследок
Следует сказать, что можно кушать при отравлении почти все, главное при этом не переусердствовать и разделить суточную норму на 5-6 приемов, накладывая еду небольшими порциями. И тогда выздоровление не заставить себя ждать. Скорейшего восстановления организма вам и приятного аппетита!
www.syl.ru
диета, чем питаться и что пить
После проявления первых симптомов, пациенты задумываются над тем, что можно есть при отравлении. Неправильно подобранный рацион питания может спровоцировать возникновение побочных эффектов, которые еще больше усугубят ситуацию. Правильно подобранная диета при отравлении является основой лечения. Ее можно совмещать с медикаментозным лечением, физиотерапией и народными рецептами.
Общие рекомендации и принципы
- Диета после отравления должна включать в себя щадящий режим, направленный на борьбу с обезвоживанием организма. Такой режим с легкостью восстанавливает водно-солевой баланс организма. Благодаря правильно подобранному рациону питания снижается термическое, химическое, механическое воздействие на ослабленную, воспаленную слизистую оболочку кишечника и желудка. Лучше всего отказаться от острой, пересоленной, копченой пищи.
- Человеку необходимо обеспечить обильное питье. Вместе с жидкостью из организма выходят патогенные микроорганизмы и токсины.
- Еда должна быть измельченной. Все продукты необходимо пропускать через мясорубку или перемалывать их в блендере. Пюреобразная консистенция усваивается организмом намного быстрее. Она не вызывает непроходимости кишечника, содержит в своем составе клетчатку и витамины.
- Нужно ограничить потребление пищи. Уменьшение нагрузки на пищеварительный тракт приводит к скорейшему выздоровлению и возвращению к обычной его работе. Частые нагрузки на пищеварительный тракт задерживают выздоровление.
- Питаться необходимо маленькими порциями. Потребление пищи в больших количествах приводит к сильной нагрузке на пищеварительный тракт. При воспалении слизистой оболочки еда начинает перевариваться с трудом, что может привести к рвоте или чувству тошноты.
От каких продуктов отказаться?
Для того, чтобы не осложнять работу и так уже ослабленного желудка, лучше всего отказаться от продуктов, вызывающих повышенное газообразование. Не рекомендовано кушать пищу, имеющую волокнистую структуру. К таким продуктам можно отнести:
- Бобовые культуры;
- Свеклу;
- Белокочанную капусту;
- Апельсины;
- Морковь;
- Персики;
- Изюм;
- Финики;
- Чернослив;
- Помидоры;
- Недозрелые зеленые яблоки;
- Щавель;
- Баклажаны;
Не рекомендуется потребление круп:
- Ячневой;
- Перловой;
- Пшенной;
- Кукурузной;
Диета после отравления исключает потребление молочных продуктов. В очень редких случаях разрешается варить каши на обезжиренном молоке, разведенном в воде. Разрешено съесть обезжиренный 1% творог. При сильной интоксикации потребление молочной пищи нужно исключить полностью. Не разрешается есть:
- Сыр;
- Покупной йогурт, содержащий красители;
- Ряженку;
- Кефир;
- Простоквашу;
- Жирное коровье молоко;
- Сливки;
Нужно исключить потребление сладостей:
- Сгущенки;
- Конфет;
- Тортов;
- Шоколада;
- Кексов;
- Натурального меда;
- Слоек;
- Круассанов;
- Мороженого;
Стоит учесть, что необходимо кушать продукты комнатной температуры. Не рекомендуется потреблять слишком горячую или слишком холодную пищу. Такая еда может травмировать слизистую оболочку, что приведет к воспалению или формированию гастрита.
Также из рациона питания нужно исключить:
- Консервы;
- Колбасы;
- Мясные изделия;
- Морепродукты;
- Специи;
- Острую пищу;
- Копчености;
- Фастфуд;
Рекомендуемые продукты
 Каждый человек, у которого проявились первые симптомы, задумывается над тем, что можно есть при отравлении. Список таких продуктов очень ограничен.
Каждый человек, у которого проявились первые симптомы, задумывается над тем, что можно есть при отравлении. Список таких продуктов очень ограничен.
При неправильно выбранном рационе, еда может навредить организму человека, вызвать побочные эффекты и развитие других болезней. При отравлении можно кушать:
- Нежирную морскую рыбу;
- Обезжиренное молоко, разведенное с водой;
- 1% творог;
- Бананы;
- Отварной картофель;
- Иные отварные овощи, измельченные в блендере;
- Рис;
- Гречку;
- Овсянку;
- Спелые красные яблоки;
- Спаржу;
- Артишоки;
- Кабачки;
- Огурцы;
- Пастернак;
- Макароны;
Примеры меню на день
 День №1. Необходимо потребление большого количества воды. Нужно принимать выписанное врачом лекарство. Препараты восстановят водно-солевой баланс организмы, выведут токсины. Перед сном можно съесть банан или три столовых ложки обезжиренного творога.
День №1. Необходимо потребление большого количества воды. Нужно принимать выписанное врачом лекарство. Препараты восстановят водно-солевой баланс организмы, выведут токсины. Перед сном можно съесть банан или три столовых ложки обезжиренного творога.
День №2. Необходимо соблюдать дробное меню. Кушать пищу следует небольшими порциями. Когда проходит рвота, разрешено есть отварные овощи, которые отлично подойдут на завтрак. На обед можно приготовить жидкую гречневую кашу. Ее готовят или на воде или на обезжиренном молоке, разведенном с водой. На ужин лучше съесть спелое красное яблоко.
День №3. В этот период воспаление слизистой еще сохраняется, поэтому применение острой или копченой пищи не разрешено. Необходимо продолжать соблюдать щадящее питание. На завтрак выпивают натуральный йогурт. На обед готовят рассыпчатый рис. На ужин можно приготовить рагу из овощей.
День №4. При слабой интоксикации можно постепенно вводить иные продукты, благотворно влияющие на микрофлору организма. На завтрак подойдет омлет, приготовленный на пару. На обед можно сварить суп из говяжьего или куриного бульона. На ужин отлично подойдет нежирная морская рыба.
 День №5. Разрешено применение макаронных изделий. На завтрак можно приготовить пасту со сливочным маслом. На обед отлично подойдет отварная спаржа или брокколи. На ужин готовят сырники из обезжиренного творога.
День №5. Разрешено применение макаронных изделий. На завтрак можно приготовить пасту со сливочным маслом. На обед отлично подойдет отварная спаржа или брокколи. На ужин готовят сырники из обезжиренного творога.
День №6. При полном снятии симптомов интоксикации разрешено применение почти всех продуктов питания. Но в качестве профилактики стоит ограничить потребление слишком острой и соленой пищи, специй, соусов. На завтрак готовят кашу на молоке. На обед – отварное мясо цыпленка, свинины или говядины. На ужин – пирог из овощей, с сыром.
День №7. Когда симптомы отравления были устранены, приведена в порядок микрофлора кишечника, снято воспаление слизистой оболочки, рацион питания может быть прежним. Постепенно можно включать сладости, копчености, морепродукты.
Питье при отравлении
В первую очередь пациенту необходимо обеспечить обильное питье.
- Основной жидкостью должна быть вода. Нельзя принимать слишком холодную или слишком горячую воду. Она должна быть теплой или комнатной температуры. Жидкость не должна содержать химические примеси. Не разрешено потребление хлорированной воды из под крана.
- Благоприятное воздействие на организм человека оказывает чайный гриб. Жидкость, получаемая благодаря чайной медузе, обладает рядом витаминов, полезных микроэлементов и веществ. Она обволакивает стенки желудка, кишечника, оказывая благотворное воздействие на организм.
- При отравлении разрешено применение отвара шиповника. Настой очень калориен – в ста граммах плодов содержится более ста калорий. Поэтому при потреблении такой жидкости человек может не хотеть есть. Также отвар содержит микроэлементы, витамины А, В, С, Е, Р, К.
- Можно пить крепкий черный или зеленый чай. Гранулы или листочки заваривают в течение 10-15 минут. Пьют натощак или при приеме еды. Чай утоляет жажду и оказывает благотворное воздействие на организм при отравлении.
- Можно пить компот из сухофруктов. Но есть сами сухофрукты, в особенности изюм, финики, курагу, чернослив не рекомендуется. Они могут вызывать брожение, что приведет к скоплению газов в кишечнике.
- При отравлении можно пить морс или компот из свежих ягод. Их заливают кипящей водой или томят на медленном огне, доводя до кипения. Ягоды содержат в своем составе витамины, способствующие скорейшему выздоровлению.
- Отличным вариантом утоления жажды являются крупяные растворы из риса или гречки. Они могут остаться после варки данных круп. Применять их можно не более одного-двух раз в сутки.
- Симптомы интоксикации снимают травяные сборы. Настои готовят из полевых или целебных трав. Отлично подойдет зверобой, иван-чай, перечная мята, мелиса, ромашка. Сухие травы заливают кипящей водой и дают настояться 10-15 минут. Затем отвар процеживают и пьют по несколько раз в течение суток.
 При интоксикации необходимо ограничить потребление напитков, вызывающих повышенное газообразование. К таким напиткам относится сладкая газированная вода. В своем составе она содержит консерванты и красители, негативно влияющие на организм.
При интоксикации необходимо ограничить потребление напитков, вызывающих повышенное газообразование. К таким напиткам относится сладкая газированная вода. В своем составе она содержит консерванты и красители, негативно влияющие на организм.
Не разрешено применение покупных концентрированных соков. Они изготавливаются из порошков, вызывают обильное выделение желудочного сока.
Также нельзя пить жирное коровье молоко, кефир, покупные питьевые йогурты.
Рекомендуем посмотреть видео про питание при отравлении
Питание после отравления
 Пациенты, перенесшие интоксикацию, задумываются над тем, что можно есть после отравления. Когда присутствуют симптомы интоксикации от потребления пищи лучше всего отказаться. После устранения рвоты, диареи, чувства тошноты, необходимо соблюдать щадящий режим, исключающий потребление сладкого, копченого, острого и жирного. Еда должна быть протертой и полужидкой. Легкое отравление устраняется за 3-4 дня. Особый режим питания соблюдают на протяжении минимум шести дней.
Пациенты, перенесшие интоксикацию, задумываются над тем, что можно есть после отравления. Когда присутствуют симптомы интоксикации от потребления пищи лучше всего отказаться. После устранения рвоты, диареи, чувства тошноты, необходимо соблюдать щадящий режим, исключающий потребление сладкого, копченого, острого и жирного. Еда должна быть протертой и полужидкой. Легкое отравление устраняется за 3-4 дня. Особый режим питания соблюдают на протяжении минимум шести дней.
При сильной интоксикации необходимо обратиться к специалисту. Кроме применения медикаментозных средств, необходимо проходить физиопроцедуры. Питание должно быть особым. Оно соблюдается по рекомендации врача. Такое лечение может длиться на протяжении двух-трех недель.
Отравление у взрослых и детей возникает из-за несоблюдения гигиены, режимов приготовления, неправильного хранения продуктов. Поэтому для профилактики отравлений лучше всего питаться в домашних условиях, исключая подозрительные кафе и столовые. Нужно дезинфицировать кухонные предметы, сразу мыть посуду, не оставляя ее на ночь. Еда должна быть приготовлена полностью, так как не рекомендуется потреблять полусырую недоваренную пищу.
Легче предотвратить отравление, нежели лечить его. Поэтому опытные специалисты рекомендуют следить за своим здоровьем и тщательно проверять качество потребляемых продуктов.
opischevarenii.ru

 Углеводы – важная составляющая рациона выздоравливающего человека. Но только какими они должны быть? Врачи-диетологи обращают наше внимание на то, что кушать при отравлении продукты, насыщенные сложными углеводами, ни в коем случае нельзя. К таковым относятся овощи, фрукты, булочки. В них содержится большое количество клетчатки, которая, заполняя желудок, вызывает процессы брожения в нем. Но полностью отказываться от углеводсодержащей пищи ни в коем случае нельзя, так как углеводы являются активными участниками химических процессов, происходящих в печени, где вырабатывается гликоген, отвечающий за антитоксические функции. Поэтому сладкий чай, напитки шиповника, морс и т. д. прекрасно подойдут для диеты больного.
Углеводы – важная составляющая рациона выздоравливающего человека. Но только какими они должны быть? Врачи-диетологи обращают наше внимание на то, что кушать при отравлении продукты, насыщенные сложными углеводами, ни в коем случае нельзя. К таковым относятся овощи, фрукты, булочки. В них содержится большое количество клетчатки, которая, заполняя желудок, вызывает процессы брожения в нем. Но полностью отказываться от углеводсодержащей пищи ни в коем случае нельзя, так как углеводы являются активными участниками химических процессов, происходящих в печени, где вырабатывается гликоген, отвечающий за антитоксические функции. Поэтому сладкий чай, напитки шиповника, морс и т. д. прекрасно подойдут для диеты больного. Как вывести мокроту в горле? Этот вопрос может беспокоить пациента длительное время или возникнуть внезапно.
Как вывести мокроту в горле? Этот вопрос может беспокоить пациента длительное время или возникнуть внезапно. Под этим термином в медицине принято понимать вязкий секрет, который образуется клетками дыхательного эпителия и содержит слизь, фрагменты бактерий, слущенные клетки и другие элементы.
Под этим термином в медицине принято понимать вязкий секрет, который образуется клетками дыхательного эпителия и содержит слизь, фрагменты бактерий, слущенные клетки и другие элементы. Скопление мокроты редко бывает единственной проблемой. Чаще всего это сопутствующий симптом какого-то заболевания и состояния.
Скопление мокроты редко бывает единственной проблемой. Чаще всего это сопутствующий симптом какого-то заболевания и состояния.

 Если отделяемое в глотке все время беспокоит человека, то это точно не может быть связано с острой инфекцией. В таких случаях причиной могут стать:
Если отделяемое в глотке все время беспокоит человека, то это точно не может быть связано с острой инфекцией. В таких случаях причиной могут стать: Для того чтобы избавиться от чувства постоянной мокроты нужно узнать, чем эта проблема вызвана. Если посетить врача и обследоваться сразу не представляется возможным, то перечислим несложные мероприятия, которые помогут облегчить этот недуг:
Для того чтобы избавиться от чувства постоянной мокроты нужно узнать, чем эта проблема вызвана. Если посетить врача и обследоваться сразу не представляется возможным, то перечислим несложные мероприятия, которые помогут облегчить этот недуг:

 Лечение болезни может затянуться на несколько недель и даже месяцев. Рассмотрим ключевые лекарства, которые используют в борьбе с этой бедою:
Лечение болезни может затянуться на несколько недель и даже месяцев. Рассмотрим ключевые лекарства, которые используют в борьбе с этой бедою: Загрузка…
Загрузка… Эти причины вызывают уменьшение количества жидкости в организме, уменьшение увлажнения горла и сгущение консистенции секрета. В результате образуется слизь с различными свойствами.
Эти причины вызывают уменьшение количества жидкости в организме, уменьшение увлажнения горла и сгущение консистенции секрета. В результате образуется слизь с различными свойствами.
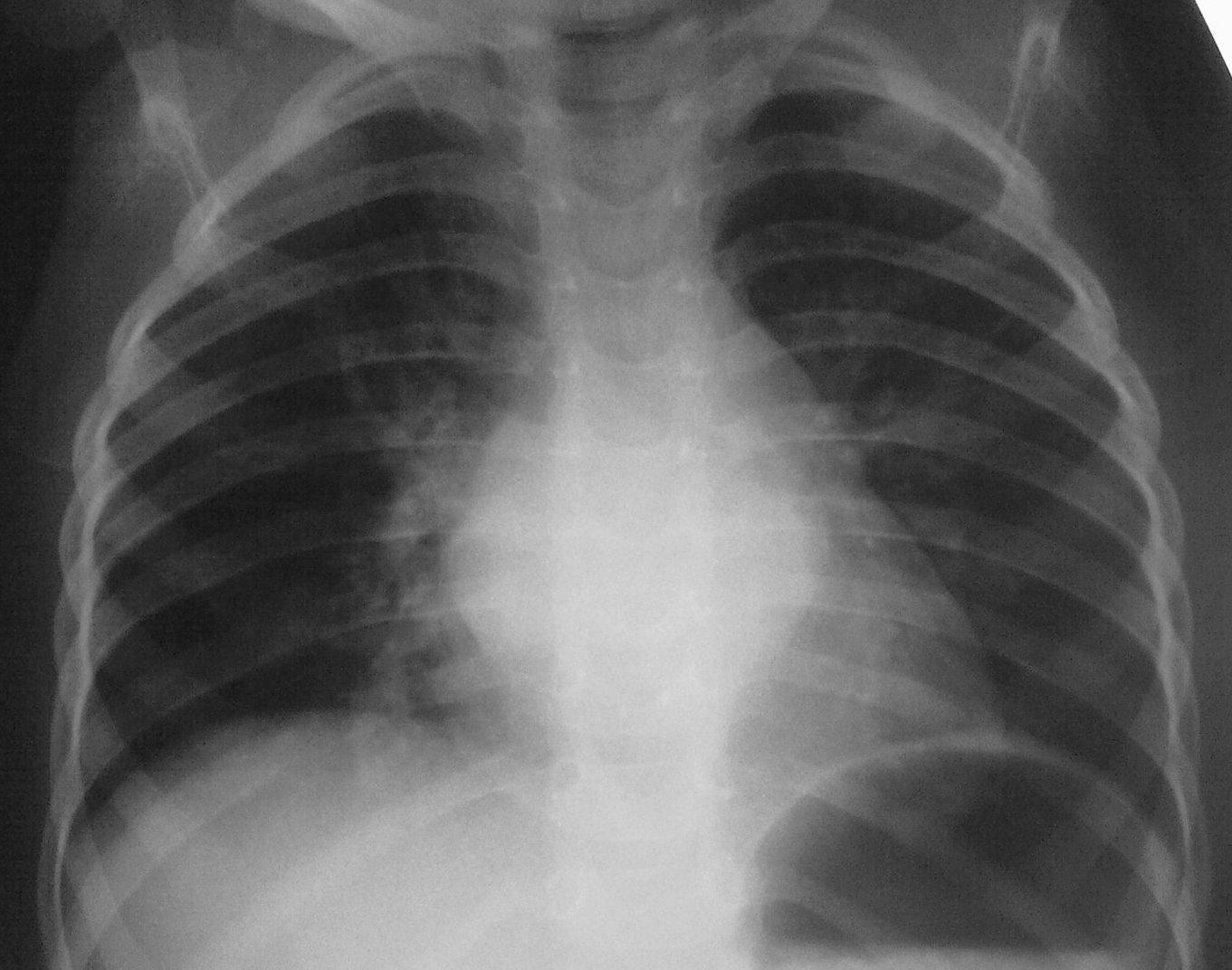







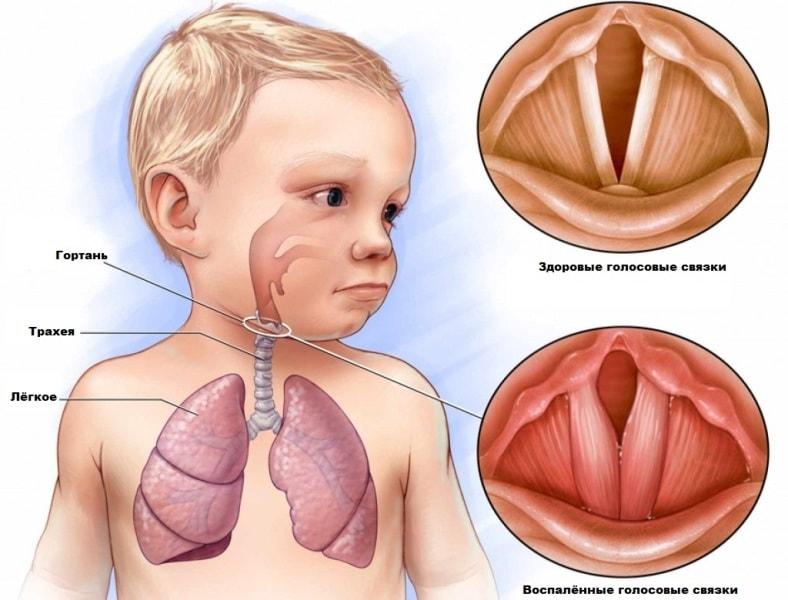











































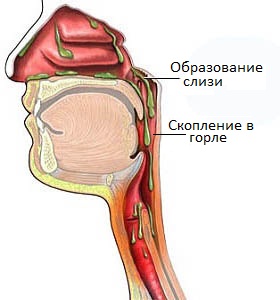 В норме, поверхность ротоглотки и носоглотки человека выстлана слизистой оболочкой, функцией которой является выработка слизистого секрета. Слизистое содержимое выполняет защитную функцию, и предохраняет стенки носоглотки и ротоглотки от чрезмерного пересыхания и травмирования.
В норме, поверхность ротоглотки и носоглотки человека выстлана слизистой оболочкой, функцией которой является выработка слизистого секрета. Слизистое содержимое выполняет защитную функцию, и предохраняет стенки носоглотки и ротоглотки от чрезмерного пересыхания и травмирования. Загрузка…
Загрузка…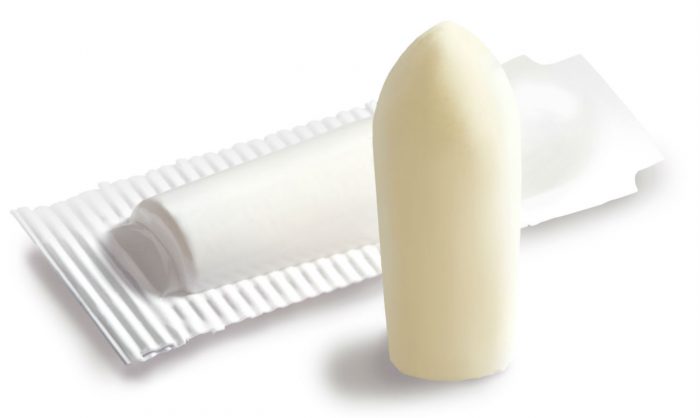




 При проявлении у человека симптомов глистной инвазии следует незамедлительно отправиться на обследовании. Категорически не рекомендуется предпринимать какие-либо действия, до того момента, пока не будет поставлен точный диагноз.
При проявлении у человека симптомов глистной инвазии следует незамедлительно отправиться на обследовании. Категорически не рекомендуется предпринимать какие-либо действия, до того момента, пока не будет поставлен точный диагноз. Многие врачи назначают свои пациентам суппозитории, позволяющие избавиться от остриц. В наше время существует огромное количество суппозиториев, остается лишь выбрать более подходящие:
Многие врачи назначают свои пациентам суппозитории, позволяющие избавиться от остриц. В наше время существует огромное количество суппозиториев, остается лишь выбрать более подходящие: Глистная инвазия способна навредить любому организму. Именно по это причине, необходимо как можно скорее избавиться от энтеробиоза. Таблетки являются сильными противоглистными средствами, но, к сожалению, их не всегда можно назначать малышам.
Глистная инвазия способна навредить любому организму. Именно по это причине, необходимо как можно скорее избавиться от энтеробиоза. Таблетки являются сильными противоглистными средствами, но, к сожалению, их не всегда можно назначать малышам.

 Гельмостоп: состав, инструкция по применению, отзывы
Гельмостоп: состав, инструкция по применению, отзывы Артемизин: описание, инструкция по применению, отзывы
Артемизин: описание, инструкция по применению, отзывы Гельмипаль: показания, инструкция, отзывы
Гельмипаль: показания, инструкция, отзывы Сульфат магния для очищения кишечника: эффективность, как применять, отзывы
Сульфат магния для очищения кишечника: эффективность, как применять, отзывы Слабительные средства для очищения кишечника и как их правильно применять
Слабительные средства для очищения кишечника и как их правильно применять Фитоглистоцид: состав, показания, инструкция, отзывы
Фитоглистоцид: состав, показания, инструкция, отзывы Полисорб или смекта: сравнение и что лучше выбрать
Полисорб или смекта: сравнение и что лучше выбрать Зентел: состав, инструкция по применению, отывы
Зентел: состав, инструкция по применению, отывы пупочная грыжа на узи
пупочная грыжа на узи пупочная грыжа на узи
пупочная грыжа на узи
 пупочная грыжа схемы
пупочная грыжа схемы пупочная грыжа
пупочная грыжа







 Загрузка…
Загрузка…
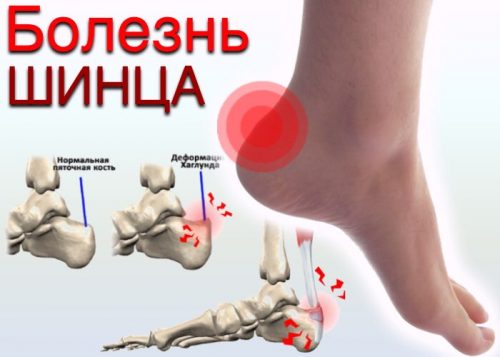
 Болевое ощущение в стопе развивается по различным причинам — от банального ушиба, вывиха, мозоли до всевозможных патпроцессов, к примеру, эпифизит пяточной кости. Такая патология, которая сопровождается образованием воспалительного процесса в дистальном отделе пятки с повреждением хондрального слоя и дальнейшего разрыва волокнистой части соединительной ткани. Заболевание зачастую фиксируется в детском организме до четырнадцатилетнего возраста, преимущественно у мальчиков.
Болевое ощущение в стопе развивается по различным причинам — от банального ушиба, вывиха, мозоли до всевозможных патпроцессов, к примеру, эпифизит пяточной кости. Такая патология, которая сопровождается образованием воспалительного процесса в дистальном отделе пятки с повреждением хондрального слоя и дальнейшего разрыва волокнистой части соединительной ткани. Заболевание зачастую фиксируется в детском организме до четырнадцатилетнего возраста, преимущественно у мальчиков. В случае плантарного фасциита отмечается резкое болевое ощущение в утреннее время после вставания с постели. На протяжении дня оно постепенно регрессирует, а вот при эпифизите оно характеризуется постоянством. Остеохондропатия протекает в сопровождении костно-хрящевой деструкции в сочетании с асептическим некротическим появлением, имеется сильное деформирование пяточной кости с расстройством функционирования.
В случае плантарного фасциита отмечается резкое болевое ощущение в утреннее время после вставания с постели. На протяжении дня оно постепенно регрессирует, а вот при эпифизите оно характеризуется постоянством. Остеохондропатия протекает в сопровождении костно-хрящевой деструкции в сочетании с асептическим некротическим появлением, имеется сильное деформирование пяточной кости с расстройством функционирования.
 В некоторых случаях уже по специфике клинической симптоматики специалист может поставить предварительный диагноз. Например, интенсивная боль в пятке, когда больно наступать сразу после пробуждения свидетельствует о поражении подошвенной фасции.
В некоторых случаях уже по специфике клинической симптоматики специалист может поставить предварительный диагноз. Например, интенсивная боль в пятке, когда больно наступать сразу после пробуждения свидетельствует о поражении подошвенной фасции. Разлитые неприятные ощущения, особенно на фоне нагрузок, длительной ходьбы обычно возникают из-за банального переутомления и неудобного положения ноги в обуви. Если болит пяточная кость сзади, это может свидетельствовать о растяжении ахиллового сухожилия.
Разлитые неприятные ощущения, особенно на фоне нагрузок, длительной ходьбы обычно возникают из-за банального переутомления и неудобного положения ноги в обуви. Если болит пяточная кость сзади, это может свидетельствовать о растяжении ахиллового сухожилия. Улучшить эластичность подошвенных сухожилий можно следующим образом. Берут большое полотенце, складывают его вдоль несколько раз. Необходимо сесть на стул, вытянуть перед собой ногу в полусогнутом положении, середину полотенца поместить чуть выше свода стопы и потянуть ткань руками на себя.
Улучшить эластичность подошвенных сухожилий можно следующим образом. Берут большое полотенце, складывают его вдоль несколько раз. Необходимо сесть на стул, вытянуть перед собой ногу в полусогнутом положении, середину полотенца поместить чуть выше свода стопы и потянуть ткань руками на себя.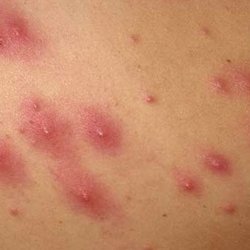 Стафилококк очень трудно побороть. Ведь даже в высушенном состоянии он способен сохранять свои губительные свойства в течение шести месяцев. Не погибает этот микроб и под действием солнечного света, и при замораживании. А вот болезнетворное действие этого микроба связано с тем, что он вырабатывает очень сильный токсин, который повреждает практически все слои кожи. Кроме всего прочего, этот микроб вырабатывает специальное вещество, которое защищает его от действия не только лейкоцитов, главных защитников нашего организма, но и от антибиотиков. Именно поэтому кожный стафилококк, симптомы и лечение которого будут здесь описаны, является самым распространённым и трудноизлечимым кожным заболеванием.
Стафилококк очень трудно побороть. Ведь даже в высушенном состоянии он способен сохранять свои губительные свойства в течение шести месяцев. Не погибает этот микроб и под действием солнечного света, и при замораживании. А вот болезнетворное действие этого микроба связано с тем, что он вырабатывает очень сильный токсин, который повреждает практически все слои кожи. Кроме всего прочего, этот микроб вырабатывает специальное вещество, которое защищает его от действия не только лейкоцитов, главных защитников нашего организма, но и от антибиотиков. Именно поэтому кожный стафилококк, симптомы и лечение которого будут здесь описаны, является самым распространённым и трудноизлечимым кожным заболеванием. Стафилококк это бактерия округлой формы, в норме на коже и в кишечнике человека эти микроорганизмы присутствуют. Однако существует группа патогенных микроорганизмов, которые в результате попадания из окружающей среды в организм становятся причиной возникновения заболевания. Микроорганизм поражает не только кожные покровы, но в ослабленном организме быстро распространяясь, может поражать желудочно-кишечный тракт, сердце и даже головной мозг.
Стафилококк это бактерия округлой формы, в норме на коже и в кишечнике человека эти микроорганизмы присутствуют. Однако существует группа патогенных микроорганизмов, которые в результате попадания из окружающей среды в организм становятся причиной возникновения заболевания. Микроорганизм поражает не только кожные покровы, но в ослабленном организме быстро распространяясь, может поражать желудочно-кишечный тракт, сердце и даже головной мозг. Стафилококк это бактерия, внешним видом похожая на шарик, диаметром 0,6- 1,2 мкм, в зависимости от вида микроорганизма. Он может быть окрашен в разные цвета — фиолетовый, золотистый, желтый, белый, все зависит от штамма, кроме того некоторые из стафилококков могут синтезировать характерный пигмент.
Стафилококк это бактерия, внешним видом похожая на шарик, диаметром 0,6- 1,2 мкм, в зависимости от вида микроорганизма. Он может быть окрашен в разные цвета — фиолетовый, золотистый, желтый, белый, все зависит от штамма, кроме того некоторые из стафилококков могут синтезировать характерный пигмент. Заподозрить стафилококковую инфекцию можно после появления на коже высыпаний, причем они могут иметь разную форму:
Заподозрить стафилококковую инфекцию можно после появления на коже высыпаний, причем они могут иметь разную форму:
 Для того чтобы не допустить возникновения стафилококковой инфекции важно проводить грамотную профилактику:
Для того чтобы не допустить возникновения стафилококковой инфекции важно проводить грамотную профилактику:























.jpg)
.jpg)
.jpg)
 Лецитин. Благотворно влияет на клетки головного мозга.
Лецитин. Благотворно влияет на клетки головного мозга. Обострился панкреатит, диагностирован гепатит или воспаление кишечных отделов.
Обострился панкреатит, диагностирован гепатит или воспаление кишечных отделов.

 [1], [2], [3]
[1], [2], [3]