Как снять боль при ожоге: лекарства, народные средства
Категория: особенности лечения
Ожог — бытовая травма, от получения которой не застрахован никто. Лишь одно неосторожное движение с утюгом, кипяченой водой или опасными химическими веществами может привести к сильной ожоговой травме, сопровождающейся невыносимым болевым синдромом. Поэтому каждому необходимо знать, как и с помощью каких средств можно избавиться от такого вида боли. В этой статье мы рассмотрим проверенные и эффективные способы.
Способы снятия боли
Снять болевые ощущения помогут как лекарственные препараты, так и доступные народные методы. При этом в домашних условиях можно лечить только ожоги первой и второй степени, а в более тяжелых случаях стоит незамедлительно обратиться к врачу.
Основными способами, помогающими снять болевой синдром, являются:
- Охлаждение поврежденного участка.
- Использование специальных наружных лекарственных препаратов.
- Прием обезболивающих таблеток.
- Применение компресса с анальгетиками.
- Народные домашние рецепты.
Рассмотрим каждый из способов более подробно.
Охлаждение обожженного участка
При ожогах важно не допускать увеличения глубины поражения. После контакта с горячим предметом тепло начинает быстро проникать в нижние здоровые слои кожи, поэтому необходимо сразу охладить обожженное место. Это позволит не только избежать негативных последствий, но и снимет болевые ощущения. Для этого достаточно промыть поврежденный участок холодной водой, приложить компресс или лед на 15 минут. Особенно важно тщательно промыть рану при химическом ожоге, чтобы нейтрализовать действие кислот или щелочей и смыть его остатки.

Применение наружных лекарственных препаратов
Наружные лекарственные препараты – мази и крема, нейтрализуют разрушительное воздействие тепла на ткани кожи. Они помогают быстро снять боль от ожога, способствуют эффективной регенерации кожного покрова. Мазей и кремов с таких терапевтическим эффектом довольно много, но они отличаются составом и рассчитаны на лечение разных видов ожогов (более подробно смотрите в таблице).
| Виды ожогов | Эффективные мази и крема |
| Термический |
|
| Химический |
|
| Солнечный |
|
Медикаментозные крема и аэрозоли оказывают обезболивающее действие и удобны в применении. Их можно найти в свободной продаже в любой аптеке, поэтому, чтобы снять боль при ожоге, стоит попробовать проверенные препараты. К таковым относятся:
- Пантенол. Выпускается в виде крема и спрея. При ожогах чаще используется формат спрея. Обладает обезболивающим, восстанавливающим и заживляющим действием;
- Солкосерил. Лучший помощник при термических поражениях кожи. Помогает быстро обезболить рану, проявляет противовоспалительные свойства;
- Сульфаргин. Восстанавливает поврежденный участок, быстро заживляет рану, борется с инфекциями. Часто использовать при накладывании компрессов;
- Бепантен. Этот крем известен своими ярко выраженными регенерирующими свойствами. Ускоряет обменные реакции в клетках и позволяет снять боль от ожога;
- Радевит. Применяется при неглубоких поражениях кожных тканей. Обладает противомикробным, увлажняющим, обезболивающим и ранозаживляющим эффектом.

Обезболивающие таблетки
Если боль от ожога имеет ярко выраженный характер и не проходит после использования наружных средств, стоит выпить обезболивающие таблетки.
- Анальгин;
- Ибупрофен;
- Темпалгин;
- Кеторолак;
- Парацетамол;
- Пенталгин;
- Баралгин;
- Нурофен;
- Кеторол.
Перед применением следует обязательно изучить инструкцию, противопоказания и возможные побочные эффекты.
Народные методы для снятия боли при ожоговой травме
Обезболить ожог при отсутствии аптечных средств помогут народные рецепты. Они не требуют затрат и доступны для каждого. Рассмотрим проверенные и эффективные способы.
- к месту поражения полезно прикладывать мякоть тыквы;
- хорошо снимает болевые ощущения зубная паста с прополисом или мятой;
- одним из самых востребованных способов обезболивания является использование алоэ. Его следует натереть на терке и получившуюся смесь приложить к повреждению, прикрыв сверху салфеткой;
- облепиховое масло также зарекомендовало себя прекрасным помощником при ожоговых травмах. Им смазывают пораженный участок 3-4 раза в течение дня;
- продукты молочного производства (простокваша, кефир, кумыс, айран, сметана) успокаивают кожу, снимают красноту и воспаление, ликвидируя также болевой синдром;
- компресс из свежей заварки. Необходимо приготовить крепкий чай (черный или зеленый), смочить в ней стерильную салфетку и приложить к ранке;
- картофель в сыром виде, натертый на мелкой терке также используется при накладывании компрессов;
- сок подорожника является ранозаживляющим и противомикробным средством, часто используемым при ожогах. Им обрабатывать обожженное место несколько раз в день;
- кора дуба. Свежеприготовленным отваром травы протирают пораженные участки или делают компрессы;
- кожура граната применяется для быстрого заживления раны. Необходимо перемолоть ее до порошкообразной консистенции и присыпать поврежденный участок. Уже через несколько дней рана заживает.
Если вы делаете компресс, необходимо снять его, как только он нагреется. Можно сделать новый, главное – не держать на ране в теплом состоянии, это будет препятствовать выведению тепла.
Ожоговые травмы всегда сопровождаются сильным болевым синдромом. Но можно значительно облегчить состояние, используя проверенные препараты или домашние рецепты. Главное – быть осторожным и не предпринимать действий, в успешном результате которых вы не уверены.
ozhogi.info
Как обезболить ожог в домашних условиях?

Человек в течение жизни хоть раз встречается с такой травмой, как ожог. Чем бы ни был он вызван – паром, открытым огнём, кипятком, утюгом или солнечным излучением, он требует скорейшей помощи, от которой зависит успешное излечение. Самое первое, что вызывает воздействие термической травмы – сильная боль, поэтому наиболее закономерен вопрос – как обезболить ожог.
Изначально важно оценить степень повреждения, чтобы действовать соответственно ей. Потому что лишь легкие травмы поддаются лечению дома подручными средствами или медикаментами. Тяжелые повреждения требуют немедленной медицинской помощи, попытки их лечить самостоятельно приведут к быстрому ухудшению состояния и потере драгоценного времени, когда было бы можно исключить серьезные осложнения.

Четыре степени термических и химических травм
- 1 степень – кожа покраснела, отёк, затронут эпидермис. Постепенно подсыхает и замещается новыми клетками. Проходит сам по себе, не оставляя следов.
- 2 степень – появляются волдыри и боль. Пузыри собирают в себе прозрачную жидкость, лопаются, оголяя очень чувствительный красный слой. Если нет присоединенной инфекции, идёт быстрая регенерация, всё заживает без следов за две недели.
- 3 степень – пузыри с кровяным содержимым, покраснение окружающих участков, сильный отёк и гиперемия. Кожа отмирает с образованием плотных струпьев серого и черного цвета. Это открытая рана, в которую легко проникнуть инфекции. Сильная боль в момент повреждения, дальше по мере отмирания тканей и нервных окончаний она снижается, а по мере развития воспаления появляется снова. У больного наблюдается интоксикация, тахикардия, падает давление, повышается температура. Требуется срочная госпитализация, обезболить ожог в домашних условия при данном уровне тяжести невозможно. Самостоятельно эпидермис не восстанавливается, часто требуется оперативное лечение, восстановление медленное, до нескольких месяцев, остаются рубцы.
- 4 степень – погибают полностью все слои кожи и ткани, вплоть до обугливания костей. Ткани расплавляются и отторгаются несколько недель. Возможна потеря конечности и гибель человека. Идёт распространение некроза на окружающие ткани, образуются струпья черного и коричневого цвета. Большая вероятность возникновения болевого шока. Жизнь больного в опасности и зависит от быстроты оказания специализированной медицинской помощи. В перспективе множество пластических операций, лечение проходит много месяцев и даже лет.

Первая помощь
В момент травмы дорога каждая секунда, так что важно надо знать и уметь правильно оказать помощь пострадавшему. Ведь при обширных поражениях ожог болит значительно, и здесь необходимо знать, как быстро снять боль от ожога, которая обычно нестерпимая и может привести к шоку.
Последовательность действий, как облегчить боль от ожога:
- Удалить травмирующий фактор, чтобы прекратить его воздействие.
- Охладить участок повреждения – это первостепенно.
- Обеззаразить места кровоизлияний и открытых ран, использовать можно перекись водорода, Хлоргексидин, Мирамистин или раствор марганцовки.
- Дать обезболивающие препараты в таблетках или внутривенно.
- Нанести местные средства для снятия боли, отечности, воспаления и для улучшения регенерации тканей. Это лечебные мази, гели, примочки, спреи или народные средства.
- Наложить стерильный бинт.
- Если повреждения обширные и глубокие, вызвать скорую медицинскую помощь.
Запрещенные действия
Решая, что сделать, чтобы ожог не болел, надо учесть, какие действия ни в коем случае нельзя предпринимать:
- смазывать свежую термическую травму мазью или маслом, образующими жирную пленку, препятствующую охлаждению, что является первоочередным;
- смазывать спиртовыми растворами, например, йодом;
- прокалывать пузыри;
- пытаться оторвать прилипшую к ране одежду, её нужно вырезать;
- наклеивать пластырь или прикладывать вату;
- обрабатывать обожженное место уриной.
Способы охлаждения
Охлаждение препятствует дальнейшему тепловому влиянию и разрушению и служит обезболивающим при ожогах, например, кипятком или паром. Это действие является самой важной стадией в обезболивании термических или химических травм. Применяются подручные средства – прохладная вода, лёд, охлажденные продукты из холодильника, охлаждающие медикаменты.
- Вода – это первое, что нужно делать, если ожог болит, однако нельзя использовать слишком холодную и ледяную воду, предпочтительно комнатной температуры. В случае 1-2 степени повреждения обожженное место подставляют под кран с водой комнатной температуры на 15-20 минут. При 3-4 степени – накрывают чистой влажной салфеткой и опускают в стерильную воду на 15-20 минут, если это позволяет место локализации (рука, нога).

- Лёд и снег – помогут быстро убрать боль от ожога в домашних условиях. Сначала помещается в полиэтиленовый пакет и оборачивается чистым полотенцем, после чего накладывается на 5-7 минут. Нужно внимательно следить за тем, чтобы не произошло обморожения, так как при потере чувствительности поврежденных нервных окончаний пациент не чувствует начала обморожения. Лучше уменьшить воздействие холода, чем переохладить область поражения.
- Продукты из холодильника – пакет молока или банка с любой пищей, нужно приложить, обернув чистой тканью, к месту травмы и подержать несколько минут (15-20), чтобы охладить и этим обезболить ожог. Подойдут замороженные овощи или ягоды в полиэтиленовом пакете, сыр, колбаса. Только нужно обязательно обернуть их салфеткой, а не помещать на открытые кожные покровы, чтобы не возникло переохлаждения или обморожения.
Медикаментозное обезболивание
Для качественного определения чем можно обезболить ожог в домашних условиях, следует обратиться к врачу, особенно при травмах 2-3 степени тяжести. Зачастую применяются доступные средства как аптечные, так и народные, результативно снимающие боль. Главное – 100% эффективность и отсутствие аллергических реакций.
- Так как обезболивать ожог в домашних условиях при травмах 3-4 степени используя медикаменты местного действия запрещено, то хорошо, если в аптечке найдутся средства для приема внутрь. Нужно дать пострадавшему любые обезболивающие таблетки при ожогах: Анальгин, Баралгин, Пентальгин, Темпалгин, Кетарол, при травмах 1-2 степени тяжести можно приступать к местному обезболиванию.
- Моментально убрать боль от ожога способна повязка с новокаином или лидокаином – просто налейте из ампулы на сложенную в несколько слоев стерильную марлю и поместите на ожоговый участок.
- Как эффективно успокоить боль от ожога в домашних условиях – возьмите спреи и мази с анестезирующим эффектом. В состав таких препаратов зачастую входит лидокаин. Наносятся на обожженное место и закрепляются бинтом. Решая, как снять боль после ожога, берите хорошо себя зарекомендовавшие для любого возраста средства:
- Офломелид – мазь комбинированного действия. Имеет анестезирующее, антисептическое, противовоспалительное, ранозаживляющее свойство.
- Пантенол – мазь или спрей с бактерицидным, болеутоляющим, охлаждающим и восстанавливающим действием. Нужно как можно быстрее нанести на зону поражения, чтобы уменьшить боль при ожоге. Быстро заживляет раны, и предупреждает образование рубцов. Безопасен в любом возрасте, не токсичен.

- Олазоль – спрей обезболивает в первые минуты после нанесения, сразу дает улучшение состояния пациента. Также обладает антибактериальными и регенерирующими характеристиками.
- Солкосерил – применяется начиная с возраста 3 лет, у него минимум ограничений и побочных действий. В составе нет жира, поэтому рана “дышит” и, к тому же, не мокнет. Хорошо успокаивает боль и активно восстанавливает ткани, усиливая синтез коллагена. Как лучше применять, чтобы ослабить боль от ожога: в начальной стадии наносят гель, при подсыхании – мазь 4 раза в сутки для лучшего заживления. За неделю поражение 1-2 степени проходит.
- Бепантен – мазь с охлаждающим и регенерирующим действием.
- Офлокаин – эффективно поможет обезболить ожог и обеззаразить его. Препятствует образованию рубцов. Не применяют в педиатрии, для лечения беременных, кормящих матерей, аллергиков.
- Левомеколь – мазь очень хорошо убирает воспаление, уничтожает бактерии, снимает отёк, заживляет, немного помогает обезболить ожог.
- Раневая повязка ПараПран с лидокаином на парафиновой основе – при наложении на обожженный участок парафин размягчается, и лекарство попадает в рану, воздействуя как активное обезболивающее при ожогах. При заболеваниях сердца, печени, почек, при судорожных расстройствах использовать с особой осторожностью.
Как выбрать безопасное средство, чтобы избавиться от боли от ожога, которое не вызовет аллергии – нужно проверить его на аллергическую реакцию. Для этого нанесите мазь на запястье, если не будет покраснения, жжения или зуда, значит всё хорошо, аллергии нет.
Народные способы устранения боли
Как обезболить ожог в домашних условиях, если нет под руками лекарственных препаратов – следует воспользоваться народными средствами:
- Картофель, очищенный и пропущенный через мелкую терку, накладывается на поврежденное место, сверху накрывается стерильной салфеткой и фиксируется бинтом. Снимает красноту и отек, помогает обезболить место ожога.
- Кисломолочные продукты (сметана, кефир, ряженка, творог обезжиренный) также устраняют боль от ожога, надо намазать на обожженную кожу и забинтовать.
- Сок алоэ – кладете мякоть с листа растения 3 лет и старше на место поражения. Также можно использовать сок.

- Яичный белок – быстро снимает жжение и боль. Нужно взбить белок и нанести на рану, но не при больших повреждениях с волдырями. Чем чаще менять, тем быстрее можно снять боль после ожога.
- Зубная паста – подходит чтобы снять боль от ожога в домашних условиях, при отсутствии открытой раны. Мгновенно снимает болезненные ощущения за счет мяты, обладающей анестезирующим действием. По мере высыхания смыть и заменить на свежую порцию.

- Чай черный – пакетик чая после заварки положить на травмированный участок для уменьшения боли.
- Гусиный жир – это то чем можно обезболить ожог, после охлаждения травмированной зоны. Нанесите его и за пару минут боль проходит, повторяйте процедуру 3-4 раза в день.
- Облепиховое масло – делает кожу эластичной и способствует её регенерации за счёт стерина в составе этого природного лекарства.
Важно знать о том, что самостоятельно обезболить ожог допустимо только при повреждениях 1-2 степени, когда целостность кожных покровов не нарушена. При травмах 3-4 степени нужно вызвать скорую медицинскую помощь, а рану накрыть стерильной салфеткой.
Химическое поражение
Как снизить боль при химическом ожоге – этот вопрос решается в зависимости от агента, вызвавшего травму. Чаще всего это щелочь или кислота в составе бытовых химических средств (порошки, отбеливатели, инсектициды и т.д.)

Нужно помнить, что необходимо сначала нейтрализовать действие вещества, нанесшего травму, и только после этого тщательно промыть водой. Иначе оно будет проникать в глубокие слои кожи и еще больше усугубит её состояние.
- При воздействии кислоты – обрабатывают пищевой содой.
- При ожоге щелочью – нейтрализуют слабым раствором уксусной кислоты.
Далее в том и другом случае промывают водой и наносят заживляющие мази или спреи.
Таким образом, от быстрой и правильной первой помощи зависит избавление от боли при ожоге в легких случаях и его дальнейшее заживление. Во всех случаях решать вопрос, как обезболить ожог в домашних условиях, если он глубокий и сильно болит, нужно с врачом, чтобы не навредить еще больше себе или пострадавшему.
ozhoginfo.ru
Боль от ожога: Причины, Как ее снять
Боль от ожога бывает невыносимой. Что делать при ожогах до приезда врачей? Справиться с болевым синдромом помогут как средства народной медицины, так и традиционные лекарственные препараты, которые продаются в аптеках.


Ожог – одна из самых распространенных бытовых травм, которая влечет за собой развитие болевого синдрома. Иной раз боль от ожога бывает настолько сильной, что терпеть ее невозможно. Немаловажной здесь является правильно оказанная первая помощь при ожогах, в том числе и проведение адекватного обезболивания.


В процессе заживления ожоговой раны выделяют следующие этапы, на которых применяются разные принципы терапии:
- Гнойно-некротическая фаза. Высокий уровень бактериальной загрязнённости, отёчность тканей, гиперемия области раны, активное противостояние бактериальной флоры и иммунной системы.
- Фаза грануляции. Очистка раны от гнойно-некротических масс, уменьшение и исчезновение отёков, подавление бактериальной агрессии.
- Фаза эпителизации. Восстановление кожного покрова или формирование рубца, окончательное заживление раны.
В первой фазе заживления ожоговой раны ставится задача подавления первичной микрофлоры и предотвращения дальнейшего инфицирования раны. Во второй фазе важно обеспечить отведение раневого отделяемого из раны, на первое место выходят гигроскопические свойства повязок. В третьей фазе следует обеспечить максимальное щажение раны, чтобы способствовать полноценной регенерации.
В идеале, повязка должна обладать следующими свойствами:
- обеспечение оттока раневого экссудата и микроорганизмов от поверхности раны;
- угнетение патогенной микрофлоры;
- противоотёчное действие;
- противовоспалительный эффект;
- обезболивающее действие;
- создание условий для оптимального протекания процессов заживления.
В зависимости от фазы заживления ожоговой раны повязка должна обладать теми или иными свойствами. Также, помимо повязок, на рану могут накладываться специальные раневые покрытия, как из синтетических материалов, так и из трансплантатов кожи человека
ХОЛОДНАЯ ВОДА
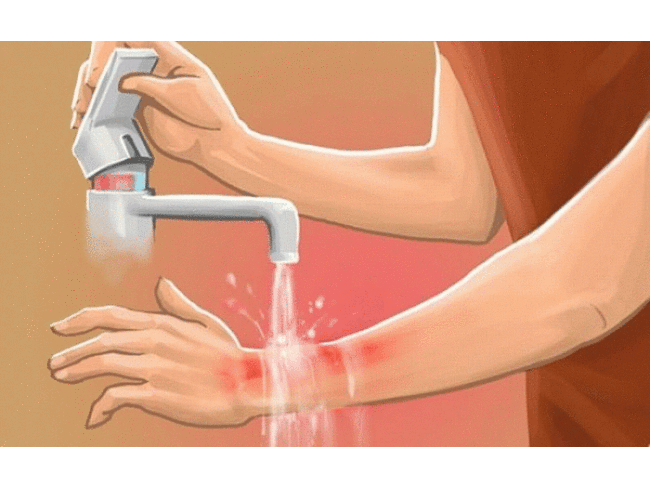

Если у вас ожог 1 или 2 степени (например, бытовой ожог кипятком), то место травмы нужно немедленно подставить под струю холодной воды на 15-20 минут. Так тепло не будет распространяться вглубь, что предотвратить развитие сильного болевого синдрома.
АЛОЭ ПРИ ОЖОГАХ


Если у вас дома растет алоэ, то при ожогах можете воспользоваться этим чудесным лекарственным растением. Наложите на место поражения разрезанный свежий лист алоэ, и уже через несколько минут вы почувствуете значительное облегчение. Эффективнее всего алоэ при ожогах первой и второй степени.
СРЕДСТВА С ПАНТЕНОЛОМ


При ожогах эффективными будут наружные средства (мази, гели, кремы, спреи) с пантенолом. Этот препарат снимает воспаление, устраняет болевой синдром и способствует скорейшему заживлению пораженного участка. После сильного солнечного ожога на его месте могут возникать родинки. Нужно наблюдать за их динамикой и с этого момента следует максимально избегать нахождения на открытом солнце.
СЫРОЙ КАРТОФЕЛЬ ОТ БОЛИ ПРИ ОЖОГАХ
Неплохое средство от ожогов – сырой натертый картофель. Возьмите 1-2 картофелины средних размеров, натрите, на марле, после чего приложите к пораженному месту. При незначительных ожогах сырой картофель помогает унять боль.
ОБЕЗБОЛИВАЮЩИЕ ПРЕПАРАТЫ
Нередко ожог кожи сопровождается очень сильными болями. В данном случае до прихода врачей целесообразно дать пострадавшему обезболивающий препарат, который имеется у вас в аптечке. Постожоговая депигментация восстанавливается крайне плохо, иногда процесс восстановления может занять несколько лет.
В процессе заживления ожоговой раны выделяют следующие этапы, на которых применяются разные принципы терапии:
- Гнойно-некротическая фаза. Высокий уровень бактериальной загрязнённости, отёчность тканей, гиперемия области раны, активное противостояние бактериальной флоры и иммунной системы.
- Фаза грануляции. Очистка раны от гнойно-некротических масс, уменьшение и исчезновение отёков, подавление бактериальной агрессии.
- Фаза эпителизации. Восстановление кожного покрова или формирование рубца, окончательное заживление раны.
В первой фазе заживления ожоговой раны ставится задача подавления первичной микрофлоры и предотвращения дальнейшего инфицирования раны. Во второй фазе важно обеспечить отведение раневого отделяемого из раны, на первое место выходят гигроскопические свойства повязок. В третьей фазе следует обеспечить максимальное щажение раны, чтобы способствовать полноценной регенерации.
В идеале, повязка должна обладать следующими свойствами:
- обеспечение оттока раневого экссудата и микроорганизмов от поверхности раны;
- угнетение патогенной микрофлоры;
- противоотёчное действие;
- противовоспалительный эффект;
- обезболивающее действие;
- создание условий для оптимального протекания процессов заживления.
В зависимости от фазы заживления ожоговой раны повязка должна обладать теми или иными свойствами. Также, помимо повязок, на рану могут накладываться специальные раневые покрытия, как из синтетических материалов, так и из трансплантатов кожи человека
1staid.kz
Чем в домашних условиях обезболить ожог
Как быстро обезболить ожог в домашних условиях?
Ожоги являются одними из наиболее неприятных и болезненных травм. На поверхности кожи термическое воздействие разрушает наиболее тонкие и хрупкие участки нервных окончаний, это происходит обычно на достаточно большой площади, что провоцирует сильные ощущение жжения и дискомфорта. На самом деле, ожоги бывают не только от больших температур.
Кроме непосредственно ран от термического воздействия, имеются также химические ожоги в результате перенасыщения кожного покрова активными реагентами. Отдельные случаи электрических ударов также сопровождаются ожогом. Кроме того, известны ожоги под действием прямого излучения, в частности ультрафиолетового и инфракрасного.
Не будем касаться в данной статье причин получения тех или иных ожогов, поскольку и так ясно, что столкнуться с ними может каждый не только на производстве или на улице, но также и в домашних условиях.
Главное то, что чрезвычайно острая боль на всей поврежденной поверхности, образование неприятных волдырей – опасное и неблагоприятное явление. Кожный покров также меняет свой цвет, возникает отек, который еще больше ухудшает болевые ощущения.
Если говорить о средствах, способных достаточно быстро и эффективно снимать боль, то самое первое, которое приходит на ум, это холодная вода. Смысл в этом есть, поскольку при ожоге, особенно при резком воздействии термического типа, ткани организма передается достаточно большое количество энергии. Удалить излишек будет разумным ходом. В случае химического ожога, вода также является универсальным средством, которое помогает существенно снизить критическую концентрацию и убрать негативное воздействие на покровы.
Стоит отметить, что охлаждение водой способно дать эффективный результат только в том случае, если проводить его не менее чем в течение получаса. Если не поддерживать поврежденную область в воде в течение этого времени, никакого эффекта обезболивания не будет.
Разумеется, вода является наиболее близким и распространенным видом обезболивания, которые только можно взять в критической ситуации. Большую эффективность обеспечивают только специальные препараты, которые прямо ориентированы на снижение болевого синдрома. Стоит отметить, что специализированные средства принимаются уже после обработки раны и исключения возможности попадания инфекции. Разумеется, также необходимо убедиться, что у пациента нет аллергии на конкретный препарат. Если в аптечке имеется Анальгин или Темпалгин, то они вполне подходят для снижения боли, в том числе и от ожогов.
Если в домашней аптечке имеется капсула Новокаина или Лидокаина, вполне можно просто смочить в ней повязку, которая будет бинтоваться на рану. Разумеется, повязка должна быть чистой, и в идеале ещё и снабжена предварительно, дезинфицирующим средством. Прикладывание лидокаиновый примочки снимают боль практически мгновенно.
Можно использовать не только таблетки, но также и разнообразные мази, гели и прочие препараты, которые обладают комплексным действием. Хорошо на ожоги накладывать средства, которые способны унимать боль, дезинфицировать рану, лечить и восстанавливать. Специализированные аптечные средства, разработанные для лечения ожогов, обладают именно таким комплектом компонентов, который реализует по воздействию мощное облегчение, минимизацию негативных эффектов и скорейшее восстановления тканей.
Среди народных методов, которые позволят эффективно унять боль, стоит отметить следующие. Превосходным вариантом является сырая картошка. Она мелко натирается на терке до состояния кашицы, после чего ее можно прикладывать к пораженному месту. Стоит помнить, что все процедуры необходимо проводить в максимально чистых условиях.
Наличие кефира, ряженки и сметаны в холодильнике можно считать настоящей панацеей.
Комплекс биологически активных веществ, достаточное количество жира и естественных кислот, позволяет создать на поверхности ожога превосходный питающий, лечебный и увлажняющий коктейль, который не только защищает поврежденный участок кожи от воздействия внешних факторов, но также и реализует наиболее благоприятную среду для последующего восстановления. Обычно кисломолочным продуктам требуется не более нескольких минут, для того, чтобы унять боль от горячей воды.
Мякоть или сок алоэ является превосходным естественным антисептиком и ранозаживляющим средством. Нежная зеленая прозрачная мякоть отлично подходит в качестве компресса, также как и сок растения. Превосходное вяжущее действие, формула, которая отлично сочетается с биологией человека, уже доказала свою эффективность при лечении самых разнообразных повреждений, способствуя максимально быстрому восстановлению.
glav-inform.ru
Как снять боль при ожоге: способы обезбаливания
 Мероприятия по оказанию первой помощи при ожоговых травмах всегда начинаются с облегчения болевых ощущений. Однако о том, как снять боль при ожоге, и при этом не навредить пострадавшему, знают далеко не все. Какие же методы будут правильными и эффективными? Выбор действий по оказанию помощи зависит от степени тяжести ожоговых ран и источника поражающего действия.
Мероприятия по оказанию первой помощи при ожоговых травмах всегда начинаются с облегчения болевых ощущений. Однако о том, как снять боль при ожоге, и при этом не навредить пострадавшему, знают далеко не все. Какие же методы будут правильными и эффективными? Выбор действий по оказанию помощи зависит от степени тяжести ожоговых ран и источника поражающего действия.
Особенности болевых ощущений
Измерить интенсивность болевых ощущений при ожогах достаточно сложно. Тем не менее, было установлено, что поверхностные повреждения I-IIIА степени имеют более выраженный болевой синдром, нежели глубокие поражения. Чем же обусловлены эти различия? Множество нервных окончаний, сохранившихся при поверхностном ожоге, постоянно испытывают раздражение и провоцируют боль. При глубоком ожоге кожа и близлежащие ткани погибают вместе с нервными окончаниями и поверхностными нервами.
Именно поэтому человек, получивший глубокую травму, испытывает сильную боль только в момент воздействия высокотемпературного агента. Позднее ее интенсивность снижается и возвращается спустя несколько дней из-за развития воспаления в ожоговой ране. Следовательно, потерпевшие, получившие глубокие ожоговые травмы, не нуждаются в обезболивании. При таких серьезных повреждениях недопустимо прикладывание льда и других средств для улучшения состояния пострадавшего. Помощь больным с глубокими травмами должна быть оказана в условиях стационара. Окружающим необходимо накрыть ожоговые раны стерильным материалом и вызвать скорую помощь. Частично снять болевые ощущения можно лишь при легких ожоговых травмах.

Основные способы обезболивания
Как убрать боль при ожоге? Для этого можно воспользоваться одним из следующих способов:
- Охлаждение обожженных мест холодной водой, снегом или льдом;
- Прием обезболивающих таблетированных средств;
- Накладывание аппликаций с раствором анальгетиков;
- Внутривенное и внутримышечное введение анальгетиков;
- Использование средств народной медицины.
Охлаждение обожженного места позволяет не только снять боль, но и уменьшить глубину поражения. Однако для того, чтобы вода или любое другое холодное вещество оказало на ткани должное анальгезирующее действие, промывать поврежденное место необходимо не менее 15-20 минут. Если ожог возник вследствие взаимодействия со щелочами, кислотами или другими химическими соединениями, промывание проточной водой относится к обязательному действию, позволяющему устранить болевые ощущения и смыть остатки вредных веществ.
Что касается медицинских препаратов, обладающих болеутоляющим эффектом, в домашних условиях допускается употребление анальгина, темпалгина и других подобных таблетированных средств. Для облегчения боли к месту ожога можно приложить салфетку, пропитанную раствором ледокаина или новокаина. Однако перед тем как обезболить рану необходимо вспомнить, нет ли у вас аллергии на применяемый препарат.
Воспользоваться рецептом народной медицины для того, чтобы снять болевые ощущения можно лишь при легких ожогах, занимающих небольшую площадь. Если кожа содержит обширные повреждения, следует немедленно обратиться за профессиональной помощью. В качестве проверенных народных средств можно использовать сырое картофельное пюре, которое необходимо завернуть в стерильную марлевую салфетку, и прикладывать к поврежденному месту, а также пихтовое и облепиховое масло, сметану, сок алоэ или холодный черный чай.

Иногда для того, чтобы снять боль при ожоге, потерпевшие прибегают к употреблению алкогольных напитков. Использовать такой способ не рекомендуется, поскольку алкоголь обладает слабым анальгезирующим свойством и для достижения выраженного эффекта обезболивания, потерпевшему придется выпить большую дозу. К тому же известно, что алкоголь не совместим со многими медикаментозными препаратами, к применению которых возможно придется прибегнуть во время дальнейшего лечения ожога.
Боль, напоминающая ожог
Такой симптом, как боль, схожая с ощущениями, испытываемыми при ожогах, достаточно распространен среди людей разного возраста. Он возникает внезапно и не связан с какими-либо травмами или повреждениями кожных покровов. Как утверждают специалисты, этот неприятный симптом может свидетельствовать о самых разных заболеваниях, как физического, так и психического характера.
К самым распространенным заболеваниям относятся:
- Невралгия локтевого, лучевого или срединного нервов;
- Защемление нерва;
- Гипералгезия кожи;
- Герпес;
- Ветряная оспа;
- Стресс;
- Депрессивные состояния.
Установить этиологию боли и назначить эффективную терапию может только специалист.
Облегчение сильной боли – одна из основных задач при оказании первой помощи пострадавшим с ожоговыми травмами. Для того чтобы правильно и эффективно обезболить пораженное место, необходимо установить источник поражающего действия и знать особенности степеней тяжести ожоговых ран. Характерная боль, напоминающая ожог, может возникнуть при ряде других физических и психических заболеваний. Выявить точную причину ее появления и назначить лечение может только специалист.

Туберкулезная волчанка: причины и факторы развития болезни, ее виды, пути заражения, признаки патологии, диагностика и лечение, профилактические меры

Гнейс: причины развития, симптомы и особенности течения, диагностика, лечение и профилактические меры

Пиодермия: причины и признаки заболевания, классификация, диагностические методы, лечение и профилактика

Панариций — причины и признаки болезни, ее признаки и виды, методы лечения и профилактики

Отрубевидный лишай: причины и признаки болезни, методы диагностики и способы лечения

Розовый лишай или розеола розовая: причины, признаки, диагностика и лечение

Красный плоский лишай: причины и виды заболевания, методы диагностики и лечения, прогноз

Эктима: причины и признаки болезни, гриппы риска, диагностика и лечение

Меланома: причины появления новообразования, классификация, диагностика и лечение

Ринофима: особенности и признаки болезни, ее причины и формы, диагностика и лечение
‹›
mykozha.ru
Как избавиться от боли от ожога?

Алекс Дим
Ожог может даже лишить жизни. Это будет зависеть от степени поражения кожи, от площади пораженного участка, от симптомов.Давайте рассмотрим, какие существуют степени ожогов.
Степени ожогов
- Первая степень. Характеризуется покраснением и отеком кожи человека. Также присутствуют болевые ощущения.
- Вторая степень. К предыдущим симптомам присоединяются волдыри с прозрачной жидкостью внутри. Может даже появиться лихорадка.
- Третья и четвертая степень. Они очень опасны для здоровья человека. Ожог достигает не только нижних слоев эпидермиса, но и мышц, костей. Начинается омертвение тканей. Боль при этом такая, что человеку ее очень сложно вынести.

Какое необходимо лечение?
Если у вас первая и вторая степени, допустимо их лечить дома. Но при этом ожоги не должны занимать большую площадь тела.
Если же у вас 3 или 4 стадия или поражены глаза, большая часть тела, то вызов скорой помощи критично важен.
При 1 и 2 стадии достаточно выполнить следующие действия:
- Первое, что нужно сделать, так это снять одежду, если она закрывает место ожога. Это необходимо делать очень аккуратно, чтобы не навредить коже еще больше.
- Дальше стоит подставить пораженный участок кожи под струю холодной воды. Это не только снимет боль, но и значительно уменьшит степень и площадь ожога. Держать ожог под водой нужно минут 15-20.
- Потом можете нанести противоожоговые средства, если они есть у вас дома. И обмотать стерильной повязкой место ожога. Это нужно, чтобы ничего не касалось раны.
Помните! Если появились волдыри, ни в коем случае, не прокалывайте их. Это может привести к инфицированию раны.
Если у вас начинают появляться такие симптомы, как тошнота, рвота, вызывайте скорую помощь. Возможно, ожог значительно серьезнее, чем вы думали.
Как избавиться от боли от ожога? Этот вопрос волнует многих. Если вы чувствуете, что вам слишком больно, то можете выпить таблетку обезболивающего препарата.
skindislab.com
Как облегчить боль при ожоге
Автор КакПросто!
Ожог – это повреждение кожи, вызванное воздействием горячей воды, пара, пламени, кислот, химических веществ или щелочей. Первая помощь должна быть направлена на облегчение сильной боли, после чего пациента нужно доставить в больницу.

Статьи по теме:
Вам понадобится
- — лед;
- — вода;
- — специальный крем;
- — сметана;
- — кефир;
- — картофель;
- — марля;
- — целлофановый пакет;
- — облепиховое масло;
- — пихтовое масло.
Инструкция
При сильном ожоге боль отсутствует из-за того, что нервные окончания повреждены. Пациент может потерять сознание, впасть в кому. Если кожа выглядит обугленной, белой, присутствуют глубокие повреждения, немедленно вызывайте скорую помощь. Не прикасайтесь к повреждениям, не пытайтесь приложить лед. При последней стадии ожога помощь можно оказывать только в условиях стационара. Максимум, что вы можете сделать – накрыть кожу стерильной тканью, дать пациенту таблетку нестероидного противовоспалительного препарата, сделать искусственное дыхание, ослабить ремни, воротник, чтобы ничто не препятствовало свободному дыханию. Если ожог сильный, но при этом на коже нет глубоких повреждений, а появились лишь волдыри, для облегчения боли приложите пакет со льдом, поместите поврежденные места под холодную проточную воду.
При ожоге, вызванном щелочами, химическими соединениями, кислотами, сразу же промойте поврежденное место проточной холодной водой в течение не менее 15 минут, чтобы смыть остатки разъедающих веществ и облегчить боль.
Применять народные методы можно лишь в том случае, если ожог несильный и на коже нет глубоких повреждений. Облегчить боль от солнечных ожогов можно, смазав поврежденные места холодной сметаной, кефиром или специальным кремом, предназначенным для использования после загара.
Используйте сырой натертый картофель, разложите его на марле, приложите к обожженным местам. Пузыри, образовавшиеся от ожога, можно смазать облепиховым или пихтовым маслом.
Указанные народные средства используйте, если площадь ожога небольшая. Если же кожа имеет обширные повреждения, покрытые пузырями, которые свидетельствуют об отслаивании верхнего слоя, обратитесь в поликлинику. Лечить обширные ожоги самостоятельно очень опасно.
Источники:
- как снять боль от ожога
Совет полезен?
Статьи медицинского характера на Сайте предоставляются исключительно в качестве справочных материалов и не считаются достаточной консультацией, диагностикой или назначенным врачом методом лечения. Контент Сайта не заменяет профессиональную медицинскую консультацию, осмотр врача, диагностику или лечение. Информация на Сайте не предназначена для самостоятельной постановки диагноза, назначения медикаментозного или иного лечения. При любых обстоятельствах Администрация или авторы указанных материалов не несут ответственности за любые убытки, возникшие у Пользователей в результате использования таких материалов.
Похожие советы
www.kakprosto.ru





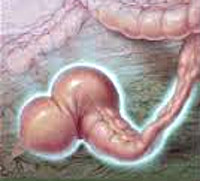
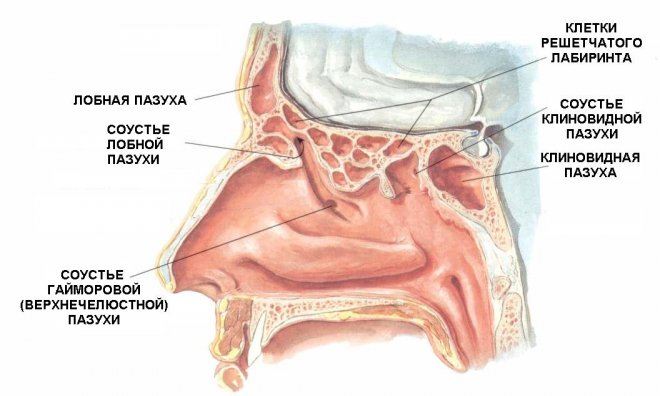 Околоносовые пазухи
Околоносовые пазухи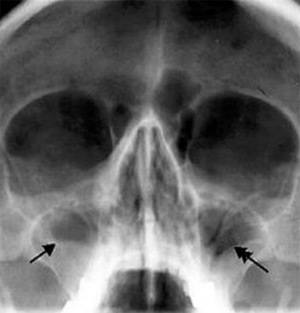 Сфеноидит (рентгенограмма)
Сфеноидит (рентгенограмма)

 [2]
[2]

 Первое, что должен сделать пациент — определиться с профильным специалистом.
Первое, что должен сделать пациент — определиться с профильным специалистом.
 Если человек испытывает першение в горле и кашель, стоит посетить отоларинголога.
Если человек испытывает першение в горле и кашель, стоит посетить отоларинголога. При этом у больного также наблюдаются:
При этом у больного также наблюдаются: Также для заболевания характерны следующие симптомы:
Также для заболевания характерны следующие симптомы:
 Независимо от формы заболевания у больного могут наблюдаться следующие симптомы:
Независимо от формы заболевания у больного могут наблюдаться следующие симптомы:

 Заболевание связано с нарушением правильного функционирования поджелудочной железы. В организм человека перестает поступать необходимое количество инсулина, из-за чего происходит повышение в крови концентрации глюкозы.
Заболевание связано с нарушением правильного функционирования поджелудочной железы. В организм человека перестает поступать необходимое количество инсулина, из-за чего происходит повышение в крови концентрации глюкозы.
 Першение в горле и сухой кашель – это характерные признаки воспалительных заболеваний верхних дыхательных путей
Першение в горле и сухой кашель – это характерные признаки воспалительных заболеваний верхних дыхательных путей Если курение еще не успело вызвать серьёзных нарушений в дыхательной системе, то после освобождения от никотиновой зависимости бронхи быстро очистятся, дискомфорт уйдёт, а дыхание станет лёгким и свободным
Если курение еще не успело вызвать серьёзных нарушений в дыхательной системе, то после освобождения от никотиновой зависимости бронхи быстро очистятся, дискомфорт уйдёт, а дыхание станет лёгким и свободным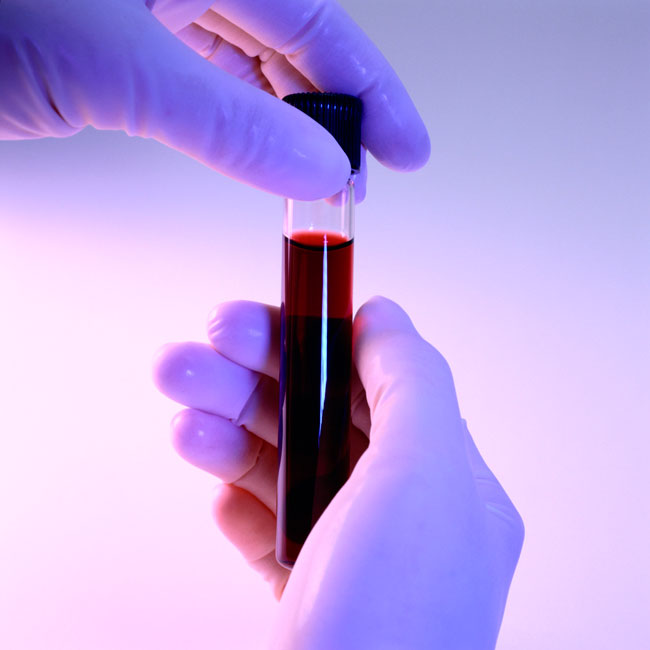 Общий анализ крови поможет выявить генерализованное воспаление, типичными признаками которого обычно выступают: высокая концентрация лейкоцитов, высокая скорость оседания эритроцитов
Общий анализ крови поможет выявить генерализованное воспаление, типичными признаками которого обычно выступают: высокая концентрация лейкоцитов, высокая скорость оседания эритроцитов Препарат Нистатин используется для лечения и устранения сухого кашля и першения в горле, которые могли быть вызваны дрожжеподобными грибками рода Кандида
Препарат Нистатин используется для лечения и устранения сухого кашля и першения в горле, которые могли быть вызваны дрожжеподобными грибками рода Кандида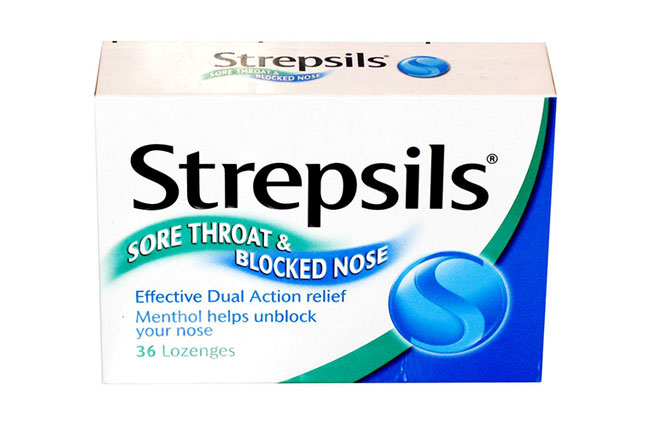 Леденцы Стрепсилс обладают бактерицидным и бактериостатическим действием, быстро снимают воспаление и уменьшают боль в горле
Леденцы Стрепсилс обладают бактерицидным и бактериостатическим действием, быстро снимают воспаление и уменьшают боль в горле В комплексе с медикаментозной терапией полезно использовать проверенные народные методы, которые помогут быстро и эффективно побороть сухой кашель и першение
В комплексе с медикаментозной терапией полезно использовать проверенные народные методы, которые помогут быстро и эффективно побороть сухой кашель и першение





















 Иногда бывает так, что чувство голода сопровождается головокружением. Однако как объяснить возникновение вертиго после приема пищи? Если подобное явление возникает периодически, повода для беспокойства быть не должно. Вероятно, головокружение спровоцировано долгим воздержанием от еды.
Иногда бывает так, что чувство голода сопровождается головокружением. Однако как объяснить возникновение вертиго после приема пищи? Если подобное явление возникает периодически, повода для беспокойства быть не должно. Вероятно, головокружение спровоцировано долгим воздержанием от еды.






































































 Принято считать, что полоскание носоглотки выполняется как дополнение к традиционному лечению. Но в некоторых случаях данная процедура обязательна. Например, при воспалении гайморовых пазух проводится так называемая «кукушка», входящая в схему лечения гайморита.
Принято считать, что полоскание носоглотки выполняется как дополнение к традиционному лечению. Но в некоторых случаях данная процедура обязательна. Например, при воспалении гайморовых пазух проводится так называемая «кукушка», входящая в схему лечения гайморита. усиление лечебного эффекта назальных спреев, мазей, капель;
усиление лечебного эффекта назальных спреев, мазей, капель; Олива – это закругленный наконечник, который можно прикрепить к лейке, резиновой груше или кружке Эсмарха. В последних двух устройствах используется резиновый шланг в качестве переходника. Прикрепите оливу к шлангу или чайничку, наберите соленую воду в прибор, введите оливу в носовой проход, чтобы она плотно «села». Голову склоните вниз, кружку или грушу поднимите вверх, чтобы она была выше головы. Процедуру проводите 3-4 минуты для одной ноздри, затем для другой. Для этого способа нужен помощник, который будет держать кружку над головой. После процедуры высморкайтесь;
Олива – это закругленный наконечник, который можно прикрепить к лейке, резиновой груше или кружке Эсмарха. В последних двух устройствах используется резиновый шланг в качестве переходника. Прикрепите оливу к шлангу или чайничку, наберите соленую воду в прибор, введите оливу в носовой проход, чтобы она плотно «села». Голову склоните вниз, кружку или грушу поднимите вверх, чтобы она была выше головы. Процедуру проводите 3-4 минуты для одной ноздри, затем для другой. Для этого способа нужен помощник, который будет держать кружку над головой. После процедуры высморкайтесь; Годовалых детей после закапывания посадите, чтобы жидкость свободно вытекла.
Годовалых детей после закапывания посадите, чтобы жидкость свободно вытекла.