Спазм кишечника — причины, симптомы, диагностика и лечение
Спазм кишечника – симптом огромного количества заболеваний пищеварительного тракта, характеризующийся висцеральной болью высокой интенсивности, связанной со значительным сокращением стенки кишечника. Главный признак кишечной колики – схваткообразная боль, обычно она сочетается с другими симптомами основного заболевания. Для выяснения причины данного состояния могут потребоваться различные лабораторные, рентгенологические, ультразвуковые и инструментальные методы исследования. Лечение спазма кишечника консервативное: седативные препараты, спазмолитики, тепло на область живота, противодиарейные средства и специальная диета.
Общие сведения
Спазм кишечника не является самостоятельной нозологической единицей, а лишь служит признаком серьезных неполадок в работе ЖКТ. Чаще всего данное функциональное расстройство работы кишечника встречается в младенческом возрасте, однако нередко жалобы на спазматические боли в животе предъявляют и взрослые люди. Ведущие специалисты страны в области гастроэнтерологии долгие годы ведут споры, считать ли подобные функциональные расстройства (гастроэзофагеальный рефлюкс, функциональная диарея, спазм кишечника и пр.) просто симптомом неблагополучия в пищеварительном тракте, либо же преморбидным состоянием, которое в будущем может трансформироваться в органическую патологию. На данный момент консенсус по статусу функциональных расстройств не достигнут, но пациентам следует относиться к кишечной колике серьезно. Выяснить причину этого состояния – значит предупредить развитие серьезных заболеваний желудочно-кишечного тракта.
Спазм кишечника
Причины спазма кишечника
Схваткообразная боль, характерная для спазма кишечника, может возникать в связи с нарушениями различных механизмов моторики кишки. Основные звенья патогенеза при спазме кишечника: перерастяжение кишечной стенки, раздражение нервных окончаний, нарушение тонуса гладкой мускулатуры кишки с расстройством механизмов ее сокращения, возникновение патологической перистальтики (антиперистальтика, ослабление или усиление перистальтических волн, исчезновение перистальтики на каких-то участках кишки), возникновение препятствия для продвижения пищевого комка.
Спазм кишечника может возникать на фоне расстройств пищеварения – острых и хронических гастритов, язвы желудка и ДПК, гепатитов, панкреатита и др. При нарушениях переваривания пищи в желудке и начальных отделах кишечника необработанный пищевой комок попадает в кишечник и вызывает избыточное раздражение его рецепторов, спазм мускулатуры. Другой частой причиной спазма кишечника являются погрешности в питании – механизм развития колики такой же, как и при нарушениях пищеварения, но раздражение кишечной стенки происходит слишком холодной, острой, жареной, сухой, несвежей пищей, изделиями из дрожжевого теста и др.
Кишечная колика может развиваться и при интоксикациях – при генерализованных вирусных инфекциях (грипп, ОРВИ), отравлении промышленными и растительными ядами, солями тяжелых металлов. В этих случаях спазм кишечника возникает вследствие воздействия ядов и токсинов на нервно-мышечный аппарат кишки. Кишечные инфекции также могут быть причиной данной патологии: размножение бактерий в просвете кишечника оказывает комплексное влияние, вызывая и раздражение нервных окончаний, и избыточную экссудацию с перерастяжением кишечной стенки, и нарушения перистальтики.
У астеничных людей с лабильной психикой, склонных к сильным переживаниям, часто во время стрессовых ситуация возникают схваткообразные боли в животе, связанные со спазмом кишечника. При эмоциональных потрясениях происходит нарушение вегетативной регуляции моторики кишечника.
Спазм кишечника также характерен для гельминтозов: паразитирующие в пищеварительной трубке глисты способны собираться в клубки и конгломераты, перекрывающие просвет кишечной трубки. Кроме того, сами гельминты и продукты их жизнедеятельности раздражают нервные окончания в слизистой оболочке.
При непроходимости кишечника также возможны спастические сокращения его мускулатуры. Спазм чаще всего возникает на фоне обтурации кишечника опухолью, инородным телом, копролитами и желчными конкрементами, клубками гельминтов, безоарами. Нередки случаи развития кишечной колики и при спаечной кишечной непроходимости, возникшей на фоне воспалительных заболеваний брюшной полости и малого таза, оперативных вмешательств, облучения. Кишечник пытается преодолеть препятствие путем постепенного усиления перистальтики, что в конечном итоге приводит к спазму.
В зависимости от причины и локализации патологического процесса, выделяют отдельные типы спазма кишечника. Аппендикулярный тип развивается при наличии воспалительного процесса в червеобразном отростке. Обычно через некоторое время после аппендикулярной колики появляется клиника аппендицита. Ректальный тип связан со спазмом прямой кишки и проявляется частыми сильными позывами на дефекацию. Свинцовый тип спазма кишечника сопровождает отравление свинцом, для которого характерны высокая лихорадка, напряжение передней брюшной стенки, серый налет на деснах, кровотечения из полости рта. Сосудистый тип связан с гипоперфузией кишечника на фоне гипертонического криза, атеросклероза, тромбоза мезентериальных вен, сдавления сосудов опухолью либо спайками.
Симптомы спазма кишечника
Единственным симптомом спазма кишечника является интенсивная схваткообразная боль в животе. В зависимости от того, на фоне какого заболевания возник спазм кишечника, могут регистрироваться и другие симптомы.
При гастрите спазм кишечника сопровождается болями в эпигастрии, тошнотой, рвотой, диспепсическими явлениями, снижением аппетита и похудением. При язвенной болезни желудка и ДПК боли становятся более интенсивными, возникают на голодный желудок и ночью. Спазм кишечника при патологии печени сочетается с болями в правом боку и печеночной коликой, рвотой желчью, желтушностью кожи и слизистых, кожным зудом. При заболеваниях поджелудочной железы спазм кишечника присоединяется к опоясывающим болям в животе, неукротимой рвоте, метеоризму и диарее.
Кишечные инфекции обычно манифестируют лихорадкой, тошнотой и рвотой, а затем на фоне диареи к симптоматике присоединяется и спазм кишечника. В кале при этом визуализируются патологические примеси (слизь, кровь). Клиника гельминтозов зачастую развивается исподволь, и спазмы кишечника могут быть единственными клиническими признаками на протяжении длительного времени. Кроме того, пациент предъявляет жалобы на слабость, вялость, снижение работоспособности, высыпания на коже и зуд в области ануса. При кишечной непроходимости на первых этапах пациента беспокоят сильные спазмы кишечника, интенсивность которых постепенно снижается. Колики возникают на фоне отсутствия отхождения газов и кала, неоднократной неукротимой рвоты. Живот вздувается, перистальтика исчезает. Если не оказать помощь больному в течение суток, наступают необратимые изменения в стенке кишки.
Диагностика спазма кишечника
Чаще всего при возникновении спазма кишечника пациент обращается за консультацией гастроэнтеролога либо терапевта. Указанные специалисты тщательно изучают анамнез, сопутствующие жалобы и, при необходимости, назначают консультацию хирурга.
Для выявления основного заболевания, которое могло привести к развитию спазма кишечника, проводится ряд лабораторных и инструментальных исследований. Общий анализ крови может выявить анемию, воспалительные сдвиги лейкоформулы. Общий анализ мочи укажет на катастрофу в малом тазу (пельвиоперитонит), нарушения обмена желчных кислот и глюкозы. Биохимический анализ крови является индикатором состояния печени, поджелудочной железы, почек. Для исключения патологии кишечника исследуются копрограмма и анализ кала на скрытую кровь.
Для выявления органической патологии внутренних органов может потребоваться проведение УЗИ, обзорной рентгенографии (в том числе и контрастной), компьютерной томографии или МСКТ органов брюшной полости.
Достаточно часто для установления точных причин спазма кишечника требуется консультация врача-эндоскописта. Эзофагогастродуоденоскопия, колоноскопия и ректороманоскопия позволяют визуализировать изменения слизистой оболочки разных отделов кишечника и выявить точную причину патологического состояния.
Лечение спазма кишечника
До приезда работников скорой помощи не следует самостоятельно купировать спазм кишечника обезболивающими и спазмолитическими средствами, теплой грелкой, клизмами. Только врач сможет правильно оценить выявленные симптомы и исключить такие серьезные заболевания, как острый аппендицит, перитонит, непроходимость кишечника. Самостоятельное лечение спазмов кишечника может привести к смазыванию симптомов, ошибкам диагностики и затягиванию лечебных мероприятий.
После того, как острая хирургическая патология была исключена, назначается патогенетическое лечение. Если спазм кишечника развился на фоне эмоционального стресса, либо появление этого симптома привело к повышенной нервозности пациента, назначаются седативные средства. Дротаверин и препараты белладонны расслабляют гладкую мускулатуру внутренних органов, устраняя спазм кишечника. Подобным действием обладает и теплая грелка на область живота. При повышенном газообразовании назначается диета (лечебное голодание в течение 12 часов, затем исключаются продукты, приводящие к повышенному газообразованию), клизмы для выведения кала и газов. Если спазм кишечника возник на фоне диареи, рекомендуется прием смекты и других антидиарейных средств.
При периодически возникающих кишечных коликах, не связанных с другой патологией внутренних органов, рекомендуется длительный прием успокоительных препаратов, соблюдение диеты с исключением жареных, острых, жирных, маринованных и копченых продуктов, консервов, газированных напитков, дрожжевого теста и некоторых овощей (бобовые, капуста, кукуруза, редис).
Прогноз и профилактика спазма кишечника
Прогноз при возникновении спазма кишечника обычно благоприятный, тяжелые последствия возможны только при острой хирургической патологии. Профилактика заключается в предупреждении и своевременном лечении заболеваний, которые проявляются данным симптомом. Для предотвращения спазмов кишечника следует вести здоровый образ жизни, рационально питаться, избегать стрессов.
www.krasotaimedicina.ru
лечение в домашних условиях, как снять кишечные колики народными средствами, симптомы и лечение у взрослых
Схваткообразные боли в эпигастральной области часто указывают на спазм. Кишечные колики могут сигнализировать о развитии некоторых болезней желудочно-кишечного тракта. При обнаружении часто повторяющихся признаков рекомендуется обратиться к специалисту. Если серьезные патологии не будут обнаружены, можно попробовать лечение спазмов кишечника в домашних условиях.
Симптомы и проявления
Самый верный признак – резкая спастическая боль в области кишечника, возникающая и проходящая внезапно. Однако просто так спазмы не возникают, поэтому на фоне имеющихся заболеваний могут присоединяться другие симптомы.
 К примеру, при наличии гастрита спазмы сопровождаются болезненностью в желудке, тошнотой или рвотой, снижением веса из-за временного отказа от еды и диспепсией.
К примеру, при наличии гастрита спазмы сопровождаются болезненностью в желудке, тошнотой или рвотой, снижением веса из-за временного отказа от еды и диспепсией.
При язве желудка и двенадцатиперстной кишки боль резко усиливается, в особенности натощак или в ночное время, когда больной спит. При резком ухудшении состояния, помимо спазма кишки, возникает болезненность с правой стороны, появляются печеночные колики, кожа приобретает желтоватый оттенок, а больного рвет желчью.
При наличии заболеваний поджелудочной железы спазмы сопровождаются вздутием живота, опоясывающей болью и непрекращающейся рвотой.
Инфекционные болезни кишечника сопровождаются спастичностью, высокой температурой, рвотой, тошнотой и непрекращающейся диареей. При этом в каловых массах отчетливо видны примеси слизи и крови.
Нередко глистная инвазия проявляется коликами. При этом больной может долго не замечать других тревожных симптомов, указывающих на заражение паразитами. Когда глистов становится слишком много, отмечается снижение работоспособности, возникают слабость, потеря аппетита и веса, тошнота, боли в животе, зуд кожи и анального отверстия.
При кишечной непроходимости резко возникающие спазмы непродолжительны и постепенно стихают. Они являются результатом скопления газов и каловых масс. Возможно присоединение непрекращающейся рвоты. Живот при этом сильно вздувается.
Важно! Если в течение суток больной не обращается за медицинской помощью, он может погибнуть.
Причины возникновения
Колики – результат нарушения моторики. Их появлению способствуют следующие факторы:
- перерастяжение стенки кишечника;
- раздражение нервных окончаний;
- снижение тонуса гладких мышц;
- нарушение способности к сокращению гладкой мускулатуры;
- появление патологической перистальтики: усиление или ослабление, частичная утрата перистальтических волн;
- появление препятствий к передвижению каловых масс.
Важно! Если спастичность – симптоматический результат другой болезни, ее нужно лечить.
Наиболее часто колики развиваются на фоне глистных инвазий, гастрита, язвы желудка и двенадцатиперстной кишки, воспаления желчного пузыря, панкреатита. Нередко энтеровирусы, сильные интоксикации и погрешности в питании провоцируют болезненное состояние.
У лиц с неустойчивой психикой и склонностью к переживаниям взбудораженная нервная система негативно влияет на кишечник, вызывая спастичность, боли, понос и анорексию.
Виды кишечных колик
В зависимости от причины и места возникновения боли выделяется несколько видов кишечных колик:
- Аппендикулярный – развивается в области аппендицита и является результатом воспаления слепого отростка кишки. Обычно такие колики относятся к предвестникам приступа аппендицита. Локализация – с правой стороны в нижней части живота (на уровне яичников у женщин).
- Ректальный – сокращение прямой кишки, которое сопровождается позывом к дефекации. Сокращение анального сфинктера нередко возникает у людей, склонных к запорам.
- Свинцовый – результат отравления солями тяжелых металлов. У больного развивается гипертермия, живот становится напряженным, на деснах появляется серый налет, а во рту возникает кровотечение. Специфического антидота не существует.
- Сосудистый – результат возникшей гипоперфузии кишечника, которая часто развивается при гипертоническом кризе, атеросклерозе, тромбозе вен или сдавливании сосудов опухолями, спайками.
Диагностика
Чаще всего, чтобы узнать, как снять боль, пациент идет на прием к терапевту или гастроэнтерологу. Оба специалиста помогут разобраться в причине возникшего дискомфорта и, если понадобится, направят на консультацию к хирургу.

Для начала проводятся общеклинические исследования: больной сдает общий анализ крови и мочи. Первый необходим для выявления скрытых воспалительных процессов, анемии, а второй нужен для обнаружения сахара или прочих нарушений, к примеру, проблемы обмена желчных кислот. Возможно, потребуется дополнительно сдать кал на копрограмму, чтобы исключить кишечное кровотечение или глистную инвазию. Биохимический анализ крови покажет состояние печени, почек и поджелудочной железы.
При обнаружении существенных лабораторных отклонений больного могут направить на рентгенологическое обследование, УЗИ внутренних органов, КТ или МСКТ брюшной полости.
Направление к врачу-эндоскописту необходимо для проведения таких исследований, как колоноскопия, ректороманоскопия и эзофагогастродуоденоскопия. Последние диагностические методы помогут выявить точную причину болезненного состояния пациента.
Лечение
Как можно снять спазмы кишечника? Если начались сильные приступы, не рекомендуется самостоятельно снимать болезненность с помощью грелок, клизм, миорелаксантов и спазмолитиков. Без надлежащих знаний самолечение может навредить.
Важно! Терапию можно проводить только после приезда врачей, когда они исключат признаки жизнеугрожающих состояний, таких как приступ острого аппендицита и кишечная непроходимость.
Если операбельная причина исключилась, медики назначают консервативную терапию. Если боль – результат нервно-психического потрясения, выписываются успокоительные средства.
Спазмолитическим действием обладает «Но-шпа», а также медикаменты на основе экстракта белладонны. Если спазмы сопровождаются вздутием, необходимо подкорректировать рацион и исключить газообразующие продукты. Спастичность на фоне расстройства стула купируется противодиарейными лекарствами.
Способы устранения симптомов и лечения кишечных колик у взрослых народными средствами:
 Отвар ромашки поможет убрать дискомфортное состояние. 1 ст. ложка аптечного сбора заваривается в кипятке и настаивается в течение часа. Нужно принимать по 1-2 ст. ложке настоя через каждые 2-3 часа. Если спастичность проявляется периодически, можно пить отвар курсом, в течение 1-2 недель.
Отвар ромашки поможет убрать дискомфортное состояние. 1 ст. ложка аптечного сбора заваривается в кипятке и настаивается в течение часа. Нужно принимать по 1-2 ст. ложке настоя через каждые 2-3 часа. Если спастичность проявляется периодически, можно пить отвар курсом, в течение 1-2 недель.- По такой же схеме настаиваются лекарственные растения, обладающие расслабляющим действием: пустырник, валериана, мелисса, душица, донник, мята перечная.
- Помогает прополис, употребляемый каждое утро на голодный желудок в качестве жевательной резинки.
- Спиртовой настой на березовых почках эффективно убирает дискомфорт. 15-20 г почек нужно настаивать в 500 мл спирта в течение двух недель. Банку плотно закупоривают и ставят в темное место, ежедневно встряхивают. Остатки процеживают, а спиртовой раствор принимают ежедневно по 20 капель.
- Если дискомфорт вызван брожением в кишечнике, в пищу преимущественно употребляется растительная еда: овощи и фрукты, не вызывающие избыточного газообразования. Под запретом находятся бобовые, молочные продукты и жирные сорта мяса. Предпочтительно есть отварную морковь, лук, мед.
Если сокращения не патологические, то в период обострения на живот кладется грелка с теплой водой. В остальных случаях это противопоказано.
Убрать болезненное состояние помогут спазмолитики. На гладкую мускулатуру кишечного тракта лучше всего действуют медикаменты на основе папаверина, дротаверина, платифиллина, мебеверина. Примеры торговых названий: «Но-шпа», «Папаверин», «Спарекс», «Дютан», «Платифиллин».
Седативные препараты назначаются в зависимости от степени нервно-психического потрясения. Могут использоваться растительные средства, барбитураты, бромиды («Корвалол», настойка валерианы, настойка пустырника, «Персен»).
Профилактика
Если дискомфорт носит не патологический характер, а является ситуативным и не нарушает жизнедеятельность пациента, для профилактики подойдет диета. Сбалансированный рацион с ограничением жирных, жареных и острых блюд нормализует общее состояние.
Чтобы исключить появление спазмов, пищу следует принимать 4-5 раз в день и в таком количестве, чтобы выходить из-за стола с легким чувством голода. Также рекомендуется оградить себя от стрессов и нервных потрясений.
Заключение
Кишечные спазмы могут иметь нейрогенную, патологическую и физиологическую природу. Прежде чем начинать самолечение в домашних условиях, рекомендуется обратиться к врачу, чтобы исключить жизнеугрожающие состояния. Своевременная терапия основного заболевания минимизирует риск осложнений.
Информация на нашем сайте предоставлена квалифицированными врачами и носит исключительно ознакомительный характер. Не занимайтесь самолечением! Обязательно обратитесь к специалисту!

Автор: Румянцев В. Г. Стаж 34 года.
Гастроэнтеролог, профессор, доктор медицинских наук. Назначает диагностику и проводит лечение. Эксперт группы по изучению воспалительных заболеваний. Автор более 300 научных работ.
gastrot.ru
почему возникают колики, причины, симптомы, первая помощь
Острые боли в нижней части живота – это явление, с которым, наверняка, сталкивался каждый человек хоть раз в жизни. Очень часто подобное случается после погрешностей в диете или при пищевых отравлениях. В медицине данное состояние называется коликами. Известно, что колики могут быть свидетельством различных заболеваний желудочно-кишечного тракта.
Кишечная колика – что это такое?
Ответить на вопрос, что такое колики, очень просто. Это медицинское название резкого болевого синдрома спастического типа, сильной боли, возникающей при спазме мышц гладкой мускулатуры. Говоря о таком синдроме с локализацией в области живота, выделяют обычно кишечные колики и желудочные колики, вызванные желудочными спазмами. Однако существуют не только проявления колик, связанные с желудком и кишечником, но и проявления, связанные с печенью, почками, желчевыводящими путями и т. д. Первопричины возникновения кишечных колик и методы лечения – одни из самых распространенных вопросов пациентов, обращенных к терапевту и гастроэнтерологу.
Почему возникает кишечная колика?
Причины возникновения кишечных колик весьма разнообразны. Кишечные колики острого характера в животе у взрослых отличаются от подобного явления, распространенного у детей до 3-4 месячного возраста, когда основная причина заключается в адаптации нервной системы и избыточном ее реагировании на естественные сокращения кишечника в процессе пищеварения и при газообразовании. Боли в животе у взрослых свидетельствуют о каком-то процессе, раздражающем нервные окончания в стенках кишечника. Что вызывает колики, медицине в целом известно. Однако, как показывает практика, одного фактора часто недостаточно, и колики в животе провоцируются комплексным воздействием сразу нескольких. При этом различные факторы вызывают и различные по длительности, частоте и интенсивности болей в животе у взрослых.
Следует знать, что колики часто вызываются нарушениями рациона питания: неравномерный режим, несбалансированный состав пищи, употребление некачественных, испорченных продуктов приводит к эпизодическим коликам в животе. Как правило, при коррекции рациона или окончании действия неблагоприятного фактора кишечные колики не повторяются.
Есть ряд заболеваний, в клинической картине которых возможно наличие колик в животе на постоянной основе или при обострениях болезней. К ним относят гастрит, кишечные инфекции различной этиологии (сальмонеллез, холера, дизентерия), воспалительные, деструктивные, опухолевые процессы, в том числе аппендицит, болезнь Крона, язвенный колит, энтероколит, кишечная непроходимость и т. д.; а также паразитарные инвазии (энтеробиоз, аскаридоз, лямблиоз, описторхоз). При большом количестве кишечных паразитов они могут раздражать нервные окончания и вызывать приступы кишечных колик.
Травматические поражения, аномалии и патологии строения кишечника также нередко сопровождаются приступами кишечных колик.
Колики в животе у взрослых: причины
Причинами колик в животе у взрослых могут являться не только заболевания ЖКТ и нарушения диеты, но и респираторные заболевания, грипп. Так, при некоторых острых инфекциях в первую очередь в воспалительный процесс вовлекаются лимфатические узлы, расположенные в брюшной полост
med.vesti.ru
симптомы, причины и лечение препаратами
Спазмы в кишечнике – висцеральная схваткообразная боль значительной интенсивности сообщает о заболеваниях ЖКТ. Как правило, приступ идёт в сочетании с прочими симптомами имеющегося недомогания.
Выяснить причины состояния можно только в стационарных условиях, при помощи разных лабораторных, рентгенологических, ультразвуковых и инструментальных способов диагностики.
Лечение кишечного спазма должно быть консервативным, с применением седативных средств, спазмолитиков, противодиарейных медикаментов и специальной диеты.
Что такое спазм
Спазм в кишечнике – это признак серьезных сбоев в функционале желудочно-кишечного тракта. Наиболее часто таким расстройствам подвержены младенцы, хотя и взрослые люди тоже нередко жалуются на спазматическую боль внизу живота.
Ведущие гастроэнтерологи постоянно спорят, относить ли подобные недомогания к симптоматике неблагополучия пищеварительного тракта или называть это состояние преморбидным, которое с течением времени приобретёт органическую патологию.
Сегодня к единодушию пока не пришли, но больные должны воспринимать кишечную колику с максимальной серьёзностью. Выясненное обстоятельство является предупреждением развития опасных болезней.
Причина спазма кишечника
Предпосылок спазмированного кишечника несколько:
- Несвежие продукты. Вместе с испорченной пищей в человеческий организм легко могут проникать всевозможные болезнетворные бациллы, которые способствуют развитию инфекций.
- Переедание, заглатывание плохо пережеванной пищи. Те, кто любит утолять голод вечерами и есть второпях зачастую страдают от спазм кишечника. Пища, поступая в желудок при указанном ритме, плохо переваривается, повышая нагрузку ЖКТ.
- Стрессовые ситуации, которые сильно угнетают работу организма, также являются причинами спазмов.
- Вирусы. Всевозможные инфекции губительно воздействуют на микрофлору, способствуя сбоям в работе кишечника.
- Приём антибиотиков. Эти препараты могут содействовать дисбактериозу, симптоматикой которого являются болевой синдром, диарея и тошнота.
- Гельминтоз. Это недомогание становится причиной неприятных ощущений в области живота, приступов в кишечнике, поноса, рвоты, утраты веса.
- Малоподвижность. В результате отсутствия физической активности провоцируется синдром раздражённого кишечника. В таком случае человек страдает от болей, инициированных приступами, вздутием, ошибочными позывами к дефекации.
- Функциональные сбои. Неприятный спазматический синдром может говорить о желчнокаменной болезни, расстройстве печени.
- Отравление тяжёлыми металлами. Известно, что соли, которые в них содержатся, проникая в организм, способствуют сокращению гладкой мускулатуры.
Первые симптомы
Единственный симптом приступа кишечника – спазматический болевой синдром в области живота. Его интенсивность обусловлена локализацией. Часто неприятности зарождаются в тонкой кишке, а редко – в толстой либо во всём ЖКТ.
Помимо боли, колики характеризуются и иной симптоматикой:
- Нарушения дефекации, когда человек начинает страдать от запоров, ошибочных позывов или ощущения неполного опорожнения.
- Патологии поглощения питательных компонентов. Еда стремительно движется по пищеводу, провоцируя урчания, повышение газообразования, диарею, иногда рвоту.
- Головная боль.
- Понижение трудоспособности.
- Нарушенный сон.
- Тошнота.
Правильная диагностика
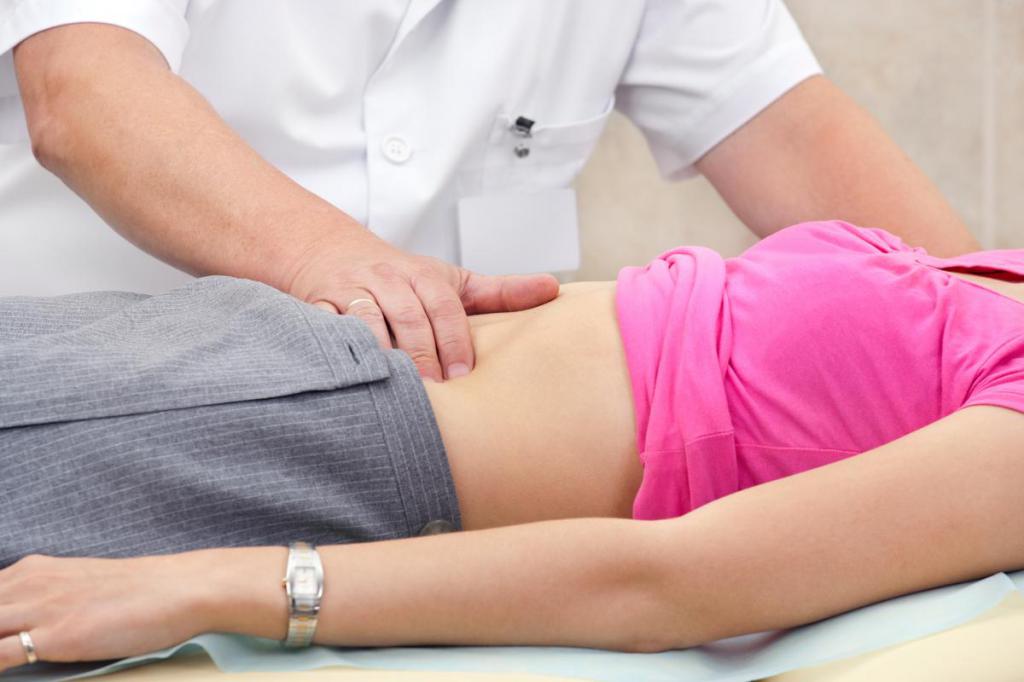
Когда появляются симптомы спазма, необходимо обращаются за консультативной помощью к гастроэнтерологу или терапевту. Эти медики занимаются скрупулёзным изучением анамнеза, сопровождающих жалоб и в случае необходимости рекомендуют консультативную помощь хирурга.
Выявить основное заболевание помогут лабораторные и инструментальные изучения:
- Развёрнутый анализ крови. Выявляет анемию, а также наличие модификаций лейкоформулы.
- Исследования мочи. Определяют заболевания в области малого таза и присутствие патологий обмена глюкозы и желчных кислот.
- Биохимия крови. Представляет собой индикатор состояния печени, почек и поджелудочной железы.
- Исследования копрограммы. Помогают определить наличие сдвигов в кишечнике.
- Анализ кала на присутствие скрытой крови.
- УЗИ, обзорная рентгенография (в том числе контрастная). Выявляет расстройства в функционале внутренних органов.
- Консультация эндоскописта. Устанавливает настоящие предпосылки нарушений.
- Компьютерная томография или МСКТ.
- Проведение эзофагогастродуоденоскопии, колоноскопии и ректороманоскопии. Эти исследования помогут визуализировать видоизменения слизистой в различных отделах кишечника и определить истинную причину возникновения патологического состояния.
Лечение у взрослых
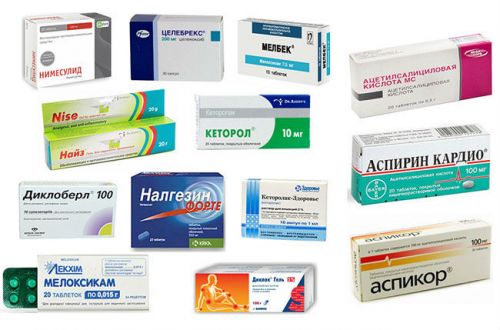
Самый простой способ, который поможет снять боль, это приём спазмолитиков:
- Но-шпа;
- Найз;
- Брал;
- Кеторол;
- Папаверин;
- Спазмалгон.
При этом не стоит переступать через болевые ощущения даже в том случае, когда после приёма того или иного лекарства спазм отступает. Периодичность этих неприятностей является предлогом обратиться к врачу.
Аптечные препараты
Медикаментозное лечение подбирают с учётом провоцирующих факторов. Назначить оптимальный вариант, может, только врач, который учтёт все особенности организма.
- Если причиной спазмов стало воздействие бактерий, то тут применяют антибиотики или антисептики, уничтожающие инфекционное заболевание.
- С целью усовершенствования артериальной проходимости назначается «Нитроглицерин».
- Когда приступы появились в результате нехорошего притока крови, рекомендуется применение гипотензивных медикаментов и спазмолитиков.
- Для понижения болевых ощущений принимаются купирующие лекарства.
Народные средства
Избавиться от нервного спазма можно дома с помощью рецептов народной медицины. Однако их подбором должен заниматься только врач. Это поможет больному избежать появления аллергических реакций.
- Чтобы устранить спазм кишечника надо каждое утро выпивать отвар из полыни, чаги, крапивы, зверобоя либо перегородок орехов.
- С менее интенсивным приступом хорошо справляется ромашка.
- Острая симптоматика нейтрализуется настойкой из арбузных корок, которая настаивается в течение ночи.
- И также поможет в борьбе с заболеванием растительное масло. Его нужно выпивать утром, запивая отваром из мяты или ромашки.
Гомеопатия
Методы устранения аномалий желудка и ЖКТ достаточно комбинированы. Они состоят, в том числе и из приёма универсальных гомеопатических препаратов. Это помогает в лечении острых форм болезни, добиваясь высоких результатов в процессе купирования хронических проявлений.
Существует два вида гомеопатии:
- Классическая. Может прописываться в результате непосредственного общения с больным.
- Универсальная. Назначается после электропунктурной диагностики посредством телесных точек-меридианов, расположенных на туловище.
Весь курс лечения пациент должен находиться под контролем врача. Он в случае необходимости поменяет терапевтическую схему. Это важно, поскольку некоторые препараты изготовлены на основе ядов, а значит, передозировка может грозить серьёзными последствиями.
Когда вызывать врача
Врача желательно приглашать сразу после появления кишечной колики. До его приезда не нужно выполнять следующее:
- Пить обезболивающие средств.
- Прикладывать грелку к животу.
- Делать клизму или проводить какие-то прочие мероприятия.
Это скроет полную клиническую картину, и специалист не сможет дать оценку состояния заболевшего. В итоге не будет принято необходимых мер.
Спазмы у беременных
Появление кишечных колик отмечается в самом начале течения беременности. В это период яйцеклетка передвигается в полость матки. Хотя недомогание отличается слабовыраженным характером.
В процессе гормональной перестройки могут возникнуть приступообразные ощущения, а в будущем заболевание обуславливается давлением плода на органы. Если эти неприятности повторяются с постоянной периодичностью, то надо незамедлительно обращаться за помощью к специалисту. Это поможет избавиться от развития возможных осложнений.
Как снять спазм кишечника у ребенка
Возникновение приступа у грудничка определено несостоятельностью функциональности пищеварения. Это явление встречается у 50% малышей в первые месяцы и к полугоду, как правило, проходит. Нужно взять кроху на руки и подержать «солдатиком», прижав к себе.
Частые приступы свидетельствуют о наличии каких-то серьёзных нарушений, поэтому если мамочка отмечает у ребёнка спазмы, нужно срочно обращаться к врачу.
Симптомы приступов у новорождённого:
- беспокойство;
- плохой сон и аппетит;
- постоянное срыгивание и урчание в животике;
- метеоризм;
- тонус передней стенки (заметно даже при лёгкой пальпации).
Кроме того, малыш, для облегчения своего состояния, интуитивно подтягивает ножки к животу. Продолжительность спазма составляет от 30 минут до трёх часов, а облегчение настаёт в основном после дефекации либо выхода газов. Когда приступы носят нечастый характер, и малыш в основном спокоен, хорошо принимает еду и согласно возрасту, накапливает массу, то переживать не нужно. Хотя визит в поликлинику ещё никому не навредил.
В этом видео молодая мама снимает колики кишечника у малыша.
Профилактика
Профилактические меры очень просты. Достаточно правильно составить рацион, уменьшив потребление сладкого, печённого и жирного, особенно в вечерний период. Желудок ночью не работает в полную силу, поэтому появляется тяжесть, метеоризм и болевой синдром.
Ряд необходимых мер для предотвращения спазмов, следующий:
- правильное питание;
- применение витаминов;
- регулярное испражнение;
- отказ от алкоголя и табачной продукции;
- оптимальное потребление жидкости;
- использование лекарственных препаратов только в случае острой необходимости;
- регулярные физические нагрузки.
Когда ЖКТ неправильно функционирует, не стоит слишком много увлекаться сырыми овощами и фруктами. Они могут стать причиной брожения и вызвать неприятные ощущения. Желательно не употреблять консервированные продукты, закрытые в маринадах. Такое же требование предъявляется соленьям, специям и копчёностям. Помните, кишечный спазм – предвестник сложнейших заболеваний, а значит, элементарная профилактика должна быть частью вашей жизни.
Как снять спазмы кишечника упражнениями
 Загрузка…
Загрузка…projivot.ru
Спазмы в кишечнике : причины, симптомы, диагностика, лечение
Лечение спазмов в кишечнике
Лечение полностью зависит от причины, по которой возникла проблема. Если это обыкновенный запор, прибегают к помощи специальных слабительных препаратов. При серьезных инфекциях не обойтись без антибиотиков. Если это желчные камни или опухоли, то прибегают к помощи хирургического вмешательства.
При сильных спазмах используют спазмолитические средства. Данные медикаменты способны успокаивать судороги, снижать их активность. Важно правильно успокоить и расслабить мускулатуру. К числу распространенных препаратов относят Мебеверин. Принимается он исключительно по рецепту врача в заданной дозировке. Может вызывать побочные действия со стороны желудочно-кишечного тракта. Не исключена передозировка. В период беременности, кормления грудью и при гиперчувствительности прием запрещен.
Широко применяют фитофармацевтические медикаменты. Это препараты, на основе растений и трав. Обычно в их состав входит ромашка, тмин, мята и анис. Используются они как альтернатива более серьезным способам лечения. Подробное описание используемых медикаментов будет описано ниже. Что касается оперативного вмешательства, то оно проводится крайне редко и зависит от основной причины.
Таблетки от спазмов в кишечнике
Существует определенная группа медикаментов, которые применяются для устранения спазмов. Это спазмолитики, слабительные, противодиаренйые и антидепрессанты.
Спазмолитики. К группе этих медикаментом относят средства, устраняющие боль и спазмы. Зачастую выписывают Спарекс, Дюспаталин, Ниаспам. Все они снимают спазм и значительно уменьшают симптоматику. Обычно в их состав входят травы.
Спарекс, Дюспалин, Ниаспам. Применяются исключительно по рецепту врача. Обычно дозировка не превышает 200 мг в два раза в сутки, употребить которые стоит за 20 минут до приема пищи. Имеют ряд побочных действий в виде тошноты, рвоты, слабости. Принимать его нельзя беременным, кормящим мамам и деткам. Естественно, запрет имеется у людей с гиперчувствительностью к некоторым компонентам препарата.
Слабительные. Чаще всего прибегают к помощи Цитруцела и Метамуцила. Они рекомендуются практически всем людям, страдающим коликами.
Цитруцел, Метамуцил. Обладают одинаковым действием. Дозировку назначает врач исходя из состояния человека. Данных касательно приема во время беременности нет, принимать не рекомендуется. С осторожностью используется детками. При небрежном применении возможно нарушение работы кишечника. То бишь, без подобной стимуляции естественные процессы происходить не будут. Поэтому слабительные нужно принимать аккуратно.
Противодиарейные: Лоперамид и Имодиум
Лоперамид. Назначается по 4 мг, после каждого стула нужно принимать еще по 2 мг. Дозировка не должна превышать 16 мг в сутки. Доза зависит от интенсивности диареи. Средство способно вызвать ряд побочных действий, к их числу относят головную боль, расстройства кишечника, бессонницу, сухость во рту, тошноту, рвоту. Использовать средство нельзя при беременности, кишечной непроходимости, а также возрасте до 2-х лет.
Имодиум. Дозировка зависит от характера заболевания. Обычно достаточно 2-х капсул 1-2 раза в сутки. Для деток хватит 1 капсулы 1-2 раза в день. Побочных действий много. Проявляются они в виде нарушений желудочно-кишечного тракта. Со стороны нервной системы не исключена раздражительность, слабость. К иным побочным действия относят задержку мочи. Противопоказания: острый язвенный колит, запор, острая дизентерия, беременность.
Антидепрессанты. Принимаются в случае постоянных нервных перенапряжений. Ведь именно они провоцируют развитие колик у людей. К их числу относят Циталопрам, Имипрамин, Флуокестин.
Циталопрам, Имипрамин и Флуокестин схожи по своему действию и имеют индивидуальную дозировку. Самостоятельно назначать дозу крайне запрещено. При ее значительном увеличении возможно развитие заторможенного состояния, тошноты, рвоты. Принимать их ни в коем случае нельзя беременным, людям с повышенной гиперчувствительностью.
Народное лечение
Использовать народное устранение проблемы можно исключительно по разрешению специалиста. Обычно стараются прибегнуть к помощи растительных средств. Неплохой результат дает прополис. Достаточно просто его употреблять на голодный желудок, как жвачку. Хорошее действие дает и отвар из свечек подорожника. Достаточно просто заварить ингредиент в кипятке и принимать по 2 столовые ложки 3-4 раза в сутки.
Обратить внимание следует на березовый гриб. Его нужно замочить на 4 часа в воде комнатной температуры. После чего стакан полученного сырья распределяется между четырьмя стаканами и заливается теплой водой. В таком состоянии нужно выдержать гриб еще 2 дня. После чего все пропускается через сито и употребляется буквально по 100 мл до 6 раз в день. Желательно делать это за 30 минут до приема пищи.
Можно взять около 15 граммов почек березы и залить их половиной стакана спирта. Данная настойка выдерживается примерно неделю. Важно ежедневно емкость встряхивать. После чего содержимое пропускается через сито и употребляется по 20 капель 3 раза в сутки. При этом все запивается достаточном количеством воды.
Чтобы послабить симптоматику, достаточно просто употреблять арбузную корку. Справится с проблемами, позволяют ягоды черники, крыжовника.
 [42], [43], [44], [45]
[42], [43], [44], [45]
Лечение травами
Устранить проблему с помощью трав вполне возможно. Но, необходимо понимать, что некоторые растения ядовиты и могут нанести вред организму. Поэтому рекомендуется использовать проверенные рецепты.
Прекрасно снимает спазмы отвар из соцветий ромашки. Необходимо взять 6 столовых ложек данного ингредиента и разбавить их 2 столовыми ложками мяты, валерианы и фенхеля. Все это заливается водой и доводится до кипения. Применять необходимо по 100 мл перед приемом пищи до 3-х раз в день.
Лечебными свойствами обладает и чистотел. Он принимается в сборе вместе с ромашкой, тысячелистником, зверобоем. Каждый ингредиент берется в размере одной столовой ложки. Затем заливается водой и отваривается. Принимается 3 раза в сутки после употребления пищи.
Избавит от спазмов и метеоризма ромашка, фенхель, мята, валериана и корневища аира. Все соцветия берутся в одинаковом размере, по 2 столовые ложки. Затем заливается кипятком и отваривается. Принимать средство необходимо в теплом виде до 3-х раз в сутки, после еды.
Гомеопатия при спазмах в кишечнике
Гомеопатические средства широко применяются для устранения многих недугов, в том числе органов желудочно-кишечного тракта. Всего представлено семь основных препаратов, которые активно борются с обширной симптоматикой. Это Гастрикумель, Нукс вомика-Гомаккорд, Гастронал, Гастроцинезин, Дуоденохеель, Эдас-114 и Нормагаст.
В состав препаратов Гастрикумель и Гастронал входит азотнокислое серебро. Оно прекрасно воздействует на слизистые оболочки, снимает воспаление и облегчает состояние человека. Принимается исключительно под контролем гомеопата.
Дуодехонееель. Облегчает симптоматику, борется с проблемами двенадцатиперстной кишки. Данный медикамент широко применяется при сильной диарее.
Гастроцинезин. Средство активно влияет на обменные процессы в организме, налаживает работу органов пищеварения. Применяют препарат при гастритах и дуоденитах.
Нукс вомика-Гомаккорд (Хеель) и Нормагаст (Алкой) включают в свой состав рвотный орех, плаун булавовидный и горькую тыкву. По действию они абсолютно одинаковые. Основной их функцией является налаживание работы органов желудочно-кишечного тракта. Устранение печеночной колики. Главным показанием к применению является колит.
Препарат Эддам-114. В его составе находится два компонента, обладающие специфическим действием. Они влияют на слизистые оболочки желудочно-кишечного тракта, начиная с ротовой полости и заканчивая отделами тонкого кишечника. Препарат оказывает быстрое и постоянное действие.
Касательно дозировки все вышеописанных медикаментов, противопоказаний и побочных действий расскажет лечащий гомеопат. Необходимо понимать, что препараты на основе растений подходят далеко не всем и использовать их самостоятельно не рекомендуется.
Оперативное лечение
Что касается устранения проблемы хирургическим путем, то сказать однозначно что-либо сложно. Ведь многое зависит от того, по какой причине возникли сильные спазмы. Если проблема скрывается в обыкновенном вздутии, вызванными некачественными продуктами, оперативное вмешательство точно не к месту. Аналогичная ситуация складывается и при отравлениях, неправильном образе жизни и злоупотреблении вредными привычками. Обычно достаточно просто устранить главный аллерген и проблема отступит самостоятельно.
Если симптоматика возникла на фоне гепатита, энтерита и других болезней, достаточно медикаментозного лечения. Соблюдение диеты, определенного образа жизни и прием лекарственных препаратов устранят неприятные симптомы.
Когда спазм происходит на фоне острого аппендицита или наличия новообразования, оперативное вмешательство производится. Но, перед этим человек сдает ряд анализов, для точного определения имеющейся у него проблемы.
ilive.com.ua
причины, симптомы, быстрое лечение в домашних условиях
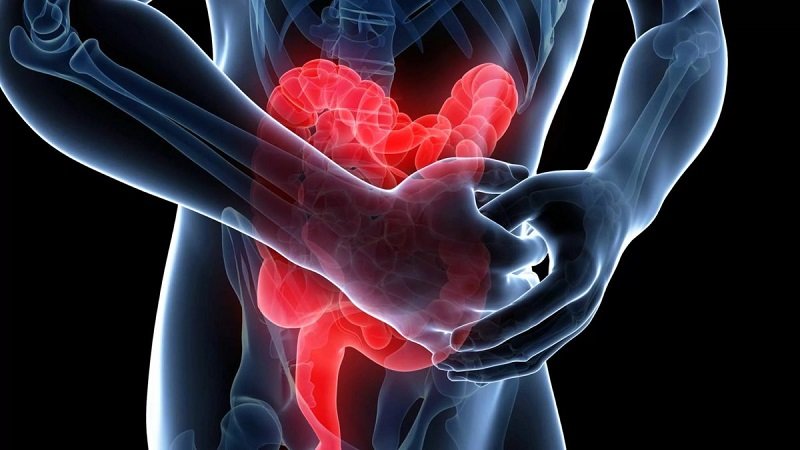
Любой человек в своей жизни сталкивался с болями в животе. Спазм кишечника начинается в тонкой кишке и постепенно распространяется по всему тракту. Каждый отдел пищеварительной системы подвергается внезапным сжатиям. Это крайне неприятная ситуация, когда организм скручивает, и в голове единственная мысль – «больно».
Когда происходят схваткообразные боли в животе, отмахиваться от них нельзя. Симптомы могут сигнализировать о простом расстройстве кишечника, порой – о серьезных неполадках со здоровьем.
Человеческий организм создан так, чтобы справляться с возникающими затруднениями самостоятельно. Внутри тела много фильтров, помогающих избавляться от отравляющих веществ. Но современная экология отравлена, в воздухе летает масса токсинов, попадающих в организм через органы дыхания и пищеварения.
Токсины и яды
Современная промышленность создала для облегчения жизни немало вещей:
- моющие и чистящие средства;
- красители, консерванты;
- посуда с антипригарным покрытием.
Человеческий организм испытывает трудности с выведением поступающих токсинов. Для обезвреживания в теле человека находится лимфа. Эта бесцветная жидкость курсирует по телу и собирает токсины, а затем разносит по органам, отвечающим за вывод отходов из тела человека: кишечник, почки. При здоровом функционировании кишечник справляется с поступающими веществами.

Спазмы в тракте говорят о дисфункции органа, и, соответственно, скоплении токсинов внутри без выведения наружу. Отравляющие вещества всасываются обратно в организм, идет общее отравление.
Соли тяжелых металлов
Тяжелые металлы опасны тем, что, попав в организм, не выводятся и продолжают накапливаться, наносят отравляющее воздействие.
Свинец
Это отправляющее вещество, попадающее в тело через органы дыхания, пищу. Отравление свинцом проявляется тошнотой, рвотой, спазматическими болями, коликами. Очиститься от тяжелого металла помогает введение внутривенно медицинских препаратов: тетацин-кальций, пентацин.
Ртуть
Тяжелый металл попадает в организм легче, чем кажется. Современные производители стали обрабатывать зерна ртутью, в косметических средствах, в рыбе, морепродуктах найдется соль металла. При отравлении подобным токсином возникают сильнейшие боли в ЖКТ, тошнота. Если отравление не сильное, поможет прием активированного угля, вода, следует вызвать рвоту.
Мышьяк
Этот вид токсина в малых дозах присутствует в организме человека, его дефицит может привести к нарушениям функции внутренних органов. Но переизбыток тяжелого металла приводит к серьезным патологиям. Отравление пищеварительной системы сопровождается металлическим привкусом, запахом изо рта, раздражением слизистой оболочки рта. Скопление большого количества отравляющего вещества в ЖКТ приводит к сильным спазмам, поносам, рвоте. Возможен цирроз печени.

Кишечные инфекции
Для правильной работы пищеварительной системы требуется наличие бактерий, составляющих микрофлору. Вирусы, попадая в кишечник, разрушают баланс и приводят к дисфункции органов брюшины. Сигмовидный кишечник наиболее уязвим перед инфекциями. Прием препаратов, содержащих антибиотики, лишь ухудшают состояние организма. Дисбактериоз, понос, тошнота и спазмы – сопровождают кишечные инфекции.
Стресс
В современном мире трудно оставаться спокойным человеком. На пути встречаются препятствия, преодоление которых связано с нервными напряжениями. Внутренние органы чутко реагируют на изменение в настроении человека. На нервной почве развиваются порой серьезные заболевания тонкого и толстого кишечников. Психосоматика – частая причина затруднений с кишечником.
Заражение паразитами
Появление в организме глистов возможно через грязную воду, необработанные овощи, фрукты, грязные руки. Паразиты распространяются по пищеварительному тракту, снижают качество жизни. Поражение организма называется гельминтоз. Заболевание вызывает спазматические боли в брюшной области, диарею, рвоту, потерю веса.
Функциональные расстройства
Резкие боли в животе могут говорить о развитии патологий – желчнокаменная болезнь, дисфункция печени.
Двенадцатиперстный кишечник – первый орган, принимающий пищевые комки после желудка, может вызвать спазматическую боль: большое количество пищи, еда инфицирована вирусами, микробами, тяжелыми металлами.
При язве боли становятся интенсивнее, особенно это характерно заметно на голодный желудок, особенно в ночные часы.
После операции возможно образование спаек, которые могут перекрыть проход в толстой кишке и вызвать спазмы.
Симптомы
Род болевых ощущений в кишечнике зависит от источника. Симптомы возникают одновременно или следуют один за другим. Врач назначает лечение, лишь видя картину болезни полностью.
Боль в области живота
Это основной симптом, характеризующий спазматическое сжатие мышц кишечника. Боль имеет волнообразный ритм. Сильные спазмы сменяются периодами покоя или выглядят не сильно интенсивными. Кишечная колика обнаруживает подобные симптомы, их часто путают.
Метеоризм
Повышенное образование и последующее скопление газов совместно со спазмами в кишечнике говорит о синдроме воспаленной кишки. Это заболевание характеризуется дискомфортом, скоплением газов в брюшной области и дисфункцией прямой кишки, при этом органические причины отсутствуют. Врачи считают, что такой синдром появляется при сильном стрессе, эмоциональном напряжении или из-за некачественной пищи.
Жидкий стул
Понос и спазмы у взрослых может вызвать заболевание дисбактериоз. Нарушение микрофлоры кишечника происходит вследствие попадания в организм инфекции. Прием лекарственных препаратов с содержанием полезных бактерий поможет в восстановлении нормального функционирования органа.
Если при опорожнении в кале обнаруживаются слизь, кровь и соответствующий запах, можно говорить о серьезных нарушениях в работе пищеварительной системы.
Позывы к дефекации
Приступы сжатия мышечного аппарата прямой кишки могут создавать ощущение позыва дефекации. Однако процесс не приводит к ожидаемому результату. Собственно спазм является причиной режущих, тянущих, жгучих приступов, без выделения каловых масс. Характерность болей в этом случае – постоянные. Гладкие мышцы толстой кишки сокращаются, появляется ощущение скручивания в животе и ложные позывы в туалет.


Менструальные боли
Периодические боли у женщин часто сопровождаются спазматическими болями в кишечнике и даже расстройством.
Во время месячных ощущаются ноющие боли внизу живота. Причины спазмов делят на природные и патологические. Естественные боли при месячных связаны с изменением гормонального фона женского организма. Увеличение содержания в организме гормонов – дофамина и норадреналина усиливает болезненные ощущения.
Спазмы в животе у детей
Дети часто сталкиваются с неприятными и болезненными ощущениями в кишечнике. Источником спазма становится тонкая кишка, а потом сокращение мышц происходит по всему тракту.
Сокращения кишечника в здоровом детском организме похожи на приливы и отливы – перистальтические волны. В процессе продвижения пищи задействованы мышцы всего тракта. Болезненные ощущения у ребенка появляются по причине раздражения сверх нормы стенок органов пищеварения. Факторы такого явления:
- Большое количество еды поступило для переваривания и ЖКТ не справляется.
- Еда на ходу. Пища в желудок поступает плохо пережеванная, дальше по системе пойдет комок еды, без возможности его переварить.
- Яды и паразиты могут мешать нормальной работе организма и препятствовать естественному очищению.
- Стресс и перенапряжение, особенно у детей школьного возраста может вызвать спазмы в кишечнике и прочее.
Частые колики в животе маленьких пациентов охватывают не только желудок и кишечник. У грудничка, переведенного на неподходящую искусственную смесь, часто случается накопление газов в животе и болезненных спазмов.


Колики у грудного ребёнка
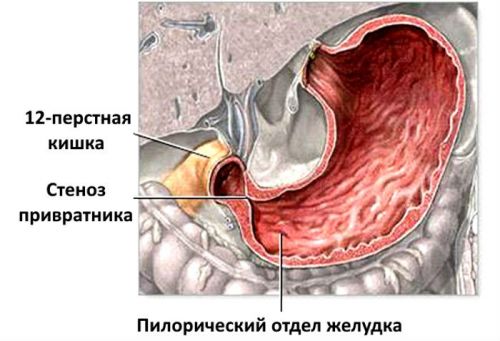
Ребенок старшего возраста страдает непроизвольным сжатием внутренних органов из-за пилоростеноза (резкое сокращение сфинктера между желудком и двенадцатиперстной кишкой).
Быстрое лечение дома
Приступы спазматических болей в кишечнике могут возникать неожиданно, не дают человеку разогнуться и могут становиться все интенсивнее, приводят к потере сознания, головокружению, тошноте.
Что делать, как помочь человеку? Важно быстро помочь организму справиться с симптомами в домашних условиях препаратами, которые находятся всегда под рукой. Есть лекарства, которые снимают болезненные ощущения. Разный вид симптомов требует адекватной медицинской помощи.
Медикаменты
Снять быстро спазм помогают обезболивающие и спазмолитические препараты. Спазмолитики не только устраняют боль, они ликвидируют основной источник боли – сжатие гладкой мускулатуры. Лекарственные средства этой группы отпускаются без выписки рецепта врачом.
Но-шпа
Препарат выпускается в форме таблеток. Устраняет болевой синдром, вызванный мышечным сокращением внутренних органов, а также при заболеваниях желчевыводящих путей.
Но-шпа устраняет боль в течение 15 мин. Таблетки от спазмов назначают и взрослым и детям с первых дней жизни.
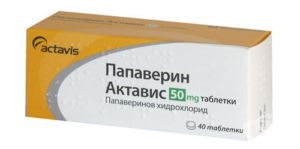
Папаверин
Лекарство, помогающее при спазмах гладкой мускулатуры органов пищеварения. Оказывает действие на мышечные волокна. Фармакологическая форма выпуска – свечи, инъекции для внутримышечного и внутривенного введения. Папаверин при боли вводится в прямую кишку, где быстро всасывается в кровь, распределяется по внутренним органам и помогает быстро убрать спазмы. Введение непосредственно в мышечную ткань или в вену также способствует эффективной работе лекарства в организме.

Лечить самостоятельно кишечный колит нежелательно. Требуется обратиться к врачу, который посоветует и подберет различные методы борьбы с недугом.
Народные средства
Лечение народными средствами можно начинать только после установления точного диагноза и на ранних стадиях заболеваний. Спазмы, вызванные колитами, лечатся отварами. Для приготовления используют разные травы.
Кисель из овсяных хлопьев принимать после еды, сюда же относится отвар из коры крушины, цветков тысячелистника и двудомной крапивы. Избавиться от диареи поможет отвар из ягод черемухи и черники.
Нарушение моторной функции кишечника восстанавливает алоэ с медом. Тыква помогает справиться с запорами, употребляется в виде различных блюд. Хронические запоры лечатся измельченными сухофруктами: чернослив, инжир, курага и мед.
От поноса поможет сбор трав: пустырник, мята, шалфей, тысячелистник, кора дуба и зверобой. Овсяные зерна являются отличным средством, помогающим остановить диарею.
Средство от спазмов: выпить столовую ложку постного масла и запить несколькими глотками отвара из мяты или ромашки.
Чтобы не допустить возникновение повторных спазматических болей и непроизвольных сокращений внутренних органов, необходимо полноценное питание, диета, активные физические нагрузки.
gastrotract.ru
Кишечные судороги. Спазмы кишечника причины и лечение.
Спазмы в кишечнике – очень распространенное заболевание. Рассмотрим основные причины недуга и методы как избавиться от него. Какие препараты применяются? Поможет ли диета? Найдем ответы на эти и многие другие актуальные вопросы.
Необъяснимые, внезапно возникшие сокращения стенок толстого и тонкого кишечника называют спазмами. Чаще всего наблюдается возникновение спазмов в тонком кишечнике, однако потом они распространяются по всей его области.
НЕРАЗРУШАЮЩАЯ ЖЕЛТАЯ КАЛИБРОВКА: ОСНОВНАЯ ПРИЧИНА — АЛЛЕРГИИ. Это заболевание распространено. Это хроническое воспаление с развитием язвенно-некротических изменений в слизистой оболочке правой кишки. Болезнь может возникать при диарее, крови и слизи, при боли в животе и потере веса. Причины язвенного колита не совсем ясны. Предположительно, однако, основной причиной его возникновения является аллергия. Во многих случаях, чтобы улучшить состояние больного, рекомендуется исключить из меню молоко и яйца.
Некоторые специалисты связывают это заболевание с инфекциями детства и искусственным грудным вскармливанием. Существенным является наследственный фактор. При неспецифическом язвенном колите нарушаются иммунные процессы: в кровяной суспензии образуются антитела, что приводит к покрытию пор и изъязвлению слизистой оболочки и, следовательно, колитам. Вторичная инфекция затем вовлечена в процесс и повреждает кишечный нерв. Диагноз язвенного колита устанавливается после исключения всех других причин заболевания.
Различают следующие основные виды кишечных спазмов:
- Ректальный (прямокишечный) спазм. Отмечается ложными позывы к дефекации.
- Аппендикулярный спазм. Наблюдается в начале развития острого аппендицита и характеризуется нарастающими сильными болями справа.
- Свинцовый спазм. Развивается после отравления свинцом. Наблюдаются резкие схваткообразные боли в животе, напряжение мышц брюшины, высокая температура, кровотечении из десен и серый налет между зубами и десной.
Причины заболевания
Сегодня, к сожалению, не названо точных причин развития данного недуга, поскольку спазмы могут возникнуть даже после еды. Очень много специалистов считают, что спазмы возникают в последствии психических и физических расстройств.
Важно знать, что злокачественное образование может привести к пренебрежению и плохой обработке язвенного колита. Краткое описание. Степень изменения толстой кишки колита может варьироваться от легкого воспаления, вызывая неприятные ощущения и легкую спазматическую боль при изъязвлении слизистой оболочки. Очень часто при колите возникает воспаление всей толстой кишки.
ХАРАКТЕР И КОЛЛЕКЦИЯ Эрозионные изменения в толстой кишке Острый колит, как и все острые воспалительные процессы в организме, которые имеют быстрое начало и идут бурно, длится от нескольких дней до нескольких недель. Хронический поток вялый и может беспокоить пациента на всю оставшуюся жизнь. При сильном колите возникают сильная боль спастичности, спазмы в животе, потеря аппетита и общая усталость. Редки редки, смешанные с слизью, иногда с кровью. Острый колит часто сопровождается воспалением в тонком кишечнике, а иногда и в брюшной полости.
Учитывая все факторы, врачи выделяют такие основные причины возникновения этой патологии в кишечнике:
- Постоянные переедания, плохо прожеванная еда, и другие нарушения в пищеварительном процессе, позволяющие в кишечник проникнуть не полностью переваренных продуктов.
- Дисбаланс микрофлоры кишечника, и различные инфекции, возникшие после попадания в орган разных бактерий или просроченной еды.
- Высокая нервозность, стрессы.
- Отравление организма неорганическими токсинами.
- Гельминтоз.
- Вирусы.
- Грипп и простудные болезни.
- Спазмы при беременности.
- Малоподвижный образ жизни и не высокая физическая активность.
Также причины возникновения данной болезни могут свидетельствовать про протекание некоторых серьезных заболеваний.
Основным проявлением хронического колита является чередование запора с диареей. Часто, после большой потребности, пациент остается с чувством неполной разрядки кишечника. Иногда ложные аппетиты при ходьбе в туалете сопровождаются истощением. Пациенты с хроническим колитом характеризуются общей слабостью, быстрой усталостью, головными болями, сниженной работоспособностью, нарушением сна. Потеря веса при хроническом колите часто связана с уменьшением количества пищи, которую вы едите, опасаясь, что боль увеличится, а также продолжительное соблюдение правильного питания.
Причины возникновения в детском возрасте
Очень часто молодые мамочки не могут дифференцировать спазм у ребенка
aqpi.ru

 Отвар ромашки поможет убрать дискомфортное состояние. 1 ст. ложка аптечного сбора заваривается в кипятке и настаивается в течение часа. Нужно принимать по 1-2 ст. ложке настоя через каждые 2-3 часа. Если спастичность проявляется периодически, можно пить отвар курсом, в течение 1-2 недель.
Отвар ромашки поможет убрать дискомфортное состояние. 1 ст. ложка аптечного сбора заваривается в кипятке и настаивается в течение часа. Нужно принимать по 1-2 ст. ложке настоя через каждые 2-3 часа. Если спастичность проявляется периодически, можно пить отвар курсом, в течение 1-2 недель.

















 Диетическая говядина в фольге на пару в мультиварке Редмонд
Диетическая говядина в фольге на пару в мультиварке Редмонд





 Загрузка…
Загрузка… Чтобы выяснить, какое мясо диетическое, следует оценить его химическим состав. В среднем он будет следующим:
Чтобы выяснить, какое мясо диетическое, следует оценить его химическим состав. В среднем он будет следующим:
 Споры на тему употребления мяса не только во время диеты, но и в целом, не утихают уже давно. Многие отказываются от данного продукта, утверждая, что человеческий организм плохо его усваивает. На данный момент научных обоснований такой позиции нет.
Споры на тему употребления мяса не только во время диеты, но и в целом, не утихают уже давно. Многие отказываются от данного продукта, утверждая, что человеческий организм плохо его усваивает. На данный момент научных обоснований такой позиции нет. Мясо занимает важное место при диете, особенно если речь идёт о диетических видах, например, о куриных грудках, говяжьей вырезке, индейке. Даже на извечный вопрос, можно ли свинину на диете, ответ удовлетворит ярых любителей – она допускается, если выбирать нежирные части.
Мясо занимает важное место при диете, особенно если речь идёт о диетических видах, например, о куриных грудках, говяжьей вырезке, индейке. Даже на извечный вопрос, можно ли свинину на диете, ответ удовлетворит ярых любителей – она допускается, если выбирать нежирные части. Считается, что список самого низкокалорийного мяса обязательно включает курицу, индейку, говядину, кролика.
Считается, что список самого низкокалорийного мяса обязательно включает курицу, индейку, говядину, кролика. Употребление того или иного мяса на диете должно быть обдуманным. Одни виды более жирные, другие менее, поэтому и выби
Употребление того или иного мяса на диете должно быть обдуманным. Одни виды более жирные, другие менее, поэтому и выби









 Эффективная очистка организма от токсинов и других вредных веществ. Подобно метле, они убирают из желудочно-кишечного тракта все шлаки.
Эффективная очистка организма от токсинов и других вредных веществ. Подобно метле, они убирают из желудочно-кишечного тракта все шлаки. Несмотря на то что тыква входит в список разрешённых продуктов для диетического питания при гастрите всё же не стоит употреблять в пищу её семена во время лечения гастрита
Несмотря на то что тыква входит в список разрешённых продуктов для диетического питания при гастрите всё же не стоит употреблять в пищу её семена во время лечения гастрита На вопрос можно ли семечки при гастрите с повышенной кислотностью и с пониженной кислотностью нет однозначного ответа
На вопрос можно ли семечки при гастрите с повышенной кислотностью и с пониженной кислотностью нет однозначного ответа Несмотря на то что тыква входит в список разрешённых продуктов для диетического питания при гастрите всё же не стоит употреблять в пищу её семена во время лечения гастрита
Несмотря на то что тыква входит в список разрешённых продуктов для диетического питания при гастрите всё же не стоит употреблять в пищу её семена во время лечения гастрита Семечки продукт полезный однако при заболеваниях желудка семена подсолнечника и тыквы могут принести вред
Семечки продукт полезный однако при заболеваниях желудка семена подсолнечника и тыквы могут принести вред Однозначного мнения насчет того можно ли кушать семечки при гастрите нет умеренное употребление продукта до 50 грамм после еды вреда не принесет
Однозначного мнения насчет того можно ли кушать семечки при гастрите нет умеренное употребление продукта до 50 грамм после еды вреда не принесет Употреблять семечки можно не всем не рекомендуется есть эти семена при гастрите
Употреблять семечки можно не всем не рекомендуется есть эти семена при гастрите В особенности тыквенные семечки при гастрите противопоказаны всем тем у кого отмечается повышенная кислотность
В особенности тыквенные семечки при гастрите противопоказаны всем тем у кого отмечается повышенная кислотность


 Основная польза тыквы при гастрите с повышенной кислотностью это её щадящее воздействие на слизистую оболочку желудка
Основная польза тыквы при гастрите с повышенной кислотностью это её щадящее воздействие на слизистую оболочку желудка Гастроэнтерологи особенно выделяют тыкву из ряда других разрешенных при гастрите продуктов
Гастроэнтерологи особенно выделяют тыкву из ряда других разрешенных при гастрите продуктов Основная польза тыквы при гастрите с повышенной кислотностью это её щадящее воздействие на слизистую оболочку желудка
Основная польза тыквы при гастрите с повышенной кислотностью это её щадящее воздействие на слизистую оболочку желудка Мякоть овоща при гастрите обычно едят в виде каши
Мякоть овоща при гастрите обычно едят в виде каши При воспалении слизистой оболочки желудка тыкву рекомендуется варить готовить на пару тушить или запекать в духовке
При воспалении слизистой оболочки желудка тыкву рекомендуется варить готовить на пару тушить или запекать в духовке Основные компоненты этого супа тыква и морковь
Основные компоненты этого супа тыква и морковь В запеченной тыкве сохраняются все полезные витамины и микроэлементы, поскольку это один из самых щадящих способов приготовления
В запеченной тыкве сохраняются все полезные витамины и микроэлементы, поскольку это один из самых щадящих способов приготовления Классический вариант диетического меню вареная тыква при гастрите
Классический вариант диетического меню вареная тыква при гастрите











 © DepositPhotos
© DepositPhotos
 © DepositPhotos
© DepositPhotos

 © DepositPhotos
© DepositPhotos

 © DepositPhotos
© DepositPhotos

















 Геморрой — варикоз прямой кишки
Геморрой — варикоз прямой кишки Симптом геморроя – резкая сильная боль
Симптом геморроя – резкая сильная боль Гельминты могут вызывать различные воспалительные процессы
Гельминты могут вызывать различные воспалительные процессы Колоноскопия при геморрое
Колоноскопия при геморрое Сбалансированное питание при геморрое
Сбалансированное питание при геморрое Здоровое питание занимает важное место в поддержании организма в тонусе
Здоровое питание занимает важное место в поддержании организма в тонусе



















 Боль, возникающая после еды, может сигнализировать о наличии какой-либо патологии системы пищеварения или преобладании в рационе блюд, раздражающих внутренние органы. В любом случае подобный признак не должен остаться незамеченным. Важно при первых же симптомах определить источник боли, обратившись к гастроэнтерологу. Врач проведет соответствующую диагностику исходя из характера возникающих болевых ощущений и места их локализации, и назначит необходимую терапию для исключения опасных осложнений.
Боль, возникающая после еды, может сигнализировать о наличии какой-либо патологии системы пищеварения или преобладании в рационе блюд, раздражающих внутренние органы. В любом случае подобный признак не должен остаться незамеченным. Важно при первых же симптомах определить источник боли, обратившись к гастроэнтерологу. Врач проведет соответствующую диагностику исходя из характера возникающих болевых ощущений и места их локализации, и назначит необходимую терапию для исключения опасных осложнений.








 Квашеная капуста содержит множество витаминов
Квашеная капуста содержит множество витаминов
 В просвете толстого кишечника человека постоянно «проживает» около 50 триллионов микроорганизмов.
В просвете толстого кишечника человека постоянно «проживает» около 50 триллионов микроорганизмов. Квашеная капуста улучшает работу иммунной системы, что проявляется на системном уровне.
Квашеная капуста улучшает работу иммунной системы, что проявляется на системном уровне. Ожирение в последние годы вышло на новый уровень и приобрело масштабы пандемии. Оно не только значительно снижает качество жизни и повышает риск смертности, но и причиняет большой экономический ущерб.
Ожирение в последние годы вышло на новый уровень и приобрело масштабы пандемии. Оно не только значительно снижает качество жизни и повышает риск смертности, но и причиняет большой экономический ущерб. Последние научные исследования демонстрируют, что содержащиеся в квашеной капусте пробиотики полезны для высшей нервной деятельности.
Последние научные исследования демонстрируют, что содержащиеся в квашеной капусте пробиотики полезны для высшей нервной деятельности. Капуста богата антиоксидантами и прочими растительными соединениями, которые предупреждают развитие злокачественной трансформации клеток организма. Продукт также снижает разрушение цепей ДНК, предотвращает появление мутаций и блокирует рост раковых клеток.
Капуста богата антиоксидантами и прочими растительными соединениями, которые предупреждают развитие злокачественной трансформации клеток организма. Продукт также снижает разрушение цепей ДНК, предотвращает появление мутаций и блокирует рост раковых клеток. Заболевания со стороны сердца и сосудов являются ведущей причиной смертности практически во всех странах мира.
Заболевания со стороны сердца и сосудов являются ведущей причиной смертности практически во всех странах мира.
 Квашеная капуста богата каротином и витамином А. Эти вещества обладают антиоксидантной активностью и снижают вредное воздействие свободных радикалов.
Квашеная капуста богата каротином и витамином А. Эти вещества обладают антиоксидантной активностью и снижают вредное воздействие свободных радикалов. Не смотря на множество фактов о пользе для здоровья, квашеная капуста может причинить и вред. Ниже рассмотрены самые часто встречающиеся побочные эффекты:
Не смотря на множество фактов о пользе для здоровья, квашеная капуста может причинить и вред. Ниже рассмотрены самые часто встречающиеся побочные эффекты:































 Мы часто обсуждаем с вами разные важные способы улучшить свое здоровье, а главное, качество жизни и сегодня продолжим данную тему.
Мы часто обсуждаем с вами разные важные способы улучшить свое здоровье, а главное, качество жизни и сегодня продолжим данную тему.



























 В продуктах птичьего происхождения содержится больше всего коллагена
В продуктах птичьего происхождения содержится больше всего коллагена