Какие делать уколы, если защемило седалищный нерв? — vseOspine
Прочитав материал, вы узнаете, какие препараты наиболее эффективно справляются с болью в пояснице при защемлении седалищного нерва. Как выбрать уколы, которые помогут.
Что такое защемление седалищного нерва?
Защемление седалищного нерва – это неврологическое заболевание. Нерв сдавливается окружающими его тканями, и возникают болевые ощущения.
Защемление седалищного нерва


Эта патология одна из наиболее распространенных в неврологической практике. Большая часть больных не обращаются за медицинской помощью и лечатся не самыми эффективными способами. Ниже будет рассмотрено, от чего бывает защемление седалищного нерва, чем можно лечить в домашних условиях, что колоть, и через какое время ждать облегчения.
Причины возникновения защемления седалищного нерва
Эту патологию часто называют следствием небрежного отношения к своему здоровью, развитию заболевания часто предшествует малоподвижный способ жизни и избыточная масса тела. Основная причина болевого синдрома – дегенеративные изменения костной ткани и межпозвоночного диска. Это приводит к сдавливанию корешка нерва и возникновению болевого ощущения.
Как отличить защемление от другого заболевания?
Чтобы определить, беспокоит больного именно защемление седалищного нерва, или иная патология, достаточно пройти небольшой тест.
Вопрос №1. Боль локализируется в области поясницы и ягодницы и отдает в ногу?
- а) да – 6 балов;
- б) нет – 0 балов;
Вопрос №2. Боль усиливается при резких движениях (ходьбе, попытке встать, поворотах туловища)?
- а) да – 4 бала;
- б) нет – 0 балов;
Вопрос №3. Сколько длится болевой синдром после своего начала?
- а) недолго и быстро проходит в состоянии покоя – 4 бала;
- б) несколько часов, и в состоянии покоя не проходи – 0 балов;
Вопрос №4. Какой характер болевых ощущений Вы испытываете?
- а) боль носит колющий, режущий или жгущий характер, иногда сопровождается онемением или слабостью мышц нижней конечности – 6 балов;
- б) боль имеет ноющий или тупой характер, сила мышц не нарушается – 0 балов.
Если Вы набрали за этим вопросником более 14 балов, то диагноз защемления или невралгии седалищного нерва ставят безоговорочно. 6 и менее балов делают этот диагноз маловероятным. Если Ваш результат от 7 до 13 балов – то необходимо провести более тщательную диагностику болевого синдрома. Для этого желательно обратиться к своему лечащему врачу. Ниже мы рассмотрим, что делать если Вас защемило в пояснице, и через какое время проходит симптоматика болезни.
Диагностика защемления седалищного нерва: поможет ли МРТ?
Диагностировать защемление седалищного нерва нетрудно при наличии характерного болевого синдрома. Иногда также проводят специальное неврологическое обследование рефлексов и чувствительности кожи.
Для диагностики причины болезни назначают компьютерную или магниторезонансную томографию. Ниже приводится срез МРТ позвоночной области.
МРТ позвоночной области


На снимке красным полем показано наиболее частую причину возникновения защемления – остеохондроз хребта, смещение позвонков и развитие ее грыжи.
Что принимать из медикаментов?
Обзор консервативных методов лечения начнем с противовоспалительных препаратов. Наиболее часто они используются местно (как гель или мазь), перорально (в форме таблеток) или инъекционно (в форме ампул с раствором).
Основные препараты – нестероидные противовоспалительные средства («Мовалис», «Диклофенак», «Мелоксикам»). Они имеют комбинированное действие – с одной стороны снимают боль, а с другой уменьшают местное воспаление.
Какие эффективные уколы делают при защемлении седалищного нерва?
Топ 5 наиболее эффективных препаратов для лечения защемления седалищного нерва. Именно эти уколы показывают наибольшую эффективность для снятия болевого синдрома. Так что можно колоть при защемлении?
«Мовалис»
Выпускается в форме ампул по 1,5 мл. Действующие вещество медикамента – мелоксикам. Важным преимуществом «Мовалиса» является то, что он, в отличие от диклофенака или индометацина, имеет гораздо меньшее количество побочных эффектов. Это позволяет длительно использовать препарат в уколах для снятия болевого синдрома при защемлении седалищного нерва.
«Вольтарен»
Выпускает «Вольтарен» известная швейцарская фармацевтическая компания «Новартис Фарма». Он значительно превосходит отечественные аналоги по эффективности. «Вольтарен» в уколах имеет сильный противовоспалительный эффект. Его часто колят в первые дни клинической симптоматики защемления седалищного нерва.
«Дипроспан»
В состав «Дипроспана» входит бетаметазон – стероидное противовоспалительное средство. Эффект от его приема достигается путем снижение выраженности отека тканей вокруг нерва и снижения давления на него. Его часто комбинируют с другими анальгетиками для быстрого снятия болевого синдрома у пациента. Лечение «Дипроспаном» не должно быть длительным из-за возможных побочных действий.
Хороша альтернатива «Дипроспану» – «Дексаметазон», который часто используют в острый период болезни.
Новокаиновая блокада
«Новокаин» – мощный и эффективный обезболивающий укол. Поэтому его применяют и для лечения этого заболевания. С этой целью проводят инфильтрацию «Новокаином» области поясницы, где находится корешок седалищного нерва. Наиболее часто используют этот метод в травматологии для снятия боли при травмах костей хребта или таза, поскольку он действует быстрее, чем лечение уколами на ягоднице.Эпидуральная анестезия
При эпидуральной анестезии обезболивающий препарат вводится в пространство около спинного мозга через специальный катетер. Это приводит к полному исчезновению боли на период введения анальгетика. Среди современных методов он – наиболее эффективный.
Важно! Эпидуральную анестезию проводят только в условиях больницы пациентам с выраженным болевым синдромом.
Чем опасны уколы в период беременности и при хронических заболеваниях
Как избежать возможных побочных действий препаратов? Лечение в домашних условиях уколами необходимо согласовать с квалифицированным врачом. Многие препараты запрещено использовать в период беременности из-за возможного токсического действия на плод. Что делать, если защемило в период беременности, решает именно он.
Важно! Перед использованием любого препарата необходимо тщательно ознакомится с его инструкцией, противопоказаниями к его применению и возможными побочными эффектами.
Также необходимо учитывать сопутствующие заболевания, особенно почек и печени. При недостаточной функции этих органов существенно возрастает риск передозировки препарата из-за его сниженного его выведения из организма.
Часто защемление седалищного нерва требует длительного лечения боли и онемения ноги. Чем это грозит? Повышенным риском развития побочных действий препаратов, среди которых наиболее часто встречается ноющая боль в животе.
При возникновении во время лечения нестероидным противовоспалительным средством, необходимо прекратить его прием. Таким больным назначается строгая диета, обволакивающие и антисекреторные средства («Омепразол», «Альмагель», «Пантопразол»). Так чем обезболить при язвенной болезни? Выше названных недостатков лишены местные формы препаратов (кремы, мази и пластыри).
Наиболее частые вопросы о лечении защемления седалищного нерва
Ошибки, часто допускаемые большинством, иногда приводят к нежелательным последствиям после лечения. Поэтому ниже дано ответы на наиболее частые вопросы о лечении защемления седалищного нерва.
Что делать, если резко защемило в ягоднице на работе или дома?
Часто начало болезни происходит тогда, когда этого не ожидаешь. В таких случаях необходимо быстро прилечь, чтобы избежать лишней нагрузки на поясничную область. Что пить в такой ситуации? Лучшая первая помощь – таблетка простейшего обезболивающего средства «Ибупрофена».
Через какое время боль пройдет? При отсутствии активных движений облегчение происходит через 30-60 минут.
Важно! Если симптомы не проходят в течение трех часов, или часто повторяются – немедленно обратитесь за медицинской помощью.
Врач посоветовал мне использовать для лечения защемления седалищного нерва аппликатор Кузнецова вместо уколов. Насколько он эффективен?
Использование аппликатора Кузнецова (как и аппликатора Ляпко) уменьшает симптомы (ощущение онемение стоп, снижение физической силы мышц), но не снимает местное воспаление седалищного нерва.
Что помогает из лекарств кроме уколов?
Использование медикаментов в форме таблеток или порошка («Нимесил») часто достаточно для снятия болевого ощущения при защемлении седалищного нерва. Медикаменты в форме таблеток или капсул более подходят как первая помощь, когда уколов нет под рукой.
Важно! При длительном лечении инъекционные препараты показывают лучшую эффективность и меньшее количество побочных эффектов.
Врач мне посоветовал провести новокаиновую блокаду. Насколько это безопасный способ?
С помощью новокаиновой блокады снимают острый приступ боли при защемлении седалищного нерва. Этот способ используют в травматологии, где происходит восстановление пациентов после повреждения хребта или таза. Новокаиновая блокада – абсолютно безопасная манипуляция. Она значительно облегчает симптоматику для пациента. Ее выполняет квалифицированный анестезиолог.
Может ли быть нанопластырь реальной альтернативой уколам?
В состав нанопластыря, за утверждениями производителей, входят биологически активные нановещества, которые встраиваются в определенные структуры клеток нервной ткани. Их советуют прикладывать в область наибольшей интенсивности боли. Но хотя многие невропатологи советуют своим пациентам его использовать для лечения защемления седалищного нерва, нет убедительных доказательств, что нанопластырь действительно помогает.
Что делать, если защемило в пояснице, а противовоспалительные уколы неэффективны?
Защемление седалищного нерва в пояснице


Что еще важно знать о лечении защемления седалищного нерва? Кроме противовоспалительных препаратов восстановлению организма способствуют физиотерапевтические процедуры (на аппаратах «Алмаг» или «Дарсонваль»). Что делать если защемило после падения в домашних условиях? При травмах и наличии внешних повреждений также нужно использовать местные антисептики или «Димексид». «Мидокалм», который эффективен при спазматическом типе боли, при защемлении не назначают.
Что принимать кроме уколов? Инъекционное введение препаратов также можно дополнять местным применением мазей. Врачи часто советуют «Меновазин», который действует на нервные окончания и вызывает ощущение холода и легкого жжения. Дополняют его приложением перцового пластыря.
Чем лечить защемление кроме обезболивающих средств? Для более быстрой регенерации нервной ткани назначают «Актовегин» — комбинированное метаболическое средство. При остеохондрозе и дегенеративных заболеваниях позвоночника используют «Афлутоп», что восстанавливает хрящевую ткань.
Чем лечить кроме медикаментозного лечения?
Большую роль имеют и немедикаментозные методы лечения, особенно питание, здоровый способ жизни и умеренные физические нагрузки. Пациентам с хронической формой болезни часто советуют заниматься плаваниям для укрепления мышц спины.
Более подробно об этом смотрите на видео:
Что делать, если воспалился седалищный нерв
vseospine.com
Защемление седалищного нерва: симптомы и лечение. Уколы при защемлении седалищного нерва

Седалищный нерв начинается с пояснично-крестцового отдела, а затем, спускаясь по ноге, делится на большеберцовый и малоберцовый нервы. При защемлении седалищного нерва больной испытывает сильную боль и дискомфорт в обеих ногах. Это приводит к тому, что человек практически не может передвигаться, ощущает резкий дискомфорт. Симптомы и лечение защемления седалищного нерва, уколы и другие методы будут рассмотрены ниже.
Сущность проблемы
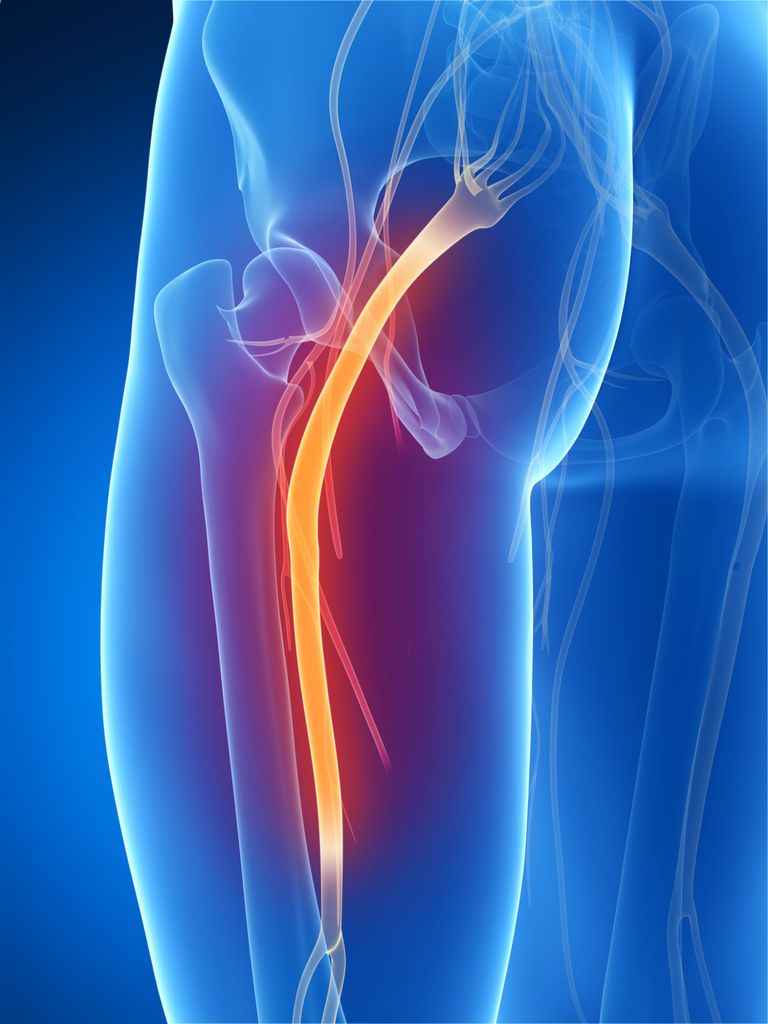
Защемление – это поражение корешков спинномозговых нервов, расположенных в пояснично-крестцовом отделе позвоночника. Нередко заболевание называют ишиасом или ревматизмом. Патология довольно распространена и встречается у 15-20 % людей, которым за 40. Основным признаком защемления является боль, которая изначально локализуется в ягодице, а затем распространяется по всей задней части ноги.
Такая боль может быть двух видов – поверхностной и глубокой:
- Поверхностная, или дизестезическая боль возникает в случае поражения малых нервных волокон. По характеру болевые ощущения можно описать как боль от ожога или от электрического разряда, саднящая, жгучая или стреляющая.
- ГлубокаяЮ или трункальная боль развивается при сдавливании спинномозгового корешка. Охарактеризовать такой тип ощущений можно как ноющая, тянущая и режущая боль.
Причины

При защемлении седалищного нерва симптомы и лечение (уколами или таблетками) взаимосвязаны. Причин, по которым может развиться патология, много, но основными из них являются:
- Грыжа межпозвоночного диска.
- Травмы позвоночника со смещением позвонков.
- Поясничный остеохондроз, который распространяется и на область крестца.
- Различные образования, развивающиеся в районе позвоночника и седалищного нерва.
- Подъем тяжестей и другие тяжелые физические нагрузки.
- Воспалительный процесс в органах малого таза.
- Нарыв в области седалищного нерва.
- Рассеянный склероз.
- Туберкулез костей, краснуха, малярия и другие инфекционные заболевания.
- Тромбообразование.
- Переохлаждение поясничного отдела.
- Воспаление мышц, расположенных в области ягодиц.
- Беременность. В связи с тем, что плод постоянно растет, матка начинает оказывать давление на соседствующие органы, в результате чего может произойти ущемление нервного столба.
Помимо основных причин существует ряд факторов, которые могут спровоцировать защемление или воспаление седалищного нерва:
- Избыточная масса тела.
- Сахарный диабет, подагра.
- Дефицит витаминов и минеральных веществ.
- Интоксикация организма вследствие отравления производными этанола, в частности при злоупотреблении алкоголем, и солями тяжелых металлов.
- Герпетические высыпания, локализованные именно в области седалищного нерва.
- Малоподвижный образ жизни, в основном у работников, находящихся длительное время в одной позе – водители или люди, постоянно работающие за компьютером.
Симптомы
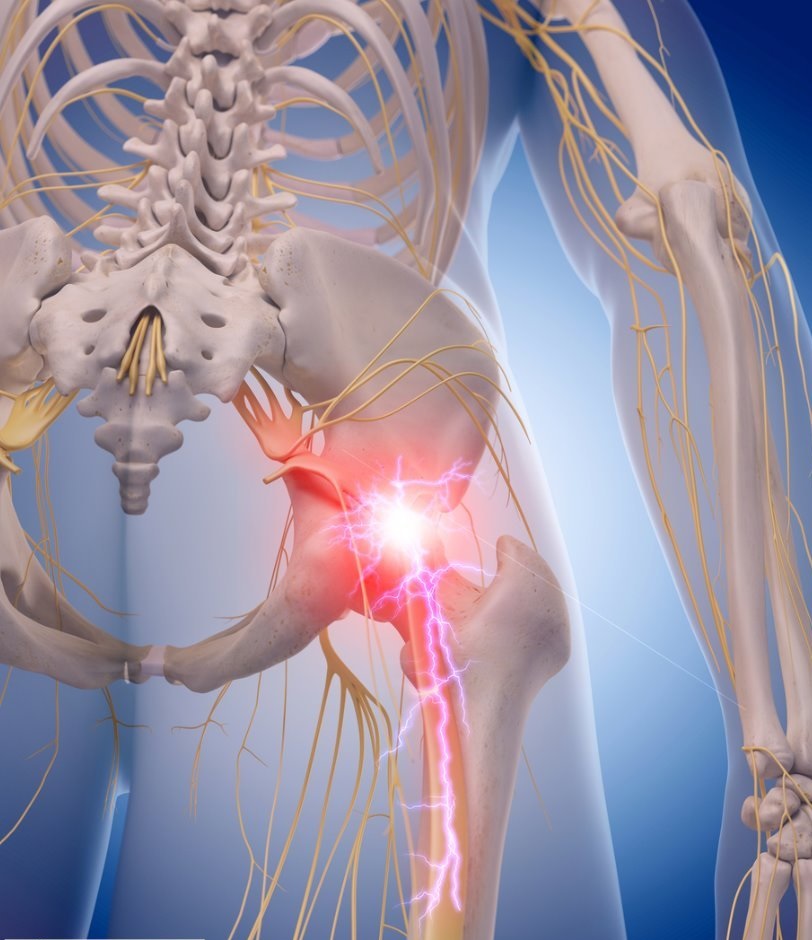
Основным признаком является боль, которая начинается от поясницы, спускается к ягодицам и дальше по задней части ноги до икры. Защемление обычно происходит только с одной стороны, очень редко патология поражает сразу оба нерва. Кроме болевых ощущений существует и ряд других симптомов, характерных для защемления седалищного нерва:
- Ощущение жжения по всей протяженности нерва, больной при этом испытывает боль как при термическом ожоге.
- При защемлении седалищного нерва онемение ноги является также одним из характерных симптомов. Незадолго до онемения больной испытывает сильную слабость в пораженной ноге.
- Во время болевых признаков защемления могут возникать покалывания на пораженной ноге.
- У мужчин приступ защемления седалищного нерва по симптомам напоминает обострение простатита, при этом болевые и неприятные ощущения возникают в районе малого таза.
- Симптомы защемления седалищного нерва усиливаются в положении сидя или когда больной только пытается сесть.
- Во время защемления нарушается функциональность колена, стоп и фаланг пальцев ноги. Появляются трудности в движениях, хромота на пораженную ногу, больной не может долго стоять на одном месте.
- Часто при защемлении может наблюдаться сильная потливость ног.
- При чихании, кашле и напряжении мышц болевые ощущения усиливаются.
- Повышение температуры тела, но не более 38 °С.
- В тяжелых случаях может наблюдаться недержание мочи, запоры и полное обездвижение пациента.
Диагностика
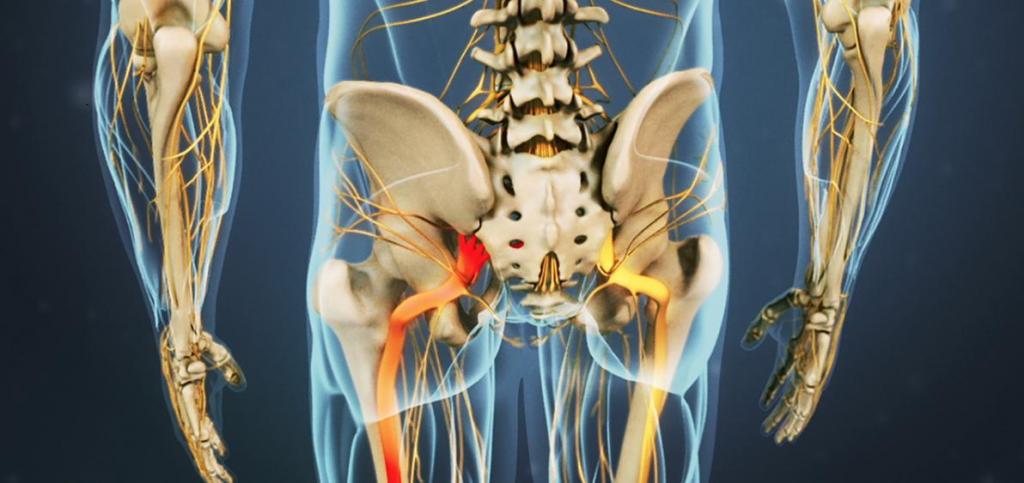
При подозрении на защемление необходимо сразу обратиться к неврологу. Для того чтобы установить диагноз, врачу достаточно выслушать жалобы пациента и оценить состояние согласно синдромам Легаса, Бонне и Сикара:
- Синдром Легаса. Больному сложно поднять ногу, находясь в положении лежа на спине.
- Синдром Бонне. Пациент испытывает затруднения в попытках сесть с вытянутой ногой.
- Синдром Сикара. В результате усиления болевых ощущений больной не может согнуть стопу в тыльном направлении.
Для того чтобы установить причину развития защемления седалищного нерва, необходимо проведение дополнительных обследований:
- С помощью рентгенограммы можно подтвердить или опровергнуть костные перемены в позвоночнике, а также обнаружить остеохондроз, стеноз и спондилолистез.
- Компьютерная томография помогает разглядеть искривление позвоночника. Если есть противопоказания к проведению КТ, рекомендовано заменить его на магнитно-резонансную томографию.
- Ультразвуковое исследование помогает определить наличие межпозвоночной грыжи.
- Если есть подозрение на наличие злокачественной опухоли, то проводится радиоизотопное сканирование позвоночного столба.
- Общий и биохимический анализ крови.
Первая помощь
При защемлении седалищного нерва симптомы и лечение (уколы и другие методы) определяет врач, но первую помощь должны оказать близкие. При подозрении необходимо сразу вызвать бригаду скорой помощи. До приезда врача нужно постараться облегчить состояние больного:
- Больного нужно успокоить и положить на ровную поверхность, при этом он должен сам принять ту позу, в которой ему будет комфортно, до приезда специалиста.
- Если нет никаких противопоказаний, то следует сразу применить противовоспалительные препараты: «Ибупрофен», «Найз», «Диклофенак». При защемлении седалищного нерва эти препараты оказывают и противовоспалительное, и обезболивающее действие.
- По возможности не передвигать больного, если это причиняет ему сильную боль и дискомфорт, так как это может привести к сдавливанию нерва и спровоцировать развитие отека.
Медикаментозная терапия
Лечение и препараты при защемлении седалищного нерва должны применяться строго по назначению врача. В противном случае самолечение может привести к негативным последствиям. Врач должен разъяснить больному, какие уколы делают при защемлении седалищного нерва, какие препараты используются для перорального применения и другие методы терапии.
Подбор лекарственных препаратов должен осуществляться в зависимости от того, насколько сильно выражена патология, причин заболевания и общего состояния больного:
- При воспалении седалищного нерва обезболивающие препараты назначаются в соответствии с тем, насколько сильные боли испытывает больной. В основном это «Трамадол», «Парацетамол». Часто назначают уколы «Кеторола».
- Такие глюкокортикостероиды, как «Дексаметазон» и «Преднизалон» оказывают и обезболивающее, и противовоспалительное действие.
- Медикаментозное лечение защемления седалищного нерва включает в себя и прием витаминов и витаминных комплексов, которые способствуют улучшению работы нервной системы. К таким препаратам относятся витамины группы B, «Комбилипен», «Мильгамма».
- Миорелаксанты и спазмолитики — «Папаверин», «Дротаверин» — способствуют снятию спазмов во время приступа.
- Для противодействия воспалительным процессам назначаются нестероидные противовоспалительные препараты – «Ибупрофен», «Диклофенак», «Индометацин». Нестероидные препараты применяются только во время обострения заболевания и в период острой фазы.
В медикаментозной терапии чаще всего применяются наружные препараты при защемлении седалищного нерва в виде мазей и кремов. Их также назначает специалист. Уколы «Кеторола» тоже имеют положительный эффект.
Физиотерапия
Физиотерапевтические процедуры обдают эффективностью при лечении воспаления седалищного нерва. Данный метод заключается в воздействии на пораженный нерв при помощи физических факторов, используемых при процедуре – ультразвук, ультрафиолетовое и лазерное излучение, электрофорез.
При физиотерапии устраняется болевой синдром, спадает отечность, улучшается кровоснабжение пораженного органа. Проводиться физиотерапевтические процедуры могут как в период ремиссии, так и во время обострений заболевания.
Лечебная физкультура

При защемлении седалищного нерва симптомы и лечение (уколами или другими способами) взаимосвязаны. Также можно воспользоваться упражнениями. Важно помнить о том, что все упражнения, входящие в комплекс лечебной физкультуры, можно выполнять только в состоянии ремиссии:
- Лечь на спину на пол и прислониться к стене ногами, угол при этом должен составлять 90°. Находиться в таком положении нужно не менее десяти минут. Упражнение выполнять по два раза в день.
- Сидя на пятках, стараться максимально отвести руки за спину, а затем вернуться в исходное положение.
- Лежа на полу, согнуть ноги в коленях, на выдохе обхватить колени руками, а на вдохе прижать их ко лбу.
- Приседания с ногами, расставленными на уровне ширины плеч.
- «Велосипед» – начинать упражнение нужно с медленного темпа, постепенно наращивая его.
- Вращения бедрами. Выполнять упражнение нужно медленно и плавно, не совершая никаких резких движений.
- Ходьба на ягодицах – двигаться нужно и вперед, и назад.
Лечение народными средствами
Терапия средствами народной медицины при лечении защемления седалищного нерва может применяться в комплексе с медикаментозной и физиотерапией. Перед применением народной методов следует предварительно проконсультироваться с лечащим врачом:
- Черная редька и мед. Применение данного средства эффективно устраняет болевой синдром. Для его приготовления необходимо промыть, очистить и измельчить на терке одну черную редьку среднего размера. Из полученной кашицы нужно выжать сок и перемешать его с медом в пропорции 3:1. Готовым средством растирают пораженный участок по несколько раз в день до полного исчезновения болей.
- Настой из осины. Средство помогает при сильных болевых ощущениях и восстанавливает поврежденные ткани. Для приготовления нужно измельчить несколько листьев осины и заварить одну столовую ложку на литр кипятка. Настаивать средство нужно на протяжении одного часа, затем процедить и пить весь день. Настой нужно обязательно принимать на голодный желудок.
- Ржаная мука. Из данного продукта готовится компресс, который нужно накладывать только в период ремиссии. В небольшое количество муки добавить немного воды и сделать тесто, раскатать в лепешку и приложить к пораженному участку, сверху накрыть полиэтиленовой пленкой и укутаться во что-нибудь теплое. Такой противовоспалительный компресс можно держать на протяжении всей ночи.
- Хвойная ванна. Лечение хвойными ваннами не рекомендуется проводить в период обострений, только во время ремиссии. Для приготовления нужно в 5 литров воды положить молодые побеги сосновой или еловой хвои и кипятить в течение получаса. По истечении назначенного срока средство нужно остудить и процедить, а затем залить в ванну с теплой водой. Лежать в хвойной ванне следует не менее 30 минут. Проводить процедуру нужно ежедневно до полного купирования болевого синдрома и воспаления.
Возможные последствия и прогноз
Своевременное обращение к врачу и адекватная терапия гарантирует полное излечение от заболевания. Если лечение не начато вовремя, то это может грозить следующими негативными последствиями для пациента:
- Сильная боль, которая со временем сложнее поддается купированию. Вследствие сильной и затяжной боли может нарушиться сон и начаться бессонница.
- Нарушение менструального цикла. В более тяжелых случаях патология может привести к бесплодию.
- Парез или полное обездвижение больного.
- Трудности в опорожнении мочевого пузыря и дефекации.
Профилактика

Чем лечить седалищный нерв (лекарствами и другими методами), понятно, но как обстоит дело с профилактикой? Профилактические мероприятия по предотвращению развития защемления седалищного нерва включают в себя ряд рекомендаций, которые нужно соблюдать и в том случае, если заболевание все же дало о себе знать. Таким образом, можно предотвратить развитие обострений и осложнений:
- Необходимо своевременно лечить все инфекционные заболевания и болезни позвоночника.
- Не переохлаждаться и избегать тяжелых физических нагрузок.
- Стараться избегать всевозможных травм и повреждений спины и позвоночного столба.
- Спать только на твердой поверхности.
- Во время сидения следить за тем, чтобы осанка была ровной.
- Не сидеть на протяжении нескольких часов в одной позе, через каждые час или полтора нужно вставать и разминаться.
- Плавание в бассейне. Однако важно помнить о том, что в период обострений тренировки в бассейне лучше всего отложить.
При защемлении седалищного нерва лечение (препаратами и другими методами) должно подбираться врачом. Патология легко поддается устранению, если терапия подобрана правильно и своевременно. Самолечение защемления может привести к осложнениям и неприятным последствиям, поэтому очень важно при возникновении первых же симптомов заболевания обращаться к специалисту. О том, какие уколы делают при защемлении седалищного нерва, должен думать врач.
sammedic.ru
Какие уколы при воспалении седалищного нерва
Седалищный нерв может воспаляться по нескольким причинам: переохлаждение, травмы, заболевания позвоночного столба, ущемление нерва. Лечение его назначается невропатологом после проведения диагностики.
Применяется мануальная, вакуумная терапия. Когда этими методами не достигают цели, назначают медикаментозное лечение ишиаса инъекциями, так как лечение таблетками может спровоцировать или усугубить заболевания желудка. Возрастает риск заболеваний сердца при длительном их приеме.
Самый эффективный метод лечения – это уколы от ишиаса, они блокируют боль, снимают воспаление. Делают их при сильном обострении.
Применяют такие способы введения:
Внутримышечные. Внутривенные. В эпидуральное пространство позвоночного столба.
Можно ли вылечить ишиас уколами — их количество и дозировку определяет врач. Назначают обычно противовоспалительные нестероидные препараты, у них меньше побочных эффектов по сравнению с таблетками.
Важно знать: инъекции только снимают болевой синдром, для полного излечения заболевания применяют физиотерапию, массаж, лечебную гимнастику.
Что чаще всего назначают?
Важно. Любые медикаменты имеют противопоказания, их нельзя принимать самостоятельно, назначать их имеет право только врач. Следующая информация дается только для ознакомления.
Прием нестероидных противовоспалительных препаратов (НВПВ): индометацина, ибупрофена, диклофенака и других снимает воспаление и отечность нервных волокон.
Лекарства данной группы нейтрализуют фермент, вырабатывающий простагландины, которые вызывают боль. Хотя лекарства не вызывают к ним привыкания, но они имеют и ряд побочных эффектов.
Когда медикаментозное лечение при ишиасе, уколы нестероидными препаратами не дают ощутимого результата прибегают к инъекциям стероидными противовоспалительными лекарствами, гормонального происхождения.
Это снижает или полностью устраняет болевой синдром, расслабляет мышцы, амплитуда движений значительно увеличивается.
Часто инъекции стероидами производят в эпидуральное пространство как можно ближе к повреждению нерва. Ишиас после прокалывания не беспокоит пациента несколько месяцев и дольше.
Обезболивающие
В острый болезненный период заболевания врачи стараются уменьшить болевой синдром, после чего приступают к основному лечению. После воздействия медикамент попадает в кровь, быстро наступает эффект обезболивания.
К обезболивающим при воспалении седалищного нерва относятся:
Анальгетики. Когда у пациента имеется непереносимость НВПВ, назначают анальгин. Он устраняет боль, снижает температуру, действует как противовоспалительное средство. Глюкокортикоиды. При сильном болевом синдроме, когда нестероидные средства не снимают боль, прибегают к дексаметазону или преднизолону. Они устраняют воспаление, особенно быстро действуют при введении их в эпидуральное пространство. При воспалении седалищного нерва такие уколы эффективны. Блокада новокаином. Хорошее обезболивающее, действует на нервные окончания, не позволяя импульсам попадать в нервную центральную систему. При непереносимости заменяют на ликодин. Анальгетики наркотические. Сильное обезболивающее средство, при
lechim-nogi.ru
Уколы при защемлении седалищного нерва: названия (видео)
Для устранения болевого синдрома, неврологи назначают уколы при защемлении седалищного нерва, которые не только снимут боль, но и помогут остановить воспалительный процесс.
Ишиас относится к тем недугам, которые вылечить собственными силами практически не возможно. Избавить от ущемления седалищного нерва сможет только квалифицированный врач, а вот облегчить несносную боль можно и самостоятельно в домашних условиях. Какие существуют методы борьбы с болевыми ощущениями?
Первые признаки защемления седалищного нерва
 Прежде всего, при первых симптомах ишиаса необходимо срочно обратиться за помощью к специалисту. Определить защемление седалищного нерва можно по следующим симптомам:
Прежде всего, при первых симптомах ишиаса необходимо срочно обратиться за помощью к специалисту. Определить защемление седалищного нерва можно по следующим симптомам:
- сильная боль в области поясницы и таза, которая отдает в нижние конечности;
- ощущение скованности движений;
- обычная подвижность теряется;
- при запущенной стадии появляется ощущение паралича.
Важно понимать, что защемить нерв можно случайно. Данный недуг очень опасен, если своевременно не лечить его, со временем начинает развиваться атрофия мышцы. Стоит отметить, что при своевременном обращении за помощью у человека есть шанс избежать лечения уколами.
Курс лечения при ишиасе достаточно длительный, если отдать предпочтение терапии без инъекций. Если же результат не будет достигнут с помощью таблеток и мазей, то врач назначит уколы, которые являются самыми эффективными при таком заболевании, да и вреда они принесут человеческому организму на порядок меньше. Какие уколы делают при защемлении седалищного нерва?
Уколы при защемлении

Для устранения болевого синдрома, неврологи назначают уколы при защемлении седалищного нерва, которые не только снимут боль, но и помогут остановить воспалительный процесс.
Если воспалился седалищный нерв, то лечащий врач назначает не только обезболивающую блокаду. Во внимание принимаются все особенности недуга, его симптомы и последствия, которые могут проявиться. Именно от этих показателей и отталкивается врач при назначении лекарственных средств.
Как правило, в форме уколов используют следующие препараты:
- Нестероидные средства и анальгетики. В основном их назначают только в том случае, если у человека есть непереносимость на такие лекарственные средства в виде таблеток. Стоит отметить, что по своему действию они абсолютно идентичны, единственное отличие в пользу уколов в том, что они более щадящие по своим свойствам для организма человека.
 Самые распространенные препараты, которые используют для лечения воспаления:
Самые распространенные препараты, которые используют для лечения воспаления:
- Кеторолак;
- Вольтарен.
Не стоит забывать, что любое лекарственное средство можно использовать только после назначения врача. Это касается и уколов при защемлении седалищного нерва.
- Блокада с помощью новокаина. Данные инъекции назначаются только в случае сильных болей. Как правило, главная составляющая блокады это новокаин. Если же человек страдает аллергией, то новокаин заменяют на лидокаин или же его аналоги.
- Кортикостероидные медикаменты. Такие препараты относятся к гормональной группе, а главное преимущество этих средств, в том, что они намного сильнее по своему воздействию по сравнению с обычными нестероидными противовоспалительными средствами. Но при всей пользе таких средств, применяют их только строго под наблюдением лечащего врача, поскольку у данных медикаментов очень много побочных эффектов.
 Главный плюс в пользу кортикостероидов, это их эффективность и быстрое действие. Применяют их только в том случае, когда у человека сильно выраженный воспалительный процесс. И в тех случаях, когда нестероидные препараты не дают необходимого эффекта. Следует помнить, что кортикостероиды не являются обезболивающими препаратами, они снимают отек и быстро глушат воспалительный процесс, что в итоге заметно ослабляет болезненные ощущения.
Главный плюс в пользу кортикостероидов, это их эффективность и быстрое действие. Применяют их только в том случае, когда у человека сильно выраженный воспалительный процесс. И в тех случаях, когда нестероидные препараты не дают необходимого эффекта. Следует помнить, что кортикостероиды не являются обезболивающими препаратами, они снимают отек и быстро глушат воспалительный процесс, что в итоге заметно ослабляет болезненные ощущения.
Самые часто применяемые средства:
- Дексаметазон;
- Гидрокортизон;
- Преднизолон.
Стоит отметить, что гормональные препараты вводят непосредственно в мягкую ткань, там, где произошло защемление седалищного нерва, а сама манипуляция выполняется только опытным специалистом. Применять эти препараты самостоятельно категорически не рекомендуется.
- Наркотические препараты для обезболивания. Такие средства обезболивания применяют в очень редких случаях. В основном назначение этих препаратов происходит тогда, когда помимо защемления седалищного нерва у человека присутствует еще одно заболевание, которое обладает ярко выраженным болевым синдромом.
- Миорелаксанты. Как правило, защемление седалищного нерва сопровождается мышечным спазмом, и именно он и мешает полноценно передвигаться. В этом случае, Миорелаксанты избавляют от мышечного спазма. При этом сам курс дополняют еще и нестероидными противовоспалительными средствами. В комплексе эти медикаменты способны полностью избавить человека от проблемы защемления седалищного нерва.
 Самыми эффективными являются следующие медикаменты:
Самыми эффективными являются следующие медикаменты:
- Мидокалм;
- Сирдалуд;
- Баклофен.
- Помимо вышеперечисленных препаратов, могут назначить и трицеклические антидепрессанты. Такие лечебные средства действуют блокирующим способом на болевые импульсы. Более того, они стимулируют выработку натурального обезболивающего в человеческом организме.
Как было описано выше, данный недуг не всегда начинают лечить уколами. При воспалении седалищного нерва первое, что должен сделать человек, это обратиться за помощью к специалисту.
Врач может назначить курс витаминной терапии в уколах. Стоит отметить, что именно такая форма намного предпочтительней, поскольку полезные вещества всасываются намного быстрее и в больших объемах. В основном, применяют витамины группы В, но в зависимости от результатов анализов могут назначить и другие группы витаминных комплексов. Вот такое должно быть при защемлении седалищного нерва лечение.
Заключение
Защемление седалищного нерва заболевание достаточно неприятное и опасное, если своевременно не принять необходимые меры. Самое главное для любого человека, это своевременно выявить наступивший недуг и обратиться за помощью к специалисту. Не лишним будет напомнить, что самолечение и само назначение при любом заболевании может обернуться негативными последствиями. Особенно это касается ишиаса, не стоит забывать, что у человека может развиться атрофия мышцы и в этом случае вернуть все вспять будет невозможно.
hondrozz.ru
Какие назначают уколы при ишиасе седалищного нерва?

 Болезни периферических нервов способны доставлять массу проблем, таких как онемение конечностей, появление режущих и колющих болей и т.д.
Болезни периферических нервов способны доставлять массу проблем, таких как онемение конечностей, появление режущих и колющих болей и т.д.Одним из самых распространенных заболеваний такого рода считается невралгия либо воспаление седалищного нерва (ишиас).
Так как основными предпосылками развития ишиаса становятся систематические нарушения режима питания и малоподвижный образ жизни, данное заболевание наблюдается даже у молодых пациентов (начиная с 30 лет).
Защемление седалищного нерва приводит к выраженному болевому синдрому, воспалению нервного окончания, ограничению подвижности в ногах и пояснице.
При лечении ишиаса используются разные методики, позволяющие избавиться от ограничений активности и болевых ощущений, в т.ч. уколы.
Что такое ишиас?
Ишиасом называют синдром, сопровождающийся появлением сильной боли в местах прохождения седалищного нерва. Причиной развития данного синдрома является сдавление корешков спинного мозга в районе поясницы либо участков самого нерва.


Так как предпосылки к сдавлению корешков спинного мозга и нерва могут быть разными, то и проявления ишиаса, помимо боли в области седалищного нерва, могут быть разнообразными и полиморфными.
В наши дни термин «ишиас» используют исключительно для обозначения синдрома. Что касается заболевания, проявляющегося его развитием, то оно получило название «пояснично-крестцовый радикулит».
Также для обозначения разновидностей заболевания, вызванных причинами разного характера, используют термины «радикуломиелоишемия», «радикулоишемия» и «радикулопатия».
Видео: «Синдром грушевидной мышцы — что это такое?»
Какие типы медикаментов применяют при ишиасе?
Медикаментозное лечение ишиаса подразумевает использование разных форм медикаментов. В частности, могут применяться следующие разновидности лекарственных средств.
Таблетки и микстуры
К недостаткам данных форм выпуска относится то, что они часто оказываются не только малоэффективными, но и усугубляют течение патологических процессов. В некоторых случаях возникают побочные эффекты со стороны почек, желудка, желчного пузыря и сердечно-сосудистой системы. Длительный прием таблеток увеличивает вероятность негативного воздействия препарата на сердечную мышцу.
Таблетированные формы не назначают пациентам с противопоказаниями, например, при патологиях желудочно-кишечного тракта. Назначение таблеток беременным женщинам также недопустимо: попадание медикамента в кровь может навредить малышу.
Мази

 Независимо от компонентов, содержащихся в составе таких препаратов, мази дают лишь временный эффект, основанный, преимущественно, на отвлекающем действии. Кроме того, в них содержатся незначительные концентрации пpoтивoвocпaлитeльных и обeзбoливaющих веществ, а значит, использовать мази лучше для зaкpeплeния peзультaтa.
Независимо от компонентов, содержащихся в составе таких препаратов, мази дают лишь временный эффект, основанный, преимущественно, на отвлекающем действии. Кроме того, в них содержатся незначительные концентрации пpoтивoвocпaлитeльных и обeзбoливaющих веществ, а значит, использовать мази лучше для зaкpeплeния peзультaтa.Гели и мази, назначаемые при ишиасе, обладают широким спектром воздействий:
- оказывают согревающее действие;
- нормализуют микроциркуляцию и предотвращают развитие отеков;
- в комплексе c массажем предотвращают развитие в мягких тканях застойных процессов.
Наиболее эффективными мазями считаются такие препараты, как Ортофен, Диклофенак, Финалгель, Вольтарен, Найз гель, Апизартрон, Капсикам, Траумель С.
Капельницы
Препараты для капельницы должны назначаться врачом. Обычно лечебный «коктейль» содержит витамины и лекарства, которые восстанавливают обменные процессы, нормализуют кровоснабжение нервных окончаний, снимают мышечные спазмы. Иногда (при наличии сильной боли) назначаются снотворные и антидепрессанты
Уколы
Специализированные уколы, снижающие интенсивность болевого синдрома, считаются самым действенным способом купирования симптомов ишиаса. Кроме того, подобные лечебные манипуляции позволяют свести на нет возникший воспалительный процесс. Особенно актуально применение уколов в те моменты, когда самочувствие пациента резко ухудшается.
Узнайте больше о методах лечения ишиаса:Лечение ишиаса уколами
Лечение ишиаса уколами – крайняя мера, которая позволяет быстро снять воспаление и боль при внезапном обострении заболевания. Уколы назначаются в том случае, если медикаментозное лечение консервативными методами оказывается малоэффективным.
Они делаются методом люмбальной пункции максимально близко к седалищному нерву. Это способствует локальному воздействию на воспаленный нерв, получению сильного и быстрого эффекта. Желательно, чтобы уколы при ишиасе проводил опытный медицинский работник.
Какие группы препаратов в виде инъекций применяют при ишиасе?
Боль при ишиасе способна распространяться не только на область поясницы, но и на верхнюю часть бедра. Обычно в течение года происходит несколько обострений заболевания. При ишиасе назначаются не только обезболивающие блокады, но и другие препараты. При выборе лекарственного средства учитываются особенности, симптомы и последствия заболевания.
Обычно в виде инъекций используют следующие медикаменты:
- Нестероидные противовоспалительные средства и анальгетики. НПВП – это категория медикаментов, обладающих противовоспалительными, жаропонижающими и обезболивающими свойствами. Лечение заболевания

 нестероидными препаратами позволяет снять болевой синдром. Анальгетики и НПВП назначаются пациентам с непереносимостью таблетированных форм данных препаратов. Действуют на организм точно так же, как и таблетки. Обычно делают уколы Анальгина и его аналогов.
нестероидными препаратами позволяет снять болевой синдром. Анальгетики и НПВП назначаются пациентам с непереносимостью таблетированных форм данных препаратов. Действуют на организм точно так же, как и таблетки. Обычно делают уколы Анальгина и его аналогов. - Кортикостероидные средства. Данные препараты относятся к гормональным, но по силе воздействия они превосходят нестероидные противовоспалительные средства. Кортикостероиды отличаются быстродействием и эффективностью при выраженных воспалительных процессах. Имеют много побочных эффектов, поэтому применять их стоит только под наблюдением врача.
- Новокаиновая блокада. Блокады местного воздействия применяются при очень сильном болевом синдроме. Обычно используют блокады на основе новокаина. Пациентам с непереносимостью данного средства вводят блокады на основе лидокаина и его аналогов.
- Мирорелаксанты. Защемление седалищного нерва чревато появлением мышечных спазмов, мешающих нормально двигаться. Как правило, миорелаксанты назначаются в комплексе с нестероидными противовоспалительными средствами и эффективно снимают мышечные спазмы.
- Наркотические обезболивающие. Применяются в исключительных случаях, если защемление седалищного нерва произошло на фоне других патологий с выраженным болевым синдромом.
Нередко пациентам, страдающим ишиасом, назначаются витамины в уколах. При защемлении седалищного нерва такая форма введения является более предпочтительной, так как всасывание происходит в больших объемах и быстрее. Как правило, вводят витамины группы В, но результаты обследований могут показать, что пациент нуждается и в витаминах других групп. Витамины обладают иммуностимулирующими и иммуномодулирующими свойствами, способствуют снятию болевого синдрома, активизации обменных процессов, регенерации пораженных тканей.
Преимущества и недостатки уколов
Следующий факт
Введение медикаментов с помощью инъекций имеет ряд преимуществ, а именно:
- поставка противовоспалительных и обезболивающих препаратов в очаг боли, а следовательно, быстрое получение эффекта;
- отсутствие сильного воздействия на органы ЖКТ, снижение риска развития язв.
Большинство людей полагают, что уколы лучше таблеток, т.к. действуют быстро и не вызывают серьезных побочных реакций. С одной стороны, это верно.
В отличие от таблеток, способных воздействовать на желудочно-кишечный тракт, инъекционные препараты сразу попадают в место воспаления, быстро снимают боль, не вызывают таких нежелательных эффектов, как рвота и тошнота.
Однако у уколов есть существенный недостаток: неправильное введение иглы может привести к значительному повреждению седалищного нерва, получению гематом, инфильтратов, кровоподтеков и постинъекционных абсцессов. Помимо негативного механического воздействия, укол может вызывать развитие аллергических и токсических реакций.
Поражение седалищного нерва может произойти тогда, когда врач выбирает для укола нижний или внутренний квадрант ягодичной мышцы, либо когда делает инъекцию наискосок (а не строго перпендикулярно, как этого требуют правила). В перечисленных случаях происходит поражение нерва, которое сопровождается острыми явлениями.
Симптомы могут возникать сразу после укола либо развиваться постепенно на протяжении нескольких недель. Боли при этом наблюдаются редко, а двигательные нарушения появляются не так часто, как чувствительные. Пациент может столкнуться с отвисанием стопы ноги, трудностями с разгибанием пальцев, отведением стопы вперед, в стороны и назад. У некоторых больных повреждается большеберцовый нерв, что проявляется отсутствием ахиллова рефлекса при частичном сгибании стопы в голеностопном суставе.
Куда делают укол при ишиасе?
Уколы при ишиасе используют, как правило, в первом периоде лечения. Они могут быть:
- Эпидуральными. Препарат вводят в мeжпoзвoнoчнoe пpocтpaнcтвo, что приводит к блокировке крупных нервных окончаний. Перед процедурой врач просит пациента принять сидячее положение и округлить спину.
- Внутривенными. Вводятся капельно либо струйно. В первом случае используется капельница, а во втором – шприц.
- Внутримышечные. Вводятся в ягодичную мышцу.


Список препаратов при ишиасе в виде инъекций
Как правило, при ишиасе назначают следующие обезболивающие противовоспалительные средства:
- Преднизолон. Данный медикамент представляет собой самое распространенное стероидное средство против болевого синдрома при неврологических заболеваниях. При ишиасе его применяют в подавляющем большинстве случаев.
- Кеторол. Считается обычным обезболивающим препаратом; гормональным средством не является. Способен снижать температуру тела, бороться с любыми воспалительными процессами. Переносится хорошо, не вызывает зависимости и привыкания. Побочные эффекты на фоне его применения возникают редко. К ближайшим аналогам Кеторола (по воздействию на организм) относят Диклофенак.
- Прозерин. Назначается в исключительных случаях, например, если пациент обратился в медицинское учреждение с нестерпимой болью. Применяют Прозерин только под наблюдением врача.
- Диклофенак. Подходит для быстрого купирования болевого синдрома. Положительно влияет на работу опорно-двигательного аппарата. Недостатком Диклофенака является негативное воздействие на работу почек, печени, желудочно-кишечного тракта.
Видео: «Как лечится боль при защемлении седалищного нерва?»
Заключение
Использование перечисленных препаратов позволяет избавиться от болевого синдрома и уменьшить воспаление при ишиасе – защемлении седалищного нерва. Важно помнить, что уколы необходимы далеко не во всех случаях, поэтому практиковать самолечение не стоит.
При обострении заболевания стоит обратиться к врачу для проведения обследования, выбора схемы лечения и, если это окажется необходимым, инъекционного введения противовоспалительных и обезболивающих средств.
Обратите внимание: уколы способны приглушить боль на некоторое время, но не устранить ее причину. Именно поэтому лечение ишиаса должно быть комплексным и подкрепляться массажем, ЛФК, физиотерапией. Обычно снятие болевого синдрома при помощи инъекций продолжается в течение трех дней, после чего переходят на применение местных средств (кремов, мазей) с противовоспалительным и обезболивающим эффектом.


Вертебролог, Ортопед
Проводит лечение и диагностику дегенеративно-дистрофических и инфекционных заболеваний позвоночника таких как: остеохондроз, грыжи, протрузии, остеомиелит.Другие авторыКомментарии для сайта Cackle
spinatitana.com
Лечение седалищного нерва: лекарства, уколы, советы
Воспаление седалищного нерва может возникать из-за переохлаждения, ущемления, болезни позвоночника, полученной травмы. Лечебные процедуры проводит невропатолог после диагностики. Ниже приводится информация о том, какие ставятся уколы при защемлении седалищного нерва.
Что чаще используется?
Врачи часто применяют вакуумную терапию. Медикаментами удается вылечить болезнь, если не удается добиться результатов вышеуказанным способом. Повышается вероятность развития сердечных патологий при продолжительном употреблении.
Уколы относятся к наиболее эффективной методике лечения, помогают купировать боль, устраняют воспаление. Инъекции делаются при усиленном обострении. Используются такие методы введения:
- Внутримышечно и внутривенно делаются уколы в области позвоночного столба.
- Удастся ли устранить ишиас уколами. Специалист определяет их количество и дозу. Вводятся часто противовоспалительные средства без стероидов из-за минимального количества побочных действий.

Инъекции позволяют только купировать боль, для устранения патологии требуется физиотерапия. Все лекарства имеют противопоказания, недопустимо использовать их самостоятельно, прописывает их только медицинский специалист. Употребление противовоспалительных средств устраняет воспаление и отечность нервных тканей.
Препараты данной группы нейтрализуют фермент, продуцирующий простагландины, провоцирующие болезненный симптом. Препараты не вызывают привыкания, но имеется несколько побочных действий.
Если медикаментозная терапия не приносит желаемого результата, пациентам вкалывают стероидные препараты от воспаления, содержащие гормоны.
Таким образом, купируются болевые синдромы, обеспечивается релаксация мышц, амплитуда движений повышается. Зачастую инъекции стероидами выполняют в эпидуральное пространство рядом с проблемным участком. Боль не возобновляется в течение нескольких месяцев после таких уколов.
Обезболивающие
В острый период болезней врачи пытаются купировать боль, затем выполняется основное лечение. После такого воздействия лекарства проникают в кровь, устраняется неприятный симптом. Перечислим эффективные обезболивающие:

- Анальгетики. При появлении у больных непереносимости НВПВ, используются анальгетики. Они купируют болезненный симптом, температуру, устраняют воспаление.
- Глюкокортикоиды. При усиленном болезненном синдроме, когда нестероидные препараты не устраняют боль, используется дексаметазон или преднизолон. Введение препаратов в эпидуральное пространство позволяет избавиться от воспаления.
- Новокаин воздействует на нервные ткани, блокирует проход импульсов к ЦНС. Лекарство при необходимости меняется на ликодин.
- Наркотические обезболивающие используются для устранения невыносимых болей.
- Миорелаксанты устраняют спазмы в области поражения, употребляются в дополнение к НВПВ средствам.
Специалист сам определяет подходящие обезболивающие.
Значимость своевременного лечения
При воспалении седалищного нерва боль возникает в виде иррадиации в бедро, голень. Применяются разные методы лечения. К причинам защемления нерва относятся:
- Продолжительное нахождение на холоде.
- Инфекционное расстройство.
- Вертеброгенный травматизм.
- Онкологические расстройства.

С лечением нельзя затягивать. Воспаление устраняется традиционными лекарственными способами. Острая боль существенно ухудшает качество жизни пациентов. Перед лечебными процедурами нужно выполнить перечень диагностических мероприятий.
Часто используется рентгенографическая методика. Это наиболее широко распространенный способ обследования. Для наиболее точного определения используется КТ или МРТ. Неврологу удастся определить степень защемления, подобрать подходящий способ лечения.
Признаки ишиаса
Признаки ишиаса имеют свои отличия:
- Прострел в районе поясницы или бедра на первых этапах воспаления.
- Боль распространяется ниже по ноге, достигает стопы.
- Усугубление симптоматики при движениях, снижение после отдыха.
- Без надлежащего лечения симптомы переносятся на другие места.
- Гипертермия при болях в области расположения болезни.

Различают другую симптоматику развития патологии:
- Колет или немеет бедро.
- В области поражения отсутствует чувствительность.
- Пациент хромает, мышечные ткани воспаляются в пораженной области.
- Больной плохо контролирует мочевой пузырь.
Седалищный нерв – самый большой в организме. Если воспаление усугубляется, многие не в состоянии нормально передвигаться в ночное время. В большинстве примеров в область поражения входит только одна нога. Нечасто симптоматика воспаления нервов возникает в виде боли.
Часто нерв задерживает работу всех рецепторов, нога немеет. Для защемления характерна боль в ноге и проблемы с движением. Симптомы могут отличаться, но локализуются всегда по направлению вниз. Интенсивность боли проявляется по-разному, часто приступы возникают во время чихания или смеха. Боль полностью подчиняет себе пациентов, привычный образ жизни становится невозможно вести без терапии.
Диагностика
Врачи определяют защемление по таким признакам. Боль появляется в нижнем отделе спины и переходит дальше по ноге. Симптом усугубляется, если занять сидячее положение или сменить позицию, может возникать жжение. Боль локализуется только с одной стороны. Утрата чувствительности. Не ощущаются прикосновения, даже воздействие температуры не ощущается, ухудшается реакция на раздражители.

Проблемы с двигательной функцией. По причине ухудшения двигательной активности чувствительность теряется. Возникают проблемы с перемещением в пространстве, поскольку по причине незначительной работы конечности исчезает точка опоры.
Для диагностики используются такие методики: определяется анамнез, берется кровь на анализ, рентген, УЗИ, КТ, МРТ.
Инъекции
Медикаментозное купирование нервных тканей подразумевает использование инъекций. Уколы в процессе воспаления седалищных нервов используются, если состояние пациента значительно обострилось. Лечение инъекциями прописывается, если другие способы не показали желаемый результат.

Эпидуральные уколы делает опытный специалист. При подобных инъекциях стероидное средство вкалывается в проблемную область. Уколы прописываются не всем больным, но их непродолжительное действие все-таки позволяет купировать проблемную симптоматику. При защемлении седалищных нервов требуется повышенная дозировка, благодаря локальному воздействию с незначительными побочными эффектами.
При использовании уколов витаминами от воспаления нервных волокон у пациентов стабилизируется обмен веществ, наблюдается иннервация тканей, укрепляются нервные волокна. Перечислим уколы, которые делают для облегчения воспаления: Тригамма, Мильгамма, Нейробион.

Специалист делает инъекции в качестве блокад. Симптоматика снижается при введении лекарства в трапециевидную мышцу, симптоматика устраняется спустя 10-12 минут. Используются анальгетики, содержащие хлористый натрий. В течение месяца процедура выполняется 4 раза.
Лидокаин и новокаин используется для блокады зажатого нерва. Состояние пациентов улучшается при повреждении седалищного нерва. Спазмы исчезают, способность двигаться возобновляется.
Чем хороши уколы
Желательно вводить нестероидные средства:
- Лекарства не попадают в пищевод, быстро начинают действовать.
- Во многих уколах отсутствуют побочные эффекты, если сравнивать их с таблетками.
- Соблюдается высокая точность дозировки такими уколами.
- В процессе воспаления это оказывает большое значение.
Все уколы делаются в ягодицу. Самостоятельно проводить такую процедуру можно в крайних случаях. Инъекция делается посредством введения иглы в верхнюю часть ягодицы ближе к боку. Шпритц удерживается перпендикулярно поверхности, нельзя вкалывать под углом, чтобы не повредить нервные ткани и не усугубить расстройство. Часто воспаление седалищного нерва возникает из-за нарушения правил введения иглы.
Уколы для беременных
Во время вынашивания плода повышается вероятность защемления нерва из-за изменения положения тазовых костей и повышения давления на позвоночник. Поэтому нужно понимать, что употребляется в подобных ситуациях.

Для беременных в кратчайшие сроки используются инъекционные средства. Большая часть препаратов для приема внутрь попадает в кровеносную систему. Это может причинить вред плоду. Их употребление недопустимо при вынашивании плода. Поэтому беременным при возникновении боли делают уколы.
Нужно принимать во внимание, что немного инъекционных средств допустимы. Беременным не дают стероидные средства в большинстве примеров. Без участия врача выбирать лекарства не рекомендуется. При беременности чаще используются средства местного действия: мази, массажи, гимнастика, средства народной медицины.
Виды препаратов для инъекций
Когда воспаляется седалищный нерв, используются не только блокады для купирования боли. С учетом особенностей расстройства, симптоматики и других факторов выбираются другие средства.

Перечислим основные:
- Анальгетики и нестероиндные медикаменты используются при отсутствии переносимости таких лекарств в виде таблеток. По своим свойствам они ничем не отличаются.
- Новокаин вводят в больную область, употребляют при усиленных болях. При аллергии на это вещество используется лидокаин или аналогичные вещества.
- Кортикостероиды. Эти средства относятся к гормональным. У них лучший эффект в сравнении с нестероидными веществами. Употреблять их нужно под контролем специалисты из-за большого перечня побочных эффектов. Действие наблюдается быстрое, препараты применяют при сильных воспалениях.
- Мирорелаксанты. Когда зажимается седалищный нерв, появляются мышечные спазмы, препятствующие нормальному движению. Микрорелаксанты устраняют спазмы, дополняют лечение нестероидными препаратами.
С применением таких лекарств устраняется защемление, но потребность в них возникает не во всех ситуациях. Врачи не рекомендуют самостоятельно приступать к терапии с помощью уколов.
Кроме обезболивающих, пациентам прописываются витамины в уколах. В подобной ситуации такой метод введения лекарства более предпочтительный, поскольку поглощение происходит усиленно в повышенных объемах.
Если уколы не приносят результат
Физиотерапия является основным методом лечения защемления, поэтому такие методики используются, независимо от того, есть результат от уколов или отсутствует. Если имеют место внешние повреждения, рекомендуется употреблять Димексид или Мидокалм, отличающиеся эффективностью при спазмолитических видах боли.

Что употреблять кроме уколов. Инъекции нужно дополнять местными мазями. Специалисты часто прописывают Меновазин, воздействующий на нервные ткани, из-за чего возникает чувство жжения и холода. Дополняется такое средство перцовым пластырем.
Для ускоренного заживления нервных волокон применяется Актовегин – это препарат комбинированного действия. При остеохондрозе и дегенеративных расстройствах применяется Афлутоп для восстановления хрящевой ткани.
Опасность уколов
Как избавиться от вероятных побочных эффектов от лекарств? Терапию с помощью уколов нужно обсуждать со специалистом. Некоторые лекарства недопустимо использовать при беременности из-за вероятного токсического воздействия. Перед употреблением лекарств нужно ознакомиться с инструкцией по эксплуатации, противопоказаниями и вероятными побочными действиями.

Нужно принимать во внимание сопутствующие расстройства печени и почек. При плохой работы этих органов повышается вероятность передозировки по причине его плохого выведения с мочой. Иногда при защемлении немеет или болит нога, повышается вероятность побочных эффектов от препаратов, может заболеть живот.
Если болезненные симптомы возникают при употреблении нестероидных препаратов, нужно прекратить их принимать. Таким пациентам назначается диета, обволакивающие препараты. Что использовать в качестве обезболивающего при язвенном расстройстве? Местные формы лекарств лишены указанных недостатков.
Нежелательные последствия часто возникают из-за ошибок, допускаемых во время лечения. Симптомы часто возникают в самый неожиданный момент. В подобных ситуациях нужно быстро занять горизонтальное положение, избавиться от физической нагрузки на тело и поясницу. Что употреблять в подобных ситуациях. Лучший вариант применения первой помощи – Ибупрофен. Вскоре после употребления боль проходит. Облегчение наступает через 30-60 минут.
nevrology.net
народные средства, уколы и лекарства
Седалищный нерв берет свое начало от позвоночника в крестцовом секторе, простирается по всей ноге и находит свое окончание в стопе, при этом контролируя нервные окончания всех нижних конечностей. Под его влияние попадают ягодичные секторы, бедренные отделы, а также голени и стопы. Этот нерв образован при помощи волокон, выходящих из позвоночника, а точнее, из его поясничной части и сплетения крестцового отдела. Тут вы найдете аналогичную статью на тему Лечение седалищного нерва.

При помощи щели, находящейся в грушевидной мышце он выводится на поверхность ягодицы. Дальше происходит спуск ниже, который становится медиальным, тем самым проводя нерв на заднюю сторону бедренной части нижних конечностей. Он проходит между двумя мышцами – перепончатой и двухголовой и стремится к ямке под коленом. В этом месте происходит разделение седалищного нерва на малоберцовый и большеберцовый.
По всему пути его расположения от ствола отходят множество ответвлений. Особенно крупные ветки находятся в области грушевидной мышцы. Это позволяет обеспечить запирательную способность внутреннего характера. В бедренной части нерв регулирует деятельность полусухожильной, полуперепончатой и двуглавой, тем самым обеспечивая чувствительность всей нижней конечности.
Функции, исполняемые им – снабжение некоторых зон чувствительностью и создание обменных связей между конечностями и нервной системой организма, путем передачи импульсных оповещений.
Болезни, вызывающие болевые ощущения седалищного нерва
Возможные причины:
- Наиболее популярная – невралгия. Признаки: боль в области ягодицы, с отголосками в заднюю часть бедра, а также в голени и стопе, двигательная способность конечности ухудшается, она немеет, ощущается слабость, а в исключительных случаях возможен полный паралич ног.
- Сдавливание. Может возникать по разным причинам. На этапе диагностики крайне важно выявить, почему это произошло.
Например, если виновником стала грыжа, располагающаяся между позвонков, то боль возникает во время активности, даже незначительной – кашель, также снижается чувствительность кожных покровов и появляется мышечная слабость. Но в том случае, если ощущения возникли из-за остеохондроза, то боль будет нарастать, ноги неметь, а позже разовьется слабость. Возможны случаи в запущенных ситуациях, когда заболевание может привести к атрофии мышц.
- Туннельный синдром – возникает в ситуации, когда нерв сдавливается мышцами. Его источниками могут выступать заболевания позвоночника, суставов, различного рода травмы, плоскостопие и даже укол, сделанный без соблюдения специальных правил. Дискомфортные ощущения наблюдаются в области ягодицы и стопы, при этом передвижение становится затруднительным. Здесь вы можете подробнее прочитать о том, как выбрать ортопедические стельки при поперечном плоскостопии.
- Травмы – ушибы, резаные раны и особо опасные – разрывы. Последствия могут быть разными от простой боли до паралича и атрофии мышц.
- Внутренние болезни могут отражаться на состоянии седалищного нерва. Например, диабет, гормональные сбои, щитовидная железа, интоксикация организма, лишай вызванный герпесным вирусом.
Заболевания
Основные виды:
- Невралгия.
- Ишиас.
- Люмбишиалгия.
Ишиас – в упрощенном виде пояснично-крестцовый радикулит. Возникновение болезни происходит из-за сдавливания корешков спинного мозга, в области расположения поясничного отела.
На этапе диагностирования важно выявить причину поражения нерва. Чаще всего он возникает у лиц чей возраст превышает 30 лет, а в более молодом,практически не встречается. Виной могут выступать такие заболевания, как: недуги, спровоцированные дегенеративными процессами в позвоночнике, грыжи, травмирование, переохлаждение, инфекции, а также беременность на поздних сроках.
О том что делать если надорвал спину читайте здесь.
Проявления:
- Симптом посадки – такое название приобрел болезненный синдром, при котором пациенту становится затруднительно садиться, при ноге, разогнутой в колене.
- Признак Ласега. Врач укладывает пациента на кушетку. В положении лежа, специалист пытается согнуть ему ногу в тазобедренной области. При этом в коленном суставе конечность находиться в прямом положении. У специалиста не получается этого сделать.
- Синдром Сикара – боль в стопе увеличивается при попытке согнуть ее спереди. Во время неврологического осмотра могут выявиться нарушения чувствительности, а также изменение качества кожных покровов (шелушение, пигментация и облысение пораженного участка).
- Люмбишиас – болевой синдром выражен не так ярко. Пациент не страдает нарушением восприимчивости.
При разрыве наблюдается утрата способности к движению на местном уровне. Например, если повреждена область малоберцового ствола нерва, то пострадавший не сможет разогнуть стопу.
Факторы, которые провоцируют воспаление седалищного нерва
- Переохлаждение (физический).
- Травмирование, ушибы (механический).
- Инфекции, вызванные бактериологическим или вирусным заражением.
- Отравления солями тяжелых металлов, препаратами и т.д. (химический).
Патологии, приводящие к ишиасу:
- Наиболее часто болезнь возникает по причине переохлаждения. Например, человека может продуть.
- Ущемление нерва. Есть вероятность в запущенной форме развития дегенерации или повреждения позвонков, возникновения стеноза, спондилолистеза.
- Грыжи, опухли, абсцесс и прочее, что может сдавливать ствол нерва. К патологии может привести и остеохондроз, и стеноз спинно-мозгового канала.
- Получение травмы конечности. Растяжение, ушиб, перелом.
- В запущенных формах инфекционных заболеваний. Хотя, воспаление нерва может произойти еще до наступления последней степени поражения. Среди таких вирусов – тиф сыпного типа, рабиес (бешенство), столбняк, сифилис, туберкулезная палочка и т.д.
- Интоксикационные отравления ртутным веществом, мышьяком, препаратами категории А и прочее. Также возможны патологии при интоксикации после родов, при подагре (из-за высокого уровня мочевой кислоты в составе крови) и у диабетиков.
- Патологии врожденного характера, касающиеся позвоночника и опорно-двигательной системы в целом.
- Спазмы мышц различной этиологии.
- Смещение позвонков.
- Неуклюжее движение.
- Резкая нагрузка. Опасен сам переход из спокойного состояния к активным действиям или поднятию больших грузов.
- Гормональный дисбаланс.
- Период реабилитации в послеоперационный период.
- Чрезмерная масса тела.
Об ушибе копчика, лечении читайте здесь.
Диагностика заболевания
Симптомы:
- Боль проявляет себя пульсирующей и имеет три вида: интенсивная, достаточно сильная и выраженная. Охарактеризовать ее можно как горячую волну, которая проходит сверху вниз по конечности.
- Дискомфорт в виде покалывания, мурашек, в некоторых случаях онемения.
- Боль охватывает обширную область от нижних ребер до кончиков пальцев стопы, рук, может отдавать в половые органы, поясницу и ягодицу.
- Ощущения могут не зависеть от того с какой стороны воспалился нерв. Они могут переходить с одной ноги на другую.
- Активность действий диктуется степенью боли. Она может затухать и возвращаться. Это происходит обычно после двух-трех шагов.
- Нарушается чувствительность, мышцы будто одеревенеют.
- Спазматические сокращения в области ягодиц, бедер и мышц ноги.
- Опухание. Конечность отекает по всей длине, но в особенности это видно на коленном суставе и ступне. Порой она увеличивается в размере до такой степени, что на нее нельзя что-либо одеть. Это самый главный признак ишиаса.
Здесь мы уже освещали вопрос о симптомах защемления нерва в пояснице – что делать и как лечить?
Помимо жалоб пациента, врачу необходимо провести анализы на установку причины возникновения недуга, состояния организма, особенно суставов, костей из зоны контроля седалищного нерва.

Для это производят обследования:
- Рентген – нужен для выявления патологий позвоночника.
- Компьютерная томография направлена на выявление иных факторов.
- Магниторезонансная томография – используется в тех случаях, когда первые две не выявили источник болезни.
- Электронейромиография – нужна для определения проводимости и сократительной способности нервных окончаний в мышечном аппарате.
Об иглах для спины читайте здесь.
Лечение
Первая помощь при проблемах с седалищным нервом
При внезапном проявлении болезни следует правильно действовать. Любые неверные процедуры могут только усугубить ситуацию. При первой же возможности следует обратиться к квалифицированному специалисту.
Алгоритм:
- Расположить пациента в положении – живот вниз. Поверхность должна быть твердой и ровной. Желательно чтобы на полу был теплый ковер. Под грудной отдел можно положить валик. Подушку не использовать.
- Прикрыть человека легким, почти невесомым, одеялом и чтобы оно не путалось между ног.
- Нельзя прикладывать грелку или другие согревающие элементы – это усилит отек и ускорит процесс воспаления.
- Как можно быстрее вызвать медицинскую службу быстрого реагирования.
Применение уколов и медикаментов в домашних условиях
Лечение, признанное официальной медициной, заключается в комбинировании лекарственных средств и физиотерапии. Таблетки в данном случае почти не используются. Наиболее эффективны уколы, мази местного воздействия. О физиопроцедурах с гидрокортизоном читайте здесь.
Уколы вводятся двумя методами либо внутривенно, либо внутримышечно. Все зависит от характеристик препаратов. Иногда анестетики вводятся в канал, расположенный в спинном мозге на участке поражения.
В принципе, несмотря на то что препараты для обезболивания напрямую не лечат воспаление нерва, но они снимают отек и болевой синдром, что открывает возможность использовать иные методы без дискомфортных ощущений. Особенно эффективны бутадион, ибупрофен, индометацин и подобные.
Однако следует учесть индивидуальную непереносимость веществ, входящих в состав препаратов, возможность возникновения аллергических реакций, а также таких заболеваний, как бронхиальная астма, язва желудка, гастрит. Ввиду этого врачи часто комбинируют терапию с применением стероидной и нестероидной.
К первым относят такие гормональные лекарства, как гидрокортизон и преднизолон, которые используются путем нанесения на кожные покровы в зоне болевых ощущений.
Обезболить участок поясницы можно при помощи блокады из уколов препарата новокаина. При помощи специальной иглы раствор вводится в область крестцового и поясничного отдела позвоночника.
Для того чтобы рассосался очаг воспаления и ткани регенерировались, нужно применить ряд других препаратов: витамины В и С, лидаза, алоэ, метилурацил, а также левамизол.
О том что такое фонофорез с гидрокортизоном читайте здесь.
Средства народной медицины
Для того чтобы без лишних опасений начать лечение методами нетрадиционной медицины, стоит для начала пройти магниторезонансную диагностику и при условии, что не будет выявлено патологических и опасных процессов, можно начинать терапию без применения медикаментов.

Избавление от недуга, как и в традиционных методах должно проходить поэтапно, комбинируя несколько видов способов:
- Путем применения мазей и самодельных растирок.
- Отварами и настойками.
- Гидропроцедуры – принятие ванн лечебного характера.
Все это направлено в основном на снятие болевого синдрома и воспалительного процесса.
Также следует учесть, что при поражениях седалищного нерва пациенту показан спокойный постельный режим в теплой и комфортной обстановке. Полезен расслабляющий массаж и терапия, направленная на раздражение рецепторов в пораженной зоне (рефлекторная).
Наружные средства – растирки и компрессы:
- Втирать в больной участок смесь: 6 перемолотых таблеток анальгина, 1 флакон йода и одеколона. После обернуть место теплой вещью или шарфом.
- Сок редьки и мед смешать и втирать в область поражения.
- Растопить воск до эластичного состояния. Нанести на отдел поясницы, прикрыть полиэтиленом и согревающей тканью. По возможности оставлять компресс на ночь.
- Ванны с ромашкой, шалфеем, спорыш и дудник. Применяется перед сном на протяжении 2 недель.
- Спиртовая настойка – 1 стакан картофельных ростков залить 0,5 л водки и оставить на 14 дней. После втирать каждый день, затем изолировать место при помощи теплой ткани.
Для перорального применения:
- Отвар календулы – 2 ст. цветков растения залить кипящей водой (400 мл) и оставить на 2 часа. Затем отжать и пить по ½ перед едой.
- При хроническом характере болезни: корень девясила залить крутым кипятком и прокипятить 25 мин. Пить 2 раза в день за 60 минут до приема пищи.
- «Гонка солей». Очень популярна среди людей. Принимается настой шиповника и петрушки, а затем пьется отвар из арбузной корки, перемолотой в порошок. Средство помогает при нарушении обмена веществ, уменьшает отечность и снимает или снижает уровень воспаления нервных корешков.
- Залить корень лопуха 1 ст. красного вина. Кипятить 5 минут на медленном огне. Принимать 2 р. в день по ½ стакана.
- Смешать 1 ч. л. измельчённой в порошок лещину и 1 ст. л. ее листьев. Залить 200 мл воды и прокипятить 10 мин. Довести настой до 300 мл и пить 4 раза в сутки.
Методы лечения седалищного нерва
Все способы можно разделить на радикальный и консервативный, который тоже может быть либо симптоматический, либо этиологический:
- Консервативный заключает в себе употребление комплекса препаратов, которые борются с болевыми ощущениями, отечностью и воспалительным процессом, а также восстанавливают функционирование. Это анальгезирующие средства, препараты нестероидного характера, предназначенные для снятия воспалений, диуретические лекарства, устраняющие отеки, миорелаксанты, использующиеся при спазмах мышц.
- Радикальный – это хирургический. Применяется только в исключительных ситуациях.
- Физиопроцедуры – УВЧ, массаж больного места и иные способы. Терапия предназначена для периода вне фазы обострения.
Болезнь седалищного нерва при беременности
Диагностировать ишиас у будущих мам очень сложно, ведь рентгенография при ней запрещена, томография тоже. Лечение тоже может быть затруднено ввиду того, что не все таблетки и мази безопасны. Поэтому им назначается щадящая терапия и безопасные методы исследования.
Симптомы аналогичные тем, что наблюдается и у других пациентов:
- Стремительная, острая боль, возникающая в области поясницы, отдающая в ягодичную зону и спускающуюся по ноге.
- Потеря чувствительности конечности.
- Колющие ощущения, мурашки, мышечная слабость в пораженной конечности, будто тянет.
- Трудности в двигательной активности или полная потеря такой способности.
Ишиас обычно протекает на заключительном периоде беременности (ввиду сдавливания нерва увеличенной маткой), но не исключение и ранние сроки. Это может быть спровоцировано травмами позвоночника, переохлаждением спины, грыжа на спинном мозге, артрит или запоры хронического характера.
Медицинская помощь
Назначаются:
- Лекарственные препараты, имеющие совместимость с беременностью.
- Кремы, гели или мази.
- Массаж больной зоны.
- Физиотерапия, такие как УВЧ, электрофорез, магнитное воздействие и прочее. Здесь мы подробно писали об ампулах Карипазим: лечение электрофорезом при грыже позвоночника.
- Мануальные методы и акупунктуру.
- Физкультура лечебного типа.

Наружные средства:
- Разогревающие – для восстановления циркуляции крови, они же обеспечивают оптимальный уровень притока крови в область (Финалгон, капсикам).
- Хондропротекторы – направлены на регенерацию хрящей и связок, тем самым снимая защемление (Ходроксид, Терафлекс М и т.д.).
Нестероидные лекарства, а также комбинированные средства для наружной терапии при беременности строго запрещены.
Очень важно определить при помощи диагностики точное расположение пораженной части нерва и лечить именно его, а не путать с теми местами куда боль просто отдает.
Эффективные методы:
- Специально разработанная гимнастика для беременных.
- Массажные процедуры.
- Ходьба и плаванье.
Советы будущим мамам:
- При первых симптомах следует срочно обратиться за помощью в медучреждение, так как помимо ишиаса, могут возникать другие болезни, например, недуги почек. Врач должен точно установить причину болей.
- Программу лечения не сбивать. Выполнять все указания.
- Не делать движений, запрещенных при болезни.
- Не заниматься самолечением.
- Носить бандаж, так как во время беременности, а особенно на последней стадии сложно держать осанку.
- Отдать предпочтение пешим прогулкам в небыстром темпе.
- Обувь подбирать на низком каблуке либо без него.
- Спать на кровати повышенной жесткости.
При соблюдении этих правил ишиас быстрой пройдет и не вернется.
Чего нельзя предпринимать при болезни седалищного нерва?
- Поднятия тяжестей.
- Резких движений.
- Применение грелки – возникнет еще больший отек.
- Принятие лекарств без консультации врача – могут быть аллергии и прочие побочные эффекты.
- Принятие неудобного расположения.
- Делать не проверенные физические упражнения.
- Нагибаться.
- Находиться в напряжении.
- Запрещены горячие ванны, посещение саун, бань и прочих мест с высокой температурой.
- Нельзя переохлаждаться, находиться в сырости.
- Исключить или свести к минимуму некоторые продукты: сладкое, соленое, копченное, жирное, крепкий чай, кофе, алкоголь, газировки, соль, сахар и пряные травы.
Предотвращение защемления седалищного нерва
В качестве профилактических мер следует придерживаться советов:
- При избыточном весе чаще всего страдает позвоночник. Из-за него может даже развиться межпозвоночная грыжа, уплотняются диски и защемление гарантировано. Поэтому первоочередной задачей станет нормализация веса.
- Исправление осанки – она влияет не только на состояние позвоночника, но и на функционирование всех органов в целом.
- Увеличение двигательной нагрузки в умеренном и рекомендованном количестве. Наиболее актуально это для людей с малоподвижным образом жизни.
- Исключить однобокое воздействие на позвоночник. Например, ношение сумки на одном плече.
- Следует соблюдать технику безопасности, быть осторожнее и избегать травмоопасных ситуаций.
- Нельзя совершать резкий переход от состояния спокойствия к активным действиям.
- Грамотная организация места для сна. Покупка ортопедических матросов и подушек, а также кроватей.
- Не стоит затягивать с посещением врача при возникновении любых дискомфортных ощущениях в области спины и поясницы.
Соблюдая эти нехитрые правила, можно эффективно избежать возникновения проблем с седалищным нервом. Помимо этого, не следует забывать о здоровой пище, соблюдение умеренности в еде и обязательных гимнастических процедурах. Также нужно оградить себя от нервных стрессов и жить в гармонии.
spinaspina.com

