Препараты для лечения язвы двенадцатиперстной кишки
Взрослое население разных стран страдает от язвенной болезни двенадцатиперстной кишки. Оно часто переходит в хроническую форму. Выражается в возникновении язвочек на слизистых оболочках органа. Имеет гендерную специфику. Больший процент заболеваемости выявлен у лиц мужского пола в возрасте от 20 до 30 лет. Жители сельских поселений страдают заболеванием реже жителей больших городов. Может перетекать в хроническую форму. Часто регистрируются рецидивы.

Причины
Основной причиной язвенной болезни становится присутствие в организме человека бактерии Хеликобактер пилори. В указанном микроорганизме содержатся патогенные вещества, которые способствуют образованию язв на слизистой оболочке.
К дополнительным факторам относят:
- Генетическую предрасположенность. С течением времени клетки организма вырабатывают все большее количество соляной кислоты. Это негативно сказывается на работе органа.
- Пренебрежение правилами здорового питания. Присутствие в рационе большого количества острых, копченых, соленых продуктов приводит к чрезмерному раздражению слизистых оболочек двенадцатиперстной кишки.
- Особенности индивидуального психического и нервного развития. Острая реакция на стресс, длительное переживание негативных эмоций, чрезмерная умственная активность приводят к нарушениям пищеварения.
- Злоупотребление курением и алкогольными напитками способствует раздражению слизистых оболочек.
- Длительное употребление лекарственных препаратов. Отрицательное влияние на слизистые имеют антибиотики и некоторые виды противовоспалительных медикаментов.
Симптомы
Симптомы язвы двенадцатиперстной кишки хорошо известны специалистам. Самостоятельно язву двенадцатиперстной кишки можно заподозрить по ощущениям боли в верхнем отделе животе. Особенность боли может быть различной – от тупой до острой и колющей. Интенсивность различная.

Время возникновения определяется истечением трех часов после приема пищи. Возможно внезапное возникновение болевого синдрома. Присутствует тошнота, вздутие, неприятная отрыжка. Возникает чувство переполненности желудка. В запущенных случаях заболевания, которое приняло хроническую форму, без должной терапии возрастает риск возникновения осложнений. Больного помещают в стационарное отделение.
Лечение
Существуют различные препараты для лечения язвы двенадцатиперстной кишки. Оно носит комплексный характер. Включен ряд препаратов, направленных на предотвращение появления осложнений. Схема лечения язвы подбирается с учетом причин и стадии развития заболевания. В период обострения язвенной болезни многие из них применяются для купирования отдельных проявлений недуга. Прием медикаментов обязателен при лечении язвенной болезни.
Лечение язвы двенадцатиперстной кишки препаратами имеет высокую вероятность избавления от недуга:
- Группа медикаментов, которые имеют антисекреторную направленность. Уменьшает действие желудочной секреции на слизистую. Раздражение становится меньше. Способствуют ингибиторы протонного насоса и блокаторы кальциевых каналов. Секреция снижается. Антисекреторные средства призваны значительно снизить агрессивное действие соляной кислоты.
- При подтверждении наличия в желудке Хеликобактер пилори применяются препараты, имеющие в составе висмут. Жизнедеятельность микроорганизмов становится меньше. На слизистой образуется защитная пленка. Действие желудочного сока существенно снижается.
- Медикаменты, которые оказывают положительное действие на моторику двенадцатиперстной кишки. Ими становятся средства-прокинетики. Целесообразно принимать в период обострения заболевания. В комплексную терапию включают антибактериальные препараты.
- В лечении при язве двенадцатиперстной кишки применяют терапию антацидами. Они нейтрализуют действие соляной кислоты. Имеют вяжущий эффект и действуют как адсорбенты. Рекомендовано применять после еды.
- В комплекс лечения недуга входят гастропротекторные препараты, которые способны обволакивать слизистую оболочку органа. Раздражающее действие пищеварительных ферментов существенно снижается. Соляная кислота практически не наносит агрессивного воздействия.
- В арсенале препаратов для лечения язвы двенадцатиперстной кишки зачастую имеются спазмолитики и анальгетики, обезболивающие. Они направлены на улучшение питания слизистой оболочки органа, устранение неприятных симптомов, болевых ощущений.

Применяемая схема лечения язвы двенадцатиперстной кишки зависит от причин, которые вызвали ее. При возникновении язвы, вызванной бактерией, используют эрадикационную терапию. Основная цель указанного лечения – уничтожение патогенного микроорганизма. Симптоматика при этом проходит. Наступает заживление образовавшихся язв.
Курс лечения язвы составляет 7 или 10 дней. Терапия может включать в себя либо три, либо четыре компонента. Препараты, предотвращающие рецидивы, назначают на срок до семи недель. В некоторых случаях могут быть применены лекарства при язве двенадцатиперстной кишки, которые блокируют рецепторы.
Если причиной стали иные провоцирующие факторы, то из лекарств от язвы возможно исключение антибиотиков. В большинстве случаев антибиотики при язве будут рекомендованы врачом. Таблетки становятся предпочитаемой формой препаратов при купировании проявлений заболевания.
При отсутствии положительного эффекта от терапии язвы двенадцатиперстной кишки медикаментами применяют хирургическое вмешательство. Мера крайняя. Прямым показанием для проведения оперативного вмешательства становится перфорация стенок желудка или кровотечение.
При операции поврежденную часть желудка или начало тонкого кишечника отсекают. Высок риск возникновения осложнений после проведения операции. Наиболее частыми становятся воспалительные процессы и кровотечения.
Специалисты отмечают отсутствие положительного эффекта от оперативного лечения, если Хеликобактер пилори присутствует в организме и становится причиной появления язв. Риску возникновения новых язвенных образований подвержены здоровые участки слизистой оболочки органа. Лечением патологии занимается врач-гастроэнтеролог. По завершению приема медикаментов пациент проходит повторное обследование для оценки эффективности лечения.
Питание при язве
Сопутствующей терапией язвы желудка и двенадцатиперстной кишки становится соблюдение диеты. Термическая обработка продуктов происходит на пару или способом варки. Возможно тушение. Под запрет попадают все блюда, в которых есть составляющие, способные негативно воздействовать на стенки желудка и двенадцатиперстной кишки, раздражая их.
Слизистая оболочка органа должна находиться в максимальном покое. Продукты, способствующие выделению желудочного сока, не рекомендуется вносить в рацион. Продукты поступают в пищеварительную систему в консистенции пюре. Питание становится дробным. Переедание недопустимо. Блюда должны иметь комфортную для приема температуру. Соль употребляется в ограниченном количестве. Рекомендованы продукты с высоким содержанием белка, обогащенных витаминами и микроэлементами.
Супы приобретают консистенцию киселя или готовятся как суп-пюре. Увеличивается потребление жидкости.

Под запрет попадают сладости, консервированная продукция, тугоплавкие жиры. Блюда, имеющие в составе грибы, также попадают под запрет. Исключаются вареные яйца и приготовленные в виде жареной яичницы. Не рекомендовано употребление различного рода соусов.
Профилактика
Мерами профилактики язвы не нужно пренебрегать. Соблюдение правил личной гигиены существенно снижает риск попадания бактерии Хеликобактер пилори в организм человека. Правильное питание способствует своевременному поступлению необходимых веществ и микроэлементов.
Необходимо выработать приемлемый способ снятия нервно-психологического напряжения. Минимизировать употребление алкоголя и никотина.
С помощью диеты возрастает вероятность нормализовать здоровое функционирование пищеварительного тракта. Самостоятельно лечить язву не рекомендуется. Использование средств народной медицины может быть только по согласованию с лечащим врачом. Диета и народные средства в комплексе способны усилить действие препаратов.
Информация на нашем сайте предоставлена квалифицированными врачами и носит исключительно ознакомительный характер. Не занимайтесь самолечением! Обязательно обратитесь к специалисту!

Автор: Румянцев В. Г. Стаж 34 года.
Гастроэнтеролог, профессор, доктор медицинских наук. Назначает диагностику и проводит лечение. Эксперт группы по изучению воспалительных заболеваний. Автор более 300 научных работ.
gastrot.ru
Лечение язвы желудка и двенадцатиперстной кишки медикаментами
 Язва желудка и двенадцатиперстной кишки – это распространенное заболевание, при которой наблюдается формирование язвочек на слизистой органов пищеварения. Данная патология диагностируется у каждого 10-го человека. Симптоматика язвенной болезни чаще наблюдается у мужчин, нежели у женщин. Язва желудка и двенадцатиперстной кишки может привести к развитию серьезных осложнений, поэтому очень важно начать лечение недуга как можно раньше.
Язва желудка и двенадцатиперстной кишки – это распространенное заболевание, при которой наблюдается формирование язвочек на слизистой органов пищеварения. Данная патология диагностируется у каждого 10-го человека. Симптоматика язвенной болезни чаще наблюдается у мужчин, нежели у женщин. Язва желудка и двенадцатиперстной кишки может привести к развитию серьезных осложнений, поэтому очень важно начать лечение недуга как можно раньше.
В основе терапии заболевания находятся медикаментозные средства различных форм, способствующих наступлению стадии ремиссии. Лечение медикаментами язвы желудка и двенадцатиперстной кишки подбирается врачом и почти ничем не отличается. Медикаментозная терапия подбирается только после тщательного обследования и обязательно включает в себя несколько фармакологических групп. Точная комбинация препаратов, а также их дозировка должна устанавливаться гастроэнтерологом. Самолечение при язве категорически недопустимо.
Особенности развития язвы
Язвенное поражение ЖКТ представляет собой хронический патологический процесс, при котором происходит смена периодов обострения и ремиссии. При рецидиве болезни (весенне-осенний период) на внутренней поверхности стенки желудка или кишечника образовывается кровоточащая рана, которая в период ремиссии зарубцовывается, по-прежнему оставаясь на месте.
Основной причиной развития данной патологии является активизация бактерий Helicobacter Pylori, которые повреждают клетки поверхности желудка, вызывают воспаление, провоцируя образования язв. Но наличие в организме данного типа бактерий, которые обычно проникают в органы пищеварения через грязные продукты, слюну, от матери к плоду, не обязательно должно привести к развитию язвы.
Для активизации патогенных микроорганизмов необходимо наличие следующих предрасполагающих факторов:
 Неправильное питание.
Неправильное питание.- Курение, употребление алкоголя.
- Постоянные стрессы, депрессии.
- Долгий прием некоторых лекарств: НПВС, анальгетики.
- Генетическая предрасположенность.
В зоне риска находятся мужчины от 30 лет, проживающие в крупных городах, а также пожилые люди с ослабленной иммунной системой. Язва желудка и 12-перстной кишки проявляется болями различного характера и интенсивности в животе, тошнотой и рвотой, нарушениями стула, а также снижением веса и метеоризмом. Для обнаружения недуга и назначения терапии необходимо посетить гастроэнтеролога и пройти обследование.
Принципы лечения язвы медикаментами
Лечение язвенной болезни должно быть систематическим и обязательно включать в себя медикаментозную терапию, состоящую из нескольких лекарственных групп. Прием медикаментов направлен на достижение таких результатов:
- Блокировка выработки желудочной кислоты.
- Уничтожение патогенных микроорганизмов.
- Устранение причины заболевания.
- Заживление пораженных участков слизистой.
- Нормализация желудочной моторики.
- Устранение воспаления, симптоматических проявлений.
- Защита слизистой органов пищеварения от кислоты.
- Предупреждение развития осложнений.
В стадии ремиссии язвенник пребывает на амбулаторной терапии, а обострение лечится в стационарных условиях. План лечения язвы желудка и 12-перстной кишки подбирается по результатам обследования, учитывая множество дополнительных факторов: возраст, степень тяжести заболевания, общее состояние больного. Для достижения эффекта совместно с медикаментозной терапией назначается диетотерапия, народные средства, здоровый образ жизни.
Показания и противопоказания к медикаментозному лечению
Наш сервис бесплатно подберет вам лучшего гастроэнтеролога при звонке в наш Единый Центр Записи по телефону 8 (499) 519-35-82. Мы найдем опытного врача поблизости от Вас, а цена будет ниже, чем при обращении в клинику напрямую.Медикаментозная терапия при язвенном поражении слизистой желудка или двенадцатиперстной кишки назначается при наличии таких показаний:
 Обострение патологического процесса.
Обострение патологического процесса.- Инфекционный характер болезни.
- Отсутствие улучшений при соблюдении диетотерапии.
- Прогрессирование симптоматики.
- Сильные болезненные ощущения.
- Признаки язвенного кровотечения.
- Профилактика рецидивов.
Лекарственные препараты не назначаются для лечения язвенной болезни при наличии таких состояний:
- Период обострения, сопровождающийся сильным кровотечением.
- Индивидуальная непереносимость препарата.
- Период беременности и грудного вскармливания.
- Системные инфекционные патологии (сепсис, абсцесс).
- Тяжелые хронические патологии: ВИЧ, сахарный диабет, почечная недостаточность.
Также прием медикаментозных препаратов невозможен в детском возрасте и если недавно была сделана прививка от болезней инфекционного характера.
Основные группы медикаментов
 Язвенное поражение стенок органов пищеварения – это довольно сложный патологический процесс, лечение которого производится на протяжении долгого времени, а может и всю оставшуюся жизнь. Медикаментозная терапия подбирается с учетом того, имеет ли язва бактериальный характер. Обычно при язве желудка и двенадцатиперстной кишки назначаются антибиотики, антациды, гепатопротекторы, а также противоаллергические средства, спазмолитики и ряд других медикаментов. Для лечения язвы преимущественно назначаются следующие лекарственные группы.
Язвенное поражение стенок органов пищеварения – это довольно сложный патологический процесс, лечение которого производится на протяжении долгого времени, а может и всю оставшуюся жизнь. Медикаментозная терапия подбирается с учетом того, имеет ли язва бактериальный характер. Обычно при язве желудка и двенадцатиперстной кишки назначаются антибиотики, антациды, гепатопротекторы, а также противоаллергические средства, спазмолитики и ряд других медикаментов. Для лечения язвы преимущественно назначаются следующие лекарственные группы.
Антибиотики
В больше части ситуаций болезнь вызвана бактериями Хеликобактер Пилори или является осложнением хронического гастрита. Если патология имеет бактериальную природу, то первым делом прописываются антибиотики, уничтожающие патогенные микроорганизмы. Обычно врачи выписывают Амоксициллин, Тетрациклин, Метронидазол, Кларитромицин.
Антациды
Бактерии Helicobacter Pylori питаются эпителиальными клетками, заражая окружающую среду своими токсинами, способствующими повышению кислотности желудочного сока. В итоге концентрированный сок начинает разъедать слизистую, образовываются раны. Для устранения активности соляной кислоты, а также с целью детоксикации организма и защиты желудка, назначаются антациды. Наибольшей популярностью пользуются такие лекарства:
- Маалокс;
- Рени;
- Гастал;
- Фосфалюгель.
Препараты антациды помогают быстро справиться с неприятными симптомами в виде болезненных ощущений, изжоги, отрыжки.
Гепатопротекторы
С целью восстановления воспаленной слизистой оболочки желудка, а также ее защиты от воздействия кислоты, назначаются гепатопротекторы. Принцип их действия состоит в покрытии поверхности желудка прочной защитной пленкой. Также препараты снимают боль, уменьшает воспалительный процесс и способствует снижению деятельности бактерий. К гастропротекторам при язве желудка можно отнести препараты Де-Нол, Сукральфат, Смекту, Солкосерил.
Антигистаминные препараты
Препараты данной группы направлены на блокировку Н2-рецепторов гистамина, благодаря чему понижается кислотность желудочного сока и уменьшается воспалительный процесс. Существует несколько поколений антигистаминных средств, но чаще всего для лечения язв применяются таблетки II поколения, к которым можно отнести Ранитидин, Фамотидин, Низатидин. Популярный медикамент Циметидин сегодня почти не используется для лечения из-за большого списка побочных эффектов.
Ингибиторы протонного насоса (ИПП)
 Данная разновидность антисекреторных препаратов обладают наиболее выраженным действием, направленным на снижение формирования желудочного сока, пепсина. Всего 20 мг наиболее эффективного ИПП Омепразола способствует снижению выработки соляной кислоты на 80%. Также блокаторы протонного насоса способствуют улучшенному и ускоренному воздействию антибиотиков. Помимо Омепразола (Омеза) могут назначаться таблетки Лансопразол, Рабепразол.
Данная разновидность антисекреторных препаратов обладают наиболее выраженным действием, направленным на снижение формирования желудочного сока, пепсина. Всего 20 мг наиболее эффективного ИПП Омепразола способствует снижению выработки соляной кислоты на 80%. Также блокаторы протонного насоса способствуют улучшенному и ускоренному воздействию антибиотиков. Помимо Омепразола (Омеза) могут назначаться таблетки Лансопразол, Рабепразол.
Препараты на основе висмуса
Препараты, в составе которых имеется висмус, образовывают защитную пленку, предупреждающую агрессивное воздействие желудочного сока на слизистую оболочку. Такие лекарства угнетают деятельность бактерий, улучшает кровообращение, повышают устойчивость. При этом медикаменты не меняют свойства желудочного сока. К данной группе препаратов относятся таблетки Викалин, Висмута нитрат, Сукральфат.
Репаранты
Для восстановления поврежденных тканей в период обострения назначаются репаранты, которые обладают ранозаживляющим эффектом, улучшает кровоснабжение и трофику тканей. Чаще всего назначается препарат Гастрофарм, Метиурацил, облепиховое масло, уколы экстракта алоэ.
Спазмолитики
Обострение язвы часто сопровождается сильными спазмами, ощущением обжигания слизистой оболочки. Для устранения этих неприятных ощущений назначаются анальгетики, спазмолитические средства: Но-Шпа, Спазмалгон, Риабал. Принимать от боли в желудке Диклофенак, Парацетамол или Аспирин, категорически не следует, так как это спровоцирует обострение патологического процесса.
Фитопрепараты при язве желудка
 Для избавления от эрозий слизистой оболочки желудка и двенадцатиперстной кишки часто дополнительно к основным группам препаратов рекомендуется прием препаратов фитотерапии. Наиболее эффективными считаются коренья лопуха, мята, укроп, ромашка, душица и зверобой. Лечение язвы желудка таким травяными отварами возможно только с разрешения специалиста.
Для избавления от эрозий слизистой оболочки желудка и двенадцатиперстной кишки часто дополнительно к основным группам препаратов рекомендуется прием препаратов фитотерапии. Наиболее эффективными считаются коренья лопуха, мята, укроп, ромашка, душица и зверобой. Лечение язвы желудка таким травяными отварами возможно только с разрешения специалиста.
Схема лечения язвы желудка
После диагностики язвы врачи обычно назначают утвержденную схему лечения, состоящую из 2-х этапов:
- Этап №1. Сначала больному назначается 2 антибактериальных средства (Кларитромицин, Метронидазол) в сочетании с блокатором водородной помпы (Лансопразол) – препаратом, нормализирующим уровень кислотности. При необходимости ингибитор заменяется блокатором Н2-рецепторов гистамина, который имеет схожий принцип действия. Тип лекарства и дозировка подбирается индивидуально. Курс лечения составляет 7 дней, по истечению которых в 95% случаев наблюдается полное уничтожение бактерий
- Этап №2. Если по истечению первого этапа хеликобактерии в организме по-прежнему наблюдаются, то предыдущая схема лечения дополняется блокаторами гистаминовых рецепторов (Ранитидин) и гастропротекторами (препараты трикалия дицитрата висмута). Гастропротекторы способствуют устранению болевого синдрома и воспаления, а также укрепляют иммунную систему и предотвращают появление рецидивов. Второй этап длится 1-2 недели.
Если заболевание не носит бактериальный характер, то схема лечения выглядит таким образом: блокаторы протонового насоса + антациды, понижающие кислотность + блокаторы Н2-гистаминовых рецепторов. Для лечения язвы врач назначает медикаментозную терапию, состоящую из 3 или 4 препарата. Также назначаются вспомогательные лекарства. Адекватно подобранная схема лечения гарантирует полное выздоровление в 85% случаев.
medportal.net
Чем лечить язву двенадцатиперстной кишки, препараты
Принципы ликвидации такого заболевания, как язва 12-перстной кишки направлены на комплексное использование лекарственных препаратов. Эффективность такой терапии доказана не только в теории, но и на практике. Благодаря медикаментозным методикам и схемам терапии пациентам в несколько раз реже показано применение хирургического вмешательства. В случаях диагностирования подобного расстройства на ранних стадиях полностью избавиться от него при использовании лекарственных препаратов можно в более короткие сроки.
Приём медикаментов показан как при острой форме язвы двенадцатиперстной кишки, так и при наступлении стадии обострения хронической. В первом случае подобная терапия осуществляется в условиях медицинского учреждения, а во втором – на дому, но под обязательным контролем гастроэнтеролога.
Схема лечения язвы 12-перстной кишки определяется только лечащим врачом, после выполнения ряда лабораторно-инструментальных обследований пациента. Также тактика зависит от того, была ли обнаружена в ходе диагностики в организме человека патологическая бактерия Хеликобактер пилори.
Для лечения язвы пациентам предписывается несколько групп медикаментов. К ним можно отнести:
- антисекреторные вещества – направленные на угнетение выработки желудком агрессивной соляной кислоты. В такую группу входят ИПП, холинолитики, а также блокаторы Н2-гистаминовых рецепторов;
- лекарственные средства с содержанием активного вещества под названием висмут, они входят в схемы терапии при обнаружении у пациента патологического микроорганизма. Они не только нейтрализуют действие бактерии, но ещё и формируют на поверхности оболочки ДПК защитную плёнку, которая уберегает орган от влияния различных агрессивных раздражителей;
- антибактериальные вещества – назначают для угнетения жизнедеятельности болезнетворной бактерии;
- прокинетики – эта группа медикаментов улучшает моторные функции ДПК, а также устраняет выражение некоторых симптомов заболевания, например, приступов тошноты и рвоты. Их применение показано также при наличии таких признаков, как изжога, чувство тяжести и переполненности желудка, а также быстрое насыщение от пищи, несмотря на небольшие порции;
- антациды – их предписывают при наличии сильной изжоги. Это обуславливается тем, что их эффект направлен на снижение выработки соляной кислоты и препятствия её агрессивного влияния на слизистую ДПК;
- ганглиотики;
- гастропротекторы;
- прокинетики;
- витаминные комплексы;
- другие лекарственные вещества – для ликвидации всех внешних проявлений болезни. Например, противорвотные препараты, спазмолитики, анальгетики и другие.
Ингибиторы протонной помпы являются одной из самых действенных групп препаратов при язве двенадцатиперстной кишки. Это объясняется тем, что они обладают высокой эффективностью при устранении заболевания, по сравнению с другими противоязвенными веществами. Еще одной их особенностью считается способность создания благоприятных условий для устранения Хеликобактер пилори.
Выделяют широкий спектр препаратов, применяемых в терапии не только язвы, но и воспаления двенадцатиперстной кишки, которые относятся к ИПП. К самым распространённым из них можно отнести:
- Омепразол;
- Эзомепразол;
- Пантопразол;
- Лансопразол;
- Рабепразол.
Помимо таких медикаментов, применяются не менее эффективные их аналоги.
Механизм воздействия таких веществ состоит в блокировании париетальных клеток, на фоне чего совершается перекрытие последнего этапа в выработке хлоридной кислоты.
Это такая совокупность лекарств от язвы, оказывающие мощный антисекреторный эффект. Механизм их влияния состоит в блокировке Н2-гистаминовых рецепторов в тех клетках, которые отвечают за выработку кислого желудочного сока, на фоне чего значительно снижается её секреция. Помимо таких эффектов, подобные вещества направлены на стимулирование выделения желудочной слизи, уменьшение выделения пепсина и улучшение моторной функции ДПК, а также таких органов, как кишечник и желудок.
В настоящее время для терапии ЯБДПК из всей группы применяется только два препарата:
- Ранитидин;
- Фамотидин.
Блокаторы Н2-гистаминовых рецепторов
Подобные вещества также используются в лечении дуоденита.
Антибиотики при язве гастроэнтерологи назначают пациентам только при обнаружении у них во время диагностирования болезнетворной бактерии Хеликобактер пилори. В совокупности с ними могут применяться противопротозойные препараты, которые также способствуют подавлению жизнедеятельности подобного микроорганизма.
В большинстве случаев медикаментозные схемы лечения включают в себя следующие антибиотики:
- Кларитромицин – характеризуется устойчивостью к повышенной кислотности желудочного сока, отчего считается основным препаратом из этой группы;
- Амоксициллин – обладает аналогичными свойствами, что и вышеуказанный препарат;
- Тетрациклин – применяется довольно редко, только при неэффективности одного из вышеуказанных лекарств.
Что касается противопротозойных средств, то среди них в лечении двенадцатиперстной кишки широко применим Метронидазол.
Медикаментами подобной категории избирательно блокируются желудочные М-холинорецепторы и не оказывают влияния на другие органы или системы. По этой причине у них не наблюдаются такие осложнения, как:
- нарушение процесса испускания урины;
- дисфункция аккомодации;
- учащённое сердцебиение.
Такие вещества назначают при:
- сильнейшем болевом синдроме, который не удаётся ликвидировать спазмолитикам или антацидам;
- частых рецидивах язвенного недуга ДПК или желудка;
- долго незаживающих язвах;
- нарастании тяжести заболевания.
В терапии подобного недуга принято использовать Пирензепин.
Лечение язвы 12-перстной кишки препаратами невозможно без использования активного вещества висмута. Подобные медикаменты обладают следующими эффектами:
- антисептическим;
- вяжущим;
- обволакивающим – это достигается при взаимодействии с соляной кислотой. На фоне чего происходит выпадение в осадок нерастворимых солей и формирование хелатных соединений, покрывающие язвы.
Это не только защищает поражённый орган от влияния агрессивного желудочного сока, но также предупреждает дальнейшее распространение патологического процесса и увеличение размера язв. Именно это способствует их скорейшему рубцеванию и устранению болевого синдрома, а также вероятности рецидива недуга.
Представителями медикаментов с содержанием висмута являются:
- Де-Нол;
- Эскейп;
- Вентрисол;
- Улькавис.

Препарат «Эскейп»
Антацидные препараты являются вспомогательными лекарствами в лечении язвенного поражения или воспалительного процесса в двенадцатиперстной кишке, а также таких симптомов, как болевой синдром, изжога и других признаков, сопровождающих подобный недуг.
Стоит отметить, что они не влияют на секрецию соляной кислоты, а только нейтрализуют уже имеющийся желудочный сок.
Вещества из категории антацидов содержат в себе алюминий, кальций и магний.
В большинстве случаев гастроэнтерологи назначают своим пациентам приём:
- Маалокса и Ренни;
- Гастала и Алмагеля;
- Фосфалюгеля и Анацида.
Лечение медикаментами предусматривает приём ганглиоблокирующих средств для терапии такого заболевания только при бездейственности препаратов других групп. В результате их воздействия осуществляется устранение болезненности и другой симптоматики подобного расстройства.
Среди применяемых веществ стоит выделить:
- Димеколин;
- Кватерон;
- Бензогексоний.
Стоит отметить, что дозировку и продолжительность приёма тех или иных медикаментов определяет врач-гастроэнтеролог, основываясь на индивидуальном протекании такой болезни, наличии и степени интенсивности проявления симптоматики.
Для улучшения эффекта от медикаментозной терапии пациентам показано – соблюдение строгой диеты, полный отказ от вредных привычек, применение рецептов народной медицины и физиотерапии.
okgastro.ru
Препараты для лечения язвы двенадцатиперстной кишки, список
Современная фармакотерапия язвенной болезни включает более чем 1000 различных препаратов и их сочетаний. Концепция терапии предполагает их применение в составе различных схем лечения в зависимости от течения и тяжести болезни, причин ее появления, а также особенностей организма пациента, его возраста и наличия сопутствующих заболеваний. Поэтому лечение должно назначаться только врачом. Важной особенностью современной терапии язвенной болезни является еще и то, что практически нет отличия в лечении язвы 12-перстной кишки (ЯБДПК) и желудка (ЯБЖ).
Группы препаратов, применяемые при лечении ЯБ
Выделяют несколько основных групп лекарственных средств, применяемых для лечения ЯБДПК:
- Антациды.
- Антисекреторные средства: антагонисты Н2-гистаминовых рецепторов, ингибиторы протонной помпы, М-холинолитики.
- Висмутсодержащие препараты.
- Антибиотики и противопротозойные средства.
- Ганглиолитики.
Антагонисты Н2-гистаминовых рецепторов
Эти препараты обладают довольно мощным антисекреторным действием. Механизм их действия заключается в блокировании Н2-гистаминовых рецепторов в клетках, продуцирующих соляную кислоту, за счет чего уменьшается ее выработка. Помимо этого, лекарства этой группы стимулируют образование желудочной слизи, уменьшают продукцию пепсина и улучшают моторную функцию 12-перстной кишки и желудка.
На сегодняшний день из всей группы Н2-блокаторов применяются лишь 2 лекарственных средства:
- Ранитидин (Зантак, Рантак, Уклодин, Ацилок, Ранисан, Ранитал, Зоран, Гистак).
- Фамотидин (Гастросидин, Квамател, Фамотел, Гастроген, Пепсидин).
Ингибиторы протонной помпы
Эта группа препаратов является, пожалуй, основой лечения язвенной болезни, что объясняется их выраженной высокой эффективностью в борьбе с болезнью в сравнении с остальными противоязвенными средствами. Еще одним их преимуществом является способность создавать благоприятные условия для борьбы с Helicobacter pylori.
Механизм действия лекарств этой группы заключается в блокировании H+-K+-АТФазы париетальных клеток желудка, за счет чего происходит блокирование заключительного этапа образования хлоридной кислоты.
Существует достаточно много препаратов, применяемых для лечения язвы двенадцатиперстной кишки, относящихся к ингибиторам протонного насоса:
- Омепразол (Омез, Лосек, Омепрол, Промезол, Омизак, Осид, Зероцид, Орнатол).
- Пантопразол (Контролок, Панум, Нольпаза, Кросацид, Пулореф, Ультера, Пептазол).
- Рабепразол (Париет, Берета, Онтайм, Хайрабезол, Нофлюкс, Рабелок).
- Лансопразол (Ланзап, Акриланз, Ланцид, Эпикур, Ланзоптол).
- Эзомепразол (Нео-зект, Эманера, Нексиум).
М-холинолитики
Лекарства этой группы избирательно блокируют М-холинорецепторы желудка, не оказывая влияния на другие системы и органы. Благодаря этому у них отсутствуют такие побочные эффекты, как задержка мочеиспускания, нарушение аккомодации, тахикардия. Назначение М-холинолитиков проводится при наличии сильных болей, которые не устраняются спазмолитиками и антацидами, при частых рецидивах язвенной болезни, незаживающих язвенных поражениях и нарастании тяжести болезни.
Сегодня в терапии ЯБ применяется всего одно вещество этой группы – пирензипин (Гастроцепин, Гастромен, Пирегексал).
Препараты висмута
Лечение язвы двенадцатиперстной кишки предполагает использование препаратов висмута. Они обладают вяжущими, обволакивающими, антисептическими эффектами. При взаимодействии с желудочным соком происходит осаждение нерастворимых солей и образование хелатных соединений, которые покрывают поверхность язв. Это защищает от воздействия соляной кислоты, предупреждает дальнейшее увеличение их размера, способствует скорейшему их рубцеванию, а также устраняет боли.
Благодаря восстановлению защитных свойств слизистой оболочки ЖКТ, препараты висмута снижают вероятность повторного рецидива болезни. Еще одной важной особенностью является их способность коагулировать белки, что пагубно действует на Helicobacter pylori.
Представители препаратов на основе висмута: Де-Нол, Вентрисол, Улькавис, Эскейп.
Антациды
Антацидные средства включаются в состав терапии ЯБДПК как вспомогательные средства для устранения болей, изжоги и других неприятных симптомов, сопровождающих язвенную болезнь. Они не оказывают влияния на продукцию соляной кислоты, а лишь нейтрализуют уже имеющуюся в желудке кислоту. Практически все современные антациды имеют в своем составе соединения алюминия, магния или кальция.
Представители:
- Маалокс;
- Ренни;
- Гастал;
- Алмагель;
- Фосфалюгель;
- Тальцид;
- Анацид;
- Тисацид;
- Тамс и др.
Антибиотики и противопротозойные препараты
Препараты этих групп необходимо включать в схему лечения для подавления жизнедеятельности Helicobacter pylori. Из антибиотиков наиболее часто применяются 3 лекарственных средства:
- Кларитромицин – представитель группы макролидов. Выделяется своей устойчивостью к соляной кислоте и выраженным антибактериальным действием, поэтому является основным антибиотиком для лечения язвенной болезни.
- Амоксициллин – препарат группы пенициллинов. Также устойчив к действию соляной кислоты и очень эффективен в борьбе с язвой 12-перстной кишки.
- Тетрациклин – препарат тертрациклинового ряда. Используется довольно редко, так как предыдущие 2 препарата более эффективны.
Из противопротозойных препаратов наиболее широко применяется Метранидозол.
Ганглиолитики
Гаглиоблокирующие лекарства применяются для лечения язвенной болезни при неудаче проведенного ранее лечения, когда препараты иных групп не способны справиться с болезнью.
Ганглиолитики блокируют симпатические и парасимпатические синапсы вегетативных ганглий, благодаря чему снижается секреторная и моторная функции желудка. В результате этого происходит устранение болей и улучшается трофика тканей.
Применяемые препараты: Бензогексоний, Димеколин, Кватерон.
Помимо приема лекарственных средств при язве 12-перстной кишки необходимо придерживаться некоторых рекомендаций:
- строгое соблюдение диеты;
- следует прекратить курение и употребление спиртных напитков;
- пища должна приниматься небольшими порциями по 5-6 раз в день;
- следует применять минеральные воды;
- включение физиотерапевтических методов в схему лечения.
Если же произошла перфорация язвы, стеноз привратника 12-перстной кишки или началось кровотечение кишечника, понадобится проведение хирургического вмешательства.
Загрузка…gastromedic.ru
Лечение язвы желудка и двенадцатиперстной кишки медикаментами: лечимся правильно!
Лечение язвы желудка и двенадцатиперстной кишки медикаментами происходит в два этапа.
- Лечение острого периода болезни.
- Стихание обострения, начало ремиссии.
- Клиническая ремиссия.
Первый этап
Первый этап в лечении самый ответственный и интенсивный. Опасность осложнений язвы желудка и двенадцатиперстной кишки трудно недооценить. Лечение производится тремя группами медицинских препаратов:
- ИПП (ИПН) и Н2-антигистаминные препараты;
- антибактериальные препараты;
- гастропротекторы.
Необходимо своевременное лечение гастрита и язвы желудка, препараты для этого достаточно безопасны и очень эффективны.
ИПП и Н2-антигистаминные препараты
 Ингибиторы протонной помпы – современные препараты для эффективного избавления от язвенной болезни. Они блокируют протонную помпу и тем самым уменьшают производство соляной кислоты. К самым современным препаратам этой группы можно отнести Омепразол, Лансопразол, Пантопразол и другие.
Ингибиторы протонной помпы – современные препараты для эффективного избавления от язвенной болезни. Они блокируют протонную помпу и тем самым уменьшают производство соляной кислоты. К самым современным препаратам этой группы можно отнести Омепразол, Лансопразол, Пантопразол и другие.
Н2-антигистаминные препараты призваны поддержать выделение желудочного сока на должном уровне. Среди них есть препараты трех поколений. Препараты первого поколения уже не используются из-за обилия побочных эффектов, а более современные препараты с успехом применяются в сочетании с ИПП. Их эффективность и безопасность доказана многими клиническими испытаниями.
Антибактериальные препараты
[banner_content type=728 float=left][/banner_content]
 Доказано, что в среднем в 90% случаев заболевания в организме пациента находят бактерию Нelicobacterpylori. Само наличие в организме этой бактерии не требует ее срочной эрадикации. Но если она обнаружена в организме пациента с язвой, требуется антибиотикотерапия. Место обитания этой бактерии слизистые оболочки антрального отдела в желудке, который поражен гастритом.
Доказано, что в среднем в 90% случаев заболевания в организме пациента находят бактерию Нelicobacterpylori. Само наличие в организме этой бактерии не требует ее срочной эрадикации. Но если она обнаружена в организме пациента с язвой, требуется антибиотикотерапия. Место обитания этой бактерии слизистые оболочки антрального отдела в желудке, который поражен гастритом.
Helicobacterpylori влияет на выделениесоляной кислоты, поскольку вырабатывает уреазу. Уреаза же является причиной ощелачивания антрального отдела. В итоге секреция преврвщается в гиперсекрецию и приводит к агрессивному действию соляной кислоты на стенки желудка. Это сначала вызывает гастрит, а затем язву. Если в двенадцатиперстной кишке есть участки желудочной метаплазии, они тоже подвержены разрушительному действию этой бактерии.
Второй тип медикаментов – антибиотики, они направлены именно на то, чтобы уничтожить Helicobacterpylori и остановить ее губительное действие на слизистые желудка и двенадцатиперстной кишки. Эффективными средствами в этой борьбе стали Кларитромицин, Тетрациклин, Амоксициллин, Метронидазол. Но их применение должно непременно сочетаться с ИПП, только в этом случае эффект будет отличным.
Гастропротекторы
 Язва желудка и двенадцатиперстной кишки и последующее их лечение медикаментами наносит серьезный удар всей пищеварительной системе. Поэтому третья группа препаратов призвана защитить слизистую оболочку и повысить их устойчивость к разным разрушительным факторам.
Язва желудка и двенадцатиперстной кишки и последующее их лечение медикаментами наносит серьезный удар всей пищеварительной системе. Поэтому третья группа препаратов призвана защитить слизистую оболочку и повысить их устойчивость к разным разрушительным факторам.
Под воздействие гастропротекторов язва может зарубцеваться за 1-2 месяца. Самые современные гепатопротекторы образуют на поверхности язвы защитный слой. К таким препаратам относится Денол и Сукралфат. Кроме того, эти препараты обладают противомикробным действием.
Второй этап
[banner_content type=728 float=left][/banner_content]
На втором этапе лечения пациент получает восстановительную терапию, лечение проводится амбулаторно. Терапия включает поддерживающую дозу ИПП, антибиотик, гастропротектор и дополнительные препараты, способствующие более быстрому восстановлению. В восстановительные препараты входят: витамины и антациды, также очень эффективен прием облепихового масла и экстракта алоэ.
Третий этап
 На третьем этапе уже отсутствуют какие-либо неприятные симптомы болезни. Человек чувствует себя абсолютно здоровым, но это не значит, что он здоров. Болезнь спит, любое грубое нарушение диеты может спровоцировать острую фазу заболевания. Поэтому диета для людей, перенесших острую фазу этой коварной болезни, пожизненна.
На третьем этапе уже отсутствуют какие-либо неприятные симптомы болезни. Человек чувствует себя абсолютно здоровым, но это не значит, что он здоров. Болезнь спит, любое грубое нарушение диеты может спровоцировать острую фазу заболевания. Поэтому диета для людей, перенесших острую фазу этой коварной болезни, пожизненна.
[attention type=yellow]Также необходимо сезонное поддержание организма курсами ИПП и Н2- антигистаминовых препаратов. [/attention]
Перенесшим заболевание рекомендуется ежегодное лечение в санаториях, которые специализируются на заболеваниях пищеварительной системы. Очень хорошо зарекомендовали себя в этом отношении санатории Кавказа.
Кавказские Минеральные Воды и Ессентуки — лидеры в этой категории санаториев.
Обилие минеральных источников, расположенных в горах Кавказа позволяет перенесшим это неприятное заболевание забыть о нем на долгие годы и жить полноценной жизнью.
gastroved.com
медикаментозные препараты и народные средства, хирургическая операция, диета, физиотерапия и лфк, фото
До открытия бактерий Helicobacter pilori язва двенадцатиперстной кишки считалась хронической болезнью. Её лечили симптоматически, устраняя проявления, но не причины. С пониманием роли болезнетворных организмов была разработана эффективная программа терапии язвы, в большинстве случаев оканчивающаяся полным выздоровлением пациента. Для уничтожения возбудителя применяются антибиотики и препараты на основе висмута. В тяжёлых случаях, осложнённых прободением и внутренним кровотечением, приходится прибегать к хирургическим методам лечения.
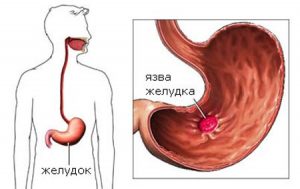
Язва двенадцатиперстной кишки и её луковицы
Язва двенадцатиперстной кишки (язва ДПК) — дефект слизистой, переходящий на мышечный слой под ней. Это заболевание было впервые описано в 1824 году. Оно встречается в 4 раза чаще язвы желудка. Большинство заболевших — люди младшего и среднего возраста. У мужчин язва возникает в 2 раза чаще, чем у женщин. К группе риска относятся также люди с первой группой крови. Частота обращений к врачу в связи с этой болезнью резко возрастает весной и осенью.

 Язва двенадцатиперстной кишки возникает преимущественно в молодом и зрелом возрасте
Язва двенадцатиперстной кишки возникает преимущественно в молодом и зрелом возрастеБольшинство случаев язвы возникает по причине заражения бактериями Helicobacter pilori (H. pilori). Остальные же происходят от недостаточного выполнения слизистой кишечника функций по защите от агрессивных воздействий. Изъязвления вызывает желудочная кислота, медикаменты (преимущественно аспирин), химикаты и воспалительные процессы.
Психосоматика также провоцирует язвы. Атипичная локализация, множественные ранки и постоянные рецидивы указывают на синдром Золлингера-Эллисона (аденома поджелудочной железы, гастринома).
Язва поражает двенадцатиперстную кишку и её луковицу (шарообразный орган, расположенный сразу на выходе из желудка). Месторасположение делает луковицу подверженной влиянию желудочных соков. Высокий уровень кислотности в этом месте идеально подходит для размножения H. pilori. Поскольку секреция желудка тесно связана с психоэмоциональным состоянием, язва луковицы часто возникает у молодых людей. Этому благоприятствуют стрессы из-за учёбы, поисков работы и проблем в личной жизни.
Симптомы язвы ДПК — видео
Виды язв: острая, хроническая, перфоративная
Язвы двенадцатиперстной кишки делятся на острые и хронические. Они отличаются по симптоматике и требуют разного подхода к лечению. Их характеристика выглядит следующим образом:
- Хроническая. До обнаружения связи язвы и H. pilori составляла подавляющее большинство случаев. Отличается периодами рецидивов и ремиссий. Иногда сопровождается кровотечением и перфорацией. Во время рецидива часто возникает стеноз (сужение прохода из желудка в кишку).
- Острая. Может сопровождаться кровотечением и прободением (возникновением сквозных отверстий). Человек ощущает сильную боль. Необходимо неотложное обращение к врачу.
Перфоративная (прободная) язва — крайне опасное состояние. Изъязвление проникает сквозь слизистую и мышцу, образовывая отверстие. Содержимое кишечника вытекает в брюшную полость. Требуется немедленно прооперировать больного, в противном случае наступает перитонит (воспаление брюшины) и летальный исход. К причинам её появления относят злоупотребление нестероидными противовоспалительными препаратами и курение.
Прободная язва ДПК — видео
Диагностика и лечение язвенной болезни
Язва, вызванная H. pilori, хорошо поддаётся медикаментозному лечению. Антибиотики в сочетании с правильным рационом устраняют возбудителя и среду его обитания. Если же причиной болезни является психосоматика, прописывается курс успокоительных препаратов. Для правильной диагностики следует обратиться к гастроэнтерологу. Он направит пациента на такие тесты:
- Эндоскопия. Врач осматривает внутреннюю поверхности кишки при помощи эндоскопа — длинной гибкой трубки с видеокамерой на конце. Эта процедура неприятна, в современных клиниках предлагают более щадящий вариант. Пациент глотает капсулу с миниатюрной видеокамерой, которая передаёт изображение на экран и выводится из организма естественным образом.
- Исследование на H. pilori. Бактерии можно выявить в образцах кала, мочи или крови. Точное оборудование обнаружит их в дыхании больного. Для анализа подходят и материалы биопсии, берущиеся при эндоскопии.
- УЗИ. Осмотр брюшной полости поможет составить общую картину состояния внутренних органов.

 Эндоскопия позволяет врачу оценить состояние желудка и кишечника
Эндоскопия позволяет врачу оценить состояние желудка и кишечникаЭффективная схема лечения язвы: можно ли избавиться навсегда
Бактерии H. pilori хорошо поддаются лечению антибиотиками и препаратами висмута. При их назначении врач ориентируется на индивидуальные особенности пациента, его возраст и то, принимал ли он ранее антибиотики. Эти препараты дополняются медикаментами адсорбирующей, противоязвенной, успокоительной, регенеративной, обезболивающей, слабительной, антацидной, пробиотической и противовоспалительной групп. Схема лечения язвы состоит из следующих этапов:
- Постановка диагноза и выяснение причины болезни.
- Определение размеров язвы.
- Установление наличия или отсутствия у пациента аллергии на препараты.
- Устранение первопричины заболевания.
- Снятие воспаления двенадцатиперстной кишки.
- Контроль над заживлением язв.
- Приведение в норму работы желудка.
- Нормализация выделения ферментов и соляной кислоты.
Если следовать этим этапам и вовремя принимать назначенные препараты, язву можно вылечить раз и навсегда. Сбои в приеме медикаментов, особенно антибиотиков, могут привести к привыканию бактерии-возбудителя. Терапия перестанет приносить результаты, и болезнь перейдёт в хроническую форму.
Следует избегать медикаментов, имеющих в составе кислоты. К примеру, Кардиомагнил содержит высокую концентрацию ацетилсалициловой кислоты, провоцирующей изъязвление поверхности желудка и двенадцатиперстной кишки. Приём этого препарата может вызвать обострение болезни и прободение кишечника с последующим внутренним кровотечением.
Профилактика и лечение — видео
Какие медикаментозные препараты рекомендуется принимать при язве — таблица
Фотогалерея медикаментов: антибиотики, успокоительные, слабительные и другие лекарства
Оперативное вмешательство: прижигание лазером, квантовая терапия, ушивание
Хирургическая операция назначается при непосредственной угрозе жизни — прободении, непроходящем стенозе и интенсивном кровотечении. В последнее время появились и щадящие методики избавления от язвы. Применяются такие виды вмешательств:
- Лазерное. Внешне напоминает обследование эндоскопом. Через рот пациенту вводится гибкая трубка с видеокамерой и лазерной головкой. Наблюдая за изображением на мониторе, врач подходит к язве и прижигает её. Чтобы достичь результата, проводят от 7 до 10 сеансов. Вероятность рецидива — 24%.
- Квантовое. Действует при помощи инфракрасного излучения и электромагнитного поля, стимулируя выработку белков и подавляя воспалительные процессы. Не назначается при острых состояниях. Для результата требуется до 10 процедур. Вероятность рецидива крайне мала — всего 3%.
- Ушивание. Применяется при прободении язвы и сопутствующей угрозе жизни больного. Имеет высокий уровень осложнений. После вскрытия брюшины локализуется отверстие в кишечнике, которое ушивают и прикрепляют к шву сальник (соединительную ткань).
Практикуется процедура ваготомии, при которой пересекаются нервные окончания в желудке, и резко снижается выработка соляной кислоты. С развитием малоинвазивной хирургии эта операция приобрела большую популярность благодаря невысокой стоимости, безопасности, отсутствию крупных шрамов и эффективности. После её проведения 96 пациентов из 100 получают долговременное избавление от язвы. Всё больше врачей рекомендуют проводить ваготомию до наступления критических симптомов.

 Операция по ушиванию проводится только в критических случаях
Операция по ушиванию проводится только в критических случаяхДиета, помогающая снять воспаление и боль
Важную роль в лечении язвы двенадцатиперстной кишки играет диета. Правильно подобранные продукты повышают эффективность медикаментов и снимают остроту симптомов. Из рациона придётся исключить:
- алкоголь;
- кофе;
- чеснок;
- газированные напитки;
- какао;
- фастфуд;
- острый перец;
- горчицу;
- мясные полуфабрикаты;
- сок томатов и цитрусовых.
Пищу следует принимать небольшими порциями 5–7 раз в день. Это поможет избежать растяжения желудка и излишней выработки кислоты. Нельзя есть позже чем за 2 часа до отхода ко сну. Высокое содержание клетчатки и витамина А в пище способствует заживлению язв. К рекомендованным продуктам относятся:
- печень;
- овёс;
- бобовые;
- семена льна;
- ячменная крупа;
- авокадо;
- свежее мясо;
- речная рыба;
- орехи;
- яблоки;
- морковь;
- брокколи;
- сладкий картофель;
- шпинат;
- белокочанная капуста;
- зелень.

 Продукты с витамином А полезны при язве ДПК
Продукты с витамином А полезны при язве ДПК
Примерное меню для лечения язвы — таблица
Лечебная диета — видео
Можно ли вылечить язву курсом голодания
На ранних стадиях язвенной болезни возможно голодание, но только с разрешения лечащего врача. Если во время воздержания от пищи появляется рвота, следует немедленно прекратить его. Чтобы голодание прошло без вреда для здоровья, нужно соблюдать такие правила:
- находиться в тепле;
- не заниматься физическим трудом;
- гулять на свежем воздухе;
- пить не менее 1,5 л воды.
Лечебное голодание длится около недели. В его ходе могут возникать такие недомогания, как учащение пульса, слабость, тошнота и головокружения. По завершении курса к нормальному рациону следует возвращаться постепенно, готовя привычные блюда минимальными порциями.

 При голодании важно много гулять и пить минимум 1,5 л. воды в день
При голодании важно много гулять и пить минимум 1,5 л. воды в деньМеню для голодания — таблица
Как правильно голодать — видео
Физиолечение при обострении
При обострениях язвы рекомендуются физиотерапевтические процедуры. Их проводят в больнице или санатории. Обычно требуется нахождение больного в стационаре. Практикуются общие процедуры:
- Электросон. Низкочастотные токи воздействуют на мозг, запуская восстановительные процессы. Помогает при нервном происхождении болезни.
- Транскраниальная электроаналгезия. Электрическое воздействие на определённые части головы. Процедура уменьшает боль, оказывает успокоительное и регенеративное воздействие.
- Гальванизация. Воздействие током на воротниковую область. Оказывает успокоительное и сосудорасширяющее действие, снимает болевой синдром. Противопоказана, если в теле пациента есть металлические имплантаты.
- Бальнеотерапия. Применяется в сочетании с экстрактом хвои, хлоридом натрия и кислородным обогащением.
При необходимости местного воздействия больному будут рекомендованы:
- Ультравысокочастотная терапия. Высокочастотное электромагнитное поле оказывает тепловое воздействие в глубину тканей, запуская процесс заживления язв.
- Индуктотермия. Магнитное поле переменной частоты помогает снять воспаление и боль.
- Терапия дециметровыми волнами. Выделяемое ими тепло расширяет сосуды, ускоряя ток крови и снимая спазмы. Заметно снижает болевой синдром.
- Терапия сантиметровыми волнами. Помогает, если очаг болезни расположен близко к поверхности кожи. Снимает воспаление и боль.
- Магнитолазерная терапия. Лазер низкой интенсивности действует в сочетании с магнитным полем. Методика безопасна и оказывает влияние непосредственно на язву, не затрагивая близлежащие ткани.
- Магнитотерапия. Применяются магнитные поля высоких и низких частот. Эффективность магнитотерапии ставится под сомнение из-за отсутствия клинически подтверждённых положительных результатов.
Магнитотерапию в домашних условиях можно проводить аппаратом Алмаг. Этот прибор российского производства создаёт магнитное поле, которое, по утверждению производителя, запускает регенеративные процессы на глубине до 8 см. В результате должен пропасть болевой синдром, воспаление, восстановиться нормальный сон.

 Магнитотерапию в домашних условиях можно проводить аппаратом Алмаг
Магнитотерапию в домашних условиях можно проводить аппаратом АлмагПрименять Алмаг несложно, достаточно подключить аппарат к сети и приложить к поражённой области. Для достижения эффекта процедуру следует проводить дважды в сутки. Следует учесть, что при острой, кровоточивой и прободной язве Алмаг использовать нельзя.
Пользоваться аппаратом Алмаг или нет — каждый решает самостоятельно. В странах Запада магнитотерапию считают псеводонаукой, поскольку реальных подтверждений её эффективности не существует. По мнению ВОЗ, сведений о воздействии магнитотерапии на здоровье людей недостаточно, чтобы делать выводы о её пользе или бесполезности.
Магнитотерапия и её эффективность — видео
ЛФК
Несложные упражнения лечебной гимнастики помогут побороть болезнь естественным способом. Практиковать их следует в периоды ремиссии, при обострении от физической активности нужно отказаться. Оптимальное время для гимнастики — утро. Упражнения выполняются лёжа на спине:
- Положить руки на живот, со вдохом завести их вверх и положить за голову. На выдохе вернуть руки на живот. Повторить 5 раз.
- Практиковать брюшное дыхание. При вдохе мышцы живота втягиваются, при выдохе — расслабляются. Повторить 3 раза.
- Одновременно сжимать пальцы рук и стопы в кулак. Попадать в ритм дыхания. Повторить 10 раз.
- Сгибать ноги на выдохе, не отрывая ступни от мата. Разгибать на вдохе. Повторить 6 раз.
- Разводить руки в стороны на выдохе, сводить на вдохе. Повторить 6 раз.
- Поставить ступни к ягодицам, поднимать таз и опускать его в ритме дыхания. Повторить 4 раза.
- Упражнение завершить расслаблением с закрытыми глазами в течение минуты.
Наибольший эффект ЛФК даёт в сочетании с регулярными прогулками.

 Прогулки значительно повышают эффект от ЛФК
Прогулки значительно повышают эффект от ЛФКНародная медицина
Народная медицина неспособна полностью вылечить язву двенадцатиперстной кишки. Уничтожить бактериального возбудителя болезни она не может, но облегчить болевой синдром ей вполне под силу. Особенно эффективным будет воздействие успокоительных отваров в случае с нервным происхождением язвы. Для лечения применяются такие продукты и травы:
- Барсучий или медвежий жир. Употребляется в растопленном виде трижды в сутки. Курс длится 2 недели. Неприятный вкус можно запить травяным чаем.
- Сок белокочанной капусты. Полстакана свежего сока пьётся трижды в сутки перед едой. Курс составляет 2 месяца.
- Картофельный сок. Пьётся так же, как и капустный.
- Сок свёклы. Свежий сок разводится водой 1:1 и пьётся по полстакана за 30 минут до каждого приёма пищи.
- Семена льна. Четыре столовые ложки засыпаются в литровый термос и заливаются кипятком. Профильтрованный настой принимается четырежды в сутки.
- Топяная сушица и лазоревая синюха. Одна столовая ложка каждой травы заливается стаканом кипятка, после чего прогреваются на пару около получаса. Столовая ложка отвара сушеницы выпивается перед едой, такое же количество синюхи — после еды.
- Ромашковый чай. Можно пить в любое время суток по желанию.
Хороший эффект даёт сочетание картофельного сока, прополиса и облепихового масла. Сначала пьётся картофельный сок, дозировка — дважды в сутки по 100 мл на протяжении недели. В следующие 3 недели употребляется настойка прополиса — 25 капель на стакан воды, через 90 минут после еды трижды в сутки. Курс завершается облепиховым маслом. Оно принимается внутрь трижды в сутки по чайной ложке на протяжении четырёх недель.
Внимание! При язве двенадцатиперстной кишки категорически запрещено употреблять настойки на спирту и пищевую соду. Это приведёт к раздражению язв и ухудшению состояния больного.
Часто встречаются рекомендации относительно применения от язвы ветеринарного препарата АСД. Этот медикамент был создан ещё в СССР, и основной его задачей была защита живых организмов от радиации. Он производится из животных отходов, таких как кости и сухожилия. Вторая фракция препарата АСД-2 и назначается для лечения язв двенадцатиперстной кишки у животных. АСД-2 обладает ранозаживляющими и антисептическими свойствами. Приём этого медикамента может спровоцировать такие побочные эффекты, как тошнота, сильная головная боль и онемение конечностей. Вред от него может быть намного больше ожидаемой пользы.
Народные средства — фотогалерея
Лечение язвы народными средствами — видео
В терапии язвы двенадцатиперстной кишки важно не допустить перехода болезни в хроническую и острую стадии. Если на начальных этапах патология лечится приёмом медикаментов и коррекцией рациона, то тяжёлые случаи требуют сложных хирургических вмешательств и представляют опасность для жизни пациента. Успешность лечения можно повысить, практикуя оздоровительную физкультуру и принимая средства народной медицины. Не рекомендуется экспериментировать со здоровьем, применяя несертифицированные лекарства и аппараты. Традиционная медицина имеет достаточно возможностей для избавления от язвы двенадцатиперстной кишки, и потребности ставить опыты с непроверенными средствами нет.
Оцените статью: Поделитесь с друзьями!lechenie-simptomy.ru

 Неправильное питание.
Неправильное питание. Обострение патологического процесса.
Обострение патологического процесса.
 01 Август
01 Август 0 просмотров
0 просмотров 0 рейтинг
0 рейтинг
















































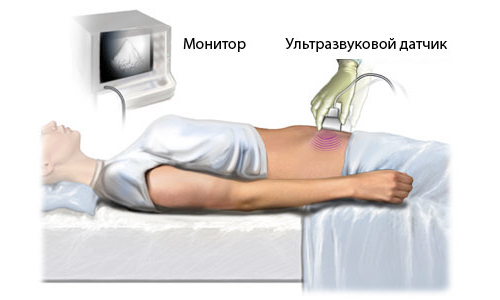
 Подготовка к абдоминальному УЗИ начинается с того, что больной должен поставить врача в известность в случае, если была ирригоскопия или гастрография, при которой применялся барий.
Подготовка к абдоминальному УЗИ начинается с того, что больной должен поставить врача в известность в случае, если была ирригоскопия или гастрография, при которой применялся барий. Есть из этого правила исключения. Так, данный вид диагностики назначают на утро, чтобы люди проще перенесли время без еды и воды, но если исследование назначается на обед или вечер, то людям, которые страдают от сахарного диабета, разрешен небольшой перекус.
Есть из этого правила исключения. Так, данный вид диагностики назначают на утро, чтобы люди проще перенесли время без еды и воды, но если исследование назначается на обед или вечер, то людям, которые страдают от сахарного диабета, разрешен небольшой перекус.


















 Знание этих симптомов позволит избежать осложнений.
Знание этих симптомов позволит избежать осложнений.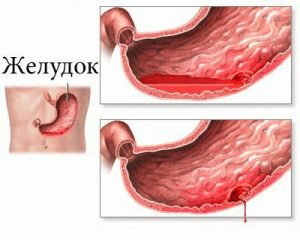 Очень грозное осложнение,которое требует немедленного решения.
Очень грозное осложнение,которое требует немедленного решения.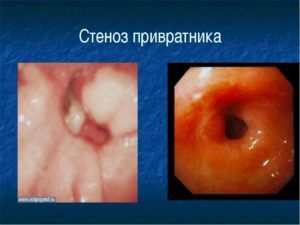 Проблему решает только оперативное вмешательство.
Проблему решает только оперативное вмешательство. Фото: Shutterstock.com
Фото: Shutterstock.com
.jpg) Фото: Shutterstock.com
Фото: Shutterstock.com На протяжении всего времени существования медицины, заболевания желудка были и остаются одной из самых актуальных проблем. Эрозивное поражение слизистой оболочки и более глубоких слоев кишечной стенки, а также образующиеся сквозные дыры, разрушающие и расположенные рядом органы – все это последствия язвы, которая является тяжелой и, к сожалению, очень распространенной патологией.
На протяжении всего времени существования медицины, заболевания желудка были и остаются одной из самых актуальных проблем. Эрозивное поражение слизистой оболочки и более глубоких слоев кишечной стенки, а также образующиеся сквозные дыры, разрушающие и расположенные рядом органы – все это последствия язвы, которая является тяжелой и, к сожалению, очень распространенной патологией. Чем еще грозит язва желудка? Внутренними кровотечениями, возникающими из-за того, что эрозийные образования обнажают стенку кровеносного сосуда, а соляная кислота его разъедает. По этой причине происходит потеря крови, последствия которой могут быть очень тяжелыми.
Чем еще грозит язва желудка? Внутренними кровотечениями, возникающими из-за того, что эрозийные образования обнажают стенку кровеносного сосуда, а соляная кислота его разъедает. По этой причине происходит потеря крови, последствия которой могут быть очень тяжелыми. Еще один значимый фактор – наличие вредных привычек, и прежде всего – это курение, которое не только провоцирует болезнь, но и замедляет процесс заживления, повышая вероятность рецидивов. Кроме этого к факторам риска возникновения язвы можно отнести неправильный режим и характер питания, наследственность и длительное принятие некоторых медикаментов, например таких, которые входят в категорию НПВС.
Еще один значимый фактор – наличие вредных привычек, и прежде всего – это курение, которое не только провоцирует болезнь, но и замедляет процесс заживления, повышая вероятность рецидивов. Кроме этого к факторам риска возникновения язвы можно отнести неправильный режим и характер питания, наследственность и длительное принятие некоторых медикаментов, например таких, которые входят в категорию НПВС.
 [45], [46], [47], [48], [49]
[45], [46], [47], [48], [49]









 Более того, игнорирование симптомов может привести к осложнениям – появлению артроза стопы, бурсита и даже остеохондроза. Многие считают, что избавиться от «шишек» можно лишь хирургическим путем, но на самом деле правильно подобранные упражнения от косточек на ногах могут быть очень эффективными, если болезнь у вас не запущена.
Более того, игнорирование симптомов может привести к осложнениям – появлению артроза стопы, бурсита и даже остеохондроза. Многие считают, что избавиться от «шишек» можно лишь хирургическим путем, но на самом деле правильно подобранные упражнения от косточек на ногах могут быть очень эффективными, если болезнь у вас не запущена.
 Уже на начальной стадии патологии лучше носить ортопедическую обувь.
Уже на начальной стадии патологии лучше носить ортопедическую обувь. Оперативным путем удаляются наросты при их большом размере и значительной деформации пальцев.
Оперативным путем удаляются наросты при их большом размере и значительной деформации пальцев. Для массажа понадобится тертое хозяйственное мыло.
Для массажа понадобится тертое хозяйственное мыло. Больному нужно вводить в рацион больше продуктов. богатых витамином Е.
Больному нужно вводить в рацион больше продуктов. богатых витамином Е.