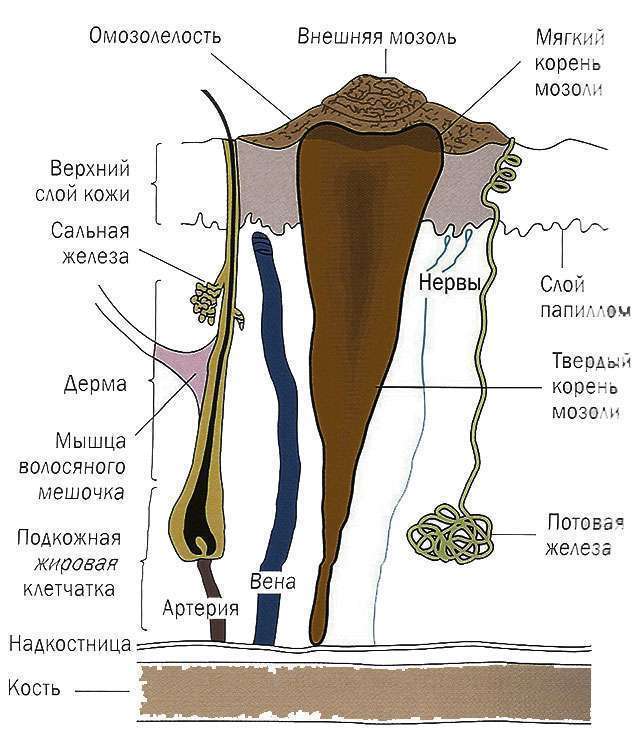
Энурез у детей — лечение народными средствами: причины и эффективные методы лечения детского энуреза

Ночное или дневное недержание мочи – распространенная, неприятная и очень травмирующая проблема. Психика ребенка может существенно пострадать из-за таких «неожиданностей». Задача родителей – не обостряя обстановки, не ругая его за мокрую постель, поскорее помочь малышу справиться с энурезом. На помощь придут народные средства, проверенные временем и многими поколениями теперь уже взрослых людей.
Симптомы и признаки
Ночное недержание мочи может иметь множество причин – как врожденных, так и приобретенных. Недоразвитие мочевого пузыря, переутомление, переохлаждение, инфекционные заболевания, проблемы психологического и неврологического плана. Не последнее место среди причин энуреза занимает недостаток нормального питания.

Обычно малыш писается либо ближе к полуночи, либо под утро. В первом случае мочевой пузырь излишне расслабляется при засыпании, во втором – он довольно крепкий и по мере наполнения не расширяется в полной необходимой мере, как следствие, происходит неконтролируемый выход жидкости естественным путем наружу. Довольно редко энурез происходит в дневное время, в полуденный сон.
Чаще всего дети, страдающие энурезом, спят значительно крепче других. И обычно они не помнят утром, что произошло ночью. Их можно будить среди ночи, хотя это сделать довольно проблематично, сажать на горшок, но результат будет неизменным – малыш писать не станет до тех пор, пока снова не окажется в своей постели.

Когда народными методами не обойтись?
- Если недержание вызвано опухолевыми процессами и дисфункциями центральной нервной системы.
- Если энурез является следствием более серьезных причин, связанных с воспалением мочевого пузыря, с почечными недугами.
- Если неспособность контролировать мочевой пузырь является наследственным фактором.
Детский доктор в этой передаче расскажет о детском энурезе, а также о том, если причина «мокрых штанишек» имеет неврологический характер.
Эффективные народные средства
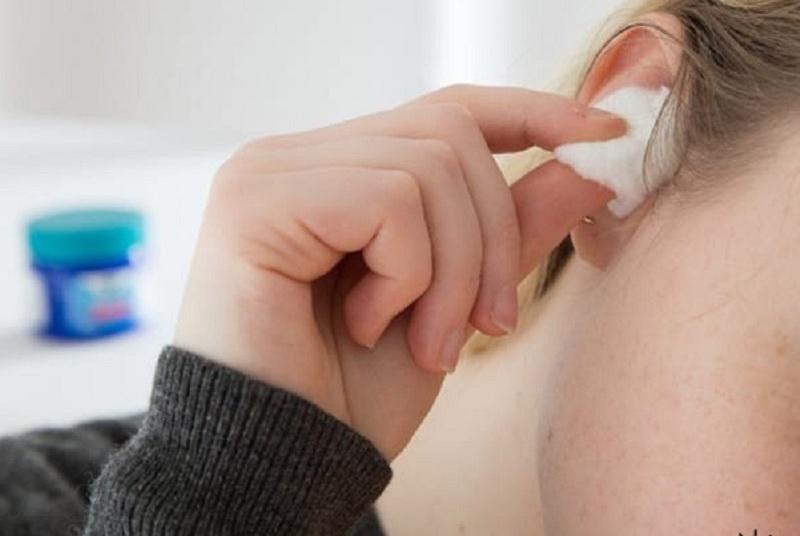
- Ваткой по спине. Возьмите небольшой кусочек ваты, намочите теплой водой и проведите ребенку по позвоночнику несколько раз сверху вниз (от основания шеи до копчика). Потом наденьте на него сухую маечку и отправляйте спать. Такой невероятный и ничем не объяснимый, с точки зрения медицины, способ очень хорошо работает. У большинства деток энурез исчезает уже в первые 2-3 дня. Метод эффективен при недержании, вызванном нервными потрясениями, стрессом.

- Семена укропа. Столовую ложку сухих семечек укропа заварите в стакане кипятка. Настоять минимум 2-3 часа, после чего давать малышам по полстакана утром перед завтраком натощак, а детям с 10 лет – по целому стакану.

- Брусничные листья и ягоды. Сухие листья брусники (около 50 гр) заварите в половине литровой банки кипятка. Затем следует прокипятить жидкость в течение 10-15 минут. Настоять, остудить и процедить. Давать ребенку такое питье желательно утром натощак, а потом перед едой каждый раз за полчаса. Общее количество суточных приемов – не более 4. Разовая доза зависит от возраста. Малышам обычно дают по полстакана, детям постарше – по целому стакану. В результате днем ребенок будет несколько чаще обычного посещать туалет, а ночью его кровать останется сухой.
Ягоды брусники отлично подходят для приготовления морсов, которые следует давать 2-3 раза в день, но не перед сном.

- Медовая терапия. Если малыш писается по ночам, то перед сном ему можно давать по чайной ложке меда, естественно, при отсутствии у ребенка аллергии. Этот продукт пчеловодства успокаивает, расслабляет нервную систему и удерживает влагу. Постепенно вечернюю дозу меда надо уменьшать по мере выздоровления ребенка.

- Корень петрушки. Сушеный корень петрушки измельчите и сделайте отвар. Дайте ему настояться около часа. Ребенку такое питье дают по 2-3 столовых ложки в сутки с последним приемом – минимум за пять часов до отхода ко сну.

- Закаливание. Налейте в ванну или тазик холодной воды в количестве, которого достаточно, чтобы погрузить в нее только ноги ребенка по щиколотку. Пусть малыш потопчется в холодной воде, пока не начнет мерзнуть. Затем поставьте его на массажный коврик или обычный жесткий коврик для ванной комнаты и пусть походит по нему, пока ноги не согреются. Процедуру лучше проводить по утрам.

- Лечебная гимнастика. Попробуйте сделать гимнастику обязательным моционом в распорядке дня малыша. Добавьте в нее упражнения, связанные с укреплением мышц промежности – хождение на ягодицах. В положении сидя на полу, попросите малыша двигаться вперед, отталкиваясь лишь ягодицами. Сначала вперед, а затем назад.

- Теплые компрессы с имбирной водой. Натрите имбирь на терке, отожмите из полученной массы через марлю сок и смешайте со стаканом кипяченой воды, которая остыла до 60-70 градусов. Аккуратно обмакивайте в нее краешек полотенца и прикладывайте его на нижнюю часть живота, в район мочевого пузыря, пока кожа на этом месте не покраснеет. Такие прогревания с имбирным соком отлично расслабляют напряженный мочевой пузырь и не менее эффективно укрепляют чрезмерно расслабленный орган.

- Хлеб и соль. Перед сном за полчаса дайте малышу скушать небольшой кусочек хлеба, посыпанный солью. Точно так же детям дают небольшие кусочки соленой селедки.

- Листья подорожника. 20 гр сухих листьев подорожника нужно заварить в стакане кипятка, дать хорошенько настояться, процедить и поить полученной жидкостью ребенка 2-3 раза в день.

- Луково-медовая смесь. Протрите на терке одну луковицу и полученную в результате кашицу смешайте со столовой ложкой цветочного меда и половинкой зеленого яблока, протертой на мелкой терке. Смесь давайте ребенку около двух недель по столовой ложке перед каждым приемом пищи натощак. Смесь хранить нельзя, перед каждым применением ее следует готовить заново.

- Лаврушка. Три крупных лавровых листа прокипятите и проварите в течение получаса в литре воды. Остудите, дайте хорошо настояться и давайте ребенку пить полученный отвар 2-3 раза в день по полстакана в течение недели.

- Чабрец и тысячелистник. Возьмите в равных долях сушеные аптечные травы и заварите в виде чая. Поите ребенка 2-3 раза в день, по столовой ложке. Детем старше 8 лет можно давать по четверти стакана.

Когда необходима помощь специалиста?
- Если ночное недержание мочи сопровождается частными дневными походами в туалет и жалобами на болезненное мочеиспускание.
- Если ребенок жалуется на боли внизу живота, в боку или тянущие ощущения в пояснице.
- Если энурез начал повторяться у ребенка старше 10 лет.

Что делать нельзя?
- Некоторые родители и целители советуют использовать элементы гипноза для лечения детского энуреза. В стадии парадоксального сна (когда малыш еще не уснул, но уже и не бодрствует, у него слипаются глазки) ребенку делают определенные словесные внушения и установки. Специалисты категорически не рекомендуют неподготовленным людям использовать любые инструменты из арсенала психотерапии. В лучшем случае это не окажет никакого действия, в худшем – негативно отразится на психике и нервной системе малыша.
- Нельзя начинать лечение недержания, не посоветовавшись с врачом. Причину энуреза следует обязательно найти, ведь недержание может быть проявлением серьезных и опасных болезней мочевыводительных путей, нарушений выработки гормона антидиуретического действия, задержки развития центральной нервной системы.
- Нельзя оставлять энурез без внимания и относиться к нему несерьезно. Да-да, есть и такие родители, которые уверяют, что ночное недержание мочи – явление возрастное и временное, и пройдет само. Если не оказать ребенку своевременную медицинскую помощь, энурез грозит обернуться тяжелой истерией, нарушениями психики, затяжной депрессией и формированием стойкого комплекса неполноценности у ребенка. А если «проглядеть» начинающееся воспаление в мочевых путях, инфекция может перерасти в хроническую форму, осложниться, и тогда лечиться придется всю оставшуюся жизнь.

Советы
- Если малыш писается, отдайте его в спортивную секцию, на танцы, туда, где потребуется много и интенсивно двигаться. Именно движение снимет мышечные зажимы, позволит в ночные часы расслабляться на качественно ином уровне.
- Если энурез вызван переутомлением, затяжным нервным стрессом, проследите, чтобы ребенок спал исключительно на боку. А чтобы не караулить кроху всю ночь, завяжите вокруг тела ребенка два полотенца. Узлы должны находиться на спине и животе, тогда ребенку будет неудобно лежать ни в одном положении, кроме как на боку. Такие повязки обычно делают недолго, привычка спать на боку формируется в течение недели.
- Чтобы снизить риск появления, от подгузников следует полностью отказаться максимум в двухлетнем возрасте. Лучше, если это произойдет раньше, ведь только после такого «выхода из зоны комфорта» малыш начнет обучаться контролировать свое мочеиспускание.
- Не стоит доводить стрессовые ситуации до энуреза. Конфликты и проблемы лучше гасить и решать сразу, не затягивая. При повышенном нервном возбуждении давайте ребенку успокаивающие чаи, легкие растительные седативные препараты, покажите малыша детскому психологу и психиатру. Особенно внимательно следует относиться к эмоциям ребенка в «переходные» периоды — когда он начинает посещать детский сад, школы, если семья переезжает, меняет место жительства, во время развода родителей, появления в семье еще одного ребенка и так далее.
- Хорошая профилактика – своевременное приучение малыша к горшку. Ни в коем случае не надо делать слишком рано, но и затягивать с этим тоже не стоит. Оптимальный возраст, в котором ребенок в состоянии без лишнего напряжения научиться контролировать свое мочеиспускание, от 1 года и 8 месяцев до 2 лет.
- Внимательно следите за количеством потребляемой ребенком жидкости. Ограничьте питье после шести часов вечера.
- Запаситесь терпением. Некоторые формы ночного недержания мочи могут быть очень сложными, и лечение потребует гораздо больше времени и сил от родителей и самого ребенка.

Ведущий педиатр страны Доктор Комаровский расскажет нам все подробно о такой деликатной теме как детский энорез, причинах возникновения и как с этим бороться.
o-krohe.ru
лечение народными средствами в домашних условиях
С ночным недержанием у детей сталкиваются многие родители. Проблема требует пристального внимания, так как доставляет ребенку психологический дискомфорт и понижает самооценку. С разрешения врача можно проводить лечение энуреза у детей народными средствами. Существует много рецептов, которые быстро устраняют дисфункцию.
Причины и признаки
Непроизвольное мочеиспускание в ночное время тревожит по разным причинам.
Медики выделяют первичную и вторичную форму болезни. Первичная обычно передается по наследству и проявляется с раннего возраста. Вторичная форма — приобретенная — возникает из-за разных обстоятельств.
Распространенными считаются:
- слабые стенки мочевого пузыря;
- инфекции мочеполовой системы;
- переохлаждение;
- нервный стресс;
- питье большого количества жидкости;
- неврологические заболевания;
- несбалансированное питание.
Ребенок может обмочиться в первой половине ночи или ближе к утру. Иногда дети слишком расслабляются при засыпании, и это приводит к выделению урины. В других случаях крепкий сон не дает почувствовать позывы в туалет перед рассветом. Мочевой пузырь расширяется и не может удерживать скопившуюся жидкость. Происходит неконтролируемое мочеиспускание.
Эффективные народные средства
Если энурез у детей наблюдается регулярно, нужно обратиться к врачу. Недержание мочи, спровоцированное слабыми стенками мочевого пузыря, переутомлением, большими объемами выпиваемой жидкости, хорошо поддается лечению народными способами.
Любые рецепты можно использовать только с разрешения педиатра. Это поможет избежать аллергической реакции и других последствий.
Методы народного лечения обеспечивают положительную динамику, если применять их не меньше 2 недель.
Травы
Фитотерапию можно использовать в комплексе с традиционными средствами. Высокой эффективностью обладает набор трав от энуреза:
- брусника;
- зверобой;
- девясил;
- укроп;
- полевой хвощ;
- спорыш;
- почки березы;
- подорожник.
Их полезно применять в чистом виде и в составе лечебных сборов.
Семена укропа
Большую ложку сушеных укропных семян залить 250 мл кипятка. Настоять несколько часов. Отфильтрованную жидкость принимать раз в день до завтрака по 100 мл. Детям после 10 лет дозировка увеличивается вдвое.
Брусника
Две ложки измельченных брусничных листьев довести до кипения в 0,5 л воды. Протомить на минимальном огне 10 минут, отключить и остудить. Отцеженный отвар пить по 100 мл за полчаса до каждого приема пищи.
Напиток оказывает легкий мочегонный эффект в течение дня и укрепляет пузырь. Если лечение повторять 2 недели, малыш перестанет мочиться в кровать.
Восполняет нехватку витаминов, укрепляет иммунитет и помогает справиться с энурезом у мальчиков и девочек брусничный морс. Чтобы его приготовить, нужно:
- выдавить из 500 г ягод сок и перелить в отдельную емкость;
- жмых сложить в кастрюлю, залить 3 л воды и добавить немного сахара;
- довести до кипения и выключить;
- в теплую жидкость влить отжатый сок и перемешать.
Пить ежедневно в перерывах между едой, вместо компота.
Подорожник и зверобой
Столовую ложку листьев подорожника засыпать в пол-литровый термос и залить кипятком. Через 3 часа отцедить. Выпивать по половине стакана за полчаса до еды 4 раза в день.
Чай из зверобоя — проверенное средство от детского энуреза. Ложку сухих цветков заварить в керамическом пол-литровом чайнике. Настоять 15 минут. Пить как чай в течение дня. Для вкуса рекомендуется добавить в теплую жидкость чуть-чуть натурального меда.
Сборы
- Смешать по ложке травы зверобоя, ягод, листьев брусники и положить в кастрюлю. Залить 500 мл воды и поставить на огонь. Проварить 10 минут. Остывший отвар пропустить через фильтр. Употреблять по четверти стакана трижды в день.
- Листья березы, спорыш, зверобой, полевой хвощ, девясил, цветки ромашки соединить в одинаковой пропорции. Измельчить кофемолкой. Три ложки сбора залить 1 литром кипятка. Принимать настой перед каждым приемом пищи по 100 мл.
- Взять в равных долях шиповник, боярышник, листья брусники, зверобой, спорыш, тысячелистник. Сырье пропустить через мясорубку. Отмерить 10 г и заварить в 0,5 л кипятка. Чтобы вылечить энурез, следует принимать по 50 мл 4 раза в день перед едой.
Натуральный мед
Если причина энуреза у маленьких мальчиков и девочек кроется в слабых стенках мочевого пузыря, исправить ситуацию можно медовой водой.
Рекомендуется за полчаса до отхода ко сну дать ребенку выпить половину стакана теплой воды, в которой предварительно размешать ложку меда.
Детям старше 6 лет рецепт можно усложнить. Потребуется приготовить травяной настой из спорыша, зверобоя, березовых листьев, ромашки и перечной мяты. Сырье нужно взять в одинаковой пропорции, зачерпнуть 2 большие ложки и заварить в пол-литровом термосе. Через 3 часа отфильтровать, подождать, пока напиток слегка остынет, и добавить 2 столовые ложки меда. Настой пить в теплом виде по 150 мл трижды в день.
Древесная кора
Кора калины снимает возбудимость нервной системы и способствует укреплению стенок мочевого пузыря. Чтобы отвар из нее, приготовленный в домашних условиях, принес пользу, сырье нужно заготавливать в период сокодвижения и сушить в тени деревьев.
- Отмерить 40 г измельченной коры.
- Всыпать в эмалированную емкость и залить 0,5 л воды.
- Томить на медленном пламени 15 минут.
- Теплую жидкость отфильтровать.
- Пить утром и вечером по 50 мл за один раз.
Натуральные соки
- Народная медицина предлагает лечить энурез у девочек соком картофеля. Следует очистить клубень, выдавить сок и дать выпить ребенку до еды раз в день. Терапию следует начинать со столовой ложки, ежедневно увеличивая дозу наполовину, пока она не достигнет 100 мл.
- Высокими лечебными свойствами обладает лесная земляника. Чтобы побороть ночное недержание мочи, требуется ежедневно извлекать сок из стакана ягод и выпивать перед обедом. Для достижения успеха лечение надо продолжать не меньше месяца.
- Сок хрена имеет специфический вкус, но помогает быстро избавиться от болезни. Свежий корень нужно очистить, потереть и извлечь марлей 10 мл сока. Если малыш отказывается его принимать, допускается смешать лекарство с натуральным медом 1:1.
Компресс из имбиря
Предотвратить непроизвольное мочеиспускание по ночам помогает теплый компресс. Следует выдавить из имбирного корня ложку сока. Смешать с горячей водой в соотношении 1:2. Пропитать небольшой отрез натуральной ткани и приложить к области мочевого пузыря. Сверху прикрыть теплым платком. Через 5 минут снять примочку, еще раз намочить материал в горячей жидкости и снова приложить. Повторять 4—5 раз.
Компресс из глины
Этот метод можно использовать для детей старше 10 лет. Потребуется голубая или черная косметическая глина. Ее нужно развести горячей водой до консистенции сметаны и нанести на 2 тканевые салфетки. Одну приложить к району мочевого пузыря, вторую к области поясницы и утеплить. Когда компресс остынет, сделать новый. Повторить три раза подряд. Чтобы вылечиться, необходимо выполнять процедуры 10 дней.
Петрушка
Если энурез появился на фоне цистита у ребенка старше 6 лет, полезно воспользоваться корнем свежей петрушки. Сырье надо вымыть, порезать и подсушить. Две большие ложки залить литром кипящей воды и варить пару минут. Настоять в течение часа. Предлагать ребенку пить отвар вместо воды на протяжении 2 дней.
Избавиться от недержания у маленьких детей легко свежими листьями петрушки. Из них готовят отвар из расчета чайная ложка листьев на стакан воды. Пить по 2—3 глотка перед едой.
Травяной чай
У подростков мальчиков устранить непроизвольное мочеиспускание во сне может целебный чай из шиповника с добавлением кукурузных рылец, зверобоя и золототысячника. Ингредиенты смешиваются в соотношении 2:1:1:1. Для приготовления напитка ложка сбора заваривается в 200 мл воды. Пить по стакану утром и вечером.
Лечебная ванна
Потребуется 300 граммов молодой хвои. Ее нужно прокипятить 15 минут в 3 литрах воды и подождать, пока жидкость остынет. Отцедить, вылить в наполненную теплой водой ванночку. Посадить в нее ребенка на 15 минут за полчаса до сна. Курс терапии — две недели.
Другие способы
- Народные целители рекомендуют лечить энурез козьим молоком. Оно хорошо усваивается и в нем много полезных микроэлементов, стабилизирующих работу организма. Важно приобретать парное молоко, пить по большому стакану утром, вечером и продолжать лечение регулярно.
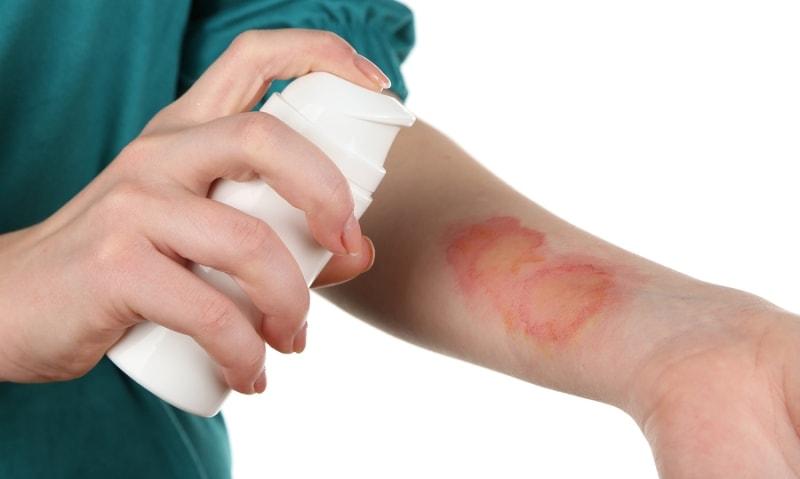
- Существует оригинальная методика, доказавшая свою эффективность. Она помогает убрать недержание мочи, проявившееся по вине нервного напряжения и стресса. Требуется перед сном смочить в теплой воде немного ваты и осторожно провести мокрым тампоном по позвоночнику, начиная с шеи и заканчивая копчиком. Уже через 3 дня большинство детей перестает мочиться в постель.
- Старинный народный способ победить энурез — соль. Перед сном нужно дать ребенку съесть корочку хлеба, посыпанную солью, или кусочек селедки.
Чего делать нельзя
Энурез — симптом неполадок в организме, поэтому самолечение недопустимо. Все действия нужно согласовывать с педиатром и относиться к терапии серьезно. Если вовремя не оказать помощь, масштаб проблемы увеличится. С возрастом у ребенка может развиться комплекс неполноценности и хроническое воспаление мочеполовой системы.
При детском энурезе категорически нельзя:
- бранить мальчика или девочку за мокрую кровать;
- придумывать обидные прозвища;
- играть по вечерам в подвижные игры;
- переохлаждать ребенка;
- предлагать на ужин кислые продукты.
Чтобы справиться с недержанием мочи, необходимо повысить физическую активность малыша в дневное время, больше гулять на свежем воздухе, обеспечивать хороший микроклимат в семье, поддерживать сына или дочь во всех начинаниях. Важно сбалансировать рацион, включив в него продукты, обогащенные витаминами и минералами.
faza-sna.com
лечение народными средствами в домашних условиях
 В качестве фактора, провоцирующего возникновение энуреза у детей, может выступать как элементарное переохлаждение, так и определенные психологические или же физиологические проблемы.
В качестве фактора, провоцирующего возникновение энуреза у детей, может выступать как элементарное переохлаждение, так и определенные психологические или же физиологические проблемы.
Существует несколько довольно эффективных народных средств, помогающих избавиться в домашних условиях от энуреза.
Часть детей, страдающих от энуреза, мочатся в постель посреди ночи, вторая часть незадолго до пробуждения. В первой ситуации неконтролируемое мочеиспускание продиктовано расслаблением мышц на фоне тепла и сна.
Мочевой пузырь не способен в таком состоянии удерживать поток мочи. Поэтому малышу желательно прекращать кушать фрукты и пить много воды перед сном. Такие дети обязательно намочат свою постель, если им после обеда дать фруктов.
Что же касается проявления энуреза под утро, то зачастую от этого страдают дети, переживающие сильный психологический стресс. Единственным выход в такой ситуации будет коррекция психического состояния ребенка.
Содержание статьи
Что могут сделать родители?
При проявлении энуреза у детей старше 5 лет рекомендуется обращаться к неврологу для проведения обследования. Если дитя страдает от этого неприятного явления, то его родителям не стоит чрезмерно волноваться. Зачастую энурез сам проходит у малыша по мере его взросления и лечение данной болезни не предполагает каких-то серьезных вмешательств.
Родители должны объяснить чаду, что в этом нет его вины и что уже скоро неконтролируемое мочеиспускание в постель само пройдет. Также рекомендуется максимально оградить малыша от негативных эмоциональных проявлений. Любые укоры и наказания из-за обмоченной постели лишь усугубят и без того не самое лучшее положение.
Немаловажным фактором выступает общая внутрисемейная атмосфера. Вполне вероятно, что у малыша проявляются подобные ночные позывы из-за простого недостатка внимания.
Довольно часто энурез наблюдается у тех детей, которые постоянно находятся под жестким психологическим давлением родителей, пытающихся добиться от своего чада наилучших результатов в учебе. В подобных ситуациях помочь может только психолог.
Несколько советов для родителей:
- За несколько часов до того, как дитя отправится спать, ему нужно отказаться от чрезмерного употребления воды и любой иной жидкости.
- Необходимо всегда следить за тем, чтоб малыш перед тем, как отправится спать, ходил в туалет по-маленькому.
- С помощью специализированных приспособлений, которые автоматически при попадании влаги будут будить чадо, можно выработать у него рефлекторную реакцию на неконтролируемое мочеиспускание.

Для устранения детского энуреза необходимо проконсультироваться у квалифицированного психолога. Специалист поможет выявить причину этого синдрома и объяснить ребенку и его родителям, как с этим всем бороться.
Народные рецепты при заболевании
Лечение народными средствами детского энуреза включает в себя использование настоев из трав и древесной коры, а также применение некоторых иных рецептов.
Отвары трав
Высокую эффективность при лечении энуреза в домашних условиях показывает применение травяных сборов:
- Сушеный спорыш, листья мяты, зверобоя, березовые листочки, лепестки и листья ромашки, а также листья золототысячника. Все эти ингредиенты нужно в равных пропорциях смешать и размолоть с помощью блендера или кофемолки. Полученная смесь заливается литровой кружкой крутого кипятка, после чего настаивается в термосе в течение 1,5 часов. Настой принимается по полстакана перед каждым приемом пищи. Для того чтоб ребенок охотней пил этот отвар, его можно посластить сахаром или каким-то вареньем. Длительность лечебного курса составляет 3 месяца. После этого можно сделать перерыв на месяц и продолжить использование данного отвара согласно прежней схеме.
- Листочки ежевики, бессмертника, листьев спорыша, а также тысячелистника и зверобоя. Все травы в равных пропорциях смешиваются и измельчаются. Столовая ложка полученной смеси заливается стаканом кипятка. После этого отвар настаивается и процеживается через марлю. Это народное средство принимается по две столовые ложки перед едой.
- Настой из сушеных семян укропа. Столовая ложка сушеных семян заваривается стаканом кипятка. Эта настойка употребляется по столовой ложке раз в день ближе к обеду.
 Лавровый отвар может улучшить действие медикаментозных препаратов, направленных на устранение ночных неконтролируемых мочеиспусканий. Настой из трех лавровых листьев принимается трижды в день по половине стакана.
Лавровый отвар может улучшить действие медикаментозных препаратов, направленных на устранение ночных неконтролируемых мочеиспусканий. Настой из трех лавровых листьев принимается трижды в день по половине стакана.- Щепотку сушеного зверобоя нужно добавить в стакан кипящей воды. Далее, отвар томится на медленном огне около 15 минут. После этого, его необходимо процедить и остудить. Готовый отвар нужно употреблять перед сном в объеме целого стакана.
- На литр кипящей воды добавляется целая столовая ложка сушенного и измельченного тысячелистника. Трава кипятится 15 минут, после чего настаивается под крышкой целый час. Готовое снадобье употребляется трижды в день по полстакана.
- Две столовые ложки обыкновенной репейки заливается стаканом кипятка и настаивается в течение часа. Отвар употребляется по столовой ложке пере каждым приемом пищи.
- Две с половиной столовых ложек высушенного чабреца выпаривается со стаканом воды 15 минут. Отвар употребляется по чайной ложке три раза в день. Курс лечения составляет полтора месяца, при необходимости его можно заедать ложкой меда.
- Полстакана высушенных брусничных листьев заливается литром кипятка и настаивается час в теплом месте. Процеженный отвар употребляется по стакану перед приемом пищи 3 раза в день.
Использование древесных настоев
Народная медицина предлагает такие методы лечения древесными настоями:
- Горсть коры осины заливается бутылкой водки и настаивается полторы недели. Полученная настойка процеживается. Для получения положительного эффекта, настойка употребляется перед едой по 15 капель.
- Три средних корня калины моется, высушивается и измельчается в кофемолке. Полученная смесь заливается двумя литрами воды и отваривается час, после чего настаивается до полного остывания. Готовый процеженный настой необходимо употребить за двое суток. Через неделю процедура повторяется.
- На пол литра горячей кипяченой воды добавляется 20 почек березы. Березовые почки настаиваются в воде около получаса. После процеживания настойка полностью выпивается за один присест. Терапевтический курс составляет 1-2 недели.
Ароматерапия в борьбе с болезнью
Применение ароматерапии при энурезе:
 Использование ароматических ванн из шалфея, лаванды и кориандра помогает успокоить нервы и наладить работу ЦНС. В результате это позволяет быстро избавиться от ночного недержания. На протяжении месяца ребенок должен ежедневно принимать 20 минут ванную с ароматическими маслами.
Использование ароматических ванн из шалфея, лаванды и кориандра помогает успокоить нервы и наладить работу ЦНС. В результате это позволяет быстро избавиться от ночного недержания. На протяжении месяца ребенок должен ежедневно принимать 20 минут ванную с ароматическими маслами.- Побороть энурез у ребенка также можно с помощью масла чайного дерева, которое распыляется по детской комнате. Это помогает ребенку быстрее засыпать и избегать неконтролируемое мочеиспускание во сне.
Иные методики терапии патологии
Иногда энурез прямо связан с плохим тонусом тазовых мышц. В таких обстоятельствах может помочь упражнение под названием «ходьба на ягодицах». Упражнение выполняется сидя на полу путем поочередного сгибания ног для движения вперед и назад. Допускается помощь рук, если будет слишком тяжело.
В более сложных случаях энурез лечится с помощью специальных медикаментозных средств, а также диеты. Психоневролог и невролог определяют точную причину данной патологии, после чего назначают курс лечения для ее устранения.
За счет верного подбора курса препаратов можно в короткие сроки достичь отличного результата с точки зрения борьбы с энурезом. При этом стоит отметить, что около трети больных не ощущают никакого положительного эффекта от фармакологических средств.
 Более обширный и верный подход предполагает дополнительное применение психотерапевтических методик. Зачастую принято использовать гипноз и внушение.
Более обширный и верный подход предполагает дополнительное применение психотерапевтических методик. Зачастую принято использовать гипноз и внушение.
Также возможно, что причина энуреза у детей скрывается в плохих взаимоотношениях внутри семьи, или же в проблемах с взаимопониманием в садике, школе.
Хорошим дополнением к общему лечению энуреза может стать акупунктура. Курс лечения составляет 10 сеансов каждый второй день. Заметные улучшения зачастую проявляются уже после пятого посещения специалиста. Если за счет этого лечения не удалось получить стопроцентного результата, то курс подобной терапии можно повторить после двухнедельного перерыва.
Иглоукалывание может быть применено при условии, что ребенок уже достиг 4-летнего возраста.
Иногда можно встретить такой забавный народный совет, в котором говорится, что, дав перед сном ребенку кусочек селедки, можно избежать неконтролируемое мочеиспускание. На самом деле достаточно сложно проверить достоверность этого метода.
Хорошо помогает бороться с энурезом у мальчиков и девочек закаливание. Для этого достаточно налить в ванную немного холодной воды и дать ребенку походить по ней до тех пор, пока он не почувствует чувство холода по всему телу. После этого, ребенку нужно дать побегать босыми мокрыми ногами по полу квартиры до тех пор, пока он сам себя не согреет.
Такая процедура проводится каждое утро. При этом ежедневно вечером малыш должен принимать горячую ванную с хвойным экстрактом, который можно найти почти в любой аптеке.
Ночной энурез у детей довольно неплохо устраняется с помощью ватного тампона, смоченного в теплой воде. Данный тампон нужно легкими движениями 7 раз провести по всему позвоночнику ребенка после чего остатки воды не вытираются, а ребенок укрывается теплым одеялом.
Методы профилактики
В качестве эффективных профилактических мер, помогающих предотвратить энурез у ребенка, можно использовать следующие советы:
- отказ от использования ночных подгузников до трехлетнего возраста;
- осуществление четкого контроля за количеством употребляемой за день жидкости;
- привитие с малых лет ребенку основных привычек, касающихся индивидуальной гигиены;
- наблюдение за состоянием мочеполовой системы ребенка со своевременным устранением любых заболеваний.
Применяя эти довольно простые советы, можно полностью исключить возможность энуреза у детей.
urohelp.guru
Детский энурез: как лечить в домашних условиях
Детский энурез причины и лечение
В основной массе случаев ребёнок приучается самостоятельно посещать горшок уже к исходу четвёртого года своей жизни. Памперсы становятся ненужными и родители ребёнка вздыхают с облегчением. Тем не менее, иногда ситуация меняется и внезапно ребёнок перестаёт ходить на горшок самостоятельно, просыпается мокрым и начинает писаться в штанишки. Родители ребёнка бывают шокированы и недоумевают, не понимая, что происходит.
Различают дневную и ночную форму детского недержания мочи. Ночным энурезом называют непроизвольное мочеиспускание у ребёнка в возрасте от пяти лет. Причина его чаще всего бывает в органических поражениях центральной нервной системы ребёнка в период его внутриутробного развития. Также причина может быть скрыта в нейроинфекции, которая была перенесена ребёнком и повлияла на его способность к непроизвольному держанию мочи в ночное время.
Дневное недержание мочи ребёнком происходит по причинам воздействия на него различных факторов психологической природы. Энурез в таких случаях представляет собой реакцию организма на стрессовую ситуацию. Если ситуация будет устранена из подсознания ребёнка, энурез исчезнет сам собой.
Домашнее лечение энуреза у детей
При проведении домашнего лечения энуреза у ребёнка прежде всего следует стабилизировать его общее эмоциональное состояние. Своевременное устранение травмирующей ребёнка ситуации само по себе способно оказать благотворное влияние на ребёнка и привести к излечению заболевания. Обсуждать с ребёнок такую щекотливую для него тему следует максимально тактично, избегая разговоров об этом в присутствии посторонних лиц.
Препараты от детского энуреза
Хорошим ноотропным действием обладают «Глицин», «Пирацетам», «Пантогам». Они помогают лёгкому течению процессов метаболизма в клетках нервной системы, что способствует обеспечению здорового сна. Качественным седативным действием обладают настойка валерианы, Новопассит, Персен. Эти препараты рекомендуется принимать ребёнку при возникновении необходимости в лечении энуреза, благодаря их седативному действию. Хорошо приводят сон в норму и стабилизируют общее эмоциональное состояние такие транквилизаторы, как Нитразепам и Диазепам. Если точно установлено, что энурез происходит по причине инфекционной болезни, ребёнку показан курс лечения с применением антибиотиков.
Рекомендуется использовать Дриптан в тех случаях, когда причиной энуреза стало нарушение нервной регуляции мочевого пузыря. Особенно, если при этом наблюдается преобладание мышечного тонуса его гладкой мускулатуры, из-за чего объём пузыря сокращается. Приём препарата способствует увеличению объёма мочевого пузыря, а также происходит снятие спазма, мышцы начинают сокращаться значительно реже.
Лечение детского ночного энуреза гомеопатией
Лечение энуреза у ребёнка гомеопатией показывает отличные результаты и его следует применять прежде всего по причине отсутствия противопоказаний применения. В том случае, если причиной возникновения энуреза у ребёнка стала психологическая или физическая травма, для его лечения рекомендуется принимать Арнику. Если энурез появился по причине сильного страха, внезапного испуга ребёнка, рекомендуется прописать ему для употребления Страмониум, Аконит или Опиум. Все эти средства находятся в свободной аптечной продаже и не требуется специального врачебного предписания для их покупки. Подбор гомеопатического средства для лечения энуреза должен проводиться в соответствии с причиной, его вызвавшей. Средства можно применять детям вне зависимости от их возраста. Все препараты имеют натуральную основу, что объясняет отсутствие побочных эффектов от их применения. После применения препаратов для лечения энуреза в домашних условиях не отмечается случаев проявления рецидивов заболевания.
Домашнее лечение энуреза у детей внушением
Если применять правильно метод лечения энуреза при помощи одного только внушения, можно добиться отличных результатов. Метод внушения предполагает проведение доверительных бесед с ребёнком. Ни в коем случае не следует его ругать, этим можно только усугубить проблему. Никакой психологический и тем паче, физический вред ребёнку нанесён не будет. Если же привычные этические нормы, жизненные установки и воспитание оказывают препятствия для осуществления такого метода, не следует спешить с его применением.
В доверительной беседе с ребёнком следует постараться выяснить, что его тревожит, чего он боится и что мешает ему, почему он не контролирует своих ощущений. Давить на него нельзя, он закроется и вряд ли после этого удастся что-то сделать ещё. Внушение следует делать утром, после того, как ребёнок в очередной раз проснётся на мокрой простыне. Если после нескольких попыток метод не будет работать, лучше перепоручить его проведение психологу или невропатологу. Отмечено, что внушение может давать отличные результаты, ребёнок после этого прекращает писаться и проблема исчезает навсегда. Надо только грамотно применять этот метод.
Диета для лечения энуреза в домашних условиях
Подбор продуктов для диеты при лечении энуреза в домашних условиях лучше всего производить строго под наблюдением лечащего врача. Рекомендуется не употреблять вовсе газированную жидкость, лучше всего пить больше соков на натуральной основе. Кроме того, при составлении диеты для лечения энуреза следует включать в неё блюда с пониженным содержанием соли. Не следует пить жидкость на ночь. Ужин должен быть как можно более сухим, рекомендуется ограничиться хлебом и двумя варёными яйцами. Существует множество разновидностей диет для предупреждения и лечения энуреза у детей. Преррогатива конкретного выбора остаётся за лечащим врачом.
Энурез у детей: лечение народными средствами
Методика лечения энуреза у детей народными методами и средствами известна достаточно давно. Средства применяются разные и их выбор зависит от степени тяжести ситуации и возраста ребёнка.
Укроп от энуреза
Рекомендуется следующая методика приготовления укропа в качестве средства лечения энуреза. В термос засыпаются сухие семена укропа в объёме одной столовой ложки. После этого в сосуд наливается кипяток в объёме одного стакана. Термос тщательно закупоривается и его оставляют на ночь в сухом, тёмном месте. Утром состав необходимо процедить. При желании рекомендуется использовать мёд для подслащения. Принимать состав следует в утреннее время натощак, один раз перед завтраком по одному стакану. Общая продолжительность курса лечения составляет десять дней. После этого следует сделать перерыв на десять дней и затем снова пить состав на протяжении десяти дней по одному стакану перед завтраком. Статистические данные свидетельствуют об отличных результатах применения описываемого метода. Если у ребёнка нет органических повреждений области мочеполовой системы, результаты лечения энуреза при помощи укропа будут отличными.
Пшено от энуреза
Рекомендуется следующая методика использования пшена в качестве средства лечения энуреза. Девять столовых ложек пшена промываются для очистки от мусора и сора. Вода затем сливается, а пшено перекладывается в стеклянную банку объёмом один литр, в которую заливается стакан воды при комнатной температуре, предварительно кипячённой. Настаивается состав на протяжении трёх часов, при этом его следует периодически перемешивать. После этого настой процеживается и его дают ребёнку малыми дозами. Продолжается процесс на протяжение трёх дней, при этом настой постоянно освежается, готовятся новые его порции. Как правило, ребёнок просыпается уде на вторую ночь, когда захочет в туалет. Постепенно частые позывы прекращаются. Пшено от энуреза успокаивает ребёнка, приводят в порядок центральную нервную систему, которая начинает нормально функционировать. Для полного устранения ситуации рекомендуется проведение курса лечения длительностью две недели. Если имелись болевые ощущения в мочевом пузыре и мочеиспускательном канале, они моментально прекращаются.
Зверобой от энуреза детей
Чаи на основе зверобоя достаточно широко применяются в качестве средств лечения энуреза у детей. Рекомендуются различные варианты приготовления настоев с применением этой травы. При длительном употреблении чая на основе зверобоя, как правило, наступает излечение ребёнка от энуреза.
Рекомендуется сочетание зверобоя с другими травами, такими как трава золототысячника и полевого хвоща. При приготовлении настоев с сочетанием различных трав пропорции между ними выбираются одинаковые. По столовой ложке зверобоя и любой из приведенных выше трав заливаются стаканом крутого кипятка, после чего нужно настаивать на водяной бане в течение получаса. Приём осуществляется по одной четвёртой части стакана три раза в сутки.
Финики от энуреза
Для лечения энуреза у детей используются сухие, перетёртые финики. Две столовых ложки порошка из перетёртых фиников следует засыпать в термос, после чего залить литром кипятка и оставить настаиваться на восемь часов, или на ночь. Термос следует держать в сухом, тёмном месте. После процеживания настоя средство принимается по половине стакана трижды в сутки перед едой. Курс лечения составляет две недели, после чего следует делать десятидневный перерыв. При необходимости лечение после этого повторяется. Как правило, изменения наступают уже после первого курса лечения. На практике наибольшим количеством достаточных для излечения курсов приёма были три курса.
Мед от энуреза
Для лечения энуреза у детей при помощи мёда рекомендуется такой способ. Ежедневно в течение месяца следует перед сном закапывать мёдом пупок и заклеивать его лейкопластырем. Также ежедневно надо принимать внутрь ложку свежего мёда. Первые результаты можно будет видеть уже на второй неделе приёма мёда.
Похожие статьи:
Алкоголизм: как вылечить в домашних условиях
Молочница: как лечить в домашних условиях
Ожоги: лечение в домашних условиях
Ушибы: лечение в домашних условиях
Понос: лечение в домашних условиях
domlech.ru
причины и лечение в домашних условиях недержание мочи
Ночное недержание мочи, особенно в детском возрасте, волновало врачей ещё в Древнем Египте. За прошедшее время медицинская практика приобрела много новых способов лечения, но ни одна из них не даёт полной уверенности в избавлении от проблемы. Энурез доставляет неприятности, как родителям, так и самим деткам, особенно в подростковом возрасте. Но никогда не стоит отчаиваться, так как существует много разных способов лечения, и народных, и медицинских.

О заболевании
Если малыш не умеет контролировать работу мочевого пузыря ночью до 6-летнего возраста – это ещё ничего не значит. Энурез дневной бывает редко, в основном – у людей, перенёсших сильную психологическую травму, вызвавшую нарушение работы нервной системы.
Детское ночное недержание не является болезнью – это этап развития ребёнка, организм еще учится контролю над функциями и выработке рефлексов. Практика показывает – 90% детей в 6лет с этим справляется, к 10 годам их уже 95%, а к 18 – 99.
Мальчиков страдает от этой проблемы вдвое больше, чем девочек. Болезнь это, или нет, сможет определить только специалист, после проведённого комплексного обследования. Он так же сможет назначить, по необходимости, курс медикаментозного лечения, физиотерапию, массаж, консультацию детского психотерапевта.
Основные причины детского энуреза

1). Наследственный фактор или врожденная патология мочевого пузыря.
2). Неготовность центральной нервной системы.
3). Стресс, связанный с семейной ссорой, школьной проблемой, сменой обстановок, психологический протест, нередко испуг.
4). Неправильная выработка гормона, отвечающего за образование мочи.
5). Заболевания, связанные с сужением мочеиспускательных отверстий.
6). Переохлаждения, инфекционные заболевания мочевыводящего пути, ответная реакция на действия некоторых лекарств.
7). Часто энурезом страдают застенчивые и пугливые малыши. Также недержание больше встречается среди невысоких худых детей.
Народные средства от ночного энуреза у детей

Будить ночью
Еженощно в течение недели будить ребёнка через час-два (зависит от того, насколько часто он писает, сколько выпил жидкости перед сном). В следующие 7 дней будить немного реже. Если малыш описался больше, чем два раза за неделю, всё придётся начинать заново.
Внушение
Дети чуть старше должны весь день проговаривать самовнушающие приятные предложения: «Я останусь сухой» или «Я проснусь вовремя и схожу в туалет». Хорошо помогает ведение специального дневника, где ребёнком отмечаются «сухая ночь» и «мокрая».
Можно придумать интересные поощрения. Например, за несколько «хороших» ночей куда-то сводить или что-то подарить. Важно, чтобы мокрое бельё менялось ребёнком самостоятельно.
Правильная диета
Больше всего признаний получила диета Красногорского, предполагающая задержку жидкости в организме в ночное время. С этой целью ребёнок перед сном съедает кусочек подсоленного хлеба, селёдки или копчёной колбасы, запивая сладкой водой.

Днём можно есть всё, что захочется, особенно продукты, богатые витаминами, но только до трех часов. Затем потребление жидкости сводится к минимуму, не употребляя её после шести вечера.
Ужинать нельзя:
- жидкими кашами,
- блюдами, где есть специи.
Разрешено:
- масло,
- хлеб,
- яйцо,
- рыба и мясо.
Эту диету рекомендуется соблюдать в течение месяца, в сочетании с медикаментозным лечением.
Лечебная физкультура
Часто недержание бывает от слабого тонуса мышц таза, укрепив которые, а заодно и мочевой сфинктер, можно устранить проблему. Больший эффект будет достигнут при занятиях на свежем воздухе.
Упражнения:
- Продвижения вперёд и назад, сидя на полу, ноги выпрямлены, попеременно приподнимая и переставляя одну ягодицу. Допускается помощь руками.
- Приседать, разводя колени.
- Лежа на спине, имитировать ногами езду на велосипеде.
- В этом же положении выполнять горизонтальные и вертикальные движения ног ножницами.
- Сидя на горшке, пытаться остановиться и немного задержаться при мочеиспускании. Постепенно увеличивать время остановки до 60 секунд.

Точечный массаж
Выполняется утром и вечером по 30 секунд:
- точки с обеих сторон от 3 и 4 шейного позвонка;
- точка немного выше пупа;
- места с внутренних сторон голени.
Также хорошим способом являются семь лёгких движений вдоль позвоночника, используя ватный тампон, смоченный в теплой воде. Воду вытирать не нужно, а просто укрыться.
Закаливание
Закаленный организм – здоровый, с улучшенным иммунитетом и правильно функционирующий. Неплохой помощью будет ходьба в прохладной воде до лёгкого замерзания.
Затем ребёнок должен подвигаться на полу, с мокрыми ногами, до согревания. Это утром, а в вечернее время – горячая ванна с добавлением хвойного экстракта.
Лечение травами
Очень эффективны в лечении ночного недержания травяные сборы.
1 сбор. Взять поровну сушёного спорыша, листьев мяты, зверобоя, березовых листьев, ромашку и лист золототысячника. Очень мелко перемолоть. Залить 1 л кипящей воды и настаивать 1 ч. 30 мин., используя термос.
Пить по половине стакана перед едой, чем-нибудь подсластив, в течение 3-х месяцев. Перерыв в месяц и повторить.
2 сбор. Ежевика, бессмертник, спорыш — листья, тысячелистник и зверобой, всех трав поровну. Измельчить, 1 ст. ложку залить 200 г кипятка и настоять. Принимать по 2 л. до еды.
Семя укропа. Ложку семян заварить в стакане горячей воды. По ложке настоя перед обедом.
Отвар лаврового листа улучшает лечение медикаментозными препаратами. Три раза по 100 мл.
Чабрец, 2,5 ложки, залить стаканом воды и выпаривать часа. Пить по 1 ч. л., заедая мёдом трижды за день, в течение 1,5 месяца.
Брусничный лист, 0,5 ст. на литр кипящей воды, настаивать в тепле. Три раза до еды.

Древесный настой
Корень калины – три небольших, вымыть, высушить и измельчить. Залить водой 2 л, отваривать 1 час, остудить, потом процедить. Пить часто, пока не закончится. Новый отвар сделать через 7-8 дней.
Яичная скорлупа
Взять скорлупу от варёного яйца и измельчить до порошка, смешать с таким же количеством засахарившегося мёда. Скатать шарики – конфетки. В течение месяца съедать по 4 штуки в день.
Ароматерапия
Ванны с шалфеем, лавандой и кориандром отлично успокаивают. Целый месяц каждодневно по 20 мин. с этими маслами или травами.
Масло чайного дерева, которое нужно просто распылять там, где спит ребёнок.
Профилактика
Есть ряд правил, соблюдение которых способно предотвратить проявление детского энуреза.
- Не пользоваться подгузниками;
- Контролировать количество выпиваемой жидкости;
- Учить гигиеническим навыкам;
- Вовремя проверять мочеполовую систему малыша на предмет заболевания;
- Соблюдать режим;
- Не ругать за мокрую постель, а успокаивать;
- Ограничить от сильных эмоций хороших и плохих;
- Ложась спать, обязательно нужно сходить на горшок;
- Ночью ребёнок не должен замерзать.
Важно: для детей, боящихся темноты, надо включать ночник или оставлять приглушённый свет.
Выводы
Самое главное в успехе – любовь и понимание родителей. Если не ругать, а поддерживать малыша, он быстрее поверит в то, что у него всё получится и он справится, а мама и папа в этом помогут.
mirokru.ru
Лечение энуреза в домашних условия – 13 полезных советов — Народная медицина
Энурезом называется неосознанное рефлекторное мочеиспускание в момент дневного или ночного сна. Обычно такое заболевание присуще мальчикам до 12 лет. Так как данный рефлекс формируется до 5 лет, то до этого возраста энурез не считается патологией.

Причины появления энуреза
Чтобы избавиться от данного заболевания важно установить его причину. Чаще всего это незрелость мочевого пузыря или нервной системы из-за малого возраста. В этом случае проблема со временем проходит, ребенок ее «перерастает». Однако существуют и другие причины:
- Психологические факторы, смена обстановки, ссоры, крики в семье
- Недостаток любви и внимания со стороны родителей
- Постоянные стрессы
- Наследственность
- Нарушения сна из-за дневного перевозбуждения
- Проблемы с выработкой антидиуретического гормона
- Болезни мочеполовой системы
- Недостаточная емкость мочевого пузыря
- Инфекции мочевыводящих путей
- Эпилепсия
- Апноэ
- Заболевания верхних дыхательных путей
- Эндокринные сбои
- Прием некоторых лекарственных препаратов


Симптомы
Самый основной симптом данного заболевания – это неспособность контролировать мочеиспускание во время ночного или дневного сна. Существуют и другие вспомогательные признаки:
- Трудно уложить ребенка спать и тяжело поднять
- Глубокий сон
- Разговоры во сне
- Беспричинные страхи
- Нарушение ориентации
- Частое перевозбуждение
- Неврозы
- Истерики
- Вспышки гнева
- Резкая смена настроений
- Гиперактивность
- Вялое состояние в первой половине дня, сонливость
- Суетливость
- Постоянная жажда
- Плохой аппетит
Некоторые симптомы могут указывать и на причину энуреза, поэтому о них нужно рассказать лечащему врачу на приеме.
Диагностика
Для диагностики энуреза достаточно жалобы пациента и сбора анамнеза. Часто для определения причины и тяжести данной проблемы нужно знать количество и частоту мочеиспускания. В этом случае может понадобиться вести специальный дневник, в котором будут отмечаться все подобные эпизоды. Для дополнительного обследования иногда проводятся различные клинические и инструментальные манипуляции такие, как цистография, УЗИ почек, цистоскопия, рентген, урофлуометрия, урография. Иногда требуется консультация невролога, уролога, гинеколога или других специалистов.
Виды энуреза
В зависимости от того, когда происходит непроизвольное мочеиспускание различают дневной ночной и смешанный энурез. Чаще всего встречается именно ночная форма данного заболевания. Существует и другая классификация:
- Первичный. Это недержание в детском возрасте от 5 лет, когда ранее не было «сухих периодов». В такой момент ребенок не чувствует позывов, не ощущает переполненность мочевого пузыря. Обычно с возрастом эта проблема исчезает
- Вторичный. Происходит рецидив после длительного периода удержания мочи во время сна. Его причиной, как правило, служат различные неврологические, генетические, урологические или эндокринологические заболевания.
Действия пациента
Обращаться с такой проблемой к доктору нужно при условии, что ребенку исполнилось 5 лет. В этом случае, а также при недержании мочи у взрослых важно выяснить первопричину энуреза и приступить к лечению. Не всегда существующие медикаментозные методы оказываются эффективными, в некоторых случаях могут помочь нетрадиционные способы, в том числе лекарственные травы, компрессы, ванны, настои и отвары на их основе. Также важно создать спокойную атмосферу в семье, не ругать ребенка за непроизвольное мочеиспускание.
Лечение энуреза народными средствами
В процессе лечения энуреза народные методы могут оказать значительную пользу. Компрессы стимулируют кровообращение, восстанавливают работу мочевого пузыря. Различные настои и отвары способствуют скорейшему избавлению от этой проблемы. Такие вспомогательные средства лучше всего использовать в комплексе с традиционными лекарствами, которые назначит доктор.
Отвар зверобоя при энурезе


Нужно 1 столовую ложку сушеных плодов зверобоя залить 200 мл кипятка и проварить на слабом огне в течение 10 минут. Употребляют приготовленный отвар за три приема в течение дня.
Настой пастушьей сумки


Чтобы навсегда избавиться от энуреза необходимо 15 г высушенных цветов пастушьей сумки залить кипятком и настаивать в термосе около 4 часов. Пьют такое средство по половине стакана до 4 раз в сутки перед едой.
Отвар из брусничных листьев


Для приготовления лечебного отвара 2 столовые ложки измельченных листьев брусники заливают 250 мл кипятка и выдерживают на водяной бане 30 минут. После остывания средства, добавляют в него еще 1 стакан кипяченой воды и пьют по 70 мл 1 раз в день. Такое средство хорошо справляется с воспалительным компонентом энуреза.
Компресс из сока имбиря


Компресс для стимуляции кровообращения, расслабления или тонизирования мочевого пузыря готовится из имбиря. Для этого 50 мл сока добавляют в 100 мл теплой воды, смачивают в этом растворе полотенце и прикладывают к низу живота перед сном. Менять компресс при остывании, на ночь можно положить на то же место сухое и теплое полотенце.
Настой семян укропа


Данное средство поможет вывести лишнюю жидкость, особенно если есть отеки. Для приготовления настоя семян укропа в 1 столовую ложку готового сырья добавляют 1 стакан кипятка. Такой раствор должен настояться в тепле примерно 15 минут, после чего его процеживают и пьют по 20 мл 3 раза в день до приема пищи на протяжении 3-5 дней.
Клевер при недержании мочи


Необходимо 1 столовую ложку травы клевера настоять в 1 стакане кипятка в течение получаса. Данное средство поможет избавиться от ночного энуреза, пить его рекомендуют, как обычный чай, по желанию можно добавить сахар по вкусу.
Отвар листьев подорожника


Эффективным средством от недержания мочи является отвар подорожника. Для этого 1 столовую ложку измельченных сухих или свежих листьев заливают 200 мл кипятка. Настаивают в течение 20 минут, после чего процеживают и пьют по 1 столовой ложке 3 раза в день.
Настой шалфея от энуреза


Для его приготовления 1 столовая ложка мелко порезанных листьев шалфея заливают 1 стаканом кипятка, плотно укутывают и настаивают около 20 минут. Пьют готовый настой по 3 столовые ложки дважды в сутки.
Терн при проблемах с мочевым пузырем


Данное средство поможет убрать лишнюю жидкость из организма, восстановить работу мочевого пузыря, избавиться от цистита, если в этом причина энуреза. Для приготовления настоя необходимо 40 г цветков терна залить 200 мл кипятка и отставить раствор на ночь настаиваться. Употребляют его по 75 мл 4 раза в сутки.
Отвар цветов ромашки


Необходимо 2 столовые ложки высушенных цветов ромашки залить 250 мл воды и поставить на медленный огонь на 40 минут. Потом отвар должен настояться еще 20 минут. Готовое средство процеживают и выпивают за один или два приема.
Целебный настой мяты лекарственной


Листья мяты укладываются на дно кружки и заливаются кипятком. Постоять такой напиток должен не менее 20 минут, после чего он процеживается. Употребляют теплое средство по 1 столовой ложке через 3 часа.
Отвар фиалки при энурезе


На 10 мг листьев фиалки добавляют 200 мл воды и немного кипятят. Средство должно настояться в тепле 30 минут, потом его процеживают и пьют 3 раза в день по трети стакана.
Настой горца птичьего (спорыша)


Водный настой спорыша помогает избавиться от энуреза. Для его приготовления 3 чайные ложки высушенной и измельченной травы заливаются 100 мл кипятка. Томят средство на водяной бане в течение 10 минут, после чего оно должно охлаждаться и настаиваться в течение 1 часа. Употребляют данный раствор по 1 столовой ложке в день.
Профилактика энуреза
Профилактические меры по недопущению энуреза отличаются в зависимости от того, какой возраст пациента и какова причина данного нарушения. В детском возрасте важна спокойная атмосфера дома, правильное воспитание. Важно избегать ссор, выяснений отношений, чрезмерного давления на ребенка. Нельзя наказывать, ругать или оскорблять его за непроизвольное мочеиспускание, так как это лишь усугубит проблему. Во взрослом возрасте нужно своевременно лечить болезни мочеполовой системы, избегать тяжелой физической работы, стараться не травмировать органы таза или позвоночника. При вегетативном энурезе важно предупреждать расстройства вегетативной нервной системы.
Осложнения
Самые главные осложнения, которые могут возникнуть при длительном энурезе – это расстройства психического характера. Появляется:
- Нервозность
- Депрессии
- Бессонница
- Заниженная самооценка
- Тревожность
- Неадекватное поведение
- Мнительность
Также могут проявиться инфекции мочеполовых путей.
Противопоказания
Некоторые народные средства имеют свои противопоказания, поэтому перед использованием настоев и отваров следует их изучить. Так многие травы нельзя использовать во время беременности и при кормлении грудью. С осторожностью следует употреблять народные методы лечения при проблемах с артериальным давлением, гиперкоагуляции, при наличии язв, гастритов, колитов, заболеваний желчного пузыря, пищеварительного тракта или сердца. Определенные лечебные растения способны вызывать аллергическую реакцию, особенно при их бесконтрольном применении.
prirodushka.ru
Детский энурез — как правильно вылечить недуг народными средствами

Энурез — это неспособность держания собственной мочи (в основном детский возраст). Чаще может проявляться в период хорошего сна, но у некоторых встречается и в дневное время. Народные средства против энуреза способны восстановить данную патологию.

Характерные симптомы энуреза.
Самый известный симптом это недержание собственной мочи. За ночь может произойти однократное недержание либо энурез повторяется, у других происходит регулярно, у других всего пару раз за месяц. Многие даже не просыпаются, особенно в середине общего сна.
Симптомы детского энуреза осложненного характера.
- Слабость в напоре мочи (особенно по утрам).
- Частое мочеиспускание (более 12 раз).
- Редкое мочеиспускание (менее 5 раз).
- Ребенок чувствует позыв, но при этом мочеиспускания нет.
Симптомы энуреза с нарушением психики.
- Особая тревожность.
- Не качественный сон.
- Проявляется стеснительность.
- Развивается замкнутость.
- Многие заикаются.
- Редко наблюдается нервный тик.
- Выражаются разнообразные фобии.
Энурез у детей лечение народными средствами

Большинство детей мочатся ближе к наступлению середины ночи. Здесь благоприятный сон и теплота тела постепенно расслабляют пузырь мочевой, с последующим выделением мочи. Не давайте своему чаду любые напитки содержащие сахар, соки из любых фруктов и даже сами фрукты. Не желательно будет масло растительное в больших объёмах.
Лучшее блюдо перед детским сном, можно приготовить самому. Как можно меньше попробуете нарезать огородную морковь, а также корень самого репейника. Добавьте немного соуса томари и масла кунжутное. Пусть ребенок постоянно, но понемногу съедает. После обеда не давайте яблоки, а лучше всего пусть кушает кашу гречневую.
Если ребенок постоянно мочится во второй половине ночи, то происходит уже полное заполнение пузыря мочевого. Во многих случаях он самостоятельно не расширяется и происходит мочеиспускание. Тогда включайте в рацион овощи варенные, либо хрустящие с полным исключением соли после обеда. Полезно варенное яблоко, а вот гречку ограничиваем.
Лечение энуреза у детей народными средствами.

Рецепт старой воспитательницы.
При ночном энурезе она просто смачивала обыкновенную вату в воде, обязательно температуры комнаты. Чуть надавив на вату, она избавлялась от капель и примерно 7 раз проводила по всему позвоночнику, начиная с самой шеи. Не протирая место, укрывала ребенка и оставляла спать. Это помогло многим детям, поэтому пробуйте и это обязательно поможет и Вашему ребёнку.
Семена укропа.
Используя стакан кипятка, требуется заварить ровно 1 ст.л семян лечебного укропа, подождать час и дать ребенку натощак, обязательно утром дозой в пол стакана. Подросткам разрешается давать по целому стакану. Курс должен быть всего декаду, далее выделяем столько же времени на отдых и повторяем декадный курс.
Брусника.
Нам понадобятся уже сухие целебные листочки брусники, которые в объёме пол стакана заливаются 500 мл чистого кипятка. Применив самый уменьшенный огонь, дополнительно провариваем листья около 6 мин, оставляем на 50 мин и сразу процеживаем. Лечение энуреза обязано длиться 30 календарных дней, 3 р в день перед основной пищей. Во время этого лечения дети обильно бегают в туалет, зато ночью начинают уже спать спокойно.
Мёд.
Он также используется для при лечение энуреза народными средствами. Он благоприятно влияет на саму нервную детскую систему и успокаивает общее состояние. Настоящий мёд способен сдерживать влагу и разгружать почки без дополнительной нагрузке. Это всё обязательно приведёт к регулированному мочеиспусканию. Сперва начинайте приём с 1 ч.л на ночь, а далее постепенно снижайте дозу.
Ледяная вода.
Наполните ванну исключительно холодной водой, примерно по щиколотку ребёнка. Ребёнок должен погрузить ноги в воду и оставить их в воде сколько сможет (лучше походить по ванне). Дальше не вытирая ноги, пусть ребенок походит по полу до полного согревания ног. Данная процедура выполняется обязательно по утрам.
Вечером придётся использовать только лишь теплый отвар из экстракта любой хвои. Экстракт хвои без проблем продаётся в аптеках. Для многих будет достаточно всего 10 таких описанных процедур, чтобы полностью забыть об энурезе.
Народные средства от энуреза у мальчиков

Каждый родитель обязан принимать активное участие в лечении. Вам необходимо следить и развивать способность ребёнка засыпать и просыпаться в одинаковое время. Следить за полноценным и правильным питанием, составить список желательных и нежелательных продуктов при детском энурезе.
Любой родитель обязан лично контролировать весь день малыша. Ограничивать время просмотра телевизора, любого компьютера. Гуляйте с ним чаще на открытом, чистом и свежем воздухе, уделять максимум внимания и ни когда не ругать собственного ребенка, если постель мокрая. Лучше объясните, что это временная болезнь.
Окружите ребенка положительной динамикой, эмоциями, настроением. Контролируйте всю жидкость, которую употребляет ребёнок. Ближе ко сну (примерно за 4 часа) уже ребёнок должен пить меньше жидкости. Перед сном не помешает малость солений либо кусочек селёдки, ведь соль способна удерживать воду.
Не забывайте непосредственно перед самым снов напомнить ребенку или лично сводить в туалет. Обычно родитель знает время самопроизвольного выхода мочи. Поэтому допускается разбудить ребёнка и направить его в туалет. Либо наблюдайте за ним ночью и при признаках энуреза будите ребенка.
Энурез у детей лечение народными средствами.
Все выше перечисленные рецепты, одинаково подходят любому ребёнку. Далее мы лишь добавляем в статью остальные природные рецепты, также почти не уступающие по эффективности.
Березовые почки.
Подойдут самостоятельно высушенные либо купленные в аптеке. Используя 500 мл чистого кипятка, залейте ровно 20 гр почек. Настаиваются березовые почки совсем не долго, около 15 мин. Принимайте данный настой не менее декады и результаты лечения обрадуют многих.
Шалфей.
Всем обще знакомое природное растение, которое очень эффективно при энурезе. Вскипятите 1 литр кипятка, высыпьте ровно 50 гр целительного шалфея и оставьте настаиваться примерно 35 мин. Пить вместо обыкновенного чая.
Зверобой.
Залейте кухонной кружкой с кипятком, всего 40 гр целебного зверобоя. Дальше выдержите на бани водяной ровно 10 мин, перелейте в подходящий термос и не трогайте 2 часа. Отвар процеживается и даётся на ночь. Будет очень замечательно, если ребёнок постоянно будет до конца выпивать данное средство.
Листья лавра.
Данные листья применяются при лечение ночного энуреза у детей. Возьмите пустой и чистый обычный кухонный стакан, залейте в него кипяток и поместите 3 листочка. Желательно выдержать на водяной бани (до 10 мин), а затем не трогать в течении 1,5 часа. Принимать неделю, по 50 гр.
Тысячелистник.
Залейте 10 гр травы тысячелистника кипятком (1 литр) и обязательно прокипятите дополнительно 8 мин. Дальше всё полностью переливаем в домашний свой термос. Пользоваться разрешено только через 2 часа. Давайте пить 3 р в день, объёмом в ½ кружки.
Специальный компресс от энуреза.
Данный компресс, сможет обеспечить правильное кровообращение, в районе ниже живота. Активное кровообращение благоприятно воздействуют на мочевой пузырь, который находится в сжатом состоянии и позволяет ему расширяться, тем самым происходит больше накопления мочи. Для лечения энуреза нам понадобится имбирь, который необходимо пропустить через кухонную терку.
Всё выложите на обычную марлю и постарайтесь полностью выдавить весь сок. Выдавливать сок нужно сразу в воду, которая чуть остыла после кипения. Чистое полотенце окунаем в эту воду, достаточно хорошо выжимаем его. Расположите горячее полотенце, а сверху приложите другое, теплое полотенце. Прикладывайте каждые следующие 2 минуты горячее полотенце, до покраснения кожи. Такой компресс производится перед сном.
Народные средства от энуреза у девочек

Все выше перечисленные методы и средства, подходят не только мальчикам, но и девочкам. Дальше мы также дополняем методы и рецепты, которые тоже относятся к проверенным и эффективным средствам.
Лечение простым будильником.
Эффект лечения составляет примерно 75 %. Здесь придётся будить своего ребёнка раньше возникновения энуреза. После этого обычно вырабатывается правильный рефлекс, который позволяет предотвратить отход мочи при срабатывании будильника.
Правильные условия.
- Не прерывайте начавшиеся лечение.
- Полностью согласуйте лечение с врачом.
- Родитель спит рядом с ребёнком.
- Эффект наступает на 7 недели.
Даже после этого продолжайте данное лечение, пока постель не станет сухой на протяжении хотя бы 10 календарных дней. Через каждые примерно 4 дня, заводите свой будильник, примерно на 20 мин вперёд. Делайте так пока время пробуждение не составит около 7 часов утра.
Клевер пашенный.
Для начала проверьте реакцию на клевер. Нанесите настойку за ухо, сгиб локтя и запястье. При нормальной реакции кожа останется прежнего цвета, ну а если кожа стала красной, то желательно будет отказаться от лечения клевером.
Если нет возможности самому приготовить настойку, то спросите готовый сбор в любой аптеке. Самостоятельно приготовить необходимую настойку, не составит многого труда.
Траву клевера (1 ч.л) заливается чистым кипятком. Дальше просто добавьте сахар и пейте как обыкновенный чай. Данная настойка помогла многим детям вылечить энурез.
Медовая вода.
Мёд – это многофункциональное природное средство, которое можно будет применять при лечении недержание мочи народными средствами. При энурезе и его профилактики, до своего сна ребёнок должен получать медовую воду. В кружку воды, добавьте всего ½ ч.л мёда. Либо по 30 мл 3 р в день.
Лечитесь так примерно целую неделю, больше не надо. Если при этом заметите заметные изменения, то пройдите курс в 50 календарных дней настойками содержащие мёд (например с ромашкой, зверобоем, березовыми листьями, мятой и прочими).
Используя любую перечисленную траву, самостоятельно приготовьте природную смесь. На 15 гр травы требуется стакан кипятка. Пусть все хорошо настоится (примерно 10 часов), а далее хорошо процеживаем. Мед добавляется перед применением.
Подорожник.
Для результативного эффекта, лучше всего используйте семена, которые должны быть перемолоты в мелкий порошок. Принимайте не больше чем 4 р в день, ровно по 2 гр (на кончике ножа). Если энурез у взрослого, то совместите эти семена с вином, обязательно сухим не более чем 30 мл.
Брусника.
В народе это наиболее популярный природный способ лечения энуреза. Выберите чистые листья брусники, чтобы стакан заполнился до половины. Пересыпьте листья в кипяток (0,5 литров), прокипятите ещё не менее 5 мин и процедите через час. Курс должен длиться 30 календарных дней, 3 р в день по 1 стакану.
Теперь очень многие люди (в основном родители) знают как избавиться от энуреза народными средствами. Но перед применением любого средства природы, обязательной получите настоящие одобрение врача. Если он разрешил, то смело и без любой опаски, принимайтесь за лечение энуреза у детей.
Многие родители уже знают своё, проверенное средство. Пожалуйста, разместите его в комментариях, пусть им воспользуются остальные люди. Либо просто распространите статью в своей странички. Для этого просто нажмите кнопку (значок) чуть ниже.
Лечитесь на здоровье и распространяйте рецепты природного лечения.
folkmedecine1.ru

 Лавровый отвар может улучшить действие медикаментозных препаратов, направленных на устранение ночных неконтролируемых мочеиспусканий. Настой из трех лавровых листьев принимается трижды в день по половине стакана.
Лавровый отвар может улучшить действие медикаментозных препаратов, направленных на устранение ночных неконтролируемых мочеиспусканий. Настой из трех лавровых листьев принимается трижды в день по половине стакана. Использование ароматических ванн из шалфея, лаванды и кориандра помогает успокоить нервы и наладить работу ЦНС. В результате это позволяет быстро избавиться от ночного недержания. На протяжении месяца ребенок должен ежедневно принимать 20 минут ванную с ароматическими маслами.
Использование ароматических ванн из шалфея, лаванды и кориандра помогает успокоить нервы и наладить работу ЦНС. В результате это позволяет быстро избавиться от ночного недержания. На протяжении месяца ребенок должен ежедневно принимать 20 минут ванную с ароматическими маслами.

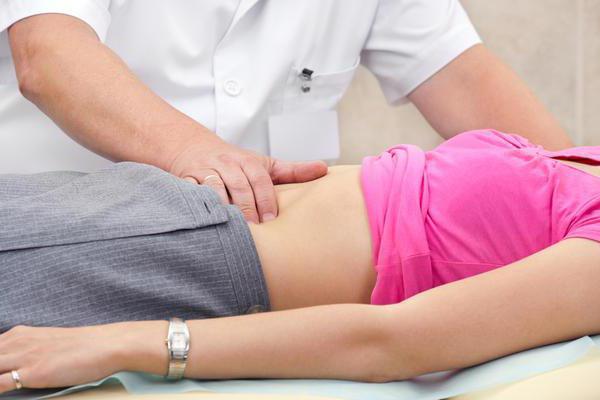






 Ряд мышц работает в человеческом организме беспрерывно. Это, прежде всего, мышцы лёгких, диафрагма и сердечная мышца. Но хотя желудочно-кишечный тракт не может исполнять свою работу беспрерывно, очень важно, чтобы он мог делать её регулярно и по первому требованию.
Ряд мышц работает в человеческом организме беспрерывно. Это, прежде всего, мышцы лёгких, диафрагма и сердечная мышца. Но хотя желудочно-кишечный тракт не может исполнять свою работу беспрерывно, очень важно, чтобы он мог делать её регулярно и по первому требованию.

































 Загрузка…
Загрузка…
 Поэтому антибиотики при кишечном гриппе принимать нежелательно. Но даже при бактериальном заражении не всегда назначаются такие препараты. Многие микроорганизмы выработали устойчивость к антибактериальным лекарствам и на фоне гибели полезной микрофлоры начинают сильнее размножаться. В легких случаях можно справиться с инфекцией и без антибиотиков. Многие врачи уже с осторожностью назначают эти лекарства из-за возможности тяжелых побочных действий.
Поэтому антибиотики при кишечном гриппе принимать нежелательно. Но даже при бактериальном заражении не всегда назначаются такие препараты. Многие микроорганизмы выработали устойчивость к антибактериальным лекарствам и на фоне гибели полезной микрофлоры начинают сильнее размножаться. В легких случаях можно справиться с инфекцией и без антибиотиков. Многие врачи уже с осторожностью назначают эти лекарства из-за возможности тяжелых побочных действий. Больше половины случаев приходится на детей. Особенно часто вспышки заболевания происходят в детских учреждениях, в теплое время года и при несоблюдении санитарно-гигиенических правил. При появлении признаков отравления необходим постельный режим, в первые дни следует ограничить или совсем исключить прием пищи, а вот жидкости нужно пить больше. Антибиотики при острой кишечной инфекции обычно назначаются в том случае, если через 2-3 дня больному не становится лучше от других препаратов. Но чаще всего для лечения применяются сорбенты, регидрирующие растворы, бактериофаги и специальная диета.
Больше половины случаев приходится на детей. Особенно часто вспышки заболевания происходят в детских учреждениях, в теплое время года и при несоблюдении санитарно-гигиенических правил. При появлении признаков отравления необходим постельный режим, в первые дни следует ограничить или совсем исключить прием пищи, а вот жидкости нужно пить больше. Антибиотики при острой кишечной инфекции обычно назначаются в том случае, если через 2-3 дня больному не становится лучше от других препаратов. Но чаще всего для лечения применяются сорбенты, регидрирующие растворы, бактериофаги и специальная диета.















 Ярослав, 31 год, Зыряновск
Ярослав, 31 год, Зыряновск Марина, 33 года, Васильков
Марина, 33 года, Васильков Александра, 22 года, Санкт-Петербург
Александра, 22 года, Санкт-Петербург













 Гастрит, что вообще собой представляет эта болезнь? При появлении гастрита, у человека слизистая оболочка начинает воспаляться. Слизистая оболочка может воспалиться как самостоятельно, так и под воздействием любой инфекции. В зависимости от того как быстро будет распространяться воспаление гастрит может быть острым или хроническим. При появлении хронического гастрита слизистая оболочка начинает перестраивать свою структуру, вследствие чего она начинает атрофироваться. Гастрит может быть бактериальным. Этот гастрит выявляется у большинства людей.
Гастрит, что вообще собой представляет эта болезнь? При появлении гастрита, у человека слизистая оболочка начинает воспаляться. Слизистая оболочка может воспалиться как самостоятельно, так и под воздействием любой инфекции. В зависимости от того как быстро будет распространяться воспаление гастрит может быть острым или хроническим. При появлении хронического гастрита слизистая оболочка начинает перестраивать свою структуру, вследствие чего она начинает атрофироваться. Гастрит может быть бактериальным. Этот гастрит выявляется у большинства людей.















 Например, при заболеваниях селезенки. Она расположена очень близко к поверхности кожи, в левой части тела под ребром. Многие заболевания организма могут провоцировать увеличение селезенки, и как следствие, её разрыв.
Например, при заболеваниях селезенки. Она расположена очень близко к поверхности кожи, в левой части тела под ребром. Многие заболевания организма могут провоцировать увеличение селезенки, и как следствие, её разрыв.
 сердца;
сердца;
 Острое воспаление поджелудочной железы протекает с опоясывающей болью в правом или левом подреберье. Она интенсивная, не снимается медикаментами, может провоцировать потерю сознания, болевой шок. Сопутствующими симптомами является отсутствие аппетита, рвота, не приносящая облегчения. В рвотных массах присутствует содержимое желудка. Характерна гипертермия (температура выше 38 °С), учащенное сердцебиение, падение давления, бледность или синюшность кожи, понос, снижение веса. Поджелудочная железа увеличивается, отекает, что ведет к сжатию желчных протоков и желтухе.
Острое воспаление поджелудочной железы протекает с опоясывающей болью в правом или левом подреберье. Она интенсивная, не снимается медикаментами, может провоцировать потерю сознания, болевой шок. Сопутствующими симптомами является отсутствие аппетита, рвота, не приносящая облегчения. В рвотных массах присутствует содержимое желудка. Характерна гипертермия (температура выше 38 °С), учащенное сердцебиение, падение давления, бледность или синюшность кожи, понос, снижение веса. Поджелудочная железа увеличивается, отекает, что ведет к сжатию желчных протоков и желтухе. Ноющая боль слева под ребрами может свидетельствовать о дуодените (воспаление 12-перстной кишки), колите (воспалительный процесс в слизистой толстого кишечника). Эти заболевания сопровождаются:
Ноющая боль слева под ребрами может свидетельствовать о дуодените (воспаление 12-перстной кишки), колите (воспалительный процесс в слизистой толстого кишечника). Эти заболевания сопровождаются: Бронхит, пневмония — протекают с болью в левой, правой части груди, в боку (в зависимости от локализации воспаления). Болевые ощущения появляются, когда в патологический процесс вовлекается плевра (она покрывает легкие снаружи, имеет много болевых рецепторов). Боль тупая, усиливается при дыхании, перемене положения тела, сочетается с кашлем, одышкой, общим недомоганием, высокой температурой, хрипами. Для диагностики проводят рентгенологическое исследование.
Бронхит, пневмония — протекают с болью в левой, правой части груди, в боку (в зависимости от локализации воспаления). Болевые ощущения появляются, когда в патологический процесс вовлекается плевра (она покрывает легкие снаружи, имеет много болевых рецепторов). Боль тупая, усиливается при дыхании, перемене положения тела, сочетается с кашлем, одышкой, общим недомоганием, высокой температурой, хрипами. Для диагностики проводят рентгенологическое исследование. Из-за ослабления мышц диафрагмы на фоне ожирения, возрастных изменений, постоянных физических нагрузок, поднятий тяжестей может сформироваться грыжа. Расширяется отверстие, через которое проходит пищевод. Это сопровождается интенсивной изжогой, отрыжкой, срыгиванием, болью в области грудины (больше слева или под ребрами), что имитирует болезни сердца. Наблюдается ощущение кома в горле, затрудненное глотание, что создает определенный дискомфорт во время еды.
Из-за ослабления мышц диафрагмы на фоне ожирения, возрастных изменений, постоянных физических нагрузок, поднятий тяжестей может сформироваться грыжа. Расширяется отверстие, через которое проходит пищевод. Это сопровождается интенсивной изжогой, отрыжкой, срыгиванием, болью в области грудины (больше слева или под ребрами), что имитирует болезни сердца. Наблюдается ощущение кома в горле, затрудненное глотание, что создает определенный дискомфорт во время еды. Она вызывает боль в левом боку под ребром. Боль может быть как тупого характера, так и сильной, колющей, «кинжальной», имитирующей инфаркт. Для невралгии характерно усиление болей при любом движении, дыхании, кашле. При ущемлении нервов болевые ощущения усиливаются при нажатии на соответствующие участки грудной клетки.
Она вызывает боль в левом боку под ребром. Боль может быть как тупого характера, так и сильной, колющей, «кинжальной», имитирующей инфаркт. Для невралгии характерно усиление болей при любом движении, дыхании, кашле. При ущемлении нервов болевые ощущения усиливаются при нажатии на соответствующие участки грудной клетки. Если болит в спине под ребрами, это может говорить о поражении почек (гломеруло-, пиелонефрите, гидронефрозе). При воспалении в почке боль тупая, ноющая, не связана с положением тела, поскольку возникает из-за растяжения капсулы органа, отдает в левый бок. Наблюдают интоксикационный синдром (высокую температурау, озноб, тошноту, отсутствие аппетита, слабость). У детей особенностью клиники является локализация боли — болит не в боку или пояснице, а в животе. У людей пожилого возраста может быть атипичное течение болезни.
Если болит в спине под ребрами, это может говорить о поражении почек (гломеруло-, пиелонефрите, гидронефрозе). При воспалении в почке боль тупая, ноющая, не связана с положением тела, поскольку возникает из-за растяжения капсулы органа, отдает в левый бок. Наблюдают интоксикационный синдром (высокую температурау, озноб, тошноту, отсутствие аппетита, слабость). У детей особенностью клиники является локализация боли — болит не в боку или пояснице, а в животе. У людей пожилого возраста может быть атипичное течение болезни.













 Восстановление в послеоперационный период бывает довольно непростым и требует особого подхода пациента к своему здоровью. Чтобы быстро восполнить утраченные силы, нужно правильно питаться, и куриный бульон после операции (рецепт вы найдёте ниже) – лучшее лечебное средство.
Восстановление в послеоперационный период бывает довольно непростым и требует особого подхода пациента к своему здоровью. Чтобы быстро восполнить утраченные силы, нужно правильно питаться, и куриный бульон после операции (рецепт вы найдёте ниже) – лучшее лечебное средство. Если не допускать сильного кипения, пена обратится тонкой пленкой и опустится на дно посуды. После процеживания она окончательно исчезнет, но питательные вещества останутся на месте.
Если не допускать сильного кипения, пена обратится тонкой пленкой и опустится на дно посуды. После процеживания она окончательно исчезнет, но питательные вещества останутся на месте. Восстановление в послеоперационный период бывает довольно непростым и требует особого подхода пациента к своему здоровью. Чтобы быстро восполнить утраченные силы, нужно правильно питаться, и куриный бульон после операции (рецепт вы найдёте ниже) – лучшее лечебное средство.
Восстановление в послеоперационный период бывает довольно непростым и требует особого подхода пациента к своему здоровью. Чтобы быстро восполнить утраченные силы, нужно правильно питаться, и куриный бульон после операции (рецепт вы найдёте ниже) – лучшее лечебное средство.

















 Далеко не каждая молодая мамочка может похвастать тем, что ей удалось родить малыша самой, без хирургического вмешательства.
Далеко не каждая молодая мамочка может похвастать тем, что ей удалось родить малыша самой, без хирургического вмешательства.










 Воздействие длительного голода на организм может быть очень опасным, достаточно лишь рассмотреть примеры женщин, которые очень часто практикуют данный метод понижения веса. Стоит помнить о том, что недостаток питательных веществ безусловно скажется на нормальной работе организма, ведь тело лишается не только привычной энергии, но и важных микроэлементов, минералов и витаминных веществ.
Воздействие длительного голода на организм может быть очень опасным, достаточно лишь рассмотреть примеры женщин, которые очень часто практикуют данный метод понижения веса. Стоит помнить о том, что недостаток питательных веществ безусловно скажется на нормальной работе организма, ведь тело лишается не только привычной энергии, но и важных микроэлементов, минералов и витаминных веществ.

 Бывали такие случаи, когда женщины излишне увлекались отказом от пищи, стараясь сбросить как можно больше лишнего веса, в этом случае у дамы развивалась анорексия. Это заболевание считается психофизическим, по этой причине необходима помощь не только врача, но и психолога.
Бывали такие случаи, когда женщины излишне увлекались отказом от пищи, стараясь сбросить как можно больше лишнего веса, в этом случае у дамы развивалась анорексия. Это заболевание считается психофизическим, по этой причине необходима помощь не только врача, но и психолога. Голодание часто преподносится как прекрасный способ избавиться от всех болезней, очистить от шлаков и токсинов, разгрузить пищеварительную систему и тому подобное.
Голодание часто преподносится как прекрасный способ избавиться от всех болезней, очистить от шлаков и токсинов, разгрузить пищеварительную систему и тому подобное.














 Опубликовано: 22.04.2017
Опубликовано: 22.04.2017




























 Алмагель часто назначают пациентам с гастритом
Алмагель часто назначают пациентам с гастритом Виды препарата Алмагель
Виды препарата Алмагель Алмагель назначают людям при заболеваниях ЖКТ
Алмагель назначают людям при заболеваниях ЖКТ Алмагель Нео не назначают детям и беременным женщинам
Алмагель Нео не назначают детям и беременным женщинам
 Препарат помогает больным с дуоденитом.
Препарат помогает больным с дуоденитом. Комбинация препарата с Омепразолом только усилит его действие.
Комбинация препарата с Омепразолом только усилит его действие. Препарат поможет женщине справиться с изжогой во второй половине беременности.
Препарат поможет женщине справиться с изжогой во второй половине беременности. Похожим по свойствам препаратом является Гастал.
Похожим по свойствам препаратом является Гастал.















 Сухие загрубевшие участки кожи, возникающие из-за трения пишущих предметов на пальцах рук, требуют особого внимания.
Сухие загрубевшие участки кожи, возникающие из-за трения пишущих предметов на пальцах рук, требуют особого внимания. Мозоль становится менее заметной в период каникул или отпуска, то есть когда исчезает необходимость много писать.
Мозоль становится менее заметной в период каникул или отпуска, то есть когда исчезает необходимость много писать.




 Популярностью пользуются и народные методы лечения мозолей от ручки. Для предотвращения этого недуга чаще всего используют рецепты на основе трав.
Популярностью пользуются и народные методы лечения мозолей от ручки. Для предотвращения этого недуга чаще всего используют рецепты на основе трав. Есть много непростых, но эффективных способов избавиться от шишки на пальце в домашних условиях.
Есть много непростых, но эффективных способов избавиться от шишки на пальце в домашних условиях.