Ушиб ноги: первая помощь, лечение, последствия
Каждый взрослый человек знает, что такое ушиб ноги. С этим неприятным явлением приходится сталкиваться часто. Травматизму в большей степени подвержены дети, но и взрослые получают ушибы конечностей по неосторожности. Хуже, когда повреждение мышечных тканей сопровождается растяжением или разрывом связок. Легкие ушибы обычно протекают без осложнений и не требуют специфического лечения.
Классификация
Под обычным ушибом понимается повреждение мягких тканей без вовлечения костных структур и разрыва кожных покровов. Выделяют легкие повреждения и более серьезные травмы, требующие медицинской помощи. Согласно этой классификации, ушибы варьируются по степени травмы:
- первая степень – легкий синяк и минимум болезненности – вот что, определяет такое повреждение. В детском возрасте подобные травмы встречаются часто и остаются незамеченными,
- вторая степень – ощутимый ушиб ноги, сопровождающийся отеком и болью,
- третья степень – наблюдается сильный отек, развивается гематома, медицинская помощь необходима, чтобы купировать боль и предотвратить осложнения. Такие ушибы характерны для коленного сустава,
- четвертая степень – осложненная травма, при которой наблюдается ушиб кости. Подобные повреждения могут спровоцировать необратимые последствия, поэтому необходима экстренная медицинская помощь. Восстановиться на 100% после таких травм не всегда удается, и человек может остаться инвалидом. При повреждении конечностей травмы четвертой степени не встречаются (диагностируют не ушиб, а перелом или вывих). Зато среди повреждений внутренних органов ушибы четвертой степени нередки.
Нога имеет множество сочленений, а потому классификация ушибов варьируется по локализации удара. Часто встречается ушиб стопы. Человек ударяется о камень на дороге, не замечая его, и получает весьма болезненное повреждение. Также травмируются пятки, пальцы ноги, а ушиб колена считается одним из сложных, поскольку может привести к снижению функциональности сустава. При повреждении голеностопа возникает такое нарушение, как временная недееспособность сустава. В пожилом возрасте у лиц, перенесших тяжелые ушибы ноги, развивается артроз.
Код травмы по МКБ 10
Ушибы в области голеностопного сустава и стопы обозначаются по медицинскому классификатору кодом S90. Травмы пальцев обозначаются S90.1 и S90.2. При других ушибах ноги международный классификатор болезней МКБ 10 приписывает код S90.8. Если имеют место неуточненные множественные повреждения голеностопа, то присваивают значение S99.7.
Причины
В группу ушибов ноги входят повреждения от бедра до пальцев ног. Вызвать их могут различные факторы. Множественные ушибы возникают по причине дорожно-транспортных происшествий, стихийных бедствий, катастроф и военный действий. Легкие ушибы возникают в быту – при неосторожном обращении с бытовой техникой, нечаянно оброненном тяжелом предмете, при падении. В группу риска входят как дети дошкольного возраста, так и их родители. Малыши наносят повреждения себе и увечат взрослых.
Получить ушиб ноги можно во время занятий спортом. Удары по всей поверхности ступни нередки во время занятий с мячом. Футболисты часто сталкиваются именно с повреждениями голеностопа. Тяжелоатлеты и практикующие боевые искусства – с ударами тяжелым предметом (спортивный снаряд, кулак спарринг-партнера и т.д.).
Массовый травматизм встречается в зимний период. Из-за гололеда происходят не только ушибы, но и переломы ноги. В пожилом возрасте пострадавший может столкнуться с серьезными нарушениями в результате безобидной травмы. При слабости опорно-двигательного аппарата легкий ушиб может обернуться растяжением, вывихом и даже переломом. Не каждый ушиб требует обращения к врачу, но в случае сильной гематомы по причине разрыва кровеносных сосудов не стоит откладывать с визитом к травматологу.
Симптомы
Признаки ушиба во многом схожи с другими повреждениями: вывихами, растяжениями, переломами. Состояние пациента будет варьироваться от тяжести удара. В большинстве случаев ушибы обходятся «малой кровью» во всех смыслах этого слова. Ссадины и открытые раны не всегда сопровождают ушиб. А вот внутренние кровоизлияния – типичные спутники повреждения мягких тканей. Из-за разрыва сосудов возможно развитие гематомы. Это далеко не безобидный синяк, как кажется некоторым. В случае ушиба ноги из-за внутреннего скопления крови образуется опухоль, нарушаются функции конечности.
При сильном ушибе ноги гематома может сформироваться в суставном сочленении, что небезопасно для конечности. Одновременно имеет место болевой синдром. Если в течение 2 дней гематома не меняет цвет, это может свидетельствовать о патологических процессах в мягких тканях, поэтому следует немедленно обратиться к травматологу. Врач определит характер травмы и окажет первую помощь.
Клинические симптомы ушиба подразумевают покраснение кожи в месте удара, пульсацию, локальное повышение температуры. Когда на коже образовалось красное пятно, то высока вероятность того, что сильного кровоизлияния не будет. Если своевременно охладить место ушиба, удастся отделаться небольшим синяком.
При ударе по твердым структурам на ноге после ушиба может образоваться шишка. Нога опухает и болит, опорная функция конечности снижается, человек прихрамывает во время ходьбы. Если на ушибленной ноге имеются раны и ссадины, то симптоматика расширяется. В случае инфицирования присоединяются такие признаки, как воспаление и нагноение раны, стойкое покраснение места ушиба. Если удар нанесен горячим предметом (кипящая кастрюля, утюг), то на коже появляются небольшие пузыри либо значительные волдыри.
В период рассасывания гематомы кожа зудит и чешется, заставляя больного расчесывать место травмы, обеспечивая циркуляцию крови. Правильно оказанная медицинская помощь сразу после повреждения избавит от нежелательных последствий ушиба.
Травмы позвоночника
Первая помощь
Удар без разрыва кожи и нарушения целостности костных структур можно вылечить дома. Но без точной диагностики не обойтись. Пострадавший не может самостоятельно определить сложность повреждения. Если высок риск перелома или вывиха, то лучше обездвижить конечности и подождать приезда врачей. В это время пострадавшему оказывают адекватную медицинскую помощь при ушибе ноги.
Рекомендуется наложить охлаждающую повязку. Держат ее на ноге не более 15 минут, затем делают перерыв во избежание переохлаждения. Для снятия болевого синдрома используются такие препараты, как анальгин, «Ибупрофен», «Ортофен». Среди анальгетиков, помогающих при ушибах, хорошо себя зарекомендовал «Кетанов».
При ушибе ноги несложно оказать первую помощь самому себе. Если травма не сопряжена с потерей подвижности, то можно добраться до кухни, сделать пузырь со льдом или набрать в пластиковую бутылку ледяной воды из-под крана. Затем пострадавший должен обеспечить себе хотя бы непродолжительный покой и охладить место ушиба.
Если прошли сутки, а ситуация не улучшается, то обращаются к специалисту. В случае травмы у детей родители должны вызывать врача безотлагательно.
Что делать при ушибе ноги
Когда ушиб ноги неопасен, то первая помощь станет и основным методом лечения. Сразу после травмы к ушибу прикладывают холод. По прошествии 2 часов эта мера будет бессмысленной, а вот через сутки после ушиба необходимы разогревающие процедуры. Тепловые компрессы и разогревающие мази усилят кровоток, нормализуют питание мягких тканей, ускорят рассасывание гематом.
При оказании первой помощи следует помнить, что мазать ногу разогревающими мазями после ушиба нельзя, как и нельзя держать холод дольше 15 минут за раз. В случае низкого болевого порога необходимо обезболить конечность. Делают это с помощью анестетика, но и таблетка анальгина принесет пользу. Тем более что этот препарат есть в каждой домашней аптечке. Оптимальные анальгетики мы уже назвали, стоит добавить, что пользу принесут такие средства, как парацетамол, «Нурофен», аспирин. Первые два препарата можно использовать в детском возрасте.
Если нога опухла, можно воспользоваться спиртовым компрессом. Такой метод улучшит рассасывание гематом и устранит отеки. При ушибе стопы с травмированием кожи спирт использовать нельзя.
Многие женщины получают травмы в бытовых условиях, а потому задаются вопросом: что делать, если ушибла ногу тяжелым предметом или при ударе об мебель. В этом случае травмируется стопа. В первую очередь нужно снять боль, используя любое средство, приведенное выше, а затем предупредить отекание ступни в области травмы. Охлаждающая повязка или дробленый лед, завернутый в ткань, справятся с этой задачей.
Диагностика
Если произошел ушиб ноги, то без инструментальной диагностики не обойтись. В травматологии и ортопедии самыми надежными методами исследования считаются радиодиагностика и рентгенография. Рентген необходим, чтобы исключить вывихи и переломы. Рентгенографию бедренной кости в обязательном порядке назначают лицам пожилого возраста. Перелом шейки бедра – одна из частых травм после 60 лет.
Если сразу после повреждения был обеспечен покой конечности, то уже через день после ушиба симптоматика может быть смазанной, а нога – функционирующей. В случае осложнений травмы проводят дополнительные исследования. Может потребоваться УЗИ сустава. Целесообразно проведение МРТ. Если при ушибе ноги возникла крупная гематома, то магниторезонансная томография выявит степень поражения мягких тканей и сосудов. Менее информативным методом исследования считается компьютерная томография.
При подозрении на суставные нарушения пациента направляют на артроскопию. Если движения в колене возможны только с усилием, то не исключено повреждение связочного аппарата, разрывы менисков и внутрисуставные переломы. Инвазивные методы исследования по типу артроскопии показаны при неинформативности инструментальной диагностики и в случае быстро развивающихся осложнений ушиба.
Лечение
Лечебные мероприятия определяются характером и локализацией травмы. Лечение гематомы на ноге после сильного ушиба подразумевает проведение пункции для извлечения сгустков крови. Эта же мера необходима при отслойке мягких тканей. После дренирования гематомы накладывают повязку. Если ушиб мягких тканей ноги вызывает отечность, то первое время после травмы прикладывают холод. Обезболивающие препараты назначаются при выраженном болевом синдроме. Греть ногу можно не раньше чем через сутки после ушиба.
К какому врачу идти при ушибе? Первую помощь окажет травматолог. Лечение ушиба ноги в суставе осуществляет ортопед. На этапе восстановления потребуется консультация реабилитолога и физиотерапевта. При запущенной форме не обойтись без помощи флеболога – стойкие гематомы оказывают негативное влияние на сосуды конечности и нарушают кровообращение.
Несложно лечить синяки при ушибе. Незначительные гематомки проходят самостоятельно. Для ускорения их рассасывания используют традиционные мази при ушибах: гепариновую, «Троксевазин», «Лиотон». Хорошее средство для снятия опухоли и лечения поверхностной гематомы на ноге после ушиба – «Гепароид Зентива». Гель «Венолайф» на основе гепарина и троксерутина стимулирует расщепление сгустков крови и улучшает состояние сосудов.
При ушибе ноги с отеком, голеностоп, стараются не тревожить в течение 3 недель. Через сколько времени можно вернуться к трудовой деятельности? Срок нетрудоспособности обычно составляет 1-2 недели.
Если после лечения осталось болезненное уплотнение, необходимо посоветоваться с лечащим врачом относительно природы отечности. После удара уплотнение на ноге проходит медленно, а незначительный отек долго сохраняется. В этом случае можно греть место ушиба для усиления клеточного обмена и капиллярного кровообращения. Но перед использованием разогревающих препаратов следует проконсультироваться с врачом. Лекарства не всегда дают положительный эффект при повреждении мягких тканей, а вот физиопроцедуры принесут пользу. Они же выручат в том случае, если при ходьбе сохраняется дискомфорт.
Ушиб головного мозга
Оперативное лечение
Хирургическое вмешательство может потребоваться при застарелых ушибах. В случае внутреннего кровоизлияния и нерассасывающихся гематом, производят вскрытие кожи и дренирование ушибленных тканей. Если гематома на ноге не прошла, то старый ушиб может стать причиной перерождения мышечной ткани, атрофических процессов, опухолей и суставных нарушений.
Внутренняя гематома не всегда является показанием к проведению операции. К хирургическому лечению прибегают в тех случаях, когда другие методы неэффективны, а промедление опасно. При сильном ушибе ноги могут быть повреждены косточки. В этом случае хирургическое лечение ушиба ноги подразумевает репозицию костных отломков, сшивание разорванных мышечных и нервных тканей, восстановление кровообращения. Оперативное вмешательство при ушибах мягких тканей требуется крайне редко.
Как лечить ушиб на ноге дома
В домашних условиях можно снять отек ноги после ушиба и ликвидировать синяки без аптечных препаратов. Мази домашнего приготовления при ушибе ноги направлены на ускорение трофических процессов. Народные средства предлагают использовать спиртовые компрессы при ушибе. Сделать компресс из водки несложно: марлю, свернутую в несколько слоев, смачивают водкой и прикладывают на ногу, накрывают пленкой, а сверху – шерстяной тканью.
Еще выручат такие рецепты, как:
- капустный лист – его привязывают к ушибу и оставляют на несколько часов, аналогичным образом действуют измельченные листья полыни и подорожника,
- йодная сетка – с ней синяки рассасываются быстрее, даже если ушиб произошел неделю назад. Важно наносить йод именно сеткой, а не на всю поверхность,
- уксус с солью – такой компресс помогает рассосать стойкие гематомы. Примочку на ушиб делают из 1 ст. л. яблочного уксуса, 2 ч. л. соли и добавляют пару капель йода. В домашних условиях ушиб проходит уже через несколько дней такого лечения.
Как еще быстро вылечить ушиб ноги? Домашние мази от ушибов и гематом улучшат местное кровообращение и ускорят рассасывание сгустков. Чем лечить повреждение мягких тканей, подскажут народные рецепты. Так, бальзам-крем из еловой смолы, березового дегтя и свиного сала, взятых в равных пропорциях, поможет даже при осложненном повреждении. Смесь держат в предварительно разогретой, но выключенной духовке. Используют ежедневно как мазь.
Полезно смазывать пораженное место смесью сока алоэ и меда. Эти ингредиенты улучшают адаптогенные свойства, повышают барьерные функции кожи, препятствуют застойным явлениям.
Если эти меры не приносят облегчения, то нужно обратиться к врачу, который объяснит, как правильно лечить гематому на ноге после ушиба.
Реабилитация
Неосложненный ушиб ноги не требует специфического восстановления. Для улучшения кровоснабжения назначают УВЧ-терапию. Особую пользу она принесет при повреждении коленного сустава. После прохождения лечебного курса к поврежденной конечности возвращается подвижность, восстанавливается кровоток, исчезают отеки и опухоли.
Магнитотерпапия снимает болезненность, улучшает тканевой метаболизм, способствует восстановлению суставов, сосудов, мягких тканей. Эти методы показаны уже со второго дня терапии. Продолжительность сеанса не должна превышать 15 минут. В случае сильной боли может быть рекомендован лекарственный электрофорез с анестезирующими препаратами.
Восстановительный период длится не более 3 недель. На этом этапе показаны:
- ЛФК – комплекс упражнений подбирает врач-реабилитолог. Обычно тренировка конечностей подразумевает несложные динамические упражнения, которые выполняются дома,
- массаж – его также можно делать самостоятельно. Сочетая массаж с применением разогревающих, противовоспалительных и регенерирующих мазей и гелей, можно добиться быстрого улучшения,
- парафиновые аппликации – целесообразны при осложненной или множественной травме. Также их назначают при ушибе сустава. На больное место наносят парафин или озокерит. Процедура способствует улучшению кровотока, предупреждает воспалительные процессы, нормализует биохимические реакции.
В каждом конкретном случае врач подбирает специальные процедуры, которые будут эффективны при данном повреждении. В перечень полезных физиопроцедур входят лазерная стимуляция, грязелечение, гидротерапия, миостимуляция. В период восстановления больному рекомендуется потреблять больше кисломолочных продуктов, аскорбиновой кислоты, витамина D. Пользу принесут биодобавки на основе кальция.
Осложнения и последствия
Участки окостенения в мышечной ткани приводят к появлению оссифицирующего миозита. Это одно из негативных последствий ушиба ноги в бедренной части. С фиброзом мышц приходится сталкиваться в том случае, если происходит замещение мышечных волокон соединительной тканью. Правильное лечение и соблюдение рекомендаций врача в период р6абилитации избавят от подобных осложнений.
В случае большого повреждения кожного покрова резко возрастает риск инфицирования. Кожу дезинфицируют, уход включает постоянную антисептическую обработку до заживления. Если после ушиба на ноге образовалась шишка и не проходит длительное время, нужно показаться врачу. Уплотнение после ушиба не должно держаться долго. При застарелом ушибе показано хирургическое лечение.
В травматологии при ушибе коленного сустава проверяют состояние менисков. Часто их повреждения сопутствуют ушибам. При гемартрозе рекомендуют пункцию коленного сустава. На место ушиба впоследствии прикладывают сухое тепло.
При разрыве кровеносных сосудов осложнениями могут выступать внутренние воспаления, трофические расстройства, а в случае стойких гематом и гипоксии тканей – дистрофические изменения костей.
Загрузка…xn--h1aeegmc7b.xn--p1ai
лечение в домашних условиях, хирургические методы
Гематома – ограниченное скопление крови, кровоизлияние, которое образуется при воздействии травмирующего фактора.
Гематома на ноге образуется при падении, подворачивании ног, ушибах, ударах, нанесенных тупым тяжелым предметом.
В зависимости от причины травмы и вида гематомы, проводится лечение. Своевременно проведенное лечение позволяет избежать осложнений.
В этой стать вы узнаете, как лечить гематому на ноге после ушиба.
Симптомы и классификация
По локализации выделяют гематомы бедра, голени, стопы, гемартроз коленного и голеностопного суставов. По глубине нахождения гематомы делятся на:
- Подкожные;
- Мягких тканей;
- Внутрисуставные – гемартроз.
 Подкожная гематома на ноге внешне выглядит как обычный синяк. Возникает обычно после ушиба.
Подкожная гематома на ноге внешне выглядит как обычный синяк. Возникает обычно после ушиба.
Вначале возникает боль, отек, покраснение (гиперемия) области ушиба, затем «синюшность» ушибленного места.
Через несколько дней отек мягких тканей становится меньше, «синяк» приобретает зеленоватый оттенок (в народе говорят «цветет»).
Гематома мягких тканей может образоваться при разрыве частичек мышечных волокон. При небольшом повреждении кровь пропитывает мягкие ткани. При пальпации (ощупывании) поврежденного места будет наблюдаться уплотнение мягких тканей.
При разрыве значительного участка мышечной ткани, концы разорванной мышцы сокращаются, образуется дефект мышцы, который при пальпации ощущается, как пустота. В образовавшийся дефект устремляется кровь из разорвавшихся сосудов. Образуется гематома. Она имеет ограниченный характер. При пальпации ощущается движение жидкости (флюктуация).
При внутрисуставной гематоме (гемартрозе сустава) кровоизлияние происходит в полость сустава. Сустав выглядит отечным, контуры его сглаживаются. Сустав становится горячим на ощупь.
При пальпации сустава определяется «симптом поплавка» — при надавливании на надколенник (косточка, располагающаяся над коленной чашечкой) он опускается, при отпускании руки он «всплывает».
Первая помощь при травме
Обращение за медицинской помощью обязательно. Оно необходимо для того, чтобы исключить более серьезную патологию, например, перелом костей нижней конечности.
Первая помощь должна быть оказана как можно раньше, еще до приезда врача. Необходимо создать покой поврежденной конечности. Для этого нужно уложить пострадавшего на ровную твердую поверхность.
Пострадавшей конечности необходимо придать возвышенное положение (положить под неё валик, подушку или любое другое подручное средство).
 Затем к месту ушиба следует приложить пузырь со льдом.
Затем к месту ушиба следует приложить пузырь со льдом.
Для этой цели подойдет обычная пластиковая бутылка с водой, некоторое время полежавшая в холодильнике.
Холод держать 15-30 минут, затем делать перерыв 1 час, затем можно опять прикладывать холод. Холод при гематомах можно прикладывать в течение 3-х дней после травмы.
Лечение гематомы на ноге после ушиба
При лечении можно использовать традиционную медицину и народные методы. Сочетают общее и местное лечение.
Общее лечение включает в себя прием обезболивающих препаратов, витаминотерапию. Особенно показан витамин С (аскорбиновая кислота) для укрепления сосудистой стенки, уменьшения ломкости капилляров.
Этополезно
знать!
Местное лечение: покой пораженной конечности, прикладывание холода на место гематомы в течение первых 3-х дней после травмы, фиксирующие повязки.
Затем при необходимости добавляют согревающие компрессы, йодную сетку, физиотерапевтические методы лечения, мази.
 Фиксирующие повязки применяют при ходьбе, чтобы максимально разгрузить поврежденное место. Для этого используют эластичные бинты.
Фиксирующие повязки применяют при ходьбе, чтобы максимально разгрузить поврежденное место. Для этого используют эластичные бинты.
В ортопедических салонах по рекомендации специалиста можно приобрести ортез – специальную фиксирующую повязку, обездвиживающую поврежденный сустав.
Хороший эффект дают компрессы с димексидом, которые уменьшают отек, болевой синдром, способствуют рассасыванию гематомы.
Применять димексид необходимо, разведя водой в соотношении 1:3. При хорошей переносимости (отсутствии покраснения, жжения в месте соприкосновения с кожей) можно применять димексид в разведении 1:2.
Если гематома не проходит — обратитесь к врачу для коррекции схемы лечения.
Физиотерапевтическое лечение:
- Ультразвук;
- УВЧ;
- УФО;
- Электрофорез;
- Магнитотерапия.
При неэффективности консервативной терапии применяют хирургические методы лечения.
Мази от ушибов и гематом на ноге
Чем лечить сильный ушиб ноги с гематомой? Применяют мази, содержащие гепарин: тромблесс, гель лиотон, гепариновая мазь. Они способствуют рассасыванию гематом.
Целесообразно использование мазей, укрепляющих стенки сосудов, улучшающих кровообращение: троксевазиновая, троксерутиновая.
 Обезболивающий, противовоспалительный, противоотечный эффекты при ушибах оказывают мази: фастум-гель, кетонал, диклофенак, нимесил, вольтарен эмульгель, нурофен гель.
Обезболивающий, противовоспалительный, противоотечный эффекты при ушибах оказывают мази: фастум-гель, кетонал, диклофенак, нимесил, вольтарен эмульгель, нурофен гель.
Бальзамы Дикуля, «Спасатель» созданы на основе уникальных рецептов, обладают многокомпонентным составом, широким спектром лечебного воздействия. Эти мази хорошо подходят от ушибов и гематом на ноге.
Далее вы узнаете, как вылечить гематому на ноге с помощью народных средств.
Народные методы лечения
К месту гематомы можно прикладывать лист лопуха, капусты белокочанной, подорожника. Для этой цели используют свежесобранные крупные листья.
На листе растения предварительно делают небольшие насечки, прикладывают к месту ушиба, а затем фиксируют повязкой. После использования лист выбрасывают, повторное использование неэффективно.
Хороший эффект дает компресс с бодягой. Его приготавливают в разведении с водой в пропорции 1:2. При использовании такого компресса происходит быстрое рассасывание синяка.
Это средство применяют и в косметических целях (для быстрого рассасывания «синяков»).
Для лечения гематом используют также полуспиртовые компрессы с использованием цветков сирени.
 Ванночки с солевыми растворами комнатной температуры уменьшают отек, припухлость. Их можно применять несколько раз в день по 15-30 минут.
Ванночки с солевыми растворами комнатной температуры уменьшают отек, припухлость. Их можно применять несколько раз в день по 15-30 минут.
Хороший эффект дает применение «медовых лепешек». Растопленный на водяной бане мед накладывают в форме лепешки на марлю или тканевую салфетку и прикладывают к области травмы.
Теперь вы знаете, как лечить гематому на ноге, но если травма серьезная, возможно проведение хирургического лечения.
Хирургические методы лечения
При больших размерах гематомы консервативное лечение неэффективно, прибегают к хирургическим методам лечения.
При пункции удаляют содержимое гематомы путем прокола пункционной иглой и «отсасывании» его шприцом.
При внутрисуставном скоплении жидкости в коленном суставе (гемартрозе) таким путем удается убрать около 60 мл крови.
Если гемартроз коленного сустава обусловлен внутрисуставным переломом костей, составляющих коленный сустав, проводят оперативное лечение – шов надколенника, остеосинтез (соединение костных отломков) с помощью металлоконструкции.
После операции или пункции сустава накладывают гипсовую лонгету для создания неподвижности (иммобилизации сустава). При необходимости через несколько дней проводят повторную пункцию сустава.
При гематомах мягких тканей возможно удаление с помощью пункции, а также с помощью разреза и промывания раны от сгустков крови.
При значительных повреждениях мышечной ткани, сухожилий (например, полный разрыв Ахиллова сухожилия по задней поверхности голеностопного сустава) проводят операцию (шов сухожилия), позволяющую восстановить анатомическую целостность сухожилия или мышцы. В ходе операции производят удаление гематомы на ноге.
Если причиной образования стало повреждение крупных сосудов, то во время операции останавливают кровотечение путем наложения специальных (лигатурных) швов на сосуды.
После завершения операции в рану вставляют дренаж, чтобы обеспечить отток крови. Это предотвращает повторное скопление крови.
Гематома без внешней причины
Гематомы ног могут образовываться без видимой причины – без травмы или при незначительном ушибе. Это возможно при различных заболеваниях крови и сосудов.
При гемофилии при незначительных ушибах появляются гемартрозы суставов, гематомы мягких тканей. Это происходит из-за нарушения процесса свертывания крови.
 Гематомы мягких тканей могут образовываться и из-за варикозного расширения вен и повышенной ломкости сосудов, обусловленной различными причинами (возрастные изменения, сахарный диабет, васкулиты – воспалительные заболевания сосудов).
Гематомы мягких тканей могут образовываться и из-за варикозного расширения вен и повышенной ломкости сосудов, обусловленной различными причинами (возрастные изменения, сахарный диабет, васкулиты – воспалительные заболевания сосудов).
Для лечения необходимо своевременное выявление и лечение основного заболевания. Поэтому при обращении пациента с жалобами на появление синяка без видимой причины необходимо провести комплексное обследование и направить к соответствующему специалисту.
Возможные последствия неправильного лечения
При неправильной тактике лечения возможно нагноение. Это происходит, если гематому своевременно не вскрыть. Происходит свертывание крови с образованием сгустков, присоединение вторичной инфекции и нагноение.
Появляется повышение температуры, покраснение кожных покровов над областью травмы, присоединяются распирающие боли.
В таком случае необходимо вскрытие гнойника, промывание и наложение повязки с антисептическим средством. В дальнейшем потребуются перевязки и антибиотикотерапия.
При несоблюдении покоя, например, после пункции сустава, возможно повторное скопление крови в суставе (гемартроз). Для его лечения необходимо повторно пунктировать сустав.
1travmpunkt.com
Ушиб ноги, что делать, как быстро вылечить
Каждый день люди получают множество травм в результате падения, столкновения или ударов. Как следствие, часто возникают ушибы ноги.
Ушиб ноги представляет собой закрытые травмы, сопровождающиеся повреждением мягких тканей нижних конечностей, в результате которых из поврежденных сосудов в подкожную клетчатку, в мышцы вытекает кровь. Кровоподтеки на поверхности кожи сначала имеют красный оттенок, затем багровый, синий, зеленый и желтый. Чаще всего от ушибов приходится страдать ребенку, а также людям, ведущим активный образ жизни и занимающимся тяжелым физическим трудом.

В таком состоянии почти всегда возникает резкая боль и отек. Для того чтобы не допустить негативных последствий, нужно своевременно обратиться к врачу. Однако в легких случаях вполне можно лечить ушиб ноги в домашних условиях.
Причины возникновения травмы
Часто ушиб возникает при падении на улице или дома, вследствие удара тупым предметом, при производственных или спортивных, дорожных травмах. В группу риска входят малыши и люди, выполняющие тяжелую физическую работу.
Основные причины появления травмы:
- ушиб стопы и голеностопа возникает из-за падения на ногу тяжелого предмета;
- ушиб голени провоцируется прямым ударом;
- ушиб бедра происходит при ударе тяжелым предметом, падении во время занятия спортом, ДТП;
- ушиб коленной чашечки является следствием падения, удара по колену;
- ушиб тазобедренного сустава происходит в результате падения на бок и от ушиба прямого.
Симптоматика
Сильный ушиб ноги проявляется:
- сильной болью в месте повреждения, ограничивающей любое движение;
- появляется отечностью в месте ушиба, которая может разрастись дальше;
- кровоизлияние, провоцирует появления синяков на ногах;
- гемартрозом;
- ограничением работы сустава в результате повреждения;
- затруднением передвижения;
- в сложных случаях — болевыми ощущениями в надкостнице, иногда ее отслоением, повреждением костей.
Выраженность проявлений может отличаться в зависимости от тяжести полученной травмы, особенностей организма каждого человека.
Ушиб бедра
Бедро состоит из нескольких слоев мышц и подкожной клетчатки. В данной области проходят крупные нервы, сосуды. Поэтому при травме может возникнуть несколько сильных кровоизлияний и гематом.
Признаки:
- Сильная припухлость и кровоподтеки.
- При пальпации болевой синдром.
- Боли при травме бедра могут появляться локально или разлито, и распространиться по всей поверхности верхней части ноги.
- Из-за сильнейшей боли, сгибание сустава ограничено. Опора на стопу сохранена, но может появиться хромота.
- Со временем проявляются признаки воспаления и интоксикации организма — увеличение лимфатических узлов, повышение температуры тела.
Ушиб тазобедренного сустава
При ушибе данной зоны конечности страдают мягкие ткани, которые расположены в месте большого вертела. Значительно реже повреждениям подвержена область гребня подвздошной кости, седалищного бугра или ветви лобковой кости.
Симптомы:
- Острая боль в мягких тканях. При постукивании по большому вертелу интенсивность боли не повышается.
- Присутствует ограниченность в движении. Связано это с незначительной скованностью из-за возникновения боли или хромота. Незначительные движения возможны в полном объеме. Опора сохраняется.
- Отеки и кровоизлияния, которые распространяются на бедро под действием силы тяжести. Редко проявляются гематомы, расширяясь постепенно.
- При ушибе деформация ноги и ее вынужденное положение отсутствуют. Поднимая ногу в положении лежа на спине, пострадавший может оторвать пятку от поверхности.

Ушиб колена
Повреждение околосуставных мягких тканей носит закрытый характер.
Признаки:
- Ощущение боли и припухлость в коленном суставе.
- Болезненность и ограничение подвижности.
- Возможность сгибать и разгибать колено сохраняется, но совместно с болевым синдромом.
- Синяки на передней и переднебоковой поверхности сустава.
- Опора сохранена, но возможна хромота.
- Пальпация костных выступов безболезненна.
- Патологическая подвижность и специфический хруст отсутствуют.
- Возможно увеличение сустава, ощущение его расширения, погружение коленной чашечки в полость сустава до упора при нажатии. Нога полусогнута, что указывает на развитие осложнений – гемартроза и синовита.
Ушиб голени
На голени мышцы не такие массивные, как на бедре. Поэтому при ушибе могут появиться гематомы, но необширные и легко диагностируемые. Чем быстрее появился кровоподтек на конечностях, тем ближе он к поверхности кожи. При травме чаще страдает передняя грань большеберцовой кости из – за того, что она расположена близко к поверхности кожи.
Симптомы:
- Сильная боль в месте ушиба, которая проходит в первые два часа, а через 3 часа снова усиливается. Связано это с появившейся опухолью и ее увеличения в месте ушиба.
- Ноги с отеком и гематомами.
- Движение конечности ограничено. Давление на пятку доставляет боль, отчего развивается хромота. Патология функций происходит постепенно, вместе с развитием гематомы и отека.
- Отсутствует укорочение, костный хруст, деформация и патологическая подвижность, что говорит об отсутствии перелома.
Ушиб голеностопа и сустава стопы
При травме голеностопного сустава повреждаются не только мягкие ткани, которые окружают его, но и надкостница, так как лодыжки почти не защищены мышцами и жировой клетчаткой.

Признаки:
- Кровоизлияние в мягкую ткань.
- Отек слабый или умеренный, не переходит на подошву.
- Возможно онемение стопы, пальцев из-за отечности.
- Передвижение затруднено из-за нагрузки на дистальную часть стопы при перекате.
- Сильный болевой синдром, который появляется в результате напряжения из-за кровоизлияния в мягкие ткани, под ноготь и полость мелких суставов.
- Крепитация отсутствует, нет патологической подвижности и болей при пальпации связок и костей.
Ушибы ног у детей
Дети всегда отличались высокой подвижностью. Поэтому ушиб ноги у ребенка не относится к редким травмам. Такие повреждения являются результатом неудачных падений или ударов тупым предметом.
Боль и припухлость возникают сразу или через несколько дней после получения ушиба. При сильном травмировании, развивается кровоизлияние под кожу, что влечет образование гематомы.
Ушиб ног у детей часто сопровождается растяжением или разрывом связок, присутствует риск вывиха или перелома костей.
Что делать при ушибе ноги, может ли повыситься у больного температура тела от данной травмы, почему появляются синяки на ногах? Вопросов у пострадавших и их близких возникает много, и в первую очередь их интересует – сколько времени будет проходить терапия, как лечить ушиб на ноге и разрешается ли лечение в домашних условиях.
При появлении ярко выраженного болевого синдрома, который нарастает при малейшем движении, желательно сразу обратиться к специалисту.

Первая помощь
Что делать при ушибе на ноге в первую очередь? Данный вопрос волнует множество людей. Первая помощь при ушибе ноги подразумевает выполнение несложных манипуляций. Для этого нужно:
- Обеспечить пострадавшему полный покой. В первую очередь сразу после травмы больной должен принять горизонтальное положение. При этом травмированную конечность следует расположить на небольшой возвышенности. Это позволит уменьшить приток крови к пострадавшему участку и предотвратить образование отечности, гематомы.
- Наложить на ушиб тугую повязку. Благодаря этому возможно обеспечить нормальную циркуляцию крови в пораженной ноге. Данная первая помощь при ушибах особенно целесообразна при подозрении на вывих.
- При наличии царапин или ссадинследует сделать дезинфекцию специальными средствами, после чего заклеить бактерицидным пластырем.
- Приложить на область ушиба холодные компрессы. Для этого используют простую бутылку с холодной водой или лед, помещенный в пакет. Также можно мазать любую охлаждающую мазь.
- При сильном болевом синдроме пострадавшему разрешается принять обезболивающие таблетки. Это могут быть любые, разрешенные анальгетики.
Важно! Если симптомы ушиба после оказания помощи не уменьшаются, то пострадавшего следует показать врачу. Специалист проведет диагностику, исключит серьезные травмы и разъяснит, как лечить ушиб ноги.
Лечение
Почти у всех пациентов возникает один и тот же вопрос, что делать при сильном ушибе ноги, возможно ли вылечить ушиб ноги и главное допустимо ли лечение в домашних условиях. Основное правило в этом случае – не заниматься самолечением, так как оно может привести к осложнением. Это следует запомнить. Лечение ушиба ноги должно назначаться только врачом, который предварительно проведет осмотр и диагностику повреждения. Исходя из полученных данных, он сможет разъяснить, чем лечить травму, сколько времени держать ее в обездвиженном положении. Так же доктор может посоветовать, какие народные средства от ушибов ног более эффективны.
После уточнения диагноза специалист составляет схему по дальнейшему лечению.
Лечение ушиба ноги:
- Обезболивание при помощи анальгетиков.
- Холод прикладывают в течение первых суток.
- На следующие сутки после получения повреждения делают согревающие компрессы с лекарственными средствами.
- Используют гели и мази для снятия воспаления, уменьшения отечности и боли.
- Физиопроцедуры. Их действа направлены на уменьшение отечности, для помощи в рассасывании гематом.
Хирургическое вмешательство требуется в случае:
- Произошло нагноение кровоподтека.
- Травма нанесла повреждение нервным окончаниям.
- Возникло внутрисуставное кровоизлияние.
- Имеет место растяжения с отрывом от места крепления или разрывом связок.

Народное лечение:
Ушибы ноги причиняют боль, избавиться от нее и предупредить возможные негативные последствия можно при помощи народной медицины. При лечении ушиба ноги в домашних условиях впервые сутки необходимо делать только холодные компрессы, в следующие дни — теплые, которые способствуют устранению отеков и лучшему рассасыванию синяков.
Рассмотрим самые эффективные рецепты — примочки, компрессы, растирки.
- Смешать по одной столовой ложке растительного масла, кипяченой воды и 9 % столового уксуса. Смочить в полученном растворе ткань, желательно х/б, и наложить ее на ушиб. Сверху кладут пленку и фиксируют компресс шарфом. Повторять процедуру нужно несколько раз в день.
- В горячем молоке смачивают хлопчатобумажную салфетку и прикладывают к больной зоне. Сверху следует обмотать теплым шарфом.
- Самое простое и доступное средство – это приложить капустный лист на зону повреждения. Такой метод обладает высокой эффективностью.
- Сварить фасоль, картофель, размять все до состояния пюре и приложить на полчаса к ушибленному месту. Делать это следует несколько раз в день. Также можно порекомендовать сырой картофель в виде компресса.
- 6 луковиц измельчить при помощи терки до кашеобразного состояния и добавить 1 столовую ложку соли. Полученный состав поместить в специальную салфетку и приложить к травмированной области. Такой компресс при ушибе необходимо менять несколько раз в сутки. Курс лечения, если ушиблены ноги составляет 5 дней.
- Эффективным средством в лечении гематом является алоэ. Его следует прикладывать к ушибленному месту в виде кашицы или разрезав лист пополам.
- 500 мл яблочного уксуса, подогреть на водяной бане, положить две чайные ложки соли и накапать 4 капли йода. Полученным раствором смочить ткань и приложить к ушибу. Это средство прекрасно помогает при свежих ушибах.
Последствия травмы
При легких ушибах прогноз носит благоприятный характер. Благодаря несложным терапевтическим действам можно быстро справиться с последствиями ушиба.
При появлении синяков период восстановления увеличивается. Они могут сдавливать нервные стволы и сосуды. Из-за присоединения инфекции риск нагноений увеличивается, по — этому, если температура после травмы поднимается выше нормы, обязательно требуется консультация врача.
При тяжелых ушибах риск появления некроза тканей высок. В данной ситуации требуется срочное медицинское вмешательство. Еще одним сложным и опасным осложнением является периостит – воспаление надкостницы.
Тревогу должны вызывать и ушибы суставов ног. Поскольку они имеют сложное строение, риск развития опасных последствий увеличивается. К ним также можно отнести разрыв связок, гемартроз, поражение капсулы сустава.
Ушиб ноги – представляет собой серьезное повреждение, которое может стать причиной тяжелых последствий. Поэтому появление любых подозрительных признаков должно стать основанием для визита к травматологу.
Не стоит тянуть с диагностикой и лечением заболевания!
Запишитесь на обследование у врача!
potravmam.ru
Ушиб стопы: лечение в домашних условиях, что делать, если нога опухла, фото симптомов сильного повреждения мягких тканей, связок
Ушиб стопы – это одна из часто встречаемых травм. Данная травма сопровождается повреждением мягких тканей, а именно кожи, подкожно‐жировой клетчатки, мышц, фасций. Обычно ушиб не является угрозой для опорно‐двигательного аппарата или жизни человека. Но при сильных ушибах стопы может возникать гемартроз (скопление крови в капсуле сустава), посттравматический синовит (воспаление оболочки сустава).
Гемартроз может стать причиной размножения бактерий внутри сустава, что провоцирует инфекционное воспаление с временным нарушением функции стопы. При незначительном скоплении крови (до 15 мл), прогноз благоприятный. В случае длительного скопления крови (больше 15 мл), начинается отложение фибрина (компонент свертывания крови) на оболочке сустава. Это приводит к дистрофическим и дегенеративным изменениям, вследствие которых происходит хроническое нарушение работоспособности стопы.
Часто гемартроз развивается уже в первые дни травмы. Поэтому при сильных ушибах настоятельно рекомендуется осмотреться у врача‐травматолога. Он назначит адекватное лечение и рентгеновское сканирование стопы, которое позволит исключить такие серьезные травмы, как внутрисуставные переломы, вывихи, переломы без смещения (трещины), гемартроз. Подробнее о том, как отличить ушиб стопы от вывиха или растяжения, читайте в статье «Ушиб, растяжение связок и вывих – каковы основные симптомы и последствия».
Первая помощь
При ушибе связок стопы первое что нужно сделать – это успокоиться. Главное – не паниковать, так как во время стресса человек не способен принимать рациональные решения.
Второй важный элемент медицинской помощи – приложить холод. Он используется при любой степени повреждения мягких тканей. Под действием холода сужаются сосуды, что играет важную роль в профилактике образования кровоизлияний (синяков), гематом, отека. Холод также выступает местным анальгетиком. Для этого подойдет все что угодно: замороженные продукты, консервы, лед или охлаждающий набор, который можно приобрести в аптеке. Холод желательно держать около 10–15 минут.
Потом нужно попробовать пройтись. В случае, когда наступление на больную ногу вызывает сильную боль, нужно обязательно прийти на осмотр к травматологу.
При нестерпимой боли можно принять обезболивающие: Анальгин, Диклофенак, Нимесил.
Если ребенок ушиб стопу, то сначала нужно его успокоить и подбодрить. Так вы одновременно оцените его состояние и серьезность ситуации. Приложите холод на минут 5–10. Если малыш может ходить и возвращается к активным действиям – значит все хорошо. В противном случае, когда боль усиливается, ребенок не в состоянии двигать стопой, быстро увеличивается отек, нужно срочно ехать в больницу и делать рентгеновский снимок для исключения других серьезных повреждений.
Подробнее о том, как правильно оказать первую помощь при травме стопы, чтобы предотвратить деформацию конечности, читайте в этой статье.
Механизм возникновения и причины
Часто данная травма встречается у людей, которые ведут активный образ жизни. Она возникает вследствие удара или падения с незначительной кинетической энергией. Например, в зимнее время во время гололеда. Редко – при падениях с большой высоты, автомобильных авариях.
Повреждение мягкий тканей возникает при прямом воздействии какого‐либо предмета. Воздействующая сила повреждает окружающие мягкие ткани в области удара. Проявление симптомов зависит от индивидуальной устойчивости тканей и условий, при которых возникла травма.
Наиболее страдают поверхностные структуры: клетчатка и мышцы. В тканях наблюдаются разрывы, участки растяжения. Происходит кровоизлияние в мягкие ткани. В случае повреждения мелких сосудов, образуются синяки (участки кровоизлияния в поверхностные слои тканей), а при повреждениях сосудов среднего и более калибра – гематомы.
Из‐за ударной волны также травмируются внутрисуставные структуры, а именно связки, капсула сустава и хрящи. Обычно оболочка капсулы дает микротрещины, что проявляется кровотечением и заполнением кровью полости сустава. Так возникает гемартроз.
В ответ на травму организм реагирует воспалительной реакцией. В область повреждения проникают воспалительные вещества. Они усиливают кровообращение и запускают восстановительные процессы, являются причиной болевых ощущений и отека.
Симптомы и признаки
Для данной травмы характерны такие симптомы:
- Боль. Болевые ощущения всегда присутствуют при ушибе, так как имеется повреждение. Для ушиба больше характерна тупая боль во время удара, которая переходит в ноющую. Боль постепенно нарастает вследствие отека, который растягивает нервные окончания. В первые 10–15 минут еще можно наступать на стопу, но далее уже становится невозможно из‐за сильных болевых ощущений.
- Отек. Является следствием скопления жидкости в межклеточном пространстве по причине воспаления. При легких ушибах отек обычно незначительный или отсутствует. Средний и выше уровень повреждения всегда сопровождается отеком в той или иной мере проявления. Если это действительно отек, в месте нажатия останется «вмятина» от пальца, которая пропадает спустя несколько секунд.
- Ссадины, царапины. Когда ударная волна контактирует с кожей, особенно при падении на неоднородную поверхность, появляются ссадины. В большинстве случаев данные проявления заметны сразу после ушиба. Но их может и не быть, например, если кожа прикрыта одеждой.
- Кровоизлияния. Это синяки или гематомы, которые проявляются спустя некоторое время. Синяк обычно образуется уже спустя несколько часов (это зависит от количества поврежденных сосудов и тонкости кожи). Гематомы проявляются практически в первые минуты, могут быстро увеличиваться в размере, а при нажатии быстро возвращают свою форму. Это связано с большим скоплением жидкой крови под фасцией (оболочка, которая покрывает мышцу). Но их видно только при поверхностном расположении и большом размере. Глубокие гематомы могут прощупываться в виде «гульки». Обычно гематомы среднего размера рассасываются самостоятельно.
Симптомы, которые можно наблюдать при ушибе стопы очень похожи на признаки растяжения. При растяжении тоже наблюдаются болевые ощущения, отёк и гематома. Подробнее о растяжении стопы, методах диагностики и реабилитации, читайте в статье «Всё о растяжении связок стопы: простые методы диагностики, реабилитации и лечения».
Фото: как выглядит сильный ушиб в верхней и нижней части стопы
На изображениях вы можете увидеть проявления сильного ушиба стопы – отёк и гематому.
Степени повреждения
В медицине выделяют 3 степени повреждения мягких тканей:
- Первая степень – проявляется незначительной местной болезненностью и небольшим синяком. Такие травмы часто могут оставаться незамеченными.
- Вторая степень – сопровождается незначительным отеком в месте удара, синяком и выраженными болевыми ощущениями при касании.
- Третья степень – обширное повреждение большого количества тканей, с кровоизлияниями, отеком большей части стопы и нетерпимыми болевыми ощущениями, которые значительно усиливаются при попытке встать на поврежденную ногу.


Лечение травмы мягких тканей в стационаре
Лечебные мероприятия зависят от тяжести травмы. В стационаре обычно лечится 3 степень ушиба стопы.
Первое, что делает врач – это оказывает первую медицинскую помощь. Для этого используется холод, который прикладывают еще на протяжении 2–3 дней. Одновременно врач выписывает направление на рентгеновский снимок. Это нужно для исключения более серьезных повреждений и гемартроза.
В случае обширной гематомы показан дренаж с помощью пункции. Делается укол в область гематомы, и выкачивается кровь. Гемартроз устраняется по такому же принципу, только укол проводится внутрь сустава с местным обезболиванием.
При нестерпимой боли врач может вколоть обезболивающий препарат (Кетонал).
После исключения переломов, вывихов и других серьезных травм, пациента обычно отпускают домой и назначают амбулаторное лечение. Врач выписывает лекарственные препараты и полезные рекомендации для скорейшего выздоровления.
Пациент может периодически приходить в больницу на физиотерапевтические процедуры, если они были назначены. Подробнее о том, как лечить ушиб сустава и предотвратить развитие осложнений, читайте в этой статье.
Как быстро вылечить в домашних условиях
Чаще всего ушиб стопы лечится в домашних условиях. Принцип лечения ушиба стопы таков: холод в первые 2 дня, потом разогревание места ушиба компрессами, массажем и физиопроцедурами. Одновременно место поражения необходимо обрабатывать мазями.
Мази для лечения ушиба стопы в домашних условиях:
- Диклофенак – отлично снимает воспаление, отек и болевые ощущения. Его особенность в том, что действующее вещество интенсивно накапливается в коже в области нанесения мази. Это обеспечивает постоянное поступления вещества в место травмы.
- Кетопрофен – препарат действует быстро. Особенность заключается в медленном поступлении действующего вещества в общий кровоток, что уменьшает негативное действие препарата.
- Ибупрофен – более слабый, чем предыдущие (подходит для детей).
На первых порах при сильной боли можно использовать таблетки или капсулы – Диклофенак, Кетанов, Ибупрофен. Большинство обезболивающих и противовоспалительных препаратов следует принимать после еды, так как они негативно влияют на слизистую оболочку желудка, тем самым могут приводить к возникновению гастрита и язв.
Что делать если опухла нога в области стопы
Снятие отека начинается еще с применением холода. Он сужает сосуды и уменьшает поступление жидкости из сосудов в межклеточное пространство. При слабом отеке этого будет достаточно. При более выраженных отеках стопы рекомендуется использовать следующие мази:
- Противоотечные. Из мазей для снятия отека хорошо подойдет Долобене, Венитан гель, Живокост мазь.
- Разжижающие. Для устранения синяков, небольших гематом, кровоизлияний, используются мази на основе гепарина – Гепариновая мазь, Лиотон 1000. Они растворяют тромбы в сосудах и тканях, нормализуя этим кровоток.
Если после ушиба стопы отёк не спадает, можно использовать комбинацию Венитан геля и мази Живокост. Первый препарат укрепляет сосуды, имеет противовоспалительный эффект и угнетает те вещества, которые вызывают отек. Живокост – это растительное средство, которое ускоряет процессы заживления, стимулирует регенерацию эпителия кожи, уменьшает боль и воспаление.
Из противопоказаний к данным противоотечным препаратам является повышенная чувствительность к компонентам. Разжижающие средства нельзя использовать в первый день травмы, иначе вы можете вызвать возникновение гематомы.
При сильном отёке используются физиопроцедуры. Это может быть ультразвук, магнитотерапия, электрофорез. Все они улучшают местное кровообращение в стопе и ускоряют восстановление поврежденных тканей.
Рецепты народной медицины
Существует огромное количество народных методов лечения, которые используются с давних времен. Вот некоторые из них:
- Бадяга. Эта смесь обладает противовоспалительным, противоотечным и разжижающим эффектом. Данное средство продается в аптеке в виде мази или порошка. Ее нужно наносить 2–3 раза в сутки на область ушиба связок стопы, прикрывая повязкой. Эффект наступает в среднем через 2 дня.
- Картофельный компресс при ушибе стопы. Нужно натереть сырой картофель до образования кашицы, нанести на место травмы и накрыть повязкой.
- Календула и ромашка. Эти растения обладают выраженным противовоспалительным и противоотечным эффектом. Нужно приготовить настой из данных трав, смочить повязку и завязать в месте ушиба.
10 лучших рецептов компрессов, которые можно использовать при ушибе и растяжении стопы, читайте в этой статье.
Самомассаж
Лечебный массаж при ушибах помогает быстрее восстановить поврежденные ткани, снять припухлость, устранить гематомы и синяки. Массаж стимулирует местное кровообращение, благодаря чему в место травмы доставляется достаточное количество питательных веществ.
Самомассаж разрешается делать на 3 день. В противном случае можно усилить кровоизлияние, болевые ощущения и увеличить гематомы. Из‐за этого же запрещается в первые дни делать тепловые процедуры.
При легких ушибах массаж можно делать в 2 этапа: сначала подготовительная часть (для разогрева и стимуляции кровообращения вокруг травмы), а потом основная часть, которая проводится непосредственно в зоне ушиба. При сильных ушибах делается только подготовительная часть. И в дальнейшем, через 5–7 дней, можно перейти на 2‐х этапный массаж.
Начинать массаж следует с легких массирующих движений. Продолжительность – 5 минут. Это даст разогревающий эффект. С каждым днем нужно увеличивать силу массажных движений и продолжительность самого массажа.
Видео инструкция массажа
Техники и основные этапы массажа идентичны, как при растяжении, так и при ушибе стопы. Подробно о том, как делать массаж при ушибе ноги в районе стопы и что для этого нужно, смотрите в видео.
Особенности терапии у ребёнка
Принципы лечения ушиба у ребенка такие же, как и при лечении у взрослых. Прикладывается холод сразу после травмы на протяжении 2 дней. Детям нужно давать безопасные обезболивающие препараты, которые не так токсичны, как остальные. Необходимо стараться использовать мази, так как при этом действующее вещество незначительно проникает в общий кровоток и действует местно. При нестерпимых болях дают обезболивающие в таблетках (Парацетамол, Ибупрофен). В остальных случаях используются мази – Спасатель, Траумель С, Диклофенак (после 6 лет).
Выводы
- Ушиб стопы является распространенной и легкой травмой.
- Ткани повреждаются вследствие прямого воздействия ударной силы. Возникают повреждения клетчатки, мышц сосудов, сустава и его капсулы.
- При сильном ушибе и симптомах, которые не проходят через 15 минут, особенно когда они только усиливаются, необходимо немедленно ехать в травмпункт на рентгеновский снимок для исключения переломов и других травм.
- Ушиб чаще всего лечится в домашних условиях. В первые 2 дня применяется холод, а потом согревающие компрессы для улучшения регионарного кровотока. Используются обезболивающие мази, противовоспалительные и противоотечные средства. Таблетки применяются при нестерпимой боли. Хорошо комбинировать мази, физиопроцедуры и рецепты народной медицины.
Полезное видео
Из видео вы узнаете упражнения для восстановления работоспособности стопы после травмы.
sustav.med-ru.net
что делать и как лечить в домашних условиях
Ушиб ноги — наиболее распространенная травма, которая может быть получена как при занятиях спортом и тяжелым физическим трудом, так и в бытовых условиях. Широкая распространенность таких повреждений связана с тем, что на нижние конечности приходится наибольшая нагрузка. Ушиб представляется собой травмирование мягких тканей без нарушения их целостности, которое сопровождается воспалением. Причиной ушиба может стать падение или удар тупым предметом.
Классификация
В зависимости от характера патологических изменений, возникающих при ушибе ноги, травмы могут иметь:

- Первую степень. Легкий ушиб характеризуется незначительным повреждением кожных покровов — появлением царапин и ссадин. Нарушения функций мышечных и костных тканей не обнаруживается. При первой степени ушиба лечения не требуется, симптомы травмы исчезают через 2-4 дня.
- Вторую степень. Такая травма сопровождается формированием гематомы и отечностью поврежденных тканей. Из-за нарушения целостности кровеносных сосудов возникают синяки, которые сохраняются в течение 7-10 дней. В таких случаях пациенты нуждаются в лечении.
- Третью степень. Сопровождается повреждением мышечных тканей и сухожилий. При такой травме требуется незамедлительное проведение терапевтических мероприятий. При отсутствии лечения могут развиться опасные для здоровья осложнения, особенно при ушибах коленной области.
- Четвертую степень. Самый опасный тип травм. Из-за выраженного повреждения мягких тканей функционирование конечности нарушается, что может привести к потере трудоспособности.
Симптомы
При сильном ушибе ноги возникают следующие симптомы:

- Выраженный болевой синдром. На ранних стадиях распространяется по всей конечности, что мешает пациенту нормально двигаться и использовать ногу в качестве опоры. В дальнейшем болевые ощущения сохраняются лишь в пораженной области.
- Припухлость в травмированной области. Со временем отек усиливается и распространяется на окружающие ткани.
- Гематомы. Имеют сине-фиолетовый или красноватый цвет. При прикосновении ощущается болезненность.
- Гемартроз. Накопление крови в суставной полости чаще всего обнаруживается при ушибах коленной области.
- Снижение подвижности ушибленного сустава. Наблюдаются сложности при ходьбе, возникает временная хромота.
- Боли в надкостнице. При тяжелых травмах происходит отделение надкостницы от кости, что приводит к появлению сильных болевых ощущений
Первая помощь при ушибе ноги
Первая помощь при таких травмах может быть оказана в домашних условиях. Она подразумевает проведение мероприятий, способных снизить интенсивность болей и отечности. План первой помощи при сильном ушибе включает:
- Придание пострадавшему удобного положения. Пациенту придают горизонтальное положение, укладывая травмированную ногу на возвышенность. Это препятствует притоку крови в пораженные ткани, что помогает снизить выраженность отека и гематомы.
- Иммобилизацию конечности. Ногу обматывают эластичным бинтом так, чтобы не нарушался кровоток в травмированной области. Особенно важен этот пункт при наличии подозрений на вывих.
- Обработка пораженной области антисептиком. При наличии ссадин и ран на коже производится обработка йодом или перекисью водорода. После процедуры на рану накладывают бактерицидный пластырь.
- Наложение холодного компресса. В этих целях можно использовать грелку с холодной водой или пакет с кубиками льда. Прикладывать холод нужно на 10-15 минут. Подойдет и охлаждающая мазь.
- Обезболивание. При выраженном болевом синдроме можно дать пострадавшему таблетку Анальгина.
Если боли после оказания первой помощи не уменьшаются или появляются более выраженные внешние признаки травмы, пострадавшего доставляют в травмпункт. Обследование поможет исключить более опасные повреждения, например вывих или перелом.
Лечение ушиба ноги в домашних условиях
В первые сутки после получения ушиба продолжают лечение холодом. В дальнейшем холодные компрессы заменяют согревающими процедурами. Дополняют терапию применением лекарственных средств, способствующих рассасыванию гематомы и отека. При ушибах не рекомендуется растирать поврежденную область.
Лекарственные препараты

Быстро вылечить ушиб удастся с помощью следующих средств:
- Противовоспалительных препаратов местного действия (Диклофенака, Фастум геля). Средства обладают согревающим и обезболивающим эффектами. Они быстро снимают отечность и другие признаки воспаления. Гели и мази наносят на чистую кожу пораженной области 2-3 раза в день, не втирая.
- Венотоников и антикоагулянтов местного действия. Для устранения гематом используют гепариновую мазь, которую наносят 2 раза в день. Для восстановления целостности стенок кровеносных сосудов на пораженные места можно мазать гели Лиотон или Троксевазин.
Народные средства
Для лечения ушиба голени в домашних условиях используют:

- Мазь из лопуха. 75 г свежих корневищ измельчают и заливают 200 мл растительного масла. Смесь настаивают 24 часа, после чего прогревают на медленном огне 25 минут. Готовую мазь наносят на пораженные участки утром и вечером.
- Мазь из хозяйственного мыла. 100 г темного мыла измельчают на терке, после чего добавляют 30 г нашатырного спирта и то же количество камфарного порошка. В смесь вливают 200 мл белого скипидара, мазь тщательно перемешивают и наносят на пораженные области.
- Чесночную настойку. 2 головки чеснока измельчают на терке и заливают 0,5 л 6%-ного уксуса. Препарат настаивают неделю. Готовой настойкой нужно мазать ушибленные места утром и вечером. Народное средство при ушибах годно к применению в течение полугода после изготовления.
Реабилитация
При ушибе голени применяются следующие меры реабилитации:

- УВЧ-терапия. При сильном ушибе помогает восстановить кровообращение. Особенно полезен этот метод при травмах коленной области. После курса, включающего 10 сеансов, восстанавливается подвижность конечности, исчезают отеки и гематомы.
- Магнитотерапия. Устраняет болевые ощущения, восстанавливает питание тканей, нормализует функциональную активность суставов. Терапевтический курс состоит из 10 сеансов по 15 минут.
- Электрофорез с анестетиками. Применяется при наличии выраженного болевого синдрома.
- Лечебная физкультура. Занятия включают несложные упражнения, направленные на повышение тонуса мышц и восстановление кровообращения. Можно выполнять эти действия и в домашних условиях.
- Массаж. Его сочетают с применением согревающих, противовоспалительных и заживляющих мазей. При правильном выполнении помогает быстро восстановить функции конечности при ушибе 3-4 степени.
- Парафиновые аппликации. Применяются при сложных и множественных повреждениях. На пораженные участки наносится теплый парафин. Процедура улучшает кровообращение, препятствует развитию воспалительных процессов.
- Соблюдение диеты. В рацион вводят продукты, богатые кальцием и витаминами, — кисломолочные изделия, свежие овощи и фрукты, нежирное мясо и рыбу.
Восстановительный период при ушибе средней степени занимает не более 3 недель.
properelom.com
что делать при опухании и как лечить травму в домашних условиях
Ушибом называют повреждение мягких тканей закрытого типа, полученное вследствие механической травмы. Определить его наличие можно по характерной острой боли, образованию синяка и отечности. Для исключения перелома и разрыва связок, а также во избежание возможных осложнений необходимо обратиться в больницу в течение первых суток.
Фото 1. Острая боль — повод обратиться за медицинской помощью. Источник: Flickr (Lydia Lim).Механизм повреждения и причины ушиба ноги
В результате механического воздействия на мягкие ткани сосуды повреждаются, вызывая внутреннее кровоизлияние, визуально определяемое, как припухлость и синюшность кожного покрова.
Вследствие удара мышцы и суставы испытывают повышенную нагрузку и стресс, а нервные окончания сигнализируют о повреждении болью различной интенсивности. Основные причины получения ушиба:
- Механический удар в быту, на производстве, спортивной площадки и в драке;
- Падение с любой высоты;
- Дорожно-транспортное происшествие и другие аварии;
- Подворачивание ноги.
Это важно! Даже незначительный кровоподтек может свидетельствовать не только о разрыве капилляров, но также явиться симптомом закрытого перелома или трещины в кости.
Классификация и виды ушиба
Разделяют различные виды и степени ушибов на основании локализации повреждения и выраженности травмы.
По локализации
В зависимости от того, на какую часть ноги пришелся удар, выделяют ушибы мягких тканей бедра, колена, голеностопного сустава или пальцев. Каждый из них, несмотря на общие симптомы, имеет свои особенности.
Бедро при ушибе мягких тканей редко отекает, хотя синяки на бедре — явление нередкое. Отечности подвержены в основном дистальные сегменты ног: голень и стопа. Жидкость скапливается в сосудистом и межклеточном пространстве.
Наиболее частой травмой является ушиб колена, при котором есть опасность повреждения связки и развития осложнений.
Ушиб пальцев часто влечет за собой деформации ногтевой пластины, которая восстанавливается очень долго.
Ушиб голени — наиболее болезненный, в силу того что большеберцовая кость снабжена большим количеством сосудов, которые повреждаются в момент травмы. Это приводит к образованию поднадкостничной гематомы, ярко выраженного отека, а при инфицировании раны есть риск развития воспалительного процесса в костной ткани — периостита.
По степени тяжести
Ушиби классифицируют по степени тяжести на:
- Легкие (1 степень). Наблюдаются незначительные повреждения мягких тканей;
- Средние (2 степень). Сопровождаются сильной болью, развитием гематомы и небольшой отечностью. Возможен разрыв мышц;
- Средне-тяжелые (3 степень). Характерны разрывы или растяжения сухожилий, а также повреждения суставов;
- Тяжелые (4 степень). Отличительным признаком является нарушение функциональности в определенном месте ноги. Возможны серьезные осложнения, вплоть до инвалидности.
Симптомы и признаки ушиба
Ушибы сопровождаются:
- Образованием кровоподтека;
- Незначительной либо интенсивной болью, в зависимости от локализации. Наиболее болезненными являются травмы пальцев и коленей;
- Припухлостью, которая со временем может приобрести форму отека;
- Нарушением функциональности суставов;
- Затруднениями передвижения.
Обратите внимание! На размер гематомы влияет не только сила удара, но также состояние сосудов и хрупкость капилляров.
Отличия от перелома
Симптоматика закрытых переломов и сильных ушибов схожа, поэтому их легко перепутать. Отличие состоит в том, что при ушибе не наблюдается нарушений костной структуры. Травмам подвержены только кожа, мышечная ткань и надкостница.
Это важно! При развитии отека может наблюдаться ограничение подвижности на травмированном участке ноги. Это не говорит о переломе, но часто свидетельствует о поражении суставов.
Отличить перелом от ушиба можно при помощи синдрома осевой нагрузки. Нужно предложить пострадавшему опереться на больную ногу или постучать по пятке. Резкая боль сигнализирует о возможном переломе.
Первая помощь
Сразу после получения травмы важно оценить степень повреждения. При травмировании голеностопа, стопы и колена нужно усадить пострадавшего так, чтобы нога оказалась на возвышенности. Это необходимо сделать для ограничения поступления крови в конечность. Так, можно снизить образование обильного кровоподтека.
В первые сутки необходимо прикладывать к ушибленному месту холод, чтобы избежать образования гематомы и снизить боль. Если подкожное кровоизлияние все-таки произошло, то в последующие дни потребуется воздействовать на ткани теплом для рассасывания сгустков крови.
При ушибе голеностопа и стопы перевяжите ногу эластичным бинтом в виде восьмерки. Главное – не перестараться. Тугое бинтование может нарушить кровообращение.
Диагностика
О наличии легкого ушиба свидетельствует появление синяка и слабая боль. А вот отличить ушиб 2-4 степени от растяжения, разрыва связок или возможного закрытого перелома при внешнем осмотре затруднительно. Для постановки правильного диагноза врач направит пострадавшего на рентген в трехмерной проекции, только с помощью этого метода можно поставить правильный диагноз.
Лечение ушиба ноги
Специалист назначает лечение, исходя из сложности полученной травмы. Легкие ушибы лечатся в домашних условиях путем прикладывания холода в первые сутки и нанесения согревающих компрессов в последующие дни.
При наличии ран (царапин и ссадин) можно накладывать обезболивающие и защитные пластыри.
Более серьезный ушиб ноги требует подключения физиотерапевтических методов (УВЧ и электрофорез) и применения медикаментозных средств для рассасывания кровоподтека и исключения образования окостенений.
Оперативное вмешательство
Хирургическое лечение возможно лишь при сложных ушибах, которые приводят к повреждению суставов и нервов.
Показаниями для проведения хирургической операции являются:
- Нагноение гематомы;
- Разрыв связок или их отрыв от места крепления;
- Внутрисуставное кровоизлияние;
- Повреждение нервных окончаний.
В ходе оперативного вмешательства хирург проводит сшивание связок или нервных окончаний, удаляет сгустки крови из полости сустава, вскрывает загноившиеся кровоподтеки, а также проводит другие манипуляции, по мере необходимости.
Медикаментозное лечение
Врач может назначить пострадавшему согревающие мази:
- Финалгон;
- Капсикам;
- Траумель;
- Диклофенак;
- Ибупрофен;
- Вольтарен;
- Лиотон гель;
- Троксевазин;
- Гепариновая мазь.
Это важно! Средства наносят осторожными круговыми движениями, едва касаясь кожи. Грубое растирание может стать причиной образования тромба.
Народные средства и рецепты
Лучше всего помогает ускорить процесс заживления травмированных тканей после ушиба спиртовой согревающий компресс.
Марлю смачивают ее обильно в водке или спиртовой настойке и прикладывают к пораженному участку 2-3 раза в день, накрывая сверху полиэтиленовой пленкой и теплым куском ткани (полотенцем, пледом, шарфом).
Как снять отек
При выраженных отеках необходимо накладывать эластичные бинты. Перевязывать ногу следует 2-3 раза в день, после нанесения рассасывающего геля (Лиотон, Гепариновая мазь, Гепатромбин, Вентал либо Троксевазин).
При образовании обширного отека врач может назначить флеботоники (Троксевазин, Детралекс, Эскузан, либо Нормовен). Хорошо помогает лист капусты, приложенный к ушибленному месту, он снимает боль и уменьшает отеки.
Реабилитационный период
Восстановительный период зависит от степени повреждения внутренних тканей, физиологических особенностей организма, а также соблюдения постельного режима и рекомендаций врача.
Легкие ушибы не требуют реабилитации и проходят за несколько дней самостоятельно.
После получения более серьезных травм пациенту потребуется длительное время на восстановление полноценной функциональности ноги. В особо тяжелых случаях больной прикован к постели, и за время покоя мышцы атрофируются и нуждаются в специальной разработке.
Чтобы ускорить процесс восстановления потребуется помощь квалифицированного специалиста, который оценит состояние мышц, суставов и связок, после чего подготовит комплекс мероприятий ЛФК, массажа и физиотерапевтических процедур, среди которых УВЧ и электрофорез.
Фото 2. Массаж способствует улучшению кровообращения и ускорению заживления травмы. Источник: Flickr (Adnilza Oliveira).Возможные осложнения и последствия травмы
Многие ошибочно полагают, что ушиб – это несерьезная травма, поэтому не обращаются в больницу за профессиональной помощью, надеясь, что со временем ткани заживут самостоятельно. Несвоевременное обращение к специалистам и неадекватное лечение могут привести к серьезным осложнениям:
- Скопление внутри суставов свернувшейся крови с образованием гемартроза в области колена;
- Нарушение функциональности суставов;
- Образование тромбов из-за неправильного ухода (грубого растирания, непрофессионально сделанного массажа или долгого нахождения ноги в состоянии покоя).
Это важно! Ушиб крупных суставов может привести к развитию артроза в пожилом возрасте.
Профилактика ушибов ноги
В качестве профилактических мер важно соблюдать меры предосторожности при пересечении скользкой местности с ледяной коркой, автомобильных дорог (даже на пешеходных переходах) и других опасных зон.
Физическая подготовка помогает разрабатывать мышцы и связки нижних конечностей. Это поможет минимизировать риски развития гематомы и разрыва связок.
glavtravma.ru
лечение, симптомы и первая помощь
Самой распространенной травмой считается ушиб стопы. Такая патология характеризуется повреждением мягких тканей вокруг костей, без серьезного нарушения их функций и строения. Такую травму получить довольно легко: достаточно получить слабый удар, упасть или уронить что-то на ногу и можно получить ушиб.
При ушибе, как правило, происходит повреждение проходящих в стопе поверхностных кровеносных и лимфатических сосудов. Кроме этого поражению поддаются мышцы, связки или сухожилия. В силу того, что стопа человека – одна из самых функциональных в плане движения структур, именно эта часть тела больше всех поддается травмам. К самым распространенным причинам возникновения повреждения мягких тканей относится:
- Удар по стопе твердым предметом;
- Удар о твердую поверхность;
- Продолжительное сдавливание;
- Падение и неудачное приземление на стопу.
Дети составляют особую группу риска: ведя активный образ жизни, молодые люде чаще всех сталкиваются с провоцирующими факторами. Такая травма классифицируется в зависимости от того, в каком месте произошел удар:
- Ушиб пальцев стопы. Это увечье также возникает на фоне обычных причин;
- Ушиб тканей тыльной стороны и подошвой стопы.
Симптомы
Признаки данной травмы типичны для других:
- Появление боли в поврежденной области. Она возникает в момент ушиба и сохраняется в течение небольшого времени. Пытаясь двигаться, пострадавший может жаловаться, что ему больной наступать. Если пытаться пальпировать ушибленную поверхность, то ощущение боли будет усиливаться. Боль также усиливаться на фоне патологического рефлекторного сокращения мышц;
- Образование отеков. Данный симптом проявляется спустя несколько минут после удара по стопе. Кожа в месте повреждения обретает синий цвет. Кроме этого отек имеет деструктивное влияние: увеличиваясь в своем объеме, припухлость сдавливает соседние области, вызывая разрушающее действие;
- Ушибы ступни сопровождаются нарушением структуры сосудов: образуется кровоподтек. Объем гематомы зависит от степени повреждения сосудов;
- Место ушиба стремительно нагревается. Это объясняется сильным притоком крови к местуот удара;
- Ограничения в двигательной функции;
- Повреждая проходящие нервные волокна, пострадавший может наблюдать онемение части или целой стопы.

Как отличить перелом от ушиба стопы
При переломе и ушибе стопы существуют как общие, так и отличительные признаки. Среди общих проявлений выделяют:
- Появление боли в момент травмы;
- Образование отека в месте повреждения;
- Наличие кровоизлияний.
Отличительные черты этих травм:
- При переломе наблюдается внешняя деформация кости: она может находиться в неестественном для нее положении. При ушибе кости остаются на месте;
- При переломе имеет место быть звук хруста непосредственно во время нарушения целостности кости. Ушиб не сопровождается звуками;
- За переломом следует костная крепитация. Особенно это слышно при пальпации пораженных тканей;
- Особенно просто отличить, если перелом открытый. В таком случае наблюдается грубое нарушение кожных покровов, с видимыми отломками костей и сильным кровотечением. Ушиб – это закрытое повреждение мягких тканей.
Важно помнить, что закрытый неполный перелом кости может напоминать растяжение связок. При скудной симптоматике узнать перелом это, или ушиб – трудно.
Первая помощь
Своевременное выполнение ряда мероприятий при ушибе стопы способствует облегчению текущей клинической картине и в дальнейшем обеспечит недолговременную реабилитацию. Действия по оказанию первой помощи включают:
- Вызвать скорую помощь;
- Придать пострадавшему покой. Поврежденную конечность нужно положить в такое положение, при котором человек будет ощущать наименьшую боль;
- К месту повреждения необходимо приложить завернутый в ткань лед. Если ушиб произошел дома и нет льда – приложить к ноге бутылку холодной воды, кусок замороженного мяса или замороженные овощи. Действие холодной температуры снимает боль и останавливает развитие отеков;
- В случае, если ребенок ушиб ступню, а у детей порог болевой чувствительности ниже, ему стоит дать таблетку обезболивающего средства;
- Стопу необходимо зафиксировать. Для этого подходит эластичный бинт. Нужно помнить, что нельзя чрезмерно туго затягивать ткань. Такая фиксация снизит степень развития отеков;
- Для того, чтоб воспалительная жидкость не скапливалась в месте ушиба, необходимо придать ноге возвышенное над сердцем положение.

Несмотря на отличительные различия ушиба от перелома, важно провести диагностику пораженной стопы. Закрытый перелом может скрываться под тенью сильного ушиба. В больничных условиях врач назначит обследование, проведет дифференциальную диагностику, поставит диагноз и назначит специфическую терапию.
Опухла стопа: что делать
Если стопа активно опухает – это нормально и этого не следует пугаться. Развитие отеков сопровождает всякую травму. Тем не менее, такое явление может доставлять дискомфорт и частично нарушать структуру соседних тканей. Для первых нескольких часов для снятия опухоли следует предпринять такие действия:
- Приложить лед на 10-15 мин;
- Обмотать тугой повязкой стопу.
В дальнейшем опухоль стопы можно снять с помощью мазей и компрессов. На следующий день можно использовать разогревающие компрессы и такие средства, как «Фастум-гель» или «Финалгон». Также они снимают болевой синдром.
Лечение в домашних условиях
Эффективным является применение следующих народных средств:
- Смешивание алоэ и речного песка. Пропорции: 100 и 200 грамм соответственно. Вещество настаивают в течение суток. Мазать необходимо 2-3 раза в день;
- Уксус. Две ложки жидкости смешивают с одним литром воды. В полученном растворе смачивают ткань и прикладывают ее к ушибу;
- Разогревающие и греющие компрессы из воды, водки и соли;
- Дома рекомендуется аккуратно массажировать.

Сколько заживает
Продолжительность полного излечивания травмы зависит от места поражения, типа ушиба и масштаба поражения мягких тканей. В среднем ушиб заживает за 2 недели. При правильном лечении – за неделю.
User Rating: 5.00 / 5
5.00 of 5 — 1 votes
Thank You for rating this article.travmagid.ru

 Тошнота, рвота, боли – возможные симптомы инфильтративного рака желудка
Тошнота, рвота, боли – возможные симптомы инфильтративного рака желудка Анализ крови – один из методов диагностики инфильтративного рака желудка
Анализ крови – один из методов диагностики инфильтративного рака желудка Инфильтративный рак желудка лечат при помощи химиотерапии
Инфильтративный рак желудка лечат при помощи химиотерапии В меры профилактики входит отказ от жирной пищи
В меры профилактики входит отказ от жирной пищи
 Если новообразование является неоперабельным, то назначается проведение химиотерапии и облучения. Эти методы помогают уменьшить размер опухоли, устранить симптомы рака, улучшить общее состояние больного.
Если новообразование является неоперабельным, то назначается проведение химиотерапии и облучения. Эти методы помогают уменьшить размер опухоли, устранить симптомы рака, улучшить общее состояние больного.








 Инфильтративный рак желудка представляет собой опасное заболевание, которое появляется на эпителии слизистой желудка.
Инфильтративный рак желудка представляет собой опасное заболевание, которое появляется на эпителии слизистой желудка. Если говорить о раковом поражении желудка, то в онкологии принято использовать сразу несколько классификаций. Благодаря этому онколог сможет подобрать наиболее эффективный курс лечения для каждого пациента в индивидуальном случае.
Если говорить о раковом поражении желудка, то в онкологии принято использовать сразу несколько классификаций. Благодаря этому онколог сможет подобрать наиболее эффективный курс лечения для каждого пациента в индивидуальном случае. Выбор эффективного лечения при раке желудка основывается напрямую от стадии заболевания, возраста пациента, распространения патологии, а также наличия или отсутствия метастаз.
Выбор эффективного лечения при раке желудка основывается напрямую от стадии заболевания, возраста пациента, распространения патологии, а также наличия или отсутствия метастаз.


 Зачастую имбирное средство назначают в целях профилактики гастрита однако употреблять его для предотвращения воспалительного процесса в желудке следует аккуратно
Зачастую имбирное средство назначают в целях профилактики гастрита однако употреблять его для предотвращения воспалительного процесса в желудке следует аккуратно При использовании свежего корня имбиря необходимо кожицу очищать очень тонко ведь в верхнем слое содержится максимальное количество полезных веществ
При использовании свежего корня имбиря необходимо кожицу очищать очень тонко ведь в верхнем слое содержится максимальное количество полезных веществ Зачастую имбирное средство назначают в целях профилактики гастрита однако употреблять его для предотвращения воспалительного процесса в желудке следует аккуратно
Зачастую имбирное средство назначают в целях профилактики гастрита однако употреблять его для предотвращения воспалительного процесса в желудке следует аккуратно Больше пользы приносит чай при лечении гастрита приготовленный из свежих измельченных корней которые заваривают кипятком
Больше пользы приносит чай при лечении гастрита приготовленный из свежих измельченных корней которые заваривают кипятком Имбирный корень при гастрите разрешается принимать в небольших количествах при изготовлении любых восстанавливающих или витаминных напитков
Имбирный корень при гастрите разрешается принимать в небольших количествах при изготовлении любых восстанавливающих или витаминных напитков









 Загрузка…
Загрузка…







 Статьи по теме
Статьи по теме
 Если у пациента язва желудка симптомы рано или поздно дадут о себе знать. Язва желудка – это болезнь, являющаяся хронической, на стенке желудка формируется дефект. В развитых странах около 15% населения мучаются от данного заболевания, и это огромный процент. Заболеть человек может в любом возрасте, но чаще всего эта болезнь диагностируется у людей в возрасте от 30 до 50 лет. Раньше от него страдали преимущественно мужчины, сейчас большой процент заболевших женщин.
Если у пациента язва желудка симптомы рано или поздно дадут о себе знать. Язва желудка – это болезнь, являющаяся хронической, на стенке желудка формируется дефект. В развитых странах около 15% населения мучаются от данного заболевания, и это огромный процент. Заболеть человек может в любом возрасте, но чаще всего эта болезнь диагностируется у людей в возрасте от 30 до 50 лет. Раньше от него страдали преимущественно мужчины, сейчас большой процент заболевших женщин. Но есть несколько моментов, на которые стоит обратить внимание:
Но есть несколько моментов, на которые стоит обратить внимание: Если язва располагается в малой кривизне, у больного появляются следующие симптомы:
Если язва располагается в малой кривизне, у больного появляются следующие симптомы: Существуют и длительно незаживающие язвы, которые не рубцуются около 2 месяцев. Такое бывает у пожилых людей, у больных с вредными привычками и так далее.
Существуют и длительно незаживающие язвы, которые не рубцуются около 2 месяцев. Такое бывает у пожилых людей, у больных с вредными привычками и так далее. Если кровотечение достаточно сильное, появляются следующие симптомы:
Если кровотечение достаточно сильное, появляются следующие симптомы: Язва желудка стала одной из самых распространенных болезней в современном мире. Чтобы не допустить серьезных осложнений, надо вовремя обратиться к врачу. Организм непременно начинает сигнализировать о появляющихся проблемах, но не всегда получается понять его сигналы. Образование в желудке открытой раны – язвы, которая является источником большого количества проблем, обычно растягивается на несколько этапов. Многих интересует, какие признаки язвы желудка чаще всего встречаются у заболевших.
Язва желудка стала одной из самых распространенных болезней в современном мире. Чтобы не допустить серьезных осложнений, надо вовремя обратиться к врачу. Организм непременно начинает сигнализировать о появляющихся проблемах, но не всегда получается понять его сигналы. Образование в желудке открытой раны – язвы, которая является источником большого количества проблем, обычно растягивается на несколько этапов. Многих интересует, какие признаки язвы желудка чаще всего встречаются у заболевших.
 Самостоятельно определить начало болезни можно, если внимательно прислушаться к сигналам организма. Существуют симптомы, появление которых свидетельствует о возможном развитии язвы. Конечно, поставить такой диагноз может лишь врач и самолечением заниматься не стоит.
Самостоятельно определить начало болезни можно, если внимательно прислушаться к сигналам организма. Существуют симптомы, появление которых свидетельствует о возможном развитии язвы. Конечно, поставить такой диагноз может лишь врач и самолечением заниматься не стоит.








 Многих, конечно, волнует вопрос о том, как быстро избавиться от хронического насморка в домашних условиях, ведь с ринитом каждый из нас сталкивается ежегодно, иногда и более одного раза в год. Стоит сразу оговориться, лечение хронического насморка народными средствами от насморка за 10 минут не даст ощутимых результатов, но за день можно добиться значительного облегчения.
Многих, конечно, волнует вопрос о том, как быстро избавиться от хронического насморка в домашних условиях, ведь с ринитом каждый из нас сталкивается ежегодно, иногда и более одного раза в год. Стоит сразу оговориться, лечение хронического насморка народными средствами от насморка за 10 минут не даст ощутимых результатов, но за день можно добиться значительного облегчения.









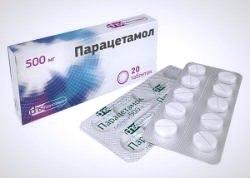 Это анальгетик-антипиретик. Он эффективно снижает температуру. Блокирует образование простагландинов, повышающих чувствительность рецепторов к медиаторам боли, и центр терморегуляции в гипоталамусе.
Это анальгетик-антипиретик. Он эффективно снижает температуру. Блокирует образование простагландинов, повышающих чувствительность рецепторов к медиаторам боли, и центр терморегуляции в гипоталамусе.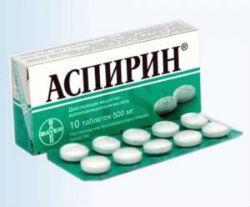 Ацетилсалициловая кислота (нестероидные противовоспалительные средства). Назначается при воспалении в суставах и мышцах. Снижает температуру, но применяется в этих целях только у взрослых.
Ацетилсалициловая кислота (нестероидные противовоспалительные средства). Назначается при воспалении в суставах и мышцах. Снижает температуру, но применяется в этих целях только у взрослых.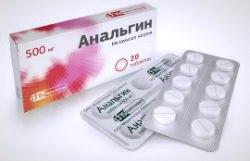 Самый известный анальгетик, снижает температуру тела и проявления воспаления. Назначается так же, как и парацетамол – после хирургических вмешательств (в инъекционной форме), при почечной и печеночной коликах, травматических повреждениях и ушибах.
Самый известный анальгетик, снижает температуру тела и проявления воспаления. Назначается так же, как и парацетамол – после хирургических вмешательств (в инъекционной форме), при почечной и печеночной коликах, травматических повреждениях и ушибах.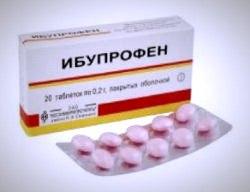 Комплексное НПВС, блокирует несколько механизмов воспалительной реакции. Эффективно купирует боль в суставах, в спине, головную, зубную, миалгии, неприятные ощущения при дисменореи и ревматоидном артрите.
Комплексное НПВС, блокирует несколько механизмов воспалительной реакции. Эффективно купирует боль в суставах, в спине, головную, зубную, миалгии, неприятные ощущения при дисменореи и ревматоидном артрите.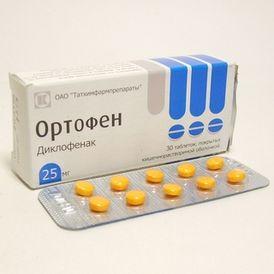 НПВП, который эффективен преимущественно при суставных и мышечных болях. Обладает умеренным жаропонижающим эффектом. Блокирует синтез простагландинов на уровне головного мозга и в тканях различных органов.
НПВП, который эффективен преимущественно при суставных и мышечных болях. Обладает умеренным жаропонижающим эффектом. Блокирует синтез простагландинов на уровне головного мозга и в тканях различных органов. Препарат из группы спазмолитиков. Блокирует гладкую мускулатуру органов желудочно-кишечного тракта, сосудов, в том числе головного мозга, бронхов. Применяют при болях спастического характера (при холецистите, энтероколите, почечной колики, стенокардии).
Препарат из группы спазмолитиков. Блокирует гладкую мускулатуру органов желудочно-кишечного тракта, сосудов, в том числе головного мозга, бронхов. Применяют при болях спастического характера (при холецистите, энтероколите, почечной колики, стенокардии). Комплексный препарат. Содержит НПВС (метамизол натрия, аналогичный пирамидону), спазмолитик (производное пиперидина, которое полностью повторяет эффекты папаверина) и М-холиноблокатор (фенпивериния бромид), усиливающий спазмолитическое действие.
Комплексный препарат. Содержит НПВС (метамизол натрия, аналогичный пирамидону), спазмолитик (производное пиперидина, которое полностью повторяет эффекты папаверина) и М-холиноблокатор (фенпивериния бромид), усиливающий спазмолитическое действие.
 Продается в аптеках только по рецепту. Смешанного типа – наркотический и ненаркотический, что делает его эффективным при сильных болях. Не вызывает такого привыкания, как чистые опиоиды, не угнетает дыхательный центр.
Продается в аптеках только по рецепту. Смешанного типа – наркотический и ненаркотический, что делает его эффективным при сильных болях. Не вызывает такого привыкания, как чистые опиоиды, не угнетает дыхательный центр. Относится к наркотическим анальгетикам центрального действия. Применяется при состояниях, которые невозможно облегчить с помощью ненаркотических средств: при ожогах, травмах, онкологических заболеваниях, инфаркте миокарда и многих других состояниях.
Относится к наркотическим анальгетикам центрального действия. Применяется при состояниях, которые невозможно облегчить с помощью ненаркотических средств: при ожогах, травмах, онкологических заболеваниях, инфаркте миокарда и многих других состояниях. Относится к центральным наркотическим природным анальгетикам. Активно используется для лечения сухого кашля из-за своей способности блокировать кашлевой центр.
Относится к центральным наркотическим природным анальгетикам. Активно используется для лечения сухого кашля из-за своей способности блокировать кашлевой центр. НВПП, действующий только как анальгетик. Не способен снижать темепературу тела и бороться с воспалением. По силе приближается к наркотическими анальгетиками, но не обладает их побочными реакциями.
НВПП, действующий только как анальгетик. Не способен снижать темепературу тела и бороться с воспалением. По силе приближается к наркотическими анальгетиками, но не обладает их побочными реакциями. НПВС – относится к новому поколению, так как действуют избирательно. Тормозит синтез простагландинов в очаге воспаления, но здоровые ткани не затрагивает. За счет этого более безопасен и имеет более широкий спектр применения.
НПВС – относится к новому поколению, так как действуют избирательно. Тормозит синтез простагландинов в очаге воспаления, но здоровые ткани не затрагивает. За счет этого более безопасен и имеет более широкий спектр применения.





















 Диагностика – важный этап в определении формы гастрита. Это необходимо для назначения эффективного лечения. Анализы и инструментальное обследование помогут оценить состояние слизистой оболочки желудка. Вот, что используется для постановки диагноза:
Диагностика – важный этап в определении формы гастрита. Это необходимо для назначения эффективного лечения. Анализы и инструментальное обследование помогут оценить состояние слизистой оболочки желудка. Вот, что используется для постановки диагноза:
 Если человеку удалось добиться устойчивой ремиссии при гастрите, то он должен постоянно придерживаться некоторых рекомендаций. Они же будут полезны всем людям, не сталкивающимся с заболеванием:
Если человеку удалось добиться устойчивой ремиссии при гастрите, то он должен постоянно придерживаться некоторых рекомендаций. Они же будут полезны всем людям, не сталкивающимся с заболеванием:




 Предупредить недуг помогут несложные меры профилактики:
Предупредить недуг помогут несложные меры профилактики:




















 Калий;
Калий;



 Помидоры;
Помидоры;
 Боли в пояснице могут иметь разные причины, но почти все они объединены в одно заболевание – остеохондроз. Дегенеративные изменения в костной ткани оказывают влияние на нервные окончания, которые проходят по позвоночному столбу. Стоит произойти защемлению хотя бы одного из них и человек чувствует боль в той части позвоночника, где расположен нерв. Радикулит возникает именно при таких защемлениях, приступ всегда внезапный.
Боли в пояснице могут иметь разные причины, но почти все они объединены в одно заболевание – остеохондроз. Дегенеративные изменения в костной ткани оказывают влияние на нервные окончания, которые проходят по позвоночному столбу. Стоит произойти защемлению хотя бы одного из них и человек чувствует боль в той части позвоночника, где расположен нерв. Радикулит возникает именно при таких защемлениях, приступ всегда внезапный. Первый этап любого лечения, даже в домашних условиях – купирование острого процесса и болевого синдрома. Это важно запомнить: лечение любого заболевания позвоночника или суставов всегда начинается с устранения острых болей. Пока есть боль, запрещены нагрузки, запрещена любая терапия, включая массажи. При остром течении радикулита обязателен постельный режим на несколько дней. Не рекомендуется преодолевать боль и совершать движения, пока лечение не начнет давать результаты.
Первый этап любого лечения, даже в домашних условиях – купирование острого процесса и болевого синдрома. Это важно запомнить: лечение любого заболевания позвоночника или суставов всегда начинается с устранения острых болей. Пока есть боль, запрещены нагрузки, запрещена любая терапия, включая массажи. При остром течении радикулита обязателен постельный режим на несколько дней. Не рекомендуется преодолевать боль и совершать движения, пока лечение не начнет давать результаты. Но нельзя забывать, что в домашних условиях можно только уменьшить выраженность боли. А вот лечить радикулит придется все-таки при поддержке узкопрофильных специалистов. Если нервные окончания серьезно защемлены из-за сдвига позвонков, то придется вправлять спину, иначе освободить корешок не получится.
Но нельзя забывать, что в домашних условиях можно только уменьшить выраженность боли. А вот лечить радикулит придется все-таки при поддержке узкопрофильных специалистов. Если нервные окончания серьезно защемлены из-за сдвига позвонков, то придется вправлять спину, иначе освободить корешок не получится. Намного безопаснее использовать компрессы, сделанные на основе хрена и меда. Для этого натираем хрен на терке, чтобы пустил сок. Затем смешиваем с медом и наносим на область поясницы. Таким способом можно лечить радикулит в любом отделе позвоночника. Можно чередовать хрен с тертым, сырым картофелем.
Намного безопаснее использовать компрессы, сделанные на основе хрена и меда. Для этого натираем хрен на терке, чтобы пустил сок. Затем смешиваем с медом и наносим на область поясницы. Таким способом можно лечить радикулит в любом отделе позвоночника. Можно чередовать хрен с тертым, сырым картофелем. Многие видели специальные ортопедические пояса для людей, страдающих пояснично-крестцовым остеохондрозом. Есть пояса с магнитами, есть с медными вставками для усиления терапевтического эффекта. Преимущество в том, что можно выбрать любой вид пояса: от жесткого до мягкого с согревающим действием.
Многие видели специальные ортопедические пояса для людей, страдающих пояснично-крестцовым остеохондрозом. Есть пояса с магнитами, есть с медными вставками для усиления терапевтического эффекта. Преимущество в том, что можно выбрать любой вид пояса: от жесткого до мягкого с согревающим действием.







 Домашняя терапия радикулопатии допустима в случаях:
Домашняя терапия радикулопатии допустима в случаях: Существует множество народных рецептов, помогающих справиться с радикулитом. Нередко они оказываются даже эффективнее, нежели традиционные терапевтические методики, но самостоятельно заниматься лечением радикулита не стоит.
Существует множество народных рецептов, помогающих справиться с радикулитом. Нередко они оказываются даже эффективнее, нежели традиционные терапевтические методики, но самостоятельно заниматься лечением радикулита не стоит. Весьма эффективным способом лечения радикулопатии является ношение пояса из натуральной шерсти (верблюжьей, собачей или овечьей).
Весьма эффективным способом лечения радикулопатии является ношение пояса из натуральной шерсти (верблюжьей, собачей или овечьей). Если клиническая картина патологии характеризуется наличием острой симптоматики болезненного характера, то показано использование медикаментозного лечения при радикулите с помощью специализированных препаратов:
Если клиническая картина патологии характеризуется наличием острой симптоматики болезненного характера, то показано использование медикаментозного лечения при радикулите с помощью специализированных препаратов:

 Однако длительное применение неспецифических противовоспалительных препаратов чревато возникновение побочных явлений — язв и кровотечений желудочно – кишечного тракта. Поэтому при отсутствии положительного эффекта от лечения НПВС на протяжении нескольких дней следует обратиться за медицинской помощью и провести паравертебральную блокаду.
Однако длительное применение неспецифических противовоспалительных препаратов чревато возникновение побочных явлений — язв и кровотечений желудочно – кишечного тракта. Поэтому при отсутствии положительного эффекта от лечения НПВС на протяжении нескольких дней следует обратиться за медицинской помощью и провести паравертебральную блокаду. Самый проведенный способ — чесночные примочки. Лекарство готовится очень легко — проварить на слабом огне 3 – 4 головки овоща и размять его в кашицу. Массу охладить и выложить на одноразовое бумажное полотенце. Средство использовать в виде компресса — наложить на шейный радикулит, сверху покрыть полиэтиленовым пакетом и хорошо укутать отрезом теплой ткани или шерстяным платком. Длительность применения — не менее 6 – 8 часов. При этом следует внимательно прислушиваться к собственным ощущениям. Если кожу начнет слишком сильно печь, аппликацию нужно снять, чтобы не допустить возникновения ожога.
Самый проведенный способ — чесночные примочки. Лекарство готовится очень легко — проварить на слабом огне 3 – 4 головки овоща и размять его в кашицу. Массу охладить и выложить на одноразовое бумажное полотенце. Средство использовать в виде компресса — наложить на шейный радикулит, сверху покрыть полиэтиленовым пакетом и хорошо укутать отрезом теплой ткани или шерстяным платком. Длительность применения — не менее 6 – 8 часов. При этом следует внимательно прислушиваться к собственным ощущениям. Если кожу начнет слишком сильно печь, аппликацию нужно снять, чтобы не допустить возникновения ожога. Чем лечить радикулит поясницы? Для этого отдела позвоночника отлично подойдет применение специального пояса из овечьей шерсти. Его можно изготовить на основе такого материала самостоятельно, вырезав кусок ткани прямоугольной формы, достаточной для полного обертывания пациента.
Чем лечить радикулит поясницы? Для этого отдела позвоночника отлично подойдет применение специального пояса из овечьей шерсти. Его можно изготовить на основе такого материала самостоятельно, вырезав кусок ткани прямоугольной формы, достаточной для полного обертывания пациента. Лечение радикулита в домашних условиях включает использование нагретого кирпича. Чтобы не допустить ожога, его нужно сначала обернуть газетой, после чего — тканью или шерстяным платком. Приложить к больному месту и дополнительно укутаться. Время экспозиции составляет не менее 1 – 2 часов. Пациент при этом ощущает довольно ощутимое тепло, но если возникли сильные жар и боль — процедуру следует прекратить. Благодаря нескольким слоям ткани на кирпиче можно регулировать температуру. Если он остывает и не дает необходимого тепла — немного размотать, когда жжет — дополнительно обернуть полотенцем.
Лечение радикулита в домашних условиях включает использование нагретого кирпича. Чтобы не допустить ожога, его нужно сначала обернуть газетой, после чего — тканью или шерстяным платком. Приложить к больному месту и дополнительно укутаться. Время экспозиции составляет не менее 1 – 2 часов. Пациент при этом ощущает довольно ощутимое тепло, но если возникли сильные жар и боль — процедуру следует прекратить. Благодаря нескольким слоям ткани на кирпиче можно регулировать температуру. Если он остывает и не дает необходимого тепла — немного размотать, когда жжет — дополнительно обернуть полотенцем. Лечение в домашних условиях можно приводить с использованием баночного массажа. Эти приспособления создают отрицательное давление, благодаря чему достигается ряд положительных эффектов. Благодаря вакууму активизируется периферическое кровообращение. За счет этого улучшается питание тканей, уменьшаются застойные явления, и спадают отеки. Воздействие на шейный радикулит заключается в выраженном противовоспалительном, обезболивающем эффекте, который достигается буквально за 1 – 2 процедуры.
Лечение в домашних условиях можно приводить с использованием баночного массажа. Эти приспособления создают отрицательное давление, благодаря чему достигается ряд положительных эффектов. Благодаря вакууму активизируется периферическое кровообращение. За счет этого улучшается питание тканей, уменьшаются застойные явления, и спадают отеки. Воздействие на шейный радикулит заключается в выраженном противовоспалительном, обезболивающем эффекте, который достигается буквально за 1 – 2 процедуры.


 Лечение корешкового синдрома проводят и иными эффективными методами. В частности, большой популярностью пользуется мазь из багульника. Для ее приготовления нужно 2 ст. л. сухого продукта залить 5 ст. л. подсолнечного масла и нагреть до 70…80º С . Смесь охладить и поместить в холодильник. Уже на следующий день лекарство можно использовать для лечения ревматизма. Кратность применения составляет 2 – 3 раза в сутки. Длительность курса зависит от состояния больного, но не менее 5 дней. Основной показатель успешного лечения — улучшение состояния пациента.
Лечение корешкового синдрома проводят и иными эффективными методами. В частности, большой популярностью пользуется мазь из багульника. Для ее приготовления нужно 2 ст. л. сухого продукта залить 5 ст. л. подсолнечного масла и нагреть до 70…80º С . Смесь охладить и поместить в холодильник. Уже на следующий день лекарство можно использовать для лечения ревматизма. Кратность применения составляет 2 – 3 раза в сутки. Длительность курса зависит от состояния больного, но не менее 5 дней. Основной показатель успешного лечения — улучшение состояния пациента.