нормы развития ЖКТ ребенка, стул, способы кормления и мнения педиатров
По частоте актов дефекации у новорожденного, количеству, цвету, запаху, наличию или отсутствию различных примесей и консистенции судят о работе ЖКТ малыша. По характеристике кала можно определить, достаточное ли питание получает ребенок, и не появились ли у него какие-нибудь заболевания. Внимательные родители всегда заметят, когда новорожденный начинает меньше какать. Что делать в этом случае и стоит ли беспокоиться? Как раз об этом и пойдет речь в статье.
О нормах и вариациях
Сколько раз должен покакать новорожденный в сутки, какая норма и есть ли она? Оказывается, никаких нормативов не существует. Для каждого ребенка опорожнение кишечника зависит от степени развитости системы пищеварения, метода вскармливания, от вида родовспоможения, различных патологий и множества других причин. Один малыш какает девять раз в день, другой всего – два, а третий опорожняется только один раз в два дня. Тогда выходит, что этот новорожденный мало какает. И если при этом у малютки хорошее самочувствие, отсутствуют болезненные ощущения, в стуле нет никаких вкраплений, то это и будет нормой.
Частота дефекации
В первый день-два после рождения у малыша выходит первородный кал, имеющий вязкую консистенцию и бурый или черно-зеленый цвет. Со второго-третьего дня отходит переходный, полужидкий желто-зеленый или темно-зеленый кал. И только на четвертые-пятые сутки у новорожденного налаживается характерный ритм опорожнения кишечника. Диапазон актов дефекации очень широк: от одного раза в двое суток до десяти-двенадцати раз в день. Большая часть грудничков опорожняет кишечник во время кормления или сразу после еды.

Но если новорожденный мало какает, то есть один раз в два дня и при этом регулярно, без болезненных ощущений и сильных натуживаний, то это считается нормальным явлением. По мере роста малыша количества дефекаций сокращается. Тогда в сутки он какает следующее количество раз:
- в 2-3 месяца – от 3 до 6;
- в полгода – 1–2;
- в год – 1.
В дальнейшие периоды жизни частота опорожнения кишечника сохраняется, как в год, а консистенция из кашицеобразной превращается в оформленную массу.
Кал новорожденного
На его свойства оказывают влияние продукты питания. Имеются существенные отличия нормального стула малыша, находящегося на естественном вскармливании от получающего смеси. Первый кал, который выходит спустя восемь часов после родоразрешения, называется меконием. Он представляет собой слизистую пробку, содержащую маленькие жировые, капли, окрашенные в желто-зеленый цвет и незначительное количество клеток стенок кишечника. Такой необычный цвет обусловлен пигментом билирубином. В меконии отсутствуют бактерии, то есть он стерилен. Одним из важных этапов является его анализ, по итогам которого выявляются врожденные аномалии пищеварительной системы, в том числе муковисцидоз.
Новорожденный не какает. Есть ли причины для паники?
Если при возвращении из роддома новорожденный стал мало какать, а спустя несколько дней дефекация полностью прекратилась, не следует пугаться запора и от него избавляться. В этом случае желательно понаблюдать за состоянием ребенка. Вполне возможно, что у мамы не хватает молока, и малышу просто нечем какать. Для уточнения этого факта необходимо взвесить ребенка до и после кормления. Высчитав количество полученного молока за сутки надо сравнить его с необходимыми (700 мл), которые ребенок должен получать в первый месяц жизни. При явной нехватке материнского молока следует принять меры для усиления лактации или ввести прикорм смесями. Для этого младенца докармливают после того как он пососет грудь, и заменяют полностью одно-два кормления искусственным питанием.
Стул ребенка на грудном вскармливании
При кормлении малыша грудью его стул полностью зависит от питания мамы. Если она полностью соблюдает диету: не ест сладостей, жирной и острой пищи, то и у крохи с пищеварением все в порядке. Его кал однородный, имеет желтоватый цвет и не содержит примесей.

При излишнем употреблении женщиной жиров молоко также становится жирным и его трудно переварить несформировавшемуся пищеварительному тракту. В результате новорожденный ребенок мало какает, кроме того, возможны запоры. В кале появляются комочки белого цвета. При употреблении кормящей мамой большого количества легкоусвояемых углеводов, в кишечнике младенца усиливаются процессы брожения. В итоге, стул, наоборот, учащается, и по консистенции он жидкий и пенистый. А сильное вздутие способно спровоцировать запор. Нехватка молока у мамочки также отражается на стуле, он становится более густым и вязким, далее сухим и приобретает серовато-зеленый оттенок. Могут возникнуть запоры или кал отходит маленькими количествами.
Стул ребенка на искусственном и смешанном вскармливании
Если новорожденный мало какает, то скорее всего он находится на искусственном вскармливании. Такие малыши опорожняют кишечник реже по сравнению с теми, кто получает грудное молоко. Каловые массы у них более плотные, темно-желтого оттенка, имеют гнилостный или резко кислый запах. Смена привычной смеси или резкий переход на искусственное кормление провоцирует, в одних случаях, запор, в других – жидкий стул.

Если малюток начинают кормить натуральным коровьим молоком вместо адаптированных молочных смесей, то возможны хронические запоры или понос. Каловые массы приобретают насыщенный желтый цвет и обладают сырным запахом.
Новорожденный мало какает: советы на каждый день
Существует несколько правил, которые желательно соблюдать и тогда кишечник малютки будет хорошо работать. А кроха будет какать ежедневно. Правила просты:
- Обеспечить на протяжении всего дня физическую активность.
- Давать достаточное количество воды.
- Аккуратно вводить прикормы, так как до шести месяцев идет становление нервной системы кишечника, а новое питание способно спровоцировать боли в животике и задержку стула.
- Поглаживание живота по часовой стрелке стимулирует работу кишечника. Манипуляция проводится в течение пятнадцати минут. Кроме того, разрешается воспользоваться клизмой с водой или ввести ректально суппозитории с глицерином.
Малыш не какает. Надо ли обращаться к врачу?
Если грудничок мало какает или у него уже сутки отсутствует стул, что делать? В первую очередь, внимательно рассмотреть каловые массы. Если после суточной задержки они естественного состояния, то повод для расстройства отсутствует. В случае обнаружения твердых шариков вместе с жидковатой субстанцией, следует обратиться к медику, чтобы исключить кишечное расстройство.
Организм грудничка не в состоянии синтезировать некоторые ферментные вещества, используемые для переработки пищи. Основным источником питания для него является молоко мамы. Химический состав его зависит от употребления тех продуктов, которые ест кормящая женщина. Таким образом, у малыша в первые месяцы жизни формируются естественные реакции организма. Выход кала и урины осуществляется непроизвольно, то есть когда наступает крайняя степень давления на стенки кишечника и мочевого пузыря.

Если младенец мало какает или не какает двое и боле суток, то надо посмотреть, чем он питается. Если он находится на естественном вскармливании, то все в порядке, так как грудное молоко отлично усваивается. В случае использования детских смесей – обратиться к доктору. Каловые массы ребенка, находящегося на искусственном вскармливании имеют специфическую консистенцию и запах. Кроме того, такое питание полностью не усваивается, и организму требуется регулярное высвобождение имеющихся излишков. Назвать точное количество раз сколько ребенок должен какать в сутки весьма сложно. Кишечник только начинает налаживать свою работу и возможны некоторые сбои. Например, у полуторамесячных детишек акты дефекации с жидким содержимым случаются пять – шесть раз в сутки. Далее каловые массы густеют, и он какает реже.
Поэтому если в течение трех дней нет выхода кала или вы считаете, что малыш мало какает, но при этом хорошо себя чувствует, и регулярно пукает, то с ним все в порядке, и он здоров. Поводом для беспокойства считается:
- застой газов;
- плотный животик;
- подтягивание ножек к животу;
- постоянный громкий плач.
В такой ситуации требуется помощь медика.
Причины задержки стула
По мере развития пищеварительной системы у каждого младенца вырабатывается индивидуальная частота опорожнения кишечника. Нормой считается дефекация раз в день, несколько раз в неделю, так как на естественном вскармливании все питательные вещества усваиваются и крохе просто нечем какать. То есть причин для беспокойства нет. Однако если кал был регулярный, а потом новорожденный стал меньше какать, то надо искать причину. Помните, что изменение привычного режима на сутки не считается поводом для волнений, а более – требует обратить внимание. Задержки могут быть спровоцированы:
- неправильным питанием кормящей женщины;
- слабостью передней брюшной стенки или перистальтики кишечника;
- психологическими факторами.

Для того чтобы справиться с этими проблемами, необходимо выполнить несложные манипуляции:
- обогатить рацион мамы продуктами с клетчаткой;
- создать спокойную и комфортную внешнюю обстановку, чтобы не тревожить малютку;
- регулярно выполнять поглаживающие движения по часовой стрелке, по животику.
Если вышеперечисленные меры не помогают и регулярность стула не наладилась, то надо вызвать медика.
Патологические изменения стула: запор
Почему новорожденный мало какает? Нарушение частоты дефекации способны спровоцировать заболевания, сбой пищеварения и иные патологические состояния. Изменения могут быть в виде запора, нерегулярного стула и поноса. Рассмотрим более подробно такое состояние, как запор. Он проявляется следующими признаками у новорожденного:
- отсутствие стула в течение суток, если он ранее какал несколько раз в день;
- частые натуживания, которые сопровождаются сильным плачем;
- каловые массы плотной консистенции.
К наиболее распространенным причинам запора относятся:
- Неправильный выбор смесей.
- Нехватка жидкости.
- Использование коровьего молока.
- Недостаточно молока у мамы и злоупотребление белковыми, мучными продуктами, а также чаем и кофе.
- Незрелость пищеварительной системы.
- Непроходимость кишечника.
- Сопутствующие патологии, например, аномалия нервной системы и др.
Новорожденный не какает каждый день. В чем причина?
Что делать, если новорожденный мало какает? Родителям надо понимать, что малыши, находящиеся на естественном и искусственном вскармливании, опорожняют кишечник по-разному, так как частота, характер стула и количество каловых масс зависят от питания. Даже если стул один раз в десять дней или семь раз в сутки – это все равно норма. Однако в случае малейшего беспокойства, связанного со здоровьем малютки, следует непременно проконсультироваться с педиатром. Если малыш раньше какал нормально, а несколько дней мало какает, но при этом его ничего не беспокоит, и он веселый, что делать? Приведенные ниже рекомендации помогут справиться с этой проблемой:
- массаж животика;
- изменение рациона кормящей мамы;
- смена смеси;
- постановка клизмы.

Когда новорожденный меньше какает, но у него мягкий животик, хорошее настроение, отличный аппетит, то ваш малыш здоров, и поводов для расстройств нет. Педиатры советуют мамочкам внимательно следить за поведением и состоянием своего малыша. Помните, что организм малютки – это не часы, чтобы точно работать. Норма для одних ребятишек совсем не обязательно является нормой для других. И в большинстве случае тревога родителей необоснованна.
Как часто новорожденный должен писать и какать? Мнение специалистов
Нередко к педиатру обращаются встревоженные мамочки с такой проблемой – новорожденный мало писает и какает, что делать? Мнения врачей на этот счет следующие:
- В первые сутки после появления свет, малютка может вообще не мочится, и такая ситуация укладывается в норму. Однако чаще всего приходится до восьми раз менять подгузники, при условии, что мама кормит грудным молоком. При искусственном вскармливании кроха получает больше жидкости, поэтому частота мочеиспускания увеличивается. Далее, в течение нескольких дней малыш редко писает, а урина приобретает насыщенный оранжевый оттенок. Затем, частота выхода мочи вновь увеличивается и приходится менять подгузники через два – три часа.
- На частоту актов дефекации влияет способ вскармливания, рацион мамы, индивидуальные особенности новорожденного. Через один – два дня после рождения выходит первородный стул. Четвертые – пятые сутки называют переходным периодом. Если в кишечнике скопилось много мекония, то он продолжает отходить. Кормление в этот период только устанавливается, и детки какают от одного до трех раз в сутки. На второй неделе от роду количество выхода каловых масс от одного до десяти раз. Нормой признана и дефекация через день. До шестой недели считается, что если стул крохи реже четырех раз в сутки, то он не наедается.

При искусственном вскармливании частота стула совпадает с частотой кормления. Кал при этом более плотный. Такие малыши чаще подвержены запорам.
Таким образом, если малыш прекрасно себя чувствует и хорошо набирает вес, но при этом, как вам кажется, новорожденный стал мало какать, а также мало писать, то поводов для беспокойства нет. В противном случае требуется помощь медиков.
fb.ru
Редкий стул у малыша,запор или норма?
Пожалуй, одним из волнующих тем в кругу мам грудничков является именно детский стул. Непрерывно возникающая масса вопросов: сколько раз в день должен какать ребенок, как часто, и какой должен быть стул, не дает спать спокойно мамам уже с самых первых дней жизни ребенка.
Считается, что поcле каждого кормления новорожденный ребенок доложен испражняться. При этом нормой является кашеобразный, имеющий желтый оттенок и легкий кисломолочный запах кал. Но, следует, сразу оговорится, что это в том случаи, когда ребенок находится на грудном вскармливании. Если же малыш на искусственном вскармливании, то стул обычно более плотный, с резким запахом и присутствием легкого зеленоватого цвета. Но наличие легкой зеленоватости еще не говорит о том, что он должен быть зеленым!
Очень часто случается, что грудной ребенок не какает. И тогда родители начинают паниковать и терзать себя вопросом: что делать, как помочь и какие вспомогательные средства использовать. Во-первых, в данной ситуации следует, прежде чем принимать какие-то решения, а тем более действия (обычно перепуганные мамочки хватаются за клизму) следует успокоится и спокойно оценить ситуацию. Если ребенок не какает 2 или 3 дня и при этом чувствует себя комфортно и хорошо, значит это еще не повод для беспокойства.
Возможные причины редкого стула
Первое, о чем стоит задуматься, почему ребенок не какает, если он на грудном вскармливании — это достаточно ли он получает материнского молока. Это легко проверяется: количество мочеиспускания в день должно быть 12 раз и больше, стартовая еженедельная прибавка в весе 130г.
Ошибочно считать запором относительно редкий стул малыша после 5-6 недель жизни, а уж тем более активно лечить его. Грудное молоко в этом возрасте становится окончательно зрелым, т.е. теряет свой слабящий молозевый компонент, и большинство грудничков начинают реже какать. В данном случае организм малыша выясняет, сколько он может, накопить в себе, прежде чем покакать. Медиками доказано, что если не мешать процессу — ребенок не какать может и до 7 дней два или один раза, после этого обычно восстанавливается обычная частота. А если вмешиваться постоянно и заставлять насильно опорожняться кишечник в то время когда он еще не готов, то запоры могут стать обычным и привычным явлением.
Но стоит повториться, если ребенок не какает до недели – повода для волнения нет при очень существенном условии: ребенка это не беспокоит. Если же ребенка это заставляет, очевидно, напрягаться, то надеяться не стоит, что это все само образуется.
Если же питание малыша находится, на должном уровне, и он не какает некоторое время, это причиной этому может быть и спазматические явления в прямой кишке или кишечнике.
Если малыш не испражняется, ведет себя беспокойно, плачет, кроме того может поднять температура и появиться рвота, то необходимо незамедлительно вызывать врача и скорую помощь. Данные признаки могут быть предвестниками непроходимости кишечника — острой хирургической патологии.
Психологическая причина редкого стула тоже имеет право на существование. Малыш иногда сознательно сдерживает позывы к испражнению. Это может произойти из-за страха, вызванного болью, которую он ранее получил при процессе испражнения. А уже в более взрослом возрасте, запор ребенка может объясняться боязнью наказания родителей в период практики приучения малыша к горшку.
Как помочь ребенку?
Первое что может сделать мама – это упражнения, напоминающие велосипед и массаж животика малыша по часовой стрелке полной ладонью.
Далее ребенку необходимо помочь расслабиться, например, искупать в теплой воде. Для достижения желаемой цели эффективным вариантом будет покормить ребенка грудью прямо в воде. После чего в быстром темпе выйти из ванны, растереть ручки-ножки — животик ребенка с применением детского масла и выложить малыша на животик (так как обычно лежа на боку или животике процесс «какания» проходит намного легче). Когда ребенок начинает кряхтеть, ежиться и жалобно подтягивать к животику ножки, можно также смазать область ануса детским маслом и подержать над раковиной под коленочки.
И в том случаи, если все эти способы не помогают, взять обильно смазанную вазелином ватную палочку и прибегнуть к легкой механической стимуляции. Причем не глубже 1 см, покрутить и убрать. Затем использовать позу: лежа на спине прижать коленки к животику или надеть подгузник и просто положить на животик. Последним вариантом возможной помощи со стороны родителей в том случае еще, если ребенок не какает — воспользоваться свечкой. Но, зачастую, достаточно и вышеприведенных способов.
Кроме того, следует проанализировать прием лекарственных средств (если такие имеются). Например, ребенку или маме могут быть назначены препараты железа, что имеют способность крепить и приводить к запорам. В таком случае стоит обсудить с врачом необходимость их применения.
Далее, если малыш вскармливается грудным молоком, то стоит пересмотреть рацион питания матери и включать такие продукты как чернослив, свеклу, кефир, простоквашу.
Хорошо помогает при наличии редкого стула также и соблюдение определенной влажности в комнате. Особенно зимой — это весьма актуально. Ведь воздух в закрытом помещении, да и еще с батареями быстро пересушивается и таким образом, малыш через кожу теряет влагу. Целесообразно использовать специальный увлажнитель, или как можно чаще проветривать комнату и под батареи поставить емкость, наполненную водой и воспользоваться пульверизатором и производить разбрызгивание несколько раз в сутки.
Не в коем случаи не рекомендуется поить ребенка минимальными дозами сока. В этом возрасте даже этого может хватить, чтобы ребенку сорвать желудочно-кишечный тракт. Некоторые мамы, наслушавшись советов, могут применять медицинский градусник не по назначению. Это делать категорически запрещается: медицинский градусник — только для измерения температуры.
Далее бабушкины советы могут тоже навредить или принести определенный дискомфорт ребенку. Например, вставить ребенку в попу кусочек мыла. Квалифицированные и здравомыслящие педиатры рекомендуют в этом случае родителям, соотнести вес мыла с весом ребенка, и опробовать эту процедуру на себе, но только пропорционально собственному весу (18-20раз больше,чем для малыша).
Применение клизмы – это верная дорога к постоянным запорам, а также и может фактически разучить ребенка какать самостоятельно.
Отличная передача с Комаровским Е.О. о запорах у детей.
vihra.ru
Грудничок часто какает: почему так происходит?
В вашей семье случилось счастье? У вас появился новорожденный? Тогда приготовьтесь не только к приятным хлопотам, но и к проблемам, которые могут случаться. Организм крохи лишь понемногу адаптируется к условиям нашего мира, поэтому всевозможные неприятности нередко сопровождают его в первые месяцы жизни. Например, родители могут замечать, что грудничок часто какает, пукает, стул жидкий и зловонный. Действительно, пищеварительная система малыша подвергается едва ли не самой большой нагрузке, поэтому и проблем с ней случается, пожалуй, больше всего. Сегодня поговорим о том, сколько раз в день должен какать грудничок, что делать, если он стал делать это слишком часто, а также посмотрим видео и узнаем, что на этот счет думает доктор Комаровский.
Когда поводов для паники нет
Сложно однозначно ответить на вопрос: сколько раз в сутки должен опорожняться кишечник крохи? У каждого малыша это происходит индивидуально. Кроме того, количество актов дефекации зависит от ряда факторов, например:
- От режима кормления ребенка.
- От типа питания.
- От питьевого режима.
- От состояния детского организма и т. д.
Месячный грудничок может за раз выделять около 15 г кала, если он находится на грудном вскармливании. От смеси количество может возрастать до 40 г. В нормальном состоянии кал малыша, питающегося материнским молоком, имеет желтоватый цвет с запахом прокисшего молока.
Иногда в структуре могут попадаться небольшие комочки.
При кормлении детскими смесями кал крохи будет иметь желтоватый или коричневый цвет со специфическим резковатым запахом. Могут встречаться слизистые примеси белого цвета. В данном случае никаких нарушений нет, причиной тому являются молочные жиры, которые детский желудок пока переварить не в состоянии.
Читайте также: Как лечится зеленый стул у грудничков
Итак, сколько же должен какать малыш? Рассмотрим каждую ситуацию по отдельности:
- если вы кормите кроху грудным молоком, опорожнение будет регулярным. Количество может доходить до 10 раз в сутки;
- при использовании смесей количество актов дефекации резко уменьшается, оно находится в пределах 1-4 раз в сутки.
Иногда случаются ситуации, при которых кроха опорожняется два раза в неделю. Действительно, бывает и такое. Это может быть нормой в случае, если ребенок не страдает от коликов или других неприятных ощущений. Но при подобных явлениях лучше проконсультироваться со специалистом (на всякий случай).
Вместе с тем если грудничок стал какать слишком часто, а кал изменил структуру или цвет – родителям следует обратиться к врачу. Далее поговорим о том, почему это может происходить.
Когда требуется помощь
Существует ряд типичных ситуаций, при которых крохе нужно помочь. Некоторые процессы являются вполне нормальными, а некоторые могут потребовать даже медикаментозного лечения. Рассмотрим типичные нарушения пищеварения у грудничков более подробно.
- Учащение актов дефекации до 12 раз в сутки, появление пены, перемена цвета и структуры кала является поводом для обращения к врачу. Понос у деток – явление довольно частое, и нередко его провоцирует несоблюдение мамой диеты. Также причиной может стать и кишечная инфекция, поэтому поход к врачу откладывать не следует.
- Если грудничку не удается опорожниться долгое время, при этом малыш ведет себя беспокойно, плачет, капризничает, возможно, он страдает от запора. В таком случае крохе стоит помочь при помощи изменения рациона мамы или специальных смесей. Также может применяться и клизма, но этот метод лечения остается на крайний случай.
- Если малыш часто пукает, он страдает от повышенного газообразования. Колики – также вполне типичное явление. Спасти от газиков в кишечнике может массаж животика, главное – освоить его методику, и тогда проблема исчезнет. Бороться с самим газообразованием можно только путем корректирования рациона.
Читайте также: Что делать, если у ребенка в 3 года понос
Таким образом, если малыш часто какает, не всегда стоит паниковать. Для некоторых малюток такой режим опорожнения является нормальным. Но если кал меняет цвет, структуру, а дефекация становится чрезмерно частой – лучше обратиться к педиатру. Причиной дискомфорта нередко становится и то, что мама не придерживается диеты либо кроха страдает от инфекционного заболевания.
malyshuhod.ru
Сколько раз грудничок должен ходить по большому или как часто должен какать новорожденный • Твоя Семья

Новорожденный с первых дней жизни требует к себе пристального внимания и тщательного ухода. Необходимо знать, сколько ребенок должен кушать, сколько спать, как какать и прочее. Родителям не всегда известно, как часто должен какать новорожденный, какой по цвету и консистенции бывает кал и прочее.
Стул младенца может рассказать не только о функционировании пищеварительной системы, а и о его состоянии в целом.
Нормальная частота стула
 Родители часто задаются вопросом: сколько раз в день ребенок может покакать. Частота опорожнения кишечника у младенца зависит от способа его питания.
Родители часто задаются вопросом: сколько раз в день ребенок может покакать. Частота опорожнения кишечника у младенца зависит от способа его питания.
Если вскармливание естественное грудное (ГВ), малыш испражняется часто, около 8 раз в день. На раннем этапе жизни новорожденный может испражняться после каждого кормления, с возрастом частота стула становится реже. Обычно сокращается до раза в день. Ребенок на ГВ может не какать каждый день, но в таком случае, обратите внимание на его самочувствие. Если ребенок весел и бодр, то такая частота стула для него нормальна.
При искусственном вскармливании (ИВ), стул зависит от правильного побора смеси. Обычно в первые дни частота стула искусственника до 4-х раз в день. С возрастом меняется в сторону уменьшения и может сократиться до 1 раза в 2 дня. При искусственном вскармливании повышается риск возникновения запоров.
Даже если малыш какает не каждый день.
Что такое меконий
Первый кал после родов называют меконий. Обычно это субстанция темно-зеленого, почти черного цвета, жидкая и вязкая. Она состоит из того, что ребенок заглотил во время родов и внутри утробы матери. Такой стул может быть первые 2-3 дня. Если в течение двух первых дней младенец не покакал, обязательно нужно сообщить об этом врачу.
Как должен какать новорожденный

Обращать внимание следует как на частоту опорожнения кишечника младенца, так и на консистенцию кала, его окраску.
Цвет стула деток, находящихся на ГВ, зависит от диеты кормящей матери и может быть от светло-желтого до зеленого. Например, при обилии растительной пищи в рационе матери, цвет кала младенца может стать зеленым. Если малыша ничего не беспокоит, то это нормально. Какашки у новорожденного кашеобразной консистенции.
У малышей на искусственном вскармливании стул имеет более темную окраску и более плотный. Часто можно заметить в кале непереваренные комочки похожие на творог. Если у младенца хорошее самочувствие, он набирает вес, то такой кал считается нормальным.
Как вы думаете, нормален ли зеленоватый стул у грудничка при грудном вскармливании?
Физиологическая желтуха у новорожденных – причины и последствия.
Малыш пукает, но не какает
Бывают случаи, когда младенец не какает, но при этом пукает. Не спешите к врачу. Так как газы при таком состоянии отходят, то вздутия и болезненных ощущений у ребенка быть не должно. Просто подождите, пока малыш покакает. Можно дать попить младенцу кипяченой воды, сделать поглаживающий массаж животика, чтобы помочь продвижению кишечных масс.
Почему малыш не какает?
 Бывает, что малыш не какает по несколько дней. Родители в таких случаях переживают, ведь, по их мнению, испражняться кроха должен хотя бы раз каждый день. Но это не совсем верно. Малыш на грудном кормлении может не какать несколько дней, и это считается нормальным.
Бывает, что малыш не какает по несколько дней. Родители в таких случаях переживают, ведь, по их мнению, испражняться кроха должен хотя бы раз каждый день. Но это не совсем верно. Малыш на грудном кормлении может не какать несколько дней, и это считается нормальным.
Ведь материнское молоко практически все усваивается организмом младенца. Искусственники должны какать более часто. В таком случае, нужно более тщательно следить за регулярным стулом ребенка. Причинами, по которым не какает малыш, могут быть:
- Недостаточная перистальтика кишечника;
- Недоразвита передняя брюшная стенка;
- Не подходит смесь для кормления;
- Реакция на ввод нового продукта;
- Погрешности в питании кормящей матери;
- Замена грудного молока на другое питание.
Если младенец не какает более 5-7 дней, обязательно проконсультируйтесь с врачом для исключения патологий. Если патологий нет, то, скорее всего, у ребенка запор.
Запор у новорожденных. Как помочь?

При запоре малыш не может покакать, он испытывает дискомфорт, часто вздутие живота, болезненные ощущения.
Ребенок много капризничает, плохо спит, становится вялым. Как помочь крохе в таком случае:
- Постарайтесь установить причину запора и устранить ее. Смените смесь, отмените новый прикорм, проследите за своим питанием.
- Сделайте массаж животика малышу. Погладьте животик по часовой стрелке круговыми движениями, постепенно расширяя и сужая круг. Это помогает усилить перистальтику кишечника.
- Обеспечьте малышу покой и заботу.
- Обратитесь к педиатру. Он назначит слабительные клизмы или свечи по возрасту ребенка.
Болезнь Гиршпрунга. Опасное заболевание с симптомами запора
Если новорожденного нет стула больше двух дней, то это может быть признаком болезни Гиршпрунга. Это врожденное аномальное развитие толстой кишки выраженное хроническим запором. Обнаружение этой болезни зависит от ее степени.
При первой степени, у малыша с рождения признаки кишечной непроходимости (не выходит меконий и газы), рвота, метеоризм. При других степенях болезни, частые запоры, требующие клизмы, особенно часто рецидивы при переходе на искусственное кормление. Частые запоры приводят к интоксикации организма. Лечение этого заболевания – хирургическое вмешательство.
Поэтому, при частых повторяющихся запорах, обязательно проконсультируйтесь с врачом.
Диарея у новорожденного

Еще одним нарушением деятельности пищеварительной системы является диарея – частый жидкий стул. Как отмечалось ранее, какает малыш в первые недели жизни довольно часто и стул его довольно жидкий. Это нормально.
Но, если вдруг стул ребенка участился и стал водянистым, пенистым, изменился запах, то это однозначно диарея, другим словом понос. Понос – признак кишечного заболевания. Требует срочного обращения к врачу, т.к. может быстро наступить обезвоживание организма, что приведет к повышению температуры.
Первые дни после роддома – самые волнующие для молодых родителей, поэтому мы решили написать материал, который расставит все точки над и в важнейшем процессе – кормление новорожденных в первые дни.
В каких случаях срочно обращаться к врачу
Со всем проблемам и вопросам по поводу стула новорожденного, можно консультироваться с педиатром. В каких случаях требуется обязательное обращение к врачу:
- Частые повторяющиеся запоры;
- Признаки диареи;
- Рвота у младенца;
- Беспричинное изменение цвета и запаха кала, наличие в нем слизи или крови:
- Резкое изменение консистенции кала (стал твердым вместо кашеобразного).
Эти признаки могут быть симптомами серьезных заболеваний, поэтому как можно скорее сообщите о них своему врачу.
Источник: http://umnyash.com/rebenok-do-goda/vash-novorozhdennyy/kak-chasto-dolzhen-kakat-novorozhdennyj.html
Сколько раз ребёнок должен какать ?

С появлением в семье новорожденного у мам возникает множество вопросов. Один из них: сколько раз ребёнок должен какать?
Сколько раз должен какать новорожденный
Новорожденный ребенок должен какать от 1-го до 10-ти раз за сутки. Обычно новорожденный какает после каждого кормления. В первые 2-3 недели жизни у малыша устанавливается режим питания, многие мамы кормят детишек каждые два часа, а некоторые чаще, поэтому и стул у ребеночка может быть и более частым. Если Вы кормите ребеночка двенадцать раз за день — не нужно удивляться тому, что ребенок какает 12 раз.
Нормальный стул новорожденного желтого цвета, жидкий или в виде кашицы с кисловатым запахом.
Мама должна насторожиться,обнаружив, что стул новорожденного очень частый, совсем жидкий (водичкой), пенистый, зелёного или чёрного цвета, со слизью, с кровью, с непонятными включениями, имеет неприятный запах.
Если Вы заметили это у своей крохи — обратитесь к педиатру.. Педиатр осмотрит ребеночка, ему нужно показать памперс с калом. Далее доктор примет решение, нуждается малыщ в лечении или нет. Скорее всего, доктор назначит анализ кала на копрологию.
Некоторые мамы беспокоятся, что их малыш какает редко (1-2) раза за сутки. Переживать не нужно. Если у новорожденного есть самостоятельный стул 1 раз за 2-е суток — это норма. Если ребеночка беспокоят кишечные колики, нужно бороться с ними с помощью чаёв на основе фенхеля и препаратов на основе симетикона.
Беспокоиться нужно, если малыш не какает более двух суток. Это считается запором и бороться с ним, как изложено в этой статье.
 Сколько раз ребёнок должен какать в 1 месяц 2 месяца 3 месяца 4 месяца
Сколько раз ребёнок должен какать в 1 месяц 2 месяца 3 месяца 4 месяца
К началу 2-го месяца жизни режим кормлений у ребенка налаживается. Как правило кормят ребеночка в возрасте с одного до 4-х месяцев 6-7 раз за сутки, в соответствии с этим и стул у него должен быть от 1-го до 7-ми раз за сутки.
Стул восемь — десять раз за сутки у месячного ребенка должен насторожить маму и побудить её обратиться к педиатру.
Но если стул малыша желтого цвета, кашицеобразный, с запахом кислого молока — причиной частого стула может быть неправильно организованный режим кормлений, нарушения маминой диеты.
Стул 1 раз за 2-е суток является нормой для 1-4 месячного ребеночка.
Кал у малыша 1-4 месяцев желтого цвета, однородной консистенции, жидкий или кашицеобразный, с запахом кислого молока.
Сколько раз ребёнок должен какать в 5 месяцев 6 месяцев и далее до 1 года
С пяти месяцев детишек кормят 5-6 раз за сутки, кроме этого в рацион вводится прикорм. После введения прикорма стул у ребенка урежается.
Каловые массы становятся более густыми, приобретают коричневую окраску, запах становится неприятным. На цвет кала могут влиять продукты, которые кушал малыш. Например, свёкла окрашивает кал в красный цвет, яблоки, капуста, кабачок — в зеленоватый, чернослив, черная смородина — в тёмный, почти черный. Прежде чем пугаться цвета стула ребенка, вспомните, чем вы кормили малыша накануне.
Мамам нужно знать, что характер стула у детей до 1 года зависит от вида вскармливания. У детей искусственном вскармливании стул более густой и редкий, при грудном вскармливании — более жидкий и частый.
Нормой теперь считаются варианты
- для ребенка 5-6 месяцев — от 1-го раза за 2-е суток до 6-ти раз за сутки,
- для ребенка 7-ми-12-ти месяцев — от 1-го раза за 2-е суток до 5-ти раз за сутки.
 Сколько раз ребёнок должен какать от 1 года до 3 лет
Сколько раз ребёнок должен какать от 1 года до 3 лет
У такого ребенка есть ещё не все зубы, поэтому он не умеет хорошо пережевывать пищу. Кроме этого у него ещё не окончательно развиты пищеварительные железы.
Нормой для такого ребенка будет оставаться стул от 1-го раза за 2-е суток до 5-ти раз за сутки.
Кал густой, но не обязательно оформленный, цвет в основном коричневый, но зависит от съеденной накануне пищи. В кале могут быть непереваренные кусочки зелени (укроп, петрушка), свежих овощей (морковка). Пугаться этого не нужно. Для ребенка такого возраста — это нормально, кроха не в ссилах переваривать такую еду.
Сколько раз ребёнок должен какать в 4 года и старше
К этому времени у ребенка достаточно зубов, чтобы тщательно пережевывать пищу и достаточно зрелые железы пищеварительной системы. Поэтому в норме стул у ребеночка от 4-х лет и старше и у взрослого от 1-ого раза за 2-е суток до 4-х раз за сутки.
Кал оформленный или густой, кашицеобразый, однородный, коричневого цвета с характерным каловым запахом.
Но, не нужно забывать, что цвет и характер кала зависит от съеденной пищи. Про цвет смотрите выше. Свёкла, чернослив, слива, свежевыжатые соки, бобовые оказывают послабляющее действие. После их употребления в пищу стул может стать жидким и частым. Груша, рис обладают закрепляющим действием, делают стул более густым, могут вызвать запор.
Резкие изменения частоты и характера стула
Маму должно насторожить резкие изменения, которые происходят с ребенком любого возраста. Например если малыш всегда какал 1 раз за сутки и вдруг стал какать 4 раза за сутки более жидко, нельзя оставить это без внимания и определить причину.
Причиной может быть
- Изменения в питании, введение в рацион новых продуктов, переедание. Для детишек которых корят грудным молоком — изменения маминой диеты. Для искусственников — резкая смена смеси.
- Срыв режима питания — беспорядочное частое кормление.
- Смена питьевой воды.
- Назначение ребенку каких-либо лекарств.
- Прорезывание зубов.
- Инфекция.
Первые четыре фактора можно попытаться устранить самостоятельно. Жидкий стул вызванный прорезыванием зубов нужно просто переждать, но если нет полной уверенности, что причина — прорезывание зубов — лучше обратиться к врачу. Если причина не ясна — лучше показать ребенка врачу. Если подозревается инфекция — обращение к врачу обязательно.
Сколько раз ребёнок должен какать таблица
| Возраст ребенка | Минимум | Максимум (раз в сутки) |
| новорожденный | 1 раз в 2 дня | 10 |
| 1-4 месяца | 7 | |
| 5-12 месяцев | 6 | |
| 1-3 года | 5 | |
| от 4 лет и старше | 4 |
Теперь вы знаете, сколько раз ребенок должен какать. Желаю Вам здоровья!
Источник: http://mamadoktor.ru/mamin-spravochnik/skolko-raz-rebyonok-dolzhen-kakat.html
Какова норма ежедневного стула новорожденного?
Приветствую Вас, дорогие читатели! Новоиспеченные родители «под лупой» исследуют всё, что связано с малышом: начиная от пятнышка на теле и заканчивая содержимым подгузника. Ведь стул грудничка может многое сказать о состоянии здоровья. Тут начинается: как часто ходит в туалет новорожденный? Почему он не какает уже второй день?
Не стоит паниковать, давайте рассмотрим, как изменяются испражнения маленького человечка, только что появившегося на свет.
Изменения стула
Сначала он имеет черный или темно-зеленый цвет – это первородный меконий, который накапливался в кишечнике еще в утробе матери. В его состав входят переваренные органические частички, околоплодных воды, желчь и слизь.
 Дягтеобразный меконий не имеет запаха и не отстирывается с пеленок. Его выход длится 3 дня и является хорошим знаком, что с пищеварением у крохи все в порядке. В случае испражнения меконием на 4 и 5 сутки, малыш недополучает грудного молока, возможно, ему не удается его высосать. Проконсультируйтесь по данному вопросу со специалистом по грудному вскармливанию.
Дягтеобразный меконий не имеет запаха и не отстирывается с пеленок. Его выход длится 3 дня и является хорошим знаком, что с пищеварением у крохи все в порядке. В случае испражнения меконием на 4 и 5 сутки, малыш недополучает грудного молока, возможно, ему не удается его высосать. Проконсультируйтесь по данному вопросу со специалистом по грудному вскармливанию.
Если новорожденный не опорожняет кишечник в течение 2 суток, следует насторожиться. Это может быть признаком болезни Гиршпрунга, связанной с аномалией развития толстой кишки.
Постепенно кала становится кашицеобразным светло-желтого оттенка, он увеличивается в объеме, имеет молочно-кисловатый запах. Может содержать примеси белых комочков и слизь. Как раз в этот переходный этап молозиво замещается переходным молоком. В кишечнике происходят изменения, которые потом будут влиять на его здоровье.
К 10-14 дню стул становится зрелым – кашицеобразный темно-желтого цвета. Его оттенок зависит от диеты мамы.
Почему стул становится зеленым? Этому может быть несколько причин:
- при воздействии кислорода он окисляется и меняет цвет с желтого на зеленый;
- употребление мамой продуктов зеленого цвета (огурцов) или экзотических фруктов;
- если Вы перевели младенца с грудного вскармливания на смесь.
 Контроль количества дефекаций может говорить о том, хватает ли малышу молока. Сколько раз в день в норме какает ребенок? При грудном вскармливании 6-8 раз, фактически после каждого кормления. А при искусственном – 3-4 раза, кал может быть коричневатого оттенка и иметь неприятный запах.
Контроль количества дефекаций может говорить о том, хватает ли малышу молока. Сколько раз в день в норме какает ребенок? При грудном вскармливании 6-8 раз, фактически после каждого кормления. А при искусственном – 3-4 раза, кал может быть коричневатого оттенка и иметь неприятный запах.
После первого месяца и до момента введения прикорма грудничок может какать раз в несколько дней. Переживать здесь не стоит. Сколько новорожденный может не ходить в туалет? Некоторые малыши умудряются не опорожнять до 15 дней. Если ребенок прекрасно себя чувствует, хорошо прибавляет в весе, то это считается нормой.
Запор
А если кроха не может сходить в туалет? Он сильно плачет, кряхтит и тужится, но у него не получается выдавить из себя какашку? Такое чаще случается с искусственниками, состав их каловых масс приближен к взрослому, кишечник еще не научился справляться с большим объемом.
У грудничков пища имеет уникальный состав, она максимально полно усваивается. А о запоре можно говорить, только если фекалии твердые и сухие.
Новорожденный не ходит в туалет что делать? Со временем всё наладится, а пока чаще занимайтесь профилактикой таких явлений. Хороший эффект дает:
- Массаж животика – поглаживайте животик по часовой стрелке. Движение рук по этому направлению помогает выгнать газики, которые и являются основной причиной дискомфорта. Начинайте с легких прикосновений, постепенно усиливая. Особое внимание уделите области слева в нижней части животика – там находится толстый кишечник. В области правого подреберья, где находится печень, будьте наоборот, очень деликатны.
- Затем прижмите ножки младенца к животику и удерживайте их в таком положении 20-40 секунд, верните обратно. Повторите 10 раз.
- Выполните упражнение «велосипед» – попеременно сгибайте и разгибайте ножки малыша. Можно при этом напевать ему веселую песенку «Мы едем-едем-едем…».
- Завершите гимнастику поглаживающими движениями животика.
В результате данного комплекса усиливается перистальтика кишечника, отходят газики, проходит запор. Для выполнения массажа не требуется специальных навыков, а наилучший лечебный эффект дадут именно теплые мамины руки.
Повод для беспокойства
Насторожить родителей должен:
- жидкий пенистый стул – может служить признаком лактазной недостаточности;
- жидкий кашицеобразный стул с большим количеством слизи говорит о дисбактериозе;
- водянистый стул (более 12 раз в сутки) с вкраплениями крови или слизи, особенно если наблюдается рвота и температура – это кишечная инфекция.
Надеюсь, дорогие родители, я помогла разобраться в ситуациях, когда Ваш ребенок нуждается в помощи, а когда лучше не вмешиваться в ход естественного становления пищеварения.
Если у Вас остались вопросы, не стесняйтесь, я всегда готова на них ответить. Поделитесь статьей с друзьями в соцсетях, а также не забывайте подписываться на обновления блога. Желаю, чтобы в животике у Ваших малышей всегда были спокойствие и умиротворение!
Источник: http://gemelos-feliz.ru/deti/ukhod-za-malyshami/stul-novorozhdennogo/
Сколько должен какать новорожденный?
Новоиспеченные мамочки всегда имеют массу вопросов, которые касаются здоровья ребенка. Один из наиболее часто встречающихся: сколько раз в день должен какать новорожденный? Этот вопрос недаром тревожит молодых матерей, ведь стул ребенка свидетельствует о том, как работает его пищеварительная система, а также хватает ли малышу питания.
Неправильно будет сравнивать своего дитя с ребенком подруги или соседей. Все дети индивидуальны: что для одного будет нормой, то по отношению к другому может стать причиной для беспокойства. Да даже один и тот же малыш может оправиться 10 раз за сутки, а может не какать несколько дней.
Во многом частота стула у новорожденных зависит от типа вскармливания. Обычно у малышей, находящихся на грудном вскармливании, меньше возникает различных расстройств кишечника и кратность стула у них от 1 до 7 раз в день. Дети на искусственном или смешанном вскармливании обычно реже ходят в туалет — до 4-х раз в сутки.
Важно ориентироваться на то, каково общее самочувствие ребенка: спокоен ли он, мягкий ли у него животик, хороший ли аппетит. Также необходимо обращать внимание на консистенцию стула. Нормальным считается кашеобразный или жидкий, а вот твердый – это уже сигнал о нарушении пищеварения. О заболевании могут свидетельствовать слизь, комочки и, тем более, кровянистые прожилки. Это повод обратиться к педиатру.
Если новорожденный мало какает, не спешите тревожиться. Даже у ребенка, находящемся на грудном вскармливании, стул один за сутки – норма. Но если малыш при испражнении чрезмерно тужится, плачет, то у ребенка запор. Чтобы решить проблему, надо использовать слабящие продукты (несколько капель отвара льняного семени, растительного масла, свекольного сока). В крайних случаях использовать клизму. Ее размеры должны быть минимальными – до 30 мл. Температура воды – наполнителя чуть теплее комнатной.
Отлично помогает при запоре массаж животика (рукой водить по часовой стрелке). Также периодически малыша необходимо выкладывать на живот, так как малыш напрягает при этом мышцы, что благотворно влияет на работу кишечника.
Частый стул
Как уже отмечалось ранее, новорожденный постоянно какает, поэтому частый стул младенца не должен быть причиной для переживаний. Если новорожденный часто какает, то обеспокоить вас должно, если есть примеси, он пенится, имеет зеленоватый цвет или резко-неприятный запах. Особенно если при этом наблюдается повышение температуры тела. Вполне вероятно, что малыш подхватил кишечную инфекцию или присутствует непереносимость лактозы. В этом случае без консультации специалиста не обойтись! Он порекомендует наиболее эффективное средство.
Будьте внимательнее к вашему ребенку, и вы вскоре легко научитесь определять, когда он испытывает дискомфорт.
Источник: http://womanadvice.ru/skolko-dolzhen-kakat-novorozhdennyy
Сколько должен какать месячный ребенок

Сколько какает месячный ребенок
Все молодые мамы склоны к переживаниям, что с их малышом может что-то случиться, поэтому малейшее изменение в поведении ребенка дает повод для паники. Больше всего мамочек беспокоят вопросы, хватает ли малышу молока, не жарко ли ему или холодно, сколько какает месячный ребенок и все в таком духе. Вообще проблема со стулом ребенка очень остро стоит для каждой матери, ведь он имеет свойство постоянно меняться. То малыш какает до 10 раз в сутки, то не ходит в туалет по несколько дней.
Как же понять, какой должна быть норма?
Все дети индивидуальны, поэтому понятие нормы, в принципе, отсутствует. Важно следить за состоянием ребенка, если его ничего не беспокоит, у него хороший аппетит, мягкий животик и спокойное настроение, то все волнения нужно отбросить в сторону. Также на характер и частоту стула влияет тип вскармливания. Если малыш находится полностью на грудном вскармливании, то он может ходить в туалет от 1 до 7 раз в день.
В большинстве случаев стул имеет однородную консистенцию, может быть как жидким, так и кашеобразным, но ни в коем случае не твердым. Нужно следить, чтобы в выделениях ребенка отсутствовали комочки, слизь, кровь, так как это может свидетельствовать о многих заболеваниях и в случае их обнаружения нужно обратиться к врачу.
Бывают также такие ситуации, когда ребенок на грудном вскармливании какает один раз в несколько дней, это не считается отклонением, а может быть обусловлено полным усвоением материнского молока. Если же испражнение кишечника приносит ребенку дискомфорт, он часто плачет, а также тужится, но безрезультатно, то, скорее всего, у ребенка запор. Чтобы справиться с данной проблемой для начала нужно скорректировать диету матери, включить в рацион слабящие продукты. Можно прибегнуть к использованию клизмы, но стоит помнить, что объем воды для месячного ребенка не должен превышать 30 мл и температура жидкости должна быть комнатной. Данную процедуру нельзя проводить очень часто, ведь это может только усугубить проблему запора.
Очень помогает предотвратить запор массаж в зоне кишечника по часовой стрелке, выкладывания на животик. Ни в коем случае не пользуйтесь советами бабушек, и не издевайтесь над ребенком, засовывая ему кусочки мыла в прямую кишку, так как это может негативно повлиять на микрофлору кишечника. Так же использовать лекарства для послабления стула без совета врача не следует, так как они имеют неприятную особенность вздувать животик, а еще одна проблема ребенку ни к чему.
Также нередко частые жидкие испражнения мамы воспринимают за диарею, но это не всегда правильно. Как уже было сказано, до 7 раз малыш спокойно может какать, если он это делал чаще, попытайтесь вспомнить, не пробовали ли вы на днях новый продукт, возможно дальнейшее устранение его из питания поможет наладить стул. Если же понос не прекращается, а в стуле вы заметили какие-либо примеси или он пениться и имеет неприятный резкий запах, а цвет меняется на зеленый, то это повод обратиться за врачебной помощью. Возможно, у малыша непереносимость лактозы или он подхватил кишечную инфекцию, и в том, и в другом случае без консультации специалиста не обойтись.
С естественным кормлением разобрались, ну а сколько какает месячный ребенок, который питается смесями? В идеале дети на искусственном вскармливании в туалет ходят реже, до 4 раз в сутки, цвет кала может быть от светло-желтого до темно-коричневого, а запах довольно резкий. Если же стул у искусственника стал более жидким, и в нем присутствуют не переваренные комочки, то это может быть сигналом того, что ребенка перекормили смесью. Для коррекции питания малыша лучше обратиться к педиатру.
Каждая мама знает своего ребенка лучше всех, поэтому нужно наблюдать за его ощущениями и не паниковать понапрасну.
Источник: http://novorozhdennyj.ru/yhod_za_novoroshdennim/skolko-dolzhen-kakat-mesyachnyj-rebenok/
tuvasemya.ru
как ему помочь, что нужно делать
У детей грудного возраста еще не полностью развит организм, поэтому и процесс дефекации происходит самопроизвольно в том момент, когда стенки кишечника не могут больше удерживать каловые массы. Из-за отсутствия некоторых пищеварительных ферментов дети опорожняются около 4 раз в день. Но иногда опорожнения могут быть и через несколько дней. Когда грудной ребенок не какает на протяжении суток, родителям нужно обеспокоиться и задаться вопросом: почему их младенец не какает?
Нормальное количество дефекаций
До 1 месяца жизни дети обычно опорожняются около 6 раз в сутки. Кал имеет жидкую консистенцию. После 2-го месяца жизни кал постепенно приобретает более густую структуру и выводится из организма около 3 раз в день. Но каждый человек индивидуален, поэтому из-за физиологических особенностей грудничок может не какать несколько дней в первый месяц после рождения, и это считается нормальным явлением.


Норма и патология
Сначала родителям нужно следить за состоянием крохи. Если младенец не может покакать и не пукает, в его организме нарушена проходимость, а это может привезти к ухудшению состояния. Такой процесс является патологичным и требует срочной консультации врача.
Если с проходимостью кишечника все в порядке, и газы без проблем отходят, но отсутствует процесс дефекации, скорее всего, это простая адаптация пищеварительных органов к изменившемуся составу молока.
Состав грудного молока может поменяться из-за введения нового продукта в рацион матери.
Почему отсутствует дефекация
Если ребенок день или несколько дней не может покакать, следует обратить внимание на следующие факторы, которые могут быть причиной этого явления:
- Изменение рациона матери или перевод малыша на новую смесь.
- Изменение температуры пищи и режима кормления.
- Употребление лекарств матерью или ребенком. Когда препараты употребляет мать, нужно прочитать в инструкции, разрешены ли они во время лактации. Если их принимает ребенок, следует ознакомиться с побочными эффектами.
- Наличие сбоя в психологическом состоянии крохи. Например: волнение и ощущение одиночества при недостаточном внимании.
- Дискомфортные условия существования малыша. Например: неудобная кровать, высокая температура, недостаточно кислорода.
- Появление расстройства кишечника, наблюдающееся изо дня в день.
Какие предпринять действия
Массаж
Если ребенок тужится, но не происходит дефекации, и не выходят лишние газы на протяжении суток, ему нужно сделать массаж. Для этого подойдет выполнение круговых движений по животу, которые смогут помочь расслабить мышечную систему, повысить кровообращение и улучшить работу кишечника.
Такой расслабляющий массаж лучше делать вечером, чтобы ночью каловые массы мягко покинули организм крохи.
Упражнение «велосипед» также очень эффективно, если его делать регулярно, несколько раз в сутки. Для его выполнения кроху требуется положить на спину, подтянуть его коленки к животу и по очереди сгибать и разгибать его ножки.
Ванна
Если запор у малыша начался недавно, прием теплой ванны может избавить ребенка от неудобств. Нужно знать, что температура воды должна быть 37 градусов. Интересно, что помочь малышу справиться с запором можно, если объединить процесс принятия ванны и кормление. Это обуславливается тем, что ребенок расслабится и успокоится, что может спровоцировать выход каловых масс. Если этого не произошло, после такой ванны нужно сделать легкий расслабляющий массаж животика, растереть малышу ручки, ножки.


Очень эффективно делать такую процедуру вечером перед сном, так как она может не только расслабить мышцы ребенка и обеспечить дефекацию ночью, но и способствовать крепкому сну.
Позы
Самой неблагоприятной позой для борьбы с запором является положение «лежа на спине». Лучшим вариантом будет перевернуть малыша на живот или на бок.
Одной из эффективных поз для стимулирования опорожнения кишечника является «высаживание». Для этого ребенка нужно взять на руки и расположить его под коленями, так, чтобы его попа провисла. При этом тело крохи должно оставаться в вертикальном положении. Эта поза может стимулировать процесс опорожнения, если ее регулярно делать несколько раз в сутки.
Чтобы избежать раздражения слизистой и кожи, необходимо смазать ребенку анус детским маслом.
Механические меры
Если никакие способы борьбы с запором не помогли, малыш не может справить нужду целый день, а то и несколько дней, нужно переходить к механическому способу извлечения каловых масс из кишечника. Перед процедурой необходимо обработать попу ребенка маслом. Далее малыша укладывают на бок и придерживают, чтобы он не дернулся и не упал.
Маслом обрабатывается наконечник градусника или кончик гигиенической палочки. Затем он аккуратно вводится в задний проход не более чем на 1 сантиметр и им делаются круговые движения. После этой процедуры на ребенка надевается памперс.


Затем кроху кладут на живот матери в положении «живот к животу». Таким способом заставить каловые массы выйти достаточно просто, и обычно процесс дефекации происходит очень быстро.
Если и такой метод для ребенка возрастом меньше, чем 3 месяца, оказался неэффективным, применяется глицериновая свеча. Процедуру нужно делать вечером, если малыш мучается уже два дня и более, а ночью она вызовет мягкий процесс дефекации.
Клизма
При начальных этапах развития этой проблемы не нужно делать клизму, так как она нарушит естественные функции организма малыша. Процесс дефекации приобретет механический характер, приведя к раздражению нижнего отдела толстого кишечника. Было выявлено, что дети, которым часто ставили клизму, чаще страдают сбоями в пищеварительном процессе и запорами.
Поэтому клизму можно использовать, только если сильно ухудшилось состояние малыша из-за непроходимости кишечника, которое длится два дня и более.
Лекарства
Чтобы помочь малышу покакать, ни в коем случае нельзя ему давать слабительные препараты для взрослых.
Лекарства, которые основаны на бифидобактериях, могут спровоцировать у крохи изменение физиологических параметров в желудочно-кишечном тракте. Это происходит из-за того, что они создают нарушения в естественном процессе адаптации организма. Если такие лекарства назначил врач, и у ребенка начались изменения в пищеварении, в тот же день необходимо прекратить прием этого препарата и обратиться к медику за повторной консультацией.


Что запрещается делать
Распространено мнение, что небольшое количество сока даже в первый месяц жизни может помочь, когда грудничок не какает уже второй день. Да, действительно, каловые массы выходят, но сок является сильнейшим раздражителем кишечника. А значит, он на этом этапе развития ребенка наносит огромный вред желудку.
Это происходит из-за того, что кислота и сахар, содержащиеся в соке, не могут обработаться пищеварительной системой малыша, возраст которого не достиг третьего месяца. Из всего организма желудочно-кишечным трактом начинает вытягиваться вода для нейтрализации действия сока, что приводит к сильнейшему обезвоживанию детского организма.
В это время поджелудочной железой вырабатываются ферменты, которые нужны для расщепления сахара и углеводов, что приводит к нарушению практически всех систем, поддерживающих жизнедеятельность организма. Именно из-за углеводов начинает развиваться флора, имеющая патогенный характер, что приводит к появлению стафилококка и кандиды.
Нередко после такой «экстренной меры» малыши страдают от молочницы, сопровождающейся высыпаниями на коже. Поэтому, пока грудничку не исполнится 3 месяца, следует категорически воздержаться от сока.
Какой должен быть кал
После долгожданного опорожнения кишечника после дня или нескольких дней применения различных мер родителям нужно обязательно обратить внимание на характер каловых масс. Почему это нужно сделать? Кал может указать на патологическую причину задержки дефекации или «рассказать», почему она произошла.
При обнаружении жидкого стула с твердыми шариками, а также его нехарактерном цвете нужно обратиться к врачу для диагностики кишечного заболевания. Если кал никак не изменил свои характеристики, то его задержка на день или два не страшна для здоровья грудничка. Также нужно знать, что если ребенок пукает, значит, кишечник работает нормально.


Всегда следует помнить, что в первый месяц жизни малыша его адаптация к окружающей среде не устанавливается в полном объеме. Только когда крохе исполнится 3 месяца, его кишечник начнет понимать, когда нужно опорожниться, а когда еще рано. Иногда грудничку нужно день или несколько дней, чтобы понять, что нужно покакать.
Но если ребенок достиг уже более старшего возраста, он часто тужится, не пукает в течение дня или нескольких дней – ему срочно нужно помочь опорожнить кишечник, используя приведенные способы, чтобы состояние не ухудшилось.
grudnichky.ru
грудничок какает мало но часто |
грудничок кушает мало но часто
У кого грудничок кушает каждые час-полтора?
Вернулась из поликлиники — вся возмущаюсь! Нам месяц и 9 дней. За все это время Юля поправилась на 1 кг, животик особо не беспокоит, но на меня накинулись врас и медсестра! Мол как так можно, чтобв ребенок ел через час-полтора!! Сказали, что молоко у меня не жирное и вообще, надо докармливать НАНом! Я говорю им: зачем, если у меня своего молока куча? Да, она съедает 50-60грамм за раз, а не 100, но она кушает чаще! На что мне сказали, что в год у нее будет гастрит и если я не хочу докармливать, чтоб она выдерживала три часа, то надо переждать эти три часа и потом толдько кормить! Да, и как я буду сидеть и слушать как плачет и надрывается мой ребенок?? в общем, я чего-то не понимаю, во мне все прям кипит!
моя мася тоже кушает часто первую неделю,когда прибывало молоко, а было его не мало -кормила каждый час. даже иногда будила ребетенка-ставила будильник,что бы не проспать и что бы не было застоя в груди, так малая так вошла во вкус, что стала сама меня будить каждые 30-40 мин.,а сейчас проще иногда спит 3-3,5 но это конечно редкий случай,а чаще 1,5-2 часа,так что все у вас правельно-кормить нужно тогда,когда человечек просит,а не по каким то стандартам.
Мой врач тоже настаивает кормешка каждые3 часа по 15мин.,я ей отвечаю-иногда мы так и кушаем:)), а остальное ей знать не обязательно
Мы кушаем точно так же, правда, нам всего 2 недели но врач уже грозился докармливанием(. Не понимаю — зачем?? Мы родились маленькие 2800, а на 5-ый день из рд нас выписали с весом 2740 и вот ровно в 2 недели пришли взвеситься в поликлинику — 3050. Кричат — мало! Если к месяцу не наберете как минимум 600 грамм, будете докармливать..Ваще блин..
я вот думаю себе приобрести, а то молока мало, дите не наедается, а прокладки на грудь насквозь мокрые! педиатр сказала, что у
Источник
Новорожденный часто какает
При появлении первого ребёнка в семье, молодые родители начинают осваивать новую социальную роль. Они многого не знают, поэтому пытаются почерпнуть информацию из книг и интернета. Хорошо, если в семье есть бабушки, которые могут подсказать, как делать те или иные вещи. Ведь в первые дни страшно и сложно всё: купание, кормление, пеленание, гигиена – всё это ново и непонятно.
Как часто какает обычно новорожденный?
В роддоме из кишечника ребёнка выходит первый кал, который называется меконий. Он имеет вязкую консистенцию и чёрный цвет. Если ребёнок находится отдельно от роженицы, она этого не видит. Если же после родов малыша помещают в палату к маме, то меконий она увидит в любом случае. После первого кормления стул новорожденного меняется. Он становится жёлтым, кашицеобразным и приобретает кисловатый запах. Менять подгузник нужно после каждого опорожнения кишечника, поскольку детская кожа очень нежная. Каловые массы могут вызвать сильнейшее раздражение. Понять, когда наступило время поменять подгузник несложно, появится характерный запах, который ни с чем не спутаешь. К тому же ребёнок какает практически сразу после того, как поест, а точнее, попьёт.
Не стоит думать, что молоко – это и вода и питьё. Для того чтобы малыш хорошо себя чувствовал, нужно кроме молока, давать ему ещё и воду. Это у взрослых всё, что жидкость – питьё. Для грудничка молоко – это еда, а вода – это питьё. Поить можно из чайной ложки или бутылочки, если малыш соглашается её сосать. Особенно важно питьё при искусственном вскармливании. Ведь искусственники наиболее часто страдают от запоров.
Сложно сказать, как часто должен какать и кушать ребёнок. Здесь всё строго индивидуально. Если родители хотят приучить ребёнка к режиму, они могут почитать специализированную литературу, в которой расписаны часы кормления и сна. Лучше, конечно,
Источник
Грудничок мало писает и какает
Мамочки, привет! моей крошке почти 2,5 месяца, мне кажется что она мало писает и какает…сравниваю с сыном, который в ее возрасте писал каждые 15 мин, какал минимум 5 раз в день, за ночь я 2 раза меняла памп, а дочка же может проспать всю ночь в одном, даже не пукнув в него…сегодня она меня вообще удивила, проспала беспробудно с 22 вечера до 6 утра…не рано ли ей спать всю ночь? в пампе было пописано раза 2 максимум, она и сейчас вон в нем досыпает…это нормально?? может днем поспать 2 часа и памп сухой, ее очень удобно голопопить, пеленок мочит мало, в одних ползунах 3-4 часа можем проходить (бывает в раковину поймаю попис), а с сыном у меня полная машинка ссанок набиралась за день, он писался постоянно, только так отлетали в стирку ползунки и пеленки…с покаками тоже самое, какает она обычно раза 2 в день, бывает что и 3, но это очень редко…за первый месяц прибавка 1,4 кг, за второй 800 гр…кормлю только грудью, стараюсь раз в 3-3,5 часа, но бывают дни когда у меня мало молока (как мне кажется) и она просит грудь каждые 1,5-2 часа, я не отказываю, т.к. грудь она сосет только тогда, когда реально хочет есть, просто так ради «пососать» не возьмет, она дикая сосочница…воду не даю…что думаете? это вариант нормы? ведь прибавки-то вроде нормальные
слушала как то передачу доктора Комаровского как раз про стул у детей. Так он сказал, что если пища хорошо усваевается ребенком то он может по 5 дней не ходить по большому, если при этом это не доставляет ему дискомфорта и общее самочувствие у него нормальное. Так может вы зря переживаете? Так же он советовал свечи с глицерином и сироп лактулозы (может не правильно название сиропа) но сути их в том что они помагают опорожнить кишечник!
а может ей вашего молочка не хватает просто-у нас так было и следствие докорм смесью, потом все восстановилось и писат
Источник
Грудничок не какает
Почему грудничок не какает
Прежде чем грудной ребёнок захочет покакать, он испытывает целую череду своеобразных ощущений. Само по себе желание покакать возникает в том случае, когда сфинктер, находящийся в кишечном просвете, начинает испытывать на себе давление каловых масс. После этого следует расслабиться и способствовать выделению кала.
На данном этапе жизни малыш обладает ещё неокрепшим кишечником, и привыкнуть к самостоятельной работе ему помогает материнское молоко. Таким образом, кишечник проходит своеобразный период становления, в результате которого он окончательно сформировывается. Поэтому и получается так, что ребёнок может не какать по нескольку дней, после чего делает это довольно часто.
Ни в коем случае не следует делать вывод о запоре, если грудной ребёнок не какает больше одного дня. О его наличии можно делать вывод только в том случае, если малыш когда какает, начинает сильно напрягаться, поскольку даётся это ему с трудом и при этом кал оказывается сформировавшимся и твёрдым. Лишь в этом случае можно делать вывод о том, что у грудного ребёнка запор, но не тогда, когда он не какает некоторое время.
Если стул у него редкий, но имеющий нормальную, привычную консистенцию, видимо речь идёт о проявлении какого-либо физиологического качества грудного ребёнка.
Грудничок не какает сутки
В самом начале жизни у малыша происходит лишь начало формирования общеизвестных естественных реакций организма. Испускание мочи и кала являются непроизвольными и происходит в том случае, когда имеет место крайняя степень давления выделительных веществ на стенки мочевого пузыря и кишечника. Желудочно-кишечный тракт грудного ребёнка имеет своё специфическое функционирование, и его жизнедеятельность значительно отличается от работы организма взрослого человека.
Организм грудничка ещё не способен с
Источник
Все о том, как грудничок пукает: много, болезненно, с плачем, с водичкой, неприятным запахом. Стоит ли волноваться родителям?
Все родители рано или поздно задают вопрос: почему ребенок начинает часто пукать? Обычно проявляется в один день и характерно для новорожденных деток. Не стоит пугаться и сразу делать выводы, что у малыша заболевание пищеварительной системы. Это абсолютно нормально.
Исключения составляют случаи, когда грудничок начинает плакать во время этого процесса, пукает какашками, слизью или жидким стулом даже во сне. Почему же так происходит? Давайте разбираться отдельно с каждым случаем.
Причины вздутия животика
Чаще всего нарушения в работе пищеварительной системы начинаются именно с вздутия живота. Вследствие этого ребенок начинает часто пукать. Рассмотрим самые распространенные причины.
Рацион грудного малыша зависит исключительно от питания мамы. Если кормящая мать предпочитает употреблять в пищу острые специи, бобовые плоды или орехи, то, скорее всего, в этом и заключаются причины вздутия животика ее ребенка. Более того, отхождение газов может быть затруднено не на одни сутки, и можно будет заметить, что младенец тужится.
Детский организм не сразу привыкает к перевариванию пищи. В первые сутки жизни его кишечник практически стерилен. Даже материнское молоко – это сложный продукт. Поэтому и образуются газики.
Смесь каждому ребенку нужно подбирать индивидуально. Часто бывает, что выбранное питание грудничку не подходит. Это и становится причиной газообразования. Ребенок много пукает, даже иногда сильно кричит, так как ему больно животик.
Когда стоит насторожиться
когда грудничок начинает четко видетьТочно доказано, что малыш слышит материнское сердцебиение, звуки снаружи. Именно поэтому для гармоничного развития ребенка рекомендуется читать ему сказки, петь спокойные колыбельные песни, а также слушать красивую м
Но часто молодые родители обращаются к педиатру с проблемой излишне сильного газообразования у младенца, сопровождающимися неприятным запахом, газами, появлением колик. О том, что газообразование — не норма свидете
Источник
Почему грудничок срыгивает часто или много после кормления (как должен срыгивать новорожденный ребёнок)
Прочитав эту статью вы узнаете много полезного о том, почему грудничок срыгивает часто и много после кормления, как предотвратить частое срыгивание у новорожденного ребёнка, что делать если грудной ребёнок (новорожденный младенец) икает во время срыгивания и многое другое.
Родители всегда переживают за состояние своего малыша. Если они сталкиваются с какими-либо проблемами или затруднительными вопросами, они волнуются. Необходимо подробно рассмотреть момент, почему грудничок срыгивает? Нормальное ли это состояние и что с этим делать?
Почему грудничок срыгивает часто: причины
Доктор Комаровский говорит о том, что срыгивание у грудничков (нечастое, не обильное) – это нормальное состояние. Если ребенок при этом чувствует себя хорошо, бодро, активно прибавляет в весе, то не стоит беспокоиться. Волноваться нужно, когда грудничок срыгивает часто, теряет вес.
ваш малыш еще не набрался опыта в правильном приеме пищи, есть столько, сколько в него влезет. Рвота в этом случае – это защитная функция организма на избыток получаемой еды;
высокая активность нервной системы, она провоцирует процесс при растяжении желудочной стенки. Это происходит, если грудничок не прибавляет в весе.
Таким образом, процесс выброса пищи – это нормальная реакция грудного малыша на прием пищи. Важно только следить, чтобы ваше чадо набирало вес и чувствовало себя хорошо.
Как часто должен срыгивать грудной ребенок
новорожденный не спит в кроватке только на рукахВозможно, существует небольшое число счастливых родителей, у которых дети спят, «как положено». Но все же подавляющее большинство из нас сталкивается с теми или иными проблемами детского сна. И острее всего они стоят н
Срыгивание – это нормальный, естественный процесс у грудничка. Не стоит беспокоиться, если ваш малыш рвёт после приема пищи, набирая вес. Врачи советуют посчитать, как часто грудничок отрыгивает пищу. Если вы насчитали 12 раз за день или чуть более, значит, детям достаточно молока, и они просто избавляются от излишка пищи.
Источник
Грудничок не какает: как ему помочь, что нужно делать
Что делать, если новорожденный не какает?
Данная установка настолько прочно засела в головах людей, что приходится сильно постараться чтобы объективно взглянуть на то, что происходит с грудничком когда он не какает.
Ребенок на исключительно грудном вскармливании и ребенок на искусственном вскармливании — какают по-разному. И по частоте, и по характеру стула, и по количеству выделяемого. Разная пища будет всегда создавать разный стул. Подробнее об этом читайте в этой статье про стул грудничка.
Частота стула грудного ребенка может быть разной: от 1-го раза в 7 дней, до 10-ти раз в 1 день. Все это является вариантом нормы. Животик от этого у детей не болит, газы отходят. Просто грудное молоко чудесно усваивается и не накопив нужного количества в кишечнике ребенок не может напрячь свои мышцы и выдать все что скопилось. Подробнее читайте в статье про частоту стула грудничка.
Помогать ребенку прокакаться нужно только если вы на 100% уверены, что у него запор (а значит стул выйдет плотным, густым и похожим на «козьи какашки»), или его беспокойство связанно именно с отсутствием стула в течении нескольких дней.
Что делать если новорожденный долго не какает?
Мыло использовать нельзя. Никогда. Мы не в каменном веке живем, есть современные, проверенные слабительные медицинские средства. Проверенные без побочных эффектов.
В возрасте 3-х месяцев происходит смена, внутренняя перестройка в кишечнике и может быть физиологическая задержка стула на 5-7 дней.
То есть, если вашему малышу 3 месяца плюс-минус неделька и он вдруг какал 2-3 раза в день, а здесь не какает вообще, вспомните об этом. Что есть такая физиологическая задержка в возрасте 3 месяцев. Он через 2-3-4 дня может покакать, не надо ему мешать, пускай разбирается со своими внутренними вещами.
Источникbornechal.ru
Грудничок пукает, но не какает
Маму новорожденного интересует абсолютно все, что касается развития малыша. Кормления, срыгивания, мочеиспускания и испражнения – ничего не остается без внимания. К тому же любые отклонения от нормы сразу же вызывают массу беспокойств. Так что же делать, если грудничок пукает, но не какает? Как помочь ему нормализовать микрофлору в кишечнике и избавиться от вздутия живота? Ответы на эти и другие вопросы будут представлены в статье.
Особенности стула у ребенка на грудном и искусственном вскармливании

При появлении на свет младенца его кишечник является стерильным. В течение первых двух недель жизни в него заселяются бактерии: полезные и условно-болезнетворные, которые при определенных условиях могут привести к заболеванию. Главным источником полезных микроорганизмов является грудное молоко. Оно идеально подходит ребенку. Именно поэтому у детей, которые находятся на естественном вскармливании процесс формирования кишечной микрофлоры происходит быстрее.
Грудное молоко усваивается организмом малыша на все 100%. Стул у ребенка на естественном вскармливании имеет консистенцию жидкой кашицы желтого цвета. В первый месяц после рождения дефекации бывают очень часто, до 10 раз в сутки, буквально после каждого кормления. Постепенно работа кишечника налаживается, стул меняется и количество испражнений уменьшается. В сутки может быть 2-3 дефекации. Но дальше, если месячный ребенок на грудном вскармливании испражняется 1 раз в 5 дней – это тоже норма. Но только в том случае, если малыша при этом ничего не беспокоит.
А вот стул месячного ребенка, которого кормят адаптированной смесью, имеет более плотную консистенцию. Искусственное питание полностью не усваивается организмом, поэтому дефекации должны быть ежедневно. Если же этого не происходит, то возникает запор. Справиться с этой проблемой у малышей довольно сложно.
Причины запора у грудничков

Если ребенок не испражняется 1-2 дня подряд, тогда его каловые массы становятся плотными и сухими. При этом сам процесс дефекации доставляет дискомфорт. Это запор. Именно в этот момент и наблюдается чаще всего ситуация, когда грудничок пукает, но не какает. Кал ребенка стал плотным, малышу трудно освободиться от него, он начинает надрывно плакать и сучить ножками.
Другими симптомами запора у грудничка являются:
- вздутие живота;
- отказ от еды;
- беспокойный сон.
Причины запора связаны со следующим:
- неправильное питание мамы ребенка, который находится на грудном вскармливании;
- несоблюдение питьевого режима для малыша-искусственника;
- слишком быстрое введение прикорма или резкий переход на адаптированные смеси.
Причины, связанные с естественным вскармливанием, решить просто. Для этого маме достаточно отказаться от продуктов, вызывающих повышенное газообразование у малыша. А вот ребенку, который находится на искусственном вскармливании действительно нужна помощь родителей.
Грудничок пукает, но не какает – как помочь?

В том случае, если ребенок не испражняется сутки и более, необходимо принять следующие меры:
- выложить малыша на животик и продолжать так делать перед каждым приемом пищи;
- после каждого кормления держать ребенка «столбиком» до тех пор, пока из желудка не выйдет воздух;
- помассировать живот вокруг пупка;
- приложить к животику теплую пеленку;
- дать ребенку лекарство от метеоризма.
Если же малыш по-прежнему пукает, но не какает, грудничку поможет газоотводная трубочка. Чтобы не навредить ребенку, перед применением необходимо ознакомиться с инструкцией к ней. Избавившись от воздуха в животе, малыш обязательно покакает. Вызвать дефекацию поможет также и свечка на основе глицерина.
Что делать нельзя?
Родители, пытаясь помочь орущему малышу, зачастую допускают серьезные ошибки. Так, известны случаи, когда ребенку давали от запора слабительное, предназначенное для взрослых. Делать это категорически запрещено. Желудочно-кишечный тракт ребенка еще не до конца сформирован и любые лекарства ему можно давать только по назначению врача.
Что касается клизмы, то и ее делать малышу не рекомендуется. После этого может произойти сбой в организме, в результате которого естественные дефекации станут для ребенка настоящей проблемой. Известно, что люди, которым в детстве часто ставили клизму, во взрослом возрасте страдают запорами и расстройствами пищеварения чаще других.
Массаж при повышенном газообразовании
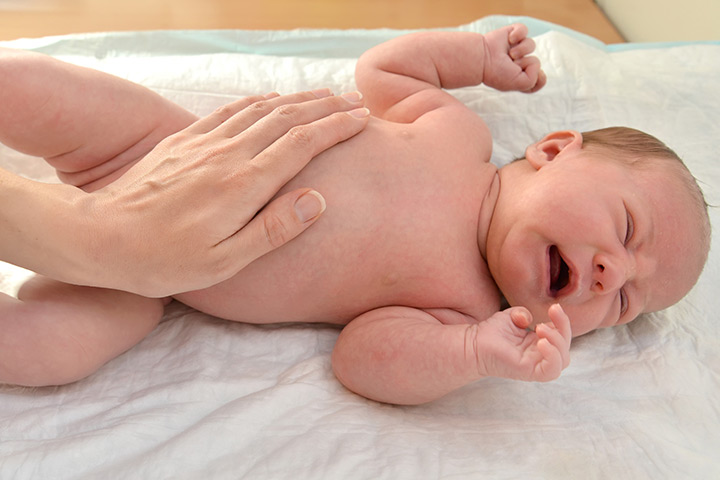
Устранить симптомы метеоризма у грудничка и помочь ему покакать можно совершением поглаживающих движений вокруг пупка. Массаж животика при запоре у новорожденного выполняется лежа на спине. Все движения должны быть мягкими и совершаться по часовой стрелке. Это позволит:
- расслабить мышечную мускулатуру;
- улучшить кровообращение;
- ускорить перистальтику кишечника.
Не менее эффективным, чем массаж, является упражнение «велосипед». Для его выполнения ножки малыша поочередно сгибают и разгибают в коленных суставах. Можно подвести их к животику одновременно и подержать в таком положении несколько секунд. Важно, чтобы упражнения не причиняли ребенку дискомфорт.
Еще один способ помочь малышу расслабиться – купание в теплой воде. После этого животик ребенка нужно еще раз помассировать и уложить кроху на бок. Доказано, что длительное пребывание на спине препятствует дефекации.
Традиционное лечение
Использование любых медицинских препаратов может привести к серьезным нарушениям в системе пищеварения, расстройству кишечника или запору. Даже на первый взгляд безобидные бифидобактерии, которые принимаются не по назначению врача, могут привести к функциональным нарушениям необратимого типа. Поэтому можно принимать только те лекарства, которые предписаны врачом. Если же во время их приема наблюдаются какие-либо изменения в организме, об этом нужно незамедлительно сообщить врачу.
Хорошо зарекомендовал себя препарат «Линекс» для детей в каплях. В инструкции по применению указано, что он не имеет побочных эффектов, поскольку разработан специально для маленьких пациентов. Что касается эффективность лечения, то этот препарат идеально подходит для нормализации микрофлоры.
Когда налаживается работа кишечника у грудничков?

Самое распространенные явления для детей первых месяцев жизни – колики и газы. Возникают они как следствие не до конца сформированной микрофлоры кишечника и неокрепшего желудочно-кишечного тракта. Несмотря на то, что колики доставляют немало дискомфорта и малышу и родителям, носят они временный характер. Если же говорить о том, когда налаживается ЖКТ у грудничков, то происходит это после достижения малышом трехмесячного возраста.
Основная причина чрезмерного скопления газов и появления колик у новорожденных заключается в заглатывании воздуха во время кормления. Также спровоцировать колики может неправильный рацион питания мамы или неподходящая смесь. Чтобы уменьшить количество газов в кишечнике, нужно прислушаться к рекомендациям педиатров.
Профилактика метеоризма у малыша

Чтобы снизить газообразование в кишечнике малыша, нужно принять следующие меры:
- Соблюдать питьевой режим. Обеспечить крохе, которая находится на искусственном вскармливании дополнительное питье. Это может быть обычная или укропная вода, чай из ромашки, которые помогут быстрее устранить симптомы метеоризма.
- Массаж. Простые поглаживающие движения живота помогут малышу избавиться от колик и наладить перистальтику кишечника.
- Ежедневная гимнастика. Систематическое выполнения упражнений по типу «велосипед» является отличной профилактикой проблем с животиком.
- Своевременный прикорм. Не нужно стараться как можно быстрее перевести грудничка за взрослый стол.
Стоит отметить, что бывает и такая ситуация: новорожденный часто пукает, при этом практически каждый раз одновременно с выходом газов у него происходит дефекация жидкой консистенции. Тут, скорее, проблема в кишечном дисбалансе, связанном с неправильным питанием. Сложность состоит в том, что обычно на фоне постоянных испражнений вокруг анального отверстия появляются раздражения.
В этом случае педиатр может посоветовать капли «Линекс для детей». Из инструкции по применению можно узнать, что в нем содержатся полезные бифидобактерии, способствующие скорейшему налаживанию микрофлоры кишечника. Стандартный пузырек лекарства рассчитан на 28-дневный курс. Рекомендуемая дозировка для детей до двух лет составляет 6 капель. Разводить его можно в грудном молоке, смеси или в компоте. Главное, чтобы температура жидкости не превышала 40°, чтобы бактерии не погибли.
Как правильно кормить грудничка?

Как было отмечено выше, чрезмерное образование газиков в кишечнике напрямую связано с питанием крохи. Чтобы уменьшить проявления метеоризма, нужно принять следующие меры:
- При кормлении из бутылочки следить затем, чтобы малыш не заглатывал пузырьки воздуха. Если же это произошло, то после приема пищи кроху следует подержать вертикально, пока он не сделает отрыжку.
- При грудном вскармливании наблюдать за тем, чтобы ребенок захватывал ртом не только сосок, но и ареолу. Не менее важно придерживаться правильного питания маме.
- С первого дня жизни выкладывать ребенка перед каждый кормлением на животик. Так его кишечник избавляется от лишних газов.
fb.ru

 Как вы думаете, нормален ли зеленоватый стул у грудничка при грудном вскармливании?
Как вы думаете, нормален ли зеленоватый стул у грудничка при грудном вскармливании?  Сколько раз ребёнок должен какать в 1 месяц 2 месяца 3 месяца 4 месяца
Сколько раз ребёнок должен какать в 1 месяц 2 месяца 3 месяца 4 месяца Сколько раз ребёнок должен какать от 1 года до 3 лет
Сколько раз ребёнок должен какать от 1 года до 3 лет


 Полезные советы
Полезные советы 

















 Выпадение прямой кишки может произойти по ряду внешних факторов, болезней, анатомических особенностей у людей разного возраста.
Выпадение прямой кишки может произойти по ряду внешних факторов, болезней, анатомических особенностей у людей разного возраста. Операции, частые нагрузки, запоры, язвы могут спровоцировать выпадение прямой кишки
Операции, частые нагрузки, запоры, язвы могут спровоцировать выпадение прямой кишки Выпадение прямой кишки будет вызывать частые позывы в туалет, боль, вздутие, ощущение постороннего предмета.
Выпадение прямой кишки будет вызывать частые позывы в туалет, боль, вздутие, ощущение постороннего предмета. Слабые мышцы и вынашивание плода могут стать причиной выпадения прямой кишки у беременной.
Слабые мышцы и вынашивание плода могут стать причиной выпадения прямой кишки у беременной. Целебные отвары при выпадении прямой кишки позволят уменьшить дискомфорт и снять отёчность.
Целебные отвары при выпадении прямой кишки позволят уменьшить дискомфорт и снять отёчность. Специальные упражнения помогут укрепить мышцы прямой кишки, что предотвратит её повторное выпадение.
Специальные упражнения помогут укрепить мышцы прямой кишки, что предотвратит её повторное выпадение. Здоровый рацион питания и тренировка мышц снижают риск выпадения прямой кишки.
Здоровый рацион питания и тренировка мышц снижают риск выпадения прямой кишки.

 Обрезанная пуповина После рождения ребенка и разрезания пуповины, через некоторое время пупочные сосуды перестают функционировать и зарастают соединительной тканью. Часть пупочного канатика отпадает, ранка заживает и окончательно зарастает кожей.
Обрезанная пуповина После рождения ребенка и разрезания пуповины, через некоторое время пупочные сосуды перестают функционировать и зарастают соединительной тканью. Часть пупочного канатика отпадает, ранка заживает и окончательно зарастает кожей. Строение грыжи Пупочная грыжа у новорожденных, как и любая другая, состоит из трех компонентов:
Строение грыжи Пупочная грыжа у новорожденных, как и любая другая, состоит из трех компонентов: На фото пупочная грыжа у новорожденного Это самый выразительный и первый симптом пупочной грыжи у детей, на который обращают внимание родители. Он виден невооруженным глазом, при этом кожа пупочной области истончена, выступает над уровнем живота. При надавливании на нее грыжевое содержимое вправляется в брюшную полость, а кожа сморщивается.
На фото пупочная грыжа у новорожденного Это самый выразительный и первый симптом пупочной грыжи у детей, на который обращают внимание родители. Он виден невооруженным глазом, при этом кожа пупочной области истончена, выступает над уровнем живота. При надавливании на нее грыжевое содержимое вправляется в брюшную полость, а кожа сморщивается. Омфалит — одно из осложнений пупочной грыжи
Омфалит — одно из осложнений пупочной грыжи Пластырь от пупочной грыжи у детей Хирурги часто рекомендуют при детской пупочной грыже использовать пластырь, однако нужно понимать, что речь идет о специализированном пластыре, ношение которого позволяет исключить присоединение инфекции к коже пупка. Для его применения сначала погружается содержимое грыжи внутрь живота, потом пальцами рук создается вертикальная складка кожи вокруг пупка, которая фиксируется пластырем на срок 10 дней. По истечению 10 дневного периода пластырь снимается, 2-3 дня кожа протирается водой с мылом, и процедура его фиксации повторяется еще 3-4 раза до полного исчезновения пупочной грыжи.
Пластырь от пупочной грыжи у детей Хирурги часто рекомендуют при детской пупочной грыже использовать пластырь, однако нужно понимать, что речь идет о специализированном пластыре, ношение которого позволяет исключить присоединение инфекции к коже пупка. Для его применения сначала погружается содержимое грыжи внутрь живота, потом пальцами рук создается вертикальная складка кожи вокруг пупка, которая фиксируется пластырем на срок 10 дней. По истечению 10 дневного периода пластырь снимается, 2-3 дня кожа протирается водой с мылом, и процедура его фиксации повторяется еще 3-4 раза до полного исчезновения пупочной грыжи. Метод Лекснера
Метод Лекснера Метод Мейо
Метод Мейо Метод Сапежко
Метод Сапежко Дополнительным фактором риска появления выпуклости считается повышенное внутрибрюшное давление. Его вызывает:
Дополнительным фактором риска появления выпуклости считается повышенное внутрибрюшное давление. Его вызывает:




 Другие виды укрепляющего брюшину массажа можно найти в Интернете в форме инструкций по процедурам при пупочной грыже у детей с фото или видео. Но лучше предварительно посоветоваться со специалистами в области медицины, чтобы не сделать крохе еще хуже.
Другие виды укрепляющего брюшину массажа можно найти в Интернете в форме инструкций по процедурам при пупочной грыже у детей с фото или видео. Но лучше предварительно посоветоваться со специалистами в области медицины, чтобы не сделать крохе еще хуже.
 Что делать, если у детей 6 лет дефект не исчез самостоятельно? Может потребоваться операция по удалению пупочной грыжи. В более раннем возрасте ее сделать можно, только если есть ущемление или разрыв.
Что делать, если у детей 6 лет дефект не исчез самостоятельно? Может потребоваться операция по удалению пупочной грыжи. В более раннем возрасте ее сделать можно, только если есть ущемление или разрыв. Чтобы избежать неприятного дефекта, нужно по возможности устранить все факторы риска. У детей лечение и профилактика недуга включает предупреждение избыточного газообразования и запоров. Очень важно грудное вскармливание. Но, чтобы кроха не страдал от газиков и запоров, маме придется исключить из рациона цельное молоко, бобовые, орехи, колбасные изделия. Полезны цельнозерновые каши, овощи, кисломолочные продукты. Для искусственников подбирайте правильную смесь, не вызывающую проблем с кишечником.
Чтобы избежать неприятного дефекта, нужно по возможности устранить все факторы риска. У детей лечение и профилактика недуга включает предупреждение избыточного газообразования и запоров. Очень важно грудное вскармливание. Но, чтобы кроха не страдал от газиков и запоров, маме придется исключить из рациона цельное молоко, бобовые, орехи, колбасные изделия. Полезны цельнозерновые каши, овощи, кисломолочные продукты. Для искусственников подбирайте правильную смесь, не вызывающую проблем с кишечником.
 Каждому родителю, столкнувшемуся с подобным недугом, необходимо знать, что такое пупочная грыжа у новорожденных, лечение в домашних условиях этого проявления. Симптомы и признаки этого заболевания можно распознать самостоятельно и после его обнаружения у младенца начать ее лечение.
Каждому родителю, столкнувшемуся с подобным недугом, необходимо знать, что такое пупочная грыжа у новорожденных, лечение в домашних условиях этого проявления. Симптомы и признаки этого заболевания можно распознать самостоятельно и после его обнаружения у младенца начать ее лечение. Среди основных симптомов нарушения крепости пупочного кольца специалисты выделяют:
Среди основных симптомов нарушения крепости пупочного кольца специалисты выделяют:
 В некоторых, достаточно редких случаях, также разрывается кожа над грыжей и обнажает ее содержимое.
В некоторых, достаточно редких случаях, также разрывается кожа над грыжей и обнажает ее содержимое. Младенца желательно выкладывать на живот как можно раньше. Можно проводить эту манипуляцию сразу же после заживления пупочной ранки. Выкладывание новорожденного на живот помогает укреплять мышцы передней стенки брюшины, боковые мышцы живота и спины.
Младенца желательно выкладывать на живот как можно раньше. Можно проводить эту манипуляцию сразу же после заживления пупочной ранки. Выкладывание новорожденного на живот помогает укреплять мышцы передней стенки брюшины, боковые мышцы живота и спины. Курс лечебного массажа можно начинать только при отсутствии противопоказаний, к которым относятся наличие у ребенка простудного заболевания, аллергической реакции или кожного недуга в виде потницы, раздражения и опрелости.
Курс лечебного массажа можно начинать только при отсутствии противопоказаний, к которым относятся наличие у ребенка простудного заболевания, аллергической реакции или кожного недуга в виде потницы, раздражения и опрелости. Лечебный отвар можно приготовить из коры дуба. Понадобится взять 1 ст. л. предварительно измельченной коры и 250 мл кипящей воды.
Лечебный отвар можно приготовить из коры дуба. Понадобится взять 1 ст. л. предварительно измельченной коры и 250 мл кипящей воды.
































 Он обладает противопоказаниями в виде:
Он обладает противопоказаниями в виде:
 Для получения терапевтического эффекта препарат нужно правильно принимать:
Для получения терапевтического эффекта препарат нужно правильно принимать: Отдельные компоненты средства могут вызывать аллергические реакции.
Отдельные компоненты средства могут вызывать аллергические реакции. Загрузка…
Загрузка…



 Он обладает противопоказаниями в виде:
Он обладает противопоказаниями в виде:
 Для получения терапевтического эффекта препарат нужно правильно принимать:
Для получения терапевтического эффекта препарат нужно правильно принимать: Отдельные компоненты средства могут вызывать аллергические реакции.
Отдельные компоненты средства могут вызывать аллергические реакции.



 Действие препарата основано на слабящих свойствах и усилении моторики. Производится в формате порошка. Чистку начинают утром. Схема применения простая:
Действие препарата основано на слабящих свойствах и усилении моторики. Производится в формате порошка. Чистку начинают утром. Схема применения простая: Санация кишечника сопровождается вздутием и болезненностью в животе. Приём пищи разрешён через 3–4 часа после употребления разведённой магнезии.
Санация кишечника сопровождается вздутием и болезненностью в животе. Приём пищи разрешён через 3–4 часа после употребления разведённой магнезии.


 В основе методики лежит способность клетчатки «выметать» из кишечника все шлаки, не нарушая равновесия местной микрофлоры.
В основе методики лежит способность клетчатки «выметать» из кишечника все шлаки, не нарушая равновесия местной микрофлоры. Если нужно почистить ЖКТ быстро, то стоит воспользоваться клизмой. Помимо выведения токсинов, улучшается работа печени. Клизмирование рекомендуется практиковать ежегодно, осенью и весной. Методика будет полезна при хронических запорах, наличии лишнего веса.
Если нужно почистить ЖКТ быстро, то стоит воспользоваться клизмой. Помимо выведения токсинов, улучшается работа печени. Клизмирование рекомендуется практиковать ежегодно, осенью и весной. Методика будет полезна при хронических запорах, наличии лишнего веса. Загрузка…
Загрузка…
















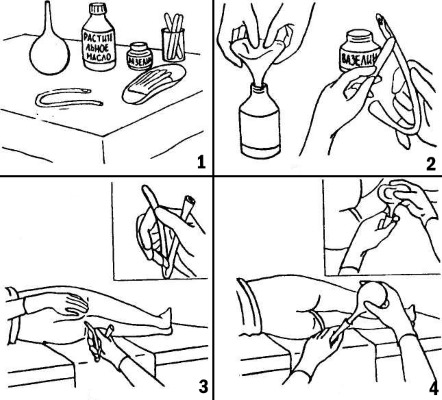
 Очищение кишечника в домашних условиях можно провести с применением клизм и народных средств – травяных отваров, льняных зерен, касторового масла.
Очищение кишечника в домашних условиях можно провести с применением клизм и народных средств – травяных отваров, льняных зерен, касторового масла.







 В организме взрослого человека в среднем содержится 1.5-2 кг шлаков, большая часть которых приходится на кишечник. Скопившиеся отложения негативно влияют на обменные процессы, ухудшают иммунитет и самочувствие. Очистка кишечника от шлаков и токсинов – полезная процедура, которую желательно проводить раз или два в год. Провести чистку можно самостоятельно, в домашних условиях.
В организме взрослого человека в среднем содержится 1.5-2 кг шлаков, большая часть которых приходится на кишечник. Скопившиеся отложения негативно влияют на обменные процессы, ухудшают иммунитет и самочувствие. Очистка кишечника от шлаков и токсинов – полезная процедура, которую желательно проводить раз или два в год. Провести чистку можно самостоятельно, в домашних условиях.
 Когда человек ведет здоровый образ жизни и соблюдает правильное питание, «мусора» в его кишечнике и организме намного меньше.
Когда человек ведет здоровый образ жизни и соблюдает правильное питание, «мусора» в его кишечнике и организме намного меньше.












 Загрузка…
Загрузка…














 Желудок – один из главных органов пищеварительной системы. Любые недостатки в рационе питания негативно отражаются на его работе, изменяя активность секреторного и мышечного аппаратов, а также нарушая целостность слизистой оболочки.
Желудок – один из главных органов пищеварительной системы. Любые недостатки в рационе питания негативно отражаются на его работе, изменяя активность секреторного и мышечного аппаратов, а также нарушая целостность слизистой оболочки. Последние научные работы показывают, что имбирь эффективен для коррекции ряда диспепсических расстройств (тошнота и рвота, чувство дискомфорта в эпигастральной области), устранения симптомов морской болезни, а также во время прохождения курса химиотерапии. Терапевтические эффекты имбиря сопоставимы с метоклопрамидом – лекарственным средством для купирования рвоты.
Последние научные работы показывают, что имбирь эффективен для коррекции ряда диспепсических расстройств (тошнота и рвота, чувство дискомфорта в эпигастральной области), устранения симптомов морской болезни, а также во время прохождения курса химиотерапии. Терапевтические эффекты имбиря сопоставимы с метоклопрамидом – лекарственным средством для купирования рвоты. Мята используется для терапии субъективных неприятных ощущений (тошнота, рвота, чувство переполнения желудка) за счёт содержания в листьях мощных анальгетических и противовоспалительных средств.
Мята используется для терапии субъективных неприятных ощущений (тошнота, рвота, чувство переполнения желудка) за счёт содержания в листьях мощных анальгетических и противовоспалительных средств. Кислоты, которые содержатся в яблочном уксусе, нейтрализуют усвоение организмом крахмала. Кроме того, это средство способствует нормализации микрофлоры всех отделов ЖКТ за счет повышения числа полезных бактерий и уменьшения популяции патогенных и условно-патогенных микроорганизмов.
Кислоты, которые содержатся в яблочном уксусе, нейтрализуют усвоение организмом крахмала. Кроме того, это средство способствует нормализации микрофлоры всех отделов ЖКТ за счет повышения числа полезных бактерий и уменьшения популяции патогенных и условно-патогенных микроорганизмов. Пробиотики – это полезные для микрофлоры кишечника бактерии, которые крайне необходимы организму для формирования местных факторов иммунитета в пищеварительной трубке и адекватного переваривания продуктов.
Пробиотики – это полезные для микрофлоры кишечника бактерии, которые крайне необходимы организму для формирования местных факторов иммунитета в пищеварительной трубке и адекватного переваривания продуктов. В норме соляная кислота секретируется париетальными клетками желудка. Она расщепляет ряд белков и обеспечивает первичную антисептическую обработку пищи, препятствуя попаданию различных патологических агентов в нижние отделы желудочно-кишечного тракта.
В норме соляная кислота секретируется париетальными клетками желудка. Она расщепляет ряд белков и обеспечивает первичную антисептическую обработку пищи, препятствуя попаданию различных патологических агентов в нижние отделы желудочно-кишечного тракта. Регулярное употребление рыбы (сельдь, треска, горбуша, сёмга) полезно для лиц, страдающих хроническими гастритами, колитами и прочими патологиями со стороны желудка.
Регулярное употребление рыбы (сельдь, треска, горбуша, сёмга) полезно для лиц, страдающих хроническими гастритами, колитами и прочими патологиями со стороны желудка. В составе яблок имеется множество витаминов (С, В1, В2, В6, Е, Р), макро- и микроэлементов (кальций, калий, железо, магний, фосфор, бор, йод, медь, хром, никель, цинк), органических кислот, пектинов и сахаров.
В составе яблок имеется множество витаминов (С, В1, В2, В6, Е, Р), макро- и микроэлементов (кальций, калий, железо, магний, фосфор, бор, йод, медь, хром, никель, цинк), органических кислот, пектинов и сахаров. Существует большое количество вредных и тяжелых продуктов, частое употребление которых нарушает не только работу желудка, но и всех отделов пищеварительной системы, а также негативно сказывается на здоровье организма в целом.
Существует большое количество вредных и тяжелых продуктов, частое употребление которых нарушает не только работу желудка, но и всех отделов пищеварительной системы, а также негативно сказывается на здоровье организма в целом. Для поддержания здоровья желудка необходимо соблюдать определенные рекомендации по правильному питанию. Это позволит не только улучшить симптоматику имеющихся заболеваний, но и предотвратить появление новых.
Для поддержания здоровья желудка необходимо соблюдать определенные рекомендации по правильному питанию. Это позволит не только улучшить симптоматику имеющихся заболеваний, но и предотвратить появление новых.



 Полное исключение подобных продуктов из рациона и заметные ограничения другой еды, которая может быть опасной, снижают риск неприятных симптомов и болезней.
Полное исключение подобных продуктов из рациона и заметные ограничения другой еды, которая может быть опасной, снижают риск неприятных симптомов и болезней.
 Алкоголь
Алкоголь









.jpg)




 Здравствуйте, друзья! Сегодня тема: Как укрепить тонкие ногти. Здесь вы получите простые, доступные рекомендации, как укрепить тонкие ногти. Тонкие ногти могут быть из-за неправильного ухода или по причине наследственности из-за короткого корня.
Здравствуйте, друзья! Сегодня тема: Как укрепить тонкие ногти. Здесь вы получите простые, доступные рекомендации, как укрепить тонкие ногти. Тонкие ногти могут быть из-за неправильного ухода или по причине наследственности из-за короткого корня. Ногти курильщиков сильно портятся
Ногти курильщиков сильно портятся БАД КальциД +Магний
БАД КальциД +Магний Calcium nail care
Calcium nail care

 защищайте руки перчатками всегда, когда выходите на улицу, особенно в жаркие дни и при низких температурах;
защищайте руки перчатками всегда, когда выходите на улицу, особенно в жаркие дни и при низких температурах;