При обострении гастрита что можно есть а что кушать нельзя
Эрозивный гастрит – разновидность воспаления слизистой желудка, отличающаяся появлениями эрозий (язвочек) на стенках. Причинами возникновения становятся бактерии, некачественная пища, агрессивные вещества, попавшие в желудок. Лечение эрозивного гастрита занимает длительное время.
Из-за эрозий способно начаться кровотечение. Наступает опасный момент, когда язвочки заняли обширную часть желудка, кровь течет из множества образований одновременно.
Эрозийный гастрит проявляется болью, изжогой, отрыжкой, нарушениями стула. Диагностировать болезнь возможно при помощи эндоскопического метода исследования желудочно-кишечного тракта (фиброгастродуоденоскопии). Перед процедурой потребуется голодать в течение 12 часов, не курить.
Фиброгастродуоденоскопия
Выделяют ряд видов эрозивного гастрита:
- Острая форма проявляется рвотой с кровью и темным жидким калом, причиной возникновения становятся ожоги и травмы.
- Хроническая форма возникает в результате активности бактерий и применения отдельных препаратов.
- Эрозивный антральный гастрит поражает нижнюю часть желудка, начинается из-за патогенных бактерий.
- Рефлюксная форма развивается из-за выплеска жидкостей из двенадцатиперстной кишки.
- При идиопатической форме симптомы отсутствуют. Больной не обращается к врачу, пока не появляется кровотечение.
Лечение эрозивного гастрита полагается проводить под контролем гастроэнтеролога. Лечить болезнь допустимо медикаментозными средствами либо использовать средства народной медицины в дополнение к основному лечению. Нельзя забывать о правильном питании, особенно при обострении гастрита. Требуется помнить, какие продукты запрещены к употреблению при заболевании, нарушение курса лечения и рекомендаций врача приводит к осложнениям.
Питание при эрозивном гастрите
Диета при гастрите признана важной частью лечения. Выбор продуктов зависит от степени развития болезни. Благодаря правильному питанию восстанавливается слизистая оболочка желудка.
К правилам употребления пищи при гастрите относят: небольшие порции 4-6 раз в день, повторяющиеся по установленному распорядку дня. Нельзя принимать пищу быстро, проглатывая еду непрожёванными кусками. Блюда не должны быть горячими или холодными, избегая повредить слизистую желудка.
Питание при остром эрозивном гастрите
Диета при остром эрозивном гастрите подразумевает строгое ограничение продуктов, введение набора полезных и регулирующих кислотность желудка элементов питания. Когда болезнь пойдет на спад, разрешено слегка расширить рацион.
В первый день появления признаков гастрита рекомендуется голодать. На второй день можно съесть
Что можно есть при обострении гастрита
Гастритом называется процесс воспаления слизистой желудка. При обострении, как правило, пациент ощущает сильные и острые боли, обхватывающие верхнюю часть живота; при этом сопутствующими симптомами могут быть тошнотворное состояние или нередко сама рвота; общее состояние пациента могут дополнять приступы головокружения и слабости. При подозрениях на возникновение острого гастрита, надо немедленно пройти обследование в медицинском учреждении, а если течение болезни проходит тяжело – не исключена госпитализация пациента. После окончания курса лечения достаточно высока вероятность перехода болезни в хроническую форму, хотя, надо, заметить, что нередко хронический гастрит представляет собой самостоятельное заболевание.
 В большинстве случаев обострения заболевания связаны с нарушения правильного питания, а также с употреблением алкоголя и частого курения на голодный желудок. Спиртное и сигареты, даже в умеренном их употреблении, сами по себе несут вред для всего организма. А если пациент не отказывает себе в удовольствие выпить рюмку-другую спиртного натощак да еще все это «закусить» сигаретой, то можно представить, как страдает от этого слизистая желудка. Отсюда и возникают подобные состояния. Проявляются они резкими болями и сопутствующими им тотальными нарушениями функций системы пищеварения. В связи с этим вопрос питания при обострении гастрита играет далеко не второстепенную роль наряду со специализированным медикаментозным лечением. На вопрос, что можно есть при обострении гастрита, будет рассказано ниже. Но прежде общая информация об этой болезни.
В большинстве случаев обострения заболевания связаны с нарушения правильного питания, а также с употреблением алкоголя и частого курения на голодный желудок. Спиртное и сигареты, даже в умеренном их употреблении, сами по себе несут вред для всего организма. А если пациент не отказывает себе в удовольствие выпить рюмку-другую спиртного натощак да еще все это «закусить» сигаретой, то можно представить, как страдает от этого слизистая желудка. Отсюда и возникают подобные состояния. Проявляются они резкими болями и сопутствующими им тотальными нарушениями функций системы пищеварения. В связи с этим вопрос питания при обострении гастрита играет далеко не второстепенную роль наряду со специализированным медикаментозным лечением. На вопрос, что можно есть при обострении гастрита, будет рассказано ниже. Но прежде общая информация об этой болезни.
Существует две формы течения заболевания:
- острая;
- хроническая.
Причины гастрита
Причин возникновения гастрита множество. Одним из факторов является открытая не так давно бактерия Helicobacter pylori. Колонизируя слизистую желудка, нередко способствует обострению гастрита, который имеет повышенную кислотность. Также развитию острого гастрита провоцируют и такие факторы:
- как результат кислотных или щелочных отравлений пациента;
- вследствие перенесенного сильного радиационного поражения;
- употребление в больших количествах определенных лекарственных средств, одним из которых, например, является аспирин. Раздражающе действуют на слизистую желудка также отдельные виды антибиотиков, а также салицилаты, сульфаниламиды и другие;
- в результате профессионального отравления соединениями свинца, металлической и угольной пылью и другими;
- пациент страдает болезнями почек подагрой, и, как следствие эндогенные интоксикаций, когда происходит выделение слизистой оболочкой мочевины, мочевой кислоты, индола;
- нарушение пациентом режима питания, выраженное чрезмерным употреблением острой и трудно перевариваемой пищи, при этом еда всухомятку и плохое ее пережевывание;
- чрезмерно горячие блюда и напитки;
- неумеренное количество крепкого алкоголя.
- курение на голодный желудок
Основываясь на вышесказанном, можно прийти к выводу, что обострению гастрита могут способствовать разные факторы. И главной из причиной данной болезни является игнорирование соблюдения норм правильного питания. Не стоит увлекаться острой, жирной пищей, но уж если обойтись без этого трудно, то употреблять совсем немного, чтобы не дать повода для развития тяжелый последствий как гастрит. Многие ошибочно считают, что данная болезнь не очень опасна. К сожалению это не так. Ведь это заболевание опасно тем, что может вести за собой целую цепь других болезней. На основе гастрита может проявиться язва, опухоль.
Поэтому избегайте разного рода перекусов, тщательно пережевывайте пищу, ведь в противном случае могут травмироваться стенки желудка, а это в свою очередь приведет к воспалениям слизистой. Не совершайте не обдуманных и бесконтрольных поступков – типа голодания, а также перееданий. Крайне нежелательно питаться перед отходом ко сну, а тем более плотно приправив все это спиртными напитками. Вредит сильно желудку и такие нарушения режима питания, как употребление сильно холодных и горячих блюд. Меньше надо волноваться, ведь стресс также оказывает громадное влияние на проявление гастрита.
Симптомы
При остром гастрите появляются следующие характерные признаки:
- пациент испытывает острые или ноющие боли, они, как правило, локализуются в районе живота – в верхней его части, при этом они могут обостряться или, напротив, исчезать в процессе еды;
- спустя четыре или восемь часов после употребления острых продуктов, пациент испытывает тяжесть в желудке:
- состояние пациента характеризуется общей слабостью;
- возможно появление головокружений;
- пациент жалуется на отсутствие аппетита;
- характерно наличие либо одного или сразу всех признаков: диареи, тошноты и рвоты;
- появление глубокой отрыжки, метеоризма; верхняя часть живота кажется переполненной после принятия пищи и другие симптомы.
Пациент бледнеет, язык покрывается белым налетом, данные симптомы могут сопровождаться течением слюны, или, напротив, сухостью в ротовой полости. Если у пациента проявились не все характерные признаки острого гастрита, а у многих они бывают смазанными и слабыми, не стоит пытаться перенести боль с помощью обезболивающих. Ведь подавить признаки проявления болезни – это не значит избавиться от нее. В таком случае возрастает риск, что острый гастрит постепенно перейдет в хроническую форму.
В период лечения острого гастрита пациенту рекомендуется диета, которая является дополнением к обволакивающим средствам, направленным на снижение агрессивности воздействия желудочного сока, например, альмагель.
Диагностика
Когда у пациента появляется первое подозрение на гастрит, ему следует не избегать визита к врачу, надеясь на то, что само пройдет. Только врач сможет своевременно провести с пациентом обследование, на основе чего постановить единственно верный диагноз. К тому же самостоятельно, без врачебного опыта и соответствующей диагностики, невозможно точно установить наличие заболевания. Ведь, несмотря на выраженность симптомов обострения гастрита, они не могут быть полным и единственным отражением заболевания. Поэтому диагностированием должны заниматься квалифицированные специалисты, в частности, данная проблема в компетенции гастроэнтеролога.
Чтобы уточнить диагноз и определить формы болезни, пациент направляется на необходимые обследования:
- пациенту назначается прохождение гастроскопии;
- необходимо проверка методом ультразвукового исследования;
- применяется забор клеток для проведения баканализа поврежденных и незатронутых воспалением участков желудка.
Гастроскопия. Для проведения анализа используется небольшого диаметра трубка, имеющая оптическое устройство на конце, с помощью которого исследуется желудок пациента. Исследование проводится по строгим правилам, которые доводятся до пациента заблаговременно, например, он не должен есть несколько часов перед гастроскопией. Непосредственно перед процедурой сестра применяет раствор атропина и обезболивающее средство, которым обрабатывается глотка пациента. После этого больной зажимает ртом специальное с отверстием устройство, через которое проталкивается медленным темпом гастроскоп. Эта неприятная для больного процедура дает хорошую возможность рассмотреть состояние внутренних органов – желудка и двенадцатиперстной кишки.
УЗИ. Очень современный и эффективный метод исследования многих заболеваний, в том числе и таких, как гастрит в период обострения. При проведении процедуры доктор, видя на экране больные места желудка, определяет по их размеры и другие данные.
Биопсия. После того, как доктор сделает надлежащий осмотр больного, он проведет процедуру забора образцов слизистой для тщательного анализа – биопсии. При таком способе больному не придется дважды «глотать» устройство, все будет сделано сразу. Понадобится лишь маленький образец ткани, и эта процедура не доставит даже малейшего вреда желудку. Исследуя ткань, взятую таким способом, доктор сможет определить вид и степень воспаленных участков слизистой. И это будет играть большую роль для дальнейшего выбора лечения. Также немаловажным является то, что с помощью биопсии можно выявить опухоли на ранней стадии.
Помимо этого пациенту назначат анализ крови, который поможет выявить анемию, а также – на наличие антител к Helicobacter pylori, анализ кала и другие.
Диета
В период обострения заболевания назначается специальная диета. Цель ее является максимально оградить желудок от негативного воздействия механических, термических и химических факторов, тем самым снизить степень воспаления и способствовать быстрейшему восстановлению слизистой оболочки.
Эта диета должна представлять собой пищу с низкой энергической ценностью, которая достигается путем употребления продуктов, в которых содержится пониженное количество углеводов, а также белков и жиров. Как правило, приготовление пищи занимает в этом процессе немаловажную роль:
- кроме того, что еда должна быть низкокалорийной, ее готовят без использования жиров, используя способы приготовления на пару или отвариванием;
- консистенция блюд должна быть жидкая, кашицеобразная или продукт подается в протертом виде;
- не рекомендуется употреблять в пищу как сильно холодные, так и горячие блюда;
- особое внимание следует уделить так же режиму питания. Отличается он от обычного большим количеством питания в день. Если здоровый человек питается в сутки не более четырех раз, то страдающий острым гастритом пациент должен увеличить это число до шести, причем питаться следует маленькими порциями.
Буквально в первый день болезни нужно полностью отказаться от пищи, можно только пить, например, шиповниковые отвары, или чай подслащенный с лимоном. Желательно пить много – не менее двух литров сутки. На следующий день уже можно употреблять жидкую пищу, а также кисели, мясные суфле и желе. На третьи сутки пациенту разрешается добавлять в меню блюда, состоящие из белых сухарей, картофельного и морковного пюре, котлет, приготовленных на пару, фрикаделек, бульона, но нежирного, компота. В дальнейшем рацион можно расширять.
Из рациона рекомендуется исключить:
- напитки, содержащие кофе, какао, а также, газированные;
- не должно быть шоколада;
- в качестве приправы должны быть исключен соус и пряности;
- не рекомендуются овощи и фрукты в сыром виде, сюда же относятся и ягоды;
- нельзя употреблять изделия из муки, особенно приготовленные на сдобном тесте, а также свежеиспеченный хлеб и другие;
- сыры, сметана, творожные изделия и кисломолочные продукты – также не должны быть в рационе.
Перечень продуктов, которые может использовать пациент:
- говядину, индейку, кролика, телятину и курицу, но мясо этих животных должно быть нежирным. В таком же виде разрешается рыба, приготовленная как пюре либо в виде парового суфле;
- пациент может побаловать себя свежим молоком и паровым омлетом, сливками, паровым творожным суфле, но творог должен быть протертым и свежеприготовленным;
- разрешено есть яйца, но они должны быть приготовленными всмятку;
- полезными будут такие блюда: жидкая манная каша, протертые каши из гречки, овсяной крупы и риса, в которые можно добавлять молоко;
- чай тоже незапрещен, но крепко заваривать его нельзя, в чай желательно добавлять молоко или сливки. Можно пить свежеприготовленные фруктовые и ягодные соки, которые обязательно разбавлять водой и сахаром; полезен будет отвар шиповника;
- в приготовленные блюда можно добавлять сливочное масло, а также растительное (рафинированное).
Диета во время ремиссии
Питание имеет различия от того, какая у пациента кислотность желудка. В том случае, когда он страдает более распространенным вариантом, то есть имеет повышенную кислотность, то ему нужно питаться частями – не менее пяти раз в сутки, конечно, соблюдая при этом строго определенные часы приема пищи и полностью убрав из рациона продукты, способные вызвать стимуляцию выделения кислоты. К этим продуктам, в частности, относятся наваристые бульоны, приготовленные из мяса, рыбы и грибов. На замену их можно взять молочные или постные супы, которые смогут выступить в роли блокиратора излишней кислоты.
Таким же отрицательным эффектом обладают спиртные напитки, крепкие кофе и чай. Поэтому пациенту следует от них воздержаться. Снизить или нейтрализовать активизацию выделения кислоты поможет сладкий сок из фруктов, минеральная бикарбонатная вода без газа, а также разные кисели и какао. Помимо этого пациент должен отказаться от любых продуктов, способных раздражающе воздействовать на слизистую желудка – среди них копченные, острые, жареные и маринованные блюда и, конечно же, под запретом консервы из мяса. Не должно быть жирного мяса, а из овощей запрещена капуста, щавель, репа, лук, нельзя есть соленья, овощи в квашенном и маринованном виде.
Перечень продуктов, которые можно употреблять:
- пациент может включить в меню блюда из пшеничного хлеба, но при этом он должен быть не свежей выпечки и изготовленным из муки высшего сорта, можно слегка его подсушить. Не следует употреблять ржаной хлеб;
- говядина должна готовиться на пару и отвариваться, можно использовать и молодую баранину, но только нежирную, также и свинину – в обрезном виде. Хорошо подходит в этот период мясо курицы, индейки, в отварном виде язык;
- как и в первые дни болезни, рыбу для приготовления используют нежирных видов, подают желательно кусками или приготовленными в виде котлет. Готовится это кушанье только в воде и или способом на пару;
- в период ремиссии пациенты могут пить молоко. Можно включать блюда из сливок, некислого кефира, простокваши. Не запрещено употребление творога, но только как суфле, а еще разрешены ленивые вареники, пудинг;
- желательно иметь в рационе, приготовленную на воде (можно и на молоке) манную кашу, а также с использованием гречневой крупы и риса;
- рекомендуется также сваренные на воде или в виде пюре овощные блюда из моркови, картофеля, цветная капусты, свеклы;
- фруктовые пюре, мед, компоты, кисель, желе;
- слабо заваренный чай с добавлением молока, сливок, а также сладкие фруктовые и ягодные соки.
Фитотерапия
Если у пациента обнаружено обострение гастрита, в таких случаях хорошо применить лекарственные настои из растений. Приготовить их не составит особых затрат времени и труда. Необходимое количество сухих растений ложится термос, заливают вскипяченной водой и дают отстояться на протяжение всей ночи. Принимают изготовленный настой до еды, по трети стакана, с учетом дробности питания – до пяти-шести раз в сутки. Пить настои нужно в среднем семь недель.
Если возникновение болезни характеризуется повышенной и нормальной кислотностью, то готовить народное средство нужно, используя такие травы как тысячелистник, зверобой, а также лен и чистотел (семена). Если пациент страдает пониженной кислотностью, то отлично помогут настои листа брусники, аира, полыни, золототысячника и другие. Желательно, чтобы в подборе средства участвовал врач-фитотерапевт.
Профилактика
Чтобы избежать обострения, нужно, во-первых, строго соблюдать ограничения по приему нежелательных при данной болезни продуктов и не допускать нарушений режима питания, где главным правилом считается – частое питание и в малых порциях. Вот отдельные простые правила:
- следить за тем, чтобы в рационе всегда присутствовала только теплая пища, (ни горячая, ни холодная), забыть на время про соки из холодильных камер, мороженное и тому подобные продукты;
- если имеется возможность, всегда запивайте минеральной водой без газа, но не запивайте чаем;
- хорошим напитков в это время будет, например, отвар шиповника.
- желательно как можно чаще питаться кисломолочными продукты, например, биокефиром, простоквашей, и наиболее полезно это делать перед отходом ко сну.
Когда по какой-то причине симптомы дадут о себе знать, пациенту непременно нужно позаботиться о диете. Если удастся распознать неприятную болезнь в самом начале, то велика вероятность того, что можно будет погасить ее в течение нескольких суток с помощью «мягкого» питания. При обострении гастрита, что можно есть? Во-первых, следует отказаться от таких напитков, как кофе, да и черный чай желательно заменить зеленым, а еще лучше, если пациент станет отдавать предпочтение ягодным витаминным напиткам из рябины, особенно хорош в этом плане шиповник, земляника и смородина. Также хорошо улучшают самочувствие и успокаивают растительные чаи.
Особенно осторожным надо быть в период праздничных застолий. Ведь даже несколько блинов могут послужить провоцирующим фактором обострения. Необходимо воздержаться от майонезных салатов, разного рода копченостей и солений, нарезки. Тщательно и со всей ответственностью подходить к употреблению спиртного. Полностью отказаться даже от бокала шампанского, равно, как и от других газосодержащих напитков. Можно лишь скрасить стол бокалом марочного вина, а также водки или коньячного напитка – но не более 50 граммами.
Перед тем, как приступить к праздничному застолью, лучше всего заранее себя обезопасить: примерно за час до этого мероприятия принять какое-нибудь обволакивающее средство, а еще лучше скушать порцию чего-нибудь легкого – например, жидкой овсянки.
Осложнения
Если не принять срочные меры для полного избавления от гастрита, то он перейдет в хронический, который будет периодически обостряться. И в итоге все это может вылиться в опасные для жизни осложнения – например, в язву желудка и как следствие этого желудочные кровотечения. Есть отдельные формы хронического гастрита, при которых значительно возрастает опасность образования опухолей. Одним словом при первых признаках, нужно принимать меры для своевременного и всестороннего обследования и лечения.
что можно а что нельзя есть
Диета при обострении гастрита имеет такое же колоссальное значение, как и медикаментозная терапия. Врачи рекомендуют своим пациентам использовать лечебную диету «стол номер 5». Но для того чтобы соблюдать правильный рацион, который позволит устранить острую стадию заболевания и сохранять ремиссию как можно дольше, необходимо разобраться в том, почему употребление тех или иных продуктов запрещено людям во время гастрита. Также подобрать для себя подходящие рецепты, которые позволят готовить полезные блюда легко и быстро.
Правила диеты в период обострения
Каждый человек, у которого был диагностирован гастрит, должен понимать, что правильное питание должно стать образом его жизни. А это невозможно в том случае, если человек не адаптирует врачебные рекомендации под собственные вкусовые предпочтения. При заболеваниях пищеварительной системы люди нередко сталкиваются с ухудшением аппетита и снижением массы тела, и один из способов решить эту проблему – сделать процесс приема пищи приятным, стимулирующим аппетит.
Питание при обострении гастрита имеет более четкие ограничения, потому что его цель:
- ускорить время выздоровления;
- снизить нагрузку на пищеварительный тракт;
- минимизировать проявление неприятных симптомов.
То есть питание человека с воспалением слизистой оболочки кишечника должно состоять из двух вариантов меню:
- Строгое на период обострения гастрита.
- Более лояльное на период ремиссии.
Во время обострения гастрита питание должно опираться на следующие правила:
- пища должна иметь мягкую консистенцию, поэтому любые продукты рекомендуется протирать или измельчать в блендере;
- пациенты должны всегда соблюдать принцип дробного питания: питаться маленькими порциями через каждые 3 часа;
- ужин должен происходить за 4 часа до сна, если позже чувство голода вновь даст о себе знать, можно выпить стакан молока;
- важно обращать пристальное внимание на температуру пищи: она не должна быть обжигающе-горячей или, напротив, холодной;
- блюда лучше выбирать приготовленные на пару, полностью отказавшись от жареной еды;
- не стоит есть трудноперевариваемую пищу – орехи, семечки.
Как долго будет продолжаться строгая диета, определяет лечащий врач. Обычно правила необходимо неукоснительно соблюдать на протяжении 14 дней при первых признаках обострения, одновременно получая медикаментозную терапию. После этого можно плавно переходить на более лояльный рацион, следя за изменением своего самочувствия.
Что можно есть при обострении гастрита
Во время обострения гастрита слизистая оболочка желудка воспалена, поэтому пища должна оказывать максимально щадящее воздействие на слизистую, не раздражать ее. Хорошим признаком правильно выбранного меню является улучшение общего самочувствия, отсутствие после приема пищи тошноты и боли в эпигастральной области.
Во время диеты при гастрите в стадии обострения можно кушать продукты из приведенной таблицы.
| Молочная продукция | Сливки, творог, твердый сыр, молоко. |
| Мясо | Нежирная рыба, куриное мясо, индейка. |
| Яйца | Яйца всмятку, омлет на пару. |
| Вторые блюда | Гречка, овсяная каша, манка, макаронная запеканка, овощные пюре. |
| Супы | Вегетарианские супы-пюре, нежирные бульоны. |
| Напитки | Некрепкий чай с молоком, кисель, разбавленные водой соки. |
| Масло | Любое растительное, сливочное. |
| Хлеб | Белый слегка подсушенный хлеб. |
Людям с гастритом категорически не рекомендуется терпеть чувство голода. Во избежание ситуаций, когда время приема пищи пришло вне дома, а найти в ближайших точках общепита и магазинах подходящие для перекуса продукты невозможно, необходимо носить с собой полезные продукты, при помощи которых можно утолить чувство голода.
Что запрещено есть при обострении гастрита
Для безопасной диеты во время обострения воспалительного процесса в желудке важно запомнить, что нельзя есть. Эти напитки, блюда и продукты оказывают раздражающее воздействие на слизистую оболочку желудка.
| Напитки | Алкоголь, крепкий чай и кофе, квас. |
| Мясо | Колбасы и сосиски, копчености, сало. |
| Молочная продукция | Кефир, плавленые и соленые сыры. |
| Десерты | Мороженое, шоколад. |
| Другие продукты | Грибы, бобы, горох. |
Под категорическим запретом и в стадии обострения, и в стадии ремиссии находятся консервы и фастфуд. Список продуктов, запрещенных к употреблению, можно дополнить, исходя из реакции организма человека на конкретный продукт. Важно чутко прислушиваться к своему организму, исключая те продукты, после которых обостряются симптомы болезни:
- тошнота,
- боль,
- изжога,
- отрыжка.
Примерное меню диеты
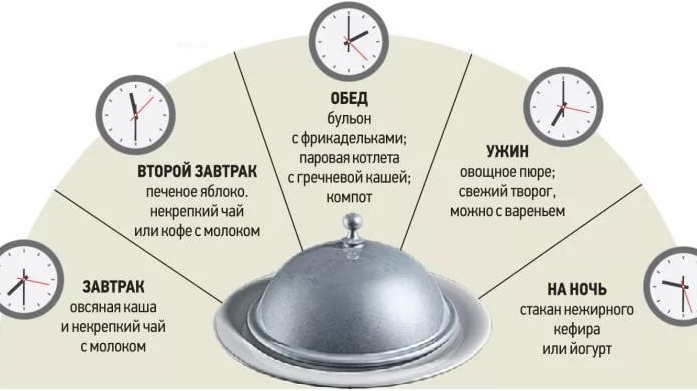
Пациенту важно разработать для себя персональное меню при обострении гастрита, расписав варианты завтраков, обедов, ужинов и перекусов на каждый день. За основу можно взять следующий вариант питания.
| Завтрак | Начинать прием пищи лучше всего со стакана воды комнатной температуры натощак. Через 15 минут нужно съесть вязкую кашу, например, овсянку. Кашу из других круп следует варить дольше обычного, а потом измельчить блендером. Дополнить завтрак можно кусочком сыра, сливочным маслом, ломтиком подсушенного хлеба, чаем или кофейным напитком с молоком. |
| Второй завтрак | Через 2-3 часа после завтрака необходимо перекусить чаем или кофе с молоком, сладким йогуртом или печеным яблоком. |
| Обед | На обед следует есть суп-пюре или бульон, на второе – мясо, рыбу или курицу на пару с гарниром из разваренной крупы. Если во время приема пищи ощущается тяжесть в животе, можно разделить первое и второе блюдо на два обособленных приема пищи с интервалом 2-3 часа. Дополнить обед можно компотом из сухофруктов. |
| Ужин | На ужин можно употреблять пюре из вареных овощей, творог или творожный сырок, мясные биточки или тефтельки на пару. |
| Перед сном | Перед сном можно выпить теплого молока или кефира, если нет дискомфорта. |
Правильный рацион предполагает баланс нутриентов: белков, жиров и углеводов. Расписать меню лучше заранее на несколько дней вперед, чтобы процесс приготовления пищи не причинял много хлопот. В таком случае шансы на то, что человек не нарушит режим лечебного питания, существенно выше, а следовательно, вероятность быстрого выздоровления (достижения фазы ремиссии гастрита) тоже увеличивается.
Рецепты блюд
Для того чтобы понять, как должны выглядеть блюда при обострении заболевания, можно рассмотреть пример первого и второго блюда, а также десерта.
Вариант первого блюда – суп-пюре из овсянки
Такое блюдо является универсальным для больных с острым гастритом, так как консистенция супа обволакивает стенки желудка, легко переваривается, надолго дает ощущение сытости.
Для приготовления понадобятся:
- 1/3 стакана овсянки;
- 1 яйцо;
- 50 мл сливок;
- небольшой кусочек сливочного масла.
Овсянку необходимо сварить в большом количестве воды, затем измельчить при помощи блендера и добавить горячей воды, чтобы каша приобрела более жидкую консистенцию. В отдельной миске взбивается яйцо со сливками при помощи миксера или венчика. Емкость с разведенной в воде кашей ставится на огонь, яично-сливочная смесь вливается туда тонкой струйкой при непрерывном помешивании. После того как консистенция станет однородной, кастрюлю можно снять с огня. В готовое блюдо добавляется маленький кусочек сливочного масла.
Вариант второго блюда – мясные биточки
От котлет такое блюдо отличается более легким составом и мягкой консистенцией, поэтому биточки лучше усваиваются в желудке во время гастрита.
Для приготовления потребуются:
- мясо;
- размоченная в молоке булочка.
Продукты измельчаются в мясорубке, при этом можно прокрутить фарш несколько раз, чтобы мясо максимально измельчилось. Мокрыми руками из фарша формируются биточки, которые затем укладываются в пароварку. Время приготовления зависит от используемого мяса: куриные биточки будут полностью готовы уже через 25-30 минут, для биточков из говядины или свинины потребуется не менее 45 минут.
На гарнир к блюду можно приготовить гречневую кашу, добавив больше воды и увеличив время приготовления.
Вариант десерта – творожный крем
Для приготовления потребуются:
- 1 желток;
- 200 грамм творога;
- 1 столовые ложки сахара;
- 1-2 столовые ложки муки;
- молоко.
В миске необходимо взбить при помощи венчика или вилки желток с сахаром, добавить муку. Получившаяся консистенция должна напоминать сметану. В нее вливается кипящее молоко, перемешивается и оставляется остывать. В это время нужно взять творог и пропустить его через сито, чтобы гранулированный продукт стал похожим на крем. Перетертый творог соединяется с яичным кремом, тщательно перемешивается.
Готовое блюдо можно дополнить корицей или ванильным сахаром.
Основные правила составления меню, примеры и рецепты полезных завтраков, обедов и ужинов в стадии обострении гастрита.
Молочно-ягодный кисель
Еще один вариант десерта, который можно употреблять в качестве второго завтрака или перед сном. Обычно кисель всегда рекомендуется людям с гастритом, так как его вязкая обволакивающая консистенция благотворно влияет на воспаленные стенки желудка. Но ягодный кисель может быть кислым, что спровоцирует приступ боли, а кисели без использования фруктов и ягод значительно уступают первым по вкусовым качествам. Молочно-ягодный кисель имеет приятный нежный вкус, но при этом не раздражает стенки желудка.
Для приготовления потребуется:
- молоко и вишневый сок в равной пропорции;
- сахар;
- крахмал.
Молоко следует довести до кипения, добавить в него сахар и крахмал, тщательно размешать и оставить остывать. Когда молоко будет загустевать из-за набухающего крахмала, в него необходимо влить сок, и перемешать напиток до образования однородной массы.
Загрузка…При обострении гастрита, что можно есть
При обострении гастрита наблюдается болезненное состояние и воспаление желудка, во многих случаях исключительно естественные методы терапии и введение диеты могут помочь облегчить симптоматические проявления, связанные с этим заболеванием.
Действительно, выбор диеты играет очень большую роль в профилактике и лечении данного состояния.
Так, какие же продукты необходимо потреблять, чтобы помочь восстановлению желудочной стенки при обострении гастрита?
С другой стороны, какие продукты следует избегать, чтобы достичь определенного облегчения при наличии подобного недуга?
Для ответа на все эти вопросы необходимо рассмотреть, прежде всего, основные принципы правильного питания при наличии проблем с желудочно-кишечном трактом.
Описание принципов питания
Во время составления диеты при обострении заболевания исходят из двух основных принципов: пища должна обеспечивать минимальный раздражающий эффект на желудок, а также быть легко усваиваемой.
Отрицательное влияние тепловых факторов может быть связано с потреблением слишком горячей или холодной пищи. Оптимальной температурой для нормального приготовления продуктом считается температура тела.
Продукты, которые имеют температуру менее 18 и 63 градусов по Цельсию могут раздражать стенку желудка.
Таким образом, чрезмерно холодные блюда ускоряют опорожнение желудка и пища не успевает перевариться, а слишком горячие – вызывают задержку пищи в пищеварительном тракте, что также нежелательно.
Механическое воздействие на желудок может зависеть от объема пищи, ее термообработки и состава. Употребление большого количества пищи за раз – это яркий пример чрезмерной нагрузки на желудок.
Поэтому больному с гастритом нужно есть небольшие порции 4-5 раз в день, а во время обострения болезни – 5-6 раз. Лучше всего соблюдать точное время приема пищи.
Организм привыкает к графику питания и в соответствии с ним будет производить пищеварительные соки. Перерыв между утренней и послеобеденной трапезой не должен превышать 10-11 часов.
Для организма наиболее легкоусвояемая пища – вареная, тушеная, приготовленная на пару или запеченная в духовке. Этим объясняется запрет на употребление в пищу всего жареного и копченого.
Пища должна быть мягкой и пастообразной. Есть ее нужно медленно, очень важно при этом тщательно пережевывать еду.
В этом случае пища будет лучше усваиваться и организм успеет подготовиться к процессу пищеварения.
Должны быть исключены из диеты при обострении заболевания продукты, содержащие большое количество соединительной ткани в виде волокна. Такие продукты оказывают сильное механическое воздействие на желудок.
Раздражающее действие на организм могут оказывать химические компоненты пищи: эфирные масла, соли, кислоты, спирты, альдегиды (образующиеся при обжаривании и курении), углекислый газ.
Поэтому из рациона исключаются соленые и маринованные продукты, специи, травы, газированные напитки, алкоголь, крепкий кофе и чай.
Что можно есть при гастрите?
Употребление продуктов с высоким содержанием клетчатки не должно усиливать боли в желудке, так как клетчатка является жизненно важной частью пищеварительного тракта.
Продукты с высоким содержанием клетчатки включают фрукты и овощи, у которых есть шелуха, цельные зерна и приготовленные сушеные бобы.
Что касается напитков, чаи без кофеина могут не вызвать у человека никаких проблем и, как правило, потреблять их безопасно.
Некоторые магазины здоровой пищи продают даже кока-колу, которая на вкус во многом похожа на стандартный напиток, только без большого количества сахара и кофеина.
Также можно пить фруктовые напитки с низким содержанием кислот, такие как яблочный, грушевый и виноградный соки.
Нужно есть достаточное количество цельнозерновых хлебобулочных изделий и продуктов, содержащих крахмал, для облегчения обострения гастрита.
Продукты, которые подпадают под эту категорию, включают:
- спагетти;
- отваренный рис;
- овсянку;
- картофельное пюре;
- соленые крекеры.
С другой стороны, необходимо избегать потребления пирожков, рогаликов, булочек (т.е. мучные изделия преимущественно на муке высшего сорта), чипсов, жареного картофеля и картошки фри, потому что они могут раздражать стенку желудка.
Фрукты, которые должны быть включены в здоровую диету для облегчения гастрита, это – яблоки, персики, груши, апельсины, яблочный соус, виноград, киви, дыни и бананы.
Любые фрукты, которые не содержат кислотного основания, должны быть прекрасными для больного желудка, а фрукты в целом должны потребляться от 2 до 3 порций в день.
Также можно включить белок в рацион питания при обострении болезни, а также есть много диетического мяса.
Рыба, морепродукты, индейка и курица – все это хорошие мясные продукты, которые не причинят желудку никакого вреда.
Арахисовое масло, яйца, творог и тофу также можно применять для приготовления различных блюд в качестве белковых источников, если пациент не желает включать мясо в рацион питания для лечения вышеуказанного заболевания.
Есть творог при обострении гастрита разрешено почти без ограничений. Желательно использовать лишь свежий или протертый творог. Кроме этого, можно подавать творог в форме суфле.
Творог имеет в своем составе целый витаминный и минеральный комплекс. В частности, творог содержит кальций, фосфор, калий, железо, магний.
Творог усваивается намного быстрее, чем любой другой продукт. К тому же при употреблении нежирных творожных продуктов не наблюдается увеличение объема холестерина в организме.
При высокой секреции кислоты правильно будет отказаться от потребления такого кисломолочного продукта, как творог, за исключением творожного суфле, запеканок и сырников.
При гастрите с низким уровнем кислотности рекомендуется диета, в составе которой имеется как творог, так и все остальные изделия из него. Однако, есть их можно только в умеренных объемах.
Оливковое масло является не только полезным жиром, когда используется в умеренных количествах, но также довольно полезно для больных гастритом.
Нужно при возможности постараться заменять растительное масло оливковым.
Сафлоровое масло – еще одно масло, которое также можно использовать при обострении гастрита. Рекомендуемая доза составляет 2-4 порции в день. Одна порция – одна чайная ложка.
К счастью, обострение указанного выше недуга, как правило, можно предотвратить и решить проблему с ЖКТ, регулируя рацион питания и избегая продуктов, которые раздражают желудок.
Хотя может потребоваться некоторое время, чтобы выяснить, какие продукты являются раздражителями для желудка, всем больным рекомендуется придерживаться легкой диеты.
При наличии серьезных обострений болезни, больному врач может назначить более жесткую диету.
Первые два-три дня рацион будет состоять из легкого слизистого супа из зерновых, отварных блюд, молочных или овощных бульонов, жидкой и протертой каши с растительным маслом.
Через 5-7 дней пациенту можно переходить на диету № 1б, которая, помимо вышеперечисленного, позволяет больному употреблять паровые котлеты, супы с добавлением протертых овощей, пшеничные крекеры.
В обеих диетах пища должна быть жидкой и пюреобразной.
В дальнейшем в течение 1-2 месяцев рекомендуется соблюдать диету № 1. С этим типом диеты пищу необязательно перемалывать.
Помимо всего прочего, можно использовать сливки, некислую сметану или творог. В диетический рацион можно включать вареные или тушеные овощи (кроме капусты), сладкие фрукты.
Постепенно пациенту можно переходить на диету, подразумевающую исключение только химических раздражителей желудка (диету № 5).
Список утвержденных продуктов не изменяется, ограничивается лишь использование жиров.
В будущем пациентам с хроническим гастритом можно соблюдать диету, которая исключает агрессивные для стенки желудка продукты: жирное мясо и домашнюю птицу, животные жиры, пряную пищу, специи, пережаренные и копченые продукты, грибы (диету № 15).
Питание для гастрита с низкой кислотностью обеспечивается диетой № 1 или № 2. Принципы первой уже были рассмотрены.
Диета № 2 специально разработана для пациентов с гастритом с низкой кислотностью и его обострениями.
Она позволяет потреблять зерновые и овощные супы, приготовленные на обезжиренном мясе, рыбе или грибном бульоне. Мясо и домашнюю птицу можно принимать в пищу, но они должны быть нежирными.
Мясо можно даже пожарить, но без образования грубой корки. Допускается приготовление омлета с добавлением нежирного молока, прием в пищу нежирной сметаны и обезжиренного творога, твердого сыра. Яйца используются в виде омлетов.
Что нельзя есть во время гастрита
Избегая употребления продуктов-раздражителей для желудка, можно значительно облегчить состояние желудка при обострении гастрита.
Важно знать, какие именно продукты входят в данную категорию, то есть, какие именно продукты нельзя есть во время обострения заболеваний ЖКТ.
В частности, пряные продукты однозначно следует избегать при обострении гастрита. Дело в том, что специи в пище могут раздражать уже воспаленную оболочку желудка, ухудшая имеющуюся симптоматику.
Поэтому можно исключить из рациона паприку, молотый перец, любые травы и прочие специи.
Еще одним раздражителем для стенки желудка является кислая пища. Она включает в себя такие продукты, как зерновые, сахар, свежее и обработанное мясо, газированные и подслащенные напитки.
Жирная пища тяжелая для пищеварительного тракта, она плохо усваивается, в связи с чем, необходимо исключить ее из рациона при обострении.
Более того, исследования на животных обнаружили, что потребление продуктов, которые являются жирными или с большим содержанием холестерин, всего за 3-4 месяца могут спровоцировать обострение гастрита.
Излишне говорить, что если у человека уже есть подобная проблема, ему следует избегать подобных продуктов.
Кофеин тоже может усугубить состояние раздраженной стенки живота, поэтому доктора не рекомендуют пить кофе или любые другие напитки, содержащие кофеин.
Упакованные продукты или те, которые подвергались интенсивной обработке, лучше избегать, потому что химические вещества, консерванты и искусственные ароматизаторы могут быть потенциальными источниками раздражения и воспаления желудка.
Поскольку алкоголь был отмечен как одна из главных причин гастрита, пациенту необходимо либо наотрез отказаться от спиртного при наличии болезни, либо сократить его потребление до минимума.
Нельзя употреблять алкоголь при появлении обострения болезней, связанных с ЖКТ.
Полезное видео
Диета при обострении гастрита
Обострение хронического гастрита характеризуется раздражением воспаленной слизистой оболочки желудка и нарушением ее пищеварительной функции. Поэтому диета при этом состоянии должна быть полноценной и, главное, щадящей желудок.
Общая характеристика
При выраженном обострении пища должна быть протертой.Калорийность питания должна составлять 2800–3000 ккал в сутки. Питание должно быть дробным, т. е. не реже 5 раз в день, а при возможности – и чаще (до 6–8 раз в день), небольшими порциями.
Объем выпиваемой жидкости (в том числе супов) при выраженном обострении уменьшают до 1,5 л.
В отечественной медицинской практике при обострении хронического гастрита назначают вначале диету № 1а, через 2–3 дня – № 1б, при стихающем обострении (через неделю) – диету № 1, вначале протертую, затем обычную.
Механическое щажение желудка
При выраженном обострении пища должна быть протертой. Готовятся слизистые супы (например, рисовый). Супы-пюре, в основном молочные, рисовые, вермишелевые, добавляются через 2 дня.
Овощи включают в рацион через 3–5 дней в виде пюре. На 2–3-й день можно есть кашу-размазню (манную, рисовую) или протертую гречневую.
Исключается грубая клетчатка в виде сырых овощей и фруктов, а также бобовых.
Блюда не должны быть горячими или холодными.
Ржаной хлеб, любой свежий хлеб и выпечка должны быть исключены из диеты.
Химическое щажение желудка
Из питания придется исключить все продукты, стимулирующие выработку желудочного сока, содержащие раздражающие вещества.
Ограничивают соль до 10 г в сутки. Не рекомендуется употреблять консервы, копченые продукты, колбасы, соленья и маринады.
Больным с обострением хронического гастрита запрещено есть жирное мясо и рыбу, бульоны и наваристые супы, жареные блюда (в том числе яичницу).
Устраняются кислые продукты – ягоды, майонез, квас и т. д. Не рекомендуется есть кисломолочные продукты, например, кефир.
Ни в коем случае нельзя употреблять пряности и специи – горчицу, перец, хрен и проч. Они не только раздражают слизистую желудка, но и способствуют выработке желудочного сока, что усиливает воспаление.
Что можно есть:
Предпочтение отдается блюдам отварным или приготовленным на пару.- Легкоусваиваемые белковые блюда – нежирное мясо и рыба в виде фрикаделек, паровых котлет, суфле. Яйца в виде белкового омлета или всмятку. Полезно молоко, сливки, творог с небольшим количеством сметаны (при расширении диеты). Рекомендуется обязательно выпивать стакан молока на ночь. При непереносимости молока оно может быть заменено некислым кефиром или йогуртом.
- Жиры преимущественно растительные для заправки блюд (особенно полезно оливковое масло). Кроме того, необходимо съедать до 60 г сливочного масла в день для ускорения заживления слизистой оболочки.
- Углеводы в составе каш (рисовая, манная, гречневая). Можно использовать каши для детского питания. Рекомендуются вермишелевые запеканки без корочки, протертые пудинги. При улучшении самочувствия в питание добавляют пюре из отварных овощей (картофель, свекла, морковь).
- Из напитков особенно рекомендуется отвар шиповника. Можно пить некрепкий чай с молоком, зеленый чай. Хороший заживляющий эффект оказывают кисели из сладких ягод и фруктов с добавлением меда. Полезны сладкие фруктовые соки, разведенные водой 1:1.
Что запрещено:
- Жирные, жареные блюда.
- Соленые, копченые, консервированные, кислые продукты.
- Сырые овощи, грибы, бобовые, кукуруза.
- Свежий хлеб.
- Крепкий чай, кофе, шоколад, алкоголь, квас, мороженое.
- Соусы и пряности.
Меню в первые 7 дней обострения гастрита
8.00: 2 яйца всмятку, 1 стакан молока.
11.00: фруктовое желе, 1 стакан молока.
14.00: протертый рисовый суп, суфле из телятины, кисель из абрикосов.
17.00: 1/2 стакана отвара шиповника, 1 стакан молока.
20.00: одно яйцо всмятку, манная каша-размазня со сливочным маслом.
22.00: 1 стакан молока перед сном.
Меню на второй неделе обострения гастрита
8-00: протертая гречневая каша, рыбные фрикадельки на пару, 1 стакан молока.
11.00: кисель из ягод малины.
14.00: протертый вермишелевый суп на молоке, паровая мясная котлета с картофельным пюре с добавлением сливочного масла, желе из фруктов, белые сухарики.
17.00: отвар шиповника с медом.
20.00: мясное суфле, кисель из фруктов, белые сухарики.
22.00: стакан молока.
Меню при стихающем обострении гастрита
8.00: 1 яйцо всмятку, манная каша на молоке со сливочным маслом.
11.00: протертый творог с добавлением сметаны.
14.00: картофельный суп с сухариками, запеченное куриное филе под белым соусом, морковное пюре, чай с молоком.
17.00: отвар шиповника, фруктовое желе.
20.00: рыбная котлета с вермишелью, компот из сухофруктов, сухарики.
22.00: стакан молока.
