НЕВРОЗ ЖЕЛУДКА — САЙТ ПО ТЕМЕ ГЭРБ
К неврозам желудка можно отнести выраженные в определенной степени различные нарушения его положения и тонуса (опущение, острое расширение желудка, аэрофагия, привычная рвота).
Самостоятельные чувствительные неврозы (гастральгии), видимо, не существуют, а являются частью клинической картины поражений нервной системы, желудочно-кишечного тракта.
В настоящее время частота так называемых неврозов желудка значительно уменьшилась, ибо многие случаи этих неврозов рассматриваются как нарушения регуляции функций желудка, свойственные органическим поражениям, в первую очередь язвенной болезни пилорического отдела желудка и двенадцатиперстной кишки. Едва ли имеет смысл выделять изолированные секреторные и двигательные неврозы желудка — чаще всего наблюдается сочетанное поражение обеих функций желудка.
http://www.primamunc.ru/public/gastro/gastro-0037.shtml
Опубликовано в журнале:
Российский Гастроэнтерологический журнал »» №1/98
ОРИГИНАЛЬНЫЕ ИССЛЕДОВАНИЯ
НЕВРОЗЫ В ПРАКТИКЕ ГАСТРОЭНТЕРОЛОГА
Г.С. Крылова
Кафедра психотерапии Санкт-Петербургской медицинской академии последипломного образования. Отделение неврозов и психотерапии Психоневрологического института В.М. Бехтерева. Санкт-Петербург
РЕЗЮМЕ
Больные со сложными висцеро-вегетативными нарушениями при неврозах, в том числе и с разнообразными расстройствами со стороны ЖКТ, являются частыми пациентами терапевтов и гастроэнтерологов. Руководствуясь идеей о необходимости в каждом конкретном случае уточнить морфологическую основу предъявляемых гастроэнтерологических жалоб, эти пациенты, как правило подвергаются неоднократным комплексным клинико-инструментальным исследованиям с использованием всех возможностей современной гастроэнтерологии. При этом обычно удается выявить те или иные варианты миниатюрных морфофункциональных нарушений в форме поверхностного гастрита, дисмоторики верхних отделов ЖКТ, дуодено-гастрального или гастроэзофагеального рефлюксов, утолщений стенок желчного пузыря, раздраженной толстой кишки и др. Однако назначаемая традиционная терапия в таких случаях оказывается неэффективной, обследования повторяются и усложняются, мысли о невротическом происхождении заболевания запаздывают.
Опыт отделения неврозов и психотерапии Психоневрологического института им. В.М. Бехтерева свидетельствует, что больные неврозами с нарушениями функций ЖКТ нередко годами безрезультатно лечатся у гастроэнтерологов, подвергаясь повторным обследованиям. Так, у 102 наших подобных пациентов было в общей сложности ранее произведено 1100 желудочных и дуоденальных зондирований, 530 рентгеноскопий желудка и кишечника, более 180 ирригоскопий, 480 холецистографий, 320 УЗИ печени, желчевыводящих путей и поджелудочной железы, 820 фиброгастродуоденоскопий. Производились даже инвазивные исследования как аортография (11 чел.) и лапароскопия (6 чел.). Все больные располагали большим количеством медицинской документации, диагноз гастрита или гастродуоденита на том или ином этапе предшествующего лечения имел каждый больной, хронического холецистита — каждый второй, хронического панкреатита — каждый четвертый.
Часть больных ранее госпитализировалась не только в терапевтические, но и в хирургические отделения. 23 чел. в связи с некурабельностью абдоминального болевого синдрома были оперированы. У 7 чел. диагностирован стеноз чревного ствола, и была произведена его декомпрессия. Все вмешательства оказались не только бесполезными, но и вредными, так как способствовали углублению ипохондрического и депрессивного синдромов на фоне послеоперационной астении.
Среди наших больных преобладали женщины (64,7%), что характерно для обследуемого контингента. Средний возраст пациентов составил 36,5+/-0,4 лет. Клинический анализ обследованных больных позволил установить, с одной стороны обилие и упорство желудочно-кишечных расстройств при отсутствии или неадекватности жалобам морфологической основы, а с другой — наличие признаков выраженности невротических нарушений. Это соответствует общепринятым принципам негативной и позитивной диагностики неврозов [1, 2].
По нашему опыту, среди психосоматических больных с преобладающей гастроэнтерологической симптоматикой целесообразно выделение трех групп состояний: собственно невротические расстройства функций желудочно-кишечного тракта, невротическая фиксация нерезко выраженной патологии органов пищеварения и неврозоподобные расстройства, осложняющие течение хронических гастроэнтерологических заболеваний.
До сих пор окончательно не решен вопрос о механизмах формирования системных неврозов, проблема «выбора» органа или системы, что в конечном итоге и определяет специфичность невроза, системный (в нашем случае гастроэнтерологический) рисунок клинической картины. Выбор симптома или симптомокомплекса может зависеть от неосознанного конфликта, мотивационных переживаний, неудовлетворения какой-либо потребности, свойств личности и темперамента, способов переработки и переживания эмоций, основных защитных механизмов, индивидуального опыта, условий жизни, вида и силы актуальной психотравмы и др. [1]. В формировании висцеральных невротических расстройств всегда участвуют вегетативные нарушения. Имеют значение наследственно-конституциональные особенности состояния той или иной системы, причем собственно психическому фактору отводится роль провоцирующего момента. Определенное значение может принадлежать и приобретенным особенностям системы вследствие перенесенных в течении жизни инфекций, интоксикаций и травм [2].
У части наших больных установлена наследственная отягощенность по неврозам (18,5%), психопатиям (29,8%), алкоголизму (22,2%). Часто выявлялись семейные дезорганизации и дефекты воспитания (85%), психотравмирующие факторы в собственной семье (74%), неудовлетворенность половой жизнью (93%), конфликтные ситуации на работе (59%), неблагоприятные жилищно-бытовые условия (63%), те или иные существенные жизненные изменения (59%). Экспериментально-клиническое исследование больных с использованием самооценочных опросников позволяет говорить о неудовлетворенности большинства из них собой, нерешительности, подверженности чужому влиянию и зависимости от других лиц, тенденции к аффективному реагированию на разочарования, склонности к конфликтам, агрессивным эмоциям и реакциям.
По формам невроза больные распределялись следующим образом: истерический невроз — у 70,4%, неврастения — у 22,2%, невроз навязчивых состояний — у 7,4%. Наиболее характерными были сочетанные типы акцентуаций характера, особенно демонстративный с астеноневротическим (33%) и сенситивным (26%).
Клиническая картина той или иной формы невроза имела специфические гастроэнтерологические оттенки. Для больных истерическим неврозом более характерны яркие описания и демонстрации неблагополучия в сфере пищеварения, стремление «иметь диагноз», высказывалось желание быть прооперированными. При неврастении, напротив, чаще выявляется желание убедиться в отсутствии серьезных заболеваний органов пищеварения, что и приводит к многочисленным повторным госпитализациям и обследованиям. Физическая переработка желудочно-кишечных жалоб, подчеркнутая приверженность к диете, упорная гнетущая канцерофобия типичны для неврозов навязчивых состояний.
Клинические варианты расстройств ЖКТ многочисленны и разнообразны. Наиболее часто встречаются так называемые неврозы желудка, фигурирующие под названиями: псевдоязвенный синдром, функциональная диспепсия, синдром раздраженного желудка, неврогенная желудочная диспепсия, неязвенная диспепсия и другие. В литературе существует довольно широкая трактовка функциональных заболеваний желудка. Важно подчеркнуть, что понятие «функциональное» значительно шире «невротического» и далеко не каждое функциональное расстройство желудка можно назвать невротическим, т.е. выражением невроза.
В гастроэнтерологической практике чаще встречаются два варианта невротической рвоты: истерическая и привычная. Если истерическая рвота обычно появляется в стрессовых ситуациях, сопровождает определенные эмоции и имеет демонстративный оттенок, то привычная — возникает и в спокойной обстановке, являясь выражением подавленных эмоций. Известна также невротическая рвота, возникающая по механизму индукции и подражания, например, в результате длительного контакта с родственниками, страдающими рвотами вследствие рака желудка. Психогенная рвота обычно совершается легко, без мучительного натуживания и предшествующей тягостной тошноты. Вегетативные компоненты такой рвоты (бледность кожных покровов, пот, саливация и др.), как правило, отсутствуют или выражены слабо. Даже частые невротические рвоты обычно не ведут к значительному истощению. Однако у некоторых больных тяжелой истерией в результате повторных рвот формируется дегидратация, гипокалиемия, гипонатриемия, метаболический алкалоз.
Частым вариантом невротических желудочных расстройств является гастралгия. Отмечается тесная зависимость между эмоциональным напряжением и появлением желудочных симптомов (ощущения тяжести и распирания в подложечной области, жжение, боль), отсутствие связи между жалобами и характером питания. Образно говоря, желудок у таких больных становится «органом выражения».
На практике иногда встречаются малые моносимптомные расстройства, проявляющиеся неприятными ощущениями в верхних отделах ЖКТ — психогенный халитоз, дисгевзия, глоссодиния, тошнота, ощущение кома в горле и др.
Халитоз — это ложное ощущение пациентом неприятного запаха выделяемого воздуха, когда все возможные его причины исключаются тщательным исследованием. У некоторых лиц халитоз становится навязчивым состоянием, они фиксируются на своих ложных ощущениях, избегают контактов, что приобретает черты невротической депрессии, а иногда и более глубокого эндогенного психического расстройства.
Известна также дисгевзия — неврогенное расстройство вкуса, ощущение горечи во рту, которое не зависит от еды и не сопровождается какой-либо органической патологией. Психогенная тошнота обычно сочетается со слюновыделением или сухостью во рту, возникая на фоне депрессии и фобий. Редкое проявление психогении нарушение чувствительности языка (глоссодиния), иногда возникает жжение, давление, покалывание в языке и близлежащих областях.
Хорошо известен психогенный эзофагоспазм, проявляющийся упорной дисфагией. Больные испытывают затруднения при глотании на любом уровне пищевода, причем жидкая пища проходит труднее, чем твердая. Иногда эзофагоспазм возникает после сильного психического потрясения во время еды, а затем повторяется почти при каждом приеме пищи. Спазмы пищевода бывают и вне связи с едой, проявляясь болью или чувством сжатия за грудиной, что иногда требует дифференциальной диагностики со стенокардией. Фоном эзофагоспазма являются выраженные эмоционально аффективные нарушения, постоянные тревога и страх перед едой. У части больных формируется тяжелый астеноипохондрический синдром и канцерофобия. Классическим невротическим синдромом является globus hystericus, который чаще всего встречается у женщин молодого возраста. При этом в горле ощущается инородное тело (комок), давление или чувство жжения в области шеи, что обычно ослабевает во время еды. Полагают, что это связано с невротическими чувствительными и двигательными нарушениями функций пищевода. В план дифференциальной диагностики при дисфагии следует включать и дефицит железа в организме (сидеропеническая дисфагия).
Часты и клинически многообразны невротические расстройства кишечника, обозначаемые как синдром раздраженной кишки, дискинезия кишечника, спастическая толстая кишка, слизистая колика и т.д. Наряду с первичными, чисто неврогенными вариантами этого синдрома, нередко встречаются вторичные дискинезии кишки, возникающие на почве других заболеваний, а также смешанные варианты патологии. Неврогенные кишечные боли, разнообразные по характеру (схваткообразные, жгучие, распирающие, тупые и др.), обыкновенно усиливаются на фоне эмоционального напряжения и стрессовых ситуаций. Известны кишечные кризы, проявляющиеся острой болью в животе, метеоризмом, громким урчанием, позывами на отхождение газов и дефекацию. В ряде случаев развивается состояние тревожного ожидания повторения этих явлений, что затрудняет посещение общественных мест, общения с людьми и является источником тяжелых переживаний.
Нервный фактор играет определенную роль и в патогенезе хронических запоров. Такие лица нередко проявляют повышенную заботу об акте дефекации, фиксируют внимание на частоте, количестве и качестве своих испражнений, что способствует формированию тяжелого ипохондрического синдрома и еще большему утяжелению запора. Хорошо известны и психогенные поносы («медвежья болезнь»). У таких пациентов императивные позывы на дефекацию нередко возникают в самой неподходящей ситуации, что отрицательно сказывается на психологическом состоянии. Часто понос возникает ночью или утром, будит больного («понос-будильник»), что приводит к бессоннице и увеличивает астению.
Невротический компонент присутствует и в происхождении некоторых форм ректальной невралгии и кокцидинии, а также упорного анального зуда.
В рамках функциональных невротических расстройств ЖКТ обычно рассматривается и аэрофагия, часто возникающая при истерическом неврозе. Нарастающий и стойкий метеоризм в подобных случаях иногда имитирует беременность или проявляется громкой демонстративной отрыжкой. При этом возможны также рефлекторные тахикардия, экстрасистолия, боли в левой половине груди (гастрокардиальный синдром).
В обсуждаемую проблему входят также и вопросы патологии пищевого поведения. Переедание или несбалансированное питание, как своего рода компенсация недостающих положительных эмоций, лежат в основе многих случаев алиментарноконституционального ожирения. С другой стороны, преднамеренный радикальный отказ от питания (нервная анорексия) приводит к катастрофическому похуданию со всеми признаками алиментарной дистрофии и даже реальной угрозой для жизни.
Лечение больных с невротическими расстройствами функций ЖКТ проводится по общим принципам терапии неврозов, причем психотерапия, как правило, выступает в качестве основного лечебного фактора. Используется личностно-ориентированная психотерапия как в индивидуальной, так и в групповой формах. Целью психотерапии является достижение понимания пациентом психологических конфликтов с расстройством функций органов пищеварения и, по возможности, перестройка нарушенных отношений личности, послуживших источником невроза. Ставится задача расширения диапазона эмоционального реагирования пациентов с постепенной перестройкой системы ценностей и переключением внимания больных с болезненной гастроэнтерологической симптоматикой на разрешение психологических проблем.
В большинстве случаев целесообразен постепенный перевод пациентов с щадящих диет на физиологическое питание с достаточным количеством белка и витаминов. В тяжелых случаях алиментарной дистрофии на почве нервной анорексии временно используют в составе интенсивной терапии парэнтеральное или зондовое питание.
Использование в комплексной терапии медикаментозного лечения (гастропротекторы, антациды, ферментные препараты, антиспастические и другие средства) имеют как прямое (биологическое), так и косвенное (психотерапевтическое) значение. Во многих случаях полезна гомеопатия с ее мягким регулирующим действием [3].
Накоплен опыт использования при неврозах психофармакологических средств, в частности транквилизаторов и антидепрессантов [1-2]. В последнее время наше внимание привлек коаксил (тианептин), при применении которого (0,0125) 2-3 раза в сутки улучшается сниженное настроение пациентов и уменьшаются гастроэнтерологические проявления неврозов.
Гастроэнтерологические аспекты неврозологии нуждаются в дальнейшем изучении и должны быть знакомы врачам разных специальностей.
ЛИТЕРАТУРА
1. Б.Д. Карвасарский. Неврозы. Руководство для врачей. М., 1990
2. Б.Д. Карвасарский, В.Ф. Простомолотов. Невротические расстройства внутренних органов. Кишинев, 1988
3. А.А. Крылов, С.П. Песонина, Г.С. Крылова. Гомеопатия для врачей общей практики. СПб. Изд. Питер, 1997
Неврозы и рефлюкс — KemGKB4.ru
Симптомы и лечение невроза желудка
 Невроз желудка – это нарушение нормальной работы желудка, которое может быть спровоцировано не только физиологическими, но и психологическими причинами. Часто бывает у больных с другими неврозами. Нервные окончания есть во всех органах, поэтому симптомы невроза иногда появляются в разных системах человека, даже в пищеварительной системе. Заболеть может любой человек, но чаще всего эта болезнь диагностируется у молодых женщин (в возрасте от 20 до 40 лет). Ее обязательно нужно лечить, а иначе симптомы станут более выраженными.
Невроз желудка – это нарушение нормальной работы желудка, которое может быть спровоцировано не только физиологическими, но и психологическими причинами. Часто бывает у больных с другими неврозами. Нервные окончания есть во всех органах, поэтому симптомы невроза иногда появляются в разных системах человека, даже в пищеварительной системе. Заболеть может любой человек, но чаще всего эта болезнь диагностируется у молодых женщин (в возрасте от 20 до 40 лет). Ее обязательно нужно лечить, а иначе симптомы станут более выраженными.
Причины появления невроза
Можно выделить две группы причин, которые могут стать причиной невротических изменений. Первая – это физиологические причины. Невроз может появиться из-за нарушения работоспособности нервной системы, неправильного питания, вредных привычек человека, а также из-за пищевого отравления, из-за сильной усталости и дефицита сна.
Вторая – это психологические проблемы:
Специалисты утверждают, что огромную роль играют и сильные стрессы. Была доказана взаимосвязь стрессов и пищеварительных процессов. Организм человека, попадая в непростые условия, начинает готовиться к борьбе, в крови возрастает количество адреналина, процессы переваривания пищи отходят на второй план. Если же стрессы становятся регулярными, это приводит к застопориванию пищеварительных процессов, что отражается и на работе желудочно-кишечного тракта.
Нервный желудок часто беспокоит слишком ответственных людей, которые взваливают на себя множество обязанностей. Из-за того, что не удается справиться со всем и сразу, человек начинает заниматься самобичеванием, становится мнительным, у него появляется чувство безысходности. Некоторые специалисты уверены, что данная болезнь – это способ личности избавиться от внутренней напряженности. Часто она бывает у психически неуравновешенных людей, а также у больных с вегето-сосудистой дистонией.
Если у пациента невроз желудка и кишечника симптомы бывают разными. Это зависит от многих факторов, в том числе и от причины появления заболевания.
Главные признаки заболевания

Дополнительные симптомы
Еще один яркий признак невроза желудка – это боль в животе. Болеть может и под ложечкой, и под ребрами, и в любой части живота. У некоторых больных симптомы напоминают признаки хронического гастрита, но обследование показывает, что появляются они не из-за воспаления, а из-за того, что снизилась кислотность желудочного сока, в желудке скопилась слизь.
Больного беспокоят и другие симптомы:
пациент бывает раздражительным, терзается страхами, иногда переживает панические атаки;
Чтобы поставить точный диагноз, врач должен убедиться, что у больного нет заболеваний желудка или кишечника, которые проявляют себя такими же симптомами: язвенная болезнь, холецистит, панкреатит и так далее. Если была проведена гастроэнтерологическая диагностика, но она показала, что у больного нет патологий ЖКТ, пациента направляют к невропатологу. Также ему необходимо поговорить с психиатром. Он расспросит пациента и предложит пройти курс лечения.
Как лечить невроз желудка? Если у больного невроз желудка симптомы и лечение направлено на то, чтобы убрать признаки напряжения, что поможет наладить работу ЖКТ. Что именно может назначить врач? 
Народные средства
Если у человека невроз желудка лечение направлено на то, чтобы успокоить больного, заставить его расслабиться, не переживать из-за проблем. Также нужно снять неприятные симптомы. В этом случае очень эффективны методы лечения народной медицины.
Использовать народные средства лучше после консультации с лечащим врачом. Если вы решили попить отвары или настои трав, не поленитесь прочитать о противопоказаниях. Некоторые травы нельзя использовать при беременности, при наличии заболеваний сердца, почек и так далее, они могут навредить.
Успокаивающие средства

- Душица. Она успокаивает, уберет нервное перенапряжение, поможет быстрее уснуть. К тому же душица обладает обезболивающими и бактерицидными свойствами. Чтобы приготовить целебный чай, нужно взять 6 ст.л. высушенного и измельченного растения и залить 1 л кипятка, оставить настаиваться на 2 часа. Чай можно пить не менее 4 раз в день, по 150 мл.
- Мелисса лекарственная. Она успокаивает, улучшает аппетит, убирает тошноту. Можно пить полезный чай из мелиссы, особенно полезен он перед сном. Приготовить его не сложно: необходимо взять 20 г мелиссы и залить ее 400 мл кипятка, поставить на небольшой огонь и кипятить 3 минуты.
- Зверобой. Эта трава считается природным антидепрессантом. К тому же она помогает справиться с проблемами в желудке, так как обладает противовоспалительными и противомикробным действием. Чтобы приготовить этот отвар, вам понадобится 1,5 ст.л. травы зверобоя. Ее нужно залить 1 ст. горячей воды и подержать 30 минут на водяной бане, постоянно помешивая.
- Успокаивающая смесь трав. Возьмите 3 ч. душицы + 2 ч. боярышника +1 ч. травы пустырника + 1 ч. травы валерианы. 1 ст.л. смеси измельченных трав заливают 100 мл кипятка и оставляют настаиваться на 1 час. Пить лекарство нужно по 100 мл, около 3 раз за сутки.
- Мята. Эта трава помогает справиться со стрессом, гарантирует крепкий сон, к тому же обладает противовоспалительными свойствами. Можно пить чай с мятой. Для его приготовления 1 ст.л. измельченной мяты заливают 1 ст. кипятка и оставляют настаиваться на 10 минут.
- Семена льна. Они помогают справиться с болью, убирают воспаление, обволакивают слизистую желудка. Перед употреблением семена льна нужно измельчить. Затем нужно взять 8 ч.л. муки из семян льна и залить водой (2л), оставить настаиваться на 3 часа. Настой выпивают перед сном.
- Лаванда. Убирает боль, тошноту, улучшает аппетит. Возьмите 1 ст.л. измельченной лаванды и залейте 200 мл кипятка, оставьте настаиваться на 10 минут. У вас получится целебный чай, который можно пить, чтобы справиться с неприятными симптомами.
- Тысячелистник. Трава помогает нормализовать пищеварение, улучает аппетит, борется с воспалениями. После приема пищи можно пить отвар из тысячелистника. Для его приготовления вам понадобится 2 ст.л. сухого растения, которое заливают 500 мл воды и варят около 1 минуты на слабом огне. Отвар должен настояться, после чего его нужно процедить и пить.
Травы от боли
Невроз желудка нельзя назвать опасным заболеванием, однако это не значит, что его не нужно лечить. Неприятные симптомы не дают больному расслабиться, доставляют человеку мучения. К тому же пациенту необходима консультация психолога, который поможет пережить сложный период. Если не обращать внимание на симптомы, состояние больного может ухудшиться, восстановиться тогда будет сложнее. К тому же диагностировать заболевание может только опытный врач после обследования, не исключено, что у пациента может быть гастрит или язва, которые требуют незамедлительного лечения.
zhivot.info
Рефлюкс-эзофагит — симптомы и лечение при диагнозе
Рефлюкс эзофагит – это воспаление пищевода, развивающееся на фоне регулярного попадания содержимого желудка в пищевод. Пища, перемешанная с желудочным соком, травмирует и раздражает его слизистую оболочку, причиняя человеку болезненные ощущения. Сначала рефлюкс эзофагит симптомы и лечение которого будут рассмотрены ниже, проявляется изжогой, а со временем боли становятся более выраженными, и может потребоваться хирургическое вмешательство. Клинические формы заболевания в основном зависят от степени серьезности патологии.
Причины возникновения рефлюкс-эзофагита
Многим знакома изжога после сытного обеда. Это организм дает знать о проблемах с пищеварением, которые возникают не только из-за неправильного рациона, но и из-за качества продуктов питания. Жалобы на неприятные ощущения или жжение в желудке доктора слышат не только от взрослых, но и от детей. Половина населения земного шара страдает разными воспалительными процессами пищевода, которые называют заболеванием рефлюкс-эзофагит.
За норму изжоги принято считать ее возникновение до двух раз в день после принятия пищи или жидкости. Если она становится регулярной, появляются колющие, режущие боли и другие расстройства пищеварительной системы – это симптомы рефлюкс эзофагита. Причиной возникновения заболевания является недостаточность нижнего сфинктера пищевода, служащего клапаном для предотвращения забросов в пищевод желудочного содержимого. Часто рефлюкс эзофагит сопровождает такие болезни ЖКТ, как:
- язва или рак желудка;
- поражение блуждающего нерва;
- нарушение дуоденальной проходимости пищевода;
- хронический панкреатит, холецистит;
- пилородуоденальный стеноз;
- грыжа пищеводного отверстия.
- Проявляется в эрозиях отдельного типа, которые между собой не сливаются и в эритеме дистального отдела кишечника.
- Эрозии носят сливающийся характер, не захватывая все поверхности слизистой пищевода.
- Язвенные поражения проявляются в третьей части пищевода. Происходит их слияние и захват всей поверхности слизистой.
- Хронический стеноз и язва пищевода.
- Рентгенография пищевода, чтобы определить причину и степень попадания в него желудочного содержимого.
- Манометрия для проведения количественной оценки влияния клапанного и сфинктерного механизма на работу замыкательной функции.
- Билиметрия для выявления желчных рефлюксов.
- Суточная рН-метрия, которая позволяет проводить исследование пищевода на протяжении суток для выявления общего времени проявления симптомов болезни рефлюкс эзофагит и максимальной длительности эпизода.
- Сцинтиграфия, выявляющая моторно-эвакуаторные нарушения пищевода.
- Кислотно-перфузионный тест – тест Бернштейна с целью раннего выявления у детей рефлюкс эзофагита с помощью дуоденального зонда.
- переходить на щадящее питание:
- не ложиться после еды, т.к. положение стоя или сидя ускоряет эвакуацию съеденной пищи;
- отказаться от курения и употребления спиртных напитков;
- сон должен быть продолжительностью не менее 8 часов, а спать рекомендуется в полусидячем положении;
- оградить себя от стресса;
- избавиться от лишних килограммов, и тогда медикаментозное лечение и народные средства дадут результат.
- свежей или квашеной капусты;
- черного хлеба;
- зеленого горошка;
- фасоли;
- грибов;
- свежих ягод, фруктов;
- газированных напитков.
- яйца всмятку;
- нежирный творог;
- разные виды каш;
- сухарики и черствый хлеб;
- протертое мясное или рыбное суфле;
- паровые тефтели из нежирного мяса;
- запеченные яблоки;
- компоты.
- защиту слизистой пищевода от вредных воздействий;
- нейтрализацию агрессивной кислоты желудка;
- повышение скорости опорожнения пищевода;
- увеличение тонуса пищеводного сфинктера и активности кардинального отдела;
- предотвращение повышения внутрибрюшного давления.
- Блокаторы гистаминовых Н2-рецепторов (антисекреторные препараты), при помощи которых снижается поступление соляной кислоты в просвет желудка («Ранитидин», «Фатомодин», «Омез»). «Ранитидин» назначают взрослым и детям до 12 лет 2 раза в сутки по 150 мг. Лечение проводится продолжительностью от 4 до 8 недель.
- Прокинетики, которые стимулируют моторику ЖКТ. («Мотилиум», «Метоклопрамид», «Мотилак»). «Метоклопрамид» принимают за полчаса до еды по 5-10 мг 3 раза в сутки. Курс лечения должен быть по возможности коротким (особенно у детей) из-за множества побочных эффектов. Средняя длительность приема препарата – от 4 до 6 недель.
- Антацидные средства, механизм действия которых основан на нейтрализации кислоты желудочного сока.
- невидимые послеоперационные рубцы;
- незначительная кровопотеря;
- минимум послеоперационных болей;
- высокая точность диагностики и лечения;
- высокий органосохраняющий принцип.
- Травяной сбор из цветков ромашки (2 ст. л.), листьев мелиссы (1 ст.л.), семян льна (2 ст.л.), корней солодки (1 ст.л.). Измельчите все компоненты, залейте кипятком (1 литр), выпаривайте на водяной бане 10 минут. После этого настаивайте отвар в течение 2 часов, процедите. Сбор поможет снизить болевые ощущения при ярко выраженных симптомах рефлюкс эзофагита, если принимать его в течение 2 недель ежедневно по 5 мл 4 раза, независимо от приема пищи.
- Свежевыжатый сок сырого картофеля – отличное средство для лечения рефлюкс эзофагита. Его надо принимать перед едой. Если выдавить сок не выйдет, натрите одну среднюю картофелину на терке и принимайте картофельную кашицу на пустой желудок до полного прекращения симптомов заболевания.
- Отличным подспорьем при лечении рефлюкс эзофагита являются пшеничные зерна. Они мгновенно облегчат болезненное состояние. Для этого промойте зерна в кипятке и употребляйте ежедневно не менее 2 столовых ложек. Их разрешается добавлять в пшеничную кашу или в суп.
- соблюдать диету;
- не набирать лишний вес;
- правильно координировать режим труда и отдыха;
- не злоупотреблять алкоголем;
- привести в норму стул;
- выбирать удобную одежду, обувь;
- избегать чрезмерных физических нагрузок;
- не поднимать тяжести более 8 кг;
- ограничить прием лекарств.
К причинам возникновения рефлюкс эзофагита также относят беременность, хронические запоры, прием нитратов, снижение тонуса сфинктера, чрезмерное употребление кофе, шоколада, острых приправ, алкоголя, цитрусов, мяты перечной, курение. Усугубляют симптомы пищеводного рефлюкса внутрижелудочное или внутрибрюшное давление, неврозы, инфекционные заболевания.
Признаки и симптомы заболевания
Для каждой возрастной категории характерны собственные признаки рефлюкс эзофагита. К примеру, у грудничков симптомы болезни проявляются частыми срыгиваниями, отрыжками воздуха, рвотой молоком. Дети старшего возраста жалуются на появление кислой отрыжки, частые изжоги, жжение в брюшной полости. Перечисленные симптомы заболевания ярче всего проявляются при наклонах, в ночное время и сразу после еды.
Признаки рефлюкс эзофагита у взрослых отмечаются болезненными проявлениями за грудиной, комом в горле, болями при глотании, осиплым голосом, постоянном кашле, хроническим кариесом. Течение заболевания имеет несколько степеней:
Диагностика
При диагностике рефлюкс эзофагита следует оценивать жалобы пациента, длительность симптомов и выраженность заболевания, морфологическую и эндоскопическую оценку степени поражения слизистой пищевода. Обязательным компонентом, оценивающим выраженность болезни, является эндоскопическое обследование слизистой оболочки пищевода с биопсией. На основании такой диагностики врач будет определять, как лечить рефлюкс эзофагит. Но для правильного определения заболевания этого недостаточно. Чтобы точно установить наличие рефлюкс эзофагита, потребуется:
Чем лечить рефлюкс-эзофагит
Терапия рефлюкс эзофагита зависит от степени заболевания. При обнаружении его симптомов медикаментозное лечение проводить рекомендуется очень осторожно, чтобы еще более не раздражать слизистую пищевода. При выявлении рефлюкс эзофагита врачи рекомендуют:
Лечебная диета
При назначении лечения рефлюкс эзофагита врач прописывает диету, основанную на снижении употребления продуктов, усиливающих в кишечнике газообразование, и на исключении из рациона слишком острых, горячих или холодных блюд. В меню пациента при лечении рефлюкс эзофагита должны полностью отсутствовать продукты, снижающие тонус пищевого сфинктера (перец, чеснок, лук, шоколад, кофе).
Следует избегать употребления пищи за три часа до отхода ко сну и переедания. Есть нужно малыми порциями, но часто – до 7 раз в день. При обнаружении рефлюкс эзофагита пациенту рекомендуется уменьшить потребление молочных и других продуктов, вызывающих вздутие живота:
При рефлюкс эзофагите разрешено употреблять в пищу:
Узнайте рецепты, как приготовить вкусное рыбное суфле для детей и взрослых.
Медикаментозная терапия
Лечение симптомов рефлюкс эзофагита направлено на устранение причин заболевания. Среди них может быть язвенная болезнь, гастрит, невроз, гастродуоденит. Медикаментозное лечение рефлюкс эзофагита включает в себя:
Таблетки, применяемые для лечения рефлюкс эзофагита:
Хирургическое лечение
Если медикаментозная терапия рефлюкс эзофагита не дает ожидаемого эффекта, то возникает необходимость в оперативном лечении. Консервативная терапия не всегда может устранить причину заболевания, снижая только остроту симптомов. Вправить грыжу пищевого сфинктера и увеличить его тонус можно лишь с помощью хирургического вмешательства. Такая операция улучшит работу двигательной функции пищевода, увеличит скорость продвижения пищи в кишечник из желудка, полностью уберет симптомы рефлюкс эзофагита.
Избежать больших разрезов во время полосной операции легко с помощью эндоскопической хирургии. Это новый вид оперативного вмешательства, предусматривающий использование специальных деликатных медицинских приборов. Введение лапароскопа (оптического инструмента с видеокамерой) не требует большого разреза, поэтому размер проколов составляет не более 1 сантиметра. Заживление разрезов после лапароскопической операции происходит быстро, а шрамы на теле практически не заметны.
Преимущества эндоскопической хирургии при осложнениях рефлюкс эзофагита:
Народные средства
При ярко выраженных симптомах рефлюкс эзофагита помогают народные рецепты, лечение которыми направлено, прежде всего, на повышение кислотности желудка. Вот несколько рецептов для снижения симптомов рефлюкс эзофагита:
Методы профилактики
Чтобы снизить количество рецидивов рефлюкс эзофагита, нужно бороться со всеми факторами, которые провоцируют проявление его симптомов. Методы профилактики заболевания:
Как правило, рефлюкс эзофагит имеет благоприятный прогноз для жизни и трудоспособности. Он не сокращает их продолжительность, если нет никаких осложнений. Но при несоблюдении врачебных рекомендаций или назначении неадекватного лечения возможно прогрессирование болезни, которое может привести к серьезным осложнениям: рвоте кровью, сужению пищевода, хронической язве, увеличению риска возникновения злокачественных опухолей.
Информация представленная в статье носит ознакомительный характер. Материалы статьи не призывают к самостоятельному лечению. Только квалифицированный врач может поставить диагноз и дать рекомендации по лечению исходя из индивидуальных особенностей конкретного пациента.
sovets.net
Медикаментозное лечение рефлюкс-эзофагита
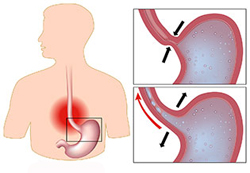 Чтобы навсегда забыть о болезни нужно её вылечить. Но как утверждают врачи — хронические процессы неизлечимы, а улучшение состояния наблюдается только при наступлении стойкой длительной ремиссии (период заболевания без обострений).
Чтобы навсегда забыть о болезни нужно её вылечить. Но как утверждают врачи — хронические процессы неизлечимы, а улучшение состояния наблюдается только при наступлении стойкой длительной ремиссии (период заболевания без обострений).
Как добиться ремиссии в случае с рефлюкс-эзофагитом и как долго придётся принимать назначенные врачом препараты? От болезни можно избавиться при правильном подходе к лечению.
Основные принципы лечения эзофагита
Не всю информацию о лечении эзофагита можно получить от врача. Чаще всего медработники ограничиваются общими фразами и вручают буклеты с не всегда понятными назначениями. А ведь хорошее самочувствие зависит от полноценно назначенной терапии. Что она включает и для чего предназначен каждый препарат? Лечение рефлюкс-эзофагита лекарствами это ещё не все. В план лечения всегда должны входить питание и образ жизни.
В общих чертах план лечения эзофагита состоит из следующих пунктов.
 Изменение физической активности. Для нормального самочувствия и хорошего развития всего организма нужны еженедельные правильные физические нагрузки. Но в случае возникновения эзофагита с рефлюксом — от силовых упражнений и наклонов туловища вперёд придётся отказаться.
Изменение физической активности. Для нормального самочувствия и хорошего развития всего организма нужны еженедельные правильные физические нагрузки. Но в случае возникновения эзофагита с рефлюксом — от силовых упражнений и наклонов туловища вперёд придётся отказаться.- Диета — это основа не только лечения заболеваний органов пищеварения, но и профилактика частых обострений.
- Использование препаратов можно условно разделить на два подпункта: применение лекарственных средств, избавляющих от причины возникновения эзофагита, и назначение медикаментов, снимающих некоторые проявления болезни.
- Профилактические мероприятия.
- В период обострений рекомендуется к основному лечению добавлять физиопроцедуры.
- Прокинетики улучшают моторную функцию желудка и начальных отделов тонкого кишечника, мышцы более эффективно сокращаются и способствуют дальнейшему передвижению пищи.
- Они уменьшают время контакта пищевода с соляной кислотой.
- Небольшие дозы прокинетиков улучшают работу нижнего пищеводного сфинктера, увеличивая в нём давление. Слабость этой круглой мышцы приводит к рефлюксам, из-за чего появляется изжога, а при патологическом развитии этого процесса, становится причиной рефлюкс-эзофагита.
Сейчас более подробно остановимся на медикаментозном лечении рефлюкс-эзофагита. Узнаем для чего и как долго применяется каждая группа препаратов.
Лечение эзофагита блокаторами протонного насоса
 Всегда, независимо от причины возникновения эзофагита, препаратами первой линии являются блокаторы протонного насоса или ингибиторы Н2-гистаминовых рецепторов. В наше время чаще назначают блокаторы, но вторая группа практически ни в чём не уступает первой. Использование тех или иных зависит от некоторых особенностей течения эзофагита. Почему именно эти группы стоят во главе лечения воспаления пищевода?
Всегда, независимо от причины возникновения эзофагита, препаратами первой линии являются блокаторы протонного насоса или ингибиторы Н2-гистаминовых рецепторов. В наше время чаще назначают блокаторы, но вторая группа практически ни в чём не уступает первой. Использование тех или иных зависит от некоторых особенностей течения эзофагита. Почему именно эти группы стоят во главе лечения воспаления пищевода?
В первую очередь дело в рефлюксе. Это обратный заброс желудочного или кишечного содержимого в пищевод. Чаще он появляется из-за воспалительного процесса в желудке или тонком кишечнике, что сопровождается увеличением выработки соляной кислоты.
Одним из значимых эффектов блокаторов протонного насоса — нормализация работы желёз желудка и слизистой оболочки пищеварительной системы.
Такие лекарства от рефлюкс-эзофагита назначают и для защиты слизистых оболочек пищевода, желудка и двенадцатипёрстной кишки.
Плюс ко всему блокаторы способствуют заживлению дефектов слизистой оболочки.
Препараты назначают длительным курсом, часто при тяжёлом течении применяют двойные дозировки, которые затем постепенно снижают до поддерживающих.
Примером этих групп лекарственных средств являются:
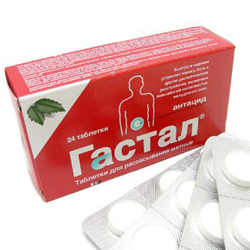 Эти вещества назначают для быстрого и более эффективного уменьшения изжоги. Антациды действуют всего спустя 10–15 минут после применения и основная их цель — уменьшить то количество соляной кислоты, которое приводит к загрудинному жжению и болям в грудной клетке.
Эти вещества назначают для быстрого и более эффективного уменьшения изжоги. Антациды действуют всего спустя 10–15 минут после применения и основная их цель — уменьшить то количество соляной кислоты, которое приводит к загрудинному жжению и болям в грудной клетке.
Наиболее распространённые лекарственные средства:
Это симптоматические препараты, поэтому курс лечения не должен превышать более 14 дней.
К альгинатам относят следующие препараты:
Задача таких веществ — уменьшить количество рефлюксов за счёт нейтрализации соляной кислоты, образования защитного слоя на поверхности слизистой оболочки и нормализации работы органов пищеварения.
Альгинаты — это одна из наиболее безопасных групп лекарственных препаратов, применяемых при рефлюкс-эзофагите, которая может назначаться даже беременным женщинам.
Прокинетики
 Многие думают, что Метоклопрамид, Домперидон и их аналоги — это вещества, применяемые для уменьшения симптомов тошноты и рвоты. Да, это один из эффектов этой группы средств, но за ними стоят другие возможности.
Многие думают, что Метоклопрамид, Домперидон и их аналоги — это вещества, применяемые для уменьшения симптомов тошноты и рвоты. Да, это один из эффектов этой группы средств, но за ними стоят другие возможности.
Прокинетики используют по показаниям и при ощущении тяжести в желудке после еды.
Симптоматические лекарственные средства
 Это те вещества, которые используют по показаниям. Они могут входить в общую схему лечения рефлюкс-эзофагита, но при определённых условиях.
Это те вещества, которые используют по показаниям. Они могут входить в общую схему лечения рефлюкс-эзофагита, но при определённых условиях.
Если причиной развития рефлюкс-эзофагита стали постоянные стрессы или невроз — показано применение успокоительных веществ и обязательна консультация психотерапевта.
Сопутствующая язвенная болезнь требует назначения «Де-Нол», а в случае, когда она вызвана бактериями — ещё и одного-двух антибактериальных средств.
Обязательно назначаются иммуностимулирующие вещества для улучшения регенераторных возможностей организма.
Подведём итоги
Медикаментозная схема лечения рефлюкс-эзофагита включает использование блокатора протонной помпы (или ингибитора Н2-гистаминовых рецепторов), антацида или альгината, прокинетика и дополнительных веществ по необходимости.
Более подробные схемы лечения всегда определяет врач, полагаясь на исследования и проявления болезненного процесса. Только следуя всем назначениям врача можно прийти к желаемому результату!
izzhoga.com
Роль вегетативной нервной системы в патогенезе гастроэзофагеальной рефлюксной болезни
Изучено состояние надсегментарного отдела вегетативной нервной системы (ВНС) у пациентов с эрозивной (РЭ) и неэрозивной рефлюксной болезнью (НЭРБ). Обследован 71 пациент (29 — с РЭ, 42 — с НЭРБ). Диагноз основывался на клиническом исследовании, фиброгастродуоденоскопии, поэтажной экспозиционной рН-метрии пищевода. Исследование ВНС включало психологическое тестирование, кардиоинтервалографию, ортоклиностатическую и холодовую пробы, определение серотонина сыворотки крови. В группе РЭ имелся смещённый в интернальную сторону показатель локус-контроля личности, высокий уровень тревожности и раздражительности, тревожный тип отношения к ситуации болезни и нарушенное вегетативное обеспечение деятельности (р<0,05).
Ключевые слова: гастроэзофагеальная рефлюксная болезнь, психологическое тестирование; вегетативная нервная система.
Введение: Гастроэзофагеальная рефлюксная болезнь (ГЭРБ)– широко распространённое заболевание значительно снижающее качество жизни пациентов, имеющее грозные осложнения и ведущее к большим экономическим затратам здравоохранения [1].
Наиболее важными механизмами развития ГЭРБ считают нарушенную перистальтику пищевода и функцию нижнего пищеводного сфинктера, работа которых регулируется центральной нервной системой — через n. vagus и симпатические волокна. Уменьшение симпатической активности и/(или) парасимпатическая дисфункция, может снижать тонус сфинктера, способствовать росту числа и длительности его спонтанных релаксаций, прогрессирующих в патологический рефлюкс.
В большинстве случаев выраженность клинических симптомов у пациентов с ГЭРБ не соответствует состоянию слизистой пищевода при эндоскопическом исследовании. Такая вариабельность болевого порога позволяет предполагать наличие психогенной боли помимо соматического и висцерального её компонента. Это подтверждается данными популяционных исследований, где была доказана корреляционная связь между выраженностью, частотой изжоги и степенью тяжести тревоги, депрессии, а также имеющимися общими биохимическими процессами — недостаточностью моноаминоэргических (серотонинергических) механизмов, вовлечением в процесс надсегментарного отдела вегетативной нервной системы (ВНС) [2].
Цель исследования: изучение состояния надсегментарного отдела вегетативной нервной системы (вегетативного тонуса, вегетативной реактивности и вегетативного обеспечения деятельности) с помощью психологических тестов, определения уровня серотонина и вегетативных проб у пациентов с рефлюкс-эзофагитом и неэрозивной рефлюксной болезнью.
Материалы и методы: Проведено поперечное открытое исследование на базе дневного терапевтического стационара БУЗОО ГКБ № 1 им. А. Н. Кабанова в течение 2006–2008 гг. Обследован 71 больной с ГЭРБ в возрасте от 17 до 62 лет (38 мужчин и 33 женщины, 52,2и 45,8 % соответственно), из них 42 пациента с — неэрозивной рефлюксной болезнью (НЭРБ) и 29 с рефлюкс-эзофагитом (РЭ) различной степени выраженности. Средний возраст пациентов составлял 36 лет (LQ = 21;UQ = 46,5), а стаж заболевания 3 года (LQ = 2;UQ = 9,5). Диагноз устанавливали на основании сбора анамнеза, клинического исследования, фиброгастродуоденоскопии (Olimpus, Япония), поэтажной экспозиционной рН-метрии пищевода и желудка (ацидогастрометр ЭВ-74, Россия).
В выборку были включены больные, страдающие НЭРБ и РЭ, заполнившие все вопросники и подписавшие добровольное согласие на участие в исследовании в соответствии с положениями Хельсинской декларации.
Не включали пациентов с сопутствующими заболеваниями желудочно-кишечного тракта, других органов и систем, пациенты, имеющих психиатрические диагнозы и пограничные расстройства.
Оценка состояния надсегментарного отдела ВНС проводилась по методике А. М. Вейна [3]: психовегетативные функции исследовались с помощью психологических тестов, определения уровня серотонина в сыворотке крови методом ИФА и вегетативных проб (кардиоинтервалография, ортоклиностатическая и холодовая пробы). При изучении психологических параметров использовались: шкала ситуативной и личностной тревожности Ч. Д. Спилберга в модификации Ю. Л. Ханина (1980 г.), методика диагностики показателей и форм агрессии А. Басса и А. Дарки в адаптации А. К. Осницкого, клинический опросник для выявления и оценки невротических состояний (К. К. Яхин, Д. М. Менделевич), торонтская алекситимическая шкала, предложенной G.Taylor (1985 г.) и адаптированная в психоневрологическом институте им. В. М. Бехтерева (1994 г.), метод исследования уровня субъективного контроля (УСК), созданный на основе шкалы J. B. Rotter (1999 г.), ЛОБИ.
Статистическая обработка данных проводилась с использованием стандартных пакетов Microsoft Excel 2007, Biostatat и программы «Statistica 6.0 for Windows» на персональном компьютере. Учитывая малую численность выборки и отклонение от нормального распределения, при оценке вариабельности определялась медиана и интерквартильный размах, а для сравнения параметров были выбраны методы: точный критерий Фишера (критический уровень р<0,05), χ2 с поправкой Йетса (критический уровень р<0,001), критерий Манна-Уитни (критический уровень р<0,05).
Результаты исследования и их обсуждение: Первоначально были изучены невротические состояния, как вызывающие наиболее выраженные телесные реакции. Данные вариабельности показателей клинического опросника для выявления и оценки невротических состояний показали, что медианы шкал тревоги и депрессии лежат в «переходной зоне», а медианы других шкал в зоне здоровья. При сравнении групп больных с РЭ и НЭРБ статистически достоверных различий (р˃0,05) между ними выявлено не было.
При оценке вклада познавательной сферы нами были использованы локус-контроль (свойство личности приписывать свои успехи или неудачи внутренним (интернальность), либо внешним (экстернальность) факторам) и алекситимия, в связи с тем, что пациенты, имеющие крайние положения локус-контроль личности, чаще подвержены тревоге и депрессии. Алекситимия была выявлена в первой группе у 19 человек (43,59 %) и во второй группе у 9 (31,03 %), а медианы большинства шкал, изучающих положение локус-контроля, лежали в области интернального уровня и были более выражены в группе больных с НЭРБ. Статистически значимое различие при сравнении двух групп пациентов с помощью критерия Манна-Уитни было выявлено по показателям: общей интернальности (Z=-2,018, р=0,044), интернального уровня субъективного контроля в сфере неудач (Z=-2,401, р=0,016), сфере межличностных отношений (Z=-1,921, р=0,047), сфере производственных отношений (Z=-2,085, р=0,037).
Расположение медианы показателей ситуативной и личностной тревожности в обеих группах пациентов было в зоне высокого уровня, но в группе пациентов с НЭРБ ситуативная тревожность была статистически достоверно ниже (критерий Манна-Уитни Z=1,959, p=0,049). Также было выявлено преобладание агрессивности над враждебностью в обеих группах пациентов, при анализе подшкал статистически достоверные различия были получены по шкале раздражительность (критерий Манна-Уитни Z=-2,030, p=0,042).
При изучении типов реагирования пациента в ситуации болезни с помощью ЛОБИ были выявлены: гармоничный тип у 7 % больных, тревожный — у 38 %, ипохондрический — у 7 %, апатический — у 3 %, астенический — у 35 %, обсессивно-фобический — у 32 %, сенситивный — у 23 %, эгоцентрический — у 8 %, эйфорический — у 17 %, анозогнозический– у 17 %, эргопатический — у 20 %, паранойяльный — у 25 %. Они встречались у пациентов самостоятельно или в комбинации. При анализе межгрупповых различий с помощью точного критерия Фишера выявлено статистически достоверное преобладание тревожного типа в группе пациентов с РЭ (U=0,154, р<0,001).
С помощью метода твёрдого ИФА была определена вариабельность уровня серотонина. Она составила (LQ,UQ) от 213,26 до 283,10 нг/мл. При сравнении его сывороточной концентрации между группами пациентов с различными клиническими формами ГЭРБ статистически достоверных различий выявлено не было (Z=0,883, p=0,377).
Данные полученные при исследовании вегетативного тонуса у пациентов с ГЭРБ представлены в таблице 1. Сравнение групп пациентов с помощью критерия хи-квадрат не выявило статистически значимых результатов (р˃0,05).
Таблица 1
Частота встречаемости вариантов вегетативного тонуса у пациентов с различными формами ГЭРБ
|
Вегетативный тонус |
Все пациенты (n=71, абс. (%)) |
РЭ(n=42,абс. (%)) |
НЭРБ(n=29, абс. (%)) |
|
Эйтония |
58 (81,7) |
34 (80,9) |
24 (82,8) |
|
Преобладание симпатического тонуса |
8 (11,3) |
6 (14,3) |
3 (10,3) |
|
Преобладание парасимпатического тонуса |
5 (7,0) |
2 (4,7) |
2 (6,9) |
Изучение вегетативной реактивности у пациентов с ГЭРБ позволило выделить наличие нормальной у 58 (81,70 %) больных, повышенной — 8 (11,26 %) и извращённой реакции — 5 (7,04 %). В группе пациентов с РЭ также преобладали лица с нормальной вегетативной реактивностью — 34 (80,9 %), повышенная вегетативная реактивностью наблюдалась у 6 человек (14,3 %), а извращенная реакция — у 2 (4,7 %). В группе пациентов с НЭРБ нормальная вегетативная реактивность была зарегистрирована у 24 (82,8 %) лиц, извращенная реакция — у 2 (6,9 %) и повышенная вегетативная реактивность — у 3 (10,3 %). Сравнение групп пациентов с помощью критерия хи-квадрат не выявило статистически значимых результатов (р˃0,05).
Нужно отметить, что у пациентов с РЭ нормальное вегетативное обеспечение деятельности встречалось у 6 человек (20,69 %), а нарушенное — у 23 (79,31 %), а у пациентов с НЭРБ у 31 человека (73,81 %) диагностировалось нормальное вегетативное обеспечение деятельности, у 11 (26,19 %) — нарушенное. При сравнении групп пациентов с различными клиническими формами болезни были выявлены статистически значимые различия (χ2=17,3, р=0,0001).
По данным различных отечественных и зарубежных авторов, изучавших психовегетативные аспекты у здоровых лиц, пациентов с различными формами ГЭРБ и функциональной изжогой, отклонения психометрических показателей, были более выражены в группе пациентов с НЭРБ и функциональной изжогой [4,5,6]. При анализе частоты встречаемости вегетативных жалоб статистически значимых отклонений в группах здоровых и пациентов, в большинстве исследований не выявлялось. Однако, у взрослых больных заболевание было чаще ассоциировано с парасимпатикотонией [7], а у детей с кислым гастроэзофагеальным рефлюксом чаще отмечались одновременно признаки ваготонии и симпатикотонии (дистония) [8]. По данным других исследователей у пациентов с эндоскопически-позитивной ГЭРБ достоверно чаще встречались разнообразные нарушения вегетативного тонуса, реактивности и обеспечения деятельности [9].
При исследовании взаимосвязи вегетативной дисфункции и «кардиальных» масок ГЭРБ было отмечено, что более продолжительное лечения ингибиторами протонной помпы (3 месячные курсы 40 мг эзомепразола) позволяют уменьшить у 30 % пациентов выраженность нарушений ритма и устранить некардиальные боли в груди [10]. Среди работ посвященных коррекции вегетативной дисфункции можно отметить исследование эффекта комплексного применения рабепразола (MSD-рабемак) и сульпирида (сульпин) в лечении пациентов с ГЭРБ и сопутствующими вегетососудистыми проявлениями. Авторами было доказано, что применение просульпина дополнительно к стандартной терапии у этих больных снижает выраженность вегетативных проявлений, улучшает самочувствие, повышает настроение и показатели качества жизни [7]. А 8-недельное лечение антидепрессантом циталопрамом (ципрамил, LundbeckA\S, Дания) в дозе 20 мг в сутки у больных НЭРБ уменьшало выраженность депрессии, тревоги, вегетативных и желудочно-кишечных жалоб. Лечение же больных с ЭРБ не дало статистически значимых результатов [11].
Таким образом, использованные в работе методы сравнительной статистики позволили выявить отсутствие разницы в состоянии вегетативного тонуса и реактивности в группах больных с РЭ и НЭРБ, но при сопоставлении этих групп было выявлено разное вегетативное обеспечение деятельности и психологический статус. В частности, пациенты с наиболее лёгкой формой заболевания характеризовались смещённым в интернальную сторону показателем локус-контроля личности. Пациенты с РЭ имели более низкие показатели локус-контроля, высокий уровень ситуативной тревожности, раздражительности, тревожный тип отношения к ситуации болезни, ассоциированный с нарушенным вегетативным обеспечением деятельности ВНС. Выявленный комплекс когнитивно-эмоциональных нарушений, влияющий на состояние адаптационных способностей ВНС и ассоциированный с более тяжёлой формой течения ГЭРБ, практически можно диагностировать с помощью амбулаторного тестирования пациентов. В данном случае наибольшую информативность имеют методика диагностики показателей и форм агрессии А. Басса и А. Дарки, шкала ситуативной и личностной тревожности Спилберга-Ханина, ЛОБИ, УСК и ортоклиностатической пробе. Выявленные повышенные уровни тревожности и раздражительности корректируются назначением дневных транквилизаторов, аксиолитиков небензодиазепинового ряда или нейролептиков, имеющих вегетостабилизирующий эффект, а также рядом психотерапевтических вмешательств (гипноз, прогрессивное мышечное расслабления по Якобсону и т. д.). Экстернальное положение локус-контроля личности и тревожный тип отношения к ситуации болезни корректируются психологическими методами, позволяющими повысить комплаентность в отношении медикаментозной и немедикаментозной терапии заболевания.
Выводы:
1. У пациентов с РЭ имеются более выраженные изменения в когнитивно-эмоциональной сфере, проявляющиеся преимущественно тревожными нарушениями (высокий уровень ситуативной тревожности, тревожный тип отношения к ситуации болезни), экстернальным положением локус-контроля личности и ведущие к изменению вегетативного обеспечения деятельности, что требует психологической и медикаментозной коррекции.
2. Наибольшая диагностическая ценность в выявлении этих расстройств принадлежит: методике диагностики показателей и форм агрессии А. Басса и А. Дарки; шкале ситуативной и личностной тревожности Спилберга-Ханина, ЛОБИ, УСК и ортоклиностатической пробе.
Литература:
1. Ивашкин В. Т. Эволюция представлений о роли нарушений двигательной функции пищевода в патогенезе ГЭРБ / В. Т. Ивашкин, А. С. Трухманов // Российский журнал гастроэнтерологии, гепатологии, колопроктологии. — 2010. — № 2. — С.13–19.
2. Лазебник Л. Б. К вопросу о патогенезе гастроэзофагеальной рефлюксной болезни / Л. Б. Лазебник, А. Э. Лычкова // Успехи физиологических наук. — 2006. — Т. 37, № 4. — C.57–81.
3. Вегетативные расстройства: клиника, диагностика, лечение: руководство для врачей / А. М. Вейн [и др.]; под ред. А. Н. Чекмарёва. — М.: МИА, 2010. — 637с.
4. Лапина Н. С. Тревожно-депрессивные состояния у больных гастроэзофагеальнойрефлюксной болезнью / Н. С. Лапина, Б. П. Боровков // Клиническая медицина. — 2008. — № 2. — С.59–62.
5. Фармакокинетика ингибитора протонной помпы и психический статус больного, как факторы, влияющие на эффективность лечения ГЭРБ пантопразолом/ Д. С. Бордин и [др.] // Клиническая и экспериментальная гастроэнтерология. — 2010. — № 9. — С.90–96.
6. Рыкова С. М. Психовегетативные нарушения у больных с функциональными расстройствами верхних отделов желудочно-кишечного тракта и ГЭРБ / С. М. Рыкова, Г. М. Дюкова, А. П. Погромова, А. М. Вейн // Экспериментальная и клиническая гастроэнтерология. –2003. — № 4. — С.21–26
7. Коррекция синдрома вегетососудистой дистонии у больных с гастроэзофагеальной рефлюксной болезнью / Ф. А. Алавия и [др.] //. Российский журнал гастроэнтерологии, гепатологии и колопроктологии: приложение № 4, Материалы 15-й Гастроэнтерологической недели.– Москва, 2009. — С. 4.
8. Иванова И. И. Особенности функционирования вегетативной нервной системы у детей и подростков с кислыми и щелочными гастроэзофагеальными рефлюксами / И. И. Иванова, С. Ф. Гнусаев // Педиатрия. Журнал им. Г. Н. Сперанского. — 2010. — Т. 89, № 2. — С.12–17.
9. Джулай Г. С. Клинико-эндоскопическая характеристика эзофагита и эмоционально-личностная сфера больных гастроэзофагеальной рефлюксной болезнью / Е. В. Секарёва, Г. С. Джулай // Клиническая и экспериментальная гастроэнтерология. — 2009. — № 4. — С.35–39.
10. Oesophageal acid exposure and altered neurocardiac function in patients with GERD and idiopathic cardiac dysrhythmias / Cuomo K. et [al.] // Aliment. Pharmacol. Ther. — 2006. — T. 15, № 24(2). — P.361–370.
11. Погромова А. П. Антидепрессант цитолопрам при лечении функциональных расстройств пищевода и гастроэзофагеальной рефлюксной болезни / А. П. Погромова, Г. М. Дюкова, С. М. Рыкова // Врач. — 2003. — № 12. — С.48–50.
ГЭРБ (рефлюксная болезнь) как вылечить / страница 64
Олеся, да да, курс лечения должен быть грамотно составлен. не то, что вот это попейте и все.
Олесь..все же. мне ещё 4 дня до пятницы томиться в ожидании рентгеноскопии)) подозревать дискинезию не оправданно, как ты считаешь? а то терапевт один про нее упомянул и понеслось у меня в голове. пишу такие тирады о спокойствии, а сама им не отличаюсь)
и для меня вопросом остается, ну разве похоже это на рефлюкс. по-моему, как-то не очень. ощущение стояния еды и воздуха в горле, отрыжка, тяжесть, боль по пищеводу. при рефлюксе же должно быть ощущение жгучей жидкости в горле, нет, не обязательно?
ты знаешь, я сегодня думала обо всем происходящем со мной. о том, что это все может быть на нервной почве. и решила такую историю рассказать. в подростковом возрасте у меня начался «цистит». я стала часто бегать в туалет, не было удовлетворения)) сразу были новые позывы. я естественно пошла у урологу. сдавала анализ миллион раз, никакого воспаления. у гинеколога все ок. сменила врача. опять миллион раз сдавала мочу, никаких бактерий, ничего. взяла направление в другой город, к более квалифицированному специалисту. опять анализы)) снова ничего. а я просто постоянно хочу в туалет, но могу терпеть, недержания нет)) представьте мое состояние, я была в депресе. есть формы цистита, не воспалительные. когда есть органические поражения мочевого пузыря. а, мне ещё проверяли почки, с ними всё ок. и вот мне делали процедуру с катетером (ужас), измеряли давление в мочевом пузыре и измеряли объем пузыря, заливали в меня жидкость. заключение- более, чем здорова. все в абсолютном порядке. меня проверили вдоль и поперек, не один раз. кончилось тем, что врач уролог, посоветовавшись по телефону с психиатром, назначил мне ксанакс. не то, что мне это полностью помогло, я уже к тому времени научилась жить с этим (тем более, что терпеть я могла). и постепенно все сошло потом на нет.
вы можете себе такое представить? полностью на нервной почве было такое. длилось года 4.
Эзофагит, рефлюкс эзофагит — Вопрос гастроэнтерологу
Здравствуйте, все началось как я думаю с фарингита. В горле был ком, чувство инородного тела. Была у Лора, сказала острый фарингит, хронический тонзиллит. Выписала антибиотики. Я их пропила. Через месяц снова обострение. Обошлась без антибиотиков. Через месяц опять тоже самое, пила антибиотики. Толка от них не было, я сдала мазок из зева, но там ничего не обнаружили, кроме Str viridian’s 10*4. это норма. Лор сказала что это может быть аллергия. Все это время была температура то 36,6, то 37, краснели щеки, горло болело, было чувство инородного тела. После этого началось другое. В один день без причины я почувствовала что еда в горле стала застревать и не проходить. У меня была отрыжка воздухом, хотела откашляться, чтобы ком в грудной клетке прошел. Но даже когда проходила отрыжка, добавлю, что при ходьбе она выходила быстрее, это чувство не прошло. Закончилось это через 3 часа, я очень напугалась и начала нервничать. Через несколько дней такое состояние повторилось, но быстро прошло. Дальше недели 2 ничего не было. Потом появилось чувство жжения в грудной клетке, наверное как изжога. Никогда не сталкивалась с изжогой, поэтому не знаю что это. Также было чувство кома в груди, есть небольшой сухой кашель при этом, чувство какой то колющей боли в грудной клетке и где горло. Во время этого есть отрыжка воздухом. С приемом пищи никак не связано. Такое длится около месяца, то есть, то нет, но беспокоит практически весь день. Сейчас эти ощущения возникают в яремной ямке. Горло опять начало болеть, на языке часто бывает география, язык болит. Стала кружится голова, болеть и болеть шея, но я начала пить энцефабол, мне его выписывала невролог и все прошло. Температуры сейчас нет. Также я сдавала анализы крови, в первом было большое количество моноцитов 16,0, понижены лейкоциты 3,68, нейтрофилы 1.82, базофилы повышены 1,4%, лимфоциты понижены 1,11. СОЭ 4(сдавала на 4 месячн.) Через неделю сдала повторный общий анализ, АЛТ, АСТ и на эпштейна бара. СОЭ 3, все в норме, моноциты снизились 10,6. Алт 12,8, аст 15,6. Антитела класса igG к кспсидному антигену EBV 18,5. выше нормы. Антитела класса igM к капсидному антигену EBV 0,669. отриц. Что это значит? Что вирус перенесен и лечить его не надо? В детстве болела опоясывающим герпесом, на губах часто он вылазиет. Я думаю что и в горле вирус простого герпеса, потому что там нет бактерий и непонятно что вызывает обострение и как лечить фарингит. Сейчас больше интересует дискомфорт в грудной клетке, так как он не проходит. Может ли это быть рефлюкс? Надо ли делать фгдс? Что делать с эпштейн бара? Также добавляю что очень много нервничаю, так как развилась фобия болезней. Мог ли рефлюкс возникнуть из за стресса? На УЗИ желчь в желчном пузыре, косвенные признаки джвп, диффузные изменения в поджелудочной железе, умеренно выраженные, по типу диактивного панкреатита. Также болело правое подреберье. Спасибо за ответ

 Изменение физической активности. Для нормального самочувствия и хорошего развития всего организма нужны еженедельные правильные физические нагрузки. Но в случае возникновения эзофагита с рефлюксом — от силовых упражнений и наклонов туловища вперёд придётся отказаться.
Изменение физической активности. Для нормального самочувствия и хорошего развития всего организма нужны еженедельные правильные физические нагрузки. Но в случае возникновения эзофагита с рефлюксом — от силовых упражнений и наклонов туловища вперёд придётся отказаться.