причины, лечение в Иркутске в Клинике Эксперт
Блажен лишь тот, кто поутру имеет стул без принужденья,
Тому и пища по нутру, и все доступны наслажденья.
По этим строкам, авторство которых приписывают Пушкину, можно косвенно судить о том, что проблема запоров была как минимум известна уже во времена великого поэта. К сожалению, не теряет она актуальности и в наши дни.
О проблеме запоров у взрослых мы побеседовали с кандидатом медицинских наук, врачом-гастроэнтерологом «Клиника Эксперт» Иркутск Аюной Хабиничной Михайловой.
— Аюна Хабинична, в каких случаях можно говорить о запоре у взрослого человека? Что это такое?
Если отталкиваться от определения, то запор — это синдром (комплекс симптомов), который характеризуется нарушением секреторной и эвакуаторной функции толстого кишечника. Он может проявляться в виде редкого стула (менее трёх раз в неделю), характеризуется уплотнением консистенции каловых масс, затруднением при дефекации (человек длительно тужится).
Запоры условно подразделяют на функциональные и органические. При функциональных запорах имеется только нарушение сокращений кишечной стенки и отсутствует органическая патология толстой кишки.
— Почему возникает запор у взрослого человека? Каковы его причины?
Среди них:
- определённый — в частности, «западный» — стиль питания. Он характеризуется низким содержанием растительных волокон;
- пониженное количество принимаемой человеком жидкости на протяжении дня;
- нерегулярный или меняющийся режим питания;
- пожилой возраст. Такие запоры объясняются возрастными изменениями сократительной способности кишечника, слабостью мышц тазового дна, некоторыми сопутствующими заболеваниями;
- малоподвижный образ жизни;
- синдром раздражённого кишечника, для одной из форм которого характерно преобладание запора;
- беременность;
- стриктуры (сужения) толстой кишки;
- рак толстой кишки;
- анальная трещина, геморрой;
- болезнь Гиршпрунга;
- паркинсонизм;
- рассеянный склероз;
- системные нарушения обмена веществ — в частности, гипотиреоз, сахарный диабет;
- приём ряда лекарственных препаратов (запор как один из побочных эффектов).
 Среди таких медикаментов могут быть блокаторы кальциевых каналов, препараты железа, антигистаминные средства;
Среди таких медикаментов могут быть блокаторы кальциевых каналов, препараты железа, антигистаминные средства; - некоторые психические заболевания (например, депрессия).
Хотела бы отметить и такой момент. Очень важно обращать внимание на так называемые «симптомы тревоги», своего рода «красные флаги»: их появление — это повод безотлагательно обратиться к врачу. Среди них:
- острый запор, который возник внезапно, на фоне полного здоровья и нормального стула;
- появление в кале крови, гноя;
- похудание, лихорадка, общая слабость, снижение аппетита.
— У детей существует такое понятие, как психологический запор. Бывает ли подобное у взрослых?
Если говорить именно о страхе перед дефекацией, как это наблюдается у детей, то во взрослой практике мне с таким феноменом встречаться не приходилось. Однако, например, возможна ситуация, когда для человека акт дефекации затруднителен из-за предстоящего перелёта (отсутствие времени) либо во время него; из-за отсутствия поблизости туалета и т.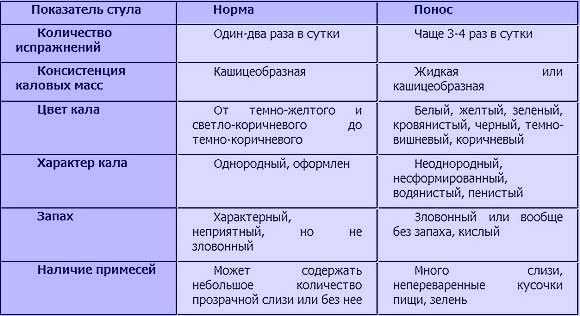
— Как можно обнаружить причину запора? Какие методы диагностики для этого применяются?
Прежде всего нужно провести подробный опрос пациента, выясняя характер питания, режим приёма пищи, объём выпиваемой жидкости, все характеристики дефекации (частота, консистенция каловых масс, наличие боли при дефекации и т.д.), наличие каких-то других симптомов.
Затем доктор осматривает пациента (в том числе аноректальную область), прощупывает (пальпирует) живот.
Колоноскопия
После этого, в зависимости от предположений доктора, назначаются инструментальные методы исследований. Среди них основным методом является колоноскопия, рентгенологическое исследование кишечника с барием. Также могут назначаться специальные тесты для изучения функций кишечника.
Подробнее о процедуре видеоколоноскопии можно узнать здесь.
— Каковы возможные последствия запора у взрослых?
— В первую очередь это нарушение качества жизни: у пациента может сформироваться психологическая зависимость от проблемы. Запор мешает человеку жить, работать, развиваться.
Запор увеличивает вероятность появления анальной трещины, геморроя, дивертикулярной болезни и онкологических патологий толстой кишки. При длительной (неделю и более) задержке каловых масс в толстой кишке и всасывании их в кровь возможна интоксикация (отравление) продуктами кишечного содержимого. Может развиваться ишемия (недостаточность кровообращения) в слизистой оболочке толстого кишечника, могут повреждаться клетки слизистой оболочки.
— Что делать при запоре у взрослого человека? Как наладить стул?
Лечение запоров у взрослых заключается в следующем. Важно проанализировать образ жизни пациента. В первую очередь необходимо отрегулировать питание. Следует съедать не менее 400 граммов овощей и фруктов в сутки.
Не менее важна регулярность питания, с обязательным, умеренно калорийным завтраком, не поздним ужином.
Объем ежесуточно выпиваемой жидкости — около 2 литров. Полезно с утра выпить 1-2 стакана воды комнатной температуры. Некоторым слабительным эффектом обладают напитки, содержащие кофеин.
Нужно достаточно двигаться. Это как минимум ходьба не менее 3 раз в неделю по 40 минут. Движения усиливают перистальтику кишечника. Альтернативно можно потренироваться на беговой дорожке и поездить на велосипеде.
Важно постараться выработать определённый режим опорожнения кишечника, т. е. в установленное время суток — своего рода автоматизм, рефлекс. Даже если на первых порах акта дефекации не будет, со временем он может наладиться и «привязаться» ко времени. Необходимо учитывать и положение пациента во время опорожнения кишечника — так называемая «поза орла», когда колени подтянуты к животу, под ногами низкий стул.
е. в установленное время суток — своего рода автоматизм, рефлекс. Даже если на первых порах акта дефекации не будет, со временем он может наладиться и «привязаться» ко времени. Необходимо учитывать и положение пациента во время опорожнения кишечника — так называемая «поза орла», когда колени подтянуты к животу, под ногами низкий стул.
Теперь о медикаментозном лечении. Применяются слабительные препараты. Это прежде всего средства, увеличивающие объём кишечного содержимого. Один из примеров — препараты на основе лактулозы. Она представляет собой синтетический невсасывающийся сложный углевод, относящийся к олигосахарам. Из растений используется псилиум. Другая группа — средства, усиливающие сокращения кишечника.
Для того, чтобы устранить запоры, появившиеся на фоне другого заболевания, необходимо обязательно лечить это заболевание.
Нужно помнить, что работа с толстым кишечником достаточно кропотливая и сравнительно долгая.
— Как предотвратить развитие запора у взрослого?
Нужно:
- рационально питаться.
 В это понятие я включаю не только сбалансированность рациона по всем необходимым веществам, но и регулярность приёма пищи (как минимум 3 раза в день). Свежие фрукты и овощи, способные усилить газообразование, лучше есть в первой половине дня.
В это понятие я включаю не только сбалансированность рациона по всем необходимым веществам, но и регулярность приёма пищи (как минимум 3 раза в день). Свежие фрукты и овощи, способные усилить газообразование, лучше есть в первой половине дня. - двигаться. Как вариант — ходьба по 40 минут 3 раза в неделю. Это минимум. Если по каким-то причинам это невозможно — например, из-за суставной патологии — то в таком случае ходьбу нужно заменить физическими упражнениями, индивидуально подобранными доктором.
- пить около 2 литров жидкости в сутки;
- лечить заболевания, на фоне которых может появиться запор.
Записаться на приём к гастроэнтерологу в иркутской клинике можно здесь.
ВНИМАНИЕ: услуга доступна не во всех городах
Редакция рекомендует:
Можно ли проверить толстый кишечник без эндоскопии? Говорим о виртуальной колоноскопии
Риск на грани. Как открыли хеликобактер пилори?
Внимание, эхинококкоз!
Для справки:
Михайлова Аюна Хабинична
Выпускница факультета «Лечебное дело» Иркутского государственного медицинского университета 1996 года.
В 1997 году окончила интернатуру по терапии.
С 2001 по 2003 год — клиническая ординатура по гастроэнтерологии.
В 2009 году закончила заочную аспирантуру по гастроэнтерологии. Имеет учёную степень кандидата медицинских наук.
В настоящее время врач-гастроэнтеролог в «Клиника Эксперт» Иркутск. Принимает по адресу: ул. Кожова 9А.
Как наладить стул. Простые способы избавиться от запора | Здоровая жизнь | Здоровье
Врачи предупреждают, кишечник должен опорожняться регулярно, не менее трех раз в неделю. Задержка стула не только вызывает ощущение дискомфорта, но и может привести к серьезным проблемам со здоровьем – вплоть до развития злокачественных опухолей в кишечнике.
Как же себе помочь? Существует несколько простых и эффективных способов.
Больше пейте
Вода обеспечивает правильное пищеварение и регулярный стул, недаром признанное средство от запора – стакан воды, выпитый натощак. Однако в течение дня тоже необходимо следить за тем, чтобы ваш организм не испытывал недостатка жидкости.
Следите за диетой
Чтобы избежать запора, включайте в рацион продукты, богатые клетчаткой. В первую очередь – овощи, фрукты и хлеб из муки грубого помола.
Наладить стул поможет капуста, бобовые, свекла, шпинат, помидоры, виноград, яблоки, кабачки, тыква, чернослив. Почаще включайте в рацион кисломолочные продукты, растительные масла, сливочное масло.
А вот от риса, белого хлеба, шоколада, черного кофе, крепкого чая, черники, протертых блюд на время откажитесь: они обладают вяжущими свойствами и задерживают перистальтику кишечника.
Еще одно важное условие профилактики запора – соблюдение режима дня и питание по графику. Так вашему кишечнику будет проще «привыкнуть» к опорожнению в одно и то же время.
Не пренебрегайте спортом
Физические нагрузки не только укрепляют сердце, но и способствуют слаженной работе кишечника. Особенно хороши приседания. Обязательно включите в свою утреннюю гимнастику такое упражнение: встаньте прямо, поднимите вытянутые руки над головой и медленно присядьте.
В продолжении: Упражнения при запоре →
Делайте массаж
Легкие поглаживания по животу по часовой стрелке могут стать отличным средством от запора. Сядьте на стул, положите ладонь на живот и делайте массаж в течение 10–15 минут.
Избегайте стрессов
Оказывается, нервные перегрузки тоже могут стать причиной запора. По возможности сохраняйте спокойствие и учитесь расслабляться. Кстати, признанным лекарством от запора считается смех. Когда вы хохочете, происходит своеобразный массаж стенок кишечника, кроме того, во время смеха организм избавляется от стресса.
Диагностика и лечение всех нарушений стула в медицинском центре на Яузе
В Клиническом госпитале на Яузе опытные гастроэнтерологи проведут обследование, выявят причины и назначат лечение при любых нарушениях стула (полужидкий, кашицеобразный, неоформленный стул).
Клиника располагает всеми возможностями для диагностики заболеваний пищеварительного тракта (эндоскопия желудка, двенадцатиперстной кишки, толстого кишечника, прямой кишки с взятием биопсии, специальные лабораторные тесты, исследование желудочно-кишечного тракта с помощью компьютерной томографии и УЗИ).
В норме кал состоит на 30% из воды и 70% сухого остатка — переработанного пищевого комка, отмерших клеток кишечной стенки и эпителия. При нарушении переработки и всасывания пищи, ее эвакуации, дисбалансе микрофлоры характер стула меняется. Причиной появления полужидких, кашицеобразных каловых масс могут стать различные заболевания желудочно-кишечного тракта (ЖКТ), а также болезни, не связанные напрямую с поражением кишечника. В Клиническом госпитале на Яузе можно пройти обследование всего организма в целом и установить истинные причины жидкого стула.
Причины полужидкого стула
- кишечные инфекции (пищевая токсикоинфекция, дисбактериоз)
- воспалительные заболевания органов пищеварения (гепатит, панкреатит, холецистит, желчнокаменная болезнь, энтероколит, болезнь Крона)
- синдром раздраженного кишечника — усиление пассажа пищевого комка по кишечной трубке
- аллергическая реакция на медикаменты или пищевые продукты
- ферментная недостаточность (недостаток лактазы для переваривания молока)
- стресс и физическое перенапряжение
- употребление сырой воды и несвойственной для организма пищи
Не стоит искать и устранять причину самостоятельно — болезнь будет прогрессировать. Лучше сразу обратиться к опытному гастроэнтерологу и получить профессиональную медицинскую помощь. В нашей клинике Вы встретите деликатное отношение, индивидуальный и комплексный подход, удобство и комфорт, что способствует эффективному обследованию и лечению.
Лучше сразу обратиться к опытному гастроэнтерологу и получить профессиональную медицинскую помощь. В нашей клинике Вы встретите деликатное отношение, индивидуальный и комплексный подход, удобство и комфорт, что способствует эффективному обследованию и лечению.
Этапы диагностики
Поиски причин жидкого стула начинаются с консультации врача специалиста. Гастроэнтеролог проведет подробнейший опрос и физикальное исследование с целью определения характера питания, конституциональных черт, особенностей развития нарушений, психогенных факторов, которые привели к появлению проблемы.
Пациент пройдет лабораторное обследование с анализом крови, мочи, кала (на микробное обсеменение желудочно-кишечного тракта, глистные инвазии, биохимическое исследование каловых масс), при необходимости — обширный спектр тестов на аллергены. Новое эндоскопическое оборудование с возможностью гастродуоденоскопии, колоноскопии, ректороманоскопии и взятием биопсии, в том числе, под наркозом, ультразвуковой скрининг, компьютерная томография на современном томографе с возможностью проведения виртуальной колоноскопии — преимущества диагностики в Клиническом госпитале на Яузе.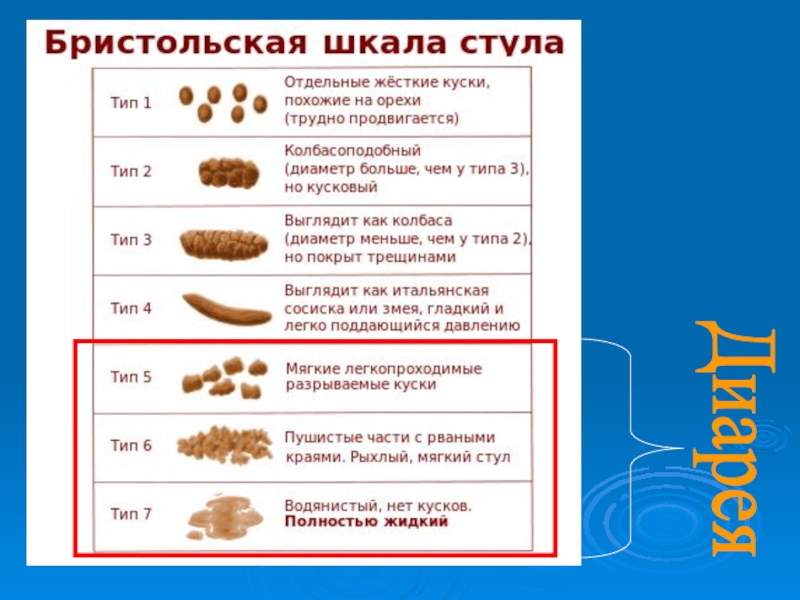
Кроме этого, при необходимости Вас проконсультируют хирург, аллерголог, невролог, психотерапевт и дугие доктора узкого профиля — в госпитале работают специалисты более, чем 35 направлений медицины.
Лечение
Полужидкий стул, связанный с нарушением питания, не требует лечения — достаточно подобрать полноценную диету. Если полужидкий стул возникает в результате определенного заболевания, требуется лечение основной болезни и поддержание работы кишечника с помощью специальных препаратов, нормализующих переваривание и всасывание питательных веществ (ферментотерапия), пассаж (мотилиум, лоперамид) и бактериальный состав (линекс, бифиформ).
Специалисты Клинического госпиталя на Яузе подберут индивидуальное лечение с учетом всех современных возможностей медицины, тяжести заболевания и потребностей пациента.
Цены на услуги Вы можете посмотреть в прайсе или уточнить по телефону, указанному на сайте.
У вас повреждение спинного мозга? Компания «Колопласт» предлагает эффективное средство для решения этой проблемы
Всем людям с повреждением спинного мозга необходимо пройти реабилитацию. Реабилитация дает возможность травмированному пациенту вернуться к полноценному независимому образу жизни. В ходе реабилитации пациент учится по-новому выполнять свои ежедневные действия, в число которых входят и выполнение актов мочеиспускания. Врач-реабилитолог или медсестра помогут вам подобрать необходимые средства для контроля мочеиспускания.
Реабилитация дает возможность травмированному пациенту вернуться к полноценному независимому образу жизни. В ходе реабилитации пациент учится по-новому выполнять свои ежедневные действия, в число которых входят и выполнение актов мочеиспускания. Врач-реабилитолог или медсестра помогут вам подобрать необходимые средства для контроля мочеиспускания.
Что делать в случае задержки мочи
Если вам трудно опорожнить мочевой пузырь, используйте катетер для периодической катетеризации. Прежде всего, вам нужно подобрать катетер, который подходит вам и вашему образу жизни. Очень важно соблюдать рекомендации врача относительно техники и частоты катетеризации.
Что делать в случае недержания мочи
Уропрезервативы и мочеприемники помогают многим мужчинами, страдающим недержанием мочи. Уропрезерватив надевают на половой член, как обычный презерватив, и присоединяют к мочеприемнику. Важно использовать уропрезерватив подходящего вам размера. Объем уроприемника подбирается в зависимости от количества мочи, которое вырабатывает ваш организм..gif)
Инфекции мочевыводящих путей
В норме в мочевыводящих путях всегда присутствуют бактерии, но они не вызывают инфекционные заболевания. Инфекция мочевыводящих путей развивается, если количество бактерий превышает допустимый порог. В этом случае требуется лечение.
Симптомы инфекции мочевыводящих путей
Симптомы инфекции мочевыводящих путей могут быть существенными или едва заметными. К ним относятся:
- темная и сильно пахнущая моча;
- мутная моча;
- кровь в моче;
- повышенная температура/потливость;
- спазмы мочевого пузыря;
- судороги ног.
Если у вас наблюдается любой из перечисленных симптомов, вам следует посоветоваться с врачом.
Как избежать инфекций мочевыводящих путей
Единого способа профилактики инфекций мочевыводящих путей не существует, но есть ряд мер, позволяющих предотвратить инфекции и избежать их рецидивов:
- обильное питье — не меньше 1,5 литров в день;
- соблюдение гигиены, особенно при катетеризации;
- регулярные катетеризации одноразовым лубрицированным катетером с полным опорожнением мочевого пузыря;
- нормальное пищеварение — регулярное опорожнение кишечника уменьшает опасность инфекций мочевыводящих путей.

Использование правильной техники катетеризации и применение одноразовых лубрицированных катетеров с гидрофильным покрытием — это еще один способ уменьшить частоту инфекций мочевыводящих путей.
Лечебная гимнастика при запорах | Статьи медицинского центра Медклиник
Как справиться с запором? Реклама предлагает множество слабительных средств — сиропы, «конфеты», чаи и т. д. Но их применение не всегда оправдано и не так уж безопасно, как кажется. Особенно для детей. Как правило, слабительное борется не с причиной запора, а со следствием. А значит, кишечник привыкнет лениться и придется буквально «жить на слабительных». Активизировать перистальтику и нормализовать тонус кишечника, а заодно и укрепить мышцы пресса помогут специальные физические упражнения, которые подходят как взрослым, так и детям от четырех лет. Дети могут выполнять гимнастику самостоятельно, с помощью взрослых.
Запор может быть атоническим и спастическим, в зависимости от причины. Атонические запоры возникают из-за ослабления мускулатуры кишечных стенок, недостаточной перистальтики. Образно говоря, у кишечника не хватает силы, чтобы выводить наружу содержимое. Такая проблема может развиваться после операций на брюшной полости, из-за действия общего наркоза, а также при малоподвижном образе жизни. Симптомы атонической формы — плотный, обильный стул, болезненная дефекация. При спастической форме моторика кишечника нарушена. В некоторых из его областей происходит спазм мускулатуры, и кишечное содержимое не может продвинуться дальше. Характерный симптом — твердый стул небольшими комочками. При этом может наблюдаться вздутие. У больного возникает ощущение того, что кишечник опорожнен не полностью.
Атонические запоры возникают из-за ослабления мускулатуры кишечных стенок, недостаточной перистальтики. Образно говоря, у кишечника не хватает силы, чтобы выводить наружу содержимое. Такая проблема может развиваться после операций на брюшной полости, из-за действия общего наркоза, а также при малоподвижном образе жизни. Симптомы атонической формы — плотный, обильный стул, болезненная дефекация. При спастической форме моторика кишечника нарушена. В некоторых из его областей происходит спазм мускулатуры, и кишечное содержимое не может продвинуться дальше. Характерный симптом — твердый стул небольшими комочками. При этом может наблюдаться вздутие. У больного возникает ощущение того, что кишечник опорожнен не полностью.
Предлагаемый комплекс упражнений помогает как при атонических, так и при спастических запорах. Для достижения положительного эффекта выполнять гимнастику следует регулярно, постепенно увеличивая нагрузку: в течение первого месяца занятий упражнения выполнять по 3−5 раз, затем от 5 до 10 раз. Делать гимнастику лучше в одно и то же время, на голодный желудок — например, по утрам.
Делать гимнастику лучше в одно и то же время, на голодный желудок — например, по утрам.
Если упражнения вызывают неприятные ощущения (сильные боли в кишечнике, вздутие, учащенное сердцебиение, тошноту), то курс следует временно прекратить и обратиться к врачу.
Выполняйте упражнения медленно, сочетая с правильным дыханием, без резких рывков. Следите за положением тела! Взрослые должны показать детям правильное выполнение и контролировать процесс гимнастики.
Противопоказаниями для выполнения гимнастики является повышение температуры, язвенный колит, боли в кишечнике, понос, сопутствующие заболевания на стадии обострения.
Лежа на спине
1. Положите руки на живот и глубоко вдохните, выпячивая его. На выдохе втяните живот и слегка надавите на него руками.
2. На вдохе отведите руки за голову и потянитесь, одновременно втягивая живот. На выдохе опустите руки вдоль тела.
3. Поочередно сгибайте ноги в коленях, не отрывая пяток от поверхности (скользя ступнями по поверхности).
4. На выдохе согните левую ногу и потянитесь коленом к животу. Руками себе не помогайте! Опустите ногу и сделайте вдох.
5. Повторите то же для правой ноги.
6. Повторите то же для двух ног одновременно.
7. Согните ноги в коленях, не отрывая пяток от поверхности. Затем отклоняйте ноги влево — вправо.
8. То же, но оторвав пятки от поверхности.
9. Согнуть ноги. На выдохе оторвать таз от поверхности с опорой на лопатки и стопы. Со вздохом опустить таз.
10. Вдохнуть. На выдохе выполнять 3−5 круговых движения «велосипед».
11. Вдохнуть. На выдохе выполнять 3−4 движения «ножницы», перекрещивая прямые ноги.
12. Вдох. Руки развести в стороны. На выдохе поворачивать верхнюю часть тела, касаясь правой рукой левой руки и наоборот. Старайтесь, чтобы от пола отрывалась только верхняя часть торса, а таз оставался на месте.
Лежа на правом боку
13. Правая рука под головой, левая на животе, ноги согнуты в коленях. На вдохе выпятить живот, на выдохе втянуть, помогая рукой.
На вдохе выпятить живот, на выдохе втянуть, помогая рукой.
14. На вдохе выпрямить левую ногу и потянуться рукой вперед, над головой. На выдохе подтянуть колено к груди, помогая рукой.
Лежа на левом боку
15. Повторить 13 и 14 упражнение, поменяв опорную руку.
Лежа на животе
16. Кисти рук под плечами. Не отрывая рук от пола, сначала встать на четвереньки, а затем перекатиться на ступни. Вернуться в исходное положение.
17. Выполнять поочередные махи ногами: на вдохе подъем ноги, на выдохе опустить.
18. На вдохе выпятить живот, на выдохе втянуть.
Стоя
19. Ходьба на месте в течение 2 минут.
20. Сделать вдох, на выдохе присесть, оставаясь на полной стопе. Можно придерживаться за что-то для равновесия.
21. На вдохе поднять руки вверх, на выдохе наклониться вперед, опуская руки к полу и втягивая живот.
22. Руки на поясе. Поочередно поднимать прямые ноги вперед-вверх.
Руки на поясе. Поочередно поднимать прямые ноги вперед-вверх.
23. В течение первой минуты выполнять обычную ходьбу на месте, в течение второй — ходьбу с перекатыванием с пятки на носок.
Комплекс упражнений завершить повтором упражнения №1.
Информация подготовлена по материалам Интернет-ресурсов
Записаться на прием Вернуться к списку публикацийНарушение стула у ребенка, причины и лечение нарушения стула у детей
Нарушение стула у ребенка
В детском возрасте нарушение стула является наиболее частой причиной обращения к врачу. У детей нарушения деятельности желудочно-кишечного тракта могут проявляться в виде диареи, запора или жирного стула.
В детском возрасте нарушение стула является наиболее частой причиной обращения к врачу. У детей нарушения деятельности желудочно-кишечного тракта могут проявляться в виде диареи, запора или жирного стула.
Родителям необходимо помнить, что нарушение стула у ребенка может сигнализировать о серьезных заболеваниях, а значит, необходимо незамедлительно обращаться к врачу гастроэнтерологу, который выявит причины расстройства и назначит адекватное лечение./171172050-56a504a33df78cf77285ff6e.jpg)
Виды и причины расстройств стула у детей
Диарея
Чаще всего диарея у детей возникает на фоне кишечных инфекций. Рост заболеваемости наблюдается в летний период времени. У маленьких пациентов диарея может сопровождаться тошнотой, рвотой и повышением температуры тела. В случае острого приступа диареи необходимо незамедлительно показать ребенка врачу. Важно обратиться в ближайший медицинский центр по оказанию медицинской помощи детям.
Таким центром является детский медицинский центр «Бэби Плюс», который расположен в поселке ВНИИССОК (Одинцовский район, ЖК «Гусарская баллада»). Так как очень важно обратиться к врачу в первые часы заболевания ребенка, особенно при повышении температуры тела,жители Одинцово могут вызвать врача на дом для своевременного обследования малыша.
Запор
Многие родители не придают должного внимания запорам у маленьких детей. Ведь при запоре не наблюдается обезвоживания организма, отсутствует потеря полезных микроэлементов и витаминов, как при диарее. Однако запоры, особенно частые, могут свидетельствовать о многих заболеваниях желудочно-кишечного тракта.
Однако запоры, особенно частые, могут свидетельствовать о многих заболеваниях желудочно-кишечного тракта.
Для того чтобы в последствии эти заболевания не принесли непоправимый вред здоровью малыша, родителям необходимо показать кроху специалисту. Гастроэнтеролог быстро определит причины недуга и назначит соответствующее лечение, которое чаще всего ограничивается специальной диетой и вводом в рацион ребенка определенных продуктов. Также могут быть назначены лекарственные препараты.
Жирный стул
Жирный стул может возникать как при диарее, так и при запоре у ребенка. Если у вашего малыша кал, который плохо смывается со стенок горшка или унитаза, а также оставляет жирные не отстирывающиеся пятна на пеленках или трусиках, необходимо срочно обратиться за консультацией к детскому гастроэнтерологу. Врач, в первую очередь, должен исключить нарушение переваривания жиров, содержащихся в пище, и определить причину этого недуга.
Для этого ребенку назначают обследование, которое чаще всего проводится в стационаре. По результатам обследования врач назначает адекватное лечение, которое включает в себя определенную диету и прием лекарственных препаратов.
По результатам обследования врач назначает адекватное лечение, которое включает в себя определенную диету и прием лекарственных препаратов.
Специалисты медицинского центра «Бэби Плюс» настоятельно рекомендуют обращаться к квалифицированным врачам при любом расстройстве стула у детей. Это обусловлено тем, что детский организм не может самостоятельно бороться со многими расстройствами, а бесконтрольное самолечение может усугубить ситуацию, и в этом случае лечение может затянуться на долгое время. Помните, что стул ребенка является показателем его здоровья.
Дата публикации: 13.12.2018 17:05:15
Нерегулярный стул, кишечная аритмия — лечение в СПб в медицинском центре
24.02.2015
Нерегулярный стул – безобидная физиология или грозный симптом
Блажен, кто рано поутру
Имеет стул без принужденья,
Тому все яства по нутру
И все доступны наслажденья.
А.С. Пушкин
Нормальным кишечным ритмом следует считать ежедневное опорожнение кишечника в утренние часы, приносящее облегчение. У некоторых лиц, даже при условии ежедневного питания, опорожнение кишечника может иметь двухфазное течение: первое опорожнение до завтрака, последующее после. Повышение частоты стула более трех раз в сутки расценивается как высокая частота опорожнения и у практикующего гастроэнтеролога служит критерием оценки раннего симптома избыточного питания.
В тоже время, урежение частоты опорожнения является отдельной нозологической единицей и рассматривается в западной медицинской литературе как «скрытая национальная проблема». Рост выявления онкологических заболеваний толстой и прямой кишки за последние десятилетия, безусловно, связаны с ранней её диагностикой, что обусловлено доступностью аппаратуры и уровнем подготовки персонала. В тоже время, по данным ГНЦ колопроктологии (2009г.), изменение характера деятельности человека, питания, среды обитания, эндоэкологической обстановки служат предпосылками в появлении и развитии колоректального рака. Одним из фактором риска рака толстой и прямой кишки, желчного пузыря, поджелудочной железы является кишечная аритмия.
Одним из фактором риска рака толстой и прямой кишки, желчного пузыря, поджелудочной железы является кишечная аритмия.
Следует различать понятие между урежением стула и запором, и, если при первом, частота стула бывает от 2 до 6 раз в неделю, то при запоре стул может быть от 1 до 2 раз в неделю.
Причины развития нерегулярного стула в процессе жизнедеятельности человека многообразны и распространяются от алиментарного, рефлекторного факторов до электролитных нарушений, токсических или медикаментозных воздействий. «Боязнь чужих туалетов», ложный стыд, особенно в школьном возрасте, когда ребенку приходится прилюдно отпрашиваться в туалет, приводит к вынужденной задержке стула, что со временем развивает привычку подавления позывов. Перенесенные воспаления, операции на органах брюшной полости, чаще после аппендэктомий, по данным Я.М. Иванусы с соавт., (1988г.) в 40-45% случаев приводит к атонии кишечника. Наличие таких заболеваний как анальные трещины, геморрой с частыми (более трех раз в год) обострениями, сопровождающие акт опорожнения болевым синдромом, вынуждают искусственно задерживать стул, что также вырабатывает патологическую привычку. Многофакторность развития аритмии кишечника, короткий переход от острой фазы в хроническое течение, длительность состояния в конечном итоге приводит к заболеванию и к терминальной своей фазе – запору.
Многофакторность развития аритмии кишечника, короткий переход от острой фазы в хроническое течение, длительность состояния в конечном итоге приводит к заболеванию и к терминальной своей фазе – запору.
Нерегулярный стул, задержка его протекают бессимптомно, сопровождаются ежедневным повышением концентрации в просвете кишечника целого ряда токсических веществ, которые, проникая в сосудистое русло, действуют как нейротропный яд, отравляя весь организм, что появляется рядом неврологических симптомов: головокружением, головной болью, утомляемостью, раздражительностью, агрессивностью, в том числе и атонии кишечника. Как пример, приведем известный исторический факт, описанный А. Гулем (2006). Великий Кормчий страдал запорами, которые носили длительный характер, поэтому, когда у Мао Цзэдуна происходила задержка стула, китайская армия постоянно (днем и ночью) наступала, когда наступало опорожнение, то в Народной Армии Китая наступал праздник: заводился патефон с записями русских песен и американских фокстротов, обожаемые полководцем и начинались танцы. Болезнь не тревожит пока не разовьются возможные осложнения, такие как язвенный колит, геморрой или колоректальный рак.
Болезнь не тревожит пока не разовьются возможные осложнения, такие как язвенный колит, геморрой или колоректальный рак.
Нормальная физиология пищеварительного тракта основывается на незыблемом правиле: «Ежедневное питание – Ежедневный стул», при этом именно утренняя фаза опорожнения кишечника является наилучшей для уменьшения риска запора, при условии функциональности пищи, способствующей опорожнению кишечника: овощи, фрукты, кисломолочные продукты, ржаной хлеб, рыба, каши, минеральная вода, столовые белые вина, но следует помнить, что ряд продуктов могут задерживать эвакуаторную функцию кишечника: рис, черника, крепкий чай, макароны, красные вина.
Немаловажным фактором в развитии задержки стула является также гиподинамия, недостаточный питьевой режим, увлечение медикаментозным лечением (антациды, антидепрессанты, нестероидные противовоспалительные препараты, мочегонные средства, антибиотики и др.), предпочтения в жирных мясных пищевых продуктах, которые дольше задерживаются в кишечнике, усугубляя процессы гниения, чем растительная клетчатка, приводят к накоплению в организме канцерогенных метаболитов. Об этом наглядно свидетельствует пример питания фастфудами, где пища насыщена жирными кислотами, а употребление дополнительно больших объемов лимонадов (Кока-кола, Пепси-кола, Миринда, Севенап и др.), где присутствует большая концентрация углеводов. В конечном итоге, зависимые от вышеописанного, страдают ожирением, сахарным диабетом, у них чаще развивается язвенный колит, панкреатит.
Об этом наглядно свидетельствует пример питания фастфудами, где пища насыщена жирными кислотами, а употребление дополнительно больших объемов лимонадов (Кока-кола, Пепси-кола, Миринда, Севенап и др.), где присутствует большая концентрация углеводов. В конечном итоге, зависимые от вышеописанного, страдают ожирением, сахарным диабетом, у них чаще развивается язвенный колит, панкреатит.
Как же лечить кишечную аритмию?
Безусловно, принцип лечения любого заболевания, а мы выяснили, что нерегулярное опорожнение кишечника является болезнью и далеко не безобидной, заключается в комплексном и индивидуальном подходе к каждому случаю и должно быть последовательным. И без помощи самого больного, врач не справится с вроде как безобидным состоянием. В комплексное лечение входит понятие нормализации диеты, соблюдение режима труда и отдыха, строго соблюдая ритм сна и бодрствования, активизация физический активности (не путать с занятиями спортом), прибегать к медикаментозной коррекции только в случаях неэффективности всех трех вышеперечисленных факторов.
Индивидуальный подход заключается в полном выявлении и устранения причин развития нерегулярного стула. Последовательность – в выработке тактики нормализации суточного ритма кишечника, нормализации питьевого режима, диеты и двигательной активности и только потом, при необходимости, прибегать к медикаментозному лечению.
Лекарственный ряд для лечения нерегулярного стула (хронического запора) в нашей стране широк. Традиционно применяется Бисакодил, Сенаде, Касторовое масло, однако применять их длительно не рекомендуется из-за возникновения нежелательных побочных эффектов, так, по данным Федорова В.Д. (1999), применение препаратов Сенны вызывают привыкание и стойкие запоры при отмене препарата. Большинство слабительных препаратов ухудшают пищеварение, приводят к водно-электролитным нарушениям, изменяют состав микрофлоры кишечника.
Назначение слабительных препаратов должно быть строго индивидуальным, при исключении органических и воспалительных заболеваний кишечника и только при неэффективности других методов лечения, назначаться только врачом-специалистом.
Записаться на прием проктолога в отделение сети «Моя Клиника» можно на нашем сайте www.myclinic.ru или по телефону 493-03-03. Наши медицинские центры находятся по адресам: ул. Гороховая, д. 14/26 (м. Адмиралтейская) и ул. Варшавская, д. 59 (м. Московская).
Причины, способы устранения и время обращения к врачу
Люди часто выделяют галечные фекалии небольшими твердыми отдельными комочками. Однако табурет также может выглядеть как цельный кусок, который выглядит так, как будто он состоит из гальки. Оба типа являются признаком запора.
Запор — распространенная проблема, с которой время от времени сталкивается большинство людей. Хронический запор может быть болезненным и указывать на серьезную проблему со здоровьем.
Из этой статьи вы узнаете о причинах возникновения галечных фекалий, а также о возможных методах лечения и домашних средствах.
Галечный или гранулированный стул может образоваться, когда очень твердый стул распадается на более мелкие части.
Этот разрыв может произойти во время пищеварения или может произойти в анусе непосредственно перед дефекацией. Эти маленькие шарики могут быть труднее вывести, чем обычный стул, и человек может напрячься, чтобы испражняться.
У большинства людей дефекация регулярная, стул от трех раз в день до одного раза в три дня. У людей с более длительным периодом пищеварения и реже какающими может развиться твердый стул.
Когда пища проходит через пищеварительную систему, толстая кишка поглощает часть воды, содержащейся в пище. Пища, которая проходит медленнее, чем обычно, проводит слишком много времени в толстой кишке. В результате толстая кишка поглощает слишком много воды, и стул может стать твердым.
Некоторые другие симптомы, которые человек может испытывать в дополнение к стулу, похожему на гальку, включают:
- болезненные испражнения
- натуживание до фекалий
- стул кажется слишком большим для прохождения
- ощущение, что некоторое количество стула осталось позади даже после дефекации
Таблица стула Bristol — это инструмент, который помогает людям выявлять проблемы с дефекацией. Тип гальки 1:
Тип гальки 1:
Твердый, напоминающий гальку стул — признак запора, который может возникнуть по многим причинам. Определенные факторы образа жизни и питания могут усугубить запор.
Например, запоры чаще встречаются у пожилых людей из-за изменений мышечного тонуса и функции нервной системы, которые обычно возникают с возрастом. Пожилой человек, который не ест достаточно клетчатки или принимает лекарства, которые могут вызвать запор, имеет еще более высокий риск твердого стула.
Некоторые другие факторы риска запора включают:
- Беспокойство . Дети и младенцы могут не какать, когда чувствуют беспокойство или когда в их домашнем распорядке или в ванной произошли серьезные изменения. Дети, которые приучены к туалету, могут отказываться от какать, если их родители или опекуны применяют наказание или слишком агрессивно относятся к приучению к туалету.
- Лекарства . Чрезмерное употребление лекарств от запора, таких как клизмы и слабительные, может вызвать твердый стул.
 Антидепрессанты и некоторые наркотики также могут замедлять пищеварение, вызывая сухой и галечный стул.
Антидепрессанты и некоторые наркотики также могут замедлять пищеварение, вызывая сухой и галечный стул. - Неврологические состояния . Некоторые состояния, влияющие на нервную систему, такие как слабоумие, могут затруднить человеку понимание того, когда и как идти в туалет.
- Проблемы с желудочно-кишечным трактом . Синдром раздраженного кишечника (СРК) и другие состояния, поражающие желудок и кишечник, могут вызывать запор. Некоторые люди с пищевой чувствительностью также испытывают этот симптом.
- Физические травмы . Травмы спинного мозга, повреждения кишечника и мышечные травмы тазового дна — например, в результате родов — могут затруднить опорожнение кишечника. Эта задержка может замедлить пищеварение и вызвать образование гальки.
- Хронические болезни . Многие хронические заболевания могут вызывать запор, поражая нервную или мышечную функцию. Диабет, гипотиреоз и рак толстой кишки являются примерами состояний, которые могут вызывать этот симптом.

- Образ жизни . Сидячий образ жизни может увеличить риск запора, особенно у людей с другими факторами риска.
- Диета . Диета с низким содержанием клетчатки может вызвать появление галечных фекалий. У некоторых людей стул становится галечным, когда они не пьют достаточно воды.
Если симптомы легкие или запор не является хроническим, некоторые изменения в образе жизни могут помочь человеку лечить галечные фекалии в домашних условиях. Лекарства также могут помочь им справиться с периодическим выделением твердого стула.
Эти стратегии могут помочь:
- Потребление большего количества клетчатки . Продукты с высоким содержанием клетчатки могут помочь смягчить стул. Женщинам нужно не менее 25 граммов (г) клетчатки в день, а мужчинам — около 38 граммов в день. Фрукты и овощи богаты клетчаткой.
- Пить больше воды . Для некоторых людей галечный стул является признаком обезвоживания.

- Пробуем смягчитель стула . Эти препараты уменьшают количество воды, поглощаемой толстой кишкой, что облегчает дефекацию.
- Использование безрецептурных лекарств от запора . Эти препараты могут ускорить пищеварение. Лекарства от запора также могут облегчить отхождение твердого стула.
- Осуществление . Упражнения могут улучшить силу мышц тазового дна и поддержать мышечный тонус в брюшной полости и во всем теле, что может облегчить опорожнение кишечника.
Когда человек страдает хроническим запором или серьезным заболеванием, симптомы могут улучшиться только после лечения.
Правильное лечение будет зависеть от причины запора. Например, человек с дисфункцией тазового дна может не иметь достаточных сил для дефекации, что замедляет пищеварение и вызывает образование галечных какашек. Врач может порекомендовать физиотерапию тазового дна.
Людям с СРК врач может посоветовать поочередно исключать из рациона возможные триггерные продукты, чтобы посмотреть, помогает ли это разрешить симптомы. Если человек определяет конкретную пищу, которая, как кажется, вызывает проблемы, он может избегать или ограничивать ее потребление в будущем.
Если человек определяет конкретную пищу, которая, как кажется, вызывает проблемы, он может избегать или ограничивать ее потребление в будущем.
Галечные фекалии могут беспокоить младенцев и маленьких детей. Они могут опасаться, что дефекация причинит боль, и поэтому могут отказаться от дефекации. Задержка стула может замедлить пищеварение, из-за чего стул станет еще тяжелее.
Со временем у детей, задерживающих дефекацию, стул может стать очень твердым и болезненным. Этот стул может частично блокировать кишечник и вызывать ночное недержание мочи и другие виды недержания мочи.
Родителям и опекунам следует обращаться за лечением для детей с хроническим запором или постоянно твердым стулом.
Люди могут попробовать эти домашние средства, чтобы помочь младенцу или ребенку избавиться от твердого стула:
- Поощрение ребенка к опорожнению кишечника. Попробуйте водить их в туалет каждый час и сделать это менее напряженным, спев песню или поиграв в игру.

- Избегать наказания или гнева, которые могут усилить беспокойство ребенка по поводу дефекации.
- Предлагайте ребенку цельные фрукты, сливовый сок или фруктовый коктейль. Особенно полезны темные ягоды.Бананы могут вызвать запор, поэтому ребенку лучше избегать их, пока его стул не станет нормальным.
- Давайте ребенку много воды и убедим его, что пить больше воды может помочь. Они не должны заменять воду подслащенным фруктовым соком или другими сладкими напитками.
- Разговор с ребенком о том, что вызывает гальку, если он достаточно взрослый, чтобы понять. Некоторые дети могут меньше бояться, если знают, что могут принять меры для облегчения своих симптомов.
Крайне важно не давать ребенку лекарства от запора без предварительной консультации с врачом.
Следующие стратегии могут помочь младенцам:
- Движение ног ребенка по кругу, как если бы он крутил педали велосипеда, когда ребенок лежит на спине. Это движение может стимулировать мышцы и кишечник, а также может помочь ребенку опорожнить кишечник.

- Продолжать кормить ребенка грудью или давать ему бутылочку через регулярные промежутки времени.
- Не давать воду ребенку, находящемуся на исключительно искусственном вскармливании или грудном вскармливании, если врач не посоветует иначе.
Люди могут обратиться к врачу по поводу галечных фекалий, если:
- симптомы сохраняются или ухудшаются в течение нескольких дней
- есть кровь в стуле
- человек испытывает сильную боль в животе или лихорадку
- ребенок отказывается от опорожнение кишечника или частые повреждения мочевого пузыря вместе с твердым стулом
Твердые, галечные фекалии — частое расстройство.Случайные галечные фекалии обычно означают, что человек не получил достаточно клетчатки или воды в тот день.
Незначительные проблемы с желудком и инфекции также могут временно замедлить пищеварение, вызывая запор.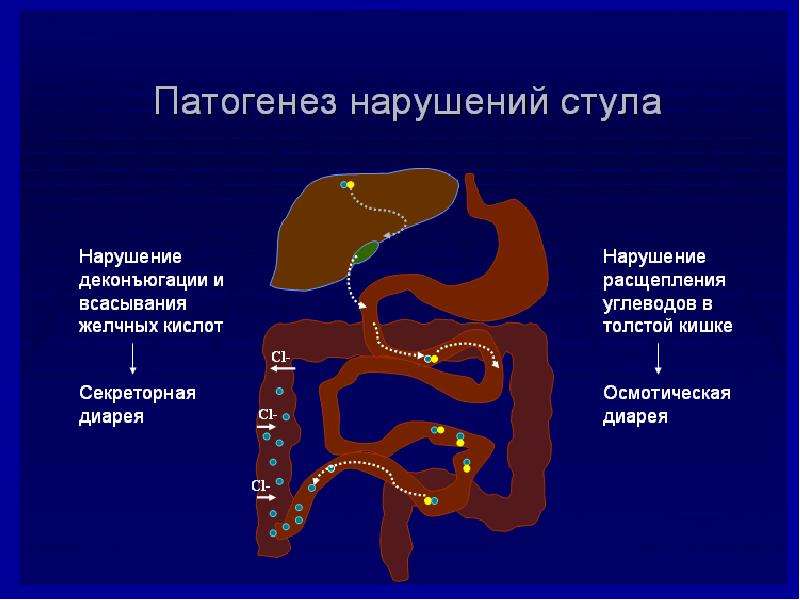
Однако, когда галечный помет сохраняется в течение нескольких дней или недель, это может быть признаком серьезной проблемы. Хронический твердый стул также может быть очень болезненным, вызывая беспокойство по поводу дефекации.
Во многих случаях быстрая консультация врача может помочь решить проблему.Даже если причина появления галечных фекалий более серьезна, своевременная медицинская помощь может предотвратить усугубление проблемы.
Что делать, если у вас труднопроходимый стул | Лечение запора
Вечный двигатель
Проблемы у Даа00906 начались, когда ей было 10 лет. У нее возникло беспокойство по поводу использования школьного туалета, и она была склонна откладывать посещение туалета до возвращения домой. Это переросло в беспокойство по поводу общественных туалетов.
Теперь у нее появляется желание открыть кишечник примерно два раза в неделю, и ей приходится очень сильно напрягаться, чтобы вывести даже небольшое количество фекалий.Стул очень большой, и она чувствует себя «зажатой», но она боится слишком сильно надавить на нее в случае выпадения прямой кишки.
Daa00906 не находит, что ее мама очень поддерживает, и боится говорить с ней о ее запоре. Она понимает, что ей нужно есть более здоровую пищу, но чувствует, что уже слишком поздно, чтобы изменения в ее диете что-то значили. Она задавалась вопросом, сможет ли ей помочь врач, но боялась, что они могут предложить колоноскопию. Еще она думала о клизме.
Школа твердых пород
Запор для разных людей означает разное. Трудности Daa00906 с обильным стулом, необходимость ходить реже трех раз в неделю и ощущение неполного опорожнения, безусловно, войдут в медицинское определение запора.
В 15 лет Даа00906 находится в этой глубинке между детством и взрослостью. Тот факт, что ее проблемы начались в 10 лет, говорит о том, что у нее нет такого нарушения развития, о котором нужно думать при запоре у детей.Такие состояния (например, аномальное развитие позвоночника, влияющее на нервную систему кишечника) обычно возникают вскоре после рождения.
Я тоже предполагаю, что это долгосрочный паттерн для Daa00906. Если раньше она была в порядке, но внезапно не могла открыть кишечник в течение пяти дней, это могло быть признаком кишечной непроходимости, особенно если она также не могла отводить дыхание, у нее развилась сильная боль в животе и началась рвота. Кишечная непроходимость — это неотложная медицинская помощь, требующая немедленной медицинской помощи.
Если раньше она была в порядке, но внезапно не могла открыть кишечник в течение пяти дней, это могло быть признаком кишечной непроходимости, особенно если она также не могла отводить дыхание, у нее развилась сильная боль в животе и началась рвота. Кишечная непроходимость — это неотложная медицинская помощь, требующая немедленной медицинской помощи.
Daa00906 также не упоминает другие признаки «красного флага» (признаки, которые могут предупредить врача о серьезной проблеме), такие как вздутие живота, сильная боль при дефекации, кровотечение из прямой кишки, слизь (слизь) в стуле или потеря веса. Такие черты говорят о том, что ей нужно скорее обратиться к врачу, чем позже.
Однако, учитывая ее нежные годы, ее историю и отсутствие тревожных черт, вполне вероятно, что у Daa00906 так называемый функциональный запор.Это означает, что существует проблема с работой мышц кишечника, а не какое-либо серьезное заболевание.
Нет ничего необычного в том, что это начинается в школе и часто начинается с того, что дети избегают опасностей школьных туалетов и ждут, пока они окажутся в знакомой обстановке своего собственного дома.
Когда дела идут тяжело
Хотя для этого может потребоваться немного настойчивости, функциональный запор в конечном итоге часто поддается лечению с помощью средств самопомощи. Daa00906 вполне может захотеть попробовать их, если она не хочет обращаться к врачу.
Наши постеры на форуме предложили несколько хороших идей о том, как Daa00906 может решить свою проблему. Слабительные, безусловно, стоит попробовать. Есть несколько разных типов и разных диапазонов доз. Большинство из них можно приобрести без рецепта, и фармацевт может посоветовать лучшие варианты.
Осмотические слабительные
Джимми06669 обнаружил, что Миралакс помог его дочери. Это работает за счет удерживания воды в стуле, чтобы смягчить его. Он известен как осмотическое слабительное. Хельмам рекомендовал аналогичное лекарство из этой группы под названием Дулколакс, в то время как Ллевелин предложил лактулозу.Vince10 нашел полезным старый добрый магний (часто доступный в форме гидроксида магния). Принимая во внимание тот факт, что Daa00906 необходимо было удалить большой стул, осмотическое слабительное в первую очередь было бы полезным для его смягчения. Ллевелин (который опубликовал множество действительно разумных советов на этой странице) напоминает нам, что при приеме осмотического слабительного очень важно пить много жидкости. Подойдет любой тип жидкости, но я бы не советовал вам пробовать виски или джин, так как это принесет свои проблемы.
Принимая во внимание тот факт, что Daa00906 необходимо было удалить большой стул, осмотическое слабительное в первую очередь было бы полезным для его смягчения. Ллевелин (который опубликовал множество действительно разумных советов на этой странице) напоминает нам, что при приеме осмотического слабительного очень важно пить много жидкости. Подойдет любой тип жидкости, но я бы не советовал вам пробовать виски или джин, так как это принесет свои проблемы.
Стимулирующие слабительные
После размягчения стула можно принимать стимулирующее слабительное.Его можно принимать вместо осмотического слабительного или добавлять к нему. Стимулирующие слабительные стимулируют нервы в толстой кишке, заставляя мышцы кишечника сжиматься сильнее, чем обычно.
Ллевлин рекомендует сенну или препараты, содержащие сенну. Стимулирующие слабительные следует использовать только в течение короткого периода времени, потому что организм может привыкнуть к ним, и вы можете полагаться на них. Однако в случае Daa00906, вероятно, потребуется короткий курс, чтобы очистить накопившееся отставание.
Однако в случае Daa00906, вероятно, потребуется короткий курс, чтобы очистить накопившееся отставание.
Волокно
Волокно увеличивает объем стула и помогает ему проходить через тело. Лучше всего принимать клетчатку естественным путем, увеличивая ее количество в своем рационе. Многие фрукты богаты клетчаткой. Jimmy06669 рекомендует груши, персики, чернослив и абрикосы. Он предлагает избегать бананов, и есть некоторые научные доказательства, подтверждающие это. Thejudy68 рекомендует одно яблоко в день, чтобы доктор не вмешивался. Еще она советует много овощей. Брокколи, морковь, сахарная кукуруза, горох, фасоль и бобовые — хорошие источники клетчатки.
Не все фанаты клетчатки. Anony48066 советует Daa00906 избегать клетчатки, так как она только сделает стул более объемным. Я согласен с тем, что для начала более массивный стул — это последнее, что нужно Daa00906. Однако после того, как накопившийся объем был устранен с помощью осмотического и / или стимулирующего слабительного, длительное употребление клетчатки — отличный способ предотвратить повторение проблемы.
Увеличения количества пищевых волокон может быть недостаточно. Если это так, существует множество слабительных на основе клетчатки.Thejudy68 рекомендует Metamucil, продукт на основе псиллиума. Другие типы слабительных волокон включают метилцеллюлозу и стеркулии.
Другие варианты
Daa00906 задается вопросом, поможет ли клизма, и это, безусловно, вариант, если большой стул блокирует прямую кишку. Однако я бы не стал предлагать какое-либо старое самодельное устройство или решение. Специализированные клизмы можно приобрести у фармацевта, включая Cleen и Micralax. Глицериновые свечи менее сильные, их легче вводить и, вероятно, они столь же эффективны, если стул находится в нижней части прямой кишки.
Наши плакаты, безусловно, рождают новые идеи. Мэри99261 подумала, не поможет ли Daa00906la приподнять ноги, когда она пойдет в туалет. Судя по всему, есть устройство, которое она могла купить в Интернете, под названием Squatty Potty.
Приказ врача
Должен сказать, я был немного обеспокоен упоминанием Даа00906la жидкого стула, который она иногда получает. Ллевелин упомянул о возможности столкновения. Это состояние, при котором большой твердый стул вызывает закупорку прямой кишки.Более мягкий стул поднимается за ним и не может пройти, но иногда жидкий стул будет просачиваться из-за закупорки. Если у Daa00906la еще нет столкновения, похоже, она скоро это сделает.
Ллевелин упомянул о возможности столкновения. Это состояние, при котором большой твердый стул вызывает закупорку прямой кишки.Более мягкий стул поднимается за ним и не может пройти, но иногда жидкий стул будет просачиваться из-за закупорки. Если у Daa00906la еще нет столкновения, похоже, она скоро это сделает.
Если описанные выше меры не сработают примерно через неделю, я бы посоветовал ей обратиться к врачу. Врач может назначить более сильные дозы слабительных, которые она уже принимала, или другие более сильные лекарства. Скорее всего, врач захочет ее осмотреть, но вряд ли он захочет проводить какие-либо исследования на начальных этапах.Перспектива колоноскопии маловероятна.
Наконец, мамы могут быть удивительно восприимчивыми, когда узнают, что у их ребенка серьезные проблемы. Что бы ни происходило в прошлом, Daa00906la не должна предполагать, что ее мама не проявит сочувствия. Мой совет ей — пересмотреть вопрос о привлечении ее мамы, которая может предложить больше поддержки, чем она думает. Поскольку ей меньше 16 лет, могут возникнуть вопросы о согласии, которые следует учитывать, если ей требуется лечение у врача.
Поскольку ей меньше 16 лет, могут возникнуть вопросы о согласии, которые следует учитывать, если ей требуется лечение у врача.
Желудочно-кишечные осложнения | MHealth.org
Источник: Национальный исследовательский институт рака, www.cancer.gov
Желудочно-кишечные осложнения
Общая информация
Желудочно-кишечный тракт (ЖКТ) является частью пищеварительной системы, которая перерабатывает питательные вещества (витамины, минералы, углеводы, жиры, белки и воду) в съеденных продуктах и помогает выводить отходы. тела. Желудочно-кишечный тракт включает желудок и кишечник (кишечник).Желудок — это J-образный орган в верхней части живота. Пища перемещается из горла в желудок по полой мышечной трубке, называемой пищеводом. После выхода из желудка частично переваренная пища попадает в тонкий кишечник, а затем в толстый кишечник. Ободочная кишка (толстая кишка) — это первая часть толстой кишки, ее длина составляет около 5 футов. Вместе прямая кишка и анальный канал составляют последнюю часть толстой кишки и имеют длину 6-8 дюймов. Анальный канал заканчивается у заднего прохода (отверстие толстой кишки, выходящее за пределы тела).
Вместе прямая кишка и анальный канал составляют последнюю часть толстой кишки и имеют длину 6-8 дюймов. Анальный канал заканчивается у заднего прохода (отверстие толстой кишки, выходящее за пределы тела).
Анатомия нижних отделов пищеварительной системы с изображением толстой кишки и других органов.
Осложнения со стороны желудочно-кишечного тракта часто встречаются у онкологических больных. Осложнения — это проблемы со здоровьем, которые возникают во время болезни, после процедуры или лечения. Они могут быть вызваны заболеванием, процедурой или лечением или могут иметь другие причины. В этом резюме описаны следующие осложнения со стороны желудочно-кишечного тракта, их причины и методы лечения:
- Запор.
- Фекальное уплотнение.
- Обструкция носа.
- Диарея.
- Радиационный энтерит.
Это краткое изложение посвящено осложнениям желудочно-кишечного тракта у взрослых, больных раком. Лечение осложнений со стороны желудочно-кишечного тракта у детей отличается от лечения взрослых.
Лечение осложнений со стороны желудочно-кишечного тракта у детей отличается от лечения взрослых.
Запор
При запоре опорожнение кишечника затруднено или происходит не так часто, как обычно.
Запор — это медленное движение стула по толстой кишке. Чем дольше стул проходит по толстой кишке, тем больше он теряет жидкости, становится суше и тверже.Пациент может быть не в состоянии опорожнить кишечник, ему нужно больше толкать, чтобы опорожнить кишечник, или у него меньше, чем обычно, количество испражнений.
Некоторые лекарства, изменение диеты, недостаточное потребление жидкости и снижение активности — частые причины запоров.
Запор — обычная проблема для онкологических больных. Больные раком могут заболеть запором из-за любого из обычных факторов, которые вызывают запор у здоровых людей. К ним относятся пожилой возраст, изменения в диете и потреблении жидкости, а также недостаточное количество упражнений.Помимо этих распространенных причин запора, у онкологических больных есть и другие причины.
К другим причинам запора относятся:
- Лекарства
- Опиоиды и другие обезболивающие. Это одна из основных причин запоров у онкологических больных.
- Химиотерапия.
- Лекарства от тревоги и депрессии.
- Антациды.
- Диуретики (препараты, увеличивающие количество вырабатываемой организмом мочи).
- Добавки, такие как железо и кальций.
- Лекарства от сна.
- Лекарственные средства, используемые для анестезии (чтобы вызвать потерю чувствительности при хирургическом вмешательстве или других процедурах).
- Диета
- Недостаточное употребление воды или других жидкостей. Это обычная проблема для онкологических больных.
- Недостаточное количество пищи, особенно с высоким содержанием клетчатки.
- Привычки к опорожнению кишечника
- Не ходить в туалет, когда чувствуется потребность в опорожнении кишечника.

- Слишком частое использование слабительных и / или клизм.
- Не ходить в туалет, когда чувствуется потребность в опорожнении кишечника.
- Состояния, препятствующие физической активности и физической нагрузке
- Повреждение спинного мозга или давление на спинной мозг из-за опухоли или по другой причине.
- Сломанные кости.
- Усталость.
- Слабость.
- Длительные периоды постельного режима или бездействие.
- Проблемы с сердцем.
- Проблемы с дыханием.
- Беспокойство.
- Депрессия.
- Кишечные расстройства
- Раздражение толстой кишки.
- Дивертикулит (воспаление небольших мешков в толстой кишке, называемых дивертикулами).
- Опухоль кишечника.
- Мышечные и нервные расстройства
- Опухоли головного мозга.
- Повреждение спинного мозга или давление на спинной мозг из-за опухоли или по другой причине.
- Паралич (потеря способности двигаться) обеих ног.

- Инсульт или другие нарушения, вызывающие паралич части тела.
- Периферическая невропатия (боль, онемение, покалывание) стоп.
- Слабость диафрагмы (дыхательная мышца ниже легких) или мышц брюшного пресса. Это затрудняет опорожнение кишечника.
- Изменения в обмене веществ в организме
- Низкий уровень гормонов щитовидной железы, калия или натрия в крови.
- Слишком много азота или кальция в крови.
- Окружающая среда
- Чтобы добраться до ванной, нужно идти дальше.
- Нужна помощь, чтобы сходить в ванную.
- Пребывание в незнакомых местах.
- Уединение практически отсутствует.
- Ощущение прилетело.
- Жить в условиях сильной жары, вызывающей обезвоживание.
- Требуется совок или прикроватный туалет.
- Узкая кишка
- Рубцы от лучевой терапии или хирургии.
- Давление растущей опухоли.

- Опиоиды и другие обезболивающие. Это одна из основных причин запоров у онкологических больных.
- Химиотерапия.
- Лекарства от тревоги и депрессии.
- Антациды.
- Диуретики (препараты, увеличивающие количество вырабатываемой организмом мочи).
- Добавки, такие как железо и кальций.
- Лекарства от сна.
- Лекарственные средства, используемые для анестезии (чтобы вызвать потерю чувствительности при хирургическом вмешательстве или других процедурах).
- Недостаточно питьевой воды или других жидкостей. Это обычная проблема для онкологических больных.
- Недостаточное количество пищи, особенно с высоким содержанием клетчатки.
- Не ходить в туалет, когда чувствуется потребность в дефекации.
- Слишком частое использование слабительных и / или клизм.
- Повреждение спинного мозга или давление на спинной мозг из-за опухоли или по другой причине.

- Сломанные кости.
- Усталость.
- Слабость.
- Длительные периоды постельного режима или бездействие.
- Проблемы с сердцем.
- Проблемы с дыханием.
- Беспокойство.
- Депрессия.
- Раздражение толстой кишки.
- Дивертикулит (воспаление небольших мешков в толстой кишке, называемых дивертикулами).
- Опухоль кишечника.
- Опухоли головного мозга.
- Повреждение спинного мозга или давление на спинной мозг из-за опухоли или по другой причине.
- Паралич (потеря способности двигаться) обеих ног.
- Инсульт или другие нарушения, вызывающие паралич части тела.
- Периферическая невропатия (боль, онемение, покалывание) стоп.
- Слабость диафрагмы (дыхательная мышца ниже легких) или мышц брюшного пресса. Это затрудняет опорожнение кишечника.
- Низкий уровень гормона щитовидной железы, калия или натрия в крови.
- Слишком много азота или кальция в крови.

- Нужно идти дальше, чтобы добраться до ванной.
- Нужна помощь, чтобы сходить в ванную.
- Пребывание в незнакомых местах.
- Уединение практически отсутствует.
- Ощущение прилетело.
- Жить в условиях сильной жары, вызывающей обезвоживание.
- Требуется совок или прикроватный туалет.
- Рубцы от лучевой терапии или хирургии.
- Давление растущей опухоли.
Оценка проводится, чтобы помочь спланировать лечение.
Оценка включает физический осмотр и вопросы об обычных испражнениях пациента и о том, как они изменились.
Следующие тесты и процедуры могут быть выполнены, чтобы помочь найти причину запора:
- Физический осмотр : Осмотр тела для проверки общих признаков здоровья, включая проверку на признаки заболевания, такие как уплотнения или все остальное, что кажется необычным.Врач проверит наличие звуков кишечника и опухшего болезненного живота.

- Цифровое ректальное исследование (DRE) : Исследование прямой кишки. Врач или медсестра вводят смазанный палец в перчатке в нижнюю часть прямой кишки, чтобы нащупать уплотнения или что-то еще, что кажется необычным. У женщин также можно исследовать влагалище.
- Анализ кала на скрытую кровь : Тест для проверки стула на наличие крови, которую можно увидеть только в микроскоп. Небольшие образцы стула помещаются на специальные карточки и возвращаются врачу или в лабораторию для анализа.
Набор для анализа кала на скрытую кровь (FOBT) для проверки наличия крови в стуле. - Проктоскопия : осмотр прямой кишки с помощью проктоскопа, вставленного в прямую кишку. Проктоскоп — это тонкий трубчатый инструмент с подсветкой и линзой для просмотра. У него также может быть инструмент для удаления ткани, которую нужно проверить под микроскопом на наличие признаков болезни.
- Колоноскопия : процедура осмотра прямой и толстой кишки на предмет полипов, аномальных участков или рака.
 Колоноскоп вводится через прямую кишку в толстую кишку.Колоноскоп — это тонкий трубчатый инструмент с подсветкой и линзой для просмотра. Он также может иметь инструмент для удаления полипов или образцов тканей, которые проверяются под микроскопом на наличие признаков рака.
Колоноскоп вводится через прямую кишку в толстую кишку.Колоноскоп — это тонкий трубчатый инструмент с подсветкой и линзой для просмотра. Он также может иметь инструмент для удаления полипов или образцов тканей, которые проверяются под микроскопом на наличие признаков рака. - Рентген брюшной полости : Рентгеновский снимок внутренних органов брюшной полости. Рентген — это вид энергетического луча, который может проходить через тело на пленку, создавая изображение областей внутри тела.
Набор для анализа кала на скрытую кровь (FOBT) для проверки наличия крови в стуле.
Не существует «нормального» количества испражнений для онкологического больного.Каждый человек индивидуален. Вас спросят о режимах работы кишечника, еде и лекарства:
- Как часто у вас возникает дефекация? Когда и сколько?
- Когда вы в последний раз опорожнялись? На что это было похоже (сколько, твердое или мягкое, цвета)?
- Была ли кровь в стуле?
- У вас болит живот или были ли у вас спазмы, тошнота, рвота, газы или ощущение распирания возле прямой кишки?
- Вы регулярно пользуетесь слабительными средствами или клизмами?
- Что вы обычно делаете, чтобы избавиться от запора? Это обычно работает?
- Какую еду вы едите?
- Сколько и какой жидкости вы пьете каждый день?
- Какие лекарства вы принимаете? Сколько и как часто?
- Этот запор — недавнее изменение ваших обычных привычек?
- Сколько раз в день вы пропускаете газы?
Для пациентов, у которых есть колостома, будет обсуждаться уход за колостомой.
Лечение запора важно для обеспечения комфорта пациента и предотвращения более серьезных проблем.
Запор легче предотвратить, чем избавить от него. Медицинская бригада будет работать с пациентом, чтобы предотвратить запор. Пациентам, принимающим опиоиды, возможно, потребуется сразу же начать прием слабительных, чтобы предотвратить запор.
Запор может быть очень неприятным и причинять страдания. Если не лечить, запор может привести к закупорке каловых масс. Это серьезное заболевание, при котором стул не выходит из толстой или прямой кишки.Важно лечить запор, чтобы предотвратить застой в кале.
Профилактика и лечение не одинаковы для каждого пациента. Чтобы предотвратить и лечить запор, выполните следующие действия:
- Записывайте все испражнения.
- Выпивайте восемь стаканов жидкости по 8 унций каждый день. Пациентам с определенными заболеваниями, такими как болезни почек или сердца, может потребоваться меньше пить.
- Регулярно выполняйте физические упражнения.
 Пациенты, которые не могут ходить, могут выполнять упражнения для пресса в постели или переходить с кровати на стул.
Пациенты, которые не могут ходить, могут выполнять упражнения для пресса в постели или переходить с кровати на стул. - Увеличьте количество клетчатки в рационе, потребляя больше следующих продуктов:
- Фрукты, такие как изюм, чернослив, персики и яблоки.
- Овощи, например кабачки, брокколи, морковь и сельдерей.
- Цельнозерновые крупы, цельнозерновой хлеб и отруби.
- Выпейте теплый или горячий напиток примерно за полчаса до обычного времени дефекации.
- Найдите уединение и покой, когда пришло время испражнения.
- Используйте унитаз или прикроватный комод вместо унитаза.

- Принимайте только те лекарства, которые назначил врач. Лекарства от запора могут включать наполнители, слабительные, размягчители стула и лекарства, вызывающие опорожнение кишечника.
- Используйте свечи или клизмы только по назначению врача. У некоторых онкологических больных это лечение может привести к кровотечению, инфекции или другим вредным побочным эффектам.
- Фрукты, такие как изюм, чернослив, персики и яблоки.
- Овощи, например кабачки, брокколи, морковь и сельдерей.
- Цельнозерновые крупы, цельнозерновой хлеб и отруби.
Когда запор вызван опиоидами, лечением могут быть препараты, которые останавливают действие опиоидов или других лекарств, смягчители стула, клизмы и / или ручное удаление стула.
Фекальное уплотнение
Фекальное уплотнение — это масса сухого твердого стула, который не выходит из толстой или прямой кишки.
Каловые закупорки — это сухой стул, который не может выйти из организма. Пациенты с калом могут не иметь симптомов со стороны желудочно-кишечного тракта (ЖКТ). Вместо этого у них могут быть проблемы с кровообращением, сердцем или дыханием. Если не лечить фекальную закупорку, состояние может ухудшиться и привести к смерти.
Пациенты с калом могут не иметь симптомов со стороны желудочно-кишечного тракта (ЖКТ). Вместо этого у них могут быть проблемы с кровообращением, сердцем или дыханием. Если не лечить фекальную закупорку, состояние может ухудшиться и привести к смерти.
Распространенной причиной закупорки каловых масс является слишком частое употребление слабительных.
Многократное употребление слабительных в более высоких дозах снижает способность толстой кишки естественным образом реагировать на потребность в дефекации. Это частая причина каловых пробок. Другие причины включают:
- Опиоидные обезболивающие.
- Незначительная активность или ее отсутствие в течение длительного периода.
- Изменения диеты.
- Запор, который не лечится. См. Раздел выше о причинах запора.
Некоторые виды психических заболеваний могут приводить к дефекации.
Симптомы каловых пробок включают невозможность опорожнения кишечника и боли в животе или спине.

Симптомами закупорки фекалий могут быть следующие:
- Отсутствие дефекации.
- Необходимость прилагать больше усилий для опорожнения небольшого количества твердого сухого стула.
- Количество испражнений меньше обычного.
- Боль в спине или животе.
- Мочеиспускание чаще или реже, чем обычно, или невозможность мочеиспускания.
- Проблемы с дыханием, учащенное сердцебиение, головокружение, низкое кровяное давление и вздутие живота.
- Внезапная взрывоопасная диарея (когда стул движется по месту поражения).
- Подтекающий стул при кашле.
- Тошнота и рвота.
- Обезвоживание.
- Вы сбиты с толку и теряете чувство времени и места, с учащенным сердцебиением, потоотделением, лихорадкой и повышенным или пониженным кровяным давлением.
Об этих симптомах следует сообщать лечащему врачу.
Оценка включает медицинский осмотр и вопросы, подобные тем, которые задаются при оценке запора.

Врач задаст вопросы, аналогичные тем, которые используются при оценке запора:
- Как часто у вас возникает дефекация? Когда и сколько?
- Когда вы в последний раз опорожнялись? На что это было похоже (сколько, твердое или мягкое, цвета)?
- Была ли кровь в стуле?
- У вас болит живот или были ли у вас спазмы, тошнота, рвота, газы или ощущение распирания возле прямой кишки?
- Вы регулярно пользуетесь слабительными средствами или клизмами?
- Что вы обычно делаете, чтобы избавиться от запора? Это обычно работает?
- Какую еду вы едите?
- Сколько и какой жидкости вы пьете каждый день?
- Какие лекарства вы принимаете? Сколько и как часто?
- Этот запор — недавнее изменение ваших обычных привычек?
- Сколько раз в день вы пропускаете газы?
Врач проведет физический осмотр, чтобы выяснить, есть ли у пациента каловая закупорка.Могут быть выполнены следующие тесты и процедуры:
- Физический осмотр : Осмотр тела для проверки общих признаков здоровья, включая проверку на признаки болезни, такие как опухоли или что-либо еще, что кажется необычным.

- Рентгеновские лучи : Рентгеновский луч — это вид энергетического луча, который может проходить через тело на пленку, создавая изображение областей внутри тела. Чтобы проверить наличие каловых пробок, можно сделать рентген брюшной полости или грудной клетки.
- Цифровое ректальное исследование (DRE) : Исследование прямой кишки.Врач или медсестра вводят смазанный палец в перчатке в нижнюю часть прямой кишки, чтобы нащупать застой в кале, уплотнения или что-то еще, что кажется необычным.
- Ригмоидоскопия : процедура для осмотра прямой и сигмовидной (нижней) толстой кишки на предмет закупорки фекалий, полипов, аномальных участков или рака. Сигмоидоскоп вводится через прямую кишку в сигмовидную кишку. Сигмоидоскоп — это тонкий трубчатый инструмент с подсветкой и линзой для просмотра. Он также может иметь инструмент для удаления полипов или образцов тканей, которые проверяются под микроскопом на наличие признаков рака.

Ригмоидоскопия. Тонкая трубка с подсветкой вводится через задний проход и прямую кишку в нижнюю часть толстой кишки для поиска аномальных участков. - Анализы крови : Тесты, проводимые на образце крови для измерения количества определенных веществ в крови или для подсчета различных типов клеток крови. Анализы крови могут проводиться для поиска признаков заболевания или агентов, вызывающих заболевание, для проверки антител или онкомаркеров или для проверки эффективности лечения.
- Электрокардиограмма (ЭКГ) : тест, который показывает активность сердца.Маленькие электроды помещают на кожу груди, запястий и лодыжек и прикрепляют к электрокардиографу. Электрокардиограф строит линейный график, который показывает изменения электрической активности сердца с течением времени. На графике могут отображаться аномальные состояния, такие как закупорка артерий, изменения в электролитах (частицы с электрическими зарядами) и изменения в способе прохождения электрических токов через ткань сердца.
Ригмоидоскопия. Тонкая трубка с подсветкой вводится через задний проход и прямую кишку в нижнюю часть толстой кишки для поиска аномальных участков.
При кале обычно применяется клизма.
Основное лечение закупорки — увлажнение и смягчение стула, чтобы его можно было удалить или вывести из организма. Обычно это делается с помощью клизмы. Клизмы назначают только по назначению врача, так как слишком много клизм может повредить кишечник. Могут быть назначены смягчители стула или глицериновые свечи, чтобы сделать стул более мягким и облегчить его отхождение. Некоторым пациентам может потребоваться удаление стула из прямой кишки вручную после ее размягчения.
Слабительные, вызывающие движение стула, не используются, поскольку они также могут повредить кишечник.
Непроходимость кишечника
Непроходимость кишечника — это закупорка тонкой или толстой кишки чем-либо, кроме фекальной закупорки.
Обструкции (закупорки) кишечника препятствуют движению стула через тонкий или толстый кишечник. Они могут быть вызваны физическими изменениями или условиями, которые мешают мышцам кишечника нормально двигаться. Кишечник может быть частично или полностью заблокирован.Большинство препятствий возникает в тонком кишечнике.
Физические изменения
- Кишечник может искривляться или образовывать петлю, закрывая ее и задерживая стул.
- Воспаление, рубцы после операции и грыжи могут сделать кишечник слишком узким.
- Опухоли, растущие внутри или снаружи кишечника, могут вызвать его частичную или полную блокировку.
Если кишечник заблокирован по физическим причинам, это может уменьшить приток крови к заблокированным частям.Необходимо скорректировать кровоток, иначе пораженная ткань может погибнуть.
Заболевания, поражающие мышцы кишечника
- Паралич (потеря способности двигаться).
- Заблокированы кровеносные сосуды, идущие к кишечнику.
- Слишком мало калия в крови.
Наиболее распространенными видами рака, вызывающими непроходимость кишечника, являются рак толстой кишки, желудка и яичников.
Другие виды рака, такие как рак легких и молочной железы, а также меланома, могут распространяться на брюшную полость и вызывать непроходимость кишечника.Пациенты, перенесшие операцию на брюшной полости или лучевую терапию на живот, имеют более высокий риск непроходимости кишечника. Непроходимость кишечника чаще всего встречается на поздних стадиях рака.
Оценка включает физический осмотр и визуализацию.
Следующие тесты и процедуры могут быть выполнены для диагностики непроходимости кишечника:
- Физический осмотр : Осмотр тела для проверки общих признаков здоровья, включая проверку на признаки заболевания, такие как уплотнения или что-либо еще, что кажется необычным.Врач проверит, есть ли у пациента боль в животе, рвота, газы или стул в кишечнике.
- Общий анализ крови (CBC) : Процедура, при которой образец крови берется и проверяется на следующее:
- Количество эритроцитов, лейкоцитов и тромбоцитов.
- Количество гемоглобина (белка, переносящего кислород) в красных кровяных тельцах.
- Часть образца крови, состоящая из эритроцитов.
- Панель электролитов : анализ крови, который измеряет уровни электролитов, таких как натрий, калий и хлорид.
- Общий анализ мочи : Тест для проверки цвета мочи и ее содержимого, такого как сахар, белок, эритроциты и лейкоциты.
- Рентген брюшной полости : Рентгеновский снимок внутренних органов брюшной полости. Рентген — это вид энергетического луча, который может проходить через тело на пленку, создавая изображение областей внутри тела.
- Бариевая клизма : серия рентгеновских снимков нижних отделов желудочно-кишечного тракта. В прямую кишку вводится жидкость, содержащая барий (серебристо-белое металлическое соединение). Барий покрывает нижнюю часть желудочно-кишечного тракта, делают рентген. Эта процедура также называется серией нижних GI. Этот тест может показать, какая часть кишечника заблокирована.
Бариевая клизма. Пациент лежит на рентгеновском столе. Жидкий барий вводится в прямую кишку и проходит через толстую кишку. Рентген используется для поиска аномальных участков.
- Количество эритроцитов, лейкоцитов и тромбоцитов.
- Количество гемоглобина (белка, переносящего кислород) в красных кровяных тельцах.
- Часть образца крови, состоящая из эритроцитов.
Бариевая клизма. Пациент лежит на рентгеновском столе. Жидкий барий вводится в прямую кишку и проходит через толстую кишку. Рентген используется для поиска аномальных участков.
Лечение острой и хронической непроходимости кишечника различается.
Острая кишечная непроходимость
Острая кишечная непроходимость возникает внезапно, может не возникать раньше и непродолжительна. Лечение может включать в себя следующее:
- Заместительная терапия: лечение для восстановления нормального количества жидкости в организме. Могут быть назначены внутривенные (IV) жидкости и лекарства.
- Коррекция электролитов: лечение, направленное на получение необходимого количества химических веществ в крови, таких как натрий, калий и хлорид.Жидкости с электролитами можно вводить в виде инфузий.
- Переливание крови: процедура, при которой человеку делают вливание цельной крови или ее частей.
- Назогастральный или колоректальный зонд: назогастральный зонд вводится через нос и пищевод в желудок. Колоректальная трубка вводится через прямую кишку в толстую кишку. Это делается для уменьшения набухания, удаления скоплений жидкости и газа и снятия давления.
- Хирургическое вмешательство: Операция по устранению непроходимости может быть выполнена, если она вызывает серьезные симптомы, которые не купируются другими методами лечения.
Пациенты с симптомами, которые продолжают ухудшаться, будут проходить последующее обследование, чтобы проверить признаки и симптомы шока и убедиться, что обструкция не ухудшается.
Хроническая злокачественная непроходимость кишечника
Хроническая непроходимость кишечника со временем ухудшается. Пациенты с запущенным раком могут иметь хроническую непроходимость кишечника, которую нельзя удалить хирургическим путем. Кишечник может быть заблокирован или сужен более чем в одном месте, или опухоль может быть слишком большой для полного удаления.Лечение включает в себя следующее:
- Хирургия: препятствие удаляется, чтобы облегчить боль и улучшить качество жизни пациента.
- Стент: металлическая трубка, вводимая в кишечник для открытия заблокированной области.
- Гастростомическая трубка: трубка, вводимая через стенку брюшной полости непосредственно в желудок. Гастростомическая трубка может удалять скопление жидкости и воздуха в желудке и позволяет вводить лекарства и жидкости непосредственно в желудок, выливая их по трубке.К гастростомической трубке также может быть прикреплен дренажный мешок с клапаном. Когда клапан открыт, пациент может есть или пить через рот, а пища стекает прямо в мешок. Это дает пациенту возможность попробовать пищу на вкус и сохранить во рту влажность. Избегайте твердой пищи, поскольку она может заблокировать трубку, ведущую к дренажному мешку.
- Лекарства: инъекции или инфузии лекарств от боли, тошноты и рвоты и / или для опорожнения кишечника. Это может быть назначено пациентам, которым нельзя помочь с установкой стента или гастростомической трубки.
Диарея
Диарея — это частый жидкий и водянистый стул.
Диарея — это частый жидкий и водянистый стул. Острая диарея длится более 4 дней, но менее 2 недель. Симптомами острой диареи могут быть жидкий стул и прохождение более 3-х несформированных стула за один день. Диарея является хронической (длительной), если длится более 2 месяцев.
Диарея может возникнуть в любое время во время лечения рака. Это может вызвать физический и эмоциональный стресс у больных раком.
У онкологических больных наиболее частой причиной диареи является лечение рака.
Причины диареи у онкологических больных включают следующее:
- Лечение рака, такое как химиотерапия, лучевая терапия, трансплантация костного мозга и хирургическое вмешательство.
- Некоторые химиотерапевтические препараты вызывают диарею, изменяя способ расщепления и всасывания питательных веществ в тонком кишечнике. Более половины пациентов, получающих химиотерапию, страдают диареей, которую необходимо лечить.
- Лучевая терапия живота и таза может вызвать воспаление кишечника. У пациентов могут быть проблемы с перевариванием пищи, газы, вздутие живота, судороги и диарея. Эти симптомы могут длиться от 8 до 12 недель после лечения или не проявляться в течение месяцев или лет. Лечение может включать изменение диеты, прием лекарств или хирургическое вмешательство.
- Пациенты, проходящие лучевую терапию и химиотерапию, часто страдают тяжелой диареей. Больничное лечение может не потребоваться. Лечение может проводиться в амбулаторных условиях или на дому.Могут быть введены внутривенные (IV) жидкости или прописаны лекарства.
- У пациентов, перенесших трансплантацию донорского костного мозга, может развиться болезнь «трансплантат против хозяина» (РТПХ). Желудочные и кишечные симптомы РТПХ включают тошноту и рвоту, сильную боль и спазмы в животе, а также водянистую зеленую диарею. Симптомы могут проявиться от 1 недели до 3 месяцев после трансплантации.
- Операция на желудке или кишечнике.
- Сам рак.
- Стресс и тревога от рака и лечения от рака.
- Другие медицинские состояния и заболевания, кроме рака.
- Инфекции.
- Антибактериальная терапия при некоторых инфекциях. Антибиотикотерапия может раздражать слизистую оболочку кишечника и вызывать диарею, которая часто не проходит при лечении.
- Слабительные.
- Фекальное уплотнение, при котором стул протекает вокруг закупорки.
- Определенные продукты с высоким содержанием клетчатки или жира.
- Некоторые химиотерапевтические препараты вызывают диарею, изменяя способ расщепления и всасывания питательных веществ в тонком кишечнике.Более половины пациентов, получающих химиотерапию, страдают диареей, которую необходимо лечить.
- Лучевая терапия живота и таза может вызвать воспаление кишечника. У пациентов могут быть проблемы с перевариванием пищи, газы, вздутие живота, судороги и диарея. Эти симптомы могут длиться от 8 до 12 недель после лечения или не проявляться в течение месяцев или лет. Лечение может включать изменение диеты, прием лекарств или хирургическое вмешательство.
- Пациенты, проходящие лучевую терапию и химиотерапию, часто страдают тяжелой диареей.Больничное лечение может не потребоваться. Лечение может проводиться в амбулаторных условиях или на дому. Могут быть введены внутривенные (IV) жидкости или прописаны лекарства.
- У пациентов, перенесших трансплантацию донорского костного мозга, может развиться болезнь «трансплантат против хозяина» (РТПХ). Желудочные и кишечные симптомы РТПХ включают тошноту и рвоту, сильную боль и спазмы в животе, а также водянистую зеленую диарею. Симптомы могут проявиться от 1 недели до 3 месяцев после трансплантации.
- Операция на желудке или кишечнике.
Оценка включает физический осмотр, лабораторные тесты и вопросы о диете и дефекации.
Поскольку диарея может быть опасной для жизни, важно выяснить причину, чтобы лечение можно было начать как можно скорее. Врач может задать следующие вопросы, чтобы помочь спланировать лечение:
- Как часто вы испражнялись за последние 24 часа?
- Когда вы в последний раз опорожнялись? На что это было похоже (сколько, насколько твердое или мягкое, какого цвета)? Была ли кровь?
- Была ли кровь в стуле или ректальное кровотечение?
- Было ли у вас головокружение, сильная сонливость, судороги, боль, тошнота, рвота или жар?
- Что вы ели? Что и сколько вы выпили за последние 24 часа?
- Вы недавно похудели? Сколько?
- Как часто вы мочились за последние 24 часа?
- Какие лекарства вы принимаете? Сколько и как часто?
- Вы недавно путешествовали?
Анализы и процедуры могут включать следующее:
- Физический осмотр и история болезни : Осмотр тела для проверки общих признаков здоровья, включая проверку на признаки заболевания, такие как уплотнения или что-либо еще, что кажется необычным.Также будет записан анамнез пациента, его привычки в отношении здоровья, перенесенные болезни и способы лечения. Обследование будет включать проверку артериального давления, пульса и дыхания; проверка на сухость кожи и тканей, выстилающих ротовую полость; и проверка на боли в животе и звуки кишечника.
- Цифровое ректальное исследование (DRE) : Исследование прямой кишки. Врач или медсестра вводят смазанный палец в перчатке в нижнюю часть прямой кишки, чтобы нащупать уплотнения или что-то еще, что кажется необычным.Осмотр позволит проверить наличие признаков закупорки каловых масс. Стул можно собирать для лабораторных исследований.
- Анализ кала на скрытую кровь : Тест для проверки стула на наличие крови, которую можно увидеть только в микроскоп. Небольшие образцы стула помещаются на специальные карточки и возвращаются врачу или в лабораторию для анализа.
- Тесты стула : Лабораторные тесты для проверки уровня воды и натрия в стуле, а также для поиска веществ, которые могут вызывать диарею. Стул также проверяется на наличие бактериальных, грибковых или вирусных инфекций.
- Общий анализ крови (CBC) : Процедура, при которой образец крови берется и проверяется на следующее:
- Количество эритроцитов, лейкоцитов и тромбоцитов.
- Количество гемоглобина (белка, переносящего кислород) в красных кровяных тельцах.
- Часть образца крови, состоящая из эритроцитов.
- Панель электролитов : анализ крови, который измеряет уровни электролитов, таких как натрий, калий и хлорид.
- Общий анализ мочи : Тест для проверки цвета мочи и ее содержимого, такого как сахар, белок, эритроциты и лейкоциты.
- Рентген брюшной полости : Рентгеновский снимок внутренних органов брюшной полости. Рентген — это вид энергетического луча, который может проходить через тело на пленку, создавая изображение областей внутри тела. Рентген брюшной полости также может быть сделан для выявления непроходимости кишечника или других проблем.
- Количество эритроцитов, лейкоцитов и тромбоцитов.
- Количество гемоглобина (белка, переносящего кислород) в красных кровяных тельцах.
- Часть образца крови, состоящая из эритроцитов.
Лечение диареи зависит от того, что ее вызывает.
Лечение зависит от причины диареи. Врач может изменить лекарства, диету и / или жидкости.
- Может потребоваться изменение в использовании слабительных.
- Лекарство от диареи может быть прописано для замедления работы кишечника, уменьшения жидкости, выделяемой кишечником, и для улучшения всасывания питательных веществ.
- Диарею, вызванную лечением рака, можно вылечить путем изменения диеты. Ешьте часто небольшими порциями и избегайте следующих продуктов:
- Молоко и молочные продукты.
- Острые продукты.
- Спирт.
- Еда и напитки, содержащие кофеин.
- Некоторые фруктовые соки.
- Еда и напитки, вызывающие газ.
- Продукты с высоким содержанием клетчатки или жира.
- Диета из бананов, риса, яблок и тостов (диета BRAT) может помочь при легкой диарее.
- Употребление более прозрачных жидкостей может помочь уменьшить диарею. Лучше всего выпивать до 3 литров прозрачной жидкости в день. К ним относятся вода, спортивные напитки, бульон, некрепкий чай без кофеина, безалкогольные напитки без кофеина, прозрачные соки и желатин. При тяжелой диарее пациенту может потребоваться внутривенное (в / в) введение жидкости или другие формы внутривенного питания. (Для получения дополнительной информации см. Раздел «Диарея» в сводке PDQ по питанию при лечении рака.)
- Диарея, вызванная реакцией «трансплантат против хозяина» (GVHD), часто лечится с помощью специальной диеты.Некоторым пациентам может потребоваться длительное лечение и соблюдение диеты.
- Могут быть рекомендованы пробиотики. Пробиотики — это живые микроорганизмы, которые используются в качестве пищевой добавки для улучшения пищеварения и нормальной работы кишечника. Бактерия, содержащаяся в йогурте, под названием Lactobacillus acidophilus, является наиболее распространенным пробиотиком.
- Пациентам с диареей с другими симптомами могут потребоваться жидкости и лекарства, вводимые внутривенно.
- Молоко и молочные продукты.
- Острые продукты.
- Спирт.
- Еда и напитки, содержащие кофеин.
- Некоторые фруктовые соки.
- Еда и напитки, вызывающие газ.
- Продукты с высоким содержанием клетчатки или жира.
Радиационный энтерит
Лучевой энтерит — воспаление кишечника, вызванное лучевой терапией.
Лучевой энтерит — это состояние, при котором слизистая оболочка кишечника набухает и воспаляется во время или после лучевой терапии брюшной полости, таза или прямой кишки. Тонкая и толстая кишка очень чувствительны к радиации.Чем больше доза облучения, тем больший ущерб может быть нанесен нормальной ткани. Большинство опухолей брюшной полости и таза требуют больших доз радиации. Почти все пациенты, получающие облучение брюшной полости, таза или прямой кишки, страдают энтеритом.
Лучевая терапия для уничтожения раковых клеток в брюшной полости и тазу воздействует на нормальные клетки слизистой оболочки кишечника. Лучевая терапия останавливает рост раковых и других быстрорастущих клеток. Поскольку нормальные клетки слизистой оболочки кишечника быстро растут, лучевая обработка этой области может остановить рост этих клеток.Это затрудняет самовосстановление тканей. Поскольку клетки умирают и не заменяются, в течение следующих нескольких дней и недель возникают желудочно-кишечные проблемы.
Врачи изучают, влияет ли назначение лучевой терапии, химиотерапии и операции на степень тяжести энтерита.
Симптомы могут появиться во время лучевой терапии или спустя месяцы или годы.
Лучевой энтерит может быть острым или хроническим:
- Острый лучевой энтерит возникает во время лучевой терапии и может длиться до 8–12 недель после прекращения лечения.
- Хронический лучевой энтерит может появиться через месяцы или годы после окончания лучевой терапии, или он может начаться как острый энтерит и продолжать повторяться.
Суммарная доза радиации и другие факторы влияют на риск радиационного энтерита.
Только от 5% до 15% пациентов, получавших облучение брюшной полости, будут иметь хронические проблемы. Продолжительность энтерита и степень его тяжести зависят от следующих факторов:
- Общая полученная доза радиации.
- Объем обработанного нормального кишечника.
- Размер опухоли и степень ее распространения.
- Если химиотерапия проводилась одновременно с лучевой терапией.
- Если использовались радиационные имплантаты.
- Если у пациента высокое кровяное давление, диабет, воспалительные заболевания органов малого таза или плохое питание.
- Если пациент перенес операцию на животе или тазу.
Острый и хронический энтерит имеют схожие симптомы.
Пациенты с острым энтеритом могут иметь следующие симптомы:
- Тошнота.
- Рвота.
- Спазмы в животе.
- Частые позывы на дефекацию.
- Ректальная боль, кровотечение или слизь в стуле.
- Водянистый понос.
- Чувствую себя очень уставшим.
Симптомы острого энтерита обычно проходят через 2–3 недели после окончания лечения.
Симптомы хронического энтерита обычно появляются через 6–18 месяцев после окончания лучевой терапии.Иногда бывает сложно поставить диагноз. Сначала врач проверит, вызваны ли симптомы рецидивирующей опухолью в тонкой кишке. Врачу также необходимо знать всю историю лучевой терапии пациента.
Пациенты с хроническим энтеритом могут иметь следующие признаки и симптомы:
- Спазмы в животе.
- Кровавый понос.
- Частые позывы на дефекацию.
- Стул жирный и жирный.
- Похудание.
- Тошнота.
Оценка радиационного энтерита включает физический осмотр и вопросы пациенту.
Пациентам будет проведен медицинский осмотр и им зададут следующие вопросы:
- Обычный характер дефекации.
- Тип диареи:
- Когда она началась.
- Как долго это длилось.
- Как часто это происходит.
- Количество и вид табуретов.
- Другие симптомы диареи (например, газы, спазмы, вздутие живота, позывы, кровотечение и болезненность прямой кишки).
- Питание здоровья:
- Рост и вес.
- Обычные пищевые привычки.
- Изменения в пищевых привычках.
- Количество клетчатки в рационе.
- Признаки обезвоживания (например, плохой тон кожи, повышенная слабость или чувство сильной усталости).
- Уровни стресса и способность справляться.
- Изменения образа жизни, вызванные энтеритом.
- Когда началось.
- Как долго это длилось.
- Как часто это происходит.
- Количество и вид табуретов.
- Другие симптомы диареи (например, газы, спазмы, вздутие живота, позывы, кровотечение и болезненность прямой кишки).
- Высота и вес.
- Обычные пищевые привычки.
- Изменения в пищевых привычках.
- Количество клетчатки в рационе.
- Признаки обезвоживания (например, плохой тон кожи, повышенная слабость или чувство сильной усталости).
Лечение зависит от того, является ли лучевой энтерит острым или хроническим.
Острый лучевой энтерит
Лечение острого энтерита включает лечение симптомов. Симптомы обычно улучшаются при лечении, но если симптомы ухудшаются, лечение рака, возможно, придется на время прекратить.
Лечение острого лучевого энтерита может включать следующее:
- Лекарства от диареи.
- Опиоиды для снятия боли.
- Стероидные пены для снятия воспаления прямой кишки.
- Замена ферментов поджелудочной железы для пациентов с раком поджелудочной железы.Снижение ферментов поджелудочной железы может вызвать диарею.
- Изменения диеты. Кишечник, поврежденный лучевой терапией, может не вырабатывать достаточно определенных ферментов, необходимых для пищеварения, особенно лактазы. Лактаза необходима для переваривания лактозы, содержащейся в молоке и молочных продуктах. Безлактозная диета с низким содержанием жиров и клетчатки может помочь контролировать симптомы острого энтерита.
- Продукты, которых следует избегать:
- Молоко и молочные продукты, кроме пахты, йогурта и безлактозных добавок к молочным коктейлям, таких как Ensure.
- Хлеб из цельных отрубей и крупы.
- Орехи, семена и кокос.
- Жареные, жирные или жирные продукты.
- Свежие и сушеные фрукты и некоторые фруктовые соки (например, сливовый сок).
- Овощи сырые.
- Сытная выпечка.
- Попкорн, картофельные чипсы и крендели.
- Сильные специи и зелень.
- Шоколад, кофе, чай и безалкогольные напитки с кофеином.
- Алкоголь и табак.
- Продукты на выбор:
- Жареная или жареная рыба, птица и мясо.
- Бананы.
- Яблочное пюре и очищенные яблоки.
- Яблочный и виноградный соки.
- Белый хлеб и тосты.
- Макароны и лапша.
- Печеный, вареный или пюре.
- Приготовленные мягкие овощи, такие как кончики спаржи, зеленая и вощеная фасоль, морковь, шпинат и кабачки.
- Мягкий плавленый сыр. Плавленый сыр может не вызывать проблем, потому что лактоза удаляется при его приготовлении.
- Пахта, йогурт и безлактозные добавки для молочных коктейлей, например Ensure.
- Яйца.
- Арахисовое масло гладкое.
- Полезные советы:
- Ешьте пищу комнатной температуры.
- Выпивайте около 12 стаканов жидкости по восемь унций в день.
- Дайте газировкам потерять свою газировку, прежде чем пить их.
- Добавьте мускатный орех в пищу. Это помогает замедлить движение переваренной пищи в кишечнике.
- Начните диету с низким содержанием клетчатки в первый день лучевой терапии.
- Продукты, которых следует избегать:
- Продукты, которых следует избегать:
- Молоко и молочные продукты, кроме пахты, йогурта и безлактозных добавок к молочным коктейлям, таких как Ensure.
- Хлеб из цельных отрубей и крупы.
- Орехи, семена и кокос.
- Жареные, жирные или жирные продукты.
- Свежие и сушеные фрукты и некоторые фруктовые соки (например, сливовый сок).
- Овощи сырые.
- Сытная выпечка.
- Попкорн, картофельные чипсы и крендели.
- Сильные специи и зелень.
- Шоколад, кофе, чай и безалкогольные напитки с кофеином.
- Алкоголь и табак.
- Продукты на выбор:
- Жареная или жареная рыба, птица и мясо.
- Бананы.
- Яблочное пюре и очищенные яблоки.
- Яблочный и виноградный соки.
- Белый хлеб и тосты.
- Макароны и лапша.
- Печеный, вареный или пюре.
- Приготовленные мягкие овощи, такие как кончики спаржи, зеленая и вощеная фасоль, морковь, шпинат и кабачки.
- Мягкий плавленый сыр. Плавленый сыр может не вызывать проблем, потому что лактоза удаляется при его приготовлении.
- Пахта, йогурт и безлактозные добавки для молочных коктейлей, например Ensure.
- Яйца.
- Арахисовое масло гладкое.
- Полезные советы:
- Ешьте пищу комнатной температуры.
- Выпивайте около 12 стаканов жидкости по восемь унций в день.
- Дайте газировкам потерять свою газировку, прежде чем пить их.
- Добавьте мускатный орех в пищу. Это помогает замедлить движение переваренной пищи в кишечнике.
- Начните диету с низким содержанием клетчатки в первый день лучевой терапии.
- Молоко и молочные продукты, кроме пахты, йогурта и безлактозных добавок к молочным коктейлям, таких как Ensure.
- Хлеб из цельных отрубей и крупы.
- Орехи, семена и кокос.
- Жареные, жирные или жирные продукты.
- Свежие и сушеные фрукты и некоторые фруктовые соки (например, сливовый сок).
- Овощи сырые.
- Сытная выпечка.
- Попкорн, картофельные чипсы и крендели.
- Сильные специи и зелень.
- Шоколад, кофе, чай и безалкогольные напитки с кофеином.
- Алкоголь и табак.
- Жареные или жареные рыба, птица и мясо.
- Бананы.
- Яблочное пюре и очищенные яблоки.
- Яблочный и виноградный соки.
- Белый хлеб и тосты.
- Макароны и лапша.
- Печеный, вареный или пюре.
- Приготовленные мягкие овощи, такие как кончики спаржи, зеленая и вощеная фасоль, морковь, шпинат и кабачки.
- Мягкий плавленый сыр. Плавленый сыр может не вызывать проблем, потому что лактоза удаляется при его приготовлении.
- Пахта, йогурт и безлактозные добавки для молочных коктейлей, например Ensure.
- Яйца.
- Арахисовое масло гладкое.
- Ешьте при комнатной температуре.
- Выпивайте около 12 стаканов жидкости по восемь унций в день.
- Дайте газировкам потерять свою газировку, прежде чем пить их.
- Добавьте мускатный орех в пищу. Это помогает замедлить движение переваренной пищи в кишечнике.
- Начните диету с низким содержанием клетчатки в первый день лучевой терапии.
Хронический лучевой энтерит
Лечение хронического лучевого энтерита может включать следующее:
- Те же методы лечения, что и при симптомах острого лучевого энтерита.
- Хирургия. Немногие пациенты нуждаются в операции, чтобы контролировать свои симптомы. Могут использоваться два типа хирургического вмешательства:
- Шунтирование кишечника: процедура, при которой врач создает новый канал для потока кишечного содержимого вокруг поврежденной ткани.
- Тотальная резекция кишечника: операция по полному удалению кишечника.
- Шунтирование кишечника: процедура, при которой врач создает новый канал для потока кишечного содержимого вокруг поврежденной ткани.
- Тотальная резекция кишечника: операция по полному удалению кишечника.
Текущие клинические испытания
Ознакомьтесь со списком клинических испытаний рака NCI для исследований поддерживающей и паллиативной помощи в США, посвященных запорам, непроходимости, непроходимости кишечника и диарее, которые сейчас принимают участников.Список испытаний можно дополнительно сузить по местоположению, препарату, вмешательству и другим критериям.
Общая информация о клинических испытаниях также доступна на веб-сайте NCI.
Было ли это полезно?
да НетПоследний вопрос: Насколько уверенно вы заполняете медицинские формы самостоятельно?
Нисколько Маленький В некотором роде Немного Очень сильноСпасибо!
Начать поиск нового образования для пациентов>Симптомы и причины недержания кала
Каковы симптомы недержания кала?
Симптомы недержания кала зависят от типа.
- Если у вас есть позывы к недержанию кала, вы будете знать, когда вам нужно опорожнить стул, но не сможете контролировать его, не дойдя до туалета.
- Если у вас пассивное недержание кала, у вас будут выделяться стул или слизь из заднего прохода, даже не подозревая об этом.
Некоторые медицинские эксперты считают полосы или пятна стула или слизи на нижнем белье — это называется загрязнением — как симптом недержания кала.
Когда мне следует обратиться к врачу при недержании кала?
Вам следует обратиться к врачу, если недержание кала частое или тяжелое.Хотя некоторые люди могут справиться с легким или редким недержанием кала самостоятельно, вам следует обратиться к врачу, если недержание кала влияет на качество вашей жизни или вызывает эмоциональные или социальные расстройства.
Что вызывает недержание кала у взрослых?
Недержание кала возникает по многим причинам, включая расстройства пищеварительного тракта и хронические заболевания. Некоторые причины недержания кала, например роды естественным путем, возникают только у женщин.
Диарея
Жидкий водянистый стул из-за диареи быстро заполняет прямую кишку, и его труднее удержать, чем твердый стул.Диарея является наиболее частым фактором риска недержания кала у людей, не находящихся в больницах, домах престарелых или других подобных учреждениях. Диарея может быть вызвана проблемами пищеварительного тракта, такими как
.Запор
Запор может привести к обильному твердому стулу с затруднением отхождения. Твердый стул растягивается и со временем ослабляет мышцы прямой кишки. Ослабленные мышцы позволяют вытекать водянистому стулу, который накапливается за твердым стулом.
Мышечная травма или слабость
Если мышцы заднего прохода, тазового дна или прямой кишки повреждены или ослаблены, они не смогут удерживать ваш задний проход закрытым, что приведет к вытеканию стула.Эти мышцы могут быть повреждены или ослаблены на
человека.Повреждение нервов
Если нервы, контролирующие ваш задний проход, тазовое дно и прямую кишку, повреждены, мышцы не могут работать должным образом. Повреждение нервов, которые сообщают вам, что в прямой кишке есть стул, затрудняет определение того, когда вам нужно искать туалет. Нервы можно повредить
- Длительная привычка напрягаться при дефекации
- черепно-мозговая травма
- Травма спинного мозга
Неврологические болезни
Неврологические заболевания, поражающие нервы заднего прохода, тазового дна или прямой кишки, могут вызывать недержание кала.Эти болезни включают
Потеря растяжения прямой кишки
Если ваша прямая кишка покрыта рубцами или воспалена, она становится жесткой и не может растягиваться настолько, чтобы удерживать стул. Ваша прямая кишка может быстро наполняться, и стул может вытекать. Ректальная хирургия, лучевая терапия в области малого таза и воспалительные заболевания кишечника могут вызвать рубцевание и воспаление в прямой кишке.
Геморрой
Геморрой может препятствовать полному закрытию мышц вокруг ануса, что позволяет небольшому количеству стула или слизи вытекать наружу.
Выпадение прямой кишки
Выпадение прямой кишки — заболевание, при котором прямая кишка опускается вниз через задний проход — также может препятствовать полному закрытию мышц вокруг ануса, что позволяет вытекать небольшому количеству стула или слизи.
Отсутствие физической активности
Если вы физически не активны, особенно если вы много часов в день проводите сидя или лежа, у вас может быть много стула в прямой кишке. Жидкий стул может вытекать вокруг более твердого стула. По этой причине у немощных пожилых людей чаще всего разовьется недержание кала, связанное с запором.
Роды естественным путем
При родах иногда возникают травмы анального сфинктера, что может вызвать недержание кала. Шансов больше, если
- ваш ребенок был большим При родах использовались щипцы
- у вас были роды с помощью вакуума
- Врач сделал разрез в области влагалища, который называется эпизиотомией, чтобы голова ребенка не порвала ваше влагалище во время родов.
Ректоцеле
Ректоцеле — это заболевание, при котором прямая кишка выпячивается через влагалище.Ректоцеле может возникнуть, когда тонкий слой мышц, отделяющий прямую кишку от влагалища, становится слабым. Стул может оставаться в прямой кишке, потому что ректоцеле затрудняет его выталкивание.
Что вызывает недержание кала у детей?
У детей старше 4 лет наиболее частой причиной недержания кала является запор с большим количеством стула в прямой кишке. Когда это происходит, ребенок может не почувствовать, когда новый стул попадает в прямую кишку. Ребенок может не знать, что ему необходимо опорожнение кишечника.Большое количество стула в прямой кишке может привести к хроническому расслаблению внутренних анальных сфинктеров, что позволяет мягкому стулу просачиваться вокруг твердого стула в прямую кишку и вытекать наружу.
Врожденные дефекты заднего прохода, прямой или толстой кишки, такие как болезнь Гиршпрунга, могут вызывать недержание кала у детей. Эти врожденные дефекты могут ослабить мышцы тазового дна или повредить нервы в анусе или прямой кишке. Травмы нервов в заднем проходе и прямой кишке также могут вызывать недержание кала, как и травмы спинного мозга и врожденные дефекты спинного мозга.
Запор и функциональное заболевание кишечника: фекальное поражение
Clin Colon Rectal Surg. 2005 May; 18 (2): 116–119.
Запор и функциональное заболевание кишечника
Приглашенный редактор Дэвид Э. Бек, доктор медицины
Фаршид Арагизаде
1 Отделение хирургии, Медицинский центр Университета Миссисипи, Джексон, Миссисипи
1 Отделение хирургии, Медицинский центр Университета Миссисипи, Джексон, Миссисипи
Адрес для переписки и перепечатки запросов: М.D. Отделение хирургии, Медицинский центр Университета Миссисипи, 2500 N. State St., Jackson, MS 39216, ude.demsmu.yregrus@hedazihgaraf Эта статья цитируется в других статьях в PMC.РЕФЕРАТ
Фекалии — частая желудочно-кишечная проблема и потенциальный источник серьезных заболеваний. Своевременное выявление и лечение сводят к минимуму риски осложнений. Варианты лечения включают ручное удаление и проксимальный или дистальный промывание. После лечения следует выяснить возможную этиологию и назначить профилактическую терапию.
Ключевые слова: Закупорка в кале, запор
Закупорка в фекалиях — распространенное желудочно-кишечное расстройство и источник значительных страданий пациентов с возможностью серьезных заболеваний. 1 Несмотря на многомиллионную индустрию слабительных в нашем обществе, заботящемся о кишечнике, фекальные пробки по-прежнему остаются незамеченными. Заболеваемость калом увеличивается с возрастом и резко ухудшает качество жизни пожилых людей. 2 Рид и его коллеги обнаружили, что 42% пациентов в гериатрическом отделении страдали фекальной закупоркой. 3
ЭТИОЛОГИЯ И ПАТОФИЗИОЛОГИЯ
Этиологические факторы, ответственные за запор, также могут привести к фекальной закупорке в качестве острого осложнения. Большинство этих факторов перечислены в таблице. 2 , 4 Одним из наиболее важных факторов риска является недостаток пищевых волокон и воды. Увеличение потребления клетчатки до 30 г / день в сочетании с адекватной гидратацией помогает предотвратить запоры и фекальные пробки из-за плохо разбавленной клетчатки. Отсутствие подвижности из-за старения или травмы спинного мозга также может вызвать закупорку фекалий, связанную с уменьшением движений массы толстой кишки и неспособностью использовать мышцы живота для помощи при дефекации.Лекарства, которые, как известно, замедляют перистальтику желудочно-кишечного тракта, включают опиатные анальгетики, холинолитики, блокаторы кальциевых каналов, антациды и препараты железа. 2 Как это ни парадоксально, злоупотребление слабительными связано с запорами и калом. Пациенты, зависимые от слабительных, не могут нормально реагировать на вздутие толстой кишки и постепенно нуждаются в более высоких дозах для достижения дефекации. 5 Врожденные и приобретенные состояния толстой и прямой кишки, включая болезнь Гиршпрунга и болезнь Шагаса, также могут вызывать дефекацию. 6 В дополнение к этим этиологическим факторам следует учитывать и исключать анатомические и функциональные аномалии аноректума. 7
Таблица 1
Этиология фекального поражения
| Хронический запор | |
| Анатомический | |
| Метаболический | |
| мегаректума | |
| аноректальной стеноз | |
| новообразования | |
| функциональных нарушений аноректальных | |
| Повышенно ректальное соответствие | |
| Аномальное ректальное ощущение |
КЛИНИЧЕСКИХ ПРОЯВЛЕНИЯ И ОЦЕНКЕ
Типичные симптомы фекального закупоривания аналогичны симптомам кишечной непроходимости по любой причине, включая боль и вздутие живота, тошноту, рвоту и анорексию. 6 Они приведены в таблице. 2 Ретроспективный обзор, проведенный Gurll и Steer, показал, что 39% пациентов с калом в анамнезе имели ранее перенесенные импакции. 8 Эти симптомы возникают в результате попадания твердого стула в прямую или дистальную часть сигмовидной кишки с последующей обструкцией. Могут развиться дополнительные осложнения, такие как изъязвление коралла, ректовагинальный свищ, мегаколон и перфорация толстой кишки. 9 Пожилые или госпитализированные пациенты с деменцией или психозом могут обращаться с парадоксической диареей и недержанием кала. 6
Таблица 2
Симптомы, связанные с калом
| Запор |
| Ректальный дискомфорт |
| Анорексия |
| Анорексия |
| Парадоксическая диарея |
| Недержание кала |
| Частота мочеиспускания |
| Недержание мочи из-за переполнения |
После полного анамнеза и физического обследования для поиска очевидных признаков обструкции в брюшной полости показаны простые признаки обструкции кишечника Инжир.). Наличие непроходимости кишечника, о чем свидетельствует расширенная тонкая кишка или толстая кишка с уровнями воздух-жидкость, противопоказывает попытки проксимального размягчения или вымывания с использованием пероральных растворов. Осмотр брюшной полости может выявить податливую трубчатую структуру, указывающую на ректосигмоид, заполненный калом. Признаки перфорации (болезненность или перитонеальные признаки) обычно отсутствуют. 4 Хотя большинство закупорок происходит в своде прямой кишки, отсутствие пальпируемого стула не исключает застой в каловых массах. 6
Рентгенограмма брюшной полости, показывающая сдавление кала.
ЛЕЧЕНИЕ
Лечение направлено на облегчение основной жалобы и исправление лежащей в основе патофизиологии для предотвращения рецидива. Фекальный застой в прямой кишке часто требует фрагментации пальца и механического удаления. 1
Ручная дезинфекция
Если в прямой кишке пальпируется затвердевший стул, может потребоваться ручная фрагментация или дезинфекция. Смазанный указательный палец в перчатке вводится в прямую кишку, и затвердевший стул аккуратно разбивается ножницами.Затем палец перемещают круговыми движениями, слегка сгибают и удаляют, извлекая им стул. Этот маневр повторяется до тех пор, пока прямая кишка не очистится от затвердевшего стула. Ручное удаление матки может быть облегчено с помощью анального ретрактора (например, ретрактора Хилла-Фергюсона). 4
Дистальное размягчение или промывание
Часто помогает размягчение затвердевшего стула и стимуляция опорожнения с помощью клизм и суппозиториев. Доступны различные растворы для клизм, каждый из которых имеет характеристики, которые могут быть полезны для отдельных пациентов.Большинство растворов для клизм содержат воду и осмотический агент. Одна такая комбинация содержит воду, сироп докузата натрия (Colace; Shire US Inc., Флоренция, Кентукки) и сорбит. Докусат натрия — это поверхностно-активный агент, который помогает смягчить стул при смешивании с водой. 4 Сорбитол — сахарный спирт, который действует как осмотический агент. Растворы, вводимые ректально, механически смягчают пораженный стул, а дополнительный объем мягко стимулирует прямую кишку к опорожнению.
Во время клизмы пациента помещают в положение Сима с пластиковым пакетом под бедрами.Клизму проводят с помощью резинового катетера 24 French, который пропускают через резиновый мяч (например, теннисный мяч, рис.). Мяч позволяет администратору удерживать уплотнение против ануса пациента. Катетеры с баллонными наконечниками не используются, поскольку они могут повредить дистальную часть прямой кишки и, как правило, не обеспечивают надлежащего уплотнения. 4 Давление и объем введения клизмы должны быть соответствующими. Давление клизмы контролируется высотой резервуара с раствором. Ограничение высоты резервуара до 3 футов над анусом поддерживает адекватный предел давления.Объем и скорость введения жидкости зависят от размера прямой кишки пациента и степени симптомов наполнения. Введение меньших объемов (1-2 л) может быть более эффективным, чем однократная клизма большого объема. Более низкая скорость введения клизмы вызывает меньший дискомфорт у пациента, способствует смешиванию раствора и позволяет закапывать больший объем. Ощущение полноты пациента может помочь во время закапывания клизмы. Избегают объемов или скоростей, вызывающих дискомфорт у пациента. 4
Катетер, подходящий для введения клизмы.
После завершения администрации дается несколько минут, чтобы раствор смешался с стулом и размягчился. Легкий массаж нижней части живота часто помогает смешать комбинацию. Затем пациент добровольно откачивает смесь клизмы и стула. Дополнительные мягкие манипуляции на животе часто помогают при опорожнении. Амбулаторные пациенты могут эвакуироваться более эффективно, используя комод. Этот процесс повторяется до тех пор, пока симптомы не исчезнут и не исчезнут симптомы. 4
Проксимальное размягчение или промывание
Промывание полости рта растворами полиэтиленгликоля, содержащими электролиты (GoLYTELY или NuLytely, Braintree Laboratories, Брейнтри, Массачусетс; CoLyte, Schwartz Pharma, Milwaukee, WI) может использоваться для размягчения проксимального средства или промывки. . 3 Такие растворы без электролитов (MiraLax, Braintree Laboratories, Braintree, MA) также использовались. Этот метод противопоказан при наличии непроходимости кишечника.
Объем и скорость промывания полости рта зависят от роста пациента.Для лечения фекальной закупорки у детей Юссеф с соавторами рекомендуют от 1 до 1,5 г / кг / день раствора полиэтиленгликоля (PEG 3350, MiraLax). 7 Для взрослых пероральные схемы варьируются от 1 до 2 л полиэтиленгликоля с электролитами или 17 г ПЭГ 3350 на 4-8 унций воды каждые 15 минут, пока у пациента не начнется дефекация или не будет выпито восемь стаканов. 10 Развитие тошноты, рвоты или значительного дискомфорта в животе требует прекращения приема жидкости.
Другие осмотические слабительные, такие как пероральный фосфат натрия (Fleet ® Phopho-Soda, C.B. Fleet, Lynchburg, VA) также использовались для проксимального лаважа. Пятнадцать миллилитров фосфата натрия перорально с 4 унциями прозрачной жидкости каждые 4-8 часов — это обычная схема. Фосфатсодержащие растворы противопоказаны пациентам с почечной недостаточностью и застойной сердечной недостаточностью.
ОСОБЫЕ СИТУАЦИИ
Воздействие бария
После рентгенографических исследований с барием (бариевая клизма и исследования верхних отделов желудочно-кишечного тракта) барий может оставаться в толстой кишке и попадать на него со стулом.Барий не растворяется в воде и загустевает в толстой кишке при всасывании воды. Анатомические или функциональные аномалии нижних отделов желудочно-кишечного тракта могут предрасполагать к таким поражениям.
Пациенты, проходящие исследования на барий, должны принимать дополнительные жидкости после обследования, чтобы предотвратить воздействие бария. Также может быть полезным использование слабительного, такого как молоко магнезии. Следует обратиться за медицинской помощью, если в течение 48 часов после рентгенологического исследования не происходит опорожнение кишечника или развиваются симптомы закупорки каловых масс.
Присутствие удара бария хорошо видно на простых пленках. Переднезадний или боковой снимок брюшной полости показывает количество и расположение задержанного бария. Также необходимо подтвердить отсутствие признаков перфорации (экстравазация контрастного вещества или свободный воздух) или непроходимости кишечника. Перфорация обычно требует оперативного лечения. При отсутствии перфорации или обструкции удаление бариевой пробки следует проводить, как описано ранее.
Аноректальная хирургия
Фекальный сдавление после аноректальной операции — редкое, но серьезное осложнение.Buls и Goldberg сообщили о 0,4% случаев заболеваемости после оперативной геморроидэктомии. 11 Фекальный сдавление, возникающее после аноректальной хирургии, является многофакторным. Опиаты, применяемые для обезболивания в послеоперационном периоде, обладают выраженным запорным действием. Отек анального канала и спазм сфинктера также усугубляют проблему. Страх пациентов перед болью, связанной с дефекацией, может привести к нарушению дефекации, в результате чего стул станет твердым и затрудненным. О наличии значительной закупорки свидетельствует наличие в анамнезе нечастых испражнений, давления и боли в промежности.
Легкие защемления снимаются мягким проведением ретенционной клизмы. Пациентам после постгеморроидэктомии со значительными поражениями часто требуется дезинфекция под анестезией. Анальный блок может быть применен в операционной или в эндоскопическом кабинете в сочетании с седативным эффектом. Ксилокаин 0,5% или 1% с адреналином или без него вводится вокруг заднего прохода и в комплекс анального сфинктера. Небольшой анальный ретрактор помогает при установке иглы. После того, как местный анестетик подействует, фекальный пробок можно аккуратно удалить цифровым способом. 4
После удаления закупорки пациенту следует назначить дополнительные смягчители стула и слабительные средства и сообщить о важности регулярной дефекации.
Оценка и профилактика после лечения
После адекватного лечения импакции выясняется возможная этиология. Полная оценка толстой кишки (колоноскопия или бариевая клизма) должна выполняться для выявления анатомических аномалий (стриктуры или злокачественных новообразований). Также показан эндокринный и метаболический скрининг, включая функциональные тесты щитовидной железы. 6
При отсутствии анатомических аномалий вводят наполнитель (псиллиум, метилцеллюлоза) или осмотический агент, такой как полиэтиленгликоль (MiraLax ® ), чтобы вызвать мягкую регулярную дефекацию. Другие факторы риска, такие как депрессия, неподвижность, недостаток физических упражнений и недостаточный доступ к туалетам, также должны быть устранены. 2
РЕЗЮМЕ
Таким образом, фекальная закупорка является распространенной проблемой желудочно-кишечного тракта. Своевременное выявление и лечение сводят к минимуму дискомфорт пациентов и потенциальную заболеваемость.Варианты лечения включают удаление дефекта пальцев и проксимальный или дистальный вымывание. После лечения следует установить возможную этиологию и назначить профилактическую терапию, чтобы избежать рецидива.
СПИСОК ЛИТЕРАТУРЫ
1. Трейси Дж. Фекальное уплотнение: не всегда доброкачественное состояние. J Clin Gastroenterol. 2000. 30: 228–229. [PubMed] [Google Scholar] 2. Де Лилло А. Р., Роуз С. Функциональные расстройства кишечника у гериатрических пациентов: запор, фекальная закупорка и недержание кала. Am J Gastroenterol. 2000; 95: 901–905.[PubMed] [Google Scholar] 3. Read N W, Abouzekry L, Read M G, Howell P, Ottewell D, Donnelly T. C. Аноректальная функция у пожилых пациентов с фекальной недостаточностью. Гастроэнтерология. 1985. 89: 959–966. [PubMed] [Google Scholar] 4. Бек Д. Э. Фекальное уплотнение. Tech Gastrointest Endosc. 2004; 6: 41–43. [Google Scholar]5. Райхель В. Гериатрический пациент. Нью-Йорк: HP Publishing Co; 1978. стр. 78.
7. Юсеф Н. Н., Петерс Дж. М., Хендерсон В. Дозозависимая реакция ПЭГ 3350 для лечения фекальной закупорки у детей.J Pediatr. 2002; 141: 410–414. [PubMed] [Google Scholar] 8. Gurll N, Steer M. Диагностические и терапевтические аспекты фекальной закупорки. Dis Colon Rectum. 1975. 18: 507–511. [PubMed] [Google Scholar] 9. Шварц Дж., Рабинович Х., Розенфельд В., Лейбовиц А., Стелиан Дж., Хабот Б. Ректовагинальный свищ, связанный с фекальной закупоркой. J Am Geriatr Soc. 1992; 40: 641. [PubMed] [Google Scholar] 10. ДиПалма Дж. А., Смит Дж. Р., Кливленд М. Ночная эффективность слабительного полиэтиленгликоля. Am J Gastroenterol. 2002; 97: 1776–1779.[PubMed] [Google Scholar] 11. Булс Дж. Г., Гольдберг С. М. Современное лечение геморроя. Surg Clin North Am. 1978; 58: 469–478. [PubMed] [Google Scholar]Мы узнали о корме
Тема какашек — щекотливая тема для большинства, и иногда люди думают, что говорить об этом — табу. Но фекалии, также называемые калом, могут многое рассказать вам о том, что происходит с желудочно-кишечным трактом (ЖКТ) вашего ребенка, поэтому важно обсудить это с лечащим врачом вашего ребенка.Цвет, консистенция и частота — вот о чем вас спрашивает большинство врачей, когда речь идет о фекалиях вашего ребенка. Но прежде чем обсуждать это, что это такое?
Путешествие начинается с еды, которую вы едите. Пища следует по пищеводу, затем по желудку и в тонкий кишечник, где встречается с пищеварительным соком, бактериями и другими клетками. По сути, это и есть фекалии: непереваренная пища, бактерии, слизь и мертвые клетки. Так что же вам говорят фекалии вашего ребенка?
Начнем с цветов
- Светло-коричневый или коричневый стул — идеальный цвет, который вам нужен.Это говорит о том, что пища хорошо переваривается и усваивается.
- Зеленый указывает на то, что стул очень быстро перемещается по желудочно-кишечному тракту. Зеленый — это цвет желчи, а желчь вырабатывается в печени и отправляется в желчный пузырь. Он перемещается с пищей через кишечник. Зеленый цвет сообщает вам, что не вся пища могла быть переварена.
- Желтый стул может сигнализировать о возможном нарушении всасывания жира. Вы можете проконсультироваться с педиатром вашего ребенка, если это длится дольше нескольких дней.Тем не менее, у детей, находящихся на грудном вскармливании, часто бывают желтые потрепанные фекалии, но по мере взросления стул должен быть коричневым, а не желтым. Всасывание жира может быть нарушено различными причинами, например, кишечными заболеваниями или инфекциями.
- Белый: Белый стул или стул глинистого цвета возникает из-за того, что печень не выделяет достаточно желчи, поэтому стул становится беловатого цвета. Это следует как можно скорее обсудить с врачом вашего ребенка.
- Черный стул означает, что кровотечение может быть где-то выше в тонкой кишке.По мере продвижения он высыхает, в результате чего стул становится черным. Если у ребенка черный стул, проконсультируйтесь с врачом.
- Красный стул — признак кровотечения в нижних отделах кишечника. Вам следует немедленно обратиться за медицинской помощью, если у вашего ребенка ярко-красные корма. Это может быть признаком инфекции, язвенного колита или другого кишечного расстройства. Тем не менее, продукты с красными красителями могут время от времени окрашивать стул в красный цвет.
Консистенция стула
- Твердый (галечный), твердый и потрескавшийся стул: твердый, твердый стул может быть признаком того, что стул слишком долго задерживается в толстой кишке, что в нем может быть недостаток полезных бактерий или плохая диета / образ жизни.Эти типы стула, как правило, трудны и болезненны и считаются запором (запор определяется как отсутствие стула в течение более трех дней и до двух недель).
- Мягкое бревно / колбаса: Эти здоровые фекалии представляют собой стул в форме сосиски или змеи, обычно мягкий, неповрежденный и коричневого цвета, который легко выходит каждые один-три дня.
- Мутный и водянистый / жидкий: Мутный стул обычно состоит из очень мягких кусочков, которые разваливаются при попадании в воду. Это может быть связано с неправильным образом жизни / изменением диеты, более сильным стрессом, чем то, к чему привыкло тело, или расстройством кишечника.Это также может произойти при изменении режима упражнений. Кишечник не усвоил все питательные вещества, а толстая кишка не поглотила воду должным образом. Водяной / жидкий стул считается диареей. Часто это неконтролируемо — вы можете бегать в ванную. Это происходит при некоторых болезненных состояниях, таких как болезнь Крона, язвенный колит и синдром короткой кишки, или если вы заразились каким-либо паразитом или бактериями. Некоторые люди с пищевой непереносимостью или аллергией также могут испытывать это.Во время диареи важно поддерживать высокий уровень гидратации, и если она продолжается более нескольких дней, вам следует обратиться к своему врачу.
Что еще может по-разному влиять на стул:
- Вирусы
- Бактериальная инфекция
- Синдром раздраженного кишечника
- Воспалительная болезнь кишечника
- Заболевание печени, синдром короткой кишки, нарушения моторики и т. Д.
- Пищевая непереносимость
- Пищевая аллергия
- Пищевое отравление
Если вы подозреваете, что у вашего ребенка что-либо из вышеперечисленного, обратитесь за медицинской помощью.
Что вы можете сделать, чтобы кишечник вашего ребенка оставался в отличной форме?
- Соблюдайте сбалансированную диету; Старайтесь готовить ребенку половину тарелки фруктов и овощей при каждом приеме пищи и выбирайте фрукты, овощи и цельнозерновые закуски. Клетчатка помогает ребенку сытно, она увеличивает стул, удерживая воду, а также очищает кишечник. Это может помочь при регулярном опорожнении кишечника. Ознакомьтесь с Whats for Dinner , чтобы помочь спланировать сбалансированную тарелку!
- Употребление в пищу продуктов с пробиотиками, таких как йогурт, кефир, мисо и квашеная капуста, также может помочь регулировать работу кишечного тракта.
- Двигайтесь! Регулярно занимайтесь спортом и играйте не менее 30 минут в день.
- Включите в рацион ребенка много воды. Если у вашего ребенка моча желтого или темно-желтого цвета, он или она пьет недостаточно. Моча должна быть бледно-желтого цвета.
Недержание кала (кишечника): причины, тесты и лечение
Обзор
Что такое недержание кала?
Недержание кала, также называемое недержанием заднего прохода, — это термин, используемый, когда невозможно контролировать дефекацию.Стул (кал / отходы / фекалии) вытекает из прямой кишки, когда вы этого тоже не хотите, то есть не во время запланированных перерывов в туалет. Эта утечка происходит с вашего ведома или без него. Недержание кала чаще встречается у женщин, чем у мужчин, а также у пожилых людей.
Термин недержание кала используется, если возникает какая-либо из этих ситуаций:
- Подтекает стул при прохождении газа.
- Стул вытекает из-за физической активности / повседневных нагрузок.
- Ощущение, что вам нужно идти, но вы не можете успеть в туалет вовремя.
- Стул виден в нижнем белье после нормальной дефекации.
- Полная потеря контроля над кишечником.
Почему возникает недержание кала?
Несколько факторов влияют на удержание стула или способность контролировать дефекацию:
- Мышцы прямой кишки и ануса (два последних отдела кишечника) должны работать правильно.
- Прямая кишка должна растягиваться, чтобы удерживать стул. Должно присутствовать «ректальное ощущение», чтобы предупредить о необходимости опорожнения кишечника.При правильной работе это означает, что у вас возникает ощущение, что пора в ванную.
- Анальные мышцы (сфинктеры) должны иметь способность сжимать задний проход. Если эти мышцы не работают должным образом, стул может неожиданно покинуть тело.
- Вам не хватает физических и умственных способностей, чтобы «распознать сигнал» о том, что пора сходить в ванную, чтобы опорожнить кишечник, или физической скорости, чтобы добраться до ванной.
- Стул очень водянистый или взрывоопасный, или и то, и другое.
Если какая-либо из этих функций организма не работает должным образом, у вас может быть недержание кала.
Симптомы и причины
Что вызывает изменения функций организма, которые приводят к недержанию кала?
- Частые диарея или запор . Эти состояния вызывают ослабление мышц прямой кишки и заднего прохода. Когда эти мышцы ослабевают, способность удерживать стул в организме также ослабевает.
- Повреждение мышц. Повреждение мышц может произойти во время сложных вагинальных родов, когда врачам приходится использовать щипцы или делать небольшой разрез (эпизиотомия), чтобы сделать отверстие большего размера. Повреждение мышц также может быть результатом анальной или ректальной хирургии.
- Пожилой возраст. Мышцы прямой кишки и заднего прохода естественным образом ослабевают с возрастом.Другие близлежащие структуры в области таза также расшатываются с возрастом. Это усугубляет общую слабость, наблюдаемую в этой области тела, что приводит к проблемам с контролем стула. Жидкий стул контролировать труднее, чем твердый стул. Когда большое количество жидкого стула быстро попадает в прямую кишку, предупреждения может не хватить, чтобы вовремя добраться до туалета.
- Повреждение нервов. Если нервы, контролирующие способность мышц прямой кишки и ануса сокращаться, повреждены, это может привести к недержанию мочи.Нервы, контролирующие «ректальную чувствительность», также могут вызывать недержание мочи, если они повреждены. Повреждение нервов может произойти во время сложных вагинальных родов, анальной хирургии, запоров (приводящих к приступам частого и сильного натуживания) или при наличии определенных заболеваний (таких как диабет, рассеянный склероз, инсульт или опухоль позвоночника).
- Неспособность прямой кишки растягиваться. Если мышцы прямой кишки не так эластичны, как должны быть, излишки стула могут вытечь наружу.Воспалительное заболевание кишечника (например, болезнь Крона) также может влиять на способность прямой кишки к растяжению. Рубцы, возникшие в результате хирургического вмешательства и лучевой терапии, также могут привести к жесткости мышц прямой кишки.
- Прочие медицинские показания. Определенные заболевания, такие как выпадение прямой кишки (прямая кишка опускается в задний проход) или ректоцеле (прямая кишка проталкивается во влагалище) или хронический запор, при котором стул выделяется вокруг большого шарика стула, могут привести к недержанию кала.
- Другие причины: Злоупотребление слабительными, лучевая терапия, определенная нервная система и врожденные (наследственные) дефекты, воспаление (отек) и воспалительные заболевания кишечника могут влиять на способность контролировать стул.
Диагностика и тесты
Какие тесты используются для диагностики недержания кала?
Вы будете обследованы гастроэнтерологом и / или колоректальным хирургом, который обучен вам помочь. Врач задаст вам вопросы о вашем состоянии, а затем проведет физический и ректальный осмотр.Не стесняйтесь поговорить со своим врачом. Они понимают, что вам может быть неудобно говорить об этой проблеме.
Для диагностики недержания кала могут быть выполнены следующие тесты:
- Анальная манометрия : Этот тест исследует силу мышц анального сфинктера. Короткая тонкая трубка, вставляемая в задний проход и прямую кишку, используется для измерения плотности сфинктера.
- Эндолюминальное УЗИ или УЗИ анального канала : Этот тест помогает оценить форму и структуру мышц анального сфинктера и окружающих тканей.В этом тесте небольшой зонд вводится в задний проход и прямую кишку для получения изображений сфинктеров.
- Тест на латентность терминального мотора полового нерва: Этот тест измеряет функцию половых нервов, которые участвуют в контроле над кишечником.
- Анальная электромиография (ЭМГ): Этот тест определяет, является ли повреждение нерва причиной неправильной работы анальных сфинктеров. Он также исследует координацию между прямой кишкой и анальными мышцами.
- Гибкая ректороманоскопия или проктосигмоидоскопия: Этот тест оценивает конец толстой или толстой кишки, выявляя любые аномалии, такие как воспаление, опухоль или рубцовая ткань, которые могут вызвать недержание кала.Для выполнения этого теста тонкая трубка с камерой на конце вставляется в прямую кишку до сигмовидной кишки. Это позволяет увидеть слизистую оболочку кишечника.
- Проктография (также называемая дефекография): Этот тест проводится в радиологическом отделении. В этом тесте делается рентгеновское видео, которое показывает, насколько хорошо функционирует прямая кишка. На видео показано, сколько стула может вместить прямая кишка, насколько хорошо прямая кишка удерживает стул и насколько хорошо прямая кишка выводит стул.Чтобы сделать рентгеновское видео для этого теста, небольшое количество жидкого бария попадает в толстую и прямую кишку (через трубку, вставленную в прямую кишку).
- Магнитно-резонансная томография (МРТ): Этот тест проводится в радиологическом отделении. Это визуализирующий тест, который иногда используется для оценки органов малого таза.
Ведение и лечение
Как лечится недержание кала?
В зависимости от причины недержания кала лечение может включать один или несколько из следующих подходов: изменение диеты, тренировка кишечника (биологическая обратная связь), лекарства или хирургическое вмешательство.
Каковы варианты лечения недержания кала?
Диетические советы
Цель диетических изменений состоит в том, чтобы вы избегали продуктов и напитков, которые могут вызвать жидкий стул, в том числе:
- Кофеин, алкоголь, некоторые фруктовые соки и чернослив.
- Фасоль и овощи семейства капустных.
- Острые продукты, вяленое или копченое мясо.
- Молочные продукты.
- Искусственные подсластители.
Другие продукты делают стул более густым, что помогает контролировать каловые массы.Эти продукты включают:
- Бананы.
- Соус яблочный.
- Арахисовое масло.
- Макаронные изделия.
- Картофель.
- Сыр.
Тренировка кишечника
Есть два типа тренировки кишечника. Цель первого типа — разработать шаблон «сходить в ванную». Установив распорядок дня, вы сможете лучше контролировать свое опорожнение кишечника. Ежедневное выполнение клизмы в определенное время поможет контролировать удаление стула и уменьшить количество случаев недержания кала.Не используйте клизму без предварительной консультации с врачом.
Цель второго типа тренировки кишечника — изучить определенные упражнения, которые могут укрепить мышцы вокруг заднего прохода. Квалифицированный терапевт научит вас правильно определять мышцы и выполнять упражнения. Этот процесс называется биологической обратной связью.
Лекарства
Обычно назначаемые лекарства включают противодиарейные препараты и пищевые добавки с клетчаткой. Эти лекарства уменьшают движение стула через кишечник и делают стул более плотным.Не принимайте лекарства, отпускаемые без рецепта, без предварительной консультации с врачом.
Защита кожи
Поскольку утечка фекалий приводит к раздражению кожи заднего прохода, для защиты кожи используются кремы с водонепроницаемым барьером — например, те, которые используются при опрелостях у ребенка. Эти продукты можно использовать бесконечно. При необходимости подгузники для взрослых — еще одно соображение. Наконец, свободная одежда и хлопковое нижнее белье могут обеспечить комфорт. Не принимайте лекарства от недержания, отпускаемые без рецепта, без предварительной консультации с врачом.
Какие хирургические варианты лечения недержания кала?
- Сфинктеропластика, или пластика сфинктера с перекрытием, сшивают поврежденные мышцы анального сфинктера вместе (см. Внизу слева). Мышца анального сфинктера перекрывается, и для фиксации мышцы с обеих сторон наложены швы. Перекрытие и сжатие мышцы сфинктера приводит к более плотному анальному отверстию.
- Процедура ACE иногда подходит для пациентов с недержанием кала.В этой процедуре хирург создает небольшой проход от кожи живота до кишечника. Вставляется небольшая трубка, через которую проводится ежедневная клизма / промывание для очистки стула.
- Искусственный сфинктер кишечника включает имплантацию искусственного устройства (протеза) вокруг заднего прохода. Это устройство имитирует нормальную анальную мышцу.
- Стимуляция крестцового нерва . В терапии стимуляции крестцового нерва используется небольшое устройство (нейромедиатор), которое имплантируется под кожу в верхней части ягодиц.Устройство посылает слабые электрические импульсы через провод, расположенный рядом с нервом, расположенным в нижней части спины (крестцовым нервом), который влияет на мочевой пузырь, сфинктер и мышцы тазового дна.
- Колостома. При этой операции в брюшной полости делается отверстие, через которое толстая кишка выводится на поверхность кожи. Стул собирается в специальный мешочек, прикрепленный к брюшной полости вокруг отверстия. Эта процедура обычно рассматривается, когда все другие варианты лечения не дали результата.

 Среди таких медикаментов могут быть блокаторы кальциевых каналов, препараты железа, антигистаминные средства;
Среди таких медикаментов могут быть блокаторы кальциевых каналов, препараты железа, антигистаминные средства; В это понятие я включаю не только сбалансированность рациона по всем необходимым веществам, но и регулярность приёма пищи (как минимум 3 раза в день). Свежие фрукты и овощи, способные усилить газообразование, лучше есть в первой половине дня.
В это понятие я включаю не только сбалансированность рациона по всем необходимым веществам, но и регулярность приёма пищи (как минимум 3 раза в день). Свежие фрукты и овощи, способные усилить газообразование, лучше есть в первой половине дня. Клиника располагает всеми возможностями для диагностики заболеваний пищеварительного тракта (эндоскопия желудка, двенадцатиперстной кишки, толстого кишечника, прямой кишки с взятием биопсии, специальные лабораторные тесты, исследование желудочно-кишечного тракта с помощью компьютерной томографии и УЗИ).
Клиника располагает всеми возможностями для диагностики заболеваний пищеварительного тракта (эндоскопия желудка, двенадцатиперстной кишки, толстого кишечника, прямой кишки с взятием биопсии, специальные лабораторные тесты, исследование желудочно-кишечного тракта с помощью компьютерной томографии и УЗИ).
 Антидепрессанты и некоторые наркотики также могут замедлять пищеварение, вызывая сухой и галечный стул.
Антидепрессанты и некоторые наркотики также могут замедлять пищеварение, вызывая сухой и галечный стул.






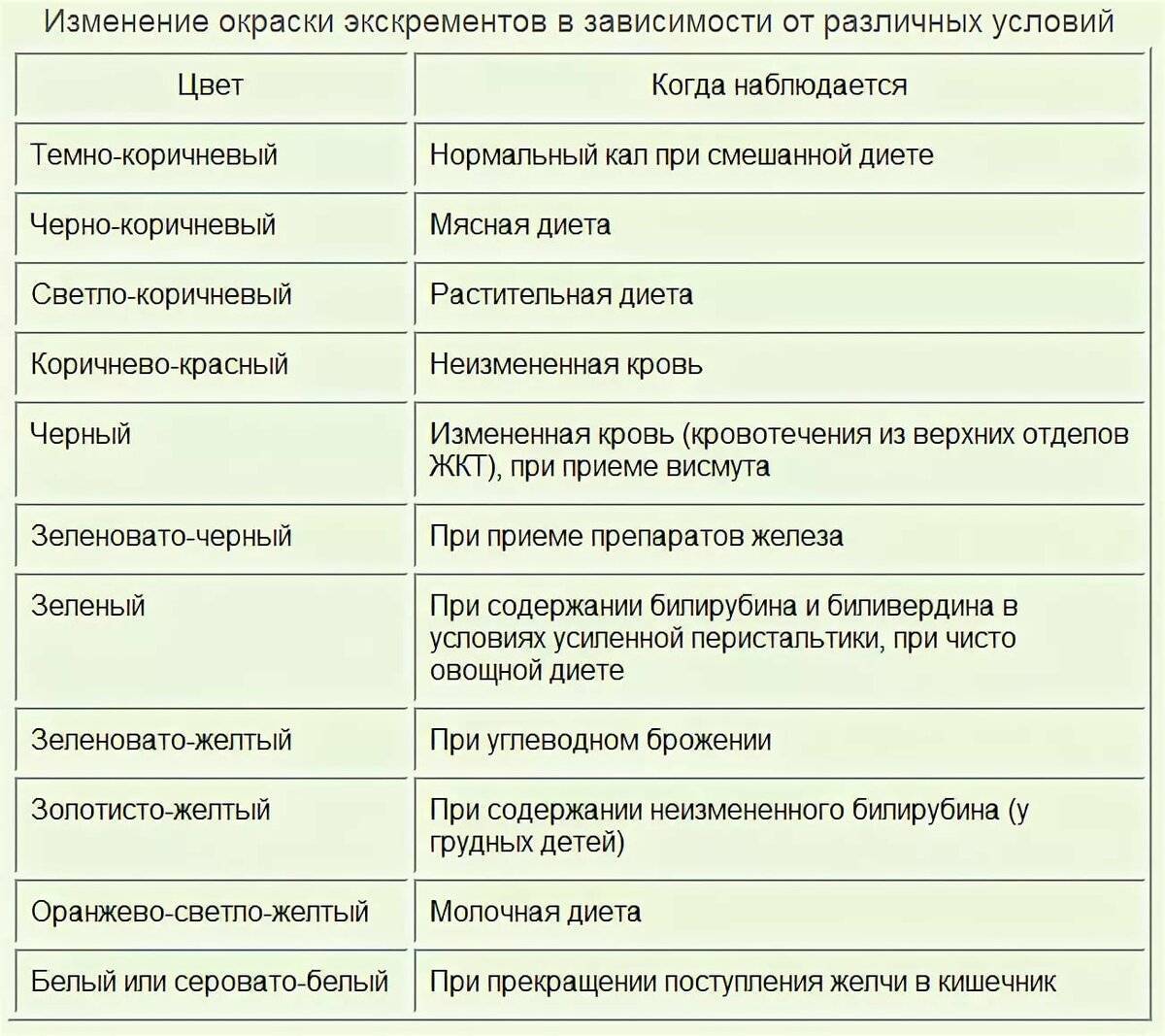

:max_bytes(150000):strip_icc()/GettyImages-171172052-56a22aa73df78cf77272c5dc.jpg) Колоноскоп вводится через прямую кишку в толстую кишку.Колоноскоп — это тонкий трубчатый инструмент с подсветкой и линзой для просмотра. Он также может иметь инструмент для удаления полипов или образцов тканей, которые проверяются под микроскопом на наличие признаков рака.
Колоноскоп вводится через прямую кишку в толстую кишку.Колоноскоп — это тонкий трубчатый инструмент с подсветкой и линзой для просмотра. Он также может иметь инструмент для удаления полипов или образцов тканей, которые проверяются под микроскопом на наличие признаков рака. Пациенты, которые не могут ходить, могут выполнять упражнения для пресса в постели или переходить с кровати на стул.
Пациенты, которые не могут ходить, могут выполнять упражнения для пресса в постели или переходить с кровати на стул.

