Грыжи
Анатомические сведения. Различают наружные и внутренние грыжи живота.
Наружная грыжа — это выхождение внутренностей вместе с пристеночным листком париетальной брюшины через естественные или приобретенные дефекты в мышечно-апоневротическом слое стенок брюшной полости под покровы тела. Наружная грыжа состоит из грыжевых ворот, грыжевого мешка и его содержимого.
Грыжевые ворота представляют собой различные врожденные и приобретенные слабые места в брюшной стенке: паховый, бедренный и запирательный каналы, незаращенное или расширенное пупочное кольцо, щели в мышцах и апоневрозе в области белой и спигелиевой линии живота, дефекты в области послеоперационных рубцов и после травм.
Грыжевой мешок — это часть париетальной брюшины, вышедшей через грыжевые ворота. В нем различают шейку, тело и дно. Шейкой называют проксимальный отдел мешка, находящийся в грыжевых воротах. Грыжевой мешок может быть различной величины и формы, одно- или многокамерным.
Содержимым грыжи являются наиболее подвижные органы брюшной полости, чаще всего петли тонкой кишки и сальник, реже различные отделы толстого кишечника, придатки матки, мочевой пузырь и др.
Внутренние грыжи образуются в результате попадания органов брюшной полости в брюшинные карманы и складки, отверстия в брыжейках и связках или при проникновении внутренностей в грудную полость через различные отверстия и щели диафрагмы.
Необходимо дифференцировать понятия “грыжа”, “эвентрация” и “выпадение”.
Эвентрация — остро развившийся дефект в брюшине и мышечно-апоневротическом слое передней брюшной стенки, сопровождающийся выходом за пределы брюшной полости внутренних органов непокрытых париетальным листком брюшины.
Выпадение — это выхождение органа или части его, непокрытой брюшиной через естественные отверстия (выпадение прямой кишки, матки).
Важнейшим этиологическим моментом возникновения грыж является нарушение динамического равновесия между внутрибрюшным давлением и противодействующей ему способности стенок живота. Общие факторы образования грыж принято делить на предрасполагающие и производящие. К предрасполагающим относят наличие врожденных дефектов или расширение существующих в норме отверстий брюшной стенки в результате истончения и утраты эластичности тканей (при беременности, истощении и пр.), а также операционную или иную травму брюшной стенки. Производящими являются факторы, способствующие повышению внутрибрюшного давления или его резким колебаниям, например подъем тяжестей, продолжительные запоры или затруднение мочеиспускания, роды, кашель при хронических заболеваниях легких и пр.
Наружные грыжи живота
Классификация
1. По этиологии различают:
— врожденные (чаще косые паховые, пупочные)
— приобретенные, среди которых выделяют грыжи “слабых” мест и послеоперационные.
2. По локализации:
— паховая (косая и прямая), бедренная, пупочная, белой линии (встречаются часто)
— спигелиевой линии, мечевидного отростка, поясничные, промежностные, седалищные, запирательного отверстия (относятся к редким грыжам)
3. По морфологии:
— неполная — имеются грыжевые ворота, но грыжевой мешок с содержимым не выходит под кожу (например, начальная или канальная паховая грыжа, когда грыжевой мешок не выходит за пределы наружного пахового кольца)
— полная — грыжевой мешок и его содержимое выходят через дефект в брюшной стенке (например, пахово-мошоночная грыжа)
— скользящая — содержит органы, частично непокрытые брюшиной (слепая кишка, мочевой пузырь), грыжевой мешок частично представлен стенкой этого органа.
4. По клинике:
— вправимая — содержимое грыжевого мешка свободно перемещается из брюшной полости в грыжевой мешок и обратно.
— невправимая — грыжевое содержимое частично или полностью не вправляется в брюшную полость в связи с образованием в результате механической травмы или воспаления спаек и сращений между грыжевым мешком и находящимися в нем органами.
-ущемленная, при которой имеется выраженное сдавление содержимого грыжевого мешка в грыжевых воротах.
Диагностика наружных грыж живота основана на сборе анамнеза и объективном обследовании. Больные предъявляют жалобы на наличие опухолевидного выпячивания и боли в нем (особенно при физических нагрузках). При осмотре и пальпации определяют наличие грыжевого выпячивания, расположенного в проекции одного из слабых мест брюшной стенки, обращают внимание на форму и величину грыжевого выпячивания в вертикальном и горизонтальном положении больного, оценивают степень его вправимости и размеры грыжевых ворот. Трудности возникают случае небольшого размера грыжевого выпячивания при начинающейся или неполной грыже. Уточнить диагноз помогает определение симптома кашлевого толчка (толчкообразное давление грыжевого мешка на кончик пальца, введенного в грыжевые ворота, при покашливании пациента). Перкуссия и аускультация области грыжевого выпячивания проводятся для выявления тимпанического звука и перистальтических шумов при наличии петли кишки в грыжевом мешке.
Лечение. Единственным способом устранения грыжи является операция. Основной принцип оперативного лечения заключается в индивидуальном дифференцированном подходе к выбору метода грыжесечения с учетом целого ряда факторов: локализации и формы грыжи, её патогенеза, состояния тканей брюшной стенки и величины грыжевого дефекта. Операция при грыже живота должна быть максимально простой и наименее травматичной, но при этом обеспечивать радикальность лечения.
Основные этапы грыжесечения:
- 1. Обеспечение доступа и выделение грыжевого мешка
- 2. Вскрытие грыжевого мешка и вправление его содержимого в брюшную полость
- 3. Перевязка шейки грыжевого мешка и его удаление
- 4. Пластика грыжевых ворот
Многочисленные способы операций при грыжах систематизируются по принципу преимущественного использования тех или иных тканей брюшной стенки. Существует пять основных методов герниопластики:
- 1. Фасциально-апоневротическая
- 2. Мышечно-апоневротическая
- 3. Мышечная
- 4. Пластика с применением биологических (аллопластика) и синтетических (эксплантация) материалов.
- 5. Комбинированная
Первые три относятся к аутопластическим методам герниопластики.
При использовании фасциально-апоневротической пластики наиболее полно реализуется принцип соединения однородных тканей, что является залогом формирования надежного рубца. Наиболее распространенным является применение дупликатуры апоневроза в способах Мартынова и Оппеля-Краснобаева при паховых грыжах, Мейо при пупочных, Напалкова и Вишневского при лечении послеоперационных грыж.
В настоящее время основным аутопластическим методом лечения грыж живота является мышечно-апоневротическая пластика. Важнейшее преимущество её заключается в использовании для укрепления дефекта брюшной стенки мышечной ткани, способной оказывать активное динамическое противодействие колебаниям внутрибрюшного давления. К данному виду пластики относятся способы Жирара, Спасокукоцкого, Бассини при паховых грыжах, Руджи — при бедренных, Монакова при послеоперационных вентральных грыжах.
Показаниями к пластике с применением различных биологических и синтетических трансплантатов следует считать:
- рецидивные грыжи
- первичные грыжи больших размеров при атрофии местных тканей
- послеоперационные грыжи с множественными грыжевыми воротами
- гигантские грыжи с размерами грыжевых ворот более 10 х 10 см
В качестве трансплантата наиболее часто применяют аутокожу (способы Янова, Шиловцева), фасцию или апоневроз. Реже используют аллогенные материалы — твердую мозговую оболочку, лиофилизированный перикард. В последние годы, особенно в связи с быстрым внедрением новых эндоскопических методов лечения грыж, все шире применяются синтетические полимерные трансплантаты.
Особенности отдельных видов грыж.
Косая паховая грыжа проходит через глубокое паховое кольцо в паховый канал в составе семенного канатика (у мужчин), может опускаться в мошонку (пахово-мошоночная грыжа). Косые паховые грыжи бывают врожденными или возникают в любом возрасте, но чаще у мужчин 50 — 60 лет, встречаются в 5 раз чаще, чем прямые, могут сочетаться с неопущением яичка, его расположением в паховом канале, развитием водянки оболочек яичка и семенного канатика. Особенностью грыжесечения является возможность применения при небольших размерах грыжи у молодых людей пластики передней стенки пахового канала (способ Жирара, Спасокукоцкого, Кимбаровского) с обязательным ушиванием глубокого пахового кольца. При скользящих, рецидивирующих, больших косых паховых грыжах (особенно при т. наз. выпрямленном канале) укрепляют заднюю стенку пахового канала (способ Бассини, Кукуджанова).
Прямая паховая грыжа выходит через заднюю стенку пахового канала в области треугольника Хессельбаха кзади и кнутри от семенного канатика. Грыжа лежит вне элементов семенного канатика и, как правило, не спускается в мошонку. Грыжевые ворота редко бывают узкими, поэтому прямая паховая грыжа (в отличие от косой) реже ущемляется. Грыжа не бывает врожденной, чаще возникает в пожилом возрасте, нередко бывает двусторонней. Хирургическое лечение заключается в укреплении задней стенки пахового канала.
Бедренная грыжа выходит под паховой связкой через бедренный канал вдоль бедренной фасции. Встречаются в 5 — 8% всех грыж, преимущественно у женщин, чаще старше 40 лет. Бедренные грыжи редко бывают большими, часто ущемляются. Сложна диагностика при начальных стадиях формирования и у тучных больных. Грыжесечение может быть выполнено бедренным способом Бассини или паховым способом по методу Руджи. Последний является более радикальным и дает меньший процент рецидивов.
Пупочная грыжа — выхождение органов брюшной полости через расширенное пупочное кольцо. Часто бывает врожденной. У взрослых встречается в 3 — 8% случаев, у женщин вдвое чаще, чем у мужчин. У детей ушивают пупочное кольцо кисетным швом (операция Лексера), у взрослых выполняют пластику грыжевых ворот по способу Мейо или Сапежко.
Грыжи белой линии живота могут быть надпупочными, подпупочными и параумбиликальными (околопупочными). Встречаются чаще у мужчин, нередко бывают неполными (предбрюшинная “липома”). Пластику белой линии выполняют ушиванием апоневроза край в край или формированием дупликатуры по Сапежко.
Послеоперационная вентральная грыжа —
Внутренние грыжи
К внутренним грыжам относят диафрагмальные и внутрибрюшинные грыжи.
Классификация диафрагмальных грыж (К. Д. Тоскин, 1990 г.)
I. Грыжи собственно диафрагмы
1. Врожденные:
а). Реберно-позвоночного отдела диафрагмы:
— ложные
— истинные (грыжи Богдалека)
б). Грудино-реберного отдела диафрагмы:
— ложные (френоперикардиальные)
— истинные (грыжи Ларрея — Морганьи)
в). Грыжи купола диафрагмы (ложные и истинные)
г). Аплазия диафрагмы (односторонняя и тотальная)
2. Травматические
3. Релаксация диафрагмы (невропатические грыжи)
II. Грыжи пищеводного отверстия диафрагмы
1. Врожденный короткий пищевод
2. Скользящие (аксиальные):
— пищеводные
— кардиальные
— кардиофундальные
— приобретенный короткий пищевод
3. Параэзофагеальные грыжи
Клиника грыж собственно диафрагмы характеризуется сочетанием различных гастроинтестинальных (боль, вздутие живота, отрыжка, рвота) и кардиореспираторных (одышка, тахикардия, цианоз) симптомов, возникновение которых провоцируется приемом пищи, повышением внутрибрюшного давления. Выраженность тех или иных симптомов зависит как от размеров грыжи, так и от её содержимого (петля тонкой, толстой кишки, желудок, большой сальник и т.д.).
Для грыж пищеводного отверстия диафрагмы наиболее типичными являются симптомы выраженного рефлюкс-эзофагита, связанного с выпрямлением угла Гиса (между дном желудка и пищеводом) и нарушением функции пищеводно-желудочного клапана. Больные жалуются на изжогу и жгучие боли за грудиной и в эпигастральной области, возникающие преимущественно после еды, особенно в горизонтальном положении и положении нагнувшись.
В диагностике диафрагмальных грыж имеют значение данные перкуссии и аускультации грудной клетки, когда в зависимости от состояния выпавших органов над легочными полями может определяться притупление или тимпанит и ослабление или отсутствие дыхательных шумов. Для подтверждения диагноза используют данные обзорной и контрастной рентгенографии, ФГДС и УЗИ.
Больные со скользящими грыжами пищеводного отверстия и с релаксацией диафрагмы при отсутствии тяжелых клинических проявлений, как правило, не нуждаются в оперативном лечении. Выбор метода операции в остальных случаях определяется характером грыжи и заключается в пластике дефекта диафрагмы с использованием как местных тканей, так и аллопластических материалов через торакальный (в 7 межреберье), абдоминальный или комбинированный доступ.
Классификация внутрибрюшинных грыж
- 1. Предбрюшинные (чревные, надчревные, подчревные, околопузырные)
- 2. Забрюшинные (грыжа Трейца, околослепокишечная, околоободочная, межсигмовидная, подвздошно-фасциальная)
- 3. Собственно внутрибрюшинные (брыжеечно-пристеночная, Винслова отверстия и сальниковой сумки, серповидной связки печени, Дугласова кармана)
- 4. Области тазовой брюшины (грыжи широкой связки матки)
Диагностика неосложненных внутрибрюшинных грыж сложна в виду скудности или отсутствия симптоматики. Возникновение клиники связано с ущемлением грыжи и проявляется симптомами кишечной непроходимости при ущемлении полых органов или перитонита при развитии некроза кишечной стенки. Окончательно диагноз устанавливается только на операции.
Осложнения грыж живота
К осложнениям наружных грыж относятся ущемление, невправимость, воспаление и копростаз. Внутренние грыжи преимущественно осложняются ущемлением.
Ущемление
Ущемление грыжи — это состояние, при котором наступает внезапное сдавление грыжевого содержимого в грыжевых воротах. Ущемление наружных грыж встречается у 5 — 30% больных грыжами. У мужчин преобладает ущемление паховых, у женщин — бедренных и пупочных грыж. Наиболее часто ущемляется тонкая кишка, реже толстая кишка, большой сальник и органы, расположенные мезоперитонеально (мочевой пузырь, слепая кишка и т.д.)
По механизму возникновения различают три вида ущемления: эластическое, каловое и смешанное (комбинированное).
Эластическое ущемление развивается в связи с внезапным повышением внутрибрюшного давления, которое сопровождается перерастяжением грыжевых ворот и проникновением в грыжевой мешок большего, чем обычно, количества органов. После исчезновения напряжения брюшной стенки оказавшиеся в грыжевом мешке органы самостоятельно вправиться не могут и происходит их сдавление снаружи в грыжевых воротах. Этот вид ущемления чаще встречается в молодом возрасте, развитию его способствуют хорошо развитый мышечно-апоневротический слой брюшной стенки, узкие грыжевые ворота и физическая нагрузка.
Каловое ущемление возникает в результате сдавления в грыжевых воротах переполненной приводящей кишечной петли и отводящего сегмента вместе с брыжейкой. Развитию калового ущемления способствуют факторы, замедляющие моторику кишечника: преклонный возраст больных, сращение кишечника со стенкой грыжевого мешка и длительная невправимость грыжи, гипотрофия мышц брюшной стенки при наличии широких грыжевых ворот. Постепенно к каловому ущемлению присоединяется эластическое и развивается комбинированное ущемление.
При возникновении ущемления происходит сдавление сосудов брыжейки с развитием венозного стаза и экссудации, что приводит к скоплению вначале прозрачной, а затем геморрагической жидкости в грыжевом мешке (“грыжевая вода”). При некрозе кишечной стенки микрофлора кишечника проникает в полость грыжевого мешка, вызывая инфицирование, а затем нагноение экссудата и воспаление окружающей грыжевой мешок клетчатки. Формируется флегмона грыжевого мешка. Ущемление кишечника сопровождается существенными изменениями в приводящей и отводящей петлях за счет нарушения кровообращения и нарастания кишечной непроходимости, что в итоге приводит к развитию гнойного перитонита.
Наряду с типичными формами ущемления необходимо помнить ретроградном (грыжа Майдля) и пристеночном (грыжа Рихтера) вариантах этого осложнения.
При ретроградном ущемлении две кишечные петли находятся в грыжевом мешке, а промежуточная, претерпевающая наибольшие изменения, в брюшной полости, т.е. кишечные петли располагаются в виде буквы W. Данный вид ущемления приводит к быстрому развитию перитонита.
Пристеночное ущемление характеризуется сдавлением в узком грыжевом кольце только части стенки кишки по свободному (противобрыжеечному) краю. Грыжа Рихтера не сопровождается клиникой кишечной непроходимости, но приводит к быстрому некрозу и перфорации ущемленного участка кишки.
Редко встречающееся ущемление меккелева дивертикула в грыже носит название грыжа Литтре (Littre).
Типичными клиническими симптомами ущемленной грыжи являются:
- 1. Внезапное появление боли в области ранее существовавшей или остро возникшей грыжи
- 2. Резкая болезненность при пальпации грыжевого выпячивания
- 3. Напряжение грыжевого выпячивания
- 4. Невозможность вправления ранее вправимой грыжи
- 5. Отсутствие передачи кашлевого толчка (отрицательный симптом кашлевого толчка)
Наиболее характерная картина отмечается при эластическом ущемлении кишечника. В её течении выделяют три периода: 1) болевой (шоковый), когда имеются локальные симптомы ущемленной грыжи, а затем присоединяется клиника острой кишечной непроходимости; 2) мнимого благополучия, во время которого с наступлением некроза кишечной стенки и гибели её интрамурального нервного аппарата интенсивность боли в области грыжевого выпячивания уменьшается; 3) разлитого перитонита, при котором прогрессирование некроза кишечной стенки, флегмоны грыжевого мешка и острой кишечной непроходимости приводят к развитию перитонита.
Дифференциальная диагностика. Ущемленные грыжи дифференцируют с ложным ущемлением, невправимостью, копростазом, опухолями и туберкулезом в области грыжевого выпячивания
В клинической практике встречаются такие ситуации, которые принято обозначать как ложное ущемление (грыжа Брока). В это понятие включают симптомокомплекс, напоминающий общую картину ущемления, но вызванный каким-либо другим острым заболеванием органов брюшной полости. При этом может возникать воспаление содержимого грыжевого мешка в результате проникновения в него инфекции (экссудата из брюшной полости, с соседних органов, с тканей передней брюшной стенки, асцитическая жидкость). Указанный симптомокомплекс служит основанием для ошибочного диагноза ущемления грыжи, в то время как истинная причина заболевания остается невыясненной. Неверный диагноз приводит к неверной хирургической тактике, в частности к грыжесечению вместо необходимой широкой лапаротомии или к ненужному грыжесечению при почечной или печеночной колике. Гарантией от подобной ошибки служит только внимательный осмотр больного без каких-либо упущений. Чаще причинами ложного ущемления являются острый аппендицит, острый холецистит, острый панкреатит, прободение полых органов. Обнаружение во время операции по поводу ущемленной грыжи воспалительных изменений грыжевого мешка и его содержимого при отсутствии признаков ущемления требует выявления истинного источника инфицирования и его адекватной санации.
Ущемленные пахово-мошоночные грыжи приходится дифференцировать с орхоэпидидимитом, водянкой оболочек, опухолью, перекрутом яичка.
При ущемлении бедренной грыжи проводят дифференцировку с лимфаденитом узла Розенмюллера — Пирогова, метастазом опухоли в лимфоузел, тромбофлебитом варикозного узла в устье большой подкожной вены, туберкулезным натечным абсцессом.
Ущемленные грыжи белой линии живота дифференцируют с доброкачественными опухолями и метастазами рака желудка, а пупочные, кроме того, с омфалитом и воспалением кисты урахуса.
Лечение. Больные с ущемленной грыжей подлежат экстренной операции, которую начинают выполнять под местной анестезией для предупреждения самопроизвольного вправления грыжи. По этой же причине запрещается введение спазмолитиков и анальгетиков до операции.
Этапы операции:
- I. Выделение грыжевого мешка
- II. Вскрытие грыжевого мешка, прочная фиксация его содержимого и удаление экссудата
III. Рассечение ущемляющего кольца
— при бедренной грыже в медиальном направлении
— при паховой косовертикально по ходу пахового канала
— при пупочной в поперечном направлении
При выполнении этого этапа следует помнить об опасности повреждения артериальных стволов: нижней надчревной артерии при паховой грыже, бедренной и запирательной артерии (corona mortis) при бедренной грыже.
IV. Определение жизнеспособности ущемленных органов, признаками которой являются: цвет кишки, пульсация краевых сосудов брыжейки, перистальтика, тургор и эластичность тканей. При отсутствии уверенности в жизнеспособности в брыжейку вводят 100 — 150 мл 0,25% раствора новокаина и обкладывают кишку салфетками, смоченными теплым физрастворе. Если в течение 15 — 20 минут признаки жизнеспособности не появляются, а также в случае наличия глубокой странгуляционной борозды и обширных субсерозных гематом показана резекция кишки.
- V. Резекция нежизнеспособных органов. При нежизнеспособности кишки резекция проводится по следующим правилам: отступают от странгуляционной борозды в проксимальном направлении на 30 — 40 см, в дистальном — на 15 — 20 см, накладывают межкишечный анастомоз предпочтительно бок в бок, при декомпенсации кишечной непроходимости и перитоните — оба конца резецированной кишки выводят наружу. Ущемленный в грыжевом мешке червеобразный отросток и меккелев дивертикул подлежат удалению.
VI. Пластика грыжевых ворот. Преимущество отдают малотравматичным способам пластики. Первичную герниопластику не выполняют при больших ущемленных послеоперационных грыжах и в случае флегмоны грыжевого мешка.
При флегмоне грыжевого мешка операцию начинают со срединной лапаротомии. Производят резекцию кишки в пределах жизнеспособных тканей, концы ущемленной петли лигируют и перитонизируют отслоенной париетальной брюшиной для изоляции грыжевого мешка от брюшной полости. Затем ушивают рану передней брюшной стенки, после чего вскрывают грыжевой мешок, удаляют гнойный экссудат, ущемленную петлю кишки и грыжевой мешок. Пластику грыжевых ворот не выполняют, рану дренируют.
Иногда течение ущемленной грыжи сопровождается самопроизвольным её вправлением, опасность которого заключается в возможном прогрессировании некроза кишки и развитии перитонита. Поэтому такие больные нуждаются в обязательной госпитализации и динамическом наблюдении. При неосложненном течении выполняют грыжесечение в плановом порядке, в случае появления симптомов воспаления брюшины показана экстренная операция.
Насильственное вправление ущемленных грыж может сопровождаться развитием клиники мнимого вправления в случае:
- 1. перемещения ущемленного органа из одной камеры грыжевого мешка в другую
- 2. отрыва ущемляющего кольца или всего грыжевого мешка вместе с ущемляющим кольцом с последующим перемещением ущемленного органа в брюшную полость или предбрюшинное пространство
- 3. разрыва грыжевого мешка с повреждением содержащихся в нем органов
Только у больных, находящихся в крайне тяжелом состоянии из-за тяжелой сопутствующей патологии, при каловом характере ущемления, отсутствии перитонита и сроке ущемления не более 2 часов допустима попытка осторожного вправления грыжевого содержимого в брюшную полость. До вправления вводят спазмолитики и анальгетики, производится аспирация желудочного содержимого, очистительная клизма, опорожнение мочевого пузыря, возможно погружение больного в теплую ванну. Затем осуществляют пассивное (за счет перемены положения тела) или активное вправление. При этом хирург равномерно, без особых усилий оттягивает грыжевой мешок в вертикальном направлении от ворот к его дну, стараясь переместить содержимое грыжи в брюшную полость. Безуспешность попытки является показанием к экстренной операции.
Невправимость
Невправимостью грыжи называется состояние, при котором вправления грыжевого содержимого достичь не удается, а симптомы ущемления отсутствуют. Невправимость развивается в результате образования сращений между содержащимися в грыжевом мешке органами, а также органами и стенкой грыжевого мешка. Образованию их способствуют травмы грыжевого мешка, частое ущемление. Невправимость может быть частичной или полной.
При пальпации грыжевое выпячивание мягкой, эластической консистенции, может определяться положительный симптом кашлевого толчка, при аускультации над ним определяется перистальтика кишечника. Наиболее грозными осложнениями невправимых грыж являются их ущемление и развитие спаечной кишечной непроходимости.
Лечение оперативное в плановом порядке.
Воспаление
Воспалением грыжи называют патологическое состояние, развившееся в результате инфицирования грыжевого мешка. Оно наблюдается:
- 1. при остром воспалительном процессе в органах, находящихся в просвете грыжевого мешка (острый аппендицит, дивертикулит, перекрут маточной трубы, яичника)
- 2. в результате проникновения воспалительного экссудата из брюшной полости
- 3. при распространении инфекции на грыжевой мешок со стороны кожных покровов (пиодермия, фурункул, хроническая инфицированная экзема) и органов, расположенных в непосредственной близости (лимфаденит, орхит, эпидидимит и т.д.).
Клиническая картина характеризуется постепенно нарастающей болью в области грыжевого выпячивания, увеличением его в объеме, появлением невправимости и местных симптомов воспаления (отек, инфильтрация, затем флюктуация) на фоне на нарастания общей интоксикации. Впоследствии может присоединяться клиника острой кишечной непроходимости.
Если причиной инфицирования являются местные воспалительные процессы, проводится консервативное лечение. Грыжесечение выполняется после стихания воспаления в плановом порядке. В остальных случаях показана экстренная операция с удалением источника инфицирования грыжевого мешка.
Копростаз
Копростаз (каловый застой) — это состояние, при котором просвет содержащейся в грыжевом мешке толстой кишки закупоривается каловыми массами, вызывая нарушение её проходимости. Появлению копростаза способствует снижение двигательной активности кишечника при малоподвижном образе жизни, ожирении, хронических колитах, длительной невправимости грыжи.
Копростаз развивается медленно. Грыжевое выпячивание постепенно увеличивается в размерах, малоболезненное, тестоватой консистенции, ненапряженное, симптом кашлевого толчка определяется. Могут появляться боли в животе, рвота. Общее состояние больных изменяется незначительно. Прогрессирование копростаза осложняется развитием калового ущемления.
Лечение консервативное. Выполняется сифонная клизма, двусторонняя паранефральная новокаиновая блокада. Применение слабительных средств не рекомендуется в связи с угрозой развития калового ущемления.
Контрольные вопросы.
- 1. Особенности анатомического строения и клинической картины косой и прямой паховой грыжи.
- 2. Анатомическая и клиническая характеристика бедренных грыж.
- 3. Виды осложнений, встречающиеся в клиническом течении грыж.
- 4. Типы ущемления грыж, этиопатогенетические различия.
- 5. Атипичные варианты ущемления.
- 6. Дифференциальная диагностика ущемленных грыж.
- 7. Отличительные особенности невправимой грыжи и ущемленной.
- 8. Особенности оперативного вмешательства по поводу ущемленной грыжи.
- 9. Тактика хирурга при самопроизвольном вправлении ущемленной грыжи, флегмоне грыжевого мешка.
10. Причины развития воспаления грыжи.
11. Классификация диафрагмальных грыж
12. Клиническая симптоматика грыж пищеводного отверстия диафрагмы.
13. Диагностика и лечение диафрагмальных грыж.
14. Особенности диагностики и лечения внутренних грыж.
Ситуационные задачи
1. Больная, 68 лет, поступила в хирургическое отделение в экстренном порядке спустя 3 суток от начала заболевания с жалобами : на постоянные боли во всех отделах живота, многократную рвоту, задержку стула и неотхождение газов; на наличие в правой паховой области болезненного, опухолевидного выпячивания; на подъем t тела до 38 0 С. Заболевание началось с появления в правой паховой области опухолевидного, болезненного выпячивания. В последующем развился описанный симптомокомплекс, клиника заболевания прогрессировала.
Объективно: состояние больной тяжелое. Кожный покров бледно-розовый. В легких везикулярное дыхание, ослабленное в нижних отделах. Хрипов нет. Пульс 100 в 1 минуту, ритмичный, слабого наполнения. АД — 110/70. Тоны сердца приглушены. Язык сухой, обложен у корня коричневым налетом. Живот вздут, болезненный при пальпации во всех отделах. Симптомы раздражения брюшины слабоположительные. Аускультативно выслушиваются единичные кишечные шумы с “металлическим” оттенком. Определяется “шум плеска”. Стула не было 2 дня, газы не отходят. В правой паховой области определяется опухолевидное образование до 5 см в диаметре. Кожа над ним гиперемирована, отечна, повышена кожная tо. При пальпации образование резко болезненное, плотно-эластической консистенции, с размягчением в центре.
Какой диагноз следует поставить в данном случае? Этиопатогенез данной патологии? Классификация заболевания? Объем обследования больной в данном случае? Тактика лечения данного заболевания? Объем медицинской помощи и особенности оперативного пособия в конкретном случае? Послеоперационное ведение больной?
2. Больной, 38 лет, обратился к врачу с жалобами на увеличение в объеме правой половины мошонки. Заболевание началось 1 год назад с появления опухолевидного образования у корня мошонки. Со временем образование увеличилось, спустилось в мошонку. Стали возникать боли при физической нагрузке. Общее состояние больного без особенностей. Правая половина мошонки увеличена в размерах до 12 х 8 х 6 см. Образование определяется как стоя, так и в положении лежа, в брюшную полость не вправляется. Консистенция плотноэластическая. Перкуторно — тимпанит. Наружное кольцо пахового канала слева — не расширено, справа — четко не определяется. Семенной канатик не пальпируется.
О каком заболевании можно думать? Классификация заболевания? Анатомические особенности, определяющие возникновение данного заболевания? Предрасполагающие и производящие факторы возникновения данного заболевания? С какими заболеваниями следует проводить дифференциальную диагностику? Что нужно сделать для уточнения диагноза? Тактика лечения? С какими осложнениями можно встретиться на операции и в послеоперационном периоде?
3. Больной, 32 лет, обратился к врачу с жалобами на “тупые” боли в эпигастральной области и за грудиной, обычно возникающие после еды, а также при работе нагнувшись. На высоте болевого приступа иногда возникает рвота, чувство нехватки воздуха. Симптомы заболевания появились полгода назад, имеют тенденцию к прогрессированию. При осмотре: Кожные покровы бледно-розовые, обычной влажности. В легких везикулярное дыхание, значительно ослаблено в нижних отделах левого легкого. Там же нечетко выслушиваются кишечные шумы. ЧДД — 18 в 1 минуту. Пульс — 76 в 1 минуту, ритмичный. АД — 130/80 мм. рт. ст. Тоны сердца приглушены, ритмичные. На передней брюшной стенке рубец от срединной лапаротомии, выполненной, со слов больного, год назад по поводу проникающего в брюшную полость ножевого ранения. Живот не вздут, мягкий, при пальпации безболезненный во всех отделах. Симптомов раздражения брюшины нет. Печень по краю реберной дуги. Селезенка не пальпируется. Стул регулярный, оформлен. Мочеиспускание свободное, безболезненное.
О каком заболевании можно думать? Классификация данного заболевания? Вариабельность клинической картины в зависимости от различии в этиопатогенезе? Какие методы исследования подтвердят Ваш диагноз? Какие могут развиться осложнения? Методы лечения данного заболевания?
4. Больная, 50 лет, оперирована в экстренном порядке через 10 часов после ущемления пупочной грыжи. На операции: при вскрытии грыжевого мешка обнаружены две петли тонкой кишки. После рассечения ущемляющего кольца петли кишечника признаны жизнеспособными, погружены в брюшную полость. Выполнена пластика грыжевых ворот. Через сутки состояние больного ухудшилось. Усилились боли в животе. Одышка до 24 в 1 минуту. Пульс 112, ритмичный. Язык сухой, обложен коричневым налетом. Живот умеренно вздут, при пальпации болезненный во всех отделах. Положительные перитонеальные симптомы. Кишечные шумы единичные. Газы не отходят.
Какое осложнение возникло у больного и почему? Лечебная тактика в данной ситуации? Как определить жизнеспособность кишки? Определение понятий “ложное ущемление” и “мнимое вправление”. Какие основные симптомы ущемленной грыжи? Виды и типы ущемления?
5. Больной, 55 лет, был доставлен в приемное отделение с явлениями ущемленной пахово-мошоночной грыжи. Ущемление развилось 1,5 часа назад. Больной дома безуспешно пытался вправить грыжу. В порядке оказания экстренной медицинской помощи взят в операционную. На операционном столе, во время обработки операционного поля, произошло самопроизвольное вправление грыжи.
Ваши дальнейшие действия? Обоснуйте выбранную Вами тактику. Особенности анатомического строения и клинической картины косой и прямой паховой грыжи. Основные симптомы ущемленной грыжи? Какие отличительные особенности невправимой грыжи от ущемленной?
Основные этапы операции при ущемленной грыже. Методика определения жизнеспособности ущемленного органа. С какими осложнениями может встретиться хирург на операции по поводу ущемленной грыжи? В каких условиях и в течение какого времени допустимы попытки вправления ущемленной грыжи (как исключение из общепринятой тактики)?
6. Женщина, 46 лет, 20 лет назад оперирована по поводу грыжи белой линии живота, 15 лет назад рецидив грыжи. В настоящее время при вертикальном положении больной отмечается выпячивание 10 х 8 см, не вправляющееся в брюшную полость. Периодически отмечает запоры. Предполагалась повторная операция, но больная отказывалась. Грыжевое выпячивание имеет тенденцию к увеличению, грыжевые ворота до 5 – 7 см в диаметре.
Сегодня, ввиду ухудшения погоды и понижения атмосферного давления, появились боли в грыжевом выпячивании. Боли постоянные, усиливаются при движениях. В прошлом подобные боли имели место, особенно после физической нагрузки.
Объективно: Язык влажный. Пульс 88 в минуту, ритмичный, удовлетворительных качеств. АД – 130/80 мм.рт.ст. Тошноты, рвоты нет. Больная обратилась к Вам на прием.
Ваш диагноз? Дополнительные методы обследования? На основании чего Вы поставили диагноз? С чем следует проводить дифференциальную диагностику? Тактика лечения в данном случае? Патогенез и классификация данного заболевания? Возможные осложнения послеоперационного периода?
Эталоны ответов
1. У больной на фоне ущемления грыжи развилась флегмона грыжевого мешка. Показана срединная лапаротомия в экстренном порядке с резекцией нежизнеспособной кишки, после ушивания брюшной полости вскрытие грыжевого мешка, ликвидация ущемления и дренирование гнойника. Пластика грыжевых ворот не производится.
2. У больного невправимая косая пахово-мошоночная грыжа, необходимо дифференцировать с водянкой оболочек, опухолью яичка. Показана плановая операция с пластикой задней стенки пахового канала (с учетом больших размеров грыжи).
3. Имеет место диафрагмальная грыжа, вероятнее всего, травматического происхождения. Необходимо рентгенологическое обследование больного. Лечение оперативное в плановом порядке.
4. Хирург во время операции не диагностировал ретроградное ущемление грыжи, т.к. не вывел в рану всю ущемленную петлю кишки для оценки её жизнеспособности. В данном случае вследствие некроза кишки развился перитонит, показана экстренная лапаротомия.
5. Больной нуждается в динамическом наблюдении и обследовании. При благоприятном течении – грыжесечение в плановом порядке, в случае появления симптомов перитонита – экстренная лапаротомия.
6. Имеет место рецидив грыжи белой линии живота, осложненной невправимостью и копростазом. Подлежит обследованию и оперативному лечению в плановом порядке. В случае угрозы развития калового ущемления – срочная операция.
ЛИТЕРАТУРА
- 1. Батвинков Н. И., Леонович С. И., Иоскевич Н.Н. Клиническая хирургия. — Минск, 1998.- 558 с.
- 2. Клиническая хирургия. Под ред. Р. Кондена и Л. Найхуса. Пер. с англ. — М., Практика, 1998. — 716 с.
- 3. Коган А. С., Веронский Г. И., Таевский А. В. Патогенетические основы хирургического лечения паховых и бедренных грыж. — Иркутск, 1990.
- 4. Крымов А. Л. Брюшные грыжи. — Киев, 1950. -279 с.
- 5. Руководство по неотложной хирургии органов брюшной полости. Под ред. В. С. Савельева. — М.,1986.
- 6. Тоскин К. Д., Жебровский В. В. Грыжи брюшной стенки. — М., Медицина, 1990- 272 с.
Наружные грыжи живота
Бывает и травматическое (в том числе послеоперационное) возникновение грыжевых ворот. Мышечно-апоневротические ткани, образующие края грыжевых ворот, находятся в состоянии атрофии и фиброзного перерождения, обусловленного постоянным давлением увеличивающегося грыжевого выпячивания. Форма, размеры ворот и степень атрофии их мышечно-апоневротических краев имеют большое значение для клинической картины заболевания.
Отличают грыжи с малыми грыжевыми воротами (от 2 до 4 см) и грыжи с большими воротами (диаметр которых превышает 4 см). К естественным каналам относятся: паховый канал, бедренный канал, пупочный канал; к щелям: щели между апоневротическими, образующими белую линию живота, полулунную (спигелиевую) линию, запирательное отверстие, седалищные отверстия. В качестве грыжевых ворот могут служить дефекты в мышечно-апоневротических слоях или канал, который включает глубокое отверстие, сам канал и наружное или поверхностное отверстие.
Грыжевой мешок представляет собой выпячивание пристеночной брюшины через грыжевые ворота. Грыжевые мешки бывают врожденными или приобретенными. В грыжевом мешке различают устье, шейку, тело и дно. Устьем называют вход в грыжевой мешок со стороны брюшной полости. Шейка является той узкой частью грыжевого мешка, которая находится в толще брюшной стенки и соединяет устье с телом. Тело грыжевого мешка — самая большая его часть. Дистальная часть грыжевого мешка называется дном.
Формы и размеры грыжевого мешка различны. Наблюдаются однокамерные, многокамерные и двойные мешки. Грыжевой мешок может иметь дополнительные карманы, перегородки, кистозные образования. В начальной стадии формирования грыжи грыжевой мешок имеет тонкую стенку, затем по мере увеличения и в результате ущемлений, травмирования и воспаления она утолщается, образуются участки хрящевой плотности и обызвествления.
В области шейки и дна грыжевого мешка в результате травмы и воспаления часто формируются спайки и сращения с органами, содержащими грыжевой мешок. Эти изменения грыжевого мешка могут способствовать ущемлению содержимого грыжи в одной из полостей грыжевого мешка. Полная перегородка грыжевого мешка с изоляцией одного сегмента может привести к формированию кисты грыжевого мешка.
Грыжевой мешок окружен грыжевыми оболочками, характер которых и количество в различных грыжах неодинаковы, предбрюшинной жировой клетчаткой, истонченной фасцией, мышечными волокнами (например, m. cremaster), элементами семенного канатика. Оболочки обычно легко отделимы от грыжевого мешка тупым способом, но иногда, при длительном существовании грыжи, особенно после применения бандажа или после бывших воспалений, оболочки оказываются рубцово сращенными друг с другом и с грыжевым мешком.
Грыжевой мешок может отсутствовать: 1) в эмбриональных пупочных грыжах, в них его заполняют так называемая примитивная оболочка и амнион; 2) о скользящих грыжах; 3) в ложных травматических грыжах.
Содержимым грыжи могут быть практически все подвижные внутренние органы брюшной полости, вышедшие в грыжевой мешок. Любой орган брюшной полости (кроме ПЖ) может оказаться в грыжевом мешке. Наиболее часто в грыжевом мешке бывают подвижные органы: петли ТК, ОК, большой сальник. Содержимое мешка обычно легко вправляется в брюшную полость. Внутренняя поверхность грыжевого мешка в ответ на травматизацию, другие раздражения, воспаление или расстройства крово- и лимфообращения легко выделяет фибрин. Последний обусловливает возникновение сращений внутренней поверхности грыжевого мешка с находящимися в нем органами или его стенок друг с другом.
При образовании спаек между содержимым и органами и грыжевым мешком его содержимое становится частично или полностью невправимым. Вследствие образования спаек грыжевой мешок чаше превращается в дву-, многополостное образование или принимает вид «песочных часов»; в его стенке возникают кисты. Нередко внутри мешка наблюдаются единичные или петлистые перемычки, с которыми внутренние органы оказываются местами сращенными. Сращения внутренних органов с мешком чаше всего наблюдаются в устье шейки мешка и в его дне.
Клиника и диагностика неосложненных грыж. Больные, имеющие неосложненные наружные грыжи, в первую очередь жалуются на боль в области грыжи, особенно ощущающуюся в период ее формирования, и на наличие грыжевого выпячивания в одной из грыжевых зон. Кроме области грыжевого выпячивания боль может локализоваться и в эпигастрии, пояснице. Грыжевое выпячивание появляется при натуживании или в вертикальном положении больного, исчезает или уменьшается в горизонтальном положении после ее ручного вправления.
Боль в области грыжевого выпячивания возникает особенно при физической нагрузке, при вздутии живота, длительной ходьбе, резких движениях, при кашле, запоре, изменениях барометрического давления, а иногда и в связи с принятием пищи. Если грыжа достигает значительных размеров и выходит из брюшной полости, может присоединяться тошнота, отрыжка, иногда рвота, метеоризм, запор. Отмечается нарушение мочеиспускания в тех случаях, когда содержимым грыжевого мешка является мочевой пузырь, мочеточник, почка.
Грыжа развивается медленно. Вначале в месте формирующейся грыжи возникает покалывающая боль при физической нагрузке, ходьбе, беге, поднятии тяжести. Через некоторое время появляется выпячивание, которое исчезает в горизонтальном положении больного и снова возникает при физической нагрузке. Выпячивание постепенно увеличивается, приобретает округлую или овальную форму. При резком повышении внутрибрюшного давления больные ощущают сильную боль в области формирующейся грыжи, наблюдают внезапное появление выпячивания брюшной стенки и кровоизлияния в окружающие ткани.
Основными объективными признаками наружной неосложненной (вправимой) грыжи являются: припухлость в характерном для локализации брюшных грыж месте брюшной стенки; быстрая и легкая изменчивость очертаний и объема этой припухлости; существование на месте выпячивания дефекта в мышечно-апоневротическом и фасциальном слоях брюшной стенки; наличие феномена кашлсвого толчка, ощущаемого пальцем, введенным но ходу выпячивания грыжи в дефект брюшной стенки или в канал грыжи.
При неосложненной грыже выпячивание легко вправляется в брюшную полость то без звука (если содержимым оказывается сальник), то с урчанием (если вправляется кишечная петля).
После вправления можно с помощью пальпации выяснить очертания грыжевых ворот, их размеры, состояние (прочность, дряблость, тонус) окружающих тканей, взаимоотношения грыжевых ворот с оболочками грыжи и грыжевым мешком, смещаемость сращения. Присутствие в грыже кишечной петли распознается по гладкой поверхности и эластической мягкой консистенции выпячивания, появлению при перкуссии тимпанического звука.
При пальпации определяют консистенцию содержимого грыжи. Определение при этом упругоэластической консистенции дает основание думать о кишечной петле, а дольчатое строение и мягкая консистенция — о большом сальнике.
После вправления внутренних органов в горизонтальном положении больного грыжевые ворота прикрывают пальцем, больного просят натужиться и определяют появление грыжевого выпячивания. В момент вправления большой грыжи может ощущаться характерное урчание в кишечнике.
В диагностике имеет важное значение симптом «кашлевого толчка», который определяют после вправления содержимого грыжи. Введя палец в грыжевые ворота, предлагают больному покашлять. При покашливании больного палец исследующего ощущает толчки выпячивающейся брюшины и прилежающих органов. Аускультация позволяет определить характер содержимого грыжевого мешка, так как может четко определяться перистальтика кишечных петель.
Грыжа может быть вправимой, частично вправимой и невправимой.
Из инструментальных методов исследования наибольшее значение, особенно при больших грыжах, имеют рентгеноскопия и рентгенография ЖКТ. Эти методы имеют особенно важное значение в диагностике грыж диафрагмы и внутренних грыж. Контрастирование кишечника, мочевого пузыря помогает в диагностике скользящих грыж. Подозрение на присутствие в грыже стенки мочевого пузыря (скользящая грыжа), которое возникает при наличии дизурических явлений, можно подтвердить с помощью цистоскопии или еще лучше — контрастной рентгенографии пузыря. Затруднения в диагностике могут возникнуть при редких видах (запирательная, седалищная) или внутренних грыжах.
Невправимая грыжа. Невправимой называется грыжа, когда содержимое ее невозможно вправить в брюшную полость. Такое состояние возникает в результате сращения органов друг с другом, со стенками мешка или в результате сужения его шейки. При невправимой грыже часто отмечается боль в области грыжи, расстройства ЖКТ, длительный запор. Развитие невправимости обусловлено травматизацией органов, находящихся в грыжевом мешке. В результате асептического воспаления возникают достаточно плотные сращения. Невправим ость может быть частичной, когда часть содержимого грыжи вправляется в брюшную полость, а другая часть остается невправимой.
При полной невправимости содержимое грыжи не вправляется в брюшную полость. Развитию невправимости грыжи способствует длительное ношение бандажа. Невправимыми чаще бывают пупочные, бедренные и послеоперационные грыжи. Довольно часто невправимыми бывают многокамерные грыжи. Из-за развития множественных спаек и камер в грыжевом мешке невправимая грыжа чаще осложняется ущемлением органов в одной из камер грыжевого мешка или развитием спаечной НК в грыжевом мешке. При невправимой грыже значительно снижается трудоспособность.
Невправимая грыжа редко протекает бессимптомно. Невправимая грыжа распознается по тому признаку, что с некоторых пор, по словам больного, она перестала поддаваться вправлению, но при этом не сказывается ни болями, ни нарушением общих отправлений организма. При объективном исследовании обнаруживают опухолевидное образование различной консистенции, не вправляющееся в брюшную полость и в положении лежа при расслабленном брюшном прессе. Невправимая грыжа иногда частично вправляется, а при натуживании может несколько увеличиваться в размерах. Грыжевые ворота при этом не определяются. При перкуссии определяют тимпанит или притупление.
Григорян Р.А.
10.1. Наружные грыжи живота
Наружные грыжи живота встречаются у 3 — 4% всего населения. По происхождению различают врожденные и приобретенные грыжи. Последние делят на грыжи от «усилия» (вследствие резкого повышения внутрибрюш-ного давления), грыжи от «слабости», развивающиеся вследствие гипотрофии мышц, уменьшения тонуса и эластичности брюшной стенки (у пожилых и ослабленных лиц). Кроме того, различают послеоперационные и травматические грыжи.
В зависимости от анатомического расположения различают грыжи паховые, бедренные, пупочные, поясничные, седалищные, запирательные, про-межностные.
Этиология и патогенез. Наиболее часто грыжи встречаются у детей в возрасте до 1 года. Число больных постепенно уменьшается до 10-летнего возраста, после этого снова увеличивается и к 30—40 годам достигает максимума. В пожилом и старческом возрасте также отмечается второй пик увеличения числа больных с грыжами.
Наиболее часто образуются паховые грыжи (75%), бедренные (8%), пупочные (4%), а также послеоперационные (12%). Все прочие виды грыж составляют около 1%. У мужчин чаще встречаются паховые грыжи, у женщин — бедренные и пупочные.
Факторы, приводящие к образованию грыж, можно разделить на предрасполагающие и производящие.
К предрасполагающим факторам относятся
отягощенная наследственность, возраст
(например, слабая брюшная стенка у детей
первого года жизни, гипотрофия тканей
брюшной стенки у старых людей), пол
(особенности строения таза и большие
размеры бедренного кольца у женщин,
образование пахового канала у мужчин),
степень упитанности, стремительное
снижение массы тела, травма брюшной
стенки, послеоперационные рубцы,
пересечение нервов, иннервирующих
брюшную стенку. Эти факторы способствуют
ослаблению брюшной стенки, увеличению
существующего анатомического
отверстия, появлению грыжевого
выпячивания.
предрасполагающим факторам относятся
отягощенная наследственность, возраст
(например, слабая брюшная стенка у детей
первого года жизни, гипотрофия тканей
брюшной стенки у старых людей), пол
(особенности строения таза и большие
размеры бедренного кольца у женщин,
образование пахового канала у мужчин),
степень упитанности, стремительное
снижение массы тела, травма брюшной
стенки, послеоперационные рубцы,
пересечение нервов, иннервирующих
брюшную стенку. Эти факторы способствуют
ослаблению брюшной стенки, увеличению
существующего анатомического
отверстия, появлению грыжевого
выпячивания.
Производящие факторы вызывают повышение внутрибрюшного давления. К ним относятся тяжелый физический труд, трудные роды, затруднение мочеиспускания, запоры, длительный кашель. Усилие, способствующее повышению внутрибрюшного давления, может быть единственным и внезапным (подъем тяжести) или часто повторяющимся (кашель, запоры).
Причиной образования врожденной грыжи является недоразвитие брюшной стенки во внутриутробном периоде: эмбриональные пупочные грыжи (грыжа пупочного канатика), незаращение влагалищного отростка брюшины. Вначале формируются грыжевые ворота и грыжевой мешок, позже в результате физического усилия внутренние органы проникают в грыжевой мешок (рис. 10.2).
При приобретенных грыжах грыжевой мешок и внутренние органы выходят через внутреннее отверстие канала, затем через наружное (бедренный канал, паховый канал).
Клиническая картина и диагностика. Основными симптомами заболевания являются выпячивание и болевые ощущения в области грыжи при натуживании, кашле, физическом напряжении, ходьбе, при вертикальном положении больного. Выпячивание исчезает или уменьшается (при частично невправимой грыже) в горизонтальном положении или после ручного вправления.
Выпячивание постепенно увеличивается, приобретает овальную или округлую форму. При грыжах, остро возникших в момент резкого повышения внутрибрюшного давления, больные ощущают сильную боль в области формирующейся грыжи, внезапное появление выпячивания брюшной стенки и в редких случаях кровоизлияния в окружающие ткани.
Больного осматривают в вертикальном и горизонтальном положении. Осмотр в вертикальном положении позволяет определить при натуживании и кашле выпячивания, ранее незаметные, а при больших грыжах устанавливают наибольший их размер. При перкуссии грыжевого выпячивания выявляют тимпанический звук, если в грыжевом мешке находится кишка, содержащая газы, и притупление перкуторного звука, если в мешке находятся большой сальник или орган, не содержащий газа.
При пальпации определяют консистенцию грыжевого содержимого (уп-ругоэластичную консистенцию имеет кишечная петля, дольчатое строение мягкой консистенции — большой сальник).
В горизонтальном положении больного определяют вправимость содержимого грыжевого мешка. В момент вправления большой грыжи можно услышать характерное урчание кишечника.
После вправления грыжевого содержимого пальцем, введенным в грыжевые ворота, уточняют размер, форму наружного отверстия грыжевых ворот. При покашливании больного палец исследующего ощущает толчки выпячивающейся брюшины и прилежащих органов — симптом кашлевого толчка. Данный симптом характерен для неосложненной (вправимой) наружной грыжи живота. При невправимой грыже кашлевой толчок также определяется, хотя у большинства больных он бывает ослабленным.
При больших грыжах для определения характера грыжевого содержимого проводят рентгенологическое исследование пищеварительного тракта, мочевого пузыря (цистографию).
Лечение. Консервативное лечение проводят при пупочных грыжах у детей. Оно заключается в применении повязок с пелотом, что препятствует выхождению внутренних органов. У взрослых раньше применяли различного вида бандажи. Ношение бандажа назначают временно больным, которые не могут быть оперированы из-за наличия у них серьезных противопоказаний к операции (хронические заболевания сердца, легких, почек в стадии декомпенсации, цирроз печени, злокачественные новообразования). Ношение бандажа препятствует выхождению внутренних органов в грыжевой мешок и способствует временному закрытию грыжевых ворот. Использование бандажа возможно только при вправимых грыжах. Длительное его ношение может привести к гипотрофии тканей брюшной стенки, образованию сращений между внутренними органами и грыжевым мешком, т. е. к развитию невправимой грыжи.
Хирургическое лечение является основным методом предотвращения таких тяжелых осложнений грыжи, как ее ущемление, воспаление и др.
При неосложненных грыжах рассекают ткани над грыжевым выпячиванием, тщательно выделяют края грыжевых ворот, затем отсепаровывают из окружающих тканей грыжевой мешок и вскрывают его. Содержимое мешка вправляют в брюшную полость, прошивают и перевязывают шейку грыжевого мешка. Мешок отсекают и укрепляют брюшную стенку в области грыжевых ворот путем пластики местными тканями, реже аллопластическими материалами. Грыжесечение проводят под местным или общим обезболиванием.
Профилактика. Предупреждение развития грыж у грудных детей заключается в соблюдении гигиены, правильном уходе за пупком, рациональном кормлении, регуляции функции кишечника. Взрослым необходимы регулярные занятия физической культурой и спортом для укрепления как мускулатуры, так и организма в целом. Большое значение имеет раннее выявление лиц, страдающих грыжами живота, и проведение операции до развития осложнений. Для этого необходимы профилактические осмотры населения, в частности школьников и людей пожилого возраста.
10.1. Наружные грыжи живота
Наружные грыжи живота встречаются у 3 — 4% всего населения. По происхождению различают врожденные и приобретенные грыжи. Последние делят на грыжи от «усилия» (вследствие резкого повышения внутрибрюш-ного давления), грыжи от «слабости», развивающиеся вследствие гипотрофии мышц, уменьшения тонуса и эластичности брюшной стенки (у пожилых и ослабленных лиц). Кроме того, различают послеоперационные и травматические грыжи.
В зависимости от анатомического расположения различают грыжи паховые, бедренные, пупочные, поясничные, седалищные, запирательные, про-межностные.
Этиология и патогенез. Наиболее часто грыжи встречаются у детей в возрасте до 1 года. Число больных постепенно уменьшается до 10-летнего возраста, после этого снова увеличивается и к 30—40 годам достигает максимума. В пожилом и старческом возрасте также отмечается второй пик увеличения числа больных с грыжами.
Наиболее часто образуются паховые грыжи (75%), бедренные (8%), пупочные (4%), а также послеоперационные (12%). Все прочие виды грыж составляют около 1%. У мужчин чаще встречаются паховые грыжи, у женщин — бедренные и пупочные.
Факторы, приводящие к образованию грыж, можно разделить на предрасполагающие и производящие.
К предрасполагающим факторам относятся
отягощенная наследственность, возраст
(например, слабая брюшная стенка у детей
первого года жизни, гипотрофия тканей
брюшной стенки у старых людей), пол
(особенности строения таза и большие
размеры бедренного кольца у женщин,
образование пахового канала у мужчин),
степень упитанности, стремительное
снижение массы тела, травма брюшной
стенки, послеоперационные рубцы,
пересечение нервов, иннервирующих
брюшную стенку. Эти факторы способствуют
ослаблению брюшной стенки, увеличению
существующего анатомического
отверстия, появлению грыжевого
выпячивания.
предрасполагающим факторам относятся
отягощенная наследственность, возраст
(например, слабая брюшная стенка у детей
первого года жизни, гипотрофия тканей
брюшной стенки у старых людей), пол
(особенности строения таза и большие
размеры бедренного кольца у женщин,
образование пахового канала у мужчин),
степень упитанности, стремительное
снижение массы тела, травма брюшной
стенки, послеоперационные рубцы,
пересечение нервов, иннервирующих
брюшную стенку. Эти факторы способствуют
ослаблению брюшной стенки, увеличению
существующего анатомического
отверстия, появлению грыжевого
выпячивания.
Производящие факторы вызывают повышение внутрибрюшного давления. К ним относятся тяжелый физический труд, трудные роды, затруднение мочеиспускания, запоры, длительный кашель. Усилие, способствующее повышению внутрибрюшного давления, может быть единственным и внезапным (подъем тяжести) или часто повторяющимся (кашель, запоры).
Причиной образования врожденной грыжи является недоразвитие брюшной стенки во внутриутробном периоде: эмбриональные пупочные грыжи (грыжа пупочного канатика), незаращение влагалищного отростка брюшины. Вначале формируются грыжевые ворота и грыжевой мешок, позже в результате физического усилия внутренние органы проникают в грыжевой мешок (рис. 10.2).
При приобретенных грыжах грыжевой мешок и внутренние органы выходят через внутреннее отверстие канала, затем через наружное (бедренный канал, паховый канал).
Клиническая картина и диагностика. Основными симптомами заболевания являются выпячивание и болевые ощущения в области грыжи при натуживании, кашле, физическом напряжении, ходьбе, при вертикальном положении больного. Выпячивание исчезает или уменьшается (при частично невправимой грыже) в горизонтальном положении или после ручного вправления.
Выпячивание постепенно увеличивается, приобретает овальную или округлую форму. При грыжах, остро возникших в момент резкого повышения внутрибрюшного давления, больные ощущают сильную боль в области формирующейся грыжи, внезапное появление выпячивания брюшной стенки и в редких случаях кровоизлияния в окружающие ткани.
Больного осматривают в вертикальном и горизонтальном положении. Осмотр в вертикальном положении позволяет определить при натуживании и кашле выпячивания, ранее незаметные, а при больших грыжах устанавливают наибольший их размер. При перкуссии грыжевого выпячивания выявляют тимпанический звук, если в грыжевом мешке находится кишка, содержащая газы, и притупление перкуторного звука, если в мешке находятся большой сальник или орган, не содержащий газа.
При пальпации определяют консистенцию грыжевого содержимого (уп-ругоэластичную консистенцию имеет кишечная петля, дольчатое строение мягкой консистенции — большой сальник).
В горизонтальном положении больного определяют вправимость содержимого грыжевого мешка. В момент вправления большой грыжи можно услышать характерное урчание кишечника.
После вправления грыжевого содержимого пальцем, введенным в грыжевые ворота, уточняют размер, форму наружного отверстия грыжевых ворот. При покашливании больного палец исследующего ощущает толчки выпячивающейся брюшины и прилежащих органов — симптом кашлевого толчка. Данный симптом характерен для неосложненной (вправимой) наружной грыжи живота. При невправимой грыже кашлевой толчок также определяется, хотя у большинства больных он бывает ослабленным.
При больших грыжах для определения характера грыжевого содержимого проводят рентгенологическое исследование пищеварительного тракта, мочевого пузыря (цистографию).
Лечение. Консервативное лечение проводят при пупочных грыжах у детей. Оно заключается в применении повязок с пелотом, что препятствует выхождению внутренних органов. У взрослых раньше применяли различного вида бандажи. Ношение бандажа назначают временно больным, которые не могут быть оперированы из-за наличия у них серьезных противопоказаний к операции (хронические заболевания сердца, легких, почек в стадии декомпенсации, цирроз печени, злокачественные новообразования). Ношение бандажа препятствует выхождению внутренних органов в грыжевой мешок и способствует временному закрытию грыжевых ворот. Использование бандажа возможно только при вправимых грыжах. Длительное его ношение может привести к гипотрофии тканей брюшной стенки, образованию сращений между внутренними органами и грыжевым мешком, т. е. к развитию невправимой грыжи.
Хирургическое лечение является основным методом предотвращения таких тяжелых осложнений грыжи, как ее ущемление, воспаление и др.
При неосложненных грыжах рассекают ткани над грыжевым выпячиванием, тщательно выделяют края грыжевых ворот, затем отсепаровывают из окружающих тканей грыжевой мешок и вскрывают его. Содержимое мешка вправляют в брюшную полость, прошивают и перевязывают шейку грыжевого мешка. Мешок отсекают и укрепляют брюшную стенку в области грыжевых ворот путем пластики местными тканями, реже аллопластическими материалами. Грыжесечение проводят под местным или общим обезболиванием.
Профилактика. Предупреждение развития грыж у грудных детей заключается в соблюдении гигиены, правильном уходе за пупком, рациональном кормлении, регуляции функции кишечника. Взрослым необходимы регулярные занятия физической культурой и спортом для укрепления как мускулатуры, так и организма в целом. Большое значение имеет раннее выявление лиц, страдающих грыжами живота, и проведение операции до развития осложнений. Для этого необходимы профилактические осмотры населения, в частности школьников и людей пожилого возраста.
10.1. Наружные грыжи живота
Наружные грыжи живота встречаются у 3 — 4% всего населения. По происхождению различают врожденные и приобретенные грыжи. Последние делят на грыжи от «усилия» (вследствие резкого повышения внутрибрюш-ного давления), грыжи от «слабости», развивающиеся вследствие гипотрофии мышц, уменьшения тонуса и эластичности брюшной стенки (у пожилых и ослабленных лиц). Кроме того, различают послеоперационные и травматические грыжи.
В зависимости от анатомического расположения различают грыжи паховые, бедренные, пупочные, поясничные, седалищные, запирательные, про-межностные.
Этиология и патогенез. Наиболее часто грыжи встречаются у детей в возрасте до 1 года. Число больных постепенно уменьшается до 10-летнего возраста, после этого снова увеличивается и к 30—40 годам достигает максимума. В пожилом и старческом возрасте также отмечается второй пик увеличения числа больных с грыжами.
Наиболее часто образуются паховые грыжи (75%), бедренные (8%), пупочные (4%), а также послеоперационные (12%). Все прочие виды грыж составляют около 1%. У мужчин чаще встречаются паховые грыжи, у женщин — бедренные и пупочные.
Факторы, приводящие к образованию грыж, можно разделить на предрасполагающие и производящие.
К предрасполагающим факторам относятся
отягощенная наследственность, возраст
(например, слабая брюшная стенка у детей
первого года жизни, гипотрофия тканей
брюшной стенки у старых людей), пол
(особенности строения таза и большие
размеры бедренного кольца у женщин,
образование пахового канала у мужчин),
степень упитанности, стремительное
снижение массы тела, травма брюшной
стенки, послеоперационные рубцы,
пересечение нервов, иннервирующих
брюшную стенку. Эти факторы способствуют
ослаблению брюшной стенки, увеличению
существующего анатомического
отверстия, появлению грыжевого
выпячивания.
предрасполагающим факторам относятся
отягощенная наследственность, возраст
(например, слабая брюшная стенка у детей
первого года жизни, гипотрофия тканей
брюшной стенки у старых людей), пол
(особенности строения таза и большие
размеры бедренного кольца у женщин,
образование пахового канала у мужчин),
степень упитанности, стремительное
снижение массы тела, травма брюшной
стенки, послеоперационные рубцы,
пересечение нервов, иннервирующих
брюшную стенку. Эти факторы способствуют
ослаблению брюшной стенки, увеличению
существующего анатомического
отверстия, появлению грыжевого
выпячивания.
Производящие факторы вызывают повышение внутрибрюшного давления. К ним относятся тяжелый физический труд, трудные роды, затруднение мочеиспускания, запоры, длительный кашель. Усилие, способствующее повышению внутрибрюшного давления, может быть единственным и внезапным (подъем тяжести) или часто повторяющимся (кашель, запоры).
Причиной образования врожденной грыжи является недоразвитие брюшной стенки во внутриутробном периоде: эмбриональные пупочные грыжи (грыжа пупочного канатика), незаращение влагалищного отростка брюшины. Вначале формируются грыжевые ворота и грыжевой мешок, позже в результате физического усилия внутренние органы проникают в грыжевой мешок (рис. 10.2).
При приобретенных грыжах грыжевой мешок и внутренние органы выходят через внутреннее отверстие канала, затем через наружное (бедренный канал, паховый канал).
Клиническая картина и диагностика. Основными симптомами заболевания являются выпячивание и болевые ощущения в области грыжи при натуживании, кашле, физическом напряжении, ходьбе, при вертикальном положении больного. Выпячивание исчезает или уменьшается (при частично невправимой грыже) в горизонтальном положении или после ручного вправления.
Выпячивание постепенно увеличивается, приобретает овальную или округлую форму. При грыжах, остро возникших в момент резкого повышения внутрибрюшного давления, больные ощущают сильную боль в области формирующейся грыжи, внезапное появление выпячивания брюшной стенки и в редких случаях кровоизлияния в окружающие ткани.
Больного осматривают в вертикальном и горизонтальном положении. Осмотр в вертикальном положении позволяет определить при натуживании и кашле выпячивания, ранее незаметные, а при больших грыжах устанавливают наибольший их размер. При перкуссии грыжевого выпячивания выявляют тимпанический звук, если в грыжевом мешке находится кишка, содержащая газы, и притупление перкуторного звука, если в мешке находятся большой сальник или орган, не содержащий газа.
При пальпации определяют консистенцию грыжевого содержимого (уп-ругоэластичную консистенцию имеет кишечная петля, дольчатое строение мягкой консистенции — большой сальник).
В горизонтальном положении больного определяют вправимость содержимого грыжевого мешка. В момент вправления большой грыжи можно услышать характерное урчание кишечника.
После вправления грыжевого содержимого пальцем, введенным в грыжевые ворота, уточняют размер, форму наружного отверстия грыжевых ворот. При покашливании больного палец исследующего ощущает толчки выпячивающейся брюшины и прилежащих органов — симптом кашлевого толчка. Данный симптом характерен для неосложненной (вправимой) наружной грыжи живота. При невправимой грыже кашлевой толчок также определяется, хотя у большинства больных он бывает ослабленным.
При больших грыжах для определения характера грыжевого содержимого проводят рентгенологическое исследование пищеварительного тракта, мочевого пузыря (цистографию).
Лечение. Консервативное лечение проводят при пупочных грыжах у детей. Оно заключается в применении повязок с пелотом, что препятствует выхождению внутренних органов. У взрослых раньше применяли различного вида бандажи. Ношение бандажа назначают временно больным, которые не могут быть оперированы из-за наличия у них серьезных противопоказаний к операции (хронические заболевания сердца, легких, почек в стадии декомпенсации, цирроз печени, злокачественные новообразования). Ношение бандажа препятствует выхождению внутренних органов в грыжевой мешок и способствует временному закрытию грыжевых ворот. Использование бандажа возможно только при вправимых грыжах. Длительное его ношение может привести к гипотрофии тканей брюшной стенки, образованию сращений между внутренними органами и грыжевым мешком, т. е. к развитию невправимой грыжи.
Хирургическое лечение является основным методом предотвращения таких тяжелых осложнений грыжи, как ее ущемление, воспаление и др.
При неосложненных грыжах рассекают ткани над грыжевым выпячиванием, тщательно выделяют края грыжевых ворот, затем отсепаровывают из окружающих тканей грыжевой мешок и вскрывают его. Содержимое мешка вправляют в брюшную полость, прошивают и перевязывают шейку грыжевого мешка. Мешок отсекают и укрепляют брюшную стенку в области грыжевых ворот путем пластики местными тканями, реже аллопластическими материалами. Грыжесечение проводят под местным или общим обезболиванием.
Профилактика. Предупреждение развития грыж у грудных детей заключается в соблюдении гигиены, правильном уходе за пупком, рациональном кормлении, регуляции функции кишечника. Взрослым необходимы регулярные занятия физической культурой и спортом для укрепления как мускулатуры, так и организма в целом. Большое значение имеет раннее выявление лиц, страдающих грыжами живота, и проведение операции до развития осложнений. Для этого необходимы профилактические осмотры населения, в частности школьников и людей пожилого возраста.
Основные черты наружных брюшных грыж
Грыжей (hernia) живота называют выход внутренностей из брюшной полости вместе с париетальным листком брюшины через естественные или патологические отверстия под покровы тела или в другую полость. Грыжа — одно из наиболее распространённых хирургических заболеваний, им страдают 3—4% населения. В клинической практике чаще всего встречают наружные брюшные грыжи. Они представляют реальную опасность для жизни больного из-за возможного развития осложнений (например, ущемление, воспаление), а при неосложнённом течение значительно ограничивают трудоспособность пациента и снижают качество его жизни.
Любая грыжа имеет следующие составные части: грыжевые ворота, грыжевой мешок, грыжевое содержимое и оболочки грыжи (рис. 1).
Грыжевые ворота — врождённые или приобретённые отверстия в мышечно-апоневротическом слое брюшной стенки, через которые под влиянием различных причин внутренние органы вместе с париетальной брюшиной выходят из брюшной полости. Они могут формироваться в изначально «слабых» участках брюшной стенки, таких как пупочное кольцо, паховый и бедренный каналы, щели между апоневротическими волокнами, образующими белую линию живота, и т.д. Приобретённые дефекты возникают в результате травм брюшной стенки, нагноения операционных ран, прорезывания швов апоневроза.
Размеры и форма грыжевых ворот могут быть самыми разнообразными (круглые, овальные, треугольные, щелевидные и др.). Наиболее опасны грыжи с узкими грыжевыми воротами, что увеличивает риск ущемления. Послеоперационные и травматические грыжи характеризуются неправильной формой грыжевых ворот и значительными их размерами.
Грыжевой мешок формируется париетальной брюшиной, вышедшей через грыжевые ворота и образовавшей своеобразный «карман».

Рис. 1. Внешний вид (А) и составные элементы грыж (Б) передней брюшной стенки: 1 — послеоперационная вентральная грыжа; 2 — правосторонняя паховая грыжа; 3 — оболочки грыжи; 4 — грыжевой мешок; 5 — грыжевые ворота; 6 — грыжевое содержимое — прядь большого сальника и петля тонкой кишки.
Грыжевой мешок, как и сама грыжа, может быть врождённым и приобретённым. Мешок при врождённой грыже представляет собой не- заросший эмбриональный карман или остаток отростка брюшины. Приобретённый грыжевой мешок представляет собой вновь образованное выпячивание брюшины.
В грыжевом мешке различают устье, шейку, тело и дно.
- Устье — часть грыжевого мешка, граничащая с брюшной полостью.
- Шейка — наиболее узкий его отдел, находящийся в толще брюшной стенки (в грыжевых воротах).
- За шейкой идёт тело грыжевого мешка — как правило, самая большая его часть.
- Дистальный отдел мешка называют дном.
Грыжевой мешок может быть однокамерным и многокамерны При длительном существовании грыжи, особенно больших размеров, в результате травматизации и асептического воспаления в грыжевом мешке могут формироваться спайки и перегородки. Возможно ущемление содержимого грыжи в одной из полостей (камер) грыжевого мешка. При полном отграничении одного из его участков возникает киста грыжевого мешка.
Грыжевое выпячивание может сформироваться таким образом, что одну из его стенок образует орган, частично покрытый брюшиной (например, мочевой пузырь или восходящая ободочная кишка). Это так называемая скользящая грыжа. Грыжевой мешок при увеличении размеров грыжевого выпячивания вытягивает через грыжевые ворота орган, расположенный мезоперитонеально, который «скользит» по забрюшинной клетчатке. При вскрытии такого грыжевого мешка легко можно повредить стенку полого органа.
Грыжевое содержимое представляет собой внутренние органы, находящиеся в грыжевом мешке. Чаще всего грыжевым содержимым бывают большой сальник и тонкая кишка, так как они расположены интраперитонеально и наиболее подвижны. Внутренние органы в результате длительной травматизации (например, ношения бандажа) могут подпаяться к грыжевому мешку и перестать вправляться (полностью или частично) в брюшную полость. Такие грыжи называют невправимыми.
Оболочки грыжи. Грыжевое выпячивание покрыто снаружи всеми тканями, расположенными в данной области между грыжевым мешком (париетальной брюшиной) и кожей. Это фасциальные листки, клетчатка, иногда истончённые мышечные волокна.
Различают наружные и внутренние грыжи живота.
- Наружные грыжи (грыжи брюшной стенки) характеризуются выхождением внутренних органов через дефект в брюшной стенке в подкожную клетчатку при сохранении кожных покровов.
- Внутренние грыжи формируются внутри брюшной полости в результате проникновения органов в нормально существующие или патологически образовавшиеся карманы и складки брюшины, в которых при нормальных соотношениях они не содержатся. Внутренние грыжи распознают, как правило, во время операции при непроходимости кишечника. Диафрагмальные грыжи, проникающие в грудную полость через естественные или приобретённые отверстия и щели диафрагмы, также относят к внутренним брюшным грыжам.
Грыжу следует отличать от эвентрации и выпадения органа.
- При эвентрации выхождение внутренних органов из брюшной полости возникает остро вследствие повреждения брюшной стенки (ранения, разрыва, расхождения швов). Париетальный листок брюшины в этом случае утрачивает целостность и не формирует грыже вой мешок. Внутренние органы через повреждённую брюшную стенку выходят под кожу (подкожная эвентрация) или наружу (наружная эвентрация).
- Выпадением называют выхождение наружу органа (или его части), не покрытого брюшиной, через естественные отверстия (выпадение прямой кишки, матки, мочевого пузыря).
Основное отличие грыжи от эвентрации и выпадения — наличие грыжевого мешка.
Савельев В.С.
Хирургические болезни
Опубликовал Константин Моканов
Презентация на тему: Грыжи живота
Подготовила Кулагина Е.А. ЛД2А-С14

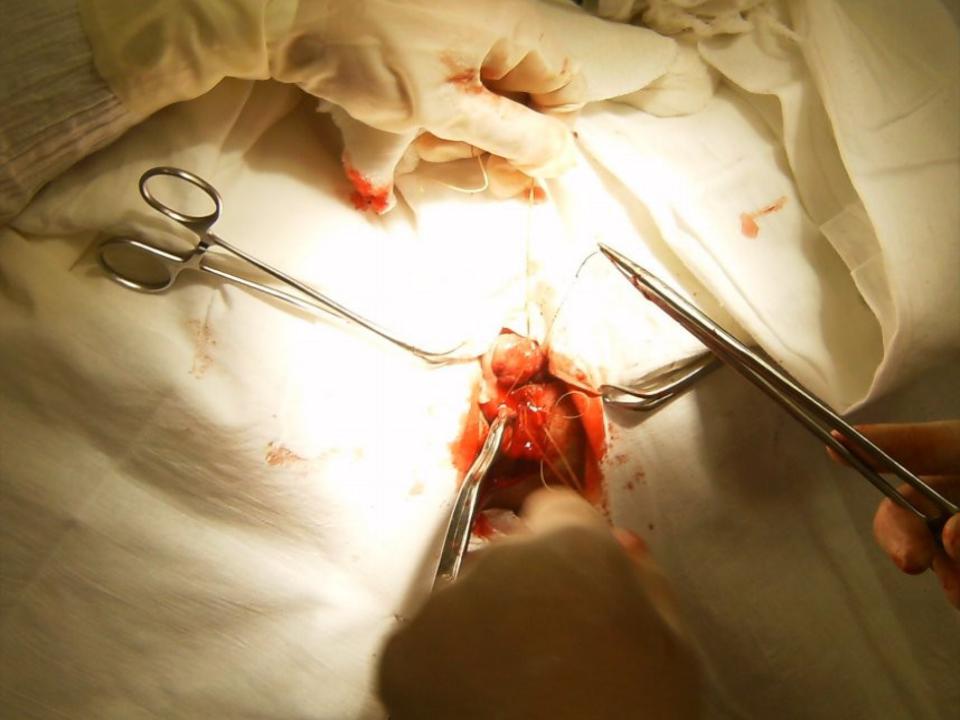
Грыжа живота — заболевание, клинико-морфологическим проявлением которого является выход брюшных органов под кожу или в другие межтканевые пространства через отверстия, которые соединяют эти грыжи с брюшной полостью.
Грыжи живота занимают значительное место в структуре хирургической заболеваемости населения. Они встречаются в 6-7% мужчин и в 2-3% женщин. Чаще наблюдаются грыжи у детей первых лет жизни и у людей преклонного возраста.

Классификация грыж
По происхождению бывают врожденные и приобретенные грыжи.
По размещению грыж относительно брюшной стенки разделяют на наружные и внутренние.
По месту возникновения или топографии выделяют грыжи паховые, бедренные, седалищные, промежностные, пупочные, околопупочные, белой линии живота, спигелевой линии, треугольников ПТИ и Лесгафта-Грюнфельта, мечевидного отростка (наружные) и диафрагмальные (внутренние).

В зависимости от патогенеза приобретенные грыжи делятся на травматические и дистрофичные или грыжи слабости.
К травматическим относят грыжи обусловленные повреждением тканей той анатомической обасти, где они возникли — как при случайной травме так и специальной, в том числе и операционной (послеоперационные грыжи).
Грыжи разделяют также на неосложненные, или свободные и осложненные. Из осложнений выделяют невправимость, ущемление, кишечная непроходимость, воспаление, повреждение, развитие опухолей, посторонние тела в грыже.
Существует деление грыж и по их размерам: малые (грыжевые ворота до 2 см), средние (до 4 см) и большие — когда грыжевые ворота более 4 см. Большие грыжи называют еще гигантскими.
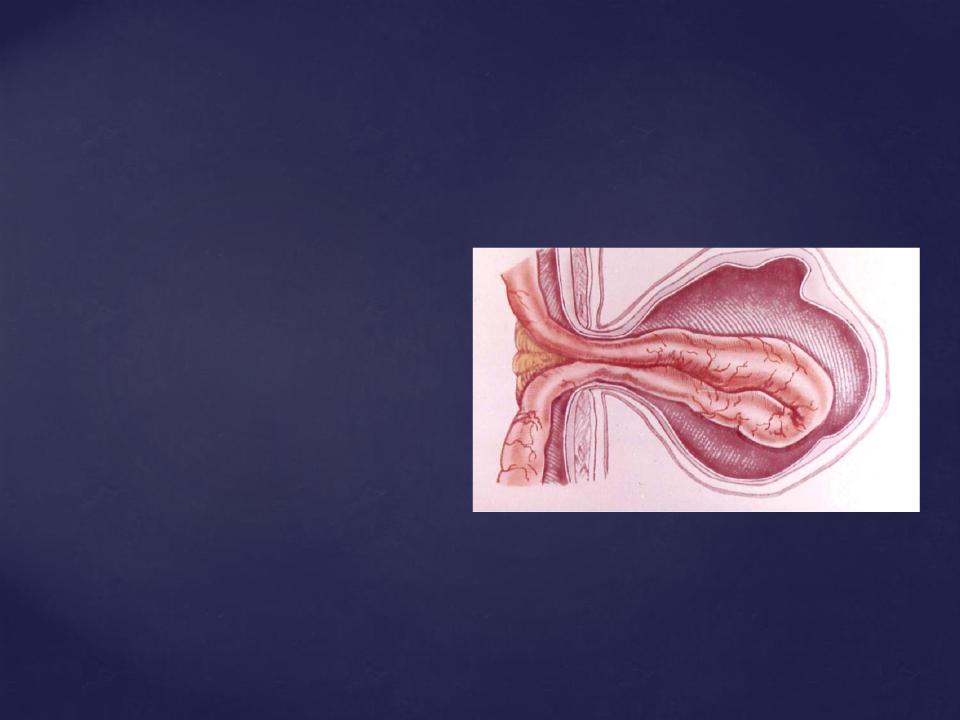
Наружные грыжи
образуются в анатомически слабых местах брюшной стенки, где проходят крупные сосуды, соединения мышц, участки неполноценных апоневротических образований, потерявших свою прочность после операций, травм или нагноительных процессов.

К наружным грыжам
относят:
паховыебедренныепупочные
белой линии животабоковыемечевидного отростка
поясничныеседалищные
запирательныепромежностные
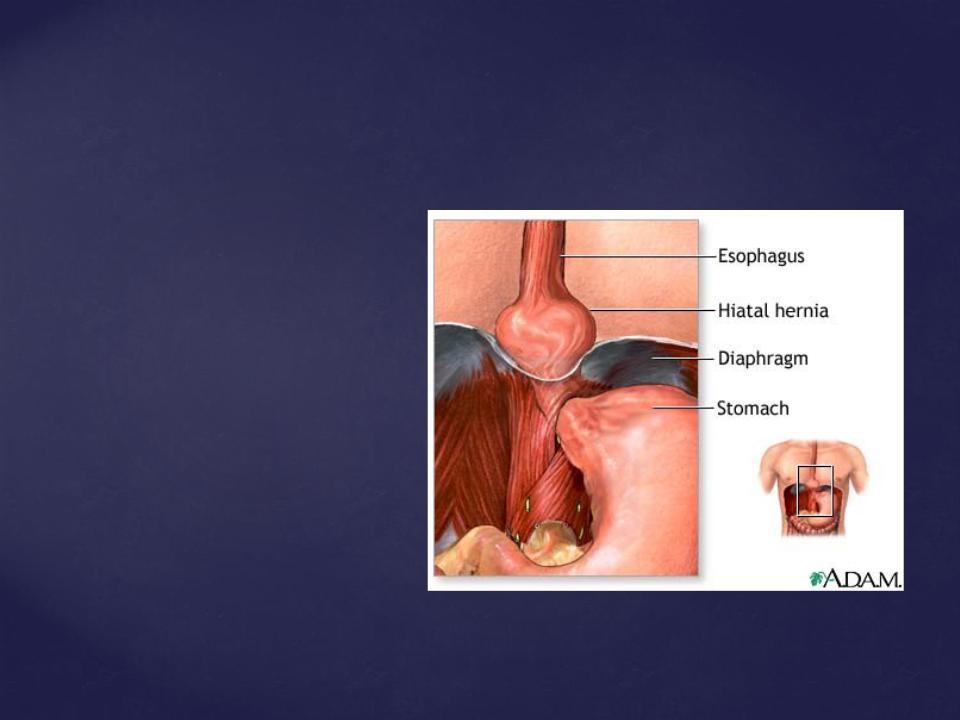
Внутренние грыжи
образуются в области имеющихся естественных складок брюшины после операций, травм, воспалений.
Они могут быть в области диафрагмы (диафрагмальные и межкишечные.
Грыжи состоят из
грыжевых ворот, грыжевого мешка и его содержимого.
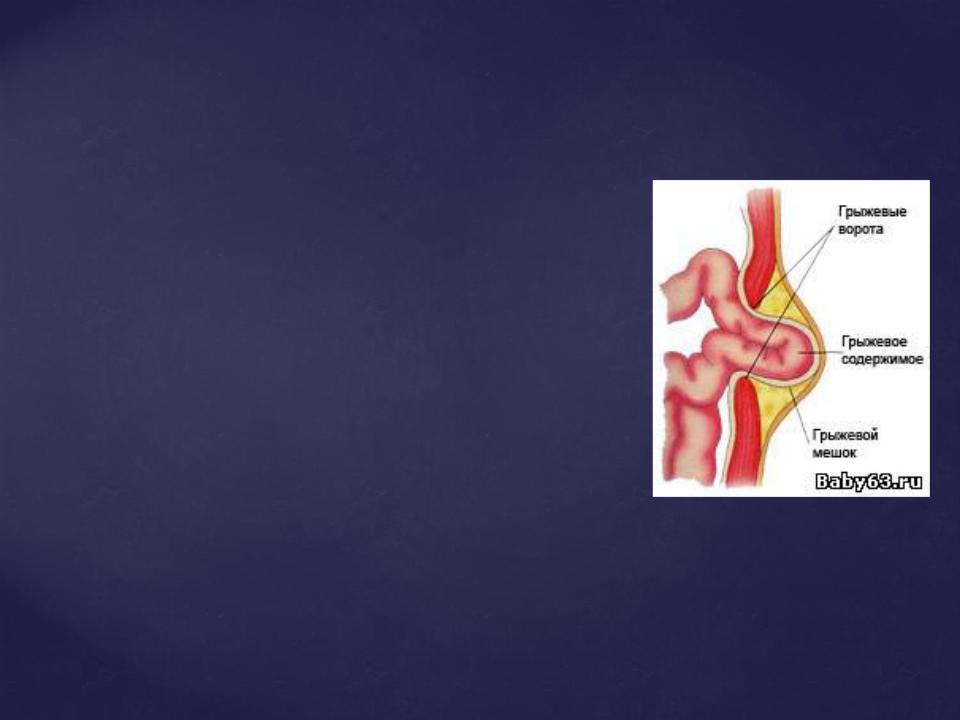
Грыжевые ворота – это место в мышечно апоневротическом слое брюшной стенки, через которые внутренние органы выходят из брюшной стенки.
Грыжевой мешок образован париетальной брюшиной, вышедшей через грыжевые ворота Иногда стенку грыжевого мешка может составить орган, частично покрытый брюшиной (мочевой пузырь, почка, слепая кишка и пр.). Такие грыжи называют
скользящими.
Грыжевым содержимым называют внутренние органы, входящие в грыжевой мешок из брюшной полости. Чаще всего: сальник, слепая кишка, петли тонкой кишки, сигмовидная кишка, поперечноободочная кишка.

Клиника:
Грыжи развиваются постепенно. При тяжелой физической нагрузке, беге, прыжках больной ощущает покалывающие боли на месте формирующейся грыжи. Боли вначале слабые, мало беспокоят, но постепенно усиливаются и начинают мешать при ходьбе, работе. Через определенное время больной обнаруживает у себя выпячивание, которое выходит (появляется) при физической нагрузке и исчезает в покое. Постепенно выпячивание увеличивается в размерах и приобретает округлую или овальную форму. Если выпячивание в покое, в горизонтальном положении или надавливании рукой исчезает, то такие грыжи называют
вправимыми.
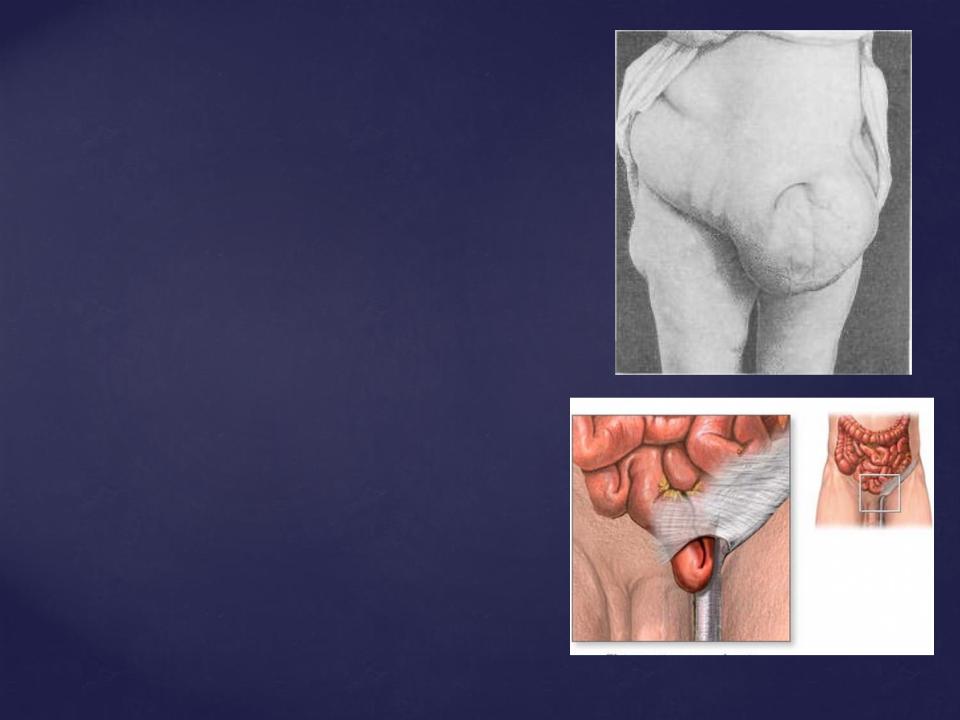
Невправимые грыжи – грыжевое выпячивание не меняет своей формы и величины или несколько уменьшается при надавливании на него или в покое.
При невправимых грыжах постоянно боли, усиливающиеся при физической работе, диспепсические расстройства, боли по всему животу.
Ущемленные грыжи – появление внезапно болей в области грыжи, увеличение ее в размерах, невправимость, резкое напряжение и болезненность грыжевого выпячивания.
