Инфекционный колит: причины, диагностика и лечение

Заболевания толстого кишечника, вызванные патогенной микрофлорой, возникают часто. Одно из них – инфекционный колит, который формируется примерно в 10-20% случаев заражения человека микроорганизмами (кроме Хеликобактер пилори, она чаще приводит к гастриту и дуодениту).
Диагностика и лечение заболевания назначаются доктором. Для постановки точного диагноза нужны лабораторные исследования и инструментальное обследование.
Особенности инфекционной болезни
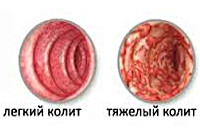
Инфекционный колит поражает разные отделы толстого кишечника и протекает в двух формах: острой и хронической. Хронический вид заболевания встречается примерно в 10-15% случаев, в остальном патология появляется внезапно и протекает интенсивно.
Основная причина – это заражение патогенными микроорганизмами (микробами, бактериями, гельминтами и простейшими). Иногда причиной становится вирусное заболевание, например, кишечный грипп.
Важно! Несмотря на необычное название и острую симптоматику, течение инфекционного колита легко поддается коррекции. Если болезнь замечена вовремя, то избавиться от нее не сложно.
Интенсивное воспаление толстой кишки, характерное для болезни, приводит к сильному обезвоживанию и интоксикации, которые необходимо предотвращать. Постепенно в процесс вовлекаются другие органы и ткани ЖКТ. Болезнь часто сопровождается дополнительными заболеваниями.

Развивается колит в жаркое время года (примерно 80% случаев для взрослого населения). Нередко им страдают туристы, путешествующие по жарким странам. Заражение происходит из-за плохой санитарной обработки бытовых и общественных предметов, а также из-за недостаточно чистой воды.
Чаще всего заразиться инфекционным колитом можно в странах северной Африки, Азии (Средней и Южной). Распространена патология в Индии. Для лечения необходимо привлекать врачей-инфекционистов.
Мужчины и женщины в равной степени подвержены заражению, особенно тяжело протекает инфекция у маленьких детей.Причины и возбудители болезни
Существует не менее 20 видов микроорганизмов, которые приводят к развитию болезни. Наиболее часто встречаются:
- шигеллы – возбудители дизентерии;
- стафилококки;
- протей и кампилобактерии;
- клостридии;
- сальмонеллы;
- кишечная и брюшнотифозная палочки.

Энтеровирус, ротавирус и аденовирус часто приводят к осложнениям колита. Однако при ротавирусе патология встречается значительно реже.
Факт! Среди простейших паразитов причиной становятся лямблии и амебы, а также некоторые другие виды.
Появление инфекционного колита иногда связано с течением других серьезных заболеваний:
- СПИД;
- туберкулез;
- сифилис;
- иммунодефициты.
При ослабленном иммунитете колит кишечника появляется из-за действия грибков (кандида, актиномицеты). Заболевание встречается у людей, которые проходят химиотерапию или воздействие радиолучами. Симптомы патологии обнаруживаются и у тех, кто принимает стероидные гормоны.
- Колит протекает с чрезмерным выделением жидкости из-за нарушения в ее всасывании. Страдает моторика, что также приводит к проницаемости стенок органа и появлению общей интоксикации.
- Шигелла – палочковидный бактериальный организм, не пускающий споры. Становится причиной дизентерии и шигеллеза, которые повреждают средний отдел толстого кишечника
- Кишечная палочка – бактериальная флораПриводит к тяжелым пищевым отравлениям.
- Сальмонелла – неспоровидный микробыВызывает сальмонеллез и другие заболевания толстого кишечника, которые часто путают с отравлением
- Кампилобактер – подвижные микробактерии, которые развиваются без спорПриводит к кампилобактериозу с сильным поносом, слизистым и кровавым стулом

В толстом кишечнике постоянно находятся миллионы микроорганизмов, часть из которых выполняют важнейшие функции для здоровья и иммунитета человека. Если болезнетворных бактерий становится больше, они подавляют положительную флору. Часто подобное происходит из-за сниженного иммунитета на фоне употребления грязной воды, немытых фруктов.
Распространенные симптомы болезни
При инфекционном колите наблюдается широкая симптоматическая картина, но во многом признаки болезни зависят от особенностей человека, у которого заподозрили поражение кишечника. Воспаление всегда сопровождается одним или несколькими симптомами:
- потеря веса и аппетита;
- сильные боли в животе;
- повышенная температура;
- малокровие и обезвоживание;
- лихорадка;
- примеси слизи и крови;
- общая слабость;
- дискомфорт в брюшной полости.

Иногда пациент не может описать ключевые признаки болезни, характеризуя их общей слабостью и недомоганием. При длительном сохранении одного или нескольких симптомов, желательно обратиться к доктору.
Анализы
Отличить неинфекционный колит от инфекционного, разобраться с основными симптомами болезни, отделить от общей картины гастрит и другие патологии можно, пройдя соответствующее обследование:
- Общий анализ крови. Назначают для оценки прогресса воспалительных реакций, для определения кровопотерь. Анализ крови помогает выявить нарушения обмена веществ, болезни печени и других органов ЖКТ, на который мог повлиять инфекционный колит. При повторных анализах крови отслеживается процесс лечения, его эффективность, образование побочных эффектов.

- Анализы кала. При заболеваниях ЖКТ сложно обойтись без сдачи анализов кала, так как они необходимы для определения бактерий и микроорганизмов. Сдать можно в любой поликлинике. Назначают копрограмму и реакцию Грегерсена, которая определяет скрытую кровь в организме.

Некоторые пациенты уверены, что в стуле отсутствует слизь и кровь, но достоверно на глаз определить примеси невозможно. Бактериологические и молекулярные исследования исключают возможные инфекции и помогают подобрать антибиотики. Некоторые технологии могут показать через анализ кала возможное воспаление кишечника. Необходима процедура и для исключения функциональных расстройств, например, синдрома раздраженного кишечника.
Диагностика
- Эндоскопическое обследование. Диагностировать инфекционный или неинфекционный колит без этого обследования невозможно. С помощью эндоскопии обнаруживают точное положение воспалительных процессов. Проводят в стационарных или амбулаторных условиях. Перед обследованием пациенту выдают важнейшие рекомендации по подготовке. Суть процедуры состоит во введении через анус эндоскопа с источником света и видеокамерой. Он дает полный обзор состояния слизистой оболочки, а также помогает безболезненно взять ткани кишечника на анализ. Далее полученный материал – небольшое количество клеток эпителия, направляется на гистологическое исследование, которое дает развернутый обзор процессов, протекающих в кишечнике.
- Рентгенологическое обследование. Методика используется, если невозможно провести полноценное эндоскопическое обследование при инфекционном колите.
- Ирригоскопия (клизма с препаратом бария). Применяется в стационаре или амбулаторно. Сначала пациент принимает слабительное, затем ему ставят очистительную клизму. После этого в кишку вводят раствор – бариевую взвесь, которая необходима для выделения поврежденных участков на последующем рентгенологическом обследовании. Диагностика покажет воспаленные или изъязвленные участки кишечника.
- Рентгенография брюшной полости. Обследование необходимо для исключения осложнений колита. К ним относят: токсические повреждения кишечника, перфорацию отдельных участков.
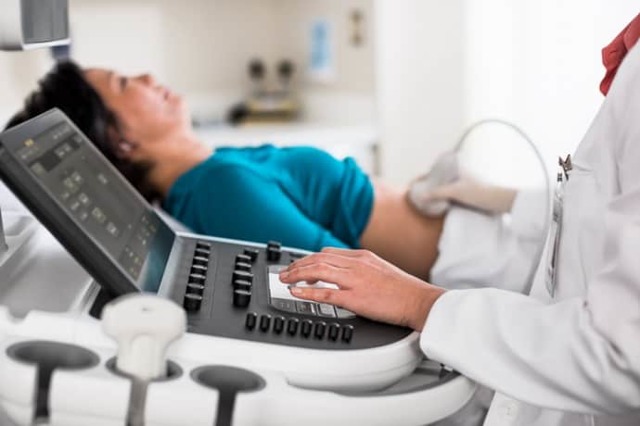
- УЗИ. Ультразвуковое исследование необходимо для выявления воспалительных процессов. А вот МРТ и КТ назначают лишь в редких случаях.

Диагностика инфекционного колита не требует специфического, дорогого или редкого оборудования. Все процедуры проводятся в больницах по месту жительства, либо в специальных кабинетах УЗИ.
Лечение заболевания
Лечат инфекционный колит несколькими путями: изменение образа жизни, нормализация питания и прием медикаментов по схеме, установленной врачом. Антибиотики практически всегда используются для терапии этой формы болезни:
- для устранения амебного фактора применяют амебоциды, тетрациклин, метронидазол;
- избавиться от сальмонеллы, кишечной палочки можно только цефалоспоринами 3 и 4 поколения;
- для устранения грибков используют противогрибковые средства и антисептики;
- от дизентерии и ее возбудителей используют фторхинолоны;
- для лечения инфекционного колита, вызванного мембранными возбудителями, применяют средства широкого спектра действия и метронидазол.
Так как инфекционный колит вызывает обезвоживание, необходимо принимать препараты для поддержания баланса солей и электролитов. Например: «Оралит», «Регидрон».

При тяжелом состоянии пациента проводят инфузионную дезинтоксикацию и регидратацию. Также назначают пробиотики и ферменты для предотвращения дисбактериоза.
Диета при заболевании
Диету при инфекционном колите соблюдают постоянно. В периоды ремиссии рацион немного расширяют, а при обострениях – сокращают. Диета во многом похожа на правила питания, как при гастрите: готовят на пару или отваривают, пищу измельчают блендером или мясорубкой, не едят свежие овощи и фрукты (только при устойчивой ремиссии). Вот, что можно:
- супы из вторичного бульона мяса или рыбы, а также с добавлением рисового отвара и манки;
- мясо должно быть перетертым, в форме суфле или паровых котлет, тефтелей;

- допускается употребление паровых или вареных яиц;
- пшеничный хлеб едят только в подсушенном виде, маленькими и тонкими ломтиками;
- приветствуется регулярное употребление птицы и рыбы жирных сортов, желательно – морских;
- рис, гречку и овсянку можно есть в форме каш, приготовленных на воде и хорошо разваренных. Предварительно измельчают крупы в кофемолке;

- из фруктов рекомендуются печеные и тертые яблоки, а из овощей – вареная морковь, свекла;
- ягоды едят только в форме киселей, желе;

- в день можно съедать до 5 г сливочного масла и 2 ст. л. нерафинированного оливкового масла;
- очень полезны при лечении колита кисели из смородины, черники и ежевики, а также отвары из сушеных ягод. Можно пить травяной чай, а продукты с кофеином пьют до 100 мл в день.
Запрещенные продукты
Нельзя есть супы, в которых содержится грубая неперетертая крупа, макароны, жирные бульоны. Ржаной хлеб, а также свежая выпечка, в том числе сдоба с дрожжами, находятся под запретом при инфекционном колите. Перловую, ячневую крупу, пшено и бобовые продукты полностью исключают из рациона, а макароны из твердых сортов едят только при ремиссии.
Исключают из диеты все рафинированные продукты, в том числе масла и сахар. Запрет налагается на газированные напитки, кофе с молоком и какао.
Инфекционный колит – заболевание толстой кишки, которое развивается под действием бактерий, вирусов, грибков и других микроорганизмов. Вылечить его можно, если вовремя провести обследование. Хирургическое вмешательство требуется лишь при тяжелых, запущенных формах болезни. В остальном достаточно подробной диагностики с последующим назначением антибиотиков и других восстанавливающих препаратов. Также необходимо соблюдать строгую диету для предотвращения рецидивов и обострений.
что это, причины возникновения, специфические симптомы и методы лечения — Ваш Доктор
Заболевания толстого кишечника, вызванные патогенной микрофлорой, возникают часто. Одно из них – инфекционный колит, который формируется примерно в 10-20% случаев заражения человека микроорганизмами (кроме Хеликобактер пилори, она чаще приводит к гастриту и дуодениту).
Диагностика и лечение заболевания назначаются доктором. Для постановки точного диагноза нужны лабораторные исследования и инструментальное обследование.
Особенности инфекционной болезни
Инфекционный колит поражает разные отделы толстого кишечника и протекает в двух формах: острой и хронической. Хронический вид заболевания встречается примерно в 10-15% случаев, в остальном патология появляется внезапно и протекает интенсивно.
Основная причина – это заражение патогенными микроорганизмами (микробами, бактериями, гельминтами и простейшими). Иногда причиной становится вирусное заболевание, например, кишечный грипп.
Важно! Несмотря на необычное название и острую симптоматику, течение инфекционного колита легко поддается коррекции. Если болезнь замечена вовремя, то избавиться от нее не сложно.
Интенсивное воспаление толстой кишки, характерное для болезни, приводит к сильному обезвоживанию и интоксикации, которые необходимо предотвращать. Постепенно в процесс вовлекаются другие органы и ткани ЖКТ. Болезнь часто сопровождается дополнительными заболеваниями.


Развивается колит в жаркое время года (примерно 80% случаев для взрослого населения). Нередко им страдают туристы, путешествующие по жарким странам. Заражение происходит из-за плохой санитарной обработки бытовых и общественных предметов, а также из-за недостаточно чистой воды.
Чаще всего заразиться инфекционным колитом можно в странах северной Африки, Азии (Средней и Южной). Распространена патология в Индии. Для лечения необходимо привлекать врачей-инфекционистов.
Мужчины и женщины в равной степени подвержены заражению, особенно тяжело протекает инфекция у маленьких детей.
Причины и возбудители болезни
Существует не менее 20 видов микроорганизмов, которые приводят к развитию болезни. Наиболее часто встречаются:
- шигеллы – возбудители дизентерии;
- стафилококки;
- протей и кампилобактерии;
- клостридии;
- сальмонеллы;
- кишечная и брюшнотифозная палочки.

Энтеровирус, ротавирус и аденовирус часто приводят к осложнениям колита. Однако при ротавирусе патология встречается значительно реже.
Факт! Среди простейших паразитов причиной становятся лямблии и амебы, а также некоторые другие виды.
Появление инфекционного колита иногда связано с течением других серьезных заболеваний:
- СПИД;
- туберкулез;
- сифилис;
- иммунодефициты.
При ослабленном иммунитете колит кишечника появляется из-за действия грибков (кандида, актиномицеты). Заболевание встречается у людей, которые проходят химиотерапию или воздействие радиолучами. Симптомы патологии обнаруживаются и у тех, кто принимает стероидные гормоны.
- Колит протекает с чрезмерным выделением жидкости из-за нарушения в ее всасывании. Страдает моторика, что также приводит к проницаемости стенок органа и появлению общей интоксикации.
- Шигелла – палочковидный бактериальный организм, не пускающий споры. Становится причиной дизентерии и шигеллеза, которые повреждают средний отдел толстого кишечника
- Кишечная палочка – бактериальная флораПриводит к тяжелым пищевым отравлениям.
- Сальмонелла – неспоровидный микробыВызывает сальмонеллез и другие заболевания толстого кишечника, которые часто путают с отравлением
- Кампилобактер – подвижные микробактерии, которые развиваются без спорПриводит к кампилобактериозу с сильным поносом, слизистым и кровавым стулом


В толстом кишечнике постоянно находятся миллионы микроорганизмов, часть из которых выполняют важнейшие функции для здоровья и иммунитета человека. Если болезнетворных бактерий становится больше, они подавляют положительную флору. Часто подобное происходит из-за сниженного иммунитета на фоне употребления грязной воды, немытых фруктов.
Распространенные симптомы болезни
При инфекционном колите наблюдается широкая симптоматическая картина, но во многом признаки болезни зависят от особенностей человека, у которого заподозрили поражение кишечника. Воспаление всегда сопровождается одним или несколькими симптомами:
- потеря веса и аппетита;
- сильные боли в животе;
- повышенная температура;
- малокровие и обезвоживание;
- лихорадка;
- примеси слизи и крови;
- общая слабость;
- дискомфорт в брюшной полости.


Иногда пациент не может описать ключевые признаки болезни, характеризуя их общей слабостью и недомоганием. При длительном сохранении одного или нескольких симптомов, желательно обратиться к доктору.
Анализы
Отличить неинфекционный колит от инфекционного, разобраться с основными симптомами болезни, отделить от общей картины гастрит и другие патологии можно, пройдя соответствующее обследование:
- Общий анализ крови. Назначают для оценки прогресса воспалительных реакций, для определения кровопотерь. Анализ крови помогает выявить нарушения обмена веществ, болезни печени и других органов ЖКТ, на который мог повлиять инфекционный колит. При повторных анализах крови отслеживается процесс лечения, его эффективность, образование побочных эффектов.

- Анализы кала. При заболеваниях ЖКТ сложно обойтись без сдачи анализов кала, так как они необходимы для определения бактерий и микроорганизмов. Сдать можно в любой поликлинике. Назначают копрограмму и реакцию Грегерсена, которая определяет скрытую кровь в организме.


Некоторые пациенты уверены, что в стуле отсутствует слизь и кровь, но достоверно на глаз определить примеси невозможно.
Бактериологические и молекулярные исследования исключают возможные инфекции и помогают подобрать антибиотики. Некоторые технологии могут показать через анализ кала возможное воспаление кишечника.
Необходима процедура и для исключения функциональных расстройств, например, синдрома раздраженного кишечника.
Диагностика
- Эндоскопическое обследование. Диагностировать инфекционный или неинфекционный колит без этого обследования невозможно. С помощью эндоскопии обнаруживают точное положение воспалительных процессов. Проводят в стационарных или амбулаторных условиях. Перед обследованием пациенту выдают важнейшие рекомендации по подготовке. Суть процедуры состоит во введении через анус эндоскопа с источником света и видеокамерой. Он дает полный обзор состояния слизистой оболочки, а также помогает безболезненно взять ткани кишечника на анализ. Далее полученный материал – небольшое количество клеток эпителия, направляется на гистологическое исследование, которое дает развернутый обзор процессов, протекающих в кишечнике.
- Рентгенологическое обследование. Методика используется, если невозможно провести полноценное эндоскопическое обследование при инфекционном колите.
- Ирригоскопия (клизма с препаратом бария). Применяется в стационаре или амбулаторно. Сначала пациент принимает слабительное, затем ему ставят очистительную клизму. После этого в кишку вводят раствор – бариевую взвесь, которая необходима для выделения поврежденных участков на последующем рентгенологическом обследовании. Диагностика покажет воспаленные или изъязвленные участки кишечника.
- Рентгенография брюшной полости. Обследование необходимо для исключения осложнений колита. К ним относят: токсические повреждения кишечника, перфорацию отдельных участков.
- УЗИ. Ультразвуковое исследование необходимо для выявления воспалительных процессов. А вот МРТ и КТ назначают лишь в редких случаях.
причины заболевания, симптомы и признаки, диагностика, лечение
Язвенный колит, или неспецифический язвенный колит (часто используется сокращение НЯК) – это заболевание, при котором развиваются воспалительные процессы в слизистой оболочке прямой кишки. Болезнь отличается переходом в хроническую стадию со сменой обострений и периодов ремиссии. Среди основных причин неспецифического язвенного колита выделяют сочетание генетических факторов предрасположенности к патологии и негативного влияния внешней среды. Распространенность язвенного колита колеблется от 40 до 117 случаев на 100 тысяч населения. Наиболее уязвимая часть населения – 20-40 лет. Самая высокая частота летальных случаев от НЯК отмечается, когда заболевание протекает молниеносно, в первый год болезни при ее тяжелом течении быстро развиваются злокачественные опухоли, а также спустя 10 лет после манифестации.
Этиология неспецифического язвенного колита
Язвенный колит – это болезнь с не до конца изученными пусковыми факторами. Известно, что наличие среди близких родственников больных неспецифическим язвенным колитом кишечника или
Чаще всего неспецифический колит регистрируется в молодом возрасте, от 20 до 25 лет, вторая наиболее уязвимая возрастная группа – 55-65 лет.
Есть данные, что язвенный колит провоцируют инфекции бактериальной и вирусной природы, однако о четкой корреляции говорить пока не приходится.
К достоверным данным относятся некоторые факторы внешней среды, оказывающие влияние на возникновение болезни и ее обострения. Наиболее полно изучены такие, как прием оральных контрацептивов и некоторых гормональных лекарственных препаратов, табакокурение, увлечение отдельными видами диет. Зависимость от гормональных средств и колебаний естественного гормонального фона (преимущественно при повышении уровня эстрогена в крови) косвенно подтверждается и статистическими данными: среди взрослых количество пациентов-женщин с диагнозом НЯК превышает мужскую часть практически на 30%.
Есть корреляция между повышенным риском развития заболевания и длительным приемом нестероидных противовоспалительных препаратов, наличии нескорректированных диетой и/или медикаментами пищевых аллергий, выраженных или длительных стрессовых состояний.
Основная теория возникновения болезни строится на наличии иммунологических факторов и аутосенсебилизации организма пациента.
Защитные и профилактические факторы при НЯК
В различных исследованиях выявлены факторы, снижающие вероятность развития неспецифического язвенного колита, повышения эффективности его диагностики и лечения.
- Вероятно, что операция аппендэктомии при истинном аппендиците, перенесенная в молодом возрасте, снижает риски развития язвенного неспецифического колита.
- Потенциальным за
Инфекционный колит — Медицинский справочник
Инфекционный колит – это полиэтиологическая группа воспалительных заболеваний толстого кишечника, которые возникают вследствие активизации условно-патогенной кишечной флоры или попадания патогенных микроорганизмов из внешней среды. Проявляются поносом со слизью, иногда с кровью и неприятным запахом, болями в животе, симптомами общей интоксикации и обезвоживания. Диагностируются на основании клинических данных, посевов кала, общего анализа крови. При необходимости проводят ректороманоскопию и колоноскопию. Лечение инфекционного колита консервативное, включает антибиотикотерапию, противопаразитарные препараты, дезинтоксикацию, борьбу с обезвоживанием).
Инфекционный колит
Инфекционный колит – это острое (реже — хроническое) заболевание толстого кишечника, которое вызывается разными видами бактерий, простейшими, иногда паразитами и некоторыми вирусами, сопровождается общей интоксикацией, обезвоживанием; в процесс часто вовлекаются другие отделы желудочно-кишечного тракта. Распространено повсеместно: считается, что не существует людей, которые хотя бы раз в жизни не сталкивались с проявлениями острого инфекционного колита. Проблема становится более актуальной в теплый период года.
Заболевание больше распространено в странах с жарким климатом, на тех территориях, где затруднен доступ к питьевой воде, не развиты коммуникации. Наиболее опасные регионы – страны Африки, Юго-Восточной и Средней Азии. Мужчины и женщины болеют одинаково, несколько чаще инфекционный колит диагностируют у детей раннего возраста. Лечением занимаются врачи-инфекционисты. Пациенты могут попадать в отделение проктологии, если заболевание ошибочно принимают за неспецифический инфекционный колит или другие болезни толстого кишечника.
Причины
Основной причиной возникновения инфекционного колита являются разного рода бактерии. Чаще всего заболевание вызывают шигеллы (возбудители дизентерии), кишечная палочка, сальмонеллы, клостридии, иерсинии, брюшнотифозная палочка, кампилобактерии, протей, стафилококки. Симптомы инфекционного колита наблюдаются при аденовирусной, энтеровирусной инфекции, иногда при заболеваниях, вызванных ротавирусом. Также причиной возникновения колита могут стать амебы, лямблии, некоторые другие виды паразитов.
Инфекционный колит иногда развивается как осложнение туберкулеза или сифилиса. У ослабленных пациентов с угнетенным иммунитетом заболевание могут вызывать грибки (кандида, актиномицеты). Грибковый инфекционный колит является одним из маркеров СПИДа, также он возникает у онкологических больных, принимающих химиотерапию, или у лиц, которые длительное время лечатся стероидными гормонами. При дисбактериозе, спровоцированном антибиотикотерапией или химиопрепаратами, инфекционный колит могут вызвать условно патогенные бактерии, например, клостридии.
Патогенез
При инфекционном колите в толстом кишечнике возникают воспалительные изменения, нарушается моторика, усиливается выделение жидкости эндотелиальными клетками и нарушается обратное всасывание воды, повышается проницательность стенок кишечника для различных токсинов, которые вызывают общую интоксикацию организма.
Классификация
С учетом морфологических изменений различают следующие формы инфекционного колита: катаральную, фиброзную, катарально-геморрагическую, флегмонозную, флегмонозно-гангренозную и некротическую. Процесс может довольно быстро прогрессировать и переходить из одной формы в другую, а может приостановиться на одном этапе развития. Кроме того, форма зависит от вида возбудителя. Катаральные формы характерны для вирусных заболеваний, катарально-геморрагическая типична для дизентерии. Клостридии часто вызывают некротический и флегмонозно-гангренозный инфекционный колит.
Симптомы инфекционного колита
Клинические проявления заболевания во многом зависят от его причины. Общими для всех форм являются острое или подострое начало, понос с выделением большого количества слизи, боли в животе, часто спазматического характера, повышение температуры тела, ухудшение общего самочувствия, слабость, сухость слизистых, обложенный белым налетом язык. Если в процесс вовлекается тонкий кишечник (развивается энтероколит), количество каловых масс увеличивается, усиливаются процессы потери жидкости и усугубляются симптомы обезвоживания. В случае поражения и желудка (гастроэнтероколит) заболевание может начинаться с рвоты.
При дизентерии чаще поражается сигмовидная кишка. Заболевание проявляется поносом с небольшим количеством каловых масс, дефекацией 3-20 раз в сутки и больше. В кале выявляют слизь и кровь, в тяжелых случаях при дефекации выделяются только небольшие слизистые сгустки с прожилками крови (ректальный плевок). Пациенты жалуются на резкие боли в животе, у них повышается температура тела до высоких цифр, выражены явления общей интоксикации, иногда до спутанности или потери сознания.
Похожую клинику имеет амебиаз. Этот вид инфекционного колита развивается менее остро, в процесс вовлечена слепая, восходящая ободочная кишка или весь толстый кишечник. Кал с большим количеством слизи, перемешанной с кровью, напоминает малиновое желе. Симптомы интоксикации не очень выражены, заболевание может приобретать хронический или рецидивирующий характер.
Инфекционный колит, вызванный сальмонеллами, проявляется поносом цвета болотной тины с неприятным запахом. Каловые массы жидкие, так как поражен и тонкий кишечник. У пациентов поднимается температура, тяжелый инфекционный колит может осложняться сепсисом и септицемией.
Псевдомембранозный колит, обусловленный клостридиями, возникает на фоне антибиотикотерапии, химиотерапии или при тяжелом дисбиозе. Проявляется лихорадкой, схваткообразными болями в животе, обильным поносом с гнилостным запахом. Псевдомембранозный инфекционный колит часто рецидивирует, может осложняться некрозом кишечника.
Диагностика
Эндоскопические исследования имеют вспомогательный характер, так как картина морфологических изменений не является специфической, и данный вид диагностики проводится с целью дифференцирования от других заболеваний толстого кишечника. Ректороманоскопию проктологи или инфекционисты выполняют при бактериальной дизентерии, псевдомембранозном инфекционном колите. УЗИ органов брюшной полости показано при подозрении на осложнения. Дифференцируют инфекционный колит с болезнью Крона, дивертикулитом, дивертикулярной болезнью, дисбиозом. Также очень важно различать между собой разные виды инфекционного колита, так как от причины зависит специфическая терапия.
Лечение инфекционного колита
Для специфического лечения в первую очередь используют антибиотики, желательно перорального применения. Для дизентерии препаратами выбора являются фторхинолоны или 8-оксихинолоны. Сальмонеллез или инфекционный колит, вызванные кишечной палочкой, требуют применения цефалоспоринов III и IV поколений, действующих на грамотрицательную флору. Псевдомембранозный колит лучше всего поддается лечению метронидазолом. При амебиазе используют амебоциды прямого и непрямого действия ( хиниофон, хлорохин), антибиотики тетрациклинового ряда, метронидазол. При грибковом инфекционном колите назначают противогрибковые препараты.
Важным направлением лечения инфекционного колита является регидратация. При незначительной и средней степени потери жидкости, отсутствии рвоты применяют пероральные солевые растворы. Если состояние больного тяжелое, проводят инфузионную регидратацию и дезинтоксикационную терапию. При инфекционном колите рекомендуют принимать пробиотики и ферментные препараты (панкреатин).
Прогноз и профилактика
Прогноз при инфекционном колите довольно благоприятный, так как на сегодняшний день известны эффективные методы этиотропной терапии данного заболевания. Ухудшается прогноз при тяжелых формах инфекционного колита, вызванного клостридиями, сальмонеллами, грибками, а также у ослабленных пациентов с онкопатологией, у больных СПИДом. Более тяжело инфекционный колит переносят дети. Из профилактических мероприятий главным является гигиена. Следует тщательно контролировать чистоту и срок годности пищевых продуктов, особенно тех, которые употребляются без термической обработки, а также качество употребляемой воды.
| Литература1. Кишечные инфекции / Пак С.Г. — 20062. Кишечные инфекции / Харченко Г.А. — 20073. Острые кишечные инфекции Библиотека практикующего врача / Воротынцева Н.В. Мазанкова Л.Н. — 2001 | Код МКБ-10A00-A09 |
Вконтакте
Google+
LiveJournal
Одноклассники
Мой мир
Неинфекционный энтерит и колит лечение —
Содержание статьи
Энтерит
Энтерит – воспалительный процесс в тонком кишечнике, сопровождающийся нарушением его функций и дистрофическими изменениями слизистой оболочки. Характеризуется симптомами расстройства стула, который приобретает жидкий или мазевидный характер, вздутием живота, урчанием, болями в области пупка. Нарушается общее самочувствие, больной худеет. В тяжелых случаях могут развиться дистрофические изменения, гиповитаминоз, надпочечниковая недостаточность.
Энтерит
Энтериты — это целая группа воспалительных заболеваний слизистой оболочки тонкого кишечника.
Энтериты чаще всего развиваются как следствие инфицирования кишечника бактериями, простейшими паразитами, гельминтами, воздействия агрессивных химических агентов, алиментарных нарушений. Энтерит различается по характеру течения на острый и хронический. В большинстве случаев хронический энтерит является следствием нелеченного или леченного недостаточно острого энтерита. Помимо непосредственно раздражающих кишечную стенку факторов в патогенезе воспалительных процессов тонкого кишечника могут играть роль различные функциональные расстройства органов пищеварения и нарушения ферментативной системы, болезни обмена и аутоиммунные состояния.
Причины развития энтеритов
Причинами возникновения острого энтерита может служить острая кишечная инфекция бактериального или вирусного происхождения (холера, сальмонеллез, брюшной тиф), отравление токсическим веществом (мышьяком, сулемой) или ядовитыми продуктами (бледной поганкой, косточковыми плодами, органами и частями некоторых рыб, несъедобными ягодами и т. д.), переедание острой, пряной, жирной пищи, употребление крепкого алкоголя), аллергия на пищевые продукты или лекарственные вещества.
Хронические энтериты могут развиваться как следствие заселения кишечника простейшими или гельминтами, вредных пищевых привычек (склонность к грубой, острой пище, алкоголю), хронического отравления тяжелыми металлами, едкими веществами. Энтерит может стать результатом длительного приема лекарственных препаратов, развиться при лучевой болезни.
Факторами, способствующими возникновению энтерита, является курение, почечная недостаточность, атеросклероз, склонность к аллергиям, аутоиммунные процессы, энзимопатии, воспаление сосудов брыжейки. Энтерит может присоединяться к другим заболеванием органов ЖКТ, быть следствием генетически обусловленных нарушений всасывания, хирургических операций на кишечнике и желудке.
Классификация энтеритов
По причине возникновения различают инфекционный, паразитарный, токсический, медикаментозный, алиментарный, послеоперационный, радиационный энтериты, энтерит при врожденной аномалии кишечника или энзимопатии, при недостаточности большого дуоденального сосочка и илеоцекального клапана, вторичные энтериты.
По локализации различают воспаление тощей кишки (еюнит) и подвздошной кишки (илеит), а также выделяют тотальный энтерит, когда воспаление затронуло все отделы. В зависимости от характера морфологических изменений различают энтерит без атрофии, с умеренной парциальной и субтотальной атрофией ворсин. Энтерит может протекать в легкой, средней степени тяжести и в тяжелой форме, хронический энтерит может пребывать в фазе обострения или ремиссии.
Также отмечают характер функциональных нарушений работы тонкого кишечника: наличие синдрома мальабсорбции, мальдигестии, энтеральной недостаточности, экссудативной энтеропатии. Если в процесс вовлечена слизистая оболочка толстого кишечника, то говорят об энтерите с сопутствующим колитом. А также отмечают сопутствующие внекишечные патологии.
Симптомы энтерита
Острый энтерит начинается обычно поносом, тошнотой и рвотой, возникновением боли в животе. Может отмечаться повышение температуры, головная боль. Стул бывает до 10-15 раз в день, обильный, водянистый. Общее состояние: слабость, бледность, сухость кожи, белый налет на языке. Живот вздут, отмечается бурчание в кишечнике.
При продолжительных поносах развивается клиническая картина обезвоживания, в тяжелых случаях вплоть до возникновения мышечных судорог, синдрома диссеминированного внутрисосудистого свертывания. Могут отмечаться симптомы геморрагического диатеза (повышенная кровоточивость, склонность к тромбообразованию). Хронический энтерит характеризуется энтеральными и внекишечными проявлениями.
К энтеральной симптоматике относят диарею, метеоризм, боль схваткообразного характера в верхней части живота, вокруг пупка, урчание, бурление в животе. Симптоматика обычно более выражена в период наибольшей активности пищеварительной системы – во второй половине дня.
Стул при хроническом энтерите жидкий или кашицеобразный, содержащий непереваренные остатки пищи, с частотой около 5-ти раз в день, дефекация, как правило, сопровождается возникновением слабости, обессиливанием. После этого может отмечается резкое падение артериального давления, тахикардия, головокружение, тремор конечностей (вплоть до развития коллапса).
Иногда отмечаются мучительные, сопровождающиеся бурлением и спазмами в животе позывы к дефекации, с выделением зеленоватого цвета водянистого скудного стула. Язык при энтерите обложен белым налетом, по краям видны отпечатки зубов. Живот вздут, пальпация слепой кишки отзывается шумом и плеском (симптом Образцова).
Внекишечные проявления хронического энтерита связаны с развитием синдрома мальабсорбции – нарушения всасывания питательных веществ в тонком кишечнике. Длительно существующий недостаток поступающих в организм веществ ведет к многочисленным гиповитаминозам, недостаточностям минеральных компонентов (железодефицитная анемия, остеопороз вследствие недостаточности кальция и т. п.), белковому голоданию. Прогрессирует снижение массы тела, дистрофия.
Диагностика энтерита
Тщательный опрос и сбор анамнеза больного дает гастроэнтерологу достаточно информации для постановки первичного диагноза, дополнительным подтверждением являются данные общего осмотра, пальпации и перкуссии брюшной стенки.
В качестве лабораторных методов диагностики применяют копрограмму, при макроскопическом исследовании отмечают консистенцию, цвет, запах. Микроскопическое исследование показывает присутствие больших количеств мышечных волокон (креаторея), крахмала (амилорея), жира (стеаторея). Обычно изменяется кислотно-щелочной показатель.
Функциональные пробы для диагностики нарушений всасывания в тонком кишечнике (абсорбционные тесты): определение в крови, моче, слюне углеводов и других веществ, принятых перед анализом (проба с D-ксилозой, йодо-калиевая). Методика еюноперфузии помогает выявить нарушения кишечного пищеварения на клеточном и молекулярном уровне.
Бактериологическое исследование кала проводят для выявления дисбактериоза или кишечной инфекции. В крови обнаруживают признаки анемии (железодефицитной, В12-дефицитной, смешанной), лейкоцитоз, иногда — нейтрофилез, ускоренную СОЭ. Биохимический анализ крови длительно протекающего хронического энтерита позволяет отметить признаки синдрома мальабсорбции.
Эндоскопическое исследование тонкого кишечника представляет значительную трудность. Доступностью для введения эндоскопа обладают только терминальные отделы: постбульбарная часть двенадцатиперстной кишки и краевой участок подвздошной. При проведении эндоскопического обследования производят забор биоптата слизистой для гистологического анализа. Как правило, отмечают дистрофические и атрофические явления со стороны эпителиальных клеток и кишечных ворсин.
Рентгенологическое обследование кишечника с введением контрастного вещества позволяет отметить изменение складчатой структуры, выявить сегментарные поражения и опухолевые образования, язвы. Также есть возможность оценить состояние моторной функции кишечника.
Дифференциальная диагностика
При хроническом энтерите проводят дифференциальную диагностику с заболеваниями, протекающими с упорными поносами и ведущими к истощению. Эндокринные заболевания с подобной клиникой: тиреотоксикоз, сахарный диабет, болезни Аддисона и Симмондса.
Стойкая диарея может возникать при других патологиях кишечника: неспецифическом язвенном колите, болезни Крона, злокачественных образованиях и амилоидозе кишечника. Также необходимо исключить абдоминальный синдром при недостаточности кровоснабжения брыжейки тонкого кишечника (ишемия). Вызывать нарушения пищеварения в тонком кишечнике могут гормонпродуцирующие опухоли, патологии желудка, печени и поджелудочной железы.
Лечение энтеритов
Острая форма
Острый энтерит лечат в стационаре. Острый токсический энтерит лечат в отделениях гастроэнтерологии, инфекционные энтериты являются показанием для госпитализации в инфекционный бокс. Больным назначают постельный режим, диетическое питание (механически и химически щадящая пища, ограничение содержания углеводов и жиров), обильное питье (при необходимости меры гидратационной терапии), симптоматическое и общеукрепляющее лечение.
При развитии тяжелого дисбактериоза производят медикаментозную коррекцию кишечной флоры, диарею купируют вяжущими средствами. В случае нарушения белкового обмена производят введение полипептидных растворов. Лечение острого энтерита, как правило, занимает около недели, выписку из стационара осуществляют после стихания острых симптомов.
Больных с тяжелым энтеритом, а также энтеритом токсического происхождения (дальнейшее течение которого определить в первые часы болезни трудно) обязательно госпитализируют. Больных с инфекционными энтеритами госпитализируют в инфекционные больницы.
Хроническая форма
Обострение хронического энтерита целесообразно лечить в условиях стационара. Пациентам назначается постельный режим и диетическое питание (диета №4). В острый период пища должна быть максимально богата белками, жиры и углеводы лучше ограничить. Необходимо отказаться от грубой пищи, острого, кислого, от продуктов способных повредить слизистую пищеварительного тракта. Исключают продукты, содержащие большое количество клетчатки, молоко. Количество жиров и углеводов постепенно увеличивают.
В период ремиссии рекомендована сбалансированная диета, содержащая все необходимые вещества, витамины и минералы в достаточных количествах. Коррекцию недостаточности пищеварительных ферментов проводят помощью ферментных препаратов: панкреатина, панцитрата, фестала. Стимулируют абсорбцию препаратами, содержащими нитраты, желательно продолжительного действия. Протективные средства (эссенциальные фосфолипиды, экстракт плодов расторопши) помогают восстановить функциональность клеточных мембран кишечного эпителия.
Лоперамид назначается для подавления избыточной пропульсивной моторики кишечника. Пациентам с тяжелой диареей рекомендованы вяжущие средства, обволакивающие и адсорбирующие препараты, антисептики. Можно применять для этих целей фитотерапию (отвары ромашки, шалфея, зверобоя, черемухи и плодов черники, ольховые шишки).
Дисбактериоз корректируют с помощью пробиотиков и эубиотиков. Внутривенная инфузия растворов аминокислот назначают при выраженных нарушениях абсорбции с тяжелым белковым дефицитом. При развитии симптомов энтерита на фоне новообразований тонкого кишечника (полипы, дивертикулы), необходимо их хирургическое удаление.
Прогноз и профилактика
Легкое и среднетяжелое течение острого энтерита при адекватных лечебных мероприятиях заканчивается излечением в течение нескольких дней. Тяжелое течение, плохо поддающееся лечению, может вести к развитию осложнений (кровотечения, перфорации, тяжелой дегидратации, возникновению участков некроза), требующих принятия экстренных мер.
Хронический энтерит протекает с чередованием обострений и периодов ремиссии, постепенно прогрессируя (воспаление усугубляется, распространяется по желудочно-кишечному тракту, усиливаются признаки мальабсорбции). При отсутствии должных лечебных мер длительное течение энтерита грозит летальным исходом от тяжелых нарушений внутреннего гомеостаза и истощения. Также нелеченный хронический энтерит чреват развитием опасных для жизни осложнений, присоединением инфекций.
При легком и среднетяжелом энтерите трудоспособность обычно сохраняется, трудности вызывает тяжелая физическая нагрузка и частые психо-эмоциональные стрессы. Тяжелое течение ведет к снижению и утрате трудоспособности.
Профилактика воспалений тонкого кишечника включает в себя рациональное питание, соблюдение гигиенических рекомендаций, тщательную обработку пищевых продуктов, избегание употребления в пищу возможных токсических продуктов (несъедобные грибы, ягоды), осторожный прием лекарственных препаратов строго по показаниям. Также мерами предупреждения энтеритов является своевременное выявление и лечение заболеваний желудочно-кишечного тракта, обменных расстройств, эндокринных нарушений.
Использованные источники: www.krasotaimedicina.ru
Что такое неинфекционный колит?
Когда воспалительные заболевания толстой кишки провоцируются факторами, не связанными с бактериальными или грибковыми инфекциями, ставится диагноз неинфекционный колит. Целая серия гетерогенных патологий выделяется в отдельную группу, так как в большинстве случаях именно они становятся причинами хронических процессов.
Сегодня заболевание имеет свою четко выраженную классификацию, в основе которой используются факторы-возбудители болезни:
- Когда развитие патологии связано с нарушением режима питания, речь идет об алиментарном колите.
- Если развитие воспаление слизистой толстой кишки было спровоцировано другими заболеваниями желудочно-кишечного тракта (гастритом, панкреатитом, энтеритом, например), ставится диагноз сопутствующий колит. В этом случае стенки кишки подвергаются постоянному воздействию продуктами неполного переваривания, происходит механическое и химическое поражение слизистой толстой кишки, поэтому она воспаляется.
- Дисбактериоз вызывает хронический неинфекционный колит.
- Под действием химических веществ развивается токсический неинфекционный колит, лечение его самое сложное, так как восстановить слой слизистой после этого довольно проблематично.
- При длительном бесконтрольном лечении антибактериальными препаратами развивается медикаментозный хронический неинфекционный колит.
- При нарушении кровоснабжения толстой кишки развивается ишемический колит.
- У больных, страдающих от аллергии, практически всегда выявляется аллергическая разновидность воспалительного процесса.
- Алкогольное отравление, малоподвижный образ жизни, любые другие, не отмеченные в списке причины, провоцируют развитие спастической формы.
Чем может быть опасен неинфекционный колит? – Он способен прогрессировать, воспаление проникает вглубь стенок толстой кишки, поэтому со временем, если вовремя не начать лечение, возможна их перфорация, появление кровоточивых язв, а далее – онкология. Вот почему так важно научиться распознавать характерные симптомы и обращаться за помощью к специалистам.
Характерные признаки неинфекционного колита
Клиническая картина неинфекционного колита проявляется не сразу, заболевание на первых стадиях проходит практически бессимптомно, на существующие признаки мало, кто обращает внимание. Что должно заставить обратиться за помощью к врачу:
- Сильное урчание в животе.
- Резкое снижение аппетита.
- Слабость и общее недомогание.
- Сухость языка и серый налет на нем.
- Расстройства пищеварения.
- Нарушение стула.
Если клиническая картина дополняется болезненными ложными позывами к дефекации, к появлению слизи в кале, в которой присутствуют прожилки крови, если стул становится жидкой консистенции и неестественно сильно пахнет, речь идет уже о тяжелых запущенных стадиях неинфекционного колита, лечение должно начаться незамедлительно. Оно строится на применении медикаментозной терапии, физиотерапии и санаторно-курортного лечения.
Как проходит диагностика неинфекционного колита?
Подтвердить диагноз поможет только расширенная диагностика. Она начинается в визуального осмотра больного, с тщательного сбора анамнеза. Осмотр тоже позволяет выявить характерные симптомы неинфекционного колита: резкое снижение массы тела, серость кожных покровов. Пальпация брюшной полости болезненна, локализация боли показывает приблизительный участок, где необходимо искать описываемую патологию. Дальнейшее исследования проходят в двух направлениях:
- Лабораторные исследования.
- Инструментальная диагностика.
Больной должен обязательно сделать общий анализ крови, мочи, сделать копрограмму (анализ кала на наличие крови в нем), необходимо также выяснить электролитный состав крови, уровень сахара в крови.
Инструментальная диагностика позволяет заглянуть внутрь толстой кишки, поэтому обязательно нужно сделать ректороманоскопию и колоноскопию. Именно эти процедуры должны показать, как далеко зашел воспалительный процесс, и какие осложнения он уже смог спровоцировать (атрофию, телеангиэктазию изъязвления или стриктуры кишки). Ирригоскопия проводится для обнаружения степени сужения просвета кишечника, свищей и изъявлений. В случае наличия подозрения на дисбактериоз, назначается бактериологическое исследование кала.
Как лечится неинфекционный колит?
Если все диагностические процедуры не ставят под сомнение неинфекционный колит, лечение заболевания будет носить комплексный характер. Оно состоит из четырех основных направлений:
- Нормализация правильного питания.
- Проведение противовоспалительной терапии.
- Мероприятия, направленные на восстановление микрофлоры толстого кишечника, его моторно-эвакуационной функции.
- Устранение сопутствующих симптомов.
Как правило, тем, кому диагностирован неинфекционный колит, лечение обязательно проводится с использованием физиотерапии.
Использованные источники: zhkt.guru
Гастроэнтеролог высшей категории
доктор медицинских наук
Васильев Владимир Александрович
Консультация, диагностика, лечение хронических заболеваний органов пищеварения: пищевода, желудка, 12-ти перстной кишки, толстой кишки, желчного пузыря, поджелудочной железы, печени, сочетанной патологии
5. Хронический неинфекционный (неязвенный) колит
Хронический неинфекционный (неязвенный) колит – полиэтиологическое заболевание, для которого характерны воспалительно-дистрофические изменения в слизистой оболочке толстой кишки с нарушениями функции толстой кишки.
Представленный колит имеет распространение среди лиц любого возраста, преимущественно среднего и старшего возрастов. У лиц, страдающих неинфекционными колитами, снижается качество жизни, что заставляет их обращаться к гастроэнтерологу.
Этиологические факторы развития хронических неинфекционных (неязвенных) колитов:
— ранее перенесенные кишечные инфекции
— аллергический фактор
— алиментарный фактор
— гельминтоносительство
— лямблиоз кишечника
— дисбиоз (дисбактериоз) толстой кишки
— облучение проекции толстой кишки при радиационной терапии онко- больных
— другие причины развития хронических неинфекционных (неязвенных) колитов
Среди хронических неинфекционных (неязвенных) колитов различают:
— радиационный колит или гастроэнтерит
— токсический колит или гастроэнтерит
— аллергический и алиментарный колит или гастроэнтерит
— другой уточненный неинфекционный колит или гастроэнтерит
— неуточненный неинфекционный колит или гастроэнтерит
У лиц с хроническими неинфекционными (неязвенными) колитами после обследования выделяют:
— тотальный колит
— правосторонний колит
— левосторонний колит
— сигмоидит
Диагностика хронических неинфекционных (неязвенных) колитов:
А. Жалобы больных с хроническими неинфекционными (неязвенными) колитами:
— боли в животе (в боковых и нижних отделах живота, в том числе ночью, утром через 6-8 часов после еды, и ослабевающие после акта дефекации и/или отхождения газов)
— нарушения стула (чередование запоров и поносов)
— при преобладании поносов (сразу после еды или утром) – водянистого со слизью стула
— при преобладании запоров стул фрагментарный, реже лентовидный
— неполное опорожнение кишечника
— тенезмы (ложные позывы к акту дефекации)
— вздутие живота
— избыточное отхождение газов
— тошнота
— отрыжка
— неприятный привкус в полости рта
Б. Данные объективного исследования:
— бледность кожи лица
— обложенный налетом язык (белым, серым)
— болезненность в проекции толстой кишки
В. Инструментальные исследования кишки с биопсией слизистой оболочки толстой кишки с целью диагностики хронических неинфекционных (неязвенных) колитов:
— ректороманоскопия (до 20-25 см от анального отверстия): гиперемия, отек, кровоточивость и реже выявляют: эрозии, слизь, атрофию или не находят изменения
— колоноскопия (до 20-25 см от анального отверстия): гиперемия, отек, кровоточивость и реже выявляют: эрозии, слизь, атрофию (при колоноскопии атрофия слизистой оболочки толстой кишки — видеоролик ) или не находят изменения
Г. Гистологическое изучение биопсийного материала слизистой оболочки толстой кишки с целью:
— подтверждения хронического неинфекционного (неязвенного) колита с верификацией конкретного и выраженности данного колита
— исключения онкозаболеваний, неспецифического язвенного колита, болезни Крона толстой кишки
Д. Рентгенологические исследования толстой кишки с целью выявления хронических неинфекционных (неязвенных) колитов:
— ирригоскопия (сужение просвета толстой кишки, обнаружение множественных гаустраций, изменения рельефа слизистой оболочки, изменения моторики толстой кишки)
— КРТ толстой кишки
Е. Лабораторные исследования кала:
— бактериологические: анализ кала на дисбиоз (дисбактериоз) толстой кишки
— анализ кала на копрограмму, яйца глистов и простейших
— анализ кала на скрытую кровь
— другие исследования с целью исключения колитов или энтероколитов другой этиологии
Ж. Лабораторные исследования крови на:
— токсокароз
— аскаридоз
— другие гельминтозы
— лямблиоз кишечника
— кандидоз кишечника
Дифференциальная диагностика, когда гастроэнтерологом исключаются следующие заболевания:
— синдром раздраженной толстой кишки
— неспецифический язвенный колит
— болезнь Крона
— ишемический колит
— псевдомембранозный колит
— дивертикулярная болезнь толстой кишки с дивертикулитом
— рак толстой кишки
— эндометриоз
— другие болезни
Лечение лиц с выявленными хроническими неинфекционными (неязвенными) колитами:
— диета по Певзнеру № 3 , диета № 4
— рациональное питание с исключением аллергических факторов
— исключение токсических факторов
— нормализация моторных нарушений толстой кишки
— местные не всасывающиеся противовоспалительные средства
— нивелирование дисбиоза толстой кишки
— антибактериальные препараты
— ферментные препараты
— ветрогонные средства
— лечение сопутствующих заболеваний
Использованные источники: gastrohelp.od.ua
Неинфекционный гастроэнтерит и колит
Гастроэнтеритом называют воспалительный процесс слизистой тонкой кишки. Его могут спровоцировать множество факторов, но если речь идет о неинфекционном заболевании кишечника, то чаще он возникает вследствие неправильного питания и переедания.
Возможные причины заболевания
Передается болезнь человеку через немытые руки, воду плохого качества, а также через испорченную еду, которая способствует развитию воспалительного процесса тонкой кишки.
Значительно способствовать возникновению неинфекционного гастроэнтерита будут:
- курение, особенно натощак;
- сниженный иммунитет;
- прием антибиотиков;
- частые переохлаждения;
- прием холодной пищи;
- грубая пища в больших количествах;
- переедание;
- избыток острых специй в рационе;
- игнорирование правил личной гигиены.
Это лишь фоновые факторы, основную вину врачи возлагают на некачественные продукты и отравление ими – ядовитые грибы, просроченная еда, рыба.
Симптоматика болезни
Существует острая и хроническая форма неинфекционного гастроэнтерита. К симптомам первой относятся:
- Тошнота и рвота – это обычный защитный механизм организма в ситуации, когда нужно избавиться от токсинов.
- Диарея. С первым стулом обычно выходит все ненужное организму, со всеми последующими – вода и полезные, еще не усвоенные, вещества. Поэтому при диарее так важно пить много жидкости (желательно теплой), чтобы предотвратить обезвоживание организма.
- Боль, усиливающаяся при пальпации.
- Холодный пот на фоне общей слабости.
- Сыпь на лице, прыщики – именно они чаще сигнализирует о неполадках в кишечнике.
Хронический гастроэнтерит же возникает вследствие злоупотребления алкогольными напитками, в силу вредных факторов на работе, при аллергии на те или иные продукты, при заражении паразитами. Переход острой формы гастроэнтерита в хроническую связанное именно с длительным воздействием на кишечник вредных факторов.
Беспокоят человека следующие симптомы:
- вялость, усталость, раздражительность;
- время от времени возникающая боль;
- частые позывы в туалет – в тяжелых случаях частота стула может достичь 15 раз за сутки;
- метеоризм;
- урчание;
- потеря аппетита.
У взрослых гастроэнтерит возникает в разы чаще, чем у детей, и симптомы более выражены. Но, если болезнь все же коснулась ребенка – самолечение в принципе недопустимо – необходима срочная консультация врача.
Диагностика и лечение
При возникновении любых вышеперечисленных симптомов человек сразу же должен принять меры по их устранению. Забегая наперед, если признаки гастроэнтерита в острой форме проявляются дольше, чем сутки – необходимо срочно обратиться к врачу для уточнения диагноза и назначения необходимого лечения, так как это может быть бактериальная форма заболевания. Для этого в клинике пациент сдает общие анализы (кровь, моча и копрограмма), а также УЗИ органов брюшной полости, и, если назначит врач – посев каловых и рвотных масс.
Диагноз неинфекционный гастроэнтерит и колит неуточненный врач ставит, если к воспалительному процессу тонкой кишки вовлекается и толстый кишечник. Это влияет на всю пищеварительную систему, на кислотность желудочного сока – к признакам добавляются изжога, отрыжка, вздутие. Лечение этого состояния немного отличается от терапии простого неинфекционного гастроэнтерита.
Если симптомы только начали себя проявлять – есть некоторый перечень мероприятий, который нужно обеспечить дома:
- выпить энтеросорбенты (смекта, активированный уголь).
- Пить много теплой воды, или лечебной минеральной, можно некрепкого травяного чая.
- Отказаться совсем от тех продуктов, которые могли бы спровоцировать гастроэнтерит.
- Перейти на диету, которую нужно соблюдать еще как минимум неделю после исчезновения симптомов.
Диета включает в себя отказ от жирной, копченой, острой, жаренной и грубой пищи, а также кофе и крепкого черного чая.
В рационе должны быть: негустые каши из овсянки, риса, гречки; супы на вторичном бульоне с нежирным мясом или рыбой. Овощи лучше употреблять в отварном виде или пропаренном. Вся еда должна быть протертой, при ее употреблении – хорошо пережевываться, чтобы облегчить работу пищеварительной системы.
Полезными в домашнем лечении гастроэнтерита будут травяные настои.
- Тимьян ползучий (трава) – 50 гр.;
- Золототысячник зонтичный (трава) – 50 гр..
Травы смешать, одну столовую ложку залить кипятком (200 мл). после 20 минут настаивания, процедить и пить в течение дня до двух стаканов.
Шишки хмеля, листья мелиссы и траву золототысячника зонтичного взять в равных пропорциях, смешать. 2 чайные ложки трав прокипятить в 300 мл воды, процедить. Пить за полчаса до еды по 2-3 столовых ложки.
- Лаванда колосковая (цветки) – 25 гр.;
- Мята перечная (сухие листья) – 25 гр..
5 чайных ложек настоять в пол литре кипятка в течение получаса, процедить. Пить с интервалами в течение дня до 2 стаканов настоя.
В аптеке можно купить уже готовые сборы, способствующие налаживанию пищеварительной системы. Травяные чаи станут хорошим дополнением основному лечению и диете, тем более что принимать их можно как взрослым, так и детям.
Важно не полагаться на случай, и если симптомы обостряются – срочно обращаться за медицинской помощью.
Человек самостоятельно не может определить тип возникнувшей патологии, и в случае наличия бактериальной инфекции он несет угрозу окружающим людям и подрывает свое здоровье несвоевременным лечением, последствия которого могут преследовать всю жизнь. Иногда взрослые недооценивают сложность патологии, и пытаются вылечить ребенка самостоятельно.
Следовательно, причиной неинфекционного гастроэнтерита может быть как пищевое отравление, так и прием грубой, острой пищи, которая провоцирует воспалительные процессы слизистой тонкого кишечника. Для предотвращения патологии нужно всегда помнить о правилах личной гигиены, стараться питаться максимально правильно и не употреблять пищу сомнительного качества. Если симптомы не проходят в течение суток – обращаться к гастроэнтерологу за медикаментозным лечением.
Использованные источники: gastrolekar.ru