Гормоны поджелудочной железы и их функции, возможные проблемы
Поджелудочная или, как ее еще называют, панкреатическая железа является важным органом системы пищеварения, который несет ответственность за инкреторные и экскреторные функции. Благодаря всем биологически активным веществам, синтезируемым поджелудочной железой (ПЖ), в организме поддерживается биохимическое равновесие. Какие существуют гормоны поджелудочной железы и каковы их функции в организме – обо всем этом пойдет речь в данной статье.


Гормоны поджелудочной железы и их функции
Как работает железа?
Орган делится условно на две части – это экзокринная и эндокринная. Все они служат для выполнения своих определенных функций. Например, экзокринная часть занимает большую часть поджелудочной железы и служит для прорабатывания желудочного сока, который содержит большое количество различных ферментов, необходимых для переваривания пищи (корбоксипептидаза, липаза, трипсин и т. д.).


Поджелудочная железа
В состав эндокринной части ПЖ входят небольшие панкреатические островки, именуемые в медицине «островками Лангерганса». Их задача заключается в делении важных для существования гормонов, которые берут непосредственное участие в жировом, углеводном и белковом обмене. Но функции поджелудочной железы на этом не заканчиваются, так как данный орган, синтезируя определенные гормоны, производит пищеварительную жидкость, участвует в расщеплении пищи и ее усвоении. В зависимости от того, насколько корректно будет работать ПЖ, общее состояние здоровья человека может меняться.


Строение железы и «островки Лангерганса»
Классификация синтезируемых веществ
Все гормоны, формируемые панкреатической железой, являются тесно взаимосвязанными, поэтому нарушение выработки хотя бы одного из них может привести к развитию серьезных нарушений в организме и заболеваний, лечением которых нужно заниматься всю оставшуюся жизнь.


Поджелудочная железа и виды гормонов, которые она производит
Поджелудочная железа вырабатывает следующие гормоны:
- инсулин;
- глюкагон;
- соматостатин;
- панкреатический полипептид;
- вазоинтенсивный пептид;
- амилин;
- центропнеин;
- гастрин;
- ваготонин;
- калликреин;
- липокаин.


Гормоны поджелудочной железы
Каждый из вышеперечисленных гормонов выполняет свою определенную функцию, регулируя тем самым углеводный обмен в организме человека, а также влияя на функционирование различных систем.


Поджелудочная железа человека — Википедия
Поджелу́дочная железа́ человека (лат. páncreas) — орган пищеварительной системы; крупнейшая железа, обладающая внешнесекреторной и внутреннесекреторной функциями. Внешнесекреторная функция органа реализуется выделением панкреатического сока, содержащего пищеварительные ферменты. Производя гормоны, поджелудочная железа принимает важное участие в регуляции углеводного, жирового и белкового обмена.
История
Описания поджелудочной железы встречаются в трудах древних анатомов. Одно из первых описаний поджелудочной железы встречается в Талмуде, где она названа «пальцем бога». А. Везалий (1543 г.) следующим образом описывает поджелудочную железу и её назначение: «в центре брыжейки, где происходит первое распределение сосудов, расположено большое железистое, весьма надежно поддерживающее самые первые и значительные разветвления сосудов». При описании двенадцатиперстной кишки Везалий также упоминает железистое тело, которое, по мнению автора, поддерживает принадлежащие этой кишке сосуды и орошает её полость клейкой влагой. Спустя век был описан главный проток поджелудочной железы Вирсунгом (1642 г.).
Функции
Поджелудочная железа является главным источником ферментов для переваривания жиров, белков и углеводов — главным образом, трипсина и химотрипсина, панкреатической липазы и амилазы. Основной панкреатический секрет протоковых клеток содержит и ионы бикарбоната, участвующие в нейтрализации кислого желудочного химуса. Секрет поджелудочной железы накапливается в междольковых протоках, которые сливаются с главным выводным протоком, открывающимся в двенадцатиперстную кишку.
Между дольками вкраплены многочисленные группы клеток, не имеющие выводных протоков, — т. н. островки Лангерганса. Островковые клетки функционируют как железы внутренней секреции (эндокринные железы), выделяя непосредственно в кровоток глюкагон и инсулин — гормоны, регулирующие метаболизм углеводов. Эти гормоны обладают противоположным действием: глюкагон повышает, а инсулин понижает уровень глюкозы в крови.
Протеолитические ферменты секретируются в просвет ацинуса в виде зимогенов (проферментов, неактивных форм ферментов) — трипсиногена и химотрипсиногена. При высвобождении в кишку они подвергаются действию энтерокиназы, присутствующей в пристеночной слизи, которая активирует трипсиноген, превращая его в трипсин. Свободный трипсин далее расщепляет остальной трипсиноген и химотрипсиноген до их активных форм. Образование ферментов в неактивной форме является важным фактором, препятствующим энзимному повреждению поджелудочной железы, часто наблюдаемому при панкреатитах.
Гормональная регуляция экзокринной функции поджелудочной железы обеспечивается гастрином, холецистокинином и секретином — гормонами, продуцируемыми клетками желудка и двенадцатиперстной кишки в ответ на растяжение, а также секрецию панкреатического сока.
Повреждение поджелудочной железы представляет серьёзную опасность. Пункция поджелудочной железы требует особой осторожности при выполнении.
Анатомия
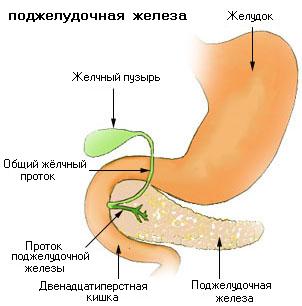 Область поджелудочной железы.
Область поджелудочной железы.Поджелудочная железа человека представляет собой удлинённое дольчатое образование серовато-розоватого оттенка и расположена в брюшной полости позади желудка, тесно примыкая к двенадцатиперстной кишке. Орган залегает в верхнем отделе на задней стенке полости живота в забрюшинном пространстве, располагаясь поперечно на уровне тел I—II поясничных позвонков.
Длина железы взрослого человека — 14—22 см, ширина — 3—9 см (в области головки), толщина — 2—3 см. Масса органа — около 70—80 г.
Макроскопическое строение
В поджелудочной железе выделяют головку, тело и хвост.
Головка
Головка поджелудочной железы (caput pancreatis) примыкает к двенадцатиперстной кишке, располагаясь в её изгибе так, что последняя охватывает железу в виде подковы. Головка отделена от тела поджелудочной железы бороздой, в которой проходит воротная вена. От головки начинается дополнительный (санториниев) проток поджелудочной железы, который или сливается с главным протоком (в 60 % случаев), или независимо впадает в двенадцатиперстную кишку через малый дуоденальный сосочек. [1]
Тело
Тело поджелудочной железы (corpus pancreatis) имеет трёхгранную (треугольную) форму. В нём выделяют три поверхности — переднюю, заднюю и нижнюю, и три края — верхний, передний и нижний.
Передняя поверхность (facies anterior) обращена вперед, к задней поверхности желудка, и несколько вверх; снизу её ограничивает передний край, а сверху — верхний. На передней поверхности тела железы имеется обращённая в сторону сальниковой сумки выпуклость — сальниковый бугор.
Задняя поверхность (facies posterior) примыкает к позвоночнику, брюшной аорте, нижней полой вене, чревному сплетению, к левой почечной вене. На задней поверхности железы имеются особые борозды, в которых проходят селезёночные сосуды. Задняя поверхность разграничивается от передней острым верхним краем, по которому проходит селезёночная артерия.
Нижняя поверхность (facies inferior) поджелудочной железы ориентирована вниз и вперед и отделяется от задней тупым задним краем. Она находится ниже корня брыжейки поперечной ободочной кишки.
Хвост
Хвост поджелудочной железы (cauda pancreatis) имеет конусовидную или грушевидную форму, направляясь влево и вверх, простирается до ворот селезёнки.
Главный (вирсунгов) проток поджелудочной железы проходит через её длину и впадает в двенадцатиперстную кишку в её нисходящей части на большом дуоденальном сосочке. Общий желчный проток обычно сливается с панкреатическим и открывается в кишку там же или рядом.
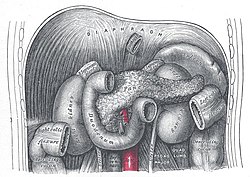 Двенадцатиперстная кишка и поджелудочная железа (желудок удалён)
Двенадцатиперстная кишка и поджелудочная железа (желудок удалён)лечение,
Топография
Головка проецируется на позвоночник на уровне в диапазоне от XII грудного до IV поясничного позвонков. Тело располагается на уровне от TXII до LIII; положение хвоста колеблется от TXI до LII.
Микроскопическое строение
По строению это сложная альвеолярно-трубчатая железа. С поверхности орган покрыт тонкой соединительнотканной капсулой. Основное вещество разделено на дольки, меж которых залегают соединительнотканные тяжи, заключающие выводные протоки, сосуды, нервы, а также нервные ганглии и пластинчатые тела.
Поджелудочная железа включает экзокринную и эндокринную части.
Экзокринная часть
Экзокринная часть поджелудочной железы представлена расположенными в дольках панкреатическими ацинусами, а также древовидной системой выводных протоков: вставочными и внутридольковыми протоками, междольковыми протоками и, наконец, общим панкреатическим протоком, открывающимся в просвет двенадцатиперстной кишки.
Ацинус поджелудочной железы является структурно-функциональной единицей органа. По форме ацинуc представляет собой округлое образование размером 100—150 мкм, в своей структуре содержит секреторный отдел и
Вставочные протоки переходят в межацинозные протоки, которые, в свою очередь, впадают в более крупные внутридольковые. Последние продолжаются в междольковые протоки, какие впадают в общий проток поджелудочной железы.
Эндокринная часть
Эндокринная часть поджелудочной железы образована лежащими между ацинусов панкреатическими островками, или островками Лангерганса.
Островки состоят из клеток — инсулоцитов, среди которых на основании наличия в них различных по физико-химическим и морфологическим свойствам гранул выделяют 5 основных видов:
Кроме того, методами иммуноцитохимии и электронной микроскопии было показано наличие в островках незначительного количества клеток, содержащих гастрин, тиролиберин и соматолиберин.
Островки представляют собой компактные пронизанные густой сетью фенестрированных капилляров скопления упорядоченных в гроздья или тяжи внутрисекреторных клеток. Клетки слоями окружают капилляры островков, находясь в тесном контакте с сосудами; большинство эндокриноцитов контактируют с сосудами либо посредством цитоплазматических отростков, либо примыкая к ним непосредственно.
Кровоснабжение
Кровоснабжение поджелудочной железы осуществляется через панкреатодуоденальные артерии, которые ответвляются от верхней брыжеечной артерии или из печёночной артерии (ветви чревного ствола брюшной аорты). Верхняя брыжеечная артерия обеспечивает нижние панкреатодуоденальные артерии, в то время как гастродуоденальная артерия (одна из конечных ветвей печёночной артерии) обеспечивает верхние панкреатодуоденальные артерии. Артерии, разветвляясь в междольковой соединительной ткани, образуют плотные капиллярные сети, оплетающие ацинусы и проникающие в островки.
Венозный отток происходит через панкреатодуоденальные вены, которые впадают в проходящую позади железы селезёночную, а также другие притоки воротной вены. Воротная вена образуется после слияния позади тела поджелудочной железы верхней брыжеечной и селезёночной вен. В некоторых случаях нижняя брыжеечная вена также вливается в селезёночную позади поджелудочной железы (в других она просто соединяется с верхней брыжеечной веной).
Лимфатические капилляры, начинаясь вокруг ацинусов и островков, вливаются в лимфатические сосуды, которые проходят вблизи кровеносных. Лимфа принимается панкреатическими лимфатическими узлами, расположенными в количестве 2—8 у верхнего края железы на её задней и передней поверхностях.
Иннервация
Парасимпатическая иннервация поджелудочной железы осуществляется ветвями блуждающих нервов, больше правого, симпатическая — из чревного сплетения. Симпатические волокна сопровождают кровеносные сосуды. В поджелудочной железе имеются интрамуральные ганглии.
Развитие и возрастные особенности поджелудочной железы
Поджелудочная железа развивается из энтодермы и мезенхимы; её зачаток появляется на 3-й неделе эмбрионального развития в виде выпячивания стенки эмбриональной кишки, из которого формируются головка, тело и хвост. Дифференцировка зачатков на внешнесекреторную и внутрисекреторную части начинается с 3-го месяца эмбриогенеза. Образуются ацинусы и выводные протоки, эндокринные отделы образуются из почек на выводных протоках и «отшнуровываются» от них, превращаясь в островки. Сосуды, а также соединительнотканные элементы стромы получают развитие из мезенхимы.
У новорождённых поджелудочная железа имеет очень маленькие размеры. Её длина колеблется от 3 до 6 см; масса — 2,5—3 г; железа располагается несколько выше, чем у взрослых, однако слабо фиксирована к задней брюшной стенке и относительно подвижна. К 3 годам её масса достигает 20 грамм, к 10-12 годам — 30 г. Вид, характерный для взрослых, железа принимает к возрасту 5—6 лет. С возрастом в поджелудочной железе происходит изменение взаимоотношений между её экзокринной и эндокринной частями в сторону уменьшения числа островков.
Заболевания поджелудочной железы
Примечания
Литература
- Везалий А. О строении человеческого тела. — 1954 — Том 2. — с. 960
- Губергриц Н. Б. Панкреатология: от прошлого к будущему // Вестник клуба панкреатологов. — 2009. — № 2. — с. 13—23
- Лепорский Н. И. Болезни поджелудочной железы. — М., 1951.
Причины воспаления поджелудочной железы: современный взгляд на этиологию
Одним из самых распространённых хирургических заболеваний на сегодняшний день остаётся панкреатит. Частота встречаемости данной патологии колеблется 40 до 80 человек на 100 тыс. населения. Этиология заболевания хорошо изучена. Многообразие факторов агрессии приводит к тому, что патология имеет неуклонно прогрессирующее течение. Это отягощает прогноз не только для здоровья, но и для жизни в целом.
Основные этиологические факторы
Выделяют несколько групп этиологических факторов, которые вызывают воспаление поджелудочной железы:
- Приобретённые и врождённые патологии билиарной системы, в частности, внепеченочных желчных выводных протоков.
- Хронический алкоголизм.
- Заболевания гепатопанкреатодуоденальной зоны (хронические и острые заболевания двенадцатиперстной кишки и печени способствуют развитию вторичного панкреатита).
- Тупые травмы живота и другие травматические повреждения поджелудочной.
- Системные нарушения обмена веществ (при сахарном диабете, дислипидемии, системных инфекционных заболеваниях).

Патологии билиарной системы
Самой частой причиной развития панкреатита, особенно у женщин, являются заболевания внепеченочных выводных желчных протоков и самого желчного пузыря. Из-за анатомической близости поджелудочной железы и органов билиарной системы происходит вторичное инфицирование железистого органа при таких патологиях, как желчнокаменная болезнь, холедохолитиаз, стриктуры и перегибы выводных желчных протоков, дискинезии желчевыводящих путей.
Нарушение оттока панкреатического сока из поджелудочной железы – ключевой момент в развитии острого, а затем и хронического, воспаления в органе. Застой секрета приводит к быстрому нарастанию давления в протоковой системе и к забросу панкреатического сока обратно в железистый орган.
Важно! Панкреатические ферменты – первый фактор агрессии при развитии воспалительных изменений. Длительно существующий билиарно-панкреатический рефлюкс (обратный заброс секрета) неизбежно вызывает развитие панкреатита.
Алкоголь и его суррогаты
Не менее важной причиной острого панкреатита был и остаётся алкоголизм. К данной группе относится не только длительный приём алкоголя, но и алкогольный эксцесс (однократный приём спиртных напитков) и распитие суррогатов.
Важно! Приём большого количества спиртных напитков за короткий промежуток времени приводит в острой интоксикации организма, что не исключает развитие молниеносного (фульминантного) некроза поджелудочной железы и гибели человека.
Постоянное поступление алкоголя стимулирует панкреатическую секрецию, приводит к изменению физико-химических свойств секрета. Панкреатический сок под воздействием спиртных напитков становится вязким, вследствие чего возникают трудности при его дренировании по вводным протокам. Застой вызывает нарастание внутрипротокового давления, гипертензии. Развивается панкреатический рефлюкс и первичное воспаление поджелудочной.
Панкреатит вследствие алкоголизма протекает в более тяжёлой форме, так как алкогольная интоксикация организма усугубляет течение и прогноз заболевания.

Прямые повреждения поджелудочной железы
Попадание инфекционных агентов в паренхиму органа может происходить напрямую:
- При травмах живота с повреждением внутренних органов;
- В ходе оперативного вмешательства;
- При неправильном проведении диагностических процедур и мероприятий (ЭРХПГ, папиллотомия).
Прямое инфицирование приводит к быстрому развитию воспалительных процессов, что требует безотлагательного медицинского вмешательства.

Панкреатит вследствие заболеваний двенадцатиперстной кишки
Основным звеном патогенеза панкреатита при патологиях двенадцатиперстной кишки выступает дуоденально-панкреатический рефлюкс (обратный заброс секрета) вследствие повышения давления в выводных протоках самой поджелудочной железы. Запуск процессов аутолиза приводит к возникновению хронического, длительно текущего асептического воспаления в органе.
Таким образом, основное звено в развитии воспаления поджелудочной железы – обратный заброс панкреатического сока, который является одним из самых мощных факторов агрессии. Хроническое воспаление поддерживается воспалительными цитокинами, которые усиливают процессы аутолиза. Причинами, запускающими данные механизмы, выступают патологии билиарной и гепатопанкреадуоденальной зоны, хронический алкоголизм и прямые повреждения поджелудочной.
Важно!
 Вы думаете, у вас панкреатит? Не спешите с выводами, в 93% случаев это оказываются паразиты! Срочно начинайте пить антипаразитарный…
Вы думаете, у вас панкреатит? Не спешите с выводами, в 93% случаев это оказываются паразиты! Срочно начинайте пить антипаразитарный…Читать далее
Панкреатический сок — Википедия
 | Информация в этой статье или некоторых её разделах устарела. Вы можете помочь проекту, обновив её и убрав после этого данный шаблон. |
Панкреати́ческий сок — пищеварительный сок, образующийся поджелудочной железой и изливающийся в двенадцатиперстную кишку через Вирсунгиев проток и большой дуоденальный сосочек (а также через Санториниев проток и малый дуоденальный сосочек). Так как П. сок заключает в себе все ферменты, необходимые для переваривания органических составных частей пищи — белков, крахмалистых веществ и жиров, то он играет важную роль в пищеварении.
Корвизар первый доказал присутствие в П. сокe фермента, превращающего белки в пептоны; Валентин указал на диастатический фермент, превращающий крахмал в виноградный сахар, а Клод Бернар — на фермент, омыливающий жиры, т. е. расщепляющий их на глицерин и жирные кислоты. Последующим исследованиям удалось выделить из П. сока эти ферменты в изолированном виде или путём частичного осаждения, или путём извлечения их различными растворителями.
Чистый П. сок добывается у животных (собак) через искусственные фистулы (т. е. в выводной проток поджелудочной железы вставляется трубочка, через которую временно вытекает сок, это временные фистулы; или же устраивают постоянную фистулу, выводя наружу устье Вирсунгиева протока в двенадцатиперстной кишке и вшивая его в рану брюшной стенки, с которой он совершенно срастается; постоянные фистулы доставляют более нормальный сок, нежели временные) или же делают водные настои поджелудочной железы, обладающие теми же пищеварительными свойствами, хотя и в более слабой степени.
П. сок, в противоположность желудочному соку, представляет собой жидкость с резко щелочной реакцией, что способствует его активности. Содержащиеся в соке ферменты способствуют перевариванию компонентов пищи. Сок содержит амилазу, липазу, панкреатическую эластазу, нуклеазу, карбоксипептидазу, трипсиноген, химотрипсиноген.
Амилаза поджелудочной железы похожа на альфа-амилазу (птиалин) слюны; но действует она энергичнее и способна превращать в сахар не только варёный, но и сырой крахмал. Изменение активности этого фермента в крови может свидетельствовать о поражении поджелудочной железы.
Панкреатическая липаза ведет к образованию мыла, так как жирная кислота, которая является продуктом этого расщепления, взаимодействует с щелочами в кишечном канале и дает мыло, играющее важную роль в эмульгировании жира, т. е. в физическом его раздроблении на мельчайшие капельки, что необходимо для всасывания жира, т. е. для его усвоения. Присутствие этого жира легко доказывается следующим опытом: если смочить нейтральным оливковым маслом синюю лакмусовую бумажку и приложить её к поверхности разреза П. железы, то бумажка покрывается красными точками, указывающими на развитие в этих местах бумаги кислой реакции вследствие образования жирной олеиновой кислоты. Фермент этот очень нестойкий и быстро теряет активность в присутствии кислот, так что накопление жирных кислот в среде ингибирует его активность.
Фермент, превращающий белки в пептоны был назван Кюне трипсином; он действует в щелочных растворах (в 1 % растворе углекислого натра). Белок, под влиянием этого фермента, распадается на пептиды, превращаясь постепенно в пептон, который почти не отличается по своим свойствам от обыкновенных пептонов, образуемых желудочным соком. Но кроме пептона белок при П. пищеварении распадению на лейцин и тирозин (от 4 до 10 %). Этот фермент обладает специфичностью и разрушает пептидные связи,образованные основными аминокислотами — лизином и аргинином.
Трипсин не продуцируется непосредственно клетками железы, а образуется из профермента (зимогена), называемого трипсиногеном, который образуется за счет ограниченного протеолиза под действием фермента энтеропептидазы. Зернистый пояс клеток П. железы и состоит из энмогена, образующегося из прозрачного пояса клеток в особенности во время покоя железы. При продолжительной работе железы этот зернистый пояс уменьшается вследствие превращения зимогена в трипсин, удаляемый из клетки.
Ферменты секретируются клетками поджелудочной в неактивном состоянии, в виде проферментов, что предупреждает переваривание самой поджелудочной. Их активация происходит в просвете кишечника. В случае преждевременной активации энзимов развивается тяжелое заболевание — острый панкреатит.
Кроме ферментов в состав панкреатического сока входят бикарбонаты, которые определяют его щелочную среду (7,5 — 8,8). В соке также содержатся хлориды натрия, калия и кальция, сульфаты и фосфаты.
Выделение П. сока совершается под давлением в 225 мм водяного столба (в протоке) и представляет следующие особенности: натощак и при голоде сок не выделяется; выделение начинается спустя некоторое время после приема пищи, быстро достигает своего максимума, затем падает и спустя 9—10 часов от начала приема пищи вновь возрастает, чтобы затем дать постепенное уменьшение. Отделение сока, очевидно, находится под влиянием нервной системы; деятельное состояние железы сопровождается усиленным приливом к ней крови — кровеносные сосуды её расширяются и все кровообращение в ней усиливается и ускоряется. Кроме того, не подлежит теперь сомнению, что деятельность железы управляется особыми отделительными нервами, из которых одни, как блуждающий нерв, ускоряют и усиливают отделение (Павлов), а другие задерживают его (Попельский). Раздражение продолговатого мозга усиливает выделение П. сока (Гейденгайн). При рвоте отделение сока прекращается, также как и после введения в организм атропина. Пилокарпин же, наоборот, усиливает отделение сока. Нормальным стимулом к выделению П. сока служит выделение кислого желудочного сока, который, раздражая стенки желудка, вызывает рефлекторно выделение П. сока. В этом рефлексе особенно деятельная роль выпадает на долю соляной кислоты желудочного сока, так как нейтрализованный желудочный сок не обладает этой способностью вызывать отделение П. сока. Пептоны желудочного пищеварения также обладают способностью вызывать раздражением стенок желудка отделение П. сока. Таким образом желудочное пищеварение служит естественным стимулом к отделению и П. сока. Bce кислые напитки также способствуют отделению П. сока. Маленькие порции алкоголя, по-видимому, усиливают отделение П. сока. Секреция панкреатического сока так же регулируется гормонами — секретином и холецистокинином, которые образуются клетками слизистой оболочки двенадцатиперстной кишки в ответ на кислую еду, белки, жиры, витамины.
Удаление П. железы приводит к резкому нарушению усвоения жиров и крахмалистых веществ. Однако животные погибают не от этих расстройств пищеварения, а от развивающегося у них сахарного диабета, являющегося результатом нарушения усвоения глюкозы, а также всех видов обмена (Меринг и Минковский). Это происходит вследствие того, что поджелудочная железа так же вырабатывает, гормоны (в частности — инсулин), которые поступают в кровь и поддерживающие нормальное усвоение глюкозы в теле.
Главный проток поджелудочной железы — Википедия
Материал из Википедии — свободной энциклопедии
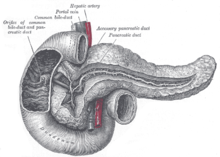
Гла́вный прото́к поджелу́дочной железы́ (синонимы: проток поджелудочной железы, панкреатический проток, вирсунгов проток, вирзунгиев проток; лат. ductus pancreaticus) — проток, по которому сок поджелудочной железы попадает в двенадцатиперстную кишку.
У большинства людей начинается у хвоста поджелудочной железы, проходит вдоль всей её длины и заканчивается после слияния с общим желчным протоком в большом сосочке двенадцатиперстной кишки (фатеровом сосочке).
Форма протока может быть дугообразной, колено-образной и S-образной и, в основном, повторяет форму поджелудочной железы. В большинстве случаев основной изгиб главного протока располагается в области головки поджелудочной железы, а расположенная в теле железы часть протока более или менее прямолинейна.
При прохождении вдоль железы проток принимает более мелкие протоки, постепенно увеличиваясь в диаметре. Все элементы протоковой системы отличаются большой вариабельностью. Можно выделить два типа её строения: магистральный и рассыпной. При магистральном типе число более мелких протоков, впадающих в главный проток, от 18 до 34, а расстояние между ними колеблется от 0,5 до 1,5 см. При рассыпном типе количество впадающих мелких протоков достигает 60, а промежутки между ними уменьшаются до 0,8—2 мм.[1]
Диаметр протока: в области хвоста поджелудочной железы — 1,0—1,7 мм, в области тела — 2,4—2,6 мм, в области головки — 2,6—3,3 мм.[2]
Регулирование поступления панкреатического сока в двенадцатиперстную кишку происходит с помощью сфинктера панкреатического протока (в месте слияния главного протока поджелудочной железы с общим желчным протоком) и, далее, сфинктером Одди (при впадении в двенадцатиперстную кишку).
В 60 % случаев с главным протоком в области головки поджелудочной железы сливается дополнительный проток поджелудочной железы. В 20—25 % случаев протоки поджелудочной железы впадают в двенадцатиперстную кишку раздельно. В 10 % случаев происходит атрофия терминального отдела главного протока и весь сок поджелудочной железы поступает в двенадцатиперстную кишку через дополнительный проток (такой вариант относят к аномалиям развития).[3]
Примерно в 20 % случаев главный проток поджелудочной железы не соединяется с общим желчным протоком и открывается в двенадцатиперстную кишку на 2—4 см выше большого дуоденального сосочка.[4]
Назван в честь открывшего его немецкого анатома Иоганна Георга Вирсунга (нем. Johann Georg Wirsung, 1589—1643).[5]
Острый панкреатит — Википедия
Острый панкреатит (лат. pancreatitis, от др.-греч. πάγκρεας — поджелудочная железа + -itis — воспаление) — остро протекающее асептическое воспаление поджелудочной железы демаркационного типа, в основе которого лежат некробиоз панкреатоцитов и ферментная аутоагрессия с последующим некрозом и дистрофией железы и присоединением вторичной гнойной инфекции.
Летальность, несмотря на применение современных методик консервативного и оперативного лечения, высокая: общая 7—15 %, при деструктивных формах — 40—70 %.
Основу клинико-морфологической классификации острого панкреатита составляют формы заболевания, внутрибрюшные и системные осложнения с учётом распространенности некротического поражения поджелудочной железы и различных отделов забрюшинной клетчатки, фазового развития воспалительно-некротического процесса от абактериального к инфицированному.
ФОРМЫ ЗАБОЛЕВАНИЯ
I. Отечный (интерстициальный) панкреатит.
II. Стерильный панкреонекроз.
— по распространенности поражения: ограниченный и распространенный.
— по характеру поражения: жировой, геморрагический, смешанный.
III. Инфицированный панкреонекроз.
МЕСТНЫЕ ОСЛОЖНЕНИЯ
В доинфекционную фазу:
1. Парапанкреатический инфильтрат (оментобурсит, объемные жидкостные образования забрюшинной локализации).
2. Некротическая (асептическая) флегмона забрюшинной клетчатки (парапанкреальной, паракольной, паранефральной, тазовой и т. д.)
3. Перитонит: ферментативный (абактериальный).
4. Псевдокиста (стерильная).
5. Аррозивные кровотечения (внутрибрюшные и в желудочно-кишечный тракт)
В фазу инфицирования:
1. Септическая флегмона забрюшинной клетчатки: парапанкреальной, паракольной, паранефральной, тазовой.
2. Панкреатогенный абсцесс (забрюшинных клетчаточных пространств или брюшной полости)
3. Перитонит фибринозно-гнойный (местный, распространенный).
4. Псевдокиста инфицированная.
5. Внутренние и наружные панкреатические, желудочные и кишечные свищи.
6. Аррозивные кровотечения (внутрибрюшные и в желудочно-кишечный тракт)
СИСТЕМНЫЕ ОСЛОЖНЕНИЯ
1. Панкреатогенный шок при стерильном панкреонекрозе и его внутрибрюшных осложнениях.
2. Септический (инфекционно-токсический) шок при инфицированном панкреонекрозе и его внутрибрюшных осложнениях.
3. Полиорганная недостаточность как при стерильном, так и инфицированном панкреонекрозе и их осложнениях.
25—30 % случаев — у людей с заболеваниями желчевыводящих путей, в том числе жёлчнокаменная болезнь.
70 % случаев обусловлено употреблением алкоголя.
4—9 % случаев — среди больных с острыми хирургическими заболеваниями органов брюшной полости.
Также причинами панкреатита могут быть отравления, травмы, вирусные заболевания, операции и эндоскопические манипуляции. Чаще в возрасте 30—60 лет, причем у женщин в 2 раза чаще, чем у мужчин.
Острый панкреатит представляет собой токсическую энзимопатию. Пусковым механизмом развития является высвобождение из ацинарных клеток поджелудочной железы активированных панкреатических ферментов, обычно присутствующих в виде неактивных проферментов. Это происходит вследствие гиперстимуляции экзокринной функции железы, частичной обтурации ампулы большого дуоденального сосочка, повышения давления в вирсунговом протоке, рефлюксе желчи в вирсунгов проток. Внутрипротоковая гипертензия вызывает повышение проницаемости стенок терминальных протоков, создаются условия для активизации энзимов.
Развитие панкреатита ведёт к самоперевариванию железы. Его осуществляют липолитические ферменты — фосфолипаза А и липаза, которые выделяются железой в активном состоянии.
Липаза поджелудочной железы не повреждает только здоровые клетки железы. Фосфолипаза А разрушает клеточные мембраны и способствует проникновению в клетку липазы. Освобождение тканевой липазы, которая усиливает расщепление липидов (в том числе липидов клеточной мембраны), ускоряет деструктивные процессы. Из накапливающихся в очаге воспаления ферментов в особенности выраженным деструктивным действием обладает эластаза гранулоцитов.
В результате возникают очаги жирового панкреонекробиоза. Вокруг них в результате воспалительного процесса формируется демаркационный вал, отграничивающий их от неповреждённой ткани. Если патобиохимический процесс ограничивается этим, то формируется жировой панкреонекроз. Если в результате накопления в повреждённых липазой панкреатоцитах свободных жирных кислот рН сдвигается до 3,5—4,5, то внутриклеточный трипсиноген трансформируется в трипсин.
Трипсин активирует лизосомные ферменты и протеиназы, что ведёт к протеолитическому некробиозу панкреатоцитов. Эластаза лизирует стенки сосудов, междольковые соединительно-тканные перемычки. Это способствует быстрому распространению ферментного аутолиза (самопереваривания) в поджелудочной железе и за её пределами.
В конечном счёте главным механизмом развития острого панкреатита служит преждевременная активация панкреатических ферментов. Под действием трипсина активизируются все зимогены ферментов поджелудочной железы (эластазы, карбоксипептидазы, химотрипсина, фосфолипазы, колипазы), калликреин-кининовая система, изменяется фибринолиз и свёртываемость крови, что приводит к местным и общим патобиохимическим расстройствам. Кроме местных нарушений, связанных с патологическим процессом в самой железе, наблюдается общий интоксикационный процесс, приводящий к поражению почек, лёгких, печени, сердца.
Прием алкоголя усиливает тонус сфинктера Одди, что может послужить причиной затруднения оттока экзокринного секрета поджелудочной железы и повышения давления в мелких протоках; алкоголь усиливает секрецию желудочного сока и продукцию соляной кислоты, которая стимулирует продукцию секретина, вызывающего экзокринную гиперсекрецию поджелудочной железы; энзимы проникают в паренхиму, происходит активация протеолитических ферментов и аутолиза клеток поджелудочной железы.
Чёткой клинической картины нет. В связи с этим для точной диагностики острого панкреатита необходим целый ряд дополнительных исследований.
Жалобы на острую боль в животе, тошноту, рвоту дуоденальным содержимым, не приносящую облегчения, вздутие живота. Как правило, из-за интоксикации и рвоты наступает нарушение водно-электролитного баланса, обезвоживание, которое играет важную роль в патогенезе заболевания. Могут появляться геморрагические синюшные пятна на левой боковой стенке живота, иногда с желтоватым оттенком (симптом Грея Тернера). Возможно возникновение пятен у пупка (симптом Куллена).
Возникновение острого панкреатита возможно на фоне хронического панкреатита. Острый панкреатит отличается от понятия «обострение хронического панкреатита».
Часто после перенесённого острого панкреатита образуются псевдокисты поджелудочной железы. Увеличиваясь в размерах и накапливая патологическую жидкость, псевдокиста за счёт сдавления окружающих органов может вызывать боли, нарушение движения пищи в желудке и двенадцатиперстной кишке. Возможно нагноение псевдокисты.
Иногда отёк или склероз в области головки поджелудочной железы приводят к клинической картине, напоминающей сдавление протоков жёлчных путей и протока поджелудочной железы (Вирсунгова протока). Подобная картина наблюдается при опухолях головки поджелудочной железы, поэтому такую форму панкреатита называют псевдотуморозной. Нарушение оттока жёлчи в таких случаях может вызывать механическую желтуху.
Наиболее частой причиной гибели больных острым панкреатитом в первые дни заболевания является эндогенная интоксикация, сопровождающаяся развитием циркуляторного гиповолемического шока, отёка головного мозга, острой почечной недостаточностью.
Помимо стандартных методов физикального обследования, безусловно необходимых для постановки предварительного диагноза, для диагностики используются лабораторные и инструментальные методики.
Лабораторная и инструментальная диагностика[править | править код]
Биохимические тесты[править | править код]
Для диагностики производятся индикаторные (амилаза, трансаминазы) и патогенетические (липаза, трипсин) биохимические тесты.
Активность амилазы в моче и крови при остром панкреатите резко повышается.
На основании активности фосфолипазы А2 в сыворотке крови оценивают степень заболевания, в частности, нарушения в лёгких. По уровню сывороточной рибонуклеазы (РНАзы) оценивают фазу острого деструктивного панкреатита. Повышение алкалинфосфата, трансаминазы и билирубина являются диагностическими критериями непроходимости билиарного дерева.
УЗИ[править | править код]
При ультразвуковом исследовании обнаруживают снижение эхогенности паренхимы железы и появление отсутствующего в норме просвета сальниковой сумки за счёт скопления в ней выпота в виде эхопрозрачной полосы между задней стенкой желудка и передней поверхностью железы.
Рентгенография[править | править код]
Рентгеновское исследование брюшной полости обычно малоинформативно, однако иногда позволяет выявить как косвенные признаки воспалительного процесса в поджелудочной железе (симптом «сторожевой петли»), так и возможную сочетанную патологию (тени конкрементов в желчном пузыре и т. д.).
Компьютерная томография (КТ)[править | править код]
КТ имеет преимущество перед ультразвуковым исследованием, так как обеспечивает лучшую специфическую визуализацию ткани поджелудочной железы и ретроперитонеальных образований.
Магнитно-резонансная томография (МРТ, MRI)[править | править код]
МРТ позволяет оценить уровень тканевого метаболизма, наличие ишемии, некроз панкреатоцитов. Это важно при оценке течения заболевания до развития тяжёлых состояний и осложнений.
Лапароскопия[править | править код]
Лапароскопия позволяет уточнить форму и вид заболевания, диагностировать панкреатогенный перитонит, парапанкреатический инфильтрат, деструктивный холецистит (как сопутствующее заболевание) и найти показания к лапаротомии. При лапароскопии могут быть выявлены достоверные и косвенные признаки острого панкреатита.
К косвенным признакам отёчного панкреатита относятся: отёк малого сальника и печёночно-двенадцатиперстной связки, выбухание желудка кпереди, умеренная гиперемия висцеральной брюшины верхних отделов брюшной полости, небольшой серозный выпот в правом подпечёночном пространстве. Достоверным признаком жирового панкреонекроза являются очаги жирового некроза на париетальной и висцеральной брюшине, малом и большом сальнике.
Основным эндоскопическим симптомом геморрагического панкреонекроза является геморрагическая имбибиция большого сальника и брыжейки поперечной ободочной кишки, и наличие в брюшной полости выпота с геморрагическим оттенком.
Ангиография[править | править код]
Ангиография позволяет установить нарушения кровообращения в поджелудочной железе и окружающих тканях и органах. Эти данные позволяют определиться с прогнозом и тактикой хирургического вмешательства.
Однако в настоящее время в связи с появлением и усовершенствованием таких неинвазивных методик, как УЗИ, КТ и ЯМР, значимость ангиографии для диагностики острого панкреатита и других поражений поджелудочной железы в значительной мере утрачивается.
Эндоскопия верхних отделов желудочно-кишечного тракта (ЭГДС)[править | править код]
ЭГДС относится к дополнительным методам инструментального исследования острого панкреатита.
Оценка тяжести состояния больных с острым панкреатитом[править | править код]
Для объективной оценки тяжести состояния больных с острым панкреатитом наиболее распространенной является шкала Ranson, предложенная в 1974 г.[2] Она включает 11 критериев, которые оценивают при поступлении и в течение первых 48 ч от начала заболевания. Каждый имеющийся признак оценивается в 1 балл.
Оценка тяжести состояния при остром панкреатите по шкале Ranson[править | править код]
При поступлении | Через 48 ч госпитализации |
Возраст >55 лет Глюкоза крови > 11,1 ммоль/л (>200 мг%) Лейкоцитоз > 16000/мм3 ЛДГ > 350 МЕ/л AсАТ > 250 МЕ/л | Снижение гематокрита более чем на 10 % после поступления Кальций плазмы < 2 ммоль/л (<8 мг%) Метаболический ацидоз с дефицитом оснований >4 мэкв/л Увеличение азота мочевины более чем на 1,8 ммоль/л (5 мг%) после поступления РаО2 < рт. ст. Задержка жидкости > 6 л |
Пациентов с острым панкреатитом и его осложнениями, у которых сумма баллов по шкале Ranson менее 3, относят к группе с легким течением заболевания и низкой вероятностью развития летального исхода, обычно не превышающего 1 %.
К группе с тяжелым течением панкреатита относят пациентов, имеющих как минимум один из следующих признаков[3]:
1) оценка по шкале Ranson ≥ 3 баллов при поступлении или в течение первых 48 ч;
2) оценка по шкале APACHE II[4] ≥ 8 баллов в любое время в течение заболевания;
3) недостаточность одного или более органа:
4) присутствие одного или более местных осложнений (панкреатического некроза, панкреатического абсцесса, панкреатической псевдокисты).
Увеличение показателя шкалы Ranson приводит к повышению летальности[5]. При значениях шкалы от 3 до 5 летальность больных с некротическим панкреатитом достигает 10—20 %, при увеличении показателя шкалы до 6 и более летальность этой категории больных возрастает до 60 % и выше. Недостатком данной прогностической системы является невозможность оценки состояния пациентов в течение первых 2 суток от начала заболевания, а также влияние на оценку этиологии панкреатита и проводимого лечения.
Консервативное лечение[править | править код]
Показано голодание.
Терапия должна подбираться строго индивидуально, в зависимости от патогенетических факторов, той или иной стадии и формы деструктивного панкреатита.
На первоначальном этапе лечение заключается в дезинтоксикации (в том числе гемо-, лимфо- или плазмосорбция).
Необходимо устранить спазм гладкой мускулатуры.
Проводится декомпрессия желудка путём установки назогастрального зонда.
Антиферментная терапия, ранее считавшаяся основным методом лечения острого панкреатита, сейчас не применяется в связи с неподтверждённой эффективностью. Таким образом, ингибиторы протеиназ (контрикал, гордокс и др.) на сегодняшний день исключены из списка препаратов, рекомендованных к применению при указанной патологии.
Цитостатические препараты, угнетающие синтез белка и, в частности, внутриклеточное образование ферментов (5-фторурацил). Сходным механизмом действия обладает панкреатическая рибонуклеаза, которая, разрушая м-РНК, вызывает обратимое нарушение биосинтеза белка в поджелудочной железе.
Применение соматостатина и его аналогов оказывают хороший эффект как на процесс самого заболевания[6], так и на его исход[6]. Эти препараты снижают панкреатическую секрецию, устраняют необходимость аналгезирующей терапии, снижают частоту осложнений и летальность[6].
Инфузия соматостатина улучшает индекс клубочковой фильтрации и повышает почечный кровоток, что важно для профилактики осложнений со стороны почек при деструктивных формах острого панкреатита.
Антибактериальная терапия острого панкреатита[править | править код]
Одной из существенных проблем в терапии острого панкреатита является предупреждение развития гнойных осложнений и их лечение. С этой целью применяют антибактериальную терапию. Абсолютным показанием для назначения антибиотикотерапии являются инфицированные формы панкреонекроза, но в связи с тем, что своевременная и ранняя диагностика инфицированного панкреонекроза и его дифференциация от стерильных форм затруднительна, рекомендуется профилактическое назначение антибиотиков даже в фазу «абактериального» процесса[7].
Спектр назначаемых антибактериальных препаратов должен охватывать грамположительные и грамотрицательные аэробные и анаэробные микроорганизмы и обладать способностью хорошо проникать в ткани поджелудочной железы.
Проникновение антибиотиков в ткани поджелудочной железы после внутривенного введения[7]
[править | править код]
| Группа | Концентрация | Препараты |
| A | Не достигает МПК для большинства возбудителей | Аминогликозиды, аминопенициллины, цефалоспорины I поколения |
| B | Достигает МПК для некоторых возбудителей | Мезлоциллин, пиперациллин, цефалоспорины III поколения (цефтизоксим, цефотаксим, цефтазидим) |
| C | Достигает МПК для большинства возбудителей | Фторхинолоны, карбапенемы, метронидазол |
В зависимости от способности проникать в ткани поджелудочной железы выделяют три группы антибиотиков:
Группа A. Концентрация аминогликозидов, аминопенициллинов и цефалоспоринов I поколения после внутривенного введения не достигает в тканях поджелудочной железы минимальной подавляющей концентрации (МПК) для большинства бактерий.
Группа B включает препараты, концентрация которых после внутривенного введения превышает МПК для некоторых, но не всех встречающихся при панкреатической инфекции микроорганизмов. Это пенициллины широкого спектра: пиперациллин и мезлоциллин; цефалоспорины III поколения: цефтизоксим, цефотаксим и цефтазидим.
В группу C включены фторхинолоны (офлоксацин и пефлоксацин), имипенем и метронидазол, которые создают максимальные концентрации в панкреатических тканях, превышающие МПК для большинства возбудителей инфекции при панкреонекрозе.
Тактика применения антибиотиков при остром панкреатите[8][править | править код]
1. При отечной форме острого панкреатита антибактериальная профилактика не показана.
2. Дифференцировать цель назначения антибиотиков при панкреонекрозе — профилактическую или лечебную — во многих случаях не представляется возможным, принимая во внимание высокий риск инфицирования поджелудочной железы и трудности выявления инфицирования доступными клинико-лабораторными методами.
3. При развитии фатального сепсиса требуется немедленное назначение антибиотиков, обладающих максимальным эффектом и минимальными побочными действиями.
4. Фактор эффективности антибиотика должен доминировать над фактором стоимости.
Хирургическое лечение[править | править код]
Тактика хирургического вмешательства определяется в первую очередь глубиной анатомических изменений в самой поджелудочной железе.
Лапароскопию следует рассматривать как основной метод хирургического лечения. Применение лапароскопии позволяет избежать необоснованных лапаротомий, обеспечить адекватное дренирование и эффективное лечение и обосновать показания к лапаротомии.
Основные виды хирургического вмешательства
- Установка дренажей и проведение перитонеального лаважа-диализа. Это позволяет удалять токсичные и вазоактивные вещества. После операции наступает улучшение состояния пациента в течение первых 10 дней, но появление осложнений в дальнейшем не исключается. К тому же диализ возможно проводить только в первые 48 часов после установки дренажей, так как затем они перестают функционировать.
- Резекция (обычно дистальных отделов) поджелудочной железы. Это устраняет возможность аррозии сосудов и кровотечения, а также предупреждает образование абсцессов. Недостатком этого метода является то, что у значительного числа больных в послеоперационном периоде развивается экзо- и эндокринная недостаточность. Это связано либо со значительным объёмом вмешательства при обширном поражении железы, либо с невозможностью найти объём поражения перед операцией или по ходу операции (даже при использовании интраоперационного УЗИ поджелудочной железы), в результате чего удаляется и неизменённая ткань железы.
- Операция Лоусона (операция «множественной стомы»). Она заключается в наложении гастростомы и холецистостомы, дренировании сальникового отверстия и области поджелудочной железы. При этом нужно контролировать отток ферментонасыщенного отделяемого, выполнять декомпрессию внепечёночных жёлчных протоков. Больной переводится на энтеральное питание. Операция не должна проводиться в условиях панкреатогенного перитонита.
Оперативное вмешательство не всегда устраняет возможность развития гнойных осложнений. В связи с этим порой возникает необходимость в повторных операциях, что увеличивает послеоперационную летальность. Смерть, как правило, наступает в результате тяжёлых септических осложнений и дыхательной недостаточности.
Наиболее частой проблемой при всех типах операций является необходимость релапаротомий продолжающегося панкреонекроза или в связи с развитием вторичных осложнений (абсцессов, кровотечений и др.).
Для выполнения неоднократных плановых релапаротомий и временного закрытия лапаротомной раны используются застёжки-«молнии». Однако они имеют недостатки, так как могут вызвать некроз тканей стенки живота, кроме того, они не позволяют в достаточной мере регулировать изменение внутрибрюшного давления.
- ↑ Disease Ontology release 2019-05-13 — 2019-05-13 — 2019.
- ↑ Ranson J.H., Rifkind K.M., Roses D.F. et al. Prognostic signs and the role of operative management in acute pancreatitis // Surg. Gynecol. Obstet.. — 1974. — № 139(1). — С. 69-81.
- ↑ Bradley E.L. 3rd. A clinically based classification system for acute pancreatitis. Summary of the International Symposium on Acute Pancreatitis, Atlanta, Ga, September 11 through 13, 1992 // Arch. Surg.. — 1993. — № 128(5). — С. 586-590.
- ↑ Knaus W., Drapper E., Wagner D. et al. APACHE II: A severity of disease classification system // Crit. Care Med. — 1985. — Vol. 13. — P. 818—829.
- ↑ Banks P.A. Practice guidelines in acute pancreatitis // Postgrad. Med. J.. — 1997. — № 71. — С. 472-475.
- ↑ 1 2 3 Ушкалова Е. А. Применение Октреотида в гастроэнтерологии – Фарматека, № 1, 2005
- ↑ 1 2 Гельфанд Б. Р., Бурневич С. З., Цыденжапов Е. Ц., Брюхов А. Н. Антибиотикопрофилактика и терапия при панкреонекрозе // Consilium-medicum. — 1999. — Т.1, № 2.
- ↑ Савельев В. С., Филимонов М. И., Гельфанд Б. Р.. Бурневич С. З. Деструктивный панкреатит: алгоритм диагностики и лечения (проект) // Новый Хирургический Архив. — 2002. — Т.1, № 5.
- Владимиров В. Г., Сергиенко В. И. Острый панкреатит: экспериментально-клинические исследования. — М.: Медицина, 1986. — 238 с.
- Кадощук Т. А. Профилактика и лечение гнойно-некротических осложнений острого панкреатита. — Винница: ВМИ, 1993. — 116 с.
- Ермолов А. С., Иванов П. А., Благовестнов Д. А., Пришвин А. В., Андреев В. Г. Диагностика и лечение острого панкреатита. — М.: Видар, 2014. — 382 с.
Хронический панкреатит — Википедия
Хронический панкреатит является довольно распространенным заболеванием, которое проявляется постоянными или периодически возникающими болями и признаками экзокринной и эндокринной недостаточности. Для него характерны необратимые патологические изменения паренхимы поджелудочной железы — сморщивание её, местами исчезновение ацинусов, пролиферативный фиброз, а также стриктура протока, формирование конкрементов в нём или в ткани железы. Он может протекать с минимальными клиническими проявлениями или под маской других болезней органов брюшной полости (хронический холецистит, дискинезия желчных путей, язвенная болезнь желудка и двенадцатиперстной кишки, грыжа пищеводного отверстия диафрагмы). Вследствие этого установить истинную частоту данного заболевания не представляется возможным.
Выделяют:
- Токсико-метаболический хронический панкреатит
- Идиопатический хронический панкреатит
- Наследственный хронический панкреатит
- Аутоиммунный хронический панкреатит
- Рецидивирующий хронический панкреатит
- Обструктивный хронический панкреатит
- Первичная форма хронического панкреатита
- Вторичная форма хронического панкреатита
Классификация хронического панкреатита по М.И. Кузину
1 Первичный
- Алкогольный
- На почве нарушения питания
- Лекарственный панкреатит
- На почве обменных нарушений
- Неустановленной этиологии
2 Постравматический
- На почве открытой травмы поджелудочной железы
- На почве тупой травмы
- После интраоперационных повреждений
- На почве ЭРПХГ
3 Вторичный
- Холангиогенный, в том числе:
- лимфогенный холецистопанкреатит, на почве холедохолитиаза, при папиллостенозе.
- При заболеваниях желудочно-кишечного тракта, в том числе: при первичном и вторичном дуоденостазе, при дуоденальных дивертикулах, при язвенной болезни, при хроническом колите
- При окклюзии ветвей брюшной аорты
- При эндокринопатиях
- На почве других этиологических факторов
Самая последняя классификация хронического панкреатита — M-ANNHEIM (2007), созданная немецкими панкреатологами. Эта классификация учитывает множество факторов риска хронического панкреатита и позволяет разделить пациентов на категории согласно этиологии, клинической стадии и тяжести хронического панкреатита. Тяжесть заболевания классифицируется по системе оценок.[источник не указан 2489 дней]
Наиболее частыми причинами панкреатита являются желчекаменная болезнь и употребление алкоголя в сочетании с обильным приемом пищи. Также причинами панкреатита могут быть отравления, травмы, вирусные заболевания, операции и эндоскопические манипуляции. Также очень частой причиной панкреатита являются различные психогенные воздействия: стрессы, различные психотравмы, нервное перенапряжение, которые вызывают спастическое состояние сосудов, а также мышц на выходе желчных и панкреатических протоков. На сегодняшний день одним из наиболее важных факторов развития хронического панкреатита является курение. Установлено, что степень риска повышается на 75 % по сравнению с некурящими[источник не указан 2489 дней].
Как правило, основным клиническим проявлением хронического панкреатита является экзокринная недостаточность поджелудочной железы. Она выражается в неспособности поджелудочной железы вырабатывать необходимое количество пищеварительных ферментов.
Часто после перенесенного острого панкреатита образуются псевдокисты поджелудочной железы. Увеличиваясь в размерах и накапливая патологическую жидкость, псевдокиста за счет сдавления окружающих органов может вызывать боли, нарушение движения пищи в желудке и двенадцатиперстной кишке. Возможно нагноение псевдокисты.
Иногда склеротические процессы в головке поджелудочной железы приводят к клинической картине, напоминающей сдавление протоков желчевыводящих путей и протока поджелудочной железы (Вирсунгова протока). Подобная картина наблюдается при опухолях головки поджелудочной железы, поэтому такую форму панкреатита называют псевдотуморозной. Нарушение оттока желчи в таких случаях может вызывать механическую желтуху.
На фоне хронического панкреатита возможно возникновение острого панкреатита, что не эквивалентно обострению хронического панкреатита. Помимо нарушений со стороны желудочно-кишечного тракта у больных с хроническим панкреатитом наблюдается другие симптомы. Имеются литературные источники, которые подтверждают наличие у пациентов с хроническим панкреатитом в 90 % случаев полиневропатий (которые связаны с функциональными изменения периферических нервов).[источник не указан 2489 дней]
Для диагностики хронического панкреатита помимо стандартного обследования важное значение имеет определение экзокринной функции поджелудочной железы. Это возможно при помощи копрограммы (микроскопического анализа остатков непереваренной пищи в кале).
Также применяются инструментальные исследования: УЗИ органов брюшной полости, компьютерная томография органов брюшной полости и др.
Больные жалуются на тупые ноющие боли в левом подреберье, которые усиливаются после обильной и жирной еды (число больных обычно резко возрастает после праздников), чувство тяжести в верхних отделах живота. Подступает тошнота, ощущение горечи во рту. Для диагностики хронического панкреатита используются различные методы, которые позволяют установить особенности структуры поджелудочной железы, а также оценить функции железы.
Лечение хронического панкреатита требует индивидуального подхода к больному. Выделяют 2 вида панкреатитов: гиперсекреторные (нормальный или повышенный объём секрета, дебит бикарбонатов, увеличение активности ферментов) и гипоферментные (снижение продукции ферментов, бикарбонатов при нормальном объёме ферментов), обтурационный. При гиперферментном панкреатите первые 2—4 дня назначается голод, а затем переходят на первый вариант Диеты № 5 по Певзнеру. Также назначают болеутоляющие средства, антибиотики и др. средства.[источник не указан 2489 дней]
Первым лекарством является диета, назначаемая врачом (например, диета Пёвзнера № 5). Перерыв между приёмами пищи не должен быть больше четырёх часов в дневное время.
Панкреатит с секреторной недостаточностью требует заместительной терапии в виде ферментных препаратов на основе панкреатина.
Также по данным литературы даёт положительные результаты применение ингибиторов ангиотензинпревращающего фермента (периндоприла)[1].
При формирующейся псевдокисте метод выбора — чрескожное (пункционное) дренирование. Сформированая псевдокиста подлежит хирургическому лечению либо малоинвазивному (чрескожному) дренированию. При сообщении кисты с протоком поджелудочной железы показано выполнение пункционного цистогастроанастомоза.
При непроходимости протока поджелудочной железы показано оперативное или чрескожное (пункционное) лечение.
При длительно существующем свище поджелудочной железы применяют оперативное или малоинвазивное пункционное лечение.
Псевдотуморозный панкреатит остается серьёзной проблемой. Зачастую невозможно отличить его от рака поджелудочной железы, поэтому лечение во многом зависит от конкретной клинической ситуации.
При лечении хронического панкреатита применяют следующие минеральные воды :
- ↑ Yamada T, Kuno A, Ogawa K, Tang M, Masuda K, Nakamura S, Ando T, Okamoto T, Ohara H, Nomura T, Joh T, Shirai T, Itoh M. Combination therapy with an angiotensin-converting enzyme inhibitor and an angiotensin II receptor blocker synergistically suppresses chronic pancreatitis in rats. J Pharmacol Exp Ther. 2005 Apr;313(1):36-45. Epub 2004 Dec 17. PubMed PMID 15608084.
- Белокуров С.Ю., Могутов М.С., Потапов М.П., Якубова Р.Р. Постнекротические кисты поджелудочной железы и их осложнения / Под редакцией Ю.Н. Белокурова. — Ярославль: ТПУ, 2003. — 224 с.
- Губергриц Н.Б. Новая международная классификация хронического панкреатита M-ANNHEIM (2007) // Вестник клуба панкреатологов. — 2009. № 1. — С. 10—25 [1]
- Циммерман Я.С. Хронический панкреатит // Вестник клуба панкреатологов. — 2009. № 1. — С. 38—47 [2]
| |||||||
| |||||||
