Перитонит
Перитонит – это острое или хроническое воспаление брюшины, сопровождающееся как местными, так и общими симптомами заболевания с нарушением функции органов и систем организма (Кузин М.И., 1982).
Перитонит – это одно из тяжелейших осложнений разнообразных заболеваний и повреждений органов брюшной полости. Прогрессирующее развитие нагноительного процесса в замкнутой, анатомически сложной полости живота, быстрый рост интоксикации и обусловленные этим серьезные нарушения гемодинамики и дыхания, резко нарушенный метаболизм, чрезвычайно осложняет лечение гнойного перитонита. Отсюда и высокие показатели летальности. По данным М.И.Кузина (1982) показатель летальности колебался в пределах 25-90%, другие авторы указывают предел 50 — 60% (Савчук Б.Д., 1979; Шалимов А.Н., 1981; Савельев В.С. и др., 1986) . По данным Ш.И. Каримова показатель летальности составил 13 – 60% .
В изучении и разработки методов лечения пациентов с перитонитом существенный вклад и отечественной школы хирургов. В 1881 году А.И. Шмидт произвел первую в мире лапаратомию, а в 1924 году С.И. Спасокукоцкий впервые зашил лапаратомную рану наглухо. Более ста лет перитонит привлекает внимание хирургов, но и сегодня согласно выражению А.Н. Бакулева – « Перитонит остается никогда не стареющей проблемой».
Эпидемиология, классификация и этиологическая структура перитонита
Частота встречаемости перитонита составляет 3 – 4,5% от количества больных с хирургическими заболеваниями. По данным аутопсий этот показатель больше и составляет 11 – 13% . Острые хирургические заболевания органов брюшной полости в 80% случаев являются причиной перитонита, 4-6% составляют закрытые травмы живота и в 12% случаев перитонит возникает, как осложнение после операции. Летальность при разлитых формах перитонита в России более 33%.
Современная классификация перитонита была предложена В.С. Савельевым и др. (2002):
Классификация перитонита
1.Первичный перитонит
А. Спонтанный перитонит у детей
B. Спонтанный перитонит у взрослых
С. Перитонит у больных с постоянным перитониальным диализом
D. Туберкулезный перитонит
2.Вторичный перитонит
А. Вызванный перфорацией и деструкцией органов брюшной полости
B. Послеоперационный перитонит
C. Посттравматический перитонит
D. Перитонит в следствии несостоятельности анастомоза
3.Третичный перитонит
А. Перитонит без идентификации возбудителя
B. Перитонит, вызванный грибковой инфекцией
C. Перитонит, вызванный микроорганизмами с низкой патогенностью
4.Интраабдоминальные абсцессы
А. Связанные с первичным перитонитом
B. Связанные с вторичным перитонитом
C. Связанные с третичным перитонитом
Первичный перитонит крайне редкая форма перитонита гематогенного происхождения с инфицированием брюшины из экстраперитониального источника. Наиболее часто возникает у больных с циррозом печени, а также при генитальной патологии женщин. Очень часто возбудитель не верифицируется. У детей первичный перитонит возникает либо в неонатальный период, либо в 4-5 лет на фоне системных заболеваний (красная системная волчанка). Наиболее частый возбудитель стрептококк и пневмококк.
Вторичный перитонит — наиболее частая форма абдоминальной инфекции. В 80% случаев он возникает вследствие деструкции органов брюшной полости и 20% приходится на послеоперационный перитонит.
Термин третичный перитонит был введен O.D. Potstein, J.L. Meakius (1990) для характеристики распространенного поражения брюшины в тех случаях, когда не удается четко локализовать источник, а из перитониальной жидкости высевается нетипичная для перитонита флора, резистентная ко многим антибиотикам. Практически 100% летальность.
До последнего времени в своей работе мы пользовались классификацией Б.Д. Савчук, которую приводим ниже.
Стадии гнойного перитонита
1. Реактивная (первые 24 часа, для перфоративных форм до 6 часов)
2. Токсическая (24-72часа, для перфоративных форм 6 — 24 часа)
3. Терминальная (более 72 часов для перфоративных форм более 24 часов)
Согласно данной классификации местный ограниченный перитонит имеет четкую внутрибрюшинную локализацию в одной или нескольких областях брюшной полости, местный неограниченный перитонит занимает не более двух анатомических областей брюшной полости. При диффузном перитоните патологический процесс занимает 2-5 областей, а при разлитом воспалении распространяется более чем на 5 областей брюшной полости.
По характеру экссудата различают:
Серозный;
Серозно – фибринозный;
Серозно-геморрагический
Гнойный;
Каловый;
Желчный;
Мочевой;
Ферментативный;
Химический перитониты.
Последние 4 формы относят к абактериальным.
Также выделяют особые формы перитонита: карциноматозный и фибропластический (ятрогенный).
По характеру флоры, высеваемой из брюшной полости, различают перитонит, вызванный:
Патогенной флорой. Причем чаще это смешанная аэробно – анаэробная флора. При всех типах перитонита доминирует грамотрицательная флора (Enterobacteriacaeas), как правило, в сочетании с анаэробами (Bacteriodes spp., Clostridium spp. и др.), реже выделяются стафилококки и энтерококки.
2. Туберкулезная инфекция, гонококк, пневмококк
Причины развития перитонита:
1. Деструктивный аппендицит- 15 – 60%;
2. Деструктивный холецистит — 3,7 – 10%;
3. Перфоративные гастродуоденальные язвы- 7 — 24%;
4. Травма органов брюшной полости- 8 — 10%;
5. Перфорация кишки — 3%;
6. О. панкреатит — 3 — 5%;
8. Мезентериальный тромбоз — 2%;
9. Гинекологический перитонит — 3%
Перитонит | Симптомы и лечение перитонита
Лечение перитонита
Лечение больных с перитонитом проводят только в условиях хирургического стационара. Задачи лечения:
- Санация/устранение гнойно-воспалительного очага.
- Адекватная антибактериальная терапия.
- Оптимизация тканевой перфузии и транспорта кислорода.
- Нутритивная поддержка.
- Иммунокоррекция.
- Профилактика осложнений.
- Эффективная интенсивная терапия сепсиса возможна только при условии санации очага инфекции и адекватной антимикробной терапии.
Хирургическое лечение
Этапы хирургического лечения:
- Рациональный доступ.
- Удаление патологического содержимого.
- Ревизия органов брюшной полости, ликвидация или локализация источника перитонита (включает выбор дальнейшей тактики ведения больного — установление показаний к этапному лечению перитонита).
- Санация брюшной полости.
- Дренирование тонкой кишки.
- Дренирование брюшной полости
Варианты конечного этапа операции при распространённом перитоните зависят от дальнейшей тактики хирургического лечения в режиме «по требованию» или «по программе».
В одних случаях операцию заканчивают послойным ушиванием раны передней брюшной стенки. Показания к повторной лапаротомии возникают при прогрессировании интраабдоминального воспалительного процесса или его осложнениях. При выраженном кишечном парезе или признаках воспаления висцеральной и париетальной брюшины возможно ушивание только подкожной клетчатки и кожи. При такой технике операции образуется вентральная грыжа, однако предотвращается гибель больного от прогрессирующего перитонита или синдрома интраабдоминальной гипертензии.
Показания к выбору этапного метода лечения:
- разлитой фибринозно-гнойный или каловый перитонит,
- признаки анаэробного инфицирования брюшной полости,
- невозможность одномоментной ликвидации или надежной локализации источника перитонита,
- состояние лапаротомной раны, не позволяющее закрыть дефект передней брюшной стенки,
- синдром интраабдоминальной гипертензии,
- стадия перитонита, соответствующая тяжёлому сепсису или септическому шоку.
Послеоперационные интраабдоминальные осложнения перитонита и состояния, требующие повторного оперативного лечения.
К данным состояниям относят:
- абсцессы брюшной полости,
- СКН,
- эвентрация,
- несостоятельность швов полых органов, анастомозов и стом, формирование кишечных свищей,
- послеоперационное кровотечение,
- синдром интраабдоминальной гипертензии.
Предоиерациоииая подготовка
Пациенты группы повышенного риска:
- возраст старше 60 лет,
- оценка по АБА — 3-4,
острая ишемия миокарда, перенесенная на протяжении последнего года. Стандартная предоперационная подготовка у пациентов с перитонитом не должна превышать 2-3 ч. В особых случаях (тяжёлая гиповолемия, выраженная сердечно-сосудистая недостаточность) предоперационная подготовка может быть продлена до 4-5 ч.
Невозможность достичь требуемого уровня коррекции за указанные сроки — не основание для дальнейшей отсрочки оперативного вмешательства.
Основные задачи предоперационной подготовки — прогнозирование и профилактика возможного ухудшения состояния пациентов во время анестезии.
Анестезия может вызвать срыв механизмов компенсации гемодинамики за счет вазодилатирующего и отрицательного инотропного эффектов используемых препаратов. В связи с этим крайне важный фактор для прогноза хирургического лечения в целом — тщательная предоперационная коррекция волемического статуса пациента.
Клиническая оценка дефицита внеклеточной жидкости представляет определенные трудности. При парезе кишечника в его просвете находится 1500-3000 мл жидкости и более. У пациентов с хорошими компенсаторными возможностями сердечно-сосудистой системы показатели АД и ЧСС — неадекватные критерии состояния легочного кровотока. У пациентов пожилого и старческого возраста с ограниченными компенсаторными возможностями миокарда и повышенным ОПСС клинические признаки гиповолемии могут проявиться при дефиците объёма циркулирующей жидкости не менее 15-20% Вследствие возрастного снижения чувствительности барорецепторов компенсаторная тахикардия может не соответствовать выраженности гиповолемии. В то же время ортостатическая гипотензия — точный признак значительного дефицита жидкости, способного (при неадекватной коррекции) привести к значительному снижению АД на этапе индукции анестезии.
Оценка объема потерь внеклеточной жидкости
Степень | Объем потери жидкости в мл у пациента весом 70 кг | Клинические признаки |
Минимальная | Более 2500 | Жажда, снижение эластичности кожных покровов, снижение внутриглазного давления, сухость языка, снижение потоотделения |
Умеренная | Более 4500 | Все вышеуказанное плюс ортостатическая гипотензия, снижение наполнения периферических вен, олигурия, тошнота, снижение ЦВД, апатия, гемоконцентрация |
Средняя | Более 5500 | Все вышеуказанное плюс гипотензия, нитевидный пульс, холодные кожные покровы |
Тяжелая | 7000-10 500 | Шок, кома, смерть |
Предоперауионная подготовка и мониторинг
- Катетеризация центральной вены
- Катетеризация мочевого пузыря
- Установка назогастрального зонда
- Оксигенотерапия через лицевую маску
- Инфузия кристаллоидных и коллоидных растворов в объеме не менее 1500 мл
Введение препаратов, повышающих pH желудочного содержимого ингибиторов протонной помпы (омепразол 40 мг внутривенно) или блокаторов Н2-рецепторов (ранитидин 50 мг внутривенно).
Проблема регургитации желудочного содержимого с последующей его аспирацией в трахео-бронхиальное дерево — одна из наиболее серьёзных проблем анестезиологического пособия при операциях по поводу перитонита. Угроза регургитации и аспирации существует в тех случаях, когда остаточный объем содержимого желудка превышает 25 мл. Аспирация жидкости с pH
Не следует применять препараты, снижающие тонус пищеводного сфинктера, в частности холинолитики, ганглиоблокаторы, этим объясняется отказ от использования атропина в премедикации у пациентов с перитонитом.
Предоперационная антибактериальная терапия до начала операции необходимо начать эмпирическую антибактериальную терапию, режим которой определяется этиологией перитонита.
Примерные схемы антибактериальной терапии:
- Внебольничный перитонит — цефотаксим (2 г) + метронидазол (500 мг) в/в.
- Внутрибольничный перитонит — цефепим (2 г) + метронидазол (500 мг) в/в.
- Внутрибольничный на фоне предшествовавшей антибактериальной терапии — меропенем (1 г) в/в.
Премедикация
Проводится на операционном столе. Рекомендовано внутривенное введение мидазолама (5 мг) и метоклопрамида (10-20 мг). Использование атропина или метоциния йодида по вышеуказанным соображениям ограничено строгими показаниями (выраженная брадикардия).
Основные преблемы раннего песлеоперационного периода и способы их решения
Рекомендации:
- Гипотермия. Необходимо согревание пациентов при помощи тёплых инфузионных сред и современных согревающих устройств.
- Гипоксия. Необходима оксигенотерапия (или продленная ИВЛ) в течение 72 ч.
- Гиповолемия. Корректируется адекватной инфузионной терапией, проводится контроль волемического статуса постоянная оценка ЧСС, АД, диуреза, ЦВД, потерь жидкости по дренажам, через стомы и т. д.
- Парез ЖКТ. Оптимально — раннее восстановление моторики ЖКТ при помощи продленной эпидуральной блокады местными анестетиками (не менее 72 ч).
- Болевой синдром. Оптимальная методика купирования послеоперационного болевого синдрома — сочетание продлённой эпидуральной анальгезии 0,2% раствором ропивакаина (скорость 5-7 мл/ч + фентанил 0,1-0,2 мг/сут) с внутривенным введением НПВП — лорноксикама (до 24 мг/сут) или кеторолака (до 90 мг/сут). Сочетание продлённой эпидуральной анестезии и НПВП позволяет уменьшить потерю мышечной массы пациента за счет снижения деградации протеина, обусловленной гиперпродукцией кортизола и простагландина Е2.
Антимикробная терапип перитонита
Диагноз «перитонит» — безусловное показание для назначения антибактериальной терапии. Лечение необходимо начать заблаговременно, поскольку в ходе операции неизбежна массивная контаминация операционной раны, а раннее назначение антибиотиков позволит сократить частоту инфекций после оперативного вмешательства.
Выбор препаратов основывается на наиболее вероятной причине инфекционного процесса. При этом нецелесообразно назначать антибактериальные препараты или их комбинации, спектр действия которых шире, чем перечень вероятных возбудителей Нецелесообразно также назначать препараты, активные в отношении множественноустойчивых бактерий, при инфекциях, вызываемых чувствительными штаммами.
При выборе антибактериальных препаратов необходимо учитывать:
- локализацию очага,
- вероятную микробиологическую структуру,
- фармакодинамику и фармакокинетику антибиотиков,
- тяжесть состояния (APACHE II),
- экономические реалии.
 [57], [58], [59], [60], [61], [62]
[57], [58], [59], [60], [61], [62]
Антимикробная терапия вторичного перитонита
Препараты и их комбинации при лёгкой и средней степени тяжести внебольничного перитонита:
- защищённые аминопенициллины (амоксициллин и ампициллин/сульбактам),
- комбинации цефалоспоринов II-III поколений (цефуроксим, цефотаксим, цефтриаксон) с антианаэробными препаратами,
- комбинации фторхинолонов (левофлоксацин, моксифлоксацин, офлоксацин, пефлоксацин, ципрофлоксацин) с антианаэробными препаратами.
Из анаэробных препаратов в настоящее время наиболее целесообразно применять метронидазол, поскольку устойчивость к нему практически отсутствует. К клиндамицину (линкомицину) и антианаэробным цефалоспоринам (цефокситину) наблюдают рост устойчивости.
Применение для терапии внебольничного перитонита более дешевых комбинаций антибактериальных препаратов (ампициллин/гентамицин, цефазолин/ гентамицин, гентамицин/метронидазол или гентамицин/клиндамицин) малоэффективно из-за высокой частоты развития устойчивости к ним микроорганизмов, прежде всего Е. coli.
Если источник инфекции — желчевыводящие пути или верхние отделы ЖКТ, то в случае отсутствия обструкции или онкологических заболеваний возможно применение препаратов без антианаэробной активности.
В случае внебольничного перитонита тяжелого течения с явлениями ПОН (тяжелый сепсис) и/или септического шока на первом этапе терапии оправданно назначение режимов антибактериальной терапии, максимально перекрывающих спектр возможных возбудителей с минимальной устойчивостью к ним внебольничных штаммов возбудителей цефепим + метронидазол, эртапенем, левофлоксацин + метронидазол, моксифлоксацин.
В отдельную группу следует выделять перитониты, развившиеся у пациентов с сопутствующими заболеваниями или факторами риска, серьезно отягощающими течение инфекционного процесса и повышающими этиологическую роль множественноустойчивой госпитальной микрофлоры:
- длительное пребывание в стационаре перед оперативным вмешательством (установить критическую длительность не представляется возможным),
- предшествующая антибактериальная терапия (более 2 сут),
- иммунодефицитные состояния (онкологические заболевания, трансплантация, лечение глюкокортикоидами или цитостатиками, инфекция ВИЧ),
- панкреонекроз,
- перенесенные оперативные вмешательства на органах брюшной полости,
- невозможность адекватной санации очага инфекции,
- сахарный диабет.
Максимально спектр потенциальных возбудителей послеоперационных перитонитов и перитонитов у пациентов с указанными факторам риска перекрывают следующие препараты или их комбинации:
- карбапенемы (меропенем),
- защищенные цефалоспорины (цефоперазон/сульбактам),
- цефалоспорины IV поколения (цефепим) в комбинации с метронидазолом.
В контролируемых клинических испытаниях подтверждена высокая клиническая эффективность и других режимов терапии тяжелых перитонитов. Однако их использование у данной категории пациентов может быть связано с повышением риска неэффективного лечения из-за высокой частоты устойчивости возбудителей нозокомиальных инфекций:
- комбинации фторхинолонов с метронидазолом,
- комбинации цефалоспоринов II поколения (цефотаксим, цефтриаксон, цефтазидим, цефоперазон) с метронидазолом.
Возможность применения для лечения нозокомиального перитонита фторхинолона, обладающего антианаэробной активностью — моксифлоксацина — окончательно не подтверждена.
Целесообразность комбинации цефалоспоринов или карбапенемов с аминогликозидами (амикацином, нетилмицином) не подтверждается в контролируемых исследованиях.
Несмотря на то что стафилококки — редкие возбудители перитонита, за исключением случаев его развития на фоне ПД, в стационарах с высокой частотой распространения метициллинрезистентных штаммов необходима настороженность. В некоторых случаях возможно включение ванкомицина в схемы эмпирической терапии.
У иммунокомпрометированных пациентов возрастает вероятность грибковой этиологии перитонита, прежде всего Candida spp. При выделении Candida albicans препарат выбора — флуконазол. Другие виды Candida (С. crusei, С. glabrata) менее чувствительны или резистентны к азолам (флуконазолу), в этом случае целесообразно использовать вориконазол или каспофунгин.
После лабораторного определения антибиотикочувствительности возбудителя в терапию вносят необходимые коррективы.
 [63], [64], [65], [66], [67], [68], [69], [70], [71], [72]
[63], [64], [65], [66], [67], [68], [69], [70], [71], [72]
Путь введения антимикробных средств
При перитоните антибактериальные средства вводят внутривенно, убедительных данных в пользу внутриартериального или эндолимфатического введения нет
Внутриполостное введение антибактериальных препаратов
Основной препарат для внутриполостного введения — диоксидин. При внутриполостном введении невозможно предсказать, какая концентрация препарата будет в сыворотке крови и возможны ли токсические реакции дистрофия и деструкция коры надпочечников (дозозависимая реакция), эмбриотоксическое, тератогенное и мутагенное действие. В связи с этим основные причины отказа от внутриполостного введения диоксидина и других антибактериальных препаратов — непредсказуемость их фармакокинетики и способность современных антибактериальных препаратов хорошо проникать в органы, ткани и полости при внутривенном введении, создавая в них терапевтические концентрации.
Продолжительность антибиотикотерапии определяется эффективностью, которую оценивают через 48-72 ч после её начала. Терапию корректируют, назначая более эффективные препараты при выделении устойчивой флоры и применяя препараты более узкого спектра действия при выделении высокочувствительных возбудителей (деэскалационная терапия).
Критерии эффективности (через 48-72 ч после начала) антибактериальной терапии перитонита:
- положительная динамика симптомов абдоминальной инфекции,
- снижение лихорадки (максимальная температура не выше 38,9 °С),
- уменьшение интоксикации,
- уменьшение выраженности системной воспалительной реакции.
При отсутствии стойкого клинико-лабораторного ответа на проводимую антибактериальную терапию в течение 5-7 дней необходимо проведение дополнительного обследования (УЗИ, КТ и др) для выявления осложнений или другого очага инфекции.
Критерии достаточности (прекращения) антибактериальной терапии:
- Отсутствие симптомов системной воспалительной реакции.
- Температура 36 °С.
- ЧСС
- Частота дыхания
- Лейкоциты 9/л или >4х109/л при количестве палочкоядерных ней трофилов
- Отсутствие ПОН, если причина таковой была связана с инфекцией.
- Восстановление функции ЖКТ.
- Отсутствие нарушения сознания.
Сохранение только одного признака бактериальной инфекции (лихорадка или лейкоцитоз) — не абсолютное показание для продолжения антибактериальной терапии. Изолированное повышение температуры до субфебрильных цифр (максимальная дневная температура в пределах 37,9 °С) без ознобов и изменений в периферической крови может быть проявлением постинфекционной астении или небактериального воспаления после оперативного вмешательства и не требует продолжения антибактериальной терапии. Сохранение умеренного лейкоцитоза (9-12х109/л) при отсутствии сдвига влево и других признаков бактериальной инфекции также не требует продолжения лечения антибиотиками.
Длительность эффективной антибактериальной терапии в подавляющем большинстве случаев составляет 7-10 сут, дольше нежелательно из-за риска развития возможных осложнений лечения, селекции резистентных штаммов микроорганизмов и развития суперинфекции.
Доказательный уровень эффективности методов интенсивной терапии абдоминального сепсиса
Методы, прошедшие проверку своей эффективности в многоцентровых исследованиях высокого уровня доказательности:
- Использование антибиотиков.
- Проведение нутритивной поддержки.
- Использование «Активированного протеина С»* при лечении тяжелого сепсиса.
- Использование поливалентных иммуноглобулинов для заместительной иммунотерапии.
- Использование малых объемов респираторной вентиляции.
Методы, прошедшие проверку в ряде исследований, но не в многоцентровых испытаниях:
- Использование антикоагулянтов при лечении сепсиса.
- Применение малых доз гидрокортизона (300 мг/сут) при рефрактерном септическом шоке.
- Контроль и коррекция уровня гликемии.
- Методы, которые не могут быть рекомендованы к использованию в широкой клинической практике как не имеющие достаточных доказательных оснований.
- Ультрафиолетовое и лазерное облучение крови.
- Гемосорбция.
- Лимфосорбция.
- Дискретный плазмаферез.
- Электрохимическое окисление крови, плазмы, лимфы.
- Инфузия ксеноперфузата.
- Инфузия озонированных растворов кристаллоидов.
- Эндолимфатическая антибиотикотерапия.
- Иммуноглобулины для внутримышечного введения.
Основные направления и задачи лечения больных с абдоминальным сепсисем, подтверждённые доказательствами I и II уровней:
- Гемодинамическая поддержка ЦВД 8-12 мм ртст, АДср более 65 мм ртст, диурез 0,5 мл/кг в час, гематокрит более 30%, сатурация смешанной венозной крови не менее 70%.
- Респираторная поддержка пиковое давление в дыхательных путях ниже 35 см водст, инспираторная фракция кислорода ниже 60%, дыхательный объем меньше 6 мл/кг, неинвертированное соотношение вдоха к выдоху.
- Глюкокортикоиды «малые дозы» — 240-300 мг в сутки.
- Активированный протеин С 24 мкг/кг в час в течение 4 сут при тяжелом сепсисе (APACHE II более 25).
- Иммунокоррекция заместительная терапия препаратом «Пентаглобин».
- Профилактика тромбоза глубоких вен.
- Профилактика образования стресс-язв ЖКТ применение блокаторов Н2-рецепторов и ингибиторов протонной помпы.
- Заместительная почечная терапия при ОПН вследствие тяжелого сепсиса.
Перитонит. Симптомы и лечение перитонита у детей и взрослых.
- Главная
- Диагноз по симптомам
- Список заболеваний
- Заболевания желудочно-кишечного тракта
- Перитонит
Перитонит
Перитонит — воспаление брюшины, сопровождающееся общими симптомами заболевания организма с нарушением функции жизненно важных органов и систем. В зависимости от характера различают серозный, фибринозный, гнойный, геморрагический, гнилостный и каловый перитонит. Из возбудителей чаще высевают микробные ассоциации: стафило-, стрептококки, кишечную палочку, пневмо- и гонококки и большую группу анаэробов, которой в последнее время уделяется все большее значение. Перитонит характеризуется тяжелыми общими симптомами, в том числе эндогенной интоксикации и полиорганной недостаточности. Летальность при перитоните всегда оставалась одной из самых высоких и достигала при послеоперационных хирургических перитонитах 55-90%.
Причины перитонита
Основные причины перитонита: острый деструктивный аппендицит, прободная язва желудка и двенадцатиперстной кишки, острый деструктивный холецистит, дивертикулит ободочной кишки или дивертикулит подвздошной кишки (меккелева дивертикула), перфорация опухоли ободочной кишки или разрыв слепой кишки при опухолевой кишечней непроходимости, травматические разрывы полых органов при закрытой травме живота. Реже перитонит развивается после оперативных вмешательств.
Первичный перитонит
Первичный перитонит — воспалительный процесс, развивающийся без нарушения целостности полых органов, результат спонтанной гематогенной диссеминации микроорганизмов в брюшинный покров или транслокации специфической моноинфекции из других органов. Возбудитель, как правило, — определённый вид микроорганизмов. Разновидности первичного перитонита:
- Спонтанный перитонит у детей.
- Спонтанный перитонит взрослых (асцит-перитонит, диализный перитонит и др.).
- Туберкулёзный перитонит.
Вторичный перитонит
Вторичный перитонит — наиболее часто встречающийся вид заболевания, объединяет все формы воспаления брюшины, развившегося вследствие деструкции или травмы органов брюшной полости. Виды вторичного перитонита:
- Перитонит, вызванный перфорацией и деструкцией органов брюшной полости.
- Послеоперационный перитонит.
- Посттравматический перитонит при закрытой травме живота, при проникающих ранениях живота.
Третичный перитонит
Третичный перитонит — воспаление брюшины «рецидивирующего» характера («персистирующий», или «возвратный» перитонит). Развивается при отсутствии источников инфекции и/или после операции по поводу вторичного перитонита, выполненной в полном объёме, но на фоне выраженного истощения механизмов защиты организма. Течение такой формы отличается стертой клинической картиной, возможной полиорганной дисфункцией и проявлением эндотоксикоза, рефрактерного к проводимому лечению. Источник патологического процесса устанавливают редко.
Симптомы перитонита
Перитонит, как правило, развивается остро и быстро. В отсутствие лечения от начала воспалительного процесса до смерти больного нередко проходит всего 2-3 суток. Симптомы перитонита включают резкую, постоянно усиливающуюся при перемене положения боль в животе, тошноту, рвоту, быстрый подъем температуры вплоть до высоких цифр, сопровождающейся ознобом и потливостью; потерю аппетита. При осмотре обнаруживается твердый болезненный живот, частый пульс, иногда падение артериального давления. В крови возрастает число лейкоцитов клеток, борющихся с инфекцией. При рентгенологическом исследовании брюшной полости обычно видны заполненные жидкостью, растянутые петли кишечника, а при вертикальном положении больного скопление воздуха под диафрагмой, что является специфическим диагностическим признаком перфорации полых органов.
Диагностика перитонита
При осмотре живота обращает на себя внимание ограничение подвижности передней брюшной стенки при дыхании, иногда асимметрия живота. При пальпации живота определяется защитное напряжение мышц передней брюшной стенки. Живот — как доска при перфорации полого органа. Проявляется симптом Щеткина-Блюмберга. Печеночная тупость исчезает при скоплении жидкости в брюшной полости или наличии газа под диафрагмой. В крови лейкоцитоз, со сдвигом формулы влево, ускоренная скорость оседания эритроцитов.
Повышаются гемоглобин и гематокрит. Нарушается кислотно-щелочной баланс, повышается содержание креатинина и мочевины крови. Дифференциальный диагноз проводят в основном в ранней стадии (реактивной) развития перитонита. Дифференцируют перитонит с острым панкретитом, тромбоэмболией сосудов брызжейки, острой кишечной непроходимостью, почечной и печеночной коликами, внутрибрюшным кровотечением, острой пневмонией и плевритом, некоторыми формами инфаркта миокарда.
Лечение перитонита
Выявление перитонита служит основанием для экстренного хирургического вмешательства. Лечебная тактика при перитоните зависит от его причины, однако во всех случаях в ходе операции придерживаются одинакового алгоритма: показано выполнение лапаротомии, проведение изоляции или удаления источника перитонита, осуществление интра- и послеоперационной санации брюшной полости, обеспечение декомпрессии тонкой кишки.
Оперативным доступом при перитоните служит срединная лапаротомия, обеспечивающая визуализацию и досягаемость всех отделов брюшной полости. Устранение источника перитонита может включать ушивание перфоративного отверстия, аппендэктомию, наложение колостомы, резекцию некротизированного участка кишки и т. д. Выполнение всех реконструктивных вмешательств переносится на более поздний срок. Для интраоперационной санации брюшной полости используются охлажденные до +4-6°С растворы в объеме 8-10 л.
Декомпрессия тонкой кишки обеспечивается путем установки назогастроинтестинального зонда; дренирование толстой кишку выполняется через заднепроходное отверстие. Операция по поводу перитонита завершается установкой в брюшную полость хлорвиниловых дренажей для аспирации экссудата и интраперитонеального введения антибиотиков. Послеоперационное ведение пациентов с перитонитом включает инфузионную и антибактериальную терапию, назначение иммунокорректоров, переливание лейкоцитарной массы, внутривенное введение озонированных растворов и др. Для противомикробной терапии перитонита чаще используется комбинация цефалоспоринов, аминогликозидов и метронидазола, обеспечивающая воздействие на весь спектр возможных возбудителей.
В лечении перитонита эффективно использование методов экстракорпоральной детоксикации (гемосорбции, плазмафереза, лимфосорбции, гемодиализа, энтеросорбции и др.), гипербарической оксигенации, УФО крови, ВЛОК. С целью стимуляции перистальтики и восстановления функций ЖКТ показано назначение антихолинэстеразных препаратов (прозерина), ганглиоблокаторов (димеколина, бензогексония), антихолинэргических средств (атропина), препаратов калия, физиопроцедур (электростимуляции кишечника, диадинамотерапии).
Профилактика перитонита
Перитонит, как правило, является осложнением существующих заболеваний органов брюшной полости. Он часто развивается на фоне аппендицита, панкреатита, язвы желудка. Цель профилактики перитонита – информирование населения о его опасности и своевременная диагностика ведущих к нему заболеваний.
Перитонит у детей
Чаще всего перитонит у детей бывает следствием воспаления аппендикса. Кроме этого, у детей перитонит вызывает и инфекционный энтероколит, спровоцированный стафилококком или возбудителем брюшного тифа. У деток первого года жизни около восьмидесяти процентов случаев перитонита связаны именно с нарушением стенки желудка при энтероколите. Возможны также и врожденные пороки стенки органов желудочно-кишечного тракта, которые вызывают перитонит. Иногда, очень редко, у детей перитонит случается при воспалении яичников или желчного пузыря.
Симптомы перитонита у детей
Течение заболевания очень сильно варьирует у детей разного возраста. К тому же и причина перитонита также влияет на симптоматику и тяжесть перитонита. Но тяжелее всего это заболевание проходит у самых маленьких пациентов. Связано это с тем, что внутренние органы малыша еще не развиты и их строение до семилетнего возраста способствует распространению инфекции. Да и иммунитет у детей еще далек от совершенства.
Температура тела малыша увеличивается до тридцати восьми — тридцати девяти градусов. Малыша может рвать, у него болит животик. Малыш либо не может найти себе места, либо наоборот слишком пассивен. Если перитонит развивается, может нарушиться сердечный ритм. А если взять в этот момент анализ крови, то в ней будет сильно повышен уровень лейкоцитов. У самых маленьких при перитоните чаще жидкий и частый стул, а вот у деток постарше наоборот запор. Чем дальше развивается процесс, тем хуже состояние ребенка. Он все время хочет пить, кожные покровы бледнеют и приобретают землистый оттенок.
Слизистые оболочки пересушены, практически не происходит выделение мочи. Именно нарушение соотношения воды и соли в организме маленького пациента представляет наибольшую опасность. Если перитонит вызван воспалением аппендикса (аппендикулярный перитонит), то в начале заболевания Вы можете даже не заметить ухудшения состояния малыша. Сначала может измениться дыхание, а затем уже появляются и все остальные симптомы.
Другая форма перитонита – криптогенный более характерен для маленьких девочек от трех — до шестилетнего возраста. При такой форме перитонита инфекция попадает через влагалище во внутренние органы. Через некоторое количество лет микрофлора влагалища установится и будет препятствовать попаданию в организм патогенных микробов. Вот эта форма перитонита сразу дает о себе знать острой болью в животе и высокой температурой.
Что делать при перитоните у детей
Тут нет никаких других вариантов, как только срочно вызывать скорую помощь. До того, как приедет скорая, Вы можете дать малышу препарат для снижения температуры тела на основе парацетамола или ибупрофена. Можно обработать спиртом кожу малыша, чтобы немного его охладить. На подмышечные впадины, затылок и лоб можно сделать холодные примочки. Больше ничего без профессионалов делать нельзя. Врачи же, обязательно поставят малышу капельницу для того, чтобы поддержать водно-солевой баланс в организме. При помощи капельницы вводят глюкозу, солевые жидкости, гемодез. Если необходимо, ребенку могут дать кислородную маску или ввести препараты, облегчающие работу сердца и сосудов. При перитоните обязательно хирургическое вмешательство, но какие органы оно будет затрагивать – зависит от того, в какой форме проходит перитонит, насколько тяжело состояние малыша и сколько ему лет.
Обсуждение на форуме
Вопросы и ответы
Вопрос: Мне 34 года. Плохо зарастает рана после полостной операции, после перитонита. Прошло 12 дней после повторного наложения шва, а из раны периодически подтекает. Поставили какую-то резинку, но пока бесполезно. Может что-то нужно принимать? Спасибо.
Ответ: Если Вам повторно установили дренаж, то заживление раны невозможно, пока его не удалят. Попробуйте использовать заживляющие мази типа Солкосерил.
Вопрос: Как часто наблюдается перитонит после кесарева сечения?
Ответ: Перитонит является достаточно редким осложнением кесарева сечения. Как правило, он развивается в тех случаях, когда в брюшную полость попала инфекция. Путь ее проникновения может быть самым разным – из очагов хронического воспаления, из половых органов, из внешней среды и т.д. Именно поэтому одним из противопоказаний к плановому кесареву сечению является наличие острых инфекций в любом органе, будь то легкие, кишечник или мочеполовая система.
Вопрос: Здравствуйте, у моего сына (11 лет) был перитонит, после операции прошло 3 месяца. На шве появились бугорки, хирург сказал, что не надо беспокоиться и ничего не прикладывать, не смазывать. Он говорит, что это выходят нитки внутреннего шва, которые не растворились, из-за особенностей организма. Такое бывает? или он зашил не теми нитками? Надо-ли обрабатывать шов и чем? Испортится шов после удаления всех этих ниток?
Ответ: Такие случай не редкость. При проведении хирургического лечения ушивание раны происходит послойно ( т.е слой за слоем). Ушивание апоневроза происходит стандартными нитками (на основе капрона). В зависимости от восстановительных особенностей каждого организма происходит заживление раны. Данные особенности закладываются генетически при рождении. Формирование » бугорков » в проекции послеоперационного шва — называются гранулемами. Организм не принял нитку ( как инородное тело). Переварить и переработать полностью — от нитку не может и поэтому » ограждает» инородное тело, как инфекционный агент, от организма, путем формирования капсулы ( гранулемы). Гранулемы представляют плотные округлые, безболезненные образования. Втирание мазей и обрабатывание этих образований не приведет к их рассасыванию. Иногда они остаются на всю жизнь, иногда происходит их рассасывание. Удалять нитки искусственным путем не стоит, т.к они в настоящее время держат брюшную стенку. При удалении этих ниток может произойти расхождение апоневроза, что не желательно и сопряжено с более серьезными проблемами.
Вопрос: Здравствуйте! У моей дочери 5 лет вечером заболел живот и началась рвота. Мы немедленно отвезли ее в больницу. Ей сделали операцию — диагноз был таков: Первичный перетонит, вторичный апендицит. 2 недели после операции ребенок простудился — сильный кашель. Вопрос: швы не разойдуться? И насколько это страшное заболевание, может ли оно повториться? Спасибо.
Ответ: Вероятнее всего что это пельвиоперитонит. К сожалению такая патология периодически встречается у детей (особенно девочек). Через 2 недели происходит восстановление и заживление всех швов. Расхождения послеоперационных швов в данные сроки не должно случиться. Пельвиоперитонит (первичный перитонит) является заболеванием при котором происходит накопление жидкости в брюшной полости. В норме брюшная полость выделяет жидкость (для того чтобы «органы на слиплись») при определенных ситуациях (воспалительные, переохлаждения, вирусные инфекции, и др.) способны вызвать большее выведение жидкости в брюшную полость, что приводит в её воспалению. Возможно данный случай единственный, но иногда они способны повторяться, предугадать это невозможно.
Вопрос: Здравствуйте! Племяннику 4 месяца назад провели операцию по удалению апендицита. Температурил с неделю, и с субфибрильной температурой его выписали на 5 день. Через 3 недели на шве образовалась выпуклость, боль, обратились к хирургу, он слегка надрезал по шву и почистил, несколько дней наблюдал, перевязки делали. Всё вроде зажило, но через 3 месяца в животе резкие боли. Обратились в больницу, нам сказали ничего хирургического и отправили домой, якобы с гастритом (не взяли анализы, не направили на узи). Через 10 часов мучений ребёнок попадает в больницу по скорой, его взяли оперировать, думая прободная язва, когда порезали — абсцесс и перитонит! Уже 4 сутки лежит в больнице, пьёт только воду, получает антибиотики и капельницы с солевыми растворами. Кишечник не работает, это норма после такой операции?
Ответ: Разрез кишечника возникает всегда при любой операции на органах брюшной полости, а при наличии перитонита это вообще явление постоянное. Лечение перитонита и пореза кишечика взаимосвязаные вещи, обычно в крупных стационарах у хирургов и реаниматологов есть большой опыт в лечение таких пациентов.
Вторичные перитониты
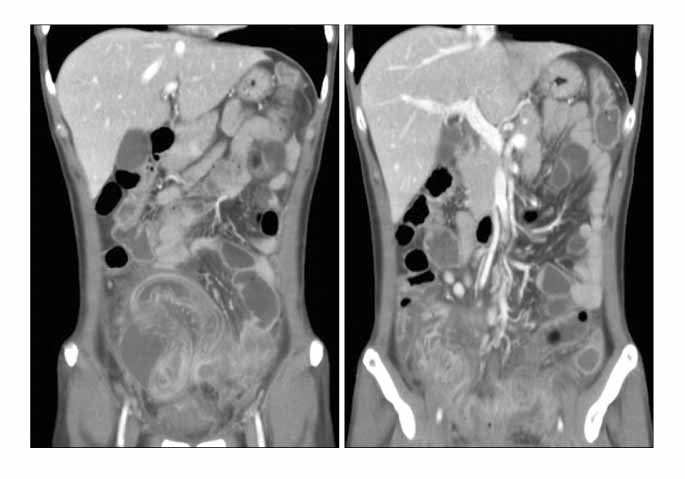
По нашим данным, вторичные перитониты составляют 75,3% от всех перитонитов у новорожденных. Наиболее часто причиной перитонита были язвенно-некротический энтероколит (52,5%) и врожденные пороки развития. Значительно реже наблюдались послеоперационный (9%) и посттравматический перитониты (4%).
Каждая из групп вторичных перитонитов у новорожденных имеет особенности клинической и рентгенологической картины, методов обследования и лечения.
Перитониты при язвенно-некротическом энтероколите
Перитониты при язвенно-некротическом энтероколите возникают вследствие перфорации полого органа или инфицирования брюшной полости через истонченную изъязвлениями стенку кишки, а также при прикрытых перфорациях Перитонит — наиболее частое осложнение (86,5%) язвенно-некротического энтероколита у новорожденных.
Недоношенные дети от общего числа новорожденных с перитонитами при язвенно-некротическом энтероколите составляют, по нашим данным, 53,1%.
Перитониты при язвенно-некротическом энтероколите без перфорации полого органа. Эта форма перитонита у новорожденных детей, по нашим данным, встречается почти в 2,5 раза реже, чем воспаление брюшины вследствие перфорации кишечника.
Клиническая картина перитонита без перфорации полого органа развивается постепенно, на фоне симптомов энтероколита или других заболеваний (сепсис, родовая травма, глубокая недоношенность) Чаще всего симптоматика проявляется после 3-й недели жизни. Имевшие место сры-гивания переходят в рвоту Ребенок не удерживает пищи — введенное через зонд молоко выливается наружу. Стул частый, жидкий, нередко с кровью в виде прожилок. По мере нарастания перитонита каловые массы выделяются в скудном количестве со слизью, газы отходят плохо, иногда появляется кишечное кровотечение.
Первым симптомом при осмотре является нарастающее вздутие живота. Если известно, что ребенок болен энтероколитом, то это расценивают как его проявление. Общее состояние ухудшается. Бледная кожа приобретает сероватый оттенок Живот увеличен, резко выражена расширенная венозная сеть. Отчетливы отеки нижних отделов брюшной стенки, половых органов, иногда поясничной области и нижних конечностей. В ряде случаев на фоне пастозности брюшной стенки появляется гиперемия кожи. Мышечное напряжение брюшной стенки выявляют редко. Пальпация живота вызывает беспокойство ребенка. При перкуссии обнаруживают притупление в нижних отделах живота и в отлогих местах. Кишечная перистальтика по данным аускультации вялая, а по мере нарастания перитонеальных симптомов угасает,
В крови отмечается значительный лейкоцитоз с резким сдвигом в формуле влево. В запущенных случаях и при тяжелом течении обнаруживают токсическую зернистость нейтрофилов. У большинства детей определяют повышение гематокритного числа, гипохлоремию, гипокалиемию, метаболический ацидоз.
Нередко имеются изменения в моче (белок, свежие эритроциты, лейкоциты, зернистые цилиндры).
В связи с трудностью диагностики перитонита на фоне язвенно-некротического энтероколита у глубоконедоношенных детей необходимы тщательное наблюдение за ребенком и анализ имеющихся симптомов в динамике- ухудшение состояния, уменьшение массы тела, вздутие жи-
вота, появление расширенной венозной сети на нем, отеки наружных половых органов, данные исследования крови.
Рентгенологическое исследование необходимо производить во всех случаях подозрения на перитонит, начиная с обзорной рентгенографии брюшной полости. Рентгенологическая картина неперфоративного перитонита сходна с таковой при первичном перитоните. В отличие от последнего имеется ячеистость — «пневматоз» кишечных стенок и их утолщение, характерные для язвенно-некротического энтероколита.
Дифференциальную диагностику перитонита без перфорации следует проводить с язвенно-некротическим энтероколитом без осложнений, первичным перитонитом, врожденной кишечной непроходимостью, острой формой болезни Гиршпрунга.
Язвенно-некротический энтероколит при остром течении нередко симулирует картину «острого живота» — появляются вздутие живота, задержка стула и газов, рвота. Однако у таких детей отсутствует отечность брюшной стенки и половых органов, мало изменена кровь. При рентгенологическом исследовании не обнаруживают симптомов, характерных для перитонита.
Первичный перитонит имеет очень сходную клиническую и рентгенологическую картину. Дифференцирование осуществляют на основании имевшихся до осложнения симптомов энтероколита и характерной для последнего рентгенологической картины («ячеистость» кишечной стенки).
Врожденная кишечная непроходимость (низкая) проявляется с первых дней жизни, а осложнения язвенно-некротического энтероколита чаще возникают на 3—4-й неделе жизни. Кроме того, наличие характерной для непроходимости рентгенологической картины помогает в распознавании этих заболеваний.
Острая форма болезни Гиршпрунга иногда создает большие трудности при дифференциальной диагностике с начинающимся на фоне язвенно-некротического энтероколита перитонитом. У детей с указанным пороком развития толстой кишки так же, как при перитоните, увеличен живот, брюшная стенка — с расширенной венозной сетью, нередко отечна. Отсутствует стул, имеется рвота. Кроме того, у детей с болезнью Гиршпрунга иногда наступает изъязвление стенки толстой кишки, сопровождающееся симптомами, сходными с энтероколитом. Диагноз болезни Гиршпрунга устанавливают на основании характерных рентгенологических признаков (увеличение толстой кишки, иногда наличие суженной зоны — аганглиоза). Отечность передней брюшной стенки у таких детей, как правило, исчезает после эффективных сифонных клизм.
Лечение. Перитониты без перфорации полых органов лечат консервативно, и только в случаях безуспешности консервативной терапии или присоединения других осложнений показано оперативное лечение.
Консервативное лечение перитонита должно быть комплексным и складывается из антибактериальной, детоксикационной, антипаретической, общеукрепляющей терапии.
При поступлении в стационар ребенка направляют в отделение реанимации, где помещают в кувез. Сразу берут кровь и мочу на клинический и биохимический анализы и приступают к детоксикационной терапии. Количество и характер вливаемых раствора зависят от возраста ребенка, его состояния, степени эксикоза, интоксикации и нарушений электролитного обмена. Правильность жидкостной терапии контролируют ежедневными исследованиями крови (гематокритное число, ионограмма, КОС) и мочи. Учитывают диурез.
Парентеральное питание продолжают, пока не прекратится рвота или не исчезнет застойное содержимое в желудке и не уменьшатся перитонеальные явления. Обычно с 3—4-го дня после поступления ребенка начинают поить чаем, а затем кормить сцеженным грудным молоком по 10 мл каждые 2 ч. При отсутствии рвот количество молока ежедневно увеличивают.
Для антибактериального лечения назначают антибиотики широкого спектра действия, лучше внутривенно; желательно сочетание двух антибиотиков. Смену курсов антибиотиков производят каждые 7—8 дней, при длительном их применении назначают нистатин. При получении данных бактериологического исследования (кала, крови, мазков из зева) вводят антибиотики, к которым чувствительны микроорганизмы.
Для борьбы с парезом кишечника с 1967 г. в нашей клинике применяется продленная эпидуральная анестезия [Баиров Г. Д., ПарнесД. И., 1976]. Каждые 3—4 ч в перидуральное пространство вводят тримекаин в возрастной дозе в течение 4—6 дней. На фоне этого усиливается перистальтика, достигается аналитический эффект, улучшается микроциркуляция в кишечной стенке. Если по техническим причинам катетер в перидуральное пространство ввести не удается, то делают паранефральные новокаиновые блокады.
Для профилактики и лечения легочных осложнений назначают увлажненный кислород, детей не пеленают, перекладывают в кувезе в разные положения, ставят горчичники, своевременно опорожняют желудок (предупреждение аспирации!).
Всем детям с перитонитами назначают физиотерапию УВЧ 2 раза в сутки (в остром периоде), затем противоспаечную терапию (электрофорез калия йодида, лидазы, новокаина на солнечное сплетение).
Проводя лечение при неперфоративном перитоните, следует помнить о возможности перфорации кишечника. Поэтому при нарастании перитонеальных явлений или ухудшении общего состояния необходимо произвести обзорную рентгенограмму при вертикальном положении для выявления свободного газа.
При подозрении на перфорацию кишечника или неэффективности консервативных мероприятий показана операция.
Разработанная в последние годы методика диагностики и лечения неперфоративного перитонита позволяет надеяться на улучшение результатов терапии этого тяжелейшего заболевания у новорожденных детей
Перфоративный перитонит. Перфорация полого органа — наиболее частое осложнение язвенно-некротического энтероколита, освещенное в публикациях. Однако до настоящего времени диагностика перфо-ративного перитонита у новорожденных детей недостаточно своевременна, и вполне естественно, что отсутствие нужного лечения приводит к высокой летальности в этой группе новорожденных.
Клиническая картина. Наблюдаемые нами дети поступали в стационар в возрасте от 1 до 13 дней и только 1/5 часть были старше 1мес. Симптомы перитонита при перфорации выражены отчетливее, чем при других формах воспаления брюшины.
Перфорация характеризуется внезапным ухудшением общего состояния ребенка, который при этом бледнеет и сильно беспокоится, а затем становится вялым, впадая иногда в коллаптоидное состояние. Нарастает пероральный цианоз, дыхание становится частым, поверхностным, пульс — мягким или нитевидным. Выражена тахикардия, реже — брадикардия. Иногда пульс на периферических артериях не определяется. Появляется рвота, постепенно содержимое становится застойным. Стул задержан, после введения газоотводной трубки отходит слизь с прожилками крови.
При осмотре обращает на себя внимание резкое вздутие живота. Брюшная стенка растянута, блестит, поверхностные вены расширены Через несколько часов после прободения появляются пастознесть н гиперемия кожи нижних отделов живота, отек половых органов. Иногда отеки распространяются на поясничные области, а в запущенных случаях— и на нижние конечности. У детей с пупочной или паховой грыжей отмечаются выпячивание н резкое напряжение последней, кожа над ней гиперемирована, отечна, в ряде случаев при пальпации определяется напряжение мышц брюшной стенки. При перкуссии — тимпанит и исчезновение печеночной тупости; при аускультации кишечные шумы часто отсутствуют («немой» живот).
В крови отмечается лейкоцитоз с резким Сдвигом в формуле влево. При позднем поступлении и тяжелой интоксикации обнаруживают токсическую зернистость нейтрофилов, анизоцитоз, пойкилоцитоз. У большинства детей определяют повышение гематокритного числа, гипохлоремию, гипокалиемию, метаболический ацидоз. Нередко имеются изменения в моче (белок, свежие эритроциты, лейкоциты, зернистые цилиндры). Для облегчения диагностики можно применить реакцию Сгамбати.
Симптоматика заболевания у недоношенных детей стерта, и степень выраженности признаков перфорации незначительна. Обращают на себя внимание увеличение бледности кожи, адинамия ребенка и резкое вздутие живота. Кроме того, задержка стула и рвота застойным содержимым указывают на развивающееся заболевание. Отечность передней брюшной стенки и ее гиперемия чаще всего отсутствуют. Нередко единственным отчетливым симптомом перитонита бывает отек наружных половых органов или пастозность кожи над лобком У ряда больных при поздней диагностике появляются плотные отеки нижних конечностей и поясничной области. Обычно это расценивается как склерема.
Принято считать, что у недоношенных детей вследствие снижения защитных свойств организма и анатомических особенностей перитониты протекают по типу разлитого воспаления. Однако на основании опубликованных данных последних лет и наших наблюдений можно сделать вывод, что у недоношенных детей перитонит может протекать по типу отграниченного, локализованного в различных частях брюшной полости. Чаще всего эти очаги воспаления располагаются под печенью или селезенкой, а также в подвздошных областях. Отграничение процесса происходит за счет склеивания кишечных петель или припаивания их к париетальной брюшине и капсуле паренхиматозных органов.
В случаях отграниченного перитонита явления интоксикации выражены меньше. На фоне вздутого живота отмечается локализованный отек брюшной стенки (чаще всего в подвздошных или подреберных областях), иногда этот отек имеет вид инфильтрата (принимаемого за некротическую флегмону), особенно в тех случаях, когда над ним появляется гиперемия кожи. Спустя несколько дней на месте «инфильтрата» может появиться флюктуация. При незнании клинических проявлений перфоративных перитонитов у глубоконедоношенных детей диагностика этого заболевания возможна, хотя и очень сложна.
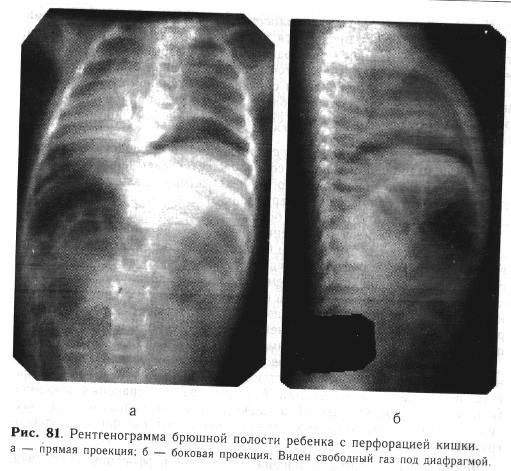
Рентгенологическое исследование играет большую роль в установлении диагноза. У большинства детей с перфорацией полого органа на обзорной рентгенограмме при вертикальном положении под обоими куполами диафрагмы виден свободный газ (рис. 81), который в латеропозиции выявляется над петлями кишечника, у передней брюшной стенки.
В случаях, когда воспалительный процесс протекает по типу отграничения (спустя 24—36 ч от перфорации), свободный газ иногда не определяется или прослеживается в виде ограниченных внекишечных воздушных полостей с уровнями жидкости. Это связано с развитием обширного спаечного процесса.
Для «прикрытых» перфораций кишечника характерен симптом «яче-истости» (скопление пузырьков воздуха между петлями кишечника или «пневматоз» кишечной стенки), выявляющийся только на рентгенограммах хорошего качества.
Дифференциальную диагностику перфоративных перитонитов следует проводить с другими видами воспаления брюшины, врожденной кишечной непроходимостью, парезом кишечника любого происхождения, кровотечением в брюшную полость и забрюшинное пространство, со склеремой у глубоконедоношенных детей, некротической флегмоной передней брюшной стенки.
Первичный и неперфоративный перитонит на фоне язвенно-некротического энтероколита отличают по более медленному развитию процесса, менее ярким клиническим проявлениям заболевания.
Основную роль в диагностике играет рентгенологическое исследование, при котором в случаях перфоративных перитонитов, как правило> выявляют характерную картину.
Врожденная кишечная непроходимость (низкая) обычно проявляется с первых дней жизни ребенка. Наиболее яркий симптом — отсутствие мекония с рождения. При осмотре может быть выявлена клиническая картина, сходная с перитонитом. Диагностике помогает рентгенологическое исследование: наличие множественных уровней (чаш Клойбера) и узкой, спавшейся толстой кишки (на ирригограмме) указывает на кишечную непроходимость.
В случаях осложнения кишечной непроходимости перфорацией перерастянутой выше препятствия кишки дифференцирование затруднено, и окончательный диагноз устанавливают во время экстренной операции, которая показана при этих заболеваниях.
Паретическая кишечная непроходимость обычно возникает у новорожденных детей вследствие родовой травмы, пневмонии, энтероколита, сепсиса и др. При выраженном парезе кишечника живот вздут, брюшная стенка растянута, венозная сеть расширена. Дифференцированию помогает отсутствие напряжения, отека передней брюшной стенки и наружных половых органов, а также свободного газа или выпота на обзорной рентгенограмме брюшной полости.
Кровотечение в брюшную полость при родовой травме паренхиматозных органов может проявиться как в первые часы после рождения, так и спустя 5—7 дней (при подкапсульных разрывах). При осмотре живота в этих случаях выявляется картина, сходная с перфоративным перитонитом. Отличием является синюшность брюшной стенки, особенно в области пупка, падение содержания гемоглобина и количества эритроцитов, а также отсутствие свободного газа в брюшной полости на обзорной рентгенограмме.
Кровотечение в забрюшинное пространство вследствие разрыва почки или надпочечника также сопровождается анемией, отсутствием свободного газа в брюшной полости и характерной для забрюшинной гематомы рентгенологической картиной (оттеснение кишечных петель кпереди, особенно отчетливое на боковой рентгенограмме).
Склерему приходится дифференцировать у тех детей с перитонитом, у которых возникают плотные отеки нижних конечностей, сходные со склеремой. Правильный диагноз последней устанавливают на основании распространения отеков (при склереме они вначале возникают на нижних конечностях, а затем переходят на переднюю брюшную стенку и поясничные области, при перитоните — наоборот), отсутствия гиперемии кожи и расширения венозной сети передней брюшной стенки. В неясных случаях производят обзорную рентгенограмму брюшной полости.
Некротическую флегмону новорожденных при локализации в нижних отделах передней брюшной стенки дифференцируют от перфоративного перитонита на основании быстрого распространения процесса (в течение нескольких часов), а также отсутствия напряжения и вздутия живота. В сомнительных случаях назначают обзорную рентгенограмму брюшной полости.
Лечение. Перитониты, возникшие вследствие перфорации кишечника, подлежат срочному оперативному вмешательству. При выраженных явлениях интоксикации и дегидратации показано кратковременное предоперационное лечение.
Предоперационная подготовка детей с перфоративным перитонитом не превышает 2—3 ч и направлена на уменьшение интоксикации, эксикоза, восстановление гомеостаза. Ребенка помещают в обогреваемый кувез, дают кислород. Обязательно отсасывание желудочного содержимого (аспирация рвотных масс!). При пневмонии санируют трахеобронхиальное дерево. Начинают детоксикационную терапию.
Выбор метода операции играет большую роль в исходе заболевания. Операцию производят под эндотрахеальным наркозом с переливанием крови.
Техника операции. Трансректальная или парамедианная лапаротомия. Гнойный выпот берут на посев и удаляют электроотсосом. В корень брыжейки вводят 5—7 мл 0,25% раствора новокаина и очень осторожно (чтобы не повредить напряженные и отечные кишечные петли) производят ревизию брюшной полости. Ревизия должна быть тщательной, так как перфоративных отверстий бывает несколько и они могут располагаться в различных отделах кишечника. Учитывая, что чаше всего язвы наблюдаются в поперечной ободочной кишке, ее следует осмотреть особенно внимательно.
При наличии отдельных перфоративных отверстий небольших размеров (до 0,5 см) и умеренного отека кишечной стенки в области язвы производят их зашивание двухрядными швами атравматичной иглой в поперечном направлении, чтобы не вызвать сужения просвета кишки. Нахождение перфорации в червеобразном отростке требует аппендэктомии.
Если в стенке кишки имеется дефект тканей размером более 0,5 см (мы наблюдали дефекты до 5—6 см длиной с расплавлением кишечной стенки) или вокруг язвы определяется инфильтрация, то показаны резекция кишки в пределах здоровых тканей и образование кишечного анастомоза (на тонкой кишке) или двойной колостомы. Дистальная ко-лостома необходима для тренировки толстой кишки в послеоперационном периоде для предупреждения ее атрофии. По нашим наблюдениям, у тех детей, которым дисталъный конец кишки зашивался, а не выводился наружу, наступило резкое сужение выключенного отдела, что заставило в последующем отложить реконструктивную операцию и проводить в течение 2—3 мес тренировочные клизмы для расширения просвета дистального отдела толстой кишки.
При множественных перфорациях (они чаще локализуются на ограниченном участке толстой кишки) также показаны резекция пораженного участка в пределах здоровых тканей и образование двойной колостомы,
При расположении дефекта в стенке слепой кишки необходимо производить резекцию илеоцекального угла с образованием илеостомы и колостомы.
В брюшную полость через отдельные проколы вводят два ниппельных дренажа для вливания раствора антибиотиков в послеоперационном периоде. Рану брюшной стенки .послойно зашивают наглухо.
Если при ревизии брюшной полости случайно обнаруживают место ранее прикрытой перфорации, то применяют тактику, подобную той, которую используют для лечения перфорации кишечника.
Послеоперационное лечение детей с перитонитами зависит от возраста ребенка, тяжести его состояния, вида оперативного вмешательства и наличия сочетанных заболевании и осложнений.
В послеоперационном периоде применяют консервативную терапию, приведенную выше для неперфоративных перитонитов.
При парентеральном питании у детей с кишечными свищами следует тщательно следить за состоянием водно-электролитного обмена (прежде всего хлоридов и калия), так как выключение толстой кишки приводит к нарушению этих видов обмена, особенно у новорожденных первых дней жизни. Строго учитывают не только суточный диурез, но также выделения из свищей и желудка. После формирования дистальной колостомы ее можно использовать для капельных введений теплых растворов.
Сроки начала кормления через рот зависят не только от состояния функции кишечника, но и от типа операции. Детей, которым произведено зашивание перфорационного отверстия, следует кормить не ранее 3—4-го дня после вмешательства, а в случаях образования кишечных свищей — по исчезновении рвот. Отсасывание застойного содержимого и промывание желудка осуществляют в течение 2—3 дней и прекращают по ликвидации зеленой окраски эвакуируемой жидкости.
Всем детям в течение 3—4 дней в брюшную полость вводят антибиотики широкого спектра действия.
При выраженном парезе кишечника применяют эпидуральную анестезию.
Если при наложении кишечных свищей на слизистой оболочке было видно большое количество язв, то в колостомы ежедневно 2—3 раза вводят масляные эмульсии или вазелиновое масло (3—4 мл).
С первых дней после операция следует тщательно ухаживать за раной и колостомой, предупреждая затекание кишечных выделений на послеоперационную рану. Для этого детей укладывают на тот бок, на котором расположена колостома, чтобы кишечное содержимое стекало вниз. Кроме этого, сразу по образовании кишечного свища кожу вокруг него обрабатывают подогретой пастой Лассара и между свищом и послеоперационной раной наклеивают полиэтиленовую прокладку, прикрывающую в виде фартука колостому.
Швы снимают на 10—12-й день после операции. Обязательно проводят курс противоспаечной терапии. Выписывают из стационара по нормализации обменных процессов, картины крови, при наличии стойкого увеличения массы тела, исчезновении патологических примесей и скрытой крови в кале. Если заболевание протекало на фоне сепсиса, то ребенка следует-переводить в терапевтическую клинику для продолжения лечения.
У детей с колостомами через 3 нед после операции начинают применять (по 2 раза в день) тренировочные клизмы, чтобы не сузился выключенный отрезок кишки. Для этого в дистальную колостому вводят газоотводную трубку на глубину не более 5 см и через нее вливают фурацилин, риванол и кипяченую воду. Если раствор вытекает сразу после введения, то ягодицы ребенка зажимают на 10 мин. Количество жидкости для клизмы зависит от возраста ребенка, массы тела и длины выключенной кишки. Такие клизмы ребенок должен получать до поступления на II этап операции.
стадии развития, симптомы, диагностика и лечение
В статье рассмотрим стадии развития перитонита. Данная патология является диффузным или локальным воспалением серозного покрова брюшины. Основными признаками патологии выступают боли в животе, напряжение мышц, тошнота и рвота, задержка газов, повышение температуры, тяжелое состояние.
Описание
Сопровождается процесс перитонита выраженными симптомами, развитием недостаточности органов. Летальность при этом составляет приблизительно 20-30 %, а при тяжелых формах достигает 50 %.
Брюшина сформирована двумя серозными листками – париетальным и висцеральным, которые покрывают внутренние органы и стенки полости. Она является полупроницаемой, активной мембраной, которая выполняет множество функций: всасывание экссудата, бактерий, продуктов лизиса, выделение серозной жидкости, механическую и противомикробную защиту органов и др. Важным защитным свойством является способность брюшины к отграничению воспаления благодаря спайкам и рубцам, а также гуморальным и клеточным механизмам.
Прежде чем рассмотреть стадии перитонита, поговорим о причинах недуга.
Причины развития перитонита
Основной причиной перитонитов выступает бактериальная инфекция, представленная неспецифической микрофлорой пищеварительного тракта. Это могут быть энтеробактер, синегнойная или кишечная палочка, протей, стафилококк, аэробы, эубактерии, пептококк, клостридии. В 80 % наблюдений перитонит спровоцирован ассоциацией болезнетворных микробов. Реже возникновение данного процесса обусловлено специфической микрофлорой – микобактериями туберкулеза, гемолитическим стрептококком, гонококками, пневмококками. Поэтому при выборе рациональной терапии перитонита главную роль играет бактериологический посев с определением чувствительности к антибактериальным медикаментам.
Стадии течения перитонита рассмотрим ниже.
С учетом этиологии различают первичный и вторичный перитонит. Для первичных характерно проникновение бактерий в брюшную полость гематогенным либо лимфогенным путем или через фаллопиевы трубы. Воспаление брюшины может быть связано с энтероколитами, сальпингитами, туберкулезом гениталий или почек. Первичные перитониты наблюдаются нечасто.

Последняя стадия перитонита очень опасна.
В медицинской практике чаще сталкиваются с вторичным перитонитом, который развивается вследствие деструктивно-воспалительного процесса или травм. Наиболее часто перитонит возникает после аппендицита (флегмонозного, перфоративного, гангренозного), прободной язвы желудка, пиосальпинкса, разрывов яичников, кишечной непроходимости, окклюзий мезентериальных сосудов, при болезни Крона, флегмонозно-гангренозном холецистите, дивертикулите, панкреатите, панкреонекрозе и др. патологий.
Посттравматический перитонит может возникать вследствие открытых или закрытых повреждений органов. Причиной послеоперационного перитонита может быть дефект наложения лигатур, повреждение брюшины, инфицирование полости и т. д.
Классификация перитонитов и стадии течения представлены далее.
Классификация
В клинической медицине различаются абактериальные (токсико-химические, асептические) и бактериальные перитониты. Первые развиваются вследствие раздражения брюшины неинфекционными агентами (кровь, желчь, желудочный или панкреатический сок, моча). Подобный перитонит быстро принимает характер бактериального в результате присоединения инфекции из просвета ЖКТ.
С учетом характера перитонеального выпота выделяют серозный, геморрагический, фибринозный, желчный, каловый, гнойный, гнилостный перитонит.
В зависимости от процесса течения данная патология подразделяется на острый и хронический перитонит. С учетом распространенности поражений по брюшине различают местный (тазовый, поддиафрагмальный, подпеченочный, аппендикулярный, межкишечный) и диффузный. О диффузном перитоните можно говорить, когда воспаление не имеет ограничения и четких границ.
Стадии перитонита
Как же протекает данная патология?
Первая стадия перитонита — реактивная, которая продолжается не более 24 часов. Характеризуется сильной болью в животе, заставляющей больного принимать вынужденное положение — на боку с подогнутыми к животу ногами. Боль распространяется на всю брюшную полость.
Хирург на реактивной стадии перитонита осматривает пациента и выявляет следующие признаки воспаления брюшины:
- Симптомы Блюмберга-Щеткина — доктор давит на живот, зафиксировав на 2 секунды пальцы в передней стенке. Резкое одергивание руки провоцирует сильнейшие боли у больного с перитонитом.
- Симптомы Менделя – постукивание живота, что при данной патологии вызывает усиление болевого синдрома и помогает установить локализацию процесса.
- Френикус-симптом — надавливание в надключичную область. Подобный признак характеризуется раздражением диафрагмального нерва, возникающим при острых процессах в брюшине даже на первой стадии перитонита.
- Симптомы Воскресенского — при выдохе пациента специалист проводит пальцами от ребер по направлению к подвздошной кости. Усиление болезненности при этом указывает на раздражение брюшной полости.
На этой стадии появляется рвота, тошнота, гипертермия, повышение давления, учащение пульса.
II стадия перитонита – токсическая, которая длится примерно 2-3 дня. Усиливающаяся интоксикация отодвигает местные симптомы на второй план. Боли в животе и симптомы, которые указывают на раздражение брюшины, приобретают менее выраженный характер. Каковы симптомы, определяющиеся в токсической стадии перитонита?
В клинической картине превалирует парез кишечника и метеоризм с запором, а рвотные массы приобретают зловонный запах. Пульс существенно учащается, давление падает.
III стадия перитонита – терминальная, которая наступает через три дня. Интоксикация становится причиной тяжелейшего обезвоживания. Развивается ишемия тканей, ацидоз и увеличение свертываемости крови, что приводит к полиорганной недостаточности. Дыхание больного становится частым и поверхностным, его давление снижается до критических отметок. На терминальной стадии перитонита при рвоте эвакуируется содержимое кишечника, живот сильно вздут, перистальтику определить невозможно даже при прослушивании фонендоскопом. Нервная система реагирует на интоксикацию адинамией. Пациент при этом может пребывать в эйфории, не чувствуя боли. У него наблюдается спутанность сознания, бред.

На самой сложной, терминальной стадии развития перитонита состояние пациента становится чрезвычайно тяжелым: кожный покров и слизистые оболочки приобретают нездоровый синюшный, бледный или желтоватый оттенок, язык пересушен, на его поверхности появляется темный густой налет. Наблюдается также выраженная отечность внутренних органов, вследствие чего нарушается процесс выведения мочи, развивается одышка, сердцебиение усиливается до критических показателей, периодически больной теряет сознание. Данная стадия считается крайне опасной и при этом прогнозы даются весьма неутешительные. При отсутствии лечения пациент погибает в течение суток. Ниже рассмотрим мочевой перитонит, стадии развития и клинику.
Мочевой перитонит
Повреждения мочеточников, перфорация мочевого пузыря могут стать причиной развития так называемого «мочевого» перитонита, который характеризуется изливание мочи в брюшную полость. Тем не менее, подобные явления часто остаются нераспознанными в ходе оперативных вмешательств — только у 4 из 23 женщин ранение мочеточников были опознаны интраоперационно, у 16 больных с мочеполовыми свищами – они образовались в результате неустановленной при операции травмы органов мочевыделения. Об их повреждении свидетельствует истечение мочи через разные периоды времени после операций.
Полные разделения мочеточников заканчиваются, как правило, незаживающими рубцовыми стенозами и свищами, которые вызывают гидронефротические изменения и мочевые перитониты.
Когда моча проливается в околомочеточниковое пространство, она может инкапсулироваться фиброзной капсулой, таким образом, формируется уринома, которая часто занимает все забрюшинное пространство и может опускаться в область таза. При этом развивается недомогание, боль в соответствующей части живота, а иногда симптоматика острого живота. Подобное образование, возникшее при травмах мочеточника, почти у каждого второго больного вызывает серьезные деструктивные изменения в почках и мочевых путях.

На стадии развития мочевого перитонита лечение хирургическое – люмботомия, сопровождающаяся опорожнением уриномы.
Действия хирургов такие же, как и при любом другом, отличие только в симптоматике и длительности патологического процесса.
Диагностика перитонита
Пальпация живота помогает выявить положительную перитонеальную симптоматику: Щеткина-Блюмберга, Меделя, Воскресенского, Бернштейна. Постукивание по нему характеризуется притуплением звуковых ощущений, что говорит о выпоте в свободной брюшине; аускультивная картина свидетельствует о снижении либо полном отсутствии любых кишечных шумов, прослушиваются симптомы «гробовой тишины», «шум плеска». Вагинальное и ректальное исследование при данной патологии позволяет заподозрить воспалительный процесс в малом тазу (пельвиоперитонит), присутствие экссудата в дугласовом пространстве или крови.
Обзорная рентгенография брюшины при перитоните, который обусловлен перфорацией органов, может указывать на наличие свободного газа (симптом «серпа») под диафрагмой; при кишечной непроходимости наблюдаются чаши Клойбера. Косвенным рентгенологическим признаком перитонита служит ограниченная экскурсия диафрагмы, ее высокое стояние и присутствие выпота в плевральном синусе. Свободная жидкость в брюшине быть определена при проведении ультразвукового исследования.
Изменения в лабораторных анализах крови при перитоните (лейкоцитоз, увеличение СОЭ, нейтрофилез) говорят о гнойной интоксикации.
Лапароцентез
Кроме того, при диагностики данной патологии проводится лапароцентез, который представляет собой пункцию брюшной полости, а также диагностическая лапароскопия. Данный методики диагностирования перитонита показаны в случаях неопределенности и позволяют выявить причину и характер патологического процесса.

Лечение перитонита – методики и лекарства
При диагностике перитонита должны учитываться не только симптомы заболевания. Диагноз ставят на основе лабораторных исследований крови (существенный лейкоцитоз), УЗИ и рентгена брюшины (выявляется область скопившихся экссудатов). При сомнительных диагностических данных хирург должен провести пункцию и лапароскопию.
Этапы операции
Лечение гнойных перитонитов сводится, как правило, к скорейшему проведению оперативного вмешательства. При этом операция состоит из следующих этапов:
- Подготовка, при которой проводится подача наркоза и очищение кишечника.
- Устранение главной причины развития перитонита, которое может представлять собой резекцию язвы, иссечение аппендикса и т. п.
- Удаление из брюшины экссудата и промывание при помощи антисептических средств.
- Установка дренажа для последующего оттока накапливающейся жидкости.
- Кроме хирургического вмешательства, пациенту назначается медикаментозная терапия.
- Борьба с инфекционным заражением включает в себя прием антибактериальных средств («Ампициллин», «Цефтриаксон», «Гентамицин»).
- Детоксикация, которая представляет собой вливание внутривенно хлористого кальция, гемодеза, раствора рингера или глюкозы. В случае необходимости проводится плазмаферез и гемосорбция.
- Восстановительные мероприятия дл нормализации состава крови, при которых больному назначаются белковые препараты («Гидролизин», «Альбумин»), плазма, витамин К.
- Предупреждение дальнейшего накопления в брюшной полости лишней жидкости. При этом пациенту назначают диуретики («Фуросемид», «Лазикс»).
- Симптоматическое лечение, которое включает в себя прием противорвотных медикаментозных средств («Церукал»), нестероидных лекарств («Ибупрофен»), ликвидацию пареза кишечника («Прозерин»).
В случаях разлитого перитонита часто проводится несколько хирургических вмешательств до полного подавления экссудации. И хотя медицинская наука и практика достигла на сегодняшний день довольно высокого уровня, тотальный воспалительный процесс в брюшине провоцирует летальный исход практически в 50% случаев. При отграниченном, местном перитоните смерть наблюдается лишь в 5% случаев, в основном, у пациентов с несостоятельностью иммунитета и сильным истощением.
Послеоперационное восстановление пациентов включает антибактериальную и инфузионную терапию, введение иммунокорректоров, озонированных растворов и переливание лейкоцитарной массы. Для противомикробной терапии используется комбинация аминогликозидов, цефалоспоринов и метронидазола, что обеспечивает воздействие на весь спектр потенциальных возбудителей.
Профилактика и прогноз перитонита
Успех терапии данного патологического состояния во многом зависит от сроков выполнения оперативного вмешательства и полноты объема послеоперационного лечения. Летальность в случаях обширного перитонита крайне высока – погибает практически каждый второй пациент, и смерть при этом наступает от выраженной гнойной интоксикации и недостаточности всех органов.
Поскольку основная масса перитонитов являются вторичными, профилактика их требует незамедлительной диагностики и терапии основной патологии — язвы желудка, аппендицита, холецистита, панкреатита и др. Предотвращение послеоперационного перитонита должно включать адекватный гемостаз, санацию брюшины, оценку состоятельности анастомозов.
причины, симптомы, диагноз, назначенное лечение, восстановительный период
Перитонит — достаточно серьезное заболевание, чреватое для пациента не только рядом осложнений, но и большой возможностью летального исхода. Знать симптомы разлитого перитонита обязательно каждому. Кроме признаков, рассмотрим характеристику, причины развития, разновидности заболевания, особенности диагностики, лечения и профилактики.
Что это за заболевание?
Разлитой перитонит — воспалительный процесс, который затрагивает париетальный и висцеральный листки брюшины. Может иметь как асептическое, так и бактериальное происхождение. В первую очередь связан с тяжелым общим состоянием больного. Это обуславливается полиорганной недостаточностью.
Обратимся к анатомии, чтобы лучше понять, что такое разлитой перитонит. Листки брюшины являются серозными оболочками, состоящими из мезотелия — однослойного вида эпителия. Разделяются они на две категории:
- Висцеральный эпителий — покрывает внутренние органы брюшины.
- Париетальный (или же пристеночный) — выстилает стенки самой брюшной области.
Как только возникает воспаление в брюшине, серозная оболочка тут же старается оградить от воспалительного очага здоровые соседние ткани путем создания так называемых спаек. Это локальный перитонит. В случае когда такое заграждение безуспешно (воспаление распространяется на соседние области), процесс уже обретает обширный, диффузный характер. Развивается разлитой перитонит.
Статистка гласит, что в немедленном хирургическом вмешательстве нуждаются 15-20 % пациентов, поступивших в больницы с диагнозом «перитонит». Смертность среди заболевших высока — 40-50 % случаев.
Разлитой перитонит брюшной полости медики относят к группе патологий под общим названием «острый живот». То есть к острым формам, требующим незамедлительного хирургического вмешательства.
Причины асептического перитонита
Разлитой гнойный перитонит считается асептическим, если причина воспаления не связана с чужеродными патогенными микроорганизмами. Так что же вызывает заболевание?
Выделяется несколько причин:
- Влияние ферментов поджелудочной железы. Проявляет себя при остром панкреатите, травмах брюшины.
- Гемоперитонеум — выделение крови во внебрюшинное пространство. Причины те же.
- Разрыв кисты яичника.
- Воздействие бариевой смеси. Крайне редкий случай. Это выход смеси бария за пределы ЖКТ. Она применяется при рентген-обследовании желудочно-кишечной системы.
Причины бактериального перитонита
Асептическая форма болезни, надо сказать, довольно редкая. Самые распространенные причины разлитого диффузного перитонита — разрыв полых органов, операции, травмы, которые вели за собой повреждение органов брюшины и вход в нее инфекции.
Наиболее часто встречающиеся возбудители бактериальной формы болезни — следующие:
- Собственная неспецифическая условно патогенная микрофлора, населяющая желудочно-кишечный тракт.
- Разновидности синегнойной палочки.
- Кишечная палочка.
- Туберкулезная микобактерия (палочка Коха).
- Гонококк (возбудитель гонореи) и проч.

Первичный путь возникновения болезни
Это достаточно редкая разновидность разлитого перитонита брюшной области: встречается в 1,5 % случаев. Развивается в случае, когда бактерии, вирусы и грибки попадают в брюшину тремя путями:
- Лимфогенный. С лимфой по лимфатическим сосудам.
- Гематогенный. С током крови.
- Перитубарный. По маточным трубам у женщин.
В данном случае болезнь могут вызывать и такие микроорганизмы, как возбудители туберкулеза, гонореи, сальпингиты.
Вторичный путь возникновения болезни
Разлитой гнойный перитонит чаще всего является следствием иного патологического процесса. То есть является вторичной патологией при:
- Осложнениях заболеваний, затронувших желудок, двенадцатиперстную кишку, печеночную и поджелудочную зону. Чаще всего острый разлитой перитонит вызывает гнойный аппендицит (лопнувший и истекающий гноем аппендикс).
- Осложнениях заболеваний, поражающих тонкую кишку. Это прободение дивертикула, опухоли, острая непроходимость тонкого кишечника, тромбы в брыжеечных сосудах.
- Заболеваниях толстого кишечника. В частности, перфорации его отделов при НЯК, болезни Крона, брюшнотифозных язвах, острой кишечной непроходимости.
- Травмах органов брюшной полости с последующим выходом из них инфицированной массы.
- Послеоперационных последствиях. Это повреждение хирургом стенок органов, несостоятельные анастомозы, прорезывание швов и лигатур.
Классификация болезни
В медицинском мире существует несколько градаций форм данного заболевания. Кратко их представим.
По причине возникновения:
- Травматическая.
- Постоперационная.
- Перфоративная.
- Инфекционная.
По наличию/отсутствию патогенных микроорганизмов:
- Бактериальная.
- Асептическая.
По характеру возникновения:
- Первичная.
- Вторичная.
По распространенности на анатомические области брюшины:
- Локальный (или местный).
- Ограниченный.
- Диффузный (распространенный).
По характеристике воспаления:
- Разлитой серозный перитонит.
- Геморрагический.
- Разлитой фибринозный перитонит.
- Гнойный перитонит.
По типу излившегося в брюшину содержимого:
- Каловый.
- Мочевой.
- Желчный.
- Геморрагический.
Фазы развития заболевания
Разлитой фибринозно-гнойный перитонит, как и другие формы болезни, развивается в несколько фаз:
- Реактивная.
- Токсическая.
- Терминальная.
Каждая из них выделяется особенной симптоматикой. Поэтому есть смысл представить стадии детально.

Симптоматика реактивного этапа
В первые сутки поражения разлитой острый перитонит практически никак не проявляется. Если пациент чувствует себя плохо, это связывается с основным заболеванием.
Далее реактивная стадия болезни начинает проявлять себя следующим образом:
- Сильные боли в области брюшины.
- Рвота содержимым желудка.
- Повышение температуры тела.
- Увеличенный пульс.
- Беспричинно учащенное дыхание.
- Сухость во рту. Более того, больной жалуется на постоянную жажду.
- Пациент находится в неестественной скованной позе. Чаще всего это положение эмбриона. Связано с тем, что в такой позе боль немного утихает.
По мере того как воспалительный процесс распространяется на новые области, состояние больного начинает меняться, ухудшаться:
- Человек практически не дышит животом — это становится для него болезненным.
- При пальпации специалист определяет, что мышцы брюшной передней стенки напряжены.
- Резко положительный перитонеальный симптом (Щеткина — Блюмберга).
- При влагалищном и прямокишечном исследовании в тазовой брюшине появляется резкая боль.
По окончании вторых суток может настать мнимое улучшение состояния с ослаблением симптомов.
Жидкость в брюшинной области в это время будет прозрачной — фиброзно-серозного или просто серозного типа. На реактивной стадии ее количество быстро увеличивается, а к ее концу она уже становится гнойного характера.
Симптоматика токсического этапа
Фаза наступает спустя 24-72 часа от начала развития болезни. Прежде всего характеризуется резким ухудшением состояния пациента. Симптомы отмечаются следующие:
- Увеличение температуры тела.
- Потеря сознания.
- Изменение частоты дыхания. Само оно становится шумным.
- Слабый пульс. Иногда практически нитевидный.
- Человека постоянно мучает жажда.
Внешние проявления:
- Лицо больного напоминает так называемую «маску Гиппократа» — осунувшееся, впавшие щеки, ввалившиеся глаза.
- Сухие губы.
- Язык также сухой, обложенный налетом сероватого оттенка.
- Пациент не дышит животом.
- Живот при пальпации доскообразный (из-за напряжения мышц).
Могут прибавиться и следующие симптомы:
- Уменьшение количества выделяемой организмом мочи.
- Вздутие живота.
- Потеря сознания.
- Отсутствие перистальтики кишечного тракта из-за его пареза.
Ультразвуковое исследование показывает наличие свободной жидкости в брюшной полости. Ее характер может быть гнойно-геморрагическим или гнойно-фиброзным.

Симптоматика терминального этапа
Терминальной называется фаза, начинающаяся спустя 72 часа от начала болезни. Характеризуется крайне тяжелым состоянием больного. Основные признаки следующие:
- Человек обездвижен.
- Угнетенное сознание (до комы).
- Интоксикация организма видна по усугубившимся признакам предыдущей стадии.
- Симптомы полиорганной недостаточности.
- Нитевидный пульс.
- Кожные покровы синюшные, сероватые, очень бледные.
- Слабое дыхание (порой требуется поддержание жизнедеятельности больного с помощью устройства искусственной вентиляции легких).
- Почечная недостаточность выражается в резком снижении объема выделяемой мочи или в полном отсутствии урины.
- Рвота уже кишечным содержимым (выделяется каловым запахом).
- Прогрессирующий парез кишечника.
- Одно из опасных проявлений — септический шок.
- Мышцы брюшного пресса заметно слабеют (в отличие от крайне напряженного состояния в предыдущей стадии).
Летальный исход на этой стадии болезни составляет 50 % случаев.
Диагностика заболевания
Лучшее спасение от летального исхода — ранняя диагностика перитонита. Включает в себя следующие мероприятия:
- Сбор анамнеза — связь состояния с травмами, операциями на органах брюшины и проч.
- Оценка жалоб пациента, выраженной клинической симптоматики.
- Пальпация живота. Доктор обращает внимание на перитонеальные симптомы и напряжение мышц пресса.
- Анализ крови общеклинический. Исследование помогает выявить начавшийся воспалительный процесс по ускорению СОЭ, сдвигу лейкоцитарной формулы.
- Анализ крови биохимический. Патологию возможно выявить по повышенным острофазовым маркерам.
- Обзорное рентген-обследование брюшины. В случае перфорации полого органа будет виден свободный воздух в полости.
- УЗИ органов брюшины. Показывает наличие свободной жидкости.
- Компьютерная томография.
- Диагностическая лапароскопия. Метод применим в том случае, если вышеперечисленные исследования не позволяют поставить точный диагноз.
- Бакпосев содержимого брюшной полости. Установление типа патогенного микроорганизма, который вызвал гнойное воспаление. Это необходимо для определения его чувствительности к определенным антибиотикам.

Лечение болезни
Успешность терапии зависит от вовремя определенного диагноза. Лечение разлитого перитонита подразумевает следующие мероприятия:
- Хирургическое вмешательство. Операция при разлитом перитоните — удаление или резекция (удаление определенной части) гнойно измененных органов. Далее брюшная полость промывается, обрабатывается антисептиками. Открывают брюшину срединной лапаротомией (разрезом по срединному контуру живота). Методика позволяет тщательно осмотреть брюшную полость, получить доступ ко всем воспаленным органам, санировать внутреннее пространство.
- Устранение паралитической непроходимости кишечника с помощью ряда медикаментов.
- Декомпрессия желудочно-кишечной системы.
Послеопарационный период
Восстановительный этап (после операции) включает в себя следующие мероприятия:
- Вливание растворов, способных восстановить кислотно-щелочной, водный, электролитный баланс в организме больного.
- Восстановление функций печени, почек, поджелудочной железы, поддержка их жизнедеятельности.
- Медикаментозная терапия — введение антибиотиков. Используются лекарства, к которым чувствителен выявленный микроорганизм-возбудитель.
Пациенту, перенесшему разлитой перитонит, специалисты советуют строго придерживаться следующих рекомендаций:
- Профилактика дисбактериоза — прием пробиотиков и эубиотиков.
- Правильное питание — отказ от пищи с высоким содержанием сахара, хлебобулочных изделий.
- Преобладание в меню еды с высоким содержанием клетчатки, молочной и кисломолочной продукции.

Возможные осложнения
На фоне разлитого перитонита часто развиваются и следующие патологии:
- Острая почечная недостаточность.
- Обезвоживание организма.
- Токсический шок.
- Пневмония застойного типа.
Разлитой перитонит — опасное, стремительно развивающееся заболевание с высокой вероятностью летального исхода. Вместе с тем нет каких-либо специфических мер профилактики, способных обезопасить от этой болезни. Врачи советуют придерживаться здорового образа жизни, своевременно бороться даже с кажущимися несерьезными недугами, не заниматься самолечением, а при обнаружении тревожных симптомов срочно обращаться за квалифицированной медицинской помощью.
перитонит
ПЕРИТОНИТ
001. Самой частой причиной перитонита является:
а) острый аппендицит
б) прободная язва
в) сальпингит
г) странгуляция тонкой кишки
д) рак желудка
Правильный ответ: а
002. Реактивная стадия перитонита продолжается:
а) 4-6 часов
б) 24 часа
в) 48 часов
г) 72 часа
д) более 72 часов
Правильный ответ: б
003. При первичном перитоните инфицирование брюшины происходит:
а) при перфорации язвы желудка
б) при перфорации червеобразного отростка
в) при аднексите
г) гематогенным путем
д) при ранении кишечника
Правильный ответ: г
004. Для перитонита не характерно:
а) напряжение мышц брюшной стенки
б) симптом Курвуазье
в) учащение пульса
г) задержка отхождения газов
д) рвота
Правильный ответ: б
005. Для перитонита не характерно:
а) тахикардия
б) сухой язык
в) напряжение мышц передней брюшной стенки
г) отсутствие перистальтики кишечника
д) диарея
Правильный ответ: д
006. Основным симптомом перитонита является:
а) рвота
б) боли в животе
в) кровавый стул
г) задержка стула и газов
д) напряжение мышц передней брюшной стенки
Правильный ответ: д
007. Перитонит может быть следствием перечисленных заболеваний, кроме:
а) перфорации дивертикула Меккеля
б) болезни Крона
в) стеноза большого дуоденального соска
г) рихтеровского ущемления грыжи
д) острой кишечной непроходимости
Правильный ответ: в
008. Меньше всего поддиафрагмальному абсцессу соответствует:
а) боль в правой половине грудной клетки и верхних отделах живота, связанная с дыханием
б) болезненность при надавливании в области нижних ребер
в) гектическая температура
г) чаши Клойбера при рентгенографии брюшной полости
д) расширение границ печеночной тупости
Правильный ответ: г
009. При поддиафрагмальном абсцессе может иметь место все, кроме:
а) снижения дыхательной экскурсии легких
б) высокого стояния купола диафрагмы
в) содружественного выпота в плевральную полость
г) болей, иррадиирующих в надключичную область
д) диареи
Правильный ответ: д
010. Лучшим вариантом лечения поддиафрагмального абсцесса является:
а) консервативное лечение
б) внебрюшинное вскрытие и дренирование
в) лапаротомия, вскрытие и тампонирование полости
г) пункция гнойника толстой иглой под контролем УЗИ
д) все перечисленное верно
Правильный ответ: г
011. Лучшим способом вскрытия поддиафрагмального абсцесса является:
а) тораколапаротомия
б) люмботомия
в) двухмоментный чрезплевральный доступ
г) лапаротомия по Федорову
д) внеплевральный внебрюшинный способ
Правильный ответ: д
012. При абсцессе дугласова пространства показано:
а) пункция через брюшную стенку
б) лечебные клизмы
в) вскрытие через брюшную стенку
г) пункция, вскрытие и дренирование через прямую кишку
д) консервативное лечение
Правильный ответ: г
013. Срединную лапаротомию необходимо проводить при:
а) разлитом перитоните
б) местном неотграниченном перитоните
в) абсцессе дугласова пространства
г) аппендикулярном инфильтрате
д) остром аппендиците
Правильный ответ: а
014. Окрашенная желчью жидкость в брюшной полости наблюдается во всех случаях, кроме:
а) перфорации желчного пузыря
б) разрыва нагноившейся эхинококковой кисты печени
в) длительной механической желтухи
г) перфорации язвы 12-перстной кишки
д) спонтанного желчного перитонита
Правильный ответ: б
015. Окрашенный кровью экссудат в брюшной полости наблюдается всегда, кроме:
а) туберкулезного перитонита
б) нарушения внематочной беременности
в) мезентериального тромбоза
г) острого панкреатита
д) перекрученной кисты яичника
Правильный ответ: а
016. Фибринозных наложений на брюшине не бывает при перитоните:
а) серозном
б) фибринозном
в) гнойном
г) гнилостном
д) каловом
Правильный ответ: а
017. Акушерский перитонит чаще всего возникает после
а) родов
б) раннего самопроизвольного выкидыша
в) кесарева сечения
г) искусственного аборта
д) позднего самопроизвольного выкидыша
Правильный ответ: в
018. При токсической стадии гинекологического перитонита отмечается все, кроме:
а) тахикардии (до 120 в минуту)
б) выраженной одышки
в) отсутствия болезненности при пальпации передней брюшной стенки
г) гипотонии
д) олигурии
Правильный ответ: в
019. Клинические признаки перитонита
а) вздутие живота
б)парез кишечника
в)прогрессирующая тахикардия
г)все перечисленное
д)ничто из перечисленного
Правильный ответ: г
020. Возникновению послеоперационного перитонита способствует все, кроме
а) недостаточности швов
б) инфицирования брюшной полости во время операции
в) некроза ткани культи дистальнее лигатуры (при больших культях)
г) недостаточно тщательного гемостаза
д) продолжительности операции до 2,5-3 часов
Правильный ответ: д
021. Для перитонита после кесарева сечения на фоне хорионамнионита характерно:
а) выраженная интоксикация
б) рецидивирующий парез кишечника
в) появление симптоматики на б-8-е сутки после операции
г) выраженная интоксикация и рецидивирующий парез кишечника
д) все ответы правильные
Правильный ответ: г
022. При разлитом гнойном перитоните аппендикулярного происхождения применяются:
а) срединная лапаротомия
б) аппендэктомия
в) промывание брюшной полости
г) дренирование брюшной полости
д) все перечисленное
Правильный ответ: д
023. Промывание брюшной полости показано при:
а) установленном диагнозе аппендикулярного инфильтрата
б) периаппендикулярном абсцессе
в) гангренозном аппендиците и местном отграниченном перитоните
г) воспалении лимфоузлов брыжейки тонкой кишки
д) разлитом перитоните
Правильный ответ: д
024. При диффузном гнойном перитоните аппендикулярного происхождения показано:
а) аппендэктомия и санация брюшной полости
б) коррекция водно-электролитных нарушений
в) антибактериальная терапия
г) полное парентеральное питание в течение 1-2 суток после операции
д) все перечисленное
Правильный ответ: д
025. Абсцесс дугласова пространства после аппендэктомии характеризуется всеми признаками, кроме:
а) гектической температуры
б) болей в глубине таза и тенезмов
в) ограничения подвижности диафрагмы
г) нависания стенок влагалища или передней стенки прямой кишки
д) болезненности при ректальном исследовании
Правильный ответ: в
026. В лечении разлитого перитонита аппендикулярного происхождения основное значение имеет:
а) устранение источника перитонита
б) антибактериальная терапия
в) коррекция водно-электролитных нарушений
г) санация брюшной полости
д) все перечисленнное
Правильный ответ: д
027. У больной на 7 день после операции по поводу острого гангренозного аппендицита с тазовым расположением отростка типичным доступом, диагностирован тазовый абсцесс. Ваша лечебная тактика?
а) лапаротомия, санация брюшной полости
б) дренирование абсцесса через послеоперационную рану в подвздошной области
в) дренирование абсцесса через задний свод влагалища
г) консервативная терапия, включая антибиотики
д) пункция абсцесса через переднюю брюшную стенку под контролем ультразвука
Правильный ответ: в
028. У б-го, после аппендэктомии на 7 сутки боли в правой половине грудной клетки, ознобы. R-гр–плеврит справа, высокое стояние купола диафрагмы, ограничение его подвижности. УЗИ: под диафрагмой жидкостное образованиею. Диагноз?
а) правостороннюю пневмонию
б) поддиафрагмальный абсцесс
в) острый холецистит
г) острый панкреатит
д) перитонит правых отделов живота
Правильный ответ: б
029. Разлитой гнойный перитонит может быть следствием всех заболеваний, кроме:
а) перфорации дивертикула Меккеля
б) деструктивного аппендицита
в) стеноза большого дуоденального соска
г) рихтеровского ущемления грыжи
д) острой кишечной непроходимости
Правильный ответ: в
030. Для поздней стадии перитонита характерно все, кроме:
а) вздутия живота
б) гиповолемии
в) исчезновения кишечных шумов
г) гипопротеинемии
д) усиленной перистальтики
Правильный ответ: д
031. Как устанавливается диагноз общего перитонита до операции?
а) рентгенологически
б) анамнестически
в) лабораторным определением признаков воспалительной реакции
г) по клиническим признакам
д) по уровню секреции желудочного сока
Правильный ответ: г
032. Среди осложнений острого перитонита встречается шок, сепсис, шоковое легкое, пневмония. Что еще Вы можете отнести к характерным осложнениям?
а) печеночно-почечную недостаточность
б) гиперкоагуляцию
в) диспротеинемию
г) острое расширение желудка
д) тромбоэмболию легочной артерии
Правильный ответ: а
033. Стадии развития перитонита? Все, кроме:
а) реактивная
б) функциональная
в) терминальная
г) токсическая
Правильный ответ: б
034. Укажите дополнительный метод лечения острого гнойного перитонита, наиболее часто применяемый в послеоперационном периоде?
а) дренирование грудного лимфатического протока с лимфосорбцией
б) гемосорбция
в) внутривенный форсированный диурез
г) эндолимфатическое введение антибиотиков
д) локальная внутрижелудочковая гипотермия
Правильный ответ: в
035. У больного с недостаточностью кровообращения II-III степении меется картина разлитого перитонита 5 суточной давности. Какова лечебная тактика?
а) срочная операция после 24-х часовой подготовки
б) экстренная операция после введения сердечных средств
в) экстренная операция после кратковременной 2-3-х часовой инфузионной терапии
г) операция после полной ликвидации дефицита компонентов ОЦК, электролитов белка
д) экстренная операция немедленно после установления диагноза
Правильный ответ: в
036. Пути введения антибиотиков у больных с разлитым перитонитом в послеоперационном периоде все, кроме:
а) подкожно
б) внутримышечно
в) внутривенно
г) внутриартериально
д) внутрибрюшинно
Правильный ответ: а