Отек и покраснение ног – что делать?
Как приятно чувствовать себя легко, не испытывать тяжести в ногах даже к вечеру сложного дня. К сожалению, похвастаться этим могут немногие. Большинство из нас после целого дня на ногах или в офисе чувствуют боли, тяжесть, усталость… А если ноги еще и отекают, приятного вечера не получается. Так что же делать, если у вас регулярно отекают и краснеют ноги? Конечно, обратиться за помощью!
Доктор, что со мной?
Если ноги (или одна нога) отекли и покраснели, рекомендуем обратиться к врачу. Особенно если отеки возникают регулярно. Как считают специалисты, отеки — это не норма. Даже если вы весь день стоите на ногах и устаете, наличие повторяющихся отеков все равно говорит об определенных нарушениях.
Не занимайтесь самолечением, особенно если отмечаете покраснение на ноге и боль. Подобное состояние может быть следствием травмы на которую вы в первый момент не обратили внимания. А может говорить о наличии серьезного заболевания (в том числе тромбофлебита), при котором надо как можно быстрее получить профессиональную медицинскую помощь.
Причин для отека и покраснения ноги может быть несколько.
Заболевание суставов
Некоторые заболевания суставов сопровождаются отеками и покраснениями кожи в области больного сустава. Если это хроническое заболевание, то пациенты знают о нем и обращают внимание. Но бывают и травмы, которые проявляются этими симптомами.
Травмы сустава всегда сопровождаются болью. Если она не сильная, если сустав не распух и контуры его не изменены, можете забинтовать ногу эластичным бинтом и обратиться к врачу. Если боль сильная, не проходит в покое, если сустав деформирован, нога сильно покраснела и отекла, это говорит о том, что за медицинской помощью надо обратиться незамедлительно.
Аллергия
Многие аллергические реакции, например, на укусы насекомых, сопровождаются покраснением кожи и отеком. В случае аллергии пациент обычно жалуется на покраснение на ногах и зуд. С наступлением теплого времени года надо особенно внимательно следить за своим состоянием: насекомые могут скрываться в траве. В случае выраженной реакции неприятные симптомы можно снять, приняв антигистаминный препарат. Если оставить аллергию без внимания, то избавление от неприятных симптомов будет идти очень долго.
В случае выраженной реакции неприятные симптомы можно снять, приняв антигистаминный препарат. Если оставить аллергию без внимания, то избавление от неприятных симптомов будет идти очень долго.
«Сердечные» отеки
При заболеваниях сердечно-сосудистой системы, в частности при сердечной недостаточности, тоже возникают отеки, которые в некоторых случаях могут сопровождаться покраснениями ног. В этом случае отеки усиливаются, если на улице жарко, если человек много времени проводит на ногах. А вот в состоянии покоя отеки спадают. На ощупь нога в районе отека мягкая.
Интересно, что сердечные отеки могут пройти и сами собой, если работа сердца в какой-то момент улучшится или пациент снизит уровень активности. Однако их появление говорит о том, что нужно обратиться к кардиологу.
Варикоз
Варикоз — одна из наиболее частых причин формирования отеков. Из-за ослабления тонуса венозных стенок кровь в сосудах застаивается, и давление жидкости в сосудах увеличивается. Эту ситуацию организм пытается урегулировать самостоятельно, и в результате часть жидкости выходит в окружающие сосуд ткани.
Эту ситуацию организм пытается урегулировать самостоятельно, и в результате часть жидкости выходит в окружающие сосуд ткани.
«Варикозные» отеки обычно усиливаются к вечеру. Чтобы облегчить состояние, нужно лечь и приподнять ноги. Можно также надеть компрессионный трикотаж (если он у вас есть) или сделать несколько упражнений, чтобы активизировать ток крови. Полезно также сделать контрастные ванночки.
Но если вы обратили внимание на сочетание покраснения кожи на ногах и отека, рекомендуем обратиться к врачу. Это может быть проявлением тромбофлебита — опасного состояния, когда просвет вены закрывается тромбом, кровяным сгустком. В результате кровоток по такому сосуду прекращается.
Тромбофлебит нуждается в обязательном лечении у специалиста. Если в просветах вены формируются тромбы, значит, в одном из сосудов может образоваться и флотирующий тромб. Он способен передвигаться по кровяному руслу, и в итоге может закупорить легочные сосуды.
Итак, если у вас сильно покраснели и отекли ноги, если покраснение на ноге сопровождается болью, поспешите к врачу.
Отеки ног — причины почему отекают ноги
Лишь у 10% пациентов возникает необходимость более интенсивного обследования, включающего лабораторные и визуализирующие методы. Понимание механизма развития отека позволяет врачу не только поставить корректный диагноз, но и назначить правильное лечение.
Лечение хронического отека нижних конечностей преследует не столько косметические задачи, сколько обеспечение нормальной жизнедеятельности кожи и мягких тканей.
Клинически это проявляется нарушением цвета кожных покровов она приобретает синюшный оттенок, а так же становиться более плотной. Кроме того, богатая протеинами отечная жидкость служит хорошей питательной средой для разнообразных микроорганизмов, вызывающих воспаление. Таким образом, это является серьезной мотивацией к началу лечения.
Причины почему возникают отеки ног
Выделить какую нибудь основную причину крайне затруднительно. В основном отеки ног возникают:
Отеки ног , связанные с варикозной болезнью, могут быть как на одной, так и на обеих ногах. В случае если варикоз прогрессирует на одной ноге отек обычно, ассиметричный. Варикозный отек локализован в области голени (ниже колена). Стопа, как правило, не отекает. Типичным признаком варикозного отека это то, что он проходит или значительно уменьшается после ночного отдыха. При длительном сдавливании пальцем кожи в области голени (ниже колена) остаются характерные ямочки. Жалобы могут варьировать от простого чувства тяжести от отечности до ощущения тупой распирающей боли. При осмотре можно обнаружить другие проявления варикозной болезни: варикозное расширение и изменения кожи в виде синюшности, уплотнения или др.
Варикозный отек локализован в области голени (ниже колена). Стопа, как правило, не отекает. Типичным признаком варикозного отека это то, что он проходит или значительно уменьшается после ночного отдыха. При длительном сдавливании пальцем кожи в области голени (ниже колена) остаются характерные ямочки. Жалобы могут варьировать от простого чувства тяжести от отечности до ощущения тупой распирающей боли. При осмотре можно обнаружить другие проявления варикозной болезни: варикозное расширение и изменения кожи в виде синюшности, уплотнения или др.
Лимфедема (Лимфостаз), в отличие от патологии вен, проявляется отеком стопы и пальцев. Отек тыла стопы сравнивают с «подушкой», а пальцы — с «сосисками». Лимфатический отек после ночного отдыха, обычно, не уменьшается. В начальных стадиях заболевания на коже голени остаются ямки от сдавливания пальцами. В последующем, в результате развития уплотнения кожных покровов, мягкие ткани голени становятся плотными как панцирь. При лимфедеме не удается собрать в складку кожу на тыле стопы (обратная сторона подошвы).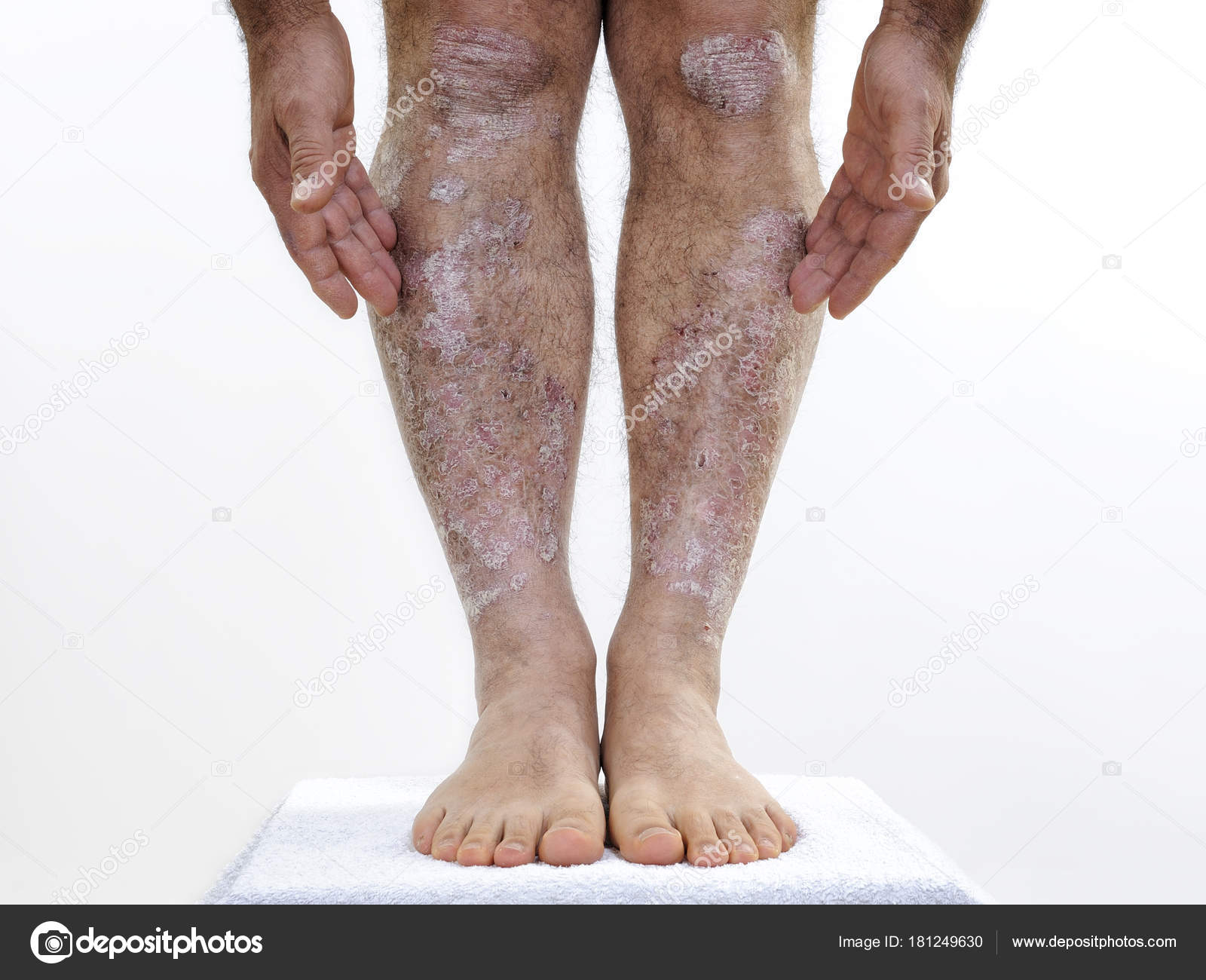
Заболевания сердца, почек, печени, эндокринной системы и длительная гормональная терапия вызывают системные (центральные) отеки, появляющийся на обеих нижних конечностях и локализующийся на голени. Отек симметричный и не захватывает тыл стопы и пальцы. При сдавливании пальцем остаются длительно не проходящие ямки. Жалобы пациентов связаны с основным заболеванием. Неприятные ощущения в ногах минимальны или полностью отсутствуют.
Позиционные (гиподинамические, ортостатические) отеки трудно отличить от системных. Основным дифференциально-диагностическим признаком в таких случаях служит ограниченная подвижность пациентов. Позиционные отеки ног часто возникают у пациентов, прикованных к креслам-коляскам. Внешне, такие отеки, выравнивают конический профиль голени и делают ее похожей на цилиндр. Жалобы у пациентов отсутствуют.
Отеки ног, связанные с приемом фармакологических препаратов, всегда двусторонние и симметричные. Интенсивность отечности может уменьшаться после ночного отдыха или подъема конечностей, и как правило такие отеки быстро проходят после отмены препаратов. Жалобы отсутствуют или минимальны.
Интенсивность отечности может уменьшаться после ночного отдыха или подъема конечностей, и как правило такие отеки быстро проходят после отмены препаратов. Жалобы отсутствуют или минимальны.
Так же увеличение объема нижних конечностей может быть связано не с отеком, а с нестандартным распределением жировой ткани. Это состояние называют липедемой.
Липедема передается по наследству и появляется уже в юношеском возрасте. Такие ноги часто сравнивают со «стволом дерева», отмечая аномально большую толщину лодыжек. Стопы остаются абсолютно нормальными. Ночной отдых, длительная компрессия и прием диуретиков эффекта не оказывают. Кожа и подкожная клетчатка при липедеме, в отличие от истинного отека, имеют рыхлую консистенцию. Жалобы минимальны, иногда пациенты отмечают повышенную чувствительность кожи к прикосновениям.
Принципы лечения венозных и лимфатических отеков
Конечно ввиду разнообразия причин развития отека, существует большое количество способов лечение, но постараемся выделить основные направления.Итак, если отекают ноги необходимо:
- Компрессионный эластический трикотаж (позволяет воздействовать на отек из вне и способствовать его уменьшению)
- Назначение препаратов улучшающих венозный тонус (за счет усиления тонуса вен быстрее происходит отток жидкости от ног).
- Немаловажным является изменение образа жизни и назначение диеты.
- Коррекция уровня жидкости в организме (ограничение приема соли, прием мочегонных препаратов и т.д.).
- Различные физиопроцедуры (лимфопресс, лимфодренирующий массаж, магнитотерапия и т.д.)
Варикозный дерматит профилактика и лечение
До трети человечества страдает от болезней вен.
Из-за этих патологий возникают разнообразные симптомы, начиная от тяжести в ногах и заканчивая болью. Также они провоцируют развитие других заболеваний.
У людей с венозной недостаточностью нередко развивается варикозный или застойный дерматит. Ещё его называют варикозной экземой.
Чаще всего такая патология поражает взрослых пациентов. Особенно с лишним весом. По последним исследованиям до 20% людей старше 70 лет страдают от разных форм варикозного дерматита.
Чем больше возраст, тем выше риск болезни.
Симптомы варикозного дерматита:
- Боль и тяжесть в ногах при долгой неподвижности в положении стоя
- Сильные отёки к концу дня
- Сухая, зудящая и раздражённая кожа вокруг больных вен
- Опухшая и покрасневшая кожа с затвердевшей поверхностью
Постепенно эти признаки распространяются вверх по ноге, а ещё к ним прибавляются новые проблемы:
- Потрескавшаяся, блестящая и зудящая кожа
- Красные и фиолетовые язвы на ногах ниже колен
- Изменение цвета кожи
- Бактериальная инфекция
Хотя язвы заживают, на их месте остаются шрамы.
В редких случаях варикозный дерматит поражает не только нижнюю половину ног, но и другие части тела.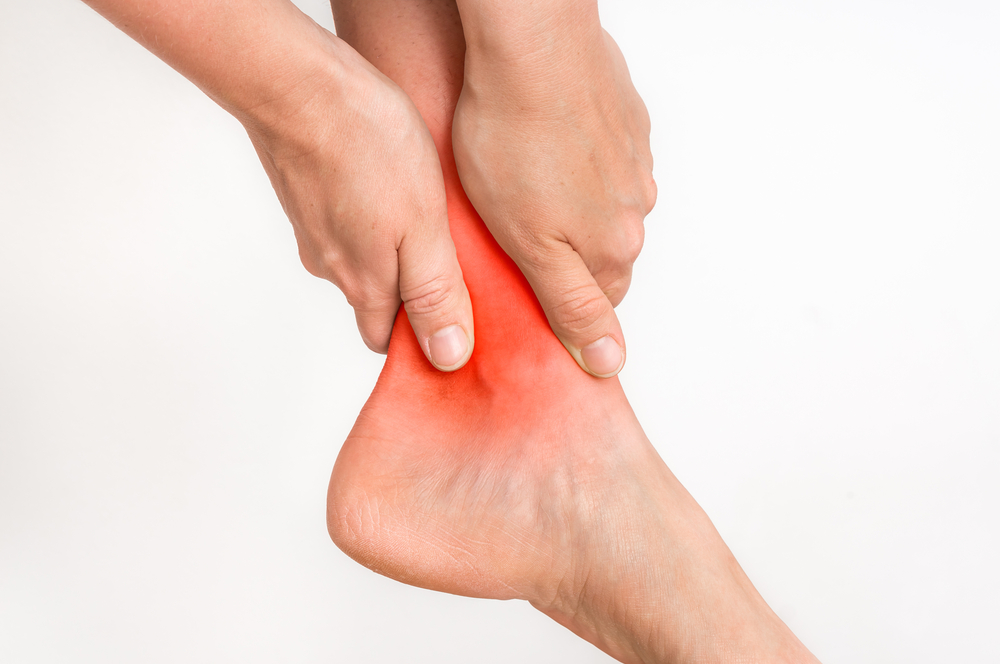
Без лечения болезнь вызывает осложнения.
На некоторых участках кожа твердеет, а её пигментация проникает глубоко внутрь тканей. Вены на ногах чешутся очень сильно. Порой кожа становится настолько чувствительной, что даже лёгкое прикосновение к ней причиняет сильную боль.
Эта патология не смертельна. Но она сильно влияет на качество жизни с ней нужно бороться уже на начальном этапе.
Для этого важно понимать причины возникновения варикозного дерматита.
Почему появляется зуд ног при варикозе?
Для начала несколько слов о кровообращении в венах.
По этим сосудам кровь возвращается к сердцу после передачи кислорода и питательных веществ органам и тканям.
В ногах кровообращение затруднено.
От ступней кровь должна двигаться вертикально и потому она часто скапливается из-за гравитации. Обычно эту проблему устраняют венозные клапаны. Эти мембраны пропускают кровь вверх. А вот потом клапаны закрываются и возвращают стекающую кровь в общий поток.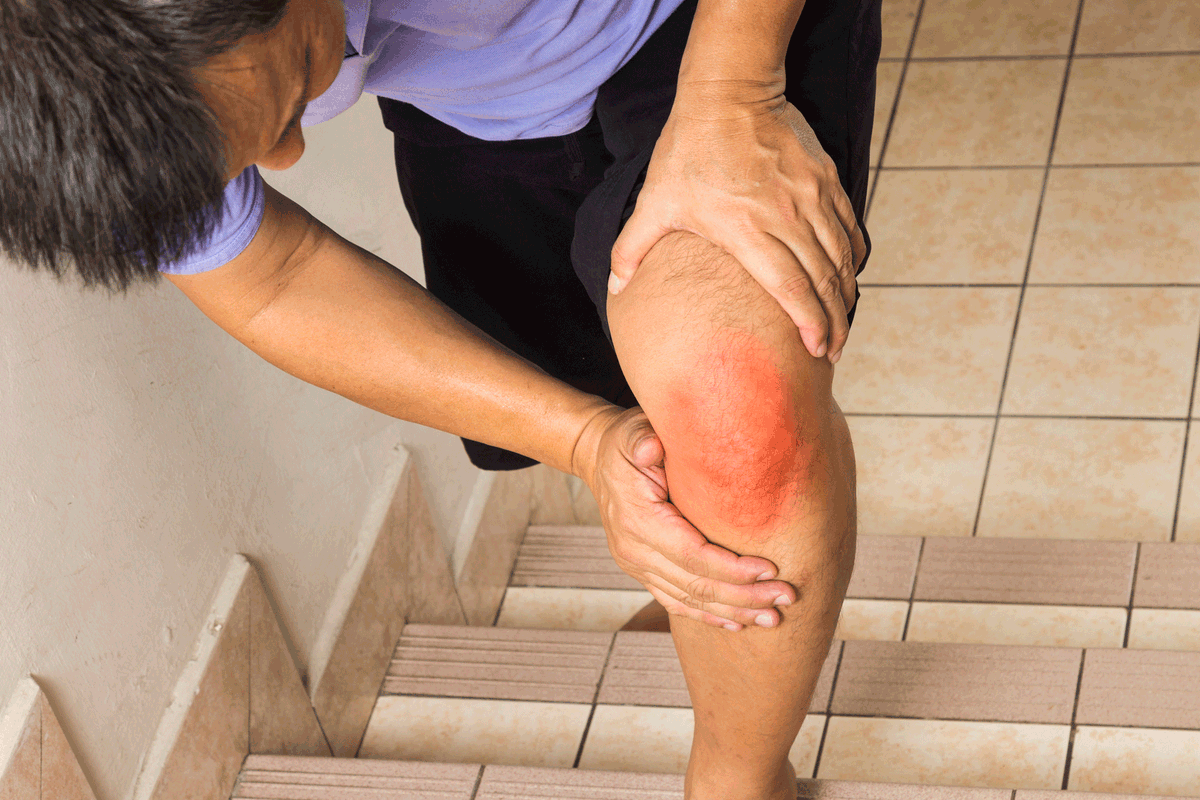
Но у многих людей клапаны ослаблены или повреждены. В результате в венах скапливается много крови, которая сильно давит на стенки сосудов, а часть её даже просачивается через них. Эта избыточная жидкость и клетки крови попадают в ткани.
Кожа реагирует на вторжение.
Начинается воспалительный процесс, отчего возникает зуд вен на ногах, отёки и другие симптомы.
Мы уже отметили, что вероятность варикозного дерматита во многом связана с возрастом. Для пациентов старше 70 лет она достигает 20%. У людей после 50 лет риск патологии 6-7%.
При хронической венозной недостаточности на развитие варикозной экземы влияют факторы:
- Трофические язвы
Вокруг этих незаживающих ран возникает дерматит, что повышает чувствительность к препаратам местного действия.
- Высокое кровяное давление или болезни сердца
Такие проблемы влияют на кровообращение. В результате возрастает риск застоя крови и расширения сосудов.
- Травмы и хирургические операции
Повреждения кожи снижают её защитные свойства, а потому при попадании жидкости в ткани быстрее начинаются воспалительные процессы.
- Тромбоз глубоких вен и тромбофлебиты
По статистике дерматит чаще развивается у пациентов с этими патологиями. При них нарушено кровообращение. Поэтому клетки крови нередко проникают в ткани.
Ещё риск варикозной экземы увеличивают некоторые особенности образа жизни:
- Сидячая или стоячая работа
- Недостаток упражнений
- Лишний вес
Больше всего дерматиту подвержены люди с ожирением и женщины, которые перенесли несколько беременностей. Эти факторы увеличивают давление на вены.
Зуд при варикозе обычно развивается на поздних стадиях болезни, когда в расширенных сосудах скапливается слишком много крови.
Поэтому терпеть этот симптом нельзя.
Что делать, если при варикозе чешутся ноги?
Ноги могут зудеть по множеству причин. Так что при появлении этого симптома в первую очередь необходимо обратиться к флебологу.
Так что при появлении этого симптома в первую очередь необходимо обратиться к флебологу.
Он подтвердит или опровергнет ваши предположения. Обычного одного осмотра у врача достаточно для получения точного диагноза, хотя в некоторых случаях проводятся дополнительные исследования.
При зуде вен на ногах доктора могут провести:
- Анализы крови
- Ультразвуковую диагностику
- Проверку работы сердца
Изредка нужны тесты на аллергию. Пациенты с варикозным дерматитом с высокой вероятностью пострадают от аллергических реакций.
Дальше врач назначает лечение.
Терапия против варикозной экземы позволяет облегчить симптомы патологии. Чаще всего используются:
- Компрессионные чулки
Эластичное бельё сжимает ноги и предотвращает расширение сосудов. Это улучшает циркуляцию крови. И уменьшает отток жидкости в ткани.
Применяются против разных видов инфекции.
- Антигистаминные препараты
Ослабляют зуд.
- Увлажнители кожи
Для сухой и потрескавшейся кожи доктора выписывают специальные кремы и мази.
- Хирургические процедуры
Если образуются язвы, то может потребоваться оперативное вмешательство. Сейчас при варикозном дерматите проводятся различные процедуры: склеротерапия, минифлебэктомия, лазерная коагуляция.
Обычно доктора назначают операции в крайних случаях, когда другие методы не помогают. Так что многие пациенты легко избавляются от симптомов патологии.
Однако некоторые люди ошибаются.
Они игнорируют проблему, и в результате болезнь достигает поздних стадий с большим количеством язв и другими осложнениями.
Поэтому важно знать их промахи. Чтобы благополучно вылечиться.
Чего нельзя делать, если чешутся вены на ногах при варикозе?
Порой люди борются с проблемой исключительно местными средствами — то есть ослабляют зуд, но не устраняют его причину.
Врачи не рекомендуют такой подход.
Даже когда неприятные ощущения исчезают, болезнь продолжает развиваться. В итоге из-за самолечения могут появиться язвы, а дерматит распространяется на всю ногу ниже колена.
Другая ошибка — использование народных методов. Исследования докторов не доказывают эффективность таких вариантов терапии, а значит, они редко дают результаты.
Лечение без диагноза опасно вдвойне. Ведь в таком случае пациент применяет непроверенные средства, и не знает, как они повлияют на неизвестную ему патологию.
В то же время дерматит при варикозе нельзя игнорировать. Иногда люди расчёсывают зудящую ногу, из-за чего инфекция быстро проникает в ткани. Возникает воспаление.
Если зудят вены, то опасно носить тесную одежду. Когда ткань плотно облегает кожу, она чешется ещё сильнее.
Подведём итог.
Основные ошибки при варикозном дерматите — это самолечение и игнорирование болезни.
Для устранения патологии сразу обратитесь к врачу.
Стадии и методы лечения венозного дерматита
Доктора выбирают метод терапии в зависимости от формы патологии:
- Острая или хроническая
Чаще всего пациенты страдают от острой варикозной экземы, при которой возникают основные симптомы и осложнения.
Хроническая форма встречается реже. В этом случае признаки болезни то обостряются, то ослабевают.
- Первичная или вторичная
Если трофические язвы не появились, то дерматит считается первичным. Вторичная экзема чаще всего сконцентрирована вокруг активных язв и потому называется периульцерозной.
- Неосложнённая и осложнённая
Названия говорят сами за себя. На ранних стадиях патология развивается без осложнений.
При осложнённом дерматите усиливаются воспалительные и застойные явления, обычно из-за несвоевременного и неэффективного лечения.
С первичной формой патологии врачи часто борются без операций. Развитую экзему так не устранить. Когда к симптомам заболевания добавляются осложнения, необходимо хирургическое вмешательство.
Развитую экзему так не устранить. Когда к симптомам заболевания добавляются осложнения, необходимо хирургическое вмешательство.
Поэтому начинайте лечить дерматит как можно раньше.
А ещё лучше — предотвратите эту патологию.
Профилактика венозного дерматита
К сожалению, невозможно гарантированно остановить развитие варикозной экземы. Но снизить её риск не сложно.
В этом помогут простые советы:
- Боритесь с ожирением
Следите за массой тела и по возможности избавляйтесь от лишних килограммов. Избыточный вес повышает давление на вены. И увеличивает риск дерматита.
- Носите удобную одежду и обувь
Обтягивающие предметы гардероба могут красиво смотреться на Вашей фигуре, но они также ухудшают кровообращение. Из-за этого в венах скапливается больше крови, а часть её просачивается в ткани.
- Каждый день делайте зарядку
Физическая активность поможет разогнать кровь по сосудам. Так что застойные явления в венах уменьшаются.
Так что застойные явления в венах уменьшаются.
- Не стойте и не сидите без движения долгое время
В неподвижном теле ухудшается кровообращение, особенно в ногах. Если при ходьбе мышцы помогают проталкивать кровь к сердцу, то без их поддержки вены плохо справляются с этой задачей.
Каждый час делайте перерыв на 5 минут. Просто встаньте и пройдитесь. Это разгонит скопившуюся кровь и уменьшит давление на венозные стенки.
Как видите, чтобы при варикозе не чесались вены, нужно совершить лишь простейшие действия. Ничего утомительного. Эти советы полезны и против болезней сосудов.
Но если патология всё же поразила кожу, то приглашаем Вас на лечение в клинику «Институт Вен».
Мы поможем Вам избавиться от варикоза
В наших центрах флебологии в Киеве и Харькове работают опытнейшие специалисты по болезням вен — среди них есть даже кандидаты и доктора медицинских наук.
За 15 лет мы избавили от варикозе свыше 4 000 пациентов.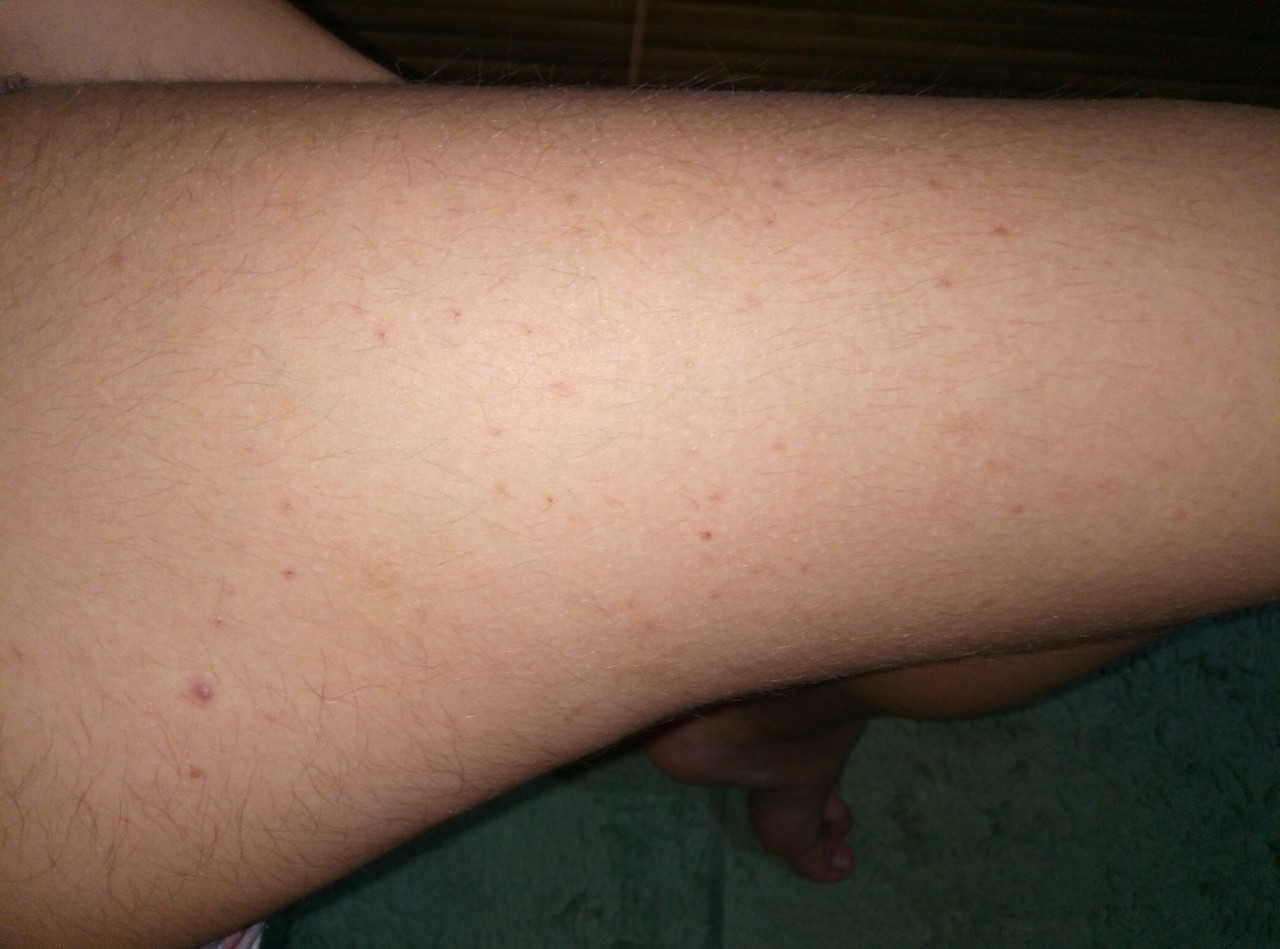 Причём это лишь те люди, которым мы помогли с помощью передовых малотравматичных методов. Многие пациенты распрощались с симптомами патологии без операции.
Причём это лишь те люди, которым мы помогли с помощью передовых малотравматичных методов. Многие пациенты распрощались с симптомами патологии без операции.
Благодаря опыту наших флебологов и современному оборудованию мы ставим точный диагноз всего за 30 минут.
Дальше назначаем лечение.
Иногда развитие варикоза можно остановить консервативными методами. То есть без процедур. Однако когда болезнь зашла слишком далеко, мы выбираем против неё самую эффективную операцию.
У нас применяются бесшовные методики лечения патологий вен. После лечения толстые скрученные сосуды просто исчезнут. Никаких шрамов и рубцов.
Приходите в клинику «Институт Вен» и устраните варикозный дерматит и другие болезни, связанные с вздутыми сосудами. Без госпитализации и боли.
Врачи клиники «Институт Вен»
Врач-хирург высшей категории, флеболог
Опыт работы: 21 год
Врач-хирург высшей категории, флеболог
Опыт работы: 20 лет
Флеболог высшей категории
Опыт работы: 34 года
Дерматолог высш.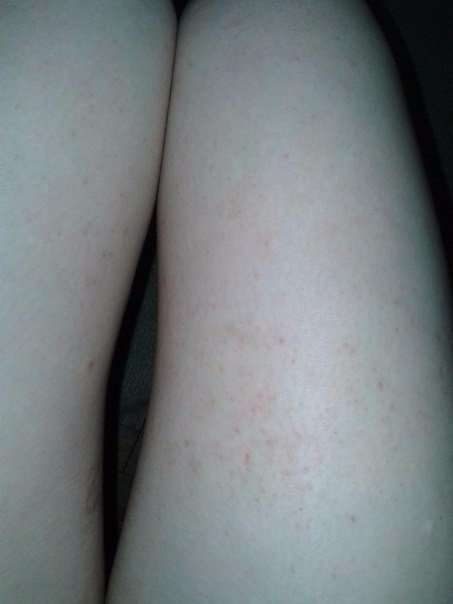 кат., директор
кат., директор
Опыт работы: 20 лет
Врач-хирург первой категории
Опыт работы: 15 лет
Врач-хирург, флеболог
Опыт работы: 17 лет
Врач-хирург, флеболог
Опыт работы: 5 лет
Врач-хирург первой категории
Опыт работы: 12 лет
Сосудистый хирург, флеболог
Опыт работы: 10 лет
Сосудистый хирург, главный врач
Опыт работы: 11 лет
Сосудистый хирург, флеболог
Опыт работы: 8 лет
Сосудистый хирург, флеболог
Опыт работы: 5 лет
Как снизить риск развития лимфедемы ног
Эта информация рассказывает о том, как снизить риск развития лимфедемы ног.
Вернуться к началуО лимфедеме
Лимфедема — это патологическое состояние, сопровождающееся отеком, которое может развиться в ногах после удаления или травмы лимфатических узлов. Лимфатические узлы — это небольшие структуры в форме фасоли, которые расположены по всему телу. Они отводят жидкость от разных участков вашего тела. Невозможность оттока жидкости приводит к отеку тканей.
Лимфатические узлы — это небольшие структуры в форме фасоли, которые расположены по всему телу. Они отводят жидкость от разных участков вашего тела. Невозможность оттока жидкости приводит к отеку тканей.
Во время операции вам удалили лимфоузлы в области таза, чтобы избавиться от оставшихся раковых клеток. Это повышает риск развития лимфедемы ног. Риск будет выше, если вы прошли лучевую терапию или вам удалили лимфоузлы в паху. Если вам удалили лимфатические узлы только в тазовой области, риск развития лимфедемы ног будет меньше.
Лимфедема может развиться сразу после операции или годы спустя.
Вернуться к началуФакторы риска развития лимфедемы ног
Факторы риска развития лимфедемы ног включают:
- набор веса или избыточный вес;
- инфекция затронутой ноги;
- радиотерапия области таза;
- повторное появление рака.
Есть и другие факторы, которые, предположительно, повышают этот риск. К ним относятся:
К ним относятся:
- Малоподвижный образ жизни.
- Полеты в самолете.
- Сдавливание ноги. Это происходит при наличии плотного кольца давления в одной области ноги и часто вызвано ношением определенной одежды.
- Воздействие экстремальных температур.
Как снизить риск развития лимфедемы
Невозможно предугадать, у кого из пациентов появится лимфедема, но существуют профилактические меры, снижающие риск ее возникновения.
Защищайте кожу
Одной из мер для снижения риска развития лимфедемы является максимальная защита кожи от травм или инфекций. Это связано с тем, что в пораженную область начинают поступать клетки, которые борются с инфекцией, что, в свою очередь, вызывает отек. Ноги могут просто не справиться с выведением этой дополнительной жидкости.
Лечите порезы и царапины
- Промойте участок водой с мылом.
- Нанесите на него мазь для оказания первой помощи.

- Наложите сверху чистую сухую марлевую салфетку или бандаж (пластырь Band-Aid®).
Лечите ожоги
- Заверните пакет со льдом в полотенце и приложите к ожогу на 15 минут. Также можно промыть ожог холодной водой.
- Промойте участок водой с мылом.
- Нанесите на него мазь для оказания первой помощи.
- Наложите сверху чистую сухую марлевую салфетку или бандаж.
Следите за симптомами инфекции, которые включают:
- покраснение;
- отек;
- нагрев окружающих тканей;
- чувствительность.
Позвоните своему врачу или медсестре/медбрату, если у вас появились перечисленные симптомы.
Не носите обтягивающую одежду
Не надевайте обтягивающую одежду, оставляющую глубокие следы на ногах, например, носки или спортивные штаны с эластичными манжетами. Носите одежду свободного кроя, которая не оставляет следов на ногах.
Компрессионное белье, предотвращающее возникновение сильных отеков, работает иначе. Оно обеспечивает равномерное давление на ногу и правильный ток жидкости по ней. Вы можете узнать больше о компрессионных чулках в разделе «Компрессионные чулки» этого ресурса.
Оно обеспечивает равномерное давление на ногу и правильный ток жидкости по ней. Вы можете узнать больше о компрессионных чулках в разделе «Компрессионные чулки» этого ресурса.
Избегайте воздействия экстремальных температур
Сильная жара и холод могут привести к накоплению жидкости в ноге и вызвать отек. Избегайте или сократите время пребывания в горячих ваннах или саунах.
Будьте осторожны при полетах на самолете
Если вы подвержены риску возникновения лимфедемы, путешествия воздушным транспортом связаны с определенными негативными факторами, в том числе:
- Давление в салоне. Давление в салоне самолета обычно немного меньше давления на земле. Из-за этого кожа растягивается и в ногах может скапливаться жидкость.
- Неподвижное сидение в течение длительных периодов времени. Если вы не двигаетесь в течение длительного периода времени, в ногах может скапливаться жидкость.
- Подъем и перенос багажа может стать причиной мышечного напряжения.

- Обезвоживание (когда ваш организм недополучает необходимое ему количество воды).
Ниже приведено несколько советов, которые помогут снизить риск развития лимфедемы:
- Покупайте место с достаточным пространством для ног, например, место в начале салона.
- Просите помочь вам донести, поднять или снять чересчур тяжелый для вас багаж.
- Вставайте и ходите вперед-назад по проходу в салоне самолета, если это возможно.
- Во время сидения выполняйте простые упражнения ступнями и голеностопами. Физические упражнения на протяжении полета помогут восстановить циркуляцию и движение лимфатической жидкости. Можно попробовать следующие упражнения:
- Направьте пальцы ног в потолок, а затем опустите в сторону пола.
- Делайте круговые движения ступнями в одном, а затем в другом направлении.
- Носите одежду свободного кроя.
- Пейте достаточное количество жидкости, чтобы избежать обезвоживания.

- Не употребляйте в пищу соленые продукты.
- Узнайте у своего врача, нужно ли вам брать с собой во время путешествий рецепт на антибиотики.
Другие способы снижения риска
- Не делайте инъекции (уколы) или иглоукалывание в больную ногу(-и).
- Не используйте острые инструменты для педикюра. Пользуйтесь кремом для удаления кутикулы и подпиливайте ногти вместо того, чтобы обрезать их.
- Часто увлажняйте кожу, чтобы избежать шелушения и трещин.
- Следите, чтобы область между пальцами ног оставалась чистой и сухой, чтобы предотвратить развитие инфекций.
- Не ходите босиком.
- Убедитесь в том, что обувь подходит вам по ноге во избежание мозолей.
- Следите за тем, чтобы кольца на пальцах ног или браслеты на лодыжках сидели свободно.
- Старайтесь как можно реже сидеть закинув ногу на ногу.
- Выбирайте солнцезащитное средство с фактором SPF не менее 30, чтобы защитить кожу от солнечных ожогов.

- Старайтесь не набирать вес, так как лишний вес — это один из факторов риска развития лимфедемы. Если у вас избыточный вес, постарайтесь похудеть.
- Ограничьте употребление соли. Ее употребление может приводить к отекам, что приведет к избыточной нагрузке на лимфатическую систему.
Как распознать первые признаки лимфедемы
После операции в месте разреза (хирургического шва) у всех пациентов образуется отек. Это нормальное явление, проходящее через несколько недель после операции.
Отек, вызванный лимфедемой, обычно образуется в области голени(-ей). Если его не лечить, он может распространится по всей ноге вплоть до туловища. Сначала такой отек может появляться и исчезать. Он может уменьшаться, когда вы поднимаете ногу выше груди.
Другие ранние симптомы могут включать чувство тяжести в ноге(-ах) или ощущение, что одежда, носки или обувь вам давят.
Вернуться к началуЛечение лимфедемы
При прогрессировании лимфедемы отек будет оставаться дольше или вообще не будет проходить. Подъем ног вверх может помогать в начале, но этот способ со временем перестанет работать. На этом этапе вам потребуется помощь терапевта по лечению лимфедемы. Такая терапия называется комплексной противоотечной терапией.
Подъем ног вверх может помогать в начале, но этот способ со временем перестанет работать. На этом этапе вам потребуется помощь терапевта по лечению лимфедемы. Такая терапия называется комплексной противоотечной терапией.
Она включает:
- ношение бандажа;
- мануальный лимфодренаж;
- компрессионные чулки;
- уход за кожей;
- физическая нагрузка.
ношение бандажа;
Бандаж — это специальная тугая повязка для ваших ног. Ношение бандажа показано не всем. Если вам нужно наложить бандаж, это можно сделать различными способами. Вы обсудите их со своим терапепвтом и выберите оптимальный для вас.
мануальный лимфодренаж;
Мануальный лимфодренаж (МЛД) — это легкий массаж. Он удаляет жидкость от ваших ног туда, где ей будет легче переработаться вашим телом. МЛД выполняется в определенной последовательности, в зависимости от того, какие лимфатические узлы удалены. Ваш терапевт расскажет, какая последовательность проведения мануального лимфодренажа подходит именно вам.
компрессионные чулки;
Компрессионные чулки помогают лимфатической системе функционировать эффективнее. Некоторые люди предпочитают носить их, чтобы снизить риск развития лимфедемы. Важно правильно подобрать чулки. Неправильно подобранные чулки могут стать причиной развития лимфедемы.
- Следите за тем, чтобы чулки не вызывали раздражений и не оставляли следов на коже. Лучше всего, если терапевт, специализирующийся на лечении лимфедемы, подберет вам чулки. Так вы будете уверены в том, что они вам подходят.
- Мы рекомендуем носить компрессионные чулки легкой компрессии. На чулках легкой компрессии будет стоять маркировка давления от 15 до 20 мм рт.ст. Если отеки увеличатся, вам могут потребоваться чулки более высокой степени компрессии.
- Компрессионные чулки бывают разной высоты, они могут доходить до колена, бедра или быть в виде колготок.
уход за кожей;
Следите за тем, чтобы ваша кожа оставалась чистой и увлажненной. Это важно для снижения риска развития инфекции. Риск развития лимфедемы ниже, если у вас нет инфекций на ногах.
Это важно для снижения риска развития инфекции. Риск развития лимфедемы ниже, если у вас нет инфекций на ногах.
Упражнения
Легкие упражнения, например, ходьба, — это отличный способ заставить жидкость эффективнее двигаться по телу. По возможности старайтесь гулять каждый день.
Мы перечислим некоторые упражнения, которые помогут вам сохранить гибкость и силу. Прежде чем начинать выполнять упражнения, проконсультируйтесь со своим врачом.
Если врач их одобрит, выполняйте упражнения один раз в день. Прекратите их выполнение если вы чувствуете боль, дискомфорт, слабость (необычно сильное чувство усталости или слабости) или наблюдаете отек.
Представленный ниже видеоролик поможет вам узнать о том, как выполнять эти упражнения и растяжки.
Глубокое дыхание
Для стимуляции движения жидкости начните с глубокого дыхания. Делайте не более 3 глубоких вдохов за один подход, чтобы избежать головокружения.
Ходьба на месте
- Сядьте на стул и поставьте ступни на пол.

- Медленно поднимите 1 колено, не наклоняя его и не откидываясь назад (см. рисунок 1).
- Опустите ногу и поставьте ступню обратно на пол.
- Повторите 10–15 раз.
- Выполните это упражнение для другой ноги.
Рисунок 1. Ходьба на месте
Махи ногами в положении сидя
- Сядьте на стул. Поставьте ступни на пол.
- Махните 1 ногой от пола вперед так, чтобы она вытянулась перед вами (см. рисунок 2).
- Оставайтесь в этом положении, считая вслух до 5.
- Опустите ступню на пол.
- Повторите 10–15 раз.
- Выполните это упражнение для другой ноги.
Рисунок 2. Махи ногами в положении сидя
Алфавит для щиколотки
Двигайте ступней так, как будто вы пишете буквы алфавита (см. рисунок 3). Напишите буквы каждой ногой минимум по 2 раза.
Рисунок 3. Алфавит для щиколотки
Растяжка
По мере выздоровления вы сможете выполнять упражнения на растяжку. Они помогут расслабить мышцы ног и бедер. Время, когда вы сможете делать эти упражнения, будет зависеть от типа перенесенной операции. Приступайте к выполнению этих упражнений на растяжку только тогда, когда ваш врач подтвердит, что это безопасно.
Растяжка голеней
- Примите положение сидя, ноги прямо.
- Обхватите полотенцем подъем свода стопы (см. рисунок 4).
- Осторожно потяните полотенце, не сгибая при этом колено.
- Удерживайте это положение в течение 30 секунд.
- Повторите 5 раз. Затем выполните упражнение для другой ноги.
Рисунок 4. Растяжка голеней
Растяжка мышц задней поверхности бедра
- Примите положение сидя, ноги прямо.
- Потянитесь, чтобы коснуться пальцев ног, держа колени и спину прямо (см.
 рисунок 5).
рисунок 5). - Удерживайте это положение в течение 30 секунд.
- Повторите 5 раз.
Рисунок 5. Растяжка мышц задней поверхности бедра
Растяжка мышц бедер
- Лягте на спину, согнув ноги в коленях.
- Положите ногу на ногу и потяните за ногу, которая расположена ближе к вашей груди (см. рисунок 6).
- Удерживайте это положение в течение 30 секунд.
- Повторите 5 раз. Затем выполните упражнение на растяжку для другой ноги.
Рисунок 6. Растяжка мышц бедер
Другие методы лечения лимфедемы
Существуют и другие методы лечения лимфедемы. Обсудите со своим врачом или терапевтом по лечению лимфедемы, какие из них подходят именно вам.
Другие методы лечения лимфедемы включают:
- Лечение рубцов. Рубцы, оставшиеся после операции, могут усложнить вашему организму задачу выведения жидкости.
 Лечение рубцов помогает смягчить область вокруг рубца и сделать ее менее стянутой. Оно поможет отвести жидкость от ног.
Лечение рубцов помогает смягчить область вокруг рубца и сделать ее менее стянутой. Оно поможет отвести жидкость от ног. - Улучшение осанки.
- Использование кинезиологической ленты для спортсменов.
Позвоните вашему врачу или медсестре/медбрату если у вас наблюдается:
- температура 100,4 °F (38 °C) или выше;
- озноб;
- новый или непонятный вам вид боли, или же чувствительность ног или ступней;
- усиливающееся ощущение теплоты в ногах вокруг пораженного кожного покрова;
- покраснение ног(-и) или ступни, которое не проходит;
- более сильный отек ног(-и) или ступни;
- чувство тяжести в ногах, не прекращающееся в течение 1 недели.
Запись на прием
Чтобы записаться на прием к терапевту по лечению лимфедемы, обратитесь к своему лечащему врачу. Они совместно решат, какой из методов терапии лимфедемы подойдет именно вам. После того, как ваш врач даст направление, с вами свяжутся, чтобы записать на прием. Если у вас возникли какие-либо вопросы, позвоните в службу реабилитации (Rehabilitation Service) по номеру 212-639-7833.
После того, как ваш врач даст направление, с вами свяжутся, чтобы записать на прием. Если у вас возникли какие-либо вопросы, позвоните в службу реабилитации (Rehabilitation Service) по номеру 212-639-7833.
Терапия лимфедемы проводится в нескольких центрах Memorial Sloan Kettering. Дополнительную информацию смотрите на веб-сайте www.mskcc.org/cancer-care/diagnosis-treatment/symptom-management/rehabilitation/medicine-therapy.
Чтобы найти терапевта по лечению лимфедемы в своем регионе, можно перейти на приведенные ниже веб-сайты:
Подготовка Клоуз (Klose Training)
www.klosetraining.com
Школа лимфатической терапии Нортон (Norton School of Lymphatic Therapy)
www.nortonschool.com
Академия изучения лимфатической системы (Academy of Lymphatic Studies)
www.acols.com
Ассоциация знаний о лимфатической системе Северной Америки (Lymphatic Association of North America)
www. clt-lana.org
clt-lana.org
Ресурсы
Американское общество по борьбе с раком (American Cancer Society, ACS)
Предоставляет информацию о диагностике и лечении лимфедемы.
800-227-2345
Служба предоставления информации о раке (CIS)
Предоставляет информацию о диагностике и лечении лимфедемы.
1-800-4-CANCER (800-422-6237)
Национальная сеть больных лимфедемой (National Lymphedema Network)
Предоставляет учебные материалы и направление по месту жительства.
800-541-3259 или 415-908-3681
Ассоциация лимфологии Северной Америки (Lymphology Association of North America)
Предоставляет учебные материалы и направление по месту жительства.
773-756-8971
Сеть просвещения и научных исследований в сфере заболеваний лимфатической системы (Lymphatic Education and Research Network)
Предоставляет учебные материалы и поддержку исследований лимфедемы.
516-625-9675
Вернуться к началуПричины, лечение зуда в нижней части ног
Каждый человек хоть раз в жизни испытывал зуд в области нижних конечностей. Довольно часто такое состояние провоцируют внешние факторы, поэтому оно не должно вызывать беспокойства. Но, в некоторых случаях у людей сильно и часто чешутся ноги ниже колен причины чего кроются в развитии серьезных заболеваний. Самостоятельно ни в коем случае нельзя пытаться устранить проблему, используя лекарственные препараты и народные рецепты. Единственным верным решением при затяжном зуде станет обращение в больничное учреждение на прием к дерматологу, эндокринологу, невропатологу или к дежурному терапевту.
Основные причины
Спровоцировать появление зуда в нижней части ног могут такие факторы:
- Случилось обезвоживание, например человек, употребляет недостаточное количество жидкости.
- С приходом холодов кожные покровы могут зудеть, так как получают соответствующие сигналы из мозга.

- Использование косметических средств может привести к шелушению, покраснению и появлению зуда на коже. При возникновении таких проблем следует незамедлительно обратиться в больничное учреждение. Дерматолог назначит курс терапии, и болезнь не перейдет в более тяжелую форму.
- Недостаточное количество в организме витаминов и минералов может стать причиной данной проблемы.
- Кожные заболевания, как правило, сопровождаются сильным зудением. Пациенты в большинстве случаев расчесывают очаги поражения и усугубляют ситуацию. Лечение дерматитов всегда требует много времени, задействования медикаментов для внутреннего и наружного применения.
- Зудение на кожных покровах может указывать на развитие у пациента псориаза. Также данный симптом следует рассматривать как проявление аллергической реакции на продукт, пыльцу или какое-либо другое вещество.
- Зудение в нижней части ног может сопровождать проблемы с сосудами, диабет, болезни почек и печени, психические отклонения.

Что делать?
При возникновении сильного зуда человек должен обратиться в больничное учреждение, для выявления точной причины. Если дискомфорт спровоцировало заболевание, то врач должен назначить курс медикаментозной терапии. При сухой коже следует задействовать увлажняющие крема, также рекомендуется нормализовать питьевой режим. Но, независимо от причины появления зуда, люди не должны расчесывать эти места, так как к уже существующей проблеме может присоединиться вторичная инфекция.
Почему чешутся ноги и как избавиться от зуда
Зуд раздражает и расстраивает. Но есть и хорошие новости: скорее всего, его причины вполне безобидны, и вы можете легко и быстро их преодолеть. Впрочем, случаются и исключения.
Почему чешутся ноги
1. Вашей коже не хватает влаги
Это едва ли не самая популярная причина зуда. Медики называют сухость кожи ксерозом. Предпосылок для него много. Возможно, вы:
- Плаваете в бассейне с хлорированной водой.
- Живёте в сухом жарком климате и забываете защищать ноги от солнца — например, ходите в шортах.
- Много времени проводите в воде. В таком случае эпидермис становится рыхлым, пористым и, оказавшись на суше, молниеносно теряет влагу.
- Уже не молоды. С возрастом кожа утончается и иссыхает.
- Моете ноги слишком горячей водой.
Что делать
Чтобы обуздать ксероз, достаточно позаботиться о влаге для кожи. Пользуйтесь увлажняющими кремами после водных процедур или по мере необходимости. Пейте достаточное количество жидкости. Контролируйте влажность воздуха в помещении, где проводите большую часть дня. Принимайте душ или ванну с тёплой, а не горячей водой.
2. Вы недостаточно тщательно моете ноги
Грязь, пот, отмершие клетки эпидермиса накапливаются на поверхности кожи и ухудшают её воздухообмен. Зуд — предсказуемое последствие.
Что делать
Тщательнее следить за гигиеной. Регулярно купайтесь или принимайте душ в тёплой воде с мягким мылом. После банных процедур не забывайте наносить на кожу увлажняющий гель или крем.
3. Вы недавно побрили ноги
Бритьё может стать причиной раздражения кожи, особенно если вы используете старое, затупившиеся лезвие. Химические вещества в кремах для бритья (или их собратьях для депиляции) нередко усиливают это раздражение.
Что делать
Следите за тем, чтобы лезвия в вашем бритвенном станке всегда были новыми и острыми. Выбирайте гипоаллергенные кремы, пенки или гели для бритья. Проводите процедуру не торопясь и осторожно.
4. Вы носите слишком тугие брюки
Излишне плотная одежда заставляет кожу потеть, мешает её дыханию и ухудшает кровообращение.
Что делать
Выбирайте брюки или штаны из мягких дышащих тканей: хлопка, льна, трикотажа. Постарайтесь отказаться от одежды в обтяжку или надевайте её не каждый день, а только для особенных случаев.
5. У вас аллергический контактный дерматит
Возможно, какое‑то вещество, с которым контактируют ваши ноги, вызывает аллергическую реакцию. На начальном этапе этот вид дерматита проявляет себя зудом. Если контакты с раздражителем продолжаются, на коже могут появиться сыпь, отёчность, болезненные трещинки.
Аллергенами могут быть:
- некоторые растения, с которыми вы соприкоснулись, когда гуляли на природе в коротких шортах;
- агрессивные химические вещества, содержащиеся в стиральном порошке, кондиционере для белья или, например, креме‑автозагаре;
- одежда или обувь из резины или латекса, если они соприкасаются с кожей;
- некоторые мази с антибиотиками, например Neosporin.
Что делать
Для начала — прекратить контакт с потенциальным аллергеном. Если вы только что вернулись с прогулки, тщательно вымойте ноги. Если пользуетесь косметикой или мазями, на время откажитесь от них и проследите за состоянием кожи. Попробуйте поменять стиральный порошок на гипоаллергенный и не забывайте про режим двойного полоскания при стирке.
6. Вы перенервничали
Стресс может быть потенциальной причиной кожного зуда. И здесь есть риск попасть в порочный круг: вы нервничаете, поэтому чешетесь; из‑за зуда переживаете — и беспокоитесь ещё больше.
Что делать
Не волноваться по пустякам. Учиться контролировать уровень стресса. Спать не менее 8 часов в сутки и регулярно устраивать выходные, посвящая время исключительно отдыху.
7. У вас экзема
Экзема — она же атопический дерматит — может возникнуть на любой части тела, в том числе и на нижних конечностях. Её основной симптом — зуд. Однако присутствуют и другие: покраснение, появление на зудящем участке кожи цветных (розовых, сероватых, коричневатых) пятен и наполненных влагой пузырьков.
Что делать
Если заметили у себя признаки экземы, обратитесь к дерматологу. Специалист подберёт для вас индивидуальный курс лечения.
8. У вас диабет
Это заболевание нередко сказывается на состоянии кожи, вызывая повышенную сухость и зуд.
Что делать
Если ваши ноги чешутся на фоне диабета, посоветуйтесь с лечащим врачом. Он подскажет, как и с помощью каких средств можно избавиться от зуда.
9. У вас какое‑то заболевание — возможно, ещё не диагностированное
Часто зуд является первым симптомом достаточно серьёзных недугов. Он может свидетельствовать о:
- заболеваниях печени — например, о вирусном гепатите или циррозе;
- болезни почек;
- проблемах с щитовидной железой — гипотиреозе или гипертиреозе;
- некоторых видах рака (так, зудом могут проявлять себя лимфома Ходжкина или рак кожи).
Что делать
Обращаться к врачу (для начала к терапевту) для постановки диагноза и дальнейшего лечения.
Когда надо срочно обратиться к врачу
Вот несколько явных показаний того, что вам стоит как можно быстрее проконсультироваться с терапевтом.
- Ноги чешутся дольше двух недель, несмотря на то, что вы следите за гигиеной, увлажняете кожу и максимально ограничили контакты с возможными аллергенами.
- Зуд настолько силён, что мешает вам спать по ночам или отвлекает от работы и личной жизни в течение дня.
- Сильное желание почесаться возникает регулярно и без видимых на то причин.
- Зуд потихоньку распространяется на всё тело.
- «Чесотка» сопровождается чувством постоянной усталости или повышением температуры.
Любой из перечисленных симптомов говорит о том, что у вас может быть серьёзное заболевание. Его необходимо диагностировать и вылечить.
Как избавиться от зуда, если ноги чешутся прямо сейчас
1. Используйте прохладный компресс
Приложите к зудящему участку мягкую ткань, смоченную в холодной воде, или завёрнутый в тонкую салфетку пакет со льдом (замороженными овощами).
2. Сделайте ванночку с овсянкой
Не той, что готовите на завтрак (хотя за неимением альтернативы тоже вариант). Нужное вам средство — это лосьоны, в которых содержится коллоидный овёс. Разведите 1–2 столовые ложки средства в ванночке для ног и принимайте её в течение 10–15 минут.
3. Увлажните кожу
В этом помогут гипоаллергенные увлажняющие кремы и гели. Идеально, если у средств есть и охлаждающий эффект.
4. Примите безрецептурное антигистаминное
Эта рекомендация актуальна, если вы подозреваете аллергическую реакцию. В других случаях приём антигистаминного будет бесполезен.
5. Постарайтесь не чесаться
Да, это может быть сложно. Но важно контролировать себя. Расчёсывая кожу, вы лишь усиливаете зуд. Кроме того, в царапинки может попасть инфекция, и тогда вам придётся бороться уже не только с «чесоткой», но и с болезненными высыпаниями.
Читайте также 🥼🩹💊
Лечение и уход за венозными трофическими язвами
Лечение венозной недостаточности и венозной трофической язвы – это командная работа, в которой важную роль играет и сам пациент. Если пациент понимает суть своего заболевания и его причины, если лечение проходит не- прерывно благодаря поддержке как семейного врача, так и семейной медсестры и врача-специалиста, то это помогает выздоровлению и в самых тяжелых случаях. Поскольку, к сожалению, от причины возникновения язвы нельзя полностью избавиться, то лечение венозной недостаточности должно длиться всю жизнь во избежание повторного возникновения язв.Настоящее руководство для пациента дает простые рекомендации о том, как можно предотвратить возникновение язв и как лечить уже имеющиеся язвы.
Венозная трофическая язва – это хроническая, часто плохо заживающая язва голени, причиной которой является заболевание вен. Обычно язва раз- вивается в нижней трети голени, около лодыжки, на внутренней стороне голени.
Причиной венозных трофических язв являются:
Расширения вен, которые могут быть обусловлены наследственной слабостью соединительной ткани и часто представлены у многих членов одной семьи. В расширенных венах нижних конечностей венозные клапаны не закрываются полностью, и часть крови, двигающейся по направлению к сердцу, перетекает через незакрывшиеся венозные клапаны обратно, и таким образом давление крови в венах нижних конечностей, и прежде всего в голени, поднимается.
Реже расширения вен возникают как следствие какого-либо другого состояния (беременность, опухоли в брюшной полости), из-за которого поток крови по направлению к сердцу затруднен.
Воспаление стенок вен, которое повреждает непосредственно клапаны вен и является причиной венозной недостаточности.
|
Если вены расширены и венозные клапаны повреждены вследствие перенесенного ранее воспаления, происходит обратный отток крови и застой крови в нижней части венозной системы. Стенка вен становится более тонкой и ее пропускаемая способность увеличивается. Это приводит к возникновению отеков в нижних конечностях, прежде всего в области лодыжек. Отек увеличивается к вечеру и уменьшается к утру, после того, как человек находится долгое время в горизонтальном положении. Если отек долгое время не проходит, через тонкую стенку вен кровоток начинают покидать красные кровяные тельца, которые окрашивают кожу в коричневато-фиолетовый оттенок. В коже нарушается обмен веществ, кожа и подкожные ткани истончаются, она становится сухой и развивается экзема. Если отек не лечить, может возникнуть плохо заживающая венозная трофическая язва (обычно после микротравмы).
Рисунок 1. Нормальные и расширенные (варикозные) вены
- Наследственность: доказано, что наследственность играет важную роль в возникновении расширения вен. Часто проблемы с расширением вен встречаются в нескольких поколениях одной семьи. Первые расширения вен могут возникнуть уже в молодом возрасте.
- Лишний вес: лишний вес или ожирение создают увеличенную нагрузку на нижние конечности, и жир, находящийся в брюшной полости мешает обратному оттоку венозной крови по направлению к сердцу.
- Пол: Венозная недостаточность чаще всего появляется у женщин.
- Возраст: частота встречаемости венозных трофических язв обычно увеличивается с возрастом.
- Долгое пребывание на ногах и сидя: продвижение крови по направлению к сердцу обеспечивает кроме всего про-чего и мышцы. Физическая активность запускает работу мышечного насоса, который улучшает продвижение крови по венам по направлению к сердцу. Долговременное стояние и сидение на одном месте увеличивает застой в венах и является причиной возникновения отеков в голенях и ступнях. Поэтому расширения вен чаще всего появляются у работников, проводящих рабочий день на ногах или сидя (например, парикмахеры, продавцы, шоферы, офисные работники).
- Курение ухудшает кровообращение.
- Беременность(сти): В случае беременности плод надавливает на находящиеся в брюшной области вены и является причиной повышенного давления в нижних конеч- ностях. Причиной появления расширения вен могут быть и гормональные изменения в организме во время беременности. Беременность сама по себе не является причиной заболеваний вен, но может ускорить появление венозной недостаточности. Каждая следующая беременность увеличивает риск появления венозной недостаточности.
- Расширенные вены на нижних конечностях становятся хорошо видны: может быть расширена как капиллярная сеть, принимающая при этом синюшный оттенок, так и вены, которые могут быть расширены до ширины толщины пальца.
- Боль и зуд во внутренней части голени, в нижней трети голени.
- К вечеру в ногах увеличивается чувство тяжести и усталости.
- На нижней конечности, прежде всего на лодыжке, появляется отек, который увеличивается к вечеру.
Фото 1. Расширенные вены на голени
Факт отека можно установить, нажав пальцем на переднюю поверхность нижней части голени. Под пальцем возникнет вмятина, которая исчезнет через несколько минут. Причиной отека является увеличение пропускной способности стенок венозных сосудов, из-за того, что давление в них увеличивается.
Изменение цвета кожи на голени является опасным сигналом того, что хроническая венозная недостаточность достигла фазы, во время которой имеется повышенный риск возникновения язвы.
Признаки, свидетельствующие об опасности возникновения язв:
- Покраснения в области лодыжки.
- Пигментация кожи (кожа стала коричневой): из-за хронической венозной недостаточности кроме плазмы (переход которой вызывает отеки) через стенки венозных сосудов в ткани начинают переходить и красные кровяные тельца, которые изменяют цвет кожи в коричневато-фиолетовый.
- Склероз или уплотнение кожи и подкожной клетчатки: из-за увеличения кровяного давления развивается уплотнение кожи и подкожной клетчатки в области лодыжки, из-за чего подкожная клетчатка и кожа становятся более тонкими, нижняя часть голени становится по сравнению с икроножной мышцей более худой и нога напоминает перевернутую бутылку от шампанского. Истончившаяся кожа становится очень легко травмируемой.
- Белесые пятна: характерны ярко-белые пятна, возникающие на фоне кожной пигментации.
- Воспаление кожи (экзема): нижняя часть голени может покрыться пурпурной, чешущейся и болезненной сыпью. Поверхность кожи может быть сухой или же, наоборот, влажной.
Фото 2. Отек и изменение кожи левой ноги. Голень напоминает перевернутую бутылку шампанского.
Фото 3. Варикозная (сухая) экзема
Фото 4. Гиперпигментация кожи, на фоне которой видны атрофические пятна
Фото 5. Типичные изменения кожи, сопровождающие хроническую венозную недостаточность, на их фоне видны язвы
Венозная трофическая язва развивается обычно в результате долговременного присутствия повышенного давления в венозной системе, и при помощи эффективных профилактических мер возникновения язвы можно избежать.
Для этого:
- Избегайте возникновения отеков конечностей: В венах кровь течет из конечностей в сторону сердца, снизувверх – т.е. в сторону, противоположную силе тяжести. Этим объясняется, почему отеки возникают тогда, когда человек с венозной недостаточностью долго сидит или стоит. К утру отеки уменьшаются, так как ноги были целую ночь в горизонтальном положении. Тот же принцип человек сможет направить себе на пользу, если в течение дня он найдет время немного полежать с поднятыми ногами. Состояние переполненных вен облегчается под действием силы тяжести. Если ноги подняты выше уровня грудной клетки, то отек тканей в них уменьшится.
- Двигайтесь. Говорят, что в икрах ног находится «другое сердце» человека, которое помогает накачивать кровь по направлению к сердцу. Икроножная мышца помогает циркуляции крови в венах. Прогулка в умеренном темпе или поездки на велосипеде помогают крови лучше циркулировать в венах. Если физическая активность по какойлибо причине невозможна, икроножные мышцы можно заставить работать и с помощью целенаправленного сгибания и разгибания пальцев ног. Долговременное нахождение в одной позе стоя или сидя является самым неподходящим при данном заболевании, такая поза может привести к увеличению отеков и усугублении венозной недостаточности.
- Избегайте лишнего перегрева: Известно, что состояние вен ухудшается обычно летом во время теплой погоды. При возможности избегайте горячей парилки в сауне, ванн, мытья в слишком теплой воде. Рекомендуется мыться умеренно теплой водой под душем.
- Увлажняйте поврежденную сухую кожи базовыми кремами. Продаваемые в аптеках кремы без запаха и красителей помогают восстановлению необходимого уровня влажности и эластичности в проблемных участках кожи и не вызывают аллергии.
- Бросьте курение и старайтесь уменьшить употребление алкоголя.
- Питание должно быть здоровым.
- Постарайтесь снизить излишний вес.
- Избегайте возникновения травм. Используйте компрессионное лечение (см. подробную информацию на стр. 15): хроническая венозная недостаточность требует компрессионного лечения – каждодневного и постоянного ношения специальных компрессионных чулков или бинтов. Такие медицинские лечебные чулки и эластические бинты изменяют при помощи внешнего давления обмен крови в венах и делают его более эффективным. Чулки нужно одевать на ноги (или фиксировать бинты) по утрам, чтобы предупредить возникновения отека в течение дня. Лечебные чулки или бинты нужно снимать вечером перед сном. Компрессионное лече- ние не применяется для лежачих больных. Не забывайте, что компрессионное лечение эффективно в профилактике возникновения язв только тогда, когда оно проводится постоянно!
- Другие возможности лечения расширения вен: обсудите со своим семейным врачом возможности хирургического лечения, которые на сегодняшний день означают не только проведение операции. При необходимости семейный врач выпишет направительный лист на прием к врачу-специалисту.
Венозная трофическая язва возникает на фоне предыдущего долговременного изменения кожи обычно после микротравмы (например, укус комара, царапина) в нижней области голени. Отек и нарушения обмена веществ в ткани приводят к тому, что язва начинает понемногу увеличиваться, поверхность ее может быть изначально покрыта коричневатой или черноватой коркой. Это признак умершей ткани или некроза. Из язвы выделяется собравшаяся в ткани отечная жидкость, которая является хорошей питательной средой для микробов, находящихся на здоровой коже и в окружении. В язве начинает развиваться хроническое воспаление, которое в свою очередь увеличивает отек и создает в тканях нарушение обмена веществ. Возникает так называемый «замкнутый круг», в котором возникшая язва ухудшает состояние вен и это в свою очередь является причиной нарушения обмена веществ в язве и окружающей ее ткани.
Не смотря на то, что хроническая венозная недостаточность является наиболее частой причиной возникновения хронических язв нижних конечностей, существует группа других заболеваний, которые также приводят к возникновению язв нижних конечностей.
Часто пациенты с язвами беспокоятся, может ли из-за язвы возникнуть гангрена, которая может привести к ампутации конечности. На самом деле венозная язва не вызывает гангрену. Гангрена возникает из-за нарушений артериального кровообращения, вследствие которой ткани не получают достаточно кислорода и питательных веществ. Такое нарушение кровообращения происходит вследствие сужения или закупорки артерий (артериальная или ишемическая язва). В таком случае на нижних конечностях и чаще всего на ступнях могут возникнуть болезненные язвы. На недостаточность кровообращения указывают обычно чувство холода в ногах, затрудненная ходьба (так называемая переменная хромота), а также боли в голени и ступнях.
Язвы на ногах могут быть и такими, при которых поврежденными могут быть как венозная, так и артериальная система кровообращения.
Кроме этого, есть и некоторые другие состояния организма, которые вызывают возникновение язв. В таких случаях перед началом компрессионной терапии нужно провести основательное обследование у семейного врача или у ангиохирурга.
Обязательно проинформируйте своего семейного врача, если у Вас есть диабет, гипертония, неврологические заболевания, заболевания суставов и желудочно-кишечного тракта, а также если у Вас есть злокачественная опухоль. Семейный врач сможет помочь Вам в выяснении истинной причины возникновения язв.
Медицинское компрессионное лечение проводится при помощи эластичного бинта или лечебного чулка, которые оказывают давление с внешней стороны и таким образом помогают работе венозных клапанов и улучшает кровоток в венах. Ночью компрессионные средства использовать не нужно. Компрессионная
терапия не применяется для лежачих больных.
Компрессионное лечение является главным методом лечения хронической венозной недостаточности и венозной трофической язвы, устраняющим основную причину данного заболевания. Самым важным в этом лечении является его непрерывность.
Действие компрессионного лечения на венозную систему:
- улучшает кровоток в венах, делая работу венозных клапанов более эффективной
- уменьшает объем лишней венозной крови в конечностях
- уменьшает обратный отток крови (рефлюкс) в поверхностных и/или глубоких венах
- уменьшает повышенное вследствие болезни давление крови в венах.
Компрессионное действие на ткани:
- уменьшает давление на ткани
- уменьшает воспаление
- способствует улучшению заживления тканей
Компрессионные чулки разделяют на компрессионные классы
Чулки I, II, III и IV компрессионного класса очень эффективны в лечении веноз- ной недостаточности. Решение о том, какого именно класса чулок нужно выбрать, принимает врач в зависимости от имеющегося уровня венозной недостаточности и состояния артерий нижних конечностей. В случае сопутствующей артериальной недостаточности слишком большая компрессия может привести к ухудшению кро- воснабжения ног.
Компрессионные чулки можно купить в магазинах, торгующих медицински- ми вспомогательными средствами. Лечебный чулок обязательно должен быть подобран индивидуально согласно размерам пациента. Поскольку первое одевание лечебного чулка может оказаться очень сложным, попросите продавца Вам помочь. При необходимости попросите вспомогательные средства для натягивания чулка.
Обязательно спросите о том, на какой срок и на каких условиях действует гарантия на купленные лечебные чулки.
Выбирая компрессионные чулки обязательно проследите, чтобы на упаковке чулок был знак EU. В таком случае можно быть уверенным, что чулок даст необходимую компрессию.
Фото 6 и 7. Правильное положение лечебного чулка и гольфа
Верхний край лечебного чулка не должен достигать паха, а только высоты складки ягодиц. Гольфы не должны быть выше уровня двух сантиметров от коленного сустава. Лечебные чулки имеют широкую, мягкую фиксируемую верхнюю часть (кант), которая не позволяет чулкам соскальзывать вниз.
Кроме лечебных гольфов и чулков можно использовать и лечебные колготки. Предпочтение нужно давать лечебным чулкам и колготкам, но и постоянное ношение лечебных гольф будет конечно лучше, чем отказ от компрессионного лечения.
В продаже имеются и профилактические чулки, предназначенные для профилактики тромбоза, которые носят во время операций и после них (обычно белые чулки). Они не подходят для лечения венозной недостаточности!
Одной из причин того, что компрессионное лечение не приносит результатов, является то, что лечебные чулки очень трудно надевать. Часто пациенты отказываются от компрессионных чулков именно из-за неудобства их использования.
Действительно, в начале чулки очень плотные. Поскольку нога в отеке, то часто натягивание чулка не удается. Все же есть несколько медицинских вспомогательных средств, которые облегчают надевание лечебного чулка на ногу. Например, есть специальная рама, на которую надевают лечебный чулок и затем в него скользящим движением помещают ногу.
В случае чулка без носка в качестве вспомогательного медицинского средства можно использовать мешочек со скользящей поверхностью или шелковый платок, который помещают на носок стопы и чулок натягивают скользящим способом на ногу. Позднее вспомогательное средство удаляют через открытый носок чулка.
В случае чулка с закрытым носком нужно вывернуть лечебный чулок, и, начиная с пальцев ног и ступни, постепенно натянуть чулок наверх. Можно использовать специальную скользящую пленку, фиксируемую под ступней и на голени, которая поможет при натягивании лечебного чулка.
Фото 8, 9, 10 и 11. Медицинские вспомогательные средства для натягивания чулков
Если одевание лечебного чулка все же не удается, то уменьшение отеков нужно начать с применения компрессионных бинтов.
Компрессионные бинты являются хорошей альтернативой компрессионным чулкам в случае, если у пациента есть проблемы с надеванием компрессионного чулка через язву. Следует предпочитать растягивающиеся эластичные бинты с шириной больше 10 см и длиной больше 7 метров, так как они дают лучший результат. Если бинт кажется жестким и раздражает кожу, то под бинт можно поместить хлопчатобумажную трубчатую повязку, которую обычно используют под гипсом. Бинт помещают на ногу утром сразу после того как Вы проснетесь, то есть в тот момент, когда отек еще не успел образоваться. Перевязку с сильным давлением начинают со ступни и двигаются перевязочными кругами вверх таким образом, чтобы следующий круг покрывал 2/3 предыдущего. Последний круг перевязки фиксируется при помощи пластыря. Для фиксирования бинта нельзя использовать имеющиеся в упаковке бинта булавки – они предназначены только для закрепления самого рулона бинта.
Компрессионные медицинские средства должны обеспечивать необходимое давление: самым большим давление должно быть в области нижней трети голени и оно должно уменьшаться по направлению к сердцу.
Фото 12. Под компрессионный бинт помещают хлопчатобумажный трубчатый чулок и смягчающую вату
Фото 13. Перевязку начинают со ступни, сразу же у пальцев, слегка натягивая бинт. Самое сильное давление должно быть в области лодыжки
Фото 14. Эластичный бинт закрепляется на голени при помощи пластыря. Для фиксирования бинта нельзя использовать булавки, прилагаемые к упаковке бинта
Фото 15. Перевязку области бедра начинают стоя с верхней части голени, по направлению вверх давление должно уменьшаться
Фото 16. Компрессионный бинт
Важно начинать лечение с утра, когда конечность еще не отекла или отек еще небольшой. Давление можно увеличивать постепенно. Самое большое давление должно быть в нижней части голени и уменьшаться по направлению вверх. Для того чтобы понять, достаточна ли величина давления, действующего в области лодыжки, нужно на нижнюю часть голени поместить манжету от аппарата для измерения давления и накачать его до давления 30 мм рт. ст. – это будет для Вас сравнительным показателем ощущения достаточного уровня давления и для лечебного чулка.
С точки зрения достижения конечной цели лечения очень важно его постоянство. Лечебные чулки или компрессионные средства перевязки нужно использовать каждый день и от этих процедур не освобождают ни визит к врачу, ни другие события. Достаточно однократного возникновения отека и усилия, направленные на проведенное до этого долговременное лечение, окажутся потраченными напрасно.
Одной из причин того, что компрессионное лечение не дает результатов, является то, что лечебные чулки очень трудно надевать. Часто пациенты отказываются от компрессионных чулков именно из-за неудобства их использования. Однако без постоянного лечения нельзя ожидать и улучшения состояния.
Физическая активность играет очень важную роль в лечении венозной недостаточ- ности. Прогулка в умеренном темпе помогает лучше закачивать кровь наверх благодаря работе мышц голени. Также действует и поездки на велосипеде. Если физическая активность по какой-либо причине невозможна, то помогут упражнения по сгибанию и разгибанию ступней (см. Приложение 1). Самым неподходящим для пациента является долговременное стояние или сидение в одной позе. В таких случаях пациент должен найти возможность иногда пройтись или полежать с поднятыми ногами – это для того, чтобы вены, находящиеся под большим давлением, могли бы освободиться от лишнего объема крови. Поместите под колени, голени и ступни подушки таким образом, чтобы ступни были на 20-30 см выше, чем ягодицы и чтобы лежать было удобно. Желательно полежать в такой позе по крайней мере 20-30 минут, при необходимости повторяя такие сеансы несколько раз в день. Хотя бы 30 минут в день нужно ходить пешком.
Эффективность использования пищевых добавок в лечении венозных трофических язв не доказана. В случае если пациент чувствует, что получает при употреблении пищевых добавок облегчение, то использование таких добавок, покупаемых в аптеках, не противопоказано.
Интенсивность боли в случае язвы очень индивидуальна. В некоторых случаях обезболивающие средства нужны только перед процедурой перевязки, в других случаях — боль может быть очень сильной и требует постоянного использования обезболивающих. Обсудите прием обезболивающих со своим семейным врачом, так как если необходимое количество принимаемых обезболивающих средств постоянно растет, то целесообразнее использовать более сильные обезболивающие или комбинировать их с другими лекарствами. При необходимости помощь можно получить в кабинетах консультации по боли, имеющихся при крупных больницах.
При заболеваниях вен частой проблемой бывает сухая и отшелушивающаяся кожа на голенях, которая требует ухода. В таких случаях помощь можно получить при применении продающихся в аптеках базовых кремов. Кремы, продающиеся в аптеках, не вызывают аллергии и восстанавливают естественный уровень влажности в зонах сухой кожи. В случае влажной экземы рекомендуется использование цинковой пасты. Если состояние кожи не улучшается, нужно обратиться за советом к семейному врачу.
В зависимости от своего характера и используемых средств лечения, язва нуждается в постоянной перевязке, которая может длиться месяцы и даже годы. Часто процедуру перевязки проводит обученная семейная медсестра или домашняя медсестра. В то же время и сам пациент и его близкие должны обладать основными знаниями о лечении язв и быть способными к самостоятельной смене бинтов. Самостоятельная смена бинтов позволяет пациентам быть более гибкими в планах каждодневной жизни, что для них более удобно. С вопросами, касающимися с лечением язвы, можно обратиться к семейной медсестре и домашней медсестре.
Старайтесь избегать выбора неправильных средств для лечения язв, поскольку лечение должно зависеть от состояния язвы и ее фазы развития. Не используйте для лечения язвы домашние средства (подорожник, листья капусты, печёный лук и др.).
- При необходимости примите за 15-20 минут до смены бинта назначенные Вам болеутоляющие.
- Вымойте руки.
- Прежде всего осторожно удалите с язвы бинт, при необходимости это можно делать, размочив бинт водой или физиологическим раствором. Поскольку перевязочный материал весь пропитан выделениями из язвы и бактериями, упакуйте данный опасный инфекционный материал в пластиковый пакет. Избегайте повторного использования перевязочного материала. При перевязке предпочитайте стерильные перевязочные материалы.
- Промойте язву слегка теплой водой с небольшим давлением под душем, стараясь при этом осторожно удалить тампоном корку язвы. При отсутствии душа прополосните язву слегка теплой водой, стараясь при этом осторожно удалить корку язвы чистым тампоном. На сегодняшний момент нет доказательного материала, говорящего о том, что использование антисептиков лучше, чем использование проточной теплой воды. Многие антисептики действительно эффективны в случае язвенных инфекций, но в то же время они тормозят процесс заживления. При очистке язв нельзя пользоваться перекисью водорода, поскольку у него имеется научно доказанное токсичное влияние на клетки тканей.
- Просушите окружающие язвы ткани и саму язву, слегка прикасаясь к ним тампоном (язву нельзя протирать жестко).
- По необходимости нужно смазать кремом окружающую язву сухую кожу.
- При плохом запахе из язвы, ее покраснении и при других признаках инфекции язву можно промыть антисептиком, не содержащим алкоголя.
- В случае выделений из язвы для защиты окружающей ее кожи можно использовать цинкосодержащие средства или другие защитные кремы (барьерные кремы).
- Поместите подходящее средство по уходу на язву и зафиксируйте повязкой (пластырь может в свою очередь повредить окружающую язву нежную кожу). Какое именно средство нужно использовать, Вам посоветует семейная медсестра, медсестра, специализирующаяся по язвам или домашняя медсестра и это будет зависеть от фазы развития язвы, выделений из нее, признаков воспаления и того, подходит ли данное средство именно Вам.
- Продолжайте компрессионное лечение.
Фото 17. Очищение язвы тампоном
Фото 18. Для удаления гнойного, плохо пахнущего покровного слоя язвы используйте антисептики для промывания язв
Фото 19. Просушите кожу, окружающую язву, слегка прикасаясь тампоном
Фото 20. Нанесите защитный крем на кожу, окружающую язву
Фото 21. Нанесите на язву средство для лечения язв
Фото 22. Зафиксируйте средство для ухода за язвой при помощи эластичного
бинта без сильного давления, но надежно
Язва проходит в своем заживлении несколько фаз, которые требуют при этом разных средств по уходу за язвами. Современные средства по уходу за язвами формируются из таких веществ, которые позволяют менять перевязку реже и при этом обеспечивают подходящую для заживления язвы среду. Консультантом по выбору конкретного средства выступают или семейная медсестра или домашняя медсестра.
Расходы на большую часть средств по уходу за язвами компенсирует Больничная касса на основании выписанного семейным врачом или врачом-специалистом дигирецепта.
Не держите язву открытой! Если язва будет сохнуть на открытом воздухе, то ее состояние ухудшится и при этом увеличивается риск возникновения инфекции.
Также на открытую язву нельзя наносить домашние средства лечения (как подорожник, листья капусты и др.), поскольку открытая язва является воротами внесения инфекций.
Обратитесь к врачу, если:
- Язва стала покрасневшей, болезненной и ее температура повысилась
- Несмотря на лечение, язва начала увеличиваться.
- На краях язвы возникли так называемые «карманы».
- Из язвы вытекают гнойные обильные выделения с плохим запахом.
- Появилось плохое самочувствие и повышенная температура.
Семейный врач может рекомендовать использование средств лечения язв с антибактериальным эффектом или при необходимости назначить противовос- палительное лечение.
Фото 23. Инфицированная хроническая язва
Заживление хронической язвы может несмотря на эффективное лечение продлиться несколько месяцев. Несмотря на то, что язва заживёт, по-прежнему никуда не денется причина, по которой возникла язва. Часто пациенты после заживления язвы больше не утруждают себя компрессионным лечением и отказываются от использования лечебных чулков и бинтов. Однако достаточно только одного эпизода отека — и может возникнуть новая язва. Для избегания возникновения новой язвы важны ключевые слова – пожизненное и постоянное компрессионное лечение.
Фото 24. Заживающая язва
Пластика кожи. Для кого? Почему? Когда? Если получившая лечение язва не зажила в течение периода от четырех до шести месяцев, то врач-специалист принимает решение о необходимости пластики кожи. Пластика кожи является довольно простой операцией, которая помогает заживлению язвы, но не исправляет причину ее возникновения. Поэтому операцию проводят только для тех пациентов, которые продолжают процедуры по компрессионному лечению и после заживления язвы. Новая язва (рецидив) возникает приблизительно у половины пациентов и причиной его является именно прерывание компрессионного лечения после заживления язвы. Достаточно только кратковременного скачка давления в венах – и пересаженная кожа отмирает и возникает новая язва.
Фото 25 и 26. Язва до пересадки кожи и язва, накрытая кожной пластикой
Часто венозная трофическая язва не является единственной проблемой пациента. У пациента могут быть и сформировавшаяся сердечная недостаточность, диабет и другие заболевания, которые могут мешать заживлению язвы. Обсудите свои проблемы со здоровьем со своим семейным врачом, который сможет по- мочь Вам держать сопутствующие заболевания под контролем.
Венозная трофическая язва является долговременной проблемой, осложняющей каждодневную жизнь пациента. Для того чтобы справиться с ней, необходима помощь разных специалистов. Ключ к решению проблемы заживления язвы на- ходится в руках самого пациента и для достижения успеха требуется постоянная работа по предписанному врачом лечебному плану.
- Необходимый для вас уровень компрессии лечебных чулков определяет врач в зависимости от степени тяжести венозной недостаточности и состояния артерий.
- Лечебные чулки можно купить в магазинах, торгующих товарами для здоровья. Продавцы таких магазинов смогут измерить Вашу ногу и помогут выбрать подходящий чулок.
- Выбирая компрессионные чулки, гольфы или колготки нужно следить за тем, чтобы на упаковке или на самих чулках был бы знак RAL-GZ 387:2000 и компрессионный класс (CCL 1-CCL 4). Так можно быть уверенным, что чулок даст постепенное.
знак RAL-GZ 387:2000
- В разных странах действуют разные стандарты. Проследите, чтобы у купленных чулков было именно то давление, которое Вам назначил врач.
- Поскольку первое одевание лечебного чулка может быть оказаться очень сложным, попросите продавца помочь Вам.
- Обязательно спросите о том, на какой срок и на каких условиях действует гарантия на лечебные чулки.
- Если Вам кажется, что самостоятельное натягивание чулка может оказаться слишком тяжелым для Вас, попросите у продавца вспомогательные средства.
Фото 1. Рама для натягивания на ноги компрессионного чулка
Фото 2. Карман для ступни, предназначенный для натягивания лечебного чулка с открытым носком
Фото 3. Вытаскиваемый карман для ступни, предназначенный для натягивания лечебного чулка с открытым и закрытым носком
Фото 4. Перчатки со специальным покрытием для натягивания лечебных чулков
- Newton, H. Assessment of a venouslegulcer. Wound Essentials, Vol5, 2010, 69–78.
- Newton, H. Eczema associated with venous leg ulcers. Wound Essentials, Vol9. 2014, 72–78
- Simplifying venous leg ulcer management. Consensus recommendation. Wounds International, 2015.
- Newton, H. Top tips for managing venous leg ulcers. Wounds International, Vol3, 2012.
- Sinha, S., Sreedharan, S. Management of venouslegulcer in generalpractice – a practicalguideline. http://www.racgp.org.au/afp/2014/september.
- Moffatt, C. Compression Therapy in Practice. Wounds UK, 2007.
- Anderson, I. What is venous leg ulcer. Wounds Essentials, Vol4, 2009.
- Collins, L., Seraj, S., Jefferson, T. Diagnosis and Treatment of VenousUlcers http://www.aafp.org/afp/2010/0415/p989.html.
- Leg Ulcrs. Patient information http//www. Circulationfoundation.org.uk.
- Griffin, J. Assessment and management of venouslegulcers.Wound Care Today, 2014,Vol 1, No 1.
- Carmel, J. E. Venous Ulcers. Acute and chronic wounds2012, chapter 12, 194–2013.
Горячая, жгучая, красная, нежная кожа на голенях
Когда наши ноги опухают или у нас есть другие кожные проблемы, наши ноги могут иногда становиться горячими, воспаленными (красными) и болезненными.
Что может вызвать жар / жжение, воспаление, нежность кожи?
Частая причина этого — бактериальная инфекция кожи, называемая целлюлитом. Опухшие ноги с большей вероятностью могут стать причиной целлюлита, потому что лимфатическая система повреждена или нарушена и не так хорошо предотвращает инфекцию.Целлюлит обычно возникает только на одной ноге.
Симптомы целлюлита
Признаки целлюлита различаются, но следует обратить внимание на:
- Покраснение
- Новое или увеличение набухания
- Боль или нежность
- Повышенная температура в этой области — кожа будет казаться горячей или горящей
Эти симптомы могут появиться каждый раз, когда наши голени и ступни опухают. Они также могут произойти, если у вас есть другие кожные заболевания.Как правило, в дополнение к этим симптомам целлюлит вызывает недомогание или вызывает симптомы, похожие на грипп, такие как жар, усталость и боли. Вы можете почувствовать недомогание за несколько дней до появления целлюлита.
Иногда инфекции вызываются повреждением кожи, например ожогом, порезом, укусом насекомого или даже стопой спортсмена. Но часто не всегда есть видимый триггер или причина инфекции.
Очень необычно, что целлюлит поражает обе ноги одновременно, поэтому, если у вас есть покраснение, боль и отек на обеих ногах, маловероятно, что это целлюлит.Обязательно обратитесь к своему терапевту, чтобы получить правильный диагноз и лечение.
Как выглядит целлюлит?
Диагностика целлюлита
Если вы подозреваете, что у вас целлюлит , важно немедленно обратиться за помощью, особенно если вы впервые столкнулись с этой проблемой. Попросите о встрече с вашим терапевтом в тот же день. Если симптомы проявляются в течение выходных, обратитесь к врачу общей практики в нерабочее время или обратитесь в местный центр обслуживания пациентов.
Врач или медсестра осмотрят пораженный участок и отметят цвет, опухоль и температуру. Они также могут пометить область на ноге, чтобы было легче увидеть, улучшается ли инфекция, когда вы начнете лечение. Они также будут искать любые раны или другие повреждения кожи, которые могли вызвать инфекцию.
Большинство инфекций целлюлита диагностируются при осмотре ноги или ступни, но врач или медсестра могут также измерить вашу температуру или провести некоторые анализы крови для подтверждения диагноза.Инфекции целлюлита могут быть похожи на сгустки крови (тромбоз глубоких вен или ТГВ) из-за повышенного покраснения и отека на одной ноге. Целлюлит можно спутать с окрашиванием гемосидерином, но это покраснение без температуры и не должно быть болезненным на ощупь; Другой ключ к разгадке — то, что окрашивание гемосидерина не уменьшится или не исчезнет с помощью антибиотиков. Ваш врач или медсестра могут направить вас в больницу для проведения дополнительных анализов, чтобы убедиться, что вы поставили правильный диагноз и лечение.
Лечение — какое лечение мне предложат от целлюлита?
Антибактериальная терапияИнфекция целлюлита требует курса антибиотиков, чтобы избавиться от инфекции.Большинство инфекций проходят с помощью курса пероральных (таблетированных) антибиотиков, которые вы можете принимать дома, но иногда вас могут госпитализировать для внутривенных (IV) антибиотиков.
Ваши симптомы могут ухудшиться в первые 48 часов лечения, но затем они начнут улучшаться. Если вы не уверены, позвоните по номеру 111, если вы не можете поговорить со своим терапевтом, если не знаете, что делать дальше.
Важно, чтобы вы закончили весь курс антибиотиков. Продолжительность курса антибиотиков при целлюлите, особенно если у вас опухшие ноги, часто превышает продолжительность курса антибиотиков при других инфекциях.Иногда требуется повторный курс антибиотиков или расширенный курс антибиотиков, чтобы убедиться, что инфекция полностью исчезла.
Консенсусный документ Британского лимфологического общества по лечению целлюлита (скачать PDF)
ОбезболиваниеЗараженный участок может быть болезненным. Обезболивающие, такие как парацетамол, могут быть полезны во время отдыха и поднять опухшую ногу или ступню. Часто людям нужен выходной, поэтому вам может понадобиться справка о болезни от вашего терапевта.
То, что ты можешь сделать сам
Помимо приема антибиотиков, вы можете ускорить выздоровление, заботясь о своем общем самочувствии. О некоторых подходах вы можете прочитать на веб-сайте NHS Choices.
Помните, что целлюлит обычно возникает из-за неуправляемого отека. Если вы обычно носите компрессионную одежду, ее носить во время инфекции может быть слишком больно. Если это так, снимите его — вы можете снова носить его, когда отек и боль уменьшатся.Если отек усилился во время инфекции, вам может потребоваться чулок другого размера. Но важно как можно скорее вернуться к этой важной терапии. Бригада, которая предоставляет вам компрессионный уход и лечение, захочет узнать об инфекции, чтобы они могли назначить встречу для осмотра и убедиться, что вы носите подходящую компрессионную одежду.
Уход за кожейВаши ноги могут стать сухими во время и после заражения, поэтому следите за тем, чтобы они были влажными.Для вашей кожи лучше использовать увлажняющий крем без запаха. Могут быть волдыри или раны, которые требуют перевязки или наблюдения медперсоналом, поэтому следите за ними.
Дополнительная литератураДокумент о клинических рекомендациях Британского лимфологического общества (скачать PDF)
Загрузите эту страницу в формате pdf для печати
Что означает покраснение голени? 6 причин красной сыпи на голенях
Что вызывает покраснение голеней?
Причины покраснения голени можно разделить на инфекционные, вызванные кровеносными сосудами или кровотоком, а также различными формами воспаления.
Инфекционные причины
Инфекции кожи или кровеносных сосудов ног являются серьезными, поскольку они могут проникать от кожи в кровь или мышцы и приводить к шоку или инфицированию фасции, что может вызвать ампутацию или смерть.
- Целлюлит: Может вызвать воспаление из-за попадания бактерий на кожу. Это одна из наиболее частых причин кожных инфекций. Обычно целлюлит поражает пожилых людей и может возникать у людей без каких-либо сопутствующих заболеваний.Абсцессы обычно возникают, когда кожный барьер нарушается из-за травмы, воспаления кожи (например, псориаза или экземы) или отека из-за лимфедемы или венозного резервирования. Большинство случаев целлюлита вызывается стрептококком, типом бактерии, которая живет на коже, хотя целлюлит может быть вызван укусами животных, шипами растений и бактериями, живущими во рту или носу, в случае укуса. При обращении к врачу почти всегда больные лечат антибиотиками.
- Гнойный тромбофлебит: Это относится к инфицированному сгустку крови в венах нижних конечностей.Когда вена поверхностная, лечение не является обязательным, но когда сгусток находится в глубокой вене (тромбоз глубоких вен или ТГВ), лечение необходимо, чтобы сгусток рассеялся, чтобы предотвратить рецидив и предотвратить перемещение сгустка в вену. легкие и вызывают тромбоэмболию легочной артерии (ТЭЛА). Без извлечения или растворения сгустка инфекция не исчезнет. Поскольку он уже находится в вене, он будет постоянно пропускать небольшие частички бактерий в венозную систему, которые могут перемещаться по крови и вызывать серьезные заболевания.
- Абсцесс кожи: Это скопление гноя внутри кожи или непосредственно под кожей, которое может вызвать покраснение и даже вызвать инфекцию кожи, вызывающую целлюлит. Как правило, лечение абсцесса проводится через процедуру разреза и дренирования, когда область затем заполняется материалом, который не дает ей закрываться и позволяет ей заживать снизу раны наружу.
Кровеносные сосуды
Резервное копирование крови в ногах может вызвать покраснение в виде скоплений крови в нижних конечностях.Существует множество причин резервного копирования, наиболее распространенные и самые опасные описаны ниже.
- Дерматит венозного застоя: Это частая причина воспаления кожи и возникает у людей с «хронической венозной недостаточностью» или с венами, которые не могут помочь крови двигаться вверх к сердцу. Как правило, венозный статический дерматит вызывает появление красных, чешуйчатых, сухих пятен на ногах. Часто отек и покраснение наиболее сильны в области лодыжки. Сыпь не часто бывает зудящей, но при расчесывании может вызвать воспаление голени.Со временем нога может потемнеть, поскольку химическое вещество в крови начинает окрашивать окружающие ткани. Иногда может возникнуть воспаление жира, которое может вызвать боль в обеих ногах. Венозный застой часто лечится с помощью компрессии, ходьбы и в редких случаях с помощью лекарств, которые помогают сделать вену менее дряблой (например, флеботонических препаратов).
- Синдром компартмента: Как и любое заболевание, блокирующее кровоток, структура стопы может вызвать воспаление, поскольку клетки, лишенные кислорода, борются за выживание при сниженном кровотоке.Обычно это очень быстрый процесс, и единственное лечение — восстановить приток крови к голени, а также кислорода. Это делается путем декомпрессии ноги с помощью фасциотомии, при которой ногу открывают, чтобы опухшая ткань распухала наружу, а не внутрь. Когда ткань перестает опухать, ногу снова закрывают. Это неотложная медицинская помощь, требующая немедленного вмешательства.
Иммуноопосредованное воспаление
Сыпь является обычным явлением и может поражать ноги. Не всякая причина покраснения голеней опасна для жизни или конечностей.Может возникнуть покраснение из-за обычной сыпи, которая также может поражать руки, спину или живот.
- Экзема: Это также известно как атопический дерматит и относится к хроническому заболеванию кожи с зудом и покраснением. Обычно он поражает детей, но может поражать и взрослых. У взрослых экзема обычно локализуется на сгибающихся участках тела и, как правило, приводит к утолщению и сильному зуду кожи. Кожа, пораженная экземой, также может быть реактивной и покраснеть при минимальном раздражении или контакте.Экзема может вызывать красные бугорки либо сама по себе, либо из-за расчесов, вызванных сильным зудом.
- Псориаз: Чаще всего вызывает образование бляшек или очень больших чешуек по всему телу. Они могут появиться на коленях или ягодицах, но также могут возникать на ногах. Часто эти красные области представляют собой очень четкие границы и могут быть покрасневшими у людей с более светлым пигментом и затемненными у людей с более темным пигментом. При некоторых редких типах псориаза (например, эритродермическом псориазе) покраснение и шелушение могут присутствовать по всему телу с головы до пят.
Этот список не является медицинской консультацией и может неточно отражать то, что у вас есть.
Раздражающий контактный дерматит
Раздражающий контактный дерматит означает кожную реакцию, которая вызывается прямым прикосновением к раздражающему веществу, а не инфекционным агентом, таким как бактерии или вирус.
Общие причины — мыло, отбеливатель, чистящие средства, химикаты и даже вода. Вызвать его может практически любое вещество при длительном воздействии. Контактный дерматит не заразен.
Заболеть может любой, кто работает с раздражающим веществом. Механики, косметологи, горничные, работники ресторанов и медицинские работники — все это восприимчиво.
Симптомы включают ощущение опухания, жесткости и сухости кожи, появление трещин и пузырей с болезненными открытыми язвами.
Медицинский работник может дать лучший совет о том, как вылечить кожу и избежать дальнейшего раздражения. Самолечение может усугубить проблему, если использовать неправильные кремы или мази.
Диагноз ставится на основании анамнеза пациента, чтобы выяснить, с какими веществами контактирует пациент, а также путем физического осмотра поврежденной кожи.
Лечение включает по возможности избегание раздражающего вещества. В противном случае человек может нанести вазелин на руки под хлопковыми, а затем резиновыми перчатками.
Редкость: Обычная
Основные симптомы: сыпь с четко выраженной границей, зудящая сыпь, красная или розовая, грубая кожа, болезненная сыпь, красная сыпь
Симптомы, которые всегда возникают при раздражающем контактном дерматите: сыпь с четко выраженной границей
Симптомы, которые никогда не возникают при раздражающем контактном дерматите: лихорадка, изменения кожи черного цвета, изменения кожи коричневого цвета, изменения кожи синего цвета
Срочность: Самолечение
Аллергический контактный дерматит голени
Аллергический контактный дерматит — это состояние, при котором кожа становится раздраженной и воспаленной в результате физического контакта с аллергеном.Общие продукты, вызывающие аллергический дерматит, включают растения, металлы, мыло, ароматизаторы и косметику.
Редкость: Обычный
Верхние симптомы: покраснение голени, зуд голени, покрытая струпьями область голени
Симптомы, которые всегда возникают при аллергическом контактном дерматите голени: покраснение голени
Срочность: Самолечение
Целлюлит
Целлюлит — бактериальная инфекция глубоких слоев кожи.Он может появиться где угодно на теле, но чаще всего встречается на ступнях, голенях и лице.
Состояние может развиться, если бактерии стафилококка попадают в поврежденную кожу через порез, царапину или существующую кожную инфекцию, такую как импетиго или экзема.
Наиболее восприимчивы люди с ослабленной иммунной системой, например, с кортикостероидами или химиотерапией, или с нарушением кровообращения из-за диабета или любого сосудистого заболевания.
Симптомы возникают постепенно и включают болезненную, покрасневшую кожу.
Если не лечить, инфекция может стать серьезной, образовать гной и разрушить ткани вокруг него. В редких случаях инфекция может вызвать заражение крови или менингит.
При появлении симптомов сильной боли, лихорадки, холодного пота и учащенного сердцебиения следует немедленно обратиться к врачу.
Диагноз ставится на основании медицинского осмотра.
Лечение состоит из антибиотиков, поддержания чистоты раны и иногда операции по удалению мертвых тканей. Целлюлит часто рецидивирует, поэтому важно лечить любые основные заболевания и укреплять иммунную систему отдыхом и полноценным питанием.
Редкость: Нечасто
Основные симптомы: лихорадка, озноб, покраснение лица, опухшее лицо, боль в лице
Симптомы, которые всегда возникают при целлюлите: покраснение лица, покраснение кожи
Срочность: Врач первичной медико-санитарной помощи
Плоскоклеточный рак
Плоскоклеточные клетки — это небольшие плоские клетки кожи во внешнем слое кожи. Плоскоклеточный рак (ПКР) — это тип рака кожи, который обычно проявляется в виде крошечной безболезненной бугорка или пятна.Наиболее частыми пятнами этого рака являются голова (включая кожу головы, губы, уши и рот), ноги и тыльную сторону кистей рук.
Редкость: Нечасто
Основные симптомы: обострение покраснения лица, грубая кожа на лице, область лица со струпьями
Срочность: Врач первичной медико-санитарной помощи
Солнечный (актинический) кератоз
Актинический, актинический также известный как солнечный кератоз, является наиболее распространенным заболеванием кожи, вызванным солнечным повреждением в течение многих лет.Он выглядит как маленькие, грубые, приподнятые наросты, которые могут быть твердыми и бородавчатыми.
Редкость: Обычная
Основные симптомы: неизменное покраснение лица, грубая кожа на лице, утолщенная кожа с четко выраженной границей
Срочность: Врач первичной медико-санитарной помощи
Аллергическая реакция на ядовитый плющ / дуб / sumac
Растения рода Toxicodendron встречаются на всей территории континентальной части Соединенных Штатов, и воздействие этих растений является основной причиной контактного дермитита — медицинского термина, используемого для описания раздражения и зуда кожи.
Редкость: Обычная
Основные симптомы: сыпь, зудящая сыпь, красная сыпь, изменения кожи на руке, жгучая или жгучая сыпь
Симптомы, которые всегда возникают при аллергической реакции на ядовитый плющ / дуб / сумах: зудящая сыпь, сыпь
Симптомы, которые никогда не возникают при аллергической реакции на ядовитый плющ / дуб / сумах: лихорадка
Срочность: Самолечение
Что вызывает ощущение жжения в ногах?
Чувство жжения в ногах может быть вызвано рядом причин, включая повреждение нервов ног в результате воздействия сильной жары или холода или токсичных веществ.Ощущение жжения в ногах также может быть результатом нарушения кровообращения, которое ухудшает кровоток в ногах, травмы ноги или интенсивных упражнений. Другой возможной причиной жжения в ногах является парестетическая мералгия, то есть боль во внешней части бедра из-за сдавления латерального кожного нерва бедра, одного из основных нервов бедра. Хронические состояния, такие как рассеянный склероз, также могут вызывать ощущение жжения в ногах.
С другой стороны, ощущение жжения в ногах может быть вызвано периферической невропатией, заболеванием, при котором периферические нервы, передающие сигналы между телом и головным и спинным мозгом, теряют функцию.Периферическая невропатия может быть вызвана рядом конкретных заболеваний и расстройств, включая алкоголизм, диабет и синдром Гийена-Барре, аутоиммунное расстройство нервной системы. В некоторых случаях причина периферической невропатии неизвестна.
Чувство жжения может быть единственным наблюдаемым симптомом или может сопровождаться покалыванием (парестезией) и онемением. Продолжительность и течение ощущения жжения в ногах могут широко варьироваться в зависимости от основного состояния. Чувство жжения в ноге, вызванное травмой, часто возникает внезапно, тогда как ощущение жжения в ноге в результате периферической невропатии развивается медленно и сохраняется или ухудшается с течением времени.
Немедленно обратитесь за медицинской помощью (позвоните 911) , если ощущение внезапного жжения в ноге сопровождается онемением или слабостью на одной стороне тела; изменение уровня сознания или бдительности, например, потеря сознания или отсутствие реакции; или самая сильная головная боль в вашей жизни, так как это могут быть признаки инсульта. Кроме того, если ощущение жжения в ноге вызвано сильным ожогом, немедленно обратитесь за медицинской помощью (позвоните 911) .
Если ощущение жжения в ноге не проходит или вызывает у вас беспокойство, немедленно обратитесь за медицинской помощью. .
Причины и когда обратиться к врачу
Жжение в ногах часто возникает во время упражнений или из-за солнечных ожогов. Другие заболевания могут вызвать повреждение нервов, что может вызвать чувство жжения.
Жжение в ногах сложно описать врачу. Человек может чувствовать жар, покалывание или онемение. Ощущение может быть в одной ноге, обеих ногах, части ноги или просто ступнях.
Описание боли и ее конкретного места может помочь врачу поставить диагноз.В этой статье мы обсудим возможные причины и их дополнительные симптомы, а также когда обратиться к врачу.
Кожа, мышцы и нервы ног могут вызывать жжение или боль. Знание источника боли может помочь понять причину и выбрать правильное лечение.
Exercise
Упражнение, задействующее мышцы ног, может вызвать чувство жжения. Это не всегда означает, что мышца травмирована.
Во время упражнений организму требуется больше энергии, чем обычно.Он не может потреблять достаточно кислорода для создания энергии, поэтому мышцы тела берут верх. При этом образуется молочная кислота, которая при накоплении вызывает чувство жжения.
Бег или интенсивная тренировка часто вызывают жжение в ногах. Ощущение должно исчезнуть после завершения упражнения.
Мышцы часто болят в течение дня или двух после тренировки. Это происходит чаще, когда упражнение новое или когда физическая форма человека улучшается.
Травма
Травма ноги — одна из наиболее частых причин боли.В частности, повреждение мышц может вызвать чувство жжения.
Когда мышцы растягиваются больше, чем должны, это может вызвать напряжение. Это может привести к разрыву части мышцы. Физические упражнения — частая причина мышечного напряжения.
В момент травмы человек может почувствовать внезапную боль, которая может перейти в ощущение пульсации или жжения. Эта область может опухнуть и образоваться синяк.
Люди могут лечить мышечные боли и растяжения с помощью метода RICE:
- Отдых. Не тренируйте ногу и не кладите на нее слишком большой вес.
- Лед. Для уменьшения отека используйте холодный компресс, завернутый в ткань.
- Сжатие. Сожмите ногу, перевязав ее.
- Высота над уровнем моря. Поднимите ногу над сердцем.
Люди могут помочь предотвратить растяжение мышц, разогреваясь перед тренировкой и остывая после нее.
Воздействие солнца
Поделиться на Pinterest Кожа человека может воспалиться, если подвергнуть ее воздействию солнца без использования солнцезащитного крема.При нанесении солнцезащитного крема легко не заметить ноги.Человек может не осознавать, что он обжег кожу, пока не почувствует боль или дискомфорт через много часов.
Солнечный ожог вызывает воспаление кожи. Он может быть горячим на ощупь и в течение некоторого времени вызывать жжение. Очень важно охладить кожу, чтобы облегчить боль и предотвратить дальнейшее повреждение.
Примите короткий прохладный душ или ванну, а затем приложите к коже холодный компресс, завернутый в полотенце.
Люди также могут принимать безрецептурные обезболивающие, такие как ибупрофен, для уменьшения воспаления.Увлажнение кожи алоэ вера или кремом на водной основе может помочь ей заживить.
Повреждение нерва
Периферическая невропатия — это медицинский термин, обозначающий тип повреждения нерва. В основном это поражает ноги и ступни, но иногда может поражать руки и кисти. Диабет — частая причина повреждения нервов.
Высокий уровень сахара в крови из-за диабета повреждает нервы и кровеносные сосуды, питающие нервы. Со временем это может привести к периферической невропатии.
Симптомы поражают ноги, ступни, руки и кисти.Они могут включать:
- чувство жжения или покалывания
- боль
- онемение
- слабость
- затруднение ощущения боли или изменения температуры
Людям с периферической невропатией может быть труднее почувствовать травмы, такие как волдыри или развиваются язвочки. Их раннее лечение может предотвратить заражение и дальнейшие проблемы со здоровьем.
Периферическая невропатия может влиять на равновесие и движение, но физиотерапия может помочь. Лекарства могут помочь с облегчением боли.
Если основной причиной является диабет, поддержание нормального уровня сахара в крови может помочь предотвратить усугубление повреждения нервов.
Жгучая боль в бедре
Медицинский термин для обозначения жгучей боли в наружной части бедра — парестетическая мералгия. Жгучая боль возникает из-за большого сдавленного нерва.
Причины жгучей боли в бедре включают травму, отек или давление на ногу. Некоторые распространенные примеры включают прибавку в весе, тесную одежду или рабочую одежду, которая давит на тело.
Симптомы включают:
- жжение, онемение или покалывание в наружной части бедра
- боль в наружной части бедра и ягодицах
- чувствительность к прикосновению
Лечение обычно направлено на устранение причины боли. Похудание или более свободная одежда могут ослабить давление на нерв. В некоторых случаях человеку может потребоваться инъекция, чтобы уменьшить отек.
7 причин и способы их лечения
Коленные суставы каждый день подвергаются сильной физической нагрузке.Боль в одном или обоих коленях очень часто возникает из-за нормального износа, физической активности или травм. Часто, если у человека травма или напряжение колена, боль может казаться жгучей.
Жгучая боль в колене может возникать во многих местах колена. Для многих людей передняя и задняя части колен являются наиболее частыми местами, вызывающими жжение. Однако иногда по бокам колен возникает ощущение жжения.
Чувство жжения в любой части колена обычно указывает на наличие более серьезной проблемы, которая может потребовать исследования и лечения.
В этой статье рассматриваются некоторые распространенные причины жгучей боли в колене, типичные методы их лечения и время обращения к врачу.
Местоположение жгучей боли в колене часто может дать некоторые подсказки относительно того, что ее вызывает. В разделах ниже перечислены некоторые причины боли в коленях в зависимости от их местоположения.
Передняя часть колена
Поделиться на Pinterest Тендонит, хондромаляция и PFPS — все это возможные причины жгучей боли в передней части колена.Жгучая боль в передней части колена часто возникает из-за травм, таких как:
Сторона колена
Жгучая боль сбоку от колена может быть вызвана синдромом подвздошно-большеберцовой связки или анзериновой стопы. бурсит.
За коленом
Жгучая боль за коленом может быть вызвана:
В следующих разделах подробно описаны некоторые потенциальные причины жгучей боли в колене и способы их лечения.
1. Разрыв коленного хряща
Коленный хрящ или мениск помогает смягчить сустав во время таких физических нагрузок, как ходьба, бег и прыжки. Если человек получает травму тупым предметом в эту область или сильно ее перекручивает, он может порвать хрящ колена. Это болезненно и может ощущаться как жжение.
Существуют различные варианты лечения разрыва хряща коленного сустава. Часто первые шаги в лечении включают прием обезболивающих, таких как ибупрофен, и попытки тренировок для укрепления мышц.
Если состояние коленного хряща не улучшается, врач или медицинская бригада могут порекомендовать инъекции стероидов в колено или хирургические варианты, такие как:
- хирургическая обработка раны колена, которая включает удаление любого рыхлого хряща и промывание этой области физиологическим раствором. , который включает в себя сглаживание хряща для уменьшения трения.
- Имплантация аутологичных хондроцитов, которая включает удаление и культивирование части хряща, чтобы в конечном итоге он мог вернуться в колено человека и вырастить заново. Площадь опоры до колена
2.Разрыв связки колена
Разрыв связки колена часто происходит из-за травмы тупым предметом с внешней стороны колена. Люди, которые занимаются хоккеем, футболом или другими контактными видами спорта, подвергаются большему риску порвать или растянуть связки колена.
Медицинские работники часто классифицируют разрывы связок по степени их серьезности. Частичный разрыв может потребовать меньшего лечения, чем сильный разрыв. Некоторые варианты лечения частичных разрывов включают:
- использование защитных наколенников
- попытки укрепить мышцы
- сокращение мероприятий, которые могут привести к дальнейшему повреждению
Если разрыв очень серьезный или не улучшается, врач может порекомендовать хирургические варианты .
3. Колено бегуна, или хондромаляция
Колено бегуна, также известное как хондромаляция, возникает в результате чрезмерной нагрузки на коленный сустав. Это особенно характерно для бегунов и других людей, которые постоянно испытывают давление и нагрузку на колени.
Хондромаляция возникает, когда коленный хрящ разрушается, что снижает амортизацию сустава.
Первые шаги в лечении часто включают терапию, которая помогает уменьшить боль и отек, а также дать возможность колену зажить.Некоторые виды лечения включают:
- прием безрецептурных обезболивающих
- применение пакета со льдом для уменьшения отека
- совмещение коленной чашечки с фиксатором, манжетой для отслеживания коленной чашечки или лентой
- , удерживающей колено сустав
Если состояние колена не улучшается, медицинская бригада может порекомендовать артроскопическую операцию. Это включает в себя разглаживание хряща, чтобы он лучше зажил.
4. Остеоартрит
Остеоартрит — наиболее распространенная форма артрита в Соединенных Штатах.Фактически, около 30,8 миллиона человек сейчас живут с этим заболеванием.
Остеоартрит может поражать практически любой сустав, но чаще всего он поражает руки, бедра, позвоночник и колени.
Остеоартрит характеризуется разрушением защитного хряща в суставах. Излечить остеоартрит невозможно, поэтому в конечном итоге может потребоваться замена сустава.
Некоторые распространенные методы лечения остеоартрита включают:
- прием безрецептурных обезболивающих и отеков
- прием инъекций кортизона
- прием профессиональных или физиотерапевтических методов
- прием инъекций смазки
5.Тендинит надколенника
Тендинит надколенника — это чрезмерное повреждение сухожилия, соединяющего коленную чашечку с голенью. Это может вызвать жжение и боль в передней части колена.
Есть несколько возможных лечебных шагов, которые человек может предпринять для лечения тендинита надколенника, в том числе:
- применение пакета со льдом для уменьшения отека
- отдых от бега и прыжков
- попытка упражнений, направленных на мышцы верхней части ноги
- принимать безрецептурные обезболивающие. инъекция богатой тромбоцитами плазмы или процедура с использованием осциллирующей иглы
6. Синдром подвздошно-большеберцовой перевязи
Синдром подвздошно-большеберцовой перевязи (ITBS) часто поражает бегунов. Это происходит, когда соединительная ткань по длине бедра трется о внешнюю сторону колена во время бега и других физических нагрузок.
ITBS может ощущаться как жжение, когда ремешок трется о колено.
Нет официального лечения ITBS. Тем не менее, люди с этим заболеванием часто предпринимают следующие шаги:
- отдыхает от бега и вместо этого пробует кросс-тренинг
- массирует подвздошно-большеберцовый бандаж, квадрицепсы и ягодицы
- увеличивает силу корпуса, ягодиц и бедер
- пытается физически терапия
- прием НПВП
- применение пакета со льдом
- прием местных инъекций стероидов, если другие варианты не эффективны
7.PFPS
PFPS возникает в передней части колена. Это часто начинается с легкой боли и постепенно нарастает. Это может произойти в одном или обоих коленях. Обычно хуже при физических нагрузках.
Некоторые общие варианты лечения PFPS включают:
- прием безрецептурных препаратов
- ношение поддерживающих скоб
- отдых, например избегание лестницы и положение на коленях
- попытки упражнений для бедер, квадрицепсов и подколенных сухожилий
В более тяжелых случаях , врач может порекомендовать артроскопическую операцию, которая включает удаление и разглаживание поврежденного хряща.
В некоторых случаях человек может получить лечение вскоре после травмы колена. В других случаях человек может сначала попытаться справиться с испытываемой болью, обращаясь к врачу только тогда, когда она становится серьезной.
В случае травм, вызванных чрезмерным перенапряжением, лучшим решением является отдых, применение пакета со льдом и сосредоточение усилий на наращивании мышечной массы, не вызывающем нагрузки на колени. Однако, если боль продолжает нарастать, несмотря на отдых, человеку следует поговорить со своим врачом о своих симптомах.
Они могут порекомендовать дополнительные методы лечения, такие как физиотерапия или трудотерапия. В тяжелых случаях они могут даже порекомендовать хирургические варианты.
Жгучие боли в коленях могут вызывать несколько причин. Некоторые травмы носят острый характер и могут сразу же вызвать боль, в то время как другие связаны с чрезмерным употреблением и будут нарастать постепенно.
Во многих случаях достаточно приема безрецептурных болеутоляющих, компресса со льдом и отдыха, чтобы предотвратить дальнейшие травмы и боль. Однако, если боль не проходит или усиливается, врач может предложить хирургическое вмешательство или другие варианты инвазивного лечения.
Эритромелалгия — NHS
Эритромелалгия — редкое заболевание, которое вызывает эпизоды жгучей боли и покраснения в ступнях, а иногда и кистях, руках, ногах, ушах и лице.
Симптомы эритромелалгии могут проявиться в любом возрасте. Некоторые люди могли иметь это с раннего детства, в то время как некоторые страдают только во взрослом возрасте.
Симптомы эритромелалгии
Три основных симптома эритромелалгии — это жар, боль и покраснение кожи.
Чаще всего поражаются стопы, но могут быть и кисти рук, и ноги, и уши, и лицо.
Кредит:
Боль может варьироваться от легкой, с легким покалыванием, похожим на покалывание, до сильной жгучей боли, которая может быть достаточно сильной, чтобы затруднить ходьбу, стояние, общение, физические упражнения и сон.
Это может существенно повлиять на работу или учебу.
У людей с эритромелалгией обычно бывают эпизоды или «обострения» боли, длящиеся от нескольких минут до нескольких дней.
Обострения обычно начинаются с ощущения зуда, которое усиливается до боли, и с нежной пятнистой красной кожи, которая кажется теплой или горячей на ощупь.
Другие симптомы могут включать:
- Отек пораженной части тела
- Потоотделение в пораженной области больше или меньше, чем обычно
- Пурпурное изменение цвета при отсутствии обострения
Триггеры для эритромелалгии
Симптомы эритромелалгии обычно возникают при повышении температуры тела.
Это может произойти:
- после тренировки
- при носке теплых носков, перчаток или тесной обуви
- после входа в теплую комнату
- при стрессе
- при употреблении алкоголя или острой пищи
- при обезвоживании
Что можно сделать, чтобы облегчить эритромелалгию
Охлаждение или приподнятие пораженной части тела может помочь облегчить симптомы эритромелалгии.
Кожу можно охладить с помощью вентилятора, прохладной воды, прохладной поверхности или прохладных гелевых пакетов.
Но избегайте использования льда или чего-либо слишком холодного и не замачивайте руки или ноги в течение длительного времени в холодной воде.
Это может привести к переохлаждению или повреждению кожи.
Также существует риск, что изменение температуры может вызвать обострение болезни, когда пораженный участок снова нагреется.
Средства для лечения эритромелалгии
Лекарства для кожи
Было обнаружено, что некоторые лекарства, которые наносятся непосредственно на кожу (местные лекарства), помогают облегчить симптомы эритромелалгии.
Они могут быть в форме кремов, гелей, спреев или пластырей. Вам могут прописать крем или пластырь с капсаицином, чтобы сделать тепловые рецепторы вашей кожи менее чувствительными.
Также может быть прописан местный анестетик лидокаин в форме крема, геля или спрея.
Врач общей практики сможет предоставить вам дополнительную информацию об этих лекарствах и о том, подходят ли они вам.
Вы также можете поговорить с фармацевтом о кремах с лидокаином.
Лекарства, принимаемые внутрь
Ряд различных лекарств, принимаемых внутрь (перорально), могут помочь облегчить симптомы эритромелалгии.
Возможно, вам придется попробовать несколько разных лекарств под наблюдением врача, прежде чем вы найдете то, которое лучше всего подойдет вам, или их комбинацию.
Варианты лечения также будут зависеть от типа вашей эритромелалгии.
Многие виды лечения требуют направления в специализированный центр, чтобы можно было тщательно отслеживать преимущества и возможные побочные эффекты.
Типы лекарств, которые может прописать врач, включают:
- пищевые добавки, такие как магний, который может помочь открыть ваши кровеносные сосуды
- аспирин — используется только для взрослых, а не для детей
- противоэпилептических препаратов — например, в виде габапентина или карбамазепина
- лекарства от артериального давления — лекарства, которые либо открывают ваши кровеносные сосуды и увеличивают кровоток, либо бета-блокаторы, чтобы помочь уменьшить кровоток, в зависимости от причины вашей эритромелалгии
- низкие дозы антидепрессантов, таких как дулоксетин, венлафаксин, амитриптилин или нортриптилин
- болеутоляющие средства, отпускаемые только по рецепту
Лекарства, вводимые капельно
Если пероральные препараты не справляются с симптомами, вам могут вводить лекарство непосредственно в кровоток через капельницу (внутривенная инфузия).
Лидокаин, местный анестетик, который может помочь при нервной боли, можно вводить таким образом. Но как долго это работает, зависит от людей.
Ваш врач объяснит вам эту процедуру и объяснит, как к ней следует подготовиться.
Причины эритромелалгии
Причина эритромелалгии обычно неизвестна.
Но иногда это вызвано другим основным заболеванием или дефектным геном, унаследованным от родителя.
Другие медицинские состояния
Эритромелалгия иногда возникает в результате основного состояния, например:
Она также может быть вызвана некоторыми лекарствами. Ваш врач сможет предоставить вам дополнительную информацию по этому поводу.
Генетическая причина
У некоторых людей с эритромелалгией есть дефектный ген, вызывающий это состояние.
Эритромелалгия может передаваться в семье, когда дефектный ген передается (наследуется) от родителя к ребенку.
Неисправный ген вызывает изменения в способах доставки болевых сигналов в мозг, усиливая или усиливая их.
Дополнительная информация и поддержка
Специализированные центры в Великобритании
Организации, оказывающие поддержку
Национальная служба регистрации врожденных аномалий и редких заболеваний
Если вы или ваш ребенок страдаете эритромелалгией, ваша клиническая бригада передаст информацию в Национальную службу регистрации врожденных аномалий и редких заболеваний (NCARDRS).
NCARDRS помогает ученым искать более эффективные способы профилактики и лечения эритромелалгии.Вы можете отказаться от регистрации в любое время.
Последняя проверка страницы: 9 октября 2020 г.
Срок следующего рассмотрения: 9 октября 2023 г.Серьезны ли красные и опухшие ноги?
Кристофер Бонати, доктор медицины, занимается семейной медициной в медицинском центре Banner в Веррадо. Его офис можно связаться по телефону (623) 463-5000.
Вопрос: Я весь день на работе на ногах, но недавно заметил, что около 17:00 мои ноги красные и опухшие.Это серьезно? Что мне делать?
Ответ: Красные опухшие ноги могут быть признаком нарушения кровообращения; поэтому важно записаться на прием к лечащему врачу.
Скорее всего, то, что вы испытываете, называется отеком. Отек — это фактический отек лодыжек и ног, обычно вызванный венозной гипертензией или венозной недостаточностью.
Гипертония и венозная недостаточность обычно вызываются одним из следующих факторов:
- Обструкция или закупорка вен, которая может возникнуть из-за опухоли или тромба глубоких вен.
- Проблема с клапанами в венах. Клапанная недостаточность приводит к скоплению крови в нижних конечностях из-за неспособности вены проталкивать кровь обратно вверх по ногам.
- Отказ мышечной помпы. Сбой мышечной помпы обычно возникает из-за бездействия, нервно-мышечного заболевания, старения, артрита или малоподвижного образа жизни, например, длительного пребывания на ногах.
История вашей жизни может определить, как ваша система кровообращения перемещает кровь по венам в ногах.Некоторые факторы, которые могут вызвать венозную недостаточность, включают многоплодную беременность, ожирение, высокое кровяное давление, застойную болезнь сердца, диабет, заболевания печени или почек.
Или, для некоторых, это условия труда. Некоторые, как вы, стоят или стоят на ногах весь день на работе. Другие люди, которые весь день остаются в одном и том же сидячем положении, могут столкнуться с такой же опухолью.
Но есть и хорошие новости. Есть несколько простых способов снять опухшие ноги. Они включают упражнения, подъем ног или даже поддерживающие чулки.
Самый простой способ улучшить кровообращение — это двигать ногами. Движение поддерживает циркуляцию крови и снижает вероятность застоя крови. Если вы весь день на ногах, стоите ли вы на месте или ходите?
- Прогулка, подъем и спуск по ступенькам или просто прогулка в другую часть офиса и обратно поможет продвинуть кровь по ногам. Если вы должны стоять на одном месте, сделайте несколько насосов для лодыжек, когда вы сгибаете лодыжку вниз к земле, а затем вверх к колену.

 Итак, если отекают ноги необходимо:
Итак, если отекают ноги необходимо:

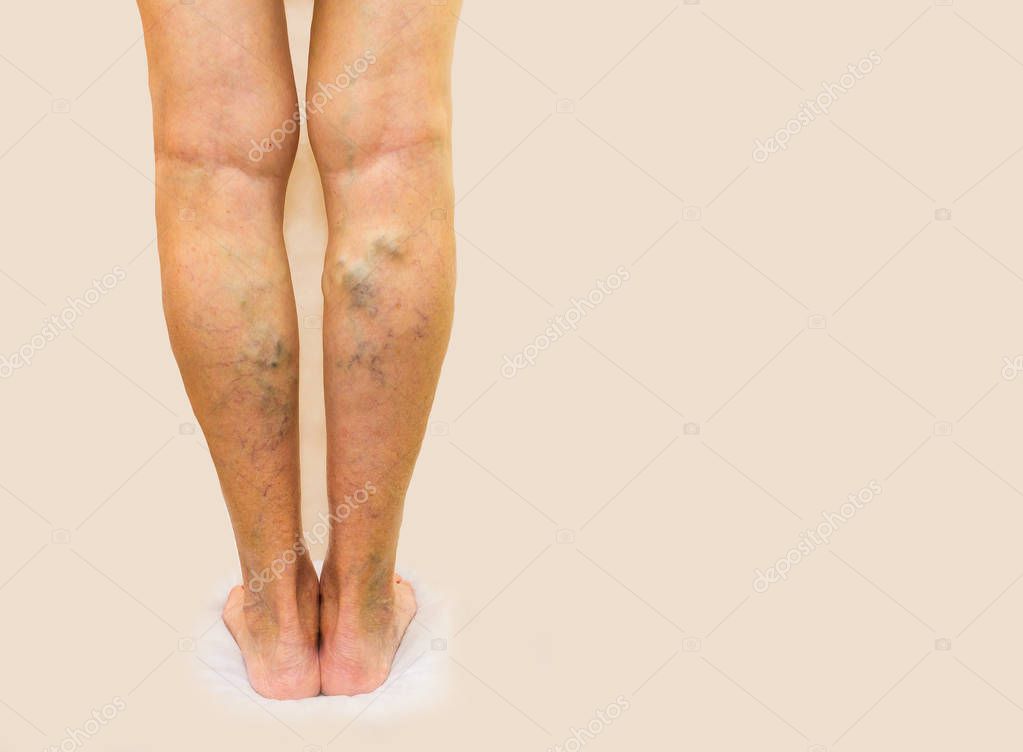


 рисунок 5).
рисунок 5). Лечение рубцов помогает смягчить область вокруг рубца и сделать ее менее стянутой. Оно поможет отвести жидкость от ног.
Лечение рубцов помогает смягчить область вокруг рубца и сделать ее менее стянутой. Оно поможет отвести жидкость от ног.