Невралгия седалищного нерва симптомы лечение
Невралгия седалищного нерва: симптомы, диагностика и методы лечения
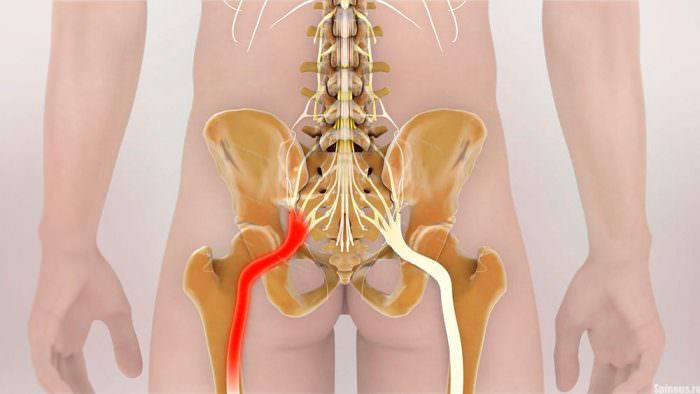
Седалищный нерв – это самый массивный и толстый нерв человеческого тела, который иннервирует мышцы ягодичной области и бедра, а его ветви достигают коленного сустава, голени и стопы. Из-за обширной области иннервации, поражение седалищного нерва – невралгия, приводит к сильнейшему болевому синдрому, который в ряде случаев может охватывать всю нижнюю конечность.
Что такое невралгия седалищного нерва и почему она возникает?
Невралгия седалищного нерва в медицинской практике получила особое название – ишиас. Термин «ишиас» включает в себя интенсивный болевой синдром и расстройство чувствительности односторонней локализации по ходу седалищного нерва.
Причиной заболевания служат различного рода повреждения нервного ствола на различных его уровнях. Среди редких, но наиболее явных причин выделяют:
- Травма бедра и тазобедренного сустава.
- Резаные, колотые, рваные и огнестрельные раны бедра.
Такие повреждения тканей в первую очередь заставляют подумать о возможном повреждении седалищного нерва, поэтому лечение может быть начато до появления развернутой клинической картины.
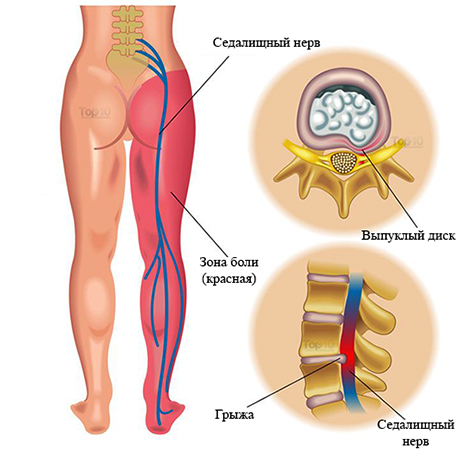
Анатомически нерв отходит от крестцового сплетения, располагающегося на поверхности крестцовых позвонков, и далее проходит на поверхность бедра через подгрушевидное отверстие, образованное нижнем краем грушевидной мышцы и связкой.
В области этого отверстия чаще всего наблюдается ущемление нерва, причиной чему является рефлекторное тоническое сужение отверстия при различных патологиях поясничного отдела позвоночника, таких как:
- Сколиоз.
- Остеохондроз.
- Гиперлордоз.
- Спондилоартроз.
- Грыжа межпозвоночного диска.
В более редких случаях сдавление обусловлено органическими причинами:
- Опухоль.
- Гематома.
- Аневризма подвздошной артерии.
Длительная иммобилизация конечности, а также нахождение в одной позе теоретически может привести к компрессии, но возможно это лишь у истощенных людей с резко сниженной мышечной массой.
Кроме механического повреждения седалищного нерва причиной ишиаса может являться его воспаление из-за:
- Инфекционных заболеваний (ВИЧ, туберкулез)
- Значительное переохлаждение.
Симптомы невралгии
Боль при ишиасе больные описывают как жгучую и простреливающую. Болевые ощущения распространяются по задней поверхности бедра, задне – наружной поверхности голени и уходят на стопу вплоть до кончиков пальцев.
Наряду с болевым синдромом присоединяются расстройства чувствительности в аналогичных областях, проявляющиеся в ощущении «ползания мурашек» и онемения. Возможна утрата глубоких видов чувствительности – вибрационной и мышечно – суставного чувства, а также исчезновение ахиллова рефлекса. Данные симптомы не требуют повышенного беспокойства, так как являются полностью обратимыми.
Ветви седалищного нерва на бедре предоставляют основную порцию иннервации для мышц – сгибателей. В условиях повреждения нерва, данные мышцы не получают достаточной импульсации для полноценной работы, вследствие чего тонус мышц – разгибателей преобладает, и нога находится в выпрямленном положении. Это отражается на походке пациента: каждый новый шаг сопровождается предварительным отведением ноги в сторону, чтобы не задеть землю, а перешагивание через низкие препятствия практически неосуществимо.
Диагностика
При осмотре необходимо надавить на крестцово – поясничные точки Валле и Гара, болезненность в области которых является важным для диагностики признаком.
Затем пациента укладывают на кушетку, пассивно сгибают ногу в колене и тазобедренном суставе под углом 90 градусов. Дальнейшее отведение согнутой ноги в сторону вызывает острую боль, что является положительным симптомом Бонне.
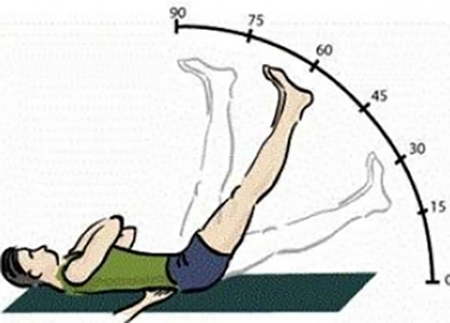
Пациент остается в положении лежа. Врач самостоятельно поднимает полностью выпрямленную ногу, что также вызывает интенсивный приступ боли (симптом Ласега).
Врач также определяет сохранность рефлексов и чувствительности, что позволяет определить уровень поражения и дифференцировать его с некоторыми заболеваниями, имеющими схожую симптоматику. Примерами таких заболеваний могут служить радикулопатия и плексопатия уровня L5 – S2.
К дополнительным методам исследования относится УЗИ, позволяющее выявить наличие опухоли, гематомы, а также указать на наличие дегенеративных изменений нерва.
Рентгенография, КТ и МРТ позвоночника являются высокоинформативными, но применяются достаточно редко, так как не являются обязательными для постановки точного диагноза.
Лечение и профилактика
Независимо от механизма поражения главным элементом лечения является обезболивание. Самым надежным и распространенным способом обезболивания являются нестероидные противовоспалительные средства, в большинстве случаев дающие положительный результат:

В случае неэффективности консервативной терапии применяется новокаиновая блокада.
Для ускорения восстановления целостности нерва назначаются препараты, улучшающие кровоток:
- Никотиновая кислота.
- Бенциклан.
- Гидролизаты телячьей крови.
Снятие болевого синдрома хоть и обязательный элемент, но лечение должно быть направлено на устранение причины заболевания.
Механическое повреждение тканей сшивается, кости подвергаются репозиции и иммобилизации. Гематомы, грыжи и опухоли (по возможности) подвергаются обязательному удалению.
В период лечения желательно ограничить нагрузку на поврежденную ногу, а также дополнить терапию физиопроцедурами:
- Локальное ультрафиолетовое облучение.
- СМТ – терапия.
- УВО – терапия.
Прогноз и возможные осложнения
Невралгия седалищного нерва имеет достаточно благоприятный прогноз при добросовестном подходе к лечению. Выполняя все рекомендации врача можно быть уверенным, что симптомы полностью исчезнут, а занимаясь профилактикой в дальнейшем, что они больше никогда не вернутся.
Осложнения могут наступить в случае длительной задержки похода к специалисту и зависят от причины, вызвавшей ишиас. Наиболее распространенным осложнением является ежегодный рецидив заболевания, приходящийся на осенне – весенний период.
Определение симптомов и лечение невралгии седалищного нерва
Вокруг людей существует большое количество раздражителей, негативно влияющих на здоровье. Невралгия седалищного нерва проявляется в самый неподходящий момент, как и любое другое заболевание. Можно ли побороть неприятные ощущения в спине и нижних конечностях, и как проявляется болезнь?
Что представляет собой болезнь?
Невралгия седалищного нерва или ишиас — состояние организма человека, при котором фиксируется боль в пояснице или нижних конечностях. Она возникает из-за раздражения самого большого нерва человеческого тела — седалищного. Так как его корни расходятся в нижние конечности, то боль часто переходит в ноги, так что неприятные ощущения чаще всего проявляются именно при движении или сидении.


Причины защемления нерва?
На ровном месте ущемление седалищного нерва происходит очень редко. Часто причиной служит заболевание, приобретенное ранее.
- Грыжа межпозвоночного диска.
- Стеноз спинномозгового канала.
- Остеохондроз.
- Болезнь грушевидной мышцы.
- Спондилолистез.
Помимо этих заболеваний, защемление нерва может произойти из-за инфекций в области таза, тромбов, опухолей и ряда других причин. Иными словами, любой недуг, возникающий в области поясницы, может стать причиной невралгии седалищного нерва.
Болезни межпозвоночного диска
При грыже данной части позвоночника его диск несколько увеличивается в ширину, начиная сдавливать проходящие рядом сосуды и нервные окончания. С течением болезни происходит защемление и седалищного нерва.
Стеноз спинномозгового канала
Болезнь возникает из-за сужения данного канала у людей пожилого возраста. Происходит это из-за увеличения фасеточных суставов позвонка, потому все нервные корешки, проходящие около хребта организма, сдавливаются и страдают.


Остеохондроз
При данном недуге возникает увеличение вширь и обрастание отростками из кости позвонков, которые раздражают все прилегающие нервы, в том числе седалищный.
Болезнь грушевидной мышцы
Данный недуг влечет защемление седалищного нерва грушевидной мышцей, так как он проходит прямо под ней. Происходит болезнь из-за перенапряжения органа или анатомических особенностей организма, так что часто ее не включают в список причин невралгии седалищного нерва.
Спондилолистез
Недуг заключается в том, что один позвонок начинает надавливать на другой, при этом немного соскальзывая с него. В результате страдают сосуды и нервные каналы, пролегающие близко к хребту. Если это происходит с поясничными и крестцовыми отделами спина, то страдает седалищный нерв.
Симптомы
При невралгии седалищного нерва могут возникнуть следующие ощущения в организме, сигнализирующие о недуге:
- резкие боли в коленях;
- покалывание или жжение в области крестца или поясницы;
- боль при хождении;
- онемение пальцев нижних конечностей;
- боль во всей ноге;
- притупление чувствительности кожного покрова на больных местах;
- замерзание нижних конечностей без причины.
Как определяют болезнь?
Современные технологии могут определить болезнь седалищного нерва безболезненными процедурами, которые назначаются неврологом:
- обследование позвоночника рентгеном;
- томография позвоночника компьютером;
- общий кровяной анализ;
- магнитная томография хребта.
После данных процедур станет понятно, как лечит пациента и необходимо ли вообще, так как часто другие болезни маскируются под симптомы недуга.


Лечение
Симптомы заболевания можно попытаться вылечить на дому или под наблюдением специалистов. Лечение первым методом может ухудшить общее состояние, но с другой стороны может оказать первую помощь, когда врача-невролога нет поблизости.
Домашнее врачевание
Лечение дома требует разгрузить позвоночник, так что сидеть необходимо только на высоких твердых стульях или табуретах. Кроме того, запрещается поднимать тяжелые предметы, так как это обеспечит лишь дальнейшую перегрузку организма.
Кроме того, больным невосприимчивым к аллергии можно попробовать утихомирить боль следующими лекарствами:
Неплохо может помочь холод. Если прикладывать ледяные повязки к ноющим местам, то боли несколько утихомирятся. Кроме того, массаж пораженных участков льдинкой также представляет собой неплохое лечение. Если чередовать холод и тепло, то положительный эффект может усилиться.
Еще одним хорошим методом успокоить боль является сон на твердой постели, подложив подушку под колени.
Профессиональное лечение
Симптомы болезни можно утихомирить и дома, но лучший вариант — обратиться к специалистам, так как они обеспечат наиболее подходящую методику выздоровления своим пациентам.
Врачи предлагают лечение болезни следующими процедурами:
- назначаются противовоспалительные препараты;
- применяется физиотерапия;
- используются инъекции препаратов;
- хирургическое вмешательство.
Лечение у невролога, заключается в том, что он реагирует на симптомы болезни седалищного нерва, выписав противовоспалительные медикаменты, не содержащие стероиды, такие как:
Данные препараты не выписываются пациентам, страдающих язвой желудка, высоким давлением, проблемами кровотока или заболеваниями печени и почек, так как данные медикаменты имеют побочные действия. Например, они могут вызвать раздражение желудка и угнетение почек. Кроме того, возможны проблемы со сворачиванием крови.


Лечение длится 10-14 дней, так как долгое применение грозит неприятностями организма человека. Медикаменты уменьшают воспаление и снимают отек больных мест
Кроме того, врачи могут отправить пациента в физио-кабинет или назначить инъекции стероидных препаратов. В первом случае процедуры используются для улучшения кровообращения в качестве вспомогательной меры при лечении первой группой лекарств.
Лечение стероидами осуществляется непосредственно в больное место, так как это минимизирует ущерб организму от побочных эффектов препаратов.
В случае, когда все предпринятые меры не способны уменьшить боли и облегчить симптомы заболевания, неврологи отправляют пациента на операцию, в ходе которой устраняется причина недуга или осуществляется коррекция позвонков, разросшихся в ненужном направлении.
Лечение седалищного нерва потребует максимальной отдачи от пациента, так как болезнь необходимо лечить не только под надзором специалистов, но и в домашних условиях. Однако комплексный подход и своевременная реакция на недуг помогут предотвратить хирургическое вмешательство.
у мужа невролгия сидалишного нерва у него не разгибается нога принимаем таблетки и ходим на процедуры магнитные и токи на колено и подошву но ничего не помогает что можно делать в домашних условиях нас врачи гоняют по клинике а он на костылях ходит надоело это гонение ни кто не хочет им заниматься ему же больничного не надо т.к он не работал что делать
Что такое ишиас: симптомы и лечение невралгии седалищного нерва
Заболевание ишиас, симптомы и лечение которого определяет врач после проведения дифференциальной диагностики, является патологией неврологического характера. Поражается седалищный нерв, и возникает болевая симптоматика. Ее локализация зависит от зоны воспаления. Ишиас, что это такое и как от него избавиться, пойдет речь дальше. Как долго лечится недуг, зависит от стадии его протекания.
Сущность заболевания и причины его возникновения

Заболевание часто протекает с наличием ярко выраженной симптоматики. Что такое ишиас, интересно многим людям, столкнувшимся с подобным диагнозом. Данная патология развивается в одном из отделов седалищного нерва. Появляется характерный воспалительный процесс.
Болезнь ишиас возникает по ряду провоцирующих факторов. Патология может встречаться практически в любом возрасте. Причины ишиаса могут быть разные. Самостоятельным заболеванием он не является, а часто становится следствием других патологий.
Ишиас, причины которого могут заключаться в дегенеративных процессах в позвоночнике, проявляется болевыми ощущениями разной интенсивности. Основные факторы:
- остеохондроз;
- межпозвоночная грыжа;
- опухоли;
- защемления;
- травмы;
- искривления позвоночника.
Вторичными факторами подобной симптоматики могут быть воспалительные заболевания матки и придатков. Ишиас при беременности нередко возникает при значительном давлении на позвоночник, которое развивается вследствие увеличения веса плода.
Невралгия седалищного нерва может появляться в результате стойкого напряжения поясничной области. Это возникает по разным причинам. Одной из них являются длительные физические нагрузки, основа которых приходится на область крестца. Поднятие тяжестей также может спровоцировать подобный синдром. Все объясняется особенной уязвимостью пояснично-крестцовой зоны.
Дело в том, что в отличие от грудной области, которая защищена еще и реберным каркасом, поясница испытывает самую большую нагрузку, при этом не имеет никакой поддержки со стороны других сочленений.
Невралгия седалищного нерва не представляет трудностей в диагностике. Ее очень легко определить, и опытному специалисту данная манипуляция не представляет сложности.
Симптомы заболевания
Ишиас симптомы имеет разные, основными из которых являются болевые ощущения в седалищном нерве. Дискомфорт берет свое начало от поясничной области. Затем плавно переходит на ягодичную зону, оттуда — в бедро, икру и стопу. Ишиас седалищного нерва сопровождается жгучей, колющей и стреляющей болью, которая может продолжаться в течение длительного времени.
Факторы, которые могут спровоцировать обострение симптомов, следующие:
- переохлаждение;
- чрезмерные физические нагрузки на поясницу;
- резкие неловкие движения;
- растяжение;
- психоэмоциональные потрясения;
- запоры.
При ишиасе боль может распространяться на всю ногу или присутствовать только в определенной зоне. Многим интересно, сколько времени длится обычно приступ. Все зависит от начала лечения и стадии протекания основного заболевания.
Признаки ишиаса лечащий врач также определяет по возникающему онемению в нижних конечностях. Дискомофортные ощущения часто появляются при различных движениях ноги, сгибании колена. Возникает чувство натяжения, длительность которого зависит от времени нахождения в неудобной позе.
Заболевание ишиас само по себе пройти не может. Длительный патологический процесс часто провоцирует возникновение хромоты. Симптомы ишиаса при этом дополняются некоторой атрофией мышц причинной конечности. Своевременное обращение к врачу является очень важным при данном патологическом процессе. Насколько раньше оно будет осуществлено, настолько лучше будет прогноз лечения.
Если проходить с данным синдромом достаточное количество времени и запустить патологию, то возникают крайне неприятные симптомы в виде недержания мочи и кала. Довольно часто подобное заболевание затрагивает какую-либо одну конечность. Хотя бывают случаи и двустороннего поражения, которые приносят ужасный дискомфорт.
Наличие подобного заболевания предусматривает следующие виды диагностики:
- опрос больного;
- рентген позвоночника;
- магнитно-резонансная томография.
Как правило, выявить недуг можно уже со слов больного. При этом проводится несложный тест, который заключается в наклоне корпуса к прямым ногам. Если подобная манипуляция дается пациенту с трудом и вызывает значительные болевые ощущения, то диагноз может быть установлен. Дополнительные методы исследования применяются для выявления причины заболевания, которая вызвала подобную симптоматику.
Нередко боль в ноге сопровождается подобными ощущениями в позвоночнике, особенно в поясничной области.
Лечебные мероприятия
 Лечение невралгии седалищного нерва состоит из комплекса мероприятий, которые позволяют:
Лечение невралгии седалищного нерва состоит из комплекса мероприятий, которые позволяют:
- устранить болевые ощущения;
- освободить защемленные нервные окончания;
- снять воспалительный процесс;
- улучшить двигательную активность;
- укрепить ослабленные мышцы.
Как вылечить ишиас, подскажет только врач. Основные методы терапевтического воздействия:
- Медикаментозное лечение. Направлено на устранение боли, улучшение двигательной активности позвоночника и устранение дегенеративных процессов. Для лечения довольно часто применяют нестероидные противовоспалительные препараты: Диклофенак, Ибупрофен, Индометацин. Такие средства способствуют снятию отека и болевого синдрома. Нередко используют Новокаин и Лидокаин для местной блокады. Лечение ишиаса для улучшения состояния нервных волокон и обмена веществ в них предусматривает прием витаминных комплексов.
- Физиопроцедуры и массаж. Лечение ишиаса предусматривает различные виды стимуляции: УВЧ, фонофорез, парафинотерапия. Данные процедуры позволяют снять воспаление, мягко воздействуя на нервные волокна. Физиолечение и массаж противопоказаны при беременности, повышенном артериальном давлении, туберкулезе и злокачественных образованиях.
- Лечебная физкультура. Лечение ишиаса предусматривает выполнение комплекса физических упражнений, которые способствуют снятию болевого синдрома, укреплению мышц и улучшению подвижности причинной ноги. При регулярном повторении комплекса достаточно быстро происходит улучшение.
Многие задаются вопросом, как лечить ишиас, если причиной стал остеохондроз. Ответ однозначен. В первую очередь нужно обратиться к врачу, который назначит мануальную терапию, а также хондопротекторы, способные остановить разрушительный процесс в межпозвоночных дисках.
Ишиас лечение предусматривает комплексное. Нередко применяется акупунктура, которая стимулирует обменные процессы в нервных волокнах и снимает болевые ощущения.
Большинство людей интересуется, как быстро вылечить заболевание и возможно ли это. К сожалению, затянувшийся патологический процесс устраняется на протяжении нескольких месяцев, а то и дольше. На начальных стадиях дело обстоит намного проще.
К какому врачу обращаться при появлении первых признаков? Желательно посетить сразу нескольких специалистов: хирурга и невролога.
Что делать при невралгии седалищного нерва?
Невралгия седалищного нерва может превратить каждый будний день в мучения, как и любые нарушения нервной системы. Необходимость в серьезном отношении к седалищной невралгии связана еще и с тем, что седалищный нерв можно считать одним из самых больших и длинных в организме человека, соответственно, любые его нарушения приносят боль и неудобства.
О самом заболевании

Невралгия или ишиас – это негативные изменения в поясничном и крестцовом отделе позвоночника, которые приводят к воспалению нерва. Сдавливание его корешков – наиболее вероятный результат этих процессов.
Для справки! Седалищный нерв выполняет крайне важную функцию, он связывает всю нижнюю конечность с центральной нервной системой. У человека на каждую нижнюю конечность по седалищному нерву.
Невралгия может появиться на любой ноге, но из-за большой нагрузки именно на правую сторону правшей, которых в обществе преобладает, в основном страдает правая конечность. Однако, не исключается невралгия обеих ног.
Симптомы
Защемление нерва приводит к острым болевым ощущениям по всей ноге, но больше всего боль локализуется в ягодичной области. Боль разделяют на два вида:
- Люмбаго – направление неприятных ощущений в сторону поясницы.
- Ишиалгия – распространение боли по всему пути седалищного нерва, то есть от поясницы до области колена по задней поверхности ноги.
В начале развития заболевания может появляться небольшие покалывания поясничной области. Без лечения боль перерастет в острое жжение на ягодице и бедре, которое может дойти голени. В редких случаях боль может спуститься ниже – до ступней.
Также заболевание сопровождается следующими симптомами:
- Стреляющая боль.
- Понижение чувствительности области нерва или полная ее потеря по всей ноге.
- Мышечная слабость.
- Ограничение подвижности.
- Ощущения ползания мурашек по коже.
В основном неприятные симптомы появляются при небольшом движении, если оставаться продолжительное время в одном состоянии. Боль может возникать и в других случаях, например, в положении сидя или в ночное время из-за изменения положения тела во сне.
Причины развития заболевания
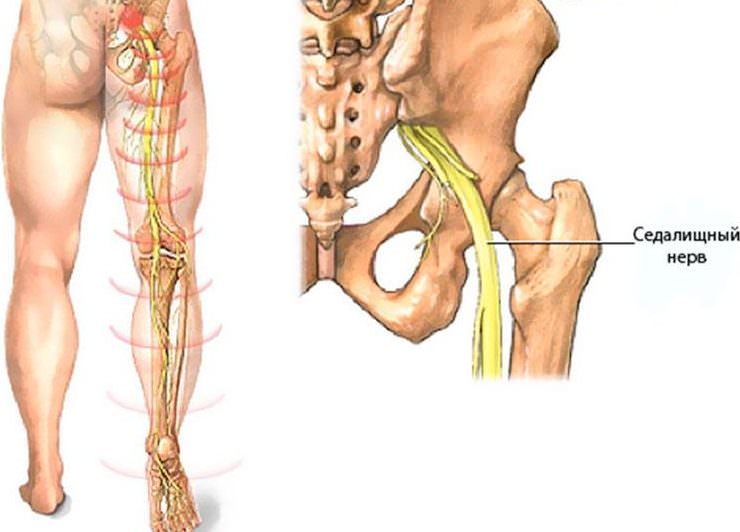
Поражение нерва может возникнуть по многим причинам и зависит от разновидности заболевания. Помимо невралгии седалищного нерва к изменениям поясничного отдела приводят остеохондроз и межпозвоночная грыжа.
К причинам возникновения невралгии седалищного нерва относят:
- Межпозвоночная грыжа, при которой межпозвоночный диск выходит из своего правильного расположения и давит на корешок нерва.
- Чрезмерная нагрузка на позвоночник.
- Механические повреждения в позвоночнике. Небольшие смешения позвонков, перелом может вызвать защемление нерва.
- Любые виды опухоли в позвоночнике или спинном мозге, мягких тканях.
- Гнойное и вирусное воспаление нерва.
- Переохлаждения в области поясницы.
Патология может появляться у беременных женщин, вследствие резкого повышения массы тела и гормональных изменений. Ишиас возникает из-за возрастных изменений в зрелом возрасте.
Диагностика
Перед началом лечения необходимо установить точную причину заболевания. Диагностика заключается в прохождении определенных видов обследований.
Важно! Вовремя не обратившись к врачу, можно серьезно запустить заболевание.
Первым делом пациент проходит осмотр у врача невролога, сначала специалист визуально оценивает проблему, рассматривает жалобы. После установления предположительного диагноза назначаются КТ или МРТ, чтобы подтвердить патологию. Когда причины и состояние нарушения выявлены, за лечение заболевания, основываясь на проявлении симптомов.
Лечение невралгии
Лечение направлено на избавление от причин, вызвавших заболевание. Терапию разделяют на медикаментозную и без применения лекарственных препаратов.
К сожалению, лечение в домашних условиях довольно редко оказывает требуемый положительный эффект, поэтому такой вариант используется только в качестве дополнительного. В любом случае обращение за медицинской помощью необходимо. Комплексное лечение способно избавить не только от причин болезни, но и не допустить осложнений.
Медикаментозное лечение
Такой способ лечения становится более эффективным с развитием медицины. Существует различные виды препаратов, имеющие особое воздействие на нерв.
Наиболее вероятно в первую очередь назначение противовоспалительных нестероидных препаратов, они снимают воспаление и понижают болевые ощущения. Принимается около 2-х недель.
Данную группу препаратов нельзя принимать больным с заболеваниями пищеварительного тракта и почек. Высока вероятность побочных эффектов при длительном лечении – может возникнуть язва желудка и почечная недостаточность. Кроме того, велика вероятность появления проблем со свертываемостью крови.
Коксибы

Сравнительно недавно появившаяся группа препаратов. Они являются новым поколением нестероидных препаратов, оказывают противовоспалительное и обезболивающее действие. Неоспоримым преимуществом является то, что при своей большой эффективности они не вызывают таких опасных осложнений. Снижается и цена лечения, так как не нужно устранять последствия побочных эффектов, как от обычных НПВС препаратов.
Мочегонные
Как не странно, но для снижения отека в очаге воспаления помогает данная группа препаратов, удаляя из организма излишки жидкости. Как правило, назначаются мягкие диуретики, они не позволяют нужным элементам выходить из организма. При сильных болях возможно назначение сильно действующих препаратов, но они вызывают негативное побочное действие.
Усиленные медикаментозные меры
Когда типичные способы лечения не дают должного эффекта, пациенту назначаются крайние меры. Препараты вводятся локализировано и используются более сильные средства. Например, инъекционная блокада – когда препарат вводится возле очага воспаления, уменьшая болевые ощущения.
Еще одним крайним способом можно считать применение стероидных гормонов. Хотя эти препараты имеют сильное воздействие, оно также негативно: вызывает изменения гормонального фона и некоторые другие побочные действия.
Немедикаментозные методы лечения

К немедикаментозным способам лечения можно отнести физиотерапию и лечебную физкультуру. Некоторые манипуляции можно делать дома без наблюдения при этом врача, но важно убедиться в правильности исполнения процедуры.
Лечения без использования медикаментозных препаратов существует достаточно много. Чаще всего для лечения прибегают к этим вариантам:
- Иглорефлексотерапия является очень хорошей альтернативой медикаментозного лечения, когда по каким-либо причинам невозможно применение препаратов. Но в совокупности с лекарствами, эффект будет намного лучше.
- Вид массажа зависит от причин заболевания. В большинстве случаев массируется область, в которой локализовано заболевание, но только после прекращения острых болей. Качественный самомассаж выполнить трудно и лучше обратиться за помощью к специалисту.
- В физиотерапии для лечения невралгии преимущественно используется электрофорез – помогает лекарствам достигать своей точной цели.
- Выполнение упражнений лечебной физкультуры возможно в лечебных учреждениях и дома. Перед занятиями в домашних условиях стоит удостовериться в правильном выполнении у врача ЛФК. Во время занятия не должно возникать боли или неприятных ощущений.
Некоторые методы лечения можно проводить самому, но тогда нужно помнить правило «главное – не навреди!» Для этого сначала идет консультация с лечащим врачом, и только убедившись в правильности выполняемых действий приступать к самолечению.
Как проводить профилактику после лечения?
После лечения важно не допустить рецидива. Чаще всего это может произойти в холодное время года. Именно поэтому для предупреждения повторного развития заболевания, необходимо следовать некоторым правилам:
- избегать переохлаждения и перегрева;
- уменьшить физическую нагрузку;
- долго не сидеть на одном месте;
- укреплять мышцы спины.
Благоприятное влияние на область спины оказывает плаванье, которое рекомендуется всем пациентам с невралгией. Лечение заболевания принесет должный длительный эффект только с добросовестным выполнением всех правил.
Мы будем очень благодарны, если вы оцените ее и поделитесь в социальных сетях
{SOURCE}
Невралгия седалищного нерва: симптомы и лечение

Невралгия седалищного нерва (ишиас) — это вовлечение седалищного нерва в патологический процесс, который сопровождается возникновением болевых ощущений в ноге по ходу нерва.
Как правило, на практике редко можно встретить пациента, который предъявляет жалобы только на боли по задней поверхности ноги. Чаще всего у людей встречается сочетание болевых ощущений в области спины и по ходу нерва, что обозначают общим термином «люмбоишалгия».
Анатомия, причины
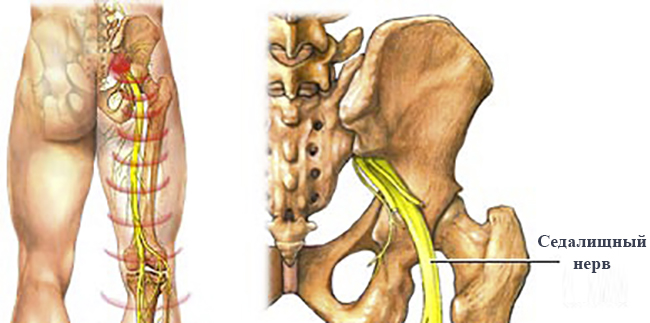
 Седалищный нерв выходит из полости малого таза через грушевидное отверстие
Седалищный нерв выходит из полости малого таза через грушевидное отверстиеЧтобы понять, каким образом происходит раздражение нерва, необходимо кратко остановится на его анатомии.
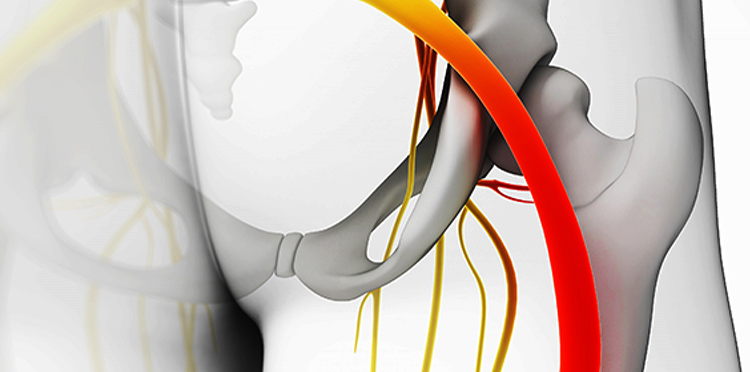
Седалищный нерв входит в состав крестцового сплетения и выходит из полости малого таза в большинстве случаев через грушевидное отверстие. Проходя через ягодичные мышцы, нерв направляется на заднюю поверхность бедра, где его прикрывает двуглавая мышца бедра и приводящая мышца бедра. В подколенной ямке нерв делится на большеберцовый и малоберцовый нерв.
Невралгия седалищного нерва, или ишиас, может возникнуть при повреждении любого участка нервного волокна, но чаще возникает при сдавлении нерва спазмированной грушевидной мышцей или ее связкой (синдром грушевидной мышцы). Спазм мышцы возникает на фоне дистрофических процессов в позвоночнике (остеохондроз, грыжи межпозвонковых дисков, протрузии дисков и др.). Другая причина ишиаса – поражение спинномозговых корешков или рефлекторный спазм мышц на фоне патологии в позвоночнике. Спинномозговые корешки сдавливаются грыжами межпозвонковых дисков чаще на уровне 5 поясничного позвонка (L5) или 1 крестцового (S1).
Симптомы невралгии седалищного нерва
- Ишиас на фоне синдрома грушевидной мышцы характеризуется возникновением острых, жгучих болей по задней поверхности ноги вплоть до стопы. Как правило, боли возникают только в одной ноге и часто сопровождаются чувством онемения, «ползания мурашек» в голени или стопе. При неврологическом осмотре у части пациентов выявляется снижение чувствительности в области иннервации седалищного нерва, иногда снижение силы в ноге (парез). Пальпация ягодичной области бывает резко болезненной. Поворот ноги вовнутрь усиливает болезненные ощущения, а поворот ноги наружу — ослабляет.
- Поражение спинномозгового корешка, который отходит от поясничного сегмента спинного мозга, сопровождается появлением стреляющих болей в спине с иррадиацией в ногу. Боли могут распространяться в бедро, икроножные мышцы и даже в стопу. Минимальное движение позвоночника способно спровоцировать новый приступ боли в ноге. На фоне болевых ощущений у человека также происходит снижение или полная утрата чувствительности в зоне, которую иннервирует спинномозговой корешок. В тяжелых случаях развивается атрофия мышц и парез. Поражение корешка L5 сопровождается болевым синдромом с наружной стороны бедра, голени и стопы. Выявляют онемение или «ползание мурашек» (парестезии) в области голени, первых трех пальцев стопы и в стопе. Человек не может стоять на пятке со стороны больной ноги, согнуть /разогнуть большой палец на стопе.
Вовлечение S1 корешка характеризуется развитием стреляющих болей по задней поверхности бедра и голени вплоть до стопы. Длительная компрессия корешка приводит к атрофии мышц голени, нарушению чувствительности и снижению силы в стопе и голени. Человек не может согнуть вниз стопу, стоять на носочках.
Следует отметить, что корешковые (радикулярные) люмбоишалгии встречаются крайне редко и чаще сочетаются с рефлекторными мышечно-тоническими синдромами.
- Вертеброгенные мышечно-тонические синдромы являются самой частой причиной ишиаса, в том числе и развития синдрома грушевидной мышцы.
Позвоночно-двигательный сегмент представляет собой два смежных позвонка, которые соединены межпозвонковыми суставами, связками. Между позвонками расположен межпозвоночный диск, а через их отверстия выходят сосуды и нервы (корешки) от спинного мозга. Все составляющие позвоночно-двигательного сегмента снабжены болевыми рецепторами, которые в случае патологических изменений (чаще при остеохондрозе) генерируют болевые импульсы в смежные ткани и органы. На практике это выглядит возникновением болей в спине и по ходу седалищного нерва в ноге, которые иногда могут имитировать корешковые боли. Возникает рефлекторный спазм мышц и, как следствие, сжатие нервов, которые проходят в толще мышечной ткани. Боли, как правило, не достигают стопы. Характер болевого синдрома значительно отличается от радикулярных болей. Человека беспокоит ноющая боль, которая может быть разной интенсивности, от легкого дискомфорта до выраженной. Чувствительные расстройства и снижение силы в ноге не встречаются при ишиасе на фоне мышечно-тонического синдрома. При неврологическом осмотре выявляют спазмированные мышечные утолщения в ноге, при нажатии на которые возникает резкая болезненность.
- К другим симптомам невралгии относят снижения настроения, нарушение сна, общую подавленность на фоне болевого синдрома. Повышение температуры, как правило, не характерно. Походка становится щадящей, человек принимает вынужденное положения для облегчения состояния.
Лечение невралгии седалищного нерва
 Ведущий симптом этого заболевания — тянущая боль от ягодицы до самой стопы
Ведущий симптом этого заболевания — тянущая боль от ягодицы до самой стопы- Общие мероприятия.
Важным условием выздоровления пациента является обеспечение полного двигательного покоя в острый период невралгии нерва. Период считается острым с момента возникновения спонтанных болей при движении или в покое. Если имеются явные признаки повреждения спинномозгового корешка (радикулопатия), то постельный режим составляет по продолжительности до 2 недель. После 3-4 дней полного покоя вводят дозированную двигательную активность под присмотром специалиста сначала лежа в кровати, после сидя.
Рекомендуется в период выздоровления ношение корсета, который снижает нагрузку на позвоночник и мышцы.
- Фармакологическое лечение.
Медикаментозное лечение направлено в первую очередь на купирование болевого синдрома и снятие воспаления. Для этих целей применяются следующие группы препаратов:
- Нестероидные противовоспалительные средства (диклофенак, мелоксикам, кетопрофен, нимесулид и др.). Длительность приема зависит от выраженности болевого синдрома и причин его возникновения.
- Наркотические анальгетики (промедол, трамадол и др.). Используются при неэффективности НПВС и при сильнейших болях.
- Транквилизаторы и антидепрессанты назначаются для повышения эффективности в борьбе с болевым синдромом, а также уменьшения эмоциональной окраски боли.
- Мышечные релаксанты (сирдалуд и др.) расслабляют спазмированные скелетные мышцы и снижают проявления мышечно-тонического синдрома.
- Витамины группы В (комбилипен, витагамма) и сосудистые препараты (пентоксифиллин, никотиновая кислота) являются вспомогательными средствами в лечении невралгии седалищного нерва.
- Немедикаментозное лечение применяется наравне с лекарственными методами.
Положительный результат в лечении люмбоишалгии можно наблюдать после применения физиолечения (электрофорез, магнитотерапия, фонофорез и др.). Мануальная терапия высокоэффективна при вертеброгенных болях в ноге. Массаж активно применяют в подострый период.
В период ремиссии невралгии седалищного нерва специалисты рекомендуют проводить 2 раза в год противорецидивные курсы физиолечения и массажа.
Видеолекция на тему «Ишиас»:
почему возникает, как проявляется и чем лечат
Ишиас — неврологическая патология, для которой характерны защемление седалищного нерва и развитие в нём воспалительного процесса. Болевые ощущения, заявляют о себе в области малого таза, ягодиц, верхней части бедра, отдаваясь “прострелами” в ногу.
По размерам, седалищный нерв, уверенно занимает лидирующую позицию, являясь самым толстым нервом. Кроме того, отличительной особенностью считается протяжённость, она значительная.


Образуется слиянием двух поясничных с тремя крестцовыми нервными корешками. Учитывая сказанное, данная неврологическая патология вторично именуется пояснично-крестцовым радикулитом, ведь в зоне повреждения оказываются нервные корешки, располагающиеся в соответствующем отделе спинного мозга.
Стартуя в области малого таза, нерв проходит по задней поверхности ноги, через подколенную ямку, двигаясь через голень, вплоть до стопы. На нём лежит персональная ответственность за нормальную работоспособность двигательных функций нижней конечности. Кроме того, он отвечает за чувствительность.
Длина нерва — “ахиллесова пята”, поскольку он чрезвычайно уязвим для различных заболеваний.
Приступы боли, возникающие при воспалении, изначально ведут себя “скромно”, проявляясь нечасто, не более 3-4 раз за год. Подобная учтивость недуга, подталкивает больного отложить визит к врачу, в надежде, что с заболеванием удастся справиться самостоятельно.
Создаётся обманчивое впечатление, что пережив приступ, проблема отойдёт на второй план, можно будет спокойно жить дальше, однако подобная точка зрения неверна.
Постепенно ишиас захватывает власть, создавая ощутимые препятствия для нормальной жизни.
Содержание статьи
Причины ишиаса
Говоря о причинах, в первую очередь стоит упомянуть про остеохондроз — лидер, среди факторов, провоцирующих старт воспалительного процесса.
При остеохондрозе, обменные процессы протекают с весомыми нарушениями, межпозвоночные диски истончаются. Пространство между позвонками уменьшается, седалищный нерв сдавливается, защемляется, воспаляется.
Межпозвонковая грыжа —занимает “почётное” второе место, среди обстоятельств, провоцирующих возникновение ишиаса. Нерв защемляется по причине сдвига межпозвонкового диска. Под “прессом” сдавливания оказываются нервные корешки спинного мозга: нижние поясничные, верхние крестцовые.
Перечень иных причинных факторов, приводящих к воспалению:
- инфекционные патологии
- нарушение формы позвонков
- травматическое состояние опорно-двигательного аппарата
- хронические запоры
- эндокринные проблемы
- рассеянный склероз
- нарушения кровообращения
- отравления организма
- переохлаждение организма
- различного рода опухоли
Отдельно стоит упомянуть об эмоциональной составляющей. Болевые ощущения в пояснице, боли в спине в позвоночнике, в конечном счёте и приводящие к столь печальным последствиям для седалищного нерва (воспалению, защемлению), не дают возможности контролировать мышечный тонус спины, ягодиц, бёдер.
Они не в состояние полноценно расслабиться, пребывают в постоянном напряжение, подвержены спазмам.
Справиться с задачей (контролирование мышечного тонуса) способен головной мозг, ведь внутренние органы, сосудистая, костная системы, “подчиняются” командам исходящим из мозга.
Частые стрессовые ситуации, повышенная возбудимость, психологическая неустойчивость — негативные моменты, заставляющие пребывать ткани, мышцы, в постоянной боевой готовности.
Резко возрастает вероятность мышечного спазма, защемления нерва, а применительно к седалищному, это актуально, учитывая размеры и длину.
Оберегая нервы от стрессов и эмоциональных потрясений, вы снижаете шансы на развитие ишиаса.
Достижение внутреннего спокойствия, устойчивости нервной системы, отведения на отдых и сон достаточного времени, всё это аргументы, в немалой степени способствующие тому, что заболевание успокоится и отступит.
Стабилизировав эмоциональное состояние, настроившись на позитив и успокоив нервы, Вам удастся если не одолеть недуг, то по крайней мере, минимизировать болевые приступы.
Симптомы ишиаса
Болевые ощущения “стартующие” в области поясницы, с дальнейшем распространением по задней поверхности бедра, способные локализоваться в голени, стопе — вот характерная симптоматическая картина для ишиаса.
Иногда, проблема усугубляется онемением конечности, частичной утратой чувствительности в ноге, возникновением мышечной слабости.
Характер проявления болевого приступа разнообразен. Бывает внезапный, когда боль резкая, не дающая возможности спать, сидеть, проявлять двигательную активность. Иногда, боли становятся хроническими, при тяжёлых формах воспаления нерва.
Катализаторами начала приступа становится перенапряжение организма, причём не только в физическом плане, но и в эмоциональном. Переохлаждение + перегрузки — главные союзники ишиаса. Часто, боль заявляет о себе в ночные часы.
От сильных пронзающих болей, у человека повышается вероятность возникновения обморока. Кроме того, наблюдаются отёчные проявления, покраснения кожного покрова, увеличение потливости стоп.
Инстинктивно, больной принимает более удобное положение, при котором интенсивность болевых ощущений будет минимальной, делая упор на здоровую ногу. Внезапные, очевидные нарушения походки, один из показателей, свидетельствующий об возможном защемление седалищного нерва.
Редко, болевые ощущения вызванные защемлением седалищного нерва затрагивают сразу обе ноги. Подобное возможно при травмах, частичном разрушение структуры межпозвоночного диска (потере эластичности, упругости, обезвоживания, уменьшения в высоту). Ослабевает крепление позвонков между собой.
В основном, по причине выпячивания межпозвонкового диска в ту или иную сторону, что именуется протрузией, констатируется односторонняя ишиалгия.
Изначально, продолжительность болевого приступа невелика, хотя по интенсивности очень больно. Человек старается перетерпеть, не фиксируя пристальное внимание на причине возникшей боли, ошибочно полагая, что “отступившая боль” надолго оставит его в покое.
Оттягивать визит к врачу неразумно, не стоит ожидать пока болевые ощущения станут “простреливающими”, словно удар электрическим током. Изматывающими настолько, что потеряется всякая возможность спокойно спать, сидеть, двигаться. Обратиться за медицинской помощью следует незамедлительно, при малейших проявлениях подобной симптоматической картины.
Осложнения ишиаса — каковы последствия?
Нарушениям двигательных функций нижних конечностей (бедра, голени), возникающим по причине потери чувствительности в соответствующих мышцах, сопутствуют неврологические проблемы, неотъемлемо сопровождающие ишиас.
Кроме того, список возможных осложнений дополняет возникающая тугоподвижность, ограничивающая активность коленного, голеностопного сустава, стопы.
Ситуация может усугубиться развитием остеопороза, при котором под ударом оказывается костная ткань. Возможны нарушения работоспособности кишечника, мочевого пузыря.
В тяжёлых случаях, не исключена мышечная атрофия, паралич.
Диагностирование ишиаса
Для точного ответа на вопрос, о наличии проблем с седалищным нервом, врачу необходимо внимательно выслушав пациента, подробно ознакомиться со всеми составляющими заболевания:
- каков характер болевых ощущений
- продолжительность болезненной симптоматики
- возможный перечень провоцирующих действий или событий, приводящих к болям в пояснице
Первичным диагностическим мероприятием считается оценивание качества неврологических функций у пациента. Подобная процедура подразумевает проверку силы ощущений, рефлексов в нижних конечностях, определяется степень кожной чувствительности.
При имеющихся проблемах с кишечником, жалобах на работоспособность мочевого пузыря, с целью проверить чувствительность и состояние мышечного тонуса, назначают ректальное обследование.
Назначение на рентген, даст адекватную оценку текущего состояния костной системы позвоночника, таза. Подобная диагностическая процедура поможет подтвердить или опровергнуть наличие возможной костной патологии (остеопороза), исключить другие причины способные спровоцировать болевые приступы, например, опухоли, инфекции.
Иногда, когда стандартного рентгена недостаточно для точного диагностирования, то тогда назначают процедуру томографии: магнитно-резонансную, компьютерную. Данное исследование, поможет скрупулёзно оценить реальное состояние позвоночника, дисков, нервов.
Как лечить воспалённый нерв
Следует чётко осознавать, что простые средства, снимающие боль, в данном случае бесполезны. Справляются с приступом только временно, вероятность рецидива чрезвычайно велика.
Для успешной борьбы с ишиасом, требуется выявить причину воспаления, защемления седалищного нерва. Перечень обезболивающих препаратов обширен, подбором конкретного средства занимается врач, это исключительно его прерогатива. Иногда назначают НВПП — нестероидные противовоспалительные препараты, которые не позволяют образовываться в организме веществам, провоцирующим болевые ощущения.
Подобные препараты используют при терапии заболеваний, симптоматическая картина которых, тесно связана с воспалительным процессом, сильными болями.
Однако не стоит забывать об обратной стороне медали — внушительный перечень побочных эффектов:
Курсовой приём непродолжителен, не более десяти дней, осуществляют под контролем опытного невролога. Отёчность тканей пропадает, воспаление отступает.
Что касается стероидных препаратов, то хотя они снимают боль, но главное — причину заболевания они не устраняют. Внушителен перечень противопоказаний, побочных эффектов. Назначают исключительно короткими курсами.
Облегчить состояние, минимизировать болевые ощущения, поможет проведение физиотерапевтических процедур. Однако данная мера, не устраняет причину возникновения ишиаса.
Список действенных методик включает:
- парафиновые аппликации
- фонофорез с соответствующими лекарствами
- электрофорез
- диадинамические токи
- УВЧ
Выполнение лечебной гимнастики показано исключительно в периоды ремиссии. Упражнения согласовываются с неврологом, выполнять плавно, никаких резких движений. К простейшим относятся: вращательные движения таза, “велосипед”, укрепление ягодиц, аккуратное растягивание.
Не стоит забывать о витаминах, особенно B, E. Показаны препараты улучшающие кровообращение, нормализующие обменные процессы, расслабляющие мышцы.
Массажные процедуры недопустимы при обострениях воспалительного процесса, только когда приступ отступит. Массаж улучшает лимфоток, предотвращая мышечную атрофию.
В период обострений показан постельный режим, двигательная активность минимальная.
При возможности, вне обострения, рекомендовано посещение санатория: водолечение, грязелечение.
Лечение в домашних условиях
Прежде, чем приступать к использованию народных средств, проконсультируйтесь с неврологом, о возможных противопоказаниях, вероятных побочных последствиях.
Принимайте перед сном лечебные ванны — процедура, расслабляющая напряжённые мышцы. Продолжительность приёма не менее четверти часа, регулярно, на протяжение недели.
- Натереть хрен до кашеобразного состояния, завернув в марлю, опустить в ванну. Температурный показатель равняется 36 гр. C.
- Молодые побеги сосны, массой один килограмм, заливают горячей водой (3 л.). Ёмкость накрыть крышкой, предоставить возможность выдержаться на протяжение пяти часов. После этого отфильтровать, наполнить ванну, соблюдая соотношение отвара к воде 1:15.
- Водой (1000 мл.), заливаем предварительно измельчённый корень дягиля (200 гр.). Прокипятив полчаса, выдерживаем три часа, процеживаем, наполняем ванну.
- Обрабатывайте проблемный участок соком чёрной редьки, обязательно свежим. Втирание поможет облегчить болезненное состояние.
- Настаиваем зверобой (2 ст. л.) на протяжение часа в сильно горячей воде (400 мл.). Получившейся настой, употребляем по 100 мл. перед едой.
- Заливаем водой (1 л.), предварительно измельчённый корень лесного дудника (80 гр.). Настояв два часа, кипятим тридцать минут, а затем фильтруем. С данным настоем, полезно перед сном принимать ванну.
Какими бы не были причины спровоцировавшие защемление седалищного нерва, или воспаление, своевременно начатое лечение ишиаса, сократит до минимума продолжительность болевого приступа. При проявлении первичной симптоматики, не оттягивайте визит к врачу, незамедлительно обращайтесь.
Вовремя интересуйтесь здоровьем, до свидания.
Понравилась статья, пожалуйста расскажите своим друзьям!Соседние публикацииВас также могут заинтересовать
Лечение заболеваний седалищного нерва: причины возникновения, симптомы, профилактика
Человеческий организм имеет два крупных седалищных нерва, которые берут свое начало в поясничном отделе.
Они спускаются вниз по задней части бедер, затем разветвляется на малоберцовую и большеберцовую ветвь, далее еще на мелкие нервы.
Седалищный нерв связан с множеством органов человеческого организма и имеет большую длину.
Причины
Существует достаточно интересная теория причины возникновения невралгии седалищного нерва. Знание этой причины поможет предотвратить подобные проблемы.Каждому, кто столкнулся с такой болезнью седалищного нерва, как защемление, опыт подсказывает, что это неизлечимое практически заболевание.
И все лечение, по сути, сводится до временного обезболивания.
Проблема заключается в том, что человек не способен контролировать тонус спинных мышц, грушевидной мышцы, ягодичных мышц, которые при спазмах или напряжении могут привести к болям в позвоночнике, спине, конечностях и ущемлению седалищного нерва.
Поразительно, что человек при всей своей возможности свободно напрягать мышцы, расслабить их не может.
Психологические причины
Контролирует весь этот процесс мозг, его структуры берут на себя ответственность за эмоциональность человека, так как костная система, сосуды и остальные внутренние органы находятся под контролем ствола и мозговых полушарий.И, как известно, негативные эмоции, порой даже кратковременные, приводят к напряжению мышц, в то время как позитивные расслабляют.
Для окончательного убеждения в том, что эта теория является правдой, можно привести интересный нюанс.
Стоит обратить внимание, что женщины и мужчины разнятся по строению своих организмов, и такое отличие мы можем видеть в функционировании головного мозга.
Возникает вопрос: «Какая взаимосвязь этого?» Все легко объяснимо – из этого факта становится понятным, что существует разница и в локализации заболеваний седалищного нерва.
У 80% мужчин боль при защемлении распространяется на левую ногу и левую сторону ягодиц.
У женщин же, наоборот, в правой половине. Равно как и степень развития полушарий – у мужчин лучше развито левое полушарие, у женщин – правое. Такое же распределение управления происходит и при стрессовых ситуациях.
Если есть негативные мысли, стресс, переживания, плохое настроение, у мужчин спазмируется при напряжении левый седалищный нерв, у женщин правый. Влияют на обострение защемления и воспаления так же все внутренние переживания, самобичевания, недовольство своей работой и собой.
Во избежание подобных негативных реакций своего организма следует больше расслабляться, искать гармонию и избегать стрессовых ситуаций.
Физические причины
Помимо психологической стороны вопроса, существует ряд причин, вследствие которых может возникнуть такое частое в наше время заболевание, как ущемление и воспаление седалищного нерва.- Грыжа позвоночника в поясничном отделе – при грыже или смещении позвонков бывает осложнение в виде защемления седалищного нерва.
- Остеохондроз – остисто-крестцовая связка (измененная вследствие остеохондроза) или ягодичная артерия грушевидной мышцы может одновременно сдавливаться с нервом. Остеохондроз является самой наиболее распространенной причиной возникновения заболеваний седалищного нерва.
- Нарушение обмена веществ и сахарный диабет.
- Травмирование позвоночного столба – смещение позвонков, вывихи и подвывихи по причине падения, удара и других механических воздействий на позвоночник.
- Чрезмерные нагрузки на позвоночный столб – физические нагрузки, которые приводят к перенапряжению мышц. Эта причина наряду с остеохондрозом по «популярности». Из-за больших нагрузок на спинной столб в поясничном отделе может возникнуть передавливание нерва. Или же смещение и как результат защемление, может быть из-за неправильного распределения нагрузки.
- Защемление нерва тромбом, новообразованием или абсцессом – происходит оно по причине отсутствия анатомически нормального пространства.
- Инфекционные заболевания (сифилис, гонорея) – чаще всего возникает в следствие хронического заболевания органов области таза, как осложнение.
- Беременность – вес плода во время беременности на последних сроках становится больше, так же как и околоплодных вод, поэтому существует большая вероятность грыжи или смещения позвонка, что может защемить седалищный нерв.
Чаще всего причин бывает несколько. Заболевания седалищного нерава чаще возникают в более зрелом возрасте. Влияет фон ряда разнообразных изменений в позвоночнике и сосудистых нарушений седалищного нерва.
Дети таким заболеванием не страдают.
Симптомы заболеваний
Как уже известно, расположение седалищного нерва находится на задней части бедра и спускается до пальцев ног.Боль, как правило, при воспалении бывает в одном из нервов.
Локализация боли – ягодица, задняя часть бедра, по икре сзади колена и доходит порой до стопы.
При неврите или защемлении седалищного нерва ощущается колющая, жгучая и резкая боль. Периодичность ее разная: может, как возникать и тут же утихать, так и возможна хроническая боль.
На фоне физического или эмоционального перенапряжения при приступе воспаления нерва, если еще и присутствовало переохлаждение, симптомы могут начаться ночью. Усиливается чувствительность кожи по размещению нерва или же снижается, что проявляется как: онемение, мурашки или покалывание. Боль распространяется сверху до нижней части ноги постепенно.
После приступа воспаления боль остается в центре ягодицы, под коленкой, а так же между 1 крестцовым позвонком и 5 поясничным. Не редко, из-за достаточно сильных болей, могут быть вегетативные нарушения: отеки, повышенная потливость, покраснение кожи и возможен обморок. Усиление боли чаще всего происходит после длительной ходьбы, продолжительном стоянии, сидении поверхности из жестких материалов. Явным признаком невралгии седалищного нерва является нарушение походки, человек старается более переключить нагрузку на здоровую ногу.
Если защемление протекает в обостренной форме, основными симптомами является уменьшение или полное нарушение функции нерва.
Икроножная мышца, бедренная и ягодичная могут при этом стать меньше. Существует затруднение в сгибании голени или нарушается поворот стопы и сгибание пальцев ног.
Заболевания седалищного нерва
Защемление
У заболевания существует другое название в официальной медицине – «пояснично-крестцовый радикулит с преимущественным защемлением корешков крестцового отдела».Может проходить и без воспаления, что можно считать радикулопатией.
Защемление может быть как следствие травм позвоночника, диабет, переохлаждение или воспалительный процесс.
Патология без воспаления встречается достаточно редко. Поэтому ущемление может быть усугублено воспалительным процессом.
Воспаление
Другим названием воспаления седалищного нерва есть «ишиас», которое достаточно распространено, но не всегда все знают, что это за заболевание.Ишиас может происходить по причине смещения позвонков или грыжи.
От наличия грыжи зависит, насколько сильно больно будет протекать болезнь.
Ишиас встречается достаточно часто.
Лечение
По рекомендации специалистов, как только обнаружено заболевание седалищного нерва – непременно следует начинать лечение.Достаточно много людей, страдающих от проблем с седалищным нервом, ищут ответ на вопрос «Как лечить заболевания седалищного нерва?».
Лечение происходит в два этапа:
- На первом этапе необходимо облегчить боль, которую вызвала болезнь.
- На втором этапе следует определить причину, из-за которой произошло защемление седалищного нерва, после устранить эту причину.
Медикаментозная терапия
Пациенту назначают лекарственные препараты при воспалении седалищного нерва, чтоб устранить болезненные симптомы. Назначить могут противосудорожные лекарства, обезболивающие, трициклические антидепрессанты и физиотерапию. Большую роль в облегчении состояния пациента играет состояние покоя, постельный режим. Постараться избегать перенапряжения физического: движения и активность. Необходимое условие – обеспечить полный покой нерву.
Физиотерапия и вытяжение
После облегчения общего состояния больного врач продолжает основное лечение. Физиотерапия и вытяжение – одни из самых распространенных методов лечения, особенно если существуют проблемы с поясницей. Лечебная гимнастика и иглоукалывание так же хороши в борьбе с болезнью. Чтобы ослабить боль и укрепить мышцы нужно выполнять физические щадящие нагрузки. Ни в коем случае не рискуйте начинать делать какие-либо упражнения без рекомендаций врача. Иногда приходится применять блокаду при достаточно сильной боли.
Операция
Иногда бывает необходимость оперативного вмешательства, если воспаление произошло по причине сдавливания нервных корешков грыжей или опухолью. Если у больного остеохондроз, тогда обязательным для него будет вытяжение. Если же из-за инфекционного заболевания произошло воспаление нерва, то ему назначают антибактериальную терапию.
Профилактика
Профилактика заболеваний седалищного нерва необходима в любом возрасте и всем, вне зависимости физической активности человека.Самыми основными рекомендациями, во избежание проблем с седалищным нервом, можно назвать следующие:
- регулярные физические упражнения для укрепления мышц спины;
- спать на матрасе из жесткого материала;
- избегать физических тяжелых нагрузок на позвоночник;
- избегать переохлаждения организма;
- стараться держать ровной спину все время;
- женщинам не желательно ходить на обуви с высоким каблуком очень часто;
- стараться проводить меньше времени в положениях статических.
Берегите себя, внимательно относитесь к своей спине и позвоночнику и не забывайте – основным врагом болей является малоподвижный образ жизни!
лечение и симптомы защемления, ишиас бедра
Седалищный нерв – самый крупный нерв в организме, значит ли это, что проблемы с ним наиболее масштабные? На вопрос о том, что такое седалищный нерв, ответят только 45% населения, тогда как с защемлением этого нерва сталкиваются многие. В 75% случаев это те, у кого есть какие-либо патологии позвоночника.
Особенности защемления
Седалищный нерв образуется в поясничной области, его формируют в начале передние ответвления крестцового нерва и пара нижних поясничных. Из тазовой полости нерв продолжается к концу стопы и фалангам пальцев стоп. В ягодичной области он проходит через подгрушевидное отверстие под ягодичную мышцу и далее между головкой двуглавой и приводящей. В нижней части бедра, а иногда в области подколенной ямки, крупный нервный ствол раздваивается.
Для справки! Седалищный нерв обеспечивает функции нижней конечности, а также ее чувствительность. Защемление и воспаление может привести к утрате подвижности ноги, онемению.
Ощущения, которые испытывает человек при поражении седалищного нерва, запомнятся надолго, и вряд ли кто-то откажется от помощи медиков, поэтому информация о том, как вылечить такие проблемы, должны быть известна каждому.
Поражение седалищного нерва, его защемление, носит название ишиаса, название которого происходит от греческого «ischias», в переводе – седалище. Для определения ишиас также подходит термин «невропатия седалищного нерва» или более развернутый диагноз «пояснично-крестцовая радикулопатия». Если при этом начинается воспалительный процесс, заболевание седалищного нерва называют пояснично-крестцовым радикулитом.
Для справки! Защемление седалищного нерва может происходить как зажим только в области грушевидной мышцы, а может носить более серьезные масштабы – зажим всего ствола седалищного нерва.
Непередаваемые ощущения ишиаса

В некоторых случаях ишиас проявляется как тупая кратковременная боль в области поясницы, в некоторых же ситуациях, боль резкая и сильная. Для такой патологии характерно больше одностороннее поражение – оба нерва начинают страдать только в 27% случаев.
Болит седалищный нерв так, как будто простреливает всю конечность, начиная с области поясницы до ягодиц и кончиков пальцев. Мучения могут усиливаться, когда человек сидит или тогда, когда он захочет встать с кресла.
Другие симптомы ишиаса такие:
- потеря чувствительности по всей области конечности;
- слабость или напряжение в обоих ногах;
- чрезмерное потоотделение стоп;
- изменение походки;
- невозможность долго стоять.
Обычно симптомы через некоторое время проходят или существенно затихают. При развитии болезни человек не может совершить малейшее движение без мучения, нередко развивается бессонница. Помимо этого при прогрессирующем ишиасе возможны такие проблемы:
- частичная атрофия некоторых мышц;
- изменение формы и цвета ногтей;
- отсутствие природных рефлексов;
- частичная потеря функции конечности в ремиссии;
- недержание мочи, кала.
Возможно образование язв в области пяток и подошвы стопы. Доведение собственного тела до таких проблем случается редко, поскольку боли не дают спокойно существовать, их сложно купировать средствами для наружного применения.
Причины ишиаса
Невропатия седалищного нерва развивается в основном из-за прогрессирующих заболеваний опорно-двигательного аппарата. К наиболее частым причинам ишиаса относят:
- поясничный остеохондроз;
- инфекции;
- межпозвоночные грыжи;
- спондилоартроз;
- мышечные спазмы.
Нередко травмы тазобедренного сустава или опухоли внутренних органов, часто гинекологического характера, могут также спровоцировать защемление.
Если говорить о психосоматике подобной проблемы, то психотерапевты определят такое состояние «мышечным панцирем» – скованность в области таза и живота, которые образуют поясничный отдел, происходит по причине ограничения чувства злости, неприязни или же сдержанности в возбуждении.
Важно! Для развития защемления достаточно всего лишь одного неправильного движения или сильного эмоционального перевозбуждения, и болеть человек будет долго.
Подготовка при выборе терапии – диагностика
Для того, чтобы определиться с тактикой терапии, необходимо тщательно изучить картину развития ишиаса и предшествующих ему заболеваний. Поэтому вертебролог или невролог поводят опрос пациента и его осмотр, специальные тесты на выявление чувствительности. Для получения точных данных о состоянии организма применяют такие методики:
- УЗИ;
- МРТ;
- рентген;
- электоронейромиография.
Наиболее информативным исследованием будет ЭНМГ – исследование мышечной ткани и активности нервных волокон.
Освободить нерв!
Лечение седалищного нерва, симптомы которого могут быть достаточно разными по силе, зависит от основной причины его развития. На вопрос о том, как лечить седалищный нерв, ответит только невролог или ветебролог.
В первую очередь лечащий врач помогает обезболить область поражения, но попутно производит и исправление проблем, которые привели к защемлению. Обычно применяют такие методы:
- лечение лекарствами;
- физиотерапия;
- массажи;
- рефлексотерапия;
- лечебная физкультура.
На первых порах используют только медикаменты, затем все остальные виды терапии. В сложных случаях необходима коррекция позвоночника, возможно ношение корсетов, устранение межпозвоночных грыж (для этого используют оперативное вмешательство).
В большинстве случаев, если заболевание не сильно отразилось на двигательной функции пациента, невролог разрешает лечение дома при условии полного постельного режима в первые дни. Такие любимые большинством рецепты с применением лечебных трав разрешаются, но после того, как проконсультирует врач.
Какие лекарства помогут от боли?
Обычно применяют противовоспалительные препараты, которые активно снимают воспалительные очаги. Воспаление сопровождается отечностью, что и может послужить причиной защемления нерва. Противовоспалительные препараты хорошо снимают отеки и боли. Применяют следующие торговые наименования:
- Индометацин;
- Диклофенак;
- Ибупрофен;
- Нимесулид;
- Кетопрофен.
Возможно применение таблеток и инъекций в острой форме ишиаса. Наилучший результат окажут именно инъекции, которые ставят внутривенно или эпидурально. Уколы применяют до 10 суток, после этого переходят на таблетки или капсулы.

В более сложных ситуациях проводят блокады с анестетиком. Проблемную область обкалывают по периметру Новокаином. В таком случае человек сможет отдохнуть от болей несколько часов. Но, в отличие от НПВС, подобные блокады не оказывают никакого лечебного эффекта.
Для справки! Иногда применяют блокады с кортикостероидными препаратами. В крайних случаях возможно применение опиоидных анальгетиков.
Убрать спазм – половина лечения
Препараты, способные расслабить мышцы, помогут в лечении ишиаса. Защемление убирают с помощью миорелаксантов, форма их – растворы для внутримышечных инъекций. Применяют следующие средства:
- Сирдалуд;
- Мидокалм;
- Толперизон;
- Баклофен;
- Миолгин.
Эти препараты в основном одной и той же ценовой категории, но с разным действующим веществом. Такие препараты не используют при миастении.
Факт! Дозировку и курс лечения подбирает невролог.
Возобновить кровоток
Возобновление правильного питания и деления клеток с помощью восстановления кровотока может поспособствовать быстрому выздоровлению и остановке атрофии мышц. Для улучшения микроциркуляции крови и ускорения обменных процессов применяют ангиопротекторы:
- Трентал;
- Никотиновая кислота;
- Эуфиллин;
- Нейрорубин;
- Агапурин.
В препаратах могут содержаться синтетические вещества, витамины, или натуральные компоненты. Абсолютным противопоказанием к таким средствам будет нарушение кроветворения, склонность к кровотечениям.
Для справки! В НПВС и других препаратах могут содержаться вещества-ангиопротекторы.
Лечение аппаратное
После снятия основных симптомов ишиаса возможно применение дополнительных методик. Используют такие физиопроцедуры:
- магнитотерапия;
- электрофорез;
- фонофорез;
- парафинотерапия;
- УВЧ;
- ультразвук.
Такие виды физиотерапии позволяют практически избавиться от болезненных ощущений, восстановить кровоток. Большинство процедур противопоказаны при наличии кардиостимуляторов или онкологических заболеваниях.
Для избавления от зажимов в области поясничного отдела широко применяют детензор-терапию, когда позвоночный столб правильно вытягивается уже под весом собственного тела.
Для справки! Популярны жемчужные ванны и душ Виши, которые мягко воздействуют на ткани проблемной зоны, но оказывают эффективное действие.
Лечение раздражением и мануальная терапия
Раздражение определенных точек тела позволит блокировать боли и спазмы и восстановить процессы обмена. Качественно провести сеанс рефлексотерапии без последствий для организма может только профессионал.
Для того, чтобы воздействовать на необходимую точку, применяют различные методы:
- гирудотерапия;
- точечный массаж;
- иглоукалывание.
Также могут использоваться пчелы, яд которых обладает восстанавливающим и противовоспалительным действием. Мануальная терапия, по-народному «костоправка», не считается безопасным методом воздействия, но наряду с остальными видами лечения очень популярна. Терапевт с помощью только лишь силы рук вправляет межпозвоночные грыжи, убирает мышечные зажимы.
Важно! Ситуация такова, что можно попасть к непрофессионалу, чем подписать собственному телу приговор – с помощью манипуляций неграмотный специалист может наоборот навредить.
Физкультура
Физические упражнения необходимы при лечении подобного недуга. Поскольку из-за сильных болей движения были минимальными или вовсе отсутствовали, для возобновления функции суставов необходимо применять ЛФК.
При начальном ишиасе, когда произошло защемление, специалисты рекомендуют своеобразный комплекс действий, позволяющий избавиться от симптомов за 2 минуты
Суть действий в том, что необходимо сесть на стул со спинкой, спина должна быть прямая, ноги согнуты под прямым углом. Затем необходимо проделать такие действия:
- Пораженную конечность необходимо положить перпендикулярно второй ноге.
- Наклонится немного вперед, захватить пораженную конечность двумя руками.
- Выполнять постепенные наклоны к полу через больную ногу.
То же самое необходимо проделать с другой ногой. Таким образом происходит разминка ягодичных мышц. Для лечения седалищного нерва в более сложной форме, необходимы другие лечебные комплексы, которые подбираются индивидуально и под контролем специалиста.
Невропатия седалищного нерва – результат в основном запущенных заболеваний. Для того, чтобы оставаться здоровыми, необходимо следить за состоянием всего организма и при появлении любых проблем обращаться к врачу. Лечение ишиаса в редких случаях протекает более месяца, лучше использовать эти 30 дней на оздоровление, чем мучиться и ждать осложнений.
Воспаление седалищного нерва – причины и факторы риска
Раздражающее воспаление седалищного нерва или радикулит – довольно распространенное расстройство.
Из статьи мы выясним причины, симптомы и возможные методы лечения воспаления и облегчения боли.
Что такое седалищный нерв, и когда он воспаляется
Воспаление седалищного нерва – это не подлинное заболевание, а симптом болезни, чаще всего радикулита или ишиас.
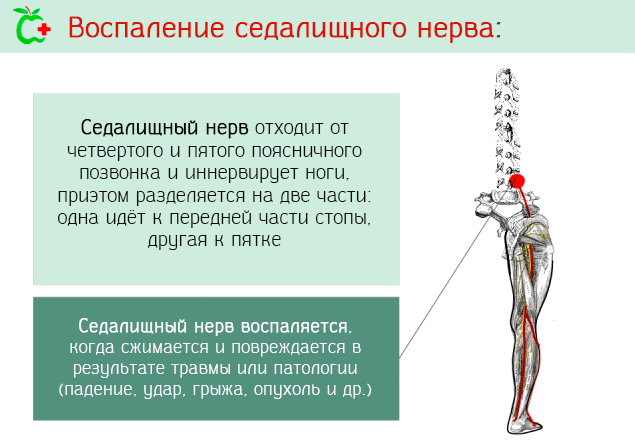
Ишиас – это, по сути, воспаление вышеупомянутого седалищного нерва, которое может иметь множество причин. Обычно воспаление затрагивает только одну сторону и вызывает боль, а иногда и плохой контроль конечностей.
Седалищный нерв берёт своё начало из спинного мозга в области пояснично отдела позвоночника, точнее от четвертого и пятого позвонка и первого крестцового.
Этот нерв иннервирует ногу и разделяется на две части:
- одна идёт к голеностопному суставу;
- другая к задней части стопы.
Седалищный нерв управляет некоторыми мышцами бедра и всеми мышцы голени и стопы, также он отвечает за чувствительность бедра и ноги.
Если этот нерв каким-либо образом сдавливается, то происходит воспаление или он может быть поврежден.
Причины и факторы риска радикулита
Воспаление седалищного нерва почти всегда происходит из-за сжатия одного из корешков, которым он связывается со спинным мозгом.
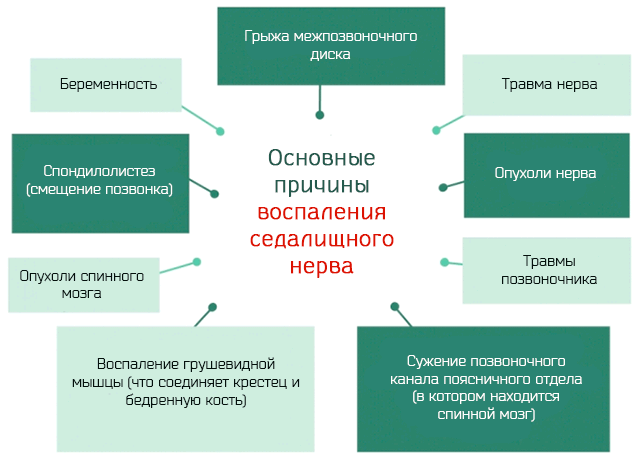
Причиной сдавливания седалищного нерва могут быть:
- Грыжа межпозвоночного диска. Позвонки отделены друг от друга хрящевыми «прокладками». Их назначение – амортизировать нагрузку на позвоночнике. Со временем диски могут износиться и потерять эластичность, часть присутствующего в них желатин вытечь и сжать нервный корешок, вызвав воспаление.
- Дегенерация диска. С возрастом или из-за проблем с артрозом, на позвонках образуются выпуклости, который сжимают нервные окончания.
- Стеноз позвоночного канала. Сужение канала, через который проходит мозг, ведёт также к сдавливанию нервных окончаний, которые от него отходят.
Если сжатие происходит вдоль пути седалищного нерва, то причиной может быть:
- Пириформис-синдром. При этом синдроме в грушевидной мышце, соединяющей бедренную кость и крестец, возникают аномальные спазмы и подергивания, приводящие к сдавливанию и воспалению седалищного нерва.
- Сжатие в крестцово-подвздошных сочленениях: неправильная осанка, особенно в режиме сна (сон в положении плода), слишком долгое времяпрепровождение в положении сидя на слишком жесткой поверхности.
- Беременность. Матка, с ростом плода, может сжимать седалищный нерв в подвздошной области.
- Спондилолистез. Вырождение позвонков может нарушить их естественное положение. Внеосевое положение позвонка может давить на нервные окончания и вызвать воспаление.
- Травматическое повреждение позвонков.
- Опухоли спинного мозга. Распространение опухолевых клеток в мозговые оболочки, которые покрывают спинной мозг, может привести к сжатию нервных окончаний и воспалению нерва.
- Опухоли, влияющие на сам нерв.
- Травмы. Падение или автомобильная авария могут привести к повреждению нерва.
Факторы риска ишиаса
Часто воспаление седалищного нерва возникает из-за неправильного образа жизни и привычек:
- Неправильная осанка, определяется сидячей работой или работой, требующей поднятия тяжестей.
- Возраст, с течением времени межпозвоночные диски разрушаются, в результате чего образуются грыжи, которые могут сдавливать нерв.
- Диабет и другие патологии, которые негативное влияют на состояние нервов.
Симптомы воспаления седалищного нерва
Воспаление седалищного нерва сопровождается следующей симптоматикой:
- Постоянная покалывающая боль, может появляться вдоль всей траектории прохождения нерва. Боль может появиться как после резких движений, так и неожиданно после спокойного ночного сна, может сохраняться или исчезать в состоянии покоя
- Покалывание. Локализуется в пальцах или на подошве.
- Онемение ноги или бедра.
- Потеря мышечной силы ноги и трудности с передвижением.
Что делать, если седалищный нерв воспаляется
Воспаление седалищного нерва часто исчезает спонтанно после некоторого отдыха и приема противовоспалительных препаратов.
Однако, важное значение имеет детальная диагностика для выбора наиболее подходящей терапии, которая будет направлена не только успокоение боли, но и на устранение основного заболевания, вызвавшего сжатие нерва.
Диагностика воспаления седалищного нерва
Ввиду множественности причин, которые могут привести к воспалению седалищного нерва, простого анализа клинической картины недостаточно.
Поэтому прибегают к помощи дополнительных диагностических тестов, таких как:
- Рентгенография позвоночника, чтобы выявить или исключить наличие грыжи межпозвоночного диска.
- КТ или МРТ, чтобы так же подтвердить или исключить наличие грыжи.
- Электромиография, которая позволяет оценить степень повреждения нерва. Тест основывается на введении тонкой иглы в мышцу, чтобы записать электрическую активность во время сокращений.
- Нейрография в МРТ, то же МРТ, но в котором используется специальное программное обеспечение, чтобы получить лучшее изображение нерва.
Природные средства лечения
Терапия зависит от причин патологии. Во многих случаях достаточно простых мер предосторожности, таких как:
- Отдых на жестком матрасе, чтобы обеспечить правильное положение позвоночника.
- Мешок льда против воспаления.
- Горячий мешок с песком для расслабления мышцы.
- Сон в положении на боку.
Чтобы уменьшить воспаление и боль, можно использовать фитотерапевтические мази и кремы на основе трав с антиневралгическими и противовоспалительными свойствами:
- Ромашка: содержит активные ингредиенты, обладающие успокаивающим действием. Можно использовать ввиде компрессов на воспаленные участки кожи.
- Арника: оказывает успокаивающее и болеутоляющее действие, полезна для снятия воспаления.
- Имбирь: горячий компресс может уменьшить боль.
- Мята: ментол, присутствующий в мяте, имеет отличные анестетические свойства.
Лекарственная терапия радикулита
Фармацевтические препараты применяют чтобы облегчить боль и уменьшить воспаление нерва особо серьёзных случаях.
В частности, используют:
- Обезболивающие, чтобы успокоить непрерывную и интенсивную боль.
- Миорелаксанты для расслабления мышцы.
- Противовоспалительные средства, чтобы уменьшить воспаление нерва.
Позже, может быть полезна физиотерапия, которая включает расслабляющие и укрепляющие мышцы упражнения, а также упражнения на исправление осанки.
В критических случаях с серьезными проблемами позвоночника может потребоваться хирургическое вмешательство.
