Строение желчного пузыря — желчный пузырь его строение функции и расположение
Желчный пузырь в организме каждого человека выполняет функцию емкости, где хранится сама желчь, которая вырабатывается печенкой.
За счет желчи происходит нормальный процесс пищеварения, а также антибактериальное действие. Понять возможные функции и работу органа можно, если знать строение желчного пузыря.
Строение
Желчный пузырь представлен в виде небольшого мешочка, длина которого 8-12 см, в диаметре 4-5 см. низ пузыря расширен, подобен форме круши.
Примерный объем органа составляет 40 куб. см. Суженая часть органа – шейка, которая переходит в проток, через него и выводится желчь в пузырь и из него.
Между шейкой и низом, располагается тело органа, нижняя и боковые части желчного закрыты брюшной полостью, и только одна часть стенки прилегает к печени.
Все контуры четкие, правильные ровные, а сама форма может меняться в зависимости от заполнения желчью.
Ткань органа имеет слабые по развитию слоя миоциток, наружная часть закрыта рыхлыми соединительными тканями, а внутри слизистой оболочкой, которая может всасывать воду.
За счет этого желчь может становиться гуще в самом пузыре, чем та, что вырабатывается в печени.
Каналы пузыря соединены с печеночными, за счет чего получается проток, что связан с 12-перстной кишкой.
Расположение желчного пузыря происходит в нижней части печени с правой стороны, но положение может меняться в зависимости от тела и возраста. Через живот орган невозможно прощупать, он эластичный и легко растягивается. Снабжение кровью проводится с помощью пузырной артерии.
Желчный пузырь необходим человеку для хранения желчи, а в нужное время она начинает выводиться для расщепления продуктов.
Таким образом, при неправильном питании или попадании тяжелых продуктов желчь начинает выходить и расщеплять их, улучшая пищеварение.
Слой мускулатуры органа слаб, а максимальное развитие мышц в районе шейки. Именно там зачастую ущемляются камни, за счет чего появляются болезни и другие нарушения.
Протоки небольшие, длина из до 5 см, а толщина порядка 2 мм. Сами камни могут быть около 5 мм и больше.
Работа и функции пузыря
Невзирая на то, что желчный пузырь не вырабатывает желчь, но орган отыгрывает важную роль.
Основной задачей является накапливание жидкости, что производится печенью и попадает по необходимости в кишечник. За счет этого происходит нормальное пищеварение.
Важно знать основные задачи самой желчи:
- Ее состав необходим для пищеварительной работы, что появляется в 12-перстной кишке. Такая жидкость оказывает раздражение рецепторов, которые выделяют ферменты.
- Желчь является своеобразным антибактериальным средством, что не дает появляться гнилостным процессам в ходе расщепления продуктов.
- Биологический материал нужен для создания суставной жидкости.
- Желчь улучшается расщепление жиров на малые части, которые быстрее и лучше усваиваются. Кроме того, улучшается усвоение белков и углеводов.
Зная строение и функции желчного пузыря, необходимо разобраться с тем как появляется желчь и как именно она попадает в пузырь.
Процесс имеет следующие характеристики:
- Печеночные клетки благодаря некоторым ферментам начинают вырабатывать биологическую жидкость, что по каналам перетекает в пузырь. Сама желчь желтого оттенка и низкой концентрации.
- Если организм не переваривает продукты, нет работы пищеварительной системы, то желчь просто скапливается в пузыре, а через слизистую выводится из нее вода и другие элементы. За счет этого жидкость становится зеленой и просто хранится, соответственно концентрация ее увеличивается. В данный момент протоки сокращаются.
- В ходе активации пищеварительной системы, мускулатура начинает сокращаться, благодаря чему желчь поступает в протоки, стенки расслабляются и канал увеличивается. Таким образом, материал попадает в кишечник для расщепления продуктов.
Желчный пузырь надо человеку для хранения и повышения концентрации жидкости, что постоянно выделяется и активно участвует в пищеварении и устранении патогенной флоры.
Болезни желчного пузыря
Некоторые виды патологий могут нарушать основную работу пузыря. Среди самых известных болезней выделяют:
- Желчнокаменное заболевание – характеризуется появлением камней, что бывают разных размеров. Небольшие виды просто скапливаются в пузыре и могут легко попадать в кишечник, а далее выходят природным путем. Крупные части могут лежать в органе всю жизнь без движений. При закупорке протоков камнями появляются сильные боли, без лечения не обойтись, в некоторых случаях надо проводить операцию.
- Загиб шейки – опасная патология, поскольку желчь начинает плохо выходить из пузыря, приводя к застойному процессу. В свою очередь начинают появляться камни, воспалительные процессы и другие патологии. Без своевременного обнаружения сбоя стенку желчного могут трескаться, за счет чего содержимое попадает в живот, приводя к смертельному исходу.
- Гипертония или гипотония желчного пузыря – при гипотонии появляется слабость органа и нечастое сокращение стенок, за счет чего желчь не попадает как нужно в кишечник. Такое состояние характерно для беременным, а также людей с неправильным питанием, начинается опущение мешочка. При гипертонии сокращения будут частыми, а желчь попадает в кишечник независимо от пищеварительного процесса.
- Воспалительные патологии – при плохом оттоке жидкости из пузыря начинается раздражение слизистой и разрушение стенок. Мускулатура, отвечающая за сокращение, атрофируется, образуются трещины с разными последствиями.
Очень важно при появлении характерных симптомов болезней и нарушенной работы желчного пузыря сразу обратиться к доктору, пройти комплексное диагностирование и начать лечение.
Причины болезней желчного
Желчный пузырь тесно связан с печенью человека, поэтому любые проблемы печени вызывают нарушения функций и болезни самого пузыря.
Поскольку желчный мешочек соединен с печенью и кишечником, то патологии могут быть вызваны генетическими сбоями, а также болезнями, которые появляются с годами.
К наследственным факторам можно отнести следующие:
- Орган располагается очень низко, поэтому появляется давление на его стенки, шейку. Такое влияние вызывает болезни, характерны для застоя желчи, появляется нарушение оттока жидкости.
- Сбои обменных процессов в организме, что происходят по причине появления камней.
- Разные нарушения формы желчного мешочка, что могут вызвать в дальнейшем загиб шейки.
Среди приобретенных заболеваний, вызывающих нарушение желчного пузыря являются:
- Желтуха, что негативно сказывается на состоянии печени, а также может вызвать поражение желчного.
- Диабет.
- Беременность, когда ребенок расположен очень низко и сдавливает внутренние органы, в частности пузырь. Проблема появляется при неправильном строении самого желчного, а также близком его расположении к кишечнику.
- Нервные болезни, что могут ухудшить моторику стенок.
Среди других причин выделяют:
- Несбалансированное питание, когда человек употребляет много жареного, острого, жирного и других продуктов, напитков, которые тяжелые для печени и ЖКТ. В таком случае выработка желчи ухудшается, организму надо больше биологического материала для пищеварения, а его просто нет.
- Долгие перерывы между едой. В данном случае начинается застойный процесс, появляются камни, приводящие к болезням.
- Ожирение, недостаточная активность. Желчь производится в большой объеме, а по причине невозможности ее расходования она скапливается.
- Избыток вредного холестерина в крови.
- Частые стрессы и эмоциональные сбои.
- Нарушение флоры, когда в организме появляются гельминты и другие паразиты, что могут поражать орган или вызывают воспаление.
Своевременно выявить нарушения в работе желчного пузыря можно по некоторым характерным признакам, среди которых выделяют:
- Резкий или ноющий болевой синдром, развивается с правой стороны под ребрами. Такой симптом может иррадиировать в правое плечо, лопатку.
- Горечь в полости рта.
- Сильная рвота.
- Тошнота.
- Слабость и повышенное потоотделение.
- Беление каловых масс.
Если есть описанные симптомы, то нужно пройти на прием к гастроэнтерологу, он сможет установить диагноз, выявить заболевание и назначит правильное лечение.
Для нормализации работы желчного пузыря требуется довольно длительное лечение. Оно выбирается в зависимости от причины и болезни.
Основные принципы таковы:
- Употребление медикаментозных препаратов, которые могут снять воспалительный процесс и стабилизируют отток желчи. Лекарства назначаются для улучшенного выделения желчи и уничтожения патогенных бактерий.
- Корректировка рациона, что необходима в ходе любого лечения и используется в комплексе с медикаментами другими средствами. Из рациона убираются тяжелые продукты и блюда, рекомендуется диета №5 и добавление желчегонных продуктов и напитков.
- Лечебная физкультура.
- Массаж и физиотерапия.
Желчный пузырь очень важен для человека, хотя некоторым людям его удаляют, и они могут нормально продолжать жить.
Для профилактики болезней и нормальной работы надо правильно кушать, заниматься спортом и лечить все болезни до конца, своевременно.
Полезное видео
Желчный пузырь
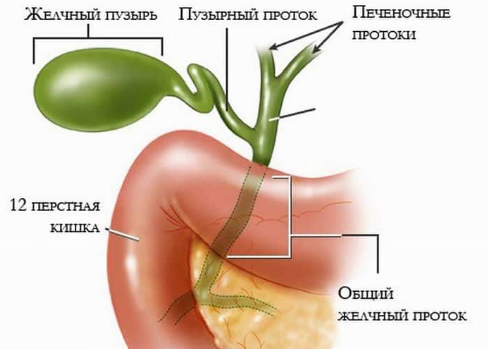
Желчный пузырь (vesica biliaris) — тонкостенный орган (толщина стенки 1,5-2 мм), который вмещает 40-70 мл желчи. Стенка его построена из трех оболочек: слизистой, мышечной и адвентициальным. Сбоку брюшной полости желчный пузырь покрыт серозной оболочкой. Слизистая оболочка образует многочисленные складки, наиболее глубокие из которых достигают мышечной оболочки и носят название синусов Рокитанского-Ашофа. Слизистая оболочка построена из высоких призматических эпителиоцитов с исполосовано каймой и собственной пластинки, богатой на эластичные волокна. В области шейки пузыря в ней локализованы слизистые альвеолярно-трубчатые железы.
Эпителий слизистой оболочки может всасывать из желчи воду и некоторые другие вещества, поэтому пузырная желчь имеет густую консистенцию и темный цвет по сравнению с той, что выливается непосредственно из печени. Мышечная оболочка состоит из пучков гладкомышечных клеток, расположенных в виде сетки с преимущественно циркулярной ориентацией. В области шейки пузыря мышечные элементы образуют сфинктеры. Адвентициальным оболочка построена из плотной волокнистой соединительной ткани, в которой содержится много толстых эластичных волокон.
Жёлчный пузырь является частью внепечёночных жёлчевыводящих путей. Он представляет собой орган, предназначенный для накапливания жёлчи, секретируемой печенью, и для выведения в двенадцатиперстную кишку жёлчи в необходимой концентрации её компонентов, в должные интервалы времени, в необходимых для нормального пищеварения количествах.
Стенка жёлчного пузыря имеет толщину ~0,1 ÷ 0,2 см. Эта величина зависит от того, сокращен жёлчный пузырь или расслаблен. Стенка состоит из следующих слоев (со стороны полости жёлчного пузыря): поверхностный эпителий, собственная соединительнотканная пластинка, слой гладких мышечных волокон, подсерозная околомышечная соединительнотканная оболочка, серозная оболочка. Стенка жёлчного пузыря по структуре отличается от стенки тонкой кишки. Она не имеет в слизистой оболочке мышечного слоя и, следовательно, не имеет подслизистого слоя. В собственной пластинке наблюдаются ганглиозные клетки, между гладкомышечными волокнами — соединительная ткань, а также слой подсерозной соединительной ткани. По соседству с кровеносными сосудами и мелкими нервами в субсерозной соединительной ткани могут быть обнаружены параганглии.
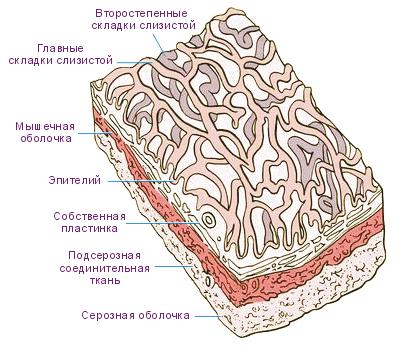
Желчевыводящие пути включают междольковые желчные протоки, правую и левую печеночные протоки, общий печеночный, пузырный и общий желчный протоки. Стенка междольковых протоков состоит из однослойного кубического или цилиндрического эпителия с исполосовано каймой и тонкого слоя соединительной ткани. Все остальные желчевыводящие пути имеют примерно одинаковое строение. Это трубки диаметром 3,5-5 мм, стенка которых образована тремя оболочками: слизистой, мышечной и адвентициальным.
Слизистая оболочка состоит из однослойного призматического эпителия и собственной соединительнотканной пластинки, которая содержит много эластичных волокон, а также небольшое количество слизистых желез. Мышечная оболочка тонкая, состоит из спирально расположенных пучков гладких миоцитов, между которыми много соединительной ткани. Мышечная оболочка хорошо развита лишь в стенке пузырного протока при переходе ее в желчный пузырь и в стенке общего желчного протока при впадении ее в двенадцатиперстную кишку. В этих местах пучки гладкомышечных клеток расположены преимущественно циркулярно и образуют сфинктеры, регулирующие поступление желчи в киш Внутрипечёночные жёлчевыводящие пути — это периферическая часть жёлчевыводящих путей. Они являются продолжением внепечёночных жёлчевыводящих путей. На схеме ниже показана структура конечного элемента в иерархии внутрипечёночных жёлчевыводящих путей.
Схема. Продольное сечение конечного периферического элемента внутрипечёночных жёлчевыводящих путей. Модификация: Feldman M., LaRusso N. F., eds. Feldman’s GastroAtlas Online. URL: http://www.gastroatlas.com/index.aspx | |
| |
Каналы Геринга (canals of Hering, Karl Ewald Konstantin Hering, 1834 ÷ 1918, германский физиолог и психолог) и жёлчные проточки (жёлчные канальцы, соединения между каналами Геринга и междольковыми жёлчными протоками) распределены в виде многомерной сети (также называемой сплетением или многомерной аркадой). Распределение напоминает кружева, оплетающие поверхность раздела единиц паренхимы печени. Эта сеть является продолжением большинства периферических асимметрических ветвлений. Система бо́льшего размера, предшествующих в иерархии ветвлений, расположена ближе к портальным жёлчным путям. Благодаря такой структуре жёлчных путей, жёлчь собирается от каналов Геринга, от всей поверхности раздела между единицами паренхимы, от периферии к центру, к воротному тракту. Структура внутрипечёночных жёлчных путей отличается от структуры выводящих путей других органов, имеющих иерархию протоков. В других органах каждый терминальный проток дренирующей системы завершается в одной точке единицы паренхимы. Примерами таких единиц являются нефрон, железистый ацинус в слюнной железе, лёгочный ацинус. В системах протоков этих органов, каждая точка в пространстве определяется двумя (максимум тремя) координатами, то есть системы протоков имеют размерность равную двум (максимум трем). Архитектура внутрипеченочные жёлчевыводящих путей имеет дополнительную характеристику распределения (координату) в пространстве. Её размерность на единицу больше, чем размерность структуры протоков других органов. Например, в противоположность почке, расположение единиц печёночной паренхимы не ограничивается только периферией органа, только его кортикальными слоями. В печени функциональные единицы распределены по всему объёму органа, по всей массе его паренхимы. Помимо того, каждая единица паренхимы (долька печени) дренируется не одним протоком (как в нефроне), а сложной системой протоков (см. схемы в статье: печень: гистология). Каждая точка системы внутрипечёночных жёлчевыводящих путей определяется в пространстве четырьмя или более координатами, то есть имеет размерность равную четырем или более. Итак, система внутрипечёночных жёлчевыводящих путей имеет четыре (или более) уровня структурной организации жёлчных каналов. Первичная структура является генетической основой для формирования специфических вторичной, третичной, четвертичной (и более) структур (см. развитие внутрипечёночных жёлчевыводящих путей).
Таблица. Классификация элементов внутрипечёночных жёлчных путей. Неоднородность фенотипа крупных и мелких протоков. Модификация: Feldman M., LaRusso N. F., eds. Feldman’s GastroAtlas Online. URL: http://www.gastroatlas.com/index.aspx | |||
Генерация ветвления | |||
Диаметр, мкм, 1·10–6 м | Название | Характеристика | |
Крупные жёлчные протоки | |||
Первая генерация | 800 мкм | Левый и правый печёночные жёлчные протоки | Цилиндрический эпителий. Окружены плотной фиброзной тканью и эластическими волокнами |
. . . | . . . | . . . | Цилиндрический эпителий. Окружены плотной фиброзной тканью и эластическими волокнами |
. . . | . . . | . . . | Перибилярные железы |
Вторая генерация | ~400 ÷ 800 мкм | Сегментарные жёлчные протоки | Цилиндрический эпителий |
. . . | . . . | . . . | Окружены плотной фиброзной тканью и эластическими волокнами |
. . . | . . . | . . . | Перибилярные железы |
Третья генерация | ± 300 ¸ 400 мкм | Протоки областей | Невысокий цилиндрический эпителий |
Мелкие внутрипечёночные жёлчные протоки (не распознаваемые без увеличения) | |||
. . . | 100 мкм | Протоки, относящиеся к перегородкам | Расположены по периферии от воротных путей |
. . . | 15 ÷ 100 мкм | Внутридольковые жёлчные протоки | Кубовидный эпителий |
. . . | ~15 ÷ 40 мкм | Средний размер | Выстланы тремя-четырьмя кубовидными клетками |
Двенадцатая генерация | < 15 мкм | Жёлчные проточки (холангиоли) | Образуют связи с паренхимой |
. . . | . . . | Каналы Геринга | Построены как гепатоцитами, так и эпителиальными клетками |
Для упорядочения элементов внутрипечёночных жёлчных путей предложено несколько систем классификации. Классификация, представленная в таблице, основана на общепринятой номенклатуре. Некоторые несогласованность существует в номинации и классификации самых мелких делений в иерархии внутрипечёночных жёлчных путей: проточки, или холангиоли и каналы Геринга. Синонимы, которые используются для каналов Геринга: протоки Геринга (ducts of Hering), промежуточные части (intermediary portions), холангиоли (cholangioles), жёлчные предпроточки (bile preductules), проточки. По данным ряда авторов между ветвями дерева жёлчных протоков любого уровня не существует анастомозов. Фенотип эпителиальных клеток жёлчных протоков в различных сегментах ветвей иерархии жёлчных протоков любого уровня неоднороден. Крупные жёлчные протоки выстланы высокими клетками, которые имеют чёткие гистологические специфические признаки. Они наделены способностью секреции муцина. Подобные клетки выстилают внутреннюю поверхность толстой кишки, кожу. В отличие от них малые жёлчные протоки выстланы невысокими кубовидными клетками не способными секретировать муцин. Они имеют иные гистологические специфические признаки, чем клетки крупных протоков.
ечник. Адвентициальным оболочка состоит из рыхлой соединительной ткани.
Внепечёночные жёлчевыводящие пути — это часть жёлчевыводящих путей расположенных вне печени. Внепечёночные жёлчевыводящие пути являются продолжением внутрипечёночных жёлчевыводящих путей. Внепечёночные жёлчевыводящие пути включают: правый и левый печёночные протоки, сливающиеся в общий печёночный проток, жёлчный пузырь, пузырный жёлчный проток, общий жёлчный проток. Их структура показана на схеме ниже.
Схема. Внепечёночные жёлчевыводящие пути. Модификация: Feldman M., LaRusso N. F., eds. Feldman’s GastroAtlas Online. URL: http://www.gastroatlas.com/index.aspx | |
| |
Жёлчный пузырь — это орган, предназначенный для выполнения следующих функций: – накопление в полости жёлчного пузыря жёлчи, секретируемой печенью; – концентрирование накапливаемой жёлчи с целью создания резерва веществ, достаточного для упреждающего обеспечения пищеварения с участием жёлчи; – периодическое, с должным упреждением выведение в двенадцатиперстную кишку жёлчи в необходимой концентрации её компонентов, в должные интервалы времени, в необходимых для нормального пищеварения количествах. Жёлчный пузырь расположен под правой долей печени справа от её квадратной доли. Он лежит в углублении висцеральной поверхности печени, тесно прилегая к междолевой соединительной ткани печени (висцеральная фасция). Жёлчный пузырь в различной степени покрыт брюшиной. Она переходит на жёлчный пузырь с поверхности печени и образует серозную оболочку жёлчного пузыря. В местах не покрытых брюшиной, то есть там, где серозная оболочка отсутствует, наружная оболочка жёлчного пузыря представлена адвентицией. У большинства людей жёлчный пузырь может выступать из-под нижнего переднего края печени на ~0,5 ÷ 1,0 см и соприкасается с передней стенкой живота. Место контакта соответствует месту пересечения правого края прямой мышцы живота с правой реберной дугой на уровне соединения хрящей VIII и IX правых рёбер. Объём жёлчного пузыря ~30 ÷ 50 см, его длина ~8 ÷ 12 см, а средний диаметр ~4 ÷ 5 см. Он имеет грушевидную форму. Его слепой расширенный конец называют дном жёлчного пузыря. Более узкий конец пузыря направлен к воротам печени. Его называют шейкой жёлчного пузыря. Между дном и шейкой располагается наибольший сегмент органа — тело жёлчного пузыря. Тело постепенно в виде воронки суживается и переходит в шейку пузыря. При нормальном расположении ось тела направлена вверх и назад в направлении шейки пузыря. Тело жёлчного пузыря связано с начальной частью двенадцатиперстной кишки холецистодуоденальной связкой (на схеме не показана). Она представляет собой складку брюшины. Шейка пузыря имеет расширение (карман Гартмана, мешок Хартмана, Hartmann’s pouch, Henri Albert Hartmann, 1860-1952, французский хирург). Мешок Хартмана может прилегать к общему печёночному протоку. Шейка жёлчного пузыря длиной ~0,5 ÷ 0,7 см имеет S-образную форму. Она постепенно суживается и переходит в пузырный жёлчный проток, который сливается с общим печёночным протоком. Полагают, что различные заболевания могут вести к изменению описанных выше формы и топографии внепечёночных жёлчевыводящих путей. Фатеров сегмент, Vaterian segment. Абрам Фатер, Vater Abraham 1684-1751, германский анатом и ботаник.
1. Введение.
План.
1. Введение.
2. Строение и функции желчных путей.
3. Этиология.
4. Клиническая картина.
5. Диагностика и исследования.
6. Лечение.
7. Возможные осложнения и последствия оперативного вмешательства.
8.Уход.
9.Профилактика.
10.Список использованной литературы.
Заболевание, связанное с образованием камней в желчном пузыре (холецистолитиаз) и желчных протоках (холедохолитиаз), приводящих к развитию жизненно опасных осложнений, обозначено в медицинской литературе как желчнокаменная болезнь.
Часто заболевшие не обращаются за помощью к врачу, не предполагая, какому большому риску они сами себя подвергают. Хирурги повседневно встречаются с осложненными случаями желчнокаменной болезни, и осложнения эти возникают из-за незнания человеком опасностей, которые таит наличие камней в желчном пузыре.
Современные методы лечения желчнокаменной болезни, если их использовать вовремя, позволяют добиться полного выздоровления в 85-95% случаев. При неосложненных вариантах заболевания больные операцию переносят хорошо.
2.Строение и функции желчных путей.
Желчные пути — это система протоков, обеспечивающих отток желчи из печени в двенадцатиперстную кишку. Химический состав желчи сложен, ее компонентами являются соли желчных кислот, билирубин, холестерин, фосфолипиды, белки, электролиты и вода. Они выделяются в желчные канальцы внутри печени ее главными клетками (гепатоцитами). Желчные канальцы, сливаясь между собой, образуют протоки. Здесь же, под печенью, располагается грушевидный мешок длиной около 9 сантиметров, способный вмещать около 50 миллилитров жидкости. Своим протоком он соединяется с общим печеночным протоком, образуя общий желчный проток (холедох), впадающий в двенадцатиперстную кишку. Поскольку этот мешок накапливает желчь, его называют желчным пузырем. Именно в желчном пузыре и внепеченочных желчных протоках обнаруживаются камни при желчнокаменной болезни, и именно здесь развиваются все осложнения, связанные с камнеобразованием и нарушением оттока желчи.
Желчь образуется в печени постоянно, правда, более интенсивно во время и после еды. Суммарный ток желчи составляет около 600 миллилитров в сутки. В составе желчи из организма через кишечник с калом удаляются конечные, ненужные продукты обмена веществ. Желчь необходима для переваривания жиров: только после эмульгирования жира желчью возможно его расщепление специальными ферментами, образующимися в поджелудочной железе.
Внутрипеченочные желчные протоки являются частью печени. Поэтому при заболеваниях печени в процесс вовлекаются и расположенные в ней протоки. Внепеченочные желчные протоки находятся в постоянном контакте с желчью, вырабатываемой печенью. Заболевания печени и болезни обмена веществ, сопровождающиеся нарушением желчеобразования, ее состава, способствуют возникновению камней во внепеченочных желчных путях.
3.Этиология.
Желчь, ее компоненты при определенных условиях являются источником камнеобразования. Желчь на 85-95% состоит из воды, в которой находятся желчные кислоты, холестерин, фосфолипиды, билирубин, белки, электролиты. Основные компоненты — это липиды (жиры) и пигменты. Главные липиды желчи – холестерин, фосфолипиды и желчные кислоты – это продукт липидного обмена печени. Основной пигмент желчи (билирубин) является конечным продуктом распада гемоглобина, освобождающегося при разрушении старых или неполноценных эритроцитов.
Большинство желчных камней смешанные. В их состав входит значительное число органических и неорганических веществ: холестерин, билирубин, желчные кислоты, белки, различные соли, кальций, микроэлементы. Однако по преобладанию компонентов принято различать холестериновые, пигментные и смешанные камни.
Наиболее часто встречаются холестериновые камни, основным компонентом которых является холестерин. Чисто холестериновые имеют круглую или овальную форму, обычно их диаметр от 4-5 до 12-15 миллиметров, располагаются почти всегда в желчном пузыре. Преимущественно холестериновые смешанные камни имеют слоистую структуру или состоят из пигментированной центральной части, окруженной тонким слоем холестерина. Чисто пигментные камни малой величины, жесткие, хрупкие. Содержат главным образом билирубин и его полимеры. Различают черные и коричневые пигментные камни. Очень редко встречаются чисто кальциевые камни, состоящие из карбоната кальция. Форма их обычно причудливая, часто с шипообразными отростками. Цвет камней от светло- до темно-коричневого.
Причины образования холестериновых и пигментных камней желчных путей различны, поскольку они образуются из разных компонентов. Образование холестериновых камней вызывают три основных фактора: перенасыщение желчи холестерином, осаждение соли холестерина в виде кристаллов и нарушение функции желчного пузыря. Иными словами, когда холестерина в желчи много, а его нормальное выведение нарушено.
Перенасыщение желчи холестерином зависит от возраста, пола, наследственности, наличия ожирения, характера питания, болезней печени, приема некоторых лекарств. При этом литогенной является не только желчь, содержащая избыток холестерина, но и желчь при его нормальном или даже сниженном содержании, когда в ней недостает желчных кислот и лецитина. Отсюда, среди причин повышения литогенности желчи следует выделять те, которые влияют на повышение уровня холестерина (возраст, пол, ожирение, наследственность) или на снижение уровня лецитина и желчных кислот (характер питания, болезни печение, наследственность, прием некоторых лекарственных препаратов).
Пересыщение желчи холестерином – только фон, предрасполагающий к образованию камней. Для их образования необходимо осаждение кристаллов холестерина из многослойных пузырьков (мицелл). Среди факторов, способствующих осаждению холестерина, можно выделить наличие слизи в желчи, избыток белка, инфекцию желчевыводящих путей и некоторые другие. Особенно следует отметить усиленную продукцию слизи в желчном пузыре. Выработку слизи уменьшает аспирин и другие нестероидные противовоспалительные средства. Огромную роль для здоровья человека играет состояние желчного пузыря, его способность полностью выполнять свою функцию. Процесс обновления желчи в желчном пузыре замедлен при его заболеваниях, что вызывает застой желчи, осаждение и кристаллизацию холестерина с образованием замазки, предшествующей образованию желчных камней.
Пигментные камни, содержащие менее 30% холестерина, образуются при нарушениях пигментного обмена. Черные пигментные камни холестерина не содержат. Пигментные камни могут наблюдаться при циррозах печени, алкогольном поражении печени. Коричневые пигментные камни относятся к смешанным камням, содержащим пигмент и в меньшем количестве пальмитат и стеарат кальция, холестерин. Образуются пигментные камни на фоне застоя желчи и инфекции желчных путей.
Основным местом образования камней при желчнокаменной болезни является желчный пузырь, в котором существуют наиболее благоприятные условия для осаждения холестерина. Образование холестериновых и черных пигментных камней возможно и в желчных протоках, но в исключительных случаях. Как правило, эти виды камней перемещаются в желчные протоки из желчного пузыря во время приступа желчной колики. Коричневые пигментные камни могут возникать в желчных протоках.
Желчные камни могут образовываться в любом возрасте. Однако у детей они наблюдаются крайне редко, в 600-1000 раз реже, чем у взрослых. Очень редко это заболевание отмечается и в юном возрасте – до 20 лет.
Желчнокаменной болезнью, особенно в возрасте до 50 лет, в два раза чаще болеют женщины. Более детальный анализ показывает, что у женщин чаще, чем у мужчин, встречаются лишь холестериновые камни. Пигментные камни у обоих полов обнаруживаются с одинаковой частотой.
Существенное влияние на образование камней в желчных путях оказывает гормональный фон. Подтверждением этому служит прием контрацептивов, приводящий к усилению камнеобразования. При длительном приеме контрацептивов заболевания желчного пузыря встречаются в два раза чаще, чем у женщин, не пользующихся гормональными противозачаточными средствами. Та же закономерность выявлена среди мужчин, принимающих эстрогены по поводу рака предстательной железы. У них отмечено повышение насыщения желчи холестерином и возникновение желчных камней.
Много рожавшие женщины заболевают чаще, чем не рожавшие. На поздних сроках беременности у них наблюдается неполное опорожнение желчного пузыря, что приводит к увеличению его остаточного объема, накоплению кристаллов холестерина и, как следствие, к образованию желчных камней. Во время беременности чаще обнаруживают желчную замазку, что у 2/3 женщин клинически не проявляется и после родов самостоятельно проходит. В послеродовом периоде желчные камни обнаруживаются в 9 раз чаще, чем обычно. Мелкие камни после беременности самостоятельно исчезают у трети женщин.
Зная предрасполагающие фактор возникновения желчнокаменной болезни, можно сказать, что некоторые из них исключить никак невозможно, например наследственность или беременность.
Предупреждает образование камней ограничение животных жиров и высокоочищенных углеводов (глюкоза, сахароза). Благоприятным является употребление растительной пищи, богатой клетчаткой, включая растительные жиры. Достаточное количество в пище полиненасыщенных жирных кислот – линолевой и линоленовой – препятствует образованию холестериновых камней.
Медикаментозная профилактика желчнокаменной болезни основывается на применении желчегонных средств, улучшающих отток желчи, и желчных кислот, снижающих литогенность желчи. Существуют препараты, благоприятно влияющие на желчеобразующую функцию печени. Препараты эти чаще всего растительные, многокомпонентные.
Самым частым осложнением приступа желчной колики является развитие острого воспаления желчного пузыря (острого холецистита) с разрушением (деструкцией) его стенок, угрозой возникновения перфорации (нарушения) стенки и перитонита. Это наиболее грозная цепь осложнений, которая, если не оказать своевременную помощь, может привести к смерти больного. Однако процесс воспаления может и не распространиться далее стенки желчного пузыря и прилежащих органов. После стихания воспаления остаются спайки, то есть сращения желчного пузыря с соседними органами, и, прежде всего с желудком и двенадцатиперстной кишкой, поперечно-ободочной кишкой, сальником. Эти сращения могут постоянно проявлять себя клинически, досаждая больному желчнокаменной болезнью.
Вследствие воспаления желчного пузыря или возникших на его стенке от камней последние могут мигрировать (перемещаться) в соседние органы. При этом возникают сообщения желчного пузыря, с соседними органами (внутренние желчные свищи), в некоторых случаях приводящие к тяжелым нарушениям пищеварения, истощению и гибели больных.
Другим видом осложнений является холангит, или воспаление желчных протоков.
Одним из опасных осложнений желчнокменной болезни является закупорка камнем желчевыводящих протоков. В результате нарушается нормальный отток желчи из печени в двенадцатиперстную кишку (холестаз), что приводит к повышению в крови уровня желчного пигмента – билирубина, желчных кислот, холестерина, фосфолипидов. Такое состояние называется механической, или обтурационной, желтухой. Длительно (более 3-4 недель) существующий холестаз сопровождается выраженным нарушением функции печени с опасностью развития кровотечений из любого органа.
В случаях, когда механическая желтуха не исчезает в течение длительного времени, даже если желчь частично или периодически поступает в двенадцатиперстную кишку, может развиться вторичный билиарный цирроз печени. И тогда из-за перерождения ткани печени в соединительную ткань развивается печеночная недостаточность. В результате организм сам себя отравляет конечными токсическими продуктами обмена веществ, поскольку главная «химическая лаборатория» по утилизации этих отходов — печень – свою функцию не выполняет.
Механическая желтуха может сопровождаться острым панкреатитом, то есть воспалением поджелудочной железы. Происходит это, когда камень закрывает проток у места впадения его двенадцатиперстную кишку, и тогда нарушается отток панкреатического сока из поджелудочной железы. Опасность подобной ситуации заключается в том, что панкреатический сок способен вызывать разрушение и само переваривание поджелудочной железы. Такое заболевание называется панкреонекрозом, оно часто имеет летальный исход, а в случае сохранения жизни больному и переходом процесса в хроническую форму – серьезными страданиями, связанными с ограничениями в питании и частыми обострениями. Все перечисленные осложнения при естественном течении желчнокаменной болезни.
Желчный Пузырь: строение, функции, болезни
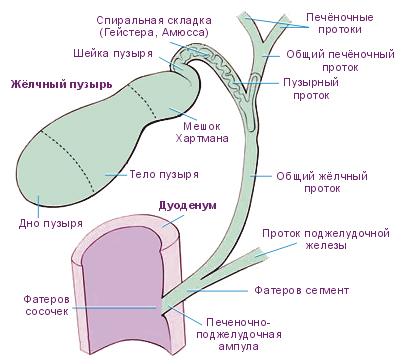
Желчный пузырь – это грушевидный или конический полый орган, который находится на поверхности печени, между квадратной и правой ее долями. Главная функция желчного пузыря – накопление и концентрация желчи, а также периодическая ее «отправка» через общий и пузырный протоки в двенадцатиперстную кишку.
У разных людей желчный пузырь имеет различные размеры, длина его колеблется от 5 до 13-14 сантиметров, ширина – от 2 до 4 сантиметров, а емкость составляет 30-70 мл. При наличии патологических состояний эти параметры могут значительно меняться. В строении желчного пузыря различают тело, дно и шейку, переходящую в пузырный проток. Стенки состоят из трех видов оболочек: мышечной, слизистой и соединительной. Нижнюю поверхность желчного пузыря покрывает серозная оболочка. Слизистая оболочка состоит из множества складок, одна из которых, находящаяся в области шейки и называемая клапаном Гейстера, образует вместе с мышечными волокнами сфинктер Люткенса. В соединительнотканной оболочке и между мышечными волокнами располагаются трубчатые каналы, не имеющие сообщения с полостью пузыря, называются они ходы Лушки.
Печень и желчный пузырь располагаются в правом подреберье, однако расположение желчного пузыря может несколько изменяться, так как оно зависит от телосложения и возраста. Кровоснабжение желчного пузыря происходит из желчно-пузырной артерии, которая, как правило, отходит от правой ветви печеночной артерии, вены множественные и формируются из венозных сплетений, впадают в ветви воротной вены, находящиеся внутри печени.
После приема пищи желчный пузырь сокращается, вместе с этим в нем возрастает давление, которое может составлять 200-300 мм водяного столба. После этого в общий желчный проток поступает концентрированная желчь. Более интенсивное ее поступление наблюдается после употребления яичных желтков, животных и растительных жиров. Сокращение желчного пузыря сменяется расслаблением и заполнением его печеночной желчью. Наибольшая интенсивность этого процесса наблюдается в ночные часы.
Патологические состояния и заболевания желчного пузыря характеризуются болью в правом подреберье, иногда в эпигастральной области с сопутствующей иррадиацией в ключицу, плечевой сустав и правую лопатку. Появление и усиление болевых ощущений наблюдается после приема острой и жирной пищи, яиц, жареных блюд, пива, вина, газированных напитков, а также после подъема тяжестей и физических нагрузок, при тряске во время езды и нервно-психическом перенапряжении. Однако при желчнокаменной болезни возможно спонтанное, без видимой причины, возникновение боли. При дискинезии желчного пузыря типичный болевой синдром сопровождается вегетативным кризом, признаками которого являются холодный пот, онемение конечностей, бледность кожи, головная боль и др. Очень часто данные заболевания протекают с отрыжкой, тошнотой, горечью во рту и др.
При острых воспалительных процессах желчного пузыря пальпация в правом подреберье резко болезненна. Боль, усиливающаяся при вдохе, называется симптомом Кера, в положении сидя – симптомом Мерфи, выраженная болезненность при слабом поколачивании вдоль правой реберной дуги – симптомом Ортнера. Симптомы раздражения брюшной полости также возникают в случае развития перитонита. При наличии хронического воспаления желчный пузырь не дает о себе знать при пальпации в правом подреберье, а также в болевых точках, отсутствуют и симптомы холецистита.
Различают следующие пороки развития желчного пузыря: аплазию – его отсутствие, гипоплазию — уменьшение его размеров, атрезию — отсутствие полости, удвоение, дистопию. Кроме того, существуют различные аномалии развития (например, желчный пузырь с перегибом), протекающие бессимптомно или с наличием клинической картины желчнокаменной болезни или хронического холецистита.
58. Желчный пузырь, его строение, топография. Выводные протоки желчного пузыря и печени. Кровоснабжение и иннервация.
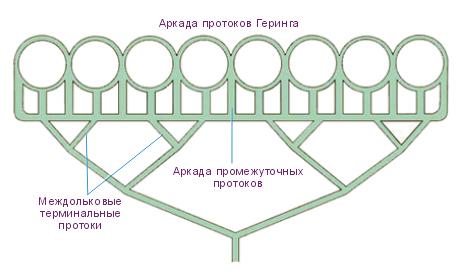
Желчный пузырь, vesica fellea fbilidrisj, является резервуаром, в котором накапливается желчь. Он расположен в ямке желчного пузыря на висцеральной поверхности печени, имеет грушевидную форму. Его слепой расширенный конец — дно желчного пузыря, fundus vesicae felleae fbilidrisj, выходит из-под нижнего края печени на уровне соединения хрящей VIII и IX правых ребер, что соответствует месту пересечения правого края прямой мышцы живота с правой реберной дугой. Более узкий конец пузыря, направленный к воротам печени, получил название шейки желчного пузыря, collum vesicae felleae fbilidrisj . Между дном и шейкой располагается тело желчного пузыря, corpus vesicae felleae [bilidris]: Шейка пузыря продолжается в пузырный проток, ductus cysticus, сливающийся с общим печеночным протоком. Объем желчного пузыря колеблется от 30 до 50 см3, длина его 8—12 см, а ширина 4—5 см.
Стенка желчного пузыря по строению напоминает стенку кишки. Свободная поверхность желчного пузыря покрыта брюшиной, переходящей на него с поверхности печени, и образует серозную оболочку, tunica serosa. В тех местах, где серозная оболочка отсутствует, наружная оболочка желчного пузыря представлена адвентицией. Мышечная оболочка, tunica musculdris, состоит из гладких мышечных клеток. Слизистая оболочка, tunica mucosa, образует складки, а в шейке пузыря и в пузырном протоке формирует спиральную складку, plica spirdlis (рис. 221).
Общий желчный проток, ductus choledochus (bilidris), располагается между листками печеночно-двенадцатиперстной связки, справа от общей печеночной артерии и кпереди от воротной вены. Проток идет вниз вначале позади верхней части двенадцатиперстной кишки, а затем между ее нисходящей частью и головкой поджелудочной железы, прободает медиальную стенку нисходящей части двенадцатиперстной кишки и открывается на верхушке большого сосочка двенадцатиперстной кишки, предварительно соединившись с протоком поджелудочной железы. После слиян-ия этих протоков образуется расширение — пече-ночно-поджелудочная ампула, ampulla hepatopancredtica, имеющая в своем устье сфинктер печеночно-поджелу-дочной ампулы, или сфинктер ампулы, m. sphincter ampullae hepatopancredticae, seu sphincter ampullae. Перед слиянием с протоком поджелудочной железы общий желчный проток в своей стенке имеет сфинктер общего желчного протока, т. sphincter ductus choledochi, перекрывающий поступление желчи из печени и желчного пузыря в просвет двенадцатиперстной кишки (в печеночно-поджелудочную ампулу).
Желчь, вырабатываемая печенью, накапливается в желчном пузыре, поступая туда по пузырному протоку из общего печеночного протока. Выход желчи в двенадцатиперстную кишку в это время закрыт вследствие сокращения сфинктера общего желчного протока (рис. 222). В двенадцатиперстную кишку желчь поступает из печени и желчного пузыря по мере
необходимости (при прохождении в кишку пищевой кашицы). Сосуды и нервы желчного пузыря. К желчному пузырю подходит желчепузырная артерия (из собственной печеночной артерии). Венозная кровь оттекает по одноименной вене в воротную вену. Иннервация осуществляется ветвями блуждающих нервов и из печеночного симпатического сплетения.
Рентгеноанатомия желчного пузыря. Для рентгенологического исследования желчного пузыря внутривенно вводят рентгено-контрастное вещество. Это вещество выделяется из крови в желчь, накапливается в желчном пузыре и на рентгенограмме образует тень, проецирующуюся на уровне I—II поясничных позвонков.