симптомы и лечение диспепсии, причины
Термин, использованный в заголовке, применяют в разговорном языке для обозначения диспепсического синдрома — нарушения усвоения пищи, сопровождающегося болезненностью в животе, метеоризмом и другими характерными признаками. По МКБ 10 патология имеет код К30 (за исключением нервной, невротической и психогенной разновидности). В 90% случаев пищеварительное расстройство имеет функциональный характер.

Причины несварения желудка
К числу факторов, вызывающих диспепсию, относятся:
- Чрезмерное количество потребляемой пищи или недостаточное её пережёвывание. И то, и другое замедляет расщепление продукта на отдельные составляющие. Еда не успевает переработаться, начинает гнить, что приводит к развитию патогенной флоры, интоксикации, появлению клиники диспепсии.
- Недостаток грубой растительной клетчатки — нерастворимого вещества, участвующего в формировании и продвижении пищевого комка по кишечнику. В норме человек должен получать каждый день 20–45 граммов этого компонента. В противном случае замедляется проталкивание еды через ЖКТ, возникает процесс брожения, активно развиваются патогенные микроорганизмы.
- Продолжительные психологические стрессы. Переживания, не прекращающиеся в течение нескольких дней или недель, приводят к ослаблению иммунных процессов, что становится причиной активации условно-патогенных бактерий в кишечнике.
- Гастрит, язва и другие воспалительные заболевания ЖКТ — в поражённой зоне происходит выброс токсических веществ, что раздражающе действует на стенки кишечника. Усиливается перистальтика, в просвет выделяется жидкость, возникает диарея, метеоризм, болезненность.
- Травматическое или спонтанное поражение нервных стволов, иннервирующих пищеварительные структуры (нейрогенный кишечник). На фоне сбоев в процессе расщепления еды у больного может возникать как понос, так и запор.
Наличие диспепсии не свидетельствует о том или ином заболевании и не является специфическим симптомом. Патологическое состояние возникает как при органическом поражении кишечника и иннервирующих его структур, так и при функциональных нарушениях.
Симптомы несварения желудка у взрослых
Диспепсический синдром приводит к появлению у больного нескольких характерных признаков. Наиболее яркий — вздутие живота. Пациенты жалуются на увеличение его объёмов, чувство тяжести, бульканье или урчание. При выходе газов, имеющих неприятный запах, состояние улучшается, но вскоре становится прежним.
Диспепсия желудка сопровождается чувством дискомфорта и тяжести в эпигастральной зоне — участке, расположенном в верхней трети живота. Может иметь место тошнота и рвота. После этого взрослый больной жалуется на изжогу, развивающуюся при попадании желудочного сока на слизистую оболочку пищевода.
Рвота, возникающая при диспепсии, приносит временное облегчение. Полное отсутствие этого эффекта позволяет предположить мозговое происхождение тошноты.
Если несварение было вызвано воспалительным процессом, комплекс симптомов включает следующие состояния:
- Гипертермия.
- Боли в мышцах, костях.
- Слабость.
- Атония.
- Утомляемость.
Нарушается также сон, изменяется психоэмоциональное состояние. Человек становится плаксивым.
Видео: Что такое Диспепсия
Виды диспепсии
Существует две основные формы кишечных расстройств:
- органические;
- функциональные.
В первом случае клиника болезни является следствием реальных изменений в структуре кишечника, вызванных травмой, атрофическим процессом, опухолью. Могут повреждаться нервные стволы, мышечные слои или слизистая оболочка ЖКТ. К диспепсии этого типа приводят:
- язва;
- гастрит;
- панкреатит;
- холецистит;
- рак.
А также болезни, сопровождающиеся атрофией нервных стволов.
К функциональным относят расстройства, возникающие при отсутствии органических изменений. Установить точную причину таких состояний часто не удаётся. Поэтому рассматриваемый тип несварения считают идиопатическим. При устранении этиологического фактора болезнь проходит без вмешательства медиков.
Что делать при несварении желудка
Функциональная диспепсия устраняется относительно легко. Поэтому в первый день болезни от посещения врача допустимо отказаться. В этой ситуации рекомендован приём следующих препаратов:
- Энтеросорбенты (Энтеросгель, Активированный уголь).
- Ферментативные (Креон) и ветрогонные средства.


Если через сутки состояние больного не улучшилось, необходимо посетить врача общей практики или гастроэнтеролога. При стремительном ухудшении самочувствия и яркой «клинике» болезни отказ от поездки в медицинскую организацию недопустим. Пациента транспортируют в ЛПУ максимально быстро.
Точная диагностика
Симптомы несварения желудка возникают при многих болезнях. Поэтому дифференциальная диагностика при рассматриваемой патологии требует большого объёма вмешательств. В первую очередь исключают органическое происхождение диспепсии. Для этого пациенту назначают ФГДС со взятием биопсии, УЗИ, рентген желудка. В последнем случае для оценки функционального состояния ЖКТ используют контраст — бариевую смесь.
Помимо сказанного, человек делает ещё четыре обследования:
- Общий анализ крови и мочи.
- ЭКГ.
- Тест на пилорическую флору.
- Проверка стула на наличие эритроцитов.
Вначале диагностики необходимо исключить симптомы тревоги: дисфагию, рвоту «кофейной гущей», пальпируемые новообразования в животе, беспричинную потерю веса. Наличие этих явлений — показание для целевого обследования на онкологию.
Диагноз «функциональная диспепсия» ставится в том случае, если органические причины не были установлены. Истинным заболеванием считают, когда с момента его дебюта прошло не менее полугода, а симптомы не исчезали последние три месяца.
Лечение диспепсии
Терапия несварения зависит от его причин и тяжести. Органические изменения требуют устранения патологических деформаций (опухоли удаляют, язву выводят на ремиссию). Хороших результатов коррекции функциональных расстройств удаётся достичь при сочетании трёх видов воздействия: медикаментами, народными средствами на растительной основе и соблюдением диеты.
Препараты
Комплект лекарств, применяемых для лечения диспепсии, может различаться. Их выбор зависит от специфики патологии. Для устранения эпизодических кратковременных расстройств применяют следующие препараты:
- Ферменты (Креон) — способствуют полному расщеплению пищи и её усвоению.
- Противорвотные (Метоклопрамид) — блокирует дофаминовые рецепторы, снимает тошноту и рвоту.
- Противодиарейные (Лоперамид) — замедляют моторику пищеварительного тракта, снижают проницаемость кишечной стенки, обладают закрепляющим действием.
- Энтеросорбенты (Активированный уголь) — связывают и выводят во внешнюю среду токсические продукты, образовавшиеся в ЖКТ.
Для ускоренного выведения токсинов и непереваренных остатков пищи больному можно провести промывание желудка и поставить очистительную клизму. Первую манипуляцию осуществляют перед приёмом сорбентов.

Тяжёлые и длительно протекающие диспепсии, обусловленные гиперсинтезом соляной кислоты, требуют использования продолжительных медикаментозных курсов. В их состав входят антацидные средства (Омепрозол, Фамотидин), снижающие выработку желудочного сока, и препараты, действие которых направлено против пилорических бактерий (Амоксициллин, Флемоксин, Азитромицин).
Народные средства
Травяные рецепты помогают при кратковременных расстройствах. Тяжёлые диспепсии растительными отварами вылечить не удаётся. Природные компоненты здесь назначаются как вспомогательное средство. Можно использовать:
- Укроп.
- Настой фенхеля.
- Растёртое семя тмина.
- Измельчённый корень сельдерея.
- Листья ежевики.
Технология приготовления отваров и настоев общая для всех рецептов. В первом случае сырьё заливают водой в соотношении 1:5, кипятят 10 минут, после этого остужают и процеживают. Второй метод изготовления лекарств не требует воздействия огня. Сырьё заливают горячей водой, накрывают крышкой и оставляют на 60 минут. Далее, препарат процеживают и употребляют в соответствии с рекомендациями врача.
Правильное питание
Диета — основа терапии большинства болезней пищеварительной системы. Диспепсия не исключение. В первый день рекомендован голод. Далее, еда употребляется малыми порциями, по 6 раз за сутки. На столе больного должны быть сухари, вчерашний хлеб, слизистые супы, перетёртое мясо, клетчатка (овощи). Допустимы рыбные бульоны, некрепкий чай, вода.
Ограничения рациона общие для ЖКТ-диет. Запрещено острое, кислое, солёное, горькое. Следует отказаться от консервов, жареного мяса. Категорически противопоказан алкоголь. Не допускается поглощение больших порций, затрудняющих работу кишечника и создающих повышенную нагрузку на желудок, поджелудочную железу, печень.
Видео: Четыре простых народных средства от несварения желудка
Несварение у беременных женщин
 На заключительных этапах беременности диспепсия возникает у 50% будущих мам. Это обусловлено увеличившимся давлением матки на желудок и изменением гормональной картины, на фоне которого снижается тонус кардиального сфинктера, что становится причиной рефлюкса соляной кислоты в пищевод, развития эзофагита, изжоги, боли за грудиной, диспепсии. За счёт давления органов ЖКТ женщина быстро насыщается при употреблении пищи и не может съесть необходимую порцию.
На заключительных этапах беременности диспепсия возникает у 50% будущих мам. Это обусловлено увеличившимся давлением матки на желудок и изменением гормональной картины, на фоне которого снижается тонус кардиального сфинктера, что становится причиной рефлюкса соляной кислоты в пищевод, развития эзофагита, изжоги, боли за грудиной, диспепсии. За счёт давления органов ЖКТ женщина быстро насыщается при употреблении пищи и не может съесть необходимую порцию.
Если беременная относительно легко переносит явления диспепсии, от медикаментозной коррекции состояния лучше отказаться. Больному рекомендуют не курить, не принимать НПВП и антидепрессанты. При выраженном расстройстве показаны антацидные лекарственные средства.
Пить раствор соды для нейтрализации соляной кислоты при изжоге недопустимо. При возникающей химической реакции выделяется газ, который растягивает желудок и усиливает «клинику» диспепсии.
Несварение у детей
Неправильная работа кишечника часто встречается у новорождённых детей, микробиологическая среда в ЖКТ которых ещё не сформировалась. Страдают также груднички, начинающие получать прикорм. В последнем случае причиной является неправильный количественный или качественный состав пищи.
Функциональная диспепсия у детей младшего возраста требует минимального лечебного воздействия. Педиатры назначают средства-пробиотики (линекс), способствующие формированию правильного состава микрофлоры, корректируют питание младенца. При наличии данных, свидетельствующих о спазме, ребёнку назначается Но-шпа и локальное воздействие тепла (грелка на живот).
Видео: У ребенка болит живот
Возможные осложнения
Однократно возникшее расстройство, не связанное с наличием органических изменений, не влечёт последствий и проходит в течение нескольких дней. Хронические процессы, протекающие на протяжении 3–6 месяцев, становятся причиной похудения, обезвоживания. Могут возникать разрывы слизистой пищевода, сопровождающиеся кровотечением (синдром Мэлори-Вейса).
Последствия органической диспепсии зависят от болезни, которая привела к кишечному расстройству. Язва желудка может перфорироваться, кровоточить, рак — разрушать окружающие ткани, метастазировать. Задача по предотвращению этих процессов ложится на врача-гастроэнтеролога, занимающегося лечением пациента.
Заключение врача
Сама по себе диспепсия не является опасным для жизни заболеванием и достаточно хорошо поддаётся терапии. Исключение составляет патология органической природы, вызванная серьёзными процессами. Чтобы своевременно обнаружить причину и начать лечение, в первые дни недомогания необходимо обратиться к врачу. Только специалист способен провести грамотное обследование и назначить лекарства, которые устранят неприятную симптоматику, а возможно и спасут жизнь больного. Что такое колоноскопия кишечника изучайте по ссылке. Что можно есть при болях в желудке, читайте у нас на сайте. Повышен общий билирубин в крови, вы можете узнать по ссылке.
 Загрузка…
Загрузка…projivot.ru
Несварение желудка: симптомы, что делать, причины и лечение синдрома желудочной диспепсии
Многие люди испытывают тяжесть в животе после еды, дискомфорт или боли. Иногда возникает вздутие, отрыжка и метеоризм. В этом случае говорят, что развилось несварение желудка. Это явление известно уже очень давно, только сейчас в медицине его называют диспепсией. Несварение желудка – это нарушение работы органов желудочно-кишечного тракта, приводящее к замедлению процесса переваривания пищи. Такое может случиться у любого человека, даже при отсутствии патологий органов пищеварения. В этом случае несварение желудка появляется изредка и быстро проходит. Но чаще всего диспепсия – это один из симптомов заболеваний пищеварительной системы.
Как проявляется
Несварение желудка в медицине не считается опасным явлением. Но оно способно принести человеку серьезный дискомфорт, так как всегда сопровождается неприятными симптомами. Без лечения они могут долго не проходить. Признаки несварения могут возникнуть неожиданно, в самый неподходящий момент, что может серьезно нарушить привычный образ жизни человека. Кроме того, так проявляются также многие заболевания желудочно-кишечного тракта. Поэтому диспепсию важно вовремя распознать и начать лечить.
Чаще всего наблюдаются такие симптомы несварения желудка:
- дискомфорт в брюшной полости;
- боли в желудке или ниже;
- тяжесть, чувство распирания и переполнения желудка;
- отрыжка, тошнота и изжога;
- повышенное газообразование;
- нарушение работы кишечника.
Может появиться также жжение в желудке или пищеводе, рвота. Все эти признаки часто не связаны с приемом пищи, могут возникать после физической нагрузки или при голодании. Но основным признаком несварения желудка является быстрое насыщение. Это ощущение сытости и переполненного желудка после употребления даже небольшого количества пищи. В результате этого у больного снижается аппетит, он отказывается от еды. У здорового человека все эти явления проходят самостоятельно за пару дней.
Если же дискомфорт в желудке сохраняется длительное время, лучше обратиться за консультацией к врачу. Особенно это важно, если появляется внезапная сильная боль, жжение в пищеводе, неукротимая рвота, примеси крови в стуле. Все эти признаки, а также повышенная температура могут указывать на серьезное поражение органов желудочно-кишечного тракта воспалением или инфекцией.

Основным признаком несварения является тяжесть в животе и отрыжка даже после употребления небольшого количества пищи
Но даже без этого длительная диспепсия способна привести к серьезным последствиям. Снижение аппетита, уменьшение количества употребляемой еды, а также отравление организма в результате того, что плохо переваривается пища – все это часто вызывает ухудшение общего состояния здоровья. У больного наблюдается слабость, снижение работоспособности, может понизиться температура и уровень гемоглобина в крови. Кроме того, ухудшается состояние кожи и волос. Кожа становится сухой, шелушится, появляются морщинки на лице. Волосы ломкие, сухие и безжизненные. На языке появляется белый налет. Все это может стать признаками других заболеваний, но все же стоит обследовать состояние ЖКТ.
Причины
В зависимости от того, чем вызвано подобное состояние, различают диспепсию функциональную и органическую. Во втором случае несварение связано с патологиями пищеварительной системы. Но около половины случаев диспепсии имеют функциональный характер. То есть, несварение желудка появляется из-за неправильного функционирования органов пищеварения. При этом серьезные заболевания отсутствуют.
Чаще всего это случается у взрослых, которые не соблюдают режим питания и ведут неправильный образ жизни. Несварение желудка может быть связано с употреблением алкоголя или с курением, частыми стрессовыми ситуациями или длительным употреблением некоторых лекарственных препаратов. Особенно сильно нарушают работу органов пищеварения нестероидные противовоспалительные средства, антибиотики и гормональные препараты. А при стрессе в организме вырабатывается много гормонов кортизола и адреналина, которые ухудшают кровоснабжение органов пищеварения и могут вызвать спазмы гладкой мускулатуры.
Причин функциональной диспепсии много. Кроме неправильного питания или вредных привычек, это может быть ферментная недостаточность, анатомические особенности строения пищеварительного тракта, инфицирование бактерией Хеликобактер Пилори, изменение климатических условий и даже неправильный двигательный режим. Чаще всего это малоподвижный образ жизни, так как моторика кишечника сильно зависит от подвижности человека. У людей, которые длительное время проводят в сидячем положении, замедляются обменные процессы и кровообращение, развиваются застойные процессы в животе. Но возникнуть несварение желудка может также из-за физических нагрузок сразу после еды.
При функциональной диспепсии обычно не обнаруживается серьезных нарушений в работе органов пищеварения, поэтому общее состояние больного удовлетворительное. Дискомфорт в брюшной полости возникает периодически и проходит быстро. Чаще всего это явление связано с неправильным питанием.
Питание
Самая основная причина несварения желудка – это нарушение режима приема пищи и несбалансированная диета. Прежде всего – спешка во время приема пищи. Это приводит к тому, что еда попадает в желудок недостаточно пережеванной.
А процесс пищеварения начинается в ротовой полости, где пища смачивается слюной и стимулирует выработку желудочного сока. А из-за того, что человек глотает ее очень быстро, она не переваривается полностью. В результате развиваются процессы гниения и брожения. Кроме того, при быстром приеме пищи или разговорах во время еды заглатывается много воздуха, что потом приводит к повышенному газообразованию.
Второй распространенной причиной несварения является переедание. Желудок может вместить только определенный объем пищи. А для нормального процесса пищеварения необходимо, чтобы в нем оставалось свободное место. Желудок не принимает пищу, которая превышает этот объем. В результате появляется отрыжка и тяжесть в животе.

Часто несварение желудка возникает при переедании
Подобная проблема возникает при неправильном режиме питания, когда человек часто употребляет тяжелые для переваривания продукты или же ест на ночь. При этом желудок не переваривает пищу, и она начинает гнить. Но и длительные перерывы между приемами пищи для организма тоже вредны.
Еще одной распространенной причиной диспепсии является несбалансированное питание. Если в рационе мало пищевых волокон, а много белка и углеводов, пищеварение будет замедлено. К несварению может также привести употребление некоторых продуктов:
- газированные напитки;
- жирное мясо и рыба;
- острые блюда, специи;
- жареная пища;
- кофе и другие кофеиносодержащие напитки.
У детей
Несварение желудка может наблюдаться также у ребенка. Чаще всего такое случается в первые годы жизни, что связано с несовершенством органов пищеварения, недостаточностью секреторных функций и с полностью не сформировавшейся микрофлорой кишечника. У малышей в грудном возрасте диспепсия проявляется немного другими симптомами. У них сразу возникает расстройство стула. Наблюдается также частое срыгивание, вздутие живота, колики. При таком состоянии необходимо сразу принимать меры, так как в этом возрасте быстро развивается обезвоживание из-за поноса и отставание в развитии из-за недостаточного питания.
У более старших детей диспепсия желудка появляется по тем же причинам, что и у взрослых, похожи также ее проявления. Несварение может развиться при сильном стрессе или психоэмоциональном возбуждении. Обычно в результате этого у ребенка появляется понос. Кроме того, часто несварение желудка возникает из-за неправильного питания.
При беременности
Несварение желудка – это частая проблема у женщин, вынашивающих ребенка. Усугубляется она еще и тем, что при беременности нельзя принимать почти никаких лекарств. Поэтому важно знать, отчего может появиться несварение и постараться предотвратить его. Обычно такое состояние не связано с серьезными патологиями органов ЖКТ, а возникает из-за гормональной перестройки организма и сдавливания пищеварительного тракта растущей маткой.
Поэтому женщине нужно стараться правильно питаться, отказавшись от тяжелой пищи, не переедать и не есть на ночь. Спать рекомендуется на высокой подушке, а в течение дня не наклоняться вперед.

Тяжесть в животе и другие симптомы несварения часто встречаются во время беременности 
Какие заболевания вызывают несварение
Если же наблюдается постоянное нарушение пищеварения, которое проявляется периодическими болями, частой изжогой и недостатком питательных веществ, говорят об органической диспепсии. Это состояние появляется при различных патологиях органов пищеварительного тракта. Желательно вовремя пройти обследование и определить, почему возникло несварение. Ведь без лечения, болезни ЖКТ будут прогрессировать и приведут к серьезным осложнениям.
Чаще всего причиной симптомов несварения желудка являются такие заболевания:
- гастрит;
- язвенная болезнь;
- гастроэзофагеальный рефлюкс;
- острый или хронический панкреатит;
- холецистит, дискинезия желчевыводящих путей, желчнокаменная болезнь;
- синдром раздраженного кишечника;
- острые кишечные инфекции;
- опухоли в любом месте пищеварительного тракта.
Особенности лечения
Диспепсия желудка не считается очень опасной патологией, особенно если она не связана с заболеваниями органов ЖКТ. Но ее проявления причиняют человеку много неприятностей. Поэтому желательно избавляться от них сразу. Эффективное лечение несварения желудка возможно только в том случае, когда устранена причина нарушений. Поэтому прежде всего рекомендуется пройти обследование. Нельзя принимать лекарственные препараты без назначения врача. А во многих случаях только с помощью медикаментозной терапии невозможно устранить диспепсический синдром. Необходимо комплексное лечение, особенности которого зависят от причины патологии.
При частом появлении признаков несварения желудка нужно обратиться к врачу, можно к терапевту. Он назначит необходимые диагностические процедуры и посоветует, что делать, чтобы избавиться от дискомфорта. А при необходимости терапевт даст направление к гастроэнтерологу.
Своевременное обследование поможет вовремя диагностировать серьезные заболевания и начать их лечение. Особенно важно исключить наличие любых опухолей в желудочно-кишечном тракте. Для этого обязательно назначается фиброгастродуоденоскопия и биопсия тканей. Часто проводится также ультразвуковое обследование органов брюшной полости. Оно помогает выявить нарушения в работе печени, желчного пузыря и поджелудочной железы. Иногда необходимы другие диагностические процедуры: анализы крови, кала, интрагастральная PH-метрия, колоноскопия. Назначаются они врачом индивидуально.
Если при обследовании не было обнаружено никаких заболеваний, терапия несварения желудка заключается в изменении образа жизни и питания больного. Обычно в этом случае таких мер оказывается достаточно, но иногда врач может назначить лекарственные препараты для облегчения симптомов.
Как болит при гастрите
Но обычно от функциональной диспепсии можно избавиться, соблюдая такие правила:
- есть нужно 3–4 раза в день, не должно быть больших перерывов между приемами пищи, а последний раз можно поесть не позже, чем за 3 часа до сна;
- во время еды нельзя разговаривать, всю пищу необходимо тщательно пережевывать;
- нельзя переедать, рекомендуется прекращать есть до того, как желудок полностью наполнится;
- нужно отказаться от пищи, которая плохо усваивается, чаще всего это грибы, бобовые, жирное мясо, консервы, жареные и острые блюда;
- ограничить употребление газированных напитков, алкоголя, фруктовых десертов, кофе, а фрукты лучше употреблять отдельно или за полчаса до еды;
- любая физическая нагрузка должна быть не раньше, чем через час после еды;
- нужно бросить курить;
- желательно соблюдать сбалансированный рацион питания и правильный режим дня;
- стараться избегать стрессовых ситуаций.
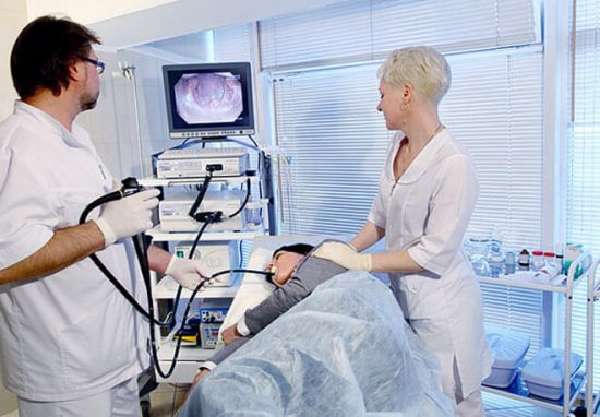
При частом появлении симптомов несварения желудка желательно обследоваться, чтобы вовремя обнаружить патологии
Эти меры помогут облегчить состояние больного, снимут большинство симптомов несварения и предотвратят появление приступов диспепсии. Но в серьезных случаях помощь может быть оказана только лекарственными препаратами. Дополнительно рекомендуется использовать физиотерапевтические процедуры, например, иглорефлексотерапию, массаж или прием минеральных вод. Эффективно также лечение народными средствами. Кроме того, больному рекомендуется усилить физическую активность, лучше всего выполнять специальную гимнастику, улучшающую моторику кишечника.
Медикаментозное лечение
Лучше всего снимают неприятные симптомы несварения желудка специальные лекарства. Принимать их желательно только по назначению врача, так как их выбор зависит от причины недомогания и проявленных симптомов. Особенно опасно принимать обезболивающие или нестероидные противовоспалительные препараты. Они не облегчат состояние больного, а могут только ухудшить его. Поэтому при болях лучше принять спазмолитик, например, Но-Шпу или Бускопан. Но лучше всего устранить ее причину.
Для этого применяются такие препараты:
- антациды, снижающие кислотность желудочного сока и защищающие слизистую от его разрушающего воздействия – Альмагель, Фосфалюгель, Ренни, Маалокс;
- ингибиторы протонной помпы, например, Омепразол, уменьшают выработку желудочного сока;
- таблетки для стимуляции моторики пищеварительного тракта помогут быстрее освободить его от пищи – Церукал, Мотилиум, Домперидон;
- при сильном метеоризме могут быть назначены пеногасители, например, Эспумизан;
- в легких случаях хорошо помогают сорбенты, например, Смекта или Энтеросгель.
Народные средства
Основой успешного излечения любых патологий органов пищеварения является диета. Выбор режима и рациона питания зависит от индивидуальных особенностей больного. Но чаще всего рекомендуется ограничить употребление тяжелой для переваривания пищи, газированных напитков, кофеина и алкоголя. Кроме того, при несварении желудка полезно включать в рацион различные лекарственные растения.
Полезно для нормального функционирования пищеварительного тракта употреблять зелень, салаты из свежих овощей с оливковым маслом. Вместо кофе, рекомендуется пить отвар цикория, а вместо чая – отвары лекарственных трав. При диспепсии эффективна ромашка, шалфей, мята, корень лопуха, одуванчика. От вздутия и метеоризма помогают семена укропа, тмина или фенхеля. А при болях в животе рекомендуют пить картофельный сок.
Важное
Несварение желудка – это настолько распространенная проблема, что многие сталкиваются с ней постоянно. Но нужно помнить, что частое появление подобных симптомов указывает на наличие патологий органов ЖКТ. Поэтому избавиться от несварения обычными методами не получится, обязательно нужно лечить основное заболевание. А для этого, как правило, необходима комплексная терапия, включающая специальные лекарственные препараты, диету и народные средства.
 Загрузка…
Загрузка…medboli.ru
Таблетки при несварении желудка
Несварение желудка характеризуется нарушением или затруднением процесса переваривания пищи. Это понятие не является диагнозом, а лишь объединяет ряд симптомов патологического состояния пациента.

Чаще всего причиной является банальное переедание, но иногда эти признаки указывают на развитие серьезного недуга. Чтобы быстро избавиться от проблемы, нужно в период лечения соблюдать специальную диету, принимать соответствующие препараты и выполнять рекомендации врача.
Что это такое
Диспепсия возникает за счет неправильного питания или развития различных болезней ЖКТ.
Патологическое состояние сопровождается дискомфортом в зоне желудка или кишечника, спазмами, изжогой, тошнотой, рвотой. Оно может быть выражено в алиментарной или функциональной форме. При функциональном типе нарушено всасывание в тонком кишечнике.
Первичной причиной может быть генетический сбой, врожденные патологии. Ко вторичным факторам относят приобретенные недуги или период беременности, когда матка сдавливает внутренние органы. Алиментарная форма присуща пациентам, которые не следят за своим рационом или питаются перекусами на ходу.
Виды несварения
Болезнь может подразделяться на алиментарную и функциональную диспепсию.
Алиментарная в свою очередь подразделяется на:
- Бродильную. Обычно возникает, когда человек отдает предпочтение углеводистой пище. То есть продуктам в состав которых входит сахароза, глюкоза, фруктоза, крахмал. В эту же категорию относят мед, ягоды, сладкие фрукты, сахар, картофель, кондитерские и мучные изделия. Брожение может возникать и у любителей пива, квашенной капусты, кваса. После приема этих продуктов в процессе разложения возрастает количество вредных бактерий.
- Гнилостную. Характерна для людей употребляющих белковую пищу в большом количестве. Еда не успевает усвоиться и начинается ее гниение. Так как на переваривание этих продуктов тратится большое количество времени, чтобы избежать проблемы их потребление необходимо перенести на утренние или дневные часы. К этой группе относят печень, яйца, мясные, рыбные и колбасные изделия.
- Мыльную. Возникает при значительном употреблении жиров. Вредно есть пальмовое масло и продукты с его высоким содержанием, блюда с бараньим, говяжьим, свиным жиром.
Помимо этого, проблема может крыться не только в продуктах питания, но и в нарушениях работы органов ЖКТ при недостатке ферментов или иных патологиях.
Диспепсия может быть:
- Гастрогенной. Проявляется при нестабильности работы секреторной функции. Может появиться при частичной резекции желудка.
- Холецистогенной. Когда нарушен отток желчи.
- Панкреатогенный. Наблюдается при уменьшении выработки ферментов.
- Энтерогенной. Появляется при недостатке ферментов или после частичной резекции органа.
- Смешанной. Когда сочетается несколько видов одновременно.
Несварение может быть связано с нарушением всасывания веществ в кишечнике. Основными причинами выступают: врожденная мальабсорбция или инфекционные патологии. При наличии сальмонелл или шигелл состояние пациента напоминает сильное отравление с повышением температуры, рвотой, диареей, головокружением, головными болями.
Интоксикационная форма может быть следствием перенесенного гриппа, инфицирования в процессе операции, отравления ядами.
Патология у детей
Диспепсия встречается как у взрослых, так и у детей. Отличительной особенностью является присутствие определенных признаков.
 У грудничка симптомы могут включать урчание, колики, рвоту, обильное срыгивание, вздутие и газообразование. Стул при этом нестабилен, ребенок плохо ест и спит, плохо набирает в весе.
У грудничка симптомы могут включать урчание, колики, рвоту, обильное срыгивание, вздутие и газообразование. Стул при этом нестабилен, ребенок плохо ест и спит, плохо набирает в весе.
Обычно проблема проходит в течении недели, но при развитии токсической диспепсии необходима госпитализация.
В таком случае к имеющимся симптомам добавляется высокая температура, западение родничка, частая рвота, сухость кожных покровов.
У малышей причиной может послужить:
- недоношенность;
- перекармливание;
- раннее или позднее введение прикорма;
- ферментная недостаточность.
В этом случае лечение может включать прием пробиотиков, спазмолитиков и сухое тепло на зону живота.
Дети старше года редко жалуются на подобное состояние и признаки несварения при этом такие же, как и у взрослых. У ребенка в младшем школьном возрасте спровоцировать проблему может питание, а именно обилие сладостей, присутствие фаст-фудов, колбасных изделий, чипсов.
В подростковом возрасте несварение может быть обусловлено гормональной перестройкой. Чаще диспепсия диагностируется у пациентов склонных к рахиту, анемиям, аллергическим проявлениям, с аутоиммунными патологиями.
Патология у беременных
 У половины женщин при беременности диагностируют диспепсию. Это явление при вынашивании характеризуется повышением давления матки на органы ЖКТ.
У половины женщин при беременности диагностируют диспепсию. Это явление при вынашивании характеризуется повышением давления матки на органы ЖКТ.
Если есть возможность отказаться от медикаментов, то лучше это сделать, так как последствия от приема препаратов могут негативно отразиться на плоде.
При необходимости могут назначить антациды.
Причины
В зависимости от вида диспепсии, классифицируют провоцирующие факторы.
Так на развитие функционального несварения влияет:
- Скорость употребления пищи. При быстром заглатывании еда не успевает измельчаться и поступает в желудок большим комком. Помимо этого, проблему создает и недостаточное количество сока, которому не хватает времени, чтобы поступить в пределы органа.
- Употребление вредной пищи. Сюда относят соленые, жареные, острые, жирные блюда.
- Переедание. При большом количестве пищи желудок не успевает все переваривать и возникают неприятные ощущения.
- Кофеин и алкогольные напитки. Они повышают кислотность, при их приеме усиливается выработка некоторых гормонов.
- Употребление газированных напитков. Они увеличивают газообразование, провоцируя вздутие.
- Еда после физических занятий или перед сном тяжело переваривается, что и является причиной болезни.
- Прием некоторых медицинских препаратов.
- Курение.
- Эмоциональная неустойчивость, стресс.
Причины возникновения органического несварения лежат в наличии:
- гастро-эзофагост-рефлюксной болезни;
- дискинезии желчевыводящих путей;
- проблем в функционировании желчного пузыря или поджелудочной железы;
- панкреатита;
- бактерии Helicobacter Pylori;
- желчекаменной болезни;
- опухолей в органах ЖКТ;
- резкого похудения.
Проявления
Плохое переваривание пищи может проявляться:
- чувством переполнения в желудке, вздутием;
- изжогой;
- рвотными позывами, рвотой;
- отрыжкой;
- урчанием;
- нарушением стула, чередующимися с запорами и поносами;
- сонливостью, вялостью, общим ухудшением самочувствия;
- подъемом температуры;
- болью в зоне живота;
- повышением газообразования.
У детей дискомфорт может вызывать раздражительность, плаксивость, нарушение сна, частые срыгивания.
Признаки могут отличаться и от вида диспепсии. При одной форме характерен понос, при другой может присутствовать запор и интоксикация.
Диагностика
Когда беспокоит постоянное несварение, после осмотра пациента и сбора анамнеза врач назначает ряд обследований. Это нужно для подтверждения диагноза.
Чаще всего проводят:
- Гастроскопию. Так можно оценить состояние слизистых желудка и пищевода.
- Определение бактерии Хеликобактер пилори. Может определяться как при дыхательном тесте, так и в процессе гастроскопии.
- УЗИ. Помогает оценить состояние внутренних органов в брюшной полости, наличие опухолей.
- Колоноскопию. Используют для определения патологий толстого кишечника.
- КТ.
- Антродуоденальная и эзофагеальная манометрия нужны для определения сократительной способности пищевода, желудка и кишечника.
Из лабораторных методов популярны клинический и биохимический анализ крови, забор кала на скрытую кровь, копрограмму.
Лечение
Лечение несварения должен проводить врач, опираясь на причины неполадок в работе ЖКТ.
Если это функциональное расстройство, то принимают:
- Антациды: Маалокс. Алмагель. Они помогают нейтрализовать излишнюю кислоту, устраняя изжогу. Также назначают и комбинированные препараты — Гевискон, Ренни.
- Прокинетики: Цизаприд, Домперидон. Эти лекарства улучшают моторику.
- Блокаторы протонной помпы: таблетки на основе Омепрозола. Снимают воспаление, уменьшают выработку соляной кислоты.
- Ферменты: Креон. Способствуют улучшению переваривания.
- Противорвотные: Метоклопромид. Помогает избавиться от тошноты и рвотных позывов.
- Сорбенты: Атоксил, активированный уголь. Выводят токсины.
При попадании инфекции обязательно назначают соответствующие антибиотики, сорбенты, ферменты, средства для нормализации водно-солевого баланса, противодиарейные препараты.
При органическом несварении комплекс препаратов зависит от основного вида болезни.
Что можно сделать в домашних условиях
Первая помощь, если возникли неприятные ощущения, заключается в отказе от еды и приеме поддерживающих лекарств. Можно пить теплый чай или кисель. При остром несварении поможет активированный уголь. Если необходимо промыть желудок, то используют раствор марганцовки.
Когда наблюдается вздутие живота, можно принять Эспумизан и положить теплую грелку к животу. Полезен легкий массаж. Из травяных сборов оптимальным будет отвар ромашки, мяты, шалфея.
Регулярное проявление патологии
Частое несварение должно насторожить пациента и натолкнуть на мысль о необходимости обследования и определения истинной причины проблемы. Помимо этого, нужно хорошо пережевывать пищу, есть не спеша, избегать употребления вредных продуктов. Следует отказаться от алкоголя и курения.
Физическая активность помогает ускорить переваривание, тем не менее есть сразу после или перед тренировкой не рекомендуется.
Желудочно кишечный тракт негативно реагирует на стресс, поэтому очень важно исключить подобные ситуации или свести их к минимуму.
Помощь народной медицины
В домашних условиях можно облегчить состояние при единичных случаях несварения.
Наиболее популярны следующие рецепты:
- Одна ложка семян сельдерея заливается 2 стаканами кипятка и настаивается около 2 часов. Процедив, нужно принимать по 2 ложки трижды в сутки.
- Смешав по 1 ложке семян майорана и тмина, залить их стаканом воды и настоять 15 минут. Процедив, принимать по 100 мл 2 раза в день.
- Ежевику и цветки календулы берут в равных пропорциях и заливают 1 литром кипятка. Выдержав на небольшом огне около 7 минут, настаивают в теплом месте полчаса. Трижды в день пьют по 200 мл отвара.
Народные средства не являются панацеей и не могут заменить полноценное лечение, они лишь на время снимают боль, уменьшают тошноту и изжогу.
Диета
Питание при несварении желудка, особенно функционального характера, способно помочь пациенту быстро восстановить нормальное переваривание. Корректировка направлена на исключение вредных продуктов и установление баланса между белками, углеводами и жирами в рационе.
Органический вид несварения также не может обойтись без изменения питания. В этом случае предусмотрена строгая диета в соответствии с кислотностью пациента и особенностями основного заболевания.
 Утром полезна каша и кисломолочные продукты. Кушать мясо и рыбу следует в обеденные часы.
Утром полезна каша и кисломолочные продукты. Кушать мясо и рыбу следует в обеденные часы.
Вечером предпочтительны овощи. Перекусы следует выбирать легкие, например, орехи, фрукты, творог.
Есть нужно часто, но в небольшом количестве. На одну порцию следует выделять 150-220 г.
Последний прием пищи должен заканчиваться не позднее чем за 2 часа до сна. Блюда должны подаваться в теплом виде, неприемлема как горячая, так и холодная еда.
Вода необходима организму, поэтому ее нужно употреблять за полчаса до или спустя 1 час после еды. В целом на сутки показано не менее 1,5-2 литров жидкости. Чтобы избежать изжоги, не следует сразу запивать съеденное.
Также диета подразумевает отказ от:
- копченых блюд;
- жирных и жареных продуктов;
- острой еды;
- консерв;
- кофе и крепкого чая;
- газировки;
- сдобы;
- кондитерских изделий;
- алкогольных напитков.
В ежедневное меню следует включить вареное мясо, овощи, супы, каши, кисломолочку. В первые дни при остром несварении может рекомендоваться отказ от пищи, за исключением слабого теплого чая, киселя и сухарей.
Соблюдение диеты должно длиться от нескольких недель до нескольких месяцев — все зависит от сложности патологии. После излечения можно понемногу вернуться к привычному меню, если разрешит лечащий врач.
Осложнения
При функциональном расстройстве, проявляющемся нечасто, обычно не возникает серьезных последствий. Если наступает хроническое непереваривание, что характерно при органических нарушениях, то ситуация чревата похудением пациента, обезвоживанием организма, разрывами слизистых пищевода.
Помимо этого, опасным осложнением считается перфорация язвы, развитие рака органов ЖКТ.
Профилактика
Чтобы предотвратить диспепсию необходимо:
- Правильно питаться, соблюдая распорядок дня и избегая перееданий, а также больших промежутков между приемами пищи.
- Следить за сбалансированностью рациона.
- Отказаться от вредных привычек.
- Исключить фаст-фуды и вредную пищу.
- Кушать медленно, не торопясь.
Если проблема возникает из-за патологий ЖКТ, то пациенту следует:
- использовать для сна маленькую подушку.
- не принимать горизонтальное положение сразу после еды.
- много гулять.
- отказаться от тесной одежды.
- правильно питаться.
- уменьшить потребление цитрусовых.
- отказаться от газировки, вредных привычек.
- ограничить стрессовые ситуации.
- с осторожностью применять лекарства, особенно противовоспалительные средства.
С функциональным несварением встречается каждый человек, оно не несет серьезной проблемы и при правильном лечении проходит в течении недели.
Если причина лежит в серьезных патологиях ЖКТ, то самолечение может не только не принести пользы, но и вызвать серьезные осложнения. Вышеописанный недуг необходимо лечить после комплексного обследования у гастроэнтеролога.
Несварение желудка у ребенка или взрослого — одна из самых частых причин обращения к гастроэнтерологам. В медицине это нарушение именуется диспепсией. Оно не считается чрезмерно опасным для здоровья, однако сопровождается довольно неприятными симптомами, которые требуют лечения и к тому же характерны для многих других заболеваний. Очень важно не только дифференцировать диспепсию и более серьезные патологии внутренних органов, но и знать, как избавиться от проявлений нарушения в домашних условиях, ведь зачастую признаки диспепсии возникают неожиданно и застают врасплох, нарушая привычный ритм жизни.

Что такое диспепсия и как она проявляется
Диспепсия желудка — это нарушение нормального функционирования пищеварительного органа, сопровождаемое болезненным и затрудненным перевариванием еды. Примерно в половине случаев возникновение диспепсических явлений связано с патологиями ЖКТ — язвенной болезнью желудка, гастритом, гастроэзофагиальным рефлюксом. Симптомы несварения могут наблюдаться также при желчнокаменной болезни и хроническом панкреатите. Если желудочное расстройство вызвано вышеперечисленными заболеваниями, говорят об органической диспепсии.
Однако встречаются ситуации, когда несварение возникает и при отсутствии каких бы то ни было серьезных патологий. Такое нарушение именуют функциональной диспепсией. При данном виде несварения неприятные ощущения в желудочной области часто бывают связаны с нездоровым питанием, употреблением алкоголя, курением, частыми стрессами и приемом лекарственных средств. Кроме того, функциональная диспепсия возникает при повышенной выработке желудочной кислоты, сниженной моторике ЖКТ, заражении слизистой желудка хеликобактер пилори и некоторых видах ферментной недостаточности.
Желудочная диспепсия у взрослых проявляется следующими симптомами:
- боль и дискомфорт в эпигастральной (подложечной) области;
- быстрое чувство насыщения и переполнения желудка, возникающее вскоре после начала приема пищи;
- изжога;
- отрыжка;
- вздутие живота, повышенное газообразование;
- тошнота.

Для функциональной диспепсии характерны постоянные неприятные ощущения в области эпигастрия. Желудок может болеть периодами, общая длительность которых составляет не менее 12 недель в течение года. Отличительной особенностью функционального диспепсического расстройства является отсутствие взаимосвязи симптомов нарушения и работы прямой кишки. Проявления диспепсии не уменьшаются и не исчезают после дефекации, а стул при несварении желудка не становится реже или чаще и не меняет своей консистенции.
При диспепсии органического типа приступы дискомфорта возникают сезонно — чаще всего осенью и зимой. Часто такое нарушение сопровождается постоянными ночными болями, которые быстро проходят, если больной начинает немедленно принимать пищу. Это особенно характерно для диспепсического расстройства, вызванного язвенной болезнью.
Явления диспепсии в детском возрасте
От несварения желудка могут страдать не только взрослые, но и дети. Так, возникновение симптомов диспепсии часто наблюдается у малышей первых лет жизни, при этом нарушение у них протекает несколько по-другому, чем у детей старшего возраста. У грудничков несварение проявляется учащением и изменением характера стула, сильными кишечными коликами, постоянным газообразованием, срыгиванием, рвотой. Ухудшение аппетита и отказ от еды приводят к тому, что ребенок перестает прибавлять в весе. Длиться такое состояние может от 2 до 7 дней. В редких случаях у грудных детей появляется лихорадка, многократная рвота, родничок западает, а кожные покровы становятся сухими, что является симптомом токсической диспепсии, крайне опасной для малышей. Ребенок, страдающий от данного расстройства, нуждается в немедленном лечении, и при появлении подобного признака лучшим решением станет вызов бригады скорой помощи.

Дети более старшего возраста страдают несварением желудка намного реже, а проявления функциональной диспепсии во многом похожи на симптомы нарушения у взрослых. Как правило, дошкольники и школьники начинают испытывать боли и дискомфорт в животе после приема пищи. Может также возникнуть тошнота, изжога, отрыжка. Одним из признаков диспепсического расстройства у детей является чередование запоров и поносов. Зачастую нарушение бывает связано с чрезмерными психоэмоциональными нагрузками.
Как и в случае со взрослыми, детскую диспепсию следует дифференцировать с патологиями желудочно-кишечного тракта. Кроме того, необходимо исключить наличие инфекций, гельминтов, ферментной недостаточности и дисбактериоза. От этого во многом зависит, какое именно лечение будет назначено ребенку.
Медикаментозное лечение расстройства
Чтобы провести эффективную терапию диспепсии, в первую очередь необходимо выявить источник нарушения. При органическом несварении желудка обязательно лечится основное заболевание, так как подавление диспепсических симптомов без устранения причины их возникновения не принесет должного результата. При наличии тех или иных патологий внутренних органов употреблять какое бы то ни было лекарство допустимо только по назначению врача. Схема терапии составляется в каждом конкретном случае индивидуально.
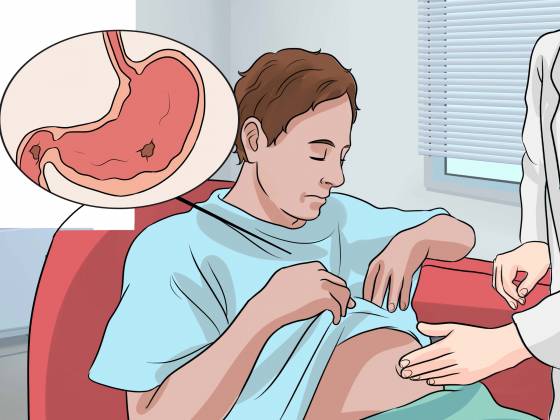
Функциональная диспепсия достаточно хорошо поддается домашнему лечению и не требует госпитализации, однако консультация специалиста перед началом приема препаратов является обязательной. При желудочном несварении прописывают несколько видов лекарственных средств:
- Антациды. Это препараты, предназначенные для нейтрализации соляной кислоты. Они помогают избавиться от изжоги и боли в желудке. Чаще всего применяются антацидные средства на основе алюминия — Маалокс, Алмагель. Для нейтрализации кислоты и быстрого устранения симптомов пьют и препараты с комбинированным составом — таблетки Ренни, Гевискон, Гастал.
- Прокинетики — средства, направленные на улучшение моторики ЖКТ. К таковым относятся таблетки Домперидон и Цизаприд.
- Блокаторы протонной помпы — антисекреторные препараты, применяемые для быстрого и эффективного снижения уровня соляной кислоты в желудке. Лечение средствами этой группы проводят при помощи Омепразола и его аналогов.
Если проблемы с желудком связаны с деятельностью хеликобактер пилори, больному требуется обязательное эрадикационное лечение, направленное на полное уничтожение патогенных микроорганизмов. Оно включает в себя прием антибиотиков по одной из схем, разработанных Научным обществом гастроэнтерологов России.
Лечение таблетками не исключает правильного питания и изменения образа жизни. Постоянное соблюдение определенной диеты и приверженность здоровым привычкам в сочетании с медикаментозной терапией приносят стойкий положительный эффект. Пациентам с диспепсическими расстройствами показаны посильные физические нагрузки, регулярные прогулки на свежем воздухе и полный отказ от алкоголя и табакокурения. Врачи советуют не только соблюдать диету и придерживаться здорового образа жизни, но и избегать стрессов, так как доказана зависимость возникновения диспепсии от нервного перенапряжения.
Лечебное питание
Начиная лечить диспепсическое расстройство, необходимо обратить особое внимание на свой рацион. Диета является едва ли не главным шагом в улучшении состояния больного наряду с медикаментозной терапией. Коррекция питания позволяет быстро избавиться от симптомов расстройства и надолго сохранить нормальную работу желудка. В первые сутки обострения диспепсии рекомендуется отказаться от приема пищи или значительно сократить количество употребляемых блюд. При этом продукты можно есть только в протертом виде. Подобные меры необходимы для того чтобы исключить раздражающее воздействие продуктов на слизистую желудка и тем самым уменьшить проявления несварения.

Диета при диспепсии подразумевает соблюдение определенных правил приготовления и приема пищи. Питаться необходимо дробно, то есть небольшими порциями 5 раз в день, не допуская ни переедания, ни чувства голода, тщательно пережевывая еду и не отвлекаясь на посторонние дела (просмотр телевизора, чтение книги). Температура пищи обязательно должна быть теплой.
Готовить блюда следует на пару, допускается также варка и запекание под фольгой. Жареная пища исключается, так как значительно ухудшает работу желудка и вызывает сильное раздражение стенок органа. По этой же причине исключаются любые жирные блюда, острые, копченые, пряные, маринованные продукты. Не стоит есть сдобную выпечку, сырые овощи и фрукты. И, конечно же, лечебная диета подразумевает полный отказ от кофе, крепкого черного чая, газированных напитков и алкоголя.
Основные правила здорового питания страдающим диспепсией необходимо соблюдать постоянно, а при обострении расстройства рекомендуется придерживаться особо строгого режима приема пищи. Это позволит быстро избавиться от неприятных симптомов несварения и значительно улучшить самочувствие.
Народная терапия
Лечение диспепсии можно проводить не только при помощи медикаментозных средств, но и при помощи народных рецептов. Многие врачи разрешают сочетать народные методы терапии с применением аптечных препаратов при условии отсутствия противопоказаний.
Справиться с симптомами диспепсии помогут следующие рецепты:
- Залить 1 ст. л. семян сельдерея 500 мл кипятка, настоять 2 часа, процедить. Пить по 2 ст. л. 4 раза в сутки.
- Смешать 2 ст. л. сухих цветков календулы и 2 ст. л. ягод ежевики, добавить 1 л кипятка. Настоять, употреблять по 0,5 стакана перед каждым приемом пищи.
- Соединить в равных пропорциях семена тмина и майорана, взять 2 ст. л. смеси, залить 1 стаканом горячей воды. Оставить на 15 минут. Знахари советуют: пейте средство 2 раза в сутки по 100 мл.
Эти простые, но эффективные народные методы помогают устранить боль и дискомфорт в эпигастральной области, нормализовать пищеварительные процессы, избавиться от тошноты, изжоги и повышенного газообразования, однако перед началом лечения необходимо обязательно посоветоваться со специалистом о возможности применения лекарств нетрадиционной медицины при желудочном несварении.
Соавтором этой статьи является Chris M. Matsko, MD. Доктор Мацко — бывший врач из Пенсильвании. Окончил Медицинскую школу Университета Темпл в 2007 году.
Количество источников, использованных в этой статье: 23. Вы найдете их список внизу страницы.
Несварение желудка может испортить вам прекрасный обед или ужин. Оно случается, когда желудочный сок раздражает ткани желудка, пищевода или кишечника. Несварение желудка сопровождается вздутием живота, неприятным чувством наполненности желудка, тошнотой, а также болью и изжогой в области живота. Симптомы можно облегчить с помощью различных методов. [1]
limto.ru
Несварение желудка лечение таблетки
Многие люди испытывают тяжесть в животе после еды, дискомфорт или боли. Иногда возникает вздутие, отрыжка и метеоризм. В этом случае говорят, что развилось несварение желудка. Это явление известно уже очень давно, только сейчас в медицине его называют диспепсией. Несварение желудка – это нарушение работы органов желудочно-кишечного тракта, приводящее к замедлению процесса переваривания пищи. Такое может случиться у любого человека, даже при отсутствии патологий органов пищеварения. В этом случае несварение желудка появляется изредка и быстро проходит. Но чаще всего диспепсия – это один из симптомов заболеваний пищеварительной системы.
Как проявляется
Несварение желудка в медицине не считается опасным явлением. Но оно способно принести человеку серьезный дискомфорт, так как всегда сопровождается неприятными симптомами. Без лечения они могут долго не проходить. Признаки несварения могут возникнуть неожиданно, в самый неподходящий момент, что может серьезно нарушить привычный образ жизни человека. Кроме того, так проявляются также многие заболевания желудочно-кишечного тракта. Поэтому диспепсию важно вовремя распознать и начать лечить.
Чаще всего наблюдаются такие симптомы несварения желудка:
- дискомфорт в брюшной полости;
- боли в желудке или ниже;
- тяжесть, чувство распирания и переполнения желудка;
- отрыжка, тошнота и изжога;
- повышенное газообразование;
- нарушение работы кишечника.
Может появиться также жжение в желудке или пищеводе, рвота. Все эти признаки часто не связаны с приемом пищи, могут возникать после физической нагрузки или при голодании. Но основным признаком несварения желудка является быстрое насыщение. Это ощущение сытости и переполненного желудка после употребления даже небольшого количества пищи. В результате этого у больного снижается аппетит, он отказывается от еды. У здорового человека все эти явления проходят самостоятельно за пару дней.
Если же дискомфорт в желудке сохраняется длительное время, лучше обратиться за консультацией к врачу. Особенно это важно, если появляется внезапная сильная боль, жжение в пищеводе, неукротимая рвота, примеси крови в стуле. Все эти признаки, а также повышенная температура могут указывать на серьезное поражение органов желудочно-кишечного тракта воспалением или инфекцией.

Основным признаком несварения является тяжесть в животе и отрыжка даже после употребления небольшого количества пищи
Но даже без этого длительная диспепсия способна привести к серьезным последствиям. Снижение аппетита, уменьшение количества употребляемой еды, а также отравление организма в результате того, что плохо переваривается пища – все это часто вызывает ухудшение общего состояния здоровья. У больного наблюдается слабость, снижение работоспособности, может понизиться температура и уровень гемоглобина в крови. Кроме того, ухудшается состояние кожи и волос. Кожа становится сухой, шелушится, появляются морщинки на лице. Волосы ломкие, сухие и безжизненные. На языке появляется белый налет. Все это может стать признаками других заболеваний, но все же стоит обследовать состояние ЖКТ.
Причины
В зависимости от того, чем вызвано подобное состояние, различают диспепсию функциональную и органическую. Во втором случае несварение связано с патологиями пищеварительной системы. Но около половины случаев диспепсии имеют функциональный характер. То есть, несварение желудка появляется из-за неправильного функционирования органов пищеварения. При этом серьезные заболевания отсутствуют.
Чаще всего это случается у взрослых, которые не соблюдают режим питания и ведут неправильный образ жизни. Несварение желудка может быть связано с употреблением алкоголя или с курением, частыми стрессовыми ситуациями или длительным употреблением некоторых лекарственных препаратов. Особенно сильно нарушают работу органов пищеварения нестероидные противовоспалительные средства, антибиотики и гормональные препараты. А при стрессе в организме вырабатывается много гормонов кортизола и адреналина, которые ухудшают кровоснабжение органов пищеварения и могут вызвать спазмы гладкой мускулатуры.
Причин функциональной диспепсии много. Кроме неправильного питания или вредных привычек, это может быть ферментная недостаточность, анатомические особенности строения пищеварительного тракта, инфицирование бактерией Хеликобактер Пилори, изменение климатических условий и даже неправильный двигательный режим. Чаще всего это малоподвижный образ жизни, так как моторика кишечника сильно зависит от подвижности человека. У людей, которые длительное время проводят в сидячем положении, замедляются обменные процессы и кровообращение, развиваются застойные процессы в животе. Но возникнуть несварение желудка может также из-за физических нагрузок сразу после еды.
При функциональной диспепсии обычно не обнаруживается серьезных нарушений в работе органов пищеварения, поэтому общее состояние больного удовлетворительное. Дискомфорт в брюшной полости возникает периодически и проходит быстро. Чаще всего это явление связано с неправильным питанием.
Питание
Самая основная причина несварения желудка – это нарушение режима приема пищи и несбалансированная диета. Прежде всего – спешка во время приема пищи. Это приводит к тому, что еда попадает в желудок недостаточно пережеванной.
А процесс пищеварения начинается в ротовой полости, где пища смачивается слюной и стимулирует выработку желудочного сока. А из-за того, что человек глотает ее очень быстро, она не переваривается полностью. В результате развиваются процессы гниения и брожения. Кроме того, при быстром приеме пищи или разговорах во время еды заглатывается много воздуха, что потом приводит к повышенному газообразованию.
Второй распространенной причиной несварения является переедание. Желудок может вместить только определенный объем пищи. А для нормального процесса пищеварения необходимо, чтобы в нем оставалось свободное место. Желудок не принимает пищу, которая превышает этот объем. В результате появляется отрыжка и тяжесть в животе.

Часто несварение желудка возникает при переедании
Подобная проблема возникает при неправильном режиме питания, когда человек часто употребляет тяжелые для переваривания продукты или же ест на ночь. При этом желудок не переваривает пищу, и она начинает гнить. Но и длительные перерывы между приемами пищи для организма тоже вредны.
Еще одной распространенной причиной диспепсии является несбалансированное питание. Если в рационе мало пищевых волокон, а много белка и углеводов, пищеварение будет замедлено. К несварению может также привести употребление некоторых продуктов:
- газированные напитки;
- жирное мясо и рыба;
- острые блюда, специи;
- жареная пища;
- кофе и другие кофеиносодержащие напитки.
У детей
Несварение желудка может наблюдаться также у ребенка. Чаще всего такое случается в первые годы жизни, что связано с несовершенством органов пищеварения, недостаточностью секреторных функций и с полностью не сформировавшейся микрофлорой кишечника. У малышей в грудном возрасте диспепсия проявляется немного другими симптомами. У них сразу возникает расстройство стула. Наблюдается также частое срыгивание, вздутие живота, колики. При таком состоянии необходимо сразу принимать меры, так как в этом возрасте быстро развивается обезвоживание из-за поноса и отставание в развитии из-за недостаточного питания.
У более старших детей диспепсия желудка появляется по тем же причинам, что и у взрослых, похожи также ее проявления. Несварение может развиться при сильном стрессе или психоэмоциональном возбуждении. Обычно в результате этого у ребенка появляется понос. Кроме того, часто несварение желудка возникает из-за неправильного питания.
При беременности
Несварение желудка – это частая проблема у женщин, вынашивающих ребенка. Усугубляется она еще и тем, что при беременности нельзя принимать почти никаких лекарств. Поэтому важно знать, отчего может появиться несварение и постараться предотвратить его. Обычно такое состояние не связано с серьезными патологиями органов ЖКТ, а возникает из-за гормональной перестройки организма и сдавливания пищеварительного тракта растущей маткой.
Поэтому женщине нужно стараться правильно питаться, отказавшись от тяжелой пищи, не переедать и не есть на ночь. Спать рекомендуется на высокой подушке, а в течение дня не наклоняться вперед.

Тяжесть в животе и другие симптомы несварения часто встречаются во время беременности 
Какие заболевания вызывают несварение
Если же наблюдается постоянное нарушение пищеварения, которое проявляется периодическими болями, частой изжогой и недостатком питательных веществ, говорят об органической диспепсии. Это состояние появляется при различных патологиях органов пищеварительного тракта. Желательно вовремя пройти обследование и определить, почему возникло несварение. Ведь без лечения, болезни ЖКТ будут прогрессировать и приведут к серьезным осложнениям.
Чаще всего причиной симптомов несварения желудка являются такие заболевания:
- гастрит;
- язвенная болезнь;
- гастроэзофагеальный рефлюкс;
- острый или хронический панкреатит;
- холецистит, дискинезия желчевыводящих путей, желчнокаменная болезнь;
- синдром раздраженного кишечника;
- острые кишечные инфекции;
- опухоли в любом месте пищеварительного тракта.
Особенности лечения
Диспепсия желудка не считается очень опасной патологией, особенно если она не связана с заболеваниями органов ЖКТ. Но ее проявления причиняют человеку много неприятностей. Поэтому желательно избавляться от них сразу. Эффективное лечение несварения желудка возможно только в том случае, когда устранена причина нарушений. Поэтому прежде всего рекомендуется пройти обследование. Нельзя принимать лекарственные препараты без назначения врача. А во многих случаях только с помощью медикаментозной терапии невозможно устранить диспепсический синдром. Необходимо комплексное лечение, особенности которого зависят от причины патологии.
При частом появлении признаков несварения желудка нужно обратиться к врачу, можно к терапевту. Он назначит необходимые диагностические процедуры и посоветует, что делать, чтобы избавиться от дискомфорта. А при необходимости терапевт даст направление к гастроэнтерологу.
Своевременное обследование поможет вовремя диагностировать серьезные заболевания и начать их лечение. Особенно важно исключить наличие любых опухолей в желудочно-кишечном тракте. Для этого обязательно назначается фиброгастродуоденоскопия и биопсия тканей. Часто проводится также ультразвуковое обследование органов брюшной полости. Оно помогает выявить нарушения в работе печени, желчного пузыря и поджелудочной железы. Иногда необходимы другие диагностические процедуры: анализы крови, кала, интрагастральная PH-метрия, колоноскопия. Назначаются они врачом индивидуально.
Если при обследовании не было обнаружено никаких заболеваний, терапия несварения желудка заключается в изменении образа жизни и питания больного. Обычно в этом случае таких мер оказывается достаточно, но иногда врач может назначить лекарственные препараты для облегчения симптомов.
Как болит при гастрите
Но обычно от функциональной диспепсии можно избавиться, соблюдая такие правила:
- есть нужно 3–4 раза в день, не должно быть больших перерывов между приемами пищи, а последний раз можно поесть не позже, чем за 3 часа до сна;
- во время еды нельзя разговаривать, всю пищу необходимо тщательно пережевывать;
- нельзя переедать, рекомендуется прекращать есть до того, как желудок полностью наполнится;
- нужно отказаться от пищи, которая плохо усваивается, чаще всего это грибы, бобовые, жирное мясо, консервы, жареные и острые блюда;
- ограничить употребление газированных напитков, алкоголя, фруктовых десертов, кофе, а фрукты лучше употреблять отдельно или за полчаса до еды;
- любая физическая нагрузка должна быть не раньше, чем через час после еды;
- нужно бросить курить;
- желательно соблюдать сбалансированный рацион питания и правильный режим дня;
- стараться избегать стрессовых ситуаций.

При частом появлении симптомов несварения желудка желательно обследоваться, чтобы вовремя обнаружить патологии
Эти меры помогут облегчить состояние больного, снимут большинство симптомов несварения и предотвратят появление приступов диспепсии. Но в серьезных случаях помощь может быть оказана только лекарственными препаратами. Дополнительно рекомендуется использовать физиотерапевтические процедуры, например, иглорефлексотерапию, массаж или прием минеральных вод. Эффективно также лечение народными средствами. Кроме того, больному рекомендуется усилить физическую активность, лучше всего выполнять специальную гимнастику, улучшающую моторику кишечника.
Медикаментозное лечение
Лучше всего снимают неприятные симптомы несварения желудка специальные лекарства. Принимать их желательно только по назначению врача, так как их выбор зависит от причины недомогания и проявленных симптомов. Особенно опасно принимать обезболивающие или нестероидные противовоспалительные препараты. Они не облегчат состояние больного, а могут только ухудшить его. Поэтому при болях лучше принять спазмолитик, например, Но-Шпу или Бускопан. Но лучше всего устранить ее причину.
Для этого применяются такие препараты:
- антациды, снижающие кислотность желудочного сока и защищающие слизистую от его разрушающего воздействия – Альмагель, Фосфалюгель, Ренни, Маалокс;
- ингибиторы протонной помпы, например, Омепразол, уменьшают выработку желудочного сока;
- таблетки для стимуляции моторики пищеварительного тракта помогут быстрее освободить его от пищи – Церукал, Мотилиум, Домперидон;
- при сильном метеоризме могут быть назначены пеногасители, например, Эспумизан;
- в легких случаях хорошо помогают сорбенты, например, Смекта или Энтеросгель.
Народные средства
Основой успешного излечения любых патологий органов пищеварения является диета. Выбор режима и рациона питания зависит от индивидуальных особенностей больного. Но чаще всего рекомендуется ограничить употребление тяжелой для переваривания пищи, газированных напитков, кофеина и алкоголя. Кроме того, при несварении желудка полезно включать в рацион различные лекарственные растения.
Полезно для нормального функционирования пищеварительного тракта употреблять зелень, салаты из свежих овощей с оливковым маслом. Вместо кофе, рекомендуется пить отвар цикория, а вместо чая – отвары лекарственных трав. При диспепсии эффективна ромашка, шалфей, мята, корень лопуха, одуванчика. От вздутия и метеоризма помогают семена укропа, тмина или фенхеля. А при болях в животе рекомендуют пить картофельный сок.
Важное
Несварение желудка – это настолько распространенная проблема, что многие сталкиваются с ней постоянно. Но нужно помнить, что частое появление подобных симптомов указывает на наличие патологий органов ЖКТ. Поэтому избавиться от несварения обычными методами не получится, обязательно нужно лечить основное заболевание. А для этого, как правило, необходима комплексная терапия, включающая специальные лекарственные препараты, диету и народные средства.
Соавтором этой статьи является Chris M. Matsko, MD. Доктор Мацко — бывший врач из Пенсильвании. Окончил Медицинскую школу Университета Темпл в 2007 году.
Количество источников, использованных в этой статье: 23. Вы найдете их список внизу страницы.
Несварение желудка может испортить вам прекрасный обед или ужин. Оно случается, когда желудочный сок раздражает ткани желудка, пищевода или кишечника. Несварение желудка сопровождается вздутием живота, неприятным чувством наполненности желудка, тошнотой, а также болью и изжогой в области живота. Симптомы можно облегчить с помощью различных методов. [1]
Несварение желудка, лечение которого следует проводить после появления первых симптомов, может привести к серьезным патологиям и развитию заболеваний желудочно-кишечного тракта. Как правило, несвоевременное лечение болезни чревато развитием хронического гастрита и язвы желудка.

Симптоматика заболевания
Система пищеварения является системой, которая отвечает за получение организмом питательных веществ, микроэлементов и витаминов. Несварение желудка (диспепсия) может полностью нарушить пищеварение, доставив массу неприятных ощущений и дискомфорта.

- Боль, неприятные ощущения и дискомфорт в желудке после приема пищи.
- Быстрое насыщение после начала еды.
- Бурное урчание в животе.
- Недомогание, слабость, апатия.
- Тяжесть в желудке.
- Спазмы желудка и ощущение сильного вздутия (чаще всего в ночное время).
- Частая отрыжка.
- Наличие изжоги и чувство жжения в верхней части живота.
- Тошнота, иногда рвота.
- Внезапные запоры и диарея.
- Повышенное газообразование в кишечнике.
- Нерегулярный и учащенный стул, чаще всего темного цвета, с неприятным запахом.
- В запущенных стадиях интоксикация организма и сильная головная боль.
- Бессонница.
В большинстве случаев признаки диспепсии проявляются после быстрого перекуса, употребления жирной пищи, значительных физических нагрузок. Если симптомы замечены вовремя, то определение причин недуга можно ускорить. Это позволит назначить правильное и своевременное лечение, которое предотвратит развитие патологий и переход заболевания в хроническую форму.
Основные причины возникновения болезни
Несварение желудка может быть функциональным и органическим. Причины возникновения функционального несварения:

- Быстрый прием пищи. Плохо пережеванная пища затрудняет процесс выделения желудочного сока и усложняет пищеварение.
- Переедание. Из-за избытка пищи нарушается работа желудочно-кишечного тракта. Желудок не успевает переваривать большое количество пищи.
- Употребление газированных напитков, которое провоцирует вздутие живота и нарушение пищеварения.
- Прием жареной, жирной и острой пищи.
- Употребление крепкого кофе и чая. Кофеин способствует повышению уровня кислотности и более сильному раздражению слизистой желудка.
- Алкоголь также негативно влияет на слизистую оболочку желудка.
- Очень частое или очень редкое употребление пищи.
- Значительные физические нагрузки после приема пищи.
- Стрессы.
- Прием медикаментов и гормональных препаратов.
- Наличие в организме бактерий Helicobacter pylori.
К причинам органического несварения относят:
- Заболевания желудка и кишечника.
- Заболевания печени (холецистит).
- Повышенная кислотность в желудке, изжога.
- Желчнокаменная болезнь.
- Панкреатит.
- Злокачественные образования в области желудочно-кишечного тракта.
Органическая диспепсия характеризуется частыми спазмами и приступами боли. Обострения диспепсии чаще всего происходят поздней осенью или ранней весной.
Терапия и первая помощь при обнаружении заболевания
 При обнаружении первых признаков заболевания необходимо принять меры, которые должны быть направлены на устранение болевых ощущений, уменьшение газообразования, снижение интоксикации, остановку диареи и прочих расстройств. Перед приемом медицинских препаратов обязательно проконсультируйтесь с врачом.
При обнаружении первых признаков заболевания необходимо принять меры, которые должны быть направлены на устранение болевых ощущений, уменьшение газообразования, снижение интоксикации, остановку диареи и прочих расстройств. Перед приемом медицинских препаратов обязательно проконсультируйтесь с врачом.
Хорошим эффектом обладают следующие препараты:
Они быстро снимают интоксикацию, настраивают пищеварение, снижают вздутие живота. Эти препараты применяют при остром несварении.
Специалисты рекомендуют на время воздержаться от приема пищи. Можно употреблять легкий кисель и теплый чай. Не стоит заниматься самолечением. При усугублении симптомов немедленно обратитесь к специалисту. Врач назначит соответствующее лечение и препараты.
Лечение диспепсии направлено на облегчение и ускорение процессов пищеварения. Довольно часто болезнь возникает после длительного приема антибактериальных препаратов. Симптомы проявляются на фоне общего дисбактериоза, так как практически все антибиотики уничтожают микрофлору кишечника и желудка. Из наиболее эффективных средств можно назвать Линекс, Бифидумбактерин, Лактобактерин. Эти медикаменты содержат культуры живых бактерий, которые устойчивы к воздействию антибиотиков и других химических препаратов.
При более легких симптомах необходимо снизить нагрузку на желудочно-кишечный тракт.
Не стоит забывать, что лечить следует не только желудок, но и весь организм в целом. Например, особое внимание следует уделить психоэмоциональному состоянию больного. Необходимо максимально оградить пациента от стрессов, переживаний, психологических напряжений и негативных ситуаций. Диета при диспепсии исключает употребление в пищу:
- жирных и острых продуктов;
- копченостей;
- консервантов;
- кофе;
- холодных, горячих и газированных напитков;
- алкоголя;
- сдобы.
Использование прокинетиков способствует улучшению перистальтики кишечника, но лечиться этими препаратами следует под пристальным вниманием доктора. Это связано с тем, что прокинетики (Мотилиум) могут отрицательно повлиять на центральную нервную систему. Для улучшения пищеварения назначают ферментные препараты (Фестал, Креон, Мезим). Что касается народных средств лечения, то тут мнения людей разделяются. Одни являются сторонниками медикаментозного лечения, другие выступают за прием натуральных средств и травяных сборов.
Фитотерапия при расстройствах пищеварения
 Что касается лечения народными средствами, то здесь сразу напрашивается аксиома, что травы, сборы и настои способны дать желаемый эффект только при точном диагнозе и правильном лечении несварения желудка. Поставить такой диагноз и назначить то, что нужно, может только лечащий врач. Из наиболее известных рецептов народной медицины можно выделить следующие:
Что касается лечения народными средствами, то здесь сразу напрашивается аксиома, что травы, сборы и настои способны дать желаемый эффект только при точном диагнозе и правильном лечении несварения желудка. Поставить такой диагноз и назначить то, что нужно, может только лечащий врач. Из наиболее известных рецептов народной медицины можно выделить следующие:
- Тмин с майораном помогут настроить пищеварение после приема жирной пищи. Разотрите в ступке 1 чайную ложку тмина и 1 чайную ложку майорана. Залейте смесь 1 стаканом крутого кипятка и дайте постоять 15-20 минут. Принимайте настой 2 раза в день по полстакана.
- Мед, алоэ и красное вино нормализуют обмен веществ и ускорят пищеварение. Возьмите 0,6 кг меда, 0,37 кг алоэ и 0,7 л красного вина. Измельчите листья алоэ, смешайте с медом и вином. Принимайте смесь на протяжении 5-14 дней по 1 чайной ложке 3 раза в день. Употреблять средство нужно за 1-1,5 часа до начала еды.
- При болях в кишечнике поможет настой тысячелистника, листьев мяты, цвета ромашки и шалфея. Травы смешивают в равных пропорциях и заваривают 1-2 стаканами крутого кипятка. Смесь настаивают 30-40 минут в темном месте. Настой пьют по 0,5 стакана несколько раз в день.
- Фенхель отлично справляется с несварением желудка. Для приготовления отвара нужно взять 10-11 г плодов фенхеля и залить их 1 стаканом кипятка. Далее отвар подогревают на водяной бане в течение 20 минут, потом процеживают и охлаждают. Принимают средство небольшими порциями на протяжении всего дня.
- Для борьбы с отрыжкой можно использовать отвар груш и ячменя. Чтобы приготовить это средство, необходимо взять 100-110 г ячменя и 5 средних груш. Груши и ячмень варят 20-30 минут на небольшом огне. Потом отвар охлаждают и принимают при появлении первых признаков отрыжки.
- Настой девясила нормализует пищеварительные процессы, а также обеспечивает организм дополнительной энергией. Для приготовления настоя необходимо измельчить корень девясила. Далее возьмите 1 чайную ложку готовых корней и залейте 1 стаканом кипяченой воды. Вода должна быть комнатной температуры. Оставьте на 12 часов настаиваться в темном и прохладном месте. Принимают настой по 20-30 г за полчаса до еды.
Главное — не запускать болезнь, ведь несварение желудка, лечение которого и так доставляет уйму хлопот, может легко перерасти в хронические формы заболевания.
shokomania.ru
Что принять при несварении желудка
Несварение желудка, лечение которого следует проводить после появления первых симптомов, может привести к серьезным патологиям и развитию заболеваний желудочно-кишечного тракта. Как правило, несвоевременное лечение болезни чревато развитием хронического гастрита и язвы желудка.

Симптоматика заболевания
Система пищеварения является системой, которая отвечает за получение организмом питательных веществ, микроэлементов и витаминов. Несварение желудка (диспепсия) может полностью нарушить пищеварение, доставив массу неприятных ощущений и дискомфорта.

- Боль, неприятные ощущения и дискомфорт в желудке после приема пищи.
- Быстрое насыщение после начала еды.
- Бурное урчание в животе.
- Недомогание, слабость, апатия.
- Тяжесть в желудке.
- Спазмы желудка и ощущение сильного вздутия (чаще всего в ночное время).
- Частая отрыжка.
- Наличие изжоги и чувство жжения в верхней части живота.
- Тошнота, иногда рвота.
- Внезапные запоры и диарея.
- Повышенное газообразование в кишечнике.
- Нерегулярный и учащенный стул, чаще всего темного цвета, с неприятным запахом.
- В запущенных стадиях интоксикация организма и сильная головная боль.
- Бессонница.
В большинстве случаев признаки диспепсии проявляются после быстрого перекуса, употребления жирной пищи, значительных физических нагрузок. Если симптомы замечены вовремя, то определение причин недуга можно ускорить. Это позволит назначить правильное и своевременное лечение, которое предотвратит развитие патологий и переход заболевания в хроническую форму.
Основные причины возникновения болезни
Несварение желудка может быть функциональным и органическим. Причины возникновения функционального несварения:

- Быстрый прием пищи. Плохо пережеванная пища затрудняет процесс выделения желудочного сока и усложняет пищеварение.
- Переедание. Из-за избытка пищи нарушается работа желудочно-кишечного тракта. Желудок не успевает переваривать большое количество пищи.
- Употребление газированных напитков, которое провоцирует вздутие живота и нарушение пищеварения.
- Прием жареной, жирной и острой пищи.
- Употребление крепкого кофе и чая. Кофеин способствует повышению уровня кислотности и более сильному раздражению слизистой желудка.
- Алкоголь также негативно влияет на слизистую оболочку желудка.
- Очень частое или очень редкое употребление пищи.
- Значительные физические нагрузки после приема пищи.
- Стрессы.
- Прием медикаментов и гормональных препаратов.
- Наличие в организме бактерий Helicobacter pylori.
К причинам органического несварения относят:
- Заболевания желудка и кишечника.
- Заболевания печени (холецистит).
- Повышенная кислотность в желудке, изжога.
- Желчнокаменная болезнь.
- Панкреатит.
- Злокачественные образования в области желудочно-кишечного тракта.
Органическая диспепсия характеризуется частыми спазмами и приступами боли. Обострения диспепсии чаще всего происходят поздней осенью или ранней весной.
Терапия и первая помощь при обнаружении заболевания
 При обнаружении первых признаков заболевания необходимо принять меры, которые должны быть направлены на устранение болевых ощущений, уменьшение газообразования, снижение интоксикации, остановку диареи и прочих расстройств. Перед приемом медицинских препаратов обязательно проконсультируйтесь с врачом.
При обнаружении первых признаков заболевания необходимо принять меры, которые должны быть направлены на устранение болевых ощущений, уменьшение газообразования, снижение интоксикации, остановку диареи и прочих расстройств. Перед приемом медицинских препаратов обязательно проконсультируйтесь с врачом.
Хорошим эффектом обладают следующие препараты:
Они быстро снимают интоксикацию, настраивают пищеварение, снижают вздутие живота. Эти препараты применяют при остром несварении.
Специалисты рекомендуют на время воздержаться от приема пищи. Можно употреблять легкий кисель и теплый чай. Не стоит заниматься самолечением. При усугублении симптомов немедленно обратитесь к специалисту. Врач назначит соответствующее лечение и препараты.
Лечение диспепсии направлено на облегчение и ускорение процессов пищеварения. Довольно часто болезнь возникает после длительного приема антибактериальных препаратов. Симптомы проявляются на фоне общего дисбактериоза, так как практически все антибиотики уничтожают микрофлору кишечника и желудка. Из наиболее эффективных средств можно назвать Линекс, Бифидумбактерин, Лактобактерин. Эти медикаменты содержат культуры живых бактерий, которые устойчивы к воздействию антибиотиков и других химических препаратов.
При более легких симптомах необходимо снизить нагрузку на желудочно-кишечный тракт.
Не стоит забывать, что лечить следует не только желудок, но и весь организм в целом. Например, особое внимание следует уделить психоэмоциональному состоянию больного. Необходимо максимально оградить пациента от стрессов, переживаний, психологических напряжений и негативных ситуаций. Диета при диспепсии исключает употребление в пищу:
- жирных и острых продуктов;
- копченостей;
- консервантов;
- кофе;
- холодных, горячих и газированных напитков;
- алкоголя;
- сдобы.
Использование прокинетиков способствует улучшению перистальтики кишечника, но лечиться этими препаратами следует под пристальным вниманием доктора. Это связано с тем, что прокинетики (Мотилиум) могут отрицательно повлиять на центральную нервную систему. Для улучшения пищеварения назначают ферментные препараты (Фестал, Креон, Мезим). Что касается народных средств лечения, то тут мнения людей разделяются. Одни являются сторонниками медикаментозного лечения, другие выступают за прием натуральных средств и травяных сборов.
Фитотерапия при расстройствах пищеварения
 Что касается лечения народными средствами, то здесь сразу напрашивается аксиома, что травы, сборы и настои способны дать желаемый эффект только при точном диагнозе и правильном лечении несварения желудка. Поставить такой диагноз и назначить то, что нужно, может только лечащий врач. Из наиболее известных рецептов народной медицины можно выделить следующие:
Что касается лечения народными средствами, то здесь сразу напрашивается аксиома, что травы, сборы и настои способны дать желаемый эффект только при точном диагнозе и правильном лечении несварения желудка. Поставить такой диагноз и назначить то, что нужно, может только лечащий врач. Из наиболее известных рецептов народной медицины можно выделить следующие:
- Тмин с майораном помогут настроить пищеварение после приема жирной пищи. Разотрите в ступке 1 чайную ложку тмина и 1 чайную ложку майорана. Залейте смесь 1 стаканом крутого кипятка и дайте постоять 15-20 минут. Принимайте настой 2 раза в день по полстакана.
- Мед, алоэ и красное вино нормализуют обмен веществ и ускорят пищеварение. Возьмите 0,6 кг меда, 0,37 кг алоэ и 0,7 л красного вина. Измельчите листья алоэ, смешайте с медом и вином. Принимайте смесь на протяжении 5-14 дней по 1 чайной ложке 3 раза в день. Употреблять средство нужно за 1-1,5 часа до начала еды.
- При болях в кишечнике поможет настой тысячелистника, листьев мяты, цвета ромашки и шалфея. Травы смешивают в равных пропорциях и заваривают 1-2 стаканами крутого кипятка. Смесь настаивают 30-40 минут в темном месте. Настой пьют по 0,5 стакана несколько раз в день.
- Фенхель отлично справляется с несварением желудка. Для приготовления отвара нужно взять 10-11 г плодов фенхеля и залить их 1 стаканом кипятка. Далее отвар подогревают на водяной бане в течение 20 минут, потом процеживают и охлаждают. Принимают средство небольшими порциями на протяжении всего дня.
- Для борьбы с отрыжкой можно использовать отвар груш и ячменя. Чтобы приготовить это средство, необходимо взять 100-110 г ячменя и 5 средних груш. Груши и ячмень варят 20-30 минут на небольшом огне. Потом отвар охлаждают и принимают при появлении первых признаков отрыжки.
- Настой девясила нормализует пищеварительные процессы, а также обеспечивает организм дополнительной энергией. Для приготовления настоя необходимо измельчить корень девясила. Далее возьмите 1 чайную ложку готовых корней и залейте 1 стаканом кипяченой воды. Вода должна быть комнатной температуры. Оставьте на 12 часов настаиваться в темном и прохладном месте. Принимают настой по 20-30 г за полчаса до еды.
Главное — не запускать болезнь, ведь несварение желудка, лечение которого и так доставляет уйму хлопот, может легко перерасти в хронические формы заболевания.
Диспепсия – состояние, знакомое практически каждому человеку, в простонародье известное как «несварение желудка». Вне зависимости от того, насколько часто оно возникает, каждый эпизод диспепсии сопровождается неприятными симптомами и серьезно осложняет жизнь. Но для лечения несварения пищи и предупреждения его возникновения в будущем иногда достаточно понять причины развития этого состояния и предпринять несложные меры по его профилактике.

Причины «несварения желудка»
Тяжелая пища. Для каждой группы питательных веществ (белки, жиры, углеводы) в пищеварительной системе вырабатываются отдельные ферменты. Но потребление чрезмерно жирной, жареной пищи требует повышенного количества таких специальных веществ. Если их оказывается недостаточно, развиваются признаки несварения.
Переедание. Одна из наиболее распространенных причин несварения. Объем желудка в наполненном виде, при котором он сохраняет свои моторные функции, ограничивается 1 литром (у взрослого человека). При превышении этого объема стенки чрезмерно растягиваются, что не позволяет желудку полноценно перемешивать содержимое и перемещать его по направлению к кишечнику. Кроме того, пищеварительных соков может оказаться попросту недостаточно для обработки слишком большого количества пищи, в результате чего развивается диспепсия.
Отсутствие гигиены питания. Питание на ходу, привычка разговаривать во время еды – причины того, что в желудок попадает избыточное количество воздуха и его стенки растягиваются. Заглатывание воздуха (аэрофагия) чаще всего провоцирует несварение у детей, особенно в первые полгода жизни.
Повышенное внутрибрюшное давление. Давление, оказываемое на желудок снизу, со стороны органов брюшной полости, может нарушать его моторные функции и вызывать задержку пищи. Это состояние часто наблюдается в конце 2-го в 3-м триместрах беременности, при ожирении, а также при чрезмерных физических нагрузках, которые сопровождаются наклонами корпуса и поднятием тяжестей.
Дефицит пищеварительных ферментов. Ферменты, расщепляющие белки, жиры и углеводы, – важнейшая часть пищеварительных процессов. Несварение в животе, ощущаемое как тяжесть в его верхней части, вздутие, нарушения стула, может развиться по причине заболеваний поджелудочной железы и желчного пузыря, а также дефицита ферментов, которые вырабатывают эти органы.
Недостаток физической активности. Для нормального функционирования системы пищеварения очень важна здоровая двигательная активность человека. Малоподвижный и сидячий образ жизни – одна из частых причин диспепсии.
Как проявляется «несварение желудка»
Симптомы диспепсии достаточно узнаваемы для того, чтобы человек, хоть однажды перенесший эпизод несварения, идентифицировал его.
- Быстрое чувство насыщения. В зависимости от причин диспепсии и степени ее тяжести чувство наполненности желудка может приходить уже после 100–200 мл съеденной пищи.
- Тяжесть и дискомфорт в верхней части живота. Этот симптом несварения описывают как «распирающее чувство в желудке», «камень или ком в животе» и другими похожими метафорами.
- Изжога и отрыжка. Чувство жжения в пищеводе и горько-кислая отрыжка часто следуют за эпизодами переедания. Они также могут возникать при хронических заболеваниях органов пищеварения, при которых несварение является одним из симптомов.
- Тошнота и рвота. Длительное присутствие пищи в желудке или ее недостаточная обработка пищеварительными соками и ферментами часто провоцирует тошноту, которая может завершиться самопроизвольным опорожнением желудка.
- Вздутие живота и метеоризм. Часть газов, поступивших в кишечник вместе с пищей, может остаться в неизменном виде и скапливаться в просвете кишечника, вызывая приступообразную боль.
Симптомы, наблюдаемые при «несварении желудка» у ребенка, могут выглядеть как повышенная раздражительность, капризность, приступы плача. При заглатывании газов и их перемещении в кишечник живот у ребенка может выглядеть тугим и вздутым, а опорожнение кишечника приносить лишь временное облегчение.
Когда следует обратиться к врачу
Некоторые особенности симптомов «несварения желудка», а также ряд других признаков, которыми сопровождаются эпизоды диспепсии, требуют незамедлительного обращения к врачу. К ним относятся:
- повышение температуры;
- резкая боль в желудке или кишечнике;
- непривычная локализация боли – за грудиной, в плече, лопатке и пр.;
- любые другие симптомы, которые нехарактерны для конкретного человека.
Как лечить несварение желудка
Что делать при «несварении желудка», зависит от того, что именно спровоцировало диспепсию и какие наблюдаются симптомы. Также важную роль играет возраст человека – принципы терапии могут значительно различаться у детей и взрослых. Но при любых симптомах несварения лечение должно быть направлено в первую очередь на устранение причин диспепсии и облегчение состояния больного. Для этого используются следующие средства и методы:
- организация здорового питания. Начинать лечение следует с коррекции питания. Предпочтение нужно отдавать легкоусвояемым блюдам и продуктам. Также важно организовать правильный режим приема пищи – 5–6 небольших порций в день предпочтительней 2–3, но больших объемов. При «несварении желудка» у ребенка при искусственном вскармливании следует проследить, чтобы размер отверстия в соске был небольшим, а при грудном – проконтролировать правильное прикладывание ребенка к груди. Это поможет предупредить заглатывание воздуха;
- после эпизода переедания или при потреблении тяжелой пищи можно принять средство от «несварения желудка», облегчающее переваривание. К таким препаратам относится Микразим®, в состав которого входят панкреатические ферменты, способствующие расщеплению белков, жиров и углеводов. Капсула Микразима растворяется в желудке, высвобождая микрогранулы. Они смешиваются с пищей и вместе с нею поступают в просвет кишечника, где и приступают к расщеплению питательных веществ. Микразим® можно применять при симптомах несварения у ребенка (разрешен с рождения, дозировку нужно уточнять у педиатра).
Лечение несварения желудка должно проходить комплексно, какова бы ни была причина. Перечень методов включает в себя коррекцию образа жизни: в первую очередь повышение двигательной активности и организацию правильного питания. Кроме того, можно принимать средства, предназначенные для лечения симптомов «несварения желудка» и снижающие нагрузку на поджелудочную железу. Это позволит не только облегчить проявления диспепсии, но и избежать ее неприятных последствий для общего состояния здоровья.
Симптомы несварения желудка проявляются у взрослого и у ребенка. Перед устранением признаков патологии необходимо точно выявить причины их появления. Несварение желудка по симптомам схоже с более серьезными заболеваниями – язвой, раком, поэтому при появлении признаков нарушения необходимо обратиться к гастроэнтерологу.
Что такое несварение желудка
Стать причиной несварения может отравление, переедание или патологии органов ЖКТ. Диспепсия – группа симптомов, развивающаяся в результате аномального переваривания пищи. Основные признаки патологии – боль в животе, нарушение дефекации.
Пищеварительный тракт имеет множество отделов. Нарушение в одной из зон приводит к неправильному усвоению пищи и отрицательно сказывается на всем организме.
Медицина выделяет 2 разновидности диспепсии:
- Функциональную – при которой отсутствуют повреждения или патологии органов ЖКТ. Имеются лишь функциональные нарушения.
- Органическую. Возникает из-за врожденных или приобретенных заболеваний органов пищеварения. Симптомы органической диспепсии выражаются ярче, чем функциональное несварение.
Причины патологического состояния
Стать причиной диспепсии у взрослых и детей может:
- Быстрый прием пищи. В этом случае желудочный сок не успевает выработаться в достаточном количестве. Еда попадает в кишечник не переваренной, вызывая брожение и вздутие.
- Чрезмерное потребление пищи.
- Потребление продуктов, вызывающих метеоризм, – яблоки, виноград, капуста.
- Распитие газированных и алкогольных напитков. Агрессивно на оболочку желудка воздействуют напитки, содержащие кофеин.
- Стрессовые ситуации. У ребенка регулярное психологическое напряжение приводит к хроническим заболеваниям органов ЖКТ.
- Занятие спортом после приема пищи.
У малышей диспепсия связана с:
- резкой сменой рациона;
- недостаточной выработкой ферментов;
- преждевременным переводом на искусственное питание.
Важно! Если ребенок часто жалуется на боли в животе и насыщается небольшим количеством пищи, то это повод для визита к врачу. При несвоевременном лечении диспепсия у ребенка может стать причиной гастрита или язвы.
Признаки несварения желудка
При функциональной диспепсии болевые ощущения проявляются сезонно, при органических нарушениях интенсивность признаков усиливается в ночное время. Несварение желудка имеет следующие симптомы:
- изменение цвета кала;
- бледность кожных покровов;
- тошнота;
- боли в животе;
- изжога;
- насыщение небольшими порциями;
- чувство подташнивания;
- метеоризм.
Неприятные признаки возникают после потребления пищи или физических нагрузок. Симптомы несварения проявляются в зависимости от причины нарушения и его разновидности.
У ребенка диспепсия чаще всего проявляется в возрасте до 1года. Это связано с недостаточной выработкой ферментов для переваривания обычной пищи. Состояние проявляется:
- учащенным срыгиванием;
- позывами к рвоте;
- частой дефекацией – более 6 раз в день;
- вздутием живота;
- снижением или медленным набором веса;
- примесями зелени и слизи в кале.
Лечение диспепсии
Что делать при диспепсии? Схема терапии зависит от симптоматики проблемы и результатов диагностических исследований. Независимо от принимаемых лекарств, всем больным следует придерживаться правил:
- избегать физических нагрузок в течение часа после еды;
- ужинать за 3-4 часа до сна;
- отказаться от белья, стягивающего низ живота;
- в день совершать 3 приема пищи и 2 небольших перекуса;
- исключить из меню крепкие напитки, жареную, жирную и копченую пищу.
Для лечения несварения желудка больным назначают:
- диету;
- медикаменты;
- средства народной медицины.
Диетотерапия при заболевании
Принцип диеты основан на распределении пищевой нагрузки в зависимости от времени суток:
- Утреннее время. После пробуждения кишечник работает в замедленном темпе, поэтому завтрак должен быть легким. Для восполнения энергетических ресурсов подойдет пища, богатая углеводами, – каши, фрукты, мед, мюсли, сухофрукты. Желательно, чтобы до 13 часов человек употребил не менее 30% от суточного объема пищи.
- Обед. В период с 13-15 часов потребляется самая калорийная пища, поскольку в это время органы ЖКТ работают в усиленном режиме. Главное правило обеда – наличие первого блюда. Объем потребленной пищи составляет около 40% от суточной нормы.
- Вечер. Ужин рекомендуется с 17-19 часов вечера. В это время акцент делают на белковую пищу, которую обогащают клетчаткой и углеводами. В вечернее время отказываются от продуктов, повышающих образование газов в кишечнике, – капусты, бобовых, газировки. Несварение желудка вызывает жирная, жареная и острая пища, употребленная перед сном.
Медикаментозное лечение
При органической диспепсии необходимо лечить основную патологию, так как без устранения провоцирующего фактора медикаментозная терапия не принесет желаемого результата. Схема приема препаратов назначается индивидуально в каждом случае.
Функциональные нарушения поддаются коррекции в домашних условиях. При этом выбор лекарств должен быть согласован с врачом. При патологии гастроэнтерологи прописывают следующие группы медикаментов:
- Антациды – Алмагель, Маалокс. Действие препаратов направлено на нейтрализацию желудочной кислоты. Антациды снижают интенсивность боли в животе и устраняют изжогу. Избавиться от неприятных признаков патологии позволяют антациды комплексного действия – Ренни, Гастал.
- Прокинетики – улучшают моторику кишечника. К препаратам этой группы относят Цизаприд, Домперидон.
- Блокаторы протонной помпы. Таблетки принимают для снижения уровня кислотности в желудке. Терапию проводят Омепразолом и его аналогами.
Если несварение желудка связано с присутствием в организме Хеликобактер пилори, то больному требуется противомикробное лечение, направленное на уничтожение патогенной флоры.
Народные методы терапии
Для устранения симптомов диспепсического расстройства подходят средства нетрадиционной медицины. Выделяют несколько эффективных рецептов:
- Настойка с тмином и майораном. Используют после употребления тяжелой пищи. 2 ст. л. растительных ингредиентов заливают 1 ст. кипятка. Средство настаивают 15 минут и принимают от несварения желудка в течение 2 дней.
- Настойка девясила: 1 ст. л. сырья заливают теплой водой (200 мл) и настаивают 8 часов. После этого настойку процеживают и принимают по 50 мл за один раз. При расстройствах желудка лекарство принимают около 30 дней.
- Настойка фенхеля, аира и валерианы: растительные ингредиенты в количестве 15, 15 и 20 г, соответственно, заливают 200 мл воды и настаивают в плотно закрытой емкости 15 минут. Употребляют по ¾ стакана 2 раза в день.
Прежде чем начинать лечение народными средствами, необходимо проконсультироваться с гастроэнтерологом. При некоторых патологиях использовать тепло или растительные ингредиенты запрещается.
Медикаментозное лечение при несварении желудка должно подкрепляться сменой рациона и образом жизни. Только комплексный подход может обеспечить положительный эффект от терапии. Пациентам с диспепсией рекомендованы посильные физические нагрузки, отказ от курения и алкоголя, ежедневное пребывание на свежем воздухе.
shokomania.ru
Что выпить при несварении желудка
Несварение желудка у ребенка или взрослого — одна из самых частых причин обращения к гастроэнтерологам. В медицине это нарушение именуется диспепсией. Оно не считается чрезмерно опасным для здоровья, однако сопровождается довольно неприятными симптомами, которые требуют лечения и к тому же характерны для многих других заболеваний. Очень важно не только дифференцировать диспепсию и более серьезные патологии внутренних органов, но и знать, как избавиться от проявлений нарушения в домашних условиях, ведь зачастую признаки диспепсии возникают неожиданно и застают врасплох, нарушая привычный ритм жизни.

Что такое диспепсия и как она проявляется
Диспепсия желудка — это нарушение нормального функционирования пищеварительного органа, сопровождаемое болезненным и затрудненным перевариванием еды. Примерно в половине случаев возникновение диспепсических явлений связано с патологиями ЖКТ — язвенной болезнью желудка, гастритом, гастроэзофагиальным рефлюксом. Симптомы несварения могут наблюдаться также при желчнокаменной болезни и хроническом панкреатите. Если желудочное расстройство вызвано вышеперечисленными заболеваниями, говорят об органической диспепсии.
Однако встречаются ситуации, когда несварение возникает и при отсутствии каких бы то ни было серьезных патологий. Такое нарушение именуют функциональной диспепсией. При данном виде несварения неприятные ощущения в желудочной области часто бывают связаны с нездоровым питанием, употреблением алкоголя, курением, частыми стрессами и приемом лекарственных средств. Кроме того, функциональная диспепсия возникает при повышенной выработке желудочной кислоты, сниженной моторике ЖКТ, заражении слизистой желудка хеликобактер пилори и некоторых видах ферментной недостаточности.
Желудочная диспепсия у взрослых проявляется следующими симптомами:
- боль и дискомфорт в эпигастральной (подложечной) области;
- быстрое чувство насыщения и переполнения желудка, возникающее вскоре после начала приема пищи;
- изжога;
- отрыжка;
- вздутие живота, повышенное газообразование;
- тошнота.

Для функциональной диспепсии характерны постоянные неприятные ощущения в области эпигастрия. Желудок может болеть периодами, общая длительность которых составляет не менее 12 недель в течение года. Отличительной особенностью функционального диспепсического расстройства является отсутствие взаимосвязи симптомов нарушения и работы прямой кишки. Проявления диспепсии не уменьшаются и не исчезают после дефекации, а стул при несварении желудка не становится реже или чаще и не меняет своей консистенции.
При диспепсии органического типа приступы дискомфорта возникают сезонно — чаще всего осенью и зимой. Часто такое нарушение сопровождается постоянными ночными болями, которые быстро проходят, если больной начинает немедленно принимать пищу. Это особенно характерно для диспепсического расстройства, вызванного язвенной болезнью.
Явления диспепсии в детском возрасте
От несварения желудка могут страдать не только взрослые, но и дети. Так, возникновение симптомов диспепсии часто наблюдается у малышей первых лет жизни, при этом нарушение у них протекает несколько по-другому, чем у детей старшего возраста. У грудничков несварение проявляется учащением и изменением характера стула, сильными кишечными коликами, постоянным газообразованием, срыгиванием, рвотой. Ухудшение аппетита и отказ от еды приводят к тому, что ребенок перестает прибавлять в весе. Длиться такое состояние может от 2 до 7 дней. В редких случаях у грудных детей появляется лихорадка, многократная рвота, родничок западает, а кожные покровы становятся сухими, что является симптомом токсической диспепсии, крайне опасной для малышей. Ребенок, страдающий от данного расстройства, нуждается в немедленном лечении, и при появлении подобного признака лучшим решением станет вызов бригады скорой помощи.

Дети более старшего возраста страдают несварением желудка намного реже, а проявления функциональной диспепсии во многом похожи на симптомы нарушения у взрослых. Как правило, дошкольники и школьники начинают испытывать боли и дискомфорт в животе после приема пищи. Может также возникнуть тошнота, изжога, отрыжка. Одним из признаков диспепсического расстройства у детей является чередование запоров и поносов. Зачастую нарушение бывает связано с чрезмерными психоэмоциональными нагрузками.
Как и в случае со взрослыми, детскую диспепсию следует дифференцировать с патологиями желудочно-кишечного тракта. Кроме того, необходимо исключить наличие инфекций, гельминтов, ферментной недостаточности и дисбактериоза. От этого во многом зависит, какое именно лечение будет назначено ребенку.
Медикаментозное лечение расстройства
Чтобы провести эффективную терапию диспепсии, в первую очередь необходимо выявить источник нарушения. При органическом несварении желудка обязательно лечится основное заболевание, так как подавление диспепсических симптомов без устранения причины их возникновения не принесет должного результата. При наличии тех или иных патологий внутренних органов употреблять какое бы то ни было лекарство допустимо только по назначению врача. Схема терапии составляется в каждом конкретном случае индивидуально.

Функциональная диспепсия достаточно хорошо поддается домашнему лечению и не требует госпитализации, однако консультация специалиста перед началом приема препаратов является обязательной. При желудочном несварении прописывают несколько видов лекарственных средств:
- Антациды. Это препараты, предназначенные для нейтрализации соляной кислоты. Они помогают избавиться от изжоги и боли в желудке. Чаще всего применяются антацидные средства на основе алюминия — Маалокс, Алмагель. Для нейтрализации кислоты и быстрого устранения симптомов пьют и препараты с комбинированным составом — таблетки Ренни, Гевискон, Гастал.
- Прокинетики — средства, направленные на улучшение моторики ЖКТ. К таковым относятся таблетки Домперидон и Цизаприд.
- Блокаторы протонной помпы — антисекреторные препараты, применяемые для быстрого и эффективного снижения уровня соляной кислоты в желудке. Лечение средствами этой группы проводят при помощи Омепразола и его аналогов.
Если проблемы с желудком связаны с деятельностью хеликобактер пилори, больному требуется обязательное эрадикационное лечение, направленное на полное уничтожение патогенных микроорганизмов. Оно включает в себя прием антибиотиков по одной из схем, разработанных Научным обществом гастроэнтерологов России.
Лечение таблетками не исключает правильного питания и изменения образа жизни. Постоянное соблюдение определенной диеты и приверженность здоровым привычкам в сочетании с медикаментозной терапией приносят стойкий положительный эффект. Пациентам с диспепсическими расстройствами показаны посильные физические нагрузки, регулярные прогулки на свежем воздухе и полный отказ от алкоголя и табакокурения. Врачи советуют не только соблюдать диету и придерживаться здорового образа жизни, но и избегать стрессов, так как доказана зависимость возникновения диспепсии от нервного перенапряжения.
Лечебное питание
Начиная лечить диспепсическое расстройство, необходимо обратить особое внимание на свой рацион. Диета является едва ли не главным шагом в улучшении состояния больного наряду с медикаментозной терапией. Коррекция питания позволяет быстро избавиться от симптомов расстройства и надолго сохранить нормальную работу желудка. В первые сутки обострения диспепсии рекомендуется отказаться от приема пищи или значительно сократить количество употребляемых блюд. При этом продукты можно есть только в протертом виде. Подобные меры необходимы для того чтобы исключить раздражающее воздействие продуктов на слизистую желудка и тем самым уменьшить проявления несварения.

Диета при диспепсии подразумевает соблюдение определенных правил приготовления и приема пищи. Питаться необходимо дробно, то есть небольшими порциями 5 раз в день, не допуская ни переедания, ни чувства голода, тщательно пережевывая еду и не отвлекаясь на посторонние дела (просмотр телевизора, чтение книги). Температура пищи обязательно должна быть теплой.
Готовить блюда следует на пару, допускается также варка и запекание под фольгой. Жареная пища исключается, так как значительно ухудшает работу желудка и вызывает сильное раздражение стенок органа. По этой же причине исключаются любые жирные блюда, острые, копченые, пряные, маринованные продукты. Не стоит есть сдобную выпечку, сырые овощи и фрукты. И, конечно же, лечебная диета подразумевает полный отказ от кофе, крепкого черного чая, газированных напитков и алкоголя.
Основные правила здорового питания страдающим диспепсией необходимо соблюдать постоянно, а при обострении расстройства рекомендуется придерживаться особо строгого режима приема пищи. Это позволит быстро избавиться от неприятных симптомов несварения и значительно улучшить самочувствие.
Народная терапия
Лечение диспепсии можно проводить не только при помощи медикаментозных средств, но и при помощи народных рецептов. Многие врачи разрешают сочетать народные методы терапии с применением аптечных препаратов при условии отсутствия противопоказаний.
Справиться с симптомами диспепсии помогут следующие рецепты:
- Залить 1 ст. л. семян сельдерея 500 мл кипятка, настоять 2 часа, процедить. Пить по 2 ст. л. 4 раза в сутки.
- Смешать 2 ст. л. сухих цветков календулы и 2 ст. л. ягод ежевики, добавить 1 л кипятка. Настоять, употреблять по 0,5 стакана перед каждым приемом пищи.
- Соединить в равных пропорциях семена тмина и майорана, взять 2 ст. л. смеси, залить 1 стаканом горячей воды. Оставить на 15 минут. Знахари советуют: пейте средство 2 раза в сутки по 100 мл.
Эти простые, но эффективные народные методы помогают устранить боль и дискомфорт в эпигастральной области, нормализовать пищеварительные процессы, избавиться от тошноты, изжоги и повышенного газообразования, однако перед началом лечения необходимо обязательно посоветоваться со специалистом о возможности применения лекарств нетрадиционной медицины при желудочном несварении.
Несварение желудка, лечение которого следует проводить после появления первых симптомов, может привести к серьезным патологиям и развитию заболеваний желудочно-кишечного тракта. Как правило, несвоевременное лечение болезни чревато развитием хронического гастрита и язвы желудка.

Симптоматика заболевания
Система пищеварения является системой, которая отвечает за получение организмом питательных веществ, микроэлементов и витаминов. Несварение желудка (диспепсия) может полностью нарушить пищеварение, доставив массу неприятных ощущений и дискомфорта.

- Боль, неприятные ощущения и дискомфорт в желудке после приема пищи.
- Быстрое насыщение после начала еды.
- Бурное урчание в животе.
- Недомогание, слабость, апатия.
- Тяжесть в желудке.
- Спазмы желудка и ощущение сильного вздутия (чаще всего в ночное время).
- Частая отрыжка.
- Наличие изжоги и чувство жжения в верхней части живота.
- Тошнота, иногда рвота.
- Внезапные запоры и диарея.
- Повышенное газообразование в кишечнике.
- Нерегулярный и учащенный стул, чаще всего темного цвета, с неприятным запахом.
- В запущенных стадиях интоксикация организма и сильная головная боль.
- Бессонница.
В большинстве случаев признаки диспепсии проявляются после быстрого перекуса, употребления жирной пищи, значительных физических нагрузок. Если симптомы замечены вовремя, то определение причин недуга можно ускорить. Это позволит назначить правильное и своевременное лечение, которое предотвратит развитие патологий и переход заболевания в хроническую форму.
Основные причины возникновения болезни
Несварение желудка может быть функциональным и органическим. Причины возникновения функционального несварения:

- Быстрый прием пищи. Плохо пережеванная пища затрудняет процесс выделения желудочного сока и усложняет пищеварение.
- Переедание. Из-за избытка пищи нарушается работа желудочно-кишечного тракта. Желудок не успевает переваривать большое количество пищи.
- Употребление газированных напитков, которое провоцирует вздутие живота и нарушение пищеварения.
- Прием жареной, жирной и острой пищи.
- Употребление крепкого кофе и чая. Кофеин способствует повышению уровня кислотности и более сильному раздражению слизистой желудка.
- Алкоголь также негативно влияет на слизистую оболочку желудка.
- Очень частое или очень редкое употребление пищи.
- Значительные физические нагрузки после приема пищи.
- Стрессы.
- Прием медикаментов и гормональных препаратов.
- Наличие в организме бактерий Helicobacter pylori.
К причинам органического несварения относят:
- Заболевания желудка и кишечника.
- Заболевания печени (холецистит).
- Повышенная кислотность в желудке, изжога.
- Желчнокаменная болезнь.
- Панкреатит.
- Злокачественные образования в области желудочно-кишечного тракта.
Органическая диспепсия характеризуется частыми спазмами и приступами боли. Обострения диспепсии чаще всего происходят поздней осенью или ранней весной.
Терапия и первая помощь при обнаружении заболевания
 При обнаружении первых признаков заболевания необходимо принять меры, которые должны быть направлены на устранение болевых ощущений, уменьшение газообразования, снижение интоксикации, остановку диареи и прочих расстройств. Перед приемом медицинских препаратов обязательно проконсультируйтесь с врачом.
При обнаружении первых признаков заболевания необходимо принять меры, которые должны быть направлены на устранение болевых ощущений, уменьшение газообразования, снижение интоксикации, остановку диареи и прочих расстройств. Перед приемом медицинских препаратов обязательно проконсультируйтесь с врачом.
Хорошим эффектом обладают следующие препараты:
Они быстро снимают интоксикацию, настраивают пищеварение, снижают вздутие живота. Эти препараты применяют при остром несварении.
Специалисты рекомендуют на время воздержаться от приема пищи. Можно употреблять легкий кисель и теплый чай. Не стоит заниматься самолечением. При усугублении симптомов немедленно обратитесь к специалисту. Врач назначит соответствующее лечение и препараты.
Лечение диспепсии направлено на облегчение и ускорение процессов пищеварения. Довольно часто болезнь возникает после длительного приема антибактериальных препаратов. Симптомы проявляются на фоне общего дисбактериоза, так как практически все антибиотики уничтожают микрофлору кишечника и желудка. Из наиболее эффективных средств можно назвать Линекс, Бифидумбактерин, Лактобактерин. Эти медикаменты содержат культуры живых бактерий, которые устойчивы к воздействию антибиотиков и других химических препаратов.
При более легких симптомах необходимо снизить нагрузку на желудочно-кишечный тракт.
Не стоит забывать, что лечить следует не только желудок, но и весь организм в целом. Например, особое внимание следует уделить психоэмоциональному состоянию больного. Необходимо максимально оградить пациента от стрессов, переживаний, психологических напряжений и негативных ситуаций. Диета при диспепсии исключает употребление в пищу:
- жирных и острых продуктов;
- копченостей;
- консервантов;
- кофе;
- холодных, горячих и газированных напитков;
- алкоголя;
- сдобы.
Использование прокинетиков способствует улучшению перистальтики кишечника, но лечиться этими препаратами следует под пристальным вниманием доктора. Это связано с тем, что прокинетики (Мотилиум) могут отрицательно повлиять на центральную нервную систему. Для улучшения пищеварения назначают ферментные препараты (Фестал, Креон, Мезим). Что касается народных средств лечения, то тут мнения людей разделяются. Одни являются сторонниками медикаментозного лечения, другие выступают за прием натуральных средств и травяных сборов.
Фитотерапия при расстройствах пищеварения
 Что касается лечения народными средствами, то здесь сразу напрашивается аксиома, что травы, сборы и настои способны дать желаемый эффект только при точном диагнозе и правильном лечении несварения желудка. Поставить такой диагноз и назначить то, что нужно, может только лечащий врач. Из наиболее известных рецептов народной медицины можно выделить следующие:
Что касается лечения народными средствами, то здесь сразу напрашивается аксиома, что травы, сборы и настои способны дать желаемый эффект только при точном диагнозе и правильном лечении несварения желудка. Поставить такой диагноз и назначить то, что нужно, может только лечащий врач. Из наиболее известных рецептов народной медицины можно выделить следующие:
- Тмин с майораном помогут настроить пищеварение после приема жирной пищи. Разотрите в ступке 1 чайную ложку тмина и 1 чайную ложку майорана. Залейте смесь 1 стаканом крутого кипятка и дайте постоять 15-20 минут. Принимайте настой 2 раза в день по полстакана.
- Мед, алоэ и красное вино нормализуют обмен веществ и ускорят пищеварение. Возьмите 0,6 кг меда, 0,37 кг алоэ и 0,7 л красного вина. Измельчите листья алоэ, смешайте с медом и вином. Принимайте смесь на протяжении 5-14 дней по 1 чайной ложке 3 раза в день. Употреблять средство нужно за 1-1,5 часа до начала еды.
- При болях в кишечнике поможет настой тысячелистника, листьев мяты, цвета ромашки и шалфея. Травы смешивают в равных пропорциях и заваривают 1-2 стаканами крутого кипятка. Смесь настаивают 30-40 минут в темном месте. Настой пьют по 0,5 стакана несколько раз в день.
- Фенхель отлично справляется с несварением желудка. Для приготовления отвара нужно взять 10-11 г плодов фенхеля и залить их 1 стаканом кипятка. Далее отвар подогревают на водяной бане в течение 20 минут, потом процеживают и охлаждают. Принимают средство небольшими порциями на протяжении всего дня.
- Для борьбы с отрыжкой можно использовать отвар груш и ячменя. Чтобы приготовить это средство, необходимо взять 100-110 г ячменя и 5 средних груш. Груши и ячмень варят 20-30 минут на небольшом огне. Потом отвар охлаждают и принимают при появлении первых признаков отрыжки.
- Настой девясила нормализует пищеварительные процессы, а также обеспечивает организм дополнительной энергией. Для приготовления настоя необходимо измельчить корень девясила. Далее возьмите 1 чайную ложку готовых корней и залейте 1 стаканом кипяченой воды. Вода должна быть комнатной температуры. Оставьте на 12 часов настаиваться в темном и прохладном месте. Принимают настой по 20-30 г за полчаса до еды.
Главное — не запускать болезнь, ведь несварение желудка, лечение которого и так доставляет уйму хлопот, может легко перерасти в хронические формы заболевания.
Болезни, связанные с системой пищеварения, возникают при игнорировании принципов правильного питания, нахождении в постоянном стрессе, употреблении алкоголя. Одной из распространенных проблем является диспепсия, или несварение желудка, встречающееся у большинства людей.
Причины несварения желудка
Причиной может стать ускоренное употребление еды – при быстром приеме пищи в желудок попадают не до конца пережеванные продукты, излишняя спешка мешает выработке достаточного количества желудочного сока. Желудок при этом работает в 2 раза быстрее и тратит большое количество энергии.
При глотании пищи большими кусками она попадает в кишечник недостаточно измельченной, ферменты поджелудочной железы не могут ее расщепить, а поскольку в непереваренной еде находится белок, то кроме нарушения работы желудка, начинаются и проблемы с кишечником в виде дисбактериоза.
Переедание заключается в поступлении в организм человека пищи в количестве большем, чем это требуется физиологически. Все это вызывает чувство дискомфорта в желудке, т.к. он должен усваивать некоторое количество еды за соответствующий промежуток времени, а лишнее количество вызывает сбои в работе желудочно-кишечного тракта, нарушая его нормальное функционирование. Переедание вредит не только желудку и его правильной работе, но и другим органам, таким как сердце, почки, печень, не говоря об испорченной фигуре и набранных лишних килограммах.
Что касается употребления вредной пищи, здесь все индивидуально: каждый организм не переносит различные продукты и специи. Но для профилактики несварения рекомендуется по возможности ограничить прием острой, жирной, жареной пищи.
Частое употребление газированных напитков – вред от них в большом количестве сахара, красителей, ароматизаторов, консервантов. В одной литровой бутылке содержится 20 ст.л. сахара. Углекислые газы, входящие в состав, провоцируют быстрое насыщение, повышение скопления газов, не проходящее в течение длительного времени.
Кофеин, алкоголь способствуют образованию повышенной кислотности. В кофе содержится и хлорогеновая составляющая, создающая в органе еще более кислую среду, раздражая слизистую стенок, что кроме диспепсического расстройства, вызывает приступы изжоги, застой пищи в желудке и болезненные ощущения.
Поэтому чтобы предотвратить плохое пищеварение, кофе запрещено употреблять на пустой желудок, особенно если после него ничего не съесть. Также эти напитки увеличивают выработку большого числа стрессовых гормональных веществ.
Нарушенный режим питания, частое употребление тяжелой еды, особенно в вечерние часы, провоцирует диспепсию, т.к. на работу желудка возлагается дополнительная нагрузка, а ночью он должен отдыхать. Физическая работа, если ее начинать сразу после еды, является провоцирующим фактором к образованию несварения.

- Прием некоторых лекарственных препаратов, особенно противовоспалительных.
- Недостаточное поступление растительной клетчатки в организм.
- Состояния постоянной психофизиологической нагрузки и стресса приводят к снижению иммунных сил организма и, как следствие, появлению патогенных микроорганизмов, приводящих к сбоям в работе желудочно-кишечного тракта.
- Заболевания желудка, такие как язвенная болезнь, гастрит, колит.
- Нехватка пепсиногена – фермента желудочного сока, он выполняет функцию расщепления белка. Если количество этого фермента недостаточное, возникает брожение и застойные явления в желудке.
- Кишечные инфекции.
- Увеличение выработки соляной кислоты, при этом возникает изжога и чувство тошноты.
- Недостаточное количество вырабатываемой слизи в желудке, как следствие, возникновение эрозий и язв.
Симптомы несварения желудка у взрослых
У взрослых людей несварение желудка симптомы провоцирует следующие:
- Болевые ощущения в области желудка и спазмы, дискомфорт.
- Быстрое наступление чувства насыщения при приеме малого количества пищи.
- Понижение аппетита – наблюдается быстрое уменьшение количества потребляемой еды, а иногда и полный отказ от нее в течение некоторого промежутка времени.
- Отрыжка, сильное вздутие в области живота, повышенное газообразование, изжога – все эти признаки могут появиться как во время еды, так и после нее.
- Появление тошноты, иногда доходящее до рвоты.
- Сухость кожных покровов, шелушение.
- Пониженная температура тела.
- Поносы или запоры.
- Общая слабость со снижением работоспособности.
- Налет на языке белого цвета, он свидетельствует о частоте проявлений несварения.
- Преждевременное старение кожи – при частых приступах можно заметить появление преждевременных морщин.
- Уменьшение количества эритроцитов, падение уровня гемоглобина в крови.
- Повышенное потоотделение. Данный симптом сопровождается низкой температурой конечностей.

Разновидности диспепсии
Выделяют 2 группы диспепсического расстройства – функциональная и органическая:
- Функциональная диспепсия – ее появлению способствуют функциональные нарушения, какие-либо поражения органов желудочно-кишечного тракта отсутствуют.
- Органическая диспепсия – связана с органической патологией, наблюдаются структурные поражения органов желудочно-кишечного тракта. Симптомы, которые проявляются при органической форме диспепсии, более выражены, и не проходят в течение длительного периода.
Виды диспепсии в зависимости от причины ее возникновения:
- Алиментарная диспепсия – бывает бродильной, гнилостной, жировой (употребление в пищу жиров в большом количестве).
- Диспепсия, связанная с недостаточным выделением необходимых пищеварительных ферментов, которые переваривают пищу в желудке, толстом и тонком кишечнике: гастрогенная, панкреатогенная, энтерогенная, гепатогенная.
- Диспепсия желудка, которая связана с нарушением всасывания в кишечнике, когда не происходит нормального усвоения питательных компонентов.
- Инфекционная – при развитии различных кишечных инфекций.
- Интоксикационный вид – развивается в результате интоксикации при гриппе, хирургических патологиях, гнойных процессах.
Диагностика
Желудочная диспепсия имеет достаточно выраженные клинические проявления и симптоматику, но для постановки диагноза необходимо провести обследования. Сбор анамнеза пациента позволяет выяснить, как давно появилась болезнь, насколько интенсивные симптомы ее проявления, в какое время суток беспокоят.
Гастроэнтеролог назначает общий и биохимический анализы крови, что позволяет диагностировать нарушения функций органов системы пищеварения и признаки течения в них воспалительного процесса. Анализ кала на присутствие следов крови в биоматериале показывает наличие язвы желудка или двенадцатиперстной кишки, но не диспепсии.
Общий анализ кала выявляет остатки пищи, которая не переварилась, количество пищевых волокон и жира. Эзофагогастродуоденоскопия оценивает состояние слизистой оболочки пищевода, желудка, при этом делают биопсию.
Также могут назначить:
- Ультразвуковое исследование органов ЖКТ.
- Колоноскопию – обследование с помощью эндоскопа толстого кишечника.
- Компьютерную томографию – определяет скрытое повреждение желудка и пищевода.

Лечение диспепсии желудка
Диспепсия исчезает, когда устранится основная причина заболевания. Чтобы облегчить состояние, рекомендуют следующее:
- не употреблять пищу сразу после физической нагрузки;
- не есть позднее 4 часов до сна;
- аккуратно и медленно пережевывать пищу;
- ограничить употребление острых блюд, газированных напитков, сладостей, кофе, алкоголя;
- употреблять в качестве питья настои лечебных трав;
- избавиться от стрессов.
Таблетки
При медикаментозном лечении расстройства пищеварения применяются средства, понижающие кислотность желудка:
- Блокаторы протонной помпы, к ним относятся Омепразол, Пантопразол, Лансопразол.
- Антациды – Маалокс, Альмагель.
- Блокаторы гистаминовых рецепторов – Фамотидин, Ранитидин.
Корректоры перистальтики желудка:
- Прокинетики – Метоклопрамид, Домперидон, Цизаприд.
- Препараты от повышенного образования газов в кишечнике – Эспумизан.
- Антидиарейные препараты.
- Антибиотики.
Народные средства от несварения желудка
Для решения этой проблемы или облегчения состояния применяются средства народной медицины:
- Ячменный отвар – 30 г семян настоять в 200 г кипяченой воды в течение 2 часов. Потом томить на слабом огне 15 минут, полученный отвар принимать 5 раз в день по 1 ст.л.
- Полезный настой можно сделать из смеси семян тмина, аниса и укропа, которые приобретаются в аптеке. По 1 ч.л. семян настоять в течение 10 минут в кипятке. Готовое средство пить весь день небольшими глотками.
- Масло мяты перечной, имбирь, ромашковый чай или ромашковый настой, горячая вода с 1 ч.л. яблочного уксуса помогают при наличии спазмов, обладают антисептическим и противовоспалительным действиями.

Правильное питание
Вне зависимости от вида диспепсии, больным следует придерживаться специального рациона. Необходимо наладить систему питания: режим и время приема еды, правильное меню, ограничить использование некоторых продуктов. Рекомендуется делить весь объем дневной пищи на 5 раз для обеспечения нормального метаболизма и правильной работы пищеварительной системы. Основными приемами пищи должны быть завтрак, обед и ужин. Диета должна быть направлена на уменьшение газированных напитков, сладостей, большого количества жирной пищи.
Несварение у беременных женщин
Частое явление, возникающее при беременности, является не отдельной патологией, а комплексом симптомов физиологического или патологического происхождения, может возникнуть на разных сроках, в том числе и в первые месяцы. Такие расстройства – наиболее частые признаки токсикоза. Клинически не отличается от проявления данного состояния у других пациентов. Лечение заключается в соблюдении правильных принципов и режима питания, отказе от вредных продуктов. Такое состояние проходит после рождения ребенка.
Диспепсия желудка у детей
Диспепсию, протекающую в неосложненной форме, можно вылечить в амбулаторных условиях. Основным в лечебном процессе простого несварения желудка будет отмена продуктов, провоцирующих это нарушение, также необходимо придерживаться режима приема пищи и соблюдать диету, которая подходит по возрасту ребенка.
В некоторых случаях назначаются ферментные препараты, сорбенты для очистки организма от токсических веществ, если наблюдается болевой синдром, принимаются препараты, направленные на снятие спазма гладкой мускулатуры.
В 80% случаев в основе несварения присутствует сбой в моторной функции желудка, по этой причине назначается группа прокинетиков. Если присоединяется повышение процесса газообразования, вводится трубка, которая отводит лишние газы. При нарушении соотношения кишечной флоры назначаются средства с живыми лактобактериями.

Осложнения и последствия
Диспепсия вызывает неприятные для больного симптомы, а иногда клинические проявления провоцируют заболевания:
- Запор, не проходящий долгое время, может способствовать возникновению геморроя или его обострению, могут появиться анальные трещины.
- В случае учащения поноса процесс всасывания питательных компонентов замедляется, больной при этом худеет, из организма уходят питательные микроэлементы, и наступает обезвоживание.
Длительная рвота тоже приводит к потере большого числа электролитов, вследствие чего возникают сбои в работе организма в виде нарушений сердечного ритма, судорожных синдромов, дисфункций сердца и почек.
shokomania.ru
Симптомы и причины несварения желудка
«Несварение желудка» — это комплекс симптомов в виде тяжести и дискомфорта в области живота и кишечника. Неприятные ощущения нередко связывают с перееданием, хотя несварение может возникнуть и по другим причинам, например, из-за стресса.
Проблемы с пищеварением – один из наиболее распространённых видов функциональных расстройств.
Симптомы несварения желудка
Основные симптомы «несварения желудка»:
- чувство дискомфорта, боль в верхней части живота;
- изжога, появление отрыжки после еды;
- чувство переполнения желудка, метеоризм;
- тошнота, потеря аппетита.
У детей симптомы «несварения желудка» проявляются схожим образом, только к основным признакам могут добавиться еще и второстепенные, например:
- физическая слабость;
- раздражительность;
- нарушения сна;
- головные боли;
- страх перед полноценным приемом пищи, обусловленный тем, что каждый раз после еды возникают боли в животе.
«Несварение желудка» может возникать однократно, например, на фоне переедания, или появляться регулярно.
Причины «несварения желудка»
Среди наиболее распространенных причин «несварения желудка»:
- переедание: употребление большого количества еды за один прием приводит к появлению тяжести, боли и вздутия живота;
- низкое содержание в рационе растительной клетчатки;
- спешка во время приема пищи: плохо пережеванная пища недостаточно размачивается слюной, а крупные кусочки еды, попадая в желудок, затрудняют пищеварение;
- постоянные стрессы и психоэмоциональные перегрузки, которые могут запускать патологические процессы во внутренних органах и системах и снижать иммунитет;
- наличие хронических или язвенных заболеваний желудочно-кишечного тракта: панкреатита, холецистита, язвенной болезни желудка или двенадцатиперстной кишки. Особое место в списке болезней занимает хронический гастрит – одно из самых распространенных заболеваний в гастроэнтерологии. По статистике хронический гастрит занимает 85% среди общей массы всех диагностируемых заболеваний желудка3.
Иногда сбои в работе пищеварения могут спровоцировать даже такие факторы, как смена климата. Резкие перемены в окружающей обстановке, употребление новых непривычных блюд — частая причина неприятных ощущений несварения.
Лечение «несварения желудка»
Схема лечения «несварения желудка», в первую очередь, зависит от основных причин синдрома.
Важным этапом лечения является диета. Из рациона питания необходимо исключить те продукты, которые ухудшают пищеварение и раздражают слизистую кишечника. К ним относятся:

- жареная пища;
- острая пища;
- сладкие газированные напитки;
- приправы и соусы;
- крепкий кофе;
- жирное мясо;
- полуфабрикаты.
Пищу рекомендуется тщательно пережевывать. Откажитесь от привычки обедать на скорую руку, есть перед ноутбуком или телевизором. Не допускайте длительных перерывов между едой: возросший аппетит грозит обернуться перееданием. Питание должно быть дробным, до 5-6 приемов пищи, включая перекусы.
Любая форма расстройства пищеварения, возникающего вследствие недостаточного выделения пищеварительных ферментов или нерационального питания, требует полного отказа от спиртного. Алкогольные напитки в буквальном смысле обжигают стенки желудка, усиливая воспаление. Отрицательно влияет на слизистую курение, как активное, так и пассивное.
Чтобы избежать появления симптомов несварения, не нужно запивать еду и есть десерты и фрукты сразу после основного приема пищи. Быстрый переход от основного блюда к сладкому может усилить процессы брожения.
Облегчить неприятные симптомы несварения желудка поможет легкий самомассаж, физическая активность, например,несколько приседаний или прогулка на свежем воздухе. Также вы можете помочь организму справиться с тяжестью после еды, дискомфортом в животе и вздутием, приняв ферментные препараты, например, Креон®.
Препарат Креон® от «несварения желудка»
Креон® — ферментный препарат, разработанный специально для поддержания пищеварения. Препарат выпускается в форме капсул, содержащих действующее вещество (панкреатин) в виде сотни маленьких частиц. Эти частицы получили название минимикросфер и по размеру не превышают 2 мм, который зафиксирован как рекомендованный в мировых и российских научных работах1,2.
В отличие от таблетированных препаратов минимикросферы Креон® равномерно перемешиваются с пищей в желудке и охватывают ее максимальный объем2. Это важно, поскольку ферментный препарат работает только в контакте с едой: чем больше пищи охватил своими частицами, тем больше помогает переваривать. Таблетированные препараты нельзя делить, поскольку это может нарушить защитную оболочку, и действующее вещество попросту погибнет в желудке. Капсулы Креон® удобны в применении: при необходимости их можно вскрывать и смешивать минимикросферы с пищей или соком3. Так можно индивидуально подбирать дозу, что особенно важно для маленьких детей, которым Креон® разрешен с рождения3.
Подробнее о препарате Креон® и правилах его приема можно узнать здесь.
1. Ивашкин В.Т., Маев И.В., Охлобыстин А.В. с соавт. Рекомендации Российского гастроэнтерологической ассоциации по диагностике и лечению ЭНПЖ. РЭГГК, 2018; 28(2): 72-100.
2. Lohr Johannes-Matthias, et. al. Properties of different pancreatin preparations used in pancreatic exocrine insufficiency. Eur J Gastroenterol Hepatol.2009;21(9):1024-31.
3. Инструкция по медицинскому применению препарата Креон® 10000, капсулы кишечнорастворимые, от 11.05.2018.
4. Губергриц, Н. Возможности лабораторной диагностики заболеваний поджелудочной железы / Н.Б. Губергриц // Экспериментальная и клиническая гастроэнтерология – 2008 г. – №7 – С.93-101.
5. Маев И.В., Кучерявый Ю.А. Болезни поджелудочной железы: практическое руководство. – М.: ГЭОТАР – Медиа, 2009. – 736.
kreon.ru
