Энтеробактерии
Назад к списку30.05.2012
Загрузка…- Характеристика
- Заболевания
- Симптомы
- Лечение
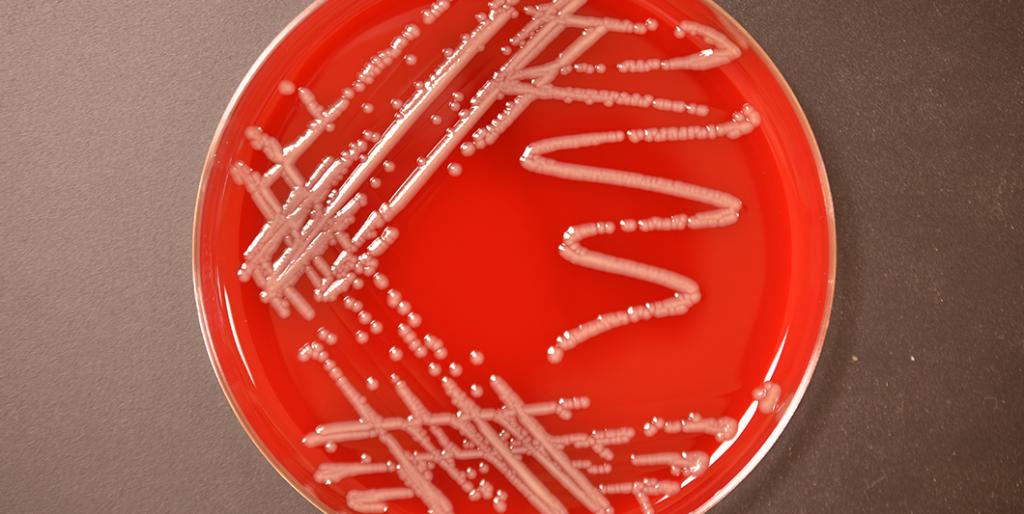
Энтеробактерии (лат. enterobacteriaceae) — семейство грамотрицательных (как и другие протеобактерии) палочкообразные (бациллы), споронеобразующие бактерии, длиной 1-5 мкм, со жгутиками для передвижения. Эти бактерии — факультативные анаэробы, расщепляют углеводы с образованием муравьиной кислоты и других конечных продуктов формиатного брожения. Некоторые из них могут разлагать лактозу.
Множество представителей семейства являются частью микрофлоры кишечника человека и животных
Другая часть этих бактерий обнаруживается в воде и почве или паразитирует на различных растениях и животных. Хорошо изучена кишечная палочка — модельный организм, используемый в молекулярной биологии и генетике, в связи с изученностью её генетики и биохимии.
Энтеробактерии в воде и почве месяцами остаются жизнеспособными, но за несколько минут гибнут от дезинфектантов и при очень высоких температурах через 1 час.
Эти бактерии вырабатывают сахаролитические, протеолитические и др. ферменты, определение которых имеет таксонометрическое значение. Образуют индол, а глюкозу, лактозу, маннит ферментируют до кислоты и газа.
Факторами патогенности являются:
- эндотоксин, который освобождается после разрушения микробных клеток и адгезины,
- цитотоксин,
- экзотоксин.
Бактерии могут проникать в макрофаги и размножаться в них. Патологический процесс усугубляется на фоне снижения активности фагоцитоза, падения барьерной функции тканей. Снижение в кишечнике полезной нормофлоры и нарушение колонизационной и защитной функции может приводить к проникновению в лимфу и кровь. Коли-бактериозы возникают при снижении количества полезной микрофлоры кишечника и иммунитета. После перенесённого заболевания невосприимчивость не формируется.
Какие заболевания вызывают энтеробактерии?
энтреробактерии e.coliЭнтеробактерии — представители родов citrobacier, ewardsiella, enterobacter, escherichia, hafnia, klebsiella, proteus, providencia, salmonella, serratia, yersinia вызывают инфекции мочеполовой системы (в том числе циститы, пиелонефриты, цервициты и т.п.). До 80% бактерий, обнаруживаемых в моче — энтеробактерии.
Энтеробактерии становятся причиной различных заболеваний человека. Условно – патогенные бактерии вызывают гнойно-воспалительные процессы различной локализации: как эндогенные процессы — развиваются инфекции мочевыводящих путей (уретрит, цистит, пиелонефрит), половой системы (вагинит, трихомиоз, цервицит), дыхательных путей (пневмония), желудочно-кишечного тракта (холециститы, сальмонеллез, дизентерия, чума) и другие, так называемые коли-бактериозы, а как экзогенные – нагноение ран. Разные формы ОКЗ – острых кишечных заболеваний обусловлены патогенным действием различных энтеробактерий и чем агрессивнее токсины бактерий, тем тяжелее состояние, особенно у маленьких детей.
Escherichia coli – кишечная палочка в норме определяется в желудочно-кишечном тракте и синтезирует секреторные иммуноглобулины и колицины. Они тормозят рост некоторых патогенных энтеробактерий и препятствуют проникновению их в слизистую оболочку стенки кишечника. E. сoli участвует синтезе витамина К (свертываемость). Некоторые патогенные штаммы кишечной палочки могут поражать слизистую кишечника, что проявляется кровавым водянистым поносом или диареей путешественников.
У детей диарея, вызываемая патогенной энтерогеморрагической кишечной палочкой, может осложняться гемолитико-уремическим синдромом и почечной недостаточностью. Эта бактерия может поражать кровь, желчный пузырь, легкие, мочевыводящие пути и кожу.
Инфекции, обусловленные клебсиеллами (Klebsiella), энтеробактериями (Enterobacteriaceae) и серрациями (Serratia), обычно встречаются в больницах, чаще при снижении способности бороться против инфекций. Эти бактерии также часто поражают мочевыводящие, половые органы. Пневмония, вызванная клебсиеллами, наиболее распространена у больных сахарным диабетом и у злоупотребляющих алкоголем и имеет часто тяжелое течение.
Симптоматика инфекций, вызываемых энтеробактериями.
Симптомы инфекционного заболевания могут быть различны, в зависимости от места развития воспалительного процесса, однако все больные жалуются на общую слабость, повышение температуры, проявления интоксикации и боли в месте заболевшего органа
. Для определения патогенных энтеробактерий обязательно нужно сдать анализы – кровь, мочу, мокроту, мазки или кал, в зависимости от локализации воспалительного процесса, пройти до обследование, для выявления функциональных нарушений.Важно соблюдать правила личной гигиены, следить за качеством, чистотой овощей-фруктов, питаться, учитывая индивидуальные особенности, избегать контакта с инфекционными больными и поддерживать свой иммунитет в норме.
Как быстро восстановиться после инфекции?
Восстановление и сохранение достаточного количества полезной нормофлоры кишечника – лакто- и бифидобактерий, способствует защите слизистой кишечника от проникновения патогенных бактерий и их токсинов в кровь и лимфу, выведению токсинов, созданию среды, в которой патогенные микроорганизмы не могут продолжать свою жизнедеятельность и выводятся из организма человека. Важно, что продукты жизнедеятельности полезных бактерий помогают иммунитету сохранять активность в борьбе с вредными бактериями.
Синбиотический биокомплекс Нормофлорины – содержащий живые активные лакто- и бифидобактерии и их метаболиты с противовоспалительным, антисептическим, иммуногенным и питательным действием на слизистые за многие годы зарекомендовал себя, как активный помощник и борец против патогенных бактерий для малышей и взрослых, беременных и больных с различными заболеваниями. Достаточно быстро при употреблении Нормофлоринов снимается интоксикация и восстанавливается функция кишечника, общее самочувствие.
Рекомендуется: как можно раньше начать принимать Нормофлорины в возрастных дозировках – Л – за 10-15 мин до еды утром (+ обед при запорах), Д – обед или вечер за 20 мин до еды, Б – на ночь или в микроклизме. Длительность приема 3-4 недели, до полного восстановления функции кишечника и улучшения общего самочувствия. Желательно 10-14 дней натощак принимать сорбенты – для выведения токсинов – зостерин или пекто, они уменьшают гнилостные, бродильные процессы, повышенное газообразование, улучшают работу кишечника.
Важно закрепить эффект восстановления микрофлоры, улучшить работу поджелудочной железы, печени, кишечника, иммунитет – для этого хорошо далее в течение месяца использовать функциональное питание – Гармония жизни. В её составе также содержатся живые полезные лакто- и бифидобактерии, их метаболиты и пектин. Вкусно, полезно и эффективно!
Назад к спискуnormoflorin.ru
Условно патогенные энтеробактерии — Древние жители планеты, общая информация об условно-патогенной флоре (УПФ) , как “читать” анализ на дисбактериоз?
[contact-form-7 404 «Not Found»]
Древние жители планеты
Бактерии появились на нашей планете более трех с половиной миллиардов лет назад. Они пережили два ледниковых периода в истории планеты и продолжают успешно эволюционировать и сегодня. Классификация насчитывает более миллиона видов бактерий, обитающих практически везде. Их делят на множество различных групп, но самые интересные для нас энтеробактерии. Что это такое, легко пояснить – это наши соседи, которые делят с нами наше тело и пищу.
Семейство энтеробактер
Представители огромного семейства Enterobakteriaceae проживают как во внешней среде, так и в организме животных и человека. В контексте данной статьи рассмотрим род энтеробактер (патогенных энтеробактерий и условно-патогенных), включающий 15 видов бактерий. Эти живые существа относятся к факультативным анаэробам (могут обходиться без кислорода) и считаются колиморфными (средой для энтеробактерий служат нижние отделы желудочно-кишечного тракта всех теплокровных животных и человека).
Особенности строения и жизнедеятельности
По внешнему виду это палочки со жгутиками, которые служат для передвижения бактерии. Эти протеобактерии не образуют спор и размножаются простым делением. В почве и водной среде они многие месяцы способны оставаться жизнеспособными. От дезинфектантов они погибают в течение нескольких минут, а при высоких температурах – в течение часа. Условно-патогенные энтеробактерии являются естественными обитателями кишечника животных. Они играют важную роль в формиатном брожении продуктов питания. Но среди них есть патогенные и условно-патогенные для человека представители. Все они являются грамотрицательными энтеробактериями. Что это такое, будет рассказано далее.
Общая информация об условно-патогенной флоре (УПФ)
К условно-патогенной флоре относятся лактозонегативные энтеробактерии, клостридии, различные кокки и др. Суть этих микробов отражена в названии группы: «условно-патогенные». В норме они не вызывают нарушений. Многие из них даже могут быть в определенной степени полезны организму. Но при превышении нормы и/или неэффективности иммунной защиты они могут стать причиной серьезных заболеваний. Конкурируя с полезными бактериями, условно-патогенная флора может войти в состав микробной пленки кишечника и стать причиной функциональных нарушений, воспалительных и аллергических заболеваний.
Возможно, попадание условно-патогенной флоры через кишечную стенку в кровь и распространение ее по организму (транслокация), что особенно опасно для детей раннего возраста и лиц с выраженными иммунодефицитами, у которых эти микроорганизмы могут вызвать различные заболевания, в том числе, опасные для жизни.
Кроме облигатно-патогенных энтеробактерий, острые кишечные инфекции (ОКИ) могут быть вызваны другими представителями семейства Enterobacteriaceae. В международном лексиконе их обычно называют оппортунистами. В СССР получил распространение термин «условно-патогенные микроорганизмы». Известны также клостридиозные ОКИ. Кишечные инфекции, вызываемые условно-патогенными энтеробактериями (УПЭ), не имеют столь широкого распространения, как обусловленные патогенными энтеробактериями. В основном они диагностируются и регистрируются при пищевых вспышках и как внутрибольничные инфекции.
Определенное представление о частоте распространения рассматриваемых инфекций было получено в результате специально выполненных в 1984-1985 гг. по заданию Министерства здравоохранения России исследований, при которых больные обследовались на широкий спектр бактериальных и некоторых вирусных кишечных инфекций. Среди этиологически расшифрованных острых кишечных инфекций у детей инфекции, вызванные условно-патогенными энтеробактериями, составили всего 4,1%, при этом в большинстве случаев они были обусловлены клебсиеллами. Это более чем в 6 раз ниже показателей удельного веса кишечных эшерихиозов и шигеллезов.
В качестве другого источника информации о заболеваемости острыми кишечными инфекциями, вызываемыми условно-патогенными энтеробактериями, можно привести материалы анализа вспышек этой этиологии, зарегистрированных в СССР в 1985-1987 гг. В этот период в стране возникло 23 вспышки ОКИ, возбудителями которых послужили клебсиеллы, протеи, энтеробактсры или цитробактеры; во время них заболело 971 человек. Одновременно зарегистировано 13 вспышек с 684 заболевшими, при которых условно-патогенные энтеробактерии явились этиологической причиной в ассоциации с другими микроорганизмами. Удельный вес вспышечной заболеваемости ОКИ, вызванных УПЭ, был значительно ниже вызванной шигеллами или сальмонеллами. Так, в 1986 г. в СССР из общего числа вспышек ОКИ (154), вызванных любыми представителями семейства Enterobacteriaceae, вспышки шигеллсзной этиологии составили 58,7%, сальмонеллезной-23,8%, а вызванные условно-патогенными энтеробактериями — только 10,4%, т. е. почти в 6 и 2,5 раза меньше соответственно.
Клостридиозные ОКИ в СССР и за рубежом чаще регистрируются в виде пищевых заболеваний. В США в 1979 г. из общего числа пищевых вспышек с установленной этиологией вспышки, обусловленные только одним видом клостридий, составили 18,7% и в 1982 г.– 15,7%, а в Великобритании в период 1970-1979 гг. их удельный вес был еще выше, т.е. 39,4%. В США клостридий занимают третье место (после сальмонелл и золотистого стафилококка) в ряду ведущих возбудителей пищевых ОКИ.
Условно-патогенные энтеробактерии являются также естественными обитателями кишечника многих животных, в том числе сельскохозяйственных.
Попадая с испражнениями в окружающую среду, условно-патогенные энтеробактерии могут длительно сохраняться в ней и при благоприятных условиях размножаться, ведя сапрофитический образ жизни. Таким образом, способность паразитировать в организме человека не является единственным условием их существования.
Условно-патогенные энтеробактерии широко распространены в природе; доказано их постоянное пребывание в воде открытых водоемов, особенно протеев, энтеробактерий и клебсиелл. Последние более других распространены в растительном мире, их выделяли из клубней картофеля, листьев салата и других растений, из цветов, зерен, семян, опилок древесины, а также из почвы и сточных вод. Обширность экологической сферы клебсиелл связана со значительной устойчивостью их капсульных форм, способных выдерживать различные биологические и физико-химические воздействия, включая воздействия дезинфектантов и высоких температур. Это обусловливает нередкую обсемененность клебсиеллами бытовых предметов, пищевых продуктов, а также объектов внутрибольничной среды.
Как “читать” анализ на дисбактериоз?
В бланке каждого анализа на дисбактериоз имеются показатели микрофлоры, которые мы расшифруем.
Патогенные энтеробактерии
Обычно этот показатель в бланке анализа идет первым. К этой группе микроорганизмов относятся такие бактерии, которые вызывают острую кишечную инфекцию (сальмонеллы, шигеллы – возбудители дизентерии, возбудители брюшного тифа). Выявление этих микроорганизмов является уже не показателем дисбактериоза, а показателем серьезного инфекционного заболевания кишечника.
Бифидобактерии
Это основные представители нормальной кишечной микрофлоры, количество которых в кишечнике должно быть 95 — 99%. Бифидобактерии выполняют важную работу по расщеплению, перевариванию и всасыванию различных компонентов пищи, например, углеводов; они сами синтезируют витамины, а также способствуют усвоению их из пищи; при участии бифидобактерий происходит всасывание в кишечнике железа, кальция и других важных микроэлементов; бифидобактерии стимулируют моторику кишечной стенки и способствуют нормальному опорожнению кишечника; бифидобактерии нейтрализуют разлчные токсические вещества, попадающие в кишечник извне или образовавшиеся в результате жизнедеятельности гнилостных микроорганизмов. В бланке анализа указывается титр бифидобактерий, который должен быть не меньше 107 — 109. Существенное снижение количества бифидобактерий – всегда признак выраженного дисбактериоза.
Лактобактерии (лактобациллы, молочнокислые микробы, молочнокислые стрептококки)
Второй по представительству (5% в совокупности микроорганизмов кишечника) и по значимости представитель нормальной флоры. Лактобактерии или молочнокислые микробы, как показывает их название, вырабатывают молочную кислоту – важнейший компонент для нормальной работы кишечника. Лактобактерии обеспечивают противоаллергическую защиту, способствуют нормальному опорожнению кишечника, вырабатывают высокоактивную лактазу – фермент, расщепляющий молочный сахар (лактозу). В анализе их количество должно быть не меньше 106— 107. Дефицит лактобактерий может привести к развитию аллергических заболеваний, запорам, лактазной недостаточности.
Кишечная палочка с нормальной ферментативной активностью (эшерихии)
Третий представитель нормальной флоры. Количество кишечной палочки среди других бактерий не превышает 1%, но роль ее очень важна, поскольку этот микроб: во-первых, является главным конкурентом условно-патогенной флоры, препятствуя заселению чужеродными микробами кишечной стенки; во-вторых, кишечная палочка забирает из просвета кишечника кислород, который является ядом для бифидобактерий и лактобактерий, таким образом, создаются комфортные условия для основных бактерий кишечной флоры. Следует отметить, что до 6 – 8 месяцев, роль кишечной палочки невелика, а количество ее может колебаться от 100 млн/г до 2 — 3 млрд/г. Ближе к году и в более старшем возрасте общее количество кишечной палочки должно составлять не менее 300 – 400 млн/г (107 – 108). Снижение общего количества кишечной палочки может быть признаком присутствия в кишечнике небактериальных паразитов (глистов, простейших, которые также нуждаются в кислороде, обделяя им кишечную палочку).
Следует отметить, что бактерии нормальной кишечной флоры живут, прикрепляясь к кишечной стенке и образуя пленку, покрывающую кишечник изнутри. Через эту пленку происходит все всасывание в кишечнике. Бактерии нормальной кишечной микрофлоры обеспечивают по совокупности 50 – 80% всего пищеварения, а также выполняют защитные (в том числе противоаллергические) функции, нейтрализуют действие чужеродных и гнилостных бактерий, способствуют опорожнению кишечника, обеспечивают адаптацию к питанию и к внешним воздействиям.
Кишечная палочка со сниженной ферментативной активностью
Это неполноценная кишечная палочка, которая не представляет никакого вреда, но при этом не выполняет своих полезных функций. Присутствие данного показателя в анализе является признаком начинающегося дисбактериоза, а также как и снижение общего количества кишечной палочки может быть косвенным признаком присутствия в кишечнике глистов или простейших.
В некоторых анализах описываются бактероиды, роль которых неясна, но известно, что это – не вредные бактерии, обычно их количество не имеет практического значения.
Все остальные показатели микрофлоры являются условно-патогенной флорой. В самом термине “условно-патогенный” обозначена суть данных микробов. Они становятся патогенными (нарушающими нормальные функции кишечника) при определенных условиях: повышение их абсолютного количества или процентного соотношения к нормальной флоре, при неэффективности защитных механизмов или снижении функции иммунной системы.
Условно-патогенная флора – это лактозонегативные энтеробактерии (клебсиелла, протей, цитробактеры, энтеробактеры, гафнии, серрации), гемолизирующая кишечная палочка и различные кокки (энтерококки, эпидермальные или сапрофитные стафилококки, золотистый стафилококк). Кроме того, к условно-патогенным относятся клостридии, которые высеваются не во всех лабораториях.
Условно-патогенная флора внедряется, конкурируя с полезными бактериями, в микрбную пленку кишечника, заселяет кишечную стенку и вызывает нарушения работы всего желудочно-кишечного тракта. Дисбактериоз кишечника с повышенным содержанием условно-патогенной флоры может сопровождаться аллергическими кожными реакциями, нарушениями стула (запоры, поносы, зелень и слизь в кале), болями в животе, вздутиями живота, срыгиваниями, рвотами. При этом обычно температура тела не повышается.
Кокковые формы в общей сумме микробов
Самыми безобидными представителями условно-патогенной флоры являются энтерококки. Они наиболее часто встречаются в кишечнике у здоровых людей, их количество до 25% не представляет угрозы здоровью. Если количество превышает 25% (более 107), это чаще всего связано со снижением нормальной флоры. В редких случаях повышение количества энтерококков является главной причиной дисфункции, связанной с дисбактериозом.
Эпидермальный (или сапрофитный) стафилококк (S. epidermidis, S. saprophyticus)
Эти виды стафилококков могут вызывать нарушения, но их количество до 25% является допустимым.Даже среди относительно безобидных кокков, названных выше, могут встречаться более патогенные, что и обозначается в этой позиции. Если общее количество кокков составляет, например, 16%, а процент гемолизирующих кокков — 50%, это значит, что половина из 16% — более вредоносные кокки, а их процент по отношению к нормальной флоре составляет 8%.
Золотистый стафилококк (S. aureus)
Один из самых неприятных (наряду с гемолизирующей кишечной палочкой, протеем и клебсиеллой) представителей условно-патогенной флоры. Даже небольшие его количества могут вызвать выраженные клинические проявления, особенно у детей первых месяцев жизни. Поэтому обычно в нормах, приведенных в бланке анализа, указывается, что его быть не должно (на самом деле допустимы количества, не превышающие 103).
Патогенность золотистого стафилококка напрямую зависит от состояния нормальной флоры: чем больше бифидобактерий, лактобактерий и нормальной кишечной палочки, тем меньше вреда от стафилококка. Присутствие его в кишечнике может приводить к аллергическим реакциям, гнойничковым кожным высыпаниям, дисфункции кишечника. Стафилококки являются распространенными микробами окружающей среды, в частности, они в больших количествах живут на коже и слизистых оболочках верхних дыхательных путей.
Ребенку они могут попадать через грудное молоко. Наиболее подвержены заражению стафилококками ослабленные дети (проблемная беременность, недоношенность, кесарево сечение, искусственное вскармливание, применение антибиотиков – факторы риска ослабления функций иммунной системы). Важно понимать, что стафилококки как и другие условно-патогенные бактерии проявляют себя при определенных условиях, главным из которых является ослабление иммунитета, поэтому важным при лечении дисбактериоза, ассоциированного со стафилококком, является проведение иммунокоригирующей терапии.
Гемолизирующая кишечная палочка
Является представителем лактозонегативных энтеробактерий, но выделяется отдельно в связи с распространенностью и значимостью. В норме должна отсутствовать. К данному микробу применимо практически все, сказанное про золотистый стафилококк. То есть, она может вызывать аллергические и кишечные проблемы, очень распространена в окружающей среде (правда, практически никогда не встречается в грудном молоке), вызывает проблемы у ослабленных детей, требует иммунокоррекции.
Следует отметить, что термин “гемолизирующая” не означает, что имеется какое-то влияние на кровь. Условно-патогенная флора при дисбактериозе не должна преодолевать кишечную стенку и попадать в кровь. Это возможно только при крайне выраженных формах дисбактериоза у детей с выраженными иммунодефицитами, как правило, представляющих угрозу для жизни. К счастью, такие состояния встречаются нечасто.
Лактозонегативные энтеробактерии
Большая группа условно-патогенных бактерий большей или меньшей степени патогенности. Их количество не должно превышать 5% (или в титрах: 103 — 106— умеренное повышение, более 106 — существенное повышение). Наиболее неприятными бактериями из этой группы являются протеи (чаще всего с ними связаны запоры) и клебсиеллы (являются прямыми антагонистами (конкурентами) лактобактерий, что приводит к развитию аллергии и запоров, а также к проявлениям лактазной недостаточности).
Грибы рода Candida
Допустимо присутствие до 104. Повышение этого параметра может быть после применения антибиотиков. Если количество грибов повышено, а количество нормальной кишечной флоры резко снижено, при этом отмечается кандидоз (молочница) видимых слизистых оболочек (ротовая полость, половые органы) — это проявления системного кандидоза, то есть имеется инфицирование грибами кишечника. Если же количество грибов в анализе на дисбактериоз увеличено, но нет снижения нормальной кишечной флоры, это свидетельствует о том, что грибы живут на коже вокруг заднего прохода, а не в кишечнике, в этом случае достаточно наружной терапии с использованием противогрибковых мазей или кремов.
Клостридии
Из-за технических сложностей и небольшого практического значения определяются не во всех лабораториях. Допустимое количество до 107. Проявляют патогенность обычно в комплексе с другой условно-патогенной флорой, редко изолированно вызывают проблемы (чаще всего — разжижение стула, понос). Их количество зависит от функции местного иммунитета кишечника.
Прочие микроорганизмы
В данном параметре описываются редко встречающиеся виды бактерий, самым опасным из которых является синегнойная палочка (Pseudomonas aerugenosa). Чаще всего, микроорганизмы, описанные в этой позиции анализа не имеют практического значения.
Как быстро восстановиться после инфекции?
Схему лечения при отравлении составляет врач индивидуально для каждого пациента.
Чтобы быстрее восстановиться после кишечной инфекции, обычно применяют:
- средства, восполняющие запасы жидкости и ионов;
- энтеросорбенты;
- ферментные препараты.
Шаг 1. Восполняем потерю электролитов
Главная опасность при отравлении – развитие обезвоживания. Чтобы этого не допустить, даже в период восстановления рекомендуется пить больше жидкости и принимать специальные препараты, восполняющие потерю жизненно важных ионов калия и натрия. Одним из таких препаратов является Регидрон.
Порошок Регидрон разводится в 1 л. кипяченой воды комнатной температуры. Пить полученный раствор следует по 1-2 ст. л. каждые 10-15 минут до тех пор, пока понос и рвота полностью не прекратятся. Если лекарства под рукой нет, можно приготовить простейший солевой раствор самостоятельно. Возьмите:
Растворите сахар, соль и соду в 1 литре кипяченой воды и принимайте по схеме, указанной выше.
Шаг 2. Выводим токсины из организма
Сорбенты – препараты, которые действуют в кишечнике подобно губке, собирая токсины и выводя их из организма. Самый популярный сорбент – это активированный уголь. Можно воспользоваться им или выбрать более современные препараты:
Шаг 3. Помогаем пищеварению
Ферментные препараты призваны переваривать пищу, поступающую в организм. Они помогают «разгрузить» воспаленный кишечник в первые дни после отравления. Принимать их стоит в случае, когда аппетит восстановился, и пациент возвращается к привычному рациону. Использование ферментов в комплексном лечении отравления позволяет быстрее прийти в форму.
Видео
Источники
mfina.ru
что это, виды, патогенность, лечение
Цитробактер — представитель семейства Enterobacteriaceae рода Citrobacter, являющийся обитателем организма человека и обеспечивающий его нормальное функционирование. Под воздействием эндогенных и экзогенных факторов развивается дисбиоз кишечной микрофлоры. При этом условно-патогенные микробы начинают покидать пределы кишечника и, попадая в другие биоценозы, вызывать развитие различных заболеваний. Нередко инфекционная патология затрагивает мочевыводящие пути, желчный пузырь и протоки, ЦНС. Когда количество цитробактера в кишечнике превышает допустимый уровень, развивается цитробактериоз – острый воспалительный процесс, локализованный преимущественно в ЖКТ.
Термин «цитробактер» в переводе с древнегреческого языка дословно означает «лимон, мелкие палочки». Название бактерий обусловлено их родовой особенностью – использованием цитрата в качестве энергетического субстрата.
Citrobacter amalonaticus, citrobacter diversus, citrobacter koseri и citrobacter freundii имеют большее значение в патологии человека, вызывая развитие различных воспалительных процессов. Все остальные виды, входящие в род Цитробактер, не оказывают патогенного воздействия на человеческий организм.
Цитробактер — возбудитель воспалительных процессов в желчном пузыре, мочевыводящих путях, слуховом анализаторе, костях, эндокарде, органах дыхания и мозговых оболочках. Заболевания у грудничков развиваются также часто, как и у стариков.
Общая характеристика микроба
 Citrobacter spp — палочковидная подвижная мелкая бактерия, окрашивающаяся по Граму в красный цвет и располагающаяся в мазке одиночно или парами. У данной группы микроорганизмов отсутствует способность к споро- и капсулообразованию. Цитробактер – факультативный анаэроб, энергетический и репродуктивный циклы которого могут протекать как в присутствии кислорода, так и без него.
Citrobacter spp — палочковидная подвижная мелкая бактерия, окрашивающаяся по Граму в красный цвет и располагающаяся в мазке одиночно или парами. У данной группы микроорганизмов отсутствует способность к споро- и капсулообразованию. Цитробактер – факультативный анаэроб, энергетический и репродуктивный циклы которого могут протекать как в присутствии кислорода, так и без него.
Бактерии имеют О-, Н- и К-антиген. По антигенной структуре они во многом схожи с другими энтеробактериями. Патогенность и вирулентность цитробактера обусловлена наличием пили, микроворсинок, белка-адгезина, эндотоксина, колицина, энтеротоксина. Бактерии при попадании в большом количестве в нехарактерный для них биотоп вызывают развитие заболеваний, особенно у лиц со сниженным иммунитетом. Цитробактер обладает резистентностью к большинству антибиотиков и дезинфектантов.
Цитробактер растет на обычных универсальных питательных средах Эндо, Плоскирева, висмут-сульфитный агар при температуре 35-36 градусов с образованием на их поверхности крупных однотипных колоний средней величины, гладких, выпуклых, блестящих. При выращивании в бульоне Хоттингера бактерия вызывает равномерное помутнение с выпадением осадка. Рост колоний цитробактера на питательных средах сопровождается появлением неприятного запаха. Цитробактер ферментирует глюкозу до кислоты и газа, редуцирует нитраты в нитриты, обладает каталазной активностью.
Эпидемиология
Цитробактер распространен повсеместно. Он обитает в окружающей среде – почве, сточных водах, а также в организме здоровых людей и лиц, больных острыми кишечными инфекциями (ОКИ). Эти микроорганизмы являются представителями нормоценоза. Они входят в состав факультативной микрофлоры кишечного тракта вместе с клебсиеллой, энтеробактером, протеем, стафилококком и грибами. Большинство микробов из рода Цитробактер не патогенны для человека.
Источником инфекции является больной человек, а также животные, рыбы и пчелы, в организме которых персистирует микроб. Вместе с калом больного человека или животного цитробактер попадает в окружающую среду. При этом фекалии становятся источником заражения. Входными воротами инфекции является ЖКТ. Инфекция очень активна и легко передается оральным путем.
 Механизм распространения инфекции:
Механизм распространения инфекции:
- Фекально-оральный, реализуемый алиментарным путем — употребление инфицированного молока, масла, мяса;
- Контактный, который реализуется контактно-бытовым путем — контакт с грязными игрушками, плохо обработанными предметами быта и руками медперсонала.
Цитробактер является возбудителем как спорадических заболеваний, так и массовых отравлений. Вспышки инфекции обычно возникают в местах общественного питания, детских садах и школах. Они обусловлены отклонением от технологии приготовления блюд, несоблюдением гигиенических норм и санитарных правил.
Патогенез изучен недостаточно. В результате взаимодействия возбудителя и соответствующих структур макроорганизма развивается инфекционный процесс, который состоит из адгезии, инвазии, колонизации, токсинообразования.
Цитробактер обладает тропизмом к эпителиоцитам кишечника. Адгезия осуществляется за счет приближения микроба, а также взаимодействия его ворсинок с рецепторами эпителия. Бактерии проникают внутрь клетки и начинают активно размножаться. Процессы колонизации и токсинообразования определяют выраженность и разнообразие клинических проявлений инфекции.
Симптоматика
Цитробактер – причина тяжелых патологий с длительным реабилитационным периодом и высоким риском развития осложнений.
Этот микроб способен вызвать:
- ОКИ,
- Пищевую токсикоинфекцию,
- Внутрибольничную инфекцию,
- Поражение органов мочевыделительной системы с развитием уретритов, циститов,
- Воспаление органов гепатобилиарной зоны,
- Воспаление мозговых оболочек, абсцедирование мозговой ткани и прочие ликворные нарушения,
- Гнойные инфекции,
- Остеомиелит,
- Отит,
- Поражение легких, бронхов, носоглотки, ротоглотки,
- Гематогенные расстройства — бактериемию, сепсис.
Клинические признаки цитробактериоза зависят от локализации патологического процесса, индивидуальной чувствительности больных к патогенной бактерии и уровня сенсибилизации.
Цитобактериоз чаще всего протекает в виде заболевания ЖКТ — воспаления тонкого кишечника, желудка или сильного пищевого отравления. Инкубационный период короткий, колеблющийся от двух до пяти часов.

Симптоматика патологии:
- Признаки астенизации – отсутствие аппетита, слабость, вялость, потеря массы тела, жажда, бессонница, снижение работоспособности;
- Интоксикация — лихорадка, озноб, ломота во всем теле;
- Диспепсия – тошнота и рвота;
- Боль в эпигастрии, распространяющаяся по ходу тонкого кишечника;
- Симптомы спастического колита – запор и метеоризм;
- Диарейный синдром — частый стул, кал со слизью, гноем, кровью, ложные позывы к дефекации;
- Аллергический синдром — появление сыпи на покрасневшей и раздраженной коже.
Осложнениями кишечной инфекции, вызванной цитробактером, являются: дегидратация, инфекционно-токсический шок, почечная недостаточность, пневмония.
При поражении мочевыводящих путей у больных появляется дизурия, боль в конце акта мочеиспускания; желчных путей – боли и спазмы в правом подреберье; мозговых оболочек — менингеальные знаки; сердца — тахикардия, кардиалгия, одышка.
 У детей цитробактериоз всегда протекает тяжело. Заболевание начинается с лихорадки, сотрясающего озноба, сильной рвоты, адинамии, слабости. Ребенок плачет, капризничает, не ест и плохо спит. Абдоминальная боль сначала концентрируется в эпигастрии, а затем распространяется на всю брюшную полость. Ощупывание живота приносит пациентам сильные страдания. В кале у ребенка обнаруживается зеленоватая слизь с кровяными включениями. Цитробактериоз у грудничков характеризуется изменением очередности и интенсивности клинических проявлений. Если к этим симптомам присоединяется отсутствие реакции на внешние раздражители, ребенка госпитализируют. Кишечная дисфункция у детей сохраняется намного дольше, чем у взрослых. У малышей быстрее развиваются осложнения: высыпания и зуд кожи, эксикоз, сепсис.
У детей цитробактериоз всегда протекает тяжело. Заболевание начинается с лихорадки, сотрясающего озноба, сильной рвоты, адинамии, слабости. Ребенок плачет, капризничает, не ест и плохо спит. Абдоминальная боль сначала концентрируется в эпигастрии, а затем распространяется на всю брюшную полость. Ощупывание живота приносит пациентам сильные страдания. В кале у ребенка обнаруживается зеленоватая слизь с кровяными включениями. Цитробактериоз у грудничков характеризуется изменением очередности и интенсивности клинических проявлений. Если к этим симптомам присоединяется отсутствие реакции на внешние раздражители, ребенка госпитализируют. Кишечная дисфункция у детей сохраняется намного дольше, чем у взрослых. У малышей быстрее развиваются осложнения: высыпания и зуд кожи, эксикоз, сепсис.
Когда нарушения стула не сопровождаются лихорадкой, а в микробиологическом анализе кала определяется избыточный рост цитробактера, у детей и взрослых подозревают дисбактериоз кишечника и проводят дополнительные диагностические тесты.
Citrobacter freundii вызывает развитие патологии преимущественно у детей до года. Первые признаки воспаления возникают спустя два часа от момента инфицирования. У грудничков резко поднимается температура до 39°C, в кале появляется слизь, дефекация учащается, открывается рвота. Лечение цитробактера фреунди не проблематичное, особенно эффективен антибиотик «Левофлоксацин».
Citrobacter diversus – опасный штамм, вызывающий развитие заболеваний, которые нередко приводят к инвалидизиции больных и даже летальному исходу. Этот микроб поражает ЦНС, вызывает бактериемию, эндокардит, нарушает процесс дыхания. У новорожденных и грудных детей развивается менингит, быстро осложняющийся абсцессом головного мозга. Citrobacter diversus устойчив к большинству антибиотиков и с большим трудом поддается терапии.
Диагностика
Диагностика цитробактериоза включает:

- Сбор эпиданамнеза и выслушивание жалоб больного.
- Изучение основных клинических симптомов – острое начало, понос, интоксикация, слизь в кале.
- Микроскопическое исследование — окраска мазка по Граму и выявление в нем маленьких прямых палочек красного цвета, расположенных поодиночке или парами.
- В бактериологической лаборатории проводят микробиологическое исследование кала или ректального мазка на наличие цитробактера и определяют степень поражения. В норме на 1 грамм кала приходится 10000 колониеобразующих единиц данного вида бактерий. Превышение этого показателя — признак патологии. Биоматериал от больного засевают на простые пластинчатые среды — Эндо, Плоскирева, Левина. Чашки с посевами помещают в термостат на сутки. На второй день изучают рост бактерий. Подозрительные колонии пересевают на среду накопления — трехсахарный агар Олькеницкого. Идентификация выделенной культуры включает изучение ее биохимических свойств. Цитробактер хорошо растет на среде Симмонса. Колонии каждого вида снимают иглой на среду Олькеницкого и проводят полную идентификацию. Чашечная среда Симмонса позволяет изолировать наиболее часто встречающиеся условно-патогенные энтеробактерии. Цитробактер утилизирует цитрат натрия и изменяет цвет среды до синего.
- Серологическая идентификация является более точным методом диагностики. В лаборатории ставят реакцию агглютинации с поливалентной О-антисывороткой – CiOA, CiOD и CiOF. При положительном результате ставят реакцию агглютинации с сыворотками к О-антигенам, которые входили в состав поливалентной антисыворотки.
- Бакпосев средней порции утренней мочи количественным способом позволяет определить этиологическую роль цитробактера в развитии заболеваний мочевыделительной системы.
- Патогенные свойства Citrobacter определяют в биопробе на белых мышах. Им внутрибрюшинно вводят взвесь микробных клеток, полученную из культуры бактерий, которую выделили из фекалий погибших от данной инфекции животных. Гибель зараженных мышей в течение 2-3 суток после постановки опыта — признак патогенности культуры.
- Метод ускоренной идентификации микроорганизмов – фаготипирование.
- Общеклинический анализ крови.
- УЗИ желчного пузыря, поджелудочной железы, почек.
- Эндоскопическое исследование желудка и кишечника.
Лечение
После проведения тщательной диагностики и постановки окончательного диагноза переходят к лечению инфекции. Терапевтические мероприятия включают строгое соблюдение диеты, проведение этиотропной противомикробной терапии, а также мер, устраняющих основные симптомы болезни и улучшающих общее самочувствие больных. После устранения острых явлений заболевания необходимо нормализовать микрофлору ЖКТ.
 Диетотерапия заключается в исключении из рациона алкоголя, жирных, жареных, острых, соленных, пряных блюд, кондитерских изделий, хлебобулочной продукции, овощей и фруктов, содержащих много клетчатки и усиливающих процессы газообразования в кишечнике. Рекомендованы кисломолочные продукты, легкоусвояемые блюда и перетертые пюре, не раздражающие слизистую ЖКТ. Готовить следует на пару. Больным показано дробное питание небольшими порциями через каждые 2-3 часа. Строгий рацион — необходимое условия в период лечения и восстановления. Соблюдение принципов правильного лечебного питания позволит организму реабилитироваться после болезни за 2-3 дня.
Диетотерапия заключается в исключении из рациона алкоголя, жирных, жареных, острых, соленных, пряных блюд, кондитерских изделий, хлебобулочной продукции, овощей и фруктов, содержащих много клетчатки и усиливающих процессы газообразования в кишечнике. Рекомендованы кисломолочные продукты, легкоусвояемые блюда и перетертые пюре, не раздражающие слизистую ЖКТ. Готовить следует на пару. Больным показано дробное питание небольшими порциями через каждые 2-3 часа. Строгий рацион — необходимое условия в период лечения и восстановления. Соблюдение принципов правильного лечебного питания позволит организму реабилитироваться после болезни за 2-3 дня.
Рвота и понос — причина потери организмом жидкости и минеральных веществ. Чтобы быстрее избавиться от токсинов, необходимо больным обеспечить правильный питьевой режим. При этом пить желательно не просто воду, а растворы, восстанавливающие минеральный баланс.

Медикаментозное лечение цитробактериоза:
- Антибиотики — «Цефазолин», «Цефтриаксон», «Цефтазидим» и прочие препараты из группы цефалоспоринов, к которым чувствителен выделенный микроб, а также «Ципрофлоксацин», «Левофлоксацин», «Нифуроксазид», «Амикацин», «Гентамицин»;
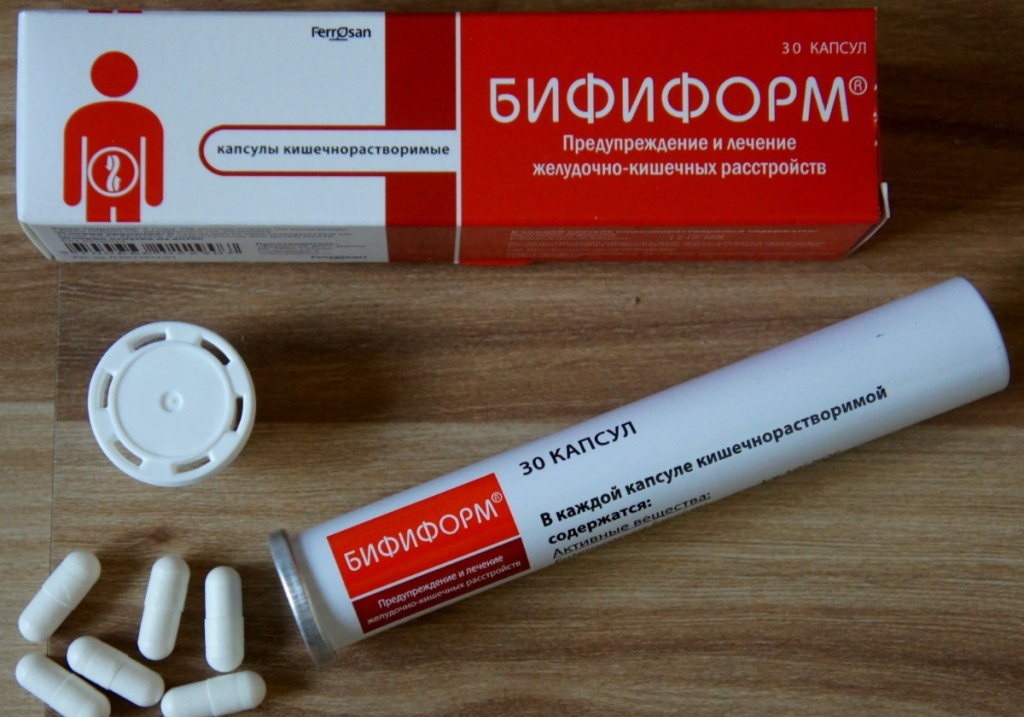
- Пре- и пробиотики – «Бифиформ», «Аципол», «Хилак форте»;
- Энтеросорбенты – «Активированный уголь», «Полисорб»;
- Пероральная регидратация — «Регидрон», «Гидровит», «Нормогидрон»;
- Ферментативные препараты — «Креон-Д», «Мезим», «Панзинорм»;
- Спазмолитики – «Но-шпа», «Дюспаталин»;
- Средства от тошноты и рвоты – «Мотилиум», «Церукал»;
- Лекарства от вздутия – «Эспумизан», «Редугаз»;
- Витаминные комплексы;
- Иммуномодуляторы.
В тяжелых случаях больных госпитализируют в инфекционное отделение стационара, где проводят инфузионную дезинтоксикационную терапию. Больным внутривенно вводят глюкозо-солевые растворы – «Гемодез», «Реоглюман», раствор Рингера. Некоторым больным требуется введение кровезаменителей и применение экстракорпоральных методов очищения крови — плазмафереза, гемосорбции, гемодиализа, ультрафиолетового и лазерного облучения.
Своевременное и адекватное лечение делает прогноз заболевания благоприятным. Проблемы со стулом и общим самочувствием могут длительно сохраняться у пожилых людей, маленьких детей и лиц с ослабленным иммунитетом.
Профилактика
Мероприятия, позволяющие избежать развития цитробактериоза:
- Соблюдение индивидуальных гигиенических процедур — мытье рук перед приемом пищи и после посещения общественных мест.
- Употребление в пищу только чистых овощей и фруктов, термически обработанных продуктов животного происхождения — молока, мяса.
- Правильный и тщательный уход за новорожденными и грудными детьми — обработка бутылочек и другой посуды, купание в чистой воде, кормление качественной смесью.
- Соблюдение в медицинских учреждениях правил асептики и антисептики.
- Проведение в домашних условиях влажной уборки, периодическое мытье игрушек и индивидуальных бытовых предметов.
- Содержание в чистоте жилища и прилегающей территории.
- Соблюдение санитарных и гигиенических норм и правил на предприятиях общественного питания.
- Поддержание иммунитета на оптимальном уровне — закаливание, правильное питание, физическая активность, полноценный сон, отсутствие стрессов, борьба с вредными привычками.
- При появлении признаков кишечного расстройства и дискомфорта в животе показан профилактический прием пре- и пробиотиков, витаминов и минеральных веществ.
Видео: кишечные инфекции – доктор Комаровский
Мнения, советы и обсуждение:
uhonos.ru
Условно патогенные энтеробактерии в кале у взрослого — Паразиты человека
Таблица 1. Качественный и количественный состав основной микрофлоры толстого кишечника у здоровых людей (Кое/г Фекалий)
(Отраслевой стандарт 91500.11.0004-2003 «Протокол ведения больных. Дисбактериоз кишечника» — УТВЕРЖДЕНО приказом Минздрава России от 09.06.2003 г. N 231)
| Виды микроорганизмов | Возраст, годы | ||
| < 1 | 1-60 | > 60 | |
| Бифидобактерии | 1010 — 1011 | 109 — 1010 | 108 – 109 |
| Лактобактерии | 106 — 107 | 107 – 108 | 106 — 107 |
| Бактероиды | 107 – 108 | 109 — 1010 | 1010 — 1011 |
| Энтерококки | 105 — 107 | 105 – 108 | 106 – 107 |
| Фузобактерии | < 106 | 108 – 109 | 108 – 109 |
| Эубактерии | 106 — 107 | 109 — 1010 | 109 — 1010 |
| Пептострептококки | < 105 | 109 — 1010 | 1010 |
| Клостридии | <= 103 | <= 105 | <= 106 |
| Эшерихии (E.coli): | |||
| E.coli типичные | 107 – 108 | 107 – 108 | 107 – 108 |
| E.coli лактозонегативные | < 105 | < 105 | < 105 |
| E.coli гемолитические | 0 | 0 | 0 |
| Другие условнопатогенные энтеробактерии <*> | < 104 | < 104 | < 104 |
| Стафилококк золотистый | 0 | 0 | 0 |
| Стафилококки (сапрофитный, эпидермальный) | <= 104 | <= 104 | <= 104 |
| Дрожжеподобные грибы рода Candida | <= 103 | <= 104 | <= 104 |
| Неферментирующие бактерии <**> | <= 103 | <= 104 | <= 104 |
<*> — представителиродов Klebsiella, Enterobacter, Hafnia, Serratia, Proteus, Morganella, Providecia,
Citrobacter идр.
<**> — Pseudomonas, Acinetobacter идр.
Микроорганизмы, перечисленные в бланке анализа на дисбактериоз, можно разделить на три группы:
- молочнокислые бактерии нормальной микрофлоры — преимущественно бифидобактерии и лактобактерии,
- патогенные энтеробактерии,
- условно-патогенная флора (УПФ).
Молочнокислые бактерии
Основу нормальной микрофлоры кишечника составляют молочнокислые бактерии — бифидобактерии, лактобактерии и пропионовокислые бактерии с преобладанием бифидобактерий, которые выполняют ключевую роль в поддержании оптимального состава биоценоза и его функций. Падение количества бифидобактерий и лактобактерий ниже нормы говорит о наличии проблем в организме. Как минимум, это воспаление на слизистых оболочках и снижение иммунной защиты.
Патогенные энтеробактерии
Патогенные энтеробактерии — это бактерии, способные вызывать острые кишечные инфекции (возбудители брюшного тифа — сальмонеллы, возбудители дизентерии — шигеллы, возбудители йерсиниоза — йерсинии и др.) Их присутствие в кале — это уже не просто дисбактериоз, а показатель опасного инфекционного заболевания кишечника.
Условно-патогенная флора (УПФ)
К условно-патогенной флоре относятся лактозонегативные энтеробактерии, клостридии, различные кокки и др. Суть этих микробов отражена в названии группы: «условно-патогенные». В норме они не вызывают нарушений. Многие из них даже могут быть в определенной степени полезны организму. Но при превышении нормы и/или неэффективности иммунной защиты они могут стать причиной серьезных заболеваний. Конкурируя с полезными бактериями, условно-патогенная флора может войти в состав микробной пленки кишечника и стать причиной функциональных нарушений, воспалительных и аллергических заболеваний.
Возможно попадание условно-патогенной флоры через кишечную стенку в кровь и распространение ее по организму (транслокация), что особенно опасно для детей раннего возраста и лиц с выраженными иммунодефицитами, у которых эти микроорганизмы могут вызвать различные заболевания, в том числе, опасные для жизни.
Содержание статьи:
Пояснения к таблице
Обычно количество обнаруженных бактерий в бланке анализа обозначается числом 10 в какой-либо степени: 103, 105, 106 и т. д. и аббревиатурой КОЕ/г, что означает количество живых, способных к росту бактерий в 1 г фекалий.
Аббревиатура «abs» напротив названия бактерии означает, что данный микроорганизм не был обнаружен в пределах нормы и выше ее, а значения ниже нормы (субнормальные), как несущественные, не смотрели.
Бифидобактерии
Бифидобактерии – это основа нормальной микрофлоры толстого кишечника. В норме их содержание в кишечнике должно быть у детей до года — 1010 — 1011, у взрослых — 109-1010 КОЕ/г. Заметное снижение количества бифидобактерий — главный признак наличия дисбактериоза и иммунных нарушений.
Дефицит бифидобактерий приводит к росту интоксикации, нарушению процессов углеводного обмена, всасывания и усвоения в кишечнике витаминов, кальция, железа и других микро- и макроэлементов. Без биопленки из бифидобактерий меняется структура и нарушаются функции слизистой оболочки кишечника, уменьшается количество иммунных клеток и их активность, повышается проницаемость кишечника для чужеродных агентов (токсинов, вредоносных микробов и др.). В результате значительно увеличивается токсическая нагрузка на печень и почки, повышается риск развития инфекций и воспалений, авитаминозов и различных микроэлементозов.
Лактобактерии
Лактобактерии, так же как и бифидобактерии, являются одной из главных составляющих нормальной микрофлоры человека. Норма содержания в кишечнике у детей до года — 106 — 107, у взрослых — 107-108 КОЕ/г. Значительное снижение количества лактобактерий говорит не только о дисбиотических нарушениях, но и о том, что организм находится в состоянии хронического стресса, а также о снижении противовирусной и противоаллергической защиты, нарушениях липидного обмена, обмена гистамина и т. д. Дефицит лактобактерий сильно повышает риск развития аллергических реакций, заболевания атеросклерозом, неврологических нарушений, сердечно-сосудистых заболеваний, может также стать причиной запоров, развития лактазной недостаточности.
Бактероиды
Бактероиды — условно-патогенные бактерии. Вторая по численности (после бифидобактерий) группа кишечных микроорганизмов, особенно у взрослых (норма — до 1010 КОЕ/г), у детей до года — 107-108. При содержании в пределах нормы они выполняют много полезных для организма функций. Но при нарушении баланса в кишечном микроценозе или при превышении нормы бактероиды могут приводить к многообразным инфекционно-септическим осложнениям. При избыточном росте бактероиды могут подавлять рост кишечной палочки, конкурируя с ней за кислород. Бесконтрольный рост бактероидов и проявление ими агрессивных свойств ограничивают основные компоненты защитной флоры — бифидобактерии, лактобациллы и пропионовокислые бактерии.
Энтерококки
Энтерококки — наиболее часто встречающиеся в кишечнике здоровых людей условно-патогенные микроорганизмы. Норма содержания для детей до года — 105-107, для взрослых – 105-108 (до 25% от общего количества кокковых форм). Некоторые специалисты считают их безобидными. На деле же многие энтерококки способны вызывать воспалительные заболевания кишечника, почек, мочевого пузыря, репродуктивных органов не только при превышении ими допустимого количества (при содержании более 107), но и в количестве, соответствующем верхней границе нормы (106-107), особенно у людей со сниженным иммунитетом.
Фузобактерии
Фузобактерии — условно-патогенные бактерии, основные места обитания которых в человеческом организме — толстая кишка и респираторный тракт. В полости рта у взрослого человека содержится 102-104 КОЕ/г фузобактерий. Допустимое количество в кишечнике у детей до года < 106, у взрослых — 108 – 109.
Некоторые виды фузобактерий при иммунодефицитах могут вызывать вторичные гангренозные и гнойно-гангренозные процессы. При ангине, герпетическом стоматите, гипотрофии у детей, при иммунодефицитных состояниях возможно развитие фузоспирохетоза — некротического воспалительного процесса на миндалинах, слизистой оболочки полости рта.
Эубактерии (лат. Eubacterium)
Относятся к основной резидентной микрофлоре как тонкой, так и толстой кишки человека и составляют значительную часть от всех населяющих желудочно-кишечный тракт микроорганизмов. Допустимое количество эубактерий в кале здоровых людей: у детей первого года — 106-107 КОЕ/г; у детей старше года и взрослых, включая пожилых — 109-1010 КОЕ/г.
Примерно половина видов эубактерий, обитающих в организме человека, могут участвовать в развитии воспаления ротовой полости, формировании гнойных процессов в плевре и легких, инфекционного эндокардита, артрита, инфекций мочеполовой системы, бактериального вагиноза, сепсиса, абсцессов мозга и прямой кишки, послеоперационных осложнений.
Повышенное содержание эубактерий обнаруживается в фекалиях больных полипозом толстой кишки. Эубактерии редко встречаются у детей, находящихся на грудном вскармливании, но у детей, находящихся на искусственном вскармливании могут выявляться в количестве, соответствующем норме взрослого человека.
Пептострептококки
Пептострептококкиотносятся к нормальной микрофлоре человека. Норма содержания в кале у детей до года < 105, у детей старше года и взрослых — 109 – 1010. В организме здорового человека пептострептококки обитают в кишечнике (в основном, в толстой кишке), ротовой полости, влагалище, дыхательных путях. Обычно пептострептококки являются возбудителями смешанных инфекций, проявляясь в ассоциациях с другими микроорганизмами.
Клостридии
Условно-патогенные бактерии, представители гнилостной и газообразующей флоры, количество которых зависит от состояния местного иммунитета кишечника. Основное место обитания в человеческом организме — толстая кишка. Допустимое количество клостридий у детей до года не более 103, а у взрослых — до 105 КОЕ/мг.
В комплексе с другой условно-патогенной флорой клостридии могут вызывать разжижение стула, понос, повышенное газообразование, которое наряду с тухлым запахом кала (симптомы гнилостной диспепсии) является косвенным признаком повышенной численности и активности этих бактерий. В определенных условиях они могут быть причиной некротического энтерита, вызывать пищевую токсикоинфекцию, сопровождающуюся водянистой диареей, тошнотой, коликами в животе, иногда лихорадкой.
При приеме некоторых антибиотиков клостридии могут вызывать антибиотикоассоциированную диарею или псевдомембранозный колит. Кроме проблем с кишечником, клостридии могут вызывать заболевания мочеполовых органов человека, в частности, острый простатит. Симптомы воспаления, спровоцированного клостридиями во влагалище, имеют сходство с симптомами кандидозного вагинита («молочницы»).
E.coli типичные (эшехирии, кишечная палочка типичные), т. е. с нормальной ферментативной активностью
Условно-патогенные микроорганизмы, которые вместе с бифидо- и лактобактериями относятся к группе защитной микрофлоры кишечника. Эта палочка препятствует заселению кишечной стенки чужеродными микроорганизмами, создает комфортные условия для других важных бактерий кишечника, например, поглощает кислород, являющийся ядом для бифидобактерий. Это главная «фабрика витаминов» в организме.
В норме общее содержание кишечной палочки — 107-108 КОЕ/ мг (что соответствует 300-400 млн/г). Повышенный уровень E. coli в кишечнике может стать причиной воспаления, сопровождающегося нарушениями стула и болями в животе. А ее проникновение из кишечника в другие экониши организма (мочевыводящие пути, носоглотку и т. д.) – причиной цистита, заболеваний почек и др.
Снижение этого показателя является сигналом о высоком уровне интоксикации в организме. Сильное снижение количества кишечной палочки типичной (до 105 КОЕ/ мг и ниже) – косвенный признак присутствия паразитов (например, глистов или паразитических простейших — лямблий, бластоцист, амеб и др.). Кроме паразитов, среди самых вероятных причин снижения уровня кишечной палочки существование в организме очагов хронической инфекции, повышенная аллергизация, дисфункции или заболевания различных органов, в первую очередь печени, почек, поджелудочной и щитовидной желез. Чтобы избежать ошибочного диагноза и, соответственно, неправильного лечения, рекомендуется сначала исключить паразитарное заражение.
Кишечная палочка со сниженной ферментативной активностью (E.coli лактозонегативные).
Норма содержания – не более 105 КОЕ/г. Это неполноценная разновидность кишечной палочки, которая прямой опасности обычно не представляет. Но эта палочка — «тунеядец». Она занимает место полноценной E.coli, не выполняя при этом присущих полноценной E.coli полезных функций. В результате организм недополучает необходимые ему витамины, ферменты и другие полезные вещества, синтезируемые полноценными эшерихиями, что в итоге может привести к серьезным обменным нарушениям и даже воспалительным заболеваниям. Присутствие этой палочки в количестве выше допустимой нормы — всегда признак начинающегося дисбактериоза и, наряду со снижением общего количества кишечной палочки, может быть косвенным показателем присутствия в кишечнике паразитических простейших или глистов.
E.coli гемолитическая (гемолитическая кишечная палочка)
Патогенный вариант кишечной палочки. В норме должна отсутствовать. Ее присутствие требует иммунокоррекции. Может вызывать аллергические реакции и различные кишечные проблемы, особенно у маленьких детей и лиц с ослабленным иммунитетом. Часто образует патогенные ассоциации с золотистым стафилококком, но в отличие от него практически не встречается в составе грудного молока.
Другие условно-патогенные энтеробактерии
(протеи, серрации, энеробактеры, клебсиеллы, хафнии, цитробактеры, морганеллы и др.) Большая группа лактозонегативных энтеробактерий большей или меньшей степени патогенности. Допустимое количество этих микроорганизмов менее 104 КОЕ/г. Большее количество этих бактерий является признаком дисбактериоза. Значительное превышение нормы (более 106) может приводить к воспалительным заболеваниям кишечника (проявляются нарушениями стула, болями), урогенитальной сферы и даже ЛОР-органов, особенно у детей раннего возраста и лиц с пониженным иммунитетом.
Наиболее неприятные бактерии данной группы:
- Протеи — чаще всего с ними связаны запоры, но они также могут вызывать острые кишечные инфекции, заболевания мочевыводящих путей и почек человека, в частности, острый и хронический простатит, цистит, пиелонефрит.
- Клебсиеллы — прямые антагонисты (конкуренты) лактобактерий, приводят к развитию аллергий, запоров, проявлениям лактазной недостаточности. Косвенный признак избыточного присутствия клебсиеллы — зеленый стул со слизью, кислый запах кала (симптомы бродильной диспепсии).
Стафилококк золотистый (S. aureus)
Один из наиболее неприятных представителей условно-патогенной флоры. В норме должен отсутствовать, особенно у детей. Для взрослых допустимо содержание 103 КОЕ/г.
Даже небольшие количества золотистого стафилококка могут вызвать выраженные клинические проявления (аллергические реакции, гнойничковые кожные высыпания, дисфункции кишечника), особенно у детей первых месяцев жизни. Кроме кишечника и кожных покровов, стафилококки в немалых количествах живут на слизистых оболочках носа и могут вызывать воспалительные заболевания носоглотки, отиты.
Главные условия, от которых зависит степень патогенности стафилококков и восприимчивость к ним организма, — это активность иммунной защиты организма, а также количество и активность конкурирующих со стафилококком бифидо- и лактобактерий, которые способны нейтрализовать его вредоносность. Чем больше в организме сильных, активных бифидобактерий и лактобактерий, тем меньше вреда от стафилококка (клинических проявлений может не быть, даже если его количество достигло 105 КОЕ/г). Чем больше дефицит бифидо- и лактобактерий и чем слабее иммунная защита организма, тем активнее стафилококк.
В группе риска сладкоежки и люди, имеющие слабый иммунитет. В первую очередь это дети — недоношенные, рожденные в результате проблемной беременности, кесарева сечения, лишенные естественного грудного скармливания, перенесшие антибиотическую терапию. В организм ребенка стафилококки могут попасть через материнское молоко, со слизистых и кожи мамы (тесный контакт).
Стафилококки сапрофитный, эпидермальный (S. epidermidis, S. saprophyticus)
Относится к условно-патогенной микрофлоре. При превышении нормальных значений (104 КОЕ/г или 25% от общего количества кокков) эти стафилококки способны вызывать определенные нарушения. Как правило, они выступают в роли вторичной инфекции. Кроме кишечника живут в верхних слоях кожи, на слизистых оболочках рта, носа и наружного уха. Патогенность микроорганизма усиливается при значительном снижении защитных сил организма, при длительных хронических заболеваниях, стрессах, переохлаждении, иммунодефицитных состояниях.
Дрожжеподобные грибы рода Candida
Максимально допустимое количество — до 104. Превышение этого уровня говорит о снижении иммунной защиты организма и очень низком рН в зоне обитания кандиды, а также может быть следствием применения антибиотиков и большого количества углеводов в рационе. При повышенном количестве этих грибов на фоне снижения количества нормальной флоры на слизистых оболочках ротовой полости и половых органов могут появится симптомы кандидоза, чаще называемого молочницей. Инфицирование грибами кишечника на фоне дефицита основных групп кишечных бактерий говорит о системном кандидозе, неработающем иммунитете и повышении риска развития диабета.
Неферментирующие бактерии (в некоторых бланках обозначены как «Прочие микроорганизмы»)
Pseudomonas, Acinetobacter и др. редко встречающиеся в кишечнике человека виды бактерий, самым опасным из которых является синегнойная палочка (Pseudomonas aerugenosa). Максимально допустимое количество у взрослых — не более 104. Как правило, их обнаружение в количестве выше нормы требует антибактериальной терапии и иммуннокоррекции.
Наши пробиотики:
Посмотреть все
Source: microflora.ru
Почитайте еще:
lesovir-c.com
расшифровка, норма и патология :: SYL.ru
В желудочно-кишечном тракте обитает множество условно-патогенных бактерий. При крепком иммунитете они не вызывают никаких патологий у человека. Но как только защитные силы организма ослабевают, эти микробы начинают проявлять свои болезнетворные свойства. Одной из таких бактерий является Enterobacter cloacae. Насколько опасен этот микроорганизм? И как его обнаружить? На эти вопросы мы ответим в статье.
Описание
Бактерии Enterobacter cloacae (Энтеробактер клоаке) представляют собой микроорганизмы палочковидной формы. Они не способны образовывать споры. Эти бактерии являются анаэробными, они могут жить при полном отсутствии кислорода. Энтеробактеры довольно устойчивы к воздействию дезрастворов и большинства антибиотиков. Они содержатся в большом количестве в окружающей среде и попадают в организм чаще всего с пищей.
Эти бактерии являются частью нормальной микрофлоры ЖКТ. Если их количество не превышает допустимые показатели, то никаких патологий у человека не возникает. Однако при падении иммунитета происходит активное размножение энтеробактеров, что может спровоцировать различные заболевания.
Патогенность
При неблагоприятных условиях микроорганизмы Enterobacter cloacae могут вызывать воспалительные процессы в разных органах. Обычно это происходит при резком ослаблении организма или на фоне других заболеваний. Бактерии могут поражать не только ЖКТ, но и другие органы: легкие, почки, мочевой пузырь. Это приводит к появлению следующих патологий:
- дисбактериоза кишечника;
- острого пиелонефрита;
- цистита;
- аспирационной пневмонии.
Активно размножаясь, энтеробактеры вытесняют полезные микроорганизмы. В результате у человека нарушается микрофлора в органах ЖКТ. Это приводит к ухудшению самочувствия, дальнейшему снижению иммунитета и высокой подверженности инфекциям.
Анализ кала
Как выявить чрезмерное размножение Enterobacter cloacae? Это можно сделать с помощью анализов кала или мочи на бакпосев. Рассмотрим эти исследования более подробно.
Концентрацию Enterobacter cloacae в кале определяют во время проведения анализа на дисбактериоз кишечника. Это исследование назначают, если у пациента имеются следующие симптомы:
- длительное повышение температуры до +38 градусов;
- периодическая рвота;
- диарея;
- примесь крови и слизи в испражнениях.
На пробу берут небольшой кусочек биоматериала, желательно с примесью слизи или крови (если есть). Кал необходимо доставить в лабораторию в течение 1 часа. Специалисты проводят посев фекалий на питательные среды. Через 5 дней бактерии в биоматериале начинают размножаться. После этого подсчитывается количество микроорганизмов в 1 г кала. Их концентрацию измеряют в КОЕ (колониеобразующих единицах).
Исследование мочи
Для определения содержания Enterobacter cloacae в моче назначают анализ урины на бакпосев. Это исследование показано в следующих случаях:
- при беременности;
- при обнаружении бактерий или грибков в общем анализе мочи;
- при сахарном диабете;
- при признаках воспаления в органах выделения;
- при хроническом цистите, уретрите и пиелонефрите.
За 7 дней до проведения пробы нужно исключить из рациона острые, соленые и жирные блюда, а также спиртные напитки. За 2 недели до сдачи анализа необходимо прекратить прием антибиотиков.
Перед сбором мочи нужно тщательно вымыть наружные половые органы, не используя при этом антибактериальное мыло. Урину собирают утром в аптечный контейнер и доставляют в лабораторию в течение 2 часов.
Затем проводится посев мочи на питательные среды. После этого определяется количество бактерий в 1 мл урины.
Нормы и расшифровка результатов
Каковы нормы содержания энтеробактеров в анализе кала? Максимально допустимая концентрация Enterobacter cloacae — 10 в степени 4 (104) колониеобразующих единиц (КОЕ) на 1 г биоматериала.
Превышение этой нормы может быть признаком дисбактериоза. Однако врач всегда обращает внимание на содержание в анализе и других видов условно-патогенных кишечных бактерий:
- клебсиелл;
- протеев;
- гафний;
- провиденций;
- морганелл;
- цитробактеров;
- серраций.
Повышение концентрации вышеперечисленных микроорганизмов и энтеробактеров свидетельствует о дисбиозе.
Рассмотрим расшифровку анализа мочи на бакпосев:
- Если результаты исследования показавают концентрацию энтеробактеров до 103 микробных тел на 1 мл, то человек здоров. Такие данные анализа являются нормой.
- При показателях более 104 энтеробактеров на 1 мл врач может подозревать инфекцию органов выделения. В этом случае необходимо пройти дополнительную диагностику.
- Если в расшифровке анализа показатель энтеробактеров превышает 105 микробных тел на 1 мл, то врач диагностирует истинную бактериурию.
Энтеробактериоз кишечника
Повышение концентрации Enterobacter cloacae в кале у ребенка — нередкое явление. Усиленное размножение таких бактерий в 50 % случаев диагностируется у детей в возрасте до 6 месяцев. Если содержание условно-патогенных микроорганизмов превышает допустимую норму, то врачи ставят диагноз — энтеробактериоз кишечника.
В детском возрасте эта патология протекает в довольно тяжелой форме. Она сопровождается следующей симптоматикой:
- стойким повышением температуры;
- беспокойством и плачем;
- отказом от еды;
- диареей, сменяющейся запорами;
- тошнотой и рвотой;
- выделением зловонных испражнений с примесью крови и слизи.

Острые проявления заболевания могут продолжаться от 7 до 10 дней. У взрослых энтеробактериоз протекает с такими же симптомами, как и у детей, но в более легкой форме.
Бактериурия
Если у пациента в моче отмечается концентрация энтеробактеров выше 105 микробных тел, то такое отклонение называется бактериурией. Оно может указывать на воспалительные процессы в органах выделения. Если это состояние протекает без выраженных клинических проявлений, то врачи говорят о бессимптомной бактериурии.
Если же у человека имеются явные симптомы воспаления в почках или мочевом пузыре (болевой синдром, высокая температура, расстройства мочеиспускания), то отклонением от нормы считается показатель энтеробактеров выше 104 микробных тел. При этом врачи обращают внимание и на данные общего анализа мочи. Повышение концентрации энтеробактеров и количества лейкоцитов чаще всего свидетельствуют о пиелонефрите.

Лечение
Что делать, если в анализе кала обнаружено повышенное количество Enterobacter cloacae? Лечение энтеробактериоза у взрослого или ребенка должно быть комплексным. Медикаментозная терапия обязательно сочетается с соблюдением диеты.
Необходимо исключить из рациона сладости, мед, дрожжи, жареную и соленую еду. Такая пища способствует размножению условно-патогенной микрофлоры. Нужно стараться употреблять как можно больше кисломолочных продуктов, в их состав входят полезные лактобактерии.

Если обнаружена Enterobacter cloacae у ребенка в возрасте до 12 месяцев, то родителям необходимо тщательно следить за гигиеной малыша. Дети нередко инфицируются повторно сами от себя. Поэтому нужно несколько раз в день кипятить соску и игрушки-грызунки. Ребенка необходимо тщательно подмывать после каждой дефекации. Это поможет предотвратить самозаражение и рецидивы энтеробактериоза.
Что касается питания, то самой лучшей едой для грудничка с энтеробактериозом является материнское молоко. С разрешения педиатра допускается прикорм в виде соков.
При энтеробактериозе назначают следующие группы лекарств:
- Пробиотики: «Линекс», «Бифидумбактерин», «Бифиформ». Они содержат живые штаммы полезных бактерий.
- Пребиотики: «Хилак Форте». В состав этих препаратов входят вещества, способствующе размножению полезных микроорганизмов.
- Синбиотики: «Гастрофарм», «Нормофлорин-Л». Эти средства содержат полезные бактерии и питательные вещества для их роста.
При выраженных диспепсических явлениях (рвоте, диарее) показан прием энтеросорбентов: «Смекты», «Энтеросгеля», «Полифепана», «Фильтрума».
Антибиотики назначают только при тяжелых формах энтеробактериоза. Условно-патогенные микроорганизмы довольно устойчивы к воздействию антибактериальных лекарств. Поэтому перед лечением необходимо провести тест на чувствительность микрофлоры к антибиотиков. Это поможет правильно подобрать препарат.
Если у пациента выявлены энтеробактеры в моче, то лечение будет зависеть от клинических проявлений. Бессимптомная бактериурия далеко не всегда требует медикаментозной терапии. Необходимость назначения лекарств может определить только врач. Если же у пациента имеются симптомы пиелонефрита, уретрита или цистита, то необходимо сделать тест на чувствительность бактерий к антибиотикам, а затем пройти курс антибактериальной терапии.
www.syl.ru
Лабораторная работа
ЗАНЯТИЕ № 18
ТЕМА: ЭНТЕРОБАКТЕРИИ. МИКРОБИОЛОГИЧЕСКАЯ ДИАГНОСТИКА ЭШЕРИХИОЗОВ И БАКТЕРИАЛЬНОЙ ДИЗЕНТЕРИИ. УСЛОВНО-ПАТОГЕННЫЕ ЭНТЕРОБАКТЕРИИ.
ПЕРЕЧЕНЬ КОНТРОЛЬНЫХ ВОПРОСОВ
1. Систематика и сравнительная характеристика биологических свойств различных родов энтеробактерий. Признаки дифференциации.
2. Методы забора материала и общие принципы лабораторной диагностики кишечных инфекций. Дифференциально-диагностические среды. Состав, практическое использование.
3. Эшерихии. Таксономия. Морфологические, культурально-биохимические свойства. Антигенная структура. Физиологическая роль эшерихий в кишечнике. Кишечная палочка как санитарно-показательный микроб. Условно-патогенные эшерихии — возбудители эндогенных неконтагиозных эшерихиозов. Классификация патогенных эшерихий: энтеропатогенные (ЭПКП), энтероинвазионные (ЭИКП), энтеротоксигенные (ЭТКП), энтерогеморрагические (ЭГКП). Факторы патогенности. Роль в этиологии острых кишечных заболеваний. Методы микробиологической диагностики эшерихиозов. Профилактика и лечение эшерихиозов.
4. Шигеллы. Биологические свойства, принципы классификации. Особенности клиники и эпидемиологии шигеллезов. Роль шигелл Зонне при токсикоинфекции. Методы лабораторной диагностики бактериальной дизентерии. Меры профилактики и лечение шигеллезов.
5. Клебсиеллы: классификация рода, серологические свойства, биохимические свойства, факторы патогенности. Принцип микробиологической диагностики клебсиеллезов. Роль клебсиелл в патологии человека.
6. Протеи: классификация, отличительные особенности. Роль протеев в патологии человека. Взаимодействие протеев с организмом человека при поражении мочевыводящей системы. Принцип микробиологической диагностики заболеваний, вызываемых протеями.
7. Морганеллы, цитробактеры, эдвардсиеллы, энтеробактеры, гафнии, провиденции, серрации: классификация, свойства, роль в патологии человека, микробиологическая диагностика.
Среда Клиглера содержит:
| Г–; Л-; Н2S- | Г–Кг; Л-Кг; Н2S- | Г–К; Л -; Н2S- | Г–Кг; Л -; Н2S+ |
Исходная | Эшерихия | Шигелла | Сальмонелла | |
Принцип действия среды: ферментация глюкозы происходит только в анаэробных условиях в глубине среды (столбика) из-за ее малой концентрации. Ферментация лактозы происходит в аэробных условиях на поверхности среды (скоса). При этом цвет индикатора меняется на желтый (закисление среды). О продукции сероводорода узнаем по почернению среды. | ||||
ЛАБОРАТОРНАЯ ДИАГНОСТИКА ЭШЕРИХИОЗОВ
Бактериологический метод
Исследуемый материал: при кишечных эшерихиозах испражнения, при парентеральных — материал из соответствующего инфекционного очага (моча, отделяемое раны, кровь, ликвор)
1 День Посев испражнений на ддс 2 день Учет характера роста на средах
на среде Эндо (бледно-розовая) | на среде Левина (фиолетовая) | на среде Плоскирева (оранжевая) |
Отбор колоний малиново-красного цвета цвета для реакции агглютинации с адсорбированной поливалентной ОК-сывороткой (смесью ОК-сывороток).
Постановка РА с целью отбора колоний энтеропатогенных кишечных палочек
Название реакции Реакция агглютинации на стекле Исследуемый материал 3-5 лак+ колоний со среды Эндо
Диагностический препарат поливалентная эшерихиозная сыворотка ОКВ( содержит антитела к антигенам E.coli О20:К84, О26:К60, О55:К59, О111ab:К58)
Результат реакции: положительная |
Колония, культура из которой дает положительную реакцию агглютинации, откалывается на скошенный МПА и/или среду Клиглера.
3 день Серотипирование выделенной культуры: РА с моновалентными адсорбированными сыворотками, входящими в состав смеси c E.coli О20:К84
Результат реакции: +++ положительная, предварительно выделена E.coli О20:К84
Учет биохимических свойств Е. соIi в «пестром» ряду Гисса или на планшетах результат должен соответствовать биохимическим свойствам E.coli О20:К84
4 день Определение спектра антибиотикорезистентности выделенной культуры диско-диффузионым методом на сред Мюллера-Хинтона
Лабораторная диагностика дизентерии
Бактериологический метод Исследуемый материал Испражнения, ректальный мазок со слизистой прямой кишки 1 день Посев испражнений на среды Эндо и Плоскирева или Левина и Плоскирева
2 день
1) Учет характера роста на средах: | 2) Приготовление мазков из лактозонегативных (бесцветных) колоний. Окраска по Граму и микроскопия. | 3) Откол бесцветных колоний колоний на среду Клиглера | |
Эндо (бледно-розовая ) | Плоскирева (оранжевая) | ||
3день. Учет биохимических свойств на среде Клиглера
Результат: глюкоза ферментируется с образованием кислоты (К+), лактоза не фементируется, сероводород и индол не образуются
Вывод по первичным биохимическим признакам выделенная культура является шигеллой
studfile.net
Enterobacter cloacae: норма и патология
Многие бактерии относятся к условно-патогенной флоре. Они могут располагаться практически во всех отделах организма, чаще всего – в желудочно-кишечном тракте. Одним из представителей таких микроорганизмов является Enterobacter cloacae. Эти бактерии живут совместно с человеком постоянно, при этом ничем не вредят его состоянию. Под действием неблагоприятных факторов они начинают усиленно размножаться, в результате чего становятся патогенными. Энтеробактерии распространены повсеместно, они могут обитать как в свободном состоянии (в реках, сточных водах, на поверхности растений), так и внутри организма человека и животных. Enterobacter cloacae относятся к сапрофитам, живущим на слизистой оболочке тонкого и толстого кишечника, в дистальных отделах пищеварительного тракта.
Что представляют собой энтеробактерии?
Энтеробактерии относятся к грамотрицательным палочкам, не способным образовывать споры. Они являются факультативными анаэробами, то есть способны выжить без кислорода. Энтеробактерии устойчивы к большинству дезинфицирующих средств, а также ко многим антибактериальным препаратам. Эти микроорганизмы подразделяются на множество родов, часть из которых вызывает серьёзные заболевания. Enterobacter cloacae не относятся к патогенной флоре, поэтому при нормальном состоянии организма они не представляют никакого вреда. Эти бактерии приобретают патогенность при сильном ослаблении организма, поэтому зачастую их называют оппортунистическими инфекциями. Заразиться можно только от человека или животного, фекально-оральным или алиментарным путём (при употреблении в пищу инфицированного мяса, молока, яиц). В условиях стационара перенос энтеробактерий осуществляется также через руки медицинского персонала. Данный вид микроорганизмов часто вызывает внутрибольничные инфекции.
Enterobacter cloacae: симптомы инфицирования
Энтеробактерии чаще всего вызывают нарушения пищеварительного тракта, но могут паразитировать и в других отделах. В связи с тем что мочеполовые органы у женщин находятся в непосредственной близости с кишечником, там часто наблюдаются воспалительные процессы, вызванные микрофлорой последнего. При сильной слабости иммунной системы энтеробактерии могут усиленно размножаться и в других отделах организма, например в зеве. Благодаря этому они попадают в дыхательные пути и становятся одними из возбудителей внутрибольничной пневмонии – тяжёлого состояния, которое сложно поддаётся лечению. При проникновении энтеробактерий в кровоток возникает септицемия – заболевание, в результате которого они паразитируют во всех органах и системах. Наиболее распространёнными симптомами инфицирования являются боли в животе, расстройства стула, тошнота, зуд и жжение в области половых органов (чаще у женщин), повышение температуры тела до субфебрильных цифр. У новорожденных и тяжелобольных пациентов энтеробактерии могут вызывать менингит, пиелонефрит, септицемию.
Диагностика заболеваний, вызванных энтеробактериями
Понять, что у больного именно энтеробактерная инфекция, можно по ряду диагностических критериев. Во-первых, такие пациенты чаще всего сильно ослаблены, длительное время принимают антибиотики или долго находятся на госпитализации в стационаре. Учитывая эти факторы, а также характерную симптоматику, проводят специальные методы исследования. При выделении Enterobacter cloacae в кале, необходимо учитывать, что кишечник является местом обитания этих микроорганизмов, поэтому их незначительное количество не говорит об инфицировании. Нормой считается 10*5, патологические состояния, вызванные энтеробактериями, наблюдаются при увеличении этого показателя. Повышение уровня Enterobacter cloacae в моче чаще всего встречается при цистите, вагините, вульвите.
Лечение энтеробактерных инфекций
В связи с тем что энтеробактерии вызывают заболевание только у ослабленных пациентов, в первую очередь необходимо повысить иммунитет, избегать неблагоприятных факторов, лечить основную патологию. Кроме того, повышение уровня Enterobacter cloacae может наблюдаться при длительном использовании антибиотиков. В этом случае необходимо отменить терапию. При невозможности рекомендуется употреблять средства, защищающие от дисбактериоза кишечника. К ним относятся препараты, содержащие лакто- и бифидобактерии. Также не стоит забывать о симптоматической терапии.
fb.ru
