Печень и селезенка увеличены причины — Печень и её здоровье
Под термином «гепатоспленомегалия» понимают истинное увеличение размеров печени и селезёнки. Причиной этого являются разнообразные заболевания, которые приводят к возникновению патологических процессов. Они проявляются гепатолиенальным синдромом, включающим в себя сочетанное увеличение размеров этих органов.
Мы рекомендуем!
Для лечения и чистки ПЕЧЕНИ наши читатели успешно используют
метод Елены Малышевой
. Внимательно изучив этот метод мы решили предложить его и вашему вниманию.
Содержание статьи:
Где располагается печень?
Анатомически печень размещена под диафрагмой, большая ее часть — ¾ всей массы — расположена с правой стороны, а ¼ — с левой. При перкуссии в положении лежа у взрослого ее нижняя граница располагается по краю реберной дуги справа, верхняя же граница соответствует 5 ребру.
Расположение органов человека
Левая граница печени не выходит за пределы левой окологрудинной линии. В настоящее время физические методы определения границ ограничиваются исследованием по Курлову, которое проводит врач. Средние значения размеров органа у здорового человека при этом исследовании составляют 10х9х8 сантиметров. При увеличении границ печени ее нижний край выходит за пределы реберной дуги.
к оглавлению ↑
Локализация селезёнки
Селезёнка располагается в верхней части брюшной полости слева в диагональной проекции. Снизу она граничит с толстым кишечником, образуя так называемую селезеночную кривизну, и прилежит к желудку с поджелудочной железой, а также контактирует с левой почкой.
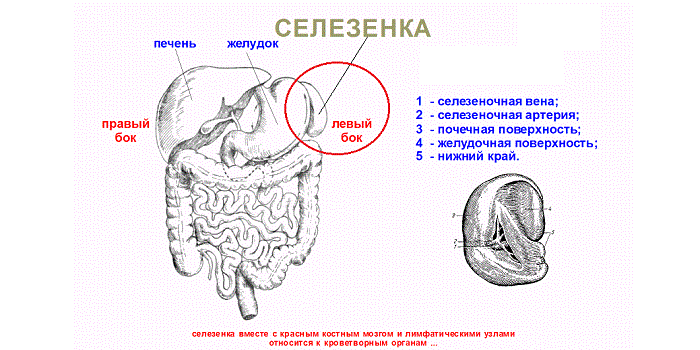
Селезенка
Верхняя граница селезёнки соответствует 9 ребру, а нижняя располагается на уровне 11-го. При проведении перкуторного исследования определяют длинник селезёнки, у взрослого он равен 12-15 сантиметрам, и поперечник, размеры которого составляют 5-8 сантиметров. Это исследование постепенно уходит в прошлое, уступая место ультразвуковому исследованию органа.
к оглавлению ↑
Что служит причиной гепатоспленомегалии?
Причины увеличения печени и селезёнки разнообразны по своей структуре. Они могут включать в себя заболевания этих органов по отдельности, или происходить в результате сочетанного повреждения.
Причинами преимущественного изменения размеров печени могут служить:
Очаговые или диффузные поражения органа.
К ним относят следующие заболевания:
Цирроз Гепатиты различной этиологии Стеатоз – накопление в клетках печени жира Кисты печени Туберкулезный гранулематоз
Паразитарные заболевания:
эхинококкоз альвеококкоз
Болезни обмена веществ у человека.
гликогенозы, связанные с нарушением биосинтеза гликогена гемохроматозы, обусловленные недостаточностью ферментных систем организма, которые регулируют всасывание железа
Увеличение размеров селезёнки служит проявлением:
Заболеваний самого органа. Кисты, опухоли различной природы, абсцессы селезёнки; Заболеваний других органов и систем. Портальная гипертензия, острые и хронические лейкозы, саркомы.
к оглавлению ↑
Сочетанный гепатолиенальный синдром возникает при таких поражениях, как:
Острые и хронические диффузные поражения печени вследствие аутоиммунных заболеваний, вирусных инфекций, расстройств кровообращения органа:
цирроз
тромбофлебит печеночных вен
ВНИМАНИЕ!
Многие наши читатели для лечения и чистки печени активно применяют широко известную методику на основе натуральных ингредиентов, открытую Еленой Малышевой. Советуем обязательно ознакомиться.
Развитие цирроза и рака печени
Инфекционные, паразитарные заболевания:
инфекционный мононуклеоз сифилис лейшманиоз альвеококкоз
Болезни обмена веществ (накопления), в том числе наследственные:
болезнь Гоше амилоидоз
гранулематозы (саркоидоз, бериллиоз)
Болезнь Гоше
Заболевания крови или гемобластозы:
миелопролиферативные заболевания (истинная полицитемия, хронический миелолейкоз) лимфопролиферативные заболевания (лимфогранулематоз, хронический лимфолейкоз) к оглавлению ↑
Ребенок с гепатоспленомегалией
Причины увеличения этих паренхиматозных органов у ребёнка разнообразны. Ими чаще всего служат инфекционные, вирусные и паразитарные заболевания. К инфекционным относят бруцеллез, инфекционный мононуклеоз, сепсис. Вирусные представляют собой обширную группу гепатитов.
Паразитарные заболевания чаще всего возникают при несоблюдении правил гигиены ребенком или его родителями.
Ребенок подвержен токсоплазмозу, аскаридозу и амебиазу, а такие паразитозы, как эхинококкоз и альвеококкоз встречаются редко, в основном в эндемичных районах.
Увеличение печени и селезенки у новорожденного ребенка является симптомом гемолитической болезни плода, возникающей при резус-несовместимости матери и ребенка. У ребенка изменение размеров этих органов может служить сигналом о наличии врожденных пороков сердца, обуславливающих нарушение гемодинамики в большом круге кровообращения вследствие правожелудочковой недостаточности.
к оглавлению ↑
Клинические симптомы
Основными симптомами, возникающими у ребенка и взрослого, является бледность кожных покровов, а также слабость и утомляемость при физической активности.
В некоторых случаях наблюдается повышение температуры (от субфебрильной до более высоких цифр). Увеличение печени и селезёнки проявляется тяжестью в правом подреберье, непереносимостью жирной пищи, иногда наблюдаются тошнота, рвота, покалывание в области левого подреберья.
На коже могут появиться так называемые печеночные знаки – телеангиэктазии, эритема на ладони, контрактура Дюпюитрена у ребёнка.
Отзыв нашей читательницы Светланы Литвиновой
Недавно я прочитала статью, в которой рассказывается о «Leviron Duo» для лечения заболеваний печени. При помощи данного сиропа можно НАВСЕГДА вылечить печень в домашних условиях.
Я не привыкла доверять всякой информации, но решила проверить и заказала упаковку. Изменения я заметила уже через неделю: постоянные боли, тяжесть и покалывания в печени мучившие меня до этого — отступили, а через 2 недели пропали совсем. Улучшился настроение, снова появилось желание жить и радоваться жизни! Попробуйте и вы, а если кому интересно, то ниже ссылка на статью.
Читать статью —>
При возникновении некоторых заболеваний, например, гепатита, наблюдается изменение окраски кожных покровов и слизистых оболочек (склер глазных яблок, небных дужек и язычка) – они становятся желтушными. Объективно при пальпации врач определяет болезненность этих органов, уплотнение, неровность их краев, выход печени и селезёнки из-под реберных дуг.
У ребёнка увеличение этих органов может происходить вплоть до опущения их в малый таз, что обуславливает его характерный внешний вид с большим раздутым животом.
Важно: При возникновении перечисленных симптомов необходимо обратиться к врачу-терапевту поликлинического звена. При возникновении заболевания у ребенка, в зависимости от тяжести его состояния посещают участкового педиатра в поликлинике или вызывают врача на дом. Данные специалисты выдают направления к узким специалистам, таким, как инфекционист, гематолог или онколог для определения дальнейшей тактики диагностики и лечения.
к оглавлению ↑
Проводимые исследования в диагностике
При первичном осмотре врач оценивает внешний вид больного, получает информацию о состоянии органов путем их перкуссии и пальпации. Для подтверждения того или иного диагноза, проводят различные лабораторные исследования, такие как общий анализ крови, биохимический анализ крови с определением печеночных ферментов, которые достаточно информативно отражают функциональное состояние печени.
Для диагностики заболеваний у взрослого и ребёнка, вызванных инфекцией и паразитами, проводят серологические пробы.
Важными маркерами состояния печени являются следующие:
Билирубин. Качественный и количественный его состав важен для определения метаболической и экскреторной функций печени Аминотрансферазы. Аспартатаминотрансфераза (АсАТ) и аланинаминотранс-фераза (АлАТ) является маркером степени целостности гепатоцитов, увеличение аминотрансфераз происходит в случае поражения и некроза клеток Щелочная фосфатаза. Является маркером холестаза и обструкции желчных путей 5′-нуклеотидаза. Самый современный маркер поражения печени, служит подтверждением специфичности процесса
К инструментальным методам диагностики относятся:
УЗИ печени и селезёнки.
Относится к информативным и неинвазивным методам, широко используется в повседневной практике. Оцениваются размеры органов и эхогенность ткани.
Допплеросонография.
Позволяет оценить состояние кровотока при увеличении печени и селезенки, является неинвазивным способом диагностики.
Магнитно-резонансная томография (МРТ).
Также относится к неинвазивным методам, позволяет диагностировать кисты и опухоли печени, определить их специфичность, а также оценить проходимость печеночных вен.
Холангиография.
Является самым чувствительным методом определения наличия камней и кист желчных протоков, склерозирующего холангита. Выполняется эндокопически или чрескожно, позволяя получить пробы желчи и эпителия желчных ходов.
Компьютерная томография (КТ).
Применяется в случае необходимости отдифференцирования одного заболевания с другим, выявляет процессы накопления и диффузного поражения органов. Отличается от МРТ тем, что пациент в ходе исследования подвергается рентгеновскому облучению.
Лапароскопическая и пункционная биопсия печени.
Является крайне инвазивным способом диагностики, предназначен для установления точного диагноза ракового поражения.
Радиоизотопные исследования (радионуклидное сканирование).
Относятся к инвазивным, так как пациент получает лучевую нагрузку. Позволяет оценить состояние печеночной паренхимы, диагностировать опухолевые процессы и абсцессы.
Важно! все исследования, относящиеся к инвазивным, следует применять строго в случае необходимости получения дополнительной информации для верификации диагноза.
Следует помнить, что КТ, биопсия печени и исследования с накоплением радиофармпрепарата несут травматическое воздействие и радиационную нагрузку на организм и не должны служить обычным методом диагностики заболевания у ребенка.
к оглавлению ↑
Лечение
В тактику лечения взрослого и ребёнка включены консервативные и оперативные мероприятия. Консервативное лечение включает в себя комплексную этиологическую, патогенетическую и симптоматическую терапию с помощью лекарственных средств. Она направлена на удаление причины, вызвавшей заболевание, на улучшение самочувствия пациента и уменьшение размеров паренхиматозных органов до нормальных значений.
При наличии опухолевого процесса печени или разрушении селезенки ставится вопрос о резекции этих органов.
В случае поражения печени операция состоит в удалении части органа и относится к органосохраняющей. Если произошло разрушение селезенки и возникло кровотечение, необходимо оперативное вмешательство с полным ее удалением, как у взрослого пациента, так и у ребёнка.
Вам все еще кажется, что ВОССТАНОВИТЬ ПЕЧЕНЬ невозможно?
Судя по тому, что вы сейчас читаете эти строки — победа в борьбе с заболеваниями печени пока не на вашей стороне…
И вы уже думали о хирургическом вмешательстве и применении токсичных препаратов, которые рекламируют? Оно и понятно, ведь игнорирования болей и тяжести в печени, может привести к тяжелым последствиям. Тошнота и рвота, желтоватый или сероватый оттенок кожи, горечь во рту, потемнение цвета мочи и диарея… Все эти симптомы знакомы вам не понаслышке.
Но возможно правильнее лечить не следствие, а причину? Прочитайте историю Алевтины Третьяковой, о том как она не только справилась с болезнью печени, но и восстановила ее…. Читать статью >>
Рекомендуем прочитать:
Рекомендуем прочитать:
Якутина Светлана
Эксперт проекта VseProPechen.ru
Обеспечивайте своевременную медицинскую помощь и диагностику малышу.Введите специальный режим питания. Диета предполагает отказ от вредной (чрезмерно углеводной, жирной, копченной и прочее) пищи и переход к полезным (белковым, содержащим клетчатку) продуктам.Давайте малышу время для отдыха (давайте ребенку посильные задания, обеспечивайте право на отдых, когда это нужно).Введите дозированные физические нагрузки (зарядка, спортивные секции), чтобы укрепить организма ребенка.Проводите постоянную профилактическую терапию по избавлению от гельминтов.Не занимайтесь самолечением, чтобы избежать нанесения вреда для организма.Проводите постоянную диагностику всех систем. Если были проблемы с увеличением печени, научитесь проводить самостоятельную пальпацию (чтобы чувствовать увеличение на несколько см) или проводите плановые осмотры у врача. Таблица с показателями нормального размера печени в см приведена выше.
Источник: pechen-ne-boli.ru
Читайте также
Увеличение печени и селезенки на узи — Печень и анализы
Содержание статьи:
Увеличение печени — причины и что делать
Многие годы безуспешно боретесь с БОЛЯМИ в ПЕЧЕНИ?
Глава Института заболеваний печени: «Вы будете поражены, насколько просто можно вылечить печень просто принимая каждый день…
Читать далее »
При профилактическом обследовании у терапевта или ультразвуковом обследовании брюшной полости нередко можно обнаружить увеличение печени. Грамотный сонолог сразу обратит ваше внимание на то, что размеры печени несколько увеличены относительно нормы. Ведь на УЗИ можно произвести достаточно точные замеры органов брюшной полости с погрешностью вплоть до 0,5 см. Давайте разберемся, что это значит для пациента, каковы причины и признаки увеличения печени и необходимо ли это лечить.
Признаки увеличения печени
Как правило, если печень увеличена совсем незначительно — на 0,5 см, то никаких сопутствующих симптомов вы не заметите. Но если момент начала заболевания упущен, то у человека возникает чувство тяжести в животе, непривычное увеличение объема брюшной полости возле правого подреберья. Кроме того, пациенты с увеличенной на несколько см печенью жалуются на сонливость, потерю массы тела и синдром хронической усталости.
Причины увеличения печени
Если говорить о причинах увеличения печени, то стоит сразу оговорить один момент: у людей высокого роста с крупным телосложением часто наблюдается незначительное увеличение этого органа (вплоть до нескольких см), притом что все прочие показатели остаются в норме. Это считается физиологической особенностью конкретного человека и лечения не требует. Во всех остальных случаях увеличенный размер печени говорит о том, что у вас в организме не все в порядке. Давайте же разберемся, по какой причине происходит увеличение объемов этого органа и что это значит для пациента, как и почему нужно лечить такое состояние?
В принципе, все возможные причины, по которым печень увеличивается в размерах, можно классифицировать на 5 видов:
- Заболевания самого органа и близлежащих сосудов;
- Заболевания накопления;
- Наследственные заболевания;
- Сердечно-сосудистые болезни;
- Заболевания крови;
Если с первой группой всё более-менее понятно (все мы знаем, что при заболевании какого-либо органа он отекает), то с остальными не сразу ясно почему они ведут к росту размера органа. Итак, к первой группе заболеваний относится цирроз, острый и хронический гепатит, рак печени или метастазы его в печень. В последнем случае часто происходит одновременное увеличение печени и селезенки. Кроме того, к первой категории можно причислить закупорку воротной вены или ее ветвей тромбами. Эти заболевания можно выявить при УЗИ.
Заболевания накопления
В этой группе причин самым часто встречающимся заболеванием считается жировой гепатоз, который, говоря простыми словами, является ожирением печени. Частенько этот недуг застает врасплох любителей побаловаться жирной и жареной пищей, алкоголем. В группе риска находятся те, кто проходит лечение гормональными препаратами, больные сахарным диабетом, а также люди с различными гормональными нарушениями. Заболевания накопления сразу видны на ультразвуковом исследовании — ткань печени становится очень светлого цвета, в особо запущенных случаях она выглядит белой.
Наследственные заболевания
Существует ряд наследственных болезней, имеющих ряд симптомов, в числе находится которых и увеличенная печень. Например, ярким образцом таких заболеваний является гемохроматоз. Эта болезнь имеет вполне понятные из названия симптомы — в организме взрослого человека накапливается железо, которое оседает как раз в печени, а также в суставах, сердце. Гипертрофированный размер печени вызывается именно избыточным накоплением железа в этом органе. В организме также может быть нарушен вывод меди — избыточное накопление ее в печени называется болезнью Вильсона — Коновалова.
Сердечно-сосудистые болезни
Далеко не все заболевания сердечно-сосудистой системы приводят к увеличению печени, но если пациент страдает перикардитом или недостаточностью кровообращения, то ему стоит сделать УЗИ левой и правой доли печени.
Заболевания крови
Речь идет о некоторых видах лейкоза, который, как известно, вызывает увеличение печени у взрослых и детей. Такую болезнь, как правило, на УЗИ обнаружить довольно трудно (особенно у детей до года и новорожденных), для выявления этого недуга необходимо сдавать анализы крови.
Особенности увеличения печени у детей до года и новорожденных
Как правило, симптомы увеличения печени у детей, проявляются довольно незначительно. Увеличение печени у ребенка до года может заметить детский врач, который проводит ежемесячный осмотр по мере роста малыша. Кроме того, увеличена печень у ребенка на несколько см или нет, может определить и сама мама — если она будет предельно внимательной к малышу и в ее арсенале есть знания по анатомии и медицине. Участковые могут не сразу определить диагноз и назначить лечение увеличенной печени. Детские врачи могут посоветовать сменить вид детского питания, так как питание может попросту не подходить ребенку. Но мы рекомендуем сделать комплексный биохимический анализ крови, а также УЗИ печени и селезенки. УЗИ селезенки в возрасте детей до года и новорожденных, как правило, проходит в комплексе.
Такой серьезный подход к увеличению печени у детей до года и новорожденных связан с тем, что данное обстоятельство может быть ранним симптомом множества серьезных заболеваний.
Как известно, УЗИ брюшной полости при отсутствии патологий, впервые делают деткам в возрасте 2–3 года — этого требуют в медкомиссии для дошкольного учреждения. До достижения ребенком возраста 2–3 лет УЗИ печени делают только при наличии конкретных симптомов.
Итак, что же может сказать УЗИ левой доли печени новорожденного и детей до года? Врачи различают три вида патологий: увеличение селезенки или спленомегалия, увеличение и печени, и селезенки — гепатомегалия и ее разновидность — гепатолиенальный синдром. Любое из этих состояний требует выяснения причины и последующего лечения, так как грозит серьезными проблемами со здоровьем по мере взросления.
Увеличена печень: что делать и как лечить?
Лечение увеличенной печени не сводится только к тому, чтобы уменьшить объемы печени. Обычно необходимо проводить комплексную терапию, которая направлена на излечение конкретного заболевания (если это заболевание можно лечить). Но вместе с тем особую бдительность нужно проявить при составлении меню для больного (особенно это касается детей: никакого шоколада, фастфуда, жареной пищи).
Взрослым также нужно воздержаться от вредной пищи, употребления спиртных напитков, курения. Нужно больше двигаться, есть полезные для печени и ЖКТ продукты, богатые клетчаткой и витаминами. За детальными советами по поддержке здоровья печени обратитесь к врачу, не старайтесь лечить печень самостоятельно, ведь это может только навредить вашему состоянию здоровья.
Увеличена печень у ребенка: когда ставят такой диагноз?
Печень – это жизненно-важный орган, который в зависимости от возраста имеет определённые размеры. Однако у некоторых детей размеры этого органа по разным причинам могут изменяться в большую сторону, и это не всегда является физиологической нормой. Данная статья поможет разобраться, почему увеличена печень у ребёнка, какие симптомы возникают при этом, и какие основные принципы лечения существуют.
Нормы у детей по возрастам
Гепатомегалия детей – это диагноз, который согласно международной классификации болезней, имеет код по МКБ10 R16, включающий отдельные подпункты. Многие родители при постановке их ребёнку данного диагноза не понимают, что это такое, и на каком основании поставлено увеличение печени.
Важно понимать, что печень, как и все нормальные органы с детства увеличивается в размерах и достигает полноценного роста только к периоду полового созревания – это значит, что орган также растёт и развивается постепенно. Благодаря многочисленным изучениям и обследованиям, специалистам удалось выяснить, какие размеры печени должен иметь ребёнок к определенному возрасту. Размеры у грудничков считаются вариабельными, поэтому при рождении они в среднем составляют 5,7см, в 2 месяца они считаются нормальными, имея объем ,4,2 см х 2,2см х 2см, а в 6 месяцев – 6 см х 3,5см х 3см. Наибольшие размеры принято считать основным симптомом гепатомегалии.
- В 1 год считается увеличенной, если она имеет размеры больше 5см х4см х3см по около-сосковой линии справа, по средне-грудинной и левой косой линии соответственно. Данные размеры считаются нормой до 3 лет.
- В возрасте с 4 до 7 лет нормальными размерами печени считаются мерки 6см х 5см х4см, по соответствующим линиям.
- В 8-12 лет орган достигает габаритов 8см х 7см х 6см.
- В период полового созревания размеры печени и селезёнки достигают максимальных размеров, которые считаются нормой в течение всей жизни и составляют 10см х 9см х 8см.
В некоторых случаях оптимальными определяются незначительные изменения габаритов органа в ту или иную сторону, что не считается признаком патологии, а является физиологической нормой.
Причины
Чтобы ответить на вопрос, почему образовалась увеличенная печень у ребёнка, необходимо разобраться, какие причины способствуют данному отклонению. Важно понимать, что в некоторых случаях умеренная гепатоспленомегалия у ребёнка является нормальным состоянием и возникает в возрасте до 7 лет. Она связана с физическими потребностями чада и нагрузкой на орган. При этом к симптоматике не присоединяются другие признаки, и орган увеличивается всего лишь немного.
Если же у годовалого ребёнка увеличена печень, то чаще всего причины этого кроются в наличии таких болезней, как:
- Вирусные и хронические гепатиты.
- Инфекции бактериального характера.
- Наличие глистных инвазий и других микроорганизмов в органах.
- Патологии, аутоиммунного генеза.
- Врождённые аномалии развития.
- Застойные явления в сердце, печени и ЖВП, возникающие по причине сердечной недостаточности, закупорки протоков и сосудов, а также воспалений.
- Нарушения обмена веществ в клетках и тканях.
- Сифилис, туберкулёз, мононуклеоз.
- Увеличение размеров сосудов.
- Онкологические процессы.
Как видно, причин существует достаточно много. Важно своевременно выяснить, отчего увеличивается орган, а также начать воздействие на расстройство, чтобы избежать серьёзных последствий.
Симптомы
Заболевания печени у детей нередко не проявляют никаких симптомов. Это возникает по причине скрытого течения патологии, при котором у годовалого ребёнка увеличена печень, но она не дает о себе знать из-за отсутствия иннервации органа.
О наличии проблем стоит задуматься, когда у ребёнка болит печень, а также присоединяются такие признаки, как:
- Снижение аппетита.
- Пожелтение кожи и слизистых.
- Появление проблем работы кишечника и органов ЖКТ – тошнота, рвота, метеоризм, понос или запор.
- Нарушения эмоциональной сферы – вялость, апатия, нарушение сна, повышенная плаксивость и раздражительность.
- Раздражение на коже и слизистых.
- Зловонный запах из ротовой полости.
- Повышение температуры тела.
При обнаружении первых проблем следует немедленно обратиться и пройти полноценный курс диагностики и терапевтических мероприятий.
Диагностика
При подозрении на наличие какого-либо заболевания печени у детей, специалист назначает методы диагностики, позволяющие дифференцировать диагноз и назначить полноценный комплекс помощи.
Важными элементами постановки диагноза является осмотр и сбор анамнеза заболевания – при этом врач уточняет, какие симптомы, когда и в связи с чем появились. Кроме того, врач должен собрать анамнез жизни пациента, выяснить, какими патологиями страдал ребёнок до этого случая.
При подозрении на заболевание печени, ребенку назначаются лабораторные методы, такие как клинический и биохимический анализ крови, печёночные пробы, анализ мочи и копрограмма. Они позволяют обнаружить процессы воспаления, даже при скрытых признаках нарушения работы органа.
Если увеличена печень у новорождённого, то основным методом постановки диагноза являются инструментальные способы диагностики:
- Ультразвуковое исследование – позволяет определить размеры органа, и на сколько сантиметров увеличена правая доля или левая доля. Это достаточно простое и безопасное обследование, не имеющее противопоказаний и помогающее обнаружить эхопризнаки патологии.
- Компьютерная томография показывает не только орган, его размер, но и сосуды, пронизывающие клетки и ткани печени.
- Иммунно-грамма – определяет состояние иммунной системы ребёнка на момент осмотра.
- Рентген органов брюшной полости – помогает уточнить диагноз и выявить превышена ли норма КВР печени.
После проведения полноценного изучения печени пациента, врач может определить, что стало основной причиной развития патологического процесса и назначить соответствующую терапию.
Что делать, если у ребенка увеличена печень
Многие родители, узнав о болезни, не знают, что делать, если у ребёнка увеличена печень. Важно знать, что увеличение печени у детей не всегда является патологичным, однако требует постоянного контроля со стороны специалистов. Поэтому, при обнаружении данной клинической картины, чаще всего пациент подлежит госпитализации. Однако если диагноз позволяет оставить больного в домашних условиях, допустимо лечение вне стационара.
Доктор Комаровский поясняет, что если у малыша увеличился орган, важно как можно скорее выявить причину патологии и начать соблюдать диетическое питание, чтобы максимально разгрузить организм. Кроме того, это доктор создал несколько видео роликов на тему того, как лечить и как избежать болезней этого органа.
Основным принципом терапии при увеличенной печени считается строгое соблюдение предназначений врача, воздействие на причину и контроль приёма необходимых препаратов, соблюдение профилактики.
Медикаментозная терапия
Лекарственная терапия зависит от диагноза и направлена на устранение первопричины болезни. Одним из способов нормализации работы организма, является назначение консервативных средств, помогающих воздействовать непосредственно на причину болезни. Пациенту назначается симптоматическая терапия – обезболивающие, противорвотные и противоглистные препараты, препараты, регулирующие свёртываемость крови и сосудистые лекарства.
Медикаментозная терапия обычно включает в себя назначение препаратов, снижающих воспалительные процессы в организме, препаратов для нормализации работы и восстановления разрушенных клеток печени. Данные лекарства имеют хорошие отзывы на рынке производства, потому что положительно влияют на состояние здоровья всех пациентов и имеют малое количество побочных действий.
Если обнаружилось, что увеличена печень у грудничка, и это является физиологической нормой, то в данном случае медикаментозных препаратов не назначается, но соблюдается строгий контроль за состояние органа и ребёнка в целом.
Диета и народные средства
Если обнаружена гепатомегалия у ребёнка, основой терапии является диетотерапия. В качестве лечебного стола назначается диета № 5 с ограничением продуктов, негативно сказывающихся на пищеварении и увеличивающих секрецию выработки желчи – родители должны убрать из питания жирную, острую пищу, продукты консервации и копчений, ограничить прием сладкого. Питание должно быть частым, маленькими порциями, важно соблюдение водного режима. Следует ограничить прием пищи за 2-3 часа до сна ребёнка, чтобы не нагружать организм. Если больной питается с общего стола, то пища должна быть приготовлена на пару или отварена до готовности.
Увеличенная печень у новорождённого может стать причиной того, что матери придётся ограничить грудное вскармливание и включить в рацион специальные смеси и добавки, положительно влияющие на организм малыша.
Многие пациенты прибегают к методам народной медицины, которые заключаются в употреблении различных отваров, настоев и чаёв – такие травы, как ромашка, календула и мята снижают воспаление и секрецию желчи, а мята и багульник оказывают успокаивающее действие. Однако данное средство не рекомендовано к использованию в случае детской заболеваемости, потому что организм ребёнка чаще всего подвергается аллергическим реакциям и побочным действиям.
Прогноз и осложнения
Заболевание печени у младенцев обычно имеет временный характер и к достижению семилетнего возраста обычно полностью исчезает, поскольку орган оптимизирует свои размеры и начинает нормально расти в дальнейшем. Гепатомегалия – это вполне излечимое заболевание, если соблюдать все предназначения врача и контролировать процесс. Однако если к процессу увеличения присоединились другие патологии, то болезнь может иметь плохой прогноз и проявить такие осложнения, как:
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения печени наши читатели успешно используют Leviron Duo. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
- Печёночная недостаточность.
- Опухоли.
- Нарушения работы других органов.
- Угнетение иммунитета пациента, чему следует увеличение количества инфекционных заболеваний.
Подводя итоги, можно прийти к выводу, что контроль и профилактика болезней поможет не только вовремя выявить наличие патологии, но и своевременно обнаружить развивающийся процесс в организме ребёнка.
Видео
Мифы о печени. Каким утверждениям не стоит верить.
Высыпания на коже при болезнях печени, какие они?
Бытует мнение, что печень — «лаборатория организма». И не зря. Этот орган играет роль своеобразного фильтра, препятствующего попаданию в организм нежелательных веществ. Ежеминутно в печени происходят сложнейшие химические процессы. Если она работает со сбоями, возникает общее отравление всего организма. Именно по этой причине важно распознать болезнь важнейшей железы уже на ранней стадии. Один из способов сделать это самостоятельно — следить за состоянием своей кожи. Ведь при заболеваниях данного органа она одна из первых подаёт сигнал.
- Чего следует опасаться?
- Признаки патологий
- Как болит печень?
- Кожные высыпания
Чего следует опасаться?
Конечно, печень крайне устойчива к внешним воздействиям. Кроме того, она обладает способностью к регенерации. Но всё-таки существуют факторы, способные вызвать болезни «лаборатории организма».
- Токсические вещества. К ним относят тяжёлые металлы и химию. При постоянном их поступлении в организм возникают различные поражения печени. Однократное, но резкое их воздействие также опасно.
- Вирусы. Вызывают воспалительные процессы в острой или хронической формах. Часто итогом заражения железы вирусами является гепатит.
- Алкоголь. Злоупотребление спиртосодержащими напитками оказывает пагубное влияние на клетки печени. Зачастую при бесконтрольном употреблении алкоголя возникает цирроз — заболевание, опасное для жизни.
- Лекарственные препараты. Употребление гормонов, антибиотиков, химиотерапевтических средств негативно отражается на работе печени.
- Неправильное питание. Жирная, жареная, копчёная пища в избыточном количестве приводит к нарушению оттока желчи. К нему также может привести чрезмерное употребление специй. Итог — образование камней в желчном протоке.
- Паразиты и инфекции. Наиболее опасными являются аскариды, альвеококк, эхинококк. Они выступают источниками патологических изменений органа, могут вызвать его кистозную трансформацию.
- Заболевания брюшной полости. Процессы нагноения могут распространиться на воротную вену печени. Часто в результате подобных нарушений появляется тромбоз.
- Наследственность. Нередко причиной заболеваний «лаборатории организма» являются генетические болезни.
- Ионизирующее излучение, химические канцерогены, которые подталкивают к раку печени.
- Травмы живота. Неважно, как давно вы перенесли серьёзный удар или получили ранение брюшной полости. Кисты или жидкостные скопления в паренхиме печени могут обнаружиться даже спустя несколько лет.
Признаки патологий
Заболевания одной из важнейших желёз в нашем организме сопровождают кожные симптомы. В первую очередь можно выделить желтоватый оттенок кожных покровов. Пациенты жалуются на тошноту и изжогу. Потливость повышена, а пот имеет резкий и крайне неприятный запах. При обращении в лечебное учреждение по этим признакам доктор без труда диагностирует нарушения в работе печени.
Задуматься о посещении врача стоит и в том случае, если размер железы увеличен, в районе органа ощущается боль и дискомфорт, беспокоит слабость, отёчность и головная боль. Сыпь, зуд, снижение веса, нестабильный стул или изменение характеристик каловых масс, горький привкус во рту, белый или коричневый налёт на языке, трещины на нём — прямые поводы для беспокойства. Венозный рисунок на животе, увеличение живота, температура, угревая сыпь также указывают на наличие заболеваний в организме.
Как болит печень?
Практически все патологии железы отражаются на лице и теле человека. Нередко они сопровождаются чувством боли. Характер этих ощущений самый разный:
- Незначительная боль в правом подреберье. Как правило, имеет ноющий или распирающий характер. Говорит о вялотекущем воспалительном процессе. Дискомфорт вызван растяжением органа или увеличением печёночной капсулы.
- Интенсивный дискомфорт в области правого подреберья. Достаточно редкий вид боли. Сигнализирует о выраженном гнойно-воспалительном процессе. В некоторых случаях появляется при камнях в желчном протоке.
- Сильная точечная боль в области печени. Характерна для патологии желчного пузыря или внепеченочных протоков.
Однако при болезнях «лаборатории организма» пациент не всегда испытывает боль. Как правило, это наблюдается в случае вялотекущего заболевания, долгое время остающегося незамеченным. При отсутствии болевых ощущений о проблемах с внутренним органом сигнализируют только высыпания на коже.
Кожные высыпания
При болезнях печени кожные покровы претерпевают ряд изменений. Кожа становится нетипично бледной или смуглой, повышается потливость, а в области лица и конечностей наблюдается отёчность. Иногда возникает шелушение кожи. В этом случае её поверхность покрывают расчесы и трещины.
Особое внимание стоит обратить на желтушность кожи. Умеренная её степень с оранжевым оттенком говорит о проблемах с печенью. Коричневый цвет указывает на механические повреждения органа. А вот лимонно-жёлтый окрас появляется при гемолитических нарушениях.
Растяжки кожи живота в виде синюшных полосок — не редкость при заболеваниях печени. Причина их возникновения — в гормональном дисбалансе, при котором она не может обезвредить стероидные гормоны. Характерны они как для женского, так и для мужского организма.
Однако не только изменение характера кожных покровов говорит о заболеваниях «лаборатории организма». Частым их признаком является сыпь.
Она может носить следующий характер:
- Гнойничковые элементы. Источник — иммунный дисбаланс. Появляется он в организме благодаря сниженной функции печени. Это значит, что орган не может в достаточной степени синтезировать иммуноглобулин.
- Аллергические проявления. Пятна и папулы возникают в результате нарушения функции детоксикации. Именно поэтому человек даёт аллергическую реакцию на привычные условия.
- Геморрагическая сыпь. Выражена в мелких кровоизлияниях на коже. Они — показатель снижения синтетической функции печени. Первоочерёдно страдают белки, входящие в состав свёртывающей системы крови. У пациентов возникает склонность к образованию гематом.
- Сильная краснота ладоней. Сопровождается повышением температуры. Может передаваться на ступни.
- Сосудистые звёздочки. Локализованы на лице, шее, спине и руках. Представляют собой небольшие кровеносные сосуды, выпирающие над кожей. Размер — от 1 мм до 2 см.
- Жёлтые бляшки. Образования жёлтой расцветки. Возникают на подмышках, руках, ногах, стопах, веках.
- Пармальная эритема — красные высыпания, исчезающие при нажатии. Потом появляются вновь.
- Псориаз. Абсолютно безболезненное заболевание. Образуется на лбу, бровях, руках и ногах. Проявляется розовыми пятнами, которые впоследствии покрываются серебристыми чешуйками.
- Крапивница — аллергическая реакция после перенесённого гепатита.
- «Печёночные ладони». Сыпь носит характер мелких прожилок. Локализация — большой палец и мизинец.
Любое из кожных высыпаний сопровождается зудом. Особенно выражен он при сочетании сыпи с желтушностью кожи. Это связано с тем, что билирубин, необезвреженный печенью, откладывается в эпидермисе, вызывая его раздражение. Другие токсические продукты метаболизма накапливаются в коже, дополнительно раздражая её.
Конечно, появление высыпаний на коже не всегда сигнализирует о заболеваниях печени. Они могут быть спровоцированы и рядом других причин. Но однозначно, это повод задуматься о состоянии органа. При появлении высыпаний, особенно в сочетании с болевыми синдромами, необходимо немедленно обратиться к врачу. Он поможет поставить точный диагноз и назначить лечение. Печень — жизненно необходимый орган. И легче выявить болезнь на ранней стадии и спасти её, чем лишиться навсегда!
Источник: pechenpro.ru
Читайте также
О чем сигнализирует изменение размеров таких органов, как печень и селезенка?
Что такое спленомегалия
Селезенка является самым большим лимфоузлом в человеческом теле, располагается она в левой части брюшины, тесно соприкасаясь с толстой кишкой, почкой (левой), поджелудочной железой и диафрагмой.
Спленомегалия – диагноз, который ставят медики, когда масса селезенки превышает 200г. Увеличенный орган способен захватывать больше кровяных клеток, но при этом ухудшается его фильтрующая функция.
Извлечение из крови большого количества клеток снижает число лейкоцитов, эритроцитов и тромбоцитов. Такое стремительное и активное разрушение кровяных телец приводит к анемии, частным инфекционным заболеваниям, ухудшению свертываемости крови.
Статистика показывает, что порядка 5% населения земного шара имеют увеличенную селезенку. Такое состояние этого органа часто обнаруживается у детей и является настораживающим симптомом. Существует несколько причин, которые приводят к развитию спленомегалии:
- вирусная инфекция;
- аутоиммунные состояния;
- онкологические заболевания;
- заболевания крови;
- заболевание печени.
Практически любое заболевание может провоцировать увеличение селезенки. Особенно это может быть связано с лимфаденопатией, которая нередко связана с недугами лимфатической системы. Нужно сразу сказать, что селезенка является важным органом и участвует в системе кроветворения.
Как определяют увеличение данных органов? Основным методом исследования селезенки является:
- пальпация;
- компьютерная томография;
- радионуклидное сканирование.
Для того чтобы пройти обследование печени, врач назначает пальпацию, которая позволяет точно определить размеры органов.Очень важно рассказать врачу следующие факты:
- недуги, которые были перенесены ранее;
- наследственность;
- отравления;
- особенности условий жизни и работы.
По назначению врача пациент сдает лабораторные анализы крови, УЗИ, МРТ. В ряде случаев бывает необходимо сдать биопсию тканей органов, которая позволяет определить наличие онкологических заболеваний. Согласно медицинским определениям, можно назвать следующие возможные медицинские причины увеличения селезенки.
Что служит причиной гепатоспленомегалии?
У ребенка увеличение селезенки, причины и лечение имеют свои особенности. Основной причиной спленомегалии у детей являются заболевания крови и инфекции. У грудничков болезнь часто развивается из-за малого наполнения органа кровью, а также на фоне дряблости мышц живота и рахита.
К прочим частым провоцирующим патологию у детей болезням можно отнести:
- брюшной тиф;
- врожденный порок сердца;
- туберкулез;
- корь, краснуха, дифтерия;
- лейкоз;
- токсоплазмоз.
Развитию патологии у детей могут способствовать гельминтозы, в частности шистосомоз и эхинококкоз (редко для стран СНГ).
Причины увеличения печени и селезёнки разнообразны по своей структуре. Они могут включать в себя заболевания этих органов по отдельности, или происходить в результате сочетанного повреждения.
Очаговые или диффузные поражения органа.
Цирроз Гепатиты различной этиологии Стеатоз – накопление в клетках печени жира Кисты печени Туберкулезный гранулематоз
эхинококкоз альвеококкоз
Болезни обмена веществ у человека.
гликогенозы, связанные с нарушением биосинтеза гликогена гемохроматозы, обусловленные недостаточностью ферментных систем организма, которые регулируют всасывание железа
Заболеваний самого органа. Кисты, опухоли различной природы, абсцессы селезёнки; Заболеваний других органов и систем. Портальная гипертензия, острые и хронические лейкозы, саркомы.
Этиология болезни
Причины увеличения селезенки следующие:
- заболевания печени (самая частая причина): цирроз, алкогольный гепатит, гепатоз, гепатит B, C;
- рак крови;
- различные инфекции: микробактерии, бруцеллез, сепсис и т.д.;
- нарушения кровотока и тромбозы;
- вирусы: краснуха, мононуклеоз, корь, СПИД и пр.;
- аутоиммунные болезни: ревматоидный артрит, красная волчанка, периартериит;
- попадание в организм членистоногих и гельминтов;
Увеличение селезёнки у ребёнка или взрослого может быть обусловлено следующими факторами:
- бактериальная или вирусная инфекция;
- протозойные инфекции;
- гельминты;
- патологии других органов и систем в организме;
- идиопатического характера.
К бактериальным и вирусным инфекциям, которые могут спровоцировать спленомегалию, следует отнести следующее:
- туберкулёз селезёнки — одно из самых опасных заболеваний, так как из-за смазанной клинической картины диагностируется уже на поздних стадиях;
- краснуха;
- сифилис;
- мононуклеоз;
- вирусные гепатиты;
- бруцеллёз.
К протозойным инфекциям, которые можно расценивать как причины увеличения селезёнки, следует отнести следующее:
- токсоплазмоз;
- малярия;
- лейшманиоз.
Необходимо отметить, что первый тип недуга практически не встречается на территории стран СНГ, тогда как второй распространён по всему миру.
К общим патологическим процессам, которые провоцируют увеличение селезёнки, можно отнести следующие:
- цирроз печени;
- нарушение кровообращения;
- онкологические процессы;
- заболевания мочеполовой системы и ЖКТ;
- аутоиммунные патологии (чаще всего это красная волчанка и ревматоидный артрит).
Кроме этого, спровоцировать данный симптом может систематически неправильное питание, со злоупотреблением жирной пищи, и алкоголизм.
Увеличение селезёнки
Спленомегалия у детей: дополнительные основания развития
В период роста и развития плода в утробе матери именно селезенка отвечает за процесс кроветворения. В редких случаях патологию органа можно отметить с помощью УЗИ заранее, когда селезенка превышает допустимые для еще не родившегося человечка размеры.
При этом есть случаи, когда дети появляются на свет не только с некоторыми врожденными патологиями органа, но и вовсе без селезенки. Последний вариант, как правило, не представляет смертельной угрозы для малыша.
Кроме спленомегалии, увеличение селезенки называется еще
мегаспленией или
синдромом спленомегалии . В детском возрасте причины недуга зачастую соответствуют основаниям, провоцирующим его у взрослых.
Также инфекционные и хронические заболевания матери, диагностированный рахит способны влиять на внешний вид внутреннего органа. У новорожденного спровоцировать рост или разрыв селезенки может низкая иммунная защита организма, врожденные патологии крови.
Увеличение селезенки у ребенка дополнительно вызывают:
- тяжелые вирусные, инфекционные заболевания, когда перемены в весе и размере селезенки являются побочным результатом недуга;
- краснуха и ряд иных «детских» болезней;
- малярия;
- врожденные формы патологий крови и нарушений кровотока;
- генетически запрограммированные, врожденные патологии обменных процессов;
- заболевания нервной и сердечно-сосудистой систем в сочетании с болезнями, затрагивающими обменные процессы;
- врожденный порок сердца, лейкемия;
- трансформация внутреннего органа может быть также ответом на негативные внешние воздействия.
Симптомы спленомегалии у детей
| Воспалительная форма | Невоспалительная форма |
| Диарея | Слабая боль в области левого подреберья |
| Острая боль в левом подреберье | Небольшое повышение температуры до 37,5 градусов (температура может оставаться в норме) |
| Высокая температура (достигающая 40-42 градусов) | Пальпация не вызывает болевых ощущений |
| Тошнота и умеренная рвота |
Селезенка малыша может быть повреждена неумелой пальпацией, поэтому ощупывать живот ребенка должен только врач!
Причины увеличения этих паренхиматозных органов у ребёнка разнообразны. Ими чаще всего служат инфекционные, вирусные и паразитарные заболевания. К инфекционным относят бруцеллез, инфекционный мононуклеоз, сепсис. Вирусные представляют собой обширную группу гепатитов.
Если врачу удалось прощупать селезенку ребенка при пальпации, значит, орган увеличен почти в 2 раза. Кроме того, существует примерная таблица, связывающая рост ребенка и размеры, которые должна иметь его селезенка.
УЗИ размеры взрослые определяет визуально, а норму для детей следует смотреть по особой таблице. В ней, например, приведено, что при росте 60-69 см длина селезенки может колебаться от 47,8 до 61,3 мм.
Здесь же приведена толщина и ширина органа. Шаг таблицы – каждые 10 см роста.
Норма величины органа у взрослого человека
Печень взрослого мужчины или женщины имеет одинаковые параметры, а норму или отклонение определяют аппаратным обследованием.
- толщина правой доли — 110—130 мм, длина — 110—150 мм;
- ее максимальный вертикальный косой размер (КВР) — до 150 мм;
- толщина левой доли — 50—70 мм;
- высота левой доли (краниокаудальный размер, ККР) около 10 см;
- толщина всего органа — 200—230 мм;
- общая максимальная длина — до 180 мм.
Печень считается увеличенной по параметрам КВР и ККР. Но даже если КВР в норме, нужна расшифровка других показателей УЗИ.
Специалист должен учитывать внешний вид — однородность, четкость контура, массу, состояние вен — воротной и нижней полой (НПВ), их параметры. Также учитывается возраст пациента и другие показатели.
Например, у беременных женщин и детей печень в норме больше и меньше соответственно.
Клинические симптомы
О том, что селезенка увеличена, многие больные долго не догадываются: симптоматика заболевания неоднозначна, и каких-либо признаков может не наблюдаться. В зависимости от формы спленомегалии можно выделить некоторые признаки болезни:
- Воспалительная форма характеризуется болью в левой части брюшины, высокой температурой, ощущением тяжести в желудке (даже при незначительном количестве съеденной пищи), интоксикацией и тошнотой (редко рвотой). У больного появляются синяки под глазами, снижается масса тела, кожные покровы бледнеют.
- Невоспалительная форма проявляется редкими болями в левом боку, температура остается нормальной (максимум повышается до 38 градусов). Так как признаки невоспалительной формы спленомегалии схожи с симптомами обычной простуды, то больные часто за квалифицированной помощью не обращаются, и заболевание принимает более тяжелые формы.
Клинические симптомы увеличения селезенки чаще всего наблюдаются, когда орган значительно превышает максимально допустимые размеры. Прочими типичными проявлениями спленомегалии у взрослых являются:
- запор;
- изжога;
- боль в левом подреберье, которая может отдавать в плечо.
При обнаружении перечисленных симптомов нужно обратиться к гастроэнтерологу, онкологу или гематологу.
В большинстве случаев увеличенная селезенка является вторичным признаком какого-либо заболевания (как симптом основной болезни).
Как отмечено выше, увеличенная в размере селезенка может сдавливать, нарушать работу соседних органов, в частности желудка. Поэтому пациенты часто жалуются на переполненность желудка, несмотря на незначительное употребление пищи.
Печень имеет очень важную функцию в организме. Она располагается в правом боку.
Этот орган принимает непосредственное участие в пищеварительном процессе. Нормальный вес ее составляет около 1,5 кг.
Можно выделить явный признак того, что с ней происходит что-то не то. Пациент жалуется на то, что ему что-то мешает в правом боку.
Очень часто можно обнаружить плотный комок при пальпировании или изменении положения туловища.
Большинство заболеваний печени имеют схожие симптомы:
- диспепсические явления, к которым относятся тошнота, изжога, запах изо рта, расстройство стула;
- проблемы с печенкой очень часто сопровождаются появлением желтушности кожи и склер глаз;
- типичным явлением можно считать появление «печеночных звездочек».
Все заболевания печенки у ребенка являются особенно серьезными, поэтому следует обратиться к врачу и пройти обследование.
Как уже сказано выше, увеличение размеров селезенки и печени имеет между собой много общего. Спленомегалия тоже не является заболеванием, но имеет непосредственное отношение к ним.
Общая клиническая картина, в этом случае, довольно неоднозначна, так как характер симптомов, преимущественно будет зависеть от первопричинного фактора. Однако в целом можно выделить признаки, которые характерны для определённой формы патологического процесса. Так, при воспалительном характере увеличения селезёнки, симптоматика может быть следующая:
- боль в левой части брюшной полости;
- ощущение тяжести и переполненности в желудке, так как селезёнка, увеличиваясь, давит на стенки органа;
- повышенная температура тела;
- интоксикация;
- тошнота, редко со рвотой;
- бледность кожных покровов, синяки под глазами;
- повышенная ночная потливость;
- снижение веса.
Невоспалительная форма имеет довольно скудную клиническую картину — изредка больного могут беспокоить тянущие боли в левой области брюшной полости, температура редко повышается до субфебрилитета.
Увеличение печени и селезёнки может быть спровоцировано вирусными гепатитами, что проявляется в следующих симптомах:
- симптоматика ОРВИ;
- головная боль;
- повышенная утомляемость и слабость, что обусловлено интоксикацией организма;
- пожелтение кожных покровов;
- нарушение функционирования органов ЖКТ;
- тошнота, нередко со рвотными позывами, рвота не приносит облегчения;
- нарушение сна.
Так как такая клиническая картина схожа с гриппом или ОРВИ, то большая часть пациентов своевременно за медицинской помощью не обращается. Увеличение органа можно диагностировать только в запущенной стадии развития вирусного гепатита.
При патологиях мочеполовой системы, клиническая картина может характеризоваться следующими признаками:
- ощущение дискомфорта и боли ноющего характера в левой области брюшной полости;
- чувство переполненности в желудке даже при минимальном количестве употребляемой пищи;
- частые позывы к мочеиспусканию, жжение и зуд после испражнения;
- у женщин возможно нарушение менструального цикла;
- снижение влечения к половому партнеру, дискомфорт во время полового акта.
Причиной того, что увеличивается селезёнка, может быть туберкулёз данного органа. Однако клиническая картина в этом случае, до определённого этапа развития, практически не имеет специфических признаков.
На поздних стадиях развития этого недуга клиническая картина может дополниться следующими проявлениями, которые можно определить лабораторно-инструментальными методами:
- резкое уменьшение числа лейкоцитов, тромбоцитов;
- плохая свёртываемость крови, что может привести к кровоизлиянию;
- сам орган плотно-эластичной консистенции, с местами размягчения в области казеозного распада.
В некоторых случаях туберкулёз селезёнки является осложнением при циррозе печени.
Располагаясь под нижними левыми ребрами, соприкасаясь с почкой, поджелудочной железой и частью желудка, изменившая размеры селезенка может вызывать дискомфорт или болевые ощущения именно в этой области тела.
Однако данный орган так же, как, к примеру, печень, не болит в процессе трансформации, способен становиться больше и тяжелее до момента, пока внешняя капсула не лопается, тем самым провоцируя сильную боль и внутреннее кровотечение.
В медицинских и научных кругах увеличение селезенки называется
Диагностика увеличенной селезенки
Чтобы диагностировать увеличение селезенки, врач, в первую очередь, проводит расспрос. Цель беседы – выявление инфекционных заболеваний в прошлом, которые могли стать причиной уплотнения селезенки (малярия, тиф), хронических инфекций (сифилис, хроническая малярия).
Также врач принимает во внимание наличие заболеваний кроветворного аппарата (лейкемия), болезней печени, заболеваний сердечно-сосудистой системы (тромбозы воротной вены, эндокардиты).
Осмотр и пальпация: данные методы информативны, когда орган значительно увеличен. При пальпации врач изучает его подвижность, поверхность (гладкая, бугристая), консистенцию (мягкая или плотная), края и объем.
Прочие методы диагностики заболевания:
- Исследование крови: общий анализ крови, биохимический анализ крови. Исследования крови позволяют оценить количество лейкоцитов, эритроцитов, подтвердить/исключить анемию, лейкоцитоз, оценить степень содержания в крови необходимых микроэлементов;
- анализ кала на яйца глист;
- рентген;
- пункция селезенки;
- УЗИ внутренних органов.
► Первая степень: отмечается увеличение селезенки при пальпации на один палец из-под реберной дуги.
► Вторая степень: селезенка прощупывается до середины границы между подреберьем и пупком.
► Третья степень: увеличенная селезенка достигает средней линии.
При первичном осмотре врач оценивает внешний вид больного, получает информацию о состоянии органов путем их перкуссии и пальпации. Для подтверждения того или иного диагноза, проводят различные лабораторные исследования, такие как общий анализ крови, биохимический анализ крови с определением печеночных ферментов, которые достаточно информативно отражают функциональное состояние печени.
Для диагностики заболеваний у взрослого и ребёнка, вызванных инфекцией и паразитами, проводят серологические пробы.
Билирубин. Качественный и количественный его состав важен для определения метаболической и экскреторной функций печени Аминотрансферазы.
Аспартатаминотрансфераза (АсАТ) и аланинаминотранс-фераза (АлАТ) является маркером степени целостности гепатоцитов, увеличение аминотрансфераз происходит в случае поражения и некроза клеток Щелочная фосфатаза.
Является маркером холестаза и обструкции желчных путей 5′-нуклеотидаза. Самый современный маркер поражения печени, служит подтверждением специфичности процесса .
УЗИ печени и селезёнки.
Относится к информативным и неинвазивным методам, широко используется в повседневной практике. Оцениваются размеры органов и эхогенность ткани.
Допплеросонография.
Позволяет оценить состояние кровотока при увеличении печени и селезенки, является неинвазивным способом диагностики.
Магнитно-резонансная томография (МРТ).
Также относится к неинвазивным методам, позволяет диагностировать кисты и опухоли печени, определить их специфичность, а также оценить проходимость печеночных вен.
Холангиография.
Является самым чувствительным методом определения наличия камней и кист желчных протоков, склерозирующего холангита. Выполняется эндокопически или чрескожно, позволяя получить пробы желчи и эпителия желчных ходов.
Компьютерная томография (КТ).
Применяется в случае необходимости отдифференцирования одного заболевания с другим, выявляет процессы накопления и диффузного поражения органов. Отличается от МРТ тем, что пациент в ходе исследования подвергается рентгеновскому облучению.
Лапароскопическая и пункционная биопсия печени.
Является крайне инвазивным способом диагностики, предназначен для установления точного диагноза ракового поражения.
Радиоизотопные исследования (радионуклидное сканирование).
Относятся к инвазивным, так как пациент получает лучевую нагрузку. Позволяет оценить состояние печеночной паренхимы, диагностировать опухолевые процессы и абсцессы.
Важно! все исследования, относящиеся к инвазивным, следует применять строго в случае необходимости получения дополнительной информации для верификации диагноза.
Следует помнить, что КТ, биопсия печени и исследования с накоплением радиофармпрепарата несут травматическое воздействие и радиационную нагрузку на организм и не должны служить обычным методом диагностики заболевания у ребенка.
На начальном этапе диагностических процедур проводится физикальный осмотр больного с пальпацией области органа и сбором анамнеза. Обязательно следует уточнить, был ли накануне пациент в тропических странах и как питался. Если пациент принимал какие-либо препараты, о которых нет записей в амбулаторной карте, следует уведомить об этом доктора.
В программу диагностики может входить следующее:
- клинический и биохимический анализ крови;
- общий анализ кала и мочи;
- биологические маркеры на наличие аутоиммунных патологий;
- УЗИ внутренних органов;
- КТ или МРТ;
- стернальная пункция.
Стернальная пункция
Обязательна консультация гематолога. В некоторых случаях может потребоваться осмотр эндокринолога, инфекциониста, ревматолога.
Лечение
Пациенты, у которых увеличена селезенка, причину и лечение заболевания могут иметь абсолютно разные. Терапия всегда направлена на устранение болезни, повлекшей патологический рост органа, крайняя мера лечения – его удаление.
Удаление селезенки (спленэктомия) может проводиться классическим методом или через небольшие отверстия на поверхности живота (лапароскопия). К такому радикальному способу лечения прибегают в случаях, когда нет улучшения от проводимой терапии, наблюдаются кровотечения селезенки или она слишком повреждена.
На операцию идут также, когда селезенка начинает стремительно разрушать эритроциты, провоцируя анемию.
В остальных случаях рекомендовано консервативное лечение:
- В зависимости от причины, вызвавшей патологию, назначаются антибактериальные, гормональные, противоопухолевые препараты.
- Если орган был удален, то назначается курс антибиотиков и противовирусных препаратов.
- В ряде случаев проводят лучевую терапию.
- Больным рекомендуется специальная диета: в рационе в большом количестве должны содержаться фрукты и каши. Вся еда должна быть легкоусвояемой. Пациенту необходимо исключить алкоголь, жирную и острую пищу.
Соблюдение диеты рекомендовано на протяжении всего срока лечения и реабилитационного периода, особенно если орган был удален.
Иногда (например, при инфекционном мононуклеозе) селезенка возвращается в прежние размеры и продолжает нормально функционировать, когда устраняется основное заболевание. Прогноз при своевременной диагностике патологии и правильно подобранном лечении достаточно благоприятный: симптоматика спленомегалии становится менее выраженной, качество жизни больного не ухудшается.
Если была проведена спленэктомия (удаление органа), человек становится более уязвимым для инфекций. Людям, подвергшимся спленэктомии, рекомендована вакцинация против инфекций пневмонии, гриппа и менингита.
netbolezni.net
Комплексное лечение увеличенной селезенки предусматривает искоренение болезней, которые стали причиной развития недуга. Оперативное вмешательство по удалению селезенки применяется крайне редко, поскольку организм впоследствии окажется незащищенным от различных инфекций.
Операция показана, если по вине селезенки происходит чрезмерное разрушение эритроцитов, приводящей к злокачественной анемии. Такое же решение принимается, когда увеличенная селезенка провоцирует снижение количества тромбоцитов или лейкоцитов.
Наконец, селезенку могут удалить, если её огромные размеры существенно мешают функционированию внутренних соседних органов или происходит частичное разрушение органа.
Изредка для лечения увеличения селезенки используется лучевая терапия.
Рекомендации больным с увеличенной селезенкой
- Улучшить суточный режим питания: исключить тяжелую, трудно перевариваемую и слишком жирную пищу.
- Полный отказ от употребления консервантов, алкоголя и полуфабрикатов.
- Периодически проводить плановое очищение организма, печени, применяя настои, отвары трав, БАДы.
- Перейти к дробному питанию (5-6 раз в сутки), не переедать — порции блюд должны быть маленькие.
- Исключить чрезмерные физические нагрузки, избегать падений, ударов, резких движений, чтобы предотвратить разрыв увеличенного органа.
- Одобряются продолжительные пешие прогулки на свежем воздухе, которые улучшают кровоснабжение внутренних органов.
medicynanaroda.ru
В тактику лечения взрослого и ребёнка включены консервативные и оперативные мероприятия. Консервативное лечение включает в себя комплексную этиологическую, патогенетическую и симптоматическую терапию с помощью лекарственных средств.
Она направлена на удаление причины, вызвавшей заболевание, на улучшение самочувствия пациента и уменьшение размеров паренхиматозных органов до нормальных значений.
При наличии опухолевого процесса печени или разрушении селезенки ставится вопрос о резекции этих органов.
Почему селезёнка увеличена, и как устранить эту патологию, может сказать только врач после точного определения диагноза. В соответствии с этим и будет проводиться дальнейшая терапия.
В целом можно выделить следующие терапевтические мероприятия при данной патологии:
- если этиологией является инфекция, назначается курс антибиотиков;
- при вирусных недугах — иммуномодуляторы, комплекс противовирусной терапии;
- при гельминтозной инфекции – противоцестодозные, противотрематодозные препараты, витаминно-минеральные комплексы.
Также расписывается диетотерапия, для облегчения работы ЖКТ. Если лечение консервативными методами не даёт должного результата, то проводится операция по удалению органа.
После такой процедуры велика вероятность того, что иммунитет больного ослабеет, поэтому назначается курс антибиотиков, препаратов для укрепления иммунитета, противовирусные медикаменты.
Несмотря на тот факт, что видоизменение органа зачастую происходит на фоне сопутствующих заболеваний, прогноз при лечении обычно достаточно благоприятный. После проведения всех необходимых процедур и анализов, план лечения составляется с акцентом на основное заболевание, дополнительно к нему приписывается поддерживающая терапия, оказывающая прямое влияние на увеличенную селезенку.
Хирургическое вмешательство требуется в редких случаях, когда размер и вес внутреннего органа начинает представлять серьезную угрозу для самочувствия и жизни пациента. Удаление селезенки также может происходить ввиду «омертвления» частей органа, из-за наличия онкологического заболевания, при значительном риске разрыва капсулы либо кисты, в рамках тяжело протекающего абсцесса.
Ввиду того что селезенка не является жизненно важным органом, после операции человек может не испытывать значительного дискомфорта. Однако увеличивается риск более частых инфекционных заболеваний.
В рамках процесса лечения на фоне с терапией основного заболевания пациентам с увеличенной селезенкой обязательно нужно соблюдать следующие рекомендации:
- изменить рацион, исключая трудноперевариваемую, слишком жирную и тяжелую пищу; потребуется отказаться от алкоголя, полуфабрикатов и консервантов;
- приемы пищи должны быть дробными до 5-6 раз в сутки, порции еды – маленькими;
- необходимо минимизировать чрезмерную двигательную активность, исключить возможность ударов и падений, не совершать быстрых и резких движений, так как подобное способно привести к разрыву увеличенного внутреннего органа;
- при этом регулярные прогулки должны стать частью привычной жизни, так как подобное движение позволяет циркулировать крови в нормальном ритме;
- следует также время от времени проводить «чистку» организма в целом и печени в частности с использованием БАДов либо настоев, трав.
Лечение народными способами представляет собой регулярный и достаточно длительный прием отваров, настроев. Природные средства необходимо употреблять курсами, не забывая делать перерывы, чтобы не спровоцировать аллергической реакции или привыкания.
Подбираться натуральные препараты должны с акцентом на основное заболевание, спровоцировавшее видоизменение внутреннего органа.
Проверенными доступными средствами, которые позволяют скорректировать состояние селезенки, считаются: настой меда с имбирем, свежий гранатовый сок, черный изюм и настойка на его основе, капустный сок, мумие, прополис и настойка на его основе.
Нормальные показания, расшифровка
Если на бланке ультразвукового исследования указана средняя эхогенность, незначительная сосудистая сетка у ворот органа, селезеночная вена в диаметре около 0,5 см, форма органа плавно изогнута, а его размещение – левая верхняя сторона брюшной полости, то можно успокоиться. Это нормальные показатели.
При обследовании необходимо определить, не увеличилась ли селезенка. УЗИ размеры органа определяет в косом разрезе – в пределах 12 см, а в поперечном – в пределах 8 см. Нормальная толщина органа – около четырех см.
Профилактика спленомегалии
Следует понимать, что само по себе увеличение селезенки редко приводит к тяжелым последствиям. Гораздо большую опасность несет первопричина спленомегалии. Важно принимать профилактические меры, предупреждающие развитие болезни:
- отказ от вредных привычек;
- своевременная вакцинация;
- лечение всех заболеваний в анамнезе;
- профилактические осмотры узких специалистов.
Важно делать прививки перед поездками в экзотические страны.
Профилактика спленомегалии заключается в принятии мер против возможного разрыва органа. Это значит, что необходимо всегда использовать ремни безопасности, не прыгать с высоты и избегать сильных ударов в область живота.
Профилактика данной патологии заключается в следующем:
- исключение вредных привычек и только полезное для организма питание;
- своевременное и правильное лечение всех недугов;
- регулярный осмотр у профильных медицинских специалистов;
- своевременная вакцинация.
Следует отметить, что сама по себе спленомегалия редко приводит к серьёзным осложнениям. Опасность для жизни представляет первопричинное заболевание.
Увеличение печени и селезенки причины | Причины и признаки
Увеличение печени и селезенки
В ряде случаев развитие увеличения того или иного органа имеет свои особенности. Почему происходит увеличение селезенки и печени? Нужно рассмотреть причины, которые приводят к развитию гепатомегалии.
Что приводит к увеличению печени
Почему увеличивается печень? Существует несколько причин, которые приводят к увеличению этого органа в размерах:
Нарушение обмена веществ тоже может быть причиной того, что происходит увеличение размеров печени и селезенки.
Онкологические заболевания, при которых происходит изменение клеток печени, тоже могут стать причиной роста.
Заболевания печени требуют неотложной консультации у врача и незамедлительного лечения. Врач назначит проведение ряда лабораторных исследований.
Симптомы, которые указывают на увеличение печени
Большинство заболеваний печени имеют схожие симптомы:
- диспепсические явления, к которым относятся тошнота, изжога, запах изо рта, расстройство стула;
- проблемы с печенкой очень часто сопровождаются появлением желтушности кожи и склер глаз;
- типичным явлением можно считать появление «печеночных звездочек».
Все заболевания печенки у ребенка являются особенно серьезными, поэтому следует обратиться к врачу и пройти обследование.
Как уже сказано выше, увеличение размеров селезенки и печени имеет между собой много общего. Спленомегалия тоже не является заболеванием, но имеет непосредственное отношение к ним.
Почему увеличивается селезенка
- вирусная инфекция;
- аутоиммунные состояния;
- онкологические заболевания;
- заболевания крови;
- заболевание печени.
Как определяют увеличение данных органов? Основным методом исследования селезенки является:
- пальпация;
- компьютерная томография;
- радионуклидное сканирование.
Для того чтобы пройти обследование печени, врач назначает пальпацию, которая позволяет точно определить размеры органов.
Очень важно рассказать врачу следующие факты:
- недуги, которые были перенесены ранее;
- наследственность;
- отравления;
- особенности условий жизни и работы.
- Амилоидоз. Это заболевание провоцирует процессы, которые приводят к накоплению амилоидного белка. Очень часто это является сопутствующим признаком при поражении некоторых внутренних органов. На фоне болезни часто развивается почечная недостаточность, которая осложняется тем, что происходит задержка мочи, заболевания сердца, проблемы с ЖКТ.
- Бруцеллез. Тяжелое состояние бруцеллеза характеризуется слабостью, повышением температуры, потливостью. На фоне этого заболевания проявляется увеличение размеров печенки и селезенки.
- Опасным состоянием является цирроз печени. Это заболевание приводит к состоянию спленомегалии. Характерными симптомами являются: желтуха, увеличенная в размере печень, кровотечения, рвота с примесью крови.
- Инфекционный эндокардит. Этот недуг опасно тем, что повышается температура, а также возникает риск того, что могут начать образовываться тромбы в сосудистой системе. При отсутствии лечения это может закончиться смертью.
- Синдром Фелти. Очень часто развивается на фоне ревматоидного артрита. Типичным состоянием является боль в области суставов, образование ревматических узелков, язвы на руках и ногах.
- Гепатит. Очень часто развивается из-за проникновения в организм вирусов. Характерными признаками является желтуха, увеличение печени и селезенки, а также рвота.
- Гистоплазмоз. Причиной этого заболевания является грибок. Возникает оно достаточно редко. Очень часто болезнь является диссеминированной. Характерным признаком являются увеличенные лимфатические узлы, развитие желтухи, высокая температура.
При возникновении симптомов увеличения размеров печени и селезенки необходимо срочно обратиться к врачу для проведения диагностики и назначения лечения, эффективного именно для вас.
Копирование материалов сайта возможно без предварительного согласования в случае установки активной индексируемой ссылки на наш сайт.
Увеличение печени и селезенки
Увеличение печени и селезенки
В ряде случаев развитие увеличения того или иного органа имеет свои особенности. Почему происходит увеличение селезенки и печени? Нужно рассмотреть причины, которые приводят к развитию гепатомегалии.
Что приводит к увеличению печени
Почему увеличивается печень? Существует несколько причин, которые приводят к увеличению этого органа в размерах:
Нарушение обмена веществ тоже может быть причиной того, что происходит увеличение размеров печени и селезенки.
Онкологические заболевания, при которых происходит изменение клеток печени, тоже могут стать причиной роста.
Заболевания печени требуют неотложной консультации у врача и незамедлительного лечения. Врач назначит проведение ряда лабораторных исследований.
Симптомы, которые указывают на увеличение печени
Большинство заболеваний печени имеют схожие симптомы:
- диспепсические явления, к которым относятся тошнота, изжога, запах изо рта, расстройство стула;
- проблемы с печенкой очень часто сопровождаются появлением желтушности кожи и склер глаз;
- типичным явлением можно считать появление «печеночных звездочек».
Все заболевания печенки у ребенка являются особенно серьезными, поэтому следует обратиться к врачу и пройти обследование.
Как уже сказано выше, увеличение размеров селезенки и печени имеет между собой много общего. Спленомегалия тоже не является заболеванием, но имеет непосредственное отношение к ним.
Почему увеличивается селезенка
- вирусная инфекция;
- аутоиммунные состояния;
- онкологические заболевания;
- заболевания крови;
- заболевание печени.
Как определяют увеличение данных органов? Основным методом исследования селезенки является:
- пальпация;
- компьютерная томография;
- радионуклидное сканирование.
Для того чтобы пройти обследование печени, врач назначает пальпацию, которая позволяет точно определить размеры органов.
Очень важно рассказать врачу следующие факты:
- недуги, которые были перенесены ранее;
- наследственность;
- отравления;
- особенности условий жизни и работы.
- Амилоидоз. Это заболевание провоцирует процессы, которые приводят к накоплению амилоидного белка. Очень часто это является сопутствующим признаком при поражении некоторых внутренних органов. На фоне болезни часто развивается почечная недостаточность, которая осложняется тем, что происходит задержка мочи, заболевания сердца, проблемы с ЖКТ.
- Бруцеллез. Тяжелое состояние бруцеллеза характеризуется слабостью, повышением температуры, потливостью. На фоне этого заболевания проявляется увеличение размеров печенки и селезенки.
- Опасным состоянием является цирроз печени. Это заболевание приводит к состоянию спленомегалии. Характерными симптомами являются: желтуха, увеличенная в размере печень, кровотечения, рвота с примесью крови.
- Инфекционный эндокардит. Этот недуг опасно тем, что повышается температура, а также возникает риск того, что могут начать образовываться тромбы в сосудистой системе. При отсутствии лечения это может закончиться смертью.
- Синдром Фелти. Очень часто развивается на фоне ревматоидного артрита. Типичным состоянием является боль в области суставов, образование ревматических узелков, язвы на руках и ногах.
- Гепатит. Очень часто развивается из-за проникновения в организм вирусов. Характерными признаками является желтуха, увеличение печени и селезенки, а также рвота.
- Гистоплазмоз. Причиной этого заболевания является грибок. Возникает оно достаточно редко. Очень часто болезнь является диссеминированной. Характерным признаком являются увеличенные лимфатические узлы, развитие желтухи, высокая температура.
При возникновении симптомов увеличения размеров печени и селезенки необходимо срочно обратиться к врачу для проведения диагностики и назначения лечения, эффективного именно для вас.
Копирование материалов сайта возможно без предварительного согласования в случае установки активной индексируемой ссылки на наш сайт.
Увеличение печени и селезенки
От чего увеличивается печень и селезенка у человека
Причины этих изменений зачастую приходится искать в разных органах.
Перечень заболеваний, ведущих к гепатомегалии:
Жировая дистрофия
Печень может быть увеличена за счет жирового перерождения под действием токсинов, лекарственных препаратов, некачественных алкогольных изделий, нарушения углеводного обмена, анемии, болезнях легких и тонкого кишечника, панкреатите, повышения массы тела.
На фоне избыточного поступления жиров и углеводов, недостатка в пище белка, нарушается расщепление и выделение жира, он накапливается в гепатоцитах.
Диагноз ставится на основании увеличения в размере печени, выявленного при прощупывании, ультразвуковом, рентгеновском исследованиях, в крови отмечается увеличение печеночных ферментов: АСТ, АЛТ, неправильное соотношение белка.
Полное излечение невозможно. Помощь заключается в исключении факторов, приведших к жировой дегенерации, лечении алкоголизма, сахарного диабета, снижении массы тела, соблюдении диеты, богатой белками со сниженным содержанием жиров.
Фиброзное перерождение
Почему развивается фиброзное перерождение, точно неизвестно. Но пусковым механизмом является образование рубцовой ткани. Врожденное увеличение печени у ребенка сочетается с поликистозом почек, селезенки, аномалией развития желчных путей. Печень может увеличиваться на фоне фиброза при таких приобретенных заболеваниях, как бруцеллез, эхинококкоз, вирусный гепатит, шистосомоз, сахарный диабет, аллергия в ответ на длительный прием токсичных веществ.
Полное выздоровление невозможно, однако реально остановить процесс соединительно-тканного перерождения, если лечить заболевание, к нему приведшее. Если болезнь оставить без внимания и не лечить, то быстро развивается цирроз.
Необратимое замещение клеток печени соединительной тканью, сопровождающееся участками бугристой регенерации, нарушением кровотока, может приводить к увеличению или уменьшению размеров в зависимости от стадии заболевания.
Чаще всего цирроз бывает при гепатите, алкогольной интоксикации, отравлении лекарственными средствами, ядохимикатами, пестицидами, средствами бытовой химии, неконтролируемом приеме антибиотиков.
Цирроз, развивающийся после алкоголя, ведет к уменьшению размеров на финальных стадиях заболевания. Сопровождается асцитом, расширением вен пищевода, кровотечениями, снижением иммунитета, раковым перерождением.
Инфильтрация ткани печени злокачественными клетками
Увеличиться размер может при метастазах злокачественных новообразований. Чаще всего в печень метастазируют опухоли из следующих органов:
Симптомы, специфичные для поражения печени – боль в правом подреберье, пожелтение кожи и слизистых оболочек, зуд кожных покровов – говорят о неблагоприятном прогнозе заболевания.
Диагноз ставится на основании ультразвука, компьютерной и магнитно-резонансной томографии, ангиографии, позволяющей выяснить источники кровоснабжения опухоли, изменений в анализах крови.
Первичные опухоли печени ведут к увеличению ее размеров и замещению нормальных клеток опухолевыми. Выделяют доброкачественные (фибромы, аденомы, гемангиомы) и злокачественные (гепатоцеллюлярный рак, цистаденома) новообразования.
Увеличение печени при заболеваниях крови
Заболевания сердца и печени
Нарушение насосной функции сердца в покое или при физической нагрузке ведет к гепатомегалии в результате развития сердечной недостаточности в малом и большом круге кровообращения.
Специфические жалобы отсутствуют: имеется одышка, сердцебиение при нагрузке, периодическое повышение артериального давления. На первых порах ЭКГ-картина – нормальная. Диагноз ставится при выполнении ЭКГ с нагрузочными пробами, холтеровскоммониторировании.
Болезни сердца и печени взаимосвязаны, маскируются симптомами-обманщиками. Поэтому люди порой теряют настороженность и решают, что делать в домашних условиях чистку печени допустимо, вызывая тем самым прогрессирование заболевания.
Заключение
От чего увеличивается печень и селезенка у человека
Комментариев пока нет!
Печень и селезенка не увеличены
 Сотни поставщиков везут лекарства от гепатита С из Индии в Россию, но только M-PHARMA поможет вам купить софосбувир и даклатасвир и при этом профессиональные консультанты будут отвечать на любые ваши вопросы на протяжении всей терапии.
Сотни поставщиков везут лекарства от гепатита С из Индии в Россию, но только M-PHARMA поможет вам купить софосбувир и даклатасвир и при этом профессиональные консультанты будут отвечать на любые ваши вопросы на протяжении всей терапии.Увеличение селезёнки, или спленомегалия — симптом, который указывает на развитие определённого патологического процесса в организме, а не является отдельным заболеванием. Об увеличении органа можно говорить тогда, когда её вес доходит до 200 грамм и более (в норме это не более 150 грамм). В таком случае селезёнка хорошо прощупывается и обязательно присутствует дополнительная симптоматика. Несколько реже, но все же известны случаи, когда этот орган увеличивался без сопутствующего патологического процесса. Однозначно при таком симптоме следует обращаться к врачу, а не заниматься самолечением. Подобные медицинские мероприятия могут стать причиной развития серьёзных осложнений и, если недуг будет в запущенной форме — летального исхода.
Содержание статьи:
Этиология
Увеличение селезёнки у ребёнка или взрослого может быть обусловлено следующими факторами:
- бактериальная или вирусная инфекция;
- протозойные инфекции;
- гельминты;
- патологии других органов и систем в организме;
- идиопатического характера.
К бактериальным и вирусным инфекциям, которые могут спровоцировать спленомегалию, следует отнести следующее:
- туберкулёз селезёнки — одно из самых опасных заболеваний, так как из-за смазанной клинической картины диагностируется уже на поздних стадиях;
- краснуха;
- сифилис;
- мононуклеоз;
- вирусные гепатиты;
- бруцеллёз.
К протозойным инфекциям, которые можно расценивать как причины увеличения селезёнки, следует отнести следующее:
- токсоплазмоз;
- малярия;
- лейшманиоз.
К гельминтозам, которые выступают этиологией увеличенной селезёнки, относят следующее:
- шистосомоз;
- эхинококкоз.
Необходимо отметить, что первый тип недуга практически не встречается на территории стран СНГ, тогда как второй распространён по всему миру.
К общим патологическим процессам, которые провоцируют увеличение селезёнки, можно отнести следующие:
- цирроз печени;
- нарушение кровообращения;
- онкологические процессы;
- заболевания мочеполовой системы и ЖКТ;
- аутоиммунные патологии (чаще всего это красная волчанка и ревматоидный артрит).
Кроме этого, спровоцировать данный симптом может систематически неправильное питание, со злоупотреблением жирной пищи, и алкоголизм.
Классификация
Клиницисты выделяют две формы развития данного симптома:
- воспалительная форма;
- невоспалительная.
Невоспалительная форма довольно часто протекает без особенных симптомов и диагностируется только с первичным заболеванием.
Симптоматика
Общая клиническая картина, в этом случае, довольно неоднозначна, так как характер симптомов, преимущественно будет зависеть от первопричинного фактора. Однако в целом можно выделить признаки, которые характерны для определённой формы патологического процесса. Так, при воспалительном характере увеличения селезёнки, симптоматика может быть следующая:
- боль в левой части брюшной полости;
- ощущение тяжести и переполненности в желудке, так как селезёнка, увеличиваясь, давит на стенки органа;
- повышенная температура тела;
- интоксикация;
- тошнота, редко со рвотой;
- бледность кожных покровов, синяки под глазами;
- повышенная ночная потливость;
- снижение веса.
Невоспалительная форма имеет довольно скудную клиническую картину — изредка больного могут беспокоить тянущие боли в левой области брюшной полости, температура редко повышается до субфебрилитета.
Увеличение печени и селезёнки может быть спровоцировано вирусными гепатитами, что проявляется в следующих симптомах:
- симптоматика ОРВИ;
- головная боль;
- повышенная утомляемость и слабость, что обусловлено интоксикацией организма;
- пожелтение кожных покровов;
- нарушение функционирования органов ЖКТ;
- тошнота, нередко со рвотными позывами, рвота не приносит облегчения;
- нарушение сна.
Так как такая клиническая картина схожа с гриппом или ОРВИ, то большая часть пациентов своевременно за медицинской помощью не обращается. Увеличение органа можно диагностировать только в запущенной стадии развития вирусного гепатита.
При патологиях мочеполовой системы, клиническая картина может характеризоваться следующими признаками:
- ощущение дискомфорта и боли ноющего характера в левой области брюшной полости;
- чувство переполненности в желудке даже при минимальном количестве употребляемой пищи;
- частые позывы к мочеиспусканию, жжение и зуд после испражнения;
- у женщин возможно нарушение менструального цикла;
- снижение влечения к половому партнеру, дискомфорт во время полового акта.
Причиной того, что увеличивается селезёнка, может быть туберкулёз данного органа. Однако клиническая картина в этом случае, до определённого этапа развития, практически не имеет специфических признаков. На поздних стадиях развития этого недуга клиническая картина может дополниться следующими проявлениями, которые можно определить лабораторно-инструментальными методами:
- резкое уменьшение числа лейкоцитов, тромбоцитов;
- плохая свёртываемость крови, что может привести к кровоизлиянию;
- сам орган плотно-эластичной консистенции, с местами размягчения в области казеозного распада.
В некоторых случаях туберкулёз селезёнки является осложнением при циррозе печени.
Диагностика
На начальном этапе диагностических процедур проводится физикальный осмотр больного с пальпацией области органа и сбором анамнеза. Обязательно следует уточнить, был ли накануне пациент в тропических странах и как питался. Если пациент принимал какие-либо препараты, о которых нет записей в амбулаторной карте, следует уведомить об этом доктора.
В программу диагностики может входить следующее:
- клинический и биохимический анализ крови;
- общий анализ кала и мочи;
- биологические маркеры на наличие аутоиммунных патологий;
- УЗИ внутренних органов;
- КТ или МРТ;
- стернальная пункция.
Обязательна консультация гематолога. В некоторых случаях может потребоваться осмотр эндокринолога, инфекциониста, ревматолога.
Лечение
Почему селезёнка увеличена, и как устранить эту патологию, может сказать только врач после точного определения диагноза. В соответствии с этим и будет проводиться дальнейшая терапия.
В целом можно выделить следующие терапевтические мероприятия при данной патологии:
- если этиологией является инфекция, назначается курс антибиотиков;
- при вирусных недугах — иммуномодуляторы, комплекс противовирусной терапии;
- при гельминтозной инфекции – противоцестодозные, противотрематодозные препараты, витаминно-минеральные комплексы.
Также расписывается диетотерапия, для облегчения работы ЖКТ. Если лечение консервативными методами не даёт должного результата, то проводится операция по удалению органа. После такой процедуры велика вероятность того, что иммунитет больного ослабеет, поэтому назначается курс антибиотиков, препаратов для укрепления иммунитета, противовирусные медикаменты.
Профилактика
Профилактика данной патологии заключается в следующем:
- исключение вредных привычек и только полезное для организма питание;
- своевременное и правильное лечение всех недугов;
- регулярный осмотр у профильных медицинских специалистов;
- своевременная вакцинация.
Следует отметить, что сама по себе спленомегалия редко приводит к серьёзным осложнениям. Опасность для жизни представляет первопричинное заболевание.
Селезенка – значение и функции
Селезенка располагается в области 9 и 11 ребер вертикально в левой части брюшной полости. Этот орган имеет овальную уплощенную форму. К другим органам селезенка крепится с помощью специальных связок.
Основная функция селезенки – регуляция системы кроветворения. Этот лимфоидный орган способен перерабатывать вредные вещества, очищать кровь от бактерий и вирусов. Если у человека отсутствует селезенка по какой-либо причине, то у него заметно ухудшается иммунитет.
Также селезенка осуществляет контроль за клетками крови. Поврежденные и погибшие эритроциты удаляются и накапливаются форменные элементы именно в селезенке.
Кроме этого, селезенка выполняет следующие функции:
- Способность к обнаружению чужеродных антигенов и выделение антител
- Растворение твердых веществ, образующихся при ожогах или травмах
- Принимает участие в обмене белков и синтезе альбумина и глобина
- Участвует в образовании иммуноглобулинов
Селезенка – это особый фильтр крови, в котором оседают различные вредоносные бактерии и инфекции. Основное значение – защитить организм в случае инфекционных и паразитарных заболеваний.
Причины увеличения
Увеличение селезенки может наблюдаться вследствие различных причин. Данная патология носит название спленомегалия. На изменение размера селезенки влияет застой венозной крови. Из-за нарушения оттока крови, происходит рост сосудистой ткани и количество эритроцитов, что приводит к развитию болезни Банти.
Застой может возникнуть при повышении давления в крупных венах из-за образовавшегося тромба или тяжелой формы сердечной недостаточности.
Основными причинами увеличения селезенки являются:
- Бактериальные и вирусные инфекции
- Паразитарные инфекции
- Новообразования
- Заболевания печени
- Заболевания крови
- Гемолитическая анемия
- Наличие кист
Во многих случаях спленомегалия возникает вследствие различных инфекций (гепатит, краснуха, корь, мононуклеоз и др.). Селезенка поражается при попадании в организм гельминтов и членистоногих.
Причиной увеличения селезенки в размерах могут стать аутоиммунные заболевания, такие как красная волчанка, ревматоидный артрит, периартериит.
В случае повреждении селезенки и возникшие в результате этого опухоли, гнойники, кисты или инфаркты также влияют на функционирование данного органа. Форменные элементы при заболеваниях крови разрушаются, а это влечет за собой увеличение селезенки. Обычно это наблюдается при гемолитической анемии, врожденном сфероцитозе, нейтропении, тромбоцитемии и др.
Симптоматика
При увеличении селезенки особых признаков не наблюдается. Многие могут и не знать об этом, а потом обнаруживают патологию на медицинском осмотре.
Чаще всего клинические проявления наблюдаются при значительном размере селезенки, из-за чего сдавливаются окружающие органы.
Явные признаки увеличения селезенки:
- Боль в левом подреберье
- Вздутие живота
- Запор
- Изжога
Боль в левой стороне может усиливаться при вздохе и отдавать в плечо. Если за счет увеличения селезенки происходит сдавление желудка, то у больного может отсутствовать аппетит или возникнуть ощущение переполненности желудка.
Также может наблюдаться незначительное повышение температуры тела, ночная потливость, потеря веса, сонливость, усталость, слабость.
На поздних стадиях температура может повышаться до 40 градусов. К неспецифическим симптомам спленомегалии относят нечетко локализованную боль в животе и вздутие. При наличии указанных симптомов можно обратиться к гематологу, онкологу или гастроэнтерологу.
Диагностика
Чтобы диагностировать спленомегалию, врач проводит визуальный осмотр. При пальпации можно обнаружить увеличение селезенки. Для выявления причины заболевания сдается ряд лабораторных анализов.
Врач назначает общий анализ крови, а также мазок крови для оценки количества и составы белых кровяных клеток и других форменных элементов.
Также необходимо сдать биохимический анализ крови, по которому можно определить возможные патологии печени или поджелудочной железы. Кроме этого, можно определить содержание микроэлементов в крови. Чтобы проконтролировать состояние мочевыводящих путей и почек, сдается общий анализ мочи. Чтобы оценить работу пищеварительной системы, выполняется копрограмма. Также сдается анализ кала на наличие яйца глист и простейших. Для выявления возбудителя и его чувствительности к антибиотикам назначают посев крови.
Кроме лабораторных анализов назначают инструментальные методы диагностики:
- УЗИ
- Компьютерную томографию
- Стернальную пункцию
- Биохимические маркеры
Больше информации о функциях селезенки можно узнать из видео.
Благодаря ультразвуковому обследованию можно проверить состояние всех органов брюшной полости.
Компьютерная томография позволяет детально оценить состояние селезенки, выявить опухоль или повреждение.
При подозрении на заболевания кровеносной системы проводится стернальная пункция, в ходе которой делают прокол передней стенки грудины. Возможно проведение генетического исследования в случае подозрения на наследственные заболевания, которые и привели к увеличению селезенки. После результатов исследования и постановки диагноза назначается лечение.
Лечение
Лечение заключается в устранении основного заболевания, которое и привело к увеличению селезенки. В комплексе назначают антибактериальные, противовоспалительные препараты, а также витамины.
Хирургическое вмешательство назначается в том случае, если селезенка сильно увеличена в размерах. Без этого органа человек может жить и вести привычный образ жизни. Однако после операции следует придерживаться диеты и не выполнять тяжелые физические нагрузки.
После проведения спленэктомии необходимо выполнить вакцинацию (пневмококковую, менингококковую, гемофильную) против бактерий. Люди, живущие без селезенки, наиболее подвержены инфицированию различным бактериям.
Если имеются проблемы с селезенкой, то можно воспользоваться средствами народной медицины:
- Эффективным лекарственным средством является прополис. Для устранения воспаления селезенки применяют спиртовой раствор прополиса. На протяжении 20 дней принимать внутрь по 30 капель раствора на 1/4 стакана теплой кипяченой воды.
- Если селезенка увеличилась в размере, то можно приготовить травяной сбор. Необходимо взять цветки календулы, полынь серебристую и тысячелистник в пропорции 3:1:0,5. Все измельчить и перемешать. Сырье залить кипятком, накрыть крышкой и оставить на полтора часа (на 2 столовые ложки сырья 0,5 литра кипятка). По истечении указанного времени процедить и принимать 4 раза в сутки по полстакана после еды.
- Мазь на основе имбиря и меда является действенным средством при увеличении селезенки. Корень имбиря измельчить, добавить мед, топленое масло и хорошо размешать. Полученной мазью смазывать область селезенка, желательно на ночь.
При своевременном и адекватном лечении спленомегалии удастся избежать серьезных последствий.
Возможные последствия
Осложнения при увеличении селезенки чаще всего связывают с основным заболеванием. Одним из серьезных осложнений является разрыв селезенки и кровоизлияние внутрь.
В результате увеличения селезенки может наблюдаться развитие инфекционного заболевания. На фоне спленомегалии снижается количество форменных элементов крови, что в свою очередь может привести к лейкопении, тромбоцитопении, анемии.
При тромбоцитопении у больного наблюдается обильное кровотечение, за счет выработки антител, которые разрушают тромбоциты.
При удалении селезенки часть функций выполняет печень.
В дальнейшем это может привести к панкреатиту, воспалению желчного пузыря или нарушениям в работе желудка и кишечника. После проведения операции на месте разрезов может образоваться грыжа.
Какую роль играет селезенка в организме
Главное предназначение селезенки — корректировка функции кроветворения. Помимо этого, селезенка обеспечивает нормальную свёртываемость крови, фильтрацию её с очищением от болезнетворных микроорганизмов.
Она является важным участником обмена веществ в организме человека. Причины увеличения селезенки часто связаны с возникновением заболеваний соседних органов, она как бы перестраивается, чтобы прикрыть брешь функциональных нарушений.
Например, когда больная печень способствует уменьшению оттока крови из других внутренних органов, селезенка рефлекторно увеличивается в размере, чтобы компенсировать нарушение обменных процессов.
Селезенка выполняет функцию фильтра тонкой очистки крови. Из всех лимфатических узлов организма селезенка — самый большой. Благодаря селезенке кровь очищается от продуктов распада (погибших клеток), патогенных бактерий, антигенных частиц, являющихся чужеродным белком.
Селезенка ставит заслон всем попыткам микробов проникнуть в организм, минуя иммунную систему. При увеличении селезенки её консистенция бывает не болезненной или болезненной, плотной или мягкой.
Независимо от причины, вызвавшей увеличение селезенки, в редких случаях она становится настолько большой, что происходит сдавливание прилегающих внутренних органов. При этом больной испытывает болевой синдром.
Увеличение селезенки
Такое состояние в медицине называют спленомегалией. Увеличенную селезенку, как правило, легко удается пальпировать (прощупывать). Общеизвестно, что у здорового человека селезенка не прощупывается. Однако в определенных непредвиденных случаях орган способен увеличиваться более чем в два раза.
Как отмечено выше, масса здоровой селезенки равна 150 г. Её размеры составляют по длине — 10-11 см., по ширине — 3-4 см. Диагноз спленомегалии ставят, как правило, при увеличенной селезёнке более 200г.
Остальные случаи, когда увеличение органа не превышает допустимых норм и диагностируются «легкой перкуссией», эхографией или томографией, нарушением не считаются.
Почему селезенка увеличивается в размерах

Увеличенная в размерах селезенка способна повышать захват клеток крови, однако данная ситуация имеет обратную сторону медали — в процессе извлечения из кровеносной системы большого количества болезнетворных клеток ухудшается фильтрующая способность селезёнки. Это другая причина большого увеличения размеров селезенки.
Постепенно патологический процесс может зайти настолько далеко, что из кровеносной системы начнется извлечение недопустимого количества клеток. Такое явление называется гиперспленизмом — патологическом разрушением кровеносных клеток, вызывающим снижение тромбоцитов, эритроцитов или лейкоцитов.
Таким образом, уменьшение количества эритроцитов приводит к малокровии. В свою очередь снижение числа лейкоцитов провоцирует развитие инфекционных заболеваний. Снижение числа тромбоцитов пагубно влияет на кровоостанавливающие функции.
Если своевременно не определить причины увеличения селезенки, не начать соответствующее комплексное лечение, селезенка будет разрушать вместе с патологическими клетками вполне здоровые.
Селезенка склонна увеличиваться в размере при сопутствующих не только соматических, но и онкологических заболеваниях.
Перечень наиболее распространенных причин увеличения селезенки
- Лейкемия, гранулематоз.
- Болезни печени — кисты, опухоли, цирроз.
- Гематологическая патология — лейкоз, иммунолейкемия, анемия.
- Тяжелые хронические и острые инфекционные заболевания — сифилис, малярия, бруцеллез.
- Патологические изменения кровообращения.
- Описторхоз.
Диагностика увеличенной селезенки
► Первая степень: отмечается увеличение селезенки при пальпации на один палец из-под реберной дуги.
► Вторая степень: селезенка прощупывается до середины границы между подреберьем и пупком.
► Третья степень: увеличенная селезенка достигает средней линии.
► Четвертая степень: огромная селезенка проникает в правую область живота или таз.
Лечащий врач приступает к комплексному лечению лишь после детальной диагностики, определяющей причины увеличения селезенки. Помимо прощупывания органа (пальпации) применяются компьютерная томография, рентгенографическое обследование органов брюшной полости.
Анализ крови определяет уменьшение количества кровяных телец: тромбоцитов, эритроцитов и лейкоцитов. В отдельных случаях врач устанавливает причину увеличения селезенки по размеру и форме клеток крови.
Симптомы увеличения селезенки
Как отмечено выше, увеличенная в размере селезенка может сдавливать, нарушать работу соседних органов, в частности желудка. Поэтому пациенты часто жалуются на переполненность желудка, несмотря на незначительное употребление пищи.
Нередко ощущаются боли в животе, либо сзади слева, он могут отдавать в левое плечо. Все жалобы возникают на фоне недостаточного кровоснабжения отдельных участков селезенки, которые постепенно подвергаются разрушению.
Другие признаки проявления спленомегалии
► Бледность кожного покрова.
► В зависимости от причины, провоцирующей изменение размера органа, появляются симптомы, характерные для того или другого заболевания: изменение цвета кожи, повышение температуры тела, нарушения пищеварения, отвращение к еде.
► Болевой синдром на левой стороне тела при вдохе, отдающий в низ живота, плечо или руку.
► Часто повторяющиеся простудные, вирусные (грипп, ОРВИ), грибковые, другие инфекционные заболевания свидетельствуют о нарушении функции селезенки.
► Вздутие живота, ощущение переполненности желудка. Дети и взрослые, страдающие увеличением селезенки, быстро насыщаются малым приемом пищи.
► Колики в животе, продолжительная тошнота, частая склонность к рвоте.
► Избыточное потоотделение, особенно по ночам.
► Общая слабость.
► Малокровие (низкое содержание гемоглобина), точечные кровотечения, не связанные с травмой.
► Появление синяков, гематом, язвочек на коже, стопах, языке, внутренней поверхности щек.
► Тахикардия (частый пульс), пониженное артериальное давление.
► Желтушное окрашивание кожных покровов.
► Дурной запах изо рта.
► Уплотнение, напряженность внутри брюшной полости при пальпации.
Консервативное лечение селезенки

Комплексное лечение увеличенной селезенки предусматривает искоренение болезней, которые стали причиной развития недуга. Оперативное вмешательство по удалению селезенки применяется крайне редко, поскольку организм впоследствии окажется незащищенным от различных инфекций.
Операция показана, если по вине селезенки происходит чрезмерное разрушение эритроцитов, приводящей к злокачественной анемии. Такое же решение принимается, когда увеличенная селезенка провоцирует снижение количества тромбоцитов или лейкоцитов.
Наконец, селезенку могут удалить, если её огромные размеры существенно мешают функционированию внутренних соседних органов или происходит частичное разрушение органа.
Изредка для лечения увеличения селезенки используется лучевая терапия.
Рекомендации больным с увеличенной селезенкой
- Улучшить суточный режим питания: исключить тяжелую, трудно перевариваемую и слишком жирную пищу.
- Полный отказ от употребления консервантов, алкоголя и полуфабрикатов.
- Периодически проводить плановое очищение организма, печени, применяя настои, отвары трав, БАДы.
- Перейти к дробному питанию (5-6 раз в сутки), не переедать — порции блюд должны быть маленькие.
- Исключить чрезмерные физические нагрузки, избегать падений, ударов, резких движений, чтобы предотвратить разрыв увеличенного органа.
- Одобряются продолжительные пешие прогулки на свежем воздухе, которые улучшают кровоснабжение внутренних органов.
Источник: simptomi.online
Читайте также
