Симптомы заболевания тонкой и толстой кишки
Специалисты нашей клиники эффективно и качественно справляются с различными болезнями тонкой и толстой кишки. К вашим услугам квалифицированные врачи, современное диагностическое оборудование, новейшие методики лечения. Если вас беспокоят подобные патологии, мы ждем вас вклинике.
Болезни тонкой кишки
В тонкой кишке происходит заключительный процесс переваривания пищи, затем всасывание веществ переваривания, витаминов и минералов. Различные болезни тонкой кишки проявляются однообразно. Чаще всего наш врач в таком случае ставит диагноз «синдром нарушенного всасывания».
Проявления болезни, которые вы можете у себя заметить
Заболевания тонкой кишки, как правило, проявляются:
- нарушениями стула
- урчанием, а также вздутием живота
- болями.
Самым частым проявлением выступает диарея 3-6 раз за день. Боли возникают в области пупка, порой в подложечной области либо правой половине живота.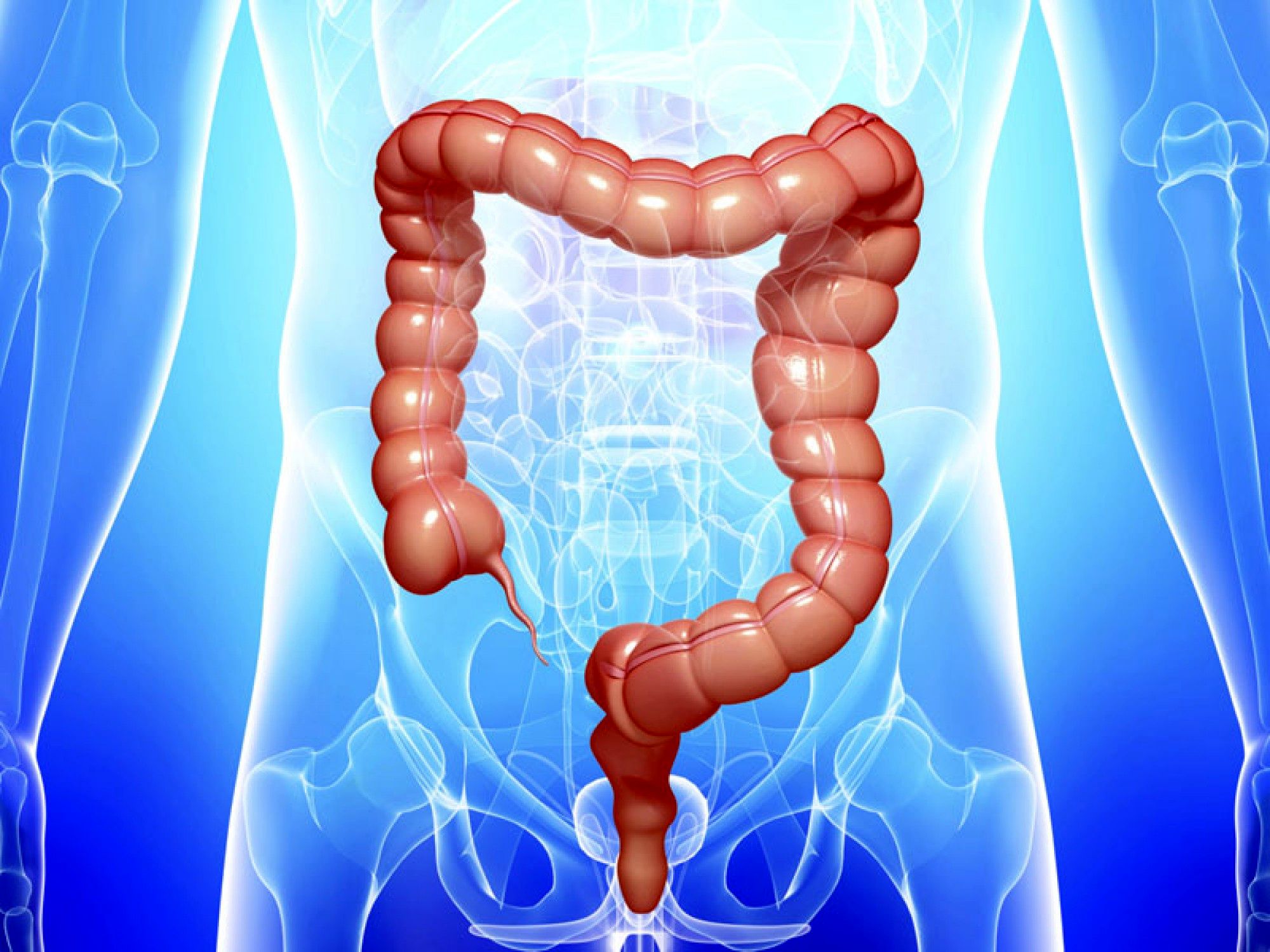 Они чаще всего тянущие, ноющие, распирающие и снижаются после отхождения газов. Может быть кишечная колика: очень сильные боли при спазмах кишечника.
Они чаще всего тянущие, ноющие, распирающие и снижаются после отхождения газов. Может быть кишечная колика: очень сильные боли при спазмах кишечника.
Тонкая кишка: коротко о болезнях
Хронический энтерит – воспаление тонкой кишки. Возбудители острых кишечных болезней играют первостепенную роль в его возникновении. Сам энтерит чаще представляет собой постинфекционный процесс.
Сосудистые болезни: боли в животе, случающиеся после еды, нарушения стула. Своевременное обращение к профессионалу очень важно, поскольку может случиться полная закупорка сосудов.
Аллергия, проявляющаяся кишечными расстройствами.
Глютеновая энтеропатия: дефицит фермента пептидазы, которая расщепляет глютен, ингредиент белка зерновых растений; заболевание проявляется тяжелыми поносами, снижается вес.
Редкая болезнь Уиппла, характеризующаяся тяжелыми поносами, повышением температуры, схваткообразными болями в животе, похуданием, увеличением лимфоузлов.
Опухоли, в основном, доброкачественные.
Болезни толстой кишки
Болезнями толстой кишки являются:
- язвенный колит
- ишемический колит
- болезнь Крона
- раздраженная толстая кишка
- долихосигма, мегаколон
- дивертикулез
- опухоли толстой кишки.
Симптомы, которые вы можете заметить
- нарушения стула
- боли в животе
- патологические выделения
- урчание и вздутия.
Нарушения стула: чаще встречаются запоры. Боль в заднем проходе, боковых отделах живота, над пупком либо в подложечной области. Боли схваткообразные либо ноющие, распирающие и не связаны обычно с приемом пищи. Ослабевают после опорожнения кишечника и отхождения газов.
Толстая кишка: коротко о болезнях
Язвенный колит поражает слизистую. Опасен возможным развитием полипов и опухолей.
Раздраженная толстая кишка – комплекс кишечных расстройств из-за сбоев двигательной функции кишечника.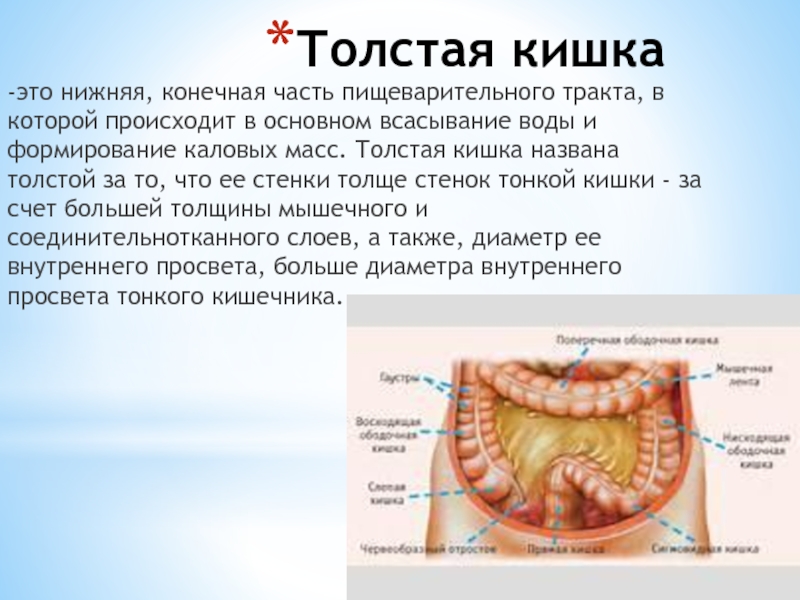
Болезнь Крона: поражена вся кишка, пищевод, желудок.
При ишемическом колите имеет место воспаление, обусловленное сужением сосудов, которые питают стенки кишки.
Дивертикулез означает присутствие множественных дивертикулов (оканчивающихся слепо мешковидных выпячиваний ограниченных областей кишки) и ведет к запорам.
Долихосигма – удлинение сигмовидной кишки; мегаколон – расширение отдельных зон либо всей толстой кишки. Обе болезни бывают причиной непрекращающихся запоров.
Из доброкачественных и злокачественных новообразований вторые встречаются чаще. Сейчас рак толстой и прямой кишки по частоте лидирует среди злокачественных опухолей.
Диагностика
Трудности диагностики болезней тонкой кишки объясняются особенностями ее расположения. Решающее значение имеет анализ клинической картины, гистологические, эндоскопические, иммунологические методы.
Практически все болезни толстой кишки распознаются при фиброколоноскопии (применяют гибкие фиброколоноскопы с волоконной оптикой). Также обследование включает:
Также обследование включает:
- исследование с помощью контрастных веществ
- ангиографию
- фистулографию
- лимфографию
- париетографию
- ультразвук
- исследование с помощью радиоактивных изотопов.
Лечение болезней
Наши врачи пропишут вам эффективные лекарства, витамины, минералы, разработают для вас диету. В некоторых случаях необходимо оперативное вмешательство.
Вы должны помнить, что всегда следует вовремя обращаться к врачам клиники, когда еще можно успешно вылечить вышеназванные болезни. На приеме у гастроэнтеролога вам окажут самую квалифицированную помощь, избавив вас от дискомфорта и болей.
Толстый кишечник, симптомы болезней — Клиника Здоровье 365 г. Екатеринбург
Признаки заболеваний толстой и прямой кишки весьма разнообразны, однако можно выделить ряд важных симптомов, при появлении которых мы настоятельно рекомендуем Вам записаться на прием к колопроктологу Екатеринбурга. Проктологи Кузьмин С.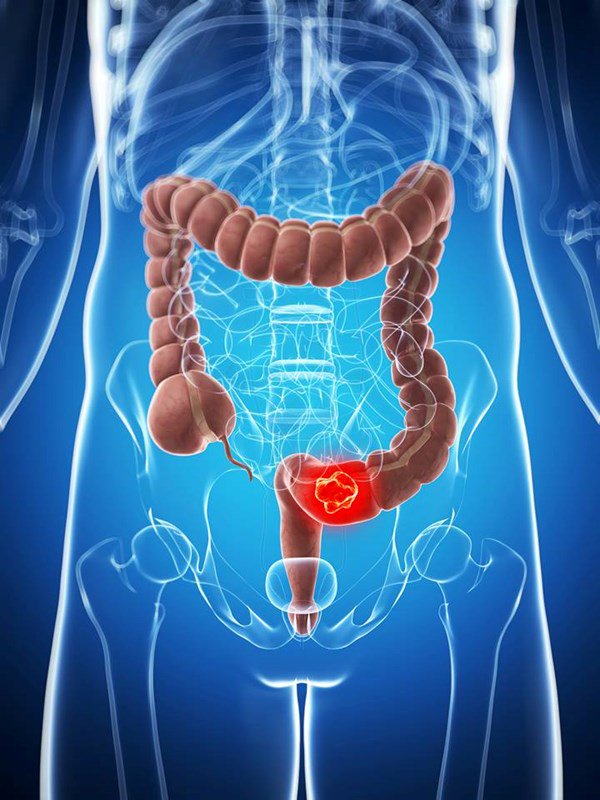 Н. (высшая категория, заслуженный врач РФ) и Рямов Ю.С. (заведующий хирургическим отделением, высшая категория) ведут прием в клинике «Здоровье 365».
Н. (высшая категория, заслуженный врач РФ) и Рямов Ю.С. (заведующий хирургическим отделением, высшая категория) ведут прием в клинике «Здоровье 365».
Боли в животе — достаточно характерный симптом заболеваний ободочной и ампулярного отдела прямой кишки, но их нельзя считать ранним проявлением. Боли могут быть постоянными или схваткообразными и иррадиировать в поясничную область, спину, надключичные пространства (чаще при раздражении брюшины диафрагмы). Схваткообразные боли обычно свидетельствуют об ограниченном сужении кишки в результате различных патологических процессов (рубцовые стриктуры при неспецифическом язвенном колите и болезни Крона толстой кишки, спаечная болезнь как исход воспалительного процесса в области межкишечного анастомоза, доброкачественные и злокачественные опухоли). Реже они отмечаются при дискинезии кишечника с преобладанием спастического компонента.
Постоянные боли в животе более характерны для прогрессирующего воспалительного поражения, они наблюдаются при гранулематозном и неспецифическом язвенном колите, синдроме раздраженной кишки, опухоли кишки с перифокальным воспалением, дивертикулезе с дивертикулитом и образованием воспалительного инфильтрата или развитием перитонита.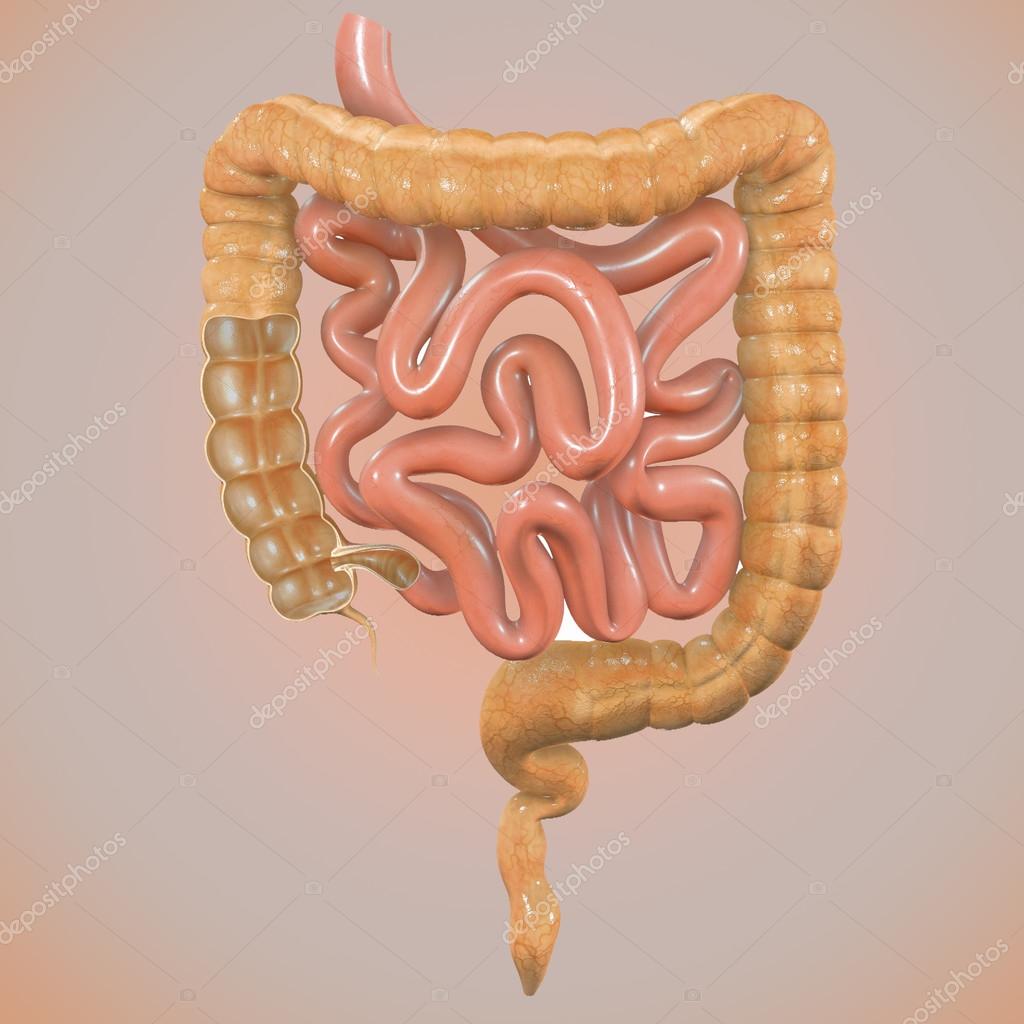 Тупые боли в эпигастральной области часто бывают первым проявлением диффузного семейного полипоза толстой кишки и могут быть объяснены нарушением секреторной и моторной деятельности желудка.
Тупые боли в эпигастральной области часто бывают первым проявлением диффузного семейного полипоза толстой кишки и могут быть объяснены нарушением секреторной и моторной деятельности желудка.
Боли в области заднего прохода
и промежности нередко носят постоянный, распирающий характер или бывают дергающими и жгучими. При острой анальной трещине, остром тромбозе геморроидальных узлов, остром парапроктите после акта дефекации они могут становиться нестерпимыми. Ряд заболеваний прямой кишки (доброкачественные опухоли, хронические свищи, рак и др.) может длительно протекать без болевого синдрома. При самом распространенном заболевании прямой кишки — неосложненном геморрое — болей обычно не бывает или они слабо выражены (чувство набухания).
Выделение слизи и гноя из заднего прохода может отмечаться только во время дефекации или носить постоянный характер (при свищах прямой кишки и недостаточности сфинктера заднего прохода). В последнем случае часто происходит мацерация перианальной кожи, возникают множественные эрозии и плохо заживающие глубокие трещины, что сопровождается зудом, жжением и острыми болями.
Кровотечение или примесь крови к испражнениям является одним из часто встречающихся симптомов заболеваний прямой и ободочной кишки. Выделение капель алой крови или даже струйное кровотечение, чаще в конце акта дефекации, характерно для геморроя и анальной трещины. Иногда такая геморрагия приводит к потере 100-200 мл крови в сутки и при частых повторениях обусловливает развитие малокровия.
Видимые в каловых массах прожилки крови и кровяные сгустки обычно наблюдаются при воспалительных процессах (колиты), дивертикулезе и опухолях. Чем проксимальнее располагается источник кровотечения в толстой кишке, тем однороднее примесь крови к каловым массам и тем темнее их цвет.
Малоизмененная кровь в жидком состоянии или в виде сгустков может выделяться во время дефекации у больных неспецифическим язвенным колитом и с болезнью Крона толстой кишки, при дивертикулезе, а также при распадающихся и изъязвленных ворсинчатых и раковых опухолях. Профузные кровотечения редко наблюдаются при заболеваниях толстой кишки. Они могут возникнуть при дивертикулезе толстой кишки, реже — при неспецифическом язвенном колите и болезни Крона толстой кишки.
Анемия при заболеваниях толстой кишки чаще развивается вследствие хронической или острой кровопотери. При раке, локализующемся в правых отделах толстой кишки, анемия наблюдается часто и бывает обусловлена как хронической кровопотерей, так и нарушением гемопоэза вследствие интоксикации, рано и быстро развивающейся при этой локализации опухоли.
Запор — затруднение акта дефекации и задержка стула вплоть до отсутствия его в течение нескольких дней и недель — является частым симптомом как функциональных, так и органических заболеваний толстой кишки.
Функциональный запор может быть атоническим и спастическим и в зависимости от этого протекать с менее или более выраженным болевым синдромом. При органических сужениях толстой кишки (рубцовые стриктуры, опухоли, сдавление извне и пр.) запор обычно предшествует или является одним из симптомов частичной кишечной непроходимости, нередко прогрессирующей вплоть до полной обструкции. Чередование запоров и поносов часто является симптомом синдрома раздраженного кишечника.
Непроходимость толстой кишки — синдром нарушения пассажа содержимого по толстой кишке, проявляющийся в отсутствии или задержке стула, затруднении отхождения газов, вздутии и растяжении живота, постоянных и схваткообразных болях, нарастании других дискинетических явлений (нарушение аппетита, тошнота, рвота и т. п.). Непроходимость может быть частичной или полной и чаще наблюдается при органических поражениях толстой кишки, но встречается и при функциональных (атонические и спастические запоры, копростаз и т. п.).
п.). Непроходимость может быть частичной или полной и чаще наблюдается при органических поражениях толстой кишки, но встречается и при функциональных (атонические и спастические запоры, копростаз и т. п.).
При прогрессировании непроходимости толстой кишки нарастают как местные (вздутие живота, появление признаков воспаления брюшины), так и общие (симптомы интоксикации и нарушения обменных процессов) нарушения. Для частичной непроходимости толстой кишки характерны периодическое, но неполное отхождение стула и газов, иногда смена запора поносом, временное прекращение болей и вздутия живота, кратковременные или длительные периоды ремиссии с улучшением общего состояния, особенно под влиянием лечебных мероприятий (клизмы, легкие слабительные).
Вздутие живота может возникать не только при запоре и непроходимости кишечника. Оно нередко связано с метеоризмом, обусловленным алиментарными нарушениями, врожденной или приобретенной ферментативной недостаточностью (особенно в верхних отделах желудочно-кишечного тракта), а также дисбактериозом толстой кишки, синдромом раздраженного кишечника. В современных условиях дисбактериоз встречается особенно часто из-за широкого применения различных антибактериальных и антисептических препаратов. Есть также основания полагать, что дисбактериоз и связанное с ним вздутие живота в значительной мере определяются нерациональным питанием, особенно у городского населения (преобладание высококалорийных продуктов животного происхождения с большим содержанием жиров и белков, малое количество растительной клетчатки).
В современных условиях дисбактериоз встречается особенно часто из-за широкого применения различных антибактериальных и антисептических препаратов. Есть также основания полагать, что дисбактериоз и связанное с ним вздутие живота в значительной мере определяются нерациональным питанием, особенно у городского населения (преобладание высококалорийных продуктов животного происхождения с большим содержанием жиров и белков, малое количество растительной клетчатки).
Понос — частый жидкий стул — является характерным симптомом ряда неинфекционных заболеваний толстой кишки (колиты, диффузный полипоз). При неспецифическом язвенном и гранулематозном колите понос часто сопровождается тенезмами. Понос может являться симптомом дисбактериоза, синдрома раздраженного кишечника.
Тенезмы — частые ложные позывы к дефекации (без выделения кала или с отделением незначительного количества слизи, крови или жидкого кишечного содержимого) — изнуряют больных и могут сопровождаться мацерацией перианальной кожи, образованием трещин и эрозий.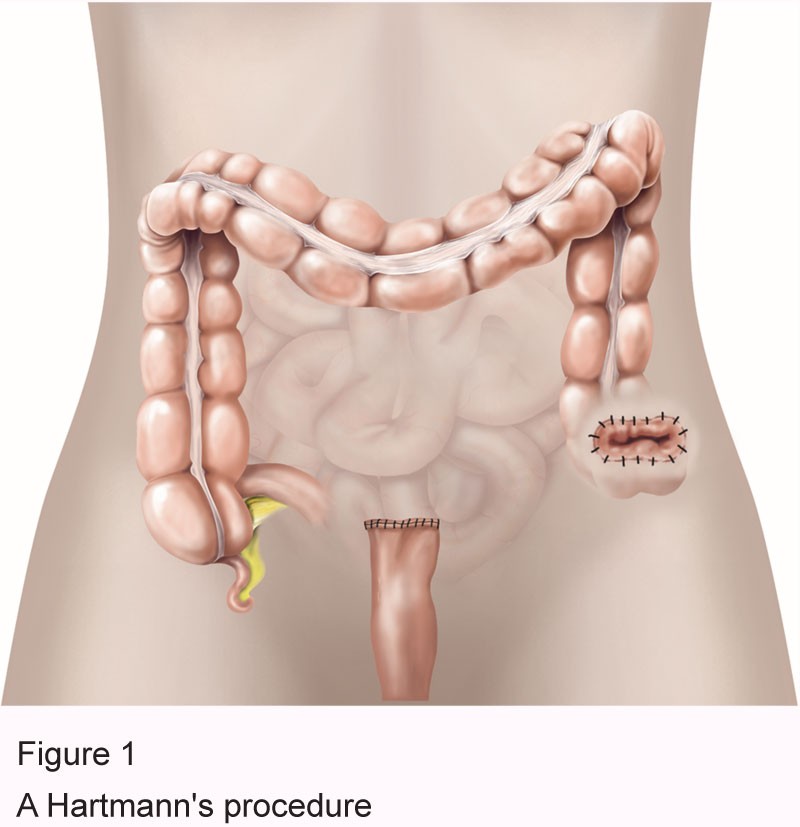
Недержание кала и газов наблюдается при врожденных или приобретенных анатомических поражениях сфинктерного аппарата прямой кишки или нарушении его рефлекторной регуляции центрального, в том числе психологического, или периферического характера. Большинство специалистов различают три клинически определяемые степени недостаточности сфинктера заднего прохода: I степень- недержание газов, II степень — недержание газов и жидкого кала, III степень-недержание газов, жидкого и твердого кала.
Связанные статьи:
Синдром раздраженной толстой кишки — Институт здоровья
08.07.2020Синдром раздраженной толстой кишки классифицируют как функциональное расстройство, это одно из самых распространенных заболеваний, может проявляться в любом возрасте.
Причины появления заболевания изучены недостаточно; предположительные факторы риска:
- Одним из значимых факторов возникновения считается психоэмоциональный. Болезнь часто появляется у пациентов, склонных к депрессивным, тревожным состояниям, истерии, паническим атакам. Есть взаимосвязь между пережитым стрессом (развод, насилие, смерть близкого) и появлением синдрома.
- Перенесенная кишечная инфекция.
- Травма кишечника.
- Гормональный дисбаланс.
Классификация
Синдром раздраженного кишечника проявляется в расстройствах работы толстой кишки. Это может быть вариант, сопровождающийся диареей: частые позывы к дефекации, разжиженный стул. Также встречается клиническая форма с преобладанием запоров: опорожнение кишечника затруднено, повышено газообразование, позывы к дефекации редкие. Еще одна форма – смешанные проявления.
Синдром раздраженной толстой кишки: симптомы
Клинические проявления болезни разнообразны и могут маскироваться под видом других расстройств.
- тупые, схваткообразные боли в нижней части живота. Усиливаются после приема пищи, исчезают после опорожнения кишечника;
- ощущение переполнения, вздутия;
- напряженность во время дефекации;
- появление слизи в стуле;
- запоры – опорожнение трижды в неделю и реже;
- диарея – опорожнение происходит трижды в день или чаще;
- учащенные позывы к дефекации.
Симптомы, не связанные с работой кишечника
Болезнь часто сопровождается синдромом раздраженного мочевого пузыря. Пациенты страдают головными болями, тошнотой, рвотой, отрыжкой, болями в пояснице. Частым сопровождающим симптомом становится расстройство сна: пациенты страдают бессонницей или сонливостью.
Диагностика
Требуется комплексное лабораторно-инструментальное обследование для исключения иных причин имеющихся проявлений (например, дивертикулярные болезни, воспалительные заболевания кишечника, целиакии и др. ).
).
Ведущее исследование выполняется методом колоноскопии для исключения органической патологии. Анализы крови, как правило, не выявляют изменений. Ирригоскопия применяется для исключения новообразований.
Лечение синдрома раздраженной толстой кишки
Терапия происходит в двух направлениях: психотерапия и гастроэнтерология. Психотерапевты назначают психотропные препараты, антидепрессанты для снятия стресса и напряжения. Со стороны гастроэнтерологии – симптоматическое лечение. В зависимости от клинической формы назначаются слабительные или средства против диареи. Для купирования болевого синдрома применяют спазмолитики. Восстановление микрофлоры кишечника идет с помощью пробиотиков.
Пациентам на время лечения показана пища, не раздражающая кишечник. Исключается молочная продукция, жирное, жареное, копченое, соленое.
Важным фактором успешного лечения будет восстановление спокойного эмоционального фона пациента. Режим дня, регулярные несложные физические упражнения, качественный отдых и основы правильного питания помогут поддерживать состояние ремиссии.
Читайте также
Онлайн запись на прием / консультацию
Заполните форму и мы вам перезвоним
Заболевания кишечника — Гастроэнтерология — Отделения
1. Синдром раздраженного кишечника (СРК) определяется как функциональное заболевание кишечника, при котором боль в животе или дискомфорт связаны с дефекацией или изменением консистенции стула и характерным нарушением дефекации. Характеристика синдрома предполагает особые подходы к постановке диагноза, проведению дифференциального диагноза и осуществлению программы лечения больных.
2. Дивертикулярная болезнь толстого кишечника — Дивертикулярная болезнь (дивертикулез) толстой кишки представляет собой морфо-функциональный патологический процесс, характерным отличительным признаком которого является наличие мешковидных выпячиваний стенки ободочной кишки (дивертикулов). Дивертикулы являются проявлением различных патологических состояний, среди которых ведущее значение имеют дистрофические изменения в мышечной стенке ободочной кишки, дискоординация ее моторики, врожденная или приобретенная слабость соединительной ткани, сосудистые изменения в стенке кишки. Дистрофия мышечного аппарата кишки возникает, в частности, у лиц пожилого возраста как проявление общих дегенеративных процессов, развития атеросклероза с ишемическими нарушениями. Кроме того, часть больных имеют врожденную слабость соединительной ткани, связанную с нарушением синтеза коллагена, что проявляется в образовании грыжевых выпячиваний брюшной стенки, диафрагмы и т.д.
Дистрофия мышечного аппарата кишки возникает, в частности, у лиц пожилого возраста как проявление общих дегенеративных процессов, развития атеросклероза с ишемическими нарушениями. Кроме того, часть больных имеют врожденную слабость соединительной ткани, связанную с нарушением синтеза коллагена, что проявляется в образовании грыжевых выпячиваний брюшной стенки, диафрагмы и т.д.
3. Дисбактериоз кишечника. Дисбактериозом кишечника считается клинико-лабораторный синдром, связанный с изменением состава микрофлоры кишечника, как качественного, так и количественного, с возможным развитием желудочно-кишечных расстройств. Основными причинами развития дисбактериоза являются длительное и бесконтрольное применение антибиотиков, химиопрепараты, гормонотерапия, радиотерапия, воздействие радиации, нерациональное питание, острые или хронические кишечные инфекции, паразитарные заболевания кишечника (аскаридоз), состояния, сопровождающие снижением иммунитета (онкологические заболевания, сахарный диабет, цирроз печени, СПИД, и другие),старческий возраст.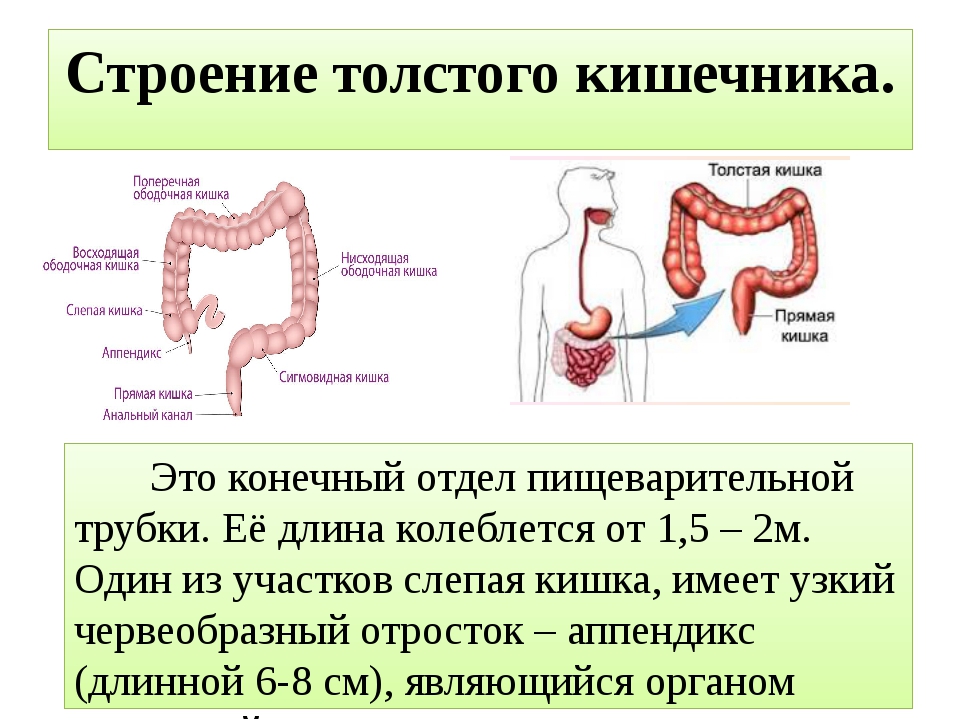
4. Язвенный колит — хроническое рецидивирующее воспалительное заболевание преимущественно слизистой оболочки толстого кишечника с той или иной распространенностью процесса. Этиология (причина) заболевания до сих пор остаются неизвестными. Предполагается аутоиммунное поражение тканей стенок толстого кишечника. Данное предположение основано на том, что в большинстве случаев язвенный неспецифический колит ассоциируется с другими аутоиммунными заболеваниями (системные васкулиты, системные поражения соединительной ткани, аутоиммунный тиреоидит и пр.).
5. Болезнь Крона (БК) — хроническое рецидивирующее заболевание желудочно-кишечного тракта неизвестной этиологии, характеризующееся трансмуральным, сегментарным, гранулематозным воспалением с развитием местных и системных осложнений. В отличие от язвенного колита, при болезни Крона все слои стенки кишки вовлекаются в воспалительный процесс. Воспаление в большинстве случаев сначала возникает в подвздошной кишке, а затем переходит на другие отделы кишечника
лечение и диагностика причин, симптомов в Москве
Общее описание
Дивертикулярная болезнь толстой кишки — это хроническое заболевания, при котором в стенке толстого кишечника образуются мешкообразные выпячивания через мышечный слой. Сами выпячивания образуются в слабых местах кишечной стенки, где сосуды проходят через нее. Обычно размер дивертикул варьирует от 5 до 10 мм.
Сами выпячивания образуются в слабых местах кишечной стенки, где сосуды проходят через нее. Обычно размер дивертикул варьирует от 5 до 10 мм.
Дивертикулярная болезнь включает в себя:
- Дивертикулез — наличие нескольких дивертикулов в кишечнике
- Дивертикулит — воспаление дивертикула
Распространенность заболевания среди молодых людей очень низкая — около 2-5%, больше всего подвержены мужчины с ожирением. С возрастом риск появления заболевания повышается и к 70-80 годам достигает 65%. До 70 лет заболеваемость среди мужчин преобладает над женщинами.
Причины возникновения
Основными причинами возникновения дивертикулярное болезни являются:
- Дистрофические изменения в мышечной стенке толстого кишечника
- Изменение ее моторики, слабость мышечного компонента
- Нарушение кровоснабжения стенки кишки и развитие атеросклероза с ишемическими изменениями
Повышение внутрикишечного давления вследствие длительного спазма, приводящее к расхождению мышечных волокон.
Дивертикулы- это конечное проявление болезни кишечной стенки, атрофия и расширение его в отлогих местах.
Имеются некоторые предпосылки к развитию дивертикулов в толстой кишке:
- наличие наружного мышечного слоя в виде трех полос, способствующие ослаблении кишки перед внешним и внутренним воздействиям
- наличие гаустр, в которых генерируется повышенное внутрикишечное давление
Симптомы дивертикулярной болезни толстой кишки
- Периодические боли в левой подвздошной области, проходящие после акта дефекации Также боль может быть в мезогастрии и в правой подвздошной области
- Вздутие живота
- Тошнота
- Отрыжка воздухом, горечь во рту
- Чередования запоров и диареи
Диагностика
- Общий клинический анализ крови, мочи
- Анализ кала на копрограмму
- Биохимический анализ крови ( печеночные пробы, холестерин, щелочная фосфатаза)
- УЗИ гепатобилиарной системы
- ЭГДС
- Колоноскопия
Лечение дивертикулярной болезни толстой кишки
Применяются следующие группы препаратов:
- При болевом синдромы (Папаверин гидрохлорид, Галидор, Дротаверин)
- Для усилении моторики кишечника (Калимин)
- При тошноте ( Церукал)
- При дисбактериозе ( Бифидумбактерин)
Также применяют при клинической картине дивертикулита антибактериальные средства:
- метронидазол+ бисептол
- метронидазол+ципрофлоксацин
Лечение болезней кишечника
В нашем центре проводится лечение хронических воспалительных, генетических и функциональных заболеваний кишечника.
Неспецифический язвенный колит является хроническим воспалительным заболеванием толстой кишки, тактика его лечения зависит стадии заболевания, распространённости воспалительного процесса и наличия осложнений. Главным в лечении неспецифического язвенного колита является подавление воспалительного процесса. Для этого пациенту подбирается лечение с учетом его индивидуальных особенностей. Точные причины возникновения неспецифического язвенного колита пока не найдены, есть предположения, что предрасположенность к развитию данного заболевания передается по наследству.
Болезнь Крона еще одно воспалительное заболевание кишечника с окончательно невыясненной природой заболевания и с наследственной предрасположенностью, которое может поражать все отделы кишечника. На начальных этапах заболевания в стенках кишечника образовываются гранулемы, очаги воспаления. Со временем воспалительный процесс распространяется на всю толщину стенки кишечника, вызывая осложнения. Лечение болезни Крона направлено на снижение активности воспалительного процесса и обеспечение длительной ремиссии заболевания.
Хронический запор, сидром раздраженной кишки и диарея различного происхождения являются заболеваниями кишечника, связанными с его функциональными расстройствами. Лечение этих заболеваний начинается с установления причин, их вызвавших, и заключается в соблюдении диеты и индивидуально подобранном лечении.
Лактазная недостаточность (гиполактазия) и целиакия – это наследственные хронические заболевания тонкой кишки связанные с непереносимостью определенных продуктов. Основным лечением для этих заболеваний является специальная диета, которую надо соблюдать всю жизнь. Поэтому главным при лечении этих заболеваний является точная диагностика. В нашем центре консультируют врачи, имеющие опыт ведения взрослых пациентов с целиакией и лактазной недостаточностью, диагностика проводится с помощью серологических тестов (определение антител к глиадину, эндомизию, тканевой трансглутаминазе), генетических маркеров и ФГДС с биопсией.
Проктология: болезни и симптомы | «УРО-ПРО» Екатеринбург
Проктология — это медицинская дисциплина, которая занимается изучением, лечением и профилактикой заболеваний толстого кишечника, анального канала и параректальной области. С 1997 года в России данная специальность была переименована в колопроктологию.
Толстая кишка является конечным отделом пищеварительной системы и имеет протяженность около 1,5-2 метров. Помимо всасывания воды и электролитов, ее функцией является формирование каловых масс и удаление их из организма. Толстая кишка состоит из нескольких отделов: слепая кишка, ободочная (восходящая ободочная, поперечно-ободочная, нисходящая), сигмовидная и прямая. Конечная часть прямой кишки заканчивается анальным каналом, который окружен параректальной клетчаткой. Лечением различных заболеваний толстой и прямой кишки занимаются колопроктологи.
Причины
Основными причинами развития проктологических болезней являются:
- Особенности питания — преобладание в рационе мясных и жирных блюд, употребление большого количества острой пищи, копченостей, мучных изделий, алкоголя и др.
- Склонность к запорам. Она чаще всего развивается из-за недостатка в рационе пищевых волокон, но причиной может быть и нарушение перистальтической функции кишечника.
- Хронические диареи. Могут возникать из-за инфекционных заболеваний, нарушения режима питания, употребления некачественных продуктов, нарушения регуляции деятельности кишечной стенки.
- Малоподвижный образ жизни.
- Беременность и роды. Беременность приводит к повышению давления в брюшной полости, хроническим запорам. В результате расширяются вены геморроидального сплетения, что приводит к развитию геморроя. Роды могут осложниться разрывом мягких тканей и повреждением анального канала вплоть до разрыва сфинктера.
- Врожденные пороки развития — атрезия анального канала (заращение).
- Стрессы.
- Травматические повреждения: анальные трещины, разрывы и др.
Симптомы проктологических болезней
Главными симптомами проктологических болезней являются:
- появление следов алой крови на туалетной бумаге;
- боли в анусе при дефекации или сразу после стула;
- появление шишек синюшного цвета в районе ануса;
- выпадение из заднего прохода геморроидальных узлов при натуживании;
- выделения из заднего прохода (во время дефекации и самостоятельные): слизь, кровь, гной;
- чувство неполного опорожнения, ощущение инородного тела в прямой кишке;
- появление свищей на ягодицах (в области ануса).
Проктологические заболевания серьезно ухудшают качество жизни больных, вызывая не только физический, но и психический дискомфорт. При отсутствии лечения состояние пациента постепенно усугубляется, в процесс могут вовлекаться органы мочеполовой системы или верхние отделы пищеварительного тракта. Нередко проктологические болезни приводят к развитию злокачественных новообразований или гнойно-септических осложнений. Поэтому при наличии патологических симптомов мы рекомендуем не затягивать, а своевременно обращаться к врачу.
Диагностика проктологических заболеваний
Для диагностики заболеваний в проктологии применяются следующие методы:
- Пальцевое ректальное исследование — пальпация анального канала и терминальных отделов прямой кишки.
- Эндоскопические методы исследования — ректороманоскопия, ректосигмоидоскопия, колоноскопия. Эти методы не только позволят визуально осмотреть поверхность кишечника, но и взять биопсию, а при необходимости провести лечебные манипуляции, например, удалить полипы, остановить кровотечение и др.
- Рентгенологическое исследование — ирригоскопия. Позволяет визуализировать новообразования, определить нарушение перистальтики кишечника.
- Лабораторные методы исследования. Анализ кала на скрытую кровь, копрограмма, биопсия новообразований и патологически измененных участков кишки, общий анализ крови и др.
- Компьютерная томография или виртуальная колоноскопия. Это исследование подразумевает прием специальной капсулы, которая по мере прохождения по кишечнику будет делать большое количество снимков слизистой оболочки кишки.
Лечение
Лечение проктологических болезней носит комплексный характер. Ввиду того, что основными причинами их развития является нарушение питания, необходимо придерживаться особой диеты. Пища должна быть богатой пищевыми волокнами, витаминами и микроэлементами — это позволит нормализовать стул и устранить травматическое повреждение слизистой толстой кишки и анального канала.
Из консервативных методов применяются следующие группы препаратов:
- Противовоспалительные средства системного и местного действия (свечи, кремы, мази), антибактериальные препараты.
- Анальгетики системного и местного действия.
- Тромболизирующие препараты, например, на основе гепарина. Используются при тромбозе геморроидальных узлов.
- Кровоостанавливающие средства — гемостатические губки на основе фибриногена или альгината. Они применяются при ректальных кровотечениях на фоне геморроя или неглубоких анальных трещин.
- Трофические средства. Они обеспечивают скорейшее заживление повреждений.
В ряде случаев консервативные методы не оказывают достаточной эффективности или приводят только ко временному эффекту, тогда возникают показания к малоинвазивным манипуляциям. Современная проктология обладает большим количеством амбулаторных методик, которые позволяют провести лечение в одно посещение врача. Например, при лечении геморроя используется лигирование латексными кольцами, при удалении перианальных папиллом или бахромок применяются радиоволновые методы.
Как и в любом разделе медицины, в проктологии существует правило — чем раньше обнаружена проблема, тем проще с нею справиться. Если на ранних этапах можно обойтись консервативными или малоинвазивными методами лечения, то при запущенных случаях нередко требуются полноценные проктологические операции в условиях стационара.
В этой связи мы рекомендуем не откладывать визит к врачу при наличии проблемы. Наши специалисты понимают, что многие пациенты испытывают чувство стыда и неловкости на приеме у проктолога, поэтому приложат все усилия, чтобы лечение прошло максимально эффективно, быстро и с минимальным дискомфортом.
Заболевания и лечение толстой кишки
Толстая кишка, также известная как ободочная или толстая кишка, начинается в области чуть ниже правой талии и продолжается от тонкой кишки до брюшной полости. Основная функция толстой кишки — поглощать воду из оставшейся неудобоваримой пищи и выводить ненужные отходы из организма.
Многие заболевания могут поражать толстую или толстую кишку, в том числе:
Признаки и симптомы заболеваний толстой кишки
Типы симптомов, которые могут возникать при заболевании толстой кишки, зависят от того, какая часть толстой кишки поражена.Эти симптомы могут варьироваться от легких до тяжелых, а также приходить и уходить с периодами обострений. Кроме того, проблемы с кишечником могут сопровождать другие симптомы, которые могут различаться в зависимости от основного заболевания, расстройства или состояния.
Некоторые из наиболее распространенных симптомов заболеваний толстой кишки включают:
- Боль в животе
- Вздутие, вздутие или вздутие живота
- Стул с кровью (кровь может быть красной, черной или дегтеобразной по текстуре)
- Запор
- Диарея
- Усталость
- Лихорадка и озноб
- Газ
- Неспособность испражняться или отводить газы
- Тошнота с рвотой или без нее
При заболевании толстой кишки могут присутствовать и другие симптомы, которые могут повлиять на общее состояние здоровья и самочувствие пациента, например:
- Беспокойство
- Депрессия
- Потеря аппетита
- Недоедание
- Состояние кожи и волос
- Необъяснимая потеря веса
- Слабость (упадок сил)
Диагностика заболеваний толстой кишки
Для того, чтобы определить, какой тип расстройства толстой кишки у пациента или степень тяжести заболевания, ваш врач сначала соберет полную историю болезни и проведет физическое обследование.Диагностические тесты также могут использоваться для помощи в разработке плана лечения вашего состояния и могут включать:
- Бариевая клизма. Также известна как серия с более низким GI; в толстую кишку вводится раствор бария и делается рентген.
- Бариевая ласточка. Также известен как серия верхнего GI; раствор бария используется для покрытия внутренней оболочки пищевода, желудка и первой части тонкой кишки, а также проводятся рентгеновские снимки.
- Анализы крови
- Дыхательные пробы с лактозой. безопасный, простой и неинвазивный метод оценки абсорбции. В тесте используется питательное вещество, содержащее радиоактивный материал, который измеряется в выдыхаемом воздухе.
Колоноскопия: Тонкая гибкая трубка, называемая колоноскопом, используется для исследования внутренней оболочки толстой кишки. Этот тест помогает обнаружить язвы, полипы толстой кишки, опухоли, а также области воспаления или кровотечения. Могут быть взяты образцы тканей (биопсия) и удалены аномальные новообразования. Этот тест также можно использовать в качестве скринингового теста на рак или предраковые образования (полипы) в толстой или прямой кишке.
Малоинвазивное тестирование. Для постановки диагноза доступны анализы крови. Иммунохимический тест кала (FIT) — это новая версия анализа кала на скрытую кровь (FOBT), который обнаруживает мельчайшие следы крови в стуле.
- Капсульная эндоскопия может быть выполнена для обеспечения улучшенного обзора нижних отделов пищеварительного тракта, который может быть не виден при традиционной колоноскопии.
- Ригмоидоскопия: Процедура, используемая для осмотра внутренней части прямой кишки и области толстой кишки, ближайшей к прямой кишке.
- Визуальные тесты . Рентген, компьютерная томография (КТ), МРТ, ПЭТ
- МРТ
- Радионуклеотидная визуализация: обычно используется при дивертикулите и при обнаружении желудочно-кишечного кровотечения. В вену вводят радиоактивное вещество. При кишечном кровотечении радиоактивное вещество вместе с кровью попадет в кишечник.
- Ультразвук: Подходит для обнаружения опухолей толстой кишки.
Лечение заболеваний толстой кишки
В некоторых случаях ваш врач может предложить несколько простых мер, чтобы определить, исчезнут ли ваши симптомы, например:
- Не курить
- Избегайте продуктов, вызывающих симптомы
- Упражнение
- Увеличение количества пищевых волокон
- Поддержание здорового веса
- Лекарства (т. Е. Лекарства, отпускаемые без рецепта или по рецепту)
Некоторые состояния, такие как инфекция C. difficile , будут лечиться в сотрудничестве с другими клиницистами Summa, включая наших колоректальных хирургов и специалистов по инфекционным заболеваниям.
В качестве расширенной лечебной меры ваш специалист может порекомендовать операцию. Хирурги Summa проводят множество операций на толстой кишке, в том числе:
Чтобы записаться на прием к врачу Summa для обсуждения лечения вашего желудочно-кишечного заболевания, щелкните или позвоните по телефону 330.761.1111.
Болезнь Крона | Сидарс-Синай
Не то, что вы ищете?Что такое болезнь Крона?
Болезнь Крона возникает при покраснении, отеке (воспалении) и язвах. вдоль пищеварительного тракта.Это часть группы заболеваний, известных как воспалительные заболевание кишечника или ВЗК.
Болезнь Крона — это длительное хроническое заболевание, которое может приходить и уходить в разные раз в твоей жизни. В большинстве случаев поражается тонкий кишечник, чаще всего нижний. часть называется подвздошная кишка. В некоторых случаях поражается как тонкий, так и толстый кишечник.
Иногда воспаление может распространяться по всему пищеварительному тракту.Это включает в себя ваш рот, ваш пищевод (пищевод), ваш желудок, первая часть вашего маленького кишечник или двенадцатиперстная кишка, аппендикс и задний проход.
Что вызывает болезнь Крона?
Эксперты не знают, что вызывает болезнь Крона. Возможно, вирус или бактерия влияет на систему борьбы с инфекциями организма (иммунную систему). Иммунная система может создают в стенке кишечника ненормальную воспалительную реакцию, которая не прекращается.
Многие люди с болезнью Крона имеют ненормальную иммунную систему. Но эксперты не знают, проблемы с иммунитетом вызывают болезнь. Они также не знают, может ли болезнь Крона вызывать иммунные проблемы. Стресс не вызывает болезни Крона.
Кто подвержен риску болезни Крона болезнь?
Болезнь Крона может возникнуть в любом возрасте.Чаще всего он поражает людей в возрасте от 15 до 35 лет. Это также может произойти у детей или пожилых людей. Он одинаково влияет на мужчин и женщин.
Вы могут подвергаться большему риску развития болезни Крона, если вы:
- Есть семейный анамнез болезни Крона, например, ваш отец, мать, брат, сестра или ребенок
- Имеют восточноевропейское происхождение, особенно евреи европейского происхождения
- Белые
- Жить в развитой стране, в городе или в северном климате
- Дым
Каковы симптомы болезни Крона?
Симптомы у каждого человека могут отличаться.Симптомы могут включать:
- Боль в животе или животе, часто в правом нижнем углу
- Диарея, иногда с кровью
- Ректальное кровотечение
- Похудание
- Лихорадка
- Боль в суставах
- Тошнота или рвота
- Порез или разрыв заднего прохода (трещина заднего прохода)
- Сыпь
Симптомы могут отсутствовать долгое время, даже годы.Это называется ремиссией. Невозможно узнать, когда может наступить ремиссия или когда симптомы вернутся.
Симптомы болезни Крона могут быть похожи на другие проблемы со здоровьем. Всегда вижу свой поставщик медицинских услуг, чтобы быть уверенным.
Как диагностируется болезнь Крона?
Вас могут проверить на наличие признаков болезни Крона, если у вас было длительное или хроническое заболевание:
- Боль в животе или животе
- Диарея
- Лихорадка
- Похудание
- Анемия, потеря здоровых эритроцитов, из-за которой вы чувствуете усталость
Ваш лечащий врач изучит ваше прошлое здоровье и проведет медицинский осмотр.
Другие тесты на болезнь Крона могут включать следующее:
- Кровь тесты. Это делается, чтобы увидеть, меньше ли у вас здоровых эритроцитов. (анемия) из-за потери крови. Эти тесты также проверяют, есть ли у вас более высокий количество лейкоцитов. Это может означать, что у вас воспалительная проблема.
- Табурет культура. Это делается, чтобы увидеть, есть ли в вашем пищеварительный тракт, который может вызвать диарею или другие проблемы. Небольшой образец вашего кал собирают и отправляют в лабораторию. Через 2 или 3 дня тест покажет, есть ли у вас аномальные бактерии или если вы потеряли кровь. Он также покажет, произошло ли заражение а паразиты или бактерии вызывают ваши симптомы.
- Другие анализы стула. Помимо табурета посев, другие анализы образцов кала, такие как калпротектин или лактоферрин, могут быть сделать это, чтобы увидеть, есть ли воспаление в кишечнике.
- Верхний эндоскопия (ФГДС). Этот тест исследует внутреннюю часть вашей пищевой трубки или пищевод, желудок и верхняя часть тонкой кишки, называемая двенадцатиперстной кишкой. В этом тесте используется тонкая трубка с подсветкой, называемая эндоскопом.В трубке есть камера на один конец. Пока вы находитесь под действием седативного препарата, трубку вводят вам в рот и горло. Тогда это идет в пищевод, желудок и двенадцатиперстную кишку. Ваш лечащий врач может увидеть внутри этих органов. Они также могут взять небольшой образец ткани или биопсию, если нужный.
- Колоноскопия. Этот тест исследует толстую кишку по всей длине.Это может помочь проверить наличие аномальных новообразований, красных или опухших тканей, язв или кровотечение. Длинная гибкая трубка с подсветкой с крошечной камерой на конце (колоноскоп). используется. Пока вы находитесь под действием седативного препарата, он вводится в прямую кишку вверх в толстую кишку. Этот трубка позволяет вашему лечащему врачу увидеть слизистую оболочку толстой кишки и извлечь ткань образец или биопсия для проверки. Они также могут решить некоторые проблемы, которые могут быть нашел.
- Биопсия. Ваш лечащий врач возьмет образец ткани или клеток слизистой оболочки вашу толстую кишку, чтобы рассмотреть ее под микроскопом.
- Верхний GI череда или бариевая ласточка. Этот тест исследует органы, составляющие верхнюю часть вашей пищеварительной системы.Он проверяет пищевод, желудок и первую часть тонкой кишки, называемой двенадцатиперстной кишкой. Вы проглотите меловую жидкость под названием барий. Барий покрывает органы так, чтобы их можно было увидеть на рентгеновском снимке. Затем рентгеновские лучи находятся приняты для проверки органов пищеварения.
- Нижний GI череда или бариевая клизма. Этот тест проверяет вашу толстую кишку, включая толстая и прямая кишка.Густая меловая жидкость, называемая барием, помещается в трубку. это вставлен в прямую кишку в виде клизмы. Барий покрывает органы, чтобы их можно было увидеть на рентген. Рентген вашего живота покажет любые суженные участки, называемые стриктурами. Это также покажет любые засоры или другие проблемы.
- Компьютерная томография. Этот тест использует рентгеновские снимки, чтобы создать вид кишечника.Это может быть сделано с IV или оральный рентгеновский контраст.
- МРТ. В этом тесте используется магнитное поле и радиоволны для создания обзора живота. таз и кишечник. Это может быть сделано с помощью внутривенного контрастирования и, в некоторых случаях, ректально. контраст.
- Капсульная эндоскопия. Для этого теста вы проглотить небольшую таблетку (капсулу), являющуюся видеокамерой.Снимает маленькие кишечник, как он проходит. Капсула выводится естественным путем со стулом, и снимки с монитора оцениваются на компьютере.
Как протекает болезнь Крона обрабатывали?
Лечение будет зависеть от ваших симптомов, возраста и общего состояния здоровья. Это также будет зависеть на насколько тяжелое состояние.
Нет лекарства от болезни Крона. Но есть кое-что, что может помочь контролировать это. Лечение преследует 3 цели:
- Легкость такие симптомы, как боль в животе или животе, диарея и ректальное кровотечение
- Контроль покраснение или припухлость (воспаление)
- Справка вы получаете правильное питание
Лечение может включать:
- Медицина. Некоторые лекарства могут помочь облегчить спазмы в животе и диарею. Лекарства часто уменьшают воспаление в толстой кишке. Если у вас более серьезный случай, вам могут понадобиться лекарства, которые влияют на систему борьбы с инфекциями вашего организма (иммунная система). Эти лекарства называются биопрепаратами. Их дают в виде таблеток, инъекций, или их комбинации. Очень важно обсудить плюсы и минусы лекарства с вашим лечащим врачом и не прекращать прием лекарства без их знания.Иногда прекращение приема лекарства ограничивает его способность помочь вам. снова в будущем.
- Диета. Не было показано, что специальная диета помогает предотвратить или лечить болезнь Крона. Тем не мение, а специальная диета, называемая элементарной диетой, может в некоторых случаях лечить болезнь Крона. В некоторых случаях симптомы усугубляются молоком, алкоголем, острыми специями или клетчаткой.
- Дополнения. Ваш лечащий врач может предложить пищевые добавки или специальные, калорийные жидкие формулы. Это может быть полезно для детей, которые не растет достаточно быстро.
- IV или внутривенное питание. В редких случаях внутривенное кормление может использоваться для людей, которые нуждаются в дополнительном питании на короткий период времени.
- Хирургия. Хирургия может помочь при болезни Крона, но не вылечить ее. Опухоль или воспаление часто возвращается к тому месту, где был удален кишечник. Иногда операция является также необходимо для лечения язв вокруг ануса.
- Образ жизни
изменения. Подумайте о следующем:
- Если куришь, брось.Курение вызывает симптомы болезни Крона худший.
- Если стресс и эмоции ухудшают ваши симптомы, консультирование может помочь. То же самое можно сказать о мерах самопомощи, таких как упражнения, йога и медитация.
Операционные возможности
Хирургия может помочь уменьшить долгосрочные или хронические симптомы, которые не проходят с терапия.Хирургия также может решить некоторые проблемы, такие как закупорка кишечника, сужение область (стриктура), отверстие или перфорация, абсцесс или кровотечение.
Типы операций могут включать:
Дренирование абсцессов в свищах или около них
Абсцесс — это скопление гноя или инфекции. Лечение включает антибиотики и инъекционные препараты, например, биопрепараты, но иногда требуется хирургическое вмешательство.
Резекция кишечника или кишечника
Больной участок кишечника удален. Два здоровых участка кишечника находятся прикрепил. Эта операция укорачивает ваш кишечник.
Стома
При удалении части кишечника делается новое отверстие для удаления стула из твое тело.Операция по созданию нового отверстия называется стомой. Новое открытие называется стомой. Существуют разные виды хирургии стомы. Тип операции это будет зависеть от того, сколько и какая часть вашего кишечника будет удалена.
Операция по удалению стомы может включать:
- Илеостомия. Ободочная и прямая кишки удаляются, а нижняя часть тонкой кишки (подвздошная кишка) прикрепляется к новому отверстию или стома.
- Колостома. Эта операция открывает в вашем живот или живот. Небольшая часть толстой кишки проходит через это отверстие до поверхность кожи. В некоторых случаях может быть сделана краткосрочная колостома. Это используется, когда часть толстой кишки была удалена, а остальная часть толстой кишки должна быть лечить.
- Хирургия илеоанального резервуара. Это можно сделать вместо постоянная илеостомия. Выполняется в 2-х операциях. Во-первых, толстая и прямая кишки удаляется и выполняется кратковременная илеостомия. Затем илеостома закрывается. Часть тонкой кишки используется для создания внутреннего мешка для стула. Этот мешочек прикреплен к анусу. Мышца прямой кишки остается на месте, поэтому что стул в сумке не вытекает из заднего прохода.Люди, у которых есть это хирургия может контролировать их испражнения.
Какие возможные осложнения Болезнь Крона?
Болезнь Крона может вызывать другие проблемы со здоровьем. Сюда могут входить:
- А заблокированный (кишечная непроходимость) или суженный (стриктура) кишечник
- Типа туннеля, называемого свищом, в близлежащих тканях, который может инфицировать
- Разрывы или разрывы заднего прохода, называемые трещинами
- Рак толстой кишки, если ваша толстая кишка поражена болезнью Крона
- Проблемы с функцией печени
- Камни в желчном пузыре
- Недостаток некоторых питательных веществ, таких как калории, белки и витамины
- Слишком мало эритроцитов или слишком мало гемоглобина в крови (анемия)
- Слабость костей, вызванная либо хрупкостью костей (остеопороз), либо повреждением костей. мягкий (остеомаляция)
- Заболевание нервной системы, при котором ощущается боль в ногах, называемое синдромом беспокойных ног
- Артрит
- Проблемы с кожей
- Покраснение или отек (воспаление) глаз или рта
Болезнь Крона также может приводить к состояние, называемое мальабсорбцией.Кишечник помогает переваривать и усваивать пищу. Нарушение всасывания происходит, когда пища плохо переваривается и питательные вещества не усваиваются. в тело. Это может привести к плохому росту и развитию. Нарушение всасывания может произойти, когда воспаляется пищеварительный тракт или если после операции возникает синдром короткой кишки.
Общие симптомы мальабсорбции включают следующее:
- Свободный стул или диарея
- Большой количество жира в стуле, называемое стеатореей
- Похудание или плохой рост
- Потеря или обезвоживание жидкости
- Недостаток витаминов и минералов
Это важно лечить болезнь Крона.Это означает, что нельзя прекращать прием лекарств, когда вы Чувствовать лучше. Это потому, что держать болезнь под контролем (ремиссия) — лучший способ путь к избежать осложнений спустя много лет.
Что я могу сделать, чтобы предотвратить болезнь Крона? болезнь?
Эксперты не знают, что вызывает болезнь Крона болезнь или как ее можно предотвратить.
Жизнь с болезнью Крона болезнь
Для вас важно тесно сотрудничать с вашим лечащим врачом, чтобы управлять вашим заболеванием.Убедитесь, что вы регулярно посещения вашего лечащего врача, так как постоянный мониторинг важен. Следовать все инструкции о лекарствах, диете и изменении образа жизни.
Когда мне следует позвонить своему врачу?
Позвоните своему врачу, если ваши симптомы ухудшатся или у вас появятся новые симптомы.
Ключевые сведения о болезни Крона болезнь
- Болезнь Крона — это покраснение, отек (воспаление) и язвы или язвы пищеварительного тракта.
- Это тип воспалительного заболевания кишечника (ВЗК).
- В большинстве случаях он поражает тонкий кишечник. Но это может повлиять на весь пищеварительный тракт. тракт.
- Это длительное хроническое заболевание.
- Нет лекарства. Некоторые изменения в диете могут помочь облегчить симптомы.
- Мост людям с болезнью Крона необходимо продолжать принимать лекарства, чтобы ограничить развитие других медицинских проблем в будущем.Может потребоваться операция.
Следующие шаги
Советы, которые помогут вам получить максимальную пользу от посещения вашего врача провайдер:
- Знайте причину вашего визита и то, что вы хотите.
- Перед визитом запишите вопросы, на которые хотите получить ответы.
- Возьмите с собой кого-нибудь, кто поможет вам задать вопросы и запомнить что вам говорит ваш провайдер.
- При посещении запишите название нового диагноза и любого нового диагноза. лекарства, лечение или тесты. Также запишите все новые инструкции вашего провайдера дает тебе.
- Узнайте, почему прописано новое лекарство или лечение и как это сделать. Вам поможет. Также знайте, каковы побочные эффекты.
- Спросите, можно ли вылечить ваше состояние другими способами.
- Знайте, почему рекомендуется тест или процедура и каковы результаты может означать.
- Знайте, чего ожидать, если вы не примете лекарство или тест или процедура.
- Если у вас назначена повторная встреча, запишите дату, время, и цель этого визита.
- Знайте, как вы можете связаться со своим провайдером, если у вас есть вопросы.
Медицинский обозреватель: Jen Lehrer MD
Медицинский обозреватель: Рональд Карлин, доктор медицины
Медицинский обозреватель: Раймонд Кент Терли BSN MSN RN
© 2000-2021 Компания StayWell, LLC. Все права защищены. Эта информация не предназначена для замены профессиональной медицинской помощи. Всегда следуйте инструкциям лечащего врача.
Не то, что вы ищете?Изображение анатомии толстой кишки человека и общих состояний толстой кишки
Источник изображения
© 2014 WebMD, LLC.Все права защищены.
Ободочная кишка также называется толстой кишкой. Подвздошная кишка (последняя часть тонкой кишки) соединяется с слепой кишкой (первой частью толстой кишки) в правом нижнем углу живота. Остальная часть ободочной кишки делится на четыре части:
• Восходящая ободочная кишка проходит вверх по правой стороне живота.
• Поперечная ободочная кишка проходит через брюшную полость.
• Нисходящая ободочная кишка движется вниз по левой брюшной полости.
• Сигмовидная кишка — это короткий изгиб толстой кишки, расположенный непосредственно перед прямой кишкой.
Ободочная кишка удаляет воду, соль и некоторые питательные вещества, образующие стул. Мышцы выстилают стенки толстой кишки, сдавливая ее содержимое. Миллиарды бактерий покрывают толстую кишку и ее содержимое, поддерживая здоровый баланс с телом.
Состояние толстой кишки
- Колит: Воспаление толстой кишки. Воспалительные заболевания кишечника или инфекции являются наиболее частыми причинами.
- Дивертикулез: Небольшие слабые участки в мышечной стенке толстой кишки позволяют слизистой оболочке толстой кишки выступать наружу, образуя крошечные мешочки, называемые дивертикулами.Дивертикулы обычно не вызывают проблем, но могут кровоточить, воспаляться или инфицироваться.
- Дивертикулит: при воспалении или инфицировании дивертикулов возникает дивертикулит. Распространенными симптомами являются боль в животе, жар и запор.
- Кровотечение из толстой кишки (кровотечение): множественные потенциальные проблемы с толстой кишкой могут вызвать кровотечение. В стуле видно быстрое кровотечение, но может и не быть очень медленного.
- Воспалительное заболевание кишечника: название болезни Крона или язвенного колита.Оба состояния могут вызвать воспаление толстой кишки (колит).
- Болезнь Крона: воспалительное заболевание, которое обычно поражает толстую кишку и кишечник. Симптомами являются боль в животе и диарея (которая может быть кровянистой).
- Язвенный колит: воспалительное заболевание, которое обычно поражает толстую и прямую кишки. Как и болезнь Крона, кровавый понос является частым симптомом язвенного колита.
- Понос: частый, жидкий или водянистый стул обычно называют диареей.В большинстве случаев диарея возникает из-за самостоятельно купирующихся легких инфекций толстой или тонкой кишки.
- Сальмонеллез: бактерии Salmonella могут заражать пищу и кишечник. Сальмонелла вызывает диарею и спазмы желудка, которые обычно проходят без лечения.
- Шигеллез: бактерии Shigella могут заражать пищу и проникать в толстую кишку. Симптомы включают жар, спазмы желудка и диарею, которая может быть кровавой.
- Диарея путешественников: многие различные бактерии обычно загрязняют воду или пищу в развивающихся странах.Симптомами являются жидкий стул, иногда с тошнотой и лихорадкой.
- Полипы толстой кишки: Полипы представляют собой небольшие образования. Некоторые из них перерастают в рак, но на это требуется много времени. Их удаление может предотвратить многие виды рака толстой кишки.
- Рак толстой кишки: ежегодно от рака толстой кишки страдают более 100 000 американцев. В большинстве случаев рак толстой кишки можно предотвратить путем регулярного обследования.
Заболевания пищеварительной системы | Britannica
Заболевание пищеварительной системы , любое заболевание, поражающее пищеварительный тракт человека.Такие нарушения могут поражать пищевод, желудок, тонкий кишечник, толстый кишечник (толстую кишку), поджелудочную железу, печень или желчевыводящие пути. Распространенным заболеванием пищеварительной системы является гастроэзофагеальная рефлюксная болезнь (то есть попадание желудочного содержимого в пищевод), которое у некоторых людей регулярно вызывает изжогу. Цирроз печени в первую очередь возникает в результате чрезмерного употребления алкоголя, но он также может развиться после заражения вирусом гепатита С. К другим распространенным заболеваниям пищеварительной системы относятся язвенная болезнь, колоректальный рак и камни в желчном пузыре.Многие расстройства пищеварительной системы можно предотвратить с помощью диеты с низким содержанием жиров и высоким содержанием фруктов и овощей, ограниченного употребления алкоголя и периодических медицинских осмотров.
Британская викторина
44 вопроса из самых популярных викторин «Британника» о здоровье и медицине
Что вы знаете об анатомии человека? Как насчет медицинских условий? Мозг? Вам нужно будет много знать, чтобы ответить на 44 самых сложных вопроса из самых популярных викторин Britannica о здоровье и медицине.
В этой статье обсуждаются распространенные инфекции, воспаления, язвы и рак, поражающие каждый орган пищеварительного тракта. Подробное обсуждение анатомии и физиологии пищеварительной системы см. В разделе пищеварительная система человека.
Рот и полость рта
Помимо местного заболевания, во рту и в полости рта часто присутствуют признаки, характерные для системных заболеваний. Губы могут иметь трещины и эрозию в уголках при дефиците рибофлавина.Множественные коричневые веснушки на губах, связанные с полипами в тонкой кишке, характерны для синдрома Пейтца-Егерса. Совокупность небольших желтых пятен на слизистой оболочке щек и за губами из-за наличия увеличенных сальных желез чуть ниже поверхности слизистой оболочки указывает на болезнь Фордайса.
Чаще всего язвы во рту возникают при афтозном стоматите. Эти язвы поражают каждого пятого кавказца. Проявления этого состояния варьируются от разрыва одного или двух небольших болезненных пузырьков с образованием круглых или овальных язв, возникающих один или два раза в год и продолжающихся от семи до 10 дней, до глубоких язв диаметром один сантиметр (около полдюйма) или более. .Язвы часто бывают множественными, возникают в любом месте ротовой полости и могут сохраняться месяцами. Симптомы варьируются от легкого местного раздражения до сильной мучительной боли, мешающей говорить и есть. На участках предыдущих язв можно увидеть рубцы. Афтозное изъязвление иногда связано со стрессом, но оно также может быть отражением основного мальабсорбционного заболевания, такого как глютеновая болезнь. Лечение направлено на устранение предрасполагающей причины. Местные и системные кортикостероиды — наиболее эффективное лечение.Местные анестетики и анальгетики могут облегчить разговор и прием пищи. При более серьезном заболевании, синдроме Бехчета, подобные язвы возникают во рту и на гениталиях, и глаза могут воспаляться.
Получите подписку Britannica Premium и получите доступ к эксклюзивному контенту. Подпишитесь сейчасИзменение цвета языка, обычно белого цвета, происходит из-за отложений эпителиального мусора, изношенных (или изношенных) бактерий и пищи. Это также происходит в условиях пониженного образования слюны.Это может быть острым, как при лихорадке, когда потеря воды через кожу чрезмерна. Изменение цвета языка становится хроническим из-за атрофии слюнных желез и при отсутствии надлежащей гигиены полости рта. Если человек заядлый курильщик, осадок окрашен в коричневый цвет. Изменение цвета языка на черный с образованием в центре плотной пленки из нитевидных сосочков, напоминающих шерсть (черный волосатый язык), может быть связано с грибком с пигментированными нитями. Иногда это просто чрезмерное удлинение нитевидных сосочков.
Лысый язык (атрофический глоссит) с гладкой поверхностью из-за полной атрофии сосочков ассоциируется с недоеданием, тяжелой железодефицитной анемией, пернициозной анемией и пеллагрой, заболеванием кожи и слизистых оболочек из-за дефицита ниацина. Это заболевание эндемично в слаборазвитых странах, где бывают периоды голода.
Язык с глубокими трещинами (мошоночный язык) может быть вызван врожденным изменением опорной ткани языка, но может быть вызван сифилисом, скарлатиной или брюшным тифом.В трещинах наблюдается легкое воспаление, которое вызывает легкий жгучий дискомфорт.
Географический язык, или мигрирующий эксфолиативный глоссит, описывает участки обнажения поверхности языка различных форм и размеров. Эти области постепенно реэпителизируются с отрастанием нитевидных сосочков только для того, чтобы воспалительный процесс начался в другом месте языка. Таким образом, залысины перемещаются вокруг языка. Эти изменения обычно не вызывают никаких симптомов или, в лучшем случае, вызывают легкое жжение.Причина неизвестна, состояние может сохраняться годами. Нет лечения.
Болезнь Винсента (траншея во рту) представляет собой язвенную некротизирующую инфекцию десен, характеризующуюся спонтанным кровотечением из пораженных участков и неприятным запахом изо рта, исходящим из гангренозной ткани. Он эндемичен в странах с серьезным недоеданием и плохой гигиеной полости рта. Инфекция, вероятно, затрагивает несколько организмов, включая спирохеты и веретенообразные палочки. Неизвестно, передается ли он через слюноотделение во время поцелуев, но его эпидемический рост в военное время и его частота среди сексуально беспорядочных полов предполагают это.Болезнь Винсента лечится антибиотиками с последующей обрезкой краев десен для устранения поддесневых карманов.
Рак полости рта иногда вызывается хроническим термическим раздражением у заядлых курильщиков и часто ему предшествует лейкоплакия (бляшечные пятна, возникающие на слизистых оболочках щек, десен или языка). Точно так же рак ротовой полости может быть вызван привычкой держать табак между щекой и зубами. Эти виды рака возникают из плоскоклеточных клеток, выстилающих слизистую оболочку полости рта.Рак слюнных желез и слизистых оболочек щек вызывает боль, кровотечение или затруднение глотания. Лимфомы и другие опухоли лимфоидного происхождения могут сначала появиться в миндалинах или глоточных лимфатических узлах. Рак языка и костных структур твердого неба или носовых пазух может выступать в ротовую полость или глубоко проникать в окружающие ткани.
Заболевания толстой кишки
Основные функции толстой кишки (толстой кишки) заключаются в хранении остатков пищи и абсорбции воды.Между тем, что мы пьем, и тем, что выделяется в желудок и кишечник, чтобы помочь всасыванию пищи, каждый день в толстую кишку сбрасывается около 5 галлонов жидкости.
Большая часть этой жидкости должна реабсорбироваться, чтобы предотвратить быстрое обезвоживание. Этот процесс требует времени, и в результате около 95% сокращений толстой кишки являются несинхронизированными (неперистальтическими).
Эти сокращения перемешивают содержимое толстой кишки вперед и назад, но не перемещают его вперед.Вследствие этого паттерна подвижности остатки пищи остаются в толстой кишке в среднем около 30 часов, и здесь много бактерий. Количество бактерий варьируется в зависимости от диеты и использования антибиотиков, но может составлять более половины веса фекального материала.
Второй и очень важный тип моторики толстой кишки — это сокращение, распространяющееся с большой амплитудой (HAPC). Эти сокращения происходят только 6-8 раз в день у здоровых людей, но это очень сильные сокращения.Они начинаются в первой части толстой кишки и охватывают всю прямую кишку.
Эти сокращения перемещают содержимое толстой кишки впереди себя. Они часто вызывают дефекацию или, по крайней мере, позыв к дефекации. Очень медленные сокращения, такие как те, которые наблюдаются в верхней части желудка (изменения мышечного тонуса), также происходят в толстой кишке и могут иметь важное значение для ее функции, но они недостаточно изучены, чтобы точно знать, что они делают.
Запор
Запор обычно описывается как нечастое испражнение (менее 3 раз в неделю), твердый стул, а иногда и трудности с дефекацией. Ощущения, связанные с запором, могут включать постоянное чувство необходимости уйти или ощущение вздутия живота или полноты. У детей запор часто приводит к недержанию кала.
Хронический запор можно условно разделить на 3 класса в зависимости от основной физиологической причины:
- Запор нормально-транзитный
- Замедленный запор
- Дисфункция тазового дна
Узнать больше о запоре
Диарея
Симптомами диареи являются частый жидкий или водянистый стул и субъективное ощущение необходимости позываться.Люди с диареей также могут беспокоиться о потере контроля над дефекацией. Чрезмерное количество сокращений, распространяющихся с большой амплитудой, может быть причиной диареи; он сокращает время, в течение которого остатки пищи остаются в толстом кишечнике для реабсорбции воды. Также могут происходить изменения моторики тонкого кишечника, но информации об этом мало.
Болезнь Гиршпрунга
Болезнь Гиршпрунга — редкое врожденное (с ней рождаются люди) заболевание, вызванное отсутствием нервных клеток (ганглиев) в прямой и / или толстой кишке.Обычно проблема затрагивает только нижнюю часть толстой кишки, но в некоторых случаях она затрагивает всю толстую кишку или даже часть тонкой кишки. Часть кишечника, в которой отсутствуют нервные клетки (аганглиозные), не может продвигать стул к анальному отверстию, что приводит к непроходимости, тяжелому запору или воспалению (энтероколиту). Хотя симптомы обычно проявляются в течение нескольких дней после рождения, у некоторых людей они проявляются только в детстве или даже в зрелом возрасте.
Подробнее о болезни Гиршпрунга
Синдром раздраженного кишечника (СРК)
Термин «синдром раздраженного кишечника» или СРК используется для описания группы симптомов, которые возникают вместе.Эти симптомы включают дискомфорт или боль в животе и изменение привычки кишечника — запор и / или диарею. Вздутие или вздутие живота также является обычным явлением. Считается, что симптомы СРК частично вызваны нарушением моторики. При СРК моторная функция кишечника чрезмерно реагирует на раздражители, такие как прием пищи или стресс. Эта реакция может привести к тому, что кишечник станет слишком активным или недостаточно активным.
При СРК нарушается нормальное функционирование кишечника, и оно не работает должным образом. Иногда они двигаются слишком много или слишком часто, а иногда недостаточно или недостаточно часто, и обычно нервы в кишечнике более чувствительны к растяжению или движению, и это может привести к еще большей боли.Важно отметить, что при рентгеновском исследовании или эндоскопии не наблюдаются видимые отклонения.
Узнать больше о IBS
Адаптировано из публикации IFFGD: «Заболевания моторики желудочно-кишечного тракта тонкой кишки, толстой кишки, прямой кишки и тазового дна» Уильяма Э. Уайтхеда, доктора философии, содиректора Центра функциональных расстройств желудочно-кишечного тракта и моторики; Профессор медицины отделения болезней органов пищеварения; Профессор психологии Университета Северной Каролины, Чапел-Хилл, Северная Каролина, Публикация IFFGD № 839 Самуэля Нурко, MD, MPH, Центр моторики и функциональных желудочно-кишечных расстройств, Детская больница Бостона, Бостон, Массачусетс, «Синдром раздраженного кишечника» Дугласа А. .Drossman, MD, Drossman Gastroenterology PLLC, Чапел-Хилл, Северная Каролина, из Руководства по обучению функциональным расстройствам желудочно-кишечного тракта, IFFGD; 2005 г. и IFFGD «Характеристики хронического запора»; 2006. (дата обращения 15 апреля 2006 г.) Ссылка.
Воспалительное заболевание кишечника (ВЗК): симптомы, причины, лечение
Обзор воспалительного заболевания кишечника
Термин воспалительное заболевание кишечника (ВЗК) описывает группу заболеваний, при которых кишечник воспаляется. Его часто считают аутоиммунным заболеванием, но исследования показывают, что хроническое воспаление не может быть вызвано атакой иммунной системы на сам организм.Напротив, это результат того, что иммунная система атакует безвредный вирус, бактерии или пищу в кишечнике, вызывая воспаление, которое приводит к повреждению кишечника.
Двумя основными типами ВЗК являются язвенный колит и болезнь Крона. Язвенный колит ограничен толстой или толстой кишкой. С другой стороны, болезнь Крона может поражать любую часть желудочно-кишечного тракта от рта до заднего прохода. Однако чаще всего это поражает последнюю часть тонкой кишки или толстую кишку, или и то, и другое.
Если у вас ВЗК, вы знаете, что он обычно проходит через курс депиляции и убыли. Когда есть сильное воспаление, болезнь считается активной, и у человека наблюдается обострение симптомов. Когда воспаление слабое или отсутствует, у человека обычно отсутствуют симптомы и болезнь находится в стадии ремиссии.
Что вызывает воспалительное заболевание кишечника?
ВЗК — заболевание с неизвестной причиной. Некоторый агент или комбинация агентов — бактерии, вирусы, антигены — запускают иммунную систему организма, чтобы вызвать воспалительную реакцию в кишечном тракте.Недавние исследования показывают, что некоторая комбинация наследственных, генетических и / или экологических факторов может вызвать развитие ВЗК. Также может быть, что собственная ткань тела вызывает аутоиммунный ответ. Что бы ни было причиной, реакция продолжается бесконтрольно и повреждает стенку кишечника, что приводит к диарее и болям в животе.
Каковы симптомы воспалительного заболевания кишечника?
Как и в случае с другими хроническими заболеваниями, у человека с ВЗК обычно бывают периоды, когда болезнь обостряется и вызывает симптомы, за которыми следуют периоды, в течение которых симптомы уменьшаются или исчезают и восстанавливается хорошее здоровье.Симптомы варьируются от легких до тяжелых и обычно зависят от того, какая часть кишечного тракта поражена. Они включают:
Есть ли осложнения, связанные с ВЗК?
ВЗК может привести к нескольким серьезным осложнениям в кишечнике, включая:
- Обильное кишечное кровотечение из язв
- Перфорация или разрыв кишечника
- Сужение, называемое стриктурой, и непроходимость кишечника; обнаружен в свищах Крона
- (аномальные ходы) и перианальном заболевании, заболевании тканей вокруг заднего прохода; эти состояния чаще встречаются при болезни Крона, чем при язвенном колите.
- Токсичный мегаколон, представляющий собой крайнее расширение толстой кишки, опасное для жизни; это больше связано с язвенным колитом, чем с болезнью Крона.
- Недоедание
ВЗК, особенно язвенный колит, также увеличивает риск рака толстой кишки. ВЗК также может поражать другие органы; например, у человека с ВЗК может быть артрит, кожные заболевания, воспаление глаз, заболевания печени и почек или потеря костной массы. Из всех осложнений вне кишечника наиболее распространенным является артрит.Осложнения со стороны суставов, глаз и кожи часто возникают вместе.
Как диагностируется ВЗК?
Ваш врач ставит диагноз воспалительного заболевания кишечника на основании ваших симптомов и различных обследований и тестов:
- Исследование стула. Вам будет предложено сдать образец стула, который будет отправлен в лабораторию, чтобы исключить возможность бактериальной, вирусной или паразитарной причины диареи. Кроме того, стул будет исследован на наличие следов крови, которые не видны невооруженным глазом.
- Общий анализ крови. Медсестра или лаборант возьмут кровь, которая затем будет проверена в лаборатории. Увеличение количества лейкоцитов предполагает наличие воспаления. А если у вас сильное кровотечение, количество эритроцитов и уровень гемоглобина могут снизиться.
- Анализы крови прочие. Электролиты (натрий, калий), белок и маркеры воспаления, такие как скорость оседания эритроцитов (СОЭ) и С-реактивный белок (СРБ), могут быть использованы для оценки тяжести заболевания.Уровни перинуклеарных антинейтрофильных цитоплазматических антител (pANCA) могут повышаться при язвенном колите. Кроме того, могут быть сделаны специальные тесты на заболевания, передающиеся половым путем.
- Барий рентгеновский. Хотя он используется редко, он позволяет проверить верхние отделы желудочно-кишечного тракта — пищевод, желудок и тонкий кишечник — на предмет аномалий, вызванных болезнью Крона. Вы проглатываете мелово-белый раствор, который покрывает кишечный тракт, поэтому он будет виден на рентгеновских снимках. Если для проверки нижних отделов желудочно-кишечного тракта используется исследование с барием, вам сделают клизму, содержащую барий, и попросят подержать ее, пока делается рентгеновский снимок прямой и толстой кишки.На этих рентгеновских снимках могут обнаруживаться аномалии, вызванные болезнью Крона или язвенным колитом.
- Другие радиологические тесты. Компьютерная томография (компьютерная томография), магнитно-резонансная томография (МРТ) и ультразвук также используются для диагностики болезни Крона и язвенного колита.
- Ригмоидоскопия. В этой процедуре врач использует сигмоидоскоп, узкую гибкую трубку с камерой и светом, чтобы визуально исследовать последнюю треть толстой кишки, которая включает прямую и сигмовидную кишки.Сигмоидоскоп вводится через задний проход, и стенка кишечника визуально исследуется на наличие язв, воспалений и кровотечений. Врач также может взять образцы — биопсию — слизистой оболочки кишечника с помощью инструмента, вставленного через трубку. Затем они будут исследованы в лаборатории под микроскопом.
- Колоноскопия. Колоноскопия похожа на ректороманоскопию, за исключением того, что врач будет использовать колоноскоп, более длинную гибкую трубку, чтобы исследовать всю толстую кишку. Эта процедура позволяет оценить степень заболевания толстой кишки.
- Верхняя эндоскопия. Если у вас есть симптомы со стороны верхних отделов желудочно-кишечного тракта, такие как тошнота и рвота, врач будет использовать эндоскоп, узкую гибкую трубку с камерой и светом, которую вводят через рот, чтобы исследовать пищевод, желудок и двенадцатиперстную кишку, которые это первая часть вашего тонкого кишечника. Язвы в желудке и двенадцатиперстной кишке возникают примерно у одного из каждых 10 человек с болезнью Крона.
- Капсульная эндоскопия. Этот тест может помочь диагностировать заболевание тонкого кишечника, например болезнь Крона.Вы проглатываете небольшую капсулу с фотоаппаратом. Снимки пищевода, желудка и тонкой кишки отправляются на приемник, который вы носите на поясе. По окончании процедуры снимки загружаются с приемника на компьютер. Камера проходит через ваше тело в унитаз.
Как лечится воспалительное заболевание кишечника?
Лечение ВЗК включает сочетание ухода за собой и медицинского лечения.
Продолжение
Самопомощь
Несмотря на то, что не было показано, какая диета предотвращает или лечит ВЗК, изменения в диете могут помочь справиться с вашими симптомами.Важно обсудить со своим врачом способы изменить свой рацион и при этом убедиться, что вы получаете необходимые питательные вещества. Например, в зависимости от ваших симптомов врач может посоветовать вам уменьшить количество потребляемой клетчатки или молочных продуктов. Кроме того, лучше переносятся частые и небольшие приемы пищи. В общем, нет необходимости избегать определенных продуктов, если они не вызывают или не усугубляют ваши симптомы.
Одно диетическое вмешательство, которое может порекомендовать ваш врач, — это диета с низким содержанием остатков, очень ограниченная диета, которая снижает количество клетчатки и других непереваренных материалов, которые проходят через толстую кишку.Это поможет облегчить симптомы диареи и боли в животе. Если вы все же придерживаетесь диеты с низким содержанием остатков, убедитесь, что вы понимаете, как долго вам следует придерживаться этой диеты, потому что диета с низким содержанием остатков не обеспечивает всех необходимых вам питательных веществ. Ваш врач может порекомендовать вам принимать витаминные добавки.
Продолжение
Еще один важный аспект ухода за собой — научиться справляться со стрессом, который может ухудшить ваши симптомы. Одна вещь, которую вы можете сделать, — это составить список вещей, которые вызывают у вас стресс, а затем подумать, какие из них вы можете исключить из своей повседневной жизни.Кроме того, когда вы чувствуете приближение стресса, можно сделать несколько глубоких вдохов и медленно их выдохнуть. Обучение медитации, выделение времени для себя и регулярные упражнения — все это важные инструменты для снижения уровня стресса в вашей жизни.
Участие в группе поддержки дает вам возможность познакомиться с другими людьми, которые точно знают, какое влияние ВЗК оказывает на вашу повседневную жизнь, потому что они проходят через то же самое, что и вы. Они могут предложить поддержку и советы о том, как бороться с симптомами и их влиянием на вас.
Лечение
Цель лечения — подавить патологическую воспалительную реакцию, чтобы кишечная ткань могла зажить. При этом должны уменьшиться симптомы диареи и боли в животе. Как только симптомы будут взяты под контроль, лечение будет сосредоточено на уменьшении частоты обострений и поддержании ремиссии.
Продолжение
Врачи часто применяют пошаговые методы лечения воспалительных заболеваний кишечника.При таком подходе в первую очередь используются наименее вредные лекарства или лекарства, которые принимаются только в течение короткого периода времени. Если они не приносят облегчения, используются препараты более высокой ступени.
Лечение обычно начинается с аминосалицилатов, которые представляют собой аспириноподобные противовоспалительные препараты, такие как бальсалазид (колазал), месаламин (Asacol, Apriso, Lialda, Pentasa), олсалазин (Dipentum) и сульфасалазин (азульфидин). Мезаламин можно принимать перорально или вводить в виде ректальных суппозиториев или клизм для лечения язвенного колита.Поскольку они обладают противовоспалительным действием, они эффективны как для облегчения симптомов обострения, так и для поддержания ремиссии. Врач также может назначить противодиарейные средства, спазмолитики и подавители кислоты для облегчения симптомов. Не следует принимать противодиарейные средства без консультации врача.
Если у вас болезнь Крона, особенно если она сопровождается осложнением, например перианальной болезнью (пораженная ткань вокруг заднего прохода), врач может назначить антибиотик, который следует принимать вместе с другими лекарствами.Реже антибиотики используются при язвенном колите.
Продолжение
Если первые лекарства не принесут должного облегчения, врач, скорее всего, пропишет кортикостероид, который является быстродействующим противовоспалительным средством. Кортикостероиды, как правило, обеспечивают быстрое облегчение симптомов наряду со значительным уменьшением воспаления. Однако из-за побочных эффектов, связанных с их длительным применением, кортикостероиды используются только для лечения обострений и не используются для поддержания ремиссии.
Иммуномодифицирующие агенты — следующие препараты, которые будут использоваться, если кортикостероиды неэффективны или требуются в течение длительного периода. Эти лекарства не используются при обострениях болезни, потому что на принятие мер может уйти от 2 до 3 месяцев. Эти лекарства нацелены на иммунную систему, которая высвобождает вызывающие воспаление химические вещества в стенках кишечника. Примерами наиболее распространенных иммунодепрессантов являются азатиоприн (имуран), метотрексат (ревматрекс) и 6-меркаптопурин или 6-МП (пуринетол).
Биологические препараты — это антитела, которые нацелены на действие некоторых других белков, вызывающих воспаление. Инфликсимаб (Remicade) и инфликсимаб-абда (Renflexis) или инфликсимаб-dyyb (Inflectra), биоподобный Remicade, являются лекарствами, одобренными FDA для лечения умеренной и тяжелой болезни Крона, когда стандартные лекарства были неэффективны. Они принадлежат к классу препаратов, известных как агенты против TNF. TNF (фактор некроза опухоли) вырабатывается лейкоцитами и, как полагают, отвечает за повреждение тканей, которое происходит при болезни Крона.Другими анти-TNF агентами, одобренными для лечения болезни Крона, являются адалимумаб (Хумира), адалимумаб-атто (Амджевита), биоподобный Хумира, и цертолизумаб (Цимзия). Альтернативой анти-TNF лечению болезни Крона являются биопрепараты, нацеленные на интегрин, два из которых — натализумаб (Tysabri) и ведолизумаб (Entyvio). Другой препарат, устекинумаб (Стелара), блокирует ИЛ-12 и ИЛ-23.
Продолжение
Адалимумаб (Humira), адалимумаб-атто (Amjevita), цертолизумаб (Cimzia), голимумаб (Simponi, Simponi Aria), инфликсимаб (Remicade), инфликсимаб-абда (ренфлексимаб) и-инфликсимаб (ренфлексимаб) и некоторые из препаратов против TNF, которые в настоящее время одобрены FDA для лечения язвенного колита.
Если вы не реагируете на препараты, рекомендованные для лечения ВЗК, обсудите со своим врачом возможность участия в клиническом исследовании. Клинические испытания — это способ тестирования новых методов лечения болезни, чтобы увидеть, насколько они эффективны и как пациенты на них реагируют. Вы можете узнать о клинических испытаниях на веб-сайте Американского фонда Крона и колита.
Используется ли когда-либо хирургия для лечения воспалительного заболевания кишечника?
Хирургическое лечение ВЗК зависит от заболевания.Например, язвенный колит можно вылечить хирургическим путем, потому что болезнь ограничивается толстой кишкой. После удаления толстой кишки болезнь больше не возвращается. Однако хирургическое вмешательство не вылечит болезнь Крона, хотя некоторые операции могут быть применены. Чрезмерное хирургическое вмешательство у людей с болезнью Крона на самом деле может привести к большему количеству проблем.
Людям с язвенным колитом доступно несколько хирургических вмешательств. Какой из них вам подходит, зависит от нескольких факторов:
- Степень вашего заболевания
- Ваш возраст
- Ваше общее состояние здоровья
Продолжение
Первый вариант называется проктоколэктомией.Он включает удаление всей толстой и прямой кишки. Затем хирург делает отверстие в брюшной полости, называемое илеостомией, которое входит в часть тонкой кишки. Это отверстие обеспечивает новый путь для выхода фекалий в мешочек, который прикрепляется к коже с помощью клея.
Другая часто используемая операция называется подвздошно-анастомозом. Хирург удаляет толстую кишку, а затем создает внутренний мешок, который соединяет тонкий кишечник с анальным каналом. Это позволяет фекалиям выходить через задний проход.
Несмотря на то, что операция не вылечит болезнь Крона, примерно 50% людей с болезнью Крона в какой-то момент нуждаются в операции. Если у вас болезнь Крона и вам требуется операция, врач обсудит с вами возможные варианты. Убедитесь, что вы задаете вопросы и понимаете цель или задачи операции, ее риски и преимущества, а также то, что может случиться, если вам не сделают операцию.
Симптомы ВЗК будут появляться и исчезать в течение многих лет. Это не значит, что они контролируют вас; Управление вашим состоянием с помощью вашего поставщика медицинских услуг — лучший способ оставаться максимально здоровым в долгосрочной перспективе.
Заболевания и состояния желудочно-кишечного тракта, печени и поджелудочной железы
Мы известны во всем мире благодаря нашим исследованиям и клинической помощи в диагностике и лечении пациентов с состояниями и заболеваниями:
Качество жизни
Хотя многие заболевания мы лечим управляемы, многие влияют на качество жизни пациентов. Наша цель — не только лечение, но и развитие методологий клинической помощи, которые улучшают повседневную жизнь людей. Большая часть наших исследований заболеваний толстой кишки, желудка и печени призвана вселить в пациентов надежду и оптимизм, поскольку мы узнаем больше о наиболее эффективных методах лечения этих состояний.
Ваши отношения с врачом
В частности, отношения пациента с его или ее гастроэнтерологом являются неотъемлемой частью эффективного лечения. Противоречивый и тонкий характер этих состояний означает, что четкое и точное общение имеет решающее значение для того, чтобы ваш гастроэнтеролог мог поставить полностью обоснованный диагноз.
Часто ваш врач должен исключить другие состояния, чтобы установить ваш диагноз. Чем больше информации вы можете сообщить о своих симптомах, дискомфорте и повседневной активности, тем более информированным будет ваш врач, чтобы поставить точный диагноз.
Пищевод и желудок- Ахалазия
- Пищевод Барретта
- Рак пищевода
- Рак желудка (желудка)
- Гастроэзофагеальный рефлюкс 9065 Заболевание пищевода Желудочно-кишечный тракт Пищеварительный тракт Пищеварительный тракт Пищеварительный тракт Печень
- Алкогольная болезнь печени
- Гепатоцеллюлярная карцинома (рак печени)
- Обследование по пересадке печени
- Портальная гипертензия
- Вирусный гепатит A и E
- Вирусный гепатит B
- Вирусный гепатит C
- Острый панкреатит
- Хронический панкреатит
- Рак желчных протоков (холангиокарцинома)
- Желчнокаменная болезнь
- Сфинктер дисфункции Одди (SOD)
