Лечение боли в поджелудочной железе
- Доказательная медицина
- Под патронажем специалистов клиники Pain management США
- Блокады выполняются под контролем С-дуги в рентген операционной
- Контроль пациентов в течение 6 месяцев
Вы страдаете от мучительных болей в животе? Подозреваете, что причиной тому патология поджелудочной железы? Не откладывайте визит к врачу! Промедление с лечением заболеваний поджелудочной железы грозит серьезными осложнениями и даже летальным исходом. Помогите своему организму выздороветь – обратитесь в Клинику лечения боли!
Симптомы боли в поджелудочной железе
Где и как болит поджелудочная железа? Каковы дополнительные симптомы, которые говорят о её патологии?
Часто врач понимает, что причиной боли в животе является поджелудочная железа, по следующим признакам:
- Боль в верхней части живота под ребрами.
 Может быть
опоясывающей, возникать после еды (но не обязательно), усиливаться
в положении лежа на спине.
Может быть
опоясывающей, возникать после еды (но не обязательно), усиливаться
в положении лежа на спине. - Тошнота, рвота.
- Повышение температуры.
- Тяжесть в животе и другие.
Заметили у себя один из перечисленных признаков? Как можно скорее обратитесь к специалисту и не пытайтесь лечить боль самостоятельно! Это может привести к невольному игнорированию реальной патологии.
Болит поджелудочная железа – что делать?
При острой, невыносимой боли в животе как можно скорее вызовите скорую. Пока вы ожидаете врача:
- Не принимайте обезболивающих таблеток
- Откажитесь от еды и питья
- Не кладите грелку на живот
Терпеть боль может быть опасно! Вовремя вызвав скорую помощь, вы можете спасти себе жизнь!
Специалисты клиники управления болью
Причины боли в поджелудочной железе
Отчего может болеть поджелудочная железа? Приведем список наиболее частых патологий:
- Заболевания поджелудочной железы:
- Острый и хронический панкреатит
- Рак поджелудочной железы
- Заболевания других систем организма:
- Желчнокаменная болезнь
- Язва желудка
- Кишечная инфекция
- Воспаление желчного пузыря
Помните, что многие из перечисленных патологий возникают не просто
так: часто мы сами способствуем их возникновению – переедаем,
злоупотребляем жирной, вредной пищей, алкоголем и т. д. Помогите
своему организму оставаться здоровым дольше – ведите здоровый образ
жизни и следите за своим питанием!
д. Помогите
своему организму оставаться здоровым дольше – ведите здоровый образ
жизни и следите за своим питанием!
Диагностика и лечение боли в поджелудочной железе
Боли поджелудочной железы – повод, в первую очередь, записаться на консультацию к гастроэнтерологу, который помимо простого осмотра и прощупывания, может направить вас на дополнительные методы диагностики:
МРТ
УЗИ
Рентген
Лабораторные анализы
Лишь когда причина боли выявлена, врач назначает лечение:
- Диету
- Медикаментозную терапию
- В опасных случаях – операцию
Лечение боли при раке поджелудочной железы
В случае нестерпимых болей при раке поджелудочной железы наши специалисты Клиники лечения боли используют следующие методы:
- Имплантация порта для химиотерапии и обезболивания.

- Химическая денервация солнечного сплетения при болях, связанных с раком поджелудочной железы.
Клиника лечения боли – это ваш шанс вернуть жизнь без боли! К вашим услугам опытные врачи, новейшие методики лечения и высокоточное оборудование!
симптомы и лечение болей при панкреатите в Ижевске
Возникновение боли при панкреатите – один из главных симптомов воспалительного процесса, протекающего в поджелудочной железе. Причиной воспаления может стать нарушение целостности железы или закупорка выводящих протоков, что неизбежно приводит к деструктивным изменениям тканей органа.
Если вас мучают панкреатические боли, не следует заниматься самолечением, а лучше сразу обратиться к гастроэнтерологам клиники доктора Елены Малышевой. Вам будет оказана быстрая, а главное, – профессиональная помощь!
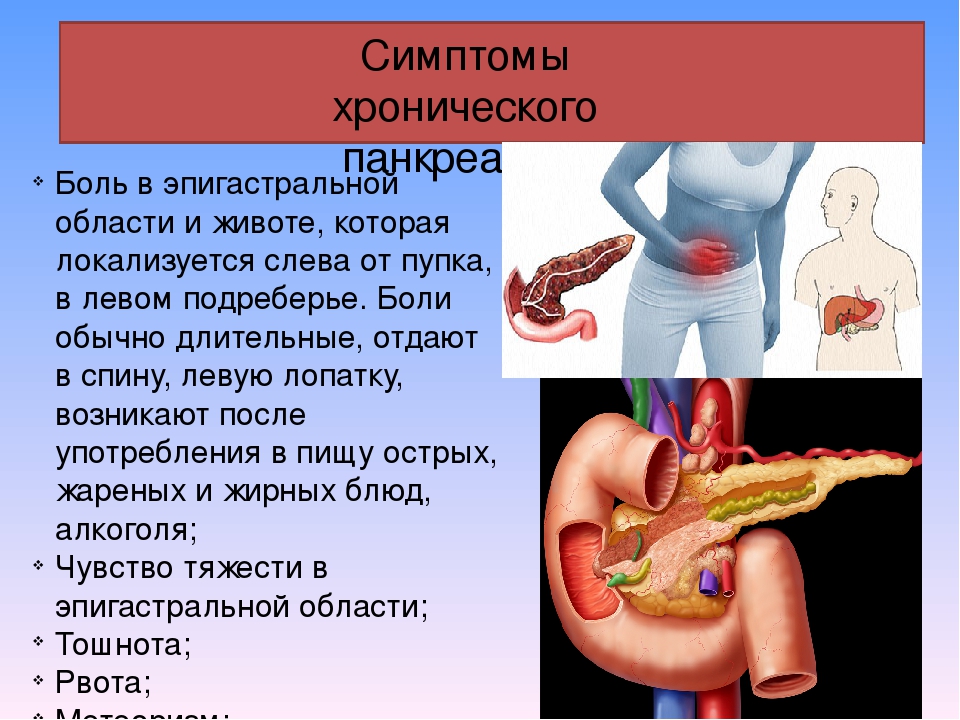
Характер боли
Болевые ощущения различаются по степени силы в зависимости от стадии заболевания, степени изменений в железе и близлежащих органов. Острый панкреатит сопровождается резкой и сильной болью, возникающей сразу после еды, – она локализуется в верхней части живота и может смещаться в правое или левое подреберье. В редких случаях болевой симптом может напоминать приступы стенокардии, принимать опоясывающий характер и усиливаться после приема запрещенных продуктов.
При хроническом панкреатите болевые ощущения не такие сильные, возникают периодически, обычно после употребления жирной, острой и жареной пищи, алкогольных напитков. Иногда тупые и ноющие боли мучают больного после переедания на ночь. Поджелудочная железа не вырабатывает достаточно ферментов для полноценного переваривания пищи, в результате чего возникает спазм, захватывающий как желудок, так саму железу.
Если панкреатит сопровождается язвенной болезнью 12-перстной кишки, характер боли меняется, – она становится жгучей, режущей, локализуется в области живота и появляется в утренние часы. Часто болевые ощущения возникают на голодный желудок.
Часто болевые ощущения возникают на голодный желудок.
Диагностика
Возникновение периодических или постоянных болей при панкреатите, – повод для незамедлительного обращения к врачу. Обследование пациента начинается с осмотра и диагностического обследования, которое может включать:
- УЗИ брюшной полости;
- МРТ;
- рентгенографию.
Если врач подозревает сопутствующее панкреатиту нарушение в работе органов пищеварения, назначаются дополнительные исследования: копрологический анализ кала, биохимия крови, анализ крови на сахар и на ферменты поджелудочной железы.
Лечение болей при панкреатите
Учитывая, что боли при панкреатите – симптом воспаления поджелудочной железы, лечением заболевания должен заниматься опытный гастроэнтеролог. Если приступ острый, нужно незамедлительно обратиться к врачу, чтобы он точно установил диагноз и снял болевой симптом. При этом запрещено самостоятельно принимать обезболивающие средства, так как это может привести к ухудшению состояния больного и помешать проведению правильной диагностики.
Лечение в клинике Елены Малышевой
В нашем медицинском центре ведут прием гастроэнтерологи высшей категории, имеющие большой практический опыт. В каждом случае доктора используют комплексный подход к лечению панкреатита:
- разрабатывают индивидуальную схему приема медикаментов;
- подбирают щадящую диету;
- корректируют образ жизни пациента.
В зависимости от состояния и возраста пациентов подбираются эффективные медикаментозные препараты, – это могут быть как традиционные лекарства, так инновационные средства, проверенные в ходе многочисленных исследований и рекомендуемые ведущими европейскими клиниками. При своевременном обращении докторам удается в 90% случаев купировать болевой синдром, улучшить состояние больного и избежать хирургического вмешательства.
Если мучают периодические боли при панкреатите, запишитесь на прием к опытным гастроэнтерологам клиники доктора Елены Малышевой! Администратор подберет удобное для вас время посещения врача.
Лекарства для лечения поджелудочной железы — поиск лекарств и наличие в аптеках
Каждый знает, что при употреблении спиртных напитков, жирной и копченой пищи страдает поджелудочная железа. Основной симптом – это боль, чаще всего опоясывающая, в верхней трети живота, сразу под ребрами. Также при заболеваниях органа появляются тошнота, рвота, разжижается стул. В тяжелых случаях возникают осложнения со стороны легких и сердца.
Лекарства для поджелудочной железы должен назначать врач после обследования. Только специалист решает, имеет место острый процесс, или это – симптомы хронического обострения. В первом случае для сохранения жизни нужна обязательная госпитализация в хирургическое отделение и инъекционные препараты, во втором – можно лечиться дома.
Лечение острого панкреатита
Процесс с увеличением, отеком, а иногда и отмиранием участка железы лечится инъекционными препаратами в хирургическом отделении. Хирурги наблюдают за состоянием пациента, контролируют его анализы крови и мочи на уровень ферментов поджелудочной. При необходимости проводится хирургическое вмешательство.
Хирурги наблюдают за состоянием пациента, контролируют его анализы крови и мочи на уровень ферментов поджелудочной. При необходимости проводится хирургическое вмешательство.
Применяются такие лекарства для лечения поджелудочной железы:
Спазмолитики
Это препараты, которые уменьшают или убирают боль при панкреатите. Делают они это путем устранения спазма гладких мышц протоков, по которым выводится сок, выработанный поджелудочной железой. Для полного устранения болевого синдрома часто требуется эти препараты комбинировать с обезболивающими – нестероидными противовоспалительными средствами или даже наркотическими анальгетиками.
К «чистым» спазмолитикам относят: Но-шпа, Папаверин, Мебеверин, Бускопан.
Комбинированные спазмолитики – лекарства для лечения поджелудочной железы – это: Баралгетас, Спазган, Спазмалгон.
Антихолинергические препараты
Эти препараты уменьшают выработку сока поджелудочной железы, который, совместно с воспалительным экссудатом, увеличивает объем жидкости, выделяемый по протокам железы.
Сюда относят: Атропин, Платифиллин. При стихании процесса можно употреблять комбинированные спазмолитики, в состав которых входят также и антихолинергические (антисекреторные) препараты: Спазган, Спазмалгон.
Нестероидные противовоспалительные средства
Они направлены на уменьшение боли и воспаления. Это такие названия лекарств для поджелудочной железы, как Диклофенак, Ибупрофен. Вместе с ними – для защиты желудка – обязательно принимать следующие 2 группы препаратов.
Антацидные препараты
Это лекарства, которые, взаимодействуя с соляной кислотой желудочного сока, нейтрализуют ее. Это уменьшает активность воспаленной поджелудочной железы.
К антацидам относят Альмагель, Фосфалюгель, Маалокс, Секрепат.
Блокаторы выработки соляной кислоты
Данные лекарства для поджелудочной железы крайне необходимы: снижение выработки соляной кислоты желудком рефлекторно уменьшает выработку панкреатического сока, то есть поджелудочной железе предоставляется возможность «отдохнуть» и восстановиться.
Угнетают образование HCl 2 группы препаратов:
блокаторы гистаминовых рецепторов: Квамател, Рантак;
ингибиторы протоновой помпы – более современный вид препаратов: Пантопразол, Омепразол, Рабепразол, Нольпаза.
Пи остром панкреатите вводятся инъекционные формы этих препаратов.
Ингибиторы протеолитических ферментов
Без этих препаратов также не обойтись, так как они эффективно снимают отек поджелудочной железы, уменьшают степень расщепления ферментами органа собственных тканей. Эти средства вводятся внутривенно капельно или внутривенно микроструйно. К ним относят: Контрикал, Гордокс.
Гипоталамические гормоны
Это препарат Сандостатин (Октреотид, Октрестатин), которого понадобится от 1 до 5 ампул в сутки, вводимых внутривенно капельно или микроструйно. Суть действия гормона заключается в угнетении выработки ферментов самой поджелудочной железы, а также желудка и кишечника, которые могут спровоцировать дополнительную работу воспаленной поджелудочной.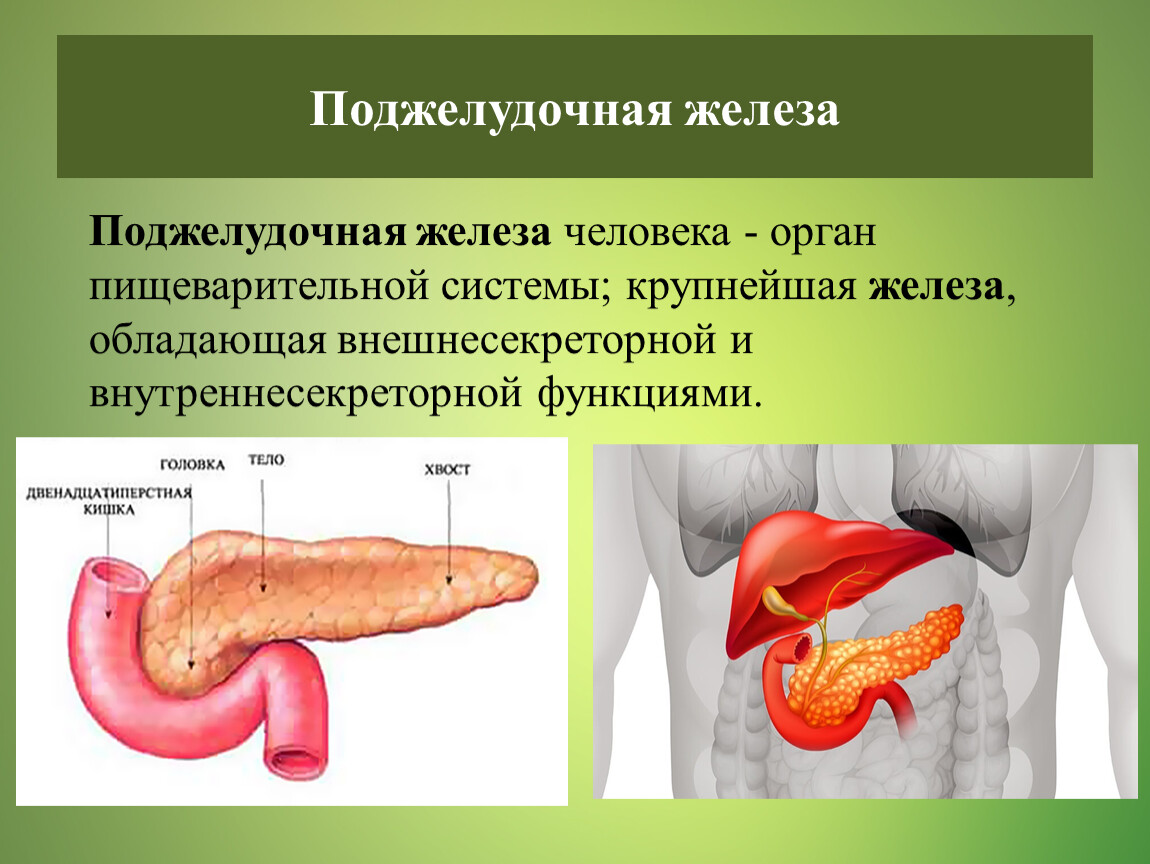
Средства от тошноты и рвоты
При тошноте и рвоте применяются: Церукал (Метоклопрамид), Мосид. Если симптом выраженный, назначается инъекционный препарат Осетрон в дозе от 2 до 16 мг на введение.
Средства от поноса
Учащенный жидкий стул при панкреатите нельзя останавливать медикаментозно. Нужно только восполнять ту насыщенную электролитами жидкость, которая теряется с испражнениями. Выполняется это или орально – растворами, изготовленными из порошков Регидон, Хумана Электролит, Оралит, БиоГайя ОРС, или (если имеется выраженная тошнота или проводится подготовка к операции) вводятся внутривенно растворы натрия хлорида, глюкозы 5%, Рингера, Ацесоль, Трисоль.
Антибактериальная терапия
Имеются данные, что острый панкреатит имеет микробное (бактериальное) происхождение. Для его лечения применяются такие антибиотики (в некоторых случаях – 2 или 3 сразу):
Метронидазол;
Орнидазол;
Цефтриаксон;
Цефтазидим;
Аугментин;
Левофлоксацин;
Ципрофлоксацин.

Лечение хронического панкреатита
В стадии обострения, то есть при появлении болевого синдрома, тошноты, поноса с выделением жирного стула, лечение подобно терапии острого процесса, но допускается прием таблетированных препаратов (кроме блокаторов протеолитических ферментов):
Спазмолитиков (лучше – комбинированных): Баралгетас, Спазмалгон;
Блокаторы протоновой помпы: Рабепразол, Нольпаза, Контралок;
Антациды: Алмагель, Маалокс;
Антиэметические (от тошноты) средства: Мосид, Метоклопрамид;
Ингибиторы протеолиза: Контрикал, Гордокс.
При стихании болей к лечению подключают лекарство для восстановления поджелудочной железы – ферментный препарат. Идеальный вариант – средство, не содержащее желчных кислот – Креон 8000 МЕ или 25000 МЕ. Как альтернативу можно применять Панкреатин, Вобэнзим, Аджизим, Эрмиталь. Лекарства применяют и при стихании обострения, с пищей. Курс – до 6-12 месяцев.
Как альтернативу можно применять Панкреатин, Вобэнзим, Аджизим, Эрмиталь. Лекарства применяют и при стихании обострения, с пищей. Курс – до 6-12 месяцев.
Товары по теме Посмотреть все товары
Диета при хроническом панкреатите: правила питания при обострении
Оглавление
Диета при таком заболевании поджелудочной железы, как панкреатит, не менее важна, чем лекарственная терапия. Именно благодаря постоянному правильному питанию пациентам удается избежать обострений патологии. Сбалансированный рацион дает возможности и для устранения целого ряда неприятных симптомов заболевания (сильная боль, тошнота и рвота, лихорадка и др.).
Факторы появления и симптомы панкреатита
Для патологии характерны воспалительные рецидивы, вследствие которых нарушаются нормальная работа поджелудочной железы и выделение ей достаточного количества ферментов и гормонов. Заболевание опасно своим прогрессированием. При развитии панкреатита ткани органа разрушаются, что приводит к необратимым последствиям для всего организма.
При развитии панкреатита ткани органа разрушаются, что приводит к необратимым последствиям для всего организма.
Важно! Воспалительные явления могут быть следствием острой стадии заболевания или самостоятельным проявлением, если больной страдал желтухой, циррозом печени, атеросклерозом, злоупотребляет алкоголем или жирной, вредной пищей.
К основным симптомам панкреатита относят:
- Тяжесть в желудке (преимущественно после еды)
- Выраженный болевой синдром с правой стороны в области пупка
- Отрыжку
- Изжогу
- Вздутие живота
- Острое ощущение голода
- Сладковатый привкус в ротовой полости
- Неприятный запах изо рта
- Тошноту
- Частый стул маслянистого и жидкого характера
- Отечность век
- Сухость губ
- Покраснение кожи
Также для заболевания характерны накопление в организме пациента токсических веществ и нарушение производства инсулина.
Особенности специального рациона
Диета при панкреатите должна содержать большое количество белка, но при этом минимальное количество жиров. Такие компоненты следует устранить из рациона во время обострений полностью или свести их к минимуму. Это позволит улучшить состояние поджелудочной железы и желчного пузыря. В некоторых случаях допускается употребление небольшого количества растительного масла. Необходимость в белке обусловлена тем, что он позволяет быстро обновить травмированные участки поджелудочной железы. Больным можно употреблять и углеводы, но при условии отсутствия предрасположенности к сахарному диабету. Если такая предрасположенность имеется, следует отказаться от продуктов, в составе которых содержится сахар.
Диета при хроническом панкреатите (при обострениях) также подразумевает и сокращение употребления соли. Снизить отечность железы позволит полное исключение соленой пищи всего на 2-3 недели. Если при сильных обострениях пациент страдает от выраженных симптомов заболевания, ему назначают только жидкую и протертую пищу. Употреблять любые блюда следует в теплом виде. Отказаться нужно от слишком горячих и холодных напитков и пищи.
Употреблять любые блюда следует в теплом виде. Отказаться нужно от слишком горячих и холодных напитков и пищи.
Еду для больного следует готовить без приправ и специй. Важно тщательно отслеживать и свежесть используемых продуктов. Если пациент питается кашами, готовить их нужно исключительно на воде. Полезными будут овощные пюре, нежирный творог, чай (без сахара и некрепкий), пюреобразные супы.
Постепенно в рацион можно вводить белки яиц, постные мясо и рыбу, слегка подсушенный хлеб, желе. Порции должны быть небольшими, но употреблять пищу нужно достаточно часто, чтобы не допускать возникновения ощущения голода, при котором многие больные жалуются на выраженный дискомфорт в области органа. Лучше всего перейти на шестиразовое питание.
Когда назначается диета при панкреатите?
Обычно питание пациентов корректируется сразу же после постановки диагноза. Особенно важно обратить внимание на рацион в период обострения. При выраженной симптоматике панкреатита специалисты советуют придерживаться принципа «холод, голод и покой». В первые 2-3 дня после приступа разрешается пить некрепкий и несладкий чай, минеральную негазированную воду и отвар шиповника. При выходе из голодания постепенно включают в рацион блюда, которые хорошо сказываются на состоянии воспаленного органа. К ним относят отвар овса и овощные бульоны.
При выраженной симптоматике панкреатита специалисты советуют придерживаться принципа «холод, голод и покой». В первые 2-3 дня после приступа разрешается пить некрепкий и несладкий чай, минеральную негазированную воду и отвар шиповника. При выходе из голодания постепенно включают в рацион блюда, которые хорошо сказываются на состоянии воспаленного органа. К ним относят отвар овса и овощные бульоны.
При обострениях специальное щадящее дробное питание рекомендовано как минимум на 6-12 месяцев. За такой срок орган может полностью восстановиться. Одновременно с этим сам пациент уже успеет привыкнуть к полезному питанию. Диета при панкреатите не станет для него слишком жесткой и требующей высокого уровня самоконтроля. При этом она будет залогом выздоровления. Благодаря ей можно избежать не только оперативного вмешательства, но и длительной и часто утомительной консервативной терапии.
Важно! Как лечение, так и диета при панкреатите поджелудочной железы у мужчин и женщин, вне зависимости от симптомов, должны назначаться исключительно врачом. Только гастроэнтеролог владеет точной информацией о состоянии поджелудочной железы, а также обладает специальными профессиональными навыками и знаниями.
Только гастроэнтеролог владеет точной информацией о состоянии поджелудочной железы, а также обладает специальными профессиональными навыками и знаниями.
Продукты, которые рекомендуются и не рекомендуются при болезни
При панкреатите следует употреблять такие продукты, как:
- Нежирное мясо: постную свинину, телятину, курицу, крольчатину, индюшатину
- Нежирную рыбу: щуку, камбалу, минтай и треску
- Крупы: овсяную, манную и рис
- Макаронные изделия из твердых сортов пшеницы
- Кисломолочную продукцию
- Овощи: картофель, кабачки, свеклу, морковь
Молоко разрешается употреблять только в составе каш, молочных супов и киселей. При улучшении состояния можно дополнить рацион неострыми и нежирными сортами сыра. При приготовлении паровых омлетов можно использовать яйца. Из фруктов лучше отдать предпочтение некислым яблокам. Их можно запекать и употреблять в виде пюре.
Категорически запрещены:
- Репчатый лук
- Щавель и шпинат
- Редис, редька, хрен и ревень
- Болгарский перец
- Приправы и острые специи
- Алкогольная продукция
- Кофе и какао
- Газированные напитки
Во время диеты при хроническом панкреатите следует постараться исключить гусиное и утиное мясо, баранину и сало. Нельзя есть жареное мясо, шашлыки, колбасную продукцию и мясные деликатесы. Запрещены больным и все виды рыбных и мясных консервов, наваристые бульоны на мясе, холодец. Из рациона следует убрать жирный творог и кислую сметану, острые и копченые сыры, бобовые, помидоры, торты и сдобную выпечку, мороженое и шоколадные конфеты.
Не рекомендуется при приготовлении блюд использовать маргарин, а также говяжий и свиной жир. Хотя бы на время обострений следует отказаться от масел в любом виде.
Преимущества лечения в МЕДСИ
- Опытные гастроэнтерологи.
 Наши врачи располагают необходимыми знаниями и навыками для комплексного ведения пациентов с хроническим панкреатитом (в том числе при обострении). Гастроэнтерологи могут подобрать подходящую диету, которая учитывает все особенности образа жизни больного и его текущее состояние
Наши врачи располагают необходимыми знаниями и навыками для комплексного ведения пациентов с хроническим панкреатитом (в том числе при обострении). Гастроэнтерологи могут подобрать подходящую диету, которая учитывает все особенности образа жизни больного и его текущее состояние - Современные методы диагностики. Для обследований применяются лабораторные и инструментальные техники. Мы располагаем необходимым оборудованием экспертного уровня, что позволяет быстро поставить диагноз и назначить адекватную терапию в любых ситуациях (в том числе при возникших осложнениях)
- Современные методы лечения. Мы используем как отработанные способы, так и собственные авторские наработки, позволяющие проводить терапию хронического панкреатита при обострении быстро и грамотно, с минимальным дискомфортом для пациента, с использованием эффективных и безопасных лекарственных средств. Особое внимание уделяется правильному питанию
- Подключение к работе с пациентом других специалистов.
 При необходимости больные могут наблюдаться не только у гастроэнтерологов, но и у диетологов, эндокринологов и др.
При необходимости больные могут наблюдаться не только у гастроэнтерологов, но и у диетологов, эндокринологов и др.
Если вы хотите, чтобы наш гастроэнтеролог провел необходимое лечение и подобрал оптимальный для вас рацион питания, позвоните по номеру + 7 (812) 336-33-33.
Боль и поджелудочная железа
Стенограмма лекции
XXV Всероссийской Образовательной Интернет Сессии для врачей
Общая продолжительность: 20:42
00:00
Оксана Михайловна Драпкина, секретарь межведомственного Научного Совета по терапии РАМН, доктор медицинских наук, профессор:
— Следующее сообщение сделает профессор Шифрин Олег Самуилович: «Боль и поджелудочная железа».
Олег Самуилович Шифрин, доктор медицинских наук:
— Глубокоуважаемые коллеги! Свое выступление я начну с небольшого клинического примера. В нашу клинику (под руководством академика Владимира Трофимовича Ивашкина) обратился пациент 55-ти лет с жалобами на эпигастральные боли с иррадиацией в спину, левое подреберье, возникающие через 40-50 минут после приема пищи, а также и в ночное время. Боли достаточно интенсивные, резко снижающие качество жизни больного.
Из истории заболевания. Считает себя больным в течение трех лет, когда после еды стали возникать подобные болевые ощущения. Вначале менее интенсивные, но затем все более усиливающиеся. Из анамнеза обращало внимание, что в течение длительного времени мужчина интенсивно курил, потребляя до полутора, двух пачек сигарет в день.
Больному уже на догоспитальном этапе был поставлен диагноз хронического панкреатита. Назначались различные ферментные препараты, содержащие желчные кислоты, в сочетании с блокаторами протонной помпы. Эффекта не было. Пациента продолжали беспокоить интенсивные боли, в том числе и ночные. Добавление спазмолитиков также радикально ситуацию не улучшило.
В нашей клинике пациенту был подтвержден диагноз болевой формы хронического панкреатита. В качестве антиангинального средства назначены таблетки панкреатина, не содержащие желчные кислоты, в виде мезима 10000. На этом фоне наступило почти радикальное улучшение. Болевая симптоматика практически исчезла.
Абдоминальная боль – это важнейший кардинальный симптом начальных этапов развития хронического панкреатита. На данном слайде приведена работа конца прошлого века, в которой на основании оценки значительного количества наблюдений установлено, что абдоминальная боль беспокоит почти 90% больных хроническим панкреатитом в начальных стадиях. В то же время остальные симптомы хронического панкреатита (диарея, симптомы панкреагенного сахарного диабета, желтуха) гораздо реже беспокоят пациентов.
02:52
Но боль боли рознь. Боль при хроническом панкреатите имеет разное происхождение. Оценивать ее мы должны по-разному. С чем может быть связана абдоминальная боль при хроническом панкреатите? Прежде всего, с собственно воспалением тканей поджелудочной железы. Воспалительный экссудат сдавливает нервные окончания, закономерно вызывая боль.
Если в процессе воспаления преобладает альтерация, то биологически активные вещества повреждают гиалиновые мембраны нервных волокон и воздействуют на нервные сплетения. Абдоминальная боль в этих случаях будет даже более интенсивной.
Я привел примеры этиологии так называемой боли типа А. Боли, связанной непосредственно с воспалением тканей поджелудочной железы. Но при панкреатитах часто встречается и другая боль. Принципиально другая боль по своему характеру! Боль, связанная уже с собственно осложнением воспаления в тканях поджелудочной железы.
Эта боль может быть связана с повышением давления в протоках поджелудочной железы в связи с обтурацией их кальцинатами или со сдавлением фибротически измененной ткани поджелудочной железы.
При повышении давления в протоках поджелудочной железы происходит слущивание черепицеобразного эпителия, выстилающего их. Агрессивный панкреатический сок воздействует на нервные сплетения, содержащиеся в их стенке.
Другая причина подобного типа боли – это псевдокисты, своеобразные раны в теле поджелудочной железы, где агрессивный панкреатический сок так же воздействует на обнаженные нервные окончания.
Нередкая причина подобной боли (боли типа В): сдавление общего желчного протока увеличенной головкой поджелудочной железы или стенозирование двенадцатиперстной кишки за счет той же причины.
Кратко суммируя основные причины панкреатической боли, можно свести к следующим факторам. Повышение внутрипротокового давления и растяжение капсулы поджелудочной железы. Сдавление протоков поджелудочной железы за счет фибротически измененной ткани органа. Ишемизация тканей поджелудочной железы. Деструкция протокового эпителия.
05:31
Боль может быть связана так же и с теми изменениями, которые происходят при хроническом панкреатите в других органах. Это, прежде всего, гастродуоденальные язвы, возникающие за счет уменьшения ощелачивающей роли раствора бикарбонатов, которые вырабатывает поджелудочная железа в условиях болезни.
Возможны тромбозы селезеночной вены при развитии острого панкреатита. Наконец, при тяжелых формах острого панкреатита может возникать и плеврит, который также в отдельных случаях дает выраженную абдоминальную боль.
Боль может возникать также вследствие снижения экзокринной функции поджелудочной железы. Уменьшение выработки ферментов, уменьшение выработки раствора бикарбонатов поджелудочной железой приводит к излишней ацидификации начальных отделов двенадцатиперстной кишки, нарушению моторики и закономерному развитию такого симптома как метеоризм.
Причем пациенту иногда очень трудно различить, что его беспокоит: метеоризм или боль. Эти симптомы субъективно могут перекрещиваться между собой.
В конце прошлого века были проведены классические контролированные исследования по сравнению влияния ферментных препаратов различного типа на уровень абдоминальной боли при хроническом панкреатите. В это исследование вошли тысячи пациентов. Установлено, что традиционные таблетированные препараты панкреатина достоверно уменьшали давление в панкреатических протоках поджелудочной железы и снижали уровень абдоминальной боли.
В то же время микрогранулированные препараты панкреатина достоверно не снижали повышенный уровень давления в протоках поджелудочной железы и не уменьшали выраженность абдоминальной боли у пациентов.
Почему же это происходит? Частицы панкреатина, покрытые энтеросолюбильной оболочкой, содержащиеся в микрогранулированном препарате, попадая в верхние отдел двенадцатиперстной кишки и желудка, не могут вовремя расщепиться вследствие того, что функция выработки бикарбонатов поджелудочной железой страдает в первую очередь при экзокринной недостаточности.
Вследствие этого происходит ацидификация верхних отделов двенадцатиперстной кишки. Микрогранулы панкреатина начинают расщепляться в более глубоких отделах двенадцатиперстной кишки, где рилизинг-система уже не работает.
08:44
В то же время таблетки панкреатина, в которых частицы действующего вещества не защищены энтеросолюбильной оболочкой, начинают распадаться, начинают свою биологическую функцию уже в верхних отделах двенадцатиперстной кишки, где работает рилизинг-система.
Соответственно, по закону, по механизму обратной отрицательной связи уменьшается выработка панкреатических ферментов поджелудочной железой. Снижается давление в этом органе, в его протоках и в паренхиме. Уменьшается уровень боли.
Рассмотрим алгоритм лечения болевой формы хронического панкреатита, предложенный Американской гастроэнтерологической ассоциацией в конце прошлого века.
На первом этапе мы должны подтвердить диагноз. Боль в верхних отделах брюшной полости вызывает далеко не только панкреатит. Это может быть и язвенная болезнь, рак поджелудочной железы, многие другие заболевания, поэтому нельзя болевые ощущения, от которых страдает пациент, сводить только к хроническому панкреатиту.
Диагноз требует подтверждения (это сложный диагноз). Проведением современных ультразвуковых методов исследования, компьютерной томографии, магнитно-резонансной томографии, современных лабораторных методов мы можем и должны подтвердить данный диагноз.
В отдельных редких случаях возможно использование ЭРХПГ, но, направляя пациента на это исследование, следует помнить, что почти в 10% случаев оно отягощается развитием острого панкреатита, поэтому должно выполняться только по строгим показаниям.
Хорошо – подтвердили диагноз панкреатита. Пациенту в любом случае назначается диета с низким содержанием жиров. Пациент должен исключить алкоголь, подчеркиваю, при любой форме хронического панкреатита! Как при алкогольном, так и не при алкогольном. Пациент должен исключить курение. Это важнейший панкреатогенный фактор, значение которого, к несчастью, пока не в достаточной мере оценивается ни пациентами, ни даже врачами.
Для того чтобы лечащий врач мог должным образом оценивать состояние больного, пациенту рекомендуется ежедневное ведение дневника мониторинга своего самочувствия, в котором он оценивает уровень абдоминальной боли. При сохранении болевых ощущений пациент может и должен применять антиангинальные препараты. Например, такие как тримебутин и парацетамол.
11:35
Эти мероприятия неэффективны? Тогда пациенту назначается длительный курс таблетированных препаратов, содержащих панкреатин, причем в высоких дозах. Эти препараты можно комбинировать с ингибиторами желудочной секреции: прежде всего, с блокаторами протонной помпы. Н2-блокаторы здесь гораздо менее эффективны.
Не помогаем мы больному? У него остаются абдоминальные боли? Тогда пациенту следует предложить выбор между выжидательной тактикой и проведением оперативного лечения. Но при этом должно объяснить больному положительные возможности хирургического лечения и возможные осложнения хирургического лечения.
При наличии дилатации протоков пациент посылается на дренирующие операции. Если протоки не расширены, то проводится хирургическая денервация поджелудочной железы или даже резекция части данного органа.
Итак, основные лечебные направления при ведении пациентов с болевой формой хронического панкреатита. На первом этапе это диета, полное прекращение употребления алкоголя (я добавлю – курения). Назначение анальгетиков. Таблетированные ферментные препараты в высоких дозах. Во-первых, с целью создания функционального покоя органа и в качестве заместительной терапии.
Лечение спастических расстройств, которые закономерно возникают при хроническом панкреатите со стороны гладкомышечных органов, со стороны желчных путей, со стороны различных отделов кишечника. Целесообразно назначение тримебутина – препарата, обладающего как спазмолитическим, так и анальгетическим действием.
Нельзя забывать о проведении медикаментозной денервации поджелудочной железы. Здесь нам могут помочь хорошо всем известные циклические антидепрессанты.
Наконец, при неэффективности всех этих мероприятий пациент направляется на консультацию к эндоскописту и хирургу для решения дальнейшей тактики ведения.
13:55
В нашей клинике проведено неконтролированное сравнение влияния на боль традиционных таблеток панкреатина в виде мезима 10000 и микрогранулированного препарата, также содержащего 10000 единиц липазы. Период наблюдения – 4 недели. Группы пациентов были примерно однотипные. Они состояли из больных хроническим панкреатитом алкогольной, билиарной этиологии и смешанной этиологии.
Мы убедились в том, что таблетированный препарат панкреатина в большей степени уменьшает выраженность абдоминальной боли, нежели микрогранулированный препарат. Причем влияние на уровень метеоризма оказалось примерно одинаковым.
Важно отметить, что таблетированный препарат панкреатина реже вызывал запоры, нежели микрогранулированный препарат. Хочу подчеркнуть, что мы рассматривали пациентов с относительно сохраненной внешней секреторной функцией поджелудочной железы. У них не было грубых нарушений со стороны внешней секреторной функции в виде тяжелой диареи, мальабсорбции и так далее.
Назначение адекватных таблетированных ферментов поджелудочной железы позволяет во многом отказаться от применения антисекреторных препаратов. На данной таблице показано, что почти половине пациентов, которым мы назначали мезим 10000, удалось отказаться от применения блокаторов протонной помпы.
Отдельную группу составляют больные хроническим панкреатитом с выраженным атеросклерозом мезентериальных сосудов. На данном слайде приведен пример пожилого пациента (72-х лет) с выраженным кальцинозом мезентериальных сосудов.
15:59
Ведение этих пациентов имеет некоторые особенности. Поскольку у подобных пациентов достоверно более часто диагностируются гастродуоденальные эрозивные поражения, в качестве антиангинальных препаратов им не следует назначать НПВС, о чем говорилось в предыдущей лекции.
Этим пациентам лучше назначать такие антиангинальные препараты, как парацетамол или тримебутин. Они в гораздо меньшей степени представляют угрозу в плане развития гастродуоденальных кровотечений.
Очень важный аспект – это курение. Курение по своей значимости, очевидно, немногим уступает алкоголю в плане своего отрицательного панкреатогенного влияния. Обратите внимание: все наши старания, все наши усилия по лечению абдоминальной боли у больных курильщиков, страдающих панкреатитом, оказывались, как правило, малоэффективными.
Для того чтобы мы могли им помочь, им нужно было или бросить курить, или значительно уменьшить количество потребляемых сигарет. По крайней мере, меньше 10 в день – чтобы индекс курильщика был у них низким.
Обратите внимание на данную таблицу. Опрос проводился среди пациентов, страдающих хроническим панкреатитом, москвичей, как правило, имеющих высшее образование.
О том, что табакокурение негативно влияет на легкие, знают все. О том, что табакокурение обладает кардиотоксическим влиянием, знает большинство. О том, что курение негативно воздействует на желудок, на потенцию у мужчин, знает примерно половина. Но только 10%, только трое из тридцати больных, страдающих хроническим панкреатитом, социально активных людей, имеющих высшее образование, знали, что курение отрицательно влияет на поджелудочную железу.
Это, конечно, убийственные цифры, говорящие о низкой эффективности нашей пропаганды среди больных.
Итак, еще раз подчеркнем возможные причины неэффективности антиангинальной терапии у пациентов с хроническим панкреатитом. Это, прежде всего, неадекватные дозы препарата, когда врач знает, что мы должны назначать лекарство по одной таблетке три раза в день. Это совершенно неправильно!
Мы должны исходить из того, что клиническая картина в каждом конкретном случае индивидуальна. Пациенту нужно назначать такое количество лекарственного средства, которое ему нужно, чтобы устранить симптомы заболевания, устранить дальнейшее развитие заболевания.
Несоблюдение больным схемы лечения. Мы встречались со случаями, когда, например, пациенты принимали ферментные препараты при панкреатите через полчаса после еды. Они объясняли это тем, что они не хотят повредить желудку. Врач не объяснил на догоспитальном этапе, когда следует принимать препарат. Это казалось бы смешным, если бы не было грустным.
Неверный выбор схемы лечения. Как я уже приводил в клиническом примере, ангинальную боль при хроническом панкреатите пытаются лечить ферментными препаратами, содержащими желчные кислоты.
Неверный диагноз. Естественно, никакой лекарственный препарат (ни ферментативный, ни секреторный) не поможет при раке поджелудочной железы. В данном случае пациенту может помочь только вовремя поставленный диагноз.
Наконец, лечащему врачу следует помнить, что для оценки эффективности выбранной тактики лечения нужен достаточный срок. Как правило, не менее 2-4 недель. Только так мы сможем помочь больному хроническим панкреатитом, страдающему абдоминальной болью.
Большое спасибо.
20:42
Заболевания поджелудочной железы: признаки, симптомы и причины
Боль в поджелудочной железе возникает при различных состояниях, поражающих этот орган. Панкреатит и рак поджелудочной железы являются двумя основными причинами боли в поджелудочной железе. Однако не все случаи боли ограничиваются проблемами поджелудочной железы. Например, острый панкреатит (воспаление поджелудочной железы), способен также затрагивать окружающие ткани, такие как желудок, двенадцатиперстная кишка и желчные протоки. Боль, возникающая в этих окружающих структурах, часто способствует возникновению боли в поджелудочной железе.
Поджелудочная железа является ключевым секреторным органом как пищеварительной, так и эндокринной систем. Сок поджелудочной железы содержит смесь различных ферментов, которые помогают пищеварению и всасыванию липидов, белков и углеводов, присутствующих в пище. Ключевые гормоны, вырабатываемые поджелудочной железой: инсулин, глюкагон, полипептид поджелудочной железы и соматостатин. Эти гормоны играют важную роль в регуляции уровня глюкозы в крови и клеточного метаболизма.
Расположение боли в поджелудочной железе
Поджелудочная железа расположена позади желудка в верхней средней и верхней левой областях брюшной полости. Эти брюшные квадранты также называют эпигастриум (верхний средний квадрант) и левое подреберье (верхний левый квадрант). В этом брюшном пространстве С-образная петля двенадцатиперстной кишки обвивается вокруг поджелудочной железы.
Поджелудочная железа находится в забрюшинном пространстве на уровне поясничных позвонков L1 и L2, где она пересекает транспилорическую плоскость (также известную как плоскость Аддисона). Из-за этого ее забрюшинного расположения боль в поджелудочной железе исходит из глубины верхней части брюшной полости. Боль в поджелудочной железе может также распространяться на левое плечо и область спины.
Боль от соседних органов
Поскольку поджелудочная железа окружена другими органами брюшной полости, боль в поджелудочной железе часто принимают за боль, исходящую от таких органов, как желудок, двенадцатиперстная кишка, почки, селезенка, печень и толстая кишка. Иногда боль в поджелудочной железе можно даже спутать с болью в груди. Следовательно, важно отличать боль в поджелудочной железе от болей, возникающих в других окружающих органах.
Некоторые из распространенных видов боли в животе, которые могут быть перепутаны с болью поджелудочной железы:
Боль из-за гастрита
Гастрит — воспаление желудка, которое вызывает жгучую или грызущую боль в верхнем левом квадранте живота. Боль из-за гастрита обычно усиливается с голодом и в процессе еды. Подобная боль вызвана язвенной болезнью желудка и двенадцатиперстной кишки.
Боль в брюшной стенке
В отличие от глубокой боли в поджелудочной железе, боль в брюшной стенке ощущается более поверхностно. Однако болезненность в эпигастральной области также может присутствовать на ранней стадии острой боли в поджелудочной железе.
Боль из-за камней в желчном пузыре
Боль, вызванная желчными камнями, обычно носит эпизодический характер. Приступ желчнокаменной боли может длиться до двух часов. Боль продолжительностью более двух часов часто указывает на воспаление желчного пузыря (холецистит) или инфекцию желчных протоков (холангит). Боль из-за камней в желчном пузыре усиливается при употреблении жирной пищи. Боль из-за проблем с поджелудочной железой, кстати тоже усугубляется из-за жирной диеты.
Боль, вызванная инфарктом миокарда
Инфаркт миокарда является техническим термином для обозначения сердечного приступа. Боль, вызванная инфарктом миокарда, может распространяться на эпигастральную область. Поскольку в этой области также возникает боль в поджелудочной железе, часто используется электрокардиограмма (обычно сокращенно называемая ЭКГ), чтобы отличить панкреатит от сердечного приступа.
Боль, вызванная перфорацией брюшного органа
Боль, вызванная перфорацией брюшного органа, аналогична боли в поджелудочной железе. Перфорация брюшного органа приводит к выходу содержимого органа и воздуха в брюшную полость (состояние, называемое пневмоперитонеумом). Однако, в отличие от боли в поджелудочной железе, боль из-за перфорированного органа брюшной полости сопровождается вздутием живота и признаками перитонита.
Почему болит поджелудочная железа?
Точный характер боли в поджелудочной железе зависит от причины. Боль бывает постоянной или периодической. Ее интенсивность варьируется от легкого дискомфорта до мучительной боли в верхней части живота, она обычно усиливается после еды. Ниже приведены некоторые признаки и симптомы боли в поджелудочной железе, появляющиеся по разным причинам:
Боль из-за острого панкреатита
Острое воспаление поджелудочной железы является одной из наиболее распространенных причин боли в поджелудочной железе. Боль, вызванная острым панкреатитом, имеет внезапное начало и длится более 24 часов. Сама боль нередко сильная и постоянная. Основное расположение боли — в эпигастрии и левом подреберье. Тем не менее, она может также распространяться в области спины и левого плеча.
Чрезмерное употребление алкоголя — частая причина острого панкреатита. Помимо боли, острый панкреатит зачастую характеризуется тошнотой, рвотой, учащенным сердцебиением (тахикардией), желтухой. Чрезмерная боль также приводит к потливости, головокружению и обморокам. Исходя из этих характеристик, можно ошибочно принять симптомы за сердечный приступ.
Боль при остром панкреатите обычно усиливается в положении лежа или при стоянии прямо. Свернувшись калачиком или наклонившись вперед, вы облегчаете боль.
Боль из-за хронического панкреатита
Хронический панкреатит характеризуется болью, которая обычно носит рецидивирующий характер. На более поздних стадиях боль часто становится постоянной. Тем не менее, некоторые пациенты с хроническим панкреатитом вообще не проявляют никаких болевых симптомов. Помимо боли, люди, страдающие хроническим панкреатитом, имеют жирный стул (стеаторея), желтуху, диарею, дефицит питательных веществ и непреднамеренную потерю веса.
Боль из-за рака поджелудочной железы
Признаки и симптомы рака поджелудочной железы похожи на симптомы панкреатита. Головка поджелудочной железы является наиболее поражаемой частью при раке поджелудочной железы. Окружающие органы также затрагиваются. Некоторые из общих признаков и симптомов рака поджелудочной железы: боль, непреднамеренная потеря веса, механическая желтуха, отсутствие аппетита и истощение организма (кахексия).
Диета при панкреатите поджелудочной железы
Время чтения: 3 мин., 16 сек.
Панкреатит — это заболевание поджелудочной железы, связанное с развитием воспалительного процесса в органе. При этом заболевании возникает нарушение поступления ферментов, участвующих в пищеварении, из поджелудочной железы в двенадцатиперстную кишку. Пищеварительные ферменты остаются в самой железе и разрушают ее. Главной причиной данного заболевания является неправильное и несбалансированное питание. Именно поэтому в основе лечения панкреатита стоит правильно подобранная диета.
Общие правила. Длительность диеты.
Соблюдение правильного питания — это залог быстрого выздоровления. При этой диете необходимо придерживаться определенных правил для исключения возможности развития осложнений.
Общие правила диеты:
- Необходимо избегать переедания
- Питание должно быть дробным, не менее 5-6 раз в сутки
- Еда должна быть теплой. Необходимо полностью исключить горячие и холодные блюда.
- Исключить из рациона сырые овощи и фрукты и продукты богатые клетчаткой.
- Готовить пищу нужно только рекомендуемыми способами.
Питание при панкреатите в период обострения:
В случае обострения панкреатита необходимо исключить прием любой пищи на несколько суток. Во время голодания показано пить очищенную негазированную воду. Суточный объем воды должен составлять не более 1,5-1,7 литра. После стихания болевых ощущений и симптомов в рацион можно добавить низкокалорийную пищу в небольшом объеме (жидкие каши, овощные супы, паровые котлеты из рыбы или мяса куры).
В случае не соблюдения диеты при остром течении панкреатита заболевание может быстро перейти в хроническую форму.
Заметьте! В острый период противопоказано санаторно-курортное лечение: лучше обратиться в стационар.
Питание при хроническом панкреатите:
Хроническая форма панкреатита требует педантичного подхода к питанию. Правильное питание, без нарушений, позволяет избежать обострений. Каждое обострение приводит к недостаточности железы.
При хронической форме панкреатита необходимо соблюдать диету № 5.
- Дробное питание до 6 раз в сутки
- количество соли не более 6 грамм
- отварные блюда в протертом или измельченном виде
- питание с повышенным содержанием белка
Список разрешенных продуктов:
|
Крупа (гречка, овсянка, рис, манка) |
Крупу необходимо варить на воде, с последующим добавлением молока и небольшого количества сливочного масла |
|
овощи |
Овощи можно употреблять в виде первых блюд (овощные супы, суп-пюре) или в виде измельченных отварных кусочков. Из разрешенных плодов – картофель, морковь, зеленый горошек, кабачок, тыква, свекла и цветная капуста. |
|
фрукты |
Сырые фрукты употреблять в пищу нельзя. Можно есть фруктовые варенья, пастилу, печеные яблоки, компоты, кисели. |
|
мясо |
Можно употреблять нежирные сорта мяса: говядину, телятину, крольчатину и мясо куры. Мясо готовится на пару и в виде суфле или котлет из фарша. |
|
рыба |
В еду допускается белая речная рыба, приготовленная на пару. |
|
яйцо |
Допускает приготовление парового омлета из 1 куриного яйца или 3 перепелиных яиц. |
|
Молочные продукты |
Молочные продукты должны быть минимальной жирности |
|
хлеб |
Можно есть небольшое количество пшеничного хлеба 2-3-х дневной давности |
Список полностью или частично ограниченных продуктов:
|
Финики, виноград, бананы |
Провоцируют вздутие живота |
|
Грибы, бобовые, капуста белокачанная |
Содержат грубую клетчатку |
|
Копчености, соленое, фаст фуд, продукты содержащие консерванты и красители |
Раздражают слизистую пищеварительного тракта |
|
Субпродукты (печень, язык, сердце, почки и др.) |
Содержат много холестерина |
|
Любые жареные и жирные блюда |
Приводят к обострению заболевания |
|
Молочные продукты с высоким процентом жирности |
Высок риск развития обострения или осложнения заболевания |
Меню питания при панкреатите. Режим питания.
Необходимо помнить, что питание при панкреатите должно быть дробным, порции небольшого размера. Пищу надо отваривать или готовить на пару и измельчать.
Все продукты должны быть качественными без содержания консервантов и красителей.
Соблюдение режима питания и правил диеты позволит избежать осложнений и обострения заболевания.
Рецепты диетических блюд при панкреатите:
Примерное меню диеты при панкреатите:
Завтрак: гречневая каша сваренная на воде с добавлением нежирного молока. Отвар шиповника.
Второй завтрак: запеченое яблоко. Травяной чай
Обед: овощной суп с куриными фрикадельками. Паштет из телятины. Компот из сухофруктов
Полдник: творожная запеканка из нежирного творога. Кисель
Ужин: Паровая рыбная котлета с отварными овощами и рисом. Травяной чай
Перед сном: компот из шиповника.
«Правильный выбор санатория является значительным шагом на пути к сохранению и приумножению здоровья. «Горный» – это курортный комплекс, объединивший опыт и знания российской и советской курортологии. Наличие современного медицинского оборудования и инновационных установок, профессионализм персонала и любовь к своему делу послужат залогом в продлении долголетия» – главный врач санатория Караулов Александр Олегович.
Панкреатит — Бодрствующая гастроэнтерология
Панкреатит — это воспаление поджелудочной железы. Поджелудочная железа — это большая железа за желудком, расположенная рядом с двенадцатиперстной кишкой. Двенадцатиперстная кишка — это верхняя часть тонкой кишки. Поджелудочная железа выделяет пищеварительные ферменты в тонкий кишечник через трубку, называемую протоком поджелудочной железы. Эти ферменты помогают переваривать жиры, белки и углеводы из пищи. Поджелудочная железа также выделяет в кровоток гормоны инсулин и глюкагон. Эти гормоны помогают организму использовать глюкозу, полученную с пищей, для получения энергии.
Обычно пищеварительные ферменты не становятся активными, пока не достигнут тонкой кишки,
, где они начинают переваривать пищу. Но если эти ферменты становятся активными внутри поджелудочной железы, они начинают «переваривать» саму поджелудочную железу.
Острый панкреатит возникает внезапно, длится непродолжительное время и обычно проходит. Хронический панкреатит не проходит сам по себе и приводит к медленному разрушению поджелудочной железы. Любая форма может вызвать серьезные осложнения.В тяжелых случаях может возникнуть кровотечение, повреждение тканей и инфекция. Также могут развиваться псевдокисты — скопления жидкости и остатков тканей. Ферменты и токсины могут попадать в кровоток, травмируя сердце, легкие и почки или другие органы.
Острый панкреатитУ некоторых людей случается более одного приступа, и они полностью выздоравливают после каждого, но острый панкреатит может быть тяжелым, опасным для жизни заболеванием со многими осложнениями. Ежегодно в США регистрируется около 80 000 случаев; около 20 процентов из них — тяжелые.Острый панкреатит чаще встречается у мужчин, чем у женщин.
Острый панкреатит обычно вызывается желчными камнями или употреблением слишком большого количества алкоголя, но это не единственные причины. Если употребление алкоголя и камни в желчном пузыре исключены, необходимо тщательно изучить другие возможные причины панкреатита, чтобы можно было начать соответствующее лечение, если таковое имеется.
Симптомы
Острый панкреатит обычно начинается с боли в верхней части живота, которая может длиться несколько дней. Боль может быть сильной и может стать постоянной — только в животе — или может достигать спины и других областей.Она может быть внезапной и сильной или начинаться с легкой боли, усиливающейся при приеме пищи. Человек с острым панкреатитом часто выглядит и чувствует себя очень плохо. Другие симптомы могут включать:
- Вздутие и болезненность живота
- тошнота
- рвота
- лихорадка
- учащенный пульс
Тяжелые случаи могут вызвать обезвоживание и низкое кровяное давление. Сердце, легкие или почки могут перестать работать. Если происходит кровотечение в поджелудочной железе, следует шок и иногда даже смерть.
Диагностика
Помимо выяснения истории болезни человека и проведения медицинского осмотра, врач назначит анализ крови для диагностики острого панкреатита. Во время острых приступов в крови содержится как минимум в три раза больше амилазы и липазы, чем обычно. Амилаза и липаза — это пищеварительные ферменты, образующиеся в поджелудочной железе. Также могут наблюдаться изменения уровня глюкозы, кальция, магния, натрия, калия и бикарбоната в крови. После улучшения состояния поджелудочной железы эти уровни обычно возвращаются к норме.
Врач также может назначить УЗИ брюшной полости для поиска камней в желчном пузыре и компьютерную томографию для выявления воспаления или разрушения поджелудочной железы. Компьютерная томография также полезна для обнаружения псевдокист.
Лечение
Лечение зависит от тяжести приступа. Если не возникают осложнения со стороны почек или легких, острый панкреатит обычно проходит самостоятельно. Лечение в целом направлено на поддержку жизненно важных функций организма и предотвращение осложнений.Для внутривенного восполнения жидкости потребуется пребывание в больнице.
Если возникают псевдокисты поджелудочной железы, которые считаются достаточно большими, чтобы препятствовать заживлению поджелудочной железы, ваш врач может дренировать или удалить их хирургическим путем.
Иногда человека не может остановить рвота, и ему необходимо поместить в желудок зонд для удаления жидкости и воздуха. В легких случаях человек может не есть в течение 3 или 4 дней, а вместо этого может получать жидкости и болеутоляющие средства через капельницу (внутривенно).
Если проток поджелудочной железы или желчный проток не заблокирован желчными камнями, острый приступ обычно длится всего несколько дней. В тяжелых случаях человеку может потребоваться внутривенное кормление в течение 3–6 недель, пока поджелудочная железа медленно заживает. Этот процесс называется полным парентеральным питанием. Однако в легких случаях заболевания полное парентеральное питание не приносит пользы.
Перед выпиской из больницы пациенту посоветуют не употреблять алкоголь и не есть обильно. После того, как все признаки острого панкреатита исчезнут, врач попытается решить, что его вызвало, чтобы предотвратить будущие приступы.У некоторых людей причина приступа ясна, но у других требуется больше тестов.
Осложнения
Острый панкреатит может вызвать проблемы с дыханием. У многих людей развивается гипоксия, что означает, что клетки и ткани не получают достаточного количества кислорода. Врачи лечат гипоксию, подавая кислород через маску для лица. Несмотря на получение кислорода, у некоторых людей все еще наблюдается легочная недостаточность, и им требуется вентилятор.
Иногда человека не может остановить рвота, и ему необходимо поместить в желудок зонд для удаления жидкости и воздуха.В легких случаях человек может не есть в течение 3 или 4 дней, а вместо этого может получать жидкости и болеутоляющие средства через внутривенную трубку.
При развитии инфекции врач может назначить антибиотики. При обширных инфекциях может потребоваться хирургическое вмешательство. Также может потребоваться операция, чтобы найти источник кровотечения, исключить проблемы, напоминающие панкреатит, или удалить сильно поврежденную ткань поджелудочной железы.
Острый панкреатит иногда может привести к отказу почек. В этом случае потребуется диализ, чтобы помочь почкам удалить шлаки из крови.
Желчные камни и панкреатит
Камни в желчном пузыре могут вызвать панкреатит и обычно требуют хирургического удаления. Ультразвук или компьютерная томография могут обнаружить камни в желчном пузыре и иногда могут дать представление о тяжести панкреатита. Когда можно назначить операцию по поводу желчнокаменной болезни, зависит от степени тяжести панкреатита. Если панкреатит легкий, операция по удалению камней в желчном пузыре может быть продолжена в течение недели. В более тяжелых случаях операция по удалению камней в желчном пузыре может быть отложена на месяц или более.
После удаления камней в желчном пузыре и исчезновения воспаления поджелудочная железа обычно приходит в норму.[Подробнее о камнях в желчном пузыре.]
Хронический панкреатитЕсли повреждение поджелудочной железы продолжается, может развиться хронический панкреатит. Хронический панкреатит возникает, когда пищеварительные ферменты атакуют и разрушают поджелудочную железу и близлежащие ткани, вызывая рубцы и боль. Обычной причиной хронического панкреатита является злоупотребление алкоголем в течение многих лет, но хроническая форма также может быть спровоцирована только одним острым приступом, особенно если повреждены протоки поджелудочной железы. Поврежденные протоки вызывают воспаление поджелудочной железы, разрушение ткани и образование рубцовой ткани.
Алкоголизм — не единственная причина хронического панкреатита, хотя и является обычным явлением. Основными причинами хронического панкреатита являются:
- алкоголизм
- Заблокирован или сужен проток поджелудочной железы из-за травмы или образовались псевдокисты
- наследственность
- причина неизвестна (идиопатическая)
Повреждения от злоупотребления алкоголем могут не проявляться долгие годы, а затем у человека может возникнуть внезапный приступ панкреатита. Почти у 70 процентов взрослых пациентов хронический панкреатит вызван алкоголизмом.Эта форма чаще встречается у мужчин, чем у женщин, и часто развивается в возрасте от 30 до 40 лет.
Наследственный панкреатит обычно начинается в детстве, но его можно не диагностировать в течение нескольких лет. У человека с наследственным панкреатитом обычно наблюдаются типичные симптомы, которые со временем появляются и исчезают. Эпизоды длятся от двух дней до двух недель.
Некоторые случаи хронического панкреатита носят идиопатический характер, то есть причина неизвестна.
Другими причинами хронического панкреатита являются врожденные состояния, такие как делительная поджелудочная железа, муковисцидоз, высокий уровень кальция в крови (гиперкальциемия), высокий уровень жиров в крови (гиперлипидемия или гипертриглицеридемия), некоторые лекарства и определенные аутоиммунные состояния.
Симптомы
Большинство людей с хроническим панкреатитом испытывают боль в животе, хотя у некоторых людей боли нет вообще. Боль может усиливаться во время еды или питья, распространяться на спину или становиться постоянной и приводить к потере трудоспособности. В некоторых случаях боль в животе проходит по мере прогрессирования заболевания, вероятно, потому, что поджелудочная железа больше не вырабатывает пищеварительные ферменты. Другие симптомы включают тошноту, рвоту, потерю веса и жирный стул.
Люди с хроническими заболеваниями часто худеют, даже если их аппетит и пищевые привычки в норме.Снижение веса происходит из-за того, что организм не выделяет достаточно ферментов поджелудочной железы для расщепления пищи, поэтому питательные вещества не усваиваются нормально. Плохое пищеварение приводит к выведению жира, белка и сахара со стулом. Если инсулин-продуцирующие клетки поджелудочной железы (островковые клетки) были повреждены, на этой стадии также может развиться диабет.
Диагностика
Диагностика может быть сложной, но новые методы могут помочь. Функциональные тесты поджелудочной железы помогают врачу решить, вырабатывает ли поджелудочная железа еще достаточно пищеварительных ферментов.Используя ультразвуковую визуализацию, эндоскопическую ретроградную холангиопанкреатографию (ERCP) и компьютерную томографию, врач может увидеть проблемы, указывающие на хронический панкреатит. Такие проблемы включают кальцификацию поджелудочной железы, при которой ткань затвердевает из-за отложений нерастворимых солей кальция. На более поздних стадиях заболевания, когда возникают диабет и мальабсорбция, врач может использовать ряд анализов крови, мочи и стула, чтобы помочь диагностировать хронический панкреатит и отслеживать его прогрессирование.
Лечение
Обезболивание — первый шаг в лечении хронического панкреатита.Следующим шагом является планирование диеты с высоким содержанием углеводов и низким содержанием жиров.
Врач может назначить ферменты поджелудочной железы для приема во время еды, если поджелудочная железа не вырабатывает достаточного количества собственной. Ферменты следует принимать с каждым приемом пищи, чтобы помочь организму переваривать пищу и набрать вес. Иногда для контроля уровня глюкозы в крови требуется инсулин или другие препараты.
В некоторых случаях для облегчения боли требуется операция. Операция может включать дренирование расширенного протока поджелудочной железы или удаление части поджелудочной железы.
Для уменьшения количества и более легких приступов люди с панкреатитом должны прекратить употреблять алкоголь, придерживаться предписанной диеты и принимать соответствующие лекарства.
Что следует помнить- Панкреатит начинается, когда пищеварительные ферменты становятся активными внутри поджелудочной железы и начинают ее «переваривать».
- Панкреатит бывает двух форм: острой и хронической.
- Частые причины панкреатита — камни в желчном пузыре или злоупотребление алкоголем.
- Иногда причина панкреатита не может быть обнаружена.
- Симптомы острого панкреатита включают боль в животе, тошноту, рвоту, лихорадку и учащенный пульс.
- Лечение острого панкреатита может включать внутривенное введение жидкости, кислород, антибиотики или хирургическое вмешательство.
- Острый панкреатит переходит в хроническую форму, когда ткань поджелудочной железы разрушается и появляются рубцы.
Для получения дополнительной информации
Для получения дополнительной информации по этой теме посетите:
Американская гастроэнтерологическая ассоциация
Патогенез и лечение боли при хроническом панкреатите
1.Введение
Воспалительный процесс поджелудочной железы, который сменяется фиброзом и прогрессирующим разрушением, характеризует хронический панкреатит (ХП). У большинства пациентов на ранней стадии часто преобладают боли или рецидивирующие эпизоды панкреатита и осложнения, тогда как на поздней стадии также наблюдаются симптомы, связанные с экзокринной и / или эндокринной недостаточностью (4). Следовательно, помимо местных осложнений, тремя основными клиническими признаками ХП являются боль, нарушение пищеварения и диабет.Однако боль также влияет на другие осложнения, например, постпрандиальная боль может привести к тому, что пациенты воздерживаются от еды, и в этом случае лечение ферментами может быть не очень полезным при недостаточности питания. Привычки в еде также могут влиять на регуляцию диабета, иммунную систему и качество жизни. Поэтому боль можно рассматривать как наиболее серьезное осложнение ХП, особенно потому, что она плохо изучена и трудно поддается лечению.
Характеристика боли
Боль в животе присутствует у большинства пациентов и является основной причиной госпитализации (51).Боль поджелудочной железы обычно описывается как постоянная, сильная, тупая боль в эпигастрии, которая часто распространяется в спину и обычно усиливается после еды. Однако было описано много разных моделей боли. Ранее считалось, что боль со временем уменьшается (так называемая гипотеза «выгорания»). Однако доказательства против этой гипотезы были впоследствии представлены в двух крупных проспективных исследованиях, в которых не было обнаружено связи между длительностью ХП и качеством или частотой боли (43).Сегодня гипотеза «выгорания» считается устаревшей, и у большинства пациентов наблюдается хроническая боль с обострениями различной частоты. Экономическое бремя также имеет большое значение. ХП оказывает глубокое влияние на социальную жизнь и модели занятости, в основном из-за осложнений, наиболее сильными из которых являются боли (33). Для общества в США болезнь привела к 327 000 госпитализаций, 200 000 обращений в отделения неотложной помощи и 532 000 обращений к врачу на сумму 2,5 миллиарда долларов (42).
Патогенез боли
Несмотря на то, что боль может быть вызвана множеством факторов, нарушение оттока ацинарных клеток и разрушение нервов считается очень важным.Это привело к спору между исследователями, верящими в гипотезы так называемого «водопровода» и «проводки» (51). Сторонники гипотезы водопровода основывали свои выводы на предположении, что боль вызывается повышенным давлением в протоке поджелудочной железы или в паренхиме поджелудочной железы. Это механистическое понимание боли было наиболее широко принятой теорией и теоретической основой для большинства вмешательств, включая хирургические и эндоскопические дренажные процедуры. Однако недавние исследования, основанные на эндоскопической манометрии, не подтвердили протокольной гипертензии при ХП и разницы в уровнях давления у пациентов с наличием или отсутствием боли (44).В недавнем исследовании нашей группы, основанном на магнитно-резонансной холангиопанкреатографии, включая диффузионно-взвешенную визуализацию, мы не обнаружили связи между степенью патологической визуализации (фиброз, атрофия и патология протоков) и болью (32). Однако атрофия поджелудочной железы и патология протоков были связаны с диабетом и низким уровнем фосфата и гемоглобина. Следовательно, гипотеза водопровода может не иметь отношения к боли при панкреатите в целом, хотя облегчение непроходимости, несомненно, полезно в отдельных случаях.
Другими потенциальными механизмами, вызывающими боль, являются микроструктурные изменения, вызванные гистопатологическими изменениями во время развития болезни. Все больше данных указывает на то, что звездчатые клетки поджелудочной железы являются основными медиаторами фиброза, что приводит к образованию внеклеточного матрикса в интерстициальных пространствах и в областях, где исчезают ацинарные клетки или повреждаются клетки протоков. В конечном итоге это приводит к прогрессирующей утрате морфологии долек и структуры поджелудочной железы.Этот процесс может приводить к ишемии и локальным изменениям в кишечнике, которые сами по себе могут вызывать боль, но также происходит разрушение нервов, поэтому, вероятно, преобладают нейропатические болевые симптомы (см. Обзор 24). Как описано далее в этой главе, в нескольких недавних статьях была продемонстрирована активация сигнальных молекул, участвующих в воспалении и процицептивных медиаторов, а также нейротропных факторов в паренхиме поджелудочной железы у пациентов с ХП (31). У пациентов также наблюдались повышенная нейронная плотность и гипертрофия, отрастание и неврит внутрипанкреатических нервов, а также активация глии и иммунных клеток в ткани поджелудочной железы (11).Наконец, как также подробно описано ниже, в нескольких исследованиях сообщалось о результатах, совместимых с центральной сенсибилизацией при ХП. Среди других результатов это проявлялось в увеличении площади отраженной боли, снижении болевого порога и нейропластических изменениях в головном мозге (24, 52). Недоедание, вызванное внешнесекреторной и эндокринной недостаточностью, еще больше усугубляет ситуацию, поскольку вероятными последствиями являются изменения в иммунной системе и системе мозг-кишечник (6). Поскольку многие пациенты являются алкоголиками с определенным «потенциалом привыкания», это также усложняет лечение, особенно боли.
Важно отметить, что боль, вызванную осложнениями болезни и побочными эффектами лечения, не следует упускать из виду как дополнительные источники боли, поскольку во многих случаях их легче лечить на постоянной основе. На рисунке Рисунок 1 показано множество причин боли, и каждая из них должна быть тщательно исследована и, если возможно, лечить. Этот новый нейробиологический взгляд на боль после ХП несколько противоречит традиционному взгляду на этиологию боли, согласно которому предполагалось, что боль возникает в результате патологии в поджелудочной железе или в непосредственной близости от нее.Однако эти теории не исключают друг друга, и их аспекты могут способствовать возникновению и сохранению боли. Кроме того, побочные эффекты и осложнения медикаментозной и интервенционной терапии могут быть причиной значительной заболеваемости у многих пациентов и должны рассматриваться как дополнительный источник боли. Следовательно, при оценке происхождения боли у пациентов с панкреатитом важно учитывать различные механизмы, и вполне вероятно, что «коллективная» боль в животе является результатом сложного взаимодействия нескольких механизмов.
В заключение, новое и улучшенное понимание патофизиологии боли при ХП свидетельствует о смене парадигмы в управлении болью. Следовательно, современная медицина боли, основанная на механизмах, при которой система боли тщательно исследуется, а лекарственная терапия, адаптированная к результатам, может заменить обычный «подход проб и ошибок». Кроме того, каждый отдельный пациент должен пройти тщательное обследование в соответствии с рисунком 1 № , чтобы определить наиболее вероятный источник (и) боли.
Рисунок 1: Различные факторы и механизмы, которые могут быть ответственны за боль у пациентов с CP
Следует отметить, что инвазивные методы лечения (хирургическое вмешательство или эндотерапия) должны применяться только в особых и тщательно отобранных случаях, демонстрирующих патологию, подходящую для вмешательств с четкой временной взаимосвязью между появлением патологии и симптомами.В следующей главе мы выделяем недавние доказательства наличия нейропатического источника боли у многих пациентов с ХП и предлагаем теоретические основы лечения.
2. Периферические механизмы боли при хроническом панкреатите
Болевые ощущения при ХП включают сложное взаимодействие между периферической и центральной нервной системой (4). Известно, что оба плеча нервной системы претерпевают «нейропластические» изменения во время хронического воспаления поджелудочной железы, и эта нейропластичность, по-видимому, вносит значительный вклад в хронический и интенсивный характер нейропатического болевого синдрома при ХП (16).Хотя широко признано, что хроническая нейропатическая боль связана с независимостью центральных ноцицептивных цепей от воздействия с периферии, существуют также данные об уменьшении невропатической боли после удаления источника вредного, болезненного воздействия с периферии (18). Ведущим примером, связанным с ХП, является значительное уменьшение или даже исчезновение боли после резекции поджелудочной железы по поводу ХП (20). Следовательно, можно предположить, что множество периферических нейропатических изменений, которые происходят во время ХП, могут быть не только адаптивным механизмом, но даже источником и причиной сильной боли у пациентов с ХП.Далее эти механизмы периферической боли при ХП разделены на морфологических и функциональных изменений.
Морфологические изменения
Характерными чертами нейропатии поджелудочной железы при ХП являются: 1) повышенная нейрональная плотность,
2) нейральная гипертрофия и 3) неврит поджелудочной железы (10). Повышенная нервная плотность и нейральная гипертрофия недавно были обобщены как «нейропластичность поджелудочной железы» и «гиперинервация поджелудочной железы».Систематический анализ тканей ХП человека показал, что внутрижелудочные нервы увеличены в резецированном воспалительном образовании независимо от этиологии ХП (30). Эти нейропластические изменения во время нейропатии поджелудочной железы, по-видимому, влияют на клиническое течение заболевания, поскольку степень нейропластичности тесно коррелирует с тяжестью боли у пациентов с ХП (31). С другой стороны, нейровоспаление является характерной чертой нейропатических болевых синдромов (54). Интрапанкреатическим эквивалентом нейровоспаления во время ХП является неврит поджелудочной железы, который характеризуется целенаправленной инфильтрацией пери- или эндоневральных иммунных клеток (19).Сообщалось, что неврит поджелудочной железы не зависит от этиологии ХП, то есть встречается с аналогичной степенью тяжести при алкогольном, тропическом и идиопатическом панкреатите (30). Недавно иммунофенотипирование периневральных иммунных клеток при панкреатическом неврите при ХП показало, что эти инфильтраты иммунных клеток в основном состоят из макрофагов, цитотоксических Т-лимфоцитов и тучных клеток. Однако это были только тучные клетки, которые были специфически обогащены вокруг интрапанкреатических нервов пациентов, которые испытывали более сильную боль (15).Действительно, тучные клетки обычно локализуются вблизи пептидергических нервных волокон, содержащих вещество P (SP), пептид, связанный с геном кальцитонина (CGRP), и могут секретировать многочисленные нейровозбуждающие агенты, включая гистамин, серотонин, NGF и протеазы, включая тучные клетки. триптаза. Эти агенты могут связываться со своими соответствующими рецепторами на нейронах (h2-4, 5HT-3, тирозинкиназный рецептор A / TrkA, протеазно-активированный рецептор-1 / PAR-1) и, таким образом, вызывать боль и чрезмерную активацию нейронов. Таким образом, эти недавние данные предполагают, что пациенты с ХП демонстрируют гиперчувствительность, индуцированную тучными клетками, как пациенты с синдромом раздраженного кишечника (СРК), язвенным колитом, мигренью или интерстициальным циститом (15).
Наиболее вероятными молекулярными медиаторами панкреатической нейропатии при ХП считаются нейротрофические факторы и нейрональные хемокины. Уровни в тканях фактора роста нервов (NGF) и члена семейства нейротрофических факторов, происходящих из глиальных клеток, артемина и нейрурина в тканях ХП, как было продемонстрировано, коррелируют со степенью нейральной гипертрофии и степенью болевых ощущений у этих пациентов ( 9, 31). Аналогичным образом, сверхэкспрессия нейронального хемокина фракталкина в тканях ХП и панкреатических нервах коррелирует с невритом поджелудочной железы, а также с тяжестью и продолжительностью болевого синдрома при ХП (12).Однако функциональное изучение этих морфологических изменений ограничено из-за все еще продолжающегося отсутствия моделей на животных, которые демонстрируют аналогичные нейропластико-нейропатические изменения. Тем не менее, в недавних моделях in vitro стимуляция нейронов ганглиев дорзальных корешков экстрактами ткани поджелудочной железы пациентов с резекцией ХП может имитировать повышенную плотность нейронов и гипертрофию нейронов (14). В тех же условиях блокада нейротрофического фактора нейрурина, аналогичная блокаде NGF или TGF-бета-1, может подавлять нейротрофический потенциал экстрактов ЦП (17).Исследования, изучающие нейрурин как потенциальную анальгетическую мишень при ХП, отсутствуют.
Функциональные изменения
Понимание панкреатической нейропатии при ХП на функциональном уровне с большей вероятностью даст нам подсказки для фактического патомеханизма нейропатического болевого синдрома при ХП. С точки зрения вегетативной иннервации, ХП, как сообщается, демонстрирует «нервное ремоделирование», то есть снижение симпатической иннервации, особенно с увеличением степени болевых ощущений или панкреатического неврита (10, 11).Следовательно, кажется, что возникновение боли при ХП сочетается с подавлением адренергического воздействия поджелудочной железы. Это наблюдение также согласуется с клинической неэффективностью торакальной спланхникэктомии, которая включает пересечение симпатических и сенсорных нервов (10). Одновременно нервы в тканях CP обеспечивают индикаторы глиальной активации, поскольку они содержат уменьшенное количество Sox10-иммунореактивной периферической глии и клеток, экспрессирующих нестин, внутри себя (11). Следовательно, на функциональном уровне подавление симпатической нервной системы вместе с активацией глии, по-видимому, в значительной степени способствует возникновению нейропатической боли при ХП.
Хотя текущие животные модели ХП еще не сообщали о демонстрации нейропластичности, подобной человеческой, они все же позволяют изучать молекулярные агенты, которые могут запускать ноцицепцию поджелудочной железы во время ХП. Такие агенты, как протоны, брадикинин, сероводород, серотонин и кальций, высвобождаются после повреждения ацинарных клеток и могут вызывать активацию ноцицептивных волокон через соответствующие рецепторы (16). В поджелудочной железе активируемый протеиназой рецептор 2 (PAR-2) и временный рецепторный потенциал ваниллоида 1 (TRPV1) представляют собой два ведущих подтипа рецептора, которые могут напрямую стимулироваться этими агентами (37, 59, 60).Hoogerwerf et al. показали, что введение трипсина в проток поджелудочной железы крыс увеличивает иммунореактивность FOS в нейронах сенсорных ганглиев задних корешков (DRG) за счет связывания с PAR-2 (37). В аналогичной модели, в которой тринитробензолсульфоновая кислота (TNBS) вводилась в проток поджелудочной железы, в нейронах DRG, специфичных для поджелудочной железы, регистрировались более деполяризованные потенциалы покоя и подавление плотности калиевого тока A-типа (59). В последующем исследовании авторы смогли отменить эти изменения на той же модели на крысах после внутрибрюшинной инъекции блокирующих NGF антител (63).Важно отметить, что одна и та же животная модель использовалась для одновременного изучения реактивных изменений центральной глии, особенно микроглии, во время ХП (41). В целом, NGF, по-видимому, в этих доклинических моделях является основным агентом, подавляющим токи калия A-типа в нейронах DRG поджелудочной железы и запускающим гипервозбудимость нейронов. Однако исследований, направленных на нацеливание на NGF в клинических исследованиях с пациентами с ХП, по-прежнему отсутствуют.
Сводка
Периферические нейропатико-нейропластические изменения вместе с обилием ноцицептивных / вредных агентов в ткани поджелудочной железы во время ХП предполагают, что боль во время ХП может быть вызвана и поддерживаться взаимодействием как нейропатических, так и ноцицептивных механизмов.Следовательно, как также указано во введении, боль, вызванную ХП, следует рассматривать как боль «смешанного типа» (16). Понимание периферического компонента болевого синдрома, связанного с ХП, может дать ценные ключи к разгадке возникновения нейропластичности поджелудочной железы и механизмов висцеральной боли при некоторых других желудочно-кишечных расстройствах.
3. Центральные механизмы боли при хроническом панкреатите
Центральная сенсибилизация
Повышенное поступление сигналов периферической боли в спинной мозг может привести к повышенной чувствительности центральных нейронов, передающих боль.Этот феномен известен как центральная сенсибилизация и относится к повышенной синаптической эффективности, установленной в сенсорных нейронах в заднем роге спинного мозга после интенсивных периферических ядовитых стимулов, повреждения ткани или повреждения нервов (39, 57). В конечном итоге это приводит к состоянию, когда обработка боли больше не связана с наличием, интенсивностью или продолжительностью вредных периферических стимулов. Различные механизмы были связаны с центральной сенсибилизацией, которая включает две временные фазы: 1) ранняя фаза, зависящая от фосфорилирования и независимая от транскрипции, которая возникает в основном из-за быстрых изменений свойств рецептора глутамата и ионных каналов, 2) более поздняя, более продолжительная транскрипция. -зависимая фаза, которая запускает синтез новых белков, ответственных за более длительную форму центральной сенсибилизации, наблюдаемую при нескольких патологических состояниях (58).Одним из наиболее хорошо изученных механизмов на ранней стадии центральной сенсибилизации является активация рецептора N-метил-D-аспарагиновой кислоты (NMDA), что свидетельствует о ключевом участии глутамата в этом процессе (56). В экспериментальном исследовании было показано, что блокирование рецептора NMDA кетамином устраняет гипералгезию, связанную с ХП (1).
Центральная сенсибилизация проявляется в виде гипералгезии (чрезмерная чувствительность и длительные последействия к болевым раздражителям), аллодинии (боли в ответ на не вредный раздражитель) и вторичной гипералгезии (расширение поля восприятия, которое позволяет входить из неповрежденной ткани для получения боли) ( 57).В нескольких исследованиях сообщалось о результатах, совместимых с центральной сенсибилизацией при ХП. В одном исследовании у пациентов с ХП сообщалось об увеличении областей, отнесенных к электрической стимуляции пищевода, желудка и двенадцатиперстной кишки (разделяющих сегментарную иннервацию спинного мозга с поджелудочной железой и, таким образом, служащих прокси истинной симуляции поджелудочной железы) у пациентов с ХП по сравнению с контрольной группой (21). В других исследованиях сообщалось о снижении болевого порога при висцеральной стимуляции ректосигмоида, а также о соматической стимуляции мышц и костей (7, 46), и такая гипералгезия, по-видимому, связана с тяжестью заболевания у пациентов с ХП (3).Взятые вместе, эти данные характеризуют общее гипералгезическое состояние болевой системы и, вероятно, отражают широко распространенную сенсибилизацию центральной нервной системы, наблюдаемую при многих других хронических болевых расстройствах (57).
Кортикальная реорганизация и гипервозбудимость
Несколько экспериментальных и клинических исследований показали, что деафферентация, хроническая боль и гипералгезия, наблюдаемые у пациентов с ХП, связаны с функциональной реорганизацией коры головного мозга (26).Например, люди с ампутацией руки или кисти демонстрируют смещение рта в сторону представления руки в первичной соматосенсорной коре, при этом степень корковой реорганизации коррелирует с субъективными оценками боли (25). У пациентов с ХП повреждение периферических нервов поджелудочной железы может до некоторой степени имитировать патологию периферических нервов, наблюдаемую у пациентов после ампутации. Наряду с этим проводятся экспериментальные исследования боли, основанные на соматической стимуляции эпигастральной области кожи (разделяющей сегментарную иннервацию спинного мозга с панкреатической железой), а также висцеральной стимуляции верхней и нижней кишки с одновременной регистрацией вызванных потенциалов мозга и локализацией источника головного мозга. показали, что хроническая боль и гипералгезия связаны с функциональной перестройкой коры головного мозга (21, 40, 47).Следовательно, по сравнению со здоровым контролем пациенты с ХП демонстрируют реорганизацию областей мозга, участвующих в обработке висцеральной боли, включая островок, вторичную соматосенсорную кору и поясную извилину, параллельно тому, что наблюдается при фантомной боли. В дополнение к реорганизации областей мозга, участвующих в обработке висцеральной боли, возбудимость этих нейронных сетей является ненормальной с признаками нарушения привыкания к ядовитым стимулам, что, возможно, отражает гипервозбудимость корковых нейронов ( i.e ., корковая сенсибилизация) (50). Наконец, таламус, как важный ретранслятор в системе боли, вовлечен в хроническую боль. Следовательно, нарушение таламокортикального взаимодействия, проявляющееся в глобальных изменениях ритмичности коры головного мозга, наблюдалось у пациентов с нейропатической болью смешанного происхождения (53). Параллельные результаты наблюдались у пациентов с ХП в исследованиях, основанных на спектральном анализе висцеральных вызванных потенциалов мозга и электроэнцефалографии в состоянии покоя (22, 49).
Структурный коррелят функциональной реорганизации коры и гипервозбудимости обнаружен в исследованиях, основанных на расширенной магнитно-резонансной томографии (МРТ). В одном исследовании с использованием диффузно-взвешенной МРТ микроструктурные изменения в островковой и лобной областях мозга были связаны с клинической интенсивностью боли и функциональными показателями (29). Пациенты с постоянной картиной боли демонстрировали наиболее серьезные микроструктурные аномалии по сравнению с пациентами с характерной приступообразной болью.Это хорошо подходит для клиники, где недавно сообщалось, что у пациентов с постоянной болью качество жизни было самым низким (43). В другом исследовании МРТ, основанном на кортикальном волюметрии, было показано, что области мозга, участвующие в обработке висцеральной боли, имеют уменьшенную толщину (28). Это открытие предполагает центральный нейродегенеративный ответ на тяжелую и хроническую боль.
Нарушение модуляции боли
Система боли имеет несколько внутренних механизмов, посредством которых модулируются поступающие сигналы боли.Среди многих механизмов нисходящие модулирующие пути от ствола головного мозга и высших корковых структур играют ключевую роль в такой эндогенной модуляции боли и контролируют афферентный ввод болевых сигналов на уровне позвоночника. Этот процесс может привести либо к усилению передачи болевых импульсов по позвоночнику (облегчение), либо к снижению передачи (торможение), и баланс между этими состояниями в конечном итоге определяет качество и силу сигналов боли, воспринимаемых мозгом (36). .Изменения в состоянии нисходящей модуляции от торможения к облегчению были вовлечены в переход острой боли в хроническую и невропатическую. Таким образом, несколько исследований, как на животных, так и на людях, документально подтвердили участие структур ствола мозга в создании и поддержании центральной сенсибилизации и гипералгезии (34, 62). В контексте боли и ХП в исследованиях, основанных на экспериментальных моделях боли у людей, сообщалось о нарушении нисходящей ингибирующей модуляции боли (3, 46).Кроме того, сообщалось, что облегчение ствола мозга поддерживает боль поджелудочной железы на животной модели ХП (55).
Центральные болевые механизмы при хроническом панкреатите: куры или яйца?
Как видно из приведенных выше разделов, несколько линий доказательств указывают на то, что центральная обработка боли является ненормальной при ХП. Однако из имеющихся данных трудно определить, поддерживаются ли эти центральные аномалии устойчивым ноцицептивным действием со стороны поджелудочной железы (т.е. эпифеномен) или стали ли они независимыми от периферических входов (35). Однако, как указано в следующем разделе, есть доказательства того, что генерализованная гипералгезия, независимая от начального периферического ноцицептивного влечения, является причиной боли у многих пациентов, и в этих случаях лечение должно быть направлено на механизмы, участвующие в сенсибилизации нейронов.
4. Теоретические основы лечения
Хотя это недостаточно хорошо задокументировано, кажется вероятным, что предотвращение повторных приступов панкреатита, клинических или субклинических, путем модификации факторов риска приведет к замедлению прогрессирования заболевания, уменьшению экзокринной и эндокринной недостаточности и, что наиболее важно, уменьшению боли в животе.Поэтому лечение боли является непременным условием клинического подхода к пациенту. Для всестороннего обзора лечения боли он заслуживает некоторых комментариев, основанных на предлагаемой здесь схеме. Как упоминалось ранее, всегда следует учитывать внепанкреатические причины боли, а любые осложнения, которые могут вызвать боль, должны лечиться как можно лучше. Например, сообщается, что пептические язвы имеют повышенную распространенность при хроническом панкреатите. Возможно, это объясняется снижением кровотока к слизистой оболочке после приступов острого панкреатита, а также ухудшением внешнесекреторной функции поджелудочной железы и повышенным распространением H.Пилори (13). Это снова приводит к снижению концентрации бикарбоната и, следовательно, к подкислению среды. Другой важный источник боли — псевдокисты, которые необходимо исследовать с помощью соответствующего радиологического обследования и лечить соответствующим образом. У некоторых пациентов боль может быть следствием непроходимости соседних внутренних органов (двенадцатиперстной кишки или общего желчного протока). Другими факторами, которые всегда следует учитывать (и лечить), являются избыточный бактериальный рост (наблюдается у 40% пациентов), ишемия брыжейки и побочные эффекты лекарств, таких как опиоиды (5).Поскольку боль в большинстве случаев является многофакторной и невропатической, это всегда следует учитывать. Хотя новый нейробиологический взгляд на боль после хронического панкреатита несколько противоречит традиционному взгляду на этиологию боли, эти теории не исключают друг друга, и их аспекты могут способствовать возникновению и сохранению боли. Следовательно, важно учитывать различные механизмы при оценке происхождения боли (Рис. 1) , и вполне вероятно, что «коллективная» боль в животе является результатом сложного взаимодействия нескольких механизмов.Кроме того, установление стабильных взаимоотношений между врачом и пациентом, а также сотрудничество с представителями других профессий являются важным фактором успешного результата лечения (27). Читатель может также обратиться к главе Иоахима Месснера «Медикаментозная терапия хронического панкреатита: диета, ферменты и анальгетики».
Улучшенное понимание механизмов боли при ХП, несомненно, проложит путь к новым методам лечения, и будущие стратегии должны основываться на современных механизмах и индивидуализированном лечении боли.В клинических условиях многие пациенты с хронической абдоминальной болью страдают от сопутствующих заболеваний, таких как тошнота, наркотическая зависимость, физическая и эмоциональная инвалидность и недоедание. Поэтому подробное описание болевых симптомов часто бывает трудно получить, и оно часто размывается симптомами сопутствующих заболеваний, а также лекарствами. Это особенно проблематично, когда исследуются основные механизмы боли. Чтобы обойти эту проблему, можно использовать экспериментальные модели боли, основанные на количественном сенсорном тестировании (23, 45).Количественное сенсорное тестирование предоставляет информацию о сенсорной функции на периферическом и центральном уровнях нервной системы путем регистрации ответов субъектов (субъективных или объективных) на различные внешние стимулы контролируемой интенсивности. Основные преимущества заключаются в том, что болевой стимул можно контролировать, многократно доставлять и модулировать, а ответы можно оценивать качественно и количественно с помощью психофизических, нейрофизиологических или различных методов визуализации ( Рисунок 2) .Как отмечалось в предыдущих разделах, эти методы оказались важным инструментом для характеристики базовой физиологии, а также механизмов, лежащих в основе патологических болевых расстройств при хроническом панкреатите. Основная проблема в медицине боли — это отсутствие знаний о том, какое лечение подходит конкретному пациенту. В недавнем исследовании мы проверили способность количественного сенсорного тестирования прогнозировать обезболивающий эффект прегабалина и плацебо у пациентов с хроническим панкреатитом (48). Положительный эффект прегабалина был связан с предобработкой чувствительностью к электростимуляции верхней части живота (разделение сегментарной иннервации спинного мозга с панкреатической железой).Следовательно, пациенты с более низким болевым порогом в «висцеротоме поджелудочной железы» с большей вероятностью получат пользу от лечения прегабалином по сравнению с пациентами с нормальной чувствительностью. Эти данные свидетельствуют о том, что сенсибилизация спинномозговых нейронов в сегменте, иннервируемом висцеральными афферентами поджелудочной железы, является важным предиктором эффективности прегабалина у пациентов. Этот метод может использоваться для подбора обезболивающих на основе индивидуального сенсорного профиля пациента и, таким образом, представляет собой значительный шаг в направлении персонализированного обезболивающего.
Важно отметить, что хирурги и гастроэнтерологи часто упускают из виду механизмы боли, поскольку у них ограниченный опыт. Следовательно, они часто обращаются к пациенту либо с хирургическим вмешательством, либо с эндоскопией, а в случае неудачи пациента оставляют для симптоматического лечения у терапевта. Это очень неудовлетворительно, поскольку современное лечение боли основано на глубоком знании механизмов боли и разнообразных методов лечения. Во многих центрах по-прежнему лечат боль в зависимости от макроструктурного вида поджелудочной железы, как кратко изложено выше, но поскольку процедуры не являются доказательными или механистически обоснованными, результат варьируется и часто неудовлетворителен.Несмотря на то, что проводилось сравнение исследований, эндоскопии и хирургии (8) плацебо-контролируемых исследований не проводилось, и это ставит под сомнение эффект инвазивных методов лечения. Было заявлено, что хирургическое вмешательство является наиболее эффективным средством лечения боли при ХП, и недавние исследования показывают, что раннее хирургическое вмешательство по поводу ХП может даже повысить вероятность полного послеоперационного длительного облегчения боли (61). Например, тотальная панкреатэктомия с трансплантацией островковых клеток является новым подходом к лечению пациентов с панкреатической болью.Однако не было никаких документов о том, что такая продвинутая хирургия лучше плацебо, поскольку ни одно исследование не включало фиктивную операцию (или фиктивную эндоскопию) поджелудочной железы. Поскольку боль часто проходит при естественном течении болезни, будущие исследования должны попытаться лучше охарактеризовать патогенез боли, чтобы выбрать правильных пациентов. У пациентов с невропатическим происхождением боли хирургические (или эндоскопические) процедуры могут нанести больший вред и разрушить несколько гормональных систем, регулирующих метаболизм, моторику кишечника и т. Д.
Рис. 2: Схематический обзор факторов, влияющих на восприятие боли пациентами в клинике (вверху) и иллюстрация концепций экспериментальной оценки боли (внизу). Экспериментальная боль лучше подходит для исследования не только механизмов боли, но и эффектов лечения. Важно контролировать интенсивность, продолжительность, частоту и локализацию экспериментальных стимулов. Когда данный экспериментальный стимул приводит к стабильной и воспроизводимой реакции, можно модулировать стимул.Вызванное болевое ощущение можно оценить субъективно с помощью визуальных аналоговых шкал (ВАШ) или анкет, но чтобы выйти за рамки этого одномерного способа оценки боли, субъективные измерения могут быть объединены с объективными методами, такими как электроэнцефалография или функциональная магнитно-резонансная томография. . Чтобы имитировать клиническую ситуацию, в которой задействованы многие механизмы, обычно используются различные методы (электрические, термические, механические или химические), а также комбинация фазических и тонических моделей, а также моделей, вызывающих гипералгезию.Фазические модели недолговечны и имеют ограничения по сравнению со сложными клиническими состояниями, тогда как модели, вызывающие гипералгезию, могут выступать в качестве заместителей клинических проявлений (обратный перевод) и, следовательно, более клинически значимы, чем поверхностные модели боли.
Соответственно, большинство центров отказались от хирургических процедур по лечению фантомной боли у людей с ампутированными конечностями. Следовательно, произошел сдвиг в сторону более сложного нейробиологического понимания возникновения и лечения боли.Поскольку воспаление и фиброз неизменно связаны с повреждением нервов поджелудочной железы наряду с периферической и центральной сенсибилизацией болевой системы, важным результатом такой нервно-генерируемой боли является то, что после того, как болезнь прогрессирует и патофизиологические процессы прочно установятся, поколение боли становятся самовоспроизводящимися и независимыми от первоначального ноцицептивного влечения. Таким образом, небольшое поперечное исследование показало, что генерализованная гипералгезия (то есть клинически измеряемый показатель центральной сенсибилизации) была связана с неудачей торакоскопической внутренней денервации (2).Авторы предположили, что у гипералгезирующих пациентов возникновение боли не зависело от начального периферического ноцицептивного возбуждения и, следовательно, денервация периферических нервов была неэффективной.
Заключение
Улучшенное понимание механизмов боли с упором на невропатическую боль может открыть путь к новым методам лечения. Анальгетики, специально нацеленные на нервные или плечевые медиаторы боли, такие как фактор роста нервов и временные антагонисты ваниллоида-1, потенциальные рецепторы, в настоящее время проходят клинические испытания и обещают надежду на будущее, хотя эти препараты еще предстоит испытать на пациентах с панкреатитом. .Недавно было показано, что антагонист фактора роста нервов (Танезумаб) облегчает боль у пациентов с болью в коленях из-за гонартроза (38). Как упоминалось в главе о механизмах периферической боли, у пациентов с хроническим панкреатитом активность фактора роста нервов повышается и, как известно, он играет ключевую роль в процессе периферической сенсибилизации, это может оказаться эффективным для облегчения боли в пациенты.
Пациентам, направленным на лечение боли, в идеальных условиях следует предложить обширное обследование системы боли, чтобы избежать сбоев, связанных с необратимой центральной сенсибилизацией и фантомоподобной болью.К сожалению, такую оценку боли все еще можно провести только в самых передовых лабораториях, и будущие исследования должны быть сосредоточены на выявлении более простых биомаркеров эффекта лечения, которое можно проводить у постели больного, чтобы обеспечить основу для персонализированной медицины боли в панкреатологии.
5. Список литературы
- Bouwense SA, Buscher HC, Goor H van, Wilder-Smith OH. S-кетамин модулирует гипералгезию у пациентов с хроническим панкреатитом. Рег. Анест. Pain Med. 36: 303–7, 2011. PMID: 214
- Bouwense SAW, Buscher HCJL, Goor H van, Wilder-Smith OHG. Стала ли центральная сенсибилизация независимой от ноцицептивного воздействия у пациентов с хроническим панкреатитом, которым не удалось выполнить торакоскопическую спланхникэктомию? Рег. Анест. Pain Med. 36: 531–6, 2011. PMID: 22005656
- Bouwense SA, Olesen SS, Drewes AM, Frokjaer JB, Goor H van, Wilder-Smith OH . Связано ли изменение центральной обработки боли со стадией заболевания у пациентов с хроническим панкреатитом, страдающих болью? Предварительное исследование. PLoS One 8: e55460, 2013. PMID: 23405154
- Браганса Дж.М., Ли С.Х., Макклой РФ, МакМахон М.Дж. Хронический панкреатит. Ланцет 377: 1184-97, 2011. PMID: 21397320
- Brock C, Olesen SS, Olesen AE, Frøkjr JF, Andresen T, Drewes AM. Опиоид-индуцированная дисфункция кишечника: патофизиология и лечение. Наркотики 14: 1847-65, 2012. PMID: 22950533
- Brock C, Søfteland E, Gunterberg V, Frøkjær JB, Lelic D, Dimcevski G, Gregersen H, Simrén M, Drewes AM. Диабетическая вегетативная нейропатия влияет на формирование симптомов и на ось мозг-кишечник. Уход за диабетом 36: 3698-705, 2013. PMID: 24026548
- Бушер Х.С., Уайлдер-Смит, Огайо, Гур Х. фургон. У пациентов с хроническим панкреатитом наблюдается гипералгезия центрального происхождения: пилотное исследование. Eur J Pain 10: 363–70, 2006. PMID: 16087373
- Cahen DL, Gouma DJ, Laramée P, Nio Y, Rauws EA, Boermeester MA, Busch OR, Fockens P, Kuipers EJ, Pereira SP, Wonderling D, Dijkgraaf MG, Bruno MJ. Отдаленные результаты эндоскопического и хирургического дренирования протока поджелудочной железы у пациентов с хроническим панкреатитом. Гастроэнтерология 141: 1690-5, 2011. PMID: 21843494
- Джейхан Г.О., Бергманн Ф., Кадихасаноглу М., Эркан М., Парк В., Хинз У., Гизе Т., Мюллер М.В., Бухлер М.В., Гизе Н.А., Фрисс Х. Нейротрофический фактор артемин влияет на степень нейронного повреждения и рост при хронических заболеваниях. панкреатит. Кишечник 56: 534-44, 2007. PMID: 17047099
- Джейхан Г.О., Демир И.Е., Маак М., Фрисс Х. Судьба нервов при хроническом панкреатите: ремоделирование нервной системы и панкреатическая нейропатия. Лучшая практика Res Clin Gastroenterol 2010; 24: 311-22.
- Джейхан Г.О., Демир И.Е., Раух У., Бергманн Ф., Мюллер М.В., Бухлер М.В., Фрисс Х., Шафер К.Х. Панкреатическая невропатия приводит к «нервному ремоделированию» и изменению иннервации поджелудочной железы при хроническом панкреатите и раке поджелудочной железы. Am J Gastroenterol 104: 2555-65, 2009. PMID: 19568227
- Джейхан GO, Deucker S, Demir IE, Erkan M, Schmelz M, Bergmann F, Muller MW, Giese T., Buchler MW, Giese NA, Friess H. Экспрессия нейрального фракталкина тесно связана с болью и панкреатическим невритом при хроническом панкреатите человека. Lab Invest 89: 347-61, 2009. PMID: 19153557
- Chebli, JM, de Souza, AF, Gaburri, PD, Bastos, KV, Ribeiro, TC, Filho, RJ, Chebli, LA, Castro Ferreira, LE. Распространенность и патогенез язвы двенадцатиперстной кишки при хроническом алкогольном панкреатите. J Clin Gastroenterol 35: 71-74, 2002. PMID: 12080230
- Демир И.Е., Джейхан Г.О., Раух Ю., Алтинтас Б., Клотц М., Мюллер М.В., Бюхлер М.В., Фрисс Н., Шафер К.Х. Микросреда при хроническом панкреатите и раке поджелудочной железы индуцирует пластичность нейронов. Нейрогастроэнтерол Мотил 22: 480-90, e112-3, 2010. PMID: 19
5
- Демир И.Е., Шорн С., Шреммер-Даннингер Э., Ван К., Кель Т., Гиз Н.А., Алгул Х., Фрисс Х., Джейхан Г.О. Периневральные тучные клетки особенно обогащены при неврите поджелудочной железы и невропатической боли при раке поджелудочной железы и хроническом панкреатите. PLoS One 8: e60529, 2013. PMID: 23555989
- Демир IE, Tieftrunk E, Maak M, Friess H, Ceyhan GO. Болевые механизмы при хроническом панкреатите: мастера и его огонь. Langenbecks Arch Surg 396: 151-60, 2011. PMID: 21153480
- Demir IE, Wang K, Tieftrunk E, Giese NA, Xing B, Friess H, Kehl T, Ceyhan GO. Пластичность нейронов при хроническом панкреатите опосредуется осью neurturin / GFRalpha2. Am J Physiol Gastrointest Liver Physiol 303: G1017-28, 2012. PMID: 22961804
- Девор М. Централизация, центральная сенсибилизация и невропатическая боль.Сосредоточение внимания на том, что «хроническое повреждение седалищного нерва вызывает специфические для клеточного типа изменения электрофизиологических свойств нейронов желатинового вещества крысы». J Neurophysiol 96: 522-3, 2006. PMID: 16835360
- Ди Себастьяно П., Финк Т, Вейхе Э, Фрисс Х, Инноченти П., Бегер Х.Г., Бюхлер М.В. Инфильтрация иммунных клеток и экспрессия ассоциированного с ростом белка 43 коррелируют с болью при хроническом панкреатите. Гастроэнтерология 112: 1648-55, 1997. PMID:
44
- Diener MK, Rahbari NN, Fischer L, Antes G, Buchler MW, Seiler CM. Резекция головки поджелудочной железы с сохранением двенадцатиперстной кишки в сравнении с панкреатодуоденэктомией при хирургическом лечении хронического панкреатита: систематический обзор и метаанализ. Ann Surg 247: 950-61, 2008. PMID: 18520222
- Dimcevski G, Sami S. a K, Funch-Jensen P, Pera D Le, Valeriani M, Arendt-Nielsen L, Drewes AM. Боль при хроническом панкреатите: роль перестройки в центральной нервной системе. Гастроэнтерология 132: 1546–56, 2007. PMID: 17408654
- Drewes AM. Боль при хроническом панкреатите невропатического происхождения? Поддержка исследований ЭЭГ во время экспериментальной боли. World J Gastroenterol 14: 4020, 2008. PMID: 18609686
- Древес А.М., Грегерсен Х., Арендт-Нильсен Л. Экспериментальная боль в гастроэнтерологии: переоценка исследований на людях. Scand J Gastroenterol 38: 1115-30, 2003. PMID: 14686714
- Дрюес А. М., Краруп А. Л., Детлефсен С., Мальмстрем М. Л., Димцевски Г., Фанч-Йенсен П. Боль при хроническом панкреатите: роль механизмов нейропатической боли. Кишечник 57: 1616–27, 2008. PMID: 18566105
- Flor H, Elbert T, Knecht S, Wienbruch C, Pantev C, Birbaumer N, Larbig W., Taub E. Фантомная боль в конечностях как перцепционный коррелят корковой реорганизации после ампутации руки. Nature 375: 482–4, 1995. PMID: 7777055
- Flor H, Nikolajsen L, Jensen TS. Фантомная боль в конечностях: случай дезадаптивной пластичности ЦНС? Nat Rev Neurosci 7: 873–81, 2006. PMID: 17053811
- Forsmark, CE, Liddle, RA. Сложная задача лечения болезненного хронического панкреатита. Гастроэнтерол 143: 533-535, 2012. PMID: 22841737
- Frøkjr JB, Bouwense SAW, Olesen SS, Lundager FH, Eskildsen SF, Goor H van, Wilder-Smith OHG, Drewes AM. Уменьшение толщины коры головного мозга, участвующих в обработке боли у пациентов с хроническим панкреатитом . Clin Gastroenterol Hepatol 10: 434-8, 2012 PMID: 22155560
- Frøkjr JB, Olesen SS, Gram M, Yavarian Y, Bouwense SAW, Wilder-Smith OHG, Drewes AM. Измененная микроструктура мозга у пациентов с хроническим панкреатитом, определенная с помощью тензорной диффузионной визуализации. Кишечник 60: 1554–62, 2011. PMID: 21610272
- Friess H, Shrikhande S, Shrikhande M, Martignoni M, Kulli C, Zimmermann A, Kappeler A, Ramesh H, Buchler M. Нервные изменения при хроническом панкреатите на хирургической стадии не зависят от основной этиологии. Кишечник 50: 682-6, 2002. PMID: 11950816
- Friess, H, Zhu, ZW, di Mola, FF, Kulli, C, Graber, HU, Andren-Sandberg, A, Zimmermann, A, Korc, M, Reinshagen, M, Buchler, MW. Фактор роста нервов и его рецептор с высоким сродством при хроническом панкреатите. Ann Surg 230: 615-24, 1999. PMID: 10561084
- Frokjaer, JB, Drewes, AM, Olesen, SS. Фиброз, атрофия и патология протоков при хроническом панкреатите связаны с функцией поджелудочной железы, но не зависят от симптомов. Поджелудочная железа 42: 1182-7, 2013. PMID: 24048457
- Гарднер Т.Б., Кеннеди А.Т., Гелруд А., Бэнкс, Пенсильвания, Веге С.С., Гордон С.Р., Лейси Б.Е. Хронический панкреатит и его влияние на работу и медицинский опыт.Результаты проспективного американского многоцентрового исследования. Поджелудочная железа 39: 498-501, 2010. PMID: 20118821
- Gebhart GF. Нисходящая модуляция боли. Neurosci Biobehav Rev 27: 729-37, 2004. PMID: 15019423
- Gebhart GF. Это снова цыплята и яйца: центральная реорганизация — результат или причина стойкой висцеральной боли? Гастроэнтерология 132: 1618–20, 2007. PMID: 17418168
- Heinricher MM, Tavares I, Leith JL, Lumb BM. Нисходящий контроль ноцицепции: специфичность, набор и пластичность. Brain Res Rev 60: 214–25, 2009. PMID: 1 77
- Hoogerwerf WA, Shenoy M, Winston JH, Xiao SY, He Z, Pasricha PJ. Трипсин опосредует ноцицепцию через рецептор 2, активируемый протеиназой: потенциально новая роль в боли поджелудочной железы. Гастроэнтерология 127: 883-91, 2004. PMID: 15362043
- Lane, NE, Schnitzer, TJ, Birbara, CA, Mokhtarani, M, Shelton, DL, Smith, MD, Brown, MT. Танезумаб для лечения боли при остеоартрозе коленного сустава. N Engl J Med 363: 1521-31, 2010. PMID: 20942668
- Латремольер А., Вульф CJ. Центральная сенсибилизация: генератор гиперчувствительности к боли из-за центральной нервной пластичности. J. Pain 10: 895–926, 2009. PMID: 19712899
- Лелич Д., Олесен С.С., Хансен ТМ, Валериани М., Дрюес А.М. Функциональная перестройка мозговых сетей у пациентов с болезненным пространственным хроническим панкреатитом. Eur J Pain 18: 968-77, 2014. PMID: 24402765
- Лю П.Й., Лу Ц.Л., Ван СС, Ли И.Х., Се Дж.С., Чен С.К., Ли Х.Ф., Лин Х.С., Чанг Ф.Й., Ли С.Д. Спинальная микроглия инициирует и поддерживает гипералгезию на крысиной модели хронического панкреатита. Гастроэнтерология 142: 165-73 e2, 2012. PMID: 21963786
- Lowenfels AB, Sullivan T, Fiorianti J, Maisonneuve P. Эпидемиология и влияние заболеваний поджелудочной железы в Соединенных Штатах. Curr Gastroenterol Rep 7: 90–95, 2005.PMID: 15802095
- Mullady DK, Yadav D, Amann ST, O’Connell MR, Barmada MM, Elta GH, Scheiman JM, Wamsteker EJ, Chey WD, Korneffel ML, Weinman BM, Slivka A, Sherman S, Hawes RH, Brand RE, Burton FR, Lewis MD, Gardner TB, Gelrud A, DiSario J, Baillie J, Banks PA, Whitcomb DC, Anderson MA, Consortium N. Тип боли, связанные с болью осложнения, качество жизни, инвалидность и использование ресурсов при хроническом панкреатите : проспективное когортное исследование. Кишечник 60: 77–84, 2011.PMID: 21148579
- Новис, Британская Колумбия, Борнман, ПК, Гирдвуд, AW, Маркс, Индиана. Эндоскопическая манометрия протока и зоны сфинктера поджелудочной железы у больных хроническим панкреатитом. Dig Dis Sci 30: 225-28, 1985. PMID: 3971834
- Олесен А.Е., Андресен Т., Шталь С, Древес А.М. Экспериментальные модели боли на людях для оценки терапевтической эффективности анальгетиков. Pharmacol Rev 64 (3): 722-79, 2012. PMID: 22722894
- Olesen SS, Brock C, Krarup AL, Funch-Jensen P, Arendt-Nielsen L, Wilder-Smith OH, Drewes AM. Нисходящая подавляющая модуляция боли нарушена у пациентов с хроническим панкреатитом. Clin. Гастроэнтерол Hepatol 8: 724–30, 2010. PMID: 20304100
- Olesen SS, Frøkjær JB, Lelic D, Valeriani M, Drewes AM. Адаптивная реорганизация коры головного мозга, связанная с болью, при хроническом панкреатите. Панкреатология 10: 742–51, 2010. PMID: 21273802
- Olesen SS, Graversen C, Bouwense SAW, van Goor H, Wilder-Smith OHG, Drewes AM. Количественное сенсорное тестирование позволяет прогнозировать эффективность прегабалина при болезненном хроническом панкреатите. PLOS ONE 8: e57963, 2013. PMID: 23469256
- Olesen SS, Hansen TM, Graversen C, Steimle K, Wilder-Smith OHG, Drewes AM. Замедленная ритмичность ЭЭГ у пациентов с хроническим панкреатитом: свидетельства нарушения обработки церебральной боли? Eur J Gastroenterol Hepatol 23: 418–24, 2011. PMID: 21399506
- Olesen SS, Hansen TM, Graversen C, Valeriani M, Drewes AM. Церебральная возбудимость нарушена у пациентов с болезненным хроническим панкреатитом. Eur. J. Pain 17: 46-54, 2013. PMID: 22508470
- Pasricha, PJ. Раскрытие тайны боли при хроническом панкреатите. Nat Rev Gastroenterol Hepatol 9: 140-51, 2012. PMID: 22269952
- Poulsen JL, Olesen SS, Frøkjr JB, Malver LP, Drewes AM. Боль и хронический панкреатит: сложное взаимодействие множества механизмов. World J Gastroenterol 19: 7282-91, 2013. PMID: 24259959
- Sarnthein J, Stern J, Aufenberg C, Rousson V, Jeanmonod D. Повышенная мощность ЭЭГ и замедление доминирующей частоты у пациентов с нейрогенной болью. Мозг 129: 55–64, 2006. PMID: 16183660
- Шольц Дж., Вульф CJ. Триада невропатической боли: нейроны, иммунные клетки и глия. Nat Neurosci 10: 1361-8, 2007. PMID: 17965656
- Vera-Portocarrero LP, Xie JY, Yie JX, Kowal J, Ossipov MH, King T., Porreca F. Нисходящее облегчение из рострального вентромедиального мозгового вещества поддерживает висцеральную боль у крыс с экспериментальным панкреатитом. Гастроэнтерол 130: 2155–64, 2006. PMID: 16762636
- Willert RP, Woolf CJ, Hobson AR, Delaney C, Thompson DG, Aziz Q. Развитие и поддержание гиперчувствительности к висцеральной боли у человека зависит от рецептора N-метил-D-аспартата. Гастроэнтерол 126: 683–92, 2004. PMID: 14988822
- Вульф CJ. Центральная сенсибилизация: значение для диагностики и лечения боли. Боль 152: S2–15, 2011. PMID: 20961685
- Woolf CJ, Salter MW. Пластичность нейронов: усиление боли. Science 2000; 288: 1765–9
- Xu GY, Winston JH, Shenoy M, Yin H, Pasricha PJ. Повышенная возбудимость и подавление K + тока А-типа специфических афферентных нейронов поджелудочной железы в модели хронического панкреатита на крысах. Am J Physiol Gastrointest Liver Physiol 291: G424-31, 2006. PMID: 16645160
- Xu GY, Winston JH, Shenoy M, Yin H, Pendyala S, Pasricha PJ. Транзиторный рецепторный потенциал ваниллоида 1 опосредует гипералгезию и повышается у крыс с хроническим панкреатитом. Гастроэнтерология 133: 1282-92, 2007. PMID: 17698068
- Ян С.Дж., Блисс Л.А., Шапира Е.Ф., Фридман С.Д., Нг СК, Виндзор Дж.А., Ценг Дж.Ф. Систематический обзор ранней хирургии хронического панкреатита: влияние на боль, функцию поджелудочной железы и повторное вмешательство. J Gastrointest Surg 18: 1863-9, 2014. PMID: 24944153
- Zambreanu L, Wise RG, Brooks JCW, Iannetti GD, Tracey I. Роль ствола мозга в центральной сенсибилизации у людей. Данные функциональной магнитно-резонансной томографии Боль 114: 397–407, 2005.PMID: 15777865
- Zhu Y, Mehta K, Li C, Xu GY, Liu L, Colak T, Shenoy M, Pasricha PJ. Системное введение анти-NGF увеличивает токи калия A-типа и снижает возбудимость ноцицепторов поджелудочной железы на крысиной модели хронического панкреатита. Am J Physiol Gastrointest Liver Physiol 302: G176-81, 2012. PMID: 22038828
Как снизить риск будущих атак панкреатита — Основы здоровья от клиники Кливленда
Вы когда-нибудь испытывали сильную острую боль в животе из-за панкреатита? Или это было больше похоже на постоянный тупой дискомфорт?
Клиника Кливленда — некоммерческий академический медицинский центр.Реклама на нашем сайте помогает поддерживать нашу миссию. Мы не поддерживаем продукты или услуги, не принадлежащие Cleveland Clinic. Политика
В любом случае вам необходимо решить эту проблему, тесно сотрудничая с врачом и внося важные изменения в образ жизни.
«Раннее и агрессивное лечение панкреатита может улучшить результаты, ускорить выздоровление и ограничить количество осложнений», — говорит специалист по поджелудочной железе Прабхлин Чахал, доктор медицины.
Что вызывает панкреатит?
Панкреатит возникает, когда воспаляется поджелудочная железа — длинный орган, расположенный за желудком и рядом с тонкой кишкой.Поджелудочная железа помогает пищеварению и регулирует уровень гормонов на сахар и обмен веществ.
«Панкреатит бывает двух форм: острой и хронической», — говорит д-р Чахал. «Проблемы начинаются, когда поджелудочная железа слишком быстро высвобождает пищеварительные ферменты, и они атакуют саму поджелудочную железу вместо того, чтобы расщеплять пищу, которую вы едите».
Если у вас острый случай, симптомы могут варьироваться от легкого дискомфорта до опасных для жизни. Легкие приступы обычно длятся несколько дней.
Приступ панкреатита от умеренного до тяжелого. Может вызвать:
- Полиорганная недостаточность (почечная, легочная или сердечная).
- Кровотечение / образование тромбов в кровеносных сосудах.
- Разрушение поджелудочной железы (некроз).
- Заражение.
- Образование воспалительного скопления жидкости (псевдокисты).
- Недоедание.
- Сепсис.
- Замедление работы желудочно-кишечного тракта.
Хронический панкреатит, однако, является результатом прогрессирующего длительного воспаления. Он может развиться после острого приступа, и со временем могут появиться следующие симптомы:
- Боль в верхней части живота и вздутие живота.
- Тошнота и рвота.
- Мальабсорбционная диарея.
- Снижение веса (из-за того, что ваше тело неправильно усваивает питательные вещества).
- Диабет.
- Дефицит жирорастворимых витаминов, таких как A, D, E и K.
Как остановить будущие приступы
Возможно купирование будущих приступов панкреатита. Чтобы начать здоровый образ жизни, важно внести некоторые изменения в свое поведение и образ жизни.
«Заболевание поджелудочной железы существенно влияет на качество вашей жизни», — говорит она.«Успешное управление потребует многопрофильной помощи, включая изменение поведения и образа жизни».
Если у вас продолжаются обострения панкреатита, это может в конечном итоге привести к рубцеванию поджелудочной железы, поэтому крайне важно внести эти необходимые изменения. Сделайте все возможное, чтобы снизить эти факторы риска:
- Камни в желчном пузыре . Если у вас диагностированы камни в желчном пузыре и вы перенесли приступ панкреатита, удаление желчного пузыря может помочь предотвратить проблемы в будущем.
- Пьянство .Чрезмерное употребление алкоголя вызывает до 70% случаев хронического панкреатита и почти половину случаев острого панкреатита, поэтому имеет смысл отказаться от употребления алкоголя.
- Курение . Это может ухудшить ваши результаты, ускорить прогрессирование болезни (хронического панкреатита) и повысить риск рака поджелудочной железы.
- Плохо диета . Избегайте продуктов с высоким содержанием жиров, особенно жареной пищи, которая может вызвать нагрузку на пищеварительную систему. Вместо этого сосредоточьтесь на диете с низким содержанием жиров и высоким содержанием белка, богатой витаминами и питательными веществами.Пациенты с хроническим панкреатитом часто получают пользу от включения в свой рацион масла триглицеридов со средней длиной цепи (MCT). Вы также можете рассмотреть возможность приема искусственных пищеварительных ферментов, которые помогают вашему организму расщеплять пищу и усваивать питательные вещества и витамины. Проконсультируйтесь с врачом о том, стоит ли принимать искусственные пищеварительные ферменты.
Как справиться с болью
Если панкреатит вызывает у вас слабую или умеренную боль, могут помочь безрецептурные обезболивающие, такие как ацетаминофен или ибупрофен, принимаемые в течение короткого периода времени.
«При постоянной и сильной боли рассмотрите возможность консультации с врачом по обезболиванию, который часто прописывает лекарства, называемые нейро-модуляторами боли», — говорит д-р Чахал. «Пациентам также предлагается специализированная процедура, называемая блокадой чревного сплетения, для лечения хронической боли, связанной с хроническим панкреатитом».
Если у вас случился острый приступ, не допускайте его повторения, начав с приема лекарств и изменив поведение. В некоторых случаях необходимы дополнительные эндоскопические процедуры, такие как эндоскопическое ультразвуковое исследование (ЭРХПГ) или хирургическое вмешательство.
Если у вас есть камни в поджелудочной железе, ваш врач может использовать ударные волны, чтобы разбить камни, которые создают закупорку.
«Это может помочь при боли и повторяющихся обострениях поджелудочной железы», — говорит она. «При необходимости хирурги могут удалить пораженные или воспаленные участки поджелудочной железы или всю поджелудочную железу.
В конечном счете, лечение этого состояния часто требует как медицинских, эндоскопических, хирургических, так и личных изменений.
Диагностика, тесты, ведение и лечение
Обзор
Что такое панкреатит?
Панкреатит — это воспаление (опухоль) поджелудочной железы.Когда поджелудочная железа воспаляется, производимые ею мощные пищеварительные ферменты могут повредить ее ткань. Воспаленная поджелудочная железа может вызвать выброс воспалительных клеток и токсинов, которые могут нанести вред вашим легким, почкам и сердцу.
Есть две формы панкреатита:
- Острый панкреатит — это внезапный и короткий приступ воспаления.
- Хронический панкреатит продолжается воспаление.
Где находится поджелудочная железа?
Поджелудочная железа — это орган в верхней части живота (брюшной полости).Он соединяется с началом тонкой кишки (двенадцатиперстной кишки). Он содержит проток поджелудочной железы (трубку), который выводит пищеварительные ферменты (химические вещества) в тонкий кишечник (двенадцатиперстную кишку).
Какова функция поджелудочной железы?
Поджелудочная железа выполняет две основные функции. Во-первых, он производит пищеварительные ферменты (химические вещества) и высвобождает их в тонкий кишечник. Эти ферменты расщепляют углеводы, белки и жиры из пищи.
Ваша поджелудочная железа также вырабатывает несколько гормонов и выделяет их в кровь.Среди этих гормонов есть инсулин, который регулирует количество сахара в крови (глюкозы). Инсулин также помогает обеспечить энергию сейчас и сохраняет ее на потом.
Кто болеет панкреатитом?
У вас больше шансов заболеть панкреатитом, если вы:
- Мужские.
- Афроамериканцы.
- Есть ли в вашей семье другие люди, болевшие панкреатитом.
- У вас есть камни в желчном пузыре или у членов семьи есть камни в желчном пузыре.
- Страдаете ожирением, высоким уровнем триглицеридов (жир в крови) или диабетом.
- Курильщик.
- Пьет (три или более порции в день).
Симптомы и причины
Что вызывает панкреатит?
Камни в желчном пузыре или злоупотребление алкоголем обычно являются причиной панкреатита. В редких случаях панкреатитом также можно заразиться от:
.- Лекарства (многие могут раздражать поджелудочную железу).
- Высокий уровень триглицеридов (жир в крови).
- Инфекции.
- Травма живота.
- Нарушения обмена веществ, например диабет.
- Генетические нарушения, такие как муковисцидоз.
Каковы симптомы панкреатита?
Симптомы панкреатита различаются в зависимости от типа состояния:
Симптомы острого панкреатита
Если у вас острый панкреатит, вы можете испытать:
- Боль в верхней части живота от умеренной до сильной, которая может распространяться на спину.
- Боль, которая возникает внезапно или усиливается в течение нескольких дней.
- Боль, усиливающаяся во время еды.
- Вздутие, болезненность живота.
- Тошнота и рвота.
- Лихорадка.
- ЧСС быстрее обычного.
Симптомы хронического панкреатита
Хронический панкреатит может вызывать некоторые из тех же симптомов, что и острый панкреатит. Вы также можете разработать:
- Постоянная, иногда невыносимая боль, распространяющаяся на спину.
- Необъяснимая потеря веса.
- Пенистый понос с видимыми каплями масла (стеаторея).
- Диабет (повышенный уровень сахара в крови), если клетки поджелудочной железы, вырабатывающие инсулин, повреждены.
Диагностика и тесты
Как диагностируется панкреатит?
Ваш врач может заподозрить панкреатит на основании ваших симптомов или факторов риска, таких как злоупотребление алкоголем или желчнокаменная болезнь.Для подтверждения диагноза можно пройти дополнительные анализы.
Диагностика острого панкреатита
При остром панкреатите ваш врач может назначить анализ крови, который измеряет уровни двух пищеварительных ферментов (амилазы и липазы), вырабатываемых поджелудочной железой. Высокий уровень этих ферментов указывает на острый панкреатит. Ультразвук или компьютерная томография (компьютерная томография) позволяет получить изображения поджелудочной железы, желчного пузыря и желчных протоков, на которых могут быть обнаружены отклонения от нормы.
Диагностика хронического панкреатита
Диагностика хронического панкреатита более сложна.Вам также может понадобиться:
- Secretin Тест функции поджелудочной железы: Этот тест проверяет реакцию вашей поджелудочной железы на гормон (секретин), выделяемый тонкой кишкой. Секретин обычно заставляет поджелудочную железу выделять пищеварительный сок. Медицинский работник вводит трубку из вашего горла через желудок в верхнюю часть тонкой кишки, чтобы ввести секретин и измерить реакцию.
- Пероральный тест на толерантность к глюкозе: Этот тест может потребоваться, если ваш врач подозревает, что панкреатит повредил ваши инсулин-продуцирующие клетки поджелудочной железы.Он измеряет, как ваше тело обрабатывает сахар, с помощью анализа крови до и после того, как вы выпьете сладкую жидкость.
- Тест стула: Ваш поставщик медицинских услуг может заказать тест стула, используя образец вашего стула, чтобы определить, есть ли у вашего тела проблемы с расщеплением жира.
- Эндоскопическое УЗИ (эндосонография): Внутреннее (эндоскопическое) УЗИ позволяет получить более четкие изображения поджелудочной железы и соединительных протоков (трубок). Медицинский работник вставляет тонкую трубку с крошечной ультразвуковой насадкой в ваше горло, через желудок и в тонкий кишечник.Эндоскопическое ультразвуковое исследование позволяет получить подробные изображения ваших внутренних органов, включая поджелудочную железу, часть печени, желчный пузырь и желчный проток.
- ERCP (эндоскопическая ретроградная холангиопанкреатография): Трубка с крошечной камерой вводится из горла в желудок и в тонкую кишку до области, называемой ампулой, где открывается поджелудочная железа и желчный проток. Краситель вводится в проток поджелудочной железы и / или желчный проток. Тест позволяет вашему врачу заглянуть внутрь поджелудочной железы и желчного протока.Все, что блокирует поджелудочную железу или желчный проток, например, камень в желчном пузыре или поджелудочной железе, можно удалить.
Ведение и лечение
Как лечится панкреатит?
Если у вас панкреатит, ваш лечащий врач, вероятно, направит вас к специалисту. За вашим лечением должен следить врач, специализирующийся на пищеварительной системе (гастроэнтеролог).
Врачи используют один или несколько из этих методов для лечения острого панкреатита:
- Госпитализация с поддерживающей терапией и наблюдением.
- Обезболивающее для комфорта.
- Эндоскопическая процедура или операция по удалению желчного камня, другой закупорки или поврежденной части поджелудочной железы.
- Дополнительные ферменты поджелудочной железы и инсулин, если ваша поджелудочная железа не функционирует должным образом.
Процедуры лечения панкреатита
Большинство осложнений панкреатита, таких как псевдокиста поджелудочной железы (тип воспалительной кисты) или инфицированная ткань поджелудочной железы, лечатся с помощью эндоскопической процедуры (введение трубки в горло, пока она не достигнет тонкой кишки, которая находится рядом с поджелудочной железой).Камни в желчном пузыре и поджелудочной железе удаляются эндоскопически.
Если рекомендуется операция, хирурги часто могут выполнить лапароскопическую процедуру. Этот хирургический метод предполагает меньшие порезы, на заживление которых уходит меньше времени.
Во время лапароскопической операции ваш хирург вставляет лапароскоп (инструмент с крошечной камерой и светом) в надрезы размером с замочную скважину в брюшной полости. Лапароскоп отправляет изображения ваших органов на монитор, чтобы помочь хирургу во время процедуры.
Профилактика
Можно ли предотвратить панкреатит?
Лучший способ предотвратить панкреатит — это вести здоровый образ жизни. Цель:
- Поддерживайте здоровый вес.
- Регулярно выполняйте физические упражнения.
- Бросьте курить.
- Избегайте алкоголя.
Этот выбор здорового образа жизни также поможет вам избежать камней в желчном пузыре, которые являются причиной 40% случаев острого панкреатита. Ваш врач может порекомендовать удалить желчный пузырь, если у вас неоднократно появлялись болезненные камни в желчном пузыре.
Перспективы / Прогноз
Как долго длится панкреатит?
Обычно острый панкреатит длится всего несколько дней.Но если у вас более серьезный случай, на выздоровление может уйти от нескольких недель до месяцев. Хронический панкреатит требует пожизненного лечения.
Пройдет ли панкреатит?
При лечении большинство людей с острым панкреатитом полностью выздоравливают.
Хронический панкреатит — хроническое заболевание. Когда ваша поджелудочная железа серьезно повреждена, она перестает функционировать должным образом. Вам нужна постоянная поддержка, чтобы переваривать пищу и контролировать уровень сахара в крови.
Может ли панкреатит вернуться?
При хроническом панкреатите болезненные эпизоды могут приходить и уходить или сохраняться (продолжаться долгое время).
У вас также может быть новый приступ острого панкреатита, особенно если вы не решили основную проблему. Например, если у вас есть другой камень в желчном пузыре, который блокирует вход в поджелудочную железу, вы можете снова заболеть острым панкреатитом.
Смертельно ли панкреатит?
Большинство людей с легкой формой острого панкреатита полностью выздоравливают. Однако у людей с тяжелым панкреатитом чаще возникают опасные для жизни осложнения, такие как:
- Инфекция поджелудочной железы.
- Кровотечение в псевдокисте или поврежденной поджелудочной железе.
- Сердечная, легочная или почечная недостаточность в результате распространения инфекции или утечки токсинов из поджелудочной железы в кровь.
Жить с
Как мне позаботиться о себе после панкреатита?
Вы можете предпринять несколько шагов, чтобы предотвратить новый приступ панкреатита:
- Придерживайтесь диеты с низким содержанием жиров.
- Прекратить употребление спиртных напитков.
- Бросить курить.
- Следуйте диетическим рекомендациям врача и диетолога.
- Принимайте лекарства в соответствии с предписаниями.
О чем я должен спросить своего врача?
Если у вас панкреатит, вы можете спросить своего врача:
- Есть ли у меня камни в желчном пузыре?
- Моя поджелудочная железа повреждена?
- Есть ли осложнения?
- Я все еще производю инсулин?
- Какие продукты мне следует есть?
- Какие добавки мне следует принимать?
Записка из клиники Кливленда
Панкреатит — это болезненный процесс, но в большинстве случаев лечение в сочетании с изменением образа жизни может помочь вам полностью выздороветь и предотвратить дальнейшие эпизоды острого панкреатита.Хотя хронический панкреатит не проходит, вы можете справиться с симптомами и избежать осложнений с помощью врача.
Ресурсы
Где я могу найти дополнительную информацию о панкреатите?
Для получения дополнительной информации о панкреатите:
Хронический панкреатит — Лечение — NHS
Лечение хронического панкреатита направлено на то, чтобы помочь контролировать состояние и уменьшить любые симптомы.
Изменения образа жизни
Отказ от алкоголя
Самое важное, что вы можете сделать, — это перестать употреблять алкоголь, даже если он не является причиной вашего состояния. Это предотвратит дальнейшее повреждение поджелудочной железы и может уменьшить боль.
Если вы продолжите употреблять алкоголь, скорее всего, вы почувствуете боль, которая мешает вам выполнять повседневные дела, а также с большей вероятностью разовьются осложнения.
Некоторые люди с хроническим панкреатитом зависимы от алкоголя и нуждаются в помощи и поддержке, чтобы бросить пить.Обратитесь к своему терапевту, если это относится к вам.
В курс лечения алкогольной зависимости входят:
- индивидуальное консультирование
- посещает группы самопомощи, такие как анонимные алкоголики
- прием лекарства под названием акампросат, уменьшающего тягу к алкоголю
Подробнее о лечении злоупотребления алкоголем.
Отказ от курения
Если вы курите, вам следует бросить курить. Курение может ускорить повреждение, вызванное хроническим панкреатитом, повышая вероятность того, что ваша поджелудочная железа перестанет работать раньше.
Вы можете использовать лечение против курения, такое как никотиновая заместительная терапия (НЗТ) или бупропион — лекарство, используемое для уменьшения тяги к сигаретам.
Обратитесь к терапевту за помощью и советом по отказу от курения. Они могут направить вас в службу поддержки NHS Stop Smoking или вы можете позвонить на горячую линию NHS Stop Smoking по телефону 0300 123 1044 (только в Англии) для получения дополнительных рекомендаций.
Подробнее о том, как бросить курить.
Диетические изменения
Поскольку хронический панкреатит может повлиять на вашу способность переваривать определенные продукты, вам может потребоваться изменить свой рацион.
Врач общей практики может дать вам диетический совет, или вы можете попросить его или своего врача в больнице направить вас к диетологу, который составит подходящий план питания.
Обычно рекомендуется низкожировая, высокобелковая и высококалорийная диета с добавками жирорастворимых витаминов. Но не вносите изменения в свой рацион, не посоветовавшись со специалистом в области здравоохранения.
Ферментные добавки
Вам могут назначить добавки с ферментами поджелудочной железы, чтобы помочь вашей пищеварительной системе работать более эффективно.
Побочные эффекты этих добавок включают диарею, запор, плохое самочувствие, рвоту и боли в животе. Обратитесь к терапевту, если у вас возникнут побочные эффекты, поскольку вам может потребоваться корректировка дозировки.
Стероидное лекарство
Стероидное лекарство рекомендуется людям с хроническим панкреатитом, вызванным проблемами с иммунной системой, поскольку оно помогает снять воспаление поджелудочной железы.
Однако длительный прием стероидных препаратов может вызвать такие побочные эффекты, как остеопороз и увеличение веса.
Обезболивающее
Обезболивание — важная часть лечения хронического панкреатита.
Легкие обезболивающие
В большинстве случаев первыми применяемыми обезболивающими являются парацетамол или противовоспалительные средства, такие как ибупрофен.
Но длительный прием противовоспалительных обезболивающих может увеличить риск развития язвы желудка, поэтому вам могут назначить ингибитор протонной помпы (ИПП) для защиты от этого.
Более сильные обезболивающие
Если парацетамол или противовоспалительные средства не справляются с болью, вам может потребоваться обезболивающее на основе опиатов, такое как кодеин или трамадол. Побочные эффекты включают запор, тошноту, рвоту и сонливость.
С запором бывает особенно трудно справиться, поэтому вам могут назначить слабительное, чтобы облегчить его. См. Дополнительную информацию на странице, посвященной запорам.
Если вы чувствуете сонливость после приема обезболивающего на основе опиатов, избегайте вождения и использования тяжелых инструментов или машин.
Сильная боль
Если у вас сильная боль, вас могут направить к специалисту (гастроэнтерологу или панкреатико-билиарному хирургу) или в центр боли для дальнейшего обследования.
Вам могут предложить операцию, чтобы облегчить боль или вылечить любые осложнения.
В некоторых случаях для облегчения боли может быть рекомендовано дополнительное лекарство — амитриптилин, габапентин или прегабалин.
Если это не эффективно, сильную боль иногда можно облегчить на несколько недель или месяцев с помощью инъекции, называемой блокадой нерва.Это блокирует болевые сигналы от поджелудочной железы.
Тяжелые эпизоды
Если воспаление поджелудочной железы внезапно усиливается, вам может потребоваться короткое пребывание в больнице для лечения.
Это может означать, что жидкость подается непосредственно в вену, а кислород через трубки поступает в нос.
Подробнее о лечении острого панкреатита.
Хирургия
Хирургия может использоваться для лечения сильной боли у людей с хроническим панкреатитом.
Эндоскопическая хирургия
Пациентам с камнями в желчном пузыре в отверстии поджелудочной железы (панкреатический проток) может быть полезна эндоскопическая хирургия и лечение, называемое литотрипсией.
Литотрипсия заключается в использовании ударных волн для дробления камней на более мелкие части. Затем используется эндоскоп для доступа к протоку поджелудочной железы, чтобы можно было удалить его части.
Это лечение может в некоторой степени уменьшить боль, но эффект может быть непостоянным.
Резекция поджелудочной железы
В случаях, когда определенные части поджелудочной железы воспаляются и вызывают сильную боль, их можно удалить хирургическим путем.Это называется резекцией поджелудочной железы, и ее также могут предложить, если эндоскопическое лечение не помогает.
Точная техника резекции поджелудочной железы зависит от того, какие части необходимо удалить.
Поговорите со своей хирургической бригадой о преимуществах и рисках процедуры, прежде чем принимать решение о ее проведении.
Тотальная панкреатэктомия
В наиболее серьезных случаях хронического панкреатита, когда поджелудочная железа сильно повреждена, может потребоваться удаление всей поджелудочной железы (полная панкреатэктомия).
Это может быть очень эффективным при лечении боли, но вы больше не сможете вырабатывать инсулин, необходимый вашему организму. Чтобы решить эту проблему, иногда используется метод, называемый трансплантацией аутологичных островковых клеток поджелудочной железы (APICT).
Во время APICT островковые клетки, ответственные за выработку инсулина, удаляются из поджелудочной железы до того, как поджелудочная железа удаляется хирургическим путем. Затем островковые клетки смешивают со специальным раствором и вводят в печень.
Если APICT успешен, островковые клетки остаются в печени и начинают вырабатывать инсулин.
В краткосрочной перспективе APICT кажется эффективным, но в долгосрочной перспективе может потребоваться дополнительное лечение инсулином.
Тесты и проверки прочие
Если вам поставили диагноз хронический панкреатит, вам должны предложить:
- ежегодные проверки (каждые 6 месяцев для детей младше 16 лет), чтобы убедиться, что ваш рацион дает вам необходимые питательные вещества
- Оценка плотности костей каждые 2 года — проблемы с перевариванием пищи могут повлиять на здоровье костей
- Анализ крови на сахарный диабет каждые 6 месяцев
- Ежегодная проверка на рак поджелудочной железы, если причина хронического панкреатита наследственная
Последняя проверка страницы: 31 октября 2018 г.
Срок следующей проверки: 31 октября 2021 г.
Хронический панкреатит — болезни и состояния
Лечение хронического панкреатита направлено на то, чтобы помочь контролировать состояние и уменьшить любые симптомы.
Изменения образа жизни
Если у вас диагностирован хронический панкреатит, рекомендуется изменить образ жизни. Они описаны ниже.
Отказ от алкоголя
Самое важное, что вы можете сделать, — это перестать употреблять алкоголь, даже если он не является причиной вашего состояния. Это помогает предотвратить дальнейшее повреждение поджелудочной железы и может помочь уменьшить боль.
Если вы продолжите употреблять алкоголь, вполне вероятно, что вы испытаете изнуряющую боль и с большей вероятностью умрете от осложнения хронического панкреатита.
Некоторые люди с хроническим панкреатитом, вызванным употреблением алкоголя, имеют зависимость от алкоголя и нуждаются в дополнительной помощи и поддержке, чтобы бросить пить. Если это относится к вам, поговорите со своим терапевтом о помощи, чтобы бросить пить.
Варианты лечения алкогольной зависимости включают:
- индивидуальное консультирование
- группы самопомощи, такие как анонимные алкоголики
- лекарство под названием акампросат, которое помогает уменьшить тягу к алкоголю
Подробнее о лечении злоупотребления алкоголем.
Отказ от курения
Если вы курите, вам следует бросить курить. Курение может ускорить развитие хронического панкреатита, повышая вероятность того, что поджелудочная железа утратит свою функцию.
Рекомендуется использовать лечение против курения, такое как никотиновая заместительная терапия (НЗТ) или бупропион (лекарство, используемое для уменьшения тяги к сигаретам). Люди, которые используют эти виды лечения, имеют гораздо больший шанс навсегда бросить курить, чем те, кто пытается бросить курить с помощью одной лишь силы воли.
Если вы хотите бросить курить, рекомендуется начать с посещения терапевта. Они смогут помочь вам и посоветовать, как бросить курить, и направят вас в службу поддержки NHS Stop Smoking.
Эти услуги предлагают лучшую поддержку для людей, которые хотят бросить курить. Исследования показывают, что у вас в 4 раза больше шансов бросить курить, если вы сделаете это через NHS.
Подробнее о том, как бросить курить.
Диетические изменения
Поскольку хронический панкреатит может повлиять на вашу способность переваривать определенные продукты, вам может потребоваться изменить свой рацион.
Ваш терапевт может дать вам соответствующий совет по питанию или направить вас к диетологу, который составит подходящий план питания.
Обычно рекомендуется низкожировая, высокопротеиновая и высококалорийная диета с добавками жирорастворимых витаминов, но не меняйте свой рацион без консультации со специалистом в области здравоохранения.
Ферментные добавки
Вам могут назначить добавки с ферментами поджелудочной железы, которые представляют собой лекарства, содержащие искусственную версию ферментов, вырабатываемых вашей поджелудочной железой.Эти добавки могут помочь улучшить эффективность вашей пищеварительной системы.
Побочные эффекты добавок ферментов поджелудочной железы могут включать диарею, запор, тошноту, рвоту и боли в желудке.
Поговорите со своим терапевтом, если вы испытываете неприятные побочные эффекты, поскольку вам может потребоваться корректировка дозировки.
Стероидные препараты
Если у вас хронический панкреатит, вызванный проблемами с вашей иммунной системой, лечение относительно несложно. Воспаление поджелудочной железы обычно можно снять с помощью стероидных препаратов (кортикостероидов).
Однако длительный прием кортикостероидов может вызвать побочные эффекты, такие как остеопороз и увеличение веса.
Обезболивающее
Обезболивание — важная часть лечения хронического панкреатита. Сначала будут использоваться легкие обезболивающие, но если они не подействуют, потребуются более сильные.
Легкие обезболивающие
В большинстве случаев первым используемым обезболивающим является парацетамол или нестероидное противовоспалительное средство (НПВП), такое как ибупрофен.
Длительный прием НПВП может увеличить риск развития язвы желудка, поэтому для защиты от этого вам могут назначить дополнительное лекарство, называемое ингибитором протонной помпы (ИПП).
Более сильные обезболивающие
Если НПВП или парацетамол окажутся неэффективными для снятия боли, вероятно, вам понадобится обезболивающее на основе опиатов, такое как кодеин или трамадол. Побочные эффекты этих лекарств могут включать запор, тошноту, рвоту и сонливость.
Побочный эффект запора может быть особенно неприятным, если вам необходимо длительно принимать обезболивающие на основе опиатов. Вам могут прописать слабительное, чтобы облегчить запор.
См. Страницу о лечении запора для получения дополнительной информации.
Если вы чувствуете сонливость после приема обезболивающего на основе опиатов, избегайте вождения и использования тяжелых инструментов или машин.
Сильная боль
Если вы испытываете приступ очень сильной боли, вам может потребоваться более сильное обезболивающее на основе опиатов, такое как морфин или петидин.Они имеют побочные эффекты, аналогичные побочным эффектам упомянутых выше обезболивающих на основе опиатов.
Длительное употребление этих более сильных обезболивающих на основе опиатов обычно не рекомендуется из-за высокого риска зависимости. Поэтому, если у вас стойкая сильная боль, обычно рекомендуется операция.
В некоторых случаях может быть рекомендовано дополнительное лекарство, называемое амитриптилин. Изначально амитриптилин был разработан для лечения депрессии, но у некоторых людей он может облегчить боль.
Если лекарство неэффективно, сильную боль иногда можно временно облегчить на несколько недель или месяцев с помощью процедуры, называемой блокадой нерва. Это инъекция, которая блокирует болевые сигналы от поджелудочной железы.
Тяжелые эпизоды
Если воспаление поджелудочной железы внезапно усиливается, вам может потребоваться короткое пребывание в больнице для лечения.
Это может включать подачу жидкости непосредственно в вену и подачу кислорода через трубки в нос.
Подробнее о лечении острого панкреатита.
Хирургия
Хирургия может использоваться для лечения сильной боли у людей с хроническим панкреатитом. В зависимости от точной причины боли можно использовать различные хирургические методы. Некоторые из них описаны ниже.
Эндоскопическая хирургия
Пациентам с камнями в отверстии поджелудочной железы (протока поджелудочной железы) может быть полезна эндоскопическая операция и лечение, называемое литотрипсией.
Литотрипсия заключается в использовании ударных волн для разрушения камня на более мелкие части. Затем с помощью эндоскопа (длинная тонкая гибкая трубка с источником света и видеокамерой на одном конце) вводят хирургические инструменты в проток поджелудочной железы, чтобы можно было удалить их части.
Это лечение может в некоторой степени уменьшить боль, но эффект может быть непостоянным.
Резекция поджелудочной железы
В случаях, когда определенные части поджелудочной железы воспаляются и вызывают сильную боль, эти части можно удалить хирургическим путем.Этот вид операции называется резекцией поджелудочной железы.
Резекция поджелудочной железы также может использоваться, если эндоскопическое лечение неэффективно.
Техника резекции поджелудочной железы зависит от того, какие именно части необходимо удалить. Например, некоторые методы включают удаление желчного пузыря вместе с частями поджелудочной железы.
Различные хирургические методы, как правило, имеют одинаковый уровень эффективности с точки зрения уменьшения боли и сохранения функции поджелудочной железы, хотя некоторые из более сложных методов имеют повышенный риск осложнений, таких как инфекция и внутреннее кровотечение.Более простые процедуры имеют меньший риск осложнений и обычно быстрее восстанавливаются.
Обсудите плюсы и минусы соответствующих методов резекции поджелудочной железы со своей хирургической бригадой, прежде чем принимать решение.
Тотальная панкреатэктомия
В наиболее серьезных случаях хронического панкреатита, когда поджелудочная железа сильно повреждена, может потребоваться удаление всей поджелудочной железы. Это называется тотальной панкреатэктомией.
Тотальная резекция поджелудочной железы может быть очень эффективным средством лечения боли.Однако вы больше не сможете вырабатывать инсулин, необходимый вашему организму. Чтобы решить эту проблему, иногда используется относительно новый метод, называемый трансплантацией аутологичных островковых клеток поджелудочной железы (APICT).
Во время APICT островковые клетки, ответственные за выработку инсулина, удаляются из поджелудочной железы до того, как поджелудочная железа удаляется хирургическим путем.
Клетки островков смешивают со специальным раствором, который вводят в печень. Если процедура APICT прошла успешно, островковые клетки остаются в печени и начинают вырабатывать инсулин.
В краткосрочной перспективе APICT кажется эффективным, но в долгосрочной перспективе может потребоваться дополнительное лечение инсулином. Для получения дополнительной информации см. Рекомендации Национального института здравоохранения и качества ухода (NICE) по аутологичной трансплантации островковых клеток поджелудочной железы.
Боль при хроническом панкреатите: роль механизмов нейропатической боли
Одним из наиболее важных симптомов хронического панкреатита (ХП) является постоянная или повторяющаяся боль в животе, которая присутствует у 80–90% пациентов в течение болезни.1 Боль поджелудочной железы обычно проявляется сильной тупой болью в эпигастрии, часто иррадиирующей прямо в спину. Боль часто бывает повторяющейся, интенсивной и продолжительной и может быть связана с недоеданием, наркотической зависимостью и серьезными социально-экономическими проблемами. Механизмы боли изучены не полностью и, вероятно, многофакторны. В некоторых случаях причина боли очевидна, например, внепанкреатические (например, язвенная болезнь или желчный проток и стеноз двенадцатиперстной кишки из-за обширного фиброза поджелудочной железы и воспаления) или интрапанкреатические (например, псевдокисты) осложнения.Однако у большинства пациентов источник боли остается неизвестным. В этих случаях были предложены следующие патофизиологические механизмы: (1) повышенное внутрипанкреатическое давление либо в протоке поджелудочной железы, либо в паренхиме, вызывающее ишемию тканей; (2) воспаление поджелудочной железы; и (3) изменения нервов поджелудочной железы, включая увеличение диаметра нервных волокон и свидетельство нейрогенного воспаления.2 — 4 Генетические факторы, вероятно, также играют роль в переживании боли у пациента.4 Поскольку механизмы боли плохо изучены, лечение часто бывает эмпирическим и недостаточным. Модели на животных внесли свой вклад в понимание патогенеза боли при хроническом панкреатите.5 — 7 Хотя эти данные очень важны для нашего понимания механизмов боли в целом, эти данные следует интерпретировать с осторожностью. Следовательно, существуют большие различия между исследованиями боли у разных видов и штаммов. Более того, механизмы, связанные с относительно непродолжительным вызванным воспалением в большинстве исследований на животных, с одной стороны, и длительной болью у людей с ХП, с другой, вероятно, сильно различаются.Недавно данные экспериментального исследования боли у людей показали, что обработка боли в центральной нервной системе (ЦНС) является ненормальной и во многих случаях может имитировать то, что наблюдается при невропатических болевых расстройствах.8 — 10 Нейропатическая боль определяется как «боль после поражение или заболевание афферентов периферической или центральной нервной системы, которое обычно сигнализирует о боли »11. Нейропатическая боль преобладает при всех заболеваниях, при которых присутствуют поражения нервов, а после операции боль, похожая на невропатию, может наблюдаться в 20-40 % пациентов.12 Хотя другие механизмы боли также могут иметь значение, следующие доказательства указывают на механизмы нейропатической боли у пациентов с ХП:
Клинические особенности боли
Биохимические и гистологические данные
Изменения позвоночника, с гипервозбудимостью нейронов и усилением входящей афферентной активности
Изменения оси мозг-кишечник
Клинический и экспериментальный профиль препаратов, используемых для лечения боли
Хотя перечисленные выше характеристики не являются специфические для механизмов нейропатической боли, вместе взятые, они подтверждают эту теорию.Сосредоточив внимание на недавних нейрофизиологических экспериментах на людях, эти темы будут рассмотрены в данной статье с целью улучшения нашего понимания и лечения боли при ХП.
МЕХАНИЗМЫ НЕВРОПАТИЧЕСКОЙ БОЛИ И КЛИНИЧЕСКИЕ ХАРАКТЕРИСТИКИ
Большинство нервных афферентов, опосредующих боль со стороны поджелудочной железы, относятся к чревным нервам, которые проходят через чревный ганглии и входят в ганглии задних корешков грудной клетки. Блуждающий нерв с клеточными телами в узловатых ганглиях обычно не участвует в передаче сигналов о боли, но может косвенно изменять обработку боли в позвоночнике, как показывает электрическая стимуляция in vivo.13 14 Также была продемонстрирована холинергическая модуляция воспаления поджелудочной железы (обзор см. Fregni et al 15). Следовательно, нервная система играет важную роль в воспалительной реакции, а также в патогенезе боли, и любые отклонения в сенсорной системе неизменно влияют на процесс заболевания.
Нейропатическая боль обычно проявляется как стреляющая боль, не зависящая от стимула, или жгучая боль вместе с зависящим от стимула усилением ощущений.16 Боль, независимая от стимула , является результатом как периферических, так и центральных изменений (схематический обзор см. На рисунках 1 и 2. ).В периферической нервной системе поражение нерва приводит к спонтанному возбуждению аксонов из-за накопления натриевых каналов и α-адренорецепторов вместе с изменениями мембран в первичных афферентных нейронах. Кроме того, происходит прорастание симпатических аксонов в спинной рог, что делает нервы чувствительными к вегетативным рефлексам и циркулирующему адреналину, например, независимо от периферических входов в нервы. В спинном мозге нейропластические изменения и изменения свойств мембраны приводят к спонтанному возбуждению нейронов второго порядка.Эти нейроны также демонстрируют интеграцию ответа на повторную стимуляцию, что приводит к усилению возбуждения (аналог так называемого феномена «возбуждения», наблюдаемого в экспериментах на животных, как описано далее в этой статье). Обычно повышенный афферентный поток ноцицептивной информации в мозг уравновешивается системой тормозящего контроля «обратной связи», основанной на нисходящих нервных путях, берущих начало в стволе мозга. Изменения в этой системе обратной связи могут также изменить возбудимость и привести к спонтанной боли.Центральное подавление опиоидных рецепторов также может иметь значение.
Рис. 1 Отсутствие внешнего раздражения (боль, не зависящая от стимула). Верхняя часть рисунка: нормальное волокно C. Волокно молчит, т. Е. При отсутствии стимуляции в таламус не передается никакой вредной информации. Нижняя часть рисунка: пораженный нерв. Диаметр волокна C увеличен. Экспрессия натриевых каналов изменяет потенциал покоя в нервных волокнах, делая их более возбудимыми. Также экспрессируются α-адренорецепторы и высвобождается фактор роста нервов (NGF).Снижается активность нисходящих тормозных систем контроля и количество опиоидных рецепторов в спинном мозге. Эти изменения вместе приводят к появлению боли, не зависящей от стимула, т. Е. К возбуждению С-волокна, даже если стимуляции нет. 0 — стимуляция отсутствует / нервное волокно отсутствует; +, стимуляция / активность нервного волокна; ++, увеличение активности нервного волокна. Рисунок 2 Ответ на внешнюю стимуляцию (боль, зависимая от стимула). (A) Здоровый нерв стимулирован болезненно (булавочный укол) и безболезненно (кисть).Болезненный стимул проецируется в соотношении 1: 1 через С-волокно, пластинки 1-2 в заднем роге и спиноталамические пути к таламусу и модулируется нисходящими тормозными системами контроля. Безболезненный стимул проецируется в мозг через волокна Aβ через пластинку 5. +, стимуляция / активность нервного волокна; ++, повышая активность нервного волокна. (B) Больное волокно C синтезирует фактор роста нервов (NGF), который воздействует на соседние нервы, что приводит к усилению чувствительности. Диаметр пораженных нервных волокон увеличивается, волокна экспрессируют все большее количество натриевых каналов и α-адренорецепторов.Снижается активность нисходящих тормозных систем контроля и количество опиоидных рецепторов, а стимул усиливается. Волокна Aβ реагируют на NGF повышением своей чувствительности и прорастают в пластинку 2, устанавливая прямой синаптический контакт со спиноталамическим проекционным нейроном. Это приводит к аллодинии прикосновения. Все вместе эти изменения приводят к усилению реакции на стимуляцию.Стимул- зависимая боль также является результатом периферических и центральных изменений.Кардинальными чертами классической нейропатической боли в коже, такой как при диабете и постгерпетической невралгии, являются аллодиния (болезненная реакция на раздражители, обычно не болезненные) на холод и раздражение щеткой, а также гипералгезия (усиление боли на нормальный болевой раздражитель. ) для выделения стимулов.16 На периферии повышенная нервная активность приводит к нейрогенному воспалению. Высвобождаемые нейротрансмиттеры обычно распространяются на соседние нервы, делая их более чувствительными. Центральные изменения являются результатом усиленного ноцицепторного возбуждения нейронов второго порядка, что приводит к центральной гипервозбудимости и возбуждению при более низком пороге.Кроме того, существует фенотипический переключатель, при котором волокна Aβ (которые обычно отвечают за неболевые ощущения, такие как прикосновение) начинают выделять вещество P и пептид, связанный с геном кальцитонина (CGRP). Эти медиаторы будут стимулировать специфические ноцицептивные рецепторы в спинном мозге, что приводит к активации нейронов второго порядка, участвующих в обработке боли. Результатом является аллодиния прикосновения (кистевая аллодиния). В спинном мозге чувствительные к прикосновению волокна Aβ обычно оканчиваются в более глубокой пластинке, тогда как нейроны в поверхностной пластинке получают ноцицептивную информацию в основном от немиелинизированных волокон C и тонких миелинизированных волокон Aβ.Однако при нейропатической боли глубокие волокна Aβ разрастаются, заканчиваясь в «ноцицептивно-специфической» пластинке 2 и вступают в контакт с нейронами, которые обычно передают боль, что снова приводит к тактильной аллодинии.
Боль у пациентов с ХП часто бывает жгучей, прерывистой или стреляющей, что также наблюдается при независимой от стимула нейропатической боли.16 17 У пациентов с ХП аллодиния, вызванная прикосновением и движением, наблюдаемая при нейропатической боли от соматических структур, может отражаться во время постпрандиальная боль.После еды поджелудочная железа может быть сдавлена из-за расширения желудка и / или затронута постпрандиальной секрецией панкреатического сока. Это может привести к повышению давления в ткани поджелудочной железы, в частности, при наличии камней и / или стеноза протоков. Повышенное давление и / или сдвигающие силы приведут к сдавлению нервов поджелудочной железы, а при нейрогенном воспалении это приведет к зависимой от стимула аллодинии и гипералгезии посредством механизмов, описанных выше. Постпрандиальная боль, конечно, может быть следствием язвенной болезни и таких осложнений, как стеноз двенадцатиперстной кишки, и если они есть, их следует лечить соответствующим образом.
БИОХИМИЧЕСКИЕ И ГИСТОПАТОЛОГИЧЕСКИЕ РЕЗУЛЬТАТЫ
Недавние исследования на животных, в которых ХП был вызван внутривенной инъекцией дибутилолова дихлорида или внутрипротоковой инъекцией тринитробензолсульфоновой кислоты, показали поведенческие, серологические и гистологические характеристики, аналогичные тем, которые наблюдаются у пациентов с ХП, в том числе нервные волокна. 5 6 18 Острый панкреатит характеризуется внутриацинарной активацией протеолитических ферментов и слиянием гранул зимогена с лизосомальными вакуолями, содержащими катепсин B, что способствует активации ферментов и приводит к самоперевариванию поджелудочной железы.19 Более того, активация ферментов стимулирует высвобождение медиаторов воспаления, которые способствуют формированию жировой ткани и геморрагическому некрозу поджелудочной железы.20 Алкогольный ХП, наиболее распространенный подтип ХП в западных странах, является результатом повторяющихся приступов острого алкогольного панкреатита.21 В образцах тканей алкогольного и аутоиммунного ХП и в исследованиях на клеточных культурах было показано, что профибротические цитокины, тромбоцитарный фактор роста B и трансформирующий фактор роста β1, активируются в макрофагах и протоковых клетках и стимулируют миофибробласты и активированные звездчатые клетки поджелудочной железы для синтеза внеклеточного матрикса. .22 — 25 Эти изменения приводят к возникновению воспаления вместе с выраженным фиброзом в поджелудочной железе, что представляет собой гистологические признаки CP.20 Более того, 20 лет назад было показано26, что боль поджелудочной железы связана с воспалением, окружающим нервные волокна поджелудочной железы, что указывает на невропатический компонент этой боли. Диаметр интрапанкреатических нервных волокон был увеличен, а средняя площадь ткани, обслуживаемой одним нервом, уменьшилась, возможно, из-за роста и разветвления нервов.26 Некоторые нейропептиды, факторы роста и соответствующие рецепторы, активные при нейрогенном воспалении, активируются и участвуют в генерации боли при ХП. Подробное описание этой темы выходит далеко за рамки данного обзора. (Для подробных обзоров читатель может обратиться к Fasanella et al 4 и Vera-Portocarrero and Westlund.17) Однако некоторые механизмы, вызывающие нейрогенное воспаление при ХП, будут упомянуты и схематически показаны на рис. 3.
Рис. Схематическое изображение некоторых нейропептидов и рецепторов, которые играют роль в нейрогенном воспалении при хроническом панкреатите.Повреждение ацинарных клеток приводит к активации провоспалительных цитокинов, трипсина и брадикинина. Эти молекулы вместе с протонами, сероводородом, серотонином и кальцием снижают порог активации периферических сенсорных нервных волокон, частично опосредованный переходным потенциалом рецептора ионного канала ваниллоидом 1 (TRPV-1). Как следствие, нейроны дорсального корешка синтезируют вещество P (SP) и пептид, связанный с геном кальцитонина (CGRP). Эти пептиды антидромно достигают воспаленной ткани и способствуют дальнейшему воспалению и боли.Более подробную информацию см. В тексте. B2-R, рецептор брадикинина B2; BDNF, нейротрофический фактор головного мозга; GAP-43, протеин, связанный с ростом 43; GFR-α3, рецептор α3 семейства нейротрофического фактора глиального происхождения (GDNF); 5-HT, серотонин; ИЛ, интерлейкин; NGF, фактор роста нервов; NK1-R, рецептор нейрокинина 1; PAR-2, рецептор 2, активируемый протеиназой; PG, простагландин; TNF, фактор некроза опухоли; TrkA и B, рецепторы тирозинкиназы A и B.Как показано на фиг. 3, одним из ключевых рецепторов нейрогенного воспаления является временный рецепторный потенциал ваниллоида 1 (TRPV-1).Этот неселективный катионный канал, предпочтительно расположенный на сенсорных нервных волокнах, был исследован при экспериментальном панкреатите у крыс, 27 28 при раке поджелудочной железы человека и в нормальной поджелудочной железе.29 Некоторые медиаторы воспаления, особенно те, которые оказывают агонистическое действие на связанный с G-белком рецепторы (например, брадикинин30 и трипсин31) способны косвенно сенсибилизировать TRPV-1 и тем самым снижать порог активации в сенсорных нервах.28 Недавние данные показывают, что активация каналов Ca 2+ Т-типа, опосредованная сероводородом, является также участвует в болях, связанных с панкреатитом.32 Было показано, что сероводород поджелудочной железы нацелен на каналы Ca 2+ Т-типа, которые, скорее всего, расположены на периферических окончаниях интрапанкреатических сенсорных нервов. Ингибирование эндогенного сероводородного пути подавляло болевое поведение при экспериментальном панкреатите, вызванном церулеином. Интересно, что аналогичная про-ноцицептивная роль сероводорода была продемонстрирована в толстой кишке мышей. 33 Возникающая в результате активация сенсорных нервов в поджелудочной железе стимулирует синтез вещества P (SP) и CGRP в нейронах дорсального корешка.SP и CGRP транспортируются антидромно по аксону к месту поражения, где они стимулируют воспалительные клетки для синтеза дополнительных количеств медиаторов воспаления. SP действует главным образом через рецептор нейрокинина 1 (NK1), а при алкогольном ХП было показано, что экспрессия рецептора NK1 была увеличена в мононуклеарных и полиядерных клетках, фибробластах и нервах.34 На сосудистом уровне действие SP в основном является сосудосуживающим. .17 Поскольку рецептор NK1 был также обнаружен в эпиневральных слоях нервов, где расположены мелкие артерии, питающие эндоневральную сосудистую сеть, 35 он также может играть прямую роль в возникновении боли при ХП, вызывая сужение сосудов и тем самым ишемию внутрипанкреактические нервы.Было обнаружено, что 36 SP напрямую стимулирует синтез интерлейкина 8 (IL8) в макрофагах.37 IL8 также вызывает гипералгезию за счет стимуляции постганглионарных симпатических нейронов, а повышенная экспрессия IL8 была обнаружена в воспалительных клетках в алкогольном CP. 37
Доказательства нейропатического компонента генерации боли при ХП были дополнительно предоставлены обнаружением того факта, что связанный с ростом белок 43 повышен в нервных волокнах поджелудочной железы при алкогольном ХП.38 Было показано, что этот белок повторно экспрессируется после нейрональных поражений, 39 представляя его как маркер роста и пластичности нейронов.Более того, нейротрофиновый фактор роста нервов и его высокоаффинный рецептор тирозинкиназы, рецептор А, активируются алкогольным CP.40 Фактор роста нервов, возможно, является регулятором синтеза SP и CGRP41 и модулирует ноцицепцию в периферических нервных волокнах. На нейропатическую боль при ХП влияет нейротрофический фактор головного мозга, который увеличивается в протоковых комплексах, дегенерирующих ацинарных клетках и увеличенных нервных волокнах, а также во внутрипанкреатических ганглиях при ХП.43 Во время периферического воспаления нейротрофический фактор головного мозга активируется в ганглиях задних корешков у крыс. 44 Недавние исследования также идентифицировали артемин 45 и каннабиноидную систему 46 как возможные медиаторы нервных изменений и восприятия боли при ХП. Артемин принадлежит к семейству нейротрофических факторов глиального происхождения и увеличивает выживаемость, пролиферацию и регенерацию нейронов. Как артемин, так и его рецептор увеличиваются в ткани CP.45 Более того, экспрессия каннабиноидного рецептора 1 повышается при остром панкреатите человека, что сопровождается увеличением эндоканнабиноидного анандамида.46 В другом исследовании было показано, что каннабиноидные рецепторы, расположенные на периферических ноцицептивных окончаниях, отрицательно модулируют ноцицепторы и ингибируют высвобождение нейропептидов.47
Эти данные указывают на сложное взаимодействие воспалительных клеток, нервных волокон, нейропептидов и соответствующих рецепторов, что приводит к явление периферической (и последующей центральной) сенсибилизации нервной системы.
Сводная таблица 1
Постоянная и / или повторяющаяся боль в животе присутствует у 80–90% пациентов с хроническим панкреатитом
Спонтанная и постпрандиальная боль при хроническом панкреатите может отражать характерную боль, независимую от стимула и зависимую от стимула особенности, наблюдаемые у пациентов с нейропатической болью
Биохимические и гистопатологические особенности тканей пациентов с хроническим панкреатитом имитируют те, которые наблюдаются в тканях пациентов с другими поражениями нервных волокон
Принципы лечения панкреатической боли имеют много общего с теми, которые используются при нейропатических болевых расстройствах.
ИЗМЕНЕНИЯ ПОЗВОНОЧНИКА С ГИПЕРВозбудимостью И УСИЛЕНИЕ ВХОДЯЩЕЙ НЕРВНОЙ АКТИВНОСТИ
При большинстве заболеваний, характеризующихся хронической болью, сенсибилизация нервной системы является кардинальным признаком.То же самое и при невропатических болевых расстройствах. Эта сенсибилизация приводит к пластическим изменениям нейронов в спинномозговых (и надспинальных) участках. Было высказано предположение, что эти пластические изменения в дорсальном роге спинного мозга соответствуют механизму «долговременной потенциации» 48. Посредством каскада молекулярных изменений в синапсах клетки долговременная потенциация приводит к увеличению синаптических эффективность передачи, что приводит к усилению синапсов, что дополнительно увеличивает электрическую активность и передачу сенсорной информации.Эта сенсибилизация может в конечном итоге привести к автономному состоянию, в котором центральная нервная система сообщает о боли даже при отсутствии периферических вредных воздействий.49 Сенсибилизация включает как периферические, так и центральные компоненты. Сенсибилизация периферических ноцицепторов лежит в основе гипералгезии, которая развивается непосредственно в месте повреждения. Однако при ХП острое воспаление железы обычно прекращается, и считается, что центральная, а не периферическая сенсибилизация является причиной большинства симптомов, испытываемых пациентами.В исследованиях на животных центральная сенсибилизация характеризуется повышенной спонтанной активностью, снижением порога возбуждения и расширением рецептивных полей нейронов дорсального рога. 50 51 Повышение возбудимости ноцицептивных нейронов спинного мозга усиливает сигнал, поступающий с периферии, что приводит к аллодинии. и гипералгезия. Изменения функциональной структуры могут привести к центральной пластичности и «болевой памяти», которые через некоторое время могут консолидироваться и не зависеть от исходного периферического входа.50 51 Экспериментальные модели на людях использовались для сенсибилизации кишечника и имитации результатов исследований на животных.52 Исследования с использованием электрических и механических стимулов показали, что кислотная перфузия пищевода приводит к периферической, а также центральной сенсибилизации нервной системы53 54 В условиях с хронической болью имеются убедительные доказательства стойких центральных изменений, которые переживают первоначальное заболевание. Следовательно, когда периферическая стимуляция (например, воспаление из-за ХП) утихает, сенсибилизированные нейроны второго порядка продолжают активироваться, а подпороговые регуляторные стимулы все еще воспринимаются как болезненные.
Важно отметить, что ХП часто осложняется диабетом, и по оценкам 60–70% пациентов с диабетом страдают от легких до тяжелых форм поражения нервной системы, включая вегетативную невропатию.55 Используя мультимодальный экспериментальный подход, Frøkjr et al 56 недавно продемонстрировали, что сенсорные нервы желудочно-кишечного тракта у пациентов с диабетом поражаются во всех слоях кишечника. Повреждение нейронов неизменно приводит к изменениям в матрице нейрональной боли, включая взаимодействие между периферическими и центральными болевыми механизмами и, таким образом, сенсорную обработку в CP.Более того, активация структур головного мозга, связанных с болью, может вызывать поведенческие реакции, приводящие к негативным изменениям в еде, повседневной активности и режимах сна, которые могут усугубить боль.15 57
Хотя упрощенно, отраженная боль является результатом схождения висцеральных и соматических волокон. на том же нейроне второго порядка (подробнее см. Arendt-Nielsen et al 58). Следовательно, повышенная возбудимость позвоночника будет проявляться в увеличении, изменении локализации и чувствительности упомянутой области боли.59 У пациентов с ХП Buscher et al 60 исследовали чувствительность в упомянутых болевых областях живота. Хотя результаты не были полностью согласованы между полами, они показали повышенную чувствительность к давлению (преимущественно глубокий мышечный стимул). С другой стороны, были более высокие пороги электрической стимуляции кожи в дерматоме Т10, «висцеротоме», который разделяет иннервацию с панкреатическими нервами, тогда как ощущения в других дерматомах (C5, T4, L1 и L4) были нормальными.Авторы предположили, что эта местная гипочувствительность была связана с сегментарным торможением, вызванным локальной системой обратной связи в спинном мозге. Как и в случае с глубоким стимулом, изменение ощущений в соматической зоне боли (разделение центрального окончания с активированными висцеральными нервами) также было показано экспериментально у здоровых субъектов, а также у пациентов с такими заболеваниями, как аппендицит и холедохолитиаз.61 62 Следовательно, такие данные свидетельствуют о центральной гипервозбудимости при ХП.
Согласно экспериментальным исследованиям, доступ к поджелудочной железе затруднен, и при эндоскопических процедурах возникают потенциально опасные осложнения.Следовательно, у людей еще не было возможности напрямую исследовать, присутствует ли аллодиния или другие характерные признаки нейропатической боли во время манипуляции с поджелудочной железой. Однако висцеральная боль, как правило, диффузная и ее трудно локализовать, что в значительной степени можно объяснить широко распространенным прекращением висцеральных афферентов в нейронах второго порядка во многих сегментах спинного мозга.63 Из-за этого перекрытия в центральном окончании висцерального мозга. afferents, механизмы заболевания, влияющие на поджелудочную железу, обычно также активируются при болевой стимуляции близлежащих органов, таких как двенадцатиперстная кишка и пищевод.64 Dimcevski et al 9 10 показали, что область боли, отнесенная к экспериментальной электростимуляции пищевода при ХП, была увеличена по сравнению со здоровым контролем (рис. 4). Поскольку увеличение размера упомянутой области боли после экспериментальной стимуляции также было показано у других групп пациентов с органическими заболеваниями (например, эрозивным и неэрозивным эзофагитом, язвенной болезнью), это усиливает достоверность результатов.65 66 Изменения в Однако упомянутые области боли не являются специфическими для какого-либо конкретного болевого расстройства, а просто отражают важность центральных изменений, таких как наблюдаемые при нейропатической боли.
Рис. 4 Висцеральные афференты (черные) диффузно оканчиваются нейронами второго порядка в нескольких сегментах спинного мозга. Таким образом, заболевания поджелудочной железы приведут к широко распространенной центральной гипервозбудимости нейронов второго порядка. Это также может повлиять на реакцию на стимуляцию соседних органов, таких как пищевод и двенадцатиперстная кишка, афференты заканчиваются в одних и тех же сегментах. Из-за сенсибилизации нейроны расширяют свои рецептивные поля, и увеличенный размер упомянутой области боли, наблюдаемый у этих пациентов, можно объяснить конвергенцией соматических нервов (серого и белого) в одной и той же области. Вставка : В этих условиях частотно-зависимый повторяющийся стимул (например, от 0,1 до 0,3 Гц) приводит к центральной интеграции ответа (черные линии) и повышенной чувствительности, как зарегистрировано на визуальной аналоговой шкале (ВАШ).Другая особенность, которая преобладает при центральной сенсибилизации, — это сворачивание (у людей это называется временным суммированием или центральной интеграцией). Временное суммирование — это частотно-зависимый, постепенный ответ «широкодинамичных» спинномозговых нейронов на повторяющиеся стимулы, которые могут привести к повышенной возбудимости, если стимул достаточно сильный.67 68 Следовательно, афферентные волокна, которые повторно стимулируются, дают прогрессивное увеличение нейрональной реактивности второго порядка. Dimcevski и др. обнаружили увеличение временного суммирования в коже, 64 мышцах и пищеводе10 у пациентов с ХП (рис. 4). Хотя это не является специфическим для какого-либо болевого расстройства, облегченное временное суммирование превалирует у пациентов с нейропатической болью, 69 — 73 и, таким образом, эти данные подтверждают важную роль механизмов нейропатической боли при ХП.
Диссоциация между местными сенсорными нарушениями в области повреждения нерва и спонтанной болью сама по себе позволяет предположить, что боль носит нейропатический характер.Однако важны и другие механизмы. Нейроны второго порядка в спинном мозге подчиняются нисходящему контролю из высших мозговых центров.74 — 77 Одной из первых описанных систем был диффузный вредный тормозящий контроль (ДНКЖ), определяемый как «болезненные гетеротопические стимулы, которые могут вызывать подавление ноцицептивная активность нейронов дорсального рога ». Было показано, что ДНКЖ вовлекает петлю обратной связи спинно-надспинально-спинномозговую, производящую нисходящий тормозящий контроль.78 Помимо ингибирующего действия, нисходящий контроль боли из ствола мозга также может способствовать, а баланс между тормозящей и активирующей системами может определять общий уровень возбудимости (и, следовательно, боли) нейронной сети в спинном роге.79 80 На животной модели стойкой панкреатической боли Вера-Портокарреро и др. 81 сообщили, что нисходящее облегчение от рострального вентромедиального мозгового вещества играет критическую роль в поддержании панкреатической боли. Когда они выборочно разрушали клетки в этом мозговом центре, это уменьшало гиперчувствительность поджелудочной железы. Несколько корковых центров связаны с периаквадуктальным серым и ядром большого шва в продолговатом мозге, которые снова контролируют спинной мозг.Таким образом, баланс между возбуждающей системой и тормозной модуляцией является основным определяющим фактором для окончательной интерпретации боли, а нисходящее влияние структур ствола мозга, по-видимому, является основным способом, с помощью которого мозг контролирует восприятие боли.75 76 82 — 84 Последние данные подтверждают мнение о том, что у пациентов с функциональными болевыми расстройствами, такими как синдром раздраженного кишечника, тормозная система контроля функционирует недостаточно. Это может привести к усилению шквала ядовитой стимуляции, достигающей центров боли в головном мозге.85 С другой стороны, у пациентов с органическими нарушениями нисходящая система контроля, вероятно, полностью активирована, чтобы предотвратить гипералгезию, вызванную афферентной активностью, возникающей в пораженной ткани. Следовательно, гипоалгезия экспериментальной висцеральной стимуляции наблюдалась у пациентов с такими заболеваниями, как эзофагит, болезнь Крона и пептические язвы.65 86 87 Следовательно, у пациентов с ХП, вероятно, будет активация нисходящей тормозной системы, посредством которой болевая система пытается уравновесить поступающая ноцицептивная информация от поджелудочной железы.Однако активация нисходящих систем контроля, вероятно, влияет на спинной мозг диффузно, что приводит к широко распространенной гипоалгезии при стимуляции со стороны других областей тела. Соответственно, в экспериментальном исследовании, в котором стимулировались кожа, пищевод и двенадцатиперстная кишка, у пациентов с ХП была обнаружена генерализованная гипоалгезия по сравнению со здоровым контролем (см. Рис. 5).
Рис. 5 Висцеральная и соматическая гипоалгезия, обнаруженная в пищеводе и двенадцатиперстной кишке у пациентов с хроническим панкреатитом, может быть объяснена активацией нисходящих тормозных систем контроля, расположенных в стволе мозга (непрозрачная большая стрелка).Эти системы обычно активны во время болезненных раздражителей и уравновешивают вредную активность, что приводит к ослаблению нейрональной активности. Этот эффект диффузно распространяется по спинному мозгу, и когда он сильно активирован, он может привести к пониженной чувствительности к стимуляции других органов и соматических структур. Схематическое, хотя и упрощенное объяснение, показано латентными периодами ранних компонентов вызванных потенциалов мозга к электрической стимуляции кишечника у пациентов (черный) и контрольной группы (серый).Поскольку электрическая стимуляция обходит периферические рецепторы, латентность ранних компонентов (первый отрицательный компонент, N1, обозначенный стрелками) представляет собой чувствительность центральных нейронов. После стимуляции верхнего отдела кишечника повышенная возбудимость нейронов, вызванная панкреатической болью, приводит к уменьшению латентности N1. Однако в сегментах спинного мозга, принимающих нервные афференты из сигмовидной кишки, где боль поджелудочной железы, вероятно, не приводит к гипервозбудимости нейронов, активация нисходящего торможения приводит к увеличению латентности N1.Доказательства, указывающие на усиление нисходящего торможения при ХП, также были получены в исследовании, основанном на вызванных потенциалах мозга в результате болезненной стимуляции пищевода. Вызванные мозговые потенциалы — это суммарный результат серии синхронизированных по времени электроэнцефалографических (ЭЭГ) ответов на внешние раздражители.88 89 Уменьшение латентного периода вызванных мозговых потенциалов может быть связано с повышенной возбудимостью центральных болевых путей, вызванной приступами хронической боли. у пациентов.90 Это, скорее всего, связано с центральной повышенной возбудимостью и открытием более быстро проводящих латентных связей.Соответственно, у пациентов с ХП латентность стимуляции верхних отделов кишечника была уменьшена.9 Однако латентность стимуляции сигмовидной кишки была уменьшена (Drewes et al, неопубликованные данные) (рис. 5). Причина этих результатов, вероятно, заключается в том, что, хотя боль при ХП вызывает повышенную возбудимость в обширной области спинного мозга, она преобладает в грудном отделе. Следовательно, возбудимость в удаленных поясничных сегментах, принимающих афференты из сигмовидной кишки, может быть ослаблена нисходящими системами контроля, оказывающими диффузное ингибирование входящей активности на всех сегментарных уровнях спинного мозга.Однако электрическая стимуляция может активировать как вагусный, так и внутренностный пути.91 Поскольку активация внутренних / спинномозговых путей, вероятно, активирует эндогенный путь подавления боли, тогда как стимуляция блуждающего нерва может привести к облегчению, это может затруднить интерпретацию данных.13
самые последние нейрофизиологические доказательства механизмов нейропатической боли при ХП основаны на исследованиях головного мозга. Несколько экспериментальных и клинических исследований показывают, что деафферентация, хроническая боль и гипералгезия связаны с функциональной реорганизацией коры головного мозга.В частности, есть данные о нейропластических изменениях и реорганизации головного мозга у пациентов с ампутациями и невропатической болью.92 Важно отметить, что степень кортикальной реорганизации коррелирует с субъективной оценкой боли, и корковые изменения можно обратить вспять с помощью анальгетических вмешательств (для обзор, см. Wiech et al 93). В недавних экспериментах, проведенных нашей группой, анализ источников мозговой стимуляции верхних отделов кишечника показал, что у пациентов с ХП активность островка реорганизована.9 Островок играет важную роль в интеграции висцеральной сенсорной и двигательной активности вместе с лимбической системой. Он связан со многими лимбическими структурами, а также с моторной корой и базальными ганглиями. Таким образом, изменения в области островка у пациентов с ХП могут отражать серьезные нарушения координации и сенсорной обработки висцеральной боли. Также наблюдались более дискретные изменения в поясной коре головного мозга, где источник нейронов располагался кзади у пациентов. Полученные данные показывают, что боль при хроническом панкреатите приводит к изменениям кортикальных проекций ноцицептивной системы, поддерживая нейропатический компонент боли поджелудочной железы.
Наконец, было высказано предположение, что изменения мощности в диапазоне тета (3,5–7,5 Гц) ЭЭГ могут быть отличительным признаком пациентов с различными видами нейропатической боли.94 — 96 Недавно Сарнтейн и его сотрудники показали, что Пациенты с невропатическими болевыми расстройствами демонстрировали более высокую спектральную мощность ЭЭГ покоя, особенно в тета-диапазоне, 97 которая нормализовалась после успешного лечения. Было высказано предположение, что тета-активность отражает нарушение высших когнитивных функций, например, связанных с нейропатической болью.В недавнем исследовании мы изучали ЭЭГ во время болевой стимуляции пищевода у пациентов с ХП.98 По сравнению с контрольной группой, у пациентов с ХП наблюдалась повышенная активность в тета-диапазоне, и такие результаты также подтверждают гипотезу о нейрогенной боли.
Интересно, что Фрегни и его сотрудники15 недавно предположили, что кортикальная нейронная сеть, активированная воспалением поджелудочной железы, может действовать через механизм обратной связи и модулировать иммунную систему, тем самым влияя на процесс заживления и уменьшая (или увеличивая) воспаление поджелудочной железы.Нейропластические изменения могут стать самовоспроизводящимися и вызывать хроническую боль, приводящую к инвалидности. Авторы предположили, что циклическое изменение уровня боли и обострения может быть не только простой реакцией на воспаление, но, напротив, может отражать модуляцию воспалительного процесса ЦНС. Неинвазивная стимуляция мозга может усиливать или подавлять активность в целевых областях, а повторяющаяся транскраниальная магнитная стимуляция оказалась эффективной в изменении дисфункциональной активности мозга, связанной с болью.В пилотном исследовании Fregni et al продемонстрировали повышенную активность во вторичной соматосенсорной коре (расположенной рядом с островком) у пациентов с ХП. Магнитная стимуляция, которая подавляет активность в целевой области мозга, приводит к облегчению висцеральной боли.15 Хотя эти наблюдения необходимо воспроизвести в более крупных исследованиях, они подчеркивают важность исследований, изучающих ось кишечник-мозг при ХП.
Сводная вставка 2
Изменения в позвоночнике, вызванные повышенной возбудимостью нейронов задних корешков, сопровождают невропатическую боль и отражаются в интеграции ответа на повторяющиеся раздражители и увеличении указанных болевых участков в ответ на стимуляцию верхнего отдела кишечника
Изменения в позвоночнике уравновешиваются сегментарным и нисходящим торможением, которое может изменять чувствительность кишечника и соматических «висцеротомов». особенности являются характеристиками нейропатической боли, а также наблюдаются при хроническом панкреатите
ПРОФИЛЬ ПРЕПАРАТОВ, ИСПОЛЬЗУЕМЫХ ДЛЯ ЛЕЧЕНИЯ БОЛИ ПРИ ХРОНИЧЕСКОМ ПАНКРЕАТИТЕ
Лечение ХП зависит от клинического течения и аномальных результатов визуализации (обзоры см. в Mitchell et al. др. 99 и Стир и др. 10 0).Таким образом, псевдокисты и непроходимость протока могут привести к эндоскопической, экстракорпоральной ударно-волновой литотрипсии и / или хирургическому лечению, тогда как резекция доминирующего воспалительного образования (обычно в головке поджелудочной железы) может облегчить пациенту боль. Крайне важно исключить аутоиммунный панкреатит при наличии воспалительного новообразования, поскольку это относительно новое заболевание хронического панкреатита поддается лечению стероидами.101 Невролиз и блокада нервов в основном использовались в прошлом, тогда как методы, основанные на эндоскопическом ультразвуке и торакоскопической спланхникэктомии. сейчас все чаще используются.Альтернативные методы лечения включают чрескожную электрическую стимуляцию нервов, стимуляцию спинного мозга и транскраниальную магнитную стимуляцию.4 15 Однако для большинства пациентов медикаментозное лечение является основой лечения боли (обзоры см. В Andren-Sandberg et al 1 и van Esch и др., , 49). Лечение боли при хроническом панкреатите затруднено, и хотя лестница обезболивания Всемирной организации здравоохранения рекомендует начинать с ненаркотических анальгетиков, а затем слабых наркотиков (с ненаркотическими анальгетиками и адъювантной терапией или без них), часто бывает необходимо использовать сильные опиоиды.1 49 Краеугольным камнем в лечении нейропатической боли являются многофункциональные препараты, воздействующие на различные области ЦНС, такие как трициклические антидепрессанты, габапентин / прегабалин, трамадол и, в конечном итоге, опиоиды (обзор см. В Finnerup et al 102). . Лекарства, которые показали свою эффективность при невропатической боли, также оказались эффективными при ХП. Трициклические антидепрессанты и прегабалин, рекомендуемые при невропатической боли, по нашему опыту, оказались полезными в качестве адъювантной терапии у тяжелых пациентов.Интересно, что габапентин усиливает эффект морфина на животной модели панкреатита.103 У животных было показано, что опиоиды влияют на ноцицептивную обработку при экспериментальном панкреатите.6 Хотя наркотики имеют множество побочных эффектов и несут риск привыкания, некоторые из них в статьях сообщается, что опиоиды являются одними из лучших анальгетиков при лечении нейропатической боли (обзор см. в Cruccu104). Wilder-Smith et al 105 продемонстрировали, что трамадол, слабый опиоидный препарат с несколькими неопиоидными эффектами на центральную нервную систему, в высоких дозах превосходит традиционные опиоиды в лечении боли при ХП.Среди сильнодействующих опиоидов оксикодон показал свою эффективность при невропатической боли.106 Соответственно, в экспериментальном исследовании Штал и его сотрудники8 вводили оксикодон и морфин в равных дозах пациентам с болью из-за ХП. Они показали, что оксикодон превосходит морфин в ослаблении боли, вызванной соматическими структурами (кожей и мышцами), а также пищеводом. Превосходный эффект оксикодона на боль в соматических структурах не был замечен в аналогичном исследовании у здоровых субъектов 107, и, вероятно, болезненный процесс при ХП был ответственен за это различие.Следовательно, оксикодон, хотя и является сильным μ-агонистом, также оказывает некоторое влияние на κ-опиоидный рецептор. Эксперименты на животных показали как периферическую, так и спинную регуляцию κ-опиоидных рецепторов в присутствии воспаления.108 Это усиление влияет на болевую систему в нескольких тканях, как было показано на пациентах с ХП.109 Возможный эффект Эффект дифференцированного рецептора был подтвержден в клиническом исследовании с участием периферически ограниченного агониста κ (ADL 01-0101). Этот агонист показал анальгетический эффект у пациентов с болью из-за ХП.110 Следовательно, в отличие от чистого μ-агониста, такого как морфин, опиоиды с более сложными эффектами, такие как трамадол и оксикодон, могут иметь значение при ХП. Однако экспериментальные исследования должны подкрепляться крупномасштабными клиническими исследованиями.
ЗАКЛЮЧЕНИЕ
Патогенез боли при ХП изучен недостаточно. У части пациентов экстрапанкреатические заболевания, такие как язвенная болезнь, и интрапанкреатические осложнения, такие как непроходимость протоков или псевдокисты, могут объяснить боль и требуют соответствующего лечения.Эндоскопическое или хирургическое лечение по-прежнему является основой в отдельных случаях, если присутствует воспалительное новообразование или есть существенные доказательства повышенного давления в протоке или железе поджелудочной железы. следует учитывать.114 Однако у большинства пациентов причина боли не очевидна. Хотя различные линии «доказательств», представленные в данной статье, не относятся к нейропатической боли, они указывают на этот механизм как на основное объяснение боли, наблюдаемой у многих пациентов.Если в клинической картине преобладает невропатическая боль, хирургические процедуры могут усилить поражение нейронов и усугубить боль. Кроме того, фармакологическое лечение нейропатической боли отличается от лечения других болевых расстройств, с акцентом на многофункциональные препараты, оказывающие различное воздействие на ЦНС, такие как трициклические антидепрессанты, трамадол и ингибиторы ионных каналов. Поэтому будущие исследования должны быть нацелены на разработку методов для характеристики нейропатии у отдельных пациентов до того, как они будут подвергнуты лечению, и на решение проблемы распространенности нейропатической боли у большой группы пациентов с ХП.

 Может быть
опоясывающей, возникать после еды (но не обязательно), усиливаться
в положении лежа на спине.
Может быть
опоясывающей, возникать после еды (но не обязательно), усиливаться
в положении лежа на спине. Наши врачи располагают необходимыми знаниями и навыками для комплексного ведения пациентов с хроническим панкреатитом (в том числе при обострении). Гастроэнтерологи могут подобрать подходящую диету, которая учитывает все особенности образа жизни больного и его текущее состояние
Наши врачи располагают необходимыми знаниями и навыками для комплексного ведения пациентов с хроническим панкреатитом (в том числе при обострении). Гастроэнтерологи могут подобрать подходящую диету, которая учитывает все особенности образа жизни больного и его текущее состояние