Диагностика язвы желудка и двенадцатиперстной кишки
Современные методы диагностики язвы желудка и двенадцатиперстной кишки позволяют выявить это заболевание за одно посещение клиники. Эндоскопические и неинвазивные методики, включая лабораторные, помогают с высокой точностью установить факт наличия язвенных дефектов, оценить секреторную функцию желудка, а также определить инфицирование Helicobacter pylori и другие возможные причины болезни. Анализ этой информации открывает возможности для полноценного и грамотного лечения.
Основные диагностические методики
В клинической практике для диагностики язвенной болезни применяют следующие методы:
- гастроскопия (фиброгастродуоденоскопия, ФГДС) с биопсией из краев язвы;
- дыхательный тест на H. pylori;
- определение антител класса IgG к H. pylori в сыворотке крови;
Эндоскопическое исследование
«Золотой стандарт» диагностики язвы желудка и 12-перстной кишки – гастродуоденоскопия. Во время процедуры врач визуально оценивает состояние слизистой оболочки верхних отделов желудочно-кишечного тракта и по необходимости забирает материал для гистологического исследования. Все манипуляции проводятся с помощью специальной гибкой трубки, снабженной видеокамерой и осветительным прибором – эндоскопом.
Подготовка к гастроскопии достаточно проста:
Схема проведения гастроскопии- вечером накануне исследования разрешается легкий ужин без жирных, острых и жареных блюд;
- ФГДС проводится натощак, поэтому завтракать перед процедурой нельзя;
- утром разрешено почистить зубы и выпить стакан воды.
Длительность эндоскопического исследования составляет не более 5-7 минут. Несмотря на то, что процедура проводится под местной анестезией корня языка и глотки, она все равно сопровождается выраженным дискомфортом. Чтобы максимально смягчить рвотный рефлекс, следует глубоко дышать и постараться отвлечься от эндоскопической трубки.
Биопсия желудка позволяет определить характер патологического процесса, выявить H. pylori и, что самое главное, исключить злокачественный характер язвы.
Дыхательный тест
Современный метод неинвазивной экспресс-диагностики инфекции H. pylori. Порядок процедуры следующий:
- Пациенту дается стакан апельсинового сока (или любого другого кислого напитка).
- Спустя 5 минут осуществляется сбор выдыхаемого воздуха.
- Пациент выпивает раствор, содержащий карбамид на основе радиоактивного изотопа углерода – 13С.
В обоих образцах воздуха анализируется соотношение двух модификаций углекислого газа – 12CO2, который образуется в ходе естественных обменных процессов, и 13CO2 – продукта распада карбамида под действием ферментов хеликобактер. Если уровень «радиоактивной» углекислоты выше «нормальной», то это указывает на инфекцию H. pylori – бактерии, ответственной за более чем 90% случаев язвенной болезни. Тем не менее, следует учитывать, что положительные результаты дыхательного теста не являются 100% подтверждением этого заболевания.
Диагностика язвы по крови
Многие коммерческие лаборатории предлагают диагностику инфекции хеликобактер пилори по анализу крови. Сущность методики состоит в определении уровня антител класса IgG, вырабатываемых иммунной системой в ответ на компоненты клеточной мембраны возбудителя.
Подобные анализы обладают еще меньшей чувствительностью и специфичностью, чем дыхательный тест, поскольку:
- хеликобактер – широко распространенный микроорганизм;
- эта бактерия ответственна за развитие не только язвы, но и хронического гастрита;
- у многих людей инфекция H. pylori протекает бессимптомно;
- положительные результаты анализа не позволяют однозначно утверждать о наличии язвенной болезни у конкретного пациента.
Рентгенологическое исследование
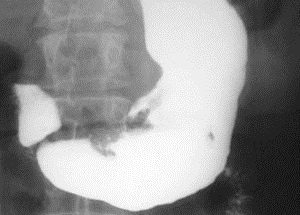
Язва 12-перстной кишки на рентгенеСегодня этот метод применяется исключительно редко, поскольку рентгенография, в отличие от гастроскопии, не позволяет оценить структуру язвенных дефектов и, что намного важнее, не дает возможности взять биопсию.
На обычных рентгеновских снимках верхние отделы пищеварительного тракта практически не видны. Для их лучшей визуализации используют рентгеноконтрастное вещество, представляющее собой взвесь из сульфата бария. Пациенту выпивает эту взвесь, и через 30-40 минут делается контрольный снимок. Язва будет видна как дефект контрастирования краев желудка.
Дифференциальная диагностика язвенной болезни
После комплексного обследования врач определяет, действительно ли пациент болен «обычной» язвенной болезнью, вызванной инфекцией H. pylori, или же под маской изъязвления слизистой скрывается другая, более редкая патология. В таблице представлены три основные патологии, с которыми нужно дифференцировать язву желудка после всех обследований.
| Заболевание | Сходства с ЯБЖ | Отличия от ЯБЖ |
| Рак желудка и другие злокачественные новообразования | Язвенный дефект, часто – хеликобактериоз и изменение желудочной секреции | Расположение язвы в атипичных местах желудка, злокачественные клетки в биоптате, нет ответа на стандартную противоязвенную и эрадикационную терапию, паранеопластические синдромы |
| Синдром Золлингера-Эллисона | Язвенный дефект, резко пониженная pH желудочного сока | Часто – множественные дефекты, слабый ответ на противоязвенную терапию, повышение уровня гастрина в крови (гипергастринемия) |
| Болезнь Крона | Изъязвления слизистой оболочки и признаки хронического воспаления | Преобладание щелевидных язв, поражение толстой и тонкой кишки, лихорадка, лимфоидный инфильтрат и гигантские клетки в биоптатах, приступообразное течение, лихорадка, внекишечные проявления (поражение суставов, кожи) |
Точная диагностика крайне важна для подбора наиболее эффективной терапии. Так, стандартные препараты для лечения язвы будут практически бесполезны в борьбе с болезнью Крона, поскольку это заболевание обусловлено не хеликобактериозом и гиперсекрецией соляной кислоты, а аутоиммунными причинами.
Источники
- Peptic Ulcer – Mayo Clinic (http://www.mayoclinic.org/diseases-conditions/peptic-ulcer/diagnosis-treatment/diagnosis/dxc-20231745)
- Peptic Ulcer Disease – MDGuidelines (http://www.mdguidelines.com/peptic-ulcer-disease/differential-diagnosis)
- [Differential diagnosis of peptic ulcer] – Meran JG, Wagner S, Hotz J, Manns M. – Wien Med Wochenschr. 1992;142(8-9):154-61. (https://www.ncbi.nlm.nih.gov/pubmed/1509765)
- Peptic Ulcer Disease – PathologyOutlines.com (http://pathologyoutlines.com/topic/stomachPUD.html)
Дата публикации: 19.08.17
Дата последней редакции: 19.08.17
zhivotu.net
Исследование при язвенной болезни желудка: осмотр, анализы, рентгенография
Осложнения заболеваний можно предупредить. Своевременная диагностика язвы желудка поможет избежать таких тяжелых состояний, как перфорация желудочной стенки и пенетрация дефекта слизистой в соседние органы брюшной полости. Медиками применяются объективные, лабораторные и инструментальные методы обследования при язвенной болезни. В комплексе они дают широкую и точную картину патологии, а также помогают назначить адекватное и грамотное лечение.
Показания к диагностике
- Болевые ощущения в эпигастральной области, которые распространяются на грудную клетку и спину.
- Боль, которая возникает после еды — при язвенном дефекте, и натощак («голодные боли») — при язве 12-перстной кишки.
- Диспептические явления, такие как отрыжка кислым содержимым, тошнотворное ощущение, оканчивающееся рвотой. Последняя приносит облегчение пациенту.
- Стремительное похудение без объективных причин.
Что включают диагностические процедуры?
Сбор анамнеза
Первично пациент с язвенной болезнью желудка или двенадцатиперстной кишки попадает к доктору общей практики. Врач опрашивает больного на предмет присутствия болевых ощущений, их характера, периодичности и локализации. Пациент рассказывает про диспептические проявления (изжога, отрыжка, тошнота). Больной может жаловаться на обнаружение в рвотных массах и испражнениях примесей крови, изменение их цвета вплоть до черного.
Вернуться к оглавлениюК этой симптоматике, вследствие кровопотери, часто присоединяется нарушение общего состояния: слабость, тахикардия, головокружение и постоянная жажда.
Первичный осмотр
 Предварительный диагноз ставится только при осмотре и сборе анамнеза.
Предварительный диагноз ставится только при осмотре и сборе анамнеза.Клиническая картина свидетельствует о беспокойном поведении, апатичности, сонливости или, наоборот, возбужденном состоянии. При поверхностной и глубокой пальпации живота отмечается мышечный дефанс — напряжение брюшной стенки вследствие обострения болевых ощущений при механическом воздействии пальцами доктора, изменение выражение лица пациента (гримаса боли). Может быть повышение ЧСС. Порой диагностика язвенной болезни проводится с помощью ректального обследования, когда пальцем определяют наличие крови в прямой кишке.
Вернуться к оглавлениюЛабораторное диагностирование
Методы исследования включают:
- Общий анализ крови — определение количества гемоглобина, гематокрита, красных кровяных телец.
- ОАМ.
- Биохимию крови. Показывает уровень белка с фракциями, аланинаминотрансферазы, аспартатаминотрансферазы, других ферментов, билирубина, мочевины, креатинина, холестерина.
- Анализ на определение группы крови и резус-фактора. Измеряют свертываемость.
- Исследование каловых масс.
- Уреазный тест.
Анализ крови
 Результаты зависят от периода, осложнений.
Результаты зависят от периода, осложнений.В этом лабораторном исследовании доктора прежде всего интересуют показатели красного кровяного ростка. Язва желудка проявляется изменениями:
- Повышается количество эритроцитов и гемоглобина, если вследствие кровотечения организм в аварийном режиме начинает продуцировать большее количество этих клеток и молекул. Понижается оно, когда при наступлении стадии декомпенсации костный мозг не справляется с кровопотерей через язву, не успевая заместить ее новыми клеточными структурами.
- Наблюдается рост лейкоцитов по причине протекания воспалительного процесса желудочно-кишечного тракта.
- Повышается скорость оседания эритроцитов.
Общий анализ мочи
Результат этого лабораторного исследования не является показательным, поскольку при заболеваниях ЖКТ в мочевом осадке может выявляться незначительное повышение лейкоцитов. Но в целом при язвенном дефекте слизистой оболочки желудка и 12-перстной кишки моча будет без изменений. Присутствие в ней крови или песка свидетельствует о сопутствующих заболеваниях.
Вернуться к оглавлениюАнализы кала
Кровянистые выделения в испражнениях, которые не может заметить человеческий глаз, определяют с помощью реакции Грегерсена. Это быстрый тест с использованием бензидина, который сигнализирует о присутствии в кале скрытой крови. Для более точных результатов до получения испражнений не рекомендуется делать клизму или принимать слабительные препараты. А также существуют определенные предостережения относительно диеты пациента в этот период.
Вернуться к оглавлениюОпределение бактерии Хеликобактер в желудке
 Очень коварная и вредоносная бактерия для жкт.
Очень коварная и вредоносная бактерия для жкт.С этой целью используют уреазный тест. Пациенты выдыхают в специальный аппарат, который анализирует газовый состав воздуха. Повышение уровня аммиака в выдыхаемой смеси свидетельствует о присутствии бактерии Хеликобактер пилори. При выполнении теста часто оказываются ложноположительные результаты, поэтому считать его объективным не следует. Требуется подтверждение диагноза с помощью других лабораторных и инструментальных методик.
Вернуться к оглавлениюИзмерение желудочной секреции
Водородный показатель (рН) желудка измеряется на протяжении суток. Проводится он с помощью введения в организм специфических химических веществ, стимулирующих желудочную секрецию. Аппаратура регистрирует повышение уровня соляной кислоты при размещении язв в пилорическом отделе желудка или в 12-перстной кишке (ДПК). Секреция нормальная или сниженная выявляется при поражении тела и субкардиальной желудочной поверхности.
Вернуться к оглавлениюИнструментальная диагностика
Проводятся УЗИ передней брюшной стенки, рентгенография и электрокардиография. Золотым стандартом для установки диагноза «ЯБЖ и ДПК» является ФГДС (эзофагогастродуоденоскопия) со взятием биоптата слизистых оболочек ЖКТ. Клеточный материал отвозится в лабораторию, где определяется, есть ли дисплазия (перерождение клеток), и устанавливается степень угрозы перехода язвенного дефекта в карциному.
Вернуться к оглавлениюФГДС, как наиболее информативный метод
Эзофагогастродуоденоскопия помогает подтвердить присутствие язвы, а также определить ее локализацию в желудке и ДПК, глубину дефекта, его форму и размеры. При взятии биопсии слизистой стенки и дальнейшем ее микроскопическом исследовании доктора могут установить риск перехода язвы в злокачественную опухоль желудка или ДПК. Этот диагностический прием является золотым стандартом для определения диагноза язвенной болезни.
Вернуться к оглавлениюОбзорная рентгенография
 Очень информативный метод диагностики.
Очень информативный метод диагностики.Поскольку рентген имеет определенное негативное влияние на организм и существует много альтернативных инструментальных методик, он применяется редко. С помощью рентгенографии определяется степень сужения пилорического отдела при язвах, успевших зарубцеваться, а также конвергенция складок желудка. На снимке видны симптомы ниши и песочных часов. А также рентген помогает дифференцировать язвенный дефект с интерстициальной формой раковой опухоли.
Вернуться к оглавлениюДифференциальный анализ
Современные методы диагностики язвенной болезни помогают дифференцировать ее с синдромом Меллори-Вейса (при эндоскопии наблюдаются разрывы слизистой пищевода) и геморрагическим гастритом, при котором отсутствует язвенный дефект, отечность и гиперемия слизистых. Дифференциальный диагноз проводят с кровотечениями из варикозно расширенных вен пищевода и желудка, а также с 4 стадией рака ЖКТ на этапе распада.
etozheludok.ru
Диагностика прободной язвы желудка и двенадцатиперстной кишки
 Своевременная диагностика прободной язвы желудка и двенадцатиперстной кишки крайне важна. Прободение язвы – это опасное явление, при котором на месте язвенного дефекта образовывается сквозное отверстие. Желудочный сок, частички пищи, бактерии через него вытекают в брюшную полость. Явление опасно своими последствиями и высокой скоростью их развития, поэтому дорог каждый час.
Своевременная диагностика прободной язвы желудка и двенадцатиперстной кишки крайне важна. Прободение язвы – это опасное явление, при котором на месте язвенного дефекта образовывается сквозное отверстие. Желудочный сок, частички пищи, бактерии через него вытекают в брюшную полость. Явление опасно своими последствиями и высокой скоростью их развития, поэтому дорог каждый час.
Изучение анамнеза и симптомов больного
Диагностика начинается с тщательного изучения анамнеза больного (совокупность сведений о развитии болезни). Анамнез часто имеет ключевое значение для своевременного определения наличия перфорации. Так, если выясняется, что у больного ранее были болезни ЖКТ, то это существенно облегчает обнаружение болезни.
Анамнез может помочь выявить болезнь и в случаях, когда у человека прежде не фиксировались проблемы с ЖКТ. Тщательный расспрос пациента позволяет обнаружить типичные симптомы, свидетельствующие о наличии язвы желудка или 12-перстной кишки:
 кислая отрыжка, изжога;
кислая отрыжка, изжога;- налет на языке, неприятный запах;
- частые расстройства ЖКТ, плохой аппетит, снижение веса;
- боли в желудке.
Анамнез затрудняется, когда больной не связывает признаки болезни, проявившихся в прошлом, и поэтому не сообщает полной картины развития болезни, считая их незначительными либо забыв упомянуть о них.
До 20% случаев перфорации происходят при отсутствии предшествующих симптомов развития и наличия язвенного образования, когда болезнь развивается на фоне отсутствия каких-либо признаков. В этом случае анамнез пациента ничего не дает, что может увеличить время определения правильного диагноза.
При отсутствии анамнеза, указывающего на подозрение прободения язвы, о ее наличии можно судить по продромальным симптомам (симптомы, проявляющиеся непосредственно перед прободением):
- появление болей в желудке;
- тошнота, рвота;
- озноб, увеличение температуры.
Либо по характерным симптомам после прободения:
 сильные боли;
сильные боли;- характерная поза;
- симптом Щеткина-Блюмберга;
- «доскообразный живот»;
- пульс замедляется, снижается давление крови;
- кожа бледнеет, покрывается холодным потом, конечности становятся прохладными.
При оценке этих признаков важно учитывать время с начала перфорации, так как после периода острого проявления наступает период затишья, который сглаживает характерные признаки перфорации язвы.
Важный показатель для диагностики прободной язвы желудка и 12-перстной кишки – это обнаружение свободного газа в брюшной полости при перкуссии (анализ звуков при простукивании участков поверхности живота) области печени, проявляющееся отсутствием печеночной тупости.
Анализ крови
 При диагностике перфоративной язвы на ранней стадии в составе крови не наблюдаются какие-либо специфичные отклонения: уровень лейкоцитов остается нормальным либо незначительно повышается. Лейкоцитоз со сдвигом формулы крови влево развивается позже, при последующем развитии воспаления брюшной полости (перитонит).
При диагностике перфоративной язвы на ранней стадии в составе крови не наблюдаются какие-либо специфичные отклонения: уровень лейкоцитов остается нормальным либо незначительно повышается. Лейкоцитоз со сдвигом формулы крови влево развивается позже, при последующем развитии воспаления брюшной полости (перитонит).
Рентгенологическое исследование
 Диагностика перфоративной язвы при помощи рентгенологического исследования позволяет определить присутствие газа под левым куполом диафрагмы (до 80% случаев) – важный симптом, подтверждающий диагноз прободной язвы. Большое количество газа обнаруживается легче, тогда как минимальное присутствие может не отобразиться.
Диагностика перфоративной язвы при помощи рентгенологического исследования позволяет определить присутствие газа под левым куполом диафрагмы (до 80% случаев) – важный симптом, подтверждающий диагноз прободной язвы. Большое количество газа обнаруживается легче, тогда как минимальное присутствие может не отобразиться.
Газ локализуется в высоких отделах брюшной полости. В положении лежа на спине, газ концентрируется в верхней точке брюшной стенки. При повороте на бок он перемещается в соответствующую подреберную зону, боковой стенке брюшной полости, диафрагме. Если больной держится вертикально, газ располагается под диафрагмой над печенью или желудком.
В отдельных случаях в полость желудка закачивается газ или вводится контрастная жидкость и делается повторный рентген. Если газ или жидкость обнаруживается за пределами желудка, то это явный признак перфорации.
УЗИ
 Ультразвуковое исследование во многих случаях может стать первым и достаточным способом диагностики прободения язвы желудка и 12-перстной кишки. А также использоваться как уточняющее исследование при неоднозначных результатах рентгенологических данных.
Ультразвуковое исследование во многих случаях может стать первым и достаточным способом диагностики прободения язвы желудка и 12-перстной кишки. А также использоваться как уточняющее исследование при неоднозначных результатах рентгенологических данных.
Ценность УЗИ в диагностике прободных язв состоит в достаточно высоком проценте обнаружения газа и жидкости (брюшного экссудата) в свободной брюшной полости. А также в обнаружении прободной язвы, которая при данном методе исследования чаще имеет вид правильной или неправильной формы конуса.
Ультразвуковое исследование локализации прободной язвы значительно затрудняется содержимым желудка, тяжестью состояния пациента и другими препятствиями.
Помимо этого, УЗИ используется при дифференциальной диагностике для выявления признаков других заболеваний.
Эндоскопическое исследование
 Если при рентгеноскопии и УЗИ явно диагностировать наличие прободной язвы не удалось, то прибегают к более точному эндоскопическому методу исследования.
Если при рентгеноскопии и УЗИ явно диагностировать наличие прободной язвы не удалось, то прибегают к более точному эндоскопическому методу исследования.
Диагностические мероприятия по выявлению прободной язвы проводят при помощи ЭФГДС. Эта аббревиатура означает эзофагогастрофибродуоденоскопия, сокращенный вариант – фиброгастроскопия. Название происходит от латинских слов обозначающих пищевод, желудок, 12-перстную кишку, их волокна и метод обследования.
Данный метод диагностики заключается в обследовании полостей ЖКТ изнутри введением через рот и пищевод в полость желудка зонда гастроскопа. Благодаря миниатюрной камере становится возможным визуальное изучение полости желудочно-кишечного тракта. Таким образом, можно определить точную локализацию язвы.
В процессе введения зонда, в желудок попадает и достаточно большой объем воздуха. В случае прободной язвы это может вызвать усиление боли, вследствие попадания этого воздуха в желудок и далее через прободное отверстие в брюшное пространство, что также свидетельствует о наличии прободения. После чего наличие газа обнаруживается при повторном рентгенологическом исследовании.
Видео: Эндоскопия ЖКТ
Электрогастроэнтерография
При прободении желудка или 12-перстной кишки нарушается моторика желудочно-кишечного тракта. Поэтому в диагностике перфоративной язвы может применяться такой метод исследования как электрогастроэнтерография – определение состояния моторно-эвакуаторной функции ЖКТ.
Лапароскопия
 Если при помощи вышеуказанных способов точно определить диагноз прободная язва установить не удалось, то используют наиболее чувствительный метод – лапароскопия.
Если при помощи вышеуказанных способов точно определить диагноз прободная язва установить не удалось, то используют наиболее чувствительный метод – лапароскопия.
Лапароскопия – это метод хирургического вмешательства, при котором исследование внутренних органов и операция проводится через маленькое отверстие (5-15мм), в отличие от традиционной хирургии, когда разрезы делают большими.
При этом делается разрез, брюшное пространство заполняется газом для образования удобного для исследования и операции пространства, и вводится лапароскоп – трубка с видеокамерой. Это позволяет визуально обследовать брюшную полость больного.
Видео: Диагностическая лапароскопия (принцип проведения лапароскопического исследования)
Дифференциальная диагностика
Это метод диагностики, при котором последовательно исключаются похожие по симптомам, но не подошедшие по каким-либо признакам заболевания, в результате чего, остается одна наиболее вероятная болезнь.
Прободную язву прежде всего нужно дифференцировать от остро протекающих болезней, болевые ощущения которых также проявляются в области эпигастрия.
Дифференциальная диагностика прободных язв осуществляется с такими заболеваниями как:
- печеночная колика;
- острый аппендицит;
- перфорация опухоли;
- острый холецистит;
- почечная колика;
- инфаркт миокарда;
- острый панкреатит и др.
Более сложно выделять прободную язву от некоторых редких заболеваний. Так, дифференцировать флегмону желудка от перфорации достаточно сложно из-за схожей симптоматики.
Симулировать перфорацию в некоторых случаях может инфаркт миокарда, когда возникают внезапные острые боли в области эпигастрия, отдающиеся в районе сердца и между лопатками.
Точно дифференцировать прободную язву можно только в первые часы развития болезни, так как на этапе развития перитонита симптомы воспаления брюшной полости схожи с воспалениями вызванными другими болезнями.
Если возникли подозрения и (или) признаки перфорации ЖКТ необходимо немедленно обратиться к врачам.
zheludok-lechenie.ru
Диагностика язвы желудка и двенадцатиперстной кишки
Язва двенадцатиперстной кишки или желудка — это хроническое заболевание, для которого характерен клинически проявляющийся и периодически рецидивирующий язвенный дефект. Циклическая болезнь может появиться по разного рода причинам у представителей любого пола, хотя, по статистике, преимущественно болеют мужчины от 25 до 45 лет.
Одну из ведущих ролей при появлении и развитии язвенной болезни играет Helicobacter pylori — микроорганизм, способный повреждать слизистую оболочку не только желудка, но и двенадцатиперстной кишки. Эксперты уверены, что сегодня обнаружить этот микроб можно приблизительно у 75% всех жителей России, но язва появляется далеко не у всех. А все потому, что для развития язвенного дефекта слизистой оболочки чаще всего нужны дополнительные факторы. Повлиять на развитие язвы могут:
- Наследственная предрасположенность.
- Хаотичный прием медикаментов (без соблюдения назначенной схемы лечения или вовсе без рекомендации врача).
- Депрессивные состояния, стрессы, постоянные неврозы.
- Нездоровый образ жизни, в том числе несбалансированное питание, постоянное употребление алкогольных напитков и табакокурение.
Но, даже учитывая вышеописанные факты, патогенез язвенной болезни ЖКТ (желудочно-кишечного тракта) сегодня до конца не изучен, потому при первых признаках заболевания обращаться за врачебной помощью важно обязательно.
Симптомы язвы желудка

Признаки язвенной болезни ЖКТ разнообразны. Первоначально важно отметить болевой симптом в верхней части живота. Он может быть острым, тянущим, ноющим, слабо или сильно выраженным. Боль при язве желудка чаще всего проявляется ритмично, периодично и даже сезонно. Симптом может быть связан с приемом пищи, возникать в одно и то же время, беспокоить только в осенне-весенний период. Врачи выделяют тот факт, что при язве желудка боли в области живота исчезают после еды или приема лекарств-антацидов. Между тем, такие признаки болезни являются типичными не для всех больных.
Язва желудка проявляется клинически не только болевым симптомом. Выделяют и другие признаки заболевания, в том числе отрыжку, изжогу, тошноту и рвоту, а также неустойчивый стул и проблемы с аппетитом.
- Изжога чаще всего появляется через небольшой промежуток времени после приема пищи, приблизительно через 1-2 часа.
- Кислая отрыжка при язве желудка — это чаще всего следствие антиперистальтики желудка или нарушений функции нижнего пищеводного сфинктера.
- Рвота — редкий симптом язвы. Она может возникнуть при ярко выраженном болевом симптоме в верхней части живота, например, в ночные часы, и принести больному существенное облегчение.
- Если диагностируется язва ЖКТ, то аппетит у пациента чаще всего сохранен и даже повышен. В этом случае медики говорят о «болезненном чувстве голода».
Симптомы язвы зависят от многочисленных факторов: локализации и размеров язвенного дефекта слизистой оболочки, возраста пациента и т. д. Язва желудка при несвоевременном и неправильном ее лечении может быстро осложниться. Не исключены кровотечения, перфорация язвенного дефекта (прободение), пенетрация (распространение проблемы за пределы желудка), стеноз привратника и малигнизация.
Симптомы язвы двенадцатиперстной кишки

Что касается язвенной болезни, затрагивающей двенадцатиперстную кишку, то клиническая картина такой проблемы очень схожа с той, которая прослеживается при язвах желудка. Важно знать, что язва двенадцатиперстной кишки может протекать абсолютно бессимптомно, но чаще всего хроническая болезнь по своим проявлениям носит циклический характер. Заболеванию присущи: боль различной локализации (преимущественно в области брюшной полости), изжога, вздутие живота, неустойчивый стул, тошнота.
Без эффективного лечения язвы двенадцатиперстной кишки могут стремительно прогрессировать. Заболевание в большей части всех случаев обостряется периодами. Но, к сожалению, точных и однозначных симптомов язвы попросту не существует. Потому целесообразно не заниматься экспериментами, самолечением, чтобы исключить возможные серьезные последствия для здоровья.
Комплексная диагностика язвы желудка в больнице
Диагностическими манипуляциями при язвенной болезни желудка занимается гастроэнтеролог. Для того чтобы подтвердить или опровергнуть диагноз, специалист назначит гастроскопию, которую выполняют натощак при помощи гибкого прибора с оптическим элементом на конце. Благодаря новейшему диагностическому оборудованию, специалист осматривает желудок и пищевод и выполняет биопсию (при необходимости). Такая диагностика язвы является одной из самых информативных, простых и занимает не более 7-10 минут.
Также в больнице врач может назначить дополнительную диагностику в виде ультразвукового исследования и рентгенографии. Эти методы позволят уточнить диагноз.
Диагностика при язве двенадцатиперстной кишки

Если симптомы язвы беспокоят человека, и он обратился за помощью к врачу, то первоначально специалисту необходимо будет собрать анамнез. Гастроэнтеролог должен узнать о характере питания пациента, его вредных привычках, ритме жизни и даже профессии. Также врач осмотрит живот больного и проведет пальпацию.
При подозрении на язву двенадцатиперстной кишки специалист назначит целый комплекс диагностических манипуляций:
- Анализ кала (тест на скрытую кровь).
- Рентгенографию брюшной полости с применением контрастного вещества.
- Клинический анализ крови.
- Эндоскопическое исследование, позволяющее не только обнаружить дефект, но и определить его глубину, размер, форму, состояние краев и т. д.
Язва в ЖКТ — это серьезная проблема, решать которую необходимо как можно скорее и только под строгим руководством лечащего врача. К сожалению, сегодня не существует единого эффективного лечения для всех пациентов с язвенной болезнью желудка или двенадцатиперстной кишки. Потому терапия подбирается только в индивидуальном порядке с учетом возраста пациента, наличия у него хронических болезней, типа язвенного эффекта и его локализации.
medaboutme.ru
Дифференциальная диагностика язвенной болезни
Дифференциальный диагноз, многообразие клинических проявлений язвенной болезни, анатомо-топографические соотношения органов пищеварения, общность нервной регуляции, функциональные их связи создают закономерные предпосылки для возникновения сходных клинических симптомокомплексов при заболевании различных органов брюшной полости и определенных трудностях при дифференциальной диагностике.
В практической деятельности язвенную болезнь чаще приходится дифференцировать от других заболеваний желудка и двенадцатиперстной кишки, желчных путей и поджелудочной железы.
Хронический гастрит
Хронический гастрит в отличие от язвенной болезни характеризуется большей выраженностью диспептических явлений. Часто наблюдаются чувство тяжести в верхнем отделе живота и ощущение быстрого насыщения после приема даже небольшого количества пищи, изжога, отрыжка кислым содержимым, расстройства стула. Отмечаются монотонность течения, короткие периоды обострения с менее выраженным болевым синдромом, чем при язвенной болезни. Свойственно отсутствие сезонной периодичности и нарастания болей в течение заболевания. Общее состояние больных особенно не нарушается. Однако исключить гастрит, руководствуясь только жалобами больного, невозможно. Необходимы повторные рентгенологические и эндоскопические исследования, при которых, кроме отсутствия ниши, выявляются характерная ригидность складок слизистой оболочки желудка, изменение рельефа его.
Хронический гастроэнтерит
Хронический гастроэнтерит, так же как и язвенная болезнь, может проявляться болями в эпигастральной области после еды. Но эти боли сопровождаются урчанием кишечника, а выраженная болезненность при пальпации определяется в околопупочной области и ниже. В кале определяется большое количество продуктов неполного переваривания пищи (мышечных волокон, нейтрального жира, крахмала). Из рентгенологических признаков важны изменения слизистой желудка, быстрая эвакуация контраста из тонкой кишки, раннее заполнение (через 2—3 часа) слепой кишки.
Дуоденит и пилородуоденит
Дуоденит и пилородуоденит нередко весьма напоминают клинику язвенной болезни. В отличие от последней для них характерно:
1) выраженность постоянных голодных и ночных болей, купирующихся приемом пищи, и поздних диспептических явлений;
2) интермиттирующее течение с короткими периодами обострении, сменяющихся короткими ремиссиями. При рентгенологическом исследовании признаки язвы отсутствуют, определяются гипертрофированные и атипично переплетающиеся складки слизистой оболочки с зернистым рельефом. Повторные исследования, гастродуоденоскопия позволяют поставить правильный диагноз.
Язвенную болезнь нередко приходится дифференцировать от перидуоденитов не язвенной этиологии. Обычно они являются следствием язвы двенадцатиперстной кишки, проявляясь пилорическим синдромом с клиникой язвенной болезни. После заживления язвы при остающемся перидуодените интенсивность болей уменьшается, они становятся постоянными, исчезает сезонность явлении. Не язвенные перидуодениты могут быть вызваны холециститом, дивертикулом двенадцатиперстной кишки, осложненным воспалением или изъязвлением, хроническим аппендицитом. В отличие от язвенной болезни такие перидуодениты проявляются постоянными болями в подложечной области и правом подреберье, усиливающимися после приема пищи и иррадиирующими в спину. Наблюдаются также отрыжка, тошнота, чувство тяжести в эпигастрии. В диагностике их большую помощь оказывает рентгенологическое исследование, при котором обнаруживаются деформация луковицы, двенадцатиперстной кишки, быстрая опорожняемость ее, отсутствие прямых рентгенологических признаков язвенной болезни.
Рак желудка
Рак желудка, особенно в начальной стадии, может проявляться разнообразием клинических симптомов и напоминать клинику язвенной болезни. При локализации опухоли в пилорическом отделе могут наблюдаться интенсивные боли, сохраняется желудочная секреция. Особенно трудна дифференциальная диагностика язвенно-инфильтративной и первично-язвенной форм рака, которые могут сопровождаться типичными признаками язвенной болезни. В некоторых случаях и язва желудка по клиническому течению может напоминать рак желудка, например при длительно существующей каллезной язве с постоянными болями, снижением желудочной секреции и образованием большого воспалительного инфильтрата, определяемого при пальпации живота. Для рака желудка наиболее характерными признаками являются: короткий анамнез, более пожилой возраст больных, жалобы на общую слабость, быструю утомляемость, постоянные ноющие боли, малозависящие от приема пищи. У многих выявляются анемия, увеличенная СОЭ, стойкие скрытые кровотечения. Для язвенно-инфильтративных форм характерны стойкость клинических симптомов и отсутствие эффекта от применяемого лечения. При рентгеноскопии, кроме ниши, выявляются инфильтрация и ригидность стенки желудка, обрыв складок слизистой, отсутствие перистальтики в пораженной зоне, окружающей нишу. Решающее значение в дифференциальной диагностике рака и язвы желудка имеют изучение динамики заболевания, рентгенологическое, цитологическое исследования и гастроскопия с прицельной биопсией.
Желчнокаменная болезнь и хронический холецистит
Желчнокаменная болезнь и хронический холецистит нередко могут имитировать язвенную болезнь, проявляясь болями в верхнем отделе живота и диспептическими расстройствами. Отличительными признаками является то, что заболевания желчных путец чаще встречается у женщин, у лиц с гипертонической конституцией и ожирением. У них отсутствуют периодичность обострения и суточный ритм болей. Возникновение болей после еды связано в основном с характером пищи (жирная пища, мясо, яйца, острые блюда, маринады, грибы). Появляются боли в разные сроки после еды и отличаются полиморфизмом — разной интенсивностью и продолжительностью. Часто они носят схваткообразный характер по типу приступов (колик) и более интенсивны, чем при язвенной болезни. Локализуются боли в правом Подреберье и иррадиируют в правое плечо и лопатку. Периодически может появляться, желтуха.
При хроническом холецистите продолжительность обострении короче, обычно определяется днями, в то время как при язвенной болезни — неделями, месяцами, с постепенным уменьшением их интенсивности.
Из объективных признаков отмечаются увеличение печени, пальпаторная и перкуторная болезненность в правом подреберье и холедохо-панкреатической зоне. Выявляются положительные симптомы Ортнера, Мерфи, френикус-симптом. При обострении холецистита наблюдаются лихорадка, патологические изменения желчи, в крови некоторое увеличение билирубина, в моче — уробилина. Часто отмечается снижение желудочной секреции.
Вопрос окончательной диагностики решается рентгенологическим и эндоскопическим исследованиями желудка, двенадцатиперстной кишки и желчных путей, которые помогают выявить также наблюдаемый у части больных сопутствующий язвенной болезни хронический холецистит.
В таких случаях последний приходится дифференцировать от дискинезии желчных путей, которая нередко сопровождает язвенную болезнь двенадцатиперстной кишки. В отличие от холецистита при дискинезии не наблюдается изменений во всех порциях желчи при дуоденальном зондировании. При холангиографии отмечаются нарушения моторики желчного пузыря, протоков и сфинктера Одди. С затиханием обострения язвенной болезни исчезают или уменьшаются клинические проявления дискинезии желчных путей.
Хронический панкреатит
Хронический панкреатит по своему течению может напоминать язвенную болезнь. При нем, так же как и при язвенной болезни, наблюдаются боли в верхнем отделе живота после еды на высоте пищеварения. Однако возникают они чаще после жирной пищи, носят неопределенный характер, в случае образования камней в панкреатических протоках становятся схваткообразными. Боли, как правило, локализуются слева от средней линии в верхнем отделе живота, часто бывают опоясывающими, иррадиируют в левое плечо и лопатку. При сравнительной или глубокой пальпации выявляется болезненность слева от средней линии. У части больных наблюдается увеличение количества диастазы в моче, иногда глюкозурия. Диагноз хронического панкреатита при отсутствии рентгенологических и эндоскопических признаков язвенной болезни подтверждается панкреатографией, сканированием поджелудочной железы, ангиографией.
Хронический аппендицит
Хронический, аппендицит в некоторых случаях может иметь некоторое сходство с язвенной болезнью. Это связано с тем, что и при хроническом аппендиците нередко наблюдаются боли в подложечной области после приема пищи, которые объясняются наличием рефлекторного спазма привратника или перидуоденита, развившегося в результате распространения инфекции по лимфатическим путям из илеоцекальной области. В отличие от язвенной болезни при хроническом аппендиците в анамнезе отмечают наличие приступа острого аппендицита, периодичность обострении с кратковременными болевыми явлениями, усиление их при ходьбе и физическом напряжении. При пальпации и перкуссии определяется зона выраженной болезненности на ограниченном участке илеоцекальной области. В трудных для диагностики случаях помогает рентгенологическое исследование гастродуоденальной системы и илеоцекального угла.
Дивертикулы желудка и двенадцатиперстной кишки
Дивертикулы желудка и двенадцатиперстной кишки часто протекают бессимптомно. При достижении больших размеров дивертикула появляются боли и чувство тяжести в эпигастральной области, рвота. При осложнении его воспалением или изъязвлением клиническая картина может быть весьма сходной с таковой при язвенной болезни. Наблюдаются боли после приема пищи, периодичность обострении. Диагностика в этих случаях бывает трудной и решающим здесь являются рентгенологическое исследование и гастродуоденоскопия.
Язвенную болезнь необходимо дифференцировать с симптоматическими язвами, патогенез которых связан с определёнными фоновыми заболеваниями или конкретными этиологическими факторами, например, с приёмом НПВС.
Симптоматические, особенно лекарственные, язвы чаще всего развиваются остро, проявляясь иногда желудочно-кишечным кровотечением или перфорацией. Клиническая картина обострения этих язв стёрта, отсутствует сезонность и периодичность заболевания.
Гастродуоденальные язвы при синдроме Золлингера-Эллисона отличаются крайне тяжёлым течением, множественной локализацией, упорной диареей. При обследовании таких больных выявляется резко повышенный уровень желудочной секреции (особенно базальной), содержание гастрина в сыворотке крови в 3-4 раза превышает норму. В диагностике синдрома Золлингера-Эллисона важное значение имеют провокационные тесты (с секретином, глюкагоном), ультразвуковое исследование поджелудочной железы.
Для гастродуоденальных язв у больных гиперпаратиреозом, помимо тяжёлого течения с частыми рецидивами и склонностью к кровотечению и перфорации, характерны признаки повышенной функции паращитовидных желёз: мышечная слабость, боли в костях, чувство жажды, полиурия. Диагноз ставится на основании изучения содержания кальция и фосфора в сыворотке крови, наличия гипертиреоидной остеодистрофии, характерных признаков поражения почек и неврологических расстройств.
Туберкулез желудка
Туберкулез желудка — одна из редких локализаций туберкулезного процесса. Патологические изменения могут проявляться в виде солитарных или миллиарных туберкул, диффузной гиперпластической формы, а чаще (до 80 %) в виде плоских поверхностных либо небольших глубоких кратерообразных язв. Локализуются такие язвы чаще в пилорическом и антральном отделах, нередко вызывают сужение привратника или деформацию желудка. Клинически заболевание проявляется болями в подложечной области, но менее выраженными, чем при язве желудка. Наблюдаются поносы, снижение желудочной секреции. У больных нередки туберкулезные поражения легких и других органов. Отсутствие характерных клинических симптомов, нетипичность рентгенологической картины вызывают нередко большие трудности в диагностике заболевания и только гистологическое исследование биоптатов или операционного материала позволяет поставить правильный диагноз.
Лимфогранулематоз желудка
Лимфогранулематоз желудка относится к редким заболеваниям Поражение желудка чаще наблюдается при системном заболевании и редко как изолированная форма. Лимфогранулематозные образования в стенке желудка характеризуются формированием опухолевидных узлов, выстоящих в просвет желудка, либо поверхностных или глубоких изъязвлений. Клиническая картина изолированного поражения весьма сходна с клиникой рака или каллезной язвы. Язвенные формы проявляются болями в эпигастрии, скрытыми или профузными кровотечениями. Из общих симптомов наблюдаются повышение температуры, слабость, похудание, потливость и кожный зуд. В крови выявляются лейкопения с нейтрофилезом, эозинофилией и лимфопенией. В связи с редкостью изолированного лимфогранулематоза желудка, своеобразием клиники и морфологических изменений в стенке желудка, сходных с язвой желудка, диагностика представляет исключительные трудности. Диагноз ставится при микроскопическом исследовании биоптатов, взятых при фиброгастроскопии либо из резецированного желудка.
Дуоденостаз
Дуоденостаз — это нарушение моторно-эвакуаторнои функции двенадцатиперстной кишки. Может развиваться при заболеваниях желчных путей и поджелудочной железы, перидуоденитах или являться самостоятельным заболеванием неврогенного происхождения, Проявляется он периодическими приступами болей в подложечной области, напоминающими боли при язвенной болезни. Отличительными особенностями его являются: возникновение изолированного вздутия в правом подреберье во время приступа болей, рвота желудочным содержимым с примесью значительного количества желчи.
Диагноз устанавливают рентгенологическим исследованием, при котором выявляются застой в двенадцатиперстной кишке и расширение ее, стенозирующая перистальтика и антиперистальтика, ретроградный застои бария в желудке и замедленное опорожнение его.
Диафрагмальные грыжи
При диафрагмальных грыжах, так же как и при язвенной болезни, больные жалуются на боли в эпигастральной области во время или после приема пищи, ночные боли, чувство тяжести в эпигастрии и диспептические расстройства. В некоторых случаях наблюдаются явные или скрытые пищеводно-желудочные кровотечения. Жалобы эти связаны с развитием язвенного эзофагита, локализованного гастрита.
В отличие от язвенной болезни при диафрагмальных грыжах боли локализуются высоко в эпигастрии, в области мечевидного отростка и за грудиной. Не отмечается строгой периодичности их, различна интенсивность и продолжительность. Боли часто иррадиируют вверх и кзади — в спину, в левое плечо. Характерно ощущение жжения за грудиной или вдоль пищевода во время или после еды. Решающее значение в дифференциальной диагностике этих заболеваний имеет целенаправленное рентгенологическое исследование органов грудной клетки и гастродуоденальной системы.
Грыжа белой линии живота
Грыжа белой линии живота в некоторых случаях может вызывать резкие боли в подложечной области и диспептические расстройства, как и язвенная болезнь. У других больных эпигастральная грыжа может сопутствовать язвенной болезни и основное заболевание при этом не диагностируется. Дифференциальная диагностика этих двух заболеваний при внимательном осмотре больного не вызывает затруднений, однако наличие эпигастральной грыжи обязывает врача провести рентгенологическое исследование желудка и двенадцатиперстной кишки, дабы не допустить диагностической и тактической ошибок при решении вопроса об операции.
Дискинезия кишечника
При дискинезиях кишечника клинические проявления могут быть сходными с клиникой язвенной болезни. Больные жалуются на боли в подложечной области или другой локализации, диспептические расстройства. Отличительными признаками дискинезий, осложненных колитом, являются: длительные запоры в анамнезе, периодическая смена запоров “ложными” поносами, чувство неполного опорожнения кишечника. Часто боли не зависят от характера принятой пищи, отмечается облегчение состояния после стула и отхождения газов. При объективном исследовании определяется болезненность по ходу ободочной кишки, чаще поперечной, нисходящей и сигмовидной.
При рентгенологическом исследовании отмечается выраженный спазм этих отделов ободочной кишки или тотальный колоспазм. Дискинезия кишечника, колит могут сопутствовать язвенной болезни, но отсутствие признаков язвенной болезни при рентгеноскопий или фиброгастродуоденоскопии говорит в пользу дискинезий.
studfile.net
Диагностика язвенной болезни желудка и двенадцатиперстной кишки и подбор эффективных схем лечения у больных разного возраста | Дасаева Л.А., Лопатина В.В.
Язвенная болезнь (ЯБ) – заболевание, часто встречающееся в любом возрасте, поэтому своевременная диагностика и эффективное лечение ЯБ имеют большое социально-экономическое значение [2, 13, 15]. Как известно, успех в решении проблемы лечения ЯБ во многом определяется степенью разработки вопросов этиологии и патогенеза заболевания.
Патогенез язвообразования рассматривается с позиций нарушенного равновесия между «агрессивными» факторами: повышением выработки соляной кислоты, пепсиногена и пепсина [2, 4, 7, 13], нарушением гастродуоденальной моторики, наличием дуоденально-гастрального рефлюкса [2, 15] и «защитными» факторами гастродуоденальной зоны [2, 3]: существованием бикарбонатного барьера, уменьшением упруго-вязких свойств желудочной слизи, появлением склеротических изменений в сосудах, приводящих к нарушению кровообращения и трофики [7, 14], ухудшением процессов регенерации в слизистой [8], негативным цитопротективным воздействием Helicobacter pylori (Н. pylori) на слизистую оболочку желудка (СОЖ) [2,11]. Персистирование Н. pylori на слизистой оболочке гастродуоденальной зоны можно рассматривать как один из факторов риска возникновения ближайших рецидивов [2, 3]. В связи с этим в комплекс противорецидивного лечения ЯБ с учетом антимикробной резистентности обоснованно включены антибактериальные препараты [3, 11, 16].Суммируя значимость факторов язвообразования, можно заключить, что центральной задачей лечения обострений ЯБ представляется не только подавление факторов «агрессии», которое достаточно успешно выполняется с помощью медикаментов, но, прежде всего, усиление процесса репарации и стойкости сохранения структуры слизистых оболочек гастродуоденальной зоны при постоянно меняющихся условиях среды под воздействием этиологических факторов [8, 11, 13].
У пациентов молодого возраста заболевание отличается четким чередованием периодов обострения и ремиссии, ярко выраженным болевым синдромом, совпадением с периодом полового созревания, более благоприятным течением, чем в старшем возрасте. ЯБ, развившаяся до 60 лет, отличается снижением уровня болевого синдрома, нормальной, реже сниженной секреторной функцией желудка, развитием осложнений (перфорация и кровотечение). Наиболее типичными симптомами болезни являются снижение аппетита, похудение, запоры, анемия, удлинение сроков рубцевания язв. Глубина язв преобладает над площадью поражения. Эти язвы часто сочетаются с заболеваниями других органов. Рубцевание язв происходит длительное время [2, 9]. ЯБ у лиц старше 60 лет протекает на фоне предшествующего хронического гастрита или перенесенной ЯБ двенадцатиперстной кишки (ДПК) [6, 9, 11], имеет неинтенсивный болевой синдром в сочетании с различными диспепсическими расстройствами, прогрессирующее течение; рецидивы, нередко непрерывные и длительные, сопровождаются стойким болевым синдромом; кислотообразующая и ферментативная функции желудка угнетены. Отмечаются достаточно быстрое заживление язв без заметной деформации стенки и видимых рубцовых изменений, отсутствие наклонности к малигнизации [6, 7, 9].
Эффективность лечения ЯБ во многом зависит от своевременности и точности выявления язвенного повреждения СОЖ и ДПК. В настоящее время постановка диагноза ЯБ не мыслится без рентгеноскопического, эндоскопического и морфологического методов исследования [2, 3]. Рентгенологический метод остается незаменимым в выявлении «ниши» на контуре или рельефе СОЖ и ДПК, нарушений гастродуоденальной моторики, диагностике характера осложнений при язвах различной этиологии, но при этом в 10–40% случаев возможны ошибки. Рентгенологически трудно выявить язву верхнего отдела желудка, пилорического канала и привратника. В связи с внедрением в практику эндоскопического метода диагностики появилась возможность не только почти в 100% случаев выявить язвенный дефект и его локализацию, размеры, но и обеспечить надежный контроль за его заживлением [2, 3, 7, 14]. Но при определенной локализации в 5–10% случаев возникают трудности как в диагностике, так и в лечении [6, 15]. Трудно диагностируются язвы, возникающие в верхнем отделе (кардиальный, субкардиальный) желудка, составляющие 6,1–18,4% от числа всех его язв, из-за чего они долго не распознаются [2].
У 75% больных ЯБ язвы определяются при эзофагогастродуоденоскопии (ЭГДС). ЭГДС позволяет выявлять язвы размером от 5 до 30 мм в зависимости от их расположения [6, 9]. Для исключения опухолевого процесса необходимо проведение ЭГДС; для выявления злокачественных язв желудка – щеточной биопсии СОЖ. В связи с внедрением в практику эндоскопического метода язвы желудка выявляются от 2–3,8 до 15,5% случаев; язвы ДПК – от 0,33 до 10–15%; язвы желудка и ДПК – от 6,2 до 6,8%; постбульбарные язвы – в 1% случаев.
Использование высокоинформативных методов исследования: баллонной кимографии, гастродуоденосцинтиграфии, электрогастрограммы, ультрасонографии, люминисцентно-эндоскопического наблюдения, УЗИ желудка с контрастированием, капсульной эндоскопии, конвексной эндосонографии позволяет оценить функциональное состояние гастродуоденальной зоны. В комплексной диагностике H. pylori применяются интрагастральная рН-метрия, метод флюоресцирующих антител при гистологическом изучении СОЖ, быстрый уреазный тест [2–4].
Важное диагностическое значение имеет изучение микрофлоры в желудке, поскольку различные его заболевания и иммунодефицит способствуют колонизации СОЖ бактериями. При ЯБ (острая и подострая фазы рецидива) из биоптатов слизистой оболочки периульцевой зоны выделено до 28 родов и видов микроорганизмов в сочетании, в среднем 5 культур, включая H. pylori. H. pylori рассматривается в качестве основного этиологического фактора ЯБ [4, 5, 10, 12]. Наиболее агрессивны штаммы стафилококков, кандид, энтерококков и псевдомонад, вырабатывающих по 4–7 ферментов Н. pylori, слабое свечение других микроорганизмов, что подтверждалось наличием антител к Н. pylori в крови.
Быстрый уреазный тест используется в комплексной диагностике Н. pylori в качестве неинвазивного скрининг-метода при массовых обследованиях. Выявление микроорганизма в полости рта с помощью экспресс-теста позволяет определить состояние обсемененности СОЖ. Хелпил-тест и гистологический метод обследования на одном и том же биоптате повышают информативность без необходимости проведения дополнительных биопсий. Хелпил-тест свидетельствует об уровне обсемененности. Н. pylori выявляется в смешанной слюне. Цитологическое исследование СОЖ позволяет регистрировать микроорганизмы, находящиеся не только на поверхности слизистой оболочки, но и в толще слизи [2–4].
На современном этапе созданы стандартные схемы комбинированного лечения ЯБ, позволяющие быстро купировать обострение [2, 12, 14]. Выбор противоязвенных препаратов у больных проводится с учетом выраженности клинических проявлений, локализации язвы, уровня желудочной секреции, сопутствующей патологии [7, 13, 16]. При ЯБ в любом, но особенно в молодом и среднем возрасте применяются лекарственные препараты, воздействующие на кислотно-пептический фактор, защищающие слизистый барьер; улучшающие репаративные процессы; антихеликобактерные и антисептические, нормализующие моторно-эвакуаторную функцию гастродуоденальной зоны [10, 12, 16].
В последние годы в связи с расшифровкой патогенетических свойств Н. pylori особое значение приобрела антибиотикотерапия. Антихеликобактерная терапия считается стандартом лечения ЯБ, ассоциированной с Н. pylori. Принцип лечения ЯБ, ассоциированной с Н. pylori, состоит в ликвидации инфицированности слизистой оболочки, повышении ее цитопротективных свойств, подавлении активности воспаления с помощью адекватной комбинированной терапии [5, 12]. В основной перечень препаратов, активных против Н. pylori, включены метронидазол, тинидазол, коллоидный субцитрат висмута, кларитромицин, амоксициллин и тетрациклин [10, 12]. Рациональной антихеликобактерной терапией считается комбинация трикалий-дицитрат-висмута, ранитидина или омепразола и антибактериальных средств — метронидазола, тинидазола, фуразолидона, оксациллина, ципрофлоксацина, офлоксацина, кларитромицина и др. [4, 6, 10]. Используется, в частности, схема квадритерапии: трикалий-дицитрат-висмут в сочетании с метронидазолом, тетрациклином, омепразолом [3, 7]. Антибактериальную терапию применяют с учетом возраста и состояния обмена веществ. Эффективность современной эрадикационной терапии ЯБ зависит от очень многих факторов и, прежде всего, от чувствительности штаммов Н. pylori к ее компонентам [5, 12].
Для снижения интрагастральной кислотности используют ингибиторы протонной помпы (омепразол, пантопразол, лансопразол, рабепразол), которые способны поддерживать рН
Из препаратов, нормализующих моторику гастродуоденальной зоны, в лечении ЯБ используют бенциклан, дротаверин, метоклопрамид, сульпирид [3, 5, 8]. Хорошие результаты отмечены при лечении язвенной болезни желудка (ЯБЖ) селективными блокаторами в сочетании с сукралфатом. Эффективно сочетание сукралфата и рабепразола при рефлюксной болезни; ранитидина, кларитромицина – при ЯБЖ с выраженным болевым синдромом; применение Н2-блокаторов гистамина – при дуоденальных язвах; омепразола внутривенно – при пептических язвах [12, 14].
Существенные особенности отмечены при лечении больных пожилого и старческого возраста. Важнейшими элементами противоязвенного лечения этой возрастной группы больных, помимо медикаментозного воздействия, являются рациональный режим, лечебное питание, психотерапевтическое воздействие, фито- и физиотерапия, ЛФК, лечение сопутствующих заболеваний [6, 7, 9].
Из медикаментов на первый план выступают невсасывающиеся антациды при любой локализации язв [6, 9]; цитопротективные средства; антиоксиданты (витамин Е, бутилгидрокситолуол, облепиховое масло). Следует иметь в виду, что антациды могут изменять биодоступность других лекарств, адсорбируя их (хлорпромазин, циметидин, антибиотики, антикоагулянты и др.), поэтому необходим интервал в 1,5–2 ч между их приемами. При повышенной и сохраненной секреции соляной кислоты применяются Н2-блокаторы гистамина (ранитидин, фамотидин, лансопразол и др.). У больных, резистентных к терапии Н2-блокаторами гистамина, хороший эффект наблюдается при назначении омепразола. Имеются сообщения о бактерицидном действии омепразола на Н. pylori. Используемые препараты этой группы (лансопрезол, пантопразол, омепразол, рабепразол) способствуют повышению уровня сывороточного гастрина, но после их длительного применения возникают побочные эффекты [4, 7, 9].
В лечении ЯБ пожилых пациентов особое значение приобретает усиление защитных факторов, поскольку наиболее важным механизмом рецидивирования язв, так же как и причиной их возникновения является недостаточная эффективность естественных факторов защиты слизистой оболочки. Гипоксия, нарушение микроциркуляции, преобладание катаболической направленности обменных процессов обусловливают снижение трофики и резистентности слизистой оболочки по отношению к агрессивным факторам [8, 9, 11]. При назначении препаратов, улучшающих микроциркуляцию (пирикарбат, ксантинола никотинат, дипиридамол, пентоксифиллин), необходима коррекция дозировок с учетом возраста больного [7, 9]. Медикаментозное лечение (желательно применение лингвальных препаратов) проводится с учетом сопутствующих заболеваний [7, 9]. Возникновение у пожилых больных ЯБ-состояния, которое обозначается как «уход в болезнь» (32,2%), требует оказания им деонтологической помощи. При невысоком уровне секреции у больных ЯБЖ предпочтение отдается цитопротективным препаратам, при повышенной моторной активности желудка и ДПК в сочетании с гипермоторной дискинезией желчевыводящих путей – спазмолитикам миотропного ряда. При ЯБ ДПК, в развитии которой преобладают агрессивные факторы, рекомендованы антисекреторные препараты.
Особую актуальность приобретает фармакологический контроль за эффективностью и безопасностью комбинированной антихеликобактерной терапии [12, 16].
Ведутся поиск новых альтернативных путей эрадикации, разработка методов вакцинации, повышения местного иммунитета; создание принципиально нового класса препаратов, препятствующих адгезии бактерии к эпителиальным клеткам СОЖ [1, 11].
Несмотря на успехи фармакотерапии ЯБ, у части больных язвы оказываются резистентными к проводимому лечению. При тяжелом, упорном, часто рецидивирующем течении ЯБ ставится вопрос об оперативном лечении [2, 3], которое, к сожалению, в деятельности хирургов занимает существенное место [7, 9].
Таким образом, рецидивирующий характер течения ЯБ, ее тяжелые осложнения, нередко угрожающие жизни больного, ослабление адаптации и факторов защиты организма, недостаточная эффективность медикаментозной терапии требуют совершенствования подходов к лечению ЯБ.
Литература
1. Барановский А.Ю. Применение бутылочных минеральных вод. В кн.: Реабилитация гастроэнтерологических больных в работе терапевта и семейного врача. СПб.: Фолиант, 2001. С. 58–106–109, 340–379.
2. Гребенев А.Л., Шептулин А.А. Язвенная болезнь. М.: Медицина, 1995. С. 13–85.
3. Григорьев П.Я., Яковенко А.В. Диагностика и лечение хронических болезней органов пищеварения. М.: Медицина, 1990. С. 39–135.
4. Златкина А.Р. Язвенная болезнь. В кн.: Фармакотерапия хронических заболеваний органов пищеварения. М.: Медицина, 1998. С. 22–34.
5. Исаков В.А. Лечение язвенной болезни, ассоциированной Helicobacter pylori, достижения и нерешенные проблемы // Клин. фармакотерапия. 1997. № 1. С. 12–17.
6. Лазебник Л.Б., Дроздов В.Н. Заболевания органов пищеварения у пожилых. М.: Анахарсис, 2003. С. 70–71, 87–88.
7. Лазебник Л.Б., Михеева О.М., Комисаренко И.А., Алдошина М.А. Особенности сочетанного течения артериальной гипертонии и язвенной болезни у пожилых // Гастроэнтерология. 2004. № 6. С. 11–15.
8. Малов Ю.С., Куликов А.Н. Состояние бикарбонатно-слизистого барьера у больных с гастродуоденальной патологией // Тер. арх. 1991. Т. 63. № 2. С. 34–37.
9. Мелентьев А.С., Мартынов И.В., Мартынов А.И., Рылова Л.К., Гусев Е.И., Гасилин В.С. Гериартрические аспекты внутренних болезней. М.: Медицина, 1995. С. 104–122, 214–215.
10. Рапопорт С.И. Антибиотико-ассоциированный энтероколит // Клиническая медицина. № 1. 2004. С. 57–59.
11. Трофимов А.В., Князькин И.В., Кветной И.М. Молекулярная биология нейроэндокринных клеток желудочно-кишечного тракта в моделях преждевременного старения. СПб.: «СП «Минимакс», 2004. С. 57–100.
12. Циммерман Я.С. Эволюция стратегии и тактики лечения НР-зависимых заболеваний (по материалам консенсусов «Маастрихт I–III»; 1996–2005) // Клиническая медицина. 2007. № 8.
13. John Dell Walle. Associate professer of medicine The University of Mechigan Medical Center. Язвенная болезнь. Этиология, патогенез. В кн. Патофизиология органов пищеварения. Невский диалект. СПб.: Бином. М., 1997. Хендерсон Д.М. С. 43–51, 49–59, 123–126.
14. Jones N.L. Increase in proliferation and apoptosis of gastric epithelial cells in the natural history of Helicobacter pylori infection // Amer. J. Pathol. 1997. Vol. 151. P. 1695–1703.
15. Remacha T.B., Lanas A.A., Sainz S.R. Ulcer peptic refraction: mecanismos pathogenetic // Rev. Esp. Enfirm. Dig. 1995. Vol. 87. № 6. P. 453–459.
16. Tenover F.C. Глобальная проблема антимикробной резистентности // Русский медицинский журнал. 1996. Т. 3. № 4. С. 217–219.
www.rmj.ru
виды язв, диагностика и лечение язвенной болезни
Язвенная болезнь желудка, лечение
Язвенная болезнь желудка (язва)
Язвенная болезнь желудка — хроническое заболевание, характеризующееся образованием язвенных дефектов слизистой оболочки, протекающее с сезонными, весенне-осенними, обострениями. В среднем от 7 до 10 % взрослого населения страдают этим заболеванием, причем язвенная болезнь двенадцатиперстной кишки встречается в 4 раза чаще, чем желудка.
 язва желудка, язвенная болезнь
язва желудка, язвенная болезньязва желудка
Виды язв
Язвы разного размера (менее 0,5 и более 3 сантиметров) могут располагаться в различных отделах желудка и двенадцатиперстной кишки, быть одиночными и множественными. Сама язвенная болезнь может быть острой (при первом возникновении) или хронической (с повторными обострениями). Язвенная болезнь возникает при нарушении равновесия между агрессивным желудочным содержимым и элементами защиты слизистой оболочки желудка и двенадцатиперстной кишки.
С одной стороны, увеличивается выработка соляной кислоты и пепсина, с другой — нарушаются двигательная активность, слизеобразование, процессы восстановления слизистой оболочки, уменьшается выделение бикарбонатов (щелочных солей), ухудшается кровоснабжение слизистой и так далее. Обычно наблюдается повышенная секреция желудочных желез с увеличением кислотности желудочного сока, хотя язвенная болезнь желудка, особенно у пожилых людей, может протекать со снижением секреции. Если еще недавно основное значение в развитии язвенной болезни отводилось агрессивной роли избытка соляной кислоты в желудочном соке, то теперь к этой причине прибавилась другая — инфекция, вызываемая хеликобактером.
Роль хеликобактерной инфекции в язвах
Было доказано, что хеликобактерная инфекция обусловливает болезнь у 85–90 % язвенников. Остальные приобретают язву или в результате длительного приема противовоспалительных и обезболивающих средств, или вследствие других, довольно редких, причин. Таким образом, в настоящее время доказано, что инфекция и другие причины снижают устойчивость слизистой оболочки пищеварительного тракта к соляной кислоте, избыток которой сам по себе причиной язвы не является.
Бактерия, называемая хеликобактер пилори, где «пилори» обозначает «привратниковый», обитает в привратниковом отделе желудка, откуда может распространяться и в другие выше- и нижележащие отделы. Может она находиться и в полости рта, на посуде и других предметах обихода. Поэтому заразиться хеликобактером можно так же, как и любой инфекцией, в том числе и через грязные руки. Авторы этого открытия доктора Барри Маршал и Робин Уоррен получили престижную Нобелевскую премию в области медицины в 2005 году. Все это позволило создать принципиально новые технологии диагностики и лечения язвенной болезни.
При отсутствии лечения язва может поражать и другие оболочки вплоть до соединительно — тканной, что приводит к ее прободению: либо к перфорации (отверстие в свободную брюшную полость), либо к пенетрации (проникновению язвы в соседние органы).
Характерны боли под ложечкой: при язве кардиального (входного) отдела, язве тела и дна желудка — по центру, при язве нижнего (выходного) отдела желудка — справа, при язвах двенадцатиперстной кишки —слева. Кроме того, беспокоят изжога, отрыжка и нередко рвота кислым, повышенная утомляемость, слабость, потливость, сердцебиение, дрожание рук. Боли в период обострения наблюдаются ежедневно, возникают натощак (чаще при язве в двенадцатиперстной кишке), а после приема пищи могут исчезать, появляясь вновь через 0,5–1 час при язве желудка или через 1,5–2,5 часа при язве двенадцатиперстной кишки. Нередки ночные боли. Язвенная болезнь двенадцатиперстной кишки часто сопровождается запорами.
Диагностика и лечение язвенной болезни желудка и двенадцатиперстной кишки
Для диагностики язвенной болезни желудка и двенадцатиперстной кишки применяют те же методы, что и при гастрите, добавив к ним анализ кала на скрытую кровь, а также исследования состояния двенадцатиперстной кишки (дуоденальное зондирование, фиброгастродуоденоскопия). Основным средством лечения язвенной болезни стали антибиотики, но, как оказалось, они малоэффективны в кислой среде желудка.Поэтому одновременно необходимо использовать и средства, подавляющие секрецию соляной кислоты.
Правильно проведенное лечение язвенной болезни желудка позволяет вылечить язву за 2–3 недели и, что самое главное, предупредить такие серьезные осложнения, как кровотечение и прободение язвы.
Для лечения обычно используют различные схемы в зависимости от особенностей заболевания у конкретного пациента на усмотрение лечащего врача. Вместе с тем противомикробное лечение больных язвенной болезнью является обязательным, так же как и практически всегда используются так называемые ингибиторы протонной помпы.
Для удобства пациентов созданы комбинированные наборы, содержащие в одной ячейке 3 основных препарата, рассчитанных на 1 день лечения. Современные лекарственные препараты (антибиотики, средства, снижающие желудочную секрецию, нейтрализующие желудочный сок, обволакивающие слизистую оболочку, и другие) позволяют довольно быстро вылечить заболевание. Однако их применение часто вызывает различные побочные эффекты, о которых необходимо знать и которые надо по возможности предупреждать. Так, например, прием антибиотиков способствует развитию дисбактериоза, недостаточности витаминов группы В, аллергии, для предупреждения которых необходимо принимать поливитамины, препараты молочнокислых бактерий и регулярно использовать в питании кисломолочные продукты, овощи и фрукты. Использующиеся для снижения кислотности препараты снижают количество и активность пепсина, что нарушает переваривание белков в желудке.
Средства, подавляющие секрецию соляной кислоты, могут вызывать нарушение аппетита и поносы.
Напротив, лекарства защитного и ускоряющего заживление слизистой оболочки действия вызывают задержку стула и запоры. Все это требует коррекции питания больных при использовании указанных препаратов. Наряду с питанием в качестве дополнительных лечебных мероприятий, а также для профилактики обострений язвенной болезни можно использовать лекарственные растения и соответствующие упражнения лечебной физкультуры.
Похожие интересные статьи
( Пока оценок нет )
old-lekar.com

 кислая отрыжка, изжога;
кислая отрыжка, изжога; сильные боли;
сильные боли;