Клинические проявления и последствия гиперфункции и гипофункции поджелудочной железы
Гиперфункция и гипофункция поджелудочной железы, независимо от причины появления, представляют опасность для здоровья. Сбои в работе связаны с расстройством секреторной деятельности органа. Особенно тяжело протекает сахарный диабет — состояние с нарушенным синтезом или выработкой инсулина, которое развивается при гипофункции поджелудочной железы, приводит к тяжелым поражениям многих органов и систем, изменяет образ жизни больного и длительно лечится.
В процессе терапии может возникнуть другое нарушение, когда количество вырабатываемых гормонов резко увеличивается. При гиперфункции поджелудочной железы нередко развивается жизнеопасное состояние, если количество синтезируемых гормональных веществ становится критично высоким. В таких случаях необходимо оказание неотложной помощи.
Структура поджелудочной и основные функции железы
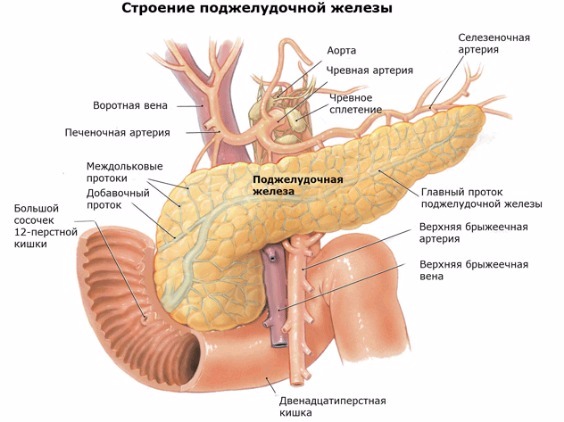
Поджелудочная железа (ПЖ) является органом, одновременно относящимся к пищеварительной и эндокринной системе и выполняющим экскреторную и инкреторную функции. Это связано со строением тканей, строго разделяющимся по структуре и выполняемым функциям.
Эндокринная часть ПЖ состоит из скопления клеток, вырабатывающих гормоны. Составляет 1,5% объема органа, называется островками Лангерганса, у человека их насчитывается 1—1,5 млн. Состоят из нескольких видов клеток, вырабатывающих строго определенные гормоны:
- α (25%) − глюкагон,
- β (60%) − инсулин и амилин,
- δ (10%) – соматостатин,
- PP (5%) − вазоактивный интестинальный полипептид (ВИП), панкреатический полипептид (ПП),
- g-клетки − гастрин, влияющий на желудочный сок, его кислотность.
Среди всех гормонов главное значение как в условиях нормы, так и при патологии, играет инсулин.
Остальная часть ПЖ (90%) выполняет экзокринную функцию. Представлена железистыми клетками, продуцирующими ферменты панкреатического сока. Они расщепляют поступающую в организм пищу:
- трипсин,
- липаза,
- амилаза.
Помимо этих главных представителей, в каждую группу входит еще по несколько ферментов. Все они направлены на обеспечение внешнесекреторной функции — поддержания процесса нормального пищеварения. При воспалении ПЖ агрессивные по отношению к любой ткани ферменты могут вызывать самопереваривание железы из-за их высокой активности. Прогноз может быть неблагоприятным при появлении осложнений.
Гиперфункция поджелудочной железы
Гиперфункция поджелудочной железы зависит от того, какая часть органа патологически изменена. Проявлением повышенной внешнесекреторной деятельности ПЖ является ферментный выброс, развитие панкреатита и всех проявлений, связанных с его обострением. При отсутствии лечения гиперферментемия может привести к панкреонекрозу и другим осложнениям, угрожающим жизни.
Если происходит интенсивная секреция гормонов ПЖ, это вызывает чаще всего симптоматику гипогликемии (при высоком синтезе железой инсулина). Она опасна для ЦНС.
Причины возникновения
Существует три глобальных причины развития повышенной эндокринной функции ПЖ:
Инсулома
Чаще всего в развитии и росте инсуломы участвует клетки разных видов. Около 60% опухолей продуцируют инсулин, но может преобладать секреция гастрина, соматостатина, панкреатического полипептида. Инсулома развивается в виде аденомы — доброкачественного новообразования, или как аденокарцинома — злокачественная, быстропрогрессирующая опухоль. В последнем случае возможен летальный исход из-за осложнений, которые возникают из-за воздействия на организм большого количества инсулина, и распространения опухоли.
По данным статистики, среди диагностированных инсулом выявляются:
- 80% – доброкачественные аденомы,
- 9% – с признаками озлокачествления,
- 11% – злокачественные аденокарциномы.
Развивается опухоль в возрасте 35—50 лет, в 2 раза чаще выявляется у женщин, чем у мужчин, у детей практически не встречается. Не является наследственным заболеванием.
Виды инсулом
Первичная симптоматика болезни
Симптомы патологии зависят от превалирования секреции конкретного гормона. Чаще всего увеличивается продукция инсулина.
Клиническая картина индивидуальна, но имеет ряд нарушений в состоянии, по которым можно заподозрить патологию. Это триада Уиппла — симптомы, связанные с падением сахара в крови:
С течением времени присоединяется неврологическая симптоматика, нарушение слуха и зрения. Чаще появляются:
- дезориентация в утреннее время,
- судорожные приступы, длительные по времени, напоминающие эпилептические,
- вегетативные нарушения прогрессируют и учащаются: гипергидроз (повышенная потливость), резкая слабость, покраснение лица, вялость, повышение артериального давления (АД), приступы тахикардии или аритмии,
- психомоторные возбуждения с несвязной речью и бессмысленными движениями, сходные с состоянием опьянения,
- нарушение сознания вплоть до комы.
Заболевание опасно тем, что на начальных этапах нет никаких специфических симптомов. Состояние напоминает глубокую усталость, астенический синдром или протекает как вегетососудистая дистония. Во многих случаях клиника развивается постепенно: появляется рассеянность, отсутствие концентрации, иногда человек не может сосредоточиться и правильно ответить на простой вопрос.
В дальнейшем, по мере падения уровня сахара в крови, возникают случаи психомоторного возбуждения (метания, бессмысленные поиски, некоординированные движения, невозможность общения). Появляются элементы спутанности сознания с нарушением ориентации, которые учащаются и прогрессируют, состояния, напоминающие сон: человек куда-то идет или совершает действия необъяснимые и неосознанные. Могут учащаться и вегетативные приступы: внезапные повышения АД до высоких цифр, приступы сердцебиений, потливость. Состояние сопровождается сухостью во рту, тошнотой, рвотой. Через год развиваются необратимые изменения в психике из-за частых эпизодов гипогликемии.
Несмотря на частые приступы голода, из-за чрезмерного питания между ними может развиться ожирение. В большинстве случаев, при длительном течении болезни возникают истощение и мышечная атрофия.
Обострение заболевания
При гиперфункции ПЖ, связанной с усиленной выработкой инсулина, возникают гипогликемические состояния и кома. Ухудшение, связанное с низким сахаром в крови, не всегда наступает постепенно. Часто это происходит внезапно и проявляется ступором, судорогами или острой формой психоза.
Признаками начальной стадии является острый голод, тремор рук, вегетативные нарушения. Если сразу не купировать развитие гипогликемии углеводами (продуктами питания или введением глюкозы), приступ продолжит развиваться. Появится:
- профузное потоотделение,
- дрожь в теле,
- диплопия (двоение перед глазами),
- неподвижный взгляд,
- гемиплегии.
Возможно развитие психического состояния, напоминающего алкогольное опьянение: неспособность ориентироваться, галлюцинации. Если состояние не нормализовать, возникает рвота, судорожный синдром с клоническими и тоническими судорогами, спутанность сознания, кома. Повторные приступы приводят к деградации личности.
Симптоматика хронической гипогликемии
Хроническая гипогликемия проявляется слабостью, апатией, ощущением беспричинной усталости, разбитости, постоянной сонливости при обычном режиме сна, головными болями, невозможностью сосредоточиться. Симптомы выражены неярко, клиническая картина напоминает гипотиреоз. Обычно пациент не обращается к врачу, начало заболевания пропускается. Патология принимает хронический характер. Каждый симптом со временем нарастает.
Предвестниками гипогликемического приступа являются потливость, тремор, тревога, сердцебиение, падение АД, сильное чувство голода. Состояние можно прервать, приняв глюкозу.
Гипофункция поджелудочной железы
Поскольку главным гормоном ПЖ, от которого зависят сохранность и нормальное функционирование других органов, является инсулин, сниженная функция β-клеток приводит к необратимым изменениям в организме. Нарушаются все виды обмена веществ: снижается синтез белка, липогенез и глюконеогенез. Гипофункция ПЖ встречается гораздо чаще, чем повышенный синтез гормонов, проявляется сахарным диабетом.
Симптоматика гипофункции
Проявлением сниженной функции ПЖ является сахарный диабет. Он характеризуется:
- постоянной сухостью во рту,
- сильной жаждой,
- полиурией (выделением большого количества мочи),
- потерей веса,
- постоянной утомляемостью и слабостью.
Если не проводится адекватное лечение или нарушается диета, заболевание прогрессирует, развиваются осложнения: поражаются практически все органы и системы. Особенно страдают почки, глаза (может появиться слепота), сердечно-сосудистая и нервная система, нарушается кровоснабжение ног, развивается диабетическая стопа, гангрена. Самое опасное осложнение — это диабетическая кома.
Сахарный диабет при гипофункции инсулина с учетом механизма поражения разделяется на 2 типа:
- инсулинозависимый (тип I) — вызван разрушением β-клеток, характеризуется абсолютным дефицитом инсулина (у 10% больных),
- инсулинонезависимый (тип II) — развивается у тучных людей, при гиподинамии, стрессе, имеющейся генетической предрасположенности, связан с нарушением чувствительности рецепторов к инсулину.
Гипофункции гормонов
Гипофункция гормонов при поражении ПЖ наблюдается чаще и проявляется нарушением выработки инсулина, как следствие — сахарного диабета. В настоящее время структура и свойства инсулина изучены, он синтезирован и широко применяется в лечении этой патологии. Это дает возможность продлить жизнь пациентам. Но принимать заместительную инсулинотерапию и соблюдать специальную диету больным приходится всю жизнь.
Методы диагностики нарушения функций ПЖ
При подозрении на нарушение функции ПЖ необходимо тщательное обследование. Из лабораторных методов назначаются при инсулиноме:
- анализ крови и мочи на сахар,
- при необходимости — дополнительные нагрузочные тесты с углеводным завтраком, инсулином,
- в период спонтанного приступа инсулиомы определяется уровень инсулина в крови.
Используются функциональные методы:
- УЗИ ОБП и ЗП — для обнаружения опухоли и изменений в соседних органах, если они есть,
- КТ — если возникли сомнения при проведении ультразвукового исследования.
При диагностике глюканомы:
- сахар крови и мочи,
- глюкагон в крови.
При гастриноме:
- кровь на гастрин натощак,
- рентгенологическое и эндоскопическое исследование для выявления язв в слизистой желудка и кишечника,
- кислотность желудочного сока.
Локализация опухоли определяется стандартно, как при инсулиноме.
Лечение заболевания
Опухоли (инсулиомы) лечат хирургическим путем, используя следующие методы:
- энуклеацию — успешно применяется на ранних этапах заболевания,
- дистальную резекцию ПЖ,
- лапароскопию.
Гастриному лечат препаратами, подавляющими секрецию соляной кислоты:
- ИПП (ингибиторы протонной помпы) — Пантапразол, Рабепразол, Омепразол,
- блокаторы Н2 -рецепторов — Циметидин, Ранитидин, Фамотидин.
В тяжелых случаях применяется оперативное вмешательство — гастрэктомия.
Для лечения гипофункции, проявляющейся низким сахаром в крови, необходима углеводная диета, введение глюкозы, при диагностике опухоли — оперативное лечение, курс химиотерапии. Возможно назначение препаратов, подавляющих инсулин, — Диазоксид, Октреотид и гормон ПЖ — Глюкагон. Лекарственные средства, снижающие инсулин, ухудшают внешнесекреторную функцию ПЖ, поэтому одновременно рекомендуется ферментная терапия.
В терапии сахарного диабета используются инсулин, сахароснижающие препараты, строгая диета — стол № 9 по Певзнеру. При назначенном инсулине пациента обучают пользоваться специальной таблицей с указанием углеводного содержания продуктов, количества условных хлебных единиц, по которым можно рассчитать необходимую дозу инсулина при нарушении в питании.
Осложнения нарушения функции гормонов
Если функция ПЖ снижена, уменьшена выработка инсулина и развивается сахарный диабет, при отсутствии адекватного лечения или нарушении диеты заболевание прогрессирует. Развиваются осложнения, при которых поражаются сосуды и ткани практически всех органов и систем. Очень страдают почки, глаза (может появиться слепота), сердечно-сосудистая и нервная система, нарушается кровоснабжение ног, развивается диабетическая стопа, гангрена. Самое тяжелое осложнение — диабетическая кома.
Вылечить полностью нарушения функций поджелудочной железы невозможно, но при своевременном обращении и раннем терапевтическом или хирургическом лечении можно улучшить качество жизни, а в некоторых случаях — сохранить ее.
Тест: на определение риска сахарного диабета 2 типа
diabetsahar.ru
Гипофункция поджелудочной железы
Поджелудочная железа — это сложно-альвеолярная железа смешанной секреции, которая выполняет внешнесекреторную (экскреторную, или экзокринную) и внутрисекреторную (инкреторную, или эндокринную) функции.
Структура поджелудочной железы
Эндокринная часть поджелудочной железы представлена островками Лангерганса. Они составляют около 1-3% массы железы (их общая количество- 1- 1500000) и представляют собой образования желтого цвета овальной или круглой формы величиной до 0,3 мм; некоторые из них достигают 1 мм в диаметре. Островки расположены по всей толщине железы, но большинство из них содержатся в ее хвосте. Выводных протоков у них нет. В каждом из островков содержится от 80 до 200 клеток. Количество островков различна в разные возрастные периоды (с возрастом их количество постепенно уменьшается), как и при различных заболеваниях (основным из которых является сахарный диабет). Островки состоят из клеток различных типов (насчитывают до 10 таких типов):
- $β$-клеток (60-90%),
- а-клеток (15-35%) — основные типы, которые секретируют в соответствии инсулин и глюкагон;
- $\triangle$ -клетки (2-8%) — производят соматостатин;
- другие клетки составляют до 5% общей массы и секретируют гастрин, панкреатический полипептид, липокаин и другие гормоны. $β$-Клетки расположены преимущественно в центре островков, а другие типы клеток — по периферии.
Ткань железы имеет богатое кровоснабжение и иннервацию, что позволяет мгновенно реагировать на различные колебания обмена веществ. Стимуляция симпатической части нервной системы подавляет секрецию инсулина, а парасимпатической — усиливает.
Гипофункция поджелудочной железы
При дисфункции поджелудочной железы нарушается нормальное её функционирование. Различают два вида такой дисфункции — гипофункция и гиперфункция — состояния пониженного и повышенного выделения поджелудочной железой гормонов.
Определение 1
Гипофункция поджелудочной железы — это такое патологическое состояние, при котором поджелудочная железа не вырабатывает необходимого количества ее гормонов, в частности инсулина, и обусловленное разрушением островков Лангерганса.
Изменение антигенных свойств островковых клеток может быть обусловлена различными факторами. Ведущими среди них является вирусная инфекция, факторы внешней среды, в том числе нервный стресс и плохое питание. О роли вирусной инфекции свидетельствует факт частого выявления у больных высоких титров антител к некоторым вирусам. Сейчас считается вероятной участие некоторых вирусов в патогенезе гипофункции поджелудочной железы и, в частности, её крайней формы — сахарного диабета типа 1:
- вируса Коксаки ВЗ и В4,
- Реовирусы типа 3,
- цитомегаловируса,
- вируса паротита,
- врожденной краснухи,
- энцефаломиокардит,
- инфекционного мононуклеоза.
Сахарный диабет первого типа как крайний случай гипофункции поджелудочной железы
Острая гипофункция поджелудочной железы представляет из себя не что иное, как сахарный диабет типа 1, который является аутоиммунным заболеванием. Сахарный диабет типа 1 может быть индуцирован вирусной инфекцией, а также различными стрессовыми факторами внешней среды на фоне наследственной предрасположенности. Для этого типа диабета характерна сезонность заболеваемости с увеличением последней осенью и зимой (пик заболеваемости приходится на октябрь и январь).
При сахарном диабете типа 1 масса и размеры поджелудочной железы меньше, чем у лиц, не страдающих сахарным диабетом, или у пациентов с сахарным диабетом типа 2. Количество островков, а также количество инсулина, экстрагированного из поджелудочной железы у больных сахарным диабетом типа 1 значительно меньше по сравнению с нормой.
В этиопатогенезе сахарного диабета типа 1 целесообразно выделить генетическую предрасположенность, ассоциируется с определенными антигенами системы лейкоцитарных антигенов HLA (Human Leucocyte Antigens — антигены лейкоцитов человека), которая соединена с генами иммунного ответа. Антигены системы HLA размещены на небольшом участке шестой аутосомно хромосомы, где идентифицировано 5 локусов: А, В, С, D, DR. Антигены локусов А, В, С обнаруживают во всех ядровмисних клетках организма, антигены локуса D (DR, DRW) — в В-лимфоцитах и макрофагах. Установлено, что генетическая предрасположенность к сахарному диабету типа 1 связана с антигенами HLA В8 и В15 (вероятность развития заболевания в 2,5-3 раза выше, чем у лиц, не имеющих этих антигенов, а при одновременном наличии В8 и В15 риск заболевания возрастает в 8-9 раз).
Замечание 1
У больных сахарным диабетом типа 2 распределение антигенов не отличается от такового в общей популяции. Исследование локуса D показало, что наличие сахарного диабета типа 1 сочетается преимущественно с наличием антигенов DW3, DRW3, DR4 и DRW4, тогда как антиген DRW2 является маркером относительно небольшого риска возникновения сахарного диабета типа 1 (вызывает защитную и протективное действия).
Признаки и симптомы
Классические симптомы диабета типа 1 включают: полиурию (чрезмерное мочеиспускание), полидипсию (повышенную жажду), сухость во рту, многофагию (повышенный голод), усталость и потерю веса.
Замечание 2
Многие диабетики типа 1 диагностируются, когда они присутствуют при диабетическом кетоацидозе. Признаки и симптомы диабетического кетоацидоза включают сухую кожу, быстрое глубокое дыхание, сонливость, повышенную жажду, частое мочеиспускание, боль в животе и рвоту. Около 12% людей с диабетом типа 1 имеют клиническую депрессию.
Около 6 процентов людей с диабетом типа 1 имеют целиакию, но в большинстве случаев нет симптомов пищеварения или ошибочно приписываются плохому контролю диабета, гастропареза или диабетической невропатии. В большинстве случаев целиакию диагностируют после начала диабета типа 1. Связь целиакии с диабетом типа 1 повышает риск осложнений, таких как ретинопатия и смертность. Эта ассоциация может быть объяснена совместными генетическими факторами, а также воспалениями или недостатками питания, вызванными необработанной целиакией, даже если диагноз диабета 1 типа диагностируется первым.
У некоторых людей с диабетом типа 1 происходят резкие и повторяющиеся колебания уровня глюкозы, часто возникающие без видимой причины; это называется «нестабильным диабетом» или «лабильным диабетом», а иногда и «хрупким диабетом», хотя этот термин больше не используется. Результатом таких колебаний могут быть нерегулярные и непредсказуемые гипергликемии, иногда связанные с кетоацидозом, а иногда и с серьезными гипогликемиями. Хрупкий диабет возникает не чаще, чем у 1% до 2% диабетиков.
spravochnick.ru
Гипофункция и гиперфункция поджелудочной железы: симптомы и лечение
Гипо- и гиперфункции поджелудочной железы являются серьезными заболеваниями, которые могут привести к летальному исходу при отсутствии соответствующей терапии. Обратите внимание: гиперфункция встречается достаточно редко. Появление подобной болезни связано с нарушениями функциональной деятельности нервной системы, гипогликемии (состояние организма, при котором уровень глюкозы снижается до минимального). При данном заболевании внутривенно вводят глюкозу, которая помогает стабилизировать состояние пациента, блокирует симптомы болезни.
Гипофункция поджелудочной железы приводит к заболеванию сахарным диабетом. В этом случае пациенту рекомендуется вводить инсулин для поддержания нормального функционирования. Своевременное лечение поможет справиться с гиперфункцией и гипофункцией поджелудочных желез и повысить шансы на скорейшее выздоровление.
Гипофункция
Причины
Эндокринная часть (в поджелудочной железе) образует некую клеточную группу, которую принято называть островки Лангерганса. Группы клеток, которые образуют островок Лангерганса, в основе своей локализируются в хвосте железы. Благодаря данным островкам, поджелудочная железа способна выделять 3 гормона:
- инсулин;
- глюкагон;
- липокаин.
Поражение островков приводит к гипофункции. Природа поражения органа может варьироваться.
Вернуться к оглавлениюВернуться к оглавлениюСимптоматика
Запомните: симптоматика носит индивидуальный характер и варьируется в зависимости от личных показателей пациента. Базовые симптомы снижения функции поджелудочной железы:
- обезвоживание, постоянное чувство жажды;
- сухость во рту;
- обильное мочеиспускание;
- стремительная потеря веса;
- тошнота/рвота;
- локальная боль в животе;
- спутанность сознания;
- быстрая утомляемость.
Вышеперечисленные симптомы могут быть предвестниками диабетической комы. Немедленно обратитесь к специалисту, если заметили резкое ухудшение состояния и наличие вышеперечисленных проявлений.
Обратите внимание: повышенные показатели уровня глюкозы могут приводить к разрушению сосудов и некоторых тканей. В некоторых случаях подобное может приводить к слепоте, гангрене, инсультам, поражениям сердечно-сосудистой системы. Во избежание подобных проявлений заболевания, отслеживайте самочувствие и чаще посещайте врачебные осмотры.
Вернуться к оглавлениюВернуться к оглавлениюЛечение
Чтобы отследить функцию, следует сдать анализ мочи на содержание глюкозы. После сдачи анализа, следует начать незамедлительное лечение. Следует проводить инъекции искусственного инсулина для нормализации глюкозы в крови.
Вернуться к оглавлениюГиперфункция железы
Причины
У женщин заболевание встречается намного чаще, чем у мужчин.Определение первопричины гиперфункции станет основой для дальнейшего лечения. Гиперфункция поджелудочной железы возникает при снижении уровня содержания глюкозы. Организм отвечает на это резким увеличением выработки инсулина (которую он, в последствие, не может нейтрализовать).
Повышенную функцию можно распределить по гендерному аспекту: у женщин заболевание встречается намного чаще, чем у мужчин. Причиной тому является дифференциация гормональной системы, а также отличительными характеристиками женского организма (болезнь прогрессирует в больших масштабах с меньшим интервалом времени).
Чтобы отследить первые проявления заболевания, следует уделить особое внимание:
- рациону питания;
- показателям содержания глюкозы в крови;
- общему состоянию организма.
Симптоматика
Симптоматика не является ярко выраженной. Именно по этой причине пациенты не замечают изменений в привычном ритме жизни, игнорируя визит к врачу. Первоначальные симптомы при повышении уровня глюкозы больше похожи на типичную усталость либо нервные переживания. К базовым симптомам относят:
- усталость, слабость организма;
- высокая степень утомляемости, которая ничем не обоснована;
- сонливость;
- апатичное состояние;
- судороги в конечностях;
- потери сознания.
Чем быстрее отреагировать на проявление симптоматики при гиперфункции поджелудочной железы, тем эффективнее и действеннее пройдет лечение. Если не начать своевременное лечение, последствия могут быть непоправимы, вплоть до летального исхода.
Со временем, симптомы будут становится более выраженными, доставлять огромный дискомфорт пациенту, нарушая, тем самым, его привычный режим.
Совет: берегите собственное здоровье и проходите плановые осмотры у специалистов, которые включают дополнительный перечень анализов. Так вы сможете повысить шансы на скорейшее выздоровление.
Вернуться к оглавлениюДиагностика
Компьютерная томография.Диагностирование болезни состоит из нескольких этапов, каждый из которых дает врачу обширные сведения о состоянии организма и конкретного органа. Диагностика состоит из:
- определения содержания глюкозы;
- определения содержания инсулина;
- определения содержания проинсулина;
- функциональной пробы, которая берется методом суточного голодания;
- проведения компьютерной томографии определенных участков организма.
Лечение
Приступы заболевания можно нейтрализовать с помощью внутривенного введения глюкозы либо растворов глюкозы. Пациент может отказаться от внутривенного введения и принимать любые источники глюкозы, когда чувствует резкое ухудшение состояния. Повышенная функция сопровождается образованием опухоли в конкретном органе. Лечение заболевания заключается в хирургическом удалении новообразования.
В некоторых случаях (из-за индивидуальных особенностей пациента) подобное хирургическое вмешательство запрещено. Пациенту следует придерживаться специальной диеты, принимать особые медикаментозные средства и четко выполнять врачебные предписания.
Тест: на определение риска сахарного диабета 2 типа
diabetsahar.ru
Гипофункция поджелудочной железы
Поджелудочная железа — это сложно-альвеолярная железа смешанной секреции, которая выполняет внешнесекреторную (экскреторную, или экзокринную) и внутрисекреторную (инкреторную, или эндокринную) функции.
Структура поджелудочной железы
Эндокринная часть поджелудочной железы представлена островками Лангерганса. Они составляют около 1-3% массы железы (их общая количество- 1- 1500000) и представляют собой образования желтого цвета овальной или круглой формы величиной до 0,3 мм; некоторые из них достигают 1 мм в диаметре. Островки расположены по всей толщине железы, но большинство из них содержатся в ее хвосте. Выводных протоков у них нет. В каждом из островков содержится от 80 до 200 клеток. Количество островков различна в разные возрастные периоды (с возрастом их количество постепенно уменьшается), как и при различных заболеваниях (основным из которых является сахарный диабет). Островки состоят из клеток различных типов (насчитывают до 10 таких типов):
- $β$-клеток (60-90%),
- а-клеток (15-35%) — основные типы, которые секретируют в соответствии инсулин и глюкагон;
- $\triangle$ -клетки (2-8%) — производят соматостатин;
- другие клетки составляют до 5% общей массы и секретируют гастрин, панкреатический полипептид, липокаин и другие гормоны. $β$-Клетки расположены преимущественно в центре островков, а другие типы клеток — по периферии.
Ткань железы имеет богатое кровоснабжение и иннервацию, что позволяет мгновенно реагировать на различные колебания обмена веществ. Стимуляция симпатической части нервной системы подавляет секрецию инсулина, а парасимпатической — усиливает.
Гипофункция поджелудочной железы
При дисфункции поджелудочной железы нарушается нормальное её функционирование. Различают два вида такой дисфункции — гипофункция и гиперфункция — состояния пониженного и повышенного выделения поджелудочной железой гормонов.
Определение 1
Гипофункция поджелудочной железы — это такое патологическое состояние, при котором поджелудочная железа не вырабатывает необходимого количества ее гормонов, в частности инсулина, и обусловленное разрушением островков Лангерганса.
Изменение антигенных свойств островковых клеток может быть обусловлена различными факторами. Ведущими среди них является вирусная инфекция, факторы внешней среды, в том числе нервный стресс и плохое питание. О роли вирусной инфекции свидетельствует факт частого выявления у больных высоких титров антител к некоторым вирусам. Сейчас считается вероятной участие некоторых вирусов в патогенезе гипофункции поджелудочной железы и, в частности, её крайней формы — сахарного диабета типа 1:
- вируса Коксаки ВЗ и В4,
- Реовирусы типа 3,
- цитомегаловируса,
- вируса паротита,
- врожденной краснухи,
- энцефаломиокардит,
- инфекционного мононуклеоза.
Сахарный диабет первого типа как крайний случай гипофункции поджелудочной железы
Острая гипофункция поджелудочной железы представляет из себя не что иное, как сахарный диабет типа 1, который является аутоиммунным заболеванием. Сахарный диабет типа 1 может быть индуцирован вирусной инфекцией, а также различными стрессовыми факторами внешней среды на фоне наследственной предрасположенности. Для этого типа диабета характерна сезонность заболеваемости с увеличением последней осенью и зимой (пик заболеваемости приходится на октябрь и январь).
При сахарном диабете типа 1 масса и размеры поджелудочной железы меньше, чем у лиц, не страдающих сахарным диабетом, или у пациентов с сахарным диабетом типа 2. Количество островков, а также количество инсулина, экстрагированного из поджелудочной железы у больных сахарным диабетом типа 1 значительно меньше по сравнению с нормой.
В этиопатогенезе сахарного диабета типа 1 целесообразно выделить генетическую предрасположенность, ассоциируется с определенными антигенами системы лейкоцитарных антигенов HLA (Human Leucocyte Antigens — антигены лейкоцитов человека), которая соединена с генами иммунного ответа. Антигены системы HLA размещены на небольшом участке шестой аутосомно хромосомы, где идентифицировано 5 локусов: А, В, С, D, DR. Антигены локусов А, В, С обнаруживают во всех ядровмисних клетках организма, антигены локуса D (DR, DRW) — в В-лимфоцитах и макрофагах. Установлено, что генетическая предрасположенность к сахарному диабету типа 1 связана с антигенами HLA В8 и В15 (вероятность развития заболевания в 2,5-3 раза выше, чем у лиц, не имеющих этих антигенов, а при одновременном наличии В8 и В15 риск заболевания возрастает в 8-9 раз).
Замечание 1
У больных сахарным диабетом типа 2 распределение антигенов не отличается от такового в общей популяции. Исследование локуса D показало, что наличие сахарного диабета типа 1 сочетается преимущественно с наличием антигенов DW3, DRW3, DR4 и DRW4, тогда как антиген DRW2 является маркером относительно небольшого риска возникновения сахарного диабета типа 1 (вызывает защитную и протективное действия).
Признаки и симптомы
Классические симптомы диабета типа 1 включают: полиурию (чрезмерное мочеиспускание), полидипсию (повышенную жажду), сухость во рту, многофагию (повышенный голод), усталость и потерю веса.
Замечание 2
Многие диабетики типа 1 диагностируются, когда они присутствуют при диабетическом кетоацидозе. Признаки и симптомы диабетического кетоацидоза включают сухую кожу, быстрое глубокое дыхание, сонливость, повышенную жажду, частое мочеиспускание, боль в животе и рвоту. Около 12% людей с диабетом типа 1 имеют клиническую депрессию.
Около 6 процентов людей с диабетом типа 1 имеют целиакию, но в большинстве случаев нет симптомов пищеварения или ошибочно приписываются плохому контролю диабета, гастропареза или диабетической невропатии. В большинстве случаев целиакию диагностируют после начала диабета типа 1. Связь целиакии с диабетом типа 1 повышает риск осложнений, таких как ретинопатия и смертность. Эта ассоциация может быть объяснена совместными генетическими факторами, а также воспалениями или недостатками питания, вызванными необработанной целиакией, даже если диагноз диабета 1 типа диагностируется первым.
У некоторых людей с диабетом типа 1 происходят резкие и повторяющиеся колебания уровня глюкозы, часто возникающие без видимой причины; это называется «нестабильным диабетом» или «лабильным диабетом», а иногда и «хрупким диабетом», хотя этот термин больше не используется. Результатом таких колебаний могут быть нерегулярные и непредсказуемые гипергликемии, иногда связанные с кетоацидозом, а иногда и с серьезными гипогликемиями. Хрупкий диабет возникает не чаще, чем у 1% до 2% диабетиков.
spravochnick.ru
Гипофункция и гиперфункция поджелудочной железы: симптомы и лечение
Гипо- и гиперфункции поджелудочной железы являются серьезными заболеваниями, которые могут привести к летальному исходу при отсутствии соответствующей терапии. Обратите внимание: гиперфункция встречается достаточно редко. Появление подобной болезни связано с нарушениями функциональной деятельности нервной системы, гипогликемии (состояние организма, при котором уровень глюкозы снижается до минимального). При данном заболевании внутривенно вводят глюкозу, которая помогает стабилизировать состояние пациента, блокирует симптомы болезни.
Гипофункция поджелудочной железы приводит к заболеванию сахарным диабетом. В этом случае пациенту рекомендуется вводить инсулин для поддержания нормального функционирования. Своевременное лечение поможет справиться с гиперфункцией и гипофункцией поджелудочных желез и повысить шансы на скорейшее выздоровление.
Гипофункция
Причины
Эндокринная часть (в поджелудочной железе) образует некую клеточную группу, которую принято называть островки Лангерганса. Группы клеток, которые образуют островок Лангерганса, в основе своей локализируются в хвосте железы. Благодаря данным островкам, поджелудочная железа способна выделять 3 гормона:
- инсулин;
- глюкагон;
- липокаин.
Поражение островков приводит к гипофункции. Природа поражения органа может варьироваться.
Вернуться к оглавлениюВернуться к оглавлениюСимптоматика
Запомните: симптоматика носит индивидуальный характер и варьируется в зависимости от личных показателей пациента. Базовые симптомы снижения функции поджелудочной железы:
- обезвоживание, постоянное чувство жажды;
- сухость во рту;
- обильное мочеиспускание;
- стремительная потеря веса;
- тошнота/рвота;
- локальная боль в животе;
- спутанность сознания;
- быстрая утомляемость.
Вышеперечисленные симптомы могут быть предвестниками диабетической комы. Немедленно обратитесь к специалисту, если заметили резкое ухудшение состояния и наличие вышеперечисленных проявлений.
Обратите внимание: повышенные показатели уровня глюкозы могут приводить к разрушению сосудов и некоторых тканей. В некоторых случаях подобное может приводить к слепоте, гангрене, инсультам, поражениям сердечно-сосудистой системы. Во избежание подобных проявлений заболевания, отслеживайте самочувствие и чаще посещайте врачебные осмотры.
Вернуться к оглавлениюВернуться к оглавлениюЛечение
Чтобы отследить функцию, следует сдать анализ мочи на содержание глюкозы. После сдачи анализа, следует начать незамедлительное лечение. Следует проводить инъекции искусственного инсулина для нормализации глюкозы в крови.
Вернуться к оглавлениюГиперфункция железы
Причины
У женщин заболевание встречается намного чаще, чем у мужчин.Определение первопричины гиперфункции станет основой для дальнейшего лечения. Гиперфункция поджелудочной железы возникает при снижении уровня содержания глюкозы. Организм отвечает на это резким увеличением выработки инсулина (которую он, в последствие, не может нейтрализовать).
Повышенную функцию можно распределить по гендерному аспекту: у женщин заболевание встречается намного чаще, чем у мужчин. Причиной тому является дифференциация гормональной системы, а также отличительными характеристиками женского организма (болезнь прогрессирует в больших масштабах с меньшим интервалом времени).
Чтобы отследить первые проявления заболевания, следует уделить особое внимание:
- рациону питания;
- показателям содержания глюкозы в крови;
- общему состоянию организма.
Симптоматика
Симптоматика не является ярко выраженной. Именно по этой причине пациенты не замечают изменений в привычном ритме жизни, игнорируя визит к врачу. Первоначальные симптомы при повышении уровня глюкозы больше похожи на типичную усталость либо нервные переживания. К базовым симптомам относят:
- усталость, слабость организма;
- высокая степень утомляемости, которая ничем не обоснована;
- сонливость;
- апатичное состояние;
- судороги в конечностях;
- потери сознания.
Чем быстрее отреагировать на проявление симптоматики при гиперфункции поджелудочной железы, тем эффективнее и действеннее пройдет лечение. Если не начать своевременное лечение, последствия могут быть непоправимы, вплоть до летального исхода.
Со временем, симптомы будут становится более выраженными, доставлять огромный дискомфорт пациенту, нарушая, тем самым, его привычный режим.
Совет: берегите собственное здоровье и проходите плановые осмотры у специалистов, которые включают дополнительный перечень анализов. Так вы сможете повысить шансы на скорейшее выздоровление.
Вернуться к оглавлениюДиагностика
Компьютерная томография.Диагностирование болезни состоит из нескольких этапов, каждый из которых дает врачу обширные сведения о состоянии организма и конкретного органа. Диагностика состоит из:
- определения содержания глюкозы;
- определения содержания инсулина;
- определения содержания проинсулина;
- функциональной пробы, которая берется методом суточного голодания;
- проведения компьютерной томографии определенных участков организма.
Лечение
Приступы заболевания можно нейтрализовать с помощью внутривенного введения глюкозы либо растворов глюкозы. Пациент может отказаться от внутривенного введения и принимать любые источники глюкозы, когда чувствует резкое ухудшение состояния. Повышенная функция сопровождается образованием опухоли в конкретном органе. Лечение заболевания заключается в хирургическом удалении новообразования.
В некоторых случаях (из-за индивидуальных особенностей пациента) подобное хирургическое вмешательство запрещено. Пациенту следует придерживаться специальной диеты, принимать особые медикаментозные средства и четко выполнять врачебные предписания.
Обратите внимание: консервативный метод является менее эффективным, чем своевременное удаление опухоли.
ЭТО действительно ВАЖНО! Желудочно-кишечный тракт нельзя запускать — это грозит раком. Копеечный продукт №1 против болей в желудке… УЗНАТЬ >>
ВАЖНО ЗНАТЬ! Даже ‘запущенный’ желудочно-кишечный тракт можно вылечить дома, без операций и больниц. Просто прочитайте что говорит Галина Савина читать рекомендацию…
Судя по тому, что вы сейчас читаете эти строки — победа в борьбе с заболеваниями желудочно-кишечного тракта пока не на вашей стороне…
И вы уже думали о хирургическом вмешательстве? Оно и понятно, ведь все органы ЖКТ — жизненно важные, а их правильное функционирование — залог здоровья и хорошего самочувствия. Частые боли в животе, изжога, вздутие, отрыжка, тошнота, нарушение стула… Все эти симптомы знакомы вам не понаслышке.
Но возможно правильнее лечить не следствие, а причину? Рекомендуем прочитать историю Галины Савиной, как она вылечила проблембы ЖКТ… Читать статью >>
pishchevarenie.ru
Инсулин гиперфункция и гипофункция
Гипо- и гиперфункции поджелудочной железы являются серьезными заболеваниями, которые могут привести к летальному исходу при отсутствии соответствующей терапии. Обратите внимание: гиперфункция встречается достаточно редко. Появление подобной болезни связано с нарушениями функциональной деятельности нервной системы, гипогликемии (состояние организма, при котором уровень глюкозы снижается до минимального). При данном заболевании внутривенно вводят глюкозу, которая помогает стабилизировать состояние пациента, блокирует симптомы болезни.
ВАЖНО ЗНАТЬ! Даже «запущенный» желудочно-кишечный тракт можно вылечить дома, без операций и больниц. Просто прочитайте что говорит Галина Савина читать рекомендацию.
Гипофункция поджелудочной железы приводит к заболеванию сахарным диабетом. В этом случае пациенту рекомендуется вводить инсулин для поддержания нормального функционирования. Своевременное лечение поможет справиться с гиперфункцией и гипофункцией поджелудочных желез и повысить шансы на скорейшее выздоровление.
Гипофункция
Причины
Эндокринная часть (в поджелудочной железе) образует некую клеточную группу, которую принято называть островки Лангерганса. Группы клеток, которые образуют островок Лангерганса, в основе своей локализируются в хвосте железы. Благодаря данным островкам, поджелудочная железа способна выделять 3 гормона:
Поражение островков приводит к гипофункции. Природа поражения органа может варьироваться.
Симптоматика
 Запомните: симптоматика носит индивидуальный характер и варьируется в зависимости от личных показателей пациента. Базовые симптомы снижения функции поджелудочной железы:
Запомните: симптоматика носит индивидуальный характер и варьируется в зависимости от личных показателей пациента. Базовые симптомы снижения функции поджелудочной железы:
- обезвоживание, постоянное чувство жажды;
- сухость во рту;
- обильное мочеиспускание;
- стремительная потеря веса;
- тошнота/рвота;
- локальная боль в животе;
- спутанность сознания;
- быстрая утомляемость.
Вышеперечисленные симптомы могут быть предвестниками диабетической комы. Немедленно обратитесь к специалисту, если заметили резкое ухудшение состояния и наличие вышеперечисленных проявлений.
Обратите внимание: повышенные показатели уровня глюкозы могут приводить к разрушению сосудов и некоторых тканей.
Лечение
Чтобы отследить функцию, следует сдать анализ мочи на содержание глюкозы. После сдачи анализа, следует начать незамедлительное лечение. Следует проводить инъекции искусственного инсулина для нормализации глюкозы в крови.
Гиперфункция железы
Причины
Определение первопричины гиперфункции станет основой для дальнейшего лечения. Гиперфункция поджелудочной железы возникает при снижении уровня содержания глюкозы. Организм отвечает на это резким увеличением выработки инсулина (которую он, в последствие, не может нейтрализовать).
ЭТО действительно ВАЖНО! Желудочно-кишечный тракт нельзя запускать — это грозит раком. Копеечный продукт №1 против болей в желудке. УЗНАТЬ >>
Повышенную функцию можно распределить по гендерному аспекту: у женщин заболевание встречается намного чаще, чем у мужчин. Причиной тому является дифференциация гормональной системы, а также отличительными характеристиками женского организма (болезнь прогрессирует в больших масштабах с меньшим интервалом времени).
Чтобы отследить первые проявления заболевания, следует уделить особое внимание:
- рациону питания;
- показателям содержания глюкозы в крови;
- общему состоянию организма.
Симптоматика
Симптоматика не является ярко выраженной. Именно по этой причине пациенты не замечают изменений в привычном ритме жизни, игнорируя визит к врачу. Первоначальные симптомы при повышении уровня глюкозы больше похожи на типичную усталость либо нервные переживания. К базовым симптомам относят:
- усталость, слабость организма;
- высокая степень утомляемости, которая ничем не обоснована;
- сонливость;
- апатичное состояние;
- судороги в конечностях;
- потери сознания.
Чем быстрее отреагировать на проявление симптоматики при гиперфункции поджелудочной железы, тем эффективнее и действеннее пройдет лечение. Если не начать своевременное лечение, последствия могут быть непоправимы, вплоть до летального исхода.
Со временем, симптомы будут становится более выраженными, доставлять огромный дискомфорт пациенту, нарушая, тем самым, его привычный режим.
Совет: берегите собственное здоровье и проходите плановые осмотры у специалистов, которые включают дополнительный перечень анализов. Так вы сможете повысить шансы на скорейшее выздоровление.
Диагностика
Диагностирование болезни состоит из нескольких этапов, каждый из которых дает врачу обширные сведения о состоянии организма и конкретного органа. Диагностика состоит из:
- определения содержания глюкозы;
- определения содержания инсулина;
- определения содержания проинсулина;
- функциональной пробы, которая берется методом суточного голодания;
- проведения компьютерной томографии определенных участков организма.
Лечение
Приступы заболевания можно нейтрализовать с помощью внутривенного введения глюкозы либо растворов глюкозы. Пациент может отказаться от внутривенного введения и принимать любые источники глюкозы, когда чувствует резкое ухудшение состояния. Повышенная функция сопровождается образованием опухоли в конкретном органе. Лечение заболевания заключается в хирургическом удалении новообразования.
В некоторых случаях (из-за индивидуальных особенностей пациента) подобное хирургическое вмешательство запрещено. Пациенту следует придерживаться специальной диеты, принимать особые медикаментозные средства и четко выполнять врачебные предписания.
Обратите внимание: консервативный метод является менее эффективным, чем своевременное удаление опухоли.
Работоспособность поджелудочной железы может как ослабевать, так и усиливаться. Во втором случае развивается синдром гиперфункции. Это достаточно редкая патология, образующаяся на фоне повышения концентрации инсулина в крови.
Структура поджелудочной
 Поджелудочная железа играет важнейшую роль в функционировании организма. Она весит не более 70 гр., а ее размер варьируется от 16 до 22 см. Этот удлиненный орган, «прячущийся» за желудком, состоит из тельца, головки и хвоста.
Поджелудочная железа играет важнейшую роль в функционировании организма. Она весит не более 70 гр., а ее размер варьируется от 16 до 22 см. Этот удлиненный орган, «прячущийся» за желудком, состоит из тельца, головки и хвоста.
Треугольное тело железы имеет переднюю, заднюю, нижнюю поверхности. Конусообразный хвост дотягивается до селезенки. Голова находится на изгибе 12-перстной кишки.
Внутри органа находятся островки Лангерганса. Их клетки оплетаются кровеносными капиллярами, автономно оснащаются нервными волокнами. Островки содержат:
Образование инсулина происходит в бета-клетках.
Основные функции органа
Железа выполняет следующие функции:
Основной функцией этого органа является пищеварительная. Она проявляется при секреции поджелудочного сока. Гуморальная функция отвечает за транспортировку важных биологических элементов. С ее помощью регулируется объем панкреатического сока. Эндокринная функция обеспечивает нужное количество гормонов.
Гормоны поджелудочной

гиперфункция инсулина в поджелудочной железе
Эндокринная часть поджелудочной железы образует 3 гормона:
Инсулин несет ответственность за синтез гликогена и сопутствует окислению в мышцах сахара. Когда островки Лангерганса прекращают функционировать, концентрация сахара в крови резко возрастает. Это состояние именуется гипергликемией. Когда сахар появляется в урине, развивается глюкозурия. Если его концентрация в крови снижается, развивается гипогликемия. Регуляция секреции гормона осуществляется посредством нервно-гуморального и нервного механизмов.
Глюкагон является антагонистом инсулина. Он сопутствует развитию гипергликемии, снижает концентрацию гликогена в печени. Липокаин сопутствует выведению из этого органа жиров. Активность гормона способствует торможению трансформации углеводов в жиры.
Существует несколько способов влияния гормонов железы на обмен углевода. Благодаря инсулину через клеточную мембрану проникает глюкоза. Этот гормон способствует индуцированию синтеза ферментов. Они синтезируют гликоген, окисляют глюкозу. Благодаря активности глюкагона увеличивается содержание фермента, который расщепляет гликоген.
Основные причины гиперфункции
 Патология развивается по следующим причинам:
Патология развивается по следующим причинам:
- Большое количества инсулина.
- Развитие инсуломы.
- Появление опухолей головного мозга.
Инсулома развивается из эндокринной части поджелудочной железы, и провоцируется вовлечением в процесс большого количества бета-клеток. Новообразование продуцируется несколькими гормонами. Это доброкачественная опухоль. Развитие опасных последствий наблюдается отсутствии лечения на фоне вырабатывания большого количества инсулина.
Первичная симптоматика болезни
Первые признаки гиперфункции поджелудочной железы часто остаются незамеченными. Они списываются больными на нервное перенапряжение или усталость. К основным симптомам следует отнести:
- быструю утомляемость;
- апатию;
- слабость;
- сонливость;
- судорожные подергивания;
- потерю сознания.
С течением времени симптоматика только усугубляется. Незначительные судорожные подергивания наблюдаются все чаще. Потом появляются продолжительные, болезненные приступы. Человек может потерять сознание неожиданно, что представляет серьезную опасность для его жизни. Еще одним специфическим признаком является резкий, безосновательный набор веса.
Обострение болезни
Клиническое проявление гиперфункции поджелудочной железы является следствием гипогликемии. Во время обострения болезни симптоматика проявляется более ярко.
После пробуждения человек испытывает трудности с ориентированием во времени и пространстве. Он по нескольку раз выполняет одно и то же движение, невнятно отвечает на вопросы.
Психомоторное возбуждение выражено очень ярко. Поведение больного во многом схоже с реакциями сильно выпившего человека. Начинают развиваться нейровегетативные расстройства. Они характеризуются нарушениями сердечного ритма, усилением потоотделения, покраснением кожи лица. Наблюдаются резкие колебания давления.
Наиболее тяжелой степенью нарушения сознания является гипогликемическая кома. Иногда больной пребывает в «сноподобном» состоянии. Он движется неосознанно, а после «пробуждения» никак не может понять, как там оказался. Это состояние именуется ретроградной амнезией.
Симптоматика хронической гипогликемии
Периоды обострения «разбавляются» признаками хронической гипогликемии. Появляются следующие признаки:
- паралич лицевых мышц;
- нарушение рефлексов сухожилий;
- утрата вкусовой чувствительности;
- снижение памяти;
- ухудшение интеллектуальной работоспособности;
- утрата профессиональных навыков.
Когда развивается злокачественная инсулинома, больной страдает от диареи и сильных болей в животе.

при гиперфункции поджелудочной железы развивается сахарный диабет
Симптоматика гипофункции железы
Предтечей сахарного диабета является гипофункция поджелудочной железы. Появление специфической симптоматики обосновано увеличением концентрации сахара.
Возникают признаки обезвоживания, человек постоянно хочет пить. Наблюдается усиленное мочеотделение. Больной стремительно теряет вес, жалуется на локальную боль в животе. Его сознание путается. Отсутствие лечения приводит к поражению сердечно-сосудистой системы. Иногда развивается слепота.
Диагностика и лечение
Врач обязан проанализировать жалобы больного, а также анамнез заболевания. Диагностика гипофункции и гиперфункции поджелудочной железы предполагает:
- Исследование концентрации инсулина.
- Определение содержания глюкозы.
- Выявление проинсулина.
При остром периоде гиперфункция излечивается раствором глюкозы. Этот препарат вводится внутривенно. Диагностировав инсулиному, врач назначает операцию. Если выявляется доброкачественное новообразование, хирург удаляет только хвост поджелудочной железы. Когда оперативное вмешательство невозможно, назначаются препараты, способствующие подавлению инсулинового синтеза.
Гипофункция поджелудочной железы лечится инъекциями искусственного инсулина. Многие пациенты сохраняют трудоспособность на протяжении нескольких десятилетий.
Комментарий врача о диете
Важно следовать назначенной врачом диете. Когда организм больного восстанавливается, ему разрешается съесть небольшое количество сладкого. Можно выпить стакан лимонада. Рацион пациента должен включать продукты, богатые углеводами. От жирного, острого, мучного желательно отказаться. Не следует употреблять алкогольные напитки.
После терапии больной должен постоянно следить за состоянием своего здоровья, а при появлении первых признаках патологии обращаться к врачу. Профилактика предполагает контроль за показателями глюкозы.
Поджелудочная железа, являясь одним из органов пищеварения, отвечает, непосредственно за полноценный пищеварительный процесс, при котором обязательным компонентом является панкреатический сок.
В случае его недостаточности, либо отсутствии, желудочно-кишечный тракт, под действием соляной кислоты, будет подвергаться разрушению. За наличие такого сока, в том числе, отвечает одна из желез внутренней секреции — поджелудочная железа, которая вырабатывает важные для организма гормоны – глюкагон и инсулин.
Поэтому нарушение ее работы, может послужит спусковым механизмом для поражения и других органов пищеварения. К таким нарушениям относятся гиперфункция и гипофункция поджелудочной железы.
Признаки гиперфункции поджелудочной железы
Гиперфункция поджелудочной железы (инсулинома) – это довольно редкое заболевание, в отличие от гипофункции. Ее симптомы выражены не достаточно ярко, в силу чего на начальной стадии эту болезнь пропускают и она может перейти в хроническое.
Гормон глюкагон способствует преобразованию гликогена печени в глюкозу крови, благодаря чему повышается уровень сахара в крови, а гормон инсулин способствует усвоению глюкозы в клеточных мембранах, помогая, таким образом, тканям в расщеплении глюкозы, отложению гликогена и снижению уровня сахара.
Поэтому гипофункция является первым предвестником сахарного диабета, так как при этом заболевании снижается уровень гормона инсулина, поддерживающего уровень глюкозы в крови, а при гиперфункции поджелудочной железы уровень инсулина, наоборот, повышается, за счет чего значительно снижается уровень глюкозы.
Как правило, гиперфункция связана с образованием в ней доброкачественной опухоли небольших размеров. Обычно она проявляется в возрасте 30 – 60 лет. Среди больных женщины, в силу своего значительного гормонального отличия, чаще страдают гиперфункцией, чем мужчины. В 10-15 % случаев опухоль может переродиться в злокачественную.
Основным признаком инсулиномы является гипогликемия – резкое снижение сахара в крови.
Возникновению гиперфункции поджелудочной железы, способствует ряд признаков, которые кроме прочего, связаны и с нарушением в работе центральной нервной системы:
- слабость;
- апатия;
- сонливость;
- быстрая утомляемость;
- рассеянное сознание;
- постоянное чувство голода;
- повышенное чувство потливости;
- периодическое покраснение лица;
- нарушение работы сердечно-сосудистой системы, артериального давления;
- снижение умственных способностей и памяти;
- изменение рецепторов вкуса;
- периодический спазм лицевых мышц.
Более тяжелыми симптомами, в случае отсутствия надлежащего лечения, клиницисты относят судороги, тремор конечностей, резкий набор веса, потерю сознания.
Когда инсулинома развилась в злокачественную, появляются признаки, симптоматика которых определяется для ряда других онкологических заболеваний: диарея, ожирения, пареза, резкие боли в брюшной полости.
Диагностирование гиперфункции поджелудочной железы
Выявляется гиперфункция на основе результатов, проведенных исследований, которые включают в себя:
- определение уровня глюкозы;
- определение уровня инсулина;
- определение количества в крови проинсулина и С-пептида;
- исследование функциональной пробы на основе голодания;
- инструментальная диагностика с проведение КТ, ангиографии.
Лечение гиперфункции поджелудочной железы
Приступ гликемии снимается путем введения в вену раствора глюкозы. Больной, чувствующий ухудшение состояния, после того, как выпьет сладкий напиток или съест любую сладость, может предотвратить такой приступ.
Лечение гиперфункции заключается в проведении хирургической операции по удалению образовавшейся опухоли.
Если оперативное лечение противопоказано, то назначается медикаментозное лечение препаратами, которые снижают избыточную выработку инсулина. Очень важно при лечении соблюдать диету, которая будет определена врачом.
shokomania.ru
Какие симптомы и причины имеет гиперфункция поджелудочной железы
Работоспособность поджелудочной железы может как ослабевать, так и усиливаться. Во втором случае развивается синдром гиперфункции. Это достаточно редкая патология, образующаяся на фоне повышения концентрации инсулина в крови.
Структура поджелудочной
Содержание статьи

 Поджелудочная железа играет важнейшую роль в функционировании организма. Она весит не более 70 гр., а ее размер варьируется от 16 до 22 см. Этот удлиненный орган, «прячущийся» за желудком, состоит из тельца, головки и хвоста.
Поджелудочная железа играет важнейшую роль в функционировании организма. Она весит не более 70 гр., а ее размер варьируется от 16 до 22 см. Этот удлиненный орган, «прячущийся» за желудком, состоит из тельца, головки и хвоста.
Треугольное тело железы имеет переднюю, заднюю, нижнюю поверхности. Конусообразный хвост дотягивается до селезенки. Голова находится на изгибе 12-перстной кишки.
Внутри органа находятся островки Лангерганса. Их клетки оплетаются кровеносными капиллярами, автономно оснащаются нервными волокнами. Островки содержат:
- альфа-клетки;
- бета-клетки;
- гамма-клетки.
Образование инсулина происходит в бета-клетках.
Основные функции органа
Железа выполняет следующие функции:
- Эндокринную.
- Пищеварительную.
- Гуморальную.
Основной функцией этого органа является пищеварительная. Она проявляется при секреции поджелудочного сока. Гуморальная функция отвечает за транспортировку важных биологических элементов. С ее помощью регулируется объем панкреатического сока. Эндокринная функция обеспечивает нужное количество гормонов.
Гормоны поджелудочной


гиперфункция инсулина в поджелудочной железе
Эндокринная часть поджелудочной железы образует 3 гормона:
- глюкагон;
- инсулин;
- липокаин.
Инсулин несет ответственность за синтез гликогена и сопутствует окислению в мышцах сахара. Когда островки Лангерганса прекращают функционировать, концентрация сахара в крови резко возрастает. Это состояние именуется гипергликемией. Когда сахар появляется в урине, развивается глюкозурия. Если его концентрация в крови снижается, развивается гипогликемия. Регуляция секреции гормона осуществляется посредством нервно-гуморального и нервного механизмов.
Глюкагон является антагонистом инсулина. Он сопутствует развитию гипергликемии, снижает концентрацию гликогена в печени. Липокаин сопутствует выведению из этого органа жиров. Активность гормона способствует торможению трансформации углеводов в жиры.
Существует несколько способов влияния гормонов железы на обмен углевода. Благодаря инсулину через клеточную мембрану проникает глюкоза. Этот гормон способствует индуцированию синтеза ферментов. Они синтезируют гликоген, окисляют глюкозу. Благодаря активности глюкагона увеличивается содержание фермента, который расщепляет гликоген.
Основные причины гиперфункции

 Патология развивается по следующим причинам:
Патология развивается по следующим причинам:
- Большое количества инсулина.
- Развитие инсуломы.
- Появление опухолей головного мозга.
Инсулома развивается из эндокринной части поджелудочной железы, и провоцируется вовлечением в процесс большого количества бета-клеток. Новообразование продуцируется несколькими гормонами. Это доброкачественная опухоль. Развитие опасных последствий наблюдается отсутствии лечения на фоне вырабатывания большого количества инсулина.
Первичная симптоматика болезни
Первые признаки гиперфункции поджелудочной железы часто остаются незамеченными. Они списываются больными на нервное перенапряжение или усталость. К основным симптомам следует отнести:
- быструю утомляемость;
- апатию;
- слабость;
- сонливость;
- судорожные подергивания;
- потерю сознания.
С течением времени симптоматика только усугубляется. Незначительные судорожные подергивания наблюдаются все чаще. Потом появляются продолжительные, болезненные приступы. Человек может потерять сознание неожиданно, что представляет серьезную опасность для его жизни. Еще одним специфическим признаком является резкий, безосновательный набор веса.
Обострение болезни
Клиническое проявление гиперфункции поджелудочной железы является следствием гипогликемии. Во время обострения болезни симптоматика проявляется более ярко.
После пробуждения человек испытывает трудности с ориентированием во времени и пространстве. Он по нескольку раз выполняет одно и то же движение, невнятно отвечает на вопросы.
Психомоторное возбуждение выражено очень ярко. Поведение больного во многом схоже с реакциями сильно выпившего человека. Начинают развиваться нейровегетативные расстройства. Они характеризуются нарушениями сердечного ритма, усилением потоотделения, покраснением кожи лица. Наблюдаются резкие колебания давления.
Наиболее тяжелой степенью нарушения сознания является гипогликемическая кома. Иногда больной пребывает в «сноподобном» состоянии. Он движется неосознанно, а после «пробуждения» никак не может понять, как там оказался. Это состояние именуется ретроградной амнезией.
Симптоматика хронической гипогликемии
Периоды обострения «разбавляются» признаками хронической гипогликемии. Появляются следующие признаки:
- паралич лицевых мышц;
- нарушение рефлексов сухожилий;
- утрата вкусовой чувствительности;
- снижение памяти;
- ухудшение интеллектуальной работоспособности;
- утрата профессиональных навыков.
Когда развивается злокачественная инсулинома, больной страдает от диареи и сильных болей в животе.


при гиперфункции поджелудочной железы развивается сахарный диабет
Симптоматика гипофункции железы
Предтечей сахарного диабета является гипофункция поджелудочной железы. Появление специфической симптоматики обосновано увеличением концентрации сахара.
Возникают признаки обезвоживания, человек постоянно хочет пить. Наблюдается усиленное мочеотделение. Больной стремительно теряет вес, жалуется на локальную боль в животе. Его сознание путается. Отсутствие лечения приводит к поражению сердечно-сосудистой системы. Иногда развивается слепота.
Диагностика и лечение
Врач обязан проанализировать жалобы больного, а также анамнез заболевания. Диагностика гипофункции и гиперфункции поджелудочной железы предполагает:
- Исследование концентрации инсулина.
- Определение содержания глюкозы.
- Выявление проинсулина.
При остром периоде гиперфункция излечивается раствором глюкозы. Этот препарат вводится внутривенно. Диагностировав инсулиному, врач назначает операцию. Если выявляется доброкачественное новообразование, хирург удаляет только хвост поджелудочной железы. Когда оперативное вмешательство невозможно, назначаются препараты, способствующие подавлению инсулинового синтеза.
Гипофункция поджелудочной железы лечится инъекциями искусственного инсулина. Многие пациенты сохраняют трудоспособность на протяжении нескольких десятилетий.
Комментарий врача о диете
Важно следовать назначенной врачом диете. Когда организм больного восстанавливается, ему разрешается съесть небольшое количество сладкого. Можно выпить стакан лимонада. Рацион пациента должен включать продукты, богатые углеводами. От жирного, острого, мучного желательно отказаться. Не следует употреблять алкогольные напитки.
После терапии больной должен постоянно следить за состоянием своего здоровья, а при появлении первых признаках патологии обращаться к врачу. Профилактика предполагает контроль за показателями глюкозы.
pankreotit-med.com
как развиваются и к чему приводят
Гипофункция поджелудочной железы, как и ее гиперфункция, является тяжелой патологией, требующей тщательного обследования и лечения. Усиленная выработка гормонов обычно свидетельствует о смертельно опасных заболеваниях. Недостаточность секреции приводит к появлению сахарного диабета — тяжелого, но поддающегося коррекции состояния. Следует рассмотреть каждую разновидность функциональных сбоев железы по отдельности.

Поджелудочная железа – орган, выполняющий внешнесекреторную и внутрисекреторную функцию
Поджелудочная железа – орган, выполняющий внешнесекреторную и внутрисекреторную функцию
Содержание статьи
Гиперфункция
Усиленная выработка гормонов ПЖ чаще всего является симптомом наличия гормонопродуцирующих опухолей. Они развиваются на тканях железистого аппарата и получают названия в зависимости от вида гормона, который синтезируют: глюкогонома, гастринома, випома. Самой частой разновидностью новообразований является инсулинома — опухоль, поражающая бета-клетки Лангергансовых островков. Помимо вышесказанного, гиперфункция развивается в результате онкологических процессов головного мозга (регуляторные центры железы) и повышенной кислотности желудочного сока. В последнем случае нарушение имеет чисто функциональную природу.

Наиболее частая локализация инсулиномы – опухоли, приводящей к гиперфункции железы
Симптомы рассматриваемой патологии могут варьировать в зависимости от того, какая именно опухоль имеет место. В большинстве случаев начало болезни проходит асимптомно. По мере увеличения секреции гормонов тканями новообразования у больного может отмечаться сонливость, утомляемость, снижение работоспособности, ухудшение памяти, ожирение. Объемные процессы приводят к появлению яркого комплекса признаков болезни.
У пациента выявляется:
- потливость;
- тахикардия;
- ухудшение способности к ориентированию на местности;
- психомоторное возбуждение;
- ухудшение вкуса.
Массивные инсулиномы часто становятся причиной гипогликемии, достигающей критических значений (менее 3 ммоль/л). При этом больной теряет сознание, впадает в кому, а при несвоевременном оказании медицинской помощи умирает.
На заметку! Состояние, сходное с клиникой гиперсекреции ПЖ, возникает при неправильном дозировании инсулина больным сахарным диабетом. Введение слишком высокой дозы препарата или нарушение правил питания после инъекции приводит к увеличенной концентрации инсулина в крови и становится причиной гипогликемии. Нужно понимать, что подобные состояния никак не связаны с истинной гиперфункцией островков Лангерганса.
Диагностика болезни производится на основании анализа крови на сахар, функциональных проб, инструментальных и аппаратных методов (КТ, МРТ). Лечение опухолей хирургическое, сочетающееся с химиотерапевтическими или лучевыми методиками.
Купирование приступов гипогликемии возможно путем внутривенного введения глюкозы или приема пищи, богатой углеводами. При необходимости постоянного подавления синтеза инсулина, применяют фармакологические средства коррекции.
Гипофункция

Сахарный диабет – наиболее частое проявление гипофункции ПЖ
Основное заболевание, возникающее при снижении секреции поджелудочной железы — сахарный диабет. Патология обусловлена недостаточным уровнем утилизации глюкозы соматическими клетками, что приводит к увеличению ее концентрации в крови.
Недостаточность инсулина развивается при:
- ожирении;
- аутоиммунных реакциях;
- инфекциях;
- токсическом воздействии;
- тиреотоксикозе.
Одним из первых симптомов диабета является жажда. Больной может выпивать до 10 литров воды в сутки. Закономерно увеличивается и диурез, что является вторым симптомом болезни. Пациенты с СД склонны к перееданию, однако даже на фоне приема большого количества пищи продолжают худеть.

По мере развития болезни у пациентов возникает поражение интимы сосудов, чем обусловлено множество клинических признаков (ретинопатия, трофические язвы, хромота, сбои в работе внутренних органов). Отмечается снижение интенсивности защитных реакций организма. Пациенты страдают гнойничковыми заболеваниями, у них чаще развиваются инфекции ВДП. При значительном увеличении глюкозы в крови человек впадает в гипергликемическую кому.
Деструкция островков Лангерганса и связанная с этим гипофункция ПЖ является неизлечимым заболеванием. Терапия проводится в поддерживающем режиме. Пациент вынужден на протяжении всей жизни получать синтетический гормон в инъекционной форме. Сегодняшние технологии позволяют осуществлять доставку инсулина с помощью помпы — специального устройства, которое подает препарат постоянно, малыми порциями.
На заметку! В истории медицины существуют опыты по лечения диабета путем трансплантации участков поджелудочной железы. К сожалению, эти попытки оказались недостаточно эффективны для внедрения в практику.
Гипо и гиперфункция поджелудочной железы требует обязательного обследования и лечения у врача-эндокринолога. Рецепты народной медицины здесь неприменимы. Поэтому при первых признаках болезни рекомендуется пройти полноценное обследование и начать курс показанной при выявленном заболевании терапии.
Ответы на вопросы
Какие осложнения могут развиться при гипогликемии?
От длительного недостатка глюкозы в первую очередь страдает головной мозг. Поэтому самым опасным последствием гипогликемии является инсульт.
Если показатель содержания сахара в крови падает ниже 2.2 ммоль/л, то могут начаться необратимые процессы, провоцирующие развитие:
- эпилепсии;
- слабоумия и психических нарушений;
- паркинсонизма;
- энцефалопатии.
Снижение уровня сахара ниже отметки 2.0 ммоль/л приводит к гликемической коме, во время которой могут отмирать отдельные участки головного мозга. Без оказания своевременной медицинской помощи неизбежен летальный исход.
Какие симптомы указывают на гиперфункцию поджелудочной железы у маленьких детей?
За новорожденными детьми, матери которых болели сахарным диабетом или страдали другими патологиями поджелудочной железы в период беременности, ведется пристальное наблюдение. На наличие гипогликемии у ребенка может указывать сильная бледность, чрезмерная возбужденность или, наоборот, заторможенность реакций. Часто у детей в теплом помещении появляется озноб, сопровождающийся тремором конечностей. Наблюдается резкая тахикардия.
Также родителям следует знать, что нарушение сознания и психического развития также могут являться следствием гиперфункции ПЖ из-за недостаточного поступления глюкозы в мозг.
lechigastrit.ru
Гипофункция и гиперфункция поджелудочной железы
Поджелудочная железа исполняет важную роль в организме человека, участвуя в деятельности пищеварительной и эндокринной систем. Любой сбой в ее работе грозит нарушением здоровья человека.
Нарушения в работе этого важного органа происходят потому, что человек ведет неправильный образ жизни: чрезмерно озабочен приемом алкоголя или избыточным употреблением сладостей.
Как проявляется сбой в работе поджелудочной
Может появиться опоясывающая или жгучая боль. Возникает тошнота и рвота, расстройство желудка. Боль в области пупка может проявляться приступами или ныть постоянно.
Проблемы могут появиться одновременно и внезапно либо развиваться по нарастающей. На фоне проблем с поджелудочной могут развиваться и другие заболевания.
К сбоям в поджелудочной может привести гипо- или гиперфункция органа.
Гипофункция поджелудочной

 Гипофункция поджелудочной железы проявляется следующими симптомами:
Гипофункция поджелудочной железы проявляется следующими симптомами:
- быстрая утомляемость;
- слабость во всем теле;
- человек резко худеет или поправляется.
Его мучают постоянные головные боли и частое мочеиспускание, жажда. Следствием гипофункции поджелудочной может стать диабет, так как понижается уровень инсулина. Этот гормон вырабатывается поджелудочной железой и контролирует уровень в крови глюкозы.
Проявляется гипофункция довольно часто и очень распространена. Но врачи умеют справиться с этим недугом. От того, насколько скоро вы обратитесь к специалисту, зависит ваше здоровье. Поэтому медлить с походом в больницу опасно.
Лечение
Для определения, какого рода сбой произошел в работе поджелудочной одних симптомов мало, нужны клинические исследования. Среди них обязательным будет анализ мочи. Он покажет уровень содержания глюкозы.
Проанализировав все проведенные исследования, лечащий врач назначит терапию, которая будет включать инъекции инсулина. Он также посоветует диету, включающую продукты с большим содержанием углеводов.
Что приводит к гиперфункции
Гиперфункция может проявляться как следствие:
- ошибки при лечении сахарного диабета. Укол инсулина сделан натощак или норма лекарства завышена;
- инсуломы – опухоли, спровоцированные гормонами. Эти новообразования не злокачественны, не образуют метастаз;
- опухоли головного мозга.
Гиперфункция поджелудочно
podzhelud.ru
