описание операции, показания к лечению, последствия

Неотложные состояния ЖКТ
Резекция желудка — радикальная мера лечения того или иного заболевания желудочно-кишечного тракта. Классические методы удаления участка органа являются достаточно травматичными для пациента, однако прибегают к ним только в случае отсутствия положительного эффекта от ранее проводимой терапии.
Сегодняшние классические методы резекции желудка (по Бильрот 1, 2) несколько модифицированы и упрощены, в связи с чем увеличился список показаний для их проведения. Данное оперативное вмешательство является своеобразным спасательным кругом для тех групп пациентов, которые ранее считались неоперабельными. Выбор способа резекции зависит от локализации и размера пораженного участка, а также окончательного гистологического диагноза.
1
Показания и противопоказания

Все показания подразделяются на:
- абсолютные – при которых операция выполняется в любом случае;
- относительные – при которых имеется возможность разрешения патологического процесса без резекции желудка.
Кроме того, существует список состояний, при которых выполнение резекции органа противопоказано:
Абсолютные показания | Относительные показания | Противопоказания |
|
|
|

Что делать, если ребенок проглотил стекло
2
Предоперационная подготовка
В том случае, когда проведение операции плановое, необходимо назначить комплекс диагностических мероприятий, включающих в себя:
- 1. Общий и биохимический анализ крови и мочи.
- 2. Исследование свертывающей системы крови.
- 3. Фиброгастродуоденоскопию (ФГДС).
- 4. Биопсию.
- 5. Электрокардиографию (ЭКГ).
- 6. Флюорографию.
- 7. Ультразвуковое исследование (УЗИ) органов брюшной полости.
- 8. Консультацию узких специалистов.

Определение язвы при ФГДС
Резекция в экстренном порядке осуществляется при угрозе сильного кровотечения либо в случае прободения язвы – образования сквозного отверстия в стенке желудка, посредством которого его полость сообщается с брюшной.
В предоперационные меры входят голодная диета, назначение очистительной клизмы, промывание желудка, а также медикаментозная подготовка пациента к наркозу.

Синдром острого живота: симптомы и оказание неотложной помощи
3
Ход вмешательства
Операция резекции желудка включает в себя следующие обязательные этапы:
Этап | Описание |
I | Заключается в определении операбельности органа. Осуществляется ревизия брюшной полости |
II | Оперирующих хирург рассекает связки желудка в области малой кривизны, участвующие в придании ему устойчивого положения, тем самым делая орган мобильным |
III | Удаление участка желудка |
IV | Формирование анастомоза – сообщения полых органов – между культей желудка и двенадцатиперстной кишки |
V | Наложение швов, установка дренажа |
Выбор методики резекции индивидуален и зависит от конкретных показаний, степени тяжести и локализации очага патологического процесса. Исходя из того, какой участок органа подлежит удалению, существуют следующие варианты хирургических операций:
Тип операции | Описание | Изображение |
Экономная | Резекции подлежит от 1/3 до 1/2 желудка |  |
Обширная | Удаление 2/3 органа |  |
Субтотальная | Резекция 4/5 желудка | |
Тотальная | Удаление 90 и более процентов органа |  |
В зависимости от локализации иссекаемого участка выделяют:
Тип резекции | Описание |
Дистальная | Удаление пилорического отдела желудка |
Проксимальная | Резекция кардиального участка – отдела, соединяющего желудок с пищеводом |
Срединная | Удалению подвергается тело желудка. Пилорическая и кардиальная части остаются нетронутыми |
Частичная | Характеризуется экономным удалением только пораженного участка желудка |

Свищ прямой кишки: причины болезни, иссечение и лечение без операций
4
Наиболее распространенные методики
Наиболее традиционными способами резекции желудка являются операции по Бильрот 1 и Бильрот 2. Их главное отличие – различные типы формируемых анастомозов:
Виды | Описание | Изображение |
По Бильрот 1 | После резекции кардиального отдела желудка его культя соединяется с началом двенадцатиперстной кишки («выход из желудка – вход в двенадцатиперстную кишку»). В настоящее время данный тип оперативного вмешательства применяется относительно редко ввиду сложности выполнения:
|  |
По Бильрот 2 | Ушивание культи желудка проводится с боковой частью петли тощей кишки. Анастомоз имеет схему «конец в бок» или «бок в бок» |  |
Резекция язвы желудка | Кроме резекции непосредственно язвенного дефекта иногда с целью профилактики рецидива осуществляется удаление тела, а также входного и выходного отделов желудка (кардиальная и пилорическая часть). В антральном отделе желудка расположены так называемые G-клетки, продуцирующие гастрин – особый гормон, одной из функций которого является увеличение синтеза соляной кислоты. Таким образом, при удалении данного участка органа резко снижается концентрация выработки хлороводородной кислоты — главного фактора образования язв. В настоящее время предпочтение отдается органосохраняющим хирургическим вмешательствам. Одним из подобных является ваготомия – манипуляция, целью которой является рассечение ствола и некоторых ветвей блуждающего нерва – вагуса – для снижения кислотности желудочного содержимого |  |
Резекция злокачественных новообразований | При раке желудка или обнаружении метастазов, распространившихся в данную область, необходимо произвести тотальную или субтотальную резекцию, подразумевающую также удаление части малого и большого сальника с целью профилактики рецидива. Обязательно удаляются крупные лимфатические узлы, поскольку одним из путей распространения метастазов является лимфогенный, то есть с током лимфы. В случае если злокачественное новообразование инвазивно прорастает в рядом расположенные органы (пищевод, тонкий кишечник, поджелудочная железа и др.), встает вопрос о комбинированной резекции |  |
Продольная резекция желудка | Методика, набирающая популярность среди клиницистов в течение последних 10-15 лет. Продольная резекция желудка является одним из наиболее эффективных способов лечения ожирения, слабо поддающегося консервативному лечению. Данную операцию наиболее часто назначают для похудения пациентов. Оперативное вмешательство характеризуется удалением значительного участка желудка, но его сфинктеры (кардиальный и пилорический) остаются на месте, вследствие чего процесс пищеварения практически не страдает. Из-за создания продольной формы органа происходит более быстрое насыщение пищей даже небольшими порциями, что приводит к снижению массы тела. Важной особенностью хирургического вмешательства является удаление участка слизистой оболочки фундального отдела желудка, в толще которого располагаются специфические железы, секретирующие грелин – особый гормон, ответственный за насыщение. При снижении концентрации в крови данного гормона снижается чувство голода, что способствует потере веса |  |
Лапароскопическая резекция | Заключается в создании малоинвазивного оперативного доступа, благодаря чему теряется необходимость делать широкий разрез на животе. С помощью нескольких небольших проколов в брюшную полость вводятся манипулятор и микрокамера, передающая изображение на дисплей. Данное вмешательство имеет следующие преимущества перед открытым:
При злокачественных опухолях желудочно-кишечного тракта предпочтение отдается созданию классических широких доступов |  |
В зависимости от типа выбранной операции нормальное пищеварение в послеоперационном периоде восстанавливается в различные сроки: более ранняя нормализация желудочной деятельности наблюдается при малоинвазивной лапароскопической операции. Резекция желудка по Бильрот 1, 2 является значительно более травматичной, но в том или ином случае оперирующий хирург может отдать предпочтение именно ей.
5
Осложнения
Среди осложнений, возникающих как во время резекции, так и в послеоперационном периоде, наиболее часто встречаются следующие:
- 1. Кровотечения.
- 2. Инфицирование операционной раны.
- 3. Перитонит.
В послеоперационном периоде чаще всего возникают:
- 1. Несостоятельность сформированного анастомоза.
- 2. Образование свищей – патологических каналов, соединяющих полые органы между собой или внешней средой – в месте сформированного соустья.
- 3. Демпинг-синдром, или так называемый «синдром сброса». Характеризуется быстрым прохождением непереваренного пищевого комка из желудка в тонкую кишку. Физико-химическое и осмотическое раздражение двенадцатиперстной кишки приводит к ее резкому перераспределительному кровоснабжению, в результате чего снижается кровоснабжение мозга, нижних конечностей, но увеличивается приток крови к печени. Возникает гиповолемия. Клинически состояние проявляется ощущением дискомфорта в области эпигастрия после приема пищи, слабостью, учащением сердцебиения, потливостью, нарушением сознания вплоть до его потери. Спустя некоторый промежуток времени (15-20 минут) эти симптомы самостоятельно купируются.
- 4. В случае хирургического вмешательства по поводу хронической язвенной болезни желудка существует вероятность ее рецидива, причем дефекты формируются в области слизистой оболочки, прилежащей к анастомозу. Чаще всего данное осложнение наблюдается после операции по Бильрот 1.
- 5. Рецидив злокачественного новообразования вследствие его неполного удаления.
- 6. Снижение массы тела — связано с уменьшением объема желудка, а также вследствие неприятных ощущений, возникающих при демпинг-синдроме.
- 7. Синдром приводящей петли, возникающий как ожидаемое осложнение при операции по Бильрот 2. Осложнение связано с нарушением эвакуации содержимого двенадцатиперстной кишки и попадания некоторого количества пищи в приводящую, а не в отводящую петлю тощей кишки. Клинические проявления: распирающие боли в области правого подреберья, тошнота, рвота желчью, которая облегчает состояние пациента.
- 8. Железодефицитная и B12-дефицитная анемия, связанные с удалением части слизистой оболочки, ответственной за выработку так называемого фактора Касла, благодаря которому витамин B12 всасывается и встраивается в метаболизм.
Демпинг-синдром развивается в 10-30% случаев резекции по Бильрот 2.

6
Питание и диета

Непосредственно после операции питание больного парентеральное (в обход желудочно-кишечного тракта), осуществляемое путем внутривенного введения питательных веществ (глюкозы и др.).
В послеоперационном периоде в полость желудка на 1-2 дня вводится назогастральный зонд, используемый для введения питательных растворов. При благоприятных условиях с третьего дня после операции больному дают разбавленный компот, отвар шиповника (20-30 мл 4-6 раз в день). Постепенно переходят на перетертую пищу: овощные пюре, бульоны, каши, нежирные супы. Блюда должны быть приготовлены на пару. Постепенно рацион становится более разнообразным, но питание остается лечебным. Диета включает в себя употребление сбалансированной пищи, исключение соли и других приправ. Все продукты подлежат термической обработке.
Средний объем порции не должен превышать 150 мл. Частота приема составляет 4-6 раз в сутки.
Строго воспрещается употреблять в пищу следующие продукты:
- 1. Рыбные, мясные, фруктовые и овощные консервы.
- 2. Жирные, жареные и копченые блюда с обилием специй.
- 3. Домашние соленья, продукты в маринаде.
- 4. Кондитерские изделия, сдобу.
- 5. Сильногазированные напитки.
- 6. Алкоголь.
Полная реабилитация пациентов, перенесших резекцию желудка, составляет 8-10 недель. Кроме соблюдения диетических рекомендаций им следует:
- 1. Ограничить чрезмерные физические нагрузки в течение 8 недель.
- 2. Носить эластичный бандаж в послеоперационный период.
- 3. Принимать витаминные комплексы.
- 4. При необходимости и после консультации с лечащим врачом употреблять ферменты (Мезим, Креон и др.), препараты соляной кислоты с целью улучшения пищеварения.
- 5. Регулярно наблюдаться у специалиста для профилактики развития осложнений.

Полная адаптация организма к измененному процессу пищеварения составляет порядка 6-8 недель. В течение данного времени наиболее выражены демпинг-синдром и снижение массы тела. Впоследствии данные явления купируются. Через 6-12 месяцев жесткие диетические ограничения снимаются, и человек возвращается к привычной жизни.
Резекция желудка — Хирургия
Резекция желудка — операция по удалению части желудка. Ее принцип состоит в удалении части органа и восстановлении пищеварительного канала путем формирования анастомоза между желудочной культей и двенадцатиперстной или тощей кишки.
Виды резекции желудка
по объему удаленной части — экономные резекции: удаление от трети до половины желудка; обширные (типичные): удаление двух третей желудка; субтотальные: удаление 4/5 объема желудка; тотально-субтотальные: удаление 90 % объема удаляемого органа и гастрэктомия. Объем резекции зависит от показаний;
по размещению удаленной части — пилороантральную: удаление привратниковой и пещеристой частей; антрумэктомию; дистальную резекцию желудка; проксимальную: удаление кардиальной части; частичную: удаление только пораженной части; циркулярную, клиновидную резекции желудка;
по способу восстановления проходимости пищеварительного канат: операции по Бильрот 1 (BillrothI) и по Бильрот 2 (BillrothII). При резекции по Бильрот 1 после удаления дистальной части органа культи желудка и двенадцатиперстной кишки соединяют с помощью соустья “конец в конец”. При резекции по Бильрот 2 после удаления дистальной части органа культи желудка и двенадцатиперстной кишки зашивают, а между желудком и тощей кишкой образуют гастроэнтероанастомоз по типу “бок в бок». В современной абдоминальной хирургии классические варианты резекции по Бильрот 1 и Бильрот 2 не применяются.
Вместе с тем разработаны разные модификации указанных видов резекции желудка.
Типичными модификациями варианта резекции желудка по Бильрот 2 являются способы по Бильрот, Райхелю—Полиа, Хофмейстеру—Финстереру, Бальфуру, Ру, Мойнихену.
Показания
Абсолютные показания: (злокачественные новообразования, стеноз привратника различной этиологии, доброкачественные новообразования, малигнизированные язвы, кровотечения, которые невозможно остановить средствами консервативной терапии).
Относительные показания: (хронические язвы желудка, не поддающиеся консервативной терапии; прободные язвы в ранние сроки; полипы).
Ход операции
Положение больного: на спине с подложенным ниже углов лопаток валиком. Оперативный доступ: верхняя срединная лапаротомия от мечевидного отростка вниз с продолжением ее ниже пупка.
Техника резекции желудка. Для определения размеров части желудка, которую планируют удалить, применяют специально разработанные для этого ориентиры. Так, в случае резекции половины желудка, 2/3, 3/4 ориентиром есть точка на малой кривизне, соответствующая границе между верхней третью и средней третью желудка, т. е. месту деления левой желудочной артерии на передние ветви и задние ветви. Из данной точки ведут три линии в направлении большой кривизны желудка: одну — к границе между левой третью и средней третью желудочно-ободочной связки, которая отделяет половину желудка; другую — к середине левой трети желудочно-ободочной связки, которая отделяет две трети органа; третью линию — к переходу желудочно-селезеночной связки в желудочно-ободочную, отделяющую три четверти удаляемого органа.
Субтотальная резекция желудка — линия разреза проводится от правой полуокружности пищевода возле перехода его в кардию к большой кривизне между желудочно-селезеночной связкой и желудочно-ободочной связкой.
При дистальной резекции желудка выполняют следующие основные этапы операции:
1 этап резекции желудка — мобилизация:
Проводят ревизию органов брюшной полости, определяют операбельность. Отделяют большой сальник на всем его протяжении от поперечной ободочной кишки, выделяют левую желудочную артерию, перевязывают ее шелковыми нитями, пересекают между зажимами и снова перевязывают.
Отделяют большой сальник от проксимальных отделов большой кривизны. При этом пересекают и перевязывают возле стенки желудка ветви, отходящие от основных стволов желудочно-сальниковых сосудов. При сохранении лишь 25 % проксимального отдела желудка отделение большого сальника от большой кривизны с перевязкой и пересечением сосудов дистальнее тела желудка не проводят.
Находят правую желудочную артерию в месте, где она отходит от собственной печеночной артерии, пересекают ее между зажимами и перевязывают.
Вдоль проксимальных отделов малой кривизны рассекают желудочно-печеночную связку, линию разреза продолжают вверх, вдоль пищевода, на 2 см проксимальнее пищеводно-желудочного соединения. Малый сальник отделяют от печени и оттягивают книзу, вдоль печеночно-дуоденальной связки.
После отсечения малого сальника определяют уровень резекции органа.
2 этап резекции желудка — отсечение:
На желудок поперечно накладывают жом Пайра так, чтобы его конец находился в точке, расположенной на 4 см дистальнее пищеводно-желудочного соединения по малой кривизне. Параллельно ему и немного проксимальнее, со стороны большой кривизны, на расстоянии 4 см от него, накладывают зажимы, между которыми с помощью электрокаутера разрезают стенку желудка.
После того как линия разреза стенки желудка будет доведена почти до кончика первого зажима, накладывают еще один зажим так, чтобы его кончик был на 2 см дистальнее пищеводно-желудочного соединения, затем пересекают желудок между жомом Пайра и другим зажимом.
Поскольку анастомоз формируют однорядными узловыми серозно-мышечными швами, необходимо достичь гемостаза посредством тщательной каутеризации линии среза так, чтобы появился четкий струп, который распространился бы за анастомозный зажим.
Тыльную часть желудка с наложенным на нее зажимом Пайра и большим сальником отводят вверх, оголяя при этом проксимальный отдел двенадцатиперстной кишки. Дистальнее привратника на кишку накладывают два зажима, между которыми ее перерезают с помощью электрокаутера. После этого препарат удаляют из операционного поля.
При формировании гастродуоденоанастомоза по модифицированному способу Бильрот 1 выполняют следующие этапы операции.
3 этап резекции желудка — формирование гастродуоденоанастомоза:
Образуют малую кривизну культи с помощью ряда узловых серозно-мышечных шелковых швов № 000, наложенного поверх зажима. Последовательно завязывая эти швы, постепенно вынимают зажим, линия шва при этом ввертывается внутрь. После наложения швов удаляют зажим путем подтягивания за него, и коагулированная слизистая оболочка остается ввернутой этими швами. Нижний зажим не удаляется: в дальнейшем он будет использован для формирования гастроэнтероанастомоза.
Со стороны малой и большой кривизны накладывают два шва. Со стороны малой кривизны — сначала на желудок в поперечном направлении на край сформированной малой кривизны. а потом на двенадцатиперстную кишку, вдоль ее оси. со стороны большой кривизны — вдоль оси как культи, так и двенадцатиперстной кишки.
После этого выполняют мобилизацию двенадцатиперстной кишки, чтобы ослабить натяжение сформированного анастомоза. Формируют гастродуоденоанастомоз узловыми серозно-мышечными шелковыми швами, накладывая их на заднюю стенку культи и двенадцатиперстной кишки.
Зажимы поворачивают так, чтобы можно было наложить передний ряд швов. Подтягивая нити переднего ряда швов, вынимают зажимы, завязывают швы; при этом края анастомоза ввертываются вглубь.
В точке, где угловой шов малой кривизны (шов Гофмейстера) перекрещивается с линией швов анастомоза, накладывают еще один шов, с одной стороны поперечно к линии швов малой кривизны (на культю), со другой — дистальнее линии швов анастомоза (на двенадцатиперстную кишку). Этот прием усиливает ввертывание места стыка двух швов и уменьшает риск несостоятельности анастомоза в этой точке.
Брюшную полость зашивают и при необходимости дренируют.
При формировании позадиободочного гастроеюноанастомоза по модифицированному способу Бильрот 2 выполняют следующие этапы хирургического вмешательства:
3 этап резекции желудка — закрытие культи двенадцатиперстной кишки
:Культю двенадцатиперстной кишки в типичных случаях зашивают по методу Мойнихена—Мушкатина. Для этого после захвата ее раздавливающим кишечным зажимом накладывают обвивной шов, несильно затягивая нить. Зажим осторожно открывают и удаляют, нить на культе затягивают. Натягивая нить и сжимая культю кишки между фалангами больших пальцев, собирают ее на нить в складки и завязывают концы. Накладывают обычный шелковый кисетный шов с погружением культи двенадцатиперстной кишки.
При короткой и рубцово измененной культе двенадцатиперстной кишки используют сложные открытые пластические методы закрытия (по К.С. Сапожкову, С.С. Юдину, A.A. Шалимову).
4 этап резекции желудка — формирование гастроеюноанастомоза:
Культю совмещают с очень короткой петлей проксимального отдела тонкой кишки. После рассечения подвешивающей связки (Трейтца; показано штриховой линией) возле мобилизованной части тонкой кишки разрезают брыжейку поперечной ободочной кишки, избегая повреждения сосудистых аркад.
Поперечно линии швов малой кривизны накладывают еще один шов на желудок, а также на тонкую кишку, чтобы дополнительно ввернуть место стыка двух швов и предотвратить их несостоятельность в этой точке.
Гастроеюноанатомоз фиксируется в отверстии брыжейки поперечно-ободочной кишки.
Возникли вопросы или что-то непонятно? Спросите у редактора статьи — здесь.Проксимальную резекцию желудка выполняют при новообразованиях желудка, которые переходят на пищевод, кардиальных и субкардиальных язвах и новообразованиях. Во время этой операции почти полностью удаляют малую кривизну, а пищевод резецируют на расстоянии 3 см от верхней границы новообразования при экзофитных формах рака и 5—6 см — при инфильтративных. Кроме того, удаляют оба сальника, желудочно-селезеночную, желудочно-поджелудочную связки и клетчатку, окружающую кардию и резецированную часть пищевода.
Статью подготовил и отредактировал: врач-хирург Пигович И.Б.
Видео:
Полезно:
Резекция желудка | Лечение заболеваний желудочно-кишечного тракта
Изменить шрифт:A
A
 Резекция желудка – радикальная операция, которая направлена на удаления части патологически изменённого желудка. Основными показаниями для выполнения этих вмешательств являются: осложнения язвенной болезни желудка и двенадцатипёрстной кишки (перфорации, пенетрации, кровотечения, стеноз привратника), доброкачественные и злокачественные новообразования.
Резекция желудка – радикальная операция, которая направлена на удаления части патологически изменённого желудка. Основными показаниями для выполнения этих вмешательств являются: осложнения язвенной болезни желудка и двенадцатипёрстной кишки (перфорации, пенетрации, кровотечения, стеноз привратника), доброкачественные и злокачественные новообразования.
Классификация
Резекция желудка классифицируется следующим образом:
- В зависимости от локализации удаляемой части органа
- Проксимальная резекция (удаляется кардиальный отдел и часть тела желудка)
- Дистальная резекция ( удаляется антральный отдел и часть тела желудка)
- В зависимости от формы удаляемой части желудка
- Клиновидные
- Ступенчатые
- Циркулярные
- Тубулярные
- Сегментарные
- В зависимости от объёма удаляемой части желудка
- Экономные – резекция 1/3 – ½ желудка
- Обширные – резекция 2/3 желудка
- Субтотальные – резекция 4/5 желудка
- В зависимости от техники выполнения
- Открытые ( из классического доступа – верхняя срединная лапаротомия, из малого доступа – мини- лапаротомия с применением эндохирургических инструментов и приёмов)
- Полностью лапароскопические
- Лапароскопически ассистированная резекция с использованием вспомогательных устройств
- В зависимости от метода восстановления целостности желудочно– кишечного тракта
- Сохраняющие гастродуоденальную непрерывность (прямой гастродуоденальный анастомоз) – резекция желудка по Бильрот 1
- С замещением удалённой части желудка сегментом тонкой кишки (еюногастропластика)
- Гастроеюнальные анастомозы с односторонним выключением двенадцатипёрстной кишки (резекция желудка по Бильрот 2
- В зависимости от иссекаемого участка желудка
- Пилорэктомия
- Антрумэктомия
- Кардэктомия
- Фундэктомия
- С сохранением и без сохранения пилорического жома
- С формированием и без формирования искусственного клапана в области гастродуоденального или гастроеюнального соустья.
Наиболее практична следующая схема определения уровней резекции желудка:
- 2/3 желудка удаляются по линии, проходящей на малой кривизне на 2,5 – 3 см дистальнее пищевода, т.е. через место вхождения в желудок первой ветви левой желудочной артерии, а по большой кривизне через место соединения правой и левой желудочно – сальниковых артерий, что соответствует нижнему полюсу селезёнки.
- 3/4 желудка резецируются по линии, проходящей по малой кривизне на 1 – 1,5 см дистальнее пищевода и по большой кривизне – у нижнего полюса селезёнки с пересечением двух желудочных ветвей левой желудочно – сальниковой артерии.
- При субтотальной резекции линия пересечения желудка идёт по малой кривизне у края пищевода, а по большой кривизне – у нижнего полюса селезенки с пересечением одной короткой желудочной артерии.
- Гемигастрэктомия (удаление половины желудка) происходит по линии, которая соединяет точку, лежащую на малой кривизне на 4 см отступив от пищевода, а на большой кривизне точку, отделяющую левую наружную треть желудочно – ободочной связки.
Известно более 50 модификаций резекции желудка с гастродуоденальным анастомозом, более 80 способов резекции желудка с гастроеюнальным соустьем. Чаще всего производятся резекции желудка по Бильрот 1, по Бильрот 2, Бильрот 2 в модификации по Гофмейстеру – Финстереру, Габереру – Финнею, Ру.
Этапы резекции желудка
- Мобилизация – пересечение сосудов желудка по малой и большой кривизне между лигатурами на протяжении участка резекции
- Резекция – удаление намеченного для резекции участка желудка
- Восстановление непрерывности пищеварительной трубки – гастродуоденоанастомоз или гастроэнтероанастомоз
Операция по способу Бильрот 1 – создание анастомоза «конец в конец» между культёй желудка и культёй двенадцатиперстной кишки.
Операция по способу Бильрот 2 – образование анастомоза «бок в бок» между культей желудка и петлёй тощей кишки.
Операция Бильрот 2 в модификации Гофмейстера – Финстерера – суть данной модификации заключается в следующем:
- Культя желудка соединяется с тощей кишкой по типу анастомоза «конец в бок»
- Ширина анастомоза составляет 1/3 просвета культи желудка
- Анастомоз фиксируется в «окне» брыжейки поперечно – ободочной кишки
- Приводящая петля тощей кишки подшивается 2-3 узловыми швами в культе желудка для профилактики заброса в неё пищевых масс.
Операция по способу Бильрот 1 имеет важное преимущество по сравнению со способом Бильрот 2: она физиологична, так как не нарушает естественного пассажа пищи из желудка и не выключается из пищеварения двенадцатипёрстная кишка. Самым главным недостатком всех модификаций операции по Бильрот 2 является выключение двенадцатипёрстной кишки из пищеварения.
Осложнения «оперированного желудка»
Нередко таких пациентов приходится оперировать повторно – выполнять реконструктивную операцию, которая преследует 2 цели: удаление патологического очага и включение двенадцатиперстной кишки в пищеварение.
Внимание все поля формы обязательны. Иначе мы не получим вашу информацию. Альтернативно пользуйтесь [email protected]
Принципы резекции желудка по Бильрот-1,Бильрот-2 и в модификации Гофмейстера-Финстерера.
Резекция желудка. Резекцию, или частичное удаление желудка, выполняют при язвах, обширных ранениях и опухолях органа.
При первом варианте (Бильрот I) после удаления части желудка проксимальную культю, имеющую значительный просвет, частично ушивают со стороны малой кривизны, но оставляют незашитым участок со стороны большой кривизны, соответствующий по размерам диаметру двенадцатиперстной кишки. Между культей желудка и двенадцатиперстной кишкой накладывают анастомоз по типу конец в конец.
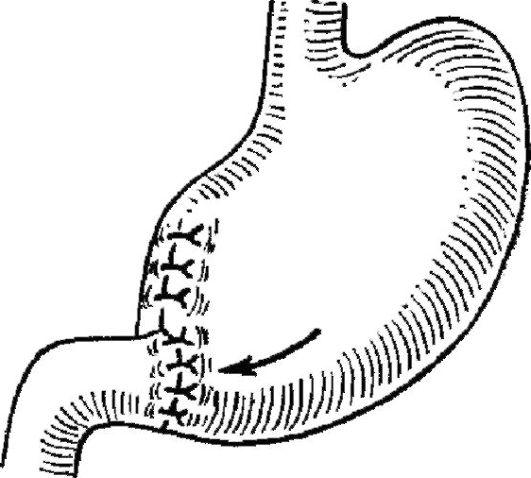 Рис.
8.58.Резекция
желудке по Бильроту I (схематично)
Рис.
8.58.Резекция
желудке по Бильроту I (схематично)
Метод физиологичен, так как создает условия для нормального продвижения пищи, а слизистая оболочка желудка соединяется со слизистой оболочкой двенадцатиперстной кишки, как и в норме. Последнее обстоятельство исключает образование пептических язв соустья. Однако далеко не всегда удается подвести культю желудка к двенадцатиперстной кишке. Натяжение концов при создании анастомоза недопустимо, так как ведет к прорезыванию швов и несостоятельности анастомоза
При втором варианте резекции (Бильрот II) культи двенадцатиперстной кишки и желудка зашивают наглухо, а затем создают желудочно-тощекишечный анастомоз по типу бок в бок. Петлю тощей кишки подводят к культе желудка позади поперечной ободочной кишки через отверстие в mesocolon transversum.
Модификация этого способа по Гофмейстеру-Финстереру состоит в том, что гастроэнтероанастомоз накладывают по типу конец в бок (конец культи желудка сшивается с боковым отверстием в тонкой кишке) в изоперистальтическом направлении. Ширина просвета
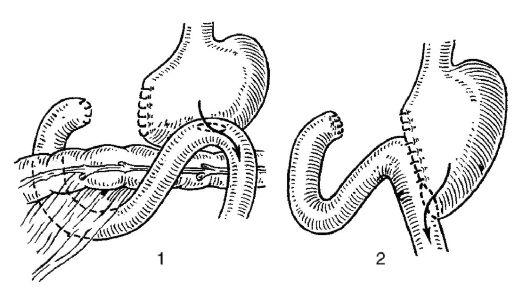 Рис.
8.59.
Рис.
8.59.
1 — резекция желудка по Бильроту II; 2 — резекция желудка по Бильроту II в модификации Гофмейстера-Финстерера
составляет 5-6 см. Приводящий конец кишки 2-3 швами подшивают к желудку ближе к малой кривизне. Края разреза mesocolon узловыми швами подшивают к желудку вокруг созданного анастомоза.
При этой методике устраняются недостатки способа Бильрот I, указанные выше, но происходит одностороннее выключение из функции желудочно-кишечного тракта двенадцатиперстной кишки, что нефизиологично. Кроме того, пища через приводящий конец кишки может попадать в двенадцатиперстную кишку, где застаивается и подвергается гниению. Чтобы избежать этого, Браун предложил накладывать энтероэнтероанастомоз между приводящим и отводящим концами тонкой кишки.
Эту же цель преследует и операция по Ру (рис. 8.60).
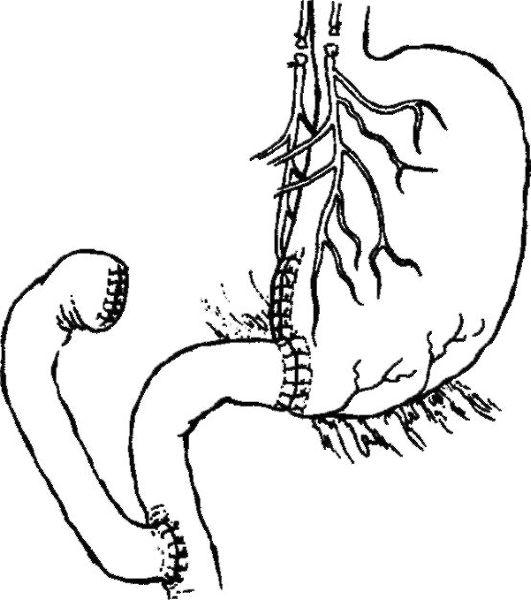
Инструменты: Расширенный общий набор для лапаротомии Жомы Печеночные зеркала Зажим Федорова, лигатурный диссектор Окончатые зажимы
Понятие о ваготомии, дренирующих операциях на желудке.
ВАГОТОМИЯ — резекция две трети желудка, то есть анатомическое удаление зоны, секретирующей соляную кислоту.
виды :
Общая абдоминальная приводит к парасимпатической денервации печени, жёлчного пузыря, двенадцатиперстной, тонкой кишок и поджелудочной железы.
Общая желудочная заключается в обработке стволов блуждающих нервов, идущих ко всему желудку, после отделения ветвей печёночных и чревных нервов.
Проксимальная желудочная приводит к денервации проксимальной части желудка.
Основные требования, предъявляемые к ваготомии
• Ваготомия должна привести к денервации антрального отдела, чтобы исключить продукцию гастрина.
• Ваготомия не должна нарушать моторную функцию желудка, особенно пилорическо-го отдела.
• Ваготомия должна при необходимости сочетаться с дренирующими операциями, обеспечивающими свободный пассаж пиши из желудка в двенадцатиперстную кишку.
Дренирующие желудок операции выполняют при стенозах двенадцатиперстной кишки.
три группы, это пилоропластика, гастродуоденостомия и гастроеюностомия.
Пилоропластика
Производят мобилизацию двенадцатиперстной кишки по Кохеру, рассекают антральный отдел желудка и начальный отдел двенадцатиперстной кишки сплошным разрезом. Узловыми серозно-мышечными швами соединяют большую кривизну пилорического отдела желудка с внутренним краем двенадцатиперстной кишки. Швы на разрез накладывают по принципу верхнего гастродуоденального анастомоза по типу бок в бок. Верхний шов располагается у привратника, нижний — на расстоянии 7—8 см от привратника.
Переднюю стенку желудка и двенадцатиперстной кишки рассекают непрерывным дугообразным разрезом. После этого на заднюю губу анастомоза накладывают шов непрерывной кетгутовой нитью взахлёстку. Ушивание передней губы анастомоза производят с использованием вворачивающего шва от нижнего угла разреза вверх по направлению к привратнику. После этого приступают к наложению передненаружного ряда узловых серозно-мышечных швов.
Гастродуоденоанастомоз
На ограниченном участке освобождают от сращений дистальную часть желудка у большой кривизны так, чтобы её можно было подвести к передней поверхности двенадцатиперстной кишки. После этого передняя поверхность дистальной части желудка у большой кривизны и внутренний край двенадцатиперстной кишки могут быть сближены без натяжения.
Верхний шов накладывают ниже привратника, нижний — на расстоянии 7—8 см. Переднюю стенку желудка и двенадцатиперстной кишки рассекают двумя разрезами без пересечения привратника. Во избежание перекрута двенадцатиперстной кишки линия её фиксации серозно-мышечными швами к желудку и линия разреза должны быть строго параллельны вертикальной оси кишки. Затем накладывают задний и передний внутренние гемостатические швы непрерывной кетгутовой нитью. После этого приступают к наложению передненаружного ряда узловых серозно-мышечных швов.
Боковой анастомоз между желудком и двенадцатиперстной кишкой заканчивают ваготомией.
Резекция желудка — это… Что такое Резекция желудка?
Резекцией желудка называют операцию, при которой удаляется значительная часть желудка, после чего восстанавливается непрерывность пищеварительного тракта.
История
Первая успешная резекция желудка была проведена Теодором Бильротом 29 января 1881 года по поводу рака привратника желудка. Следующая успешная операция была выполнена первым ассистентом Бильрота — Wolfler 8 апреля 1881 года. Этот пациент был первым из тех, кто жил после операции по поводу рака желудка пять лет.
Суть операции
Когда говорят просто «резекция желудка», то имеют в виду дистальную резекцию желудка — удаление нижних 2/3 и 3/4 его. Одним из вариантов этой операции является удаление антральной части желудка, составляющей около 1/3 всего желудка, а также субтотальная резекция, при которой удаляется почти весь желудок, остается только участок шириной в 2-3 см в верхней его части. Проксимальной резекцией желудка называют удаление верхней его части вместе с кардией, нижняя часть сохраняется в различной степени. В исключительных случаях, например, в целях удаления доброкачественной опухоли, производится кольцевидная сегментарная резекция желудка: нижняя и верхняя части желудка сохраняются, средний же его сегмент удаляется. Полное удаление желудка называется гастрэктомией или тотальной гастрэктомией.
Дистальная гастрэктомия, гастропилорэктомия — то же самое, что и типичная резекция желудка — удаление 65-70 % нижней части желудка. Анатомически удаляется почти половина тела желудка, антральная часть его и привратник.
Цель резекции желудка различна в зависимости от показаний для операции. Два наиболее частых заболевания, по поводу которых она производится,- это карцинома и пептическая язва.
Цель операции при раке желудка
Рак желудка в ранней стадии — одна из наиболее легко оперируемых и в то же время наиболее трудно распознаваемых опухолей. Перед хирургом стоит задача радикально устранить все опухолевые ткани в интересах ликвидации метастазов. Наиболее частые пути распространения рака желудка:
- распространение в пределах стенки желудка;
- непосредственный переход на соседние с желудком органы;
- лимфогенные метастазы;
- гематогенные метастазы;
- канцероматозная имплантация брюшины.
С хирургической точки зрения, особенно большое значение имеют первые три вида распространения опухолей. Примерно в 10 % случаев рака желудка показана резекция 2/3 желудка. Примерно в 60 % случаев рака желудка приходится производить субтотальную резекцию, так как только этот объем вмешательства предоставляет возможность для удаления широкой лимфатической сети.
Цель операции при пептической язве
Резекция при пептической язве желудка имеет следующие две основные цели. С одной стороны, в ходе этой операции необходимо удалить из организма болезненный, чреватый опасностями патологический участок — язву, а с другой стороны, следует предотвратить рецидив язвы на сохраняющейся здоровой желудочно-кишечной стенке. В настоящее время благодаря успехам антихеликобактерной терапии резекция, имеющая ряд серьёзных осложнений, применяется редко, обычно в случае язв большого размера или осложнившихся тяжелым рубцовым стенозом желудка.
Техника операции
Существует огромное количество различных способов резекции желудка и восстановлении желудочно-кишечного тракта (ЖКТ). В 1881 году, Теодор Бильрот провел резекцию желудка, в которой для восстановления непрерывности ЖКТ наложил анастомоз между оставшейся верхней культей желудка и культей двенадцатиперстной кишки. Этот способ получил название Бильрот I. Так же, в 1885 году, все тем же Бильротом, был предложен ещё один способ восстановления непрерывности ЖКТ, путем наложения анастомоза между оставшейся культей желудка и тощей кишкой. Культя двенадцатиперстной кишки ушивалась. Этот способ получил название Бильрот II. Эти способы применяются до сих пор, но в последние годы повсеместно господствует стремление оперировать по способу Бильрот I и только при невозможности выполнить эту операцию прибегают к способу Бильрот II.
Основные методы
- по Бильрот I — формирование анастомоза между культей желудка и 12-перстной кишкой по типу «конец-в-конец». Преимущества метода:
- Сохранение анатомо-физиологического пути пищи;
- Адекватная резервуарная функция культи желудка;
- Отсутствие прямого контакта слизистой оболочки желудка со слизистой оболочкой тощей кишки, что полностью исключает образование пептических язв соустья.
- Техническая простота и быстрота выполнения операции
Недостатки: возможность натяжения тканей в области анастомоза культи желудка и двенадцатиперстной кишки и наличие в верхней части гастроэнтероанастомоза стыка трех швов. Обе особенности могут привести к прорезыванию швов и вызвать несостоятельность анастомоза. При соблюдении правильной техники операции можно избежать влияния этих неблагоприятных факторов.
- по Бильрот II — наложение широкого анастомоза между культей желудка и начальной частью тощей кишки по типу «конец-в-бок». Применяется обычно в случае невозможности создать гастроэнтероанастомоз предыдущим способом.
- по Гофмейстеру-Финстереру — модификация предыдущего способа. Культя двенадцатиперстной кишки при этом способе ушивается наглухо, анастомоз (несколько более узкий за счет частичного ушивания проксимальной части культи желудка) накладывается между культей желудка и тощей кишкой в изоперистальтическом направлении по типу «конец-в-бок». Петлю тощей кишки подводят к культе желудка позади поперечной ободочной кишки через отверстие в ее брыжейке. В настоящее время признано, что этот способ имеет много недостатков: одностороннее выключение из пищеварительного тракта двенадцатиперстной кишки, угроза недостаточности швов культи двенадцатиперстной кишки, развитие послеоперационных осложнений: синдрома приводящей петли, демпинг-синдрома, дуоденогастрального рефлюкса с развитием хронического атрофического гастрита.
- по Ру — ушивание проксимального конца двенадцатиперстной кишки, рассечение тощей кишки с формированием анастомоза между культей желудка и дистальным концом тощей кишки. Проксимальный конец тощей кишки (с двенадцатиперстной кишкой) при этом соединяется (конец-в-бок) со стенкой тощей кишки ниже места гастроеюнального анастомоза. Этот способ обеспечивает профилактику дуоденогастрального рефлюкса.
- по Бальфуру
Литература
- Литтманн И. Оперативная хирургия. — 3-е (стереотипное) издание на русском языке. — Будапешт: Издательство Академии наук Венгрии, 1985. — С. 424-448. — 1175 с.
- Кованов В.В. Оперативная хирургия и топографическая анатомия. — 4-е издание, дополненное. — М.: Медицина, 2001. — С. 345-351. — 408 с. — 20 000 экз. — ISBN 5-225-04710-6
- Юдин С.С. Этюды желудочной хирургии. — М.: Медгиз, 1955. — 15 000 экз.
