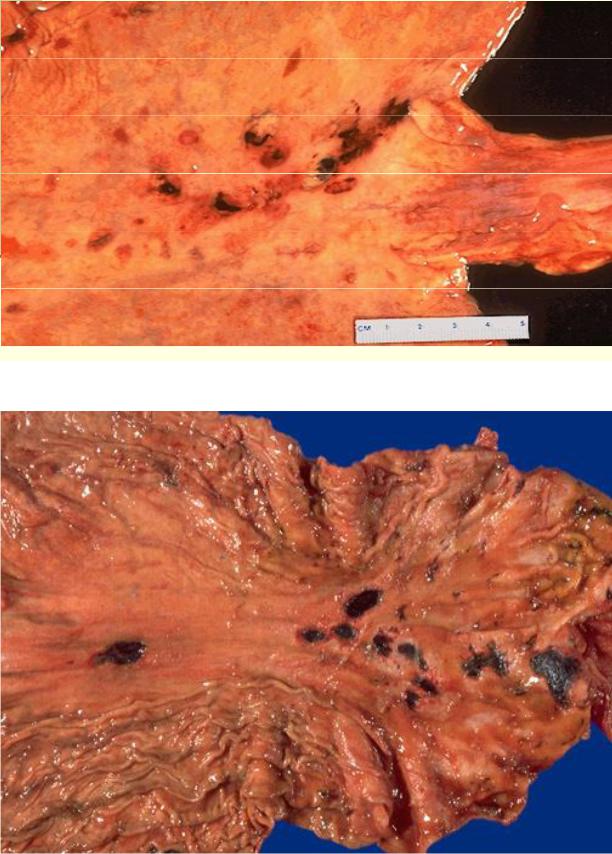
Солянокислый гематин в дне эрозий и язв желудка макропрепарат
В слизистой оболочке желудка видны дефекты различного размера, дно которых окрашены соляно-кислым гематином в черно-бурой цвет.
Макропрепарат ХРОНИЧЕСКИЙ ГАСТРИТ.
Обнаруживается сглаживание складок слизистой оболочки желудка, стенка гиперемирована, истончена, уплощена. Отмечаются множественные точечные эрозии.
Микропрепарат No 422 Helicobacter pylori в пристеночной слизи в желудочных ямках (гастробиоптат, окраска по Гимзе).
Видны спиралевидные бактерии, расположенные вблизи поверхностного эпителия надслизистом баръере. Поверхностные клетки повреждены, инфильтрация слизистой оболочки желудка полиморфно-ядерными лейкоцитами.
Микропрепарат N 423 ХРОНИЧЕСКИЙ АКТИВНЫЙ ГАСТРИТ АНТРУМА С АТРОФИЕЙ ЖЕЛЕЗ И ПОЛНОЙ КИШЕЧНОЙ МЕТАПЛАЗИЕЙ (гастробиоптат, окраска альциановым-синим и гематоксилином).
В собственной пластинке слизистой оболочки между железами выявляется большое количество лимфоцитов с формированием лимфоидных фолликулов. Наблюдается разрушение желез и уменьшение их количества, атрофия слизистой оболочки.
Макропрепарат ХРОНИЧЕСКАЯ ЯЗВА ЖЕЛУДКА (калезная).
На малой кривизне желудка виден глубокий дефект стенки желудка, проникающий до серозной оболочки, овальной формы, с приподнятыми краями. Край, обращенный к привратнику – пологий, имеет вид террасы, образованный слизистой, подслизистой и мышечной оболочками. Край, обращенный к пищеводу – подрыт. В дне язвы некротизированный детрит буро-коричневого цвета. Складки слизистой оболочки желудка сглажены, лучами сходятся к язвенному дефекту (конвергенция складок).
(Э) Микропрепарат N 106 ХРОНИЧЕСКАЯ ЯЗВА ЖЕЛУД-КА (с обострением) (окраска гематоксилином и эозином.
Дефект стенки желудка, который захватывает слизистую, подслизистую и мышечную оболочки. Около дефекта один край слизистой оболочки подрыт, другой – пологий. На дне дефекта раны 4 слоя – от просвета к серозной оболочке: фибринозно-гнойный экссудат (фибрин, нейтрофилы, примесь некротизированной ткани), фибринойдный некроз, грануляционная ткань, рубцовая ткань. Мышечная оболочка на дне не определяется, виден её обрыв на границе язвенного дефекта. В слизистой оболочке около язвы – картина хронического атрофического гастрита.
Просмотреть набор макропрепаратов, иллюстрирующих осложнения хронической язвы: ПРОБОДНАЯ ЯЗВА ЖЕЛУДКА, ПЕНЕТРИРУЮЩАЯ ЯЗВА ЖЕЛУДКА, АРРОЗИЯ СОСУДА В ДНЕ ЯЗВЫ, ЯЗВА-РАК ЖЕЛУДКА, РУБЦОВАЯ ДЕФОРМАЦИЯ ЖЕЛУДКА
Блюдцеобразный рак желудка –на малой кривизне желудка располагается выступающая над поверхностью слизистой оболочки образование на широком основании с приподнятыми плотными валикообразными краями и западающим дном. Дно покрыто серо-коричневыми распадающимися массами.
Макропрепараты разных форм РАКА ЖЕЛУДКА.
Диффузный рак желудка –стенка желудка (особенно слизистая и подслизистая оболочки) диффузно утолщены во всех отделах. На разрезе видно, что сквозь неё прорастает серо-розовая плотная ткань. Слизистая оболочка неровная, её складки различной толщины, серозная оболочка утолщена, плотная, бугристая. Просвет желудка сужен.
Микропрепарат N 424 ВЫСОКОДИФФЕРЕНЦИРОВАН-НАЯ АДЕНОКАРЦИНОМА ЖЕЛУДКА (кишечный тип) (окраска гематоксилином и эозином).
В стенке разрастания атипичных железистых структур различной величины и формы, построенных из атипичных полиморфных клеток. Ядра крупные, гиперхромные.
Микропрепарат N 225 НЕДИФФЕРЕНЦИРОВАННЫЙ РАК — перстневидноклеточный (окраска гематоксилином и эозином и альциановым синим).
В цитоплазме опухолевых клеток муцин (слизь), окрашенная в голубой цвет. Опухолевые клетки по форме перстневидные, ядро оттеснено к периферии, цитоплазма заполнена слизью.
БОЛЕЗНИ КИШЕЧНИКА
Макропрепарат ФЛЕГМОНОЗНЫЙ АППЕНДИЦИТ.
Червеобразный отросток увеличен, утолщен. Серозная оболочка гиперемирована, тусклая, с наложениями фибрина. При разрезе отростка, из его просвета выделяется зеленовато-серое густое содержимое.
(Э) Микропрепарат N 107 ФЛЕГМОНОЗНЫЙ АППЕНДИЦИТ (окраска гематоксилином и эозином). Слизистая оболочка аппендикса очагово разрушена, в просвете аппендикса массы гноя, слои стенки диффузно инфильтрированы лейкоцитами.
Макропрепарат ХРОНИЧЕСКИЙ АППЕНДИЦИТ.
Просвет наполнен слизью. Облитерация полости. Слизь превращается в глобулы. Атрофия мышечного слоя и склероз.
Микропрепарат N 133 ХРОНИЧЕСКИЙ АППЕНДИЦИТ (окраска гематоксилином и эозином).
Формируется фиброзная облитерация. Собственная пластинка слизистой оболочки подвергается липоматозу, атрофии мышечного слоя, склерозу. Наблюдается воспалительная инфильтрация, характерная для хронического воспаления.
Макропрепарат АБСЦЕССЫ ПЕЧЕНИ (пилефлебитические), как осложнение аппендицита
В области ворот печени – полости с толстыми серовато-белыми стенками, заполненные зеленовато-серым густым содержимым. На разрезе ткань печени желтоватая.
Просмотреть набор макропрепаратов опухолей кишечника.
Циркулярный стенозирующий рак сигмовидной кишки –в сигмовидной кишке – кольцевидное образование с приподнятыми краями и изъязвленным дном. На разрезе серовато-белая ткань с кровоизлияниями, прорастающая в слои стенки кишки.
БОЛЕЗНИ ПЕЧЕНИ
Макропрепарат ТОКСИЧЕСКАЯ ДИСТРОФИЯ ПЕЧЕНИ (жировой гепатоз). Печень увеличена в размерах, дряблой консистенции, желто-белого цвета (глинистого вида), на разрезе имеет сальный блеск («гусиная печень»)
Микропрепарат N 4 МАССИВНЫЙ НЕКРОЗ ПЕЧЕНИ — подострая форма (окраска гематоксилином и эозином). В центральных отделах долек некротический детрит в периферических отделах в цитоплазме гепатоцитов крупные вакуоли.
Микропрепарат N 5 ХРОНИЧЕСКИЙ ГЕПАТИТ СЛАБОЙ АКТИВНОСТИ, СТАДИЯ I (окраска гематоксилином и эозином). Отметить признаки активности гепатита: интралобулярные лобулярные лимфоидные инфильтраты, «растекание» лимфоцитов по синусоидам, дистрофические изменения гепатоцитов, лимфогистиоцитарную инфильтрацию портальных трактов. Отметьте признаки хронизации воспаления (стадия гепатита): фиброз портальных портальных трактов, фиброзные септы, врастающие в дольки. Обратите внимание на холестазы: расширение желчных капилляров, имбибиция гепатоцитов желчными пигментами.
Дольковое строение печени нарушено. В портальных трактах – склероз, выраженный лимфоидный инфильтрат с формированием лимфоидных фолликулов. Местами инфильтрат проникает в дольки через пограничную пластинку и окружает группы гепатоцитов. Видны пролиферация в портальных трактах желчных протоков и перипортальный склероз. Гепатоциты по ходу инфильтрации в состоянии некроза, в других участках признаки гидропической и жировой дистрофии.
Электронограмма ГИДРОПИЧЕСКАЯ ДИСТРОФИЯ ГЕПАТОЦИТА ПРИ ВИРУСНОМ ГЕПАТИТЕ(атлас, рис. 14.5). Обратить внимание на расширение эндоплазматической сети гепатоцита и резкое набухание митохондрий.
При электронно-микроскопическом исследовании цистерны ЭПС резко расширены, митохондрии набухшие.
Макропрепараты ЦИРРОЗЫ ПЕЧЕНИ. Отметить размеры, цвет, консистенцию, вид печени с поверхности и на разрезе. Оценить размеры узлов-регенератов и определить по этому признаку макроскопическую форму цирроза.
Алкогольный мелкоузловой портальный цирроз печени – печень деформирована, желтого цвета, поверхность мелкобугристая.
(Э) Микропрепарат N 48 ХРОНИЧЕСКИЙ ГЕПАТИТ УМЕРЕННОЙ АКТИВНОСТИ С ПЕРЕХОДОМ В ЦИРРОЗ ПЕЧЕНИ (окраска гематоксилином и эозином и пикрофуксином). Наличие умеренно-выраженных признаков активности воспаления (лимфоидная инфильтрация стромы, распространяется на паренхиму, жировая дистрофия гепатоцитов), доминирование фиброза ( порто-портальные, порто-центральные септы с формированием ложных долек) и регенерация гепатоцитов (утрата балочного строения, наличие клеток с крупными ядрами.
Макропрепараты: ПЕРВИЧНЫЙ РАК ПЕЧЕНИ, МЕТАСТАЗЫ В ПЕЧЕНЬ ОПУХОЛЕЙ ДРУГОЙ ПЕРВИЧНОЙ ЛОКАЛИЗАЦИИ.
МОРФОЛОГИЧЕСКИЕ ЭКВИВАЛЕНТЫ ГЛОМЕРУЛОНЕФРИТОВ
Микропрепарат N 112 ИНТРАКАПИЛЛЯРНЫЙ ПРОЛИФЕРАТИВНЫЙ ГЛОМЕРУЛОНЕФРИТ (окраска гематоксилином и эозином).
Отмечается увеличенный многоклеточный клубочек. Гиперклеточность связана с пролиферацией и набуханием эндотелиальных и мезангиальных клеток. Отмечается сужение просвета капиллярных петель, выполняющих полость капсулы, а также их массивная нейтрофильная инфильтрация.
Микропрепарат ФИКСАЦИЯ ДЕПОЗИТОВ ИМУНННЫХ КОМПЛЕКСОВ В ПОЧЕЧНОМ КЛУБОЧКЕ ПРИ ОСТРОМ ГЛОМЕРУЛОНЕФРИТЕ(атлас, рис.15.2).
По ходу базальной мембраны видно гранулярное свечение (светятся отложения в виде глыбок)
Макропрепарат ПОДОСТРЫЙ ГЛОМЕРУЛОНЕФРИТ(«большая пестрая почка»).
Почка увеличена в размерах, дряблая, бледная с петехиальными кровоизлияниями на поверхности.
Микропрепарат N 113 ПОДОСТРЫЙ ПРЕИМУЩЕСТВЕННО ЭКСТРАКАПИЛЛЯРНЫЙ ГЛОМЕРУЛОНЕФРИТ (окраска гематоксилином и эозином).
Видны полулуния, образованные за счет пролиферации эпителия наружного листка капсулы Шумлянского-Боумена и миграции моноцитов и макрофагов в пространство между капсулой и капиллярным клубочком. Между слоями клеток в полулуниях – скопление фибрина. Клубочки сдавлены – в них отмечается фокальный некроз, диффузная и очаговая пролиферация эндотелия, пролиферация мезангия. Часть канальцев атрофичная, в эпителии некоторых извитых канальцев – гидропическая или гиалиново-капельная дистрофия. В строме почки – склероз, лимфомакрофагальная инфильтрация.
МОРФОЛОГИЧЕСКИЕ ВАРИАНТЫ ХРОНИЧЕСКОГО ГЛОМЕРУЛОНЕФРИТА
Электронограмма МЕМБРАНОЗНАЯ НЕФРОПАТИЯ (атлас, рис.15.6).
При электронно-микроскопическом исследовании видны субэпителиальные депозиты в гломерулярной базальной мембране, накопление вещества базальной мембраны между ножками подоцитов, утрата подоцитами отростков и их распластывание на утолщенной и деформированной базальной мембране.
Электронограмма МЕМБРАНОПРОЛИФЕРАТИВНЫЙ ГЛОМЕРУЛОНЕФРИТ (атлас, рис.15.9).
При электронно-микроскопическом исследовании отмечаются субэпителиальные электронно-плотные депозиты.
Электронограмма МЕЗАНГИОПРОЛИФЕРАТИВНЫЙ ГЛОМЕРУЛОНЕФРИТ (атлас, рис.15.10).
При электронно-микроскопическом исследовании виднеются депозиты в мезангии.
Макропрепарат ВТОРИЧНО СМОРЩЕННАЯ ПОЧКА (ХРОНИЧЕСКИЙ ГЛОМЕРУЛОНЕФРИТ С ИСХОДОМ В НЕФРОСКЛЕРОЗ).
Почки симметрично сморщены и имеют мелкозернистую поверхность.
(Э) Микропрепарат N 114 ФИБРОПЛАСТИЧЕСКИЙ ГЛОМЕРУЛОНЕФРИТ (терминальный) (окраска гематоксилином и эозином).
Склероз и гиалиноз большинства клубочков, в сохранившихся гипертрофированных клубочках пролиферация мезангиальных клеток, склеро сосудистых петель. Отмечаеься склероз и гиалиноз артериол. Гиалиновые целиндры в просвете канальцев.
ВТОРИЧНЫЕ ПОВРЕЖДЕНИЯ ПОЧЕК
Макропрепарат АМИЛОИДНЫЙ НЕФРОЗ(«большая белая», «большая сальная почка»).
Отметить увеличение размеров почки, плотную консистенцию, сальный вид поверхности.
Почки увеличены в размерах, плотной консистенции, гладкой поверхностью. На разрезе с сальным блеском. Граница между корковым и мозговым веществом стерта
(Э) Микропрепарат N 16 АМИЛОИДНЫЙ НЕФРОЗ (окраска конго-рот). Обозначить отложения амилоида в капиллярных петлях клубочка, по ходу собственной мембраны канальцев, в стенках сосудов, а также в строме почки по ходу ретикулярных волокон.
Отметить цвет амилоида.
Под базальной мембраной канальцев, в клубочках, по ходу ретикулярных волокон стромы в интиме сосудов – окрашенные в красный цвет отложения амилоида.
ОСТРАЯ ПОЧЕЧНАЯ НЕДОСТАТОЧНОСТЬ (ОПН)
(Э) Микропрепарат N 6 НЕКРОТИЧЕСКИЙ НЕФРОЗ (окраска гематоксилином и эозином). Клубочки и эпителий прямых канальцев сохранены. В их клетках содержится ядра. Эпителий извитых канальцев не содержит ядер (кариолизис).
ОРГАНОПАТОЛОГИЯ ХРОНИЧЕСКОЙ ПОЧЕЧНОЙ НЕДОСТАТОЧНОСТИ
Просмотреть набор макропрепаратов, отражающих морфологические проявления уремии: ФИБРИНОЗНЫЙ ПЕРИКАРДИТ («волосатое сердце»), КРУПОЗНЫЙ ТРАХЕИТ, ДИФТЕРИТИЧЕСКИЙ КОЛИТ.
ДИСГОРМОНАЛЬНЫЕ БОЛЕЗНИ ПОЛОВЫХ ОРГАНОВ
Макропрепарат ПОЛИП МАТКИ. Отметить локализацию полипа, его форму, размеры, характер поверхности, связь с подлежащей тканью.
Вырост эндометрия серо-красного цвета, с неровной поверхностью.
(Э) Микропрепарат N 142 ЖЕЛЕЗИСТАЯ ГИПЕРПЛАЗИЯ ЭНДОМЕТРИЯ (окраска гематоксилином и эозином).
Железы эндометрия построены из эпителия пролиферирующего типа, имеют разную величину и форму, имеют извитой ход и кистозное расширение, очень тесно расположены, отмечается ветвление и почкование желез.
Микропрепарат N 57 ПСЕВДОЭРОЗИЯ ШЕЙКИ МАТКИ (окраска гематоксилином и эозином).
В зоне эрозии шейки матки два вида эпителия: эпителий многослойный плоский неороговевающий и призматический. Отмечается эктопия цилиндрического эпителия в экзоцервикс.
ПАТОЛОГИЯ БЕРЕМЕННОСТИ
Макропрепарат ПОСЛЕРОДОВЫЙ ЭНДОМЕТРИТ.
Оболочка влагалища и шейки матки гиперемирована, отечна, иногда с кровоизлияниями. В просвете влагалища особенно в шейке матки, находится экссудат, выделяющийся из матки. Канал шейки матки приоткрыт.
Макропрепарат ПЕЧЕНЬ ПРИ ЭКЛАМПСИИ.
В печени появляются одиночные или сливные бело-желтые очаги некроза и множественные кровоизлияния разных размеров – ландкартообразная печень.
Читайте также:
Рекомендуемые страницы:
©2015-2019 poisk-ru.ru
Все права принадлежать их авторам. Данный сайт не претендует на авторства, а предоставляет бесплатное использование.
Дата создания страницы: 2016-04-27
Нарушение авторских прав и Нарушение персональных данных
sarhive.ru
Пат.анатомия Болезни ЖКТ — Стр 2
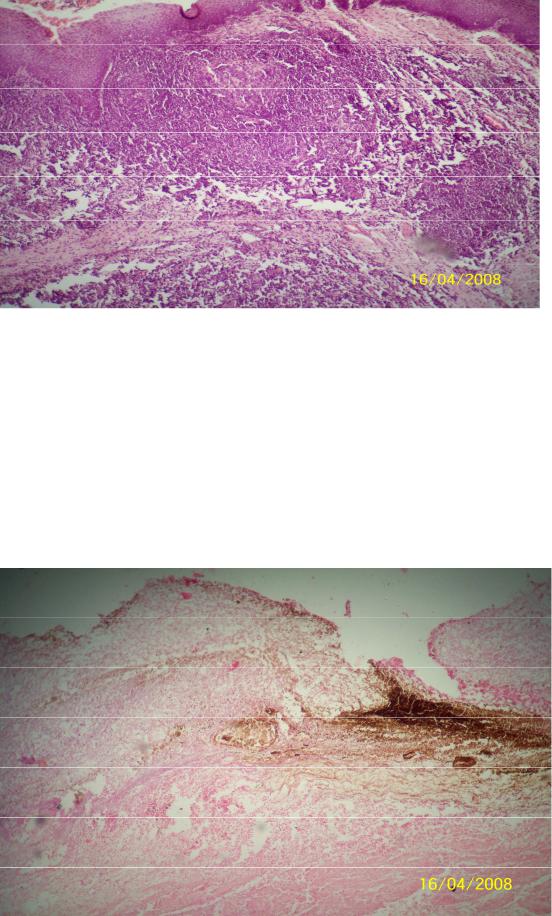
Рис. 1 Тонзиллит (план)
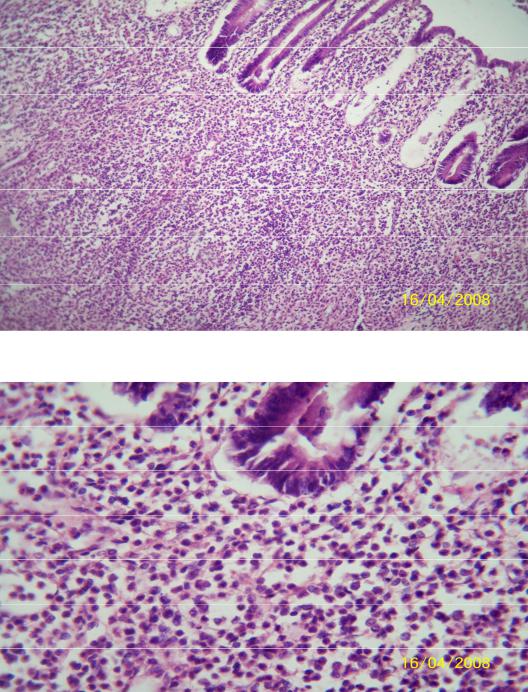
2. Геморрагическая эрозия слизистой оболочки желудка.
Макро: эрозия — поверхностный дефект слизистой оболочки, не распространяющийся за ее пределы. Множественные мелкоточечного характера эрозии располагаются по большой кривизне желудка в области малой кривизны. Дно и края эрозии черно-бурого цвета.
Микро: (окр. гем.-эоз.) в слизистой оболочке желудка обнаруживается дефект в виде клина, верхушка которого направлена в глубину стенки. Слизистая оболочка, находящаяся в состоянии аутолиза, представлена безъядерной структурой железистых ячеек и ворсин. Дно эрозий окрашено в буровато-коричневый цвет за счет солянокислого гематина.
Рис. 2 Геморрагическая эрозия желудка (малое увеличение)
3. Хроническая язва желудка с эрозированной артерией в области дна.
Макро: язва – глубокий дефект, охватывающий слизистую и подслизистую оболочки, а иногда и мышечные слои стенки желудка. Одиночная язва несколько вытянутой формы расположена на малой кривизне. Края и дно язвы плотные; край, обращенный в сторону пищевода, глубокий и подрытый, острый угол обращен к кардиальному отделу. Дном язвы является мышечный слой.
Микро: (окр. гем.-эоз.) при изучении микропрепарата невооруженным глазом в стенке желудка виден погруженный далеко за пределы слизистой оболочки дефект. При гистологическом исследовании можно различить четыре слоя. Первый представлен некротическими массами. Второй слой представлен нитями фибрина и инфильтрацией лейкоцитами. Третий слой состоит из рыхлой соединительной ткани с тонкостенными сосудами, между которыми располагаются полиморфные клеточные элементы. Четвертый слой состоит из грубой соединительной ткани.
Рис. 3 Стенка хронической язвы желудка (план)
Рис. 3 «а» Слои стенки хронической язвы желудка (малое увеличение)
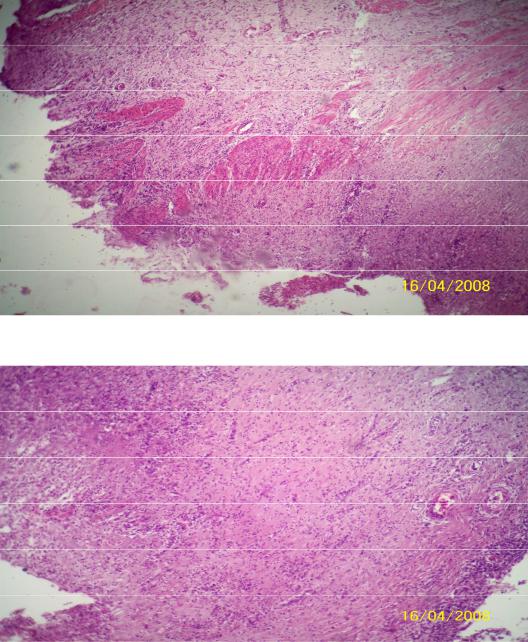
4. Флегмонозный аппендицит.
Макро: отросток увеличен в размере, ярко-красного цвета; серозная оболочка покрыта фибринозными наложениями серовато-белесоватого цвета. Стенка отростка на разрезе утолщена, ткань сочная, полнокровная. В просвете отростка – гной.
Микро: (окр. гем.-эоз.) отросток представлен в поперечном сечении. Просвет его выполнен клеточными элементами. Слизистая оболочка местами сохранена, большей частью отсутствует. Границы между слоями не прослеживаются, отмечается диффузная инфильтрация всех слоев стенки аппендикса полиморфноядерными лейкоцитами.
Рис. 4 Флегмонозный аппендицит (малое увеличение)
Рис. 4 «а» Флегмонозный аппендицит (большое увеличение)
ИЛЛЮСТРАТИВНЫЙ МАТЕРИАЛ (МАКРОПРЕПАРАТЫ)
Рис. 1 Геморрагические эрозии желудка
Рис. 2 Геморрагические эрозии желудка
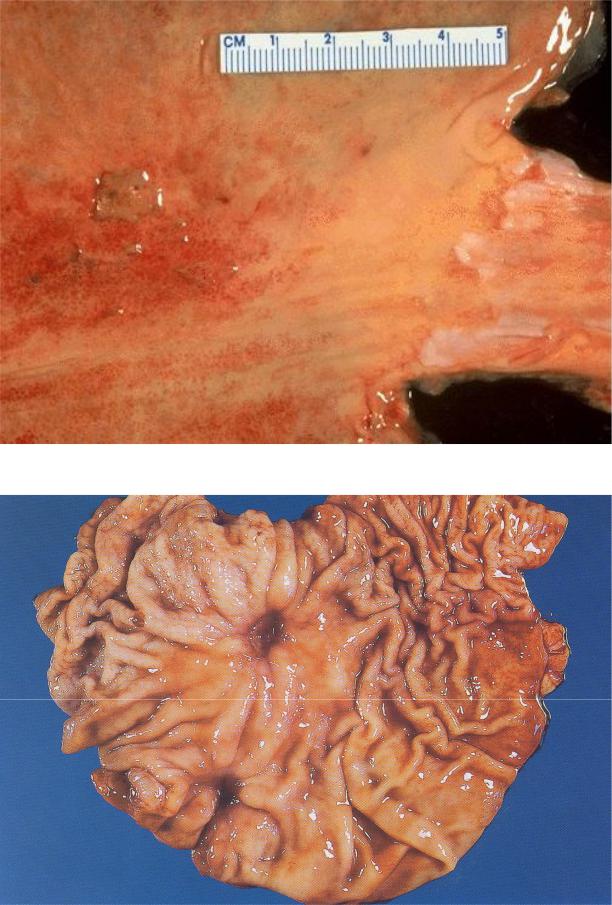
Рис. 3 Острая язва желудка
Рис. 4 Хроническая язва желудка
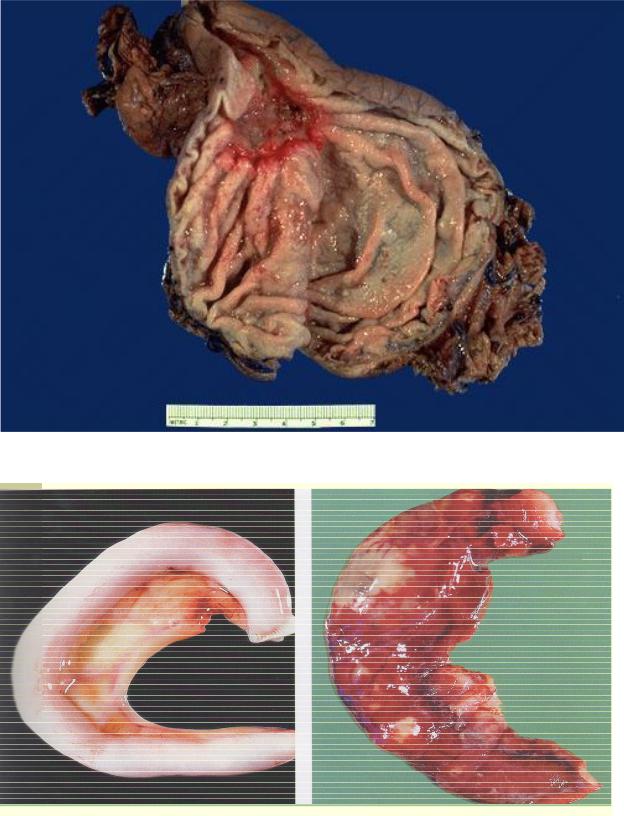
Рис. 5 Гигантская хроническая язва желудка с признаками обострения
Рис. 6 Неизмененный аппендикс и флегмонозный аппендицит
СИТУАЦИОННЫЕ ЗАДАЧИ
Задача 1
У умершего от обширного инфаркта миокарда на вскрытии выявлено венозное полнокровие внутренних органов. В стенке желудка — множественно рассеянные поверхностные, до 0,3 см в диаметре и единичные до 1 см в диаметре дефекты, проникающие в мышечную оболочку. При гистологическом исследовании в стенках дефектов обнаружен свежий некроз слизистой и подслизистой оболочки.
Вопросы:
1.Как называются мелкие дефекты слизистой желудка?
2.Что собой представляют более глубокие дефекты?
3.Какова их давность?
4.Чем это подтверждается?
5.Каков их патогенез и название по происхождению?
6.Почему это не начало язвенной болезни желудка?
Задача 2
Мужчина 52 лет, страдающий гастритом, умер внезапно от массивного желудочного кровотечения. На вскрытии: в полости желудка обнаружена жидкая кровь и сгустки. В пилорическом отделе имеется дефект округлой формы диаметром 3 см с плотными валикообразными краями, проникающий до серозной оболочки. Дно и края дефекта состоят из грубой рубцовой ткани. Зона некроза покрыта фибрином и лейкоцитами.
Вопросы:
1.От какого заболевания погиб больной?
2.Как называется дефект в стенке желудка?
3.Какова его давность? Ответ мотивируйте.
4.Что послужило непосредственной причиной смерти и как она связана с основным заболеванием?
5.Каков механизм кровотечения в желудок?
6.В каком периоде заболевания наступила смерть?
7.Чем это подтверждается?
Задача 3
В клинику поступил мужчина с диагнозом: «Острый аппендицит». На операции: отросток грязно-зеленого цвета, увеличен, покрыт сероватым налетом. Стенка его дряблая, утолщена, из просвета выделяется гной.
Вопросы:
1.Назовите морфологическую форму аппендицита.
2.Какие изменения в аппендиксе обнаружит патологоанатом при гистологическом исследовании?
3.Назовите возможные осложнения при данной форме аппендицита?
4.Какова продолжительность приступа у больного до поступления его в клинику — часы, сутки? Мотивируйте ответ.
5.Какие другие деструктивные формы аппендицита Вы знаете?
Задача 4
У больного фиброзно-кавернозным туберкулезом легких и декомпенсацией сердца возникло желудочное кровотечение, приведшее к смерти. При аутопсии на малой кривизне желудка обнаружены язвы округлой формы, с плотным белесым дном и ровными краями. В дне язвы виден сосуд с утолщенной стенкой и зияющим просветом. Патологоанатом диагностировал язвенную болезнь желудка у больного туберкулезом.
Вопросы:
1. Какие морфологические особенности язвы желудка свидетельствуют о язвенной болезни как об основном заболевании?
а)…, б)…, в)… .
2.Какие гистологические структуры дна язвы могут подтвердить патологоанатомический диагноз?
3.Какие гистологические изменения в дне язвы будут свидетельствовать о ее обострении?
4.Отсутствие каких морфологических изменений позволяет исключить туберкулезную этиологию язвы?
5.Какую роль сыграла декомпенсация сердечной деятельности в обострении язвенной болезни желудка?
Задача 5
Доставленный в патологоанатомическое отделение червеобразный отросток утолщен, поверхность его покрыта пленкой серого цвета. Стенка отростка утолщена, из просвета выделяется гной. При микроскопии: стенка отростка диффузно инфильтрирована сегментоядерными лейкоцитами и макрофагами. В ней обнаруживаются небольшие очажки расплавления ткани со скоплением полинуклеаров.
Вопросы:
1.Какая морфологическая форма аппендицита обнаружена?
2.Какая форма ей предшествовала?
3. Какие осложнения могли бы развиться у больного?
Задача 6
Больной в течение 20 лет страдает язвенной болезнью. Лечился консервативно. В связи с ухудшением состояния обратился в поликлинику, где была произведена гастробиопсия из края язвы. В биоптате обнаружены уродливые, различной величины железы, выстланные атипическими клетками, погружающимися в рубцовую ткань дна язвы.
Вопросы:
1.Какое осложнение язвенной болезни обнаружено в биоптате?
2.Какие другие виды осложнений этого заболевания вы знаете?
3.Какие из них возникают остро?
Задача 7
У больного, оперированного по поводу аппендицита, при выделении отростка встретились технические трудности, связанные с наличием спаек между отростком и париетальной брюшиной. В удаленном отростке гистологически отмечена облитерация просвета, склероз стенки, атрофия лимфоидных фолликулов.
Вопросы:
1.Назовите клинико-анатомическую форму аппендицита?
2.Чем это подтверждается?
3.Чем обусловлен спаечный процесс в брюшной полости?
Задача 8
Мужчина 32 лет оперирован по поводу острого аппендицита. Удаленный червеобразный отросток оказался практически неизмененным. При гистологическом исследовании в дистальном отделе отростка отмечено полнокровие, небольшие периваскулярные кровоизлияния, отек стромы, краевое стояние лейкоцитов.
Вопросы:
1.Подтвердился ли клинический диагноз острого аппендицита на операции?
2.Если да, то какая это форма аппендицита?
Задача 9
Удаленный червеобразный отросток набухший, серозная оболочка его полнокровная, тусклая. Гистологически на фоне полнокровия, периваскулярных кровоизлияний отмечен фокус гнойного воспаления слизистой оболочки клиновидной формы, основанием обращенный в просвет.
Вопросы:
1.Какая морфологическая форма острого аппендицита выявлена у больного?
2.Чем это подтверждается?
3.Как называется фокус гнойного воспаления слизистой оболочки?
4.Каков предположительно срок начала приступа?
5.Какая морфологическая форма развивается при прогрессировании процесса?
Эталоны ответов на ситуационные задачи.
Задача №1
1.эрозии.
2.язвы.
3.острые.
4.свежий некроз.
5.гипоксические язвы в связи с инфарктом миокарда.
6.это симптоматические язвы.
Задача №2
1.язвенная болезнь желудка.
2.язва.
3.хроническая язва, так как края и дно язвы состоят из рубцовой ткани.
4.разъедание стенки сосуда в язве и массивное острое желудочное кровотечение.
5.аррозия сосуда.
6.обострение.
7.некроз, лейкоцитарная инфильтрация стенки и дна язвы.Задача №3
1.гнойный.
2.некроз, лейкоцитарная инфильтрация.
3.перфорация, самоампутация, перитонит.
4.сутки, так как деструктивные формы аппендицита развиваются не менее, чем через сутки от начала болевого приступа.
5.флегмонозный, флегмонозно-язвенный, гангренозный, перфоративный.
studfile.net
язвенная болезнь | Патологическая анатомия и гематология
 Язвенная болезнь проявляется наличием хронической язвы. В патологической анатомии принято принимать последовательность развития язвы от эрозии слизистой — острой язвы — к хронической язве, как морфологические стадии язвенной болезни.
Язвенная болезнь проявляется наличием хронической язвы. В патологической анатомии принято принимать последовательность развития язвы от эрозии слизистой — острой язвы — к хронической язве, как морфологические стадии язвенной болезни.
Эрозия — поверхностный дефект эпителия слизистой желудка, не выходящий глубже мышечной пластинки слизистой оболочки. Возникают остро, визуально небольшие, развиваются в итоге некроза участка слизистой. Под микроскопом на дне эрозии виден солянокислый гематин и лейкоциты. Чаще всего эрозии эпителизируются. При язвенной болезни процесс эпителизации эрозий нарушен и происходит прогрессирование и переход деструкции на более глубокие слои — образуется острая язва. Как правило они имеют неправильную форму, мягкие края. После очищения от некротических масс появляется дно язвы представленное мышечными волокнами и прокрашенное солянокислым гематином в черный цвет. Язва приобретает воронкообразную форму. Самая частая локализация острых язв малая кривизна пилорического и антрального отделов. Далее язвенная болезнь переходит в хроническую фазу. при этом остается одна, реже несколько (до 3) овальной формы язв, размером от нескольких миллиметров до 7 см в диаметре. Язва может достигать наружной оболочки желудка. Дно хронической язвы шероховатое или гладкое, края приподняты, плотные, многослойные. При этом край, обращенный к телу желудка, подрыт, а со стороны привратника, — пологий.
 язвенная болезнь
язвенная болезньМикроскопическая картина хронической язвы различна в зависимости от стадии заболевания. При исследовании во время ремиссии в дне язвы видно вытестение мышечной оболочки желудка рубцовой тканью на ту или иную глубину. Сосуды среди рубцовой ткани единичные, склерозированные, суженные вплоть до облитерации просвета. Нервные волокна также редкие, напоминают ампутационные невромы. Если язва не крупная, в период ремиссии ее поверхность чаще всего покрыта слизистой оболочкой. По периферии развивается хронический гастрит с явлениями гиперплазии слизистой.
В период обострения дно язвы кардинально отличается от выше описанных изменений. В области ее дна и краев появляется широкая зона некроза, прикрытая фибринозно-гнойным отделяемым и возлежащая на грануляционной ткани с обширной сосудистой сетью и обилием полиморфно-ядерных лейкоцитов. Грубоволокнистая рубцовая ткань располагается глубже всех описанных слоев. Кроме экссудативно-некротических именений дна язвы об обострении свидетельствуют фибриноидные изменения стенок сосудов, часто тромбированных, а также мукоидное и фибриноидное набухание рубцовой ткани в дне язвы.
pathanatom.ru
Язвы и эрозии. Что такое гемосидерин, гематин, и почему врач-эндоскопист ошибается.
Гастроскопия это метод осмотра состояния верхних отделов желудочно-кишечного тракта со стороны слизистой, изнутри. Осматривается состояние слизистой пищевода, желудка, двенадцатиперстной кишки.
Процедура не самая простая и, конечно же, не самая приятная, точнее совсем не приятная. Но потерпеть можно, тем более, что она в принципе безболезненная и длится достаточно быстро – 1,5 – 2 минуты. Современное эндоскопическое оборудование позволяет сделать это быстро и качественно, а видео информация в HD качестве позволяет воспроизвести картинку повторно и пересмотреть результат. Из патологии, которую можно выявить во время гастроскопии отметим наиболее важную, это дефекты слизистой — эрозии и язвы. Возникают они вследствие воздействия на слизистую ряда агрессивных факторов и вследствие не возможности собственных защитных факторов оградить или восстановить слизистую. К агрессивным относятся погрешности в диете, плохие напитки, табакокурение, нервные и прочие стрессы, лекарственные препараты, наследственные и хронические заболевания, Хеликобактер пилори и множественные прочие агенты. А защитных не так и много, это репаративная способность слизистой, способность вырабатывать слизь, какая-то роль иммунной системы и местного иммунитета. Язвы представляют собой глубокие дефекты слизистой, грубо говоря, раны, повреждающие все слои стенки желудка или кишечника, вплоть до сквозного отверстия, что называется прободением или перфорацией. Эрозии это не такие глубокие повреждения и, как правило, ограничены верхним, эпителиальным слоем. По размерам и язвы и эрозии могут быть не большими, до 5 мм, и большего размера, и 10, и 15, и более мм. По Форме и язвы и эрозии чаще бывают округлыми или овальными, но могут быть и неправильной формы и фрагментированные, щелевидные, треугольные и пр. В зависимости от длительности существования по краю язв может формироваться вал инфильтрации, а на поверхности язвы образуется пленка бело-серого фибрина. Раны на коже тоже образуют аналогичную пленку, но поскольку она подсыхает, то образуется корочка — струп. На слизистых де постоянно влажная среда, фибрин не высыхает, постоянно редуцируется, поэтому и остается всегда серо-белым. Вот тут мы и подошли к основной теме статьи, это включения на поверхности язв и эрозий покрытых фибрином. Очень часто эндоскописты описывая дефекты слизистой указывают на наличие включений гемосидерина на поверхности язвы или эрозии. Дотошный доктор еще опишет какого они цвета — и всегда красного или черного, иногда опишет размер 1-2-3 мм. Давайте разбираться. Да, и на слизистой и тем более на язвах и на эрозиях могут появляться геморрагии – кровотечения, все же это раны, а раны могут кровоточить. Оборони создатель от активного массивного кровотечения и эндоскописта, оказывающего помощь, и пациента, потому что это очень опасное и тревожное состояние и называется оно кровотечением в просвет желудочно-кишечного тракта. Чаще кровотечение не активное, капиллярное, в виде кровоподтеков или тех самых включений на поверхности фибрина. И выглядит это в виде точек красного, темно-красного или черного цвета иногда с тонкими разводами излившейся крови на поверхности слизистой. Гемосидерин же это «тёмно-жёлтый пигмент, состоящий из оксида железа. Гемосидерин образуется при распаде гемоглобина и последующей денатурации и депротеинизации белка ферритина, отвечающего за хранение железа в организме». То есть для того чтобы из гемоглобина получился гемосидерин должно пройти определенное время. Типичным примером скопления гемосидерина является цветущий синяк. Еще гемосидерин накапливается в органах и тканях при некоторой патологии связанной с распадом гемоглобина или избыточным поступлением железа в организм. В любом случае это процесс не быстрый. В желудке же излившаяся кровь практически сразу смывается, редуцируется и предпосылок для образования гемосидерина нет. Вот тут то и вкралась ошибка. Гемоглобин попадая в желудок взаимодействует с соляной кислотой и образуется стойкое соединение соляно-кислый гематин или просто гематин. Он приобретает черный цвет. Этим обусловлен черный, дегтеобразный цвет стула при кровотечениях. Подозреваю, что когда то, кто то, не специально, а, мягко говоря, по рассеянности принял на вооружение термин гемосидерин при описании геморрагических включений, возможно еще и обучил этому коллег, и понеслось. Да, и замечено, что практикуется это в Москве.Критерии диагностики язвенной болезни
Клинические данные:
наличие в анамнезе периода болей в животе,
симптомы, указывающие на наличие язвенной диспепсии,
указания на подозрения язвы в прошлом
Эндоскопические данные:
Патоморфологические данные:
Таким образом, язвенная болезнь — хроническое, циклическое заболевание. Морфологическим субстратом ее является хроническая рецидивирующая язва.
Процесс формирования язвы занимает 4—6дней:
Выделяют несколько стадий образования язвы:
Красного пятна;
Эрозии;
Язвы с плоскими краями;
Язвы с воспалительным валом.
В процессе заживления язвы также выделяют 4стадии:
Уменьшения периульцерозного отека;
Плоских краев язвы;
Красного рубца;
Белого рубца.
Пoпоказаниям, при эндоскопическом исследовании желудка у больных ЯБ пользуютсяметодом хромогастроскопии сприменением метиленовой сини и конго красного.
Метиленовая синь (0,5%раствор, 15—20мл) окрашивает очаги кишечной метаплазии и опухолевого роста в СОЖ в сине-голубой цвет, что облегчает выбор участка для прицельной биопсии;
При помощи конго красного (0,3%, 30—40мл) определяют зону активного кислотообразования в желудке, которая окрашивается в черный цвет, в то время как зона, где кислотообразование отсутствует,
приобретает ярко-красный цвет.
Т.е. в процессе формирования хроническая язва проходит стадии:
Эрозиями называют дефекты слизистой оболочки, не проникающие за пределы мышечной пластинки. Эта особенность обеспечивает быстрое заживление большинства эрозий с полным восстановлением структуры. В этом — принципиальное отличие эрозий от язв.
Образуются эрозии как в нормальной слизистой оболочке, так и на фоне острого или хронического гастрита, а также на поверхности полипов и опухолей.
Фон, на котором возникают эрозии, сказывается на сроках их заживления и на переходе в хронические формы.
Эрозии встречаются сравнительно часто, их находят у 2-15% больных, подвергавшихся эндоскопическому исследованию.
Среди этиологических факторов чаще всего, это:
ацетилсалициловая кислота,
алкоголь,
фенилбутазон,
индометацин,
кортикостероиды,
гистамин,
резерпин,
дигиталис,
препараты хлорида калия,
и др.
Встречаются эрозии при шоке, уремии, при давлении на слизистую оболочку различных образований, расположенных в подслизистой основе.
Наиболее часто (в 53-86%) эрозии располагаются в антральном отделе.
А эрозии, обусловленные стрессом и шоком — в фундальном.
В 19,1% они протекают на фоне хронического гастрита, остальные сочетаются с другими заболеваниями органов пищеварения, в первую очередь, с дуоденальной язвой (51%) и хроническим холециститом (15%).
Наиболее высокие показатели кислотности желудочного сока отмечены при сочетании эрозий с язвенной болезнью. У остальных больных кислотность бывает нормальной или сниженной.
Большинство эрозий является острыми, реже встречаются хронические эрозии.
В эндоскопической литературе применяют термины:
Эти термины, основанные на макроскопической картине неполноценны.
Судить об истинном характере эрозий можно только на основании гистологического исследования. Однако это не всегда выполнимо, так как эндоскописту далеко не всегда удается произвести биопсию из самой эрозии. Из-за этого расхождения между макроскопическим и гистологическим диагнозами колеблются от 15 до 100% случаев.
ЗАПОМНИ!!! Точность биопсии зависит не только от искусства эндоскописта, но и от вида биопсийного устройства гастроскопа. Щипчики, снабженные фиксирующей иглой, обеспечивают значительно большую точность биопсии.
Острые эрозии.
Острые эрозии могут быть:
Поверхностные эрозии характеризуются некрозом и отторжением эпителия. Локализуются они обычно на вершинах валиков, реже на боковой поверхности их. Обычно такие эрозии множественные.
Поверхностные дефекты эпителия обычно заживают настолько быстро, что такую репарацию нельзя объяснить исходя из общепринятых представлений о регенерации слизистых оболочек.
Из этого следует, что для репаративной регенерации не всегда используются те же механизмы, что и для регенерации физиологической.
Этот феномен получил даже название быстрая реституция эпителия». Она начинается через несколько минут после повреждения и завершается в течение первого часа.
Относится, правда это только к микроскопическим повреждениям, вызванные:
Глубокие эрозии разрушают собственную пластинку слизистой оболочки, но никогда не захватывают мышечной пластинки. Если они располагаются в бороздках между складками слизистой оболочки, то приобретают форму клиновидных иди щелевидных.
Вид их может несколько напоминать щелевидные язвы при болезни Крона. Но во-первых, это не язва, а эрозия (сохранена мышечная пластинка), а во-вторых эта щелевидность не истинная, как при болезни Крона, а ложная, т.к. стенки «щели» образованы поверхностями соседних складок слизистой оболочки.
Следует отметить, что такие эрозии встречаются редко, чаще они плоские и не столь глубокие.
Скорость заживления острых глубоких эрозий велика, ее сравнивают со скоростью заживления механических дефектов слизистой оболочки, образовавшихся после гастробиопсии.
Хронические эрозии.
Понятие о хронических эрозиях возникло сравнительно недавно. Раньше эрозии считались только острыми и в руководствах их обычно описывали вместе с острыми язвами.
Ю.М.Лазовский даже отмечал, что между эрозиями и острыми язвами нет принципиальных различий.
Широкое применение в клинике эндоскопических методов исследования с динамическим наблюдением за больными позволило выявить наряду с обычными быстро заживающими острыми эрозиями, эрозии, которые не заживают в течение нескольких месяцев и даже лет. Полагают, что примерно у 1/3 больных эрозиями дефекты слизистой оболочки могут сохраняться около 3 лет.
Такие эрозии получили название «полных». Термин этот широко используется эндоскопистами, хотя он не отражает ни сущности процесса, ни глубины поражения.
«Полные» эрозии далеко не всегда захватывают всю толщу слизистой оболочки, под ними обычно сохранены и даже гиперплазированы железы.
Макроскопически (при гастроскопии) выявляются:
выбухания округлой формы,
обычно более яркой окраски, чем окружающая слизистая оболочка,
диаметром от 0,3 до 0,7 см с втяжением на вершине, заполненным фибринозным налетом.
Могут иметь неправильную форму.
Часто окружены венчиком яркой гиперемии.
Эрозии могут иметь наложения, от серовато-желтого до грязно-коричневого цвета.
При микроскопии в дне эрозии находят солянокислый гематин, а в краях ее — лейкоцитарный инфильтрат.
В 52% случаев хронические эрозии множественные. Количество их колеблется от 4 до 10.
В отличие от острых эрозий, которые в основном локализуются в теле желудка и субкардии, типичная локализация хронических эрозий — антральный отдел.
Глубина дефекта слизистой оболочки при хронических эрозиях почти такая же, как и при острых.
В большинстве случаев эрозии разрушают часть валиков, реже доходят до устьев ямок, дном их обычно служат железы и значительно реже — мышечная пластинка слизистой оболочки.
Дно хронических эрозий отличается от дна острых и во многом сходно с дном хронических язв. Основная особенность — наличие некроза почти такого же, как фибриноидный некроз при хронических язвах.
Однако, в отличие от язв в дне хронических эрозий сравнительно мало некротических наложений.
В щелевидных эрозиях некротических масс всегда больше, чем в плоских. Зону фибриноидного некроза эрозий образуют плотные слабоэозинофильные ШИК-положительные массы.
Острые эрозии — это всегда стресс: тяжелые сочетанные травмы, большие по объему оперативные вмешательства, острый инфаркт миокарда, острое нарушение мозгового кровообращения, отравление, голодание.
Пусковой момент — ишемия слизистой оболочки желудка.
Классификация эрозий: выделяют 3 типа:
Геморрагический эрозивный гастрит.
Приемущественная локализация — дно желудка и антральный отдел.
Характеризуется всеми признаками поверхностного гастрита, однако более выраженными.
В одних случаях в слизистой оболочке и подслизистом слое наблюдаются петехиальные высыпания /кровоизлияния/.
В других случаях обнаруживаются многочисленные мелкоточечные эрозии до 0,2 см. в диаметре от ярко-красного до темно-вишневого цвета — т.е. это гастрит с нарушением поверхностного эпителия. Воспаления вокруг не определяется. Слизистая легко травмируется. Эрозии могут явиться причиной тяжелых кровотечений “плачет вся слизистая”.
Острые эрозии.
П равильной
округлой или овальной формы диаметром
0,2 — 0,4см. Края сглажены, дно покрыто
желтоватым налетом. Виден нежный венчик
гиперемии вокруг эрозии.
равильной
округлой или овальной формы диаметром
0,2 — 0,4см. Края сглажены, дно покрыто
желтоватым налетом. Виден нежный венчик
гиперемии вокруг эрозии.
Реакция окружающих тканей чаще отсутствует. Преимущественная локализация — малая кривизна и тело желудка.
По количеству острые эрозии могут быть одиночные_и множественные. До 3-х единичные, 4 и более — эрозивный гастрит.
Полные «хронические» эрозии:
Представляются в виде полиповидных выбуханий 0,4-0.6см.
Имеется пупковидное втяжение в центре с дефектом слизистой, который
покрыт различным налетом.
Они располагаются чаще на высоте складок и в антральном отделе,
Н
 ередко
полные эрозии располагаются в виде
цепочки — «присоски осьминога».
ередко
полные эрозии располагаются в виде
цепочки — «присоски осьминога».И подразделяются на 2 типа:
зрелый тип. Когда в тканях происходят фиброзные изменения. Существуют годами.
Незрелый тип, когда в тканях происходит псевдогиперплпзия за счет отека ямочного эпителия. Может заживать в течение нескольких дней или недель.
ОСТРАЯ ЯЗВА.
В последние десятилетия отмечается учащение острых язв желудка и двенадцатиперстной кишки.
Основной причиной острых язв считается:
находящихся в критическом состоянии,
с обширными травмами,
перенесших обширные хирургические вмешательства,
при сепсисе
и различной полиорганной недостаточности.
Эндоскопические исследования показывают, что у 85% таких больных возникают острые язвы, хотя далеко не у всех они проявляются клинически.
Клинические классификации среди острых язв традиционно выделяют:
язву Курлинга у больных с обширными ожогами,
и язву Кушинга у больных с травмами ЦНС или после операций на головном мозге.
Такое деление имеет исключительно исторический интерес, так как морфологических различий эти язвы не имеют, а тактика лечения и профилактики острых язв универсальна.
Острые язвы часто бывают:
множественными,
они нередко сочетаются с хроническими,
во многих случаях расположены в зоне хронической язвы или в области рубцовых изменений, где нарушена трофика стенки желудка.
Большинство острых язв желудка локализуется на малой кривизне. Встречаются они и в других отделах.
Как правило, диаметр острых язв не превышает 1 см, но находят и гигантские язвы.
Макроскопически острые язвы выглядят как:
круглые, овальные или реже — полигональные дефекты.
Дно их серовато-желтое, после отторжения некротических масс — серо-красное.
Нередко в дне видны арозированные сосуды.
При острой язве разрушается слизистая оболочка и подслизистый слой желудка.
Иногда это результат слияния мелких эрозий.
Острые язвы обычно возникают на малой кривизне антрального и пилорического отделах, что объясняется структурно-функциональными особенностями этих отделов. Малая кривизна является «пищевой дорожкой» и поэтому легко травмируется. Железы слизистой оболочки малой кривизны выделяют наиболее активный желудочный сок. Стенка богата рецепторами. Однако, складки малой кривизны ригидные /не гибкие/ и при сокращении мышечного слоя не в состоянии закрыть дефект слизистой оболочки, что является причиной перехода острой язвы в хроническую.
Размеры острой язвы около 1см.
Она имеет правильную округлую или овальную форму и нечеткие очертания.
Края, невысокие, сглажены, при биопсии мягкие.
До 1/3 острых язв осложняются желудочным кровотечением.
На гистологических препаратах форма большинства язв клиновидная (вершина клина обращена вглубь стенки желудка). Такая форма считается характерной для острых язв.
Представляет интерес наличие острых язв, оба края которых подрыты, а слизистая оболочка почти соединилась над язвенным дефектом. Благодаря этому, язва на срезах приобретает треугольную форму с вершиной, обращенной в просвет желудки. Судя по тому, что в дне таких язв имеется грануляционная ткань, их можно считать заживающими. Соединение краев слизистой оболочки над язвой в дальнейшем может привести к формированию кист, которые нередко находят на месте заживших язв. Глубина острых язв колеблется в значительных пределах.
Подострую язву отличает от острой заживающей наличие наряду с признаками репарации, признаков новой волны деструкции.
После заживления острой язвы остается плоский, звездчатый реэпителизированный рубец.
Среди острых язв желудка выделяют своеобразные изъязвления, сопровождающиеся массивным кровотечением из крупных арозированных артерий. Такие изъязвления, получившие название «exulceratio simplex Dieulafoy» (по имени автора, описавшего их еще в 1898г).
Обычно они располагаются в теле и дне желудка.
И не встречаются на малой кривизне и в пилорическом отделе — участках преимущественной локализации хронической язвы.
Язвы Dieulafoy считаются редким заболеванием. В мировой литературе описано 101 наблюдение к 1986 году.
При эндоскопии их находят в 1,5-5,8% желудочных кровотечений.
В основе лежит острая язва, которая разрушает стенку необычно крупной артерии и вызывает массивное кровотечение. Сосуды такого калибра нередко можно увидеть в дне хронических язв, но при этом они бывают окружены грубоволокнистой соединительной тканью, а сами язвы обычно пенетрируют в сальник.
Появление таких артерий в дне язвы В.А. Самсонов (1966) объясняет втяжением в полость пенетрирущей язвы сальника с его крупными сосудами — феномен «чемоданной ручки».
При острых неглубоких язвах подобный механизм, разумеется, исключен.
Наличие крупных сосудов в дне язв связывают с аневризмами и с аномалиями развития сосудов подслизистой основы. Если в дне хронической язвы аневризмы действительно нередко могут быть найдены, то наличие их в неизмененной подслизистой основе мало вероятно.
Расширенные сосуды в подслизистой основе находят и при сравнительно редком заболевании неясного генеза — антральной васкулярной эктазии («арбузный» желудок, «watermelon stomach«), впервые описанном в 1984 году.
Наблюдается преимущественно у взрослых и диагностируется обычно при часто рецидивирующих желудочных кровотечениях, приводящих к тяжелой хронической железодефицитной анемии.
При эндоскопии находят полосовидные гиперемированные повреждения слизистой оболочки, благодаря которым и появился описательный термин — арбузный желудок. Такая картина неспецифична и может наблюдаться при гастрите, причем биопсия не всегда может выявлять морфологические признаки заболевания, которые хорошо видны при изучении препаратов резецированных желудков.
В настоящее время для лечения широко применяются трансэндоскопические методы, включая электрокоагуляцию и лазерокоагуляцию.
Заживление острых язв наступает через 2-4 недели. Рубец нежный, розового цвета, который полностью исчезает. Никогда не дают деформацию стенки желудка.
ХРОНИЧЕСКАЯ ЯЗВА.
Проникает в стенку, желудка на различную глубину. Разрушает все слои, включая мышечный, доходит иногда до серозного слоя.
Дно язвы гладкое, иногда шероховатое.
Края волнообразно приподняты, плотные.
Серозная оболочка в области язвы утолщена.
Локализуется преимущественно на малой кривизне. Нижней трети тела и угла желудка.
Размеры от 1 до 4см.
Чем проксимальнее расположена язва, тем ее размеры крупнее.
Микроскопическая картина:
в период обострения: в области дна и краев язвы появляется зона фибриноидного некроза. Зону некроза отграничивает, грануляционная ткань с большим количеством тонкостенных сосудов. Глубже, вслед за грануляционной тканью располагается грубоволокнистая рубцовая ткань.
В период ремиссии наблюдается обратная микроскопическая картина: зону некроза прорастает грануляционная ткань, которая созревает в грубоволокнистую рубцовую, нередко наступает эпителизация язвы. В сосудах, расположенных в области язвы, развивается склероз стенки и облитерация просвета.
Таким образом, язвенная болезнь желудка ведет к усилению рубцовых изменений в желудке и усугубляет нарушение трофики его тканей.
Вновь образованная рубцовая ткань при очередном обострении легко разрушается.
ЭНДОСКОПИЧЕСКИЕ ПРИЗНАКИ ХРОНИЧЕСКОЙ ЯЗВЫ.
Форма чаще овальная или округлая, реже линейная, щелевидная.
Края гладкие, четкие. Равномерно отграничены от окружающей слизистой.
Отсутствие инфильтрации окружающей слизистой оболочки — отек!
Одинаковая окраска краев и окружающей язву слизистой оболочки, нередко геморрагические /подслизистые/ пятна.
Дно гладкое, часто покрыто налетом желтого или серого цвета.
Дно и края язвы резко отграничены друг от друга по окружности.
Кровоточивость чаще дна язвы.
Конвергенция складок слизистой оболочки к язве видна равномерно по всей окружности и доходит до ее краев.
IX. Деформация стенки в области язвы встречается довольно часто, но имеет более ограниченный характер нередко наблюдается втяжение стенки в области язвы – в виде «шатра».
При прицельной биопсии ригидность краев язвы отмечается редко. Фрагментации при взятии биопсии нет.
Пути заживления язвы — 4 варианта:
Заживление путем эпителизации от периферии к центру, причем язва сохраняет округлую или овальную форму.
З
 аживление
через стадию линейной язвы, перпендикулярной
малой кривизне.
аживление
через стадию линейной язвы, перпендикулярной
малой кривизне.
Заживление путем разделения на 2 “зеркльные” или «целующиеся» язвы.
Заживление через стадию линейной язвы параллельной малой кривизне /характерно для глубоких/.
ЗАПОМНИ!!! Если заживают по 2-3 типу — чаще рецидивируют.
Каллезная язва — это язва не склонная к заживлению, с плотными краями и дном. Склонна к озлокачествлению. По направлению от привратника к кардии склонность к малигнизации увеличивается в 5 раз.
Старческая язва — одиночная, плоская с невыраженными признаками воспаления вокруг. Встречается на фоне атрофического гастрита, похожа на изьязвившийся рак. Заживает через 1-2 мес. без деформации стенки. Не склоны к рецидивам.
Щелевидная или траншееподобная язва встречается у пациентов старше 60 лет при сохраненной желудочной секреции. Локализуется — малая» кривизна. В длину может достигать 10см.
В связи с вышизложенным, а также особенно после открытия H.pylori возникло понятие, которое находит все больше и больше сторонников о «гастритассоциированной язвенной болезни» как о наиболее частом ее варианте. G.Borsch (1987) в этом тандеме «гастрит—язва» на первое место ставит гастрит и формулирует это следующим образом
«язвы желудка и двенадцатиперстной кишки — не просто нарушение целостности эпителия, а эпизодическое и рецидивирующее осложнение, накладывающееся на более выраженные и диффузные поражения слизистой оболочки, в виде гастрита типа В или гастродуоденита».
Непременное условие хронизации язв — развитие в дне и краях рубцовой ткани, нарушающей трофику новообразованной слизистой оболочки и способствующей рецидивированию язв.
При заживлении хроническая язва проходит 4 стадии.
Выделение этих стадий основано на сопоставлении эндоскопических и гистологических картин:
Стадия начального заживления.
Эндоскопически и при изучении с помощью стереоскопического микроскопа для нее характерно наползание эпителия в направлении от краев к центру и наличие веретенообразных выступов на поверхности. Гистологически отмечается рост призматического эпителия
Стадия пролиферативного заживления (мембранозная регенерация).
Эндоскопическое и стереомикроскопическое исследование выявляет низкие веретеновидные выступы, гистологическое — регенерирующий эпителий, покрывающий одним слоем эти выступы.
Стадия палисадного рубца.
Язвенный кратер не виден, на его месте палисадоподобные тяжи, конвергирующие к центру язвы. В ткани рубца много капилляров, появляются незрелые железы типа псевдопилорических.
Стадия булыжного рубца.
Названа из-за характерного вида, который имеет новообразованная слизистая оболочка при рассматривании ее через эндоскоп или стереоскопический микроскоп. Видны также мелкие ямки. Гистологически выявляется много псевдопилорических желез.
Заживление язв считается полным только при формировании «булыжного» рубца.
Однако «полным» заживление язв в этой стадии является лишь в плане клиническом. Исходя из понятий общей патологической анатомии регенерацию слизистой оболочки полной (реституцией) считать нельзя.
studfile.net
-Лекция №11 БОЛЕЗНИ ЖЕЛУДКА — Стр 2
При язве тела желудка ситуация прямо противоположная: имеет место подавление корой большого мозга функций гипоталамо-гипофизарной области, что неизбежно ведет к снижению тонуса блуждающего нерва, а в последующем — к снижению активности желудочной секреции, либо последняя не изменяется.
К гормональным факторам, влияющим на развитие язвенной болезни, относят различные расстройства в гипоталамо-гипофи-зарно-адреналовой системе. При этом оказалось, что для пилородуоденальных язв характерна повышенная продукция АКТГ и глюкокортикоидов, что также способствует гипертонусу блуждающего нерва; при медиогастральных язвах количество этих гормонов, наоборот, уменьшено.
Местные факторы. К местным патогенетическим факторам, влияющим на развитие язвенной болезни, относят, с одной стороны, факторы агрессии желудочного сока, т.е. соляную кислоту и пепсиноген, с другой стороны — факторы защиты слизистой оболочки желудка, т.е. слизистый барьер. Нормальные сбалансированные взаимоотношения этих двух групп нарушаются в сочетании с изменением местной гормональной регуляции, моторикой желудка и/или двенадцатиперстной кишки, состоянием кровотока.
Пилородуоденальные язвы характеризуются значительным преобладанием кислотно-пептического фактора агрессии над факторами защиты слизистой оболочки. Г иперсекреция соляной кислоты — это основной патофизиологический механизм язв двенадцатиперстной кишки и пилорического отдела желудка. Увеличение количества НО (как минимум вдвое) обусловлено прежде всего повышенным содержанием гастрина в связи с гиперплазией G-клеток и гистамина, являющихся, как известно, мессенджерами для париетальных клеток. Именно стимуляторы желудочной секреции используют для воспроизведения язв в эксперименте.
Немаловажную роль при этом играют двигательные расстройства. При язве двенадцатиперстной кишки обычно имеет место ускоренная эвакуация желудочного содержимого в связи с повышенной моторикой желудка либо с беспорядочным аритмичным функционированием привратника. При этом укорачивается время связывания НС1 буферными компонентами пищи, и активный желудочный сок поступает в кишку. Но возможен и второй вариант двигательных нарушений самой двенадцатиперстной кишки. При этом эвакуация желудочного содержимого не изменена, но замедляется прохождение кислого содержимого по кишке (дуоденостаз), что приводит к длительному контакту слизистой оболочки кишки с кислым содержимым желудка. В обоих случаях нарушенной моторики происходит кислотно-пептиче-ское повреждение слизистой оболочки.
При язве тела желудка имеет место нормальная или даже слегка пониженная активность кислотно-петического фактора, а на первый план выходит ослабление факторов защиты слизистой оболочки, когда слизистый барьер желудка повреждается в связи с обратной диффузией водородных ионов. Это особенно часто наступает при нарушении кровотока, который в нормальных условиях оказывает протективное действие на слизистую оболочку. Моторно-эвакуаторная функция желудка при медиогастральных язвах повышена (долгое время предполагалось обратное; пониженная моторика отмечена только при рубцовом стенозе привратника), поэтому в настоящее время принято считать, что моторная функция желудка не занимает существенного места в развитии язв тела желудка.
Морфологические изменения желудка и двенадцатиперстной кишки, которые обычно являются фоном для развития язвенной болезни, представлены хроническим гастритом и хроническим дуоденитом.
Широко дискутируемый 12 лет вопрос о роли пилорического хеликобактера в развитии язвенной болезни в настоящее время сводится к участию его в патогенезе заболевания. Полагают, что HP скорее всего усиливает факторы агрессии желудочного сока
422
423
и ослабляет факторы защиты слизистой оболочки. Ослабление факторов защиты происходит при прямом контакте HP с мембранами эпителиоцитов желудка или двенадцатиперстной кишки (последнее только в очагах желудочной метаплазии, т.е. там, где эпителий кишки перестроен по типу желудочного). Под действием ионов аммония (уреаза HP разлагает мочевину с образованием ионов аммония и углекислого газа), цитокинов, бактериальных ферментов повреждаются микроворсинки эпителиоцитов, разрушается их цитоскелет, межклеточные связи и, наконец, изменяется вязкость слизи. На слизь действуют ферменты хелико-бактера, которые первоначально способствуют липолизу и про-теолизу ее, а затем — деградации гликопротеинов и липидов. Когда защитный слой слизи истончается или разрушается, возникает обратная диффузия ионов водорода, и покровный эпителий, первоначально поврежденный прямым действием микроорганизма, повреждается еще сильнее водородными ионами и пепсином, развивается эрозия, а затем и язва.
Существует и другой механизм воздействия хеликобактера на кислотно-пептический фактор агрессии: адгезия HP к эпителиальным клеткам вызывает в них экспрессию гена, кодирующего синтез интерлейкина-8, который секретируется эпителиальными клетками в слизистую оболочку, активизирует иммуноциты, что приводит к секреции различных цитокинов, включая интерлей-кин-2, ФНО-а, интерферон-«у. Это в свою очередь может приводить к усилению экспрессии гена гастрина и гипергастринемии с последующим усилением кислотной продукции. Соматостатино-вый механизм торможения в этой ситуации не включается, так как аммиак, образующийся с помощью HP, способствует защела-
чиванию среды.
Патологическая анатомия. Морфологическим субстратом язвенной болезни является хроническая рецидивирующая язва. В процессе формирования она проходит стадии эрозии и острой язвы; на этом основании принято считать эрозию, острую и хроническую язвы стадиями морфогенеза язвенной болезни.
Эрозии — поверхностные дефекты слизистой оболочки, обычно не проникающие за мышечную пластинку слизистой оболочки. Как правило, они острые, внешне небольшие, образуются в результате некроза участка слизистой оболочки, имбиби-ции некротических масс кровью, а затем отторжением некротических масс и образованием многочисленных конической формы дефектов с черными краями и дном. Микроскопически в дне такой эрозии находят солянокислый гематин и лейкоцитарный инфильтрат. Большинство эрозий эпителизируется, но при язвенной болезни часть эрозий не эпителизируется. Процесс деструкции стенки желудка продолжается, некрозу подвергаются не
только слизистая оболочка, но и более глубокие слои стенки желудка, формируется острая язва.
Острая пептическая язва обычно имеет неправильную округло-овальную форму и мягкие на ощупь неровные края. По мере очищения от некротических масс обнажается дно, образованное пучками мышечных волокон стенки желудка, окрашенное солянокислым гематином в буровато-черный цвет. В процессе очищения язва приобретает воронкообразную форму с основанием воронки, обращенным к слизистой оболочке, а верхушкой — к серозному покрову. Локализация острой язвы типична — обычно она располагается по малой кривизне в пилориче-ском и антральном отделах, т.е. по «пищевой дорожке», в местах наибольшего травмирования стенки желудка.
Хроническая язва желудка обычно единична (изредка бывают две и еще реже — три язвы). Язва имеет овальную или округлую форму (ulcus rotundum) и разные размеры — от нескольких миллиметров до 5—6 см в диаметре. Язва проникает в стенку на различную глубину, доходя иногда до серозной оболочки. Дно язвы может быть гладким или шероховатым, края приподняты, плотные, омозолелые (каллезная язва). При этом кардиальный край язвы подрыт, а край, обращенный к привратнику, — пологий, иногда имеет вид террасы. Подобная конфигурация обусловлена постоянным смещением краев при перистальтике желудка.
Микроскопическая картина хронической язвы желудка. Зависит от периода течения заболевания. В период ремиссии в дне язвы видна рубцовая ткань, которая вытесняет мышечную оболочку стенки желудка на ту или иную глубину. Среди рубцо-вой ткани видны одиночные сосуды со склерозированными стенками и суженным (иногда облитерированным) просветом, встречаются разрастания нервных волокон, напоминающие ампутационные невромы. С поверхности рубцовая ткань чаще всего в период ремиссии покрыта слизистой оболочкой, последняя обычно отсутствует при гигантских язвах. В краях язвы обычно развивается хронический периульцерозный гастрит с явлениями гиперплазии эпителия.
В период обострения картина дна язвы кардинально меняется, так как в области дна и краев появляется широкая зона фибриноидного некроза, которая прикрыта сверху фибри-нозно-гнойным экссудатом, а снизу зону некроза обрамляет грануляционная ткань с большим числом полнокровных тонкостенных сосудов и клеток, среди которых много полиморфно-ядерных лейкоцитов. Глубже всех в дне язвы располагается зона гру-боволокнистой рубцовой ткани. Об обострении язвы свидетельствуют не только экссудативно-некротические изменения ее дна, но также фибриноидные изменения стенок сосудов, нередко с
424
425
тромбами в их просветах, а также мукоидное и фибриноидное набухание рубцовой ткани в дне язвы. В связи с появлением в дне язвы свежих очагов некроза размеры язвы в период обострения увеличиваются и вглубь и в ширину, вызывая опасность возникновения тяжелых деструктивных осложнений.
Заживление язвы начинается с постепенного очищения дна язвы от некротических масс и рассасывания экссудата. Зону некроза прорастает грануляционная ткань, которая постепенно созревает в грубоволокнистую рубцовую ткань. Одновременно происходит регенерация эпителия, который с краев язвы начинает пролиферировать и «наплывать» на дно язвы. Процесс регенерации эпителия и соединительной ткани должен происходить синхронно. Эпителий стимулирует рост и созревание соединительной ткани, вырабатывая коллагеназу, которая участвует в перестройке рубца. Если эпителизация дна язвы задерживается, то развивается преждевременный склероз грануляционной ткани, что в свою очередь замедляет эпителизацию, и таким образом замыкается порочный круг. Эпителий, первоначально закрывающий дно язвы в один ряд, продолжает регенерировать и со временем в дне язвы формируется полноценная слизистая оболочка. Под этой новообразованной слизистой оболочкой появляется грануляционная ткань с ее многочисленными кровеносными сосудами (эндоскописты называют ее красным рубцом). По мере созревания грануляций эндоскопическая картина меняется, образуется «белый рубец».
Морфогенез и патологическая анатомия хронической язвы двенадцатиперстной кишки принципиально не отличаются от таковых при хронической язве желудка, за исключением сроков заживления. Хроническая язва желудка заживает за 8 нед, а язва двенадцатиперстной кишки — за 6 нед. Подслизистая основа и мышечная оболочка в области дна язвы не восстанавливаются, а замещаются рубцом. Таким образом, термин «рубец после язвы», широко распространенный в клинике, имеет отношение к под-слизистой основе и к мышечной оболочке стенки желудка, а слизистая оболочка регенерирует без формирования рубца. Коль скоро полной регенерации в дне язвы желудка нет и не может быть, заболевание протекает длительно и волнообразно, с обострениями и ремиссиями.
Прогрессирование язвенного процесса проявляется очередным расширением и углублением язвенного дефекта. При этом различают два варианта расширения (увеличения размеров) язвы: 1) центрифугальный — за счет разрушения краев язвы; 2) центрипетальный — за счет образования эрозий и острых язв вблизи хронической язвы с последующим их слиянием. Глубина язвы увеличивается за счет некроза в области дна.
Осложнения хронической язвы при язвенной болезни желудка и двенадцатиперстной кишки были систематизированы В.А.Самсоновым. Выделяют следующие группы осложнений:
Язвенно-деструктивные. К ним относят перфорацию (прободение) язвы, кровотечение, пенетрацию.
Воспалительные (гастрит, перигастрит, дуоденит, перидуо-денит.
Язвенно-рубцовые (стеноз входного и выходного отверстий желудка, стеноз и деформация луковицы двенадцатиперстной кишки, деформация желудка).
Малигнизация язвы.
Комбинированные осложнения.
РАК ЖЕЛУДКА
Рак желудка долгие годы являлся самой распространенной злокачественной опухолью. За последние 2 десятилетия во всем мире выявилась отчетливая тенденция к снижению заболеваемости и смертности от рака желудка. В нашей стране у мужчин рак желудка среди других злокачественных опухолей занимает третье место (после рака легкого и толстой кишки), а у женщин — пятое. В США статистические данные по раку желудка настолько благоприятные, что появились оптимистические публикации об исчезающей опухоли. Однако есть государства, где рак желудка по-прежнему занимает первое место среди других злокачественных опухолей (Чили).
Этиология1. До настоящего времени этиология рака желудка не установлена. Факторы, играющие роль в возникновении этой опухоли, принято делить на эндогенные и экзогенные. К эндогенным факторам относят генетическую предрасположенность, гормонально-метаболический дисбаланс, энтерогаст-ральный рефлюкс, эндогенные нитрозосоединения. Среди э к -зогенных факторов выделяют: средовые (нитроудобре-ния, вода с высоким содержанием азотистых соединений; курение), алиментарные (употребление большого количества острых, копченых, пряных блюд и продуктов при неправильном хранении пищи; снижение в рационе витаминов С и Е; избыток поваренной соли; употребление крепких алкогольных напитков), бактериальные (за счет синтеза микроорганизмами нитрозосоединений).
Генетическая предрасположенность определяется наследственной нестабильностью генома. Гормонально-метаболический дисбаланс проявляется изменением количества и рецепции гормонов и других биологически активных веществ. Считают, что в развитии рака желудка могут играть роль стероидные гормоны,
Раздел «Этиология» написан П.В.Юшковым.
426
427
гастрин, трийодтиронин, соматостатин. Энтерогастральный реф-люкс приводит к забросу в желудок содержимого двенадцатиперстной кишки с токсичными для желудочного эпителия желчными кислотами и лизолецитином. Нитрозосоединения (N-нитроза-мины, N-гуанидины, N-нитрозиндолы) являются прямыми и непрямыми генотоксическими канцерогенами, могут попадать в желудок извне или образовываться эндогенно под влиянием бактерий. Большое количество нитрозосоединений содержится в морских продуктах, бобах, китайской капусте, соевом соусе. Курение стимулирует желудочный канцерогенез вследствие содержания в табачном дыме полициклических ароматических углеводородов и никотина. Алиментарные факторы либо непосредственно повреждают эпителий желудка (алкоголь, избыток поваренной соли, специи), либо снижают ее репаративные свойства (недостаток витаминов С и Е), либо способствуют образованию в желудке нитрозосоединений под влиянием бактерий (неправильно сохраняемая пища).
Имеются многочисленные экспериментальные данные о значении канцерогенных веществ (бензпирен, метилхолантрен, холестерин и др.) в развитии рака желудка. Было показано возникновение рака желудка «кишечного» типа под влиянием экзоге-ных канцерогенов, а развитие рака желудка «диффузного» типа в большей степени связывают с индивидуальными генетическими особенностями организма.
Патогенез. В развитии рака желудка необходимо учитывать тот фон, на котором он появляется. Исключительно редко опухоль возникает в практически здоровом желудке, на неизмененном фоне (de novo). Значительно чаще раку предшествуют различные процессы, которые обозначают как предраковые. Принято выделять предраковые состояния и предраковые изменения.
Предраковые состояния (клиническое понятие) — заболевания, при которых риск развития рака повышен.
Предраковые изменения (морфологическое понятие) — гистологическая «ненормальность», в которой рак может развиться с большей долей вероятности, чем в аналогичном неизмененном участке.
Существует целая группа заболеваний желудка, которые относят к предраковым. Злокачественный потенциал их различен, но в сумме они достоверно на 20—100 % повышают вероятность возникновения рака по сравнению с общей популяцией. Сюда относят в первую очередь аденому желудка (аденоматозный полип), злокачественный потенциал его равен 31 %. Это значит, что примерно каждый третий аденоматозный полип подвергается малигнизации. Второе место занимает хронический атрофи-ческий гастрит, который занимает 3/4 в структуре всех предраковых заболеваний в силу своей чрезвычайной распространенно-
428
сти — вероятность развития рака желудка при нем возрастает в 10 раз по сравнению с общей популяцией. В 3—5 раз чаще развивается рак желудка при пернициозной анемии (заболевание, при котором в теле желудка, как правило, развивается быстро прогрессирующий хронический атрофический гастрит). Совершенно пересмотрен взгляд на хроническую язву желудка. Долгое время полагали, что при ней очень часто развивается рак. Благодаря современным совершенным эндоскопическим методам исследования (с помощью японского гастрофиброскопа) удалось проследить за этими процессами в динамике. Оказалось, что хроническая язва желудка малигнизирует не так часто — в 0,6—2,8 % случаев.
Риск развития рака желудка оказался высоким у больных, перенесших различные операции на желудке (по поводу полипоза, язвы и т.д., но не рака). Культя желудка характеризуется тем, что в ней создаются условия для нарушения эвакуаторных процессов и длительного забрасывания желчи вместе с панкреатическим содержимым, что ведет за собой стойкое и необратимое снижение кислотности желудочного сока. На фоне гипо- и ахлор-гидрии создаются все условия для размножения бактериальной флоры, способствующей восстановлению и длительному пребыванию в желудке нитратов и/или нитритов, оказывающих мутагенное действие. Именно поэтому культю желудка относят к предраковым состояниям. Однако оказалось, что все предраковые изменения в культе наступают не сразу, а как минимум через 10 лет после операции: если через 10 лет после резекции желудка рак в культе развивается у 5—8,2 % больных, то через 20 лет эта цифра увеличится в 6—8 раз.
К числу редких заболеваний желудка относится болезнь Ме-нетрие, при которой складки слизистой оболочки приобретают огромные размеры — «гипертрофическая гастропатия». Злокачественный потенциал этой болезни равен 10 %. На последнем месте стоит гиперпластический полип, злокачественный потенциал которого равен нулю. Однако его не следует сбрасывать со счетов, так как гиперпластический полип может со временем трансформироваться в аденоматозный; помимо того, фон, на котором возникает гиперпластический полип, обычно необычен, именно там и возможно возникновение рака.
Больных с перечисленными предраковыми состояниями, или болезнями, ставят на учет и они оказываются в группе повышенного риска развития рака желудка только в том случае, если при наличии предракового состояния (болезни) у них выявляются гистологически предраковые изменения, к которым относят, согласно регламентации координационного Комитета экспертов ВОЗ, только одно — тяжелую дисплазию эпителия желудка. Многие авторы в число предраковых изменений относят кишеч-
429
ную метаплазию эпителия. Однако процесс этот неоднозначен прежде всего потому, что встречается довольно часто, особенно у пожилых, а у лиц старше 70 лет — у 100 %. Но кишечная метаплазия бывает полной и неполной, или тонкокишечной и толстокишечной.
— Только неполная, или толстокишечная, метаплазия эпителия микроскопически характеризуется признаками клеточной и структурной атипии, т.е. признаками дисплазии эпителия, поэтому правильнее следовало бы говорить о том, что к предраковым изменениям относится дисплазия желудочного эпителия и эпителия, перестроенного по кишечному типу, т.е. металлазирован-ного.
Морфогенез и гистогенез рака желудка. Под морфогенезом рака желудка понимают морфологию последовательных стадий, или этапов, развития рака от ранних предраковых поражений до распространенного рака, способного к генерализованному мета-стазированию. Проблема начала развития рака желудка, его канцерогенеза еще далека от решения. Предполагают генетическую связь между дисплазией эпителия, возникающей при всех вышеперечисленных предраковых состояниях желудка, и развитием рака. Это подтверждается общим источником развития и дисплазии, и рака желудка.
Итак, рак развивается из очагов дисплазии желудочного эпителия или метаплазированного эпителия, т.е. перестроенного по кишечному типу (толстокишечная метаплазия с клетками, секре-тирующими сульфомуцины, является дисплазией).
Тяжелая дисплазия прогрессирует и развивается сначала не-инвазивный (carcinona in situ), а затем инвазивный рак. Развитие инфильтрирующего рака начинается с пенетрации опухолевыми клетками базальной мембраны. Этот момент можно уловить с использованием иммуногистохимических методов исследования, в частности — с использованием антител к ламинину и коллагену IV типа при микрокарциноме и внутрислизистом раке.
Гистогенез различных гистологических типов рака желудка общий — из единого источника — камбиальных элементов и клеток-предшественников в очагах дисплазии и вне их.
Классификация. Клинико-анатомическая классификация рака желудка строится с учетом следующих параметров опухоли: локализации ее в желудке, характера роста, макроскопической формы и гистологического типа.
В зависимости от локализации в различных отделах желудка выделяют рак: 1) пилорического отдела; 2) малой кривизны тела желудка с переходом на заднюю и переднюю стенки; 3) кардиального отдела желудка; 4) большой кривизны; 5) дна желудка. Если опухоль занимает больше одного из вышеуказанных отделов, рак называют субтотальным, при поражении всех отделов желудка — тотальным. Опухоль может располагаться
в любом отделе желудка, но самая частая локализация — пило-рический отдел и малая кривизна; на эти 2 локализации приходится 3/4 всех карцином желудка.
Клинико-анатомические (макроскопические) формы рака желудка принято подразделять на 3 группы с учетом характера роста рака, при этом учитывается гистологический тип рака.
Макроскопические формы рака желудка
[Серов В.В., 1970]
1. Рак с преимущественно экзофитным ростом: — бляшковидный рак
— полипозный рак
— грибовидный (фунгозный) рак
— изъязвленный рак
в том числе:
первично-язвенный
блюдцеобразный (рак-язва)
рак из хронической язвы (язва-рак)
2. Рак с преимущественно эндофитным ростом: — инфильтративно-язвенный
— диффузный
3. Рак с экзо-эндофитным, смешанным характером роста: — переходные формы
Гистологические типы рака желудка
(классификация ВОЗ)
1. Аденокарцинома Варианты
по строению по степени дифференцировки
— тубулярная — высокодифференцированная
— сосочковая (папиллярная) — умеренно дифференцированная
— муцинозная (слизистый рак) — низкодифференцированная
Недифференцированный рак
Плоскоклеточный
Железисто-плоскоклеточный
Неклассифицируемый рак
Патологическая анатомия. Бляшковидный рак — редкая форма рака; представлена плоским, напоминающим бляшку образованием, слегка приподнятым над слизистой оболочкой желудка, обычно небольших размеров (до 2 см в диаметре). Опухоль располагается в слизистой оболочке; последняя подвижна, на разрезе слои стенки желудка хорошо различимы. Обычно клинически ничем себя не проявляет, никогда не бывает видна рентгенологически, поэтому диагностируется редко, в ос-
430
431
новном в качестве находки при гастроскопическом исследовании. Гистологически опухоль чаще имеет строение недифференцированного рака или низкодифференцированной аденокарциномы и располагается обычно в слизистой оболочке, реже прорастает
подслизистую основу.
Полипозный рак обычно имеет характерный вид полипа на тонкой ножке, растущего в просвет желудка, мягкого на ощупь, подвижного. Часто опухоль развивается в результате ма-лигнизации аденоматозного полипа, что может быть результатом дальнейшего роста бляшковидного рака в случае преобладания экзофитного характера роста. Гистологически опухоль чаще всего имеет строение пипиллярной аденокарциномы.
Грибовидный рак отличается от полипозного тем, что растет на широком основании и внешне напоминает цветную капусту. Опухоль чаще всего располагается на малой кривизне в области тела желудка и постоянно травмируется, в связи с чем на ее поверхности обычно наблюдают эрозии, кровоизлияния и очаги некроза, покрытые фибринозным налетом. Чаще всего является стадией дальнейшего роста полипозного рака. Гистологически опухоль построена по типу либо аденокарциномы, либо недифференцированного рака.
Изъязвленный рак — самая распространенная макроскопическая форма рака. Однако генез ее разный, поэтому выделяют 3 разновидности: первично-язвенный, блюдцеобразный и рак из хронической язвы.
Первично-язвенный рак, как вытекает из названия, характеризуется тем, что с самого начала своего возникновения, т.е. со стадии плоской бляшки, подвергается изъязвлению. При этом опухоль проходит 3 стадии развития —стадию раковой эрозии, острой язвы и стадию хронической раковой язвы. Обычно опухоль манифестирует характерными для язвенной болезни симптомами преимущественно на поздних стадиях, когда практически ее невозможно отличить от хронической язвы желудка, подвергшейся малигнизации. Гистологически особенно часто имеет строение недифференцированного рака.
Блюдцеобразный рак (рак-язва) — самая частая макроскопическая форма рака желудка. Опухоль имеет характерное строение в виде выбухающего в просвет желудка узла с валикообраз-но приподнятыми краями и западающим в центре дном. Обычно блюдцеобразный рак образуется в результате некроза и изъязвления грибовидного или полипозного рака. Гистологически чаще представлен аденокарциномой, реже — недифференцированным
studfile.net
Лекция 11 БОЛЕЗНИ ЖЕЛУДКА — Стр 2
При язве тела желудка ситуация прямо противоположная: имеет место подавление корой большого мозга функций гипоталамо-гипофизарной области, что неизбежно ведет к снижению тонуса блуждающего нерва, а в последующем — к снижению активности желудочной секреции, либо последняя не изменяется.
К гормональным факторам, влияющим на развитие язвенной болезни, относят различные расстройства в гипоталамо-гипофи-зарно-адреналовой системе. При этом оказалось, что для пилородуоденальных язв характерна повышенная продукция АКТГ и глюкокортикоидов, что также способствует гипертонусу блуждающего нерва; при медиогастральных язвах количество этих гормонов, наоборот, уменьшено.
Местные факторы. К местным патогенетическим факторам, влияющим на развитие язвенной болезни, относят, с одной стороны, факторы агрессии желудочного сока, т.е. соляную кислоту и пепсиноген, с другой стороны — факторы защиты слизистой оболочки желудка, т.е. слизистый барьер. Нормальные сбалансированные взаимоотношения этих двух групп нарушаются в сочетании с изменением местной гормональной регуляции, моторикой желудка и/или двенадцатиперстной кишки, состоянием кровотока.
Пилородуоденальные язвы характеризуются значительным преобладанием кислотно-пептического фактора агрессии над факторами защиты слизистой оболочки. Г иперсекреция соляной кислоты — это основной патофизиологический механизм язв двенадцатиперстной кишки и пилорического отдела желудка. Увеличение количества НО (как минимум вдвое) обусловлено прежде всего повышенным содержанием гастрина в связи с гиперплазией G-клеток и гистамина, являющихся, как известно, мессенджерами для париетальных клеток. Именно стимуляторы желудочной секреции используют для воспроизведения язв в эксперименте.
Немаловажную роль при этом играют двигательные расстройства. При язве двенадцатиперстной кишки обычно имеет место ускоренная эвакуация желудочного содержимого в связи с повышенной моторикой желудка либо с беспорядочным аритмичным функционированием привратника. При этом укорачивается время связывания НС1 буферными компонентами пищи, и активный желудочный сок поступает в кишку. Но возможен и второй вариант двигательных нарушений самой двенадцатиперстной кишки. При этом эвакуация желудочного содержимого не изменена, но замедляется прохождение кислого содержимого по кишке (дуоденостаз), что приводит к длительному контакту слизистой оболочки кишки с кислым содержимым желудка. В обоих случаях нарушенной моторики происходит кислотно-пептиче-ское повреждение слизистой оболочки.
При язве тела желудка имеет место нормальная или даже слегка пониженная активность кислотно-петического фактора, а на первый план выходит ослабление факторов защиты слизистой оболочки, когда слизистый барьер желудка повреждается в связи с обратной диффузией водородных ионов. Это особенно часто наступает при нарушении кровотока, который в нормальных условиях оказывает протективное действие на слизистую оболочку. Моторно-эвакуаторная функция желудка при медиогастральных язвах повышена (долгое время предполагалось обратное; пониженная моторика отмечена только при рубцовом стенозе привратника), поэтому в настоящее время принято считать, что моторная функция желудка не занимает существенного места в развитии язв тела желудка.
Морфологические изменения желудка и двенадцатиперстной кишки, которые обычно являются фоном для развития язвенной болезни, представлены хроническим гастритом и хроническим дуоденитом.
Широко дискутируемый 12 лет вопрос о роли пилорического хеликобактера в развитии язвенной болезни в настоящее время сводится к участию его в патогенезе заболевания. Полагают, что HP скорее всего усиливает факторы агрессии желудочного сока
422
423
и ослабляет факторы защиты слизистой оболочки. Ослабление факторов защиты происходит при прямом контакте HP с мембранами эпителиоцитов желудка или двенадцатиперстной кишки (последнее только в очагах желудочной метаплазии, т.е. там, где эпителий кишки перестроен по типу желудочного). Под действием ионов аммония (уреаза HP разлагает мочевину с образованием ионов аммония и углекислого газа), цитокинов, бактериальных ферментов повреждаются микроворсинки эпителиоцитов, разрушается их цитоскелет, межклеточные связи и, наконец, изменяется вязкость слизи. На слизь действуют ферменты хелико-бактера, которые первоначально способствуют липолизу и про-теолизу ее, а затем — деградации гликопротеинов и липидов. Когда защитный слой слизи истончается или разрушается, возникает обратная диффузия ионов водорода, и покровный эпителий, первоначально поврежденный прямым действием микроорганизма, повреждается еще сильнее водородными ионами и пепсином, развивается эрозия, а затем и язва.
Существует и другой механизм воздействия хеликобактера на кислотно-пептический фактор агрессии: адгезия HP к эпителиальным клеткам вызывает в них экспрессию гена, кодирующего синтез интерлейкина-8, который секретируется эпителиальными клетками в слизистую оболочку, активизирует иммуноциты, что приводит к секреции различных цитокинов, включая интерлей-кин-2, ФНО-а, интерферон-«у. Это в свою очередь может приводить к усилению экспрессии гена гастрина и гипергастринемии с последующим усилением кислотной продукции. Соматостатино-вый механизм торможения в этой ситуации не включается, так как аммиак, образующийся с помощью HP, способствует защела-
чиванию среды.
Патологическая анатомия. Морфологическим субстратом язвенной болезни является хроническая рецидивирующая язва. В процессе формирования она проходит стадии эрозии и острой язвы; на этом основании принято считать эрозию, острую и хроническую язвы стадиями морфогенеза язвенной болезни.
Эрозии — поверхностные дефекты слизистой оболочки, обычно не проникающие за мышечную пластинку слизистой оболочки. Как правило, они острые, внешне небольшие, образуются в результате некроза участка слизистой оболочки, имбиби-ции некротических масс кровью, а затем отторжением некротических масс и образованием многочисленных конической формы дефектов с черными краями и дном. Микроскопически в дне такой эрозии находят солянокислый гематин и лейкоцитарный инфильтрат. Большинство эрозий эпителизируется, но при язвенной болезни часть эрозий не эпителизируется. Процесс деструкции стенки желудка продолжается, некрозу подвергаются не
только слизистая оболочка, но и более глубокие слои стенки желудка, формируется острая язва.
Острая пептическая язва обычно имеет неправильную округло-овальную форму и мягкие на ощупь неровные края. По мере очищения от некротических масс обнажается дно, образованное пучками мышечных волокон стенки желудка, окрашенное солянокислым гематином в буровато-черный цвет. В процессе очищения язва приобретает воронкообразную форму с основанием воронки, обращенным к слизистой оболочке, а верхушкой — к серозному покрову. Локализация острой язвы типична — обычно она располагается по малой кривизне в пилориче-ском и антральном отделах, т.е. по «пищевой дорожке», в местах наибольшего травмирования стенки желудка.
Хроническая язва желудка обычно единична (изредка бывают две и еще реже — три язвы). Язва имеет овальную или округлую форму (ulcus rotundum) и разные размеры — от нескольких миллиметров до 5—6 см в диаметре. Язва проникает в стенку на различную глубину, доходя иногда до серозной оболочки. Дно язвы может быть гладким или шероховатым, края приподняты, плотные, омозолелые (каллезная язва). При этом кардиальный край язвы подрыт, а край, обращенный к привратнику, — пологий, иногда имеет вид террасы. Подобная конфигурация обусловлена постоянным смещением краев при перистальтике желудка.
Микроскопическая картина хронической язвы желудка. Зависит от периода течения заболевания. В период ремиссии в дне язвы видна рубцовая ткань, которая вытесняет мышечную оболочку стенки желудка на ту или иную глубину. Среди рубцо-вой ткани видны одиночные сосуды со склерозированными стенками и суженным (иногда облитерированным) просветом, встречаются разрастания нервных волокон, напоминающие ампутационные невромы. С поверхности рубцовая ткань чаще всего в период ремиссии покрыта слизистой оболочкой, последняя обычно отсутствует при гигантских язвах. В краях язвы обычно развивается хронический периульцерозный гастрит с явлениями гиперплазии эпителия.
В период обострения картина дна язвы кардинально меняется, так как в области дна и краев появляется широкая зона фибриноидного некроза, которая прикрыта сверху фибри-нозно-гнойным экссудатом, а снизу зону некроза обрамляет грануляционная ткань с большим числом полнокровных тонкостенных сосудов и клеток, среди которых много полиморфно-ядерных лейкоцитов. Глубже всех в дне язвы располагается зона гру-боволокнистой рубцовой ткани. Об обострении язвы свидетельствуют не только экссудативно-некротические изменения ее дна, но также фибриноидные изменения стенок сосудов, нередко с
424
425
тромбами в их просветах, а также мукоидное и фибриноидное набухание рубцовой ткани в дне язвы. В связи с появлением в дне язвы свежих очагов некроза размеры язвы в период обострения увеличиваются и вглубь и в ширину, вызывая опасность возникновения тяжелых деструктивных осложнений.
Заживление язвы начинается с постепенного очищения дна язвы от некротических масс и рассасывания экссудата. Зону некроза прорастает грануляционная ткань, которая постепенно созревает в грубоволокнистую рубцовую ткань. Одновременно происходит регенерация эпителия, который с краев язвы начинает пролиферировать и «наплывать» на дно язвы. Процесс регенерации эпителия и соединительной ткани должен происходить синхронно. Эпителий стимулирует рост и созревание соединительной ткани, вырабатывая коллагеназу, которая участвует в перестройке рубца. Если эпителизация дна язвы задерживается, то развивается преждевременный склероз грануляционной ткани, что в свою очередь замедляет эпителизацию, и таким образом замыкается порочный круг. Эпителий, первоначально закрывающий дно язвы в один ряд, продолжает регенерировать и со временем в дне язвы формируется полноценная слизистая оболочка. Под этой новообразованной слизистой оболочкой появляется грануляционная ткань с ее многочисленными кровеносными сосудами (эндоскописты называют ее красным рубцом). По мере созревания грануляций эндоскопическая картина меняется, образуется «белый рубец».
Морфогенез и патологическая анатомия хронической язвы двенадцатиперстной кишки принципиально не отличаются от таковых при хронической язве желудка, за исключением сроков заживления. Хроническая язва желудка заживает за 8 нед, а язва двенадцатиперстной кишки — за 6 нед. Подслизистая основа и мышечная оболочка в области дна язвы не восстанавливаются, а замещаются рубцом. Таким образом, термин «рубец после язвы», широко распространенный в клинике, имеет отношение к под-слизистой основе и к мышечной оболочке стенки желудка, а слизистая оболочка регенерирует без формирования рубца. Коль скоро полной регенерации в дне язвы желудка нет и не может быть, заболевание протекает длительно и волнообразно, с обострениями и ремиссиями.
Прогрессирование язвенного процесса проявляется очередным расширением и углублением язвенного дефекта. При этом различают два варианта расширения (увеличения размеров) язвы: 1) центрифугальный — за счет разрушения краев язвы; 2) центрипетальный — за счет образования эрозий и острых язв вблизи хронической язвы с последующим их слиянием. Глубина язвы увеличивается за счет некроза в области дна.
Осложнения хронической язвы при язвенной болезни желудка и двенадцатиперстной кишки были систематизированы В.А.Самсоновым. Выделяют следующие группы осложнений:
Язвенно-деструктивные. К ним относят перфорацию (прободение) язвы, кровотечение, пенетрацию.
Воспалительные (гастрит, перигастрит, дуоденит, перидуо-денит.
Язвенно-рубцовые (стеноз входного и выходного отверстий желудка, стеноз и деформация луковицы двенадцатиперстной кишки, деформация желудка).
Малигнизация язвы.
Комбинированные осложнения.
РАК ЖЕЛУДКА
Рак желудка долгие годы являлся самой распространенной злокачественной опухолью. За последние 2 десятилетия во всем мире выявилась отчетливая тенденция к снижению заболеваемости и смертности от рака желудка. В нашей стране у мужчин рак желудка среди других злокачественных опухолей занимает третье место (после рака легкого и толстой кишки), а у женщин — пятое. В США статистические данные по раку желудка настолько благоприятные, что появились оптимистические публикации об исчезающей опухоли. Однако есть государства, где рак желудка по-прежнему занимает первое место среди других злокачественных опухолей (Чили).
Этиология1. До настоящего времени этиология рака желудка не установлена. Факторы, играющие роль в возникновении этой опухоли, принято делить на эндогенные и экзогенные. К эндогенным факторам относят генетическую предрасположенность, гормонально-метаболический дисбаланс, энтерогаст-ральный рефлюкс, эндогенные нитрозосоединения. Среди э к -зогенных факторов выделяют: средовые (нитроудобре-ния, вода с высоким содержанием азотистых соединений; курение), алиментарные (употребление большого количества острых, копченых, пряных блюд и продуктов при неправильном хранении пищи; снижение в рационе витаминов С и Е; избыток поваренной соли; употребление крепких алкогольных напитков), бактериальные (за счет синтеза микроорганизмами нитрозосоединений).
Генетическая предрасположенность определяется наследственной нестабильностью генома. Гормонально-метаболический дисбаланс проявляется изменением количества и рецепции гормонов и других биологически активных веществ. Считают, что в развитии рака желудка могут играть роль стероидные гормоны,
Раздел «Этиология» написан П.В.Юшковым.
426
427
гастрин, трийодтиронин, соматостатин. Энтерогастральный реф-люкс приводит к забросу в желудок содержимого двенадцатиперстной кишки с токсичными для желудочного эпителия желчными кислотами и лизолецитином. Нитрозосоединения (N-нитроза-мины, N-гуанидины, N-нитрозиндолы) являются прямыми и непрямыми генотоксическими канцерогенами, могут попадать в желудок извне или образовываться эндогенно под влиянием бактерий. Большое количество нитрозосоединений содержится в морских продуктах, бобах, китайской капусте, соевом соусе. Курение стимулирует желудочный канцерогенез вследствие содержания в табачном дыме полициклических ароматических углеводородов и никотина. Алиментарные факторы либо непосредственно повреждают эпителий желудка (алкоголь, избыток поваренной соли, специи), либо снижают ее репаративные свойства (недостаток витаминов С и Е), либо способствуют образованию в желудке нитрозосоединений под влиянием бактерий (неправильно сохраняемая пища).
Имеются многочисленные экспериментальные данные о значении канцерогенных веществ (бензпирен, метилхолантрен, холестерин и др.) в развитии рака желудка. Было показано возникновение рака желудка «кишечного» типа под влиянием экзоге-ных канцерогенов, а развитие рака желудка «диффузного» типа в большей степени связывают с индивидуальными генетическими особенностями организма.
Патогенез. В развитии рака желудка необходимо учитывать тот фон, на котором он появляется. Исключительно редко опухоль возникает в практически здоровом желудке, на неизмененном фоне (de novo). Значительно чаще раку предшествуют различные процессы, которые обозначают как предраковые. Принято выделять предраковые состояния и предраковые изменения.
Предраковые состояния (клиническое понятие) — заболевания, при которых риск развития рака повышен.
Предраковые изменения (морфологическое понятие) — гистологическая «ненормальность», в которой рак может развиться с большей долей вероятности, чем в аналогичном неизмененном участке.
Существует целая группа заболеваний желудка, которые относят к предраковым. Злокачественный потенциал их различен, но в сумме они достоверно на 20—100 % повышают вероятность возникновения рака по сравнению с общей популяцией. Сюда относят в первую очередь аденому желудка (аденоматозный полип), злокачественный потенциал его равен 31 %. Это значит, что примерно каждый третий аденоматозный полип подвергается малигнизации. Второе место занимает хронический атрофи-ческий гастрит, который занимает 3/4 в структуре всех предраковых заболеваний в силу своей чрезвычайной распространенно-
428
сти — вероятность развития рака желудка при нем возрастает в 10 раз по сравнению с общей популяцией. В 3—5 раз чаще развивается рак желудка при пернициозной анемии (заболевание, при котором в теле желудка, как правило, развивается быстро прогрессирующий хронический атрофический гастрит). Совершенно пересмотрен взгляд на хроническую язву желудка. Долгое время полагали, что при ней очень часто развивается рак. Благодаря современным совершенным эндоскопическим методам исследования (с помощью японского гастрофиброскопа) удалось проследить за этими процессами в динамике. Оказалось, что хроническая язва желудка малигнизирует не так часто — в 0,6—2,8 % случаев.
Риск развития рака желудка оказался высоким у больных, перенесших различные операции на желудке (по поводу полипоза, язвы и т.д., но не рака). Культя желудка характеризуется тем, что в ней создаются условия для нарушения эвакуаторных процессов и длительного забрасывания желчи вместе с панкреатическим содержимым, что ведет за собой стойкое и необратимое снижение кислотности желудочного сока. На фоне гипо- и ахлор-гидрии создаются все условия для размножения бактериальной флоры, способствующей восстановлению и длительному пребыванию в желудке нитратов и/или нитритов, оказывающих мутагенное действие. Именно поэтому культю желудка относят к предраковым состояниям. Однако оказалось, что все предраковые изменения в культе наступают не сразу, а как минимум через 10 лет после операции: если через 10 лет после резекции желудка рак в культе развивается у 5—8,2 % больных, то через 20 лет эта цифра увеличится в 6—8 раз.
К числу редких заболеваний желудка относится болезнь Ме-нетрие, при которой складки слизистой оболочки приобретают огромные размеры — «гипертрофическая гастропатия». Злокачественный потенциал этой болезни равен 10 %. На последнем месте стоит гиперпластический полип, злокачественный потенциал которого равен нулю. Однако его не следует сбрасывать со счетов, так как гиперпластический полип может со временем трансформироваться в аденоматозный; помимо того, фон, на котором возникает гиперпластический полип, обычно необычен, именно там и возможно возникновение рака.
Больных с перечисленными предраковыми состояниями, или болезнями, ставят на учет и они оказываются в группе повышенного риска развития рака желудка только в том случае, если при наличии предракового состояния (болезни) у них выявляются гистологически предраковые изменения, к которым относят, согласно регламентации координационного Комитета экспертов ВОЗ, только одно — тяжелую дисплазию эпителия желудка. Многие авторы в число предраковых изменений относят кишеч-
429
ную метаплазию эпителия. Однако процесс этот неоднозначен прежде всего потому, что встречается довольно часто, особенно у пожилых, а у лиц старше 70 лет — у 100 %. Но кишечная метаплазия бывает полной и неполной, или тонкокишечной и толстокишечной.
— Только неполная, или толстокишечная, метаплазия эпителия микроскопически характеризуется признаками клеточной и структурной атипии, т.е. признаками дисплазии эпителия, поэтому правильнее следовало бы говорить о том, что к предраковым изменениям относится дисплазия желудочного эпителия и эпителия, перестроенного по кишечному типу, т.е. металлазирован-ного.
Морфогенез и гистогенез рака желудка. Под морфогенезом рака желудка понимают морфологию последовательных стадий, или этапов, развития рака от ранних предраковых поражений до распространенного рака, способного к генерализованному мета-стазированию. Проблема начала развития рака желудка, его канцерогенеза еще далека от решения. Предполагают генетическую связь между дисплазией эпителия, возникающей при всех вышеперечисленных предраковых состояниях желудка, и развитием рака. Это подтверждается общим источником развития и дисплазии, и рака желудка.
Итак, рак развивается из очагов дисплазии желудочного эпителия или метаплазированного эпителия, т.е. перестроенного по кишечному типу (толстокишечная метаплазия с клетками, секре-тирующими сульфомуцины, является дисплазией).
Тяжелая дисплазия прогрессирует и развивается сначала не-инвазивный (carcinona in situ), а затем инвазивный рак. Развитие инфильтрирующего рака начинается с пенетрации опухолевыми клетками базальной мембраны. Этот момент можно уловить с использованием иммуногистохимических методов исследования, в частности — с использованием антител к ламинину и коллагену IV типа при микрокарциноме и внутрислизистом раке.
Гистогенез различных гистологических типов рака желудка общий — из единого источника — камбиальных элементов и клеток-предшественников в очагах дисплазии и вне их.
Классификация. Клинико-анатомическая классификация рака желудка строится с учетом следующих параметров опухоли: локализации ее в желудке, характера роста, макроскопической формы и гистологического типа.
В зависимости от локализации в различных отделах желудка выделяют рак: 1) пилорического отдела; 2) малой кривизны тела желудка с переходом на заднюю и переднюю стенки; 3) кардиального отдела желудка; 4) большой кривизны; 5) дна желудка. Если опухоль занимает больше одного из вышеуказанных отделов, рак называют субтотальным, при поражении всех отделов желудка — тотальным. Опухоль может располагаться
в любом отделе желудка, но самая частая локализация — пило-рический отдел и малая кривизна; на эти 2 локализации приходится 3/4 всех карцином желудка.
Клинико-анатомические (макроскопические) формы рака желудка принято подразделять на 3 группы с учетом характера роста рака, при этом учитывается гистологический тип рака.
Макроскопические формы рака желудка
[Серов В.В., 1970]
1. Рак с преимущественно экзофитным ростом: — бляшковидный рак
— полипозный рак
— грибовидный (фунгозный) рак
— изъязвленный рак
в том числе:
первично-язвенный
блюдцеобразный (рак-язва)
рак из хронической язвы (язва-рак)
2. Рак с преимущественно эндофитным ростом: — инфильтративно-язвенный
— диффузный
3. Рак с экзо-эндофитным, смешанным характером роста: — переходные формы
Гистологические типы рака желудка
(классификация ВОЗ)
1. Аденокарцинома Варианты
по строению по степени дифференцировки
— тубулярная — высокодифференцированная
— сосочковая (папиллярная) — умеренно дифференцированная
— муцинозная (слизистый рак) — низкодифференцированная
Недифференцированный рак
Плоскоклеточный
Железисто-плоскоклеточный
Неклассифицируемый рак
Патологическая анатомия. Бляшковидный рак — редкая форма рака; представлена плоским, напоминающим бляшку образованием, слегка приподнятым над слизистой оболочкой желудка, обычно небольших размеров (до 2 см в диаметре). Опухоль располагается в слизистой оболочке; последняя подвижна, на разрезе слои стенки желудка хорошо различимы. Обычно клинически ничем себя не проявляет, никогда не бывает видна рентгенологически, поэтому диагностируется редко, в ос-
430
431
новном в качестве находки при гастроскопическом исследовании. Гистологически опухоль чаще имеет строение недифференцированного рака или низкодифференцированной аденокарциномы и располагается обычно в слизистой оболочке, реже прорастает
подслизистую основу.
Полипозный рак обычно имеет характерный вид полипа на тонкой ножке, растущего в просвет желудка, мягкого на ощупь, подвижного. Часто опухоль развивается в результате ма-лигнизации аденоматозного полипа, что может быть результатом дальнейшего роста бляшковидного рака в случае преобладания экзофитного характера роста. Гистологически опухоль чаще всего имеет строение пипиллярной аденокарциномы.
Грибовидный рак отличается от полипозного тем, что растет на широком основании и внешне напоминает цветную капусту. Опухоль чаще всего располагается на малой кривизне в области тела желудка и постоянно травмируется, в связи с чем на ее поверхности обычно наблюдают эрозии, кровоизлияния и очаги некроза, покрытые фибринозным налетом. Чаще всего является стадией дальнейшего роста полипозного рака. Гистологически опухоль построена по типу либо аденокарциномы, либо недифференцированного рака.
Изъязвленный рак — самая распространенная макроскопическая форма рака. Однако генез ее разный, поэтому выделяют 3 разновидности: первично-язвенный, блюдцеобразный и рак из хронической язвы.
Первично-язвенный рак, как вытекает из названия, характеризуется тем, что с самого начала своего возникновения, т.е. со стадии плоской бляшки, подвергается изъязвлению. При этом опухоль проходит 3 стадии развития —стадию раковой эрозии, острой язвы и стадию хронической раковой язвы. Обычно опухоль манифестирует характерными для язвенной болезни симптомами преимущественно на поздних стадиях, когда практически ее невозможно отличить от хронической язвы желудка, подвергшейся малигнизации. Гистологически особенно часто имеет строение недифференцированного рака.
Блюдцеобразный рак (рак-язва) — самая частая макроскопическая форма рака желудка. Опухоль имеет характерное строение в виде выбухающего в просвет желудка узла с валикообраз-но приподнятыми краями и западающим в центре дном. Обычно блюдцеобразный рак образуется в результате некроза и изъязвления грибовидного или полипозного рака. Гистологически чаще представлен аденокарциномой, реже — недифференцированным
studfile.net

 ередко
полные эрозии располагаются в виде
цепочки — «присоски осьминога».
ередко
полные эрозии располагаются в виде
цепочки — «присоски осьминога». аживление
через стадию линейной язвы, перпендикулярной
малой кривизне.
аживление
через стадию линейной язвы, перпендикулярной
малой кривизне.