Внутренний отит лечение народными средствами. Эффективное лечение отита народными средствами
Лечение отита народными средствами отличается максимальной безопасностью, но при условии что процедуры будут выполнены правильно. Как известно народная медицина богата своими рецептами, но некоторые из них все же могут вызвать те или иные последствия, именно поэтому прежде чем заниматься самолечением рекомендуется проконсультироваться с лечащим врачом.
Отитом называют воспалительный процесс протекающий в ухе. Сопровождается он обычно острой стреляющей болью, которая может отдавать в виски или затылок, повышенной температурой тела, а также заметным ухудшением слуха. Появление перечисленных симптомов требует незамедлительного принятия мер. При этом важно помнить, что употребление большинства медикаментозных препаратов разрешается только по назначению специалиста. Приготовить достаточно эффективное средство, которое поможет снять воспаление можно и самостоятельно.
Помимо вышеперечисленных симптомов отит может сопровождаться ощущением дискомфорта в больном ухе, раздражительностью, беспокойным сном. У некоторых людей отмечаются гнойные выделения из больного уха. Стоит добавить, что наиболее запущенные стадии заболевания способны спровоцировать хроническую потерю слуха.
Немного о заболевании у детей
Очень часто отит приходится наблюдать у младенцев и детей. Особенно риск повышает склонность к аллергическим реакциям организма, что объясняется повышением слизи в этот период. Отит у ребенка может быть спровоцирован инфекциями верхних дыхательных путей, причины которых бывают самые разные.
О видах заболевания
Отит может быть:
- средним;
- наружным;
- внутренним.
Развитие среднего отита чаще всего становится следствием перенесенной ангины, гриппа или насморка. Недостаточно серьезный подход к лечению этого вида может спровоцировать приобретение ее хронической формы. Для характерны болевые ощущения, отдающие в зубы и область шеи. При острой форме заболевания часто наблюдаются гнойные выделения. Обычно таким пациентам назначается УВЧ -процедуры, народная медицина в этом случае рекомендует применение компрессов и синей лампы.
Привести к может частое посещение бассейнов, получение травм. На фоне этого вида заболевания могут появляться экземы и фурункулы. Для снятия воспаления в наружном ухе, в слуховой проход вводятся смоченные в спирте (70%) марлевые турунды. При острой форме воспалительного процесса пациенту назначаются сульфаниламиды и антибиотики. Для очищения слухового прохода рекомендуется применять фурациллин или борную кислоту (3% раствор). Народные средства при отите наружного уха позволяют снять острый болевой синдром, многие из них обладают и противомикробным действием.
Для приготовления такого средства вам понадобятся почки тополя обыкновенного и спирт (20%). Готовый настой рекомендуется закапывать в проход больного уха (не менее двух раз в день), после процедуры нужно наложить на него теплый шарф.
Опасен возможностью распространения болезнетворных микроорганизмов. Лечить его должен исключительно квалифицированный специалист. Зачастую этот вид заболевания становится осложнением воспаления среднего уха.
Все о лечении народными средствами
Для отита характерно внезапное появление в виде резкой стреляющей боли в ухе. В подобных случаях далеко не всегда под рукой оказываются препараты, способные снять выраженные болевые ощущения. Заменить их можно растениями, которые есть во многих домах: алоэ, каланхоэ или геранью. Последняя, кстати, не только способствует устранению боли, но и достаточно эффективно помогает лечить воспалительный процесс. Для этой цели сорванный листочек следует помыть, промокнуть сухим полотенцем, свернуть в виде трубочки и поместить в проход больного уха.
При запущенных отитах рекомендуется применять сок алоэ или каланхоэ, пропитав им отрезок марли, который впоследствии вкладывается в воспаленное ухо. Стоит заметить, что действие алоэ будет более эффективным, если перед применением сорванный листочек поместить на сутки в холодильник.
В период болезни рекомендуется потребление свежих лимонов и меда. Последним можно пропитывать ватные (марлевые) турунды, которые помещаются в проход воспаленного уха. Кроме того мед является одним из основных ингредиентов многих народных средств.
Несколько самых эффективных рецептов
- Капли из меда являются простым и эффективным средством для лечения отита у взрослых и детей. Для их приготовления смешайте равные пропорции меда и теплой воды. Дополнить этот метод рекомендуется введением в проход воспаленного уха марли, для пропитки которой используется настойка прополиса (10%). Существенный результат такого лечения можно ощутить уже на 2 неделе. Настойку прополиса также применяют для закапываний в больное ухо.
- Эффективно снять воспалительный процесс можно с помощью настоек, для приготовления которых используются лекарственные травы. Приготовить подобное средство можно из таких ингредиентов как мята и спирт. На то, чтобы лекарство хорошо настоялось, необходимо не менее недели. Процеженную настойку применяют для пропитки марлевых турунд, которые вводятся в больное ухо.
- Отлично лечит отит и настойка, в состав которой входит донник. На 100мл спирта вам потребуется около двух столовых ложек ингредиента. Настаивается средство неделю (в темном прохладном месте). Используется в качестве пропитки для марлевых турунд. Подобным способом можно приготовить настойку на зверобое продырявленном или календуле. Некоторые из них уже в готовом виде могут продаваться в аптеках.
- С целью облегчить общее состояние, больному можно приготовить лекарственный отвар, подойдут такие ингредиенты как шиповник, корни малины, черная смородина (ягоды) или лепестки розы.
- Для процедур промывания воспаленного уха рекомендуется использовать отвар из листьев лавра благородного. На 1 стакан крутого кипятка потребуется 2 столовые ложки измельченного ингредиента. Дайте средству настояться около 2 часов, после чего процедите. Для этих же целей можно применять заваренную ромашку.
- Многие лечат гнойный отит с помощью очищенного зубчика чеснока, который вкладывается в проход больного уха. Еще одним народным средством является компресс из натертого репчатого лука, завернутого в марлю.
- Для теплых компрессов и процедур промывания подходит применение отвара из измельченных корней щавеля.
- Очень сильным антимикробным действием обладает сок такого растения как чистотел.
Сок граната с медом и смазать внутреннюю поверхность уха при отите.
Закапывать в ухо по 2-5 капель сока лимона. Процедуру при отите проводить 2-3 раза в день.
При гнойном отите вводить в ухо марлевые тампоны, смоченные 20%-ной настойкой прополиса на 96-градусном спирте. Тампоны менять ежедневно. Курс лечения отита — 3-4 недели. Точно так же лечится и гнойный мезотипанит, возникающий после
Народные средства лечения отита у взрослых
Лечение отита народными средствами
Отит – это произошедший процесс воспаления в самом ухе. Правильная статистика говорит, что всегда 35% всех разнообразных заболеваний отоларингологии, это будет – отит, а дети на 80% чаще переносят неблагоприятный отит, чем все взрослые. Если займётесь лечением отита народными средствами, то точно справитесь с таким заболеванием.
Причины отита.
1). Разнообразные заболевания своего носа, либо носоглотки и даже его пазух.
2). Попадание посторонней и неблагоприятной инфекции или другие вирусные приобретённые заболевания.
3). Аденоиды у детей, почти все разнообразные виды ринита, а также когда перегородка носа уже искривлена.
4). Полученные разнообразные травмы в области всего уха или раковины ушной.
5). Иммунитет, который многократно уже ослаблен.
6). Наступившие переохлаждение.
Народные средства от отита у взрослых
ПРЕДУПРЕЖДЕНИЕ: Когда любой отит проявляется с гноем или другими непредвиденными осложнениями, то рекомендовано будет посетить грамотного врача (лора).
Зелёнка. Известный раствор зелёнки бриллиантовой (в народе просто зелёнка) обладает качеством согреванием и нужным дезинфицирующим свойством. Отлично подходит, когда отит наружный. Возьмите палочку из ваты, пропитайте её зелёнкой, с особой аккуратностью прокрутите смоченную ватку пораженный проход и сразу же вытащите её. В начале Вы почувствуете некоторое тепло в проходе своего уха, далее спустя уже пару часов, должен начаться зуд. Такое ощущение означает, что уже наступила терапевтическое лечебное действие нашей зелёнки. Применяется до 5 таких процедур. Можно применять при отите хроническом и острой его форме.
Рецепт предоставил: Крылов Дмитрий Петрович, постоянный читатель нашего сайта.
Лавр. Используя целую кружку кипятка, нам понадобится заварить в ней 5 целых листиков обычного лавра. Укутываем нашу кружку и оставим настояться около 3 часов. Готовым составом надо закапывать себе в ухо 3 р в день, всего по 5 капель. Также будет рекомендовано его пить до еды по 1 ст.л, желательно по 3 р в день.
Народные средства от отита.
Перекись. Это вещество химическое (h4 O2), которое в любой медицине используется очень широко. Оно незаменимо против многих микробов и незаменимо как дезинфицирующие качественное средство. Перекись применяется, когда отит будет наружный. Пользоваться разрешено с особой аккуратностью.
Перекись всегда применяйте предварительно её разбавив в воде дистиллированной либо даже кипяченой, 15 капель перекиси на 25 мл описанной воды. Закапывать её надо лёжа на своём боку, ровно по 5 капель. После закапывания, оставайтесь в таком же положении не менее 10 мин. Далее голову понадобится наклонить, чтобы вышли остальные остатки. Если влага ещё осталась, то применяя палочку с ватой, с особой осторожностью выводим влагу. Лечение может производиться почти без ограничений по курсу.
Важно! Будет противопоказано, если перфорация перепонки, также надо отказаться от перекиси, когда весь инфекционный протекающий процесс, случается вблизи самой барабанной перепонки.
Народное средство от отита ушей.
Спирт борный совместно с Димексидом. Раствор спиртовой кислоты борной – это уже закалённое средство для нужного лечения всего слухового прохода. Он способен полностью отлично прогреть и дезинфицировать проходы уха. Димексид – это противовоспалительный, помогающий антибиотик, имеющий качество проникания через кожу.
Смешайте эти описанные средства, соблюдая равную пропорцию 1:1. Смочите ватную палочку и сразу же немного отожмите, ватка должна быть достаточно влажная (чтобы не капало), поместите её в свой слуховой проход на 1 час, обязательно трижды в день, продолжительностью целую неделю.
Отит симптомы у взрослых лечение народными средствами
Все симптомы отита.
Средний острый отит выражается сильной болью в самом ухе (стреляющая), температурой и выделением гноя (обычно на 3 день), после чего вся боль заметно снижается.
Проход гноя осуществляется после прорыва барабанной перепонки. Это нормально, ведь при дальнейшем грамотном лечении отита, перепонка обратно зарастает и не окажет неблагоприятного влияния на Ваш слух. Когда гной выход не находит, то он начнёт распространяться внутри самого черепа. Сразу же обращайтесь к грамотному отоларингологу.
Отит наружный – это болезнь, чаще проявляющуюся после травмы механической, повреждении раковины ушной либо самого прохода слухового. Когда нарушен их защитный покров, то начинается попадание неблагоприятных микроорганизмов с проявлением фурункул. Не запускайте наружный отит, ведь он может перейти на кости, вызовет тяжелую форму. Боль будет ноющая либо пульсирующая, происходит отёчность самого уха.
Отит средний – поражает воздухоносные части всего среднего уха, которые всегда располагаются после самой барабанной перепонки. Чаще переходит в гнойную форму. Наступает шум в ушах, но температура будет маленькая. Далее боль становится стреляющая. Опасность выражается быстрым распространением на глотку, глаза и ли зубы.
Отит внутренний (острый) – это уже обычно запущенная неблагоприятная форма. Удалять любой гной, должен лишь работник медицины.
Как лечить отит народными средствами.
Роза. Нам понадобится всего 20 лепестков от роз (разрешается сухие). Заливаем их 100 мл кипятка, далее отжимаем эти лепестки (через 35 мин). Добавим около 8 гр мумие и 5 пипеточных капель масла розового. Весь раствор выпаривается с помощью бани водяной, пока смеси станет уже ровно половины. Закапывать надо тёплый раствор в ухо, всего по 3 обычные капли, желательно на ночь. Курс может длиться до 20 дней.
Все народные средства лечения отита у взрослых, которые будут не желательны.
Неразбавленный сок лука репчатого, а также алоэ и любого чеснока. Хотя все описанные средства весьма популярны и применяемые в народе. Неразбавленные соки в свежем своём виде, обычно разрушают оболочку слизистую, в самом слуховом проходе. А бесконтрольное их применение, способно повредить саму перепонку. Допускается их применение, когда они будут разведены водой дистиллированной в одинаковой пропорции 1:1.
Откажитесь от согревающих, влажных компрессов, если отит будет с гноем. Компрессы на любом спирту смогут устранить всю боль при наружном отите, но всегда строго должны быть запрещены, когда он средний, когда внутренний и особенно с гноем. Это может вызвать потерю самого слуха и попадания самого гноя в мозг.
Не использовать любой спирт. Любые спиртовые и самостоятельно приготовленные настойки из спирта, создадут дополнительную влажность и активизируют бактерий, спирт поражает оболочку слизистую, истощают саму перепонку.
Запрещено.
Неправильные действия, смогут даже навредить. Поэтому хочу повториться, лучше запланировать скорый визит к хорошему специалисту. Это точно позволит избежать хроническую, а также тяжелую и неблагоприятную форму отита.
Запрещено будет самостоятельно вскрывать любые нарывы для вывода гноя. Нельзя будет самостоятельно протыкать свою барабанную перепонку, чтобы выпустить весь имеющейся гной.
БОЛЬШАЯ ПРОСЬБА!!!
Кому будет не безразлично, то выложите свой натуральный, а главной доступный и достойный рецепт. Ещё можно будет нажать на свою соответствующую цветную кнопку, разнообразных социальных сетей. Этим вы распространите данную статью и незамедлительно окажите благоприятную помощь.
folkmedecine1.ru
Лечение отита народными средствами
Под терапией отита в народной медицине в большинстве случаев подразумевается отит среднего уха. Стоит отметить, что среднее ухо тесно взаимосвязано с носовой полостью. Поэтому наилучший эффект достигается при их одновременной терапии.
Симптомы отита могут появиться внезапно. В такой ситуации лечение отита народными средствами можно начинать, не выходя из дома. Могут прийти на помощь комнатные растения – алоэ или герань. Основным принципом терапии отита является прикладывание тепла. Тепловые мероприятия лучше делать перед сном, чтобы исключить в течение нескольких часов холод.
Народные методы лечения
Несколько народных средств, которые помогут устранить неприятные симптомы и вылечить заболевание:
Лечение прополисом. Хронический и гнойный отит среднего уха может спровоцировать потерю слуха. При терапии воспалительного процесса острого и хрон
Отит. Лечение отита народными средствами
Лечение отита лекарственными средствами
Народные средства помогут быстро и легко избавиться от ушной боли в домашних условиях. Для лечения простой боли в ухе, можно применять народные средства. Вполне вероятно, что вы имеете одно или несколько из этих, легко доступных, народных средств дома.
Чем можно помочь себе и близким, если вдруг заболели уши? Старое эффективное средство, как лечить отит народными средствами — камфорное масло, которое нужно слегка прогреть и закапать в больное ухо по 1 капле.
Залейте 15 грамм прополиса ста миллилитрами 96-процетного спирта и настаивайте 10 дней в темном месте, каждый день, взбалтывая или можете купить готовую настойку прополиса в аптеке, правда в продаже есть только 10-процентная и будет иметь не столь выраженное воздействие.
Перед началом лечения больное ухо очищают 3% перекисью водорода, которая должна освободить раковину от серы, в дальнейшем это будет благоприятствовать эффективному воздействию борной кислоты. Голову кладут на подушку, больным ухом вверх, в ухо капают пять капель перекиси, далее голову наклоняют на другую сторону и протирают ухо ватным тампоном.
Борная кислота — замечательный антисептик для лечения наружного отита (острого и хронического) без повреждения барабанной перепонки. При остром и хроническом отите по 3–5 капель борной кислоты наносят на турунду и вводят в наружный слуховой проход 2–3 раза в день. Курс лечения не должен превышать 3–5 дней.
Затем вновь кладут голову подушку, капают три капли борной кислоты в слуховой проход и ожидают десять минут. После этого резко наклоняют голову в противоположную сторону, а далее ватным диском тщательно удаляют с ушной раковины всю влагу.
Эта процедура должна повторяться около четырех раз в день. Нужно не забывать после каждого закапывания вставлять в ухо изолирующий ватный тампон или марлевую турунду.
На ночь можно оставлять турунды с борной кислотой. Турунды, это марлевые жгуты, которые в нашем случае смачивают борной кислотой и аккуратно вставляют на ночь в больное ухо. Курса лечения не более 5 дней.
Старинный рецепт лечения ушек у детей. Буквально через 10-15 минут боль стихает. Нужно взять черную корку (во всю буханку) с хлеба, положить в дуршлаг над кастрюлей с водой (водяная баня), прогреть с двух сторон.

Затем приложить к больному уху (по типу компресса: целлофан, вату и завязать платком). Желательно подержать не менее часа. Если водочный компресс «остывает» уже через 1,5 часа, то хлебный — держит тепло более 3-х часов и прекрасно греет. А если же проделать 2-3 дня подряд, то боль уйдет надолго.
Сварить в «мешочек» яйцо, достать желток, из его середины пипеткой взять желтоватую жидкость и капнуть 2 капли в ухо, завязала платком и лечь спать. После пробуждения станет намного легче. Затем взять тоненькую пластинку репчатого лука, на него положить листик золотого уса и чуть-чуть сливочного масла, свернуть жгутиком и вставить в ухо.
Держать лекарство 3 часа. Вечером прогреть ноги: в 5 л горячей воды добавить 1 ст.ложку горчицы и 2 ст.ложки соли. Все размешать и греть этим составом ноги, пока не остынет вода. Одеть теплые носки и полежать под одеялом.
На ночь капнуть в ухо несколько капель настоя мумие: 1 таблетку мумие нужно растворить в 1 ст.ложке водки и 2-3 капли ввести в ухо. Это средство хорошо очищает от гнойной жидкости. А еще в очищенной луковице вырезать сверху небольшое отверстие, добавить туда немножко сахарного песка и поставить в духовку, пока луковица не размягчится.
Для лечения отита можно воспользоваться растением, которое называется чернокорень. 200 г сухих корней нарезать и положить в литровую бутылку или банку. Доверху залить водкой, настоять 10 дней. при боли в ухе: втирать за ухом почаще Закапывать в ухо нельзя, сожжете.
при боли в ухе помогают компрессы с 10-12-дневным настоем чайного гриба: смочить марлю, наложить ее на околоушную область (перед ухом и за ним), накрыть полиэтиленом, ватой, замотать шерстяным шарфом или платком.
1. Важно уяснить, что одними каплями воспаление среднего уха не вылечить. Раньше использовали борный спирт, но сейчас его не применяют, так как бор — элемент для организма не безвредный, да и дезинфицирующее действие его сомнительно. К тому же спирт раздражает барабанную перепонку и может усилить воспаление.
Возбудитель воспаления уха — кокковая флора. Инфекция проникает из носоглотки по слуховой трубе. Различают отит наружный, средний и внутренний. Отит наружный проявляется резкой болезненностью в ухе, усиливающейся при надавливании на козелок.
Дети грудного возраста при развитии воспаления ведут себя беспокойно, часто срыгивают, кричат во время сосания. Отоскопия при разлитом процессе позволяет видеть гнойное отделяемое и десквамацию эпителия.
При хроническом гнойном среднем отите наблюдаются снижение реактивности организма, периодическое или постоянное гноетечение из уха. При обследовании в барабанной перепонке выявляют прободное отверстие, слизистая оболочка среднего уха изменена.
При отоскопии цвет барабанной перепонки от мутновато-серого до ярко-красного. Для гнойного процесса характерны перфорация барабанной перепонки и гноетечение. Постепенно поражаются слуховые косточки.
Перфорированной может быть любая часть барабанной перепонки. Возможны отогенные внутричерепные осложнения. Стойкая перфорация — это результат вялотекущей инфекции сосцевидного отростка, несанированности носоглотки, а также последствие перенесенной скарлатины или кори.
Сейчас рекомендуют препараты для закапывания, содержащие антибиотик и стероидное противовоспалительное средство — софрадекс, полидекс, гаразон и другие. Что касается софрадекса, он назначается только после осмотра уха врачом!
При наличии перфорации барабанной перепонки софрадекс, просочившись во внутреннее ухо, может оказать токсическое воздействие на сенсорные клетки улитки из-за входящего в его состав антибиотика неомицина.
антибиотик подавляет активность микробов, а стероид снижает активность воспаления. В случае с воспалением среднего уха капли не являются единственным средством лечения. Они играют роль успокоителя боли, но не ликвидатора.
2. При отите врач обычно назначает антибиотики. В нетяжелых случаях, при чисто вирусном процессе, можно обойтись и без них. Но все же не отказывайтесь, если ваш доктор решил назначить вам антибиотики, так как осложнения отита намного серьезнее, чем побочные явления от антибиотиков.
3. Поставьте согревающий компресс на ухо. Полуспиртовой компресс на ухо улучшает кровоснабжение области среднего уха и питание тканей, способствует скорейшему выздоровлению. При сильно развившемся процессе можно использовать электромагнитное облучение ультравысокими частотами или же более мощными по воздействию микроволнами. Процедура проводится в поликлинике под наблюдением физиотерапевта.
4. Местное лечение заложенного носа, который часто таков при отите, безусловно, полезно. Оно необходимо для адекватной вентиляции среднего уха через евстахиеву трубу и уравнивания давления на барабанную перепонку, для уменьшения выработки экссудата и лучшего его отсоса в полость носа.

череда, трава 4 тысячелистник, трава 2 календула, цветки 4 подорожник, листья 4 эвкалипт, листья 3 сосна, почки 2 солодка, корни 2
1 чайную ложку смеси растений залить 1 стаканом горячей воды, настаивать 30 минут и пить в теплом виде в течение дня. Курс 24 недели.
Оставшийся после приготовления настоя из указанных выше трав шрот подогреть до 40 °С и сделать компресс на область больного уха (16—30 минут ежедневно, и так 5—7 дней).
В больное ухо ввести 0,1%-ный спиртовой раствор сангвиритрина по 6—8 капель 3 раза в день (можно использовать также настойку эвкалипта, мяты, подорожника, ромашки, софоры или календулы).
10%-ная настойка листьев мелиссы — по 6—8 капель 2 раза в день в ухо; 5%-ная настойка чистотела — принимать по 5 капель, и так в течение 5 дней;
спиртовая настойка махорки (1: 10) по 6 капель 2 раза в день.
10%-ная настойка околоплодников ореха грецкого (маньчжурского) — принимать по 5 капель 2 раза в день.
Указанное лечение не исключает использования химиопрепаратов.
Для лечения острого и хронического отита при наличии гнойных выделений из уха народная медицина предлагает следующие рецепты:
- Лимон. Жуйте по 1/4 лимона с коркой.
- Пион (настойка). Принимайте по 20 капель 3 раза в день.
- Календула (70%-ная настойка цветков, продается в аптеках). Сделайте компресс на заушную и околоушную области.
- Лук репчатый (сок). Смочите тампон в свежем луковом соке, слегка отожмите и поместите в ухо. Сверху ухо завяжите шерстяным платком или сделайте спиртовой компресс на околоушную область.
- Хрен (сок). При гнойном воспалении закапывайте в ухо по 3—4 капли сока хрена.
- Можжевельник (ягоды). Введите в ухо ватный жгутик, смоченный в спиртовой настойке ягод можжевельника.
- Герань душистая (комнатное растение). Свежий лист сверните в трубочку и вставьте в бол! мое ухо (снимает воспаление и обли чает «стреляющую» боль в ушах).
- Бузина белая (цветки), ромашка (цветки) — в равных частях. Травы смешайте, распарьте и используйте для компресса (снимает боль в ухе).
- Черемша (растение). Сок черемши закапывайте в уши.
- Свекла, мед. Очистите, промойте свеклу, нарежьте дольками и варите в меду. Кладите на больное ухо в виде компрессов.
- Лавровый лист. 5 лавровых листиков залейте 1 стаканом кипятка, доведите до кипения, с закрытой крышкой грейте на водяной бане 2 часа, охлаждайте при комнатной температуре 45 минут, процедите, отожмите. В больное ухо закапайте 8—10 капель полученного отвара и 2—3 столовые ложки теплого раствора выпейте. Процедуру проделайте 3 раза (при болях в ушах, гноении).
- Лук репчатый (сок), тмин. В верхней части луковицы вырежьте небольшую часть в виде кубика, в углубление поместите 1 чайную ложку растертых семян тмина, закройте вырезанной частью, запеките, из горячей луковицы отожмите сок и закапывайте в ухо по 2—3 капли 3 раза в день.
- Яйцо. 2 куриных яйца сварите вкрутую. Поставьте под холодную воду, затем очистите. Отделите белок от желтка. Теплый белок заверните в плотную хлопчатобумажную ткань и изо всех сил сжимайте его, пока не начнет капать жидкость. Эту жидкость, слегка подогревая, нужно закапывать в уши.
- Мумие. На ночь закладывайте в уши тампоны, смоченные 2,5%-ным раствором мумие. При сильных болях меняйте тампоны несколько раз в день. При выделениях из уха закапывайте мумие в смеси с фурацилином. После или во время процедуры уши следует прогревать.
- Прополис. При гнойном воспалении среднего уха применяйте 30%-ную спиртовую вытяжку прополиса — по 5 капель в наружный слуховой проход 3 раза в день. При запушенной форме болезни в наружный слуховой проход на сутки вставляйте марлевые турундочки, смоченные этой вытяжкой. Курс лечения — 10—12 дней в зависимости от степени заболевания. Прополис убивает микробы, обезболивает и устраняет неприятный запах при гнойном воспалении ушей. Турундочки следует менять ежедневно.
- Молоко, конопляное масло. При ушной боли промывайте ухо горячим молоком, в которое при кипячении добавлено конопляное масло.
- Облепиховое масло с медом. Закапайте в ухо 1 каплю облепихового масла и 1 каплю растопленного меда, закройте после этого слуховой проход ваткой на 1 час.
- Необходимо смешать глицерин, заранее перетертый чеснок с маслом (настоявшийся 10 суток) и эвкалиптовое масло. После, полученную смесь закапывать в ухо по 2-3 капли дважды в день.
- Для уменьшения болевых ощущений проводится закапывание ушей спиртом 70%. Объем закапывания не превышает 5-ти капель в каждое ухо. После вливания жидкости необходимо принять горизонтальное положение и заткнуть ушной проход ватой.
- Головку чеснока обжарить на газовой горелке и после остывания аккуратно поместить в ушную раковину. Подобное лечение выполняется 4 раза в день.
- Намажьте глину на ткань небольшого размера (до 3 см) и поместите в ухо, затем заткните его ватным тампоном. Это должно помочь снять болевые ощущения и зуд.
- Запечь лук, предварительно вырезав основу, и заменив ее семенами тмина. После выжать сок и закапывать его в течении недели по 1-му разу в день.
- Настойка из березовых почек (10%) также подходит для закапывания, можно просто смочить вату и поместить в ушной проход.
Препараты
- Феноксиметилпенициллин, Азитромицин, Спирамицин и цефвазолин при патологиях для внутривенного введения. Препараты выпускаются в виде капсул, средний срок лечения – 5 дней. Дозировка нормируется в зависимости от степени поражения и обычно не превышает 3-х капсул в день.
- Фугентит, Отофа, Нормакс, Цмпромед – препараты для наружного применения. Не подходят для самолечения, перед началом процедур необходимо ознакомится с инструкцией, возможными противопоказаниями и проконсультироваться с отоларингологом.
- Цветки липы сердцевидной — 15 г залить стаканом кипятка, настаивать 20 мин. Пить как чай 2-4 раза в день.
- Цветки ромашки аптечной — 15 г залить стаканом кипятка, настаивать 20 мин. Пить как чай 2-4 раза в день.
- Листья крапивы двудомной — 15 г измельчить. Приготовить настой и принимать, как в предыдущих рецептах. Чаи из этих трав уменьшают отечность слизистых оболочек, снижают аллергические проявления и способствую быстрейшему очищению внутреннего уха от гноя или воспалительной слизи.
- Хорошо снимает боль в ухе 10-20%-ная настойка листьев мелиссы лекарственной и околоплодника грецкого ореха. Эти настойки вы можете приготовить сами и хранить в домашней аптечке. Они будут полезны не только при остром отите; благодаря бактерицидным и обезболивающим свойствам их применение (по 6-8 капель в слуховой проход) быстро снижает боль, успокаивает.
- Для снятия боли, особенно у малышей, можно применять теплое масло лаванды или полыни лимонной (по 3-4 капли 3-4 раза в день).
- Кора дуба обыкновенного — 10 г, корень лопуха большого — 10 г залить 200 мл горячей воды, кипятить 15 мин, настаивать 30 мин.
Цветки календулы лекарственной — 15 г залить 200 мл кипятка, настаивать 1 ч. Процедить.
Смешать настой и отвар, использовать для аппликаций 1-2 раза в день на смоченных марлевых салфетках по 15—20 мин при наружных отитах (воспалении наружного слухового прохода, кожи ушной раковины). - Околоплодники грецкого ореха — 20 г залить 100 мл спирта, настаивать в течение суток в темном месте. Использовать для смазывания ушной раковины и наружного слухового прохода 3-4 раза в день.
- Настойка листьев эвкалипта 10%-ная (аптечная форма). На фитильке вводится в наружный слуховой проход на 1-2 ч 2-3 раза в день.
- Трава чистотела большого — 50 г, ланолин — 25 г, вазелин — 25 г. Измельченную в порошок траву смешать с мазевой основой.
Смазывать кожу наружного слухового прохода 2-3 раза в день при экземе и дерматите, ушной раковины. - Равные количества свиного смальца, вазелина и рыбьего жира смешивают с порошком из корней девясила высокого в соотношении 2:1 и смазывают пораженные дерматитом и экземой участки кожи наружного слухового прохода и ушной раковины.
- Эффективна при экземе следующая мазь: 1 ст. л. порошка корня девясила высокого, 1 ст. л. корней щавеля конского, 2 ч. л. порошка из сухих листьев грецкого ореха — на 1 стакан сливочного масла. Смешать, смазывать кожу 2-3 раза в день.
- Корень лопуха большого — 10 г, цветки календулы, лепестки розы и шиповника коричного, цветки бессмертника песчаного — по 5 г, листья грецкого ореха, трава будры плющевидной, трава хвоща полевого, кора дуба — по 3 г, оливковое или миндальное масло — 20 мл.
Смешать, довести до кипения и держать на слабом огне 15 мин, затем настоять 9 — 10 ч, процедить и использовать при экземе и дерматите наружного слухового прохода.
Общие сведения
Отит — воспаление уха, обусловленное вирусной, бактериальной или грибковой инфекцией. Различают наружный, средний и внутренний отит.Наружный отит — диффузное или ограниченное (фурункул) воспаление наружного слухового прохода.
При упорных наружных отитах часто развиваются грибковые поражения (отомикоз).Средний отит — заболевание среднего уха, характеризующееся серозным или гнойным воспалением барабанной полости, перепонки и слуховой трубы.
Как правило, инфекционный процесс распространяется в среднее ухо через слуховую трубу из полости носа и носоглотки при ОРВИ, гайморите, ангине и пр.Внутренний отит (лабиринтит) — поражение слухового и вестибулярного анализаторов (лабиринта), расположенных во внутреннем ухе. Возникает при воспалении среднего уха, реже при травме или как осложнение общих инфекций.
Лавр от боли в ухе.
Взять маленькую луковичку и испечь ее в обычной золе. Луковица должна стать мягкой. Теперь возьмите тонкую льняную тряпочку и приложите к ней кусочек сливочного масла,а сверху положите луковицу. Тряпочку заверните.
Надо подождать, чтобы температура компресса была настолько горячей, насколько вы в состоянии вытерпеть. Затем приложить к уху, или таким образом, чтобы луковица была в ухе и держите 1 минуту. Потом завяжите голову теплым платком и никуда не выходите из теплого помещения в течение нескольких часов.Если делать такую процедуру 2 раза в день. Болезнь проходит очень быстро.
- Если беспокоит боли в ухе, промойте народным средством — отваром из корня щавеля.
- При появлении в ушах колющей, стреляющей боли, которая обычно вызвана простудой, впустить в больное ухо 2-3 капли теплого растительного масла – миндального, орехового, деревянного – или вложить в ухо (только в наружный слуховой орган) слегка смоченную маслом вату. Ухо завязать теплым шарфом
- При боли в ухе нужно делать промывания теплым настоем ромашки – 1 чайную ложку сухой травы на стакан горячей воды. Дать настояться и процедить. Если боль очень сильна, нужно обратиться к врачу, так как воспалительный процесс может перейти на надкостницу и вызвать воспаление мозговой оболочки. Так что будьте очень осторожны.
- Спиртовую настойку прополиса смешать пополам с медом. Закапывать в каждое ухо по 2-3 капли 1 раз на ночь при их воспалении и течении гноя.
- При воспалении среднего уха применять 40%-ную спиртовую вытяжку прополиса в смеси с растительным маслом (1:4). Пропитать тампон, ввести в ухо на ночь (10–15 процедур).
Очистить ухо от выделений. Приготовить сок лука. Пипетку согреть в кипятке и сразу же засосать ей сок лука. Осторожно влить в ухо 3-4 капли. Сделать компресс. Можно закладывать в больное ухо ватку, смоченную соком лука.
Не забывайте удалять его, когда высохнет. При глубоком отите повторите процедуру несколько раз. В домашних условиях при любых ушных болезнях очень эффективны паровые ванны из напара трав крапивы или тысячелистника.

В стерильное ведро наливают воды на 3/4 объема. Когда она закипит, бросить большую горсть одной из трав и снять с огня. Накрыть крышкой. Выбрать удобную позицию и немедленно начать процедуру. Голову накрыть.
Держать ухо над паром до 15 мин., не больше. Пар не должен быть резким, горячим. После этого можно закапать в уши сок лука. Такие паровые ванны с тысячелистником благоприятны и при воспалительных заболеваниях глаз.
Взять льняной лоскут длиной 25 см и шириной 4 см, растопить воск на паровой бане (парафин и свечи хуже), окунуть лоскут в растопленный воск. Когда воск чуть-чуть затвердеет, взять вязальную спицу 3 мм толщиной и накрутить ткань на спицу.
закрыть волосы и плечи полотенцем, угол наклона трубки выбрать такой, чтобы расплавленный воск не попал в ушную раковину. Эта операция особенно эффективна при серных пробках. Вся сера, которая копится годами и ухудшает слух, «выгорит» или ее вытянет огнем на ткань.
Взять 5 сухих лавровых листа и залить их 1 ст. кипятка. Довести до кипения, накрыть крышкой и греть на водяной бане 2 часа. Затем оставить отвар остывать при комнатной температуре 45 мин. После этого отвар процедить и отжать.

от боли в ухе поможет лавровый лист: 2 ст.л. измельченного сырья залить 0,5 л кипятка, настоять около часа до желтого цвета. В теплом настое смачивать вату и закладывать ее в ухо. Держать немного, потом смочить чистую вату и снова ввести в ухо.
И так далее— пока настой теплый. Потом в больное ухо заложить сухую вату и завязать платок. Первые два дня делать эти процедуры очень часто, буквально каждый час, потом реже. Через пять дней гнойные выделения прекратятся.
При воспалении ушей (отита).
- Капать по 1-2 капли сока каланхоэ в больное ухо 3-4 раза в день. Если вы используете спиртовую вытяжку каланхоэ, то обязательно разбавьте чистой водой 1:1. Каланхоэ обладает сильным антибактерицидным, противовоспалительным действием и используется при лечении отита.
- Можно свежевыжатым соком золотого уса смочить ватный тампон и поместить в ухо на 20 мин. Повторить 2 – 3 раза в день в течение 3- 4 дней.
Если приготовить капли из смеси масел: багульниковое (20%), зверобойное (20%), облепиховое (40%) и 20-процентой настойки прополиса, то можно вылечить отит, аденоиды, гайморит, фарингит, полипы в носу, тонзиллит, ларингит, насморк .
Один из очень эффективных и доступных методов: взять спичку, намотать на нее ватку так, чтобы конец был рыхлым, обмокнуть в 3%-ную перекись водорода, вставить в ухо, подержать несколько минут, пока не кончится шипение (рыхлый конец ватки можно прижимать к барабанной перепонке). При этом очищаются кожный и подкожный слои. После обработки протирают ухо сухой ваткой.
Лечение массажем

Ушную боль устраняют массажем. Как только уши начинают болеть, сразу начинают энергично тереть их ладонями, а еще заводят по одному пальцу в ушные отверстия как можно глубже и крутят, давят ими там. Затем их резко выдергивают. Выполняют процедуры по 1,5 минуты утром и вечером. Уши после них перестают болеть.
Еще можно для лечения ушных болезней применять оливковое масло.
Обрабатывают полость уха перекисью водорода и вставляют турундочку, пропитанную мазью Вишневского. Через 2 часа турундочку вынимают, и ухо снова обрабатывают перекисью водорода. Процедуру делают ежедневно 1 раз до полного выздоровления.
Для согревающего компресса приготовьте:
- 60—70 мл водки или спирта, наполовину разведенного водой;
- небольшую марлевую салфетку или чистую хлопчатобумажную ткань размером 6×6 см;
- полиэтилен (или вощеную бумагу) размером на 3 см больше салфетки;
- вату;
- широкий бинт;
- шерстяной или хлопчатобумажный платок (ни в коем случае не синтетический).
1. В марлевой салфетке и полиэтилене (вощеной бумаге) сделайте разрез посередине такого размера, чтобы в него проходила ушная раковина. Обратите внимание: необходим именно разрез, а не отверстие в виде овала, круга и т. п.
2. Слегка подогрейте водку или водный раствор спирта (ориентировочно до 40°С). Все остальные составляющие компресса тоже должны быть под рукой.
3. Посадите больного поудобнее, попросите наклонить голову больным ухом вверх. Намочите в теплой водке марлю, отожмите и быстро «проденьте» в нее ухо. Первый влажный слой должен прилегать сзади вплотную к ушной раковине.
4. Следом немедленно наложите (также продев ухо в разрез) второй слой — полиэтилен — так, чтобы он полностью закрыл первый. Сама ушная раковина и слуховой проход остаются открытыми!
5. Поверх полиэтилена вокруг уха положите толстый слой ваты и прибинтуйте.
6. В слуховой проход можно поместить небольшой ватный тампон, смоченный в теплом спирте и слегка отжатый. Это уменьшит боль, если в ухе «стреляет».
7. Сверху компресс завяжите косынкой.
Внимание! Никогда не ставьте согревающий компресс на ухо на всю ночь до утра.
Время действия компресса — 1—2 часа, иначе нарушается его герметичность и мокрая салфетка становится уже не источником ровного тепла, а холодной примочкой.
Как часто ставить компресс? Раз в сутки, до тех пор, пока боль не прекратится.
Симптомы, характерные для отдельных видов отита
- Боль в ухе.
- Выделения из уха.
- Снижение слуха.
- Заложенность уха.
Наружный отит
- Отечность и покраснение кожи слухового прохода, шелушение, мокнутие, слизистое или гнойное отделяемое из уха.
- Резкая вначале боль затем сменяется сильным зудом и ощущением заложенности в ухе.
- Слух почти не страдает.
Острый средний отит
- Острая нарастающая упорная боль в ухе, которая усиливается ночью.
- Высокая температура, значительное снижение слуха и заложенность уха.
- После появления гноетечения состояние пациента быстро улучшается, боли стихают, слух восстанавливается.
- Острые отиты у грудных детей часто протекают незаметно для окружающих и обнаруживаются при появлении гноетечения. Ребенок просыпается ночью, кричит, вертит головой, тянется рукой к уху, отказывается от груди (боль в ухе при сосании усиливается).
Внутренний отит
- Головокружение.
- Шум в ушах.
- Тошнота и рвота.
- Нарушение равновесия.
- Наружный тип болезни сопровождается ноющей, дергающей болью. Неприятные ощущения могут усиливаться при тактильном контакте с больным ухом. Возможно опухание ушной раковины и лимфоузлов. Реже наблюдаются бесцветные или серо-желтые выделения, зуд и шелушение.
- Средний — характеризуется пульсирующими болевыми ощущениями, чувством заложенности, частичной потерей слуха. В некоторых случаях ко всем симптомам присоединяются гнойные образования и повышение температуры.
- Внутренний – имеет симптомы всех вышеперечисленных видов болезни и сопутствующее головокружение, потеря равновесия, тошнота. Форма отита достаточно опасна, может вызывать серьезные патологии, самолечение категорически запрещено
Лечение ушной боли и иных сопутствующих проявлений
Оно особенно полезно при заболеваниях ушей у маленьких деток, инфекциях внутреннего уха, кандидозе полости рта, сыпи, зуде половых органов и легких ожогах Чесночное масло хранится 3 месяца в холодильнике в темном стеклянном флаконе с плотной пробкой.
Рецепт приготовления. Заполните 3/4 объема стакана мелко порезанным чесноком, переложите в 0,5 л банку и медленно, тонкой струйкой, при постоянном помешивании влейте 3/4 стакана оливкового масла. Закройте банку крышкой и поставьте на 10 дней на солнце.

В течение этого времени смесь 2-3 раза аккуратно перемешайте. На одиннадцатый день процедите, добавьте 2-3 капли эвкалиптового масла или глицерина, перелейте в бутылку из темного стекла с плотной пробкой и поставьте в холодильник. Закапывать в ухо по 3 капли масла очень медленно и осторожно.
Врачебные назначения
При появлении первых же симптомов отита необходимо срочно обратиться к врачу-оториноларингологу (ЛОР), чтобы вовремя начать лечение.
При обследовании по поводу наружного или среднего отита, как правило, применяют три вида исследований:
- Осмотр ЛОР-органов (отоскопия, риноскопия, ларингоскопия и пр.).
- Микроскопическое и бактериологическое исследования мазков из уха.
- Исследование слуха (аудиометрия).
При заболеваниях внутреннего уха проводят более углубленное обследование.
Рецепты народной медицины для внутреннего употребления
а) В большой луковице вырезать отверстие, насыпать туда 1 ч. л.тмина. Закрыть отверстие ватой и испечь луковицу в духовке. Образовавшимся соком капать в уши по 2-3 капли — ребенку, по 5-7 капель — взрослому (в зависимости от остроты заболевания) 2-3 раза в день.
б) Прикладывать к ушам мешочки с запаренными кипятком цветками бузины, ромашки или золототысячника.в) Закапывать ребенку в больное ухо по 2 капли, а взрослому — по7-10 капель сока из свежих листьев базилика (2-3 раза в день).
Если у вас под рукой не окажется свежего базилика, то вы можете приобрести в аптеке масло этого растения. Такое масло — великолепное обезболивающее средство, его обязательно надо иметь в домашней аптечке.
Оно поможет не только при боли в ухе, но и при артрите, радикулите. Достаточно втереть масло в больное место, как уже через несколько минут вы почувствуете облегчение.Закапывания в уши выполняются только на первой стадии отита.
Помимо лекарственных препаратов, врач приписывает следующие терапевтические процедуры:
- Компрессы – ставятся путем помещение в ушную раковину марли, вымоченной в спирте, водке или календуле (в пропорции 1:1 с водой). Перед процедурой ушная раковина обрабатывается кремом, для избегания ожогов. Время процедуры не превышает 2-х часов.
- Возможно прикладывание к уху печеного лука или листьев подорожника.
- Проведение лечения с помощью лавровых листьев. Листья в количестве 5-ти штук заливаются 200 г кипятка, после достижения комнатной температуры осуществляется промывание уха. Полученный отвар можно принимать внутрь, по 40 г дважды в день.
Препараты
- Ампициллин и Азитромицин – препараты для внутреннего применения, выпускаются в форме капсул. Дозировку необходимо уточнять с лечащим врачом. Инструкция дает рекомендации по применению первого препарата по 1 капсуле трижды в сутки в течении 5 дней, а второго по 1 капсуле тоже время.
- Оксикорт – мазь, эффективно снимающая воспаления. Грамицидин, Отипакс, Сорфадекс – капли для внешнего применения. Количество дней для приема и дозировка указаны в инструкции.
Препараты
Цветы календулы и тысячелетника смешиваются в пропорции 4:1, после добавляются высушенные листья эвкалипта и все заливается стаканом кипятка. После достижения комнатной температуры отвар принимается внутрь.
- Головки мака (недозревшие) заливаются молоком в объеме 150 г. После, смесь варится в течении получаса, а далее осуществляется промывание уха.
- Возможно закапывание свежевыжатым соком базилика.
Препараты
Медицинские препараты назначаются индивидуально, так как форма заболевание достаточно серьезная. Учитываются всевозможные осложнения и противопоказания. Приписывается курс антибиотиков, обезболивающих и общеукрепляющих препаратов, а также витамины и вспомогательные препараты для поддержания баланса микрофлоры кишечника. Лечение отита в домашних условиях крайне нерекомендовано.
Лечение отита в домашних условиях
Начнём с просмотра видеоматериала «Зуд и боль в ухе. Народные средства лечения отита».
https://youtu.be/jT3aC8qASP4
При заболевании ушей в домашних условиях применяют сухое тепло, ушные капли, пропитанные лекарством жгутики (турунды), влажный согревающий компресс. Для лечения уха сухим теплом на ушную раковину кладут толстый слой ваты и прибинтовывают ее.
Капли в ухо вводят прокипяченной пипеткой, а пузырек с лекарством ставят на несколько минут в теплую воду, чтобы капли были теплыми (36 — 37 °С). Ребенка при этой манипуляции укладывают на бок, ушную раковину для выпрямления слухового прохода оттягивают назад и вверх, у грудных детей — вниз, и закапывают в слуховой проход 4 — 5 капель лекарства.
После закапывания несколько раз ватным шариком нажимают на козелок, как бы массируя его и ухо.При заболевании ушей врач может посоветовать вводить в слуховой проход ватный жгутик (турунду), пропитанный лекарством.
Для этого из ваты скручивают плотный жгутик длиной 2 — 3 см. Смачивают его несколькими каплями теплого лекарства и вращательными движениями вводят в слуховой проход, предварительно оттянув ушную раковину так же, как и при закапывании капель.
Кончик жгутика оставляют снаружи, чтобы его легко можно было извлечь. Влажность жгутика поддерживают, закапывая через каждые 3 — 5 часов теплое лекарство. Один раз в день жгутик меняют.Что же можно закапать в ухо или ввести в слуховой проход с помощью жгутика?
На этот вопрос нужно получить ответ у специалиста — врача-оториноларинголога. В качестве первой помощи в домашних условиях можно использовать спиртовые капли. Это может быть спиртовая настойка цветков календулы или мяты перечной, 3%-ный спиртовой раствор борной кислоты или теплое растительное масло.
Капли для закапывания в ухо должны быть теплыми, холодные могут вызвать раздражение внутреннего уха и оболочек головного мозга, что проявится головокружением, судорогами. Будьте осторожны и внимательны!
Кроме того, капли можно закапывать, только если нет перфорации барабанной перепонки, то есть воспаление среднего уха протекает без гноетечения.Хороший и противовоспалительный, и обезболивающий эффект дают жгутики с лекарством, подкрепленные согревающим компрессом.
Чистый кусок марли или хлопчатобумажной ткани, сложенный в несколько слоев, смочив в горячей воде и отжав, пропитывают водкой (температура влажной марли должна быть 37 — 40 °С), накладывают на больное ухо, предварительно прорезав отверстие для ушной раковины.
(Для компрессов детям до года водку разбавляют наполовину водой.) Влажную ткань покрывают полиэтиленовой пленкой или компрессной бумагой, в которой также прорезают отверстие для уха, а сверху — слоем ваты или фланели, с избытком закрывают компрессной бумагой, прикрывая и ушную раковину.
Все три слоя компресса плотно прибинтовывают. Снимают компресс через 6 — 8 часов и накладывают на его место сухую повязку.Компресс не накладывают при температуре тела свыше 37,5 °С, при раздражении и нарушении целости кожи, при дерматитах, гнойничках.
Поскольку инфекция в ухо чаще всего попадает из носоглотки, то важным моментом в лечении будет очищение и освобождение носа от слизи, его «дезинфекция». Для этого можно закапывать в нос 5%-ный раствор сульфацила натрия (альбуцид), сосудосуживающие капли (називин, тазин, полидекс).
Рассмотрим лечение отита народными средствами, самые эффективные рецепты народной медицины.
Прополис уберет прострел в ушах.
Если при простуде начинает стрелять в ухе, то желательно не затягивать, а сразу начать лечение. На этот случай пригодится прополис на спирту ( 5г прополиса растворить в 100 мл спирта ). Из бинтика делается жгутик, обмакивается в спирт и вставляется в ухо.
Лечь этим ухом вверх и подремать. В большинстве случаев все сразу проходит.При первых признаках прострела в ушах есть еще один похожий рецепт:Надо купить или самим приготовить 40-процентную настойку прополиса, чтобы она всегда находилась в домашней аптечке.
Смешать 1 часть настойки прополиса с 4 частями растительного ( подсолнечного или оливкового масла, взболтать до получения эмульсии светло-коричневого цвета с приятным запахом. Перед употреблением взболтать, намочить две марлевых трубочки и вставить их в уши на час.
Когда «стреляет» ухо: Натрите на самой мелкой терке красную свеклу, сок смешайте поровну с разогретым медом и капайте в оба уха по половине пипетки. Отжатую мякоть свеклы смешайте поровну с медом, добавьте муки (желательно ржаной) и замесите тугую лепешку.
В середине лепешки проделайте дырку и наденьте на ушную раковину, расправив тесто вокруг уха. Сверху — тонкая пищевая фольга или полиэтиленовая пленка. Затем тепло укутайте ухо пуховой шалью или шерстяным шарфом. С таким компрессом можно спать всю ночь. Делайте так до полного исчезновения болей в ушах.
Народная медицина — лечение отита народными средствами
Отит — это воспаление среднего уха. Среднее ухо — это крошечная полость, в которой находится костный механизм, предназначенный для передачи звуковой волны во внутренне ухо. Среди причин, которые могут вызвать отит: снижение иммунитета, переохлаждение, проникновение болезнетворных микроорганизмов и вирусов. Зачастую, отит – это осложнение при насморке или ангине, инфекция может попасть в среднее ухо при кашле или сморкании, значительно реже – снаружи, через поврежденную барабанную перепонку.
Самолечение опасно
Прежде чем хвататься за всевозможные народные средства, подумайте, что слух — очень тонкий орган чувств, который при неправильном лечении сложно восстанавливается, а самолечение нередко приводит к тяжелым последствиям.
Если ухо болит более двух дней, не откладывайте поход к отоларингологу. Дело в том, что отиты бывают разные и лечение назначается в зависимости оттого, какое заболевание выявлено.
Лор-врач при помощи специального прибора (ушной воронки) осмотрит ухо: при среднем отите всегда меняется цвет барабанной перепонки, при наружном — заметны воспалительные изменения слухового прохода.
Чтобы не было обострений…
При отите, тубоотите, лабиринтите применяются такие методы лечения, как катетеризация слуховой трубы, пневмомассаж барабанной перепонки, лазерная терапия.
Катетеризация слуховой трубы
При катетеризации слуховой трубы в полость носа вводится металлический катетер клювообразным концом внутрь. Врач продвигает инструмент к глоточному отверстию слуховой трубы. На другой конец катетера (воронкообразный) надеваютрезиновую грушу,с помощью которой в слуховую трубу подается лекарство или осуществляется продувание трубы.
Введение лекарств непосредственно в слуховую трубу помогает быстро убрать воспаление, а продувание путем катетеризации восстанавливает проходимость слуховой трубы, выравнивает пониженное давление в барабанной полости.
Пневмомассаж барабанной перепонки
Пневмомассаж барабанной перепонки назначается, только когда пациент уже выздоравливает. Применение этого метода при гнойном процессе в ухе недопустимо, иначе воспаление может уйти вглубь.
На первой стадии, как правило, в слуховой проход вводятся лекарственные средства на турунде, на второй — осуществляется туалет наружного слухового канала и лекарственные промывания, а на третьей можно подключать физиотерапию.
При пневмомассаже в ухе создается то положительное, то отрицательное давление с помощью специального прибора, который подает особые бароимпульсы. Именно за счет переменного давления на барабанную перепонку увеличивается ее эластичность,улучшается подвижность, что позволяет избежать образования на ней рубцов и спаек.
Лазерное излучение
Лазерное излучение особенно эффективно при хронических отитах, как профилактика дальнейших обострений. Гелий-неоновый луч лазера глубоко, до 10-13 см, проникает в ткани уха, оказывает мощное стимулирующее воздействие на кровообращение, снимает воспаление, боль, уменьшает отек.
Лечение отита народными средствами:
Компресс из хлеба
Cтаринный рецепт лечения ушек у детей. Буквально через 10-15 минут боль стихает. Нужно взять черную корку (во всю буханку) с хлеба, положить в дуршлаг над кастрюлей с водой (водяная баня), прогреть с двух сторон. Затем приложить к больному ушку (по типу компресса: целлофан, вату и завязать платком). Желательно подержать не менее часа. Если водочный компресс «остывает» уже через 1,5 часа, то хлебный — держит тепло более 3-х часов и прекрасно греет. А если же проделать 2-3 дня подряд, то боль уйдет надолго.
Средство от гнойного отита
Сварить в «мешочек» яйцо, достать желток, из его середины пипеткой взять желтоватую жидкость и капнуть 2 капли в ухо, завязала платком и лечь спать. После пробуждения станет намного легче. Затем взять тоненькую пластинку репчатого лука, на него положить листик золотого уса и чуть-чуть сливочного масла, свернуть жгутиком и вставить в ухо. Держать лекарство 3 часа. Вечером прогреть ноги: в 5 л горячей воды добавить 1 ст.ложку горчицы и 2 ст.ложки соли. Все размешать и греть этим составом ноги, пока не остынет вода. Одеть теплые носки и полежать под одеялом. На ночь капнуть в ухо несколько капель настоя мумие: 1 таблетку мумие нужно растворить в 1 ст.ложке водки и 2-3 капли ввести в ухо. Это средство хорошо очищает от гнойной жидкости. А еще в очищенной луковице вырезать сверху небольшое отверстие, добавить туда немножко сахарного песка и поставить в духовку, пока луковица не размягчится. Образовавшуюся горько-сладковатую жидкость (сок) закапывать по 2-3 капли. 7 дней лечиться, и болезнь пройдет.
Рецепты с луком от отита
1. Взять маленькую луковичку и испечь ее в обычной золе. Луковица должна стать мягкой. Теперь возьмите тонкую льняную тряпочку и приложите к ней кусочек сливочного масла,а сверху положите луковицу. Тряпочку заверните. Надо подождать, чтобы температура компресса была настолько горячей, насколько вы в состоянии вытерпеть. Затем приложить к уху, или таким образом, чтобы луковица была в ухе и держите 1 минуту. Потом завяжите голову теплым платком и никуда не выходите из теплого помещения в течение нескольких часов.Если делать такую процедуру 2 раза в день. Болезнь проходит очень быстро.
2. Очистить ухо от выделений. Приготовить сок лука. Пипетку согреть в кипятке и сразу же засосать ей сок лука. Осторожно влить в ухо 3-4 капли. Сделать компресс. Можно закладывать в больное ухо ватку, смоченную соком лука. Не забывайте удалять его, когда высохнет. При глубоком отите повторите процедуру несколько раз.
3. В верхней части луковицы сделайте ножом углубление. Засыпьте в него 1 ч.л. измельченных семян тмина, закройте вырезанной частью. Запеките до готовности в духовке (можно в микроволновке). Из горячей луковицы отжмите сок и закапывайте его в ухо по три капли три раза в день. Через три дня боль проходит.
Комментарий врача |
В домашних условиях при любых ушных болезнях очень эффективны паровые ванны из напара трав крапивы или тысячелистника. В стерильное ведро наливают воды на 3/4 объема. Когда она закипит, бросить большую горсть одной из трав и снять с огня. Накрыть крышкой. Выбрать удобную позицию и немедленно начать процедуру. Голову накрыть. Держать ухо над паром до 15 мин., не больше. Пар не должен быть резким, горячим. После этого можно закапать в уши сок лука. Такие паровые ванны с тысячелистником благоприятны и при воспалительных заболеваниях глаз.
Удаление серных пробок из ушей и снятие боли в ушах после простуды
Взять льняной лоскут длиной 25 см и шириной 4 см, растопить воск на паровой бане (парафин и свечи хуже), окунуть лоскут в растопленный воск. Когда воск чуть-чуть затвердеет, взять вязальную спицу 3 мм толщиной и накрутить ткань на спицу. Затем спицу извлечь. У вас должна получиться трубочка. Один конец трубочки нужно вставить в ухо, а второй поджечь, Когда трубочка догорит, выньте ее из уха. Приступая к работе, нужно принять меры безопасности: закрыть волосы и плечи полотенцем, угол наклона трубки выбрать такой, чтобы расплавленный воск не попал в ушную раковину. Эта операция особенно эффективна при серных пробках. Вся сера, которая копится годами и ухудшает слух, «выгорит» или ее вытянет огнем на ткань. Если с первого раза у вас ничего не вышло, то нужно повторить процедуру до получения нужного результата.
Чесночное масло при заболеваниях ушей и отите
Оно особенно полезно при заболеваниях ушей у маленьких деток, инфекциях внутреннего уха, кандидозе полости рта, сыпи, зуде половых органов и легких ожогах Чесночное масло хранится 3 месяца в холодильнике в темном стеклянном флаконе с плотной пробкой. Рецепт приготовления. Заполните 3/4 объема стакана мелко порезанным чесноком, переложите в 0,5 л банку и медленно, тонкой струйкой, при постоянном помешивании влейте 3/4 стакана оливкового масла. Закройте банку крышкой и поставьте на 10 дней на солнце. В течение этого времени смесь 2-3 раза аккуратно перемешайте. На одиннадцатый день процедите, добавьте 2-3 капли эвкалиптового масла или глицерина, перелейте в бутылку из темного стекла с плотной пробкой и поставьте в холодильник. Закапывать в ухо по 3 капли масла очень медленно и осторожно.
Лечение воспаления ушей софорой
Попробуйте лечиться настойкой софоры. 100 г софоры японской (в измельченном виде) залить 0,5 л водкой. Настоять в темной бутылке, в темном месте один месяц. Затем этой настойкой закапывать уши. Выздоровление наступит быстро, и больше никогда не будете болеть отитом.
Лавр от отита
Взять 5 сухих лавровых листа и залить их 1 ст. кипятка. Довести до кипения, накрыть крышкой и греть на водяной бане 2 часа. Затем оставить отвар остывать при комнатной температуре 45 мин. После этого отвар процедить и отжать. В больное ухо надо закапать 8 капель отвара, а затем еще и выпить 2-3 ст.л. Так делать 3 раза в день. Курс лечения — 5 дней.
Комментарий врача |
При лечении отита используйте следующие рецепты:
a) Прикладывать к ушам мешочки с запаренными кипятком цветками бузины, ромашки или золототысячника.
б) Закапывать ребенку в больное ухо по 2 капли, а взрослому — по7-10 капель сока из свежих листьев базилика (2-3 раза в день).Если у вас под рукой не окажется свежего базилика, то вы можете приобрести в аптеке масло этого растения. Такое масло — великолепное обезболивающее средство, его обязательно надо иметь в домашней аптечке. Оно поможет не только при отите, но и при артрите, радикулите. Достаточно втереть масло в больное место, как уже через несколько минут вы почувствуете облегчение.
Закапывания в уши выполняются только на первой стадии отита. Иногда бывает, что таких процедур хватает, чтобы погасить воспаление и избежать образования гноя. Общее требование: любые капли должны быть теплыми, примерно 37 градусов по Цельсию
Настойка для наружного применения
Для лечения отита можно воспользоваться растением, которое называется чернокорень лекарственный. 200 г сухих корней нарезать и положить в литровую бутылку или банку. Доверху залить водкой, настоять 10 дней. При отите: втирать за ухом почаще Закапывать в ухо нельзя, сожжете.
Компрессы с чайным грибом
При отите помогают компрессы с 10-12-дневным настоем чайного гриба: смочить марлю, наложить ее на околоушную область (перед ухом и за ним), накрыть полиэтиленом, ватой, замотать шерстяным шарфом или платком. Держать такой компресс 8-9 часов. Можно применить компресс с чайным уксусом, т. е. 30-дневным настоем чайного гриба. Ставится такой компресс так же, как предыдущий, а держать его можно всю ночь.
Прополис уберет прострел в ушах
Если при простуде начинает стрелять в ухе, то желательно не затягивать, а сразу начать лечение. На этот случай пригодится прополис на спирту ( 5г прополиса растворить в 100 мл спирта ). Из бинтика делается жгутик, обмакивается в спирт и вставляется в ухо. Лечь этим ухом вверх и подремать. В большинстве случаев все сразу проходит.
При первых признаках прострела в ушах есть еще один похожий рецепт:
Надо купить или самим приготовить 40-процентную настойку прополиса, чтобы она всегда находилась в домашней аптечке. Смешать 1 часть настойки прополиса с 4 частями растительного ( подсолнечного или оливкового масла, взболтать до получения эмульсии светло-коричневого цвета с приятным запахом. Перед употреблением взболтать, намочить две марлевых трубочки и вставить их в уши на час. Всего надо провести 10-12 процедур через день.
Это очень эффективное лечение подходит и для профилактики тугоухости.
Свекла с медом уберет прострел в ушах
Когда «стреляет» ухо: Натрите на самой мелкой терке красную свеклу, сок смешайте поровну с разогретым медом и капайте в оба уха по половине пипетки. Отжатую мякоть свеклы смешайте поровну с медом, добавьте муки (желательно ржаной) и замесите тугую лепешку. В середине лепешки проделайте дырку и наденьте на ушную раковину, расправив тесто вокруг уха. Сверху — тонкая пищевая фольга или полиэтиленовая пленка. Затем тепло укутайте ухо пуховой шалью или шерстяным шарфом. С таким компрессом можно спать всю ночь. Делайте так до полного исчезновения болей в ушах.
Каланхоэ и золотой ус при воспалении уха
- Капать по 1-2 капли сока каланхоэ в больное ухо 3-4 раза в день. Если вы используете спиртовую вытяжку каланхоэ, то обязательно разбавьте чистой водой 1:1. Каланхоэ обладает сильным антибактерицидным, противовоспалительным действием и используется при лечении отита.
- Можно свежевыжатым соком золотого уса смочить ватный тампон и поместить в ухо на 20 мин. Повторить 2 – 3 раза в день в течение 3- 4 дней.
Масла от отита
Если приготовить капли из смеси масел: багульниковое (20%), зверобойное (20%), облепиховое (40%) и 20-процентой настойки прополиса, то можно вылечить отит, аденоиды, гайморит, фарингит, полипы в носу, тонзиллит, ларингит, насморк .
Маслом можно навредить
При отите смешивают по капле облепихового масла и растопленного меда. Закапывают в больное ухо и прикрывают слуховой проход стерильной салфеткой на час. Делают так два раза в день в течение недели.
Комментарий врача |
На форуме есть рецепты от отита
Чудо-мазь (рецепт №1 в этом разделе) поможет при данном заболевании.
Отит — лечение народными средствами

Отитом называют воспаление уха. В зависимости от локализации воспалительного процесса, отит бывает наружный, средний и внутренний. Чаще всего при лечении отита врачи прописывают курс антибиотиков, а также противовоспалительные капли, которые снимают отек, уменьшают боль и очищают слуховые каналы. Тем не менее, существуют ситуации, в которых медикаментозное лечение недоступно. Не стоит отчаиваться. Отит или воспаление уха поддается лечению народными средствами.
Лечение отита в домашних условиях
Первое, что нужно сделать, если поднялась температура и ощущаются боли в ухе – лечь в постель. Соблюдение постельного режима – важный фактор на пути к успешному лечению отита. Если пользоваться традиционной медициной, то лечение отита можно проводить каплями «Софрадекс», «Отипакс», «Отинум». Параллельно с каплями можно делать согревающие ватные тампоны и вкладывать их в больное ухо. Смачивать ватные тампоны можно в борном или камфорном спирту. Капли и спирт перед использованием нужно подогреть до температуры тела. Популярностью пользуются народные средства, испытанные уже не одним поколением. Среди них – мумие, лук, чеснок. Существует множество народных рецептов лечения отита для снятия болевого симптома и воспаления в больном ухе, а также для возобновления слуха.
Отит – симптомы и лечение народными средствами
Прежде чем приступить к лечению народными средствами, нужно определить тип заболевания. Отличительные симптомы и типы отитов:
- Внешний отит – отечность, шелушение видимой части слухового прохода, боль и зуд в ухе.
- Средний отит – стреляющая боль, иногда гнойные выделения, ощущение заложенности в ухе, ухудшение слуха, повышение температуры.
- Внутренний отит – боль в ухе, головокружение, тошнота, ощущение шума в ушах, нарушение походки, подергивание глазных яблок.
Важно помнить, что бороться в домашних условиях можно только с внешним и средним отитом. Народные методы лечения отита неуместны при внутреннем отите, грозящем полной потерей слуха. Его лечат исключительно в условиях стационара.
Гнойный отит – лечение народными средствами

Выделения из уха говорят об осложненной форме заболевания – гнойном отите. Народные средства борьбы с гнойным отитом – это лекарства, приготовленные в домашних условиях, обладающие антибактериальными или антисептическими свойствами:
- Промывание уха при гнойном отите часто производят отваром ромашки. Для этого 1 ст. ложку аптечной ромашки заливают 500 мл воды, доводят до кипения и настаивают 40 мин. Теплым отваром проводят спринцевание больного уха.
- После промывания и освобождения от гноя в слуховой проход вводят марлевые тампоны, смоченные в растворе прополиса. Также тампоны можно смачивать в растворе мумие.
- Тампоны можно чередовать с каплями из сока черемши (медвежий лук).
Если лечение экссудативного отита народными средствами не дало положительного результата в течение недели, нужно срочно обращаться к врачу. Такое заболевание чревато воспалением коры головного мозга.
Хронический отит – лечение народными средствами
При хроническом отите обострение заболевания может происходить даже при первых признаках простуды. Важно принять все меры, чтобы не допустить воспаления. Восстановление и укрепление иммунной системы, сосудорасширяющие капли во время ринита – отличные способы избежать отита. Но если все-таки дошло до обострения? Лечение острого отита народными средствами предполагает такую же тактику, как и при лечении отитов всех форм. Несколько рецептов, имеющих немалый успех в лечении отита:
- Нужно залить лепестки 20 роз 100 мл кипятка. Через полчаса отжать лепестки и растворить в настое 10 г мумие, добавив 5 капель эфирного розового масла. Полученный раствор оставить на водяной бане до выпаривания половины смеси. Закапывать такое средство нужно по 3 капли в каждое ухо перед сном.
- Размельчить листик алоэ и завернуть его в марлю или бинт таким образом, чтобы получился тампон. Вкладывать алоэ нужно на ночь в каждое ухо.
- Тампоны из чесночного масла помогут избавиться от отита. Для приготовления масла нужно полстакана очищенных измельченных зубков чеснока. Залейте их таким же количеством оливкового масла и настаивайте в темном месте 3 дня.
Наружный отит – лечение народными средствами
При наружном отите хорошо помогают прогревания синей лампой. Такие процедуры помогают снять боль и улучшить общее состояние больного. В лечении наружного отита народными средствами часто используют согревающую терапию. До сих пор ведется спор о вреде согревающих компрессов между профессиональными врачами-отоларингологами и поклонниками народной медицины. Однозначно можно сказать только одно: согревающий компресс значительно облегчает состояние при болях в ухе во время внешнего отита, но может быть опасен при гнойных отитах, а также при среднем или внутреннем типах заболевания. Процедуру проводят следующим образом:
- На водяной бане нужно разогреть 100 мл водки до температуры 40 градусов. Действовать осторожно, помня, что вещество легко воспламеняемо.
- Из марли вырезать квадрат таких размеров, чтобы он покрывал околоушное пространство. Посредине квадрата прорезать отверстие.
- Смочить марлю в нагретой водке и продеть ухо в отверстие.
- Поверх марли наложить такой же квадрат из полиэтилена.
- Далее нужно положить толстый слой ваты.
- Обернуть голову по линии ушей бинтом, закрепляя компресс.
- Сверху можно надеть легкую шапочку или косынку.
- Компресс держать до полного остывания.

Как лечить отит находясь дома, признаки появления болезни
Оглавление страницы — свернуть/развернуть
Воспалительный процесс, наблюдающийся в ухе, имеет название отит. В зависимости от локализации, принято различать три основных вида заболевания: внутреннее, среднее, наружное. Перед определением методики лечения отита на дому, необходима четкая определенность, какой именно вид отита настиг ваш организм. Разумеется, окончательное слово здесь всегда принадлежит врачу, поскольку только он способен проведя соответствующую диагностику, поставить квалифицированный диагноз. Как лечить отит, находясь в домашних условиях, и каковы основные признаки появления данного недуга, постараемся понять в данном материале.
Ключевая симптоматика заболевания
Проявление отита, характеризуется возникновением в ушах острой, простреливающей боли, общим лихорадочным состоянием организма.
 Некоторые случаи старта болезни проходят без увеличения температуры, а боли человек считает вполне допустимыми.
Некоторые случаи старта болезни проходят без увеличения температуры, а боли человек считает вполне допустимыми.
При наличии активной инфекции, в ушной раковине появляются гнойные выделения.
С течением времени ушная перепонка может повредиться, что способно спровоцировать усиление воспалительного процесса.
Дети младшего возраста, наиболее подвержены отиту с гнойными проявлениями.
Если температура держится продолжительное время, ребенок находится в состоянии беспричинного плача, болезненно реагирует на прикосновение к ушам, выплевывает соску при попытке кормления — все это отчетливо указывает на то, что назрела необходимость немедленного обращения к отоларингологу.
Следующим явным признаком отита является ухудшение слуховых функций человека.
Одновременно с этим присутствует постоянный шум в ушах и ощущение их полной заложенности. Такая ситуация способна продолжаться 3-4 недели. Если не уделять должного внимания возникшей проблеме, то могут возникнуть довольно серьезные осложнения, что нередко влечет за собой оперативное вмешательство врачей. Неоднократно появляющийся отит , приводит к состоянию, когда человек, практически не воспринимает на слух любую звуковую информацию, почти не слышит речь других людей.
Лечение отита на дому
Далее рассмотрим вопрос, как лечить отит? Если боль не проходит в течение нескольких дней, то надо обратиться к врачу.
Отит может быть разных видов. При каждом виде назначается свой курс лечения. Средний – чрезвычайно опасен своими последствиями. Велика вероятность частичной потери слуха, поражения головного мозга. Характерная симптоматика: высокая температура, выделение гноя, пронизывающая, стреляющая боль, причем зубная боль, просто “пустячок” по сравнению с ней, шумы в ушах.
Наиболее вероятной причиной возникновения наружного отита можно назвать повреждения ушной раковины механического характера, травму. Что касается внутреннего, то это результат запущенности отита среднего уха.
Во время начала болезни часто отсутствует возможность, обратится за помощью к врачу. Следовательно, нужно постараться помочь себе самому. При этом категорически не допускается закапывание в уши спирта, нельзя применять согревающие компрессы. Если имеется борный спирт, то соорудив маленький жгутик из ваты, нужно окунуть его в лекарство и поместить в ушное отверстие. Эта процедура ослабит воспалительный процесс. Однако этот способ нельзя применять детям, так как он способен вызывать раздражение детской кожи в области уха.
В случае если боль прекратилась и Вам нужно принять водные процедуры, то для затыкания ушей, можно использовать вату с вазелином.
Хотелось бы повторно подчеркнуть, что если боль в ушах не проходит через три дня, обращение к врачу обязательно необходимо.
Спровоцировать заболевание отитом можно практически во все времена года. Зимой, осенью данное заболевание можно подхватить, находясь, длительное время на улице без головного убора, а летом – купаясь, ныряя. Если попавшую в уши воду вовремя не удалить, то слуховые каналы, с большой долей вероятности станут местом возникновения воспалительных процессов.
Наружный отит может являться следствием простудных факторов (ангины), заболеваний носовой полости, воспаления миндалин. Данная ситуация усугубляется воспалением кожи ушных раковин, возможно появление нарыва. В этом случае, хорошо приложить к больному месту чистые, хорошо растолченные листья подорожника, печеный лук. После прорыва нарыва рекомендуется сделать следующую процедуру.
Взять чайник с только что вскипяченной водой, растворив немного соды, укрыться байковым одеялом. Сесть так, чтобы выходящий из носика пар был направлен к ушной раковине, при этом чайник должен находиться не ближе 0.5 метра. Продолжительность процедуры около трех минут. После этого нужно охладить лицо влажной тканью. Всего рекомендуется прогревания таким образом проделать десять раз. Итогом таких мероприятий служит то, что болевые ощущения в проблемных местах “отступают”.
Замечательно зарекомендовал себя при лечении отита лавровый лист. Заваривают 5 листиков в течение двух минут, стаканом воды, дают возможность настояться. Производить закапывание в слуховые проходы по пять капель, и пить по одной столовой ложке четыре раза за день.
Запущенное состояние отита снаружи приводит к воспалению уха в средней части. Данный процесс сопровождается повышенной температурой, ощущением слабости, появлением ушных шумов и резкой боли. Чаще всего подвергаются таким страданиям дети младшего возраста.
Если не уделять должного внимания вопросу лечения данного заболевания, то возникает опасность прорыва ушной перепонки с дальнейшим выделением гноя.
Когда вектор направленности лечебного процесса выбран неправильно, то отит рискует превратиться в хроническое заболевание.
Фаза острой стадии характеризуется гнойными выделениями, которые могут прорываться во внутреннюю часть уха, а воспалительный процесс перекочевать в полость черепа.
Следует четко усвоить, что отит, также как и многие другие заболевания способен серьезно подорвать основы здоровья человека и преподнести организму весьма неприятные сюрпризы. Обратите внимание, что даже если Вы предпочитаете лечение при помощи народных средств, то все равно без помощи врачей положительного результата лечения достигнуть трудно. Лечебный процесс способен продолжаться две недели. Данные сроки будут актуальны, при условии не затягивания визита к отоларингологу.
Теперь коснемся еще некоторых народных рекомендаций по лечению этого недуга.
1. Возможно прогревание теплыми компрессорными марлями. Марлю складывают в четыре слоя. Выкроить из нее кусочек немного больше размера уха, пропитать ее спиртовым раствором (соотношение спирта и воды 1 к 3). Далее после небольшого подогрева поместить этот компресс на уху, накрыв сверху полиэтиленом. Поверх всего нужно надеть теплую шапочку из шерсти или другого материала. Компрессионную накладку нужно держать пока она сохраняет тепло. В тех случаях, когда из ушей идут гнойные выделения, лечение с помощью прогревания и тепловых компрессов применять нельзя, поскольку может усилиться воспаление пораженных участков ушных проходов. Капли на спирту, также не уместны для данной ситуации, поскольку могут послужить причиной ожога слизистой слухового прохода. Чтобы исключить травмы, спички не используйте. Вполне допустимо применение жгутиков из ваты, предварительно смоченных в 3 % растворе перекиси водорода.
2. Отит, в основном развивается из-за насморка. Во время его наличия, не рекомендуется производить сильные сморкания, потому что носовые выделения способны проникнуть в барабанную полость и послужить причиной появления отита. Кроме того болезнь корь, грипп, скарлатина способны спровоцировать старт данного недуга. Для снятия отеков носовой полости следует использовать каплевидное лечение. Необходимо провести следующие действия. Лежа на правом боку сделать закапывания в правую ноздрю. После этого сохранить данное положение на 5-10 минут. Далее аналогичные действия повторить лежа на левом боку. По окончанию процедуры закапывания нужно лечь больным ухом кверху, накапать лечебные капли. Произведите давящее усилие пальцем на хрящ, выступающей перед ушным отверстием, таким образом, чтобы он закрыл слуховое отверстие. При правильном исполнении, скоро можно почувствовать, что лекарство прошло в горло. Эта методика, при использовании капель, не содержащих спирт, способствует скорейшему освобождению уха от гнойных выделений.
3. При острой стадии отита хорошо помогает закапывание капель настойки, приготовленной, из листочков мяты. Две столовые ложки измельченной травы соединяют с половиной бутылки водки. дают возможность настояться десять дней. Капают по 4 капли через три часа. Однако стоит заметить, что глобальное увлечение самолечением при остром отите чревато серьезными неприятностями. Рекомендуется срочно обратиться к врачу, который пропишет необходимые антибиотики.
4. Во время хронической стадии, значительное облегчение способны принести наружные аппликации на ухо. Замешивается мука на водном растворе (один к двум) камфорного спирта. К полученной массе добавляют одно взбитое яйцо и столовую ложку льняного масла. Больное место обкладывают полученной массой, покрывают целлофаном, сверху укутывают теплой тканью. Такие процедуры необходимо проделывать пока не пропадут ушные боли.
5. При хронической стадии можно воспользоваться следующей народной рекомендацией. Взять заранее высушенное, измельченное корневище малинового кустарника. Разумеется, предварительно необходимо его тщательно промыть. Четыре столовые ложки этой корневой массы нужно заваривать в одном литре воды, затем десять часов настаивать. Употреблять по две трети стакана два раза за день, курсом один месяц.
6. Хорошее противовоспалительное действие способна оказать настойка на березовых почках. Настаивать нужно на водке (соотношение 1 к 10), 14 дней. Применяют таким образом: подогревают, смачивают в ней вату, которую затем помещают в уши. Данная процедура значительным образом снижает эффект воспаления, способствует остановке выделения гноя, улучшает слух.
Профилактика отита
Для исключения попадания заболевания на “границы вашего организма” необходимо надежно укрепить свой иммунитет, что неминуемо даст отпор простудным, инфекционным болезням, а с ними и отиту. Но если уберечься не получилось, то первое, что необходимо сделать – добиться того, чтобы слизь в носу не густела. До тех пор, пока ее свойства текучести не ослабли, она самостоятельно проводит борьбу с вирусами, бактериями. Пейте больше жидкости (конечно в разумных пределах). Необходимо добиться влажности помещения не более 50 %. Такие условия наиболее оптимальны для борьбы организма с недугом. Вода — одна из причин возникновения болезни, поэтому рекомендуется во время ее беречь свои уши. Процесс купания проводить, когда уши закрыты ватными тампонами.
Процедура сморкания должна выполняться правильно. Для скорейшего выздоровления необходимо стараться придерживаться постельного режима, употреблять больше продуктов из рыбы, молока, так как обильно представленные в них микроэлементы крайне полезны для поддержания
Лечение отита у детей народными средствами
Главная » Отит » Лечение отита у детей народными средствами
Отит у ребенка: симптомы, лечение, профилактика
Когда у ребенка начинают болеть уши, даже опытные родители могут потерять самообладание от капризов и слез. Для того, чтобы эффективно сражаться с болезнью, необходимо знать врага, что называется «в лицо», предупрежден — значит вооружен.
Что такое отит?
Под отитом подразумевают любое воспаление уха. Различают:
- Наружное ухо (ушную раковину и наружный слуховой проход до барабанной перепонки) воспаление которых будет наружным отитом. Здесь на первое место выступают фурункулы, вызываемые стафилококками и грибковые поражения слухового прохода.
- Среднее ухо, начинающееся за барабанной перепонкой и включающее барабанную полость, евстахиеву трубу, ячейки сосцевидного отростка и антрум. Воспаления в этом отделе называются средним отитом. Это наиболее частая патология уха у детей.
- Внутренний отит также носит название лабиринтита. При этом воспаление затрагивает улитку, ее преддверие или полукружные каналы.
Кто виноват?
Средний отит развивается на фоне бактериальной (реже вирусной) инфекции. Наиболее частой причиной его развития является агрессивная стрептококковая или стафилококковая флора. Чаще всего она инфекция проникает в полость уха через евстахиеву трубу, уравновешивающую давление между ухом и носовой полостью. Поэтому очень часто отит – это исход насморка.
Обязательным условием для развития среднего отита является существенное снижение местного иммунитета в детском организме, более подвержены воспалениям уха дети:
- страдающие рахитом (см. симптомы и лечение рахита у грудных детей)
- анемией
- недостатком веса
- хроническими патологиями лор-органов
- экссудативными диатезами
- крайние формы иммунодефицит принимает при сахарном диабете, СПИДе и лейкозах.
Но даже ребенок без тяжелых соматических болезней может стать жертвой отита при банальном переохлаждении. Дело в том, что наружный слуховой проход ребенка, в отличие от взрослого, не имеет S-образной изогнутости. Поэтому любой поток холодного воздуха может спровоцировать отит у ребенка, симптомы отита будут напрямую зависеть от расположения воспаления.
Проявления отита
При наружном отите, симптомы у детей могут разниться в зависимости от тяжести процесса.

 Фурункул ушной раковины или слухового прохода будет проявляться покраснением, отеком, появлением воспалительного бугорка, который постепенно будет менять цвет от красного до синюшного. В центре воспалительного образования будет формироваться гнойный стержень. До тех пор, пока ткани не расплавятся до гноя, боль будет очень интенсивной. После отмирания рецепторов она станет чуть меньше. После того, как фурункул вскроется, и отойдет некротический стержень, останется глубокая рана, которая заживет с образованием рубчика.
Фурункул ушной раковины или слухового прохода будет проявляться покраснением, отеком, появлением воспалительного бугорка, который постепенно будет менять цвет от красного до синюшного. В центре воспалительного образования будет формироваться гнойный стержень. До тех пор, пока ткани не расплавятся до гноя, боль будет очень интенсивной. После отмирания рецепторов она станет чуть меньше. После того, как фурункул вскроется, и отойдет некротический стержень, останется глубокая рана, которая заживет с образованием рубчика.- Грибковый наружный отит характеризуется появлением корочек и шелушения в ушном проходе на фоне грибковой инфекции. Также отмечается зуд.
- Средний отит можно разделить на катаральный отит и гнойный. Катар — это когда воспаление, вызываемое микробами, проявляется в виде покраснения, отечности и непостоянной боли колющего или стреляющего характера. В зависимости от выраженности воспаления, меняется и интенсивность болей, от слабой до нестерпимой. Боль может располагаться внутри уха или отдаваться в щеку, висок, горло. Это связано с общим нервом, который снабжает барабанную полость и ротоглотку. Боли могут сочетаться с заложенностью уха.
- С момента формирования на барабанной перепонке гнойника, говорят о гнойном отите. Помимо болей для него характерно понижения слуха. Если гнойник прорывается, из уха вытекает гнойный выпот с примесью крови. В последующем барабанная перепонка заживает с образованием рубца, после чего слух восстанавливается. При значительном дефекте перепонка может зажить не полностью, и тогда будут наблюдаться проблемы со слухом.
Также ребенка станут беспокоить подъемы температуры и интоксикация (мышечные, суставные и головные боли, разбитость и слабость).
- Помимо острого среднего отита может развиться хронический воспалительный процесс, который делят на экссудативный средний отит, гнойный или адгезивный. Экссудативный и адгезивный варианты отита имеют слабо выраженные проявления в виде шума в ушах (причины) и снижения слуха. Адгезивный (слипчивый) отит – результат разрастания соединительной ткани и фиброза барабанной полости и барабанной перепонки.
- При хроническом гнойном процессе наблюдается периодическое подтекание из уха и стойкое понижение слуха за счет постоянно существующей перфорации барабанной перепонки.
- Лабиринтит проявляется болями, снижением слуха и головокружениями (причины), так как в процесс вовлекается орган равновесия, сопряженный с внутренним ухом.
Как заподозрить отит дома?
Детишки постарше вполне могут пожаловаться на боль в ухе и даже рассказать о том, какая это боль и куда она отдает.


































 Рождение ребенка всегда является большим счастьем для родителей. Взрослые находятся в ответе за маленькую жизнь, поэтому прилагают все усилия для поддержания должного уровня здоровья детского организма. В раннем возрасте грудничка подстерегают различные опасности, в том числе и запор.
Рождение ребенка всегда является большим счастьем для родителей. Взрослые находятся в ответе за маленькую жизнь, поэтому прилагают все усилия для поддержания должного уровня здоровья детского организма. В раннем возрасте грудничка подстерегают различные опасности, в том числе и запор. При появлении ребенка на свет его пищеварительная система новорожденного еще очень слаба. В течение первых трех месяцев происходит активное заселение кишечника полезными бактериями. Но это не исключает случаев возникновения у младенца расстройства пищеварения.
При появлении ребенка на свет его пищеварительная система новорожденного еще очень слаба. В течение первых трех месяцев происходит активное заселение кишечника полезными бактериями. Но это не исключает случаев возникновения у младенца расстройства пищеварения. К назначению любого лекарственного средства для новорожденного необходимо относиться внимательно. Некоторые из них категорически не подходят младенцам, другие — имеют серьезные последствия.
К назначению любого лекарственного средства для новорожденного необходимо относиться внимательно. Некоторые из них категорически не подходят младенцам, другие — имеют серьезные последствия. Маленький организм достаточно чувствителен к воздействию любых лекарственных препаратов, поэтому тщательный подбор необходимой дозы очень важен для новорожденного.
Маленький организм достаточно чувствителен к воздействию любых лекарственных препаратов, поэтому тщательный подбор необходимой дозы очень важен для новорожденного. Чтобы сохранить эффективность лекарственного препарата, необходимо правильно хранить Дюфалак. Средство не переносит прямых солнечных лучей и воздействия высокой температуры. Идеальное место для хранения сиропа — камера холодильника.
Чтобы сохранить эффективность лекарственного препарата, необходимо правильно хранить Дюфалак. Средство не переносит прямых солнечных лучей и воздействия высокой температуры. Идеальное место для хранения сиропа — камера холодильника.
 Загрузка …
Загрузка …









 Такое заболевание, как шейный миозит, про которое в народе говорят «шею продуло», проявляется совсем внезапно. А причина этому заболеванию — сквозняки, резкие перепады погоды, неудобное положение головы во время сна, длительное напряжение шейных мышц во время работы, стресс. Нередко миозит становится осложнением после перенесенного ОРВИ, ангины, гриппа.
Такое заболевание, как шейный миозит, про которое в народе говорят «шею продуло», проявляется совсем внезапно. А причина этому заболеванию — сквозняки, резкие перепады погоды, неудобное положение головы во время сна, длительное напряжение шейных мышц во время работы, стресс. Нередко миозит становится осложнением после перенесенного ОРВИ, ангины, гриппа.













 Жгучая боль в солнечном сплетении может появляться и при сердечных недугах. Сильно печет в этом районе во время приступа стенокардии. Также болезненность возникает при невралгии и неврите. В первом варианте это связано с давлением на нервные окончания, соединенные с солнечным сплетением.
Жгучая боль в солнечном сплетении может появляться и при сердечных недугах. Сильно печет в этом районе во время приступа стенокардии. Также болезненность возникает при невралгии и неврите. В первом варианте это связано с давлением на нервные окончания, соединенные с солнечным сплетением.
 Эзофагит провоцирует появление боли выше солнечного сплетения. Воспаление стенки желудка всегда проходит с болезненными проявлениями в левом подреберье либо непосредственно возле края реберной дуги.
Эзофагит провоцирует появление боли выше солнечного сплетения. Воспаление стенки желудка всегда проходит с болезненными проявлениями в левом подреберье либо непосредственно возле края реберной дуги. Невралгия вызывает резкую боль. Появляется чувство, что эта область сжата тисками. Зачастую затруднено дыхание либо передвижение.
Невралгия вызывает резкую боль. Появляется чувство, что эта область сжата тисками. Зачастую затруднено дыхание либо передвижение.
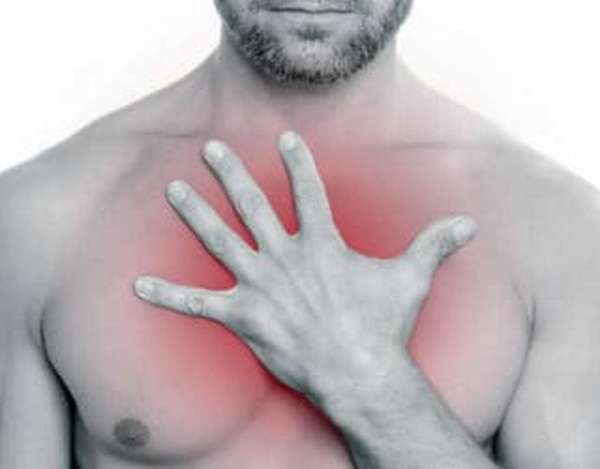 Существует большое количество условий и жизненных факторов, присутствие которых является предпосылкой к тому, что рано или поздно внутри грудной клетки возникнет дискомфортное ощущение, которое планомерно перерастет в ноющий болевой синдром. Выделяют общие причины жара в груди, которые присущи большинству населения земного шара независимо от социального статуса, возраста и половой принадлежности человека, а также выделяют специальные факторы болезненного симптома, которые проявляются конкретно у мужчин или представительниц прекрасной половины человечества.
Существует большое количество условий и жизненных факторов, присутствие которых является предпосылкой к тому, что рано или поздно внутри грудной клетки возникнет дискомфортное ощущение, которое планомерно перерастет в ноющий болевой синдром. Выделяют общие причины жара в груди, которые присущи большинству населения земного шара независимо от социального статуса, возраста и половой принадлежности человека, а также выделяют специальные факторы болезненного симптома, которые проявляются конкретно у мужчин или представительниц прекрасной половины человечества. рентген грудной клетки (на снимке изображаются все внутренние органы грудной полости, а их возможное воспаление проявляется в виде пятен темного цвета, что облегчает диагностику заболеваний),
рентген грудной клетки (на снимке изображаются все внутренние органы грудной полости, а их возможное воспаление проявляется в виде пятен темного цвета, что облегчает диагностику заболеваний), Загрузка…
Загрузка…





 Загрузка…
Загрузка…
















 Хотя многие из вас могут связать солнечное сплетение с третьим энергетическим центром чакры, мы сосредоточимся на физических аспектах этой области тела. Боль в солнечном сплетении может возникнуть в результате травмы или заболевания желудка и соседних органов. Мы рассмотрим возможные сопутствующие симптомы и способы лечения и предотвращения боли в солнечном сплетении.
Хотя многие из вас могут связать солнечное сплетение с третьим энергетическим центром чакры, мы сосредоточимся на физических аспектах этой области тела. Боль в солнечном сплетении может возникнуть в результате травмы или заболевания желудка и соседних органов. Мы рассмотрим возможные сопутствующие симптомы и способы лечения и предотвращения боли в солнечном сплетении.






 Инкубационный период заболевания составляет от 1 до 5 дней. Самыми первыми симптомами гастроэнтерита становятся проявления тошноты, диареи, рвоты. В легкой форме заболевания вырвать может и один раз. Рвота останавливается за первые сутки. В то время как диарея продолжается вплоть до недели. Жидкий стул может быть 6 раз в сутки.
Инкубационный период заболевания составляет от 1 до 5 дней. Самыми первыми симптомами гастроэнтерита становятся проявления тошноты, диареи, рвоты. В легкой форме заболевания вырвать может и один раз. Рвота останавливается за первые сутки. В то время как диарея продолжается вплоть до недели. Жидкий стул может быть 6 раз в сутки.






 Первые симптомы ротавирусной гастроэнтеропатии у детей наблюдаются через 13-15 часов до 5-7 суток (чаще 1-2 дня) после заражения. Инкубационный период ротавирусной инфекции у детей зависит от факторов, которые влияют на состояние иммунной системы:
Первые симптомы ротавирусной гастроэнтеропатии у детей наблюдаются через 13-15 часов до 5-7 суток (чаще 1-2 дня) после заражения. Инкубационный период ротавирусной инфекции у детей зависит от факторов, которые влияют на состояние иммунной системы: От 3-х до 7-ми дней. Первые признаки болезни могут появиться неспецифическими симптомами инфекции:
От 3-х до 7-ми дней. Первые признаки болезни могут появиться неспецифическими симптомами инфекции:














 Кишечная палочка – это палочковидная бактерия из факультативно анаэробной группы (способности микроорганизмов жить и размножаться только при отсутствии кислорода). Вызывает заболевания жкт, например, кишечный дисбактериоз.
Кишечная палочка – это палочковидная бактерия из факультативно анаэробной группы (способности микроорганизмов жить и размножаться только при отсутствии кислорода). Вызывает заболевания жкт, например, кишечный дисбактериоз. На медработника детского учреждения возлагается организация мероприятий по информированию родителей о возникшей инфекции и ее устранению. Заведующая обязана сообщить в соответствующие органы о начале карантина. Весь персонал детского сада подвергается медицинскому обследованию.
На медработника детского учреждения возлагается организация мероприятий по информированию родителей о возникшей инфекции и ее устранению. Заведующая обязана сообщить в соответствующие органы о начале карантина. Весь персонал детского сада подвергается медицинскому обследованию. Как только возникли подозрения на возникновение болезни, работники детсада должны предупредить об этом родителей.
Как только возникли подозрения на возникновение болезни, работники детсада должны предупредить об этом родителей. Возбудителями являются:
Возбудителями являются:

 Симптомами являются:
Симптомами являются:




































 Кус-кус представляет собой мелкие шарики, сделанные из очень тонко смолотой крупы, чаще всего пшеничной. Это кушанье распространено на Востоке, но все чаще и наши соотечественники включают блюда из этого продукта в ежедневный рацион. Кус-кус сохраняет полезные свойства крупы, из которой был изготовлен, благодаря чему еда из него получается сытной и питательной. Но в отличие от привычных нам каш он готовится очень быстро и легко, ведь его даже не требуется варить. Если узнать, как приготовить кус-кус на гарнир, можно будет баловать близких вкусными и питательными обедами и ужинами, готовя их на скорую руку. Ведь даже в поезде, на работе или на даче, находясь в стесненных условиях и не обладая большим запасом времени, кус-кус можно превратить в аппетитный гарнир или даже полноценное блюдо.
Кус-кус представляет собой мелкие шарики, сделанные из очень тонко смолотой крупы, чаще всего пшеничной. Это кушанье распространено на Востоке, но все чаще и наши соотечественники включают блюда из этого продукта в ежедневный рацион. Кус-кус сохраняет полезные свойства крупы, из которой был изготовлен, благодаря чему еда из него получается сытной и питательной. Но в отличие от привычных нам каш он готовится очень быстро и легко, ведь его даже не требуется варить. Если узнать, как приготовить кус-кус на гарнир, можно будет баловать близких вкусными и питательными обедами и ужинами, готовя их на скорую руку. Ведь даже в поезде, на работе или на даче, находясь в стесненных условиях и не обладая большим запасом времени, кус-кус можно превратить в аппетитный гарнир или даже полноценное блюдо. Приятного аппетита!
Приятного аппетита!





























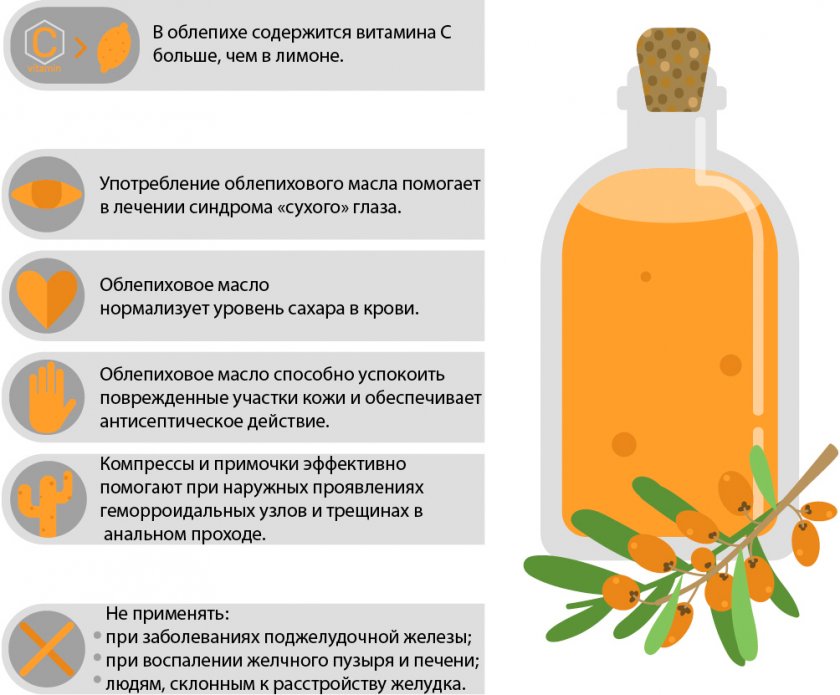
 Использование настоев и отваров на основании облепихового масла возможно и в качестве вспомогательной терапии, вместе со стандартными медикаментозными препаратами. Правда, чтобы предотвратить нежелательные последствия такого сочетания, стоит посоветоваться со своим лечащим врачом
Использование настоев и отваров на основании облепихового масла возможно и в качестве вспомогательной терапии, вместе со стандартными медикаментозными препаратами. Правда, чтобы предотвратить нежелательные последствия такого сочетания, стоит посоветоваться со своим лечащим врачом

 На начальных этапах такого лечения болеющий может ощущать вкус горечи во рту и небольшую изжогу, но если неприятные ощущения трудно контролировать и они доставляют существенный дискомфорт, стоит отменить применение растительного лекарства
На начальных этапах такого лечения болеющий может ощущать вкус горечи во рту и небольшую изжогу, но если неприятные ощущения трудно контролировать и они доставляют существенный дискомфорт, стоит отменить применение растительного лекарства