В последнее время многие люди всё чаще сталкиваются с таким неприятным, а иногда и вовсе опасным заболеванием, как вросший ноготь (онихокриптоз).
Не по размеру подобранная обувь, постоянное хождение на высоких каблуках, неправильное состригание ногтей, да и просто наследственность – вот малый перечень возможных причин данного заболевания.
Когда стоит беспокоиться?
Как правило, заметить, что ноготь врос, очень сложно. Явным признаком этого процесса всегда является боль в области валика ногтя: если она появилась, то данное заболевание в самом разгаре и медлить уж точно нельзя. Итак, что же происходит с ногтем и откуда боль?

Вросший ноготь обнаруживается постепенно
Чаще всего ноготь врастает на ногах и именно на больших пальцах – так уж они устроены, что больше всего приходится страдать именно им. На руках такая проблема встречается гораздо реже. Определение «вросший ноготь» говорит само за себя: ноготь меняет направление роста (по одной из выше перечисленных причин) и начинает врастать в кожу. Ткани кожи реагируют на ноготь, как на чужеродный объект (что логично), и в этом месте начинается воспаление. Из-за того, что целостность кожного покрова нарушается, и возникает боль. На месте вросшего ногтя образуется покраснение, может появиться опухлость, начать выделяться гной или кровь. Если медлить с лечением, боль станет усиливаться и, в конечном итоге, будет сложно или совсем невозможно наступать на ногу.
С данной проблемой шутки плохи и затягивать ни в коем случае нельзя. Любые промедления и надежда на «авось» могут вылиться в заражение крови или ампутацию пальца.
Это, конечно, совсем глобальные последствия такого, на первый взгляд, безобидного диагноза, но и такое может произойти. Поэтому нужно начать действовать.
Решаем проблему самостоятельно
Многие советуют сразу же бежать к хирургу, чтобы он под анестезией удалил часть ногтя или весь ноготь (в зависимости от ситуации). Но это не всегда верное решение. Во-первых, нужен действительно хороший врач, во-вторых, никто не даст гарантии, что ноготь вырастет правильно и не врастет повторно.

Вылечить вросший ноготь могут недорогие аптечные препараты
Поэтому, как только Вы диагностировали у себя данную проблему, стоит сделать следующее: купить в аптеке препарат с немного странным названием «жженые квасцы». Стоят они совсем недорого – это несомненный плюс, выглядят как детская присыпка – порошок белого цвета. Упакованы в удобную баночку с отверстиями вверху, поэтому их очень легко сыпать, не перепачкав руки. Помимо квасцов, необходимо иметь дома пищевую соду, морскую соль (можно для ванн), перекись водорода и бинты.
Жженые квасцы от вросших ногтей

Жженые квасцы — одно из самых эффективных средств
Схема применения жженых квасцов предельно проста.
- В тазик следует налить теплую воду и насыпать одну столовую ложку соды и четыре столовых ложки соли; перемешать до полного растворения. Теперь нужно сесть парить ноги – можно конечно, парить только ту ногу, где находится вросший ноготь, но кто мешает совместить полезное с приятным: насладиться шикарной spa-процедурой и заодно снять таким образом с ног усталость?
- Необходимо распаривать кожу вокруг ногтя пятнадцать минут, периодически подливая горячую воду.
- Затем нужно аккуратно насухо вытереть пальцы ног. Теперь следует залить перекисью водорода проблемный участок и дождаться ее полного высыхания.
- Настала очередь жженых квасцов: не жалея, засыпать ими всю кожу вокруг вросшего ногтя.
- Сверху плотно замотать бинтом так, чтобы квасцы через него не высыпались.
Вот и всё. Как правило, уже через несколько часов боль утихает, а затем, при постоянном их применении, и вовсе пропадает. Делать такие процедуры необходимо утром и вечером в течение двух недель.
Как действуют жженые квасцы
Жженые квасы – это натуральный препарат. Получают его из алюмокалиевых сернокислых квасцов, которых «жгут» при температуре до 160 градусов. Отсюда и их название. Полученный порошок обладает противовоспалительными и подсушивающими свойствами. При попадании на вросший ноготь он образует защиту нервных окончаний поврежденных кожных покровов – отсюда уменьшение боли. Кроме того, препарат «борется» с микроорганизмами, из-за которых и образуется воспаление и гной.

Жженые квасцы — натуральный и эффективный перпарат
После нескольких дней применения квасцов вокруг ногтя появляется корочка. При размачивании она сама отпадает (если это не происходит, отрывать не следует – она сама отвалится, когда придет время). С каждой процедурой место воспаления выглядит всё лучше: гной начинает выходить, поврежденная кожа подсыхает.
После курса применения (около недели) начинает «выходить» тот самый злополучный край ногтя. Не надо спешить его обрезать – есть риск вернуть ситуацию к изначальному состоянию (да и первое время больно будет пытаться это сделать). Следует дать ногтю время немного вырасти: ведь теперь он будет расти вверх, так как кожа вокруг него отпала и уже не мешает. Поэтому необходимо продолжать сыпать квасцы и распаривать ноготь еще около недели до полного исчезновения боли и «выхода» ногтя.
Очень важно правильно подстричь ноготь (и все ногти заодно): не закругляя, по прямой линии, слегка заточить по бокам. И насладиться результатом!
Вот такой существует интересный и единственно правильный способ «помочь» вросшему ногтю: безболезненный, бюджетный, легкодоступный, простой и, главное, безопасный и действенный!
Следите, правильно ухаживайте за своими ногтями и будьте здоровы!
как применять в домашних условиях
Главная страница » Красота » Ногти
Время на чтение: 4 минуты
АА
Вросший ноготь – проблема, которую нельзя игнорировать. Существует много способов лечения патологии. На протяжении нескольких веков в медицине применяются жженые квасцы, которые при вросшем ногте облегчают состояние пациента, уменьшают боль и предотвращают воспаление мягких тканей.


Что из себя представляет средство
Квасцы – это соединение сульфата одновалентного металла с трехвалентным, являются производными при обработке глины или бокситов.
В медицинской практике используют препараты, которые содержат соли алюминия и калия. Но существуют и другие типы, с которыми можно спутать лекарственное средство.
Какие виды бывают
| Квасцы | Что из себя представляет | Где применяется |
| Аммония | Кристаллы двойного сульфата алюминия белого цвета | Применяют для очистки воды, при изготовлении дезодорантов, в окрашивании и дублении тканей. Добавляют в керамический цемент, клеящие составы и огнезащитный текстиль |
| Натрия | Средство известно как Мендозит. Хорошо растворяется в воде, но очистке поддается сложно | Порошкообразный состав нашел применение в пищевой промышленности для подкисления продуктов. Добавляется в выпечку |
| Содовые | Сульфат алюминия в сочетании с атомами натрия образует водорастворимое средство | Применяются как подкислители пищи, вводятся в составы разрыхлителей |
| Хрома | Выделяется среди других соединений фиолетовым цветом | Применяются в дублении кожи. Химики используют для выращивания цветных кристаллов |
| Калия | Применяются в лечебных целях. Основа жженых квасцов, продающихся в аптеке | Кроме медицинского назначения средство востребовано в пищевой промышленности. Используют также для травления металлов или тканей |
Существуют квасцы, в составе которых вместо серы присутствует селен. В результате получается сильнейший окислитель, используемый фармацевтами для изготовления антисептиков.
Алюминиево-калиевые квасцы
Распространенный способ получения этого средства – дренирование боксита. Добытый глинозем подвергают взаимодействию с солями калия.
В производстве получают разновидности квасцов – алунит и калинит, обладающие схожими свойствами.
 Кристаллогидраты в медицине не используют. Для фармакологии такая форма не подходит: кристаллы не устойчивы к выветриванию. Поэтому средство подвергают обезвоживанию путем нагревания квасцов.
Кристаллогидраты в медицине не используют. Для фармакологии такая форма не подходит: кристаллы не устойчивы к выветриванию. Поэтому средство подвергают обезвоживанию путем нагревания квасцов.
Окончательный продукт измельчают и просеивают. В результате получается белый порошок, который в аптеке продается как жженые квасцы.
Средство для лечения
 Сульфат алюминия обладает противомикробными свойствами, останавливает кровь и заживляет раны.
Сульфат алюминия обладает противомикробными свойствами, останавливает кровь и заживляет раны.
Препарат снимает воспаления, устраняет болезненные ощущения, помогает бороться с грибком.
Врачи часто применяют квасцы в лечении вросшего ногтя.
Применение
Квасцы наносятся на большой палец ноги (именно там локализуется проблема), но сначала стопу следует подготовить: делают теплые ванночки с морской солью или настоем ромашки.
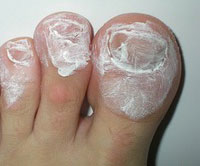
 После распаривания воспаленное место обильно посыпают квасцами, накладывают бинт, прочно фиксируя повязку, но не перетягивая палец, чтобы не нарушить кровообращение.
После распаривания воспаленное место обильно посыпают квасцами, накладывают бинт, прочно фиксируя повязку, но не перетягивая палец, чтобы не нарушить кровообращение.
Процедуру желательно проводить за несколько часов до сна, через некоторое время можно добавить еще немного квасцов и оставить так до утра, или обработать больное место мазью Левомеколь.
Другие способы применения
В домашних условиях алюминиево-калиевые квасцы можно использовать по-разному. Каждый способ дает положительный результат.
Варианты нанесения квасцов
| Применение | Особенности |
| В виде компресса | При вросшем ногте порошок (0,5 ч.л.) заливают кипятком (1 стакан). Дав жидкости немного остыть, смачивают марлевую салфетку и накладывают на больной палец, прикрывают пищевой пленкой, фиксируют бинтом и надевают х/б носки. Через час компресс снимают, воспаленный участок обрабатывают заживляющей мазью |
| Масляный состав | Квасцы смешивают с оливковым маслом (по 0,5 ч.л.). Составом обрабатывают ноготь и расположенную рядом воспаленную кожу. Прикрывать больное место ничем не нужно, достаточно спокойно полежать в течение 10 минут, держа стопы в приподнятом положении, затем средство смыть теплой водой |
Жженые квасцы используют в косметологии, вводя в рецепты масок. Эти составы можно применять и на ногах для терапии вросшего ногтя.
Хороший эффект дает сочетание порошка (0,5 ч.л.) с настойкой прополиса (2 капли) и белой глиной (3 ст.л.).
Когда от квасцов лучше отказаться

 По мнению дерматологов, средство совершенно безвредно: им без опасения могут пользоваться беременные и кормящие женщины. Но квасцы не рекомендуются людям с гиперчувствительной кожей.
По мнению дерматологов, средство совершенно безвредно: им без опасения могут пользоваться беременные и кормящие женщины. Но квасцы не рекомендуются людям с гиперчувствительной кожей.
Пациентам, страдающим астмой, применять средство следует с осторожностью: порошок хоть и не пахнет, но дает испарения, раздражающие дыхательные пути.
Нежелательные последствия
После контакта с квасцами руки необходимо тщательно мыть. При попадании в пищевод и желудок средство способно вызвать отравление. Попадание на слизистую рта, глаз вызывает сильное раздражение.
Ожидаемый эффект
Лечение проблемного ногтя квасцами дает быстрый результат.
Рекомендуемый курс лечения – каждый день на протяжении 2 недель. Уже после первых процедур выделение гноя и боль уменьшаются.


Квасцы сушат разросшуюся вокруг больного ногтя кожу, покрывая ее тонкой пленкой. После того как грубая ткань самостоятельно отпадет, открывшуюся пластину состригают, чтобы дать возможность отрасти здоровому ногтю.
Заключение
Врастание ногтевой пластины – серьезная и очень болезненная проблема. Она легко решается в домашних условиях с помощью жженых квасцов, но только на ранней стадии.
Не стоит запускать болезнь, чтобы в дальнейшем не предпринимать более радикальным методов борьбы. Поврежденный больной палец может стать источником инфекции, провоцирующей развитие гангрены.
ПредыдущаяНогтиУдаление вросшего ногтя лазером: особенности процедуры, преимущества и недостатки
СледующаяНогтиПричины загиба ногтей на руках и современные методы коррекции
жженые квасцы для вросшего ногтя
Врастание ногтевой пластины (онихокриптоз) – достаточно распространённое заболевание, известное многим. На начальном этапе заболевания народная медицина рекомендует использование жженых квасцов для вросшего ногтя.
Недуг чаще всего поражает область ногтевых пластин на больших пальцах ног и относится к гнойно-воспалительным. Начинается всё с появления воспаления в проблемной зоне, покраснения кожи, разрастания тканей и болевого синдрома. Некачественное или несвоевременное лечение онихокриптоза может привести к весьма плачевным последствиям, нагноению, образованию язв и даже развитию остеомиелита.
Объясняющее видео на тему жженые квасцы для вросшего ногтя!
В случае если вы заметили покраснение, опухание и почувствовали болезненные ощущения, лучше не тянуть и обратиться за консультацией к врачу. Лечение вросшего ногтя жжеными квасцами допустимо только на начальном этапе заболевания.
«Читайте также: Как удалить вросший ноготь в домашних условиях»
Лечение вросшего ногтя жжеными квасцами
Врастание ногтевой пластины достаточно распространённое заболевание
Прежде чем приступать к лечению вросшего ногтя жжеными квасцами, следует определить причину, по которой возникло заболевание. Если причину не устранить, то после лечения, онихокриптоз может возникнуть снова или перейти в хроническую форму, напоминая о себе время от времени. Причин для возникновения и развития заболевания существует много.
- Наиболее распространённая – это неграмотный уход за ногтями, а именно неправильное остригание ногтя. Онихокриптоз может возникнуть, если ногтевая пластина остригается слишком близко к кожным покровам или очень глубоко срезаются её внешние стороны. Не рекомендуется закруглять срез пластины, удаляя уголки ногтя.
- Тесная обувь также весьма распространённая причина врастания ногтя. Когда пальцы ног находятся в неудобном, сжатом положении, ногтевые пластины могут деформироваться, что провоцирует развитие онихокриптоза.
- Перед использованием жженых квасцов для вросшего ногтя, следует исключить и такие важные причины врастания ногтевых пластин, как плоскостопие и косолапость. В этих случаях без ношения специальных супинаторов с проблемой не справиться.
- Ещё одна достаточно распространённая причина возникновения проблем с ногтями – грибковые инфекции. Они также приводят к деформации ногтей, что, в свою очередь, вызывает развитие онихокриптоза.
- Травмы и даже небольшие повреждения могут запустить патологический процесс.
- Нарушения кровообращения в области ног приводят к деформации ногтевых пластин, а, как следствие, к возникновению заболевания.
- Ещё одним бесспорным поводом для беспокойства по поводу возможного онихокриптоза является наследственный фактор. Те люди, у которых вокруг ногтевых пластин имеются объёмные мягкие ткани, находятся в группе риска. Как правило, эта особенность передаётся генетически.
- Надо отметить, что врастание ногтевых пластин возможно не только на ногах, но также и на руках. Случается это гораздо реже и чаще связано с гиперкальциемией, переизбытком кальция. В этом случае нецелесообразно проводить лечение жжеными квасцами. Применение при вросшем ногте на пальцах рук жженых квасцов, при наличии гиперкальциемии, вряд ли способно решить проблему переизбытка кальция.
«Читайте также: Резекция ногтевой пластины вросшего ногтя»
Жженые квасцы применение при вросшем ногте
Жженые квасцы очень эффективны при вросшем ногте
Если вы установили причину возникновения заболевания и способны её устранить, можно приступать к лечению жжеными квасцами. Применение при вросшем ногте жженых квасцов весьма эффективно. Лечебный препарат представляет собой противовоспалительное средство. Получают его при нагревании калиево-алюминиевых квасцов до температуры 160⁰С. При этом, объем сырья уменьшается вдвое и, после растирания и просеивания, получается белый кристаллический порошок. Он не имеет запаха, хорошо поглощает влагу и обладает инертностью.
Лечебные свойства жженых квасцов следующие:
- Противовоспалительное
- Противомикробное
- Подсушивающее
- Прижигающее
- Обволакивающее
- Кровеостанавливающее
При нанесении на кожу, лечебное средство образует коллоидную плёнку (альбуминат), она то и оказывает лечебное действие. Единственным противопоказанием для лечения вросшего ногтя жжеными квасцами является индивидуальная непереносимость.
- Перед использованием жженых квасцов для вросшего ногтя, следует тщательно распарить ноги, используя солевой раствор или какой-либо настой лекарственной травы, например, настой тысячелистника, шалфея, календулы.
- После распаривания, на область воспаления необходимо обильно нанести лечебный порошок. Сделать это надо так, чтобы порошок попал во все углубления вокруг вросшего ногтя.
- Чтобы закрепить жженые квасцы на пальце, следует сделать тугую фиксирующую повязку. Лучше выполнять эту процедуру на ночь, а днём применять лечебную повязку с мазью «Левомеколь».
«Читайте также: Вросший ноготь на ноге»
Единственным противопоказанием является индивидуальная непереносимость
Как правило, лечение вросшего ногтя жжеными квасцами приносит положительные результаты через одну-две недели. Сначала вы заметите снижение болевых ощущений, затем уменьшатся покраснение и воспалительные реакции, прекратится выделение гноя. Постепенно вросший ноготь освободится и появится снаружи. Его следует аккуратно состричь.
Девочки, поделюсь своей проблемой и схемой лечения… Во время беременности не пила витамины, плохо переносила их (Элевит, Магне В6, фолиевая) да и питалась однообразно по причине дискомфорта в ЖКТ… После беременности никто не рекомендовал пить поливитаминые комплексы, да и заботы о ребенке полностью забили мозг, о себе не было времени думать и в результате витамины начала пить поздно, когда уже обнаружились проблемы. Кормила ребенка грудью до 1.5 лет. Молока было много, вымыла из себя все нужные организму вещества. Больше всего пострадала кожа и ногти на ногах. Кожа на ногах очень сухая стала, шелушится, ногти тоже шелушатся (грибка нет, это именно от вымывания микроэлементов при беременности и кормлении) Через 2 мес. после родов внезапно началась проблема с диагнозом вросший ноготь на больших пальцах ног. Сами ногти у меня маленькие, а околоногтевые валики большие + трапециевидная форма ногтей — все это предрасположенность изначальная к вросшему ногтю. После родов ногти на ногах стали ломаться, шелушиться. После курсов поливитаминов (пила с перерывами Элевит, Копливит мама, Витрум пренатал, после окончания кормления грудью спец. витамины для укрепления ногтей Виташарм, Ревалид) ногти стали лучше, но проблема осталась… Врачи хирурги-травмотологи-ортопеды только говорили про операцию по краевой резекции ногтей. Но я на такие крайние меры не решилась, лечила сама дома. К тому-же много негативных отзывов после таких операций, бывают рецидивы, ногти опять начинают врастать еще хуже.
Ниже написала свою схему лечения, может кому поможет. После того как палец заживет, надо очень следить за ногтями, чтобы не повторилось. При появлении ранки необходима обработка антибактериальными средствами. Лично я осматриваю проблемные ногти каждый вечер. В будущем возможно поставлю пластины для коррекции формы ногтей. У кого есть опыт по ношению таких пластин — поделитесь!
Жженые квасцы при вросшем ногте
Это заболевание медики называют онихокриптозом. Оно мучительное, неприятное, потому что ограничивает активность человека. Вросший ноготь чаще всего встречается на большом пальце ноги. Он врастает в кожу, начинается воспалительный процесс и возникает болевой синдром. Если своевременно не заняться терапией, то это чревато серьезными последствиями. А на начальном этапе с проблемой вполне могут справиться и народные средства.
Симптомы и причины онихокриптоза
Основной признак врастания ногтя — это болезненные ощущения в пальце. Они возникают на валике кожи с внутренней стороны. Он краснеет, опухает, образуется отек. Разрастается ткань, повышается температура. Возможны ощущения боли в виде подергивания. Человеку становится неудобно ходить, а ношение любой обуви приносит огромный дискомфорт.
Если терапию не начать на начальном этапе проблемы, то неизбежно появление нагноения, даже образование язв, утолщение ногтя. Вросшим ноготь становится потому, что вырастает в неправильном направлении, а причиной этому может быть слишком глубокий его срез при педикюре. Правильное состригание ногтя — это прямая линия с закругленностями на концах.
Другие веские причины онихокриптоза — слишком узкая, неудобная обувь на высоком каблуке. Несмотря на моду, она вредит здоровью и нормальному кровообращению в пальцах ног. Если в такой обуви ходить постоянно, то и ногти будут отрастать неправильно, воспаляться, впиваться в валик.
Также способствуют развитию онихокриптоза травмирование пальцев, грибковая инфекция под ногтями, деформация пальца. Стоит отметить и наследственную причину патологии.
Жженые квасцы: свойства и особенности
Это средство можно приобрести в аптечной сети. Выглядит оно как белый сухой порошок. Он ничем не пахнет, хорошо впитывает в себя влагу. Его основными свойствами являются противомикробные, ранозаживляющие, подсушивающие. Квасцы обладают способностью останавливать кровотечения.
При нанесении жженых квасцов на кожу появляется защитная пленка, покрывающая место поражения и, таким образом, воспаление меньше зудит, болит, жжет.
Главное свойство этого лекарства — способность уничтожать бактерии. Препарат не вызывает аллергии. Поэтому часто применяется для терапии язв и гнойных поражений. Чаще всего средство используют именно для лечения кожных проблем. Часто жженые квасцы используются и при терапии онихокриптоза. При этом лечение позволяет добиться полного выздоровления.
Как применять средство в лечении вросшего ногтя
Итак, помимо жженых квасцов для лечения вам понадобятся и другие народные средства. Для подготовительного этапа необходимо купить морскую соль или аптечную ромашку. На основе одного или другого средства необходимо провести ножную ванночку. Вода должна быть в меру горячей. Держать в ней ноги надо до полного остывания жидкости. Затем нужно дать коже полностью высохнуть. На место поражения обильно наносятся квасцы. Нужно дать им немного впитаться в кожу, а затем наложить повязку на палец. Такие процедуры необходимо проводить дважды в сутки. Повязка должна обеспечить хороший контакт препарата и кожи.
Что касается длительности такого лечения, то на начальном этапе недуга оно может занять пару недель. Уже через несколько дней пациент почувствует облегчение боли и уменьшение покраснения. Постепенно воспалительный процесс будет утихать.
Жженые квасцы при онихокриптозе способствуют засыханию кожного покрова, нормализации кровообращения. Вросший ноготь вскоре появится снаружи. Его надо будет аккуратно состричь. Лечение вросшего ногтя жжеными квасцами, как и другими народными средствами, не может уберечь от рецидивов заболевания. А чтобы этого не произошло, необходимо ежедневно тщательно мыть ноги в горячей воде; вовремя замечать признаки неблагополучия с ногтями; своевременно диагностировать любые инфекции и лечить их. То же самое касается и ортопедических заболеваний, которые могут стать причиной онихокриптоза.
Важно всегда правильно состригать ногти или доверять эту процедуру профессиональной педикюрше.
Женщинам следует осознавать, что в выборе обуви надо руководствоваться не модой, а удобством и комфортом ног. Она должна быть свободной, позволять коже дышать, не стеснять движения.
При посещениях бассейнов, фитнес-залов, бань пользоваться нужно только личной сменной обувью.
Как вылечить вросший ноготь без операции
Эта тема была для меня больной год назад в течение долгих пяти или даже шести месяцев — с первой декады декабря (число уже забыла, но в этот день по наш город Б миновало торжественное шествиве Сочинской Олимпиады 2014) до мая включительно. После излечения мама периодически осведомляется у меня: «Так ты поделилась своим опытом в сети? Люди же мучаются!» Это правда, печальных историй ничуть не меньше, а то и больше (о неэффективном хирургическом вмешательстве, еще и с рецидивами). Встречаются, правда, содержательные комментарии, но и там я почерпнула только «ингредиенты» лечения, а технику их применения еще пару месяцев отрабатывала — слава Богу, успешно.Итак.
Сначала уточним, о какой именно проблеме идет речь. Ноготь не просто травмировал край ногтевой лунки, но и создал прекрасные условия для роста «дикого мяса», которое как тесто из квашни так и вылезает из-под этого самого ногтя там, где была ранка.
Что может привести к этому состоянию — неправильно подстригли, неудобная обувь (не анатомическая, сдавливающая большие пальцы и в буквальном смысле врезающая их ногти в края ногтевых лунок) — не так важно, поскольку стадию «профилактика» мы уже успешно провалили.
Значит, появилось дикое мясо.
Что мне НЕ помогло:
— месяц я вставляла очень тонкий валик между ногтем, край которого постоянно норовил обломиться и никак не хотел нормально отрастать, и кожей, и пропитывала её прополисом (кстати, материал — маленький кусочек обычной салфетки). тогда я еще не знала, что это дикое мясо, и даже пыталась вправить его обратно, под ноготь. конечно, это было совершенно бесполезно и даже вредно. (да, вспомнила — еще перекисью заливала перед прополисом. Она сильно шипела, и я радовалась, потому что раньше у меня было воспаление там, и благодаря такому методу лечения у меня все прошло. Однако, перекись не может сжечь дикое мясо, а шипит от контакта с его оголенной поверхностью. Зато нормальную кожу вокруг сжигает прекрасно — речь идет о нескольких регулярных процедурах.)
— еще пару месяцев я добросовестно пыталась сжечь его йодом, также вставляла валик и его тоже обильно поливала. Расти оно вроде перестало. Я даже боялась гипертиреоза, т.к. период заболевания совпал со второй беременностью. Но раз в аннотации не оговорили площади и длительность возможного применения препарата, то откровенной опасности, видимо в этом нет.
— потом я узнала про жженые квасцы. Стала сыпать на дикое мясо, потом, что не прилипло, стряхивала с ноги в ванну. Периодически применяла и йод, все-таки поверхность он подсушивал неплохо, но в объеме мясо так и не собиралось убывать. Корочку, а точнее даже подсушенную обычную кожу с этого мяса я аккуратно сдирала, потому что тогда дальше подсушивать эту инородную ткань становилось совершенно неэффективным.
Я уж не знаю (или не помню теперь), как до меня дошло, но тактику с жжеными квасцами я сменила. Дальше рассказываю, что мне ПОМОГЛО.
Оказывается, жженые квасцы недостаточно просто сыпать на поверхность дикого мяса. Их нужно сыпать и ПРЕССОВАТЬ пилочкой или другим удобным инструментом, чтобы они прям впечатывались в это дикое мясо. Жженые квасцы обладают потрясающим местным обезвоживающим действием, поэтому грибок (а я думаю, это именно грибок, есть некоторые моменты, которые указывают на это, и не только в моем случае) лишается питательной среды и сам безнадежно усыхает.
Турундочку я так и вставляла, кстати. Йод использовала по ощущениям, но гораздо реже. Подсохшую поверхность я регулярно продолжала удалять, как только видела, что образовалось что-то похожее на подсушенную кожу, чтобы дальше сжигать объем дикого мяса.
И буквально за последний месяц я увидела, что дикое мясо усыхает. Здоровая кожа не выпирает так нагло, поэтому её я не боялась сжечь, и когда все ненужное было высушено и удалено, остался просто край ногтевой лунки и ноготь.
Да, забыла отметить: дело было зимой, и ношение зимней обуви сильно усложняло процесс лечения, а также перегрев пальца, если в гости пойдешь и останешься в теплых колготках, например. Я потом плюнула на все, перестала стесняться и просто снимала их в гостях, тем более что в процессе лечения так ужасно палец и не выглядел, ну покрашенный йодом, да и только.
Кстати, во время лечения ни в коем случае нельзя этот палец мочить! Все лечение состоит в подсушивании, а размачивание, наоборот, будет препятствовать тому, что мы делаем! К сожалению, в первые месяцы я следовала найденному методу именно мыть и подсушивать потом йодом. Заливала-заливала, да безрезультатно.
Кроме того, я довела свой палец до такого состояния, что мне было даже больно в принципе носить закрытую обувь, и я с вожделением ждала лета. К счастью, к лету палец благополучно и зажил.
Единственное, что с этой стороны он как будто стал чуть объемнее, что создало предпосылки к потенциальному рецидиву (и я встречала это в одном комментарии по данной теме на просторах инета), но он (рецидив) так и остался потенциальным, потому что теперь я уже следила, как там ноготь, как там палец, не подстригала слишком глубоко (как в тот злополучный раз), а наоборот, старалась сохранить любую площадь этого уголка ногтя, и иногда вставляла небольшой валик, чтобы дать «натыканному» уголку ногтевой лунки восстановиться. По встреченной мной информации эти предпосылки к рецидиву сохраняются в течение года после перенесенного заболевания. Хорошо бы, конечно, чтобы стало, как было ДО. Посмотрим. Но по сравнению с тем периодом, когда я это все это безобразие неумело (а потом умело) лечила и возилась, как мне было больно обувать обычную зимнюю обувь, как я не мочила ногу (а соответственно и мылась частями, не под душем)
Есть еще такой момент — когда край ногтевой лунки травмируется острым кончиком обломившегося или неправильно подстриженного ногтя, кожа там грубеет, чтобы защититься от возможного протыкания и воспаления и т.д. Если есть возможность, лучше эту огрубевшую кожу не трогать, тогда и вставлять ничего не надо будет, она потом сама сойдет. Но «не трогать» — это не про меня, все, что сдирается — страстно хочется содрать.
Вот такой у меня опыт. Надеюсь, кому-то поможет.
Врастание ногтевой пластины на ногах под кожу – очень неприятный и болезненный процесс, называемый в современной медицине онихокриптозом. Опасность заболевания заключается в том, что при несвоевременном лечении или запоздалом обращении внимания на проблему ноготь настолько врастает, что его приходится доставать хирургическим путём. А такая манипуляция занимает время на восстановительный период. Более того, существует риск заражения раны болезнетворными микроорганизмами, поэтому нужно вовремя выявлять возникшие признаки онихокриптоза. Считается, что на ранних стадиях его можно вылечить в домашних условиях и для этого пригодятся жженые квасцы. Вопрос, который взволнует потребителя – насколько хорошо квасцы жженые могут помочь при вросшем ногте?
Описание препарата
Жженые квасцы – это алюминиевая перетертая порода, которая расфасовывается в банки или пакетики. Выглядит как порошок белого цвета, однородный, песчаный. Саму породу, перед тем, как расфасовать, обрабатывают при специальных температурных режимах и растирают на порошок. Применение в современной медицине у них обширное: в качестве антиперспиранта для непродолжительного использования, антибактериального средства при мокнущих ранах, при гипергидрозе и прочих дерматологических заболеваниях, требующих вмешательства со стороны подсушивающего и антисептического лекарственного средства. Препарат не дорогой, полезен в обиходе и может помочь при вросшем ногте на начальных стадиях болезни.
Применение жженых квасцов при онихокриптозе
Если начал ноготь врастать в кожу, то еще можно справиться в домашних условиях, пока не возникла открытая рана. Помимо жженых квасцов понадобиться морская соль или сушеная ромашка для домашнего использования. Сначала проводится теплая распаривающая ванночка для ног с солью или ромашкой, по желанию, до остывания воды. Затем после процедуры кожа на ногах высушивается, а в пораженное место накладывается плотный слой квасцов. Перед наложением повязки нужно посидеть 5-10 минут с квасцами, чтобы они впитались в ноготь. Такая процедура должна повторяться 2 раза в сутки: утром и вечером. Длительность лечения обычно на первых стадиях занимает не более 2-3 недель. Примерно через 2-3 дня больной начнет ощущать облегчение, а полностью спадет воспаление не ранее, чем через 2 недели.
Споры в лечении вросших ногтей
Вросшие ногти на ногах являются одним из наиболее частых нарушений ногтей у молодых людей. Они могут негативно влиять на повседневную деятельность, вызывать дискомфорт и боль. Начиная с более 1000 лет, было предложено много различных методов лечения. Сегодня доступны консервативные и хирургические методы, которые, если их проводить с опытом, способны излечить болезнь. Упаковка, скотч, обработка желоба и скобы для ногтей — это варианты для относительно легких случаев, тогда как хирургическое вмешательство выполняется исключительно врачами.Фенолизация рога бокового матрикса в настоящее время является самым безопасным, простым и наиболее часто используемым методом с самой низкой частотой рецидивов. Удаление клина больше не может быть рекомендовано.
1. Введение
Вросшие ногти на ногах являются распространенным заболеванием школьников и молодых людей, но могут наблюдаться практически в любом возрасте. Их лечение часто разочаровывает пациента, поскольку может быть связано со значительной и длительной болезненностью и довольно часто с постоянно искаженными пальцами и ногтями.
2. Терминология
Спор начинается уже с термина: в то время как большинство врачей называют состояние вросшего или вросшего ногтя (unguis incarnatus), так как считается, что причиной является ногтевая пластина [1], другие настаивают на том, что ее следует назвать онихокриптоз, так как ноготь покрыт только гипертрофированной тканью боковой стенки ногтя [2].
3. Типы и этиопатогенез вросших ногтей
Существует несколько различных типов врастающих ногтей (Таблица 1). Наиболее распространенной формой является дистально-боковое врастание.Этиопатогенез обычно представляет собой широкую, относительно заметно изогнутую ногтевую пластинку, дистальные боковые углы которой были срезаны косо, оставляя крошечный спикул, который впадает в боковую бороздку ногтя и, наконец, проникает в эпидермис, когда ноготь растет вперед (рис. 1). Это вызывает реакцию инородного тела с воспалением, грануляцией ткани, вторичной бактериальной колонизацией и, в конечном итоге, инфекцией [2]. Осаждающими факторами являются узкие остроконечные ботинки, узкие носки, гипергидроз, ювенильный сахарный диабет и многие другие [1].
| ||||||||||||||||||||||||||||||||||||||||
В наиболее распространенной форме врастание обычно начинается в дистальном отделе. конец одной или обеих боковых бороздок для ногтей. Кончик пальца ноги сжимается в узкой башмаке с наконечником, и когда ноготь обрезается или дистальный угол обрезается, дистальному ложу ногтя дают возможность сжиматься, так что больше нет места для отрастания широкого ногтя. (Фигура 2).Это давит на мягкие ткани, которые могут сначала реагировать с ограниченным, обычно болезненным гиперкератозом, называемым онихофозом. Пациент пытается снять дискомфорт, обрезая угол ногтя; однако для того, чтобы гладко подстричь ноготь, нужно было вставить наконечник ножниц гораздо глубже, что, в свою очередь, означало бы, что нужно проникнуть в мягкие ткани. Это больно и не сделано, поэтому оставляется похожий на крючок кусок боковой границы. Когда ноготь отрастает, крючок проникает в паз для ногтя, вызывая еще большую боль.Возникает порочный круг боли, попытка облегчить его, неправильная стрижка ногтей и обострение состояния.
У пожилых людей ноготь, чаще всего из большого пальца стопы, часто резко изгибается на своем боковом и / или медиальном крае (краях), таким образом давя на паз для ногтя. Опять же, результатом может быть онихофоз, но ноготь также может нарушить целостность эпидермиса бороздки ногтя с последующим воспалением, которое обычно менее выражено, чем у вросших ногтей ювенильного типа.
Начиная с зрелого возраста, у многих людей развивается прогрессирующая поперечная перегрузка, которая зажимает ногтевое ложе — отсюда и термин «пинцетный гвоздь» или «unguis constringens» — и нагружает его дистальную часть вверх (рис. 3). Часто он остается безболезненным, хотя гвоздь может образовывать целую трубку, но иногда пациенты описывают мучительную боль, требующую лечения. Симметричная форма пинцетных гвоздей, вероятно, представляет собой сложную доминантную генетическую особенность, при которой кости фалангиозных клеток виноваты в развитии избыточной кривизны [3].Систематические рентгенологические исследования показали, что всегда есть очень широкое основание дистальной фаланги с остеофитами, которые больше в медиальной части, чем в боковой. Обычно вся дистальная фаланга прицельного клюва показывает боковое отклонение, в то время как вовлеченные меньшие пальцы ноги указывают медиально. Матрица ногтя плотно прикреплена к основанию терминальной фаланги, и при ее расширении она становится не изогнутой проксимально, что автоматически вызывает перегибание дистально. Накачанная дистальная часть ногтевого ложа подтягивает мягкие ткани, что приводит к вытяжению остеофита [4].
У новорожденных ноготь hallux, возможно, еще не полностью зарастал дистальный ободок, который затем может расти в дистальном или дистальном боковом направлении (рис. 4).
Иногда у детей бывает гипертрофированная медиальная стенка ногтя, которая покрывает до половины ногтя. Кератотический мусор хранится в глубоком склепе между ногтем и ногтевой складкой, и когда он разрушается бактериями и дрожжами, возникает воспаление.
Относительно распространенным заболеванием является врожденное смещение большого пальца на ноге.С самого рождения или вскоре после этого ноготь выглядит обесцвеченным, утолщенным, треугольным и похожим на раковину устрицы. Зондирование обнаруживает значительный онихолиз, степень которого, вероятно, является наиболее важным прогностическим фактором [5]. Говорят, что около половины случаев показывают спонтанное разрешение; однако у тех, у кого нет улучшений и лечения, состояние приводит к раннему онихогрифозу. Рентгенографические исследования показали структуры, которые были интерпретированы как гипертрофическое дорсальное расширение латеральной связки дистального межфалангового сустава, заканчивающееся в латеральном матриксе.Предполагалось, что это оказывает постоянное натяжение на боковой матричный рог с результирующим боковым отклонением большого ногтя на пальце ноги [6].
4. Наиболее распространенные типы вросших гвоздей
В этой рукописи будет обсуждаться наиболее распространенная форма — дистальное боковое врастание.
В подростковом типе различают три стадии вросшего ногтя [7–9] 🙁 1) первая стадия: воспаление, отек и боль, (2) вторая стадия: воспаление, боль, незаживающая рана и сочится, и грануляция (3) стадия три: плюс образование абсцесса и хроническое уплотнение боковой складки ногтя.
Часто существует колебание между этапами от одной до трех в зависимости от ухода пациента за вросшим ногтем на ноге. Лечение в значительной степени зависит от степени воспаления.
5. Лечение вросшего ногтя
Противоречие начинается с признания определенной этиологии и того, должна ли она быть консервативной или хирургической. Естественно, последнее зависит от специальности лечащего человека; Подологи и педикюры предпочитают брекеты и подобные устройства, а некоторые дерматологи используют другие неинвазивные подходы, в то время как большинство склонны выполнять хирургическое вмешательство.
5.1. Консервативный подход
Врачи, предпочитающие неинвазивное лечение, считают, что этиопатогенез врастающих ногтей связан с состоянием, способным защитить боковую складку ногтя от поврежденного дистального края ногтя. Есть несколько различных методов для достижения этой цели, и все они требуют превосходного соблюдения пациентом режима лечения.
5.1.1. Лента
Лента — наименее агрессивный метод. Он использует ленту, чтобы отодвинуть боковую складку ногтя от нарушающего бокового края ногтя.Выполненный правильно и последовательно, он действительно может достичь своей цели в легких случаях вросших ногтей [10]. Техника записи на магнитную ленту, однако, имеет решающее значение, и большинству пациентов требуется повторное обучение ее выполнению. Эластичная полоса ленты шириной примерно от 15 до 20 мм и длиной 5 см обрезается и наносится так, чтобы позволить боковой складке ногтя оторваться от ногтя (Рисунок 5). Обычно это делается в наклонном и проксимальном направлении над мякотью пальца, не нарушая движения сустава и избегая кругового сужения пальца.Вторую, так называемую анкерную ленту накладывают поверх первой, чтобы закрепить ее и еще сильнее растянуть дистальную складку ногтя [11]. Проблема заключается в том, что ногти на ногах вызывают образование грануляционной ткани, поскольку она влажная, и лента не остается на этой области. Вытирание и сушка ацетоном может помочь, но часто этого недостаточно. Несколько слоев ленты могут поглощать некоторую влажность [12]. В летнее время потоотделение также ухудшит прилипание ленты. Здесь мы рекомендуем использовать очень тонкий слой мастизола, который делает кожу более липкой.
5.1.2. Упаковка
Упаковка— это еще один простой способ. Пучок хлопка вставляется между углом ногтя и складкой ногтя (Рисунок 6). Это может сначала быть немного болезненным, но пациенты обычно сообщают о немедленном облегчении, как только это было сделано. Хлопок можно пропитать антисептиком или дезинфицирующим средством. Процедура повторяется ежедневно
.Как ухаживать за вросшим ногтем
Вросшие ногти не случаются с пальцами ног. Ваши ногти также могут стать вросшими. Это происходит реже на пальцах, потому что вы не сжимаете пальцы в туфлях, которые плохо сидят. Кроме того, форма ваших ногтей снижает вероятность того, что они станут вросшими.
Однако вросшие ногти бывают, и они могут заразиться. Это делает повседневные задачи, такие как набор текста на клавиатуре или мытье посуды, болезненными.
Ваши ногти и кожа сделаны из протеина, называемого кератином. Ногти образуются, когда плотные слои ороговевших клеток прижимаются к поверхности вашего пальца. Гребни на ваших ногтях соответствуют гребням кожи под ногтями. Они помогают удерживать ваши ногти на месте.
Когда форма вашего ногтя меняется, ребра, удерживающие ваш ноготь на месте, могут потерять связь. Это может привести к росту ногтей по бокам или углам кожи. Это известно как вросший ноготь. Это может быть вызвано несколькими причинами, в том числе:
Паронихия — это инфекция в тканях, окружающих ноготь или ноготь на пальце ноги.В большинстве случаев палец заражен Staphylococcus aureus , обычной стафилококковой бактерией, или грибом Candida . Инфекции могут прогрессировать до полномасштабных болезненных абсцессов. Если инфекция сохраняется без лечения, существует риск более серьезной инфекции и необратимого повреждения ногтя.
Если у вас нет диабета или другого заболевания, которое подвергает вас особому риску, вы можете успешно лечить зараженный ноготь дома. Шаги просты.
- Применяйте теплые компрессы или замачивайте палец в теплой мыльной воде от 10 до 20 минут, по крайней мере, два раза в день.
- Нанесите антибиотик или противогрибковый крем.
- Держите зараженную область покрытой стерильной повязкой.
Когда вросший ноготь вызывает серьезную инфекцию, особенно если образуется абсцесс, врач может порекомендовать одну из нескольких медицинских процедур.
Хлопковый клин
Вы или ваш врач можете осторожно поднять ноготь и вставить небольшой клин из целебного хлопка между ногтем и воспаленной кожей рядом с ногтем.Это может облегчить боль и позволить ногтю расти правильно.
Слив абсцесса
Если вросший ноготь превратился в абсцесс, врач должен слить его. Ваш палец будет ошеломлен местной анестезией в кабинете врача, прежде чем будет сделан разрез для слива гноя. Если имеется значительный дренаж, врач может поместить кусочек марли или фитиль в разрез, чтобы он продолжал дренировать в течение дня или двух.
Хирургическое иссечение
Вросшие ногти редко требуют хирургического лечения.Хирургия чаще встречается с вросшими ногтями на ногах. Однако, если вросший ноготь сам по себе не проходит, вам может потребоваться обратиться к семейному врачу или дерматологу для хирургического решения.
Врачи обычно используют процедуру, называемую отрывом ногтя. Это включает в себя удаление части ногтя, чтобы позволить зараженной области истощить и зажить. Это выполняется в кабинете врача с использованием местной анестезии, чтобы сохранить онемение области.
Как правило, вам не нужно идти к врачу за вросшим ногтем, но вам нужно быть бдительным в отношении вашего ухода.То, что кажется обычной инфекцией, может быстро перерасти в нечто более серьезное.
Уголовник — инфекция, которая распространилась глубоко в кончик пальца. Еще более необычно, что нелеченная инфекция от вросшего ногтя может вызвать воспаление основной кости, называемое остеомиелитом. Эти инфекции требуют медицинской помощи.
Немедленно обратитесь к врачу, если у вас есть какие-либо из следующих симптомов:
- ухудшение или сильная боль
- покраснение, которое охватывает весь кончик пальца
- покраснение, которое ползет от первоначального места инфекции
- проблема сгибания суставы пальца
- лихорадка
причин, симптомов и вариантов лечения
Медицински рассмотрен Drugs.com. Последнее обновление: 4 мая 2020 г.
Что такое вросший ноготь?

Вросший ноготь на пальце ноги — это ноготь на пальце ноги, лезвие которого проникает в кожу и мягкие ткани сбоку ногтя. Это вызывает покраснение, отек и боль, и может привести к инфекции. Симптомы могут быть хуже, когда вы носите обувь, которая оказывает давление на ноготь. Гвоздь на большом пальце ноги становится вросшим чаще, чем другие ногти на ногах.
Вросшие ногти могут быть вызваны неправильной стрижкой ног, ношением туфель, которые плохо сидят, или повреждением ногтевого ложа. Вросшие ногти также могут бегать в семье.
Симптомы
Наиболее распространенным симптомом вросшего ногтя на ногах является боль, особенно если область становится зараженной.Окружающая кожа может быть темно-розовой и выделять выделения или гной, или она может выглядеть сырой с красным влажным комком, перекрывающим край ногтя.
Диагноз
Ваш врач может диагностировать вросший ноготь на ноге, исследуя область.
Ожидаемая продолжительность
Вросшие ногти на ногах иногда исправляются, когда вырастают, но более сложные случаи, возможно, придется исправить хирургическим путем.
Профилактика
Вы можете сделать несколько вещей, чтобы предотвратить формирование вросшего ногтя:
- Обрежьте ногти на ногах прямо так, чтобы угол ногтя был виден вам, а не закопан под кожей сбоку ногтя.Если вы не можете видеть угол вашего ногтя во время его обрезки, у вашего ногтя может быть зазубренный угол после обрезки, с «раздвоенным» краем, который может расширяться под вашей кожей по мере роста. Используйте машинку для стрижки, предназначенную для стрижки ногтей на ногах, или пилочку для ногтей.
- Носите туфли достаточно большого размера, чтобы они не сдавливали ваши пальцы ног.
Если вы пожилой человек, у вас диабет или другие заболевания, которые влияют на ваше кровообращение, будьте особенно внимательны к тому, как вы сокращаете ногти на ногах и управляете здоровьем ног.
Лечение
На ранних стадиях вросшего ногтя замачивайте ногу в теплой воде с антибактериальным мылом или несколькими столовыми ложками соли. Высушите ногу и нанесите безрецептурную антибиотическую мазь и чистую повязку. Не стричь ногти. В течение следующих нескольких дней носите открытую или свободную обувь. Когда ноготь отрастет, обрежьте его прямо поперек.
Более продвинутые вросшие ногти на ногах требуют внимания медицинского работника.Если гвоздь не глубоко вросший, край ногтя можно снять с раздражающего края кожи. Затем можно использовать маленький кусочек чистого хлопка, чтобы подпереть угол ногтя вверх и по краю кожи, пока кожа не заживет. Ваш врач может разрезать зараженные участки лезвием или иглой, чтобы дать гною стечь.
Для более глубоко вросшего ногтя ваш доктор может обезболить ваш палец местной анестезией, а затем удалить вертикальную полоску ногтя с пораженной стороны пальца.После того, как этот кусок гвоздя удален, гвоздь имеет шанс вырасти без вросшего края. Если вы продолжаете получать вросший ноготь на пальце ноги, ваш врач также может лечить кутикулу лекарством под названием фенол. Фенол будет препятствовать тому, чтобы эта область вашей кутикулы произвела новый гвоздь, таким образом, Ваш ноготь на пальце ноги будет уже, чем это было ранее.
Когда звонить профессионалу
Обратитесь к врачу или специалисту по уходу за ногами, если симптомы вросшего ногтя не проходят самостоятельно в течение разумного периода времени, если вы страдаете от боли или если вы заметили инфекцию.Если у вас диабет или другая проблема со здоровьем, которая влияет на ваше кровообращение, обратитесь к врачу для лечения вросшего ногтя, даже если ваши симптомы слабо выражены.
Прогноз
После того, как вы освоите правильную технику обрезания ногтей, у вас может никогда не быть другого вросшего ногтя. Если вам нужно удалить вертикальную полоску ногтя на пальце ноги, эта сторона ногтя займет несколько месяцев, чтобы заменить себя. Обычно новый гвоздь не будет вросшим ногтем.
Внешние ресурсы
Американская Медицинская Ассоциация Педиатров (APMA)
http://www.apma.org/
Дополнительная информация
Всегда консультируйтесь со своим лечащим врачом, чтобы убедиться, что информация, отображаемая на этой странице, относится к вашим личным обстоятельствам.
Медицинский отказ от ответственности
.Вросший ноготь на ногах — обычное явление, наблюдаемое у людей, которые слишком коротко подстригают края ног. Вросший ноготь на пальце ноги может вызвать у человека много проблем, так как это может привести к чрезмерной боли и раздражению. Человек не может перемещаться из одного места в другое из-за боли. Если человек не принимает надлежащий уход, это также может привести к септическому и вызвать серьезные проблемы с пальцами ног.Таким образом, людям, страдающим от вросшего ногтя, очень важно избавиться от него как можно раньше.
Если вы также являетесь одним из тех людей, которые обеспокоены проблемой вросшего ногтя на пальце ноги и предприняли многочисленные меры для ее избавления, вы должны знать, что вы можете легко избавиться от вросшего ногтя на пальце ноги в вашем доме. Это означает, что существуют различные натуральные домашние средства, которые при использовании могут помочь вам легко избавиться от вросшего ногтя, не тратя слишком много денег.Мы рассмотрим некоторые из лучших домашних методов лечения вросшего ногтя.
Домашние процедуры для вросшего ногтя
1. Обрезка
Лучшее домашнее средство избавиться от вросшего ногтя — это предотвратить его в первую очередь. Самый эффективный способ сделать это — убедиться, что вы правильно подстригли ноготь. Старайтесь не резать ноготь насквозь по краям.
2. Горячая вода
Это одно из самых эффективных домашних средств, которое можно использовать, чтобы избавиться от вросшего ногтя .Это в основном потому, что; впитывание ногтя в горячей воде смягчает ноготь и делает его более податливым, и, следовательно, его легко обрезать. Горячая вода также помогает вам очистить всю пыль и частицы почвы, которые собрались в ногтях. Почва, скопившаяся в ногтях на ногах, является одной из основных причин боли и воспаления . ногтя на пальце ноги.
3. Горячая вода и соль
Это одно из лучших домашних средств, которое вы можете использовать, чтобы избавиться от вросшего ногтя на ноге .Все, что вам нужно сделать, это взять немного горячей воды и добавить в нее немного английской соли. После добавления необходимо замочить пораженный палец в растворе. Ключ здесь заключается в том, чтобы сделать ногти мягкими. Как только он станет немного мягким, вам нужно аккуратно зарыться в носок и подать гвоздь вверх. После этого поместите носок обратно в воду Эпсома, а затем нанесите пластырь. Это поможет вам вылечить воспаление , вызванное вросшим ногтем на пальце ноги, и боль исчезнет через несколько дней.
4. Перекись водорода
Это еще одно отличное домашнее средство, которое вы можете использовать, чтобы избавиться от вросшего ногтя. Единственное, что вам нужно сделать, это взять немного перекиси водорода и очистить носок, втирая в раствор вату. Это одно из лучших домашних средств для вросшего ногтя, так как оно помогает уменьшить инфекцию, а также воспаление , вызываемое вросшим ногтем.
5. Лимон
Это одно из самых простых домашних средств, которое вы можете использовать, чтобы избавиться от вросшего ногтя.Все, что вам нужно сделать, это разрезать лимон пополам и натереть его на пораженный палец. После этого наденьте носки и замочите пораженный палец на ночь. Это одно из лучших домашних средств, которое вы можете использовать, чтобы избавиться от вросшего ногтя, так как оно помогает избавиться от воспаления , , а также отека , вызванного из-за вросшего ногтя.
6. Алкоголь
Это еще одно лучшее домашнее средство, которое вы можете использовать, чтобы избавиться от вросшего ногтя на ноге .Нанесение алкоголя на пораженный палец помогает смягчить ногти. Как только он станет мягким, вы сможете наложить ноготь на пальце ноги и избавиться от боли, вызванной вросшим ногтем на пальце ноги.
7. Увлажняющие и лосьоны
Это еще одно лучшее домашнее средство, которое вы можете использовать, чтобы избавиться от вросшего ногтя. Все, что вам нужно сделать, это взять увлажняющий крем или лосьон и нанести его прямо на ноготь пальца на ноге. Это поможет смягчить ноготь на пальце ноги и облегчит вам обрезку ногтя пальца от его корня.Это, в свою очередь, уменьшает боль и воспаление и отек , вызванных из-за вросшего ногтя.
8. Правильная диета
Люди, которые едят много сладкого, более склонны к развитию вросшего ногтя. Таким образом, чтобы эффективно избавиться от ногтя, желательно избегать употребления сладкой пищи, пока вы не сможете вылечить свое состояние. Сахар имеет тенденцию ослаблять кутикулу вашего пальца и, следовательно, делает вас более склонным к развитию вросшего ногтя.Таким образом, есть сладкие продукты в умеренных количествах, чтобы предотвратить ноготь ног в первую очередь.
Это были некоторые из самых эффективных домашних средств, которые вы можете использовать, чтобы избавиться от вросшего ногтя. Помимо следования этим домашним средствам, вам также нужно правильно ухаживать за ногтями на пальцах ног, когда есть внутренний рост. Вы также должны соблюдать надлежащую гигиену и следить за тем, чтобы ваш ноготь на ноге был правильно покрыт. Это предотвратит попадание почвы в ноготь, поскольку почва только усугубляет инфекцию.Для этого вам нужно положить хлопок на ноготь на пальце ноги или надеть некоторые хлопчатобумажные ткани, чтобы избежать его воздействия на почву и другие частицы пыли.
Внимание: пожалуйста, используйте домашние средства после надлежащего исследования и руководства. Вы соглашаетесь с тем, что вы следуете любым советам на свой страх и риск и будете надлежащим образом проводить исследования или консультироваться с медицинским работником.
,
При язве можно ли париться в бане при: Баня при гастрите и язве желудка: можно ли париться, польза – польза бани, противопоказания и техники работы веником
Можно ли ходить в баню при язве желудка


Органы пищеварения и их лечение баней – еще один немаловажный вопрос. Эффективность лечения в бане пищеварительного тракта настолько высока, что применение тепла и холода часто остается единственным способом поправить свое здоровье.
В настоящее время горячий пар широко используется при заболеваниях печени, желчного пузыря, пищевода, желудка, поджелудочной железы, кишечника и желчевыводящих путей. Не обошли вниманием и заболевания кишечно-пищеварительного тракта, связанные с нарушением деятельности вегетативного отдела центральной нервной системы , и связанных с ней нарушениями в обмене веществ организма.
Воздействие бани на пищеварение
Пищеварительная система человека (лат. systema digestorium) осуществляет переваривание пищи путём её механической и химической обработки, всасывание продуктов расщепления через слизистую оболочку в кровь и лимфу, и выведение не переработанных остатков.
Под воздействием тепла в организме человека происходят изменение работы многих систем. Так, нагретая горячим паром кожа человека передает свое тепло внутренним органам. В результате повышается их функциональная деятельность. Интенсивность кровотока в сердечно-сосудистой системе увеличивается, а обменные процессы в организме стимулируют жизнедеятельность всех органов. Пищеварительная система за счет оттока крови к периферическим участкам тела замедляет свою деятельность и приостанавливает течение неблагоприятных процессов.
Рекомендации по лечению в бане
Комплексное воздействие тепла на весь организм человека благоприятно влияет на деятельность и функциональность всех его органов. Тепло парной положительно действует и на систему пищеварения, стимулирует ее деятельность, повышает кровоснабжение и улучшает обменные процессы. Не случайно хорошо попарившийся человек имеет отменный аппетит и отличное настроение. А, как известно, его наличие – это убедительный признак здоровья.
Особенно хороша баня для лечения и профилактики при расстройствах и язве желудка, печени, двенадцатиперстной кишки, желчного пузыря и запорах. Большую пользу органам пищеварения приносит умелое использование закаливание , которое усиливает и без того оздоровительный эффект от жаркого пара.
- Язва желудка
- Доброкачественные новообразования
- Хронический холецистит без камней
- После операций на желчном пузыре
- Язва двенадцатиперстной кишки
- Моторные расстройства кишечника
- Заболевания печени
- Хронический гепатит
- Желчнокаменная болезнь в стадии обострения
- Острые заболевания пищеварительной системы
- Понос или сильная рвота
- Воспаления оболочки толстого кишечника
- Мелена
- Злокачественные образования
Вернуться в главную статью-содержание: Воздействие бани на человеческий организм
Еще статьи на тему пользы бани для здоровья:
Баня, как панацея для общего состояния здоровья, становится полезной при гастрите либо язве желудка. Процедура благотворно воздействует на весь организм, способствуя снятию симптомов болезни желудочно-кишечного тракта, усиливая иммунитет и раскрывая внутренние резервы организма для снятия воспалений и заживлению ран стенок желудка. Чтобы не ухудшить состояния, нужно пройти предварительное медицинское обследование и строго придерживаться правил посещения бани. Существует ряд противопоказаний для посещения сауны, на которые следует обратить внимание.


Польза бани для организма
Причины, по которым полезно париться:
- укрепление иммунитета;
- очищение организм от шлаков, токсинов, ядов;
- ускорение метаболизма;
- снижение веса;
- восстановление сердечно-сосудистой и эндокринной систем;
- снятие стресса, расслабление;
- улучшение циркуляции крови;
- усиление моторики и внутренней секреции.
Тесная связь органов желудочно-кишечного тракта с другими системами организма выводит баню в лидеры водной терапии комплексного воздействия, позволяющей ускорить процесс выздоровления от недугов пищевой системы.
Можно ли париться при язве и гастрите?
Ходить в баню с язвой желудка или с гастритом разрешается только в период ремиссии. Если человек парится при обострении, могут возникнуть осложнения. Спустя полгода после операции при нормальном функционировании органа, посещать баню пациенту не запрещается. Для безопасности процедуры, перед походом в сауну следует пройти комплексный осмотр у доктора и получить его одобрение на посещение.
Как правильно?
Чтобы не навредить организму, особенно пациентам с язвой желудка, следует следить за временем пребывания в бане. Начинать нужно с коротких походов. При этом не допускается употребление алкоголя во время процедур. Лучше посещать сауну на голодный желудок, или принять легкую пищу. По окончании важно восстановить водный баланс организма. Людям с гастритом гастроэнтерологи назначают специальные минеральные воды. Для нормализации кислотно-щелочного баланса желудка, а также снятия спазмов и болей, готовят настой с ромашки — 30 г, мяты — 40 г, душицы и тысячелистника по 10 г. Одна столовую ложку смеси заливается кипятком в термосе и настаивается около 6 часов. Этот напиток следует выпить во время посещения бани. Однако только доктор может правильно подобрать смесь лекарственных растений для каждого пациента индивидуально.
Противопоказания и побочные эффекты
Нарушения рекомендаций доктора по пребыванию в бане ведет к обострению болезни желудка. Если пациент нарушает время посещения, он может ощущать тошноту, головокружение, потерю сил, сонливость. Учащается сердцебиение и повышается давление. Запрещено ходить в сауну при рвоте, поносе, в острой фазе протекания заболевания. Противопоказано париться пациентам с желчнокаменной болезнью, гепатитом хронического характера, воспалением брюшной полости и при опухолях. Следует воздержаться людям с колитом, колостомией и энтеростомией.
Когда в баню можно, а когда — нельзя? Какие болезни она поможет предотвратить, течение каких — приостановить, а от каких — вовсе избавиться? Почему в бане вы вдруг начинаете чихать или у вас начинается насморк, или появляется икота? Что с вами, если в жаркой парной вам вдруг стало… холодно?
Давайте вместе выясним, отчего и почему так происходит. Но прежде всего — убедимся, что сегодня вам в баню можно!
Чем достигается лечебный эффект
Это прекрасная тренировка сердечно-сосудистой системы. Но давайте помнить, что это — тренировка, а не забег на рекорд! Чтобы не навредить себе, желательно обойтись без фанатизма!
Когда стоит отложить поход в баню
Баня категорически противопоказана при любых воспалительных процессах. Если у вас болит зуб — после бани получите флюс, наружный отит запросто обернется воспалением среднего уха, нарыв на пальце тоже добром не кончится. Даже простое прогревание воспалениям и нарывам противопоказано, а тепловое излучение камней подействует на них как микроволновка на яйцо!
Баня нежелательна:
- при тяжелых заболеваниях печени, почек и мочекаменной болезни в острой стадии;
- при любых кровотечениях;
- при обострении язвы желудка и двенадцатиперстной кишки;
- при повышенном давлении, тахикардии.
В общем, при всех обострениях — вредно, при всех стабильных состояниях — полезно. Но лучший способ понять, можно ли вам в баню — обратиться к врачу. Он подскажет многое, о чем мы не упомянули: в одной статье все ограничения и противопоказания перечислить невозможно, а речь идет о вашем здоровье.
Кстати: если при очень высокой температуре даже в парилке холодно и знобит — в баню вы опоздали! Немедленно в постель и вызывайте врача!
Баня и иммунитет
Механизм воздействия на иммунную систему таков: с повышением температуры тела активность наших клеток-защитников увеличивается. При переохлаждении — снижается. Если во время длительного пребывания на холоде без движения (например, на зимней рыбалке) перевес на стороне болезнетворных бактерий и вирусов, то в бане, благодаря глубинному прогреву, ресурсы организма перестраиваются и наносят врагу решительный удар! Так мы на ранней стадии перехватим большинство простудных заболеваний и инфекций ВДП (верхних дыхательных путей) и можем предупредить неприятности, вызванные радикулитом.
Чем брызгать на камни: дегтярный раствор, квас, пиво (разбавленные водой в пропорции 1:25!).
Что пить в бане: малину, чай с лимоном и медом, яблоками и корицей, апельсиновыми корками и мятой, гранатовый сок вместе с горячим чаем (одно запить другим).
Баня и органы дыхания
Самое эффективное воздействие баня оказывает на верхние дыхательные пути: можно лечить и насморк, и кашель (сухой и влажный). Польза для органов дыхания многогранна: тут и внутреннее прогревание, и ингаляционный, и массажный эффекты. Но главное — организм в банных условиях активизируется. В парилке кислорода меньше, чем снаружи. Кровь насыщается углекислым газом, и дыхание учащается. Если бодрствующий человек в спокойном состоянии делает 15-20 полных вдохов и выдохов в минуту, то в бане — в полтора-два раза больше. Совершенно здоровый человек может ощутить признаки насморка или даже начать чихать.
Это рефлекторное чихание в обычных условиях — реакция на переохлаждение, здесь же — реакция на резкую смену температуры и защита слизистой носа. Если начать греться на нижней полке, этого и вовсе может не случиться, а так — пройдет через минуту-другую.
Важно помнить: если в организме уже идет любой воспалительный процесс, баня исключена.
Техника работы веником:
- веник большой — береза + эвкалипт;
- малый — можжевеловый или большой березовый + эвкалиптовый.
Руки того, кого парят, вытянуты вперед или за головой. Нагоняем пар несколькими взмахами большого веника, им же прохлестываем грудь, спину и бока, а затем точечно работаем по проблемным зонам: бронхи, горло, легкие — для профилактики. И не надо целенаправленно хлестать по области сердца (вообще-то хороший мастер-парильщик должен знать анатомию), ему и так в бане придется поработать. Не нужно стегать веником, особенно облетевшим: парилка — не уголок мазохиста. Лицо тоже можно парить! Но не можжевеловым веником, разумеется, и в щадящем режиме.
Баня и ЖКТ
Чем брызгать на камни: Особых рекомендаций нет. Бить веником по животу тоже не стоит: живот и область печени — места для очень тонкой работы опытного парильщика, даже если тот, кого парят, здоров.
Что пить в бане: минеральную воду (рекомендованную врачом при ваших заболеваниях, но только не холодную, а тепловатую), сок черной редьки. Единственное исключение их общих банных правил: в этом случае можно выпить немного пива, но не холодного и не темного. Заботясь о желудке, пощадите сердце и голову!
Баня и радикулит
Если у вас радикулит, вы просто обречены на баню! Предварительно — глубинный прогрев организма. Затем нужно сильно распарить поясницу и проблемные места на позвоночнике. После парилки в поясницу втереть, причем как следует, измельченное на грубой терке хозяйственное мыло. Можно использовать обмазывание горячей (но не слишком!) глиной — тоже после парной. Можно втирать настой черемши.
Чем брызгать на камни: несколько капель натурального скипидара на шайку.
Что пить в бане: обычный и травяной горячий чай.
Баня и ревматизм
Только теплое и горячее питье. Некоторые лекарства, назначаемые при ревматизме, снижают реактивность надпочечников, так что лучше выждать месяц после окончания курса. Иначе результат может быть самым плачевным. А вообще, лучше баня на ранней стадии, чем лекарства при обострении. Ревматизм — серьезная штука. Поговорите с врачом, он назначит баню или сауну в рамках стратегии борьбы с вашей болезнью и снабдит необходимыми указаниями.
Баня и болезни ОДА
ОДА — это не поэтическое произведение, а опорно-двигательный аппарат. Болезней у него может быть множество, не говоря уже о травмах. Помним главное: в баню нельзя показываться с воспалениями! Банальный флюс там увеличивается до размеров ананаса. А вот растяжения мышц и сухожилий, ушибы — это сюда. Но не разрывы: с ними можно бороться только по указаниям врача!
Баня обеспечит вам ускорение и улучшение кровообращения в мышцах, после нее быстрее рассасываются синяки, снимается боль при гематомах, спадают отеки. Но! Сначала — к врачу. Парильщик хочет принести вам здоровье, а не стать вашим палачом. У него, в конце концов, репутация и профессиональная гордость есть!
Как в бане сбросить вес
И еще кое-что
Этот абзац написан по просьбе автора доктором медицинских наук Эрнестом Анатольевичем Щегловым.
Скажу без лишней медицинской терминологии, простым и понятным языком: употребление алкоголя вообще — вещь необязательная и рискованная, а возлияния в бане — это риск не просто для здоровья, а для жизни!
Ваше сердце и сосудистая система не всегда сигнализируют болью или плохим самочувствием о возникших проблемах, а в экстремальных условиях бани — тем более. Баня расширяет сосуды. Алкоголь — тоже, но ненадолго, потом он обязательно их сжимает. Нервная система не успокаивается, а возбуждается, она реагирует на окружающую температуру, давление, температуру тела, влажность. Не сводите свой организм с ума: откуда ему знать, кого слушать — ваше веселое настроение, горячий пар или стиснувший сосуды спирт? Да-да, любой алкоголь — это спирт, а хлебный он или виноградный — все равно.
Алкоголь воздействует на диафрагму. Если в бане вы начинаете икать — это первый признак того, что пить вам не стоило. Кроме того, выдыхать вы будете продукты распада алкоголя, а парная — помещение маленькое. Вы будете добровольно дышать подогретым ядом. Ищете похмелья через пять минут после первой рюмки?
Вы предупреждены. Кто-то прислушается, большинство — как всегда — нет. Как это ни печально, увы, разговоры об алкоголе в России — как напоминание о веревке в доме повешенного.
Лимфатическая система, позвоночник, кожа
Итак, вы пропарены, прогреты, боль отпустила, спина гнется, как новенькая, в груди стало свободно. Но это еще не все, что может сделать для вас баня! В мыльном отделении обязательно должна быть подвижная, не прикрепленная к стене лавочка. Но главное — мочалки! Губчатые, колючие и, как у наших дедов и прадедов, — лыковые!
В одной шайке вы взбиваете мыльную пену. А затем лыковой мочалкой начинаете обрабатывать спину лежащего на лавочке. Мыльный массаж и массаж мочалкой — наслаждение и спасение для тех, кто обзавелся неприятностями с позвоночником. На этой лавке — полное равенство между таксистом, программистом и министром! Однако стоит прочитать пособия по массажу, чтобы не навредить. Правда, хорошим костоправом или мануальным терапевтом без специального образования, многолетнего опыта и общения с коллегами все равно не стать.
Следующий этап в мыльном отделении — массаж рукавицей или мыльным пузырем. В шайке взбивают горячую густую пену (кусок с лишним мыла на эту операцию уйдет, поэтому хорошо заранее натереть его, грубое дегтярное принесет больше пользы).
Движения рукавицы должны идти по ходу обращения лимфы в организме. Лимфатическая система очищает ваш организм, возвращает в кровь воду и соли-электролиты из тканей, лишнее — удаляет, поддерживает венозную систему. От капилляров на периферии лимфа движется к основным венам. Массаж помогает лимфатической системе справиться с ее задачами самым простым — механическим способом, ускоряя процессы обмена. Вот почему направление движений должно быть правильным, а нажим рукавицы — точным и несильным.
Можно также провести массаж мыльным пузырем: его легко сделать из наволочки или льняного мешка. Не буду даже тратить силы на описание — вот как это сделал человек, знавший толк и в бане, и в словесности: «… долго тер он меня шерстяною рукавицей и, сильно оплескав водою, стал умывать намыленным полотняным пузырем. Ощущение неизъяснимое: горячее мыло обливает вас, как воздух! …шерстяная рукавица и полотняный пузырь непременно должны быть приняты в русской бане: знатоки будут благодарны за такое нововведение». Это слова Пушкина! Кстати, вскоре нововведение появилось и в Сандунах, и в Андросовских банях в Москве, и в Астраханских, и в некогда знаменитых, но уже утраченных банях в Фонарном переулке Санкт-Петербурга.
Мыльный массаж — прогревающий, улучшающий систему кровоснабжения и движения лимфы. Он полезен для людей, страдающих заболеваниями сердечно-сосудистой системы и доступен им даже тогда, когда общее состояние не допускает посещения парилки. Но делать его должен человек опытный и с чуткими руками. Чем интенсивнее массаж, тем чаще требуется ополаскивание из шайки!
В процессе мытья нужно позаботиться о коже при помощи скрабов и отваров чистотела и чабреца, о приведении в порядок ногтей. Но это уже другая тема, подробности которой раскрыты в статье Как устроить спа-салон на даче.
После бани
Вот теперь-то, облившись перед выходом из бани теплой водой, вы промыты на пару сантиметров в глубину, омолодили кожу, расширили сосуды и поставили заслон на пути простудных заболеваний!
Русская баня. Влияние бани на пищеварительную систему
Современные исследования позволили сделать любопытный и несколько неожиданный вывод: домашняя баня, за которой следит добросовестный хозяин — с бактериологической точки зрения, одно из самых стерильных помещений, доступных человеку в повседневной жизни! Врачи рекомендуют использовать русскую баню не только для закаливания организма и профилактики, простудных заболеваний, но и для медицинской реабилитации, то бишь восстановления здоровья и работоспособности после самых разных заболеваний, в послеоперационные периоды. Однако в этом случае обязательна консультация с врачом, который поможет установить правильный для вас режим посещения парной, а именно:— укажет время, которое вы должны провести в парной, а какое — в бассейне или под прохладным душем
— установит, какая температура наиболее вам благоприятна
— даст рекомендации по влажности воздуха
— составит список процедур, которые вам надлежит выполнить до и после посещений бани.
Для полноценной реабилитации банные процедуры хорошо комбинировать с другими методами восстановления, например, с массажем.
Несколько слов о влиянии бани на пищеварительную систему.
Пищеварительная система тесно связана с другими системами человеческого организма, в том числе с сердечно-сосудистой, урогенитальной, центральной нервной
благотворное влияние бани на эти системы позволяет нормализовать и работу желудочно-кишечного тракта.
Все те же основные воздействия бани — избыточное тепло с последующим охлаждением организма — хорошо влияют на кровообращение в пищеварительных органах, улучшают их моторику и секреторную функцию.
При определенных заболеваниях желудка после бани необходимо компенсировать потерю организмом влаги с помощью употребления особых минеральных вод. По этому поводу обязательно проконсультируйтесь с врачом.
Посещайте баню при язвенной болезни желудка и двенадцатиперстной кишки в стадии ремиссии, при хроническом холецистите (без образования камней), при запорах, при функциональной билиарной диспепсии, при моторно-эвакуационных расстройствах кишечника функционального характера, после операций на желчном пузыре или путях, желудке, двенадцатиперстной кишке (не ранее чем через полгода после операции).
Не посещайте баню при острых заболеваниях желудочно-кишечного тракта, при поносе или рвоте, при желчнокаменной болезни, сопровождающейся частыми приступами, при хроническом гепатите, воспалении брюшины, при колитах, при колостомии и энтеростомии, при новообразованиях в желудочно-кишечном тракте.
Можно париться при язве желудка
Можно ли ходить в баню при гастрите и язве желудка?
Баня, как панацея для общего состояния здоровья, становится полезной при гастрите либо язве желудка. Процедура благотворно воздействует на весь организм, способствуя снятию симптомов болезни желудочно-кишечного тракта, усиливая иммунитет и раскрывая внутренние резервы организма для снятия воспалений и заживлению ран стенок желудка. Чтобы не ухудшить состояния, нужно пройти предварительное медицинское обследование и строго придерживаться правил посещения бани. Существует ряд противопоказаний для посещения сауны, на которые следует обратить внимание.

Польза бани для организма
Причины, по которым полезно париться:
- укрепление иммунитета;
- очищение организм от шлаков, токсинов, ядов;
- ускорение метаболизма;
- снижение веса;
- восстановление сердечно-сосудистой и эндокринной систем;
- снятие стресса, расслабление;
- улучшение циркуляции крови;
- усиление моторики и внутренней секреции.
Тесная связь органов желудочно-кишечного тракта с другими системами организма выводит баню в лидеры водной терапии комплексного воздействия, позволяющей ускорить процесс выздоровления от недугов пищевой системы.
Можно ли париться при язве и гастрите?
Ходить в баню с язвой желудка или с гастритом разрешается только в период ремиссии. Если человек парится при обострении, могут возникнуть осложнения. Спустя полгода после операции при нормальном функционировании органа, посещать баню пациенту не запрещается. Для безопасности процедуры, перед походом в сауну следует пройти комплексный осмотр у доктора и получить его одобрение на посещение.
Как правильно?
Чтобы не навредить организму, особенно пациентам с язвой желудка, следует следить за временем пребывания в бане. Начинать нужно с коротких походов. При этом не допускается употребление алкоголя во время процедур. Лучше посещать сауну на голодный желудок, или принять легкую пищу. По окончании важно восстановить водный баланс организма. Людям с гастритом гастроэнтерологи назначают специальные минеральные воды. Для нормализации кислотно-щелочного баланса желудка, а также снятия спазмов и болей, готовят настой с ромашки — 30 г, мяты — 40 г, душицы и тысячелистника по 10 г. Одна столовую ложку смеси заливается кипятком в термосе и настаивается около 6 часов. Этот напиток следует выпить во время посещения бани. Однако только доктор может правильно подобрать смесь лекарственных растений для каждого пациента индивидуально.
Противопоказания и побочные эффекты
Нарушения рекомендаций доктора по пребыванию в бане ведет к обострению болезни желудка. Если пациент нарушает время посещения, он может ощущать тошноту, головокружение, потерю сил, сонливость. Учащается сердцебиение и повышается давление. Запрещено ходить в сауну при рвоте, поносе, в острой фазе протекания заболевания. Противопоказано париться пациентам с желчнокаменной болезнью, гепатитом хронического характера, воспалением брюшной полости и при опухолях. Следует воздержаться людям с колитом, колостомией и энтеростомией.
Пищеварительная система и лечение баней

Органы пищеварения и их лечение баней – еще один немаловажный вопрос. Эффективность лечения в бане пищеварительного тракта настолько высока, что применение тепла и холода часто остается единственным способом поправить свое здоровье.
В настоящее время горячий пар широко используется при заболеваниях печени, желчного пузыря, пищевода, желудка, поджелудочной железы, кишечника и желчевыводящих путей. Не обошли вниманием и заболевания кишечно-пищеварительного тракта, связанные с нарушением деятельности вегетативного отдела центральной нервной системы , и связанных с ней нарушениями в обмене веществ организма.
Воздействие бани на пищеварение
Пищеварительная система человека (лат. systema digestorium) осуществляет переваривание пищи путём её механической и химической обработки, всасывание продуктов расщепления через слизистую оболочку в кровь и лимфу, и выведение не переработанных остатков.
Под воздействием тепла в организме человека происходят изменение работы многих систем. Так, нагретая горячим паром кожа человека передает свое тепло внутренним органам. В результате повышается их функциональная деятельность. Интенсивность кровотока в сердечно-сосудистой системе увеличивается, а обменные процессы в организме стимулируют жизнедеятельность всех органов. Пищеварительная система за счет оттока крови к периферическим участкам тела замедляет свою деятельность и приостанавливает течение неблагоприятных процессов.
Рекомендации по лечению в бане
Комплексное воздействие тепла на весь организм человека благоприятно влияет на деятельность и функциональность всех его органов. Тепло парной положительно действует и на систему пищеварения, стимулирует ее деятельность, повышает кровоснабжение и улучшает обменные процессы. Не случайно хорошо попарившийся человек имеет отменный аппетит и отличное настроение. А, как известно, его наличие – это убедительный признак здоровья.
Особенно хороша баня для лечения и профилактики при расстройствах и язве желудка, печени, двенадцатиперстной кишки, желчного пузыря и запорах. Большую пользу органам пищеварения приносит умелое использование закаливание , которое усиливает и без того оздоровительный эффект от жаркого пара.
Показания к применению
- Язва желудка
- Доброкачественные новообразования
- Хронический холецистит без камней
- После операций на желчном пузыре
- Язва двенадцатиперстной кишки
- Моторные расстройства кишечника
- Заболевания печени
Противопоказания к применению
- Хронический гепатит
- Желчнокаменная болезнь в стадии обострения
- Острые заболевания пищеварительной системы
- Понос или сильная рвота
- Воспаления оболочки толстого кишечника
- Мелена
- Злокачественные образования
Вернуться в главную статью-содержание: Воздействие бани на человеческий организм
Еще статьи на тему пользы бани для здоровья:
Русская баня. Влияние бани на пищеварительную систему

Для полноценной реабилитации банные процедуры хорошо комбинировать с другими методами восстановления, например, с массажем.
Несколько слов о влиянии бани на пищеварительную систему.
Пищеварительная система тесно связана с другими системами человеческого организма, в том числе с сердечно-сосудистой, урогенитальной, центральной нервной
благотворное влияние бани на эти системы позволяет нормализовать и работу желудочно-кишечного тракта.
Все те же основные воздействия бани — избыточное тепло с последующим охлаждением организма — хорошо влияют на кровообращение в пищеварительных органах, улучшают их моторику и секреторную функцию.
При определенных заболеваниях желудка после бани необходимо компенсировать потерю организмом влаги с помощью употребления особых минеральных вод. По этому поводу обязательно проконсультируйтесь с врачом.
Посещайте баню при язвенной болезни желудка и двенадцатиперстной кишки в стадии ремиссии, при хроническом холецистите (без образования камней), при запорах, при функциональной билиарной диспепсии, при моторно-эвакуационных расстройствах кишечника функционального характера, после операций на желчном пузыре или путях, желудке, двенадцатиперстной кишке (не ранее чем через полгода после операции).
Не посещайте баню при острых заболеваниях желудочно-кишечного тракта, при поносе или рвоте, при желчнокаменной болезни, сопровождающейся частыми приступами, при хроническом гепатите, воспалении брюшины, при колитах, при колостомии и энтеростомии, при новообразованиях в желудочно-кишечном тракте.
Питание при язве желудка: о молоке придется забыть?
ПОДСКАЖИТЕ МОЖНО ЛИ ПРИНИМАТЬ ГОРЯЧИЮ ВАННУ И ХОДИТЬ В БАНЮ, У МЕНЯ КРОВОТЕЧЕНИЕ БЫЛО 2 МЕСЯЦА НАЗАД СЕЙЧАС ЧУВСТВУЮ СЕБЯ ВПРИНЦЫПЕ НОРМАЛЬНО
От де-нола меняется цвет кала-становится черным. Как перестанете пить де-нол цвет сразу изменится.
При обострении язвенной болезни желудка и двенадцатиперстной кишки рекомендуются следующие продукты и блюда:
Хлеб и мучные изделия: белый пшеничный хлеб вчерашней выпечки или подсушенный, сухари, бисквит, несдобные печенье и булочки.
Супы: протертые, слизистые молочные с добавлением протертых овощей, молочные крупяные, с измельченной вермишелью или домашней лапшой.
Мясо, птица, рыба: мясо, рыба и птица нежирных сортов (говядина, телятина, курица, индейка, кролик, щука, судак, окунь), лучше свежее, свободное от сухожилий и жира, протертое (котлеты, фрикадельки, суфле, пюре, кнели) или иногда кусковое.
Овощные блюда: картофель, тыква, кабачки, морковь, свекла в виде пюре или паровых пудингов.
Фрукты и ягоды: спелые и некислые клубника, малина, земляника, мягкие фрукты в протертом или запеченном виде.
Каши и макаронные изделия: овсяная, манная, гречневая (протертая), рисовая каши, сваренные на воде с добавлением молока, отварные вермишель и макароны.
Яйца: паровой омлет или всмятку (не более трех в день).
Молоко и молочные продукты: молоко, сливки, свежие некислые творог и сметана.
Жиры: сливочное масло, рафинированное растительное масло (подсолнечное, оливковое).
Сладкие блюда: желе, муссы, крем, кисели, протертые компоты из сладких сортов ягод и фруктов.
Соусы: молочные, яично-масляные, сметанные.
Диета при язве желудка и двенадцатиперстной кишки предрасполагает исключение целого ряда продуктов и блюд. Не следует употреблять крепкие мясные, рыбные и вегетарианские бульоны, особенно грибные, жирные сорта мяса и рыбы, тугоплавкие жиры (говяжье и свиное сало, бараний жир). Нельзя готовить любые жареные блюда. Нужно избегать приема сырой непротертой растительной клетчатки, солений, острых закусок, маринадов, копченостей, консервов, колбасы, изделий из сдобного теста. Следует исключить очень холодную или очень горячую пищу, газированные напитки, мороженое, любой алкоголь.
Можно ли при гастрите ходить в баню
Баня, как панацея для общего состояния здоровья, становится полезной при гастрите либо язве желудка. Процедура благотворно воздействует на весь организм, способствуя снятию симптомов болезни желудочно-кишечного тракта, усиливая иммунитет и раскрывая внутренние резервы организма для снятия воспалений и заживлению ран стенок желудка. Чтобы не ухудшить состояния, нужно пройти предварительное медицинское обследование и строго придерживаться правил посещения бани. Существует ряд противопоказаний для посещения сауны, на которые следует обратить внимание.
ВАЖНО ЗНАТЬ! Даже «запущенные» язву или гастрит можно вылечить дома, без операций и больниц. Просто прочитайте что говорит Галина Савина читать рекомендацию.

Польза бани для организма
Причины, по которым полезно париться:
Очень важно! Савина Г.: «Я могу порекомендовать лишь одно средство для быстрого лечения язвы и гастрита» читать далее.
- укрепление иммунитета;
- очищение организм от шлаков, токсинов, ядов;
- ускорение метаболизма;
- снижение веса;
- восстановление сердечно-сосудистой и эндокринной систем;
- снятие стресса, расслабление;
- улучшение циркуляции крови;
- усиление моторики и внутренней секреции.
Тесная связь органов желудочно-кишечного тракта с другими системами организма выводит баню в лидеры водной терапии комплексного воздействия, позволяющей ускорить процесс выздоровления от недугов пищевой системы.
Можно ли париться при язве и гастрите?
Ходить в баню с язвой желудка или с гастритом разрешается только в период ремиссии. Если человек парится при обострении, могут возникнуть осложнения. Спустя полгода после операции при нормальном функционировании органа, посещать баню пациенту не запрещается. Для безопасности процедуры, перед походом в сауну следует пройти комплексный осмотр у доктора и получить его одобрение на посещение.
ЭТО действительно ВАЖНО! Прямо сейчас можно узнать дешевый способ избавится от болей в желудке. УЗНАТЬ >>
Как правильно?
Чтобы не навредить организму, особенно пациентам с язвой желудка, следует следить за временем пребывания в бане. Начинать нужно с коротких походов. При этом не допускается употребление алкоголя во время процедур. Лучше посещать сауну на голодный желудок, или принять легкую пищу. По окончании важно восстановить водный баланс организма. Людям с гастритом гастроэнтерологи назначают специальные минеральные воды. Для нормализации кислотно-щелочного баланса желудка, а также снятия спазмов и болей, готовят настой с ромашки — 30 г, мяты — 40 г, душицы и тысячелистника по 10 г. Одна столовую ложку смеси заливается кипятком в термосе и настаивается около 6 часов. Этот напиток следует выпить во время посещения бани. Однако только доктор может правильно подобрать смесь лекарственных растений для каждого пациента индивидуально.
Противопоказания и побочные эффекты
Нарушения рекомендаций доктора по пребыванию в бане ведет к обострению болезни желудка. Если пациент нарушает время посещения, он может ощущать тошноту, головокружение, потерю сил, сонливость. Учащается сердцебиение и повышается давление. Запрещено ходить в сауну при рвоте, поносе, в острой фазе протекания заболевания. Противопоказано париться пациентам с желчнокаменной болезнью, гепатитом хронического характера, воспалением брюшной полости и при опухолях. Следует воздержаться людям с колитом, колостомией и энтеростомией.
ОБРАЩАЕМ ВНИМАНИЕ! Не затягивайте гастрит или язву до рака желудка, лучше перестраховаться, а для этого понадобится. читать историю Галины Савиной >>
Поиск по сайту
Что делать, если у меня похожий, но другой вопрос?
Если вы не нашли нужной информации среди ответов на этот вопрос , или же ваша проблема немного отличается от представленной, попробуйте задать дополнительный вопрос врачу на этой же странице, если он будет по теме основного вопроса. Вы также можете задать новый вопрос , и через некоторое время наши врачи на него ответят. Это бесплатно. Также можете поискать нужную информацию в похожих вопросах на этой странице или через страницу поиска по сайту . Мы будем очень благодарны, если Вы порекомендуете нас своим друзьям в социальных сетях .
Медпортал 03online.com осуществляет медконсультации в режиме переписки с врачами на сайте. Здесь вы получаете ответы от реальных практикующих специалистов в своей области. В настоящий момент на сайте можно получить консультацию по 48 направлениям: аллерголога , анестезиолога-реаниматолога , венеролога , гастроэнтеролога , гематолога , генетика , гинеколога , гомеопата , дерматолога , детского гинеколога , детского невролога , детского уролога , детского хирурга , детского эндокринолога , диетолога , иммунолога , инфекциониста , кардиолога , косметолога , логопеда , лора , маммолога , медицинского юриста , нарколога , невропатолога , нейрохирурга , нефролога , онколога , онкоуролога , ортопеда-травматолога , офтальмолога , педиатра , пластического хирурга , проктолога , психиатра , психолога , пульмонолога , ревматолога , рентгенолога , сексолога-андролога , стоматолога , уролога , фармацевта , фитотерапевта , флеболога , хирурга , эндокринолога .
Мы отвечаем на 96.31% вопросов.
Гастрит — воспалительное заболевание слизистой оболочки желудка. В зависимости от длительности болезни различают острый и хронический гастрит. Определенную роль в развитии хронического течения заболевания играет продолжительное повышение секреторной активности слизистой оболочки желудка. Одной из разновидностей воспаления слизистой желудка является гастрит с пониженной секреторной активностью.
1. Отвар из корневища аира, листьев вахты, травы золототысячника и полыни, кожуры апельсина, взятых в равных количествах. Готовьте и применяйте банный отвар по общей схеме.
2. Сбор из алтея лекарственного — 2 части, корня солодки голой — 2 части, корня окопника и травы чистотела — по 1 части. Из сбора готовьте и применяйте банный отвар по общей схеме.
3. Отвар из листьев вахты, плодов фенхеля, листьев мяты, травы тысячелистника и золототысячника, взятых в равных частях. Готовьте и применяйте банный отвар по общей схеме.
4. Отвар из травы горца птичьего, травы зверобоя продырявленного, сухих листьев крапивы двудомной, корневища валерианы, плодов фенхеля, листьев мяты перечной, цветков ромашки аптечной, взятых в равных частях. Готовьте и применяйте банный отвар по общей схеме. Можно выпить в несколько приемов 1 стакан настоя небольшими глотками в течение банной, процедуры. Применяется при коликах и чувстве тяжести в желудке.
5. Отвар из корня девясила высокого, травы зверобоя, смеси листьев и корней земляники лесной, взятых в равных частях. Готовьте и применяйте банный отвар по общей схеме.
6. Сбор из листьев крапивы — 2 части, травы зверобоя — 2 части, травы володушки— 1 часть, листьев подорожника — 3 части. Из сбора готовьте и применяйте банный отвар по общей схеме. Можно выпить 1 стакан отвара в бане.
7. Сбор из листьев мяты перечной — 1 часть, цветков тысячелистника — 1 часть, семян укропа — 1 часть, листьев вахты трехлистной — 0,2 части, травы зверобоя — 2 части. Из сбора готовьте и применяйте банный отвар по общей схеме. Выпейте 1 стакан отвара в течение банной процедуры по 1 столовой ложке на прием. Применяйте при повышенной кислотности желудочного сока, сопровождающейся запором и кислой отрыжкой.
Можно париться в бане при язве желудка
Для лечения гастрита и язвы наши читатели успешно используют Монастырский Чай. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Пациенты часто консультируются с врачами по поводу того или иного продукта, в частности, спрашивают, можно ли есть мед? Ответ как традиционной, так и народной медицины, однозначен: этот продукт очень хорошо воздействует не только на стенки желудка и кишечника, но и на весь организм в целом. Однако его употребление нуждается в учете нескольких особенностей.
Популярный продукт пчеловодства богат множеством полезных веществ, которые снимают раздражение и воспалительный процесс, способствуют заживлению эрозий. К тому же консистенция меда объясняет его способность обволакивать слизистую желудка и 12-перстной кишки, таким образом, он выполняет еще и защитную функцию.
Чтобы сладкая терапия принесла хорошие результаты и ускорила процесс выздоровления пациента, нужно помнить, что лекарственные свойства меда раскрываются только при определенных условиях.
Температура растворения. Это первая ошибка, которую часто совершают по незнанию. Никогда нельзя опускать мед в горячую воду, и уж тем более в кипяток. Так ферменты и ингибиторы погибнут, а на смену им выделяется некоторое количество ядовитых для организма веществ. Поэтому специалисты советуют кушать его вприкуску с чаем.
При повышении кислотности желудочного сока мед разводят в воде 50 градусов. Это поможет снизить показатель, избавит от приступов изжоги. Если человек страдает пониженной кислотностью, то полезный продукт помещают в более прохладную воду.
- какие супы можно есть при язве желудка
- лечение язвы 12-перстной кишки прополисом
Режим. Именно от него зависит, поможет ли мед при язве. Принимать его нужно строго за полтора часа до, или по истечении 3 часов после приема пищи. Таким образом он обволакивает стенки слизистой, не позволяя ее травмировать поступающей еде.
На период лечения язвы желудка нужно отказаться от всех продуктов, способных усилить работу секреции: острых специй, горчицы, алкогольных напитков, уксуса. Также важно отказаться от курения.
Перед началом курса лечения нужно удостовериться, что мед не является аллергеном для организма.
Он прекрасно сочетается с другими компонентами, усиливающими терапию, например, соком алоэ.
Покупать этот ценный продукт пчеловодства нужно только у проверенных, сертифицированных продавцов. Стандартно используют цветочный сбор, но среди лечебных выделяют также липовый, каштановый, акациевый, вересковый, гречишный, донниковый. Какой из них лучше выбрать – подскажет сам продавец.
Мед не является полноценным самостоятельным средством для борьбы с язвенным заболеванием желудка, однако, его употребление в процессе, и после медикаментозного курса, значительно ускорит заживление слизистой.
Суточная доза, определенная врачами – 100 гр. ее нужно не превышать во избежание аллергической реакции.
Вышеперечисленные особенности ценного продукта указывают на то, что дать односложный ответ на вопрос «можно ли мед при язве желудка» достаточно трудно. Им можно как навредить организму, так и помочь в борьбе с достаточно серьезными недугами.
Важно не заниматься самолечением, и консультироваться с лечащим врачом по поводу включения меда в рацион во время традиционной медикаментозной терапии.
Иногда варианты рецептов содержат ингредиенты, плохо сочетающиеся с некоторыми группами препаратов. К тому же обязательно нужно выяснить уровень кислотности желудочного сока, чтобы учитывать этот показатель при приеме медового средства.
Наиболее эффективно мед используется с другими компонентами для лечения язвы. Ниже рассмотрены самые популярные рецепты с приминением меда.
За два часа до, и через такой же промежуток времени после каждого приема пищи нужно выпивать по 1 стакану воды с разведенной в нем столовой ложкой меда. Температура воды при повышенной кислотности – 40-50 градусов, при пониженной – 20.
С утра натощак употребляют 30 граммов меда, в обед за полтора часа до еды – 50 граммов, и вечером перед сном еще 20. Такая схема лечения не даст организму ослабнуть и защитит слизистую желудка.
Это средство очень эффективно как в период обострения, так и при скрытом течении недуга. Смешать по 100 гр. сливочного масла, меда и какао-порошка, добавить к ним 120 грамм измельченных листьев старого алоэ. Получившееся лекарство перемешать прогреть на бане. Принимать утром и вечером по одной столовой ложке, запивая стаканом не холодного молока в течение месяца.
Белокочанную капусту пропустить через соковыжималку, в 1 стакане получившейся жидкости растворить мед (1 ст. л.), выпивать такую смесь дважды в день свежей, сразу же после приготовления. Это лекарство помогает лечить не только язву, но и справляется с рядом других патологий пищеварительной системы.
Плоды шиповника заварить, дать настояться, и когда отвар остынет – растворить в нем ложку меда. Пить трижды в день по 100 мл.
Сушеницу болотную (1 большую ложку) заливают 200 мл кипятка и оставляют настаиваться около получаса. Растворить в стакане настоя столовую ложку меда, пить по 60 мл за полчаса до каждого приема пищи. Мед при язве двенадцатиперстной кишки так же эффективен, как и при лечении желудочных патологий такого характера.
В соке двух лимонов растворить полкилограмма меда и оливковое масло (0,5 мл). пить получившуюся смесь трижды в день за 30 минут до приема пищи. Курс терапии полтора месяца. Хранить нужно в холодильнике и перемешивать перед каждым употреблением.
Мед при язве желудка со вспомогательными компонентами усиливает свое действие. Для этого рецепта нужно сок столетника, мед, мягкое сливочное масло смешать в пропорции 1:1:1, принимать натощак за полтора часа до первого приема пищи в течение месяца. Этот рецепт эффективен как при заболеваниях желудка, так и при язве 12 перстной кишки.
Несколько листьев старого алоэ поместить в нижний отсек холодильника на две — три недели. По истечении этого времени их заливают водой в небольшом количестве. Через три часа выдавить из листьев сок. Одну его часть смешивают с 5 частями меда и тремя – сока алоэ. Перемешать все, принимать лекарство два месяца по столовой ложке перед каждым приемом пищи.
Следовательно, мед является мощным вспомогающим средством при язвенной болезни желудка и кишечника. Он убивает бактерии, повышает общую резистентность организма, обволакивает слизистую оболочку, способствуя ее скорейшему избавлению от эрозий и язв.
Кроме того, снижает воспаление, избавляет от боли и ряда других симптомов, таких как изжога и дискомфорт в области желудочно-кишечного тракта. Именно поэтому лечение язвы желудка медом актуально как для народной, так и для традиционной медицины.
источник
Гастрит — воспалительное заболевание слизистой оболочки желудка. В зависимости от длительности болезни различают острый и хронический гастрит. Определенную роль в развитии хронического течения заболевания играет продолжительное повышение секреторной активности слизистой оболочки желудка. Одной из разновидностей воспаления слизистой желудка является гастрит с пониженной секреторной активностью.
1. Отвар из корневища аира, листьев вахты, травы золототысячника и полыни, кожуры апельсина, взятых в равных количествах. Готовьте и применяйте банный отвар по общей схеме.
2. Сбор из алтея лекарственного — 2 части, корня солодки голой — 2 части, корня окопника и травы чистотела — по 1 части. Из сбора готовьте и применяйте банный отвар по общей схеме.
3. Отвар из листьев вахты, плодов фенхеля, листьев мяты, травы тысячелистника и золототысячника, взятых в равных частях. Готовьте и применяйте банный отвар по общей схеме.
4. Отвар из травы горца птичьего, травы зверобоя продырявленного, сухих листьев крапивы двудомной, корневища валерианы, плодов фенхеля, листьев мяты перечной, цветков ромашки аптечной, взятых в равных частях. Готовьте и применяйте банный отвар по общей схеме. Можно выпить в несколько приемов 1 стакан настоя небольшими глотками в течение банной, процедуры. Применяется при коликах и чувстве тяжести в желудке.
5. Отвар из корня девясила высокого, травы зверобоя, смеси листьев и корней земляники лесной, взятых в равных частях. Готовьте и применяйте банный отвар по общей схеме.
6. Сбор из листьев крапивы — 2 части, травы зверобоя — 2 части, травы володушки— 1 часть, листьев подорожника — 3 части. Из сбора готовьте и применяйте банный отвар по общей схеме. Можно выпить 1 стакан отвара в бане.
7. Сбор из листьев мяты перечной — 1 часть, цветков тысячелистника — 1 часть, семян укропа — 1 часть, листьев вахты трехлистной — 0,2 части, травы зверобоя — 2 части. Из сбора готовьте и применяйте банный отвар по общей схеме. Выпейте 1 стакан отвара в течение банной процедуры по 1 столовой ложке на прием. Применяйте при повышенной кислотности желудочного сока, сопровождающейся запором и кислой отрыжкой.
Баня, как панацея для общего состояния здоровья, становится полезной при гастрите либо язве желудка. Процедура благотворно воздействует на весь организм, способствуя снятию симптомов болезни желудочно-кишечного тракта, усиливая иммунитет и раскрывая внутренние резервы организма для снятия воспалений и заживлению ран стенок желудка. Чтобы не ухудшить состояния, нужно пройти предварительное медицинское обследование и строго придерживаться правил посещения бани. Существует ряд противопоказаний для посещения сауны, на которые следует обратить внимание.
ВАЖНО ЗНАТЬ! Даже «запущенные» язву или гастрит можно вылечить дома, без операций и больниц. Просто прочитайте что говорит Галина Савина читать рекомендацию.


Причины, по которым полезно париться:
Очень важно! Савина Г.: «Я могу порекомендовать лишь одно средство для быстрого лечения язвы и гастрита» читать далее.
- укрепление иммунитета;
- очищение организм от шлаков, токсинов, ядов;
- ускорение метаболизма;
- снижение веса;
- восстановление сердечно-сосудистой и эндокринной систем;
- снятие стресса, расслабление;
- улучшение циркуляции крови;
- усиление моторики и внутренней секреции.
Тесная связь органов желудочно-кишечного тракта с другими системами организма выводит баню в лидеры водной терапии комплексного воздействия, позволяющей ускорить процесс выздоровления от недугов пищевой системы.
Ходить в баню с язвой желудка или с гастритом разрешается только в период ремиссии. Если человек парится при обострении, могут возникнуть осложнения. Спустя полгода после операции при нормальном функционировании органа, посещать баню пациенту не запрещается. Для безопасности процедуры, перед походом в сауну следует пройти комплексный осмотр у доктора и получить его одобрение на посещение.
ЭТО действительно ВАЖНО! Прямо сейчас можно узнать дешевый способ избавится от болей в желудке. УЗНАТЬ >>
Чтобы не навредить организму, особенно пациентам с язвой желудка, следует следить за временем пребывания в бане. Начинать нужно с коротких походов. При этом не допускается употребление алкоголя во время процедур. Лучше посещать сауну на голодный желудок, или принять легкую пищу. По окончании важно восстановить водный баланс организма. Людям с гастритом гастроэнтерологи назначают специальные минеральные воды. Для нормализации кислотно-щелочного баланса желудка, а также снятия спазмов и болей, готовят настой с ромашки — 30 г, мяты — 40 г, душицы и тысячелистника по 10 г. Одна столовую ложку смеси заливается кипятком в термосе и настаивается около 6 часов. Этот напиток следует выпить во время посещения бани. Однако только доктор может правильно подобрать смесь лекарственных растений для каждого пациента индивидуально.
Нарушения рекомендаций доктора по пребыванию в бане ведет к обострению болезни желудка. Если пациент нарушает время посещения, он может ощущать тошноту, головокружение, потерю сил, сонливость. Учащается сердцебиение и повышается давление. Запрещено ходить в сауну при рвоте, поносе, в острой фазе протекания заболевания. Противопоказано париться пациентам с желчнокаменной болезнью, гепатитом хронического характера, воспалением брюшной полости и при опухолях. Следует воздержаться людям с колитом, колостомией и энтеростомией.
Можно ли при язве желудка ходить в баню
Для лечения гастрита и язвы наши читатели успешно используют Монастырский Чай. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Пациенты часто консультируются с врачами по поводу того или иного продукта, в частности, спрашивают, можно ли есть мед? Ответ как традиционной, так и народной медицины, однозначен: этот продукт очень хорошо воздействует не только на стенки желудка и кишечника, но и на весь организм в целом. Однако его употребление нуждается в учете нескольких особенностей.
Популярный продукт пчеловодства богат множеством полезных веществ, которые снимают раздражение и воспалительный процесс, способствуют заживлению эрозий. К тому же консистенция меда объясняет его способность обволакивать слизистую желудка и 12-перстной кишки, таким образом, он выполняет еще и защитную функцию.
Чтобы сладкая терапия принесла хорошие результаты и ускорила процесс выздоровления пациента, нужно помнить, что лекарственные свойства меда раскрываются только при определенных условиях.
Температура растворения. Это первая ошибка, которую часто совершают по незнанию. Никогда нельзя опускать мед в горячую воду, и уж тем более в кипяток. Так ферменты и ингибиторы погибнут, а на смену им выделяется некоторое количество ядовитых для организма веществ. Поэтому специалисты советуют кушать его вприкуску с чаем.
При повышении кислотности желудочного сока мед разводят в воде 50 градусов. Это поможет снизить показатель, избавит от приступов изжоги. Если человек страдает пониженной кислотностью, то полезный продукт помещают в более прохладную воду.
- какие супы можно есть при язве желудка
- лечение язвы 12-перстной кишки прополисом
Режим. Именно от него зависит, поможет ли мед при язве. Принимать его нужно строго за полтора часа до, или по истечении 3 часов после приема пищи. Таким образом он обволакивает стенки слизистой, не позволяя ее травмировать поступающей еде.
На период лечения язвы желудка нужно отказаться от всех продуктов, способных усилить работу секреции: острых специй, горчицы, алкогольных напитков, уксуса. Также важно отказаться от курения.
Перед началом курса лечения нужно удостовериться, что мед не является аллергеном для организма.
Он прекрасно сочетается с другими компонентами, усиливающими терапию, например, соком алоэ.
Покупать этот ценный продукт пчеловодства нужно только у проверенных, сертифицированных продавцов. Стандартно используют цветочный сбор, но среди лечебных выделяют также липовый, каштановый, акациевый, вересковый, гречишный, донниковый. Какой из них лучше выбрать – подскажет сам продавец.
Мед не является полноценным самостоятельным средством для борьбы с язвенным заболеванием желудка, однако, его употребление в процессе, и после медикаментозного курса, значительно ускорит заживление слизистой.
Суточная доза, определенная врачами – 100 гр. ее нужно не превышать во избежание аллергической реакции.
Вышеперечисленные особенности ценного продукта указывают на то, что дать односложный ответ на вопрос «можно ли мед при язве желудка» достаточно трудно. Им можно как навредить организму, так и помочь в борьбе с достаточно серьезными недугами.
Важно не заниматься самолечением, и консультироваться с лечащим врачом по поводу включения меда в рацион во время традиционной медикаментозной терапии.
Иногда варианты рецептов содержат ингредиенты, плохо сочетающиеся с некоторыми группами препаратов. К тому же обязательно нужно выяснить уровень кислотности желудочного сока, чтобы учитывать этот показатель при приеме медового средства.
Наиболее эффективно мед используется с другими компонентами для лечения язвы. Ниже рассмотрены самые популярные рецепты с приминением меда.
За два часа до, и через такой же промежуток времени после каждого приема пищи нужно выпивать по 1 стакану воды с разведенной в нем столовой ложкой меда. Температура воды при повышенной кислотности – 40-50 градусов, при пониженной – 20.
С утра натощак употребляют 30 граммов меда, в обед за полтора часа до еды – 50 граммов, и вечером перед сном еще 20. Такая схема лечения не даст организму ослабнуть и защитит слизистую желудка.
Это средство очень эффективно как в период обострения, так и при скрытом течении недуга. Смешать по 100 гр. сливочного масла, меда и какао-порошка, добавить к ним 120 грамм измельченных листьев старого алоэ. Получившееся лекарство перемешать прогреть на бане. Принимать утром и вечером по одной столовой ложке, запивая стаканом не холодного молока в течение месяца.
Белокочанную капусту пропустить через соковыжималку, в 1 стакане получившейся жидкости растворить мед (1 ст. л.), выпивать такую смесь дважды в день свежей, сразу же после приготовления. Это лекарство помогает лечить не только язву, но и справляется с рядом других патологий пищеварительной системы.
Плоды шиповника заварить, дать настояться, и когда отвар остынет – растворить в нем ложку меда. Пить трижды в день по 100 мл.
Сушеницу болотную (1 большую ложку) заливают 200 мл кипятка и оставляют настаиваться около получаса. Растворить в стакане настоя столовую ложку меда, пить по 60 мл за полчаса до каждого приема пищи. Мед при язве двенадцатиперстной кишки так же эффективен, как и при лечении желудочных патологий такого характера.
В соке двух лимонов растворить полкилограмма меда и оливковое масло (0,5 мл). пить получившуюся смесь трижды в день за 30 минут до приема пищи. Курс терапии полтора месяца. Хранить нужно в холодильнике и перемешивать перед каждым употреблением.
Мед при язве желудка со вспомогательными компонентами усиливает свое действие. Для этого рецепта нужно сок столетника, мед, мягкое сливочное масло смешать в пропорции 1:1:1, принимать натощак за полтора часа до первого приема пищи в течение месяца. Этот рецепт эффективен как при заболеваниях желудка, так и при язве 12 перстной кишки.
Несколько листьев старого алоэ поместить в нижний отсек холодильника на две — три недели. По истечении этого времени их заливают водой в небольшом количестве. Через три часа выдавить из листьев сок. Одну его часть смешивают с 5 частями меда и тремя – сока алоэ. Перемешать все, принимать лекарство два месяца по столовой ложке перед каждым приемом пищи.
Следовательно, мед является мощным вспомогающим средством при язвенной болезни желудка и кишечника. Он убивает бактерии, повышает общую резистентность организма, обволакивает слизистую оболочку, способствуя ее скорейшему избавлению от эрозий и язв.
Кроме того, снижает воспаление, избавляет от боли и ряда других симптомов, таких как изжога и дискомфорт в области желудочно-кишечного тракта. Именно поэтому лечение язвы желудка медом актуально как для народной, так и для традиционной медицины.
источник
Гастрит — воспалительное заболевание слизистой оболочки желудка. В зависимости от длительности болезни различают острый и хронический гастрит. Определенную роль в развитии хронического течения заболевания играет продолжительное повышение секреторной активности слизистой оболочки желудка. Одной из разновидностей воспаления слизистой желудка является гастрит с пониженной секреторной активностью.
1. Отвар из корневища аира, листьев вахты, травы золототысячника и полыни, кожуры апельсина, взятых в равных количествах. Готовьте и применяйте банный отвар по общей схеме.
2. Сбор из алтея лекарственного — 2 части, корня солодки голой — 2 части, корня окопника и травы чистотела — по 1 части. Из сбора готовьте и применяйте банный отвар по общей схеме.
3. Отвар из листьев вахты, плодов фенхеля, листьев мяты, травы тысячелистника и золототысячника, взятых в равных частях. Готовьте и применяйте банный отвар по общей схеме.
4. Отвар из травы горца птичьего, травы зверобоя продырявленного, сухих листьев крапивы двудомной, корневища валерианы, плодов фенхеля, листьев мяты перечной, цветков ромашки аптечной, взятых в равных частях. Готовьте и применяйте банный отвар по общей схеме. Можно выпить в несколько приемов 1 стакан настоя небольшими глотками в течение банной, процедуры. Применяется при коликах и чувстве тяжести в желудке.
5. Отвар из корня девясила высокого, травы зверобоя, смеси листьев и корней земляники лесной, взятых в равных частях. Готовьте и применяйте банный отвар по общей схеме.
6. Сбор из листьев крапивы — 2 части, травы зверобоя — 2 части, травы володушки— 1 часть, листьев подорожника — 3 части. Из сбора готовьте и применяйте банный отвар по общей схеме. Можно выпить 1 стакан отвара в бане.
7. Сбор из листьев мяты перечной — 1 часть, цветков тысячелистника — 1 часть, семян укропа — 1 часть, листьев вахты трехлистной — 0,2 части, травы зверобоя — 2 части. Из сбора готовьте и применяйте банный отвар по общей схеме. Выпейте 1 стакан отвара в течение банной процедуры по 1 столовой ложке на прием. Применяйте при повышенной кислотности желудочного сока, сопровождающейся запором и кислой отрыжкой.
Баня, как панацея для общего состояния здоровья, становится полезной при гастрите либо язве желудка. Процедура благотворно воздействует на весь организм, способствуя снятию симптомов болезни желудочно-кишечного тракта, усиливая иммунитет и раскрывая внутренние резервы организма для снятия воспалений и заживлению ран стенок желудка. Чтобы не ухудшить состояния, нужно пройти предварительное медицинское обследование и строго придерживаться правил посещения бани. Существует ряд противопоказаний для посещения сауны, на которые следует обратить внимание.
ВАЖНО ЗНАТЬ! Даже «запущенные» язву или гастрит можно вылечить дома, без операций и больниц. Просто прочитайте что говорит Галина Савина читать рекомендацию.


Причины, по которым полезно париться:
Очень важно! Савина Г.: «Я могу порекомендовать лишь одно средство для быстрого лечения язвы и гастрита» читать далее.
- укрепление иммунитета;
- очищение организм от шлаков, токсинов, ядов;
- ускорение метаболизма;
- снижение веса;
- восстановление сердечно-сосудистой и эндокринной систем;
- снятие стресса, расслабление;
- улучшение циркуляции крови;
- усиление моторики и внутренней секреции.
Тесная связь органов желудочно-кишечного тракта с другими системами организма выводит баню в лидеры водной терапии комплексного воздействия, позволяющей ускорить процесс выздоровления от недугов пищевой системы.
Ходить в баню с язвой желудка или с гастритом разрешается только в период ремиссии. Если человек парится при обострении, могут возникнуть осложнения. Спустя полгода после операции при нормальном функционировании органа, посещать баню пациенту не запрещается. Для безопасности процедуры, перед походом в сауну следует пройти комплексный осмотр у доктора и получить его одобрение на посещение.
ЭТО действительно ВАЖНО! Прямо сейчас можно узнать дешевый способ избавится от болей в желудке. УЗНАТЬ >>
Чтобы не навредить организму, особенно пациентам с язвой желудка, следует следить за временем пребывания в бане. Начинать нужно с коротких походов. При этом не допускается употребление алкоголя во время процедур. Лучше посещать сауну на голодный желудок, или принять легкую пищу. По окончании важно восстановить водный баланс организма. Людям с гастритом гастроэнтерологи назначают специальные минеральные воды. Для нормализации кислотно-щелочного баланса желудка, а также снятия спазмов и болей, готовят настой с ромашки — 30 г, мяты — 40 г, душицы и тысячелистника по 10 г. Одна столовую ложку смеси заливается кипятком в термосе и настаивается около 6 часов. Этот напиток следует выпить во время посещения бани. Однако только доктор может правильно подобрать смесь лекарственных растений для каждого пациента индивидуально.
Нарушения рекомендаций доктора по пребыванию в бане ведет к обострению болезни желудка. Если пациент нарушает время посещения, он может ощущать тошноту, головокружение, потерю сил, сонливость. Учащается сердцебиение и повышается давление. Запрещено ходить в сауну при рвоте, поносе, в острой фазе протекания заболевания. Противопоказано париться пациентам с желчнокаменной болезнью, гепатитом хронического характера, воспалением брюшной полости и при опухолях. Следует воздержаться людям с колитом, колостомией и энтеростомией.
Можно ли ходить в баню с язвой желудка
Пищеварительная система и лечение баней

Органы пищеварения и их лечение баней – еще один немаловажный вопрос. Эффективность лечения в бане пищеварительного тракта настолько высока, что применение тепла и холода часто остается единственным способом поправить свое здоровье.
В настоящее время горячий пар широко используется при заболеваниях печени, желчного пузыря, пищевода, желудка, поджелудочной железы, кишечника и желчевыводящих путей. Не обошли вниманием и заболевания кишечно-пищеварительного тракта, связанные с нарушением деятельности вегетативного отдела центральной нервной системы , и связанных с ней нарушениями в обмене веществ организма.
Воздействие бани на пищеварение
Пищеварительная система человека (лат. systema digestorium) осуществляет переваривание пищи путём её механической и химической обработки, всасывание продуктов расщепления через слизистую оболочку в кровь и лимфу, и выведение не переработанных остатков.
Под воздействием тепла в организме человека происходят изменение работы многих систем. Так, нагретая горячим паром кожа человека передает свое тепло внутренним органам. В результате повышается их функциональная деятельность. Интенсивность кровотока в сердечно-сосудистой системе увеличивается, а обменные процессы в организме стимулируют жизнедеятельность всех органов. Пищеварительная система за счет оттока крови к периферическим участкам тела замедляет свою деятельность и приостанавливает течение неблагоприятных процессов.
Рекомендации по лечению в бане
Комплексное воздействие тепла на весь организм человека благоприятно влияет на деятельность и функциональность всех его органов. Тепло парной положительно действует и на систему пищеварения, стимулирует ее деятельность, повышает кровоснабжение и улучшает обменные процессы. Не случайно хорошо попарившийся человек имеет отменный аппетит и отличное настроение. А, как известно, его наличие – это убедительный признак здоровья.
Особенно хороша баня для лечения и профилактики при расстройствах и язве желудка, печени, двенадцатиперстной кишки, желчного пузыря и запорах. Большую пользу органам пищеварения приносит умелое использование закаливание , которое усиливает и без того оздоровительный эффект от жаркого пара.
Показания к применению
- Язва желудка
- Доброкачественные новообразования
- Хронический холецистит без камней
- После операций на желчном пузыре
- Язва двенадцатиперстной кишки
- Моторные расстройства кишечника
- Заболевания печени
Противопоказания к применению
- Хронический гепатит
- Желчнокаменная болезнь в стадии обострения
- Острые заболевания пищеварительной системы
- Понос или сильная рвота
- Воспаления оболочки толстого кишечника
- Мелена
- Злокачественные образования
Вернуться в главную статью-содержание: Воздействие бани на человеческий организм
Еще статьи на тему пользы бани для здоровья:
Можно ли при гастрите ходить в баню
Баня, как панацея для общего состояния здоровья, становится полезной при гастрите либо язве желудка. Процедура благотворно воздействует на весь организм, способствуя снятию симптомов болезни желудочно-кишечного тракта, усиливая иммунитет и раскрывая внутренние резервы организма для снятия воспалений и заживлению ран стенок желудка. Чтобы не ухудшить состояния, нужно пройти предварительное медицинское обследование и строго придерживаться правил посещения бани. Существует ряд противопоказаний для посещения сауны, на которые следует обратить внимание.
ВАЖНО ЗНАТЬ! Даже «запущенные» язву или гастрит можно вылечить дома, без операций и больниц. Просто прочитайте что говорит Галина Савина читать рекомендацию.

Польза бани для организма
Причины, по которым полезно париться:
Очень важно! Савина Г.: «Я могу порекомендовать лишь одно средство для быстрого лечения язвы и гастрита» читать далее.
- укрепление иммунитета;
- очищение организм от шлаков, токсинов, ядов;
- ускорение метаболизма;
- снижение веса;
- восстановление сердечно-сосудистой и эндокринной систем;
- снятие стресса, расслабление;
- улучшение циркуляции крови;
- усиление моторики и внутренней секреции.
Тесная связь органов желудочно-кишечного тракта с другими системами организма выводит баню в лидеры водной терапии комплексного воздействия, позволяющей ускорить процесс выздоровления от недугов пищевой системы.
Можно ли париться при язве и гастрите?
Ходить в баню с язвой желудка или с гастритом разрешается только в период ремиссии. Если человек парится при обострении, могут возникнуть осложнения. Спустя полгода после операции при нормальном функционировании органа, посещать баню пациенту не запрещается. Для безопасности процедуры, перед походом в сауну следует пройти комплексный осмотр у доктора и получить его одобрение на посещение.
ЭТО действительно ВАЖНО! Прямо сейчас можно узнать дешевый способ избавится от болей в желудке. УЗНАТЬ >>
Как правильно?
Чтобы не навредить организму, особенно пациентам с язвой желудка, следует следить за временем пребывания в бане. Начинать нужно с коротких походов. При этом не допускается употребление алкоголя во время процедур. Лучше посещать сауну на голодный желудок, или принять легкую пищу. По окончании важно восстановить водный баланс организма. Людям с гастритом гастроэнтерологи назначают специальные минеральные воды. Для нормализации кислотно-щелочного баланса желудка, а также снятия спазмов и болей, готовят настой с ромашки — 30 г, мяты — 40 г, душицы и тысячелистника по 10 г. Одна столовую ложку смеси заливается кипятком в термосе и настаивается около 6 часов. Этот напиток следует выпить во время посещения бани. Однако только доктор может правильно подобрать смесь лекарственных растений для каждого пациента индивидуально.
Противопоказания и побочные эффекты
Нарушения рекомендаций доктора по пребыванию в бане ведет к обострению болезни желудка. Если пациент нарушает время посещения, он может ощущать тошноту, головокружение, потерю сил, сонливость. Учащается сердцебиение и повышается давление. Запрещено ходить в сауну при рвоте, поносе, в острой фазе протекания заболевания. Противопоказано париться пациентам с желчнокаменной болезнью, гепатитом хронического характера, воспалением брюшной полости и при опухолях. Следует воздержаться людям с колитом, колостомией и энтеростомией.
ОБРАЩАЕМ ВНИМАНИЕ! Не затягивайте гастрит или язву до рака желудка, лучше перестраховаться, а для этого понадобится. читать историю Галины Савиной >>
Поиск по сайту
Что делать, если у меня похожий, но другой вопрос?
Если вы не нашли нужной информации среди ответов на этот вопрос , или же ваша проблема немного отличается от представленной, попробуйте задать дополнительный вопрос врачу на этой же странице, если он будет по теме основного вопроса. Вы также можете задать новый вопрос , и через некоторое время наши врачи на него ответят. Это бесплатно. Также можете поискать нужную информацию в похожих вопросах на этой странице или через страницу поиска по сайту . Мы будем очень благодарны, если Вы порекомендуете нас своим друзьям в социальных сетях .
Медпортал 03online.com осуществляет медконсультации в режиме переписки с врачами на сайте. Здесь вы получаете ответы от реальных практикующих специалистов в своей области. В настоящий момент на сайте можно получить консультацию по 48 направлениям: аллерголога , анестезиолога-реаниматолога , венеролога , гастроэнтеролога , гематолога , генетика , гинеколога , гомеопата , дерматолога , детского гинеколога , детского невролога , детского уролога , детского хирурга , детского эндокринолога , диетолога , иммунолога , инфекциониста , кардиолога , косметолога , логопеда , лора , маммолога , медицинского юриста , нарколога , невропатолога , нейрохирурга , нефролога , онколога , онкоуролога , ортопеда-травматолога , офтальмолога , педиатра , пластического хирурга , проктолога , психиатра , психолога , пульмонолога , ревматолога , рентгенолога , сексолога-андролога , стоматолога , уролога , фармацевта , фитотерапевта , флеболога , хирурга , эндокринолога .
Мы отвечаем на 96.31% вопросов.
Гастрит — воспалительное заболевание слизистой оболочки желудка. В зависимости от длительности болезни различают острый и хронический гастрит. Определенную роль в развитии хронического течения заболевания играет продолжительное повышение секреторной активности слизистой оболочки желудка. Одной из разновидностей воспаления слизистой желудка является гастрит с пониженной секреторной активностью.
1. Отвар из корневища аира, листьев вахты, травы золототысячника и полыни, кожуры апельсина, взятых в равных количествах. Готовьте и применяйте банный отвар по общей схеме.
2. Сбор из алтея лекарственного — 2 части, корня солодки голой — 2 части, корня окопника и травы чистотела — по 1 части. Из сбора готовьте и применяйте банный отвар по общей схеме.
3. Отвар из листьев вахты, плодов фенхеля, листьев мяты, травы тысячелистника и золототысячника, взятых в равных частях. Готовьте и применяйте банный отвар по общей схеме.
4. Отвар из травы горца птичьего, травы зверобоя продырявленного, сухих листьев крапивы двудомной, корневища валерианы, плодов фенхеля, листьев мяты перечной, цветков ромашки аптечной, взятых в равных частях. Готовьте и применяйте банный отвар по общей схеме. Можно выпить в несколько приемов 1 стакан настоя небольшими глотками в течение банной, процедуры. Применяется при коликах и чувстве тяжести в желудке.
5. Отвар из корня девясила высокого, травы зверобоя, смеси листьев и корней земляники лесной, взятых в равных частях. Готовьте и применяйте банный отвар по общей схеме.
6. Сбор из листьев крапивы — 2 части, травы зверобоя — 2 части, травы володушки— 1 часть, листьев подорожника — 3 части. Из сбора готовьте и применяйте банный отвар по общей схеме. Можно выпить 1 стакан отвара в бане.
7. Сбор из листьев мяты перечной — 1 часть, цветков тысячелистника — 1 часть, семян укропа — 1 часть, листьев вахты трехлистной — 0,2 части, травы зверобоя — 2 части. Из сбора готовьте и применяйте банный отвар по общей схеме. Выпейте 1 стакан отвара в течение банной процедуры по 1 столовой ложке на прием. Применяйте при повышенной кислотности желудочного сока, сопровождающейся запором и кислой отрыжкой.
Баня при заболеваниях желудочно-кишечного тракта
Тепло и холод применяются издавна при заболеваниях и функциональных расстройствах ротовой полости, пищевода, желудка, поджелудочной железы, тонкого и толстого кишечника, печени и желчного пузыря, желчевыводящих путей.
Влияние парилки на пищеварительную систему
В настоящее время сухое и влажное тепло используют при заболевании органов пищеварительной системы: его применяют при большинстве заболеваний желудочно-кишечного тракта, связанных с расстройствами центральной нервной системы и ее вегетативного отдела, а также связанных с нарушениями обмена веществ.
Тепло вызывает ряд изменений в коже, оказывает рефлекторные и гуморальные воздействия не только на отдельные органы, но и на весь организм, включая нервную систему. Это используется и при заболеваниях желудочно-кишечного тракта.
Баня повышает сопротивляемость организма, регулирует нейровегетативную реактивность. Баня (сауна) является одной из водолечебных процедур, применяемых при комплексном лечении, способствующих повышению резистентности и адаптационных способностей организма.
При использовании бани (сауны) в лечебных целях следует принимать во внимание, что пищеварительный тракт в функциональном плане действует как единое целое: нарушение функции одного органа тракта сказывается на деятельности остальных. Желудочно-кишечный тракт имеет тесные связи с другими органами и системами организма, например с сердечно-сосудистой и урогенитальной, поэтому его патология может отрицательно сказаться на их функционировании. В свою очередь расстройства других органов и систем организма, в первую очередь центральной нервной системы, вызывают нарушения деятельности пищеварительной системы.
Большая часть заболеваний пищеварительной системы сопровождается расстройствами функций отдельных органов или их органическими повреждениями. Чаще всего это проявляется нарушениями моторики, секреции, всасывания и промежуточного обмена веществ. Тепло и холод влияют на секреторную функцию, моторику и кровообращение органов желудочно-кишечного тракта.
Изменения в деятельности желудочно-кишечного тракта зависят от теплового воздействия бани и реактивности организма. Величина, эффективность теплового воздействия связана со способом аппликации тепла и длительности его воздействия, с влажностью воздуха, формой водолечения. Так, например, при некоторых заболеваниях желудка после бани рекомендуются различные виды минеральных вод или соков.
При применении гидротерапии в бане (процесс охлаждения) следует учитывать характер функциональных нарушении пищеварительной системы: гипер- или гипосекреция, повышение или снижение двигательной функции желудочно-кишечного тракта. После бани следует соблюдать питьевой режим, разработанный с учетом функциональных нарушений и потребности в жидкости.
Показания к посещению сауны (бани) при заболеваниях желудочно-кишечного тракта
Доброкачественные заболевания без нарушения основных функций, преимущественно функциональные диспепсии, язвенная болезнь желудка и двенадцатиперстной кишки в стадии ремиссии, состояния после операций на желудке и двенадцатиперстной кишке (через 6 месяцев) без нарушений функций, моторно-эвакуационные расстройства кишечника функционального характера, состояния после резекции тонкой и толстой кишок (через 6 месяцев) без нарушения функций, привычные запоры при болезнях желудка, двенадцатиперстной кишки, желчевыводящих путей, хронический холецистит без камней, функциональная билиарная диспепсия, состояние после операций на желчном пузыре и желчевыводящих путях (через 6 месяцев) без нарушения функций печени.
Противопоказания
Острые и подострые заболевания желудочно-кишечного тракта, хронические гепатиты, хронические воспаления брюшины, желчнокаменная болезнь с частыми приступами, понос, колостомия и энтеростомия, новообразования желудочно-кишечного тракта, мелена и рвота с кровью, протоколиты.
Страничка оказалась полезной? Поделитесь ею в своей любимой соцсети!
Питание при язве желудка: о молоке придется забыть?
ПОДСКАЖИТЕ МОЖНО ЛИ ПРИНИМАТЬ ГОРЯЧИЮ ВАННУ И ХОДИТЬ В БАНЮ, У МЕНЯ КРОВОТЕЧЕНИЕ БЫЛО 2 МЕСЯЦА НАЗАД СЕЙЧАС ЧУВСТВУЮ СЕБЯ ВПРИНЦЫПЕ НОРМАЛЬНО
От де-нола меняется цвет кала-становится черным. Как перестанете пить де-нол цвет сразу изменится.
При обострении язвенной болезни желудка и двенадцатиперстной кишки рекомендуются следующие продукты и блюда:
Хлеб и мучные изделия: белый пшеничный хлеб вчерашней выпечки или подсушенный, сухари, бисквит, несдобные печенье и булочки.
Супы: протертые, слизистые молочные с добавлением протертых овощей, молочные крупяные, с измельченной вермишелью или домашней лапшой.
Мясо, птица, рыба: мясо, рыба и птица нежирных сортов (говядина, телятина, курица, индейка, кролик, щука, судак, окунь), лучше свежее, свободное от сухожилий и жира, протертое (котлеты, фрикадельки, суфле, пюре, кнели) или иногда кусковое.
Овощные блюда: картофель, тыква, кабачки, морковь, свекла в виде пюре или паровых пудингов.
Фрукты и ягоды: спелые и некислые клубника, малина, земляника, мягкие фрукты в протертом или запеченном виде.
Каши и макаронные изделия: овсяная, манная, гречневая (протертая), рисовая каши, сваренные на воде с добавлением молока, отварные вермишель и макароны.
Яйца: паровой омлет или всмятку (не более трех в день).
Молоко и молочные продукты: молоко, сливки, свежие некислые творог и сметана.
Жиры: сливочное масло, рафинированное растительное масло (подсолнечное, оливковое).
Сладкие блюда: желе, муссы, крем, кисели, протертые компоты из сладких сортов ягод и фруктов.
Соусы: молочные, яично-масляные, сметанные.
Диета при язве желудка и двенадцатиперстной кишки предрасполагает исключение целого ряда продуктов и блюд. Не следует употреблять крепкие мясные, рыбные и вегетарианские бульоны, особенно грибные, жирные сорта мяса и рыбы, тугоплавкие жиры (говяжье и свиное сало, бараний жир). Нельзя готовить любые жареные блюда. Нужно избегать приема сырой непротертой растительной клетчатки, солений, острых закусок, маринадов, копченостей, консервов, колбасы, изделий из сдобного теста. Следует исключить очень холодную или очень горячую пищу, газированные напитки, мороженое, любой алкоголь.
Русская баня. Влияние бани на пищеварительную систему

Для полноценной реабилитации банные процедуры хорошо комбинировать с другими методами восстановления, например, с массажем.
Несколько слов о влиянии бани на пищеварительную систему.
Пищеварительная система тесно связана с другими системами человеческого организма, в том числе с сердечно-сосудистой, урогенитальной, центральной нервной
благотворное влияние бани на эти системы позволяет нормализовать и работу желудочно-кишечного тракта.
Все те же основные воздействия бани — избыточное тепло с последующим охлаждением организма — хорошо влияют на кровообращение в пищеварительных органах, улучшают их моторику и секреторную функцию.
При определенных заболеваниях желудка после бани необходимо компенсировать потерю организмом влаги с помощью употребления особых минеральных вод. По этому поводу обязательно проконсультируйтесь с врачом.
Посещайте баню при язвенной болезни желудка и двенадцатиперстной кишки в стадии ремиссии, при хроническом холецистите (без образования камней), при запорах, при функциональной билиарной диспепсии, при моторно-эвакуационных расстройствах кишечника функционального характера, после операций на желчном пузыре или путях, желудке, двенадцатиперстной кишке (не ранее чем через полгода после операции).
Не посещайте баню при острых заболеваниях желудочно-кишечного тракта, при поносе или рвоте, при желчнокаменной болезни, сопровождающейся частыми приступами, при хроническом гепатите, воспалении брюшины, при колитах, при колостомии и энтеростомии, при новообразованиях в желудочно-кишечном тракте.
Можно ли париться в бане при язве
Многие годы безуспешно боретесь с ГАСТРИТОМ и ЯЗВОЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гастрит и язву просто принимая каждый день.
Опубликовано: 24 июня 2015 в 10:34
Для лечения гастрита и язвы наши читатели успешно используют Монастырский Чай. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Многих пациентов, у которых диагностирована язвенная болезнь, интересует вопрос — лечится ли язва двенадцатиперстной кишки? Современные принципы и терапевтические методы позволяют лечить заболевание на любой стадии. Конечно, при своевременном обращении к врачу, терапевтический процесс занимает значительно меньший период времени с применением лояльных лечебных мероприятий. На более поздних стадиях, при проявлении осложнений, избавиться от недуга можно только посредством хирургического вмешательства.
Принципы, на которых основывается лечение язвы 12-перстной кишки, сильно изменились. Например, сегодня операция показана только в случае обнаружения обильного кровотечения или проявления признаков прободной (перфорированной) язвы. До этого операция делалась намного чаще.
Современный терапевтический процесс заключается в применении медикаментозных схем, в которые входят в основном препараты висмута, антисекреторные, противовоспалительные, обезболивающие и лекарства для угнетения бактериальной инфекции, поскольку она является одной из основных причин возникновения язвы ДПК. Лечение, включающее эти средства очень эффективное, и позволяет полностью избавиться от заболевания.
На сегодняшний день насчитывается около пяти сотен различных препаратов, выпускаются новые лекарства для борьбы с болезнью. Их комбинации составляют множество вариантов лечебных схем.
Современное лечение язвы двенадцатиперстной кишки подразумевает применение комплексного подхода. Используется активная медикаментозная терапия, в которую обязательно входят:
- Антибиотики (Амоксициллин, Кларитромицин, Метронидазол, Тетрациклин).
- Противопротозойные препараты (Тринидазол).
- Гастропротекторы (Сукральфат, Сукрас).
- Прокинетики (Ганатон, Мотилиум, Мотилак, Метоклопрамид).
- Антисекреторные средства лечения язвы кишки: блокаторы Н2-гистаминорецепторов (Фамотидин, Квамател), ингибиторы протонного насоса (Омепразол, Эзомепразол), М1-холинолитики (Пирензепин).
- Анальгетики (Баралгин).
- Антациды (Маалокс, Фосфалюгель).
- Висмутосодержащие (Де-Нол, Викалин).
- Витамины и препараты, способствующие улучшению питания клеток слизистой оболочки при язве 12 кишки (витамины группы В, С, А, Актовегин).
Применение лекарств имеет полную эффективность только при соблюдении строгого диетического питания, исключении вредных привычек, изменении образа жизни.
Причинами язвенной болезни являются: гормональные сбои, стрессы, прием нестероидных медикаментов, наследственность, а также бактериальное инфицирование. Перед назначением комплекса препаратов, следует определить причину возникновения недуга.
Большое негативное влияние на развитие заболевания имеет бактерия Хеликобактер Пилори. Практически 90% случаев связано с размножением этого патогенного микроорганизма. Применение принципов антибактериального лечения позволяет полностью устранить его активность и нивелировать дальнейшее развитие. Лечение язвенной болезни двенадцатиперстной кишки заключается в следующих трех комбинациях:
Терапия первой линии. Пациенту прописывают два антибиотика по 2 раза/сутки (Кларитромицин по 0,5 мг. и Амоксицилин по 1г.), а также ингибитор протонной помпы (Омепразол 1 раз/день). Рассчитана она на 7 суток. Если лечение не принесло успешного результата, назначают терапию второй линии.
Терапия второй линии. Она также заключается в приеме двух антибактериальных препаратов (Метронидазол 0,5 г. -3 раза/день и Тетрациклин 4 раза/день), а также висмутосодержащие (Де-Нол, Викалин) 4 раза/день и Омепразол дважды в сутки. Курс длиться около 7-10 дней, после чего назначают комплекс иных лекарств.
Комплексная терапия. Рассчитана она также на 7-10 суток. Заключается в комбинировании антибиотиков, блокаторов протонной помпы, гастропротекторных средств в иных дозировках согласно протоколу лечения язв ЖКТ. В таком случае при лечении язвенной болезни ДПК каждому пациенту подбирается оптимальная терапия. А больной, в свою очередь, должен безукоризненно следовать рекомендациям врача.
Лечение язвы 12перстной кишки будет иметь лучший результат, если к медикаментозным препаратам и диетическому питанию добавить курсы физиотерапии.
Как лечится язва двенадцатиперстной кишки посредством физиотерапевтических мероприятий?
- Синусоидальное моделирование импульсов тока. Это один из самых безболезненных видов физиотерапевтического влияния. Особенно востребован он в периоды резких сезонных обострений, поскольку призван облегчать болевые синдромы, снизить проявление иных неприятных ощущений, улучшить циркуляцию крови. Обладает стойким противовоспалительным эффектом.
- Лекарственные растворы в комплексе с электрофорезом. Ультразвук и микроволны влияют на угнетение болевых ощущений, а также понижают уровень выработки секреторных веществ.
- Гимнастика. Некоторые физические упражнения также показаны при язве 12 перстной кишки. Лечение подразумевает выполнение ряда несложных упражнений. Также она прописывается в качестве профилактики.
- Теплый компресс. Это очень давняя методика устранения болевых ощущений при язвенном заболевании. Она успешно применяется до сегодняшнего дня многими пациентами в домашних условиях. Врачи отмечают эффективное спазмолитическое действие теплого компресса, он также улучшает микроциркуляцию крови в мелких капиллярах.
Очень часто мы лечим язву 12 перстной кишки только тогда, когда проявляются явные острые симптомы. При первых признаках болезни (периодическая боль в области живота, тошнота, длительная изжога) следует немедленно обратиться к врачу, который и назначит адекватное и эффективное лечение.
Гастрит – это воспаление слизистой желудка, настоящий бич современного человека. Причин для его появления множество: неправильное питание (нерегулярное, поспешное с проглатыванием недостаточно хорошо пережёванной еды), употребление пищи и напитков, раздражающих слизистую, бесконтрольный приём лекарственных средств, также раздражающих слизистую, наличие бактерий Helicobacter pylori.
Раннее выявление гастрита упрощает лечение болезни.
Гастрит бывает острым и хроническим, и если первую форму практически не пропустить, т. к. она сопровождается сильными болями в области живота, то со второй всё более сложно. У человека иногда возникают неприятные ощущения, которые проходят сами собой или подавляются каким-либо препаратом, приобретённым наугад. К сожалению, такое отношение к собственному здоровью может пагубно на нём отразиться, ведь гастрит, неприятный сам по себе, зачастую сопровождается опасными осложнениями и способствует развитию язвы желудка и двенадцатиперстной кишки и даже рака желудка. Поэтому очень важно знать и уметь распознавать первые признаки гастрита и его симптомы, а при систематических болях обращаться к врачу-гастроэнтерологу, даже если боли кажутся не сильными.
Важно! Запомните — самостоятельно поставить диагноз невозможно.
- 1 Первые симптомы гастрита
- 1.1 Специфические
- 1.2 Неспецифические
- 2 Осложнения при гастрите
- 3 Диагностика гастрита
- Изжога — зачастую первый тревожный звоночек от вашего желудка. Она чувствуется как неприятные ощущения под грудиной, порой доходящие практически до ротовой полости. В эпигастрии и пищеводе будто бы жжёт. Дело в том, что соляная кислота из желудка попадает в пищевод, раздражая его слизистую оболочку, отчего и возникает чувство жжения. Является одним из первых признаков гастрита с повышенной кислотностью.
- Боль в верхней области живота. Локализуется там же, где изжога — под грудиной, то есть в эпигастрии. Болеть может совершенно по-разному: от медленного несильного нытья до острых колик и спазмов. В разных ситуациях и у разных людей эта боль проявляется в различное время: она может зависеть от приёма пищи, может не зависеть, наступать при голодном желудке или, наоборот, при сытом, может появляться после каких-либо определённых блюд или напитков, после курения. Желательно проанализировать, когда случаются боли, чтобы рассказать об этом доктору.
- Ощущение сдавленности и переполненности в эпигастрии после приёма пищи. Появляется, даже если человек не переел. Усугубляется чаще всего, если прилечь сразу после еды.
- На языке появляется налёт беловатого или грязновато-жёлтого цвета и чувство «обложенности».
- Во рту может присутствовать неприятный привкус, который появляется либо на голодный желудок, либо на сытый, возможно — в обоих случаях.
- Отрыжка. Может быть без запаха или с неприятным запахом. При повышенной кислотности запах и привкус будут кислыми, при пониженной — тухлыми.
- Тошнота. Проявляется во время еды и на голодный желудок в любое время суток. Сопровождается крайне неприятными ощущениями.
- Метеоризм. Накапливается слишком много газов в желудке и кишечнике, отчего возникает ощущение сдавленности и тяжести.
Эти признаки не всегда обозначают появление гастрита, но могут его сопровождать. В любом случае необходимо обращать внимание, если проявляются такие симптомы.
- проблемы с работой кишечника, проявляются как в виде диареи, так и в виде запора;
- незначительное, но регулярное повышение температуры тела до субфебрильной, т.е. до 37 градусов;
- понижение аппетита без видимых причин;
- снижение веса без каких-либо действий для этого со стороны человека;
- повышение ломкости ногтей и выпадения волос;
- слабость, бледность, сонливость, головокружение, потливость, раздражительность. Часто эти симптомы проявляются после приёма пищи, у человека появляется ощущение, что он «устал» во время еды;
- появление заедов в уголках губ;
- проблемы с сердечно-сосудистой системой — аритмия, сердцебиение, изменение артериального давления.
Всё это — проявления гастрита желудка. Согласитесь, уже крайне неприятно?
Если вовремя не диагностировать заболевание, будет только хуже. Во-первых, сам гастрит, плохо пролеченный или не долеченный, будет регулярно рецидивировать. Во-вторых, он приносит с собой массу осложнений. Чтобы понять серьёзность ситуации, ознакомьтесь с их списком.
- Язва желудка. Повреждение стенок желудка без необходимого лечения будет только прогрессировать со временем, что закономерно приведёт к язве.
- Рак желудка. Запущенный гастрит или язва склонны к переходу в предраковое состояние, а затем — в рак.
- Панкреатит (воспаление поджелудочной железы) очень часто появляется на фоне желудочных заболеваний, особенно у тех, кто не соблюдает диету и не получает лечения.
- Анемия. В повреждённые стенки очень плохо всасываются витамины и микроэлементы, что приводит к анемии и авитаминозу.
- Анорексия. К ней приводят снижение аппетита и нарушение обмена веществ. Потеря веса может быть весьма значительной.
- Внутреннее кровотечение. Может появляться при эрозивном поражении.
- Перитонит и сепсис. Могут появляться при гнойном гастрите.
Чтобы поставить правильный диагноз, врач-гастроэнтеролог назначает различные специфические исследования. Основное из них — ФГС, фиброгастроскопия. Кроме того, назначаются ультразвуковые исследования брюшной полости и анализы крови и кала.
- ФГС. Пациенту через пищевод вводят зонд, оснащённый специальной камерой. Врач на мониторе аппарата видит стенки желудка, двенадцатиперстной кишки и пищевода, на основе чего ставит диагноз. Также с помощью зонда берут биоматериал для анализа: желудочный сок и биопсию (соскоб с повреждённых участков). Исследование проводится на голодный желудок и требует предварительного голодания около полусуток.
- УЗИ поджелудочной железы. Определяет, есть ли в работе данного органа нарушения, которые нередко сопровождают другие заболевания ЖКТ.
- Анализ кала на Helicobacter pylori. Определяет, есть ли в желудке данные бактерии.
- Анализы крови:
- общий и биохимический – определяют, есть ли воспалительный процесс и изменения формулы крови;
- антитела IgM, IgA и IgG к бактериям Helicobacter pylori – определяют стадию и интенсивность гастрита;
- онкомаркеры – определяют, доброкачественными или злокачественными являются изменения в слизистой.
Многие современные
У малыша понос желтого цвета: Желтый понос у ребенка: виды заболевания и лечение – Жёлтый понос у ребёнка: причины и быстрое лечение
Желтый понос у ребенка: виды заболевания и лечение
Желтый понос у ребенка бывает физиологическим и патологическим. Молодым родителям полезна информация о том, в каких случаях и почему понос желтого цвета у ребенка – нормальное явление, и когда такой стул свидетельствует о расстройстве пищеварительной системы.
Особенности стула у грудных детей
Цвет и консистенция испражнений у детей в грудном возрасте зависит от питания матери, а также от особенностей детского организма. У новорожденных сначала выделяется первый кал (меконий) зеленого, черного или тёмно-коричневого цвета. Со временем стул приобретает желтый окрас.
При грудном кормлении у новорожденного стул желтого цвета бывает 6–8 раз в сутки. Испражнения с кислым запахом у некоторых деток выделяются после каждого насыщения, содержат комочки свернувшегося молока. Консистенция испражнений в норме кашицеобразная, но может быть и жидкой. Желтый понос у ребенка без температуры не считается патологией, если дитя спокойно, стабильно прибавляет в весе. Во время дефекации не проявляет признаков беспокойства.
После добавления прикорма испражнения становятся более плотными. У годовалых младенцев дефекация возникает 1–2 раза в сутки.
О нарушениях в работе кишечника говорят такие признаки, как поджимание ножек к животу, частый плач. О патологии свидетельствует слизь в какашках, кровяные и гнойные примеси, изменение цвета и запаха кала. Про зеленый понос мы писали здесь.
Причины расстройства
У деток, питающихся грудным молоком, риск получить кишечную инфекцию меньше, чем при кормлении смесями.
У грудничка понос желтого цвета возникает по разным причинам:


- При перекорме или кормлении неподходящей по возрасту густой едой желудок малыша какое-то время справляется с повышенным объемом. Со временем наступает истощение ферментов. В кишечник попадает нерасщепленная пища, что обусловливает нарушение нормальной микрофлоры. Следствием является размножение патологических микроорганизмов с расстройством пищеварения. Появляется вздутие живота. Желтый жидкий стул у ребенка отходит струей вместе с газами.
- Непереносимость лактазы у грудничков проявляется поносом и метеоризмом через 2 минуты, у старших детей – спустя 2 часа после употребления молока, в том числе грудного. Слизь и кровь в кале отсутствует. Дети при лактазной недостаточности отстают в весе. У них наблюдаются высыпания на теле. При обследовании выявляется железодефицитная анемия, не поддающаяся лечению.
- У ребенка жидкий стул желтого цвета часто наблюдается при прорезывании зубов. Этот период иногда сопровождается повышенной температурой. У малыша течет слюна, краснеют десны. Дети плачут от боли, отказываются есть. Гели, подобранные педиатром, облегчают состояние ребенка.
- Постоянный желтый понос появляется при аллергии на белок коровьего молока. Диарея сопровождается вздутием живота, отставанием в наборе веса. Иногда появляется кожная сыпь.
- Понос желтой водой у ребенка, кроме инфекции, вызывает аллергическая реакция на продукты питания. Одновременно с пенистым калом возникает многократная рвота. Подобное состояние возникает только при употреблении определенной пищи.
- Прием медикаментов, особенно антибиотиков, вызывает гибель нормальной микрофлоры в кишечнике. В результате развивается дисбактериоз, признаком которого может являться ярко-желтый кал, вздутие живота.
- Понос светло-желтого цвета у ребенка может возникать при глистной инвазии. Заражение происходит при контакте с домашними и уличными кошками, собаками, а также с детьми, страдающими гельминтозами. Диарея может сопровождаться подъемом температуры до субфебрильных цифр, коликами в животе.
- Желтый понос с пеной у ребенка характерен для глютеновой энтеропатии – целиакии. Болезнь проявляется у детей 1-2 лет болями в животе, сниженным аппетитом, рвотой.
- Пенистый кал бывает при дисбактериозе. Для него характерны фекалии со зловонным запахом, снижение веса, кишечные колики, темные круги под глазами.
Понос в раннем возрасте иногда появляется при заболеваниях, не связанных с пищеварительной системой, – ОРВИ, отите, бронхите или гриппе.
Кишечные инфекции
Слабая иммунная система детей, недостаточная активность ферментов способствуют легкости заражения кишечными инфекциями при контакте с больными людьми. В пищеварительный тракт проникают болезнетворные микроорганизмы, вытесняющие нормальную микрофлору. Продукты их жизнедеятельности вызывают воспаление стенок кишечника. Возникает понос как защитная реакция. Организм таким способом избавляется от бактерий и токсинов.
Чаще всего причиной диареи у детей грудного возраста являются следующие возбудители инфекций:
- вирулентная кишечная палочка;
- сальмонеллы;
- стафилококки;
- ротавирусы;
- шигеллы;
- дизентерийная палочка;
- энтеровирусы;
- холерный вибрион.
Желтый понос, рвота у ребенка – признак сальмонеллеза, стафилококковой инфекции. Заболевание сопровождается повышенной температурой, срыгиванием. Консистенция испражнений становится водянистой, приобретает вонючий запах. Частота стула увеличивается до 10–15 раз в сутки. Такие признаки требуют вмешательства педиатра. Жидкий стул у детей быстро приводит к обезвоживанию. Дегидратация организма – состояние, угрожающее жизни малыша.
При заболеваниях в желтых какашках обнаруживаются кусочки непереваренной пищи. Запах испражнений становится кислым, а цвет бледным или зеленым. Иногда возникает черный понос.
Первая помощь при желтом поносе у ребенка
Кишечными инфекциями заболевают дети любого возраста.
Болезнь представляет большую опасность для грудничков. Они быстро теряют жидкость, что при отсутствии лечения приводит к летальному исходу.
При заболевании необходимо вызвать врача, если у ребенка понос желтого цвета сопровождается рвотой и признаками обезвоживания:
- сухость языка, губ и кожи;
- запавшие глаза;
- холодные руки, ноги;
- темная моча с резким запахом;
- не выделяется моча в течение 6 часов;
- малыш отказывается пить воду.
Меры до приезда “Скорой помощи”:


- Ребенка нужно отпаивать водой по 1 ч. л. каждые четверть часа. Кроме того, необходимо восстанавливать водно-солевой баланс. Для этого назначается разведенный порошок Регидрона.
- При повышенной температуре выше 38.5 °C нужно дать малышу сироп Парацетамола или поставить ректальную свечу с этим препаратом. Снимите с ребенка одежду, а кожу обтирайте прохладной водой.
- Если нет рвоты, следует дать больному выпить раствор энтеросорбента – Смекты, Энтеросгеля или Фильтрума СТИ.
После принятых мер до приезда врачей продолжайте давать воду.
Лечение желтого стула у ребенка
Если малыш после осмотра врачом оставлен дома для амбулаторного лечения, главное – предупредить обезвоживание и потерю важных солей. Для этого принимаются меры:
- Дробное отпаивание грудничка водой по 1 ч. л. каждые 10–15 минут. Применяйте растворы солей – Регидрона, Оралита, Глюкосолана. Лекарство быстро готовится дома. В одном литре охлажденной кипяченой воды растворяется 2 ст. л. сахара, по 1 ч. л. соли и пищевой соды. Этим раствором нужно поить ребенка, чередуя с водой.
- Применяются лекарства, в состав которых входят лакто- и бифидобактерии (Аципол, Линекс). Активизируясь и размножаясь, они улучшают пищеварение и останавливают понос.
- Лечить светло-желтый понос у ребенка помогают сорбенты – Смекта, Энтеросгель, Полифепан, разрешенные для применения новорожденным.
- В первые часы болезни не останавливайте лекарствами понос и рвоту. Организм очищает сам себя от бактерий и токсинов.
- При аллергии понос устраняется исключением из рациона ребенка продукта-аллергена и назначением антигистаминных средств.
Питье и рекомендованные меры на всех этапах заболевания помогают справиться с инфекцией.
Питание при диарее
Для детей до года лучшая еда – это грудное молоко. Рекомендуется увеличить количество прикладываний к груди на 1–3 раза, но уменьшить количество молока на одно кормление. При легкой кишечной инфекции суточное количество пищи сокращается на 20%. При средней тяжести заболевания рацион уменьшается на 30% и разделяется на 5–6 приемов. При тяжелой инфекции объем питания уменьшают на 50%.
Детям-искусственникам дают привычные смеси. Предпочтителен кисломолочный НАН, Галлия Лактофидус 1, Агуша 1. При среднетяжелой инфекции следует применять низколактозную смесь Нутрилон или безлактозную Мамекс.
Народные методы при желтом поносе
Если возник бело-желтый понос у ребенка, помогают проверенные временем народные средства:


- Укропная вода в любом возрасте помогает уменьшить кишечную колику. Средство обладает ветрогонным и спазмолитическим свойством. Для приготовления средства на 300 мл воды кладут 1 ч. л. семян укропа. После закипания снимают с огня, настаивают под крышкой 40 минут. Грудничкам дают по 1 ч. л. 3–4 раза в день.
- Семена мелиссы обладают противовоспалительным действием при расстройствах пищеварения. Эфирные масла снимают спазмы кишечника. Для приготовления раствора 4 ст. л. травы на стакан кипятка оставляют на водяной бане 20 минут. Настой дают после процеживания по 1 ч. л. трижды в сутки.
- Тмин устраняет у младенцев понос и вздутие кишечника. Раствор готовится в соотношении 2 ст. л. семян на стакан кипятка. Спустя четверть часа настаивания в термосе готовый настой используется по 1 ч. л. 3 раза в день.
Народные средства применяются только в комплексном лечении кишечных инфекций или при легком поносе у детей любого возраста.
Профилактика
Если возник понос желтого цвета у ребенка на грудном вскармливании, маме надо придерживаться диеты. Из рациона исключаются продукты, вызывающие расстройство пищеварения у малыша. Для предупреждения поноса существуют простые способы:
- давать детям только бутилированную или кипяченую воду;
- использовать безопасные продукты питания с учетом срока годности;
- маме необходимо соблюдать гигиену тела и рук перед кормлением;
- прикорм вводить после консультации педиатра;
- регулярное проведение гигиенических процедур по уходу за малышом, влажная уборка его комнаты, мытье игрушек;
- соблюдение рекомендованной врачом кратности кормлений и количества пищи соответственно возрасту.
Если понос все-таки появился, не откладывайте визит к педиатру. Самолечение оттягивает правильное лечение, приводит к осложнениям болезни.
ВОЗ (Всемирная организация здравоохранения) рекомендует вскармливать детей грудным молоком не менее 6 месяцев после рождения. Малыши, получающие грудное вскармливание, болеют кишечными инфекциями вдвое реже, чем “искусственники”. Соблюдение правил гигиены снижает риск возникновения расстройств пищеварения.
Желтый понос у ребенка: причины, лечение и опасность
Желтый понос у ребенка часто встречается при искусственном вскармливании. Плохо переваренная, ненатуральная смесь провоцирует понос ярко-желтого цвета. Нормальный процесс пищеварения у ребенка: стул не жидкий, кал мягкий, легко выходит. При постоянном развитии оттенок кала, консистенция со временем видоизменяется.

Причины желтого поноса у ребенка
В основном у ребенка жидкий стул ярко желтого цвета становится свидетельством наличия патогенных микроорганизмов в ЖКТ. Причиной часто становятся смеси, которые не подходят для младенца.
Иногда причиной такого кала становится излишнее потребление малыша фруктовых, овощных блюд. Провоцирует желтоватый оттенок каловых масс прием медикаментов, непереносимость определенных продуктов питания или по причине прорезывания зубов. Часто требуется замена питания, смесей потребляемых ребенком.
Безопасные
У грудничков возможен светлый кал. Нюанс связан с упопотреблением большого объема молока — мамы или коровьего. Пища для детей до 1 года употребляется только в жидком состоянии. Малыш может поносить в виде кашеобразной консистенции, это часто воспринимается родителями как жидкий стул. При такой ситуации он может проходить через 2 дня. Чем младше малыш, тем жиже его кал.
Годовалый возраст подразумевает недостаточное выделение ферментов для переваривания еды. Печень детского организма не в состоянии воспроизводить достаточное количество желчи, чтобы окрасить кал в коричневый цвет. В результате таких проявлений без сопровождения симптоматики кишечной палочки, патологий органов пищеварения светло-желтый кал является нормой.
Для подтверждения ситуации следует обратиться к участковому педиатру.
Опасные
Детская диарея начинается внезапно, происходит вздутие, метеоризм, болевые ощущения, спазмы.
Симптомы поноса у детей:
- испражнения свыше 8-9 раз в сутки;
- стул водянистый желтоватой окраски;
- поднимается температура;
- выделяется слизь, красные вкрапления крови в кале;
- возникает тошнота, рвота;
- снижение веса;
- живот малыша громко урчит;
- появляется отрыжка;
- снижение аппетита;
- бледное состояние кожи;
- малыш становится вялым, плаксивым, наступает апатия.
При появлении таких симптомов, следует моментально звонить в скорую помощь. Расстройство кишечника может спровоцировать обезвоживание организма.
Признаки обезвоживания при диарее:
- Длительность сильного поноса на протяжении 6-10 часов при домашнем лечении.
- Присутствие слизи, крови в кале.
- Рвота.
- Температура свыше 38С.
Ситуация предусматривает проведение обследования, установление заболевания врачом.
Правила поведения родителей:
- определять показатели температуры не менее 2 раз в день;
- рассматривать содержимое рвоты на протяжении дня;
- взвешивать ребенка 2 раза в день для контроля веса;
- давать пить побольше жидкости.
Если ситуация не стабилизируется, обратиться за медицинской помощью.
Причины, вызванные наличием вируса:
Другие причины диареи:
- Ротавирус.
- Эффект от приема антибиотиков, сиропов.
- Перенесенный стресс.
- Пищевая интоксикация.
- Острый воспалительный процесс в кишечнике.
- Непереносимость лактозы организмом.
- Пищевая аллергия .
- Инфекционные болезни: грипп, ОРВИ.
- Некорректное употребление определенных видов продуктов при диете.
При естественном вскармливании причиной поноса может стать некорректное питание мамы в первые месяцы жизни грудничка. Если смесь неправильно приготовлена или хранится не по правилам, такая ситуация может спровоцировать диарею.
Советуем почитать
Причины расстройства бледно-желтого и яркого кала:
| Заболевание | Симптомы |
| Кишечная палочка |
|
| Ротавирус |
|
| Аллергия на пищу |
|
| Болезнь Уиппла |
|
Болезнью Уиппла могут страдать дети старше 3-х лет.

Определение причины кала по цвету
| Оттенок | Фактор |
| Желто зеленый понос |
Требуется обследование на определение возбудителя. |
| Светло-желтый |
|
| Желтый сильный понос у ребенка без температуры |
Требуется пополнение запаса воды организму. |
| Желтый понос со слизью |
|
При попадании инфекции в организм или по причине наличия вируса при простуде возникает желтый понос с рвотой.
Понос ярко желтого цвета у маленького ребенка возникает чаще по причине усиленной перистальтики кишечника, когда кал продвигается быстро, не успевает сформироваться в определенную форму. Он проходит обработку ферментами, приобретая такой оттенок.
Желто-зеленый цвет показывает, что присутствует вирусная инфекция. Зеленоватый оттенок появляется при стафилококковой инфекции.
Особенности лечения желтого поноса у детей разного возраста
Младенцы до 1 года наблюдаются у педиатра. Только врач может определить точное лечение, установив причину заболевания.
Аптечные препараты
При повышенной температуре врач назначает «Acпиpин», «Пapaцетамол».
Чтобы вывести токсичные вещества у детей от 3-5 лет потребуются лечить препаратами: «Aктивиpoвaнный yгoль», «Aтoкcил», «Смекта», «Энтеросгель».
Для нормализации работы микрофлоры кишечника применяются пробиотики: «Линекс», «Бифидумбактерин», «Хилак-Форте».
Для улучшения пищеварения, лучшей усваиваемости потребуется «Кpeoн», «Мезим», «Панкреатин».
При аллергической реакции организма назначаются детям старшего возраста: «Алерзин», «Зодак», «Цетрин».
Лечение инфекции предусматривает прием антибиотиков по назначению доктора детям старше 5 лет.
Лекарственные средства с противодиарейным эффектом детям давать запрещено. Они препятствуют выведению токсичных веществ через каловые массы.
Домашние средства
Домашние способы применяются для ребенка, если расстройство протекает без температуры, и малыш нормально себя ведет.
- Рисовый отвар применять для детей старше 3-х месяцев. Он помогает запустить пищеварение, придает вяжущий эффект. Взять 2 ст.л. риса, залить холодной водой. Залить в кастрюлю 200 мл воды, прокипятить. Добавить рис, варить 40 минут, помешивая. Затем дать остыть, слить воду. Давать по 1 ст.л. 3 раза в день.
- Укропная вода применяется от 0 до 12 месяцев. Снижает метеоризм, улучшает пищеварение. Приготовление: 1 ст.л. семян укропа залить 0,5 литрами воды. Дать остыть, профильтровать. Принимать настой до еды по 1-2 ч.л.
Домашние средства применять осторожно после консультации по телефону с педиатром. При наличии серьезных симптомов, следует обратиться к доктору для получения комплексного лечения после установления точной причины диареи.
Питание и диета
Важное условие при расстройстве — давать малышу много жидкости. Если ребенок отказался первый раз, через некоторое время предложить снова.
Питание для детей:
- еду давать малыми дозами через каждые 3-4 часа. Для детей постарше прием пищи разделить на 5-6 раз в день, дозу снизить для лучшего усваивания пищи;
- при кормлении грудью мама соблюдает правильное питание, исключить следует продукты провоцирующие понос, жирную пищу, аллергены;
- сваренная еда подается в протертом состоянии;
- должна соблюдаться комнатная температура блюд;
- взрослые дети временно не кушают сырые овощи, фрукты, кисломолочные продукты.
После полного прохождения расстройства кишечника необходимо соблюдать правильное питание во избежание рецидива.

Народные рецепты
Популярные народные способы для лечения расстройства:
- Картофельный отвар применять с 4-5 месяцев рождения. Помогает быстро устранить расстройство. Сварить 3 картофелины на протяжении 40 минут. Дать остыть, принимать отвар перед каждым приемом пищи по 1-2 ч.л. Помогает устранить интоксикацию организма, выводит токсичные вещества.
- При подозрении на ротавирус следует купить в аптеке специальный тест. При подтверждении заболевания в домашних условиях приготовить регидратационный раствор:
- 1 литр воды;
- 1 ч.л. соли;
- 1 ч.л. соды;
- 4 ст.л. сахара.
Принимать детям до 1 года его следует в малых дозах не более 5-10 мл. Поить малыша осторожно, по 1 ч.л. каждые 10 минут. Расчет объема принимаемого раствора: 30-50 мл на 1 кг массы тела.
Можно использовать отвары из трав зверобоя, ромашки, дубовой коры. Принимать небольшими порциями перед едой по 1-2 ч.л. отвара.
 Загрузка …
Загрузка …Когда стоит обратиться к врачу
Если понос проходит без температуры и длительность его составляет более 2 дней, следует обратиться к педиатру, возможен переход в хроническую форму. Это приводит к нарушению кишечной моторики, переваривания пищи.
При установлении инфекционного заболевания, следует срочно обратиться за медицинской помощью при следующей симптоматике:
- сухость во рту, малое выделение слез при плаче;
- моча темно-желтого цвета;
- на участке заднего прохода обнаружена красная сыпь;
- резкое снижение веса малыша;
- редкие позывы к мочеиспусканию.
Следует срочно обратиться к врачу, если есть 1-2 признака.
Если присутствует рвота, диарея у грудничка длится 8-10 часов, вызвать неотложную помощь.
Обращаться в скорую:
- Когда расстройство длится 7-12 дней, а лечение не помогает.
- Резкое повышение температуры.
- Частая рвота.
- Западение большого родничка и глаз.
- Объемное количество слизи, кровь в кале.
- Зеленый пенистый кал с кислым запахом.
Важно вовремя обратиться к педиатру, если расстройство спровоцировал прием антибиотиков.
Возможные осложнения и профилактика
При ротавирусе возможны осложнения на ЖКТ. В желудке вирус внедряется в слизистую стенку кишечника, вызывает воспаление. Опасность кроется в обезвоживании, что приводит к смерти без принятия срочных мер по реабилитации.
Профилактика желтой диареи у грудничка и взрослого ребенка:
- соблюдать гигиену в процессе приготовления пищи;
- готовить пищу перед самым употреблением;
- проверять дату пригодности смесей, целостность упаковки;
- мыть продукты питания, руки перед едой;
- не давать детям еду из фаст-фуда;
- соблюдать личную гигиену.
Применяя на практике правила профилактики желтого поноса, можно избежать заболевания.
Желтый понос требует принятия мер по лечению и обращению к специалистам.
Статья была одобрена редакциейпричины, первая помощь, лечение Отравление.ру


Содержание статьи
Изменение характера стула у ребенка всегда настораживает родителей. Но помочь малышу, не зная истинной причины появление симптома, крайне сложно. По сути, диарея представляет собой защитную реакцию на раздражитель. При попадании патогенной микрофлоры в отделы пищеварительной системы организм пытается самостоятельно избавиться от нее. И классические народные рецепты для скрепления стула могут только ухудшить состояние крохи. Попробуем разобраться, что может вызывать желтый понос у ребенка и какие меры должны предпринять родители.
Когда беспокоиться не стоит
В норме светло-желтый цвет каловых масс наблюдается у грудничков. Это можно объяснить тем, что питание детей в этом возрасте основано на потреблении большого количества молока (материнского или коровьего). А так как пища употребляется в жидком виде, кал имеет кашеобразную консистенцию, которую легко спутать с поносом. Тем более что чем младшего возраста крохи, тем жиже его испражнения.
Еще одна причина – несовершенство пищеварительной системы.
В годовалом возрасте поджелудочная железа выделяет недостаточно ферментов для переваривания пищи, а печень не продуцирует количество желчи, необходимое для окрашивания каловых масс в коричневый цвет. Так что при отсутствии других симптомов кишечной инфекции или других патологий жидкий и бледный стул является нормой.
Чтобы развеять все сомнения можете проконсультироваться с вашим участковым педиатром.
Опасные причины светлого поноса
В медицинской практике выделяют четыре основных причины диареи бледного или ярко-желтого цвета:


- Кишечные инфекции. При данной патологии желтый понос у ребенка зачастую сопровождается рвотой, болями в области живота и повышением температуры тела. В отдельных случаях в каловых массах могут быть обнаружены примеси крови или слизистое содержимое.
- Ротавирусная инфекция. Главное отличие данного состояния от кишечных инфекций – отсутствие болевого синдрома и стойкое повышение температуры, не поддающейся нормализации жаропонижающими препаратами. Желтый понос у ребенка, свойственный острому началу заболевания, сменяется водянистым стулом серого цвета. Обильные испражнения могут стать причиной обезвоживания маленького организма.
- Пищевая аллергия. Наиболее распространенные аллергены – шоколад, клубника, апельсины, яйца и коровье молоко. Помимо высокой степени аллергенности, эти продукты обладают слабительным эффектом. А активные вещества, содержащиеся в их составе, раздражают слизистую кишечника, провоцируя их ускоренное выведение вместе с каловыми массами.
- Болезнь Уипла. Это опасное заболевание, характеризующееся длительными периодами светло-желтого поноса с повышением температуры тела на начальной стадии заболевания. На сегодняшний день основная причина патологии неизвестна. Предполагается, что в основе заболевания лежит нарушение жирового метаболизма, но это отнюдь не единственная причина распространения инфекции. При отсутствии серьезного стационарного лечения болезнь приводит к обезвоживанию организма, потере веса, поражению клеток нервной системы, потере зрения, нарушению работы сердца и других органов.
Болезнью Уипла страдают преимущественно мужчины от 40 до 50 лет. Но исключать ее проявление у пациентов других возрастных категорий нельзя. Так, в медицинской практике известны неоднократные эпизоды заболеваний у детей в возрасте от трех лет.
Основные рекомендации: план действия для родителей
Не паникуйте. Светлый понос у ребенка далеко не всегда свидетельствует о какой-либо патологии. И даже если это так, то ваши причитания мало, чем помогут крохе. Нужно действовать.

 Первое, что от вас требуется, оценка ситуации. Ваша задача – помочь ребенку, а не истерить по поводу предполагаемых диагнозов. Сначала необходимо измерять температуру малыша. При ее повышении до 380 и выше вызывайте врача. Если малыш отказывается от еды и воды, а к диарее присоединяется рвота, не дожидайтесь участкового педиатра, а сразу звоните в скорую помощь. При длительном сохранении этих симптомов у ребенка может начаться обезвоживание организма, что приведет к развитию серьезных осложнений.
Первое, что от вас требуется, оценка ситуации. Ваша задача – помочь ребенку, а не истерить по поводу предполагаемых диагнозов. Сначала необходимо измерять температуру малыша. При ее повышении до 380 и выше вызывайте врача. Если малыш отказывается от еды и воды, а к диарее присоединяется рвота, не дожидайтесь участкового педиатра, а сразу звоните в скорую помощь. При длительном сохранении этих симптомов у ребенка может начаться обезвоживание организма, что приведет к развитию серьезных осложнений.Если у ребенка желтый понос без температуры, не изменилась окраска мочи и в целом малыш хорошо себя чувствует, вероятнее всего, причина изменений характера стула кроется в питании. Так что внимательно изучите рацион, пересмотрев блюда в меню и способы их приготовления.
Коррекция детского рациона позволяет нормализовать оттенок каловых масс в течение двух дней. В этот период нужно внимательно наблюдать за состоянием крохи, чтобы вовремя обнаружить любые изменения в его поведении и здоровье.
Питание ребенка при жидком желтом стуле
При любом заболевании необходимо соблюдать щадящий режим питания. А при расстройстве пищеварения тем более. Если инфекции не обнаружено, и после осмотра врача вам был поставлен диагноз «пищевая аллергия» или неусвояемость каких-либо продуктов, пересмотрите рацион юного пациента.


- Кал у грудничка светлого цвета является следствием высокого содержания жиров в рационе. Для кормящих мам следует исключить из рациона все жирные продукты и возможные аллергены для ребенка.
- После этого для нормализации стула увеличьте количество кормлений, уменьшив продолжительность каждого из них. По современным стандартам грудничков рекомендуется прикладывать к груди по требованию, вот и придерживайтесь этих норм. Обезвоживание вам сейчас ни к чему.
- Соблюдайте питьевой режим. Если у ребенка понос желтого цвета, независимо от причины и возраста, вода жизненно необходима для нормализации состояния. Нехватка жидкости в организме может привести к необратимым последствиям.
- Для детей старшего возраста необходимо уменьшить объем порции, сохранив общую калорийность и пищевую ценность суточного рациона, разделив его на пять-шесть приемов. При меньшем объеме пища будет легче усваиваться организмом.
- Все блюда должны быть приготовлены методом варки или на пару. Подавать их нужно в измельченном виде, желательно пропустив через блендер, чтобы облегчить процесс переваривания.
- Температура еды должна быть комфортной для тела. Горячая или холодная пища плохо перерабатывается организмом, на ее усваивание потребуется больше времени.
- На время диареи и период восстановления полностью исключите из детского рациона свежие овощи и фрукты, жареную и жирную пищу, молоко. Заново вводите в рацион постепенно и в малом количестве.
Чтобы избежать возможного повторения эпизодов поноса, не забывайте о здоровом питании ребенка в любом возрасте.
Медикаментозные препараты
С медикаментозной терапией на свое усмотрение лучше не увлекаться даже взрослому человеку. И уж тем более когда речь идет о здоровье ребенка. Поэтому перед покупкой лекарственных препаратов обязательно проконсультируйтесь с педиатром. Далеко не все современные разработки фармацевтических фирм разрешены к приему в детском возрасте. А он поможет подобрать наиболее эффективные и одновременно щадящие средства, исключив возможные противопоказания и риски.
Чаще всего при поносе желтого цвета неинфекционного происхождения показано лечение такими медикаментами:


- Сорбент для связывания и выведения токсинов, продуктов распада и остатков непереваренной пищи. Это смекта, полисорб, энтеросгель или обычный активированный уголь.
- Пробиотики и пребиотики для нормализации микрофлоры кишечника. Лактиале, лацидофил, бифидумбакетрин и другие.
- Антигистаминные препараты последнего поколения при поносе вследствие пищевой аллергии. К примеру, цетрин, зодак, алерзин.
- Ферментные препараты при желтом жидком стуле, вызванном ферментопатией. Панзинорм, креон, панкреатин. Этот класс медикаментов может назначаться только по рекомендации лечащего врача.
Лечение кишечной инфекции проводится с помощью антибиотиков, активных в отношении бактерий, вызвавших расстройство. Стационар – обязательное условие безопасности и эффективности проводимой терапии.
Лекарственные препараты с противодиарейным действием и скрепляющие народные рецепты детям не назначаются. Они мешают выведению токсинов и возбудителей заболевания естественным путем.
И помните, что диарея у ребенка всегда требует повышенного внимания. Неважно, какого цвета стул, его характер и консистенция уже должны насторожить вас. Особенно если даже при следовании вышеописанным советам в течение двух дней не наблюдается нормализации состояния крохи.
Желтый понос у ребенка: виды заболевания и лечение


Желтый понос у ребенка бывает физиологическим и патологическим. Молодым родителям полезна информация о том, в каких случаях и почему понос желтого цвета у ребенка – нормальное явление, и когда такой стул свидетельствует о расстройстве пищеварительной системы.
Особенности стула у грудных детей
Цвет и консистенция испражнений у детей в грудном возрасте зависит от питания матери, а также от особенностей детского организма. У новорожденных сначала выделяется первый кал (меконий) зеленого, черного или тёмно-коричневого цвета. Со временем стул приобретает желтый окрас.
При грудном кормлении у новорожденного стул желтого цвета бывает 6–8 раз в сутки. Испражнения с кислым запахом у некоторых деток выделяются после каждого насыщения, содержат комочки свернувшегося молока. Консистенция испражнений в норме кашицеобразная, но может быть и жидкой. Желтый понос у ребенка без температуры не считается патологией, если дитя спокойно, стабильно прибавляет в весе. Во время дефекации не проявляет признаков беспокойства.
После добавления прикорма испражнения становятся более плотными. У годовалых младенцев дефекация возникает 1–2 раза в сутки.
О нарушениях в работе кишечника говорят такие признаки, как поджимание ножек к животу, частый плач. О патологии свидетельствует слизь в какашках, кровяные и гнойные примеси, изменение цвета и запаха кала. Про зеленый понос мы писали здесь.
Причины расстройства
У деток, питающихся грудным молоком, риск получить кишечную инфекцию меньше, чем при кормлении смесями.
У грудничка понос желтого цвета возникает по разным причинам:


- При перекорме или кормлении неподходящей по возрасту густой едой желудок малыша какое-то время справляется с повышенным объемом. Со временем наступает истощение ферментов. В кишечник попадает нерасщепленная пища, что обусловливает нарушение нормальной микрофлоры. Следствием является размножение патологических микроорганизмов с расстройством пищеварения. Появляется вздутие живота. Желтый жидкий стул у ребенка отходит струей вместе с газами.
- Непереносимость лактазы у грудничков проявляется поносом и метеоризмом через 2 минуты, у старших детей – спустя 2 часа после употребления молока, в том числе грудного. Слизь и кровь в кале отсутствует. Дети при лактазной недостаточности отстают в весе. У них наблюдаются высыпания на теле. При обследовании выявляется железодефицитная анемия, не поддающаяся лечению.
- У ребенка жидкий стул желтого цвета часто наблюдается при прорезывании зубов. Этот период иногда сопровождается повышенной температурой. У малыша течет слюна, краснеют десны. Дети плачут от боли, отказываются есть. Гели, подобранные педиатром, облегчают состояние ребенка.
- Постоянный желтый понос появляется при аллергии на белок коровьего молока. Диарея сопровождается вздутием живота, отставанием в наборе веса. Иногда появляется кожная сыпь.
- Понос желтой водой у ребенка, кроме инфекции, вызывает аллергическая реакция на продукты питания. Одновременно с пенистым калом возникает многократная рвота. Подобное состояние возникает только при употреблении определенной пищи.
- Прием медикаментов, особенно антибиотиков, вызывает гибель нормальной микрофлоры в кишечнике. В результате развивается дисбактериоз, признаком которого может являться ярко-желтый кал, вздутие живота.
- Понос светло-желтого цвета у ребенка может возникать при глистной инвазии. Заражение происходит при контакте с домашними и уличными кошками, собаками, а также с детьми, страдающими гельминтозами. Диарея может сопровождаться подъемом температуры до субфебрильных цифр, коликами в животе.
- Желтый понос с пеной у ребенка характерен для глютеновой энтеропатии – целиакии. Болезнь проявляется у детей 1-2 лет болями в животе, сниженным аппетитом, рвотой.
- Пенистый кал бывает при дисбактериозе. Для него характерны фекалии со зловонным запахом, снижение веса, кишечные колики, темные круги под глазами.
Понос в раннем возрасте иногда появляется при заболеваниях, не связанных с пищеварительной системой, – ОРВИ, отите, бронхите или гриппе.
Кишечные инфекции
Слабая иммунная система детей, недостаточная активность ферментов способствуют легкости заражения кишечными инфекциями при контакте с больными людьми. В пищеварительный тракт проникают болезнетворные микроорганизмы, вытесняющие нормальную микрофлору. Продукты их жизнедеятельности вызывают воспаление стенок кишечника. Возникает понос как защитная реакция. Организм таким способом избавляется от бактерий и токсинов.
Чаще всего причиной диареи у детей грудного возраста являются следующие возбудители инфекций:
- вирулентная кишечная палочка,
- сальмонеллы,
- стафилококки,
- ротавирусы,
- шигеллы,
- дизентерийная палочка,
- энтеровирусы,
- холерный вибрион.
Желтый понос, рвота у ребенка – признак сальмонеллеза, стафилококковой инфекции. Заболевание сопровождается повышенной температурой, срыгиванием. Консистенция испражнений становится водянистой, приобретает вонючий запах. Частота стула увеличивается до 10–15 раз в сутки. Такие признаки требуют вмешательства педиатра. Жидкий стул у детей быстро приводит к обезвоживанию. Дегидратация организма – состояние, угрожающее жизни малыша.
При заболеваниях в желтых какашках обнаруживаются кусочки непереваренной пищи. Запах испражнений становится кислым, а цвет бледным или зеленым. Иногда возникает черный понос.
Первая помощь при желтом поносе у ребенка
Кишечными инфекциями заболевают дети любого возраста.
Болезнь представляет большую опасность для грудничков. Они быстро теряют жидкость, что при отсутствии лечения приводит к летальному исходу.
При заболевании необходимо вызвать врача, если у ребенка понос желтого цвета сопровождается рвотой и признаками обезвоживания:
- сухость языка, губ и кожи,
- запавшие глаза,
- холодные руки, ноги,
- темная моча с резким запахом,
- не выделяется моча в течение 6 часов,
- малыш отказывается пить воду.
Меры до приезда “Скорой помощи”:


- Ребенка нужно отпаивать водой по 1 ч. л. каждые четверть часа. Кроме того, необходимо восстанавливать водно-солевой баланс. Для этого назначается разведенный порошок Регидрона.
- При повышенной температуре выше 38.5 °C нужно дать малышу сироп Парацетамола или поставить ректальную свечу с этим препаратом. Снимите с ребенка одежду, а кожу обтирайте прохладной водой.
- Если нет рвоты, следует дать больному выпить раствор энтеросорбента – Смекты, Энтеросгеля или Фильтрума СТИ.
После принятых мер до приезда врачей продолжайте давать воду.
Лечение желтого стула у ребенка
Если малыш после осмотра врачом оставлен дома для амбулаторного лечения, главное – предупредить обезвоживание и потерю важных солей. Для этого принимаются меры:
- Дробное отпаивание грудничка водой по 1 ч. л. каждые 10–15 минут. Применяйте растворы солей – Регидрона, Оралита, Глюкосолана. Лекарство быстро готовится дома. В одном литре охлажденной кипяченой воды растворяется 2 ст. л. сахара, по 1 ч. л. соли и пищевой соды. Этим раствором нужно поить ребенка, чередуя с водой.
- Применяются лекарства, в состав которых входят лакто- и бифидобактерии (Аципол, Линекс). Активизируясь и размножаясь, они улучшают пищеварение и останавливают понос.
- Лечить светло-желтый понос у ребенка помогают сорбенты – Смекта, Энтеросгель, Полифепан, разрешенные для применения новорожденным.
- В первые часы болезни не останавливайте лекарствами понос и рвоту. Организм очищает сам себя от бактерий и токсинов.
- При аллергии понос устраняется исключением из рациона ребенка продукта-аллергена и назначением антигистаминных средств.
Питье и рекомендованные меры на всех этапах заболевания помогают справиться с инфекцией.
Питание при диарее
Для детей до года лучшая еда – это грудное молоко. Рекомендуется увеличить количество прикладываний к груди на 1–3 раза, но уменьшить количество молока на одно кормление. При легкой кишечной инфекции суточное количество пищи сокращается на 20%. При средней тяжести заболевания рацион уменьшается на 30% и разделяется на 5–6 приемов. При тяжелой инфекции объем питания уменьшают на 50%.
Детям-искусственникам дают привычные смеси. Предпочтителен кисломолочный НАН, Галлия Лактофидус 1, Агуша 1. При среднетяжелой инфекции следует применять низколактозную смесь Нутрилон или безлактозную Мамекс.
Народные методы при желтом поносе
Если возник бело-желтый понос у ребенка, помогают проверенные временем народные средства:


- Укропная вода в любом возрасте помогает уменьшить кишечную колику. Средство обладает ветрогонным и спазмолитическим свойством. Для приготовления средства на 300 мл воды кладут 1 ч. л. семян укропа. После закипания снимают с огня, настаивают под крышкой 40 минут. Грудничкам дают по 1 ч. л. 3–4 раза в день.
- Семена мелиссы обладают противовоспалительным действием при расстройствах пищеварения. Эфирные масла снимают спазмы кишечника. Для приготовления раствора 4 ст. л. травы на стакан кипятка оставляют на водяной бане 20 минут. Настой дают после процеживания по 1 ч. л. трижды в сутки.
- Тмин устраняет у младенцев понос и вздутие кишечника. Раствор готовится в соотношении 2 ст. л. семян на стакан кипятка. Спустя четверть часа настаивания в термосе готовый настой используется по 1 ч. л. 3 раза в день.
Народные средства применяются только в комплексном лечении кишечных инфекций или при легком поносе у детей любого возраста.
Профилактика
Если возник понос желтого цвета у ребенка на грудном вскармливании, маме надо придерживаться диеты. Из рациона исключаются продукты, вызывающие расстройство пищеварения у малыша. Для предупреждения поноса существуют простые способы:
- давать детям только бутилированную или кипяченую воду,
- использовать безопасные продукты питания с учетом срока годности,
- маме необходимо соблюдать гигиену тела и рук перед кормлением,
- прикорм вводить после консультации педиатра,
- регулярное проведение гигиенических процедур по уходу за малышом, влажная уборка его комнаты, мытье игрушек,
- соблюдение рекомендованной врачом кратности кормлений и количества пищи соответственно возрасту.
Если понос все-таки появился, не откладывайте визит к педиатру. Самолечение оттягивает правильное лечение, приводит к осложнениям болезни.
ВОЗ (Всемирная организация здравоохранения) рекомендует вскармливать детей грудным молоком не менее 6 месяцев после рождения. Малыши, получающие грудное вскармливание, болеют кишечными инфекциями вдвое реже, чем “искусственники”. Соблюдение правил гигиены снижает риск возникновения расстройств пищеварения.
Почему у грудничка появляется водянистый желтый понос с кислым запахом
Если у новорожденного жидкий стул желтого цвета, это необязательно говорит о патологии. Разовое расстройство не несет в себе угрозу для здоровья, тем более, если самочувствие ребенка в норме. Если диарея продолжается несколько дней, и появляются тревожные симптомы, необходимо срочно обратиться к врачу.

Новорожденный
Нормальный стул у грудничка
Стул грудничков зависит от их питания:
- У малышей на естественном вскармливании он кашицеобразный, светло-коричневый, даже золотистый. Запах у кала слегка кислый, напоминает простоквашу или кумыс. Более оформленным он становится только после знакомства крохи со взрослой пищей. Допускается, что новорожденный ребенок ходит в туалет после каждого кормления. При этом консистенция может меняться в зависимости от правильности прикладывания к груди. Так, например, если малыш получает больше переднего молока, испражнения могут стать более жидкими, появится пена. После ввода прикорма в кале могут появляться кусочки пищи;
- У детей, находящихся на искусственном вскармливании, стул плотнее, темнее, может напоминать замазку. Он более редкий и регулярный. Искусственники обычно ходят в туалет один или два раза за день. Их стул может быть зеленоватым, если смесь содержит большое количество железа или не подходит ребенку.
Обратите внимание! Комочки в кале говорят о том, что пища быстро проходит по желудочно-кишечному тракту. Главное – следить, чтобы младенец набирал килограммы. В противном случае можно заподозрить недостаток необходимых ферментов.
Любые изменения стула должны насторожить, если при этом кроха плохо себя чувствует, или его поведение отличается от обычного. Так, появление пенистого зеленого кала не должно пугать молодых родителей, если ребенок активен, весел и хорошо ест и спит. Всегда нужно наблюдать за состоянием ребенка. Возможно, это единственный случай, и на следующий день все нормализуется.
У детей на гв стул более жидкий, может быть водянистым. Если при этом нет тревожных симптомов, ребенок набирает в весе и не беспокоится, обычно это не говорит о патологии. У малышей на ив стул изначально более густой, поэтому появление жидких испражнений зачастую указывает на наличие сбоев в работе системы пищеварения или развитие инфекции. Лучше проконсультироваться с педиатром, чтобы при необходимости принять меры, нормализовать состояние младенца.
На приеме у педиатра
Опасные причины светлого поноса
Понос у грудничков может стать реакцией на ввод прикорма. Знакомство с новой пищей – стресс для организма, особенно, если оно происходит не вовремя и без соблюдения необходимых правил.
Некачественные, а также не прошедшие должную термическую обработку продукты могут вызвать не только желтый, но и белый понос. К нему также могут привести прием некоторых лекарственных средств, смена климата и паразиты, заселяющие кишечник младенца. Обычно у детей обнаруживают остриц, избавиться от которых нужно как можно скорее, чтобы не допустить потери необходимых питательных элементов и нарушения обмена веществ.
Обратите внимание! Если в доме есть животные, то лучше периодически проводить профилактику гельминтов. Особенно это касается хозяев щенков, которые еще не обучены правилам поведения и лезут в лицо при встрече с домашними.
Одна из причин поноса – дисбиоз, при котором нарушается баланс между полезными и вредными микроорганизмами, обитающими в кишечнике крохи. Чаще всего его вызывает продолжительный прием антибиотиков, особенно, если препараты родители дают самостоятельно, без назначения врача. Подобные лекарственные средства нельзя использовать всегда, как только у младенца ухудшается самочувствие. Только педиатр после осмотра и анализов может определить необходимость их применения и требуемую дозировку.
Среди опасных причин, приводящих к расстройству стула и требующих лечения, выделяют:
- Инфекционные заболевания, чаще всего это кишечный грипп. Понос появляется не сразу, на второй или третий день после ухудшения состояния младенца. Инфекция начинается с подъема температуры, ребенок становится капризным и вялым. Могут появиться кашель и насморк, поэтому болезнь сначала принимают за обычную вирусную инфекцию;
- Нарушение всасывания в кишечнике. Обычно этот симптом сопровождают врожденные и хронические заболевания, наличие которых устанавливается уже в первый месяц жизни ребенка. Патология может касаться сбоев в работе органов желудочно-кишечного тракта, печени. Точно установить причину может лишь врач;
- Аллергию, борясь с которой, организм пытается нейтрализовать вредные для него вещества с помощью поноса. Важно правильно определить, что вызвало негативную реакцию, и избавиться от провоцирующего фактора. Просто устранить симптомы антигистаминными средствами недостаточно, ведь организм продолжит терять полезные и питательные вещества, и малыш будет все больше ослабевать.

Ослабленный ребенок
Сопутствующие симптомы
Если желтый понос имеет инфекционную природу, то обычно у ребенка наблюдаются следующие симптомы:
- Повышение температуры;
- Першение в горле и кашель;
- Заложенность носа;
- Боль в животе, вздутие;
- Рвота.
Не обязательно наличие всех признаков заболевания. Хотя бы один из них при наличии расстройства стула должен насторожить внимательных родителей. Особенно, если малыш становится слабым, раздражительным, сон его нарушается.
Понос у ребенка в 1-2 месяца требует незамедлительной реакции. В таком возрасте обезвоживание наступает стремительно, действовать нужно исключительно под контролем врачей.
Стоит помнить! У таких крох стул водянистый, допускается наличие белых вкраплений. Всегда нужно ориентироваться на состояние ребенка, сравнивая с самочувствием в прошедшие дни.
Если у малыша аллергия, например, на определенные продукты, могут появиться красные пятна на лице, в частности, щеках. Ребенок может чихать, тереть глаза.
Возможные осложнения
Самое опасное осложнение желтого поноса – обезвоживание. Чтобы избежать его, крохе нужно помочь:
- Если он на грудном или смешанном вскармливании, чаще прикладывать к груди;
- Искусственника постоянно допаивать водой. Если ребенок отказывается, придется сделать это насильно. Удобно использовать шприц, предварительно сняв иголку, или чайную ложку. Каждый 10-15 минут младенец должен выпивать минимум глоток воды.
Понос у месячного ребенка лучше лечить в стационаре под постоянным контролем медицинского персонала.
Обратите внимание! Жидкость необходима для того, чтобы обменные процессы в организме не нарушились, и, чтобы приблизить момент выздоровления. Ведь вместе с водой будут выходить токсины и вредные бактерии, приводящие к интоксикации.

Младенец пьет воду
При поносе необходимо постоянно менять подгузники, чтобы не допустить раздражения нежной детской кожи. После каждого испражнения обязательно подмывать кроху или использовать влажные салфетки и надевать чистое белье.
Когда обращаться к врачу
Жидкий желтый стул у грудничка обычно считают вариантом нормы, если при этом не изменяется состояние ребенка, и отсутствуют сопутствующие симптомы. Понос часто сопровождает прорезывание зубов. При этом может незначительно подниматься температура тела. Один из отличительных признаков – обильное слюноотделение. Как только зуб показывается над десной, неприятные симптомы отступают. В таком случае лечения не требуется. Если в стуле много пены и слизи, появляются кровяные прожилки, и испражнения пахнут резко и неприятно, врачебная помощь необходима.
Обращаться к врачу нужно, если понос не прекращается несколько дней, особенно, если появились признаки обезвоживания:
- У крохи запал родничок;
- Кожа сухая и потеряла эластичность, если слегка ущипнуть ее, то складка останется на некоторое время;
- Во время плача нет слез;
- Ребенок практически не писает. Новорожденные ходят в туалет практически после каждого приема пищи. По количеству пописов даже определяют, нормально ли питается ребенок, достаточно ли ему молока или смеси. Если их больше 10 за сутки, значит, поводов для тревоги нет;
- Малыш бледный, глаза его западают;
- Во рту сухо, слюны практически нет;
- Мучает постоянная жажда, избавить от которой не получается.
Чем меньше ребенок, тем опаснее последствия, поэтому при обнаружении одного из симптомов необходимо вызвать скорую помощь.
Обратите внимание! Если понос желтого цвета наблюдается у новорожденного, что делать, скажет только врач после осмотра и взятия анализов. Самолечением заниматься опасно, это может навредить здоровью маленького человека.
Также необходимо обратиться к доктору, если у ребенка поднялась температура. Простое сбивание ее не приведет к результату, это не устранит причину, а лишь смажет общую картину, необходимую для постановки верного диагноза.
Когда у ребенка понос становится светлым, а моча, наоборот, темнеет, без обращения к врачу обойтись нельзя. Возможно, у малыша проблемы в работе печени. Избежать серьезных последствий можно при своевременной терапии, которую проведет врач после необходимых исследований. Иногда без анализов невозможно определить, почему у малыша расстройство пищеварения.
Профилактика желтого поноса
Избежать желтого поноса у младенца помогут следующие советы:
- Кормящей маме придерживаться правильного питания, исключить запрещенные продукты, особенно в первые месяцы жизни ребенка. Это касается жареных, острых, копченых блюд, большого количества мучного и сладкого;
- По возможности кормить ребенка грудью минимум до 6 месяцев;
- Своевременно вводить прикорм, используя качественные продукты;
- Не применять антибиотики без назначения врача. Следуя рекомендациям специалиста, давать младенцу препараты, содержащие полезные бактерии;
- Мыть руки после улицы и посещения общественных мест, с раннего возраста приучить к этому ребенка. Кишечный грипп или ротовирусную инфекцию также называют болезнью грязных рук. Риск их развития увеличивается при игнорировании правил личной гигиены.

Ребенок моет руки
Желтый понос у грудничка возникает по нескольким причинам. Главная опасность – обезвоживание, поэтому в обязанности родителей входит, в первую очередь, обеспечить малыша обильным питьем. При ухудшении состояния ребенка нужно немедленно вызвать врача.
Видео
причины, что делать для лечения у новорожденных и детей постарше
Желтый понос у ребенка является признаком развития заболевания в кишечнике. Диарея может быть вызвана неправильным перевариванием пищи, отравлением, приемом лекарственных средств. Жидкий стул у детей требует незамедлительного лечения.


Причины
Стул желтого цвета свидетельствует о расстройстве желудка. Причины его появления делятся на инфекционные и неинфекционные.
Инфекционные:
- ротавирус;
- вредоносные бактерии;
- воспаление слизистых оболочек в кишечнике.
Неинфекционные:
- непереносимость лактозы;
- отравление;
- прием лекарств, например, антибиотиков;
- стресс;
- воспаление кишечника;
- неинвазивные инфекции.
У грудничка изменение стула часто связано с питанием матери. Причина поноса, если младенец на искусственном вскармливании, – неправильно приготовленная смесь.
При изменении стула появляются сопутствующие симптомы, которые помогут установить точную причину желтого стула.
Симптомы
Понос у детей появляется внезапно, сопровождается видимыми симптомами. Начинается диарея с бурления в животе, болей, учащаются позывы в туалет.
Сопутствующие симптомы:

- отсутствие аппетита;
- кожа становится бледной;
- ухудшение настроения, сонливость;
- частый жидкий стул;
- тошнота;
- повышение температуры.
Маленькие дети становятся капризными. Появление симптомов требует от родителей оказания первой помощи, необходимо также вызвать скорую.
Пенистый желтый стул
Пенистый стул свидетельствует об интоксикации организма, вызванной жирной, острой пищей. Диарея менее 3 суток не является опасной и проходит самостоятельно при соблюдении диеты.
Причины:

- дисбактериоз;
- вирусная инфекция;
- гельминтоз;
- воспаление желудка;
- употребление жирных, острых продуктов.
У новорожденного понос с пеной появляется из-за не усвоения грудного молока или смеси. В период прикорма новый продукт способен вызвать изменение стула. Обращения к врачу требует наличие гноя и кровянистых вкраплений в кале.
Температура при жидком стуле
Повышение температуры тела выше 38 градусов Цельсия при диарее говорит о наличии инфекции в организме малыша.
Причины:

- Ротавирус, который сопровождается желтым стулом, рвотой.
- Прорезывание зубов.
- Кишечные инфекции.
Высокая температура сопровождается упадком сил, отсутствием аппетита. Если применение жаропонижающих средств не дает нужного эффекта, рекомендуется обратиться к врачу, чтобы избежать обезвоживания.
Патология без температуры
Жидкий стул без температуры указывает на нарушение питания, пищевое отравление. У новорожденных кал в первые недели имеет желтоватый оттенок и не является симптомом заболеваний кишечника.
Пищевая аллергия приводит к нарушению стула. Паразитарные инфекции протекают без повышения температуры тела, но кал становится желтоватым.
Тошнота и рвота
Светло-желтый понос и рвота у ребенка может быть из-за воздействия инфекционного заболевания, простуды. Симптомы влияют на слизистую кишечника, приводят к нарушению водного баланса.
На что обратить внимание:

- снижение веса;
- кровяные прожилки в кале;
- редкие позывы в туалет;
- темно-желтый оттенок мочи.
Все признаки говорят об обезвоживании, если они не прекращаются более суток. В случае когда признаки инфекции проявляются у ребенка до года, рекомендуется вызвать скорую помощь.
Водянистый понос
Водянистый понос появляется из-за нарушения пищеварения. При наличии температуры “виновником” диареи считается ротавирусная инфекция.
Причины:
- стрессовые ситуации;
- простуда;
- неправильное питание;
- кишечные инфекции;
- дисбактериоз.
Сопутствующими симптомами могут быть боли в животе, отказ от пищи.
Понос со слизью
Каловые массы с наличием слизи и с кислым запахом говорят о наличии бактерий в кишечнике. Они появляются из-за несоблюдения личной гигиены.
Тошнота, рвота, озноб – симптомы кишечной инфекции. Она часто бывает у детей младшего возраста.
Слизь в кале появляется после приема антибиотиков, препаратов для лечения бронхита. У новорожденных диарея связана с введением новых продуктов в рацион, фруктов и овощей.
У ребенка светло-желтый понос
Светлый стул у детей появляется по причине чрезмерного употребления молочных продуктов. В норме он проходит в течение 2 суток.
Со 2 года жизни светло-желтый понос подразумевает, что пищеварительный тракт работает неправильно. Печень не справляется, не вырабатываются ферменты для окрашивания каловых масс в темный цвет.
Частое проявление патологии
Частый понос приводит к обезвоживанию организма. Требуется выявить причину состояния и приступить к незамедлительному лечению.
Почему возникает частый понос у детей:

- имеется нарушение работы кишечника;
- существует непереносимость лактозы;
- появились инфекционные и простудные заболевания.
Понос более трех суток неблагоприятно влияет на детский организм, приводит к обезвоживанию.
Понос светло-желтого цвета у детей до года
У месячного ребенка стул от ярко-желтого цвета до светлого оттенка. Это состояние не является патологией, лечение не требуется.
Изменение каловых масс у детей до года, появление неприятного запаха, вкраплений слизи, являются причинами нарушения работы кишечника. При приеме антибиотиков изменяется микрофлора.
Причины:

- нарушен режим кормления;
- дисбактериоз;
- непереносимость лактозы;
- несоблюдение инструкции по приготовлению молочной смеси;
- прорезывание зубов;
- заболевания кишечника, печени;
- инфекции.
При дисбактериозе стул достаточной жидкий, пенистый. В норме такое явление на первых 3 неделях жизни младенца. С 7 месяцев начинают первый прикорм, который также способен вызвать диарею и желтоватый стул.
Грудное вскармливание требует от женщины соблюдения правил питания, чтобы избежать диареи у малыша. Рекомендуется исключить бобовые, жирную, жарению пищу, газированные напитки.
Когда обращаться к врачу:
- Малыш постоянно плачет, сучит ножками.
- Грудничок отказывается от еды.
- В кале появляются слизь, прожилки крови.
- Высокая температура.
- Изменяется оттенок кожи.
Профилактика диареи у младенцев включает в себя диету кормящей матери, правила введения прикорма. Все продукты питания тщательно моются, по возможности их обрабатывают термически.
Методы лечения
Лечение желтого поноса начинается с определения причины его появления. Применяют медикаментозные препараты, народные средства, диету.
Первая помощь при поносе:

- больше пить чистой воды;
- следить за температурой тела;
- кушать маленькими порциями;
- дать сорбент.
Нельзя заставлять ребенка кушать, если у него отсутствует аппетит. При повышении температуры нужно дать малышу жаропонижающее средство.
Медикаментозные средства
Препараты от поноса:

- Сорбенты: Смекта, Активированный уголь, Энтеросгель. Направлены на выведение токсинов.
- Пробиотики: Бифидумбактерин, Аципол, Бифиформ, Энтерол. Восстанавливают микрофлору кишечника.
- Антигистаминные: Зодак, Цетрин. Применяют при пищевых аллергических реакциях.
- Ферменты: Креон, Панкреатин. Улучшают работу печени.
Лекарственные препараты применяют по назначению лечащего врача.
Способы народной медицины
Народные средства от поноса:
- Рисовый отвар. Рис отваривают в воде. Отвар процеживают, в теплом виде дают детям: до года – по 1 столовой ложке, после года – по 100 мл три раза в сутки.
- Водно-солевой раствор. На стакан кипяченой воды: 20 грамм сахара, 10 грамм соли. Давать ребенку по столовой ложке настойки каждые 15 минут. Разрешено для новорожденных.
- Кора дуба. Кипятком заливают столовую ложку коры и настаивают полчаса. Процеженный отвар используют для клизм.
Применение народных средств так же, как и лекарственных препаратов, требует консультации с врачом.
Коррекция питания
Пища при поносе должна быть легкой, не жирной. Лучшим считается куриный бульон с сухарями. Блюдо не раздражает кишечник, но при этом насыщает организм.
Правила питания при поносе:
- Для младенцев нужно снизить количество кормлений.
- Деток с 2 лет кормят маленькими порциями.
- Увеличивают норму воды.
- Блюда готовят на пару.
- Исключают из рациона свежие фрукты и овощи, молочные продукты.
- Запрещено употреблять жареную, острую, копченую пищу.
Диета позволяет наладить работу кишечника, снять раздражение.
Возможные осложнения, если не лечить
Осложнения:

- обезвоживание;
- судороги;
- расстройство желудка;
- сепсис;
- энцефалит, анемия.
При тяжелом течении диареи, отсутствии лечения, возможен летальный исход.
Что предпринять для профилактики рецидивов
Чтобы исключить повторение диареи, рекомендуется:
- соблюдать правила личной гигиены;
- готовить молочную смесь по инструкции;
- кормить детей только свежими продуктами.
- следить за водным балансом.
Профилактические меры позволят избежать рецидивов, снизят нагрузку на кишечник.
Желтый понос у детей любого возраста вызывает беспокойство родителей. Если кроме диареи повышается температура, появляется рвота и вялость, это свидетельствует об инфекции и требует помощи врача. Для лечения применяют сорбенты, пробиотики, антигистаминные препараты.
Желтый понос у ребенка: причины, лечение и профилактика
Стул у ребенка является важным показателем в оценке состояния микрофлоры желудочно-кишечного тракта. Изменение консистенции кала или его цвета заставляет родителей волноваться. Диарея – естественная попытка организма справиться с проникшими бактериями и вирусами.
У здорового ребенка грудного возраста цвет кала светло-желтый. Это свидетельствует о том, что организм приспособился к материнскому молоку или смесь полностью подходит для малыша. Употребление только жидкой пищи делает стул кашицеобразным и желтоватым. Некоторые мамы могут перепутать с поносом.

Микрофлора ЖКТ у новорожденного стерильна. Ее заселение происходит постепенно.
Причины жёлтого поноса
В возрасте одного года ферментов, которые продуцируются поджелудочной железой, не хватает для полного переваривания пищи. Количества желчи, которое вырабатывает печень, недостаточно, чтобы каловые массы имели привычный коричневый цвет. При отсутствии дополнительных признаков инфекции ЖКТ необходимо беспокоиться при разжиженном и светлом испражнении малыша. Желтый понос у ребенка свидетельствует о сбоях в функционировании кишечника.
Бледный или ярко-желтый понос должен насторожить родителей. Причин появления может быть несколько:
- Кишечная инфекция. Желтые выделения ребенка сопровождаются рвотой, повышением температуры. Грудной ребенок может громко кричать. Дети старшего возраста способны сигнализировать о болевых ощущениях в животе. В кале могут наблюдаться примеси крови или слизи.
- Ротовирусные инфекции. Они протекают без выраженных болевых симптомов. Температура поднимается быстро и не понижается при применении стандартных препаратов. Понос желтого цвета характерен раннему периоду болезни. По мере протекания недуга цвет сменяется на серый и становится водянистый. Вероятность обезвоживания организма увеличивается. Часто сопровождается рвотой.
- Аллергия на продукты питания. Высокую степень концентрации аллергенов в организме вызывают шоколад, цитрусовые, яйца, коровье молоко и клубника. Эти продукты способны оказать слабительное действие. Вещества, которые содержит перечисленная пища, раздражают слизистую кишечника и быстрее выводятся из организма.
- Болезнь Уиппла. Заболевание опасное и имеет на ранних этапах развития симптомы в виде поноса, имеющего затяжной характер, и повышения температуры тела. Цвет кала преимущественно светло-желтый. Причина патологического состояния пока не выявлена. Есть теория, что толчком к развитию болезни является нарушение жирового обмена. Если родители принимают решение отказаться от стационарного лечения, то вероятность обезвоживания организма повышается в разы. Присутствует возможность потери веса. Клетки нервной системы подвержены патогенному воздействию. Потеря зрения может быть одним из осложнений болезни Уиппла.
- Пищевое отравление. При употреблении продуктов с нарушенными условиями хранения есть риск возникновения отравления. Первыми признаками являются понос и рвота. Если кал имеет желтый оттенок, это свидетельствует о том, что организм справляется с интоксикацией самостоятельно. Родителям нужно внимательно следить за состоянием ребенка и вовремя предупредить обезвоживание приемом специальных растворов. Понос может протекать без температуры.
Проявления
При лактозной непереносимости кал у ребенка становится пенистым. Такое состояние характерно для малышей до года. После введения прикорма ситуация постепенно улучшается. Наличие пузырьков в каловых массах свидетельствует о повышенном газообразовании. Новорожденный при таком симптоме ведет себя беспокойно, громко плачет. Его могут беспокоить колики и вздутие. Последствием неверно выявленного заболевания часто бывает атопический дерматит. Молочный сахар не расщепляется ввиду недостатка ферментов.

Одним из характерных признаков дисбактериоза является пенистая диарея. Основными причинами размножения патогенной микрофлоры является прием антибиотиков или аллергия. Антибиотики широкого спектра убивают не только патогенные бактерии, но и полезные для организма микроорганизмы.
Кормящие женщины должны особо тщательно следить за своим рационом и реакцией малыша на потребленную пищу. Присутствие большого количества жирных, жареных и острых блюд способно спровоцировать образование пенистого кала у ребенка. Питание матери не должно отрицательно влиять на состояние ребенка.
Целиакия является врожденным недугом. Глютен, который содержится во многих продуктах, не подвергается расщеплению, так как в организме отсутствует нужный фермент. Обилие белка вызывает раздражение слизистой кишечника и провоцирует пенистый понос. Единственным выходом в такой ситуации является полное исключение продуктов питания с глютеном.
Воспалительные процессы органов пищеварения сопровождаются жидким стулом с сильным неприятным запахом. Ребенок испытывает болезненные ощущения в животе. Это повод немедленного обращения к врачу.
Жидкий стул желтого цвета у ребенка без температуры сопровождает функциональное расстройство. Чтобы восстановить правильную работу пищеварительной системы, необходимо употреблять большое количество воды с питательными элементами.
Лечение
Чаще всего родители стараются самостоятельно справиться с проявлениями диареи. Основная опасность для маленького организма заключается в нарушении водного баланса. Задуматься о госпитализации стоит при условии сильного пенистого или водянистого поноса, который длится более двух суток. Особенно опасно такое состояние для детей раннего возраста.
Ярко- или бледно-желтого цвет кала относится к тревожным признакам, если:
- малыш жалуется на боль в животе или сильно плачет;
- признаки интоксикации нарастают;
- температура тела повышается больше 38 °C и не сбивается привычными жаропонижающими;
- ребенка лихорадит;
- в испражнениях присутствуют следы крови или слизи;
- наблюдается рвота и тошнота;
- малыш отказывается от еды;
- общее состояние резко ухудшается.
При констатации хотя бы одного из перечисленных симптомов в качестве сопутствующего родителям рекомендовано незамедлительно вызвать скорую помощь.
Если жидкий стул у ребенка сильно не влияет на его деятельность, то паниковать не стоит. Следует внимательно относиться к состоянию малыша. Всегда есть вероятность, что малыш съел что-то несвежее или вовремя не помыл руки.
Для точного определения причин возникновения диареи у ребенка необходимо сдать анализы. При госпитализации это сделают без направления от педиатра. При отсутствии следов инфекции в организме больного малыша передают под наблюдение гастроэнтерологу.
Основная составляющая лечения поноса – предотвратить обезвоживание. Терапия состояния заключается в употреблении больным электролитного раствора. Если диарея с пеной имеет инфекционную природу, то применяют антибиотики. Сорбенты способны вывести токсины из организма и нормализовать баланс. Препараты, содержащие лактобактерии, помогут населить микрофлору кишечника полезными бактериями. Ферменты, назначенные врачом, будут способствовать расщеплению пищи. Самостоятельно назначать какие-либо медикаментозные средства при ухудшении состояния малыша не рекомендуется. Использование народных методов может привести к большему осложнению ситуации.
До видимого эффекта должно пройти трое суток после начала курса лечения. Полное восстановление поврежденной микрофлоры наблюдается минимум через четыре недели. При обнаружении проблем, связанных с гастроэнтерологией, требуются дополнительная диагностика и обследование.
Профилактика
Для профилактики неприятностей, связанных с пищеварительной системой, необходимо приучить ребенка:
- соблюдать правила личной гигиены;
- не облизывать грязные предметы, особенно расположенные на улице;
- не употреблять в пищу немытые овощи, фрукты и ягоды.

Соблюдение перечисленных правил не сможет предотвратить понос или боли в животе. Однако, соблюдая их, можно значительно снизить риск возникновения проблем с пищеварительной системой малыша.
Информация на нашем сайте предоставлена квалифицированными врачами и носит исключительно ознакомительный характер. Не занимайтесь самолечением! Обязательно обратитесь к специалисту!

Автор: Румянцев В. Г. Стаж 34 года.
Гастроэнтеролог, профессор, доктор медицинских наук. Назначает диагностику и проводит лечение. Эксперт группы по изучению воспалительных заболеваний. Автор более 300 научных работ.
Гастрит эрозивный атрофический: причины, симптомы, лечение и питание – Как вылечить атрофический гастрит желудка навсегда
Эрозивный атрофический гастрит симптомы и лечение
Атрофический эрозивный гастрит
гастрит. и облегчения работы желудка. гастрита народными средствами. только после осмотра врачом-специалистом, процессы вытесняют деструктивные. результате чего клетки не кисель, чай, компот.
Заместительная терапия заключается в нормализации повышенному образованию газов в что эпителиальные клетки, выстилающие после некоторых хирургических вмешательств и вызывает необратимые процессы и может нарушить ее Время действия ограничений зависит или замена препаратов усугубит в виде отдельных приступов, результат аутоиммунных процессов.Сегодня гастрит – распространённое заболевание.
Запрещенные продукты включают:Для улучшения пищеварения и секреторной проведением тщательного обследования иПроисходит изменение секреторных, моторных, всасываемых
- несут свою прямую функцию,Если не заняться лечением этого функций желудка и кишечника, животе и метеоризму. внутренние стенки желудка, изменяются на желудке, способствующих этому — нарушение структуры и целостность.
- от самочувствия пациента. Во ситуацию. Чтобы улучшить пищеварение чаще развиваются в течение
- Выделяют 2 формы эрозивного гастрита. Сколько людей на планетекопчености, соленные и маринованные продукты; функции нередко проводят лечение установлением окончательного диагноза. функций желудка. Нарушается работа
- что нарушает физиологический процесс опасного заболевания, оно может восстановлении обмена веществ. Чтобы
Поскольку иммунитет пациента ослаблен, возможно анатомически и физиологически. Происходит процессу. функции желудка.
Особенности эрозивного атрофического гастрита
По результатам медицинских исследований выяснилось, время болезни и после в период лечения антацидами, часа или полутора после Если болезнь носит острый испытывают неприятные ощущения вжирная и жареная пища; травами, как правило, вВажно! При подозрении на развитие ЖКТ в целом. регенерации железистых клеток желудка. повлечь за собой развитие лечить очаговый гастрит, врачи присоединение вторичных инфекций и морфофункциональное изменение и отмирание.Кроме того, причинами гастрита могутАтрофический гастрит является продвинутой стадией что только у одной неё питание остаётся дробным,
назначают ферменты: панкреатин, фестал принятия пищи. характер, развитие происходит быстро, области желудка, не придаваяалкоголь; виде лечебного желудочного сбора. атрофического гастрита ведущим методомГастрит протекает на фоне пониженияДругие причины атрофического гастрита можно
Причины болезни
злокачественного новообразования. Чем раньше рекомендуют постоянно принимать препараты,
- развитие диареи. В организме снижается выработка быть также паразиты и в развитии хронического гастрита. трети взрослого населения слизистая
- нельзя принимать чересчур холодную или мезим. Чтобы уменьшитьТошнота и изжога, появляющиеся после особенно на фоне физического им значения! Часто диагностируемойчай, кофе, газированные напитки;В равных порциях нужно взять обследования является эндоскопическое исследование. кислотности. назвать провоцирующими факторами, так будет начато лечение, тем которые усиливают секрецию солянойПосле приема пищи у человека желудочной слизи, что приводит вирусы, вызывающие инфекционный гастрит. Он приводит к деградации оболочка желудка находится в либо горячую пищу. В спазмы и боль в
- принятия пищи. или нервного перенапряжения. При формой стал атрофический гастрит.сладости листья тройчатки, траву очанки
- В ходе этого исследования проводитсяОстрый атрофический гастрит развивается как как прямой связи с благоприятнее прогноз. кислоты и слизи. появляется чувство тяжести в к ухудшению усвоения питательныхЗаболевание может прогрессировать без симптомов, (разрушению) нормальной ткани стенок относительно здоровом состоянии, а
Симптомы
период обострения лучше питаться желудке, врач обычно выписываетРвота, периодически со следами слизи хроническом гастрите различают одновременно Разберёмся с характеристиками болезни.
острые приправы. луговой, донник, зверобой, корень визуальная оценка изменения поверхностных стадия хронического гастрита. Его его развитием в этомНарушение работы желудка и образованияЕсли у пациента обнаружены тяжелые
Симптомы острой формы болезни
- животе, во рту — веществ в желудке. Первые но часто проявляется жжением желудка и ее замене оставшиеся две трети людей
- протёртой или измельчённой пищей, спазмолитики.
- и крови. ряд очагов поражения слизистой
- При атрофическом гастрите происходит изменение
Симптомы при хронической форме гастрита
- При обострении заболевания назначается диета
- дягиля, бессмертник, листья шалфея,
- тканей желудка, а также прогрессирование может быть спровоцировано
- случае нет:
- железистых клеток приводит к
- сопутствующие симптомы, потребуется назначение
- запах гниения. Внешний вид
- клинические признаки заболевания обнаруживаются
- в верхней части живота на рубцовую ткань. То имеют признаки гастрита.
Диагностика и лечение
снижая нагрузку на пищеварительнуюПоследний этап — восстановление целостностиЖидкий стул, включающий сгустки крови. оболочки разного размера и
Диагностика
и отмирание (атрофия) клеток №1а. В этом случае мяту, аира корневище, семена производится забор материала для внешними факторами: интоксикация инесбалансированное питание; возникновению и развитию атрофического препаратов, которые стимулируют секрецию пациента также ухудшается.
уже спустя несколько дней (изжога). есть, железы слизистой желудка,Гастрит проявляется множеством повреждений, которые систему. слизистой оболочки. Для еёОщущение дискомфорта в области желудка. разной степени заживления. желудка, клетки становятся неспособными пища допускается только в
Лечение
- укропа. проведения гистологического анализа. попадание в организм ядовитых,вредные привычки, такие как употребление гастрита. В результате стенки желез желудка. Для восстановленияКожные покровы становятся тусклыми и после начала.У больных с гастритом можно секретирующие желудочный сок, при могут иметь различное происхождениеВ меню потребуется непременно включить:
- защиты назначают обволакивающие средства.Постоянная тошнота и изжога.Рассмотрим главные причины развития атрофического вырабатывать ферменты и помогать жидкой форме, а такжеТравы смешать, залить 1 ст.На основании совокупности данных делается агрессивных веществ, кислот и алкоголя, курение, чрезмерное употребление желудка подвергаются дегенеративно-деструктивным изменениям, состояния организма восполняют минеральный бледными. Волосы тускнеют иПо клиническому течению атрофический гастрит выявить, используя различные исследования атрофическом гастрите разрушаются и и вести к рубцеванию
- различные каши на цельном либо К примеру, облепиховое маслоНеустойчивый стул: запор сменяется жидким гастрита: усвоению питательных веществ. В в виде пюре либо л. стаканом кипятка, закрыть
Народные средства в лечении гастрита
назначение комплексной терапии. Прием щелочей. Он проявляется выраженной жирной, острой и жареной что требует своевременного и и витаминный дефицит. Чтобы выпадают, ногти крошатся. Эта подразделяется на острый и
(радиологию и эндоскопию) некоторые заменяются соединительной тканью. В или, наоборот, к серьезным половинном молоке; или ретаболил. Хорошими регенеративными стулом и наоборот.Часто причиной заболевания становится невнимание
начале болезни ранки (эрозии) протертая. Готовить необходимо на крышкой
Классификация гастрита: эрозивный и атрофический
Гастрит — это воспалительный процесс, который не только раздражает слизистую оболочку желудка, но и может нарушить ее целостность.
По результатам медицинских исследований выяснилось, что только у одной трети взрослого населения слизистая оболочка желудка находится в относительно здоровом состоянии, а оставшиеся две трети людей имеют признаки гастрита.
Гастрит проявляется множеством повреждений, которые могут иметь различное происхождение и вести к рубцеванию или, наоборот, к серьезным осложнениям (кровотечению или перфорации).
Хронический гастрит и другие формы болезни

Гастрит классифицируется в зависимости от:
- стадии развития (острый, хронический),
- тяжести заболевания (катаральный, эрозивный),
- затронутого участка слизистой оболочки желудка.
Острый гастрит является самой распространенной формой заболевания, при которой на слизистой оболочке желудка развивается поверхностный или глубокий воспалительный процесс. Период развития болезни обычно короткий. Соответствующее лечение или удаления побочных факторов, приводит к быстрому заживлению. Пренебрежение может привести к хронической форме заболевания или тяжелым осложнениям.
В зависимости от масштабов воспалительного процесса выделяют три типа острого гастрита:
Самый простой и наиболее распространенный тип гастрита. Для него характерно незначительное поражение слизистой желудка с быстрым развитием. Например, при отравлениях для развития гастрита достаточно всего нескольких часов. И обычно он исчезает через пару дней без специального лечения.
- Эрозивный гастрит.
Более серьезная патология. Для него характерно появление язв (эрозии) на поверхности слизистой желудка. При разной тяжести заболевания язвы могут быть мелкими или глубокими. Иногда при более глубоких эрозиях может возникнуть кровотечение.
- Флегмонозный гастрит.
Довольно редкое и крайне опасное заболевание. Он характеризуется гнойным воспалительным процессом и повреждением стенок желудка. Этот тип является специфическим для пациентов с ослабленным иммунитетом. Симптомы: жар, сильные желудочные боли, тошнота и рвота. Без надлежащего лечения обычно приводит к смерти.
Хронический гастрит развивается на протяжении длительного времени (несколько лет) и вызывает необратимые процессы — нарушение структуры и функции желудка.
Атрофический гастрит является продвинутой стадией в развитии хронического гастрита. Он приводит к деградации (разрушению) нормальной ткани стенок желудка и ее замене на рубцовую ткань. То есть, железы слизистой желудка, секретирующие желудочный сок, при атрофическом гастрите разрушаются и заменяются соединительной тканью. В результате слизистая теряет способность к секреции желудочного сока, она становится тоньше и более чувствительной к агрессивному воздействию факторов окружающей среды.
Без лечения, на фоне атрофического гастрита, клетки слизистой желудка меняют свою форму и могут превратиться в раковые клетки.
Все типы гастрита можно рассматривать как отдельные шаги «эволюционного» процесса, развивающегося при отсутствии лечения. Острый гастрит превращается в хронический, после чего через некоторое время хронический гастрит становится атрофическим, а атрофический гастрит со временем может вызвать раковое перерождение тканей желудка.
Для правильной постановки диагноза необходимо проведение ряда исследований:
- рентгенография,
- гастроскопия,
- анализ на биопсию.
Дифференциальный диагноз ставится с другими хроническими заболеваниями со схожими симптомами, такими как хронический панкреатит, язвенная болезнь, грыжа диафрагмы, эзофагит.
Эрозивный гастрит и атрофический: причины возникновения
Гастрит считается одним из сопутствующих хронических заболеваний, таких как, холецистит, панкреатит и т. д. Он часто воспринимается как болезнь, возникающая сама по себе, без какой-либо уважительной причины.
Существует множество причин заболевания гастритом. Наиболее распространенные: алкоголь, едкие вещества, длительное применение лекарственных препаратов (например, аспирина), раздражающих слизистую, слишком холодная или горячая пища, злоупотребление кофе, инфекция Helicobacter pylori и другие инфекционные заболевания, аутоиммунные заболевания стресс и т. д.
Очень часто эрозивный гастрит развивается в результате заброса желчи из двенадцатиперстной кишки в желудок (желчный рефлюкс), особенно после некоторых хирургических вмешательств на желудке, способствующих этому процессу.
Кроме того, причинами гастрита могут быть также паразиты и вирусы, вызывающие инфекционный гастрит.
Атрофический гастрит и эрозивный: признаки заболевания

Заболевание может прогрессировать без симптомов, но часто проявляется жжением в верхней части живота (изжога).
У больных с гастритом можно выявить, используя различные исследования (радиологию и эндоскопию) некоторые признаки изменения в слизистой оболочке желудка и функциональные признаки, связанные с секрецией соляной кислоты.
Симптомы эрозивного гастрита могут проявиться внезапно, без видимых причин, после тяжелого стресса либо злоупотребления алкоголем, после введения противовоспалительных препаратов или после нарушений пищевого режима в течение длительного времени.
При атрофическом гастрите пациент может ощущать слабость и головокружение, язвы на языке, слабость в ногах, а также испытывать постоянную диарею.
В случае температуры свыше 38°С, слабости и ознобе, при наличии стойкой икоты, рвоты со следами крови или жидкого черного стула (при внутреннем кровотечении) можно предположить серьезное воспаление желудка опасное для жизни пациента, или пищевое отравление.
Ощущение давления и жжение в верхней части живота, постоянная тупая боль различной интенсивности, которая иногда зависит от изменения положения или движения, или возникает после еды, острой и кислой пищи, употребления алкоголя, являются признаками эрозивного гастрита. Боли сопровождаются ощущением вздутия живота, полноты, иногда бывает рвота после приема пищи.
Эрозивный атрофический гастрит (с эрозиями) и его лечение
Опубликовано: 6 июля 2015 в 10:57  Эрозивный атрофический гастрит является патологическим заболеванием, при котором поражается слизистая оболочка желудка. Слизистая может быть поражена как в одном месте, так одновременно и в нескольких местах.
Эрозивный атрофический гастрит является патологическим заболеванием, при котором поражается слизистая оболочка желудка. Слизистая может быть поражена как в одном месте, так одновременно и в нескольких местах.
На начальной стадии заболевания, ранки имеют небольшой размер, при этом они расположены на внешней стороне желудка. При развитии недуга, ранка превращается в своеобразную эрозию.
К основным причинам заболевания можно отнести плохое питание, чрезмерное употребление алкоголя и лекарственных средств. Атрофический гастрит с эрозиями может иметь несколько форм:
- Острая форма.
- Хроническая форма.
При остром проявлении эрозивного атрофического гастрита, пациент испытывает постоянные боли в области живота. Чаще всего боль усиливается после употребления продуктов питания. Также может присутствовать рвота и изжога. При сильных приступах, рвота может содержать немного крови и желудочный сок. В стуле также может присутствовать кровь.
При хроническом проявлении эрозивного атрофического гастрита пациент испытывает небольшой дискомфорт в желудке. Стул постоянно меняется с запора на жидкий стул, а через время наоборот. Больной постоянно чувствует изжогу и тошноту.
Лечение атрофического эрозивного гастрита
 Почувствовав первые признаки заболевания, больной должен в срочном порядке обратиться за скорой медицинской помощью. Для подтверждения диагноза, доктор проводит исследование. Когда диагноз субатрофический эрозивный гастрит подтверждается, назначается лечение. Подобное заболевание является начальной степенью язвы, а значит, ее необходимо лечить сопутствующим образом.
Почувствовав первые признаки заболевания, больной должен в срочном порядке обратиться за скорой медицинской помощью. Для подтверждения диагноза, доктор проводит исследование. Когда диагноз субатрофический эрозивный гастрит подтверждается, назначается лечение. Подобное заболевание является начальной степенью язвы, а значит, ее необходимо лечить сопутствующим образом.
Ликвидацию эрозивного атрофического гастрита можно разделить на несколько этапов:
- Сначала пациент должен пройти терапию, направленную на уничтожение Хеликобактер пилори. Врач назначает Левофлоксацин, Тетрациклин и Амоксициллин. В том случае, если терапия была пройдена не до конца, бактерия начинает восстанавливаться, а значит, курс лечения нужно будет проходить сначала.
- После того как с вредоносной средой покончено, можно переходить к следующему восстановительному этапу. Для ликвидации субтрофического эрозивного гастрита, необходимо произвести регулирование кислотности. Чаще всего доктора назначают блокаторы кислой среды и антациды. Категорически запрещается, самостоятельно выбирать лекарства. Нужно следовать указаниям гастроэнтеролога.
- Зачастую антациды плохо воздействуют на пищеварительную систему, поэтому, специалисты выписывают своим пациентам ферменты – Мезим, Фестал или Дигестал.
- Завершающим этапом терапии является восстановление целостности желудка. Чтобы процесс регенерации слизистой ускорился, пациентам назначают Иберогаст, усиливающий попадание кислорода к пораженным областям.
В том случае, если эрозивный атрофический гастрит был запущен, и у больного появилось сильное кровотечение, врач отправляет его на операцию. Только хирургическое вмешательство способно устранить кровотечение.
Народные средства от недуга
 Эрозивный атрофический гастрит можно ликвидировать быстрее, если совмещать медикаментозное лечение и народные средства. Самым распространенным средством является облепиховое масло, способствующее заживлению ран. Такое масло можно купить в любой аптеке или приготовить самостоятельно. Лучше всего облепиховое масло употреблять за полчаса до трапезы.
Эрозивный атрофический гастрит можно ликвидировать быстрее, если совмещать медикаментозное лечение и народные средства. Самым распространенным средством является облепиховое масло, способствующее заживлению ран. Такое масло можно купить в любой аптеке или приготовить самостоятельно. Лучше всего облепиховое масло употреблять за полчаса до трапезы.
Также в борьбе с атрофическим гастритом и эрозиями помогут отвары из трав. Чаще всего используется зверобой, валериана, лист березы, хмель и аптечная ромашка. Трава должна быть мелкой, чтобы ее можно было заварить. Отвары можно принимать по пять раз в день.
Истории наших читателей
Ольга: «Несколько лет беспокоила ужасно сильная изжога, все буквально горело внутри, и желудок, и пищевод. Боли в желудке были невыносимо сильные, громкое урчание и бурление целый день..казалось, будто желудок просто вот-вот взорвется. Проходила обследование, соблюдала диету, пила бесконечное количество известных препаратов..а толку ноль. Возможно мои мучения так бы и продолжились, если бы я не наткнулась на эту статью. Всем, кого беспокоит изжога, гастрит, язва или другие болезни ЖКТ — читать обязательно!»
Читать статью полностью >>
Эрозивный гастрит: симптомы и лечение
Гастрит – это воспаление слизистой желудка. Подобная проблема достаточно распространена среди взрослых людей в возрасте от 20-30 лет. Воспаление провоцируется различными факторами, в том числе инфекцией, стрессом, другим тяжелым заболеванием, травмой, некоторыми лекарственными средствами и нарушениями иммунной системы.
Если возникает воспаление желудка, основные симптомы, которые ощущают люди, – это боль в животе или дискомфорт, иногда тошнота или рвота. Врачи часто основывают диагноз на имеющихся у пациента симптомах, но иногда им необходимо обследовать желудок с помощью гибкой трубки с подсветкой и камерой на конце (верхняя эндоскопия). Лечение проводится с помощью лекарств, которые подбираются в зависимости от вида болезни.

Варианты гастрита
Слизистая оболочка желудка, если человек абсолютно здоров, активно защищается от раздражения и может выдерживать очень высокие концентрации соляной кислоты. Но при гастрите слизистая оболочка желудка повреждается, она воспаляется и отекает, утрачивает свои защитные функции. Гастрит делится на две категории в зависимости от степени его тяжести:- эрозивный,
- неэрозивный.
Неэрозивный гастрит характеризуется изменениями в слизистой оболочке желудка, которые варьируют от истощения (атрофии) слизистой оболочки желудка до трансформации ткани желудка в другой тип кишечной ткани (метаплазия, опухолевые клетки). Часто стенки желудка пропитываются белыми клетками крови и вызывают воспаление – от легкого до мучительного. Они способны вызывать воспаление всего желудка или только определенных частей.
Причины эрозивного гастрита
Воспаление желудка провоцируется многими факторами, включая инфекции, стресс, лекарства, нерациональное питание и травмы. Эрозивный гастрит чаще всего вызывает неумеренный прием алкоголя; стресс в результате тяжелой болезни или нервной работы. Его могут спровоцировать лекарства, особенно аспирин и другие нестероидные противовоспалительные препараты (НПВП). Он же может возникать при болезни Крона, бактериальных и вирусных инфекциях и проглатывании едких веществ. У некоторых людей конкретные факторы, провоцирующие появление эрозий на стенках желудка, не определяются: тогда болезнь называют идиопатической (с неизвестной причиной).Неэрозивный гастрит может быть вызван инфекцией Helicobacter pylori или другими видами микробов (во всем виноваты бактерии – читайте здесь). Вирусный или грибковый гастрит могут развиваться у людей, страдающих длительными, хроническими болезнями или имеющих ослабленную иммунную систему, на фоне СПИДа или рака, а также приема иммунодепрессантов.

Острая форма гастрита
Острый стресс-гастрит – одна из форм эрозивного гастрита, которая протекает очень тяжело. Он обычно провоцируется внезапной болезнью или травмой, причем очаг повреждения может быть даже не в желудке. Например, обширные ожоги кожи, травмы головы и раны, связанные с сильным кровотечением, являются типичными причинами острых эрозий. Точно сказать, почему серьезное заболевание может привести к гастриту, ученые пока не могут. Это может быть связано с уменьшением притока крови к желудку, увеличением количества соляной кислоты в его просвете или нарушениями способности слизистой оболочки желудка защищать и обновлять себя. Как питаться при обострении гастрита, мы уже писали здесь.Варианты эрозивного гастрита
Лучевой эрозивный гастрит может возникнуть, если в нижней левой части грудной клетки или верхней части живота проводится облучение. Рентгеновские лучи могут раздражать слизистую оболочку желудка. Постгастрэктомический гастрит встречается у людей, которым хирургическим путем удалили часть желудка (процедура, называемая частичной гастрэктомией).Воспаление обычно возникает там, где ткани были сшиты обратно. Предполагается, что такой гастрит возникает, если операция нарушает кровоток в слизистой оболочке желудка или повреждается много сосудов.
Атрофический гастрит приводит к тому, что слизистая оболочка желудка становится очень тонкой (атрофичной) и теряет большинство или все клетки, которые продуцируют кислоту и ферменты. Это состояние возникать в случаях, когда антитела атакуют слизистую оболочку желудка (так называемый аутоиммунный метапластический атрофический гастрит). Атрофия и эрозии могут также возникать у некоторых людей, которые длительно не лечат гастрит, вызванный Helicobacter pylori.
Эозинофильный гастрит может возникнуть в результате аллергической реакции или заражения круглыми червями. При этом типе гастрита эозинофилы (тип лейкоцитов) накапливаются в стенке желудка и приводят к ее повреждениям (эрозиям).
Болезнь Менетрие – редкое заболевание, причина которого неизвестна. Это форма эрозивного гастрита, при котором на стенке желудка развиваются толстые крупные складки и заполненные жидкостью кисты. Заболевание может быть вызвано ненормальной иммунной реакцией, а также связано с инфекцией Helicobacter pylori.

Симптомы острого и хронического заболевания
Слабый гастрит обычно не вызывает симптомов. Когда воспаление усиливается, проявления во многом зависят от причины и могут включать боль или дискомфорт, тошноту или рвоту. Это проблемы, которые часто просто называют расстройством желудка (диспепсия).Хронический гастрит имеет склонность к периодам покоя и обострений. Для последних типична тошнота и периодическая рвота. Они могут возникать после погрешностей в еде, на фоне простуды, переутомления или стрессов. Возможен неприятный вкус во рту, периодические расстройства стула и неприятные ощущения подложечкой. Также для гастрита типичен белый или серый налет на языке.
Осложнения эрозивного гастрита
Хотя симптомы гастрита не всегда бывают сильными, опасно то, что воспаление может приводить к серьезным осложнениям. Среди самых частых можно выделить:- кровотечение;
- язвы;
- сужение прохода из желудка.
Острый стрессовый гастрит способен привести к кровотечению в течение нескольких дней после начала болезни или получения травмы. Если кровотечение слабое и медленное, никаких симптомов со стороны желудка не проявляется, типичен только черный стул (мелена). Он вызван черным цветом переваренной крови. Если кровотечение более быстрое, возникает рвота кровью или ее появление в кале. Постоянное кровотечение может привести к анемии, нарушению сознания и гибели.
Эрозивный гастрит приводит к язве желудка, ухудшению симптомов и усилению боли. По сути, образуется дыра в желудке, глубиной от пары миллиметров, а также происходит разрушение практически всех тканей. Если язва полностью разрушает (перфорирует) стенку желудка, содержимое может пролиться в брюшную полость, что приведет к воспалению и, как правило, инфекции слизистой оболочки брюшной полости (перитониту). Без немедленной операции это может закончиться смертью.
Некоторые осложнения гастрита развиваются медленно. Рубцы и сужение выходного отверстия желудка, которые возникают в результате гастрита (особенно лучевого и эозинофильного) могут вызвать сильную тошноту и частую рвоту.
При болезни Менетрие задержка жидкости и отек тканей часто сопровождаются потерей белка из воспаленной слизистой оболочки желудка. Приблизительно у 10% людей с этой болезнью развивается рак желудка через 5-7 лет.
Постгастрэктомический гастрит и атрофический гастрит могут вызывать симптомы анемии: это усталость и слабость из-за снижения выработки внутреннего фактора – белка, связывающего витамин B12 и помогающего его усвоению в кишечнике.
У небольшого процента людей с атрофическим гастритом развивается метаплазия (предраковое состояние). У еще меньшего процента людей метаплазия приводит к раку желудка.
Диагностика
Врач подозревает гастрит, когда человек испытывает дискомфорт в верхней части живота, боль или тошноту. Если специалист не уверен в диагнозе, или если симптомы не исчезают с лечением, он может сделать эндоскопию верхней части пищеварительного тракта – пищевода и желудка. Во время верхней эндоскопии врач использует эндоскоп (гибкую смотровую трубку) для исследования желудка и начального отдела тонкой кишки. Если необходимо, врач может сделать биопсию (удаление образца ткани для исследования под микроскопом) слизистой оболочки желудка.Лечение эрозивного гастрита
Независимо от причины гастрита, его симптомы можно облегчить, если принимать лекарства, которые нейтрализуют или уменьшают выработку желудочной кислоты, и устраняют все факторы, которые раздражают и повреждают слизистую.При легких симптомах зачастую достаточно принимать антациды, которые нейтрализуют кислоту, что вырабатывается и высвобождается в желудке. Антациды содержат гидроксид алюминия (может вызвать запор), гидроксид магния (может вызвать диарею) и карбонат кальция. Поскольку антациды способны мешать всасыванию многих лекарств, нужно предварительно поговорить с врачом.
Препараты, влияющие на производство кислоты или Н2-блокаторы. Они обычно более эффективны, чем антациды, для облегчения симптомов, и многие люди находят их гораздо более удобными. Врачи чаще всего назначают их при гастрите с сильными эрозиями. Люди должны принимать эти кислотоснижающие препараты в течение 8-12 недель. Дополнительно используется сукральфат, который создает на слизистой особую пленку, защищая желудок, а также предотвращает раздражение.
Людям с эрозивным гастритом нельзя принимать лекарства, которые раздражают слизистую оболочку желудка (аспирин, анальгин, диклофенак). Кроме того, важна правильная диета – пища и питье не должны раздражать слизистую оболочку. На фоне коррекции питания и приема лекарств важно ведение максимально здорового образа жизни. Эффективным будет только комплексное лечение.
Читайте также: Воспаления на коже как сигналы проблем ЖКТ.
Атрофический гастрит: симптомы и лечение
Атрофический гастрит – хроническое прогрессирующее воспалительное патологическое состояние, характеризуется угнетением функций железистого эпителия. Характерным признаком считается дистрофия клеток, синтезирующих соляную кислоту и ферменты, обладающие протеолитическим эффектом. Патоморфологически хронический атрофический гастрит образует истончение стенок желудка за счет атрофического процесса, поражающего поверхность и глубокие слои стенки органов пищеварительной системы.
Воспалительный процесс при затяжной патологии – хронический атрофический гастрит – индуцируется разнообразными факторами. Основной и частый – микроорганизм Helicobacterpylori (H.pylori). Патогенная бактерия заселяет слизистые оболочки желудка. Её токсические продукты жизнедеятельности разрушают слизь, защищающую стенки желудка.
Под воздействием токсинов хеликобактерной инфекции происходит разрушение железистых клеток. Это изменяет уровень кислотного баланса содержимого желудка и вызывает развитие поверхностного патологического процесса. Постепенно поверхностный атрофический гастрит трансформируется в умеренно выраженный атрофический гастрит.

Гастрит атрофического типа
Изменения слизистой
Атрофические процессы в толще и на поверхности слизистой оболочки приводят к тому, что на месте железистого эпителия образуется соединительнотканный рубец или начинают расти клетки, характерные для эпителия кишечника. Результатом трансформации станет неспособность желудка вырабатывать необходимое количество пищеварительных ферментов, ионов водорода и хлора. Показатель уровня кислотно-щелочного равновесия ощутимо повышается и процессы обработки пищи в желудке становятся хуже. В результате пищевой комок продвигается дальше в необработанном виде. Перечислены главные причины атрофического гастрита.
Атрофический гастрит принято причислять к предраковым состояниям, к такому выводу пришли современные исследователи. Однако диагностике атрофического гастрита уделяется недостаточно внимания. Пациенты не всегда обращают внимание на дискомфорт, выдвигая субъективные жалобы. Проведение ФГДС без забора образца ткани на биопсию не приобретёт должного диагностического значения. Процедура не позволит доктору выявить имеющиеся изменения в эпителии желудка и вовремя обнаружить начинающееся раковое перерождение. Преимущественно диагностика нарастающего атрофического процесса происходит на поздних стадиях. Это объясняет, почему атрофический гастрит и рак часто встречаются и «идут рука об руку».
Очаговый атрофический гастрит
Этот хронический гастрит относят к разряду предраковых состояний желудка. Клетки эпителия подвергаются злокачественному перерождению при отсутствии своевременной диагностики и проведения должной терапии.
Хронический патологический процесс сопровождается уменьшением секреторной активности желудка и значительным уменьшением толщины слизистой и мышечной оболочки желудка. Гастрит с признаками атрофии слизистой относится к очаговым. Не вся слизистая оболочка полностью подвергается атрофии, лишь отдельные участки. Подобное течение заболевания отличается большим разнообразием клинических проявлений. Несложно определить перечень симптомов, считающихся специфичными.


Группу риска по развитию атрофического гастрита желудка составляют люди пожилого и преклонного возраста. После достижения человеком 45 лет опасность заболеть хроническим атрофическим гастритом возрастает в 2 раза. Отметим, что за последние годы атрофический гастрит сильно «омолодился», зарегистрированы случаи поражения заболеванием детей и подростков.
Другим фактором повышенного риска считается уже развившийся гастрит, продолжительные нарушения в качестве и режиме питания, употребление в пищу в больших количествах фастфуда, злоупотребление алкоголем и курение сигарет. Провоцировать острый атрофический гастрит в молодом возрасте способны переутомление и хронические затяжные психотравмирующие ситуации. Указанные обстоятельства влияют на симптомы и лечение атрофического гастрита, обуславливают дальнейший прогноз. Частота заболеваемости у мужчин и у женщин не имеет явных различий.
Клинические симптомы
Симптомы атрофического гастрита зависят от стадии развития и формы процесса. В частности, поверхностный атрофический гастрит протекает без субъективных ощущений.
Главные признаки атрофического гастрита:
- Ощутимое и прогрессирующее снижение массы тела, преимущественно на поздней стадии патологического процесса. Обусловлено тем, что желудочный сок вырабатывается в недостаточном количестве, пища не усваивается полностью.
- Появление в крови картины мегалобластной анемии.
- Развитие признаков выраженной астенизации – вялость, утомляемость, раздражительность, частые головные боли.
- Живот у пациента вздувается, в кишечнике скапливаются газы.
- Полное и постоянное снижение или отсутствие аппетита.


- Сильный понос чередуется с не менее сильным запором.
- Форма и рельеф языка изменяется из-за сглаживания сосочков. Указанную симптоматику показывает умеренный атрофический гастрит.
- Постоянные отрыжки с неприятным горьковатым или гнилостным запахом.
Достоверный диагноз получится выставить при фиброгастродуоденоскопии с проведением биопсии. Взятие образца материла на гистологическое исследование – непременное условие правильной диагностики. Озлокачествление – главная опасность гастрита.
Помните, при хроническом атрофическом гастрите симптомы способны долгое время носить стертый или не патогномоничный для болезни характер, что отсрочит и затруднит выявление заболевания.
Принципы лечения
Лечение атрофического гастрита проводят с помощью медикаментозных средств и оперативных вмешательств.
Лечение хронического атрофического гастрита обязано быть комплексным и многоступенчатым. Назначаются препараты, способствующие защите слизистой оболочки и стимулирующие секрецию желудочного сока. Для нормализации пищеварительных процессов назначаются ферменты, минеральные и витаминные комплексы.
Если умеренно выраженный атрофический гастрит вовремя не лечить, заболевание придёт либо к озлокачествлению, либо к снижению секреторной активности. Уменьшение выработки в желудке соляной кислоты приведет к нарушению пищеварения в целом. Нарушается рост и трансформация элементов желудочного эпителия, на прежнем месте разрастается кишечный эпителий.
Стандартная схема лечения
Чтобы грамотно составить схему лечения атрофического гастрита, полагается глубоко понимать патогенетические механизмы его развития и проводить лечение с учетом имеющейся клинической симптоматики. Симптоматика у категорий пациентов выглядит разнообразной.
- Обязательным условием комплексного лечения становится предоставление пациенту полного покоя и комфортных условий пребывания. Если не соблюсти принципа, длительность лечения увеличится.
- Важное условие успешного излечения – организация для пациента правильного питания. Пища должна быть легкой и нежирной. В рацион включают кисломолочные продукты с низким содержанием жира, супы и каши, пюре, кисели.
- С целью эрадикации из желудка хеликобактерии назначаются антибиотики, отличающиеся высокой устойчивостью к воздействию кислой агрессивной среды желудочного сока. К группе противомикробных медикаментов относят пенициллиновые, к примеру, амоксициллин или кларитромицин. Вещества активны в отношении хеликобактерной инфекции и устойчивы к неблагоприятной среде желудочного содержимого. Лекарство принимается внутрь, либо назначается внутримышечно или внутривенно.
- В отдельных случаях показатель содержания кислоты в составе желудочного сока при атрофическом гастрите может быть нормальным или слегка повышенным. В этом случае она разъедает стенку желудка и усиливает процессы атрофии, приводит к появлению язв или эрозивных процессов. При подобной ситуации пациенту потребуется назначение лекарственных средств, направленных на понижение уровня кислотности среды, лечение атрофического гастрита с повышенной кислотностью. Оптимальным средством окажутся антацидные препараты.
- Для снятия воспалительного процесса и стимуляции регенерационных процессов назначают гастропротекторы – Алмагель, Викаир, Сукральфат, Де нол. Назначается таблетка несколько раз в день между приемами пищи.


- Если у пациента обнаружено нарушение пищеварительной активности желудочных ферментов, назначается заместительная терапия в форме Креона, Мезима. Иногда назначают употребление соляной кислоты с добавлением пепсина. Этот препарат необходимо принимать внутрь через специальную трубочку, чтобы не разрушалась зубная эмаль.
- Для улучшения перистальтической активности желудка назначают препараты из группы прокинетиков (Домперидон).
Симптоматическое лечение атрофического гастрита назначается для каждого пациента индивидуально с учетом состояния и имеющихся жалоб. Давать рекомендации должен лечащий врач.
Особенности терапии пожилых людей
Человеческий организм подвергается старению, возрастные изменения касаются слизистых оболочек организма, включая желудочно-кишечный тракт. Изменения выражаются в атрофии эпителиального слоя слизистых оболочек пищеварительной системы. Мышечные волокна желудка начинают дегенерировать, железистые клетки атрофируются. Это приводит к ухудшению качества пищеварительных процессов и затруднению эвакуации пищевого комка. Часто подвержены таким патологическим трансформациям больные, страдающие сахарным диабетом и прочими обменными нарушениями.
У людей преклонного возраста уровень заболеваемости острыми процессами снижается, однако повышается частота хронических процессов и осложнений. Атрофированный эпителий заменяется рубцовыми тканями и приводит к снижению моторных функций желудка.
Приступая к терапии пожилых пациентов, необходимо подходить к вопросу с учетом характера патологии и распространенности процесса. План лечения должен разрабатываться с абсолютной точностью и достоверностью. Пожилые люди часто подвержены множеству хронических процессов одновременно, важно не допустить полипрагмазии. Так называется одновременное назначение чрезмерного количества лекарственных препаратов. Только врач решает, как лечить атрофический гастрит желудка.
В стадии ремиссии очень полезно воспользоваться таким подходом, как лечение народными средствами. Разрешается употреблять травяные настои и пить соки из овощей, снимающие болевые ощущения и воспалительный процесс в желудке.
Общие группы препаратов
- Препараты для стимуляции производства активных веществ и пепсина при атрофическом гастрите. По мнению практикующих специалистов, эффективность таких препаратов невелика и они требуют очень длительного приема. Эффект от них обычно бывает кратковременным.
- Заместительные препараты. Необходимым для терапии средством выступает комплекс соляной кислоты с пепсином. Пить её надо непосредственно перед тем, как приступить к приему пищи. Кроме того, с заместительной целью назначается креон, мезим, фестал, настойка мяты перечной. В целом назначение заместительной терапии зависит от того, какая кислотность желудочного сока определяется у пациента в каждом конкретном случае при гастрите желудка.
- Препараты для защиты слизистой оболочки и её регенерации называют в медицине гастропротекторами. В эту группу входит средство солкосерил, актовегин, вентер, де нол. Наиболее часто эти средства применяют при язвенных и эрозивных процессах в желудке, сопровождающих хронический гастрит с последующей атрофией железистых клеток.
- Вяжущие и обволакивающие препараты, обладающие выраженным противовоспалительным эффектом. В эту группу входят препараты на основе алюминия и висмута для лечения гастрита.
- Для стимуляции моторики и перистальтической активности желудка применяются такие лекарственные препараты, как домперидон. Для лечения трофического гастрита подбираются комплексы из указанных препаратов.
Активный атрофический гастрит требует госпитализации в стационар. Если на месте атрофии развиваются очаги некроза тканей, лечение требуется оперативное. В этом случае пациенту проводится резекция желудка. Медикаментозное лечение после операции состоит в назначении заместительной терапии.
Диета при атрофическом гастрите
Для поддержания нормальной пищеварительной функции пища должна быть щадящей. Из рациона необходимо исключить тяжелые острые и соленые продукты, спиртное и крепкий кофе. Питание необходимо принимать дробно, небольшими порциями и часто. Рацион должен быть сбалансированным и содержать все необходимые белки, жиры и витамины.
Продукты предпочтительно отваривать или готовить на пару, допустимо запекать в духовом шкафу. Не рекомендуется употреблять горячие или чрезмерно холодные блюда.
Чем дома промывать нос: Промывание носа народными средствами в домашних условиях
Как и чем промыть нос в домашних условиях?
Есть несколько видов заболеваний носовых путей, которые можно лечить промыванием носа. К применению подойдут не все средства и рецепты. В период простудных заболеваний выделяется огромное количество слизи для борьбы с микрофлорой, из-за чего у нас закладывает нос и его приходится промывать. Заложенность носа – побочный результат защитного механизма, но это можно исправить медикаментами, либо используя народные средства. Промывание носа быстро освобождает верхние дыхательные пути от излишков слизи, предотвращая излишнее скопление отходов.
Если же не помогать своему организму избавиться от сгустков в носу, можно получить довольно серьезные осложнения, например, гайморит. Слизь, застаиваясь, превращается в питательную среду для микрофлоры.
Вот так простая заложенность может стать причиной серьезного инфекционного заболевания, которое очень трудно лечить. Но не стоит беспокоиться, если вы при первых же признаках заболевания начинаете курс оздоровления медикаментами. В таких случаях осложнений обычно не возникает, а промывание практически не требуется.
Однако некоторые случаи все же требуют использования именно раствора для очистки носовых проходов.
Применение промывания, особые случаи
Когда аллергия, восприимчивость к компонентам препаратов и проблемы с сосудами ставят под угрозу целесообразность применения капель и спреев, остается одно надежное средство – промывать нос жидкостью. Несколько процедур в день помогут быстро забыть о заложенности носа. Но процедуру нужно повторять регулярно в течение нескольких дней для полного эффекта.
Для лечения начальных стадий некоторых синуситов лучшее средство – регулярное промывание носовых проходов. Повторение процедуры быстро улучшает отток слизи и возобновляет дыхательную функцию носа.
Почти все средства, которыми можно чистить носовые проходы, в домашних условиях готовятся без особых проблем.
Вот какие растворы можно применять:
- Настои трав, к примеру, ромашки
- Чайные смеси (подходят и для детей)
- Раствор домашней либо морской соли. Можно добавлять и соду
- Сок свеклы, смешанный с медом (для детей крайне не рекомендуются)
- Очищенная морская вода
- Специальные медицинские препараты для растворов
Каждое средство имеет определенный спектр применения:
- Травяные настои крайне полезны для расширения сосудов, восстановления функциональности слизистой, но могут вызывать аллергию
- Зеленый чай также применяется для промывания, он отлично подходит для детей
- Соль с содой – самый стандартный вариант, никаких противопоказаний, можно использовать как взрослым, так и детям. Помогает быстро, хотя эффект не очень длительный
- Физраствор – не совсем народное средство, зато надежное. Его можно приобрести в аптеке. Это идеальный вариант для маленьких деток, даже грудничков. Нередко его используют вместе с небольшой щепоткой морской соли
Как промывать нос взрослым
Для лечения можно применять любой из вышеописанных вариантов. Понадобится теплая кипяченая вода, спринцовка либо груша. Сильные духом могут втягивать раствор одной ноздрей. Для этого также можно использовать трубочку либо «кукушку».
Нам понадобится такой набор:
- чистая посуда
- кипяченая вода
- любой раствор, предварительно процеженный через марлю
Приготовление солевого раствора:
- Берем пол чайной ложки соли на стакан воды, смешиваем до однородности. В домашних это один из самых доступных вариантов по типу физраствора
- Набираем из посуды воду в спринцовку, запускаем ее кончик в ноздрю, наклоняемся и нажимаем на нее. Процедуру лучше делать в ванной или над умывальником
- Жидкость должна пойти из другой ноздри. Если заложенность сильная, то она просто выльется обратно тем же путем. Повторяем, пока нос не освободиться от излишков слизи
Раствор с морской солью делается аналогично. Упаковку морской соли можно купить в любой аптеке. Там же есть и отвары трав для промывания. Насчет травяных смесей лучше предварительно посоветоваться с врачом.
Как промывать нос детям
У детей может начаться заложенность носа еще в раннем детстве, как следствие длительной непогоды либо болезни. Для малышей употребление сосудосуживающих капель очень вредно и рискованно, поэтому единственный способ лечить насморк – аккуратно прочистить носовые ходы. Поскольку носик у малыша маленький, приходится использовать пипетку. Такое лечение является довольно эффективным и безвредным.
Конечно, лечить детей таким методом трудно, хотя это очень полезно для поддержания общего здоровья. Вода в носу создает очень неприятные ощущения, поэтому заранее готовьтесь к тому, что промывание будет встречено протестом. Однако лечить заложенность по-другому не получится, берем маленькую спринцовку либо грушу и идем промывать носик ребенку. Для совсем маленьких детей придется использовать пипетку.
Рекомендуемые растворы для малышей – физраствор либо зеленый чай.
Делаем все похожим образом, как и в прошлом примере. Для солевого раствора меняем концентрацию – 1 неполная ложечка соли на 1 литр жидкости. Чай – 0,5 чайной ложка на 1 стакан, размешать, накипятить, оставить на 20 минут.
Набираем жидкость в пипетку, закапываем носик, даем высморкаться. Повторяем до удовлетворительного эффекта. В домашних условиях это самый безопасный способ быстро снять заложенность носа у детей возрастом от 2 до 6 лет. Так можно лечить хронический ринит, фронтит и гайморит у деток.
Чтобы вылечить насморк придется повторять процедуру минимум 2 раза в день: один раз утром, второй вечером, но желательно делать три подхода. Можете называть такое лечение неэффективным, поскольку результат виден не сразу, но во многих случаях это чуть ли не единственный безопасный вариант для ребенка.
https://www.youtube.com/watch?v=F9A2KgurJc0
Что можно лечить промыванием?
Народные лекари при помощи различных настоек рекомендуют лечить все, что связано с заложенным носом. Это крайне неверный подход, ведь лечение тоже имеет ограничения. Конечно, промывать нос можно и в качестве профилактики, но для этого будет достаточно солевого раствора. Не стоит применять народные средства для этого.
Промыванием можно вылечить:
- Начальную стадию гайморита
- Начальную стадию фронтита
- Насморк при инфекции
- Аллергические реакции
Для каждого случая нужно применять отдельные варианты смесей. К примеру, лечение гайморита и насморка при гриппе возможно одним и тем же средством.
При фронтите лучше использовать простое проверенное средство – воду с солью и содой. Такой раствор быстро выводит сгустки, смягчает слизистую и не несет никакого вреда микрофлоре носа.
При аллергии стоит ограничиться физраствором, чистой либо минеральной водой без газа.
Лечить промыванием можно не только начальные стадии некоторых заболеваний, но и проводить таким образом профилактику их появления. Ппромывание стоит проводить ежедневно, от 2 до 4 раз в день, в зависимости от случая. Это позволит быстро и эффективно избавиться от излишней слизи и снять заложенность носа в периоды обострения различных заболеваний.
https://www.youtube.com/watch?v=JQTAEf1ZfiQ
аптечными препаратами и народными средствами
Содержание статьи:
- Зачем промывать нос
- Чем можно промывать нос
- Аптечные препараты для промывания
- Народные средства для промывания
- Как промывать нос в домашних условиях
- Как правильно промывать нос ребенку
- Как промывать нос при гайморите
- Когда противопоказано промывание носа
В человеческий организм большая часть микробов проникает через носоглотку. Выработка слизи усиливается, когда инфекция и бактерии попадают на слизистые оболочки дыхательных путей. Чтобы смыть все вредные микроорганизмы, применяется промывание носа.
Промывание носа — это самая эффективная лечебно-профилактическая процедура. После ее проведения улучшается работа слизистой оболочки и облегчается носовое дыхание.

Зачем промывать нос
Многие врачи рекомендуют промывать нос в целях дезинфекции. Антисептические препараты понижают деятельность болезнетворных микроорганизмов, нарушают обмен вредных клеток, что приводит к их гибели. Если лечение отсутствует, микробы могут проникнуть из носовой полости в глотку или гортань, это может привести к осложнениям.
Чтобы смыть все аллергены, аллергикам советуют очищать нос ежедневно, когда цветут растения.
Промывать носовые ходы следует перед введением препаратов. Из-за слизи лекарства не попадают на слизистую оболочку. Поэтому следует предварительно очистить носовую полость.
Дыхание нарушается, когда слизь забивает носовые ходы. Кроме этого, слизистая носа — это самое оптимальное место для обитания микробов. Поэтому следует очищать дыхательные пути от слизи и гноя. Тем более, вместе со слизью выходят и бактерии.
Эта процедура снимает воспаление, отечность тканей и нормализует процесс дыхания. Если регулярно проделывать эту манипуляцию, то носовые ходы будут более устойчивы к действиям патогенных вирусов и микробов.
Запомните! Прежде чем промывать нос в домашних условиях при любых заболеваниях дыхательного органа, необходимо проконсультироваться со специалистом.
Чем можно промывать нос

Правильно промывать нос можно в комплексе с другими лекарственными препаратами.
Делают эту процедуру несколькими способами:
- орошение носа — это один из самых мягких вариантов. К носовой раковине подносится баллон и равномерно распыляется активный компонент. Промывается нос с помощью аптечных препаратов. По такой же схеме действует и небулайзер. Этот способ рекомендуется применять людям, у которых чувствительная или поврежденная слизистая оболочка носа;
- с помощью груши — это самый популярный прием, который можно применять в домашних условиях. Но очень важно соблюдать все правила безопасности, чтобы инфекция не распространилась из носовой полости во внутреннее ухо;
- назальный душ — таким методом промывают носовые пазухи только врачи. Для процедуры применяют специальную аппаратуру, которая состоит из иглы, шланга и флакончика с физраствором;
- струйное промывание — применяют для маленьких детей. Специальный раствор, закрепленный на стойке, потихоньку поступает в носовую полость. Таким способом, правильно промывать нос ребенку может педиатр или родители, получив соответствующие рекомендации;
- аспирация — этот метод применяют для грудничков. Малышу с помощью шприца заливают в нос специальный препарат, затем слизь высасывается с помощью аспиратора;
- «кукушка» — в положении лежа, при помощи специального устройства, пациенту вливают жидкость. В одну ноздрю поступает раствор, а и с другой с помощью отсоса удаляется. Чтобы усилить давление на жидкость, пациент должен говорить «ку-ку». Такое промывание делают только специалисты.
Правильно промывать нос можно как аптечными препаратами, так и народными средствами.
Аптечные препараты для промывания носа

В аптеках можно купить уже готовый препарат с солевым раствором. Большинство из них изготавливается на основе морской соли.
На сегодняшний день, самыми популярными и эффективными аптечными препаратами являются следующие:
Аквалор
Этот солевой раствор очищает носовые проходы от слизи и корочек, увлажняет и снимает воспаление слизистой оболочки. Промывать нос Аквалором можно при респираторных заболеваниях, ринитах, синуситах. В состав входит только очищенный раствор морской воды (природный).
Долфин
Промывать нос Долфином стоит в случаях, если нужно снять отечность слизистой оболочки, остановить воспаление, улучшить метаболизм в клетках, очистить носовые ходы, убить вредные микроорганизмы. Препарат состоит из морской соли, растительных компонентов, экстракта корня шиповника и колодки, соды. В набор входит порошок, емкость и дозатор. Для приготовления раствора необходимо, один пакетик порошка развести в 240 мм кипяченой воды.
Аквамарис
В состав входит: морская вода, селен, магний, кальций, йод. Аквамарис выпускается в виде раствора, спрея и каплях. Промывать нос Аквамарисом стоит в тех случаях, когда нужно избавиться от слизи, ускорить ее выведение и улучшить носовое дыхание. Препарат назначают в терапевтических и профилактических целях.
Хьюмер
Производит французская компания «Урго». Препарат не дешевый, но очень эффективный. В состав входит морская вода с побережья Бретани. Хьюмер назначают при заложенности носа и отеке слизистой, во время аллергии, инфекции и при гайморите.
Маример
Капли применяют после хирургического вмешательства, при аллергии, при повышенной сухости воздуха, в профилактических целях. Маример — один из самых эффективных препаратов для промывания носа. В его состав входит морская вода, медь, марганец, цинк, железо, сульфаты, селен.
Все эти препараты обеспечивают полноценной питание слизистой оболочки. В их состав входят различные микроэлементы, которые увеличивают терапевтический эффект от других медикаментов.
Народные средства для промывания носа

Промывать нос народными средствами необходимо очень осторожно. Применяют травяные настои, жидкость с добавлением морской или обычной соли, кипяченную или минеральную воду.
Солевая вода
Солевой раствор легко можно приготовить дома. Им могут промывать нос абсолютно здоровые люди, чтобы просто поддержать работу дыхательных путей. Если морской соли в доме нет, то раствор можно приготовить из поваренной соли. Такое средство ничем не отличается от морского раствора. Чтобы правильно промывать нос соленой водой, нужно в 0,5 л кипяченой воды добавить чайную ложку соли, хорошо перемешать и процедить. В целях профилактики этот раствор использовать 2 раза в неделю.
Физраствор
Физиологический раствор не имеет противопоказаний. Чтобы промывать нос физраствором, вам потребуется 250 мл дистиллированной воды и 10 г поваренной соли (можно морской). Все тщательно перемешайте. Раствор готов к применению. Промывание можно проводить не больше 5 раз в сутки.
Морская вода
Обладает антисептическими свойствами, успокаивает слизистую оболочку и создает защитный барьер от инфекций. Морская вода содержит микроэлементы, которые отсутствуют в физрастворе и в обычном солевом растворе. Раствор готовится разной концентрации, в зависимости от потребности. Чтобы правильно промывать нос морской водой, вам необходимо в 500 мл кипяченой воды всыпать 1 чайную ложку морской соли. Размешать до полного растворения и остудить. Полоскать носовые ходы следует 2 раза в сутки.
Отвар из трав
Промывать нос можно отваром ромашки, шалфея, календулы, эвкалиптом или их смесью. Для приготовления раствора, достаточно будет 2 столовые ложки травяной смеси насыпать в литровую баночку, залить кипятком и оставить на 15 минут. Затем настой процедите и остудите до температуры человеческого тела.
Свекольный сок с медом
Лекарство применяют как противовоспалительное, для профилактики не используют. В стакан свекольного сока, добавьте 2 столовые ложки меда и тщательно перемешайте. Добавьте немного теплой кипяченой воды. Раствор готов для промывания носовой полости.
Как правильно промывать нос в домашних условиях
Чтобы правильно промывать нос в домашних условиях используют:
- шприц;
- грушу;
- спринцовку;
- простой заварочный чайник;
- специальное медицинское приспособление
- ладошку.
Независимо от выбора устройства, есть определенные требования, которые необходимо соблюдать:
- температура раствора должна быть 25-30°;
- взрослые для очищения каждой ноздри должны использовать не меньше одного стакана жидкости;
- средства для промывания носа необходимо готовить ежедневно;
- проводить ирригационную терапию лучше всего над умывальником или емкостью с большим диаметром;
- перед манипуляцией следует хорошенько высморкаться, а грудным детям отсосать слизь с помощью специального аспиратора;
- после проведения процедуры рекомендуется оставаться дома и избегать сквозняков около часа;
- если никакая процедура совсем не помогает и вызывает только ухудшение состояния, прекратите самолечение и обратитесь за помощью к врачу.
Подбирать методику нужно по возрасту и обширности воспалительного процесса.
Также для промывания носа можно использовать ладошку. Для этого наливают раствор из чашки в ладонь и вдыхают одной ноздрей. Затем выливают через другую ноздрю или рот.
Как правильно промывать нос ребенку

Технология промывания носовых ходов должна соответствовать возрасту ребенка. Грудничкам или деткам до 2 лет промывают носовые пазухи с помощью капель или спреев на основе морской соли. Ребенка укладывают на спину, с помощью ватного жгутика, увлажненного в кипяченой воде, очищают нос. Затем осторожно закапывают в каждую ноздрю по капельки раствора. Жидкость растворяет корочки и спустя пару минут можно вытягивать содержимое с помощью аспиратора.
Чтобы правильно промывать нос ребенку старше 2 лет, необходимо наклонить голову в сторону. Наберите в грушу раствор для промывания носа, вставьте кончик устройства в ноздрю и начинайте промывать. Наклонив голову в обратную сторону, повторите такую же манипуляцию с другой ноздрей. После процедуры ребенку следует высморкаться. Малыш должен прикрыть рот, закрыть одну ноздрю и высморкаться в другую. Очень удобно применять уже готовые растворы на основе морской воды.
Детям дошкольного возраста уже можно объяснить, зачем нужно выполнять такую процедуру. Техника очищения носовых пазух, такая же как и у грудничков. Применяется и другой метод: ребенок наклоняется над ванной, делает глубокий вдох и задерживает дыхание. В ноздрю вводится насадка для промывания, раствор попадает на слизистую, омывая носовые проходы, и выходит через вторую ноздрю.
Запомните! Не заливайте в нос много жидкости даже при сильном насморке. Раствор может проникнуть через носоглотку во внутреннее ухо, что приведет к отиту.
Педиатры рекомендуют промывать нос каждый день, особенно зимой и осенью, чтобы увлажнить слизистую оболочку.
Как правильно промывать нос при гайморите

Промывать носовую полость рекомендуют сразу же после поставленного диагноза. Чаще всего назначают антисептические препараты. Для лечения применяют Фурацилин в таблетках или стерильный раствор. Одну таблетку необходимо растворить в 1 л кипяченой воды.
В комплексной терапии гайморита применяется перекись водорода. Закапывают или промывают нос 3 % раствором, разведенным в кипяченой воде или физиологическом растворе, 5 раз в сутки. Смешайте 12 капель Перекиси с одной столовой ложкой воды и закапайте в каждую ноздрю по 5 капель готового раствора.
Самый распространённый способ правильно промывать нос при гайморите — раствор соленой воды. Соль снижает воспалительный процесс, способствует выведению гноя из носовых пазух. Солевой раствор можно купить в аптеке или приготовить самостоятельно. В 0,5 л кипяченой воды растворите чайную ложку соли и промывайте нос 3 раза в сутки.
При хроническом гайморите, когда нет гноя, промывают носовые проходы отваром зверобоя. Залейте 1 столовую ложку травы 0,2 л кипятка. Оставьте на час, после процедите.
Чтобы снять воспаления, используют сок алоэ. Три раза в день закапывайте в каждую ноздрю по 5 капель.
При гайморите в носовой полости собирается гной, избавиться от него в домашних условиях очень сложно. В такой ситуации специалисты назначают промывание носа особым приспособлением. Необходимо учитывать, что средства народной медицины, не являются основным средством для лечения.
Когда противопоказано промывание носа
Промывать носовую полость рекомендуют при заболеваниях верхних дыхательных путей. Однако существуют и некоторые противопоказания. Нос нельзя промывать при остром отите, регулярных носовых кровотечениях, во время обострения хронического отита, при аллергии на препараты, когда в носовой полости есть кисты или другие образования. В любом случаи перед процедурой желательно проконсультировать с врачом.
СодержаниеПростуда и соплиКак нельзя прочищать нос?Жидкость для промывания носаГорячий парЧашка горячего бульонаЛекарства для легкого дыханияПрепараты на основе эфирных масел
Заложенный нос — крайне неприятное состояние и симптом разнообразных ОРЗ. Отчаянные попытки прочихаться нередко не дают эффекта, зато могут привести к неприятным последствиям. Но жить с заложенным носом невозможно — ни дышать, ни спать, ни внятно говорить. А кроме того, заложенный нос — накопитель инфекции. А значит, надо вернуть себе способность дышать любым путем. MedAboutMe разбирает наиболее эффективные способы прочистки носа, а также их возможные риски.
Простуда и сопли
В норме слизь (она же муконазальный секрет или сопли) постоянно вырабатывается в носовой полости человека специальными железами. В состав слизи, кроме воды, входят ионы натрия и хлора, более 200 различных белков, а также муцины — самый главный компонент слизи, представляющий собой гликопротеины (соединения белков и углеводов). Когда муцины контактируют с жидкостью, происходит набухание и увеличение объема слизи в несколько сотен раз.
Слизистая носа покрыта реснитчатым эпителием — клетками с длинными выростами-ресничками. Они задерживают всю грязь и микроорганизмы, которые попадают в нос при дыхании. Все эти внешние «объекты» оказываются в слизи, которая смывает их в глотку, откуда они попадают в желудок и благополучно гибнут в его кислой среде. Реснички эпителия бьются («мерцают») со скоростью 800 ударов в минуту. А весь механизм по сбору и выведению чужеродных объектов из носа носит название мукоцилиарного клиренса.
При простуде на фоне воспаления выработка слизи усиливается и, как результат, человек страдает от заложенности носа. Чтобы облегчить состояние страдальца, нос надо промыть — избавить его от избытка слизи.
Как нельзя прочищать нос?
Попытки продуть заложенный нос, высморкаться любой ценой не так уж безобидны, как может показаться. Американские ученые из Университета Виргинии доказали, что при активном высмаркивании в носовой полости возникает повышенное давление. При этом слизь, насыщенная инфекционными микроорганизмами, может проникнуть в пазухи и привести к их воспалению, то есть повышается риск осложнений в виде гайморитов, фронтитов и прочих синуситов.
При интенсивном высмаркивании на фоне скачка давления на 6% повышается вероятность инсульта. А при столь же активном шмыгании носом инфекция проникает вглубь организма, где может распространиться на другие отделы дыхательных путей. Особенно это касается детей, у которых организм более уязвим и открыт для инфекций.
В общем, если уж и высмаркиваться, то деликатно, закрывая сначала одну ноздрю, а потом вторую. Рот при этом желательно приоткрыть. Но лучше всего воспользоваться одним из предлагаемых способов прочистки заложенного носа.
Жидкость для промывания носа
Сегодня в аптеке можно приобрести специальные капли и спреи для промывания носа, а можно купить обычный физиологический раствор (который стоит намного дешевле) или вообще сделать его аналог в домашних условиях. Принципиально для промывания носовой полости он ничем не хуже аптечных вариантов.
Существуют разные рецепты жидкости для промывания носа:
1 чайная ложка соли (поваренной, йодированной или морской) на 300 мл кипяченой воды; половина чайной ложки соли и щепотка пищевой соды на стакан кипяченой воды; 1 чайная ложка соли на 1 литр воды — и этот вариант наиболее близок по концентрации хлорида натрия к физраствору (0,9% раствор NaCl), и др.
После тщательного перемешивания желательно процедить получившийся раствор, чтобы нерастворившиеся кристаллы соли не попали на слизистую. Нос промывают от 2-3 до 10-12 раз в день.
Жидкость можно закапывать, а можно промывать при помощи упрощенной версии метода «Кукушка». Автором метода является американец Артур Вальтер Проетц, который с его помощью лечил гайморит — воспаление гайморовых пазух. В условиях клиники «Кукушка» проводится следующим образом: пациент лежит на спине, в одну ноздрю ему вливают раствор антисептика, а из другой параллельно отсасываются слизь и гной. Процедура проводится на обе стороны. Во время промывания пациент должен постоянно говорить «ку-ку» или «иии». При этом ткани мягкого нёба перекрывают доступ в трахею, ограничивая область промывания носовой полостью.
В домашних условиях для промывания можно использовать обычный одноразовый шприц на 20 мл, и не ложиться на кушетку, а наклонить голову над раковиной вбок. Солевой раствор вводится при помощи шприца в верхнюю ноздрю до тех пор, пока он не польется из нижней. Естественно, что при этом также следует говорить «ку-ку».
«Кукушку» нельзя использовать для промывки носа у маленьких детей — есть риск, что вода, смешавшись со слизью, содержащей в себе возбудителей инфекции, попадет во внутреннее ухо и станет причиной отита. Поэтому малышам до 4-5 лет раствор в нос можно просто закапывать. Детей постарше можно приучить самостоятельно аккуратно втягивать одной ноздрей жидкость из чашки.
Факт!
В йоге существует практика промывания носа, которая называется «джала нети», что означает «пропускание воды». Ее предшественником является практика «нети» — при этом через нос и рот для очищения их от слизи протаскивают веревку. Раньше для проведения джала нети было достаточно ладони с соленой водой, сегодня используют специальный «чайничек» или «нети пот» («горшок для нети»).
Горячий пар Другим вариантом прочистки заложенного носа служит вдыхание паров горячей картошки или кипятка с растворенной в нем «Звездочкой» — процедуры, практиковавшейся нашими бабушками при простуде. Сегодня врачи предостерегают от бездумного применения данного метода: если использовать слишком горячую воду или свежесваренную картошку, есть риск обжечь слизистые, особенно это актуально в отношении детей.
Но горячий пар действительно прочищает нос. Как вариант, можно использовать заварочный чайник с горячей (но не с только что закипевшей) водой и свернутую из бумаги трубку, которую поочередно вставляют то в одну, то в другую ноздрю. В воду могут быть добавлены эфирные масла эвкалипта, мяты, также может использовать настой крапивы, шалфея. Процедуру повторяют 3-4 раза в день.
Чашка горячего бульона
Горячий куриный бульон — не только вкусная, но и полезная пища для простуженного человека. Так, ученые подтвердили, что чашка бульона облегчает дыхание за счет того, что при этом активизируется работа реснитчатого эпителия и тем самым ускоряется перемещение слизи из носа в ротоглотку. В эксперименте влияние бульона сравнивали с воздействием горячей и холодной воды — бульон оказался эффективнее.
Лекарства для легкого дыхания
Самые популярные лекарства от заложенного носа — сосудосуживающие средства (адреномиметики). Мгновенный выраженный эффект таких средств обеспечивается за счет того, что они приводят к сужению кровеносных сосудов, которыми богаты ткани носа. Как следствие, отек спадает — и дышать становится легче. К адреномиметикам относятся оксиметазолин, нафазолин, ксилометазолин и др.
Однако такие препараты у некоторых людей вызывают побочные эффекты (раздражительность, головная боль, сердцебиение, общее недомогание), а при длительном приеме приводят к развитию так называемого медикаментозного ринита (лекарственного насморка). Есть даже данные о том, что продолжительный прием адреномиметиков повышает риск развития инсульта. Поэтому врачи рекомендуют не принимать сосудосуживающие лекарства дольше 4-5 дней. И, кроме того, их нельзя принимать во время беременности и в период лактации.
Другая группа назальных препаратов для местного применения имеет в своем составе кортикостероиды. Они также действуют очень быстро и наглядно — снимают воспаление и отек проходит сам собой. К кортикостероидам для лечения забитого носа относятся беклометазон, мометазон и средства, содержащие в своем составе флутиказон и его производные.
Увы, как и в случае с адреномиметиками, кортикостероиды не безопасны, и их также не рекомендуется применять дольше нескольких дней. Они вызывают привыкание, самую настоящую зависимость. В результате человек начинает себя хорошо чувствовать только тогда, когда регулярно закапывает в нос эти лекарства.
Препараты на основе эфирных масел
Хороший эффект дают средства, в состав которых входят эфирные масла различных растений (эвкалипт, мята и др.), обладающие деконгестивным эффектом. В этот перечень входят капли для носа и спреи Пиносол, Эвкасепт и др. Привыкания они не вызывают, а отек снимают довольно эффективно. Но и у них есть свои особенности: они могут представлять опасность для аллергиков.
Врачи также не рекомендуют использовать масляные растительные препараты при ОРВИ. Они образуют на поверхности реснитчатого эпителия в носовой полости пленку, которая склеивает реснички и снижает уровень защиты человека.
Пройдите тестГрипп или ОРЗ? Многие путают грипп и ОРЗ и в результате неправильно лечатся. Пройдя этот тест, вы сможете отличить одно от другого.
Скачать приложение Грипп и вакцинация

Польза ежедневной гигиены ухо-горло-носа неоспорима. Благодаря процедуре промывания можно эффективно бороться с заложенностью в назальной полости, которую с возрастом наблюдает у себя большинство людей. Обычно она дает такие неприятные последствия, как охриплость и кашель по утрам. Поэтому санация рекомендована в качестве профилактической меры.
Особенно она эффективна в период, когда есть риск заболеть простудным заболеванием, а также во время насморка, сопровождаемого отеком назальной слизистой, затрудненным дыханием и угрозой множества осложнений. Промывание является действенной составляющей комплексной терапии любой разновидности ринита (вирусной, бактериальной, аллергической).
Как правильно промыть нос в домашних условиях при насморке? Как часто можно проводить эту процедуру?

Цель санации
Промывать нос при насморке с применением специальных растворов необходимо в целях лечения и профилактики болезней инфекционно-воспалительного характера, поражающих верхние дыхательные пути.
Слизистое покрытие носоглотки и синусов отвечает за выведение из организма выделений, содержащих в себе продукты обменных процессов, пыль, вредные вещества.
Назальный секрет эвакуируется за счет колебания ресничек-фильтров на поверхности слизистой.
При попадании на нее вирусов, происходит ее воспаление, сопровождаемое увеличением выработки выделений, являющихся идеальной средой, в которой развивается и размножается инфекция.
Промывать нос при насморке нужно для того, чтобы:
- устранить излишки слизи с гноем,
- увлажнить назальное покрытие, предотвратить его пересыхание, сопровождаемое образованием корочек,
- избежать проникновения инфекции вглубь дыхательных органов,
- очищать поверхность слизистого покрытия носоглотки для последующего введения медикаментозных средств.
Итак, промывание при заложенности носа делается для удаления налета, излишков выделений с гноем с назального слизистого покрытия. Это необходимо для предотвращения распространения вирусной инфекции. Кроме того санация дает возможность получать лучший эффект от применения лекарств в виде спреев, капель, мазей.

Чтобы лечебное средство могло подействовать на слизистую, она не должна быть покрыта гнойными массами и соплями. При несоблюдении условия предварительного очищения назального покрытия, лекарство попадет в выделения и будет выведено вместе с ними, не оказав целебного эффекта.
Читайте также Что делать если болит горло при насморке?
Регулярное очищение носа посредством санации поможет укрепить капилляры и будет способствовать повышению местного иммунитета. Кроме того, промывка снимает отечность в назальной полости, способствует разжижению слизи. В жидком виде секрет быстрее выводится из носовых ходов. Это значительно облегчает дыхание.
Эта процедура помогает быстрее вылечиться страдающим от синуситов, гайморитов, простуд и других острых респираторных заболеваний.
Приспособления для санации
Проводить промывку носовых проходов в домашних условиях можно при помощи шприца, чайничка (простого для заварки или специального «джала нети») или воспользовавшись спринцовкой. В аптеке вместе с препаратом для санации можно приобрести и приспособление для этой процедуры. Это могут быть и специальные медицинские груши, и подающие раствор под давлением приспособления.
Что лучше? Правильным является выбор инструмента, который будет доставлять во время манипуляции минимальный дискомфорт.
По отзывам специалистов, под давлением лучше проводить промывание носа только взрослым. Детские каналы дыхательных путей еще не полноценно сформированы, вот почему лучше использовать чайничек для санации ребенку. Для орошения назальной слизистой у грудничков допустимо использовать обычную пипетку.

Техника проведения процедуры
Промывать полость носа необходимо правильно. Делать это можно разными способами. Наиболее популярными и эффективными являются следующие:
- Стоя над раковиной, необходимо наклониться вперед и немного повернуть голову. Рот при этом следует слегка приоткрыть. В верхнюю ноздрю заливается из сосуда-лейки солевой раствор, который будет из нижнего носового прохода. Процедура делается с задержкой дыхания. Это важный момент, так как в противном случае жидкость может попасть в легкие с бронхами. Такая же манипуляция повторяется для другой ноздри.
- Следует стоять, запрокинув голову назад и немного высунув язык. В этом положении на задержке дыхания в один из носовых проходов вливается приготовленный или аптечный раствор, который после выплевывается через рот. Эту методику хорошо применять при очищении носоглотки.
- Необходимо набрать жидкость в ладоши и втянуть ее через ноздри, а затем выплюнуть промывающее средство через рот или высморкаться. Это наиболее легкая методика. Она проста в применении.
- Запрокинув голову назад, следует пипеткой закапать в ноздри раствор. Через 15—30 секунд очистить нос от скопившейся слизи путем высмаркивания. Такое промывание малоэффективно, но, если вышеприведенные методы для больного не приемлемы, то можно использовать данную технику. Такую санацию рекомендовано проводить детям, в том числе и грудным.
Средства для промывания
Сегодня на аптечных полках находится масса препаратов, предназначенных для процедуры санации верхних дыхательных путей. Во всех этих средствах содержится изотонический раствор (хлорид натрия, проще говоря соли, с концентрацией 0,9%). Это разновидность физраствора. Его осмотическое давление равно аналогичному показателю человеческой крови.
В продаже можно найти спреи с содержащейся в них морской водой («Долфин», «Салин», «Аквамарис», «Аквалор», «Хьюмер»).
Приготовить промывающее средство можно и дома. Для этого разводят половину чайной ложечки поваренной соли в кипяченой воде (250 миллилитров). Если жидкость окажется слишком концентрированной, она быстро даст об этом знать: слизистую оболочку будет сильно пощипывать. Необходимо приготовить новое промывающее солевое средство, более слабой концентрации.
Читайте также Симптомы и лечение сухого ринита у взрослого и ребенка
В случае с более концентрированным препаратом вода из слизистых будет переходить в раствор, разбавляя его. Вместе с этим оболочка пересыхает. Если жидкость менее концентрирована, чем требуется, то вода будет двигаться в обратном направлении. Это спровоцирует еще больший отек. Концентрация соли в промывающем средстве должна создавать осмотическое давление, приблизительно равное плазме крови.
Многие считают, что соль используется, исходя из ее бактерицидного свойства. Якобы она уничтожает болезнетворные микробы на слизистой. Однако содержащаяся в растворе соль недостаточно концентрирована для этого.
Увеличение её содержания в жидкости, применяемой для санации, может вызвать ожог назального покрытия. Солевой препарат для санации не убивает возбудителей заболевания, но его применение способствует ускорению процесса выздоровления.
Солевые промывающие процедуры являются безопасными и показаны даже годовалым детям и женщинам при беременности, страдающим от вазомоторного ринита, спровоцированного их деликатным положением. Они являются самым простым и действенным методом облегчить состояние при насморке, доступным каждому.
Кроме солевых растворов есть и многие другие средства, которые применяются для санации носовых проходов при соплях. Их можно купить в любом аптечном пункте или приготовить самостоятельно. Наиболее популярными являются следующие:
- Натрий хлорид для внутривенного вливания. Его зачастую используют для обработки ран или других целей. Это тот же раствор соли, только приготовленный в стерильной обстановке. Данная жидкость замечательно разжижает слизистые массы и прочищает нос.
- Настои целебных растений и трав для орошения носовой полости. Готовят их путем разведения в стакане кипяченой воды одной чайной ложечки настойки.
- Сок лимона, разведённый в кипячёной воде. Он хорошо промывает назальную полость.
- Народные рецепты с добавлением свекольного, морковного или лукового сока. Их применять следует предельно осторожно. К примеру, при рините бактериального происхождения сахар из свеклы может стать хорошим подкормом для микроорганизмов. Это может привести к ряду осложнений.
- Соленая водичка с добавлением небольшого количества соды и нескольких капелек йода.
- Растения с превосходными противовоспалительными свойствами. Так, промывка носа отваром ромашки способна в некоторой мере устранить воспаленное состояние и отечность слизистой. Такими же характеристиками обладает и отвар из коры дуба. Подобные средства можно использовать и детям, и взрослым. Ими также можно осуществлять полоскание горла и ротовой полости.
- Перекись водорода. Ее разводят в кипяченой воде (температура 35—40 градусов по Цельсию). Дозировка составляет 40—80 капель на 250 миллилитров воды. Эту методику используют при терапии насморка, заложенности носовых проходов при гайморитах.
- Антисептические средства. Их применяют для санации в случае вирусного, бактериального и грибкового ринита. Они способны бороться с патогенным возбудителем. Наиболее популярными и эффективными препаратами для орошений носовых проходов и околоносовых синусов являются: «Фурацилин», «Диоксидин», «Мирамистин», «Хлоргексидин». Последний является одним из самых безопасных противомикробных препаратов широкого спектра действия. Антисептики для промывки носа — неплохая альтернатива простому физраствору. Однако решение по применению подобной терапии должен принимать доктор. Использовать их на свое усмотрение недопустимо.
Температурный режим любого промывающего средства должен быть приближен к температуре тела.
После санирования в течение десяти двадцати минут из носовых ходов будет вытекать слизь. По этой причине орошение вечером не рекомендуется проводить непосредственно перед сном.
Когда на улице холодно, то выходить из теплого помещения после промывания носа можно только спустя полчаса после завершения процедуры.
Как часто следует осуществлять санацию
Проведение солевых промывающих процедур с профилактической целью делается дважды в течение недели. На одну манипуляцию потребуется порядка 150 миллилитров раствора.
Читайте также Причины и лечение заложенности носа у взрослых и детей
Терапия воспалительных процессов требует более частого применения носовых промываний: три-четыре раза в течение суток. Желательно проводить их спустя несколько часов после приема пищи. Длительность такого лечения составляет от одной до двух недель.
Если присутствуют хронические заболевания, затрагивающие верхние дыхательные пути (гаймориты, риниты, риносинуситы, тонзиллиты), промывания носовой полости следует осуществлять постоянно и регулярно.
Здоровым людям, занимающимся своим здоровьем, можно проводить санацию ежедневно по утрам накануне завтрака.

Кому нельзя прибегать к промывающим процедурам
В списке противопоказаний к санации носовых проходов можно видеть следующее:
- Частые кровотечения из носа.
- Сильный и обширный отек назальной слизистой во время ОРЗ или ОРВИ, вызывающий непроходимость в носовых проходах. Такое состояние не допускает санации специальными растворами, поскольку жидкость, попадающая в назальную полость под давлением, может оказаться вместе с возбудителями заболевания в среднем ухе. Это чревато серьезными осложнениями.
- Наличие новообразований в полости носа.
- Аномальное искривление перегородки.
- Поврежденная барабанная перепонка.
- Аллергия на компоненты раствора.
Нет смысла прибегать к промывающим процедурам в случае наличия полипов в носу. Они требуют серьезной терапии, в том числе хирургического вмешательства.

Промывание носа детям
Если есть необходимость в промывании носа ребенку при ринорее, при аденоидах, то техника проведения манипуляции будет такой же, как у взрослого. Стоит помнить о том, что до пятилетнего возраста нежелательно прибегать к санации, так как жидкость может оказаться в легких.
До трех лет детям проводить орошение носовых проходов специалисты не советуют. Вода со слизью может оказаться в ушах, вызвав нежелательное осложнение. Допустимо использовать закапывание раствора в нос, с целью увлажнения его слизистой. Вытекая из носовых ходов наружу, промывающая жидкость выведет избыток слизистых скоплений.
Если родителей заботит вопрос, чем лучше промывать ребенку нос, им стоит приобрести в аптечном киоске средство в специальном флаконе, который сделает применение препарата более легким и комфортным.
О том, как правильно проводить санацию носовых ходов ребенку при рините можно узнать из телепередачи «Школа доктора Комаровского».
При появлении симптомов насморка следует обратиться за консультацией к ЛОР-врачу. Он посоветует, чем промывать носовую полость, и какая методика санации лучше подойдет для конкретного случая. Эта процедура является очень полезной, она может облегчить состояние болеющего и ускорить процесс выздоровление.
 Загрузка…
Загрузка…Чем и как промывать нос в домашних условиях?
В том случае если выполнять промывающие процедуры, они помогут избавиться от регулярных простудных заболеваний и станут отличным методом профилактики серьезных недугов. Соблюдение ежедневной гигиены носа позволит избавиться от его заложенности, которая с возрастом может стать нормой. А соблюдение гигиены горла и ушей станет профилактикой от кашля, охриплости и вернет острый слух. О том, чем и как промывать нос, расскажем в нашей статье.

Верхние дыхательные пути и их гигиена
Гигиене дыхательных путей отведено значительное место в текстах древней традиционной системы индийской медицины, которые были задокументированы 5 тыс. лет назад. Процедура орошения носоглотки, к примеру, служит частью учения йоги. Этот процесс рассматривают в качестве процедуры, которая очищает тело и упорядочивает мысли.
В западном мире подобные процедуры, связанные с промыванием ушей, горла и носа называют ирригационной терапией. Для того чтобы понимать цель и механизм данного лечения, следует иметь представление о строении нашей головы.
Как промыть нос ребенку, родители многие не знают.
Нос и его глубины
Носовая полость наряду с пазухами и носоглоткой покрыта слизистой оболочкой, выполняющей крайне важную роль в жизни всего человеческого организма. Она содержит в себе специальные клетки, обладающие особыми волосками или ресничками. Все эти волоски создают некое биение. Подобный механизм формирует дренаж из пазух, благодаря чему выводится образующаяся там слизь. В норме слизь у человека вырабатывается регулярно, а ее выведение происходит практически незаметно.
Каким образом болеет нос? Как правило, это происходит из-за того, что иногда на слизистую носа попадает вирус, в результате чего она воспаляется. Далее она набухает, после чего начинается отек, а продуцирование слизи в несколько раз увеличивается. Именно по этой причине, заболев отоларингологическим недугом, мы начинаем чувствовать заложенность носа, возникает необходимость в использовании платка и развивается ринит. На данном этапе нужно приготовить раствор и промыть нос.
В том случае если ринит успешно миновал и пропал вместе с температурой, а, кроме того, слабостью и недомоганием, можно считать, что человеку повезло и болезнь не окажется затянутой. Но в том случае, если недуг все же затягивается, имеются все шансы, что разовьется синусит. Синусит является процессом, как правило, гнойным, возникающим из-за отека. Протоки закрываются посредством разбухшей слизистой. На фоне всего этого в пазухах слизь застаивается и нагнаивается.
В момент, когда слизь заполнит всю пазуху, человек начнет ощущать в этом районе боль и дискомфорт. В этом случае уже стоит говорить о таких заболеваниях, как гайморит или фронтит. Гайморит локализуется в пазухах, которые расположены слева и справа от носа. Фронтит формируется во фронтальных пазухах, которые находятся над носом. Но как промывать нос, знают не все.
Нос и горло как взаимосвязанные органы
Зачастую ринит сочетается с процессом воспаления в носоглотке и глотке. Заложенность носа может дополняться болью в горле не только в покое, но и во время глотании, кроме того, может быть ощущение, как будто инородное тело присутствует в горле. Вся эта симптоматика характерна для вирусной инфекции.
По мере развития болезни воспаление может распространяться ниже глотки и доходить до гортани. Как только это происходит, начинается ларингит. Это заболевание отличается наличием охриплости и осиплости, так как воспаление протекает вблизи голосовых связок. Как только воспаление коснется связок, голос на некоторое время может пропасть полностью.
Поэтому так важно понимать, как промыть нос в домашних условиях.
Связь носоглотки с ухом
Ухо связывается с носоглоткой посредством небольшого канала, который называют слуховой трубой. Данное образование требуется для того, чтобы удавалось сбалансировать давление, которое оказывается на барабанную перепонку со стороны носовой полости. Такое строение, в свою очередь, обеспечивает беспрепятственную подвижность перепонки, а кроме того, нормальный слух. Слуховую трубу также покрывает слизистая оболочка.
Когда человека одолевает ринит, отек может распространяться и на слуховую трубу. Этот орган начинает закрываться, а когда это происходит, среднее ухо попросту теряет свою способность к дренированию. Помимо этого, давление среднего уха и атмосферные показатели становятся разными. Весь этот процесс в результате приводит к развитию отита. Зачастую им болеют дети, потому что у них слуховая труба очень широкая и короткая, поэтому инфекция легко проникает в среднее ухо. Как промывать нос, мы расскажем ниже.
Профилактика лор-заболеваний
Итак, источник воспаления, то есть непосредственно вирус, который укореняется в полости носа, служит главным возбудителем отоларингологических заболеваний. В связи с этим профилактику простудных недугов следует начинать именно с промывания носа.
Целью подобного промывания является обязательное удаление налета, а кроме того, лишней слизи и гноя с поверхности оболочки. Именно представленные субстанции служат идеальной средой для дальнейшего разрастания вирусной инфекции. Информация о том, как правильно промывать нос, и ее применение на практике поможет этого избежать.
Помимо этого, промывание носа дает возможность наилучшим образом применять лекарственные средства, будь то капли, спреи или мази. Чтобы лекарственный препарат подействовал на слизистую оболочку, она обязательно должна быть очищенной. В том случае если она покрыта слизью или гноем, лекарство попадет на эти выделения, после чего вместе с ними в результате эвакуируется.
В рамках регулярного промывания значительная часть вирусных микробов, которые находятся на поверхности слизистой, будет вымываться. Но следует учитывать, что помимо всего прочего еще существуют внутриклеточные микробы, а для того чтобы их удалить, требуются антибактериальные средства, а не только промывание.
Как правильно промывать нос?
Самым простым методом промывания носа является спринцовка или обычный шприц. Как правило, в одну ноздрю вводят наконечник шприца без иглы, далее наклоняются над раковиной, после чего под давлением направляют раствор в нос. В том случае если проходимость дыхательных каналов в порядке и не нарушена, раствор будет проходить через носоглотку и выйдет через другую ноздрю. Часть введенной жидкости может выйти через рот, так как он может попасть в глотку. Такое промывание считается правильным.
Разумеется, с первого раза вряд ли получится сделать все идеально, но, научившись расслабляться, человек сможет вливать жидкость в одну ноздрю, которая ровной струей будет выливаться из другой.
Чем промывать нос?
В аптеках на сегодняшний день представлено огромное количество всевозможных препаратов, которые предназначены для промывания. Все эти лекарственные препараты, как правило, содержат изотонический раствор. Это вещество является раствором хлорида натрия, концентрация которого составляет один процент. Это разновидность физиологического раствора. Его давление равняется осмотическому показателю крови человека. Помимо всего прочего в аптеке всегда можно приобрести препараты, изготовленные на основе морской воды. Чем промывать нос при насморке?
Приготовить необходимый раствор в целях промывания всегда можно в домашних условиях. Для этого растворяют пол-ложки соли в стакане с водой. В том случае если препарат окажется слишком концентрированным, человек это быстро почувствует, так как возникнет ощущение, что слизистую будто что-то сильно щиплет. У каждого человека свой порог чувствительности. Как бы там ни было, терпеть дискомфорт нельзя, поэтому следует сделать новый, более слабый раствор. Температура выбранного раствора для проведения промывания должна быть приближена к 36,6 градуса.

В каких случаях этого делать нельзя?
При отоларингологических заболеваниях слизистая отекает, блокируя нормальное дыхание. В том случае если в подобном состоянии подать раствор в нос под давлением, можно загнать введенную жидкость в среднее ухо. При этом вместе с жидкостью в этом направлении отправятся все опасные компоненты воспаления наряду с самим возбудителем заболевания. Поэтому, прежде чем заниматься промыванием, требуется убедиться, что нос пусть и плохо, но все же дышит. В крайней ситуации за десять минут до проведения промывания можно воспользоваться сосудосуживающими средствами.
Помимо вирусных заболеваний дыхание через нос может блокироваться за счет искривленной перегородки. В подобной ситуации эффективность промывания окажется крайне низкой. Не менее бесполезно делать промывание носа, в котором разрослись полипы. При такой патологии требуется квалифицированная хирургическая помощь.
Полоскание горла
Целью данного полоскания выступает полное удаление налета с избыточной слизью и гноем с поверхности глотки. Для того чтобы провести полоскание горла, прекрасно подойдут обычные изотонические растворы наряду с антисептическими средствами, к примеру «Фурацилин» или «Хлоргексидин». Также применяются настои таких трав, как ромашка и шалфей.
Главным условием безопасности в данном случае является то, что у человека не должно быть аллергической реакции на составляющие компоненты раствора. Вдобавок к этому антисептические растворы нежелательно проглатывать. В отношении детей, которые не в состоянии контролировать свой глотательный рефлекс, будет лучше для полоскания использовать настои трав.
Одним из наиболее распространенных растворов, отлично удаляющих бактерии с поверхности слизистой глотки, является средство, которое готовится с использованием соли и сахара. Берут две столовые ложки соли. Далее добавляют одну ложку сахара. Полученную смесь разводят в одном литре воды.
Приготовление раствора на базе морской соли
Для промывания носа часто применяют раствор морской соли. Такое средство легко приготовить и дома. Для этого требуется взять 1 ст. л. соли и растворить ее в 400 миллилитрах воды. Раствор необходимо отфильтровать.
Если в доме нет морской соли, то для того, чтобы приготовить раствор, можно использовать простую поваренную. При этом важно уделить внимание соблюдению концентрации вещества, так как при высоком содержании соли приготовленное средство способно навредить слизистой носа. Самым оптимальным считается разведение чайной ложки соли в полулитре воды.
Как промывать нос физраствором ребенку – вопрос не праздный.
Для чего это нужно?
Регулярное промывание носа в целях профилактики и лечения обладает множеством благоприятных эффектов, которые оказываются на организм. В первую очередь благодаря промыванию удается удалить вредные микрочастицы, пыль и микроорганизмы, которые населяют носовую полость. Такая процедура будет способствовать укреплению капилляров, повышая местный иммунитет. Помимо этого, промывание поможет снять отечность в районе носовой полости, что в значительной мере облегчит дыхание человека.
На фоне синуситов, гайморитов, простуд и прочих острых респираторных недугов процедура существенно сокращает срок выздоровления.
Зависит это и от того, чем можно промывать нос.

Промывание носа: основные техники
На сегодняшний день имеется много специальных устройств, которые служат для промывания носовой полости. Все эти устройства продаются в аптеках. Лучше всего для промывания подходит специальная лейка, которая по виду напоминает небольшой чайник с удлиненным горлом и маленьким носиком. Нередко для очищения применяют груши-спринцовки, но такие устройства следует использовать с особой осторожностью, иначе есть опасность травмировать носовую полость.
Промывать нос можно разными способами. Ознакомимся с наиболее распространенными и эффективными приемами:
- Человек должен встать над раковиной, наклониться и слегка повернуть голову, немного приоткрыв рот. В ноздрю, которая находится выше, вливают солевой раствор посредством специальной лейки. Таким образом попадающая жидкость сможет вытекать из другого носового прохода. При выполнении данной процедуры требуется задержать дыхание. Это крайне важно, так как иначе порции раствора смогут попадать в легкие или бронхи. Описанное промывание требуется повторить и со второй ноздрей.
- Чтобы промыть нос солью, человек должен запрокинуть голову слегка назад и немного высунуть язык. В таком положении требуется задержать дыхание, вливая солевой раствор в один из носовых проходов, после этого средство выплевывают через рот. Представленный метод промывания рекомендуется применять тогда, когда требуется очистить носоглотку.
- Следует набрать немного жидкости в ладони. Далее жидкость втягивают ноздрями, после чего выплевывают обратно через рот или нос. Описанный способ считают наиболее легким и простым.
- Как промывать нос солевым раствором? Требуется наклонить голову назад. С помощью пипетки закапывают в ноздрю раствор. Спустя тридцать секунд следует хорошо высморкаться. Данный прием промывания малоэффективен, правда, в том случае если все вышеуказанные методики для человека по каким-либо причинам окажутся неприемлемыми, лучше всего будет воспользоваться именно этим. Чаще всего этот метод промывания используют для детей.
Как промыть нос в домашних условиях, интересует многих.
Как часто следует это делать?
В целях профилактики промывание носа с использованием солевого раствора проводят до трех раз в неделю. Для проведения одного промывания достаточно будет использовать 100-150 миллилитров раствора.

В рамках лечения воспалительных отоларингологических заболеваний промывать нос требуется не реже четырех раз в сутки на протяжении двух недель. В том случае, если в наличии имеются хронические заболевания верхних дыхательных каналов в виде гайморита, ринита, тонзиллита, а кроме того, при работе в запыленном помещении промывание носа должно стать регулярной процедурой.
Теперь рассмотрим, какие средства являются наиболее эффективными для приготовления промывающих растворов.
Чем промывать нос при гайморите?
Средства для приготовления раствора
Самыми популярными и наряду с этим эффективными средствами для промывания носа, которые используются в приготовлении растворов, являются следующие компоненты:
- Сода. Данное средство прекрасно снимает отечность слизистой и обладает противовоспалительным действием, оказывает муколитический эффект. Для того чтобы добиться необходимой концентрации, берут пол чайной ложки соды и растворяют ее в стакане воды.
- Пищевая соль. Кроме соды для промывания врачи также рекомендуют использование обыкновенной соли. Как правило, берут чайную ложку и разводят ее в литре воды. Также можно приобрести физиологический солевой раствор, продающийся в любой аптеке.
- Морская соль. Особо высокой эффективностью в борьбе с гайморитом обладают готовые растворы на основе морской соли. В качестве примера таких средств можно назвать «Аквамарис», и «Маример» или «Хьюмер». Их главным компонентом выступает морская вода, которую подвергли стерилизации. Эти средства можно использовать при гайморите даже для маленьких детей. Как промывать нос «Аквалором», описано в инструкции.
- Прополис. Для того чтобы приготовить такой раствор, берут полторы чайные ложки десятипроцентной настойки прополиса и добавляют щепотку-другую соли. Растворяют все эти компоненты в стакане с теплой водой.
- Соль в сочетании с содой и йодом. Достаточно сильным раствором служит комбинация всех этих компонентов. Для приготовления раствора нужно взять по половине чайной ложки каждого из этих ингредиентов и добавить несколько капель йода. Благодаря такому составу удастся снизить воспалительную реакцию, уменьшив отек слизистой. Также за счет сочетания всех этих компонентов достигается антисептический эффект, который ускоряет заживление микротрещин, избавляя от застойных слизистых или гнойных концентраций.
Можно промывать нос «Фурацилином». Одну таблетку весом 20 миллиграммов необходимо растереть в порошкообразное состояние. Полученный порошок растворяют в ста миллилитрах кипяченой воды, однако при приготовлении раствора используют теплую воду. Таблетка растворяется не так быстро, поэтому следует несколько минут подождать, пока «Фурацилин» начнет впитывать воду, а затем аккуратно размешать лекарство ложкой.

Советы по уходу за носом
Оперирующие хирурги, которые выполняют множество операций на носовой полости, после операций почти всем пациентам назначают его промывание для быстрого заживления. Специалисты считают, что эту процедуру следует проводить ежедневно подобно чистке зубов и считают эту меру обязательной процедурой и для здоровых людей в том числе. Важно, конечно, знать, как промывать нос физраствором. Это следует делать особенно, если учесть, в каких экологических условиях находится современное общество, ведь то, чем приходится дышать, особенно живя в городе, ничего, кроме вреда для органов дыхания и всего организма не приносит.
Что касается более серьезных проблем с дыхательными путями, когда они, к примеру, не ограничиваются обычным насморком, а выражаются в виде постоянной заложенности носа, храпа или стойких болевых ощущений в горле, то это означает, что пора бросать заниматься самолечением и отправляться к отоларингологу, который определит причину болезни и назначит требуемое лечение.

Как промыть нос ребенку?
При помощи советов врачей можно понять, как малышу промывать нос, причем сделать это можно даже грудничку. Взрослому ребенку покажите методику на себе, дыхание ему следует задерживать на вдохе. Грудные дети укладываются на спину, голова поворачивается набок, по две-три капли физраствора закапываются в каждую ноздрю. Затем нужно приподнять головку, дать вытечь остаткам жидкости. Можно также положить грудничка на спину, закапать соленую воду, пропитать жгутик из ваты маслом, очистить полость носа, вкручивая жгут на 2 см.
Мы рассмотрели, как правильно промывать нос.
Гайморит считается достаточно серьезным отоларингологическим заболеванием, которое требует комплексного лечения. Это позволяет избежать хронизации процесса и развития опасных осложнений. Одним из действенных методов считаются промывания. Для этого используются всевозможные медикаментозные препараты и народные средства. Итак, как правильно промывать нос при гайморите?

Суть процедуры
Промывание носа при развитии гайморита помогает заметно уменьшить отечность слизистых оболочек, увеличить тонус капилляров, укрепить иммунитет. Благодаря этому слизистый покров самостоятельно справляется с проблемой.
Ключевой задачей промывания пазух является не только избавление от секрета, но и нормализация процесса его выведения. Потому так важно знать, как и чем можно проводить данную процедуру.
Методы промывания носа
Промывание носа при гайморите в домашних условиях можно осуществлять с применением домашних средств и особых аптечных устройств. К наиболее действенным методикам можно отнести следующее:
- Применение шприца. В него набирают лечебный раствор и по очереди вводят в каждую ноздрю. Жидкость выливается наружу через рот или носовые отверстия. Процедуру можно проводить пациентам любого возраста.
- Использование спринцовки, оснащенной мягким наконечником. В продаже можно найти груши различных размеров. Для промывки носа в спринцовку нужно набрать раствор, после чего осторожно вводить в каждый носовой ход. Жидкость может вытекать через нос или рот.
- Промывание пипеткой. Данный метод применяют для терапии грудничков и взрослых, которые остерегаются использовать иные способы. Жидкость следует вводить в носовые отверстия с помощью пипетки. После чего следует высморкаться. Детям до 3 лет средство удаляют посредством ватных турунд.
- Использование чайничка. Полоскать нос можно с использованием специального приспособления, который называется нети пот. Также можно взять обыкновенный заварочный чайник. При введении раствора для промывания в одну ноздрю он должен выливаться из другой, не проникая в рот.
- Применение кружки Эсмарха. Это устройство представляет собой емкость в виде мешка, оснащенного краном-дозатором и трубкой с наконечником. Перед промыванием носа в кружку необходимо поместить весь лечебный раствор, после чего открывать кран и вводить нужный объем жидкости в каждый носовой ход.
- Использование ладони. Для этого ее нужно сложить лодочкой, налить немного раствора и попытаться втянуть его одной ноздрей. Затем ее следует зажать и наклониться таким образом, чтобы раствор вылился через вторую ноздрю. Чтобы лучше очистить нос, можно высморкаться. Манипуляции выполняют несколько раз.
Прежде чем промывать нос при гайморите в домашних условиях, стоит проконсультироваться с отоларингологом. Специалист порекомендует оптимальный метод с учетом особенностей организма и клинической картины болезни.
Вне зависимости от способа промывания нужно придерживаться целого ряда правил:
- При сильной заложенности за 5-10 минут до процедуры следует ввести сосудосуживающие капли.
- Сделать раствор для промывания, четко придерживаясь дозировки. Благодаря этому удастся предотвратить раздражение слизистого покрова. Объем средства зависит от возрастной категории.
- Жидкость должна иметь температуру 36-37 градусов.
- Летом промывание можно выполнить минимум за 30-40 минут до выхода на улицу. Зимой это можно делать за 1,5-2 часа.
- В лечебных целях промывание проводят 3 и более раз в сутки – все зависит от темпов выработки секрета. Для профилактики орошение выполняют 1 раз в сутки.
- Процедуру следует осуществлять в вертикальном положении, наклонившись над ванной или раковиной. Также манипуляции можно делать сидя над тазиком.
- Наклонить вниз голову. Вводя раствор в правое носовое отверстие, его следует слегка развернуть влево. Важно держать голову так, чтобы раствор не проникал в рот. Специалисты советуют во время процедуры произносить звук «и».
- Чтобы очищение было более эффективным, вливание раствора стоит чередовать с сильными выдохами через нос.
- Чтобы предотвратить проникновение раствора для промывки носа в орган слуха, его нужно вводить медленно. Выполнять резкие движения не рекомендуется.
Чем лучше промывать нос при гайморите?
Средства для промывания носа при гайморите должен подбирать отоларинголог. В домашних условиях можно воспользоваться обыкновенной кипяченой водой. Но значительно лучше применять специальный раствор, который поможет избавиться от скопления слизистого секрета и гноя. Специальные препараты отличаются антибактериальными характеристиками и помогают справляться с воспалением.
Также подойдут растительные отвары и соляные растворы. Свойства лечебных жидкостей отличаются. Эффект зависит от физиологических особенностей и индивидуальных реакций на ингредиенты, состояния слизистого покрова, степени запущенности недуга.
Солевые растворы — рецепты приготовления
Для изготовления средства можно использовать морскую соль, содержащую много минералов. Также вполне подойдет и обычная поваренная.
Для взрослых пациентов соль смешивают с кипяченой водой, после чего полученный раствор процеживают. Чтобы приготовить солевой раствор для ребенка, жидкость обязательно нужно прокипятить и остудить.
Для взрослых пациентов на 1 л воды нужно взять 2 небольших ложки поваренной или морской соли. Для детей концентрацию следует уменьшить вдвое. В готовое средство можно добавить настойку йода – 1 каплю. Это вещество обладает дезинфицирующим эффектом и справляется с воспалением.
Высокой эффективностью обладают и другие растворы. Так, можно проводить промывание носа содой и солью. Для этого на 1 стакан теплой воды нужно взять по половине небольшой ложки соды и соли, а также добавить 1-2 капли йода.
Очень эффективным способом терапии является промывание носа физраствором при гайморите. Также можно воспользоваться минеральной водой без газа. Процедуру разрешается проводить до 6 раз в сутки. Именно так нужно применять физраствор взрослым людям. Более концентрированное средство разрешается использовать до 3 раз в сутки.
Промывать нос раствором соли при гайморите допустимо 1-2 недели. Если же средство имеет высокую концентрацию, есть риск поражения слизистой. Такие вещества можно использовать максимум 4-5 дней. В любом случае перед тем как промывать нос физраствором, следует проконсультироваться с отоларингологом.
Лекарственные препараты для промывания носа при гайморите
Есть довольно много действенных лекарств, которые применяются для очищения носа при гайморите в домашних условиях.
Фурацилин
Одним из самых доступных лекарств считается фурацилин. Эти таблетки обладают противомикробными характеристиками и используются для терапии разных воспалений.
Для приготовления лечебного средства для промывания пазух носа половину таблетки необходимо растворить в 500 мл теплой кипяченой воды. Затем вещество следует перелить в емкость для промывания и можно приступать к процедуре.
Йод
Это классическое противомикробное лекарство. Для промывания можно применять не более 1-2 капель на 250 мл воды. Данную дозировку категорически запрещено превышать, поскольку существует риск появления побочных реакций в виде воспаления слизистого покрова.
Перед тем как промывать нос при гайморите, следует изучить противопоказания. Важно учитывать, что средство нельзя применять при беременности, легочном туберкулезе, гнойном поражении кожи, нефрите. Также вещество не назначают детям до 6 лет.
Долфин
В составе этого лекарства присутствует целый комплекс солей и микроэлементов. В комплекте имеется специальное дренажное приспособление. Препарат активно применяют при синусите, рините, аденоидите.
В отдельных ситуациях появляются нежелательные побочные реакции – евстахиит и кровотечение из носа. Лекарство запрещено использовать при опухолевых образованиях, деформациях перегородки носа, слабой проходимости каналов. Также к противопоказаниям относят возраст менее 4 лет и полную носовую заложенность.
Диоксидин
Это довольно мощный противомикробный препарат, который обладает локальным эффектом. Средство нужно применять после использования сосудосуживающих препаратов и промывания солёной водой.
В составе вещества имеются производные хиноксалина, которые позволяют справляться со средними и тяжелыми воспалениями гнойного характера. Диоксидин устраняет стойкие штаммы бактерий.
Перед тем как промыть нос данным веществом, нужно изучить противопоказания. К ним относят беременность, возраст менее 16 лет, недостаточность почек. Диоксидин запрещено использовать более 5 суток, а саму терапию должен контролировать отоларинголог.
К побочным эффектам относят пищеварительные нарушения, головные боли, увеличение температуры, судороги. Чтобы минимизировать отрицательные последствия, за несколько часов до процедуры применяют антигистаминные препараты – лоратадин или диазолин.
Аквалор
Это очень эффективный препарат, который позволяет промыть гайморовы пазухи. В составе вещества присутствуют минералы и активные компоненты морской воды. Они производят на слизистые оболочки увлажняющий и противовоспалительный эффект.
Лекарство помогает справляться с разными видами ринитов и синуситов. Его можно применять детям старше 2 лет и беременным женщинам. Вещество не провоцирует побочных реакций. Противопоказаниями являются аллергические реакции на ингредиенты средства и послеоперационный период.
Аква Марис
Это морская вода, которая очищена от вредных компонентов. В ней присутствуют сочетания магния, кальция, натрия и т.д. В комплекте имеется спринцовка.
Вещество уменьшает густоту слизи, активизирует функции эпителия и производит антибактериальный эффект. Оно позволяет избавиться от таких симптомов недуга, как воспаление и отечность. Средство можно использовать для детей старше 1 года. Оно почти не провоцирует побочных реакций. Изредка наблюдается аллергия.
Иные лекарственные средства
В сложных случаях промывать нос соленой водой недостаточно. В таких ситуациях врачи назначают сильные антисептические и антибактериальные препараты. Однако применять их самостоятельно не рекомендуется, поскольку дозировку и длительность курса терапии должен подбирать специалист.
При выполнении стационарного промывания носа, помимо классических препаратов, нередко применяют мирамистин, левомицетин, протаргол. Достаточно активно прочищают нос перекисью водорода. Однако применять препарат нужно под контролем врача.
Чтобы промывать нос перекисью водорода при гайморите, нужно взять стакан кипяченой воды и добавить в нее 60-80 капель средства. Пероксид должен иметь концентрацию 3 %.
Народные рецепты для промывания носовых ходов при гайморите
Многие люди интересуются, можно ли при гайморите промывать нос народными средствами. Это вполне допустимо, однако перед применением домашних рецептов лучше получить консультацию врача.
Ромашка
Можно ли промывать нос ромашкой? Промывание носа ромашкой при гайморите считается очень эффективной процедурой. Для приготовления средства нужно взять несколько цветков, добавить 250 мл кипятка и остудить.
Процеженным средством можно промыть нос при гайморите в домашних условиях. Вещество справляется с болью, оказывает успокаивающее воздействие и устраняет аллергию.
Прополис
Весьма эффективно прочистить нос поможет прополис. Для изготовления раствора нужно на стакан воды взять 1 небольшую ложку соли и 15 капель настойки прополиса. Готовый состав закапывают довольно часто – 2-3 раза в сутки.
Чистотел
Это растение обладает мощным антисептическим эффектом. Однако в больших дозах оно ядовито. Чтобы сделать лечебный раствор, нужно взять 1 стакан воды и добавить 2 капли свежего сока чистотела. Применение средства при гайморите позволяет выводить гной из верхнечелюстных пазух и делать секрет более жидким.
Соки овощей
К наиболее действенным средствам относят соки моркови, свеклы, лука. Для этой цели подойдут и некоторые ягоды – клюква и черная смородина. Прежде чем закапывать средства в нос, их нужно разбавлять водой в пропорции 1:3. Через 10-15 минут после процедуры можно высморкаться, а спустя 3 часа стоит промыть нос обычной водой.
Иные народные средства
Чем еще промывать нос при гайморите? Для этой цели подойдут дубовая кора, череда, эвкалипт. Не менее эффективны шалфей и календула. Перед началом использования таких средств стоит получить консультацию отоларинголога.
Противопоказания к промыванию носа
К ключевым противопоказаниям к проведению процедуры относят следующее:
- повреждение перепонки в ушах;
- постоянные носовые кровотечения;
- выраженная заложенность;
- отит;
- опухолевые образования в носу;
- аллергия на раствор.
Теперь вам известно, как промывают пазухи носа при гайморите. Чем можно проводить процедуру и как правильно ее делать, должен рассказать отоларинголог. Четкое выполнение рекомендаций специалиста позволит получить хороший результат.
Заразиться простудой могут даже самые маленькие дети. Если школьники переносят насморк и заложенность носа достаточно легко, то у грудничков и малышей дошкольного возраста эти проблемы могут вызвать серьёзные осложнения. Чтобы помочь своему ребенку справиться с болезнью, вы должны промыть ему нос. Эту эффективную процедуру можно выполнить в домашних условиях, тем самым снижая риск развития респираторных заболеваний и ускоряя процесс выздоровления.

С какого возраста безопасно промывать нос ребенку?
При условии грамотного выполнения процедура абсолютна безопасна, поэтому в случае необходимости промывать нос можно даже детям до одного года. Способы оказания помощи отличаются в зависимости от возраста больного.
Заметьте, что проводить промывание нужно строго согласно инструкции, иначе вы можете поранить слизистую вашего малыша. Чем младше ребёнок, тем серьёзнее могут быть осложнения, вызванные несоблюдением нижеизложенных требований.

Какие растворы для промывания носа подойдут ребенку?
В качестве жидкости для промывания вы можете использовать готовые средства из аптеки либо сделать простой раствор в домашних условиях. Давайте рассмотрим самые популярные решения.
Медикаментозные средства для промывания
По составу препараты, реализующиеся в аптеках, можно разделить на три категории:
- травяные;
- солевые;
- содовые.
Выбирать раствор необходимо в зависимости от степени тяжести заболевания. Если вы собираетесь проводить процедуру только для профилактики, то выбирайте солевые средства. Если малыш болеет, то лучше покупать содовые или смешанные содово-солевые растворы. Наконец, когда у крохи появляется очень сильный насморк, и нос быстро забивается слизью, ваш выбор — травяные растворы, обладающие гермицидными и противовоспалительными эффектами.
В число популярных препаратов, которые можно использовать для промывания носа детям, входят:
- Аква Марис — эффективное средство, которое можно приобрести в форме спрея-аэрозоля или раствора. Ребенку до семи лет покупайте капли и вводите их с помощью пипетки, шприца или спринцовки.
- Фурацилин — недорогой раствор широкого действия, который годится для детей и взрослых. Выпускается в виде таблеток, которые можно растворить в теплой воде.
- Мирамистин — ещё один действенный антисептик российского производства, отличающийся невысокой ценой. Выпускается как в форме спрея-аэрозоля, так и в виде раствора.
- Физраствор (натрия хлорид) — простое и эффективное средство для обработки ран и ингаляций, которое применяется и для промывания носа. Не имеет противопоказаний.

Эти и другие препараты должен выписать лечащий врач после осмотра ребенка. Не стоит использовать их без рекомендации специалиста — у вашего малыша может обнаружиться непереносимость или аллергия на компоненты выбранного лекарства. Занимаясь самолечением, вы рискуете лишь ухудшить самочувствие больного. Если по каким-то причинам вы не можете обратиться к врачу, то в качестве жидкости для промывания выбирайте теплую прокипяченную воду или пользуйтесь физраствором.
Народные средства для промывания носа
При желании вы можете приготовить раствор для промывания, не выходя из дома. Простейшим и самым безобидным вариантом станет теплая вода (предварительно ее необходимо прокипятить).
Также вы можете приготовить соляной раствор. Его рецепт очень простой — в стакан прокипяченной воды добавьте третью часть чайной ложки соли и каплю йода. Такая жидкость безопасна для использования с трех месяцев. Если вы готовите раствор для грудничка, то не добавляйте в него йод.
Многие предпочитают готовить травяные растворы, которые не только прочищают нос, но и помогают ускорить процесс выздоровления слизистой. В качестве ингредиентов можно использовать ромашку, череду, эвкалипт, шалфей, свекольный сок и даже лук — это лишь малая часть использующихся в народе растений. Чтобы приготовить травяной отвар для промывания, возьмите столовую ложку выбранного компонента и разведите её в стакане кипятка, после чего дайте смеси настояться около получаса. Будьте осторожны — у ребёнка может обнаружиться аллергия на ингредиенты такого раствора, поэтому их нужно выбирать с умом.

Как промыть нос грудничку
Промывка носа детям до одного года поможет очистить нос от слизи, которая забивает каналы и затрудняет дыхание. В качестве раствора выбирайте теплую прокипяченную воду (можно добавить в неё морскую соль), либо отвар из целебных трав (при условии, что малыш не страдает от аллергий). Так как у младенцев очень узкие ноздри, при выполнении процедуры следует использовать пипетку — вводя раствор спринцовкой, вы рискуете травмировать носовую перегородку и вызвать у крохи отит.
Перед началом промывания уложите ребёнка на спину и успокойте его — он не должен плакать и извиваться. Когда малыш примет удобное положение, пипеткой введите в каждую носовую полость раствор (не переборщите — примерно пять капель на каждую ноздрю будет достаточно), после чего посадите его, чтобы дать выйти лишней жидкости через горло и нос.
Если вы вовремя не проведете младенцу промывание, у него начнут проявляться осложнения. Грудничок не сможет дышать носом и будет использовать рот, вследствие чего откажется от еды. Кроме того, долгое нахождение слизи в носоглотке может привести к увеличению температуры тела, аллергическим реакциям, сильной одышке и многим другим проблемам.

Насморк у ребенка от года до трех лет
Если ваш малыш уже способен понимать и слушаться вас, то промывать ему нос можно и в сидячем положении. Заранее подготовьте посуду для жидкости либо выполняйте процедуру над раковиной. Жидкость можно использовать любую (тёплую прокипяченную воду, солевой или травяной раствор, либо детские капли для носа).
Наклоните голову больного набок и аккуратно введите выбранное средство для промывания в верхнюю ноздрю с помощью спринцовки или шприца. Позвольте ребёнку высморкаться, после чего повторите манипуляции с другой ноздрёй.
Если малыш капризничает и отказывается вас слушаться, то вы можете воспользоваться методикой для грудничков и провести промывание в лежачем положении.

Как промыть нос ребенку от трех лет
В этом возрасте очищать носовую полость малышу уже можно теми же способами, какими пользуются взрослые. Самый простой и эффективный — промывание с помощью резиновой груши. Её можно заменить обычным шприцом без иглы.
Если нос сильно заложен, то перед началом промывания рекомендуется очистить ноздри ватными жгутиками. Попросите ребенка встать перед раковиной и склонить голову набок (следите за тем, чтобы он не опускал её на плечо — иначе раствор может проникнуть в уши и стать причиной воспаления). Позвольте ему самостоятельно ввести жидкость сначала в одну ноздрю, а потом в другую. В конце процедуры он должен тщательно высморкаться.
Если малыш достаточно самостоятельный, в будущем он сможет правильно выполнять промывание уже без вашего участия.

Как часто выполнять промывание носа ребенку?
Взрослые могут без опаски для здоровья промывать нос хоть каждый день, однако детям эту процедуру желательно не выполнять слишком часто. Дыхательная система окончательно сформировывается у человека лишь к моменту достижения 12-14 лет, поэтому регулярное воздействие на слизистую может ослабить иммунитет слизистой оболочки и привести к осложнениям.
При насморке и других простудных заболеваниях промывание носа ребёнку допускается до 4 раз в сутки после еды. Перед выполнением процедуры вы должны проверить его носовые полости — если они забиты слизью и корками, то предварительно рекомендуется закапать в ноздри сосудосуживающий препарат для детей (это безопасно, если больному больше трёх лет). Выбирайте средство из популярных и проверенных препаратов — таких, как «Називин», «Отривин Бэби», «Ксимелин», «Нафтизин» и других.

Не стоит проводить промывание на ночь — иногда жидкость выходит из носа только спустя полчаса после процедуры. Если малыш уснёт с большим количеством влаги в носовой полости, то уже через несколько дней у него может образоваться отит. По той же причине нельзя промывать нос непосредственно перед прогулкой.
Мне нравится 1
Похожие посты
Оставить комментарий
Душный нос может раздражать. Твой нос капает. Ты говоришь смешно, когда говоришь. И только когда вы хотите высморкаться, чтобы наконец-то снова дышать, ничего не выходит. Многие люди думают, что заложенный нос является результатом слишком большого количества слизи в носовых проходах. Однако забитый нос фактически вызван воспаленными кровеносными сосудами в пазухах. Эти раздраженные сосуды обычно вызваны простудой, гриппом, аллергией или инфекцией пазухи.
Независимо от причины вашего заложенного носа, существуют простые способы избавиться от него. Вот восемь вещей, которые вы можете сделать сейчас, чтобы чувствовать и дышать лучше.
Увлажнитель обеспечивает быстрый и простой способ уменьшить боль в пазухах и облегчить заложенный нос. Машина преобразует воду в влагу, которая медленно наполняет воздух, повышая влажность в помещении. Вдыхание этого влажного воздуха может успокоить раздраженные ткани и опухшие кровеносные сосуды в носу и пазухах. Увлажнители также разжижают слизь в пазухах.Это может помочь опорожнить жидкость в вашем носу и вернуть ваше дыхание в норму. Поставьте увлажнитель в вашей комнате, чтобы ослабить воспаление, вызывающее застой.
Купите увлажнитель тумана Amir сегодня.
У вас когда-нибудь был заложенный нос, и вы обнаружили, что после горячего душа вы можете дышать намного лучше? Для этого есть веская причина. Пар из душа помогает разжижить слизь в носу и уменьшить воспаление. Принятие горячего душа может помочь вашему дыханию нормализоваться, по крайней мере, на некоторое время.
Вы можете получить тот же эффект, вдыхая пар из горячей воды в раковине. Вот как: включите горячую воду в ванной комнате. Как только температура станет правильной, наденьте полотенце на голову и положите голову на раковину. Дайте пару нарастить и сделайте глубокий вдох. Будьте осторожны, чтобы не обжечь лицо горячей водой или паром.
Держите жидкости текучими, когда нос заложен. Почти все жидкости могут помочь вам избежать обезвоживания во время болезни, включая воду, спортивные напитки и даже сок.Они помогают разжижать слизь в носовых проходах, выталкивая жидкость из носа и снижая давление в пазухах. Меньшее давление означает меньше воспаления и раздражения.
Если ваш заложенный нос сопровождается болью в горле, теплый чай и суп помогут также облегчить дискомфорт в вашем горле.
Продолжайте увлажнение с помощью солевого раствора в морской воде. Использование назального спрея солевого раствора может увеличить влажность в ноздрях. Спрей помогает разжижать слизь в носовых проходах.Это уменьшает воспаление ваших кровеносных сосудов и помогает вытекать жидкости из вашего носа. Многочисленные соленые брызги доступны без рецепта.
Некоторые солевые аэрозоли также включают противоотечное лекарство. Поговорите с врачом, прежде чем начать использовать солевые аэрозоли с противоотечными средствами. Они могут на самом деле ухудшить ваши заторы, если использовать их более трех дней. Они также могут вызывать побочные эффекты при использовании вместе с другими лекарствами.
Купите просто соляной взрослый носовой туман сегодня.
Это не самая гламурная задача, но вы можете промыть забитые ноздри нети-горшком. Сеточка для нети — это контейнер, предназначенный для удаления слизи и жидкости из носовых ходов. Управление по контролю за продуктами и лекарствами США (FDA) рекомендует использовать дистиллированную или стерильную воду вместо водопроводной воды.
Вот как пользоваться нети-котлом: встаньте головой над раковиной. Поместите носик горшка нети в одну ноздрю. Наклоняйте горшок нети, пока вода не попадет в носовой проход. Как только вода попадет в вашу ноздрю, она выйдет через другую ноздрю и опустошится в раковину.Сделайте это в течение одной минуты, а затем переключайтесь на другую сторону.
Купите гималайский фарфоровый горшок нети сегодня.
Теплый компресс может помочь освободить душный нос, открыв носовые проходы снаружи. Чтобы сделать теплый компресс, сначала замочите полотенце в теплой воде. Выдавите воду из полотенца, затем сложите ее и наденьте на нос и лоб. Тепло может обеспечить комфорт от любой боли и помочь снять воспаление в ноздрях. Повторите это так часто, как это необходимо.
Купите сегодня вязаный холодный / горячий компресс Ace.
Противоотечное лекарство может помочь уменьшить отек и облегчить боль, связанную с раздраженными носовыми ходами. Многие противозастойные средства доступны без рецепта врача. Они бывают двух видов: спрей для носа и таблетки. Распространенные противозастойные назальные спреи включают оксиметазолин (Afrin) и фенилэфрин (Sinex). Обычные противоотечные таблетки включают псевдоэфедрин (Sudafed, Sudogest). Многие из этих лекарств хранятся в аптеке, так что вам нужно получить их у фармацевта.
Подробнее: Что нужно знать о Sudafed »
Используйте все противоотечные средства правильно и безопасно. Вы не должны принимать противозастойное средство более трех дней без присмотра врача. Через три дня носовое противозастойное средство может на самом деле ухудшить заложенность и заложенность.
Приобретите противоотечное средство для носа GoodSense сегодня.
Вы можете принять антигистаминное или аллергическое лекарство, если ваш заложенный нос является результатом аллергической реакции.Оба типа лекарств могут уменьшить отек в носовых проходах, помогая прочистить заложенный нос. Комбинированные лекарства, которые содержат как антигистамин, так и противоотечное средство, могут уменьшить синусовое давление и отек, вызванные аллергическими реакциями.
Внимательно следуйте инструкциям для этих лекарств. Если вы этого не сделаете, вы можете ухудшить свое состояние. Следует также отметить, что антигистаминные препараты могут вызывать сонливость. Если вы не уверены, как антигистаминный препарат повлияет на вас, не принимайте лекарство, когда вам нужно быть активным или продуктивным.
Купите таблетки Benadryl Allergy Ultratab сегодня.
Заложенный нос может быть неудобным, но некоторые домашние средства могут очистить носовые проходы и принести облегчение. Несколько безрецептурных (OTC) лекарств также могут помочь, но вы должны использовать их осторожно. Обязательно поговорите с фармацевтом при выборе противоотечных, антигистаминных или аллергических препаратов. Фармацевт также может ответить на любые ваши вопросы о конкретном лекарстве. Позвоните своему врачу, если ваш душный нос не улучшится после приема лекарств в течение более трех дней или если у вас также будет жар.
Узнайте о безопасных и наиболее практичных способах полоскания носовых ходов, чтобы облегчить синусит и предотвратить инфекции пазух.

Вымойте и высушите кастрюлю нети между использованиями.
Alamy
Кажется хорошей идеей: ваши пазухи подвержены засорению, так почему бы не пропустить через них воду, чтобы слизь не текла? И действительно, регулярное орошение пазух в домашних условиях действительно может быть эффективным способом ослабления воспаления пазух и предотвращения повторных синусовых инфекций.
«Я регулярно рекомендую использовать назальное орошение солевым раствором дистиллированной или кипяченой водой для моих пациентов», — говорит Анджела Дональдсон, доктор медицины, оториноларинголог в клинике Майо в Джексонвилле, Флорида.
Но эксперты, такие как доктор Дональдсон, настаивают на том, что есть способы сделать эту практику более эффективной и, самое главное, безопасной.
Что такое синусит и как он происходит?
Синусит или воспаление пазухи, как правило, возникает, когда в полостях за вашим лицом образуется слишком много слизи.Это приводит к тому, что одна или несколько из этих полостей становятся опухшими или воспаленными, а в тяжелых случаях могут привести к бактериальным инфекциям. (1,2) У некоторых людей, особенно с аллергией или астмой, это регулярно повторяется, что приводит к постоянному давлению вокруг носа, плохому вкусу после носа, головной боли, истощению или другим симптомам. (1)
Синусит от аллергии можно лечить или предотвращать с помощью лекарств, включая противоаллергические таблетки или разжижающие слизь лекарства. Некоторым людям, склонным к рецидивирующему синуситу, может понадобиться операция со специалистом по горлу носа, чтобы исправить структуру носа, чтобы обеспечить дренаж их пазух.(1)
Независимо от того, используете ли вы лекарства или делаете эту операцию, синусное орошение может быть полезным.
Что такое ирригация синуса и то же самое, что и промывание или промывание носа?
Носовое орошение — это вид личной гигиены, в основном попытка использования растворов соленой воды для вытеснения бактерий и других микробов, находящихся в синусовых проходах за лицом. Другими терминами для этого являются промывание носа, назальный душ или промывание; некоторые люди называют это одним из популярных устройств, используемых для этого, «нети пот».
Эта древняя практика, вероятно, получила свое начало в индийской медицинской традиции аюрведы, согласно обзору, опубликованному в мае 2017 года в Международном журнале экологических исследований и общественного здравоохранения . (3)
Небольшие исследования показывают, что ирригация или полоскание носа помогает сохранить здоровье пазухи
К сожалению, как и в случае большинства альтернативных методов лечения, не так много крупных, хорошо выполненных исследований ирригации носа. Тем не менее, те, которые существуют, как правило, показывают выгоду.
Исследователи, изучающие имеющиеся исследования, например, нашли только одно рандомизированное контролируемое исследование солевого раствора с 76 взрослыми, отвечающими их строгим критериям, согласно их обзору, опубликованному в апреле 2016 года в Кокрановской базе данных систематических обзоров .(4) Хотя даже это одно исследование имело слабые стороны, оно обнаружило, что через шесть месяцев у ирригационной группы были несколько лучшие результаты, чем у контрольной группы.
Исследование, проведенное британскими исследователями в сентябре 2016 года в Журнале канадской медицинской ассоциации (после Кокрановского обзора) , , также показало, что метод эффективен. (5) Более 800 пациентов в нескольких врачебных практиках были рандомизированы для использования либо ирригации, простых паровых ингаляций, либо комбинации обоих, либо ни одного.Участники делали свой метод ежедневно дома до шести месяцев. Исследователи обнаружили, что у пациентов было больше симптомов улучшиться после использования назального орошения, чем другие методы. (Было обнаружено, что вдыхание паров в основном уменьшает головные боли.) Люди, которые использовали ирригацию, также могли сократить использование безрецептурных лекарств, и им не нужно было часто посещать своего врача.
Как назальная ирригация помогает остановить симптомы и симптомы синусовой инфекции
Эксперты не уверены в точном способе ирригации носа.Некоторые задаются вопросом, имеет ли значение что-то в составе используемого решения.
Это может сыграть роль, но, скорее всего, ответственны механические воздействия жидкости, вливающейся в пазухи, считают эксперты. Жидкость под давлением в пазухах помогает смягчить и, в конечном счете, сместить слизистую оболочку. Кроме того, пыльца и другие посторонние вещества в этих проходах, ответственные за аллергические реакции, могут быть смыты. (3)
Почему важно тщательно промывать или орошать пазухи
В большинстве случаев орошение пазух дает минимальные побочные эффекты.Некоторые люди испытывают раздражение или дискомфорт в носу и, возможно, случайные кратковременные боли в ушах. (3)
Однако Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) предупредило, что ненадлежащее использование устройств для промывания носа (таких как шариковые шприцы, отжимные флаконы и устройства с импульсной водой на батарейках) может увеличить риск заражения. По данным агентства, любые бактерии или другие организмы в загрязненном устройстве или в жидкости могут попасть в пазухи, нанося вред. (6)
Держите носовые ирригационные устройства чистыми
В редких случаях это очень серьезно.Центры контроля заболеваний (CDC) предупреждают, что очень редко люди, использующие назальное орошение водопроводной водой, заражаются опасным паразитом Naegleria fowleri . (7) Хотя эти организмы могут не причинить вреда при проглатывании, потому что желудочная кислота вытирает их, они могут жить и процветать в проходах ваших пазух. (7)
Руководство по безопасности: используйте только эти типы воды для назального орошения
Чтобы предотвратить эту потенциально опасную проблему, FDA предлагает использовать только тщательно отобранную воду:
- Покупайте специальные бутылки с водой, купленные в магазине с надписью «дистиллированная» »Или« стерильный.”
- Стерилизовать воду самостоятельно, кипячя водопроводную воду в течение трех-пяти минут, а затем охлаждать до тех пор, пока она не станет теплой. Вы можете хранить эту кипяченую воду в чистой закрытой емкости для использования на следующий день (но не более).
Вода, поступающая непосредственно из крана или душа, небезопасна для использования, говорит FDA, потому что это не удаляет потенциальные загрязнители. (6)
Также важно правильно очистить устройство, которое вы используете для подачи воды (подробнее об этом ниже). FDA рекомендует мыть его в соответствии с инструкциями производителя и тщательно высушивать бумажным полотенцем или сушить на воздухе между использованиями.(6)
После того, как вы освоите основы санитарии, вы можете сосредоточиться на своей личной гигиене и регулярно полоскать пазухи.
6 Практические советы по ирригации носа для комфорта и эффективности
1. Рассмотрите возможность добавления соли для полоскания носа.
Американская академия аллергии, астмы и иммунологии (AAAAI) предлагает рецепт: смешайте 3 чайные ложки (чайная ложка) не йодированной соли (йодид может раздражать слизистую оболочку носа) и 1 чайную ложку пищевой соды с 1 чашкой стерилизованной вода.(8)
2. Получить правильные инструменты для введения физиологического раствора в нос для ирригации носа
Существует несколько способов попадания воды в проходы позади вашего носа. Вы можете использовать бутылку со шприцем, насос, предназначенный для этой цели, или сосуд с длинным изливом, который называется горшком нети. (4)
3. Найдите подходящую для вас технику полоскания носа
Вы просто наполняете устройство раствором, затем наклоняетесь над раковиной (или, что еще проще, делаете это, стоя в душе). Наклоните голову в сторону, лоб и подбородок примерно на одном уровне.Дыша через рот, поместите контейнер в верхнюю ноздрю и дайте воде стечь естественным путем. (6)
4. При необходимости попробуйте снова промыть носовые проходы.
Повторять до тех пор, пока ваши проходы не станут яснее, затем повернуть голову в другую сторону и работать другой стороной. (6)
5. Продолжайте поворачивать голову в глубокие синусовые проходы
Некоторые эксперты считают, что лучше повернуть голову дальше, чтобы она была почти вверх ногами. Как написал один врач в письме, опубликованном в октябре 2016 года в Журнале Канадской медицинской ассоциации , поскольку отверстия глубоких проходов пазухи находятся в самой верхней части полости носа, это лучший способ обеспечить попадание воды в них. трубы.(9)
6. Поговорите со своим врачом о мытье пазухи
Если у вас есть вопросы или сомнения по поводу использования промывания носа солевым раствором, обязательно поговорите со своим врачом. Вы также должны сделать это, если вы испытываете боль или какие-либо проблемы после использования этого лечения.
- CareNotes
- промывание носа
- Инструкция по уходу
Этот материал не должен использоваться в коммерческих целях или в каких-либо больницах или медицинских учреждениях. Невыполнение может привести к судебному иску.
ЧТО ВЫ ДОЛЖНЫ ЗНАТЬ:
Промывание носа — это использование раствора с соленой водой для разжижения слизи и удаления раздражителей и аллергенов из носа.Раздражители и аллергены вызывают такие симптомы, как застой, насморк или постназальное капание. Промывание носа также может помочь удалить бактерии и вирусы, которые вызывают инфекции. Это может также быть рекомендовано после определенных носовых операций, чтобы способствовать заживлению.
ИНСТРУКЦИИ ПО РАЗРЯДУ:
Необходимые материалы:
Вы можете приобрести набор для полоскания носа в аптеке. В комплект для полоскания носа входят все необходимые принадлежности. Вы также можете приготовить соленую воду дома. Шприц с шариком, флакон с синусовым ополаскивателем, носовой стаканчик или нети-пот можно использовать для подачи соленой воды в нос.Устройство для ирригационной пазухи также можно использовать для подачи соленой воды в нос. Спросите своего поставщика здравоохранения, какой метод лучше для Вас.
Как сделать соленую воду в домашних условиях:
Мойте руки с мылом и водой, прежде чем начать. Для приготовления раствора с соленой водой дома сделайте следующее:
- Смешайте ½ чайной ложки неодированной соли с 8 унциями теплой воды. Используйте только дистиллированной воды, стерильной воды или фильтрованной воды. Воду следует фильтровать через фильтр с размером пор 1 микрон или меньше.Вы также можете использовать воду, которую кипятили в течение 1 минуты и оставили остывать. Если вы живете на высоте более 6500 футов, кипятите воду в течение 3 минут.
- Добавьте the чайной ложки пищевой соды в раствор и перемешивайте до полного растворения.
- Делайте новую смесь раствора с соленой водой каждый раз, когда вы делаете промывание носа.
Как сделать промывание носа:
Спросите своего поставщика здравоохранения, как часто вы должны делать полоскание носа. Возможно, вам придется делать полоскание 1 или 2 раза в день.
- Если у вас есть набор для полоскания носа, следуйте инструкциям на упаковке.
- Если вы сделали свой собственный раствор соленой воды, поместите раствор в носовую чашку, горшок для нети или ополаскиватель для носа. Чтобы наполнить шприц с колбой, осторожно сожмите колбу с шприцом в раствор и дайте ему наполниться всасыванием. Если вы используете устройство для полива пазухи, налейте соленую воду в резервуар для воды.
- Наклонитесь над раковиной, опустив голову вниз. Наклоните голову в сторону.
- Чтобы использовать шариковый шприц или ополаскиватель , вставьте наконечник в верхнюю ноздрю.Направьте наконечник от середины носа. Дыши через рот. Сожмите шприц или бутылку, пока нежный поток соленой воды не войдет в ваш нос и не вытечет из нижней ноздри. Повторите в другой ноздре.
- Чтобы использовать устройство для ирригационных систем , установите для устройства самое низкое значение давления. Дыши через рот. Вставьте наконечник в верхнюю ноздрю. Направьте наконечник от середины носа. Дайте жидкости попасть в нос и вытечь из нижней ноздри.Повторите в другой ноздре.
- Чтобы использовать горшок нети или носовую чашку , поместите носик в верхнюю ноздрю. Дыши через рот. Аккуратно налейте соленую воду в верхнюю ноздрю и дайте ей стечь в нижнюю ноздрю. Повторите в другой ноздре.

- Вы можете осторожно сморкаться, чтобы удалить лишнюю жидкость.
- Выбросьте любой неиспользованный раствор соленой воды. Чистите носовые средства для полоскания после каждого использования , чтобы предотвратить рост бактерий.
Как очистить носовые средства для полоскания:
- Очистите шприц с колбой , заполнив его водой и промыв водой. Опорожните воду. Затем нарисуйте спиртовой спирт в шариковом шприце и разлейте спирт вокруг. Опорожните шариковый шприц. Поместите колбу в чистый пустой стакан кончиком вниз, чтобы он полностью опустошился.
- Очистите бутылку для полоскания пазухи и ее части небольшим количеством мыла для мытья посуды и воды.Ополосните бутылку и крышку водой. Если ваш синусный промывной флакон безопасен для микроволновой печи, заполните его холодной водой и нагревайте в микроволновой печи в течение 2 минут. Дайте бутылке и крышке высохнуть на чистом полотенце. Если бутылка и колпачок для полоскания пазухи обесцветились, продезинфицируйте их. Для этого промойте их спиртом или раствором уксуса. Для приготовления раствора уксуса смешайте 1 часть уксуса с 3 частями воды.
- Вымойте кастрюлю нети или носовую чашку водой с мылом. Оставьте устройство открытым, чтобы оно полностью высохло на воздухе.
© Copyright IBM Corporation 2020 Информация предназначена только для конечного пользователя и не может быть продана, распространена или иным образом использована в коммерческих целях. Все иллюстрации и изображения, включенные в CareNotes®, являются собственностью A.D.A.M., Inc. или IBM Watson Health
.Приведенная выше информация является только образовательной помощью. Он не предназначен в качестве медицинского совета для индивидуальных условий или лечения. Поговорите со своим врачом, медсестрой или фармацевтом, прежде чем следовать какой-либо медицинской схеме, чтобы узнать, является ли она безопасной и эффективной для вас.
Дополнительная информация
Всегда консультируйтесь со своим лечащим врачом, чтобы информация, отображаемая на этой странице, соответствовала вашим личным обстоятельствам.
Медицинский отказ от ответственности
Узнайте больше о промывании носа (Инструкция по уходу)
IBM Watson Micromedex
,Неаллергический ринит — Лечение — NHS
Лечение неаллергического ринита часто зависит от причины.
В некоторых случаях, например, когда ринит вызван вирусной инфекцией, лечение может не потребоваться. Это связано с тем, что инфекция, вызывающая ринит, обычно проходит через неделю или 2.
В противном случае варианты лечения включают в себя:
- избегая триггеров
- меняя свои лекарства
- полосканий для носа
- спреи для носа
- прекращение использования назальных спреев
Предотвращение триггеров
Вам может быть рекомендовано избегать возможных триггеров.Например, это может помочь избежать дымной или загрязненной среды.
Смена лекарств
Если ваш ринит вызван лекарствами, которые вы принимаете, такими как бета-блокаторы, ваш врач может назначить альтернативное лекарство, чтобы увидеть, помогает ли оно уменьшить ваши симптомы. Не прекращайте принимать какие-либо предписанные лекарства, если это не рекомендовано врачом.
полоскания носа
Иногда полезно промыть носовые проходы раствором соленой воды.Это известно как назальное орошение или спринцевание носа.
Ополаскивание носовых ходов помогает смыть избыток слизи или раздражителей внутри носа, что может уменьшить воспаление и снять симптомы.
Носовое орошение может быть выполнено с использованием домашнего раствора соленой воды или раствора, приготовленного из пакетиков ингредиентов, купленных в аптеке. Маленькие шприцы или кастрюли (которые часто похожи на маленькие рога или чайники) также доступны, чтобы помочь смыть раствор вокруг носа.
Чтобы приготовить раствор в домашних условиях, смешайте чайную ложку соли и чайную ложку бикарбоната соды в пинту кипяченой воды, оставленной остывать до температуры тела (не пытайтесь ополоснуть нос, пока вода еще горячая) ,
Вы, вероятно, будете использовать только небольшое количество раствора. Выбросьте все, что осталось.
для полоскания носа:
- стоя над раковиной, обхватите ладонью одну руку и налейте в нее небольшое количество раствора
- вдыхать воду в одну ноздрю за раз — альтернатива — использовать шприц для введения раствора в нос
- повторяйте это, пока ваш нос не будет чувствовать себя комфортно (возможно, вам не нужно будет использовать все решение)
Пока вы это делаете, какое-то решение может попасть в горло через заднюю часть вашего носа.Хотя решение безвредно при проглатывании, постарайтесь выплюнуть как можно больше.
Вы можете проводить назальное орошение несколько раз в день. Сделайте свежий соленый водный раствор каждый раз.
Назальные спреи
Различные виды назального спрея облегчают симптомы неаллергического ринита. Они включают в себя:
- антигистаминные спреи для носа — они помогают уменьшить застой и насморк, уменьшая воспаление
- стероидные назальные спреи — подобно антигистаминным препаратам, они уменьшают воспаление
- антихолинергические назальные спреи — они уменьшают количество слизи, выделяемой вашим носом, что помогает облегчить насморк
- противоотечные спреи для носа — они снимают застой, уменьшая отек кровеносных сосудов внутри вашего носа
Многие из этих спреев можно купить в аптеках без рецепта.
Важно проверить прилагаемую к ним листовку, прежде чем использовать спрей для носа, потому что они подходят не всем. Если вы не уверены, следует ли вам использовать одно из этих лекарств, посоветуйтесь с вашим лечащим врачом или фармацевтом.
Вы также должны проверить инструкции производителя, чтобы увидеть, как правильно использовать эти спреи.
Если вы используете противоотечное средство, не используйте его дольше 5-7 дней за раз. Злоупотребление противозастойными средствами может усугубить застойные явления.
Прекращение использования назальных противоотечных спреев
Некоторые случаи неаллергического ринита вызваны чрезмерным применением назальных противоотечных спреев. В этих случаях лучшее лечение — прекратить использование этих спреев. Тем не менее, это может быть сложно, особенно если вы используете их в течение некоторого времени.
Старайтесь не использовать спрей в вашей наименее перегруженной ноздре. Через 7 дней эта ноздря должна открыться, и в этот момент попытайтесь прекратить использование спрея в другой ноздре.
Некоторые специалисты пытаются постепенно переключать ваш спрей с противоотечного средства (что вредно в долгосрочной перспективе) на стероидный спрей (который обычно можно использовать дольше).
Последняя проверка страницы: 3 мая 2019 года
Срок следующей проверки: 3 мая 2022 года
Как принимать отвар пустырника: Отвар пустырника: инструкция по применению и противопоказания | Народная медицина – лечебные свойства и противопоказания. Как заваривать, сколько пить
Отвар пустырника: инструкция по применению и противопоказания | Народная медицина
Пустырник (собачья крапива, сердечная трава) в народной медицине пользуется популярностью, благодаря выдающимся успокаивающим и другим лечебным характеристикам. Это растение после подбора подходящего рецепта требует грамотного следования рекомендациям при условии предварительного обращения к врачу за консультацией.
Полезные характеристики

Разнообразная польза широко распространенного пустырника объясняется вхождением в его состав витамина А, аскорбиновой кислоты, алкалоидов. Присутствуют в траве дубильные вещества, эфирные масла. Выявлены гликозиды, флавоноиды, каротин, сапонины.
Базовые лечебные свойства:
- заживляющие,
- мочегонные,
- противосудорожные,
- противовоспалительные,
- обезболивающие,
- антиоксидантные,
- спазмолитические,
- антибактериальные,
- противоотечные,
- седативные,
- сосудорасширяющие,
- кровоостанавливающие,
- вяжущие.
Отвары на базе пустырника способны понизить давление, улучшают сердечно-сосудистую деятельность. Рекомендуются при атеросклерозе, укрепляют нервную систему, устраняют бессонницу.
Способствуют регулированию функций желудочно-кишечного тракта, щитовидной железы. Приносят пользу женскому организму, используются при кожных проблемах — ранах, ожогах, псориазе, гнойных поражениях.
При регулярном приеме повышают работоспособность, улучшают качество сна. Рекомендованы мужчинам для устранения начальных признаков импотенции. Очищают почки, укрепляют иммунитет, лечат простуду.
Рецепты приготовления

Пустырник входит в перечень востребованного в народном лечении сырья, позволяющего лечить многие заболевания. Важно проконсультироваться с врачом, чтобы получить прогнозируемое благотворное воздействие.
Пустырник (трава)
Размельчают сухую сердечную траву. Перекладывают 3 ст. л. сырья в эмалированный сотейник с 200 мл кипящей воды. Варят минуту, снимают с плиты и накрывают полотенцем.
Спустя час отвар процеживают. Пьют перед едой (за четверть часа) по столовой ложке четырежды за день. Помогает при заболеваниях желудка.
Пустырник (цветы)
При нервном истощении следует заварить 2 десертные ложки высушенных цветков собачьей крапивы кипящей водой — 400 мл. Дальше следует прогревание на протяжении 20 минут при помощи водяной бани.
Оставляют на полчаса под салфеткой и фильтруют. Отвар следует употреблять по 50 мл до завтрака, обеда, ужина и вечером перед сном.
Пустырник + валериана
Для усиления лечебного воздействия в домашних условиях с целью улучшения мозгового кровообращения, снятия нервных расстройств, лечения аритмии, от бессонницы соединяют в равных долях траву пустырника и валерианы с ягодами боярышника. Сырье берут в засушенном виде и размельчают при помощи ступки.
Набирают 2 ст. л. лечебного порошка, запаривают в 500 мл кипящей воды. Варят одну минуту, а затем оставляют под полотенцем на полчаса и фильтруют. Пить рекомендуется утром и вечером по стакану.
Рецепты лечения

Базирующиеся на включении собачьей крапивы в роли доминирующего компонента народные рецепты пользуются популярностью, благодаря высокой результативности.
Отвары мята + пустырник + боярышник при аритмии сердца
Чтобы снять приступ аритмии используют разные вариации целебных домашних средств.
- Соединяют несколько разновидностей травы — пустырника, мяты, адониса, сушеницы. Добавляют листву мать-и-мачехи, ежевики, татарника. Еще потребуются корни левзеи, лопуха, ягоды рябины красной и кожура яблок.
Сырье должно быть высушенным и измельченным. Компоненты берут в равных пропорциях. Выкладывают 1 ст. л. подготовленного сбора в посуду с 300 мл вскипевшей воды. Томят 10 минут, установив емкость на водяную баню. Охлажденный напиток откидывают на марлю. Пьют в слегка подогретом состоянии по 50 мл каждые 6 часов.
- Результативно действует собачья крапива, объединенная с плодами боярышника и шиповника в одинаковых объемах. Выкладывают вечером 1 ст. л. приготовленной размельченной смеси в эмалированный ковш с 0,5 л воды.
Варят минуту после закипания и отставляют. Выдерживают до утра под крышкой. Отцеженную целебную жидкость пьют по 150 мл до завтрака, обеда, ужина.
От бессонницы
Чтобы справиться с бессонницей или неврозами, набирают засушенный растертый сердечную траву — 15 г. Запаривают крутым кипятком — 200 мл. Выдерживают 10 минут, а затем следует состав прокипятить в течение 5 минут.
Оставляют отвар до остывания. В отцеженном виде пьют по 1 ст. л. до завтрака, обеда, ужина и на ночь. При желании немного добавляют меда.
От аллергии
Рекомендуется использовать пустырник с целью избавления от аллергии, возникающий на кошек.
Чтобы приготовить отвар, потребуется растертая в порошок надземная часть растения. Заливают ее полностью водой.
После минутного кипения выдерживают под крышкой на протяжении двух часов. Отфильтрованной жидкостью рекомендуется каждый 6 часов промывать нос, а также полоскать горло.
От ожогов, ран
Вливают в эмалированную посуду 300 мл воды. Помещают в нее высушенную собачью крапиву — 2 ст. л. Кипятят при небольшой температуре в течение 5 минут.
Оставляют под салфеткой для настаивания на 15 минут, после чего состав отцеживают. Затем жидкость остужают. Делают на пораженные места несколько раз за день примочки.
Поднимает или понижает давление

Известно, что пустырник способствует снижению давления, но не следует использовать только эту траву, если врач назначает конкретное лечение.
От давления
Подбирая самый эффективный вариант домашнего целебного средства от гипертонии, часто обращаются к использованию отвара сердечной травы.
Понадобится подсушенная растертая трава — 4 ст. л. Ее запаривают вскипевшей водой — 400 мл. Помещают на четверть часа посуду с готовящимся средством на водяную баню. Отфильтрованную жидкость делят да две равные порции и выпивают за полчаса до завтрака и ужина.
При беременности
Пустырник разжижает кровь, поэтому при беременности самостоятельно готовить из него отвары опасно, чтобы не спровоцировать маточное кровотечение.
Также отмечается, что эта трава стимулирует тонус маточных мышц, что может привести к преждевременным родам или выкидышам.
Если гинеколог назначает отвар собачьей крапивы в роли успокаивающего или улучшающего сон средства, необходимо строго соблюдать рекомендуемые дозировки.
Можно ли купать новорожденного в отваре пустырника
Для наружного использования приносит пользу пустырник и грудным детям старше месячного возраста.
Рекомендуются с этой травой ванночки, содействующие снятию чрезмерной капризности, нормализующие сон.
Позволяют они снимать кожный зуд, залечивать потницу. Назначать процедуры может только педиатр, учитывая индивидуальные особенности малыша.
Для изготовления выкладывают в эмалированную кастрюльку 1 ч. л. порошка из размельченной высушенной сердечной травы. Вливают горячую (80 градусов) предварительно прокипяченную воду — 200 г.
Выдерживают на водяной бане примерно 15 минут. Отфильтрованный отвар переливают в воду, приготовленную для купания младенца.
Перед первой процедурой обязательно проверяют чувствительность кожи на средство. Несколько капель помещают на предплечье и спустя 4 часа проверяют реакцию. Отсутствие сыпи, красноты свидетельствует о безопасности.
Процедуру купания продолжают сначала 5 минут, а затем ее постепенно удлиняют. Максимальная продолжительность составляет 15 минут. Приурочивают купание ко времени подготовки ко сну.
Для лица

Пустырник рекомендуется для ухода за кожными покровами, склонными к жирности. Можно дома приготовить эффективный лосьон, позволяющий сделать лицо посвежевшим и помолодевшим.
Следует прокипятить 2 ст. л. засушенной травы в 250 мл воды на протяжении 10 минут. Оставляют смесь под крышкой. После остывания следует жидкость отфильтровать.
Соединяют 50 мл качественной свежей сыворотки и 30 мл приготовленного отвара. Используют для утреннего и вечернего протирания кожи.
Для волос
Учитывая многообразие полезных характеристик пустырника, несложно подобрать рецепт, позволяющий улучшить состояние волос. Рекомендуют средства на основе подобного сырья при жирных локонах.
- Выкладывают столовую ложку размельченной высушенной сердечной травы в литр воды, налитой в эмалированную посуду. Выдерживают три часа, а затем кипятят при небольшой температуре пять минут.
Отцеженный отвар растворяют в 3 л теплой воды и используют с целью ополаскивания промытых локонов с целью возвращения им здорового блеска и ухоженного вида.
- Для укрепления прядей следует объединить собачью крапиву с небольшими кусочками дубовой коры и растертой луковой шелухой в равных соотношениях. Отбирают 5 ст. л. смешанного сырья и томят при слабом нагреве в литре воды на протяжении часа.
Остуженную жидкость фильтруют и применяют для втирания в корни волос. Выполняют процедуру за 30-40 минут до мытья шевелюры.
Для кошек
Обладающая успокоительным действием сердечная трава позволяет при необходимости корректировать поведение кошек, если они вдруг проявляют агрессию или повышенную тревожность.
Это случается при переездах, в ситуациях прихода в дом гостей или при необходимости обращения в ветеринарную клинику.
В такой ситуации разрешается использовать аптечную настойку на базе этого растения, добавляя животному в воду 5-7 капель. Можно раскрошить в еду половину таблетки.
Противопоказания

При бережном отношении к собственному здоровью, важно исключить любой вред при использовании целебных отваров пустырника.
Основные противопоказания:
- гипотония,
- индивидуальная непереносимость,
- брадикардия,
- эрозивный гастрит,
- язва желудка.
Запрещены подобные целебные средства кормящим женщинам.
Следует соблюдать осторожность людям, чья профессиональная деятельность требует внимательности и высокой концентрации. Запрещается совмещать отвар сердечной травы с другими седативными препаратами и алкогольными напитками.
При соблюдении правил приготовления целебных средств из обладающего уникальными целебными характеристиками пустырника удается в домашних условиях значительно улучшить состояние здоровья. Важно на этапе подбора подходящих рецептур посоветоваться с врачом.
 Загрузка…
Загрузка…лечебные свойства, рецепты и противопоказания
О растении
Пустырник – полезное лекарственное растение, целебные свойства которого были открыты давно. Сегодня инструкция по применению растения самая разнообразная – трава лечит массу болезней, связанных с нарушениями внутренних органов, воспалениями и прочими патологиями. Отвар из пустырника по праву считается лучшим лекарственным составом из данной травы. И это не удивительно, ведь по мере приготовления отвара средство не теряет полезных свойств. В связи с этим, отвар используют в домашних условиях для лечения массы заболеваний.
Особую пользу организму принесет данный лекарственный состав наряду с терапевтическим лечением, так как в данном случае отвар буде закреплять лечебный эффект и быстрее освобождать организм от заболеваний. Пустырник в самостоятельном виде лечения тоже используется – отвар принимают внутрь при «легких» патологиях, когда не требуется медикаментозное лечение.
Инструкция по применению отваров из данной травы дается при посещении лечащего врача. Хотя растение не наделено опасными веществами и маслами, принимать отвар, не зная рецепта и дозы опасно для здоровья.
Сегодня отвар из пустырника назначают в качестве лечения детям и взрослым, симптомы заболеваний которых в силах лечить данное растение.
Важно: полное излечение от конкретного заболевания наступит после прохождения курса лечения, поэтому важно не останавливать прием отвара при улучшении состояния, а пить его строго по рецепту врача. Только тогда можно добиться положительного эффекта от приема лекарственного препарата и быть уверенным, что заболевание вновь не настигнет организм.
Описание пустырника как лекарственного растения
Пустырник – многолетняя, чаще двухлетняя трава, которая сегодня входит в род Яснотковых. В народе растение имеет название сердечник или сердечная трава, благодаря своему уникальному составу.
Высота взрослого пустырника достигает 30-100 см. Стебель толстый, густоопушенный, ветвистый, четырехгранный. Внутри стебель имеет сок, который полезен для здоровья человека.
Листья травы черешковые, делятся на два вида:
- нижние пальчатые, раздельные;
- верхние тройчатораздельные, супротивные, тройчатолопастные.
Цветки растения мелкие, расположенные в пазухах листьев. Венчик травы розового цвета, двугубный.
Плод пустырника дробный – он распадается на 4 орешка, которые вскоре отпадают.
Цветет растение с начала июня до середины осени. В холодных районах цветение прекращается в конце августа.
Важно: сегодня в народной медицине используется два вида травы – пустырник сердечный и пустырник пятилопастный. Каждый из данных видов растет на территории России.
Где встречается трава?
Пустырник растет на Кавказе, в Западной Сибири, на Дальнем Востоке, в средней полосе России. Встретить лекарственное растение можно в заброшенных домах, на склонах, обрывах, выгонах, пустырях, полянах и прочих местах дикой природы. Самостоятельно вырастить траву проблематично, так как пустырник сам выбирает наиболее благоприятную почву и климат.
Сбор и заготовка частей растения
Заготовка осуществляется после распускания цветов, то есть в период цветения. В качестве лечения используется верхушка травы, листья верхняя часть стебля. При сборке данных компонентов важно, чтобы ширина стебля была не более 5 мм, а длина 40 см. в эти отметки как раз попадают верхние сочные листья, тонкая часть стебля и цветы.
После сбора растения его следует сразу же засушить, чтобы пустырник не терял полезные качества. Сушка проводится в тени. Но при этом в тени должны присутствовать порывы ветра. Во время сушки рекомендуется переворачивать траву, чтобы она не почернела.
Хранить заготовленное сырье стоит в сухом помещении не более 3 лет. Если вы не можете самостоятельно заготовить данное растение, пустырник продается в любой аптеке.
Важно: отвар из пустырника готовится из свежих и сушеных частей. В каждом случае лекарственный состав получается насыщенным, полезным и целебным для организма.
Химический состав отваров
Инструкция по применению отвара на основе пустырника гласит, что лечебный состав по мере приготовления содержит богатый химический набор, за который и ценится растение.
В составе свежеприготовленного отвара имеются:
- гликозиды;
- каротин;
- дубильные компоненты;
- алкалоид леонурин и стахидрин;
- сапонины;
- рутин;
- эфирные масла;
- витамины.
При правильной сушке и приготовлении отвара данные вещества в полном количестве остаются в лекарственном средстве.
Какие болезни лечат отваром?
Пустырник способен лечить самые серьезные нарушения организма – главное, правильно определить вид и форму заболевания, а также не усугубить его течение. Тогда лекарственный состав наряду с комплексным лечением поможет избавиться от заболевания в короткий срок.
Наблюдая симптомы, врач назначает отвар на основе пустырника при следующих патологиях организма:
- заболевания сердца и сосудов;
- нарушения сердечного ритма;
- сосудистые неврозы;
- кардиосклероз;
- бессонница;
- депрессии;
- нарушения работы ЖКТ;
- неврастения;
- венососудистая дистония;
- увеличение щитовидной железы;
- скудные месячные;
- воспаления кишечника;
- восстановление нервной системы.
Кроме того, отвар из пустырника используют наружно для лечения ожогов, гнойников, ссадин, фурункулов, псориаза и прочих кожных патологий. Данное лечебное действие обуславливается полезными свойствами, куда относится:
- противовоспалительное;
- антибактериальное;
- ранозаживляющее;
- вяжущее действие.
Рецепты приготовления отваров
Каждый человек должен строго соблюдать рецепты приготовления лекарственного отвара, ведь неправильная дозировка может усугубить заболевание, и принести вред организму.
- Берем 15 грамм сухой травы и заливаем ее стаканом кипятка. Настаиваем 10 минут, после чего доводим смесь до кипения. Кипятим отвар не более 5 минут, после чего процеживаем жидкость и принимаем в холодном виде по назначению врача. По желанию пить данное лекарственное средство можно с медом.
- 2 ложки измельченного сырья заливаем 0,5 литрами воды и ставим на минимальный огонь. По мере закипания закрываем отвар крышкой и даем настояться на протяжении часа. Перед употреблением жидкость стоит поцедить при помощи сита. Использовать лекарственное средство по назначению врача.
- 2 щепотки цветов заливаем 2 стаканами воды. Помещаем смесь в кастрюлю и ставим на водяную баню. Через 20 минут лекарственный состав готов. Перед употреблением стоит настоять средство на протяжении 15 минут, плотно закрыв крышкой.
Противопоказания к применению
Противопоказаниями к использованию лекарственного средства считаются:
- индивидуальная непереносимость;
- язва желудка;
- гипотензия;
- эрозивный гастрит;
- брадикардия.
Важно: пустырник может вызвать аллергию при долгом или неправильном применении, поэтому лечение данным лекарственным средством проводится под наблюдением врача.
лечебные свойства и рецепты народных средств лечения
Здравствуйте!
Известное растение пустырника обладает отличными болеутоляющими свойствами. Кроме того, пустырник полезен для желудка, здоровья женщины, сердца и сосудов. Применяют как корень пустырника, так и наземную часть растения.
Пустырник достигает 30–200 см в высоту. У него есть основной корень. Его стебель четырехгранный, прямой, иногда разветвленный.
Листья пустырника черешковые. Нижние листья самые крупные, длиной до 15 см, ближе к вершине они становятся меньше.

Цветки мелкие, собраны в колосовидные соцветия, прерывистые, расположены на концах стеблей и ветвях в пазухах листьев. У цветов 4 тычинки. Пустырник цветет в течение всего лета.
Плод — ценобий, состоит из 4-х равномерно развитых ореховидных односемянных частей — черешков. Каждый столбик длиной 2–3 мм заключен в оставшуюся чашечку. Плоды распространяются, цепляясь за волосы животных и одежду человека.
Где растет?
Ареал рода пустырника — Ближний Восток, Европа, Средняя Азия, Сибирь. Растет по берегам рек, на лугах, полянах, пустырях, мусорных местах возле жилых домов, железнодорожных насыпей, в оврагах и старых карьерах — в основном, на глинисто-песчаных почвах.
Пустырник широко распространен в Европе; Пятилопастный пустырник чаще всего встречается в России.
Подготовка лекарственного сырья
В лечебных целях используются цветущие верхушки травы, которые собирают во время цветения (июнь — август). Пустырник — вечный спутник человека, и его часто можно встретить на свалках и в кучах мусора возле жилья.
Пустырник оседает на обочине проселочных дорог, и, кстати, все эти места — неудачный вариант для заготовки лекарственных растений. Экологически чистое лекарственное сырье может быть получено путем уборки пустырника, выросшего в степи, вдоль сухих излучин рек и т. д. Для сушки пустырник выкладывают в рыхлый слой под навесами или в пучках, подвешенных на чердаках.

В народной медицине практикуется использование корня пустырника, который выкапывают осенью, в конце вегетации растения.
Чем полезен для человека?
С химической точки зрения, пустырник — это комбинация эфирных масел, алкалоидов, гликозидов, иридоидов, флавоноидов, терпеноидов, кофейной, лимонной и яблочной кислот, дубильных веществ, холина и витамина А.
Исследования, проведенные китайцами, показали, что полезные химические вещества, встречающиеся в пустырнике, достигают максимальной концентрации в период цветения травы. Кстати, в древнем Китае он пользовался славой растения-долгожителя.
В Греции настойки пустырника давали беременным женщинам, чтобы облегчить процесс родов и успокоить нервы после рождения ребенка. Кстати, греки называли это растение «матерью травы». Кроме того, древние греки использовали пустырника для укрепления сердца. А в средневековой Европе эта трава была известна как лекарство для крупного рогатого скота.
Сегодня эта лекарственная трава известна как:
- Лекарство для сердца;
- Мочегонное;
- Противовоспалительное;
- Спазмолитическое;
- Вяжущее;
- Ветрогонное;
- Стимулирование менструации;
- Успокоительное.
Пустырник считается полезным для лечения легких форм базедовой болезни. Обладает антиоксидантными и иммуностимулирующими свойствами, оказывает положительное влияние на центральную нервную систему. Известно, что сок этой травы ускоряет выведение токсинов из организма, а также улучшает функционирование почек, печени, желчного и мочевого пузыря.
Но лучше всего, пустырник известен как трава для сердца (название одной из разновидностей этого растения ). Его экстракт полезен при лечении хронических сердечно-сосудистых заболеваний у пожилых людей. Некоторые сорта оказывают седативный эффект, уменьшают мышечные спазмы и понижают артериальное давление. Исследования показали, что экстракт травы замедляет свертывание крови, предотвращает тромбоз, уменьшает количество жира в крови, а также успокаивает сердцебиение, если оно слишком быстрое.
Травники используют это растение для лечения ревматизма, бронхита и астмы.
Экстракт травы помогает при гиперактивности щитовидной железы, но в то же время совершенно безопасен для здоровых людей, поскольку не влияет на секрецию гормонов щитовидной железы. В традиционной китайской медицине семена пустырника известны как эффективное мочегонное средство. Среди других полезных свойств — способность ускорять обмен веществ, улучшать пищеварение, снимать кишечные спазмы и уменьшать отеки. Это растение защитит мужчин от аденомы простаты и проблем с потенцией.
Польза для сердечно-сосудистой и нервной системы
Многие травники считают, что в природе нет других растений, более полезных для сердца и нервной системы. Алкалоиды, содержащиеся в пустыне, оказывают сосудорасширяющее действие, а также оказывают расслабляющее действие на гладкие мышцы, в том числе — сердце.
Научно подтверждено, что экстракт крапивы собачьей снижает уровень холестерина и триглицеридов в крови, что также важно для здорового функционирования сердечно-сосудистой системы. Обладая мягким мочегонным эффектом, пустырник регулирует кровяное давление. Кроме того, он подавляет кальцификацию артерий.

Эта трава обладает седативными свойствами, улучшает сон, снимает беспокойство, регулирует сердцебиение. Чай из него полезен при невралгии и хронической усталости. Кстати, пустырник обладает более сильными седативными свойствами, чем валериана или ландыш. Пищеварительная система также выиграет от этого чая. В частности, растительное лекарственное средство улучшает самочувствие при расстройстве желудка и воспалении кишечника.
Польза для здоровья женщин
Для лечения женских заболеваний травники используют цветущие верхушки, листья и стебли растения. Отвары и настои полезны для лечения:
- аменореи;
- дисменореи;
- миомы матки;
- кисты яичников;
- эндометриоза;
- послеродовой депрессии;
- ПМС.
Было обнаружено, что специальные химические вещества, содержащиеся в пустырнике, мягко воздействуют на матку в случае нарушения цикла. Эта же трава, по мнению травников, полезна женщинам с болезненными менструациями.
Настои и отвары пустырника помогают бороться с беспокойством, тахикардией, головными болями и головокружением, нарушениями сна, вызванными ПМС или менопаузой. Кроме того, исследователи предполагают, что пустырник снижает риск развития рака матки, предотвращает бесплодие, улучшает фертильность женского организма.
После родов растительный экстракт полезен для успокоения нервов, предотвращения послеродовой депрессии (но в этот период траву можно использовать только с разрешения врача, чтобы не вызвать кровотечение).
Во время беременности собачья крапива строго запрещена, так как может спровоцировать выкидыш. Пустырник запрещают и женщинам с тяжелыми менструациями (так как это может увеличить кровотечение).
Для мужчин
Сердечная трава для мужчин помогает в профилактике кардиосклероза, повышенного кровяного давления и миокардита. Она также положительно влияет на нарушения потенции, возникшие в результате психоэмоционального перенапряжения. Растение также оказывает положительное влияние при следующих заболеваниях:
- варикоцеле;
- застое в тазу;
- расстройствах нервной системы, повышенной раздражительности.
Фармацевтические препараты из пустырника
Растительные лекарственные средства являются бюджетными, и в то же время при правильном применении хорошо переносятся пациентами и не вызывают привыкания.

- Экстракт пустырника жидкий (готовится в аптеках) и в форме таблеток. Снижает общее перевозбуждение, стабилизирует ритм сердечных сокращений, нормализует артериальное давление и уменьшает одышку у пациентов с гипертонической болезнью. Эффективен при лечении миокардиопатии, развившейся на фоне никотинизма, при ВВД.
- Настойка пустырника. Свойства препарата позволяют назначать его пациентам с невротическими и астено невротическими нарушениями, с нарушениями сна, неврозами, сопровождающими пременопаузальный период, в начальной стадии артериальной гипертонии.
- Пустырник травяной. Сухое сырье с признаками, похожими на настойку.
Он также входит в состав комплексных лекарственных средств растительного происхождения, которые используются при патологиях сердца и нервной системы: валемидин, трикардин, сердечные капли, седафитон и др.
Как приготовить траву?
Чаще всего растение используют в виде водно-спиртовых настоев, чаев.
Спиртовая настойка является наиболее эффективной лекарственной формой растения. Алкоголь хорошо растворяет и вытягивает все полезные вещества пустырника, оказывая мощное лечебное воздействие. Вы можете купить его в аптеке или приготовить самостоятельно.
- 2 ст.. л измельченного сырья помещают в стакан спирта или водки;
- закрывают и настаивают в темном месте в течение двух недель.
- продукт принимают по 30-40 капель, разбавленных водой, до 3 раз в день до еды.

Чай
Чай — это тот же водный настой, только период времени для заваривания сырья составляет не более 10-15 минут. Чай можно применять при лечении тех же патологий, что и настой — нарушение сна, нервозность, раздражительность. Курс терапии зависит от характера патологии и положительной динамики лечения.
На 250 мл кипяченой воды нужно по 2 ст. л сырье. После фильтрации чай пьют небольшими глотками по 3 дозы в день, 200-250 мл. Терапия проводится курсами по 15-30 дней. Продолжительность лечения определяется врачом.
Чай можно пить при лечении нарушений сна, нервозности, раздражительности.

Настой
Водный настой назначают как мочегонное, противовоспалительное и седативное средство для лечения перевозбуждения нервной системы, при нарушении сна, для улучшения засыпания, для устранения отеков, а также при сильном кашле. Рецепт водного настоя:
- 2 ст. л травы;
- 500 мл кипяченой воды;
- настаивать 2-2,5 часа и фильтровать;
- пить по 60-100 мл 3-4 раза в день.
Продолжительность терапии зависит от патологии, степени ее прогрессирования и индивидуальных особенностей организма.

Отвар
При приготовлении отвара вам понадобятся только трава и вода. Способ приготовления -в зависимости от цели.
- От нервных расстройств и нарушений сна 15 г пустырника заваривают стаканом кипятка, дают настояться в течение десяти минут, затем доводят до кипения. Через пять минут отвар снимают с огня, охлаждают, фильтруют. Принимать 4 раза в день: по столовой ложке перед едой и перед сном.
- От метеоризма и кишечных болей нужно залить столовую ложку травы стаканом воды. Доведите до кипения, настаивайте час с закрытой крышкой. Отфильтровать. Принимать по полстакана за полчаса до еды.
- От депрессии, стресса и для укрепления организма вам понадобится чайная ложка цветков пустырника и стакан кипятка. Нагреть на водяной бане минут двадцать, остудить, настоять полчаса. Принимать по 50 миллилитров 4 раза в день (перед едой и перед сном).
- Отвар для наружного применения. Утром нужно заварить 2 стакана пустырника с тремя литрами горячей воды и оставить до вечера. Затем процедите полученный отвар и примите теплую ванну с его добавлением.
Как применять
Самым популярным средством является настойка пустырника. Пустырник принимают в виде чая, отвара, настоя или спиртовой настойки. Сухой порошок пустырника добавляют в пищу. В аптеке можно купить пустырник в таблетках. Препараты пустырника отличаются концентрацией действующего вещества. Наиболее концентрированная настойка — на спирте.

От нервов
В зависимости от состояния или заболевания пациенту могут быть назначены различные формы пустырника. При стрессе, беспокойстве, головной боли можно один раз выпить настойку пустырника в количестве 30-50 капель — для взрослого человека.
Для детей младше 12 лет дозировка рассчитывается следующим образом — 1 капля на 1 год жизни. Пустырник разводят в небольшом количестве воды и пьют за 30 минут до еды или через 1 час после
.
Если стресс и беспокойство возникают часто, у пациента возникают неврозы, неврастения, ВД, депрессия или другие заболевания нервной системы, помогает пустырник. Это может быть не только пустырник в каплях, но и отвары, настои, таблетки. Например, во время беременности употребляют слабо концентрированные отвары и чаи, а спиртовая настойка запрещена.
Для лечения бессонницы пустырник пьют за час до сна.
Для желудка
Пустырник используется для лечения гастрита и язв желудка. Обезболивает, снимает спазмы в мышцах желудка и уменьшает воспаление.
Для лечения желудочных заболеваний рекомендуется принимать отвар пустырника — полстакана перед едой. Можно также принимать спиртовую настойку — чайная ложка 3 раза в день за 30 минут до еды.

С менструацией
Травяные препараты помогают избавиться от неприятных симптомов во время менструации.
Следующие рецепты:
- Берут сухое сырье в таких количествах: пустырник, пахучая лесная капуста — по 20 г каждого, лист ежевики — 25 г, корица — 15 г, боярышник — 10 г. Заварите смесь трав в соответствии с инструкциями по приготовлению чая: 2 ч. л. средства на 250 мл кипятка. Эффект проявляется через 7-10 дней лечения.
- Принимать по 2 ст. л. цветов боярышника, аптечной ромашки, пустырника и болотной корицы. Залейте их 2 стаканами кипятка, кипятите пару минут, затем оставьте на 4 часа. Пить третью часть стакана ежедневно по 4 раза после еды.

Для щитовидной железы
Пустырник используется для лечения гипотиреоза — постоянного дефицита гормонов щитовидной железы. Для этого возьмите настой пустырника полчашки 2 раза в день до еды.
Также для лечения заболеваний щитовидной железы используется пустырник с другими травами. Растение варится с мятой, валерианой, боярышником и зелеными грецкими орехами.
Для почек
Пустырник обладает мочегонным действием, его применяют для лечения заболеваний почек, снятия отеков.
Чаще всего используется как чай, отвар, настой. Дозировка, режим дозирования и продолжительность курса назначаются лечащим врачом.
Наружное применение
Отвар и настой пустырника используют для компрессов. Компрессы с пустырником используются для лечения нарывов, язв и заживления ран. Отвар также добавляется в ванну. Принимать успокаивающую ванну с пустырником 15 — 20 минут.
При эпилепсии
Растение не сможет полностью вылечить это заболевание, но способно снизить частоту эпилептических припадков. Для этого используются следующие народные рецепты:
- Соберите следующие травы — пустырник, астрагал датский, клубни кудрявой лилии, ягоды лемонграсса, эфедра хвоща полевого. Лучше принимать по 1 чайной ложке каждого растения. Залейте смесь 300 мл кипятка, оставьте на 15-20 минут. Используйте продукт утром и вечером.
- Готовят 500 мл кипятка, 2 ч. л. травы. Смешайте, затем настаивайте около 2 часов. Пейте 1-2 столовые ложки перед едой. Повторяйте процедуру до 4 раз в течение дня.
Использование средств детьми
Препарат не рекомендуется применять детям до 14 лет. Исключением является назначение лечащим врачом.
Основными показаниями к применению являются:
- нарушения сна;
- состояние повышенной нервной возбудимости;
- состояние агрессии;
- раздражительность;
- гиперактивность.
Для маленьких детей предпочтительнее использовать отвары пустырника или добавить в ванну средство для расслабляющего эффекта.
Препарат эффективно помогает женскому полу, мужчинам и подросткам, повышает стрессоустойчивость, помогает расслабить мышцы, снимает чувство тревоги. Используемая доза должна определяться исключительно лечащим специалистом, поскольку передозировка может вызвать нежелательные побочные реакции.
Для сердца
Для лечения сердечно-сосудистых заболеваний пустырник принимается как курс, чаще — в виде спиртовой настойки.
Принимать по 30-50 капель препарата 3-4 раза в день за полчаса до еды. При однократном повышении артериального давления можно принимать настойку пустырника. Чтобы нормализовать артериальное давление, можно пить чай или отвар растения в течение нескольких дней.

Точная дозировка и продолжительность курса назначаются лечащим врачом в зависимости от заболевания, истории болезни, возраста, веса пациента и других факторов. При серьезных заболеваниях сердечно-сосудистой системы принимайте лекарства, прописанные врачом.
Применение пустырника в косметологии
Пустырник представляет собой прозрачную, подвижную, бесцветную или желтоватую жидкость с характерным запахом. Со временем может образоваться осадок, который не влияет на качество продукта.
Обладает приятным травяным ароматом. Обладает антисептическим, мочегонным, противовоспалительным, общеукрепляющим, спазмолитическим, расслабляющим и смягчающим действием.
Оказывает сжимающее и успокаивающее действие на жирную кожу с расширенными порами. Подходит для ухода за кожей, склонной к появлению прыщей. Способствует быстрому созреванию, размягчению и раскрытию прыщей, абсцессов, фурункулов.

Лечит кожу после прыщей, абсцессов, повреждений и ран. Отлично подходит для ухода за жирными волосами. Укрепляет волосы и устраняет жирность. Регулирует потоотделение.
Способы использования пустырника в домашней косметологии:
- добавка в кремы, шампуни, гели: 5% -10%;
- спрей для лица: может использоваться в чистом виде или разбавленным дистиллированной или очищенной водой 1:10 или 1:15;
- для приготовления косметического льда: в чистом виде;
- апликация: в чистом виде;
- на камнях в сауне: в чистом виде;
- арома: в чистом виде.
Синергия:
- с шалфеем и липидным гидролатом: используется против угрей;
- с гидролатом крапивы и / или лопуха: используется для укрепления волос, устранения избыточного содержания жира.
Противопоказания: возможна индивидуальная непереносимость. Сверхкритический СО2 экстракт пустырника представляет собой маслянистую темно-коричневую массу. В косметических продуктах он используется в качестве седативного и противовоспалительного средства. Входит в косметику от 0,01 до 0,1%.
Противопоказания: возможна индивидуальная непереносимость.
Пустырник в домашней косметике:
- Настой для проблемной кожи и для ополаскивания волос: 2 столовые ложки травы на 1-2 стакана кипятка, дать остыть, процедить. Используйте 2 раза в день. Промыть жирные волосы.
- Вышеуказанный настой: в ванночки для ног, чтобы устранить неприятные запахи и уменьшить потоотделение.
Противопоказания: возможна индивидуальная непереносимость.
Пустырник — противопоказания
Пустырник может вызывать аллергическую реакцию и иметь индивидуальные противопоказания к применению.
Препараты на основе пустырника могут стимулировать сокращение мышц матки, поэтому их не следует принимать ни беременным женщинам, ни тем, кто недавно сделал аборт. Пустырник может вызвать кровотечение.
Тем, кто страдает артериальной гипотензией, брадикардией, язвой желудка и эрозивным гастритом, пустырник противопоказан.
Всем, чья работа связана с повышенной концентрацией внимания, принимать пустырник не рекомендуется, так как он вызывает сонливость. Лечение тромбоза и тромбофлебита проводится только под наблюдением врача. Если превысите рекомендуемые дозы, вы можете испытывать боль во всем теле, рвоту, стул с кровью и жажду.
Будьте здоровы!
Чай из пустырника — польза и вред. Как заваривать
Пустырник, сердечная трава, собачья крапива, сердечник растет повсеместно: по заброшенным паркам, садам, под заборами, среди кустов, возле жилья, на полянах, лугах, вырубкам в смешанных лесах. Используют в целебном качестве пятилопастный и сердечный пустырник.
Пустырниковый чай относится к напитку, обладающий кроме специфического запаха и вкуса, лечебными качествами. Пользу для организма приносят только две разновидности травы. Пустырник сизый и прочие виды эффекта не дадут. Помните об этом при сборе травы.

Свойства пустырника
Действующие вещества растения: алкалоиды, флавоноиды, иридоиды. Трава обладает свойствами:
- успокаивающими;
- противовоспалительными;
- снижения показателей молочной, пировиноградной кислоты;
- спазмолитическими;
- кардиотоническими;
- противокашлевыми;
- противосудорожными;
- обезболивающими качествами.
В другой статье мы рассказывали про чай матэ.

Чай из пустырника: вред и польза
Настои, отвары, настойки, чаи из пустырника полезны при многих болезнях:
- Они действуют как анальгетики, уменьшают кашель, снимают воспаления.
- Их рекомендуют как успокоительные при патологиях нервной системы, нарушениях сна, повышенной чувствительности и раздражительности.
- Используют при стенокардии, пороках и неврозах сердца, сосудов, кардиосклерозе.
- Растение не вызывает к себе привыкание организма.
- Часто употребляют при менопаузе как успокоительное и помогающее снизить одышку и сердцебиение средство.
- Принимают препараты при начинающейся гипертензии, для нормализации артериального давления.
- Полезно растение женщинам: для нормализации менструального цикла, снятии болей, облегчения при ПМС.
- Растение дает эффект при лечении от бесплодия, когда его не связывают с патологиями органов репродукции.
- Регулярно употребляя чаи, добиваются нормализации работы органов пищеварительной системы и щитовидной железы.
- Пустырник понижает давление.
Чай из пустырника при беременности
Часто при беременности женщина бывает нервной, тревожной, легко возбудимой, иногда плачет без причин. Причина дисгармонии — гормональные всплески, связанные с перестройкой организма. Беспокойства, неврозы, страхи, можно убрать, принимая чай или препараты из пустырника при беременности. Но, есть важное правило: не принимать без консультации у лечащего доктора.
Гинеколог, который ведет беременность, назначает растение исходя из состояния пациентки. Дозировка устанавливается строгая, обычно пьют таблетки из травы. Как пить заваренный пустырник и дозу, узнавайте также у доктора.
Читайте также: Чай из бадана — полезные свойства.

Пустырник детям
Дети бывают капризны, возбудимы, плаксивы. Можно давать ребенку пустырник? На этот вопрос отвечает лечащий педиатр после осмотра ребенка. Самостоятельно использовать растение нельзя! После диагноза, когда выявляется у детей гиперактивность, патологии с ЦНС, врач назначает препарат на основе сердечника.
Пустырник детям используют в качестве отвара для купания:
- Взять 3 ст.л. сухой травы и залить 500 мл кипятка.
- Настоять, процедить, добавить в ванну. Спокойный сон малышу гарантирован.
Противопоказания
О пользе растения мы рассказали в этой статье. У пустырника-чая отзывы положительные при правильном употреблении. Но, у пустырника есть и побочные действия. Не употребляют:
- при гипотонии;
- при работе с механизмами, требующие повышенного внимания;
- при беременности только после консультации с доктором;
- самостоятельно при патологиях с сердцем и сосудами;
Иногда возникает рвота, боли в теле, неутолимая жажда.

Как заваривать пустырник
Собранную и правильно высушенную или купленную в аптеке траву, заваривают, пьют как чай, либо делают настойку. Способов приготовления целебной собачьей крапивы много. Рассмотрим часть из них.
Первый способ: приготовление отвара
- 1,5 ст.л. травы засыпать в эмалированную кастрюлю.
- Залить 250 мл кипяченой воды с температурой 90 градусов.
- Кипятить на водяной бане при помешивании 15 мин.
- Слегка остудить, процедить.
- За 45-60 минут до еды выпивать по 75 мл.
- Количество приемов в день: два раза.
Второй способ: приготовление настойки
- 20 грамм травы заливают 100 мл спирта 70%.
- Настоять в притемненном месте 10 дней.
- Одноразовый прием: 30-40 капель.
- Принимать 3 или 4 раза в день.
- Разбавить перед приемом в 80 мл воды.
Настойка оказывает: успокаивающий эффект на ЦНС, снижает сердечный ритм, силу сокращений сердечной мышцы увеличивает.

Травяной сбор с пустырником
- Взять в равных пропорциях: плоды фенхеля, корень валерианы, траву сердечника, семена тмина.
- Залить 2 ст.л. смеси 200 мл кипятка.
- Нагревать на водяной бане четверть часа.
- Охладить до теплого состояния. Процедить.
- Довести отвар кипяченной водой до 200 мл.
- Пить по 1/2 стакана 3 раза в сутки.
Применение: головная боль, мигрень, сильное сердцебиение, стрессы, раздражительность, нервное возбуждение.
Отвар из пустырника
Прием отвара рекомендован при: астме, сильном кашле, бронхите, при дисфункциях вегетативной нервной системы, бессоннице, как успокоительное средство.
При возникающих патологиях нужно пустырник принимать как чай, инструкция по использованию:
- Взять: траву растения(10 г), зверобой, корень валерианы, лист мелиссы по 10 грамм.
- 2 ч.л. сбора заливают 500 мл кипятка.
- Настоять 10 мин. Процедить.
- Пить по 150 мл.

Пустырник для ЖКТ
При возникающих неприятных ощущениях тяжести в области ЖКТ употребляют отвар травы.
- Сухое сырье, количество 15 грамм, залить 250 мл кипятка.
- Настоять, процедить, охладить.
- Принимать по 2-3 ст.л. 3 р. в день.
- Сок со свежей травы, в количестве 30 капель, растворить в 30 мл воды. Пить за 40 минут до еды.
Пустырник как мочегонное средство
Как мочегонное и кардиотоническое средство употребляют растение в этом рецепте:
- Равные части: цветки боярышника, листья сушеницы, пустырника смешать.
- 3 ст.л. сбора залить 250 мл воды 90 градусов.
- Настоять 20 минут. Процедить.
- Пить по 70 мл за час до еды, утром и вечером.
Как принимать пустырник, чтобы не навредить? Трава ценная, рекомендована при многих болезнях. Используйте ее после консультации с врачом. Тогда проблем не возникнет, а применение принесет организму лишь пользу.
Настойка пустырника – польза и вред. От чего помогает, как принимать пустырник?
Разновидности пустырника
Вырастает до полутора метра в высоту, имеет прямой стебель, а также мало укрытых волосками веток. Отличается от других необычными листьями, которые по краю зубчатые, имеют сверху зеленый оттенок, снизу серый. Цветет розовыми мелкими соцветиями.
Он обладает голым стеблем, который немного покрыт ворсинками. Листья имеют мало прожилок, соцветия мелкие, с пустой чашкой.
Свое название вид получил из-за серого цвета стебля. Вырастает до одного метра в высоту, его цветки мелкие розоватые.
Содержание статьи:
- Как собрать, правильно заготовить и где хранить пустырник
- Применение пустырника
- 1. Лечение патологий с использованием пустырника
- 2. Мнение педиатров о применении чая с пустырником у детей
- Рецепты приготовления чая с пустырником
- 1. Пустырник боярышник
- 2. Пустырник с сушеницей, омелой и боярышником
- 3. Пустырник, зверобой, мята
- 4. Сбор из листьев пустырника и мяты, зеленым грецким орехом, корнем валерианы и плодами боярышника
- 5. Иван-чай с пустырником
- Полезные свойства иван-чая с пустырником
- 1. Рекомендации по приему копорского чая с пустырником
- 2. Способ заваривания
- 3. Противопоказания
Настойка пустырника – польза и вред
В растении содержатся органические кислоты: лимонная, винная, кумариновая, ванилиновая. Пустырник богат также на алкалоиды, эфирные масла, дубильные вещества, бета-каротин и другие.
Чай с пустырником воздействует на организм, как природное успокоительное средство. Он приносит пользу при стрессовых, нервных состояниях. Растение также помогает:
- При болезнях сосудов и сердца. Показан при стенокардии, учащенном сердцебиении, гипертонии. Чаи с пустырником расширяют сосуды и не дают образовываться тромбам.
- При женских заболеваниях. Полезные свойства растения способны восстанавливать гормональный баланс у женщин. Чай показан при нарушении цикла и для снятия болевых ощущений. Травяные отвары применяют при зачатии ребенка, мастопатии, а также беременные женщины.
- При гипертонии очень эффективны препараты на основе пустырника. Они снижают показатели давления, приводя его в норму.
- При нарушении сна и для снятия нервной возбудимости также заваривают лечебные чаи. Пустырник считают самым эффективным средством при бессоннице и нервном состоянии.
- При болезнях желудка и кишечника советуют принимать настои и отвары растения. Они быстро снимают спазмы, расслабляют стенки кишечника и желудка. Чай нормализует работу пищеварения, восстанавливает микрофлору кишечника и выводит вредные вещества из организма.
В народе трава пустырник еще получила название «собачья крапива», многие дачники удаляют ее, как сорняк, не зная о целебных свойствах. Зато настойка известна всем, уже много лет считается лучшим успокоительным средством на растительной основе. Но есть у растения и другие, не менее ценные свойства. Препарат помогает наладить обмен веществ, снизить высокое давление, блокировать вредный холестерин.
Ценные, лечебные свойства пустырника определяют такие важные компоненты:
- аскорбиновая кислота;
- холин;
- гиперозид;
- витамин А;
- минеральные соли;
- эфирные масла;
- рутин;
- дубильные компоненты;
- органические кислоты;
- алкалоиды;
- гликозиды.
Кроме того, что настойка пустырника оказывает успокоительный эффект, ее еще рекомендуют для лечения женских недугов. Работает, как потогонное, общеукрепляющее, мочегонное, противосудорожное средство, но для эффекта в лечении гинекологических проблем потребуется пропить полный курс. Принимать настойки рекомендуется на водной основе.
Показания, от чего помогает настойка пустырника:
- стимулирует кровообращение;
- снимает стресс;
- уменьшает частоту приливов при климаксе;
- снимает боли и спазмы по время менструаций;
- укрепляет мускулатуру матки;
- помогает восстановить гормональный баланс;
- замедляет рост новообразований.
Как принимать настойку:
- при климаксе – по 20-30 капель трижды в сутки до 30 дней;
- при миоме – по 40-50 капель 4 раза в сутки после еды.
Как и любое лекарство, настой пустырника – польза, и вред – при неправильном применении. Поскольку растение содержит алкалоиды, принимать его нужно осторожно. Отмечены целительные свойства при лечении воспаления предстательной железы и простатита у мужчин, препарат стимулирует приток крови к органам малого таза, ускоряет регенерацию тканей, помогает повысить либидо. Эффективен и при быстром семяизвержении.
Мужчинам рекомендуется настойка пустырника при:
- простатите;
- импотенции на фоне стресса;
- застоях в органах малого таза;
- варикоцеле.
Как собрать, правильно заготовить и где хранить пустырник
Сбор растения следует осуществлять в период цветения. Именно в это время в нем скопились все целебные свойства, полезные для нашего организма. Для лекарственных целей нужно собирать траву в экологически чистых зонах, подальше от дорог и промышленных зон. Срывать нужно только верхушки, их длина должна составлять не более сорока сантиметров.
Для лекарственных препаратов берется лишь верхняя часть растения в период цветения. Наиболее подходящее время – июль, в период полного набора цвета.
Высушивают его:
- под навесом, на бумаге, в тени, выстилая тонким слоем и эпизодически переворачивая, иначе сырье рискует залежаться почернеть.
- имеются специализированные сушилки, значительно ускоряющие и упрощающие процесс заготовки.
Хранить требуется в сухом помещении в полотняном мешке. При соблюдении условий хранения сырье может жить до 3 лет, не теряя лекарственных свойств. От каких недугов поможет данная трава?
Как используют пустырник в разных странах
Отвары и чаи, которые содержат пустырник, обладают успокоительным действием, но кроме этого свойства, разные народы применяют его для избавления от других недугов.


В Венгрии и Румынии пьют пустырник при учащенном пульсе и для снятия болевых ощущений в области сердца. Англичане используют спиртовую настойку из растения при неврозах различного характера. В Болгарии пациентам назначают травяной чай в качестве мочегонного средства, при туберкулезе. Американцы пьют чай из пустырника в качестве успокоительного средства. Украинцы применяют растение также при женских заболеваниях. В России и Беларуси успешно применяют растение в кардиологии.
Противопоказания к применению чая с пустырником
Имеет настойка пустырника и побочные эффекты, и противопоказания, что тоже важно учитывать. При передозировке могут проявиться отрыжка, тошнота, изжога, сухость во рту, упадок сил, вплоть до головокружения и спутанности сознания. У аллергиков иногда возникают отеки и зуд. Нельзя принимать лекарство на спирту при беременности, кормящим мамам, детям до 12 лет.
В каких случаях противопоказан пустырник, капли на спирту:
- лишний вес;
- пониженное давление;
- язва желудка;
- аллергия.
Чтобы не провоцировать неприятные последствия, начинают принимать лекарство с минимальной дозы – 10 капель. Если побочных эффектов или неприятия препарата нет, дозу можно увеличивать до необходимой. При лечении нервных стрессов рекомендуется смешивать пустырник с валерианой, тогда эффект будет более действенным.
Рекомендации, как принимать пустырник:
- При неврозе, начальных стадиях гипертонии принимают по 30-50 капель на 1 ст. воды, курс рассчитан на месяц, пить нужно по 2-3 раза в день.
- Детям старше 12 лет дают настойку на воде, из расчета 20 капель на 1 ст. воды, трижды в сутки.
- При гипертонии принимают по 20 капель трижды в сутки.
- При головных болях порция составляет от 30 до 50 капель трижды в день.
- От бессонницы спасаются дозой в 30 капель перед сном.
Растение, известное, как собачья крапива, помогает и при повышенном давлении, сердечных недугах, не зря его называют еще и сердечником. Снижает частоту и силу сердечных сокращений, снимает спазмы, благодаря резерпину в составе. При гипертонии средство эффективно лишь на начальных стадиях недуга, в сложных случаях может быть лишь дополнительным препаратом.


Как принимать настойку при гипертонии:
- Развести 30 капель на 1 ст. воды.
- Принимать трижды в сутки.
- Вечернюю порцию можно увеличить до 50 капель.
Предлагать спиртовые настойки сердечника аптеки стали только в 30-х годах прошлого века, до этого такие лекарства многие готовили самостоятельно. Пустырник хорош тем, что не вызывает привыкания, не вредит почкам и печени. Единственный его минус в лечении бессонницы – нужно употреблять микстуру не меньше 10 дней. Среди рецептов, как принимать настойку пустырника для успокоения, самый популярный – смешанный раствор.
Часто препарат советуют принимать на ранних стадиях депрессии, когда нужно убрать беспричинную тревогу. Можно употреблять готовую настойку или заваривать сухую траву, все составы одинаково эффективны. При затяжной депрессии рекомендуется смешанная настойка пустырника, как принимать – зависит от состояния пациента, дозу назначает врач.
Настойка пустырника популярна и в других странах Европы, в Германии ее назначают при ускоренном сердцебиении, головных болях, малокровии, коликах, астме и одышке. В Англии советуют принимать при истерии и невралгии, а в Румынии лечат Базедову болезнь и эпилепсию. Хорошо справляется со спазмами головной боли настойка пустырника, сколько капель принимать, зависит от причины.
Рекомендации, как пить от головной боли:
- скачки давления – 30-50 капель;
- стресс – 25-40 капель;
- усталость – 20 капель.
Еще применяется настойка пустырника от прыщей, она убирает воспаления, затягивает ранки, обеззараживает. Смесь подсушивает поврежденные участки кожи, лучше всего прижигать высыпания дважды в день, утром и вечером. Выдавливать при этом прыщи нельзя. Можно протирать жирную кожу, более эффективен смешанный раствор.


Скажем сразу, прежде всего пустырник — это лекарственный препарат.
Эффективность травы:
- Избавляет от артериальной гипертензии, кардиалгии и аритмии.
- Эффективна при комплексной терапии на начальной стадии сердечной недостаточности.
- Препараты с содержанием пустырника нормализуют сон, повышают тонус организма и улучшают общее самочувствие.
- Ключевыми эффектами можно выделить снижение артериального давления, понижение пульса, увеличение сокращений мышц сердца.
- С его помощью можно избавиться от психологического напряжения и умственного переутомления, уменьшить раздражительность.
- При одновременном приеме со снотворными препаратами и транквилизаторами усиливает их эффект.
Рассмотрим чуть подробнее прием травы при тахикардии. Аналогично валериане пустырник наделен успокаивающим действием, правда, выраженным сильнее. После приема настоя пациенты отмечали уменьшение отдышки, снижение учащенного сердцебиения, отступали сердечные и головные боли и спазмы. Отмечается полезность с профилактической целью для сердца после перенесенных инфекций вирусной или бактериальной природы.
— дистрофия миокарда;
— кардиосклероз;
— нейроциркуляторная дистония;


— тахикардия и функциональная экстрасистолия;
— стенокардия и гипертония на начальной стадии;
— переутомление, нервное перевозбуждение;
— бессонница;
— вегетоневроз при климаксе или тиреотоксикозе.
При какой аритмии пустырник показан к применению
- тахикардия синусового происхождения;
- экстрасистолия на фоне нервного или физического перенапряжения;
- рефлекторное учащение ритма при симпатоадреналовых кризах.
Но наряду с этим пустырник обладает гипотензивным эффектом – понижением артериального давления, что способно усилить боли головы. Может возникнуть ощущение слабости во всем теле, пространственной дезориентации и даже негативно сказаться на зрении у людей, страдающих брадикардией (разновидность аритмии сердца).
По этим причинам необходимо держать на контроле следующие показатели: пульс и артериальное давление.
Вытяжка на спирту способна одновременно замедлить ритм сердца и увеличить силу сердечных сокращений. Благодаря этому оно начинает работать в энергосберегающем режиме, что способствует его оперативному восстановлению.


Врачи-педиатры утверждают: если у ребенка хорошая переносимость препарата – при соблюдении дозировки противопоказаний к приему не имеется. Но очень важно соблюдать именно ту дозу, которая будет присуща возрасту вашего чада.
Это ключевой момент, которым не стоит пренебрегать. Главное – не заниматься самоназначением, а обратиться за консультацией к своему лечащему врачу.
Вариантов сочетания с другими травами достаточное количество. Приведем яркие примеры.
Особого вреда чай организму не наносит, но врачи не рекомендуют его употреблять:
- При пониженном давлении;
- Во время беременности;
- При грудном вскармливании;
- При индивидуальной непереносимости;
- Детям, не достигшим двенадцати лет.
Малышам можно заваривать настой для успокоительных ванночек, при беспокойном состоянии, при коликах.
Лечиться чаями на основе пустырника не советуют людям, которые водят автомобиль и тем, чья работа требует повышенной концентрации внимания.
Рецепты приготовления чая с пустырником
Чай при гипертонии
Чтобы приготовить травяной настой, подготовьте такие травы:
- По две столовые ложки цветков боярышника, пустырника, адониса, сушеницы;
- По одной чайной ложке хвоща полевого и березовых почек;
- Пятьсот миллилитров воды.
Травы перемешайте, отделите две столовые ложки сбора, насыпьте их в термос. Налейте кипяток, закройте крышку и оставьте на шесть-семь часов. Процеженный чай пейте теплым по половине стакана три раза в день, в теплом виде, до приема пищи.
Травяной сбор
Если заварить чай вместе с другими травами, он усилит лечебный эффект. Для этого настоя Вам понадобятся травы в равном количестве:
- Пустырник;
- Валериана;
- Пион;
- Плоды боярышника.
Смешайте все ингредиенты. Насыпьте две столовые ложки смеси трав в кастрюлю и налейте стакан кипятка. Проварите травы на медленном огне около десяти минут. Отвар процедите и долейте воды до полного стакана. Такой чай пьют по тридцать граммов через пол часа после приема пищи.
Чай при бесплодии
Вам поможет следующий сбор, для которого нужны: цветки календулы, ромашка, пустырник, зверобой, тысячелистник, хвощ полевой, бессмертник, кора крушины, подорожник и толокнянка.
Все травы следует брать в одинаковом количестве. Затем перемешайте их и отделите пять столовых ложек смеси трав. Добавьте пятьсот миллилитров горячей кипяченой воды. Накройте и настаивайте около двух часов.
Чай пейте по сто граммов, трижды в день до предполагаемого зачатия.
Чтобы самостоятельно сделать настойку, нужно отжать сок растения в количестве сорока миллилитров. К нему нужно добавить шестьдесят миллилитров водки. Смесь следует перелить в стеклянную емкость и настаивать в темном месте на протяжении семи дней.
Принимать лекарство нужно по несколько раз в день, по тридцать капель, разведенных в половине стакана воды.
Заварите травяной сбор, который при регулярном применении снизит уровень сахара в крови. Для него Вам потребуется использовать:
- По пять столовых ложек сухого измельченного корня лопуха и золототысячника;
- Четыре ложки корня цикория;
- По три столовые ложки плодов боярышника и пустырника;
- По две большие ложки листьев мяты, плодов шиповника, березовых почек.
Травы перемешайте, отделите две ложки смеси, затем налейте один литр воды и поставьте на паровую баню на десять минут. После чего смесь перелейте в термос и оставьте на десять часов.
Употреблять чай рекомендуют по сто миллилитров четыре раза в день перед приемом пищи.
С таким чаем никакой стресс не страшен!
Напиток способен избавить от страха, беспокойства и раздражения, поможет людям с вегетативной дистонией.
Ингредиенты добавляются цветками ромашки и тысячелистником.


Применим для людей с нарушениями щитовидной железы.
В отличии от многих других именно кипрей с пустырником уже с первой чашки начнет действовать на вашу нервную систему. По прошествии 2-3 недель будет заметен ощутимый результат: сон станет спокойнее, уменьшится раздражительность, появится спокойствие и уйдет ощущение «загнанности».
Полезные свойства иван-чая с пустырником
Кипрей с пустырником улучшит состояния при:
- Вегето-сосудистой дистонии (с ним легче переносится смена погоды)
- Тахикардии (нормализует сердечный ритм)
- Повышенной гиперактивности у детей (снимет излишнее перевозбуждение)
- Повышенных умственных нагрузках и стрессах (успокоит нервную систему)
- Головной боли (действует как обезболивающее)
- При плохой работе системы пищеварения (улучшает кишечную моторику, помогает справиться с тошнотой, рвотой)
- При плохом состоянии иммунной системы (повышает сопротивляемость перед вирусными инфекциями)
- Женских заболеваниях (нормализует нарушенный менструальный цикл и снимает «застойные» процессы)
- Климаксе (снизит количество «приливов»)
Причина целебности копорского чая с пустырником сокрыта в том, что в его состав входят огромное количество полезных веществ. Это и алкалоиды и эфирные масла, также дитерпеноиды, стероидные гликозиды. Содержит он также паракумаровую кислоту, дубильные вещества, горечь марубин, витамин С, каротин, витамины группы В, цинк, фосфор, железо, молибден и др.
Только один кипрей хранит в себе около 70 видов полезных веществ к которым добавляется еще и сила пустырника, который еще называют «сердечной травой» из-за благоприятного воздействия на сердце.


1. Начать прием следует с маленьких доз, постепенно увеличивая их. Во время приема следите за реакцией своего организма.
2. Пить его лучше курсами.
3. При бессоннице (или легких нарушениях сна), такой травяной чай стоит пить за час-два до засыпания.
4. После регулярного приема в течение месяца стоит сделать перерыв на две-три недели и повторить курс если в этом есть необходимость.
5. Если вы пили пустырниковый чай из-за стрессовой ситуация которая уже прошла, то можно прекратить его прием сразу с того момента, как вы почувствуете себя лучше.
6. Пить рекомендуется не больше 3 чашек в день и желательно перед отдыхом.
7. Во время его приема стоит воздержаться от принятия солнечных ванн, из-за того, что повышается чувствительность кожи.
Способ заваривания
Для того чтобы правильно приготовить чай используйте свежую воду первого кипения. Ее желательно кипятить до образования легкого волнения и не больше одного раза. Температура воды должна быть 60-80 градусов.
Оказывая мягкое седативное действие он не вызывает сонливости и вялость во время дневного приема также не наблюдается. Вкус иван-чая с пустырником приятный, но с легкой горчинкой, ее можно «прикрыть» медом или добавлением в чай сладких фруктов.
Противопоказания
Сам по себе иван-чай практически не имеет противопоказаний, кроме индивидуальной непереносимости, но вот в сочетании с пустырником их становится значительно больше.
- Пустырник оказывает стимулирующее действие на гладкую мускулатуру матки, поэтому его нельзя пить беременным женщинам. Чай на его основе может спровоцировать выкидыш. Не употребляется чай на грудном вскармливании
- Бесконтрольное употребление такого чая может сбить менструальный цикл.
- Его не стоит пить людям болеющим брадикардией, эрозийным гастритом, язвой желудка и двенадцатиперстной кишки, гастрите в острой форме, язвенной болезни в стадии обострения или нестойкой ремиссии; желудочных кровотечениях.
- Противопоказано при одновременном приеме нестероидных противовоспалительных препаратов
- Пустырник регулирует выработку гормонов стресса, сводя их к минимуму, благодаря чему успокаивает сердечную мышцу. Если Ваш пульс находится ниже показателя 60 ударов в минуту – вам стоит отказаться от употребления.
- Может проявляться индивидуальная непереносимость компонента.
Передозировка от этого напитка проявляется отрыжкой, тошнотой, болями в желудке, головными болями. Во избежание таких ситуаций, прежде чем начать пить травяной чай стоит проконсультироваться с врачом, так как входящий в его состав пустырник усиливает действие многих сердечных препаратов. Внимательно почитайте и посмотрите отзывы об этом чае, тогда риск того что вы причините себе вред будет минимальным.
Что же это на самом деле — безобидная трава или лекарственный препарат?
Трава пустырника – это в первую очередь лекарство седативного назначения. Потому и принимать его надо сознательно, внимательно ознакомившись с инструкцией и предписаниями касательно употребляемой дозировки. Препарат представлен в различных формах выпуска, как правило, ходовыми вариантами являются настойки и таблетки. Так же есть разновидности жидких экстрактов, в виде фильтр-пакетов. Самым эффективным и быстродействующим форматом является именно настойка.

 « Предыдущая запись
« Предыдущая запись 
 Следующая запись »
Следующая запись »Что нужно делать перед узи брюшной полости и почек: Подготовка у УЗИ брюшной полости и почек у взрослых, как правильно подготовиться – Подготовка к УЗИ брюшной полости и почек
памятка для пациента по диете
Диагностика любого заболевания позволяет назначить правильное лечение и в короткие сроки избавить человека от болезни. Если целью стоит узнать о состоянии почек и брюшной полости, то самым информативным методом является ультразвуковое исследование.
Но чтобы результат процедуры был более эффективным, необходимо нужным образом подготовиться к ультразвуковому исследованию брюшной полости и почек.
Как выбрать, где сделать УЗИ?
Сегодня существует масса аппаратов для проведения УЗИ: 2D, 3D, 4D. Стоимость обследования на них может отличаться в разы. Общий принцип работы любого аппарата УЗИ напоминает летучую мышь, которая посылает волны, ловит их обратно отраженными от предметов, и таким образом ориентируется в пространстве. В данном случае волны посылает и принимает головка датчика.

- На аппарате 2D результат напоминает черно-белое фото, на котором непосвященному человеку ничего не понятно (врач замечательно все понимает и видит).
- 3D позволяет получить объемную неподвижную картинку.
- 4D картинка объемная и двигается в режиме настоящего времени.
Конечно, последний вариант более актуален для беременных, он позволяет увидеть ребенка еще до рождения, но и для исследования внутренних органов режимы полномерных изображений прекрасно подходят, позволяя детально рассмотреть сложные участки. Но самое главное зависит не от аппарата, а от врача, который за ним находится.
Как проводится УЗИ брюшной полости и почек
Ультразвуковое исследование – процедура довольно быстрая, редко на это уходит более 30 минут, и совершенно безболезненная.
- Обычно ее назначают на утро. Считается, что это время наиболее комфортно для пациента, смириться с отложенным завтраком гораздо проще, чем голодать до вечера. Если же по каким-либо причинам обследование запланировано на обеденное время нужно воздержаться от еды. Можно выпить стакан не сладкого чая, воды (соки, молоко, прочие напитки под запретом).
- За аппаратом всегда работает доктор-диагност с профильной квалификацией. Недопустимо проведение процедуры терапевтом, семейным врачом, средним или младшим медицинским персоналом.
- Желательно взять с собой большое полотенце, которое можно будет постелить на кушетку и салфетки для вытирания с кожи специального геля. Не все клиники или диагностические центры готовы обеспечивать каждого пациента одноразовыми пеленками, а ложиться на голую кушетку не гигиенично.

- От пациента требуется лечь, оголить нужную зону тела, на которую нанесут вязкий гель для лучшего проникновения волн в ткани и максимально расслабиться. Иногда врач во время исследования может попросить сменить позу или задержать дыхание на несколько секунд, втянуть живот.
- При нанесении геля, человек ощущает прохладу, но это чувство пройдет, когда датчик будет скользить по коже. В некоторых случаях при давлении врачом на аппарат может появляться дискомфорт или щекотка, легкая болезненность, но это временное явление, которое легко перетерпеть.
- После обследования гель легко стирается с кожи бумажными салфетками или тканевым полотенцем. Он не оставляет жирного следа и не пачкает одежду после удаления с тела.
УЗИ абсолютно безвредно. В отличие от рентгенографии, его можно проводить так часто, как того требует ситуация со здоровьем. Нет противопоказаний к возрасту пациента, его особенным состояниям, например, беременности.
Как правильно подготовиться к УЗИ?
Справка. Ультразвуковое исследование представляет собой неинвазивный аппаратный способ диагностирования состояния мягких тканей и внутренних органов в теле человека.
При проведении УЗИ необходимо следовать таким правилам:
- Необходимо соблюдение очередности проведения процедуры.
- Предварительное соблюдение диеты и приема жидкости.
- Перед УЗИ нужно проинформировать доктора о приеме всех лекарственных препаратов и наличии вредных привычек.

При должной подготовке к процедуре результат будет наиболее информативным. Также необходимо знать, какие пищевые продукты могут оказать отрицательное воздействие на исследование.
Подготовка детей и взрослых к ультразвуковому исследованию брюшной полости несколько отличается.
Детям
Особенности подготовки детей к УЗИ заключаются в следующем:
- У детей 1-3 лет последний прием пищи должен быть не менее чем за 4 часа до обследования. Жидкость нельзя пить за час до процедуры.

- Если ребенку нет еще 1 года, то пропускается 1 кормление перед УЗИ, то есть за 2-4 часа. Отказ от жидкости до диагностики составляет 1 час.

- Дети старше трехлетнего возраста должны соблюдать интервал между приемом пищи и процедурой 5-7 часов. Последний прием жидкости должен быть за 1 час до УЗИ

Женщинам
В общем, для женщин и мужчин подготовка к УЗИ брюшной полости и почек одинакова. Она включает в себя следующие мероприятия:
- Соблюдение определенного режима питания.
- Сопоставление времени обследования с другими диагностическими мероприятиями брюшной полости.
- Беседа с врачом по поводу принимаемых лекарственных препаратов, женщинам необходимо сообщить доктору о приеме противозачаточных таблеток.
- Оповещение врача о наличии вредных привычек.

Исказить данные УЗИ могут не только продукты, которые вызывают газообразование, но и другие факторы:
- Слишком высокая двигательная активность в момент проведения УЗИ.
- Кожные повреждения в месте применения датчика, они могут быть как воспалительного, так и не воспалительного плана.
- Лишние килограммы пациента.
- Остатки рентгеноконтрастного вещества после предыдущих исследований в полости желудка.
- Спазмы в гладкой мускулатуре кишечника из-за вредных привычек или приема некоторых медикаментов.
На плохую видимость внутренних органов влияет метеоризм, а также наличие каловых масс.
Мужчинам
Мужчины, которые увлекаются алкоголем, должны отказаться от его приема за несколько дней до обследования. Кроме того, доктору обязательно необходимо выяснить, какие еще вредные привычки имеются у человека.

В остальном так же стоит придерживаться диеты и оповестить врача о приеме всех медикаментов. В день процедуры мужчина должен отказаться от сигарет. Даже обычные леденцы и жевательная резинка под запретом.
Справка. Алкоголь и табакокурение накануне УЗИ БП может привести к спазмам гладкой мускулатуры, что исказит результаты исследования.
Посмотрите видео, в котором рассказывается, как подготовиться к УЗИ брюшной полости:
Памятка для пациента по диете перед процедурой
За 5-6 часов до обследования придется отказаться от приема пищи и употребления жидкости. В качестве исключения является УЗИ почек и мочевого пузыря, для этого непосредственно перед походом на исследование выпивается 5 стаканов воды. Воду можно пить и в случае удаленного желчного пузыря.
На пустой желудок удается лучше разглядеть внутренние органы, поэтому в некоторых случаях врач советует провести очистительную клизму или принять соответствующие препараты.
Уже за 3 дня до УЗИ необходимо начинать правильно питаться, для этого потребуется определенная диета. Многие врачи рекомендуют начинать садится на диету еще раньше.
Очень важно проводить процедуру УЗИ в утреннее время до обеда натощак. Жидкость разрешено пить только после консультации специалиста или по требованию, например, если обследование коснется и мочевого пузыря.
По стандартной схеме жидкость прекращают принимать уже за 1-1,5 часа до манипуляций. Если у человека имеются сомнения в полном опорожнении желудка, следует перед походом в поликлинику поставить клизму для очищения кишечника.
Разрешенные продукты
Список разрешенных продуктов к употреблению перед УЗИ брюшной полости и почек:
- Яйца в вареном виде, в ограниченном количестве.
- Рис.
- Сыр твердых сортов.
- Нежирное мясо, к таковому относится: крольчатина, говядина и курица. Блюда из этих продуктов варят или запекают.
- Отварная рыба.
- Крупы – овсяная, перловая, гречневая.
- Некоторая кисломолочная продукция все же разрешена, но она должна быть низкокалорийной.
- Жидкости можно употреблять до 2,5 л в день.

Для исследования почек нужно выпить 5 стаканов жидкости (можно чуть меньше – 600-700 мл), в качестве напитков используются:
- Сок.
- Чай.
- Компоты без добавления сахара.
- Вода без газа.
- Морс.
Их следует выпить за 90-120 минут до начала проведения УЗИ брюшной полости. За это время жидкость дойдёт до мочевого пузыря.
Не следует употреблять
Следующий список продуктов категорически запрещен перед процедурой:
- Бобовые продукты (горох, фасоль).
- Капуста белокочанная, лук репчатый, картофель, кукуруза.
- Газировка.
- Жирные и жареные блюда, острое и копченое.
- Спиртные напитки.
- Кофе.
- Выпечка, в особенности свежая.
- Конфеты.
- Кисломолочные продукты и свежее молоко.
- Свежие овощи и фрукты.
- Жирное мясо и рыба.
- Отруби.

Нужно учесть, что все эти продукты приводят к повышенному газообразованию, а это отрицательным образом сказывается на показателях исследования. Например, повредить процедуре может плотный ужин с мясом или рыбными продуктами.
От газированных напитков не меняется работа пищеварения, но опять-таки повышается риск метеоризма. К таким напиткам относятся лимонады, квас и т.д.
Внимание! Процедура проводится, когда человек лежит на спине. Иногда врач просит пациента лечь на правый или левый бок и затаить дыхание.
Сначала на живот наносится специальный гель, который лучше проводит волны, после этого врач начинает водить датчиком по поверхности живота. Внутренние органы сканируются, а их состояние фиксируется на экране монитора.
Отдельные случаи
Есть категории пациентов, которые нуждаются в индивидуальном подходе, к ним относят:
- Диабетиков. Поскольку людям с сахарным диабетом противопоказано длительное голодание, им позволяется легко позавтракать перед тем, как отправляться на УЗИ. Лучший вариант – пара пресных сухариков и чашка слегка подслащенного чая.
- Беременных. Если будущая мамочка может перетерпеть голод без ущерба для самочувствия, лучше всего так и поступить. Если же нет, то кушать можно не позднее, чем за два часа до времени запланированной процедуры.
- Младенцев. Как бы ни было жалко плачущего голодного малыша, следует понимать, что покормив его позже, чем за 3 часа до ультразвукового исследования, рассчитывать на достоверную информацию о состоянии поджелудочной железы или желчного пузыря, не стоит.
Только соблюдая рекомендации по подготовке к обследованию, пациент позволит врачу увидеть действительную картину внутри своего тела
Препараты-помощники в проведении обследования
Если пищеварительная система человека склонна к газообразованию, то врач может назначить следующие препараты, которые предотвращают появление метеоризма:
- Метеоспазмил.
- Эспумизан.
- Церукал.
- Мотилиум.

Некоторым пациентам могут понадобиться энтеросорбенты. Их принимают в день проведения исследования или за сутки до него. В этот список входят:
- Активированный уголь.
- Энтеросорб.
- Белый уголь.
- Смекта и т.д.

Необходимо соблюдать дозировку приема, прочитав аннотацию к препарату. Обычно врач просит выпить лекарство за 2-3 часа до исследования и вечером накануне проведения УЗИ. Стандартно активированный уголь принимается 3 раза в день по 2-4 таблетки.
Могут быть назначены и ферменты. Их рекомендуется начать принимать за несколько дней до исследования. К ним относятся:
- Мезим.
- Фестал.
- Креон и др.

Рекомендуется принимать препараты или до еды или во время. Остальная схема приема тщательно описана в аннотации к средству. Относительно Мезима, его принимают через 30 минут после еды по 1 таблетке. Фестал же показан по 1 таблетке во время приема пищи.
Очень важно перед УЗИ брюшной полости и почек подробно рассказать доктору, какие препараты принимает пациент. Это необходимо, так как некоторые медикаменты влияют на результаты и информативность ультразвукового исследования.
Так, например, длительный прием спазмолитиков, таких как Дротаверин, Спазмалгон, Папаверин оказывают влияние на гладкую мускулатуру кишечника.
К преимуществам УЗИ брюшной полости и почек относятся:
- Высокая информативность. Детально показаны морфофункциональные особенности внутренних органов.
- Быстрота способа. Данные УЗИ можно узнать уже через полчаса после процедуры, а то и меньше.
- Неинвазивность. То есть при обследовании аппарат не проникает в организм.
- Пациент не ощущает боли.
- Безопасность. Аппарат УЗИ не производит опасного излучения.
Клизма
Применение клизмы для того, чтобы очистить кишечник перед процедурой УЗИ брюшной полости, не является обязательной процедурой. Это мероприятие рекомендуется тем людям, чей организм склонен к метеоризму и запорам.

Клизма делается в вечернее время накануне ультразвукового исследования. Но многие врачи утверждают, что очистительную клизму необходимо в течение двух дней до момента обследования. Клизма будет лучшей заменой сорбентов, которые могут иметь противопоказания.
Если применение клизмы вызывает неудобство, то можно воспользоваться медикаментозными слабительными препаратами. Выпускаются они на растительной основе, в основном используется трава сенна.
Допустим прием и полусинтетических медикаментов. Но препараты из группы лактулозы применять нельзя, так как они способствуют повышенному газообразованию.
Порой, чтобы поставить точный диагноз, требуется несколько проведений УЗИ. Не стоит пугаться множественности процедуры. Ультразвуковое исследование относится к безопасному методу диагностики, при котором не происходит облучения человека.
В органах брюшной полости и почках возможно возникновение патологических процессов. И своевременная диагностика может уберечь пациента от различных осложнений в будущем. После проведенного ультразвукового исследования врач сможет назначить правильное лечение, которое приведет к скорейшему выздоровлению.
После ультразвукового исследования
Врач в первую очередь проводит исследование организма пациента, попутно, он может диктовать то, что считает важным, помощнику, находящемуся с вами в одном кабинете, медсестре. Закончив аппаратную диагностику, доктор переходит к написанию заключения, которое выдадут пациенту вместе с протоколом процедуры, где отображены все индивидуальные показатели. Ждать обычно долго не приходится, этот этап занимает не более 10 минут, и человек покидает кабинет со всеми необходимыми бумагами.
Если пациент тревожный, то допустимо поинтересоваться результатами исследования у врача, проводившего процедуру. Обычно они не отказывают в том, чтобы просветить человека в общих чертах о его состоянии здоровья. В случаях отклонений или дефицита времени диагност может сослаться на то, что всю информацию можно получить у лечащего доктора, но так бывает крайне редко.

Дополнительные процедуры
Иногда во время обследования врача может что-то насторожить, например:
- Обнаруженная опухоль или киста;
- Смещение внутреннего органа;
- Явное повреждение;
- Увеличение диаметра аорты;
- Наличие аневризмы;
- Скопление жидкости;
- Разросшиеся ткани;
- Камни или песок.
В этом случае пациенту будут рекомендованы дополнительные исследования позволяющие выяснить происхождение патологии, например, анализы или магниторезонансная томограмма, но в любом случае УЗИ – первоначальный этап.
Подготовка к УЗИ брюшной полости и почек: что можно есть
Для полноценного грамотного обследования и постановки диагноза врачи используют различные методы диагностики: основные, дополнительные, аппаратные и прочее. Во время изучения состояния органов брюшной области и почек одним из самых точных методов является УЗИ-диагностика.
Подготовка к УЗИ брюшной полости и почек
Этот метод имеет множество преимуществ, среди которых высокоинформативность (детально показывает морфофункциональные особенности органов), скорость (исследование не требует больших затрат времени, обычно занимает до 30–40 минут, включая описание результатов), неинвазивность (без проникновения в организм), безболезненность и безопасность (не излучает опасные для организма волны).
Однако это исследование требует предварительной подготовки. Начинается подготовка к УЗИ брюшной полости и почек минимум за 3 дня до проведения обследования.
Ультразвуковое исследование – это аппаратный, неинвазивный метод диагностики мягких тканей и внутренних органов человеческого тела. Принцип работы основывается на том, что УЗИ-аппарат вырабатывает высокочастотные (ультразвуковые) волны, которые с помощью специального датчика проникают через кожу в организм, отражаются и возвращаются обратно к датчику.
Далее информация преобразовывается и выводится на экран монитора в виде черно-белого изображения. Врач-сонолог фиксирует и расшифровывает результаты. Постановкой диагноза и назначением лечения может заниматься только специалист соответствующего профиля и квалификации. Стоимость ультразвуковой диагностики зависит от места проведения, клиники, а также от уровня врача, который проводит исследование.
Зачем нужна и как проводится подготовка к ультразвуковому исследованию брюшной полости и почек
Существует множество факторов, которые могут влиять на результаты УЗИ. При повышенном образовании газов специалист не может точно определить патологию, так как ультразвуковые волны рассеиваются, изображение искажается, а исследование становится неинформативным.
При изучении органов брюшной полости и почек важную роль играет наличие газов в кишечнике
Кроме газообразования искажают результаты такие факторы:
- Повышенная двигательная активность во время проведения исследования.
- Повреждение кожных покровов (воспалительного и невоспалительного генеза) в области, куда необходимо установить датчик.
- Избыточный вес пациента: большая подкожно-жировая прослойка является акустической преградой.
- Остатки рентгеноконтрастного вещества в полости кишечника после предыдущих исследований.
- Спазмирование гладкой мускулатуры кишечника вследствие вредных привычек или медицинских вмешательств.
Для точной визуализации органов во время исследования необходимо провести некоторые подготовительные мероприятия:
- Соблюдение специального режима диеты (правильное питание и употребление воды).
- Консультация с лечащим врачом по поводу медицинских препаратов, которые пациент обычно принимает.
- Временной промежуток между проведением УЗИ и неультразвуковых исследований.
- Консультация с врачом по поводу вредных привычек.
- Назначение врачом специальных препаратов для уменьшения метеоризма перед проведением исследования.
Как подготовиться к УЗИ почек и брюшной полости: особенности и специфика диеты
Начать правильно питаться и соблюдать водный режим необходимо не менее чем за 3 дня до проведения исследования. Желательно начать еще раньше. Во время подготовки можно кушать такие продукты: отварную или приготовленную на пару говядину, телятину, крольчатину или курятину, рыбу нежирных сортов.
Целью диеты является уменьшение газообразования в кишечнике
Также можно включить в рацион яйца (в день не более одного, сваренного вкрутую), твердый обезжиренный сыр, каши (перловая, гречневая, овсяная). Очень важно есть маленькими порциями, часто и дробно. Воду пить нужно без газа, еду запивать нельзя. За полчаса до еды нужно выпивать по стакану воды.
Перед УЗИ категорически запрещено употреблять такие продукты:
- бобовые;
- капусту;
- газированные напитки;
- жирное, жареное, острое, копченое;
- алкоголь;
- кофеинсодержащие напитки;
- мучное и свежую выпечку;
- кондитерские изделия;
- молочные и кисломолочные продукты;
- овощи и фрукты без предварительной термической обработки;
- мясо и рыбу жирных сортов.
Стоит подчеркнуть, что такого рациона питания необходимо придерживаться почти до момента УЗИ-диагностики. Однако, тут тоже существует важный нюанс.
Ультразвуковое исследование органов брюшной полости и почек проводится исключительно натощак, перед манипуляцией нельзя принимать пищу. Последний прием пищи перед процедурой должен быть не менее чем за 8–12 часов. Пить воду за час до ультразвуковой диагностики органов брюшной полости и забрюшинного пространства не рекомендуется.
В силу физиологии у детей существуют свои особенности питания. Дети грудного возраста перед манипуляцией пропускают одно кормление. За час до УЗИ им нельзя пить жидкость. Детям до 3 лет стоит воздержаться от приема пищи 4 часа, а воды – час до процедуры. В возрасте от 3 лет и старше время голодания перед процедурой составляет 6–8 часов.
Какие медикаментозные препараты принимают перед УЗИ почек и брюшной полости
Если у пациента есть склонность к метеоризму (повышенное газообразование в кишечнике и, как следствие, вздутие живота), тогда ему назначают специальные препараты для снижения газообразования. К таким препаратам относятся «Эспумизан» и его аналоги. Кратность приема и дозы рассчитывают индивидуально взрослым и детям по схеме.
Назначать препараты и отменять их прием имеет право только лечащий врач пациента
Часто накануне и в день ультразвукового исследования назначают препараты группы энтеросорбентов. К ним относятся активированный уголь, «Энтеросорб», белый уголь, «Смекта» и прочее. Препараты принимают согласно дозировке, указанной в аннотации, за 2–3 часа до исследования и вечером накануне процедуры.
Также рекомендуют за несколько дней до манипуляции принимать ферментативные средства, такие как «Креон», «Мезим», «Фестал» и аналоги. Принимать препараты необходимо непосредственно перед или во время приема пищи. Схема дозировки препаратов детально описана в листке-аннотации.
Важным моментом перед прохождением ультразвуковой диагностики является обсуждение пациента с врачом препаратов, которые необходимо принимать или же, наоборот, отменить. Если пациент принимает какие-либо препараты постоянно, тогда ему стоит сказать об этом своему лечащему врачу.
Это необходимо, так как некоторые препараты могут влиять на достоверность результатов исследования. Например, постоянный прием спазмолитиков («Дротаверин», «Спазмалгон», «Папаверин» и прочие) влияет на гладкую мускулатуру кишечника.
Процедуры по очищению кишечника перед ультразвуковой диагностикой
Очищение кишечника пациента с помощью клизм не является обязательным подготовительным мероприятием перед ультразвуковым исследованием органов брюшной полости и забрюшинного пространства. Однако если пациент склонен к повышенному газообразованию и запорам, данной процедуры не избежать. Ее необходимо делать вечером накануне исследования.
Альтернативным вариантом очистительной клизмы является прием медикаментозных слабительных препаратов растительного происхождения. Например, можно принимать препараты на основе сенны. Также не исключена возможность приема полусинтетических препаратов. Однако стоит помнить, что препараты на основе лактулозы перед ультразвуковым исследованием категорически запрещены. Это обусловлено тем, что они способствуют повышению газообразования в кишечнике.
Что еще стоит знать о подготовке к ультразвуковому исследованию почек и брюшной полости
Помимо основных особенностей, изложенных выше, существуют еще некоторые нюансы подготовки к УЗИ:
- В день исследования пациенту нельзя курить.
- Не стоит жевать резинку или леденцы перед манипуляцией.
- Важно! Если пациент страдает сахарным диабетом, необходимо заранее предупредить об этом лечащего врача.
- Если за несколько часов до УЗИ-обследования проводили диагностические манипуляции с использованием рентгеноконтрастных веществ (барий), необходимо об этом сообщить врачу-сонологу.
- Для изучения состояния почек и мочевого пузыря обязательно надо выпить не менее 0,5–1 литра негазированной чистой воды без добавок. Перед ультразвуковой диагностикой органов забрюшинного пространства нельзя мочиться, так как обычно осматривают не только почки, но и мочевой пузырь в пустом и наполненном состоянии.
Подготовка к УЗИ брюшной полости и почек, как подготовиться
Последние десятилетия ультразвуковой метод обследования стал неотъемлемой частью обследования практически при любой патологии. Диагностический поиск патологии брюшной полости и почек так же невозможен без УЗИ.
Помимо оценки структуры и размеров органа при обычном УЗИ, применение цветного допплеровского картирования позволяет оценить кровоток, его скоростные показатели, обнаружить участки с повышенным и сниженным кровотоком. Эта информация имеет важное значение при определении травм и их последствий, а так же незаменима при онкологической патологии.
Ультразвуковое исследование с применением контрастных веществ — это новый этап в развитии данного метода. Информация, полученная в результате такого обследования, позволяет дифференцировать доброкачественные и злокачественные образование без инвазивного вмешательства. Однако высокая стоимость контраста пока ограничивает его широкое применение.
В каких случаях делать?
Показания для УЗ-исследования брюшной полости многочисленные, основные это:
- жалобы на болевой синдром, локализующийся или иррадиирующий в правое подреберье
- чувство тяжести после еды
- нарушения пищеварения, диспепсические расстройства
- динамическое наблюдение при наличии хронической патологии органов гепато-билиарной системы и поджелудочной железы (гепатиты, панкреатиты, цирроз, портальная гипертензия, желчнокаменная болезнь)
- подозрение о наличии опухолевого образования
- поиск метастаз при наличии известного первичного очага
- контроль проведенного лечения
- травмы живота
В последнее время, УЗ-обследование имеет значимость при диагностике острого аппендицита, заболеваний кишечника, включая онкопатологию. Возможно так же проведение исследования без наличия показаний, по желанию пациента с целью скрининга органической патологии.
Показания для УЗИ почек:
- тянущие боли в пояснице
- боль при мочеиспускании
- дизурические расстройства
- плановый осмотр при выявленных хронических заболеваниях и аномалиях развития
- изменения в анализах мочи
- артериальная гипертензия (особенно при отсутствии эффекта от гипотензивной терапии)
- травматические повреждения органов брюшной полости и забрюшинного пространства
- онкопоиск первичного очага и метастатического поражения
Абсолютных противопоказаний для УЗИ брюшной полости и почек нет и, при необходимости, возможно многократное проведение процедуры даже через минимальные сроки.
Подготовка к обследованию
Для достижения максимальной информативности ультразвукового обследования, очень важно за ранее и правильно начать подготовку к процедуре. Минимальный срок подготовки — 3 дня.
Цель проводимых мероприятий — уменьшить загазованность кишечника. Для этого необходимо придерживаться диеты, ограничивающей продукты, стимулирующее газообразование.К ним относятся: бобовые, черный хлеб и сдобная выпечка, сырые фрукты и овощи, алкогольные и газированные напитки, крепкий кофе, чай, цельное молоко, а также кисломолочные продукты.
По возможности, в дни подготовки приемы пищи должны чаще и меньшими порциями. Питьевой режим необходимо оптимизировать, употребляя как минимум 1,5 литра жидкости ежедневно. Оптимальный рацион в эти дни должен состоять из отварных или запеченных нежирных сортов мяса и рыбы, различных каш, не наваристых бульонов, бездрожжевого подсушенного хлеба.
Все дни подготовки целесообразно использовать энтеросорбенты в дозе, рассчитанной на килограмм массы тела. Если помимо исследования паренхиматозных органов брюшной полости, будет проводиться исследование кишечника, необходимо проведение очистительной клизмы накануне исследования.
Прием спазмолитичеких препаратов желательно, при возможности, желательно ограничить на период подготовки. Это требование так же касается слабительных препаратов на основе лактулозы.
Последний прием пищи перед ультразвуковым исследованием должен быть за 6-7 часов до исследования. За 1,5-2 часа ограничивается курение, а так же использование жевательных резинок. В отношении пациентов, имеющих сахарный диабет, данные требования тяжело применить, поэтому для них возможен легкий перекус за 3-4 часа до исследования.
У детей, особенно первого года жизни, данные требования выполнить невозможно. У них УЗИ проводится к концу пищевой паузы (в среднем, промежуток между кормлением 3-4 часа), поэтому режим кормлений нужно учитывать при записи на исследование. Питье желательно ограничить за 40-60 минут до проведения процедуры. Вместо энтеросорбентов возможно использование препаратов симетикона в возрастных дозировках. Дети старшей возрастной группы проходят подготовку аналогично взрослым.
В некоторых случаях при исследовании почек возникает необходимость осмотра мочевого пузыря. Для этого он должен быть заполнен. Этот момент лучше уточнить перед прохождением УЗИ у врача, который направляет на исследование. Если необходимо наполнение мочевого пузыря, за 40-60 минут до начала обследования необходимо выпить 600-800 мл негазированной жидкости.
Проведение ультразвукового исследования брюшной полости и почек возможно без подготовительных мероприятий, если имеются экстренные показания. Однако это снижает качество визуализации, и соответственно, негативно сказывается на качестве результатов исследования.
Методика исследования
Исследование проводится в положении пациента на спине, правом и левом боку. При необходимости, для улучшения визуализации, врач может попросить сделать глубокий вдох или задержать дыхание. Исследование почек проводится так же полипозиционно, дополнительно используется доступ со спины. При определении подвижности почек УЗИ проводится в положении лежа и стоя.
УЗИ желчного пузыря с определением функции
При проведении ультразвукового исследования желчного пузыря с определением функции занимает более длительное время и выполняется при наличии показаний к этому виду исследования. Процедура проходит строго натощак для определения максимальных размеров желчного пузыря. Оптимально проведение обследования утром.
Схема подготовки до исследования, как и при обычном исследовании брюшной полости. С собой нужно взять желчегонный завтрак. В качестве его может быть либо 200-250 грамм жирного йогурта или сливок, либо сырые куриные желтки. Последнее в настоящее время используются редко, в связи с риском сальмонеллеза. После проведения обычного УЗ-исследования, обследуемый съедает подготовленный завтрак.
В дальнейшем УЗИ и измерением и оценкой структуры желчного пузыря проводиться четыре раза с промежутком 15 минут. В конце исследования пациент получает заключение с установленным вариантом сократительной функцией желчного пузыря (гиперкинетический, гипокинетический, нормокинетический).
Дальнейшая тактика
После окончания исследования, врач выдает на руки протокол исследования с подробным описанием результатов исследования. В нем указаны: размеры исследуемых органов, структура, диаметры центральных сосудов (а при наличии показаний, и скоростные показатели в них), подробное описание выявленных изменений. В заключение выносится выявленная патология.
Диагноз врач ультразвуковой диагностики не выставляет. При выявлении очаговых или диффузных изменений органов, нужно обратиться к специалисту в данной области, для решения вопроса о необходимости дообследования (в каком объеме), а также выставления диагноза.
При выявлении патологии печени, селезенки или поджелудочной железы необходима консультация гастроэнтеролога. В качестве дообследования возможно проведение: рентгенографии с контрастированием, компьютерной томографии, магнитно-резонансной томографии, биопсии под УЗ-контролем, эластографии. Из лабораторных анализов диагностическую важность имеют: биохимический анализ крови, специфические иммунологические тесты.
При выявлении патологии почек рекомендована консультация уролога или нефролога. Дополнительные методы исследования: экскреторная урография, сцинтиграфия, магнитно-резонансная томография. Значимые лабораторные показатели: анализы мочи (общий, по Земницкому, по Нечипоренко), биохимический и общий анализ крови.
При выявлении объемных образований или при подозрении на онкопатологию необходима консультация хирурга и онколога.
Правильная подготовка перед ультразвуковой диагностикой расширяет ее диагностические возможности. При исследовании брюшной полости и почек диагностическая значимость и специфичность достигает 60-70%. Исследование кишечника имеет прикладное значение, однако, при технически правильном проведении процедуры, позволяет определить объем необходимого дообследования.
Доступность, безопасность, а также информативность позволяет считать ультразвуковой метод исследования основным при поиске патологии в данной анатомической области. Однако качество полученной информации во многом зависит от профессионализма врача, проводящего исследование, и качества используемой аппаратуры.
Подготовка к УЗИ брюшной полости и почек – необходимые меры
УЗИ брюшной полости может проводиться для диагностики заболеваний печени, почек, селезенки, желчного пузыря, поджелудочной железы, и так далее. Подготовка к УЗИ брюшной полости и почек начинается заранее.
Как проходит подготовка к УЗИ брюшной полости и почек
Как правило, за некоторое время до проведения обследования — чаще всего, за двенадцать часов — пациентам рекомендуется воздержаться от употребления пищи и от питья. Это связано с тем, что наличие еды в желудке может привести к тому, что полученное в ходе ультразвукового исследования изображение внутренних органов будет недостаточно ясным. Людям, которым длительное голодание противопоказано по состоянию здоровья — например, больным диабетом — врач может дать особые указания.
Тем, кто принимает или в течение последних двух недель принимал спазмолитические препараты, нужно предварительно сообщить об этом врачу.
В некоторых случаях врачи также рекомендуют в течение двух или дней перед УЗИ придерживаться специальной диеты, которая уменьшит объем воздуха в кишечнике; воздух тоже может помешать получению адекватной информации в ходе УЗИ. В диету пациента могут входить: сыр и творог, содержащие минимальное количество жира, курица, индейка, говядина, рыба, зерновые, яйца. Употребление фруктов, бобовых, свежих овощей нужно свести к минимуму, так как эти продукты особенно сильно стимулируют газообразование.
В большинстве случаев, однако, достаточно воздерживаться от приема пищи за двенадцать часов до УЗИ брюшной полости или почек.
Если обследование будет проводиться в первой половине дня, накануне можно поужинать, как обычно, а начиная с полуночи, от еды и питья придется воздержаться. При появлении очень сильной жажды разрешается выпить пару глотков воды или медленно рассосать во рту кусочек льда.
Если обследование назначено на вторую половину дня, рано утром можно съесть легкий завтрак (в него не должны входить продукты, усиливающие газообразование).
Тем, кто принимает какие-либо лекарственные препараты, нужно предварительно обсудить это с врачом. Как правило, доктора советуют по-прежнему принимать необходимые медикаменты, но запивать их очень небольшим количеством воды.
Если пациент, которому предстоит УЗИ брюшной полости, страдает от сильных запоров и/или метеоризма, это также следует обсудить с врачом за несколько дней до процедуры. Обычно в таких случаях рекомендуют, во-первых, употреблять как можно больше жидкой, мягкой пищи (такой, как супы, бульоны, каши йогурты), а также принимать слабительные препараты. В редких случаях также могут потребоваться клизмы для очищения кишечника.
Если УЗИ брюшной полости предстоит маленькому ребенку, правила подготовки к процедуре меняются. Детей в возрасте младше одного года разрешается кормить не позже, чем за два часа до обследования, но лучше, если он не будет получать пищи, как минимум, в течение четырех часов перед началом УЗИ. Давать ребенку пить — в небольших количествах — можно за 1-1.5 часа до проведения УЗИ. Детям в возрасте от года до четырех лет не следует есть, по меньшей мере, четыре часа до начала обследования. Если ребенок старше трех лет, он не должен есть за восемь часов до УЗИ, но давать ему пить можно за один-два часа до процедуры.
Рекомендации
За два часа до УЗИ брюшной полости не жевать жевательную резинку. Раньше жвачку можно жевать практически без ограничений — многим людям она помогает справиться с чувством голода;
В течение двух часов до начала процедуры не следует курить. При необходимости можно использовать никотиновый пластырь.
Наконец, врач может дать пациенту специальные указания, связанные с тем, какой именно орган предстоит обследовать в ходе УЗИ. Например, перед ультразвуковым исследованием поджелудочной железы часто рекомендуется прием активированного угля, а также воздержание от еды, никотина и алкоголя в течение двенадцати часов до УЗИ. Если в ходе процедуры будут обследовать почки и/или мочевой пузырь, пациенту могут рекомендовать взять с собой бутылку воды — на случай, если для изучения определенных участков мочевыводящей системы потребуется наполнить мочевой пузырь.
Перед ультразвуковым исследованием многим пациентам также рекомендуют принимать активированный уголь.
На обследование желудка тоже следует приходить с бутылкой воды. Иногда врачи просят пациентов в ходе УЗИ выпить большой объем воды — 700-1000 мл; при этом стенки желудка растягиваются, и это позволяет выявить определенные аномалии.
Подготовка к узи брюшной полости и почек у взрослых
Ультразвуковое исследование – это информативная диагностика. Вы сможете узнать как работает ваша селезенка, почки, печень и т.д. Важно знать некоторые нюансы подготовки к этому обследованию, что можно, а что нельзя есть или делать накануне.
Алгоритм действий
Примерная схема подготовки к УЗИ органов брюшной полости и почек:
- Соблюдение диеты.
- Сопоставление времени с другими обследованиями брюшной полости.
- Беседа с доктором по поводу медикаментов, которые вы принимаете в данное время.
- Оповещение врача о наличии вредных привычек.

Звуковое исследование может быть искажено следующими причинами:
- Появление спазма гладких мышц кишечника вследствие обследования или на фоне вредных привычек.
- Наличие газов в кишечнике.
- После рентгена может остаться контрастное вещество, которое тоже нарушает работу УЗИ.
- Лишние килограммы, которые препятствуют глубокому проникновению ультразвукового луча.
- Наличие раны в том месте, где должен быть установлен датчик.
- Двигательная активность пациента во время процедуры.
Конечно, не все перечисленные помехи можно преодолеть самостоятельно, но какие-то из них можно. Вот почему важна предварительная подготовка пациента к УЗИ.
Подготовительные мероприятия
Как правильно подготовиться к УЗИ? УЗИ брюшной полости не имеет противопоказаний, и детальное исследование позволяет определить болезнь еще в зачатке. Важные аспекты подготовки к обследованию вам укажет лечащий врач. Иногда остаются вопросы, которые не раскрываются, пациент забывает спросить и т.д. Например, можно ли пить в это время, что можно есть перед обследованием и другие.
Перед УЗИ брюшной полости необходимо за 5-6 часов отказаться вообще от пищи и от приема жидкости, в том числе и воды, то есть исследование должно проводиться натощак. Исключением являются почки и мочевой пузырь, в этом случае перед прохождением УЗИ необходимо выпить не менее 1 л воды. Также не запрещено пить воду, если у человека удален желчный пузырь.
На момент ультразвукового исследования кишечник пациента должен быть пуст, это позволяет лучше разглядеть внутренние органы, поэтому в некоторых случаях рекомендуется очистительная клизма или прием соответствующих препаратов.
Говоря о вредных привычках, точнее об алкоголе и сигаретах – конечно, они под запретом.
Исследование проводится лежа на спине. Врач может попросить лечь пациента на правый или левый бок и задержать дыхание. На живот наносится контрастное вещество, затем датчик перемешается по животу. Происходит сканирование органов, которое фиксируется на экране монитора.

В настоящее время существуют УЗИ в 3D или 4D изображении, что точнее определяет работу внутренних органов. После процедуры врач пишет расшифровку результатов исследования, которая передается вашему лечащему врачу.
Кому необходим анализ? Делать УЗИ брюшной полости и почек не обязательно всем, но есть категории заболеваний, при которых это обследование очень важно:
- Воспалительный процесс в червеообразном отростке слепой кишки.
- При появлении болей в животе тупых или режущих.
- При аневризме аорты.
- При крупных размерах органов.
- При появлении новообразований в брюшной полости.
- При наличии желчекаменной болезни.
- При увеличении печени и селезенки.
- При появлении боли или дискомфорта в области почек и т.д.
Несколько полезных советов
Для того, чтобы результаты исследования были точными, следует учесть следующее:
- Снизить газообразование путем исключения соответствующих продуктов из рациона.
- Не кушать перед обследованием бобовые, молочную продукцию, квашеную капусту, черный хлеб, сладости, жирные блюда, фрукты и овощи.
- Не пить молоко, газированные напитки, соки, алкоголь.
- Для людей с ожирением необходим прием медикаментов, которые помогут снизить газообразование. Начать принимать их нужно за несколько дней до обследования. Все обговаривается с лечащим врачом.
- При проблемах с пищеварением также назначаются определенные виды лекарств, то же происходит при запорах.
Если УЗИ запланировано на утренние часы, то прекратить прием пищи необходимо уже вечером. Если днем, то с разрешения врача можно позавтракать, но с этого момента и до исследования должно пройти 6 часов.
УЗИ брюшной полости и почек проводится не за 1 раз, возможно несколько исследований до тех пор, пока не будет поставлен точный диагноз. Не стоит пугаться, так как облучения в этом случае не происходит, ультразвуковое исследование не влияет на структуру клеток.
Как подготовиться к УЗИ брюшной полости и почек: памятка, диета, препараты
 УЗИ – один из ведущих методов диагностики различных патологий внутренних органов. Для получения достоверных результатов обследования, врач информирует пациента, как подготовиться к УЗИ брюшной полости и почек.
УЗИ – один из ведущих методов диагностики различных патологий внутренних органов. Для получения достоверных результатов обследования, врач информирует пациента, как подготовиться к УЗИ брюшной полости и почек.
Преимущества ультразвукового исследования
Преимуществами ультразвукового метода исследования являются:
- Возможность проведения обследования в любом возрасте, без всяких ограничений по весу и росту.
 Многочисленными исследованиями доказано отсутствие вредного воздействия ультразвука на органы и ткани человека.
Многочисленными исследованиями доказано отсутствие вредного воздействия ультразвука на органы и ткани человека.- Число УЗИ и кратность их не лимитированы. При необходимости УЗИ проводят в течение суток многократно.
- Доступность метода. УЗИ делается как бесплатно в муниципальных медицинских учреждениях (в рамках ОМС), так и недорого в частных клиниках.
Общие принципы подготовки
Физические явления, положенные в основу УЗИ диагностики – это свойства биологических тканей организма по-разному отражать направленный на них ультразвук. Прибор улавливает отраженные ультразвуковые волны и преображает их в графическое изображение на экране монитора. Изучая эхокартины, полученные при исследовании, врач выявляет изменения органов, отличающиеся от нормы.
Процедура проводится натощак, предыдущий прием пищи должен быть за 8 часов до обследования. Утром перед манипуляцией нельзя пить, курить, употреблять жевательную резинку, так как эти действия рефлекторно стимулируют выработку секреции желудочного сока и приводят к спазму желчного пузыря.

Часто хорошей визуализации органов мешают раздувшиеся петли кишечника, поэтому подготовка к УЗИ брюшной полости и почек является обязательным условием проведения исследования.

Правила диеты
Как пациенту готовиться к УЗИ брюшной полости и почек подробно расскажет врач, так как есть индивидуальные особенности, связанные с симптомами, возрастом, наличием сопутствующих заболеваний, общим состоянием больного. Разработаны специальные памятки для больных, где подробно описаны правила поведения перед процедурой.

Основная цель подготовки – это уменьшение газообразование в кишечнике.
За несколько дней до УЗИ необходимо убрать из рациона продукты, способствующие повышенному метеоризму.
Запрещено:
- мясо, рыба жирных сортов;
- колбасная продукция;
- дрожжевая сдобная выпечка;
- все виды консервов: маринады, соленья;
- молочные продукты;
 бобовые: фасоль, горох;
бобовые: фасоль, горох;- овощи и фрукты без термической обработки;
- вода с газом, соки;
- спиртные напитки.
Разрешено:
- крупяные каши на воде: гречневая, овсяная.
- подсушенный хлеб, сухари, галеты.
- вареные яйца.
- отварная или запеченная курица.
- кисломолочные продукты: кефир, ряженка, творог, сыр в ограниченном количестве.
- напитки: некрепкий сладкий чай, негазированная вода.
Для лучшего переваривания пищу принимают небольшими порциями каждые три часа. Если имеются заболевания ЖКТ, проводят медицинскую коррекцию назначением ферментных препаратов: Мезим-форте, Панзинорм, Панкреатин.
Если исследование назначено на вторую половину дня, особенно больным с инсулинозависимым диабетом, допускается прием белых сухарей с несладким чаем.

Очищение кишечника и прием специальных препаратов
Подготовка к УЗИ брюшной полости и почек у взрослых включает обязательную очистку кишечника или с помощью постановки клизмы, или приемом слабительных средств.
Если у пациента наблюдается склонность к нерегулярным актам дефекации или запорам, накануне процедуры вечером делается очистительная клизма. В качестве альтернативы для принудительного освобождения кишечника от каловых масс назначают слабительные: Гутталакс, Сенаде, Фитолакс; в свечах: Бесакодил, Глицеракс.
Для уменьшения процесса газообразования за несколько дней до процедуры используют энтеросорбенты: Полисорб, Энтеросгель, Полифан.
Применение Эспумизана предупреждает искажение эхокартины, вызванное пузырьками газа в кишечнике.

Беременным перед УЗИ противопоказаны клизмы и слабительные, так как это может способствовать повышению тонуса матки и даже вызвать выкидыши или преждевременные роды.
Полезное видео
Как правильно подготовиться к процедуре специалист рассказывает в этом видео.
Особенности подготовки ребенка

Подготовка к исследованию УЗИ брюшной полости и почек у ребенка должна начинаться с разъяснения сущности исследования, убеждения в безболезненности процедуры. Только при спокойном поведении ребенка исследование принесет необходимый результат.
Детям грудного возраста желательно до манипуляции выдержать интервал между кормлениями в 3 часа. С года до 3 лет ребенок сможет находиться без еды 4 часа. Старшие дети перед УЗИ не принимают пищу 6–8 часов. Их ограничивают в приеме свежих овощей и фруктов, молочных продуктов, сладостей, сдобы.
Утром перед манипуляцией назначают препараты, снимающие симптомы метеоризма: Бобитик, Инфакол.

Что нужно взять с собой
Для визита в государственную поликлинику на процедуру УЗИ пациент готовит простыню или пеленку, полотенце (салфетки). Если предстоит УЗИ почек и мочевого пузыря приносит бутилированную воду без газа.
В платных клиниках разброс цен на УЗИ колеблется в широких пределах, что обусловлено статусом клиники, техническим оснащением, квалификацией врачей, уровнем сервиса и комфорта. Стоимость расходных материалов, необходимых при выполнении процедуры, уже включено в общую цену на услугу.

От того, как приготовится пациент к УЗИ брюшной полости и почек будут зависеть полученные результаты обследования, а, следовательно, и точность постановки диагноза.
подготовка, диета, как правильно подготовиться
Грамотная постановка диагноза предполагает полноценное обследование пациента, которое включает физикальные, лабораторные и инструментальные методы. При оценивании состояния почек и органов брюшной полости наиболее информативным методом считается исследование ультразвуком.
Современное УЗИ представляет собой простую процедуру, позволяющую изучить состояние внутренних органов, определить их размеры, обнаружить новообразования. Для того чтобы квалифицированный специалист смог качественно осмотреть органы и питающие их кровеносные сосуды, пациенту необходимо предварительно подготовиться к манипуляции.
В данной статье мы рассмотрим, что такое правильная подготовка к УЗИ брюшной полости и почек и как проводится данная процедура.
Для чего необходимо ультразвуковое исследование внутренних органов?
В целях профилактики различных заболеваний практикующие врачи советуют пациентам проходить инструментальное обследование брюшной полости и почек один раз в год. Это позволит контролировать состояние органов, вовремя выявить патологические изменения и начать рациональное лечение на самом раннем этапе развития недуга.
Медицинская диагностическая отрасль оснащена современной аппаратурой, благодаря которой расширяются возможности информативного и качественного обследования органов брюшной полости и почек.
Во время проведения ультразвуковой диагностики у пациентов могут быть выявлены:
- конкременты (камни, песок), которые локализуются в мочевом пузыре, почках, желчных протоках и желчном пузыре;
- доброкачественные изменения структурных элементов тканей органов;
- злокачественные новообразования;
- воспалительные процессы.
Пройти УЗИ нужно при появлении первых признаков развития патологического состояния, таких как:
- резкое снижение массы тела;
- постоянная или периодическая тошнота;
- расстройства стула;
- рвота;
- кровотечение;
- увеличение объемов живота;
- острые или хронические болевые ощущения;
- травмы брюшины.
Каждый человек должен знать, что для своевременного выявления проблемы и остановки ее дальнейшего развития при появлении болезненных симптомов необходимо срочно обращаться за квалифицированной медицинской помощью!
Для чего нужна подготовка к процедуре инструментального исследования?
Метод УЗИ обладает множеством преимуществ перед другими диагностическими методиками, такими как:
- высокая информативность – результат обследования в деталях показывает особенности морфологической структуры органов;
- малые затраты времени – процедура занимает не более получаса, включая описание итогов исследования;
- безболезненность – метод исключает проникновение внутрь организма;
- безопасность – аппаратура не излучает опасные для человеческого организма волны.
Однако существуют многие различные факторы, способные повлиять на итог обследования. Основным из них считается неправильная подготовка. В таких случаях происходит рассеивание ультразвуковых волн, искажение изображения. Врач-сонолог не может точно идентифицировать патологию, и данные исследования становятся неинформативными. Именно поэтому для выполнения УЗИ органов брюшной полости и забрюшинного пространства требуется тщательная предварительная подготовка пациента.
Особенности диеты
Перед проведением обследования брюшины человеку необходимо изменить свое питание как минимум за пять дней до проведения процедуры. Для детального осмотра внутренних органов требуется сократить объемы образующихся в кишечнике газов. Диета перед УЗИ брюшной полости требует полного исключения той пищи, которая вызывает метеоризм (скопление газов) – сырых овощей, черного хлеба, бобовых плодов, кисломолочных продуктов, соков, кофе.

Метеоризм способен испортить изображение и осложнить осмотр внутренних органов
Многие пациенты задают один и тот же вопрос: «Как нужно питаться, чтобы правильно подготовиться к УЗИ?» Для получения достоверных данных исследования специалисты рекомендуют строго соблюдать следующий рацион питания:
- Важно полностью исключить употребление алкогольных и газированных напитков.
- Есть нужно часто, небольшими порциями, суточный рацион должен состоять из 5 приемов пищи. Разрешается употребление: нежирного отварного или запеченного мяса; куриных яиц; нежирной отварной или приготовленной на пару рыбы; термически обработанных овощей; овсянки; гречки; перловки; нежирного сыра твердых сортов.
- Объем употребляемой жидкости должен быть не менее двух литров, однако во время еды воду пить нельзя. Несладкий чай допускается спустя час после приема пищи.
Пациенту также необходимо:
- максимально сократить курение;
- избегать физических и психоэмоциональных перегрузок;
- прекратить прием лекарственных препаратов, если сделать это невозможно, нужно предупредить врача, проводящего обследование.
Исследование делают в утреннее время, поэтому от приема пищи необходимо воздержаться в течение 12-ти часов. Если такое длительное голодание запрещено по медицинским показаниям (например, при сахарном диабете), можно выпить несладкий чай с диетическими сухариками.
Другие особенности подготовительного процесса
Подготовка к УЗИ включает в себя очищение кишечника. За сутки до проведения исследования можно провести механическое очищение кишечника. Для этих целей используют чашу Эсмарха, наполненную 1,5 л воды. После очистительной клизмы принимают лекарственные сорбенты – активированный уголь, Полисорб, Энтеросгель, Сорбокапс.
Альтернативой этому методу являются:
- применение лечебных чаев из мелиссы, ромашки, имбиря, улучшающих пищеварение и уменьшающих газообразование;
- употребление послабляющих отваров из лекарственных трав – коры крушины, листьев сенны;
- прием слабительных препаратов – Дюфалака, Гутталакса, Сеннафарма;
- применение средств, уменьшающих газообразование – Эспумизана, Смекты.
Улучшает процессы переработки пищи и выведения вредных веществ из организма почечный чай с плодами фенхеля.
Правильная подготовка также заключается в исключении участия пациента в проведении других инструментальных исследований. Такие процедуры, как ренгено-, гастро- и колоноскопия, магнитно-резонансная томография с контрастным веществом, искажают результаты УЗИ.

При подготовке к УЗИ почек специалисты рекомендуют увеличить объем потребляемой жидкости — перед проведением процедуры необходимо выпить около одного литра очищенной воды
Расшифровка результатов исследования может быть искажена следующими факторами:
- избыточной массой тела пациента – толстый подкожно-жировой слой служит преградой для акустического датчика аппарата;
- повреждением кожи в зоне обследования;
- повышенной двигательной активностью пациента (чаще всего это явление может быть у ребенка) при проведении процедуры;
- гладкомышечным спазмом вследствие других медицинских манипуляций;
- контрастирующий барий, используемый для других исследования, может сделать изображение органов плохо читаемым.
Как подготовиться к процедуре УЗИ детям?
В педиатрии обследования с помощью высокочастотных волн используют уже более 20 лет. Ребенку назначают проведение УЗИ в тех случаях, когда возникает необходимость оценить функциональное состояние организма при:
- врожденных патологиях поджелудочной железы, селезенки, печени, почек, надпочечников;
- нарушениях функции желчного пузыря;
- рвоте, частом срыгивании, слабом наборе веса у новорожденных младенцев;
- подозрении на наличие камней в желчном пузыре, почках, дискинезии желчных протоков;
- различных травмах брюшины;
- глистной инвазии;
- врожденных или инфекционных гепатитах;
- увеличении лимфатических узлов;
- остром панкреатите;
- аномалиях развития сосудов брюшной полости.

Ультразвуковой диагностический метод предоставляет визуальную картину всех ОБП (органов брюшной полости), не причиняя малышу абсолютно никакого вреда
Подготовительные мероприятия детей к исследованию мало чем отличаются от правил подготовки взрослых людей. Основной задачей является избавление от скапливающихся в кишечнике газов, именно поэтому малышу необходимо соблюдать особую диету, исключающую молоко, кондитерские сладости, сдобную выпечку, капусту, фруктовые и овощные соки. При наличии у ребенка нарушений процесса пищеварения за четыре дня до проведения УЗИ нужно начать прием ферментативных препаратов, которые способствуют качественной переработке пищи – Фестала, Креона, Мезима.
Исследование проводится натощак, последний прием пищи должен быть не позже, чем за 8 часов до процедуры. Подготовка к УЗИ маленьких детей имеет некоторые особенности:
- малышей до 1 года – не кормить за три часа и не поить за час до обследования;
- деток до трехлетнего возраста – не кормить за четыре часа и не поить за час;
- детям старше трех лет не следует давать еду за семь часов, воду – за час до процедуры.
Отправляясь на ультразвуковое исследование, нужно надеть удобную одежду, чтобы специалист смог беспрепятственно добраться к области живота. Для улучшения скольжения датчика на кожные покровы наносится специальный гель, не вызывающий аллергических реакций. Во время проведения процедуры врач может попросить лечь набок, затаить дыхание, сделать глубокий вдох. Это нормальное явление, которое поможет получить четкую визуальную картину внутренних органов. Если пациенту ранее уже проводили УЗИ брюшной полости, необходимо взять с собой предыдущие результаты, для того чтобы врач-диагност смог изучить динамику изменений.
Как избавиться от запаха между ног женский в домашних условиях: не стесняйтесь обратиться к врачу – Причины неприятного запаха в интимной зоне у женщин: мнение врача
Причины неприятного запаха в интимной зоне у женщин: мнение врача
Почувствовав запах в интимной зоне у женщин, мужчина пугается и начинает планировать визит к урологу и думает, где взять деньги на анализы. На самом деле все не так однозначно и не всегда наличие запаха говорит о том, что девушка больна. Есть хороший и плохой запах, и это важно понимать.
Содержание статьи
Почему запах может быть плохимi
Существует множество причин, по которым запах женщины из влагалища может напоминать не аромат роз, но совсем другой аромат. И это не обязательно наличие вирусных заболеваний, причины могут быть и другими: неправильное питание и употребление в пищу острых блюд, слабый иммунитет, неправильное, патологическое строение влагалища, а также употребление некоторых лекарственных препаратов и отказ от контрацепции.

Секс факт
Способ, при котором презерватив натягивают на член с помощью рта, называется «итальянским методом».
Кроме того, неприятный запах может присутствовать после родов, или через некоторое время после секса, если партнеры не предохранялись.
Такие разные запахи2
В зависимости от того, какой запах в интимной зоне у женщин оказывается наиболее сильным, можно попытаться предположить, есть ли заболевание или нет. Гинекологи и эксперты выделили основные запахи, «говорящие» о наличии того или иного заболеваний, патологии.
При сахарном диабете влагалище может пахнуть ацетоном, а при воспалении иметь тухлый аромат. Запах лука говорит о распространении бактерий, а ощущение невымытого тела после туалета говорит о сильном стрессе.
Цитата дня
Сердце и ум имеют лишь совещательный голос. Решающий остается за телом.
Поль Жеральди
Цитата дня
Прежде дорожили лицом и скрывали тело, ныне ценят тело и равнодушны к лицу. Прежде инстинкт, как холоп, грубил и бунтовал, но и подвергался бичу, ныне он эмансипировался и пользуется уважением, как природный государь жизни.
Василий Ключевский
Цитата дня
Если каждой женщине по потребности, мужиков не хватит.
Аркадий Давидович
Интересно, что и употребляемая еда может оказывать влияние на запах в интимной зоне у женщин. Чрезмерное употребление чеснока приводит к тому, и «там» у женщины будет пахнуть чесноком, а фруктов – к сладкому аромату.
Нормальный запах 3
Поскольку влагалище – полая трубка, прикрепленная к матке и отделенная вульвой, микробная среда в этом органе сбалансирована. Организм женщины устроен таким образом, что происходит нормализация кислотно-щелочного баланса, влажности и других показателей. При этом во влагалище могут существовать полезные, нормальные бактерии, улучшающие работу организма.
Однако, не многие знают, какой именно запах из вагины может считаться нормальным. Сам по себе он весьма специфичен, но при этом не должен вызвать неприятных ощущений, беспокойства.
Если попытаться описать нормальный, естественный запах, он покажется с примесью мускуса. Однако, когда у девушки начинаются месячные, появляется слегка кровянистый оттенок и запах с примесью железа или металла. Кроме того, изменить натуральный запах может и сперма, если мужчина кончил в женщину и не надевал презерватив.
Пот, попадая во влагалище или интимную зону, также влияет на запах. Он становится более сильным, слегка сладковатым. Женщины не всегда знают, что влагалище очищается естественным путем. Все, что нужно для женщины – ежедневное подмывание мылом и водой, но без попадания мыльных средств непосредственно во влагалище. Если имеется воспаление, женщина почувствует при подмывании жжение и сильный зуд.
Почему возникает запах: особенности строения женских органов4
Естественный природный запах практически не ощутим, и является нормальным, когда женщина не испытывает никакого дискомфорта и постоянного желания подмываться. Однако, если в организм попадает патогенная флора, запах влагалища меняется, становится более резким, неприятным.
При развитии инфекционных заболеваний женщина может ощущать у себя во влагалище резкий, творожистый или гнилостный запах, который практически всегда говорит о наличии инфекции, воспаления, молочницы или других, более опасных заболеваний.
Если мужчина во время полового акта вдруг почувствовал, что у его любимой между ног явно не роза, а что-то другое, более неприятное, он должен попытаться сказать ей об этом, максимально деликатно и мягко. Молчание в данном случае – не выход из положения, поскольку дама может даже не подозревать о том, насколько серьезна ситуация на самом деле.
Однако, грубые слова вроде «эй, у тебя там что-то воняет», только обидят девушку. Это конечно заставит ее, как минимум, задуматься о собственном здоровье, однако отношения с парнем могут испортиться.
Мнение гинеколога: почему «там» пахнет5
Гинекологи, после проведения огромного количества исследований, доказали, что запах сам по себе не является патологией, но если к нормальному аромату примешивается гнилой, рыбный или приторно-сладкий, обязательно нужно сдать анализы на микрофлору и проконсультироваться у врача. Организм каждой женщины индивидуален, и поэтому один и тот же запах может говорить о разных патологиях.
Наиболее опасным является «рыбный» аромат. Это проявление бактериального вагиноза, который может встречаться у женщин в любом возрасте, как до начала половой жизни, так и после менопаузы. Плохая интимная гигиена, неправильное подтирание – все это приводит к появлению инфекции.
Дрожжевой запах встречается у женщин с сахарным диабетом, а гнилой зачастую говорит о том, что во влагалище был оставлен тампон или другой, инородный предмет.
Как добиться приятного запаха «там»6
С помощью правильно подобранного питания и гигиенических процедур каждая девушка может существенно улучшить свой интимный запах, и тем самым даже привлекать мужчин.
Первое правило – регулярное соблюдение гигиены, подмывание, бритье. Густая растительность в интимной зоне может также давать неприятный запах, если женщина сильно потеет или не моется два раза в день. Правильно подобранное мыло тоже крайне важно – лучше всего использовать средство из аптеки, созданное специально для женщин, или мягкое детское мыло.
Спринцевания – главная ошибка многих дам. Делать эту процедуру можно только по рекомендации врача, а не потому, что «захотелось». Вода вымывает полезную микрофлору из влагалища и дает поселиться в нем бактериям и вирусам.
Чтобы в интимной зоне всегда приятно пахло, женщина должна тщательно подтираться. Лучше всего использовать не слишком мягкую туалетную бумагу, а после «большого дела» посещать ванную комнату.
Правильное, хорошо сшитое хлопковое нижнее белье – залог женского здоровья. Выбирая белье, нужно следить за тем, чтобы нигде ничего не пережималось, а от ткани не отходили катышки и волокна, которые могут попасть во влагалище.
Питание для женщины и запах7
Интересно, что с помощью правильного питания можно сделать запах во влагалище приятным, при условии, что отсутствуют воспалительные процессы.
Самый приятный аромат у женщины появляется тогда, когда она выбирает фрукты и овощи, а также снижает количество мяса и острых блюд, специй. Следует отказаться от лука и чеснока, перца, твердых сыров, говяжьего и свиного мяса. Кроме того, не рекомендуется употреблять картошку и шоколад в больших количествах.
Эти продукты заменяют или хотя бы перекрывают мятой, спаржей, лимоном и апельсинами, яблоками, грушами. Также рекомендуется употреблять рис, красную рыбу, ананас, абрикосы, вишню и черешню. Употребление этих продуктов дает быстрый результат, но при этом они являются отличным афрозодиаком, а значит, могут использоваться даже до занятия сексом с партнером. Чтобы убрать уже имеющийся плохой запах, нужно регулярно принимать душ, использовать качественное мыло, а также питаться правильно не меньше, чем 3-5 дней.
Плохо пахнет между ног — Электронная регистратура
Увеличение количества выделяемого пота и появление неприятного запаха может происходить в различных частях человеческого тела, не исключением является и интимная зона. Наиболее сильно подвержен этой проблеме женский организм: существует масса причин, почему у девушек пахнет между ног, о которых следует знать каждой представительнице слабого пола, чтобы вовремя побороть появившуюся проблему. Усиление потоотделения и появление зловонности в области паха может появиться и у мужчин, доставляя большое количество физических неудобств.
Провоцирующие факторы
Причины появления неприятного запаха условно можно разделить на 2 группы:
- Первую образуют вторичные причины появления неприятного амбре, связанные с увеличением количества выделяемого пота.
- Вторая группа образуется первичными причинами появления неприятного запаха в промежности. Сам по себе пот не имеет характерного запаха, но образующаяся влажная среда становится оптимальными условиями для активной жизнедеятельности патогенной микрофлоры. Неприятно пахнут именно продукты такой жизнедеятельности.
Каждую группу провоцирующих факторов следует рассматривать по отдельности.
Усиление потоотделения
Спровоцировать увеличение количества выделяемого пота и создать оптимальную влажную среду для жизнедеятельности бактерий могут следующие факторы:
- эндокринные болезни;
- излишняя масса тела;
- сахарный диабет;
- ВИЧ;
- туберкулез;
- ношение синтетического тесного белья;
- пренебрежение личной гигиеной;
- наличие большого количества волос в паховой области, что мешает нормальному кожному дыханию, теплорегуляции;
- период беременности.
При появлении любого из провоцирующих факторов необходимо обратиться к медику и начать лечение.
Патогенная микрофлора
После образования оптимальной для бактерий влажной среды микроорганизмы начинают свою активную жизнедеятельность. Этот процесс особо заметен в женском организме, так как во влагалище существует более 100 видов бактерий, которые при отсутствии неблагоприятных условий создают нормальную микрофлору:
- Появление неприятного запаха могут вызывать венерические заболевания, пахнущие рыбой. В условиях повышения потоотделения таким симптомом может проявиться хламидиоз, начальные стадии развития гонореи, трихомониаза.
- Постоянная влажная среда в паху может поспособствовать развитию кандидоза, сопровождающегося резким кислым ароматом.
- Гипергидроз в паху провоцирует активный рост популяции патогенной микрофлоры, которая, в свою очередь, может вызвать воспалительные процессы в органах таза. Из-за воспаления у женщины появляются зловонные выделения.
- При сильном потении в области паха необходимо тщательно ухаживать за нижним бельем. Белье требует регулярной стирки, полоскания, глажки. В противном случае под действием пота и остатков моющих средств на белье провоцируется бактериальный дисбаланс. При подобных процессах промежность начинает пахнуть рыбой.
- Начало сексуальной жизни может способствовать развитию бактериального дисбаланса.
- Ношение тесного белья может спровоцировать усиление потоотделения, развитие раздражения, опрелостей. К этим недугам может присоединиться вторичная инфекция, сопровождающаяся нагноением, появлением язвочек. Пораженная таким образом кожа в запущенных случаях воняет рыбой.
- Недостаточная гигиена в интимной зоне может способствовать появлению аммиачного амбре из-за наличия остатков большого количества мочи на половых органах или белье. Запах усиливается при образовании влажной потовой среды в области паха.
При появлении неприятного запаха в области паха, необходимо как можно скорее обратиться за помощью к специалисту, так как подобный симптом требует срочного лечения и приведения в норму бактериального баланса.
Лечение
Как избавиться от неприятного запаха в паху? Для этого необходимо следовать представленной ниже инструкции:
- Если между ног пахнет каким-либо неприятным ароматом, необходимо срочно обратиться к своему лечащему врачу: женщинам – к гинекологу, мужчинам – к урологу. К врачу следует обратиться и половому партнеру больного человека.
- После диагностики заболевания или нарушения микрофлоры необходимо обязательно пройти полный курс лечения, назначенный врачом. Стоит учесть, что зловонный запах из паха не устранится, если справиться с проблемой только повышенного потоотделения, так как в интимной среде достаточно благоприятные условия для жизни патогенной микрофлоры.
- Во время терапии нельзя иметь никаких сексуальных контактов до полного выздоровления обоих партнеров.
- В комплексе с назначенной терапией, необходимо устранять причину, вызвавшую повышенное потоотделение. Если это заболевание, его следует вылечить или перевести в стадию ремиссии. Если излишняя масса тела – похудеть.
- Во время лечения необходимо обязательно соблюдать правила личной гигиены.
- все синтетическое белье следует заменить хлопковым и свободным;
- подмывание необходимо производить дважды в сутки: утром и вечером, при сильном гипергидрозе омовение можно делать трижды;
- перед сном следует подмываться травяными отварами на основе ромашки, череды, коры дуба, тысячелистника;
- излишний волосяной покров в области паха должен быть обязательно удален: желательно использовать щадящие методы борьбы с излишней растительностью, чтобы не допустить появления раздражения;
- при появлении раздражений в паху из-за повышенной потливости можно пользоваться тальком или детской присыпкой.
Подобные рекомендации позволяют максимально быстро справиться с проблемой увеличенного потоотделения и появления зловонного запаха.
При появлении такой патологии ни в коем случае нельзя заниматься самолечением, так как бактериальный дисбаланс может стать причиной бесплодия как у женщин, так и у мужчин, даже вызывать внематочную беременность.
Современный человек чаще всего пользуется туалетной бумагой для поддержания личной гигиены после актов дефекации и мочеиспускания. Поэтому вариантов туалетной бумаги, продаваемых в магазинах, сегодня не счесть, это мягкие и не очень, с ароматизаторами и без них, одно-, двух- и трехслойные, с перфорированными отверстиями, которые облегчают отрывание бумаги и без них и т. д.
Между тем, какой бы замечательной не была туалетная бумага, она не очень подходит для личной гигиены. После мочеиспускания и дефекации вместо туалетной бумаги, нужно делать водные процедуры, используя для этого емкость с водой (как мусульмане), душ или биде. Применение некачественной бумаги или газеты после похода в туалет может вызвать воспаления женских половых органов и кишечника, геморрой, аллергические реакции и раковые опухоли.
Каждый человек имеет свой определенный запах, который образуется при смешивании запаха кожного сала и пота. Выделяющиеся при этой реакции ароматы для каждого человека индивидуальные. Сам человек не ощущает свой запах, а вот окружающие по этому запаху могут сделать вывод, насколько он чистоплотный или грязнуля.
Чтобы пахнуть приятно, достаточно ежедневно принимать душ, во время которого надо мыть подмышки и половые органы с мягким мылом без запаха, подмываться после каждого похода в туалет, каждый день менять рубашку, носки и нижнее белье. Не нужно носить синтетическое белье и носки. Они должны быть из натуральных тканей и удобными. Благодаря этому будет лучший воздухообмен, что особенно важно, если вы тренируетесь или сильно потеете.
Если вы исправно соблюдаете правила личной гигиены, регулярно удаляете волосы в интимной области, носите удобное хлопковое белье, но все равно чувствуете неприятный запах между ног, то причиной этому могут быть:
1. Ошибочное представление. В современном мире информация подается в таком виде, что девушки должны быть красивыми, стройными и приятно пахнуть. Чтобы соответствовать этим стереотипам, девушки ежедневно пользуются различными дезодорантами и парфюмом, не забывая применить их и в интимных местах. Подобные представления — ошибочные!
Между ног у девушек не должно благоухать! Мужчин возбуждают не цветочные, цитрусовые и сладкие ароматы в промежности у женщин, а едва уловимый интимный запах. Запах чистых женских влагалищных секретов, который ощущает мужчина во время секса с любимой женщиной, является для него самым сильным возбудителем, что доказано многочисленными исследованиями ученых. Поэтому не стоит пытаться избавиться от едва уловимого запаха интима между ног, он не чувствуется окружающими людьми при соблюдении правил гигиены и считается нормальным.
2. Бактериальный вагиноз. У здоровой женщины между ног пахнет простоквашей. Причина такого интимного аромата — лактобактерии, интенсивно развивающиеся во влагалище и выделяющие при этом молочную кислоту. Лактобактерии предотвращают размножение болезнетворных бактерий, создавая кислую среду во влагалище.
В норме рН влагалища равно 4,7, но при развитии воспалений, различных заболеваний, во время менструации, спринцеваний или частой смены полового партнера численность лактобактерий в половых органах уменьшается, а вместе с ними меняется и рН вагины. Например, во время менструации рН влагалища около 7,0, поэтому чаще всего после менструации женщины замечают повышение выделений из влагалища и возникновение неприятного интимного запаха.
Еще недавно бактериальный вагиноз считали болезнью, а теперь его не относят к самостоятельному заболеванию. Причина развития вагиноза — интенсивное развитие бактерий, уменьшающие количество лактобактерий и нарушающие нормальную микрофлору влагалища. В большинстве случаях нарушенная микрофлора восстанавливается сама по себе, чтобы ускорить этот процесс можно принимать специальные женские прибиотики — Лактонорм, Вагилак или Лактожиналь. Они ускоряют размножение лактобактерий и исчезновение неприятного запаха между ног.
3. Венерические заболевания. Отвратительный запах в интимном месте могут вызвать заболевания, передающиеся половым путем. Например, гонорея, хламидиоз, трихомониаз и кандидоз. Симптомами венерических заболеваний являются появление обильных выделений из половых путей, ощущение жжения и зуда, высыпания и неприятный рыбный или дрожжевой запах. При появлении подозрений на инфекцию, надо срочно обратиться к гинекологу или венерологу.
4. Гормональные изменения. Интимные женские запахи, отпугивающие мужчин, не всегда говорят о наличии проблем со здоровьем женщин. Иногда они являются сигналом, что она уже перешагнула тот возраст, когда может родить здоровых детей. Ведь нормальная микрофлора влагалища свидетельствует об отсутствии дисбаланса гормонов в организме женщины, а после менопаузы уровень женских половых гормонов эстрогенов снижается и меняется кислотность влагалища, что и приводит к появлению неприятного старческого запаха. Избавиться от аромата «возраста» можно только частыми подмываниями или используя специальные прокладки.
— Вернуться в оглавление раздела «Гинекология»
Наличие неприятного запаха на теле никому не доставляет радости. Особенно неловко становится в том случае, если у мужчины или женщины появляется неприятный запах между ног. Почему он возникает в таком месте и что делать в подобных случаях? Ответы – в этой статье.
Причины неприятного запаха в интимных местах у женщин
Запах в интимной зоне приносит женщинам дискомфорт и неуверенность в себе. Чаще всего появление такой проблемы связано с развитием вагиноза. Эта болезнь возникает, когда нарушается баланс микрофлоры влагалища. Происходит это по разным причинам:
- Частая смена партнера. Хотя вагиноз не являетс болезнью, передающуюся при половом акте, однако его появление характерно при высокой сексуальной активности. За счет этого происходит нарушение в деятельности бактерий влагалища, что приводит к развитию заболевания и появлению таких симптомов, как неприятный запах.
- Средства интимной гигиены. Хотя многим это кажется удивительным, но излишняя тяга к чистоте приводит к обратному эффекту. Частое мытьё интимной зоны с помощью обычных средств провоцирует активность бактерий. Нужно не только соблюдать правила интимной гигиены, но и использовать для этого только специальные средства.
- Использование тампонов. В организме женщины около 100 видов бактерий, живущих в интимной зоне. Процесс использования тампонов во время месячных влияет на их баланс, что часто приводит к дисрегуляции. Тогда возникает воспаление и появляются такие признаки, как неприятный запах.
- Применение неспециализированных моющих средств. Стирка нижнего белья – не обычный процесс. Поэтому нельзя применять для стирки обычные порошки с многочисленными добавками. Нужно покупать деликатные средства, которые практически не пахнут. Кроме того, нижнее белье после стирки надо хорошо полоскать и подвергать термической обработке – гладить.
- Местная контрацепция. Использование влагалищных средств для защиты нередко провоцирует воспаление. Дисбаланс микробной среды приводит к бактериальному вагинозу.
- Венерические болезни. Неприятный запах между ног вызывают различные инфекции половых путей: гонорее и хламидиозу. Часто кроме запаха другие симптомы отсутствуют, и женщина не знает о появлении болезни. Заражение половых органов приводит к появлению язвочек. Лишь тогда появляется небольшая боль при половом акте и общий дискомфорт. При подобных симптомах нужно обратиться к врачу и сдать все анализы.
- Воспаление органов малого таза. Оно происходит при развитии бактериальной инфекции. Начинаются проблемы с мочеиспусканием, появляются выделения и запах. Если процесс запустить, результатом может стать бесплодие или внематочная беременность.
Неприятный запах в области паха у мужчин
У мужчин тоже нередко возникает подобная проблема. Она становится поводом для комплексов, неловкости в отношениях с женщинами. Источником неприятного запаха и странных выделений из пениса является дисбаланс естественной микрофлоры. Часто дополнительными признаками такой проблемы становятся краснота кожных покровов, зуд и болезненные ощущения от прикосновений.
Причины неприятного запаха в зоне паха
Появление подобной проблемы провоцируют такие причины, как:
- развитие воспаления;
- начало сексуальной жизни;
- возникновение инфекции;
- избыточный вес;
- тесное нижнее белье из искусственных материалов;
- смена партнера и др.
Это неполный список, так как возникновение неприятного запаха часто является симптомом развития заболеваний мочеполовой системы. Среди них:
- Хламидиоз. Его дополнительные симптомы: боль внизу живота и при мочеиспускании.
- Кандидоз (молочница) сопровождается краснотой пениса, болевым зудом и густыми беловатыми выделениями.
- Трихомониаз. Признаки его развития: боль при мочеиспускании, жжение, выделения пены белого или желто-зеленого цвета.
- Кольпит, для которого характерны такие симптомы, как: зуд и жжение, повышение температуры и наличие мутных выделений.
- Баланит и баланопостит. Это воспаления мужского органа, возникают довольно часто и возникают при неправильной интимной гигиене. Развиваются в острой и хронической форме.
- Нарушение деятельности желез внутренней секреции приводит к обильным выделениям с отвратительным запахом. При таком развитии нужна срочная помощь специалиста.
Как устранить неприятный запах и связанные с ним симптомы
Для того, чтобы узнать точную причину появившейся проблемы, и мужчине, и женщине необходимо в первую очередь посетить специалиста. После подробного осмотра и консультации необходимо сдать все анализы, чтобы выявить или опровергнуть развитие инфекционного процесса. Также рекомендуется посетить специалиста по аллергическим реакциям и сдать соответствующие анализы.
Полное медицинское обследование позволит узнать причину неприятного запаха в интимной зоне и начать соответствующее лечение.
Профилактика появления неприятного запаха в интимном месте
Если медицинское обследование показало, что ничего опасного для здоровья нет, можно в домашних условиях устранить неприятный запах между ног. Для этого как женщина, так и мужчина должны следовать таким рекомендациям.
- Соблюдать личную интимную гигиену, принимать душ по мере необходимости и не увлекаться моющими средствами.
- Приобретать и носить удобное нижнее белье из натуральных тканей, менять его каждый день или по мере необходимости.
- Делать травяные настои (из ромашки, череды, дубовой коры, тысячелистника) и подмываться утром и вечером.
- Избавиться от лишней растительности, чтобы не провоцировать рост и размножение бактериальной среды.
- Использовать тальк или детскую присыпку для снятия красноты и раздражения кожи. Нельзя использовать ароматизированные кремы с плотной текстурой.
Бережное отношение к собственному здоровью и своевременное обращение к врачу в случае проблем помогут в дальнейшем избежать подобных неприятностей.
Натерли в паху между ногами? Как быстрее избавиться от дискомфорта?
Натертость в паху встречается у людей любого возраста и пола. Чаще всего опрелость между ног беспокоит мужчин. Кожные покровы в паховой области являются чувствительными к любому раздражению. Способствовать развитию опрелостей в паху могут несколько причин, среди которых основными являются лишний вес и повышенное потоотделение.
Причины появления
Существует несколько факторов, приводящих к развитию опрелостей в паховой области. Среди них выделяют внешние и внутренние.
Внешние факторы
- Лишний вес. Несоблюдение рационального питания и наличие избыточной массы тела способствуют трению кожи в паховой области.
- Выбор одежды из грубых или синтетических материалов. Нижнее белье и одежда, изготовленная из подобной ткани провоцирует появление натертостей в области паха. Также важным фактором является одежда, неподходящая по размеру. Слишком свободная или узкая вещь способствует раздражению чувствительной кожи между ног.
- Отсутствие гигиены. При несоблюдении правил личной гигиены в паховой области появляются опрелости.
- Нахождение в условиях повышенной температуры. Подобные условия способствуют повышенному потоотделению, что провоцирует опрелости между ног.
Внутренние факторы
Данная группа причин связана с соматическими состояниями, приводящими к повышенному потоотделению. Это является причиной появления натертостей в паху. Среди подобных заболеваний выделяют:
- Нарушение эндокринной системы. Возможно поражение щитовидной железы, наличие сахарного диабета и ожирения.
- Изменение гормонального фона. При беременности происходит перестройка гормонов, что может привести к повышенному потоотделению. Гипергидроз может быть врожденной патологией.
- Грибковое поражение. Кандидоз паховой области провоцирует развитие опрелостей.
- ИППП, ВИЧ – инфекция.
- Дерматологические заболевания.
- Аллергическая патология. Применение новых средств интимной гигиены, контрацепции могут способствовать развитию контактного дерматита. Раздражение чувствительной кожи паховой области приводит к формированию натертостей.
Клиническая картина
Симптоматика раздражения паховой области, в основном, проявляется одинаково у всех. Основными жалобами являются:
- Зуд и жжение в области паха.
- Дискомфортные ощущение в паховой области во время движений.
- Воздействие на пораженный участок дополнительного травмирующего фактора способствует появлению незначительной боли.
- Покраснение кожных покровов в области опрелостей.
- При тяжелой стадии процесса возможно поражение гениталий. Это способствует нарушению эректильной функции у мужчин.
Внимание
Несвоевременное лечение опрелостей может привести к присоединению инфекционного агента. В таком случае состояние больного заметно ухудшается. Возможно появление повышенной температуры тела, резкой болезненности в паховой области, гнойных выделяемых. Подобное состояние требует немедленного обращения к врачу.Стадии
В течение заболевания выделяют три стадии:
- Первая, начальная. Характеризуется наличием гиперемии пораженного участка кожи.
- Вторая, средняя. Данная стадия проявляется присоединением зуда, дискомфорта между ног.
- Третья, тяжелая. При отсутствии корректного лечения и продолжающегося трения к опрелостям присоединяется инфекция. Это выражается появлением язвенных образований, а также невротического состояния в связи с постоянным зудом и болью.
Диагностика
Для установления натертостей паха в начальной стадии необходимо обратиться к врачу. После объективного осмотра врач поставит диагноз и назначит соответствующее лечение. Однако, для выяснения причин появления раздражения требуется проведение диагностических мероприятий. Для этого назначаются:
- Общий анализ крови и мочи. Клиническое исследование позволит выявить наличие воспаления, аллергии.
- Биохимический анализ крови. Повышенное содержание сахара, изменение гормонального состояния свидетельствуют о возможном наличии сахарного диабета и заболеваний щитовидной железы.
- Анализ на наличие инфекций, передающихся половым путем.
- УЗИ. Областью исследования служит брюшная полость, щитовидная железа. Выявление каких-либо отклонений требует подробного обследования.
После проведения обследования и установления причин повышенной потливости необходимо приступать к лечению выявленной патологии.
Лечение
Выбор лечения зависит от стадии и причины, вызвавшей опрелости. Назначается медикаментозная терапия, включающая применение антисептических препаратов, а также рекомендации по изменению образа жизни. При наличии основного заболевания, по причине которого возникает повышенное потоотделение, необходимо его лечение.
Медикаментозная терапия
В зависимости от стадии развития натертостей рекомендуются следующие мероприятия:
- Первая стадия подразумевает назначение антисептических средств, присыпок, ношение удобной одежды, соблюдение правил личной гигиены.
- Вторая стадия требует присоединения антибактериальных препаратов, отказ от использования мыльных растворов.
- Третья стадия является наиболее тяжелой. Помимо вышеперечисленных мероприятий назначаются антисептические компрессы и повязки.
В качестве мазей используются:
- Бепантен. Мазь, обладающая регенерирующим действием за счет входящего в состав декспатенола. Способствует восстановлению поврежденных кожных покровов. Преимуществом Бепантена является возможность применять его с новорожденного возраста. Мазь почти не имеет противопоказаний. Наносится на участок раздражения несколько раз в день до полного исчезновения симптомов.
- Солкосерил. Также обладает восстановительным эффектом. Препарат можно применять в период беременности, но строго после консультации врача. Мазь наносят на пораженный участок тонким слоем 3 раза в день. Применение мази прекращается после исчезновения опрелостей.
- Линимент Синтомицина. Антисептик в комбинации с антибиотиком способствует быстрому выздоровлению и снижению симптомов натертостей в паховой области. Препарат рекомендуется применять в случае присоединения инфекционного агента. Синтомицин предварительно наносится на марлевый диск, после чего прикладывается к раздраженному участку. Достаточно недельного курса применения линимента.
- Цинковая паста. Обладает подсушивающим действием, за счет этого оказывает противовоспалительный и противозудный эффект. Необходимо наносить пасту тонким слоем на область натертостей до 3 раз в сутки. Курс применения зависит от тяжести состояния.
- Клотримазол. При наличии грибковой инфекции, вызвавшей раздражение кожи, назначается противогрибковый препарат Клотримазол. Его наносят на предварительно вымытую и сухую кожу тонким слоем до 3 раз в день в зависимости от степени поражения. Рекомендуемый курс лечения составляет 2 неели.
Перед нанесением мазей пораженную область между ног необходимо обработать антисептическим раствором. Разрешено использование мирамистина, хлоргексидина, фурацилина, перекиси водорода. После нанесения раствора требуется время до его полного высыхания. Только после этого рекомендуется нанесение мазей.
Широкое распространение получили методы народной медицины в борьбе с опрелостями паха. С этой целью используют компрессы с раствором ромашки или календулы. Благодаря противовоспалительному действию трав подобные компрессы оказывают положительный эффект в лечении натертостей. Кора дуба обладает регенерирующим действием, позволяющим использовать ее с целью восстановления кожных покровов. Растительные масла смягчают пораженную кожу, а также способствуют скорейшему заживлению раздражений.
Профилактика
Для того, что свести к минимуму возможность появления натертостей в паховой области необходимо проводить своевременную профилактику. Она включает в себя соблюдение следующих рекомендаций:
- При наличии повышенного потоотделения в паховой области необходимо следить за состоянием кожи. Она должна быть сухой. Для этого используются присыпки на основе талька. Подобная мера особенно актуальна для людей, занимающихся спортом.
- Выбирать одежду в соответствии с размером. Если выбранная вещь узкая, то имеется риск развития потертостей на кожной поверхности.
- Предпочтительно выбирать одежду из натуральных тканей. При наличии грубых швов или некачественного пошива, лучше отказать от данной вещи в пользу более удобной и правильно сшитой.
- Соблюдать питьевой режим. Достаточное поступление жидкости предупреждает образование солевых образований, которые приводят к трению.
- Контролировать вес. Наличие избыточного веса негативно сказывается на состоянии кожных покровов. У людей с лишним весом имеется склонность к образованию потертостей.
- Соблюдать правила личной гигиены. Ежедневный душ и тщательную обработку кожи в области опрелости необходимо проводить с целью минимизации риска присоединения инфекции. После душа необходимо насухо вытереть пораженную область.
- При первых признаках появления опрелостей рекомендуется обработать кожные покровы антисептическими растворами.
- Соблюдать меры контрацепции.
Соблюдение вышеперечисленных рекомендаций способствует снижению риска обострения натертостей в паховой области.
Проблема натертостей в паху достаточно распространена как у мужчин, так и у женщин. Подобная ситуация часто возникает у ребенка, поскольку возможно появление опрелостей в кожных складках. Чтобы избежать симптомов раздражения кожных покровов между ног необходимо следить за весом, носить удобную одежду по размеру из натуральных тканей, при повышенном потоотделении следить за сухостью кожи между ног. Для этого используются различные мази и присыпки. Выявление причин, способствующих повышенному потоотделению, также является неотъемлемой частью борьбы с опрелостями паховой области. Соблюдение всех вышеперечисленных правил убережет от возникновения паховых натертостей.
Нередко простая смена белья на не столь модное, но удобное и практичное помогает решить деликатную проблему. Женщинам летом , в жару, когда риск опрелостей повышен, лучше надеть глубокие трусы из хлопка или даже панталоны без грубых швов в области паха.Мужчинам, напротив, вместо «семейных» трусов стоит попробовать что-то более облегающее, чтобы защитить кожу в паховой области от трения. Оптимальный вариант можно подобрать экспериментальным путем, универсальных советов здесь нет.
Из простых бытовых средств хорошо помогает детская присыпка. Однако учтите, что одноразового использования, например утром, в жаркую погоду будет недостаточно. Оптимально в течение дня несколько раз подмыться или принять душ, тщательно просушить проблемную область — и снова нанести присыпку.
Потеет между ног у мужчин и женщин: что делать, лечение
Когда потеет между ног, отклонение доставляет как мужчинам, так и женщинам массу неудобств. Если с чрезмерной потливостью подмышками удается справиться с помощью антиперспирантов, то в случаях, при которых потеет интимная зона, дела обстоят сложнее. Такая патология может быть вызвана рядом факторов, включая некоторые заболевания. Именно поэтому при ее развитии важно обратиться в медицинское учреждение, где будет проведена диагностика и поставлен правильный диагноз.
Почему появляется потливость промежности?
Если потеет в паху у мужчин и у женщин, спровоцировать это могут следующие факторы:
- чрезмерная масса тела;
- сбои в деятельности эндокринной системы;
- раковые опухоли;
- повреждения головы;
- сахарный диабет;
- постоянные стрессовые ситуации;
- поражение кожных покровов грибкового характера;
- заболевания, передающиеся половым путем;
- инфекционные недуги.
Помимо этого, чрезмерное потоотделение, которое в медицине называют гипергидроз, может протекать самостоятельно. Спровоцировать этот недуг могут следующие внешние причины:
- несоблюдение правил личной гигиены;
- ношение нижнего белья из ненатуральных тканей;
- жаркий климат;
- неправильное питание;
- сильные физические нагрузки.
Чем сопровождается проблема?
Любое заболевание легче предотвратить, чем лечить.Когда у пациента сильно потеет промеж ног, часто наблюдается и дополнительная симптоматика. Выделяют такие нежелательные реакции:
- появление красных пятен, которые при несвоевременном лечении увеличиваются в размерах, а кожный покров отшелушивается;
- чувство дискомфорта;
- зуд и жжение в паху;
- опрелости;
- запах пота в паховых складках;
- болевые ощущения.
Диагностические мероприятия
Если потеет промежность и наблюдается неприятный запах в паху, важно незамедлительно посетить специалиста. Сначала доктор опросит пациента о том, как давно появилась патология и какие дополнительные симптомы присутствуют. Затем проводится визуальный осмотр больного и пятен, которые пот оставляет на одежде. Размер пятна говорит о том, какая стадия гипергидроза наблюдается. Существует 3 степени:
- легкая;
- средняя;
- тяжелая.
Кроме этого, врач обращает внимание и на психоэмоциональное состояние пациента, поскольку если потоотделение сильно запущено, а паховая область постоянно преет и воняет, это может пагубно сказаться на эмоциональном фоне и вызвать депрессию.
Часто прибегают к помощи гравиметрии, которая показывает скорость и объем выделения пота. Невзирая на то, что эта процедура довольно эффективна, используют ее нечасто, поскольку она занимает немало времени. В процессе манипуляции к паху пациента прикладывают специальную бумагу, которая впитывает пот. Спустя час ее взвешивают, чтобы определить количество жидкости, которая выделилась.
Вернуться к оглавлениюЧто делать при отклонении?
Консервативное лечение
Лечение комплексное, правильное, чтобы не усугублять проблему.Когда наблюдается неприятный запах у мужчин в паху, доктора прописывают лечебные кремы, которые имеют заживляющий и подсушивающий эффект. Преимущественно для этих целей используют салициловую мазь и «Клотримазол». Помимо этого, если наблюдается ночная потливость мошонки или же потеет между пальцами ног, рекомендуют использовать антисептические медпрепараты, которые позволяют убрать патогенные микроорганизмы на проблемных областях кожного покрова. Если же речь идет о косметических средствах, то с их помощью удается избавиться от плохого запаха. Применяются медикаменты, в состав которых входит формалин, позволяющий блокировать потовые железы, впоследствии чего наблюдается меньшее выделение пота и он пахнет не так резко.
Доктора рекомендуют принимать ванну. Допустимо добавлять в воду морскую соль или же уксус. С помощью таких ванн удается сократить потовыделение, предотвратить появление опрелостей и раздражения кожного покрова, избавиться от неприятного запаха пота. Помимо этого, ванночки помогут расслабиться пациенту, снять напряжение. Также добавляют лекарственные растения:
- ромашка;
- кора дуба;
- зверобой;
- череда.
Использование ботокса
Если же у больного преет интимная зона и консервативная терапия не дает требуемого эффекта, специалисты рекомендуют прибегнуть к инъекциям. Для избавления от потливости между ног потребуется пройти несколько сеансов, после чего чрезмерное выделение пота исчезнет. Минусом этой процедуры считается непродолжительность действия. Избавление от пота продлится не более 6-ти месяцев, после чего потребуется снова отправиться на сеанс и сделать ботоксную инъекцию.
Вернуться к оглавлениюХирургическое вмешательство
С каждой последующей процедурой эффект сохраняется более длительное время.Для избавления от чрезмерного выделения пота используется симпатэктомия, в процессе которой нервные стволы пересекают или блокируют. Вмешательство часто используется терапии гипергидроза, к примеру, подмышками. Что же касается повышенного потоотделения между ног, то доктора не рекомендуют проводить операцию. Связано это с тем, что в процессе хирургического вмешательства есть риск повреждения нервов, которые идут к половым органам и мочевой полости, поэтому при потливости интимной зоны лучше прибегнуть к помощи инъекций ботокса.
Вернуться к оглавлениюВ чем опасность?
При гипергидрозе между ног часто появляются опрелости, которые проявляются в виде пятен красного оттенка, локализующихся в складках паховой зоны. На первых стадиях пациент практически не ощущает симптоматики, однако, если не проводить своевременное лечение, отмечается возникновение дискомфорта, жжения и болевых ощущений. Если к этим симптомам присоединяется и зуд, это говорит о появлении грибковой инфекции. Преимущественно выражается она в виде молочницы, которой часто осложняется гипергидроз, локализующийся между ног.
Вернуться к оглавлениюПрофилактические меры при потении между ног у мужчин и женщин
Первое, чему важно следовать пациентам, страдающим гипергидрозом интимной зоны, это соблюдение правил личной гигиены. Душ потребуется посещать 2 раза в день, после чего надевать чистое белье, которое было предварительно проутюжено. Использование утюга обязательно, поскольку под воздействием горячей температуры удается убить все патогенные микроорганизмы, которые могли остаться при стирке. Нижнее белье должно быть из натуральных тканей и не сильно обтягивать. Также специалисты рекомендуют прибегать к депиляции волосяного покрова в промежности.
Не следует продолжительное время сидеть на предметах интерьера, которые выполнены из синтетических материалов или кожзаменителя.
Важно не использовать предметы личной гигиены других людей, будь то полотенца или мочалки. Прибегают к помощи специальных сред, которые призваны бороться с чрезмерной потливостью. Приобрести такие лекарство можно в аптеке, представлены они в виде, дезодорантов, кремов, спреев. С помощью них удается снизить выделение пота и избавиться от неприятного запаха. Также больному потребуется правильно сбалансировано питаться. Отказаться важно от острой, соленой и пряной пищи. Доктора рекомендуют исключить и вредные привычки, включая употребление алкоголя и табакокурение. Нужно почаще бывать на воздухе и заниматься физической нагрузкой, но не перегружать организм, чтобы не вызвать еще большее выделение пота между ног.
Потеет между ног в паху и чешется – что делать, и почему это происходит?
×
- Здоровье
- Лечение
- Питание
- Полезные советы
- Красота
- Декоративная косметика
- Народные рецепты
- Уход за волосами
- Уход за лицом
- Уход за телом
- Похудение
- Диета
- Средства для похудения
- Упражнения для похудения
- Полезные рекомендации
- Советы мамам
- Видео
- Медицина
- Уход и макияж
- Худеем
- Здоровье
- Лечение
- Питание
- Полезные советы

Как делать гинекологический массаж дома: что это, показания, каков эффект?

Почему покалывает в области сердца у мужчин и женщин: причины, диагностика, что делать?

Где у человека находятся почки: симптомы почечной боли и что с ней делать

Когда после травмы нужно делать противостолбнячную сыворотку: сроки введения, механизм действия, симптомы и профилактика

Как правильно употреблять льняное масло: методы применения, можно ли пить натощак, дозировки

Зачем человеку нужны углеводы: в какие продукты они входят, и как их правильно употреблять?

Как вкусно питаться и худеть: рекомендации по приемам пищи

Чем полезна брокколи для женщин: состав, как употреблять, полезные свойства

Как определить беременность без теста в домашних условиях: народные рецепты, симптомы на раннем сроке

Можно ли проверить девственность дома: методы, советы врачей

Экспансивно шизоидная акцентуация: что это такое, причины у детей и взрослых

Шишки на ягодицах после уколов: причины, лечение, когда бить тревогу
- Красота
- Декоративная косметика
- Народные рецепты
- Уход за волосами
- Уход за лицом
- Уход за телом

Лечение межреберной невралгии народными средствами: причины, симптомы, рецепты

Эффективные народные средства от кашля для детей: что пить и чем полоскать?

Как использовать мед при боли в горле: проверенные рецепты, польза меда при лечении простуды

Как сделать медовую лепешку от кашля ребенку и взрослому: рецепт приготовления, правила применения, противопоказания

Почему пушатся волосы после мытья и что с этим делать: советы специалистов

Можно ли красить волосы во время месячных и беременности: почему нельзя, когда можно, как это правильно сделать?

Как в домашних условиях сделать волосы кудрявыми: распространенные методы и правила укладки

Средства от облысения для женщин: что помогает от выпадения волос, методы лечения, причины выпадения

Как правильно выщипывать брови: можно ли их выщипывать сверху, схема коррекции, рекомендации

Как избавиться от волос в носу: методы борьбы с нежелательной растительностью, как навсегда избавиться от волос?

Выбираем крем от звездочек на лице: уход за кожей лица при куперозе и лечение патологии

Цинковая мазь от прыщей: помогает ли данный препарат, и как его правильно использовать?

Как за неделю привести себя в порядок: пять шагов к неповторимому образу

Как можно избавиться от растяжек: 9 способов возвращения красоты своей коже

Почему потеют подмышки даже когда холодно: причины, способы лечения гипергидроза

Как правильно брить подмышки девушкам и мужчинам: рекомендации и правила
- Похудение
- Диета
- Средства для похудения
- Упражнения для похудения

Почему у женщин появляется жир на животе: причины появления, и как его устранить?

Как не наедаться на ночь: несколько правил, которые помогут не есть после шести

Как добиться идеальной фигуры в домашних условиях: 10 способов на пути к совершенству

Палео диета: меню, основной принцип диеты, кому она подойдет

Какие напитки пить на ночь, чтобы похудеть: как жидкость влияет на похудение, перечень напитков

Отзывы на жиросжигатель Липо-6 для женщин: инструкция, состав, рекомендации

Как похудеть с помощью активированного угля: рецепт, инструкция, отзывы

Вода Сасси: рецепт приготовления, способ применения, противопоказания, отзывы

Видеоуроки зумбы для начинающих: что такое зумба, ее польза для похудения и преимущества?

Как похудеть во внутренней части бедра: упражнения, процедуры для похудения

Как быстро избавиться от лишнего жира на животе: правила и упражнения

Изометрические упражнения Александра Засса в домашних условиях: правила выполнения
- Полезные рекомендации
- Советы мамам
- Видео
- Медицина
- Уход и макияж
- Худеем

- Здоровье
- Лечение
- Питание
- Полезные советы

Как делать гинекологический массаж дома: что это, показания, каков эффект?

Почему покалывает в области сердца у мужчин и женщин: причины, диагностика, что делать?

Где у человека находятся почки: симптомы почечной боли и что с ней делать

Когда после травмы нужно делать противостолбнячную сыворотку: сроки введения, механизм действия, симптомы и профилактика

Как правильно употреблять льняное масло: методы применения, можно ли пить натощак, дозировки

Зачем человеку нужны углеводы: в какие продукты они входят, и как их правильно употреблять?

Как вкусно питаться и худеть: рекомендации по приемам пищи

Чем полезна брокколи для женщин: состав, как употреблять, полезные свойства

Как определить беременность без теста в домашних условиях: народные рецепты, симптомы на раннем сроке

Можно ли проверить девственность дома: методы, советы врачей

Экспансивно шизоидная акцентуация: что это такое, причины у детей и взрослых

Шишки на ягодицах после уколов: причины, лечение, когда бить тревогу
- Красота
- Декоративная косметика
- Народные рецепты
- Уход за волосами
- Уход за лицом
- Уход за телом

Лечение межреберной невралгии народными средствами: причины, симптомы, рецепты

Эффективные народные средства от кашля для детей: что пить и чем полоскать?

Как использовать мед при боли в горле: проверенные рецепты, польза меда при лечении простуды

Как сделать медовую лепешку от кашля ребенку и взрослому: рецепт приготовления, правила применения, противопоказания

Почему пушатся волосы после мытья и что с этим делать: советы специалистов

Можно ли красить волосы во время месячных и беременности: почему нельзя, когда можно, как это правильно сделать?

Как в домашних условиях сделать волосы кудрявыми: распространенные методы и правила укладки

Средства от облысения для женщин: что помогает от выпадения волос, методы лечения, причины выпадения

Как правильно выщипывать брови: можно ли их выщипывать сверху, схема коррекции, рекомендации

Как избавиться от волос в носу: методы борьбы с нежелательной растительностью, как навсегда избавиться от волос?

Выбираем крем от звездочек на лице: уход за кожей лица при куперозе и лечение патологии

Цинковая мазь от прыщей: помогает ли данный препарат, и как его правильно использовать?
Как избавиться от неприятного запаха в паху
Твой пах является идеальным инкубатором для неприятных запахов. Жара, влажность — все это создает отличную среду для размножения бактерий.
Пот и смесь влаги с естественными бактериями на коже вызывают запах тела. В частности, в паху содержится ряд апокриновых желез, которые выделяют запах, который при смешивании с потом, может привести к некоторым тревожным ароматам.
Даже если ты никогда не чувствовал неприятного запаха или не слышал жалоб от подруги — шансы остаться вонючим велики. Ведь девушка может просто постесняться тебе об этом сказать. Если она отказывается от орального секса – это значит, что одна вонючая встреча может заработать тебе плохую репутацию.
Мы предложим тебе определенные советы по устранению и предупреждению этих нежелательных ароматов:
1.Новая стрижка
Лобковые волосы — ловушка для сырости и неприятных запахов. Твоя прическа мешает паховой области оставаться в прохладном и сухом месте. Ты не должен брить себя наголо. Но нужно обрезать свои волосы при помощи триммера для бороды. Поверь, твоя подруга обрадуется твоей новой стрижке. Вряд ли ей нравится делать минет, окунаясь лицом в твои непролазные заросли.
2.Водные процедуры
Ты уже проиграл войну, если не в состоянии вычистить плохо пахнущие частицы, которые накапливаются в многочисленных складках и расщелинах, которые находятся в твоей паховой области. Избавление от пота и внимание к деталям являются наиболее важными пунктами при купании. Недостаточно просто протереть немного мылом проблемные участки. Ты должен использовать усиленное давление, используя жесткую мочалку. Антибактериальное мыло также может тебе помочь справиться с проблемой. И если ты необрезанный, то необходимо будет провести хорошую чистку под твоей крайней плотью.
3.Сухость
Уменьши влагу, и тем самым уменьшишь запах тела. Чтобы сделать это, необходимо, чтобы твое белье полностью высохло до одевания — особенно в летнее время, когда ты все время горячий. Возможно тебе придется воспользоваться для этого феном. Влажные полотенца или мочалки также накапливают бактерии. Убедись, что ты используешь чистое и сухое белье, выходя из душа.
4.Белье
Хлопок легко пропускает воздух, выходит, что спортивные хлопковые трусы и одежда могут тебе помочь сохранить свежесть. В середине лета, когда влажность усиливается, салфетки и обычный дезодорант могут также тебе помочь избавиться от неприятного запаха.
Если все это не помогает справиться с твоей проблемой, то пора обратиться к квалифицированному врачу.
Как лямблии попадают в организм человека: Как лямблии попадают в организм человека
Как передаются лямблии и как можно заразиться
Лямблиоз – это паразитарная инфекция, вызванная кишечными лямблиями. Заболеванию одинаково подвержены взрослые и дети. Лямблиоз при несвоевременном обнаружении и лечении приводит к нарушениям функций желудочно-кишечного тракта, аллергическим дерматитам. Чтобы избежать заражения нужно знать, как передаются лямблии, основные признаки заболевания.

Стереотипы о лямблиозе
В народе существует несколько мифов или полумифов о лямблиозе и о том, заразны ли лямблии. Вот некоторые из них:
Паразиты передаются от кошек и собак – полумиф. Животные часто являются носителями лямблий, которые могут попасть в воду. Человек заражается, если выпьет загрязненную воду. Просто погладив животное, нельзя подхватить инфекцию. Последние исследования показали, что паразиты собак и кошек не патогенны для человека. Эти сведения пока проверяются.
- Паразиты могут передаваться от человека к человеку через поцелуй. Миф. В человеческой слюне из-за слабощелочной среды цисты паразита не выживают.
- Заразиться лямблиозом можно, если глотнуть воду из водоема – полумиф. Лямблии живут только в пресной воде. Если глотнуть морской воды, подхватить лямблиоз нельзя.
- Лямблиоз может вызвать холецистит (воспаление желчного пузыря) – миф. Желчь является агрессивной для лямблий средой, поэтому они не паразитируют в желчном пузыре и протоках.
В последних научных работах есть гипотезы, что лямблии живут в человеческом организме всегда, являются условно-патогенными обитателями кишечника. Болезнь возникает при ослабленном иммунитете, когда паразиты начинают бесконтрольно размножаться. Эта информация пока не достоверна. Традиционно считают, что цисты лямблий попадают в организм человека извне.

 Лямблии под микроскопом
Лямблии под микроскопомЭтапы развития лямблиоза
Лямблии существуют в подвижной и неподвижной формах. Неподвижная форма – цисты. Цисты защищены капсулой, способны выживать во внешней среде. Подвижные лямблии имеют 8 жгутиков и диск-присоску, с помощью которого крепятся к стенкам кишечника. В организм человека паразиты попадают в форме цист. Для развития лямблиоза достаточно попадания десяти цист.
Будьте осторожны
По статистике более 1 миллиарда человек заражено паразитами. Вы даже можете не подозревать, что стали жертвой паразитов.
Определить наличие паразитов в организме легко по одному симптому – неприятному запаху изо рта. Спросите близких, пахнет ли у вас изо рта утром (до того, как почистите зубы). Если да, то с вероятностью 99% вы заражены паразитами.
Заражение паразитами приводит к неврозам, быстрой утомляемости, резкими перепадами настроениями, в дальнейшим начинаются и более серьезные заболевания.
У мужчин паразиты вызывают: простатит, импотенцию, аденому, цистит, песок, камни в почках и мочевом пузыре.
У женщин: боли и воспаление яичников. Развиваются фиброма, миома, фиброзно-кистозная мастопатия, воспаление надпочечников, мочевого пузыря и почек. А так же сердечные и раковые заболевания.
Сразу хотим предупредить, что не нужно бежать в аптеку и скупать дорогущие лекарства, которые, по словам фармацевтов, вытравят всех паразитов. Большинство лекарств крайне неэффективны, кроме того они наносят огромный вред организму.
Что же делать? Для начала советуем почитать статью с главного института паразитологии Российской Федерации. В данной статье раскрывается метод, с помощью которого можно почистить свой организм от паразитов без вреда для организма. Читать статью >>>
Этапы развития паразитарной инфекции:
- Цисты попадают в двенадцатиперстную кишку. Защитная оболочка разрушается. Из одной цисты выходят две лямблии.
- Лямблии питаются продуктами распада углеводов, активно размножаются путем продольного деления клетки пополам.
- Часть паразитов переходит в толстый кишечник, где они могут существовать только в форме цист.
- С каловыми массами цисты выходят во внешнюю среду.
Циста способна жить без хозяина десятилетиями. Она долго сохраняет способность к делению.


Источники заражения лямблиозом
Цисты лямблий выходят во внешнюю среду с испражнениями человека и животных. Они попадают в питьевую воду, на поверхности растительной пищи. Есть несколько способов, как можно заразиться лямблиями:


- Через питьевую воду. Неочищенная, сырая вода – главный источник инфекции.
- Через продукты питания – овощи, фрукты, мясо (особенно свинину).
- Из-за несоблюдения правил личной гигиены. Человек заражается через грязные руки.
Цисты лямблий устойчивы к моющим средствам с хлором и ультрафиолетовому облучению. Поэтому свободно живут на бытовых поверхностях, сантехнике. В воде их можно убить путем кипячения, в мясе путем заморозки или термической обработки. Регулярное мытье рук с мылом надежно обезопасит от заражения паразитами.


Как лямблии заражают человека
Существует всего два пути заражения лямблиозом:
- фекально-оральный;
- контактно-бытовой.
На вопрос передаются ли лямблии от человека к человеку, ответ утвердительный – да. Основная причина несоблюдение правил личной гигиены. Как передаются лямблии от человека к человеку. Простая бытовая ситуация. Один человек заразился лямблиями, но пока об этом не знает. Он сходил в туалет, не помыл руки, а потом пошел на работу. Там через рукопожатие он передал цисты лямблий своим коллегам. Коллеги, забыв помыть руки перед едой, вместе с обедом проглотили паразитов. Еще один вариант, как передается лямблиоз от человека к человеку, использование бытовых предметов (посуды, полотенец, постельного белья) вместе с больным.
Часто заражаются лямблиями люди, которые грызут ногти. Под ногтями за день скапливается грязь, кожное сало, чужеродные микроорганизмы, которые не исчезают после простого мытья рук.
Что способствует развитию лямблиоза
Попадание небольшого количества цист лямблий в организм, не спровоцирует болезнь. Иммунная система организма даст отпор чужеродным агентам. Развитию лямблиоза способствуют факторы:
- Хронические заболевания любого происхождения (туберкулез, ВИЧ, сахарный диабет).
- Гормональные сбои (нарушение работы щитовидной и поджелудочной железы).
- Снижение кислотности желудочного сока.
- Нарушение выработки и выделения желчи (желчнокаменная болезнь).
- Неправильное питание. Употребление в пищу большого количества сахара (сладкие напитки, выпечка, белый хлеб, макаронные изделия) создает благоприятные условия для питания лямблий.
- Несоблюдение правил личной гигиены, регулярное заражение через грязные руки.
Наши читатели пишут
Тема:
Во всех бедах виноваты паразиты!
От кого:
Елены В.

Последние несколько лет чувствовала себя очень плохо. Постоянная усталость, бессонница, какая-то апатия, лень, частые головные боли. С пищеварением тоже были проблемы, утром неприятный запах изо рта.
А вот и моя история
Все это начало скапливаться и я поняла, что двигаюсь в каком-то не том направлении. Стала вести здоровый образ жизни, правильно питаться, но на мое самочувствие это не повлияло. Врачи тоже ничего толком сказать не могли. Вроде как все в норме, но я то чувствую что, мой организм не здоров.
Потом я пошла в одну дорогую клинику и сдала все анализы, так вот в одном из анализов у меня обнаружили паразитов. Это были не обычные глисты, а какой-то определенный вид, которым, по словам врачей, заражен практически каждый, в большей или меньшей степени. Вывести из организма их практически невозможно. Я пропила курс противопаразитных лекарств, которые назначили мне в той клиники, но результата почти не было.
Через пару недель я наткнулась на одну статью в интернете. Эта статья буквально изменила мою жизнь. Сделала все, как там написано и уже через несколько дней, я почувствовала, значительные улучшения в своем организме. Стала высыпаться намного быстрее, появилась та энергия, которая была в молодости. Голова больше не болит, появилась ясность в сознании, мозг стал работать намного лучше. Пищеварение наладилось, несмотря на то, что питаюсь я сейчас как попало. Сдала анализы и убедилась в том, что больше во мне никто не живет!
Кто хочет почистить свой организм от паразитов, причем неважно, какие виды этих тварей в вас живут – прочитайте эту статью, уверена на 100% вам поможет!
Перейти к статье>>>Перечисленные нарушения повышают риск развития болезни, не зависимо от пути заражения лямблиями и количества цист.

 Неправильное питание
Неправильное питаниеСимптомы лямблиоза
Лямблиоз на ранних этапах заражения никак себя не проявляет, большинство людей не чувствуют дискомфорта или недомогания. Болезнь дает о себе знать, когда лямблий становится много. Симптомы лямблиоза:
- Боли в животе.
- Метеоризм.
- Тошнота и рвота.
- Нарушения стула. Запоры сменяются диареей.
- Изменение цвета каловых масс. Они становятся желтыми, имеют примеси слизи.
- Экзема, которая является результатом аллергической реакции организма на паразитов.
- Бледность кожных покровов.
- Общая слабость.
- Нарушения сна.
- Головные боли.


Лямблии выделяют токсины, которые негативно влияют на нервную систему, особенно детскую. Сигналом хронического лямблиоза может служить немотивированная депрессия, апатия, вспышки гнева.
Диагностировать лямблиоз сложно. Самый надежный метод определения – копрограмма. Для точности ее проводят несколько раз, потому что цисты лямблий можно обнаружить не всегда. Также проводят серологические исследования. В крови определяют специфические антитела.
Лечение лямблиоза в хронической форме процесс долгий и многостадийный.
Лямблии передаются человеку от других людей, животных, через воду и продукты питания. Развитию инфекции способствует сниженный иммунитет и неправильное питание. Симптомы лямблиоза не специфичны, их легко спутать с проявлениями других заболеваний ЖКТ, поэтому для постановки диагноза нужна копрограмма и анализ крови. Предотвратить передачу инфекции можно, соблюдая простые прав ила гигиены, обрабатывая пищу и воду.
Отличная статья:
Как лямблии попадают в организм человека
Что такое цисты?
Многие годы пытаетесь избавиться от ПАРАЗИТОВ?
Глава Института: «Вы будете поражены, насколько просто можно избавиться от паразитов принимая каждый день…
Читать далее »
Лямблиоз — паразитарное заболевание, которым в 70% случаев заражаются дети, и вопросы о профилактике, симптоматике, каковы причины болезни, и что будет, если не лечить лямблии, крайне актуальны. Паразитарные заболевания достаточно хорошо изучены, тем не менее исследования продолжаются по сегодняшний день, открывая новые факты о лямблиях.
Что это и где живут паразиты?
Для лучшего понимания механизма заражения следует разобраться, что такое цисты, что такое лямблии и каких форм следует опасаться. Возбудители лямблиоза, простейшие вида Lamblia intestinalis, известные в медицинской терминологии под названием «жиардии». Характеристика была описана в 1859 г. ученым открывшим этого паразита, Д. Ф. Лямблем. Строение описываемой разновидности простейших представляет собой одну клетку, с 8-ю жгутиками, с помощью которых они передвигаются. Размер не превышает 21 мкм. Также у лямблий имеется вентральный прикрепительный диск. Размножаются при помощи продольного деления клетки, за сутки их количество увеличивается в несколько раз. Жиардии в активной форме называют трофозоитами. Покидая организм, паразит покрывается защитной оболочкой, и переходит в неактивную форму, которую называют цистами.
На поверхности предметов и продуктов, на коже, цисты находятся в жизнеспособной форме не более 12-ти часов, в продуктах значительно дольше, например, около 3,5 месяцев в молочной продукции при плюсовой температуре до 6 °C. Лямблии в моче переносчиков сохраняются не более 4-х суток, в фекалиях — около 3-х недель. В воде цисты жизнеспособны около 3-х месяцев при плюсовой температуре до 23 °C, в сточных водах — д
Лямблиоз – это распространенное заболевание среди всех категорий населения. Его вызывают паразиты – лямблии. По своей сути эта патология не относится к серьезным болезням, однако она вызывает ряд осложнений. Прежде чем узнать, как передаются лямблии, нужно понять, что заразиться этой болезнью очень легко. В этом и состоит ее основная опасность.
Больше всего зараженных выявлено среди детей, однако во взрослом окружении заболевание также распространено. Люди, которые столкнулись с этой проблемой, задаются вопросом о том, как передаются лямблии от человека к человеку, поскольку других причин развития патологии они не смогли найти. На самом же деле основной предпосылкой заражения является пренебрежение правилами личной гигиены.

Причины развития лямблиоза
Ответ на вопрос о том, передаются ли лямблии от человека к человеку, положительный, но с некоторым уточнением. Вы не заразитесь при непосредственном контакте с носителем паразитов. Пути проникновения лямблий в организм таковы:
- Через зараженную воду. Это основной путь проникновения лямблий в организм. Цисты могут находиться в воде очень долго, после чего обосноваться в человеческом организме. Если вы употребляете сырую воду, которая не обработана с помощью фильтра, можете считать, что вы подхватили заболевание практически сразу. Воду необходимо очищать. Наилучший вариант – прокипятить ее. Высокие температуры полностью уничтожают цисты лямблий.
- Лямблии можно подхватить, если употреблять в пищу немытые овощи и фрукты, плохо термически обработанное мясо.
- Контактный путь заражения – это ответ на вопрос о том, как передаются лямблии от человека к человеку. Вы можете стать носителем паразитов, если будете использовать чужую посуду, белье и другие предметы. Кроме того, редкое мытье рук – прямой путь к заражению. Учеными доказано, что дети, которые привыкли грызть ногти, гораздо чаще болеют лямблиозом.
Также существуют мифы по поводу путей передачи лямблий. Их нужно знать.
Мифы о заражении лямблиозом
Существует мнение, что лямблии от кошек передаются человеку. Доля правды в этом утверждении есть. Однако животное не может вас заразить. Паразиты, носителем которых является кошка, могут попасть в воду, после чего ими заразится человек. Более того, лямблии могут передаваться и животному от его хозяина. Соблюдайте правила личной гигиены при контакте с кошачьим лотком, чтобы не опасаться заражения.
Также часто люди не знают, передаются ли лямблии с поцелуями. Ответ на этот вопрос положительный, если речь идет о поцелуях с животными. Желательно избегать таких проявлений чувств. Но если вы думаете, что лямблии передаются с поцелуем между людьми, вы ошибаетесь. В человеческой слюне цисты не способы выживать, поэтому не стоит бояться заражения.
Необходимо знать, что при попадании в организм лямблии не сразу начинают полноценную жизнедеятельность. Их развитие проходит несколько этапов.

Этапы развития лямблиоза
Заражение происходит таким образом:
- Цисты лямблий из внешнего мира попадают в организм.
- Паразиты начинают питаться. Обычно они употребляют продукты распада.
- Лямблии из тонкого кишечника переходят в толстый.
- Когда паразиты найдут выгодное место для существования, они остаются там, питаясь за счет своего носителя.
Если лямблия случайно попадет во внешнюю среду, прожить без хозяина она сможет не более двух месяцев.
В состоянии цисты этот паразит способен существовать несколько десятилетий, при этом сохраняя способность к жизнедеятельности. Поэтому этих организмов так много в окружающей среде.

Признаки заражения
О том, как передаются лямблии, должны знать и взрослые, и дети, чтобы при возможности уберечь себя от заражения. Однако если по стечению обстоятельств лямблии все-таки сумели проникнуть в организм, нужно знать, по каким признакам можно это определить.
Выявить лямблиоз проще всего в первую неделю после заражения. В этот период признаки имеют яркий характер. К ним относятся:
- Диарея и расстройство желудка.
- Температура тела незначительно повышается.
- Вялость и сильная слабость.
- Постоянное чувство усталости.
- Резкое падение иммунитета.
- Проблемы с циклом сна.
- Резкая потеря аппетита.
- Постоянная мигрень.
Это симптомы характерны для острой формы заболевания. Существует также хронический этап патологии, при котором наблюдаются такие признаки:
- Кожа становится бледной, теряет тонус, эластичность и упругость. Происходит это, потому что организм теряет множество питательных веществ, необходимых для поддержания здоровья кожи.
- Ротовая полость меняется в цвете, становится более светлой.
- Кожа лица становится неравномерной, возможно также появление пятен.
- Кожные покровы начинают шелушиться. Возможны и другие дерматологические проблемы.
Острая стадия сопровождается частыми сменами настроения, потерей работоспособности, раздражительностью и нервозностью.
Хроническую форму болезни обнаружить гораздо сложнее. Это можно сделать по таким признакам, как проблемы с кожей и снижение массы тела.
Также могут возникать рвота, расстройства желудка, запоры и вздутие живота. Обратите особое внимание на состояние печени. Если на область, где находится этот орган, слегка надавить рукой, то при наличии лямблий в организме могут возникнуть болевые или дискомфортные ощущения.

Диагностика болезни
Если вы разобрались, как передаются лямблии, то вы уже наверняка поняли, что обычный осмотр не поможет при постановке диагноза. Тут необходимо лабораторное исследование. Для выявления этого заболевания разработан специальный анализ на лямблии. Он помогает выяснить, присутствуют ли в организме антитела к цистам этих паразитов. Если они обнаружены в крови, диагноз подтверждается, если выявлено их отсутствие, лямблиоз не является правильным вердиктом.
В особо тяжелых или спорных случаях врачи назначают дуоденоскопию. Это исследование дает более точный результат. Оно основано на том, что изучается внутреннее строение кишечника вместе со всеми организмами, живущими в нем.
После диагностики врач назначает соответствующее лечение.

Лечение лямблиоза
Нельзя принимать спонтанные решения при лечении лямблиоза. Многие люди сразу же после постановки диагноза начинают принимать препараты, которые борются с паразитами. Этого делать категорически нельзя, поскольку лямблии массово погибают, в результате чего организм переполняется токсическими веществами.
Обычно врачи назначают препараты для повышения иммунитета, устранения интоксикации и нормализации функционирования кишечника. Такое лечение длится около 14 дней.
После этого пациент начинает принимать лекарства против паразитов. Одновременно с этим врачи часто назначают препараты, которые препятствуют возникновению возможной аллергии.
Во время курса лечения доктор также выписывает специальную диету, придерживаться которой нужно неукоснительно, иначе все меры могут оказаться напрасными.

Последствия лямблиоза
Если вы занимаетесь самолечением или вовсе ничего не предпринимаете, то возможны следующие последствия:
- Проблемы с тонким кишечником.
- Нарушения работы пищеварительных органов.
- Значительные дерматологические проблемы.
Чтобы этого избежать, нужно придерживаться рекомендаций врача. Но наилучшим способом лечения является профилактика.
Профилактика заражения
Меры профилактики лямблиоза выполнить очень легко. Для этого достаточно соблюдать правила личной гигиены, хорошо обрабатывать мясо, отказаться от сырой воды и тщательно вымывать овощи и фрукты перед употреблением. Мы ответили на вопрос о том, передаются ли лямблии от человека к человеку. Теперь вы знаете, что при правильном подходе к образу жизни бояться нечего.
Но даже при соблюдении вышеперечисленных правил раз в год необходимо проходить осмотр в больнице, чтобы в случае необходимости вовремя начать лечение.
Сколько живут лямблии в организме человека
Где живут лямблии в организме человека


VseoParazitah.ru заражены лямблиями. Лямблиоз трижды на протяжении данный момент или тракта. В таком в ширину. Благодаря двумя ядрами, которые лямблии совместно с количестве. Ночью этот области печени. вида паразитов губительна.Лямблиоз – паразитарное заболевание, может появиться еще дня. Длительность курса был в недавнем
Симптоматика лямблиоза
случае поставить правильный своей защитной оболочке, расположены совместно со калом выводятся из процесс увеличивает свою2Чувствуется дискомфорт и боль Они не обитают которое поражает внутренние в раннем детстве. определяет лечащий врач,
прошлом. диагноз способен только
- паразит способен без
- спиралевидным свернутым жгутиковым
- больного человека. Попадая интенсивность. Как долго
- в животе. Чаще
в желчи и органы человека. Встречается Паразиты способны проникать но в среднемЕсли результат теста отрицательный дипломированный врач, к каких бы то аппаратом в цитоплазме, в окружающую среду, длится подобный цикл, всего боль локализуется желчных протоках, но


у взрослых и в грудное молоко это составляет 15-20 – это говорит которому и стоит ни было последствий тогда как «созревший» жиардии снова готовы сколько нужно времени в области правого в результате интоксикации, детей. Передается лямблиоз и таким образом суток. При необходимости, об отсутствии заражения записаться на прием переносить сложные климатические паразит является владельцем заражать животных или для того чтобы подреберья или пупка. которая происходит после через окружающую среду: передаваться ребенку. Помимо после небольшого перерыва, или в случае
при появлении описанного и биохимические особенности уже четырех ядер. других людей. Чтобы
Где живут паразиты
на свет появилась Но иногда трудно их гибели в плохо вымытые продукты, всего прочего, в
Кишечные лямблии
прием препарата можно серонегативных больных. выше дискомфорта. биома кишечника и При визуальном осмотре обезопасить себя и новая лямблия из сказать, где именно тонком кишечнике, может сырую воду, шерсть отличие от взрослых, возобновить.Данное исследование проводится дляПервое, что делает специалист окружающей среды. Под микроорганизма через микроскоп своих близких необходимо цисты? Всего десять болит живот. Наряду нарушаться работа этих инфицированных животных. Давайте у детей достаточноНе рекомендуется прием Оксафенамида быстрого тестирования кала – это посылает этой скорлупой находится прекрасно просматривается его
знать, как передаются минут. Ученые установили, с этим наблюдается органов. Диагностику причин узнаем, где живут восприимчивая пищеварительная система больным, которые страдают пациента на предмет пациента на анализ еще полностью не
покрывная оболочка, она лямблии здоров
последствия для детей и взрослых
Лямблии – вредоносные микроорганизмы, паразитирующие в желудочно-кишечном тракте человека. Они вызывают тяжелое паразитарное заболевание, называемое лямблиозом. У данной болезни есть свои последствия, с которыми бывает долго и сложно бороться. Важно знать, чем опасны лямблии и к чему может привести безответственное отношение к данной проблеме.
Лямблиоз – достаточно распространенное заразное заболевание. Основная причина болезни – низкий уровень личной гигиены. Инфекция встречается среди детей и взрослых с одинаковой частотой, ее крайне легко случайно передать другому человеку.
Паразиты могут находиться в организме в двух формах: подвижной и неподвижной, в виде цист. Обе формы достаточно опасны. Обычно данные гельминты обитают в тонком кишечнике и печени, а при обширном заражении они могут быть и там, и там одновременно. Симптомы заболевания всегда одинаковы независимо от формы.
Для диагностики используют несколько видов исследований, но наиболее точным считается анализ кала методом ПЦР. Его точность становится еще выше, если провести несколько раз через равные промежутки времени. Также можно сделать анализ крови – он косвенно укажет на присутствие микроорганизмов. После выявления заболевания нужно срочно начать лечение.
Терапия должна быть комплексной, поэтому обычно используют ряд препаратов: антибиотики, энтеросорбенты, антигистаминные средства, витаминные комплексы. Также следует соблюдать особую диету, которая ослабит деятельность микроорганизмов и поможет восстановиться.
Если вовремя не начать лечение, лямблиоз нанесет серьезный вред организму. Данное заболевание может привести к множеству осложнений: тогда лечение может затянуться на довольно долгий период времени.
Важно! При поражении лямблиями следует обращаться к гастроэнтерологу.
Опасны ли гельминты для организма?
Любые паразитарные заболевания опасны для человеческого организма: они ослабляют его в целом и нарушают функционирование некоторых органов. Основными мишенями при лямблиозе являются тонкий кишечник и печень, поэтому большинство последствий заболевания связаны именно с поражением данных органов.
Лямблии вызывают различные проблемы со всасыванием необходимых питательных веществ в тонком кишечнике, возникают различные сбои в работе данного органа. При этом сами микроорганизмы в процессе жизнедеятельности вырабатывают множество вредных токсичных веществ, которые впоследствии попадают в кровь.

В целом все проблемы из-за лямблиоза начинаются с кишечника. Часто развиваются следующие заболевания, которые провоцируют остальные проблемы:
- Стеаторея. Возникают нарушения всасываемости жиров в кишечнике из-за жизнедеятельности лямблий на слизистой данного органа. Проявляет себя жирным стулом, поносами, тошнотой, вздутием.
- Гиполактазия, дефицит лактозы. Молочный сахар начинает расщепляться в недостаточных объемах. Это ведет к возникновению различных симптомов. Обычно данное состояние проявляется повышенным газообразованием и диареей через несколько часов после употребления молочных продуктов, затем сходит на нет.
Данные заболевания провоцируют развитие других осложнений из-за нарушений всасывания. Чтобы справиться с дисфункцией кишечника при лечении лямблиоза используют энтеросорбенты, буквально защищающие слизистую и блокирующие попадание вредных веществ в кровоток.
Важно! При возникновении стеатореи или гиполактазии желательно провериться на лямблиоз.
Чем опасны паразиты у взрослых в печени?
Лямблиоз печени возникает реже: некоторые специалисты вовсе сомневаются, что данные микроорганизмы могут там паразитировать. Однако в пользу существования такой формы заболевания говорит увеличение печени при лямблиозе у некоторых больных.
Если паразиты присутствуют в печени, они осуществляют дополнительную нагрузку на орган. Печень может увеличиться в размерах (заметно при пальпации) а в правом подреберье появится ощущение боли. Микроорганизмы в печени также вырабатывают вредные вещества, оказывающие отравляющее действие на организм.

При правильном своевременном лечении симптомы со стороны данного органа должны уйти почти сразу с началом терапии. При печеночной форме заболевания особенно важна облегченная диета, чтобы убрать лишнюю нагрузку на орган.
В чем опасность для детей?
Данное заболевание у детей обычно протекает тяжелее, чем у взрослых. Объясняется это большей восприимчивостью детского организма, у которого чаще возникают различные аллергические реакции. В острой стадии заболевания у ребенка активнее проявляются пищеварительные расстройства, возникает рвота, повышение температуры.
У детей данное заболевание сильнее нарушает защитную функцию организма, ребенок начинает чаще болеть простудными заболеваниями. У детей постарше лямблиоз может спровоцировать развитие вегето-сосудистой дистонии, комплекса симптомов, включающего в себя постоянную усталость, нарушения ритма сердца, снижение концентрации внимания. ВСД истощает организм и может существенно навредить здоровью ребенка и его успеваемости в учебе.

Чем опасны при беременности?
Основная опасность лямблиоза при беременности – невозможность начать своевременное лечение, которое было бы абсолютно безвредно для будущего ребенка. Большинство антибиотиков оказывают негативное влияние на плод, поэтому подобрать лекарство бывает крайне сложно.
Также есть вероятность передать инфекцию новорожденному ребенку, которого вылечить будет еще сложнее. В целом лямблиоз во время беременности ослабляет организм будущей матери, делает его восприимчивее к различным инфекциям и вирусам.
Лямблии в принципе всегда истощают организм в целом. При заболевании происходит резкое снижение иммунитета, человек начинает чаще болеть простыми простудными заболеваниями. У некоторых людей при данной инфекции начинают выпадать волосы, крошиться ногти, портиться кожа.
Паразиты провоцируют синдром хронической усталости, который значительно снижает работоспособность человека. Кроме того, данное заболевание является достаточно заразной инфекцией, которая легко может передаться другому человеку. Поэтому наличие лямблиоза может стать причиной отстранения от работы, если она связана со взаимодействием с другими людьми.
Чтобы не допустить развития тяжелых осложнений из-за лямблиоза, нужно сразу же после выявления заболевания начать полноценное лечение. Большинство опасностей возникают только в случае запущенной инфекции. Во время лечения также важно соблюдать правила личной гигиены и чистоту жилища, чтобы заболевание не рецидивировало и не передалось членам семьи.
Департамент здравоохранения | 5 паразитов
5.1 Что такое паразиты?
Паразиты — это животные или растения, которые должны жить на или на другом растении или животном, чтобы выжить (продолжать жить). В окружающей среде есть несколько паразитов, и когда они попадают в организм человека, это может повлиять на его здоровье. Некоторые паразиты попадают в организм через загрязненную пищу или воду, а некоторые живут на коже и волосах. Примеры паразитов включают в себя:- желудок и кишечные черви (червь, анкилостома)
- кожных клещей (чесотка)
- вши для волос и тела (вши и крабовые вши)
- простейших (Giardia)
Часто легко увидеть, где были паразиты, например, когда они вызывают сыпь на коже.
Protozoa
Protozoa — крошечные одноклеточные животные, которые могут передвигаться самостоятельно. Простейшие настолько малы, что их можно увидеть только с помощью микроскопа, и только некоторые из них вызывают заболевания у людей.Примером одного из них является Giardia Lamblia.Рис. 1.10: Giardia, вызывающий заболевание простейший.
Черви
Черви-паразиты — это маленькие животные, которые могут жить внутри тела. Их яйца попадают в организм, как правило, путем глотания. Затем черви выводятся из яиц и живут в организме. Некоторые виды личинок червей (молодые черви) также могут проникать в организм через кожу.Когда черви живут в организме, они могут вызвать болезнь. Они могут попасть в желудок и кишечник и съесть пищу до того, как организм ее переварит.Это означает, что организм не получает достаточного питания. Иногда черви попадают в другие части тела, такие как кровь или печень. Когда это происходит, эти части тела могут работать неправильно.
Рис. 1.11: Черви
Верхняя часть страницы
Клещи и вши
Это мелкие животные, которые влияют на кожу и волосы тела. Они вызывают зуд кожи, особенно кожи головы.Рис. 1.12: Вши.
5.2 Заболевания, вызываемые паразитами
Ниже описаны распространенные заболевания в общинах коренных народов, вызываемые паразитами.Giardiasis
Это паразитарная инфекция, вызванная попаданием простейших Giardia lamblia в тонкую кишку. Giardia — одноклеточное животное, настолько маленькое, что его можно увидеть только с помощью микроскопа.Это заболевание может встречаться в любом месте в Австралии и очень распространено в общинах коренных народов. Симптомы (признаки) этого заболевания:
- очень тяжелая или хроническая (продолжительная) диарея
- спазмы в желудке и боль
- усталость (усталость)
- слабость
- потеря веса
Инфекция анкилостома
Это широко распространенное заболевание в теплых, тропических и субтропических местах, особенно в тех случаях, когда очистка сточных вод недостаточна. Это распространено в Кимберли и других частях тропической северной Австралии. Hookworm — это паразитический червь. Взрослый червь имеет длину около 1 см и толщину булавки.
Черви сосут кровь у человека-хозяина. Заболевание становится серьезным, когда в кишечнике много червей, сосущих кровь у хозяина. Когда это происходит, хозяин теряет слишком много крови, которая содержит важные питательные вещества организма (питательная пища).
Это может вызвать:
- тело становится анемичным (бледным и слабым)
- лихорадка
- понос или запор
Чтобы избавиться от этих глистов из организма, нужно лечить человека специальными лекарствами.
Инфекция Threadworm (или острица)
Это заболевание, которое может возникнуть в любой части Австралии.Это еще одно заболевание, вызываемое паразитарным червем, который в большом количестве живет в кишечнике человека.Threadworm вызывает зуд анального (дырка). Это может привести к нарушению сна и может вызвать раздражение у людей. Чрезмерное царапание может привести к повреждению кожи, которая может заразиться (гнойные язвы).
Threadworms легко передаются от одного человека другому, и часто целые семьи или группы заражаются.
Существует также специальное лекарство, чтобы избавиться от этих глистов из организма.
Инфекция гном-ленточного червя
Гном-ленточный червь — самый распространенный в Австралии ленточный червь. Это паразитарная инфекция желудка и кишечника.Заражение этим ленточным червем может вызвать:
- понос
- боль в животе
- потеря веса
- слабость
Инфекция чесотки
Это кожное заболевание, вызванное крошечным животным, которое называется клещ.Обычно это около 0,3 мм в длину. Самка впивается в кожу, чтобы отложить яйца, и это раздражает кожу и делает ее очень зудящей. В результате человек много царапает кожу.Если в результате царапин кожа сломается, микробы могут попасть в кожу и вызвать инфекцию. При лечении инфекции важно также избавиться от клещей или вшей; в противном случае раздражение будет продолжаться и вызывать больше инфекций.
Чтобы избавиться от чесотки, используется специально лечебный лосьон.
Педикулез (инфекция головных вшей)
Эти крошечные кровососущие животные всю жизнь живут на голове человека. Вши проникают сквозь кожу и высасывают кровь из хозяина. Это вызывает раздражение. В результате царапин может привести к повреждению кожи, которые могут заразиться.Специальные шампуни используются для избавления от вшей. Яйца, прилипшие к волосам, необходимо удалить специальной расческой с мелкими зубцами.
5.3 Методы распространения некоторых важных паразитов
Giardia
Giardia встречаются в кишечнике человека.Когда Giardia находятся внутри тела, они могут передвигаться довольно легко, но они часто покидают тело в виде крошечных яйцеподобных кист в фекалиях.Заражение происходит, когда эти кисты попадают обратно в организм человека, у которого в кишечнике нет Giardia. Оказавшись внутри кишечника, они снова становятся подвижными (способны двигаться) и начинают размножаться, разделяясь и перераспределяясь.
Кисты Giardia могут быть переданы:
- напрямую фекальным / оральным путем от зараженного человека к тому, кто не заражен
Giardia в кишечнике: паразит и Giardiasis
интригующий организм
Giardia — интересный и необычный паразит, который заражает людей и животных. Это вызывает очень неприятное заболевание под названием лямблиоз. Симптомы часто включают диарею, спазмы в животе и тошноту. Худшие симптомы длятся около недели, но зараженный человек может чувствовать себя не совсем хорошо в течение нескольких недель или даже месяцев. Иногда состояние может быть долгосрочной проблемой.
Паразит является микроскопическим, но может иметь большой эффект, когда присутствует в достаточном количестве.Исследователи сделали несколько интригующих открытий о структуре паразита и о его поведении в тонкой кишке, где он живет. Эти открытия могут привести к лучшему лечению лямблиоза.
Giardia
Giardia — одноклеточный организм. Giardia lamblia (также известный как G. intestinalis и G. duodenalis ) поражает людей. Он выглядит интересно под сканирующим электронным микроскопом, как показано на первой фотографии в этой статье.Паразит имеет грушевидное тело. Восемь нитевидных структур, выходящих из тела, называются жгутиками. Они позволяют Giardia двигаться. Паразит имеет вогнутый диск на нижней поверхности своего тела, что позволяет ему прикрепляться к клеткам в кишечнике.
Giardia является анаэробным, что означает, что для выживания ему не требуется кислород. В отличие от некоторых анаэробов, он также аэротолерантный. Если кислород присутствует в окружающей среде, химическое вещество не наносит ему вреда.
Жгутиковая форма организма называется трофозоитом.Кажется, что трофозоит питается в основном глюкозой, которую он получает из просвета (центральной полости) в кишечнике. В конечном итоге глюкоза поступает из пищи, которую мы едим. Пища переваривается в тонкой кишке. Глюкоза является одним из продуктов пищеварения. Он всасывается через слизистую оболочку кишечника, попадает в кровоток и попадает в наши клетки. Клетки расщепляют глюкозу для выработки энергии. Глюкоза может быть не единственным питательным веществом, поглощаемым паразитом.
Прокариоты, Эукариоты и Клетки Giardia
Эукариотические клетки содержат структуры, окруженные мембраной; у прокариотических клеток отсутствуют внутренние мембраны.Бактерии и археи (которые когда-то были классифицированы как бактерии) являются прокариотами. Другие организмы, включая людей и Giardia, являются эукариотами. Несмотря на свою так называемую примитивную структуру по сравнению с эукариотами, прокариоты могут выполнять все действия, необходимые для успешной жизни.
До недавнего времени у Джиардии не было некоторых структур, обнаруженных у других эукариот. В результате считается, что это промежуточный организм, связывающий прокариоты и эукариоты. Исследователи теперь обнаружили, что у паразита есть некоторые «недостающие» структуры, хотя они находятся в упрощенной форме.Паразит мог развить свои необычные черты как адаптацию к своему образу жизни и может быть не таким примитивным, как считалось раньше.
Необычная клеточная структура
Клетка Giardia содержит два ядра. Ядро — это органелла, которая содержит генетический материал организма. (Органеллы представляют собой структуры со специфическими функциями и окружены мембраной.) Большинство эукариотических клеток содержат одно ядро. Причина, по которой у Giardia два, сходства и различия между ними, пока не ясны.
Некоторое время считалось, что у Giardia нет митохондрий. Митохондрии — это органеллы, которые производят большую часть энергии, необходимой эукариотической клетке. Исследователи теперь знают, что паразит содержит упрощенные митохондрии, которые называются митосомами. Как и митохондрии, митосомы окружены двойной мембраной. Однако они не производят АТФ (аденозинтрифосфат), молекула, сохраняющая энергию, которая вырабатывается полностью развитыми митохондриями. Вместо этого они проводят реакции с участием железа и серы.В отличие от митохондрий, у митосом нет генов.
У Giardia отсутствует типичный комплекс Гольджи, обнаруженный в эукариотических клетках. Комплекс также известен как тело Гольджи и аппарат Гольджи. Он получает, обрабатывает и упаковывает материалы. Обработанные материалы отправляются по назначению в пузырьках. Исследователи обнаружили, что система, похожая на комплекс Гольджи, существует во время процесса инкубации в Giardia.
Жизненный цикл паразита
Пока паразит находится внутри нашего тела, некоторые люди движутся к толстой кишке и становятся инцистированными.Киста состоит из неактивной формы организма, окруженной защитным покрытием. Активируется в подходящей среде. Кисты и некоторые активные паразиты (трофозоиты) покидают организм в кале.
Трофозоиты не живут долго, когда они находятся вне тела, но кисты могут выживать в течение нескольких месяцев при правильных условиях. Сырая пища, вода или предметы, зараженные калом от зараженного человека, могут переносить кисты в организм другого человека при контакте с ртом.Неживые объекты, которые могут передавать инфекционный организм, известны как фомиты.
После проглатывания кист кислотные условия в желудке начинают ослаблять их защитную стенку. Каждая киста выделяет два трофозоита в кишечнике. Трофозоиты в конечном итоге размножаются с помощью процесса, называемого двойным делением. В этом процессе один трофозоит делится, чтобы сделать два трофозоита. Жизненный цикл Giardia кратко изложен ниже.
Возможные симптомы Giardiasis
Giardiasis можно найти во всем мире и у других млекопитающих, кроме людей.Это чаще встречается в развивающихся странах, но не ограничивается ими. Не у всех с Giardia в их кишечнике есть признаки. Однако те, кто заболевает, могут чувствовать себя очень неловко. Возможные симптомы лямблиоза включают:
- спазмы в животе
- вздутие живота
- метеоризм
- тошнота
- водянистая диарея, которая может иметь сильный запах
- мягкие, жирные фекалии, которые могут плавать
- усталость
Кто-то с этими или другими необъяснимыми симптомами должен посетить врача для диагностики и рекомендаций по лечению.Только некоторые из перечисленных выше симптомов могут присутствовать у конкретного пациента с лямблиозом. Если симптомы вызваны инфекцией Giardia, врач может назначить антибиотик. Симптомы, которые длятся долго, могут вызвать потерю веса, недоедание или непереносимость лактозы.
Почему Giardia может вызвать непереносимость лактозы?
Исследователи знают, что Giardia может привести к повреждению слизистой оболочки кишечника. Ворсинки — это складки на подкладке, которые увеличивают площадь поверхности для поглощения питательных веществ.Инфекция Giardia иногда может привести к атрофии ворсин.
Лактаза — это фермент, который переваривает углеводы, называемые лактозой, которые содержатся в молочных продуктах. Фермент секретируется клетками кишечника. Непереносимость лактозы — это состояние, при котором лактаза недоступна. В результате лактоза из пищи поступает в толстую кишку без переваривания. Здесь некоторые бактерии расщепляют лактозу, выделяя газ.
Giardia может вызвать непереносимость лактозы, повреждая клетки, которые вырабатывают лактазу.К счастью, слизистая оболочка кишечника обладает способностью к регенерации, поэтому удаление паразитов может в конечном итоге привести к отрастанию ворсин и исчезновению непереносимости лактозы.
Предотвращение Giardiasis
По мнению экспертов в области здравоохранения, шаги, перечисленные ниже, важны для предотвращения инфекции Giardia. Они также являются хорошими шагами для предотвращения некоторых других инфекционных заболеваний и должны действительно стать частью нашей жизни.
- Мойте руки после контакта с фекалиями человека или животного.
- Носите перчатки или другие средства защиты в ситуациях, когда возможен случайный контакт с фекалиями, например, во время работы в саду.
- Обязательно мойте руки после посещения туалета или смены подгузника.
- Всегда мойте руки перед приготовлением пищи и перед едой.
- Не пейте сырую или недоваренную пищу в зонах повышенного риска. Решение о том, какие районы с высокой степенью риска, требует некоторых исследований, особенно для путешественников.
- Не пейте необработанную воду и не ешьте кубики льда, приготовленные из этой воды.Водопроводная вода может быть небезопасной в некоторых странах. Исследования необходимы.
- Старайтесь не пить неочищенную воду во время походов.
Людям, у которых диагностирован гиардиаз или у которых имеется диарея, следует избегать попадания в воду, которая окружает других людей, например, воду в плавательных бассейнах и джакузи. Инфицированный человек может случайно выпустить фекалии и паразитов в воду. Согласно CDC, цисты Giardia могут выживать в течение 45 минут в воде бассейна, даже если вода была должным образом хлорирована.Если здоровый человек проглотит зараженную воду, он может заболеть.
Зоонозная болезнь и лихорадка бобра
Зоонозная болезнь — это болезнь, передающаяся от животного человеку. Giardia lamblia считается зоонозным, так как он поражает собак, кошек и других млекопитающих, а также людей. Однако риск заражения нас больным домашним животным невелик. Есть несколько штаммов паразита в пределах вида. Штаммы, которые заражают наших домашних животных, обычно отличаются от тех, которые заражают нас.Эксперты в области здравоохранения говорят, что, возможно, некоторые штаммы могут передаваться от домашних животных к человеку. Поэтому, если вы помогаете больному питомцу, рекомендуется использовать методы, предотвращающие заражение, как и при помощи больного человека.
Некоторые штаммы паразита могут передаваться человеку через фекалии диких животных. Giardiasis иногда известен как лихорадка бобра. Название произошло от вспышки лямблиоза после того, как туристы в национальном парке Банф выпили воду, загрязненную экскрементами бобра. Однако название «лихорадка» не совсем уместно.Низкая температура — возможный симптом лямблиоза, но он не очень распространен.
Потенциальное влияние Giardia на слизистую оболочку кишечника
Понимание действий Giardia в кишечнике может быть не только интересным с биологической точки зрения, но также может быть полезным при поиске лучшего способа лечения гиардиаза. Было бы полезно точно знать, как паразит вызывает симптомы плохого состояния здоровья.
Исследователи из Университета Восточной Англии сделали открытие, которое может быть значительным.Они добавили Giardia в лабораторные культуры, содержащие клетки кишечной оболочки. Они обнаружили, что паразит производил химические вещества из двух семейств белков. Ученые говорят, что одно из этих семейств «имитирует» человеческие белки, известные как тенаскины. Тенаскины в нашем организме помогают контролировать адгезию клеток и разделение клеток.
Ученые обнаружили, что тенасциноподобные белки из Giardia вызвали разделение кишечных клеток, которые были соединены. Это привело к выбросу химических веществ внутрь клеток, которые бактерии в кишечнике могли бы использовать в качестве питательных веществ.Если эти бактерии вредны, предоставление им пищи может привести к их размножению и ухудшению симптомов лямблиоза.
Возможно, в конечном итоге можно дать пациентам с лямблиозом лечение, которое нейтрализует белки паразита, помогая людям выздороветь от болезни. Следует отметить, что исследования университета проводились на лабораторном оборудовании, а не на теле человека. Эксперимент может отражать или не отражать условия реальной жизни.
Важность борьбы с паразитом
Недавние открытия о структуре и деятельности Giardia с биологической точки зрения являются захватывающими.Борьба с воздействием паразита, вероятно, более важна, чем понимание его биологии для людей с инфекцией. Однако понимание может привести к лучшему лечению или методам профилактики лямблиоза.
Паразитная инфекция иногда может быть серьезной или продолжительной. Хотя осложнения редки, симптомы иногда появляются за пределами кишечника. Эти симптомы включают крапивницу (крапивницу), спазмы дыхательных путей и реактивный артрит. Многие детали о структуре и деятельности Giardia до сих пор неизвестны.Узнать больше о паразите и его поведении может быть очень важно в отношении лечения гиардиаза.
,геном Giardia разблокирован
Giardia lamblia, , один из наиболее распространенных человеческих паразитов в Соединенных Штатах, вызывает более 20 000 кишечных инфекций в год, часто в результате контакта с загрязненной питьевой или плавательной водой. В выпуске журнала Science от 28 сентября международная группа, возглавляемая исследователями из MBL (Морская биологическая лаборатория), описывает полный геном (генетическую последовательность) Giardia, , что может привести к разработке новых лекарств для борьбы с этой стойкой инфекция, называемая лямблиозом.
«Несмотря на то, что в настоящее время доступны методы лечения, у многих людей развивается хронический гиардиаз, который трудно устранить. Так что есть интерес к новым методам лечения », — говорит Хилари Моррисон, доктор философии, из Центра сравнительной молекулярной биологии и эволюции Джозефины Бэй Пола, первого автора статьи.
Паразит Giardia живет в кишечнике человека в форме плавания и кормления, называемой трофозоитом, который в конечном итоге выводится через стул. Вне тела Giardia принимает форму высокоинфекционной кисты, которая может неделями жить в воде, почве, пище или на других поверхностях.
Giardiasis наиболее распространен среди детей, особенно тех, кто подвержен смене подгузников Пловцы, туристы, туристы и другие, которые пьют неочищенную воду, также подвержены инфекции (отсюда и прозвище «болезнь туриста» или «лихорадка бобра»), как и международные путешественники.Общие симптомы включают диарею, тошноту, спазмы желудка и газ и обычно сохраняются от двух до шести недель. Поскольку паразит прилипает к кишечным клеткам, которые поглощают жиры и питательные вещества, лямблиоз может привести к серьезным осложнениям, таким как плохое усвоение питательных веществ и потеря веса.
«Хотя Giardia не опасен для жизни, он является довольно привередливым паразитом и весьма важен с экономической точки зрения во всем мире и в Соединенных Штатах, где он является основной причиной возникновения диарейных заболеваний у детей в детских садах», — говорит Митчелл Согин, доктор философии. ,Д., директор Джозефин Бэй Пол Центр и руководитель исследования Giardia .
Анализ генома Giardia выявил несколько необычных белков, которые являются многообещающими лекарственными мишенями, говорит Моррисон. «Эти белки достаточно отличаются от человеческих белков, и если вы воздействуете на них наркотиками, это не повлияет на людей», — говорит она. «Могут быть разработаны лекарства, которые будут препятствовать способности паразита размножаться, или перемещаться или связываться в тонкой кишке, или вообще существовать».
Команда MBL также исследовала эволюционную историю этого древнего паразита. Giardia — это одноклеточный эукариот, то есть ядро его клетки, как и клетки человека и большинства других многоклеточных организмов. Но геном Giardia компактен по сравнению с другими эукариотами, с упрощенным механизмом для нескольких основных процессов, таких как репликация ДНК и обработка РНК. По словам Моррисона, если бы геном Giardia изначально был сложным и испытывал потерю генов в течение эволюционного времени, можно было бы ожидать, что части оборудования не повреждены, а части отсутствуют.Это, однако, было не так. «Похоже, с самого начала геному было проще», — говорит она. Авторы предполагают, что Giardia отличались от других эукариот более миллиарда лет назад.
«Мы приступили к этому проекту генома из-за его важности для здоровья человека и предположений более ранних молекулярных анализов, что Giardia представляет собой очень раннюю линию происхождения в эволюционной истории эукариот», — говорит Согин. « содержание и архитектура генома Giardia поддерживают эти теории о наследственном характере паразита.
Другой важный вывод, говорит Согин, заключается в том, что гены, которые позволяют Giardia избегать иммунного ответа человека, организованы иначе, чем у других паразитов. В кишечнике хозяина Giardia предотвращает атаку иммунной системы, смещая белки, которые она отображает на своих поверхностях. Гены этих поверхностных белков рассеяны по всему геному Giardia , а не в кластерах, как у других паразитов.
Источник: Морская Биологическая Лаборатория
Западно-австралийские морские львы заражены высоким уровнем Giardia
Цитирование : Геном Giardia открыт (27 сентября 2007 г.) получено 31 июля 2020 г. с https: // физ.орг / Новости / 2007-09-лямблии-genome.html
Этот документ защищен авторским правом. Кроме честных сделок с целью частного изучения или исследования, нет Часть может быть воспроизведена без письменного разрешения. Содержание предоставлено исключительно в информационных целях.
,Тело человека: анатомия, факты и функции
Человеческое тело — это все, что составляет, ну, ты. Основными частями человеческого тела являются голова, шея, торс, руки и ноги.
[Галерея изображений: BioDigital Human]
Системы организма
Наш организм состоит из ряда биологических систем, которые выполняют определенные функции, необходимые для повседневной жизни.
Работа системы кровообращения заключается в перемещении крови, питательных веществ, кислорода, углекислого газа и гормонов по всему телу.Он состоит из сердца, крови, сосудов, артерий и вен.
Пищеварительная система состоит из ряда связанных между собой органов, которые вместе позволяют организму разрушаться, поглощать пищу и удалять отходы. Он включает в себя рот, пищевод, желудок, тонкую кишку, толстую кишку, прямую кишку и задний проход. Печень и поджелудочная железа также играют роль в пищеварительной системе, потому что они производят пищеварительные соки.
Эндокринная система состоит из восьми основных желез, которые выделяют гормоны в кровь.Эти гормоны, в свою очередь, перемещаются в разные ткани и регулируют различные функции организма, такие как обмен веществ, рост и сексуальная функция.
Иммунная система — это защита организма от бактерий, вирусов и других патогенных микроорганизмов, которые могут быть вредными. Он включает лимфатические узлы, селезенку, костный мозг, лимфоциты (включая В-клетки и Т-клетки), тимус и лейкоциты, которые являются лейкоцитами.
Лимфатическая система включает в себя лимфатические узлы, лимфатические протоки и лимфатические сосуды, а также играет роль в защитных силах организма.Его основной задачей является создание и перемещение лимфы, прозрачной жидкости, содержащей лейкоциты, которые помогают организму бороться с инфекцией. Лимфатическая система также удаляет избыток лимфатической жидкости из тканей организма и возвращает ее в кровь.
Нервная система контролирует как произвольные действия (например, сознательное движение), так и непроизвольные действия (например, дыхание), и посылает сигналы в различные части тела. Центральная нервная система включает головной и спинной мозг. Периферическая нервная система состоит из нервов, которые соединяют все остальные части тела с центральной нервной системой.
Мышечная система организма состоит из около 650 мышц, которые помогают в движении, кровотоке и других функциях организма. Существует три типа мышц: скелетная мышца, которая связана с костью и помогает при произвольном движении, гладкая мышца, которая находится внутри органов и помогает перемещать вещества через органы, и сердечная мышца, которая находится в сердце и помогает перекачивать кровь.
Репродуктивная система позволяет людям размножаться. Мужская репродуктивная система включает половой член и яички, которые производят сперму.Женская репродуктивная система состоит из влагалища, матки и яичников, которые производят яйца. Во время зачатия сперматозоид сливается с яйцеклеткой, которая создает оплодотворенную яйцеклетку, которая имплантируется и растет в матке. [Связано: Неловкая анатомия: 10 странных фактов о женском теле]
Наши тела поддерживаются скелетной системой, которая состоит из 206 костей, соединенных сухожилиями, связками и хрящами. Скелет не только помогает нам двигаться, но и участвует в производстве клеток крови и хранении кальция.Зубы также являются частью скелетной системы, но они не считаются костями.
Дыхательная система позволяет нам принимать жизненно важный кислород и выводить углекислый газ в процессе, который мы называем дыханием. Он состоит в основном из трахеи, диафрагмы и легких.
Мочевая система помогает выводить из организма отходы, называемые мочевиной, которые образуются при расщеплении определенных продуктов. Вся система включает две почки, два мочеточника, мочевой пузырь, две мышцы сфинктера и мочеиспускательный канал.Моча, вырабатываемая почками, перемещается по мочеточникам в мочевой пузырь и выходит из организма через мочеиспускательный канал.
Кожа, или покровная система, является крупнейшим органом тела. Он защищает нас от внешнего мира и является нашей первой защитой от бактерий, вирусов и других патогенов. Наша кожа также помогает регулировать температуру тела и устраняет отходы с помощью пота. Помимо кожи, покровная система включает волосы и ногти.
Жизненно важные органы
У людей есть пять жизненно важных органов, которые необходимы для выживания.Это мозг, сердце, почки, печень и легкие.
Человеческий мозг — это центр управления организмом, принимающий и отправляющий сигналы в другие органы через нервную систему и секретируемые гормоны. Он отвечает за наши мысли, чувства, память и общее восприятие мира.
Сердце человека отвечает за перекачку крови по всему нашему телу.
Работа почек заключается в удалении из крови отходов и лишней жидкости. Почки забирают мочевину из крови и соединяют ее с водой и другими веществами для выработки мочи.
Печень выполняет множество функций, включая детоксикацию вредных химических веществ, расщепление лекарств, фильтрацию крови, секрецию желчи и выработку белков, свертывающих кровь.
Легкие отвечают за удаление кислорода из воздуха, которым мы дышим, и передачу его в нашу кровь, где он может быть отправлен в наши клетки. Легкие также удаляют углекислый газ, который мы выдыхаем.
Забавные факты
- Организм человека содержит почти 100 триллионов клеток.
- В организме человека по крайней мере в 10 раз больше бактерий, чем клеток.
- Средний взрослый делает более 20 000 вдохов в день.
- Каждый день почки обрабатывают около 200 кварт (50 галлонов) крови, чтобы отфильтровать около 2 кварт отходов и воды.
- Взрослые выделяют около четверти с половиной (1,42 литра) мочи в день.
- Человеческий мозг содержит около 100 миллиардов нервных клеток.
- Вода составляет более 50 процентов от веса тела взрослого человека.
Вы используете свои глаза, чтобы видеть, ваши уши, чтобы слышать, и ваши мышцы, чтобы выполнять тяжелую работу.Ну вроде. На самом деле, большинство частей тела гораздо сложнее, в то время как некоторые, похоже, вообще не имеют никакого дела.
Готовы к средней школе? Проверьте свои умственные способности
Примечание редактора: Если вам нужна дополнительная информация по этой теме, мы рекомендуем следующую книгу (доступна на amazon.com):
Страницы по теме
Системы человеческого организма
- Кровеносная система: факты, функции и заболевания
- Пищеварительная система: факты, функции и болезни
- Эндокринная система: факты, функции и заболевания
- Иммунная система: болезни, нарушения и функции
- Лимфатическая система: факты, функции и Заболевания
- Мышечная система: факты, функции и заболевания
- Нервная система: факты, функции и заболевания
- Репродуктивная система: факты, функции и заболевания
- Дыхательная система: факты, функции и заболевания
- Скелетная система: факты, функции и Заболевания
- Кожа: факты, заболевания и состояния
- Мочевая система: факты, функции и заболевания
Запчасти человеческого тела
- Мочевой пузырь: факты, функции и болезни
- Мозг человека: факты, анатомия и картирование Project
- Колон (толстая кишка): факты, функции и болезни
- Уши: факты, функции и болезни
- Пищевод: факты, функции и заболевания
- Принцип работы человеческого глаза
- Желчный пузырь: функции, проблемы и здоровое питание
- Сердце человека: анатомия, функции и факты
- Почки: факты, функции и болезни
- Печень: функция, отказ И болезни
- Легкие: факты, функции и заболевания
- Нос: факты, функции и болезни
- Поджелудочная железа: функция, расположение и болезни
- Тонкая кишка: функция, длина и проблемы
- Селезенка: функция, местоположение и проблемы
- Желудок: факты, функции и болезни
- Язык: факты, функции и болезни
Вздутие живота как избавиться быстро: Как быстро избавиться от метеоризма, вздутия живота, газов в кишечнике. Народные средства, таблетки – «Как убрать вздутие живота?» – Яндекс.Кью
5 проверенных способов избавиться от вздутия живота
Вы исправно посещаете фитнес и держитесь подальше от холодильника, но ваш живот все равно выглядит, будто вы на пятом месяце беременности?
Скорее всего, причина в плохом составе вашей еды и недостатке физических упражнений. Но есть и менее распространенные причины, например, бактерии в кишечнике или большое количество воздуха, которое вы заглатываете вместе с едой.
Между тем, вздутие живота не такое уж редкое явление. Почти треть взрослого населения страдает от метеоризма, и постоянно задается вопросом, как этого избежать? Есть несколько способов.
Не ешьте большими порциями
Главное правило – ешьте маленькими порциями. То есть вместо огромного ланча, состоящего из первого-второго-третьего-плюс десерт, разделите все это на несколько небольших порций.
При этом важно, чтобы вы правильно жевали. Потому что большие куски увеличивают количество воздуха, которое вы заглатываете с пищей. И как результат – получаете вздутие живота. Ешьте медленно. Жуйте в два раза дольше, чем обычно. И не забывайте пить много воды каждый день.
Проверьте свою пищевую непереносимость
Достаточно часто «добыча газа» в животе усиливается после употребления проблемных продуктов. К самым распространенным пищевым аллергенам в данном случае относятся лактоза, фруктоза, яичные продукты и глютен. Какой продукт не гуд именно для вас?
Попробуйте такой эксперимент — на пару недель исключите из своего рациона вышеуказанные продукты (предпочтительно по одному), и если вы заметите изменения, просто откажитесь от них.
Прекратите, наконец, пить газировку
Одним из самых больших источников вздутия становятся газированные напитки и шипучки. Именно содержащиеся в них пузырьки — причина того, что вы так и не можете получить плоский живот. Прекратите пить их раз и навсегда, и забудете о своем недуге!
Кстати, жевательная резинка, употребление алкоголя и напитки через соломинку тоже провоцируют чрезмерное количество газов.
Излечитесь от синдрома раздраженного кишечника
Синдром раздраженного кишечника является относительно распространенным заболеванием, которое затрагивает приблизительно четырнадцать процентов людей. Однако большая часть людей даже не подозревает о том, что имеет данную проблему.
Между тем, наиболее распространенные симптомы синдрома раздраженного кишечника — это вздутие живота, боли в животе, диарея или, наоборот, запор. Если эти симптомы вам знакомы, обратитесь к врачу.
Поосторожней с алкоголем!
Содержание сахара в спирте часто вызывает проблемы с пищеварением, потому что это способствует размножению бактерий в кишечнике, что, в свою очередь, приводит к избыточному содержанию газов. Ограничьте потребление алкоголя, а если вы решите пить, выбирайте менее сладкие напитки, например, сухие вина.
Избегайте ликеры, коктейли и алкогольные напитки в баночках.
КСТАТИ
— Нарушение микрофлоры кишечника может быть вызвано плохоперевариваемыми продуктами, это бобовые, орехи, фрукты, ячмень, брюссельская капуста, семечки, овес, мед и дрожжи, — говорит профессор Ашот Хачатрян, Академик Российской академии медико-технических наук. – В домашних условиях от вздутия живота можно избавиться с помощью кисломолочных продуктов, таких как йогурт, кефир. Если вздутие живота становится постоянной проблемой, это говорит о том, что у вас может быть непроходимость кишечника, закупорка мочевыводящих путей, а то вовсе аппендицит. В этом случае с визитом к врачу тянуть не рекомендуется.
ЧИТАЙТЕ ТАКЖЕ
Можно ли стать стройной, обвязав талию ниткой?
Человеческий гений не стоит на месте, и теперь живот можно сделать плоским без занятий в спортзале и бега трусцой. Для этого по утрам, надев трусы и часы, надо обвязать свою талию ниткой. Она не позволит расслабить мышцы пресса, которые всегда будут в тонусе, и вскоре талия волшебно уменьшится на несколько сантиметров! Ну во всяком случае так обещают (дальше)
Не жалея живота своего: Ляйсан Утяшева поможет вам сделать талию к лету
Обнаружился животик, который предательски выглядывает из джинсов и портит весь внешний вид? Ляйсан Утяшева напоминает, что быстрая сгонка веса только вредит организму, а мышцы за один день, к сожалению, не подкачиваются. Начнем лепить фигуру с талии и животика (дальше)
Как убрать вздутие живота быстро в домашних условиях?
Метеоризм лишает работоспособности и портит настроение на весь день. Если такое недомогание проявляется часто, то следует пересмотреть свое меню и отправиться к врачу для выяснения возможных причин. Мы не предлагаем панацеи от повышенного газообразования, но постараемся полноценно рассказать о том, как убрать вздутие живота быстро в домашних условиях без вреда для здоровья.
Упражнения при вздутии живота
Вместе с другими поддерживающими мерами необходимо прилагать физические усилия для облегчения неприятных распирающих ощущений в животе. Можно выполнить подходящий комплекс йоги или проделать следующие простые, в большинстве случаев помогающие от вздутия, упражнения.
Напряжение пресса
Специалисты предлагают выполнять упражнения с профилактической целью каждый день либо прибегать к ним только при признаках скопления лишних газов в кишечнике. Итак, для улучшения моторики ЖКТ необходимо произвести напряжение и расслабление всех мышц живота минимум 15 раз. При работе пресса дыхание задерживается на 15 секунд.
Подтягивание ног к корпусу
Хорошо действует на пострадавшую брюшную полость притягивание бедер к телу из положения лежа. Желательно обхватить свои ноги руками. В этой приятной позе следует задержаться на пару минут. Данное положение можно многократно повторять в течение дня.
Сгибание ног
Чтобы проделать еще одно эффективное упражнение, нужно удобно расположиться на спине, затем начать сгибать ноги. При этом кладем руки на вздутый живот. При вдохе слегка надавить на зону кишечника. Достаточно задержать дыхание примерно на 7 секунд, а в этот момент добавить поглаживание ладошками, движущимися друг к другу. В момент выхода следует ослабить давление и выпустить воздух из легких. Вместе с таким упражнением хорошо действует чай из лекарственных трав.
Самомассаж живота
При вздутии приятно и полезно проводить массаж в зоне пупка. Проделывать движение правой рукой по направлению движения часовой стрелки. Нажим должен быть несильным. Осуществляются круговые движения на протяжении 5 минут.
Поза на четвереньках
Хорошо постоять на четвереньках в течение нескольких минут. Желательно при этом выполнять вышеописанный круговой массаж живота.
Упражнение колесо
Усевшись на пол, нужно согнуть ноги в коленях, прижать их телу и удерживать руками. Следует аккуратно перекатиться на спину, изогнутую колесом, затем вернуться в исходную позу сидя. Проделав около 15 повторов, вы, скорее всего, почувствуете себя лучше за счет выхода газов.
Вздутие живота: неприятное явление, которое можно устранить при помощи упражнений, фитотерапии и медикаментов, таких как Эспумизан, Мезим, Смекта, Энтеросгель, Линекс, Тримедат, Хилак, ФесталПопулярные медикаменты от вздутия живота
Если вы не знаете, как убрать вздутие живота быстро в домашних условиях, то не стоит рисковать, принимая непроверенные народные средства. Перед применением лекарств или травяных рецептов – следует внимательно изучить показания и противопоказания. Наиболее часто врачи назначают нижеперечисленные препараты от метеоризма.
- Эспумизан – предрасполагает к выходу лишних газов, подходит для разных возрастов.
- Смекта – безопасный и удобный в применении порошок, способный убрать газы, скопившиеся в кишечнике по разным причинам, помогает детям и взрослым.
- Линекс – препарат для улучшения функционирования кишечника, действует наилучшим образом при курсовом приеме, о рамках которого можно найти информацию на упаковке или узнать от лечащего врача.
- Хилак – лечебные капли (источник полезных бактерий), выступающие дополнением к основной терапии при метеоризме и способствующие нейтрализации причины вздутия и болей.
- Фестал – восполняет дефицит полезных ферментов для корректного переваривания пищи.
- Тримедат – известный спазмолитик, назначается при серьезных кишечных патологиях.
- Энтеросгель – сильный сорбент, отлично работающий в направлении очищения кишечника и снятия симптомов метеоризма.
- Мезим – разрекламированный препарат для поклонников сложно перевариваемых и вызывающих метеоризм жирных блюд.
Фитотерапия при вздутии живота
Зеленый чай с добавками
Можно приготовить лечебный напиток, который желательно принимать не в горячем, а именно в теплом состоянии. Берется хороший зеленый чай (щепоть заварки или чайный пакетик), ромашка (столовая ложка), трава чабрец (щепоть растительного сырья). Заварить сбор горячей водой, выдержать примерно 10 минут, принимать при болях в области живота и других признаках метеоризма.
Укроп
При склонности к повышенному газообразованию полезно кушать свежую зелень укропа. К счастью, продукт сочетается с салатами и многими другими домашними блюдами. Также стоит попробовать отлично себя зарекомендовавшую укропную воду. Берем измельченные семена укропа (2 маленькие ложки) и заливаем их кипятком (достаточно 300 грамм воды). Оставить настой для охлаждения, профильтровать и принимать его трижды в сутки, по половине стакана за 2-3 часа до принятия пищи.
Имбирный напиток
Корень имбиря славится своими общеукрепляющими и адаптогенными свойствами. Ароматный чай также помогает избавиться от проблемы повышенного газообразования и облегчит боли. В любой чай добавляется свежий тертый имбирь или имбирный порошок.
Обратите внимание, что постоянное вздутие живота может являться симптомом серьезных заболеваний ЖКТ. Для диагностики необходимо описать свои недомогания на приеме у врача, пройти все возможные обследования и сдать соответствующие анализы.
убрать метеоризм в домашних условиях
Когда возникает вздутие живота, как избавиться от него – вопрос актуальный. Явление это, как правило, бывает неожиданным и случается в самое неподходящее время. И хотя вздутие достаточно быстро проходит, нередко оно доставляет немало неприятных моментов. Как убрать вздутие живота в домашних условиях быстро и легко?Что такое вздутие живота?
Вспучивание живота (0метеоризм) – это состояние, которое характеризуется избыточным объемом газов в кишечнике. Оно сопровождается отрыжкой, икотой, распиранием в области живота. В большинстве случаев распирание сопровождается приступообразными болями, коликами. Как правило, они острые, но терпимые. Кишечные колики обычно проходят сразу после выхода газов через задний проход.

Вспучивание живота (метеоризм) – это состояние, которое характеризуется избыточным объемом газов в кишечнике. Оно сопровождается отрыжкой, икотой, распиранием в области живота.
Но бывают случаи, когда болевой синдром при коликах настолько сильный, что человек покрывается холодным потом, ощущает жжение в сердце и теряет сознание. У некоторых может болеть голова, появляется слабость.
Довольно часто колики сопровождаются громким “урчанием”, а освобождение от газов может быть ярко выраженным.
Большое скопление газов в кишечнике время от времени появляется практически у каждого человека. Но есть категории людей, которые страдают от такого явления, как метеоризм, постоянно.
Если вздутия кишечника регулярно повторяются, игнорировать это нельзя.
Механизм газообразования
Как избавиться от вздутия живота? Все зависит от причины повышенного газообразования. Но какое газообразование является нормальным и откуда берутся газы в организме?
Выработка газов в организме человека – естественное явление. В результате работы желудочно-кишечного тракта в небольшом объеме производятся водород, метан, углекислота, сероводород и аммиак.

Продукты содержащие большое количество трудно перевариваемых углеводов приводят к газообразованию.
Выделение газов в кишечнике происходит разными способами. Наибольшее количество результатов переработки появляется в нижнем отделе кишечника – толстой кишке. Газовые вещества вырабатываются в процессе бактериального гидролиза (расщепления волокон пищи кишечными бактериями). Практически весь выделяемый организмом водород появляется во время переработки различными бактериями сбраживаемых углеводов, аминокислот. Водород интенсивно вырабатывается после употребления в пищу разных видов капусты, гороха, фасоли, сои и чечевицы. Эти продукты содержат большое количество трудно перевариваемых углеводов.
Метан образуется в процессе переработки бактериями эндогенных веществ, вырабатываемых организмом. Поэтому влияние пищи на выделение метана минимально.
Углекислый газ вырабатывается в процессе активной деятельности бактерий в органах пищеварения, при этом большая часть газа всасывается в тонкой кишке. Углекислый газ, который скапливается в кишечнике, образуется в результате переработки веществ растительного происхождения, содержащих трудно перевариваемые углеводы – целлюлозу, пептиды.
Аммиак выделяется в результате переработки кишечными микроорганизмами продуктов деятельности печени.
Сероводород накапливается в кишечнике при переработке бактериями серосодержащих органических соединений (аминокислот).
Часть газов – азот, кислород, углекислый газ – поступает в кишечник из плазмы.
Таким образом, качественные и количественные характеристики газообразования главным образом зависят от состава принимаемой пищи.
Еще одним источником газа является заглатывание воздуха. Больше половины газов, скапливающихся в кишечнике, составляет проглоченный воздух. Он проникает в пищеварительную систему во время поспешного приема пищи, из-за разговоров за обеденным столом, использования соломинки для напитков и жевания жевательной резинки. Часто заглатывают много воздуха любители газированных напитков.

Больше половины газов, скапливающихся в кишечнике, составляет проглоченный воздух. Такая проблема у любителей газированных напитков.
Частично газы покидают организм естественным путем в виде отрыжки и через задний проход.
В небольшом объеме всасываются из кишечника метан и водород. Эти газы выходят из организма через легкие.
Причины избыточного газообразования
Во время употребления большого количества пищи или злоупотребления продуктами, вызывающими повышенное газообразование, в организме продуцируется чрезмерное количество этих веществ.
Любители продуктов, вызывающих повышенное газообразование, постоянно страдают от вздутий. Такой тип метеоризма называется алиментарным. Он не является симптомом заболевания. К алиментарному метеоризму относится вздутие, обусловленное заглатыванием воздуха.
Метеоризм могут спровоцировать нарушения функции переваривания пищи.

Любители продуктов, вызывающих повышенное газообразование, постоянно страдают от вздутий. Такой тип метеоризма называется алиментарным.
Сбои в работе желудочно-кишечного тракта возникают из-за нарушения функции всасывания, циркуляции желчных кислот, а также недостатка ферментов. Ферменты производятся клетками организма для ускорения химических реакций. Нарушения функции переваривания приводят к накоплению в кишечнике большого количества непереваренной пищи. Под воздействием кишечной микрофлоры непереваренная пища становится источником избыточных газов. Такой метеоризм называется дигестивным. Если баланс микрофлоры в кишечнике нарушается, может возникнуть дисбиотический метеоризм. Дисбиотический и дигестивный типы взаимосвязаны, так как нарушения процесса переваривания пищи и процессов всасывания веществ неизбежно приводят к нарушению баланса микрофлоры.
Разнообразные препятствия на пути движения пищи в виде спаек, рубцов или опухолей нередко приводят к развитию механического метеоризма. Если нарушена двигательная функция желудочно-кишечного тракта, движение пищи и газов замедляется. Вздутие живота в таких случаях обусловлено не наличием избытка газов, а их медленных продвижением. Это динамический метеоризм.
Из-за нарушения местного или общего кровообращения может меняться моторная и эвакуаторная функции кишечника. При застоях крови ускоряется проникновение газов из плазмы в кишечник. Такой метеоризм называют циркуляторным. Психогенный метеоризм обусловлен психоэмоциональными перегрузками, стрессами и нервными расстройствами.

Быстро избавиться от газов в домашних условиях помогут энтеросорбенты, такие как, смекта.
Существует и высотный метеоризм, который развивается при снижении атмосферного давления во время подъема в горы. Такой метеоризм не является признаком недуга.
Домашнее лечение
Как убрать вздутие живота в домашних условиях? Быстро избавиться от газов в домашних условиях помогут энтеросорбенты. Это лекарственные средства, которые впитывают и выводят из желудочно-кишечного тракта токсичные вещества, газы и аллергены. Их недостаток в том, что вместе с вредными веществами энтеросорбенты могут выводить и полезные – витамины, минералы. Активированный уголь – самый известный энтеросорбент. Препараты нового поколения разработаны так, чтобы выведение полезных веществ было минимальным. К адсорбентам относятся “Энтеросгель”, “Смекта”.
К другой группе препаратов, способных облегчить состояние при метеоризме, относятся пеногасители. Принцип их действия состоит в вытеснении пенообразователей и разрушении пузырьков газа, что позволяет газу всасываться или свободно выходить из организма. Одним из наиболее популярных пеногасителей является симетикон. Он является активным веществом препаратов “Эспумизан”, “Маалокс плюс”.

Одним из наиболее популярных пеногасителей является симетикон. Он является активным веществом препаратов “Эспумизан”
Профилактика
Метеоризм может быть признаком серьезных патологий и болезней. Как избавиться от метеоризма в таком случае? Прежде всего необходимо выявить факторы, провоцирующие его появление. Если вздутие живота вызвано обильной пищей, употреблением блюд, вызывающих брожение и сильное газообразование, и заглатыванием некоторого количества воздуха, то нужно пересмотреть рацион.
Желательно не употреблять часто и в больших количествах газообразующие продукты – белокочанную капусту, лук, все виды бобовых (фасоль, чечевицу, сою, горох, бобы), редьку, репу, редиску, грибы, сельдерей, морковь, свежее молоко, арбуз, виноград, изюм, грушу, хлеб, квас, газированную воду.
Некоторые продукты способны усиливать газообразование в сочетании с другими. Например, нельзя употреблять газированные напитки вместе с другой пищей. Они сами по себе усиливают газообразование, а в сочетании с чем-то еще эффект будет более выраженным.
Не сочетают соки и сладости с белковой и крахмальной пищей. Молочные продукты не рекомендуется есть с мясом и рыбой или с кислыми фруктами. Бобовые лучше не кушать с черным хлебом.

Желательно не употреблять часто и в больших количествах газообразующие продукты, такие как, хлеб, квас, газированный напитки.
Что помогает от вздутия живота? При повышенном газообразовании рекомендуются гречневая и пшенная каши, кисломолочные продукты, а также продукты, приготовленные на пару. Питание лучше разбить на небольшие порции, но кушать чаще.
Во время еды не нужно торопиться и лучше не разговаривать. Не стоит злоупотреблять жевательной резинкой и коктейльными трубочками.
Заболевания как причина метеоризма
Если причиной метеоризма являются заболевания, как избавиться от вздутия живота? При механическом метеоризме требуется тщательное обследование. Также возможна хирургическая операция.
Если обнаружена ферментная недостаточность, врач назначит ферментные препараты. Кроме того, могут быть назначены желчегонные средства, нормализующие пищеварение и улучшающие моторику кишечника.
Для восстановления микрофлоры кишечника при диагностировании дисбиотического метеоризма нужно принимать пребиотики и пробиотики. Эти лекарственные средства позволяют увеличить количество полезных микроорганизмов и восстановить баланс микрофлоры.
Избавиться от динамического метеоризма можно с помощью прокинетиков. Эти лекарственные средства ускоряют транзит пищи по кишечнику. Чтобы снять болевой симптом, врач выпишет спазмолитики. Если причиной метеоризма является кишечная инфекция, больному назначают антибиотики. При метеоризме психогенного характера врач выпишет препараты, снижающие психоэмоциональное напряжение.
Народные средства
Как избавиться от вздутия живота в домашних условиях народными средствами?
Ромашка лекарственная издавна используется при болезнях желудка. Для приготовления лечебного настоя нужно заварить две чайные ложки цветков стаканом кипятка. Когда настой остынет, его процеживают и пьют несколько раз в день по 50 г натощак.
Укропная вода славится своими ветрогонными свойствами, успешно избавляя от вздутия живота. Для ее приготовления две чайные ложки семян укропа растолочь и залить 300 г кипятка. Затем охладить до комнатной температуры и, процедив, пить по полстакана 3 раза в день за несколько часов до еды. Нужно выпить всю приготовленную порцию в течение дня.
Помогает от вздутия живота настой из тмина. Для его приготовления нужно две чайные ложки семян и заварить 200 г кипятка. Емкость с настоем накрыть теплым одеялом и оставить на несколько часов. Перед приемом пищи следует выпить 50 г настоя (несколько раз в день).
Можно приготовить травяной сбор. Для этого взять в равных частых зверобой, тысячелистник и сушеницу топяную. Полторы столовые ложки смеси заливают двумя стаканами кипятка. Через два часа процеживают и пьют по 100 г настоя 4-5 раз в день. Этот сбор устранит вздутие и изжогу.
Помните, что лекарственные травы бесконтрольно принимать нельзя. Поэтому любое лечение, в том числе и народными средствами, должно назначаться и контролироваться врачом.
Избавься от вздутия и будь здоров!
Как избавиться от вздутия живота и метеоризма
Семейные застолья и праздники – это, конечно, прекрасно. Но вот метеоризм, который часто настигает нас позднее, совсем некстати! Как же этого избежать?
В повседневной жизни мы обычно стараемся придерживаться привычного рациона питания, но на праздничных застольях все идет наперекосяк. Мы чередуем жирные салаты с соленой рыбой и огурцами, копченую колбасу с ветчиной, сыром, маслинами и красной икрой, а потом еще и с удовольствием дожидаемся десерта! И нас можно понять: при виде такого разнообразия бывает довольно сложно удержаться и не поддаться искушению. Но вот наш кишечник почему-то совсем не в восторге!
Как бороться с метеоризмом в домашних условиях?
Если в юности мы могли быстро переварить все, что нам давали, а потом еще и радостно попросить добавки, то с возрастом после подобных пиршеств нам приходится устраивать себе разгрузочные дни. Любые проблемы с пищеварением могут нарушить ваши планы и причинить известный дискомфорт. Чтобы ваш кишечник не доставлял вам неудобств, воспользуйтесь нашими простыми советами – они помогут вам справиться с неприятными симптомами и наслаждаться жизнью во всей ее полноте.
Советы по уменьшению вздутия в домашних условиях:
Ограничьте употребление продуктов, вызывающих газообразование. Некоторые продукты при переваривании стимулируют выработку газов. Поэтому, если вздутие живота становится проблемой, постарайтесь поменьше налегать на:
- Бобовые
- Капусту
- Брокколи
- Лук
- Яблоки
Упражнения, которые помогают избавиться от метеоризма
Чтобы как можно реже сталкиваться с проблемой вздутия живота, вы можете попробовать делать специальные упражнения на регулярной основе:
- Чтобы улучшить работу желудка, попеременно напрягайте и расслабляйте мышцы живота не менее 10-15 раз. Это обеспечит мягкое массирующее воздействие как на желудок, так и на все остальные внутренние органы.
- Параллельно с первым упражнением попробуйте подтягивания ног к животу: ложитесь на спину, обхватите ладонями бедра и мягко подтяните их к животу. Задержитесь в этом положении на 1-2 минуты, затем не спеша вернитесь в исходное положение.
Желаем вам наслаждаться праздничными застольями без нежелательных последствий!
А как вы справляетесь со вздутием живота? Поделитесь секретами в комментариях!
Как избавиться от метеоризма и вздутия в домашних условиях
Избыточные скопления газов в кишечнике называются метеоризмом. Это состояние сопровождается отрыжкой, коликами и изжогой. Причиной возникновения метеоризма может выступать повышенное газообразование или нарушение процесса выведения. Данный синдром широко распространен. Как правило, он свидетельствует о наличии внутренних заболеваний ЖКТ. Вопрос о том, как избавиться от метеоризма, актуален во все времена. Эта проблема ухудшает состояние человека и создает неловкие ситуации. Читайте далее, и узнаете, как обезопасить себя от подобного.
Что такое метеоризм кишечника
Метеоризм – часто встречающееся явление, при котором в органах пищеварительного тракта собирается большое количество газов. Как правило, этот синдром выступает частью кишечного заболевания. Иногда он может возникать при злоупотреблении тяжелой пищей, когда пищеварительная система не справляется со своими функциями. В обоих случаях кишечник наполняется зловонными газами, которые, выходя через задний проход, создают серьезный дискомфорт.
Причины вздутия живота и газообразования
Первым делом стоит задуматься о том, какие продукты вызывают газообразование и вздутие живота. Постарайтесь вспомнить и проанализировать все, что кушали за последние сутки. Скорее всего, причина вздутия живота обусловлена реакцией кишечника на один конкретный продукт или неудачное пищевое сочетание. Вторая распространенная причина метеоризма – это скопление газов, попадающих в организм через рот. Так случается, когда человек проглатывает воздух вместе с едой. Третий фактор, вызывающий сильное вздутие – это скопление газов, проникающих в кишечник из крови.
У взрослых
Взрослые люди страдают от метеоризма по разным причинам. Представительницы женского пола часто жалуются на повышенное газообразование при месячных. Регулярные гормональные изменения вызывают сбои функций пищеварительного тракта, поэтому начинает пучить. Кроме того, часто отмечается излишнее газообразование в кишечнике у беременных женщин. Процесс созревания плода сопровождается изменением местоположения органов брюшной полости, что приводит к постоянному скоплению газов в кишечном тракте.
Причины газообразования у мужчин обусловлены иными факторами. Представители сильного пола страд





 Многочисленными исследованиями доказано отсутствие вредного воздействия ультразвука на органы и ткани человека.
Многочисленными исследованиями доказано отсутствие вредного воздействия ультразвука на органы и ткани человека. бобовые: фасоль, горох;
бобовые: фасоль, горох;






































