симптомы и первые признаки, лечение традиционными и народными средствами
Обструктивный бронхит у детей представляет серьезную опасность для здоровья. Дыхательные нарушения, которые развиваются при этом заболевании, нарушают доставку кислорода к органам и тканям. Возникший в раннем возрасте бронхит быстро развивается и за короткий срок может привести к угрожающему жизни состоянию.
Содержание
Открытьполное содержание
[ Скрыть]
Особенности заболевания
Обструктивным бронхитом называется воспаление слизистых оболочек бронхов, которое сопровождается резким сужением их стенок. Это нарушает процесс прохождения воздуха по дыхательным путям, что приводит к затруднению вдоха и выдоха. Специалисты утверждают, что с обструкцией протекают четверть бронхитов у маленьких детей.
Острая форма обычно беспокоит детей до трех лет. Она развивается в результате заражения респираторно-вирусным заболеванием. В редких случаях возникают бронхиты другого происхождения. У детей в три года и старше обструкцию бронхов вызывают микоплазмы, хламидии, простейшие внутриклеточные, которые распространяются на бронхи и другие ткани.
Патологический процесс развивается под воздействием нескольких механизмов:
- скопление в бронхиальном просвете густой слизи;
- утолщение стенок бронхов, их резкое сужение;
- отек слизистой оболочки;
- спазматическое сокращение мышц и сдавливание отекшими тканями дыхательных путей.
У младенцев спазмы происходят редко, у них в большей степени развивается отечность тканей. Хотя, если бронхит имеет аллергическую природу, то может присутствовать и спазм.
Причины возникновения
Развитию воспалительного процесса способствуют особенности детского организма, несформированный иммунитет. К провоцирующим факторам, способным вызвать патологию можно отнести:
- Переохлаждение организма. У младенцев несовершенна терморегуляция организма. Если одевать ребенка легко и держать в помещении с температурой ниже 18 градусов, то может возникнуть переохлаждение. Если надеть теплую одежду и малыш вспотеет, то даже небольшой сквозняк приведет к развитию бронхита у грудничка.
- Прорезывание зубов. Многие родители кашель при прорезывании зубов воспринимают, как вполне естественный процесс. Но отсутствие лечения может привести к развитию бронхита, ведь во время прорезывания зубов организм тратит на это много сил, иммунитет снижается.
- Респираторные заболевания. Главные причины развития бронхита – вирусные инфекции. Это вирусы гриппа, парагриппа, риносинцитиальный вирус и другие. Они негативно воздействуют на эпителий бронхов. Он становится беззащитным перед бактериями, которые в нормальном состоянии обитают в просвете бронхов и не вызывают нарушений. Вызвать болезнь может пневмококк, стрептококк, гемофильная палочка и другие.


У маленьких детей риск развития болезни повышает тот факт, что они берут в рот игрушки и другие предметы, на которых могут быть бактерии. Они раздражают слизистую и вызывают бронхит. Вдыхание запахов химических веществ может вызвать аллергию, которая приведет к поражению бронхов.
Формы и симптоматика
Различают инфекционный и острый обструктивный аллергический бронхит, которые имеют похожие симптомы. Отличить эти два случая можно, если у ребенка кто-то из ближайших родственников страдает астмой, или присутствовала аллергия ранее. Также различают формы по данным исследований, которые укажут на наличие аллергической реакции.
Инфекционный бронхит имеет признаки простуды. При аллергическом бронхите нет таких проявлений, но они могут возникнуть при контакте с аллергеном. В анализе крови при этом наблюдается повышение иммуноглобулина Е.
Острый обструктивный бронхит начинает развиваться так:
- Повышается температура тела. Появляется насморк, кашель, общая слабость.
- Когда развивается бронхиальная непроходимость, появляются трудности с дыханием при выдохе, а постепенно и при вдохе.
- Происходит увеличение частоты дыхания, при это можно услышать свист и шум.
- Из-за одышки ребенок может делать до 50 вдохов в минуту, а у месячного ребенка их может быть больше.
- Кожный покров бледнеет, и синеет участок кожи вокруг рта.
- Беспокоит сухой кашель, сопровождающийся незначительным выделением очень вязкой мокроты.
- Дети старшего возраста могут страдать от ангины и вторичного присоединения бактериальной инфекции.


При развитии заболевания у младенцев, его трудно отличить от ранних проявлений бронхиальной астмы и других болезней. У многих детей астма начиналась как обструктивный бронхит, который мог рецидивировать при каждом эпизоде простуды.
Диагностика
Как вылечить заболевание решают педиатр и пульмонолог. Если подозревают аллергическую форму бронхита, то может понадобиться консультация аллерголога. Часто заболевание развивается с синуситом, поэтому могут направить ребенка к отоларингологу.
Постановка диагноза состоит из:
- Сбора анамнеза. Специалистом изучается история болезни ребенка: необходимо сообщить обо всех симптомах, возникавших ранее заболеваниях, принимаемых препаратах.
- Прослушивания дыхательных шумов. При бронхите врач может услышать удлиненный вдох и сухие хрипы со свистами.
- Рентгена. Для исключения других диагнозов.
- Посева мокроты. Исследование позволяет определить тип возбудителя болезни.
- Спирометрии. Предназначена для оценки состояния ФВД (функции внешнего дыхания). Такую процедуру можно проводить, если ребенку больше 5 лет.
Только после получения результатов этих исследований лечащий врач может поставить диагноз и назначить подходящую терапию.
Чем опасен и как передается?
У детей заболевание может привести к серьезным последствиям: развитию бронхиальной астмы, пневмонии и дыхательной недостаточности. В последнем случае, если своевременно не будет оказана помощь, ребенок может погибнуть. Инфекция распространяется воздушно-капельным путем. Поэтому, если в доме кто-то простудился, желательно ограничивать его контакты с ребенком.
Как лечить бронхит?
Опасно проводить лечение болезни самостоятельно, терапия должна осуществляться под наблюдением врача. Если ребенок новорожденный, ему месяц, год, то независимо от состояния, его госпитализируют. В возрасте 2-3 лет легкая форма патологии может лечиться и дома. При наличии остро развивающейся обструкции, в условиях стационара проводят терапию:
- когда наблюдается общая интоксикация организма;
- появляется одышка, акроцианоз и другие симптомы дыхательной недостаточности.
Лечение бронхита включает такие шаги:
- Диета. Необходимо исключить все продукты, вызывающие аллергию, рекомендовано дробное диетическое питание, обильное питье. Если ребенок грудной, то этих правил должна придерживаться мама.
- Лечебный режим. Если присутствует температура, нельзя выводить малыша на улицу. Когда состояние стабилизируется, можно выходить на воздух, на короткое время.
- Массаж. Этот метод хорошо помогает в восстановительный период. Ребенка кладут на живот и делают поглаживающие и постукивающие движения снизу вверх к позвоночнику. При остром течении не применяется.


Медикаментозная терапия
- Препараты для отхаркивания и от кашля. Препарат назначается врачом в зависимости от вида кашля: при сухом используют Стоптуссин, для разжижения мокроты АЦЦ, Лазолван и другие.
- Ингаляции. Один из самых эффективных методов. Популярностью пользуется средство Пульмикорт.
- Противовирусные и иммуномодулирующие средства. Часто назначают таблетки для укрепления иммунитета.
- Антибиотики используют с 2-3 дня развития болезни. Применяют их не менее пяти дней. При негативной реакции или отсутствии эффекта препарат могут заменить.
Народные средства
Практикуют также лечение бронхита народными средствами, но это можно делать только под присмотром врача. Методы позволяют предотвратить рецидив и ускоряют процесс выздоровления. Популярны такие рецепты:
- Калина с медом. 200 грамм ягод заливают половиной стакана воды и добавляют мед (200 грамм). Варят пока не испарится жидкость и дают по пол-чайной ложке раз в час. После облегчения состояния разрешено уменьшить количество приемов до четырех в день. Но если ребенок на грудном вскармливании этот вариант не подходит, ведь возможна аллергия на мед.
- Лук варят два часа, после этого пропускают через мясорубку и добавляют 4 ложки меда. Все перемешивают и дают по пол-ложки раз в час.
-

 Калина и мед
Калина и мед
-

 Вареный лук с медом
Вареный лук с медом
Чтобы не возник рецидивирующий бронхит важна профилактика. Необходимо одевать ребенка по погоде, следить, чтобы в рацион входили все необходимые витамины и микроэлементы. Регулярно проводите влажную уборку помещения, часто гуляйте на свежем воздухе, укрепляйте иммунитет.
Видео «Что нужно знать о бронхите»
Как оказать ребенку помощь и что делать при обнаружении первых симптомов, смотрите в видео.
Чем опасен обструктивный бронхит
Что представляет собой обструктивный бронхит, чем опасен для человека данный недуг, следует знать каждому. Бронхит обструктивный представляет собой воспалительный процесс бронхов, протекающий с резкими бронхиальными спазмами и характеризующийся нарушением деятельности легких. Чаще всего при болезни наблюдаются кашель, сопровождающийся мокротой, одышкой. Также при дыхании присутствует свист. При заболевании осуществляется накопление слизи, отрицательно влияющей на дыхание.


Обструктивный бронхит очень легко отличить от обычного, так как при нем возникает сильная отечность и нарушается проходимость бронхов. Вследствие этого снижается работа иммунной системы, посредством чего развиваются иные болезни в результате воздействия различных вирусов.
Причины возникновения обструктивного бронхита
Данное заболевание возникает как следствие респираторного вируса или гриппа. В большинстве случаев обструктивный острый бронхит встречается у детей, часто болеющих острыми респираторными вирусными инфекциями, а также у тех, которые имеют слабый иммунитет и склонность к аллергической реакции.

 Основаниями, породившими возникновение такого бронхита, могут стать:
Основаниями, породившими возникновение такого бронхита, могут стать:- грязный воздух;
- активное или пассивное курение;
- нехватка витаминов в организме;
- профессиональные риски.
Нередко обструктивный бронхит развивается у сельскохозяйственных рабочих, строителей, шахтеров и работников офисов, имеющих контакт с лазерными принтерами.
К тому же, заболевание зарождается как осложнение обычной простуды в результате тяжелого течения недуга. Факторы, которые способны спровоцировать болезнь, представляют собой частые перепады температуры, сезонные периоды с высокой влажностью. По этой причине обострение заболевания наблюдается, как правило, осенью или весной.
Начало обструктивного бронхита может быть обусловлено течением аллергии. Вследствие этого, при возникновении начальных симптомов бронхита необходимо исключить все аллергены и пищевые продукты, вызывающие аллергическую реакцию.
Вместе с тем, болезнь развивается у тех людей, которые имеют наследственную предрасположенность к этому заболеванию.
Вернуться к оглавлению
Симптомы обструктивного бронхита

 Симптоматика обструктивного бронхита представлена нарушением дыхания и усиленным кашлем, набирающим обороты в ночные часы. Кашель может быть сухой или влажный с незначительным выделением слизи. Мокрота, накопившаяся в воздухоносной системе, затрудняет дыхание, вследствие чего возникает одышка, сопровождающаяся звонким свистящим хрипением. Если болезнь является следствием зарождения в организме инфекции, у пациента преобладают признаки интоксикации:
Симптоматика обструктивного бронхита представлена нарушением дыхания и усиленным кашлем, набирающим обороты в ночные часы. Кашель может быть сухой или влажный с незначительным выделением слизи. Мокрота, накопившаяся в воздухоносной системе, затрудняет дыхание, вследствие чего возникает одышка, сопровождающаяся звонким свистящим хрипением. Если болезнь является следствием зарождения в организме инфекции, у пациента преобладают признаки интоксикации:
- боль головы;
- плохой аппетит;
- высокая температура тела;
- слабое состояние;
- нарушение пищеварительного процесса.

 Кашлевый синдром при обструктивной форме заболевания не даст долгожданной облегченности и может наблюдаться еще некоторое время. Долгий кашлевый синдром означает переход заболевания в хроническую стадию.
Кашлевый синдром при обструктивной форме заболевания не даст долгожданной облегченности и может наблюдаться еще некоторое время. Долгий кашлевый синдром означает переход заболевания в хроническую стадию.Острая форма заболевания может продолжаться до 3 недель. Если наблюдается систематическое воспаление бронхов, более чем 3 раза в год, это свидетельствует о рецидиве недуга. Врачебное заключение хронического обструктивного бронхита выносится при существовании одышки и кашля в течение 2 лет.
Вернуться к оглавлению
Вероятная опасность и последствия
При долго протекающем бронхите возникают учащение дыхания и проявления астмы. Эти признаки принято считать первостепенным критерием того, что по результатам воспалительного процесса происходит повреждение ткани воздухоносной системы. Представлено это следующим образом: бронхи зарастают соединительной тканью, что делает меньше их внутреннее сечение и снижает гибкость. Это считается итогом возникновения хронического обструктивного бронхита, в течение которого происходит длительное воспаление с необратимой или частично обратимой проходимостью воздухоносных путей.
Вследствие длительного течения хронического бронхита есть вероятность возникновения у человека эмфиземы легких.

 Это недуг, в ходе развития которого альвеолы, являющиеся составляющими легочной ткани, значительно растягиваются и упускают прежнюю способность к нужному сокращению. По причине этого сбивается доставка кислорода в кровь и устранение из нее продуктов распада. Так возникает дыхательная недостаточность.
Это недуг, в ходе развития которого альвеолы, являющиеся составляющими легочной ткани, значительно растягиваются и упускают прежнюю способность к нужному сокращению. По причине этого сбивается доставка кислорода в кровь и устранение из нее продуктов распада. Так возникает дыхательная недостаточность.Аналогично хронической форме обструктивного бронхита, эмфизема легких протекает поэтапно в результате систематической раздраженности внутренних стенок бронхов. Первое, на чем нужно акцентировать внимание при наличии подозрений на этот недуг, это присутствие одышки, возникающей при активной деятельности, беспокойстве, либо при кашле или обострении бронхита.
В дополнение к этому, хронический бронхит способен спровоцировать бронхиальную астму. В связи с этим, внутренняя оболочка дыхательной системы имеет наибольшую чувствительность к действию вредных веществ, осуществляется ее набухание с отделением значительного объема слизи, что считается основным предрасположением возникновения бронхиальной астмы.
Это не все неприятные осложнения, которые может спровоцировать воспаление дыхательных путей. Вместе с тем, болезнь может стать результатом пневмонии, пневмосклероза или рака легких. Это означает, что нужно с особой серьезностью относиться к данному недугу, в особенности на начальных этапах развития, когда нужно предпринимать срочные действия, ведь бронхит опасен, если не заниматься его лечением.
Вернуться к оглавлению
Лечение обструктивного бронхита
Эффект терапевтических мероприятий против бронхита будет зависеть от того, как быстро пациент посетил доктора, получил верное врачебное заключение и начал осуществлять лечение. Вместе с тем, успешность лечения находится в зависимости от социально-экономического положения больного. При заболевании бронхов в первую очередь нужно установить причину, на основании которой оно возникло. Если это охлаждение организма, выполнение элементарных правил даст возможность предотвратить бронхит в последующий жизненный период. Если недуг стал следствием курения, дальнейшее развитие болезни будет зависеть от того, сможет ли больной бросить вредную привычку. Когда основанием обструктивного бронхита являются производственные условия, больному следует задуматься о смене рабочего места, иначе болезнь может принять хроническую форму.

 Терапия хронической формы недуга будет зависеть от того, как правильно ведет себя пациент в период обострения и утихания заболевания: при выполнении врачебных рекомендаций заболевание не даст дальнейших обострений.
Терапия хронической формы недуга будет зависеть от того, как правильно ведет себя пациент в период обострения и утихания заболевания: при выполнении врачебных рекомендаций заболевание не даст дальнейших обострений.Если острым обструктивным бронхитом болеют дети грудного или раннего возраста, им показана срочная госпитализация. В госпитализации нуждаются и маленькие дети, у которых болезнь протекает повторно и в ходе нее наблюдаются усиленные бронхиальные спазмы и приступы удушья.
При нормальных анализах крови пациента врач назначает постельный режим. Вместе с тем, нужно как можно больше проветривать комнату, где проводит время больной. Вдобавок к этому, прописывается строгая диета, в основу которой не должны входить жареные, копченые и острые блюда. Потребление жидкости следует увеличить в 1,5 раза. Чтобы разжижить мокроту, врач рекомендует теплое питье.
При течении обструктивного бронхита с сопутствующей инфекционной болезнью, доктор прописывает антибактериальную терапию. Появление ясно слышимых хрипов значит, что бронхи сильно забиты мокротой, которая не может эвакуироваться организмом. На данном этапе бронхита нужно принимать средства, обладающие отхаркивающим действием, либо делать ингаляции с использованием лекарственных трав и эфирных масел. Чтобы укрепить иммунную систему организма врач назначает иммуномодулирующие препараты и витаминные комплексы.
Таким образом, независимо от того, какой формой бронхита болеет человек, лечение должно проводиться своевременно. Если игнорировать данные лечебные действия, болезнь способна затянуться на более длительный срок и повлечь за собой обострение, в результате которого понадобится более дорогостоящее лечение и максимальные усилия.
Чем опасен обструктивный бронхит 🚩 бронхит чем натирать 🚩 Заболевания
 Larissa-G
Larissa-GЭксперт + экономист + астролог + садовод
5527
193 подписчика
Спросить
Бронхит – воспаление слизистой оболочки бронхов, которое развивается при проникновении в них бактериальной или вирусной инфекции. При неправильном лечении этого заболевания развивается хронический обструктивный бронхит или бронхиальная астма, которые очень опасны и для взрослых больных, но особенно для детей.
Содержание статьи

Статьи по теме:
Нередко острый бронхит у взрослых и детей развивается на фоне ОРВИ, гриппа, грибковой или бактериальной инфекции. Первый признак этого заболевания – одышка, кашель сухой или с отхождением мокроты, свистящее дыхание. Больного беспокоит повышенная температура, потливость и слабость.
Иногда таких признаков острого бронхита может не быть, но врач на приеме при выслушивании легких больного может определить наличие посторонних шумов в бронхах. При возникновении подозрений на бронхит он должен назначить рентгенологическое исследование, чтобы исключить из диагноза вирусную пневмонию и назначить лечение, потому что нелеченый бронхит может быть опасен.

При этом состоянии быстро развивается воспаление легких или обструкция бронхов, которая приводит к потере бронхами части своих функций и развитию дыхательной недостаточности. Нередко хронический обструктивный бронхит становится начальным этапом развития бронхиальной астмы, которая требует постоянного внимания, серьезного лечения и нередко приводит к фатальным последствиям. Особенно часто такие осложнения развиваются у детей.
Лечение бронхита должно быть комплексным. Необходимо, чтобы врач назначил антибиотики, препараты для повышения иммунитета. Нужно делать содовые ингаляции для лучшего очищения бронхов от слизи. Полезен электрофорез и другие физиотерапевтические процедуры. Самолечением при остром бронхите заниматься нельзя, поскольку очень быстро возможно развитие серьезных осложнений, среди которых хронический обструктивный бронхит занимает особое место.
Видео по теме
Совет полезен?
Статьи медицинского характера на Сайте предоставляются исключительно в качестве справочных материалов и не считаются достаточной консультацией, диагностикой или назначенным врачом методом лечения. Контент Сайта не заменяет профессиональную медицинскую консультацию, осмотр врача, диагностику или лечение. Информация на Сайте не предназначена для самостоятельной постановки диагноза, назначения медикаментозного или иного лечения. При любых обстоятельствах Администрация или авторы указанных материалов не несут ответственности за любые убытки, возникшие у Пользователей в результате использования таких материалов.
Похожие советы
симптомы и лечение, клинические рекомендации, причины
Бронхит – это острое воспаление слизистой оболочки бронхов, которое вызывает инфекция или действие химических факторов. Обструктивная форма бронхита характеризуется нарушением проходимости дыхательных путей из-за скопления слизистого секрета или других механизмов. Обструктивный бронхит у детей связан с особенностями функционирования дыхательной системы, поэтому встречается в возрасте до 4 лет.

Симптомы бронхита — кашель, затрудненное дыхание
Основные причины и механизмы обструкции
Бронхиальная обструкция является защитной реакцией организма на инфекцию или химический раздражитель. Она должна препятствовать проникновению микроорганизмов в легочную ткань, но способна ухудшить состояние ребенка. Предрасполагающими факторами для развития такой формы бронхита являются:
- охлаждение;
- перегрев;
- загрязненный воздух;
- пассивное курение;
- снижение иммунитета;
- хронические инфекции;
- плохие бытовые условия;
- патология внутриутробного развития.
Не каждая инфекция вызывает острый бронхит с признаками обструкции. У маленьких детей его связывают с распираторно-синтициальным вирусом и парагриппом 3 типа. У школьников причиной обструктивной формы могут быть хламидийная и микоплазменная инфекция легких. Остальные типы ОРВИ сопровождаются нарушением проходимости бронхов в 20% случаев.
Грипп редко приводит к развитию обструкции бронхов. Поэтому после него чаще, чем при других инфекциях дыхательных путей, развивается пневмония.
Заражение происходит воздушно-капельным путем. Через носоглотку вирус проникает в кровь и разносится гематогенно в нижние дыхательные пути. Частично он проникает непосредственно через бронхиальное дерево. РС-вирус и парагрипп вызывают сосочковое разрастание эпителия, что снижает проходимость бронхов. Повреждение клеток приводит к нарушению эвакуации слизи, нарушению трофики и нервной регуляции в бронхах. Активируется симпатическая нервная система и запускается синтез медиаторов воспаления. Это становится причиной:
- более сильного отека бронхов;
- спазма бронхиальных мышц;
- усиления выработки слизи.
Так у детей развивается обструктивный бронхит с характерными клиническими проявлениями.
Проявления патологии у детей
Симптомы появляются после короткого инкубационного периода. Он может длиться от нескольких часов после контакта с больным человеком до 2 суток. У детей до года признаки непроходимости дыхательных путей появляются на 2-3 сутки после начала ОРВИ. Небольшая обструкция может не приводить к появлению дополнительных симптомов, если ребенок сохраняет активность.
До формирования обструкции проявляется клиника респираторного синдрома:
- насморк;
- кашель;
- покраснение зева;
- конъюнктивит.
Выраженность и сочетание симптомов зависит от инфекционного фактора. При аденовирусной инфекции первым признаком становится высокая температура, слезотечение и насморк, кашель присоединяется через сутки-двое.
Обструктивный бронхит у детей развивается в течение 2-3 дней
Обструктивный бронхит у детей развивается постепенно в течение нескольких суток при выраженных признаках инфекционного процесса. Этим он отличается от бронхиальной астмы. Ее приступ возникает на фоне относительного благополучия и отсутствия высокой температуры. Основными проявлениями нарушения проходимости бронхов являются:
- приступообразный кашель;
- появление одышки, ребенку трудно дается выдох;
- учащенное дыхание;
- удлинение выдоха;
- шумное дыхание;
- в тяжелых случаях на расстоянии слышны хрипы.
Ребенок становится вялым, раздражительным. Но выраженность признаков зависит от тяжести состояния. У детей без предшествующих патологий дыхательных путей обструктивный синдром проявляется в легкой или среднетяжелой форме. При наличии бронхиальной астмы, пассивном курении, бронхо-легочной дисплазии или перенесенных пневмониях обструкция развивается в тяжелой форме.
Степень тяжести оценивается по специальной таблице, в которой учитываются следующие показатели:
- частота дыхания в соответствии с возрастной нормой;
- свистящие хрипы – появляются на выдохе, вдохе или слышны на расстоянии;
- выраженность эмфиземы легких – вздутия грудной клетки;
- участие вспомогательных мышц в дыхании.
Признаком тяжелого состояния, которое требует экстренных мер, являются следующие симптомы:
- дыхание до 70 раз в минуту;
- возбужденное, беспокойное поведение ребенка;
- втяжение межреберных промежутков и яремной ямки, расположенной на шее над грудиной;
- парадоксальное движение грудной клетки;
- западение мечевидного отростка грудины;
- посинение носогубного треугольника, языка.
Сколько дней длится болезнь, зависит от индивидуальных особенностей. Но в большинстве случаев прогноз благоприятный, выздоровление происходит через 10-14 дней. В некоторых случаях она может приобретать затяжной или рецидивирующий характер.
Методы диагностики
Диагностика основывается на клинических проявлениях патологии. Общий осмотр позволяет оценить состояние ребенка. Может наблюдаться небольшая бледность кожных покровов, а при тяжелых формах – цианоз губ, участка кожи под носом.
При ауксультации легких врач слышит жесткое дыхание без локальных изменений, отмечает экспираторную одышку. Сухие хрипы слышны на выдохе, иногда появляются разнокалиберные влажные хрипы, рассеянные по легким. Частый признак – изменение слышимых хрипов после откашливания.
Для дифференцирования диагноза от пневмонии и других патологий дыхательной системы выполняют рентгенографию легких. На снимках отмечаются признаки эмфиземы и инфильтрация корней легких.
Лабораторная диагностика необходима для оценки общего состояния. В общем анализе крови происходят следующие изменения:
- ускорение СОЭ до 15-19 мм/ч;
- повышение уровня лейкоцитов;
- воспалительные изменения в лейкоцитарной формуле.
При вирусной инфекции характерен лимфоцитоз и моноцитоз, а изменения в общей картине крови сначала незначительно увеличиваются лейкоциты, а затем возникает их спад – лейкопения. Для присоединения бактериальной флоры характерно увеличение количества нейтрофилов в формуле крови и нормальной количество лимфоцитов.
Другие методы диагностики не обязательны. Их используют при развитии осложнений, присоединении болезней других внутренних органов.
Если обструктивная форма бронхита повторяется больше 2-3 раз за 12 месяцев, при этом проявления регистрируются в течение 24 месяцев, такое заболевание считают рецидивирующим. Его диагностическими критериями являются:
- невыраженная дыхательная недостаточность;
- непродолжительная лихорадка или ее отсутствие;
- мокрота слизистая, но редко после присоединения бактериальной инфекции становится слизисто-гнойной.
Детям после 5 лет больше вероятность перехода патологии в астму. Особенно у детей с наследственной предрасположенностью, атопическим дерматитом или аллергией. Поэтому диагноз рецидивирующего обструктивного бронхита не ставят.
Принципы лечения
Клинические рекомендации при обструкции легких содержат одинаковые принципы терапии для бронхита и астмы. Немедикаментозное лечение включает обильное питье. В сутки ребенку нужно не менее 1,5 л жидкости. Для маленьких детей рассчитывается по массе тела – 100 мл/кг. Облегчает состояние массаж грудной клетки, который помогает эффективно откашливаться. Электрофизиотрепия по данным исследований не показала хороших результатов в острую фазу болезни, поэтому ее рекомендуют в период восстановления. При тяжелой форме обструкции применяют ингаляции увлажненным кислородом.
Лечение включает ингаляции лекарственных препаратов
Для снижения температуры применяют ибупрофен, парацетамол. В качестве противовоспалительного средства рекомендуют фенсперид. Если лихорадка продолжается более 3 дней, назначаются антибиотики. С первых суток болезни антибактериальные препараты необходимы в следующих случаях:
- дети грудного возраста;
- признаки бронхиолита или пневмонии;
- выраженные признаки интоксикации.
При легкой степени обструкции для лечения необходимы бронхолитики беродуал, сальбутамол. Их назначают 3-4 раза в сутки. Дополняют их действие эуфилином, кленбутеролом. При средней тяжести состояния ингаляцию бронхолитиков делают 3 раза в час. Если нет эффекта, усиливают схему преднизолоном. При тяжелой степени необходимо капельное введение эуфилина, глюкококртикоиды.
В схему лечения включают муколитики. Амброксол используют при легких формах патологии. В остальных случаях необходим ацетилцистеин, который принимают под контролем врача. При нарушении дозировки может возникнуть пародоксальное сгущение мокроты и ухудшение состояния.
Профилактика
У детей, перенесших обструктивный синдром, при последующих рецидивирующих ОРВИ он может формироваться уже в первые сутки болезни. Поэтому необходимо устранить факторы, которые могут стать причиной обструкции.
Комната, где большую часть времени находится ребенок, должна часто проветриваться, чтобы снизить уровень запыленности. Уменьшить сухость воздуха можно при помощи специальных увлажнителей или развешенных на приборах отопления влажных полотенец.

Важно часто проветривать комнату ребенка, который часто болеет
Запрещено курить рядом с ребенком, а также находиться с ним в местах для курения. Детям, склонным к аллергии, необходимо вести пищевой дневник и исключать из рациона аллергенные продукты.
Бронхит провоцируется множеством внешних факторов, на которые можно повлиять и уменьшить риск повторения заболевания. При появлении первых признаков респираторной инфекции нужно перевести ребенка на домашний режим, много поить и применять симптоматическое лечение. Но бронхит самостоятельно лечить нельзя, чтобы избежать утяжеления состояния.
Также по теме: обструктивный аллергический бронхит у детей
причины, симптомы, особенности лечения, возможные осложнения

Обструктивный бронхит у маленьких детей считается одним из самых опасных заболеваний и по степени тяжести уступает лишь пневмонии.
Характерными проявлениями такой патологии являются малопродуктивный кашель, свистящее дыхание и дистанционные хрипы.
Чаще всего обструктивный бронхит диагностируется именно в детском возрасте, и связано это с тем, что у малышей слишком узкие просветы в бронхах.
Содержание статьи
Что такое обструктивный бронхит
Родителям необходимо знать, что такое обструктивный бронхит у ребенка, поскольку такая патология считается очень опасной.
У пациента нарушается отхождение мокроты, и обусловлено это следующими изменениями в организме:
- спазмы бронхиальных мышц;
- повышение вязкости мокроты, то есть она становится трудноотделимой;
- количество вырабатываемой слизи увеличивается;
- развивается отечность слизистых оболочек, а дыхательные пути сильно сужаются.
Особую опасность такое заболевание представляет для малышей в возрасте 1-2 лет, у которых еще недостаточно развит кашлевой рефлекс. При сильном приступе они могут просто задохнуться.
Классификация

Различают несколько форм обструктивного бронхита, которые часто диагностируются в детском возрасте:
- Острый обструктивный бронхит. Такая форма патологии развивается на фоне вирусной инфекции, проникшей в детский организм. Первые признаки становятся заметными спустя несколько дней после начала ОРВИ либо гриппа. Острый обструктивный бронхит у маленьких детей сопровождается появлением изматывающего кашля с хрипами и нарушением дыхания.
- Хронический, или рецидивирующий бронхит.Чаще всего такая форма патологии является последствием плохо вылеченного острого бронхита. Характерными проявлениями являются приступы кашля по утрам, усиленное потоотделение, незначительный подъем температуры тела и быстрая утомляемость. Хронический обструктивный бронхит может обостряться у ребенка несколько раз в год по причине сильного переохлаждения организма.
- Аллергический обструктивный бронхит. Такая форма патологии носит приступообразный характер и развивается при тесном контакте организма с аллергеном. Признаками такого обструктивного бронхита у детей являются ринит и усиленное слезотечение, но температура тела при этом не повышается.
Любой вид обструктивного бронхита представляет серьезную опасность для маленького ребенка, особенно в том случае, если он протекает в тяжелой форме.
Начинать лечение необходимо сразу же после постановки диагноза, что позволит избежать развития многих осложнений.
Причины и механизм развития обструктивного бронхита у детей

Специалистами достаточно часто диагностируется обструктивный бронхит у детей, и причины такой патологии могут быть следующие:
- аллергические реакции;
- герпетическая инфекция;
- хламидиоз и микоплазмоз;
- аденовирусы;
- вирусные инфекции;
- глисты.
Часто обструкция бронхов развивается у младенцев, рожденных раньше положенного срока.
Кроме этого, выделяют факторы риска, при которых повышается вероятность обструкции:
- пассивное курение;
- наследственная предрасположенность;
- узость просвета дыхательных путей;
- слабость мышц дыхательной системы;
- врожденные аномалии бронхолегочной системы;
- слабая эластичность каркаса бронхиального дерева;
- снижение иммунитета;
- недостаток витамина Д в организме;
- искусственное вскармливание.
На развитие обструктивного бронхита в детском возрасте влияют и неблагоприятные условия, в которых проживает ребенок. Спровоцировать патологию может повышенная влажность в помещении, грибок на стенах и плохая экологическая обстановка в регионе.
Обструкция при бронхите развивается по следующему механизму:
- В слизистые оболочки бронхов проникает патогенный микроорганизм, что становится причиной развития местной воспалительной реакции.
- Под влиянием бактерий и вирусов иммунная система начинает производить большое количество интерлейкинов-1 — медиаторов воспаления. В результате увеличивается проницаемость стенок сосудов, отекают слизистые оболочки и появляются нарушения микроциркуляции в бронхах.
- Повышается количество вырабатываемой слизи, и изменяются ее свойства. Она становится менее текучей и более вязкой.
- Возникают проблемы с дренажной функцией бронхиального дерева, что вызывает накопление мокроты в дыхательных путях. Результатом этого становится создание идеальных условий для последующего размножения патогенных микроорганизмов.
- Увеличивается реактивность бронхов, и развивается бронхоспазм.
- При обструкции бронхов нарушается дыхание, и следствием этого становится недостаточное поступление кислорода в ткани и внутренние органы.
Специфические и неспецифические признаки

Основным признаком обструктивного бронхита у детей является сильный кашель, который беспокоит даже в ночное время.
В самом начале развития болезни он сухой и непродуктивный, но со временем производство секрета повышается, и слизь становится более густой. Сухой кашель переходит во влажный, и в некоторых случаях он достигает такой силы, что вызывает рвоту.
Характерным признаком обструктивного бронхита является одышка, которая становится более заметной по мере прогрессирования заболевания. В большинстве случаев при такой патологии маленькие дети не могут нормально дышать и начинают сильно кашлять.
Появление одышки в состоянии покоя служит признаком того, что у больного развилась хроническая обструктивная болезнь легких либо эмфизема.
Громкий свистящий звук на выдохе становится слышен окружающим, а при тяжелой форме заболевания он появляется даже при вдохе. Это обусловлено сильным воспалением бронхов и сужением респираторных путей.
Кроме кашля и одышки, выделяют следующие симптомы обструктивного бронхита у маленьких детей:
- покраснение горла;
- свистящее дыхание;
- хрипы;
- вздутие грудной клетки;
- насморк;
- повышение температуры тела.
Неспецифическими признаками обструктивного бронхита считаются следующие проявления:
- снижение аппетита либо его полное отсутствие;
- постоянная сонливость и слабость;
- учащенное сердцебиение;
- болевые ощущения в области груди;
- судорожный синдром;
- усиленное потоотделение;
- рвота;
- посинение кожных покровов рук и лица;
- учащенное дыхание.
Опасность заболевания кроется в том, что оно быстро прогрессирует. У ребенка развивается обструкция при бронхите, что становится причиной кислородного голодания и даже удушья.
Возможные осложнения

Обструктивный бронхит опасен тем, что при отсутствии эффективного лечения он может перейти в хроническую форму с обострениями до нескольких раз в год.
Последствиями такого заболевания являются воспаление легких и бронхиальная астма.
Кроме этого, при частых обструктивных бронхитах у ребенка возможно нарушение работы сердца и развитие хронической гипоксии, что негативно сказывается на его общем развитии.
Диагностика

При подозрении на обструктивный бронхит ребенку назначается общий анализ крови, по результатам которого оценивают его состояние.
Рост СОЭ и повышенная концентрация лейкоцитов свидетельствуют о том, что в организме протекает серьезный воспалительный процесс.
Диагностика патологии включает проведение следующих исследований:
- цитологический анализ мокроты;
- рентгенография грудной клетки;
- бронхоскопия;
- легочная функциональная проба;
- пульсоксиметрия.
Комплекс диагностических мероприятий подбирается с учетом выраженности признаков обструкции и возраста больного.
Лечение
Лечение обструктивного бронхита у маленьких детей до года проводится лишь в условиях стационара. После 2 лет разрешается проводить терапию в домашних условиях, но лишь при удовлетворительном состоянии ребенка.
Схему лечения при обструктивном бронхите у детей должен подбирать исключительно врач.
Коварство патологии кроется в том, что хронический бронхит может перейти в обструктивную болезнь легких. При этом заболевании нарушаются функции легких и появляются трудности с дыханием.
Состояние ребенка ухудшается, его организм становится восприимчивым к инфекционным заболеваниям.
Питание и режим

При воспалении бронхов у ребенка необходимо пересмотреть его питание. Диета при обструктивном бронхите у детей должна быть гипоаллергенной, лучше всего отдавать предпочтение молочно-растительной пище.
Кроме этого, рекомендуется готовить овощные супы и каши на воде.
Необходимо употреблять как можно больше жидкости, что позволяет уменьшить вязкость слизи.
Соблюдение питьевого режима способствует выведению из дыхательных путей мокроты, благодаря чему останавливается размножение патогенных микроорганизмов. Пить лучше всего минеральную воду без газа, соки, компоты и отвары из шиповника.
Во время болезни необходимо соблюдать постельный режим. Важными моментами лечения считаются увлажнение воздуха, ежедневная уборка комнаты и ее обязательное проветривание.
Медикаментозная терапия

При обструктивном бронхите у детей лечение может проводиться следующими препаратами:
- Бронхорасширяющие средства. С их помощью удается расширить дыхательные пути и уменьшить отек слизистой. Ребенок начинает дышать более свободно, исчезает свист, болевой синдром и дискомфорт.
- Кортикостероиды. Детям с такой патологией может назначаться краткий курс кортикостероидной терапии, что позволяет облегчить дыхание и купировать воспалительный процесс. Кортикостероиды являются мощным противовоспалительным средством, и их введение в организм с помощью ингаляций позволяет облегчить сильный кашель.
- Муколитики. Препараты этой группы способствуют разжижению скопившейся мокроты, что облегчает ее откашливание.
- Антибиотики. Такие препараты при обструктивном бронхите назначаются при присоединении бактериальной инфекции. Дозировка препарата зависит от возраста больного, и подбирает ее исключительно врач.
- Жаропонижающие препараты. С их помощью удается снизить высокую температуру тела. Кроме того, некоторые из препаратов этой группы обладают обезболивающим эффектом.
Для очистки и увлажнения слизистой оболочки носовой полости могут назначаться назальные капли с солевым раствором. К помощи сосудосуживающих средств разрешается прибегать при отеке евстахиевой трубы, и использоваться их можно не более 7 суток.
Ингаляции

Введение бронхорасширяющих препаратов с помощью небулайзера позволяет быстро справиться с обструкцией.
При лечении острого обструктивного бронхита у детей ингаляцию в течение суток рекомендуется проводить 1-3 раза, в зависимости от выраженности клинической картины заболевания.
Дозировку лекарственного средств подбирает специалист с учетом возраста больного.
Массаж

При лечении обструктивного бронхита у ребенка с помощью массажа удается ускорить выведение скопившейся мокроты из органов дыхания. Маленьким детям с таким диагнозом рекомендуется проводить вибрационный массаж.
Для этого пациента необходимо положить животиком на подушку таким образом, чтобы голова находилась ниже спины. Во время массажа кончиками пальцев либо ребром ладони нужно постукивать по спине ребенка.
Лучше всего такую процедуру проводить не сразу после кормления, а спустя несколько часов.
В более старшем возрасте можно делать постуральный дренаж. Для этого следует утром, сразу после пробуждения, повиснуть головой вниз на кровати, ладонями упереться в пол и находиться в таком положении не более 20 минут.
Дыхательная гимнастика
Лечение при обструктивном бронхите у детей включает проведение дыхательной гимнастики. Упражнения, которые улучшают проходимость бронхиального дерева, могут выполнять даже дети до 3 года.
Можно предложить имитировать надувание губами воздушного шарика, задуть свечку либо выполнять носом глубокие вдохи.
Народные средства

Как лечить обструктивный бронхит у детей, необходимо узнать у врача. В качестве дополнения к основной терапии разрешается использовать средства народной медицины.
Можно предложить больному отвары из трав, которые помогают смягчить горло и справиться с сильным кашлем. Хороший эффект дают средства, приготовленные на основе душицы, ромашки и мать-и-мачехи.
Очистить дыхательные пути от слизи и укрепить легкие можно с помощью тимьяна. Для приготовления средства необходимо отварить небольшое количество сушеного растения и настаивать не менее 10 минут.
Смесь следует процедить, смешать с медом и предложить выпить ребенку.
Можно делать ванны с сульфатом магния, которые помогают снять сужение бронхов и очистить тело от токсинов. Необходимо в воду добавить 2 чашки сульфата магния и посадить в такую ванну ребенка на полчаса.
При лечении бронхита не нужно давать народные средства, которые подавляют кашель. Необходимо, чтобы ребенок откашливал скопившуюся мокроту, что ускорит его выздоровление.
Прогноз

При своевременной диагностике и эффективном лечении удается полностью вылечить обструктивный бронхит у ребенка и избежать развития осложнений.
Однако патология может носить рецидивирующий характер и заканчиваться тяжелыми последствиями.
К группе риска относятся дети, которые склонны к аллергическим реакциям. При частых рецидивах такая патология, как обструктивный бронхит, может перейти в астму.
Профилактика
Профилактика развития обструктивного бронхита у детей включает предупреждение вирусных инфекций, в том числе и путем вакцинации.
Кроме этого, необходимо:
- повышать иммунитет организма;
- своевременно лечить простудные заболевания и ОРВИ;
- придерживаться правильного режима дня;
- следить за питанием ребенка и сделать его полноценным и разнообразным.
В помещении необходимо поддерживать температуру воздуха на уровне 18-21 градуса и следить за влажностью. Нужно оградить малыша от контакта с аллергенами, избегать посещения многолюдных мест во время эпидемии и как можно чаще гулять на свежем воздухе.
причины, симптомы, диагностика и лечение

Хроническим обструктивным бронхитом болеют шесть человек из десяти тысяч.
Это заболевание стоит на втором месте среди всех болезней дыхательных путей.
Смертность от ХОБ занимает 3-6 место после патологий сердца и онкологических заболеваний.
Содержание статьи
Хронический обструктивный бронхит
Что такое хронический обструктивный бронхит, становится понятно уже из названия болезни. Бронхит — это воспаление слизистой оболочки нижних дыхательных путей, а именно бронхов.
Обструктивным его называют, если в результате воспаления происходит отек слизистой, просвет бронхов перекрывается большим количеством слизи.
В результате создается препятствие для поступления воздуха в легкие, человека беспокоит одышка. Хроническим бронхит называют, если симптомы наблюдаются регулярно на протяжении 2 и более лет.
Причины заболевания

Сочетание воспалительного процесса в бронхах и образования большого количества слизи возникает под влиянием нескольких факторов.
К причинам развития хронического обструктивного бронхита относят:
- продолжительное курение;
- работу в запыленных или загазованных помещениях;
- частые простудные заболевания;
- носительство вируса Эпштейн-Барра, цитомегаловируса;
- авитаминоз;
- плохое питание.
Риск развития болезни при наличии только одного из перечисленных факторов минимален. У курящих людей или страдающих частыми простудами обычно наблюдается развитие хронического необструктивного бронхита.
Чтобы возникла обструкция, нужно длительное воздействие двух и более факторов. На фоне хронического воспаления происходит повреждение слизистой бронхов.
В ответ на это организм вырабатывает большое количество густой слизи. Она скапливается в бронхах и мешает прохождению воздуха как в легкие, так и из них. Нарушается снабжение тканей кислородом.
К предрасполагающим факторам, повышающим риск развития обструктивного бронхита, относят наследственную предрасположенность, недоношенность, дефицит альфа1-антитрипсина.
Степени тяжести и симптоматика

Существует два основных симптома хронического обструктивного бронхита, на основании которых подтверждают диагноз:
- кашель, возникающий не реже трех раз в год на протяжении двух лет и более, сопровождающийся выделением мокроты;
- нарастающая одышка — сначала при физической нагрузке, затем и в покое.
Выраженность этих симптомов на протяжении долгого времени незначительная, из-за чего человек не обращается за медицинской помощью.
Постепенно, кроме кашля, больного начинает беспокоить свистящее дыхание, приступы удушья. При тяжелом бронхите появляются жалобы на чрезмерную утомляемость, отсутствие аппетита, тревожность.
При осмотре выявляются следующие признаки обструкции бронхов:
- специфическая форма грудной клетки, напоминающая бочонок;
- уменьшение подвижности грудной клетки при дыхании;
- при выслушивании легких врач отмечает ослабление дыхания, затрудненный выдох;
- при тяжелом течении бронхита отмечается посинение кончика носа, мочек ушей, пальцев.
Пациенты, давно болеющие обструктивным бронхитом, худеют. При обострении хронического обструктивного бронхита выраженность симптомов нарастает, пациенту требуется срочное лечение.
Обострения ХОБ чаще развиваются осенью и зимой. Провоцируют их респираторные инфекции, холодный воздух.
Выделяют две клинические формы заболевания.
- Эмфизематозный тип. Больных называют «розовыми пыхтельщиками» — из-за розового цвета лица, пыхтения во время выдоха.
- Бронхитический тип. Больные — «синие одутловатики». Характерны отеки, синюшность кончиков пальцев, носа, мочек ушей.
Классификация обструктивного бронхита по степеням тяжести строится на измерении объема форсированного выдоха — количества воздуха, которое человек может выдохнуть после глубокого вдоха. У здорового человека этот показатель равен 3,5 литра.
| Степень тяжести | Объем форсированного выдоха, процент от нормы |
|---|---|
| Легкая | 80% |
| Средней тяжести | 50-80% |
| Тяжелая | 30-50% |
| Крайне тяжелая | Менее 30% |
- При легкой степени тяжести человека беспокоит только кашель. Мокрота выделяется по утрам в незначительном количестве. Большинство пациентов связывают это с курением, к врачу не обращаются.
- С переходом болезни в следующую стадию наблюдается постоянное покашливание с отделением небольшого количества мокроты. При физической нагрузке, а затем и в покое появляется одышка.
- При тяжелой и крайне тяжелой степени наблюдаются признаки дыхательной недостаточности, нарушения кровообращения. Формируются отеки на ногах, увеличивается печень.
Возможные осложнения
Осложнения при хроническом обструктивном бронхите развиваются через 10-15 лет и связаны с необратимыми изменениями в легких.
Выделяют следующие патологии:
- дыхательная недостаточность;
- бронхоэктазы;
- эмфизема легких.
У пациентов с ХОБ повышается риск развития бронхиальной астмы, легочного туберкулеза.
Диагностика

Диагностика хронического обструктивного бронхита включает сбор данных о начале развития заболевания, провоцирующих факторах, жалобах пациента. Затем врач проводит осмотр и назначает дополнительные обследования.
Методы диагностики:
- общеклинические анализы — кровь, моча;
- рентгенография грудной клетки;
- спирометрия с определением ОФВ;
- определение уровня кислорода в крови;
- компьютерная томография грудной клетки.
Диагноз ХОБ выставляется лечащим врачом после проведения комплексного обследования.
Основные виды лечения
Терапия ХОБ направлена на достижение следующих целей:
- уменьшение выраженности симптомов;
- снижение частоты обострений;
- предотвращение прогрессирования болезни;
- снижение летальности.
Лечение любой стадии хронического бронхита у взрослых проводится комплексно, при этом используют лекарственные препараты и немедикаментозные способы.
Медикаментозное лечение

При хроническом обструктивном бронхите медикаментозное лечение включает применение следующих групп препаратов:
- бронхолитики короткого действия;
- бронхолитики длительного действия;
- кортикостероиды.
При тяжелом течении ХОБ используют комбинации этих препаратов. Лекарства используют в форме ингаляторов, чтобы действующее вещество попадало непосредственно на слизистую бронхов.
Если бронхит сопровождается инфекциями дыхательных путей, к лечению добавляют противовирусные и антибактериальные препараты. Для очищения бронхов от слизи используют отхаркивающие средства.
Антигистаминные препараты показаны при значительном отеке слизистой и частых приступах удушья. По необходимости назначают витаминные препараты.
Немедикаментозные методы лечения

Из немедикаментозных способов на первый план выходит отказ от курения. Это самый эффективный метод замедления прогрессирования ХОБ.
Для облегчения отказа от вредной привычки рекомендуется использовать лекарственные средства для лечения никотиновой зависимости — жевательную резинку, таблетки, пластырь.
Регулярная физическая нагрузка рекомендована пациентам с ХОБ любой степени тяжести. Уровень физической активности определяется индивидуально, в зависимости от состояния. Ежедневно делают дыхательную гимнастику, общеукрепляющие упражнения.
Так как у большинства пациентов отмечается дефицит массы тела, назначают адекватное питание. Калорийность рациона рассчитывают по массе тела, степени тяжести заболевания. Рекомендуется дробный прием пищи — небольшими порциями 5-6 раз в день.
Всех пациентов необходимо обучать:
- избегать провоцирующих обострение факторов;
- соблюдать здоровый образ жизни;
- ограничивать физическую нагрузку;
- правильно использовать ингаляторы.
Всем больным ХОБ регулярно проводят вакцинацию от гриппа, пневмококковой инфекции.
Лечить хронический обструктивный бронхит иногда приходится и при помощи хирургического вмешательства. Оно показано пациентам с выраженными необратимыми изменениями в бронхах, легких.
В этом случае прибегают к удалению измененной части легкого или всего органа с последующей трансплантацией.
Народные средства

Хронический обструктивный бронхит лечат и народными средствами, но лечение это может быть только вспомогательным. Оно применяется для разжижения и выведения мокроты, общего укрепления организма.
- Отвар корней первоцвета обладает отхаркивающим действием. Корень растения измельчают, на стакан воды берут столовую ложку сырья. Доводят до кипения, варят 10 минут, затем остужают и процеживают. Полученный отвар выпивают в течение дня.
- Отвар девясила. Содержащиеся в растении вещества способствуют разжижению густой бронхиальной слизи. Ложку сухой травы заливают стаканом воды, доводят до кипения, дают настояться, процеживают. Средство пьют по 50 мл три раза в день.
- Лук с медом обладает отхаркивающим и противовоспалительным действием. Одну крупную луковицу измельчают в блендере, заливают 50 мл жидкого меда. Тщательно перемешивают, настаивают 10-12 часов. Принимают по чайной ложке перед едой.
Народные средства не панацея от хронического бронхита. Их можно принимать только в комплексе с основной терапией, согласовав лечение с врачом.
Особенности заболевания у детей

Хронический обструктивный бронхит диагностируют у детей очень часто — в первые три года жизни им болеют 20% малышей.
Диагностические критерии те же, что и у взрослых — кашель с мокротой и одышка, возникающие не реже трех раз в год на протяжении двух и более лет.
Развитие ХОБ в детском возрасте связано с несовершенством иммунитета, частыми простудными заболеваниями. Причинами воспаления бронхиального дерева являются:
- респираторные вирусы;
- аденовирус;
- цитомегаловирус;
- микоплазмы;
- грибки.
Возникновению обструкции способствует аллергия на домашнюю пыль, шерсть животных, пыльцу растений. У детей хронический бронхит часто сочетается с аллергическим ринитом, конъюнктивитом.
Первые симптомы хронического бронхита у детей наблюдаются в возрасте 2-3 лет. Начинается заболевание с признаков ОРВИ — повышение температуры, недомогание, кашель и насморк.
Через несколько дней развивается обструкция — закупорка дыхательных путей. Резко увеличивается частота дыхания. Выдох становится длинным, затрудненным. При дыхании слышен свист.
Кашель приступообразный, мучительный. Мокрота с кашлем отходит плохо. Бледность кожи быстро переходит в синюшность, это связано с недостатком кислорода. Нередко наблюдается увеличение шейных лимфоузлов.
У детей первых шести месяцев ХОБ часто осложняется бронхиолитом с острым приступом бронхиальной обструкции.
Просвет бронхов перекрывается полностью, из-за чего возникает тяжелая дыхательная недостаточность. Состояние требует экстренной госпитализации.
Лечение хронического обструктивного бронхита у детей тоже проводят комплексно. Показано соблюдение щадящего режима — рациональное питание, употребление достаточного количества жидкости, исключение аллергических факторов.
Из лекарственных средств используют:
- бронхолитики;
- кортикостероиды;
- отхаркивающие;
- антигистаминные;
- спазмолитики.
Антибактериальные и противовирусные препараты назначают только в случае присоединения вторичной инфекции. Для улучшения проходимости дыхательных путей показаны щелочные ингаляции.
Профилактика заболевания
Предотвратить развитие хронического обструктивного бронхита у взрослых помогают мероприятия, направленные на исключение провоцирующих факторов:
- отказ от вредных привычек, особенно курения;
- при необходимости работы в загрязненных помещениях — использование респираторов;
- поддержание крепкого иммунитета;
- своевременное лечение простудных заболеваний.
Хронический бронхит с обструкцией опасен тем, что развивается медленно, с минимальными проявлениями. Когда же симптомы заставляют человека обратиться к врачу, в бронхах уже наблюдаются серьезные изменения.
Обструктивный бронхит у детей: осложнения и последствия
Довольно часто родители сталкиваются с обструктивным бронхитом у детей, осложнения которого мало кому известны. Как помочь облегчить неприятные симптомы? Какое лечение даст быстрый эффект? Каковы последствия этого заболевания? Это первые вопросы, которые они задают врачу.
Само заболевание характеризуется воспалительными процессами в дыхательных путях, при которых происходит отек легких, закупорка бронхов. Это затрудняет отход слизи, ребенок начинает тяжело дышать, при этом четко слышны свисты и хрипы в грудной клетке.
Основные причины заболевания у детей
Обструктивный бронхит больше характерен для детей в возрасте до 5 лет, это обусловлено анатомическими особенностями дыхательных путей. Основные причины развития заболевания:


- постоянная сырость, длительное переохлаждение, сквозняки;
- перенесенные ОРЗ, ОРВИ, грипп, острый бронхит;
- пассивное курение;
- аллергические реакции.
Пассивное курение становится основной причиной развития обструктивного бронхита. В табачном дыме содержится более 4 тысяч вредных токсических веществ, которые пагубно действуют не только на самого курильщика, но и на ребенка. Медиками доказано, что пассивное курение намного опаснее, чем активное.
Вернуться к оглавлению
Симптомы обструктивного бронхита
Этот вид бронхита имеет несколько характерных особенностей, при проявлении которых можно предполагать о его развитии:


- Сильный, приступообразный кашель, при котором не происходит выделения мокроты или она появляется в минимальных количествах.
- Хрипы и свисты в грудной клетке, которые усиливаются при быстром выдохе.
- Ребенок прекращает кушать, жалуясь на полное отсутствие аппетита.
- Наблюдаются головные боли, дети могут плохо и беспокойно спать.
- Усли болезнь прогрессирует, то появляется одышка с затрудненным вдохом.
- Это заболевание может сопровождаться высокой температурой.
- Могут появляться признаки асфиксии, когда ребенок долго кашляет и ему трудно вдохнуть воздух.
Вернуться к оглавлению
Частые осложнения после обструктивного бронхита
Если не начать своевременное и правильное лечение, то это заболевание вызывает серьезные осложнения. Каждое из них влечет кардинальные изменения качества жизни, в некоторых случаях болезнь может привести к частичной инвалидности. Поэтому ребенка при первых же симптомах необходимо показать врачу и провести полный курс лечения.
- Хроническая форма бронхита.

 Такое заболевание в детском возрасте диагностируется в единичных случаях. При таком течении у больного наблюдается сильный приступообразный кашель, который быстро переходит во влажный, с обильным выделением мокроты. Если в этот момент присоединится вторичная инфекция, то может развиться гнойный хронический обструктивный бронхит.
Такое заболевание в детском возрасте диагностируется в единичных случаях. При таком течении у больного наблюдается сильный приступообразный кашель, который быстро переходит во влажный, с обильным выделением мокроты. Если в этот момент присоединится вторичная инфекция, то может развиться гнойный хронический обструктивный бронхит.
Если и на этом этапе не начать реагировать на заболевание, то дыхание больного начинает сопровождаться хрипами и свистами, которые усиливаются при медленном выдохе. Повышенная температура у таких пациентов при гнойной форме бронхита достигает критических отметок. Мокрота густая, вязкая, постепенно меняющая цвет. От сильного и постоянного кашля появляются головные боли. В запущенных вариантах возможно отхаркивание с кровью.
Для того чтобы предупредить дальнейшее развитие заболевания, врачи рекомендуют обеспечить ребенку постельный режим, давать больше питья, прописывают муколитические и отхаркивающие средства.
Так как у ребенка до 3 лет еще не развита полностью функция отхаркивания, не рекомендуется давать отхаркивающие препараты – это может вызвать застой мокроты и развитие неприятных последствий.
- Воспаление легких.


Поскольку обструктивный бронхит является воспалительным процессом в дыхательных путях с застоем мокроты, он может затрагивать и легочные ткани и вызывать инфекционное заболевание – пневмонию.
Основными симптомами такого заболевания считаются:
- высокая температура, очень часто до 40 градусов;
- сильный, приступообразный кашель с большим выделением мокроты;
- ребенку трудно дышать, может появляться одышка при минимальных физических нагрузках;
- снижается аппетит;
- ребенок быстро утомляется, наблюдается слабость.
Это состояние носит реальную угрозу для жизни ребенка. Если возбудитель воспалительных процессов попадет в кровь, то это может вызвать сепсис. При поражении какого-либо органа может быть летальный исход.
- Нарушение сердечного ритма.
Это тоже является последствием обструктивного бронхита у детей, при этом часто встречается не только у них, но и у взрослых. Сердце перестает выполнять свою функцию правильно, ощущается дефицит кислорода. Это приводит к ослабеванию мышцы, сердце переутомляется, кровь плохо функционирует, застаивается. Внутренние органы не получают в нужном объеме все необходимые питательные вещества, нарушается кислотно-щелочной баланс.
- Астма.

 Причиной развития такого осложнения является аллергический обструктивный бронхит. Периодически происходят отеки слизистой оболочки органа, у ребенка наблюдается одышка, кашель, могут начинаться приступы удушья.
Причиной развития такого осложнения является аллергический обструктивный бронхит. Периодически происходят отеки слизистой оболочки органа, у ребенка наблюдается одышка, кашель, могут начинаться приступы удушья.
- Бронхообструкция.
Это одна из разновидностей заболевания, при котором происходит затрудненное выхода воздуха при дыхании наружу. Из-за периодически возникающих спазмов в бронхах развивается отек слизистой.
- Эмфизема легких.
Из-за плохой вентиляции бронхов нарушается газообмен и в легких, утрачивается эластичность этого органа. Когда происходит выдох воздуха, в легком остается небольшое его количество – при последующем вдохе орган растягивается. Это вызывает нарастание соединительной ткани, при этом соседние бронхи сдавливаются. У ребенка с таким осложнением может развиться одышка при любых физических нагрузках. Само заболевание носит хронический характер, проявляется чаще зимой. Если не оказать необходимой медицинской помощи, такие реакции начинают проявляться круглый год.
- Синусит.
Так как дыхательная система у детей имеет свои анатомические особенности, то любые воспалительные процессы в ней затрагивают не только бронхи и легкие, но и нос, уши. Одним из частых осложнений обструктивного бронхита является синусит. Практически все дети указывают на заложенность носа, жидкие выделения из него. При прогрессировании воспалительных процессов выделения из носа могут менять свои характеристики: они становятся густыми, зелеными или желтыми
- Отит.
Уши, горло, бронхи и нос – это органы, которые взаимосвязаны между собой.
Поэтому воспаление одного из них вызывает реакцию в других. Отит как последствие обструктивного бронхита бывает крайне редко. Но врачи сходятся во мнении, что именно отит может быть последствием перенесенных воспалительных процессов в бронхах.
Вернуться к оглавлению
Профилактика и лечение
Итак, обструктивный бронхит у детей, последствия которого достаточно серьезны, требует самого внимательного к себе отношения. Для того чтобы избежать осложнений, необходимо обращаться за помощью только к педиатру. В большинстве случаев они настаивают на госпитализации, так как всегда есть риск развития удушья, особенно у грудничков. Многие препараты в детском возрасте, которыми необходимо убирать отечность бронхов и воспалительные процессы в них, могут вызывать массу побочных эффектов, острых реакций, и только экстренные реанимационные мероприятия смогут спасти жизнь малыша.
Уже доказано практикой, что игнорирование квалифицированного лечения в детском возрасте, вызывает развитие более серьезного заболевания – бронхиальной астмы. Поэтому только полное соблюдение рекомендаций врача и проведение профилактических мероприятий помогут избежать неприятностей и осложнений.
Обструктивный бронхит у детей встречается довольно часто, но только внимательность родителей, их грамотность, профессионализм медиков и правильный выбор стратегии лечения позволят быстро снять все симптомы заболевания и предупредить развитие осложнений.







 Загрузка…
Загрузка…














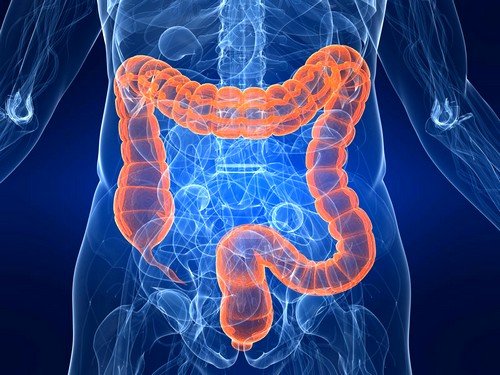
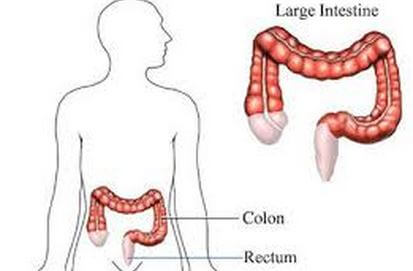
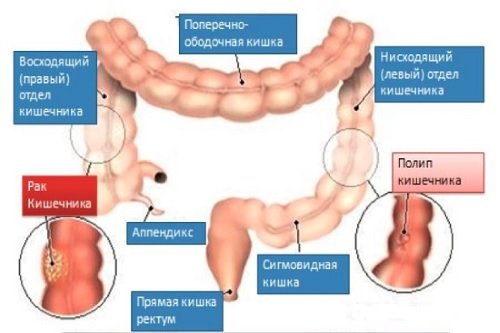 Определенное значение в развитии заболеваний толстого кишечника имеет генетический фактор. Для некоторых патологий характерна наследственная предрасположенность, которая повышает риск развития болезней пищеварительной системы.
Определенное значение в развитии заболеваний толстого кишечника имеет генетический фактор. Для некоторых патологий характерна наследственная предрасположенность, которая повышает риск развития болезней пищеварительной системы.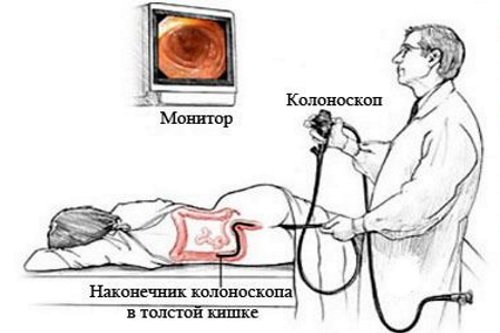
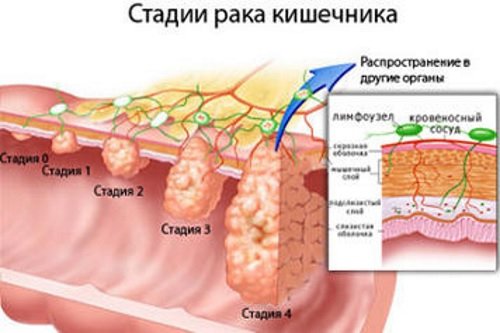
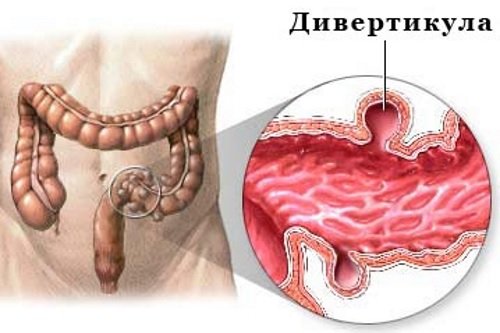
 Дальнейшее лечение зависит от процесса, лежащего в основе развития заболевания. При инфекционных процессах используются антибактериальные препараты, при аутоиммунном нарушении – кортикостероидные средства. В случае спастического нарушения назначаются спазмолитики. При усиленной перистальтике (диарейном синдроме) назначаются регуляторы кишечной моторики.
Дальнейшее лечение зависит от процесса, лежащего в основе развития заболевания. При инфекционных процессах используются антибактериальные препараты, при аутоиммунном нарушении – кортикостероидные средства. В случае спастического нарушения назначаются спазмолитики. При усиленной перистальтике (диарейном синдроме) назначаются регуляторы кишечной моторики. Самое распространенное заболевание ЖКТ, является воспаление толстой кишки, симптомы которого — метеоризм, сильная боль в области живота, диарея. В некоторых случаях наблюдается жидкий стул и длительные запоры. Первая симптоматика может быть проигнорирована пациентом, что может привести к обострению ситуации.
Самое распространенное заболевание ЖКТ, является воспаление толстой кишки, симптомы которого — метеоризм, сильная боль в области живота, диарея. В некоторых случаях наблюдается жидкий стул и длительные запоры. Первая симптоматика может быть проигнорирована пациентом, что может привести к обострению ситуации.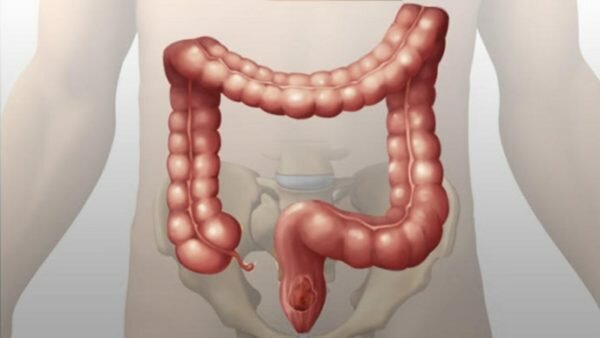




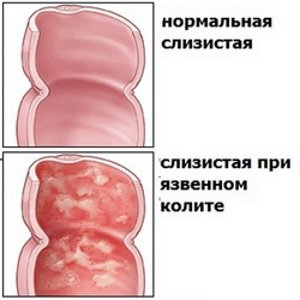
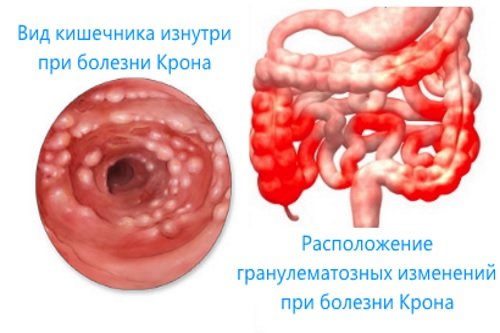
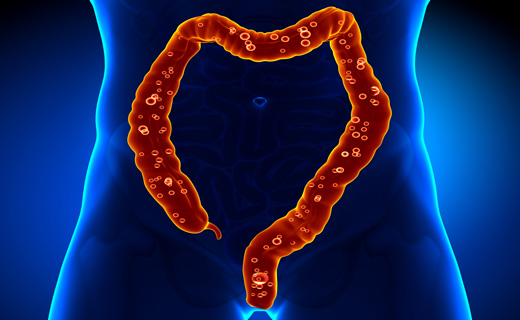
 Воспалительное заболевание кишечника обычно встречается у молодых людей, а не у старых. Язвенный колит и болезнь Крона являются двумя основными типами воспаленной толстой кишки. Болезнь, которая включает толстый и тонкий кишечник, является болезнью Крона. Это где слизистая оболочка обоих кишечников набухает и часто рассеивается в пораженные ткани.Язвенный колит поражает прямую кишку и толстую кишку. Это приводит к язвам и длительному воспалению.
Воспалительное заболевание кишечника обычно встречается у молодых людей, а не у старых. Язвенный колит и болезнь Крона являются двумя основными типами воспаленной толстой кишки. Болезнь, которая включает толстый и тонкий кишечник, является болезнью Крона. Это где слизистая оболочка обоих кишечников набухает и часто рассеивается в пораженные ткани.Язвенный колит поражает прямую кишку и толстую кишку. Это приводит к язвам и длительному воспалению. Симптомы воспаленной толстой кишки могут включать боль в животе.
Симптомы воспаленной толстой кишки могут включать боль в животе. Инфекционный колит, тип воспаления толстой кишки, может быть вызван вредными бактериями в воде.
Инфекционный колит, тип воспаления толстой кишки, может быть вызван вредными бактериями в воде. Употребление табака может привести к развитию воспаления толстой кишки.
Употребление табака может привести к развитию воспаления толстой кишки. Высокая температура часто сопровождается воспалением толстой кишки.
Высокая температура часто сопровождается воспалением толстой кишки. Потеря веса и потеря аппетита обычно связаны с воспаленной толстой кишкой.
Потеря веса и потеря аппетита обычно связаны с воспаленной толстой кишкой. Толстая кишка также известна как толстая кишка, и это помогает устранить отходы из организма.
Толстая кишка также известна как толстая кишка, и это помогает устранить отходы из организма. Образцы стула, которые собирают дома, обычно помещают в пластиковые контейнеры.
,
Образцы стула, которые собирают дома, обычно помещают в пластиковые контейнеры.
,




















































 Капсаицин — это соединение, отвечающее как за лечебные свойства кайенского перца, так и за его пряный вкус. Чем горячее перец, тем больше в нем капсаицина. Он широко используется в мазях и кремах в качестве обезболивающего средства, потому что он истощает нервные клетки вещества P, химического вещества, которое передает болевые сигналы в мозг [vii].(Вы можете многое узнать о веществе P и воспалении в радио-шоу Bulletproof с доктором Дженнингсом # 179…)
Капсаицин — это соединение, отвечающее как за лечебные свойства кайенского перца, так и за его пряный вкус. Чем горячее перец, тем больше в нем капсаицина. Он широко используется в мазях и кремах в качестве обезболивающего средства, потому что он истощает нервные клетки вещества P, химического вещества, которое передает болевые сигналы в мозг [vii].(Вы можете многое узнать о веществе P и воспалении в радио-шоу Bulletproof с доктором Дженнингсом # 179…) Имбирь — еще одна пряность, которая веками использовалась при воспалениях и болях, для снятия боли в мышцах и горле, а также для борьбы с общими болями и усталостью. Имбирь атакует воспаление под действием гингеролов, шогаолов и парадолов.
Имбирь — еще одна пряность, которая веками использовалась при воспалениях и болях, для снятия боли в мышцах и горле, а также для борьбы с общими болями и усталостью. Имбирь атакует воспаление под действием гингеролов, шогаолов и парадолов. Заявление Cinnamon на известность заключается в его способности снижать уровень сахара в крови у диабетиков путем активации рецепторов инсулина [xv]. Как и многие другие травы и специи, корица также имеет множество соединений с антиоксидантными и противовоспалительными свойствами, которые могут снизить вероятность повреждения клеток и хронических заболеваний.
Заявление Cinnamon на известность заключается в его способности снижать уровень сахара в крови у диабетиков путем активации рецепторов инсулина [xv]. Как и многие другие травы и специи, корица также имеет множество соединений с антиоксидантными и противовоспалительными свойствами, которые могут снизить вероятность повреждения клеток и хронических заболеваний. Гвоздика содержит эвгенол, соединение, похожее, но более сильное, чем коричное коричное дерево [xix], и, таким образом, пряность также защищает от воспаления, которое лежит в основе сердечно-сосудистых заболеваний, рака и других хронических заболеваний, которые изводят едоков типичной американской диеты.
Гвоздика содержит эвгенол, соединение, похожее, но более сильное, чем коричное коричное дерево [xix], и, таким образом, пряность также защищает от воспаления, которое лежит в основе сердечно-сосудистых заболеваний, рака и других хронических заболеваний, которые изводят едоков типичной американской диеты. Карнозная кислота и карнозол являются основными противовоспалительными молекулами, которые дают шалфею пользу для здоровья и способствуют его вкусу / аромату. Шалфей изучен на предмет его защитного эффекта от неврологических состояний, связанных с воспалением, таких как болезнь Альцгеймера [XXI].
Карнозная кислота и карнозол являются основными противовоспалительными молекулами, которые дают шалфею пользу для здоровья и способствуют его вкусу / аромату. Шалфей изучен на предмет его защитного эффекта от неврологических состояний, связанных с воспалением, таких как болезнь Альцгеймера [XXI]. Розмарин содержит те же самые антиоксидантные и противовоспалительные соединения, что и шалфей, и еще один, который должным образом называется «розмариновая кислота».
Розмарин содержит те же самые антиоксидантные и противовоспалительные соединения, что и шалфей, и еще один, который должным образом называется «розмариновая кислота».










 Своевременная диагностика патологии поможет врачу выбрать оптимальный способ лечения.
Своевременная диагностика патологии поможет врачу выбрать оптимальный способ лечения.








 вызванные им, не приняли серьезного характера. Правильно подобранная схема лечения на данном этапе способна полностью устранить проблему.
вызванные им, не приняли серьезного характера. Правильно подобранная схема лечения на данном этапе способна полностью устранить проблему. ненаркотические таблетки типа Найза, Пенталгина, Кетанова, которые эффективно избавляют от боли, однако, их использование во избежание привыкания, не должно продолжаться более трех дней. При использовании обезболивающих препаратов, необходимо принимать и слабительные средства, так как появление запоров и сложности с опорожнением кишечника усиливают болевые симптомы.
ненаркотические таблетки типа Найза, Пенталгина, Кетанова, которые эффективно избавляют от боли, однако, их использование во избежание привыкания, не должно продолжаться более трех дней. При использовании обезболивающих препаратов, необходимо принимать и слабительные средства, так как появление запоров и сложности с опорожнением кишечника усиливают болевые симптомы. заднему проходу, в результате чего сосуды сжимаются и кровотечение приостанавливается. Если кровотечение происходит по причине внутренне расположенных узлов, то губка вводиться в прямую кишку и остается в ней до полного растворения. Такие методы действуют безотказно и экстренно останавливают кровотечение. Однако, если подобное повторяется неоднократно, необходимо определить причину возникших нарушений и получить целенаправленную медицинскую помощь.
заднему проходу, в результате чего сосуды сжимаются и кровотечение приостанавливается. Если кровотечение происходит по причине внутренне расположенных узлов, то губка вводиться в прямую кишку и остается в ней до полного растворения. Такие методы действуют безотказно и экстренно останавливают кровотечение. Однако, если подобное повторяется неоднократно, необходимо определить причину возникших нарушений и получить целенаправленную медицинскую помощь.











































 i
i Панкреатит лечение народными средствами в домашних условиях
Панкреатит лечение народными средствами в домашних условиях Панкреатит лечение травами и народными средствами
Панкреатит лечение травами и народными средствами