Грыжа пищеводного отверстия диафрагмы — симптомы и признаки, лечение и диета
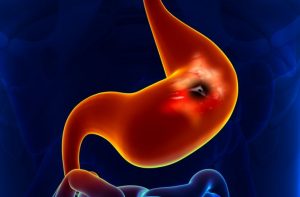
Грыжа пищеводного отверстия диафрагмы (ГПОД) — это заболевание, характеризующееся патологическим перемещением в грудную клетку внутренних органов, которые в норме должны располагаться под диафрагмой. Речь идет об абдоминальном отделе пищевода, желудке или кишечнике (редко).
Заболевание чаще встречается у лиц пожилого возраста. Примечательно то, что ГПОД часто протекает без каких-либо клинических проявлений и иногда остается незамеченной. Клинические проявления ГПОД часто схожи с иными заболеваниями. Так, пациента часто лечат от гастрита или язвы желудка, забывая исключить грыжу. В условиях клиники ЦЭЛТ врачами-гастроэнтерологами проводятся все необходимые обследования для установления точного диагноза и адекватного лечения.
В ЦЭЛТ вы можете получить консультацию специалиста-гастроэнтеролога.
- Первичная консультация — 4 200
- Повторная консультация — 3 000
Записаться на прием
Немного анатомии
Диафрагма крепится к внутренним поверхностям ребер, позвоночнику и грудине. Имеет два купола, центральная часть которых состоит из прочной соединительной ткани. Непосредственно над куполами диафрагмы размещены легкие и сердце, а под ними – брюшная часть пищевода, желудок и печень.
Схематическое изображение желудка Пищевод имеет форму трубки и соединяет глотку с желудком, его длина около 25 см. Небольшая часть пищевода залегает на шее, затем он опускается в грудную клетку, располагаясь между легкими, а потом, проникнув через пищеводное отверстие диафрагмы, соединяетс
gb4miass74.ru
причины возникновения и методы лечения
Заболеваниями пищеварительной системы страдает от 30 до 55% населения развитых стран. Большинство не понаслышке знают, что такое гастрит и колит. Но не часто сталкиваются с таким заболеванием, как грыжа пищевода, симптомы и причины возникновения которой рассмотрим ниже.
Сразу возникает закономерный интерес – что это, и почему патология опасна? Диафрагмальная, иначе хиатальная, грыжа, образуется при выпячивании кардиального отдела пищевода или дна желудка через диафрагмальное кольцо. Различаются скользящее (аксиальное) и фиксированное образование, кроме того патология классифицируется по стадии развития.
Лечение подбирается, исходя из сложности процесса и опасности возникновения осложнений. Что означает для человека постановка такого диагноза, как меняется его жизнь и каковы последствия?
Содержание
- Грыжа пищевода – что это значит
- От чего бывает: причины
- Признаки и симптомы болезни
- Симптоматика
- Признаки пищеводной грыжи
- Признаки осложнений
- Классификация
- Диагностика
- Методы лечения
- Лапароскопия
- Лечение без операции
- Народные методы терапии с рецептами
- Упражнения при грыже пищевода
- Физические упражнения
- Дыхательная гимнастика
- Экстренное лечение ущемления грыжи пищеводного отверстия диафрагмы
- Диета и образ жизни
Грыжа пищевода – что это
Чтобы четко ответить, что такое грыжа пищевода, следует вспомнить анатомию человека. Пищеводная трубка – полый орган длиной 25–30 см, при соединении с желудком проходит через специальное отверстие в диафрагмальной перемычке, которая делит его на грудной и брюшной отдел.
Диафрагма по сути – мышечная поперечная перегородка, участвующая в акте дыхания за счет создаваемой разницы давления во внутрибрюшном пространстве. Сквозь отверстие диафрагмы пролегает пищеводная трубка, крупные кровеносные сосуды и нервные стволы. При чрезмерном растяжении и ослаблении кольца в грудную полость выпячивается: нижняя часть пищевода вместе со сфинктером, дно желудка, другие органы. Возникновение такого выпячивания называется грыжей.
Болезнь классифицируется, в МКБ 10 как К 44.0 – проходимая грыжа и К 44.9 – грыжа с нарушением проходимости. Следующий вопрос – как лечить появившуюся патологию зависит от тяжести заболевания, а значит, важную роль играет правильная диагностика.
Причины, приводящие к грыже пищевода
От чего бывает хиатальная грыжа и существует ли действенная профилактика заболевания? Часто патология имеет наследственную предрасположенность.

В иных случаях к развитию заболевания приводят:
- Слабость диафрагмальных связок, истончение жирового и соединительнотканного слоя под диафрагмой. Наблюдается: у взрослых нетренированных людей, ведущих малоподвижный образ жизни, как возрастные изменения.
- Длительное или резкое увеличение внутрибрюшного давления. Встречается при беременности, упорном кашле при обструкции, хронических запорах, поднятии тяжести.
- Поводом для возникновения грыжи пищевода становится хирургическое вмешательство при патологиях верхнего пищеварительного тракта.
- Травмы грудной клетки и живота.
В детском возрасте причины развития заболевания кроются в аномалиях внутриутробного формирования. Тогда симптомы проявляются в первые месяцы жизни ребенка, а для устранения проблемы применяются хирургические методы лечения.
Хиатальная грыжа: основные признаки и симптомы
Симптомы и признаки пищеводной грыжи, а также интенсивность проявлений обусловлена размерами образования. На начальных этапах клиника заболевания отсутствует вовсе или проявляться эпизодически в виде рефлюкса.
Здоровый вид пищевода и этапы формирования грыжи на фото:

Симптомы заболевания
Как правило, возникающие симптомы грыжи пищевода относят на счет других патологий пищеварительного тракта или связывают их с погрешностями в питании:
- Основной признак патологии – изжога. Она появляется сразу после употребления пищи, при длительном лежачем положении, после физической нагрузки с наклонами. Частые приступы изжоги вызывают развитие эзофагита – воспаления слизистой пищевода.
- Боль, локализующаяся в загрудинной или эпигастральной области – еще один характерный симптом. В некоторых случаях четко определить, где болит невозможно, так как ощущения носят опоясывающий характер.
- Воздушная отрыжка, чувство распирания в подреберье фиксируются в 70% случаев.
- Дисфагия – расстройство акта глотания, тяжесть и наличие «кома» в пищеводе – это следствие нарушения проходимости пищеводной трубки и застревание пищевого комка в месте сдавления органов.

К более редким симптомам относятся: непродуктивный кашель, навязчивая икота, охриплость голоса, одышка.
Признаки пищеводной грыжи
Не весь список перечисленных признаков отмечаются у одного человека. При фиксированной хиатальной грыже превалирующий симптом – болевой. Болеть может в загрудинном пространстве, в подложечной области, иррадиировать в поясницу, под лопатку, в межреберную зону. Характер боли:
- ноющий;
- спастический;
- резкий.
Иногда подобные ощущения путают с приступом стенокардии.
Скользящая грыжа имеет свой характерный признак – изжога, и сопутствующая ей эзофагеальная болезнь. В начальной стадии такие приступы легко устраняются антацидными средствами. В дальнейшем возникает дисфагия и трудности с прохождением жидкой и полутвердой пищи.
Чем опасна грыжа пищевода, так это своими осложнениями:
- ущемление – сжатие грыжевого мешка диафрагмальным кольцом, что прекращает кровоснабжение и ведет к некрозу тканей;
- развитие воспалительного процесса в окружающих тканях.
Также пищеводная грыжа опасна постепенным формированием дыхательной и сердечной недостаточности.
Классификация
Хиатальные грыжи разделяют на виды по типу образования, выделяются:
- Аксиальная (блуждающая) – это скользящее образование представлено 90% от общего числа обращений. Характеризуются свободным проникновением кардиального участка пищевода и верхних отделов желудка в диафрагмальное кольцо и грудную полость. При изменении положения тела, органы так же легко возвращаются обратно.
- Фиксированная грыжа (параэзофагеальная) отличается статической локализацией и выходом верхних отделов желудка в наддиафрагмальную область. Именно такой вид часто вызывает осложнения в виде защемления.
- Смешанная.
По степени расширения диафрагмального кольца и объему грыжевого мешка различают патологию:
- 1 степени – кардиальный сфинктер пищевода и тело желудка прилегают к диафрагме, а в кольце сдавливается только брюшной отдел пищеводной трубки.
- 2 степени – в пищеводное отверстие диафрагмы проникают и нижний сфинктер, и верхушка желудка.
- 3 степени – полное вхождение желудка в наддиафрагмальную зону, иногда туда проникает и часть тонкой кишки.

Диагностика
Чтобы понять, как диагностировать заболевание, и какой способ обследования выбрать, врач начинает с опроса пациента. Симптомы заболевания часто смазаны, люди длительно и безрезультатно лечат другие органы. Стандартные методы обследования позволяют выявить само заболевание, сопутствующие патологии, определить степень развития болезни:
- Рентгенография с использованием контрастного к излучению сульфата бария. Дает представление о состоянии пищеварительного тракта на всем протяжении, определяет наличие грыжевого мешка и его локализацию.
- УЗИ позволяет оценить уровень развития патологии. Определяет степень вовлечения соседних органов, размер и тип грыжевого образования.
- ФГДС – эндоскопическая диагностика позволяет визуально оценить ситуацию, определить, как выглядит слизистая пищевода, и насколько пострадал орган от сдавления.
Кроме того, диагностика грыжи включает в себя лабораторные исследования, биохимический анализы и анализ на кислотность желудочного сока.
Методы лечения
Выделяют два направления в борьбе с хиатальной грыжей: операция или лечение медикаментозным способом. Выбор зависит от степени выраженности патологии. Консервативная терапия оправдана при небольших размерах образования и слабовыраженных симптомах. В иных ситуациях применяется оперативное вмешательство:
- Фундопликация по Ниссену – формирование «манжеты» вокруг пищеводного сфинктера верхней третью желудка, опущение органов в брюшную полость и ушивание диафрагмального кольца.
- Оперативное вмешательство по Белси применяется при 3 степени грыжевой патологии, когда имеется большая грыжевая связка. Осуществляется открытым торакальным доступом, накладываются фиксирующие швы для стабилизации положения пищевода и желудка относительно диафрагмы.
- Лапароскопия – малотравматичный метод, доступ при котором осуществляется через проколы брюшной стенки.
Лапароскопия
При небольших размерах грыжи пищевода, операция лапароскопия становится спасением для пациентов. Суть вмешательства заключается в восстановлении функциональности органа при малой травматичности и кровопотере. Лапароскопическая операция по удалению грыжи пищевода проводится через четыре прокола на передней брюшной стенке, в которые вводятся: гибкая трубка с камерой, электронож, вспомогательные инструменты.

Весь ход операции, параметры и проводимые манипуляции выводятся на монитор компьютера. Лечение сводится к освобождению органов от спаек, возвращение их в анатомически правильное положение и фиксацию по методу Ниссена.
Безоперационное лечение хиатальной грыжи
Консервативный подход в терапии применим при незначительном выпячивании, минимальном риске осложнений и отсутствии выраженных болевых симптомов. Однако полностью вылечить грыжу в домашних условиях невозможно. Терапия нацелена на предупреждение рефлюкса и профилактику обострения эзофагита.
Назначаются: обволакивающие лекарства – антациды, прокинетики – средства, облегчающие транспортировку пищевой массы, гистаминовые блокаторы. Чтобы исключить неприятные последствия, раз в полгода проводится ФГДС – обследование для контроля над состоянием.
Народные советы в избавлении от грыжи пищевода
Необходимо осознавать, что при диагнозе: грыжа пищевода лечение народными средствами не устраняет само заболевание, а лишь облегчает его симптомы и течение. Но такой подход оправдан при невозможности немедленного обращения за медицинской помощью. Рассмотрим самые эффективные рецепты для снятия симптоматики и облегчения состояния:
- Отвар из сухих листьев крыжовника: 60 грамм сырья помещают в литр кипящей воды, и настаивают 2–3 часа. Полученное средство принимается по 0,5 стакана перед едой.
- В равных пропорциях смешиваются: мать-и-мачеха, корневища алтея, семя льна. 90 грамм смеси заливают литром кипятка и томят на огне не больше 10 минут. Лекарство принимается в охлажденном виде 4–5 раз в день по полстакана.
Народные рецепты помогают избавиться от проявлений заболевания, но затягивание с медицинским лечением опасно.
Занятия для вправления диафрагмальной грыжи
Для устранения диафрагмальной грыжи без операции применяется два вида активности: физическая и дыхательная. Занятия направлены на размещение органов в топографически правильном положении и укрепление поддерживающих связки мышц.
Физические упражнения
Занятия проводятся за 30–40 минут до еды, комплекс дает возможность устранить болевые ощущения и дискомфорт.
Выполняется лежа на спине с приподнятой головной частью, 2-ой и 3-й пальцы обеих рук располагаются под ребрами в эпигастральной области. Выдыхая пальцы вдавливаются в брюшное пространство, что заставляет желудок возвращаться в поддиафрагмальную зону.
Упражнения позволено выполнять сидя, сгорбив спину, и ослабив мышцы пресса. Расположить первые пальцы рук под ребрами, остальные посередине живота. При вдохе оказывается давление вверх, при выдохе – вниз. Физические упражнения выполняются без нагрузки и боли.
Дыхательные упражнения
Комплекс наиболее эффективен при скользящей хиатальной грыже и помогает вылечить заболевание без операции.
Лежа с приподнятой головной частью, на вдохе надувать живот как можно больше, на выдохе – расслаблять. Спустя неделю регулярных занятий, на выдохе проводят не расслабление, а втягивание живота. Достаточно 3–5 подходов в день по 7–10 минут.
В исходной стойке на коленях, совершать наклоны в бок. При вдыхании – наклон, при выдохе – возврат в исходную точку. Через 5–7 дней переходят на стойку на ногах.
Гимнастика проводится натощак за полчаса до приема пищи. Правильное выполнение можно посмотреть на видео.
Экстренное лечение при ущемлении
Что делать, если произошло ущемление грыжевого мешка? В этом случае лечение только оперативное. Причем исход вмешательства зависит от того, насколько быстро пациента доставят в медицинское учреждение, так как при нарушении питания сдавленные ткани быстро отмирают.
Удаление некротизированных участков и ушивание грыжевого отверстия проводится под общим наркозом открытым абдоминальным доступом. При этом создается анастомоз (искусственное соединение) между желудком и неповрежденной частью пищевода.
Диетические правила
Питание при хиатальной грыже не имеет жестких ограничений, меню выглядит, как рекомендация к здоровому образу жизни:
- дробное принятие пищи;
- исключение алкоголя, газировки, шоколада, томатных продуктов, пряностей;
- контроль над весом;
- отказ от переедания и ночных трапез.
Диета не должна быть временной мерой для снятия неприятных ощущений, она должна стать частью жизни.
Подозревая у себя симптоматику пищеводной грыжи, к какому врачу обратиться за консультацией? Диагностикой и лечением занимается врач-гастроэнтеролог, при необходимости оперативного вмешательства – абдоминальный хирург.
Рекомендуемые материалы:
Болезни пищевода: симптомы и признаки
Где находится пищевод у человека: фото
Ощущение кома в пищеводе
Пищевод Барретта: симптомы и лечение
Диета при грыже пищевода: примерное меню на неделю
Питание при пищеводе Барретта: разрешенные и запрещенные продукты
stomach-diet.ru
Грыжа пищеводного отверстия диафрагмы – симптомы
В зависимости от типа и локализации грыжи, симптомы могут отличаться. Рассмотрим поэтому все различные проявления этого очень частого и распространенного расстройства.
Как проявляется грыжа пищеводного отверстия
Более 40% людей, страдающих грыжей пищеводного отверстия диафрагмы, не испытывают никаких симптомов или только легкие симптомы. Это происходит потому, что грыжи среднего размера не оказывают особого влияние на работу пищевода.

Однако, встречаются случаи хронических грыж, сопряженных с рефлюксом пищевода, для которых характерна более тяжелая симптоматика, что может потребовать немедленного вмешательства.
Давайте начнем со схематического изображения симптомов, связанных с различными видами грыж, которые затем будут проанализированы.
| Патология | Симптом |
|---|---|
| Скользящая грыжа пищеводного отверстия | Плохое пищеварение, аэрофагия, отрыжка |
| Хроническая (гериатрическая) грыжа пищеводного отверстия с рефлюксом пищевода | Отрыжка, изжога, рвота, редко кровотечения |
| Параэзофагеальная грыжа пищеводного отверстия | Язвы, кровотечения, затруднение глотания, кашель, астма, одышка |
Симптомы скользящей грыжи
Скользящая гиаларальная грыжа характеризуется ослаблением (расширением) пищеводного отверстия, и, следовательно, выпячиванием части желудка в верхнюю полость: это самая частая форма недуга, почти 90% всех случаев грыжи пищеводного отверстия диафрагмы относится к этой категории.
Такое состояние часто протекает бессимптомно, если симптомы присутствуют, то они скромные.
Наиболее характерным симптомом является отрыжка, так как часть желудка, оказавшаяся в грудной полости, заполняется воздухом во время дыхания. В такой ситуации больной испытывает чувство тяжести, от которого удаётся избавиться путём отрыжки и выброса воздуха.
Сжатие желудка может также вызывать боли в пояснице, которые устраняются путём опорожнения кишечника.
В таких случаях не требуется реальная терапия, достаточно соблюдать рацион, питания, состоящий из легких блюд с низким содержанием жиров, которые замедляют время опорожнения желудка. Кроме того, важно обеспечивать некоторый интервал времени между едой и сном.
Симптомы гериатрической грыжи пищеводного отверстия
Часто грыжу сопровождает гастроэзофагеальный рефлюкс, при котором желудочные кислоты забрасываются обратно из желудка в пищевод. Проскальзывание желудка через отверстие может привести к закрытию клапана между желудком и пищеводом, что и приводит рефлюксу желудочного сока и ферментов.
Если желудок защищен от воздействия кислот, то стенки пищевода не способны сопротивляться действию таких веществ, поэтому рефлюкс может стать причиной серьёзных повреждений.
Наиболее очевидные симптомы в такой ситуации:
- Жгучая боль за грудиной, которая может распространяться на шею, горло и лицо, в сопровождении чувства сильного сдавливания, настолько, что может вызвать инфаркт миокарда.
- Регургитация содержимого желудка, которое достигает рта и может вызвать рвоту. Выброс желудочного содержимого увеличивается, когда субъект лежит.
- Эзофагит, то есть воспаление пищевода, связанное сильной эрозией стенок пищевода под действием желудочных кислот, что, в конечном итоге, может привести к язвам и раку.
- Кровотечение, проявляющееся рвотой с кровью и черным стулом.
- Ожог слизистой оболочки глотки и трахеи, вызванный действием кислот.
- Стеноз пищевода, что затрудняет глотание, может вызвать одышку и истинные приступы астмы.
Симптомы параэзофагеальной грыжи пищевода
В случае параэзофагеальной грыжи часть желудка проходит в грудную полость через пищеводное отверстие, которое сохраняет здоровую форму.
Эта патология является довольно редкой, но более опасной. Параэзофагеальная грыжа может долго оставаться в «ловушке диафрагмы» и сжатие может уменьшить приток крови.
Симптомы параэзофагеальной грыжи похожи на скользящую грыжу, но усугубляются:
- Проблемы с дыханием, вызванные нарушением эффективности диафрагмы.
- Астматическое воспаление бронхов, которое проявляется кашлем и напряжением в грудной клетке из-за сужения дыхательных путей.
- Экстрасистолия, т.е. изменения в синусовом ритме сердцебиения, которая может привести к тахикардии, брадикардии, головокружению, коллапсу.
- Удушение грыжи, что требует немедленного хирургического вмешательства.
Как облегчить симптомы грыжи
Грыжа пищеводного отверстия диафрагмы – это анатомическое заболевание, которое может окончательно решить только хирургическим иссечением, однако, это требуется достаточно редко: в случае параэзофагеальной грыжи для предотвращения защемления.
Многочисленные и надоедливые симптомы, можно предотвратить с помощью различных мер предосторожности:
- Поднимите на 15 см изголовье кровати, чтобы предотвратить переход кислот в пищевод во время сна.
- Избегайте опасных продуктов, таких как жиры, шоколад, кофе или алкоголь, раздражающих желудок и трудных для переваривания.
- Избегайте антихолинергических лекарств, которые расслабляют мышцы и способствуют рефлюксу.
- Принимайте антациды для снятия болезненных симптомов.
Грыжа пищевода и другие заболевания
Симптомы грыжи пищеводного отверстия диафрагмы: проблемы с пищеварением, боли в области грудины, стеснение и т.п. могут скрывать более серьёзные патологии, следовательно, стоит проводить тщательного обследование при любых симптомах.
Общие симптомы могут иметь место при:
- Болезни сердца как стенокардия или инфаркт. Симптомы могут быть похожи на грыжу пищеводного отверстия диафрагмы: тошнота, одышка и чувство стеснения и боли в средне-грудной области, облегчить которые помогает отрыжка. Диагностировать сердечный приступ помогут ЭКГ и некоторые анализы крови.
- Язвенная болезнь желудка. Это повреждение слизистой оболочки желудка или двенадцатиперстной кишки, что влечет появление боли, метеоризма, рвоты и головокружения, – все эти симптомы также могут быть отнесены к грыже с рефлюксом. Язву можно обнаружить путём эндоскопического обследования и с помощью рентгенограммы с контрастом.
Грыжа пищевода во время беременности
Беременные женщины более подвержены риску появления грыжи пищеводного отверстия диафрагмы из-за увеличения давления в брюшной полости.
Кроме того, необходимо учитывать, что многие из симптомов грыжи пищеводного отверстия диафрагмы являются приемлемыми для беременности в течение всех девяти месяцев.
Во время беременности может отмечаться тошнота и рвота из-за высоких уровней эстрогена и гонадотропина, – гормонов, которые помогают поддерживать состояние беременности. Также часто возникает жжение пищевода и отрыжка, так как сфинктер на конце пищевода расслабляется.
Независимо от причин описанной симптоматики, следует подчеркнуть, что во время беременности желудок вырабатывает меньшее количество кислот, и редко доходит до опасных последствий рефлюкса.
Вы можете облегчить симптомы, изменив привычки питания и диеты. Не рекомендуется принимать любые лекарства или использовать пищевую соду как средство против изжоги, потому что она содержит много натрия.
sekretizdorovya.ru
Грыжа пищеводного отверстия диафрагмы: виды, симптомы и лечение
В современном мире грыжи пищеводного отверстия диафрагмы догоняют по частоте возникновения гастриты и язвенную болезнь. Они становятся лидирующим фактором снижения тонуса кардиального сфинктера и развития рефлюкс-эзофагита. Диагностируют грыжу пищевого отверстия диафрагмы примерно у 5-9% населения, причём половина из них имеет бессимптомное течение аномалии и узнаёт о ней на медосмотре. С возрастом вероятность появления грыжи пищевода значительно возрастает.

Что такое ГПОД
Грыжа пищеводного отдела диафрагмы, или сокращённо ГПОД, – хронически протекающее и быстро прогрессирующее заболевание связочного аппарата диафрагмы и пищеводной трубки. Границей между грудной и брюшной полостью служит диафрагма – плотная мышечная мембрана. Для перехода пищевода из грудного отдела в брюшную полость в диафрагме есть отверстие hiatus oesophagus.
Нормальное пищевое отверстие имеет диаметр около 2,5 см. Пищевод проходит через диафрагмальное отверстие не прямо, как труба, а изгибается под углом. На вдохе просвет отверстия уменьшается, изгиб абдоминальной части пищевода усиливается. В обычном положении пищевод входит в желудок под острым углом, который называется углом Гиса.
Попадает пищевод в брюшную полость на уровне 11 позвонка и соединяется с желудком кардиальным сфинктером. Длина пищевода зависит от возраста, пола, массы и размера тела. У женщин она примерно 25 см, а у мужчин – 30 см. В патологическом случае пищеводное отверстие увеличивается, связки, поддерживающие пищевод и желудок, растягиваются. Нижний отдел пищевода проходит в грудную полость. Верхушка желудка так же выдаётся в область грудины, образуется грыжевое выпячивание.
Грыжа пищевода не позволяет кардиальному сфинктеру смыкаться. Кислое содержимое желудка выходит в пищевод. Появляется изжога, системный характер которой ведёт к воспалению пищевода – эзофагиту.
Следовательно, грыжа – это такое опасное состояние, когда повышенное внутрибрюшное давление выталкивает часть пищевода и желудка в грудную полость через растянутое пищеводное отверстие.
Причины
Пищеводная грыжа бывает врождённой и приобретённой. Причиной врождённой грыжи на пищеводе является внутриутробная патология развития эмбриона. У грудничков диагностируют диафрагмальную грыжу пищевода сразу при рождении или на этапе дородового УЗИ плода. Состояние новорождённого очень тяжёлое, практически не совместимое с жизнью. Раннее выявление деформации диафрагмы у плода на сроке до 16 недель даёт основания для прерывания беременности по медицинским показаниям.

Приобретённая грыжа пищевода возникает по разным причинам:
- растяжение связок и сухожилий, поддерживающих органы ЖКТ. Возникает у пожилых людей в силу возрастной деградации связочного аппарата. У женщин после 60 лет данная патология встречается чаще, чем у мужчин;
- увеличение давления в брюшной полости. Случается такое при хронических запорах, усиленном газообразовании в желудке и кишечнике. Возможно при непроходимости ЖКТ вследствие атонии мышц, новообразований, нарушения иннервации органа. Кардиальная грыжа пищеводного отверстия диафрагмы может быть от сильного натужного кашля при рецидивирующем бронхите. Тяжелый физический труд и связанное с ним перенапряжение мышц пресса повышают давление в брюшной полости. Подвержены патологии беременные женщины (18%), люди с ожирением;
- нарушение проводящих свойств пищевода и моторики желудка, связанное с язвой желудка и 12-перстной кишки, хроническим панкреатитом, холециститом, желчнокаменной болезнью. Спастические сокращения пищеводной трубки при воспалительных заболеваниях органов пищеварения подтягивают её наверх;
- появляется грыжа и при воспалении самого пищевода, когда происходит рубцевание его слизистой. Стягивание пищевода деформацией, перерождением его слизистого и мышечного слоя вызывает укорочение. Длина трубки уменьшается, пищевод подтягивается в грудную полость и тянет за собой желудок.
Диафрагмальная грыжа пищевода образуется от травмирующих повреждений мышц диафрагмы. Просвет пищеводного отверстия увеличивается, соединительнотканные связки, удерживающие органы брюшной полости рвутся. Ничто не препятствует проникновению желудка в грудную полость. Возможно такое при падении с высоты, автомобильной аварии, других несчастных случаях.
Какими бывают ГПОД
Кроме врождённых и приобретённых, существует следующая классификация грыж по механизму развития патологии:
- Аксиальная или скользящая грыжа встречается в подавляющем количестве случаев (до 90%). Кардиальный сфинктер поднимается над пищеводным отверстием диафрагмы. Его запирательная функция сильно снижается. У человека часто возникают приступы мучительной изжоги.
- Параэзофагеальная грыжа наблюдается редко, примерно у каждого 20 страдающего данной патологией. Кардиальный сфинктер остаётся на обычном месте, а через увеличенное пищеводное отверстие в грудную полость проходит дно желудка и его большая кривизна.
- Укорочение пищевода первоначально наблюдается как аномалия развития. В результате воспаления, рубцевания стенок пищеводной трубки возникает вторичное изменение её длины.

Рентгеновские снимки достоверно показывают, насколько желудок смещается в грудную полость. По размеру смещения определяют три степени грыжи:
- ГПОД 1 степени – это такое расположение органов, когда абдоминальная часть пищевода выходит в отверстие и находится выше уровня диафрагмы. Кардиальный сфинктер располагается на уровне диафрагмы. Желудок подтягивается к диафрагме и прилегает к ней. Грыжа 1 степени является начальной стадией заболевания, отсутствие должной терапии повлечёт усугубление патологии;
- ГПОД 2 степени характеризуется продвижением абдоминального сегмента пищевода в грудную полость. Кардиальный сфинктер располагается выше диафрагмы, а желудок выпячивается в пищеводное отверстие;
- 3 степень ГПОД констатируют, когда в грудной полости оказываются пищевод, нижний пищеводный (кардиальный) сфинктер и большая часть желудка.
Появляется грыжа путём врождённой аномалии развития, возникает в результате травмы, а также постепенно прогрессирует к преклонному возрасту. Степень тяжести заболевания соответствует объёму выхода желудка в грудную полость сквозь отверстие диафрагмы.
Симптомы
Симптомы пищеводной грыжи зависят от степени ГПОД. Скромный размер аномалии не даёт внешних проявлений. Человек обнаруживает признаки ГПОД на обследовании по поводу сердечно-сосудистых или лёгочных заболеваний, при которых делают рентген груди. Признакам грыжи свойственно:
- изжога после приёма пищи, усиливающаяся при наклонах или другой резкой перемене положения тела, например, если прилечь после обеда. Возникает ощущение жжения в горле и пищеводе;
- затруднённое глотание, задержка пищи, боль и ком в горле;
- специфический симптом грыжи пищевода — тупая боль средней интенсивности за грудиной (в нижней трети) или в подреберье беспокоит после занятия спортом или поднятия тяжестей;
- косвенные признаки ГПОД — боли в сердечной области, отдающие в левое плечо и лопатку. Больные долгое время лечатся от стенокардии, ишемии. Иногда встречается учащение ритма, несогласованная работа желудочков;
- симптоматика у взрослых включает надсадный кашель, сопровождаемый одышкой;
- часто грыжа проявляется кислой отрыжкой, приступами судорожного сокращения диафрагмы — икотой.

Наибольшую опасность представляет осложнение в виде ущемления грыжи. Замедляется кровообращение, тормозится похождение пищевого кома. Защемления дают о себе знать признаками:
- повышение температуры до 38°С, боль по центру грудины;
- болезненность в зоне солнечного сплетения, усиливающаяся при надавливании на живот;
- анемия в результате кровотечения из язв пищевода и желудка;
- расстройства пищеварения – тошнота, рвота, диарея, запор.
Грыжа опасна тем, что её длительное прогрессирование крайне негативно отражается на работе системы пищеварения. Регулярное раздражение пищевода соляной кислотой и желчными ферментами приводит к его воспалению. Дисфункции пищеварительного тракта оборачиваются гастритами, язвенной болезнью, панкреатитом, воспалением желчного пузыря
.
Диагностика
Для диагностики грыжи, кроме анамнестических данных о клинической картине заболевания, врач проведёт комплекс аппаратных исследований:
- фиброгастродуоденоскопия, или ФГДС, ставит целью получение достоверных данных о состоянии слизистой пищевода и желудка, 12-перстной кишки. Эндоскопия осуществляется натощак в специально оборудованном кабинете, возможна местная или общая анестезия. Определяется степень вхождения слизистой желудка в пищевод;
- диагностика пищевода методом рентгенографии с контрастным веществом (сульфат бария) установит размер грыжи, её расположение. Покажет работу мускулатуры органов, величину рефлюкса;
- суточное измерение уровня кислотности желудочного содержимого производят введением через нос пациента тонкого зонда. Человек может находиться в домашних условиях, заниматься привычными делами в период обследования. Единственное, что от него требуется, – вести дневник, где отмечается время еды, сна, приёма лекарств. Важно зафиксировать, что и когда чувствует – боль, тошноту, изжогу.

Процедуры не самые приятные, но они позволяют точно диагностировать размах изменений анатомии и физиологии органов грудной и брюшной полости. Установленный диагноз даст верное направление для оптимальной терапии пищеводной грыжи.
Лечение ГПОД
Лечение грыжи пищеводного отверстия диафрагмы зависит от степени недуга и разделяется на консервативное и оперативное.
Консервативное лечение
Консервативное лечение грыжи пищевода предусматривает купирование неприятных симптомов – боли, вздутия, изжоги, отрыжки. Это означает пожизненный приём антацидов, прокинетиков, спазмолитиков, антигистаминных и седативных средств. Также больной постоянно ограничивает рацион питания. Исключаются крепкий кофе, шоколад, цитрусовые, томаты, лук, чеснок, мята, газировка. Стоит отклониться от курса терапии – не выпить средство, помогающее от изжоги, допустить погрешность питания, жжение, боль и спазмы вернуться с новыми силами. Регулярное снижение кислотности затрудняет переваривание пищи.
Плохо обработанный пищевой ком поступает в кишечник, где становится добычей гнилостной микрофлоры. Длительное пользование антацидами имеет побочные осложнения: полипы желудка, атрофия слизистой, нарушение моторики, раковые поражения. Вылечить грыжу консервативным методом не получится. Лечиться народными средствами можно при небольшом дефекте и слабо выраженных симптомах.

Оперативное лечение
Лечат грыжу пищевода оперативным способом при её большом размере, ущемлении, кровотечении из язв и эрозий, перерождении слизистой. Избавиться от грыжи современные хирурги предлагают таким методом лечения, как фундопликация и уменьшение пищеводного отверстия. Впервые в истории медицины эту операцию провёл Рудольф Ниссен в 1955 году.
Хирургическое вмешательство сейчас усовершенствовано. Оно делается лапароскопией через несколько проколов брюшной стенки. Врач вставляет желудок на естественное место расположения, оборачивает дно желудка вокруг пищевода на 360° и зашивает. Получается плотное кольцо, которое выглядит как муфта.
Однако классическая фундопликация по Ниссену имеет свои недостатки:
- кольцо между пищеводом и желудком очень плотное. Естественные механизмы регуляции (рвота, отрыжка) становятся недоступными. Выпив газированный напиток, поев лишнего или получив пищевое отравление, человек не может отрыгнуть газы или избавиться от плохой еды;
- через 2-3 года манжетка может соскользнуть, заболевание возвратится.
Лапароскопия длится 40-60 минут. В первый день после операции пациенты встают с постели, пьют воду. На следующий день можно тёплый куриный нежирный бульон. Выписка из больницы происходит на 3-4 день. К работе можно возвращаться через три недели.
В течение полугода после операции соблюдается специальная диета:
- блюда отварные, протёртые – супы-пюре, жидкие каши, кисели;
- нельзя употреблять жирное, острое, солёное, копчёное, маринованное;
- уменьшают потребление молока, хлеба, кукурузы, капусты, бобовых, томатов, лука, чеснока;
- газированные напитки – пиво, шампанское, лимонады, квас лучше не пить;
- замена жирного мяса на легкоусвояемые белки – курица, рыба, творог, яйца;
- разбить приём пищи на 6 умеренных порций в день;
- не есть за 3 часа до сна;
- пить не менее 1,5–2 литров чистой воды в сутки, можно столовую слабощелочную минералку без газа.

Через полгода постепенно возвращаются к обычному рациону питания. Вводить продукты нужно по одному, следить за реакцией организма. Также следует наблюдаться в поликлинике по месту жительства у хирурга, гастроэнтеролога, кардиолога, пульмонолога.
В последние годы практикующие хирурги переходят на модифицированную методику. Желудок оборачивается не на 360°, а на 270°. В этом случае жизненно важные механизмы сохраняются, человек может нормально жить. При размере грыжевых ворот более 6 см используют полипропиленовую сетку. Её крепят к диафрагме, она удерживает желудок в нормальном положении.
Если грыжа возникла из-за укороченного пищевода – его искусственно удлиняют. По индивидуальным показаниям выполняют частичную резекцию блуждающего нерва. Хирурги не останавливаются на достигнутом успехе. Поиск оптимальной методики операции, которой можно вылечить ГПОД без осложнений и последующего ухудшения качества жизни пациента, продолжается.
Грыжа пищеводного отверстия диафрагмы возникает по вине ослабления связочного аппарата диафрагмы или уменьшения длины пищевода. Младенцы с врождённой пищеводной грыжей имеют неутешительный прогноз на дальнейшую жизнь. Взрослые с приобретённой патологией могут пожизненно снимать симптомы лекарствами или сделать операцию. Существует несколько методик хирургического вмешательства. Вид операции подбирают индивидуально. В течение полугода после такого лечения соблюдается диета. Регулярно посещаются врачи для контроля послеоперационного периода.
Информация на нашем сайте предоставлена квалифицированными врачами и носит исключительно ознакомительный характер. Не занимайтесь самолечением! Обязательно обратитесь к специалисту!

Автор: Румянцев В. Г. Стаж 34 года.
Гастроэнтеролог, профессор, доктор медицинских наук. Назначает диагностику и проводит лечение. Эксперт группы по изучению воспалительных заболеваний. Автор более 300 научных работ.
gastrot.ru
Грыжа пищеводного отверстия диафрагмы: чем опасна
Данное отклонение вызывается проникновением частей желудка в область грудины из-за расширенного отверстия пищевода диафрагмы. Нормой является, когда связочная система отверстия диафрагмы плотная и препятствует перемещению нижних органов.
Причины, вызывающие данную патологию
Факторы, вызывающие подобный недуг, имеют разнообразный характер. В подавляющем большинстве случаев, грыжа пищеводного отверстия возникает у людей, перешедших пятидесятилетний порог. Это связано с ослаблением связочной системы отверстия пищевода. Особенно подверженными этому заболеванию становятся люди, имеющие астеническое строение.
Другими причинами этого заболевания могут быть следующие факторы:
- повышенное внутриутробное давление из-за беременности, различных опухолей, чрезмерно частых приступов тошноты или непрекращающегося сильного кашля;
- различные воспалительные заболевания, имеющие хроническую форму и влекущие за собой нарушения перистальтики: язвы желудка, панкреатит и иные заболевания;
- врожденные отклонения, приведшие к укороченному пищеводу или неправильному положению пищеварительных органов.
Чем опасна грыжа пищеводного отверстия диафрагмы
По большей части, первые признаки заболевания при маленькой грыже, проходят бессимптомно. Опасность данной патологии, заключается в проникновении желудочной секреции в пищевод, вызывая воспаление слизистых оболочек. Самое серьезное последствие грыжи – это защемление пищевода, при котором появляются острые приступообразные боли и нарушается глотательная функция.
Самое опасное для жизни проявление – постоянное попадание желудочной жидкости в пищевод, что впоследствии разъедает его стенки и может вызвать злокачественные образования.
Чтобы не доводить до таких последствий, необходимо вовремя пройти обследование у врача при первых симптомах или генетической предрасположенности к болезни. Своевременно поставленный диагноз поможет легче вылечить болезнь не нанося серьезного вреда организму.
Симптомы диафрагмальной грыжи
Грыжа диафрагмы имеет свои характерные симптомы:
- приступы изжоги после еды, в ночное время, при наклонении туловища вперед;
- острые боли, появляющиеся за грудиной иногда в области под ребрами;
- иногда бывают боли в сердечной области, напоминающие симптомы ишемической болезни, однако, быстро проходят после приема нитроглицерина;
- ноющие боли над мочевидным отростком грудины;
- частая отрыжка, сопровождающаяся кислым содержимым желудка;
- затрудненное прохождение пищи по пищеводу, постоянная икота.
Классификация болезни
Пищеводная грыжа подразделяется на два вида:
- Скользящая грыжа. Данный вид заболевания характеризуется свободным проникновением отделов желудка через отверстие диафрагмы в грудную полость и возвращающиеся на место. Подобное явление ярко выражено при смене положения тела. Однако, существует фиксированная грыжа, неспособная «возвращаться» на место. Такое явление может быть вызвано слишком большим ее размером. Данный вид заболевания, протекающий без осложнений, может не вызывать никаких симптомов.
- Аксиальная грыжа. В данном случае участок пищевода остается на своем месте, но через большое отверстие диафрагмы выходит дно желудка или его большие части. Такое положение органа может занимать место рядом с грудным отделом пищевода. Это расположение приводит к смещению желудка в грудину, что впоследствии стало иметь название – “грудной желудок”, а сам пищевод становится коротким. Данная патология считается достаточно редким явлением. В большинстве случаев пищевод укорачивается вследствие изменений рубцовых тканей.
Подразделяется на три степени тяжести, которые определяются размерами и объемом самого образования:
- В грудной отдел попадает лишь небольшая часть пищевода, а сам желудок немного поднимаясь, плотно прилегает к диафрагме.
- Части органа попадают в диафрагмальное отверстие.
- Желудочное дно или его тело оказываются в грудной полости.
Методы диагностики
Ввиду того, что грыжа может протекать в купе со множеством иных болезней, диагностика этого заболевания может быть осложнена из-за схожести симптомов.
Чтобы диагностировать грыжу, врачи используют следующие методы ее выявления:
- рентгенологический аппарат предназначен для исследования внутренней полости организма. Так как тело имеет различные, по плотности, части – они по-разному проявляются на рентгеновском снимке. Более плотными частями являются кости, которое хорошо видны на снимке. Для выявления патологий органов, необходимо вводить специальное контрастирующее вещество. «Подсвеченные» внутренние органы позволяют определить наличие патологий;
- чтобы определить качество моторики пищевода, используют внутри пищеводную манометрию. Пища, попадающая в пищевод, должна доставляться до органов пищеварения с помощью сокращений мышц. Данная процедура помогает выяснить дисфункцию мышечного аппарата, определить качество давления во время сокращений и пронаблюдать амплитуду движений. Для этого через носоглотку вводят зонд с датчиками, определяющими давление.
Лечение
Лечение пищеводной грыжи на ранних стадиях происходит консервативными методами. Целью лечения, в основном, является предупреждение ГЭР (гастроэзофагеального рефлюкса) и купирование симптомов. Препараты, способствующие коррекции моторики пищевода, восстанавливающие желудочную функцию, используются в профилактических целях.
Для того чтобы предотвратить развитие болезни у людей, предрасположенных к ней, существуют следующие рекомендации:
- исключить из питания продукты, содержащие животные жиры, клетчатку, газированные напитки, яркие специи и т.д.;
- питаться через короткие промежутки времени, маленькими порциями;
- заканчивать прием пищи за 2-3 часа до отхода ко сну;
- необходимо избавиться от пагубных привычек: курение, алкоголь;
- стараться избегать повышения давления внутри брюшной полости.
Если болезнь имеет тяжелый характер и проявления, а лечение препаратами не помогает, тогда требуется хирургическое вмешательство. Подобные операции и курс лечения в последующем, требуют обязательной постановки на учет у гастроэнтеролога.
Правильное питание при грыже пищевода
Если обнаружилось данное заболевание, необходимо начать профилактические и лечебные процедуры. Одним из эффективных способов лечения, является специальное питание. При диафрагмальной грыже назначается диета, способствующая восстановлению нормальной работы пищевода.
Чтобы подобрать правильные продукты, необходимо выяснить какие из них могут вызывать вздутие и повышенное газообразование. Нужно будет исключить эти продукты из рациона. Целью такого питания является восстановление нормальной работы ЖКТ. Для того чтобы правильно подобрать диету, необходима консультация лечащего врача.
При грыже, питание должно соответствовать следующим требованиям:
- дробное питание;
- принимать пищу небольшими порциями;
- продукты должны быть хорошо обработанными;
- пища должна быть мягкой и легкой;
- исключить из рациона продукты, вызывающие повышенную кислотность и требующие больших затрат при переваривании.
- не допускать переедания;
- включение в повседневную жизнь специальной гимнастики и физических упражнений.
Для того чтобы понизить кислотность пищевода рекомендуется пить щелочные воды, в частности перед сном. Во время сна, лучше всего ложиться на правый бок, что позволяет снизить проникновение кислоты в пищеводные пути. Также рекомендуется приподнять изголовье кровати. Для этого можно использовать дополнительные подушки или подложить под кроватные ножки твердые предметы.
gryzhynet.ru
Симптомы грыжи пищевода | Компетентно о здоровье на iLive
Как себя проявляет грыжа пищевода?
За пределы брюшной полости через зазор в диафрагме могут выступать и дистальная часть пищевода, и кардиальные отделы желудка, а иногда даже петли кишечника. Понятно, что в этих случаях будет отличаться не только внешний вид и размеры грыжи, но и ее симптомы. При незначительном выпирании нижнего отдела пищевода симптомов может вообще не наблюдаться, ведь на процессе пищеварения такая патология никак не сказывается.
А вот если в грудную полость сквозь отверстие в диафрагме начинают выступать желудок или кишечник, симптомы не замедлят появиться. Ведь желудочный сок, желчь и другие пищеварительные ферменты в этом случае могут забрасываться обратно в пищевод, как при рефлюксной болезни. Но этот орган не рассчитан на контакт с такими раздражающими факторами, ведь у него нет специальной защиты. Регулярный заброс едких веществ ухудшает состояние его стенок, вызывая боли и другие неприятные симптомы.
Сначала страдает сфинктер желудка, который перестает выполнять свои функции и пропускает содержимое желудка назад в пищевод, а затем уже раздражение стенок пищевода желудочными ферментами вызывает их воспаление. Постепенно воспалительный процесс может перекидываться и на другие органы пищеварительной системы.
Боли и их характер. Поскольку имеет место раздражение стенок пищевода, а в дальнейшем и желудка, человек начинает испытывать боль. Как болит грыжа пищевода? Болевой синдром зависит от вида и размера грыжи. Если грыжа небольшого размера (пищеводная или кардиальная, когда в грудину выступает лишь нижняя часть пищевода или небольшая часть верхнего, кардиального отдела желудка), болей может не быть вообще, как, впрочем, и других симптомов патологии. В этом случае болезни выявляют случайно во время фиброгастроскопии или УЗИ, после чего ведут наблюдение за поведением грыжи.
Если грыжа имеет значительные размеры, но сфинктер желудка функционирует пока еще нормально и не допускает обратного заброса пищи в пищевод, пациента будут мучить ноющие боли, которые после еды могут становиться сильнее. Облегчение наступает в связи с глубоким вдохом или отхождением воздуха из ЖКТ (отрыжка).
Если запирательные механизмы на рубеже пищевода и желудка пострадали, и наблюдается рефлюкс (диагностируется синдром недостаточности кардии), боли становятся острыми, жгучими. Они имеют прямую зависимость от приема пищи и положения тела пациента. Боль становится сильнее в положении лежа (горизонтальное) или во время наклона вперед. Идентичная ситуация наблюдается после еды при забросе содержимого желудка в пищевод.
Локализация боли несколько размыта. Это может быть область эпигастрии и грудной клетки. Боли за грудиной могут напоминать сердечные к тому же снять их можно посредством того же нитроглицерина. Межреберные боли и болевой синдром в области брюшной полости может наталкивать на мысль о патологиях желудка и печени. Иногда боль иррадирует в спину между лопатками, что еще более затрудняет диагностику.
При забросе частично переваренной пищи с желудочными ферментами в пищевод, она может подниматься выше к горлу. При этом пациенты начинают жаловаться на жжение и боль в горле, вызванные раздражающим действием желудочного сока. У некоторых даже появляется незначительный кашель, при этом температура на фоне воспалительного процесса в верхних отделах ЖКТ при грыже пищевода может подниматься до 37-37,5 градусов, что наталкивает на мысль и простудном заболевании.
Дисфагия и ком в горле. Раздражающее действие кислоты в составе желудочного сока и боли, вызванные сдавливанием грыжи, могут приводить к затруднению употребления пищи. При грыже пищевода больные отмечают такой симптом как ком в горле, вернее ощущение некоторого препятствия на пути пищи. На самом деле речь идет о нервной реакции, обуславливающей спазм пищевода. Именно ощущение комка по ходу пищеводной трубки приводит к появлению болей между лопатками и в области сердца, иррадирующими в плечо, как при стенокардии.
Почти у половины пациентов с крупной аксиальной грыжей отмечается такое состояние как дисфагия, т.е. затруднение глотания. Важным моментом является тот факт, что твердую пищу больным проглотить легче, чем жидкую или полужидкую. Дисфагия может возникать на фоне нервных переживаний, приема слишком холодной или горячей пищи, спешки во время еды. Увеличение или ущемление грыжи пищевода приводит к тому, что спазмы появляются не ситуативно, а на постоянной основе, что и приводит к неприятному ощущению кома в горле даже вне приема пищи или во время употребления твердых продуктов, которые приходится «проталкивать» жидкостью.
Диспепсия. Одним из самых популярных симптомов грыжи пищевода считается изжога. Частота появления этого симптома при аксиальной грыже, которая считается самой распространенной и характеризуется выпячиванием пищевода и кардиальной части желудка, даже больше, чем у болевых ощущений. Появление этого симптома чаще всего связано с приемом пищи, хотя при физической активности и резкой смене положения тела он может напоминать о себе и на пустой желудок.
В ночное время изжога при грыже пищевода появляется даже чаще, чем днем или по утрам. Это связывают с повышением в этот период тонуса блуждающего нерва, идущего от головного мозга к брюшной полости, и общим расслаблением организма и в частности сфинктера на границе желудка и пищевода, который называется нижним пищеводным сфинктером.
Интенсивность проявления симптома бывает различной. В большинстве случаев речь идет о легкой форме, борьба с которой успешно ведется посредством препаратов-антацидов. Но иногда изжога может быть настолько сильной, что лишает человека сна и покоя, а сильное мучительное жжение в груди мешает работать, негативно влияет на самочувствие, настроение и аппетит.
Сила изжоги определяется не столько размером грыжи, сколько характеристиками желудочного сока (повышенная, нормальная или пониженная кислотность желудка), попаданием в пищевод желчи из дуоденальной области, силой растяжения пищевода во время рефлюкса (количеством забрасываемой пищи, связанной с работой нижнего пищеводного сфинктера).
Во время изжоги человек может ощущать во рту кисловатый или горьковатый привкус, характерный для содержимого желудка и двенадцатиперстной кишки. У него могут появляться тошнота и вздутие живота. Последний симптом не связан непосредственно с изжогой, хотя зачастую и возникает в комплексе с ней. На метеоризм нередко жалуются и те пациенты, у которых нет выраженных болей, а отмечается лишь незначительный дискомфорт и чувство сдавливания в эпигастрии.
Еще одной проблемой при грыже пищевода считается отрыжка, причем речь может идти как об отрыжке воздухом, так и о срыгивании пищи, вплоть до рвоты. Чувство вздутия живота появляется у пациентов не случайно. Оно связано с повышенным внутрибрюшным давлением из-за сдавливания желудка в отверстии диафрагмы, при этом иногда могут возникать спазматические сокращения пищевода и приводящие к отрыжке, т.е. непроизвольному выбросу воздуха, а иногда и пищи. Отрыжка может возникать как во время еды, так и после нее, сопровождаясь специфическим звуком, что является еще одной причиной психологического дискомфорта у пациентов, тем более что применение спазмолитиков в этом случае не дает желаемого результата.
Нужно сказать, что сама по себе отрыжка, несмотря на неэстетичность ее проявлений, в каком-то смысле приносит пользу больным, облегчая их состояние. После отрыжки обычно уменьшается боль и изжога. Поэтому неудивительно, что больные зачастую провоцируют отрыжку самостоятельно, заглатывая большое количество воздуха и пытаясь его вытолкнуть из пищевода насильно.
Отрыжка пищей чаще всего наблюдается сразу после еды или во время принятия горизонтального положения, а иногда и при резких наклонах. Количество срыгиваемой пищи может быть различным, в зависимости от работоспособности пищеводного сфинктера. При сильно сниженном его тонусе может доходить даже до однократной рвоты. При этом такой симптом как тошнота не сопровождает отрыжку вне зависимости от ее силы.
Небольшой процент пациентов жалуется также на икоту, которая мучит их по несколько недель и даже месяцев. Обычно возникновение симптома связано с приемом пищи и определяется судорожными сокращениями диафрагмы, для которой грыжевой мешок является раздражающим фактором. Проводимое лечение не оказывает никакого влияния на выраженность и частоту возникновения икоты.
Клиническая картина грыжи пищевода в зависимости от степени и характера патологии
Грыжа пищеводного отверстия диафрагмы – это обобщенное понятие, ведь патология может иметь различные формы течения и степени развития, в зависимости от которых изменяется и клиническая картина болезни. Так принято различать плавающую и фиксированную грыжу пищевода. Последняя считается более редкой, но в то же время и более опасной патологией, для которой характерны частые осложнения в виде ущемления грыжи, перфораций пищеводной трубки и кровотечений из ЖКТ, нарушений в работе сердца, повышенный риск онкологии пищевода.
Плавающая грыжа пищевода (ее еще называют скользящей или аксиальной) представляет собой выпячивание в грудную полость дистальной части пищевода и некоторой части желудка. Иногда в отверстие может выпадать практически весь желудок, что говорит о большом размере грыжи, которая сдавливает органы грудной клетки (легкие, сердце), вызывая нарушения их работы и соответствующие симптомы в виде кашля и сердечных болей.
Растяжение диафрагмального отверстия, в которое входит пищевод, контролируется пищеводно-диафрагмальной связкой. При снижении ее тонуса и дегенеративных процессах, проявляющихся в виде истончения плотной соединительной ткани, отверстие в диафрагме может увеличиваться. При повышенном внутрибрюшном давлении, беременности, ожирении, возрастных изменениях, врожденных дефектах диафрагмального отверстия кардиальная часть желудка может смещаться вверх относительно отверстия диафрагмы, тем самым образуя грыжу.
О плавающей грыже пищевода говорят тогда, когда при изменении положения тела и физических нагрузках желудок вместе с пищеводом могут смещаться в отверстии диафрагмы. Таким образом, они то выдаются в грудной отдел, то возвращаются на свое место в брюшной полости. При небольшой грыже и нормальном функционировании сфинктера скользящий вариант патологии протекает бессимптомно. Но при нарушении тонуса нижнего пищеводного сфинктера наблюдается заброс содержимого желудка в пищевод (гастроэзофагиальный рефлюкс), что сопровождается отрыжкой, изжогой, болевым синдромом, чувством жжения за грудиной. Просматривается четкая связь появляющихся неприятных симптомов с приемом пищи (особенно обильным) и изменением положения тела, от которых зависит смещение пищевода и кардии желудка. Ущемление грыжи пищевода такого характера не наблюдается.
При фиксированной грыже, которую зачастую называют параэзофагиальной, в грудную полость может выдаваться средняя и нижняя часть желудка и даже 12-перстная кишка, при этом положение пищевода остается фиксированным. То есть грыжа образуется не по ходу пищевода, а рядом с ним, и ей не свойственно изменять свои размеры и положение. Зато при изменении положения тела грыжа может сдавливаться (ущемляться), что чревато перерастяжением стенок выпадающей части желудка и их разрывом. В этом случае наблюдается скопление жидкости в плевральной полости, появляются сильные острые боли и признаки заражения крови.
Наиболее характерными для этого типа патологии симптомами является давящая боль под ложечкой и чувство тяжести, появляющаяся после плотной трапезы, что заставляет пациентов ограничивать количество пищи, отрыжка, срыгивание пищи и рвота. Нарушение движения пищи из желудка в кишечник провоцирует развитие пептичекой язвы, которая осложняется перфорацией тканей желудка и активными кровоизлияниями. При скользящей грыже кровоизлияния бывают в пищеводе, но они незначительные и внешне не проявляются.
Рефлюкс при фиксированной грыже не наблюдается, изжога бывает редко. Правда, в случае комбинированной грыжи, появление таких симптомов не исключено.
Симптомы грыжи пищевода могут изменяться в зависимости от степени развития болезни, ведь данная патология считается прогрессирующей, особенно если она вызвана возрастными изменениями, которые негативно сказываются на тонусе связок диафрагмального отверстия и нижнего пищеводного сфинктера. Каждая из 3 степеней развития болезни имеет свои симптомы, но лишь по ним без проведения инструментального обследования трудно определиться с точным диагнозом.
Грыжа пищевода 1 степени – это начальный период болезни, когда в отверстие проникает нижний отдел пищеводной трубки, а желудок остается по другую сторону диафрагмальной пластины, плотно прилегая к ней и образуя своеобразный купол. Обычно на этой стадии болезни пациенты редко жалуются на какие-то симптомы недомагания. Могут упоминаться небольшой дискомфорт и слабые боли в эпигастрии.
Начальная степень развития грыжи обнаруживается случайно во время инструментальной диагностики других заболеваний. Пальпаторно ее выявить невозможно. Зато лечение данной патологии сводится обычно к соблюдению специальной диеты и наблюдению за поведением органов пищеварения.
Грыжа пищевода 2 степени характеризуется проникновением в грудную часть не только дистального отдела пищевода, но и нижнего пищеводного сфинктера, а также небольшой части желудка. Симптомы патологии начинают проявляться более явно. Пациенты жалуются на боль за грудиной или в эпигастрии, дискомфорт (чувство сдавливания или распирания), появление отрыжки и жжения в области грудной клетки. Чуть позже появляется ощущение пищевого комка, нарушения процесса глотания, изжога (при скользящей грыже).
Лечение второй стадии заболевания помимо диеты подразумевает медикаментозное лечение: прием спазмолитиков, ферментных препаратов, антацидов и лекарств, уменьшающих выработку соляной кислоты.
Грыжа пищевода 3 степени – это уже не только неприятная, но и опасная патология, которая чревата различными осложнениями. В этом случае в область грудины происходит смещение значительной части желудка, а иногда и петель кишечника, что приводит к нарушению процесса пищеварения. Помимо вышеописанных симптомов больные жалуются на сильную тяжесть в желудке после еды, комок у горла, сильные боли в грудной клетке, частую отрыжку воздухом, а иногда и срыгивание пищи. На приступы изжоги жалуются преимущественно пациенты с комбинированной грыжей пищеводного отверстия диафрагмы.
Диета и консервативное лечение в этом случае актуальны лишь после проведения хирургического вмешательства (лапароскопическая операция по возвращению органов пищеварения в брюшную полость и ушиванию диафрагмального отверстия, антирефлюксные операции – фундопликация).
 [1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12]
[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12]
Грыжа пищевода у детей и беременных женщин
Грыжу пищеводного отверстия диафрагмы многие считают возрастным заболеванием в силу того, что данная патология диагностируется в большинстве случаев у людей старше 50 лет. Да, снижению тонуса пищеводного отверстия могут способствовать нарушение обмена веществ в мышечных и соединительных тканях, вызванное накопившимися за долгие годы жизни заболеваниями, и хроническое течение язвенно-воспалительных патологий желудочно-кишечного тракта. Но согласно статистике, существует определенный процент заболеваемости, причиной которых стали врожденные аномалии или временные состояния, приводящие к повышению внутрибрюшного давления, которое и без того выше грудного.
Грыжа пищевода у ребенка, как и у взрослого человека, это патология, характеризующаяся смещением участка пищеварительного тракта из брюшной полости в грудную. Но в отличие от взрослых, речь идет о врожденной патологии, а не о заболевании приобретенном, поэтому симптомы грыжи пищевода у деток можно наблюдать уже в первые дни их жизни.
Диагностируют патологию обычно уже в раннем возрасте, для подростков она не характерна (врожденная патология напоминает о себе значительно раньше, а для приобретенной еще рановато). Грыжа пищевода у грудничка может возникать из-за недостаточной длины пищеводной трубки или врожденной слабости диафрагмального отверстия, причины которой кроются еще во внутриутробном периоде развития ребенка.
В более позднем возрасте причиной грыжи пищевода может стать травма, приведшая к повышению внутрибрюшного давления, частый надрывный плач, заболевания, протекающие с длительным мучительным кашлем, перекармливание и ожирение, склонность к запорам, чрезмерные физические нагрузки (например, поднятие тяжелых предметов).
Клиническая картина грыжи пищевода у маленьких деток включает в себя упорную рвоту и срыгивание после приема пищи. При врожденной патологии эти симптомы напоминают о себе уже в течение первого месяца, а зачатую даже в первую неделю жизни малыша. Купировать симптомы медикаментозными средствами не получается, что и дает повод заподозрить органический характер нарушения пищеварения, не связанный с характером и количеством пищи.
В некоторых случаях врачи диагностируют геморрагический синдром. Его симптомами являются кровавая рвота и наличие крови в кале ребенка. Потеря крови приводит к цианозу тканей и развитию анемии, которые считаются одним из признаков патологии у грудничка, который еще не может рассказать о болях в животе или груди.
Боли за грудиной, на которые жалуются старшие детки, и цианоз тканей врачи связывают с развивающимся рефлюкс-эзофагитом (раздражением и повреждением слизистой пищевода вследствие заброса кислого содержимого их желудка), а также с частичным ущемлением грыжи.
Неприятные ощущения после еды у ребенка могут стать причиной ухудшения аппетита или отказа от приема пищи, что лишь усугубляет течение анемии. Рвота может сопровождаться нарушениями глотания и развитием аспирационной пневмонии, т.е. воспалением легких, вызванным попаданием в дыхательные пути частиц пищи. При грыже большого размера может даже нарушаться симметрия грудной клетки вследствие появления необычного выпячивания.
Нарушения питания и дыхательной функции вследствие аспирационной пневмонии приводят к тому, что ребенок начинает отставать в развитии от сверстников. После еды у таких деток может отмечаться одышка, учащается пульс, что говорит о сдавливании и нарушении работы сердечно-сосудистой и дыхательной системы.
Выраженность симптомов у детей может отличаться, поэтому болезнь не всегда диагностируют на ранней стадии. Дело в том, что рефлюкс и срыгивания в первые месяцы жизни считаются нормальным явлением, а значит, при отсутствии рвоты и частой отрыжки на этим симптомам родители и врачи могут не придавать должного значения, тем более, что в детском возрасте грыжа пищевода диагностируется очень редко. Тревога появляется тогда, когда ребенок уже сам заявляет о том, что у него в горле печет и болит в груди. В лучшем случае болезнь обнаружится случайно и удастся вовремя остановить ее прогрессирование.
Грыжа пищевода при беременности не столь редкое явление, правда, во многих случаях она протекает без выраженных симптомов, поэтому может быть замечена уже после родов. Сама по себе беременность становится фактором риска развития грыжи из-за снижения тонуса диафрагмальной пластины и нижнего пищеводного сфинктера (гормональные изменения накладывают отпечаток на обмен веществ и характеристики тканей), повышения внутрибрюшного давления по мере развития малыша и увеличения матки в размерах, токсикоза беременных, который сопровождается рвотой и развитием рефлекторного эзофагоспазма.
Правда, грыжа пищевода появляется далеко не у всех беременных и рожавших женщин. В группе риска находятся женщины старше 30 лет, у которых за плечами уже не одна беременность и роды.
Симптомы грыжи пищевода у беременных женщин не отличаются от таковых у других групп взрослого населения. Их также может мучить изжога и отрыжка, боли за грудиной и в верхней части живота, нарушения глотания, срыгивание пищи. Некоторые отмечают также усиленное слюноотделение из-за раздражения пищевых рецепторов во рту попадающим туда кислым содержимым желудка. При грыже пищевода и частой рвоте, вызванной ранним токсикозом, женщины отмечают, что голос у них становится сиплым, а слизистая языка – болезненной.
Токсикоз и рвота на ранних сроках у беременных женщин не в новинку, и к грыже пищевода этот симптом обычно не имеет никакого отношения. А вот частая рвота в последнем триместре беременности может оказаться одним из явных симптомов грыжи. О развитии патологии может свидетельствовать и анемия на сроке более 4 месяцев.
Аксиальная грыжа пищевода, характеризующаяся доброкачественным течением и не склонная к ущемлению, лечится в течение беременности консервативными методами и не является преградой к самостоятельным родам. А вот фиксированная грыжа несет опасность для жизни матери и плода, требует особого контроля за течением болезни и предполагает проведение кесарева сечения. Ведь во время родов при высоком давлении внутри брюшины может произойти ее ущемление, сопровождающееся острыми болями вплоть до потери сознания.
ilive.com.ua




















 Загрузка…
Загрузка…












 Ношение синтетических вещей и
Ношение синтетических вещей и




 Загрузка …
Загрузка …






















































 Загрузка…
Загрузка… Паслён чёрный — растение однолетнее, относящееся к семейству Паслёновых. Австралию считают родиной, где растёт паслён, там его называют «яблоко кенгуру». Но также произрастает на территории Америки, Европы и Азии. Растение, прежде всего, известно как ядовитое и сорное. Мало кто догадывается о полезных свойствах паслёна чёрного.
Паслён чёрный — растение однолетнее, относящееся к семейству Паслёновых. Австралию считают родиной, где растёт паслён, там его называют «яблоко кенгуру». Но также произрастает на территории Америки, Европы и Азии. Растение, прежде всего, известно как ядовитое и сорное. Мало кто догадывается о полезных свойствах паслёна чёрного. Прямостоячие и массивные стебли цилиндрической формы, ветвящиеся наверху. Могут быть как слегка опушённые, так и гладкие.
Прямостоячие и массивные стебли цилиндрической формы, ветвящиеся наверху. Могут быть как слегка опушённые, так и гладкие.


 Настой из листьев применяют при заболеваниях ЖКТ. Для приготовления потребуется 2 чайные ложки листьев и 1,5 стакана кипятка. Состав настаивают в течение двух часов. Рекомендуется употреблять за 20−30 минут до еды по 1 столовой ложке.
Настой из листьев применяют при заболеваниях ЖКТ. Для приготовления потребуется 2 чайные ложки листьев и 1,5 стакана кипятка. Состав настаивают в течение двух часов. Рекомендуется употреблять за 20−30 минут до еды по 1 столовой ложке.








 Небольшое многолетнее деревце, достигающее высоты в 1,5 м, имеет красивые чёрные ягоды, собранные в гроздья по 8-10 штук, размера вишни.
Небольшое многолетнее деревце, достигающее высоты в 1,5 м, имеет красивые чёрные ягоды, собранные в гроздья по 8-10 штук, размера вишни.

 Этот гибрид имеет массу полезных свойств. Его плоды содержат вещества идентичные гормонам надпочечников.
Этот гибрид имеет массу полезных свойств. Его плоды содержат вещества идентичные гормонам надпочечников.























 Так часто бывает: вроде питаешься правильно, а железа и кальция все равно не хватает. В итоге врачи упорно ставят анемию, а весы-анализаторы состава тела продолжают указывать на дефицит кальция в организме. Что делать? Где допущена ошибка в питании? Как откорректировать рацион, чтобы избавиться от данных проблем раз и навсегда? Ответы на эти вопросы ищите в данной статье…
Так часто бывает: вроде питаешься правильно, а железа и кальция все равно не хватает. В итоге врачи упорно ставят анемию, а весы-анализаторы состава тела продолжают указывать на дефицит кальция в организме. Что делать? Где допущена ошибка в питании? Как откорректировать рацион, чтобы избавиться от данных проблем раз и навсегда? Ответы на эти вопросы ищите в данной статье…
 Стоит также учитывать, что повышение гемоглобина происходит не только благодаря железу, но и при выработке почками гормона эритропоэтина. Если почки работают плохо, или у человека имеются какие-то заболевания почек, то выработка указанного гормона может быть затруднена.
Стоит также учитывать, что повышение гемоглобина происходит не только благодаря железу, но и при выработке почками гормона эритропоэтина. Если почки работают плохо, или у человека имеются какие-то заболевания почек, то выработка указанного гормона может быть затруднена. продуктами, содержащими кальций, а также злаками и орехами, в которых много магния.
продуктами, содержащими кальций, а также злаками и орехами, в которых много магния. Не стоит забывать и о важности цинка и кобальта для усвоения железа, найти которые можно в печени, какао и морепродуктах. И, безусловно, при борьбе с анемией не обойтись без аскорбиновой кислоты (витамин С). Витамин С помогает отлично усваиваться железу, что является причиной его частого включения в железосодержащие препараты.
Не стоит забывать и о важности цинка и кобальта для усвоения железа, найти которые можно в печени, какао и морепродуктах. И, безусловно, при борьбе с анемией не обойтись без аскорбиновой кислоты (витамин С). Витамин С помогает отлично усваиваться железу, что является причиной его частого включения в железосодержащие препараты. его усвоении. Например, медики уже давно установили, что нормальному усвоению кальция способствует исключительно физическая активность. Иными словами, если мышцы не работают, то ждать, что кальций хорошо усвоится из продуктов питания или витаминов, – не стоит.
его усвоении. Например, медики уже давно установили, что нормальному усвоению кальция способствует исключительно физическая активность. Иными словами, если мышцы не работают, то ждать, что кальций хорошо усвоится из продуктов питания или витаминов, – не стоит. Не стоит забывать, что усвоению кальция препятствует никотин, алкоголь, кофеин и газированные напитки, выводящие кальций через почки еще до его всасывания в кровь.
Не стоит забывать, что усвоению кальция препятствует никотин, алкоголь, кофеин и газированные напитки, выводящие кальций через почки еще до его всасывания в кровь. вырабатывается в организме только под воздействием солнечных лучей. Если солнца не хватает, то витамин D3 придется искать в фармацевтических препаратах.
вырабатывается в организме только под воздействием солнечных лучей. Если солнца не хватает, то витамин D3 придется искать в фармацевтических препаратах.









 Средство эффективно при язвенной болезни, так как имеет свойство возобновлять нарушенную слизистую оболочку.
Средство эффективно при язвенной болезни, так как имеет свойство возобновлять нарушенную слизистую оболочку. Акациевый продукт является гипоаллергенным.
Акациевый продукт является гипоаллергенным. Алоэ хорошо сочетается с продуктами пчеловодства.
Алоэ хорошо сочетается с продуктами пчеловодства. Льняное семя полезно добавлять к пчелиному продукту при повышенном уровне кислотности.
Льняное семя полезно добавлять к пчелиному продукту при повышенном уровне кислотности.


























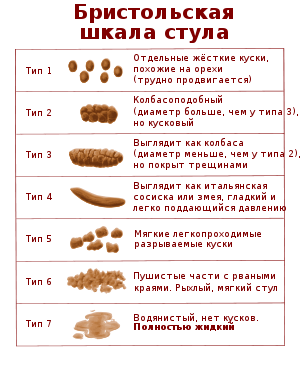 Типы стула. Диарея характеризуется шестым и седьмым типами.
Типы стула. Диарея характеризуется шестым и седьмым типами.