иглорефлексотерапия, су джок и другие восточные методы лечения варикоза
Варикозная болезнь — это заболевание, связанное с малоподвижным образом жизни, опущением органов и слабостью стенок вен и клапанов — как следствия перечисленного выше. Лечить симптомы бесполезно. Требуется системный подход к телу, как к единому целому. Подобный принцип используется в рефлексотерапии — холистической китайской методике, которая получает вторую жизнь.
Содержание статьи
Причины варикоза
Около 30% людей сталкиваются с варикозным расширением вен, появлением синего рисунка на ногах.Чаще всего болезнь проявляется на голенях и на задней поверхности коленей. Официальная медицина называется причиной варикоза повреждение и ослабление клапанов. Часто патология наследуется от родителей, а беременность и лишний вес повышают вероятность ее развития.

Синий и пурпурный цвет вен, согласно традиционной китайской медицине, указывает на замедленный кровоток. Согласно древним текстам, застой крови является причиной всех проблем, и застой крови усложняет все болезни.
К признакам плохого кровообращения китайцы относят:
- варикозное расширение вен;
- сосудистые звездочки;
- утолщенную сухую кожу на пятках;
- боли в различных участках тела.
Китайские медики обращали внимание на функции кровеносных сосудов еще тысячи лет назад. Биологические активные точки, входящие в 14 чудесных меридианов, являются местами выхода нервов, бифуркации сосудов или лимфатических ходов.
Рефлексотерапия работает не только с нервными болями, но и помогает при болях в сердце, болезни Рейно, сахарном диабете. Китайцы понимали связь между легкими, сердцем и кислородным обменом. Точка 9 на запястье Тай-Юань на меридиане легких отвечала за функцию всех кровеносных сосудов. Ее используют также при варикозе. Иглорефлексотерапия воздействует на точку 10 меридиана селезенки для ускорения циркуляции крови при подозрении на стаз.
Особенности лечения методами восточной медицины
Акупунктура зародилась еще до третьего века до нашей эры, и только в 16 веке попала в Европу. ЛОР-врач Уильям Фицджеральд из США изучил, как воздействие на определенные зоны на теле снимает боли и восстанавливает работу органов. Его работа способствовала появлению терапии рефлекторных зон.
Иглорефлексотерапия изучалась в СССР с 1960-х годов. Ученые сумели объединить китайские знания о меридианах с аппаратными методиками волновой терапии.

С позиции китайской медицины варикозное расширение вен связано с ослаблением клапанов и застоем крови, что увеличивает просвет вен. Застой проявляется не только в области нижних конечностей. Признаками являются головные боли, пурпурный цвет языка и ногтей, хроническое напряжение плеч, головные боли, раздражительность, менструальные боли, тромбозы.
Пролапс клапанов и снижение тонуса венозной стенки проявляется дефицитом энергии в теле. Сочетается со сниженной силой мышцы живота, пролапсом кишечника, утомляемостью после еды, одышкой, отечностью, хроническим насморком.
Согласно теории традиционной китайской медицины, патология варикозного расширения вен заключена в дефиците Ци селезенки и застое крови. Такие факторы, как длительный стресс, эмоциональное возбуждение и жирная еда, являются причинами дисгармонии Ци и крови, дефицита, производства слизи и стаза.
Китайцы разделяют варикоз на три категории:
- Токсический тип — дефицит жары, плохое пищеварение, торможение Ци, накопление ядовитого жара по меридианам. Проявляется плотными венами, покраснением, болями, отеком, жжением, жаждой, но без желания пить, желтым налетом на красном языке.
- Влажный тип — накопление сырости. Вены напоминают спутанные веревки, ощущается местная стянутость, растяжение, маслянистая кожа вокруг участков варикоза. Человек испытывает хроническую усталость и тяжесть в голове. Симптомы усиливаются во второй половине дня, увеличенный язык с мутным жирным налетом, глубокий и быстрый пульс.
- Тип недостаточности или холода. Мягкие вены, слабая непрерывная боль, серая или желтоватая кожа, ощущение холода в конечностях, головокружение. Симптомы обостряются после стресса. Лицо имеет желтоватый оттенок, язык с белым налетом, пульс слабый.
Определяя тип болезни по определенным симптомам, врач выбирает воздействие на точки акупунктурой.
Иглотерапия при варикозной болезни
Иглорефлексотерапия эффективно ускоряет кровообращение с помощью игл, которые воздействуют на ключевые точки вдоль меридианов. Раздражение рецепторов ускоряет капиллярный кровоток в разных участках тела. Иногда врачи применяют вакуумные банки при наличии застойной области.
Варикозное расширение вен развивается с позиции китайской медицины из-за слабости мышц и соединительных тканей организма, которые управляются сетью селезенки пищеварительной системы. При хронической слабости происходит слияние крови и энергии, что проявляется в расширении вен.
Рефлексотерапевт тонизирует меридиан селезенки, поддерживает здоровую пищеварительную функцию, тонизирует мышцы, активирует движение крови и энергии. При этом используется иглоукалывание, акупрессура и точечный массаж для воздействия на точки.
Некоторыми специалистами иглорефлексотерапия применяется вместе с электрической стимуляцией, чтобы восстановить функциональность клапанов в венах.
В домашних условиях можно воздействовать на следующие точки:
- Зу Сан Ли (St 36) — располагается ниже на ширину четырех пальцев под коленной чашкой на правой ноге. Необходимо умеренной надавливать на нее большим пальцем, пока не появится болезненность. Подождать 5 минут и повторить на левой ноге.

- Сан Инь Яао (Sp 6) — располагается на четыре пальца выше внутренней поверхности щиколотки в углублении возле кости на правой ноге. Приложите стойкое давление большим пальцем до появления болезненности. Подождать 3 минуты и повторить на левой ноге.

Массаж и мануальная терапия
Древняя иглорефлексотерапия модифицируется многими зарубежными и отечественными мануальными терапевтами. Микроиглы в прикладной кинезиологии сейчас используют для нормализации функции органа вместо висцеральной терапии — работы с органами непосредственно.
С позиции остеопатии, причиной варикоза являются: спайки сигмовидной и слепой кишки, опущение почки, спазм связочного аппарата печени и блокировка воротной вены, пережатие венозного оттока нижней брыжеечной вены, спазм нижней полой вены на уровне диафрагмы. С этими условиями остеопат эффективно работает с помощью пальпации и перцепции — выслушивания подвижности органа. Ответвлением остеопатии является нейроваскулярная динамика, которая восстанавливает капиллярное русло.
Массаж при варикозе используется вторично — для тонизирования мышц таза, лимфодренажа на уровне диафрагмы.
Су-джок при варикозе
Су-Джок терапия лечит широкий спектр заболеваний, в том числе и хронические. Проблемы могут проявляться в любой части тела, органе или системе, но методика устраняет не заболевание, а дисбаланс, который спровоцировал нарушение. Две разные женщины с варикозом могут иметь некоторые одинаковые жалобы, а другие — являются уникальными.
Специалист по Су-Джок терапии использует массаж точек на руках и ступнях, которые отвечают за состояние органа или системы. Воздействие на них корректирует дисбалансы на физическом, эмоциональном и психологическом уровнях.
Существует общая схема, применяемая в терапии Су-Джок при лечении варикоза:
- Точка по центру ногтевой пластины слева на указательном пальце правой руки. Три точки на правом безымянном пальце: справа и слева на ногтевой пластине и сверху посередине. Точка в центре под ногтевой пластиной правой руки. Применяется при хронических заболеваниях у женщин и мужчин.
- Аналогичные точки на левой руке используют только для женщин.
Воздействие можно производить собственными пальцами, магнитами, микроиглами, как иглоукалывание при варикозе за счет рефлекторного воздействия.

Другие восточные методы лечения варикозного расширения вен
Естественные методы предлагают облегчить дискомфорт при проблемах венозного оттока. Полное лечение варикозного расширения вен должно быть комплексным. Помимо воздействия на акупунктурные точки, можно применять другие методики:
- Ароматерапия: смешать 12 капель масла кипариса и герани в 30 мл подсолнечного масла. Наносить смесь на ноги, растирая в направлении сердца. Вены не массировать, но масло мягко растереть по ним. Масло розмарина хорошо стимулирует кровообращение, заставляя капилляры расширяться. Масло ромашки снимает отек и воспаление.
- Цветовая терапия предлагает использование красной и желтой ткани в качестве компрессов на протяжении 30 минут на пораженной области. При трофических язвах рекомендован голубой цвет.
- Питание и добавки. Необходимо увеличить количество клетчатки в рационе, чтобы наладить функцию кишечника. Запоры увеличивают застой крови в малом тазу. Дополнительный витамин А помогает заживлению сосудов, витамины группы В укрепляют их стенки, витамин С снимает воспаление.
Фитотерапия помогает снизить отек и воспаление. Гамамелис применяется наружно, втирается в пораженный участок дважды в день. Конский каштан продается в виде капсул и применяется в количестве до 600 мг ежедневно. Ягоды боярышника тонизируют сердечно-сосудистую систему. Используется отвар в соотношении 1:4. Выпивать по три стакана ежедневно.
Экстракт виноградных косточек содержит биофлавоноиды, которые помогают кровообращению путем стимуляции капилляров и венул. Фитопрепарат используется в капсулах.
Для поддержки вен требуется рутин, который находится в абрикосах, чернике, вишне и гречневой каше. Витамин Е в больших дозах снимает боль. Содержимое ампулы можно наносить местно на воспаленный участок. Ежедневный прием по 50 мг цинка способствует заживлению, образованию коллагена и поддержанию правильной концентрации витамина Е в крови.
В питании нужно сделать упор на овощи и фрукты, гречку и просо, чеснок, лук, имбирь и кайенский перец. Есть рыбу, отказаться от говядины и свинины, простых углеводов.

Гирудотерапия
После неудачного использования венотоников, люди стараются лечить варикоз иглотерапией и пиявками. Отзывы о гирудотерапии весьма противоречивы. Основным лечебным эффектом пиявок считается разжижение крови, что сразу исключает из числа кандидатов пациентов с плохой свертываемостью.
Временное облегчение боли происходит за счет нормализации давления между поверхностными и глубокими венами. Иногда эффект заметен визуально: поверхностные вены теряют объем, уменьшается отек. Однако процесс не влияет на стенки кровеносных сосудов.

Схема поставки пиявок от варикоза
Ученые провели исследование, замеряя парциальное давление O2 (pO2) после сеанса гирудотерапии. После лечения пиявками язвы заживали быстрее, у 95% пациентов уменьшался обхват конечности за счет снижения отека. У 75% больных уменьшилась гиперпигментация. Исследование доказало, что лекарственная пиявка высасывает венозную кровь и помогает заживлению язвы, потому может применяться в качестве вспомогательного средства при лечении осложненного варикозного расширения вен.
Стоунтерапия
Под терапией «камнями» подразумевается не массажная SPA-методика, которая запрещена при варикозном расширении вен. Минеральные камни диопсит, пирит, розовый кварц рекомендовано приматывать к пораженной области. Данная методика не имеет научных доказательств.
Лечение фольгой
Существуют мифические методики, такие как лечение фольгой. Авторы заявляют, что методику применяли в Древнем Китае, хотя фольга была изобретена в США в 1909 году. Использование данного метода не имеет физиологических обоснований.
Секреты древних восточных целителей для борьбы с варикозом
При варикозном расширении вен применяются биологически активные точки, запускающие очистку организма от токсинов:
- Точка Вань Гу находится на локтевой стороне ладони, в углублении между основанием пятой пястной кости и локтевой костью.

- Точка Чэн Шань находится прямо под брюшком икроножной мышцы по задней части голени. Помогает при сниженном кровоснабжении в ногах.

- Точка Сан Инь Цзяо располагается на внутренней поверхности ноги, четыре пальца шириной выше медиальной лодыжки. Помогает при усталости, гормональном дисбалансе, плохом пищеварении, геморрое и варикозе.

Иглорефлексотерапия всегда использовалась с другими телесными практиками, которые предполагали тренировку тела и разума. В Цигуне существует простое упражнение, выполняемое по 10 минут дважды в день для укрепления мышц и усиления циркуляции крови.
Лежа на спине с прямыми ногами на вдохе согнуть левое колено и прижать к груди. Обхватить пальцы вокруг колена. Расслабить шею, плечи и все тело. Сделать пять вращательных движений лодыжкой по часовой и против часовой стрелки. Вдохнуть и выпрямить колено, задерживая ногу над полом. На выдохе опустить ее вниз. Повторить упражнение с правой ногой.
Варикозная болезнь. Методы лечения тибетской медициной.
Что такое варикозное расширение вен? Причины.

Варикозное расширение – это патологический процесс поражения сосудов, характеризующийся увеличением диаметра и удлинением вен нижних конечностей, с истончением их стенок. Это довольно распространенное заболевание. Им страдают каждая третья женщина, в возрасте от 25 лет, и каждый десятый мужчина, пик заболевания, у которых приходиться на 40-45 лет.
Следует отметить, что варикозное расширение вен может быть не только в нижних конечностях. Оно возможно в венах желудка, пищевода, малого таза. В силу этого могут возникать различные заболевания, например, следствием расширения вен малого таза является возникновение геморроя.
В этой статье мы рассмотрим наиболее часто встречаемый варикоз нижних конечностей.
Основными причинами возникновения данной патологии современные врачи считаются:
- Наследственность
- Гормональные изменения, вследствие беременности или приема гормональных препаратов
- Повышенное венозное давление
- Малоподвижный образ жизни
- Стоячая или сидячая работа
- Ожирение
- Нарушения в нервной системе
Чаще всего варикозное расширение вен встречается у офисных работников, водителей и других представителей сидячих профессий. А также у представителей профессий, вынужденных по долгу службы долгое время находиться в стоячем положение. Это повара, продавцы, парикмахеры, хирурги и другие.
Усугубляет положение также высокие каблуки, что нарушает циркуляцию крови, и сидение нога на ногу, в этом случае вены пережимаются, что также может стать причиной заболевания.
Как развивается заболевание?

В нашем организме кровь непрерывно движется по большому и малому кругу, обеспечивая клетки питанием и кислородом, и унося из них продуты метаболизма, и углекислый газ. Это движение возможно благодаря работе сердца.
Движение сверху вниз происходит легко, в том числе благодаря силам гравитации, а вот в обратном направление, снизу вверх, силы гравитации уже противодействуют, и тут в дело вступают другие механизмы.
Этими механизмами являются: напор крови из артерий, что дает наименьший вклад в движение крови, сокращение мышц ног при движении, работает как насос, и наличие в венах клапанов, которые пропускают кровь в одном направлении и препятствующих обратному току крови.
Именно из-за сбоя в работе этих клапанов возникает нарушение венозного кровотока, что приводит к застаиванию крови и росту давления в нижних конечностях. Это и вызывает растяжение, расширение и утончение вен.
Что является предвестником заболевания, рассмотрим далее.
Симптомы заболевания.
Проявление верикоза происходит постепенно и начинается с отеков ног к концу дня. О начале болезни также могут свидетельствовать чувство тяжести в ногах, особенно при длительном пребывании в положении сидя либо стоя. Как правило, на начальной стадии, эти проявления проходят после ночного отдыха.
Также свидетельством развития заболевания могут быть:
- Боли в икрах
- Чувство жара в ногах
- Ночные судороги в икроножных мышцах
- Появление мелких сине-красных звездочек
В дальнейшем, все эти симптомы усиливаются и без полноценного лечения приводят к образованию трофических язв и развитию тромбофлебита. Чтобы не допустить развитие заболевания, при первых же симптомах обратитесь к соответствующему специалисту.
Далее мы рассмотрим, что предлагает современная медицина для лечения варикозного расширения вен.
Методы современной медицины в лечение варикоза.
Современная медицина предлагает лечить варикоз тремя основными методами:
- Хирургический. Пораженные вены просто удаляют.
- Медикаментозный.
- Склеотерапия. Введение в вену специального препарата, склеивающего стенки сосудов.
Однако такие методы лечения варикозного расширения вен не решают главной проблемы, потому что направлены не на причины заболевания, а на их следствие. Это значит, что, если вы сделали операцию и удалили варикозную вену, за первой операцией может последовать вторая, третья и т.д.
Надежным способом решить проблему и устранить причину болезни, восстановив нормальный венозный кровоток, является тибетский подход в лечение этого заболевания. Далее о нем пойдет речь.
Причины и методы лечения варикоза тибетской медициной.

С точки зрения тибетской медицины варикозное расширение вен чаще проявляется у людей с природной конституцией “желчь” и ее производных, “желчь-слизь” и “желчь-ветер”. Дисбаланс системы вызывается неправильным образом жизни, питанием, которое не соответствует природной конституции, негативными эмоциями, особенно гневом и завистью, а так же алкоголем.
Все это сопровождается повышение тепла в организме и увеличением “плохой крови”, которая разбегается по всем сосудам и негативно сказывается на работе внутренних органов, таких как печень, почки, сердце, селезенка, нарушая их работу. А это, в свою очередь, приводит к различного рода заболевания, в частности к варикозному расширению вен.
Как и к любой другой болезни, тибетская медицина комплексно подходит к оздоровлению организма, находя и устраняя первопричину заболевания. Воздействие на организм идет как на внешнем, так и на внутреннем уровне.
Основными процедурами лечения варикозного расширения вен являются:
- Иглорефлексотерапия. Позволяет укрепить сосудистые стенки, повысить эластичность вен, снять воспаление и болевые ощущения.
- Тибетский точечный массаж. Нормализует кровообращение и работу внутренних органов, укрепляет иммунитет, придает бодрость и повышает жизненный тонус.
- Гирудотерапия. Позволяет восстановить вязкость крови и улучшить ее движение по кровеносным сосудам.
- Масляный компресс Хорме. Восстанавливает гармонию и баланс нервной системы.
- Вакуум-терапия. Снимает мышечные спазмы, ускоряет микроциркуляцию крови, повышает эластичность вен.
- Фитотерапия. Восстанавливают тонус вен, воздействуют на венозный и лимфатический отток, улучшают показатели крови и возвращают легкость походки.
Каждая процедура и фитокомпонеты подбираются индивидуально, в зависимости от степени прогрессирования заболевания и природной конституции человека. Благодаря такому, варикоз хорошо лечится безоперационными, естественными способами тибетской медицины.
В заключение несколько рекомендаций по профилактике варикоза:

- Старайтесь меньше поднимать и переносить тяжести
- Меньше времени проводите на ногах
- Давайте ногам отдохнуть, вытянув их или подняв на 15-20 минут
- Не злоупотребляйте походами в баню или сауну
- Меньше загорайте
- Мойте ноги прохладной водой
- Используйте тибетский массаж для ног
- Больше двигайтесь
- Не сидите долго в одной позе
- Меньше нервничайте
- Питайтесь согласно своей природной конституции
Лечение варикоза тибетской медициной позволяет устранить причину данного заболевания. Кроме восстановления здоровья вен, организм в целом запускает процессы саморегуляции и омоложения, улучшая работу всех внутренних органов и систем.
Позаботьтесь о своем здоровье сегодня, пройдите бесплатную диагностику в нашей клинике и узнайте, на что вам стоит обратить особое внимание.

Будьте здоровы!
Список литературы:
Болезни ног и варикозное расширение вен. Лечение и профилактика. – М.: Рипол Классик, 2010. – 572 c.
Варикозное расширение вен. Что советуют врачи. – М.: Газетный мир, 2013. – 128 c.
Горбунов, В. В. Варикозное расширение вен. Лечение традиционными и нетрадиционными методами / В.В. Горбунов. – М.: Астрель, ВКТ, 2012. – 192 c.
Евдокимов, А. Г. Болезни артерий и вен / А.Г. Евдокимов, В.Д. Тополянский. – М.: Высшая школа, 2013. – 192 c.
Заринш, К.К. Атлас сосудистой хирургии / К.К. Заринш, Б.Л. Гевертс. – М.: РГГУ, 2012. – 296 c.
Клиническая ангиология / ред. А.В. Покровский. – М.: СИНТЕГ, 2010. – 901 c.
Кучанская, Анна Варикозное расширение вен / Анна Кучанская. – М.: Комплект, 2011. – 575 c.
Лечение болезней ног и варикозного расширения вен. – М.: Рипол Классик, 2010. – 726 c.
Нестерова, А.В. Болезни ног и варикозное расширение вен. Лечение и профилактика / А.В. Нестерова. – М.: Книга по Требованию, 2010. – 640 c.
Савельева, Юлия Варикозное расширение вен / Юлия Савельева. – М.: Рипол Классик, 2014. – 668 c.
Сбитнева, Е. М. Лечение болезней ног и варикозного расширения вен / Е.М. Сбитнева. – М.: Рипол Классик, 2015. – 192 c.
Лечение варикозных вен
Содержание
Варикозное расширение вен нижних конечностей — расширение поверхностных вен, сопровождающееся несостоятельностью клапанов и нарушением кровотока. Первичное варикозное расширение связано со слабостью или функциональными нарушениями венозной стенки. Способствуют развитию заболевания беременность, ожирение, длительное пребывание в положении стоя, врожденная слабость соединительной ткани, ношение чулок с тугими резинками. Вторичное варикозное расширение возникает в результате нарушения венозного оттока, например при посттромбофлебитическом синдроме, несостоятельности клапанов глубоких вен, опухолях, травмах.
Причины варикоза
Физиология венозного кровообращения конечности. Ток венозной крови к сердцу обеспечивается сокращением мышц голени и бедра (мышечная помпа) и пульсацией артерий. При сокращении мышц голени и бедра происходит сдавление глубоких вен конечности, и кровь из них поступает в проксимальные отделы конечности и вены таза. Состоятельные клапаны коммуникантных вен не позволяют крови проникать в поверхностную венозную систему. При расслаблении мышц при условии состоятельности клапанов глубоких вен возврата крови из вен таза нет, в глубокие вены поступает кровь из поверхностной системы через коммуникантные вены и из системы мышц голени. При варикозном расширении вен повышение давления в венах приводит к недостаточности клапанов коммуникантных вен, в результате чего при мышечных сокращениях кровь под большим давлением поступает из глубокой системы в поверхностную. Возникает локальная венозная гипертензия, более выраженная в нижней трети голени, где коммуникантные вены наиболее мощные. Повышение давления в поверхностных венах приводит к их расширению. В то же время повышение давления в венозном отделе микроциркуляции приводит к появлению отеков и диапедезу эритроцитов (при длительном повышении давления возникает индурация и пигментация кожи), а также открытию артериовенозных шунтов. Это вызывает значительное снижение кровотока в капиллярах, уменьшение перфузии, гипоксию тканей и возникновение язв.
Симптомы, течение. Основной симптом в начале заболевания — варикозное расширение вен; при компенсации венозного кровообращения других жалоб может и не быть. По мере прогрессирования заболевания появляются утомляемость, чувство тяжести в ногах, распирание, судороги в икроножных мышцах, особенно к вечеру, а иногда и по ночам, парестезии. Отеки обычно возникают к вечеру, особенно после длительного стояния, после ночного отдыха отеки полностью исчезают. Со временем наряду с прогрессированием варикозного расширения вен появляются трофические нарушения, чаще локализованные на внутренней поверхности нижней трети голени: индурация, пигментация, дерматит, затем — трофическая язва, плохо поддающаяся лечению.
Диагноз ставят на основании жалоб, анамнеза заболевания, осмотра конечности и проведения функциональных проб. Цель функционального исследования: исключить вторичный варикоз, выявить несостоятельность остиального клапана большой подкожной вены, определить функциональное состояние коммуникантных вен, определить проходимость глубокой венозной системы.
О состоянии клапанного аппарата поверхностной системы можно судить по пробам Троянова — Тренделенбурга.и Гаккенбруха. Симптом Троянова — Тренделенбурга: больной, находящийся в горизонтальном положении, поднимает больную ногу; после запустевания поверхностной венозной системы хирург передавливает большую подкожную вену у места впадения ее в глубокую. Больной встает. После отпускания руки при несостоятельности остиального клапана отмечается выраженная обратная волна крови. Симптом Гаккенбруха: в вертикальном положении больного хирург кладет руку на варикозные узлы и просит больного покашлять — при несостоятельности клапанов рука ощущает толчок крови.
Состояние коммуникантных вен и их клапанов оценивают с помощью пробы Пратта-2 и трехжгутовой пробы Шейниса. Проба Пратта-2: больной лежит; после опорожнения поверхностных вен больному накладывают эластический бинт на голень и нижнюю треть бедра. Ниже пупартовой связки (на 5—6 см выше уже наложенного тура бинтов) накладывают тур второго эластического бинта. Больной встает. Отпуская тур первого бинта, сразу накладывают тур второго, расстояние между бинтами остается постоянным 5—6 см. На месте локализации коммуникантных вен с несостоятельными клапанами после снятия тура первого бинта сразу появляются варикозно расширенные вены. Трехжгутовая проба Шейниса производится почти аналогично, но с 3 жгутами, уровень наложения которых можно менять. После вставания больного зона несостоятельных клапанов коммуникантных вен определяется по появлению варикозных узлов.
Локализацию коммуникантных вен можно определить пальпаторно — при несостоятельности клапанов коммуникантная вена расширена и растягивает поверхностную фасцию, в которой иногда удается обнаружить дефект.
Проходимость глубоких вен определяют с помощью пробы Дельбе — Пертеса: больному в вертикальном положении накладывают на бедро жгут, после чего больной ходит на месте в течение 30 с. При проходимости глубоких вен отмечается спадение или уменьшение напряжения варикозных узлов.
При клиническом и функциональном исследовании даже у опытных специалистов возможна ошибочная диагностика проходимости глубоких вен (почти 15%). Поэтому при сомнениях в проходимости глубоких вен, особенно наличии трофических нарушений, показана флебография.
Осложнения варикозного расширения вен: острый тромбофлебит, разрыв варикозного узла с кровотечением, хроническая венозная недостаточность с развитием трофических язв.
Стадии варикозного расширения вен:
I стадия — нет жалоб, только косметические нарушения;
II стадия — чувство тяжести, распирания, судороги по ночам, парестезии;
III стадия—отеки, чувство распирания, индурация кожи и подкожной клетчатки, пигментация;
IV стадия — образование язв.
Лечение. Консервативное лечение заключается в ношении эластических чулок или бинтов. Оно показано при варикозном расширении вен у беременных, поскольку после родов оно может исчезнуть или уменьшиться. Консервативное лечение проводят также при отказе больного от операции. По показаниям к нему можно добавить препараты, улучшающие микроциркуляцию (венорутон), повышающие капиллярорезистентность (витамин С), дезагреганты (препараты салициловой кислоты), диуретики. Склеротерапия в качестве самостоятельного метода лечения применяется редко, так как часто дает рецидив заболевания.
Проведение склеротерапии показано для блокады боковых ветвей подкожной вены, а также при ретикулярных формах варикоза. Осложнения склеротерапии: тромбофлебит глубоких вен конечности, некроз кожи и подкожной клетчатки после паравенозного введения препарата.
Оперативное лечение заключается в перевязке большой подкожной вены у места впадения ее в глубокую (операцию Троянова—Тренделенбурга), иссечении варикозно-расширенных вен и перевязке несостоятельных коммуникантных вен. После операции в течение 4—6 нед производят бинтование конечности эластическим бинтом. При сегментарном варикозном расширении вен допустимо частичное удаление вен.
Прогноз благоприятный.
Лечение варикозной болезни методами восточной медицины
Иглотерапия при варикозной болезни
Массаж и мануальная терапия при варикозной болезни
Гирудотерапия при варикозной болезни
Традиционная тибетская фитотерапия при варикозной болезни
Shin.kun.nyer.lnga (Ferula Foetida Regel Twenty five, Шингун 25)
Вакуум-терапия при варикозной болезни
Методы активной вакуум-терапии (баночного массажа) позволяют дополнительно усилить дренаж мягких тканей, вызывает местное сосудорасширение, положительно влияет на состояние кожных пор и выделение кожного сала.
Проведение вакуум-процедур в проекции любого отдела позвоночника способствует уменьшению локальных жировых отложений, что положительно сказывается на амплитуде движений соответствующего сегмента, что, в свою очередь, улучшает обменные процессы и уменьшает локальные застойные явления.
Методы пассивной вакуум-терапии, кроме всего перечисленного, позволяют безболезненно формировать рассеянные подкожные гематомы, что эффективно заменяет иммуномоделирующее действие старой доброй аутогемотрансфузии.
Стоунтерапия при варикозной болезни
Применение горячих и холодных камней имеет эффект «гимнастики» для сосудов. Массаж с применением камней более легок для массажиста и соответственно более продолжителен по времени. Применение горячих камней в проекции аккупунктурных зон способствует тонизации энергии «Ян». А процедура стоунтерапии, проводимая камнями через ткань, имеет прекрасный расслабляющий эффект.
Су-Джок при варикозной болезни
Су-Джок терапия, используя принцип «подобия», позволяет воздействовать на больной орган, часть тела, меридиан, точку и даже чакру! Это своего рода подвид рефлексотерапии, часто позволяющий проводить лечебное воздействие без отрыва пациента от решения собственных повседневных задач.
Настоятельно рекомендуем попробовать использовать некоторые принципы Су-Джок терапии самостоятельно (конечно лучше после консультации специалиста). В настоящее время выпущено огромное количество литературы по системе Су-Джок для «немедиков», где в простой и доступной форме даются рекомендации по лечению ряда патологических состояний. Рекомендуемый источник: книги выпущенные Су-Джок Академией города Москва (Твист для всех, Большой палец – голова, Йога улыбки и др.).
Лечение варикоза в Санкт-Петербурге
Консультация по поводу лечения методами традиционной восточной медицины (точечный массаж, мануальная терапия, иглоукалывание, фитотерапия, даосская психотерапия и другие немедикаментозные методы лечения) проводится в Центральном районе Санкт-Петербурга (7-10 минут пешком от станции метро «Владимирская/Достоевская»), с 9.00 до 21.00, без обеда и выходных.
Уже давно известно, что наилучший эффект в лечении заболеваний достигается при сочетанном использовании «западных» и «восточных» подходов. Значительно уменьшаются сроки лечения, снижается вероятность рецидива заболевания. Поскольку «восточный» подход кроме техник направленных на лечение основного заболевания большое внимание уделяет «чистке» крови, лимфы, сосудов, путей пищеварения, мыслей и др. – зачастую это даже необходимое условие.
Консультация проводится бесплатно и ни к чему Вас не обязывает. На ней крайне желательны все данные Ваших лабораторных и инструментальных методов исследования за последние 3-5 лет. Потратив всего 30-40 минут Вашего времени вы узнаете об альтернативных методах лечения, узнаете как можно повысить эффективность уже назначенной терапии, и, самое главное, о том, как можно самостоятельно бороться с болезнью. Вы, возможно, удивитесь — как все будет логично построено, а понимание сути и причин – первый шаг к успешному решению проблемы!
Су джок терапия варикоза — Лечим варикоз
В современном мире человек подвергается множеству недугов, так как он отдалился от принципа соблюдения благочестия тела, ума и души. Стресс стал огромной частью нашей повседневной жизни, и его негативное влияние в долгосрочной перспективе может привести к серьезным заболеваниям. Погруженные в повседневные заботы и проблемы, люди игнорируют самое важное — физическое и духовное здоровье. Альтернативные практики, такие как медитация, акупунктура, занятия йогой доступны каждому, достаточно хорошо известные своей эффективностью и почти не имеют побочных эффектов.

Содержание статьи:
История Су-Джок
Терапия Су-Джок — целостная терапия, которая может избавить от хронических проблем со здоровьем путем стимулирования определенных точек на руках и ногах. В переводе с корейского «су» означает рука и «джок» — нога. Этот вид альтернативной медицины уже практикуется наряду с традиционной в таких странах, как Россия, Индия, Австралия, США, Великобритания и Корея.
Родоначальником направления в альтернативной медицине (терапия Су-Джок) был корейский ученый и профессор Чжэ Ву, который начал его практиковать в 1980-х годах. После нескольких лет клинической практики и опыта он обнаружил, что определенные зоны в области ладоней и подошв ног соответствуют определенной части тела. По его мнению, давление на определенные участки и фирменный массаж рук и ног пациента способны вылечить все типы хронических болей и болезней. Выдающийся ученый в области восточной медицины является новатором, который открыл и систематизировал миниатюрные системы соответствия точек на кистях и стопах определенным частям тела.

Комплексная система лечения
Корейская терапия Су-Джок — это часть альтернативной медицины в виде комплексной системы лечения, которая включает в себя различные методы, позволяющие вернуть тело к своему естественному и здоровому равновесия. Различают следующие методы терапии:
- Магнитотерапия.
- Семенная терапия (для дополнительной жизненной силы, что способствует быстрому заживлению).
- Цветотерапия.
- Медитация улыбки.
- Йога.
- Кристаллическая терапия.
- Прижигания.
- Су-Джок-массажер.
- Иглоукалывание.
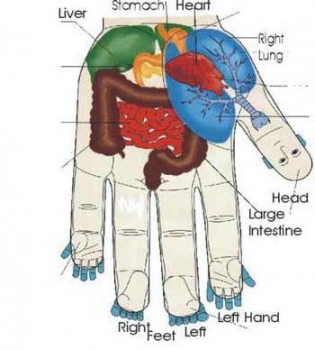
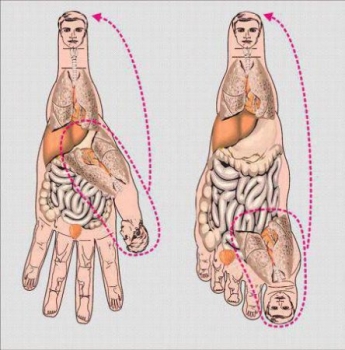
 Лечение Су-Джок направлено на все тело, однако непосредственное влияние оказывается исключительно на ноги и руки, так как считается, что все болезни и недуги можно вылечить с помощью именно этих частей тела. Кисти и стопы представляют собой зеркальное изображение анатомии человеческого тела со всеми связанными с ней органами и структурами.
Лечение Су-Джок направлено на все тело, однако непосредственное влияние оказывается исключительно на ноги и руки, так как считается, что все болезни и недуги можно вылечить с помощью именно этих частей тела. Кисти и стопы представляют собой зеркальное изображение анатомии человеческого тела со всеми связанными с ней органами и структурами.
Практикующие в этой области врачи утверждают, что инструменты Су-Джок терапия воздействия на определенные точки способны творить настоящие чудеся. Они помогают справляться с болью в спине, шее и суставах, которая может быть получена в результате спортивных травм или артрита. Терапия Су-Джок лечит репродуктивные нарушения и проблемы с кожей, кистевой туннельный синдром, мигрень, нарушения пищеварения, проблемы со зрением, депрессии и фобии.

Инструменты Су-Джок
Эффективными инструментами воздействия на болевые точки является общий и точечный массаж, цветотерапия, специальные кольца, резинки и другие массажеры (шарик Су-Джок). Количество сеансов зависит от пожеланий пациента и степени запущенности заболевания. Как правило, большинство пациентов начинают чувствовать улучшение состояния уже после первого сеанса. Обычно требуется от 6 до 12 сеансов для получения наилучшего эффекта от лечения методом Су-Джок.
Кольцо для массажа является очень полезным инструментом в лечении методом Су-Джок-терапии. Это гибкое и привлекательное кольцо подходит для любого размера. Массаж делается очень просто: нужно надеть его на палец и прокручивать вверх-вниз. Лечебный эффект точечного массажа проявляется в улучшении циркуляции крови в пальцах и руках.
Преимущества
- В первую очередь это безопасно, так как подвергаются воздействию Су-Джок точки только на руках и ногах, которые соответствуют пораженному участку тела, а не само тело.
- Нет противопоказаний и побочных эффектов, которые можно было бы устранить.
- Метод Су-Джок-терапии выбирается с учетом потребностей клиента.
- Клиенты проходят инструктаж по уходу, любой желающий может изучить технику и применять ее самостоятельно.
Одно из лучших средств альтернативной медицины
В настоящее время наряду с традиционной системой охраны здоровья большой популярностью пользуется так называемая альтернативная медицина, которая направлена на целостное исцеление путем активизации скрытых внутренних способностей человеческого разума и тела для результативной борьбы с различными заболеваниями.
Терапия Су-Джок является одним из лучших средств альтернативной медицины. Большим преимуществом выступает то, что пациент может самостоятельно контролировать свое самочувствие и управлять своим здоровьем в безопасном пространстве у себя дома. Су-Джок терапия — это другой подход к лечению. Это возможность предотвратить и вылечить болезни, а также восстановить здоровье без применения лекарственных средств.
Метод Су-Джок-терапии предусматривает активацию способности к саморегуляции энергетической системы тела человека. Зная место расположения особых микроточки, можно эффективно лечить любой больной орган в человеческом теле, и при этом не нужно воздействовать непосредственно на поврежденный участок. Это довольно ощутимое преимущество, безболезненно и удобно.

Су-Джок акупунктура: лечение и профилактика
Акупунктура — это метод лечения заболеваний путем стимуляции комбинированным применением иглорефлексотерапии, прижигания и нажатия. Это многомерная система исцеления. Первый аспект — это физическое исцеление системы с помощью простой стимуляции определенных точек рук и ног. Этот вид терапии очень популярен благодаря легкости в освоении, безопасности, эффективности и хорошей скорости заживления. Су-Джок-акупунктура не содержит каких-либо запрещенных или опасных практик. Второй аспект лечения заимствован из классической акупунктуры и включает иглоукалывание.

С помощью этой системы можно лечить широкий спектр заболеваний любого участка системы организма, как физические, так и психологические расстройства. Пользоваться таким методом может абсолютно здоровый человек с целью предупреждения заболеваний. Такая профилактика может включать в себя только стимулирование (массаж соответствующих точек на кистях и стопах (не используя при этом иглы). Таким образом, можно защитить себя от болезней, укрепить и поддерживать свой иммунитет.
Какие же заболевания можно излечить с помощью иглоукалывания? Сюда входят головные боли, эпилепсия, психиатрические расстройства, заболевания глаз, уха, горла, носа, сердечно-сосудистой и мочевыделительной системы. Можно избавиться от таких проблем с пищеварением, как тошнота, запор, понос и так далее, и это лишь краткий перечень болезней, что поможет устранить Су-Джок-акупунктура.
Энергетический баланс
Все болезни возникают сначала в подсознании, вызывая энергетический дисбаланс в определенных органах. В основе Су-Джок лежит принцип о том, что существует непрерывный поток энергии в каждом человеке. Главная задача терапии заключается в том, чтобы сбалансировать эту внутреннюю силу. Эта терапия является двумерной. С одной стороны — физическое измерение, а с другой – метафизическое.
В понимании анатомии человеческого тела в целом, руки и ноги сами по себе являются зеркальным изображением всего тела. Большие пальцы – это голова, мизинцы и указательные пальцы – это руки, а средние и безымянные – это ноги. Одной из особенностей человеческого организма является существование определенной системы сообщения между телом и определенными его частями. Таким образом, если часть тела поражена болезнью, то это непременно скажется и на том месте, которое соответствует пораженного участка.

Эффективно и недорого
Доказательством глубокой внутренней связи между частями тела являются высокий терапевтический эффект, отмеченный специалистами. После того как принципы лечения были преданы гласности, многие жители Кореи и других стран, которые не имеют медицинского образования, изучили теорию метода, применяли его на практике и достигли значительных успехов.
Одним из самых заветных желаний человека является то, чтобы жить в полном здравии. Далеко не все болезни носят наследственный характер, они могут быть следствием условий труда, социальной среды и экономической ситуации. Из этого следует распространение простых, недорогих (например, Су-Джок-массажер) и в то же время эффективных методов лечения.
Главное – здоровья!
Руки и ноги – это больше, чем просто миниатюрные копии физического тела. Они связаны с энергетической системой и ее компонентами — меридианами и чакрами. Было доказано опытным путем, что сравнительно простые методы стимуляции различных звеньев энергетической системы приводят к замечательным результатам терапии Су-Джок. Отзывы о применении этой методики говорят о том, что это действительно работает, пациенты отмечают прилив сил и улучшение самочувствия уже после первой процедуры. Истории известно огромное количество случаев, когда альтернативная медицина ставила неизлечимо больных людей на ноги, в то время как традиционная только разводила руками. 
Эффективная и естественная терапия Су-Джок не воспринимает каких-либо препаратов и лекарств, она не имеет побочных эффектов. Простая целостная система помогает при лечении различных заболеваний. В качестве зон воздействия для коррекции баланса энергий в теле используются кисти рук и стопы. Используя различные методы стимулирования, например, точечный массаж, магниты, кольца и так далее, можно воздействовать на области поражения, что, в свою очередь, нормализует поток энергии, что приводит к быстрому облегчению боли. Любая патология, будь она острой или хронической, связанная с костно-суставной системы, мышцами, органами. Даже эмоциональное расстройство, наркоманию и т. п. можно вылечить без применения лекарств.

Су-Джок-терапия не является широко признанной, но она практикуется во многих странах мира. Врачи, остеопаты, мануальные терапевты, иглотерапевты, спортивных терапевты, рефлексологи, массажисты успешно используют альтернативную медицину в своей практике. Большие исследования были проведены также российскими учеными и врачами, и их испытания убедительно доказывают положительную динамику и чрезвычайно обнадеживающие результаты такого лечения.
Источник
Source: www.idealkras.ru
Читайте также
Иглотерапия при варикозе | Варикоз



Содержание
Варикозное расширение вен нижних конечностей — расширение поверхностных вен, сопровождающееся несостоятельностью клапанов и нарушением кровотока. Первичное варикозное расширение связано со слабостью или функциональными нарушениями венозной стенки. Способствуют развитию заболевания беременность, ожирение, длительное пребывание в положении стоя, врожденная слабость соединительной ткани, ношение чулок с тугими резинками. Вторичное варикозное расширение возникает в результате нарушения венозного оттока, например при посттромбофлебитическом синдроме, несостоятельности клапанов глубоких вен, опухолях, травмах.
Причины варикоза
Физиология венозного кровообращения конечности. Ток венозной крови к сердцу обеспечивается сокращением мышц голени и бедра (мышечная помпа) и пульсацией артерий. При сокращении мышц голени и бедра происходит сдавление глубоких вен конечности, и кровь из них поступает в проксимальные отделы конечности и вены таза. Состоятельные клапаны коммуникантных вен не позволяют крови проникать в поверхностную венозную систему. При расслаблении мышц при условии состоятельности клапанов глубоких вен возврата крови из вен таза нет, в глубокие вены поступает кровь из поверхностной системы через коммуникантные вены и из системы мышц голени. При варикозном расширении вен повышение давления в венах приводит к недостаточности клапанов коммуникантных вен, в результате чего при мышечных сокращениях кровь под большим давлением поступает из глубокой системы в поверхностную. Возникает локальная венозная гипертензия, более выраженная в нижней трети голени, где коммуникантные вены наиболее мощные. Повышение давления в поверхностных венах приводит к их расширению. В то же время повышение давления в венозном отделе микроциркуляции приводит к появлению отеков и диапедезу эритроцитов (при длительном повышении давления возникает индурация и пигментация кожи), а также открытию артериовенозных шунтов. Это вызывает значительное снижение кровотока в капиллярах, уменьшение перфузии, гипоксию тканей и возникновение язв.
Симптомы, течение. Основной симптом в начале заболевания — варикозное расширение вен; при компенсации венозного кровообращения других жалоб может и не быть. По мере прогрессирования заболевания появляются утомляемость, чувство тяжести в ногах, распирание, судороги в икроножных мышцах, особенно к вечеру, а иногда и по ночам, парестезии. Отеки обычно возникают к вечеру, особенно после длительного стояния, после ночного отдыха отеки полностью исчезают. Со временем наряду с прогрессированием варикозного расширения вен появляются трофические нарушения, чаще локализованные на внутренней поверхности нижней трети голени: индурация, пигментация, дерматит, затем — трофическая язва, плохо поддающаяся лечению.
Диагноз ставят на основании жалоб, анамнеза заболевания, осмотра конечности и проведения функциональных проб. Цель функционального исследования: исключить вторичный варикоз, выявить несостоятельность остиального клапана большой подкожной вены, определить функциональное состояние коммуникантных вен, определить проходимость глубокой венозной системы.
О состоянии клапанного аппарата поверхностной системы можно судить по пробам Троянова — Тренделенбурга.и Гаккенбруха. Симптом Троянова — Тренделенбурга: больной, находящийся в горизонтальном положении, поднимает больную ногу; после запустевания поверхностной венозной системы хирург передавливает большую подкожную вену у места впадения ее в глубокую. Больной встает. После отпускания руки при несостоятельности остиального клапана отмечается выраженная обратная волна крови. Симптом Гаккенбруха: в вертикальном положении больного хирург кладет руку на варикозные узлы и просит больного покашлять — при несостоятельности клапанов рука ощущает толчок крови.
Состояние коммуникантных вен и их клапанов оценивают с помощью пробы Пратта-2 и трехжгутовой пробы Шейниса. Проба Пратта-2: больной лежит; после опорожнения поверхностных вен больному накладывают эластический бинт на голень и нижнюю треть бедра. Ниже пупартовой связки (на 5—6 см выше уже наложенного тура бинтов) накладывают тур второго эластического бинта. Больной встает. Отпуская тур первого бинта, сразу накладывают тур второго, расстояние между бинтами остается постоянным 5—6 см. На месте локализации коммуникантных вен с несостоятельными клапанами после снятия тура первого бинта сразу появляются варикозно расширенные вены. Трехжгутовая проба Шейниса производится почти аналогично, но с 3 жгутами, уровень наложения которых можно менять. После вставания больного зона несостоятельных клапанов коммуникантных вен определяется по появлению варикозных узлов.
Локализацию коммуникантных вен можно определить пальпаторно — при несостоятельности клапанов коммуникантная вена расширена и растягивает поверхностную фасцию, в которой иногда удается обнаружить дефект.
Проходимость глубоких вен определяют с помощью пробы Дельбе — Пертеса: больному в вертикальном положении накладывают на бедро жгут, после чего больной ходит на месте в течение 30 с. При проходимости глубоких вен отмечается спадение или уменьшение напряжения варикозных узлов.
При клиническом и функциональном исследовании даже у опытных специалистов возможна ошибочная диагностика проходимости глубоких вен (почти 15%). Поэтому при сомнениях в проходимости глубоких вен, особенно наличии трофических нарушений, показана флебография.
Осложнения варикозного расширения вен: острый тромбофлебит, разрыв варикозного узла с кровотечением, хроническая венозная недостаточность с развитием трофических язв.
Стадии варикозного расширения вен:
I стадия — нет жалоб, только косметические нарушения;
II стадия — чувство тяжести, распирания, судороги по ночам, парестезии;
III стадия—отеки, чувство распирания, индурация кожи и подкожной клетчатки, пигментация;
IV стадия — образование язв.
Лечение. Консервативное лечение заключается в ношении эластических чулок или бинтов. Оно показано при варикозном расширении вен у беременных, поскольку после родов оно может исчезнуть или уменьшиться. Консервативное лечение проводят также при отказе больного от операции. По показаниям к нему можно добавить препараты, улучшающие микроциркуляцию (венорутон), повышающие капиллярорезистентность (витамин С), дезагреганты (препараты салициловой кислоты), диуретики. Склеротерапия в качестве самостоятельного метода лечения применяется редко, так как часто дает рецидив заболевания.
Проведение склеротерапии показано для блокады боковых ветвей подкожной вены, а также при ретикулярных формах варикоза. Осложнения склеротерапии: тромбофлебит глубоких вен конечности, некроз кожи и подкожной клетчатки после паравенозного введения препарата.
Оперативное лечение заключается в перевязке большой подкожной вены у места впадения ее в глубокую (операцию Троянова—Тренделенбурга), иссечении варикозно-расширенных вен и перевязке несостоятельных коммуникантных вен. После операции в течение 4—6 нед производят бинтование конечности эластическим бинтом. При сегментарном варикозном расширении вен допустимо частичное удаление вен.
Иглоукалывание при варикозе
Иглорефлексотерапия, или акупунктура – это официально признанный метод лечения, который используют для борьбы со многими болезнями. Его суть заключается в воздействии на активные точки тела с помощью тонких игл. Во время сеанса человек не ощущает боли и дискомфорта.
В сети клиник «ЛИЦ» иглоукалывание при варикозе может применяться как в качестве самостоятельной методики лечения, так и в сочетании с медикаментозной терапией и другими практиками. Комплексный подход позволяет максимально эффективно бороться с болезнью, препятствуя развитию проблемы и значительно облегчая состояние пациента.
Показания к иглоукалыванию при варикозе
Варикоз нижних конечностей – это хроническое заболевание, при котором поверхностные вены теряют тонус и расширяются. Болезнь сопровождается зудом, дискомфортом, чувством тяжести и «распирания» в ногах. При отсутствии лечения патология приводит к развитию тромбофлебита и появлению трофических язв. Варикоз может осложняться смертельно опасной тромбоэмболией легочной артерии.
Лечение иглоукалыванием показано при:
- Боли и дискомфорт в ногах
- Непривлекательном внешнем виде нижних конечностей
- Риске развития осложнений
Рефлексотерапия является эффективным методом лечения варикозного расширения вен. После курса процедур, как правило, наблюдается повышение тонуса сосудистых мышц и укрепление венозных стенок. Благодаря этому вены становятся более эластичными и менее растянутыми. Иглоукалывание при варикозе снимает воспаление, облегчает боль, расслабляет и убирает неприятные ощущения.
Как проходит лечение
 Во время процедуры врач-рефлексотерапевт аккуратно вводит иглы и направляет их в нужное место. Когда игла доходит до активной точки, человек ощущает легкое покалывание и тепло. После сеанса пациент чувствует себя полностью расслабленным и отдохнувшим.
Во время процедуры врач-рефлексотерапевт аккуратно вводит иглы и направляет их в нужное место. Когда игла доходит до активной точки, человек ощущает легкое покалывание и тепло. После сеанса пациент чувствует себя полностью расслабленным и отдохнувшим.
Стандартный сеанс иглотерапии длится в среднем полчаса. Курс лечения состоит из 10-12 процедур. При тяжелом течении болезни человеку может потребоваться несколько курсов иглорефлексотерапии.
Иглоукалывание при варикозе нижних конечностей в Санкт-Петербурге
Позвоните нашим администраторам или запишитесь на прием с помощью онлайн-формы на сайте, чтобы получить пройти первичное обследование и получить назначение на курс иглоукалывания при варикозе нижних конечностей. Специалисты ЛИЦ детально объяснят, как лечится эта болезнь в вашем случае, а также ответят на все возникшие вопросы.
Рефлексотерапия при варикозе
Варикозная болезнь — это заболевание, связанное с малоподвижным образом жизни, опущением органов и слабостью стенок вен и клапанов — как следствия перечисленного выше. Лечить симптомы бесполезно. Требуется системный подход к телу, как к единому целому. Подобный принцип используется в рефлексотерапии — холистической китайской методике, которая получает вторую жизнь.
Причины варикоза
Около 30% людей сталкиваются с варикозным расширением вен, появлением синего рисунка на ногах.Чаще всего болезнь проявляется на голенях и на задней поверхности коленей. Официальная медицина называется причиной варикоза повреждение и ослабление клапанов. Часто патология наследуется от родителей, а беременность и лишний вес повышают вероятность ее развития.

Синий и пурпурный цвет вен, согласно традиционной китайской медицине, указывает на замедленный кровоток. Согласно древним текстам, застой крови является причиной всех проблем, и застой крови усложняет все болезни.
К признакам плохого кровообращения китайцы относят:
- варикозное расширение вен;
- сосудистые звездочки;
- утолщенную сухую кожу на пятках;
- боли в различных участках тела.
Китайские медики обращали внимание на функции кровеносных сосудов еще тысячи лет назад. Биологические активные точки, входящие в 14 чудесных меридианов, являются местами выхода нервов, бифуркации сосудов или лимфатических ходов.
Рефлексотерапия работает не только с нервными болями, но и помогает при болях в сердце, болезни Рейно, сахарном диабете. Китайцы понимали связь между легкими, сердцем и кислородным обменом. Точка 9 на запястье Тай-Юань на меридиане легких отвечала за функцию всех кровеносных сосудов. Ее используют также при варикозе. Иглорефлексотерапия воздействует на точку 10 меридиана селезенки для ускорения циркуляции крови при подозрении на стаз.
Особенности лечения методами восточной медицины
Акупунктура зародилась еще до третьего века до нашей эры, и только в 16 веке попала в Европу. ЛОР-врач Уильям Фицджеральд из США изучил, как воздействие на определенные зоны на теле снимает боли и восстанавливает работу органов. Его работа способствовала появлению терапии рефлекторных зон.
Иглорефлексотерапия изучалась в СССР с 1960-х годов. Ученые сумели объединить китайские знания о меридианах с аппаратными методиками волновой терапии.

С позиции китайской медицины варикозное расширение вен связано с ослаблением клапанов и застоем крови, что увеличивает просвет вен. Застой проявляется не только в области нижних конечностей. Признаками являются головные боли, пурпурный цвет языка и ногтей, хроническое напряжение плеч, головные боли, раздражительность, менструальные боли, тромбозы.
Пролапс клапанов и снижение тонуса венозной стенки проявляется дефицитом энергии в теле. Сочетается со сниженной силой мышцы живота, пролапсом кишечника, утомляемостью после еды, одышкой, отечностью, хроническим насморком.
Согласно теории традиционной китайской медицины, патология варикозного расширения вен заключена в дефиците Ци селезенки и застое крови. Такие факторы, как длительный стресс, эмоциональное возбуждение и жирная еда, являются причинами дисгармонии Ци и крови, дефицита, производства слизи и стаза.
Китайцы разделяют варикоз на три категории:
- Токсический тип — дефицит жары, плохое пищеварение, торможение Ци, накопление ядовитого жара по меридианам. Проявляется плотными венами, покраснением, болями, отеком, жжением, жаждой, но без желания пить, желтым налетом на красном языке.
- Влажный тип — накопление сырости. Вены напоминают спутанные веревки, ощущается местная стянутость, растяжение, маслянистая кожа вокруг участков варикоза. Человек испытывает хроническую усталость и тяжесть в голове. Симптомы усиливаются во второй половине дня, увеличенный язык с мутным жирным налетом, глубокий и быстрый пульс.
- Тип недостаточности или холода. Мягкие вены, слабая непрерывная боль, серая или желтоватая кожа, ощущение холода в конечностях, головокружение. Симптомы обостряются после стресса. Лицо имеет желтоватый оттенок, язык с белым налетом, пульс слабый.
Определяя тип болезни по определенным симптомам, врач выбирает воздействие на точки акупунктурой.
Иглотерапия при варикозной болезни
Иглорефлексотерапия эффективно ускоряет кровообращение с помощью игл, которые воздействуют на ключевые точки вдоль меридианов. Раздражение рецепторов ускоряет капиллярный кровоток в разных участках тела. Иногда врачи применяют вакуумные банки при наличии застойной области.
Варикозное расширение вен развивается с позиции китайской медицины из-за слабости мышц и соединительных тканей организма, которые управляются сетью селезенки пищеварительной системы. При хронической слабости происходит слияние крови и энергии, что проявляется в расширении вен.
Рефлексотерапевт тонизирует меридиан селезенки, поддерживает здоровую пищеварительную функцию, тонизирует мышцы, активирует движение крови и энергии. При этом используется иглоукалывание, акупрессура и точечный массаж для воздействия на точки.
Некоторыми специалистами иглорефлексотерапия применяется вместе с электрической стимуляцией, чтобы восстановить функциональность клапанов в венах.
В домашних условиях можно воздействовать на следующие точки:
- Зу Сан Ли (St 36) — располагается ниже на ширину четырех пальцев под коленной чашкой на правой ноге. Необходимо умеренной надавливать на нее большим пальцем, пока не появится болезненность. Подождать 5 минут и повторить на левой ноге.

- Сан Инь Яао (Sp 6) — располагается на четыре пальца выше внутренней поверхности щиколотки в углублении возле кости на правой ноге. Приложите стойкое давление большим пальцем до появления болезненности. Подождать 3 минуты и повторить на левой ноге.

Массаж и мануальная терапия
Древняя иглорефлексотерапия модифицируется многими зарубежными и отечественными мануальными терапевтами. Микроиглы в прикладной кинезиологии сейчас используют для нормализации функции органа вместо висцеральной терапии — работы с органами непосредственно.
С позиции остеопатии, причиной варикоза являются: спайки сигмовидной и слепой кишки, опущение почки, спазм связочного аппарата печени и блокировка воротной вены, пережатие венозного оттока нижней брыжеечной вены, спазм нижней полой вены на уровне диафрагмы. С этими условиями остеопат эффективно работает с помощью пальпации и перцепции — выслушивания подвижности органа. Ответвлением остеопатии является нейроваскулярная динамика, которая восстанавливает капиллярное русло.
Массаж при варикозе используется вторично — для тонизирования мышц таза, лимфодренажа на уровне диафрагмы.
Су-джок при варикозе
Су-Джок терапия лечит широкий спектр заболеваний, в том числе и хронические. Проблемы могут проявляться в любой части тела, органе или системе, но методика устраняет не заболевание, а дисбаланс, который спровоцировал нарушение. Две разные женщины с варикозом могут иметь некоторые одинаковые жалобы, а другие — являются уникальными.
Специалист по Су-Джок терапии использует массаж точек на руках и ступнях, которые отвечают за состояние органа или системы. Воздействие на них корректирует дисбалансы на физическом, эмоциональном и психологическом уровнях.
Существует общая схема, применяемая в терапии Су-Джок при лечении варикоза:
- Точка по центру ногтевой пластины слева на указательном пальце правой руки. Три точки на правом безымянном пальце: справа и слева на ногтевой пластине и сверху посередине. Точка в центре под ногтевой пластиной правой руки. Применяется при хронических заболеваниях у женщин и мужчин.
- Аналогичные точки на левой руке используют только для женщин.
Воздействие можно производить собственными пальцами, магнитами, микроиглами, как иглоукалывание при варикозе за счет рефлекторного воздействия.

Другие восточные методы лечения варикозного расширения вен
Естественные методы предлагают облегчить дискомфорт при проблемах венозного оттока. Полное лечение варикозного расширения вен должно быть комплексным. Помимо воздействия на акупунктурные точки, можно применять другие методики:
- Ароматерапия: смешать 12 капель масла кипариса и герани в 30 мл подсолнечного масла. Наносить смесь на ноги, растирая в направлении сердца. Вены не массировать, но масло мягко растереть по ним. Масло розмарина хорошо стимулирует кровообращение, заставляя капилляры расширяться. Масло ромашки снимает отек и воспаление.
- Цветовая терапия предлагает использование красной и желтой ткани в качестве компрессов на протяжении 30 минут на пораженной области. При трофических язвах рекомендован голубой цвет.
- Питание и добавки. Необходимо увеличить количество клетчатки в рационе, чтобы наладить функцию кишечника. Запоры увеличивают застой крови в малом тазу. Дополнительный витамин А помогает заживлению сосудов, витамины группы В укрепляют их стенки, витамин С снимает воспаление.
Фитотерапия помогает снизить отек и воспаление. Гамамелис применяется наружно, втирается в пораженный участок дважды в день. Конский каштан продается в виде капсул и применяется в количестве до 600 мг ежедневно. Ягоды боярышника тонизируют сердечно-сосудистую систему. Используется отвар в соотношении 1:4. Выпивать по три стакана ежедневно.
Экстракт виноградных косточек содержит биофлавоноиды, которые помогают кровообращению путем стимуляции капилляров и венул. Фитопрепарат используется в капсулах.
Для поддержки вен требуется рутин, который находится в абрикосах, чернике, вишне и гречневой каше. Витамин Е в больших дозах снимает боль. Содержимое ампулы можно наносить местно на воспаленный участок. Ежедневный прием по 50 мг цинка способствует заживлению, образованию коллагена и поддержанию правильной концентрации витамина Е в крови.
В питании нужно сделать упор на овощи и фрукты, гречку и просо, чеснок, лук, имбирь и кайенский перец. Есть рыбу, отказаться от говядины и свинины, простых углеводов.

Гирудотерапия
После неудачного использования венотоников, люди стараются лечить варикоз иглотерапией и пиявками. Отзывы о гирудотерапии весьма противоречивы. Основным лечебным эффектом пиявок считается разжижение крови, что сразу исключает из числа кандидатов пациентов с плохой свертываемостью.
Временное облегчение боли происходит за счет нормализации давления между поверхностными и глубокими венами. Иногда эффект заметен визуально: поверхностные вены теряют объем, уменьшается отек. Однако процесс не влияет на стенки кровеносных сосудов.

Ученые провели исследование, замеряя парциальное давление O2 (pO2) после сеанса гирудотерапии. После лечения пиявками язвы заживали быстрее, у 95% пациентов уменьшался обхват конечности за счет снижения отека. У 75% больных уменьшилась гиперпигментация. Исследование доказало, что лекарственная пиявка высасывает венозную кровь и помогает заживлению язвы, потому может применяться в качестве вспомогательного средства при лечении осложненного варикозного расширения вен.
Стоунтерапия
Под терапией «камнями» подразумевается не массажная SPA-методика, которая запрещена при варикозном расширении вен. Минеральные камни диопсит, пирит, розовый кварц рекомендовано приматывать к пораженной области. Данная методика не имеет научных доказательств.
Лечение фольгой
Существуют мифические методики, такие как лечение фольгой. Авторы заявляют, что методику применяли в Древнем Китае, хотя фольга была изобретена в США в 1909 году. Использование данного метода не имеет физиологических обоснований.
Секреты древних восточных целителей для борьбы с варикозом
При варикозном расширении вен применяются биологически активные точки, запускающие очистку организма от токсинов:
- Точка Вань Гу находится на локтевой стороне ладони, в углублении между основанием пятой пястной кости и локтевой костью.

- Точка Чэн Шань находится прямо под брюшком икроножной мышцы по задней части голени. Помогает при сниженном кровоснабжении в ногах.

- Точка Сан Инь Цзяо располагается на внутренней поверхности ноги, четыре пальца шириной выше медиальной лодыжки. Помогает при усталости, гормональном дисбалансе, плохом пищеварении, геморрое и варикозе.

Иглорефлексотерапия всегда использовалась с другими телесными практиками, которые предполагали тренировку тела и разума. В Цигуне существует простое упражнение, выполняемое по 10 минут дважды в день для укрепления мышц и усиления циркуляции крови.
Лежа на спине с прямыми ногами на вдохе согнуть левое колено и прижать к груди. Обхватить пальцы вокруг колена. Расслабить шею, плечи и все тело. Сделать пять вращательных движений лодыжкой по часовой и против часовой стрелки. Вдохнуть и выпрямить колено, задерживая ногу над полом. На выдохе опустить ее вниз. Повторить упражнение с правой ногой.
Источники:
//emchi-med.ru/lechenie-varikoznyh-ven.html
//licsp.ru/specialization/acupuncture/igloukalyvanie_pri_varikoze/
//venaz.ru/bolezni/rasshirenie-ven/refleksoterapiya-pri-varikoze
Читать книгу Су-джок. Целительные точки нашего тела. Просто и действенно Дмитрия Коваля : онлайн чтение
Кожа – зеркало здоровья
Диагностика по внешнему виду человека имеет первостепенное значение в традиционной медицине. Даже если пациента ничего не беспокоит, врач обратит внимание на зарождение болезни по определенным признакам. Хороший врач во внимание принимает мельчайшие детали: состояние и рисунок ногтей, длину ресниц, узор морщин на лице. Мы тоже можем составить подробные карты внешнего вида, чтобы самим себе стать наилучшими диагностами.
Натоптыши на стопе мешают су-джок!Кожа на стопах и на ладонях, безусловно, является отражением нашего здоровья. Грибковые заболевания и недостаток витаминов проявляются существенными изъянами, которые требуют соответствующего лечения. И лучше всего проводить его под наблюдением дерматолога, который определит причину дерматита. Смазывание питательным кремом грибковых поражений не имеет лечебного действия. А между тем работать методом рефлексотерапии на зонах грибкового поражения, фурункулеза, потертостей и травм любого характера запрещено категорически! Это ведет к инфицированию, а не к оздоровлению.
Есть, однако, на коже стопы дефекты, которые носят характер защитной реакции – мозоли и натоптыши, ороговевшая кожа. Они серьезно затрудняют метод су-джок, из-за ороговения кожа делается абсолютно нечувствительной.
Если вам приходилось слышать или читать, что ороговение является существенным диагностическим признаком, то аргументы этого утверждения, вероятней всего, были сомнительными. Во всяком случае, к восточной медицине они не имеют отношения! Ороговение возникает как ответная реакция кожи на постоянное трение. При неправильном распределении давления, деформации стопы, вызванной подагрой или артритами, в отдельных местах кожа натирается чрезмерно. Вслед за водянистыми волдырями появляется ороговение. Натоптыши на женских стопах образуются гораздо чаще, чем на мужских. Причиной тому – каблуки, приводящие к неправильному распределению нагрузки на стопу, и стесненное положение стопы в узкой женской обуви. Чем хуже обстоят дела с позвоночником и суставами, чем больше масса тела, чем чаще мы ступаем по грубой поверхности босой ногой – тем сильнее защищается от трения наша кожа.
Кожа на стопах обездвиженного больного человека выглядит намного благополучней, чем кожа на активно нагружаемой стопе. Что вы на это скажете? Это наш главный аргумент против диагностики по натоптышам! Не ищите у себя несуществующей болезни сердца только потому, что под мизинцем левой ноги огрубела кожа. Займитесь разработкой суставов, выполняйте гимнастику для стоп, смените обувь, оцените, достаточное ли количество витаминов вы потребляете, и, наконец, с помощью ванночек и педикюра удалите огрубевшую кожу. Хороший вид кожи означает хорошую энергетическую проводимость и благоприятную для диагностики чувствительность стопы.
Чувствительность стоп
Мягкая кожа ступней и ладоней – находка для су-джок-диагностики. Мы уже говорили о том, что для работы с зоной подобия прежде всего необходимо нащупать болевые точки. Это зоны с избыточной энергетикой, на чувствительной коже они нащупываются без каких-либо затруднений, поскольку заметно отличаются от других участков: болезненные, затвердевшие или просто жесткие! Натоптыши, конечно, скроют и жесткость, и даже боль за ороговевшим слоем кожи. А ведь болезненные зоны практически всегда связаны с симптомами заболевания.
Но в первую очередь нас интересуют зоны, связанные с причиной заболевания, а это области пониженной энергетики. Нащупать их не просто даже на весьма чувствительной стопе или ладони. Под пальцами они ощущаются как полые, пустые. Щуп их не уловит, а опытный врач говорит, что зоны с пониженной энергетикой «ждут» прикосновения. У пациента во время сеанса в этих местах возникает разлитое «блаженное» болевое ощущение, которое как бы замещает собой приступ симптоматической боли в области проецируемого органа. Работа с первопричиной особенно важна, поэтому концентрация на зонах с пониженной энергетикой намного повышает эффект су-джок. Однако все дается с опытом! И мы будем с одинаковым вниманием относиться ко всем сигналам, исходящим от ладоней и стоп.
ЛадониГоворят, по ладони о человеке можно узнать все. Но мы останемся на позициях лекаря для себя и своих ближних и не станем заниматься хиромантией! Нас интересует только ресурс здоровья, о котором можно судить по цвету ладоней, по состоянию кожи и ногтей, по гибкости и подвижности суставов.
Так вот о цвете и рисунке кожи!
Красные ладони при здоровой коже могут быть косвенным признаком дисфункции печени. Мраморный рисунок ладоней свойствен людям с вегетососудистым синдромом. Коричневая пигментация тыла ладоней возникает с возрастом и является следствием небольших нарушений со стороны желчного пузыря. Локального пожелтения ладоней не бывает, при механической желтухе сначала желтеют склеры глаз, а затем и вся кожа.
Глубокие продольные борозды на подушечках пальцев могут быть признаком дисфункции поджелудочной железы, и в этом случае обратите внимание на уровень сахара в крови!
Легкое шелушение кожи наблюдается при дефиците витаминов А, В и D, а сильное шелушение с зудом свидетельствует о грибковом поражении. И су-джок, как и любую рефлексотерапию, до полного излечения придется отставить!
Холодные руки и стопы – признак нарушения периферического кровообращения. «Мурашки» ползают по рукам вследствие остеохондроза или эндокринных нарушений.
Теперь о ногтях!
Выразительная лунка на ногтевой пластинке большого пальца – хороший признак! В этом случае говорят о нормальной мозговой деятельности. В то время как длинные продольные борозды говорят о плохом усвоении пищи. Бледный цвет ногтей (или голубоватый) показателен при анемии и сердечно-сосудистых нарушениях. Белые полоски и вкрапления на ногте связывают с неполадками в желудочно-кишечном тракте.
И, наконец, о сочленениях кисти!
Суставы в ладонях похрустывают от недостатка кальция или вследствие назревающего воспаления. Воспаление и тугоподвижность суставов, возможно, носит обменный характер или же является первым признаком ревматической болезни. Ревматизм может начать атаку именно с суставов рук, и это аутоиммунное заболевание, с которым не шутят! Оцените общее состояние, если оно не вызывает беспокойств, тогда просто займитесь су-джок. Если же температура тела повышена, присутствует вялость и слабость, обратитесь к иммунологу.
Избыточная гибкость суставов характерна для людей астенического сложения, соединительная ткань которых не обладает должной жесткостью. Гибкость пальцев, как правило, сочетается с плоскостопием и довольно много может рассказать о внутренних проблемах человека. Например, низкое артериальное давление (гипотония), врожденный пролапс сердечного клапана (выпячивание створки клапана в сердечную камеру), дополнительные хорды соединительной ткани в желудочках сердца и другие малые аномалии развития, как правило, возникают у людей с избыточно гнущимися пальцами. Если это ваш признак, то поговорим об этом подробней!
Супергибкость суставов рук
Насколько супергибкость пальцев и плоская стопа являются важным диагностическим признаком, можете судить из того, что сегодня среди врачей всерьез идет разговор о выделении в особую категорию заболеваний под названием «соединительнотканная недостаточность». Кроме гибкости суставов, недостаточность обладает еще несколькими признаками, и у различных возрастных групп она выражается отдельными проблемами. В детстве это частые бронхиты и ангины, пупочная грыжа, синяки на руках и ногах из-за хрупкости суставов.
В более зрелый период жизни прогрессирует хрупкость сосудов, варикозное расширение вен нижних конечностей, склонность к вывихам, переломам, сотрясениям головного мозга из-за его слабых связок, опущение внутренних органов (в том числе матки у женщин), дискинезия (плохая двигательная функция) желчных протоков, мочеточника и кишечника, грыжа, геморрой, выпадение прямой кишки. Слабая соединительная ткань склонна к разрастанию, что приводит к возникновению доброкачественных опухолей: аденомам, фибромам, липомам (жировым опухолям). Между прочим, даже ожирение может быть связано с недостаточностью соединительной ткани, поскольку соединительная ткань формирует межклеточные структуры жира.
Фото 4
Так вот, обо всех этих проблемах нас предупреждают неестественно гибкие ладони (фото 4)! Ладони призывают нас к хорошему питанию, разумным нагрузкам на тело и к тренировке мышц.
Лицо. Зеркало здоровьяНаше тело предоставляет достаточное количество зеркал для отражения внутренних неполадок. И на Востоке, и в Европе армия врачей использует эти зеркала ежедневно. Терапевт просит больного высунуть язык, заглядывает за нижнее веко, оценивает цвет лица и даже ушей. Гордость отечественной медицины, хирург и анатом Николай Пирогов, составил подробный атлас «Лицо больного», который был популярен среди медиков России и Европы.
Основатель московской школы клиницистов академик Григорий Захарьин, чьи «Клинические лекции» переведены на все европейские языки, основой диагностики считал внешний вид и многоступенчатый расспрос больного. И много спорил с доктором Боткиным о необходимости объективных исследований – лабораторные данные Захарьин совершенно не брал в расчет!
Сегодня можно было бы назвать это странностью, но ведь и современные приборы и методики исследования часто дают искаженную картину. А в то время, когда лабораторная база была заведомо ненадежной, вероятность ошибок в широкой врачебной практике возрастала многократно! Этого и боялся академик Захарьин, призывая всесторонне развивать клиническое чутье врача.
Вслед за восточными врачами и выдающимися русскими клиницистами пристально всмотримся в свое лицо. Подобно ладони и стопе, лицо зонируется на проекции внутренних органов и систем (см. рис. 8).
Периферия лба соотносится с толстым кишечником, а центральная часть отражает состояние тонкого кишечника. От центра к вискам симметрично расходятся зоны мочевого пузыря, на висках расположены зоны селезенки, а на межбровье (точку судьбы, как говорят на Востоке) проецируется печень. Состояние печени и желчного пузыря также отражается на глазах, одно из ярких проявлений нарушений в области печени – желтушность склер. О проблемах с желчным пузырем свидетельствуют часто высыпающие красные прыщики на висках.
Рис. 8. Зоны подобия на лице
Щеки отражают состояние легких, при этом правая щека соотносится с правым легким, а левая – с левым. Сосудистые рисунки на щеках свидетельствуют об органических поражениях легких. Такие же рисунки на крыльях носах или прыщики на крыльях носа связаны с воспалением бронхов. По передней поверхности носа и носогубному треугольнику диагностируется сердце. Посинение носогубного треугольника (цианоз) свидетельствует о сердечной недостаточности. Даже при неопасной аритмии кончик носа может периодически белеть или синеть. При вегетососудистой дистонии периодически возникает онемение кожи от верхней губы до подбородка. Проблемы с сердцем или сосудами можно предположить так же, если болят надбровные дуги при надавливании.
Переносица и зоны под глазницами считаются индикатором работы желудка и поджелудочной железы. Область вокруг глаз изменяется при нарушении работы почек или сосудов: мешки под глазами, темные круги возникают при нарушении водного обмена.
Вытянутая вдоль носа область от слезного канала до подбородка информирует о работе половых органов. Прыщики, раздражение, покраснение в этой области говорят о нарушении функции яичников у женщин или о начинающемся простатите у мужчин, но так же могут быть связаны с плохой работой мочевого пузыря и мочеточников у мужчин и женщин.
Морщины и цвет лица
Раннее появление морщин у женщин говорит об эндокринных расстройствах. Глубокие удлиненные носогубные складки с обеих сторон связывают с перегрузкой и с разладом работы сердечно-сосудистой системы.
Ранние глубокие горизонтальные морщины на лбу свидетельствуют о невротизации. Вертикальная морщина между бровями связана с подавлением эмоций и, возможно, с нарушением работы печени.
При тяжелых расстройствах психики мимика избыточна или не соответствует речи и обстоятельствам, или же лицо носит характер маски.
Дряблая кожа может быть вызвана болезнями желудочно-кишечного тракта. Одутловатым лицо часто делается при болезнях сердца.
Серый и землистый цвет лица практически всегда связан с проблемами почек и выделительной системы.
При изменении гормонального фона у женщин на лице возникают светлые пигментные пятна, а темные желто-коричневые пятна связаны с почечной патологией.
Синеватый цвет лица может быть вызван анемией (низким содержанием гемоглобина в крови) или болезнью легких. О нарушении кровообращения свидетельствует также белизна ушных раковин. Туберкулез провоцирует восковую бледность лица в целом.
Краснеющий подбородок говорит о плохой работе селезенки, если подбородок пересекает глубокая горизонтальная морщина, то возможны проблемы с сосудами.
Часто краснеющая кожа может быть признаком повышенного давления. А сухая кожа с белыми пятнышками свидетельствует о гиповитаминозе.
Нос – особая зона диагностики
Вид кожи, пористость и другие изъяны не вызывают сомнений, когда предлагаются в качестве инструмента диагностики. Но то, что и форму лица можно связать с возможными патологиями – для европейца новость. Мы не будем настаивать на универсальности восточных физиогномических признаков по той причине, что форма лица вообще, а также представления о пропорциях лица у европейцев и корейцев отличаются. Хотя каноны красоты в мире, конечно, давно стали универсальными!
Итак, восточные врачи предполагают, что обладатели больших носов имеют меньше проблем с сердечно-сосудистой системой, чем обладатели маленьких аккуратненьких носиков. Для нас это утверждение верно лишь в том смысле, что вегетососудистый синдром свойствен молодым женщинам в большей степени, чем молодым спортивным мужчинам. А с возрастом, когда форма носа грубеет у всех, вегетососудистый синдром обретает более определенные черты: артериальная гипертензия, растянутые камеры сердца, атеросклероз, коронарные нарушения и так далее. В этом случае «большие носы» приобретают еще и красные прожилки (или ноздри обрамляются сеточкой сосудов). И, увы, теряют преимущество над «маленькими носиками».
Сине-красный цвет может свидетельствовать о гипотензии, пониженном артериальном давлении. При заболеваниях легких крылья носа утолщаются и становятся белесыми.
Поперечная морщина на переносице является косвенным признаком гипофункции (сниженной функции) щитовидной железы. Если кроме поперечной морщины вы отмечаете у себя зябкость, слабый и частый пульс, обратиться к эндокринологу надо обязательно!
Припухлость в области переносицы свидетельствует о собственных проблемах носовых пазух: хронические синуситы вплоть до образования полипов (выростов хронически воспаленной слизистой оболочки носа). Припухлостям сопутствует в этом случае множество неприятных ощущений, и диагностика особых затруднений не вызывает.
Губы
Губы для нас показательны прежде всего цветом. Бледность и бескровность губ может быть признаком анемии, нарушения сердечной деятельности, болезни органов дыхания. При серьезной сердечной патологии возникает цианоз, синюшная окраска губ.
При нарушении водного обмена (обезвоживании) губы становятся сухими и грубоватыми.
Слизистая оболочка внутренней поверхности нижней губы отражает состояние тонкого кишечника, уголки губ соотносятся с двенадцатиперстной кишкой, а околоротовая полость связана с половыми органами.
Светло-коричневая точечная пигментация на губах может быть признаком воспаления толстого кишечника или глистной инвазии.
Трещины в уголках губ указывают на бактериальные или грибковые поражения на фоне гиповитаминоза или железодефицитной анемии. Причем бактериальные инфекции больше свойственны детям, в этом случае трещины покрываются желто-коричневой коркой. А грибковые поражения (молочница) чаще одолевают женщин, трещины имеют сухие края и прячутся в складках кожи.
Язык. Зеркало вкуса и гигиенических привычекЯзык, как и вся ротовая полость, является зеркалом не только наших гастрономических привычек, но и отражением гигиенической культуры. Европейские врачи переняли у своих восточных коллег практику диагностики по языку. Раньше на приеме или на вызове мы ограничивались просьбой к больному показать язык и отмечали отсутствие или наличие налета.
Теперь же мы зонируем язык так, как зонируются стопы, кисти рук и лицо (рис. 9). На кончике языка отражаются сердце и легкие. По центру расположены зоны желудка и поджелудочной железы, переходящие (ближе к спинке языка) в кишечник.
Рис. 9. Зоны подобия на языке
На правую боковую поверхность проецируются печень и правая почка. На левой боковой поверхности отражены зоны левой почки и селезенки.
ПРАВИЛО ОСМОТРА ЯЗЫКА. Наиболее объективной картина языка бывает сразу после пробуждения, когда мы еще не успели почистить зубы и изменить цвет налета кофе или чаем.
Берем зеркало, не вставая с постели, и высовываем язык, стараясь напрягать его минимально (при напряжении изменяется кровообращение, соответственно, и цвет языка).
Бледный язык свидетельствует об анемии, низком гемоглобине крови. Желтоватый покров может быть вызван проблемами с печенью и желчным пузырем. Язык может иметь голубоватый покров, это связано с заболеваниями сердца и сосудов.
Малиновый цвет едва ли можно обнаружить чисто случайно, при безмятежном утреннем пробуждении, поскольку он является следствием острой инфекции, лихорадки, температуры. Темно-красный цвет и другие более темные оттенки являются следствием острой интоксикации. Яркий окрас и «лакированная» поверхность языка наблюдаются при хроническом колите, язвенной болезни или недостатке витамина В.
У здорового человека по утрам в норме существует тонкий слой налета на языке (такой же налет бывает и на зубах). Но при этом хорошо различимы розовые сосочки. Абсолютное отсутствие налета не является признаком здоровья! Это результат сниженной энергетики организма.
Отчетливо белый налет на всей поверхности связан с пониженной кислотностью или недостаточной выработкой желудочного сока. Пена на боковых поверхностях языка может указывать на ревматизм, а густой творожистый налет по всей поверхности с неприятным запахом свидетельствует о заболевании желудочно-кишечного тракта. Желтый налет обычно связан с дискинезией (плохой подвижностью) желчного пузыря и желчных протоков.
Неравномерно распределенный налет по рисунку можно связать с зонированием языка. Обратите внимание на зоны сгущения налета и определите, какая зона требует пристального внимания. А вот обрабатывать мы ее будем не на языке, а на ладонях и стопах – методом су-джок!
Что означает налет на языке
Язык покрыт множеством сосочков, между которыми скапливаются остатки пищи. На спинке языка, на миндалинах, в бороздках зубов обитает огромное количество бактерий, нуждающихся в постоянном питании. Бактерии находят пищу на языке, устремляются к ней колониями и там же оставляют продукты своей жизнедеятельности. Вот эти продукты жизнедеятельности и проявляются как налет на языке. Хотя, если быть точным, кроме бактерий налет содержит еще и остатки пищи, компоненты слюны и лейкоциты крови, которые вышли на борьбу с бактериями.
Наиболее толстый слой налета образуется на задней стенке языка, мало способной к самоочищению (по той причине, что задняя стенка соприкасается только с мягким небом, неспособным выступить в качестве щетки). Гигиена языка важна не меньше, чем гигиена зубов, поскольку с задней стенки языка опасные скопления проникают вглубь организма. Верна и обратная зависимость: чем серьезнее внутренние нарушения, тем толще налет на языке!
Цвет налета в наименьшей степени зависит от рода бактерий, а в наибольшей – от толщины налета. Белый налет – самый тонкий.
Отдельные признаки
Припухлость и увеличение языка, не связанные со стоматитом, вероятней всего – следствие воспаления желудочно-кишечного тракта.
Неровная продольная борозда посредине языка отражает проблемы позвоночного столба. А общая неровность рельефа может быть связана с гиповитаминозом (чаще всего дефицит витаминов группы В).
Отпечатки зубов по краям языка служат поводом пересмотреть рацион: кишечник не справляется с нагрузкой, получает слишком много жирного и жареного. Или же в организме развивается дисбактериоз.
Трещины на языке могут появляться в результате болезни крови, почек, эндокринной системы.
Нарушение восприятия вкуса, когда кислое, сладкое, соленое или горькое становится менее выраженным, служит поводом для обращения к невропатологу или эндокринологу.
Постоянная сухость языка возникает при хронически пониженной кислотности, при остром обезвоживании организма (при расстройстве пищеварения, например), при сахарном диабете.
При повышенной кислотности увеличиваются сосочки языка, а на поверхности может образовываться сероватый трудноудаляемый налет.
Глава VII. Из опыта применения Су Джок терапии. Су Джок для всех
Глава VII. Из опыта применения Су Джок терапии
Наблюдения г-на Мин Су На, Корея
Несколько дней назад моя жена внезапно потеряла сознание. Я опасался внезапной смерти от остановки сердца, и мысль немедленно повезти ее в больницу даже не пришла мне в голову. Я нашел зону соответствия сердцу на ее кистях и стал с силой массировать ее большими пальцами. Я надеялся восстановить работу сердца. Через две минуты такого лечения она внезапно открыла глаза, и ее восклицание: «Хватит, мне больно» — подтвердило правильность моих манипуляций.

Зона соответствия сердцу
Наблюдения доктора Джу Донг Ли, Корея
Пациент господин Пио. 54 года
В двадцатисемилетнем возрасте пациент повредил шею во время прыжка с парашютом. С тех пор он лечился разными методами, лежал в стационаре, но ни одно лечение не привело к выздоровлению. Из-за хронической боли у него развилась кривошея. Я нашел болевую точку в зоне соответствия шее и прогрел ее дважды микромоксой (прижигание полынной палочкой). Шея сразу стала мягче, боль исчезла, и через некоторое время он смог держать шею прямо. Мы оба были поражены.
Су Джок терапия позволила сразу и надолго избавиться от боли, которая беспокоила в течение двадцати пяти лет.

Зона прогревания моксой
Пациентка госпожа Пак. 30-летняя жительница Чун-Чона
Менструальная боль
Эта женщина обратилась ко мне с жалобами на сильные боли во время менструации. В момент обращения у нее была острая боль внизу живота. Я наложил семена на все точки кистей и стоп, соответствующие нижней части живота, после чего боль постепенно прекратилась.
Накладыванием семян я помогал многим пациенткам с менструальными болями. По моему опыту применения метода семянотерапии результаты достигаются быстрее, когда наложенные семена стимулируют, часто надавливая на них.

Лечение боли в нижней части живота
Наблюдения доктора Ки Сенг Ан, Корея
Пациентка 54-летняя жительница Чун-Чона госпожа Джонг
Боли в коленных и локтевых суставах.
Эта женщина сообщила мне, что она лечила свой полиартрит всеми известными методами, но улучшение не наступало. Я помню, что состояние стало улучшаться в первый не день после наложения семян на зоны, соответствующие суставам. После десяти дней состояние улучшилось настолько, что она не испытывала никаких сложностей при движении.

Места накладывания семян при боли в коленных и локтевых суставах
Пациент 45-летний житель Чун-Чона господин Ким
Боль по ходу седалищного нерва.
Три года тому назад у пациента появились боли по ходу седалищного нерва. Во время приема ему было тяжело стоять и даже сидеть. Он не мог спать из-за сильной боли. Так как правая нога болела больше, я нашел зоны соответствия на среднем пальце правой руки и третьем пальце правой ноги, приложил к ним одно за другим длинную цепочку семян. Спустя три дня пациент пришел сообщить, что боль полностью прошла.

Наблюдения доктора Иоффе С.Е., г. Минск
Пациентка И. 37 лет
Жалобы: страдает мигренью в течение 10 лет.
Последний приступ мигрени продолжался 4 дня. Особенно сильные боли были ночью накануне лечения.
Лечение: Массаж точки в течение одной минуты был достаточным для того, чтобы устранить боль. На лице пациентки появилась улыбка, глаза засияли. Она была очень удивлена и захотела изучить Су Джок терапию, которая может принести облегчение и счастье тем, кто страдает.

Пациентка Т. 53 года
В течение последних четырех месяцев пациентка проходила лечение в больнице по поводу поясничного радикулита. Боли в пояснице, отдающие в ногу, сохранялись, несмотря на длительное применение лекарств. Они усиливались, когда пациентка ложилась, садилась или поднималась со стула. Я нашла несколько болезненных точек соответствия по основной системе соответствия руки и поставила магнитные звездочки.
В течение 3–5 минут я нажимала на магнитные звездочки, разговаривая в это время с пациенткой.
Через 5 минут я попросила ее встать. Она встала и не почувствовала при этом никакой боли. Она начала наклоняться в стороны, садиться и вставать, не веря тому, что боли совсем нет и что она была полностью вылечена за 5 минут.

Наблюдения доктора Клевицкой, г. Минск
Пациент — мальчик 5 лет
Жалобы. Непроизвольное мочеиспускание каждую ночь.
Лечение. По основной системе соответствия я нашла болезненные точки соответствия мочевого пузыря и мочеточника и стимулировала эти точки диагностической палочкой в течение 20–30 секунд на каждой руке ребенка. В эту ночь его постель была сухой. После этого в течение трех дней я ставила на эти же точки магнитные звездочки (по 3 часа), а после этого ставила зерна на ночь. Родители помогали мне лечить. Мальчик выздоровел.

Пациент — мальчик 10 лет
Беспокоят боли в пупочной области и неприятные ощущения во рту. Мама связывала состояние мальчика с пищевым отравлением. Диагностической палочкой я нашла чувствительные точки соответствия в области ладони и промассировала их в направлении по часовой стрелке. Мальчик при этом ощутил «движение» в зоне боли. После 15 секунд массажа обеих ладоней боли прошли и больше не возобновлялись.

Наблюдения студента медицинского училища Богушевича С., г. Минск
Пациент — я сам. 21 год
Проснувшись, я почувствовал острую боль в шее больше слева. Голова была развернута влево, из-за боли я не мог держать ее прямо. Я поставил моксу на болезненные точки, соответствующие шее на больших пальцах кисти и стопы. Боль прошла полностью. Я был очень удивлен и счастлив.

Наблюдения доктора Тимощук Т., г. Сургут
Пациент — женщина 32 лет
Ожог в области правой ладони.
Женщина прикоснулась к горячему утюгу. Ощутила боль, жжение. Возникла гиперемия и отек кожи кисти 3×2 см. Я стала лечить по основной системе соответствия, делая массаж болезненных точек диагностической палочкой. Через минуту боль прошла. Гиперемия и отечность на глазах стали уменьшаться. Я поставила две магнитные звездочки на 2 часа. После этого все симптомы прошли полностью.

Наблюдения доктора Новикова В.В., г. Москва
На семинаре я понял, что даже с небольшими знаниями метода начинающий может в значительной мере помочь себе и другим.
Моя жена часто жаловалась на боли в нижнегрудном отделе позвоночника. Я взял деревянную палочку и проверил состояние точек соответствия позвоночнику по основной системе соответствия. Я нашел три болезненные точки, промассажировал их деревянной палочкой и поставил на ночь яблочные зернышки. Утром жена стала благодарить меня, боли прошли.

Наблюдения госпожи Марченко М.И., г. Москва
Лечение внучки Маши
Травма лба произошла примерно за 5 минут до моего прихода в школу: бледное лицо, головная боль, сильный отек синеватого цвета (гематома). Времени на обдумывание не было. Через 5-10 минут были дома. Ко лбу не дотронуться — сильно болит. Я достала из морозильника снег и стала поочередно накладывать на проекцию лба на ногтевые фаланги пальцев то левой, то правой руки. Через 10 минут в месте ушиба осталась только небольшая припухлость. После этой травмы Маша не пропустила в школе ни одного дня. В течение недели периодически появлялись головные боли, которые быстро проходили при стимуляции точек соответствия.

Наблюдения доктора Тен В.Б., г. Алма-Ата
Пациент — мужчина. 34 года
Больной — учитель, беспокоили постоянные боли в пояснице.
Я применил минисистему на третьем пальце левой кисти (соответствие стопы). Проведена семянотерапия на чувствительную точку. Боли прошли сразу, как только я начал стимулировать точку, и больше не возобновлялись.

Лечение по минисистеме соответствия
Наблюдение доктора Арымбаевой, г. Алма-Ата
Пациентка — моя дочь. 7 лет
Заболела утром, а вечером появилась сильная зубная боль, незначительная отечность левой щеки. В лечении использовала метод семянотерапии на точку соответствия. Боль исчезла в течение 5 минут.
Отечность щеки прошла через несколько часов.

Лечение по основной системе соответствия
Наблюдения доктора Шингысовой Ф.С., г. Алма-Ата
Пациент — мужчина. 35 лет
В результате удара в глаз у пациента возникла резкая боль правого глаза, обильное слезоотделение, краснота, отечность, вследствие чего он не мог открыть глаз и смотреть на свет.
При поиске точек соответствия на Ян-поверхности большого пальца он резко отреагировал, с криком отказался от дальнейших манипуляций. Никакие убеждения на него не действовали. Однако к моему удивлению и к изумлению больного боль уменьшилась примерно на 80 %, вскоре прекратилось слезоотделение, а краснота и отечность прошли через два дня без дополнительного лечения. Больной вылечился очень быстро после разового стимулирования точки соответствия диагностической палочкой.

Лечение по системе соответствия «типа животного»
Наблюдения доктора Гончаренко В.В., г. Алма-Ата
Пациентка — женщина, 68 лет.
Жалобы на боли в области правой почки в течение 40 дней, нарушение выделения мочи.
Я нашел резкоболезненные точки правой почки в основной и вторичной системах соответствия. После их стимуляции диагностической палочкой в течение 10 минут боль уменьшилась, через 25–30 минут — прошла на 90 %, а через час началось отхождение мочи.

Наблюдения доктора Мерганской Т.В., Украина
Пациент — мой отец. 82 года
Летом у отца появились сильные головные боли, затем кровотечение из носа в течение трех дней. Он попросил меня помочь. До этого он не верил в Су Джок терапию. Я поставила иглы в точки соответствия головы и носа, а затем — магнитные звездочки. Одной процедуры было достаточно, чтобы головная боль и кровотечение прошли. У него появилось желание помогать мне, — это было естественное проявление его внутренней радости. Только личный опыт помог ему поверить в метод Су Джок.

Наблюдения доктора Ли А.И, г. Ташкент
Пациент — мальчик 5 лет
Жалобы на сильные боли в области мочеиспускательного канала, усиливающиеся после мочеиспускания.
Четыре просяных зернышка я прикрепил к точкам соответствия перечным пластырем. Через день родители сообщили мне, что мальчик выздоровел.
 Поделитесь на страничке
Поделитесь на страничкеСледующая глава >






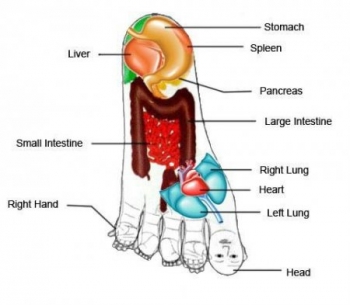











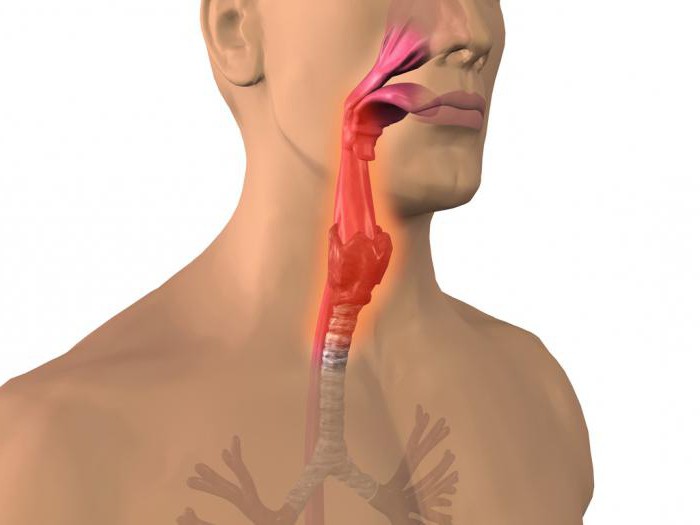 Специалисты классифицируют типы этого заболевания в зависимости от глубины поражения и распространенности. Отдельно выделяют диффузный, катаральный, гипертрофический, сочетанный, ограниченный, гранулезный, атрофический, хронический фарингит. Симптомы и лечение будут зависеть от того, как именно развивается болезнь и какие органы она поразила.
Специалисты классифицируют типы этого заболевания в зависимости от глубины поражения и распространенности. Отдельно выделяют диффузный, катаральный, гипертрофический, сочетанный, ограниченный, гранулезный, атрофический, хронический фарингит. Симптомы и лечение будут зависеть от того, как именно развивается болезнь и какие органы она поразила. Осложняют ситуацию и такие сопутствующие болезни, как тонзиллит, ринит, синусит, аденоидит. Специалисты отдельно выделяют ряд причин, которые могут привести к развитию такой болезни, как хронический фарингит. Симптомы (фото позволяет увидеть, как выглядит больная глотка), как правило, не зависят от причин развития болезни.
Осложняют ситуацию и такие сопутствующие болезни, как тонзиллит, ринит, синусит, аденоидит. Специалисты отдельно выделяют ряд причин, которые могут привести к развитию такой болезни, как хронический фарингит. Симптомы (фото позволяет увидеть, как выглядит больная глотка), как правило, не зависят от причин развития болезни. При появлении признаков, свидетельствующих о развитии заболевания, надо проконсультироваться с врачом. Не всегда достаточно знать симптомы хронического фарингита. Ведь без осмотра нельзя точно определить его форму и подобрать адекватное лечение.
При появлении признаков, свидетельствующих о развитии заболевания, надо проконсультироваться с врачом. Не всегда достаточно знать симптомы хронического фарингита. Ведь без осмотра нельзя точно определить его форму и подобрать адекватное лечение.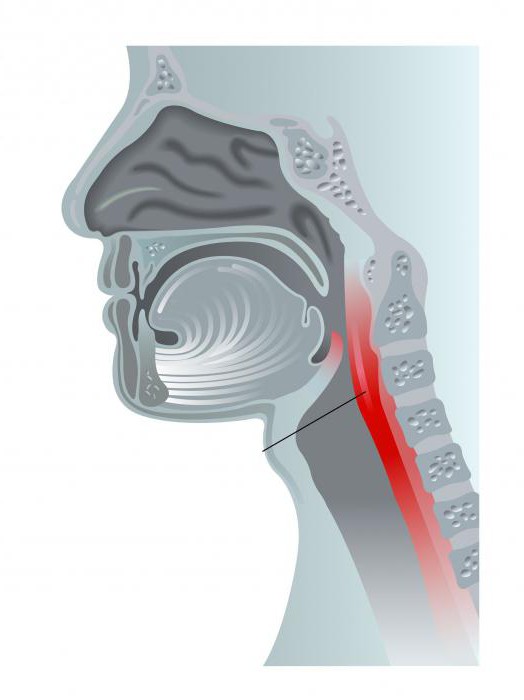 При обострениях хронической формы заболевания в большинстве случаев может быть достаточно снятия воспаления и симптоматической терапии. Так, надо перейти на щадящую диету, делать теплые компрессы на область шеи, пить молоко с медом и есть продукты, богатые витамином С. Также можно делать паровые ингаляции и полоскать горло.
При обострениях хронической формы заболевания в большинстве случаев может быть достаточно снятия воспаления и симптоматической терапии. Так, надо перейти на щадящую диету, делать теплые компрессы на область шеи, пить молоко с медом и есть продукты, богатые витамином С. Также можно делать паровые ингаляции и полоскать горло. Как правило, малыши переносят все заболевания в острой форме. У них они могут часто повторяться в силу естественной слабости иммунитета. При этом практически никогда не диагностируется хронический фарингит у детей. Симптомы, лечение этого заболевания определяются исключительно врачом. Конечно, на фоне постоянных простуд у детей старшего возраста могут начаться изменения, свидетельствующие о переходе болезни в хроническую форму.
Как правило, малыши переносят все заболевания в острой форме. У них они могут часто повторяться в силу естественной слабости иммунитета. При этом практически никогда не диагностируется хронический фарингит у детей. Симптомы, лечение этого заболевания определяются исключительно врачом. Конечно, на фоне постоянных простуд у детей старшего возраста могут начаться изменения, свидетельствующие о переходе болезни в хроническую форму.




























 Ингаляции, тепловые процедуры, массаж являются не менее эффективными методами лечения заложенности носа.
Ингаляции, тепловые процедуры, массаж являются не менее эффективными методами лечения заложенности носа.
 Затрудненное дыхание может встречаться не только у взрослых, но и даже самых маленьких детей. Существует понятие физиологической заложенности носа, которое наблюдается в первые месяцы жизни. Это не повод для беспокойства.
Затрудненное дыхание может встречаться не только у взрослых, но и даже самых маленьких детей. Существует понятие физиологической заложенности носа, которое наблюдается в первые месяцы жизни. Это не повод для беспокойства.




 Изображение: SarahRichterArt / Pixabay.com
Изображение: SarahRichterArt / Pixabay.com Фото: Peggychoucair / Pixabay.com
Фото: Peggychoucair / Pixabay.com Фото: Pexels / Pixabay.com
Фото: Pexels / Pixabay.com Фото: Couleur / Pixabay.com
Фото: Couleur / Pixabay.com Фото: Mareefe / Pixabay.com
Фото: Mareefe / Pixabay.com Человеческий организм – это сбалансированная система, где все процессы происходят связанно между собой. Опорно-двигательный аппарат постоянно обновляется: клетки костей создаются и разрушаются, а количество кальция в них уменьшается и прибавляется.
Человеческий организм – это сбалансированная система, где все процессы происходят связанно между собой. Опорно-двигательный аппарат постоянно обновляется: клетки костей создаются и разрушаются, а количество кальция в них уменьшается и прибавляется. Мужской и женский остеопороз возникает по разным причинам. Наиболее распространенным считают гипогонадизм – недостаток тестостерона и эстрогена.
Мужской и женский остеопороз возникает по разным причинам. Наиболее распространенным считают гипогонадизм – недостаток тестостерона и эстрогена. Описанная патология принадлежит к системным, то есть поражает все части скелета, хотя чаще всего дает знать о себе разрушением целостности предплечья, бедер или позвонков.
Описанная патология принадлежит к системным, то есть поражает все части скелета, хотя чаще всего дает знать о себе разрушением целостности предплечья, бедер или позвонков. Выбор лечащего метода определяется конкретными показателями анализов, исследований, признаков болезни. Для основной терапии применяются:
Выбор лечащего метода определяется конкретными показателями анализов, исследований, признаков болезни. Для основной терапии применяются:
 Население нашей планеты стареет, а значит, такой вопрос как лечение остеопороза у мужчин будет с каждым годом все актуальнее. При этом далеко не каждое средство способно помочь и является безопасным. Что выбрать? Об этом подробно ниже.
Население нашей планеты стареет, а значит, такой вопрос как лечение остеопороза у мужчин будет с каждым годом все актуальнее. При этом далеко не каждое средство способно помочь и является безопасным. Что выбрать? Об этом подробно ниже.




 Дорогие мои читатели! Я очень рада, что вы заглянули ко мне на блог, спасибо вам всем! Была ли вам интересна и полезна эта статья? Напишите, пожалуйста, свое мнение в комментариях. Очень хочется, чтобы вы также поделились этой информацией со своими друзьями в соц. сетях.
Дорогие мои читатели! Я очень рада, что вы заглянули ко мне на блог, спасибо вам всем! Была ли вам интересна и полезна эта статья? Напишите, пожалуйста, свое мнение в комментариях. Очень хочется, чтобы вы также поделились этой информацией со своими друзьями в соц. сетях.
 Недостаточность тестостерона может провоцировать развитие болезни.
Недостаточность тестостерона может провоцировать развитие болезни. При такой болезни у мужчин может развиваться тремор рук.
При такой болезни у мужчин может развиваться тремор рук. Если патология вызвана дефицитом тестостерона, то больному назначают прием гормона.
Если патология вызвана дефицитом тестостерона, то больному назначают прием гормона.
 Чаще всего болезнь поражает людей, имеющих неблагоприятную наследственность. Остеопороз может быть первичным и вторичным. Первичный остеопороз чаще всего развивается в пожилом и старческом возрасте через общее угасание всех биохимических процессов в организме человека.
Чаще всего болезнь поражает людей, имеющих неблагоприятную наследственность. Остеопороз может быть первичным и вторичным. Первичный остеопороз чаще всего развивается в пожилом и старческом возрасте через общее угасание всех биохимических процессов в организме человека. К симптомам развития остеопороза относятся изменения походки, уменьшение роста, искривление позвоночника грудного отдела. При гормональных причинах о развитии остеопороза могут указать нарушения половой функции и изменение размера яичек.
К симптомам развития остеопороза относятся изменения походки, уменьшение роста, искривление позвоночника грудного отдела. При гормональных причинах о развитии остеопороза могут указать нарушения половой функции и изменение размера яичек. Врачи-ревматологи проводят у своих пациентов раннюю диагностику, выявляя системные нарушения минеральной плотности костной ткани. Диагностические исследования проводятся для изучения состояния губчатого и компактного вещества кости. При диагностике остеопороза врач исключает костно-суставной туберкулез и развитие онкологических заболеваний, которые делают кости хрупкими.
Врачи-ревматологи проводят у своих пациентов раннюю диагностику, выявляя системные нарушения минеральной плотности костной ткани. Диагностические исследования проводятся для изучения состояния губчатого и компактного вещества кости. При диагностике остеопороза врач исключает костно-суставной туберкулез и развитие онкологических заболеваний, которые делают кости хрупкими.

















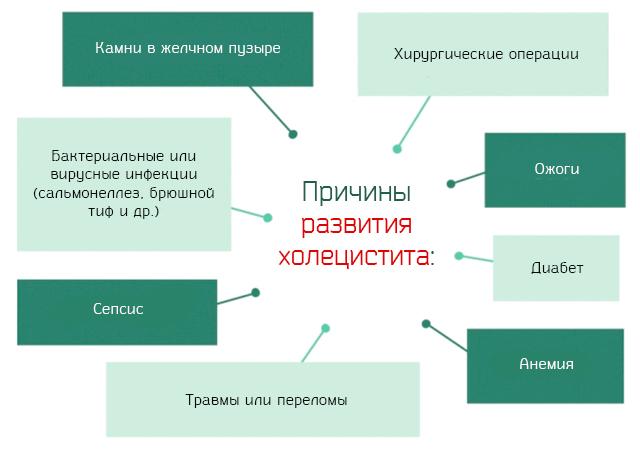















































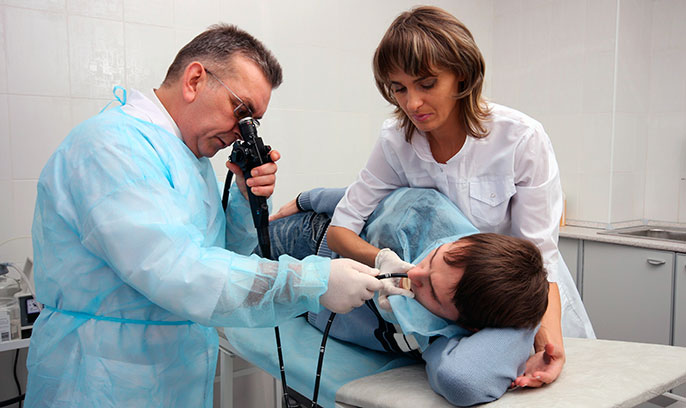




 Если говорить о первой форме аллергии, то любые ее признаки появляются только тогда, когда человек уже принял определенный продукт, который способен вызвать аллергическую реакцию.
Если говорить о первой форме аллергии, то любые ее признаки появляются только тогда, когда человек уже принял определенный продукт, который способен вызвать аллергическую реакцию. Кроме того, тип аллергии может классифицироваться в зависимости от принимаемой еды. Так, взрослые чаще всего страдают от аллергии на следующие продукты. Это касается рыбы, фруктов и различных ягод, разнообразных продуктов моря, яиц, арахиса, шоколадных изделий и меда. Сюда следует отнести орехи, причем любые их виды.
Кроме того, тип аллергии может классифицироваться в зависимости от принимаемой еды. Так, взрослые чаще всего страдают от аллергии на следующие продукты. Это касается рыбы, фруктов и различных ягод, разнообразных продуктов моря, яиц, арахиса, шоколадных изделий и меда. Сюда следует отнести орехи, причем любые их виды. К самому наиболее ярко выраженному симптому, который проявляется именно у взрослых, следует отнести жидкий стул. Он возникает сразу же после того, как была употреблена пища, являющаяся аллергеном.
К самому наиболее ярко выраженному симптому, который проявляется именно у взрослых, следует отнести жидкий стул. Он возникает сразу же после того, как была употреблена пища, являющаяся аллергеном. Если говорить о средней степени, то это относится к кукурузе, горохе, картошке, свинине, персикам и таким крупам, как гречневая и рисовая.
Если говорить о средней степени, то это относится к кукурузе, горохе, картошке, свинине, персикам и таким крупам, как гречневая и рисовая. Существует очень много различных видов средств, которые подразумевают лечение пищевой аллергии. Так, если у больного была определена острая форма, то тогда, скорее всего, специалист пропишет ему препараты в виде таблеток. В таком случае отлично подойдет супрастин.
Существует очень много различных видов средств, которые подразумевают лечение пищевой аллергии. Так, если у больного была определена острая форма, то тогда, скорее всего, специалист пропишет ему препараты в виде таблеток. В таком случае отлично подойдет супрастин.

 Аллергия на еду чаще всего возникает у определенной группы детей и взрослых. Основными факторами риска являются:
Аллергия на еду чаще всего возникает у определенной группы детей и взрослых. Основными факторами риска являются:
 Сами волдыри розовые, а кожа вокруг них красная. При крапивнице сыпь обильная и сопровождается сильным зудом. Волдыри имеют четкие границы. Они редко сливаются в крупные очаги. Сыпь может мигрировать с одной области тела на другую. Даже если не применяются лекарства, волдыри исчезают. Они не оставляют после себя дефектов в виде рубцовых изменений тканей и пигментации кожи.
Сами волдыри розовые, а кожа вокруг них красная. При крапивнице сыпь обильная и сопровождается сильным зудом. Волдыри имеют четкие границы. Они редко сливаются в крупные очаги. Сыпь может мигрировать с одной области тела на другую. Даже если не применяются лекарства, волдыри исчезают. Они не оставляют после себя дефектов в виде рубцовых изменений тканей и пигментации кожи. Известны следующие формы этой патологии:
Известны следующие формы этой патологии:

 Лекарственное средство подбирается врачом. Учитываются возраст больного человека, аллергологический анамнез и сопутствующая патология. Некоторые препараты запрещены к употреблению во время беременности. Наиболее востребованы такие блокаторы h2-гистаминовых рецепторов, как Эриус, Супрастинекс, Цетрин, Кларитин, Аллегра, Зиртек, Зодак и Фексадин.
Лекарственное средство подбирается врачом. Учитываются возраст больного человека, аллергологический анамнез и сопутствующая патология. Некоторые препараты запрещены к употреблению во время беременности. Наиболее востребованы такие блокаторы h2-гистаминовых рецепторов, как Эриус, Супрастинекс, Цетрин, Кларитин, Аллегра, Зиртек, Зодак и Фексадин. Важным аспектом является правильное питание. Маленьких детей рекомендуется кормить только высокоадаптированными молочными смесями, содержащими белки с низкой массой. К ним относятся Нан ГА, Нутрилак ГА, Хумана ГА и Нутрилон ГА. Нужно отказаться от коровьего молока. В тяжелых случаях не разрешаются к употреблению кисломолочные продукты. Иногда аллергия у малышей возникает при грудном вскармливании.
Важным аспектом является правильное питание. Маленьких детей рекомендуется кормить только высокоадаптированными молочными смесями, содержащими белки с низкой массой. К ним относятся Нан ГА, Нутрилак ГА, Хумана ГА и Нутрилон ГА. Нужно отказаться от коровьего молока. В тяжелых случаях не разрешаются к употреблению кисломолочные продукты. Иногда аллергия у малышей возникает при грудном вскармливании.