Как лечить грыжу позвоночника поясничного отдела народными средствами
Как лечить грыжу позвоночника поясничного отдела народными средствами
Автор статьи: Надежда Николаевна
 Межпозвоночная грыжа представляет собой распространенное явление. При этом заболевании пульпозное ядро диска начинает смещаться. В это же время происходит разрыв фиброзного кольца. Причиной возникновения недуга является перегрузка позвоночника, которая может возникнуть из-за поднятия тяжестей или продолжительного совершения действий в сидячем положении. Нереедко, фактором, влияющим на развитие грыжи, является нарушение осадки.
Межпозвоночная грыжа представляет собой распространенное явление. При этом заболевании пульпозное ядро диска начинает смещаться. В это же время происходит разрыв фиброзного кольца. Причиной возникновения недуга является перегрузка позвоночника, которая может возникнуть из-за поднятия тяжестей или продолжительного совершения действий в сидячем положении. Нереедко, фактором, влияющим на развитие грыжи, является нарушение осадки.
У каждого человека эта болезнь проявляется по-разному. Однако в большинстве случаев наблюдаются боли не только в спине, но и ногах. Со временем все чаще начинают возникать прострелы. Болевые ощущения усиливаются при совершении рабочей деятельности. Стоит отметить, что при этом не исключается сколиоз позвоночника. Некоторые пациенты подают жалобы о том, что у них немеют пальцы на ногах.
Народные средства
 Лечение грыжи поясничного отдела позвоночника народными средствами будет актуально, если больному не помогают консервативные методики, а от хирургического вмешательства он по определенным причинам отказывается.
Лечение грыжи поясничного отдела позвоночника народными средствами будет актуально, если больному не помогают консервативные методики, а от хирургического вмешательства он по определенным причинам отказывается.
При возникновении межпозвонковой грыжи стоит воспользоваться следующими рецептами:
- Для начала требуется подготовить немного красной глины, которую предварительно нужно смочить обильным количеством воды. Из неё необходимо вылепить комочек маленького размера, а затем завернуть его в простую марлевую ткань. Это необходимо, чтобы глина не начала разваливаться. Далее этот мешочек подогреть до 37 градусов, затем приложить к месту расположения грыжи. Сверху глину требуется накрыть пленкой или салфеткой и зафиксировать пластырем или скотчем;
- Отличный эффект оказывает средство, для приготовления которого потребуется мед и мумие. Для начала всю спину требуется растереть пихтовым маслом. Следом на место возникновения грыжи накладывается мумие, предварительно смешанное в соотношении 1:100г с медом. Далее требуется растворить еще немного мумие в теплой воде и растереть спину;
- Чтобы улучшить самочувствие и снять болевые симптомы при грыже можно воспользоваться компрессом, который изготавливается из конского жира. Этот ингредиент наносится на полиэтиленовую пленку, затем его нужно прикрыть хлопчатобумажным полотном. Этот компресс накладывается на позвоночник и фиксируется с применением скотча. Оставить его на теле можно до 48 часов. Результат будет заметен уже через несколько часов;
- При межпозвоночной грыже поясничного отдела отличный эффект окажет массаж с медом. Во время его выполнения требуется делать аккуратные, но энергичные движения. Лучшего результата удастся достигнуть, если одновременно с этим принять внутрь настойку. Перед началом массажа с медом рекомендуется тщательно растереть область позвоночника травяными маслами. Отлично подойдет зверобой или простые березовые листья. Травы между собой разрешается чередовать;
- С грыжей поясничного отдела поможет справиться каланхоэ – домашнее растение. Для начала с первой стороны листка требуется аккуратно снять натуральную пленку, после чего наложить сам лист на грыжу. Сверху его требуется зафиксировать скотчем или обычным пластырем. Описанную процедуру требуется выполнять ежедневно перед сном. Результат будет заметен через несколько недель;
- Регенерирующее воздействие на кожные покровы при грыже окажет средство, изготовленное с использованием большого количества корня окопника. Корень этого растения требуется залить подсолнечным маслом. Настаивается такое средство не больше десяти дней. Им требуется растирать всю спину. Оно особенно хорошо помогает перед сеансом массажа с медом;
- Для выполнения этого рецепта потребуется подготовить корень сабельника. Этого ингредиента необходимо собрать в количестве 100г. Также нужно подготовить 40% спирт. Сабельник заливается спиртом, затем настаивается в течение двадцати одного дня. Обязательным условием в этот период является нахождение настойки в темном месте, защищенном от проникновения солнечных лучей. Принимать её требуется внутрь, но предварительно настойка разводится в воде. В день выпивать одну столовую ложку перед каждым приемом пищи;
- Для приготовления следующей настойки необходимо собрать листья каменной костянки. Их нужна всего одна столовая ложка. Залить листья требуется одним стаканом горячей воды. Смесь должна настояться в течение четырех часов. Принимать её также перед употреблением пищи три раза в день;
- Межпозвоночная грыжа поясничного отдела может быть вылечена отваром из осины. Это известный народный способ, для осуществления которого необходима одна столовая ложка осиной коры и стакан воды. Варить кору нужно в продолжение одного часа. Полученный отвар употреблять четыре раза в день.
Настойка и мазь из сабельника для лечения грыжи

Фото: трава сабельник
Народное лечение всегда славилось своей эффективностью. Оно позволяет за короткий срок времени удалить основные симптомы заболевания и предотвратить дальнейшее развитие грыжи. Для этого требуется ознакомиться с некоторыми рецептами.
Для приготовления одного из них необходимо собрать сто грамм корня сабельника, столько же корня девясила и донника. Кроме этих ингредиентов потребуется семена болиголова и спирт. Все компоненты необходимо залить спиртом. Затем перелить в стеклянную банку и оставить на двадцать один день. Настойку рекомендуется втирать не только на участок, где располагается грыжа, но и область вокруг нее.
Хорошего результата удастся достигнуть, если сразу после настойки, воспользоваться мазью. Для её приготовления требуются те же травы, а также травы и листья лабазника, тысячелистника или березы. Их можно заменить чистотелом, полынью или картофельными цветками. Для приготовления мази все компоненты требуется перемешать, залить спиртом и поставить кипятиться с открытой крышкой. После полученную смесь оставить настаиваться на несколько дней.
Втирать настойку и пользоваться мазью рекомендуется в продолжение одного месяца.
Чеснок и скипидарные ванны
 Для приготовления следующего рецепта требуется подготовить триста грамм чеснока, 100 мл спирта. Чеснок необходимо пропустить через мясорубку, затем добавить к нему спирт. Настаивать смесь необходимо в течение десяти дней. Полученную в итоге кашицу нужно наложить на грыжу, затем накрыть теплой тканью и полиэтиленовой пленкой. Компресс должен находиться на теле не дольше сорока минут. Его не смывают, а аккуратно протирают кожу влажными салфетками.
Для приготовления следующего рецепта требуется подготовить триста грамм чеснока, 100 мл спирта. Чеснок необходимо пропустить через мясорубку, затем добавить к нему спирт. Настаивать смесь необходимо в течение десяти дней. Полученную в итоге кашицу нужно наложить на грыжу, затем накрыть теплой тканью и полиэтиленовой пленкой. Компресс должен находиться на теле не дольше сорока минут. Его не смывают, а аккуратно протирают кожу влажными салфетками.
Использовать это средство требуется вместе со скипидарными ваннами. Для их приготовления нужно взять любое детское мыло, натереть на мелкой терке и залить горячей водой, затем добавить салициловый спирт.
Эту смесь требуется добавлять в ванну с горячей водой. Первые сеансы не должны превышать десять минут, последующие можно доводить до двадцати-тридцати минут.
Средства с корнем окопника
 Для приготовления этого народного лекарства нужно взять корень окопника, пропущенный через мясорубку и смешанный с жидким медом в одинаковом соотношении. Употреблять его необходимо перед завтраком на протяжении десяти дней. После этого необходимо сделать перерыв в такой же срок времени, и затем снова повторить курс.
Для приготовления этого народного лекарства нужно взять корень окопника, пропущенный через мясорубку и смешанный с жидким медом в одинаковом соотношении. Употреблять его необходимо перед завтраком на протяжении десяти дней. После этого необходимо сделать перерыв в такой же срок времени, и затем снова повторить курс.
В это же время рекомендуется применять наружное средство, приготовленное с использованием окопника. Для этого необходимо взять корень растения и на сутки замочить в холодной воде. После этого окопник залить водкой. Лекарство должно настаиваться в течение двух недель, затем его разрешается использовать для создания компрессов. Они должны накладываться один раз в день перед сном на сорок минут. Курс длится десять дней.
После первых десяти процедур, нужно сделать перерыв в десять суток и потом снова повторить.
Настойка чистотела и методика Бубновского

Фото: настойка чистотела
Хорошо помогает удалить болевые симптомы и восстановить прежний ритм жизни настойка из чистотела и тысячелистника. Эти растения оказывают регенерирующее воздействие и справляются с очагом заболевания.
Для приготовления настойки потребуется собрать листья этих растений и час их кипятить. После этого оставить смесь настаиваться двое суток. Принимать её необходимо два раза в день – утром и вечером. Курс не должен превышать одного месяца.
Большой популярностью пользуется методика, которую разработал врач Бубновский. Она основывается не только на принятии народных средств, но и на постоянном движении. Врач убежден, что только восстановление привычного ритма жизни и выполнение неизнурительных упражнений позволит навсегда забыть о грыже позвоночника поясничного отдела.
Но не стоит забывать, что лечение народными способами не позволит полностью избавиться от межпозвоночной грыжи поясничного отдела. С этим сможет справиться только микродискэктомия.
Способы лечения грыжи позвоночника народными средствами
При патологиях спины часто происходит смещение позвоночного диска. Недуг может привести к серьезным последствиям: снижению двигательной активности, изменениям в мочеполовой системе, появлению болевых ощущений в районе поясницы. Пациенты редко решаются на операцию, предпочитая менее радикальные меры. Лечение грыжи позвоночника народными средствами – оптимальный выход для людей, не желающих ложиться под нож хирурга.
Образование в районе шеи может явиться предпосылкой развития мигрени, если же оно расположено в шейном отделе, то нарушается работа органов дыхания. Последствия могут быть и намного серьезнее, человек может умереть. Поясничная грыжа вызывает боли в нижних конечностях. В некоторых случаях новообразование повреждает спинной мозг, приводит к защемлению нервных отростков.
Ничего не поделаешь или когда операция неизбежна!
Лечение позвоночной грыжи народными средствами должно осуществляться после прохождения такой медицинской манипуляции, как компьютерная томография. Поскольку грыжевое образование можно перепутать со смещением межпозвоночного сустава. Есть определенные показания, при наличии которых без вмешательства врачей не обойтись:
- Болевые ощущения продолжаются на протяжении шести месяцев. Боль затихает лишь на короткое время, для избавления от нее приходится пить сильные препараты, содержащие вредные наркотические вещества.
- Грыжа поясничного отдела снижает чувствительность конечностей, вызывает их паралич.
- Она приводит к смещению позвонков, проблемам с мочеиспусканием.
Не всякий токсин губителен!
При лечении межпозвонковой грыжи используются болеутоляющие лекарства, устраняющие мышечный спазм. Применяют и нестероидные противовоспалительные медикаменты. Они эффективны в борьбе с воспалением, возникающим при ущемлении нерва. Проводят и терапевтический курс препаратами, которые восстанавливают хрящевую ткань в межпозвонковом диске.
Грыжа позвоночника допускает такое лечение недуга, как апитерапия (лечение пчелами). Она подразумевает укусы пчел. Их яд отлично помогает при проблемах со спиной. Он входит в состав многих медикаментов.
Целебные свойства апитерапии
- По своему характеру она сходна с иглорефлексотерапией: укусы приходятся на определенные точки человеческого организма.
- Яд насекомых отличается согревающими свойствами: он прекрасно устраняет спазм, который нередко вызывает грыжа в районе поясницы.
- У него великолепное обезболивающее действие, он возвращает пациента к нормальному образу жизни.
- Пчелиный яд наделен противовоспалительным эффектом, он уменьшает выраженность патологического процесса в области спины.
- Токсин, выделяемый насекомыми, оказывает тонизирующий эффект.Он улучшает кровоснабжение клеток.
Полностью вылечить межпозвоночную и поясничную грыжу народными методами невозможно. Но положительный эффект, полученный от использования этого вида терапии, сохраняется надолго.
Не надейтесь на быстрый результат!
Лечение позвоночной грыжи в домашних условиях должно сочетать в себе различные методики. Полезно выполнение физических упражнений. Можно заваривать травяные настои. Во время применения немедикаментозной терапии надо регулярно посещать врача.
Настои готовят из различных трав. Корень сабельника обладает сильным противомикробным действием. Вам интересно: как лечить грыжу при помощи этого растения? Всё просто:чтобы приготовить настойку для лечения грыжевого образования на позвоночнике необходимо 0,1 кг предварительно высушенного корня сабельника залить 1000 мл спирта. Смесь помещают в стеклянную емкость. Настаивать сырье надо не менее трех недель. Его нужно употреблять трижды в сутки перед приемом пищи: при этом 10 г растительного вещества растворяют в 70 мл воды.
Лечить грыжу можно наружно: для этого в спиртовую настойку вливается димексид в количестве одного флакона. Смесь перемешивается и подогревается. Ею надо постирать пораженный участок тела. Внутрь это лекарство использовать нельзя.
- Корень окопника в количестве 500 грамм смешивают со свиным жиром, греют в посуде с антипригарным покрытием не менее 40 минут.
- В получившуюся смесь добавляют 300 мл водки.
- Затем ее охлаждают: она должна полностью застыть.
- Хранится лекарство в холодном месте.
Как же лечить межпозвоночную грыжу этим средством? Больших усилий здесь не требуется: мазь накладывают на больное место, укутывают его целлофаном, закрывают теплой тканью. Смыть ее можно через полчаса.
Межпозвоночная грыжа причиняет беспокойство, а лечение не приносит облегчения? В таком случае можно попробовать такой рецепт: для приготовления полезного отвара понадобится 10 г отрубей. Они заливаются 400 мл кипятка, кипятить смесь надо 30 минут. Отвар следует пить небольшими глотками 3 раза в сутки. Он способствует улучшению обмена веществ, поскольку в нем присутствует много витамина В.
Лечение народными средствами многообразно, можно попробовать и такой вариант: 100 грамм корня сабельника тщательно измельчают и добавляют 500 мл постного масла. Нужно растирать этим полезным лекарством больное место в течение трех недель.
Компресс с соком алоэ
Лечение народными методами дает большой простор для фантазии. Можно ставить и лечебные компрессы. Для их приготовления берут свежий сок растения, спирт, немного жидкого меда в соотношении 1:3:2. Смесь помещают в стеклянную емкость, настаивают сутки, потом ставят ее в холодное место.
Затем нужно взять большой кусок марли, она складывается в десять слоев, пропитывается получившейся смесью и прикладывается к пораженному участку на один час. Спину надо обмотать целлофаном, дополнительно укутать больного фланелевой тканью. Больной не должен находиться в напряжении, поэтому надо прилечь и отдохнуть.
Есть идея!
Известные спортсмены используют:
- При подготовке к ответственным соревнованиям важны не только ежедневные тренировки, но и правильное меню. Для того, чтобы позвоночник укрепился, и межпозвонковая ткань насытилась питательными веществами и необходимыми микроэлементами, надо употреблять в пищу сухофрукты.
- Возьмите 5 штук кураги, инжир, чернослив (по 1 штуке). Данное средство заряжает человека позитивной энергией, улучшает состояние больного.
- Инжир снижает интоксикацию организма, повышает его сопротивляемость к стрессу.
- Курага способствует улучшению работы сердца.
Не стоит терпеть сильную боль!
Для снятия дискомфорта в пояснице можно попробовать такое эффективное лечение, как применение аппликатора Кузнецова.
Он состоит из куска материи, снабженного большим количеством пластиковых пластинок. Алликатор благодатно воздействует на новообразование, снимает мышечное напряжение и уменьшает вероятность защемления нерва.
Его применяют для избавления от болевого синдрома. Но аппликатор хорош только в рамках комплексной терапии недуга, как самостоятельное средство от грыжи позвоночника его применять не стоит.
Существует и другое популярное приспособление. Аппликатор Ляпко представляет собой небольшой коврик из резины, на который прикреплены металлические иглы. С его помощью можно облегчить симптомы такого неприятного заболевания, как грыжа шейного отдела позвоночника. Аппликатор снимает болевой синдром, он имеет выраженное противовоспалительное действие. Эффективного данного метода будет намного выше, если сочетать его с сеансами мануальной терапии, массажем и иглорефлексотерапией.
Но в некоторых случаях его применение противопоказано:
- Аппликатор нельзя применять при нарушениях функции почек.
- Он запрещен к использованию в процессе вынашивания плода.
- Данный метод лечения патологии не подходит людям, которые страдают частыми респитаторными заболеваниями.
При применении аппликатора грыжа в области спины не причиняет больному особого беспокойства: он усиливает действие медикаментозных препаратов, которые намного быстрее попадают в кровь. Ляпко создал не только аппликатор, но и специальный валик. Как же вылечить заболевание с помощью этого полезного предмета? Порядок действий таков: возьмите валик и покатайте его по спине. Длительность процедуры составляет не менее получаса. Специальные бугорки, расположенные на данном изделии, оказывают прекрасное массирующее действие.
Как нужно делать массаж спины?
Народные методы помогут снять болезненные ощущения, уменьшат размер грыжевого образования. Но все же лечебные упражнения, оздоровительный массаж и употребление лекарственных настоек не могут полностью вылечить заболевание.
Для проведения сеанса массажа нужно взять валик из резины. Его следует покатать по спине несколько раз. После этого нужно расслабить мышцы спины, смазать ее специальной мазью. Лучше всего полежать несколько часов, накрывшись теплым одеялом.
Важные рекомендации!
Лечение грыжи позвоночника народными средствами не освобождает человека от соблюдения элементарных правил:
- Не рекомендуется много времени проводить в сидячем положении.
- Человек должен следить за своей осанкой, не горбиться.
- Надо избегать чрезмерных физических нагрузок.
- Спать нужно на ортопедическом матрасе.
- Полезны при данной патологии и специальные корсеты. В них есть соответствующие вставки из пластика или металла. Они надежно фиксируют спину. Эти ортопедические приспособления помогут при новообразовании в области поясничного отдела позвоночника, и лечение будет намного действеннее.
- Не нужно допускать переохлаждения.
Тянуть или нет: вот в чем вопрос?
Народные методы лечения активно применяются. Но некоторые люди относятся к ним с предубеждением. Они считают, что при таком недуге необходимо вытяжение позвоночника. У этой методики есть множество противников. Подобное воздействие на спину может привести к разрыву фиброзной ткани и ухудшению состоянию больного.
Данная процедура проводится в различных медицинских учреждениях. Она имеет большое количество противопоказаний. Болезни позвоночника часто встречаются у пожилых людей с целым букетом хронических заболеваний, поэтому перед тем, как решиться на вытяжение позвоночника, надо пройти комплексное обследование.
Не рекомендуется проводить его при наличии у больного радикулита, остеопороза. Вытяжение позвоночника быстро облегчает симптомы недуга, но саму причину возникновения грыжи не устраняет. У больного улучшается кровоснабжение, спадает отек, происходит освобождение защемленного нерва. Только вот результат порой бывает краткосрочным.
Лечение грыжи поясничного отдела позвоночника народными средствами
Межпозвоночная грыжа в поясничном отделе являет собой тяжелый недуг, развитие которого сопровождается болезненными ощущениями в данной области, ограничением движений и иными заболеваниями. Чаще всего развивается на фоне остеохондроза – поражения позвоночного пространства, с патологическими процессами в межпозвоночных дисках. Как лечить грыжу в пояснице дома – таким вопросом задаются многие люди, пострадавшие от данной патологии. Оперативное лечение редко выбирается пациентами. В общую схему лечения межпозвоночной грыжи входит курс лекарственной терапии, лечебная физкультура, физиотерапевтические процедуры. Но прежде, чем приступить к лечению, необходимо выяснить, почему развилась такая патология.

Если возникает грыжа поясничного отдела позвоночника, лечение народными средствами является дополнительным вариантом терапии. При данной патологии появляется интенсивно выраженные болезненные ощущения, она сопровождается ограничением движений спины, бедер. Для начала проводится тщательная диагностика всего позвоночника. Доктором назначается рентгенография, компьютерная томограмма, магнитно-резонансная терапия. Терапия назначается, учитывая тяжесть и стадию недуга.
Лечебная физкультура назначается и на время лечения грыжи поясничного отдела, и в реабилитационный период после оперативного удаления образования. Помимо лечебной физкультуры назначаются массажи, мануальная терапия, вытяжка хребта с помощью специальных ортопедических приспособлений. Благодаря таким методам достигают определенного эффекта, а народные методы лечения могут дополнить такие способы терапии, добиться устранения обострения недуга.
Лечение грыжи с помощью народных средств рекомендуется сочетать с консервативными, для достижения стойкого эффекта. Перед тем, как приступить к применению каких-либо средств, рекомендуется предварительно проконсультироваться с лечащим доктором, согласовать с ним схему терапии, поскольку при серьезных стадиях любые методы оказываются неэффективными, назначается только хирургическое избавление от поясничной грыжи.

Аппликации
Для лечения межпозвоночной грыжи поясничного отдела применяют обертывания глиной. По утверждениям специалистов, такое средство обладает адсорбирующими свойствами. Используется один компресс единожды, после чего выбрасывается. Из глины формируют небольшую плоскую лепешку, подогревают. Далее ее рекомендуется в виде аппликации приложить к пораженному участку, сверху накрыть целлофаном или пищевой пленкой. Для избавления от грыжи рекомендуется применять красную глину.
Лечение предполагает нанесение аппликации из любого животного жира, несколько капель йода и свежего желтка. Все ингредиенты тщательно размешать, подождать, пока застынет. Готовый состав режут на небольшие полосочки, положить в кусочек бинта, зафиксировать получившуюся лепешку на больном участке. Лечение грыжи народными методами включает в себя обработку собственноручно приготовленной мазью. Для ее приготовления приобрести следующие компоненты:
- Арника лечебная;
- Горькая полынь;
- Окопник;
- Сухие измельченные хмелевые шишки;
- Каштановые семена;
- Свежевыжатый сок молодого каланхоэ.
Сухое сырье перемешивается, в него добавляется небольшое количество оливкового либо какого-либо другого масла, несколько капель вытяжки из пихты, токоферола ацетата. Смазывать готовой мазью больное место. Благодаря такому средству, можно помочь в устранении воспалительных процессов.

Терапия позвоночника народными средствами предполагает применение мази, изготовленной из таких ингредиентов:
- Корень окопника;
- Сосновая живица;
- Свиной жир;
- Водка.
Измельчить корень окопника в мясорубке или в блендере, растопить свиной жир. Ингредиенты смешать, добавить растопившуюся живицу, проварить состав около 10 минут на слабом огне. Добавить самогонку или спирт, проварить еще 10 минут. Дождаться, пока состав остынет, обрабатывать болезненные участки.
Настойки
Параллельно с применением мазей, компрессов, аппликаций, можно использовать народные средства для приготовления настоек для перорального употребления. Популярным средством является настойка из окопника. Ее применяют для местного лечения, и внутрь. Корень окопника измельчается, в сырье опустить мед. Перемешивается. Употреблять ежедневно, натощак, на протяжении 10 дней. Далее сделать небольшой перерыв, повторить курс два раза.
Благодаря маточному молочку проводится лечение межпозвоночной грыжи, повышаются резистентные функции к вирусам и микробам – это вещество рекомендуется добавить в ежедневное меню.

Компрессы
Локально можно применять растирки и компрессы. С их помощью поясница болит не так интенсивно, воспаление уменьшается. Залить среднюю головку чеснока стаканом этанола или самогонки. Пусть постоит 10 дней. Полученное средство наносить в качестве аппликации на больной позвонок, сверху накрыть целлофаном и укрыться покрывалом. Подождать 60 минут. Дополнительно применяют аппликацию с участием прополиса и пчелиного яда. Такое средство помогает нейтрализовать болезненные ощущения.
Грыжа позвоночника успешно лечится с помощью растирки на основе мумие и меда. Компоненты перемешиваются, аппликация наносится на спину, предварительно смазанную пихтовой вытяжкой. Растирать межпозвонковый участок, пораженный грыжей, можно и такими средствами, как вытяжка из молодых листьев березы, корни окопника. Но такие средства могут вызвать аллергическую реакцию, поэтому перед использованием необходимо удостовериться, что аллергия отсутствует, нанести каплю масла на тыльную сторону локтя и подождать несколько часов.
Очень хорошо себя зарекомендовала апитерапия. Благодаря лечебным укусам пчел можно вылечить позвоночную грыжу полностью. Все методы лечения должен одобрить лечащий врач, не рекомендуется заниматься самолечением, не проконсультировавшись предварительно со специалистом.
Ванны
Для избавления от неприятного заболевания можно параллельно проводить лечебные ванны с использованием настоянного на самогоне чеснока и скипидара. Такой состав в небольшом количестве опускается в заранее наполненную горячую ванную.
Готовят полезную ванную с применением следующего состава:
- Детское мыло;
- Кипяток;
- Салициловый спирт;
- Скипидар.
Все компоненты перемешать, добавить 3 десертные ложки в заранее наполненную горячую ванную. Процедура длится не более 10 минут первый раз, плавно этот период повышается до четверти часа. Благодаря народным средствам, можно дополнить терапию, укрепить иммунитет, улучшить кровообращение, уменьшить интенсивность болезненных ощущений, активизировать процессы регенерации клеток.
Автор: Петр Владимирович Николаев
Врач мануальный терапевт, травматолог-ортопед, озонотерапевт. Методы воздействия: остеопатия, постизометрическая релаксация, внутрисуставные инъекции, мягкая мануальная техника, глубокотканный массаж, противоболевая техника, краниотерапия, иглорефлексотерапия, внутрисуставное введение лекарственных препаратов.

Циркулярная протрузия диска, что это такое?
Что такое фораминальная грыжа?

Чем отличается протрузия от грыжи межпозвонковых дисков
Эндоскопическое удаление грыжи позвоночника
Грыжа поясничного отдела позвоночника – лечение народными средствами
Выпячивание пульпозного ядра, произошедшее вследствие разрыва фиброзного кольца вызывает грыжу поясничного отдела позвоночника. Как лечить грыжу поясничного отдела позвоночника дома, если консервативное лечение не дало ощутимых результатов, а к хирургическому прибегать пока не хочется?
Существует альтернатива традиционной терапии грыжи – народные средства. Из-за частоты данной патологии народная медицина накопила целый арсенал средств для преодоления негативных изменений в позвоночнике. При внимательном изучении народных средств, грыжа поясничного отдела позвоночника, лечение народными средствами которой широко распространено, может быть купирована данным способом.
Причины появления грыж на позвоночнике
Проявления осложнений хронических или острых заболеваний позвоночника или опорно-двигательного аппарата ведут к появлению поясничной грыжи на позвоночнике. Межпозвоночный диск, размещающийся между двумя позвонками, вследствие воздействия различных негативных факторов, утрачивает роль природного амортизатора, претерпевает изменения в своем составе. Фиброзное кольцо повреждается, и ядро диска выпячивается наружу. Грыжа, образовавшаяся при таком процессе, может быть следствием различных заболеваний:
- сколиоза;
- остеохондроза;
- анкилозирующего спондилоартроза;
- ревматоидных заболеваний;
- системного нарушения обмена веществ;
- нарушения синтеза соединительной ткани;
- болезней эндокринной системы;
- сбоя в работе иммунной системы.

Наличие хронического системного заболевания, становится основной предпосылкой для возникновения грыжи, но разрушительную работу болезни провоцируют дополнительные негативные факторы, по вине которых происходит возникновение патологии. Это неправильное и нерегулярное питание, сон на неудобной постели, перемена образа жизни (с активного физического на сидячий, и наоборот), малоактивный образ жизни, переохлаждения и простудные заболевания, травмы и микротравмы позвоночника.
Лечение поясничной грыжи народными средствами предполагает устранение не только провоцирующих факторов, но и сведения к минимуму последствий их разрушительной работы.
Народные средства лечения поясничной грыжи
Лечение поясничной грыжи в домашних условиях подразумевает применение широкого арсенала народных средств, которые включают в себя различные лекарственные формы с натуральными ингредиентами. Среди тех, что применяются во время лечения поясничной грыжи, присутствуют следующие:
- мази;
- растирания;
- компрессы;
- лечебные ванны;
- примочки;
- лепешки;
- настои и настойки;
- отвары.
Использование лекарственных растений для приготовления средств, принимаемых внутрь, предполагает комплексную терапию, которая направлена одновременно на регулирование обмена веществ и клеточного метаболизма, снабжение организма необходимыми для регенерации поврежденной ткани витаминами и минералами, стимулирование иммунной системы, восстановление естественных сил организма.
Народные методы лечения предполагают не только симптоматичное устранение негативных явлений, но и восстановление природного здоровья, правильного кровообращения, снабжения тканей кислородом, стимуляцию защитных ресурсов на борьбу с заболеванием, восстановление прежнего равновесия.
Полезные составы, которые наносятся на кожу в месте локализации поражения и втираются, для передачи полезных компонентов называются растирками. Мазь тоже наносится и втирается, но в применении мазей элементы массажа (похлопывание, пощипывание, шлепки и постукивания) не присутствуют. Для растирки в домашних условиях используются масла, приготовленные с пихтой, каланхоэ, можжевельником, медом, зверобоем, корнем сабельника, окопника или китайского лука. Используется настоянное на растительном масле мумие.
Достаточно часто настойки, приготовленные на спирту, задействуются в качестве лечебной растирки. Для лечения грыжи поясничного отдела позвоночника применяются мази различного наполнения.
Эффективной считается терапия при помощи мази из окопника, воска и свинго жира, смешанного со скипидаром, но мазь, которая изготавливается на основе животного жира, можно приготовить, смешав настойку трав противоопухолевого и противовоспалительного направления с бараньим, свиным, гусиным или куриным жиром.
Лечебные ванны
Лечение грыжи проводится с помощью лечебных ванн. Основным средством считается ванна со скипидаром, которую принимают сразу после настойки окопника на спирту. Принятие лечебных ванн с целительными настойками из лечебных растений, способствует общему оздоровлению организма, если не делать их горячее 37 градусов.
После принятия лечебной ванны, в которую можно добавить пару капель ароматизированного масла лаванды, вербены или жожоба, обязательно нужно тепло укутать поясницу. Особенно рекомендуется для ванн настойка из семян льна и горчицы.
Настойки для приема внутрь
Таких рецептов существует неисчислимое множество, но есть 2 универсальные настойки, которые принимают, как самостоятельное лечебное средство при патологиях позвоночника. Это настойка из 5 трав (цветы и листья земляники, березовые почки, трава зверобоя, цветки бессмертника и ромашки), которую принимают 3 раза в день в течение месяца, настояв перед этим по 100 граммов каждого растения в сухом виде на двух литрах холодной кипяченой воды. И одуванчиковая настойка, которую пьют по 2 недели трижды, делая недельный перерыв.
Диета

Народная диета при позвоночной грыже основана на тех же методах, что и традиционная, применяемая при данном заболевании. Она включает продукты, не вызывающие дисфункцию кишечника, щадящие компоненты, не провоцирующие расстройства обменного процесса и пищеварительной функции, исключение вредных и острых блюд из пищи. Питание осуществляется часто и дробно, прекращается за 3 часа до сна, продукты употребляются, приготовленные на пару, тушеные, отварные. Под запрет попадают спиртные напитки, алкоголь, кофе, чай, сладкая и газированная вода.
Лечебная гимнастика
Физкультура при грыже позвоночника обязательно включает в себя комплекс укрепляющих и восстановительных упражнений, которые необходимы для поддержания мышц в тонусе.
Неправильное проведение лечебной физкультуры может усугубить тяжесть состояния, поэтому проводить его можно только посоветовавшись с врачом.
{SOURCE}
Лечение грыжи поясничного отдела позвоночника народными средствами
Межпозвоночная грыжа в поясничном отделе являет собой тяжелый недуг, развитие которого сопровождается болезненными ощущениями в данной области, ограничением движений и иными заболеваниями. Чаще всего развивается на фоне остеохондроза – поражения позвоночного пространства, с патологическими процессами в межпозвоночных дисках. Как лечить грыжу в пояснице дома – таким вопросом задаются многие люди, пострадавшие от данной патологии. Оперативное лечение редко выбирается пациентами. В общую схему лечения межпозвоночной грыжи входит курс лекарственной терапии, лечебная физкультура, физиотерапевтические процедуры. Но прежде, чем приступить к лечению, необходимо выяснить, почему развилась такая патология.


Если возникает грыжа поясничного отдела позвоночника, лечение народными средствами является дополнительным вариантом терапии. При данной патологии появляется интенсивно выраженные болезненные ощущения, она сопровождается ограничением движений спины, бедер. Для начала проводится тщательная диагностика всего позвоночника. Доктором назначается рентгенография, компьютерная томограмма, магнитно-резонансная терапия. Терапия назначается, учитывая тяжесть и стадию недуга.
Возможно вы искали: мануальная терапия при грыже поясничного отдела позвоночника.
Содержание статьи
ЛФК
Лечебная физкультура назначается и на время лечения грыжи поясничного отдела, и в реабилитационный период после оперативного удаления образования. Помимо лечебной физкультуры назначаются массажи, мануальная терапия, вытяжка хребта с помощью специальных ортопедических приспособлений. Благодаря таким методам достигают определенного эффекта, а народные методы лечения могут дополнить такие способы терапии, добиться устранения обострения недуга.
Советуем прочитать: пояс при грыже поясничного отдела позвоночника.
Лечение грыжи с помощью народных средств рекомендуется сочетать с консервативными, для достижения стойкого эффекта. Перед тем, как приступить к применению каких-либо средств, рекомендуется предварительно проконсультироваться с лечащим доктором, согласовать с ним схему терапии, поскольку при серьезных стадиях любые методы оказываются неэффективными, назначается только хирургическое избавление от поясничной грыжи.


Аппликации
Для лечения межпозвоночной грыжи поясничного отдела применяют обертывания глиной. По утверждениям специалистов, такое средство обладает адсорбирующими свойствами. Используется один компресс единожды, после чего выбрасывается. Из глины формируют небольшую плоскую лепешку, подогревают. Далее ее рекомендуется в виде аппликации приложить к пораженному участку, сверху накрыть целлофаном или пищевой пленкой. Для избавления от грыжи рекомендуется применять красную глину.
Лечение предполагает нанесение аппликации из любого животного жира, несколько капель йода и свежего желтка. Все ингредиенты тщательно размешать, подождать, пока застынет. Готовый состав режут на небольшие полосочки, положить в кусочек бинта, зафиксировать получившуюся лепешку на больном участке. Лечение грыжи народными методами включает в себя обработку собственноручно приготовленной мазью. Для ее приготовления приобрести следующие компоненты:
- Арника лечебная;
- Горькая полынь;
- Окопник;
- Сухие измельченные хмелевые шишки;
- Каштановые семена;
- Свежевыжатый сок молодого каланхоэ.
Сухое сырье перемешивается, в него добавляется небольшое количество оливкового либо какого-либо другого масла, несколько капель вытяжки из пихты, токоферола ацетата. Смазывать готовой мазью больное место. Благодаря такому средству, можно помочь в устранении воспалительных процессов.


Мази
Терапия позвоночника народными средствами предполагает применение мази, изготовленной из таких ингредиентов:
- Корень окопника;
- Сосновая живица;
- Свиной жир;
- Водка.
Измельчить корень окопника в мясорубке или в блендере, растопить свиной жир. Ингредиенты смешать, добавить растопившуюся живицу, проварить состав около 10 минут на слабом огне. Добавить самогонку или спирт, проварить еще 10 минут. Дождаться, пока состав остынет, обрабатывать болезненные участки.
Настойки
Параллельно с применением мазей, компрессов, аппликаций, можно использовать народные средства для приготовления настоек для перорального употребления. Популярным средством является настойка из окопника. Ее применяют для местного лечения, и внутрь. Корень окопника измельчается, в сырье опустить мед. Перемешивается. Употреблять ежедневно, натощак, на протяжении 10 дней. Далее сделать небольшой перерыв, повторить курс два раза.
Благодаря маточному молочку проводится лечение межпозвоночной грыжи, повышаются резистентные функции к вирусам и микробам – это вещество рекомендуется добавить в ежедневное меню.


Компрессы
Локально можно применять растирки и компрессы. С их помощью поясница болит не так интенсивно, воспаление уменьшается. Залить среднюю головку чеснока стаканом этанола или самогонки. Пусть постоит 10 дней. Полученное средство наносить в качестве аппликации на больной позвонок, сверху накрыть целлофаном и укрыться покрывалом. Подождать 60 минут. Дополнительно применяют аппликацию с участием прополиса и пчелиного яда. Такое средство помогает нейтрализовать болезненные ощущения.
Грыжа позвоночника успешно лечится с помощью растирки на основе мумие и меда. Компоненты перемешиваются, аппликация наносится на спину, предварительно смазанную пихтовой вытяжкой. Растирать межпозвонковый участок, пораженный грыжей, можно и такими средствами, как вытяжка из молодых листьев березы, корни окопника. Но такие средства могут вызвать аллергическую реакцию, поэтому перед использованием необходимо удостовериться, что аллергия отсутствует, нанести каплю масла на тыльную сторону локтя и подождать несколько часов.
Также интересно: как устранить боли при межпозвоночной грыже поясничного отдела?
Очень хорошо себя зарекомендовала апитерапия. Благодаря лечебным укусам пчел можно вылечить позвоночную грыжу полностью. Все методы лечения должен одобрить лечащий врач, не рекомендуется заниматься самолечением, не проконсультировавшись предварительно со специалистом.
Ванны
Для избавления от неприятного заболевания можно параллельно проводить лечебные ванны с использованием настоянного на самогоне чеснока и скипидара. Такой состав в небольшом количестве опускается в заранее наполненную горячую ванную.
Готовят полезную ванную с применением следующего состава:
- Детское мыло;
- Кипяток;
- Салициловый спирт;
- Скипидар.
Все компоненты перемешать, добавить 3 десертные ложки в заранее наполненную горячую ванную. Процедура длится не более 10 минут первый раз, плавно этот период повышается до четверти часа. Благодаря народным средствам, можно дополнить терапию, укрепить иммунитет, улучшить кровообращение, уменьшить интенсивность болезненных ощущений, активизировать процессы регенерации клеток.
| Пожалуйста, оцените статью |
СОВЕТУЮ ПОЧИТАТЬ ЕЩЁ СТАТЬИ ПО ТЕМЕ
лечение народными средствами в домашних условиях (без операции) и питание
Грыжа позвоночника имеет ещё одно название – экструзия. Она является распространённым осложнением остеохондроза. Её можно лечить медикаментами, и устранять хирургическим вмешательством. Но для тех, кто не готов пойти на эти методы актуальна тема лечения грыжи позвоночника народными средствами. Помните, что обратиться к врачу всё равно нужно.
Содержание
[ Раскрыть]
[ Скрыть]
Особенности болезни
Фиброзные волокна, которые держат пульпозное ядро, разрываются и провоцируют возникновения грыжи. Из-за разрыва этих волокон часть позвоночного диска может сместиться и начать давить на нервные волокна, возникнет экструзия. Она чревата отёком и болевыми ощущениями. Её последствиями есть – нарушение работы мочеполовой системы, изменения опорно-двигательного аппарата, боль, отдающая в ягодицы и бедро.
Возникновение данной травмы провоцируют неоднократные напряжения спины и чрезмерные нагрузки на неё. Наряду с грыжей позвоночника, может возникнуть и шейная экструзия, её лечению также поспособствуют народные методы. Люди, работающие в офисе, и спортсмены первыми находятся в группе риска. Если вы поднимаете тяжести, то будьте осторожны, потому как любое резкое движение провоцирует разрыв фиброзных волокон.
Вполне реальным является лечение грыжи позвоночника без операции, и даже в домашних условиях. Но нужно своевременно заметить признаки заболевания и посетить врача. Иначе оперативное вмешательство будет сложно избежать.
Симптомы межпозвоночной грыжи:
- появляются мурашки по коже;
- конечности становится менее чувствительными;
- возникает стреляющая боль в спине, тревожащая во сне или в период нахождения в положении сидя;
- может резвиться паралич конечностей, ограничится движение поражённого отдела;
- начинает мучить головная боль, повышается артериальное давление;
- чиханье или кашель провоцируют болевые ощущения.


Методы народного лечения
Лечение межпозвоночной грыжи в домашних условиях – возможно! Применение комплекса средств, для её лечения, даст заметный результат только спустя пару месяцев детального следования рекомендациям. Не забывайте, что главная цель лечения – не свести болевые ощущения до минимума, а восстановить межпозвоночный диск и оказать влияние на профилактику его смещения. Не нужно прекращать лечение, когда вы заметили результаты! Исчезнувшая боль и снятие отёка не показатели выздоровления.
Правильное питание, гимнастика, массаж, употребление настоев и отваров по народной рецептуре уменьшат размер экструзии, но не смогут излечить её в полном объёме. Лечение позвоночной грыжи в домашних условиях не должно быть единственной методикой. Для устойчивой ремиссии должно пройти не меньше трёх месяцев комплексного процесса. Результат поможет определить специалист, а также он скажет насколько те или иные средства для вас эффективны.
Правильное питание
Тщательно обдумать питание при грыже позвоночника – это первое, чем следует заняться. Все потому, что одной из предпосылок к возникновению данного заболевания есть нехватка витаминов, в которых нуждается наш позвоночник. Есть продукты, которые окажут позитивное влияние на организм с таким поражением, а есть – негативное.


Вредные продукты, которые не следует употреблять при экструзии:
- бекон, колбаса, сосиски – в общем, все мясные продукты содержащие красители, усилители вкуса и стабилизаторы;
- жирная и острая пища поспособствует воспалительным процессам;
- сахар и высшего сорта мука, которые абсолютно бесполезны из-за промышленной очистки, убравшей из них витамины;
- мучные изделия, такие как мороженое, сладости, желе и газированные напитки;
- забудьте про чипсы, орешки, кетчупы, солёные огурцы, то есть про всё солёное;
- соль очень негативно влияет на суставы, так что постепенно уменьшайте объёмы её потребления;
- магазинные копчёности, которые обрабатывают в селитре, она очень вредна;
- сигареты и алкоголь способны разрушить хрящевую ткань.
Полезные продукты:
- яблоки, груши, малина, клубника, шпинат;
- орехи, чечевица, капуста, тыква, бобы, изюм;
- отруби, каши и хлеб грубого помола;
- соевые йогурты и парное молоко;
- куриное филе, мясо кролика, рыба, индюшатина;
- желатин и холодец;
- водоросли и продукты их содержащие.


Диета при грыже позвоночника может быть составлена вашим врачом. Он сможет учесть ваши индивидуальные характеристики и подобрать самые полезные продукты именно для вас.
Апитерапия
Активно используется апитерапия в лечении межпозвоночных грыж. Она осуществляется посредством введения пчелиного жала в биологические активные точки. То есть она подобна методике иглоукалывания.
Лечение ядом пчёл, окажут много позитивных воздействий. Оно обладает действием согревания, благодаря чему может легко устранить функциональный блок межпозвоночных дисков, снимая спазм мышц. Стоит упомянуть, что токсин пчёл оказывает противовоспалительное действие и снимает болевой синдром, возвращает подвижность суставов.
Также апитоксин хорошо действует как тонизирующее средство. Оно способно стимулировать нервную систему, улучшать кровообращение, повышать эластичность хрящей, нормализовать температуру тела. Важно, что во время проведения такой терапии нельзя принимать алкоголь и нагружать себя физически. Питаться нужно молочными и растительными продуктами.


Как вылечить межпозвоночную грыжу в домашних условиях, подскажет вам апитерапия. Она воздействует благоприятно, уменьшая выпячивания в два раза. Её результат устойчивый и длительный.
Масло и настойка окопника
Когда возникла позвоночная грыжа лечение растением окопника окажет отличное воздействие на суставы. К примеру, масло окопника стимулирует регенерацию хрящевых тканей. Пропустив корни через мясорубку, и смешав 1/1 с мёдом, употребляют его по одной чайной ложке, строго до еды. Совмещая внутреннее применение с наружным, советуют провести 3 курса лечения: 10 дней с перерывом в 10 дней.
Чтобы сделать настойку из окопника, требуется 50 грамм сухого окопника размягчать в воде в течение суток, после чего долить к нему 700 грамм водки или 40% спирта. Он настоится за две недели и можно будет делать компрессы в месте поражения.


Скипидарные ванны
Грыжа позвоночника может вылечиться благодаря средствам скипидара, сделанного из хвои. Трёхмесячный курс ванн улучшит общее состояние и нормализует работу позвоночника. Лечение скипидаром оказывает следующее влияние:
- Улучшает кровообращение.
- Укрепляет за счёт биологически активных компонентов и фитонцидов организм.
- Очищает от патологических отложений.
- Снимает боль, посредством скипидарных эмульсий, расслабляющих мышечную ткань.
- Освобождает организм от токсинов, через поры, расширившиеся во время принятия ванн.
Примите ванну с добавлением в неё скипидара в соотношение 50 литров воды к 1 столовой ложке скипидара. Но сильно тёплую ванну лучше не принимать, ведь точно неизвестно, можно ли греть грыжу позвоночника. Кроме того, врачи выделяют некоторые противопоказания, при которых сильно прогревать зону поражения не рекомендуется.


Масло берёзы и зверобоя
Как лечить позвоночную грыжу в домашних условиях? Приготовьте два вида масла, для результативного лечения и растирайте ими спину перед медовым массажем, поочерёдно. К примеру, масло из листьев берёзы отлично обезболивает, снимает воспаление и отёк. Также растворяет соли в суставах и помогает им выйти из организма. Восстанавливает межпозвоночные каналы и нервные окончания.
- Для приготовления такого масла вам понадобится собрать трёхлитровую банку июльских листьев берёзы.
- Подвялить их в течение 2-3 часов.
- Затем залить одним литром кукурузного масла, закрыть крышкой и поставить настаиваться на неделю в солнечном месте.
- После чего на две недели в тёмное место, ежедневно встряхивая банку.
- По истечении нужного срока откинуть как творог на марлю и можно применять.
Масло из зверобоя сильный биостимулятор и антисептик. Оно делается из свежего зверобоя собранного в пол литровую банку, которую доверху заливают маслом. Настаивают две недели в темноте, после чего процеживают. Маслу следует иметь насыщенный красный цвет, это значит, что средство готово.


Листья каланхоэ
Листья каланхоэ обладают противовоспалительным эффектом. Поэтому их используют в качестве компресса. Сняв с листика плёнку, прикладывают его к позвоночнику и закрепляют пластырем. Желательно делать такую процедуру на ночь.
Сухофрукты
Олимпийские спортсмены постоянно употребляют смесь сухофруктов: чернослива пять штук, кураги и инжира по одной. Эти продукты богаты микроэлементами, белками и полезными веществами. Чернослив и инжир поспособствуют освобождению организма от ненужных веществ, нормализуют систему пищеварения и повысят стойкость организма к излучению радиации и стрессам. Курага укрепит сердечную мышцу, поскольку она содержит много магния, калия и комплекс аминокислот и витаминов.


Помните, спинная грыжа межпозвоночного диска может оставить человека, если будет присутствовать и традиционная медицина. Поэтому не занимайтесь самолечением и лучше обращайтесь к специалисту даже за простым советом.

 Загрузка …
Загрузка …Видео «Лечение позвоночной грыжи»
Из этого видео Вы узнаете какими народными средствами можно вылечить позвоночную грыжу.
Межпозвоночная грыжа: лечение народными средствами в домашних условиях
 Когда человек слышит диагноз «межпозвоночная грыжа», он испытывается что-то похожее на панику. Сразу представляются сильнейшие боли, операция и чуть ли не инвалидная коляска в перспективе.
Когда человек слышит диагноз «межпозвоночная грыжа», он испытывается что-то похожее на панику. Сразу представляются сильнейшие боли, операция и чуть ли не инвалидная коляска в перспективе.
Между тем, ничего страшного в грыже позвоночных дисков нет. Более того, она имеется у многих людей, которые даже не подозревают о ее существовании. Еще бы, ведь грыжа может вызывать сильные боли, а может вообще не заявлять о себе. Все дело в строении позвоночника.
Немного анатомии
Между позвонками расположены созданные самой природой амортизаторы – межпозвоночные диски. Они состоят из особого вещества, по консистенции напоминающего густой гель. Это вещество (пульпозное ядро) защищено хрящевыми волокнами или фиброзным кольцом. При определенных условиях фиброзное кольцо разрывается и содержимое диска выходит в канал позвоночника. При этом оно сдавливает проходящие там корешки нервов, вызывая боль в спине и конечностях. Выход пульпозного ядра в спинно-мозговой канал — это и есть межпозвоночная грыжа. Обычно она образовывается в поясничном отделе, а вот в шейном гораздо реже. Остальные отделы позвоночника образованию грыж почти не подвержены.
Причины разрывов диска
- Остеохондроз;
- травмы, например, падение или сильный удар по спине. Травмировать позвоночник можно неправильным поднятием тяжестей;
- неправильная осанка;
- нарушение процессов обмена веществ.
Симптомы грыжи позвоночника
Если позвоночная грыжа небольшая, то человек испытывает несильные болевые ощущения в пораженном месте. Такие грыжи в скором времени рассасываются сами по себе. В более серьезных случаях боль может иррадиировать в ягодичную область, ногу или руку, если поражен шейный отдел. Иногда бывает чувство слабости или же покалывания в ногах. При тяжелой форме грыжи больные имеют проблемы с потенцией, мочеиспусканием и дефекацией. Тяжесть состояния зависит от того, какой нерв поражен и насколько.
Чего нельзя делать
- Нельзя поднимать тяжести.
- Нельзя долго стоять или, наоборот, долго сидеть.
- Нельзя резко двигаться и заниматься теми видами спорта, которые предполагают скручивания, падения, резкие движения и т. п.
Что полезно при межпозвоночной грыже
- Массаж;
- тепло;
- плавание;
- некоторые упражнения из йоги;
- русская баня.
Визит к врачу необходим
Боли в спине могут сигнализировать о весьма серьезных болезнях. Идти к врачу при этом обязательно. Диагноз «межпозвоночная грыжа» врач ставит на основании результатов МРТ.
Немногие знают, что межпозвоночную грыжу можно лечить народными средствами. Врачи обычно назначают противовоспалительные средства, массажи, физиопроцедуры. Операция показана лишь в самых тяжелых случаях.
На помощь придут силы природы
Грыжа межпозвонковых дисков поддается народной медицине. Можно применять противовоспалительные сборы трав, компрессы, растирания, массажи, ванны и даже специальные упражнения. Лечение заключается в необходимости снять воспаление, усилить кровообращение и восстановить целостность межпозвонкового диска. Запускать болезнь нельзя, это в конечном итоге приведет на операционный стол.
Мухомор – средство не для слабонервных
Встретив в лесу этот гриб, все спешат достать камеру и сфотографировать красавца. Мало кому придет в голову срезать его и положить в корзину. Между тем, этот яркий ядовитый лесной житель – отличное средство при болях в спине, вызванных ущемлением нервных корешков. Знахари исстари пользовали больных настойкой мухомора, излечивая их от сильных болей.
Для снадобья подойдет не всякий мухомор, а исключительно красный. С крепких молодых грибов берут только шляпки. Их нужно мелко нарезать, сложить в стеклянную бутылку из-под вина. Плотно заткнуть пробкой и отправить на всю ночь в духовку на самую минимальную температуру. Чтобы бутылка не лопнула, ее ставят в холодную духовку, только потом включают огонь. Под низ нужно подложить что-то огнеупорное, например, лист фольги.
Получившуюся смесь на следующее утро вытряхнуть из бутылки и тщательно протереть через мелкое сито. Полученную массу переложить в стерильные банки и поставить в прохладном темном месте. Больную спину каждый день на ночь натирать, после чего укутывать. Народные целители утверждают, что мухоморная мазь помогает даже в самых тяжелых случаях.
Важно! Мухомор ядовит. Работать с ним нужно только в перчатках. Нельзя допускать к нему детей, особенно маленьких. Внутрь принимать категорически запрещается.
Одно из сильнейших средств от межпозвонковой грыжи
Береза – одно из самых любимых деревьев в народе. Но любили ее не только за стройность и красоту. Это дерево – настоящий универсальный доктор. Береза помогает при многих заболеваниях, в том числе и при межпозвоночной грыже. Применяют в этом случае компрессы с молодыми листьями и мазь из почек.
Березовые компрессы
Компрессы из листьев делают так: надо нарвать побольше листочков березы, можно вместе с веточками. Чем моложе будут листочки, тем лучше. Запарить их кипятком. Когда немного остынут, нужно обложить больное место толстым слоем березовых листьев с веточками и как следует укутать. Больного уложить в постель на пару часов. Вскоре появится сильный пот, как если бы человек парился в бане. Нужно немного потерпеть. Когда потоотделение уменьшится, компресс осторожно снять, вытереть насухо и растереть больного до покраснения березовой настойкой или мазью. Растирать сильными, но осторожными движениями, чтобы не травмировать позвоночник. Основное внимание уделяют мышцам вокруг хребта, то есть стараются их расслабить. Делают эту процедуру строго перед сном. Нельзя допускать даже малейших сквозняков. Обычно достаточно нескольких процедур, чтобы межпозвонковая грыжа перестала беспокоить.
Березовая настойка
Чтобы сделать настойку, нужно березовые почки измельчить и залить спиртом. Пропорцию брать 1:10. Настаивать 3 недели, не забывая периодически встряхивать. Растирать больную спину на ночь и утеплять. Не допускать сквозняков!
Березовая мазь
Мазь из почек березы – сильнейшее противовоспалительное средство. Оно действует ничем не хуже уколов и таблеток, при этом не влияет на печень. Для изготовления мази понадобятся:
- глиняный горшок;
- березовые почки;
- свежее сливочное масло домашнего изготовления.
В горшочек уложить слоями масло и почки. Нижним и верхним слоем должно быть масло. Толщина каждого из слоев – примерно полтора сантиметра.
Когда горшок наполнится, его следует обмазать ржаным тестом и поставить на ночь в духовку на минимальную температуру. Утром протереть через сито и разложить по стеклянным банкам. Банки должны стоять закрытыми, в прохладном месте, защищенном от прямых солнечных лучей. Натирать больное место перед сном.
Массаж с медом
Очень полезен при межпозвонковой грыже массаж. Его делают поглаживающими движениями, стараясь не давить на позвоночник. Показан массаж с медом и эфирным маслом кедра, пихты или сосны. Смешать мед с несколькими каплями масла и растирать спину.
Важно! Прежде чем, приступать к массажу, необходимо проконсультироваться у врача. При некоторых видах грыжи позвоночника массажи противопоказаны. Желательно, чтобы массаж делал специалист.
Компресс с красной глиной
Народная медицина рекомендует красную глину для лечения позвоночной грыжи. Эффект обусловлен свойствами красной глины: она содержит большое количество меди, улучшает кровоснабжение в тканях. Из красной глины делают компрессы при позвоночной грыже. В глину налить воды, размешать и нагревать, пока масса станет однородной и как бы тягучей. Когда немного остынет, добавить немного очищенного керосина и снова тщательно размешать. Ингредиенты можно брать на глаз. Должна получиться лепешка, покрывающая больное место полностью.
Получившуюся лепешку приложить к спине, укутать и держать, пока остынет. Это средство помогает только в тех случаях, когда грыжа небольшая.
Лечебные ванны
Целебным эффектом в лечении позвоночной грыжи обладают ванны с хвоей, лавандой и сенной трухой. Принимают их на ночь, после процедуры можно сделать массаж с медом и маслами, как описано выше.
Ванна с сенной трухой
Сенная труха улучшает обмен веществ в тканях, выводит соли, рассасывает воспаления. Ванны с сенной трухой показаны при многих суставных болезнях, в том числе и при позвоночной грыже. Для этого нужно взять килограмм трухи, запарить 3 литрами кипятка, после чего настоять час. Вылить отвар в воду. Принимать ванну каждый день минут по 15. Температура воды не должна превышать 40 градусов.
Лавандовые ванны
Лавандовые ванны очень полезны для ущемленных нервных корешков. Также они улучшают кровоснабжение. Взять пачку сухой травы, заварить литром кипятка и настоять 2 часа. Добавить в ванну, принимать 20-30 минут.
Сосновые ванны
Эфирные масла сосны снимают воспаления нервов, вызванные ущемлением. Для ванны нужны ветки сосны, срезанные вместе с шишками. Хорошо делать эти ванны весной, когда хвоя сосны начинает обновляться.
Сосновые лапы заливают холодной водой, доводят до кипения и на медленном огне томят в закрытой посуде полчаса. Затем укутывают кастрюлю одеялами и настаивают 12 часов. Ванну делают на ночь. Вылить экстракт в воду и принимать ванну 15-20 минут. Для усиления эффекта смешать несколько капель эфирного масла сосны с солью и добавить в хвойный настой.
Ванны имеют эффект в том случае, если делать регулярно. После процедуры хорошо будет сделать массаж с медом.
Старинное средство от межпозвоночной грыжи
Купить в церкви масло для лампад, которое является ничем иным, как низким сортом оливкового масла. Взять стручки красного перца, сложить их в банку и залить маслом. На 10-15 стручков понадобится где-то стакан лампадного масла. Настаивать средство неделю, можно чуть больше. Каждый день необходимо встряхивать. Растирать на ночь больное место, укутывая спину платком из овечьей или собачьей шерсти.
Настойка сабельника
Декоп или сабельник болотный издавна применяется лекарями для лечения межпозвонковой грыжи и других суставных болезней. Сабельник обладает противовоспалительным и обезболивающим эффектом. Для усиления действия его настойку одновременно принимают внутрь и наружно.
Для настойки 100 грамм корней заливают 1 литром водки. Настаивают 2 недели. Принимают дважды в день перед едой. Чайную ложку лекарства разводят в небольшом количестве воды.
Для растирки спины берут 300 грамм корней сабельника на 1 литр водки. Настаивают 3 недели, растирают 2 раза в день.
Сухие компрессы
Полезны при позвоночной грыже сухие компрессы, которые долго держат тепло. Это могут быть сухие семена льна, разогретые на сковороде и приложенные к спине. Или можно взять мелкий белый песок, прогреть, насыпать в льняной мешочек и приложить на ночь к спине. Эти средства помогут при небольшой грыже.
Компрессы с хреном
Натереть на терке хрен и смешать его с небольшим количеством нерафинированного масла. Наложить смесь на больное место. На коже не должно быть никаких высыпаний, ранок и т. п. Укрыть спину пищевой пленкой и платком. Держать не больше 30 минут, но и не меньше 20. Вместо хрена можно взять черную редьку, только держать ее нужно дольше.
Конский каштан – друг суставов
Перемолотые плоды конского каштана смешать с нутряным топленым жиром. Добавить в мазь ржаной муки, либо намазать смесь каштана с жиром на ржаной хлеб. Приложить «бутерброд» к больной спине. Некоторые больные уверяют, что достаточно одной процедуры. Конечно же, быстрое исцеление произойдет в тех случаях, если воспаление совсем небольшое.
Бальзам для улучшения обмена веществ
Вместе с компрессами и растираниями нужно принимать травяной бальзам. Он улучшит кровообращение, окажет противовоспалительное и противоотечное действие. Для него нужны следующие травы:
- цветы земляники, бессмертника и ромашки аптечной;
- почки березы;
- зверобоя трава.
Все ингредиенты взять в одинаковом количестве, залить водкой и настоять 2 недели. Пить по столовой ложке перед едой.
Средство восточной медицины
Позвоночную грыжу умеют лечить и восточные лекари. Они рекомендуют использовать конский жир. Его нарезают тоненькими пластинками и прикладывают к больному месту. Сверху оборачивают пленкой и утепляют. Компресс держат не менее суток. Достаточно нескольких процедур и боль проходит.
Прополисная мазь
Купить в аптеке настойку прополиса 30%, смешать с маслом подсолнечным и медом. Ингредиенты берут в равных долях. Получившуюся массу нанести на компрессную бумагу и закрепить. Делать процедуру на ночь.
Начиная приготовление мазей и компрессов от межпозвоночной грыжи, важно настраивать себя на то, что болезнь будет с успехом вылечена. Кроме того, нельзя полностью отказываться от врачебной помощи. Медики назначают не только лекарства, но и лечебную гимнастику. Она очень важна при грыже позвоночника. Во время и после лечения нужно беречь позвоночник. Это самое главное условие для успешного исцеления.


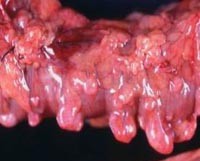
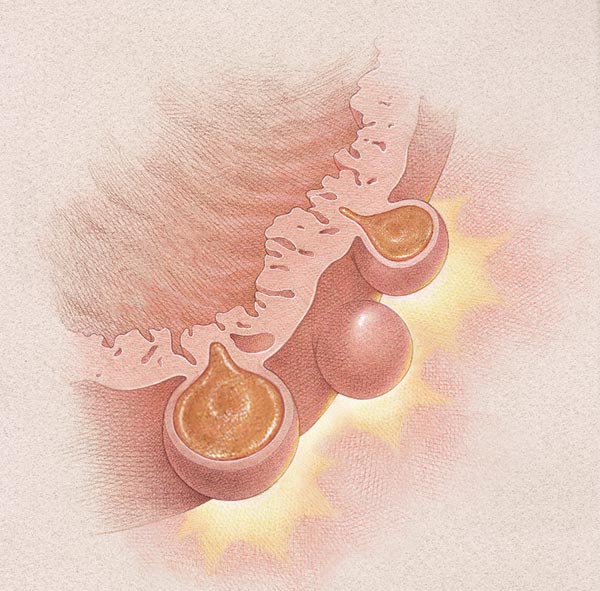
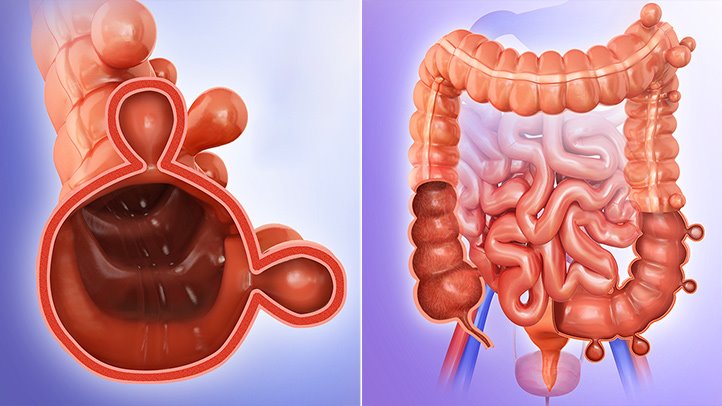
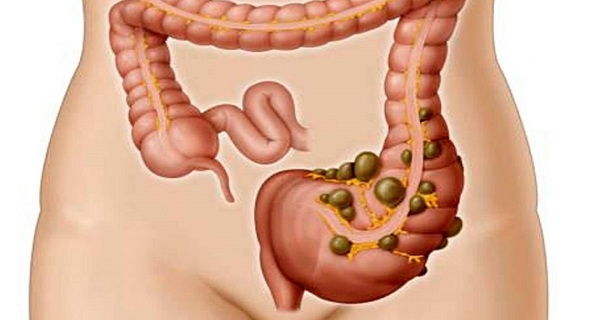
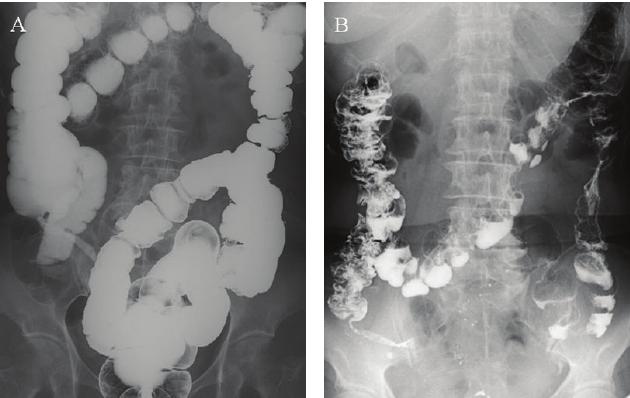
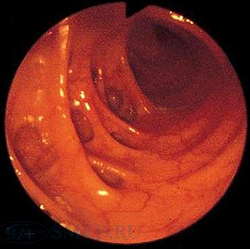 Дивертикулярная болезнь толстого кишечника опасна развитием осложнений: кровотечений из дивертикулов, перфораций кишечной стенки, абсцессов кишечника и перитонита, формированием свищей. Кроме того, дивертикулез способствует развитию кишечной непроходимости.
Дивертикулярная болезнь толстого кишечника опасна развитием осложнений: кровотечений из дивертикулов, перфораций кишечной стенки, абсцессов кишечника и перитонита, формированием свищей. Кроме того, дивертикулез способствует развитию кишечной непроходимости.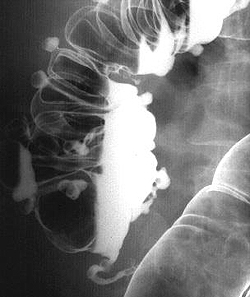 Обследование пациента с подозрением на дивертикулярную болезнь толстого кишечника осуществляется врачом-проктологом, начинается со сбора жалоб, анамнеза и физикального осмотра. При этом, как правило, выявляются особенности диеты, склонность к запорам, при осмотре может отмечаться болезненность живота и его увеличение. Подтверждение диагноза производят с помощью инструментальных и лабораторных методов диагностики.
Обследование пациента с подозрением на дивертикулярную болезнь толстого кишечника осуществляется врачом-проктологом, начинается со сбора жалоб, анамнеза и физикального осмотра. При этом, как правило, выявляются особенности диеты, склонность к запорам, при осмотре может отмечаться болезненность живота и его увеличение. Подтверждение диагноза производят с помощью инструментальных и лабораторных методов диагностики.

























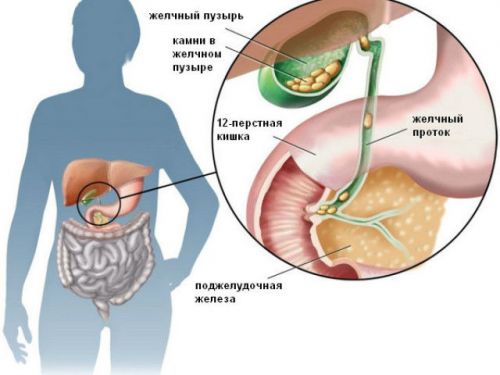
 Выключенный, то есть забитый камнями желчный пузырь, не может быть вылечен без операции
Выключенный, то есть забитый камнями желчный пузырь, не может быть вылечен без операции
 Загрузка…
Загрузка…













































 Как вылечить катаракту? Лучшие народные рецепты с использованием меда
Как вылечить катаракту? Лучшие народные рецепты с использованием меда Днем человек видит значительно хуже. Виной тому помутневший хрусталик – природная линза, которая находится внутри глаза. Больные катарактой, когда смотрят на яркий свет (например, электрическую лампочку, фары авто), говорят, что как будто бы вокруг него появляется ореол. Порой даже появляется светобоязнь.
Днем человек видит значительно хуже. Виной тому помутневший хрусталик – природная линза, которая находится внутри глаза. Больные катарактой, когда смотрят на яркий свет (например, электрическую лампочку, фары авто), говорят, что как будто бы вокруг него появляется ореол. Порой даже появляется светобоязнь. Лечение медовыми каплями
Лечение медовыми каплями Лечение катаракты медом под веко
Лечение катаракты медом под веко



 Средствами народной медицины можно лечить гастрит с повышенной кислотностью.
Средствами народной медицины можно лечить гастрит с повышенной кислотностью.










 [1], [2], [3], [4], [5], [6]
[1], [2], [3], [4], [5], [6]
 Существует ряд продуктов, которые надо обязательно употреблять при вышеописанном недуге. Такие продукты помогут нормализовать кислотность и улучшить состояние больного, это своеобразные средства лечения:
Существует ряд продуктов, которые надо обязательно употреблять при вышеописанном недуге. Такие продукты помогут нормализовать кислотность и улучшить состояние больного, это своеобразные средства лечения: Гастрит с повышенной кислотностью может лечиться целебными растениями и травами. Для этих целей врачи советуют использовать травы, обладающие обволакивающими и вяжущими свойствами. Таких трав достаточно много, поэтому каждый больной сможет найти для себя что-то подходящее. Из лекарственных растений дома можно приготовить очень эффективные настойки, отвары и смеси:
Гастрит с повышенной кислотностью может лечиться целебными растениями и травами. Для этих целей врачи советуют использовать травы, обладающие обволакивающими и вяжущими свойствами. Таких трав достаточно много, поэтому каждый больной сможет найти для себя что-то подходящее. Из лекарственных растений дома можно приготовить очень эффективные настойки, отвары и смеси: Готовится от так же, как и сок из картофеля. Принимать его нужно натощак по 1,5 стакана дважды в сутки. Чувство облегчения, как правило, появляется уже через 10-15 минут.
Готовится от так же, как и сок из картофеля. Принимать его нужно натощак по 1,5 стакана дважды в сутки. Чувство облегчения, как правило, появляется уже через 10-15 минут. Эфирные масла представляют собой эффективнейшие народные средства, лечение которыми также очень популярно при обнаружении гастрита. Так, врачи советуют лечить вышеуказанный недуг с помощью облепихового масла. Данное средство может похвастаться своими противовоспалительными и ранозаживляющими свойствами. Облепиховое масло следует принимать по 1 ч.л. перед каждым приемом пищи.
Эфирные масла представляют собой эффективнейшие народные средства, лечение которыми также очень популярно при обнаружении гастрита. Так, врачи советуют лечить вышеуказанный недуг с помощью облепихового масла. Данное средство может похвастаться своими противовоспалительными и ранозаживляющими свойствами. Облепиховое масло следует принимать по 1 ч.л. перед каждым приемом пищи.







 Гастрит с повышенной кислотностью — сложный воспалительный процесс, который затрагивает стенки желудка, что отражается на состоянии ЖКТ в целом. Данная разновидность гастрита характеризуется неприятными симптомами в виде тяжести, вздутия, боли, спазмов, изжоги и много другого.
Гастрит с повышенной кислотностью — сложный воспалительный процесс, который затрагивает стенки желудка, что отражается на состоянии ЖКТ в целом. Данная разновидность гастрита характеризуется неприятными симптомами в виде тяжести, вздутия, боли, спазмов, изжоги и много другого. Гастрит с повышенной кислотностью бывает у каждого второго человека. Наиболее часто этот недуг появляется у людей, проживающих в городе, который по понятным обстоятельствам не имеют возможности придерживаться мер здорового образа жизни и нормально питаться. Отсюда появляется не только воспаление слизистой, но и даже язва.
Гастрит с повышенной кислотностью бывает у каждого второго человека. Наиболее часто этот недуг появляется у людей, проживающих в городе, который по понятным обстоятельствам не имеют возможности придерживаться мер здорового образа жизни и нормально питаться. Отсюда появляется не только воспаление слизистой, но и даже язва. Зачастую воспаление слизистой появляется за счет инфекции или хеликобактерий. Если не предотвратить прогрессирование гастрита с повышенной кислотностью, то в ближайшем будущем возможно усугубление положения, которое проявляется в предраковом состоянии и возникновении мальтомы желудка.
Зачастую воспаление слизистой появляется за счет инфекции или хеликобактерий. Если не предотвратить прогрессирование гастрита с повышенной кислотностью, то в ближайшем будущем возможно усугубление положения, которое проявляется в предраковом состоянии и возникновении мальтомы желудка. Травяные сборы — уникальное лекарственное средство, которое состоит одновременно из нескольких наименований ингредиентов, направленных на устранение определенной проблемы в организме. Сборы хороши тем, что они составляются определенным образом и поэтому у вас нет необходимости опробовать на себе разные травы по очереди.
Травяные сборы — уникальное лекарственное средство, которое состоит одновременно из нескольких наименований ингредиентов, направленных на устранение определенной проблемы в организме. Сборы хороши тем, что они составляются определенным образом и поэтому у вас нет необходимости опробовать на себе разные травы по очереди. Мята — универсальное лекарственное растение, которое используется для обработки ран, полоскания ротовой полости, нормализации самочувствия человека. Всего несколько листочков мяты способны нормализовать давление, снять болезненный спазм, снизить кислотность желудка.
Мята — универсальное лекарственное растение, которое используется для обработки ран, полоскания ротовой полости, нормализации самочувствия человека. Всего несколько листочков мяты способны нормализовать давление, снять болезненный спазм, снизить кислотность желудка. Ромашка — наиболее безобидная и самая полезная травка, используемая не только в медицинской отрасли, но и в косметической. Ромашка прекрасно снимает отеки, осуществляет лечение воспалений, ускоряет заживление ран и язвочек. Её назначают при повышенной кислотности для того, чтобы снизить болевые ощущения при приступах гастрита и также помочь слизистой быстрее восстановиться.
Ромашка — наиболее безобидная и самая полезная травка, используемая не только в медицинской отрасли, но и в косметической. Ромашка прекрасно снимает отеки, осуществляет лечение воспалений, ускоряет заживление ран и язвочек. Её назначают при повышенной кислотности для того, чтобы снизить болевые ощущения при приступах гастрита и также помочь слизистой быстрее восстановиться. Ягоды шиповника полезны не только при проблемах с почкой. Это средство отлично укрепляет иммунную систему, способствует быстрой регенерации тканей. Из шиповника можно делать настойки или чаи, эффект при этом будет идентичный. Также шиповник является кладезем витамина С.
Ягоды шиповника полезны не только при проблемах с почкой. Это средство отлично укрепляет иммунную систему, способствует быстрой регенерации тканей. Из шиповника можно делать настойки или чаи, эффект при этом будет идентичный. Также шиповник является кладезем витамина С. Настойки на основе фенхеля являются отличным болеутоляющим средством. По своим универсальным свойствам он ничем не уступает ромашке или мяте.
Настойки на основе фенхеля являются отличным болеутоляющим средством. По своим универсальным свойствам он ничем не уступает ромашке или мяте. Тысячелистник применяется только в тех случаях, когда необходимо запустить желудок. При наличии тяжести или тошноты будет полезно выпить несколько ложек настоя из тысячелистника. Но применять как самостоятельно средство для лечения его не стоит, так как тысячелистник провоцирует выработку желудочного сока, что повышает в свою очередь кислотность.
Тысячелистник применяется только в тех случаях, когда необходимо запустить желудок. При наличии тяжести или тошноты будет полезно выпить несколько ложек настоя из тысячелистника. Но применять как самостоятельно средство для лечения его не стоит, так как тысячелистник провоцирует выработку желудочного сока, что повышает в свою очередь кислотность. Лечение повышенной кислотности предполагает использование только высушенных семян подорожника. Они отлично обволакивают желудок, что сводит к минимуму повреждение тканей. Также подорожник отлично заживляет язвочки на стенках и устраняет изжогу.
Лечение повышенной кислотности предполагает использование только высушенных семян подорожника. Они отлично обволакивают желудок, что сводит к минимуму повреждение тканей. Также подорожник отлично заживляет язвочки на стенках и устраняет изжогу. Отличный природный антисептик для лечения микро трещин и язв. Зверобой прекрасно убирает боли в желудке, уничтожения микробов и повышения иммунитета. Зверобой защищает стенки слизистой от микробов, инфекций, не позволяя ей воспаляться и раздражаться.
Отличный природный антисептик для лечения микро трещин и язв. Зверобой прекрасно убирает боли в желудке, уничтожения микробов и повышения иммунитета. Зверобой защищает стенки слизистой от микробов, инфекций, не позволяя ей воспаляться и раздражаться. Алоэ не используется преимущественно для настоек. Его можно применять в качестве вспомогательного средства для основного лечения, перетерев его с медом и употреблять внутрь. Прием алоэ назначают людям с повышенной кислотностью.
Алоэ не используется преимущественно для настоек. Его можно применять в качестве вспомогательного средства для основного лечения, перетерев его с медом и употреблять внутрь. Прием алоэ назначают людям с повышенной кислотностью. Лечение гастрита с повышенной кислотностью можно осуществлять вместе со следующими народными средствами:
Лечение гастрита с повышенной кислотностью можно осуществлять вместе со следующими народными средствами:






 Лечение гастрита
Лечение гастрита Что такое гастрит
Что такое гастрит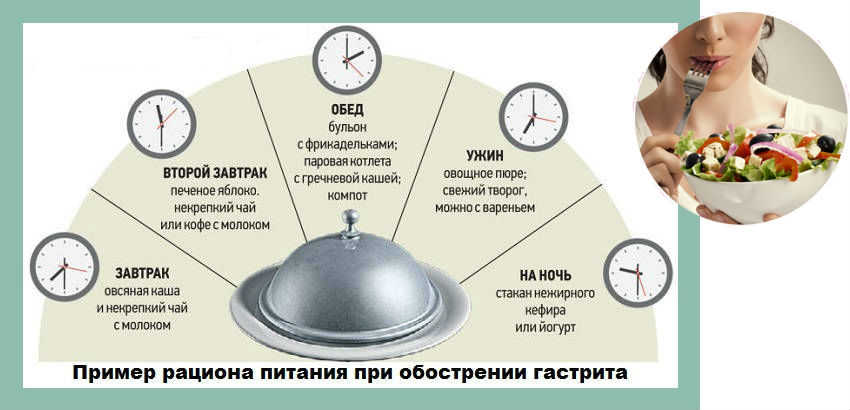 Питание при гастрите
Питание при гастрите


 Гастрит — одно из распространенных заболеваний в мире
Гастрит — одно из распространенных заболеваний в мире Диагностика стенок желудка для выявления гастрита
Диагностика стенок желудка для выявления гастрита Назначение медикаментов для лечения гастрита проводит врач-гастроэнтеролог
Назначение медикаментов для лечения гастрита проводит врач-гастроэнтеролог Соблюдение режима питания при гастрите — залог быстрого выздоровления
Соблюдение режима питания при гастрите — залог быстрого выздоровления




















 Фимоз является мужским заболеванием, которое характеризуется невозможностью открытия головки полового члена. Симптомы фимоза могут рассматриваться как в качестве естественного физиологического проявления, так и в качестве патологии, при этом заболевание может быть врожденным или приобретенным.
Фимоз является мужским заболеванием, которое характеризуется невозможностью открытия головки полового члена. Симптомы фимоза могут рассматриваться как в качестве естественного физиологического проявления, так и в качестве патологии, при этом заболевание может быть врожденным или приобретенным.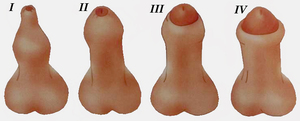 По этой же причине появляется патологический фимоз. При этом приобретенный фимоз является не только результатом перенесенной болезни, которая поражает половой член, но и может проявляться в качестве временного состояния. Так, к примеру, к появлению приобретенного фимоза располагает инфильтрация головки члена или крайней плоти на фоне отечности, воспаления или травмы. Приобретенный фимоз проявляется и в постоянной форме, опять-таки при появлении необратимых процессов патологии, к примеру, во время рубцевании кожи в районе головки члена.
По этой же причине появляется патологический фимоз. При этом приобретенный фимоз является не только результатом перенесенной болезни, которая поражает половой член, но и может проявляться в качестве временного состояния. Так, к примеру, к появлению приобретенного фимоза располагает инфильтрация головки члена или крайней плоти на фоне отечности, воспаления или травмы. Приобретенный фимоз проявляется и в постоянной форме, опять-таки при появлении необратимых процессов патологии, к примеру, во время рубцевании кожи в районе головки члена. Причины фимоза, который появился на фоне нормального здоровья мужчины, без предшествующих заболеваний выяснить точно можно не всегда. Есть также фактор генетической расположенности к появлению этой болезни, объясняется эта расположенность нехваткой включенного в структуру ткани эластического элемента.
Причины фимоза, который появился на фоне нормального здоровья мужчины, без предшествующих заболеваний выяснить точно можно не всегда. Есть также фактор генетической расположенности к появлению этой болезни, объясняется эта расположенность нехваткой включенного в структуру ткани эластического элемента.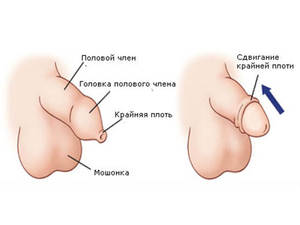 Детский фимоз проявляется в качестве следующих симптомов: невозможность открытия головки и ее выведения. Иногда фимозу не сопутствуют какие-то жалобы, чаще всего дети сталкиваются только с проблемами мочеиспускания. То есть, процесс мочеиспускания сопровождается необходимостью в некотором физическом напряжении. В дальнейшем моча переходит в препуциальную полость, которая из-за этого раздувается, поэтому вытекает каплями или тонкой струей.
Детский фимоз проявляется в качестве следующих симптомов: невозможность открытия головки и ее выведения. Иногда фимозу не сопутствуют какие-то жалобы, чаще всего дети сталкиваются только с проблемами мочеиспускания. То есть, процесс мочеиспускания сопровождается необходимостью в некотором физическом напряжении. В дальнейшем моча переходит в препуциальную полость, которая из-за этого раздувается, поэтому вытекает каплями или тонкой струей. Фимоз может сопровождаться определенными осложнениями, которые связаны с мероприятиями гигиены в поражаемом заболеванием участке, из-за чего появляется застой смегмы. Смегмой называется секрет жироподобной формы, который продуцируется железами крайней плоти. То есть, во время ее застоя создаются отличные условия для бактерий, из-за которых развивается воспаление, которое определяет такую патологию организма как баланопостит.
Фимоз может сопровождаться определенными осложнениями, которые связаны с мероприятиями гигиены в поражаемом заболеванием участке, из-за чего появляется застой смегмы. Смегмой называется секрет жироподобной формы, который продуцируется железами крайней плоти. То есть, во время ее застоя создаются отличные условия для бактерий, из-за которых развивается воспаление, которое определяет такую патологию организма как баланопостит. III-IV стадия фимоза часто сопровождается незначительным приращением крайней плоти к головке члена. Попытки открыть головку могут сопровождаться кровоточивостью и болезненностью. При этом течении патологии появляется необходимость в хирургической операции.
III-IV стадия фимоза часто сопровождается незначительным приращением крайней плоти к головке члена. Попытки открыть головку могут сопровождаться кровоточивостью и болезненностью. При этом течении патологии появляется необходимость в хирургической операции.
 Рубцовый фимоз относится к сугубо мужским заболеваниям.
Рубцовый фимоз относится к сугубо мужским заболеваниям.
 проблемы при мочеиспускании;
проблемы при мочеиспускании;
 Лечение рубцового фимоза без обращения к врачу невозможно! Но дополнить прием лекарственных препаратов можно лечением в домашних условиях.
Лечение рубцового фимоза без обращения к врачу невозможно! Но дополнить прием лекарственных препаратов можно лечением в домашних условиях. Фимоз у мужчин ― патологическое явление, при котором с головки полового члена становится невозможным оттянуть крайнюю плоть. Основными причинами заболевания считается несоблюдение гигиены, инфекции (постит или баланит), а также сахарный диабет. Потенциальным осложнением фимоза является парафимоз.
Фимоз у мужчин ― патологическое явление, при котором с головки полового члена становится невозможным оттянуть крайнюю плоть. Основными причинами заболевания считается несоблюдение гигиены, инфекции (постит или баланит), а также сахарный диабет. Потенциальным осложнением фимоза является парафимоз.




