Как лечить диффузный гастрит
Пожалуй, самый распространенная разновидность гастрита – диффузный гастрит. При такой форме заболевания вся слизистая поверхность желудка воспаляется равномерно, без определенных очагов или язв. Этот диагноз раздаётся «направо и налево», нет ни определенного возраста, ни какой-то другой классификации, по которой можно определить наиболее подверженных заболеванию. И школьники, и пожилые люди, и офисные работники, и люди, занятые преимущественно физическим трудом одинаково подвержены этому заболеванию.
 Важно своевременно начать лечение диффузного гастрита.
Важно своевременно начать лечение диффузного гастрита.В связи с довольно долгим и постепенным развитием болезни, начальные стадии остаются без лечения, и пациенты приходят к врачам уже при довольно запущенной болезни. Для того чтобы этого не произошло, нужно понять, какие симптомы свидетельствуют о необходимости срочного получения консультации у медиков.
Немного науки и симптоматика
Для того чтобы понять смысл лечения, стоит разобраться и определить – что это такое, диффузный гастрит. Желудок состоит из нескольких слоев. Сверху слизистая, которая легко повреждается, но в здоровом состоянии быстро регенерируются. Под слизистой находятся ткани желудка, которые восстанавливаются намного дольше и с последствиями в виде рубцов. Желудок наполнен желудочным соком, состоящим из соляной кислоты и ферментов. Все это – тонкий механизм с отлаженной работой. Стоит только одному показателю «уехать», как за ним следом разваливается и всё остальное.
Заболевание имеет несколько стадий:
- Начальная фаза развивается на поверхностном слое и часто проходит без каких-либо симптомов, оставаясь незамеченной. Поэтому лечение, которое было бы очень эффективным, на этой стадии не поступает, и гастрит становится агрессивнее, переходя во вторую фазу. Диффузный поверхностный гастрит — это самая щадящая форма заболевания.
- Захватывая подслизистый слой, смешанный гастрит останавливает регенерацию и не позволяет желудку заживлять повреждения. Теперь клетки слизистой, которые получили изменения, эрозию, не восстанавливаются, и масштаб заболевания увеличивается. Болевые симптомы на этой стадии становятся очень настойчивыми, поэтому большинство больных начинает получать лечение именно на этом этапе.
- На последней стадии начинается процесс атрофии слизистой, сопровождающийся серьезными изменениями. В некоторых случаях возможен даже летальный исход. Чаще всего на этом этапе диффузный атрофический гастрит переходит в язву.
- Хронический диффузный катаральный гастрит, как правило, несёт в себе признаки сразу нескольких стадий болезни.
Гастрит – это вирус. Но не всегда
Очень часто причиной гастрита становится бактерия Хеликобактер Пилори. Большинство обывателей считает, что причина заболевания кроется в неправильном образе жизни – и они отчасти правы. Стрессы и не физиологичный режим делают своё чёрное дело.

Но довольно часто начало заболевания закладывается бактерией, которую легко подхватить в быту: через немытые фрукты, грязные руки. Бактерия долгое время может тихо прятаться внутри, а начать «наступление» только тогда, когда появятся катализаторы: инфекции, плохое, неправильное питание, стрессы и т. д. У некоторых людей заражение происходило в самом раннем детстве, а заболевание проявлялось уже в зрелом возрасте!
Иногда болезнь может появиться вообще без бактерии, только на фоне сильнейшего стресса или злоупотребления лекарствами вроде банального аспирина. Для того чтобы понять, есть ли в вашем организме Хеликобактер Пилори, назначается специальный дыхательный тест, который определяет наличие бактерии в выдыхаемом воздухе.
Основная симптоматика
При диффузном гастрите можно выделить следующие симптомы.
- Боли после еды, а также болезненные ощущения при пустом желудке, которые после употребления пищи только усиливаются.

- Тошнота, рвота, метеоризм, в общем, все симптомы диспепсии. Недостаток желудочного сока не позволяет пище правильно перевариваться. Вторичным побочным эффектом будет упавшая работоспособность, авитаминоз.
- Нездоровый стул.
- Белый налет во рту по утрам.
- Не проходящий дисбактериоз.
Можно заметить, что все симптомы так или иначе связаны с неправильной работой ЖКТ. Собственно, это и определяет основное правило. Если ваш желудочно-кишечный тракт работает неправильно, не так, как всегда, доставляет вам неудобства в любой форме, обязательно обратитесь к врачу как можно скорее. Чем раньше начнется лечение, тем лучше будет результат.
Диагностика
Диагностика производится по обычной схеме: врач в первую очередь назначает гастроэндоскопию – исследование с помощью небольшой камеры, помещаемой в желудок, которая передает изображение на монитор. Это один из методов дифференциальной диагностики гастрита. После внимательного изучения изображения врач находит очаги воспаления, определяет тип гастрита и уже может примерно назвать схему лечения.
Затем назначаются анализы мочи, кала и крови. В некоторых случаях может потребоваться ультразвуковое исследование внутренних органов брюшной полости. Такой набор простых исследований дает врачу абсолютно полную картину касательно этимологии заболевания. После постановки диагноза определяется схема лечения и составляется диета для больного.

Важно понимать, что только врач может поставить вам правильный диагноз. Никакие логические измышления касательно своих диагнозов не дадут больному такую картину, как эндоскопия и набор анализов. Самолечение часто усугубляет картину и делает дальнейшее лечение более сложным и менее результативным.
Лечение: алгоритм и общие принципы
Диффузный гастрит обычно лечится по следующей схеме:
- симптоматически назначаются препараты, которые снимают болевые ощущения и улучшают пищеварение, моторику желудка;
- подбирается диета, которая облегчит работу ЖКТ и позволит ему восстановиться;
- по желанию некоторые больные прибегают к методам народной медицины, но делать это необходимо только после консультации с врачом.
Медикаментозное лечение при катаральном гастрите
Тяжело переносимый гастрит лечение требует не только касающееся изменения образа жизни и режима питания, но и снятия острых симптомов. Как правило, это требуется во время приступа острого гастрита, признаки которого – сильная острая боль, тошнота и рвота. Для снятия боли используются анальгетики в дозировке, строго подобранной врачом. Отсебятине тут не место! Это важно знать и понимать.
Хронический гастрит тоже часто требует использования медикаментов, улучшающих пищеварение и помогающих моторике желудка. Препараты используются обволакивающие, стимулирующие ЖКТ. Также иногда требуется пить лекарства для улучшения работы кишечника. Соляной кислоты в желудке бывает слишком много, а бывает, наоборот – слишком мало. В первом случае врач назначит лекарства, которые снизят кислотность, а во втором – наоборот (такие, как: плантаглбцид, орго таурин и так далее).

Влияние на кислотность сбивает внутренний баланс ферментов, поэтому их добавляют искусственно с помощью специальных препаратов. Кроме этого, назначаются витамины, усвоение которых при гастрите не происходит в нужном количестве, цианокобаламин, фолиевую кислоту.
Диета
Самое неприятное для любого больного – диета. Её соблюдать и в правду непросто: всё вкусное если не запрещают целиком, то очень дозируют. К сожалению, никакие лекарства не способны заменить соблюдение диеты, поэтому исключений быть не может.
Исправленный рацион призван помочь желудочно-кишечному тракту справляться со своей работой. Для того чтобы процесс пищеварения происходил более легко для желудка, основное правило, на котором базируется диета, заключается в следующем: вся твердая пища должна быть максимально разварена, растёрта и попадать в желудок в максимально измельченном виде.
А также уточняющие и дополняющие правила:
- Никакой острой, жирной и сильно солёной пищи.
- Никаких соусов.
- Запрещено употребление маринованных, солёных овощей.
- Запрещено употребление кисломолочных продуктов.
- Разрешено употребление круп в варёном виде, подсушенного белого хлеба, обезжиренного творога, молока и даже сливок.
- Любые овощи, тщательное помытые и без кожуры, допускаются к употреблению.
- Абсолютный бескомпромиссный запрет на употребление алкоголя в любом виде. Никакого спирта! Этанол убивает ваш желудок.
Более подробный список разрешенных и запрещенных продуктов можно получить у своего лечащего врача, который при составлении таблицы учтёт симптомы и лечение, которое получает пациент. Помимо продуктов, также важное правило, которое влияет на самочувствие самым прямым образом, гласит: употребляйте пищу небольшими порциями дробно 5-6 раз в день, в одно и то же время, а также в один и тот же час ложитесь спать и вставайте по утрам.
Вот такое простое и понятное с малых лет, но так трудно соблюдаемое правило, которое позволяет людям с гастритом чувствовать себя абсолютно здоровыми (после купирования острого приступа, конечно же).
Народная медицина спешит на помощь
Нельзя в статье, в которой рассматривается хронический гастрит, избежать и методов народной медицины. На каждый симптом народная мудрость приготовила свой рецепт решения проблемы, часто – намного более щадящий для организма, чем лекарства.
Важно понимать – ни один из таких методов не возник на пустом месте. Народные рецепты используют те же вещества, что и лекарства, покупаемые в таблетках. Это одновременно и плюс – возможность заменить лекарство на природный компонент без химии, и минус – навредить себе безобидной травкой ничуть не сложнее, чем грозной таблеткой. Всегда согласовывайте с врачом любые, даже самые безобидные методы!

Например, изжога по народным методам лечится так: нужно смешать измельченные порошки мяты, аира, подорожника и зверобоя (все по одной чайной ложке), а затем засыпать в эту смесь щепотку семян тмина. Полученную смесь залить кипятком и дать настояться в течение дня (12-15 часов). После процеживания лекарство готово: выпивайте до еды по 2 столовые ложки и симптомы изжоги значительно уменьшатся.
А боли в желудке помогает смягчить… обычная картошка! Просто нужно выжать из неё сок, который выпивается перед едой (за полчаса – час). Если у вас вдруг не оказалось соковыжималки под рукой, не расстраивайтесь. Наши бабушки получали сок так: растирали овощ на терке, затем полученный порошок клали в марлю и сильно отжимали.
Важное замечание: старая картофелина для этого рецепта не подойдёт.

Ни в коем случае не заменяйте лечение медикаментами народными рецептами без разрешения вашего лечащего врача! Помните, что обычному человеку сложно учесть и предусмотреть все нюансы. Используйте народные методы после согласования с гастроэнтерологом, и это поможет избежать большого количества проблем.
Да, в современном мире с гастритом живут по некоторым данным до 90% населения. Стресс, рваный образ жизни, невозможность правильно питаться – всё это действует на организм изматывающе, и страдают самые важные внутренние системы.Чем раньше больной спохватывается и перестаёт относиться к своему телу потребительски, тем действеннее будет лечение. Многих соблюдение диеты пугает больше, чем факт болезни! Это в корне неправильный взгляд на проблему.

Делитесь своим опытом в комментариях к статье, ведь невозможно в одном тексте охватить всю проблему. А если вы хотите помочь своим друзьям сберечь здоровье – поделитесь ссылкой на статью в социальной сети. Чем больше людей прочитает это и задумается о сохранении своего здоровья, тем выше будет качество жизни всех нас.
Диффузный гастрит — симптомы и лечение народными средствами
В век больших скоростей мы часто перекусываем на ходу, что плохо влияет на работу пищеварительной системы и приводит к воспалению слизистой оболочки желудка. Такое заболевание называется диффузный гастрит.
Содержание статьи
Что такое диффузный гастрит
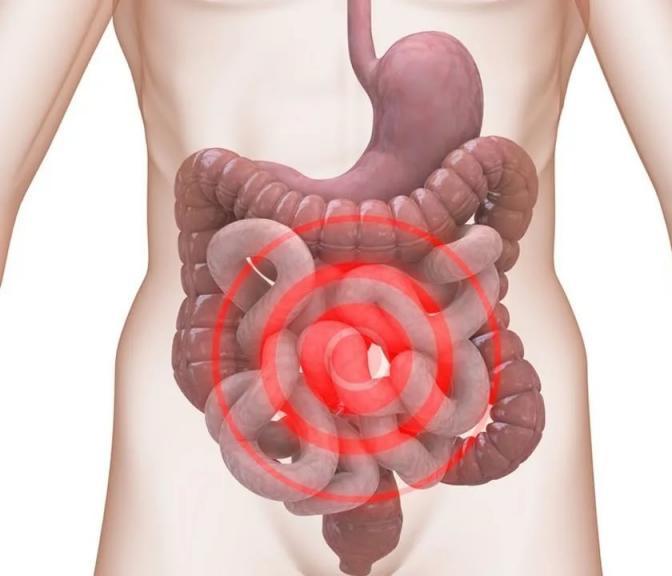
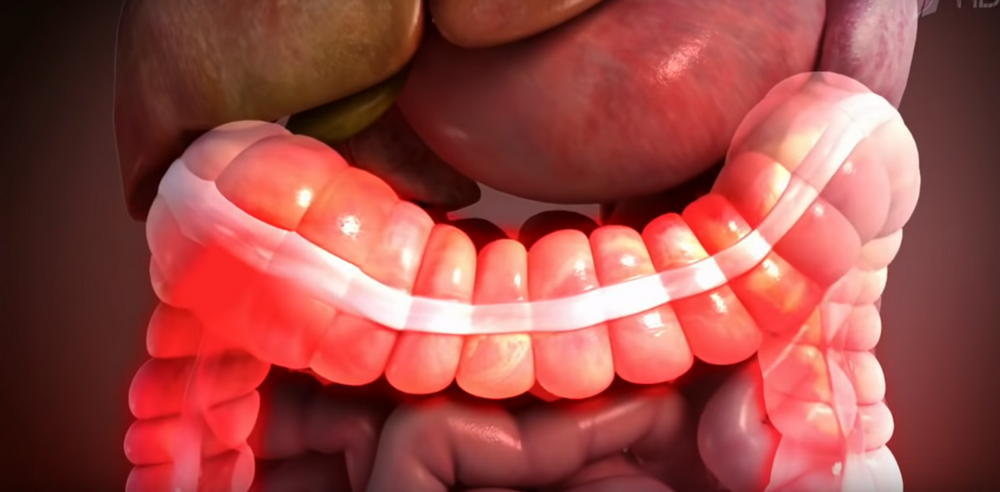
Диффузный гастрит – самая частая причина заболевания желудка. Слизистая оболочка антрального отдела желудка поражается воспалительным процессом. Такая патология разъедает железистые клетки до полной их атрофии. Запущенная форма диффузного гастрита очень опасна и может привести к образованию злокачественной опухоли. Поэтому при первых признаках заболевания необходимо срочно обратиться к врачу.
Виды диффузного гастрита
По принципу развития диффузный гастрит имеет несколько видов:
- Поверхностный;
- Хронический;
- Субатропический;
- Антральный.

Поверхностный гастрит является самой легкой формой заболевания. Слизистая оболочка сохраняет свою способность самостоятельно восстанавливаться, а все нарушения ее целостности являются обратимыми. Очаг воспаления составляет не более тридцати процентов всей площади слизистой. При этом такое заболевание проходит без каких-либо симптомов и выявляется, как правило, при проведении исследований других проблем со здоровьем. Но, тем не менее, к данному виду заболевания нужно отнестись со всей серьезностью, так как оставленный без внимания поверхностный гастрит может привести к необратимым процессам.
Хронический гастрит – это, когда острая форма заболевания переходит в вялотекущий процесс. При этом более глубоко нарушается эпителий желудка, что влечет за собой такие болевые ощущения, как тяжесть после приема пищи, тошнота, острые боли. Происходит чрезмерное выделение соляной кислоты, что вызывает боль в области желудка, тошноту, переходящую в рвоту. Гастрит такого типа может начать структурные изменения слизистой желудка, которые повлекут за собой необратимые последствия.
Субатропический гастрит представляет собой тяжелую форму заболевания. Клетки слизистой имеют необратимые патологические изменения, приводящие к их отмиранию. Пораженные участки эпителия прекращают выработку желудочного сока, а вместо этого покрываются соединительной тканью.
Антральный гастрит (гастрит типа В). При таком виде вырабатывается огромное количество соляной кислоты, которая разъедает ткань между эпителием и кишечником. Такой гастрит является следствием несвоевременного лечения предыдущих видов. Антральный гастрит поражает, как правило, большую часть слизистой, при этом пищеварительная деятельность значительно снижается.
Диффузный гастрит имеет несколько разновидностей:
- Острый диффузный поверхностный гастрит;
- Диффузный поверхностный антральный гастрит;
- Диффузный катаральный гастрит.
Как выглядит, фото

Причины
Диффузный гастрит не проявляется на пустом месте. Для его возникновения имеются несколько основных причин:
- Рефлюкс. Из-за ослабления мышц верхней части желудка, отвечающих за работу антрального клапана, происходит заброс пищи и желчи из желудка в пищевод или в другие отделы желудочно-кишечного тракта. Так, может начаться гастрит различного типа.
- Бактерии Хеликобактер Пилори. Ученые доказали, что причиной гастрита являются патогенные бактерии Хеликобактер Пилори. Данный возбудитель имеется у большинства людей. Но как только колонии бактерий разрастаются, они поражают слизистую оболочку желудка и вызывают гастрит. Толчком может послужить неправильный рацион питания.
- Стрессы. Нервные психологические нагрузки влияют на работу абсолютно всех жизненно важных органов. Эмоциональные нагрузки в совокупности с неправильным питанием могут привести к нарушению пищеварительных процессов.
- Прием «неправильной» пищи. Чрезмерное употребление жареной пищи, продуктов с высокой или низкой температурой, газированных напитков. С другой стороны, отсутствие жидкой пищи, питание на ходу, в спешке, когда пища недостаточно пережевывается, может привести к диффузному гастриту.
- Сбой в режиме дня. Вследствие определенного графика работы, когда приходится работать посменно в день или в ночь, происходит нарушение биологических часов, что влечет за собой возникновение гастрита.
- Бесконтрольный прием нестероидных препаратов. Часто больной, страдающий проблемами опорно-двигательного аппарата, «назначает» себе нестероидные противовоспалительные медикаменты, не зная о правилах их приема. А именно, основные компоненты этих препаратов имеют сильное воздействие на слизистую оболочку желудка.
- Злоупотребление алкоголем или курение, особенно на голодный желудок. Алкоголь вызывает повышенную секрецию соляной кислоты, но поскольку при этом желудок пуст, то происходит самоуничтожение эпителия желудка.
- Проведение оперативного вмешательства в области желудка или кишечника.
Симптомы заболевания
Диффузный гастрит не берется ниоткуда, он развивается постепенно. И на первых порах абсолютно бессимптомно. В процессе развития болезни все глубже поражается слизистая оболочка желудка, и происходит нарушение работы желудочно-кишечного тракта.
Первые симптомы проявляются болью в желудке, особенно в верхней его части. Эти боли усиливаются сразу после приема пищи. В дальнейшем может добавиться тошнота, а продолжительность желудочных болей увеличиться во времени и интенсивности. В связи с нарушением секреции желудочного сока, выработка соляной кислоты значительно уменьшается. Его объема недостаточно для переваривания пищи, и поэтому наступают приступы тошноты.
Постоянный воспалительный процесс нарушает работу ЖКТ, при этом пища плохо переваривается, питательные вещества не усваиваются, а выводятся из организма. И как следствие – снижение массы тела. При этом наблюдается нестабильная работа кишечника, при которой диарея сменяется запором.
Тяжелая форма развития диффузного гастрита сопровождается постоянной изжогой, повышенным газообразованием, отрыжкой, быстрой утомляемостью и частым головокружением.
Наряду с основными симптомами заболевания, могут наблюдаться и второстепенные, такие как повышение слюноотделения и секреции потовых желез, упадок сил, сонливость. Все это сопровождается симптоматикой неврологического характера, а именно, больного преследует ощущение ползающих мурашек, он испытывает легкое покалывание кожи и онемение конечностей.
Итак, основные симптомы диффузного гастрита:
- Боль и тяжесть в верхней части желудка, сопровождаемые изжогой, отрыжкой;
- Тошнота и рвота в совокупности с головокружением и слабостью как следствие интоксикации организма;
- Отсутствие аппетита;
- Потеря массы тела;
- Анемия;
- Бледность и сухость кожных покровов;
- Ломкость ногтей и повышенное выпадение волос.
Лечение
Как и большинство заболеваний, эффективность лечения которых зависит от ранней терапии. Диффузный гастрит на начальной стадии легко поддается лечению и полностью излечим. Более запущенные формы требуют более серьезной и длительной терапии различными средствами.
К методам лечения диффузного гастрита относятся:
- Прием медикаментозных препаратов;
- Применение народных средств;
- Соблюдение специальной диеты.
Какой бы метод ни был выбран, соблюдение диеты является обязательным.
Основные правила диеты при диффузном гастрите
- Суточная норма питания должна быть разделена на 5-6 приемов пищи. При этом дробное питание должно быть разнообразным;
- Запрет на употребление жирной, жареной пищи. Блюда лучше готовить на пару или запекать в духовке. Нельзя использовать специи и пересаливать;
- Запрещается употребление сдобных продуктов, сладостей, шоколада;
- Из напитков отдается предпочтение некрепкому чаю, а лучше готовить отвары или настои из трав и сухофруктов. Стоит отказаться от сладких газированных напитков, крепкого кофе, алкоголя;
- Основой любой диеты должны стать кисломолочные продукты с небольшой массовой долей жира;
- Первые блюда готовятся на вторичном мясном или овощном бульоне;
- На десерт используются печеные яблоки, тушеная тыква, сухофрукты.

Медикаментозные препараты
Борьба с диффузным гастритом проходит несколько стадий:
- Терапия, направленная на подавление бактерий Хеликобактер Пилори.
- Лечение слизистой оболочки желудка с целью восстановления и защиты.
- Оживление работоспособности желудка.
- Купирование болевых ощущений и расслабление гладкой мускулатуры желудка.
- Восстановление защитных функций организма.
Для уничтожения бактерий Хеликобактер Пилори используют традиционные антибиотики широкого спектра, такие как Азитромицин, Кларитромицин, Тетрациклин, Левофлоксацин. Очень популярный в последнее стал препарат Де-Нол. Его действие направлено на уничтожение патогенных бактерий. Для улучшения состояния назначают ингибиторы протонной помпы Омепразол или Омез.
Антацидные медикаментозные препараты заботятся о восстановлении слизистой оболочки желудка, а также направлены на защиту от различных раздражающих факторов. Как правило, это – Алмагель, Гевискон, Ренни, Гастал. Растворяясь в желудке, они обволакивают слизистую оболочку, снимая воспалительные процессы и предохраняя от повреждений.
Хорошо снимают спазмы и боль Но-шпа, Спазган, Спазмалгон.
Функции желудка восстанавливают ферментные препараты. Панкреатин, Фестал, Мезим, Панзинорм помогают в процессе переваривания пищи, тем самым предупреждая ощущение тяжести и болевой синдром.
Очень полезно при лечении диффузного гастрита применение витаминных комплексов группы В, А, Е, С.
Курс лечения диффузного гастрита довольно продолжительный. За этот период происходит подавление иммунитета. Для его восстановления назначают иммуностимулирующие препараты Имудон, Виферон, Элеутероккок, Изопринозин.
Важно запомнить, что прием препаратов для лечения гастрита можно начинать только после консультации с врачом-гастроэнтерологом.
Часто как дополнительное средство специалисты назначают физиотерапию. Физпроцедуры помогают улучшить кровообращение в желудке, восстанавливают моторику гладкой мускулатуры. Лучше всего для этого подходят УВЧ, парафин, Электрофорез, азотные и хвойные ванны.
Народные средства
Лечение диффузного гастрита консервативными методами будет более эффективным, если к ним добавить средства народной медицины. Существует много рецептов, способствующих быстрому восстановлению пораженных участков слизистой желудка. Но даже народную медицину необходимо применять только после консультации с лечащим врачом.
В большинство рецептов для лечения гастрита входят такие растения, как ромашка, алоэ, подорожник. Мята, солодка, лен, липа и др. На их основе готовят отвары, настои, чаи. Вот несколько рецептов.
Для заживления воспаленных участков хорошо подходят:
- Свежеприготовленный капустный сок. Его необходимо выпивать по 100-150 мл каждое утро на голодный желудок;
- Кашица из одного тертого яблока с медом за полчаса до завтрака;
- Перетертая черника с сахаром в объеме одной чайной ложки. Ее нужно съедать три раза в день перед приемом пищи.
Диффузный гастрит может быть как с повышенной кислотностью, так и с пониженной. Одна столовая ложка на 250 мл кипятка может помочь в лечении обоих видов. Отвар нужно пить три раза перед едой. После еды хорошо бы съедать по одной чайной ложке корней синюхи голубой, измельченной до состояния муки. В результате приема данного средства проходят боли, снимаются спазмы, затягиваются ранки на стенках желудка, покрываясь тонкой пленкой из синюхи.
Свежеприготовленный сок картофеля может помочь при лечении гастрита с повышенной кислотностью. Сырой сок в объеме 100 мл принимают два раза в день за тридцать минут до еды. Для этого рецепта лучше всего подойдет картофель с розовой кожурой.
Для пониженной кислотности подойдет сок алоэ, смешанный с медом в пропорции один к одному. Как и сок картофеля, алоэ принимают за тридцать минут до еды. Для рецепта необходимо брать растение трех-четырех летнего возраста. Листья срезают, заворачивают в черную бумагу и кладут в холодильник на 2 недели.
Для лечения эрозивного гастрита используют медицинский спирт. На курс берут 250 мл. Спирт принимают по следующей схеме. Утром на голодный желудок нужно съесть одну столовую ложку сливочного масла, затем принять две чайные ложки спирта, а затем выпить 2 сырых яйца. Когда закончится спирт, гастрит будет излечим.
Часто используют для лечения гастрита семя льна. 1 столовую ложку семян без верха залить на ночь одним стаканом кипящей воды, через несколько минут перемешать и оставить настаиваться до утра. Принимать перед завтраком за тридцать минут натощак. Курс – 30 дней. Затем сделать месячный перерыв. Количество курсов – три-четыре.
Хорошо помогают в лечении диффузного гастрита травяные смеси. Некоторые отвары из травяных сборов обладают противовоспалительными и антибактериальными действиями, они способствуют снятию болевого синдрома, предотвращению тошноты и изжоги.
Травяной сбор готовится из одной чайной ложки мяты и корня аира, двух столовых ложек зверобоя и подорожника, одной трети ложки семян тмина. Две столовые ложки данной смеси залить одним стаканом горячей воды и оставить настаиваться в течение 12 часов. Принимать настой по 30 мл перед каждым приемом пищи. Курс лечения проводить до полного прекращения изжоги.
Универсальный сбор состоит из таких растительных ингредиентов, как масло облепихи, цветки календулы, листья крапивы, пастушьей сумки, тысячелистника, подмаренника. Данный сбор направлен на заживление слизистой оболочки желудка.
Травы при пониженной секреции желудочного сока – зверобой (3 части), подорожник, бессмертник, полынь, календула (все травы по одной части).
Травы при повышенной кислотности – корень аира, тысячелистник, мята, крапива, ромашка аптечная (в равных частях).
Отвары из указанных сборов готовятся по одной схеме. Одну столовую ложку с верхом любого сбора заварить одним стаканом кипятка и поместить емкость на водяную баню на 15 минут. Употреблять по одной трети стакана за 30 минут до еды.
Профилактика
Профилактика гастрита заключается в правильном питании. Любая лечебная диета направлена предотвратить раздражение слизистой желудка. Дневной рацион нужно разделить на пять-шесть равных порций. Перерывы между приемами пищи должны быть небольшие, чтобы не возникло чувство голода. Все блюда должны быть теплыми, с другой стороны под запрет попадают острые блюда, жирные продукты, всевозможные копчености, алкогольные напитки, шоколад, сдобные булочки.
Основу рациона для профилактики гастрита должны составлять овощные бульоны, каши на воде, отварные нежирное мясо или рыба, кефир, компот, кисель. Хорошим подспорьем для приготовления диетических блюд будет пароварка или мультиварка.
Отзывы
Дорогие читатели, нам очень важно ваше мнение — поэтому мы будем рады отзыву о диффузном гастрите в комментариях, это также будет полезно другим пользователям сайта.
«Некоторое время назад у меня начались проблемы с желудком. Собравшись с духом, я пошел в больницу. Мне назначили ФГДС. Результаты показали, что у меня поверхностный гастрит. Дополнительные анализы показали, что причиной стали бактерии Хеликобактери Пилори. Для лечения врач назначил антибиотики с Зульбексом и Де-Нолом, а также пробиотик Линекс. Лекарства принимал две недели. Благодаря Линексу, никаких побочных эффектов не появилось. Курс лечения помог не только при гастрите, но и вылечил стоматологические проблемы – кровоточивость десен»
Владимир
«Если бактерии Хеликобактер Пилори не были обнаружены в Вашем желудке, а диагноз поставлен – диффузный гастрит, то в таком случае поможет народное средство – семя льна. Его можно купить в любой аптеке. 2 столовые ложки семян залить кипятком и подержать на водяной бане 45 минут. За это время семена разварятся, превратившись в кисель. Принимают его четыре раза в день перед едой. Кисель предохраняет слизистую желудка от небольших травм, и способствует заживлению небольших язвочек»
Виолетта
Видео
Диффузный гастрит: симптомы, лечение, диета
Диффузный гастрит считается одним из видов заболевания, вызывающего воспаление в желудочно-кишечном тракте. На сегодня большинство населения планеты все чаще сталкивается с гастритом, к лечению которого необходимо отнестись со всей ответственностью. Есть множество распространенных случаев, когда без должного лечения или халатного отношения у человека развивалась язва желудка.
В основном диффузный гастрит является следствием острого гастрита, который со временем перетекает в хронический без своевременного лечения.

Стадии развития заболевания
Гастрит является одной из распространенных болезней современного общества, которая не жалеет абсолютно никого. Болезнь может быть обнаружена у любого, однако чаще всего она возникает у школьников и студентов. Развитие болезни начинается с ранней стадии, и без должного своевременного лечения ситуация усугубляется.
Первая стадия заболевания — возникновения поверхностного гастрита. В этом случае имеет место неглубокое воспаление желудочно-кишечного тракта, которое не успело распространиться слишком глубоко. Обычно при поверхностном гастрите больной еще не подозревает заболевание и не проводит лечение, без которого гастрит развивается до следующей стадии.
Хронический поверхностный гастрит тоже не имеет особой симптоматики и обнаруживается случайно. Однако стоит помнить, что на данном этапе болезнь нуждается в качественном лечении, и больного следует отправить на диагностику к специалистам. Без своевременного лечения хронический поверхностный гастрит распространяется на глубокие слои покровов желудка и переходит в следующую стадию.
Возникает диффузный субатрофический или атрофический гастрит. Оба вида отличаются тошнотно-рвотными позывами, тяжестью после еды и болями в области живота. При диффузном гастрите поврежденные клетки желудочно-кишечного тракта уже не способны восстанавливаться с должной скоростью, и происходят необратимые изменения — развитие диффузного гастрита.
Причины возникновения и развития болезни
Причинами возникновения диффузного гастрита могут служить множество факторов, обычно болезнь развивается из-за их совокупности. Основным фактором заболевания служит несоблюдение правильного распорядка питания или некачественная пища. Именно поэтому болезни больше всего подвержены школьники и работающие люди, режим дня которых зачастую не позволяет им употреблять здоровую пищу. Различные полуфабрикаты и еда быстрого приготовления, фастфуды, жирная и жареная пища, а также обильное количество пищевых добавок негативно сказываются на здоровье желудка, подвергая его риску заболевания.
Помимо некачественного питания, причиной возникновения гастрита может послужить и неправильный распорядок дня или нарушение режима сна. Недостаток отдыха или работа в ночное время негативно скажется на здоровье организма, а обильное количество стрессов и напряжение плохо отразятся тоже на состоянии нервной и пищеварительной систем.
Наличие вредных привычек также подвергает риску возникновения заболевания. Длительный стаж курения, злоупотребление алкогольными напитками или даже прием лекарственных препаратов на пустой желудок препятствуют регенерации тканей слизистой, что в совокупности с уже приобретенным заболеванием лишь отягощают ситуацию.
Симптомы диффузного гастрита
Симптомы заболевания весьма нестабильны и проявляются в основном уже при его развитии, так как течение недуга происходит бессимптомно на начальных стадиях. На раннем этапе из симптомов можно выделить лишь временное ослабленное состояние больного, чрезмерную потливость, постоянную сонливость и утомляемость, однако диагностировать гастрит по этим признакам невозможно, и чаще всего все списывается на стрессы или недостаток отдыха.

Особенностью заболевания является распространенное воспаление равномерно по всей поверхности желудочно-кишечного тракта. Данный гастрит относится к достаточно серьезным недугам, и его не стоит игнорировать: само оно не пройдет. При запущенной стадии возможно образование роста раковой опухоли в желудке, так что к лечению следует приступить сразу после обнаружения проблемы.
На ранней стадии болезни слизистая оболочка желудка получает воспаление, которое со временем становится хроническим. Через небольшой промежуток времени слизистая начинает атрофироваться, затем происходит отмирание железистых клеток и их замена на фибринозную ткань. Симптоматика диффузного гастрита схожа с остальными его видами: возникновение болей в организме, стремительная потеря веса, рвота и тошнота.
Поначалу болевые ощущения возникают достаточно редко, но вскоре их интенсивность и частота появления учащаются. Это связано с прогрессированием заболевания, боль проявляется в любое время, однако чаще всего возникает после приема пищи. Потеря веса происходит из-за нарушения функций пищеварения в желудке, вследствие атрофии слизистой оболочки. А тошнотно-рвотные рефлексы посещают человека после еды, обычно после рвоты больному становится заметно легче. Стоит помнить, что при плохом самочувствии и наличии хоть одного из вышеперечисленных симптомов следует обратиться к лечащему врачу и провести диагностическое обследование.
Как лечить болезнь?
При обнаружении болезни или первых обострений рекомендуется немедленно обратиться за помощью к врачам и провести необходимые анализы и обследование, чтобы лечить диффузный гастрит своевременно.
В первые дни после болезненных приступов следует ограничить объем употребляемой пищи. Лечение диффузного гастрита должно происходить при достаточном количестве витаминов, необходимых для организма, и назначенных врачом лекарственных препаратов. Кроме того, если причиной возникновения заболевания стала бактерия, должно быть назначено лечение антибиотиками.
Особое значение имеет диета при диффузном гастрите. Лучше всего пить легко усвояемые жидкости и отказаться от твердой пищи, которая способна механически повредить состояние воспаленной слизистой. Идеально подойдет питье минеральных вод и чая из лекарственных трав, можно употреблять соки с нейтральными показателями кислотности и щелочности. При лечении следует полностью исключить употребление копченостей, пряностей и острой пищи, крепкие чай и кофе, алкогольные напитки, соленую, жирную и жареную еду. Абсолютно противопоказано употребление продуктов быстрого приготовления и фастфуда. Рекомендуемым меню будет употребление нежирной вареной пищи.

Разрешается питание различными кашами, подойдут нежирные сорта мяса и рыбы, возможен небольшой прием кисломолочных продуктов, однако последние следует употреблять осторожно, и при ухудшении самочувствия от них лучше отказаться. Особой пользой обладают легкие супы и отвары, которые будут обволакивать поврежденную слизистую и успокаивать желудок. Способы приготовления пищи тоже ограничены: допускается обработка паром, отваривание или запекание в собственном соку. Можно употреблять отвары и настои на травах, не кислые компоты. Также при лечении необходимо следить за температурой употребляемой пищи, слишком горячая или холодная противопоказана. Следует помнить, что без соблюдения диеты лечение лекарственными препаратами может не принести должного эффекта.
При лечении гастрита широкую популярность приобрели народные методы, однако необходимо запомнить, что данное лечение способно лишь облегчить состояние больного или снять проявления болезни, однако вылечить диффузный гастрит таким образом невозможно. Применение народных способов имеет место только в случае положительного влияния на желудочно-кишечный тракт, по назначению лечащего врача и в комплексе с терапией.
Заключение
Сегодня гастрит является распространенной болезнью, которой страдает добрая часть населения. Чтобы обезопасить себя от многих проблем, следует правильно питаться, уделять должное время сну и физической активности. Соблюдения распорядка дня и приемов пищи избавит человека не только от риска возникновения гастрита, но и массы других заболеваний, улучшит общий физический тонус и здоровье организма. А если появились первые симптомы, следует незамедлительно обратиться к лечащему врачу.
Диффузный гастрит: симптомы и лечение
При диагнозе диффузный гастрит лечение должно быть комплексным. Ведь при этом заболевании поражается вся слизистая желудка. Восстановить ее можно только приведя в порядок рацион. Без этого условия медикаменты и народные средства окажутся бессильны. Конечно, улучшение будет, но ненадолго.

Лечение диффузного гастрита медикаментами
Диффузный гастрит подразделяется на 2 вида – хронический и поверхностный. Хронический развивается после острой формы заболевания. Симптомы у него следующие:
- тяжесть после приема пищи;
- боли в эпигастральной области;
- тошнота.
При диффузном хроническом гастрите происходят изменения в оболочке слизистой, их последствия считаются необратимыми. По этой причине не следует откладывать визит к гастроэнтерологу.
 Диффузный поверхностный гастрит является легкой формой заболевания, поскольку при нем сохраняется способность эпителия желудка к восстановлению. Другими словами, изменения, которые произошли в слизистой еще можно обратить вспять. Вот только протекает эта форма почти бессимптомно. Ее обнаруживают при эндоскопических исследованиях. Если застать болезнь на этой стадии, то можно вылечить желудок за короткий срок.
Диффузный поверхностный гастрит является легкой формой заболевания, поскольку при нем сохраняется способность эпителия желудка к восстановлению. Другими словами, изменения, которые произошли в слизистой еще можно обратить вспять. Вот только протекает эта форма почти бессимптомно. Ее обнаруживают при эндоскопических исследованиях. Если застать болезнь на этой стадии, то можно вылечить желудок за короткий срок.
Лечение диффузного гастрита предполагает использование препарата под названием Омепразол. Он представляет собой ингибитор протонной помпы, который блокирует выработку соляной кислоты на клеточном уровне.
Больным прописываются еще и антацидные препараты, которые нейтрализуют кислоту желудка. Самыми популярными средствами являются следующие:
- Ренни;
- Альмагель;
- Маалокс;
- Низатидин.
Для улучшения пищеварения следует принимать Мезим или Дигестал.
 Диффузный гастрит может развиться из-за наличия в желудке бактерии хеликобактер пилори. В этом случае без приема антибиотиков просто не обойтись. Чаще всего назначаются следующие препараты:
Диффузный гастрит может развиться из-за наличия в желудке бактерии хеликобактер пилори. В этом случае без приема антибиотиков просто не обойтись. Чаще всего назначаются следующие препараты:
- Кларитромицин;
- Тетрациклин;
- Левофлоксацин;
- Амоксициллин.
Пропиваются они курсом, только так удастся уничтожить бактерию. После этого кислотность в желудке нормализуется при помощи антацидных препаратов.
Вернуться к оглавлению
Лечение диффузного гастрита народными методами
Диффузный гастрит поддается лечению народными средствами. Однако народная терапия должна быть обязательно согласована с гастроэнтерологом. Только он может посоветовать оптимальное средство. При данном заболевании хорошо помогает сбор, который состоит из следующих трав:
- 5 г мяты;
- 40 г подорожника;
- 10 г корня аира;
- 2 г семечек тмина.
 Потребуется смешать компоненты, залить их 500 мл кипятка и настоять в термосе в течение 12 часов. Затем настой процеживается и принимается по 20 мл утром до еды. Курс лечения составляет 30 дней. Терапию можно продолжить после недельного перерыва. Средство следует хранить в холодильнике.
Потребуется смешать компоненты, залить их 500 мл кипятка и настоять в термосе в течение 12 часов. Затем настой процеживается и принимается по 20 мл утром до еды. Курс лечения составляет 30 дней. Терапию можно продолжить после недельного перерыва. Средство следует хранить в холодильнике.
При диффузном гастрите поможет картофельный сок. Для его приготовления желательно взять молодые клубни. Употреблять сок рекомендуется по 100 мл до еды с утра. Длительность лечения – 2 недели.
При пониженной кислотности желудка показаны корешки репейника и одуванчика. Потребуется смешать их в равных пропорциях, затем 30 г смеси заливается 100 мл водки и настаивается 14 дней. Готовое лекарство фильтруется и принимается по 5 мл, которые нужно обязательно развести в 50 мл воды. Делать это нужно трижды в день за 15 минут до еды в течение месяца.
При острой форме заболевания поможет подорожник. Для приготовления лекарства следует 200 г сухого сырья залить 500 мл виноградной водки и проварить на медленном огне в течение 5 минут. Затем средство фильтруется и употребляется утром до еды по 10 мл. После чего нужно час полежать в постели. На время терапии запрещается курить.
Существует еще рецепт с использованием подорожника. Для приготовления снадобья потребуется залить 1 л сухого красного вина 100 г сырья. Средство должно настояться в течение недели в темном месте. Затем емкость нужно поставить на медленный огнь и проварить 10 минут после закипания. Как только лекарство остынет, его необходимо отфильтровать и принимать по 500 мл трижды в день за 20 минут до еды. Курс лечения – 1 месяц. Данное снадобье поможет при пониженной кислотности.
Диффузный гастрит можно победить при помощи следующих трав:

- ромашка;
- подорожник;
- тысячелистник.
Компоненты нужно смешать в равных пропорциях, затем берется 30 г смеси, заливается 400 мл кипятка и настаивается 1 час в термосе. По прошествии этого времени средство фильтруется и принимается по 100 мл трижды в день за 40 минут до еды.
Хорошо воздействует на желудок и сок подорожника. Нужно вымыть растение и измельчить при помощи мясорубки или блендера. Измельченная масса перекладывается в марлю и из нее выжимается сок. Употреблять его рекомендуется по 10 мл трижды в день за 20 минут до еды. Хранить сок можно в холодильнике на протяжении 5 дней, затем следует сделать новый. Курс лечения составляет 1 месяц.
Заболевание можно победить при помощи облепихового масла. Его рекомендуется употреблять по 10 мл при болях, задерживая дыхание. Сок ревеня можно пить при пониженной кислотности. Употреблять его следует по 0,2 г до еды. Хорошие результаты дает и морковный сок. Пить его нужно по 100 мл трижды в день до еды на протяжении 10 дней.
Овес – верное средство от гастрита. Из него готовится отвар. Для этого 20 г неочищенного сырья заливается 1,5 л воды и ставится на огонь. Средство уваривают в два приема. Затем оно процеживается и пьется по 100 мл трижды в день до еды. Каждый день необходимо готовить свежий отвар. Курс терапии – 1 месяц. Уже через неделю должны утихнуть боли, уйдет тяжесть в правом подреберье.
 Диффузный гастрит можно вылечить при помощи алоэ. Он способствует заживлению ранок в желудке. Потребуется измельчить несколько листьев в блендере и выжать из массы при помощи марли сок. Принимать средство рекомендуется по 20 мл дважды в день до еды.
Диффузный гастрит можно вылечить при помощи алоэ. Он способствует заживлению ранок в желудке. Потребуется измельчить несколько листьев в блендере и выжать из массы при помощи марли сок. Принимать средство рекомендуется по 20 мл дважды в день до еды.
Можно убрать симптомы заболевания оливковым маслом. Его следует употреблять по 10 мл утром до еды. Можно просто заправлять им салаты. Суточная доза масла составляет 20 мл.
Яблоки тоже используются при лечении гастрита. Для терапии потребуются зеленые сорта. Потребуется съедать по 2 плода, которые должны быть пропущены через терку. Завтракать можно только спустя 3 часов.
При данном недуге народные целители советуют использовать семена льна. Из них готовится настой. Для этого 10 г семян заливается 400 мл кипятка, и настаиваются 1 час. Пить полученное снадобье рекомендуется по 200 мл дважды в день до еды.
Вернуться к оглавлению
Как избежать неприятных последствий
При использовании народных методов, важно прислушиваться к своему организму. Если появился дискомфорт, нужно без сожаления прекратить прием снадобья. О своих жалобах следует рассказать врачу, он должен будет подобрать более комфортную терапию.
Важно помнить, что использование народных средств не отменяет диеты. Даже после улучшения следует придерживаться щадящей системы питания еще на протяжении 6 месяцев. В этом случае удастся закрепить полученные результаты. Если пренебречь данной рекомендацией, то гастрит вернется вновь.
поверхностный и хронический, лечение, симптомы
Одними из самых распространенных заболеваний, которыми болеют люди в теперешнее время, являются заболевания органов системы пищеварения. Современный ритм жизни не позволяет человеку нормально и качественно питаться, что в результате приводит к развитию такого заболевания, как гастрит. Диффузный гастрит является довольно распространенным недугом, от которого страдает каждый второй житель нашей страны. Что же это за болезнь и каковы ее особенности?
Что за болезнь?
Диффузный гастрит является серьезным заболеванием, при котором поражается практически вся слизистая желудка, в частности, его антральный отдел, где происходит выработка соляной кислоты. Если вовремя не диагностировать этот недуг, то со временем в органе начнутся необратимые процессы отмирания железистых клеток, которые не имеют свойства восстанавливаться. Диффузная форма гастрита является опасной еще и потому, что есть высокая вероятность перетекания болезни в онкозаболевание.
Вернуться к оглавлениюЕсли у человека имеются какие либо неполадки или сбои в работе пищеварительного тракта, изжога, рефлюкс, необходимо немедленно обратиться к врачу, так как затягивание лечения в данном случае может стать причиной серьезных осложнений.
Типы диффузного гастрита
В зависимости от того, как протекает заболевание, выделяют две его основные формы.
Вернуться к оглавлениюХронический
Хроническая форма гастрита.Хроническая форма гастрита характеризуется длительным по времени протеканием заболевания, которое провоцирует изменения на слизистой органа, в результате чего теряются его основные функции, отмирают специальные клетки в антральном отделе желудка, которые выделяют определенный секрет. Если хронический гастрит вовремя не лечить, он перетекает в более опасную форму, может стать причиной возникновения раковой опухоли. Причиной данного вида гастрита чаще всего является неправильное питание, вредные привычки, употребление тяжелых лекарственных препаратов.
Вернуться к оглавлениюПоверхностный
Это самая первая стадия воспаления слизистой желудка. На первый взгляд такая форма гастрита не является опасной, стенки желудка не подвержены сильным изменениям, очаги воспаления – немногочисленны. Однако, не стоит недооценивать этот недуг, так как при несвоевременном его лечении он перейдет в смешанный гастрит.
Поверхностный или умеренный гастрит появляется у людей, которые не следят за культурой питания, употребляют алкоголь и курят. Также медиками доказано, что причиной гастрита является бактерия Helicobacter pylori, которая находится в организме человека, и при определенных обстоятельствах начинает размножаться и провоцировать заболевание.
Вернуться к оглавлениюПричины появления
Причины, по которым развивается диффузный гастрит чаще всего таковы:
- неправильное питание, особенно еда всухомятку, употребление острой и жирной пищи, фастфуда;
- попадание в организм бактерии Helicobacter pylori, которая негативно воздействует на слизистую органа, разъедая эпителий и провоцируя различные формы недуга;
- нервное перенапряжение, частые стрессы, при которых страдает весь организм, а органы системы пищеварения – в первую очередь;
- переутомление, хроническое недосыпание, нарушение режима дня.
Все эти факторы вместе и по отдельности негативно влияют на систему органов пищеварения, способствуют развитию воспалительных и патологических процессов, что, в свою очередь, является причиной сбоя работы организма.
Симптомы диффузного гастрита
Рвота после еды – один из возможных симптомов болезни.При диффузном гастрите пораженная слизистая препятствует нормальной работе желудка, в результате чего появляются симптомы, которые схожи с проявлением смешанных форм гастрита:
- Болезненные ощущения на начальной стадии – кратковременны, однако, если не прибегнуть к лечению недуга, со временем они усиливаются, становятся более продолжительными, что негативно сказывается на качестве жизни. Чаще всего боли возникают после того, как человек поел, более остро дискомфорт проявляется после употребления некачественной и неполезной еды.
- Чувство тошноты, рвота, которые развиваются через определенный промежуток времени. Рвота появляется в большинстве случаев после еды, она приносит больному облегчение, тошнота в скором времени проходит. При гастрите больной может испытывать приступы изжоги, рефлюкс, отрыжку.
- Утрата веса является причиной того, что больной чувствует боли, тошноту и дискомфорт после приема пищи, Также причиной потери веса является то, что из-за нарушения слизистой у рациента ухудшается работа желудка.
Лечение
Прежде чем начать лечение диффузного гастрита, необходимо посетить врача-гастроэнтеролога, который даст направление на прохождение обязательных диагностических процедур. Чаще всего это гастроэндоскопия, при помощи которой, доктор сможет оценить область поражения органа, его функциональность, состояние слизистой, нет ли новообразований. Если будет необходимость, то, возможно, врач назначит дополнительные анализы.
Вернуться к оглавлениюПосле установления диагноза будет назначено медикаментозное лечение, которое направлено на устранение воспалительных процессов в желудке, а также сопутствующих симптомов.
Лекарства
При поверхностном диффузном гастрите симптомы заболевания и воспаление можно устранить за достаточно короткий промежуток времени. Хорошим эффектом на начальной стадии обладает такой препарат, как «Омепразол», который представляет класс ингибиторов протонной помпы. Он регулирует процесс продуцирования желудочного сока, что помогает уменьшить процесс воспаления и восстановить нормальное состояние слизистой органа.
Антацидные препараты также постоянно используются в терапии по излечению разных форм гастрита. Это такие лекарства, как «Альмагель», «Фосфалюгель», «Ренни», «Маалокс». Они обладают обволакивающим свойством, устраняют жжение, рефлюкс и боли. Несмотря на широкий спектр применения препаратов этой группы, все же не рекомендуется заниматься самолечением и покупать лекарство на свое усмотрение. Выбор должен сделать лечащий врач на основании данных диагностических исследований.
Если причиной развития гастрита стала бактерия Helicobacter pylori, то в таком случае назначается антибактериальная терапия, с использованием антибиотиков «Тетрациклин», «Амоксициллин», «Левофлоксацин», «Кларитромицин».
Вернуться к оглавлениюНародная медицина
Если методы народной медицины использовать совместно с медикаментозной терапией, можно достигнуть положительных результатов по устранению недуга.
Чаще всего для лечения гастрита используются травяные сборы, которые обладают противовоспалительным, антибактериальным и восстанавливающим эффектом.
Чтобы приготовить лечебный чай, понадобится 1 ст. л. измельченных листьев мяты, 1 ст л. корня аира, 50 г измельченных листьев подорожника и 1 ч. л. семян тмина. Все компоненты необходимо перемешать и залить половиной литра кипятка. Дать настояться 10 часов, после чего процедить и принимать по 2 ст. л. утром натощак. Употреблять такой настой необходимо каждое утро на протяжении месяца.
Гастрит хорошо лечится с помощью свежевыжатого картофельного или морковного сока.Диффузный поверхностный гастрит также хорошо лечится с помощью свежевыжатого картофельного или морковного сока. Для их приготовления необходимо очистить корнеплоды от кожуры, измельчить и отжать. Пить такой сок нужно по полстакана утром натощак на протяжении 2-3 недель, он поможет погасить сильное жжение, устранит рефлюкс, избавит от болезненных ощущений.
Помогают при гастрите сухие листья подорожника, из которых делают настойку на основе водки. Для приготовления такого настоя необходимо взять пол-литра водки, 1 стакан измельченных сухих листьев подорожника, все соединить и варить на маленьком огне на протяжении 7 минут. Пить настойку нужно по 1 ст. л. утром натощак.
Вернуться к оглавлениюДиета и профилактика
Лечение диффузного гастрита также предусматривает соблюдение строгой лечебной диеты, при которой необходимо полностью исключить все вредные продукты и блюда. Основа питания должна состоять из полезных продуктов, которые оказывают щадящее действие на слизистую желудка. Это каши, приготовленные на воде, в которые можно добавлять молоко, немного сливок или масла; различные овощные супы-пюре без поджарок и острых специй и соусов; постное мясо, отваренное или запеченное в духовке с небольшим количеством разрешенных пряных трав.
При гастрите также полезным будет употребление кисломолочных продуктов, таких как кефир, натуральный йогурт без красителей и добавок, ряженка, сметана, сливки. Сладости, выпечку и торты нужно заменить на сладкие фрукты, сухофрукты, мармелад, зефир, пастилу.
Белый свежий хлеб при гастрите противопоказан. Его можно заменить на цельнозерновой, который более полезен и питателен. Диета при гастрите также предусматривает частое дробное питание (не менее 6 раз в день). Пищу необходимо тщательно пережевывать.
Профилактика предусматривает соблюдение основ правильного питания, своевременный визит к доктору и выполнение всех его предписаний. Также необходимо помнить о том, что здоровье каждого человека находится в его руках, и если следить за своим самочувствием, то получится избежать осложнений и серьезных последствий.
ОБРАЩАЕМ ВНИМАНИЕ! Не затягивайте гастрит или язву до рака желудка, лучше перестраховаться, а для этого понадобится… читать историю Галины Савиной >>
ЭТО действительно ВАЖНО! Прямо сейчас можно узнать дешевый способ избавится от болей в желудке… УЗНАТЬ >>
Очень важно! Савина Г.: ‘Я могу порекомендовать лишь одно средство для быстрого лечения язвы и гастрита’ читать далее…
ВАЖНО ЗНАТЬ! Даже ‘запущенные’ язву или гастрит можно вылечить дома, без операций и больниц. Просто прочитайте что говорит Галина Савина читать рекомендацию…
Судя по тому, что вы сейчас читаете эти строки — победа в борьбе с заболеваниями желудочно-кишечного тракта пока не на вашей стороне…
И вы уже думали о хирургическом вмешательстве? Оно и понятно, ведь желудок — очень важный орган, а его правильное функционирование — залог здоровья и хорошего самочувствия. Частые боли в животе, изжога, вздутие, отрыжка, тошнота, нарушение стула… Все эти симптомы знакомы вам не понаслышке.
Но возможно правильнее лечить не следствие, а причину? Рекомендуем прочитать историю Галины Савиной, как она вылечила желудок… Читать статью >>
Диффузный гастрит
В наш век искусственных пищевых добавок такое заболевание, как диффузный гастрит, стало весьма распространённым. Бешеный ритм жизни, когда нет времени на полноценное питание и приходится довольствоваться перекусом на ходу, только увеличивает число пациентов с этим заболеванием. Около 50% населения в России страдает той или иной формой воспалительно-дистрофических изменений слизистой оболочки желудка, а попросту гастритом.
Диффузный гастрит, как разновидность, отличается областью поражения. При этой форме гастрита воспаляется вся слизистая оболочка желудка, при чём равномерно на всём своём протяжении. Особенности дифузного гастрита
При воспалении слизистой оболочки желудка пища плохо переваривается и раздражает стенки. Усиливающая всасывающая способностью оболочки желудка, приводить к общей интоксикации организма в целом. Самочувствие ухудшается, снижается работоспособность и человек быстро устаёт и испытывает дискомфорт.
В желудочно-кишечном тракте нарушается процесс восстановления клеток из-за того, что железы поражены, а это приводит к понижению выработки защитной слизи.
Воспалительные процессы в желудке развиваются из-за повреждения оболочки и могут протекать в хронической и острой форме. Развивается дифузный гастрит в следствии переедания, длительного нарушения питания, однообразного меню, злоупотребление никотином, алкоголем и других интоксикаций и инфекций. Также он может быть вызван функциональными нарушениями нервной системы, нервно-рефлекторным воздействием из разных поражённых органов (желчного пузыря, кишечника).
Симптомы диффузного гастрита
При диффузном гастрите в стадии обострения появляются боли в животе, чувство дискомфорта с тошнотой и рвотой, снижается аппетит, в некоторых случаях наблюдаются повышение температуры и головные боли.
При повышенной кислотности гастрит сопровождается сильной изжогой и отрыжкой кислым.
Методы лечения диффузного гастрита
Традиционно лечение гастрита в период обострения сводится к воздержанию от приёма пищи до тех пор, пока слизистая желудка сама не успокоится. В этот период разрешается только пить чай или минеральную воду. Затем щадящая диета и полное исключение из своего рациона острой пищи, алкоголя, кофеина, отказ от курения. В случае необходимости врач назначает приём лекарственных средств и витаминов.
Народные методы лечения диффузного гастрита очень действенны, только необходимо строго соблюдать пропорции.
Облепиховый сок — кладезь витаминов и ещё обладает противовоспалительным действием. Если у вас нормальная кислотность, то за час до еды выпивайте по 1 стакану сока 3 раза в сутки и ваш гастрит успокоится.
При диффузном гастрите целители рекомендуют принимать сок алоэ по одной чайной ложке три раза в день, желательно за полчаса до еды, в течении одного-двух месяцев.
Также, можно растворить 20 капель 30-ти процентной настойки прополиса в 0,5 стакана воды комнатной температуры и пить за час до еды, в течении трёх недель.
Натуральный мёд, как известно, хороший антисептик. Смешайте 100 мл сока алоэ или 100 гр свежих измельчённых листьев подорожника со 100 граммами мёда и принимайте 3 раза в день за полчаса до еды по 1 чайной ложке, в течении трёх недель.
Диффузный гастрит: причины развития, симптомы, лечение

Содержание:
Современные врачи бьют тревогу – весьма печальная медицинская статистика гласит, что абсолютно здоровых людей остается все меньше и меньше. И одним из таких бичей нашего времени является гастрит – очень мало людей способны похвастаться идеально здоровым желудком.
Причем этому заболеванию подвержены все возрастные группы без исключения – начиная от дошколят и заканчивая пожилыми людьми. Гастрит – болезнь весьма коварная, так как может достаточно длительное время протекать совершенно бессимптомно и человек даже не подозревает, с какой напастью он столкнулся. А болезнь тем самым временем делает свое черное дело.
Существует достаточно большое количество разновидностей гастрита, но сегодня мы поговорим об одном из самых распространенных видов – о диффузном гастрите. Строго говоря, диффузный гастрит – это последствие сначала острого, а потом и хронического гастрита, оставленного без внимания и должного лечения.
Особенности и симптомы
Диффузный хронический поверхностный гастрит – заболевание достаточно серьезное и игнорировать его ни в коем случае нельзя, так как возникает риск развития раковой опухоли желудка. В начале этого заболевания слизистая оболочка желудка воспаляется, потом этот воспалительный процесс принимает хронический характер. Через какое-то время – у кого-то через месяц, у кого-то через год – слизистая оболочка начинает атрофироваться. Сначала отмирают железистые клетки, затем эпителиальные – они заменяются фиброзной тканью.
Данное заболевание имеет симптомы, схожие со всеми остальными типами гастрита. Обратите внимание – они могут быть как сразу все вместе, так и только некоторые из них:
- Болевые ощущения
Сначала боль появляется крайне редко и на короткий срок, но по мере прогрессирования заболевания болевые ощущения возникают чаще и чаще, а их интенсивность усиливается в разы, порой значительно ухудшая качество жизни больного человека. Боль может появляться в любое время суток, но чаще всего это происходит сразу же после приема пищи, особенно не слишком здоровой.
- Тошнота и рвота
Со временем помимо боли человек начинает испытывать тошноту, преимущественно после еды. Если заболевание в очень запущенной форме, то к тошноте может присоединиться рвота. После рвоты, как правило, человек испытывает значительное облегчение.
Как несложно догадаться, атрофия слизистой оболочки неизбежно приводит к ухудшению функции желудки и, следовательно, всего пищеварительного тракта. А это может привести к потере веса, порой весьма значительной.

Диетическое питание
Лечить диффузный хронический поверхностный гастрит просто обязательно, и чем раньше это лечение будет начато, тем более эффективным оно будет. Но только в том случае, если человек будет соблюдать лечебную диету – без нее от лечения не будет никакого толку, как бы тщательно вы не соблюдали все рекомендации врача.
- Что можно есть
Из меню больного человека необходимо строго исключить все искусственные красители и консерванты, усилители вкуса, жирную и жареную пищу, колбасные изделия, сладости, кофе, газированные напитки, алкоголь. Основное меню должно состоять из каш, нежирных сортов мяса и рыбы, небольшого количества кисломолочных продуктов.
Все блюда должны быть исключительно вареными, запеченными в собственном соку или приготовленными на пару. Очень полезны слизистые супчики – например, рисовый. Следите также и за температурой пищи – она не должна быть ни слишком холодной, ни слишком горячей. В идеале она должна быть комнатной температуры или немного теплее.
- Дробное питание
Лечебное питание должно быть исключительно дробным – порции должны быть небольшого размера, примерно с кулак. А перерывы между приемами пищи не должны превышать два-три часа – таким образом вы обеспечите своему желудку щадящий режим, не испытывая при этом чувства голода.

Народные рецепты лечения гастрита
Разумеется, человек, у которого хронический атрофический поверхностный гастрит, в обязательном порядке должен обратиться за помощью к врачу-гастроэнтерологу. Во-первых, врач осмотрит больного, назначит ряд анализов и уточнит диагноз, во-вторых, объективно оценит особенности течения заболевания и в соответствии с ними подберет вам подходящее лечение. И ваша главная задача – строго следовать его указаниям и рекомендациям.
Но не стоит игнорировать и народную медицину – в ее копилке есть масса рецептов, которые заставят хронический поверхностный атрофический гастрит отступить. Разумеется, основное лечение, которое вам назначил врач, прекращать ни в коем случае нельзя. Но рецепты народной медицины станут прекрасным дополнением, которое в разы ускорит выздоровление.
Но помните о том, что в некоторых случаях травы, входящие в состав того или иного рецепта, могут спровоцировать развитие аллергической реакции. Поэтому если в каком-то рецепте вы не уверены до конца, лучше не рисковать и вообще отказаться от него. Кроме того, не стоит рисковать и предлагать такое лечение детям, подросткам и беременным женщинам – слишком велик риск развития все той же аллергической реакции.
- Сбор при боли и изжоге
Если хронический атрофический поверхностный гастрит сопровождается не только болевыми ощущениями, но и сильной изжогой, стоит попробовать приготовить следующий настой. В термос поместите по одной чайной ложке мяты перечной и корня аира, две столовых ложки зверобоя и подорожника, треть чайной ложки семян тмина. Залейте травы двумя стаканами крутого кипятка, закройте термос и оставьте на 12 часов настаиваться.
После этого настой тщательно процедите при помощи марли, перелейте в стеклянную бутылочку и храните в холодильнике. Каждое утро, натощак, выпивайте по две столовые ложки настоя – скорее всего, изжога прекратит вам досаждать. Но если вдруг она вернется, тотчас же примите несколько ложек – всего через несколько минут изжога отступит. Подобное лечение должно длиться не меньше месяца подряд. При необходимости после недельного перерыва курс можно повторить.
- Сбор против боли
Если боль слишком сильная, можно приготовить немного другой отвар. Кстати говоря, нередки случаи, когда после его регулярного приема хронический атрофический поверхностный гастрит и вовсе отступает. Для его приготовления вам понадобится одна столовая ложка корня солодки, 5 плодов фенхеля, три столовых ложки липового цвета и половина чайной ложки мяты перечной.
Траву поместите в эмалированную кастрюлю, залейте литром воды и на медленном огне доведите до кипения. Затем снимите с огня, накройте кастрюлю крышкой и укутайте толстым махровым полотенцем, оставьте настаиваться не меньше чем на три часа. Потом тщательно процедите, используя ситечко или марлевую ткань, перелейте в любую подходящую емкость и поместите на хранение в холодильник.
Для того чтобы вылечить хронический атрофический поверхностный гастрит, необходимо два раза в сутки – утром натощак и перед сном выпивать по половине стакана слегка подогретого отвара. Если вкус покажется вам слишком неприятным, можно добавить половину чайной ложки любого натурального меда. Но, конечно, только в том случае, если у вас нет аллергии на продукты пчеловодства – в этом случае необходимо заменить мед обычным сахаром. Но не злоупотребляйте – хронический гастрит и сахар плохо совместимы.
Лучший способ победить хронический атрофический гастрит – это льняное семя. Наши предки уже не одно столетие лечат этот недуг именно таким способом. Существует два рецепта – льняной отвар и льняное масло. Льняной отвар эффективно притупляет сами болевые ощущения, а льняное масло способно заставить хронический гастрит отступить. Кстати говоря, оба эти средства можно принимать одновременно.
Для приготовления льняного отвара поместите в кастрюльку пять столовых ложек семян льна, залейте стаканом воды и на очень медленном огне доведите до кипения. Затем остудите и процедите, перелейте в кружку и сразу же выпейте. Боль отступит очень быстро – максимум в течение 30 минут. Впрок отвар не готовьте – он хранится не больше двух часов.
Для приготовления льняного масла на водяной бане доведите до кипения половину стакана любого растительного рафинированного масла. Всыпьте в него 6 столовых ложек семян льна и кипятите не менее 20 минут, обязательно непрерывно помешивая. Затем масло должно остыть, после чего перелейте в емкость из темного стекла и плотно закупорьте. Оставьте масло настаивать в темном месте примерно на неделю. После этого можно начинать лечение – выпивайте по чайной ложке льняного масла перед каждым приемом пищи, на протяжении двух месяцев.
Даже врачи-гастроэнтерологи подтверждают, что во многих подобных случаях хронический атрофический гастрит если не полностью исчезает, то, по крайней мере, перестает беспокоить больного человека надолго. Для того чтобы хронический гастрит не обострялся, необходимо проводить раз в полгода профилактический курс лечения.
- Картофельный сок
Если вы хотите вылечить хронический гастрит в кратчайшие сроки, придется слегка повозиться. Весьма эффективное для этого средство – самый обычный сок сырого картофеля. Вымойте один крупный клубень картофеля, натрите его на терку и при помощи марли отожмите сок, выпейте его. Эту процедуру необходимо повторять три раза в сутки – утром натощак, в обед и вечером, перед сном.
В том случае, если вас мучают слишком сильные боли, имеет смысл принимать картофельный сок каждые два часа – всего через несколько дней боль отступить. Курс подобного лечения должен длиться 14 дней, после чего нужно сделать недельный перерыв и, при необходимости, повторить его еще раз.
- Аптечная ромашка
Обычная аптечная ромашка способна решить сразу несколько проблем: снять болевые ощущения, устранить изжогу и вылечить даже самый стойкий хронический гастрит. Для этого вам необходимо утром и вечером выпивать по половине стакана настоя ромашки. Готовится он очень просто – в заварочный чайник всыпьте пять столовых ложек сухой аптечной ромашки, залейте стаканом кипятка и дайте настояться в течение часа. Подобный курс лечения должен длиться не меньше одного месяца.
Все эти рецепты в большинстве случаев способны в значительной степени улучшить ваше самочувствие. Но помните – ни в коем случае нельзя прекращать основное лечение, назначенное врачом. Да и регулярных к нему визитах забывать тоже не стоит – только так вы можете быть уверенны, что заболевание действительно отступает, а не всего лишь на время маскируется.

















 Вся пища должна готовиться на растительных маслах. Приправы и специи добавлять в блюда нельзя. К тому же не стоит налегать на потребление соли. Принимать пищу необходимо небольшими порциями, примерно пять раз в сутки.
Вся пища должна готовиться на растительных маслах. Приправы и специи добавлять в блюда нельзя. К тому же не стоит налегать на потребление соли. Принимать пищу необходимо небольшими порциями, примерно пять раз в сутки. 1. Применение целебного настоя. Смешайте в одинаковых соотношениях корневище одуванчика с полынью, горечавкой и тысячелистником. Все ингредиенты необходимо предварительно высушить и измельчить. Запарьте двадцать граммов сырья в пятистах миллилитрах кипящей воды. Уберите средство в тепло на три часа. Пейте по ¼ стакана профильтрованного напитка трижды надень.
1. Применение целебного настоя. Смешайте в одинаковых соотношениях корневище одуванчика с полынью, горечавкой и тысячелистником. Все ингредиенты необходимо предварительно высушить и измельчить. Запарьте двадцать граммов сырья в пятистах миллилитрах кипящей воды. Уберите средство в тепло на три часа. Пейте по ¼ стакана профильтрованного напитка трижды надень. 6. Настойка акации в борьбе с патологией. Измельчите молодые ветви белой акации, засыпьте сырье в стеклянную бутыль. Залейте качественной водкой – 500 мл. Уберите плотно закрытую емкость в прохладное место на месяц. Принимайте по тридцать капелек отцеженного лекарства трижды в сутки.
6. Настойка акации в борьбе с патологией. Измельчите молодые ветви белой акации, засыпьте сырье в стеклянную бутыль. Залейте качественной водкой – 500 мл. Уберите плотно закрытую емкость в прохладное место на месяц. Принимайте по тридцать капелек отцеженного лекарства трижды в сутки. Чтобы предупредить появление недуга, рекомендуется правильно питаться, отказаться от жареных и острых яств, не переедать. К тому советуют исключить употребление спиртных напитков, не курить, вовремя лечить инфекционные патологии и избегать стрессовых ситуаций.
Чтобы предупредить появление недуга, рекомендуется правильно питаться, отказаться от жареных и острых яств, не переедать. К тому советуют исключить употребление спиртных напитков, не курить, вовремя лечить инфекционные патологии и избегать стрессовых ситуаций.











 При повышенной кислотности врачи советуют есть мед. Данный продукт пчеловодства может похвастаться своим богатейшим составом. Так, например, в меде содержится много марганца и железа, которые положительно влияют на весь процесс пищеварения. Для снижения кислотности необходимо знать несколько особенностей употребления данного продукта.
При повышенной кислотности врачи советуют есть мед. Данный продукт пчеловодства может похвастаться своим богатейшим составом. Так, например, в меде содержится много марганца и железа, которые положительно влияют на весь процесс пищеварения. Для снижения кислотности необходимо знать несколько особенностей употребления данного продукта. Выбирая лекарственные растения от сильной боли в желудке и изжоги, надо быть очень осторожным. Все дело в том, что некоторые растения содержат яд, способный вызвать сильное отравление.
Выбирая лекарственные растения от сильной боли в желудке и изжоги, надо быть очень осторожным. Все дело в том, что некоторые растения содержат яд, способный вызвать сильное отравление. Если мучает изжога, медики советуют прибегнуть к помощи следующей настойки: 50 г корней валерианы, горечавки перекрестнолистной, аира, травы сушеницы болотной, зверобоя, вахты трехлистной, цветков пижмы надо смешать с равным количеством апельсиновых корок. 100 г сбора следует залить 1,5 л крепкого красного вина и поставить в солнечное место на 3 недели. Средство каждый день нужно встряхивать. Готовую настойку следует процедить и принимать утром и вечером натощак по 2 ложки.
Если мучает изжога, медики советуют прибегнуть к помощи следующей настойки: 50 г корней валерианы, горечавки перекрестнолистной, аира, травы сушеницы болотной, зверобоя, вахты трехлистной, цветков пижмы надо смешать с равным количеством апельсиновых корок. 100 г сбора следует залить 1,5 л крепкого красного вина и поставить в солнечное место на 3 недели. Средство каждый день нужно встряхивать. Готовую настойку следует процедить и принимать утром и вечером натощак по 2 ложки.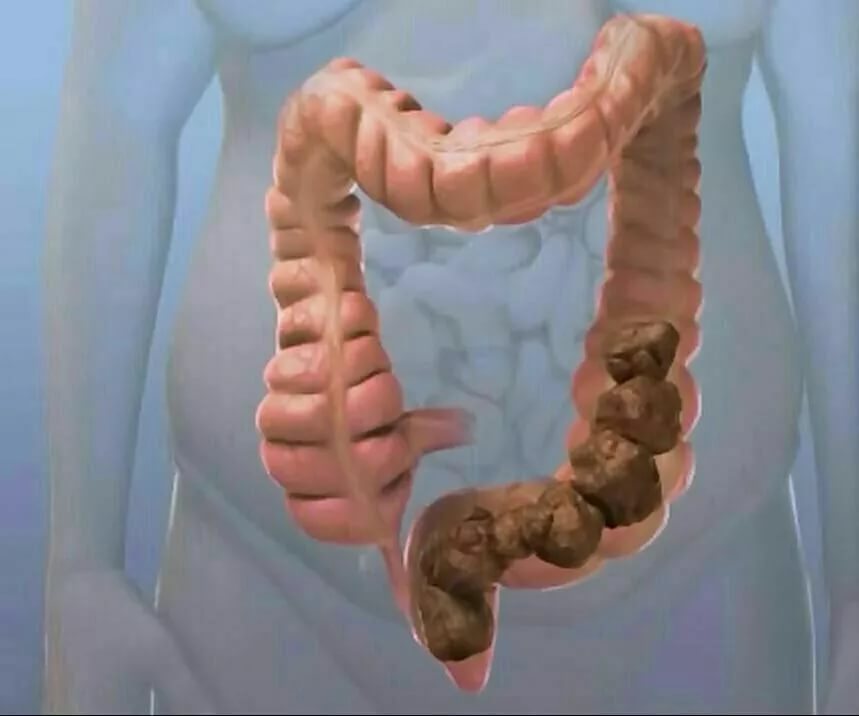





 Слабительные назначаются с целью улучшения перистальтики кишечника и его своевременного освобождения.
Слабительные назначаются с целью улучшения перистальтики кишечника и его своевременного освобождения.



 Загрузка …
Загрузка …













 Лечение печени и поджелудочной железы: эффективные средства
Лечение печени и поджелудочной железы: эффективные средства
 Лечение поджелудочной железы дома народными средствами
Лечение поджелудочной железы дома народными средствами
 Травы для поджелудочной железы — лучшие рецепты народной медицины
Травы для поджелудочной железы — лучшие рецепты народной медицины Растение изобилует энергетическими пищевыми волокнами – крахмал, камедь. В нем много белковых веществ, заменимых и незаменимых аминокислот, полиненасыщенных жиров растительного происхождения, холина, фосфолипидов.
Растение изобилует энергетическими пищевыми волокнами – крахмал, камедь. В нем много белковых веществ, заменимых и незаменимых аминокислот, полиненасыщенных жиров растительного происхождения, холина, фосфолипидов.
 Полученную смесь томят на водяной бане в течение получаса. После того как геркулесовый отвар естественным образом остынет, фильтруют. Принимают непосредственно перед приемом пищи, кратность использования – 4 раза в сутки по ½ стакана.
Полученную смесь томят на водяной бане в течение получаса. После того как геркулесовый отвар естественным образом остынет, фильтруют. Принимают непосредственно перед приемом пищи, кратность использования – 4 раза в сутки по ½ стакана.





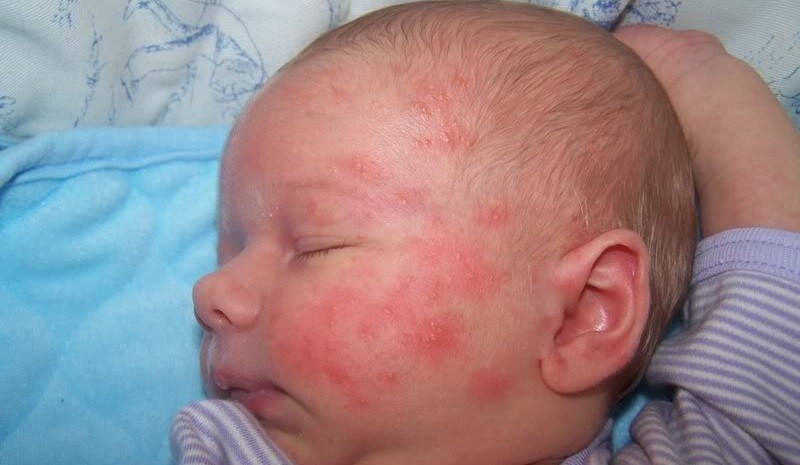
 Пищевая аллергия — это гиперактивность иммунной системы на определенные пищевые компоненты. Нетипичный ответ организма проявляется с самого раннего возраста. Причинами такой патологии могут быть генетика или факторы окружающей среды. Аллерген, попадая в организм, сталкивается с иммуноглобулинами группы Е. В этот момент тучные клетки взрываются, и высвобождаются гистамин и серотонин — вещества, которые провоцируют отек и воспаление.
Пищевая аллергия — это гиперактивность иммунной системы на определенные пищевые компоненты. Нетипичный ответ организма проявляется с самого раннего возраста. Причинами такой патологии могут быть генетика или факторы окружающей среды. Аллерген, попадая в организм, сталкивается с иммуноглобулинами группы Е. В этот момент тучные клетки взрываются, и высвобождаются гистамин и серотонин — вещества, которые провоцируют отек и воспаление. Частыми признаками непереносимости являются:
Частыми признаками непереносимости являются:
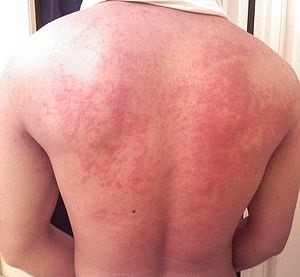
 Сыпь на теле
Сыпь на теле  Аллергический коньюктивит
Аллергический коньюктивит  Отек Квинке
Отек Квинке  Аллергический ринит
Аллергический ринит Наиболее простым способом определения аллергена является элиминационная диета. Врач предлагает вести пищевой дневник, в котором будет записываться вся употребляемая пища, ее количество и реакции организма. Если была замечены негативные симптомы на какую-либо еду, то ее стоит исключить на время. После исчезновения аллергических проявлений следует попробовать опять ввести этот же продукт в минимальном количестве. Если симптомы снова повторятся, значит, причинный аллерген найден и его следует исключить. С помощью такой диеты можно самостоятельно вычислить нежелательную пищу и исключить ее.
Наиболее простым способом определения аллергена является элиминационная диета. Врач предлагает вести пищевой дневник, в котором будет записываться вся употребляемая пища, ее количество и реакции организма. Если была замечены негативные симптомы на какую-либо еду, то ее стоит исключить на время. После исчезновения аллергических проявлений следует попробовать опять ввести этот же продукт в минимальном количестве. Если симптомы снова повторятся, значит, причинный аллерген найден и его следует исключить. С помощью такой диеты можно самостоятельно вычислить нежелательную пищу и исключить ее.










 крапивница;
крапивница;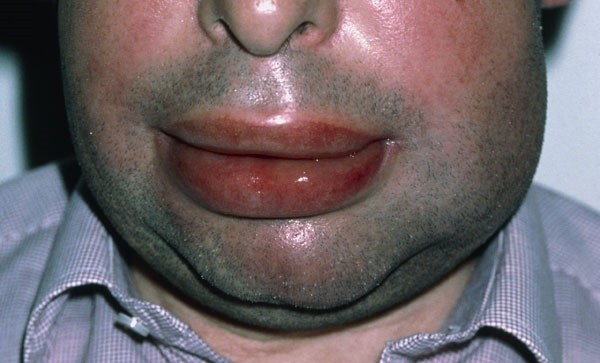
 Пищевая чувствительность и аллергии коррелируют с повышенной вероятностью развития:
Пищевая чувствительность и аллергии коррелируют с повышенной вероятностью развития:

 Загрузка…
Загрузка…





























 Комок в желудке
Комок в желудке Причины ощущения комка в желудке
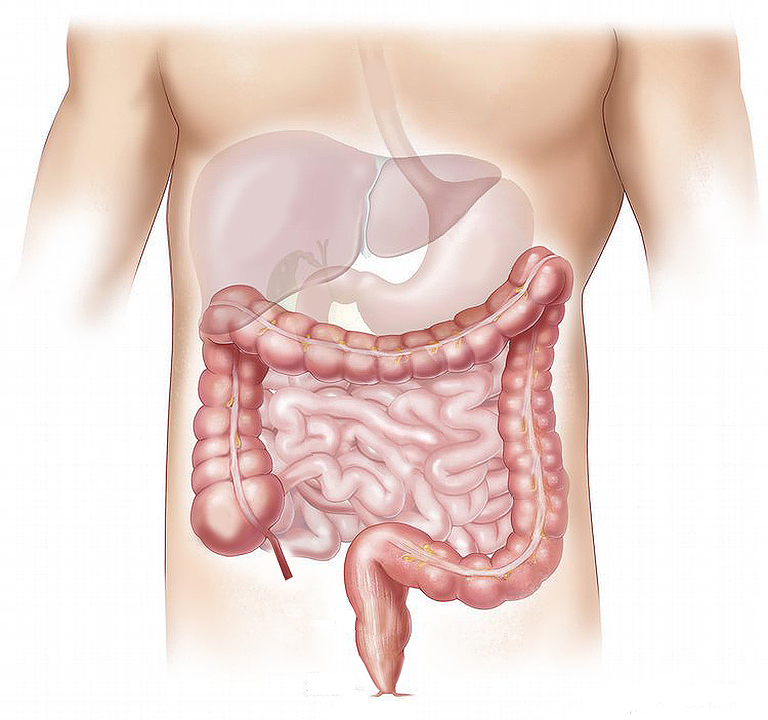
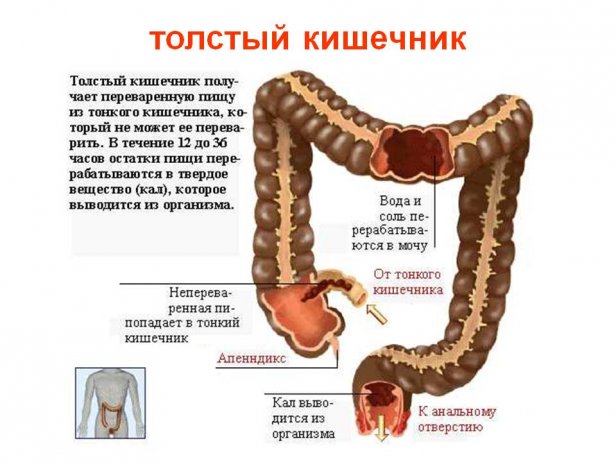
Причины ощущения комка в желудке Строение желудка
Строение желудка Гастрит желудка и его причины
Гастрит желудка и его причины Симптомы гастрита
Симптомы гастрита






 Комок в желудке
Комок в желудке Причины ощущения комка в желудке
Причины ощущения комка в желудке Строение желудка
Строение желудка Гастрит желудка и его причины
Гастрит желудка и его причины Симптомы гастрита
Симптомы гастрита Профилактика дискомфорта в желудке
Профилактика дискомфорта в желудке
 Несоблюдение режима питания провоцирует развитие патологий ЖКТ.
Несоблюдение режима питания провоцирует развитие патологий ЖКТ.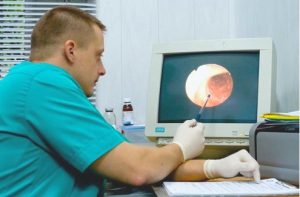 Визуализация тканей желудка поможет установить точный диагноз.
Визуализация тканей желудка поможет установить точный диагноз. Напиток поможет снять раздражение слизистой.
Напиток поможет снять раздражение слизистой. Количество приемов пищи рекомендовано увеличить, а размер порции – уменьшить.
Количество приемов пищи рекомендовано увеличить, а размер порции – уменьшить.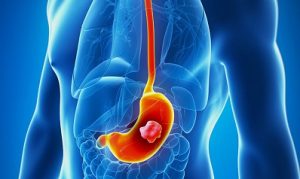 Тяжелые стадии раковых образований устраняют радикальным хирургическим способом.
Тяжелые стадии раковых образований устраняют радикальным хирургическим способом.

