Рисовое зерно по своему строению представляет собой твердую решетку из клетчатки, заполненную крахмалом и глютеном. Если правильно обработать эту крупу, то проходя по пищеводу, она соберет вредные вещества и выведет их из организма естественным путем. Это самый недорогой способ очищения организма, который с древних времен применяют в странах Востока.
В статье подробно расскажем об очищении кишечника и всего организма рисом.
Содержание статьи
Влияние рисового очищения на организм

Чистка организма рисом:
- улучшает обмен веществ;
- выводит соли из суставов;
- очищает кишечник от шлаков;
- восстанавливает здоровье кожи, ногтей и волос;
- нормализует уровень холестерина, очищает сосуды и кровь;
- снижает вес;
- повышает иммунитет.
Во время очищения рекомендуется полностью отказаться от употребления соли, иначе диета не принесет видимого эффекта. Злак соберет соль, которая поступает с пищей, и не успеет вывести накопленную ранее.
Кому стоит практиковать такое очищение
При достаточных физических нагрузках и полноценном питании человеческий организм избавляется от вредных веществ и очищается самостоятельно. Если мышцам не хватает движения, а органам — полезных элементов, происходит сбой в работе желудочно-кишечного тракта и печени. Токсины и соли задерживаются в организме, вызывая неприятные последствия. Профилактическая чистка организма улучшит самочувствие и укрепит иммунитет.
Показания для очищения организма рисом
Профилактическое очищение проводят при:
- частых простудных и инфекционных заболеваниях;
- ухудшении состояния волос и кожи;
- отеках;
- нарушении сна;
- боли в суставах и мышцах;
- быстрой утомляемости.
В процессе чистки вымываются не только вредные, но и полезные вещества, например, калий. Поэтому процедуру проводят не чаще одного раза в год.
Способы чистки организма рисом

Все методики детоксикации рисом основаны на употреблении этого злака в пищу и различаются лишь по длительности и способу обработки крупы. Рекомендации по подбору главного ингредиента:
- Бурый нешлифованный рис наиболее полезен. Он не очищен от оболочек, которые содержат калий, фолиевую кислоту и лецитин.
- Золотистый пропаренный рис сохраняет 80% полезных веществ за счет специальной обработки паром под давлением.
- Белый рис тщательно отшлифован, это самый бедный по содержанию микроэлементов рис, но приятный на вкус. Его обработка занимает меньше времени.
Любой из способов очищения противопоказан при наличии хронических заболеваний, проблемах в мочевыводящей системе, частых запорах.
Рисовые диеты для очищения организма

Кишечник чистят в течение 3 дней, а соли из суставов выводят 40 суток.
Внимание! Любые диеты разрешено практиковать только после консультации с врачом.
Очищение рисом за 3 дня
Этот вариант очистки позволяет питаться исключительно рисом на протяжении 3 суток. Из напитков допускается лишь чистая вода и зеленый чай без сахара. Диета избавит организм от шлаков и 3-4 кг лишнего веса:
- 400 г риса замачивают на сутки, промывая каждые 6 часов.
- 15 минут кипятят крупу в большом количестве воды без соли для удаления оставшегося крахмала.
- Делят на 5 порций и принимают в течение дня.
- После первого приема не пьют жидкость 2 часа, а обед назначают не ранее чем через 4 часа после завтрака.
- Последний прием пищи совершают не позднее 18.00.
Необходимо выпивать 2 л воды и не более 4 чашек зеленого чая в сутки. Жидкости разрешены до начала приема каши и через 2 часа после.
Очищение за 40 дней
Эта диета избавит от болей в суставах, наладит работу печени и кишечника, очистит кровь. Ее секрет заключается в завтраке, который состоит из специально подготовленного зерна:
- В небольшую емкость насыпают 3 ст. л. крупы и заливают водой.
- Через сутки промывают в проточной воде и снова замачивают, а во вторую емкость насыпают такое же количество риса.
- На третий день меняют воду в двух банках и добавляют третью.
- На четвертый день наполняют последний стакан с крупой.
- На пятые сутки рис из первой емкости варят до полуготовности и едят на завтрак. Освободившуюся тару ставят в конец очереди и снова наполняют.
- После утренней каши не едят и не пьют в течение 4 часов. Затем питаются в обычном режиме.
В рацион добавляют курагу, бананы, инжир, изюм, картофель – они богаты магнием, который вымывается из организма во время диеты. Курс продолжается 40 дней — этого достаточно для полного очищения.
Внимание. Если верить отзывам, после 40 дней чистки мутнеет моча, в ней появляется слизь – так выходят застоявшиеся соли. Симптом со временем проходит самостоятельно.
Тибетский метод

Это один из самых популярных способов чистки:
- Крупу отмеряют столовой ложкой в количестве, равном возрасту, и промывают под краном.
- Заливают кипяченой остывшей водой и ставят в холодильник на сутки.
- Жидкость сливают, отмеряют полную столовую ложку риса и варят 4 минуты без масла и соли.
- Кашу едят до 7.30 утра.
- Оставшуюся крупу снова заливают кипяченой водой и ставят в холодильник.
- Рисовый завтрак повторяется ежедневно, пока банка не опустеет.
От еды и напитков воздерживаются в течение 3 часов после приема риса. Соблюдают здоровое питание, исключают сладкое, копченое, жареное. Пьют большое количество воды.
Чистка суставов, кишечника, сосудов с помощью риса
Рисовая диета избавит от солей в суставах за 2 месяца, очистит кишечник за 20 дней, а сосуды – за 14 суток. Такой метод отличается от предыдущих тем, что используется вымоченная, но не вареная крупа:
- 50 г риса замачивают на 5 суток в теплой воде.
- Каждый день промывают злак и меняют воду.
- Принимают размоченную крупу несколько раз в день по 1 ст. л.
- После приема не пьют 2 часа.
Во время курса возможно появление мышечных болей. Симптом указывает на то, что соли покидают организм.
Рисовая вода для очищения организма
Отвар риса – средство, которое официальная медицина рекомендует при отравлениях. Вода предотвратит множество проблем со здоровьем:
- при болях в желудке, вздутии, метеоризме каждое утро выпивают 1 ст. отвара;
- при повышенном давлении, проблемах с сердечно-сосудистой системой, для защиты от обезвоживания и вирусных инфекций, снижения уровня сахара и холестерина рекомендуют пить 2 ст. в сутки небольшими порциями;
- для повышения выносливости у спортсменов — 1 ст. рисовой воды за полчаса до занятий;
- 1 ст. отвара в сутки стимулирует выработку грудного молока;
- при отравлениях, диарее, тошноте каждые 2 часа выпивают 1/4 стакана воды;
- замена ужина на стакан рисовой воды избавит от лишнего веса.
Для приготовления отвара крупу заливают водой в соотношении 1:7. Кипятят на медленном огне 6 часов. Принимают в течение месяца.
Рисовый квас, кисель, мука для очищения

Для профилактической очистки кишечника используют рисовый квас:
- 4 ст. л. промытого риса заливают 1 л холодной кипяченой воды.
- Добавляют 2 ст. л. сахара, перемешивают и накрывают тканью.
- Настаивают 3 дня при комнатной температуре.
- Процеживают.
Получившийся квас пьют по ½ ст. 3 раза в день, пока он не закончится.
Еще один вариант мягкого очищения – кисель на основе риса. Его применяют 2 раза в неделю. Он оказывает общеукрепляющее и очищающее действие. Для приготовления ½ ст. промытого риса 12 часов настаивают в 1 л холодной кипяченой воды. После чего все отваривают до кисельной вязкости. Принимают по утрам за 5 часов до любой еды.
С очищением справится и рисовая мука. Она укрепит зубы и насытит человека недостающими микроэлементами. На протяжении 10 дней принимают по 2 ст. л. муки, не запивая водой.
Очищение организма рисом по возрасту
Эта методика рассчитана на 10-14 дней. В утренние часы съедают сухие рисовые зерна в количестве, равном возрасту. Следующий прием пищи наступает не ранее чем через 3 часа. Ужин назначают не позднее 19.00.
Чистка с хвойными шишками
Такой способ оздоравливает суставы и связки, положительно влияет на костную ткань. Перед началом курса очищения подготавливают организм:
- Перед сном делают клизму с 2 л теплой воды.
- Выдерживают суточное голодание. Допускается лишь пить воду.
- Средних размеров шишку любого хвойного дерева замачивают на ночь в 1 ст. теплой воды.
- Утром кипятят 5 минут. Шишка больше не нужна, а в отвар доливают воду до 200 мл.
- Выпивают утром и вечером по половине.
- 2 ст. л. промытого риса заливают 0,5 л воды и кипятят 1 минуту, сливают воду, промывают рис и снова кипятят. Повторяют 4 раза, после чего рис доваривают и едят на завтрак.
- Следующий прием пищи наступает через 5 часов.
Курс длится месяц, на десятый день в рацион вводят мед, курагу, бананы для восполнения потери калия.
Внимание. Метод противопоказан при нарушении работы почек.
Очищение способом чередования

Суть метода заключается в чередовании 2-дневного употребления рисовой каши и 3-дневного перерыва на протяжении 2 месяцев:
- ½ ст. промытой крупы замачивают на 12 часов.
- Отваривают рис и делят на 4 части, употребляют в течение дня.
- На второй день процедуру повторяют, но перед приемом каши выпивают ½ ст. воды и добавляют в рацион 500 г отварной свеклы и 200 г яблок.
- Через 3 дня снова возвращаются к употреблению злака.
Как очиститься сушеным вымоченным рисом
Рис подготавливают заранее:
- 3 кг крупы замачивают в 10 л воды.
- Промывают и меняют воду каждые сутки до тех пор, пока сливаемая вода не станет прозрачной. Это занимает до 5 дней.
- Вымоченный злак рассыпают тонким слоем и полностью высушивают.
Каждое утро отваривают 1 ст. л. зерен и едят натощак. Курс длится до тех пор, пока рис не закончится.
Другие методы
Существует масса других способов рисового очищения организма. Они отличаются от приведенных длительностью курса, временем вымачивания и варки. Например, метод Елисеева предполагает употреблять 3 ст. л. крупы вместо одной и продолжать курс 3 месяца. Мы же рассмотрели самые распространенные и эффективные методики.
Это интересно:
Подходит ли красный рис для похудения
Сравнение риса и картошки: что полезнее и калорийнее
Как называются японские сорта риса и в чем их особенности
Основные правила чистки
Для всех способов рисового очищения существуют общие рекомендации, соблюдение которых повысит эффективность курса.
Подготовка организма к процедурам
За неделю до начала диеты снижают количество потребляемой соли, придерживаются здорового питания, пьют больше жидкости. Такие действия помогут организму без стресса перенести изменения в рационе.
Питание в период очищения рисом
Из рациона исключают жирное, жареное, копченое. Добавляют мед, фрукты и овощи. Рис употребляют на завтрак, после чего делают перерыв в еде от 3 часов в зависимости от метода. Воду пьют до приема крупы, а после на 2 часа отказываются от жидкости. Последний прием пищи происходит в 18.00.
Рекомендации:
- из рациона полностью или частично исключают соль;
- яблоко, съеденное за полчаса до приема риса, усиливает очищающее действие;
- во время курса потребляют не менее 2 л чистой воды в день;
- комплекс поливитаминов поддержит организм в стрессовый период.
Не допускается совмещение двух и более методов очищения – это приведет к истощению организма.
Побочные эффекты и противопоказания
Лечение рисом противопоказано при:
- склонности к запорам;
- геморрое;
- мочекаменной болезни;
- беременности;
- детском и пожилом возрасте;
- аллергии на рис.
Заключение
Трехдневная диета считается самой жесткой, так как запрещает любые другие продукты. Она позволит быстро избавиться от шлаков и лишних килограммов. Длительная диета поможет справиться с серьезными отложениями солей и токсинов, но при ее проведении необходима поддержка витаминами и минералами. Очищение с помощью кваса, киселя и муки на основе риса – профилактическая мера. Она повысит иммунитет и насытит организм полезными веществами.
Очищение организма рисом
Коричневый рис
Очищение организма рисом за семь дней способно максимально удалить токсины из вашего организма. Возьмем для примера диету с использованием коричневого риса. Эта диета предлагает множество вариантов блюд, каждое из которых приготовлено с использованием коричневого риса, фруктов и овощей. Допускается содержание незначительного количества жиров в блюдах, размер порций при этом не ограничен. Важная деталь – необходимо выпивать ежедневно, по крайней мере, шесть стаканов воды.
Коричневый рис содержит в себе 14% от ежедневного рекомендуемого количества клетчатки. Это вдвое больше клетчатки, чем содержится в белом рисе. Лучше, если вы используете для очищения организма органический коричневый рис, который содержит витамины В1, B3, тиамин и ниацин. В коричневом рисе также есть марганец, магний, селен и железо. Варить коричневый рис нужно в следующих пропорциях: 1 часть риса к 2,5 части воды. В этом случае стакан сухого риса даст от 3 до 4 стакана вареного риса. Кстати, вместо воды при варке риса можно использовать бульон или свежевыжатый сок.
План диеты
Итак, во время семидневного очищения организма рисом вам разрешены все свежие овощи и фрукты, за исключением бананов, кукурузы и грибов. Замороженных или консервированных овощей и фруктов также следует избегать. Приготовленные рис и овощи можно поливать оливковым, льняным маслом или маслом из кунжутных семечек. Не допускается использование трав и специй. Очищение организма рисом хорошо сочетается с соками, но только, если они натуральные и свежевыжатые. Что касается остальных напитков, то лучше, если на эти семь дней вы исключите из рациона любые напитки, содержащие кофеин, а также травяные чаи. Блюда из коричневого риса можно есть на обед и ужин, хотя в некоторых вариациях этой диеты для очищения организма, разрешается употреблять блюда из риса и на завтрак тоже.
Следует помнить, что хотя нет никаких сомнений в том, что очищение организма рисом абсолютно безвредно, эффективность таких диет не является научно доказанной. Лучше всего, если перед началом такой диеты, вы посоветуетесь со своим врачом.
Известный и популярный метод очищения организма рисом с использованием уникальных адсорбирующих свойств этого продукта.
- Суть его в том, что на завтрак мы едим рис, приготовленный особым образом.
Чистка организма рисом по данному методу проводится от 2-х недель до месяца.
Результаты очищения рисом впечатляют:
- заметное улучшение самочувствия, очищение, омоложение организма, если есть лишний вес, то и похудение;
- исчезают проблемы с кожей, уменьшаются отеки, улучшается работа печени и почек, обмен веществ;
- исчезают боли в суставах, появляются легкость и свобода движений;
- организм чистится от отложений в сосудах, суставах и тканях.
Рекомендуем прочитать: Сколько калорий в вареном рисе?
Очищение рисом: готовим рис
Для увеличения абсорбирующих свойств рис готовят следующим образом:
Вам понадобится 5 стаканов (баночек), лучше сразу пронумеровать их от 1 до 5.
В первый день 2-3 ст. ложки риса промываем, кладем в емкость №1, заливаем стаканом холодной воды, на следующий день то же самое проделываем со 2-й емкостью, а из 1-й воду сливаем, рис промываем, заливаем свежей водой, повторять эти действия надо каждое утро, добавляя по 1-й новой емкости, на 6-й день из 1-й емкости рис промыть, сварить и съесть. И сразу заполнить ее новой порцией.
В результате данных действий мы получаем рис, из которого вода вымоет крахмалы и другие растворимые вещества. Рис приобретает пористую структуру, становится похожим на мочалку. И эта натуральная «мочалка» впитает в себя все вредные соли, шлаки и токсины, избыток холестерина.
Если у вас нет заболеваний желудка, таких как гастрит или язва, можно рис не варить, а просто залить кипятком и дать постоять 10-20 минут.
Начинаем чистку организма рисом
Итак, начиная с 6-го дня, начинается рисовое очищение.
- Сразу как встали, за 20-30 минут до завтрака, рекомендуется выпить стакан чистой воды или травяного чая с лимонным соком.
- Завтрак – рисовая каша, приготовленная по вышеописанному рецепту без соли, сахара и масла. Важно тщательно пережевывать рис.
- После завтрака 4 часа ничего не есть и не пить. Через 4 часа можно попить, а потом уже питаться как обычно, ограничивая соленое, жирное, острое, продукты с искусственными добавками, рафинированным сахаром, алкоголь.
Важно: при очищении суставов рисом выводятся не только «лишние» соли, но и необходимые организму соли калия. Для того чтобы избежать проблем со здоровьем (в том числе для сердечной мышцы!), в течение дня следует чаще включать в рацион продукты, в которых содержится много калия, это курага, изюм, инжир, молодой картофель (лучше печеный). Либо принимать препараты калия (аспаркам или калия оротат).
Из сухофруктов, богатых калием, можно приготовить фруктовый торт:
Промыть чернослив, курагу, изюм, инжир в равных частях, залить кипятком. После того, как сухофрукты размокнут, измельчить в блендере или, пропустив через мясорубку, добавить по вкусу мед и измельченный с цедрой лимон. Из получившейся массы лепим торт. Украсить его можно дольками яблока, мандарина и апельсина.
Такой фруктовый торт можно хранить в холодильнике и есть, как только захотелось чего-нибудь сладенького.
Также не забывайте и про другие овощи и фрукты, зелень, каши на воде, летом – ягоды. Зимой и весной можно пить настой шиповника, чаи из трав. А вот мясо, рыбу, молочные продукты, рафинированные крупы и продукты из рафинированной муки надо ограничить.
Противопоказания:
- Рисовое очищение не рекомендуется беременным, кормящим мамам и детям. Остальным курс очищения рисом можно устраивать раз в год.
- Перед очищением суставов рисом посоветуйтесь с врачом.
Другие варианты диеты на рисе на Азбуке Диет
Известный и популярный метод очищения организма рисом с использованием уникальных адсорбирующих свойств этого продукта.
- Суть его в том, что на завтрак мы едим рис, приготовленный особым образом.
Чистка организма рисом по данному методу проводится от 2-х недель до месяца.
Результаты очищения рисом впечатляют:
- заметное улучшение самочувствия, очищение, омоложение организма, если есть лишний вес, то и похудение;
- исчезают проблемы с кожей, уменьшаются отеки, улучшается работа печени и почек, обмен веществ;
- исчезают боли в суставах, появляются легкость и свобода движений;
- организм чистится от отложений в сосудах, суставах и тканях.
Рекомендуем прочитать: Сколько калорий в вареном рисе?
Очищение рисом: готовим рис
Для увеличения абсорбирующих свойств рис готовят следующим образом:
Вам понадобится 5 стаканов (баночек), лучше сразу пронумеровать их от 1 до 5.
В первый день 2-3 ст. ложки риса промываем, кладем в емкость №1, заливаем стаканом холодной воды, на следующий день то же самое проделываем со 2-й емкостью, а из 1-й воду сливаем, рис промываем, заливаем свежей водой, повторять эти действия надо каждое утро, добавляя по 1-й новой емкости, на 6-й день из 1-й емкости рис промыть, сварить и съесть. И сразу заполнить ее новой порцией.
В результате данных действий мы получаем рис, из которого вода вымоет крахмалы и другие растворимые вещества. Рис приобретает пористую структуру, становится похожим на мочалку. И эта натуральная «мочалка» впитает в себя все вредные соли, шлаки и токсины, избыток холестерина.
Если у вас нет заболеваний желудка, таких как гастрит или язва, можно рис не варить, а просто залить кипятком и дать постоять 10-20 минут.
Начинаем чистку организма рисом
Итак, начиная с 6-го дня, начинается рисовое очищение.
- Сразу как встали, за 20-30 минут до завтрака, рекомендуется выпить стакан чистой воды или травяного чая с лимонным соком.
- Завтрак – рисовая каша, приготовленная по вышеописанному рецепту без соли, сахара и масла. Важно тщательно пережевывать рис.
- После завтрака 4 часа ничего не есть и не пить. Через 4 часа можно попить, а потом уже питаться как обычно, ограничивая соленое, жирное, острое, продукты с искусственными добавками, рафинированным сахаром, алкоголь.
Важно: при очищении суставов рисом выводятся не только «лишние» соли, но и необходимые организму соли калия. Для того чтобы избежать проблем со здоровьем (в том числе для сердечной мышцы!), в течение дня следует чаще включать в рацион продукты, в которых содержится много калия, это курага, изюм, инжир, молодой картофель (лучше печеный). Либо принимать препараты калия (аспаркам или калия оротат).
Из сухофруктов, богатых калием, можно приготовить фруктовый торт:
Промыть чернослив, курагу, изюм, инжир в равных частях, залить кипятком. После того, как сухофрукты размокнут, измельчить в блендере или, пропустив через мясорубку, добавить по вкусу мед и измельченный с цедрой лимон. Из получившейся массы лепим торт. Украсить его можно дольками яблока, мандарина и апельсина.
Такой фруктовый торт можно хранить в холодильнике и есть, как только захотелось чего-нибудь сладенького.
Также не забывайте и про другие овощи и фрукты, зелень, каши на воде, летом – ягоды. Зимой и весной можно пить настой шиповника, чаи из трав. А вот мясо, рыбу, молочные продукты, рафинированные крупы и продукты из рафинированной муки надо ограничить.
Противопоказания:
- Рисовое очищение не рекомендуется беременным, кормящим мамам и детям. Остальным курс очищения рисом можно устраивать раз в год.
- Перед очищением суставов рисом посоветуйтесь с врачом.
Другие варианты диеты на рисе на Азбуке Диет
Известный и популярный метод очищения организма рисом с использованием уникальных адсорбирующих свойств этого продукта.
- Суть его в том, что на завтрак мы едим рис, приготовленный особым образом.
Чистка организма рисом по данному методу проводится от 2-х недель до месяца.
Результаты очищения рисом впечатляют:
- заметное улучшение самочувствия, очищение, омоложение организма, если есть лишний вес, то и похудение;
- исчезают проблемы с кожей, уменьшаются отеки, улучшается работа печени и почек, обмен веществ;
- исчезают боли в суставах, появляются легкость и свобода движений;
- организм чистится от отложений в сосудах, суставах и тканях.
Рекомендуем прочитать: Сколько калорий в вареном рисе?
Очищение рисом: готовим рис
Для увеличения абсорбирующих свойств рис готовят следующим образом:
Вам понадобится 5 стаканов (баночек), лучше сразу пронумеровать их от 1 до 5.
В первый день 2-3 ст. ложки риса промываем, кладем в емкость №1, заливаем стаканом холодной воды, на следующий день то же самое проделываем со 2-й емкостью, а из 1-й воду сливаем, рис промываем, заливаем свежей водой, повторять эти действия надо каждое утро, добавляя по 1-й новой емкости, на 6-й день из 1-й емкости рис промыть, сварить и съесть. И сразу заполнить ее новой порцией.
В результате данных действий мы получаем рис, из которого вода вымоет крахмалы и другие растворимые вещества. Рис приобретает пористую структуру, становится похожим на мочалку. И эта натуральная «мочалка» впитает в себя все вредные соли, шлаки и токсины, избыток холестерина.
Если у вас нет заболеваний желудка, таких как гастрит или язва, можно рис не варить, а просто залить кипятком и дать постоять 10-20 минут.
Начинаем чистку организма рисом
Итак, начиная с 6-го дня, начинается рисовое очищение.
- Сразу как встали, за 20-30 минут до завтрака, рекомендуется выпить стакан чистой воды или травяного чая с лимонным соком.
- Завтрак – рисовая каша, приготовленная по вышеописанному рецепту без соли, сахара и масла. Важно тщательно пережевывать рис.
- После завтрака 4 часа ничего не есть и не пить. Через 4 часа можно попить, а потом уже питаться как обычно, ограничивая соленое, жирное, острое, продукты с искусственными добавками, рафинированным сахаром, алкоголь.
Важно: при очищении суставов рисом выводятся не только «лишние» соли, но и необходимые организму соли калия. Для того чтобы избежать проблем со здоровьем (в том числе для сердечной мышцы!), в течение дня следует чаще включать в рацион продукты, в которых содержится много калия, это курага, изюм, инжир, молодой картофель (лучше печеный). Либо принимать препараты калия (аспаркам или калия оротат).
Из сухофруктов, богатых калием, можно приготовить фруктовый торт:
Промыть чернослив, курагу, изюм, инжир в равных частях, залить кипятком. После того, как сухофрукты размокнут, измельчить в блендере или, пропустив через мясорубку, добавить по вкусу мед и измельченный с цедрой лимон. Из получившейся массы лепим торт. Украсить его можно дольками яблока, мандарина и апельсина.
Такой фруктовый торт можно хранить в холодильнике и есть, как только захотелось чего-нибудь сладенького.
Также не забывайте и про другие овощи и фрукты, зелень, каши на воде, летом – ягоды. Зимой и весной можно пить настой шиповника, чаи из трав. А вот мясо, рыбу, молочные продукты, рафинированные крупы и продукты из рафинированной муки надо ограничить.
Противопоказания:
- Рисовое очищение не рекомендуется беременным, кормящим мамам и детям. Остальным курс очищения рисом можно устраивать раз в год.
- Перед очищением суставов рисом посоветуйтесь с врачом.
Другие варианты диеты на рисе на Азбуке Диет
Известный и популярный метод очищения организма рисом с использованием уникальных адсорбирующих свойств этого продукта.
- Суть его в том, что на завтрак мы едим рис, приготовленный особым образом.
Чистка организма рисом по данному методу проводится от 2-х недель до месяца.
Результаты очищения рисом впечатляют:
- заметное улучшение самочувствия, очищение, омоложение организма, если есть лишний вес, то и похудение;
- исчезают проблемы с кожей, уменьшаются отеки, улучшается работа печени и почек, обмен веществ;
- исчезают боли в суставах, появляются легкость и свобода движений;
- организм чистится от отложений в сосудах, суставах и тканях.
Рекомендуем прочитать: Сколько калорий в вареном рисе?
Очищение рисом: готовим рис
Для увеличения абсорбирующих свойств рис готовят следующим образом:
Вам понадобится 5 стаканов (баночек), лучше сразу пронумеровать их от 1 до 5.
В первый день 2-3 ст. ложки риса промываем, кладем в емкость №1, заливаем стаканом холодной воды, на следующий день то же самое проделываем со 2-й емкостью, а из 1-й воду сливаем, рис промываем, заливаем свежей водой, повторять эти действия надо каждое утро, добавляя по 1-й новой емкости, на 6-й день из 1-й емкости рис промыть, сварить и съесть. И сразу заполнить ее новой порцией.
В результате данных действий мы получаем рис, из которого вода вымоет крахмалы и другие растворимые вещества. Рис приобретает пористую структуру, становится похожим на мочалку. И эта натуральная «мочалка» впитает в себя все вредные соли, шлаки и токсины, избыток холестерина.
Если у вас нет заболеваний желудка, таких как гастрит или язва, можно рис не варить, а просто залить кипятком и дать постоять 10-20 минут.
Начинаем чистку организма рисом
Итак, начиная с 6-го дня, начинается рисовое очищение.
- Сразу как встали, за 20-30 минут до завтрака, рекомендуется выпить стакан чистой воды или травяного чая с лимонным соком.
- Завтрак – рисовая каша, приготовленная по вышеописанному рецепту без соли, сахара и масла. Важно тщательно пережевывать рис.
- После завтрака 4 часа ничего не есть и не пить. Через 4 часа можно попить, а потом уже питаться как обычно, ограничивая соленое, жирное, острое, продукты с искусственными добавками, рафинированным сахаром, алкоголь.
Важно: при очищении суставов рисом выводятся не только «лишние» соли, но и необходимые организму соли калия. Для того чтобы избежать проблем со здоровьем (в том числе для сердечной мышцы!), в течение дня следует чаще включать в рацион продукты, в которых содержится много калия, это курага, изюм, инжир, молодой картофель (лучше печеный). Либо принимать препараты калия (аспаркам или калия оротат).
Из сухофруктов, богатых калием, можно приготовить фруктовый торт:
Промыть чернослив, курагу, изюм, инжир в равных частях, залить кипятком. После того, как сухофрукты размокнут, измельчить в блендере или, пропустив через мясорубку, добавить по вкусу мед и измельченный с цедрой лимон. Из получившейся массы лепим торт. Украсить его можно дольками яблока, мандарина и апельсина.
Такой фруктовый торт можно хранить в холодильнике и есть, как только захотелось чего-нибудь сладенького.
Также не забывайте и про другие овощи и фрукты, зелень, каши на воде, летом – ягоды. Зимой и весной можно пить настой шиповника, чаи из трав. А вот мясо, рыбу, молочные продукты, рафинированные крупы и продукты из рафинированной муки надо ограничить.
Противопоказания:
- Рисовое очищение не рекомендуется беременным, кормящим мамам и детям. Остальным курс очищения рисом можно устраивать раз в год.
- Перед очищением суставов рисом посоветуйтесь с врачом.
Другие варианты диеты на рисе на Азбуке Диет
Известный и популярный метод очищения организма рисом с использованием уникальных адсорбирующих свойств этого продукта.
- Суть его в том, что на завтрак мы едим рис, приготовленный особым образом.
Чистка организма рисом по данному методу проводится от 2-х недель до месяца.
Результаты очищения рисом впечатляют:
- заметное улучшение самочувствия, очищение, омоложение организма, если есть лишний вес, то и похудение;
- исчезают проблемы с кожей, уменьшаются отеки, улучшается работа печени и почек, обмен веществ;
- исчезают боли в суставах, появляются легкость и свобода движений;
- организм чистится от отложений в сосудах, суставах и тканях.
Рекомендуем прочитать: Сколько калорий в вареном рисе?
Очищение рисом: готовим рис
Для увеличения абсорбирующих свойств рис готовят следующим образом:
Вам понадобится 5 стаканов (баночек), лучше сразу пронумеровать их от 1 до 5.
В первый день 2-3 ст. ложки риса промываем, кладем в емкость №1, заливаем стаканом холодной воды, на следующий день то же самое проделываем со 2-й емкостью, а из 1-й воду сливаем, рис промываем, заливаем свежей водой, повторять эти действия надо каждое утро, добавляя по 1-й новой емкости, на 6-й день из 1-й емкости рис промыть, сварить и съесть. И сразу заполнить ее новой порцией.
В результате данных действий мы получаем рис, из которого вода вымоет крахмалы и другие растворимые вещества. Рис приобретает пористую структуру, становится похожим на мочалку. И эта натуральная «мочалка» впитает в себя все вредные соли, шлаки и токсины, избыток холестерина.
Если у вас нет заболеваний желудка, таких как гастрит или язва, можно рис не варить, а просто залить кипятком и дать постоять 10-20 минут.
Начинаем чистку организма рисом
Итак, начиная с 6-го дня, начинается рисовое очищение.
- Сразу как встали, за 20-30 минут до завтрака, рекомендуется выпить стакан чистой воды или травяного чая с лимонным соком.
- Завтрак – рисовая каша, приготовленная по вышеописанному рецепту без соли, сахара и масла. Важно тщательно пережевывать рис.
- После завтрака 4 часа ничего не есть и не пить. Через 4 часа можно попить, а потом уже питаться как обычно, ограничивая соленое, жирное, острое, продукты с искусственными добавками, рафинированным сахаром, алкоголь.
Важно: при очищении суставов рисом выводятся не только «лишние» соли, но и необходимые организму соли калия. Для того чтобы избежать проблем со здоровьем (в том числе для сердечной мышцы!), в течение дня следует чаще включать в рацион продукты, в которых содержится много калия, это курага, изюм, инжир, молодой картофель (лучше печеный). Либо принимать препараты калия (аспаркам или калия оротат).
Из сухофруктов, богатых калием, можно приготовить фруктовый торт:
Промыть чернослив, курагу, изюм, инжир в равных частях, залить кипятком. После того, как сухофрукты размокнут, измельчить в блендере или, пропустив через мясорубку, добавить по вкусу мед и измельченный с цедрой лимон. Из получившейся массы лепим торт. Украсить его можно дольками яблока, мандарина и апельсина.
Такой фруктовый торт можно хранить в холодильнике и есть, как только захотелось чего-нибудь сладенького.
Также не забывайте и про другие овощи и фрукты, зелень, каши на воде, летом – ягоды. Зимой и весной можно пить настой шиповника, чаи из трав. А вот мясо, рыбу, молочные продукты, рафинированные крупы и продукты из рафинированной муки надо ограничить.
Противопоказания:
- Рисовое очищение не рекомендуется беременным, кормящим мамам и детям. Остальным курс очищения рисом можно устраивать раз в год.
- Перед очищением суставов рисом посоветуйтесь с врачом.
Другие варианты диеты на рисе на Азбуке Диет
Работает ли, двухдневный план и риски
Правильно функционирующие почки жизненно важны для общего состояния здоровья человека. Потребление определенных продуктов, напитков и трав может помочь очистить почки.
Почки выполняют важные функции, которые поддерживают здоровье организма. Эти два маленьких органа в форме бобов отфильтровывают токсины из крови, уравновешивают уровень минералов и помогают регулировать кровяное давление.
Большинство людей могут поддерживать здоровье своих почек, оставаясь увлажненными и придерживаясь сбалансированной, здоровой диеты.
В этой статье мы рассмотрим, что такое очищение почек и работает ли оно. Мы также рассмотрим, как очистить почки, пример 2-дневного плана, а также риски и соображения.
Share on PinterestA Очистка почек включает в себя потребление определенных продуктов, которые помогают выводить токсины и отходы из почек.Почки действуют как естественная система фильтрации для организма, удаляя из крови отходы, токсины и избыток воды. Почки даже очищаются, когда организм получает достаточно жидкости.
Очистка почек включает в себя потребление определенных продуктов и трав, которые могут помочь вывести токсины из организма и улучшить здоровье почек.
Программы очистки почек различаются, но обычно они включают ограниченное питание в течение нескольких дней. Эта диета может включать смузи, соки, чаи, травы и продукты, которые, как считают люди, помогают детоксикации организма и улучшают общее состояние здоровья.
Сторонники очищения почек говорят, что определенные продукты питания, напитки и диеты могут детоксифицировать почки и организм.Тем не менее, в настоящее время мало научных исследований в поддержку этих утверждений.
Национальный центр комплементарного и интегративного здоровья (NCCIH) заявляет, что «нет никаких убедительных доказательств того, что программы детоксикации или очищения действительно выводят токсины из вашего организма или улучшают ваше здоровье».
Большинство людей могут поддерживать здоровье своих почек, оставаясь увлажненными и придерживаясь сбалансированной, здоровой диеты. Тем не менее, некоторые травы и продукты, которые популярны в программах по очистке почек, могут обладать свойствами, которые способствуют улучшению здоровья почек.
Очищение почек может помочь выведению токсинов из организма. Следующие советы могут помочь улучшить здоровье почек и снизить риск заболевания почек:
Пейте больше воды
Питье достаточного количества жидкости каждый день важно для общего состояния здоровья человека. Вода имеет решающее значение для переваривания пищи, поглощения питательных веществ, избавления от шлаков и токсинов, поддержания здоровья кожи и выполнения широкого спектра других функций организма. Потребление достаточного количества воды также может помочь предотвратить проблемы с почками, такие как камни в почках.
По данным Национального института диабета, болезней органов пищеварения и почек (NIDDK), многие медицинские работники рекомендуют выпивать от шести до восьми стаканов воды в день.
Сокращение потребления натрия
Тело нуждается в соли или натрии, но чрезмерное потребление может повысить кровяное давление, что может увеличить риск почечной недостаточности, болезней сердца и инсульта.
NIDDK рекомендует людям ограничить потребление натрия менее 2300 миллиграммов в день, чтобы снизить риск хронического заболевания почек.Люди могут снизить потребление натрия, съев меньше обработанных продуктов и выбрав варианты с низким содержанием натрия или без натрия.
Внесите изменения в рацион питания
Люди могут внести некоторые простые изменения в рационе питания, чтобы улучшить свое здоровье почек и общее состояние здоровья, но важно отметить, что следующие списки не предназначены для людей с ранее существовавшим заболеванием почек.
Подумайте об ограничении или исключении следующих продуктов и напитков:
- обработанных пищевых продуктов
- рафинированных углеводов
- сахара и искусственных подсластителей
- белков животных, таких как говядина, свинина и мясо органа
- продуктов с высоким содержанием натрия
- алкоголь
- кофеин
Человек также может попробовать добавить в свой рацион следующие продукты, благоприятные для почек:
- ягоды
- цитрусовые, такие как лимоны, лаймы и апельсины
- яблоки
- молочные продукты с низким содержанием жира
- овощи
- цельные зерна, такие как ячмень, коричневый рис и овсянка
- постное мясо, включая курицу и морепродукты
Человек должен проконсультироваться с врачом перед началом процедуры очищения или детоксикации почек, особенно если у них есть камни в почках или почки болезнь.Ограничение продолжительности программ чистки до нескольких дней может помочь снизить риск неблагоприятных последствий для здоровья.
Люди, у которых нет проблем с почками, могут попробовать следующий двухдневный план очистки почек:
День 1
В первый день очищения люди могут приготовить следующие три приема пищи:
Утро
Начните день с 8 унций стакана теплой воды, содержащей 1 столовую ложку (столовую ложку) свежего лимонного сока.
Завтрак
На завтрак смешайте следующие ингредиенты, чтобы приготовить смузи на 12 унций:
Обед
Съешьте большой зеленый салат со смесью:
- курица-гриль или тофу
- половина красного лук
- 1 чашка нарезанного яблока
- четверть стакана винограда
Посыпать салат ломтиками миндаля.Для заправки смешать:
- одну треть чашки обезжиренного греческого йогурта
- 1 столовая ложка дижонской горчицы
- 1 чайная ложка (чайная ложка) лимонного сока
- соль и перец по вкусу
Ужин
На ужин , сделайте 8 унций смузи, содержащих:
- 1 стакан кокосовой воды
- 1 стакан черники
- полстакана манго
- 1 стакан капусты
- 1 столовая ложка лимонного сока
- 1 столовая ложка молотого льняного семени
День 2
Во второй день люди могут съесть более обильный обед и ужин:
Утро
Начните утро с чашки зеленого чая, содержащей 1 столовую ложку свежего лимонного сока.
Завтрак
Смешайте следующие ингредиенты, чтобы приготовить смузи на 8 унций:
Обед
Смешайте следующие ингредиенты и обжаривайте вместе в оливковом масле:
- 1 чашка приготовленного коричневого риса
- один- полстакана вареной фасоли
- четверть стакана зеленой фасоли
- нарезанной четверти стакана моркови
- 1-2 ч.л. измельченного чеснока
Ужин
Приготовить овощной суп из следующих ингредиентов:
Начать с нагревания овощной бульон на среднем огне.Нарезать все овощи и добавить их в бульон. Полностью приготовив овощи, добавьте петрушку. Добавить соль и перец по вкусу.
Программы очистки почек обычно побуждают людей употреблять больше полезных продуктов, таких как фрукты и овощи. Тем не менее, хотя сторонники очищения почек говорят, что они предлагают много пользы для здоровья, существует мало научных исследований в поддержку этих утверждений.
По данным NCCIH, Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) приняло меры против нескольких компаний, предлагающих очищающие и очищающие средства, потому что они выдвинули ложные терапевтические заявления о своих продуктах или продуктах, содержащих незаконные и потенциально вредные ингредиенты.
Например, FDA в 2018 году направило предупреждающее письмо Ozark Country Herbs, компании, которая производит ряд растительных продуктов, которые обещают лечить все, от депрессии и мигрени до гриппа и камней в почках.
Хотя пить достаточное количество воды необходимо для здоровья, слишком много жидкости может снизить концентрацию минеральных веществ в организме и привести к осложнениям для здоровья.
Например, в исследовании 2018 года сообщается, что у 67-летнего мужчины развилась тяжелая гипонатриемия или низкий уровень натрия в крови во время чистки почек.Гипонатриемия — серьезное заболевание, которое может привести к потенциально опасным для жизни осложнениям, таким как отек мозга.
Человек следовал строгой программе, которая включала потребление только больших объемов воды и травяного чая в течение 5 дней подряд. В последний день он обратился в отделение неотложной помощи после слабости, усталости, тошноты, тремора и беспокойства. Из-за сильного электролитного дисбаланса тело человека не могло вытеснить лишнюю жидкость.
Многие программы очистки и детоксикации почек также требуют от человека быстрого или серьезного ограничения потребления калорий, что может привести к головным болям, усталости и нарушению питания.
Люди, которые хотят попробовать почечное очищение, должны сначала проконсультироваться с врачом и убедиться, что они потребляют достаточно калорий и электролитов для поддержания своего метаболизма.
Программы очистки почек могут значительно различаться, но они часто включают в себя ограниченное питание, потребление только воды, смузи и чая в течение нескольких дней, а также прием травяных добавок.
Сторонники утверждают, что эти программы выводят токсины из организма и способствуют улучшению здоровья почек. Тем не менее, есть мало научных доказательств в поддержку этих утверждений.
Большинство людей могут поддерживать здоровье своих почек, питаясь здоровой, сбалансированной диетой и выпивая достаточное количество жидкости.
Люди, желающие попробовать программу очистки почек или детоксикации, должны сначала поговорить со своим врачом, особенно если у них проблемы с почками или другие заболевания. При выполнении программы очищения важно, чтобы человек удостоверился, что он получает достаточно калорий и электролитов для удовлетворения потребностей своего организма.
7 естественных способов очищения легких
Мы предлагаем продукты, которые, на наш взгляд, полезны для наших читателей. Если вы покупаете через ссылки на этой странице, мы можем заработать небольшую комиссию. Вот наш процесс.
Методы чистки легких могут помочь людям, которые курят, людям, которые регулярно подвергаются загрязнению воздуха, и людям с хроническими заболеваниями, которые влияют на дыхательную систему, такими как астма, хроническая обструктивная болезнь легких и муковисцидоз.
Вдыхание загрязнений воздуха, сигаретного дыма и других токсинов может повредить легкие и даже вызвать проблемы со здоровьем.Поддержание здоровья легких необходимо для поддержания здоровья всего тела.
По данным Всемирной организации здравоохранения (ВОЗ), воздействие загрязнения воздуха ежегодно приводит к гибели 4,2 миллиона человек во всем мире. Курение сигарет является причиной смерти одного из каждых пяти человек в Соединенных Штатах.
В этой статье мы обсудим некоторые методы, которые люди могут использовать, чтобы попытаться очистить свои легкие.
Здоровье легких жизненно важно для общего здоровья человека. Легкие — это самоочищающиеся органы, которые начинают заживать после прекращения воздействия вредных веществ, например, когда кто-то бросает курить.
После того, как легкие подверглись загрязнению, такому как сигаретный дым, грудь человека может чувствовать себя полной, перегруженной или воспаленной. Слизь собирается в легких, чтобы поймать микробы и патогенные микроорганизмы, что способствует этому ощущению тяжести.
Люди могут быть в состоянии использовать определенные методы, чтобы помочь очистить легкие от слизи и раздражителей, чтобы уменьшить застой в груди и другие неприятные симптомы.
Некоторые из этих методов могут также открыть дыхательные пути, улучшить объем легких и уменьшить воспаление, что может помочь уменьшить воздействие загрязнения и дыма в легких.
Ниже мы рассмотрим дыхательные упражнения и изменения образа жизни, которые могут помочь удалить избыток слизи из легких и улучшить дыхание.
1. Паровая терапия
Паровая терапия, или вдыхание пара, включает вдыхание водяного пара, чтобы открыть дыхательные пути и помочь легким слить слизь.
Люди с заболеваниями легких могут заметить ухудшение симптомов на холодном или сухом воздухе. Этот климат может высушить слизистые оболочки дыхательных путей и ограничить кровоток.
И наоборот, пар добавляет воздуху тепла и влаги, что может улучшить дыхание и помочь ослабить слизь в дыхательных путях и легких.Вдыхание водяного пара может обеспечить немедленное облегчение и помочь людям легче дышать.
Небольшое исследование, в котором приняли участие 16 мужчин с хронической обструктивной болезнью легких (ХОБЛ), состоянием легких, затрудняющим дыхание, показало, что терапия паровой маской привела к значительному снижению частоты сердечных сокращений и дыхания, чем терапия без паровой маски.
Однако участники не сообщили о длительном улучшении их дыхательной функции.
Эта терапия может быть эффективным временным решением, но исследователям необходимо провести дополнительные исследования, прежде чем они полностью поймут преимущества паровой терапии для здоровья легких.
2. Контролируемый кашель
Кашель — это способ естественного выброса токсинов из организма, который он задерживает в слизи. Контролируемый кашель ослабляет избыток слизи в легких, отправляя ее через дыхательные пути.
Врачи рекомендуют, чтобы люди с ХОБЛ выполнили это упражнение, чтобы помочь очистить свои легкие.
Люди могут следовать приведенным ниже инструкциям, чтобы очистить свои легкие от избытка слизи:
- садятся на стул с расслабленными плечами, держа обе ноги плоскими на полу
- складывают руки над животом
- медленно вдыхают через Нос
- медленно выдыхает при наклоне вперед, прижимая руки к животу
- при кашле 2 или 3 раза при выдохе, при этом слегка приоткрытый рот
- медленно вдыхайте через нос
- отдыхайте и при необходимости повторяйте
3.Слить слизь из легких
Постуральный дренаж включает в себя лежание в разных положениях, чтобы использовать силу тяжести для удаления слизи из легких. Эта практика может улучшить дыхание и помочь в лечении или профилактике инфекций легких.
Методы постурального дренажа различаются в зависимости от положения:
1. На спине
- Лягте на пол или на кровать.
- Поместите подушки под бедра, чтобы грудь была ниже, чем бедра.
- Медленно вдохните через нос и выдохните через рот.Каждый выдох должен занимать вдвое больше времени, чем вдыхание, которое называется дыханием 1: 2.
- Продолжайте в течение нескольких минут.
2. На вашей стороне
- Лягте на одну сторону, положив голову на руку или подушку.
- Положите подушки под бедра.
- Практика дыхания 1: 2.
- Продолжайте в течение нескольких минут.
- Повторите с другой стороны.
3. На животе
- Положите стопку подушек на пол.
- Лягте животом на подушки. Не забудьте держать бедра выше груди.
- Сложите руки под голову для поддержки.
- Практика дыхания 1: 2.
- Продолжайте в течение нескольких минут.
4. Физические упражнения
Регулярные физические упражнения могут улучшить физическое и психическое здоровье людей и снизить риск многих заболеваний, включая инсульт и сердечные заболевания.
Упражнения заставляют мышцы работать интенсивнее, что увеличивает частоту дыхания тела, что приводит к большему снабжению мышц кислородом.Это также улучшает кровообращение, делая организм более эффективным в удалении избытка углекислого газа, который организм вырабатывает во время тренировок.
Тело начнет адаптироваться к требованиям регулярных упражнений. Мышцы научатся использовать кислород более эффективно и производить меньше углекислого газа.
Хотя физические упражнения могут быть более трудными для людей с хроническими заболеваниями легких, эти люди также могут получать пользу от регулярных физических упражнений. Люди с ХОБЛ, муковисцидозом или астмой должны проконсультироваться с медицинским работником, прежде чем начинать новый режим тренировок.
5. Зеленый чай
Зеленый чай содержит много антиоксидантов, которые могут помочь уменьшить воспаление в легких. Эти соединения могут даже защитить легочную ткань от вредного воздействия вдыхания дыма.
Недавнее исследование с участием более 1000 взрослых в Корее показало, что люди, которые выпивали не менее 2 чашек зеленого чая в день, имели лучшую функцию легких, чем те, кто не пил ни одного.
Зеленый чай доступен для покупки онлайн.
6. Противовоспалительные продукты
Воспаление дыхательных путей может затруднить дыхание и привести к тому, что грудная клетка станет тяжелой и перегруженной.Употребление противовоспалительной пищи может уменьшить воспаление, чтобы облегчить эти симптомы.
Продукты, которые помогают бороться с воспалением, включают:
- куркума
- зелень
- вишня
- черника
- оливки
- грецкие орехи
- бобы
- чечевица
Подробнее о противовоспалительных диетах здесь.
7. Перкуссия грудной клетки
Перкуссия — еще один эффективный способ удаления избытка слизи из легких.Медицинский работник или респиратор будет использовать чашеобразную руку, чтобы ритмично постучать по стенке грудной клетки, чтобы вытолкнуть застрявшую слизь в легких.
Сочетание перкуссии грудной клетки и постурального дренажа может помочь очистить дыхательные пути от избытка слизи.
Токсины от сигаретного дыма или загрязнения воздуха, попадающие в легкие, могут воздействовать на весь организм. Эти токсины в конечном итоге попадают в ловушку внутри слизи.
Хорошее состояние дыхания зависит от того, эффективно ли организм удаляет слизь из легких и дыхательных путей.
Людям, у которых повреждены легкие, может быть труднее, чем другим людям, которые удаляют слизь из своей системы. Хронические состояния, такие как ХОБЛ, астма и кистозный фиброз, вызывают избыточное образование слизи или необычно густую слизь, которая может засорить легкие.
Методы очистки легких, в том числе постуральный дренаж, перкуссия грудной клетки и дыхательные упражнения, могут помочь удалить слизь из легких и дыхательных путей. Паровая терапия может предложить временное облегчение людям, которые страдают от скопления или хронических респираторных заболеваний.
Регулярные физические упражнения, употребление зеленого чая и употребление противовоспалительных продуктов — это изменения образа жизни, которые могут улучшить здоровье легких и снизить риск заболеваний.
Последнее обновление
Очищение кишечника — это самый популярный вид естественного очищения, детоксикации и, как правило, первый шаг во многих планах очищения организма.
Прежде чем приступить к очистке толстой кишки, важно выбрать наиболее подходящий для вас метод или средство для очищения толстой кишки. Различные варианты чистки толстой кишки могут работать совершенно по-разному, чтобы очистить толстую кишку. Это может повлиять на их использование и преимущества, а также на их безопасность и побочные эффекты.
Содержание
Соответствующие протоколы : очистка кишечника и пищеварительной системы (см. Протокол).
Что такое очищение кишечника?
Colon cleanse удаляет скопившиеся скопления отходов, непереваренные частицы пищи и токсины из толстой кишки, кишечника и кишечника. Это может помочь организму лучше переваривать пищу, которую вы едите, а также может способствовать улучшению здоровья кишечника.
Связь между здоровьем кишечника и общим хорошим здоровьем, функцией иммунной системы и болезнями известна с древних времен, а также широко признана медицинским и научным сообществом [1] .
Best Colon Cleanse
Очищение толстой кишки также известно как очищение кишечника, кишечника, кишечника, кишечника, пищеварения, кишечника и других. Ключевое различие между этими разными очищениями заключается в том, влияет ли очищение на весь пищеварительный тракт или только на толстую кишку (нижнюю часть пищеварительной системы).
По этой причине, чтобы получить наилучшее воздействие на очищение толстой кишки, мы настоятельно рекомендуем сосредоточиться на планах, которые очищают весь пищеварительный тракт, таких как кислородное очищение толстой кишки.Поэтому, если у вас нет особой необходимости решать локальную проблему в толстой кишке, вы должны проверить это в вашем методе чистки толстой кишки.
Преимущества очистки кишечника
Большинство преимуществ очистки кишечника происходит после того, как организм начинает устранять накопившиеся скопления отходов. В результате вы можете почувствовать многие из этих преимуществ, когда будете чистить. Общие преимущества могут включать:
- Улучшение пищеварения и регулярные испражнения с такими проблемами пищеварения, как случайные запоры, вздутие живота, запах тела и избыток газа.
- Высшая энергия.
- Умственная ясность и лучшее настроение.
- Очищает кожу и цвет лица.
- Потеря веса: многие люди испытывают быструю потерю веса во время очищения толстой кишки. Этот вес, однако, не толстый. Это просто хранящиеся отходы, которые вымываются из организма.
Протоколы очистки кишечника
Диета, которую вы употребляете, играет ключевую роль в способности организма очищать толстую кишку. По этой причине мы настоятельно рекомендуем выбрать протокол очистки двоеточия, который сочетает в себе оба.Хорошим примером является известный протокол однодневного очищения, который вы можете увидеть на диаграмме выше.
Смотрите полный план.
Этот 24-часовой протокол объединяет приемы пищи и напитки, которые способствуют здоровому пищеварению и здоровью кишечника, с очищением кишечника кислородом. Типичный день в этом плане может выглядеть следующим образом:
- Ночь раньше: напиток для очищения кишечника на ночь.
- Утро: лимонный сок очищает напиток.
- Завтрак: фруктовая мука.
- Днем: закуска или фруктовая трапеза.
- Ужин: детокс салатная еда.
Рецепты очищения кишечника
Большая часть наших исследований посвящена рецептам очищения кишечника. Мы разрабатываем, тестируем и ищем наиболее надежные доказательства для каждого ингредиента в каждом рецепте.
Ниже вы найдете самые эффективные и безопасные рецепты естественного очищения кишечника, которые вы можете приготовить дома. Рецепты включают в себя очищение кишечника соков, напитков, выстрелов, смузи, диетические советы и приемы пищи.
Некоторые рецепты предлагают быстрое мгновенное очищение кишечника, а другие лучше подходят для техобслуживания.
Не стесняйтесь поделиться. Если у вас есть блог или веб-сайт, вы также можете поделиться нашими рецептами, если будете ссылаться на нас в качестве источника.
Свяжитесь с нами здесь: Если вы хотите поделиться своими собственными советами по очищению организма, очищению кишечника и детоксикации. Если мы посчитаем ваши рецепты подходящими, мы с удовольствием опубликуем их на нашем сайте и поделимся вашей мудростью с нашими членами и сообществом онлайн-чистки.
Рецепт очищения толстой кишки на ночь
Натуральная, безопасная, быстрая и быстрая домашняя детоксикация толстой кишки приносит пользу во время сна.
Рецепт очищения кишечника на ночь — одно из самых эффективных природных средств, позволяющих быстро и безопасно очистить накопившиеся отходы от толстой кишки.
Узнайте, как использовать натуральные ингредиенты для очищения кишечника, такие как лимонный сок, сырой яблочный уксус и кислородный очиститель кишечника, для эффективного и безопасного очищения в домашних условиях. Выучить больше.
Чай Colon Cleanse: Тысячелетний домашний рецепт
Этот простой в приготовлении рецепт чая Colon Cleanse состоит только из трех ингредиентов: лимона, имбиря и сырого меда.Простой, но эффективный, он имеет впечатляющую долгую историю традиционного использования.
Пейте его, чтобы повысить естественную способность организма очищать и очищать организм от токсинов. Особенно в те времена, когда вы хотите выпить что-нибудь горячее, спокойное и успокаивающее. Выучить больше.
Салат детоксикации Colon Cleanse Your Gut Love Love
Рецепт салата детоксикации был разработан после многих лет исследований, испытаний и сотрудничества с нашими партнерами. Это полноценное очищение кишечника, которое вы можете легко приготовить дома, используя натуральные полезные цельные продукты.
Основные преимущества: естественное очищение толстой кишки, детоксикация, здоровье кишечника и вкус.
Узнайте больше.
Рецепт детоксной еды из цветной капусты
Кто сказал, что рецепты детоксикации должны быть скучными? Мы разработали детокс-трапезу из цветной капусты, чтобы она принесла полезные и полезные кулинарные впечатления, которые могут улучшить большинство планов очищения и детоксикации организма. Вкус, питательный профиль и природные очищающие свойства являются исключительными.
Узнайте больше.
Colon Cleanse Рецепты соков, напитков и выстрелов
Лучшие 4 натуральных рецепта очищения кишечника, которые вы можете приготовить дома в виде сока, напитка или шот.Эти мощные рецепты предлагают отличный способ начать утро. Все они просты в изготовлении, безопасны, эффективны и используют только самые простые доступные натуральные ингредиенты, такие как имбирь, лимон, морковь и яблоки. Выучить больше.
Colon Cleanse Продукты Отзывы
Кислородное очищение кишечника
Эффективность и безопасность кислородного очищения кишечника делает его предпочтительным выбором для многих практиков здравоохранения. Однако важно знать, как правильно его использовать. Особенно, когда речь идет о размере порции, который вам подходит, о диете, которой вы придерживаетесь во время чистки, и о правильном протоколе приема пищи.
Эти факторы могут иметь большое значение и могут помочь вам получить максимальную отдачу от очищения и избежать ненужных побочных эффектов. Выучить больше.
Таблетки для очищения кишечника: преимущества, побочные эффекты и риски
Различные продукты для очищения толстой кишки часто работают совершенно по-разному, чтобы очистить кишечник. Это может повлиять на их использование, потенциальные выгоды и побочные эффекты.
В этом обзоре мы суммируем наш опыт очищения и детоксикации толстой кишки за последние 15 лет чистки.Мы не оставили равнодушными в наших исследованиях самые эффективные, безопасные и лучшие на основе фактических данных средства для очищения толстой кишки. Выучить больше.
Pure Colon Detox
Pure Colon Detox — это продукт для очищения кишечника, который, похоже, привлекает к себе большое внимание в связи с его сильным онлайн маркетингом и рекламой. . Мы надеемся, что этот обзор поможет вам извлечь максимальную пользу из вашего пути к лучшему здоровью для безопасного и эффективного счастливого очищения.Выучить больше.
Тип очищения толстой кишки: Домашнее против доктора Office
Существуют два основных типа способов очищения толстой кишки:
Домашнее очищение толстой кишки
Домашнее очищение толстой кишки включает в себя очень большое разнообразие продуктов, которые вы либо пьете, либо глотаете , как напитки, порошки или пилюли. Эти продукты могут помочь организму стимулировать дефекацию и удалить накопившиеся отходы и токсины из толстой кишки.
Основное различие между продуктами для чистки кишечника заключается в том, как они работают для очистки кишечника.Некоторые продукты работают мягко и безопасно, другие более агрессивны, стимулируют или заставляют организм совершать испражнения. Эти различия играют большую роль в эффективности и безопасности очистки. Выучить больше.
Очищающая диета толстой кишки также рекомендуется для дальнейшей поддержки и улучшения процесса очищения толстой кишки. Выучить больше.
Colonic Cleanse
Очищение кишечника, также известное как ирригация толстой кишки или гидротерапия толстой кишки, — это механические процедуры, выполняемые в офисе практикующего врача.Практик выпускает жидкости в толстую кишку через прямую кишку. Тело реагирует с помощью серии испражнений, которые могут помочь устранить накопленные отходы, токсины, избыток газа и слизи из толстой кишки.
таких как гидротерапия толстой кишки, ирригации толстой кишки и другие.
Домашние версии этих процедур — клизмы. Количество жидкости, используемой клизмой, намного меньше, и по этой причине она обычно очищает нижнюю часть толстой кишки.
Диета Colon Cleanse
Диета, которой вы придерживаетесь во время чистки, может иметь большое значение.Многие продукты могут помочь организму естественным образом детоксикации и очищения толстой кишки. Также очень важно избегать проблемных продуктов, которые трудно перевариваются или которые, как известно, вызывают проблемы с пищеварением.
Большинство людей преуспевают, придерживаясь легкой диеты со свежими цельными фруктами, овощами и легко перевариваемой пищей во время чистки.
Сырые некрахмалистые овощи являются очень хорошим источником нерастворимой клетчатки и прекрасно подходят для чистки. Нерастворимая клетчатка не растворяется в воде и, как правило, проходит через кишечник практически без изменений.Нерастворимое волокно увеличивает объем стула, что может способствовать регулярному здоровому движению кишечника.
Подумайте о нерастворимой клетчатке как о грубых вениках внутри толстой кишки, которые накапливают накопленные отходы и токсины на выходе.
- Продукты, которые нужно есть во время чистки: сырые цельные фрукты, овощи, сырые пророщенные орехи и семена.
- Продукты, которых следует избегать: обработанный сахар, жареные продукты, мука, молочные продукты, пшеница, глютен и обработанные продукты.
- Напитки, которых следует избегать: сладкие напитки, кофеин и алкоголь.
Очищение толстой кишки — это также отличная возможность очистить свой рацион от нездоровой пищи и помочь перейти к долгосрочному плану здорового питания, с которым ваше тело согласится.
Colon Cleanse & Weight Loss
Лучший Colon Cleanse для похудения: хороший вариант или ложное утверждение?
Каждый день мы получаем вопросы о лучшем очищении толстой кишки для похудения. Внебиржевые варианты кажутся бесконечными, а маркетинговые требования, результаты до и после, фотографии и обзоры убеждают многих людей начать и детоксировать.
В этой статье мы расскажем о реальных фактах и ложных утверждениях, основанных на нашем опыте и исследованиях. Мы также даем лучшие рекомендации для лучшего очищения толстой кишки для похудения, чтобы вы точно знали, чего ожидать. Выучить больше.
Colon Cleanse Library & Resources
Ниже приведены ссылки на все основные статьи и наши исследования по очистке кишечника.
Colon Cleanse Recipes
Colon Cleanse Продукты и обзоры
CleanseJoy предоставляет вам самую эффективную, безопасную информацию о чистке и детоксикации на основе фактических данных, которая поможет вам оптимизировать ваше здоровье и благополучие.
Последние сообщения от Cleanse Joy (смотреть все).20 июля 2020 г.
- Подписка
- Магазин
- Прошлое Проблемы
- Ум
- Внимательность
- Медитации
- Тело
- Йога
- Отношения
- Дух
- без границ
- Сознания
- Сознательное Культура
- Искусство
- Музыка
- Путешествия
- События
- Здоровье
- Здоровые Рецепты
- Желательные
- Аюрведа
- Eco
- гуманизм
- Авторы
- Контакты
- О нас Политика
- конфиденциальности
- Условия
- Реклама у нас
- Поддержка
- Архив выпусков
- Моя учетная запись
- Поиск


- Подписка
- Магазин
- Прошлое Проблемы
- Ум
- Внимательность
- Медитация
- Тело
- Йога
- Отношения
- Дух
- без границ
- Сознание
- Культура
- Искусство
- Музыка
- Путешествия
- События
Попа опухла – причины и признаки патологии, методы лечения и профилактика, медикаментозная терапия и хирургическое вмешательство
ТОП 6 причин появления болезненной шишки на ягодице под кожей
Когда уплотнение на ягодице под кожей болит и причина появления его неизвестна, надо срочно посетить врача. Если же ясно, что это за образование, то визит к специалисту тоже нужен для назначения правильного лечения. Правда, в этом случае он может быть не таким экстренным; и если не страдает общее состояние больного, отложить поход в поликлинику на несколько дней не опасно. Недопустимо стесняться того, что образовалась шишка на ягодице, и отказываться из-за этого от лечения.
Разделы статьи
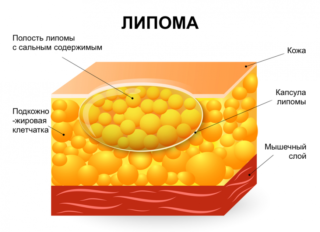
1. Жировик (липома) на попе
Причина появления липомы на ягодице неизвестна. Шишка может доставлять серьезный дискомфорт и нарушать состояние человека. Болит она обычно в том случае, если на нее оказывается давление, а учитывая область, это воздействие бывает частым. Врачи рекомендуют удалять такую шишку, так как из-за нее могут развиваться осложнения, например, абсцесс из-за постоянного давления на окружающие ткани и их травмирования. Операция нужна, даже если боль в шишке на ягодице отсутствует, так как ткани ягодицы все равно повреждаются.


© shutterstock
Симптомы заболевания такие:
- на ягодице шишка-уплотнение, расположенная под кожей;
- мягкая структура уплотнения;
- подвижность образования;
- формирование ножки шишки при ее значительном размере.
Точно определить природу образования на ягодице, вызвавшего боль, сможет только врач после проведения гистологии. Способ, которым будет проводиться операция, также выбирается специалистом.
2. Узловая эритема
Заболевание, которое может приводить к появлению шишки на коже или под кожей на ягодице. Образование обычно вызывает возникновение боли, которая усиливается при нажатии на проблемную область. Шишки появляются в большинстве случаев с двух сторон симметрично. Большая часть больных приходится на женщин в возрасте до 40 лет. Не редко эритема является симптомом тяжелых патологий, из-за чего при появлении на ягодице шишки, даже отдаленно напоминающей эритему, требуется незамедлительное обращение к врачу.


© shutterstock
Основные проявления заболевания следующие:
- плотный узел (шарик) под кожей или на коже диаметром от 5 м до 5,5 см;
- покраснение кожи над шишкой;
- отечность тканей над шишкой;
- быстрый рост образований;
- боль усиливается при малейших нагрузках на ягодичные мышцы и ноги;
- появление синяка над шишкой.
Не редко начало болезни сопровождается резким сильным повышением температуры. Чаще всего заболевание появляется по причине инфекционного поражения организма.
3. Инфильтрат после укола
Одна из самых распространенных причин того, что под кожей на ягодице появилась шишка и очень сильно болит. С каждым годом число таких осложнений инъекций увеличивается. С чем связано то, что шишки после уколов на ягодицах появляются все чаще, не установлено. Скорее всего, этот эффект вызван тем, что все больше при помощи инъекций вводятся антибиотики, которые являются достаточно тяжелым для организма средством и не всегда хорошо усваиваются.


© shutterstock
Спровоцировать развитие инфильтрата также могут и несколько установленных факторов:
- короткая игла – если лекарство попадает в подкожную жировую клетчатку, то оно не рассасывается, в результат чего образуется шишка, которая легко нащупывается и вызывает боль;
- неправильно поставленный укол, когда игла введена не глубоко и не достигает мышцы – при этом происходит введение лекарства в жировую клетчатку, и в результате на ягодице внутри болит шишка, которая образуется так же, как и в предыдущем случае;
- мышечное перенапряжение в момент укола – обычно бывает при уколах, которые делают пациенту в положении стоя. Из-за напряжения мышц препарат не может равномерно распределиться по тканям, поэтому возникает внутренняя гематома, из-за которой появляется болезненная шишка на ягодице. Такой инфильтрат, который вызывает боль, может пройти сам, а может возникнуть необходимость и в его вскрытии;
- укол методом хлопок – при этом укол ставится резким быстрым движением, и так же быстро вводится лекарство. Жидкость при этом не успевает распределиться по мышцам правильно, из-за чего, легко сформировавшись, шишка внутри ягодицы болит;
- повреждение сосуда – если при уколе травмируется сосуд, то образуется выраженная гематома, из-за которой и появляется болезненная шишка на ягодице.
Когда после укола в ягодицу болит шишка, Лечение такой шишки проводится, в зависимости от того что ее вызвало, медикаментозное или хирургическое.
4. Чирей на ягодице
Такая шишечка нащупывается на ягодице и вызывает сильную боль. Заболевание требует обязательного лечения. При не правильной домашней терапии нарыва высок риск появления осложнений, иногда опасных для жизни. Из-за того что нарыв на ягодице очень легко травмировать, то опасность появления сепсиса высокая. Нагноение носит бактериальный характер и требует использования антибиотиков. Боль от нарыва очень сильная, и оставить без внимания ее невозможно.


© shutterstock
Основные симптомы такого фурункула следующие:
- локальная краснота кожи на ягодице;
- распространение красноты и повышение температуры кожи в месте воспаления;
- формирование гнойного стержня в центре шишки;
- вскрытие шишки и отхождение стержня и гноя;
- заживление раны.
В большинстве случаев проводится хирургическое вскрытие гнойника с последующим дренированием раны. Антибиотики применяются обычно перорально.
5. Злокачественное новообразование
Раковые опухоли могут стать причиной появление на ягодице под кожей шишки, которая болит. Такая форма злокачественных опухолей встречается часто как разрастание основной опухоли, которая расположена в области прямой кишки или нижнего отдела позвоночника. Редко образование возникает как первичная опухоль.


© shutterstock
Особенностями злокачественной раковой опухоли являются ее стремительный рост, изменение фактуры кожи над опухолью, симптомы общей интоксикации организма и быстрое снижение веса. Воспаления при этом не наблюдается. Боль от такой шишки на ягодице появляется приступами или присутствует, постоянно усиливаясь при прощупывании образования.
6. Абсцесс ягодицы
Абсцесс ягодицы представляет собой полость в мышцах, заполненную гноем и ограниченную капсулой. Лечение проблемы хирургическое. Шишка на ягодице имеет острую болезненность. Появиться нагноение может по причине неудачно сделанного укола, травмирования ягодицы тонкими острыми предметами и осложнения фурункулов или пролежней.


© shutterstock
Симптомами болезни являются: краснота над шишкой; боль при прикосновениях, а позднее шишка на ягодице под кожей болит постоянно; повышение температуре вначале местное, а позднее общее. Если не провести хирургическое вскрытие такой шишки, на ягодице может возникнуть сепсис. При своевременном обращении за врачебной помощью лечение проводится без госпитализации.
Редкие причины болезненной шишки на ягодице
- ушиб ягодицы;
- укусы жалящих насекомых;
- проникновение инородного предмета в ткани;
- острая аллергия на нательное белье.
К кому из врачей обратиться
Лечение патологического явления проводится в большинстве случаев хирургом. Иногда, когда под кожей болит шишка на ягодице, может потребоваться консультация инфекциониста и онколога (при злокачественных новообразованиях).
Выводы
Когда на ягодице появилась шишка и болит, обязательно нужно обратиться к врачу. Своими силами проблему решить не получится.
Интересно10Не интересно1Припухлость вокруг ануса, боль, зуд анальной области, геморрой Сайт «Мы О Здоровье»
 Геморрой беспощаден. Он настигает не только ленивых клерков, проводящих все свое время за рабочим столом, но и ведущих активный образ жизни, регулярно посещающих тренажерный зал, питающихся здоровой пищей с большой долей клетчатки. Однажды и вас может начать преследовать
Геморрой беспощаден. Он настигает не только ленивых клерков, проводящих все свое время за рабочим столом, но и ведущих активный образ жизни, регулярно посещающих тренажерный зал, питающихся здоровой пищей с большой долей клетчатки. Однажды и вас может начать преследовать
- припухлость,
- боль,
- может и зуд анальной области,
- может иногда оказываться примесь крови в фекалиях.
Этот набор симптомов в большинстве случаев требует небольшого лечения с помощью суппозиториев или кремов. Но перед началом лечения нужно показаться врачу, ибо лечение может быть различным, ведь эти симптомы подходят к нескольким проблемам.
- Геморрой — небольшие опухоли кровеносных сосудов на краю ануса. Это похоже на варикозное расширение вен, но только в другом месте. Может возникнуть без всякой видимой причины, хотя их вариаций немало, результатом которых оказывается повышенное давление в кишечнике, увеличивающее их в разы. О геморрое более подробно здесь -http://gemors.ru/gemorroj/lechenie-gemorroya-v-domashnih-usloviyah.html
- Гематома, скопление крови под кожей у самого края анального отверстия — также может попасть под эти симптомы. Это такой же синяк, как получается после удара молотком по пальцу. Неприятность может быть результатом разрыва кровеносного сосуда и утечки крови под кожу после поднятия тяжести, запора или даже интенсивного кашля. Для большинства гематом не нужно какого-либо лечения. Со временем она станет безболезненной, а затем медленно уменьшится в размерах, но на это может понадобиться несколько недель, прежде чем она исчезнет совсем. Когда же гематома очень велика, она может вызывать мучительную боль, поэтому иногда лучше провести небольшую процедуру, для удаления сгустка крови и облегчения боли.
- Абцесс — гнойное воспаление тканей, является еще одной возможностью припухлости, тем более, если она с горошину и увеличивается. И это не тот случай, когда проблема может быть проигнорирована. Как правило, медикаментозными средствами здесь не обойтись.
В этом месте кожа нежная; получив хоть небольшую опухоль различной природы и растянувшись над ней, при дефекации она вновь вынуждена дополнительно растягиваться, усугубляя ситуацию. Это увеличивает горошину набухания прямо на краю отверстия заднего прохода. Иногда тонкая кожа может лопаться. Если это произошло над гематомой (будет темная кровь, возможно кусочками), то можно не волноваться, просто поддерживать анальную область чистой; кровотечение остановится и ранка заживет. В остальных случаях без специализированной помощи не обойтись.
При неосложненном геморрое для облегчения симптомов применяют специальные мази или суппозитории (свечи) с гидрокортизоном, оксидом цинка, оксидом висмута, бензоила бензоата. Их лучше всего наносить утром и вечером и после каждого опорожнения кишечника, и не следует использовать в течение более чем семь дней подряд.
Зуд
Если припухлость сопровождает зуд, от него может не так просто избавиться даже при аккуратном проведении лечебных мероприятий, после обеспечения области чистотой и сухостью, есть различные причины почему зуд может сохраняться.
- Одна из них — выделение слизи из заднего прохода после дефекации могут раздражать кожу вокруг и вызывать зуд.
- Грибковые инфекции кожи и другие проблемы, вокруг ануса могут вызывать зуд, а использование стероидных препаратов могут ухудшить ситуацию.
- Сам акт расчесывания может увековечить раздражение и цикл расчесывания продолжится. В таких случаях возможно применение местного анестетика, но не следует его использовать в течение длительного периода времени, так как можно развить реакцию чувствительности.
Очень важно, чтобы вы проконсультируйтесь с врачом, чтобы убедиться в предварительном диагнозе.
Предосторожность и профилактика
Если геморроидальные шишки осложнены тем, что не убираются обратно в задний проход после окончания работы кишечника, несмотря на усилия мази и суппозиториев, вероятно, следует обратиться за помощью к хирургии.
В будущем, общие меры по снижению риска рецидива включают в себя:
- избегать напряжения,
- иметь диету с высоким содержанием волокна,
- потреблять больше жидкости,
- иметь регулярные, дозированные физические упражнения.
Мы О Здоровье
причины появления, симптомы, диагностика и лечение
Содержание статьи:
Паника и страх — естественная реакция человека на новообразование на ягодичной мышце. Не всегда внешнее сходство с онкологией указывает на рак. Проблема может появиться по самым разным причинам, большинство из которых совершенно безобидны и не опасны для жизни, например, реакция на инъекцию или вросший волосок. Чтобы развеять сомнения и установить правильный диагноз, не постесняйтесь посетить врача. Если лечение всё-таки необходимо, на ранних стадиях развития болезни оно будет гораздо эффективнее.
Возможные причины появления уплотнений на ягодичной мышце
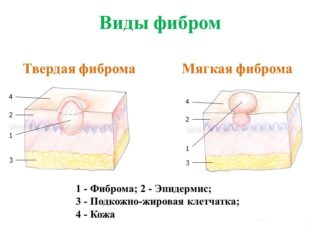
 Этиологию уплотнения на средней ягодичной мышце во время физического осмотра может определить только хирург или опытный терапевт. Выделяют две разновидности опухолей: доброкачественные и злокачественные. Самые распространенные причины их появления:
Этиологию уплотнения на средней ягодичной мышце во время физического осмотра может определить только хирург или опытный терапевт. Выделяют две разновидности опухолей: доброкачественные и злокачественные. Самые распространенные причины их появления:
- Воспаление на месте укола. Припухлость может появиться в результате неправильной постановки иглы во время инъекции, попадания в ранку инфекции, прокалывании кровеносного сосуда. Также проблема появляется у пациентов, которым долгое время делают уколы в одну и ту же точку.
- Жировик (липома). Встречается у людей среднего и старшего возраста. Развивается очень медленно, не проявляет себя дополнительными симптомами. Если находится в подкожном слое, легко перемещается под ним. Затягивание с удаление липомы чревато разрастанием опухоли.
- Узловатая эритема. На начальных этапах развития имеет схожу симптоматику в липомой. Достигает размеров апельсина и представляет собой нагноение жировых клеток вместе с кожей над ними.
- Атерома. Доброкачественное кистозное уплотнение, которое содержит в себе подкожное сало. Отсутствие хирургического вмешательства длительное время приводит к воспалению шишки и нагноению.

- Фиброма. Разновидность доброкачественной опухоли. Поражает волокнистые соединительные ткани. На средней ягодичной мышце шишка почти не доставляет дискомфорта, он может появиться только при трении с одеждой, сильном надавливании.
- Бородавка, кондилома, папиллома — виды бородавчатых образований, вызванные вирусом папилломы человека (ВПЧ). Их возникновение провоцирует ослабление иммунитета, заражение контактным путем.
- Прыщ или фурункул. Воспаление сальной железы или волосяного фолликула не требует специального лечения и проходит самостоятельно.
- Киста мягких тканей — замкнутая полость в коже или подкожной клетчатке, заполненная содержимым. Её возникновению способствуют недостаточная гигиена кожи, травмы, нарушение обмена веществ, повышение секреции сальных желез.
- Рак. Развитие онкологии в ягодичной мышце вызвано длительным воздействием ультрафиолета, физическими повреждениями, внутриклеточными мутациями, гормональными изменениями или нарушением работы иммунной системы.
Сопутствующими факторами, которые влияют на патологическое разрастание опухоли, являются неправильное питание, генетическая предрасположенность, сбой в работе иммунной системы, гормональная перестройка организма, возрастные изменения, прием некоторых препаратов.
Характерные симптомы
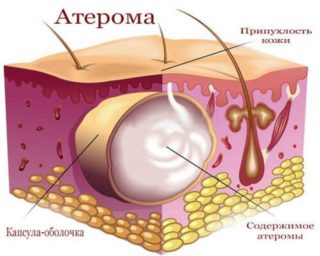 Симптоматика шишки на средней ягодичной мышце зависит от того, чем вызвано её появление. Многие доброкачественные образование могут не проявлять себя годами или увеличиваться в размерах, но не доставлять физического дискомфорта. Особенности разных видов уплотнений:
Симптоматика шишки на средней ягодичной мышце зависит от того, чем вызвано её появление. Многие доброкачественные образование могут не проявлять себя годами или увеличиваться в размерах, но не доставлять физического дискомфорта. Особенности разных видов уплотнений:
- Жировик, межмышечная липома — безболезненный узел, бугорок под кожей на ягодице. Имеет мягкую структуру, деформируется при увеличении.
- Подкожная липома — подвижная опухоль округлой формы. Максимальный размер в диаметре — 1-2 см.
- Узловатая эритема — узловатое образование в виде полушара. Отличается красным цветом вследствие воспалительного процесса. При нажатии уплотнение в ягодичной мышце болит, сопровождается повышением температуры, ознобом, тошнотой, сонливостью.
- Атерома обладает ярко выраженной клинической картиной. Сама шишка небольшая, мягкая, безболезненная. Наличие секрета внутри вызывает появление неприятного запаха. При воспалении наблюдается покраснение кожи в месте опухоли, нагноение, боль.
- Фиброма — нарост среднего размера, безболезненный. Иногда вызывает зуд, чувствительность при прикосновении. При его травмировании возникает кровотечение.
- Миома ягодичной мышцы — медленнорастущая подвижная опухоль. Обладает плотноэластичной консистенцией, безболезненна. К моменту обнаружения зачастую достигает больших размеров.

- Киста — мягкое и безболезненное образование шаровидной формы. При инфицировании становится красной, болезненной. Может возникать припухлость, нагноение, прорыв атероматозных масс.
- Рак — злокачественное образование имеет выраженные границы, красный цвет. Сопровождается интенсивным зудом, язвенным поражением, увеличением шишки в размерах. Практически всегда имеет зловонный запах, вызывает боль при касании. Одновременно наблюдается общее недомогание, интоксикация, потеря аппетита, повышение температуры.
Если шишка появилась в результате укола, внутри нее находится постинъекционный инфильтрат. Образование болит, зудит. Вокруг него могут появиться высыпания, покраснение. Однако во многих случаях проблема проходит самостоятельно.
Если в течение нескольких дней шишка не рассасывается, обратитесь к врачу. Помочь коже прийти в норму могут специальные мази (Троксевазин, Лиотон, Триумель), йодная сетка или компресс из сока алоэ, капустного листа.
Диагностические методы
В большей части случаев для постановки диагноза при наличии уплотнения на коже достаточно физического осмотра. Его выполняет терапевт. Затем пациент получает направление на посещение других врачей (при необходимости) и диагностические исследования.
 Осмотр новообразований похожих на бородавки, папилломы проводит дерматолог. Гнойники и доброкачественные опухоли исследует хирург, а злокачественные — онколог.
Осмотр новообразований похожих на бородавки, папилломы проводит дерматолог. Гнойники и доброкачественные опухоли исследует хирург, а злокачественные — онколог.
Методы диагностики уплотнений:
- общий и развернутый анализ крови;
- УЗИ;
- сиаскопия — высококачественных визуальный анализ при помощи воздействия световых волн;
- дерматоскопия — исследование морфологических структур кожи;
- скрининговые тесты — отображение состояния кожи в 3D разрешении.
Качественная диагностика невозможна без детальных лабораторных, биохимических, гистологических, цитологических, микроскопических и рентгенологических исследований.
Лечение новообразований
Удаление новообразований холодом
Лечение рака, кисты или липомы ягодичной мышцы производится путем иссечения опухоли вместе со здоровыми тканями. Технику оперативного вмешательства подбирают исходя из состояния здоровья пациента, особенностей течения болезни. Самые эффективные и безопасные среди них:
- удаление лазером;
- электрокоагуляция;
- криодеструкция;
- радиоволновой метод удаления.
Своевременное проведение процедуры практически полностью исключает появление рецидивов и скрывает косметические дефекты.
Если уплотнение является последствием укола, воспаления волосяного фолликула или сальной железы, достаточно медикаментозного лечения или применения народных методов. Для этой цели используются мази, компрессы на основе лечебных растений, противовоспалительные препараты, физиотерапия.
на ягодичной мышце под кожей растет
Шишка на попе под кожей может возникнуть вследствие разных причин. Чтобы не упустить развитие серьезного заболевания, рекомендуется при первых признаках уплотнения обратиться к доктору за консультацией. Давайте подробнее рассмотрим причины появления уплотнений на ягодицах, а также как их можно устранить, чтобы сохранить здоровье пациенту. 
Почему растет шишка на ягодице
Заболевания, которые приводят к тому, что возникают под кожей уплотнения:
- Попа может покрыться уплотнениями из-за образования межмышечной липомы. Чаще всего такое явление встречается у людей пожилого возраста. Образование может увеличиваться в размерах. Так как оно растет медленно, пациенты к доктору обращаются на поздних сроках, когда размер липомы уже слишком большой. Чтобы поставить диагноз доктор проводит пальпацию больного места и УЗИ. Удаляется межмышечная липома только с помощью операции;
- На попе может появиться шишка под кожей из-за образования жировика. Формируется он из жировой ткани вследствие плохой работы сальных желез. Жировик не болит, своим видом напоминает узел. Чтобы от него избавиться проводится иссечение хирургическим способом вместе с капсулой;
- Если воспаляется кожа и жировые клетки под ней, образовывается узловатая эритема. Узелки красного цвета болят и увеличиваются в размере. Чтобы избавиться от таких уплотнений, важно определить причину их появления. Если узловатая эритема является симптомом какого-то заболевания, необходимо в первую очередь вылечить его;
- На ягодице может появиться фурункул, в виде припухлого уплотнения вызывающее боль и местное повышение температуры тела. Если фурункулы беспокоят часто и долго проходят, важно сходить к доктору. Терапия таких уплотнений заключается в проведении горячих компрессов или дренирования содержимого фурункула.
Помимо этих заболеваний, шишки в ягодицах могут появиться из-за образования злокачественной опухоли или не правильно сделанного укола.
Читайте у нас на сайте
 Прыщи на ягодицах Прыщи являются самыми неприятными явлениями на коже человека. Они портят вид кожного покрова, чешутся, мешают…
Прыщи на ягодицах Прыщи являются самыми неприятными явлениями на коже человека. Они портят вид кожного покрова, чешутся, мешают…Развитие злокачественных опухолей
Очень редко, но иногда всё-таки встречаются уплотнения, имеющие злокачественный характер. Под кожей первым делом образовывается припухлость, которая с каждым днем увеличивается в размерах.
Признаки развития злокачественного образования:
- Опухоль имеет неровные и нечеткие границы;
- Образование чаще всего возникает возле лимфоузлов на попе;
- Быстро растет;
- При пальпации образование малоподвижно, так как оно спаивается с поверхностью кожи;
- Припухлость начинает кровоточить.
Если есть подозрение, что образование в области ягодицы имеет злокачественный характер, важно немедленно обратиться к онкологу, чтобы провести своевременное лечение.
Шишки после инъекций в ягодицу
 После уколов часто образовываются шишки на ягодицах. Если не правильно сделать инъекцию, подкожная прослойка воспаляется, набирается гноем, развивается абсцесс. Причины появления абсцесса ягодицы после уколов:
После уколов часто образовываются шишки на ягодицах. Если не правильно сделать инъекцию, подкожная прослойка воспаляется, набирается гноем, развивается абсцесс. Причины появления абсцесса ягодицы после уколов:
- Если неправильно сделать укол (под кожу, а не в мышечную ткань), лекарство спровоцирует появление шишки в ягодичной мышце;
- Из-за неправильно сделанного укола можно проколоть кровеносный сосуд, вследствие чего гематома заражается и начинает увеличиваться в размерах;
- Если уколы делаются в одно и то же место на ягодице, затормаживается кроваток, сжимаются сосуды, развиваются бактерии;
- Ослабление иммунитета, а также длительное пребывание в постели также могут спровоцировать появление шишек на попе.
Чтобы предупредить абсцесс важно сразу же после обнаружения припухлостей после укола обратиться к доктору.
К какому врачу обратиться
Если вы заметили на ягодице уплотнение, но не знаете к кому обратиться изучите следующую информацию:
- Если уплотнение похоже на бородавку или папиллому – обратитесь к дерматологу;
- Если же образовался гнойничок или фурункул – сходите к хирургу;
- Для исключения злокачественной опухоли на ягодице – посетите онколога. Если же образование всё-таки возникло из-за онкологии, не стоит впадать в панику. Лучшим действием будет строгое соблюдение всех рекомендаций лечащего врача.
Если вы по-прежнему не знаете, какой врач нужен, сходите к терапевту, который и направит к нужному специалисту в вашем конкретном случае.
Терапия ягодичных уплотнений
Так как чаще всего уплотнения на ягодице возникают вследствие длительного курса уколов, подробнее рассмотрим, как можно от них избавиться в таком случае.
Образования на ягодице после инъекций
Если после внутримышечных уколов в ягодицу ощущаются неприятные симптомы и прощупываются уплотнения, важно начинать действовать, чтобы от них избавиться. Если уплотнение после уколов не рассосалось, чтобы его убрать, можно воспользоваться такими препаратами:
- Избавиться от шишек на ягодицах за неделю – две поможет гепариновая мазь. Препарат хорошо снимает боль, успокаивает кожу и снимает воспаление. Мазь рекомендуется наносить на чистую кожу трижды в день;
- Для восстановления поврежденных тканей, а также уничтожения микробов можно уплотнения смазывать мазью Вишневского. Препарат лучше применять в виде компрессов. Длительность каждой процедуры – три – четыре часа;
- Для рассасывания скопившейся крови вокруг места укола можно делать примочки с Димексидом. Смешайте одну часть препарата с десятью частями воды. Приложите средство в виде примочки к пострадавшему месту на полчаса. После снятия компресса, протрите кожу спиртом. Повторять процедуры дважды в день;
- Для снятия отека и воспаления в уплотненном месте после укола рекомендуется к коже прикладывать Троксевазин. Препарат наносится дважды в сутки и аккуратно втирается в мышцы легкими массажными действиями;
- Образование можно смазывать йодом. Антисептик наносится на кожу в виде сеточки. Важно следить за тем, чтобы не пропустить развитие воспаления, так как йод только действует как обеззараживающее средство;
- Перед сном к ягодице можно лейкопластырем примотать ватный диск, смоченный в препарате Магний сульфата.
Чтобы помочь уплотнению на ягодице после уколов быстрее рассосаться можно воспользоваться обеззараживающей синей лампой или специальным электромассажером.  Для рассасывания уплотнений на ягодицах можно воспользоваться методами народной медицины:
Для рассасывания уплотнений на ягодицах можно воспользоваться методами народной медицины:
- Положите листочек алоэ в холодильник на 24 часа. После нарежьте и заверните в марлю. Приложите средство к шишке на несколько часов, зафиксировав лейкопластырем или бинтом;
- Перед сном уплотненные участки кожи на ягодицах смажьте небольшим количеством меда;
- Для устранения отечности и воспаления к припухлости можно прикладывать тертый картофель, завёрнутый в широкий бинт;
- На всю ночь к ягодице примотайте слегка отбитый капустный лист. Сок растения снимет воспаление, а также уничтожит микробы. Листья капусты можно заменить лопухом;
- Уплотнение смажьте жирным кремом, а затем нанесите немного спирта;
- Кружочки соленого огурца приложите к образованию на восемь часов. Такое средство снимет боль и воспаление.
Можно также прикладывать к образованию подогретый творог в виде компресса, лепешку из сливочного масла, свежего желтка и меда. Любое народное средство рекомендуется применять после консультации с врачем.
Терапия уплотнений, вызванных онкологией
Если же есть подозрение, что уплотнение в области ягодиц может иметь монологическое происхождение, пациенту необходимо провести УЗИ, рентгенографию, компьютерную томографию и другие исследования. Также необходимо внимательно исследовать патологическую ткань, сделать цитологический и гистологический анализ собранного материала. Терапия образований ракового происхождения осуществляется с помощью криодеструкции или лучевой терапии или химиотерапии.
Точный вид лечения патологии определяет доктор, внимательно изучив результаты исследований и состояние пациента.
Шишка на попе между ягодицами
Такая патология называется кистой копчика и имеет врожденное происхождение. Для нее характерно наличие узкой трубчатой полости под кожей между ягодицами имеет следующие симптомы:
- Появляется болезненность;
- Выделяется гной или сукровица;
- Краснеет кожа;
- Образуется шишка.
Если болезнь не лечить, кожа покрывается вторичными гнойными свищами, развивается пиодермия. Копчиковый ход может воспаляться из-за повышенного оволосения, недостаточной гигиены, расчесов и травм.
Читайте у нас на сайте

Сначала происходит развитие воспалительного процесса, затем образовывается инфильтрат, после которого формируется гнойный абсцесс. Если своевременно обратиться к врачу будет проведено терапевтическое лечение, которое приведет к выздоровлению. Если не было проведено лечение, абсцесс самостоятельно вскрывается. Проходит боль, но инфекционный очаг превращается в хроническое заболевание. Формируется гнойный свищ, часто повторяются рецидивы нагноения. Если хроническое воспаление поражает большую область кожи, организм начинает страдать от интоксикации. Чтобы вылечить опухоль между ягодицами проводиться операция, удаляется дефективный канал с первичными отверстиями. Если эпителиальный ход находиться в запущенном состоянии, также удаляются изменения окружающих тканей и гнойные свищи. После оперативного вмешательства осуществляется реабилитация, принимаются назначенные антибиотики в течение недели. Для быстрого заживления ран необходимо пройти курс физиотерапевтических процедур.
Читайте у нас на сайте

Теперь вы знаете, почему появляются шишки на ягодицах и между ними. Важно на начальных стадиях их проявления обращаться к врачу, чтобы своевременно провести необходимое лечение. Не стоит заниматься самолечением, даже если уплотнение небольшого размера.
Читайте далее:
раздражение и зуд вокруг ануса
Раздражение вокруг ануса приносит дискомфорт, однако многие люди не обращаются врачу с этим деликатным вопросом. И зря, ведь зуд вокруг заднего прохода может быть причиной многих серьезных болезней, требующего немедленного лечения. Это может быть перианальный дерматит – заболевание, спровоцированное заражением паразитами или болезнью джипа, геморроем. Поэтому сначала следует обратиться к терапевту, а затем к проктологу или другому специалисту.
Возможные симптомы при зуде заднего прохода
Зуд вокруг ануса или в заднем проходе может быть вызван различными причинами, некоторые из них не связаны с болезнью напрямую. Для точного диагноза требуется осмотр раздраженной области, а также проведение анализов.
Какие симптомы могут сопутствовать зуду около заднего прохода:
- покраснение;
- сыпь;
- воспаление кожи;
- гнилостный запах;
- образование гнойников;
- вздутие вен и появление шишек;
- раздражение кожи;
- боль;
- кровотечение.
Точное описание симптомов, сопутствующих анальному зуду, поможет установить причину заболевания. Зачастую зуд вызывает перианальный дерматит – воспалительный процесс в области заднего прохода. Болезнь может появиться в любом возрасте. Причин появления перианальнго дерматита много, поэтому лечение включает снятие симптоматики и устранение факторов, вызвавших болезнь.
Факторы, провоцирующие перианальный дерматит

Рекомендуем к прочтению:
Вызвать появление зуда, отечности и сильного покраснения возле заднего прохода может один или несколько факторов.
- Недостаток гигиены. Редкое мытье тела, недостаток очищения области места между ягодиц после дефикакации могут вызывать раздражение в области возле ануса и сильный зуд. Постепенно кожа воспаляется, что приводит к сильному повреждению и изъявлению тканей, появлению гнойных процессов.
Важно! У детей перианальный дерматит вызван редкой сменой подгузников, плохим мытьем области между ягодиц, недостатком воздушных ванн.
- Ношение тесного белья. Слишком тесные трусы могут натирать область между ягодиц, вызывая травму кожи и ощущение жжения или зуда. Особенно опасно носить трусы-стринги и тесные облегающие шорты, впивающиеся в тело. Синтетическое белье также способно вызывать у взрослого человека неприятные ощущения в перианальной области.
- Геморрой. Начальная стадия геморроя может беспокоить появлением зуда, набуханием вен, выпячиванием кожи вокруг ануса. Также при геморрое наблюдается:
- кровотечение;
- запоры;
- боль при дефекации;
- чувством жжения;
- ложные позывы к дефекации.
Перианальный дерматит возникает при геморрое при образовании кожных микротрещин, в которые может попадать пот, вызывая жжение.
- Гастрит, дисбиоз. При нарушении переваривания в кишечнике могут остаться кусочки пищи, которые раздражают кишечник и задний проход, из-за чего он начинает зудеть и чесаться. Из-за этого появляется краснота, но нет отека. В этом случае необходимо принять слабительное средство, чтобы вывести остатки непереваренной пищи из организма.
- Воспаления, свищи, тещины, полипы. Воспалительные процессы или новообразования в кишечнике могут вызывать дерматит перианальной области, а также чувство тяжести и не полного опорожнения кишечника. Требуется консультация у проктолога, особенно если зуд появился на фоне хронических болезней ЖКТ, перенесенных операций.
Обратите внимание! При перианальном дерматите, вызванном расстройствами ЖКТ, требуется обязательная консультация гастроэнтеролога!
- Паразиты. Зуд в прямой кишке и вокруг ануса могут вызывать многие паразиты, в том числе острицы и глисты. Также возможно изъявление кожи, потеря веса, рвота, боль. При отсутствии лечения паразиты могут выходить из прямой кишки, обкладывая области вокруг ануса и половых органов. В запущенных случаях паразиты могут занять весь кишечник, вызывая сильную боль в анальном отверстии, перфорацию кишечных стенок, кишечную непроходимость. Цисты паразитов могут проникать в дыхательную систему, разрушая легкие.
- Нарушения эндокринной системы. Некоторые эндокринные расстройства могут проявляться в виде сильного зуда заднего прохода, при этом других отклонений может не проявляться долгое время. Сильное ожирение, как правило, говорит об эндокринных причинах зуда в ануса. Также перианальный зуд возможен при сахарном диабете.
Важно! Если перианальный дерматит гормональными нарушениями, то необходимо обратиться к эндокринологу и проктологу!
- Недуги репродуктивной системы. Многие ЗППП и болезни мочеполовой системы могут сопровождаться зудом в заднем отверстии и половых органов. В частности, эти ощущения вызывает кандидоз, простатит, венерические болезни, уретрит и другие. При этом наблюдается покраснение области промежности, появление выделений, неприятного запаха.
Важно! При подозрении на заболевания репродуктивной системы необходимо обратиться к урологу, а также к венерологу. Женщинам следует посетить гинеколога.
- Аллергия. В редких случаях аллергическая реакция может затронуть только анальное отверстие, хотя обычно реакция распространяется на все тело и особенно лицо. Аллергия может быть на продукты, косметические средства, медикаменты и химические вещества.
- Врастающие волосы. При длительном сидении или депиляции области вокруг ануса волосы начинают менять направление роста. Это вызывает сильное раздражение кожи и зуд.
- Грибковые или бактериальные заболевания. В некоторых случаях возможно заражение заднего прохода грибковой инфекцией, из-за которой кожа сильно чешется. Возможно появление пузырьков, сыпи, выделений или гнойничков, появление налета.
- Болезнь джипа. Заболевание характеризуются появлением множественных пузырьков, заполненных гноем. Пузыри самостоятельно вскрываются после вызревания, после чего на коже остаются язвы, которые долго не заживают. Гной из пузырьков вызывает дальнейшее распространение инфекции. Заболевание может спровоцировать появление свищей, требующих хирургического лечения.
Важно! Любой их факторов, вызывавших зуд заднего прохода, требует подтверждения специалиста. Только после установки причин можно начинать лечение перианального дерматита у взрослых.
Диагностика и лечение

При постановке диагноза и выявлении причин болезни врач проводит осмотр поврежденного участка, расспрашивает пациента об образе жизни. После этого требуется сдать анализы: крови, соскоб, кала.
Рекомендуем к прочтению:
Также пациент направляется на исследования:
- колоноскопию;
- УЗИ;
- копрограмму;
- рентген;
- ректограмму.
Лечение дерматита заднего прохода включает местное воздействие: промывание растворами, использованием противогрибковых или антисептических средств. Цинковая мазь способствует заживлению тканей. Также может потребоваться прием внутренних препаратов: для нормализации гормонального фона, ликвидации паразитов, нормализации пищеварения или других.
Важно! Препараты и местные средства назначаются только установления природы заболевания. Самолечение и самостоятельный выбор средств может усугубить заболевание!
Для облегчения симптомов и ускорения выздоровления может быть назначена физиотерапия: лечение лазером или ультразвуком, магнитотерапию. Также можно лечить недуг с помощью приема сидячих ванн с отварами трав или лекарственными препаратами.
Чтобы облегчить симптомы до того, как врач назначит полный курс лечения, можно использовать средства общего действия, снимающие зуд и отечность. В группу эффективных средств наружного воздействия входят:
- Ауробин – ректальная мазь, снимающая воспаление, жжение и зуд. Способствует заживлению.
- Олестезин – свечи, облегчающие симптомы заболевания, включая зуд и боль.
- Долопрокт – крем, подавляющий воспалительно-аллергическую реакцию, устраняет боль и отечность, зуд.
Также можно использовать для промывания воспаленной ткани вокруг ануса растворы, снимающие боль и отечность. Для промывания можно использовать содовый раствор, Хлоргексидин, растворенный Фурацелин. Также можно применять настои и отвары из лечебных трав: коры дуба, крапивы, мяты, ромашки, череды.
Обратите внимание! При лечении дерматита в области заднего прохода нельзя использовать самодельные свечи из жира, картофеля, огурцов, масла! Это способствует усугублению болезни.
Все рассказы про: «Попа опухла» — Эротические рассказы
Результатов: 1000
Наташа была красивой с большой упругой грудью шестого размера и аппетитной попкой. Выросла она в деревне в 150 км от Москвы. Работы в деревне не было. Все жили очень бедно. Денег никогда не хватало. Когда мужики видели её сиськи и жопу — все хотели только одного: выебать её! Рядом с деревней проходила федеральная трасса. Уже давно Наташа стояла на дороге — зарабатывала отсасывая и обслуживая дальнобойщиков и других мужиков, которые проезжали мимо. Работая проституткой, Наташа накопила немного …
Кате 18, она учится на втором курсе института. Невысокая, стройная, с грудью третьего размера, кудрявыми волосами и маленьким вздернутым носиком: С первого класса Катя училась на одни пятерки, всегда слушалась родителей и никогда не возвращалась домой позже одиннадцати. В институте Катя тоже показала себя прилежной студенткой и её пригласили в химическую лабораторию заниматься научной работой. Потянулись серые будни и длинные вечера за баночками и колбочками. Однажды Катя задержалась в лаборатории до …
.. Милая… Что с тобой? — услышала я далекий голос.Я открыла глаза и увидела Костика над собой, который тряс меня. Его голос с каждым мгновением становился все четче и ближе. — Светик, ты чего? Тебе плохо? — с испугом на лице гладил меня Костик. — Нет. Мне прекрасно, — ответила я. — Ты чего пугаешь? Упала не отвечаешь. Что случилось? — волновался он.Я огляделась. Я сижу на дне ванной. Приподнялась. Так. А чего было-то? И вообще где я была? Мысли …
Эта история началась когда к нам на кафедру пришла новенькая преподавательница. Декан был несказанно рад этому происшествию, новая кровь, как иначе. И по воле судьбы «новенькая» была нашим преподавателем. Эта молоденькая горячая брюнетка с вьющимися волосами, которые блестящими мягкими волнами накрывали ее плечи, смотрела на нас своими серыми большими глазами, они будто видели тебя насквозь. Потрясающая женщина. Мы с ребятами не раз обсуждали Ксению Григорьевну, именно так ее звали, на перерыве. Только …
себя к дереву. Мужик лет 45 ехал на велике с удочками (видно на рыбалку). Проезжая мимо, остановился. Я со смущеным видом ему и говорю: — Помогите, пожалуйста. Подружки подшутили.Он понимающе кивнул, улыбаясь: — А ключ где?О боже! Меня кинуло в жар, потом мороз пробежал по коже, все сжалось! Только сейчас я поняла, что ключ остался в сумке, и если он туда заглянет, то увидит вибратор, надписи с телефоном, трусики… И еще юбка! Я забыла ее петеодеть и теперь ему наверняка видна надпись …
Достоянием редакции стали две однотипных истории, в каждой из которых молодой человек лишился своего нефритового стержня. Нам они показались весьма поучительными, и поэтому мы предлагаем их вашему вниманию. 1-Й случай В нашей лаборатории стоял Р — метр. Это такой прибор, если кто не знает, для измерения кислотности жидкостей. Сунешь в стакан электрод, стрелка и покажет, что там у тебя, кислота или щелочь. А один из электродов, старый, не работал. Куда бы его не погрузили, все одно показывает — …
засовывал под маму и сестру чтобы запечатлеть это всё снизу. Мужики посмотрев на это сняли с себя штаны, трусы и подрачивая члены позвали женщин к себе. Мама с сестрой вытащили дилдо и не вставая с четверенек подползли к господам и занялись отсосом. Мужики положили им на головы руки и начали наслаждаться. Мама сосала бизнесмену а сестра ублажала лысого. Потом они поменялись и продолжили действо. Лысый придумал трахнуть между грудей но обхватить ни как не получалось, …
Все что тут написано выдумано и совпадении случайны Была маленькая девочка Анеля. Она сидит в соцсетях и тут ей приглянулься мальчик она решила сама написать ему и вот переписка… Анеля-Привет я хочу купить у тебя педжак. Незнакомец-да продаю давай встретимся Анеля-давай возле трех свечей Незнакомец-хорошо
– Твой первый приказ – отсосать у меня. Руки использовать нельзя. – спустив штаны, вместе с трусами, она вытащила на свет свой член. Он был просто огромным, чуть меньше кисти моей руки в ширину и 25 сантиметров в длину и все это в расслабленном состоянии. Взяв член в руку, она пошлепала им меня по лицу, а потом сказав, чтобы я открыла рот, вставила его. На вкус он был немного солоноватый, но все же приятный. Поняв, что я не собираюсь двигаться, она взяла меня за волосы, и сама …
таких очень много. На следующий день Макс подошел ко мне, и пригласил пообедать, на что я охотно согласилась. Вечером мы пошли гулять вместе с Димой и Леной. Там не было ничего интересного. Дима и лена ворковали, я видело возбуждение Макса, но выдавала себя за дуру, и делала ид что ничего не понимала, лезла обниматься по дружески когда он выиграл игрушку в тире.. На выходные мальчики позвали нас на дачу. Мы с Ленком, охотно согласились. — Ну что Сашь, вот и настал день икс?. — Ты о чем? — О том что сегодня …
завибрировала всем телом, с хрипом застонала в очередной раз, растворившись в волнах оргазма. Я начала подмахивать насильнику, получая при этом неописуемое удовольствие, вновь и вновь окунаясь в блаженную негу наслаждения. Очередная волна подкатила к низу живота, огромная, бурлящая волна чего-то страшно-сильного. В какой-то момент я выпустила струю жидкости прямо на дерево, потом её раз… И вдруг услышала, как он захрипел, задрожал всем телом, со всего размаху прижался к моему заду и выпрыснул, нет, …
на толстом стволе, пытаясь уговорить себя, что делаю это по приказу сержанта, не оставившего мне выбора, а совсем не от нестерпимого желания. Он сжал до боли мою грудь, но остановить своих движений я уже не могла, прогибаясь так, чтобы член, ходивший во мне, доставал до самых чувствительных уголков. Тут и Курдюмов присоединился к нам, чуть наклонившись, и поймав губами танцевавший перед его лицом сосок. Я застонала, уже не в силах побороть чувственность. Сержант с силой продолжал насаживать меня на свою …
Рассказ написан по просьбе одного из поклонников моего творчества… Для тебя М… Мы познакомились в сети, ты мне понравился. Фотками не обменивались. Решили будет сюрприз для нас и так даже интереснее) Ты назначил мне встречу… Надеюсь, в тебе я обрету Хозяина… Кто знает… В назначенный час я была у дверей твоей квартиры. На улице было уже поздно, почти ночь, поэтому мне не составляло труда придти так… Я была одета крайне вызывающе и все только ради тебя) Цени) Красные туфли на высоком каблуке, …
Из-за чего у попугая может распухнуть лапка?
Если у попугая опухла лапка и он не может на нее наступать, то необходимо в кратчайшие сроки выяснить и устранить причину, так как в случае перелома показана немедленная госпитализация птицы. Встречается также множество ушибов, глубоких порезов и других повреждений, из-за которых может распухнуть лапа. Особую опасность вызывают образования, которые могут иметь злокачественную природу.
Детальное описание возможных причин
По частоте встречаемости на первое место можно разного рода травмы, после которых не только опухают конечности, но и появляются проблемы с передвижением:
- Травмы. Получить повреждение попугай может как в клетке, так и за ее пределами. Молодые особи часто падают с жердочек и с других поверхностей. Если в клетке не одна птица, то травма может быть результатом слишком активной игры или ссоры. Обычные ушибы могут привести к тому, что у попугая припухает лапка, что отразиться на его походке (будет прихрамывать). В большинстве случаев проходит само собой через пару дней. Намного сложнее дела обстоят с разрывом связок и переломами, которые требуют хирургического вмешательства (в особо тяжелых ситуациях). Определить сложно перелома можно только с помощью рентгена. В легких случаях можно обойтись наложением шины на поврежденную конечность.
- Пододерматит или намины, как их называют в простонародье. Часто встречающаяся проблема у взрослых попугаев. Причина может крыться в неправильно подобранной клетке, жердочке, питании и ожирении. Проявляется в виде опухших лапок, на которых также могут присутствовать корочки. Можно заметить, как птица поджимает ножки и старается лишний раз не наступать на них, что выливается в снижение активности. Первое, что нужно сделать – это смягчить жердочку с помощью ткани. Напомним также, что рекомендуется вешать сразу несколько жердочек в клетку размером от 12 до 16 мм. Материал изготовления – дерево. Также уделите внимание днищу клетки, которое можно смягчить с помощью поролона. В запущенных случаях могут понадобиться ванночки на основе соды и витаминотерапия. При наличии корочек и ранок показана обработка пораженных участков раствором хлоргексидина 2-3 раза в день в течение 10 дней. В качестве профилактики можно увеличить размер клетки, количество жердочек и смягчить все потенциально опасные места. А самой птице после снижения симптоматики показаны активные упражнения (можно играть с ней или уделять больше времени, чем обычно), так как малоподвижный образ жизни является одной из основных причин развития пододерматита.
- Подагра. Неприятная патология, поражающая почти всех особей старше 7 лет. Причина возникновения может крыться в неблагоприятных условиях содержания или инфекционных процессах. Характерными особенностями подагры у попугаев считаются опухание одной или сразу двух лапок, появление на пальцах и стопах белых узелков, с течением процесса трансформирующихся в гнойнички. Нужно понимать, что подагра неизлечима, но можно облегчить состояние птицы, выполняя комплекс мероприятий, направленных на обработку пораженных участков Хлоргексидином или Диоксидином для исключения вторичной инфекции. Ветеринар может также назначить противовоспалительные препараты (ибупрофен, нурофен) и комплекс витаминов, в зависимости от тяжести симптомов.
- Бактериальное поражение. При наличии открытых ран на лапках (наблюдаются после травм, при подагре, клеще) есть риск попадания инфекции и нагноения. Отдельно взятое место на ножке может распухнуть, при осмотре будет видно наличие гноя. При выделении гноя показаны ежедневные промывания раны раствором диоксидина, мирамистина или хлоргексидина. После этого на пораженное место наносится мазь левомеколь. Процедуру рекомендуется проделывать в течение 3-7 дней до полного заживления.
- Новообразования. Могут быть доброкачественными (мозоли, папилломы, ксантомы) или злокачественными (саркомы, плоскоклеточный рак). Мозоли часто встречаются у взрослых особей, проводящих много времени на жердочке (если она еще из пластика, то риск появления увеличивается в несколько раз). Папилломы реже можно встретить в области ножек. По статистике их вероятность озлокачествления очень низка. Злокачественные опухоли встречаются у попугаев старше 8 лет. На начальной стадии может припухнуть лапка, в дальнейшем в этом месте начинает расти твердая шишка. С течением процесса из нее могут выделяться кровь или гной. Самостоятельно выдавить ее не удастся (только принесете ужасные мучения птице). Необходимы биопсия и гистологическое исследование для определения вида и стадии опухоли. Если обследование показало удовлетворительные результаты для проведения операции (возможность перенести анестезию), то образование удаляется в пределах здоровых тканей (в 90% случаев удаляется вся ножка). Большой шанс рецидива есть только при сохранении лапки.
У попугая опухла лапка фото
Отдельно хотелось бы напомнить, что у попугаев опухают лапки также при артрите, артрозе и чесоточном клеще. В первых двух случаях птица может испытывать мучительные боли при передвижении, поэтому необходим осмотр и специалиста, который подберет эффективные болеутоляющие препараты. Чесоточного клеща также нужно подтвердить с помощью соскобов и гистологического исследования.
Фото кал со слизью – Слизь в кале у взрослого
Кал со слизью фото
Слизь в кале – не всегда является симптомом, указывающим на наличие в организме патологического процесса. Небольшое ее количество в каловых массах наблюдается всегда.
Подобное является следствием наличия в организме погибших эпителиальных клеток, напоминающих светлые или прозрачные желеобразные выделения, которые выводятся из кишечника в процессе дефекации.
Присутствие слизи способствует нормальному функционированию кишечника, ее нехватка является причиной нарушения его проходимости и сопровождается запорами.
Вследствие длительной задержки стула токсические вещества, являющиеся продуктами жизнедеятельности патогенных микроорганизмов, не выводятся из ЖКТ и попадают в кровь. Кроме этого, разрушительному воздействию токсических компонентов подвергается нежная слизистая оболочка кишечника.
Появление большого количества таких выделений в кале свидетельствует о серьезных проблемах, связанных с нарушением деятельности желудочно-кишечного тракта.
Причины превышения допустимого количества слизи
Факторы, способные спровоцировать активное выделение слизи, достаточно разнообразны.
Среди наиболее распространенных отмечают:
- длительное голодание;
- резкая смена пищевых продуктов;
- употребление сырой питьевой воды из случайных источников;
- простудные и инфекционные заболевания дыхательных путей, сопровождающиеся обильным выделением мокроты;
- диетическое питание, предполагающее ежедневное употребление отваров из овса, семян льна;
- бесконтрольный прием медикаментов;
- синдром раздраженного кишечника, вызывающий проблемы с пищеварением, сопровождающиеся запором, поносом, вздутием живота, повышенным газообразованием;
- переохлаждение, ставшее причиной воспаления органов малого таза и зоны ануса.
Внимательное отношение к своему здоровью способствует устранению или предупреждению негативных проявлений.
Заболевания, провоцирующие выделения слизи
Появление примесей в кале у взрослого в большинстве случаев связано с различными заболеваниями пищеварительной системы. В зависимости от характера патологии проявляются разные виды слизистых выделений.
Среди наиболее распространенных заболеваний следует отметить:
- Кишечные инфекции бактериального или вирусного характера. Это дизентерия, колит, энтерит, брюшной тиф. Данные патологии являются основополагающим фактором, располагающим к исключительно активному процессу выделения слизи в каловых массах. Это происходит вследствие повышенной секреции желез и выведения из организма погибших патогенных бактерий, вирусов и лейкоцитов во время акта дефекации. Кроме слизистых выделений, наблюдаются такие симптомы, как интенсивные боли в области живота, диарея, высокая температура и слабость.
- Отсутствие нормальной микрофлоры кишечника — дисбактериоз становится причиной нарушения пищеварения, в результате чего в каловых массах появляются сгустки желеобразного характера и не переваренные пищевые фрагменты. В качестве пускового механизма дисбактериоза выступают такие факторы, как злоупотребление спиртным, курение, стрессы, неправильное питание, а также антибиотики и гормональные препараты, принимаемые без назначения врача. Наиболее выразительными симптомами кроме обильного выделения слизи, являются частые мигрени, подверженность респираторным заболеваниям и вероятность высыпаний на коже.
- Глистная инвазия. Слизь при наличии глистов в кишечнике может содержать еще примеси крови. У пациента отсутствует аппетит, часто возникают боли в желудке, расстраивается пищеварение, развивается анемия.
- Патологии дыхательных органов. Сгустки слизи в фекалиях при опорожнении кишечника наблюдаются во время респираторных заболеваний. Их оттенок варьируется от белого и желтоватого до коричневого. Слизь, вырабатываемая в период болезни в избыточном количестве, попадает в желудок, поэтому ее прожилки – частое явление при вирусных инфекциях, гриппе, ОРВИ. Следует отметить, что признаки диспепсии в этом случае отсутствуют, а появление слизи прекращается само по мере выздоровления.
- Полипы и геморрой. Подобные образования на стенках кишечника провоцируют возникновение длительных запоров, сопровождающихся интенсивными болезненными ощущениями в анальном проходе в процессе прохождения каловых масс. Воспаление, характерное для данного заболевания, приводит к образованию слизи, которая выходит вместе с калом.
- Онкология. Опухолевые процессы, локализующиеся в желудке или кишечнике, приводят к отмиранию клеток эпителия. Это сопровождается выделением густой слизи. Выразительным признаком серьезного заболевания является резкая потеря веса и хроническая усталость.
Самостоятельно определить причину появления таких выделений сложно. Тем более не рекомендуется заниматься постановкой себе диагноза и пытаться самостоятельно устранить симптомы, порой указывающие на вероятность заболевания, угрожающего жизни.
Другие причины
В некоторых случаях появление кала с примесями слизи у взрослых пациентов вызвано не столь серьезными причинами, как заболевания, представляющие угрозу для здоровья.
Такие явления возникают:
- при потреблении большого количества творога, бананов, арбузов, овсяной и рисовой каши;
- вследствие голодных диет или во время поглощения большого количества овощей и фруктов;
- из-за дефицита белковой пищи в рационе.
Слизистая оболочка подвергается раздражающему воздействию грубых волокон, что вследствие неправильного питания приводит к ее истощению и как следствие — нарушению пищеварительных процессов и увеличению выделений.
Причины слизи у беременных
Важным фактором, способным привести к избыточному продуцированию слизи, является беременность. Мнение специалистов сводятся к тому, что это не является причиной для беспокойства, если после дефекации в кале имеются примеси прозрачной слизи.
Такие проявления не представляют опасности для здоровья будущей мамы и плода. Они указывают на наличие пищевой несовместимости или нарушение функции пищеварительных желез.
Особого лечения не требуется, рекомендуется корректировка питания, допускается употребление Фестала, Мезима или Энзистала. Это в значительной мере улучшает процессы пищеварения при беременности.
Разновидности выделений
Небольшое количество слизи не вызывает тревоги, так как это нормальная защитная функция организма, способствующая защите стенок пищевода от различных повреждений.
Однако характер выделений, значительное увеличение их количества и разница в цвете являются характерными симптомами особых состояний и различных заболеваний:
- Белая слизь, желтые, зеленые или коричневые примеси в каловых массах появляются у взрослых вследствие пищевой аллергии или непереносимости лактозы. Подобные выделения появляются при дисбактериозе, сопровождающимся плохим усвоением пищи. Это свидетельствует о недостатке жидкой среды, облегчающей продвижение фекалий.
- Большое количество прозрачной слизи – свидетельство муковисцидоза, развивающегося на фоне усиления продуцирования слизи железами. Данное состояние указывает на воспалительный процесс в дыхательных путях или в кишечнике. Пищевая аллергия также сопровождается выделениями прозрачных сгустков.
- Дефекация с болью и оранжевой слизью без наличия температуры указывает на вероятность язвенного колита.
- При хорошо оформленном стуле обнаруживается слизь с кровью алого или розового цвета – это признак геморроя.
- Признаки диспепсии (пенистый жидкий стул, рвота, температура) с прозрачной слизью указывают на инфицирование кишечной палочкой.
- Слизь с прожилками крови говорит о возможности язвенного колита или дизентерии.
- Дурно пахнущий стул с желтой слизью – опасный симптом прорвавшегося абсцесса или разложения ракового образования.
- Слизь и гной в кале – тревожный показатель. Он свидетельствует о наличии серьезного воспаления, проктита, колита гранулематозного, раке прямой кишки или ворсинчатой опухоли.
Список состояний достаточно разнообразный.
Кроме описанных случаев следует также обратить внимание на то, что:
- Частые позывы к опорожнению кишечника на фоне стресса, сопровождающиеся болями в области живота и выделением прозрачной или желтой слизи, – синдром раздраженного кишечника.
- Появление большого количества слизи в кале свидетельствует о реакции организма на наличие токсинов, способствующих развитию аллергии.
- Заболевания аутоиммунного характера также способствуют продуцированию избыточного выделения слизи.
- Прозрачная слизь наблюдается после лечения антибиотиками или гормональными средствами.
- Белая или розовая слизь часто наблюдается при запорах.
Кал со слизью следует признать серьезным диагностическим показателем, с которым необходимо обратиться за консультацией к врачу.
Диагностика
Дифференцировать заболевания, сопровождающиеся наличием слизистых выделений в кале, удается с помощью следующих диагностических мер:
- копрограммы кала;
- бактериального посева для определения возбудителя инфекции;
- макро и микроскопии каловых масс;
- колоноскопии;
- рентгенографии;
- УЗИ.
Обязательно проводится общий клинический и развернутый биохимический анализ крови.
Лечение
Серьезность симптоматики предполагает незамедлительное обращение за консультацией к опытному специалисту.
К какому врачу обратиться
Первый визит – к семейному врачу или терапевту.
Он направит к специалистам узкого профиля:
- гастроэнтерологу;
- проктологу;
- инфекционисту;
- эндокринологу.
При необходимости будут рекомендованы консультации хирурга и онколога.
Медикаментозная терапия
Использование лекарственных препаратов назначается с учетом заболеваний, вызвавших выделения:
- Интерферон и Арбидол рекомендуется при воспалении кишечника или заболеваниях вирусного происхождения.
- Эрсефурил и Фуразолидон хорошо зарекомендовали себя при лечении кишечной инфекции.
- Виферон и Регидрон – незаменимые препараты при лечении кишечника, вызванного вирусным возбудителем.
- Тинидазол и Пиперазин используются при глистной инвазии.
- Противогрибковые свечи и Амфотерицин назначают от грибкового заболевания кишечника.
- Линекс, Но-шпа и Фуразолидон являются эффективными препаратами, которые используют для лечения колита, дисбактериоза и воспаления прямой кишки.
- Использование химической и лучевой терапии показано при лечении онкологических заболеваний.
Прием лекарственных препаратов допускается только при условии назначения врачом с уточнением дозировки и длительности курса.
Если слизь является следствием злоупотребления алкоголя, курения или продуктов питания, придется отказаться от их употребления. Это означает необходимость пересмотра образа жизни и ответственного отношения к здоровью.
Корректировка питания
Действенной мерой устранения негативных проявлений является соблюдение щадящей диеты.
Она предполагает:
- исключение из меню острых, жареных и жирных блюд;
- отказ от маринадов, солений, колбасных изделий;
- под запретом алкогольные напитки, черный кофе, специи, провоцирующие активизацию продуцирования желудочного сока.
Рекомендуется пить достаточное количество воды – не менее 1.5-2 литров.
Прогнозы при лечении заболеваний, сопровождающихся появлением слизи в кале, в большинстве случаев благоприятные.
Отсутствие своевременного лечения способно привести к таким осложнениям, как язвенная болезнь, внутренние кровотечения, онкологические процессы.
Не допустить их развития удается при условии соблюдения рекомендаций квалифицированных специалистов. Самолечение приводит к затяжному течению болезни и чревато опасными для здоровья и жизни последствиями.
Слизь в кале может иметь различные оттенки, объём и консистенцию – чаще всего подобные примеси в испражнениях появляются из-за особенностей питания, патологий желудочно-кишечного тракта. Причины появления желеобразных вкраплений в фекалиях у взрослых и детей могут отличаться, точно установить диагноз можно после получения результатов диагностики.
Слизь в кале говорит о сбоях в работе ЖКТ
Причины появления слизи в кале
Стенки желудочно-кишечного тракта покрыты слизистой оболочкой, которая регулярно обновляется, погибшие клетки и лейкоциты выходят вместе с фекалиями. Поэтому в норме незначительные примеси слизи присутствуют в кале абсолютно здоровых людей, чаще всего эти вкрапления прозрачные, заметить их сложно.
Слизистый секрет выполняет защитные функции – снижает токсичное воздействие составляющих фекалий, предотвращает появление механических повреждений кишечника твёрдыми испражнениями или грубыми пищевыми волокнами, снижает риск развития запоров, облегчает процесс дефекации.
Цвет слизистых вкраплений и возможные заболевания
| Оттенок слизистых примесей | Причины |
| Белая слизь | · дисбактериоз; |
· патологии дистальных отделов кишечника. Печени, жёлчного пузыря, поджелудочной железы;
· поражение грибками области заднего прохода.
· поражение кишечника бактериями;
· переохлаждение органов малого таза;
· колит аллергического происхождения;
· варикоз кишечника;
· полипы в кишечнике
· инфекции бактериального происхождения;
· различного рода новообразования;
· присутствие инородного тела в кишке.
Основные причины появления кала со слизью у взрослых
Если слизи становится много, она меняет цвет, консистенцию, то это может сигнализировать о наличии функциональных или органических дисфункций различных отделов кишечника.
Какие заболевания ЖКТ сопровождаются обильным выделением слизи:
- слизистый или перепончатый колит – на поверхности фекалий появляется плёнка в виде ленты;
- нарушение процесса всасывания липидов – в испражнениях появляются примеси жирной слизи;
- дисбактериоз – избыточное количество белой слизи появляется после клизмы, спринцевания;
- доброкачественные и злокачественные новообразования толстого кишечника;
- синдром раздражённого кишечника – человека беспокоит постоянная боль в животе, диарея;
- эшерихиоз – заболевание развивается при заражении кишечной палочкой, сопровождается лихорадочными состояниями, рвотой, поносом;
- хронические запоры – организм не успевает вовремя освободиться от токсичных веществ, которые раздражают кишечные стенки, что приводит к усиленному выделению слизистых масс.
У взрослых слизь в каловых массах может появиться из-за заражения кишечной палочкой
Спровоцировать появление слизистых вкраплений в испражнениях может длительный стресс, эмоциональное перенапряжение, поскольку пищеварительная и нервная система тесно взаимосвязаны.
Кал со слизью у беременных появляется на фоне гормонального дисбаланса малоподвижного образа жизни, частых запоров. У будущих мам происходит обострение хронических заболеваний ЖКТ, что также способствует образованию слизистых вкраплений.
У мужчин слизь в кале может свидетельствовать о развитии воспаления семенных пузырьков, часто подобный признак является единственным признаком везикулита.
Почему выделяется кровяная слизь
Появление красных слизистых прожилок в фекалиях чаще всего означает наличие геморроя, анальных трещин – при таких заболеваниях следы светлой крови остаются после дефекации на туалетной бумаге, нижнем белье.
При каких патологиях появляется кровянистая слизь в испражнениях:
- Дизентерия – заболевание инфекционного характера, при котором на стенках толстого кишечника образуются язвы. Болезнь сопровождается частыми и резкими позывами к опорожнению, при этом кала выделяется мало, повышением температуры, болевым синдромом в животе.
- Язвенный колит в хронической форме – воспалительный процесс, при котором на стенках кишечника скапливается много гноя и слизи, запоры чередуются с диареей.
- Рак толстого кишечника – тёмная кровь появляется на II, III стадии заболевания, патология сопровождается признаками анемии, температура постоянно держится на субфебрильных отметках.
- Дивертикулит толстого кишечника – помимо слизи, человека беспокоит дискомфорт в брюшной полости, метеоризм, диарея.
Не всегда наличие кровянистой слизи в кале сигнализирует о серьёзных заболеваниях, иногда достаточно пересмотреть режим питания, отказаться от острых блюд, спиртных напитков, чтобы неприятные симптомы исчезли.
При язвенном колите появляется слизь с кровью
Стул со слизью у ребёнка – что это значит
У новорождённых детей в кишечнике происходит борьба между полезными и вредными бактериями, поэтому кал имеет различные оттенки, консистенцию, в фекалиях часто присутствует много слизи. Как могут выглядеть в норме испражнения у грудничков можно увидеть на фото.
Кал младенца в норме
Нормальный кал младенца
Доктор Комаровский говорит, что большое количество слизистых примесей в каловых массах у детей чаще всего появляется из-за воспалительных процессов, чем больше примесей, тем более остро протекает заболевание. Зелёные и жёлтые вкрапления сопровождают бактериальные инфекции, белые – о заражении паразитами, наличии полипов.
Почему может присутствовать слизь в испражнениях при грудном вскармливании:
- Заболевания носоглотки – малыш постоянно заглатывает желеобразную мокроту, слизь в небольшом количестве выходит во время опорожнения кишечника.
- Нарушение режима питания – длительные перерывы между кормлениями, переедание усугубляют процесс брожения в кишечнике.
- Пищевая или лекарственная аллергия – спровоцировать её может неправильно подобранная смесь, или употребление мамой запрещённых продуктов, медикаментов во время лактации.
- Частая смена груди во время кормления – ребёнок получает только переднее молоко, недоедает, получает малое количество лактазы, что становится причиной появления зелёного слизистого стула.
- Реакция на введение прикорма – овощные, фруктовые пюре, свежевыжатые соки усиливают процесс брожения в кишечнике, усиливается выделение газов, наблюдаются изменения в структуре кала.
- Атопический дерматит – дерматологическая патология, при которой могут наблюдаться слизистые вкрапления в испражнениях.
- Кишечная непроходимость – малыш становится беспокойным, сучит ножками, тужится, появляется рвота, понос с примесями крови и слизи, ребёнка нужно срочно госпитализировать.
- Ротавирусные, кишечные инфекции – опасные патологии для детей, сопровождаются выделением сгустков слизи, высокой температурой, рвотой, ухудшением аппетита, обезвоживанием.
- Целиакия – в организме ребёнка отсутствуют ферменты, которые необходимы для переваривания глютена.
- Лактозная недостаточность – в организме вырабатывается малое количество фермента лактазы, которая необходима для расщепления лактозы.
У детей после двух лет причиной появления слизистых вкраплений могут быть глистные инвазии – инфекция сопровождается болью в животе, снижением или увеличением аппетита, зудом в анальном отверстии, аллергическими высыпаниями.
К какому врачу обратиться?
При появлении желеобразного стула, различных примесей в каловых массах, необходимо посетить гастроэнтеролога. После сбора анамнеза, проведения лабораторной и инструментальной диагностики, может потребоваться консультация инфекциониста, паразитолога, проктолога, хирурга, онколога.
Лечение при слизи в кале
Для устранения слизистых выделений в каловых массах необходимо комплексное лечение, которое включает приём лекарственных препаратов, соблюдение диеты.
Основные группы препаратов:
- пробиотики, эубиотики – Бифиформ, Линекс, Ацилакт, помогают устранить дисбаланс кишечной микрофлоры;
- антибиотики и противомикробные препараты – Нифуроксазид, Энтерол, Фуразолидон, уничтожают патогенные микроорганизмы, устраняют диарею;
- противовирусные лекарства – Виферон, борются с ротавирусом, кишечным гриппом;
- противогрибковые препараты – Амфотерицин, предназначены для устранения кандидоза;
- противодиарейные лекарственные средства – Имодиум, Лоперамид;
- сорбенты – Атоксил, Энтеросгель, помогают очистить организм от токсичных веществ при отравлении;
- спазмолитики – Но-шпа, Гиосциамин;
- противопаразитарные препараты – Вормил, Вермокс, Декарис;
- анальные суппозитории для лечения геморроя – Релиф, Нигелан, Гепатромбин;
- слабительные средства – Сенаде, Гутталакс, Дюфалак.
Средство Бифиформ можно давать грудничкам
Рацион врач подбирает с учётом причин, которые спровоцировали появление слизи в каловых массах. Но при любых патологиях необходимо питаться дробно, отказаться от вредной, пряной, острой пищи, газированных и спиртных напитков, ограничить потребление соли и кофеина. Чтобы нормализовать стул, очистить организм от токсичных веществ, необходимо соблюдать питьевой режим – в сутки нужно употреблять не менее 2,5 л чистой воды.
Слизистые вкрапления в кале – это только признак того, что в организме произошли какие-то изменения. Своевременное выявление причины, правильное лечение и питание поможет избежать развития осложнений и сопутствующих заболеваний.
Оцените статью
(1 оценок, средняя 5,00 из 5)
Говорить о нарушении функции выделения в социуме не принято. Проблема со здоровьем этой сферы организма настолько деликатна, что порой люди предпочитают обойтись простейшими аптечными средствами. Обращаться за квалифицированной помощью пациенты с заболеваниями кишечника не спешат. Именно психологическим дискомфортом от общения с врачом объясняется позднее выявление довольно серьезных болезней. К ним относятся и состояния, характеризующиеся наличием примеси в фекалиях. Независимо от того, слизь в кале у взрослого или заболел ребенок – потребуется пройти диагностику.
Значение и норма слизи в кале
Выделительная функция – сложный механизм: стоит «выйти из строя» хотя бы одному органу – самочувствие человека ухудшится, появится ряд неприятных признаков и, соответственно, необходимость посещения специалиста.
Слизь представляет собой желеобразный конгломерат. Она выделяется железами внутренних органов (в конкретном случае, эти протоки пролегают в тканях кишечника), обеспечивает защитную функцию. Обволакивая стенки пищеварительного тракта, эта секреция препятствует проникновению патогенной флоры внутри ткани. К числу болезнетворных микроорганизмов относятся бактерии, вирусы, грибы, простейшие. Для пребывания в нормальном состоянии, организм нуждается в наличии барьерного слоя.
Слизь в стуле присутствует всегда: именно за счет ее наличия массы безболезненно и с минимальным дискомфортом продвигаются по кишечнику наружу. Если этой секреции меньше необходимой концентрации, при опорожнении возникнут царапины, повреждения (анальная трещина).
Рассматриваемые прозрачные выделения состоят из клеток слизистого эпителия кишки и белых кровяных клеток – лейкоцитов. При нормальном состоянии организма, этой примеси не должно быть видно. Если избыток слизи в кале определяется без необходимости концентрировать внимание, у человека явные проблемы со здоровьем. Нельзя исключать нарушение функциональной деятельности органов пищеварительного тракта.
Причины появления слизи в кале
Все причины слизи в кале у взрослого человека и у ребенка делятся на заболевания инфекционно-воспалительного происхождения и онкологического значения. Третья группа первопричин связана с нарушением программы питания (качества, количества).
Основные заболевания, которые проявляются выделением слизистого конгломерата вместе с калом:
- Геморрой и полипы. Секреция желез не смешивается с калом, а остается на его поверхности, что легко определяется, глядя на использованную туалетную бумагу.
Важно! Если внутри фекалий присутствуют прожилки крови, велика вероятность более серьезной патологии, чем геморрой. В большинстве клинических случаев признак указывает на формирование онкологического новообразования.
Если одновременно с окрасом каловых масс, пациент ощущает интенсивный болевой синдром, отвращение от пищи (особенно, от мясных продуктов), бледность кожных покровов и головокружение, нужно немедленно обратиться к терапевту. Специалист даст направление на осмотр врачом соответствующего профиля. Дальнейшее лечение будет проводить онколог.
Кроме слизи, испражнения могут содержать остатки непереваренной пищи – это немаловажный симптом: о своем наблюдении нужно сообщить врачу на момент проведения опроса/осмотра.
Менее распространенные причины слизи в кале
Появление желеобразных масс внутри фекалий не всегда связано с наличием серьезных проблем со здоровьем. Много слизи вызывают:
- Неправильная диета, длительное голодание. Изнурительный вид питания, призванный сделать фигуру утонченной, вынуждает организм претерпевать дефицит белка. Слизистый эпителий страдает от отсутствия сбалансированного рациона, происходит его истощение.
- Употребление накануне бананов, творога, арбузов, каш, приготовленных из рисовой или овсяной крупы.
- Преобладание в рационе грубых пищевых волокон.
Восстановить кишечник, пораженный вследствие перечисленных явлений, просто. Достаточно нормализовать меню, ввести в него больше витаминизированных продуктов, супов, бульонов. Отрегулировать питание таким образом, чтобы порции были небольшими, а кратность употребления – частой.
В определенных клинических случаях появляется слизь вместо кала:
- При запоре. Это состояние, при котором пациент лишен возможности опорожнять кишечник своевременно. Застой кала вызывает физический и психологический дискомфорт. Запором считается отсутствие дефекации в течение трех суток подряд.
- Кишечная непроходимость. Патология обусловлена спаечной болезнью – разрастанием соединительной ткани в ответ на перенесенную травму.
- Гельминтоз. Стул со слизью у взрослого или ребенка возникает при глистных инвазиях.
Ребенок какает слизью после некорректно введенного первого прикорма. Также состоянию предшествует бактериальная инфекция. Когда родители заметили специфические испражнения, важно контролировать еще и температуру тела малыша, наличие аппетита, его общее состояние.
Диагностика
Кроме проведения осмотра и выяснения жалоб, специалист уточняет качество и режим питания пациента. Затем ему нужно сдать образец кала для выявления патогенной микрофлоры. Установив, какой конкретно возбудитель послужил причиной развития заболевания, врачу будет проще ориентироваться. Это необходимо и для назначения правильного лечения (особенно, антибиотикотерапии).
Слизь, присутствующую в каловых массах, также подвергают изучению в условия лаборатории.
Анализ крови (клинический и биохимический) позволит выявить повышенное количество лейкоцитов, что указывает на наличие прогрессирующего воспалительного процесса. Когда в кале слизь отмечается одновременно с прожилками красного цвета и есть подозрение на наличие внутреннего кровотечения, выявить очаг поможет анализ на скрытую кровь. Для этого пациент сдает небольшую порцию испражнений: лаборант подтверждает или опровергает присутствие эритроцитов.
Учитывая предварительный диагноз, пациенту проводят такие дополнительные варианты диагностики, как ФГДС и УЗИ. Если возникает необходимость – рентгенографическое исследование с применением бариевой смеси. Если слизь в кале связывает с наличием геморроя, полипов или других новообразований прямой кишки, потребуется выполнение ректоскопии.
Лечение
Яркая розовая слизь, возникающая на фоне темных фекалий – признак имеющейся язвы желудка, цирроза печени или варикозного расширения вен кишечника. Если указанная патология подтверждена, пациент нуждается в кровоостанавливающей терапии.
- Внутривенно капельницей вводят аминокапроновую кислоту. Внутримышечно назначают Дицинон (каждые 6 часов по 2 мл), внутривенно (медленно) следует ввести кальция хлорид 10 % 10 мл.
- Если беспокоит острая боль, пациента нужно обезболить: при язвенной болезни развивается так называемая кинжальная боль, переносить которую психологически или физически невозможно.
- Если состояние наблюдается до приезда врача – желательно не давать анальгетики (особенно противовоспалительные нестероидные – Вольтарен, Диклофенак), наложить пузырь со льдом или любой холод на максимально болезненную зону живота.
- Немедленно вызывать врача. До его приезда нельзя давать питание или питье – лучше смачивать губы больного.
- Опорожнения (слизистые, пенистые, с остатками нерасщепленной пищи) нужно запоминать по кратности выделения и объему – это поможет врачу понять клиническую картину. То же самое касается рвотных масс и мочеиспускания.
Устранением слизи в кишечнике ребенка занимается педиатр. Если проблема со здоровьем вызвана неправильным (преждевременным) прикормом или индивидуальной непереносимостью молока – врач поможет составить правильное меню, назначит препараты для устранения аллергических проявлений.
Когда слизистый характер испражнений вызван присутствием глистов внутри кишечника, специалист назначит противогельминтные средства. Простейшее из них – Пирантел.
Если нарушение пищеварения спровоцировано кишечной непроходимостью и подтверждено наличие спаек, консервативным путем такое состояние не лечится. Эффективным терапевтическим подходом будет оперативное вмешательство. Оно предполагает рассечение срощенных участков кишки для полноценного перемещения пищи по тракту.
Лечение геморроя зависит от его стадии на момент обращения к врачу. Варианты устранения проблемы – применение ректальных суппозиториев или мазей. Полипы устраняют посредством хирургии (но лишь тогда, когда они крупных размеров, постоянно кровоточат или повреждаются).
Если пациента беспокоит только слизь, на операцию его не направят.
Для устранения бактериальной инфекции понадобится серьезное и длительное лечение: постельный режим, антибиотикотерапия, витаминизированное питание, обильное питье, ограничение двигательной активности.
На момент обращения к специалисту, важно объяснить не только основные жалобы – на боль, запоры, замедленный метаболизм: пациент должен описать, как выглядит слизь в кале. Это поможет врачу воссоздать точную клиническую картину, составить план обследования, назначить лечение.
Ставьте лайк, и тогда еще больше людей станет внимательнее относиться к здоровью!
parazitoved.ru
Как выглядит слизь в кале фото
Деликатными недугами, как правило, неохотно делятся даже с врачами, откладывая визит к ним в долгий ящик и надеясь, что проблема сама пройдет. Если возникло такое неприятное явление, как слизь в кале, необходимо обратиться за консультацией к лечащему врачу, иначе это может привести к тяжелым заболеваниям.
Прожилки в кале
В системе внутренних органов постоянно вырабатывается защитный секрет, имеющий слизистый, желеобразный вид. В кишечнике он выполняет много функций:
- облегчает продвижение каловых масс, что предотвращает появление запоров;
- защищает стенки кишечника от механического раздражения перевариваемой пищей;
- создает защитный барьер от токсичных веществ, содержащихся в каловых массах.
Выработка слизи в органах пищеварения — вполне нормальный процесс. Отклонением от нормы является его недостаточное или чрезмерное выделение, а также изменение цвета. Недостаточное количество смазки в кишечнике чревато неприятными последствиями:
- появление трещин в стенках кишечника;
- затрудненная дефекация;
- образование геморроя.
Как выглядят выделения
В норме слизь в кале может быть белой или слегка с желтоватым налетом, может также быть вовсе прозрачной. Если кал выходит с плотными комочками слизи других цветов, это свидетельствует о наличии проблем ЖКТ.
В пищеварительном тракте цвет выделяемого секрета может приобретать оттенки розового, красного, коричневого или зеленого цветов. Могут в кале присутствовать прожилки крови.
По цвету выделяемой слизи можно предварительно определить природу патологии. Например, выделения желтого цвета могут быть вызваны антибиотиками или наличием полипов в кишечнике. Зеленый цвет говорит о бактериальном заражении. Кровавые волокна — наличие язв, трещин, геморроя. Включения черного цвета могут быть признаком раковой опухоли.
Оранжевые хлопья при дефекации могут быть вызваны паразитами, дисбактериозом, врожденной патологией кишечника. Такое возможно при диагнозе острый инфекционный проктит. Выявить настоящую причину поможет копрограмма.
Белые вкрапления в кале свидетельствуют о заболеваниях желудка или прямой кишки, дисбактериозе или грибковом поражении ануса. При воспалениях слизистой оболочки кишечника во время аллергической реакции, атопическом дерматите или лактозной непереносимости также может присутствовать белая слизь в кале у взрослого.
Причины появления вкраплений
Стул со слизью у взрослого может быть следствием беспорядочного режима питания или какого-либо заболевания. В первом случае для нормализации стула достаточно наладить здоровое, полноценное питание, отказаться от вредных привычек. Причиной слизистых выделений при дефекации могут быть и другие факторы:
- злоупотребление спиртными напитками;
- курение;
- увлечение жесткими диетами;
- переохлаждение во время купания в водоеме;
- стресс;
- употребление плохо промытых фруктов или овощей;
- некачественная вода;
- язвенная болезнь ЖКТ;
- геморрой;
- глистные инвазии;
- заболевания дыхательных органов;
- муковисцидоз.
Важно не впадать в панику до визита к врачу и приписывать себе заболевания без необходимых анализов только по первым признакам слизистых прожилок. Вполне закономерно появление слизи, например, при банальной ОРВИ. Весь секрет из носоглотки или дыхательных путей, который проглатывается, будет выведен при дефекации в виде сгустков, и как только болезнь будет излечена, кал приобретет нормальный вид.
При дефекации могут наблюдаться не только отдельные включения в стуле, но и выделение одной слизи вместо каловых масс. Это означает, что кишечник не в состоянии удерживать содержимое внутри. При этом человек испытывает сильную боль внизу живота, температура повышается.
Появление включений в стуле часто встречается и у детей, особенно первого года жизни. Это связано с еще не до конца сформированной системой пищеварения. Особенно часто такой симптом возникает во время введения прикорма ребенку в виде овощных или фруктовых пюре. Чтобы удостовериться в том, что слизь вызвана естественной реакцией кишечника на раздражение, а не патологией, необходимо сдать соответствующие анализы.
Когда нужна помощь
Не во всех случаях врачебное вмешательство необходимо, ведь кал со слизью у взрослого человека является нормой. Другой вопрос — это характер выделений, их интенсивность и частота. Если при исключении факторов, которые могли вызвать в стуле слизь, симптом не проходит, следует проконсультироваться у специалиста. Обследование обычно проводит проктолог, хирург, гастроэнтеролог или онколог в зависимости от специфики заболевания.
Если выбор врача вызывает затруднения, можно записаться на прием к участковому терапевту, он направит на анализы и дальше определит, к какому специалисту обратиться за помощью.
Несмотря на то что слизь в кале не причиняет человеку особых хлопот и не вызывает боли, закрывать глаза на это явление не стоит. Возможно, не так страшен сам симптом, как вероятные тяжелые последствия. Вот почему самолечение при таком недуге крайне нежелательно. Будет полезной привычка периодически сдавать кал на общий анализ и делать УЗИ брюшной полости не реже одного раза в год.
Понос со слизью или сформированные каловые массы с примесями слизи могут свидетельствовать о начале некоторых заболеваний кишечника, а также указывать на запущенные патологические процессы в организме. При наличии слизи в кале лечение требует всестороннего внимания и предварительной комплексной диагностики. Только так можно выявить и устранить причину этого симптома и предупредить его осложнения. Специалисты «Первой семейной клиники» готовы помочь вам восстановить здоровье и защитить вас от негативных последствий заболеваний ЖКТ.
Мы ведем прием в многопрофильных центрах клиники, расположенных в Петроградском и Приморском районах.
Когда обратиться к врачу
- жидкий кал с примесью слизи и запахом наблюдается более 2-3 дней и не связан с изменениями в рационе;
- повышение температуры тела одновременно с появлением сгустков слизи в кале;
- боли в животе при позывах к дефекации или во время опорожнения кишечника;
- дискомфорт или боль в желудке спустя несколько минут после приема пищи;
- боль в правом или левом подреберье;
- стул с кровью и прожилками слизи;
- необъяснимое снижение массы тела;
- нарастающее чувство слабости, постоянной усталости, головокружения;
- вместо кала выходит слизь (в ней могут присутствовать прожилки крови, сгустки).
При появлении даже одного симптома из этого списка следует без промедления обратиться к врачу.
Наши гастроэнтерологи и гепатологи ведут прием в центрах на:
- Каменноостровском проспекте, 16 (м. Горьковская, м. Петроградская, Петроградский район)
- Коломяжском проспекте 36/2 (м. Пионерская, м. Удельная, Приморский район).
При каких заболеваниях появляется слизь в кале
Если появилась прозрачная слизь в кале или окрашенная в бурый, зеленоватый или желтый цвет, это может говорить о развитии таких заболеваний, как:
- дисбактериоз кишечника;
- инфекционные заболевания кишечника;
- воспаление слизистой толстой кишки;
- воспаление слизистой прямой кишки;
- язвенный колит;
- болезнь Крона;
- глютеновая непереносимость;
- доброкачественные или злокачественные новообразования в кишечнике.
В некоторых случаях, если чистая слизь вышла после стула или вместе с ним (прозрачная и густая, без следов крови) это может свидетельствовать о пищевом отправлении, глистной инвазии или о временном нарушении пищеварения.
Диагностики







Врачи
Диагностика
Для оценки состояния органов пищеварения и выявления причин того, почему вместе с калом выходит слизь, назначается обследование. В зависимости от данных анамнеза и особенностей клинической картины, оно может включать в себя:
- УЗИ брюшной полости;
- видеоколоноскопию;
- ФГДС;
- анализы кала на слизь и скрытую кровь;
- анализы кала на гельминтоз;
- анализы крови (клинический, биохимический, на свертывающий фактор и пр.).
Совокупность полученных результатов позволяет определить причину слизи в стуле и сформировать комплекс лечения.
В «Первой семейной клинике» для диагностики используется современное профессиональное оборудование, которое обеспечивает высокую точность и информативность всех полученных данных.
Лечение слизи в кале
Лечение формируется индивидуально, в каждом отдельном случае важны данные, полученные во время диагностики. В зависимости от причин того, почему кал выходит со слизью или при опорожнении кишечника наблюдается кровь со слизью в кале, тактика терапии может существенно различаться.
Так, при лечении инфекционных поражений органов ЖКТ, при которых появляется кровяная слизь в кале, основной целью является подавление активности болезнетворных микроорганизмов и восстановление микрофлоры кишечника. Если же кал со слизью темный или светлый — вероятно, это результат опухолевого заболевания кишечника, в ходе лечения которого принимает участие проктолог, онколог или другой специалист соответствующего профиля. Воспалительные процессы в кишечнике, на которые указывает повышенный уровень лейкоцитов и другие данные обследования, требует кроме медикаментозного лечения соблюдения особого режима питания, который оговаривается с пациентом отдельно.
Результаты лечения слизи в кале
- Нормализация стула.
- Восстановление нормального пищеварения и всасывания питательных веществ.
- Устранение негативных последствий нарушений работы кишечника (анемии, дефицита питательных и биоактивных веществ, боли в животе и пр.).
- Профилактика рецидива выявленного заболевания.
Для записи на прием к специалистам «Первой семейной клиники» свяжитесь с нами по телефону или онлайн для выбора удобной для вас даты и времени посещения врача. Гастроэнтерологи нашей клиники ведут прием в многопрофильных центрах в Санкт-Петербурге, по адресам: Каменноостровский проспект, 16 (м.Горьковская, м.Петроградская, Петроградский район) и Коломяжский 36/2 (м.Пионерская, м.Удельная, Приморский район).
К патологическим изменениям в кале, которые можно увидеть невооруженным глазом, относят примеси крови, слизь, появление зелени. Они позволяют заподозрить серьезные заболевания, даже при отсутствии активных жалоб со стороны желудочно-кишечного тракта. При обнаружении слизи в выделениях требуется консультация гастроэнтеролога с дальнейшей диагностикой и выявлением причины болезни.
Причины
Причины заболевания могут быть разнообразны. Слизь может появляться как вследствие инфекционного поражения или других серьезных заболеваний, так и быть результатом физиологических проявлений.
Непатологические случаи
Слизь в норме вырабатывается клетками кишечника для облегчения прохождения пищевого комка. Во многом именно благодаря ей пищевой комок «скользит» по пищеварительному тракту. В норме появление излишков слизи может быть при:
- Твердом стуле. Усиливается выделение слизи для облегчения прохождения кала. Твердый стул может быть не патологическим запором, а результатом неправильной диеты с недостаточным содержанием жидкости и клетчатки.
- Катаральные явления респираторной системы. При респираторной вирусной инфекции, гайморитах и даже при аллергических ринитах излишки слизи попадают в пищевод и транзитом проходят весь желудочно-кишечный тракт.
- Продукты питания. Некоторые продукты питания сами по себе содержат много слизи: бананы, арбузы, творог, овсянка.
Патологические причины
Патологических причин, способных увеличить содержание слизи, значительно больше. В зависимости от субстрата, вызвавшего гиперпродукцию, их можно распределить на различные подгруппы, в каждой из которых можно насчитать множество патологий.
Воспалительные заболевания
- Синдром раздраженного кишечника. Функциональная патология, характеризующаяся обилием жалоб, воспалительным компонентом, без патологического субстрата (нет причины). Чаще всего возникает на фоне психического и физического перенапряжения, при сниженном иммунном ответе.
- Дивертикулит. Во внутриутробном периоде организм ребенка связан с материнским посредством пупочного канатика, при облитерации которого в кишечнике формируется выпячивание, названное дивертикулом. Помимо слизи выявляются примеси крови, признаки метеоризма и выраженный болевой синдром. Требует оперативной коррекции.
- Перепончатый колит. Воспаление толстого кишечника, характеризующееся формированием слизистых плотных тяжей, похожих на перепонки, часто сопутствует кишечной колике.
- Геморрой. Воспаление геморроидальных узлов также вызывает гиперпродукцию слизи, необходимую для облегчения прохождения каловых масс через обтурированную прямую кишку.
Инфекционные патологии кишечника
К основным инфекциям, которые вызывают избыточное выделение слизи, относят:
- Дисбактериоз кишечника. Можно отнести к инфекционной патологии, так как нарушается соотношение условно-патогенных микроорганизмов, проживающих в кишечнике, к «полезным» бифидо- и лактобактериям.
- Кишечные инфекции. Любой возбудитель кишечной инфекции может проявиться в виде слизи в кале, параллельно присутствуют и другие клинические признаки.
- Глистная инвазия. Заселение в просвете кишечника гельминтов сопровождается повышенным выделением слизи вследствие регулярного раздражения кишечной стенки.
Аутоиммунные заболевания
К аутоиммунным воспалениям кишечной стенки относят следующие патологии:
- Неспецифический язвенный колит. Характеризуется поражением слизистой толстого кишечника на определенном участке с формированием изъязвлений.
- Болезнь Крона. Относят к аутоиммунной патологии с генетической предрасположенностью, при которой формируются язвенные дефекты на протяжении всей кишечной трубки.
Нарушения всасывания
Нарушения всасывания могут наблюдаться и сопровождать многие заболевания, но существуют патологии, чаще наследственного или генетического генеза:
При исследовании кала только по цвету и характерологическим особенностям выделяемой слизи можно предположить заболевание и наметить план дальнейшего обследования и терапии:
При обнаружении слизи в кале врач в первую очередь должен подтвердить или отвергнуть формирование наиболее частой патологии.
Заболевание не самое частое, однако наиболее опасное. В первую очередь необходимо исключать его. Параллельно с появлением слизи в кале часто обнаруживается кровь. Слизистые скопления могут быть полиморфными: выпадать крупными и мелкими комками и хлопьями, разных цветов.
Заболевание, которое проявляется часто, но требует наибольшей диагностики. Для постановки такого диагноза необходимо полное гастроэнтерологическое обследование, при котором результаты всех исследований будут в норме.
Тем не менее, клинически у человека очень много жалоб. В кале чаще всего проявляется слизь, возможны волокна непереваренной пищи. Спазмы в животе, метеоризм, неустойчивый стул в сопровождение с диспепсическими проявлениями в виде тошноты, изжоги и рвоты.
Колиты, энтериты, гастроэнтероколиты инфекционной природы следует лечить в специализированном отделении. Они очень инвазивны и при вспышках кишечных инфекций одномоментно страдает большое количество людей.
Причиной воспалительных изменений в кишечнике могут стать и токсины при пищевой токсикоинфекции. Бактериологические посевы при этом будут отрицательны, но токсины, находящиеся в съеденной пище, раздражают слизистую и усиливают слизеобразование.
Причиной болезни чаще всего становится длительная антибактериальная терапия. Это приводит к нарушению баланса между полезной и условно-патогенной флорой. Дисбактериоз еще не является инфекционным заболеванием, но при малейшем сдвиге – риск формирования кишечной инфекции.
Проблема, которой страдает превалирующее число населения. Связана она с преобладанием сидячего образа жизни. Из-за этого нарушается тонус сосудистых стенок венозной системы – как следствие расширение геморроидальных вен.
Необходима своевременная терапия, для предупреждения оперативного вмешательства. Основной риск – формирование кровотечения из узлов.
В любом случае, при появлении слизи в стуле, которая является патологической примесью, следует обратиться к врачу. Даже если причины безобидны (такие как продукты питания или насморк), все равно необходимо провести минимальные исследования для исключения серьезных трудноизлечимых заболеваний.
Для определения причин необходимо пройти углубленное обследование:
limto.ru
Оранжевая слизь в кале у взрослого причины
По цвету выделяемой слизиПри исследовании кала только по цвету и характерологическим особенностям выделяемой слизи можно предположить заболевание и наметить план дальнейшего обследования и терапии:
- Белая. Чаще всего такая слизь бывает при перепончатом колите, болезни Крона и синдроме раздраженного кишечника. У мужчин такая слизь может быть как проявления воспалительного процесса в семенных пузырьках (везикулита).
- Желтая. Желтый оттенок появляется при геморроидальном воспалении и полипозе кишечной трубки. Она более плотная, чем белая, поэтому обволакивает образования, защищая их от физического повреждения химусом.
- Зеленая. Зелень появляется при формировании гнойного компонента. Практически всегда зеленые прожилки в виде болотной тины – признак дизентерии.
- С кровью. Появление кровавых прожилок – неблагоприятный признак, чаще свидетельствует об изъязвлениях слизистой с повреждением капиллярной стенки. Бывает при объемных образованиях в полости кишечника, аутоиммунных патологиях.
Наиболее частые заболевания, сопровождающиеся выделением слизи
При обнаружении слизи в кале врач в первую очередь должен подтвердить или отвергнуть формирование наиболее частой патологии.
Рак кишечника
Заболевание не самое частое, однако наиболее опасное. В первую очередь необходимо исключать его. Параллельно с появлением слизи в кале часто обнаруживается кровь. Слизистые скопления могут быть полиморфными: выпадать крупными и мелкими комками и хлопьями, разных цветов.
Должны насторожить следующие симптомы:
- немотивированная потеря веса;
- неустойчивый стул;
- периодические боли в животе, метеоризм.
Синдром раздраженного кишечника
Заболевание, которое проявляется часто, но требует наибольшей диагностики. Для постановки такого диагноза необходимо полное гастроэнтерологическое обследование, при котором результаты всех исследований будут в норме.
Тем не менее, клинически у человека очень много жалоб. В кале чаще всего проявляется слизь, возможны волокна непереваренной пищи. Спазмы в животе, метеоризм, неустойчивый стул в сопровождение с диспепсическими проявлениями в виде тошноты, изжоги и рвоты.
Воспаление кишечника
Колиты, энтериты, гастроэнтероколиты инфекционной природы следует лечить в специализированном отделении. Они очень инвазивны и при вспышках кишечных инфекций одномоментно страдает большое количество людей.
Причиной воспалительных изменений в кишечнике могут стать и токсины при пищевой токсикоинфекции. Бактериологические посевы при этом будут отрицательны, но токсины, находящиеся в съеденной пище, раздражают слизистую и усиливают слизеобразование.
Дисбактериоз
Причиной болезни чаще всего становится длительная антибактериальная терапия. Это приводит к нарушению баланса между полезной и условно-патогенной флорой. Дисбактериоз еще не является инфекционным заболеванием, но при малейшем сдвиге – риск формирования кишечной инфекции.
Прием антибиотиков должен сочетаться с применением пробиотиков и пребиотиков. Назначение антибактериальных препаратов необходимо только по строгим показаниям, способ использования – согласно инструкции.
Геморрой
Проблема, которой страдает превалирующее число населения. Связана она с преобладанием сидячего образа жизни. Из-за этого нарушается тонус сосудистых стенок венозной системы – как следствие расширение геморроидальных вен.
Необходима своевременная терапия, для предупреждения оперативного вмешательства. Основной риск – формирование кровотечения из узлов.
В каком случае следует обязательно обратиться к врачу?
В любом случае, при появлении слизи в стуле, которая является патологической примесью, следует обратиться к врачу. Даже если причины безобидны (такие как продукты питания или насморк), все равно необходимо провести минимальные исследования для исключения серьезных трудноизлечимых заболеваний.
Дифференциальная диагностика причин появления слизи в кале
Для определения причин необходимо пройти углубленное обследование:
- Копрограмма. Позволит выявить дополнительные патологические примеси.
- Экспресс-тест на скрытую кровь. Позволит обнаружить гемоглобин даже при распаде эритроцитов под действием пищеварительных ферментов.
- Бактериологические посевы кала с чувствительностью к антибактериальным препаратам.
- Колоноскопия и ректороманоскопия. Визуально оценивает состояние слизистой толстого кишечника.
- Рентгенологическое исследование кишечника с контрастированием. Позволяет определить дефекты наполнения – возможные изъязвления или объемные образования.
- КТ или МРТ. Более точное определение локализации процесса, обнаружение возможных метастатических ответвлений.
- Пальцевое исследование прямой кишки. Часто необходимо для уточнения наличия геморроидальных узлов, трещин анального отверстия участка прямой кишки, доступного пальпации.
При обнаружении слизи нужно обратиться к гастроэнтерологу, который сможет определить методы диагностики и провести необходимое лечение.
Деликатными недугами, как правило, неохотно делятся даже с врачами, откладывая визит к ним в долгий ящик и надеясь, что проблема сама пройдет. Если возникло такое неприятное явление, как слизь в кале, необходимо обратиться за консультацией к лечащему врачу, иначе это может привести к тяжелым заболеваниям.
Прожилки в кале
В системе внутренних органов постоянно вырабатывается защитный секрет, имеющий слизистый, желеобразный вид. В кишечнике он выполняет много функций:
- облегчает продвижение каловых масс, что предотвращает появление запоров;
- защищает стенки кишечника от механического раздражения перевариваемой пищей;
- создает защитный барьер от токсичных веществ, содержащихся в каловых массах.
Выработка слизи в органах пищеварения — вполне нормальный процесс. Отклонением от нормы является его недостаточное или чрезмерное выделение, а также изменение цвета. Недостаточное количество смазки в кишечнике чревато неприятными последствиями:
- появление трещин в стенках кишечника;
- затрудненная дефекация;
- образование геморроя.
Как выглядят выделения
В норме слизь в кале может быть белой или слегка с желтоватым налетом, может также быть вовсе прозрачной. Если кал выходит с плотными комочками слизи других цветов, это свидетельствует о наличии проблем ЖКТ.
В пищеварительном тракте цвет выделяемого секрета может приобретать оттенки розового, красного, коричневого или зеленого цветов. Могут в кале присутствовать прожилки крови.
По цвету выделяемой слизи можно предварительно определить природу патологии. Например, выделения желтого цвета могут быть вызваны антибиотиками или наличием полипов в кишечнике. Зеленый цвет говорит о бактериальном заражении. Кровавые волокна — наличие язв, трещин, геморроя. Включения черного цвета могут быть признаком раковой опухоли.
Оранжевые хлопья при дефекации могут быть вызваны паразитами, дисбактериозом, врожденной патологией кишечника. Такое возможно при диагнозе острый инфекционный проктит. Выявить настоящую причину поможет копрограмма.
Белые вкрапления в кале свидетельствуют о заболеваниях желудка или прямой кишки, дисбактериозе или грибковом поражении ануса. При воспалениях слизистой оболочки кишечника во время аллергической реакции, атопическом дерматите или лактозной непереносимости также может присутствовать белая слизь в кале у взрослого.
Причины появления вкраплений
Стул со слизью у взрослого может быть следствием беспорядочного режима питания или какого-либо заболевания. В первом случае для нормализации стула достаточно наладить здоровое, полноценное питание, отказаться от вредных привычек. Причиной слизистых выделений при дефекации могут быть и другие факторы:
- злоупотребление спиртными напитками;
- курение;
- увлечение жесткими диетами;
- переохлаждение во время купания в водоеме;
- стресс;
- употребление плохо промытых фруктов или овощей;
- некачественная вода;
- язвенная болезнь ЖКТ;
- геморрой;
- глистные инвазии;
- заболевания дыхательных органов;
- муковисцидоз.
Важно не впадать в панику до визита к врачу и приписывать себе заболевания без необходимых анализов только по первым признакам слизистых прожилок. Вполне закономерно появление слизи, например, при банальной ОРВИ. Весь секрет из носоглотки или дыхательных путей, который проглатывается, будет выведен при дефекации в виде сгустков, и как только болезнь будет излечена, кал приобретет нормальный вид.
При дефекации могут наблюдаться не только отдельные включения в стуле, но и выделение одной слизи вместо каловых масс. Это означает, что кишечник не в состоянии удерживать содержимое внутри. При этом человек испытывает сильную боль внизу живота, температура повышается.
Появление включений в стуле часто встречается и у детей, особенно первого года жизни. Это связано с еще не до конца сформированной системой пищеварения. Особенно часто такой симптом возникает во время введения прикорма ребенку в виде овощных или фруктовых пюре. Чтобы удостовериться в том, что слизь вызвана естественной реакцией кишечника на раздражение, а не патологией, необходимо сдать соответствующие анализы.
Когда нужна помощь
Не во всех случаях врачебное вмешательство необходимо, ведь кал со слизью у взрослого человека является нормой. Другой вопрос — это характер выделений, их интенсивность и частота. Если при исключении факторов, которые могли вызвать в стуле слизь, симптом не проходит, следует проконсультироваться у специалиста. Обследование обычно проводит проктолог, хирург, гастроэнтеролог или онколог в зависимости от специфики заболевания.
Если выбор врача вызывает затруднения, можно записаться на прием к участковому терапевту, он направит на анализы и дальше определит, к какому специалисту обратиться за помощью.
Несмотря на то что слизь в кале не причиняет человеку особых хлопот и не вызывает боли, закрывать глаза на это явление не стоит. Возможно, не так страшен сам симптом, как вероятные тяжелые последствия. Вот почему самолечение при таком недуге крайне нежелательно. Будет полезной привычка периодически сдавать кал на общий анализ и делать УЗИ брюшной полости не реже одного раза в год.
Любые кишечные болезни вызывают как у детей, так и у взрослых психологический дискомфорт. Наличие в испражнениях нехарактерных примесей нельзя игнорировать. Если некоторые симптомы безобидны, то в ряде случаев изменение консистенции каловых масс, включая и избыток мокроты, свидетельствует о серьёзном сбое.
p, blockquote 1,0,0,0,0 —>
p, blockquote 2,0,0,0,0 —>
Проявления патологий желудочно-кишечного тракта многолики и кал со слизью – это распространённый симптом. Врачи рекомендуют не воспринимать такой признак, как норму, особенно при сопутствующих изменениях в состоянии организма. Только комплексная диагностика позволит понять, насколько серьёзными могут быть последствия.
p, blockquote 3,0,0,0,0 —>
Что такое слизь
Речь идёт о желеобразной субстанции, которую продуцируют протоки, пролегающие в стенках кишечника. Это вещество защищает органы ЖКТ от негативного влияния патогенной флоры в виде вирусов, бактерий, грибков. В результате выделения секрета внутреннее пространство выстилается своеобразным барьерным слоем. Этим сохраняется правильная функция пищеварения, обеспечивается нормальное продвижение перерабатываемого кома вплоть до заднего прохода.
p, blockquote 4,0,0,0,0 —>
Присутствие слизи в кале – это норма при условии сохранения её концентрации в допустимых пределах. В организме запущены негативные механизмы, требующие своевременного вмешательства извне, если примесь определяется в избытке или имеет непрозрачный цвет:
p, blockquote 5,0,0,0,0 —>
- Жёлтый.
- Белый.
- Розовый.
- Коричневый.
- Зеленоватый.
Когда появляется слизь в кале
Основные причины такого нарушения связаны с развитием инфекционно-воспалительного или онкологического процесса, резким изменением рациона, включая как качество продуктов, так и их количество.
p, blockquote 6,0,1,0,0 —>
Важно исключить следующие патологические состояния:
p, blockquote 7,0,0,0,0 —>
- Полипоз или геморрой. Особенность обоих заболеваний – выделение железистого секрета отдельно от каловых масс. В последнем случае дополнительно в области анального отверстия прощупывается характерный твёрдый шарик. Прикосновение к нему приводит к болевому синдрому.
- Перепончатый колит – обнаруживается много слизи в кале, посторонние примеси имеют вид длинных плотных нитей, похожих на гельминты.
- Кишечная инфекция. Прожилки окрашиваются в жёлтый или зелёный цвет, появляется общая слабость, мышечная и костная ломота, лихорадка. В области пупка возникают болевые спазмы.
- Формирование опухолей в толстой кишке. Возможен как доброкачественный, так и злокачественный процесс. Состояние ухудшается уже на поздних стадиях болезни. Слизь в кале у взрослого выходит вместе с кровянистыми включениями.
- Дивертикулит или грыжа. Речь идёт о развитии в толстом кишечнике воспалительного процесса в результате выпячивания её участка. Нарушение сопровождается жидким стулом, в котором просматриваются кровавые прожилки. Дополнительный симптом – чрезмерное газообразование.
- Синдром раздражённого кишечника, обусловленный неправильной моторикой ЖКТ, что приводит к неполноценному перевариванию пищи. Одна из первопричин негативного явления – развитие гастрита или энтерита на фоне бактериальной инфекции.
- Дисбактериоз. Слизь вместо кала или вместе с испражнениями выделяется в избытке из-за нарушения микрофлоры, которая непосредственно влияет на синтез мокроты.
- Муковисцидоз. Патология генетического происхождения протекает с поражением большинства внутренних органов, способных продуцировать секрет. Особенность болезни – гнилостные процессы в кишечнике, повышенное слюноотделение, частые позывы в туалет.
- Кишечная непроходимость в результате разрастания соединительной ткани и развития спаечной болезни.
- Продолжительный запор.
Другие распространённые причины появления в стуле сгустков слизи:
p, blockquote 8,0,0,0,0 —>
- Непереносимость определённой группы продуктов.
- Лактазная недостаточность.
- Голодание или диета с дефицитом белка.
- Наличие в рационе избыточного количества продуктов с грубыми волокнами.
Негативные симптомы могут быть спровоцированы и употреблённой накануне рисовой, овсяной крупой, бананами, творогом.
p, blockquote 9,0,0,0,0 —>
Требуется срочное обращение за медицинской помощью, если присутствуют следующие признаки:
p, blockquote 10,0,0,0,0 —>
- В кале просматривается белая или жёлтая слизь, остатки непереваренной пищи.
- Отмечается побледнение кожи, головокружение, отвращение к мясным продуктам.
Точная диагностика заболевания
Для составления развёрнутой клинической картины врач проводит осмотр пациента, интересуется его рационом, режимом питания. После этого планируется ряд мероприятий:
p, blockquote 11,0,0,0,0 —>
- Анализ кала для выявления в нём патогенных микроорганизмов. Для выбора адекватного лечения с применением антибиотиков нужно точно знать вид возбудителя болезни.
- Изучение слизи в лабораторных условиях. Проводят клиническое и биохимическое исследование для выявления уровня лейкоцитов, свидетельствующих о прогрессирующем воспалительном процессе. А также оценивается наличие эритроцитов.
- При подозрении на поражение желудка или двенадцатипёрстной кишки назначают ФГДС. Для осмотра органов брюшной полости делают УЗИ. Дополнить перечень могут рентгенографическим обследованием с применением контраста – бариевой смеси.
- Изучение просвета кишечника посредством ректоскопии. Такая методика показана при подозрении на полипоз, новообразования или геморрой.
Слизь с кровью
Если стул окрашен в чёрный цвет или в нём присутствуют вязкие массы характерного красного оттенка, налицо серьёзное нарушение, требующее срочного обращения в лечебное учреждение. На цвет слизи влияют следующие состояния:
p, blockquote 12,1,0,0,0 —>
- Болезнь Крона, злокачественные опухоли – определяются комки с вкраплениями крови, разрозненные прожилки.
- Рак прямой кишки, геморрой – протекают с появлением в каловых массах патологических сгустков. Часто следы мокроты чётко видны на туалетной бумаге.
- Полипоз, проктит, язва желудка – сопровождаются выделением желеобразной субстанции.
- Кишечная или респираторная инфекция – слизь и кровь имеют водянистую консистенцию.
- Цирроз печени, варикозная болезнь кишечника, онкология желудка – выделяемый секрет окрашивается в алый цвет.
- Ишемический колит – визуализируется много специфических выделений.
Лечение и устранение слизи
Подходящая схема терапии врачом выбирается на основании проведённой диагностики. Первоочередным мероприятием становится организация диетического рациона. Из пищи исключаются волокнистые продукты, соблюдается баланс между поступающими липидами, белками и углеводами. А также требуется отказ от жирных, приправленных блюд, консервации. Не допускается и злоупотреблением шоколадом, мучными изделиями.
p, blockquote 13,0,0,0,0 —>
p, blockquote 14,0,0,0,0 —>
Лекарства подбирают в зависимости от диагноза:
p, blockquote 15,0,0,0,0 —>
- При выявлении геморроя применяют свечи для остановки кровотечения, купирования воспалительного процесса.
- Когда диагностирован синдром раздражённого кишечника, показаны средства от запора и ослабляющие дискомфорт спазмолитики.
- При паразитарной инвазии назначают специальные таблетки или капли, способствующие выведению гельминтов, очищению организма от продуктов их жизнедеятельности.
- Если диагностирована онкология, лечить нарушение целесообразно только посредством облучения, химиотерапии.
Что касается конкретных препаратов, взрослым показаны следующие медикаменты:
p, blockquote 16,0,0,0,0 —>
- Интерферон – применяется, если причиной болезни является вирус.
- Фуразолидон – помогает устранить жидкий стул при кишечной инфекции.
- Амфотерицин В – показан при кандидозе и других грибковых поражениях, для которых характерна белая слизь в стуле.
- Бифиформ – применяют для устранения дисбактериоза.
- Но-шпа – используется для купирования воспалительного процесса, спазмов.
- Контрикал – входит в схему лечения при патологии поджелудочной железы.
Одновременно с лекарственной и диетотерапией пересматривают питьевой режим, увеличивая поступающее в организм количество жидкости. Эффективное дополнение указанных мероприятий – это рецепты народной медицины. Можно остановиться на следующих вариантах:
p, blockquote 17,0,0,0,0 —>
- Чёрный перец. Перед сном проглатывают 15–20 горошин. Такое лекарство запивают стаканом крепкого несладкого чая или чистой кипячёной воды.
- Травяной настой. Хорошо справляются с нарушением стула полынь, ромашка, зверобой.
Слизь в кале у ребенка
Отдельно нужно рассмотреть изменение консистенции стула у грудничков. Подобная проблема распространена среди малышей, которым вводят первый прикорм. Аналогичные симптомы характерны и для начального этапа бактериальной инфекции. Поэтому рекомендуется каждый день следить за температурой тела, обращать внимание на поведение и аппетит.
p, blockquote 18,0,0,1,0 —>
Если в испражнениях ребёнка определяются выраженные сгустки слизи, назначают бакпосев кала, чтобы дифференцировать дисбактериоз и воспаление слизистой кишечника. Когда выходят жидкие массы и налицо признаки обезвоживания, требуется помещение в инфекционный стационар.
Опасной для малыша патологией становится кишечный инвагинит. Речь идёт о частичной непроходимости в результате вдавливания сегмента стенки. Ребёнок страдает от сильной боли как во время еды, так и после неё. Кроме слизистого кала с красными прожилками, диагностируется рвота фонтаном. Как правило, в течение суток испражнения превращаются в смешение мокроты и крови.
p, blockquote 20,0,0,0,0 —>
Устранить нарушение удаётся только путём проведения бариевой клизмы. Отсутствие своевременной терапии чревато обезвоживанием, болевым шоком, сепсисом.
p, blockquote 21,0,0,0,0 —>
К менее опасным причинам слизи в стуле у ребёнка относят:
p, blockquote 22,0,0,0,0 —>
- Приём пеногасителей для устранения колик.
- Лактазная или глютеновая недостаточность. Испражнения при таком нарушении являются жидкими, в них помимо мокроты обнаруживаются комочки молока или смеси. Справляются с болезнью путём подбора правильного детского питания.
- Аллергическая реакция.
- Ринит.
Профилактика
Как и большинство других болезней, патологии желудочно-кишечного тракта проще предупредить, чем вылечить. Превентивные мероприятия не представляют никакой сложности:
p, blockquote 23,0,0,0,0 —>
- Важно придерживаться здорового питания с обилием натуральной пищи, сведением к минимуму копчёностей, солений, жирных и острых блюд.
- Ограничить употребление алкогольных напитков, кофе, газировки.
- Не пренебрегать профилактическими осмотрами.
- Вовремя пролечивать острые и хронические воспалительные процессы.
- Не практиковать самолечение.
- Строго соблюдать личную гигиену.
- Придерживаться правильного режима дня с постоянными интервалами между едой.
- Исключить как переедания, так и голодания.
p, blockquote 24,0,0,0,1 —>
Следуя несложным принципам, можно успешно сохранить здоровье ЖКТ. Если же дискомфорт даёт о себе знать, лучше пройти обследование. Вовремя поставленный диагноз позволит быстро восстановить правильную работу кишечника, от здоровья которого зависит самочувствие и настроение человека.
«>
okishechnike.com
Розовая слизь в кале — Боль в кишках
Слизь в кале может иметь различные оттенки, объём и консистенцию – чаще всего подобные примеси в испражнениях появляются из-за особенностей питания, патологий желудочно-кишечного тракта. Причины появления желеобразных вкраплений в фекалиях у взрослых и детей могут отличаться, точно установить диагноз можно после получения результатов диагностики.
Причины появления слизи в кале
Стенки желудочно-кишечного тракта покрыты слизистой оболочкой, которая регулярно обновляется, погибшие клетки и лейкоциты выходят вместе с фекалиями. Поэтому в норме незначительные примеси слизи присутствуют в кале абсолютно здоровых людей, чаще всего эти вкрапления прозрачные, заметить их сложно.
Слизистый секрет выполняет защитные функции – снижает токсичное воздействие составляющих фекалий, предотвращает появление механических повреждений кишечника твёрдыми испражнениями или грубыми пищевыми волокнами, снижает риск развития запоров, облегчает процесс дефекации.
Цвет слизистых вкраплений и возможные заболевания
| Оттенок слизистых примесей | Причины |
| Белая слизь | · дисбактериоз; · патологии дистальных отделов кишечника. Печени, жёлчного пузыря, поджелудочной железы; · поражение грибками области заднего прохода. |
| Жёлтая слизь | · длительный приём антибактериальных препаратов; · поражение кишечника бактериями; · переохлаждение органов малого таза; · кишечные инфекции.
|
| Хлопья серого цвета на поверхности кала | Проблемы тонкого кишечника или прямой кишки |
| Зелёная слизь | Бактериальные инфекции |
| Розовая слизь | · наличие гнойных процессов в кишечнике; · язвенная болезнь; · цирроз; · болезнь Крона; · колит аллергического происхождения; · варикоз кишечника; |
| Чёрная слизь | Злокачественные новообразования, приём препаратов с висмутом, железом |
| Коричневая слизь | · нарушения в работе поджелудочной железы; · полипы в кишечнике |
| Слизь вместо кала | · запоры, кишечная непроходимость; · заражение паразитами; · инфекции бактериального происхождения; · язвенная болезнь; · различного рода новообразования; · присутствие инородного тела в кишке. |
Основные причины появления кала со слизью у взрослых
Если слизи становится много, она меняет цвет, консистенцию, то это может сигнализировать о наличии функциональных или органических дисфункций различных отделов кишечника.
Какие заболевания ЖКТ сопровождаются обильным выделением слизи:
- слизистый или перепончатый колит – на поверхности фекалий появляется плёнка в виде ленты;
- нарушение процесса всасывания липидов – в испражнениях появляются примеси жирной слизи;
- дисбактериоз – избыточное количество белой слизи появляется после клизмы, спринцевания;
- доброкачественные и злокачественные новообразования толстого кишечника;
- синдром раздражённого кишечника – человека беспокоит постоянная боль в животе, диарея;
- эшерихиоз – заболевание развивается при заражении кишечной палочкой, сопровождается лихорадочными состояниями, рвотой, поносом;
- хронические запоры – организм не успевает вовремя освободиться от токсичных веществ, которые раздражают кишечные стенки, что приводит к усиленному выделению слизистых масс.
Спровоцировать появление слизистых вкраплений в испражнениях может длительный стресс, эмоциональное перенапряжение, поскольку пищеварительная и нервная система тесно взаимосвязаны.
Кал со слизью у беременных появляется на фоне гормонального дисбаланса малоподвижного образа жизни, частых запоров. У будущих мам происходит обострение хронических заболеваний ЖКТ, что также способствует образованию слизистых вкраплений.
У мужчин слизь в кале может свидетельствовать о развитии воспаления семенных пузырьков, часто подобный признак является единственным признаком везикулита.
Почему выделяется кровяная слизь
Появление красных слизистых прожилок в фекалиях чаще всего означает наличие геморроя, анальных трещин – при таких заболеваниях следы светлой крови остаются после дефекации на туалетной бумаге, нижнем белье.
При каких патологиях появляется кровянистая слизь в испражнениях:
- Дизентерия – заболевание инфекционного характера, при котором на стенках толстого кишечника образуются язвы. Болезнь сопровождается частыми и резкими позывами к опорожнению, при этом кала выделяется мало, повышением температуры, болевым синдромом в животе.
- Язвенный колит в хронической форме – воспалительный процесс, при котором на стенках кишечника скапливается много гноя и слизи, запоры чередуются с диареей.
- Рак толстого кишечника – тёмная кровь появляется на II, III стадии заболевания, патология сопровождается признаками анемии, температура постоянно держится на субфебрильных отметках.
- Дивертикулит толстого кишечника – помимо слизи, человека беспокоит дискомфорт в брюшной полости, метеоризм, диарея.
Не всегда наличие кровянистой слизи в кале сигнализирует о серьёзных заболеваниях, иногда достаточно пересмотреть режим питания, отказаться от острых блюд, спиртных напитков, чтобы неприятные симптомы исчезли.
Стул со слизью у ребёнка – что это значит
У новорождённых детей в кишечнике происходит борьба между полезными и вредными бактериями, поэтому кал имеет различные оттенки, консистенцию, в фекалиях часто присутствует много слизи. Как могут выглядеть в норме испражнения у грудничков можно увидеть на фото.
Доктор Комаровский говорит, что большое количество слизистых примесей в каловых массах у детей чаще всего появляется из-за воспалительных процессов, чем больше примесей, тем более остро протекает заболевание. Зелёные и жёлтые вкрапления сопровождают бактериальные инфекции, белые – о заражении паразитами, наличии полипов.
Почему может присутствовать слизь в испражнениях при грудном вскармливании:
- Заболевания носоглотки – малыш постоянно заглатывает желеобразную мокроту, слизь в небольшом количестве выходит во время опорожнения кишечника.
- Нарушение режима питания – длительные перерывы между кормлениями, переедание усугубляют процесс брожения в кишечнике.
- Пищевая или лекарственная аллергия – спровоцировать её может неправильно подобранная смесь, или употребление мамой запрещённых продуктов, медикаментов во время лактации.
- Частая смена груди во время кормления – ребёнок получает только переднее молоко, недоедает, получает малое количество лактазы, что становится причиной появления зелёного слизистого стула.
- Реакция на введение прикорма – овощные, фруктовые пюре, свежевыжатые соки усиливают процесс брожения в кишечнике, усиливается выделение газов, наблюдаются изменения в структуре кала.
- Атопический дерматит – дерматологическая патология, при которой могут наблюдаться слизистые вкрапления в испражнениях.
- Кишечная непроходимость – малыш становится беспокойным, сучит ножками, тужится, появляется рвота, понос с примесями крови и слизи, ребёнка нужно срочно госпитализировать.
- Ротавирусные, кишечные инфекции – опасные патологии для детей, сопровождаются выделением сгустков слизи, высокой температурой, рвотой, ухудшением аппетита, обезвоживанием.
- Целиакия – в организме ребёнка отсутствуют ферменты, которые необходимы для переваривания глютена.
- Лактозная недостаточность – в организме вырабатывается малое количество фермента лактазы, которая необходима для расщепления лактозы.
У детей после двух лет причиной появления слизистых вкраплений могут быть глистные инвазии – инфекция сопровождается болью в животе, снижением или увеличением аппетита, зудом в анальном отверстии, аллергическими высыпаниями.
К какому врачу обратиться?
При появлении желеобразного стула, различных примесей в каловых массах, необходимо посетить гастроэнтеролога. После сбора анамнеза, проведения лабораторной и инструментальной диагностики, может потребоваться консультация инфекциониста, паразитолога, проктолога, хирурга, онколога.
Лечение при слизи в кале
Для устранения слизистых выделений в каловых массах необходимо комплексное лечение, которое включает приём лекарственных препаратов, соблюдение диеты.
Основные группы препаратов:
- пробиотики, эубиотики – Бифиформ, Линекс, Ацилакт, помогают устранить дисбаланс кишечной микрофлоры;
- антибиотики и противомикробные препараты – Нифуроксазид, Энтерол, Фуразолидон, уничтожают патогенные микроорганизмы, устраняют диарею;
- противовирусные лекарства – Виферон, борются с ротавирусом, кишечным гриппом;
- противогрибковые препараты – Амфотерицин, предназначены для устранения кандидоза;
- противодиарейные лекарственные средства – Имодиум, Лоперамид;
- сорбенты – Атоксил, Энтеросгель, помогают очистить организм от токсичных веществ при отравлении;
- спазмолитики – Но-шпа, Гиосциамин;
- противопаразитарные препараты – Вормил, Вермокс, Декарис;
- анальные суппозитории для лечения геморроя – Релиф, Нигелан, Гепатромбин;
- слабительные средства – Сенаде, Гутталакс, Дюфалак.
Рацион врач подбирает с учётом причин, которые спровоцировали появление слизи в каловых массах. Но при любых патологиях необходимо питаться дробно, отказаться от вредной, пряной, острой пищи, газированных и спиртных напитков, ограничить потребление соли и кофеина. Чтобы нормализовать стул, очистить организм от токсичных веществ, необходимо соблюдать питьевой режим – в сутки нужно употреблять не менее 2,5 л чистой воды.
Слизистые вкрапления в кале – это только признак того, что в организме произошли какие-то изменения. Своевременное выявление причины, правильное лечение и питание поможет избежать развития осложнений и сопутствующих заболеваний.
Заболевания желудка и кишечника
lechusdoma.ru
Кал со слизью: причины у взрослых
В первую очередь стоит сказать, что просто так слизистые массы в прямой кишке появиться не могут. Такое явление может быть обусловлено развитием самых разных патологий.
Также довольно часто подобное состояние может быть спровоцировано неправильным питанием человека. Взрослые люди вынуждены жить в бешеном ритме. Из-за этого они не могут питаться исключительно здоровой пищей, тогда на помощь приходят перекусы фастфудом. Данное питание негативно сказывается на многих системах организма, включая кишечную.
Также говоря о том, почему кал со слизью появляется у взрослых людей, не стоит исключать такого важного фактора, как работа. Если человек ведет сидячий образ жизни и проводит в офисе львиную долю жизни, то это также может негативно сказаться на его здоровье. К таким же последствиям может привести и слишком активная жизнедеятельность, и слишком сильное увлечение спортом.
Однако, независимо от того, из-за каких причин кал со слизью начал беспокоить, нельзя закрывать на данную проблему глаза. Особенно стоит насторожиться, если слизистые выделения меняют свой цвет, и в них начинают появляться кровяные вкрапления. Подобная слизь может выделяться не только при походе в туалет, но и в момент отдыха, например во сне.
О чем свидетельствует появление слизистых выделений
Если человека начал беспокоить кал со слизью, то это может говорить о многочисленных проблемах. Например, подобные выделения могут наблюдаться при спастическом колите. В этом случае у больных сильно воспаляется толстый кишечник. Кроме этого, пациент начинает страдать от чередующихся диареи и запоров. В этом случае в испражнениях вполне могут появиться фрагменты склизких масс с кровяными прожилками.
Подобные неприятности могут быть вызваны и дисбактериозом. Подобные патологии возникают у тех, кто на протяжении долгого времени принимал агрессивные лекарственные препараты (например, антибиотики). В этом случае помимо кала со слизью у взрослого человека будет также наблюдаться диарея, снижение аппетита и боли в брюшине.
Нередко во врачебной практике встречаются случаи синдрома раздраженного кишечника. В этом случае большинство пациентов жалуются на постоянные вздутия живота, боли и сбои в процессе дефекации. В каловых массах многие также замечают слизь.
Причины возникновения такого явления могут быть и более безобидными. Например, кал со слизью замечают многие фанаты диет. Из-за неправильного питания микрофлора кишечника сильно страдает, из-за чего происходит истощение слизистых оболочек и, как следствие, появление неприятных выделений.
Также это может произойти на фоне простудного заболевания. Это объясняется тем, что при ОРЗ или ОРВИ в носоглотке человека скапливается большое количество слизи, которую больной неосознанно сглатывает. Таким образом, выделения проходят через пищеварительную систему и выходят наружу. Как правило, после выздоровления неприятная симптоматика исчезает.
Также кал со слизью может быть признаком глистных инвазий. Подобные проблемы могут возникнуть из-за курения, слишком частого употребления кофейных напитков и алкоголя. В некоторых случаях выделения появляются вследствие кишечных патологий или проблем с желудочно-кишечным трактом.
Если слизь выходит вместо кала
В подобных ситуациях речь, скорее всего, идет о недержании прямой кишки. Однако в этом случае дополнительно больной будет жаловаться на боли, повышение температуры тела, повышенную слабость, потерю аппетита и прочие симптомы, характерные для воспалительных заболеваний.
Выпадение прямой кишки провоцируется долгими и частыми запорами, кишечной непроходимостью, инфекционными или бактериальными воспалениями, полипами, глистными инвазиями, язвами и новообразованиями (как злокачественными, так и доброкачественными).
Если же говорить о кале, в котором присутствует слизь, то стоит обратить внимание на оттенок выделений.
Желтая слизь
Если человек страдает от жидкого кала со слизью данного цвета, то в этом случае, с наибольшей вероятностью, речь идет о развитии геморроя или полипов. В более редких ситуациях подобная симптоматика говорит о начале патологических процессов. Например, к появлению слизи может привести кишечная инфекция. Также может произойти нарушение процесса всасывания важных и полезных веществ, поступающих из пищи. Слизь может стать следствием переохлаждения или приема антибиотиков.
Прозрачная
Если в испражнениях начала появляться плотная пленка, то это может быть первым признаком развивающегося перепончатого колита. Как правило, подобная патология провоцируется довольно долгим приемом антибиотиков, нестероидных средств противовоспалительного действия и препаратов, направленных на борьбу с метеоризмами.
Однако колит может дать о себе знать и на фоне простудных заболеваний, запоров и частого курения.
Розовая
Если слизь приобретает такой оттенок, то это ни в коем случае не должно оставаться без внимания. При возникновении подобных выделений нередко диагностируются опасные недуги. Например, розовая слизь часто появляется при болезни Крона, язвенных патологиях желудочно-кишечного тракта, циррозе печени, капиллярных кровотечениях и многих других болезнях, угрожающих жизни человека. Поэтому стоит незамедлительно обратиться к специалисту и пройти соответствующие анализы.
Черная
Если у человека начал появляться кал со слизью черного цвета, то это часто объясняется приемом некоторых категорий лекарственных препаратов, витаминных и минеральных комплексов. Подобные явления могут быть вызваны и резкими климатическими изменениями, например, если человек отправился на отдых в жаркую страну.
Однако черная слизь также может свидетельствовать и о более серьезных патологиях. Поэтому если она наблюдается на протяжении довольно долгого времени, стоит обратиться к врачу. В некоторых ситуациях такая симптоматика бывает у людей, страдающих от внутренних кровотечений или при изменении габаритов злокачественных новообразований.
Коричневая
Подобный оттенок слизистых масс чаще всего говорит о том, что поджелудочная железа человека перестала функционировать в должном режиме. Если выделения очень жидкие, то это является первым признаком развивающегося дисбактериоза.
Диагностика
При появлении неприятных выделений стоит пройти полное обследование. Для того чтобы поставить пациенту диагноз, специалист проводит комплексные диагностические мероприятия, в ходе которых выполняется аппаратное и лабораторное обследование.
В обязательном порядке пациенты сдают на анализ кал, мочу и кровь. Для того чтобы исключить возможность появления новообразований или кровотечений, врач выполняет колоноскопию.
Дополнительно может потребоваться эндоскопия органов желудочно-кишечного тракта и в редких ситуациях КТ.
Основываясь на полученных данных, специалист сможет подобрать наиболее оптимальную терапию.
Лечение кала со слизью
Если появление слизистых включений никак не связано с развивающимися патологиями, то в этом случае неприятная симптоматика не несет угрозы жизни человека. Однако пациент в любом случае будет испытывать дискомфорт, поэтому чаще всего в подобных ситуациях специалисты советуют изменить рацион и начать питаться более полезной пищей.
Рекомендуется включить в ежедневный рацион натуральные продукты, которые обладают вяжущими свойствами. Например, на завтрак можно начать есть бананы или хурму.
Если слизь продолжает выделяться, то специалист может назначить препараты, относящиеся к группе адсорбентов. Они впитывают излишки слизистых выделений и избавляют пациента от неприятной симптоматики.
При этом также будет полезно восстановить микрофлору кишечника. Если же патология была вызвана появлением грибка или вредоносных бактерий, то в этом случае может потребоваться симптоматическая терапия и применение противовирусных препаратов.
Как правило, любое лечение должно быть направлено на лечение первопричин, а не самой симптоматики. Поэтому очень важно своевременно диагностировать недуг.
Препараты
Если говорить о медикаментозном лечении, то в зависимости от патологии и особенностей проявления слизи могут назначаться самые разные лекарственные средства.
Как правило, при возникновении кишечной инфекции, на фоне которой появилась слизь, рекомендуется принимать «Эрсефурил» или «Фуразолидон».
Если речь идет о грибковых образованиях, то в этом случае с недугом поможет справиться «Амфотерицин В».
Иногда врачи ставят диагноз – катаральное воспаление. В этом случае необходимо будет пропить курс «Арбидола» или «Интерферона».
Если был зафиксирован спастический колит, то врач прописывает «Но-Шпу» и «Линекс». Последний препарат позволяет восстановить микрофлору кишечника и нормализовать стул.
Если в ходе обследований было выявлено, что образование слизи было вызвано вредными привычками человека (частое употребление кофейных напитков, курение и алкоголизм), то в этом случае достаточно исключить из своей жизни эти вещи, и микрофлора слизистой сама придет в норму.
Однако в любом случае не стоит заниматься самостоятельным диагностированием и самолечением. Прием неправильных препаратов может спровоцировать обострения заболевания, что приведет к довольно плачевным последствиям. Лучше довериться специалистам.
fb.ru
Что может стать причиной слизи?
Способствуют появлению слизи в кале у взрослого в основном болезни, поражающие желудочно-кишечный тракт. Каждой из них присущи свои отличительные признаки.
 Кишечные инфекции. К ним относятся колит, дизентерия, энтерит, брюшной тиф. Инфекция вирусной или бактериальной природы становится причиной обильной выработки слизистых выделений в 9 случаях из 10.
Кишечные инфекции. К ним относятся колит, дизентерия, энтерит, брюшной тиф. Инфекция вирусной или бактериальной природы становится причиной обильной выработки слизистых выделений в 9 случаях из 10.
При этом повышается секреция желез, отмершие кишечные клетки вместе с погибшими микроорганизмами и лейкоцитами выходят из прямой кишки при опорожнении.
Параллельно наблюдается повышенная температура, начинает болеть живот, появляется понос с ухудшением общего состояния.
Глистная инвазия. Паразитирующие организмы при их наличии в кишечнике выходят из него вместе со слизью, а иногда и примесями крови. Процесс сопровождается плохим аппетитом, расстройством желудка, болями в животе и анемией.
Нарушение микрофлоры кишечника. По причине дисбактериоза в стуле обнаруживаются желеобразные сгустки вместе с не переваренными остатками еды.
Развивается заболевание на фоне злоупотребления алкогольными напитками или курением, из-за несбалансированного питания, длительного стресса, приема гормональных препаратов или антибиотиков.
Наблюдается пониженный аппетит, мигрень, учащается периодичность респираторных инфекций, могут появляться высыпания на кожных покровах.
 Заболевания дыхательных путей. В период болезни респираторными инфекциями – гриппом, гайморитом можно заметить слизистые сгустки в кале. Они могут быть желтоватого, белого или коричневого оттенка.
Заболевания дыхательных путей. В период болезни респираторными инфекциями – гриппом, гайморитом можно заметить слизистые сгустки в кале. Они могут быть желтоватого, белого или коричневого оттенка.
Избыточная выработка организмом слизи способствует тому, что из носоглотки она после проглатывания транспортируется в желудок, а потом выходит при опорожнении кишечника вместе с каловыми массами.
Диарея или боли в животе отсутствуют. Для здоровья это опасности не представляет. Слизь перестанет выделяться вместе с фекалиями после прохождения инфекции.
Геморрой и полипы. Аномальные образования в кишечнике вызывают запоры, жгучие боли в анальном отверстии во время дефекации. Происходит выделение слизи из-за воспалительного процесса, развивающегося на фоне болезни.
От чего бывает слизь в стуле?
Иногда выделение слизи вместе с калом у взрослого человека не связано с угрозами для жизни или здоровья. Так происходит во время употребления некоторых продуктов.
Когда в рационе избыток творога, арбузов или бананов, из заднего прохода при опорожнении будет выходить слизь, перемешанная с каловыми массами. Подобное случается при частом присутствии в меню овсяной или рисовой каши.
 При длительном голодании или присутствии в меню сырой пищи организм испытывает нехватку белка. Это приводит к трофическому расстройству и истощению слизистой.
При длительном голодании или присутствии в меню сырой пищи организм испытывает нехватку белка. Это приводит к трофическому расстройству и истощению слизистой.
При этом она постоянно раздражается грубыми пищевыми волокнами в результате неправильного режима питания.
Меню должно быть сбалансированным и регулярным. Длительный отказ от еды также негативно сказывается на работе системы пищеварения и приводит к образованию слизистых выделений.
Тогда слизистые выделения играют роль смазки, необходимой для скорейшего их выведения. В некоторых случаях она выделяется после переохлаждения органов малого таза или в результате неприятия определенных продуктов организмом.
Если слизь выходит с кровью?
 Нормой считается присутствие слизистых выделений в небольшом количестве. Они состоят из погибших эпителиальных клеток, удаляемых из кишечника при дефекации.
Нормой считается присутствие слизистых выделений в небольшом количестве. Они состоят из погибших эпителиальных клеток, удаляемых из кишечника при дефекации.
Когда слизь совсем не вырабатывается, это приводит к непроходимости кишечника, к болезненным запорам.
Когда в кале просматриваются желеобразные комочки, содержащие кровяные сгустки, это свидетельствует о развитии заболевания.
Чтобы избежать необратимых последствий, нужно как можно скорее обратиться за врачебной помощью. По характеру выделений и их цвету различают принадлежность к симптомам определенной болезни:
- Примесь крови в виде прожилок вместе со слизистыми комочками появляется при заболевании язвенным колитом, онкологических поражениях желудка или одного из кишечных отделов. Также это может быть болезнь Крона.
- Если кровяные сгустки не смешаны с калом, имеют алый цвет, это признак геморроидальной трещины или кровотечении из пораженной раком прямой кишки. Тогда кровь и слизь остаются на туалетной бумаге, предметах нижнего белья.
- Небольшое количество желеобразной кровянистой массы в кале говорит о подверженности язве желудка, образовании полипов или проктите.
- Если примеси крови и слизи имеют водянистую консистенцию, в организм поражен кишечной или респираторной инфекцией.
- В случае появления алых слизистых выделений с темными фекалиями организм может страдать от язвенной болезни желудка или его рака, расширением венозных сосудов кишечника или циррозом печени.
- Обильное присутствие крови и слизи в каловых массах – это признак ишемического колита либо диверкулеза прямой кишки. Последнее заболевание характеризуется мешкообразными образованиями, образованными в результате потери эластичности слизистой и ее механического повреждения. Сопровождается длительными запорами и опасно для жизни человека.
Куда можно обратиться за оказанием помощи?
После обнаружения в каловых массах слизи в первую очередь нужно вспомнить, что употреблялось в пищу накануне.
 Возможно, в ней присутствовали продукты или блюда на слизистой основе.
Возможно, в ней присутствовали продукты или блюда на слизистой основе.
Если повторного появления слизистых выделений после прекращения употребления бананов, творога или геркулесовой каши не наблюдается, тогда причин для беспокойства нет. Когда симптом неоднократно напоминает о себе, необходимо срочное врачебное вмешательство.
Если общее состояние ухудшается, вместе со слизью в кале выделяется много крови, нужно вызывать на дом врача. После оказания первой помощи можно будет обратиться к специалистам более узкого профиля.
Чем правильно лечить патологию?
Избавиться от слизи в испражнениях можно путем принятия лекарственных препаратов в соответствии с характером заболевания:
- при катаральном воспалении кишечника или заглатывании слизи во время болезнью гриппом назначаются противовирусные средства – «Арбидол», «Интерферон»;
- если появление слизи связано с приемом антибиотиков, курением или злоупотреблением кофе, то достаточно просто перестать их пить;
- кишечные инфекции лечатся с помощью «Фуразолидона», «Эрсефурила»;
- при вирусных поражениях кишечника нужно пить «Регидрон», «Виферон»;
- для избавления от паразитирующих организмов подойдут любые таблетки для выведения глистов – «Пиперазин», «Тинидазол»;
- от грибкового поражения кишечника назначаются «Амфотерицин В», противогрибковые свечи;
- при спастическом колите, дисбактериозе или воспалительных процессах в толстой кишке пьется «Линекс» и «Но-шпа», делается санация с использованием «Фурзолидона»;
- панкреатит лечить нужно «Омапразолом» или «Контрикалом»;
- онкологические заболевания подразумевают использование лучевой терапии и химической.
Не занимайтесь самолечением, доверьте свое здоровье опытным специалистам.
medickon.com
Факторы, способствующие появления признака
Врачи выделяют следующие причины слизи в кале у взрослых:
- синдром раздраженного кишечника;
- дисбактериоз;
- присутствие новообразований в кишечном тракте;
- заболевание Крона;
- индивидуальная непереносимость организмом чего-либо;
- инфекционные болезни кишечного тракта;
- гельминтозы;
- вирусные инфекции;
 Колит и другие заболевания кишечника могут стать причиной возникновения примесей слизи в испражнениях
Колит и другие заболевания кишечника могут стать причиной возникновения примесей слизи в испражнениях- геморрой, сопровождающийся трещинами в анальном отверстии;
- язвенные заболевания желудка;
- панкреатит;
- воспалительный процесс в толстой кишке;
- колит;
- дивертикулез кишечника;
- проктит.
Определить присутствующее нарушение можно по цвету слизи, наблюдающейся в кале у взрослого пациента. Лечение можно начать только после комплексной диагностики.
Причины слизи белого окраса
Белая слизь в кале обычно указывает на присутствие заболеваний пищеварительного органа и кишечного тракта. К наиболее распространенным первопричинам относят:
- воспалительный процесс в прямой кишке;
- естественную реакцию организма на присутствие патогенных микроорганизмов;
- увеличенное количество грибков;
- дисбактериоз.
При перечисленных нарушениях, как правило, затрагивается слизистая оболочка кишечного тракта. Помимо этого, изменяется в худшую сторону естественная микрофлора организма.
Подробно о причинах появления белой слизи в испражнениях рассказывается в видео:
Причины слизи без кала у взрослого
Слизь без кала свидетельствует о том, что взрослый не способен удержать содержимое кишечника. В таком случае больной жалуется на резкую боль в нижней части брюшной полости. У пациента увеличивается температура тела. Состояние может быть спровоцировано:
- продолжительным отсутствием дефекации;
- гельминтозами;
- язвенными поражениями пищеварительного органа;
- присутствием новообразований в ЖКТ;
- инородным предметом в ЖКТ.
 Продолжительные запоры могут вызвать выделения слизи из заднего прохода
Продолжительные запоры могут вызвать выделения слизи из заднего проходаКровянистая слизь
Красная слизь в стуле – наиболее опасный признак. Важно обратить внимание на характерные особенности выделения. Основные из них описаны в таблице.
| Слизистые прожилки и комки | Признак указывает на наличие злокачественных новообразований и болезнь Крона |
| Кровянистые сгустки слизистого характера | Симптом сигнализирует о кровотечении при геморрое и раке прямой кишки |
| Целостная желеобразная масса | Нарушение присутствует при полипах и язве пищеварительного органа |
При кровянистых слизистых вкраплениях в кале у взрослого требуется в незамедлительном порядке обратиться к доктору. Медлить при таком признаке опасно для здоровья и жизни. Иногда симптом указывает на запущенную стадию цирроза печени.
Желтоватые вкрапления в кале
Желтая слизь обычно указывает на присутствие полипов. Также такой симптом наблюдается при воспалении геморроидальных узлов. Нередко отклонение сигнализирует о:
- воспалительном процессе в кишечнике бактериального типа;
- нарушении всасываемости продуктов;
- недавно пройденном курсе антибактериальной терапии;
- переохлаждении области половых органов;
- инфекционных заболеваниях кишечного тракта;
- присутствии злокачественных новообразований.
 Слизь желтого цвета может появиться в кале из-за переохлаждения половых органов
Слизь желтого цвета может появиться в кале из-за переохлаждения половых органовКоричневые слизистые вкрапления в кале у взрослого
В большинстве случаев коричневая слизь обычно свидетельствует о неправильном функционировании поджелудочной железы. Жидкая консистенция фекалий может указывать на дисбактериоз.
Врачи утверждают, что симптом в некоторых случаях может быть нормой. Признак бывает при:
- аллергической реакции;
- рините;
- гриппе;
- полипе.
 Нарушение работы поджелудочной железы может спровоцировать появление в кале коричневой слизи
Нарушение работы поджелудочной железы может спровоцировать появление в кале коричневой слизиСимптом как признак нормы
Не всегда в кале слизь у взрослого нуждается в лечении. Симптом является распространенным среди пациентов. Признак является нормой при простудных болезнях, которые сопровождаются выделениями из носовой полости.
Слизь в кале при простуде указывает на то, что жидкость из верхних дыхательных путей стекает по поверхности задней стенки. Часть попадает в пищевод и кишечник. После этого смесь выводится естественным путем. В таком случае нужно лечить только основную первопричину.
 При обильном употреблении бананов у человека могут наблюдаться слизистые вкрапления в испражнениях
При обильном употреблении бананов у человека могут наблюдаться слизистые вкрапления в испражненияхИногда слизь в кале может быть следствием потребления определенных продуктов питания. К ним относят:
- творог;
- овсянку;
- бананы;
- арбуз.
Обычно признак возникает, когда один из перечисленных продуктов присутствует в рационе в чрезмерном количестве. Когда слизь – норма, отсутствует дополнительная симптоматика, а состояние пациента удовлетворительное.
Симптом также часто присутствует у людей, ведущих неправильный образ жизни. Спровоцировать появление слизи может курение и злоупотребление алкоголем. Также признак может проявиться при лечении некоторыми лекарственными средствами.
Диагностические методы
Больному не обойтись без комплексной диагностики. Это единственное, что поможет установить окончательный диагноз и подобрать действенное лечение. В первую очередь врач узнает у пациента режим питания и его качество. Доктор осуществляет внешний осмотр больного. При необходимости проводится пальпация. Важно, чтобы заболевший сообщил обо всех сопутствующих симптомах.
Требуется сдать кал на обследование. Это нужно для нахождения патогенной микрофлоры. Доктор определяет возбудителя нарушения. Слизистые вкрапления также изучаются в лаборатории.
Анализ крови позволяет определить увеличенный уровень лейкоцитов. В таком случае следует предположить присутствие воспалительного процесса.
Анализ на скрытую кровь требуется не всегда. Это нужно, когда в кале присутствуют слизистые красные прожилки. Иногда признак указывает на течение внутреннего кровотечения. Также больному могут дать направление на:
- УЗИ;
- эндоскопию;
- ректоскопию.
Лечение в кале слизи
Лечение нарушения у взрослого зависит от первопричины. Обычно терапия комплексная и включает:
- соблюдение диеты;
- употребление большого количества жидкости;
- прием медикаментов.
 Нормализация рациона питания — одна из мер лечения нарушения
Нормализация рациона питания — одна из мер лечения нарушенияПри появлении нарушения на фоне индивидуальной непереносимости требуется исключить аллерген. Обычно этого достаточно. Важно придерживаться распорядка дня. При глистах показана противогельминтная терапия. Обычно прием медикаментов осуществляется от 1 до 10 суток. Противовирусное лечение показано при вирусных инфекциях.
При панкреатите пациенту показаны препараты для нормализации функционирования поджелудочной железы. При злокачественных новообразованиях рекомендована химиотерапия и хирургическое вмешательство.
Если симптом связан с приемом еды или вредными привычками, то особенное лечение не требуется. Достаточно избавиться от провоцирующего фактора. Терапия любого нарушения может быть подобрана только высококвалифицированным врачом.
 Пациенту необходимо соблюдать правильный режим дня
Пациенту необходимо соблюдать правильный режим дняОсобенности питания
Диета – основа успешного лечения. Еда должна употреблять дробно небольшими порциями. Прием пищи желательно осуществлять в одно и то же время. В первую очередь требуется исключить:
- алкоголь;
- жирные блюда;
- жареную еду;
- газировки;
- кондитерские изделия;
- острое;
- пряное;
- маринованное;
- консервированное.
Еда должна иметь комфортную температуру – около 40 градусов. Порции должны быть маленькими. Пищу нужно употреблять 5-6 раз в сутки.
За день требуется употреблять достаточное количество жидкости. Особенно это важно, если фекалии имеют жидкую консистенцию. Пищу желательно предварительно измельчать до кашеобразной консистенции. Разрешено добавлять в рацион:
- паровые котлеты;
- отваренные или приготовленные на пару нежирные сорта мяса и рыбы;
- компоты из сухофруктов;
- травяные чаи;
- отвары и настойки;
- каши;
- нежирные бульоны;
- кисломолочные продукты.
 При нарушении требуется исключить из меню все жареные блюда
При нарушении требуется исключить из меню все жареные блюдаДиета, также как и лечение, подбирается в индивидуальном порядке. Особенности питания напрямую связаны с окончательным диагнозом.
Для составления подробного меню требуется обратиться к диетологу. Сделать это можно сразу же после получения результатов диагностики. Врач составит рацион на ближайшие дни, а также даст перечень разрешенных и запрещенных к употреблению продуктов питания.
kishechnik.guru
bolvkishkah.com
На кале белая слизь: причины появления и лечение
Наличие слизи в кале – повод задуматься о состоянии ЖКТ и всего здоровья в целом. Это может быть простой реакцией организма на определенные виды пищи, а может сигнализировать о серьезных заболеваниях, которые требуют внимания и ответных мер.
Если такое явление носило единичный характер, то поводов для беспокойства, скорее всего, нет. А вот если слизь появляется регулярно или вообще не проходит, значит, не все в порядке.
Слизь — норма или патология?

В норме в кале есть немного слизи, но она не заметна с первого взгляда.
Кал является продуктом жизнедеятельности человека, это результат работы кишечника, который участвует в пищеварении.
Все поступившие в организм компоненты проходят сложную систему переработки, в результате появляется вещество коричневого цвета с характерным запахом.
В норме в кале есть немного слизи, но она не заметна с первого взгляда и выявляется в лабораторных условиях. Слизь образуется в толстом кишечнике, она необходима, чтобы перевариваемые массы продвигались, не травмируя слизистые оболочки.
Еще одна функция слизи заключается в способности защищать пищеварительную систему от токсинов. Слизь в основном состоит из гликопротеина, он по сути является смазкой. Другие компоненты – клетки эпителия и лейкоциты. Без слизи человек не сможет без затруднений опорожнять кишечник, будет страдать от запоров и избытка токсинов.
По мере продвижения каловых масс выделяемая слизь смешивается с содержимым кишечника и идет вместе с калом наружу. Поэтому если количество слизи не превышает норму, заметить ее наличие в кале невозможно. А вот если слизь видно при дефекации, значит, есть повод задуматься об особенностях состояния ЖКТ.
Почему слизи становится много?

Бело-серая слизь свидетельствует о патологии в прямой, нисходящей, сигмовидной кишке.
Большое количество слизи может иметь 2 группы причин: патологические / физиологические (непатологические). Часто слизь визуально определяется в кале младенцев.
В этом нет ничего чрезвычайно страшного. Просто пищеварительная система малышей еще не полностью сформировалась, идет нехватка определенных ферментов.
Поэтому каждый непривычный продукт может спровоцировать излишнюю выработку слизи. Наличие слизи в кале маленьких детей говорит о сбоях в пищеварении, о том, что в кишечник попали нежелательные раздражители. Оставлять без внимания это не стоит.
Слизь в кале у взрослого появляется чаще всего при инфекционных поражениях, при воспалительных процессах.
Простое визуальное изучение слизи может подсказать, где надо искать причину этого явления:
- бело-серая слизь в виде крупных прожилок свидетельствует о патологии в прямой, нисходящей, сигмовидной кишке;
- желтоватая слизь в виде небольших хлопьев, перемешанных с калом – поражения толстого кишечника (крайне редко – тонкого).
Физиологические причины появления слизи

При голодании может быть повышенное образование слизи.
Если слизь имеет белый либо прозрачный цвет, это свидетельствует в пользу нормального состояния. Скорее всего, причиной появления такой слизи стали определенные непатогенные факторы, носящие физиологический характер.
Это может быть слизь из носа, которая проглатывается при сильном насморке. По сути, это обычные сопли, которые практически в неизменном виде выходят наружу.
На повышенное образование слизи влияют некоторые виды пищи: это арбуз, овсяная каша, тыква, банан, творог, семя льна. В наибольшей мере этому явлению подвержены дети. Но такое может встретиться и у взрослых при чрезмерном употреблении в пищу перечисленных продуктов:
- Сырая некачественная вода также провоцирует выработку лишней слизи.
- Слизь – один из видов реакции организма не резкую смену рациона.
- Голодание в течение долгого времени.
- Охлаждение органов малого таза, промежности способствует этому неприятному явлению. Нередко такое возникает после купание в бассейне или в водоемах с холодной водой.
- Процесс дефекации, проходящий после запоров, сопровождается обильными слизистыми выделениями.
- Еще один провоцирующий фактор – прием антибиотиков.
Нередко пищевая аллергия сопровождается слизистыми примесями в каловых массах. При нехватке лактазы развивается непереносимость лактозы, в этом случае белой слизи в кале не избежать при употреблении любых молокосодержащих продуктов. Ведь они становятся настоящими аллергенами. Еще один распространенный фактор – целиакия.
При этой патологии ворсинки тонкого кишечника не переносят продукты, где есть много клейковины, а также злаки. Мальабсорбция относится к этой же категории непатогенных причин появления слизи. При перечисленных выше состояниях слизь появляется чаще в жидком стуле.
Подробнее о том, от чего может появится белая слизь в кале смотрите в видеоролике:
Патогенные причины появления слизи

Тошнота может быть патогенной причиной появления слизи.
Если названные выше причины легко устраняются, то патогенные факторы требуют длительной коррекции. Регулярное появление слизистых выделений в каловых массах говорит о наличии тех или иных патологий.
Если развивается заболевание, то организм не сможет ограничиться лишь повышенной секрецией слизи, будут заметны и другие симптомы. Как правило, это тошнота и рвота, высокая температура и понос, симптомы интоксикации.
Кал в большинстве случаев поменяет цвет: станет светлым или слишком темным. Обязательно обращают внимание на то, как часто и в каком количестве встречается слизь.
Надо стараться запомнить как можно больше деталей о характере слизистых выделений. По описанию можно будет определить состояние кишечника, выявить ряд заболеваний, которые могут провоцировать такое состояние.
При энтеритах слизи немного, она хорошо перемешана с калом, стул отличается водянистостью. При колитах толстой кишки слизь лежит на поверхности кала.
Заболевания, провоцирующие появление слизи

Геморрой провоцирует выделение патогенной слизи.
Можно составить перечень заболеваний, развитие которых провоцирует выделение патогенной слизи.
- Геморрой (при этом заболевании слизь имеет желеобразную консистенцию, нередко имеет кровавую примесь. Такая слизь выходит отдельно от кала, когда кишечник уже опорожнен).
- Полипы (слизь похожа на выделения при геморрое также входит после дефекации).
- Перепончатый колит дает слизь в виде тонкой пленки, полоски. Многие считают эти выделения вышедшими гельминтами. Такие выделения обусловлены нарушением функциональности кишечника.
- Дисбактериоз. Нарушение микрофлоры ведет необходимости увеличить количество слизи, чтобы удалить из кишечника опасные вещества.
- Инфекции в кишечнике.
- Синдром раздраженного кишечника.
- Дивертикулит (при локализации в области толстой кишки). Наблюдается не только слизь, но и боли в нижней части живота. Пациенты страдают метеоризмом и диареей с кровью.
- Муковисцидоз. Это патологическое состояние часто поражает детей. При нем железы, вырабатывающие слизь в организме, работают неправильно. Заболевание определяется по болевым приступам, метеоризму, большому количеству испражнений и частым дефекациям, влажному кашлю, сильному слюноотделению, потоотделению.
- Опухоли, в испражнениях появляется кровь.
- Кандидоз.
- Везикулит – воспаление семенных пузырьков. Именно слизь в кале позволяет вовремя поставить правильный диагноз.
- Проктит – воспалительный процесс в прямой кишке, а именно в слизистой оболочке. Патология может распространяться и на сигмовидную кишку. Разграничивают острую и хроническую форму.
- Амебиаз – инфекционное поражение толстого кишечника, сопровождающееся появлением язвочек. Болезнь тянется долго, приводит к абсцессам внутренних органов.
- Болезнь Крона дает много обильных выделений, при этому пациент очень часто хочет в туалет. Позывы болезненны.
- Эшерихиоз появляется из-за действия кишечной палочки. Кал пенистый, жидкий. Слизь прозрачная, присутствует повышенная температура.
- Дизентерия дает слизь, перемешанную с кровью.
- Непроходимость кишечника отличается болями, запорами, плохим аппетитом.
Лечение

Врач проводит беседу и отправляет на анализы.
Если слизь появляется нечасто, ее немного, беспокойства это не должно вызывать. В большинстве случаев ситуация исправляется правильным питанием.
Если же слизь беспокоит достаточно часто, надо обследоваться и принимать адекватные меры по устранению проблемы.
Врач проводит беседу, отправляет на анализы. Обычно делают копрограмму, микроскопию кала, посев, макроскопию, колоноскопию кишки, ректороманоскопию, УЗИ, рентгенографию органов ЖКТ, ОАК, биохимию.
Только полное обследование позволит правильно установить причину и назначить соответствующее лечение. Если это инфекционное поражение, надо будет принимать противовоспалительные, антибактериальные, противомикробные препараты, абсорбенты.
Если это дисбактериоз, нужно восстанавливать микрофлору с помощью специальных средств, например Линнекса и подобных. Приема лекарств в любом случае недостаточно. Необходимо соблюдать диету, избегать раздражающих факторов.
Популярность пользуется лечение народными средствами. Самые распространенные способы нормализации состоянии приведены ниже.
- Настойка коры крушины, сырье заливают кипятком. На пол-литра 1 столовая ложка. Время настаивания – 1, 5 часа. Пьют перед сном по стакану.
- Настойки растительной смеси. Чтобы приготовить смесь, надо смешать листья дуба, кожуру граната, перегородки грецких орехов. На пол-литра кипятка берут 2 чайные ложки смеси. Хорошо помогает при диарее со слизью.
- Настойка золотого уса. Пьют по 100 мл трижды в день. Это популярное средство от дисбактериоза.
- Сбор ромашки, календулы и тысячелистника смешивается, 25 грамм сбора заливается стаканом кипятка. Помогает при вздутиях, метеоризме.
Таким образом, наличие слизи может быть сигналом, свидетельствующим о развитии заболевания, поэтому надо понаблюдать за своим состоянием. При возникновении подозрений надо обратиться к врачу за помощью.
Заметили ошибку? Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.
Расскажите друзьям! Расскажите об этой статье своим друзьям в любимой социальной сети с помощью социальных кнопок. Спасибо!
Поделиться
Поделиться
Твит
Телеграм
Класс
Вотсап
pishhevarenie.com
Стул (кал) со слизью у взрослого — причины и лечение (+фото)
Микрофлора в желудочно-кишечном тракте не не имеет стандартной и установленной величины. У каждого взрослого человека соотношение полезных и болезнетворных микроорганизмов имеет свою индивидуальную особенность, которая и формирует консистенцию, цветовой оттенок и запах стула. При нормальной работе кишечника, а также других жизненно важных органов, принимающих активное участие в переваривании и усвоении пищи, прозрачная слизь в каловых массах должна отсутствовать в принципе. Наличие подобного рода образований — это прямой признак того, что в брюшной полости человека, методично формируется патология, влияющая на перистальтику кишечника и формирование фекалий.
Как это выглядит и проявляется?
 Какашки со слизью удается заметить лишь тем заболевшим, которые пристально следят за состоянием своего здоровья и заботятся о стабильной работе органов ЖКТ. Сам же неприятный симптом, проявляющийся в образовании слизистых сгустков в стуле дает о себе знать следующим образом:
Какашки со слизью удается заметить лишь тем заболевшим, которые пристально следят за состоянием своего здоровья и заботятся о стабильной работе органов ЖКТ. Сам же неприятный симптом, проявляющийся в образовании слизистых сгустков в стуле дает о себе знать следующим образом:
- возникают частые позывы в туалет (нормой считается ежедневное опорожнение кишечника, а у людей с насыщенным и обильным рационом питания не является отклонением — 2 похода в туалет в течении суток),
- плотность стула становится более жидкостной, а каловые массы теряют свою прежнюю форму, исчезает признак пластичности фекалий,
- стул становится неоднородным и кашеобразным (в таких случаях в момент дефекации человек может испытывать чувство боли и жжения в заднем проходе, что указывает на наличие воспалительного процесса в слизистой оболочке прямой кишки),
- появляется слизь вместо кала у взрослого, которая выходит ранее, чем каловые массы (каждый раз человек фиксирует разные объемы выделений, а также их цветовой окрас),
- фекалии становятся пенистыми, а такого рода их консистенция объясняется смешиванием слизистого содержимого с калом.
Жидкий стул со слизью у взрослого в дополнение к визуальным проявлениям может еще сопровождаться спазмом стенок кишечника и устойчивым болевым синдромом. Клиническая картина данного расстройства органов ЖКТ во многом зависит от того, какие именно факторы повлияли на образование белой слизи в кале у взрослого.
В связи с этим в некоторых случаях фиксируется незначительное повышение температуры, тошнота, слабость, чувство сильной жажды, сухость во рту и рвота.
Причины слизи в кале у взрослого
У мужчин и женщин, ведущих активную и насыщенную жизнь, приобрести указанную симптоматику и патологическое проявление работы пищеварительной системы, шансов намного больше, чем у людей, чей круг общения минимален, а жизнедеятельность отличается размеренным темпом. Связано это с качеством и организацией питания, стрессовыми ситуациями, соотношением часов физической работы организма по отношению к полноценному отдыху.
Причинами слизи в кале у взрослого принято выделять следующие:
- гастрит и язвенная болезнь желудка, а также двенадцатиперстной кишки (наличие данных патологий приводит к тому, что еда, съеденная во время принятия пищи, полноценно не усваивается, а слизистые выделения — это остаток не используемых организмом ферментов),
- острая форма гельминтоза, отличающаяся скоплением в кишечнике большого количества плоских червей, ведущих паразитический образ жизни (особенно часто встречается у людей, которые имеют сниженный иммунный статус, а защитная функция их организма работает настолько вяло, что не может оказать должного сопротивления глистной инвазии),
- аллергическая реакция на некоторые виды продуктов питания, которые органами пищеварения не усваиваются в связи с отсутствием секретов, предназначенных для расщепления белков, сложных углеводов или жиров,
- воспалительные процессы в тканях поджелудочной железы, которые привели к снижению ее функциональной активности (если данный орган перестает синтезировать достаточное количество ферментов, то у взрослого вместо кала выходит слизь и совсем небольшое количество фекалий),
- длительные запоры и физическая невозможность осуществить акт дефекации в связи со слишком плотной консистенцией стула,
- неправильно сформированный рацион питания, когда в меню человека преобладают продукты и блюда, приготовленные на их основе, отличающиеся грубой структурой, а также большим количеством белковых соединений (в группе риска находятся люди, отдающие предпочтения большим порциям мяса, бобовых, хлебобулочным и кондитерским изделиям),
- злоупотребление крепкими спиртными напитками, которые провоцируют атрофические процессы в органах желудочно-кишечного тракта и нарушают их привычную работу,
- попадание в полость кишечника бактериальной, вирусной или грибковой инфекции, когда симптоматика проявления недуга очень сильно напоминает пищевое отравление (довольно часто причинами поноса со слизью у взрослого являются лямблии и простейшие грамотрицательные микроорганизмы, которые проникли в организм вместе с некачественной пищей, сырой водой или грязными руками),
- дисбактериоз кишечника с доминированием болезнетворной микрофлоры над полезными бактериями, целевое предназначение которых это способствование пищеварительному циклу (в таких случаях можно наблюдать кал с белой плотной слизью, который в дополнение к этому еще и отличается неприятным дрожжевым или кислым запахом с пенистой консистенцией).
Это основные и самые распространенные причины появления слизи в кишечнике, которые чаще всего встречаются в медицинской практике. Поэтому в случае обращение взрослого человека за помощью с соответствующей симптоматикой, врач-терапевт или гастроэнтеролог, занимающийся осмотром пациента, в первую очередь проверяет фактор наличия именно выше перечисленных патологий.
К какому врачу обратиться и какие анализы сдать?
После того, как терапевт или гастроэнтеролог провел первичный осмотр состояния здоровья больного, выполнил пальпацию живота, внес в медицинскую карту пациента выслушанные жалобы, он принимает решение о назначении к сдаче следующих видов анализов и прохождение таких диагностических процедур:
- клиническое исследование крови (проверяется уровень сахара, соотношение основных клеток, принимающих активное участие в обменных процессах),
- утренняя моча, которая сдается на голодный желудок и показывает возможное наличие воспалительного процесса в организме,
- УЗИ органов, расположенных в брюшной полости (специалист изучает состояние тканей поджелудочной железы, печени, желчного пузыря, кишечника, желудка, двенадцатиперстной кишки),
- сдаются образцы каловых масс для бактериального посева их состава,
- из стенок анального отверстия отбираются мазки, чтобы сделать анализ на возможное наличие яиц гельминтов, которые также довольно часто образуют слизь на кале,
- эндоскопия кишечника (в задний проход вводится специальный зонд, который продвигают в полость данного органа пищеварения, где выполняют осмотр его полости с обнаружением возможных патологий).
В зависимости от наличия сопутствующих симптомов, характерных для данного расстройства работы ЖКТ, лечащий врач на свое усмотрение может назначить к сдаче другие виды анализов, а также прохождение диагностических мероприятий.
Как проходит лечение слизи в кишечнике (кале)?
Процесс терапии основывается на том, что именно послужило образованию в каловых массах подобного рода содержимого. Наиболее часто врачи используют лекарственные препараты следующих категорий:
- капсулы, содержащие в своем составе полезные бактерии, если причиной недуга стал дисбаланс микрофлоры,
- противопаразитарные медикаменты, которые предназначены для уничтожения гельминтов (подбирается средство исходя из вида обнаруженных глистов),
- антигистаминные препараты, которые подавляют аллергическую реакцию на конкретный вид продуктов питания,
- антибиотики, если причина расстройства стула заключается в кишечной инфекции, штамм которой был обнаружен по результатам лабораторного исследования кала,
- формирование специальной диеты, которая содержит продукты с повышенной концентрацией клетчатки (злаковые каши, салаты из свежих овощей, фрукты).
Большое значение для стабилизации работы органов ЖКТ и устранении слизистых образований в кишечнике является полный отказ от употребления спиртных напитков, табакокурения. Питание должно быть дробным, когда человек ест на протяжении дня 5-6 раз, но небольшими порциями.
 Загрузка…
Загрузка…fok-zdorovie.ru
Слизь в кале у грудничка
Пищеварительная система новорожденного ребенка с первых дней его жизни начинает адаптироваться к новой среде, поэтому стул младенца постоянно претерпевает изменения, а появившаяся слизь в кале у грудничка вызывает беспокойство у родителей. Фрагменты слизи свидетельствуют о нормальной работе кишечника, но существенное увеличение выделений может быть признаком заболевания. О наличии патологий предупреждает цвет испражнений, присутствие других характерных симптомов и поведение малыша.
Статьи по темеЧто такое слизь в кале
Железы кишечника взрослого человека продуцируют небольшое количество слизистого вещества для защиты стенок кишки и облегчения прохождения каловых масс. Кал со слизью у грудничка на грудном вскармливании вызван незрелостью ферментативной системы и слабым функционированием кишечника. Если новорожденный ребенок ведет себя спокойно и набирает положенный вес, нет причин паниковать.
На физиологическом уровне слизь – это сгусток, состоящий из продуктов секреторной работы клеток эпителиальной ткани. Вязкое вещество выполняет защитную функцию благодаря содержанию антисептиков и иммуноглобулинов. Другими словами, появление эпителиальных сгустков в большом количестве говорит о том, что организм пытается самозащититься от каких-то раздражающих факторов.


Как выглядит
Консистенция испражнений новорожденного ребенка густая, вязкая (похожая на деготь), имеет черный или черно-зеленый цвет. Спустя несколько суток после появления малыша на свет, кал меняет свою окраску на серо-зеленый цвет, а спустя месяц – на желтый. Свидетельство нормальной микрофлоры – присутствие кисловатого запаха фекалий и наличие небольшого количества примесей слизи. Много слизи в кале грудничка сигнализирует о защитной реакции организма на протекающий в нем патологический процесс.
Если после того, как новорожденный покакал, в его испражнениях наблюдаются желеобразные слизистые вкрапления, прожилки или заметный комок слизи, явно отличающийся по консистенции от каловых масс, необходимо обратить внимание на цвет выделений. Окрас зависит от вырабатываемых ферментов и способен указать на причину их увеличения. О наличии патологических процессов свидетельствует:
- ухудшение состояния ребенка, снижение активности и скорости набора массы;
- неприятный запах изо рта;
- зловоние каловых масс;
- нарушение сна;
- диарея, запор.
Причины слизи в кале у грудничка
Стул со слизью у грудного ребенка могут вызывать малейшие отклонения в рационе питания кормящей грудным молоком мамы. Находящийся на искусственном вскармливании малыш реагирует на увеличение количества прикорма, что проявляется в появлении слизи. Помимо самых распространенных причин, изменения консистенции кала и количества слизистых выделений могут вызывать следующие факторы:
|
Цвет |
Возможные провоцирующие факторы |
Симптомы патологии |
|
Прозрачный |
Прорезывание зубов, насморк, дисбактериоз |
Появляется метеоризм, запоры |
|
Зеленый |
Дисбактериоз, недостаток лактазы, простудные заболевания |
Появление пены в кале |
|
Розовый |
Изъязвление слизистой ЖКТ, кишечный инвагинит |
Кровяные прожилки, остатки непереваренного молока, рвота |
|
Коричневый |
Инфекционное заболевание |
Присутствие крови в кале |
|
Желтый |
Кишечные инфекции |
Повышение температуры, вялость |
|
Белый |
Воспалительный процесс, лактозная недостаточность, заболевания толстого кишечника |
Колики, запоры, диарея |
Зеленый стул со слизью
Для детского организма окрашивание кала в зеленый цвет считается нормой, если при этом его запах остается кисловатым, а консистенция – естественной. Такой окрас свидетельствует о том, что мама накануне съела много овощей или зелени. Если же при таком цвете обнаруживается слизь в стуле у грудничка и появляется неприятный запах или пена – возможно заболевание. Точно диагностировать болезнь у малыша может только специализированный врач после изучения результатов анализов.


Жидкий стул со слизью
О наличии дисбактериоза свидетельствует жидкий стул со слизью, имеющий нормальный цвет и запах. Если наблюдается понос на протяжении нескольких дней, и продолжающийся после корректировки питания кормящей мамы или сокращения введения прикорма, необходимо обратиться к педиатру и сдать анализы. Самолечение дисбактериоза без наблюдения врача может привести к появлению аллергии ввиду того, что детский несформировавшийся организм еще не способен усваивать некоторые лекарства.
Розовая слизь
Присутствие крови в кале грудничка окрашивает слизь в розовый или красный цвет. Такая симптоматика свидетельствует о серьезных нарушениях в работе кишечника младенца – это предупреждение об опасном кишечном заболевании. Заметив розовые кровянистые выделения, следует немедленно обратиться к детскому врачу во избежание ухудшения состояния здоровья младенца. Сопутствующими признаками наличия патологии являются:
- жидкий стул;
- рвота;
- резкие боли во время кормления или при дефекации;
- повышение температуры;
- пенистые выделения.
Коричневая слизь
Если слизь в кале у грудничка окрашена в темный коричневый цвет – это говорит о примеси крови. Такое явление бывает при частых запорах, вызванных несбалансированным рационом. Кормящей маме следует изменить перечень потребляемых продуктов питания, сократить количество углеводов, чтобы нормализовать количество нормальных бактерий в животике малыша. Иногда дефекация сопровождается выделением коричневых сгустков вследствие инфекционного или простудного заболевания, которое провоцирует увеличение количества лейкоцитов.


Прозрачная слизь
Если в каловых массах младенца появились прозрачные водянистые выделения, но при этом запах не изменился – значит возросла нагрузка на кишечник малыша. Кал, имеющий водянистую консистенцию, свидетельствует об изменении поступающих с молоком питательных веществ. Подобное явление может наблюдаться, если ребенка перевели на прикорм, и пищеварительные ферменты не справляются с новым рационом питания. Прозрачная слизь исчезает после того, как улучшится качество грудного молока, или уменьшится количество смесей для прикорма.
Постоянное присутствие прозрачных слизистых выделений наряду с диареей, сигнализирует о нарушении микрофлоры кишечника младенца. Оно может быть вызвано нарушением режима кормления, аллергией на искусственное питание, неправильным прикладыванием к груди. Невзирая на неприятность такого процесса, с его помощью формируется естественный иммунитет ребенка и происходит «обучение» организма самостоятельно поддерживать баланс полезных бактерий.
Желтый стул со слизью
Каловые массы охряно-желтого цвета, имеющие жидкую консистенцию (как на фото) свидетельствует о попадании в организм инфекции. Если при этом выделяются слизистые образования желтого оттенка – это говорит об имеющемся вирусном кишечном поражении, которое приводит к нарушению полезной микрофлоры кишечника и сопровождается следующими симптомами:
- жаждой;
- сухими кожными покровами;
- усиленным сердцебиением;
- коликами.
Белая слизь
Если после того, как грудничок какает, в его испражнениях присутствуют прожилки белой слизи, или наблюдаются белые комочки – стоит немедленно обратиться к педиатру, потому что такое явление может свидетельствовать об угрозе организму малыша. Особенно велика опасность, если при этом есть примеси жира и крови. Причиной появления белесых вкраплений может быть как заражение паразитами (о чем говорит жидкий стул и колики), так и образование полипов или других патологических новообразований (часто сопровождается твердым калом, запорами).


Диагностика
Для определения причины, по которой появился слизистый стул у грудничка, необходимо сдать анализы на кишечную микрофлору. Врач, исходя из симптомов, назначает анализы на яйцеглист, дисбактериоз, аллергены, углеводы, также придется сделать копрограмму. Техника сбора испражнений крохи заключается в следующем:
- Подготовить специальный контейнер, обеспечив при этом его стерильность.
- Утром (или накануне вечером) собрать лопаточкой кал с поверхности подгузника (не из глубины), стараясь попадать в места с небольшими вкраплениями слизи. Если стул слишком жидкий, можно постелить медицинскую клеенку и подождать, пока малыш испражнится на нее.
- Если сбор анализа происходил вечером, следует поместить коробочку с калом в холодильник, а утром, прикрепив бирку с именем и фамилией ребенка, отнести в лабораторию.
Лечение
После расшифровки анализов и проведения обследования малыша, детский врач назначает лечение, в зависимости от причины появления слизистых образований и возраста ребенка. Слизь в кале у новорожденного служит поводом для строгой диеты кормящей женщины. Корректировка питания зачастую решает проблемы со стулом у грудничка, но при серьезных патологиях врач назначает медикаментозное лечение, а в некоторых случаях требуется хирургическое вмешательство:
|
Проблема |
Лечение |
|
Дисбактериоз |
Санация кишечника антибактериальными средствами |
|
Лекарственная интоксикация |
Отмена принимаемых препаратов |
|
Инфекционные заболевания |
Антибактериальные препараты |
|
Паразиты |
Противогельминтные средства |
|
Непроходимость кишечника |
Расправление кишки бариевой клизмой |
Видео
 Каким должен быть стул у грудничка
Каким должен быть стул у грудничка
Внимание! Информация, представленная в статье, носит ознакомительный характер. Материалы статьи не призывают к самостоятельному лечению. Только квалифицированный врач может поставить диагноз и дать рекомендации по лечению, исходя из индивидуальных особенностей конкретного пациента.
Нашли в тексте ошибку? Выделите её, нажмите Ctrl + Enter и мы всё исправим! Рассказать друзьям:sovets.net
Чувство кома в грудной клетке причины – Ком в грудной клетке: причины, симптомы, профилактика.
Ком в грудной клетке: причины, симптомы, профилактика.
Такое ощущение, как ком в области грудной клетки, бывает у многих людей. Но не все придают этому большое значение, так как это явление имеет кратковременный характер и достаточно быстро исчезает.

Что вызывает ком в груди?
В основном такое чувство в грудной клетке связано с нарушением работы нервной системы. Поэтому при возникновении подобных симптомов необходимо обращаться к неврологу или психотерапевту. Причиной становятся сильные стрессы или депрессии, перенесенные человеком, в результате которых происходит снижение количества слизи в пищеводе и желудке. При этом затрудняется прохождение пищи по этим органам, что и вызывает чувство кома в грудной клетке.
Но это не единственная причина, провоцирующая неприятный синдром в области груди. Раздражающие факторы могут быть намного серьезней, чем перенесенный стресс или депрессии.
Поэтому давайте подробно рассмотрим все возможные причины возникновения кома в грудной клетке.
Причины кома в грудной клетке
Чувство кома в грудной клетке может быть вызвано различными раздражающими факторами, но среди них можно выделить самые распространенные причины:
- Заболевания внутренних органов. При болезни сердца, пищевода или легких у человека могут происходить определенные изменения в области груди, которые и приводят к возникновению этого синдрома.
-

Определить причину кома поможет специалист
Патология грудной клетки. В области груди сосредоточено большое количество нервных сплетений, поэтому любые трансформации в этом участке приводят к некоему дискомфорту.
- Травмы. При переломах или ушибах ребер может возникать сдавливание мягких тканей грудного отдела, что в свою очередь, провоцирует неприятные ощущения в грудной клетке.
- Онкология. Возникновение новообразований в области груди также приводит к дискомфорту. Ведь достигая больших размеров, опухоль сдавливает органы в грудной клетке, тем самым вызывая ощущение кома.
- Патологии грудного отдела позвоночника. Самым распространенным заболеванием является межреберная невралгия, характерной чертой которой становится заложенность за грудиной и возникновение болевого синдрома. При этом боль усиливается при движениях туловища или поднятии тяжести.
Симптомы и диагностика
Заложенность или ком в области груди может возникать по разным причинам. В основном люди путают такие симптомы с различными сердечными заболеваниями. Ведь дискомфорт или неприятное ощущение наблюдается не где-либо, а именно в грудной клетке.

Увеличение сердца вызывает чувство кома
Процесс заложенности за грудиной при сердечных заболеваниях происходит по причине увеличения сердечной мышцы. Подобные изменения сдавливают пищевод и затрудняют прохождение по нему пищи.
Важным фактором, который отличает нарушения нервной системы от сердечных заболеваний, является длительность таких ощущений. В первом случае ощущение кома в груди носит кратковременный характер и исчезает после нормализации работы нервной системы. Во втором же заложенность в грудной клетке сопровождается болевым синдромом и пропадает после приема нитроглицерина или других препаратов, восстанавливающих работу сердца. При этом ощущения наблюдаются более длительный промежуток времени.
Методы устранения ощущения кома
Ком в груди может возникать по разным причинам, поэтому методы устранения этих ощущений также будут отличаться. В случае, когда раздражающим фактором выступают нарушения нервной системы, необходимо обратиться к психотерапевту. С помощью определенного комплекса процедур и приема успокаивающих средств врач поможет избавиться от депрессии и других заболеваний нервной системы.
Если же ощущение кома в груди вызвано заболеваниями позвоночника, лечение следует начинать с устранения первостепенных причин. Патология в грудном отделе позвоночника сопровождается изменениями или смещениями позвонков, что зачастую приводит к возникновению болевого синдрома. Поэтому врачи используют медикаментозное и физиотерапевтическое лечение. Такие процедуры помогают устранить заложенность в груди и убрать ощущения кома.

Если ком вызван опухолью, требуется операция
При онкологических заболеваниях, в процессе которых появившаяся опухоль сдавливает пищевод, пациенты нуждаются в хирургическом вмешательстве. Только с помощью операции можно удалить новообразование и устранить чувство кома в грудной клетке.
Ком в области грудной клетки также может возникать после полученной травмы. В таких случаях смогут помочь травматологи. Они назначают соответствующее лечение, которое заключается в восстановлении поврежденных участков тела.
Если причина заключается в повышенной кислотности желудка, для лечения необходимо принимать специальные препараты для снижения концентрации желудочного сока.
В случаях, когда ком в груди возникает по причине сердечно-сосудистых заболеваний, необходимо обратиться к кардиологу для назначения препаратов, восстанавливающих работу сердца и кровеносных сосудов.
Все эти процессы, которые провоцируют возникновения кома в груди, необходимо своевременно устранять. Затягивание болезни может привести к серьезным осложнениям или переходу заболевания в хроническую форму с усилением болевого синдрома.
Профилактика
Если основным раздражающим фактором является нарушение деятельности нервной системы, то лучшей профилактикой будет избегание стрессов. Необходимо проводить много времени на воздухе, заниматься спортом, иметь какие-то увлечения, которые приносят только положительные эмоции, вести активный образ жизни.
Человек не может быть полностью счастлив, если в его организме возникают какие-либо заболевания. Поэтому необходимо пополнять свой организм витаминами и полезными веществами, которые находятся в овощах и фруктах, а также исключить все вредные привычки, такие как курение или злоупотребление алкоголем.
Придерживаясь всех этих правил, можно избежать многих болезней и предотвратить такой синдром, как заложенность в грудной клетке.
spinheal.ru
ощущение тяжести и боль в пищеводе
У многих людей встречается ощущение кома в пищеводе, но мало кто придает этому большое значение, особенно когда явление длится короткий период времени. Причин для возникновения достаточно. Необходимо знать основные факторы, чтобы своевременно обратиться за помощью к квалифицированному специалисту.


Причины
Чаще именно неправильная работа нервной системы приводит к тому, что человек чувствует ком в пищеводе. С подобными проблемами пациенту следует посетить невролога или психотерапевта. На фоне сильных стрессов или депрессивного состояния понижается количество необходимой слизи в области пищевода и желудка.
Из-за этого затрудняется процесс прохождения пищи, на фоне чего пациент чувствует комок в желудке. Это не основные причины, которые способствуют его появлению. Есть другие, более серьезные факторы, провоцирующие нарушения в организме человека.
Патологические процессы во внутренних органах
Проблемы, связанные с работой сердца и сосудов, вызывают ощущение кома в грудной клетке. Постоянный дискомфорт указывает на развитие более серьезных патологических процессов. При стенокардии нарушается работа сердца, образуются застойные явления, которые вызывают характерные симптомы. При инфаркте миокарда человек чувствует сильные боли.


Порок может быть врожденным или приобретенным, врачи диагностируют его у своих пациентов на ранних стадиях. Человеку рекомендуется находиться под строгим контролем врача постоянно. Мало того, не забывать проходить медицинские исследования и терапию своевременно.
Миокардит представляет собой воспалительно-дистрофический процесс, на фоне которого нарушается работа сердца. Появляется чувство кома в грудной клетке.
Повреждения
Грудина – это место, где больше всего расположено нервных сплетений. Именно поэтому различные проблемы, связанные с грудной клеткой, вызывают ком в желудке и сильный дискомфорт.
Если это кровоизлияние, визуально его определить невозможно. Только по синюшным оттенкам посередине грудины. При таком повреждении необходимо немедленно вызвать врача.


На фоне перелома или ушиба ребер у человека возникает чувство кома в грудине посередине. Это объясняется тем, что сдавливаются мягкие ткани после травмы. Пациенту требуется скорая помощь, иначе осложнением может быть остановка дыхания.
Онкологические болезни
Злокачественные новообразования также вызывают чувство кома в пищеводе. Раковые клетки разрастаются, опухоль увеличивается и давит на рядом расположенные ткани, органы. Это приводит к тому, что пациента тревожит дискомфорт и соответствующее чувство давления.
На ранней стадии пациента тревожит ощущение комка в пищеводе. Когда опухоль увеличивается в размерах, под влиянием оказывается сердце. Появляются сопровождающие признаки, среди которых не только комок, а также изжога, затрудненное глотание.
Патологии позвоночника грудного отдела
Чаще всего квалифицированные специалисты диагностируют у своих пациентов межреберную невралгию. Сопровождающими характерными признаками является не только боль за грудиной, но и дискомфорт в пищеводе. Ощущения усиливаются, если пациент двигается или поднимает тяжелые предметы.


Патологии бронхов
Спровоцировать боль и ощущения комка в груди, тяжесть, а также нарушенное дыхание могут следующие патологии:
- астма бронхиальная;
- инфекционное воспаление легких или травматического типа;
- доброкачественная опухоль или клетки рака;
- плеврит, сопровождающийся образованием гнойной или серозной жидкости.


Развивающиеся патологии нарушают функции дыхательной системы, легкие перестают правильно функционировать. На фоне этого появляются характерные симптомы. Пациенты чувствуют боль за грудиной и ком в этой области, затрудняется дыхание.
При развитии двусторонней пневмонии состояние больного сложнее. Болезнь сопровождается большой площадью поражения легких, уменьшением их объема. Кроме этого, возникает давление на желудок и рядом расположенные органы. Это становится причиной того, что пациента тревожит ощущение кома в груди и горле.
Плеврит характеризуется скоплением жидкости, на фоне чего увеличивается давление на сердце и сосуды. За счет нарушенного кровообращения будет увеличиваться симптоматика заболевания. Сопутствующая стенокардия повышает риск ухудшения состояния пациента. Необходима консультация квалифицированного специалиста и комплексное лечение.
Формирование диафрагмальной грыжи
Заболевание не имеет внешних признаков, сопровождается выраженными симптомами, схожими с патологиями сердца. Грыжа пищеводного отверстия диафрагмы (ПОД) представляет собой распространенную болезнь, характеризуется его расширением. Нарушения приводят к тому, что человек сталкивается с чувством комка в грудной клетке.


Это объясняется выходом некоторой части желудка через отверстие диафрагмы. То же самое касается абдоминального сегмента пищевода. При нормальном состоянии эти органы должны быть расположены в брюшной полости. Патологии приводят к тому, что происходит проникновение их в грудную клетку, где они сдавливают легкие и сердце.
Внешних явных признаков у человека не проявляется, но есть характерные симптомы, которые помогут заподозрить проблемы и обратиться к квалифицированному специалисту:
- Появляется чувство комка в пищеводе и сильная одышка после употребления еды. Наполненный желудок оказывает давление на легкие и диафрагму.
- Больной чувствует тошноту, рвоту после еды. Это объясняется также наполненным желудком, который давит на стенки диафрагмы.
- Рефлюкс-эзофагит. Болезнь характеризуется попаданием содержимого ЖКТ в область пищевода. Это вызывает развитие воспалительного процесса. Пациента тревожит не только комок в пищеводе, но и сопровождающие симптомы, среди которых изжога, икота, болезненные ощущения.
- Учащается сердцебиение. В области сердца человек замечает появление болей колющего характера.


Определить развитие патологических процессов можно, если пройти специальные исследования. Врачи назначают своим пациентам рентгенографию, используя контрастные вещества.
Диагностические мероприятия позволяют увидеть на снимке границы желудка и пищевода. Для лечения потребуется медикаментозная терапия, назначенная исключительно врачом. Дополнительно пациенту необходимо будет посещать лечебную гимнастику, физиотерапевтические процедуры. Иногда диафрагмальная грыжа может вызвать серьезные осложнения, при которых потребуется оперативное вмешательство.
Терапевтические методы
Ощущение кома в желудке, продолжающееся короткий период времени, не опасно для здоровья человека. Если тахикардия или болезненные ощущения тревожат постоянно без определенной причины, необходима консультация квалифицированного специалиста. Но есть признаки, свидетельствующие о развитии серьезной патологии. Когда боль и дискомфорт не прекращаются, необходимо вызывать скорую.
Человеку требуется медицинская помощь, если:
- Тяжесть в области сердца присутствует постоянно, даже когда больной спокоен.
- Болезненные ощущения усиливаются, особенно если пациент попытается вдохнуть.
- В области грудной клетки присутствует болевой синдром стреляющего характера.
- Пациент жалуется на слишком учащенный пульс, у него возникает ощущение, что разрывается сердце.
- Ком в горле сопровождается нехваткой воздуха, одышкой.
- Человек не может выровнять спину, потому что сильно болит грудная клетка.
Консультация квалифицированного специалиста необходима. Он проведет осмотр, назначит дополнительные тесты и исследования, диагностические процедуры. По результатам подберет эффективное лечение, даст полезные рекомендации. В зависимости от индивидуальности случая медикаментозная терапия может быть длительной в условиях стационара или дома.
Если это онкология, необходимо хирургическое вмешательство, чтобы удалить клетки рака. При увеличении опухоль сопровождается ощущением комка в желудке.
Если причиной дискомфорта является высокая кислотность, врач пропишет специальные медикаменты, которые помогут снизить ее концентрацию. При нарушенной работе сердца понадобится помощь кардиолога. Он проведет обследование пациента, назначит соответствующие препараты, которые помогут восстановить работу сердечно-сосудистой системы.
Самостоятельно устанавливать диагноз и проводить терапию не рекомендуется. Можно усугубить состояние здоровья, вызвать осложнения и последствия. Только врач определит основные источники кома в желудке, причины нарушений и назначит все необходимые лекарства.
Профилактическое лечение
Предупредить заболевание всегда легче, чем бороться с ним или его осложнениями. Чтобы избежать патологии сердечно-сосудистой системы, достаточно придерживаться здорового образа жизни. Отказаться от злоупотребления вредными привычками, среди которых табачные изделия и спиртные напитки. Больше гулять на свежем воздухе, не увлекаться большими физическими нагрузками.


Чтобы предупредить ком в желудке, необходимо соблюдать диетическое питание, окружать себя положительными эмоциями, избегать нарушений психологического дискомфорта.
Если причиной появления проблем в грудной клетке являются заболевания позвоночника, необходимо чаще кататься на велосипеде, совершать пешие прогулки, пользоваться тренажерами. Это хорошая профилактика не только для системы сердца и сосудов, а также в отношении опорно-двигательного аппарата.
Чтобы организм человека был здоров, необходимо повышать его защитные силы. Кроме того, что придется исключить вредные привычки, необходимо будет пополнять запасы витаминов и микроэлементов, полезных веществ. Для этого рекомендуется разбавить рацион овощами и фруктами. Если придерживаться всех врачебных рекомендаций и правил, избежать развития многочисленных патологий можно, особенно тех, которые вызывают чувство комка в желудке.
Важно определить развитие патологических процессов на начальных стадиях, чтобы своевременно избавиться от заболевания. В противном случае без помощи специалиста симптомы будут только усиливаться.
kogdaizzhoga.com
Ощущение кома в грудной клетке: причины чувства заложенности
Ощущение, что стоит ком в грудной клетке, каждый человек испытывал хотя бы один раз в жизни. При нервных стрессах снижается выделение слизи в пищеводе и желудке, что затрудняет прохождение пищи. Такое ощущение является кратковременным и проходит после нормализации состояния нервной системы.

Тем не менее существуют и другие причины недуга. Их достаточно много, чтобы описать в одной статье. Чувство заложенности за грудиной может быть ранним симптомом опухоли, поэтому при его наличии врачи проводят тщательную диагностику состояния человека.
Если давит в грудной клетке, нужно обязательно обратиться к врачу.
Хруст и щелчки в груди могут свидетельствовать о различных заболеваниях.
О причинах боли в грудной клетке и горле читайте здесь.
Этиология недуга
Чтобы определить, почему у пациента имеется ощущение кома за грудиной, врач учитывает следующие нюансы:
- Ком в груди может быть спровоцирован заболеванием любого из следующих органов – пищевод, сердце, легкие и мышцы.
- В грудной клетке сложный комплекс нервных и сосудистых сплетений, поэтому любая патология может провоцировать дискомфортные ощущения.
- Органы, локализующиеся внутри живота, также могут провоцировать чувство заложенности за грудиной.
- Органы, располагающиеся в полости живота, могут провоцировать болевые ощущения.
При осмотре пациента с данными симптомами врач должен исключить ряд других патологических состояний:
- воспаление плевры;
- изменения стенок сердца;
- разрыв кисты в легочной ткани;
- воспаление реберных хрящей;
- переломы ребер;
- давление на межреберные нервы.
При сердечных заболеваниях болевые ощущения могут сочетаться с комом в горле. Сначала стенокардия вызывает дискомфорт. Основной причиной болезни является атеросклероз. Через несколько дней присоединяется ощущение заложенности за грудиной, обусловленное сдавлением пищевода при расширении сердечной мышцы.
При инфаркте миокарда ощущения схожи, но они сохраняются более длительный промежуток времени.
Межреберная невралгия
При межреберной невралгии также может возникать заложенность за грудиной. Вместе с ней нередко наблюдается болевой синдром. Боль напоминает укол иголкой в межреберных промежутках. На вдохе и выдохе она усиливается.
Воспаленный нерв утолщается и нередко выходит из канала на ребре. При дыхании нерв ущемляется, поэтому возникает острая боль и нарушается перистальтика в кишечнике и пищеводе.
Если патология возникает на фоне травматических повреждений грудной клетки, ощущение кома за грудиной может провоцироваться деформацией и воспалением ребра.
Усиливаются ощущения при чрезмерной физической нагрузке и поднятии тяжестей. При перенапряжении мышц груди происходит растяжение. После отдыха неприятные ощущения не проходят. В такой ситуации после принятия пищи может возникнуть тошнота и рвота из-за спастического сокращения желудка и пищевода.
Болезни кишечника
Ком в грудной полости стоит и при заболеваниях желчного пузыря, желудка и пищевода. Патология усиливается, если человек злоупотребляет жирными продуктами. Проблемы с печенью врачи определяют по косвенным признакам даже без результатов клинических анализов на выявление печеночных ферментов (АлАт, АсАт). Как правило, у больных с увеличенной печенью наблюдается боль в правом плече с иррадиацией в спину.
При длительном приеме медикаментов лекарственные средства могут быть причиной болевых ощущений справа. Если человек длительно принимает антацидные средства, они могут стать причиной кома в горле из-за нарушения выделения слизи.
Травма ребер

После травмы грудной стенки ком в горле формируется вследствие деформации или перелома ребер со сдавлением мягких тканей. В такой ситуации требуется первая помощь. Она включает следующие процедуры:
- наложите на место боли круговую повязку, которая уменьшит болевые ощущения;
- к травмированному месту приложите что-нибудь холодное;
- для уменьшения кровоизлияния используйте холодные компресссы. Делать их можно с помощью грелки. Ее прикладывают к месту повреждения через каждые 20 минут;
- примите обезболивающее средство: баралгин, анальгин, спазган;
- позвоните в скорую помощь. До приезда врача старайтесь не двигаться.
Ушиб грудной полости может спровоцировать остановку дыхания. Он часто сопровождается кровоизлиянием в грудную полость. На этом фоне сдавливается пищевод и возникает чувство затруднения глотания. Если вы заметили посередине грудины синюшность кожных покровов, немедленно вызовите врача!
Онкологические причины
Онкологические причины чувства заложенности пищевода требуют ранней диагностики. Небольшая опухоль может незначительно вдавливать стенки окружающих органов. При этом возникают симптомы затруднения глотания, кома в грудной стенке, изжоги. Когда образование достигает больших размеров, оно может давить на сердце. Помните, что только обнаружение рака на ранних стадиях способно предотвратить смертельный исход.
Что делать
При ощущении кома в горле следует выяснить причину болезни. Если патология обусловлена повышенной кислотностью желудка, следует принимать средства для снижения концентрации желудочного сока и лечить гастрит или язвенную болезнь.
Если ощущение заложенности за грудиной формируется вследствие сердечно-сосудистых болезней, необходимо сделать кардиограмму и обратиться к кардиологу. Специалист назначит необходимые лекарственные препараты.
Остеохондроз позвоночника и радикулит лечит невропатолог. Он выявит также патологические рефлексы, приводящие к спазму пищевода.
При ушибе грудной клетки обратитесь к травматологу.
Лечение кома в горле народными средствами приносит временное облегчение, а с течением времени симптомы патологии будут только усиливаться. Важно выявить их на начальных стадиях и обратиться за помощью специалиста.
Не думайте, что симптомы исчезнут самостоятельно. Со временем они будут лишь прогрессировать.
zavorota.ru
Стоит ком в грудине посередине или в пищеводе
Содержание статьи:
Дискомфорт, который долгое время сохраняется в области грудной клетки, часто указывает на развитие различных заболеваний и нарушений. Связаны они могут быть не только с легкими или сердцем. Существуют также опасные болезни, требующие немедленного реагирования, при которых ком в грудной клетке становится одним из основных симптомов. Самостоятельное лечение невозможно из-за неумения поставить диагноз без медицинского вмешательства.
Острые состояния

Опасные состояния обычно начинаются резко и быстро прогрессируют — нужно вызывать скорую
Среди самых опасных внезапных нарушений, возникающих в организме, следует выделить ряд болезней, при которых требуется вызов скорой помощи:
- Инфаркт миокарда. Самое опасное состояние, которое возникает из-за закупорки сосуда, доставляющего кислород в сердце. Это приводит к некрозу мышечной ткани органа. Заподозрить инфаркт можно по резкой интенсивной боли, сохраняющейся больше 20 минут и отдающей во все конечности и спину. Пациент потеет, бледнеет или становится «зеленым», испытывает жуткую тревогу, ему сложно глотать, а сердце колотится в ускоренном ритме. В состоянии покоя чувство сдавленности не проходит, реакции на нитроглицерин нет.
- Аневризма аорты. Еще одно крайне тяжелое и опасное состояние, сопровождающееся острой болью посередине грудины, отдающей в нижнюю часть спины или живота. Терпеть такую боль нельзя, так как разрыв аорты приводит к смерти в течение нескольких часов.
- Сломанные ребра. Если появилась сильная боль, а в грудине снизу или сбоку будто что-то застряло, это может указывать на перелом ребра. Но подобному состоянию всегда предшествуют травмы, удары, падения. Отличается от других болезней тем, что интенсивная боль усиливается при вдохе.
- Легочная эмболия. Когда в сосудах нижних конечностей образуются сгустки крови, а потом отрываются, то они попадают прямо в легкие с общим кровотоком, блокируя легочную артерию. Если сгусток очень большой, то это может вызвать внезапную смерть. Меньшие закупорки сопровождаются сухим кашлем, болью, одышкой.
Все эти состояния требуют экстренной диагностики и хирургического вмешательства. Если появляется ощущение кома в грудной клетке, игнорировать его нельзя, ведь это опасно для жизни.
Другие причины неприятного ощущения за грудиной
Существуют и другие заболевания, которые могут быть причиной ощущения кома в грудине или пищеводе. Они не считаются крайне опасными, но длительное течение некоторых из них может привести к тяжелым последствиям для организма.
Болезни ЖКТ
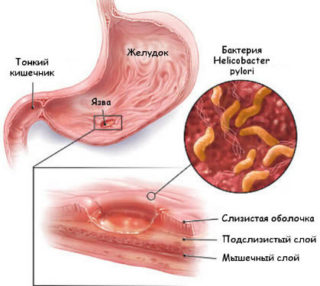
Язва желудка проявляет себя после еды
Несмотря на то что в грудной клетке расположено сердце и легкие, одной из самых распространенных причин кома за грудной клеткой, не сопровождающегося интенсивной болью, считаются болезни желудка и пищевода:
- Эзофагит. При этом состоянии происходит воспаление слизистых оболочек пищевода. Так как он находится в зоне грудной клетки, ощущение комка и жжения – типичный симптом болезни. В период обострения возникает рвота, отрыжка, ухудшается работа мышечной системы, растет температура.
- Рефлюксная болезнь. Патология поражает пищевой сфинктер, происходит заброс кислоты из желудка в пищевод, из-за чего раздражается слизистая оболочка и возникает боль. Пациент нередко испытывает трудности при глотании, страдает от слабости и раздражительности, кашляет. Спазмы боли очень сильные, что влияет на психоэмоциональное состояние пациента.
Нередко болезни сопровождаются гастритом или язвой, а потому их лечение должно проводиться комплексно. Только такой подход избавит пациента от ощущения кома в пищеводе и за грудиной.
Заболевания ЖКТ не всегда провоцируют чувство комка в груди, но почти всегда этот симптом связан с высокой кислотностью в желудке. Снять спазм можно спазмолитиками, но такое лечение не должны быть основным.
Травмы ребер

При переломах ребер возможно появление гематом и шишек
Из-за травм нарушается структура ребер, мягких тканей и сухожилий. Нередко первая помощь требуется сразу же после повреждения. Не обязательно именно перелом вызывает неприятные ощущения, иногда достаточно сильного удара, который может привести к смещению нижних ложных пар ребер.
В тяжелых случаях ушиб грудной клетки провоцирует остановку дыхания, кровоизлияние в полость. Из-за сдавливания пищевода пациенту сложно глотать. Одним из симптомов повреждения и излияния будет синюшность кожных покровов после удара.
Межреберная невралгия
Невралгия сопровождается напряжением, мышечными спазмами, ущемлением нервов, которые провоцируют сильную боль при дыхании. Все это ведет к ухудшению перистальтики кишечника, дискомфорту в пищеводе. При невралгии любой спорт, движение и поднятие тяжестей приводят к острой болезненности.
Диафрагмальная грыжа
Через диафрагмальную грыжу брюшные органы могут попасть в грудной отдел
В отличие от других видов грыж, диафрагмальную патологию гораздо сложнее заметить. Она характеризуется проникновением в полость грудной клетки верхнего отдела желудка и сфинктера пищевода из-за сильного давления. Симптомы появляются после приема пищи и похожи на обострение гастрита.
Невроз хронического типа
Частые стрессы и переутомление, а также высокая чувствительность некоторых людей приводят к тому, что в грудной клетке скапливается напряжение, которое стоит комком посередине в грудине. Психоэмоциональные нарушения сопровождаются общим упадком сил:
- апатией;
- раздражительностью;
- приступами панических атак.
При сильном стрессе происходит спазм надгортанной щели, в которой словно образуется ком, не дающий свободно дышать.
Ком в грудине из-за медикаментов
Некоторые препараты провоцируют неприятные ощущения из-за развития дисбактериоза и других кишечных и желудочных расстройств:
- антибиотики;
- противомикробные средства;
- НПВС и другие противовоспалительные лекарства.
Из-за особенностей состава они приводят к воспалению слизистых оболочек, как при гастрите, что и вызывает неприятные симптомы.
ЛОР-патологии
Спровоцировать ощущение кома в грудине могут ангина, тонзиллит, абсцессы, синуситы, риниты, фарингиты и ларингиты. Они возникают из-за вирусов и инфекций, приводят к скоплению слизи в глотке, что вызывает чувство кома даже в грудине.
Заболевания сердца
При лишнем весе большая вероятность приступа стенокардии
Не только инфаркт миокарда может вызывать неприятные симптомы. Стенокардия, миокардит, аритмия и множество других воспалительных, вирусных и инфекционных заболеваний сердца приводят к ощущению кома за грудью. В отличие от большинства других нарушений, симптомы болезней сердца быстро устраняются приемом нитроглицерина, исключая инфаркт.
Другие патологии
Неприятный симптом может стать следствием следующих болезней, нарушений и отклонений:
- Патологии щитовидной железы. Развиваются на фоне гормональных изменений, дефицита йода, нарушенного обмена веществ. В области пищевода возникает ощущение инородного тела, появляется потливость, ломкость ногтей, ухудшение памяти и раздражительность. Дискомфорт в горле может распространяться на грудину, указывая на диффузный или узловой зоб с такими симптомами: проблемы с дыханием, осиплость, сухой кашей.
- Дисфагия. Это состояние связано с нарушением глотания, развивается на фоне туберкулеза, повреждается язык и десны. Ком возникает после употребления пищи, может наблюдаться удушье, кашель, слюноотделение.
- Остеохондроз. Симптомы этого заболевания разносятся по всему организму. Из-за сдавливания нервных окончаний появляются проблемы с пищеварительной системой. Развивается остеохондроз на фоне пассивного образа жизни, лишнего веса, приводит к частым головным болям и проблемам с движением шеи, рук.
- Болезни дыхательной системы. Астма, воспаление плевры, бронхит и другие воспалительные патологии почти всегда приводят к дискомфорту в зоне легких, ощущению кома. Вызван он может быть как сильным кашлем, так и нарушением в тканях органа.
- Ожирение. Если вес человека превышает 100-110 кг, у него непременно появляются проблемы с дыханием. Одышка, ком в горле – частые спутники ожирения.
Нельзя исключать онкологические болезни. Их симптомы легко спутать с другими нарушениями. Но очень часто при раке человек быстро теряет вес.
Особенности лечения и диагностики

В затруднительной ситуации показана МРТ грудного отдела
Чтобы узнать точный диагноз, пациенту придется посетить не одного врача: пульмонолога, гастроэнтеролога, психотерапевта, невролога, кардиолога, хирурга. Назначают ЭКГ, рентген, лабораторные анализы, в затруднительных случаях показано МРТ и КТ.
Самостоятельное лечение при появлении кома, сочетающегося с болью, категорически запрещено. Этот симптом характерен для многих чрезвычайно опасных заболеваний.
После диагностики врач подберет индивидуальную терапию, в которую обязательно будут включены:
- диетическое питание – важное условие для восстановления при патологиях пищевода и ЖКТ, неотъемлемая часть при лечении других нарушений;
- лекарственные препараты – используются при терапии болезней органов и для восстановления психического состояния пациента;
- народные средства – особенно хороши при устранении стресса, нервных расстройств, а также как дополнительный элемент терапии болезней внутренних органов.
Хирургическое вмешательство назначается при критических патологиях: аневризма, инфаркт, эмболия, опухоли, сильные травмы. Также может потребоваться удаление инородного тела из грудной полости.
Ощущение кома в грудине – неоднозначный симптом, который может указывать на смертельно опасные состояния человеческого организма. Если признак появился внезапно и сочетается с болью, нужно немедленно обратиться к врачу.
nogostop.ru
Ком в груди (грудине) посередине, при вдохе: причины
У каждого человека, независимо от пола и возраста, хотя бы раз в жизни бывало ощущение, что в груди стоит комок. Это чувство не из приятных и может принести немалый дискомфорт. Поэтому становится важным узнать, что такое комок в груди и что это за заболевание может быть.
Ощущение комка в грудине вызвано тем, что при нервных стрессах в пищеводе происходит снижение выделения слизи, также, как и в желудке, это приводит к затруднению при прохождении пищи, человек испытывает дискомфорт.
Это состояние на самом деле кратковременное и проходит сразу же после того, как нервная система нормализуется.
Вышеописанная причина возникновения комка в грудине не единственная, существуют также множество других причин. Особенно важно то, что заложенность за грудиной вполне может показывать только начавшуюся опухоль.
Для того, чтобы исключить такую возможность, при появлении ощущения комка в грудине необходимо обратиться к врачу, которым будет назначена тщательная диагностика позвоночника для исключения причин недуга.
Этиология недомогания
Как правило врач, при осмотре и диагностике больного с ощущением комка в грудной области, учитывает следующие факторы:
- Заболевания пищевода, сердца, легких и мышц, как вместе, так и по отдельности, могут быть причиной ощущения комка в груди, человек испытывает боль.
- Грудная клетка содержит сложный комплекс нервных и сосудистых сплетений, которые являются сложным комплексом, что приводит неприятным ощущениям, особенно чувствуется дискомфорт.
- Заложенность в грудной клетке также может быть вызвана органами, которые локализуются во внутренней части живота при их заболеваниях.
- Боль может возникать от органов, которые располагаются в брюшной полости живота.
Помимо вышеуказанных причин, осматривая пациента, имеющего вышеописанные симптомы, врач исключает возможность другого патологического состояния. А именно такие причины, как:
- воспаление, возникающее в плевре;
- изменения в стенках сердца;
- возникновение разрыва кисты в легочной ткани;
- воспаление хрящей в ребрах;
- перелом ребра или ребер;
- давление на межреберные нервы.
Ещё одной причиной появления кома в грудине может быть заболевание сердца. В таком случае боль от сердечного заболевания возникает наряду с чувством комка в грудном отделе позвоночника.
Дискомфорт возникает на начальных стадиях стенокардии. Как правило, атеросклероз сопровождается появлением чувства комка в грудной клетке.
Заложенность в груди появляется в течение нескольких дней, причины в этом случае – это сдавливание пищевода, связанное с расширением сердечной мышцы. Инфаркт миокарда вызывает похожие ощущения, которые продолжаются дольше, чем при атеросклерозе.
Межреберная невралгия
Межреберная невралгия также часто вызывает комок в груди при вдохе. Это заболевание зачастую вызывает болевой синдром. Боль похожа на укол иголкой в межреберные промежутки. Болевые ощущения усиливаются при вдохе, особенно глубоком вдохе и выдохе.
Межреберная невралгия провоцирует утолщение воспаленного нерва, что часто приводит к его выходу из рёберного канала, что ощущается при глубоком вдохе.
Затем нерв, находящийся не на своём месте, ущемляется при дыхании, особенно при глубоком вдохе, что становится причиной острой боли и нарушения перистальтики кишечника и пищевода.
Если патологическое состояние вызвано травматическим повреждением в грудной клетке и ощущениями при вдохе, деформацией и воспалением ребра это тоже может вызывать чувство комка в груди, особенно явно чувствующийся при вдохе.
Дискомфорт усиливается в случае, когда человек испытывает чрезмерные физические нагрузки и при подъёме тяжестей. Перенапряжение мышц грудного отдела позвоночника вызывает растяжение.
Отдых не способствует избавлению от неприятных ощущений. Такая ситуация зачастую чревата появлением тошноты и рвоты сразу после приёма пищи, которая вызывается спастическим сокращением в желудке и пищеводе.
Заболевания кишечника
Ком в области грудного отдела стоит и при заболеваниях в желчном пузыре, желудке, пищеводе. Это могут быть причины, вызывающие чувство комка в грудине. При злоупотреблении человеком жирными продуктами происходит усиление патологии.
Даже косвенные признаки могут быть для врача показателем проблем с печенью, ему при этом не требуются результаты клинических анализов, при помощи которых выявляются печеночные ферменты (АлАт, АсАт).
Обычно больные, имеющие увеличенную печень, ощущают дискомфорт, боль правого плеча с иррадиацией, отдающей в спину, в область грудного отдела.
Длительный прием медицинских препаратов зачастую становится причиной, которая вызывает боль справа, в области грудного отдела.
Антацидные средства при их длительном приёме также становятся причиной, которая вызывает ком в горле, так как при этом происходит нарушение выделения слизи, больной ощущает дискомфорт.
Травмы ребер
Травмы в грудном отделе позвоночника вызывают деформацию или перелом ребер, сдавливая мягкие ткани и формируя комок в горле, при этом человек испытывает сильную боль. При рёберных травмах больному необходимо оказать первую помощь. В неё входят процедуры, перечисленные ниже:
- на больное место накладывают круговую повязку, которая способствует уменьшению болевых ощущений;
- обязательно прикладывают к травмированному месту что-то холодное;
- использование холодных компрессов также способствуют уменьшению кровоизлияния. Для них можно воспользоваться грелкой. Она прикладывается к повреждённому месту с промежутком в каждые двадцать минут;
- также необходим приём обезболивающих средств: баралгина, анальгина, спазгана;
- обязателен звонок в скорую помощь. Старайтесь добиться полной неподвижности до тех пор, пока врач не приедет.
Остановка дыхания также бывает спровоцирована ушибом в грудном отделе позвоночника. Это вызывает сдавливание в пищеводе, что приводит к возникновению чувства затруднения при глотании. Необходимо немедленно вызвать врача, если наблюдается синюшность на кожных покровах посередине груди!
Причины онкологического характера
При онкологических причинах, которые становятся виновниками появления чувства комка в грудине, требуется обязательная ранняя диагностика. При небольшой опухоли происходит незначительное вдавливание стенок органов, которые её окружают. Это вызывает много симптомов таких, как: затруднение при глотании, чувство кома в грудной области, изжогу.
При достижении новообразования больших размеров, оно зачастую начинает оказывать давление на сердце. Обязательно надо помнить, что только диагностика раковых заболеваний на начальных стадиях делает возможным предотвращение смертельного исхода.
Действия при появлении кома
При ощущениях комка в грудине необходимо первоначально выяснить этиологию болезни.
Патология, появившаяся от повышенной кислотности желудка, излечивается приёмом средств, которые снижают концентрацию желудочного сока и лечат гастриты или язвенные болезни.
Если сердечно-сосудистые болезни являются причиной, вызывающей заложенность в груди, делают кардиограмму и обращаются к кардиологу. Специалист производит назначение необходимых лекарственных препаратов.
Невропатолог лечит радикулит и остеохондроз позвоночника. Им также выявляются рефлексы патологии, которые вызывают спазм пищевода.
Ушиб грудной клетки вызывает необходимость обращения к травматологу
Народные средства приносят облегчение на время, при этом симптомы усиливаются со временем. Не стоит думать, что исчезновение симптомов произойдёт, само собой. С течением времени они усилятся и начнут прогрессировать в глубоком анамнезе, что говорит о необходимости обязательной диагностики при чувстве комка в грудине.
Стоит также помнить о том, что умеренные лечебные упражнения будут полезными для человека любого возраста. Упражнения способны поддерживать естественный мышечный корсет человека в тонусе, а это очень важно для всего позвоночника и здоровья в целом.
Так, например, можно в домашних условиях выполнять упражнения по бубновскому. Комплекс включает в себя расслабление и прогибание спины, растягивание мышц и наклоны, подробное описание выполнения которого можно найти в сети Интернет. Будьте здоровы!
okpozvonok.ru
Ком в грудной клетке при остеохондрозе. Грудной остеохондроз. BoliBolsheNet.ru
Будь здоров!
Причины чувства, словно «стоит комок» в грудной клетке
Ощущение, что стоит ком в грудной клетке, каждый человек испытывал хотя бы один раз в жизни. При нервных стрессах снижается выделение слизи в пищеводе и желудке, что затрудняет прохождение пищи. Такое ощущение является кратковременным и проходит после нормализации состояния нервной системы.
Тем не менее существуют и другие причины недуга. Их достаточно много, чтобы описать в одной статье. Чувство заложенности за грудиной может быть ранним симптомом опухоли, поэтому при его наличии врачи проводят тщательную диагностику состояния человека.
Почему появляется чувство, что стоит комок в грудной клетке
Чтобы определить, почему у пациента имеется ощущение кома за грудиной, врач учитывает следующие нюансы:
- Ком в груди может быть спровоцирован заболеванием любого из следующих органов – пищевод, сердце, легкие и мышцы.
- В грудной клетке сложный комплекс нервных и сосудистых сплетений, поэтому любая патология может провоцировать дискомфортные ощущения.
- Органы, локализующиеся внутри живота, также могут провоцировать чувство заложенности за грудиной.
- Органы, располагающиеся в полости живота, могут провоцировать болевые ощущения.
При осмотре пациента с данными симптомами врач должен исключить ряд других патологических состояний:
Ощущение кома в грудной клетке: причины чувства заложенности
После травмы грудной стенки ком в горле формируется вследствие
деформации или. Остеохондроз позвоночника и радикулит лечит
невропатолог.
http://spinazdorov.ru/grudnoy-otdel/oshhushhenie-koma-v-grudnoj-kletke.html
- воспаление плевры;
- изменения стенок сердца;
- разрыв кисты в легочной ткани;
- воспаление реберных хрящей;
- переломы ребер;
- давление на межреберные нервы.
При сердечных заболеваниях болевые ощущения могут сочетаться с комом в горле. Сначала стенокардия вызывает дискомфорт. Основной причиной болезни является атеросклероз. Через несколько дней присоединяется ощущение заложенности за грудиной, обусловленное сдавлением пищевода при расширении сердечной мышцы.
При инфаркте миокарда ощущения схожи, но они сохраняются более длительный промежуток времени.
Заложенность за грудиной при межреберной невралгии
При межреберной невралгии также может возникать заложенность за грудиной. Вместе с ней нередко наблюдается болевой синдром. Боль напоминает укол иголкой в межреберных промежутках. На вдохе и выдохе она усиливается.
Воспаленный нерв утолщается и нередко выходит из канала на ребре. При дыхании нерв ущемляется, поэтому возникает острая боль и нарушается перистальтика в кишечнике и пищеводе.
Если патология возникает на фоне травматических повреждений грудной клетки, ощущение кома за грудиной может провоцироваться деформацией и воспалением ребра.
Усиливаются ощущения при чрезмерной физической нагрузке и поднятии тяжестей. При перенапряжении мышц груди происходит растяжение. После отдыха неприятные ощущения не проходят. В такой ситуации после принятия пищи может возникнуть тошнота и рвота из-за спастического сокращения желудка и пищевода.
Как стоит ком в грудной клетке при болезнях кишечника
Ком в грудной полости стоит и при заболеваниях желчного пузыря, желудка и пищевода. Патология усиливается, если человек злоупотребляет жирными продуктами. Проблемы с печенью врачи определяют по косвенным признакам даже без результатов клинических анализов на выявление печеночных ферментов (АлАт, АсАт). Как правило, у больных с увеличенной печенью наблюдается боль в правом плече с иррадиацией в спину.
Мне не хватает воздуха,ком в горле ,боли в грудном и шейном .
Мне не хватает воздуха,ком в горле ,боли в грудном и шейном отделе и.
рентген грудного отдела(поставили диагноз —остеохондроз 2 степени).
Потом.
https://health.mail.ru/consultation/711274/
При длительном приеме медикаментов лекарственные средства могут быть причиной болевых ощущений справа. Если человек длительно принимает антацидные средства, они могут стать причиной кома в горле из-за нарушения выделения слизи.
Ощущение кома в грудной клетке после травмы ребер
После травмы грудной стенки ком в горле формируется вследствие деформации или перелома ребер со сдавлением мягких тканей. В такой ситуации требуется первая помощь. Она включает следующие процедуры:
- наложите на место боли круговую повязку, которая уменьшит болевые ощущения;
- к травмированному месту приложите что-нибудь холодное;
- для уменьшения кровоизлияния используйте холодные компрессы. Делать их можно с помощью грелки. Ее прикладывают к месту повреждения через каждые 20 минут;
- примите обезболивающее средство: баралгин, анальгин, спазган;
- позвоните в скорую помощь. До приезда врача старайтесь не двигаться.
Ушиб грудной полости может спровоцировать остановку дыхания. Он часто сопровождается кровоизлиянием в грудную полость. На этом фоне сдавливается пищевод и возникает чувство затруднения глотания. Если вы заметили посередине грудины синюшность кожных покровов, немедленно вызовите врача!
Онкологические причины чувства заложенности груди
Онкологические причины чувства заложенности пищевода требуют ранней диагностики. Небольшая опухоль может незначительно вдавливать стенки окружающих органов. При этом возникают симптомы затруднения глотания, кома в грудной стенке, изжоги. Когда образование достигает больших размеров, оно может давить на сердце. Помните, что только обнаружение рака на ранних стадиях способно предотвратить смертельный исход.
Что делать при чувстве кома в грудной клетке
При ощущении кома в горле следует выяснить причину болезни. Если патология обусловлена повышенной кислотностью желудка, следует принимать средства для снижения концентрации желудочного сока и лечить гастрит или язвенную болезнь.
Если ощущение заложенности за грудиной формируется вследствие сердечно-сосудистых болезней, необходимо сделать кардиограмму и обратиться к кардиологу. Специалист назначит необходимые лекарственные препараты.
Остеохондроз позвоночника и радикулит лечит невропатолог. Он выявит также патологические рефлексы, приводящие к спазму пищевода.
Ком в горле при остеохондрозе. ком в горле и болит грудная клетка
15.01.08. Автор: IOA85 Вопрос: Здравствуйте! Мне 22 года. У меня возникла
такая ситуация, давит «ком в горле », уже как 6 недель. Появился «ком» с.
http://naturclinica.ru/faq_view_5940.htm
При ушибе грудной клетки обратитесь к травматологу.
Лечение кома в горле народными средствами приносит временное облегчение, а с течением времени симптомы патологии будут только усиливаться. Важно выявить их на начальных стадиях и обратиться за помощью специалиста.
Не думайте, что симптомы исчезнут самостоятельно. Со временем они будут лишь прогрессировать.
Ощущение кома в грудной клетке
Такое ощущение, как ком в области грудной клетки, бывает у многих людей. Но не все придают этому большое значение, так как это явление имеет кратковременный характер и достаточно быстро исчезает.

Что вызывает ком в груди?
В основном такое чувство в грудной клетке связано с нарушением работы нервной системы. Поэтому при возникновении подобных симптомов необходимо обращаться к неврологу или психотерапевту. Причиной становятся сильные стрессы или депрессии, перенесенные человеком, в результате которых происходит снижение количества слизи в пищеводе и желудке. При этом затрудняется прохождение пищи по этим органам, что и вызывает чувство кома в грудной клетке.
Но это не единственная причина, провоцирующая неприятный синдром в области груди. Раздражающие факторы могут быть намного серьезней, чем перенесенный стресс или депрессии.
Поэтому давайте подробно рассмотрим все возможные причины возникновения кома в грудной клетке.
Причины кома в грудной клетке
Чувство кома в грудной клетке может быть вызвано различными раздражающими факторами, но среди них можно выделить самые распространенные причины:
- Заболевания внутренних органов. При болезни сердца, пищевода или легких у человека могут происходить определенные изменения в области груди, которые и приводят к возникновению этого синдрома.

Определить причину кома поможет специалист
Патология грудной клетки. В области груди сосредоточено большое количество нервных сплетений, поэтому любые трансформации в этом участке приводят к некоему дискомфорту.
Симптомы и диагностика
Заложенность или ком в области груди может возникать по разным причинам. В основном люди путают такие симптомы с различными сердечными заболеваниями. Ведь дискомфорт или неприятное ощущение наблюдается не где-либо, а именно в грудной клетке.

Увеличение сердца вызывает чувство кома
Процесс заложенности за грудиной при сердечных заболеваниях происходит по причине увеличения сердечной мышцы. Подобные изменения сдавливают пищевод и затрудняют прохождение по нему пищи.
Важным фактором, который отличает нарушения нервной системы от сердечных заболеваний, является длительность таких ощущений. В первом случае ощущение кома в груди носит кратковременный характер и исчезает после нормализации работы нервной системы. Во втором же заложенность в грудной клетке сопровождается болевым синдромом и пропадает после приема нитроглицерина или других препаратов, восстанавливающих работу сердца. При этом ощущения наблюдаются более длительный промежуток времени.
Методы устранения ощущения кома
Ком в груди может возникать по разным причинам, поэтому методы устранения этих ощущений также будут отличаться. В случае, когда раздражающим фактором выступают нарушения нервной системы, необходимо обратиться к психотерапевту. С помощью определенного комплекса процедур и приема успокаивающих средств врач поможет избавиться от депрессии и других заболеваний нервной системы.
Если же ощущение кома в груди вызвано заболеваниями позвоночника, лечение следует начинать с устранения первостепенных причин. Патология в грудном отделе позвоночника сопровождается изменениями или смещениями позвонков, что зачастую приводит к возникновению болевого синдрома. Поэтому врачи используют медикаментозное и физиотерапевтическое лечение. Такие процедуры помогают устранить заложенность в груди и убрать ощущения кома.

Если ком вызван опухолью, требуется операция
При онкологических заболеваниях, в процессе которых появившаяся опухоль сдавливает пищевод, пациенты нуждаются в хирургическом вмешательстве. Только с помощью операции можно удалить новообразование и устранить чувство кома в грудной клетке.
Ком в области грудной клетки также может возникать после полученной травмы. В таких случаях смогут помочь травматологи. Они назначают соответствующее лечение, которое заключается в восстановлении поврежденных участков тела.
Если причина заключается в повышенной кислотности желудка, для лечения необходимо принимать специальные препараты для снижения концентрации желудочного сока.
В случаях, когда ком в груди возникает по причине сердечно-сосудистых заболеваний, необходимо обратиться к кардиологу для назначения препаратов, восстанавливающих работу сердца и кровеносных сосудов.
Все эти процессы, которые провоцируют возникновения кома в груди, необходимо своевременно устранять. Затягивание болезни может привести к серьезным осложнениям или переходу заболевания в хроническую форму с усилением болевого синдрома.
Профилактика
Если основным раздражающим фактором является нарушение деятельности нервной системы, то лучшей профилактикой будет избегание стрессов. Необходимо проводить много времени на воздухе, заниматься спортом, иметь какие-то увлечения, которые приносят только положительные эмоции, вести активный образ жизни.
Человек не может быть полностью счастлив, если в его организме возникают какие-либо заболевания. Поэтому необходимо пополнять свой организм витаминами и полезными веществами, которые находятся в овощах и фруктах, а также исключить все вредные привычки, такие как курение или злоупотребление алкоголем.
Придерживаясь всех этих правил, можно избежать многих болезней и предотвратить такой синдром, как заложенность в грудной клетке.
19.10. в 20:14
Случайно наткнулся на статью, но, как оказалось, совсем не зря. Давно уже меня мучают эти неприятные ощущения кома в грудной клетке, однако я не обращал должного внимания на них. Грешил на свое заболевание сердца, но теперь понимаю, что причина может быть совсем в другом. Сейчас думаю записаться к врачу. Спасибо за информацию!
Ответ на комментарий Отменить ответ
Боль в грудной клетке, ком в груди, появилась охриплость #8212; что это?
Последние полгода меня беспокоит ощущение кома в груди, боли в центре грудной клетки (чуть выше грудей) и впадинке у основания горла. При глубоком входе болевые ощущения в горле усиливаются. Голос стал охриплый, временами вообще садится. Постоянная отрыжка воздухом. Часто болит голова, плечи, шея, спина между лопатками. Работа сидячая, за компьютером.
За последние полгода проконсультировалась у терапевта, невролога, лора и гастроэнтеролога. УЗИ щитовидки и гормоны #8212; в норме.
Сделала УЗИ сосудов головы и шеи. Заключение: свод сосудов прямолинейный, ассиметричное усиление артериального кровотока по ОСА справа, ВСА слева, ПА слева по 2-м сегменте. Ассиметричное снижение артериального кровотока по ЗМА справа. Потеря скорости кровотока вследствие остеохондроза в ПА слева на 27 см\сек, положительная функциональная пробла справа. Признаки внутричерепной гипертензии. Признаков веноспазма не найдено. Усиление периферического сопротивления по ЗМА с 2-х сторон. Усиление венозного оттока не найдено.
ЭКГ #8212; в норме, написано неразборчиво, но вроде, ритм правильный, какое-то отклонение вправо.
Сделала УЗИ сердца #8212; в норме.
Прошла у невролога курс мелбека, цераксона, кавинтон-форте, венодиола, Л-лизина эсцинат, актовегина, олфена, мильгаммы, нуклео-цмф, маннит, мидокалма, ксефокама, афобазола.
После этого пролечилась осенью в санатории у гастроэнтеролога с диагнозом дисфункция желчного пузыря по смешанному типу.
В октябре состояние обострилось. Обратилась к лору с жалобами на охриплость голоса, чувство сдавленности в шее и хронический насморк. Поставили диагноз хронический ларинготрахеит. Прошла в конце года лечение: сумамед, зацеф, цетрилев, флюдитек, декасан и лазолван в ингаляциях, назофан, иммустат, глицин.
Обновила анализы крови: Hb #8212; 136, эритроциты #8212; 4,3, цвет.показатель #8212; 0,9, лейкоциты #8212; 6,5, СОЭ #8212; 3, палочкоядерные #8212; 2, сегментоядерные #8212; 57, эозинофилы #8212; 1, лимфоциты #8212; 35, моноциты #8212; 5.
Неделю назад курс лечения у лора закончила, но охриплость голоса, ком в горле и боли в груди никуда не ушли. Лор проблем по своей части уже не видит. Порекомендовала обратиться к гастроэнтерологу. Сходила. Там посоветовали сделать по-новой гастроскопию. Иду на следующей неделе. Но без особых надежд, поскольку жалоб ни на желудок, ни на кишечник сейчас нет.
Скажите, пожалуйста, что это может быть такое и куда мне обратиться?
Охриплость в голосе может быть следствием: гипотиреоза ( сниженной гормональной функции щитовидной железы) #8212; уже исключили; патологией голосовых связок ( исключают ЛОР -врачи, осматривая зеркалом привытянутом и зафиксированном салфеткой языке) ; гастроэзофагиальным рефлюксом ( исключают на эзофагогастродуоденоскопии) ; патологии черепномозговых нервов ( по клинике и МРТ головного мозга) ; хронического ларингита ( учителя, преподаватели, лекторы). Ощущение кома в горле, который периодически проходит или усиливается, чаще всего бывает при шейном остеохондрозе и тогда хорошо лечится массажем и мануальной терапией. Учитывая сидячую работу, склонна думать об остеохондрозе позвоночника, но причину охриплости голоса желательно выяснить.
Не нашли решение проблемы? Задайте свой вопрос сейчас:
Также советуем почитать:
На ваши вопросы отвечают
Зинчук Игорь Григорьевич
заведующий медицинским центром доктора Зинчука
Зинчук Татьяна Владимировна
Вопросы посетителей сайта

Что за положение гидроксиапатитная артропатия?

Классификация, проявления и терапия гемангиомы спинного мозга

Причины развития недискогенной компрессии корешка

Как научиться меньше есть?

Симптомы и лечение вертеброгенной брахиалгии
— Vashaspina.ru | Карта сайта | Лечение в Израиле | Обратная связь | О сайте | Пользовательское соглашение
Информация на сайте предоставлена исключительно в популярно-ознакомительных целях, не претендует на справочную и медицинскую точность, не является руководством к действию. Не занимайтесь самолечением. Проконсультируйтесь со своим лечащим врачом.
Использование материалов с сайта разрешается только при наличии гиперссылки на сайт VashaSpina.ru.
Источники: http://tinakarol.com.ua/oschuschenie-koma-v-grudnoj-kletke, http://spinheal.ru/grudnoj-otdel/kom-v-grudnoj-kletke.html, http://vashaspina.ru/bol-v-grudnoj-kletke-kom-v-grudi-poyavilas-oxriplost-chto-eto/
Комментариев пока нет!
bolibolshenet.ru
Чувство дискомфорта в грудной клетке: причины, осложнения, лечение
Чувство дискомфорта в грудной клетке часто вызывает панику у людей. Поэтому важно правильно выявить причины его возникновения и найти подходящий способ лечения. Главное – не заниматься самолечением, а вовремя обратиться к специалисту.
Симптоматика
Чувство дискомфорта в грудной клетке бывает разного типа. Часто оно сопровождается сильным кашлем. В этом случае можно сказать о наличии заболевания дыхательных путей.
Также могут быть обнаружены жгучие болевые ощущения в груди, что свидетельствует о проблемах с сердцем. Если боль отдает в руку (шею), есть риск возникновения инфаркта или ишемии. Сильные болевые ощущения, отдающие в руку, связываются с расслоением аорты в груди.
Если речь идет о проблемах с желудочно-кишечным трактом, симптомами являются изжога, неприятные ощущения в животе, высокий уровень кислотности в желудке.
Симптомами заболеваний также могут быть сильный кашель и одышка при движении, жжение и ощущение сдавливания, тошнота, слабость.
Причины возникновения, возможные заболевания
Чувство дискомфорта в грудной клетке могут возникнуть при наличии следующий заболеваний:
- Стенокардия сердца. При ней боли быстро проходят при своевременном принятии нужных лекарств или временном прекращении интенсивной физической активности (чтобы успокоить учащенное сердцебиение).
- Тромбоз артерии. Он появляется из-за образования кровяных сгустков, нарушающий нормальное движение крови по артерии легких.
- Инфаркт. Он может возникнуть при частных и длительных стенокардических приступов, которые не исчезают после приема соответствующих лекарств.
- Ревматизм. Он негативно воздействует на сердце, вследствие чего появляется ощущение дискомфорта в груди.
- Кардионевроз. Он появляется из-за постоянных стрессов у человека или серьезных эмоциональных нагрузок. Заболевание выражается в болевых ощущениях в груди слева. Его можно ликвидировать путем приема успокоительных лекарственных препаратов.
- Миокардит. Вызывается поражения внутренних органов (вирусных, аутоиммунных, аллергических).
Сопутствующая симптоматика
Сопутствующими симптомами являются следующие:
- частая одышка, ощущение тяжести в грудной клетке;
- чувство замирания, сжатия сердца, недостаток воздуха;
- боль, отдающая в спину, руку, зубы;
- рвота, тошнота;
- головокружение, учащенный пульс и дыхание;
- трудности в проглатывании;
- повышенная температура;
- скачки давления;
- появление боли в груди в спокойном состоянии;
- непрерывающаяся, однотипная боль.
Игнорирование таких симптомов может привести к серьезным проблемам с организмом и даже летальному исходу.
Возможные осложнения
Появление указанных заболеваний и игнорирование симптомов может привести к отказу работы различных органов, частей тела. Большинство указанных заболеваний может вызвать частичный или полный паралич.
Особенности лечения
Проявления синдромов боли в груди во многом схожи при различных заболеваниях. Поэтому важно правильно и своевременно провести диагностику для выявления точной болезни.
Диагностические мероприятия включают шесть этапов:
- Сбор общего анамнеза. Он включает опрос пациента относительно характера болевых ощущений, их продолжительности, интенсивности. Также выясняется симптоматика (при наличии) и присутствие заболеваний хронического типа.
- Прослушивание сердца, простукивание, измерение пульса, артериального давления.
- Электрокардиограмма. В ходе исследования обнаруживаются возможные сердечные патологии. Если они есть, человека направляют эхокардиографию, ангиографию, коагулограмму. Дополнительно проводится суточная проверка уровня холестерина.
- Рентген грудной области.
- Ультразвук системы пищеварения и других органов.
- Исследование урины, крови.
Исследования могут дополняться томографией (магнитно-резонансной, компьютерной).
Лечение будет определяться специалистом в зависимости от установленного диагноза. В ряде случаев назначаются сосудорасширяющие, обезболивающие препараты или антикоагулянты.
Отклонения в работе сердечно-сосудистой системы лечатся путем приема бета-блокаторов, ингибиторов АПФ, антиаритмических препаратов, нитратов. Проблемы с позвоночником ликвидируются с помощью хондопротекторов, противовоспалительных нестероидных лекарственных средств.
Сильные боли снимаются путем приема анальгетиков ненаркотического или наркотического типов. Проблемы с пищеварением решаются с помощью спазмолитиков, антацидных лекарств. Если речь идет о заболеваниях системы дыхания, назначаются карбапенемы, антибиотики, макролиды.
Профилактические меры включают воздержание от курения, чрезмерного употребления алкогольных напитков, ведения здорового образа жизни, правильное питание, занятие спортом в умеренных дозах, избегание стрессовых ситуаций, периодическое прохождение диагностики.
Если у человека возникло чувство дискомфорта в грудной клетке, лучше сразу прийти на прием к специалисту общего профиля, который направит пациента к соответствующему врачу. Самостоятельно пытаться заглушить боль не стоит. Это может вызвать осложнения при диагностировании проблемы.
vserdtse.com
После приема пищи тошнит при беременности – Тошнота после еды… — тошнит после еды — запись пользователя Spring (777tanitochka777) в сообществе Здоровье будущей мамы и малыша в категории Токсикоз. Гестоз. Отеки
Тошнит после еды при беременности в 1 триместре
Ожидание малыша – величайшая радость для мамочки. По статистике, большинство мамочек, не желавших беременности до зачатия, в процессе вынашивания сильно сближаются с крохой, обретая радость от материнства. Но достаточно часто картина портится оттого, что пациентку тошнит после еды при беременности в 1 триместре. Именно тошнота доставляет многим мамочкам массу неприятностей в самом начале вынашивания. Поэтому каждой пациентке хочется поскорее избавиться от неприятного недомогания.

Необходимо включать в ежедневное меню белковую пищу, свежий овощной салат
Проблема тошноты
Большинство мамочек проявления тошноты в первом триместре беспокоят по утрам после еды или сразу после подъема с постели. Это достаточно неприятное ощущение, существенно осложняющее жизнь новоиспеченной мамочки. Особенно обидно, когда тошнит после блюд, которые ранее были любимыми. Мало того, тошнота при беременности не приходит одна, она обычно сопровождается жуткими мигренями, а от резких движений постоянно мутит, а порой еще и рвет.
В такие дни становится открытием, что любимый и приятный для женщины парфюм супруга стал просто жутко вонять, а запахи из кухни вызывают просто бурное отвращение. Каждый день подвергает мамочку, а особенно ее желудок, серьезным испытаниям. Самое страшное, что подобные токсикозные состояния с тошнотой после еды и вне зависимости от нее могут продлиться до второго триместра, а то и до родов.
Не менее отвратительна и тошнота вечером, когда женщина уже измучена дневными недомоганиями. Специалисты утверждают, что в вечернее время тошнотные позывы возникают у беременяшек по причине усталости и переутомления. Особенно часто по вечерам после еды в первом триместре беременности возникает тошнотная реакция, если девушка днем ничего не кушала. Поэтому важным условием благополучного вынашивания является правильная организация режима и рациона питания.
Причины тошноты
Многие мамочки недоумевают, почему родной ребеночек, растущий в собственном животе и имеющий с мамочкой общее питание и кровоток, доставляет во время беременности столько хлопот. Но организм не обманешь. Уже в самые первые дни после имплантации он распознает в плодном яйце чужеродное тело, ведь ½ хромосом досталась крохе от отца и столько же от матери.

Нужно выполнять все рекомендации и советы врачей
Чтобы стабилизировать состояние материнского организма, происходит активная секреция гормональных веществ вроде прогестерона, пролактинового гормона и других. Основной задачей данных веществ является поддержание и сохранение беременности, предотвращение прерывания. Именно эти гормональные преобразования и выступают причиной тошноты, мигреней и рвоты.
Определенного ответа, объясняющего, почему пациенток тошнило при вынашивании, врачи пока не нашли. Просто не удалось пока научно обосновать, почему первый триместр вынашивания сопровождается тошнотными позывами и рвотой. Не понятно также, что конкретно влияет на частоту и интенсивность токсикозной симптоматики в первые недели вынашивания.
Одним из факторов, вызывающих тошнотные реакции выступает нехватка В6. Специалисты предполагают, что мутит мамочек именно из-за этого, поскольку данное витаминное вещество необходимо для образования кровяных клеток, химических веществ для плода и антител. У многих беременяшек на ранних этапах гестации наблюдаются сильные мигрени и тошнотные реакции, возникающие вследствие головных болей. А сами мигрени возникают на фоне волнений, психоэмоциональных переживаний и стрессов.
Насколько тяжело будет протекать токсикоз, зависит от факторов, его вызвавших, а также от индивидуальных особенностей организма. Некоторые факторы, например, только повышают выраженность тошноты. К ним относят:
- Пищеварительные проблемы и нарушения работы пищеварительного тракта;
- Не особенно работоспособное состояние эндокринных структур;
- Ослабленную иммунную защиту;
- Гиперацидные или гипоацидные реакции в желудке;
- Ослабленную нервную систему;
- Наследственные факторы.
Эти нарушения часто обнаруживаются еще до зачатия, но избавиться от них не так просто. Хотя можно провести профилактические мероприятия, чтобы минимизировать негативный эффект от подобных отклонений в период вынашивания.
Дополнительные факторы
Еще одной причиной, которая провоцирует тошнотные недомогания на первом гестационном этапе, является повышение эстрогенового и прогестеронного гормонального вещества. Самый эстрогеновый пик наблюдается в первом триместре вынашивания. Именно в это время возникает токсикоз, причем начинается он у каждой пациентки в разные сроки, длиться различные периоды времени. Определенных временных границ не существует.
Мало того, гормональный всплеск в первом триместре влияет и на обонятельные структуры, поэтому меняются вкусовые пристрастия, а от некогда любимых ароматов начинает мутить, содержимое желудка просится наружу. Кроме того, прогестеронный гормон замедляет течение пищеварительных процессов, что также способствует недомоганиям.
Чтобы хоть как-то минимизировать токсикозные проявления, стоит позаботиться о профилактике недомоганий. Если мамочка еще до зачатия знает о том, что у нее низкий иммунный статус, то необходимо подкрепить его с помощью приема витаминных комплексов. Тогда возникающие тошнотные недомогания будут беспокоить не так сильно.
Проявления тошнотной реакции

При плохом самочувствии нельзя заниматься самолечением
Обычно тошнотная симптоматика после еды начинает проявляться примерно с третьей недели гестации, но и в первые дни после имплантации женщину также может заметно мутить. Не существует четких сроков, определяющих начало и конец токсикозной тошноты при вынашивании, хотя чаще всего она беспокоит беременяшек на 3-12 неделе. Иногда в первые месяцы вынашивание протекает гладко, без токсикоза, а на втором триместре начинаются недомогания.
Наиболее сильно тошнотная симптоматика проявляется по утрам, после подъема с постели или после завтрака. Женщину может начать мутить по любому поводу: запахи пищи, резкие движения и пр. Совсем не обязательно, что тошнота возникает именно после пищи, у некоторых мамочек позывы возникали при звуке голоса собственного супруга. Обычно тошнота проходит достаточно быстро, заканчиваясь естественной рвотой или без нее.
Многие специалисты придерживаются мнения, что тошнота приносит беременной пользу, она помогает будущей мамочке понять, какие продукты или ароматы малышу полезны и приятны, а какие не приветствуются. Да, порой предпочтения организма довольно странные, но ему виднее. К сожалению, вместе с завтраком организм лишается и полезных микроэлементов, витаминов, которые необходимы для малыша.
Симптомы, требующие вмешательства врача
Если маму начало часто мутить, об этом необходимо обязательно сообщить специалисту на ближайшем плановом приеме. Доктор оценит степень токсикоза и необходимость в госпитализации.
- Если тошнотно-рвотные реакции не беспокоят чаще 5 р/д, то специально обращаться к гинекологу с этой проблемой не стоит.
- Если же тошнотно-рвотные реакции возникают по 10 раз и чаще, сопровождаются головокружениями и гипертермией, диареей и апатией, то обращение к акушер-гинекологу должно стать незамедлительным.
- Если у пациентки при вынашивании неожиданно к тошноте и привычным недомоганиям присоединился понос, гипертермия и общая слабость, то такие симптомы указывают на интоксикацию. Подобные состояния могут навредить малышу и требуют немедленной врачебной помощи.
- Также подозрительным симптомом является внезапное исчезновение тошноты, потому как такой признак может свидетельствовать о замирании плода. Когда малыш прекращает развиваться, то беременные гормоны не синтезируются, поэтому и на организм они уже не влияют. Отсюда и отсутствие тошноты, головных болей и прочих недомоганий. Особенного внимания подобное состояние требует на 7-10-недельном сроке, поскольку в это время должно тошнить достаточно сильно.
- Если тошнотно-рвотные недомогания после еды сопровождаются в первом триместре кровянистыми выделениями и головокружениями, то высока вероятность, что у женщины эктопическая беременность с внематочной имплантацией плодного яйца. В данной ситуации необходима экстренная помощь специалистов.
- Если тошнотные симптомы сопровождаются гипертермическими реакциями с показателями 38-39°С и диареей, то это порой указывает на инфекционные процессы в организме пациентки. Чтобы избежать неблагоприятных последствий, необходимо скорее вылечить патологию.
- Если симптомы тошноты и рвоты дополняются присутствием в рвотных массах кровянистых примесей, то такие проявления могут указывать на желудочные заболевания. Здесь также необходима терапия, иначе малышу будет недостаточно поступающих веществ и минералов, поскольку пищеварительные процессы серьезно нарушены.
Любые подозрительные симптомы, сопутствующие токсикозу, требуют обязательного врачебного вмешательства. Это необходимо, чтобы избежать серьезных осложнений.
Методы устранения

Лучший отдых — на свежем воздухе
Если тошнота после еды беспокоит буквально после каждой трапезы, то девушка уже боится кушать и старается лишний раз отказаться от пищи, что делать категорически недопустимо. Организм при вынашивании голодать категорически не должен. Нужно есть понемногу и часто. Рекомендуется с вечера поставить на прикроватную тумбочку стакан воды и положить яблоко. Если позавтракать яблоком прямо в постели, то после еды тошнота беспокоить уже не будет.
После ужина может тошнить мамочку, если она слишком переутомилась в течение дня, пережила стресс или совсем ничего не съела за весь день. Что сделать в подобном случае? Нужно стараться избегать стрессовых ситуаций, не воспринимать слишком близко рабочие неприятности, обязательно перекусывать и отдыхать в обеденное время.
Также заметно сократить проявления тошноты помогут пешие прогулки на свежем воздухе, лимонный чай или минералка, валерьянка или мятные отвары и пр. Также специалисты рекомендуют помещение, в котором мамочка работает, отдыхает, спит, должно проветриваться несколько раз за день.
Побороть тошнотные позывы по утрам помогает употребление белковых продуктов вроде яиц, сыра и кисломолочной продукции, а также углеводной пищи. Отличным средством от недомоганий при вынашивании является исключение из рациона горячих или чересчур острых, жирных или тяжелых блюд. Также специалисты рекомендуют отказаться от всех блюд, которые провоцируют ощущение тошноты вроде неприятной пищи или запахов и пр. Обычно тошнотные реакции особенной терапии не требуют и проходят самостоятельно по прошествии определенного времени. Иногда тошнота возникает после завтрака, а на другой день – после вечерней трапезы.
Если токсикоз развивается до достаточно тяжелой степени, то доктор назначает медикаментозное лечение. Обычно показаниями для подобной терапии токсикоза выступают частые рвотные реакции, обнаружение в анализах мочи ацетона, стремительного похудения беременной и частых обмороков на фоне ослабления организма. Также показанием к медикаментозному лечению токсикоза выступает общий дискомфорт, мешающий вести нормальный образ жизни, работать и даже выполнять простейшие бытовые обязанности.
Полная безучастность к окружающим событиям, выраженная апатия либо сонливость, полное отсутствие аппетита и бледность покровов кожи – все это тоже считается тревожной симптоматикой, требующей медикаментозного лечения. Также требуется терапия при наличии гипертермических реакций, запаха ацетона из полости рта, синяков вокруг глаз и налета серого цвета на поверхности языка.
Препараты от тошноты
Токсикоз относится к достаточно малоприятным периодам жизни девушки, однако, избежать его практически никому не удается. Иногда мамочкам везет, они не переживают столь неприятных ощущений. Но все же чаще токсикоз является неотъемлемой частью жизни каждой беременяшки.
- При достаточно сильных проблемах с токсикозом беременным назначается Церукал. Это достаточно распространенный противорвотный препарат, эффективно снимающий приступы тошноты. Но с другой стороны он может спровоцировать плацентарную отслойку и вызвать самопроизвольное прерывание. Мало того, Церукал может спровоцировать плацентарную отслойку и даже самопроизвольное прерывание. Но есть у данного средства и обратная сторона – он провоцирует повышение мышечной активности, поэтому может спровоцировать плацентарное отслоение и выкидыш. Мало того, применение Церукала беременными часто приводит к брадикардии, аллергии или гипотонии.
- Также при выраженной тошноте после еды, вызывающей сильное истощение беременности специалисты рекомендуют Регидрон. Поскольку при рвотных реакциях развивается дегидратация, то это средство поможет мамочке отлично справиться с проблемой. Достаточно сделать из порошка раствор для внутреннего употребления и выпить его. На один литр теплой кипяченой воды достаточно содержимого 1 пакетика.
- Назначается при тошноте после еды в первые месяцы вынашивания и ферментный препарат Мотилиум, который купирует сильные приступы недомогания и нормализует пищеварительную моторику. Он обладает противорвотным и антитошнотным действием, блокирует рецепторы дофамина. Может спровоцировать повышение давление, поэтому требует врачебного назначения.
- Полифепан – тоже часто назначается при выраженном токсикозе с сильной тошнотной реакцией. Препарат относится к энтеросорбентам, помогает при диареях и тошнотно-рвотных приступах, обеспечивает дезинтоксикационный эффект. Пить его надо примерно минут за 60 до пищи. Самостоятельное назначение недопустимо, только по предписанию специалиста.
Тошнит после еды на ранних сроках беременности
Причины тошноты после еды
Тошнота – один из главных признаков беременности. Женщина начинает замечать, что после приема пищи ее начинает подташнивать, причем случается это не всегда и не со всеми продуктами. Данное ощущение – это абсолютно нормальное физиологическое явление.
Основными причинами, почему может тошнить после еды во время беременности можно назвать:
- Усиленная выработка прогестерона
- Усиленная выработка пролактина и хориондропического гормона человека
- Проблемы с желудочно-кишечным трактом
- Недостаток витамина В6
- Повышенная кислотность в желудке
- Индивидуальные особенности
У всех этих причин имеется одно объяснение. В тот момент, когда произошло оплодотворение, организм женщины полностью перестраивается для вынашивания ребенка.
Именно поэтому, очень часто, организм таким способом реагирует на эти изменения, так сказать, защитная реакция. Но, многие удивляются, почему одна беременная страдает весь первый триместр от сильной тошноты и даже рвоты, а у другой и признаков не наблюдается?! Ответ очень прост. Каждый организм индивидуален. Если женщина до беременности вела активный и правильный образ жизни, то врядли ее будет мучить такой недуг. Конечно, это не гарантия.
Но случается и такое, что на фоне гормональных изменений, некоторые органы начинают давать сбои. И уже причины в этом случае становятся более серьезными. Редко, но случается, что причинами тошноты после еды у беременных может стать:
- Гастрит. Нередко еще до беременности женщина страдает этим заболеванием, но если до нее она могла купировать приступы лекарственными препаратами, то во время вынашивания ребенка их использование категорически запрещается, так как может навредить малышу.
- Сотрясение. Иногда женщина может потерять сознание и стукнуться головой, или же по каким-либо другим причинам получить такую травму. А, как известно, один из самых частых симптомов сотрясения – это тошнота.
- Головная боль. Очень часто из-за сильной головной боли может появляться тошнота, причем она может быть и после еды, и даже независимо от приемов пищи.
- Отравление. Несвежие продукты – это главная причина отравлений. После того, как из организма были выведены все токсины, еще последующие несколько дней из-за слабости желудка женщина может ощущать тошноту после приема пищи.
Конечно, чаще всего причиной являются нормальные физиологические процессы, но исключать и другое не следует. Если женщину постоянно мучает этот недуг, да так, что невозможно кушать, то необходимо срочно обратится к врачу, так как организм должен получать большое количество витаминов и микроэлементов для нормального развития плода.
Тошнота на ранних сроках
Многих интересует вопрос, когда может начаться тошнота, на каком сроке обычно это происходит. Однозначного ответа здесь нет, так как каждый организм индивидуален, и кто-то может почувствовать ее уже на 4-5 неделе, а кто-то и не знать, что это такое.
Если говорить о том, когда она заканчивается, то случается это примерно в конце первого триместра, но, как уже было сказано выше, это не точный факт. Нередко женщины мучаются от токсикоза и на втором, и на третьем триместре.
Довольно часто тошнота сопровождается рвотой, особенно это бывает после приема пищи. Иногда женщина даже не может нормально покушать. Если это бывает один раз в день, то паниковать не стоит, но существует ряд признаков, в момент появления которых нужно срочно же обратиться к врачу. Итак, если тошнота и рвота привели к нижеперечисленным симптомам, то поход откладывать не нужно:
- Появились признаки обезвоживания организма, такие как головокружение, постоянная жажда, редкие позывы в туалет «по маленькому», обмороки
- Началась потеря веса, хотя во время беременности он должен наоборот увеличиваться.
- Если повысилась температура тела
- Если рвота бывает больше четырех раз в день
- Ощущается сильная слабость
- Появились боли внизу живота
- Моча поменяла цвет, стала очень темной
Прежде всего, стоит думать о малыше. Не нужно бояться врачей и не ходить к ним только потому, что они могут выписать какие-то лекарственные препараты. Также не стоит верить советам знакомых, что все пройдет само собой. Тошнота после еды на ранних сроках, особенно когда она сопровождается частой рвотой, очень опасна.
Тошнота на поздних сроках
Это явление на поздних сроках не редкость. Оно возникает в это время по большей степени из-за физиологических причин. С каждым днем плод растет, а матка становится все больше и больше, и начинает подпирать внутренние органы. И чаще всего страдает желудок. Именно поэтому, тошнота после еды на поздних сроках не то, что не редкость, это, можно сказать, норма.
Из-за таких изменений женщине не рекомендуется кушать большими порциями, а также приема пищи перегибаться или принимать лежачее положение.
Но, несмотря на то, что поздний токсикоз появляется часто, то это не значит, что он безопасен. На поздних сроках он может навредить ребенку, так как он будет испытывать недостаток в кислороде и питательных веществах. Поэтому, при появлении симптомов позднего токсикоза, нужно срочно пойти к врачу, который выпишет специальные лекарственные препараты для облегчения состояния.
Как облегчить состояние
Многие будущие мамы хотят, чтобы изобрели такую таблетку, благодаря которой тошнота сразу же пройдет, и они смогут нормально есть, не боясь, что скушанный обед «попроситься обратно».
Но, к сожалению, такого средства не существует. Конечно, есть лекарственные препараты, которые могут облегчить состояние. Вот только все беременные, да и акушеры — гинекологи, стараются до последнего откладывать их назначение, так как это искусственная химия, которая может при положительном эффекте на состояние мамы оказать негативное воздействие на плод, который так хрупок.
Лучше всего использовать проверенные методы, которые можно назвать еще, народными средствами, для того, чтобы облегчить состояние:
- Для того чтобы избежать утренней тошноты, особенно после приема пищи, рекомендуется держать рядом с кроватью что-нибудь съестное, например, сухарики. Из-за понижения сахара утром и возникает тошнота. Чтобы избежать этого, нужно всего лишь после пробуждения скушать сухарик или крекер, полежать еще минут десять, а затем вставать.
- Соблюдение режима сна. Нередко, причиной становится простое переутомление, так как организм очень восприимчив, и к тому же, итак переносит большую нагрузку. Чтобы избежать тошноты, нужно больше отдыхать и спать.
- Не нужно сразу после приема пищи ложиться спать или же просто принимать лежачее положение.
- Кушать то, что нравится. Этот период не длиться вечно. И если пару недель женщина будет кушать именно то, что ей хочется, а не то, что надо, то и приступов тошноты после приема пищи станет намного меньше.
- Нельзя переедать. Даже не у беременных после переедания возникает тошнота, а во время вынашивания ребенка она может начаться с удвоенной силой.
Тошнота во время беременности – явление частое и вполне нормальное, конечно, если это не относится к поздним срокам. Причин этому существует множество, но практически всегда это простая перестройка организма, реакция на новое состояние.
Паниковать нужно лишь тогда, когда тошнота сопровождается частой рвотой, которая приводит к обезвоживанию! В любом случае, если беременная женщина чувствует себя некомфортно, то лучше всего спросить у врача, как можно облегчить свое состояние. Заниматься самолечением не рекомендуется, так как это может причинить вред и будущему ребенку!
Видео о токсикозе при беременности:
Заметили ошибку? Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.
Рвота беременных возникает на ранних этапах, в первом триместре, поэтому носит название «ранний токсикоз». Его признаки — тошнота, потеря аппетита, повышенное слюноотделение, гипотония и повышенная реакция на запахи.
Прежде всего, тошнота и рвота при беременности — это не патология, а всего лишь временное состояние, которое вызвано значительными переменами в организме женщины.
Как утверждает медицинская статистика, женщины, страдающие от раннего токсикоза, гораздо меньше подвержены выкидышам и замиранию беременности. Это связано с тем, что именно таким образом — отторгая различные продукты и вещества — организм борется с возможными повреждениями зародыша.
Специалисты выделяют несколько стадий раннего токсикоза:
1. Первая степень: рвота у беременных может повторяться несколько раз — от 4 до 5 раз, обычно утром и после еды. Часто меняется настроение, снижается аппетит — что может привести к незначительной потере веса. В данном случае лечение проводится амбулаторно.
2. Вторая, или средняя степень — рвота во время беременности возникает до 10 раз в день, вес снижается, могут возникнуть тахикардия и повышение температуры. Терапия в каждом случае назначается индивидуально.
3. Третья степень называется тяжелой и считается опасным для здоровья состоянием. В этом случае рвота при беременности на ранних сроках носит постоянный характер, состояние беременной резко ухудшается, нарушается обмен веществ. В этом случае требуется срочная госпитализация.
Как бороться
Что делать при рвоте при беременности? Поскольку многие специалисты полагают, что поскольку причины токсикоза до конца не известны, лучшим решением будет просто переждать этот неприятный период, который, по разным оценкам, длится до 12–14 недельного срока. Однако если утренняя рвота значительно снижает качество жизни женщины, назначают медикаментозную терапию. В списке препаратов — «Церукал», «Хофитол», «Валерьяна», «Но-шпа». Также возможны фитотерапия — отвар ромашки, мяты, от обильного слюноотделения помогает отвар коры дуба.
И конечно, необходимо скорректировать режим питания. Иногда это может стать единственным средством сбалансировать состояние беременной. Специалисты рекомендуют при токсикозе принимать пищу часто и понемногу, каждые 2–3 часа. Избегайте слишком горячей, острой, жирной пищи. Нежелателен также шоколад. Еда должна быть легкой, с большим содержанием белков и углеводов.
Примерный рацион питания при токсикозе:
- мясо с низким содержанием жира — телятина, рыба, кролик, птица;
- молочные продукты — творог c пониженной жирностью, йогурт, кефир, творожная масса;
- свежие фрукты и овощи;
- каши из злаковых культур.
Необходимо также соблюдать питьевой режим. В утренние часы, сразу же после пробуждения следует выпивать стакан воды, и затем продолжать пить в течение дня. Это нужно для соблюдения водно-солевого баланса и нормализации артериального давления.
Из других напитков рекомендованы свежевыжатый сок, травяной чай (ромашка, мята), морс из клюквы, зеленый чай с лимоном, сок сельдерея, свеклы и морковно-яблочный фреш. А вот от цитрусовых и кислых соков (грейпфрут, гранат, мандарин, апельсин) следует отказаться вовсе.
Во время беременности организм переживает колоссальный стресс, связанный с изменением гормонального фона, усиленной нагрузкой на разные органы и системы. Это касается и системы пищеварения. Потеря аппетита, отвращение к любой еде, тошнота частые спутники будущих мам на ранних сроках беременности. Позже могут возникнуть запоры, появиться повышенное газообразование. На поздних сроках большой дискомфорт после еды вызывает изжога, что связано с давлением матки на желудок.
Проблемы с пищеварением могут быть вызваны различными факторами, но чаще всего они возникают вследствие неправильно составленного рациона, нарушения режима питания или обострения хронических заболеваний.
Сбои в пищеварении могут привести к неправильному развитию плода, преждевременным родам и даже прерыванию беременности.
Поэтому если после еды появляется горечь во рту, частые отрыжки, кислый привкус, следует обязательно обратиться к врачу, который поможет установить причину этих проявлений и назначит безопасные препараты.
Тошнота после еды при беременности
Многих женщин при ранних сроках беременности мучает тошнота до, во время или после приёма пищи. Эти проблемы доставляют будущим мамам много неудобств в их повседневной жизни, поскольку могут проявляться не только по утрам, но и на протяжении дня.
Тошнота по утрам при беременности
Утренняя тошнота при беременности возникает приблизительно на 6-й неделе после зачатия и продолжается вплоть до 4-го месяца беременности. Чаще всего она исчезают на 12-14-й неделе беременности. Почему это происходит: резко возрастает уровень эстрогена в организме, который способствует медленному очищению желудка.
Тошнота по вечерам при беременности
Вечерняя тошнота при беременности мучает многих девушек. Причин немало:
- усталость,
- неправильное питание,
- стресс.
Тошнота ночью при беременности на ранних сроках может быть вызвана и такой причиной, как повышенная тревожность и привыкание организма к тому, что внутри развивается маленький человечек.
Почему тошнит при беременности
Самые распространённые при беременности причины тошноты – это изменение гормонального фона, нарушение функции жёлчного пузыря или недостаточное функционирование печени. Эмоциональные факторы также могут повлиять на то, что женщину мутит после еды, поскольку стресс является частым спутником токсикоза. Иногда подташнивает не только после еды, но и от запахов разных продуктов, духов, косметики и прочего. Всё это признаки раннего токсикоза.
- Если вас часто тошнит даже от вида или запаха еды, ваш лечащий врач может прописать безопасные для беременных препараты, которые помогут справиться с этим неприятным симптомом раннего токсикоза.
- Если вас не только после еды мучает рвота (до 10 раз в сутки и чаще), но и ухудшилось общее состояние, ощущается слабость, следует немедленно обратиться к врачу, который выяснит, почему вас тошнит, назначит обследование и безопасное при беременности лечение.
Расстройство пищеварения может нанести большой вред матери и плоду. Если понос или рвота после еды – это следствие пищевого отравления, то они не могут повлиять на ход беременности. Но если эти явления часты, существует риск возникновения патологий у плода.
Тяжесть в желудке после еды
Распространённой проблемой также является тяжесть в животе после еды при беременности. Если придерживаться правильного питания можно избежать проблем с желудочно-кишечным трактом. Тяжесть в желудке после еды во время беременности, как правило, вызвана перееданием, употреблением тяжёлой, трудноперевариваемой пищи. Поэтому очень важно соблюдать режим питания. Нужно есть часто и понемногу. Разделите ваше меню на 5–6 приёмов. При этом последний приём пищи должен быть за три часа до сна. Если придерживаться этой схемы питания, вы не будете испытывать голод на протяжении дня и уменьшите риск переедания.
Болит живот после еды
- Если после еды болит и надувается живот, это может говорить о расстройствах кишечника. Многие женщины во время беременности страдают метеоризмом, что связано с изменением положения внутренних органов брюшной полости и перестройкой гормонального фона. Устранить боль в животе после еды, связанную с повышенным газообразованием, поможет специальная диета и препараты, содержащие кисломолочные бактерии и пребиотики. Только принимать их можно строго после консультации с врачом.
- Если у вас после еды болит желудок, причиной этому может быть гастрит. У беременных женщин это заболевание встречается довольно часто, что связано с ухудшением слизистой оболочки желудка. Если боли носят хронический характер, обязательно нужно обратиться к врачу, который назначит лечение.
- Если живот болит после плотной еды или большого перерыва между приёмами пищи, не стоит паниковать. Причиной этому служит естественный процесс. Растущая матка давит на органы брюшины, что и вызывает дискомфорт, который обычно проходит сам по себе.
Не переваривается пища при беременности
Ещё одна проблема, с которой может столкнуться женщина при беременности – это когда плохо переваривается пища. Такое явление также может быть связано с изменением гормонального фона, также могут повлиять гастрит, бактериальные инфекции внутренней слизистой оболочки желудка.
- Если пища не переваривается из-за гормональной перестройки организма при беременности, исключены заболевания желудка, то следует пересмотреть свой рацион. Правильное сочетание продуктов позволит обеспечить эффективное усвоение пищи, предупредить развитие метеоризма, возникновение запоров и дисбактериоза. Здоровая пища обеспечит маму и будущего малыша полезными веществами, необходимыми для их хорошего самочувствия и гармоничного развития.
- Если вы питаетесь правильно, но желудок не переваривает пищу, следует обязательно обратиться к врачу, так как это может быть причиной серьёзного заболевания. Несвоевременная диагностика и лечение может негативно повлиять на ход беременности.
«>
Похожие статьи:
После Приема Пищи Тошнит При Беременности — Ваша беременность
Почему тошнит после приема пищи?
Еда в нашем обществе перестала выполнять одну лишь только функцию – насыщать организм. Теперь она становится еще и способом радоваться жизни, оценить новые вкусы, рецептуру, запахи. Тем обиднее становится, если после приема вкусной пищи вдруг накатывает тошнота. Мало того, этот симптом не сулит ничего хорошего и требует внимания к своему здоровью.
Почему тошнит после приема пищи? Причин может быть несколько. Одни из них носят скорее бытовой характер, другие основываются на медицинской проблеме, которой не следует пренебрегать. Начнем с первой категории.
Первой и основной причиной, по которой тошнит после приема пищи, для женщин является беременность. Организм начинает перестройку — и возникает такое явление, как токсикоз. Следует вспомнить, давно ли прошли последние месячные, и для проверки сделать тест на беременность, даже если вы не практикуете незащищенный половой акт. Если же по объективным причинам она исключена, следует задуматься о других причинах.
Еще один вариант, почему после приема пищи тошнит, – это неправильный образ жизни. Тошноту может спровоцировать недостаток кислорода в организме, малоподвижность, а также несбалансированное питание.
Еще одна причина, почему тошнит после приема пищи, — возможно, вы съели что-то невкусное, просроченное либо вызывающее у вас лично непереносимость. Проанализируйте свой рацион, выделите такие продукты из группы риска и постарайтесь избегать их употребления в дальнейшем.
Эти причины достаточно распространены в наше время. Образ жизни при работе в городе располагает именно к малоподвижности, недостатку кислорода и употреблению нездоровой еды. Но не следует исключать и заболевания, при которых тошнит после приема пищи. К ним относятся в основном заболевания желудка, такие, к примеру, как гастриты и язвенная болезнь. Они также сопровождаются вздутием живота, тяжестью.
Еще одно заболевание, при котором тошнит после каждого приема пищи, связано с дисфункцией желчного пузыря. Чтобы понять, что виновница этого явления именно болезнь желчного, обратите внимание на сопровождающие симптомы: боль в правом подреберье, изжогу, привкус металла во рту либо горечь, а также вздутие живота.
Такое заболевание, как панкреатит, тоже может вызывать тошноту после еды. Если подобное проявляется с пугающей регулярностью и сопровождается потерей веса, расстройством пищеварения и горьким привкусом во рту – это повод забить тревогу.
В любом случае при симптомах, описанных выше, стоит немедленно обратиться к гастроэнтерологу и провести обследование ЖКТ, чтобы не допустить прогрессирования болезни.
Почему тошнит после приема пищи? Причин может быть несколько. Одни из них носят скорее бытовой характер, другие основываются на медицинской проблеме, которой не следует пренебрегать. Начнем с первой категории.
Девять причин тошноты после приема пищи
Такой симптом, как тошнота после еды, не является отдельным заболеванием, в большинстве случаев он сигнализирует об острых или хронических нарушениях в отлаженной работе человеческого организма. Приступы тошноты варьируются от незначительных и быстро проходящих, до мучительных, изматывающих, заканчивающихся неукротимой рвотой.
Для того чтобы поставить правильный диагноз, нужно проанализировать сопутствующие симптомы, провести лабораторные и инструментальные исследования. Все эти манипуляции проводятся врачом в условиях медицинского учреждения. Информация, предоставленная в статье, не является поводом для самодиагностики и самолечения, а предоставляется в ознакомительных целях.
Причины появления тошноты
Тошнота может быть вызвана заболеваниями ЖКТ.
Тошнота может возникнуть, как симптом какого-нибудь заболевания, так и при отдельных состояниях, которые нельзя назвать болезнью. Основными причинами тошноты после еды могут быть:
- Заболевания ЖКТ (гастрит, язва желудка и 12-перстной кишки, дуоденит, панкреатит, холецистит).
- Проблемы с вестибулярным аппаратом.
- Токсикоз беременности.
- Отравление некачественными продуктами, кишечная инфекция.
- Побочные действия, передозировка лекарственных средств.
- Развитие онкологического заболевания.
- Заражение глистами.
- Нерациональное питание (переедание, перевес в сторону жирных или сладких блюд, увлечение диетами, голодание).
- Эмоциональные всплески, сильный стресс.
- Аллергическая реакция на отдельные продукты питания.
Существует еще много причин тошноты, но в большинстве случаях они не зависят от приема пищи. Это может быть мигрень, приступ аппендицита, сотрясение мозга, предынфарктное состояние, гипертония, обезвоживание, тепловой и солнечный удар и т.д.
Когда тошнит из-за проблем с ЖКТ
При болях в животе нужно обращаться к гастроэнтерологу.
Ведущую роль в симптоматике тошноты после еды занимают болезни ЖКТ. При гастрите и язвенной болезни к чувству тошноты присоединяются тяжесть и ощущение распирания после еды. В эпигастральной области возникает жжение, которое ощущается и после еды, и натощак.
Если есть подозрение на такую патологию, гастроэнтеролог назначит проведение лабораторных исследований на пресловутую Helicobacter pylori, общий и биохимический анализы крови. Обязательно понадобится проведение гастроскопии, которая является самым информативным методом диагностики на сегодняшний день.
Тошнота, связанная с таким заболеванием, как холецистит (воспаление желчного пузыря), или с дискинезией, может сочетаться с болью в правом подреберье, появлением во рту горечи или привкуса металла, метеоризмом. Неприятное подташнивание появляется не только после еды, но и во время приема пищи. Уточнение диагноза проводится при УЗИ желчного пузыря и печени, лечение может быть как медикаментозным, так и оперативным.
Если причиной тошноты стал гастродуоденит, то появляются такие дополнительные симптомы, как отрыжка, изжога, ощущение кома в горле, боли «под ложечкой». Тошнота после еды ощущается преимущественно в вечернее время, а утром, наоборот, она возникает на пустой желудок. Для купирования такого состояния приходится пересматривать рацион (из него исключаются кофе, шоколад, газированные напитки, острая и жирная пища), режим питания, проходить медикаментозную терапию, направленную на нормализацию кислотного баланса и улучшение моторики желудка и кишечника.
Панкреатит – внимание на поджелудочную железу
Особое внимание нужно уделить такой патологии, сопровождающейся тошнотой после еды, как панкреатит. Его сопровождают вздутие живота, острая опоясывающая боль, отдающая в спину и в правое подреберье, расстройство кишечника, резкое похудание. Диагноз этой патологии можно поставить по результатам УЗИ, и лабораторных исследований на сахар, наличие ферментов, определение воспалительного процесса. Лечение панкреатита связано с длительной диетой, медикаментозной терапией ферментативными и противовоспалительными препаратами.
А может это отравление или кишечная инфекция?
При отравлении человек ощущает слабость, повышение температуры.
В этом случае тошнить начинает чрез непродолжительное время после приема недоброкачественной пищи, этот процесс всегда заканчивается рвотой. Таким образом, организм пытается освободиться от источника интоксикации, присоединяя к тошноте и рвоте еще и диарею.
Токсины вызывают слабость, головную боль, повышение температуры. Болит живот в области желудка и кишечника, через 1-2 дня нарастают симптомы обезвоживания:
- Жажда
- Сухость кожи и слизистых оболочек
- Головокружение
- Редкое мочеиспускание
- Потеря веса, изможденный вид
Если вызвать рвоту после первых приступов тошноты, то можно избежать большинства этих симптомов, избавившись от источника отравления. Обязательно нужно принять абсорбенты (Полифепан, активированный уголь), пить много жидкости. При ухудшении состояния, а у детей – даже при появлении начальных симптомов, обязательно обратиться за медицинской помощью. При кишечной инфекции рвота может стать неукротимой, в ней появляется желчь, ощущается головокружение.
Тошнота при беременности
Тошнота при беременности может быть вызвана токсикозом.
И ранний, и поздний токсикозы беременности могут сопровождаться тошнотой. Этот симптом присутствует непродолжительное время, он появляется чаще всего по утрам, или сопровождает избирательное неприятие отдельных запахов (например, запах мясного бульона).
Очень редко такой симптом сопровождает беременность на протяжении многих месяцев, в таких случаях приходится проводить стационарное лечение во избежание появления патологий у плода. С ранним токсикозом можно справиться, если по утрам, не вставая с постели позавтракать небольшим количеством фруктов или орехов, выпить чай с мятой и сухариком.
Поздний токсикоз, или гестоз – состояние более опасное, чем ранний токсикоз. При гестозе к тошноте и рвоте присоединяются отеки, повышение давления, мелькание «мушек» перед глазами. Это свидетельствует о поражении нервной и мочевыделительной систем, что может закончиться состоянием эклампсии и даже угрозой для жизни матери и ребенка. Именно поэтому ни в коем случае нельзя игнорировать такие симптомы на поздних сроках беременности.
Побочные эффекты лекарственных средств
Тошнота может быть побочным эффектом приема антибиотиков.
К сожалению, иногда прием жизненно важных препаратов может сопровождаться побочными явлениями в виде тошноты. Чаще всего это лекарственные средства из таких фармацевтических групп, как:
Для того, чтобы минимизировать неприятные ощущения нужно тщательно соблюдать дозировку, способ применения, условия хранения, и сроки годности лекарств.
Нарушения работы вестибулярного аппарата как причины тошноты после еды
Морская болезнь болезнь может возникнуть из за проблем с вестибулярным аппаратом.
«Морская болезнь» сопровождает не только пассажиров океанских лайнеров, но и путешественников на самолетах и автомобильном транспорте, особенно, если в салоне жарко и душно, а пассажиры перед поездкой достаточно плотно поели.
Виной такого состояния являются проблемы с вестибулярным аппаратом. Чаще всего они возникают у детей, продолжаясь до окончания периода полового созревания, но иногда проявляются и в зрелом возрасте, являясь врожденной особенностью организма.
Тошноту в таком случае можно предупредить, если перед путешествием принять препараты типа Аэроморе, постараться сесть так, чтобы смотреть вперед, не есть перед поездкой. Эффективным считается посасывание ломтика лимона или кусочка имбирного корня, который рекомендуется держать под языком.
Нарушения режима питания
Приступы тошноты могут возникнуть от того, что перерывы между приемами пищи неоправданно велики, и наступает чувство голода. Если съесть на голодный желудок что-то сладкое, тошнота может не прекратиться, а усилиться еще больше. Такие же ощущения можно получить при переедании и избыточном употреблении сладостей и сдобы.
Приверженцы экстремальных диет в своем стремлении сбросить избыточный вес, могут впадать в крайности, уменьшая порции до минимума, или проводя разгрузочные дни вообще без пищи. Наиболее оптимальным методом является дробное питание маленькими порциями, разгрузочные дни под руководством диетолога.
О тошноте и рвоте подробно в следующем видеоматериале:
От гельминтов тоже может тошнить
Причиной появления тошноты может быть наличие глистов в организме.
Еще одной деликатной проблемой появления тошноты после еды может стать наличие глистов. Самым лучшим выходом в таком случае может стать обращение к инфекционисту, проведение лабораторных исследований и соблюдение рекомендаций врача.
Бесконтрольное самолечение в этом случае может привести к появлению осложнений. Глистная инвазия может маскироваться под заболевания ЖКТ, острые респираторные заболевания. Дополнительными симптомами кроме тошноты могут стать:
Диагностика такой патологии очень сложна, даже пятикратный анализ кала может быть отрицательным при явной глистной инвазии из-за особенностей размножения гельминтов. Такой симптом, как тошнота после приема пищи нуждается в тщательной диагностике, так как может быть признаком очень опасных заболеваний. При его появлении обязательна консультация специалиста и проведение необходимых исследований.
Заметили ошибку? Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.
Причиной появления тошноты может быть наличие глистов в организме.
Причины тошноты после еды, и как облегчить состояние
Одной из самых частых проблем является тошнота после еды.
Причины тошноты после еды
Тошнота – один из главных признаков беременности. Женщина начинает замечать, что после приема пищи ее начинает подташнивать, причем случается это не всегда и не со всеми продуктами. Данное ощущение – это абсолютно нормальное физиологическое явление.
Основными причинами, почему может тошнить после еды во время беременности можно назвать:
- Усиленная выработка прогестерона
- Усиленная выработка пролактина и хориондропического гормона человека
- Проблемы с желудочно-кишечным трактом
- Недостаток витамина В6
- Повышенная кислотность в желудке
- Индивидуальные особенности
У всех этих причин имеется одно объяснение. В тот момент, когда произошло оплодотворение, организм женщины полностью перестраивается для вынашивания ребенка.
Именно поэтому, очень часто, организм таким способом реагирует на эти изменения, так сказать, защитная реакция. Но, многие удивляются, почему одна беременная страдает весь первый триместр от сильной тошноты и даже рвоты, а у другой и признаков не наблюдается?! Ответ очень прост. Каждый организм индивидуален. Если женщина до беременности вела активный и правильный образ жизни, то врядли ее будет мучить такой недуг. Конечно, это не гарантия.
Но случается и такое, что на фоне гормональных изменений, некоторые органы начинают давать сбои. И уже причины в этом случае становятся более серьезными. Редко, но случается, что причинами тошноты после еды у беременных может стать:
- Гастрит. Нередко еще до беременности женщина страдает этим заболеванием, но если до нее она могла купировать приступы лекарственными препаратами, то во время вынашивания ребенка их использование категорически запрещается, так как может навредить малышу.
- Сотрясение. Иногда женщина может потерять сознание и стукнуться головой, или же по каким-либо другим причинам получить такую травму. А, как известно, один из самых частых симптомов сотрясения – это тошнота.
- Головная боль. Очень часто из-за сильной головной боли может появляться тошнота, причем она может быть и после еды, и даже независимо от приемов пищи.
- Отравление. Несвежие продукты – это главная причина отравлений. После того, как из организма были выведены все токсины, еще последующие несколько дней из-за слабости желудка женщина может ощущать тошноту после приема пищи.
Конечно, чаще всего причиной являются нормальные физиологические процессы, но исключать и другое не следует. Если женщину постоянно мучает этот недуг, да так, что невозможно кушать, то необходимо срочно обратится к врачу, так как организм должен получать большое количество витаминов и микроэлементов для нормального развития плода.
Тошнота на ранних сроках
Многих интересует вопрос, когда может начаться тошнота, на каком сроке обычно это происходит. Однозначного ответа здесь нет, так как каждый организм индивидуален, и кто-то может почувствовать ее уже на 4-5 неделе, а кто-то и не знать, что это такое.
Если говорить о том, когда она заканчивается, то случается это примерно в конце первого триместра, но, как уже было сказано выше, это не точный факт. Нередко женщины мучаются от токсикоза и на втором, и на третьем триместре.
Довольно часто тошнота сопровождается рвотой, особенно это бывает после приема пищи. Иногда женщина даже не может нормально покушать. Если это бывает один раз в день, то паниковать не стоит, но существует ряд признаков, в момент появления которых нужно срочно же обратиться к врачу. Итак, если тошнота и рвота привели к нижеперечисленным симптомам, то поход откладывать не нужно:
- Появились признаки обезвоживания организма, такие как головокружение, постоянная жажда, редкие позывы в туалет «по маленькому», обмороки
- Началась потеря веса, хотя во время беременности он должен наоборот увеличиваться.
- Если повысилась температура тела
- Если рвота бывает больше четырех раз в день
- Ощущается сильная слабость
- Появились боли внизу живота
- Моча поменяла цвет, стала очень темной
Прежде всего, стоит думать о малыше. Не нужно бояться врачей и не ходить к ним только потому, что они могут выписать какие-то лекарственные препараты. Также не стоит верить советам знакомых, что все пройдет само собой. Тошнота после еды на ранних сроках, особенно когда она сопровождается частой рвотой, очень опасна.
Тошнота на поздних сроках
Это явление на поздних сроках не редкость. Оно возникает в это время по большей степени из-за физиологических причин. С каждым днем плод растет, а матка становится все больше и больше, и начинает подпирать внутренние органы. И чаще всего страдает желудок. Именно поэтому, тошнота после еды на поздних сроках не то, что не редкость, это, можно сказать, норма.
Из-за таких изменений женщине не рекомендуется кушать большими порциями, а также приема пищи перегибаться или принимать лежачее положение.
Но, несмотря на то, что поздний токсикоз появляется часто, то это не значит, что он безопасен. На поздних сроках он может навредить ребенку, так как он будет испытывать недостаток в кислороде и питательных веществах. Поэтому, при появлении симптомов позднего токсикоза, нужно срочно пойти к врачу, который выпишет специальные лекарственные препараты для облегчения состояния.
Как облегчить состояние
Многие будущие мамы хотят, чтобы изобрели такую таблетку, благодаря которой тошнота сразу же пройдет, и они смогут нормально есть, не боясь, что скушанный обед «попроситься обратно».
Но, к сожалению, такого средства не существует. Конечно, есть лекарственные препараты, которые могут облегчить состояние. Вот только все беременные, да и акушеры — гинекологи, стараются до последнего откладывать их назначение, так как это искусственная химия, которая может при положительном эффекте на состояние мамы оказать негативное воздействие на плод, который так хрупок.
Лучше всего использовать проверенные методы, которые можно назвать еще, народными средствами, для того, чтобы облегчить состояние:
- Для того чтобы избежать утренней тошноты, особенно после приема пищи, рекомендуется держать рядом с кроватью что-нибудь съестное, например, сухарики. Из-за понижения сахара утром и возникает тошнота. Что
При Беременности Тошнит После Приема Пищи — Ваша беременность
Почему тошнит после приема пищи?
Еда в нашем обществе перестала выполнять одну лишь только функцию – насыщать организм. Теперь она становится еще и способом радоваться жизни, оценить новые вкусы, рецептуру, запахи. Тем обиднее становится, если после приема вкусной пищи вдруг накатывает тошнота. Мало того, этот симптом не сулит ничего хорошего и требует внимания к своему здоровью.
Почему тошнит после приема пищи? Причин может быть несколько. Одни из них носят скорее бытовой характер, другие основываются на медицинской проблеме, которой не следует пренебрегать. Начнем с первой категории.
Первой и основной причиной, по которой тошнит после приема пищи, для женщин является беременность. Организм начинает перестройку — и возникает такое явление, как токсикоз. Следует вспомнить, давно ли прошли последние месячные, и для проверки сделать тест на беременность, даже если вы не практикуете незащищенный половой акт. Если же по объективным причинам она исключена, следует задуматься о других причинах.
Еще один вариант, почему после приема пищи тошнит, – это неправильный образ жизни. Тошноту может спровоцировать недостаток кислорода в организме, малоподвижность, а также несбалансированное питание.
Еще одна причина, почему тошнит после приема пищи, — возможно, вы съели что-то невкусное, просроченное либо вызывающее у вас лично непереносимость. Проанализируйте свой рацион, выделите такие продукты из группы риска и постарайтесь избегать их употребления в дальнейшем.
Эти причины достаточно распространены в наше время. Образ жизни при работе в городе располагает именно к малоподвижности, недостатку кислорода и употреблению нездоровой еды. Но не следует исключать и заболевания, при которых тошнит после приема пищи. К ним относятся в основном заболевания желудка, такие, к примеру, как гастриты и язвенная болезнь. Они также сопровождаются вздутием живота, тяжестью.
Еще одно заболевание, при котором тошнит после каждого приема пищи, связано с дисфункцией желчного пузыря. Чтобы понять, что виновница этого явления именно болезнь желчного, обратите внимание на сопровождающие симптомы: боль в правом подреберье, изжогу, привкус металла во рту либо горечь, а также вздутие живота.
Такое заболевание, как панкреатит, тоже может вызывать тошноту после еды. Если подобное проявляется с пугающей регулярностью и сопровождается потерей веса, расстройством пищеварения и горьким привкусом во рту – это повод забить тревогу.
В любом случае при симптомах, описанных выше, стоит немедленно обратиться к гастроэнтерологу и провести обследование ЖКТ, чтобы не допустить прогрессирования болезни.
Еще одно заболевание, при котором тошнит после каждого приема пищи, связано с дисфункцией желчного пузыря. Чтобы понять, что виновница этого явления именно болезнь желчного, обратите внимание на сопровождающие симптомы: боль в правом подреберье, изжогу, привкус металла во рту либо горечь, а также вздутие живота.
Причины тошноты после еды, и как облегчить состояние
Одной из самых частых проблем является тошнота после еды.
Причины тошноты после еды
Тошнота – один из главных признаков беременности. Женщина начинает замечать, что после приема пищи ее начинает подташнивать, причем случается это не всегда и не со всеми продуктами. Данное ощущение – это абсолютно нормальное физиологическое явление.
Основными причинами, почему может тошнить после еды во время беременности можно назвать:
- Усиленная выработка прогестерона
- Усиленная выработка пролактина и хориондропического гормона человека
- Проблемы с желудочно-кишечным трактом
- Недостаток витамина В6
- Повышенная кислотность в желудке
- Индивидуальные особенности
У всех этих причин имеется одно объяснение. В тот момент, когда произошло оплодотворение, организм женщины полностью перестраивается для вынашивания ребенка.
Именно поэтому, очень часто, организм таким способом реагирует на эти изменения, так сказать, защитная реакция. Но, многие удивляются, почему одна беременная страдает весь первый триместр от сильной тошноты и даже рвоты, а у другой и признаков не наблюдается?! Ответ очень прост. Каждый организм индивидуален. Если женщина до беременности вела активный и правильный образ жизни, то врядли ее будет мучить такой недуг. Конечно, это не гарантия.
Но случается и такое, что на фоне гормональных изменений, некоторые органы начинают давать сбои. И уже причины в этом случае становятся более серьезными. Редко, но случается, что причинами тошноты после еды у беременных может стать:
- Гастрит. Нередко еще до беременности женщина страдает этим заболеванием, но если до нее она могла купировать приступы лекарственными препаратами, то во время вынашивания ребенка их использование категорически запрещается, так как может навредить малышу.
- Сотрясение. Иногда женщина может потерять сознание и стукнуться головой, или же по каким-либо другим причинам получить такую травму. А, как известно, один из самых частых симптомов сотрясения – это тошнота.
- Головная боль. Очень часто из-за сильной головной боли может появляться тошнота, причем она может быть и после еды, и даже независимо от приемов пищи.
- Отравление. Несвежие продукты – это главная причина отравлений. После того, как из организма были выведены все токсины, еще последующие несколько дней из-за слабости желудка женщина может ощущать тошноту после приема пищи.
Конечно, чаще всего причиной являются нормальные физиологические процессы, но исключать и другое не следует. Если женщину постоянно мучает этот недуг, да так, что невозможно кушать, то необходимо срочно обратится к врачу, так как организм должен получать большое количество витаминов и микроэлементов для нормального развития плода.
Тошнота на ранних сроках
Многих интересует вопрос, когда может начаться тошнота, на каком сроке обычно это происходит. Однозначного ответа здесь нет, так как каждый организм индивидуален, и кто-то может почувствовать ее уже на 4-5 неделе, а кто-то и не знать, что это такое.
Если говорить о том, когда она заканчивается, то случается это примерно в конце первого триместра, но, как уже было сказано выше, это не точный факт. Нередко женщины мучаются от токсикоза и на втором, и на третьем триместре.
Довольно часто тошнота сопровождается рвотой, особенно это бывает после приема пищи. Иногда женщина даже не может нормально покушать. Если это бывает один раз в день, то паниковать не стоит, но существует ряд признаков, в момент появления которых нужно срочно же обратиться к врачу. Итак, если тошнота и рвота привели к нижеперечисленным симптомам, то поход откладывать не нужно:
- Появились признаки обезвоживания организма, такие как головокружение, постоянная жажда, редкие позывы в туалет «по маленькому», обмороки
- Началась потеря веса, хотя во время беременности он должен наоборот увеличиваться.
- Если повысилась температура тела
- Если рвота бывает больше четырех раз в день
- Ощущается сильная слабость
- Появились боли внизу живота
- Моча поменяла цвет, стала очень темной
Прежде всего, стоит думать о малыше. Не нужно бояться врачей и не ходить к ним только потому, что они могут выписать какие-то лекарственные препараты. Также не стоит верить советам знакомых, что все пройдет само собой. Тошнота после еды на ранних сроках, особенно когда она сопровождается частой рвотой, очень опасна.
Тошнота на поздних сроках
Это явление на поздних сроках не редкость. Оно возникает в это время по большей степени из-за физиологических причин. С каждым днем плод растет, а матка становится все больше и больше, и начинает подпирать внутренние органы. И чаще всего страдает желудок. Именно поэтому, тошнота после еды на поздних сроках не то, что не редкость, это, можно сказать, норма.
Из-за таких изменений женщине не рекомендуется кушать большими порциями, а также приема пищи перегибаться или принимать лежачее положение.
Но, несмотря на то, что поздний токсикоз появляется часто, то это не значит, что он безопасен. На поздних сроках он может навредить ребенку, так как он будет испытывать недостаток в кислороде и питательных веществах. Поэтому, при появлении симптомов позднего токсикоза, нужно срочно пойти к врачу, который выпишет специальные лекарственные препараты для облегчения состояния.
Как облегчить состояние
Многие будущие мамы хотят, чтобы изобрели такую таблетку, благодаря которой тошнота сразу же пройдет, и они смогут нормально есть, не боясь, что скушанный обед «попроситься обратно».
Но, к сожалению, такого средства не существует. Конечно, есть лекарственные препараты, которые могут облегчить состояние. Вот только все беременные, да и акушеры — гинекологи, стараются до последнего откладывать их назначение, так как это искусственная химия, которая может при положительном эффекте на состояние мамы оказать негативное воздействие на плод, который так хрупок.
Лучше всего использовать проверенные методы, которые можно назвать еще, народными средствами, для того, чтобы облегчить состояние:
- Для того чтобы избежать утренней тошноты, особенно после приема пищи, рекомендуется держать рядом с кроватью что-нибудь съестное, например, сухарики. Из-за понижения сахара утром и возникает тошнота. Чтобы избежать этого, нужно всего лишь после пробуждения скушать сухарик или крекер, полежать еще минут десять, а затем вставать.
- Соблюдение режима сна. Нередко, причиной становится простое переутомление, так как организм очень восприимчив, и к тому же, итак переносит большую нагрузку. Чтобы избежать тошноты, нужно больше отдыхать и спать.
- Не нужно сразу после приема пищи ложиться спать или же просто принимать лежачее положение.
- Кушать то, что нравится. Этот период не длиться вечно. И если пару недель женщина будет кушать именно то, что ей хочется, а не то, что надо, то и приступов тошноты после приема пищи станет намного меньше.
- Нельзя переедать. Даже не у беременных после переедания возникает тошнота, а во время вынашивания ребенка она может начаться с удвоенной силой.
Тошнота во время беременности – явление частое и вполне нормальное, конечно, если это не относится к поздним срокам. Причин этому существует множество, но практически всегда это простая перестройка организма, реакция на новое состояние.
Паниковать нужно лишь тогда, когда тошнота сопровождается частой рвотой, которая приводит к обезвоживанию! В любом случае, если беременная женщина чувствует себя некомфортно, то лучше всего спросить у врача, как можно облегчить свое состояние. Заниматься самолечением не рекомендуется, так как это может причинить вред и будущему ребенку!
Видео о токсикозе при беременности:
Заметили ошибку? Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.
Но случается и такое, что на фоне гормональных изменений, некоторые органы начинают давать сбои. И уже причины в этом случае становятся более серьезными. Редко, но случается, что причинами тошноты после еды у беременных может стать:
Девять причин тошноты после приема пищи
Такой симптом, как тошнота после еды, не является отдельным заболеванием, в большинстве случаев он сигнализирует об острых или хронических нарушениях в отлаженной работе человеческого организма. Приступы тошноты варьируются от незначительных и быстро проходящих, до мучительных, изматывающих, заканчивающихся неукротимой рвотой.
Для того чтобы поставить правильный диагноз, нужно проанализировать сопутствующие симптомы, провести лабораторные и инструментальные исследования. Все эти манипуляции проводятся врачом в условиях медицинского учреждения. Информация, предоставленная в статье, не является поводом для самодиагностики и самолечения, а предоставляется в ознакомительных целях.
Причины появления тошноты
Тошнота может быть вызвана заболеваниями ЖКТ.
Тошнота может возникнуть, как симптом какого-нибудь заболевания, так и при отдельных состояниях, которые нельзя назвать болезнью. Основными причинами тошноты после еды могут быть:
- Заболевания ЖКТ (гастрит, язва желудка и 12-перстной кишки, дуоденит, панкреатит, холецистит).
- Проблемы с вестибулярным аппаратом.
- Токсикоз беременности.
- Отравление некачественными продуктами, кишечная инфекция.
- Побочные действия, передозировка лекарственных средств.
- Развитие онкологического заболевания.
- Заражение глистами.
- Нерациональное питание (переедание, перевес в сторону жирных или сладких блюд, увлечение диетами, голодание).
- Эмоциональные всплески, сильный стресс.
- Аллергическая реакция на отдельные продукты питания.
Существует еще много причин тошноты, но в большинстве случаях они не зависят от приема пищи. Это может быть мигрень, приступ аппендицита, сотрясение мозга, предынфарктное состояние, гипертония, обезвоживание, тепловой и солнечный удар и т.д.
Когда тошнит из-за проблем с ЖКТ
При болях в животе нужно обращаться к гастроэнтерологу.
Ведущую роль в симптоматике тошноты после еды занимают болезни ЖКТ. При гастрите и язвенной болезни к чувству тошноты присоединяются тяжесть и ощущение распирания после еды. В эпигастральной области возникает жжение, которое ощущается и после еды, и натощак.
Если есть подозрение на такую патологию, гастроэнтеролог назначит проведение лабораторных исследований на пресловутую Helicobacter pylori, общий и биохимический анализы крови. Обязательно понадобится проведение гастроскопии, которая является самым информативным методом диагностики на сегодняшний день.
Тошнота, связанная с таким заболеванием, как холецистит (воспаление желчного пузыря), или с дискинезией, может сочетаться с болью в правом подреберье, появлением во рту горечи или привкуса металла, метеоризмом. Неприятное подташнивание появляется не только после еды, но и во время приема пищи. Уточнение диагноза проводится при УЗИ желчного пузыря и печени, лечение может быть как медикаментозным, так и оперативным.
Если причиной тошноты стал гастродуоденит, то появляются такие дополнительные симптомы, как отрыжка, изжога, ощущение кома в горле, боли «под ложечкой». Тошнота после еды ощущается преимущественно в вечернее время, а утром, наоборот, она возникает на пустой желудок. Для купирования такого состояния приходится пересматривать рацион (из него исключаются кофе, шоколад, газированные напитки, острая и жирная пища), режим питания, проходить медикаментозную терапию, направленную на нормализацию кислотного баланса и улучшение моторики желудка и кишечника.
Панкреатит – внимание на поджелудочную железу
Особое внимание нужно уделить такой патологии, сопровождающейся тошнотой после еды, как панкреатит. Его сопровождают вздутие живота, острая опоясывающая боль, отдающая в спину и в правое подреберье, расстройство кишечника, резкое похудание. Диагноз этой патологии можно поставить по результатам УЗИ, и лабораторных исследований на сахар, наличие ферментов, определение воспалительного процесса. Лечение панкреатита связано с длительной диетой, медикаментозной терапией ферментативными и противовоспалительными препаратами.
А может это отравление или кишечная инфекция?
При отравлении человек ощущает слабость, повышение температуры.
В этом случае тошнить начинает чрез непродолжительное время после приема недоброкачественной пищи, этот процесс всегда заканчивается рвотой. Таким образом, организм пытается освободиться от источника интоксикации, присоединяя к тошноте и рвоте еще и диарею.
Токсины вызывают слабость, головную боль, повышение температуры. Болит живот в области желудка и кишечника, через 1-2 дня нарастают симптомы обезвоживания:
- Жажда
- Сухость кожи и слизистых оболочек
- Головокружение
- Редкое мочеиспускание
- Потеря веса, изможденный вид
Если вызвать рвоту после первых приступов тошноты, то можно избежать большинства этих симптомов, избавившись от источника отравления. Обязательно нужно принять абсорбенты (Полифепан, активированный уголь), пить много жидкости. При ухудшении состояния, а у детей – даже при появлении начальных симптомов, обязательно обратиться за медицинской помощью. При кишечной инфекции рвота может стать неукротимой, в ней появляется желчь, ощущается головокружение.
Тошнота при беременности
Тошнота при беременности может быть вызвана токсикозом.
И ранний, и поздний токсикозы беременности могут сопровождаться тошнотой. Этот симптом присутствует непродолжительное время, он появляется чаще всего по утрам, или сопровождает избирательное неприятие отдельных запахов (например, запах мясного бульона).
Очень редко такой симптом сопровождает беременность на протяжении многих месяцев, в таких случаях приходится проводить стационарное лечение во избежание появления патологий у плода. С ранним токсикозом можно справиться, если по утрам, не вставая с постели позавтракать небольшим количеством фруктов или орехов, выпить чай с мятой и сухариком.
Поздний токсикоз, или гестоз – состояние более опасное, чем ранний токсикоз. При гестозе к тошноте и рвоте присоединяются отеки, повышение давления, мелькание «мушек» перед глазами. Это свидетельствует о поражении нервной и мочевыделительной систем, что может закончиться состоянием эклампсии и даже угрозой для жизни матери и ребенка. Именно поэтому ни в коем случае нельзя игнорировать такие симптомы на поздних сроках беременности.
Побочные эффекты лекарственных средств
Тошнота может быть побочным эффектом приема антибиотиков.
К сожалению, иногда прием жизненно важных препаратов может сопровождаться побочными явлениями в виде тошноты. Чаще всего это лекарственные средства из таких фармацевтических групп, как:
Для того, чтобы минимизировать неприятные ощущения нужно тщательно соблюдать дозировку, способ применения, условия хранения, и сроки годности лекарств.
Нарушения работы вестибулярного аппарата как причины тошноты после еды
Морская болезнь болезнь может возникнуть из за проблем с вестибулярным аппаратом.
«Морская болезнь» сопровождает не только пассажиров океанских лайнеров, но и путешественников на самолетах и автомобильном транспорте, особенно, если в салоне жарко и душно, а пассажиры перед поездкой достаточно плотно поели.
Виной такого состояния являются проблемы с вестибулярным аппаратом. Чаще всего они возникают у детей, продолжаясь до окончания периода полового созревания, но иногда
Почему После Еды Тошнит При Беременности — Ваша беременность
Что делать, если тошнит после еды при беременности?
Продукты питания, которые ежедневно присутствуют в нашем рационе, влияют не только на наш внешний вид, но и на самочувствие. Особенно эта закономерность очевидна при беременности – женщину либо начинает тошнить после еды, либо, наоборот, рвотные позывы купируются. Однако такой эффект оказывают далеко не все продукты. Какая именно еда вызывает подобную реакцию и почему, будем выяснять вместе с вами.
Причины раннего токсикоза беременности
Уже на пятой-шестой неделях беременности женщина может почувствовать легкую утреннюю тошноту. Не стоит переживать, если это происходит не чаще 5–10 раз в сутки и при этом не наблюдается сильной потери веса, обезвоживания организма.
Дело в том, что как только произошло оплодотворение яйцеклетки активизируется гормон прогестерон. Он расслабляет мускулатуру матки, способствует прочному закреплению плодного яйца, но параллельно вызывает токсикоз.
Совет: если при беременности в 1 триместре вас тошнит после еды, обратите внимание, какие продукты или способ их приготовления вызывает дискомфорт. Опираясь на свои наблюдения и рекомендации врача-гинеколога, составьте индивидуальную диету и придерживайтесь ее в первые три месяца беременности.
Кроме гормонального дисбаланса к причинам появления токсикоза первой половины беременности относят:
- наследственность – если ваша мама и бабушка страдали от токсикоза, то вас, скорее всего, постигнет та же участь;
- психологические факторы: плохое настроение, частые стрессы, переживания негативно влияют на ваше общее состояние;
- особенности вашей иммунной системы и ее реакция на антигены плода;
- заболевания желудочно-кишечного тракта.
Почему тошнит от сладкого?
Нередко при беременности женщины жалуются, что их тошнит от сладкого. Почему это происходит?
Во-первых, виноваты гормональные перестройки, обуславливающие вкусовые аномалии.
Во-вторых, тошнота после употребления сладкого может свидетельствовать о наличии патологий органов пищеварения: желчного пузыря, печени, поджелудочной железы.
Читайте: можно ли есть апельсины при беременности.
В результате употребления сладких продуктов повышается уровень сахара в крови и моче. При этом на поджелудочную железу накладывается двойная нагрузка, с которой она не справляется, если имеются функциональные нарушения в ее работе. В такой ситуации женщине ставят диагноз гестационного диабета и назначают лечение.
Однако приступы тошноты могут появиться и в том случае, когда органы пищеварения в норме. Каждая порция сладостей, особенно в больших объемах, запускает процесс выработки желчи. В свою очередь желчь раздражает поджелудочную железу, а женщина испытывает приступ тошноты.
Поздний токсикоз у беременных
В отличие от токсикоза в первом триместре беременности, его проявления на более поздних сроках, как правило, вызывают у врачей серьезные опасения.
В ситуации относительной нормы тошнит от еды при беременности в конце 2 и 3 триместрах по причине возросшего давления на брюшные органы, в частности на печень. Сказывается и активность плода, толчки которого в этот период становятся сильнее.
Обращения к специалисту требует ситуация, при которой помимо тошноты появляются другие тревожные симптомы:
- частая обильная рвота;
- повышенное артериальное давление;
- головокружение;
- шум в ушах, черные точки перед глазами;
- сильные отеки;
- значительная прибавка в весе;
- головные боли;
- белок в моче.
Подобная симптоматика может свидетельствовать о развитии у беременной гестоза, при котором страдает не только женщина, но и плод. Заболевание требует оперативного лечения.
Общие советы по борьбе с токсикозом
Несмотря на то, что тошнота после еды при беременности на ранних сроках – нормальный физиологический процесс, совсем не обязательно мучиться. Каждая будущая мамочка в силах помочь себе пережить неприятные проявления начала беременности.
Важно: еще на этапе планирования необходимо пролечить все текущие заболевания, а также избавиться от вредных привычек, если таковые имеются. Подобные меры позволят не только снизить проявления токсикоза, но и в целом благополучно скажутся на протекании беременности.
Непосредственно во время беременности приступы тошноты как утром, так и в течение дня помогут нивелировать следующие меры:
- как можно больше гуляйте на свежем воздухе;
- избегайте стрессовых ситуаций, не волнуйтесь по пустякам;
- принимайте фолиевую кислоту или другие витамины;
- регулярно проветривайте помещение, а на ночь слегка приоткрывайте окно или форточку;
- по мере возможности выполняйте легкие физические упражнения, плавайте.
Корректируем режим питания
Мы уже выяснили причины того, почему тошнит при беременности от сладкого, однако приступы могут провоцировать и другие продукты. Более того, часто еда, которая приносила наслаждение до наступления беременности, после оплодотворения может вызывать отвращение.
Рекомендуем узнать, как действовать при нарушении сна при беременности.
Чтобы процесс приема пищи доставлял удовольствие и не стал источником негативных эмоций, придерживайтесь таких рекомендаций:
- сбалансируйте свой рацион, исключите жирную, жареную, острую, соленую пищу;
- возьмите за правило держать на прикроватной тумбочке снеки, фрукты, чтобы перекусить ими сразу после пробуждения, не вставая с постели;
- питайтесь дробно и часто, не делайте больших перерывов между приемами пищи;
- в качестве перекусов не используйте шоколад, пирожные и прочие кондитерские изделия – сахар в крови повысится и вместо улучшения состояния вы получите обратный эффект;
- не пейте газированные напитки, крепкий кофе;
- снизить приступ тошноты помогут слабосоленые продукты: моченые яблоки, квашеная капуста, но только в ограниченном количестве;
- употребляйте пищу комнатной температуры, так как холодная и горячая еда раздражает пищеварительный тракт.
Сделайте эти правила частью своей жизни на время беременности, и токсикоз будет проявляться в меньшей степени или вовсе отступит.
Сегодня мы говорили о причинах тошноты после еды при беременности и выяснили, что они могут быть как физиологические, так и патологические, требующие медицинского вмешательства. Прислушивайтесь к своим ощущениям в этот прекрасный период и помните, что беременность должна быть в радость.
- наследственность – если ваша мама и бабушка страдали от токсикоза, то вас, скорее всего, постигнет та же участь;
- психологические факторы: плохое настроение, частые стрессы, переживания негативно влияют на ваше общее состояние;
- особенности вашей иммунной системы и ее реакция на антигены плода;
- заболевания желудочно-кишечного тракта.
Тошнит после каждого приема пищи: возможные причины, лечение и последствия
Тошнота является неприятным и временами мучительным симптомом, нередко приводящим к рвоте. Чувство тошноты возникает в верхней части живота и сопровождается рвотными рефлексами.
Редкопоявляющаяся тошнота может свидетельствовать о нарушении диеты или несвежести съеденных продуктов, но регулярная тошнота, возникающая после каждого приема пищи, как правило, указывает на серьезные нарушения и заболевания органов ЖКТ.
Возможные причины, приводящие к тошноте
Панкреатит способен вызвать тошноту.
Постоянная, регулярная тошнота вызывает беспокойство, страх, отказ от пищи и резкое снижение веса.
При отравлениях и употреблении жирных продуктов тошнота обычно длится не больше 1-2 дней, если этот неприятный симптом появляется ежедневно и уже длительное время, это говорит о серьезных нарушениях пищеварительной системы.
Не рекомендуется устранять тошноту любыми домашними средствами без выяснения причин, это может смазать клиническую картину и привести к тяжелым последствиям.
Если вас тошнит после каждого приема пищи в течение продолжительного времени, обязательно обратитесь к врачу и пройдите обследование. Такая тошнота может быть признаком серьезных и опасных заболеваний, лечение которых должно начаться незамедлительно.
- Панкреатит. При воспалении поджелудочной железы в первую очередь ощущается боль. Боль может быть очень сильной, нестерпимой, вызывающей болевой шок у больного. После снятия болевого синдрома может оставаться тошнота и рвота, отрыжка. Если после срыва поджелудочной не соблюдается диета, тошнота может возникать после любого приема пищи.
- Холецистит. Желчный пузырь располагается в правом подреберье, и при холецистите в этом месте ощущается тупая боль, которая возникает, как правило, неожиданно. Помимо боли частыми признаками холецистита являются тошнота и рвота.
- Аппендицит. При аппендиците также часто появляется тошнота и рвотные позывы, а также повышение температуры, понос, слабость. Все это делает воспаление аппендикса схожим с обычным отравлением. Однако постоянной тошноты при аппендиците быть не может, так как болезнь развивается быстро и требует немедленного хирургического вмешательства. Некоторое время тошнота присутствует в самом начале, когда воспалительные процессы только начинаются.
- Почечная недостаточность. Это заболевание сопровождается многими симптомами, например, уменьшением количества мочи или полным ее отсутствием. В результате задержки мочи начинается интоксикация организма, сопровождаемая тошнотой, рвотой, поносом, отеками, болями в животе. При хронической почечной недостаточности тошнота также может регулярно появляться. Это заболевание требует постоянного контроля и лечения.
Как устранить тошноту?
Церукал — хорошее средство для борьбы с тошнотой.
Существует множество вариантов, как устранить тошноту, когда это срочно необходимо, но стоит помнить, что регулярная тошнота требуется обязательного обследования и выявления ее причин. Именно первопричину возникновения этого неприятного симптомы нужно лечить.
- Лекарства от тошноты. Чаще всего от тошноты принимают Мотилак, Церукал. Эти препараты устраняют тошноту и рвоту при различных заболеваниях ЖКТ, инфекциях. Они снимают тошноту любой этиологии, но имеют противопоказания, принимать их длительно можно только по показаниям врача.
- Травяные отвары. Принимать травяные отвары при беременности можно только по назначению врача и при отсутствии аллергии. Облегчить приступ тошноты помогают отвары ромашки, мяты, зеленый и имбирный чаи.
- Откорректировать курс лечения. В момент приема различных препаратов тошнота может возникать как побочное явление. Тошнота и рвота являются частыми побочными эффектами практически любого препарата, поэтому в этом случае нужно обсудить с врачом корректировку курса.
- Изменить режим питания. Частая тошнота может быть признаком неправильного питания. Если при обследовании врач не обнаружил серьезных патологий, то стоит обратить внимание на привычку питаться. Обилие жареной, жирной и острой пищи приводит не только к тошноте, но и к различным хроническим заболеваниям ЖКТ.
- Успокоиться и принять успокоительное. Приступ тошноты может быть вызван стрессом, сильным волнением, переживанием. Чтобы устранить такую тошноту, нужно успокоиться, глубоко подышать, постараться расслабиться или принять успокоительное. Однако такая тошнота редко бывает постоянной и не связана с приемом пищи.
- Выпить чай. Обычный теплый, чуть сладкий чай через 30 минут после еды поможет справиться с тошнотой. Однако он должен быть не горячим, не холодным и не слишком крепким. Можно заесть его сухариком или сушкой. Есть жирную и приправленную специями пищу при тошноте не рекомендуется. Длительное голодание также может усилить тошноту.
Прежде, чем начать бороться с ежедневной тошнотой, женщинам рекомендуется сделать тест на беременность.
В некоторых случаях токсикоз проявляться с первых недель беременности. В этом случае лечение и прием препаратов могут быть опасными.
Последствия
Тошнота является лишь симптомом нарушения работы ЖКТ, а не самостоятельным заболеванием. Тяжесть последствий определяется тяжестью того заболевания, которое является причиной тошноты и рвоты.
Для облегчения состояния некоторые вызывают искусственную рвоту, но если это и приносит облегчение, то временное. Рвота не только не полезна, но и может привести к неприятным последствиям:
- Обезвоживание. При постоянной рвоте развивается обезвоживание. Количество воды в организме значительно сокращается, общее состояние ухудшается. При обезвоживании появляется слабость, головокружение, тремор рук, снижение веса, сокращение частоты мочеиспускания. При рвоте рекомендуют принимать регидраты, которые восполняют количество жидкости и восстанавливают баланс электролитов в организме (Регидрон).
- Потеря веса. Потеря веса может сопровождать как рвоту, так и тошноту после еды. При ухудшении состояния после приема пищи человек старается избегать еды, стремительно теряет вес, что только ослабляет организм. Постоянное голодание может спровоцировать другие заболевания ЖКТ: гастрит, панкреатит.
- Травмирование пищевода при рвоте. Постоянные рвотные позывы раздражают стенки пищевода. При прохождении рвотных масс слизистая пищевода раздражается, может воспаляться, на ней образуются небольшие язвочки, что сопровождается болезненными ощущениями и еще больше затрудняет прием пищи.
- Язвы желудка и пищевода. Эрозии на слизистой пищевода и желудка могут являться следствием панкреатита. При хроническом воспалении поджелудочной железы воспаление может распространяться на другие органы, вызывая различные осложнения.
- Сахарный диабет. Сахарный диабет может быть как причиной, так и следствием различных заболеваний. В некоторых случаях рвота возникает на фоне обострения сахарного диабета и понижения уровня инсулина в крови. Сахарный диабет может стать осложнением панкреатита, который также сопровождается тошнотой и рвотой.
- Переход заболевания в хроническую форму. Тошнота часто сигнализирует о патологическом состоянии органов ЖКТ. Если постоянно игнорировать симптомы, снимать тошноту домашними средствами и препаратами, можно упустить заболевание, которое при отсутствии лечения перейдет в хроническую форму.
Тошнит после еды при беременности
Тошнота при беременности — распространенное явление.
Во время беременности тошнота является распространенным явлением. Тошнота может появляться как на ранних, так и на поздних сроках беременности.
В первые недели беременности происходит гормональная перестройка, на которую организм может реагировать по-разному.
Некоторые переносят все 9 месяцев легко, а некоторые страдают от токсикоза, тошноты и рвоты. Хотя это считается нормой при беременности, нельзя забывать об опасности продолжительной рвоты и обезвоживания.
Как правило, тошнота при токсикозе появляется в первой половине дня, но иногда тошнота и рвота являются реакцией на запах или пищу.
В некоторых случаях достаточно исключить определенные, «раздражающие» продукты из рациона, отказаться от употребления газированных напитков, стараться не находиться в одном помещении с курящими, избегать резких запахов. Это значительно облегчает симптомы токсикоза. Через некоторое время ранний токсикоз исчезает. Сроки у всех индивидуальны.
Все средства от тошноты и рвоты нужно согласовывать с врачом. Тошнота может мучить утром после подъема с постели. Чтобы облегчить это состояние, врачи рекомендуют ставить рядом с кроватью диетическое печенье, хлебцы или другой легкий перекус. Утром после пробуждения нужно сначала поесть, а потом уже вставать.
Во время беременности не рекомендуют сидеть на строгих диетах, но для облегчения тошноты нужно отказаться от жирной пищи, фастфуда, продуктов, содержащих вкусовые добавки, острые специи и усилители вкуса.
Организм сам подсказывает женщине, какие продукты есть не нужно (возникает тошнота), а какие нужно (сильное желание что-то съесть). Но если очень хочется жареного покупного чебурека, лучше воздержаться и заменить его чем-нибудь более безопасным.
Стоит помнить, что даже беременность не исключает заболевания ЖКТ. Если рвота постоянная, тошнота сильная и наблюдаются другие симптомы, необходимо пройти обследование. Женщины с хроническими заболеваниями ЖКТ могут страдать от приступов тошноты в течение всей беременности.
О причинах тошноты и ее лечении расскажет видеоматериал:
Заметили ошибку? Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.
Существует множество вариантов, как устранить тошноту, когда это срочно необходимо, но стоит помнить, что регулярная тошнота требуется обязательного обследования и выявления ее причин. Именно первопричину возникновения этого неприятного симптомы нужно лечить.
Причины тошноты после еды, и как облегчить состояние
Одной из самых частых проблем является тошнота после еды.
Причины тошноты после еды
Тошнота – один из главных признаков беременности. Женщина начинает замечать, что после приема пищи ее начинает подташнивать, причем случается это не всегда и не со всеми продуктами. Данное ощущение – это абсолютно нормальное физиологическое явление.
Основными причинами, почему может тошнить после еды во время беременности можно назвать:
- Усиленная выработка прогестерона
- Усиленная выработка пролактина и хориондропического гормона человека
- Проблемы с желудочно-кишечным трактом
- Недостаток витамина В6
- Повышенная кислотность в желудке
- Индивидуальные особенности
У всех этих причин имеется одно объяснение. В тот момент, когда произошло оплодотворение, организм женщины полностью перестраивается для вынашивания ребенка.
Именно поэтому, очень часто, организм таким способом реагирует на эти изменения, так сказать, защитная реакция. Но, многие удивляются, почему одна беременная страдает весь первый триместр от сильной тошноты и даже рвоты, а у другой и признаков не наблюдается?! Ответ очень прост. Каждый организм индивидуален. Если женщина до беременности вела активный и правильный образ жизни, то врядли ее будет мучить такой недуг. Конечно, это не гарантия.
Но случается и такое, что на фоне гормональных изменений, некоторые органы начинают давать сбои.
Тошнит После Приема Пищи При Беременности — Ваша беременность
Почему тошнит после приема пищи?
Еда в нашем обществе перестала выполнять одну лишь только функцию – насыщать организм. Теперь она становится еще и способом радоваться жизни, оценить новые вкусы, рецептуру, запахи. Тем обиднее становится, если после приема вкусной пищи вдруг накатывает тошнота. Мало того, этот симптом не сулит ничего хорошего и требует внимания к своему здоровью.
Почему тошнит после приема пищи? Причин может быть несколько. Одни из них носят скорее бытовой характер, другие основываются на медицинской проблеме, которой не следует пренебрегать. Начнем с первой категории.
Первой и основной причиной, по которой тошнит после приема пищи, для женщин является беременность. Организм начинает перестройку — и возникает такое явление, как токсикоз. Следует вспомнить, давно ли прошли последние месячные, и для проверки сделать тест на беременность, даже если вы не практикуете незащищенный половой акт. Если же по объективным причинам она исключена, следует задуматься о других причинах.
Еще один вариант, почему после приема пищи тошнит, – это неправильный образ жизни. Тошноту может спровоцировать недостаток кислорода в организме, малоподвижность, а также несбалансированное питание.
Еще одна причина, почему тошнит после приема пищи, — возможно, вы съели что-то невкусное, просроченное либо вызывающее у вас лично непереносимость. Проанализируйте свой рацион, выделите такие продукты из группы риска и постарайтесь избегать их употребления в дальнейшем.
Эти причины достаточно распространены в наше время. Образ жизни при работе в городе располагает именно к малоподвижности, недостатку кислорода и употреблению нездоровой еды. Но не следует исключать и заболевания, при которых тошнит после приема пищи. К ним относятся в основном заболевания желудка, такие, к примеру, как гастриты и язвенная болезнь. Они также сопровождаются вздутием живота, тяжестью.
Еще одно заболевание, при котором тошнит после каждого приема пищи, связано с дисфункцией желчного пузыря. Чтобы понять, что виновница этого явления именно болезнь желчного, обратите внимание на сопровождающие симптомы: боль в правом подреберье, изжогу, привкус металла во рту либо горечь, а также вздутие живота.
Такое заболевание, как панкреатит, тоже может вызывать тошноту после еды. Если подобное проявляется с пугающей регулярностью и сопровождается потерей веса, расстройством пищеварения и горьким привкусом во рту – это повод забить тревогу.
В любом случае при симптомах, описанных выше, стоит немедленно обратиться к гастроэнтерологу и провести обследование ЖКТ, чтобы не допустить прогрессирования болезни.
Еще одно заболевание, при котором тошнит после каждого приема пищи, связано с дисфункцией желчного пузыря. Чтобы понять, что виновница этого явления именно болезнь желчного, обратите внимание на сопровождающие симптомы: боль в правом подреберье, изжогу, привкус металла во рту либо горечь, а также вздутие живота.
Тошнит После Приема Пищи При Беременности
Резкое понижение уровня сахара в крови называется гипогликемией и часто возникает у тех, кто старается придерживаться очень строгой ограничивающей диеты. Основные признаки низкого уровня глюкозы крови: бледность, потливость, сильное сердцебиение, дрожь, беспокойство, внезапное чувство голода, обмороки, вялость и раздражительность.
Уровень глюкозы крови повышается, как правило, в результате приема пищи. После еды количество сахара в крови возрастает, в связи с чем поджелудочная железа начинает вырабатывать инсулин. Этот гормон, поступая в кровь, осуществляет транспортировку глюкозы в клетки, где она либо используется в качестве источника энергии, либо откладывается «про запас» в виде жира. Как правило, благодаря инсулину, количество сахара в крови возвращается к прежнему уровню. Однако иногда происходит избыточное выделение гормона, в результате чего содержание глюкозы в крови становится очень низким.
Гипогликемия часто возникает у больных диабетом, которые в этих случаях повышают уровень глюкозы, съедая что-нибудь сладкое. У здоровых людей такое состояние возникает не так часто и проявляется в мягкой форме, однако под влиянием некоторых обстоятельств, индивидуальных особенностей и непривычного рациона питания гипергликемия может проявиться в ярко выраженной форме даже у тех, кто не страдает сахарным диабетом.
Основные причины снижения уровня сахара в крови:
Большие перерывы между приемами пищи. Через несколько часов после скудного приема пищи вся поступившая энергия будет исчерпана. Если в результате диеты уже были исчерпаны все внутренние запасы, это может привести к сильному снижению уровня глюкозы крови.
Очень небольшие порции пищи, слишком низкая калорийность рациона. В случаях, когда с едой поступает немного энергии, уровень сахара может понизиться после того, как вся глюкоза будет усвоена организмом без остатка (даже если вы потребляете пищу через небольшие промежутки времени). В этих случаях гипогликемия – сигнал недостаточного питания. Чтобы предотвратить это, увеличьте калорийность рациона и измените меню, включив больше продуктов с низким гликемическим индексом.
Интенсивные занятия спортом. В процессе длительной тренировки организм может израсходовать все имеющиеся запасы глюкозы. При этом возникнут симптомы гликемии и вы не сможете продолжать занятия дальше. Чтобы избежать этого, спортсмены употребляют углеводы в виде продуктов или напитков до и после тренировки, а иногда и во время.
Злоупотребление сладостями. Когда мы съедаем что-нибудь сладкое и мучное (продукт с высоким гликемическим индексом), сахар в крови быстро повышается, вызывая избыточное производство инсулина с последующим резким снижением уровня глюкозы. Вслед за недолгой эйфорией, вызванной коробкой конфет или пачкой печенья, приходит слабость, усталость, сонливость и желание повторить все сначала, чтобы вернуть себе состояние праздника (высокоуглеводная пища повышает уровень серотонина, отвечающего за чувство удовольствия). Поскольку в результате снижения сахара в крови возникает желание съесть что-нибудь сладкое, любая из причин гипогликемии может привести к злоупотреблению продуктами с высоким ГИ.
Потребление газированных и алкогольных напитков. Содержащие много сахара напитки способствуют быстрому повышению уровня сахара в крови. Алкоголь – тот же сахар, а выпитый на голодный желудок, он сразу поступает в кровь со всеми вытекающими последствиями.
Как избежать резкого снижения уровня сахара в крови? Придерживаться простых правил питания:
Стараться есть как можно меньше продуктов с высоким гликемическим индексом. Как правило, это простые углеводы, то есть все, что содержит сахар и белую муку. Особенно коварны сладости, пирожные, пончики, газировка и пиво. Обязательно сочетайте их с продуктами, имеющими низкий гликемический индекс.
Чаще ешьте углеводы с низким гликемическим индексом. Они перевариваются дольше, при этом глюкоза поступает в кровь постепенно, а инсулин вырабатывается понемногу в течение продолжительного времени. Благодаря этому не возникает резких скачков сахара в крови и не появляется симптомов гипогликемии, в том числе сильного голода и желания сладостей.
Ешьте регулярно, небольшими порциями. Лучше всего устраивать себе 5-6 приемов пищи в день (соответственно снижая калорийность каждой порции).
Не курите, поскольку курение препятствует процессу нормализации и поддержки стабильного уровня сахара в крови.
Старайтесь снизить потребление кофеина, который стимулирует выработку избыточного инсулина.
Не пейте алкоголь на пустой желудок или вместе с продуктами с высоким гликемическим индексом. Алкогольные напитки быстро повышают уровень сахара в крови, что может вызвать гипогликемию.
Съедайте небольшую порцию углеводов перед тренировкой. Выбирайте продукты с низким или средним гликемическим индексом, а также сложные углеводы, богатые клетчаткой.
Употребляйте продукты, богатые жирными кислотами группы омега-3. В их число входит жирная рыба, семена льна, тыквенные семечки, некоторые растительные масла и др. Эти жиры помогают стабилизировать уровень глюкозы крови, снижая сопротивляемость инсулину.
Потребляйте продукты, содержащие хром, который помогает регулировать уровень сахара в крови. Регулярно потребляйте морепродукты, ростки пшеницы, орехи, сыр, а также овощи и фрукты, в которых много этого микроэлемента.
Гипогликемия часто возникает у больных диабетом, которые в этих случаях повышают уровень глюкозы, съедая что-нибудь сладкое. У здоровых людей такое состояние возникает не так часто и проявляется в мягкой форме, однако под влиянием некоторых обстоятельств, индивидуальных особенностей и непривычного рациона питания гипергликемия может проявиться в ярко выраженной форме даже у тех, кто не страдает сахарным диабетом.
Девять причин тошноты после приема пищи
Такой симптом, как тошнота после еды, не является отдельным заболеванием, в большинстве случаев он сигнализирует об острых или хронических нарушениях в отлаженной работе человеческого организма. Приступы тошноты варьируются от незначительных и быстро проходящих, до мучительных, изматывающих, заканчивающихся неукротимой рвотой.
Для того чтобы поставить правильный диагноз, нужно проанализировать сопутствующие симптомы, провести лабораторные и инструментальные исследования. Все эти манипуляции проводятся врачом в условиях медицинского учреждения. Информация, предоставленная в статье, не является поводом для самодиагностики и самолечения, а предоставляется в ознакомительных целях.
Причины появления тошноты
Тошнота может быть вызвана заболеваниями ЖКТ.
Тошнота может возникнуть, как симптом какого-нибудь заболевания, так и при отдельных состояниях, которые нельзя назвать болезнью. Основными причинами тошноты после еды могут быть:
- Заболевания ЖКТ (гастрит, язва желудка и 12-перстной кишки, дуоденит, панкреатит, холецистит).
- Проблемы с вестибулярным аппаратом.
- Токсикоз беременности.
- Отравление некачественными продуктами, кишечная инфекция.
- Побочные действия, передозировка лекарственных средств.
- Развитие онкологического заболевания.
- Заражение глистами.
- Нерациональное питание (переедание, перевес в сторону жирных или сладких блюд, увлечение диетами, голодание).
- Эмоциональные всплески, сильный стресс.
- Аллергическая реакция на отдельные продукты питания.
Существует еще много причин тошноты, но в большинстве случаях они не зависят от приема пищи. Это может быть мигрень, приступ аппендицита, сотрясение мозга, предынфарктное состояние, гипертония, обезвоживание, тепловой и солнечный удар и т.д.
Когда тошнит из-за проблем с ЖКТ
При болях в животе нужно обращаться к гастроэнтерологу.
Ведущую роль в симптоматике тошноты после еды занимают болезни ЖКТ. При гастрите и язвенной болезни к чувству тошноты присоединяются тяжесть и ощущение распирания после еды. В эпигастральной области возникает жжение, которое ощущается и после еды, и натощак.
Если есть подозрение на такую патологию, гастроэнтеролог назначит проведение лабораторных исследований на пресловутую Helicobacter pylori, общий и биохимический анализы крови. Обязательно понадобится проведение гастроскопии, которая является самым информативным методом диагностики на сегодняшний день.
Тошнота, связанная с таким заболеванием, как холецистит (воспаление желчного пузыря), или с дискинезией, может сочетаться с болью в правом подреберье, появлением во рту горечи или привкуса металла, метеоризмом. Неприятное подташнивание появляется не только после еды, но и во время приема пищи. Уточнение диагноза проводится при УЗИ желчного пузыря и печени, лечение может быть как медикаментозным, так и оперативным.
Если причиной тошноты стал гастродуоденит, то появляются такие дополнительные симптомы, как отрыжка, изжога, ощущение кома в горле, боли «под ложечкой». Тошнота после еды ощущается преимущественно в вечернее время, а утром, наоборот, она возникает на пустой желудок. Для купирования такого состояния приходится пересматривать рацион (из него исключаются кофе, шоколад, газированные напитки, острая и жирная пища), режим питания, проходить медикаментозную терапию, направленную на нормализацию кислотного баланса и улучшение моторики желудка и кишечника.
Панкреатит – внимание на поджелудочную железу
Особое внимание нужно уделить такой патологии, сопровождающейся тошнотой после еды, как панкреатит. Его сопровождают вздутие живота, острая опоясывающая боль, отдающая в спину и в правое подреберье, расстройство кишечника, резкое похудание. Диагноз этой патологии можно поставить по результатам УЗИ, и лабораторных исследований на сахар, наличие ферментов, определение воспалительного процесса. Лечение панкреатита связано с длительной диетой, медикаментозной терапией ферментативными и противовоспалительными препаратами.
А может это отравление или кишечная инфекция?
При отравлении человек ощущает слабость, повышение температуры.
В этом случае тошнить начинает чрез непродолжительное время после приема недоброкачественной пищи, этот процесс всегда заканчивается рвотой. Таким образом, организм пытается освободиться от источника интоксикации, присоединяя к тошноте и рвоте еще и диарею.
Токсины вызывают слабость, головную боль, повышение температуры. Болит живот в области желудка и кишечника, через 1-2 дня нарастают симптомы обезвоживания:
- Жажда
- Сухость кожи и слизистых оболочек
- Головокружение
- Редкое мочеиспускание
- Потеря веса, изможденный вид
Если вызвать рвоту после первых приступов тошноты, то можно избежать большинства этих симптомов, избавившись от источника отравления. Обязательно нужно принять абсорбенты (Полифепан, активированный уголь), пить много жидкости. При ухудшении состояния, а у детей – даже при появлении начальных симптомов, обязательно обратиться за медицинской помощью. При кишечной инфекции рвота может стать неукротимой, в ней появляется желчь, ощущается головокружение.
Тошнота при беременности
Тошнота при беременности может быть вызвана токсикозом.
И ранний, и поздний токсикозы беременности могут сопровождаться тошнотой. Этот симптом присутствует непродолжительное время, он появляется чаще всего по утрам, или сопровождает избирательное неприятие отдельных запахов (например, запах мясного бульона).
Очень редко такой симптом сопровождает беременность на протяжении многих месяцев, в таких случаях приходится проводить стационарное лечение во избежание появления патологий у плода. С ранним токсикозом можно справиться, если по утрам, не вставая с постели позавтракать небольшим количеством фруктов или орехов, выпить чай с мятой и сухариком.
Поздний токсикоз, или гестоз – состояние более опасное, чем ранний токсикоз. При гестозе к тошноте и рвоте присоединяются отеки, повышение давления, мелькание «мушек» перед глазами. Это свидетельствует о поражении нервной и мочевыделительной систем, что может закончиться состоянием эклампсии и даже угрозой для жизни матери и ребенка. Именно поэтому ни в коем случае нельзя игнорировать такие симптомы на поздних сроках беременности.
Побочные эффекты лекарственных средств
Тошнота может быть побочным эффектом приема антибиотиков.
К сожалению, иногда прием жизненно важных препаратов может сопровождаться побочными явлениями в виде тошноты. Чаще всего это лекарственные средства из таких фармацевтических групп, как:
Для того, чтобы минимизировать неприятные ощущения нужно тщательно соблюдать дозировку, способ применения, условия хранения, и сроки годности лекарств.
Нарушения работы вестибулярного аппарата как причины тошноты после еды
Морская болезнь болезнь может возникнуть из за проблем с вестибулярным аппаратом.
«Морская болезнь» сопровождает не только пассажиров океанских лайнеров, но и путешественников на самолетах и автомобильном транспорте, особенно, если в салоне жарко и душно, а пассажиры перед поездкой достаточно плотно поели.
Виной такого состояния являются проблемы с вестибулярным аппаратом. Чаще всего они возникают у детей, продолжаясь до окончания периода полового созревания, но иногда проявляются и в зрелом возрасте, являясь врожденной особенностью организма.
Тошноту в таком случае можно предупредить, если перед путешествием принять препараты типа Аэроморе, постараться сесть так, чтобы смотреть вперед, не есть перед поездкой. Эффективным считается посасывание ломтика лимона или кусочка имбирного корня, который рекомендуется держать под языком.
Нарушения режима питания
Приступы тошноты могут возникнуть от того, что перерывы между приемами пищи неоправданно велики, и наступает чувство голода. Если съесть на голодный желудок что-то сладкое, тошнота может не прекратиться, а усилиться еще больше. Такие же ощущения можно получить при переедании и избыточном употреблении сладостей и сдобы.
Приверженцы экстремальных диет в своем стремлении сбросить избыточный вес, могут впадать в крайности, уменьшая порции до минимума, или проводя разгрузочные дни вообще без пищи. Наиболее оптимальным методом является дробное питание маленькими порциями, разгрузочные дни под руководством диетолога.
О тошноте и рвоте подробно в следующем видеоматериале:
От гельминтов тоже может тошнить
Причиной появления тошноты может быть наличие глистов в организме.
Еще одной деликатной проблемой появления тошноты после еды может стать наличие глистов. Самым лучшим выходом в таком случае может стать обращение к инфекционисту, проведение лабораторных исследований и соблюдение рекомендаций врача.
Бесконтрольное самолечение в этом случае может привести к появлению осложнений. Глистная инвазия может маскироваться под заболевания ЖКТ, острые респираторные заболевания. Дополнительными симптомами кроме тошноты могут стать:
Диагностика такой патологии очень сложна, даже пятикратный анализ кала может быть отрицательным при явной глистной инвазии из-за особенностей размножения гельминтов. Такой симптом, как
Тошнит после приема пищи при беременности
Чем опасна и как преодолеть?
Беременность – это прекрасное время, которое у 80% женщин начинается с периода ужасного самочувствия: вас тошнит. 🤢 Более того, 10% сибмам признались, что тошнота вообще стала для них самым первым признаком беременности! Неприятные ощущения вызывает буквально все – вкус и запах продуктов, в том числе любимых, запахи бытовой химии, косметики, домашних животных, близких людей. Почему возникает тошнота во время беременности, чем она опасна и как бороться с тошнотой?
Тошнота в первом триместе беременности
Тошнота в первом триместре беременности называется ранним токсикозом. Токсикоз или интоксикация – это состояние организма при отравлении, когда на него воздействуют токсичные (ядовитые) вещества. Но чем и как умудряются «отравиться» почти все беременные?
Возможно, вы будете удивлены, но науке это неизвестно! Есть несколько наиболее популярных гипотез, большинство из которых связаны с гормональной перестройкой организма беременной женщины.
Тошнота во время беременности возникает из-за хорионического гонадотропина человека
Концентрация именно этого гормона резко возрастает в крови с момента зачатия, возрастая в несколько тысяч (!) раз к 7-11 неделе, затем постепенно снижается. Как раз к этому моменту большинство беременных женщин избавляются от мучительной тошноты – это неспроста, правда?
Причина тошноты в первом триместе – прогестерон и другие гормоны беременности
Одна из задач прогестерона – расслаблять мускулатуру матки, не давая ей избавиться от «инородного тела». К сожалению, часто попутно расслабляются и другие мышцы, в том числе и пищеварительного тракта. Замедляется продвижение в пищеводе и кишечнике, появляется изжога и тошнота. Подтверждение этой версии – у женщин, имевших до беременности заболевания пищеварительного тракта, токсикоз встречается чаще и протекает тяжелее.
Вас тошнит, потому что не хватает витамина В6
Эмпирическое наблюдение множества акушеров-гинекологов: у некоторых беременных тошнота проходила после витаминотерапии. Главное, не пытайтесь сами исправить положение самолечением: для беременной все, в том числе и продающиеся без рецепта витамины, — сильнейшие и опасные лекарства.
Тошноту провоцирует ваша иммунная система
Не забывайте, что ребенок, которого вы вынашиваете, только наполовину – ваш, а на другую половину – совершенно чужеродный генетический материал. Не удивительно, что иммунная система часто воспринимает малыша в штыки! Чтобы как-то уладить ситуацию, природа предусмотрела временное снижение иммунитета у беременных, именно поэтому они легко подхватывают простуды. Однако в начале беременности иммунная система успевает отдать команду «в организме есть что-то подозрительное, срочно избавляемся от всего!»
Это еще не все версии, но главное не в причине, вызывающей тошноту, а в том…
Опасна ли тошнота в первом триместре?
В большинстве случаев совершенно не опасна и считается нормальным недомоганием при беременности. Вашего ребенка не тошнит вместе с вами, тошнота не оказывает никакого вредного воздействия на ваше здоровье, словом, нужно просто перетерпеть этот неприятный период. Другое дело, если тошнота сопровождается рвотой, причем настолько сильной, что не позволяет ни есть, ни пить. Следует немедленно обратиться к врачу, если имеется хотя бы один из симптомов:
- вас рвет чаще 2-3 раз в сутки;
- вы теряете вес;
- моча имеет темный цвет и сильный неприятный запах;
- кожа стала сухой и шелушащейся;
- поднялась температура;
- пульс участился до 100 ударов в минуту.
Все это симптомы обезвоживания, за которыми наступает нарушение углеводного, жирового, водно-солевого и белкового обмена – понятно, что до такой тяжелой ситуации дело лучше не доводить. Но сама по себе тошнота и даже периодическая рвота вплоть до 16 недели беременности не считается патологией!
Как бороться с тошнотой в первом триместре
Поскольку тошнота в первые недели беременности – явление нормальное, то и лекарств вам принимать не нужно (кроме предписаний вашего лечащего врача). Однако избавиться от неприятного состояния все же хочется. Как быть? На помощь вам придут народные методы борьбы с тошнотой во время беременности.
- Ешьте в постели. Сухарик, крекер, кусочек яблочка – все это стоит сжевать, не отрывая голову от подушки. Подъем – через 10-15 минут.
- Неплохо снимает тошноту освежающий чай с имбирем.
- Найдите свои «противорвотные» запахи. Самые популярные среди беременных запахи – зеленое яблоко, лимон и мята.
- Придерживайтесь диеты. Не стоит злоупотреблять жирным, жареным, копченым – к тошноте первого триместра добавится еще и тошнота от перегруженной печени. Вас, конечно, двое, но беременность все равно не повод есть за двоих!
- Ешьте маленькими порциями – часто и понемногу.
- Не можете есть – старайтесь хотя бы пить, лучше всего – чистую воду.
- Попробуйте акупунктурный браслет от укачивания.
Список любимых продуктов беременных, мучающихся от тошноты:
- зеленый чай
- зеленые яблоки
- семечки
- цитрусовые
- айва
- гранаты
- мята
- корень имбиря
- сухарики
- квашеная капуста
- маринованные огурцы
- сухофрукты.
Тошнота во втором-третьем триместре беременности: совсем другое дело!
Вообще-то второй триметр беременности считается золотым временем – ранний токсикоз отступает, живот еще не настолько увеличился, чтобы утомлять вас, вы чувствуете первые движения малыша и наслаждаетесь жизнью. Именно активность малыша и растущий живот могут быть причиной эпизодической тошноты во второй половине беременности – матка давит на печень и желудок, вы ощущаете небольшой дискомфорт.
Однако если у вас появились отеки, резко стал нарастать вес, ухудшились показатели анализов мочи – речь идет о позднем гестозе, опасном осложнении беременности, требующем немедленного врачебного вмешательства! Поэтому обязательно сообщите вашему лечащему врачу о появившейся тошноте, даже если вы не испытываете от нее существенных неудобств.
Счастливой вам беременности и легких родов!
Причины тошноты после еды
Тошнота – один из главных признаков беременности. Женщина начинает замечать, что после приема пищи ее начинает подташнивать, причем случается это не всегда и не со всеми продуктами. Данное ощущение – это абсолютно нормальное физиологическое явление.
Основными причинами, почему может тошнить после еды во время беременности можно назвать:
- Усиленная выработка прогестерона
- Усиленная выработка пролактина и хориондропического гормона человека
- Проблемы с желудочно-кишечным трактом
- Недостаток витамина В6
- Повышенная кислотность в желудке
- Индивидуальные особенности
У всех этих причин имеется одно объяснение. В тот момент, когда произошло оплодотворение, организм женщины полностью перестраивается для вынашивания ребенка.
Именно поэтому, очень часто, организм таким способом реагирует на эти изменения, так сказать, защитная реакция. Но, многие удивляются, почему одна беременная страдает весь первый триместр от сильной тошноты и даже рвоты, а у другой и признаков не наблюдается?! Ответ очень прост. Каждый организм индивидуален. Если женщина до беременности вела активный и правильный образ жизни, то врядли ее будет мучить такой недуг. Конечно, это не гарантия.
Но случается и такое, что на фоне гормональных изменений, некоторые органы начинают давать сбои. И уже причины в этом случае становятся более серьезными. Редко, но случается, что причинами тошноты после еды у беременных может стать:
- Гастрит. Нередко еще до беременности женщина страдает этим заболеванием, но если до нее она могла купировать приступы лекарственными препаратами, то во время вынашивания ребенка их использование категорически запрещается, так как может навредить малышу.
- Сотрясение. Иногда женщина может потерять сознание и стукнуться головой, или же по каким-либо другим причинам получить такую травму. А, как известно, один из самых частых симптомов сотрясения – это тошнота.
- Головная боль. Очень часто из-за сильной головной боли может появляться тошнота, причем она может быть и после еды, и даже независимо от приемов пищи.
- Отравление. Несвежие продукты – это главная причина отравлений. После того, как из организма были выведены все токсины, еще последующие несколько дней из-за слабости желудка женщина может ощущать тошноту после приема пищи.
Конечно, чаще всего причиной являются нормальные физиологические процессы, но исключать и другое не следует. Если женщину постоянно мучает этот недуг, да так, что невозможно кушать, то необходимо срочно обратится к врачу, так как организм должен получать большое количество витаминов и микроэлементов для нормального развития плода.
Тошнота на ранних сроках
Многих интересует вопрос, когда может начаться тошнота, на каком сроке обычно это происходит. Однозначного ответа здесь нет, так как каждый организм индивидуален, и кто-то может почувствовать ее уже на 4-5 неделе, а кто-то и не знать, что это такое.
Если говорить о том, когда она заканчивается, то случается это примерно в конце первого триместра, но, как уже было сказано выше, это не точный факт. Нередко женщины мучаются от токсикоза и на втором, и на третьем триместре.
Довольно часто тошнота сопровождается рвотой, особенно это бывает после приема пищи. Иногда женщина даже не может нормально покушать. Если это бывает один раз в день, то паниковать не стоит, но существует ряд признаков, в момент появления которых нужно срочно же обратиться к врачу. Итак, если тошнота и рвота привели к нижеперечисленным симптомам, то поход откладывать не нужно:
- Появились признаки обезвоживания организма, такие как головокружение, постоянная жажда, редкие позывы в туалет «по маленькому», обмороки
- Началась потеря веса, хотя во время беременности он должен наоборот увеличиваться.
- Если повысилась температура тела
- Если рвота бывает больше четырех раз в день
- Ощущается сильная слабость
- Появились боли внизу живота
- Моча поменяла цвет, стала очень темной
Прежде всего, стоит думать о малыше. Не нужно бояться врачей и не ходить к ним только потому, что они могут выписать какие-то лекарственные препараты. Также не стоит верить советам знакомых, что все пройдет само собой. Тошнота после еды на ранних сроках, особенно когда она сопровождается частой рвотой, очень опасна.
Тошнота на поздних сроках
Это явление на поздних сроках не редкость. Оно возникает в это время по большей степени из-за физиологических причин. С каждым днем плод растет, а матка становится все больше и больше, и начинает подпирать внутренние органы. И чаще всего страдает желудок. Именно поэтому, тошнота после еды на поздних сроках не то, что не редкость, это, можно сказать, норма.
Из-за таких изменений женщине не рекомендуется кушать большими порциями, а также приема пищи перегибаться или принимать лежачее положение.
Но, несмотря на то, что поздний токсикоз появляется часто, то это не значит, что он безопасен. На поздних сроках он может навредить ребенку, так как он будет испытывать недостаток в кислороде и питательных веществах. Поэтому, при появлении симптомов позднего токсикоза, нужно срочно пойти к врачу, который выпишет специальные лекарственные препараты для облегчения состояния.
Как облегчить состояние
Многие будущие мамы хотят, чтобы изобрели такую таблетку, благодаря которой тошнота сразу же пройдет, и они смогут нормально есть, не боясь, что скушанный обед «попроситься обратно».
Но, к сожалению, такого средства не существует. Конечно, есть лекарственные препараты, которые могут облегчить состояние. Вот только все беременные, да и акушеры — гинекологи, стараются до последнего откладывать их назначение, так как это искусственная химия, которая может при положительном эффекте на состояние мамы оказать негативное воздействие на плод, который так хрупок.
Лучше всего использовать проверенные методы, которые можно назвать еще, народными средствами, для того, чтобы облегчить состояние:
- Для того чтобы избежать утренней тошноты, особенно после приема пищи, рекомендуется держать рядом с кроватью что-нибудь съестное, например, сухарики. Из-за понижения сахара утром и возникает тошнота. Чтобы избежать этого, нужно всего лишь после пробуждения скушать сухарик или крекер, полежать еще минут десять, а затем вставать.
- Соблюдение режима сна. Нередко, причиной становится простое переутомление, так как организм очень восприимчив, и к тому же, итак переносит большую нагрузку. Чтобы избежать тошноты, нужно больше отдыхать и спать.
- Не нужно сразу после приема пищи ложиться спать или же просто принимать лежачее положение.
- Кушать то, что нравится. Этот период не длиться вечно. И если пару недель женщина будет кушать именно то, что ей хочется, а не то, что надо, то и приступов тошноты после приема пищи станет намного меньше.
- Нельзя переедать. Даже не у беременных после переедания возникает тошнота, а во время вынашивания ребенка она может начаться с удвоенной силой.
Тошнота во время беременности – явление частое и вполне нормальное, конечно, если это не относится к поздним срокам. Причин этому существует множество, но практически всегда это простая перестройка организма, реакция на новое состояние.
Паниковать нужно лишь тогда, когда тошнота сопровождается частой рвотой, которая приводит к обезвоживанию! В любом случае, если беременная женщина чувствует себя некомфортно, то лучше всего спросить у врача, как можно облегчить свое состояние. Заниматься самолечением не рекомендуется, так как это может причинить вред и будущему ребенку!
Видео о токсикозе при беременности:
Заметили ошибку? Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.
Токсикоз – это патологическое состояние, осложняющее течение беременности. Развитие токсикоза беременных связано непосредственно с развитием плодного яйца и сопутствующими этому развитию гормональными, сосудистыми и иммунологическими изменениями в организме будущей матери. Ранний токсикоз беременных, о котором и пойдет речь, развивается в первом триместре беременности и, как правило, заканчивается после 12 недель.
Почему развивается токсикоз?
Причина развития ранних токсикозов до сих пор четко не установлена. Почему одни женщины во время беременности не испытывают никакого дискомфорта, а другие обречены на страдания? До сих пор не существует единого мнения на этот счет. Выдвигается множество теорий, пытающихся объяснить механизмы возникновения токсикоза. Ведущая роль в развитии этого осложнения беременности, очевидно, принадлежит центральной нервной системе. С наступлением беременности изменяется функционирование нервной системы, ее влияние на желудочно-кишечный тракт проявляется тошнотой, рвотой, повышенным слюнотечением и т.д. Отмечают также совпадение максимального уровня основного гормона беременности – хорионического гонадотропина – с началом токсикоза, что позволяет предполагать связь этого гормона с развитием симптомов токсикоза.
Наличие у женщины какого-либо заболевания желудочно-кишечного тракта также повышает риск развития раннего токсикоза. В последнее время стали появляться сведения о том, что ранний токсикоз может являться своеобразным механизмом, который ограничивает поступление к плоду ненужных ему в данный момент веществ. Но, несмотря на эти предположения, токсикоз беременных все же является патологическим, а не нормальным состоянием, т.к. он может оказать негативное влияние на плод, который не будет получать кислород и питательные вещества в полном объеме. Кроме того, выраженный токсикоз является фактором риска прерывания беременности.
Симптомы
Проявления раннего токсикоза довольно многообразны. Но, как правило, когда говорят о раннем токсикозе, подразумевают наиболее часто встречающуюся его форму – рвоту беременных. Довольно часто такую рвоту сопровождает слюнотечение, или птиализм (этот симптом может проявляться и сам по себе).
К редким формам ранних токсикозов относятся тетания беременных (проявляется судорогами), дерматозы (поражение кожи), остеомаляция (размягчение костей), бронхиальная астма беременных, желтуха беременных.
Рвота встречается более чем у половины беременных женщин. Однако в лечении нуждается около 10% страдающих токсикозом. Периодически возникающая рвота не чаще 2-3 раз в сутки, натощак или связанная с приемом пищи, а также тошнота при беременности и неадекватная реакция на запахи возникают у большого количества беременных женщин; они безопасны для будущей мамы и малыша, не требуют медикаментозного вмешательства.
Симптомы эти появляются, как правило, начиная с 5-6 недель беременности и не оказывают значительного влияния на состояние женщины. Не нужно переживать, если у вас появились подобные симптомы. Как уже было сказано, важнейшую роль в формировании токсикоза играет нервная система. Поэтому, чем больше вы тревожитесь, тем более выраженными становятся подобные проявления.
Степени проявления токсикоза
Токсикоз при беременности бывает трех степеней тяжести.
Легкая степень – рвота отмечается 4-5 раз в сутки, обычно после приема пищи и по утрам. Это снижает аппетит и угнетает настроение беременной женщины. Общее состояние обычно не страдает, но отмечается небольшое снижение массы тела, обычно до 3 кг. При данной степени тяжести токсикоза лечение проводится амбулаторно. Помимо общих рекомендаций, врач может назначить различные лекарственные средства, снижающие возбудимость нервной системы, улучшающие обмен веществ, а также препараты, обеспечивающие выведение токсических веществ из организма.
Средняя степень характеризуется учащением рвоты до 10 раз в сутки. При этом заметно ухудшается общее состояние женщины. Она теряет в весе. Может отмечаться небольшое повышение температуры, учащение сердцебиения до 90 ударов в минуту. К токсикозу средней степени тяжести можно отнести и такие ситуации, когда рвота возникает один раз в несколько дней, но тошнота значительно выражена, препятствует приему пищи. В моче может появиться ацетон. В такой ситуации необходима госпитализация женщины или, вначале, проведение инфузионной терапии (внутривенное введение жидкостей с помощью капельницы) в условиях дневного стационара. С ее помощью восстанавливают недостаток жидкости и питательных веществ в крови женщины. При прогрессировании проявлений токсикоза могут применяться препараты для подавления возбудимости рвотного центра. Эти препараты назначает только врач, взвесив все возможные преимущества и недостатки подобного лечения!
Тяжелая степень является показанием для срочной госпитализации. При этом рвота становится многократной, состояние женщины резко ухудшается. Беременная не может принимать внутрь даже воду, что быстро приводит к обезвоживанию организма. Значительно нарушается обмен веществ. Появляются выраженные изменения в данных лабораторных исследований (в моче обнаруживаются ацетон, кетоновые тела, наблюдаются изменения в биохимическом анализе крови). При отсутствии эффекта от лечения, аналогичного проводимому при средней степени тяжести токсикоза, возможно даже прерывание беременности по медицинским показаниям.
С наступлением беременности изменяется функционирование нервной системы, ее влияние на желудочно-кишечный тракт проявляется тошнотой, рвотой, повышенным слюнотечением и т.д.
Как избавиться от птиализма?
Слюнотечение, или птиализм, часто сопровождает рвоту беременных, может предшествовать ей, реже является единственным проявлением токсикоза. Некоторое увеличение выделения слюны при беременности является закономерным следствием повышенного уровня гормона эстрогена в крови беременной женщины, а также нарушения нормального функционирования нервной системы. Но при развитии птиализма суточное выделение слюны может превышать 1 л. Слюнотечение угнетает психику больной, вызывает повреждение слизистой губ и кожи вокруг рта. В тяжелых случаях может развиться обезвоживание организма.
При появлении симптомов птиализма можно полоскать рот отваром коры дуба, шалфея, ромашки или разбавленным водой соком лимона. Рекомендуется также настой травы тысячелистника (г столовые ложки травы с цветками залить 0,5 л кипятка, настаивать 30 минут), который необходимо принимать за 10 минут до еды и через два часа после еды по 2 столовые ложки. Слизистую губ и кожу вокруг рта рекомендуется смазывать вазелином или пастой Лассара. В остальном все рекомендации, касающиеся рвоты беременных, эффективны и при слюнотечении. При выраженном слюнотечении также проводится инфузионная терапия.
Необходимая профилактика
Просыпаться нужно медленно, не вскакивая с постели от звонка будильника. Необходимо дать организму постепенно перейти к состоянию бодрствования.
Лежа в постели (даже если вас тошнит и есть совершенно не хочется), съешьте какой-нибудь углеводистый несладкий продукт – сухарик, хлебец, кусочек черного хлеба. Полезно выпить настой из цветков ромашки: он благотворно влияет на процесс пищеварения. Некоторым помогает предотвратить тошноту употребление в пищу кислых продуктов – кусочка лимона, несладкого яблока, киви. Принимать пищу необходимо часто, но маленькими порциями. Обычно женщины сами знают, какие продукты переносятся ими хорошо, а какие неизбежно вызывают рвоту. Нужно прислушаться к себе. Часто даже мысли о нежелательном продукте вызывают появление тошноты. В основном хорошо переносятся растительные продукты, каши. Необходимо ограничить употребление тяжелых для переваривания продуктов – копченостей, жирного мяса, острого и соленого. Хотя некоторым женщинам, наоборот, хочется соленых продуктов. В небольших количествах их употреблять можно – если это приносит облегчение состояния. Следует помнить: чрезмерно горячая, равно как и излишне холодная пища раздражает желудок.
Питье желательно щелочное, т.к. при рвоте, как правило, происходит накопление в организме кислых продуктов обмена. Полезна минеральная вода без газа, а также травяные чаи, некрепкий чай с лимоном. Питье также должно быть комнатной температуры или прохладным. Хороший эффект при тошноте и рвоте оказывают мята, мелисса, валериана. Все они, помимо этого, дают успокаивающий эффект. Желательно всегда иметь с собой в сумочке мятные леденцы, жевательную резинку, А на работе и дома можно пить чай с мятой. В продаже имеются мята и мелисса в фильтр-пакетах, которые можно заваривать вместо чая. Валериана может использоваться дополнительно в виде травяного чая, что позволит снять нервное напряжение и улучшить засыпание. Ее можно принимать вечером перед сном или, при необходимости, чаще. Для нормализации работы желудочно-кишечного тракта можно использовать сбор: 8 частей полыни обыкновенной, 2 части травы зверобоя, 2 части тысячелистника. 1 столовую ложку измельченной смеси залить 1 стаканом кипятка, настоять в закрытой посуде на водяной бане 15 минут. Принимать по 1/3 стакана 3 раза в день до еды, В некоторых случаях тошноту может провоцировать йод, содержащийся в витаминах для беременных. Поэтому беременным, страдающим токсикозом, часто рекомендуют принимать поливитамины без этого микроэлемента. Фолиевая кислота, напротив, уменьшает проявления токсикоза. Кроме того, в первые недели беременности этот витамин жизненно необходим для нормального формирования эмбриона, в первую очередь – его нервной системы. Поэтому обязательно принимайте витамины для беременных, содержащие фолиевую кислоту, или отдельно этот витамин. Хороший эффект дают занятия лечебной физкультурой с использованием дыхательных упражнений и упражнений для растягивания мышц. Гимнастика активизирует кровообращение, насыщает ткани кислородом, что улучшает настроение и самочувствие беременной женщины. Очень полезно проводить массаж кожи головы и воротниковой зоны: это прекрасно расслабляет и снижает возбудимость центров головного мозга, в том числе и рвотного.
В том случае, если рвота становится ежедневной, более 3 раз в сутки, и не имеет связи с приемом пищи, говорят о развитии токсикоза беременных. Но самый главный показатель развития ток сикоза – ухудшение самочувствия беременной женщины или выявление отклонений в состоянии ее здоровья по результатам лабораторного обследования (анализ мочи, биохимический анализ крови). В этом случае вам необходимо обратиться за помощью к врачу, а если вы уже наблюдаетесь по беременности, то сообщить своему врачу о появлении таких симптомов. Как бы ни были неприятны симптомы раннего токсикоза, всегда помните: он довольно быстро проходит. А ваш малыш тем временем растет и развивается. И пусть сейчас вас не посещают мысли о том, зачем вам нужны все эти мучения. Все это лишь маленькая неприятность по сравнению с тем, какое счастье вы испытаете, держа на руках своего малыша. Думайте об этом – и токсикоз пройдет, как проходит все в этом мире, кроме любви к своему ребенку.
«>
Сколько по времени усваивается куриная грудка – что из продуктов усваивается быстрее всего, таблица длительности пищеварения и рекомендации по питанию
Сколько переваривается вареная куриная грудка — Про изжогу
Иногда, не будучи медиком, стоит углубиться в детали процесса пищеварения, оценить, сколько времени пища проходит через ЖКТ, сопоставить усвоение продуктов по длительности. Зачем знать, как быстро переварить пищу? Организм же дока в этом вопросе, пусть сам занимается. Потому что неосознанный выбор неудачных сочетаний утяжеляет работу желудка и провоцирует возникновение осложнений. Давайте разберемся, почему важно знать время переваривания еды.

Сколько часов переваривается пища у человека
Потребляемое в виде еды топливо крайне важно для функционирования организма. Без необходимых питательных веществ невозможны развитие, восстановление и защита клеток. Съеденные продукты проходят длинный путь, прежде чем стать нужными для тела кирпичиками, однако энергозатраты по обработке и время переваривания пищи сильно зависят от принадлежности еды к определенному классу.
Ответ на вопрос, сколько пища переваривается в желудке, может удивить диапазоном: от получаса до 6 часов. Через какое время пища попадает в кишечник? Спустя 7-8 часов продвижения по тонкой кишке с параллельным расщеплением еда переходит в толстую кишку, где может находиться около 20 часов. Подытожим, сколько максимально будет обрабатываться пищевое топливо до кала (просим прощения за терминологию «не к столу»): в районе 1,5 суток.
Время переваривания пищи в желудке:
Стоит разделять понятия «переваривание» и «усвоение». Первое определяет, сколько времени еда находится в желудке, подвергаясь переработке в виде расщепления на простые химические соединения. Второе подразумевает всасывание полученных элементов и использование их для восполнения энергетических потребностей, регенерации клеточных тканей, поддержания жизнеспособности органов и систем.
Срок окончания переработки белка значительно отличается от показателей, сколько усваивается углеводов и жиров за тот же период. Для первого процесс расщепления совпадает с моментом переваривания, облегчая дальнейшее всасывание, для вторых переваривание перекидывается уже на кишечник (сложные углеводы), оттягивая проникновение в кровь.
Важно разобраться, сколько пища находится в желудке, разграничить время переваривания продуктов и время усваивания. Врачами не рекомендуется смешивать приемы еды, закидывая новую партию «топлива» до полной переработки старой. В нашей статье переваривание будет подразумевать и полное усвоение для легкости ориентирования.
Что усваивается быстрее всего (таблица)
Период, указывающий, через какое время пища попадает в кишечник после обработки в желудке, и есть скорость переваривания. Продукты отличаются иногда прямо противоположными характеристиками относительно данного параметра.
Таблица переваривания пищи по времени поможет систематизировать показатели и разбить еду на группы.
| Категория | Продукты | Время |
|---|---|---|
| Быстрое усвоение (углеводы) | Ягоды, фруктовые и овощные соки, фрукты (кроме банана, авокадо), овощи | Не более 45 минут. Сколько перевариваются фрукты – 35-45 минут |
| Среднее переваривание (белки с небольшим количеством жира) | Яйца, морепродукты, птица, молочная продукция (кроме творога и твердого сыра) | Около 1-2 часов. Сколько переваривается рыба – 1 час |
| Длительное усвоение (сложные углеводы) | Картофель, творог, твердый сыр, крупы, грибы, бобовые, хлебобулочные изделия, орехи | Примерно 2-3 часа. Сколько переваривается каша – 2 часа |
| Не переваривается | Рыбные консервы, тушенки, макароны (из твердых сортов), чай и кофе с молоком, мясо животных, грибы | Больше 3-4 часов либо просто выводится. Сколько переваривается свинина – до 6 часов |
Стало понятно, сколько переваривается пища в желудке. Таблица отражает примерные векторы группировки продуктов, представляя общую картину. Однако определенные способы обработки и смешения ингредиентов могут повлиять на усвоение пищи. Выделим три ступени усложнения жизни желудочно-кишечному тракту:
- Одинаковое время переваривания, нет термической обработки, не подмешиваются жиры и сахар.
- Одинаковое время переваривания, добавляется сахар или масло, специи.
- Разное время переваривания, различная обработка и способы приготовления, добавляются масла или жиры.
В третьей ситуации организму будет особенно трудно усвоить поступившее топливо из-за жиров, создающих отталкивающую желудочный сок пленку, и растягивания времени обработки «материала». Как видно из таблицы, дольше всего переваривается мясо и грибы. Учитывайте это при планировании меню, особенно детского: для ребенка предпочтительна быстроусвояемая пища
Ощущение тяжести и отсутствие аппетита подскажут вам, как долго переваривается пища на самом деле. Простая сочетаемость компонентов по времени обработки и усмирение фанатизма от жиров улучшат общее самочувствие.
Как переваривает желудок пищу – рекомендации по питанию
Читайте также
Грамотный анализ данных, сколько переваривается еда, позволит выстроить непогрешимую систему питания, идеально подходящую организму. Существует ряд общих правил, следование которым намного облегчит работу ЖКТ:
1. Старайтесь не смешивать продукты разных временных параметров, чтобы не нагружать желудок.
2. Стремитесь создавать рецепты и сочетания в рамках одной временной группы.
3. Добавление масел увеличивает длительность переваривания пищи в среднем на 2-3 часа.
4. Разбавление любой жидкостью непереваренной пищи снизит концентрацию желудочного сока, усложнит обработку «материала» и забьет кишечник непереваренными остатками, подверженными брожению.
5. Рекомендуется тщательно прожевывать еду, измельчая и обрабатывая ее ферментами слюны.
6. Вареные и жареные продукты теряют часть полезных свойств и лишаются изначальной структуры, поэтому время переваривания возрастает в 1,5 раза.
7. Холодная пища перерабатывается быстрее и может привести к ожирению в связи с нарушением процесса усваивания. Быстрее возвращается чувство голода, нарушаются процессы всасывания и утилизации, кишечник подвергается процессам гниения. В особенности данное правило касается белковой пищи, которая должна перевариваться не менее 4 часов, а в холодном виде покидает организм за 30 минут.
8. Учитывайте, что самое благоприятное время для обработки «материала» – обеденное, так что жажду смешивания несовместимых категорий модно утолить без последствий. Завтрак и ужин не отличаются подобной активностью, поэтому старайтесь подбирать продукты одного времени переваривания и быстрого усвоения.
9. На вопрос, переваривается ли пища во время сна, ответом станет призыв к простой логике. Ночная пора – период отдыха и восстановления для всего организма, включая желудочно-кишечный тракт. Наедаться перед сном равносильно набивать желудок бесполезной гнилой пищей, поскольку переваривать и усваивать перебродившее за ночь топливо организм будет только утром.
Несмотря на визуальную обособленность и самостоятельность ЖКТ показатели, за сколько часов переваривается пища в желудке, иногда напрямую зависят от нашего осознанного выбора. Облегчайте организму работу.
Как желудок переваривает пищу: видео
Лучшее время для различных продуктов
Показатель, сколько часов переваривается пища в желудке, напрямую зависит от характера самого материала. Данную тему уже затронула приведенная выше таблица «Время переваривания продуктов в желудке человека», теперь разберем категории подробнее.
Крупы и бобовые
- Возьмем крупы. Гречка – время переваривания остановится на 3 часах.
- Время переваривания риса в желудке составляет 3 часа.
- Время переваривания пшенной каши – 3 часа.
- Сколько переваривается перловка? Тоже 3 часа.
- Время переваривания овсяной каши составляет 3 часа.
- Сколько переваривается овсянка на воде (из хлопьев)? Всего 1,5 часа.
- Переваривается ли кукуруза в организме человека? Да, если в теле достаточно веса для выделения нужных ферментов. Процедура займет 2,3 часа (кукуруза крупа).
- Перейдем к бобовым. Чечевица сколько переваривается? Ответ – 3 часа.
- Сколько переваривается горох (сухой) – 3,3 часа.
- Время переваривания зеленого горошка остановится на 2,4 часа.
- Сколько переваривается фасоль в желудке? Не менее 3 часов.
Многих интересует, сколько переваривается рисовая каша в желудке — столько же, сколько и обычный рис, — 3 часа. Время усвоения манной каши немного меньше — 2 часа. Вареная кукуруза переваривается приблизительно 2,5 часа, в зависимости от спелости початка. А к самым легкоусваиваемым крупам, как вы, наверно, уже поняли, относится знакомая с детсва полезная овсянка — идеальная быстро усваиваемая каша для детей и взрослых.
Мясо
- Сколько переваривается свинина зависит от части: вырезка – 3,3 часа, корейка – 4,3 часа.
- Время переваривания баранины сходится на 3,3 часа.
- Сколько по времени усваивается куриная грудка? Около 3,2 часа.
- Сколько переваривается утиное мясо? Примерно 3,3 часа
- Сколько часов переваривается мясо (говядина) не зависит от части. Примерно 3,3 часа.
- Сколько перевариваются пельмени в желудке – 3,3 часа.
- Время переваривания сала может перевалить за сутки.
Скорость переваривания мяса в желудке зависит и от способа его приготовления. Например, время на переваривание говяжьего фарша сократится, если при приготовлении котлет из него вы добавите протертые овощи, такие как кабачок или морковь. А вот холодец из свиных ножек будет усваиваться очень долго — более 5 часов. Куриный холодец перевариватся немного быстрее — около 3-3,5 часов.
Морепродукты
- Сколько времени переваривается рыба зависит от разновидности: нежирная (треска) уложится в 30 минут, жирная (сельдь, лосось, форель) – 50-80 минут. Достаточко быстро переваривается в желудке хек — не более 2 часов.
- Сколько перевариваются креветки? Около 2,3 часа.
- Усвоение морских коктейлей займет приблизительно 3 часа.
При составлении меню не забудье о таком факторе, как сочетаемость различных продуктов.
Овощи
- Сколько переваривается картофель? Молодой – 2 часа.
- Сколько переваривается жареная картошка? Уже 3-4 часа. Вареная – всего 2-3 часа. Сколько перевариватся печеный картофель? Молодой — около 2 часов.
- Как усваивается морковь в сыром виде? За 3 часа. Вопрос, почему морковь не усваивается без масла, не совсем корректен: плохо всасывается витамин А, поскольку он жирорастворимый. С маслом морковь дольше переваривается, но польза выше.
- Сколько переваривается капуста свежая (белокочанная) – 3 часа.
- Сколько переваривается квашеная капуста в желудке? Около 4 часов.
- Сколько переваривается вареная свекла? Это займет примерно 50 минут.
- Сколько переваривается огурец? В среднем 30 минут (как помидоры, салат, перец, зелень).
- Овощ кукуруза не переваривается дольше 45 минут (сварить без масла).
Теперь вы знаете, какие овощи плохо перевариваются: капуста, жареная картошка, также долго будет усваиваться корень сельдерея. Скорость усваивания постных щей также зависит от времени усвоения капусты и составит примерно 3 часа. Почему еще суп может долго перевариваться: жесткое мясо для бульона, использование слишком жирного куска мяса на бульон, большое содержание вермишели и долго усваиваемых круп.
Фрукты
- Рассмотрим киви. Время переваривания составит 20-30 минут.
- Сколько переваривается апельсин – 30 минут.
- Сколько перевариваются мандарины — тоже 30 минут.
- Возьмем грейпфрут. Время переваривания составляет 30 минут.
- За какое время переваривается яблоко? Процесс займет 40 минут.
- Сколько усваивается банан? Примерно 45-50 минут.
- Задаетесь вопросом, сколько переваривается ананас? Ответ – 40-60 минут.
- Сколько переваривается манго? Около 2 часов.
Существуют и другие виды фруктов, которые достаточно долго усваиваются ЖКТ. Например, знаете, сколько перевариватся хурма в желудке человека? Почти 3 часа! Поэтому не стоит есть этот продукт на ночь.
Продукты животного происхождения
- Сколько усваивается молоко – 2 часа.
- Сколько усваивается творог по времени? Примерно 2,5 часа. Творог обезжиренный? Около 2,4 часа.
- Сколько переваривается сыр – 3,3 часа.
- Интересно, за сколько усваивается кефир? От 1,4 до 2 часов (нежирный – жирный).
- Время переваривания ряженки составит 2 часа.
- Сколько переваривается йогурт? Приблизительно 2 часа.
- Для лакомок: сколько переваривается мороженое? Процесс занимает 2,3 часа.
- Сколько переваривается вареное яйцо – 2,2 часа. А яичный белок? Те же показатели.
- Сколько переваривается яичница зависит от объема. Блюдо из двух крутых яиц – 2-3 часа.
- Сколько переваривается омлет? Чуть больше 2 часов.
Мучные изделия
.jpg)
- Время переваривания хлеба в желудке зависит от сорта муки: от 3,1 часа (пшеничный) до 3,3 часа (ржаной).
- Вопрос, сколько перевариваются хлебцы, затруднительный. В продукте очень много клетчатки (100 грамм = 4 буханки ржаного хлеба), которая долго усваивается.
- Сколько перевариваются макароны? Примерно 3,2 часа.
Сладости (мед, орехи, шоколад)
- Сколько переваривается зефир – 2 часа.
- Время переваривания шоколада составит 2 часа.
- Сколько переваривается халва? Приблизительно 3 часа.
- Арахис, как и другие орехи, переваривается в среднем 3 часа, однако процесс можно ускорить, если продукт растолочь и размочить.
- Возьмем сухофрукты. Время переваривания варьируется от 2 часов (изюм, финики) до 3 (чернослив, груша).
- Время переваривания меда составляет 1,2 часа.
Жидкости
- Кофе с молоком не переваривается, так как танин и белки молока образуют неусваиваемую эмульсию.
- Время переваривания чая в желудке составит около часа.
- Сколько времени вода находится в желудке? Вместе с пищей – около часа. Жидкость, выпитая на пустой желудок, сразу попадает в кишечник. Усваивается за один прием около 350 мл (касается воды и еды).
- Сколько переваривается суп? Овощной бульон – 20 минут, мясные – зависит от основы и ингредиентов, сложно определить.
Время нахождения пищи в желудке человека – величина крайне непостоянная, однако ее легко можно взять под контроль. Следуйте простым правилам приема еды, сочетайте подходящие по времени ингредиенты во избежание перегруза ЖКТ и вызывания брожения, выбирайте правильное время. Здоровым быть просто.
Source: www.SportObzor.ru
Время переваривания пищи — Здоровье и питание — LiveJournal
(перевод статьи с сайта http://drbass.com/sequential.html)ВРЕМЯ ПЕРЕВАРИВАНИЯ РАЗЛИЧНЫХ ПРОДУКТОВ
(примерное время, проведенное в желудке до прохождения дальше)
Вода
если желудок пуст, проходит сразу же в кишки
Соки
фруктово-овощные, овощной бульон — 15-20 минут
Полужидкие (протертый салат, овощи или фрукты) — 20-30 минут
Фрукты
Арбуз — 20 минут
Дыни — 30 минут
Апельсины, грейпфруты, виноград — 30 минут
Яблоки, груши, персики, вишня и т.п. — 40 минут
Овощи
Сырые смешанные овощные салаты — томаты, листовой салат, огурец, сельдерей, зеленый или красный перец, другие сочные овощи — 30-40 минут
Овощи вареные, тушеные или на пару
Листовые овощи — шпинат, цикорий, листовая капуста — 40 минут
Кабачки, брокколи, цветная капуста, стручковая фасоль, тыква, кукуруза в початках — 45 минут
Корнеплоды — морковь, свекла, пастернак, турнепс и т.п. — 50 минут
Полуконцентрированные углеводы — крахмалы
иерусалимский артишок, желудевые, кукуруза, картофель, топинамбур, ямс, каштаны — 60 минут
Концентрированные углеводы — крупы
Бурый рис, пшено, греча, кукурузные хлопья, овес (первые 3 — лучше всего) — 90 минут
Фасоль и бобовые (Концентрированные углеводы и белок)
Чечевица, фасоль лима, нут, горох, фасоль и бобы — 90 минут
Соевые бобы — 120 минут
Орехи и семена
Семена — подсолнуха, тыквы, pepita, кунжут — около 2 часов
Орехи — миндаль, filberts, арахис (сырой), кешью, бразильский орех, грецкий орех, пекан — 2.5-3 часа
Молочные продукты
Снятое молоко, рикотта, нежирный творог или крем-сыр — около 90 минут
Творог из цельного молока — 120 минут
Твердый сыр из цельного молока — 4-5 часов
Животные белки
Яичный желток — 30 минут
Яйцо (полностью) — 45 минут
Рыба — треска, scrod, flounder, sole seafood — 30 минут
Рыба — лосось, форель, сельдь, более жирная рыба — 45-60 минут
Курица — 1-2 часа (без кожицы)
Индейка — 2 часа (без кожицы)
Говядина, баранина — 3-4 часа
Свинина — 4-5 часов
Примечания редактора
прим. 1: сырые животные белки перевариваются за более короткое время, чем то, которое указано выше для готовых/нагретых животных жиров.
прим. 2: данное время переваривание приведено для идеальной ситуации, когда вы едите один продукт одновременно, хорошо пережевываете, ваш пищеварительный тракт работает эффективно, как, например, после поста. Это время переваривания пищи для оптимально здорового человека со здоровым пищевым поведением. Большей частью, эти данные взяты из работ доктора Джан-Курсио и доктора Басса.
Время переваривания для обычной диеты, для людей с неоптимальным пищеварением, у которых мало энергии, а также для блюд, смешанных из большого числа ингредиентов (не собранных в правильном порядке), гораздо дольше.
Как и сколько варить куриную грудку
Простые советы, которые помогут сделать диетическое мясо нежным и сочным.
Как выбрать куриную грудку
При покупке охлаждённого продукта обращайте внимание на его внешний вид. Качественная куриная грудка бледно‑розовая с белыми или розоватыми прожилками. Она упругая, ровная, плотная и не расслаивается. Если слегка надавить пальцем, форма быстро восстанавливается. На поверхности нет слизи и кровоподтёков. Запах естественный, без посторонних неприятных ноток.
Осмотрите грудку перед покупкой / muscleanmeats.co.ukВ упаковке с хорошей замороженной грудкой совсем мало льда, причём он прозрачного цвета. Сам продукт светлый, чистый и без видимых повреждений.
Запоминайте 🍗
Как подготовить куриную грудку
Замороженное куриное мясо лучше сначала оттаять, так оно проварится равномерно и получится сочнее.
Размораживайте грудки в холодильнике. Если очень спешите, положите их в пакет, опустите в прохладную воду и оставьте при комнатной температуре.
Охлаждённую или размороженную грудку промойте под прохладной проточной водой.
Варите мясо с кожей и на кости, если планируете использовать бульон как основу для супа. Если же курица нужна только для салатов или диетических блюд, используйте филе.
Возьмите на заметку 🥕
Сколько варить куриную грудку
Время приготовления зависит от способа варки и размера кусочков. Вам понадобится от 10 до 30 минут.
Чтобы проверить готовность, достаньте курицу из бульона и несколько раз проткните ножом или вилкой. Остриё должно легко входить, а сок должен быть светлым и почти прозрачным.
Готовая отварная грудка одинакового цвета снаружи и внутри / afoodcentriclife.comЕсли сомневаетесь, разрежьте грудку. Внутри она должна быть равномерно светлого цвета, такого же, как снаружи.
Делайте правильно 🥦
Как варить куриную грудку на плите
Чтобы получить аппетитное мясо и вкусный бульон, куриные грудки сложите в кастрюлю вместе с солью, перцем, чесноком и лавровым листом. Залейте прохладной водой так, чтобы её уровень был на пару сантиметров выше мяса.
На среднем огне доведите до кипения, после убавьте нагрев. Добавьте лук, чеснок, морковь и продолжайте готовить. Снимайте образующуюся на поверхности пенку.
Разные добавки сделают вкус мяса и бульона насыщенным / epicurious.comДля отваривания мяса на салат или для других блюд закладывайте грудку в кипящую воду. Когда жидкость снова закипит, добавьте лаврушку, перец, морковь, чеснок, петрушку и другие ингредиенты по своему вкусу. Готовую птицу посолите и оставьте в бульоне на 15–20 минут.
Куриная грудка на кости и с кожей приготовиться примерно за 30 минут. Филе сварится за 20–25 минут, а если порезать его на кусочки — за 10–15 минут.
Проверьте себя 🌭
Как варить куриную грудку в мультиварке
Куриную грудку положите в чашу. Залейте водой, чтобы покрыть птицу полностью. Добавьте соль, перец и другие специи по своему усмотрению.
Для варианта в мультиварке подойдёт режим «Тушение» / pressurecookrecipes.comЦелая грудка приготовится за 30 минут в режиме «Тушение».
Поинтересуйтесь 🍲
Как варить куриную грудку в пароварке
Куриную грудку подсушите бумажными полотенцами. Натрите солью, перцем и другими специями, которые вам нравятся. Положите в пароварку и готовьте 35–40 минут.
Используйте вставку, чтобы сделать курицу на пару / kcet.orgСварить куриные грудки можно и в пароварке‑вставке. Они приготовятся примерно за 15–20 минут. После этого дайте им остыть под крышкой.
Воспользуйтесь советом 🌰
Как варить куриную грудку в микроволновке
Сложите птицу в ёмкость для СВЧ‑печи. Залейте горячей водой, чтобы грудка была полностью покрыта и оставалось место для кипения. Накройте крышкой.
Используйте посуду, которая подходит для микроволновки / yourhomebasedmom.comВарите на максимальной мощности: примерно 15 минут после закипания при 750 Вт и 10 минут — при 1 000 Вт. После проверьте на готовность. Недоваренную грудку оставьте в микроволновке ещё на 3–5 минут.
Готовое куриное мясо остужайте в бульоне.
Читайте также 👩🍳
Сколько переваривается котлета. Сколько времени переваривается пища? Переваривание фруктов и ягод
Иногда, не будучи медиком, стоит углубиться в детали процесса пищеварения, оценить, сколько времени пища проходит через ЖКТ, сопоставить усвоение продуктов по длительности. Зачем знать, как быстро переварить пищу? Организм же дока в этом вопросе, пусть сам занимается. Потому что неосознанный выбор неудачных сочетаний утяжеляет работу желудка и провоцирует возникновение осложнений. Давайте разберемся, почему важно знать время переваривания еды.
Сколько часов переваривается пища у человека
Потребляемое в виде еды топливо крайне важно для функционирования организма. Без необходимых питательных веществ невозможны развитие, восстановление и защита клеток. Съеденные продукты проходят длинный путь, прежде чем стать нужными для тела кирпичиками, однако энергозатраты по обработке и время переваривания пищи сильно зависят от принадлежности еды к определенному классу.
Ответ на вопрос, сколько пища переваривается в желудке, может удивить диапазоном: от получаса до 6 часов. Через какое время пища попадает в кишечник? Спустя 7-8 часов продвижения по тонкой кишке с параллельным расщеплением еда переходит в толстую кишку, где может находиться около 20 часов. Подытожим, сколько максимально будет обрабатываться пищевое топливо до кала (просим прощения за терминологию «не к столу»): в районе 1,5 суток.
Время переваривания пищи в желудке:
Стоит разделять понятия «переваривание» и «усвоение». Первое определяет, сколько времени еда находится в желудке, подвергаясь переработке в виде расщепления на простые химические соединения. Второе подразумевает всасывание полученных элементов и использование их для восполнения энергетических потребностей, регенерации клеточных тканей, поддержания жизнеспособности органов и систем.
Срок окончания переработки белка значительно отличается от показателей, сколько усваивается углеводов и жиров за тот же период. Для первого процесс расщепления совпадает с моментом переваривания, облегчая дальнейшее всасывание, для вторых переваривание перекидывается уже на кишечник (сложные углеводы), оттягивая проникновение в кровь.
Важно разобраться, сколько пища находится в желудке, разграничить время переваривания продуктов и время усваивания. Врачами не рекомендуется смешивать приемы еды, закидывая новую партию «топлива» до полной переработки старой. В нашей статье переваривание будет подразумевать и полное усвоение для легкости ориентирования.
Что усваивается быстрее всего (таблица)
Период, указывающий, через какое время пища попадает в кишечник после обработки в желудке, и есть скорость переваривания. Продукты отличаются иногда прямо противоположными характеристиками относительно данного параметра.
Таблица переваривания пищи по времени поможет систематизировать показатели и разбить еду на группы.
| Категория | Продукты | Время |
|---|---|---|
| Быстрое усвоение (углеводы) | Ягоды, фруктовые и овощные соки, фрукты (кроме банана, авокадо), овощи | Не более 45 минут. Сколько перевариваются фрукты — 35-45 минут |
| Среднее переваривание (белки с небольшим количеством жира) | Яйца, морепродукты, птица, молочная продукция (кроме творога и твердого сыра) | Около 1-2 часов. Сколько переваривается рыба — 1 час |
| Длительное усвоение (сложные углеводы) | Картофель, творог, твердый сыр, крупы, грибы, бобовые, хлебобулочные изделия, орехи | Примерно 2-3 часа. Сколько переваривается каша — 2 часа |
| Не переваривается | Рыбные консервы, тушенки, макароны (из твердых сортов), чай и кофе с молоком, мясо животных, грибы | Больше 3-4 часов либо просто выводится. Сколько переваривается свинина — до 6 часов |
Стало понятно, сколько переваривается пища в желудке. Таблица отражает примерные векторы группировки продуктов, представляя общую картину. Однако определенные способы обработки и смешения ингредиентов могут повлиять на усвоение пищи. Выделим три ступени усложнения жизни желудочно-кишечному тракту:
- Одинаковое время переваривания, нет термической обработки, не подмешиваются жиры и сахар.
- Одинаковое время переваривания, добавляется сахар или масло, специи.
- Разное время переваривания, различная обработка и способы приготовления, добавляются масла или жиры.
В третьей ситуации организму будет особенно трудно усвоить поступившее топливо из-за жиров, создающих отталкивающую желудочный сок пленку, и растягивания времени обработки «материала». Как видно из таблицы, дольше всего переваривается мясо и грибы. Учитывайте это при планировании меню, особенно детского: для ребенка предпочтительна быстроусвояемая пища
Ощущение тяжести и отсутствие аппетита подскажут вам, как долго переваривается пища на самом деле. Простая сочетаемость компонентов по времени обработки и усмирение фанатизма от жиров улучшат общее самочувствие.
Грамотный анализ данных, сколько переваривается еда, позволит выстроить непогрешимую систему питания, идеально подходящую организму. Существует ряд общих правил, следование которым намного облегчит работу ЖКТ:
1. Старайтесь не смешивать продукты разных временных параметров, чтобы не нагружать желудок.
2. Стремитесь создавать рецепты и сочетания в рамках одной временной группы.
3. Добавление масел увеличивает длительность переваривания пищи в среднем на 2-3 часа.
4. Разбавление любой жидкостью непереваренной пищи снизит концентрацию желудочного сока, усложнит обработку «материала» и забьет кишечник непереваренными остатками, подверженными брожению.
6. Вареные и жареные продукты теряют часть полезных свойств и лишаются изначальной структуры, поэтому время переваривания возрастает в 1,5 раза.
7. Холодная пища перерабатывается быстрее и может привести к ожирению в связи с нарушением процесса усваивания. Быстрее возвращается чувство голода, нарушаются процессы всасывания и утилизации, кишечник подвергается процессам гниения. В особенности данное правило касается белковой пищи, которая должна перевариваться не менее 4 часов, а в холодном виде покидает организм за 30 минут.
8. Учитывайте, что самое благоприятное время для обработки «материала» — обеденное, так что жажду смешивания несовместимых категорий модно утолить без последствий. Завтрак и ужин не отличаются подоб
Прихватило шею что делать – SOS!!! «Заклинило» шею ((( — запись пользователя Катерина (suddenly) в сообществе Грудное вскармливание в категории Здоровье мамы
Что делать, если защемило шею в домашних условиях
Шейный прострел – это один из характерных признаков неврологических нарушений и патологий опорно-двигательной системы. Почти половина случаев болезненности в шейном отделе связана со знакомым каждому человеку заболеванием – остеохондрозом, при котором происходят изменения в межпозвоночных дисках. Из-за снижения их высоты усиливается давление, и уменьшается расстояние между соседними позвонками, что может приводить к компрессии проходящих рядом спинномозговых нервов.
Остеохондроз – наиболее распространенная причина заклинивания шеи, но не единственная. Это может быть также межпозвонковая грыжа, спондилез, опухоль и ряд других поражений позвоночника и паравертебральных (околопозвоночных) тканей.
Иногда резкая боль связана с травматическими повреждениями и физическими перегрузками, например, на спортивной тренировке. Нельзя исключать и переохлаждение, обострение хронических заболеваний.
Болевой синдром в шейной области чаще возникает у людей, вынужденных подолгу находиться в сидячем, неподвижном положении, имеющих лишний вес и страдающих эндокринными расстройствами. Иногда шею сводит неожиданно, и нужно срочно принимать меры. В такой ситуации лицам из группы риска важно знать, что делать и как облегчить состояние.
Первая помощь
Если заклинило шею, и голова не поворачивается, необходимо, в первую очередь, обездвижить больной участок. Лучший способ – воспользоваться воротником Шанца, который крепится на шее и фиксирует шейные позвонки в правильном положении. Таким образом нерв освобождается от зажима, и боль постепенно проходит.
Повязку-фиксатор может сделать врач-травматолог, который назначит при необходимости медикаментозное лечение. Если воротника Шанца дома нет, как нет и возможности посетить врача, следует максимально ограничить движения шеей.
Для снижения нагрузки на поврежденную область лучше всего принять горизонтальное положение и проводить в нем как можно больше времени. Это поможет избежать резких движений, травмирующих нерв, и сильной боли.
Воротник Шанца – это мягкий фиксатор, который лучше всего подходит для временной разгрузки шейного отдела.
В качестве средства первой помощи применяются контрастные компрессы. Сначала к больному месту прикладывается лед, завернутый в ткань или полотенце. Держать его нужно не более 15 минут. Затем лед заменяют грелкой или пластиковой бутылкой с горячей водой, которую так же предварительно оборачивают тканью. Горячий компресс можно держать не дольше часа.
Хороший расслабляющий эффект дает и горячая ванна, особенно с эфирными маслами или травяными отварами – например, с ромашкой.
Читайте также:
Таблетки или мазь?
Если шею прострелило так, что любое движение отдается жгучей болью, и трудно даже лежать, лучше выпить болеутоляющее или противовоспалительное лекарство. В домашней аптечке наверняка найдется Аспирин, Ибупрофен, Найз или Дексалгин. Подойдет и любое средство на основе метамизола натрия – Баралгин, Темпалгин или Пенталгин.
Справка: таблетка Аспирина не только поможет снять болевой синдром, но и нормализует кровообращение в пораженной зоне за счет своего свойства разжижать кровь.
Принимая средства из группы нестероидных противовоспалительных (НПВС), нужно помнить об их возможных побочных эффектах. Такие лекарства, как Диклофенак и Ибупрофен, а также их производные негативно влияют на слизистые желудочно-кишечного тракта. Поэтому пить их следует максимально коротким курсом, не превышая допустимых дозировок.
Лечить прострел можно с помощью средств местного применения. В данном случае наиболее эффективными будут согревающие и противовоспалительные мази. Они помогают как при травмах (ушибах и растяжениях), так и при невралгии различного происхождения.
В состав мази Финалгон входят два активных вещества: никобоксил – производное никотиновой кислоты, обладающее сильным сосудорасширяющим действием, и нонивамид – синтетический аналог капсаицина.
Согревающим действием обладает мазь Капсикам, Финалгон, Никофлекс, Апизартрон, Випросал, Бен-Гей, Эспол, Эфкамон, крем Софья, а также бальзам Золотая Звезда. Местнораздражающее свойство этим средствам придают такие компоненты, как пчелиный и змеиный яд, экстракт жгучего красного перца, камфара и скипидар. Поэтому перед их использованием необходимо ознакомиться с инструкцией по применению. Мазь Капсикам, к примеру, наносят на кожу только с помощью пластиковой лопатки, вложенной в упаковку, чтобы не вызвать жжения в руках. Кроме того, у каждого препарата есть противопоказания.
Справка: если шею защемило из-за переохлаждения или сквозняка, для растирки и компрессов можно использовать водку, медицинский или камфарный спирт. После растирания или наложения компресса шея обязательно утепляется.
Противовоспалительные мази и гели включают такие препараты, как Кетопрофен, Нимесулид (Найз), Долобене, Аэртал, Нурофен, Диклофенак, Пироксикам, Фенилбутазон, Ибупрофен. Чтобы усилить действие мазей, после нанесения рекомендуется закрыть шею теплым шарфом или платком. Хорошо, если изделие будет из натуральной шерсти или пуха. Теплую повязку лучше всего оставить на целый день или держать хотя бы 2–3 часа.
Массаж
Если нет сомнений в том, что шею свело из-за переохлаждения или физической перегрузки, а также в результате имеющегося хронического заболевания, можно делать массаж. При некоторых патологиях позвоночника массировать пораженную область категорически нельзя.
Массажировать шею в домашних условиях следует осторожно, не допуская сильных разминающих и надавливающих движений. Для процедуры можно использовать лечебные мази, описанные выше, или обычный детский крем.
Полезная диета
Защемление нервов шеи, вызванное хроническими заболеваниями, зачастую возникает регулярно. Это происходит и у активных людей, которые посещают спортивные тренировки. При перенапряжении или неудачном, слишком резком движении шею может «заклинить», и придется на некоторое время прервать занятия.
Избежать появления неприятных симптомов помогут продукты, богатые кальцием и калием. Эти минералы укрепляют стенки сосудов и нормализуют тонус мышц, благодаря чему риск повреждения нервных окончаний снижается.

Кунжутное семя – один из лучших источников кальция, всего лишь горсть кунжута содержит в 3 раза больше кальция, чем стакан молока.
Больше всего кальция содержится в семенах кунжута и мака, твердых сырах (особенно в Пармезане), кисломолочных изделиях и сардинах. Однако из молочных продуктов он усваивается организмом легче, чем из растительных.
Чемпион по содержанию калия – картофель, в одном клубне среднего размера содержится около 900 мг данного элемента, что составляет более 20% суточной нормы. Много калия также в вяленых помидорах, кураге, фасоли, черносливе и авокадо.
Кроме продуктов, можно принимать биологически активные добавки с кальцием и калием, которые продаются в аптеках. Однако сначала необходимо сдать анализ, подтверждающий их дефицит, и проконсультироваться с врачом. Бесконтрольный прием таких препаратов может нанести существенный вред костно-мышечной системе.
Народные рецепты против шейного прострела
Для лечения защемления нерва существует множество средств, которые можно приготовить дома. В качестве экстренной помощи они незаменимы, хотя и не являются альтернативой медикаментозной терапии. Наиболее простой и эффективный метод заключается в нанесении йодной сетки там, где возник зажим. Сверху нужно закрыть шею теплой тканью на 2–3 часа. При необходимости процедуру можно повторить.
Аппликация с йодом делается так: на марлю или бинт, сложенные в несколько слоев, нужно капнуть несколько капель йода и примотать к шее так, чтобы пропитанная лекарством ткань находилась над болезненным участком.
Справка: чтобы утром не мучиться от боли, йодовую сетку или повязку лучше делать на ночь.
Компрессы с йодом и йодную сетку нельзя применять людям, страдающим нарушением функции щитовидной железы. Если в анамнезе есть такие диагнозы, как диффузный зоб, гипо- и гипертиреоз, следует воспользоваться одним из нижеследующих рецептов.
Водочный компресс
Для приготовления водочного компресса понадобится примерно рюмка водки (50 гр). Водку нужно слегка подогреть на водяной бане до комфортной, теплой температуры и растереть ею больное место. После этого замотать шею пуховым платком и лечь в постель. Чаще всего боль начинает стихать уже через считаные часы.
Аппликация с валерьянкой
Мало кто знает, что настойка обычной валерьянки может использоваться не только, как успокоительное средство. Это натуральное и недорогое лекарство способно устранить суставную и зубную боль, с его помощью избавляются от головных и мышечных болей.
Компресс с валерьянкой делается так же, как йодная повязка – на марлю или бинт нужно капнуть около 30 капель, приложить к шее и держать до облегчения состояния. Утепляться при этом необязательно.

С прострелом, вызванным переохлаждением, перетренированностью или долгим нахождением в одной позе, успешно справляются средства народной медицины.
Прогревание солью
Компресс с горячей солью – испытанный способ борьбы не только с шейными, но и с поясничными прострелами, воспалениями носоглотки и простудными явлениями. Подойдет как поваренная, так и морская соль без добавок. Предпочтительнее использовать крупную соль, чтобы она не просыпалась через ткань.
Справка: соль можно заменить рисом, гречкой или речным песком.
100 гр соли подогреть на раскаленной сковороде или в духовке до t=50–80°. Затем пересыпать ее в носок, мешочек или завернуть в ткань, приложить к больному месту. Если слишком горячо, можно дополнительно подложить под мешочек с солью полотенце или бинт. Держать компресс до остывания соли.
Картофельная примочка
Сырую картошку очистить, натереть на мелкой или средней терке, добавить 2 ст. л. меда и перемешать. Нанести на шею, закрыв пищевой пленкой, чтобы картофельный сок не растекался, и зафиксировать бинтом. Спустя 10–15 мин смыть остатки компресса теплой водой. Процедуру повторять дважды в день.
Капуста, мыло и сода
Несколько капустных листов слегка отбить до появления сока и сложить в стопку. Верхний лист натереть хозяйственным мылом и обсыпать содой. Примотать к шее на полчаса, закрыв сверху полиэтиленом и платком. Прикладывать компресс нужно той стороной, которая обработана мылом и содой. Аппликацию с капустой лучше всего делать на ночь.
Творог и уксус
На сложенную в несколько слоев марлю или бинт выкладывается творог, сверху он сбрызгивается уксусом 3% или 9% и прикладывается к шее. Компресс можно делать как днем, приложив его на несколько часов, так и на ночь. В последнем случае компресс следует хорошо закрепить, чтобы не сместился во время сна.
Средства для приема внутрь: лимон и чеснок
Три лимона и несколько зубчиков чеснока (около 150 гр) измельчить в мясорубке или блендере, выложить в двухлитровую емкость (кастрюлю или банку) и залить кипятком. Принимать каждое утро натощак по ½ стакана. Перед употреблением снадобья банку нужно встряхивать. Лимонно-чесночная настойка особенно эффективна при остеохондрозе.
Мумие
Мумие, или горная смола обладает противовоспалительным, регенерирующим, антибактериальным и укрепляющим свойством. Данный продукт можно использовать наружно или принимать внутрь.
Мумие продается в капсулах и в жидком виде. Капсулы пьют 2–3 раза в день по 2 штуки перед едой. Жидкое мумие перед употреблением растворяют в воде из расчета 0,5–1 гр на стакан воды и принимают трижды в день по одному стакану.

Мумие – это универсальный продукт. Им можно лечить желудочно-кишечные, сердечно-сосудистые, респираторные патологии. Этот природный биостимулятор помогает при многих болезнях опорно-двигательного аппарата – невралгии, радикулите и артралгиях различного происхождения.
Для приготовления целебной мази нужно взять 5 гр цельного мумие, что соответствует размеру крупной черешни, и смешать его с 50 гр жирного крема. Чтобы горная смола лучше растворилась, можно предварительно смешать ее с чайной ложкой теплой воды. Ингредиенты хорошо перемешать, и наносить мазь на то место, где защемило нерв в шее, дважды в день. Готовую смесь хранить в холодильнике.
Для компресса смешивают 5 гр цельного мумие со 100 гр меда, получившуюся массу наносят на шею и закрывают пленкой. Процедура проводится на ночь до исчезновения симптомов.
Справка: наиболее эффективно применять мумие и внутренне, и наружно.
Полезные рекомендации
Чтобы в будущем избежать проблем с защемлением нервов, необходимо принять ряд превентивных мер. Самой важной и действенной из них является регулярная и адекватная физическая нагрузка, поскольку именно малоподвижный образ жизни чаще всего является причиной невралгии и других проблем с позвоночником.
Негативное влияние на позвоночный столб оказывает чрезмерная масса тела. И здесь могут помочь систематические тренировки, которые в сочетании с правильным питанием дадут желаемый эффект – лишние килограммы уйдут.
Очень часто заклинивание в шее возникает из-за неправильно организованного места для сна. Слишком высокая или мягкая подушка вполне может стать причиной защемления нервов, головной боли и ощущения разбитости. Исправить это очень просто: нужно подобрать «правильную», желательно ортопедическую, подушку. А для профилактики проблем с другими позвоночными отделами идеальным решением станет ортопедический матрас.
Важно знать, что болевые ощущения в шее могут свидетельствовать о развитии заболеваний, которые нельзя вылечить народными методами, и сами они не проходят. Поэтому в случае упорного болевого синдрома или систематически возникающего дискомфорта лучше проконсультироваться с врачом.
причины и лечение в домашних условиях
Практически каждый из нас испытывал то состояние, когда любая попытка повернуть голову в сторону вызывает невыносимую боль. Единственным выходом остается поворачивать весь корпус. Дикая боль может возникнуть по разным причинам. Как же правильно поступить в такой ситуации? Самое верное решение – обратиться к специалисту и придерживаться его советов.

Особенности заклинивания шеи и самодиагностика
Данный недуг появляется у всех почти одинаково. Присутствуют трудности в подвижности шеи, резко возникают острые болевые ощущения, заклинивает в определенном состоянии. Невозможно беспрепятственно оборачиваться, любая попытка сопровождается простреливающей дикой болью.
В первую очередь сосредоточьте внимание на том месте, где заклинило шею. Именно это и будет играть роль в постановке диагноза. Если острую боль испытываете в затылочной части, значит проявился верхний синдром заклинивания шейного отдела. Если же острая боль наблюдается в области плеч – это нижний синдром.
В последнее время люди перестали обращаться к специалистам за помощью и занимаются самодиагностикой. Даже различные инфекционные болезни большинство предпочитает перенести дома. А уж с проблемой по защемлению шейного отдела и вовсе не пойдут на прием. Это и является потенциальной угрозой. Неполноценная самодиагностика и использование некорректных препаратов способны ухудшить положение и вызвать осложнения.
Если не хотите тратить время на очереди в поликлинике, рекомендуется обратиться в частную клинику. Естественно, прием будет платный, но бездеятельность может привести в будущем к наибольшим растратам.
При обращении к врачу наверняка будет назначена магнитно-резонансная томография. Так как именно благодаря этой процедуре, можно просмотреть все мягкие ткани шеи и более точно выявить причины появления боли. Опытный специалист по результатам быстро установит диагноз, определит причины возникновения боли и пропишет подходящее лечение.
Симптомы, сопровождающие шейный прострел
При внезапном появлении острой боли в шейном отделе позвоночника, которая сопровождается мышечными сокращениями, и в дальнейшем шею невыносимо повернуть, значит, произошел шейный прострел. Иногда можно услышать значительный хруст в шейном отделе, который настораживает сильнее.
Движения шеей так ограничиваются, что становится практически невозможно повернуться ни в левую сторону, ни в правую сторону. Остается поворачиваться всем корпусом, оставляя голову в неподвижном состоянии. Как правило, так происходит при резком и сильном движении, абсолютно внезапно для больного.
Почему заклинивает шею?
Разные обстоятельства способны привести к прострелам. С наиболее распространенными причинами следует познакомиться, по крайней мере, для профилактики:
- Какие-либо повреждения шейных позвонков;
- Мышечные повреждения;
- Остеохондроз шейного отдела;
- Межпозвонковые грыжи;
- Сидячая повседневная деятельность;
- Излишняя двигательная активность на шею;
- Заболевание из-за сквозняка.
Последний пункт является самым часто встречаемым у людей всех возрастов, даже у детей. В случае заклинивания шеи у малыша, правильнее всего будет воспользоваться медицинскими услугами. Самодиагностика в данном случае неуместна, это совсем небезопасно для здоровья ребенка. Его могло просто просквозить или же малыш получил травму во время игры. Здесь можете ознакомиться с комплексом упражнений при шейном остеохондрозе.
К какому специалисту нельзя обращаться?
Как поступить если произошло заклинивание шеи? Проводить лечение. Главное – качественное. Выбрать врача дело ответственное. Так как малоопытный специалист может установить не тот диагноз и прописать ненужное лечение. Следовательно, необходимо обращаться только к специализированному врачу.
При появлении шейных прострелов, следует обратиться к:
- Травматологу – назначит лечение при различных травмах;
- Неврологу – проводит лечения заболеваний нервной системы;
- Ревматологу – определяет и лечит заболевания, связанные с системным поражением соединительной ткани и сосудов.
Однако также можно изначально отправиться на прием к участковому терапевту. При осмотре врач-терапевт выпишет направления к одному из перечисленных специалистов. Однако, если терапевт не обнаружит ничего серьезного, он вправе самостоятельно назначить лечение медикаментозными препаратами. В некоторых случаях больному понадобится больничный лист в результате нетрудоспособности.
Ответ на вопрос: найз или нимесил – что лучше? – читайте здесь.
Что делать, если заклинило шею у ребенка?
Если подобный недуг произошел у ребенка, не рекомендуется применять самолечение и самодиагностику. Необходимо немедленно обратиться за помощью в медицинское учреждение. Очень часто причинами тяжелых травм с неблагоприятными последствиями становятся энергичные детские игры.
Если по тем или иным причинам не удается сразу обратиться к врачу и необходимо оказать ребенку первую помощь самому. Следует провести легкую зарядку, очень аккуратно поворачивая голову в разные стороны. Главное, чтобы движения не сопровождались болью. Разрешается прибегнуть к болеутоляющей мази, растерев шею. Выбирая мазь, исключите согревающую, так как при воспалительном процессе мазь способна вызвать осложнения и ухудшить состояние.
Самостоятельно массажировать шейный отдел категорически нельзя. Любое неправильное движение способно нанести серьезный вред ребенку. Подойдет повязка с камфорным маслом для ускорения кровотока в области защемления, а также обеспечения обезболивающего действия.
Сразу рекомендуется применить любой противовоспалительный препарат:
- Эффералган;
- Панадол;
- Нурофен.
Вышесказанные меры – это экстренные меры, как только выдастся случай посетить специалиста, незамедлительно отведите малыша на прием для назначения лечения.
Первая помощь при заклинивании шеи
Если произошло заклинивание шеи, то прежде всего не беспокойте болезненную область:

- Не следует сразу же через боль проводить упражнения для возвращения подвижности шеи.
- Употребите противовоспалительный препарат для снижения боли и сокращений мышц.
- Оберните шею шейным воротником, который будет поддерживать шею и не даст мышцам перенапрягаться. Когда мышцы будут расслаблены, организм быстрее справится с недугом.
- Будет полезно проделать небольшие упражнения на пожимание плечами. Также не спеша и очень осторожно оборачивайтесь те стороны, в которых не чувствуется боли – это способствует более быстрому восстановлению.
- Если изначально болезненное ощущение очень сильное, приложите к шее лед или любые замороженные продукты из холодильника. Лед или замороженный продукт следует завернуть в ткань и только затем прикладывать на больной участок.
- Если боль мучает не один день, то для помощи используйте тепло. Намочите ткань кипятком, отожмите и прижмите к задней стороне шеи. Это поспособствует лучшему кровообращению. Лед служит для уменьшения воспаления при острой боли, тепло – для улучшения кровотока, когда боль продолжительная.
Как лечить?
Обстоятельства, по которым заклинило шею, установить, сразу не получится. А с острой боль. Необходимо что-то делать. В настоящее время существуют хорошие гели и мази, которые уменьшают боль и снижают воспаление.
К таким средствам относятся следующие таблетки:
- Кеторол;
- Нимесил;
- Найз;
- Диклофенак;
- Мелоксикам и другие.
Использование таких наружных мазей поможет оказать быструю помощь:
- Фастумгель;
- Ибупрофен;
- Быструмгель;
- Випросал;
- Индометоцин и прочие.
Нельзя поднимать тяжести, подвергать напряжению шейный отдел.
Профилактические меры
Чтобы предотвратить появление шейного прострела, следует заботиться о своем организме, проводить упражнение на расслабление и укрепление мышц.
Не подвергайте себя воздействию прямых сквозняков. В холодное время года прикрывайте шею теплой одеждой.

А также:
- Не следует перенапрягать позвоночник.
- Не спите в неудобном положении.
- Контролируйте правильную осанку.
- При неактивной деятельности, рекомендуется каждые два часа прохаживаться и разминаться.
- Питаться следует сбалансировано.
Народные методы
При простреле шеи часто прием лекарств не требуется. Народные средства также способствуют эффективной борьбе с этим недугом. Все народные методы имеют одинаковую функцию: прогреть болезненный участок. Подойдет как водка, так и любой спиртосодержащий напиток. Надо смочить ткань выбранной жидкостью, приложить к шее и накрыть полиэтиленом, чтобы возник парниковый эффект. Все это обмотать дополнительной тканью.
Кроме того, можно использовать горячий песок, соль или крупу, завернутую в ткань и также прикладывать на болезненное место. Существует также народный метод с использованием капустного листа, который натирается мылом, посыпается содой и накрывается вторым листом капусты. Прикладывается это все на шею и обматывается теплой тканью на целую ночь.
С этой же целью на всю ночь можно приложить шарф из натуральной шерсти, на который предварительно наносят творог и капают немного неконцентрированного уксуса. А можно сделать настой на чесноке и лимоне. Для этого натереть 3 лимона и 150 грамм чеснока. Смешать с двумя литрами кипятка. Употреблять внутрь по полстакана до приема еды один раз в сутки.
Говоря о позвоночнике, все, что связано с ним – опасно и болезненно. Если возник резкий шейный прострел, не паникуйте и не делайте массажей и упражнений. Необходимо спокойно поразмышлять о возможных причинах появления боли. Если это не связано с простудой или неправильной позе во сне, стоит как можно скорее отправиться на прием к врачу. Очень важно, не медлить в подобных ситуациях, так как это может привести к опасным заболеваниям и неблагоприятным результатам.
что делать и чем лечить?
Как поступать в ситуации, когда заклинило шею? Что делать в этом случае и отчего подобная напасть смогла приключиться? Если вы ищите ответы на перечисленные вопросы, тогда данная статья будет вам весьма полезна, так как в ней содержится много информации по указанной теме.
Симптомы шейного прострела
Если внезапно в шейном отделе позвоночника возникла резкая интенсивная боль, сопровождающаяся сильным мышечным спазмом, после чего шею невозможно повернуть, — это значит, что у человека случился шейный прострел. В некоторых случаях заболевший слышит отчетливый сильный хруст в шее, что его еще больше пугает.

Подвижность шеи ограничивается настолько, что человек совершенно не может двигать ею ни вправо, ни влево, и ему приходится разворачиваться всем туловищем, держа голову абсолютно неподвижно. Чаще всего это состояние возникает после интенсивного резкого движения и совершенно неожиданно для больного. Иногда прострел также может сопровождаться повышением температуры.
Не так-то уж много на свете людей, у которых ни разу в жизни не заклинивало шею. Такая неприятность может случиться как у ребенка, так и у взрослого, вполне здорового человека.
Из-за чего возникает шейный прострел
Давайте разберемся, почему заклинивает шею. Причин может быть несколько:
- травма шейного отдела позвоночника;
- мышечная травма;
- остеохондроз;
- межпозвонковая грыжа;
- простуда (из-за сквозняка).
Последняя причина является весьма распространенной у людей разных возрастов, в том числе и у детей. Поэтому если у ребенка заклинило шею, родителям не нужно паниковать и сразу же предполагать самое худшее. Возможно, малыша просто просквозило. Правда, к врачу все-таки стоит обратиться, т. к. самостоятельно ставить диагноз небезопасно, ведь ребенок мог заболеть и из-за того, что получил травму при игре и не обратил на это внимания.
Заклинило шею: к какому врачу идти?
Если вы не знаете, куда обратиться со своей проблемой, то посетите для начала участкового терапевта в районной поликлинике. Расскажите ему как можно подробнее о беспокоящих вас симптомах. Врач осмотрит вас и если заподозрит что-либо серьезное, то даст направление к неврологу, травматологу или ревматологу.

В легких случаях участковый доктор сам назначит медикаментозное лечение, физиопроцедуры, сдачу анализов и т. д. Иногда пациенту требуется больничный лист вследствие потери трудоспособности.
Заклинило шею: что делать? Общие рекомендации
Если случился шейный прострел, первое, что необходимо сделать, — это обеспечить покой болезненному участку тела. Не нужно пробовать через силу делать какие-либо гимнастические упражнения в надежде вернуть шее подвижность. Во-первых, это не поможет, а во-вторых, состояние может значительно ухудшиться.
С целью уменьшения боли можно принять современное нестероидное противовоспалительное средство. Список наиболее эффективных препаратов мы приведем в следующем пункте нашей статьи. Шею лучше всего обернуть теплым шерстяным платком. Если вы точно уверены, что вас продуло, то можете положить на платок еще и теплую грелку.
Не рекомендуется до постановки точного диагноза предпринимать какие-либо существенные меры, например, самостоятельный массаж воротниковой зоны. В старину прострел лечили, кладя человеку на спину сильно разогретый кирпич или проглаживая ее через ткань утюгом. Это делать ни в коем случае нельзя, так как можно спровоцировать ухудшение состояния.
Нестероидные противовоспалительные лекарства — первая помощь при простреле
Когда заклинило шею, причины и диагноз могут быть установлены не сразу. Между тем, терпеть дикую боль бывает совершенно невыносимо, да и не стоит этого делать. Ведь в наше время в аптечной сети можно приобрести отличные современные противовоспалительные пилюли, гели, мази. Они снимут боль, отек, уменьшат воспаление и мышечный спазм. К таким препаратам относятся такие таблетки, как:
- «Найз»;
- «Мовалис»;
- «Диклофенак»;
- «Кеторол»;
- «Напроксен»;
- «Нимесил»
- «Мелоксикам»;
- «Пироксикам» и др.
Если заклинило шею, мазь из аптеки тоже может оказать практически мгновенную помощь. При спазме шейных мышц можно воспользоваться такими наружными препаратами, как:
- «Ибупрофен»;
- «Фастумгель»;
- «Финалгель»:
- «Вольтаренгель»;
- «Быструмгель»;
- «Индометоциновая мазь»;
- «Випросал» и т. д.

Если ничего перечисленного под рукой нет, то можно принять внутрь такое старое, испытанное годами средство, как «Аспирин». Уж он-то найдется практически в каждой домашней аптечке. Перед тем как принимать какое-либо лекарство, обязательно ознакомьтесь с противопоказаниями! На эту рекомендацию особенно нужно обратить внимание женщинам, у которых заклинило шею при беременности или в период лактации, т. к. многие медицинские препараты в это время категорически нельзя использовать для приема внутрь, да и к выбору мазей следует подходить с большой осторожностью.
Современная диагностика
Нам в какой-то мере повезло, ведь современная медицина обладает поистине фантастическими возможностями в диагностике болезней. У вас заклинило шею, что делать — не знаете. Опасаетесь, что врач не сможет понять, в чем причина такой сильной боли в шее и ее неподвижности? Не стоит переживать: в сложных случаях доктор может направить вас на рентген. И если шейный прострел был вызван изменениями в межпозвонковых дисках, к примеру, из-за остеохондроза, то рентгенография это покажет.
К самым передовым диагностическим методам можно отнести МРТ (магнитно-резонансная томография) и КТ (компьютерная томография). Обе эти процедуры абсолютно безвредны и помогают выявить изменения в тканях, которые не под силу обнаружить обычному рентгену.
Острая боль в шее, вызванная простудой
Если вас продуло, вы вдруг ощутили сильную боль, и заклинило шею, что делать? Не стоит волноваться. Это, конечно, очень больно, но не смертельно. Вылечиться можно буквально за пару-тройку дней. Боль возникает в небольших мышцах, которые располагаются в задней части шеи. Вследствие простуды они воспалены, отечны, и их спазм как раз и не позволяет шее двигаться.
В этом случае бывает достаточно лечения препаратами, указанными выше. Также можно использовать тепло, но сильно греть шею нельзя, так как это может привести к еще большему мышечному отеку. То же самое можно сказать и про массаж. А вот различными народными средствами (компрессами, растираниями и т. д.) при простреле, вызванном простудой, пользоваться не возбраняется.
Для того чтобы зафиксировать шею, можно использовать специальный шейный воротник для обеспечения максимальной неподвижности шеи. Подобное приспособление можно приобрести в аптеке. Если состояние через несколько дней не улучшится, то это, скорее всего, означает, что проблема гораздо серьезнее. И без врачебной консультации и помощи уже не обойтись.
Остеохондроз
Если заклинило шею, причины могут крыться и в остеохондрозе. Обычно такая болезнь возникает у лиц старшего возраста, но в последнее время остеохондрозом все чаще страдают и молодые люди (до 35 лет), а иногда даже дети. Данное заболевание характеризуется дистрофическими изменениями в межпозвоночных дисках и хрящевой ткани между ними. Лечение должен проводить врач-невролог. Только он точно знает, как помочь, если заклинило шею, чем лечить таких пациентов, чтобы недуг прошел как можно быстрее.
Больному, кроме медикаментозного лечения, может быть назначена физиотерапия, физкультура лечебная, рефлексотерапия, массаж, а также может потребоваться помощь мануального терапевта. В очень редких случаях врач может рекомендовать операцию, но это происходит только тогда, когда никакие консервативные методы не дали результата.
Межпозвонковая грыжа
Одно из самых опасных заболеваний позвоночника — это межпозвонковая грыжа. Почему рекомендуется при прострелах в любом отделе спины не лечиться самостоятельно, а обращаться сразу к врачу? Да потому, что имеется опасность наличия у пациента грыжи в позвоночнике. Лечение тогда предстоит длительное, а зачастую кардинально решить проблему может только сложная операция.
Нужно знать, что при шейном простреле, который вызван наличием межпозвоночной грыжи, боль может отдавать в плечевой сустав и в руки. Также нередко наблюдается ослабление чувствительности в пальцах рук, приступы онемения в них, ощущение «мурашек», головокружение, головные боли, скачки артериального давления, шум в ушах.

Народные средства
Не всегда требуются сильные лекарства, если заклинило шею. Народные средства тоже могут эффективно помогать в борьбе с такой неприятностью. Конечно, лечиться ими нужно только в том случае, если вы абсолютно уверены, что прострел не вызван чем-то серьезным (травма, грыжа и т. д.). Мы приводим для ознакомления следующие рецепты:
- Компрессы спиртовые из настоек золотого уса и индийского лука. Марля, салфетка или вата смачивается в спиртовом настое и накладывается на шею. Сверху все прикрывается целлофаном и теплым платком или шарфом.
- Хорошо помогает так называемое «сухое тепло». На проблемное место кладется мешочек, в который насыпан теплый песок, соль, гречка или рис. Обратите внимание, что мешочек должен быт именно теплым, а не горячим.
- Капустный лист намыливается мылом хозяйственным, посыпается содой (пищевой), сверху накрывается другим листом. Этот «бутерброд» накладывается на шею и укутывается шерстяным шарфом. Делать все это нужно на ночь.
- Три лимона вместе с чесноком (150 г) провернуть в мясорубке (следите, чтобы не было косточек). Чесночно-лимонную смесь положить в банку двухлитровую и залить все кипятком. По утрам принимать средство по полстакана перед завтраком (каждый раз банку нужно взбалтывать). Хорошо помогает при остеохондрозе.
- На шерстяной шарф наносится ровным слоем творог, на который затем капается уксус (не эссенция). Творожный компресс прикладывается к больной шее на ночь.

Профилактика прострелов
Мы достаточно подробно выяснили, что делать, если заклинило шею, чем лечить этот недуг. Теперь давайте поговорим о том, как не допустить этой беды, то есть о профилактике прострелов.
- Нужно избегать сквозняков! Это знают все, но многие, чаще молодые, люди, часто забывают об этом правиле. Особенно нужно быть аккуратными в жаркую летнюю пору: не сидеть и не стоять под дующими ледяным воздухом кондиционерами. То же самое относится к вентиляторам. В холодное время года, перед выходом на улицу, шею нужно обертывать шарфиком или платком, чтобы под воротник верхней одежды не поддувало.
- Необходимо с молодых лет беречь позвоночник, стараться избегать лишних нагрузок на него. Перед занятиями спортом всегда следует разминаться — это предохранит вас от травм.
- Надо избегать долгого пребывания в неудобной позе. Это частая проблема офисных клерков. Беспрерывное сидение за компьютером, особенно когда монитор установлен неправильно, может спровоцировать возникновение проблем с шеей.
- Нужно следить за осанкой. Правильное положение позвоночного столба разгружает его, дает равномерную нагрузку на позвонки и мышцы.
- Гиподинамия весьма негативно сказывается на нашем здоровье. В то же время регулярные занятия оздоровительной гимнастикой способны поддерживать его на должном уровне долгие годы.
- Правильно питание помогает избежать отложения солей в суставах и, как правило, служит прекрасной профилактикой остеохондроза.
Заклинило шею что делать и чем лечить?

 Почти каждый человек наверняка хоть раз сталкивался с заклиниванием шеи.
Почти каждый человек наверняка хоть раз сталкивался с заклиниванием шеи.В этом случае попытка повернуть голову в сторону провоцирует сильную боль.
Поэтому приходится поворачивать весь корпус.
Причины такого явления могут быть различными.
Оптимальное решение в этом случае — обратиться к специалисту и придерживаться его рекомендаций.
Они будут зависеть от того, что спровоцировало проблему. Это могут быть как заболевания позвоночника, так и обычное перенапряжение, спазм мышц.
Причины и диагностика
К прострелам могут привести различные обстоятельства.


Наиболее распространенные причины следующие:
Наиболее частым является именно последний пункт, который встречается у всех людей независимо от возраста, в том числе и у детей. Проявляется эта проблема практически одинаково у всех.
Появляются нарушения подвижности шеи, резкие болевые ощущения, ее заклинивание в конкретном состоянии. Человеку сложно поворачивать шею, при попытках это сделать возникает сильная простреливающая боль.
Прибегать к самодиагностике в этом случае не рекомендуется. Это может только ухудшить положение и спровоцировать различные осложнения. Обратитесь к специалисту.
Чаще всего в данном случае назначается магнитно-резонансная томография, поскольку она позволяет увидеть все мягкие ткани и максимально точно определить причины проблемы. Исходя из результатов обследования, специалист назначит подходящее лечение.
При такой проблеме может потребоваться консультация таких специалистов, как травматолог, невролог, ревматолог. Сначала можно отправиться к терапевту, а он уже после направит вас к кому-то из профильных специалистов. Если ничего серьезного обнаружено не будет, лечение может назначить и терапевт, но в любом случае важно придерживаться врачебных рекомендаций.
Последствия
При отсутствии надлежащей терапии такая, казалось бы, безобидная проблема может спровоцировать опасные последствия. К примеру, если пациент страдает шейным остеохондрозом, и на его фоне одновременно защемляются артерии и нервы, возможен ишемический инсульт.


Головные боли носят пульсирующий характер, а их интенсивность может усиливаться при любом движении головой. Для предупреждения осложнений нужно как можно раньше обратиться за квалифицированной помощью.
Что делать, если заклинило шею?
Первая помощь и медикаменты
Первое, что стоит сделать при заклинивании шеи — не беспокоить пораженный участок.
Первая помощь в данном случае будет заключаться в следующем:
- Не нужно сразу через боль выполнять упражнения с целью возвращения шее подвижности.
- Примите противовоспалительное средство, которое поможет снизить боль и сокращения мышцы шеи.
- Оберните шею специальным воротником, который будет ее поддерживать и предупредит перенапряжение мышц. Если они будут расслаблены, то организм справится с недугом быстрее.
- Полезны простые упражнения, к примеру, пожимания плечами. Также можно плавно поворачиваться в стороны, где не ощущается боль. Это поможет ускорить восстановление.
- Если боль очень сильная, приложите к шее лед или что-то другое холодное. Изначально предмет нужно завернуть в ткань, а потом приложить к пораженному участку.
- Если болевые ощущения длятся уже не один день, можно использовать тепло. Возьмите ткань, смочите ее в кипятке, отожмите и приложите к задней части шеи. Это поможет улучшить кровообращение. Холод помогает снять воспаление в случае острой боли, а тепло посредством нормализации кровообращения помогает справиться с длительной болью.
Также могут помочь различные медикаменты. В первую очередь показаны препараты, уменьшающие боль и снижающие воспаление. К ним относятся такие средства, как Кеторол, Найз, Нимесил, Диклофенак, Мелоксикам и другие.
Для наружного применения показаны мази и гели, которые место помогают снять неприятные симптомы. Например, Фастумгель, Випросал, Ибупрофeн, Быструмгель, Индометацин и другие.
Хирургическое лечение
Если медикаментозное лечение неэффективно, или развиваются серьезные осложнения, то может быть показано хирургическое вмешательство. Обычно операция нужна при межпозвоночной грыже.
В этом случае специалист удаляет новообразование. Вмешательство показано, если в течение полугода другие меры не помогают справиться с прострелами, при этом патология провоцирует постоянные боли.
ЛФК и массаж
Следующий факт
Также при данной проблеме может быть показан массаж и лечебная физкультура.
Массаж стоит делать после купирования острых симптомов — болевой синдром к этому моменту должен отсутствовать. Оптимально начинать курс массажа спустя 2-3 дня после того, как появились симптомы.

 Лучше, чтобы массаж выполнял профессионал. Однако при отсутствии такой возможности можно овладеть его техникой и самостоятельно.
Лучше, чтобы массаж выполнял профессионал. Однако при отсутствии такой возможности можно овладеть его техникой и самостоятельно.Вначале делаются легкие поглаживания области шеи ладошками. Затем нужно растирать кожу кончиками пальцев. Двигаться нужно в направлении от затылка к спине.
Другой метод восстановительной терапии — упражнения лечебной физкультуры. Приступать к ним стоит после снятия острых болевых ощущений.
Упражнения помогают ускорить процесс восстановления двигательных функций шейного отдела, улучшают кровообращение в тканях и укрепляют мышцы. Эффективна ЛФК при дегенеративно-дистрофических процессах в позвонках шейного отдела.
При этом важно проявлять осторожность при переломах и вывихах. Начинать выполнять упражнения рекомендуется после восстановления позвонков. Сначала делаются упражнения, направленные на расслабление мышечных тканей. В дальнейшем занятия дополняются укрепляющими упражнениями для мышц.
Вот пара упражнений, которые могут применяться при данной патологии:
- В положении сидя на стуле медленно наклоните голову вперед, чтобы ощутить натяжение мышц шеи. Выполните 8-10 повторов.
- В аналогичном исходном положении вначале плавно поверните голову вправо, затем — влево. При этом также должно ощущаться натяжение.
Видео: «Упражнения от напряжения в шее»
Лечение народными средствами
В домашних условиях традиционные меры лечения можно дополнить народными средствами.
Так, хорошо себя зарекомендовали следующие рецепты:
- Настойка барбариса. Для ее приготовления нужно залить столовую ложку измельченного барбариса стаканом 70% спирта и оставить настаиваться в теплом месте на неделю, периодически взбалтывать. Готовое средство нужно процедить через марлю для устранения остатков растения. Принимать 2-3 раза сутки по 20 капель. Продолжать курс до полного устранения симптомов.
- Картофель с медом. Для приготовления этого средства очистите от кожуры несколько крупных картофелин, натрите их на небольшой терке. Полученную кашицу перемешайте с двумя столовыми ложками меда. Средство наносится на пораженную зону на 10-15 минут, затем смывается теплой водой. Повторять процедуру два раза в день.
- Настойка сирени. Сирень народная медицина нередко использует для лечения простудных заболеваний. Но также она обладает противовоспалительными и обезболивающими свойствами, поэтому при заклинивании шеи также результативна. Для приготовления настойки нужно до половины заполнить небольшую стеклянную баночку цветками сирени, залить спиртом либо водкой, чтобы в результате банка была заполнена целиком. Средство должно настояться в течение десяти дней, затем используйте его для растирания пораженных зон дважды в сутки — утром и вечером.
- Компресс из капусты. Молотком нужно отбить несколько капустных листов, чтобы получить сок, затем сложите их вместе. Верхний слой полученного компресса должен быть смазан хозяйственным мылом, сверху он посыпается содой. Капустный компресс прикладывается к больному месту и фиксируется посредством шарфа и пищевой пленки. Примерно через полчаса его можно снимать.
- Мумие. Этот компонент используется во многих рецептах народной медицины. В том числе его можно использовать для лечения защемленной шеи. Рекомендуется принимать по чайной ложке мумие каждый день в течение десяти дней. Затем необходимо сделать перерыв длительностью не меньше пяти дней.
Кроме всех этих методов важно обратить внимание на меры профилактики, которые помогают предотвратить защемление шеи.
К ним относятся следующие:

 Полезно регулярно заниматься активными видами спорта. Пассивный образ жизни — очень распространенная причина заклинивания шеи. Старайтесь несколько раз в неделю заниматься гимнастикой, плавать или ездить на велосипеде.
Полезно регулярно заниматься активными видами спорта. Пассивный образ жизни — очень распространенная причина заклинивания шеи. Старайтесь несколько раз в неделю заниматься гимнастикой, плавать или ездить на велосипеде.- Не допускайте сильного перенапряжения. Прежде чем поднять что-то тяжелое, предварительно разомните мышцы.
- Контролируйте осанку, в особенности, если трудитесь на сидячей работе.
- Негативно влияют на организм резкие перепады температуры. Очень важно избегать сквозняков.
- Регулярно посещайте массажиста — это помогает предупредить неприятности в разных отделах позвоночника.
Видео: «Вправление позвонков шеи: техника мануального терапевта»
Заключение
Если заклинило шею, не стоит пускать все на самотек. Важна профессиональная помощь.
Суммируя все сказанное, выделим следующие ключевые моменты:
- Шею можно заклинить в силу различных причин: заболевания позвоночника, недостаток или избыток активности, сквозняки и т.д.
- Для лечения могут использоваться медикаменты, массаж, специальные упражнения. Иногда показано хирургическое вмешательство.
- В домашних условиях можно использовать народные рецепты.
- Важно обратиться к врачу и выполнять все его рекомендации. Это поможет предупредить осложнения защемления.


Мануальный терапевт, Невролог, Остеопат
Занимается диагностикой больных в области травматологии и ортопедии. Читает рентгеновские снимки, а также проводить консервативное лечение остеохондроза и протрузий дисков позвоночника с помощью мануальной терапии.Другие авторыКомментарии для сайта Cackle
что делать, как диагностировать, лечить и предотвратить
Боль в шейном отделе позвоночника на себе испытала большая часть человечества. Весьма неприятная ситуация, при которой невозможно оглянуться назад и приходится поворачиваться всем корпусом, проще говоря, заклинило шею. Острая боль может появиться по ряду причин, но результат, как правило, всегда один. Что с этим делать? А метод избавления самый простой – записаться на прием к специалисту и следовать рекомендациям.
Самодиагностика
Определить, что заклинило шею очень просто. Этому неприятному заболеванию сопутствует такой симптом, как острая боль в шейном отделе, возникающая во время любого движения. Если при каждом повороте головы вы ощущаете сильнейшую боль или же такие движения невозможны вовсе, скорее всего, шею защемило.
Причины возникновения защемления
Прострелы могут возникать по нескольким причинам, и их важно знать хотя бы в целях профилактики. Вот некоторые самые распространенные явления, приводящие к защемлению:
загрузка…
Новостная строка ✆
- полученные ранее травмы шейных позвонков;
- мышечные травмы;
- шейный остеохондроз;
- межпозвоночные грыжи;
- малоподвижный образ жизни;
- чрезмерные физические нагрузки на шейный отдел позвоночника;
- просквозило.
Особое внимание следует уделить последнему пункту, так как это наиболее частая причина шейных прострелов. Сквознякам подвержены все – от мала до велика. Поэтому часто в больницы обращаются родители с жалобами на то, что у ребенка защемило шею. Обратиться в медицинское учреждение – верное решение, ведь продуло это одно, но малыш мог, во время игр, получить незначительную травму, которую не почувствовал.
К какому специалисту идти за консультацией
Что делать если шею заклинило? Лечить, причем правильно и поступательно. Выбор специалиста вопрос важный и наболевший. Ведь порой, неопытный врач может поставить неверный диагноз и назначить совсем бесполезное лечение. Поэтому очень важно доверить свое здоровье только тому медику, который полностью владеет своей специализацией.
Когда заклинило шею, можно и важно обратиться к одному из трех специалистов:
- Невролог – занимается лечением болезней центральной и периферической нервной системы.
- Травматолог – лечит любые, полученные человеком, повреждения.
- Ревматолог – диагностирует и излечивает ревматические болезни.
А направить к одному из них должен терапевт. Поэтому, если шейный отдел заклинило, за первичной консультацией стоит обратиться именно к нему.
ВАЖНО ЗНАТЬ! Действительно эффективное средство от БОЛЕЙ В СУСТАВАХ и ПОЗВОНОЧНИКЕ, рекомендованное ведущими ортопедами и ревматологами России! Читать далее…
Профилактика прострелов
Любую болезнь лучше предотвратить, чем долго и мучительно лечить. Во избежание шейных прострелов важно соблюдать всего несколько простых и понятных правил:
- Больше двигаться – заниматься лечебной гимнастикой, физкультурой. Большинство проанализированных историй болезни с диагнозом «защемило шею», показали, что все пациенты очень мало двигались. Если нет возможности посещать тренировки или заниматься дома, то делайте несколько пятиминутных перерывов в день, чтобы расслабить шейный отдел вращательными движениями по часовой стрелке и против нее.
- Избегать излишней нагрузки на позвоночник. Что делать, если работа или тренировки связаны с большим весом, который приходится взваливать на себя? Нужно хорошенько размяться и разогреть тело прежде чем начать тяжелое дело.
- По возможности не подвергаться воздействию сквозняков или перепадов температур. Если вы вспотели – ни в коем случае не выходите на ветер или под кондиционер, иначе рискуете застудить шею.
- Не позволять телу затекать. Долгое нахождение в одной позе способствует мышечным и кровяным застоям, что совсем неблаготворно влияет на наш организм.
- Чтобы не заклинило шею, следите за своей осанкой, когда она ровная – все в порядке, если же вы больше напоминаете букву «зю», выглядывающую из-за монитора – задумайтесь.
- Ходить на массаж – делать эту процедуру столь же приятно, сколь и полезно. Во время массажа все тело расслабляется, и кровь начинает приливать даже к самым зажатым местам. Разминая шейный отдел, вы обезопасите себя, и не будете знать, что такое защемило.
- Если дома есть игольчатый аппликатор – обязательно используйте его. Полежав немного на нем, вы достигнете того же эффекта, что и от массажа.
- Посещайте бассейн или съездите на море. Плавание – один из самых эффективных видов спорта, помогающий сохранить позвоночник и мышцы в тонусе.
- Питайтесь сбалансировано. Как это ни странно, но иногда причиной того, что шею защемило, является неправильное питание.
Медикаментозное лечение
Если вы поняли, что заклинило шею, необходимо проконсультироваться со специалистом и начать лечение. А до приезда доктора следует оградить проблемное место от каких-либо физических нагрузок. Что нельзя делать? Носить тяжести, напрягать шейный отдел позвоночника, пытаться повернуть голову превозмогая боли, принимать болеутоляющие лекарства. Если шею сильно защемило – постарайтесь чрезмерно не напрягаться — это очень важно.
Если заклинило шею, до приезда врача, можно принять следующие препараты:
- таблетки – «Найз», «Диклофенак», «Кеторол», «Нимесил», «Но-Шпа»;
- мази – «Финалгель», «Вольтарен», «Индометоцин», «Випросал»;
Только делать это следует со всей осторожностью – внимательно прочтите состав, оцените, нет ли аллергии на какой-либо компонент, посмотрите срок годности и соответствие внешнего вида, ознакомьтесь с противопоказаниями. Особенно это касается будущих мам, у которых защемило шею. Если препараты не просрочены и не нанесут вреда – примите их, только помните, что не следует злоупотреблять анальгетиками при шейных прострелах.
Лечение народными средствами
Если вы не сторонник традиционной медицины, можно вылечить шейный прострел народными средствами. Конечно, не стоит сильно рассчитывать на такой метод, при грыжах или травмах позвоночника, а вот с остальными проблемами народная медицина отлично справляется. Некоторые рецепты, которые помогут при защемлениях:
- Делать компресс: настоянный на спирту золотой ус и индийский лук. В полученном растворе смачивается марля, прикладывается к больной зоне и накрывается теплым колючим шарфом. Это поможет эффективно прогреть место прострела. Если нет вышеуказанных ингредиентов, можно сделать простой водочный компресс.
- На сковороде нагреть песочек, гречу или соль, завернуть в натуральную ткань или сложенную в несколько слоев марлю, чтобы получился теплый мешочек, и прикладывать туда где болит.
- Натереть лист свежей капусты хозяйственным мылом либо присыпать пищевой содой и накрыть еще одним капустным листиком, приложить к шее и укутать теплой шалью на всю ночь.
- Приготовить целебный настой на лимонах и чесноке – перетереть не менее трех лимонов на 150 граммов чеснока, залить двумя литрами кипятка. Принимать натощак утром по половине стакана.
- Взять колючий натуральный шарф, нанести на него творог с добавлением нескольких капель уксуса (не концентрата). Прикладывать такой компресс на целую ночь.
Очень важно беречь свое здоровье смолоду, не зря старики твердят об этом всем и каждому. Ведь любая болезнь предотвращается легче и быстрее, чем лечится.
Не нужно лечить суставы таблетками!
Вы когда-нибудь испытывали неприятный дискомфорт в суставах, надоедливые боли в спине? Судя по тому, что Вы читаете эту статью — Вы или ваши близкие столкнулись с этой проблемой. И Вы не понаслышке знаете, что такое:
- невозможность легко и комфортно передвигаться;
- дискомфорт при подъемах и спусках по лестнице;
- неприятный хруст, щелканье не по собственному желанию;
- боль во время или после физических упражнений;
- воспаление в области суставов и припухлости;
- беспричинные и порой невыносимые ноющие боли в суставах…
Наверняка Вы перепробовали кучу лекарств, кремов, мазей, уколов, врачей, обследований, и, судя по всему — ничего из вышеперечисленного вам так и не помогло… И этому есть объяснение: фармацевтам просто не выгодно продавать работающее средство, так как они лишатся клиентов! Именно против этого совместно выступили ведущие ревматологи и ортопеды России, представив давно известное в народе эффективное средство от боли в суставах, которое действительно лечит, а не только снимает боль! Читайте интервью с известным профессором.
Читать статью >что делать в домашних условиях?
Боли в шейном отделе
Снятие защемления в шее — первая помощь при остеохондрозе. Для облегчения боли и восстановления двигательной функции используются методы народной медицины, лекарственные препараты и специально разработанная лечебная физкультура. Максимальный эффект в лечении дает комплексный подход.
1
Почему возникает болезнь и как она проявляется?Причины защемления нерва разнообразны. Чтобы лечение было эффективным, необходимо в первую очередь выявить причину недуга. В противном случае невозможность двигать шеей станет для человека постоянным состоянием. Основные факторы, которые приводят к защемлению:
- развитие остеохондроза;
- спазм спинных мышц при чрезмерной физической нагрузке;
- травмы при авариях, падениях, во время занятий спортом;
- вывих позвонков;
- пассивный образ жизни;
- дисфункция эндокринной системы;
- переохлаждение организма;
- обострение некоторых хронических заболеваний;
- процесс разрастания клеток соединительных тканей.
Риск защемления увеличивается у пожилых людей и связан с естественным процессом старения организма и изнашивания всех внутренних органов. В особо тяжелых случаях защемление нерва может сопровождаться пережатием кровеносного сосуда, что приводит к гипоксии (кислородному голоданию) мозга. Это состояние представляет угрозу нарушения функционирования головного мозга и требует немедленного хирургического вмешательства.
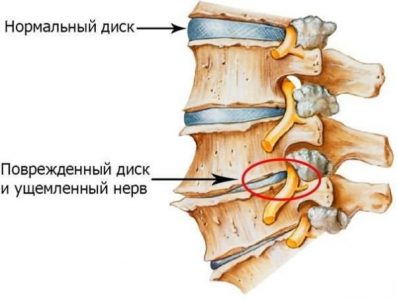

Симптомы болезни ярко выраженные. В первую очередь у человека в шейном отделе возникает резкая боль, которая усиливается при движении. Пациент не может повернуть шеей, любые попытки сделать поворот вызывают сильную тянущую или острую боль в зависимости от степени защемления. Болевой синдром распространяется на плечи, спину, возникают сильные головные боли. Человек испытывает постоянную слабость и вялость. В некоторых случаях начинает опухать и отекать язык. Кожа становится бледной.


Симптомы и методы лечения защемления нерва
2
Первая помощьЧто делать, если невозможно повернуть голову из-за защемления шейного нерва? Первая помощь заключается в обездвиживании поврежденной области. Не стоит пытаться разработать шейный отдел, интенсивно работая шеей через боль. Шея должна быть обездвижена. Для этого можно воспользоваться специальными медицинскими средствами, например, зафиксировать воротником Шанца.

Чтобы снизить физическую нагрузку на поврежденный нерв, врачи рекомендуют как можно больше времени проводить в лежачем положении, спать. В таком случае риск резких движений шеей, которые усугубят состояние нерва и вызовут сильную боль, минимален. Если свело шею, на пораженном месте возникнет сильный отек. Снять симптом можно с помощью гидротерапии — это поочередное прикладывание к отеку холодных и согревающих компрессов.
Сначала на шею в области защемления накладывается повязка со льдом не более чем на 15 минут. Лед должен находиться в полотенце. Необходимо избегать прямого контакта льда с кожей, чтобы не получить ожог. После этого к шее прикладывается горячая грелка. При ее отсутствии можно воспользоваться пластиковой бутылкой, наполненной горячей водой. Держать горячий компресс можно не больше одного часа. Чтобы снять болевой синдром и расслабить место защемления, рекомендуется принять горячую ванну желательно с добавлением расслабляющих компонентов — отвара ромашки либо ароматических масел.

Характерные симптомы и лечение при защемлении нерва в тазобедренном суставе
3
Расслабление нерва массажемЕсли заклинило шею, и человек не может повернуть головой, можно провести легкий массаж, чтобы снять неприятную симптоматику. Массаж допускается только в том случае, если человек полностью уверен в диагнозе. Как правило, к массажу прибегают люди, у которых ввиду различных заболеваний защемление шейного нерва возникает довольно часто, и они по первым признакам уже знают, что случилось. Существует ряд болезней позвоночника, при которых массаж категорически противопоказан.

Суть лечебного массажа в ситуации, когда защемило шею, подразумевает аккуратное массирование поврежденной области, ее разминание пальцами. Массаж способствует активизации процесса кровообращения и расслабляет мышцы, которые плотно охватывают шейный отдел. При проведении самостоятельного массажа необходимо избегать сильных нажатий и интенсивных движений, что может только усугубить положение.
Для массажа можно использовать различные аптечные мази, которые применяются при отечности мягких тканей и различных травмах, способствуют снятию растяжения. Как правило, это препараты местного спектра действия — гели и крема, оказывающие согревающий эффект, а ментол в составе большинства средств способствует активизации кровообращения и действует как обезболивающее.

Основные причины и методы лечения защемления нерва в пояснице
4
Медикаментозное лечениеЧто делать при защемлении шейного нерва, если боль полностью сковывает движения? Как правило, простые обезболивающие препараты хорошо справляются со снятием болевого синдрома, и у человека появляется возможность провести легкий массаж. Наиболее распространенный вид препаратов, которые купируют боль различного характера и локации — Ибупрофен, Аспирин и другие средства, входящие в группу нестероидных лекарств, оказывающих противовоспалительное действие. Аспирин в свою очередь не только снимает боль, но и разжижает кровь, улучшая кровоснабжение поврежденного отдела.


Если нерв защемлен по причине мышечных спазмов, помогут препараты группы кортикостероидов и миорелаксантов. Данные лекарственные средства должны приниматься только после консультации с лечащим врачом, который назначает дозировку и курс приема. Наиболее распространенные лекарства, которые прописываются при защемлении шейного нерва — НПВП (нестероидные противовоспалительные препараты). К НПВП относятся такие средства, как Аспирин, Вольтарен, Мовалис. Данные медикаменты имеют ряд побочных эффектов, которые появляются при несоблюдении дозировки. Назначаются лечащим врачом.
5
Кальций и калийЗащемление нерва, вызванное наличием различных хронических заболеваний, будет время от времени вновь возникать. Это же касается и профессиональных спортсменов, которые во время тренировок могут неаккуратно и резко повернуть шеей. В таких случаях снизить риск возникновения недуга можно с помощью укрепляющих средств. Рацион должен состоять из большого количества продуктов, богатых кальцием и калием — основных минералов, которые восстанавливают мышечный тонус, укрепляют стенки кровеносных сосудов и значительно снижают риск защемления нерва.
Продукты, богатые калием — абрикосы, орехи, авокадо, свежевыжатый сок апельсина. Помимо продуктов, калий можно употреблять в виде биологически активных добавок вместе с основным приемом пищи. В таком случае за один прием можно получить суточную норму минерала. Кальций содержится в молочных продуктах и яйцах. В аптеках можно приобрести готовые таблетки с суточной нормой кальция.
Перед тем как увеличить прием кальция и калия, необходимо сдать медицинские анализы для подтверждения их дефицита. Если пациент будет принимать кальций и калий в таблетированной форме, необходимо строго соблюдать дозировку препаратов. Чрезмерное накопление минералов в организме может стать причиной развития серьезных заболеваний костной и мышечной ткани.
6
Лечебная физкультура и нестандартная терапияИспользование мануальной терапии при лечении защемления шейного нерва — один из наиболее эффективных способов снятия неприятной симптоматики, боли и восстановления мышц при их спазме. Проводить курс терапии может только квалифицированный врач — мануальщик. Терапия состоит из нескольких подходов. Массаж проблемной зоны с использованием манипуляций интенсивного характера позволяет быстро снять боль, вернуть подвижность шеи. Как правило, нескольких сеансов такого массажа у специалиста будет достаточно, чтобы расщепить нерв и вернуть нормальное, подвижное состояние шеи.


Иглоукалывание — применяется при сильных защемлениях и в случае, если прием лекарственных препаратов крайне ограничен наличием противопоказаний у человека. Чтобы мышцы шеи расслабились, и нерв вернулся в нормальное положение, достаточно одного сеанса. С данными процедурами, несмотря на их эффективность, нужно быть очень аккуратным. Массажи и другие механические воздействия на шейный отдел категорически запрещены при наличии онкологической опухоли, которая сдавливает нерв шейного отдела. Массажи только усугубят положение, спровоцировав стремительный рост опухоли.
Физические упражнения при защемлении шейного нерва обязательны. Но это не означает, что через боль и слезы нужно начинать ритмично двигать шеей в надежде разработать мышцы. Заниматься лечебной физкультурой можно только после консультации с врачом и выполнять все упражнения в медленном темпе, без резких движений.
Большинство упражнений направлены на выполнение техники правильного дыхания, которая позволяет улучшить кровообращение, обеспечить приток необходимого объема кислорода к тканям головного мозга и расслабить мышцы, что сжали шейный нерв. Первые сеансы лечебной физкультуры должны выполняться только под наблюдением врача, после можно проводить тренировки в домашних условиях.


7
Целебные травы и их отварыТерапия защемления шейного отдела может проходить дома с использованием средств народной медицины. Но употреблять различные отвары и мази на основе целебных трав можно только после разрешения врача и при отсутствии аллергических реакций со стороны организма на различные составляющие лечебных трав. Возможность использования народной медицины зависит и от причин защемления. В некоторых случаях требуется более серьезное лечение, например, при опухоли.
Наиболее распространенными компонентами народной медицины в лечении шейного защемления являются — хрен, воск, сабельник. На основе данных природных средств готовятся отвары и примочки, которые снимают боль и возвращают шеи подвижность.


Для приготовления компресса из хрена понадобятся его листья, которые измельчаются и завариваются в кипятке. После того как отвар настоялся, его можно использовать для растирания поврежденной области шеи. Когда место, где возник отек, было тщательно растерто, шею нужно закрыть теплым шарфом и оставить на всю ночь.
Нанесение на шею растопленного го
У меня заклинило шею, не могу ни повернуть,ни наклониться.Стреляет при каждом движении а потом начинает ломить.Это что?
Здравствуйте. Данное состояние обычно называют «Острая кривошея». Чаще всего начинается после переохлаждения (сон на сквозняке, или в машине, когда с окна сильно дует) , либо после длительного нахождения в неудобной позе (если спали как-то неудобно) , либо после резких движений в области шейных позвонков. Предрасполагают к такому состоянию отсутствие адекватных нагрузок на шейные мышцы, сидячий образ жизни, переедание на ночь, употребление алкоголя, также так называемый «остеохондроз позвоночника». Что делать? Во-первых исключить все резкие движения в шейном отделе, которые вызывают сильную боль. Во-вторых, если было переохлаждение, то что-нибудь противовоспалительное (например, нимулид по 1 таблетке 2 раза в день) . В-третьих, необходимо потихоньку, плавно, не доводя до боли, разрабатывать шею (повороты, наклоны в стороны, круговые) . Только очень ОСТОРОЖНО (!), внимательно прислушиваясь к своему состоянию. Небольшая тянущая боль может сопровождать эти движения. Самое главное: при разработке шейных мышц стараться делать движения без напряжения, насколько мышцы позволяют делать безболезненно. Желательно, конечно, обратиться к врачу. По старинке обращались с такими состояниями к невропатологу (там вам назначат противовоспалительные, витамины, обезболивающие препараты) . В настоящее время высокую эффективност ь при данных состояниях показали остеопатические приёмы (желательно мягкие) , которые позволяют в течение 1-2 суток восстановить движения в полном объёме (только у врача-остеопата!!! ) На счёт применения обезболивающих препаратов выскажу своё личное мнение: в данном случае, когда боли в покое нет, в них нет необходимости. Боль является сигналом, какие движения сейчас вам совершать можно, а какие нет. Если же напиться обезболивающих, то можно, не слыша этот сигнал, вызвать дополнительное повреждение.
шейный хандрос наверное. на сквозняке застудила. иди к врачу
на ночь натрите шею — область позвоночника — Меновазином и приложите шерстяной шарф. Лягте в постель. утром вы почувствуете облегчение. намажьте шею сзади и «горбушку» випросалом или випротоксом. Укутайте в шарф. Это можно делать и днём и вечром, часа на 2. Примите дихлофенак, он снимет боль.
Скорей всего продуло, такое бывает. Если так, то все пройдет. Когда полегчает, я бы посоветовал делать цигун для шеи, при правильных занятиях она больше болеть никогда не будет.
Скорее всего шейный миозит (продуло, мышечная боль+неврит) . Попробуйте Найз в возрастной дозировке по 1 таблетке 3 раза/день 3-5 дней (если вы взрослый человек, 50-100 мг таблетка) . А местно: мазь противовоспалительная (Долгит, Вольтарен, Индометациновая… любая из них) . И тепленьким завяжите, старайтесь головой не вертеть. Если через 3 дня боли не уменьшились, обратитесь в травмпункт или в поликлинику к хирургу.
Нестероидными противовосполительными средствами..
Причин много, может быть простуда, или защемление нерва. Необходимо сделать диагностику, илишь после этого можно конкретно ответить на поставленный вами вопрос.
надо проверить позвоночник, сделать узи шейных позвонков — там все покажет
Это скорее всего «миозит»у самого было продуло на сквоздняке. Лечили мазями для растирания и электрофорез прогревание в поликлинике.
Чем отличается кефир от простокваши: Что полезнее для организма кефир или простокваша – в чем разница и что это такое, что полезнее и лучше, можно ли заменять друг другом
Что полезнее для организма кефир или простокваша
Так заведено или просто совпадает, что вместе со снижением материального положения среди «малоимущих», как принято называть бедных в России, начинается в СМИ описание пищи очень вредной для здоровья. Почему-то список составляется настолько обширный, куда входят яйца, мясо, молоко – все важные для органов продукты. Обычно диетологи не трогают зелень, но одних растительных витаминов организму мало, нужны микроэлементы, жиры, кисломолочная пища. Необходимо разбираться, что реально полезнее, к примеру, кефир или простокваша.
Как готовят кефир и простоквашу
Кефир получается в результате брожения чистого коровьего молока. Для запуска процесса в него добавляют закваску. На вид, это белая смесь, кисловатая на вкус и уникальная по составу. Здесь образуются полезные для организма бактерии и грибки.
Простокваша тоже относится к кисломолочным напиткам, но отличается технологией приготовления. Для этого используют другую по составу закваску, куда входят чистые молочнокислые бактерии.
Молоко в любом приготовлении густеет, отличается:
- Уровнем плотности консистенции.
- Жирностью готовой смеси.
- Составом элементов и количеством полезных веществ.
Несмотря на бактериальную и грибковую разницу, разные микроорганизмы в напитках, на организм они влияют почти одинаково. Кисломолочные смеси позволяют бесперебойно функционировать желудку, кишечнику и даже исправлять негативное состояние от отравлений.
Какая польза от кефира
Мало кому известно, что в кефире образуется мизерный процент этилового спирта, который выделяется в процессе брожения разных по свойствам веществ, дрожжевых и уксусных бактерий. Но от взаимодействия элементов создаются и сохраняются в кислом молоке:
- Минералы.
- Аминокислоты.
- Витамины.
С помощью витаминных групп, а также:
- Калия.
- Кальция.
- Йода.
- Железа.
- Фосфора и целого ряда других элементов нормализуется обмен веществ в организме.
Врачи рекомендуют регулярно пить кефир для стабилизации микрофлоры в кишечнике и улучшения пищеварения. Свежий кисломолочный продукт в первые дни служит слабительным средством, через 3 суток он действует в обратном направлении, его употребляют для закрепления стула и восстановления работы кишечника. Компоненты из кефира защищают этот орган от развития патогенной флоры.
Молочнокислые микроорганизмы обладают бактерицидностью, что используется в лечебных целях против возбудителей при заболеваниях в ЖКТ и даже туберкулезе. Кефирные напитки врачи назначают для:
- Укрепления иммунитета.
- Восстановления нервной системы.
- Стабилизации сна.
- Избавления от хронической усталости.
- Утоления жажды при восстановлении водного баланса.
- Усиления мочегонного эффекта.
- Избавления от ощущения постоянного голода.

Низкокалорийный продукт употребляют люди с избытком веса, его используют в диетах, делают косметические маски для очищения кожи.
Полезные свойства простокваши
Простокваша имеет вид однородной белой молочной массы с кислым вкусом. В напитке отсутствуют посторонние примеси, она хорошо усваивается в желудке и благотворно влияет на ЖКТ. В готовом продукте много содержится:
- Витаминов.
- Микроэлементов – фосфора, магния, кальция, натрия.
- Жирных полинасыщенных кислот.
- Ценных аминокислот – триптофана, цистеина, аргинина, лизина, валина.
Доказано результатами исследований, что простокваша способна:
- Улучшить пищеварительный тракт пробиотиками, полезными микроорганизмами, входящими в состав. С помощью пробиотиков снижаются инфекционно-воспалительные процессы, улучшаются функции пищеварения, быстрее расщепляются и всасываются питательные вещества из пищи.
- Предотвратить и устранить диспепсическое расстройство в виде вздутия живота, диареи, запора.
- Стабилизировать работу желудка при возникновении сбоев функций от антибиотиков.
- Нормализовать метаболизм, предотвратить заболевания печени.
- Привести в норму нервную систему, исключить депрессивное расстройство, снизить чувство страха, уменьшить агрессивное состояние.
- Снизить холестерин в крови, повлиять на его обмен, увеличением роста липидов высокого удельного веса.
- Предотвратить инфаркты, инсульты, сердечные ишемические болезни.
- Уменьшить вес тела.
- Улучшить иммунную систему.
- Укрепить костные ткани.
На основании исследований ученые биологи сделали вывод, что простокваша оказывает благотворное влияние при профилактике онкологических опухолей.

Для кого простокваша с кефиром вредны
Противопоказания при приеме кисломолочных продуктов в основном схожи. Нужно отказаться от употребления кефира, если есть:
- Аллергия на компоненты.
- Язва.
- Нарушено выделение пищеварительных соков.
Нельзя использовать в пищу простоквашу людям с заболеваниями:
- Панкреатита.
- Желчного пузыря.
- При повышенной кислотности.
- Гастрита и язвой в желудке.
Если имеются какие-то патологии в организме необходимо формировать свое меню, пищевой рацион по рекомендациям лечащего врача.
Что советуют медики
Прежде всего питаться необходимо всем набором полезных для организма пищевых продуктов. Но во всем необходимо соблюдать меру. Если пить кефир в нормальных дозах по 1 стакану в день, он поможет снизить холестерин, напиток полезен для зрения.
От простокваши повышается кислотность, но при этом, она полезна для больных атеросклерозом, страдающих излишним весом.
Оба кисломолочных напитка смогут:
- Защитить от отравлений и замедлить гнилостное разложение съеденных продуктов в кишечнике.
- Восстановить силы, потраченные на борьбу с заболеваниями или после физических упражнений.
Медики отдают предпочтенье простокваше, потому что на её приготовление не используются побочные вещества, она скисает сама. А природные процессы всегда лучше технологических. Но из-за того, что оба продукта полезны, рекомендуется употреблять, опираясь на собственный вкус и индивидуальное состояние организма. Здоровым людям при умеренном потреблении комплекса продуктов, навредить кислое молоко не способно. Больным нужно обращаться к диетологам и лечащим врачам.
Похожие материалы:
Отличие простокваши от кефира. Применение в лечебном и здоровом питании. Лечебные свойства простокваши и кефира
О пользе кисломолочных продуктов можно говорить очень долго. Они используются в пищу отдельно и в составе различных блюд, применяются для профилактики заболеваний пищеварительной системы и в качестве натурального средства по уходу за кожей и волосами. В числе наиболее востребованных кисломолочных продуктов находятся кефир и простокваша. Нередко в кулинарных и косметологических рецептах они упоминаются как альтернативные варианты. Но свидетельствует ли это о том, что простокваша и кефир – одно и то же?
Разновидности кисломолочных продуктов
Продукты молочнокислого брожения
Кисломолочный продукт получается из цельного молока под действием молочной кислоты, которая образуется при расщеплении бактериями молочного сахара.
К продуктам молочнокислого брожения относятся ряженка, йогурт, сметана, творог и простокваша
Продукты молочнокислого и спиртового брожения
В этой группе кисломолочных продуктов при брожении из молочного сахара кроме молочной кислоты образуются летучие кислоты, спирт и углекислый газ.
К продуктам смешанного брожения относятся кумыс, ацидофилин, шубат и кефир
Технология приготовления простокваши и кефира
При промышленном производстве простокваши используют дрожжи и молочнокислые бактерии.
В домашних условиях продукт может быть получен самоквасом – молоко процеживают в чистую посуду и оставляют сначала на 8-10 часов в тепле, а для окончательного приготовления помещают на 3-5 часов в прохладное место.
Кефир готовится из молока (сепарированного или цельного кипяченого) с помощью специальной грибковой закваски. В качестве закваски при домашнем приготовлении продукта можно воспользоваться магазинным кефиром.
Слабый кефир должен выстаиваться около суток. Через двое суток он превращается в средний, а через трое – в крепкий.
Лечебные свойства простокваши и кефира
Ну кто не знаком с замечательной фразой: «Пейте, дети, молоко, будете здоровы»? И кому не известно, что пользу для здоровья представляет не только молоко, но и его производные. Правда, четко ответить, в чем именно заключается эта польза и одинакова ли она для молока и различных кисломолочных продуктов, могут не все. Мы поможем пролить свет на этот вопрос. Итак:
Простокваша, содержащая лактококки и термофильные стрептококки, обладает выраженным профилактическим действием против грибковых заболеваний. Например, кандидоза.
Микроорганизмы, которые содержит кефир, хорошо приживаются в кишечнике. Они способствуют снижению холестерина, препятствуют росту опухолей, ослабляют проявления пищевой аллергии.
Выводы сайт
- Простокваша – продукт молочнокислого брожения, кефир – смешанного.
- Для получения кефира необходимы специальные кефирные грибки, а простоквашу можно получить из молока самоквасом
- И простокваша, и кефир применяются в кулинарных, косметических и лечебных целях. Но профилактические действия кефира более выражены и охватывают более широкий спектр заболеваний.
Я думаю что все они полезны. Но зависит от того, как их сделали. Если сделать из свежего коровьего молока,нужного качества, то получится вкусно и полезно. А если это молоко не очень хорошего качества и это продукты у которых долгий срок хранения, то пользы будет меньше соответственно.
Скажу свое мнение.
Кефир, простоквашу, йогурт делают из свежего молока. Варенец и ряженку только из топленого.
Кефир сквашивают на специальных кефирных грибках. Лично мне от кефира плохо, возможно как раз из-за этих грибков.
Свежая простокваша в аюрведе считается саттвичным (благостным) продуктом. Свежая простокваша очень полезна.
Йогурт- почти то же самое, что простокваша, только сквашивают специальными йогуртными бактериями и при сквашивании добавляются бифидобактерии, они очень полезны для кишечной микрофлоры, потому что бифидобактерии есть в кишечнике.
Хороший йогурт должен быть без добавок, только молоко, йогуртная закваска и бифидобактерии. Остальное все ненужное и/или вредное. И никакого сухого молока быть не должно.
В аюрведе йогурт надо разбавлять и добавлять специи, считается обязательным к основным блюдам. Но аюрведа пить йогурт в чистом виде не рекомендует.
Ряженка делается из топленого молока, сливок и закваски. Закваска может быть такой же, как в простокваше. Только ряженка из топленого молока, а простокваша из свежего. При топлении в молоке много витаминов убивается, видоизменяются белки, появляются меланоидины и кремовый цвет.
Простокваша гораздо полезней ряженки, но мне ряженка больше нравится по вкусу. Жирность ряженки 4%. У ряженки карамельный вкус и приятный, простокваша просто кислая и много е я съесть не могу. Так же мацони.
Варенец почти то же самое, что ряженка, но жирность 2,5%, готовится из топленого молока, пенку в идеале удалять не должны, сливки не добавляют, закваска обычная.
Мне больше нравится ряженка, чем варенец. Хотя они очень похожи по вкусу. По пользе варенец и ряженка стоят рядом, только варенец менее жирный. Это + или — , для кого как.
1) Простокваша
3) Ряженка
4) Варенец
Я бы поставила еще так:
1) Простокваша, йогурт.
2) Ряженка, варенец.
Для себя я выбрала так:
1) Ряженка.
2) Йогурт. Потому что йогурт по составу тяжелее для желудка, ем я его неразбавленным и редко. Он дороже. Ряженка вкуснее.
3) Простокваша. Очень редко.
Варенец не попадается в продаже. Зачем варенец, если есть всегда доступная и дешевая ряженка?
От кефира мне плохо, вообще его не ем. Тяжеловат по составу.
Если рассматривать предпочтение между кефиром и простоквашей, тогда простокваша (как считаю я) будет предпочтительней. Вообще все перечисленные продукты хороши по-своему, но стоит сделать маленькую оговорочку — в свежем виде.
Все Вами перечисленные продукты полезны для нашего пищеварения, для полезной микрофлоры.
Если сравнивать пару кефир-простокваша с парой варенец-ряженка, то очевидно первая пара лучше, так как вторая — это продукт топления. Значит, будем сравнивать теперь кефир и простоквашу. Дело в том, что кефир киснет на грибках, а простокваша делается просто из прокисшего молока — это и есть мои доводы в пользу простокваши. Все продукты полезнее вдвойне, если сделаны в домашних условиях.
Вернмся к варенцу и ряженке, которые просто являются разновидностью простокваши, которая бывает ещ и нескольких видов.
Обыкновенная: из пастеризованного молока, обезжиренного, проводится сквашивание при помощи чистых культур молочнокислых культур. Есть
Простокваша польза, вред. Чем отличается кефир и простокваша. Что полезнее кефир или простокваша
И простокваша – очень распространенные кисломолочные продукты. Готовятся они из коровьего молока по технологии закваски. Итоговая консистенция, вкусовые качества и физические свойства напитков различаются. Но различен ли эффект от приема кефира и простокваши?
Чем конкретно отличается один напиток от другого? Насколько существенны имеющиеся отличия? Давайте разберемся, детально рассмотрев данные продукты.
Сущность простокваши и кефира
Кисломолочные продукты очень полезны для работы жкт
Полезность кисломолочной продукции для желудочно-кишечного тракта не раз доказана и даже не обсуждается. Напитки, сделанные на основе закваски, рекомендуются к приему при многих болезнях желудка и , дабы улучшить процессы пищеварения.
Одними из самых популярных продуктов из данного класса считаются уже упомянутые кефир и простокваша. Перед тем как рассматривать их основные различия, обратим внимание на общую сущность напитков.
Кефир – это вид кисломолочных продуктов, который готовится по технологии закваски с использованием специальных «грибков». Получить кефир удастся, если сбродить чистое коровье молоко с точки зрения его кисломолочных и спиртовых свойств.
В итоге, получится белый по цвету, слегка кисловатый и уникальный по составу напиток. В любом кефире содержится целый перечень полезных для человека бактерий и грибков, которые появляются в нем в процессе брожения.
Что же такое простокваша? А простокваша – это также вид кисломолочных напитков, но готовящийся по слегка иной технологии. Схема приготовления простокваши предполагает «закваску» молока, приводящую его в густое состояние.
Происходит данный процесс за счет чистых молочнокислых бактерий. В среднем, простокваша получается слегка жирней кефира, а уровень жиров в ней равняется 3,2 процентам. Этот кисломолочный продукт более мягкий на вкус, также белый по цвету и более густой по консистенции. Итоговый состав у простокваши немного отличается от имеющегося у кефирных напитков.
Пару слов об основных различиях напитков

Простокваша и кефир — разные продукты
В принципе, различия между кефиром и простоквашей прослеживаются и на самом деле имеются. Основные отличия между напитками заключаются в следующем:
- Кефир готовится за счет добавления в коровье молоко кефирных «грибков», а простокваша делает себя сама посредством естественных процессов скисания, которые появляются из-за чистых молочнокислых бактерий.
- Кисломолочные напитки отличаются с точки зрения физических и вкусовых свойств. Кефир более жидкий и кислый на вкус, простокваша погуще и слегка мягче по вкусовым ощущениям.
- Состав у продуктов с точки зрения биологии различен. Набор бактерий и грибков, имеющихся в кефире, слегка отличается от имеющихся микроорганизмов в простокваше. Несмотря на это, воздействие на организм человека, его желудок и кишечник у обоих напитков довольно схоже.
Вот так и выглядят основные различия кефира и простокваши. Итоговое положение дел вполне предсказуемо и известно многим.
Что полезнее кефир или простокваша
Пожалуй, всех читателей настоящей статьи интересует вопрос – «Что же полезнее: кефир или простокваша?». Сразу отметим, что однозначного ответа на этот вопрос дать нельзя. С определенных сторон рассмотрения напитки совершенно идентичны, а с других -наблюдается попеременное лидерство либо кефира, либо простокваши.
Если отдавать «пальму первенства» одному продукту, то небольшим лидером все же является кефир. За счет смешанного кисломолочного и спиртного брожения его воздействие на микрофлору желудочно-кишечного тракта более выражено.
Так, в состав простокваши входят типовые молочнокислые бактерии по типу стрептококков и болгарской палочки. А в кефирных напитках, помимо этих микроорганизмов, содержатся молочнокислые палочки, ароматобразующие стрептококки, дрожжи и «уксусные» бактерии. Естественно, не стоит забывать и о небольшом количестве спирта, неизменно содержащемся в кефире.
Попадая в желудок и кишечник, кефир действует более выражено в силу своей высокой кислотности. С точки зрения эффекта данное свойство напитка – его несомненное преимущество, однако из-за него кефирные продукты запрещаются к приему для больных патологиями с повышенной кислотностью ЖКТ.
В остальных же аспектах, кефир и простокваша не отличны между собой. Содержание витаминов и минералов в этих напитков, если не полностью, то почти идентично. Состав аминокислот в продуктах также не отличается. Резюмируя все вышесказанное, констатируем: при отсутствии противопоказаний к приему кефир выглядит более предпочтительным в плане пользы для здоровья, нежели простокваша.
Рецепт приготовления кефира и простокваши

И простокваша, и кефир отлично сочетаются с фруктами и ягодами
В завершение сегодняшней статьи рассмотрим рецепты приготовления кисломолочных продуктов. Начнем с технологии получения кефира. Для приготовления этого напитка потребуется:
- свежее молоко;
- кефирный « », который можно приобрести в некоторых магазинах.
Процесс получения кефира прост и заключается в следующем:
- Возьмите чистую банку и продезинфицируйте ее паром.
- Поместите небольшое количество кефирных «грибков» в тару.
- Залейте туда молоко.
- Ожидайте некоторое количество время – от 12 до 50 часов.
Кефир приготовится сам. Для поддержания кислой среды достаточно периодически сливать из банки полученный напиток, выпивать его и добавлять в тару новое молоко.
Примечание! Заменить кефирный «грибок» можно уже готовым кефиром. Однако в таком случае смешивать молоко и кефир следует не в банке, а в небольших стаканах. Только в такой таре кислой среды готового продукта хватит для приготовления нового напитка.
Какая разница между кефиром и простоквашей. Чем отличается кефир от простокваши
Отличия и полезные свойства йогурта и кефира.
Йогурт и кефир — являются очень полезными кисломолочными продуктами. Их обычно используют во время диеты, для того чтобы очистить пищеварительный тракт и насытить организм витаминами и микроэлементами. Кроме того, большое содержание белка и невысокое содержание жиров и углеводов, позволяет быстро привести вес в норму. Йогурт и кефир отличаются друг от друга. В этой статье мы расскажем, в чем же отличие этих двух продуктов.
Что такое йогурт и кефир, в чем между ними разница: сравнение
Йогурт и кефир — кисломолочные продукты. Разница в том, что для их приготовления используются абсолютно разные бактерии. При приготовлении йогурта используется болгарская палочка и термофильный стрептококк. То есть всего два микроорганизма участвуют в создании йогурта. Для приготовления кефира используют больше 20 палочек. Это своеобразная смесь кисломолочных микроорганизмов. В этой смеси кроме болгарской палочки и стрептококков содержатся еще и дрожжи, а также уксусная кислота.
Собственно из-за использования абсолютно разных заквасок и получаются продукты с разным вкусом. Кефир обладает ярко выраженным кислым привкусом. У йогурта нейтральный вкус, поэтому его можно дополнить разнообразными фруктовыми добавками, такими как варенье, джем или свежие ягоды. В кефир обычно подобные добавки не вводятся.
Что полезнее, лучше, вкуснее: йогурт или кефир?
Вообще по пользе эти два продукта несколько отличаются, но нельзя сказать какой из них лучше. Все зависит от назначения и ваших проблем.
Если у вас дисбактериоз или несварение желудка, то лучше всего использовать кефир. Так как в нем больше количество бактерий и они смогут насытить кишечник необходимой микрофлорой, а также восстановят ее. Если же у вас проблемы со стулом, и запор, то в принципе можете использовать йогурт. Он отличается слабительным действием.
Если оценивать пользу во время похудения, то эти продукты стоит чередовать. Особенного если вы сидите на белковой диете. В этом случае имеются некоторые проблемы со стулом, поэтому идеальным вариантом станет чередование йогурта и кефира. Кефир в этом случае будет использоваться для того, чтобы насытить организм питательными витаминами, микроэлементами, а йогурт для того, чтобы решить проблемы со стулом.
Касательно вкусов — спорный вопрос, так как в основном кефир обладает кислым привкусом. Йогурт нейтральный. Поэтому в него вводят разнообразные подсластители, красители и ароматизаторы. Но это только в условиях производств. Некоторые компании производят только натуральные продукты. Поэтому в качестве добавок к йогурту используют варенье, свежие фрукты и сахар. Однозначно сказать, что более вкусным является кефир или йогурт, нельзя. Эти продукты на любителя. Девушки в основном отдают предпочтение йогурту. У него сладкий вкус, он разнообразный, и можно подобрать то, что нравится. У кефира практически всех производителей похожий вкус.

Витамины и полезные микроэлементы в кефире и йогурте: где больше?
По количеству витаминов эти продукты похожи, но есть некоторые отличия в рецептуре их приготовления. Стоит отметить, что кефир чаще всего готовят с жирностью 2,5 и 3 2%. Это обусловлено тем, что сквашивать можно как цельное молоко, так и обезжиренное. Поэтому на выходе вы получите жирный йогурт или обезжиренный. Но с большим количеством белка и низким содержанием углеводов.
Если же сквашивается цельное молоко, вы получите жирный продукт, с более высоким процентом жирности, но также богатый на белки. Что касается йогурта, то его в основном готовят из обезжиренного молока. Поэтому и на выходе продукт получается менее жирный, но более калорийный. Это происходит потому, что в него добавляют сахар и вкусовые добавки. Часто это свежие фрукты, ягоды, мюсли орехи или злаки.
Витамины кефира:
В кефире и йогурте практически одинаковое количество витаминов A, B и D. Но стоит отметить, что в детском питании стоит отдавать предпочтение более жирным йогуртам и кефирам. Так как именно жир позволяет усваиваться кальцию и витамину D.
В чем разница между простоквашей и кефиром
Чем отличается простокваша от кефира: подробный ответ на вопрос
Кефир и простокваша – очень распространенные кисломолочные продукты. Готовятся они из коровьего молока по технологии закваски. Итоговая консистенция, вкусовые качества и физические свойства напитков различаются. Но различен ли эффект от приема кефира и простокваши?
Чем конкретно отличается один напиток от другого? Насколько существенны имеющиеся отличия? Давайте разберемся, детально рассмотрев данные продукты.
Сущность простокваши и кефира

Кисломолочные продукты очень полезны для работы жкт
Полезность кисломолочной продукции для желудочно-кишечного тракта не раз доказана и даже не обсуждается. Напитки, сделанные на основе закваски, рекомендуются к приему при многих болезнях желудка и кишечника, дабы улучшить процессы пищеварения.
Одними из самых популярных продуктов из данного класса считаются уже упомянутые кефир и простокваша. Перед тем как рассматривать их основные различия, обратим внимание на общую сущность напитков.
Кефир – это вид кисломолочных продуктов, который готовится по технологии закваски с использованием специальных «грибков». Получить кефир удастся, если сбродить чистое коровье молоко с точки зрения его кисломолочных и спиртовых свойств.
В итоге, получится белый по цвету, слегка кисловатый и уникальный по составу напиток. В любом кефире содержится целый перечень полезных для человека бактерий и грибков, которые появляются в нем в процессе брожения.
Что же такое простокваша? А простокваша – это также вид кисломолочных напитков, но готовящийся по слегка иной технологии. Схема приготовления простокваши предполагает «закваску» молока, приводящую его в густое состояние.
Происходит данный процесс за счет чистых молочнокислых бактерий. В среднем, простокваша получается слегка жирней кефира, а уровень жиров в ней равняется 3,2 процентам. Этот кисломолочный продукт более мягкий на вкус, также белый по цвету и более густой по консистенции. Итоговый состав у простокваши немного отличается от имеющегося у кефирных напитков.
Пару слов об основных различиях напитков

Простокваша и кефир — разные продукты
В принципе, различия между кефиром и простоквашей прослеживаются и на самом деле имеются. Основные отличия между напитками заключаются в следующем:
- Кефир готовится за счет добавления в коровье молоко кефирных «грибков», а простокваша делает себя сама посредством естественных процессов скисания, которые появляются из-за чистых молочнокислых бактерий.
- Кисломолочные напитки отличаются с точки зрения физических и вкусовых свойств. Кефир более жидкий и кислый на вкус, простокваша погуще и слегка мягче по вкусовым ощущениям.
- Состав у продуктов с точки зрения биологии различен. Набор бактерий и грибков, имеющихся в кефире, слегка отличается от имеющихся микроорганизмов в простокваше. Несмотря на это, воздействие на организм человека, его желудок и кишечник у обоих напитков довольно схоже.
Вот так и выглядят основные различия кефира и простокваши. Итоговое положение дел вполне предсказуемо и известно многим.
Что полезнее кефир или простокваша
Пожалуй, всех читателей настоящей статьи интересует вопрос – «Что же полезнее: кефир или простокваша?». Сразу отметим, что однозначного ответа на этот вопрос дать нельзя. С определенных сторон рассмотрения напитки совершенно идентичны, а с других -наблюдается попеременное лидерство либо кефира, либо простокваши.
Если отдавать «пальму первенства» одному продукту, то небольшим лидером все же является кефир. За счет смешанного кисломолочного и спиртного брожения его воздействие на микрофлору желудочно-кишечного тракта более выражено.
Так, в состав простокваши входят типовые молочнокислые бактерии по типу стрептококков и болгарской палочки. А в кефирных напитках, помимо этих микроорганизмов, содержатся молочнокислые палочки, ароматобразующие стрептококки, дрожжи и «уксусные» бактерии. Естественно, не стоит забывать и о небольшом количестве спирта, неизменно содержащемся в кефире.
Попадая в желудок и кишечник, кефир действует более выражено в силу своей высокой кислотности. С точки зрения эффекта данное свойство напитка – его несомненное преимущество, однако из-за него кефирные продукты запрещаются к приему для больных патологиями с повышенной кислотностью ЖКТ.
В остальных же аспектах, кефир и простокваша не отличны между собой. Содержание витаминов и минералов в этих напитков, если не полностью, то почти идентично. Состав аминокислот в продуктах также не отличается. Резюмируя все вышесказанное, констатируем: при отсутствии противопоказаний к приему кефир выглядит более предпочтительным в плане пользы для здоровья, нежели простокваша.
Рецепт приготовления кефира и простокваши

И простокваша, и кефир отлично сочетаются с фруктами и ягодами
В завершение сегодняшней статьи рассмотрим рецепты приготовления кисломолочных продуктов. Начнем с технологии получения кефира. Для приготовления этого напитка потребуется:
- свежее молоко;
- кефирный «грибок», который можно приобрести в некоторых магазинах.
Процесс получения кефира прост и заключается в следующем:
- Возьмите чистую банку и продезинфицируйте ее паром.
- Поместите небольшое количество кефирных «грибков» в тару.
- Залейте туда молоко.
- Ожидайте некоторое количество время – от 12 до 50 часов.
Кефир приготовится сам. Для поддержания кислой среды достаточно периодически сливать из банки полученный напиток, выпивать его и добавлять в тару новое молоко.
Примечание! Заменить кефирный «грибок» можно уже готовым кефиром. Однако в таком случае смешивать молоко и кефир следует не в банке, а в небольших стаканах. Только в такой таре кислой среды готового продукта хватит для приготовления нового напитка.
Что касается приготовления простокваши, то технология такова:
- Вскипятите свежее молоко в количестве 1-2 литров.
- Возьмите его, предварительно охладив до 35-45 градусов по Цельсию, и смешайте с 1-2 столовыми ложками сметаны или простокваши.
Тщательно перемешайте полученную смесь и оставьте на 2-6 часов при обычной комнатной температуре. Как правило, по истечению такого времени простокваша полностью скисает и ее можно употреблять в пищу.
Приготовить простоквашу из того же кефира или других кисломолочных напитков не удастся, сделать это можно только при помощи чистого коровьего молока. Не забывайте, что кисломолочный баланс и состав бактерий у продуктов разный, поэтому для получения одного из них следует брать нейтральное молоко.
В принципе, сказать по теме сегодняшней статьи больше нечего. Как видите, отличия между кефиром и простоквашей есть, пусть и не особо существенны. Надеемся, представленный материал ответил на все интересующие вас вопросы. Здоровья вам!
Как сделать простоквашу в домашних условиях, подскажет видеосюжет:
Заметили ошибку? Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.
Простокваша и кефир: в чем разница? Свойства продуктов
Каждый знает о полезных качествах молочных продуктов. Такая пища благотворно влияет на работу организма. Она способствует улучшению состояния пациентов с патологиями ЖКТ. Существует много видов подобной продукции. Наиболее популярные из них — простокваша и кефир. В чем разница между этими видами пищи?
Основные особенности
Сегодня простоквашу и кефир можно встретить на полках любого магазина. Каждый покупатель выбирает продукцию, которую считает качественной. Известно, что такие виды пищи употребляются как в чистом виде, так и в составе различных блюд. Их используют для приготовления холодных супов (например, окрошки), салатов, кондитерских изделий. Кроме того, молочные продукты являются основой многих средств по уходу за кожей лица, волосами и телом.
Какими особенностями обладают простокваша и кефир? В чем разница между данными продуктами? Прежде всего, следует отметить, что в процессе их производства используется молоко, грибки и закваски. Микроорганизмы, которые употребляются для изготовления продуктов, обладают лечебными и профилактическими свойствами.
Отличия
Простокваша и кефир содержат похожие компоненты. Но в процессе их производства применяются разные технологии. Первый продукт получают из молока, скисшего при определенной температуре, с добавлением бактерий и дрожжей. Сделать его несложно. Домашняя простокваша – один из популярных и простых продуктов.

При изготовлении кефира используют много компонентов. Для него необходима грибковая закваска. В домашних условиях такой продукт сделать непросто.
Производители используют разные микроорганизмы для получения простокваши и кефира. В чем разница между этими составляющими? Многим известно о существовании лактококков и стрептококков термофильных. Эти микроорганизмы используются для изготовления простокваши. Они очень полезны и помогают людям справиться с различными патологиями. В процессе производства кефира задействовано множество разных бактерий. Они способствуют снижению концентрации холестерина, устранению аллергии, улучшают состояние пациентов с различными опухолями. В качестве таких микроорганизмов можно перечислить стрептококки молочнокислые, палочки, дрожжи.
Положительные и отрицательные свойства простокваши
Известно, что оба продукта благотворно воздействуют на здоровье человека. Данная пища помогает укрепить защитные силы организма. Есть общие особенности, которые объединяют простоквашу и кефир. В чем разница между этими продуктами? В их состав входят разные микроорганизмы. Данное свойство оказывает влияние на качества этих видов пищи (вкус, текстуру). По мнению медиков, кефир является более полезным. Однако простокваша также обладает положительными свойствами. Она легко усваивается, поэтому подходит для малышей и женщин в период лактации и вынашивания плода.

Продукт помогает бороться с симптомами дисбактериоза. Простокваша способствует улучшению перистальтики органов ЖКТ, нормализации состояния пациентов, страдающих патологиями желудка и кишечника. Она выводит вредные вещества из организма, стабилизирует обмен веществ. Продукт помогает избавиться от похмельного синдрома. Простокваша способствует снижению концентрации холестерина в крови. Она также полезна будущим мамам и пациентам с недугами миокарда и сосудов. Продукт помогает восстановиться после инфекций. Он используется для устранения кашля (в качестве компрессов с добавлением растительного масла).
Говоря о свойствах простокваши, пользе или вреде, следует добавить, что она подходит не каждому. Продукт не рекомендуется пациентам со следующими патологиями (в острой форме).
- Воспалительными процессами в желудке и кишечнике.
- Язвами ЖКТ.
- Гепатитом.
- Воспалением поджелудочной железы.
- Желчнокаменной болезнью.
Положительные и отрицательные свойства кефира
Данный продукт обладает множеством полезных качеств. Он помогает избавиться от хронической усталости. Кефир способствует нормализации сна и работы ЖКТ. Продукт стабилизирует деятельность нервной системы. Удаляет лишнюю жидкость из организма, помогает утолить жажду. Однако не следует забывать, что кефир содержит некоторое количество этилового спирта. Поэтому эту пищу не рекомендуется употреблять женщинам в период вынашивания плода и лактации.
Зная о том, какими свойствами обладают простокваша и кефир, в чем разница между ними, каждый человек выбирает тот продукт, который ему подходит, исходя из личных предпочтений или рекомендаций специалистов.
Правила употребления
Данные виды пищи являются частью здорового рациона. Они способствуют улучшению самочувствия. Как правильно пить кефир?

Врачи рекомендуют придерживаться таких правил:
- лучше употреблять продукт в вечерние часы;
- при задержке стула следует выпивать стакан кефира утром;
- также данный вид пищи помогает обеспечить организм энергией, необходимой для физических упражнений, поэтому продукт рекомендуется употреблять перед тренировкой;
- не следует смешивать кефир с другими молочными изделиями;
- при покупке данного товара надо обращать внимание на срок годности (если он истек, от продукта лучше отказаться).
В чём разница между простоквашей и кефиром
Пользу молока и кисломолочных продуктов невозможно переоценить. Их используют как отдельно, так и при приготовлении разнообразных кулинарных блюд. Также кисломолочные продукты незаменимые при лечении, профилактике некоторых заболеваний, они входят в состав многих косметических средств.
Особенной популярностью пользуются кефир и простокваша. При этом часто они указываются, как аналоги. Можно ли сказать, что эти два кисломолочных продукта — одно и то же?
Простокваша
Простокваша — исконно русский продукт. История её появления точно неизвестна. Сейчас трудно найти достоверную историческую информацию о том, кто первый догадался сквасить молоко и заметил полезные свойства полученного продукта. Известно лишь, что этот напиток значительно старше, чем кефир.
Он прост в приготовлении — всё брожение молока происходит естественным путём. Главное — необходимая температура. Она должна быть не ниже 26 градусов.
На характеристики готового напитка влияют:
- качество, жирность исходного материала;
- время приготовления;
- соответствие требуемому температурному режиму.

Особенно полезен кисломолочный продукт при терапии заболеваний желудочно-кишечного тракта:
- увеличивает количество полезных микроорганизмов;
- способствует очищению кишечника;
- улучшает перистальтику;
- способствует более активному перевариванию, усваиванию питательных веществ;
- оказывает благотворное воздействие на состояние волос, кожных покровов;
- эффективен при борьбе с лишним весом;
- укрепляет иммунную систему.
Простокваша — легкоусвояемый кисломолочный напиток, содержащий целый комплекс полезных микроэлементов, витаминов, аминокислот. К ним относятся:
- сахар;
- органические кислоты: аргинин, лизин, валин и прочие;
- витамины группы В;
- витамины А, С, РР;
- микроэлементы: фтор, кальций, калий, цинк, селен, медь, железо и многие прочие;
- ценные пищевые волокна.
Справка! Особенно полезен кисломолочный напиток домашнего приготовления, ведь для этого необходимо лишь натуральное кипячёное молоко и сметана в качестве закваски.
Полезен продукт для будущих мамочек и кормящих. Он насыщает организм матери и малыша необходимыми витаминами, микроэлементами, органическими кислотами. Кроме того, помогает наладить грудное вскармливание, усиливая лактацию.
Часто простоквашу назначают деткам, страдающим от дисбактериоза, дефицита полезных микроэлементов, нутриентов, аминокислот в организме.
Кефир
В отличие от простокваши, для приготовления кефира используется специальный «грибок», который представляет собой смесь различных полезных микроорганизмов.
Употребляют его как отдельно, так и в составе разнообразных кулинарных блюд.
Впервые в России он появился в XIX веке. Готовить его изначально начали жители Кавказа. В жизни местного населения кефир занимает важное место, а рецепты его приготовления передавались из поколения в поколение.
Напиток отличается приятным бодрящим вкусом, целебными свойствами. В его состав входит большое количество полезных веществ:
- витамины А, H, PP, C, группы B;
- минералы: калий, кальций, железо, натрий, сера, марганец, фтор, кобальт, селен, хром, цинк и другие;
- аминокислоты;
- особые грибки, бактерии.

Благодаря солидному набору полезных веществ, он оказывает восстанавливающее, оздоравливающее действие на организм человека, а также является натуральным антиоксидантом:
- Несмотря на низкую калорийность, хорошо утоляет чувство голода. Поэтому считается диетическим продуктом.
- Улучшает обменные процессы в организме.
- Борется с усталостью, улучшает сон.
- Выводит из организма продукты распада.
- Способствует омоложению, так как ускоряет процесс регенерации клеток.
- Укрепляет волосы, зубы, кости.
- Незаменим в борьбе с ожирением.
Что общего
Основой для приготовления обоих напитков является кипячёное молоко. Благодаря этому они имеют практически идентичный состав и оказывают благотворное воздействие на организм человека.
В чём отличие простокваши от кефира
Критериев, определяющих разницу, несколько. Для удобства они представлены в виде таблицы.
Таблица: различия между продуктами
| Характеристика | Простокваша | Кефир |
| Брожение. | Молочнокислое. | Смешанного типа. |
| Дополнительные вещества. | Не требуются. | Используются специальные молочнокислые грибки. |
| Профилактические свойства. | Несмотря на широкий спектр применения, профилактический эффект не ярко выражен. | Профилактический эффект более выражен. Кроме того, напиток полезен при большом количестве заболеваний. |
Оба напитка крайне важны для организма человека, ведь они насыщают его полезными микроэлементами, органическими кислотами. Оказывают оздоравливающее воздействие. Они одинаково полезны для взрослых и детей. Поэтому их обязательно следует включать в ежедневный рацион.
Что пить: кефир или простоквашу?
Кефир и простокваша относятся к кисломолочным продуктам. Полезность напитков давно аргументирована и доказана и не нуждается в обсуждении. Простокваша (кислое молоко, йогурт) и кефирный продукт показаны при различных болезнях органов пищеварительной системы, при нарушениях пищеварения. Однозначно сказать, что тот или иной вариант более полезен, нельзя. Каждый организм индивидуален и по-разному реагирует на употребленное. Несмотря на кажущееся сходство обоих кисломолочных напитков, они совершенно разные и даже готовятся по различным технологиям. Что полезнее, простокваша или кефир, чем отличаются, попробуем разобраться.
Что представляют собой кефир и простокваша
Кефир – вкусный кисломолочный напиток, приготовленный по методике закваски. В жидкость добавляются специальные грибки, которые помогают получить конечный продукт. Уникальное по своему составу питье, имеет белый цвет и кисловатый вкус.

Совет от главного паразитолога.
Острицы, лямблии, солитер, гельминты, ленточный червь. Список можно продолжать еще долго, но как долго вы собираетесь терпеть паразитов в своем организме? А ведь паразиты — основная причина большинства заболеваний, начиная от проблем с кожей и заканчивая раковыми опухолями. Но глава Института Паразитологии РФ Герман Шаевич Гандельман уверяет, что очистить свой организм даже в домашних условиях легко, нужно просто пить.
Простокваша – также кисломолочный продукт. Методика приготовления основывается на закислении молока до получения густого состояния. Другими словами, молоко попросту скисает при комнатной температуре. Процедура осуществляется благодаря молочнокислым бактериям. Кислое молоко имеет чуть более высокую жирность, чем кефирный продукт. На вкус напиток не такой резкий, имеет белый цвет и более густую консистенцию. Рассмотрим, чем отличается кефир от кислого молока.
Основная разница между напитками
Кисломолочные напитки обладают некоторыми различиями:
- Для приготовления кефира применяются специальные грибки, а при производстве простокваши достигается естественное ее скисание, которое происходит благодаря молочнокислым бактериям.
- Вкус и состав также имеют свои отличия: кефир жидкий и кислый, кислое молоко – более густое и имеет намного мягче вкус.
- Напитки содержат разные наборы грибков и микроорганизмов, но их воздействие на организм идентично.
- Простокваша, так же как йогурт и сметана, относится к напиткам молочнокислого брожения, кефирный продукт, как и кумыс молочно-спиртового брожения.

Полезные свойства простокваши и кефира
Кисломолочные продукты чрезвычайно полезны для организма человека любого возраста. Очень часто лица с непереносимостью лактозы, которые не могут пить свежее молоко, без проблем пьют такие напитки, как кефир или простокваша. Кефирный напиток и простокваша помогают восстановить и поддерживать микрофлору кишечника. В продуктах содержится неповторимое сочетание микроорганизмов и витаминов. Напитки положительно влияют на уровень холестерина в организме, стабилизируют показатели при необходимости.
После попадания в желудок, кефир оказывает более выраженное воздействие на орган. Если есть противопоказания, принимать напиток нежелательно: при повышенной кислотности и при определенных проблемах со здоровьем органов пищеварительной системы. Это единственное, чем отличаются кефир от простокваши, больше существенных различий между кисломолочными напитками не выявлено. Они имеют практически идентичный состав витаминов, аминокислот и минералов.
Противопоказания к употреблению кефира и простокваши

Схема язвы желудка
Противопоказан кефир в таких случаях:
- при аллергии на молочные продукты;
- при диспепсии;
- при язвенных заболеваниях органов пищеварения;
- при проблемах с выработкой желудочного сока.
Простокваша также показана не всем. Нельзя пить кислое молоко в таких случаях:
- воспаление поджелудочной железы;
- конкременты в желчном пузыре и желчных протоках;
- повышенная кислотность;
- эрозийный гастрит;
- язвенные заболевания органов пищеварительной системы.
Показания к употреблению простокваши
Кисломолочный продукт помогает восстановить здоровье при таких его нарушениях:
- при нарушении обмена веществ;
- при наличии очагов воспаления на слизистой органов ЖКТ;
- при избыточной массе тела;
- при высоком содержании холестерола в крови;
- при склонности к отекам;
- при скоплении слизи в дыхательных путях;
- при простудных заболеваниях ускоряет выздоровление;
- помогает ускорить заживление кожных покровов после ожогов;
- в виде маски при поврежденных волосах.
При систематическом нанесении кисломолочных продуктов на кожу удается улучшить внешний вид, избавиться от излишней сухости, продлить молодость кожи.
Показания к употреблению кефира
Может лучше выбрать кефирный напиток? Этот не менее ценный продукт очень хорошо усваивается организмом. В его составе большое количество бактерицидных веществ, они помогают избавить организм от патогенной микрофлоры.
Кефирный продукт помогает предотвратить развитие многих болезней:
- аллергических состояний;
- некоторых болезней легких;
- рахита;
- склеротических изменений;
- дисфункции печени и почек;
- заболеваний органов желудочно-кишечного тракта;
- ожирения и избыточной массы тела.
В Чем разница между кефиром и простоквашей? | Правильное питание | Здоровье
По вкусу кефир и простокваша очень похожи. Но – немного разные. Чем они отличаются друг от друга? Но главное – что из них полезнее? М. Горохова, Закарпатье
Простокваша – это молоко, скисшее натуральным способом при температуре выше +26 градусов. Напиток вкусный и полезный. Присутствующие в нем молочнокислые бактерии способствуют сбалансированной работе желудка и кишечника и повышают иммунитет. А что касается кефира, то его производят на предприятиях путем сквашивания молока с помощью кефирного или молочного гриба. Этот гриб передается, так сказать, из рук в руки. Первыми обнаружили его тысячи лет назад тибетские монахи. С тех пор он распространился по миру. Это организм натуральный, но в молоко его «подсаживают» извне. Этот гриб частично поглощает молочный сахар – лактозу, из-за чего кефир можно пить даже тем, у кого от природы непереносимость молочных продуктов. Кефирный или молочный гриб в виде закваски вливают в молоко, после чего с полученной смесью происходит алкогольное кисломолочное брожение. Поэтому у кефира остренький вкус. Кефир, как и простокваша, повышает иммунитет и хорошо утоляет жажду.

Болонка Фантик – самая старая собака Украины

Болонка Фантик – самая старая собака Украины

Болонка Фантик – самая старая собака Украины

Болонка Фантик – самая старая собака Украины

Болонка Фантик – самая старая собака Украины

Болонка Фантик – самая старая собака Украины

Болонка Фантик – самая старая собака Украины

Болонка Фантик – самая старая собака Украины
кефир, ряженка или простокваша? Что полезнее кефир или простокваша
Чем отличаются самые популярные кисломолочные продукты и в чем их особенность? Об этом «Здоровью» рассказала Ольга Соколова, м.н.с. Центральной лаборатории Микробиологии ГНУ ВНИМИ Россельхозакадемии.
Чем отличаются самые популярные кисломолочные продукты и в чем их особенность? Об этом «Здоровью» рассказала Ольга Соколова, м.н.с. Центральной лаборатории Микробиологии ГНУ ВНИМИ Россельхозакадемии.
Хочу начать с истории из жизни. Я договорилась с подругой пойти вместе за продуктами. Заходим в продуктовый отдел. Я спрашиваю: «Куда пойдем?» Она отвечает: «Мне надо купить кефир и что-нибудь к чаю». В какой-то момент мы с ней разошлись в разные стороны и встретились уже у кассы. Из молочного она взяла: творог, сметану, молоко, сыр и йогурты. Выяснилось, что в ее семье… кефир никто не пьет.
После этого я стала обращать внимание на то, что многие люди называют «кефирами» всю молочную продукцию. А на мой вопрос: «Почему вы так говорите?» отвечают: «А какая разница — кефир, ряженка — все же жидкое и одинаковое». А разница, между прочим, есть и весьма существенная.
Так чем же отличаются самые популярные кисломолочные продукты и в чем их особенность?
Йогурт. С йогуртом, в принципе, все понятно. бывают питьевые и «густые», с наполнителями и без. Но не многие знают, что слово «йогурт» образовалось от болгарского «югурт». Изначально йогурт это кисломолочный продукт, сквашенный штаммами (видами) болгарской палочки (Lactobacillus bulgaricus). Сейчас йогурт может быть основан на практически любой микрофлоре, хотя по закону в нем обязательно должна присутствовать болгарская палочка. Однако если вы покупаете закваску для домашнего йогурта, это, скорее всего, будут штаммы болгарской палочки.
Особенность йогурта заключается в том, что это всегда продукт с повышенным количеством сухих веществ (химическая характеристика в молочном производстве). Молоко состоит на 87,5% из воды, остальное — сухие вещества (я об этом упоминала в ). Чем выше плотность молока, тем больше в нем сухих веществ, и тем оно качественнее. Если молоко не дотягивает до необходимого количества сухих веществ (а это весьма частый случай), технология предусматривает внесение сухого обезжиренного молока. Поэтому практически в любых йогуртах в составе присутствует сухое молоко. Предупреждая ваш вопрос, сразу скажу, что восстановленное сухое молоко обладает теми же свойствами, что и обычное.
Сметана. Со сметаной тоже все ясно. Главное отличие от других кисломолочных продуктов — это продукт повышенной жирности. Сметану сквашивают ароматобразующей микрофлорой. Например, Lactococcus cremoris (сливочный лактококк).
Ряженка. Самый популярный вопрос: почему ряженка темного цвета? Ответ прост — ее делают из топленого молока. А почему топленое молоко такого цвета?
Если молоко подвергать длительному нагреву при высокой температуре, а именно — около 95 градусов в течение 3-4 часов, то в нем происходят изменения с красивым названием — меланоидинобразование. А проще говоря — карамелизация. Молочный сахар превращается в «карамель». При этом меняется цвет молока. Поэтому топленое молоко имеет такой необычный вкус и цвет. Еще из топленого молока делают варенец. Различаются ряженка и варенец незначительно.
Простокваша. Вопреки частому мнению, простокваша это не просто скисшее молоко. Это целенаправленно заквашиваемый продукт определенными видами молочнокислых микроорганизмов (лактококков и стрептококков).
Мечниковская простокваша. Она отличается от обычной простокваши тем, что в закваску добавляется микроорганизм — болгарская палочка (Lactobacillus bulgaricus). Так как болгарская палочка обладает помимо профилактических свойств еще и лечебными — мечниковская простокваша полезнее обычной. Но также болгарская палочка обладает свойством образовывать больше кислоты. Из-за этого мечниковская простокваша несколько кислее обычной.
Ацидофилин. Сквашивают этот кисломолочный продукт ацидофильной палочкой (Lactobacillus acidophilus). Честно говоря (если можно о микроорганизмах так говорить) — ацидофильная палочка мой фаворит. Продукты на ее основе обладают огро
Где что у человека находится – Строение человека 👤 внутренние органы, анатомическое расположение в картинках с надписями, схема организма, кишечника, брюшной полости, малого таза, грудной клетки
Нормальная анатомия человека — Википедия
Норма́льная (системати́ческая) анато́мия челове́ка — раздел анатомии человека, изучающий строение «нормального», то есть здорового тела человека по системам органов, органам и тканям.
Орган — часть тела определённой формы и конструкции, имеющая определённую локализацию в организме и выполняющая определённую функцию (функции). Каждый орган образован определёнными тканями, имеющими характерный клеточный состав. Органы, которые объединены функционально, составляют систему органов[1]. В русской анатомической школе системой органов принято считать функционально единую группу органов, которые имеют анатомическое и эмбриологическое родство; группы органов, объединённых только функционально, называются аппаратами органов (опорно-двигательный, речевой, эндокринный и т. д.)[2]. Тем не менее, часто наблюдается терминологическая подмена «аппарата органов» на «систему органов».
Некоторые органы выполняют несколько функций и относятся к разным системам: так, вилочковая железа (тимус) является функциональным звеном как иммунной, так и эндокринной системы, поджелудочная железа — эндокринной и пищеварительной, мужская уретра — мочевыделительной и репродуктивной и т. д.
Системы и аппараты органов формируют целостный организм человека. Постоянство внутренней среды (гомеостаз) поддерживается посредством нейрогуморальной регуляции обменных процессов в организме, обеспечиваемой содружественным функционированием нервной, эндокринной и сердечно-сосудистой систем.
Разделами нормальной (систематической) анатомии человека являются: остеология — учение о костях, артросиндесмология — учение о соединениях частей скелета, миология — учение о мышцах, спланхнология — учение о внутренних органах пищеварительной, дыхательной и мочеполовой систем, ангиология — учение о кровеносной и лимфатической системах, анатомия нервной системы (неврология) — учение о центральной и периферической нервной системах, эстезиология — учение об органах чувств.[3]
Системы воспроизводства (эндодермальные)[править | править код]
К системам воспроизводства обычно относят органы, образующие пищеварительную, дыхательную и мочеполовую системы. Большинство этих органов расположены во внутренних полостях тела, однако некоторые их части могут располагаться и вне их. В анатомии принято рассматривать сердце и селезёнку как части сердечно-сосудистой и иммунной систем, соответственно, хотя формально они принадлежат к внутренним органам. Внутренние органы (кроме половых) обслуживают процесс обмена веществ в организме. В разделе анатомии, посвященном внутренним органам, принято также рассматривать органы эндокринной системы, регулирующие функции всех органов и систем организма.
Дыхательная система[править | править код]
 Схема дыхательной системы человека
Схема дыхательной системы человекаОсновная функция дыхательной системы — обеспечение газообмена: доставка из окружающей среды кислорода и удаление образующегося в процессе окисления углекислого газа. Дыхательная система также принимает непосредственное участие в образовании звуков речи.
Дыхательная система человека состоит из дыхательных путей и дыхательных органов — лёгких.
Дыхательные пути представляют собой полые трубки, имеющие разную форму и величину просвета. Изнутри (со стороны просвета) дыхательные пути выстланы слизистой оболочкой с мерцательным (реснитчатым) эпителием. Главной функцией дыхательных путей является воздухопроводящая (обеспечение связи лёгких с окружающей атмосферой). За счёт наличия в слизистой оболочке дыхательных путей большого количества кровеносных сосудов и желёз, выделяющих слизь, проходящий через них воздух согревается и несколько очищается перед попаданием в лёгкие, этим обеспечивается их защитная функция.
Дыхательные пути делятся на верхний и нижний отделы. К верхним дыхательным путям относят полость носа, носовую и ротовую части глотки. К нижним дыхательным путям относят гортань, трахею и бронхи.
Органами дыхательной системы, осуществляющими газообмен между внутренней средой человеческого организма и окружающей средой, являются лёгкие.
Пищеварительная система человека[править | править код]
Мочевыделительная система[править | править код]
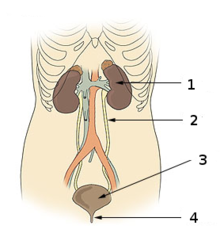
Мочевыделительная система обеспечивает вывод из организма конечных продуктов азотистого обмена, чужеродных и токсических соединений, избытка органических и неорганических веществ. Мочевыделительная система участвует в обмене углеводов и белков, в образовании биологически активных веществ, регулирующих уровень артериального давления, скорость секреции альдостерона надпочечниками и скорость образования эритроцитов. Мочевыделительная система участвует в поддержании гомеостаза, регулируя водно-солевой обмен.
Опорно-двигательный аппарат[править | править код]
 Мышцы туловища и конечностей, спереди
Мышцы туловища и конечностей, спереди  Мышцы туловища и конечностей, сзади
Мышцы туловища и конечностей, сзадиОпорно-двигательный аппарат является предметом изучения трёх разделов анатомии человека — остеологии, синдесмологии и миологии. Опорно-двигательный аппарат включает костный скелет, укреплённый вспомогательными элементами (связками, суставными дисками, менисками и др.), а также мышцы.
Скелет — это пассивная часть опорно-двигательного аппарата. Скелет у взрослого человека состоит в основном из костей. В местах, где требуются упругость и гибкость, сохраняются хрящи: соединительная ткань участвующая в формировании хрящевых соединений костей (синхондрозов), полусуставов (симфизов) и суставов. Особняком стоит относящийся к дыхательной системе скелет гортани и трахеобронхиального дерева, который полностью сформирован хрящами.
Кости скелета принимают участие в обмене веществ, являясь хранилищем различных микро- и макроэлементов. Кроме того, кости содержат костный мозг, центральный орган кроветворения. По анатомическим областям принято разделение скелета человека на кости черепа, позвоночник, грудную клетку и кости плечевого пояса, таз, кости свободных верхней и нижней конечностей.
В состав опорно-двигательной системы входят поперечно-полосатые мышцы (скелетные мышцы). Мышцы — это активная часть опорно-двигательного аппарата. Большинство мышц крепятся к костям скелета двумя концами с помощью сухожилий.
Мышечная система человека включает мышцы туловища, шеи, головы, верхних и нижних конечностей.
Если пропорции и телосложение определяются в основном костной системой, то контуры фигуры человека в первую очередь зависят от мышц.
Циркуляторная система[править | править код]
Сердечно-сосудистая система[править | править код]
Сердечно-сосудистая система обеспечивает постоянную циркуляцию крови по замкнутой системе сосудов — двум кругам кровообращения, начинающимся и оканчивающимся в сердце. Кровь переносит к клеткам организма субстраты, которые требуются для их нормального функционирования, и эвакуирует продукты их жизнедеятельности. Эти вещества выходят через капилляры в интерстициальную (межклеточную) жидкость.
Лимфатическая система[править | править код]
Лимфатическая система — это дополнительная дренажная система, в которую возвращается жидкость из тканей и в виде лимфы оттекает в кровеносное русло — в его венозную часть. В состав лимфатической системы входят лимфатические сосуды (в том числе слепо замкнутые на конце лимфатические капилляры), а также расположенные по ходу лимфатических сосудов лимфатические узлы.
Нервная система[править | править код]
 Схема нервной системы человека
Схема нервной системы человекаНервная система человека отвечает за регуляцию деятельности органов и систем, обеспечивая их функциональное единство, осуществляет высшую нервную деятельность, а также участвует во взаимосвязи организма с внешней средой. Нервная система состоит из центральной части — головного и спинного мозга (центральная нервная система), а также периферической, образованной нервами, нервными корешками, нервными сплетениями, ганглиями и нервными окончаниями (периферическая нервная система). Головной мозг располагается в полости черепа, от него отходят черепные нервы. Ствол головного мозга продолжается спинным мозгом, расположенным в позвоночном канале, из которого через межпозвоночные отверстия выходят спинномозговые нервы.
Также нервная система разделяется на соматическую (обеспечивающую иннервацию органов опорно-двигательного аппарата и кожи) и вегетативную (обеспечивающую иннервацию (Сигналы о состоянии органа и протекающих в нём процессах) внутренних органов).
Сенсорная система[править | править код]
Структуры сенсорной системы воспринимают разного рода раздражения и преобразуют их в нервные импульсы. Элементами сенсорной системы являются клетки-рецепторы. Сенсорная система тесно связана с нервной; большинство рецепторов (например, фоторецепторы, обонятельные, болевые и др.) представляют собой нейроны. Многие типы рецепторов вместе со вспомогательными структурами образуют органы чувств — глаза (органы зрения), уши (орган слуха) и др.
Покровная система[править | править код]
Покровная система — наружный слой человеческого тела, образованный кожей и её производными (волосами, потовыми, молочными и сальными железами, ногтями). Кожа образована двумя слоями — эпидермисом и дермой. Эпидермис представлен многослойным плоским ороговевающим эпителием. Дерма — соединительнотканная часть кожи, залегающая под эпидермисом и содержащая гладкие мышцы, кровеносные сосуды и нервные окончания.
Кожа выполняет защитную функцию, участвует в восприятии раздражений из окружающей среды, в терморегуляции и выделении продуктов обмена веществ.
Эндокринная система — система регуляции деятельности внутренних органов посредством гормонов, выделяемых эндокринными клетками непосредственно в кровь, либо диффундирующих через межклеточное пространство в соседние клетки.
Эндокринная система делится на гландулярную эндокринную систему (или гландулярный аппарат), в котором эндокринные клетки собраны вместе и формируют железу внутренней секреции, и диффузную эндокринную систему. Железа внутренней секреции производит гландулярные гормоны, к которым относятся все стероидные гормоны, гормоны щитовидной железы и многие пептидные гормоны. Диффузная эндокринная система представлена рассеянными по всему организму эндокринными клетками, продуцирующими гормоны, называемые агландулярными.
Помимо регуляции деятельности внутренних органов, эндокринная система участвует в обеспечении гомеостаза организма, регуляции роста, развития и половой дифференцировки, психической деятельности и эмоциональных реакций.
Органы кроветворения и иммунной системы[править | править код]
Органы кроветворения (гемопоэза) и иммунной системы тесно связаны общностью развития, морфологии и функций. После рождения кроветворным органом у человека является красный костный мозг, в котором развиваются эритроциты, гранулоциты, тромбоциты, моноциты и клетки иммунной системы — B-лимфоциты.
К органам иммунной системы (лимфоидным органам) помимо костного мозга относятся: тимус (орган созревания и дифференцировки T-лимфоцитов), скопления лимфоидной ткани в стенках полых органов пищеварительной, дыхательной и мочеполовой систем, селезёнка, лимфатические узлы. Костный мозг и тимус относятся к центральным органам иммунной системы, остальные — к периферическим.
- Сапин М. Р., [[Билич, Габриэль Лазаревич|Билич Г. Л.]. Анатомия человека. В 2-х книгах. — М.: Оникс, 2002. — ISBN 5-329-00029-7, 5-94666-005-5, 5-329-00030-0, 5-94666-006-3, 978-5-488-01257-8.
ru.wikipedia.org
Внутренние органы человека: строение, описание :: SYL.ru
Человек — это сложно устроенный биологический механизм. Однажды запущенный, он работает всю жизнь, периодически требуя проведения «ремонта», который может быть профилактическим, если хозяин организма о нем заботится, или экстренным.
Общие понятия о внутреннем строении организма
Тело имеет две крупные полости, вмещающие в себя основные внутренние органы человека. Строение грудной клетки таково, что образованный ею костно-мышечный каркас выполняет функцию защиты жизненно важных систем организма. Брюшная полость — резервуар для «хранения» органов пищеварения. Они защищены достаточно толстой стенкой брюшного пресса и широкими мышцами спины. Органы мочеполовой системы находятся в малом тазу.
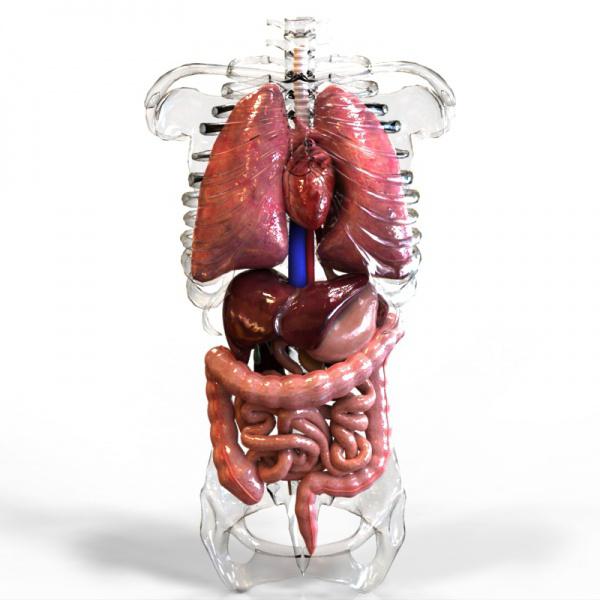 Практически все внутренние органы человека строение свое получили в ходе эволюции — они полые внутри, так как по ним постоянно осуществляется движение пищи, воздуха или биологических жидкостей. Лишь некоторые из них имеют паренхиматозное строение, то есть плотную структуру. Полые внутренние органы имеют три основных слоя и несколько подслоев. Остановимся на их описании более подробно:
Практически все внутренние органы человека строение свое получили в ходе эволюции — они полые внутри, так как по ним постоянно осуществляется движение пищи, воздуха или биологических жидкостей. Лишь некоторые из них имеют паренхиматозное строение, то есть плотную структуру. Полые внутренние органы имеют три основных слоя и несколько подслоев. Остановимся на их описании более подробно:- Слизистый слой (или оболочка) выстилает поверхность изнутри. Он покрыт эпителиальными бокаловидными клетками. Выделяемая ими слизь предохраняет органы от различного рода повреждений. Слизистый слой также имеет множество сосудов, лимфатической ткани и пузырьков, выполняющих определенные функции.
- Мышечная оболочка представляет собой гладкую ткань, которая состоит из двух слоев — глубокого и поверхностного. Их поочередное сокращение обеспечивает процесс движения содержимого по системам жизнеобеспечения.
- Серозный слой покрыт мезотелием, выделяющим секрет, который защищает органы от негативного влияния снаружи.
Сердце
Строение внутренних органов человека (фото муляжа представлено выше), а точнее, владение знаниями о таковом, помогает понимать механизм всех процессов, в том числе развития патологий и заболеваний. Сердце — главный двигатель, без которого жизнь невозможна. Его импульсные сокращения происходят постоянно, они неконтролируемы и работают самопроизвольно, периодически ускоряя или замедляя темп. Все зависит от внешних и внутренних факторов, например, от физической нагрузки или уровня кислорода в определенный момент в окружающей среде.
Строение сердца достаточно сложное. Оно начинает сокращаться у плода в материнском чреве уже на 3 неделе беременности, имея вид листка. В 6 недель происходит его внутреннее деление перегородками на 4 части.
Кровь питает все внешние и внутренние органы человека. Строение сердце позволяет ему образовывать вместе с кровеносными сосудами два круга кровообращения. Малый обогащает эритроциты кислородом в легких. Большой круг питает весь организм. Каждое сердце имеет 4 клапана. Возможно их повреждение — врожденное или приобретенное. Это порок сердца. Сам орган состоит из трех слоев: эндокарда, миокарда и перикарда, каждый их которых выполняет определенную функцию.
Дыхательная система
Нет ничего более совершенного, чем анатомическое строение человека. Внутренние органы объединены в системы и не могут существовать один без другого. Воздух в легкие поступает через наружные дыхательные пути, где очищается и прогревается. Кровь разносит кислород по всему организму.
Бронхи, трахея, гортань, безусловно, играют большую роль, доставляя воздух при вдохе и выводя углекислый газ при выдохе, но газообмен происходит в легких. Это парный орган, который находится в грудной полости. Интересно, что левое легкое несколько меньше правого. Это связано с тем, что рядом с ним соседствует сердце, которому требуется определенное место для нормальной работы. Строение легких сегментальное. Правый орган поделен на три части, левый — на две. Легкие имеют бронхиальное дерево и альвеолы — мелкие «пузырьки», выстланные изнутри сурфантантом — специальным бактериологическим веществом.
Желудочно-кишечный тракт
Пищеварительная система также относится к понятию «внутренние органы человека». Строение всех элементов желудочно-кишечного тракта полое, напоминающее трубку с различными расширениями и складками на всем своем протяжении. Верхний отдел — пищевод — мышечным слоем образует два сфинктерных клапана. Один из них находится в верхнем его отделе, а другой — в нижнем. Если сфинктеры работают правильно, то пища, проходя в желудок, не имеет возможности вернуться в пищевод. Если в клапанах есть дефект, то рефлюкс, вызывающий дискомфорт, вероятен в большинстве случаев.
Строение внутренних органов человека (фото присутствуют в статье) наглядно демонстрирует эволюционную мудрость природы. Желудок, точно как и пищевод, имеет два сфинктерных клапана — кардиальный (верхний) и пилорический (нижний). Благодаря им, пища продвигается в одну сторону. Функция желудка сводится к тому, чтобы обеспечить частичное дробление белкового содержимого и обработку его соляной кислотой. Работа этого важного органа не может качественно осуществляться без включения в процесс ферментов поджелудочной железы и двенадцатиперстной кишки. Важное значение в пищеварении играют нервная и вегетососудистая системы.
Двенадцатиперстная кишка
Пилорический сфинктер переправляет обработанную желудком пищу в двенадцатиперстную кишку, которая является верхним отделом самого длинного органа человека. Схема строения внутренних органов человека демонстрирует орган, как подкову, которая «обнимает» поджелудочную железу. Двенадцатиперстная кишка имеет свой сфинктер, носящий название Одди. Он пропускает в нее желчь и сок поджелудочной железы, которые принимают активное участие в пищеварении. Внутренняя часть двенадцатиперстной кишки покрыта ворсинками, продуцирующими дуоденальный сок, содержащий ферменты и некоторые гормоны, например, холецистокинин.
Печень
Чтобы понять как работает организм, важно знать строение человека. Внутренние органы, печень среди которых занимает не последнее место, взаимосвязаны между собой. Исключив одно звено из цепи, организм перестает существовать или функционирует не в полном объеме.
Печень является неотъемлемой частью пищеварительного тракта, но, кроме этого, выполняет уникальную функцию по очищению крови от вредных веществ, токсинов, тяжелых металлов. Орган имеет дольчатое паренхиматозное строение. Печень участвует в процессе свертывания крови, вырабатывая особые белковые фракции, а также красные тельца — эритроциты. Орган подвержен заболеваниям различного происхождения. Если такое случается, заметно изменяется состав крови, что пагубно влияет на различные системы жизнеобеспечения, в первую очередь поражается головной мозг. При соблюдении необходимой диеты и общих назначений врача клетки печени достаточно быстро регенерируют.
Селезенка
Строение человека, внутренние органы (селезенка в том числе) представлены в различных анатомических атласах. Топографически определить местонахождение любого элемента не составляет большого труда. Однако не все знают о функциональном значении каждого из них. Например, селезенка — своеобразное кладбище человеческого организма, где умирают отработанные клетки.
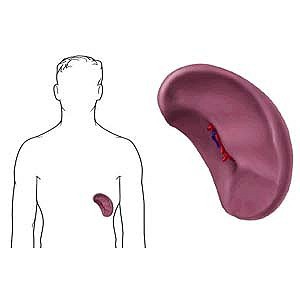 Кроме того, она является значимой частью иммунной системы, причем как по важности, так и по размерам. Селезенка также включается в процесс образования тромбоцитов и нейтрофилов, когда воспалительный процесс не может быть компенсирован другими силами организма.
Кроме того, она является значимой частью иммунной системы, причем как по важности, так и по размерам. Селезенка также включается в процесс образования тромбоцитов и нейтрофилов, когда воспалительный процесс не может быть компенсирован другими силами организма.Мочевыделительная система
Продолжаем рассматривать тему: «Строение человека: внутренние органы». Почки играют роль природного фильтра, выбрасывая из организма лишнюю воду и отработанные вещества, такие как мочевина, креатинин, различные формы токсинов и лекарств. Мочеиспускательный канал имеет анатомические особенности, связанные с полом. У женщин он значительно короче и шире, чем у мужчин. Такое специфическое строение позволяет инфекции использовать канал в качестве входных ворот и быстро поражать почки, вызывая различные заболевания.
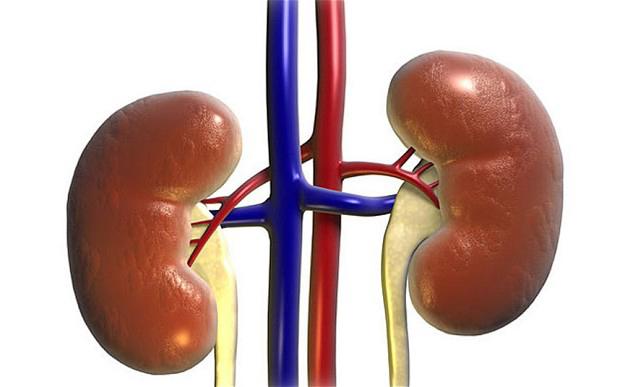
Внешне почки (их две штуки) похожи на зерна фасоли. Внешний слой — мозговое вещество. На разрезе почка напоминает губку, функция схожа. Интересно, что если долго не опорожнять мочевой пузырь, выделяемое скапливается и застаивается в почечных лоханках. Далее происходит процесс обратной реабсорбции вредных веществ в кровь. В результате организм самоотравляется.
Репродуктивная система мужчины
Без процесса размножения и деторождения невозможно существование человечества. В силу специфики и предназначения строение человека, внутренние органы мужчины и женщины имеют кардинальное различие. Начинается оно с их местоположения.
Мужчины имеют систему репродукции, состоящую из органов, расположенных вне тела, в области малого таза. Их можно разделить на три условные группы.
- Производство и хранение сперматозоидов. Эту функцию выполняют яички, расположенные в мошонке. Теплая сперма перемещается в эпидидимис, где продолжает свое развитие.
- Производство эякуляторной жидкости. С этой работой справляются железы, такие как семенные везикулы, простата. Движение жидкости происходит по семявыводящему протоку.
- Перемещение жидкости к яйцеклетке. Происходит при участии наружного полового органа — пениса и желез Коупера.

Репродуктивная система женщины
Женские репродуктивные органы располагаются внутри малого таза и состоят из влагалища, матки и яичников. В последних происходит созревание клеток, участвующих в процессе оплодотворения. Матка — полость для развития плода во время беременности. Она имеет большое количество сосудов и мышечный слой, способный к растяжению.
www.syl.ru
Анатомия человека: системы организма
Изучение сложного строения человеческого тела и схемы расположения внутренних органов – этим занимает анатомия человека. Дисциплина помогает разобраться с устройством нашего организма, который является одним из самых сложных на планете. Все его части выполняют строго определенные функции и все они взаимосвязаны между собой. Современная анатомия – наука, которая различает как то, что мы наблюдаем визуально, так и скрытое от глаз строение тела человека.
Статьи по темеЧто такое анатомия человека
Так называется один из разделов биологии и морфологии (наряду с цитологией и гистологией), изучающий строение организма человека, его происхождение, формирование, эволюционное развитие на уровне выше клеточного. Анатомия (от греч. Anatomia – разрез, вскрытие, рассечение) изучает, как выглядят внешние части тела. Также она описывает внутреннюю среду и микроскопическое строение органов.
Выделение анатомии человека из сравнительных анатомий всех живых организмов обусловлено наличием мышления. Существует несколько основных форм этой науки:
- Нормальная, или систематическая. Этот раздел изучает тело «нормального», т.е. здорового человека по тканям, органам, их системам.
- Патологическая. Это научно-прикладная дисциплина, изучающая болезни.
- Топографическая, или хирургическая. Так называется, потому что имеет прикладное значение для хирургии. Дополняет описательную анатомию человека.
Нормальная анатомия
Обширный материал привел к сложности изучения анатомии строения организма человека. По этой причине стало необходимым искусственно разделить его на части – системы органов. Они рассматриваются нормальной, или систематической, анатомией. Сложное она раскладывает на более простое. Нормальная анатомия человека изучает тело в здоровом состоянии. В этом ее отличие от патологической. Пластическая анатомия изучает внешний вид. Она используется при изображении фигуры человека.
Далее развивается функциональная анатомия человека. Она изучает тело с точки зрения частей, выполняющих определенные функции. В целом систематическая анатомия включает множество ответвлений:
- топографическую;
- типовую;
- сравнительную;
- теоретическую;
- возрастную;
- рентгеноанатомию.


Патологическая анатомия человека
Эта разновидность науки наряду с физиологией изучает изменения, происходящие с организмом человека при определенных заболеваниях. Анатомические исследования проводят микроскопическим путем, который помогает выявить патологические физиологические факторы в тканях, органах, их совокупностях. Объектом в этом случае выступают трупы лиц, умерших от разных болезней.
Исследование анатомии живого человека проводится при помощи безвредных методов. Эта дисциплина является обязательной в медицинских вузах. Анатомические знания здесь разделяются на:
- общие, отражающие методы анатомических исследований патологических процессов;
- частные, описывающие морфологические проявления отдельных заболеваний, например, туберкулеза, цирроза, ревматизма.
Топографическая (хирургическая)
Данная разновидность науки развилась в результате необходимости для практической медицины. Создателем ее считается врач Н.И. Пирогов. Научная анатомия человека изучает расположение элементов относительно друг друга, послойное строение, процесс лимфотока, кровоснабжение в здоровом организме. При этом учитываются половые особенности и изменения, связанные с возрастной анатомией.
Анатомическое строение человека
Функциональными элементами тела человека являются клетки. Их скопление образует ткань, из которой состоят все части тела. Последние объединяются в организме в системы:
- Пищеварительную. Считается самой сложной. Органы пищеварительной системы отвечают за процесс переваривания пищи.
- Сердечно-сосудистую. Функция кровеносной системы – кровоснабжение всех частей тела человека. Сюда входят и лимфатические сосуды.
- Эндокринную. Ее функцией является регулировка нервных и биологических процессов в организме.
- Мочеполовую. У мужчин и женщин она имеет отличия, обеспечивает репродуктивную и выделительную функции.
- Покровную. Защищает внутренности от внешних воздействий.
- Дыхательную. Насыщает кислородом кровь, перерабатывает в углекислый газ.
- Опорно-двигательную. Отвечает за передвижение человека, поддержание тела в определенном положении.
- Нервную. Включает спинной и головной мозг, которые регулируют все функции организма.
Строение внутренних органов человека
Раздел анатомии, изучающий внутренние системы человека, называется спланхнологией. К ним относят дыхательную, мочеполовую и пищеварительную. Каждая имеет характерные анатомические и функциональные связи. Их можно объединить по общему свойству обмена веществ между внешней средой и человеком. В эволюции организма считается, что дыхательная система отпочковывается от определенных отделов пищеварительного тракта.
Органы дыхательной системы
Обеспечивают непрерывное снабжение всех органов кислородом, удаление из них образующегося углекислого газа. Эта система разделяется на верхние и нижние дыхательные пути. Список первых включает:
- Нос. Производит слизь, которая при дыхании задерживает инородные частицы.
- Синусы. Заполненные воздухом полости в нижней челюсти, клиновидных, решетчатых, лобной костях.
- Глотку. Разделяется на носоглотку (обеспечивает ток воздуха), ротоглотку (содержат миндалины, несущие защитную функцию), гортаноглотку (служит проходом для пищи).
- Гортань. Не допускает попадания еды в дыхательные пути.
Другой отдел этой системы – это нижние дыхательные пути. Они включают органы грудной полости, представленные в следующем небольшом списке:
- Трахея. Начинается после гортани, протягивается вниз до грудной клетки. Отвечает за фильтрацию воздуха.
- Бронхи. Сходны по своему строению с трахеей, продолжают очищать воздух.
- Легкие. Расположены по обеим сторонам от сердца в грудной клетке. Каждое легкое отвечает за жизненно важный процесс обмена кислорода с углекислым газом.


 Легкие и дыхательная система
Легкие и дыхательная система
Органы брюшной полости человека
Сложным строением обладает брюшная полость. Ее элементы располагаются по центру, слева и справа. Согласно анатомии человека, основные органы в брюшной полости следующие:
- Желудок. Находится слева под диафрагмой. Отвечает за первичное переваривание пищи, подает сигнал о сытости.
- Почки расположены внизу брюшины симметрично. Они выполняют мочевыделительную функцию. Вещество почки состоит из нефронов.
- Поджелудочная железа. Расположена чуть ниже желудка. Вырабатывает ферменты для переваривания.
- Печень. Находится справа под диафрагмой. Выводит яды, токсины, удаляет ненужные элементы.
- Селезенка. Располагается позади желудка, отвечает за иммунитет, обеспечивает кроветворение.
- Кишечник. Размещен внизу живота, всасывает все полезные вещества.
- Аппендикс. Является придатком слепой кишки. Его функция – защитная.
- Желчный пузырь. Располагается ниже печени. Накапливает поступающую желчь.
Мочеполовая система
Сюда относятся органы полости таза человека. У мужчин и женщин в строении этой части есть значительные различия. Они заключаются в органах, обеспечивающих репродуктивную функцию. В целом описание строения таза включает информацию о:
- Мочевом пузыре. Накапливает мочу до мочеиспускания. Расположен внизу перед лобковой костью.
- Половых органах женщины. Матка находится под мочевым пузырем, а яичники чуть выше над ней. Вырабатывают яйцеклетки, отвечающие за репродукцию.
- Половых органах мужчины. Предстательная железа тоже расположена под мочевым пузырем, ответственна за выработку секреторной жидкости. Яички находятся в мошонке, они образуют половые клетки и гормоны.
Эндокринные органы человека
Система, отвечающая за регуляцию деятельности человеческого организма посредством гормонов – эндокринная. Наука выделяет в ней два аппарата:
- Диффузный. Эндокринные клетки здесь не сконцентрированы в одном месте. Некоторые функции выполняют печень, почки, желудок, кишечник и селезенка.
- Гландулярный. Включает щитовидную, паращитовидные железы, тимус, гипофиз, надпочечники.
Щитовидка и паращитовидные железы
Самой крупной железой внутренней секреции является щитовидная. Она расположена на шее перед трахее, на боковых ее стенках. Частично железа прилегает к щитовидному хрящу, состоит из двух долей и перешейка, нужного для их соединения. Функция щитовидки – выработка гормонов, которые способствуют росту, развитию, регулируют обмен веществ. Недалеко от нее располагаются паращитовидные железы, имеющие следующие особенности строения:
- Количество. Их в организме 4 – 2 верхние, 2 нижние.
- Место. Расположены на задней поверхности боковых долей щитовидной железы.
- Функция. Отвечают за обмен кальция и фосфора (паратгормон).
Анатомия вилочковой железы
Тимус, или вилочковая железа, находится позади рукояти и части тела грудины в верхнепередней области грудной полости. Представляет собой две доли, связанные рыхлой соединительной тканью. Верхние концы тимуса более узкие, поэтому выходят за пределы грудной полости и достигают щитовидной железы. В этом органе лимфоциты приобретают свойства, которые обеспечивают защитные функции против чужеродных для организма клеток.
Строение и функции гипофиза
Небольшая железа шаровидной или овальной формы с красноватым оттенком – это гипофиз. Он связан непосредственно с головным мозгом. Гипофиз имеет две доли:
- Переднюю. Она влияет на рост и развитие всего тела в целом, стимулирует деятельности щитовидной железы, коры надпочечника, половых желез.
- Заднюю. Отвечает за усиление работы гладкой мускулатуры сосудов, повышает кровяное давление, влияет на реабсорбцию воды в почках.


Надпочечники, половые железы и эндокринная часть поджелудочной железы
Парный орган, находящийся над верхним концом почки в забрюшинной клетчатке – это надпочечник. На передней поверхности имеет одну или несколько борозд, выступающих воротами для выходящих вен и входящих артерий. Функции надпочечников: выработка адреналина в крови, нейтрализация токсинов в мышечных клетках. Другие элементы эндокринной системы:
- Половые железы. В яичках есть интерстициальные клетки, отвечающие за развитие вторичных половых признаков. Яичники выделяют фолликулин, который регулирует менструации, влияет на нервное состояние.
- Эндокринная часть поджелудочной железы. В ней содержатся панкреатические островки, который выделяют в кровь инсулин и глюкагон. Это обеспечивает регуляцию углеводного обмена.
Опорно-двигательная система
Эта система представляет собой совокупность структур, обеспечивающих опору частям тела и помогающих человеку передвигаться в пространстве. Весь аппарат делится на две части:
- Костно-суставной. С точки зрения механики, это система рычагов, которые в результате сокращения мышц передают воздействие сил. Эта часть считается пассивной.
- Мышечный. Активная часть опорно-двигательного аппарата – это мышцы, связки, сухожилия, хрящевые структуры, синовиальные сумки.
Анатомия костей и суставов
Скелет состоит из костей и суставов. Его функциями являются восприятие нагрузок, защита мягких тканей, реализация движений. Клетки костного мозга вырабатывают новые клетки крови. Суставами называются точки соприкосновения между костями, между костями и хрящом. Самым распространенным типом являются синовиальные. Кости развиваются по мере взросления ребенка, обеспечивая опору для всего тела. Они составляют скелет. Он включает 206 отдельных костей, состоящих из костной ткани и костных клеток. Все они располагаются в осевом (80 штук) и аппендикулярном (126 штук) скелете.
Вес костей у взрослого составляет около 17-18% от массы тела. Согласно описанию структур костной системы, основными ее элементами являются:
- Череп. Состоит из 22 соединенных костей, исключая только нижнюю челюсть. Функции скелета в этой части: защита мозга от повреждений, поддержка носа, глаз, рта.
- Позвоночник. Образован 26 позвонками. Основные функции позвоночника: защитная, амортизационная, двигательная, опорная.
- Грудная клетка. Включает грудину, 12 пар ребер. Они защищают грудную полость.
- Конечности. Сюда относятся плечи, кисти, предплечья, кости бедра, стопы и голени. Обеспечивают основную двигательную активность.
Строение мышечного скелета
Аппарат мышц тоже изучает анатомия человека. Существует даже специальный раздел – миология. Основной функцией мышц является обеспечение человека возможностью двигаться. К костям скелетной системы прикрепляется около 700 мышц. От массы тела человека они составляют около 50%. Основные виды мышц следующие:
- Висцеральные. Располагаются внутри органов, обеспечивают перемещение веществ.
- Сердечная. Находится только в сердце, необходима для перекачивания крови по телу человека.
- Скелетные. Эта разновидность мышечной ткани управляется человеком сознательно.


Органы сердечно-сосудистой системы человека
В состав сердечно-сосудистой системы входит сердце, кровеносные сосуды и около 5 л транспортируемой крови. Основной их функцией является перенос кислорода, гормонов, питательных веществ и клеточных отходов. Работает эта система только за счет сердца, которое, оставаясь в состоянии покоя, перекачивает по телу около 5 л крови ежеминутно. Оно продолжает работать даже ночью, когда большая часть остальных элементов организма отдыхает.
Анатомия сердца
Данный орган имеет мышечную полую структуру. Кровь в нем вливается в венозные стволы, а затем прогоняется в артериальную систему. Сердце состоит из 4 камер: 2 желудочков, 2 предсердий. Левые части выступают артериальным сердцем, а правые – венозным. Такое деление основано на находящейся в камерах крови. Сердце в анатомии человека является насосным органом, так как его функцией выступает перекачивание крови. В организме существует всего 2 круга кровообращения:
- малый, или легочный, транспортирующий венозную кровь;
- большой, несущий кровь, насыщенную кислородом.
Сосуды легочного круга
Малый круг кровообращение перегоняет кровь из правой части сердца по направлению к легким. Там она наполняется кислородом. Это и есть основная функция сосудов легочного круга. Затем кровь возвращается обратно, но уже в левую половину сердца. Легочный контур поддерживают правое предсердие и правый желудочек – для него они являются насосными камерами. К этому кругу кровообращения относят:
- правую и левую легочную артерии;
- их разветвления – артериолы, капилляры и прекапилляры;
- венулы и вены, сливающиеся в 4 легочные вены, которые впадают в левое предсердие.
Артерии и вены большого круга кровообращения
Телесный, или большой, круг кровообращения в анатомии человека предназначен для доставки кислорода и питательных веществ ко всем тканям. Его функцией является последующее удаление из них углекислого газа с продуктами обмена. Круг начинается в левом желудочке – из аорты, несущей артериальную кровь. Далее идет разделение на:
- Артерии. Идут ко всем внутренностям, кроме легких и сердца. Содержат питательные вещества.
- Артериолы. Это мелкие артерии, несущие кровь к капиллярам.
- Капилляры. В них кровь отдает питательных вещества с кислородом, а взамен забирает углекислоту и продукты обмена веществ.
- Венулы. Это обратные сосуды, обеспечивают возвращение крови. Похожи на артериолы.
- Вены. Сливаются в два крупных ствола – верхнюю и нижнюю полые вены, впадающие в правое предсердие.
Анатомия строения нервной системы
Органы чувств, нервная ткань и клетки, спинной и головной мозг – вот из чего состоит нервная система. Их совокупность обеспечивает контроль тела и взаимосвязь его частей. Центральная нервная система – это центр управления, состоящий из головного и спинного мозга. Она отвечает за оценку поступающей из вне информации и принятие человеком определенных решений.
Расположение органов у человека ЦНС
Анатомия человека говорит, что основной функцией ЦНС является осуществление простых и сложных рефлексов. За них отвечают следующие важные органы:
- Головной мозг. Расположен в мозговом отделе черепа. Состоит из нескольких отделов и 4 сообщающихся полостей – мозговых желудочков. выполняет высшие психические функции: сознание, добровольные действия, память, планирование. Кроме того, поддерживает дыхание, частоту сокращения сердца, пищеварение и артериальное давление.
- Спинной мозг. Находится в позвоночном канале, представляет собой белый тяж. На передней и задней поверхности имеет продольные борозды, а в центре – спинномозговой канал. Спинной мозг состоит из белого (проводник нервных сигналов из мозга) и серого (создает рефлексы на раздражителей) вещества.
 Анатомия человека. Мозг.
Анатомия человека. Мозг.


Функционирование периферической нервной системы
Сюда относятся элементы нервной системы, находящиеся за пределами спинного и головного мозга. Эта часть выделяется условно. В ее состав входит следующее:
- Спинномозговые нервы. У каждого человека из 31 пара. Задние ветви спинномозговых нервов идут между поперечными отростками позвонков. Они иннервируют затылок, глубокие мышцы спины.
- Черепные нервы. Насчитывается 12 пар. Иннервируют органы зрения, слуха, обоняния, железы полости рта, зубы и кожу лица.
- Сенсорные рецепторы. Это специфические клетки, воспринимающие раздражение внешней среды и преобразующие его в нервные импульсы.
Анатомический атлас человека
Строение тела человека подробно описывается в анатомическом атласе. Материал в нем показывает организм как едино целое, состоящее из отдельных элементов. Много энциклопедий было написано разными учеными-медиками, изучавшими курс анатомии человека. Эти сборники содержат наглядные схемы размещения органов каждой системы. Так проще увидеть взаимосвязь между ними. В целом анатомический атлас – это подробно описанное внутреннее строение человека.
Видео
 Анатомия Человека — Где и Что Находится!
Анатомия Человека — Где и Что Находится!
 ВНУТРЕННИЕ ОРГАНЫ ЧЕЛОВЕКА / ИНТЕРЕСНЫЕ ФАКТЫ
ВНУТРЕННИЕ ОРГАНЫ ЧЕЛОВЕКА / ИНТЕРЕСНЫЕ ФАКТЫ
Внимание! Информация, представленная в статье, носит ознакомительный характер. Материалы статьи не призывают к самостоятельному лечению. Только квалифицированный врач может поставить диагноз и дать рекомендации по лечению, исходя из индивидуальных особенностей конкретного пациента.
Нашли в тексте ошибку? Выделите её, нажмите Ctrl + Enter и мы всё исправим! Рассказать друзьям:sovets.net
системы, строение и функции. Как устроен человек
Человеческий организм – загадочный, сложнейший механизм, который способен не только совершать физические действия, но и чувствовать, мыслить. Общий обзор организма человека показывает, что из семи миллиардов проживающих на Земле нет абсолютно похожих внешне людей, однако строение организма на 99 % у всех одинаково. Природа устроила так, что при четкой, слаженной работе всех органов механизмы жизнедеятельности обеспечивают долгое существование нашему телу.
Общий обзор организма человека
Тело человека – единый организм, где действие всех органов и систем тесно связано между собой. Основной единицей является клетка. К моменту достижения взрослого состояния организм человека состоит в среднем из трех миллиардов клеток. Из них сформированы все органы, органы объединены в системы, каждая из которых играет важную роль в жизнедеятельности. Системы организма человека:
- Сердечно-сосудистая система. В нее входят капилляры, артерии, вены, сердце. Основной функцией системы является перекачка крови, доставление ее ко всем органам. Левая часть сердца – «насос» для всего организма, правая часть сердечной мышцы доставляет кровь к легким с целью обогащения ее кислородом. Сердце имеет три слоя (миокард, эпикард, эндокард). Каждый из них обладает разной плотностью и функционалом.
- Пищеварительная система удовлетворяет потребность в пище и перерабатывает питательные вещества в необходимую энергию. Состоит из пищеварительного тракта: ротовой полости, пищевода, желудка, тонкой кишки, толстой кишки, заканчивается прямой кишкой.
- Кожный покров. Жизнедеятельность организма человека постоянно связана с различными рисками. Кожа защищает тело от воздействий окружающей среды, внешних раздражающих факторов. Система кожного покрова состоит из кожи (включая сальные и потовые железы), волос, ногтей и микромышц, которые удерживают волосы.
- Лимфатическая система. Главная функция – извлечение и транспортирование лимфы по организму.
- Скелетно-мышечная система. Состоит из скелета человека, в котором все кости совмещены друг с другом суставами, поддерживаются мышцами, прикрепленными к скелету сухожилиями. Изучение организма человека часто начинается с изучения строения скелета. В целом скелет состоит из 206 костей.
- Нервная система. Нервная система несет в организме ответственность за информацию об организме и окружающей среде. Разделена на периферическую и центральную.
- Репродуктивная система. Сложнейшая система организма, полностью отличается женская от мужской. Отвечает за сексуальную функцию и в целом за продолжение рода человека.
Как устроен человек: расположение органов. Голова
Каждый орган человека индивидуален, расположен в определенном месте и выполняет свою функцию. Делая общий обзор организма человека, важно понять, где какой орган находится. Это поможет избежать каких-либо травм, а также определить, к какому специалисту обращаться при том или ином заболевании.
Головной мозг, пожалуй, так и остается самым загадочным и нераскрытым элементом организма. Все части тела подчиняются этому центру. Расположен мозг в черепной коробке, защищен крепкими костями черепа. От мозга по всему телу разбегаются нервы, по которым поступают импульсные сигналы к тому или иному действию. Благодаря командам мозга мы видим, слышим, чувствуем, двигаемся, вообще живем и существуем.
Грудная клетка
Каждый должен знать, как устроен человек, в каких местах расположены основные органы. Рассмотрим грудную клетку. На передней, шейной стороне, под кадыком, расположилась маленькая щитовидная железа, ее можно назвать «батарейкой» нашего организма. Она отвечает за выработку основных гормонов, которые обеспечивают всю слаженную работу органов нашего тела. С возрастом щитовидная железа может спускаться вниз и даже оказаться в грудной полости.
Грудную полость от брюшной отделяет мышечный орган диафрагма. Сердце смещено влево, располагается между правым и левым легкими, за грудиной. Легкие занимают большую часть пространства грудной клетки. Проходят от сердца к ребрам, имеют куполообразную форму, сзади расположены по направлению к позвоночнику. Основания легких упираются в мышечную диафрагму. Защищены ребрами.
Брюшная полость
Основным резервуаром для принятия, хранения пищи является желудок. Расположен он под диафрагмой, в левой части брюшины. Сзади, чуть ниже желудка, находится поджелудочная железа. Она расщепляет жиры, углеводы, белки и вырабатывает глюкагон и инсулин – важнейшие гормоны.
Справа, под диафрагмой, расположена печень. Слаженная работа организма человека во многом зависит от этого органа. Печень – наш главный фильтр. В нижней части печени, в углублении, находится желчный пузырь, который играет важную роль в переработке пищи. В левой части подреберья лежит селезенка, она защищает наш организм от разных инфекций, а также от потери крови.
Кишечник
Ниже желудка брюшинное пространство занимает тонкой кишечник, представляя собой длинную запутанную трубку. Начало толстого кишечника (слепая кишка) — с правой стороны. Затем толстая кишка обтекает брюшину поверху и опускается вниз по левой стороне. Слепую кишку именуют аппендиксом. Толстая кишка переходит в прямую, завершается анусом – выходом, через который удаляются каловые массы.
Мочеполовые органы
Рассматривая системы организма человека, понимаешь, что каждая из них по-своему важна и необходима. Почки относятся к парным органам мочеполовой системы. Левая почка расположилась чуть выше из-за увеличенного размера печени, находящейся справа. На вершине каждой почки находятся надпочечники. Роль их огромна, ими выделяется более тридцати гормонов непосредственно в кровоток. Снизу, в малом тазу, расположен мочевой пузырь. У мужчин за ним – семенные пузырьки, кишечник. У женщин – влагалище, снизу — мышцы тазового дна. Две крохотные железы – яичники лежат в тазовой полости, на противоположных сторонах матки, прикреплены к ней связками. У мужчин семенники (яички) находятся в мошонке, которая выведена наружу. Ниже мочевого пузыря — предстательная железа.
Клетка
Проводя общий обзор организма человека, на первое место мы ставим клетку. Она является наименьшей функциональной и структурной единицей. В организме человека — более двухсот типов клеток, каждая из них имеет свой состав, функционал, строение. Если рассматривать общий план строения, он одинаковый. Оболочка, цитоплазма и ядро – основные составляющие любой клетки. Оболочку образует гликокаликс и плазмалемма. В цитоплазме различается органоид и гиалоплазма.
Оболочка клетки обеспечивает рецепторную функцию, избирательную проницаемость, передачу электрических и химических сигналов, отделяет межклеточное вещество от протопласта.
Основными свойствами клетки в жизнедеятельности являются раздражимость, обмен веществ, размножение, старение, смерть.
Обмен веществ происходит непрерывно. В клетку постоянно входят различные вещества, принимающие участие в энергетическом и пластическом обмене, выводятся использованные компоненты, выделяется тепловая энергия.
Клетка способна реагировать на различные внутренние и внешние раздражители. Форма ответа – возбудимость, она связана с зарядом клеточной мембраны.
Каждая клетка имеет свой жизненный цикл. Ежедневно в организме человека около 1-2 % клеток погибают в результате старения и зарождаются новые, этот процесс непрерывен.
Ткани
Тканью называется совокупность клеток, межклеточного вещества, которые имеют общее строение, функции, происхождение. В человеческом организме существует четыре вида тканей:
- Эпителиальная ткань. Основана на эктодермальном происхождении, быстро регенирирует, имеет минимум межклеточного вещества, нет сосудов, располагается на базальной мембране. Различается несколько видов эпителия: однослойные — плоский, цилиндрический, кубический, мерцательный эпителий, многослойные – ороговевающий, неороговевающий, железистый эпителий.
- Соединительная ткань. Происходит из мезодермы. Форма клеток разнообразна, развито межклеточное вещество. Различают волокнистую — рыхлую ткань, плотную ткань, хрящевую, костную, жировую, лимфу, кровь. Кроветворные ткани также относятся к соединительным.
- Мышечная ткань. Имеет свойства сокращаться и возбуждаться. Различается скелетная поперечно-полосатая, сердечная поперечно-полосатая, гладкая.
- Нервная ткань. Важнейшие свойства — возбудимость и проводимость. Ткань эктодермального происхождения, представлена нейроглией и нейронами.
Системы, функции органов
Итак, мы рассмотрели строение и функции организма человека. Обобщим полученные результаты и представим все функции отдельных систем в виде таблицы.
Система | Части системы | Функции |
Опорно-двигательная | Скелет, мышцы | Защита и опора тела. Движение |
Кровеносная | Сосуды, сердце | Обмен веществ. Снабжение органов кислородом и питательными веществами, вывод вредных веществ |
Дыхательная | Дыхательные пути. Легкие | Газообмен, дыхание |
Пищеварительная | Пищеварительный тракт, пищеварительные железы | Переработка пищи, всасывание питательных веществ, выведение остатков |
Покровная | Кожа | Защита. Выведение вредных веществ, регулировка температуры, осязание |
Мочевыделительная | Почки | Солевой обмен, выведение вредных веществ |
Половая | Половые органы | Размножение |
Нервная | Головной, спинной мозг | Связывает системы всего организма |
Эндокринная | Железы | Координирует деятельность всего организма |
Как видите, организм человека — целостная динамическая система, обладающая особым строением.
fb.ru
Как расположены внутренние органы человека
Автор КакПросто!
У каждого внутреннего органа человека свое местоположение. Именно такое расположение, задуманное природой, обеспечивает нормальную работу всех органов и систем организма.
Статьи по теме:
Инструкция
Не каждый человек назовет точное местоположение того или иного органа, если, конечно, он не медик. Однако очень полезно знать где что расположено, хотя бы для того, чтобы не терять драгоценное время при начавшемся заболевании и обратиться к врачу по его профилю. Как же расположены внутренние органы человека?
С головным мозгом все понятно – это нервная ткань расположена внутри вашей черепной коробки. Под полушариями двух его отделов сзади головы находится мозжечок – орган, который отвечает за равновесие и мышечные рефлексы. Спинной мозг пролегает в позвоночном канале. Его началом служит продолговатый мозг, а конец знаменует нижняя часть спины. Спинной мозг отвечает за передачу сигналов в головной мозг ото всех остальных органов. Местом расположения языка выступает ротовая полость. Всем известно, что он нужен для пережевывания пищи и произношения слов. Чуть дальше носа и рта располагается глотка. Этот орган выступает транспортным путем воздуха и пищи. Его ответвлением являются пищевод и гортань. Небные миндалины можно наблюдать по обеим сторонам глотки, только если они у вас не вырезаны. Их функция – задерживать вредные бактерии и микроорганизмы чтобы они не попали внутрь.
Местом расположения языка выступает ротовая полость. Всем известно, что он нужен для пережевывания пищи и произношения слов. Чуть дальше носа и рта располагается глотка. Этот орган выступает транспортным путем воздуха и пищи. Его ответвлением являются пищевод и гортань. Небные миндалины можно наблюдать по обеим сторонам глотки, только если они у вас не вырезаны. Их функция – задерживать вредные бактерии и микроорганизмы чтобы они не попали внутрь.На передней стороне шеи вы можете прощупать щитовидную железу. Она вырабатывает гормон, который отвечает за нормальную работу всех ваших органов и систем. Такой орган как пищевод имеет форму трубки, соединяющей глотку с желудком и служащей для передачи пищи. Трахея берет свое начало от нижней части гортани и разделяется на два бронха. Обеспечивает беспрепятственную циркуляцию воздуха. Внутри вашей грудной клетки находятся легкие, защитой которых служат ребра.
За легкими располагается сердце, смещенное в левую область тела, хотя в медицине зарегистрированы случаи зеркального расположения внутренних органов. Соответственно, сердце у такого человека располагается справа. Сердце работает без остановки и обеспечивает циркуляцию крови по всему организму. Самым большим органом внутри вашего тела является печень. Она располагается в верхней части брюшной области, чуть ниже диафрагмы. Печень – это фильтр вашего организма, который выводит наружу вредные продукты распада.Желчный пузырь находится сразу под печенью. Этот орган служит для накапливания желчи. Селезенка по форме очень похожа на большую фасолину и располагается в левой стороне брюшной полости. Посреди брюшной полости размещается поджелудочная железа, отвечающая за выработку гормона инсулина. Желудок находится в верхней части брюшной полости, слева. Тонкая кишка соединяет желудок и толстую кишку, а толстая следует сразу за ней. Эти два органа участвуют в процессе переваривания пищи. Аппендицит является отростком толстой кишки, который у многих людей удален.
Почки – парный орган, находящийся в задней части брюшной полости, ниже ребер. Они очищают кровь от вредных веществ. Функция надпочечников заключается в выработке гормонов, они располагаются на почках. Мочеточники представлены двумя трубочками, соединяющими мочевой пузырь и почки. Местом расположения мочевого пузыря является область внизу брюшной полости между мочеиспускательным каналом и мочеточниками. По трубочке мочеиспускательного канала моча движется наружу из мочевого пузыря.
Совет полезен?
Статьи медицинского характера на Сайте предоставляются исключительно в качестве справочных материалов и не считаются достаточной консультацией, диагностикой или назначенным врачом методом лечения. Контент Сайта не заменяет профессиональную медицинскую консультацию, осмотр врача, диагностику или лечение. Информация на Сайте не предназначена для самостоятельной постановки диагноза, назначения медикаментозного или иного лечения. При любых обстоятельствах Администрация или авторы указанных материалов не несут ответственности за любые убытки, возникшие у Пользователей в результате использования таких материалов.
Похожие советы
www.kakprosto.ru
Внутренние органы человека: расположение, описание
Очень важно знать расположение всех внутренних органов человека. Нет необходимости внимательно изучать данный вопрос, достаточно обобщенных знаний. Они позволят легко ориентироваться в различных ситуациях, когда появляются болевые ощущения. Среди органов есть те, которые относятся к грудной и тазовой области. Другие же расположены в брюшной полости. Далее рассмотрим строение человека и внутренние органы. Фото уточняющих схем имеются в статье.
Описание органов
Организм человека — это сложнейший механизм, который состоит из клеток, тканей, органов, находящихся снаружи и внутри. Некоторые из них известны каждому человеку. Однако следует отметить, что пока у пациента не начнет что-то болеть, он не задумается о состоянии своего организма. Если знать то, где находятся различные внутренние органы человека, строение которых рассмотрено в данной статье, то можно облегчить диагностику при многих заболеваниях.
В организме есть системы, которые получили определенную функцию. Следует отметить: даже несмотря на то, что органы объединены, родственными они не являются.
Спланхнология
Для того чтобы понять тонкости рассматриваемого вопроса, в статье представлено описание строения внутренних органов человека. Фото также прилагаются для облегчения восприятия. Необходимо обратить внимание на понятие, которое раскрывает все вопросы, связанные с внутренностями. Наука, рассказывающая о полостях тела, называется спланхнологией.
В систему органов брюшной полости входит несколько различных структурных единиц: кишечник, поджелудочная железа, желудок, печень, диафрагма и желчный пузырь. Также в этот список следует добавить анус.
Еще существуют мочеполовая, мочевыделительная и половая системы. Данный раздел анатомии изучает эндокринные железы, которые находятся рядом. Мозг также следует отнести к внутренним органам человека. В черепе расположился головной, в позвоночнике — спиной. Однако эти структуры не изучаются в разделах спланхнологии.
Большая часть органов образует определенную систему, которая функционирует вместе со всем организмом. Имеется пищеварительная, эндокринная, репродуктивная, нервная и так далее.
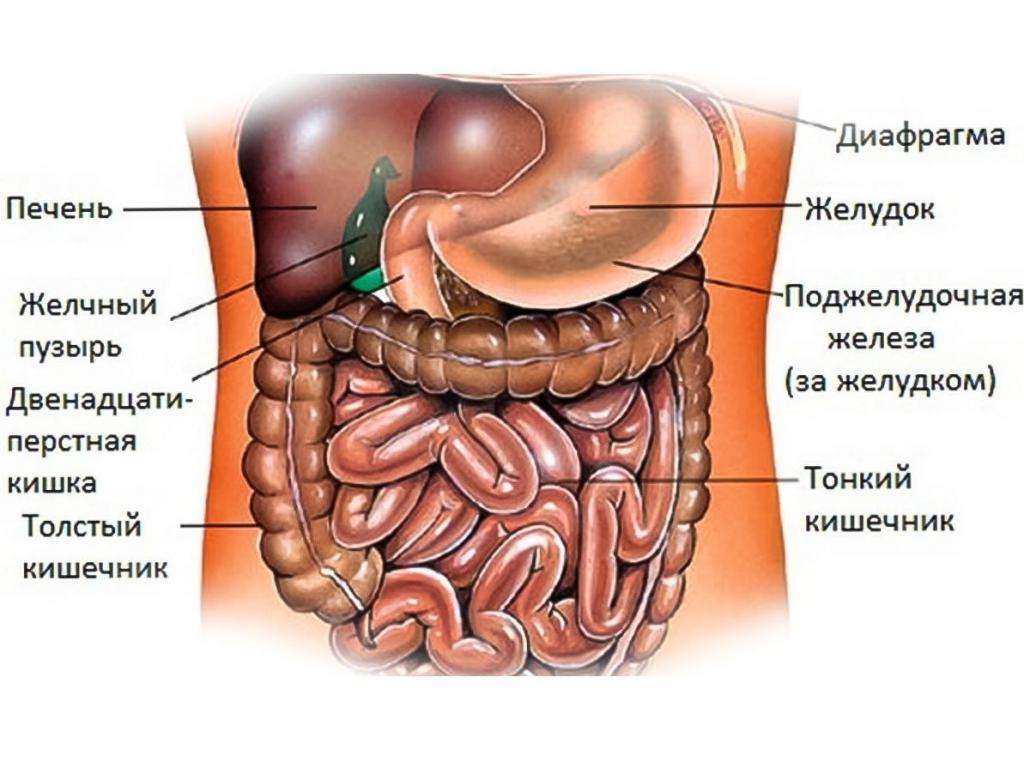
Расположение органов
Внутренние органы человека, фото которых представлены в статье, расположены в определенных полостях. Например, в грудной можно найти грудную клетку, верхнюю диафрагму, а также сердце и два плевральных ответвления. В брюшной области расположились желудок, почки, кишечник, печень, поджелудочная и другие органы. Они представляют собой туловище, которое находится ниже диафрагмы. Таким образом, описываемая структура объединяет брюшную и тазовую полость. Различают также репродуктивную систему.
Строение
Внутренние органы человека делятся по некоторым категориям, например, существуют гладкие, паренхиматозные и плотные.
Если говорить о первых, то они созданы из нескольких слоев, которые врачи называют оболочками. Как правило, такие органы покрыты специальной слизистой поверхностью, выполняющей защитную функцию. Большая часть органов имеет подобное покрытие в виде складок, где есть выросты и углубления. Однако существуют также и гладкие слизистые оболочки. На некоторых органах есть мышечная ткань, которая получила продольный слой. Он разделяется при помощи соединительных тканей. Человек обязательно имеет мышцы гладкого и поперечно-полосатого вида.
Первый тип, как правило, располагается в мочеполовых органах, а еще в дыхательной трубке. Вторые же локализуются в верхних и нижних отделах организма. Также некоторые группы имеют особую оболочку, состоящую из сосудов и нервов.
Пищеварительная система и все ее органы получили серозное покрытие, которое формируется при помощи соединительных тканей. За счет того, что они гладкие, все внутренности могут спокойно тереться друг об друга.
Паренхиматозные органы не имеют никакой полости. Они состоят из паренхимы и стромы ткани.
Функциональность и размеры
Все внутренние органы человека имеют не только особое расположение, но также функциональность. Если говорить о размерах, то есть небольшие органы, например, надпочечники. Из крупных — кишечник. Если вспомнить краткий курс анатомии в школе, то можно заметить то, что общий вес всех внутренностей иногда может достигать 20% от всей массы тела. Если речь идет о человеке, у которого имеются острые или хронические заболевания, то этот показатель способен уменьшаться или увеличиваться.
Все органы выполняют разные функции, однако они взаимосвязаны друг с другом. Многие проводят аналогию с музыкантами в оркестре, которые играют под управлением дирижера. Последним в организме является мозг. В оркестре не бывает ненужных музыкантов, таким образом и в теле человека нет никаких лишних органов. В организме реализованы все жизненно необходимые функции.
Система и аппарат
Помимо этого, следует рассмотреть черты определенных систем. Например, скелет — это опорно-двигательный аппарат, который состоит из сухожилий, костей, суставов и мышц. Именно от него зависят пропорции тела, а также то, как человек будет двигаться.
В сердечно-сосудистой системе имеются органы, которые обеспечивают движение крови, что позволяет насыщать клетки кислородом. Самым главным в данной системе является сердце, которое и перекачивает кровь.
Лимфатическая структура состоит из сосудов, стволов, капилляров и так далее. За счет наличия небольшого давления жидкость без проблем движется по трубкам. Эта система отвечает за выведение из организма отходов жизнедеятельности.
Все внутренние органы регулируются НС, которая делится на 2 вида: центральную и периферическую. Наиболее главными в первой системе являются головной и спинной мозг. Периферическая же состоит из нервов, окончаний и так далее.
Необходимость
Внутренние органы являются основой жизни. Существовать без конечностей человек способен, однако без печени или же сердца это невозможно. Соответственно, есть органы, которые обеспечивают жизнедеятельность, а также и те, без которых можно обойтись. Определенные структуры способны регенерироваться, к примеру, печень. Есть также органы, чья функция выполняется парными структурами. Примером таковых являются почки. Человеческий организм — довольно сложная система, поэтому люди должны обязательно беречь его и следить за состоянием. Не стоит пренебрегать элементарными вещами, следует поддерживать организм в порядке. Иначе раньше времени он начнет изнашиваться. В статье приведены фото с описанием внутренних органов человека, что позволит лучше разбираться в подобном вопросе.
fb.ru
С какой стороны находится печень у человека, функции печени
Мы обычно задумываемся о том, где расположен тот или иной орган только тогда, когда нас начинают беспокоить боли или неприятные ощущения в какой-либо части тела. И почувствовав дискомфорт, многие из нас связывают его с проблемами с печенью. Однако все ли из нас знают, в какой части тела находится печень – справа или слева?
Расположение печени
Большинству людей, даже не имеющих медицинского образования, хорошо известно, где находятся такие органы, как сердце, мозг или желудок. А вот с печенью дело обстоит несколько по-другому – многие люди не знают, где расположена печень. Во многом это обстоятельство связано с тем, что печень, по крайней мере, в здоровом состоянии, никак себя не проявляет. Между тем, этот орган является одним из самых крупных в человеческом теле. У взрослого мужчины он весит примерно 1,7 кг, у женщин несколько меньше.
Неожиданные боли в различных частях тела иногда связывают с печенью. Однако далеко не всегда это бывает оправданно, особенно в тех случаях, когда боли наблюдаются с левой стороны. Ведь у большинства людей печень находится в строго определенном месте – с правой стороны. Также многие считают, что печень находится в животе. На самом деле, это тоже нельзя считать полностью верным. Ведь большая часть органа скрыта под ребрами. А ребра защищают грудную клетку. Таким образом, более правильным будет сказать, что печень расположена в груди, в нижней ее части, или же на границе груди и живота. Лишь очень небольшая часть органа выступает ниже нижнего правого ребра. У здорового человека этот зазор составляет примерно 1-2 см. Однако, в том случае, если печень больна и увеличена в размерах, то она может и значительно больше выдаваться за пределы ребер.
Как определить, имеет ли печень нормальные размеры? Это не так уж и трудно. Врачи обычно всегда прощупывают печень, при подозрении на какую-то ее патологию, но эту процедуру может провести на себе любой человек. Достаточно лечь на твердую поверхность и нажать пальцами на область правого подреберья. Нормальная печень не должна отчетливо ощущаться. Если же она хорошо прощупывается и вдобавок имеет бугристую структуру, то это не очень благоприятный симптом.
Иногда бывает, что у печени аномальное расположение. В таких случаях у человека сердце может находиться с правой стороны в грудной клетке, а печень с – левой. Эта генетическая аномалия наблюдается крайне редко. Иногда и у человека с нормальным расположением органов может наблюдаться изменение расположения печени. В частности, операция по резекции правого легкого может привести к перемещению органа вверх. Массивные жировые отложения на животе также могут приводить к подобному эффекту, а сильное похудание – к опусканию органа.
Верхняя же часть печени располагается на уровне сосков. Крайняя левая сторона органа примыкает практически вплотную к эпикарду. Также с разных сторон орган касается таких органов, как поджелудочная железа, правая почка и желудок, а сверху упирается в диафрагму.
Внешне орган имеет вид несимметричной, вытянутой в длину, шляпки гриба и делится на две основные доли, разделенные системой связок – правую и левую. Левая сторона органа заметно меньше по объему, чем правая – раз в 5-6. Толщина печени составляет чуть более 10 см.
Таким образом, боли или тяжесть в правом подреберье могут свидетельствовать о проблемах с печенью. Однако однозначно об этом нельзя судить на основании одного лишь этого симптома. Ведь рядом с печенью расположено большое количество других органов, и боли могут быть связаны именно с ними. Однозначно о проблемах в печени могут свидетельствовать лишь инструментальные исследования, такие, как УЗИ, анализы крови и мочи на содержание печеночных ферментов.
Следует иметь в виду, что ткань печени лишена нервных окончаний, поэтому патологические процессы в органе могут и не сопровождаться острой болью. Лишь оболочка органа может отсылать в мозг сигналы о боли – в том случае, если она сильно растягивается. Таким образом, боль сигнализирует о таком остром процессе в данном органе, который уже зашел достаточно далеко. Все заболевания органа в начальной стадии обычно проявляют себя несколько по-другому – в желтушности кожи, налете на языке, высокой температуре, появлении на коже высыпаний, и т.д. А острые боли в правой половине верхней части живота чаще всего свидетельс
med.vesti.ru
От чего бывают запоры у женщин и как их лечить – Запоры у женщин: гинекологические причины и лечение HealthIsLife.ru
Причины запоров у женщин и их лечение, полезные советы
Кишечные застои у женщин могут появляться из-за заболеваний ЖКТ, нервного стресса, плохого питания и жесткой диеты, гормональных перепадов, геморроя и других причин. Причины запоров у женщин, их лечение и когда стоит обратиться к врачу – обо всем этом можно узнать ниже.


Причины запоров у женщин и их лечение
По каким причинам появляется задержка стула
Классификация представлена в зависимости от возраста женщины.
Для молодых женщин
У молодых женщин задержка испражнения может быть связана со следующими причинами.
Особенности менструального цикла
Помимо головных болей, отечности, вздутия живота, изменений пищевых пристрастий и настроения перед месячными могут быть задержки дефекации. Это связано с повышением прогестерона во второй фазе цикла и в особенности – перед началом менструаций. Этот гормон понижает перистальтику кишечника и провоцирует запоры.
При отсутствии проблем с пищеварительной системой симптомы уходят с первым днем месячных ввиду снижения концентрации прогестерона и выработки эстрогена.


Синтез прогестерона
Беременность
Здесь также играет роль повышение прогестерона: организм повышает его концентрацию для удачного вынашивания ребенка. Еще задержку стула могут вызвать психологическая нестабильность, недостаточная подвижность и увеличение матки по мере роста плода. Последняя приводит к сдавливанию кишечника, снижении его перистальтики и, как следствие, проблемам с дефекацией.
Не стоит принимать этот симптом как должное, поскольку при отсутствии лечения он может привести к анальным трещинам и геморрою.


ри первых проблемах следует обратиться к врачу и получить рекомендации по лечению
Естественные роды
В первую неделю после рождения ребенка у матери высока вероятность запора из-за болевых ощущений. Особенно если были травмы влагалища во время процесса. Однако с началом кормления грудью стул возвращается в нормальное состояние, поскольку в организме начинает формироваться гормон окситоцин. Он нормализует усвоение и переваривание пищи. При условии, что не было осложнений и нет заболеваний пищеварительной системы.
Факт: часто задержками стула страдают женщины, которые резко меняют питание, изнуряют себя голодовками, чтобы быстро похудеть, пьют воду по минимуму для минимизации отечности.
Проблемы у женщин в пожилом возрасте
Здесь причины связаны с гормональной перестройкой и старением организма. Кишечник перестает формировать достаточное количество бактерий для расщепления еды и вывода фекалий, что приводит к задержке. Также она может быть связана:
- с генитальным пролапсом. Это опущение внутренних органов – мочевого пузыря, матки, влагалища и прямой кишки. Чтобы определить наличие заболевания, необходимо обратиться к врачу;
- с ослаблением функционирования яичников. Свойственно женщинам старше 50 лет. Снижение работоспособности яичников напрямую влияет на замедление выработки эстрогенов, которые помогают нормальной работе кишечника. После наступления климакса происходит гормональная перестройка, и стул нормализуется;
- с отсутствием половой жизни. Слабая сексуальная активность способствует развитию задержки стула.


По статистике, женщины в два раза чаще страдают от запоров, нежели мужчины
Причины общего характера
Также можно выделить общие причины, которые могут приводить к задержке стула как у молодых, так и пожилых женщин:
- сидячий образ жизни напрямую влияет на функционирование кишечника и других внутренних органов. Отсутствие физических нагрузок приводит к ослаблению перистальтики кишечника и застоям. Чтобы улучшить положение рекомендуется делать упражнения на пресс или заниматься лечебной физкультурой. Для пожилых женщин хорошо подходит специальный массаж;
- неправильная диета. При нарушениях в рационе, недостатке микроэлементов, больших перерывах между приемами пищи возможны запоры. Также застои могут быть из-за употребления острых, жареных и жирных блюд, свежих хлебобулочных изделий, крепкого кофе или чая, алкоголя и шоколада;
- недостаток жидкости в организме. Ежедневно следует пить минимум 1.5 литра чистой воды;
- длительный прием лекарственных препаратов. Запор
stomach-info.ru
что делать, причины, лечение и диета
 С какими только проблемами со здоровьем не сталкиваются представительницы прекрасного пола. Запор у женщин одна из самых распространенных проблем в этом плане. У мужчин запоры встречаются гораздо реже.
С какими только проблемами со здоровьем не сталкиваются представительницы прекрасного пола. Запор у женщин одна из самых распространенных проблем в этом плане. У мужчин запоры встречаются гораздо реже.
Из-за чего возникают запоры, что делать в таком случае, и как лечить их мы расскажем в этой статье.
Что такое запор?
Прежде чем начать переживать по поводу несвоевременной дефекации, нужно установить, что является нормой, а что патологией. В норме опорожнение у девушки должно происходить от одного-двух раз в сутки до одного раза в три дня.
Если акт дефекации происходит еще реже, то тоже не следует заранее паниковать. У каждого человека своя физиология и может именно для вас это норма.
Чтобы с точностью сказать, что это запор, нужно выделить еще несколько существенных симптомов, которые будут его характеризовать:
- женские фекалии становятся твердыми, сухими, уменьшаются в объеме;
- акт дефекации болезненный;
- стул начинает дурно пахнуть;
- каловые масс могут иметь примеси слизи, гноя или даже крови;
- появляется тошнота, слабость;
- наблюдаются признаки интоксикации организма продуктами распада питательных веществ из-за застоя кала в кишечнике – головокружение, быстрая утомляемость, сыпь;
- возникает неприятный запах изо рта;
- снижается или отсутствует аппетит.
Если к редкой дефекации у вас добавляются несколько симптомов из этого списка, то тогда диагноз «запор» будет установлен любым врачом (терапевт, проктолог).
Одна из главных причин запора и поноса — употребление различных лекарств. Для улучшения работы кишечника после приема препаратов, нужно каждый день пить простое средство …Подробнее…
Причины запоров у женщин
 «От чего возникают запоры?» — вопрос частый, и ответить на него несложно. Труднее выбрать фактор, который стал причиной именно в вашем случае.
«От чего возникают запоры?» — вопрос частый, и ответить на него несложно. Труднее выбрать фактор, который стал причиной именно в вашем случае.
Запоры бывают различной этиологии, а потому выделяют их типы и причины:
| Тип запора | Причина |
|---|---|
| Алиментарный | Вызван несбалансированным питанием, частыми перекусами на ходу, употреблением большого количества кофе и газировки, а также сдобного теста и фаст-фудов. Сюда же относится недостаток чистой воды в рационе. |
| Гиподинамический | Возникновение такого запора происходит из-за малой двигательной активности, сидячего образа жизни, вынужденного режима покоя (болезни, травмы). |
| Эндокринный | Запор у женщины может возникнуть в силу изменения гормонального сбоя, при нарушении работы щитовидной железы, поджелудочной железы, яичников и надпочечников. |
| Запор путешественников | При длительных путешествиях, когда наблюдаются частые смены климата и рациона питания, кишечник может бурно отреагировать на такие изменения. |
| Токсический | Вызывается попаданием токсинов в организм человека. |
| Проктогенный | Вызывается некоторыми заболеваниями кишечника, которые приводят к болезненному акту дефекации, к таким относится геморрой. |
| Медикаментозный | У некоторых препаратов побочным эффектом лечения может быть запор. |
| Возрастной | У пожилых женщин запоры возникают из-за снижения активности кишечника, ослабевает перистальтика, и кал хуже продвигается по кишечнику. |
| Механический | Запор могут вызвать травмы кишечника – сильные удары, ранения. |
| Запор у беременных | У беременных женщин это постоянная проблема по двум причинам. Первая – это то, что плод растет и давит на кишечник, перекрывая проход калу. Вторая – это изменения гормонального фона и общий «стресс» для организма из-за резкой перестройки. После родов также бывает запор еще некоторое время. |
Помимо этого, причины запора у женщин могут быть и иного плана:
- нарушение баланса микрофлоры кишечника;
- опухолевые новообразования, которые перекрывают просвет кишечника;
- заболевания различных органов пищеварения, которые приводят к плохой переработке пищи и тяжелому продвижению ее по кишечнику;
- частые стрессы и эмоциональные перенапряжения;
- передерживание позыва к дефекации из-за невозможности осуществить ее в данный момент;
- после месячных у женщин может наблюдаться временный запор, связанный с выбросом гормонов, читайте также про причины и лечение запора при месячных;
- недостаточное кровоснабжение стенок кишечника и как следствие его прерывчатая работа.
Если вы для себя отметите, почему возник запор, и точно установите его причину, то в будущем сможете избегать такого негативного фактора, чтобы не спровоцировать рецидив.

Рецепт Е. Малышевой от запоров
Дорогие мои, нормализовать пищеварение и стул, убрать запоры, вам помогут не дорогостоящие таблетки, а простейший народный, давно забытый рецепт. Записывайте скорее, завариваете 1 ст. ложку…
Читать далее…
Виды
Различают острый и хронический запоры. Острый запор у женщины характеризуется яркой симптоматикой (боли в животе, слабость, головные боли, вздутие, метеоризм и др.) и возникновение в течение нескольких суток после действия неблагоприятного фактора. К таким запорам относится запор путешественников, механический, алиментарный.

Хронический запор клинически не так выражен и доставляет меньшее неудобства в силу того, что женщина постепенно к нему привыкает. Хроническим бывает запор у беременных женщин, у женщин ведущих малоподвижный образ жизни, у тех, кто не следит за своим питанием, у пожилых женщин, у людей с гормональными расстройствами.
Если самостоятельно вы не можете понять, что вызвало задержку дефекации, то обратитесь к врачу. Он расскажет, от чего бывают запоры, и установит причину вашего недуга, а также назначит индивидуальное лечение
.Одна из главных причин запора или диареи- неправильное питание. Поэтому для улучшения работы кишечника нужно каждый день пить простое …Подробнее…
Осложнения
 Запоры у женщин не могут длительное время существовать и не мешать вам жить. Они вызывают некоторые осложнения, которые могут в худшем случае привести женщину в больницу.
Запоры у женщин не могут длительное время существовать и не мешать вам жить. Они вызывают некоторые осложнения, которые могут в худшем случае привести женщину в больницу.
К таким осложнениям относят:
- сильная интоксикация организма токсинами, скопившимися в кишечнике на протяжении длительного времени;
- остановка перистальтики и полная непроходимость кишечника;
- образование анальных трещин, свищей, геморрой, иногда наблюдается выпадение прямой кишки;
- снижение иммунитета и как следствие подверженность инфекционным заболеваниям;
- осложнения во время беременности, интоксикация плода.
Если запор не лечить длительное время, то его последствия могут привести к тяжелым болезням и состояниям, а также общему ухудшению самочувствия женщины.
У женщин после 50 лет риск возникновения данного недуга больше, а ослабление иммунитета в их возрасте чревато тяжелыми последствиями.
Лечение
 Для лечения такой деликатной болезни нужно установить ее причину, а после полностью исключить. Лучше всего обратиться к врачу, и он подскажет вам комплексное лечение такой деликатной проблемы. Основными методами лечения запора у женщин являются упражнения, диеты, медикаменты и народные методы.
Для лечения такой деликатной болезни нужно установить ее причину, а после полностью исключить. Лучше всего обратиться к врачу, и он подскажет вам комплексное лечение такой деликатной проблемы. Основными методами лечения запора у женщин являются упражнения, диеты, медикаменты и народные методы.
Видео:
Диетическое питание

Диета при запорах у женщин должна включать в себя больше овощей и фруктов, так как они богаты клетчаткой, больше соков и компотов (особенно из чернослива), кисломолочных продуктов, важно соблюдать питьевой режим. А вот продукты типа булочек, хот-догов, газировки, чипсов, риса, копчёностей лучше полностью исключить из меню.
Питание должно быть дробным, минимум пять раз в день небольшими порциями через равные промежутки времени.
Физические упражнения
 Укрепляя мышцы пресса, женщины не только делают прекрасную фигуру, но и помогают своему кишечнику слажено работать.
Укрепляя мышцы пресса, женщины не только делают прекрасную фигуру, но и помогают своему кишечнику слажено работать.
Упражнение «велосипед», обычный пресс, поднятие ног к груди, стоя у стены, и прочие упражнения со школьной скамьи отлично в этом помогут и не будут тяжестью даже для неподготовленной женщины.
 Упражнение велосипед
Упражнение велосипедПолноценный восьмичасовой сон, поменьше стресса, больше прогулок на свежем воздухе, работа с перерывами на отдых и ходьбу, и запор быстро покинет вас.
Медикаментозное лечение
 Это последний шаг, если три предыдущих не помогли. Здесь важна консультация врача. Многие препараты действительно хорошо помогаю от запора, но вызывают привыкание. Другие действуют медленно, но мягко, что не всегда удобно. Еще одни лекарства дорого стоят, но оправдывают свою цену качеством.
Это последний шаг, если три предыдущих не помогли. Здесь важна консультация врача. Многие препараты действительно хорошо помогаю от запора, но вызывают привыкание. Другие действуют медленно, но мягко, что не всегда удобно. Еще одни лекарства дорого стоят, но оправдывают свою цену качеством.
Выбрать лекарство вам должен врач, так как он знает их противопоказания и сможет назначить препарат подходящий именно вам. Можно использовать таблетки, сиропы, капсулы, свечи и клизмы.
Хорошими препаратами являются Дюфалак, Лактобактерин, Лактулоза, Форлакс, Нормазе, Эндофальк, Микролакс.
Для единичных случаев можно использовать и более сильные препараты, такие как Гутталакс, Регулакс, касторовое масло, Дульколакс, Сенадексин.

Что говорят проктологи Израиля о запоре?
Запор очень опасен и очень часто это первый симптом геморроя! Мало кто знает, но избавиться от него очень просто. Всего 3 чашки этого чая в день избавят вас от запоров, метеоризмов и прочих проблем с желудочно-кишечным трактом…
Читать далее…
Перед применением нужно ознакомиться с инструкцией и не превышать указанную дозировку, за исключением личного назначения врача.
Народная медицина

Отвары и настои действительно прекрасно помогают в борьбе с застоем кишечника. Но ведь каждый организм уникален и индивидуален и поэтому в таком деликатном вопросе лучше проконсультироваться с врачом, чтобы не навредить своему организму.
Заботясь о своем внешнем виде, женщины часто мучают свой организм диетами, слабительными, клизмами, но это имеет и обратную сторону медали – запор. Активный образ жизни, правильное питание, спорт – это все, что нужно для красоты и здоровья, а запоры вовсе не нужны, ведь они приносят массу неудобств. Поэтому важно постоянно следить за своим организмом и лечить заболевания на ранних этапах развития и тогда все будет хорошо.
Недостаток в рационе жидкости — одна из главных причин запора. Чтобы от него избавиться за 3 дня, нужно каждый день пить простое средство …Подробнее…
Видео:
lechimzapor.com
причины возникновения, последствия и лечение
Современная женщина ведет довольно многофункциональный образ жизни. День ее является весьма загруженным. Причиной возникновения запоров у женщин очень часто бывает то, что у них совершенно нет времени на то, чтобы осуществить прием пищи.
Почти всегда полноценный завтрак, обед и ужин заменяются перекусом в виде кофе и булочки, сухариками и фастфудами. С этим возникают проблемы не только с весом, то есть отклонениями в любую сторону, но и запоры.
Что называют запором


Последствия запора могут быть довольно серьезными
В общем смысле этого понятия лежит задержка стула более чем на 32 часа. Но стоит упомянуть, что медики считают нормой различную частоту процесса дефекации. Одним из вариантов нормы считается регулярный стул от 1 до 3 раз в сутки. Другим вариантом нормы можно считать стул не менее трех раз в неделю, но стоит понимать, что при процессе дефекации в данном случае не должно быть никаких проблем и неприятных ощущений.
Хронические запоры наряду с анальными трещинами и геморроем являются болезнями, лечением которых занимается врач-проктолог. Но, не каждая женщина, столкнувшаяся с данным явлением, поспешит на прием к данному специалисту.
Запоры являются той проблемой, с которой сталкиваются люди любого пола и возраста. Страдать ими могут как дети, так и взрослые мужчины и женщины, а также пожилые люди.
Если у детей причиной развития задержки стула чаще всего может быть несформированная система пищеварения, то у взрослых и пожилых людей данных причин гораздо больше.
Данное заболевание необходимо обязательно лечить, так как последствия запора у женщин могут быть довольно серьезными. Чаще всего задержка стула сопровождается такими неприятными явлениями, как:
- Боли в животе, ощущения тяжести.
- Трудности при процессе испражнения.
- Примеси крови или слизи в кале.
- Развитие геморроя.
- Отсутствие аппетита.
- Неприятный запах изо рта.
Все вышеперечисленные симптомы являются сигналом к тому, что пора посетить врача-проктолога.
Причины запоров
Многих людей интересует, различна ли природа происхождения мужских и женских запоров. На самом деле в обычном состоянии женщины испытывают те же проблемы, что и мужчины, но все усугубляется в период беременности и менопаузы.


Причины запора во время беременности
Беременность и менопауза
Во время беременности многие женщины несмотря на то, что правильно питаются, страдают запорами. В данном случае причиной запора служит то, что малыш в утробе будущей матери растет, и растущая вместе с ним матка как бы сдавливает все рядом находящиеся органы, в том числе не позволяя правильно функционировать и кишечнику. Это можно назвать одной из причин запора у женщины при правильном питании.
Также на появление задержки стула большое влияние оказывает гормональный фон женского организма. Он может это делать во время беременности и в том возрасте, когда у представительницы прекрасного пола угасает репродуктивная функция. В этот период в организме происходят серьезные изменения, ведущие к данной проблеме.
Другие причины
Помимо беременности и возрастных изменений имеются и другие причины частой задержки стула. Они могут быть следующими:
- Сидячий образ жизни, отсутствие физических нагрузок.
- Неправильное питание, перекусы вместо полноценных приемов пищи.
- Недостаточный объем питья в течение дня.
- Заболевания эндокринной системы.
- Болезни ЖКТ.
- Опухоли в кишечнике.
Любая причина, вызвавшая запор должна быть устранена, так как задержка стула является довольно неприятным явлением и может привести к серьезным последствиям, избавиться от которых будет гораздо сложнее.
Частые запоры ведут к образованию анальных трещин, геморроя и даже рака прямой кишки.
По статистическим данным сегодня также основной причиной частых запоров у женщин является их любовь к различным монодиетам, которые исключают из употребления те или иные продукты необходимые для формирования нормального стула.
Также нередко представительницы прекрасного пола отказываются от привычных блюд и отдают предпочтение пище, которая принадлежит кухне иных народов мира. К сожалению, некоторые продукты, входящие в состав тех или иных блюд, не всегда хорошо перевариваются и способны вызвать проблемы со стулом.


Любовь к различным монодиетам – одна из причин запоров у женщин
Еще одной причиной развития хронического запора может так называемая регулярная чистка организма от токсинов при помощи слабительного, которое впоследствии делает кишечник «ленивым» и нарушает его нормальную функцию. Нервные расстройства, бессонные ночи также способствуют развитию задержки стула.
Женщинам, вступающим в возраст после сорока лет, стоит быть особенно внимательными в этот период к своему здоровью.
Ни одна причина запора у женщины после 50 лет не должна оставаться без внимания, именно в этот период организм переживает сложные времена и необходимо помочь ему с этим справиться.
Лечение задержки стула
Многие дамы хотят знать ответы на вопросы, от чего бывают запоры у женщин и как их лечить. Если задержка стула происходит не часто, то для начала можно попробовать пересмотреть свой рацион. Из него следует исключить сладости, сдобу, алкогольную продукцию, соления, копчености и т.п. Включить в него необходимо кисломолочные продукты, злаки, фрукты, овощи.
В течение дня рекомендуется употреблять в пищу сухофрукты, например, чернослив или курагу, а также можно пить компоты, сваренные из них. Кроме того, следует научиться соблюдать питьевой режим и пить в сутки не менее 1,5-2 л воды. Воду можно заменить на минеральную, например «Боржоми» или «Ессентуки».
Если причины запора у женщины и лечение народными методами и диетой вызывают затруднения, то можно прибегнуть к медицинским препаратам. Многие аптечные препараты разработаны на основе растительных компонентов и совершено безвредны. Большой популярностью среди них пользуется «Дюфалак». Также альтернативой таблеткам и сиропам могут послужить ректальные свечи, например «Глицериновые свечи».
Врачи-проктологи уверяют, что отличной профилактикой возникновения задержки стула служит физическая активность. Они рекомендуют выполнять каждый день комплекс несложных упражнений, улучшающих перистальтику кишечника, например, «Велосипед». Также можно заняться бегом или плаванием.


Слабительный препарат Дюфалак
Народные методы лечения
Если все эти методы по каким-либо причинам не подходят, то можно обратиться к средствам народной медицины. Сегодня приготовить любой лечебный отвар из трав не представляет труда, так как в аптеках легко можно приобрести нужный сбор.
Хорошо спасают от запора такие травы, как:
- Сенна.
- Крушина.
- Корень солодки.
- Подорожник (семена).
- Столетник.
Если данная проблема не устраняется не смотря ни на что и даже правильное питание не помогает, то можно прибегнуть к физиотерапии. К данным процедурам относятся следующие:
- УФО живота.
- Электрофорез спазмолитиками.
- Рефлексотерапия.
- Восходящий душ.
- Тепловые процедуры.
Кроме вышеперечисленных способов борьбы с задержкой стула для оперативного решения проблемы можно воспользоваться клизмой «Микролакс», а также посетить врача, который назначит комплексное лечение болезни.


Микроклизмы Микролакс.
Заключение
Как правило, запоры достаточно хорошо поддаются лечению, в некоторых случаях, для того чтобы избавиться от проблемы человеку достаточно всего лишь немного скорректировать свой образ жизни и завести правильные привычки.
vashproctolog.com
Причины запора у женщины, лечение
Просмотров: 1352
Комментариев: нет
Рейтинг:Причины запора у женщины
Исследования ученых доказали, что запор у женщины втрое чаще возникает, чем у мужского пола. Причины запора у женщины заключаются в неправильном питании, малоактивном образе жизни, приеме анестетиков и антиспазмодиков, болезнях с хроническим течением, в том числе кишечника.
Провоцирующие факторы
Причины, почему бывают запоры:
- изменение гормонального фона в зависимости от фазы цикла менструаций;
- травмирование промежности в процессе родов;
- беременность;
- климакс;
- слабое тазовое дно;
- гипотериоз.
Причины запоров у женщин и их лечение тесно взаимосвязаны друг с другом. Нужно установить провоцирующий фактор, а затем назначать лечение.
Изменение гормонального фона
Перед наступлением месячных женщины замечают, что молочные железы стали грубее, ноги немного отекли. Их беспокоит ощущение тяжести в животе, проблемы с опорожнением кишечника, боль в голове, частые беспричинные смены настроения. Такое состояние провоцирует прогестерон. Его содержание увеличивается во 2-й фазе менструации (с 13-го дня месячных, начиная отсчет от первого дня). Особенно симптомы запоров у женщин усугубляются накануне месячных.
Вероятность появления проблем с опорожнением кишечника увеличивается. С началом месячных в организме преобладает содержание эстрогена. Он устраняет перечисленные неприятные симптомы.
Беременность
Проявление запоров у женского пола при вынашивании ребенка возникает не всегда. Их причина заключается в прогестероне. Матка увеличивается в размере и оказывает давление на кишечник в области малого таза. Вероятность возникновения геморроя также высокая. В малом тазу образуются застойные явления, нарушается венозный отток крови. Геморрой и ректальные трещины усугубляют опорожнение кишечного тракта, провоцируют болезненность.
Часто причины сбоя функциональности кишечника связаны с беременностьюРодовая деятельность
Во время естественных родов иногда происходит разрыв промежности или ее растяжение. В первые 7 дней после рождения ребенка проблемы с опорожнением возникают по причине болевых ощущений, сопровождающих опорожнение. Во время лактации происходит нормализация стула.
Если женщина после разрыва промежности поднимает тяжести, носит ребенка на руках, проблемы с опорожнением возникают повторно. Провоцирующим фактором выступает опущение органов брюшной полости и малого таза, изменение строения малого таза.
Дисфункция яичников
От чего бывают запоры? Одной из причин является угасание – процесс, когда функция яичников снижается, пик содержания эстрогена исчезает. А он принимает участие в нормализации стула. Со временем уровень гормона еще больше падает, и начинается гормональная перестройка. Особенно изменениям подвергается щитовидная железа. Во время менопаузы часто диагностируют гипотиреоз. Хотя он возникает и у молодых девушек.
Если не проводить своевременное лечение, подобные нарушения могут привести к серьезным осложнениямНеудовлетворенность сексом
Если женщины в зрелом возрасте недостаточно занимаются сексом, увеличивается вероятность запоров. Неудовлетворенность сексуальной жизнью вызывает стрессовое состояние, которое негативно сказывается на работе кишечного тракта.
Неправильное питание
Частые эксперименты в пище негативно сказываются на работе ЖКТ. Смена диет, переедание или недоедание, белковая еда способствуют приобретению у запоров хронической формы. Недостаток жидкости (менее 1,5 л в сутки) также является существенным фактором. Газированные напитки, чай или кофе не считаются жидкостью.
Как распознать?
Кроме проблем с опорожнением кишечника женщину могут беспокоить болевые ощущения, вздутие живота. Состояние улучшается после дефекации и отхождения газов. Пациент может заметить боли в области сердца, учащенное сердцебиение. Появляется отрыжка, аппетит снижается, а в ротовой полости возникает неприятный привкус. Часто состояние сопровождают боли в голове и мышцах. Человек становится раздражительным, происходит нарушение сна. Кожные покровы могут побледнеть, приобрести желтый оттенок. Кожа теряет эластичность, становится дряблой.
Чтобы понять, есть ли запор у женщины, важно знать, какие существуют симптомыДиагностические исследования
Лечение без рекомендации врача может усугубить ситуацию и осложнить диагностику.
Диагностические исследования:
- Больного осматривает проктолог или гастроэнтеролог. Женщину может осмотреть гинеколог.
- Ирригоскопия. Суть заключается в рентгеновском исследовании полости кишечника. Предварительно больному делают клизму с контрастным веществом.
- Колоноскопия. Врач осматривает частично кишечник (длиной до метра) при помощи колоноскопа. Его вводят в анальное отверстие.
Для уточнения диагноза и определения способа терапии врач может дополнительно назначить такие анализы:
- исследование каловых масс;
- изучение двигательной функции пищеварительного тракта – насколько быстро контрастное вещество проходит по пищеварительному тракту. Используют рентгенологические снимки;
- УЗИ органов, расположенных в брюшной полости;
- дополнительная консультация невропатолога, эндокринолога.
Принципы терапии в разных фазах
Что делать для устранения нарушения опорожнения кишечника в разном возрасте:
- В молодом возрасте. Рекомендуется вести активный образ жизни – больше двигаться, прогуливаться пешком по свежему воздуху, заниматься спортом. Необходимо выпивать суточную норму воды. Продукты, которые долго задерживаются в кишечнике, из рациона лучше исключить. Рекомендуется избегать стрессовых ситуаций, слабительных препаратов, клизм.
- Беременность. Из-за застойных процессов, увеличения давления на органы малого таза, возникают проблемы с опорожнением кишечника. Использовать клизмы и слабительные не рекомендуется. Лучшим способом борьбы будет изменение рациона питания и увеличение прогулок по свежему воздуху.
- После родовой деятельности. При разрывах промежности женщине рекомендуется находиться в горизонтальном положении. Овощи, плоды фруктовых деревьев и хлеб лучше ограничить. В рацион добавить бульоны, каши, супы. На 3-й день делают очистительную клизму. Можно поступательно возвращаться к нормальному питанию. Область промежности заживает в течение 30-ти дней. Лактацию проводят лежа.
Примерно в 50% всех случаев нарушения работы кишечника связано с неправильным рационом
- В зрелости. Запоры у пожилых женщин при менопаузе усугубляются. Происходит перестройка гормонального фона. Содержание гормонов в организме уменьшается. В период менопаузы рекомендуется сделать колоноскопию, сдать анализы на щитовидную железу и сахарный диабет. Рекомендуется ограничить прием некоторых медикаментов. К ним относятся антидепрессанты, обезболивающие. Они создают благоприятные условия для развития запоров. Высокорезультативными препаратами в борьбе с проблемами опорожнения кишечника являются «Линаклотид», «Любипростон». Запоры у пожилых женщин могут возникнуть по причине опущения органов брюшной полости и малого таза, слабости дна таза. Подтягивание маточной полости оперативным путем помогает улучшить ситуацию. Влагалищные кольца тоже помогут справиться с проблемами в опорожнении кишечника. Лечение запора у женщин заключается в специальных упражнениях, способствующих укреплению дна таза, правильном питании, суточной норме жидкости, двигательной активности.
Принципы терапии
Проблема имеет не только медикаментозный способ устранения. Для начала нужно изменить образ жизни. Без этого применение любых лекарственных препаратов облегчит состояние на время.
Существуют причины застоя каловых масс, связанные с различными заболеваниямиПричины запоров у женщин и их лечение рассматриваются в комплексе. Устранив провоцирующий фактор, можно нормализовать стул за короткий промежуток времени.
Рекомендации к терапии:
- пить больше питьевой воды;
- увеличить двигательную активность;
- принимать препараты с содержанием ферментов;
- в рационе увеличьте блюда с клетчаткой, растительного масла;
- устранить провоцирующий фактор;
- использовать послабляющие суппозитории, заживляющие ректальные трещины.
Медикаментозное лечение
Терапию медицинскими препаратами назначают в крайних случаях. Слабительные средства основаны на:
- Увеличении каловых масс в кишечнике – «Ламинарид», «Мукофальк».
- Размягчении каловых масс – вазелиновое масло.
- Увеличении осмотического давления в кишечном тракте – суппозитории с глицерином, «Сорбитол».
- Усилении расщепления и всасывания в кишечнике – «Координакс».
В период вынашивания ребенка слабительные средства желательно не использовать. Они могут негативно повлиять на сокращение маточной полости. Беременность может прерваться или родовая деятельность начнется преждевременно. Также лекарства в первом триместре могут токсически воздействовать на плод. Единственным безопасным для здоровья плода средством являются свечи с глицерином. Задержку стула после родов также рекомендуется лечить с осторожностью, чтобы предотвратить попадание токсических веществ в грудное молоко. Подходят глицериновые свечи.
Безобидные слабительные:
- С лактулозой – «Дюфалак» или «Нормазе». Форма выпуска – сироп. Принимают по 1-3 ст. л в сутки. Когда стул нормализовался, дозу уменьшают до 1-2 ч. л в сутки.
- Глицериновые свечи. Немного раздражают слизистую толстой кишки, провоцируя опорожнение. Способствуют размягчению кала. Суппозиторий вводят раз в день через 15-20 минут после утреннего приема пищи. Не используют при геморрое на стадии обострения, ректальных трещинах, новообразованиях и воспалении.
Негативные последствия
Запор – это не безопасное явление нарушения работы ЖКТ, как кажется на первый взгляд.
Негативные последствия:
- ректальные трещины;
- дивертикулез кишечника;
- геморрой;
- воспаление в прямой кишке;
- злокачественное новообразование в толстой кишке.
Вот почему запоры у женщин нужно своевременно и правильно лечить. Измените свой рацион и образ жизни, откажитесь от пагубных привычек.
Автор: Алина Павловна Сидорук
Образование Воронежская государственная медицинская академия имени Н.Н. Бурденко (2002 г.) Интернатура по специальности «Хирургия», Первый Московский государственный медицинский университет им. И.М. Сеченова (2003 г.) Ординатура…
vseprogemorroy.ru