Альмагель а при беременности NewMed.su
Можно ли пить Альмагель при беременности
Альмагель при беременности назначается врачами при проявлении сильной изжоги. Благодаря своим антацидным действиям, а также обволакивающим свойствам, данный продукт позволяет купировать избыточный выброс соляной кислоты и дальнейший её заброс в пищевод. Назначается врачами, чтобы избавиться от такого надоедливого симптома, как отрыжка, изжога во второй половине беременности, с которой сталкивается большая часть женщин.
С различными неприятными ощущениями и тянущей болью в области желудка отлично помогает справиться этот продукт. Основным действующим компонентом данного средства является бензокаин, который отлично помогает при вздутии живота, метеоризме во время вынашивания малыша.
Также при беременности Альмагель назначают во время обострения гастрита или язвенной болезни у будущей роженицы. Помимо этого, данный препарат помогает бороться с токсикозом и метеоризмом, как на ранних этапах вынашивания плода, а также на более поздних. Назначать лекарство и дозировку может только лечащий врач.

Устраняет вздутие живота
Достоинства и недостатки лекарственного средства
Воздействие лекарства на ранних этапах
Действие Альмагеля на ранних сроках зависит от его использования.
- Терпеть сильную изжогу и вздутие в начале беременности не стоит, вы наносите вред не только себе, а также малышу. Нужно безопасно, качественно избавиться от данного дискомфортного ощущения.
- Использовать средство лучше в виде крема, он равномерно распределяется по желудку, за счет чего продлевает эффект.
- Эффект от воздействия препарата наступает, как правило, уже через пять минут после использования.
- Не стоит принимать лекарство на ранних сроках, если у вас имеются какие-либо заболевания почек.
- Вы можете не переживать за безопасность вашего малыша, данное средство используется как на ранних, так и на поздних сроках вынашивания уже многие годы, и его качество подтверждено миллионами родивших женщин.
- Компоненты данного средства не проникают в кровь, что подтверждает эффективность его использования.
- Лекарство станет спасением, если будущая мамочка до беременности имела проблему гастрита или язвы, а во время вынашивания эта проблема обострилась, но лечиться привычными средствами в этот период нельзя. Лекарство избавит от симптомов, а также будет безопасно как для мамы, так и для малыша.
- Обязательно перед приемом пройдите консультацию врача, который укажет необходимую дозировку на ранних стадиях вынашивания, поможет безопасно избавиться от изжоги.

Помогает справиться с метеоризмом
Как принимать данное средство
Инструкция Альмагеля во время беременности устанавливается исключительно врачом. Учитывая сложность вашей ситуации, уровень обострения, врач установит необходимую дозу и сроки лечения. Принимать препарат необходимо внутрь, предварительно взболтав флакон с гелем.
Принимать по 1-2 ч. ложки, перед едой или же только перед сном, как будет удобно самой роженице. После принятия лекарства нельзя пить никакую жидкость в течение одного часа.
Чтобы усилить обволакивающую способность препарата, а также ускорить эффект -лучше сразу после приема лекарства прилечь. После рождения малыша, принимать продукт запрещено, особенно в период кормления грудью. Это связано с тем, что воздействие лекарства на молоко матери пока не изучено.
Возможные риски и противопоказания
Несмотря на то, что препарат считается безопасным во время вынашивания малыша, он все же имеет свои противопоказания. Противопоказания к приему Альмагеля во время беременности – это аллергия или чувствительность к отдельным компонентам лекарства.
Также нельзя принимать данное средство, если имеется, хотя бы небольшая проблема с работой почек. Гель может усугубить ситуацию и сыграть не в пользу беременной.
Противопоказан для всех девушек в положении Альмагель Нео. Помимо этого, возможны некоторые побочные эффекты, в виде сонливости, усталости, вялости или рвоты. Такие симптомы возникают только в случае передозировки препаратом. Именно поэтому стоит соблюдать предписанные врачом нормы дозировки.

Доступен в цене
Отзывы о приеме препарата
Нина, Зеленоград, 32 года. Отзыв:
Принимала Альмагель при первой, потом при второй беременности. Хочу сказать, что без него, изжога бы меня достала окончательно. Никаких побочных эффектов не заметила, мне очень помог!
Виолета, Минск, 25 лет. Отзыв:
Препарат мне прописал лечащий врач на 2 триместре беременности, так как был сильный токсикоз, который сопровождался постоянной изжогой. Муки были страшные, я думала это никогда не кончится, но я пропила курс приема данного препарата и все быстро прошло. Я была в восторге!
Елена, Калининград, 21 год. Отзыв:
Мне препарат всегда помогал, так как страдаю гастритом. И в течение всей беременности принимала при случае обострения моего гастрита, помогало быстро и надолго и без вреда малышу. Так что средство советую.

Об авторе: Боровикова Ольга
Альмагель при беременности

Во время вынашивания малыша женщина очень часто испытывает новые, незнакомые ощущения. Нередко с изжогой она впервые „знакомится”, будучи беременной. Чаще эта проблема беспокоит будущих мам во второй половине срока и доставляет дискомфорт. В чём причина проблемы? Что же делать для устранения изжоги? И поможет ли в ситуации всем известный Альмагель?
Во время вынашивания малыша женщина очень часто испытывает новые, незнакомые ощущения. Нередко с изжогой она впервые „знакомится”, будучи беременной. Чаще эта проблема беспокоит будущих мам во второй половине срока и доставляет дискомфорт. В чём причина проблемы? Что же делать для устранения изжоги? И поможет ли в ситуации всем известный Альмагель?
Причины изжоги во время беременности
Принято считать, что наличие изжоги у будущей мамы — это появление волосиков на головке у плода. Но у гастроэнтерологов свое мнение о причинах появления изжоги у беременных. Механизм изжоги такой: соляная кислота в составе желудочного сока после приёма пищи вбрасывается в пищевод, что и вызывает неприятное ощущение.
Причин такого вбрасывания может быть две:
- Рост плода, увеличение матки, ее продвижение вверх давит на желудок. Его объем уменьшается, и во время приёма пищи ее часть выбрасывается в пищевод.
- Во время беременности повышается уровень прогестерона, что ослабляет все мышцы, в том числе и привратник желудка (сфинктер). При нормальном напряжении сфинктера пища назад из желудка в пищевод не поступает, а когда сфинктер расслаблен, то это становится возможным.
Как бороться с изжогой во время беременности
Чтобы избежать этого неприятного явления, нужно кушать чаще, но меньшими порциями, чтобы не создавать в желудке переполненность. После приёма пищи ни в коем случае не ложитесь, чтобы не создавать условие для обратного попадания еды из желудка в пищевод. Посидите или походите минут 20 и тем самым вы уменьшите отложение усвоенных калорий. Исключение из рациона жареных и жирных, острых и кислых продуктов тоже послужит профилактикой изжоги.
Если же она появилась, то беременным женщинам следует принимать препараты, содержащие антациды и нейтрализующие соляную кислоту. К антацидам относится и Альмагель.
Его назначают будущим мамам и для облегчения изжоги, и для ослабления токсикоза. Однако учтите, что принимать Альмагель следует не более трёх дней. Одним из побочных эффектов приёма препарата иногда бывает запор. Поэтому не стоит злоупотреблять приемом этого лекарства.
Альмагель выпускают в форме геля, что позволяет лекарству равномерно распределяться по желудку и продлевать время действия. Обычно облегчение изжоги наступает через пять минут после употребления лекарства. Противопоказаниями к его применению беременным женщинам являются болезни почек и чувствительность к компонентам Альмагеля.
В целом отзывы беременных женщин о приёме препарата положительные. Альмагель испытан не одним поколением, и его приём действительно облегчает состояние будущих мам. Его составляющие в кровь не попадают, поэтому он и служит безопасным помощником в борьбе с изжогой при небольших дозах употребления. Медицинские исследования подтвердили эффективность Алмагеля.
Альмагель при беременности: инструкция
Каждый препарат имеет свои рекомендации по использованию. При беременности Алмагель принимается внутрь. Непосредственно перед употреблением флакон с гелем следует взболтать. Принимать лекарство нужно по 1-2 чайных ложки за 30 минут до приёма пищи, можно и перед сном.
Следует учитывать, что для эффективного воздействия препарата на протяжении часа после его употребления нельзя пить. Также рекомендуется прилечь сразу после его приёма, чтобы увеличить обволакивающие свойства Альмагеля.
Важный момент! Во время употребления этого лекарственного средства женщинам нужно приостановить кормление грудью (если такое происходит). Это связано с тем, что влияние Альмагеля на материнское молоко и ребёнка изучено не достаточно.
Итак, Альмагель послужит помощником будущей маме в устранении изжоги. Но назначить этот препарат должен ваш лечащий врач. Он же индивидуально корректирует дозировку средства.
Альмагель при беременности: форма выпуска, инструкция по применению
На поздних сроках беременности нередко возникают симптомы нарушения работы желудочно-кишечного тракта, в том числе изжога и боль в желудке. С ними не всегда удается справиться самостоятельно и появляется необходимость использовать препараты. На этапе поиска подходящего средства у будущих мам часто возникает вопрос, можно ли Альмагель при беременности?
Препарат широко используется при различных заболеваниях желудка и кишечника. Он успешно справляется с изжогой, тошнотой и вздутием живота, но имеет ряд противопоказаний.
Состав препарата и форма выпуска
Альмагель содержит гидроксиды магния и алюминия. Именно наличием этих соединений обусловлено его действие. Оба компонента нейтрализуют соляную кислоту. Взаимодействуя с ними, желудочный сок переходит в нейтральные соединения, которые не действуют на слизистые, и изжога проходит.
Содержание оксида алюминия в три раза превышает количество магния. Алюминий производит закрепляющий эффект, магний — послабляющий. Из-за такой пропорции действующих веществ иногда побочным эффектом приема препарата становится запор.
Выпускается средство в виде геля, расфасованного в пакетики и флаконы, а также в таблетках. Использование препарата в жидкой форме имеет неоспоримое преимущество — быстрое действие, благодаря которому дискомфорт в желудке уменьшается уже через несколько минут.
Кроме того, лечебный гель, тонким равномерным слоем покрывший слизистые оболочки желудка, действует более длительно и эффективно, чем лекарство в другой форме. Он производится в нескольких модификациях, различать которые легко по цвету упаковок. Это помогает больному быстро разобраться в тонкостях применения препарата.
В зеленую упаковку укомплектовано лекарство, на основе которого были синтезированы все последующие его разновидности, поэтому его называют классическим.
Существует еще два варианта Альмагеля, цвет упаковки которых указывает на наличие дополнительных компонентов:
- Оранжевая упаковка с надписью Альмагель Нео содержит препарат с добавлением симетикона. Лекарство снимает явления метеоризма, уменьшает проявления желудочных и кишечных колик. Нужно учитывать, что Альмагель Нео при беременности доктора применять не рекомендуют. В исключительных случаях возможен однократный прием препарата после консультации врача.
- Лекарство в желтой упаковке (Альмагель А) назначают при болях в желудке, так как в составе есть анальгетик бензокаин. Присутствие этого компонента является противопоказанием для применения в период беременности, он может вызвать разрушение эритроцитов у плода. В крайнем случае доктор разрешает однократный прием средства.
Таблетки пользуются меньшей популярностью. Они действуют медленнее, хуже переносятся пациентами, имеют больше побочных эффектов.
Действие препарата
Изжога у беременных обусловлена давлением увеличившейся матки на желудок. Поэтому часть съеденной пищи, подвергшейся действию желудочного сока, перемещается обратно в пищевод.
Высокий уровень прогестерона во время вынашивания плода расслабляет привратник желудка, что облегчает обратное движение пищевого комка. Соляная кислота желудочного сока действует на слизистые оболочки пищевода, вызывая изжогу и кислую отрыжку.
Попадая в организм лекарство производит следующий эффект:
- нейтрализует соляную кислоту;
- снимает явления токсикоза, уменьшая тошноту, рвотные позывы, отрыжку;
- обезболивает и снимает спазм желудка;
- защищает пищеварительные органы от вредного воздействия других лекарств или некачественной еды.
Показания и противопоказания
Принимать Алмагель беременным можно при следующих явлениях: изжога, отрыжка, повышенное газообразование, токсикоз, боли в желудке после еды, кишечные колики.
Эти жалобы могут быть обусловлены обострением на фоне беременности хронических заболеваний пищеварительного тракта, таких как:
- язвенная болезнь желудка, двенадцатиперстной кишки;
- эзофагит, вызванный нарушением перистальтики и забросами желудочного содержимого в нижние отделы пищевода;
- энтерит;
- язвенный колит;
- гастрит с повышенной кислотностью. Подробнее о лечении гастрита при беременности →
Препарат имеет противопоказания. К ним относятся заболевания почек, индивидуальная непереносимость компонентов, психические расстройства (болезнь Альцгеймера).
Побочные эффекты
Как и любое лекарство, Альмагель может оказывать нежелательные эффекты. При нарушении дозы и правил приема у женщины может наблюдаться тошнота, рвота, боли в животе. Возможно изменение вкусовых ощущений, неприятный привкус во рту, неустойчивость эмоционального фона.
Склонность к запорам характерна для беременности, так как увеличивающаяся матка сдавливает нижние отделы толстого кишечника, затрудняя дефекацию. На фоне приема препарата задержка стула отмечается чаще. Это ограничивает длительность приема препарата.
Альмагель нельзя принимать долго, так как в его составе есть магний. Этот микроэлемент обеспечивает основные эффекты лекарства и практически не всасывается в кровь. Но при длительном бесконтрольном приеме лекарства компоненты попадают в организм будущего ребенка. Считается, что магний в высоких концентрациях, поступивший в кровь плода, может нарушить формирование центральной нервной системы и органов кровообращения.
Можно ли принимать Альмагель при беременности?
В период вынашивания плода доктора обычно назначают гель в зеленой упаковке, так как он является самым безопасным. Средство оказывает антацидное действие только за счет основных компонентов.
На ранних сроках
Во время первого триместра женщине желательно отказаться от любых лекарственных средств, так как в это время происходит формирование жизненно важных органов малыша. С одобрения лечащего врача можно принять Альмагель однократно, чтобы снять дискомфорт в желудке.
На поздних сроках
Альмагель применяется начиная со второго триместра беременности после обследования и постановки диагноза. Но даже в этот период пить его можно не более трех дней, из-за закрепляющего действия и возможного влияния на плод при длительном употреблении.
Лекарство обладает некоторыми преимуществами в сравнении с другими антацидами:
- быстрая помощь, в том числе при переедании;
- приятный вкус;
- адекватная цена;
- оказывает только местное действие, не всасываясь в кровь;
- дает результат даже при однократном приеме.
Инструкция
Если вы используете Альмагель при беременности — инструкцию нужно внимательно изучить. Пить лекарство рекомендуется за полчаса до еды по 1-2 мерной ложки, которые прикладываются к упаковке. Перед использованием нужно несколько раз встряхнуть флакон с препаратом.
В день можно использовать Алмагель трижды, при выраженной изжоге дополнительно разрешается выпить средство перед сном. После приема желательно принять горизонтальное положение, чтобы лекарство равномерно обволакивало слизистую желудка.
После употребления препарата запрещены:
- любые напитки в течение часа;
- физические нагрузки и быстрая ходьба.
При беременности Альмагель является эффективным и проверенным лекарственным средством. Он быстро действует, не всасывается в кровь, безопасен для плода при соблюдении правил употребления. Инструкция по применению, приложенная к каждой упаковке препарата, подскажет как его лучше использовать, но самолечение при этом недопустимо.
Если будущая мама страдает хроническим гастритом или язвой желудка, ей необходимо еще до наступления беременности уделять больше внимания своему здоровью. Во время вынашивания плода такие женщины должны тщательно выполнять врачебные рекомендации относительно образа жизни и правильного питания, чтобы избежать ухудшения ситуации.
Автор: Ольга Щепина, врач,
специально для Mama66.ru
«Алмагель» при беременности
Средства под названием «Алмагель» известны своим эффективным действием против изжоги и болей в желудке. Они быстро действуют, бережно защищают слизистую оболочку, не провоцируют повторную изжогу после приема. Однако лечение такими препаратами во время ожидания малыша без предписания врача недопустимо. Если у будущей мамы появились дискомфортные симптомы в желудочно-кишечном тракте, сначала она должна обследоваться и согласовать прием «Алмагеля» со специалистом.
Особенности препарата
«Алмагель» представляет группу антацидов и выпускается в виде суспензии, у которой белый цвет и аромат лимона. Ее основой является комбинация двух действующих веществ. Одним из них выступает гель гидроксида алюминия, называемый алгелдратом. Второе активное соединение – это паста гидроксида магния. Среди вспомогательных ингредиентов лекарства есть этиловый спирт, сахаринат натрия, макрогол, лимонное масло, сорбитол и некоторые другие вещества, полный список которых указан на упаковке.
Суспензия продается в коробке зеленого цвета как во флаконах по 170 мл, так и в порционных пакетиках из фольги, вмещающих по 10 мл средства. Одна упаковка представлена стеклянным или пластиковым флаконом, дополненным мерной ложечкой на 5 мл, а пакетики продаются по 10 или 20 штук в пачке. Срок годности препарата – 2 года. Хранить его дома рекомендовано при температуре не выше 25 градусов тепла.
Отдельно выпускают еще две разновидности лекарства.
- «Алмагель А». Такое средство востребовано, если изжога сочетается с болевым синдромом, поскольку в его составе к антацидным компонентам добавлен анестетик – бензокаин.
- «Алмагель Нео». Этот препарат эффективен против изжоги и вздутия, ведь одним из его активных веществ выступает симетикон. Он является белой жидкостью с апельсиновым запахом.
Такие препараты тоже представлены флаконами и порционными пакетиками. В одной бутылочке находится 170 мл суспензии, а пакетики, содержащие по 10 мл лекарства, выпускают в коробках по 10 штук. Они продаются без рецепта, хранятся при комнатной температуре в течение 2 лет от даты изготовления. Коробка «Алмагеля А» – желтого цвета, «Алмагеля Нео» – оранжевая.
Принцип действия
У составляющих «Алмагеля» отмечают способность обволакивать слизистую оболочку желудка и защищать ее от вредного воздействия соляной кислоты. Под действием суспензии активность пепсина понижается, а свободная соляная кислота нейтрализуется, в результате чего уменьшается активность желудочного сока. Кроме того, медикамент стимулирует образование простагландинов в клетках желудка, что защищает их от эрозий и воспалений. Эффект «Алмагеля» отмечают спустя 3-5 минут после проглатывания лекарства, а длится он до трех часов.
Разрешен ли при беременности?
Период ожидания малыша отнесен к противопоказаниям к назначению «Алмагеля», так как нет достаточного количества исследований безопасности такого антацидного средства для плода. И поэтому принимать суспензию при беременности как на ранних сроках, так и во 2 или 3 триместре нежелательно, однако она может назначаться будущим мамам, если врач видит такую необходимость.
Использование без назначения специалиста недопустимо. Если же доктор решил назначить «Алмагель» женщине в положении, то это обязательно должен быть короткий курс лечения, не превышающий 5-6 дней. Кроме того, важно учесть воздействие магния и алюминия на пищеварительную функцию.
В частности, под действием гидроксида магния у будущей мамы может появиться понос, но чаще следствием применения солей алюминия у многих беременных бывает запор. Такая проблема возникает в период вынашивания малыша достаточно часто и может обостриться, если принимать суспензию в больших дозах или пить препарат дольше рекомендованного срока.
Еще одним моментом, влияющим на использование «Алмагеля» при беременности, является наличие в составе лекарства этилового спирта. Чтобы избежать его отрицательного влияния на плод, суспензию назначают редко и лишь по строгим показаниям.
Если есть возможность отказаться от ее приема, то лучше заменить препарат более безопасным средством. При раннем токсикозе лечение «Алмагелем» не рекомендовано.
Что касается применения «Алмагеля А», то во время ожидания ребенка оно запрещено из-за присутствия в составе бензокаина. А вот препарат «Нео» может применяться женщинами в положении с теми же условиями, что и обычный «Алмагель». Это значит, что лекарство должен назначать врач, дозировка должна быть небольшой, а длительность приема – не более 6 дней.
Если же у беременной есть склонность к запорам, которую часто диагностируют на поздних сроках, от такого лечения стоит отказаться.
Когда назначают будущим мамам?
Причиной использования «Алмагеля» в период ожидания ребенка может быть:
- острый гастрит;
- обострение язвенной болезни в области желудка или 12-палого кишечника;
- острый дуоденит;
- острое воспаление любого из отделов кишечника;
- рефлюксная болезнь;
- острый панкреатит;
- обострение хронического гастрита, если кислотность нормальная или повышена;
- негативное воздействие на желудок лекарственных препаратов или отравляющих веществ;
- обострение хронического панкреатита;
- диафрагмальная грыжа в области пищеводного отверстия.
Противопоказания
«Алмагель» не применяется при гиперчувствительности как к активным, так и к вспомогательным ингредиентам суспензии. Препарат не назначают при тяжелых почечных заболеваниях, вызвавших серьезные нарушения выделительной функции, а также при сниженном уровне фосфатов в крови. Так как в составе средства есть сорбитол, «Алмагель» может приниматься при сахарном диабете, но запрещен при непереносимости фруктозы.
Осторожности при использовании суспензии требуют пациенты с болезнями головного мозга или печени. Кроме того, применение «Алмагеля» не рекомендуется при геморрое, язвенном колите, подозрении на аппендицит, сердечной недостаточности и некоторых других проблемах. Именно поэтому лечение суспензией обязательно надо согласовать с врачом.
Побочные действия
Как уже упоминалось выше, одним из распространенных побочных эффектов «Алмагеля» является запор. Как правило, если снизить дозировку, такая проблема проходит. Изредка после приема суспензии появляются тошнота, аллергическая сыпь и прочие отрицательные симптомы. В такой ситуации лечение прекращают.
Инструкция по применению
Прием суспензии рекомендован спустя 40-60 минут после еды, а вечером средство следует выпить перед сном. Так как во время хранения жидкость может расслаиваться, то перед употреблением «Алмагеля» из флакона лекарство взбалтывают, а пакетик тщательно разминают пальцами. Запивать препарат нельзя, как и пить что-либо после приема суспензии в течение 15 минут.
Разовая дозировка медикамента – 5-10 мл. Если используют средство во флаконе, то на один прием требуется 1-2 мерные ложки. При лечении расфасованным порционно препаратом за один раз принимается содержимое одного пакетика. Частота применения «Алмагеля» определяется врачом и обычно составляет 3-4 раза в течение дня.
Препарат «Нео» зачастую принимается четырежды в день по целому пакетику или в дозе 2 мерные ложки. Пить такую суспензию следует через 1 час после еды, а вечером, как и при использовании обычного «Алмагеля», медикамент принимается непосредственно перед сном. Разбавлять лекарство водой или запивать его нельзя.
Если женщина должна принять еще какие-либо лекарства, то между ними и приемом любого вида «Алмагеля» должно пройти не менее 1-2 часов, чтобы такие антациды не повлияли на эффективность лечения другими препаратами.
Об использовании «Алмагеля» во время беременности встречаются в основном хорошие отзывы. Большинство пациенток принимали такую суспензию однократно или несколько раз подряд. Они не отметили отрицательного действия медикамента на плод и остались довольны быстрым эффектом препарата. Среди плюсов лекарства также называют доступную цену и приятный вкус.
При необходимости заменить «Алмагель» лекарством со схожими лечебными эффектами можно воспользоваться препаратами «Гевискон», «Ренни», «Маалокс», «Гастал», «Фосфалюгель» и другими. Большинство из них разрешено использовать во время беременности, но после консультации с врачом, чтобы убедиться в отсутствии противопоказаний.
Кроме того, если будущую маму часто беспокоит изжога, стоит сначала попробовать справиться с ней без лекарств. Для профилактики столь неприятного симптома рекомендуется дробное питание каждые 1-2 часа, отказ от кислых, маринованных, острых и жирных продуктов, слишком холодных или горячих блюд.
После еды желательно не лежать, а двигаться, например, прогуляться на улице. Важно избегать переедания, особенно в вечернее время, а также сократить количество чая, соков, морсов и кофе в рационе.
О том, можно ли принимать «Алмагель» при беременности, смотрите в следующем видео.
Можно ли принимать «Альмагель» при беременности?
Во время вынашивания ребенка женщина испытывает довольно необычные ощущения. Зачастую именно в этот момент и появляется изжога. Подобное состояние проявляется во втором триместре беременности и доставляет значительный дискомфорт.
Причины изжоги во время беременности
Многие считают, что появлению неприятного приступа жжения в желудке у беременной женщины способствует появление волос на голове у ребенка. Однако специалисты считают совершенно по-другому. Гастроэнтерологи утверждают, что содержащаяся в желудочном соке кислота после потребления пищи попадает в пищевод и вызывает неприятные жгучие ощущения.
Способы устранения изжоги при беременности
Во избежание появления изжоги, потреблять пищу нужно минимальными порциями, но при этом достаточно часто. Нельзя создавать ощущение перенасыщенности в желудке. После потребления пищи горизонтальное положение нужно принимать не сразу, чтобы предотвратить ее попадание из желудочного отдела в пищевод. Лучше всего на протяжении некоторого времени посидеть или пройтись.
Профилактикой возникновения изжоги может быть исключение из привычного рациона слишком острых, жареных и кислых продуктов. Если же изжога стала появляться очень часто, то нужно начать принимать препараты, нейтрализующие соляную кислоту. В частности, очень хорошо помогает при беременности «Альмагель».
Доктора назначают это средство для устранения изжоги. Нужно учитывать то, что продолжительность приема препарата не должна превышать 3 дней. Однако существуют и определенные побочные действия, которые могут нанести вред организму. После приема медикаментозного средства облегчение наступает очень быстро.
Состав и форма выпуска препарата «Альмагель»
Если наблюдается изжога при беременности, «Альмагель» помогает быстро устранить неприятные ощущения и улучшить самочувствие. Выпускается он в различных формах, однако, несмотря на относительную безопасность этого средства, применение его в период вынашивания ребенка должно проводиться под строгим контролем доктора.

- «Альмагель А»;
- классический «Альмагель»;
- «Альмагель Нео».
За счет того, что эти действующие вещества обладают щелочными качествами, они помогают быстро нейтрализовать агрессивное действие соляной кислоты. Они помогают снизить уровень кислотности в желудке и при этом превращаются в соль и воду. Помимо этого, при беременности «Альмагель» при попадании в желудок обволакивает его стенки и создает на поверхности непроницаемый барьер. Перед применением лекарственного средства обязательно нужно проконсультироваться с доктором.
Безопасен ли «Альмагель» при беременности?
Это неоднозначный момент. Отвечая на вопрос о том, можно ли пить «Альмагель» при беременности, стоит отметить, что это лекарственное средство принимается только по показаниям доктора после прохождения обследования. Принимать это средство нужно очень осторожно, так как в его составе содержатся компоненты, способные осложнить протекание беременности.
При точном соблюдении дозировки и сроков применения этот препарат не оказывает негативного воздействия на ребенка. При изжоге и отрыжке назначаются суспензии, а при выраженных болях в области желудка рекомендуется прием препарата «Альмагель А», характеризующийся наличием анестезирующих компонентов. Это лекарство дополнительно поможет устранить болезненность при гастрите или язве желудка. Препарат, представленный в таблетированном виде, не применяется для проведения лечения беременных.
Способ применения препарата
При беременности «Альмагель» может назначаться не только при изжоге, но и для устранения острых признаков токсикоза, в частности, таких как приступы рвоты. Однако не стоит самостоятельно применять это лекарственное средство.
Альмагель при беременности на ранних и более поздних сроках показано применять по 1-2 ч. л. примерно за полчаса до еды. Также нужно учитывать, что на протяжении часа после приема медикаментозного средства нельзя пить жидкость. Лучше будет, если сразу после приема препарата беременная женщина полежит 15-25 минут. Это позволит лекарству равномерно распределиться по слизистой желудка.
Терапевтическое действие
Доктора утверждают, что иногда можно пить «Альмагель» при беременности, тем более что это средство оказывает выраженный терапевтический эффект, а именно:
- нейтрализует повышенную кислотность;
- оказывает мягкое обволакивающее воздействие;
- предупреждает обострение гастрита и язвы.
Ионы алюминия нисколько в кровоток не всасываются, поэтому медикаментозный препарат не оказывает системного побочного действия на организм беременной и плода.
Показания для применения
Существуют определенные показания для приема препарата, к которым можно отнести такие, как:
- гастрит;
- колит, дуоденит, энтерит;
- язвенная болезнь;
- панкреатит;
- изжога.
Также он применяется в качестве профилактического средства для снижения раздражающего воздействия медикаментозных препаратов, влияющих на слизистую желудка.
«Альмагель» при беременности на ранних сроках лучше не принимать, так как в первые 2 недели происходит формирование всех органов и систем ребенка. Этот период наиболее ответственный, именно поэтому любое внешнее воздействие может плохо отразиться на здоровье ребенка.
Противопоказания и побочные эффекты
Противопоказаний приема этого лекарственного средства немного. К основным можно отнести индивидуальную непереносимость и чрезмерную чувствительность к отдельным компонентам препарата, а также заболевания почек.
Среди основных побочных эффектов можно выделить нарушение деятельности желудка и кишечника, а также выделительной системы. В частности, это проявляется в виде запора или диареи. Подобное явление зачастую наблюдается при продолжительном приеме лекарственного средства. Кроме того, в некоторых случаях возможно возникновение приступов тошноты, рвоты, спазмов в животе. После отмены приема лекарственного средства все эти признаки проходят самостоятельно.
Чем можно заменить «Альмагель»
Многие женщины говорят, что «Альмагель» пили при беременности, так как это средство помогает избавиться от сильных приступов изжоги и улучшить самочувствие. Однако в некоторых случаях могут возникать побочные эффекты и имеются определенные противопоказания к приему препарата.
Антациды и различного рода суспензии характеризуются повышенной эффективностью, так как они состоят из более мелких частиц и охватывают значительную поверхность слизистой оболочки желудка и кишечника.
Альмагель при беременности на ранних и поздних сроках: можно или нет
 Изжога — частый спутник многих беременных женщин, проявляющийся как в начале, так и в конце беременности. Врачи утверждают, что терпеть ее нельзя, в связи с чем возникает другой вопрос: какое средство использовать для устранения столь неприятных проявлений. На современном рынке представлено достаточно много составов, способных справиться с указанной проблемой, но на одном из почетных мест находится «Альмагель». Можно ли принимать указанное лекарство при беременности на разных сроках и как правильно это делать — читайте далее.
Изжога — частый спутник многих беременных женщин, проявляющийся как в начале, так и в конце беременности. Врачи утверждают, что терпеть ее нельзя, в связи с чем возникает другой вопрос: какое средство использовать для устранения столь неприятных проявлений. На современном рынке представлено достаточно много составов, способных справиться с указанной проблемой, но на одном из почетных мест находится «Альмагель». Можно ли принимать указанное лекарство при беременности на разных сроках и как правильно это делать — читайте далее.
Состав и фармакологические свойства
«Альмагель» в основном можно найти в продаже в виде суспензии, помещенной во флаконы объемом 170 и 200 мл. На каждые 5 мл средства приходится 0,3 г гидроокиси алюминия и 0,1 г окиси магния, которые и являются основными действующими веществами препарата. 
Все они являются антацидными составами, и их действие (в особенности направленное на устранение изжоги при беременности) основывается на регулярной нейтрализации поступающего желудочного сока, от которого возникает крайне неприятное жжение. Лекарство не только уменьшает в желудочном соке долю соляной кислоты, но и обеспечивает местную анестезию, попутно провоцируя незначительный слабительный эффект и хорошо прогоняя желчь.
В задачу гидроксида алюминия входит ингибиция секреции пепсина, а в сочетании с соляной кислотой он образует хлорид алюминия, нейтрализуя кислотность.
Гидроксид магния способствует появлению в организме хлорид магния, предотвращая возможность образования запора из-за действия хлорида алюминия.  Бензокаин (присутствует в разновидности препарата «Альмагель-А») оказывает анестезирующий эффект при наличии боли в желудке, а сорбит, который также выступает в роли дополнительного компонента, улучшает отделение желчи и может немного расслабить желудок, дополняя влияние гидроксида магния.
Бензокаин (присутствует в разновидности препарата «Альмагель-А») оказывает анестезирующий эффект при наличии боли в желудке, а сорбит, который также выступает в роли дополнительного компонента, улучшает отделение желчи и может немного расслабить желудок, дополняя влияние гидроксида магния.
Важно! Действие препарата не сопровождается образованием углекислого газа, благодаря чему не наблюдается усиление выработки соляной кислоты и метеоризм. «Альмагель» не приводит к повышению в желудке рН, удерживая кислотность в рамках 4,0-3,5.
Положительным моментом употребления препарата является и то, что гелеобразная структура позволяет хорошо обволакивать слизистою оболочку желудка, что в свою очередь вызывает равномерное действие препарата на всей поверхности слизистой. Заметное облегчение после одной разовой дозы можно наблюдать уже спустя 10 минут после приема.
Для чего назначают женщинам в положении
При беременности на ранних сроках организм женщины испытывает повышенную нагрузку, связанную с развитием в нем новой жизни. Поэтому такие проявления, как отрыжка, изжога, токсикоз, постоянное газообразование в желудке и даже кишечные колики у беременных встречаются достаточно часто.  Справиться с любой из перечисленных проблем помогает «Альмагель», правда, лучше отдать предпочтение классической форме или форме «А». Эти препараты не влияют на развитие плода, в то время как таблетированная или жидкая формы «Альмагеля Нео» не назначаются в самом начале или в конце беременности, так как не проводились соответствующие исследования.
Справиться с любой из перечисленных проблем помогает «Альмагель», правда, лучше отдать предпочтение классической форме или форме «А». Эти препараты не влияют на развитие плода, в то время как таблетированная или жидкая формы «Альмагеля Нео» не назначаются в самом начале или в конце беременности, так как не проводились соответствующие исследования.
Препарат может назначаться беременным и при терапии в ходе обострения гастрита, язвенных заболевании и для устранения симптомов рефлюкс-эзофагита, вызывающего недомогание.
Знаете ли вы? Долгое время теория о том, что изжога беременной напрямую влияет на наличие волос у ее будущего ребенка оставалась только теорией, пока исследование, проводимое в Johns Hopkins University не подтвердило эти предположения.Можно или нет (по триместрам)
На каждом этапе беременности в организме женщины происходят самые разнообразные процессы, и то, что является совершенно безопасным на ранних сроках может привести к неприятным последствиям в третьем триместре. Именно поэтому так важно знать о возможности и особенностях применения того или иного состава в каждый конкретный период беременности. Рассмотрим действие «Альмагеля» по триместрам. 
Первый
Поскольку в первые три месяца внутриутробного развития ребенка происходит формирование его основных органов и систем, то лучше отказаться от приема любых лекарственных составов, чтобы ни в коем случае не нарушить эти процессы.
Тем не менее, если беременность протекает без каких-либо осложнений, то посоветовавшись с врачом, женщина может однократно принять «Альмагель» для устранения дискомфортных ощущений, тем более, что препарат прописывают не только при наличии изжоги, но и при неприятных проявлениях раннего токсикоза. Нейтрализуя выделяемую кислоту, лекарство в течение достаточно длительного времени поддерживает нейтральную среду, тем самым снижая дискомфорт (в частности чувство жжения в пищеводе и тошноту).
В первые недели после зачатия «Альмагель» позволяет справиться и с метеоризмом, хотя не стоит забывать, что в некоторых случаях сам по себе лекарственный состав вполне может вызвать приступы рвоты и тошноты. Поэтому при наличии сильного токсикоза, когда беременную дополнительно мучают проявления гастрита или изжоги, рекомендуется использовать лекарство в таблетированной форме. 
Важно! В самом начале беременности многим женщинам назначаются витаминные комплексы, часто включающие в себя фолиевую кислоту. В таком случае между ее приемом и употреблением «Альмагеля» должно проходить не менее двух часов, иначе полезные микроэлементы не смогут полноценно усваиваться.
Второй
После обследования и точной постановки диагноза, «Альмагель» в основном назначают беременным начиная со второго триместра, однако даже в таком случае длительность его приема не должна превышать трех дней (всегда стоит помнить о закрепляющем свойстве).
В целом, второй триместр по праву считается «золотой серединой» при вынашивании ребенка, ведь ранний токсикоз и другие неприятные симптомы начала беременности уже остались позади, а размеры матки еще не настолько велики, чтобы давить на желудок и вызывать чувство жжения в пищеводе. Тем не менее, нельзя сказать, что все беременные могут избежать подобных явлений, которые вместе с метеоризмом доставляют много неудобств.
В группу риска попадают женщины, которые не могут отказать себе в жареной, копченой, острой и кислой пищи, которая и приводит к появлению изжоги. 
Третий
Если вы решили использовать «Альмагель» при беременности, то в обязательном порядке необходимо внимательно изучить инструкцию по применению лекарственного состава.
Несложно заметить, что среди противопоказаний к его употреблению числятся период лактации и детский возраст до 12 лет, а это значит, что в третьем триместре, особенно перед самыми родами, лучше не принимать указанный препарат. В крайнем случае о возможности его использования стоит поговорить со своим лечащим врачом, чтобы определить, действительно ли он вам так необходим.
Как принимать
Как и любое другое лекарство, «Альмагель» имеет свою рекомендованную схему приема. Однако в случае с беременными женщинами, прежде всего, необходимо помнить, что принимать его можно только при ярко выраженных симптомах и до еды (за 30 минут). После употребления лекарства (в течение часа) его нельзя запивать водой или какой-либо другой жидкостью. Кроме того, если вы хотите усилить действие лекарственного состава, тогда сразу после применения препарата постарайтесь ограничить свою двигательную активность, а лучше прилягте.  Обычно суспензию «Альмагеля» принимают по 1-3 мерных ложки 3-4 раза в сутки, но что касается женщин в положении, то единоразовая доза препарата для них не должна превышать 1 мерную ложку. При наличии заболеваний ЖКТ и их обострении можно использовать состав непродолжительными курсами, но не больше трех ложечек в день.
Обычно суспензию «Альмагеля» принимают по 1-3 мерных ложки 3-4 раза в сутки, но что касается женщин в положении, то единоразовая доза препарата для них не должна превышать 1 мерную ложку. При наличии заболеваний ЖКТ и их обострении можно использовать состав непродолжительными курсами, но не больше трех ложечек в день.
Максимальное действие лекарства наступает спустя 15-20 минут после приема, а при отсутствии других проблем, продолжительность его влияния на организм будет составлять около 2-3 часов. Также беременным не стоит забывать и об ограниченном сроке использования препарата — не больше 3-5 дней.
Важно! Перед каждым применением суспензии флакончик с ней необходимо встряхивать.
Риски и побочные явления
Любой лекарственный состав способен вызвать побочные явления от его употребления, поэтому нет ничего удивительного в том, что в результате регулярного приема «Альмагеля», особенно при нарушении установленной терапевтической дозы, у беременных могут появляться боли в животе, тошнота и рвота. В некоторых случаях наблюдается изменение вкусовых пристрастий, эмоционального фона и даже присутствие неприятного послевкусия во рту.  Многие беременные склонны к запорам, поскольку увеличившаяся в размерах матка начинает давить на нижние части толстого кишечника, тем самым затрудняя возможность его опорожнения. Длительный прием описанного состава может существенно усложнить ситуацию.
Многие беременные склонны к запорам, поскольку увеличившаяся в размерах матка начинает давить на нижние части толстого кишечника, тем самым затрудняя возможность его опорожнения. Длительный прием описанного состава может существенно усложнить ситуацию.
Более того, требование к ограниченности сроков применения «Альмагеля» объясняется еще и наличием в составе лекарства магния, который хоть и не всасывается в кровь при однократном применении, но длительное и бесконтрольное использование препаратов с его присутствием могут оказать отрицательное воздействие на формирование плода. В высоких концентрациях магний приводит к проблемам органов кровообращения и ЦНС будущего ребенка.
Знаете ли вы? Уникальные отпечатки на пальцах плода формируются в течение первого триместра его внутриутробного развития.Противопоказания
«Альмагель» в классическом варианте и разновидность «А» не рекомендуется принимать беременным с индивидуальной непереносимостью составляющих элементов лекарства (в особенности фруктозы, которая присутствует в сорбитоле), почечной недостаточностью, в особенности в острой фазе (существует риск появления гипермагниемии и алюминиевой интоксикации), психическими отклонениями. При любых условиях, беременным лучше не принимать «Альмагель Нео».
Проще говоря, решившись использовать тот или иной состав, обязательно обсудите такую возможность со своим лечащим врачом, чтобы в дальнейшем не возникло никаких осложнений, пусть даже речь идет о таком безобидном на первый взгляд «Альмагеле».
можно ли применять (в том числе на ранних сроках), состав, инструкция, отзывы врачей и беременных
Дисфункции органов желудочно-кишечного тракта, которые могут сопровождать будущую маму все девять месяцев вынашивания крохи, в большинстве случаев требуют незамедлительного лечения. Отечественный рынок готов предложить богатое разнообразие медикаментов-антацидов, нормализующих кислотно-щелочной баланс пищеварительной системы. Но все ли антациды одинаково подходят, когда речь идёт о гестационном периоде?.
Альмагель как лекарственный препарат
Альмагель — болгарское лекарственное средство, которое относится к группе антацидов и широко используется в отечественной медицинской практике при нарушении функций пищеварительной системы. Приобрести этот зарубежный медикамент с аптечных прилавков можно без рецепта.


Альмагель — безрецептурное лекарственное средство
Существует две основные формы реализации Альмагеля:
- таблетки пероральные, которые на фармацевтическом рынке известны как Альмагель Т;
- сироп для приёма внутрь: Альмагель, Альмагель А, Альмагель Нео.
Терапевтический эффект лекарственного антацида
Терапевтический эффект этого антацида достигается за счёт действия вспомогательных и действующих компонентов препарата и наблюдается спустя 5 минут после его приёма. Длительность лечебного результата — около 3 часов.
Главное преимущество всех форм медикамента — локальный характер действия, таким образом, его составляющие компоненты обладают минимальной степенью абсорбции, а значит, практически не проникают к малышу. Но данный факт не даёт права будущей маме на самостоятельное использование лекарственных средств.
Характер воздействия препарата на организм:
- гель уничтожает излишки соляной кислоты в пищеварительном тракте. Важно, что уровень кислоты, который требуется для нормального пищеварения, сохраняется;
- антацид затормаживает выработку пепсина, который стимулирует активность желудочного сока;
- гель тонким слоем выстилает органы желудочно-кишечного тракта, в первую очередь, слизистые пищевода, который не покрыт защитной плёнкой, которая оберегает его неконтролируемого выброса соляной кислоты обратно из желудка;
- Альмагель увеличивает выработку простагландинов, которые обеспечивают защитные функции органов пищеварительной системы;
- магния гидроксид стимулирует вывод жёлчи из жёлчного пузыря;
- бензокаин, который содержится только в Альмагель А оказывает обезболивающий эффект;
- симетикон, содержащийся в Альмагель Нео обладает ветрогонными свойствами.
Всасывающиеся или растворимые антациды (натрия гидрокарбонат, магния карбонат, кальция карбонат) интенсивно связывают соляную кислоту. Однако их действие крайне непродолжительно, возможен феномен «кислотного рикошета», поэтому на сегодняшний день в основном используют невсасывающиеся антациды, которые немного медленнее, но эффективнее нейтрализуют соляную кислоту на длительный период, обладают адсорбирующими и цитопротективными свойствами, не оказывая системных эффектов. Наилучшими свойствами обладают алюминий- и магнийсодержащие невсасывающиеся антациды.
Т. В. Ермолова, А.В. Шабров, И. И. Кашерининова
ГМПБ № 2 (Consilium medicum, 2003, т. 5, №7)
Таблица: разновидности Альмагеля и особенности их применения беременными женщинами
Обострение язвенной болезни обнаруживаются у 22,8% женщин в разные сроки беременности. Обострения чаще возникают в I триместре беременности, либо в III, за 2 — 4 нед до родов, или в раннем послеродовом периоде. Большинство наблюдавшихся нами пациенток обострение связывали с чрезмерным волнением, вызванным неблагополучно завершившейся предыдущей беременностью, страхом перед предстоящими родами и их исходом.
специалисты Medi.ru
Medi.ru
Фотогалерея: лекарственные формы Альмагеля
-

- Альмагель Т не разрешён к применению в первом триместре гестации
-

- Альмагель А содержит бензокаин, поэтому данный препарат противопоказан в первом триместре гестации
-

- Альмагель классический наиболее часто назначается беременным женщинам
-

- Альмагель Нео содержит двойную дозу активных веществ, а также симетикон
Правила применения суспензии и таблеток в период гестации
Как говорилось выше, самостоятельный приём препарата строго противопоказан. Но если у беременной женщины возникает необходимость в медикаментозной терапии этими препаратами, то только врач может назначить схему лечения, которая разрабатывается для каждой будущей мамы индивидуально в зависимости от тяжести заболевания и особенностей течения гестации. Но существуют общие рекомендации к применению лекарственного препарата:
- таблетированную и жидкую форму рекомендуется принимать за час до принятия пищи;
- разовая доза препарата не должна превышать двух мерных ложек, которые приравниваются к 10 мл. лекарства. Если говорить о таблетках, то не более двух таблеток — 1000 мг;
- суточная доза препарата не должна быть выше 30 мл либо 3000 мг;
- таблетированную форму необходимо запить достаточным количеством жидкости, но в то же время нет необходимости запивать сироп;
- после применения лекарства лучше всего занять горизонтальное положение и оставаться в нём около 30 минут, чтобы гель равномерно распространился и распространился по слизистым оболочкам органов желудочно-кишечного тракта.
Альмагель может быть назначен в качестве индивидуального лекарственного препарата либо в комплексной терапии с другими медикаментами при обострении язв, гастритов и воспалительных процессов в пищеварительной системе.
Взаимодействие антацидов с другими одновременно применяемыми лекарствами
Все представленные на отечественном рынке лекарственные разновидности Альмагеля негативно сказываются на абсорбцию параллельно применяемых медикаментов. Чтобы не снижать эффективность и терапевтический эффект последних, разница между приёмами медикаментов должна составлять не менее двух часов.
Таким образом, Альмагель снижает эффективность:
- циметидина;
- ранитидина;
- фамотидина;
- сердечных гликозидов;
- железа солей;
- медикаментов, содержащих литий;
- хинидина;
- мексилетина;
- фенотиазиновых препаратов;
- тетрациклиновых антибактериальных препаратов;
- ципрофлоксацина;
- изониазида;
- кетоконазола.
Если одновременно применять антацидные препараты с кишечнорастворимыми медикаментами, повышенная щелочная среда может ускорить процесс растворения последних, что приведёт к эрозивному поражению слизистых оболочек органов пищеварения.
Синонимы антацида, допустимые к применению будущими мамами
Альмагель — достаточно распространённый препарат на отечественном фармацевтическом рынке, который имеет существенное количество как структурных, так и функциональных синонимов. Но стоит отметить, что дженерики не являются взаимозаменяемыми медикаментами, поэтому самостоятельно принимать решение о замене одного антацида другим беременная женщина ни в коем случае не может. Связано это прежде всего с тем, что несмотря на схожие показания к применению, данные медикаменты имею различный качественный и количественный состав (если речь идёт о функциональных синонимах), а также свой список противопоказаний и побочных эффектов. Как правило, выбор медикамента всегда должен ложиться на плечи лечащего врача.
Возможные заменители Альмагеля:
- структурные синонимы: Маалокс, Аджифлюкс;
- функциональные синонимы: Фосфалюгель, Ренни, Гевискон Форте для беременных.
Таблица: синонимы антацида
Фотогалерея: синонимы Альмагеля
Что думают молодые мамы о применении препарата-антацида в период гестации
Мнения женщин по поводу применения Альмагеля в период гестации достаточно неоднозначные и противоречивые. В тот момент, как одни мамы говорят о безопасности и высокой эффективности данного лекарственного средства, другие, наоборот, отзываются о нём как о высокотоксичном и небезопасном для развивающегося малыша. Более того, они утверждают, что даже медики не советуют этот медикамент в период вынашивания крохи из-за содержания в нём солей алюминия. Многих женщин настораживает тот факт, что беременность находится в списке противопоказаний к применению этого антацида, поэтому они прибегают к препаратам с более щадящим составом, методам нетрадиционной медицины или вовсе предпочитают перетерпеть недомогания, связанные с расстройством пищеварительного тракта. К слову, ни одна женщина, применяющая Альмагель в период гестации, не говорит о возникших побочных эффектах или ухудшении состояния.
В мою первую беременность, когда я вынашивала свою малышку, мне повезло, так как со всеми приятными ощущениями «пожара в грудине» я встретилась всего один раз, в канун Нового года. На тот момент я была на 6 месяце гестации. Я съела почти 2 килограмма мандаринов, на что мой организм отреагировал крайне негативно. Даже несмотря на то, что я никогда в жизни не знала об изжоге, я сразу же поняла, что со мной происходит. Я всё-таки знала симптоматику данного недуга. Так как был вечер, и у моего гинеколога закончился рабочий день, я позвонила в консультацию скорой помощи, где мне и посоветовали Гевискон Форте для беременных. Но я не приемлю приём различных медикаментов во время вынашивания малыша, поэтому постаралась справиться с недомоганием при помощи средств народной медицины. Что, к слову, также нельзя использовать без консультации со специалистом. Более того, изжога никаким образом не может повлиять на течение гестации и состояние малыша. Поэтому в некоторых случаях, если она не приносит сильного дискомфорта женщине, а значит и крохе, можно и перетерпеть данное состояние. Но так как я больше не могла терпеть «чувство жжения», я вспомнила слова бабушки, когда она говорила, что при изжоге отлично помогает стакан тёплого молока. Облегчение наступила, конечно, не так быстро, как бы это случилось после медикаментозной терапии, но через 20 минут симптомы «пожара в грудине» практически отступили. Позже мне гинеколог сказал, что большинство неприятностей, связанных с органами пищеварительного тракта в период гестации, можно постараться предупредить, нормализовав режим питания и образ жизни в целом. Так например, необходимо исключить всё солёное, жирное, мучное, шоколад, острое и жареное. Есть необходимо маленькими порциями, но каждые два часа. Пищу следует тщательно пережёвывать. Рекомендуется вести активный образ жизни, конечно в силу своего положения. Пассивный образ жизни — путь к большому количеству осложнений.
Альмагель — лекарственный препарат синтетического происхождения, который обладает определённой степенью токсичности, а значит, его действующие компоненты могут непредсказуемо воздействовать на «беременный организм». Каждая будущая мама перед началом применения любого медикамента должна проконсультироваться с лечащим врачом, так как назначение лечебной терапии входит в сферу компетентности медицинского специалиста. Кроме того, данный антацид противопоказан к применению будущими мамами.
Алмагель во время беременности в 1, 2, 3 триместре
Алмагель от изжоги беременным назначают достаточно часто. Хотя непосредственно в самой официальной инструкции такое состояние указано в противопоказаниях для применения.
Целесообразность такого подхода во многом обусловлена отсутствием зафиксированных случаев негативного воздействия Алмагеля на внутриутробное развитие плода. Были произведены только экспериментальные исследования на животных. В их ходе было выявлено, что тератогенный потенциал у препарата отсутствует, поэтому гастроэнтерологи зачастую назначают Алмагель на ранних сроках беременности, ограничивая время приема двумя сутками.
Алмагель: общие сведения о препарате
В продаже присутствует несколько разновидностей лекарственного препарата. Он выпускается в виде суспензии, поэтому перед употреблением жидкость в бутылочке необходимо тщательно взбалтывать.
В аптеках можно купить:
- Алмагель;
- Алмагель А;
- Алмагель НЕО.
Перечисленные средства отличаются между собой присутствующими активными веществами.
В обычном Алмагеле есть только магния гидроксид и алгидрат (алюминия гидроксид). Именно последний обеспечивает нейтрализацию чрезмерного количества соляной кислоты, но его наличие и делает опасным прием зеленого Алмогеля при беременности.
В составе Алмагеля А присутствует бензокаин, который обеспечивает обезболивающий эффект. Среди противопоказаний к его применению присутствует только гиперчувствительность к самому препарату. Однако в инструкции к указано, что желтый Алмагель при беременности назначать не рекомендуется. Максимальный допустимый период приема составляет до 3 суток.
Последняя разновидность препарата – Алмагель НЕО, который содержит симетикон, обеспечивающий уменьшение метеоризма. Это вещество не абсорбируется человеческим организмом и выводится в неизменном виде желудочно-кишечным трактом. Поэтому считается, что риск для развития плода минимален.
Можно ли пить Алмагель беременным?
В период вынашивания плода у женщин нередко развиваются различные нарушения в работе желудочно-кишечного тракта, появляются изжоги, боли в желудке. Самый простой и доступный способ избавиться от них — купить Алмагель в аптеке. Только вот можно ли пить Алмагель НЕО при беременности, как и другие разновидности этого препарата?
Важно: основную опасность для плода и женщины представляет алгидрат, содержащийся в лекарстве. Он уменьшает концентрацию выделяемой соляной кислоты, но это единственный плюс, который перечеркивают множество минусов.
Во время вынашивания плода из организма матери изымаются полезные вещества и микроэлементы, которые необходимы для развития эмбриона. Бесконтрольный прием Алмагеля может спровоцировать развитие серьезных системных заболеваний и осложнений:
- почечная недостаточность;
- энцефалопатия;
- остеопороз;
- ломкость костей из-за снижения минерализации.
Поэтому каждый курс приема препарата обязательно должен согласовываться с лечащим врачом.
Алмагель: противопоказания при беременности
К безусловным противопоказаниям приема препарата относится не период вынашивания плода, а наличие серьезных заболеваний. В этой категории присутствуют следующие недуги:
- хроническая почечная недостаточность;
- болезнь Альцгеймера;
- гиперчувствительность;
- непереносимость фруктозы.
Во всех остальных случаях препарат может назначаться, если польза от его приема существо больше предполагаемого вреда.
Важно: при беременности из женского организма для развития плода изымается большое количество кальция. Бесконтрольный прием Алмагеля провоцирует снижение минерализации костной ткани.
В частности, это может привести к серьезному ухудшению состояния зубов. Они начинают очень быстро разрушаться, что и так наблюдается у 15-21% беременных.
Алмагель для беременных: инструкция по применению
Принимать решение о том, принимать Алмагель в 1 триместре или нет, должен врач. Это объясняется отсутствие официальных исследований, которые подтверждают полную безопасность для развития эмбриона. Есть только неофициальные заключение, сделанные на основании обследования животных. Это касается и назначения Алмагеля в 3 триместре.
Присутствует зависимость длительности терапевтического эффекта и степенью наполненности желудка. Если употребить гель натощак, то действовать лекарство будет всего один час, после или перед приемом пищи – период увеличивается до трех часов.
В официальной инструкции указано, что курс приема лекарства составляет до трех недель. Это не касается ситуаций, когда речь идет о женщине в период вынашивания плода. В этом случае присутствует следующая градация:
- Алмагель – до 6 дней;
- Алмагель А – до 3 суток;
- Алиагель НЕО – прием нежелателен, так как симетикон часто вызывает аллергические реакции.
Курс назначается врачом индивидуально. В сложных ситуациях он может иметь длительность большую, чем рекомендовано разработчиком лекарства.
Необходимость в назначении Алмагеля любой формы определяется специалистом в каждом случае строго индивидуально. Гинекологи обязаны разъяснить пациенткам, к каким тяжелым последствиям может привести их бесконтрольный прием.
Допускается разовое, не системное употребление данного лекарства для снятия изжоги в период беременности. Его ежедневное использование запрещено, так как это может нанести серьезный вред женскому организму, а как следствие, и вынашиваемому плоду.
Алевтина Аасар, врач-терапевт, специально для Mirmam.pro
Полезное видео
Можно ли принимать «Альмагель» при беременности? :: SYL.ru
Во время вынашивания ребенка женщина испытывает довольно необычные ощущения. Зачастую именно в этот момент и появляется изжога. Подобное состояние проявляется во втором триместре беременности и доставляет значительный дискомфорт.
Причины изжоги во время беременности
Многие считают, что появлению неприятного приступа жжения в желудке у беременной женщины способствует появление волос на голове у ребенка. Однако специалисты считают совершенно по-другому. Гастроэнтерологи утверждают, что содержащаяся в желудочном соке кислота после потребления пищи попадает в пищевод и вызывает неприятные жгучие ощущения.
 Это происходит по разным причинам. В частности, во время стремительного роста ребенка в утробе, происходит увеличение матки и ее движение вверх, что оказывает давление на желудок. При этом размер желудка становится гораздо меньше и во время потребления пищи незначительная часть кислоты забрасывается в пищевод. Также изжога появляется при повышении уровня прогестерона при беременности.
Это происходит по разным причинам. В частности, во время стремительного роста ребенка в утробе, происходит увеличение матки и ее движение вверх, что оказывает давление на желудок. При этом размер желудка становится гораздо меньше и во время потребления пищи незначительная часть кислоты забрасывается в пищевод. Также изжога появляется при повышении уровня прогестерона при беременности.Способы устранения изжоги при беременности
Во избежание появления изжоги, потреблять пищу нужно минимальными порциями, но при этом достаточно часто. Нельзя создавать ощущение перенасыщенности в желудке. После потребления пищи горизонтальное положение нужно принимать не сразу, чтобы предотвратить ее попадание из желудочного отдела в пищевод. Лучше всего на протяжении некоторого времени посидеть или пройтись.

Профилактикой возникновения изжоги может быть исключение из привычного рациона слишком острых, жареных и кислых продуктов. Если же изжога стала появляться очень часто, то нужно начать принимать препараты, нейтрализующие соляную кислоту. В частности, очень хорошо помогает при беременности «Альмагель».
Доктора назначают это средство для устранения изжоги. Нужно учитывать то, что продолжительность приема препарата не должна превышать 3 дней. Однако существуют и определенные побочные действия, которые могут нанести вред организму. После приема медикаментозного средства облегчение наступает очень быстро.
Состав и форма выпуска препарата «Альмагель»
Если наблюдается изжога при беременности, «Альмагель» помогает быстро устранить неприятные ощущения и улучшить самочувствие. Выпускается он в различных формах, однако, несмотря на относительную безопасность этого средства, применение его в период вынашивания ребенка должно проводиться под строгим контролем доктора.
 Основными лекарственными формами являются таблетки и суспензия. К активным веществам, входящим в состав средства, относятся гидроокись алюминия и магний, которые применяются в различных антацидных препаратах. В форме суспензии выпускают 3 вида таких лекарственных средств, которые идентичны по действующему веществу, однако различаются своими добавками. В частности, выделяют такие средства, как:
Основными лекарственными формами являются таблетки и суспензия. К активным веществам, входящим в состав средства, относятся гидроокись алюминия и магний, которые применяются в различных антацидных препаратах. В форме суспензии выпускают 3 вида таких лекарственных средств, которые идентичны по действующему веществу, однако различаются своими добавками. В частности, выделяют такие средства, как:За счет того, что эти действующие вещества обладают щелочными качествами, они помогают быстро нейтрализовать агрессивное действие соляной кислоты. Они помогают снизить уровень кислотности в желудке и при этом превращаются в соль и воду. Помимо этого, при беременности «Альмагель» при попадании в желудок обволакивает его стенки и создает на поверхности непроницаемый барьер. Перед применением лекарственного средства обязательно нужно проконсультироваться с доктором.
Безопасен ли «Альмагель» при беременности?
Это неоднозначный момент. Отвечая на вопрос о том, можно ли пить «Альмагель» при беременности, стоит отметить, что это лекарственное средство принимается только по показаниям доктора после прохождения обследования. Принимать это средство нужно очень осторожно, так как в его составе содержатся компоненты, способные осложнить протекание беременности.
 Основной компонент средства способен спровоцировать возникновение или усиление запоров, что грозит ухудшением самочувствия, а на поздних сроках — преждевременными родами. Однозначно ответить, можно ли «Альмагель» при беременности, невозможно, так как существуют определенные противопоказания. При возникновении запоров переполненный кишечник может передавливать матку и перекрывать артерии, по которым доставляется кровь и кислород от матери к плоду.
Основной компонент средства способен спровоцировать возникновение или усиление запоров, что грозит ухудшением самочувствия, а на поздних сроках — преждевременными родами. Однозначно ответить, можно ли «Альмагель» при беременности, невозможно, так как существуют определенные противопоказания. При возникновении запоров переполненный кишечник может передавливать матку и перекрывать артерии, по которым доставляется кровь и кислород от матери к плоду.При точном соблюдении дозировки и сроков применения этот препарат не оказывает негативного воздействия на ребенка. При изжоге и отрыжке назначаются суспензии, а при выраженных болях в области желудка рекомендуется прием препарата «Альмагель А», характеризующийся наличием анестезирующих компонентов. Это лекарство дополнительно поможет устранить болезненность при гастрите или язве желудка. Препарат, представленный в таблетированном виде, не применяется для проведения лечения беременных.
Способ применения препарата
При беременности «Альмагель» может назначаться не только при изжоге, но и для устранения острых признаков токсикоза, в частности, таких как приступы рвоты. Однако не стоит самостоятельно применять это лекарственное средство.
 Во время вынашивания ребенка препарат назначается сугубо индивидуально, при этом дозировка зависит от срока беременности, интенсивности проявления приступов изжоги и периодичности ее возникновения. При этом доктора не советуют принимать лекарство более 3 дней подряд, так как может возникнуть запор.
Во время вынашивания ребенка препарат назначается сугубо индивидуально, при этом дозировка зависит от срока беременности, интенсивности проявления приступов изжоги и периодичности ее возникновения. При этом доктора не советуют принимать лекарство более 3 дней подряд, так как может возникнуть запор.Альмагель при беременности на ранних и более поздних сроках показано применять по 1-2 ч. л. примерно за полчаса до еды. Также нужно учитывать, что на протяжении часа после приема медикаментозного средства нельзя пить жидкость. Лучше будет, если сразу после приема препарата беременная женщина полежит 15-25 минут. Это позволит лекарству равномерно распределиться по слизистой желудка.
Терапевтическое действие
Доктора утверждают, что иногда можно пить «Альмагель» при беременности, тем более что это средство оказывает выраженный терапевтический эффект, а именно:
- нейтрализует повышенную кислотность;
- оказывает мягкое обволакивающее воздействие;
- предупреждает обострение гастрита и язвы.
Ионы алюминия нисколько в кровоток не всасываются, поэтому медикаментозный препарат не оказывает системного побочного действия на организм беременной и плода.
Показания для применения
Существуют определенные показания для приема препарата, к которым можно отнести такие, как:
- гастрит;
- колит, дуоденит, энтерит;
- язвенная болезнь;
- панкреатит;
- изжога.
Также он применяется в качестве профилактического средства для снижения раздражающего воздействия медикаментозных препаратов, влияющих на слизистую желудка.

«Альмагель» при беременности на ранних сроках лучше не принимать, так как в первые 2 недели происходит формирование всех органов и систем ребенка. Этот период наиболее ответственный, именно поэтому любое внешнее воздействие может плохо отразиться на здоровье ребенка.
Противопоказания и побочные эффекты
Противопоказаний приема этого лекарственного средства немного. К основным можно отнести индивидуальную непереносимость и чрезмерную чувствительность к отдельным компонентам препарата, а также заболевания почек.
Среди основных побочных эффектов можно выделить нарушение деятельности желудка и кишечника, а также выделительной системы. В частности, это проявляется в виде запора или диареи. Подобное явление зачастую наблюдается при продолжительном приеме лекарственного средства. Кроме того, в некоторых случаях возможно возникновение приступов тошноты, рвоты, спазмов в животе. После отмены приема лекарственного средства все эти признаки проходят самостоятельно.
Чем можно заменить «Альмагель»
Многие женщины говорят, что «Альмагель» пили при беременности, так как это средство помогает избавиться от сильных приступов изжоги и улучшить самочувствие. Однако в некоторых случаях могут возникать побочные эффекты и имеются определенные противопоказания к приему препарата.
 Если есть противопоказания, то доктор может назначить аналоги, разрешенные во время беременности. К таким аналогам можно отнести «Маалокс» и «Гастал». Помимо антацидов, изготовленных на основе алюминия и магния, беременным назначаются и другие медикаментозные препараты, действие которых обусловлено наличием натрия и кальция. Препарат подбирается сугубо индивидуально, в зависимости от имеющихся показаний.
Если есть противопоказания, то доктор может назначить аналоги, разрешенные во время беременности. К таким аналогам можно отнести «Маалокс» и «Гастал». Помимо антацидов, изготовленных на основе алюминия и магния, беременным назначаются и другие медикаментозные препараты, действие которых обусловлено наличием натрия и кальция. Препарат подбирается сугубо индивидуально, в зависимости от имеющихся показаний.Антациды и различного рода суспензии характеризуются повышенной эффективностью, так как они состоят из более мелких частиц и охватывают значительную поверхность слизистой оболочки желудка и кишечника.
Альмагель при беременности
 В народе принято считать, что наличие у будущей мамы такого явления, как изжога, есть признак того, что младенец появится на свет с большим количеством волос на голове. Однако гастроэнтерологи придерживаются другого мнения относительно изжоги во время вынашивания плода, — это не что иное, как результат обратного рефлюкса, — заброса соляной кислоты из желудка в пищевод. Основной причиной для развития такой ситуации является рост плода, что приводит к тому, что матка увеличивается в объеме, и в результате давит на желудок. Кроме того, при беременности значительно возрастает концентрация прогестерона в крови, что расслабляюще действует на мышечные волокна, в том числе и на привратник желудка, который в норме препятствует проникновению еды обратно в пищевод.
В народе принято считать, что наличие у будущей мамы такого явления, как изжога, есть признак того, что младенец появится на свет с большим количеством волос на голове. Однако гастроэнтерологи придерживаются другого мнения относительно изжоги во время вынашивания плода, — это не что иное, как результат обратного рефлюкса, — заброса соляной кислоты из желудка в пищевод. Основной причиной для развития такой ситуации является рост плода, что приводит к тому, что матка увеличивается в объеме, и в результате давит на желудок. Кроме того, при беременности значительно возрастает концентрация прогестерона в крови, что расслабляюще действует на мышечные волокна, в том числе и на привратник желудка, который в норме препятствует проникновению еды обратно в пищевод.
При развитии подобной ситуации без приема препаратов не обойтись. Примером таковых может являться Альмагель, который назначается и при беременности. Давайте рассмотрим данный препарат подробнее, и расскажем о том, всегда ли можно использовать Альмагель от изжоги при беременности, и как правильно проводить его прием женщинам в положении.
Особенности приема препарата при беременностиПрежде чем рассказать о том, как необходимо принимать Альмагель во время беременности, необходимо отметить, что подобного рода лекарственный препарат относится к антацидам. Лекарства данной группы обволакивают слизистую оболочку пищевода, препятствуя воздействию на него соляной кислоты, которая содержится в желудочном соке.
Альмагель для беременных может назначаться не только при изжоге, но и для облегчения проявлений токсикоза (таких как тошнота и рвота). Однако не стоит самостоятельно использовать Алмагель при беременности, для того чтобы избавится от токсикоза, т.к. данное средство только облегчает течение данного нарушения, но не избавляет от него полностью.
Если же говорить о том, как применяется данное лекарство во время беременности, то тут все зависит, прежде всего, от срока, степени проявления изжоги и частоты возникновения. При этом не рекомендуется принимать препарат больше 3 дней подряд, т.к. одним из наиболее выраженных побочных эффектов является запор.
Прием Альмагеля обычно проводится по следующей схеме: 1-2 чайные ложки за полчаса до приема пищи. Также необходимо учитывать, что после употребления лекарства необходимо на протяжении 1 часа не пить жидкость. Лучше всего, если после употребления данного средства будущая мама примет горизонтальное положение, и полежит 15-25 минут. Это позволит раствору равномерно распределиться по поверхности слизистой оболочки желудка, что будет способствовать достижению максимального терапевтического эффекта от его приема.
Какие существуют противопоказания к приему Альмагеля при беременности?
Альмагель может назначается при беременности и на ранних сроках в виду того, что противопоказаний к его использованию немного.  К таковым необходимо отнести индивидуальную повышенную чувствительность к препарату, а также заболевания почек.
К таковым необходимо отнести индивидуальную повышенную чувствительность к препарату, а также заболевания почек.
Среди побочных эффектов можно выделить нарушения работы желудочно-кишечного тракта и выделительной системы в частности, что может проявляться в виде диареи или запора. Подобное чаще всего наблюдается при продолжительном использовании препарата.
Таким образом, необходимо сказать, что тот факт, можно ли пить Альмагель при беременности, в конкретно взятом случае должен определять врач. Использовать препарат самостоятельно не стоит, т.к. это может обернуться для будущей мамы отрицательными последствиями.
инструкция по применению, можно ли употреблять на ранних сроках, видео советы
Частой проблемой беременных считается изжога, из-за которой женщины не могут есть, а иногда и спать. Большинство женщин испытывают изжогу именно во время беременности, что доставляет массу неудобств, например, бессонные ночи. Именно тогда многие задаются вопросом о том, поможет ли Альмагель избавиться от симптомов изжоги. Мнения гастроэнтерологов и будущих мам насчет причин появления изжоги разделяются, одни полагают, что она появляется из-за роста волосиков на голове ребенка, другие же находят объяснение в медицинской трактовке. Так, изжога появляется из-за выбрасывания соляной кислоты в пищевод. Как бороться с ней, какие причины считаются основными для ее появления, узнаем далее.

Причины появления изжоги во время беременности
Изжога чаще всего появляется у женщин в конце второго или в начале третьего триместра беременности. По исследованиям врачей, существует две причины, по которым соляная кислота попадает в пищевод и тем самым провоцирует изжогу. Так, из-за роста плода, объем желудка меняется, и после приема пищи некоторая ее часть попадает в пищевод, после чего выделяется и соляная кислота.
Второй причиной изжоги может быть повышение прогестерона, из-за которого расслабляются все мышцы, в том числе, и сфинктер, из-за его расслабления еда может поступать в пищевод.
Профилактика изжоги
Чтобы избежать появления изжоги, беременная женщина должна соблюдать некоторые правила приема пищи. Так, порции советуют уменьшать, а количество приемов пищи наоборот, увеличивать. Таким образом, желудок не будет полным и пища не будет выбрасываться в пищевод. Также после еды нельзя сразу ложиться, необходимо быть в вертикальном положении минимум 20 минут. В случае, если изжога тревожит беременную женщину, нужно употреблять специальные препараты, например, Альмагель.

Альмагель назначается врачом для улучшения состояния при изжоге и во время токсикоза. Но нельзя употреблять препарат более трех дней. Негативным последствием можно считать запор, что негативно сказывается на общем самочувствии. Альмагель имеет консистенцию геля, благодаря чему лекарство равномерно распределяется по желудку и продлевает действие. Буквально спустя 5-10 минут, женщина может почувствовать улучшение состояния, но стоит помнить о противопоказаниях. Так, Альмагель нельзя применять женщинам с болезнями почек и при наличии индивидуальной непереносимости.
Как принимать Альмагель при беременности
Инструкция по применению Альмагеля довольно простая, но ее нужно изучить перед употреблением препарата. Так, Альмагель нужно принимать за полчаса до еды, после чего советуют прилечь. Бутылочку с лекарством нужно взболтать и принять внутрь 1-2 ложки препарата. Но при использовании Альмагеля во время кормления грудью, нужно прекратить грудное вскармливание, так как препарат может негативно повлиять на ребенка.

Отзывы женщин о приеме Альмагеля во время беременности
Маня:
«Когда планировала беременность, читала много статей на эту тему, и одной из них была тема изжоги. Большинство мамочек писали, что изжога началась практически перед родами. Я и готовилась морально к этому явлению, но как оказалось, у меня все было по-другому.Уже на ранних сроках я стала наблюдать, что появляется дискомфорт в желудке, а после некоторых приемов пищи появлялась изжога. У врача узнала, можно ли принимать какие-то препараты, но она сказала, что три месяца лучше вообще ничего не пить. Альмагель разрешила только один раз употребить, и он действительно помог. После этого пила только воду с лимоном, если появлялась изжога. Когда уже можно было принимать лекарство, принимала его не часто, но в течение всей беременности он помогал избавиться от изжоги».
Саша:
«Беременность протекала очень хорошо, не было никакого дискомфорта, а вот к концу стала ощущать признаки изжоги. Как все говорили, это потому, что волосы начали расти у ребенка. Действительно, малыш родился очень волосатым, но около 1,5 месяцев я очень страдала от изжоги. Врач советовала Альмагель и объяснила, как нужно правильно кушать, чтобы не было изжоги.После первого применения лекарства действительно стало лучше, эффект длился довольно долго. После этого принимала Альмагель единоразово и соблюдала правила приема пищи. Поэтому борьба с изжогой проходила успешно».
Диана:
«Когда была беременная в первый раз, изжоги не было, а вот вторая беременность, начиная с 30 недели, преподнесла подарок в виде постоянно изжоги. После каждого приема пищи было очень неприятно, и, не долго думая, я стала читать отзывы о препаратах. Моему вниманию представили Альмагель, как один из лучших препаратов, и я проконсультировалась с врачом.Альмагель разрешили принимать не более трех дней, поэтому каждый раз после появления изжоги, я принимала его в минимальных количествах, и он помогал. Но уже ближе к концу беременности эффекта от него не было, спасалась только водой с лимоном, и то не всегда был хороший эффект».





 Фото: GBALLGIGGSPHOTO / Shutterstock.com
Фото: GBALLGIGGSPHOTO / Shutterstock.com Фото: Wichudapa / Shutterstock.com
Фото: Wichudapa / Shutterstock.com


 При заболеваниях кишечника точный диагноз можно поставить только с помощью эндоскопических и инструментальных методов обследования. Одной из самых распространенных методик является процедура ректороманоскопии, позволяющая визуально осмотреть внутреннюю поверхность нижнего отдела толстого кишечника.
При заболеваниях кишечника точный диагноз можно поставить только с помощью эндоскопических и инструментальных методов обследования. Одной из самых распространенных методик является процедура ректороманоскопии, позволяющая визуально осмотреть внутреннюю поверхность нижнего отдела толстого кишечника.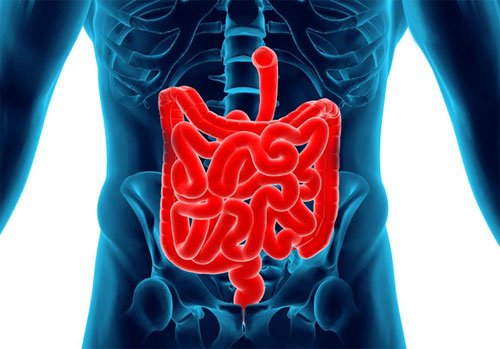
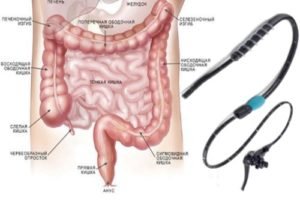

 боль в животе, возникающая сразу после еды или через пару часов после нее;
боль в животе, возникающая сразу после еды или через пару часов после нее;
























 Польза массажа:
Польза массажа: Для того чтобы прелюдия к традиционным интимным отношениям доставила массу удовольствия, необходимо создать идеальные условия для расслабления. Для того чтобы окунуться в волшебство экстаза, рекомендуется принять теплую ванну с ароматными свечами и благовониями. Повышению либидо и романтичному настроению способствуют масла мускатного шалфея, пачули, жасмина, иланг-иланг.
Для того чтобы прелюдия к традиционным интимным отношениям доставила массу удовольствия, необходимо создать идеальные условия для расслабления. Для того чтобы окунуться в волшебство экстаза, рекомендуется принять теплую ванну с ароматными свечами и благовониями. Повышению либидо и романтичному настроению способствуют масла мускатного шалфея, пачули, жасмина, иланг-иланг. Техника движений:
Техника движений:  Эротический массаж — это секс? Отнюдь, эротический массаж не рассматривается, как интимная связь между партнерами, это практика по раскрепощению и высвобождению сексуальной энергетики. В процессе женщина может ощущать сильное возбуждение и оргазм — это считается нормой. Обмен сексуальной энергетикой между партнерами происходит на эмоциональном уроне, а не физическом.
Эротический массаж — это секс? Отнюдь, эротический массаж не рассматривается, как интимная связь между партнерами, это практика по раскрепощению и высвобождению сексуальной энергетики. В процессе женщина может ощущать сильное возбуждение и оргазм — это считается нормой. Обмен сексуальной энергетикой между партнерами происходит на эмоциональном уроне, а не физическом.



















 Пустырник – одна из трав от бессонницы
Пустырник – одна из трав от бессонницы






 Не спешите принимать снотворное при трудностях с засыпанием. Аптечные лекарства не всегда эффективны, вызывают зависимость и побочные реакции, а при частом применении вовсе перестают действовать. Всем известно, что травы обладают целебными свойствами и незаменимы для хорошего сна, успокоения и полноценного отдыха. Из них можно готовить отвары, делать ванны и просто вдыхать их запах.
Не спешите принимать снотворное при трудностях с засыпанием. Аптечные лекарства не всегда эффективны, вызывают зависимость и побочные реакции, а при частом применении вовсе перестают действовать. Всем известно, что травы обладают целебными свойствами и незаменимы для хорошего сна, успокоения и полноценного отдыха. Из них можно готовить отвары, делать ванны и просто вдыхать их запах.

















 i
i
 Клиническая картина при спленомегалии неоднозначна, потому что зависит от того, что именно спровоцировало ее развитие. В целом, выделяют такие общие признаки воспалительной формы патологии, как:
Клиническая картина при спленомегалии неоднозначна, потому что зависит от того, что именно спровоцировало ее развитие. В целом, выделяют такие общие признаки воспалительной формы патологии, как:









 72,597
72,597 Фото: pixabay.com
Фото: pixabay.com Фото: pixabay.com
Фото: pixabay.com

