Сопли не высмаркиваются, что необходимо делать
Насморк исчезнет за считанные дни. Попробуйте это средство…
Читать далее…
При заложенности носа достаточно сложно вести полноценный образ жизни: отдыхать, спать, работать и т. д. Затруднение дыхания приводит к тому, что кислород в необходимом количестве не поступает в организм, что является причиной развития головной боли, нарушения памяти и общей слабости. Именно поэтому каждый человек при насморке старается принять меры для его устранения. Как быть если сопли не высмаркиваются?

Существует несколько причин появления насморка. Самостоятельно, без помощи врача, определить, почему появились сопли достаточно сложно. Именно поэтому перед тем, как начинать лечение нужно проконсультироваться со специалистом, который проведет комплексное обследование и назначит медикаментозную терапию, направленную не только на устранение симптоматики, но и на борьбу с причиной ее появления.
Причины густых соплей
Вязкие выделения из носа являются благоприятной средой для размножения патогенных микроорганизмов. Постоянное присутствие слизи в области носовых ходов приводит к расширению воспалительного процесса и распространению инфекции.
Вязкость выделений из носа увеличивается на фоне:
- Респираторных заболеваний.
- Бактериального и вирусного поражения.
- Аллергического процесса и курения.
- Переохлаждения организма.
- Снижения защитных функций организма.
Если имеет место сильный насморк, а сопли никак не получается высморкать, то нужно в первую очередь устранить предрасполагающие факторы. Как правило, после избавления от причины развития насморка, неприятная симптоматика проходит сама по себе.
Первичные меры
 Эффективно использовать прогретую соль, прикладывая к переносице
Эффективно использовать прогретую соль, прикладывая к переносицеЕсли при насморке сильно закладывает нос, и слизь, наполняющая носовые проходы не высмаркивается, но не нужно спешить принимать лекарственные средства. Но и самолечение следует проводить с осторожностью. В первую очередь нужно помнить, что лицам, имеющим предрасположенность к аллергии нельзя без консультации с врачом использовать лекарственные настойки и отвары. При нарушении функционирования сердечно-сосудистой системы не рекомендуется парить ноги и мыться с горячей воде, а астматикам противопоказаны ингаляции.
Не рекомендуется принимать какие-либо действия самостоятельно, если речь идет о маленьких детях. В данном случае в обязательном порядке нужно предварительно проконсультироваться со специалистом.
Что делать, если нос заложен? Первая и наиболее эффективная мера – тепло. Для того чтобы согреться нужно выполнить следующие действия:
- Выпить горячий чай с медом или малиновым вареньем. Заправить чай можно лимоном или имбирем – это помогает пропотеть.
- Принять горячую ванну. В воду можно добавить эфирное масло лимона, эвкалипта или пихты. После водных процедур нужно залезть под одеяло, чтобы пропотеть. Обратите внимание, что эта мера недопустимо при повышении температуры тела.
Если сопли очень густые и высморкаться не получается, то можно воздействовать на проблемную зону локально. Для этого можно сделать компрессы, используя свеклу, лук или черную редьку на выбор. Их нужно растереть и добавить 1-2 ст. л. водки. Полученную смесь нужно выложить в марлю, положить на переносицу кусочек целлофана и сверху сделать компресс.
Для проведения такой процедуры можно использовать поваренную соль, которую нужно прогреть на сковороде и немного остудив, высыпать в носочек или тряпочный мешочек и приложить к переносице. Температура соли должна быть не сильно горячей, чтобы проводить процедуру было комфортно. Соль можно заменить вареным яйцом.
Обратите внимание, что прогревание следует проводить ежедневно на протяжении часа. Процедуру лучше всего делать перед сном. Если при прогревании появились боли, жар или жжение, но лечение следует прекратить и обратиться к врачу.
Процедуры промывания
Среди самых эффективных мер против насморка следует выделить промывание носовых ходов. Такие меры помогают высмаркиваться даже в том случае, когда слизь в носу очень густая. Промывание не только разжижает и выводит сопли из носовых ходов, но также увлажняет слизистую оболочку и сбивает воспалительный процесс, ускоряя выздоровление.
Для проведения процедуры промывания носа понадобится шприц или резиновая спринцовка. При помощи данного инструмента можно легко ввести жидкость в носовые ходы.
Для проведения процедуры необходимо выполнить следующие действия:
- Заливайте жидкость в одну ноздрю, зажав при этом другую.
- Делайте полный вдох и на выдохе высмаркивайтесь из другой ноздри.
- Повторите процедуру аналогично для другой ноздри.
Для промывания нужно использовать не простую воду, а специальные растворы. Можно купить минералку, лучше «Боржоми» или физиологический раствор. Можно использовать раствор поваренной соли (на 1 л воды – 2 ч. л.).
Используя сок моркови, чеснока или свеклы нужно предварительно проконсультироваться с врачом, так как они могут вызвать аллергию. Можно использовать сок алоэ или каланхоэ, воду с добавлением нескольких капель эфирного масла лимона, мяты или пихты.
Если есть густые сопли, то нужно проводить промывание каждые 2 часа. Если процедуру выполнить сложно, что происходит из-за отечности слизистой оболочки, то можно использовать любые сосудосуживающие капли для носа. Среди наиболее эффективных средств, обладающих минимальным количеством побочных реакций, следует выделить Нафазолин, Назол, Отривин и Трамазолин. Обратите внимание, что использовать данные препараты недопустимо более 5 суток, в противном случае развивается привыкание.
Дополнительные рекомендации
Даже не выясняя, почему возник насморк, можно облегчить состояние больного при помощи влажности и температуры воздуха. Особенно эффективна данная мера для маленьких детей, у которых часто имеет место физиологический насморк или же появляются сопли из-за пересыхания слизистой оболочки носа.
В помещении наиболее оптимальной температурой является 22 градуса, а влажность – от 60%. Комнату, где находится больной, нужно регулярно проветривать. Высокая температура и пересушенный воздух – причины пересыхания слизистой и повышения вязкости слизи, выделяемой из носовых ходов. Это является причиной прогрессирования патогенной микрофлоры и распространения инфекционного процесса.
Повысить влажность воздуха можно с помощью специальных паровых увлажнителей или влажных махровых полотенец, которые нужно развесить в помещении. Больному рекомендуется употреблять как можно больше жидкости и держать ноги в тепле.
Медикаментозная коррекция

Все перечисленные меры эффективны, но не могут гарантировать полное выздоровление. Приведенные выше рекомендации следует использовать в качестве первой помощи при насморке, когда речь идет о густых выделениях и носа. В этом случае самолечение недопустимо. Больного обязательно нужно показать отоларингологу, который проведет комплексное обследование и выявит истинную причину насморка. При необходимости врач пропишет медикаментозное лечение, и даст дополнительные рекомендации.
Среди наиболее частых вариантов лечения при густом насморке следует выделить:
- Назначение антигистаминных препаратов при аллергии.
- Использование антибактериальных и антивирусных средств по показаниям.
- Проведение коррекции с помощью муколитических препаратов, разжижающих слизь.
- При сильном инфицировании организма врач прописывает антибиотики.
- Если речь идет о дисфункциях гормонального уровня организма, назначаются гормоны.
Чаще всего густой насморк диагностируется при бактериальном заражении организма. В таком случае широко используются спреи и капли (Протаргол, Хлорофиллипт и Пиносол). Для промывания назначаются лекарственные средства, разработанные на основе морской соли – Моример, АкваМарис и Но-соль. Для облегчения носового дыхания врач назначает сосудосуживающие препараты, которые снимают отек – Трамазолин, Фенилэфрин или Оксиметазолин.
При появлении густых выделений из носа, когда высморкаться не получается, нужно обратиться к врачу для назначения комплексной медикаментозной терапии. В первые дни развития трудностей со стороны носового дыхания можно использовать вспомогательные меры, которые, как правило, улучшают состояние больного.
Как лечить густые сопли, котрые не высмаркиваются
 В повседневной жизни мы, время от времени, имеем дело с проблемой насморка. Это довольно неприятный спутник жизни и поэтому сразу после его возникновения нужно начать лечение.
В повседневной жизни мы, время от времени, имеем дело с проблемой насморка. Это довольно неприятный спутник жизни и поэтому сразу после его возникновения нужно начать лечение.
Простудной может заболеть каждый, но есть вещи которые могут этому поспособствовать. Такие факторы как не правильны образ жизни и отказ от соблюдение гигиены могут повлечь за собой ослабление иммунитета, вследствие чего появляется риск заболеть простудными заболеваниями. Один из симптомов простудных заболеваний — это насморк (ринит).
Всё о том, что такое насморк и как его лечить
 Простудной может заболеть каждый, но есть вещи которые могут этому поспособствовать. Такие факторы как не правильны образ жизни и отказ от соблюдение гигиены могут повлечь за собой ослабление иммунитета, вследствие чего появляется риск заболеть простудными заболеваниями. Один из симптомов простудных заболеваний — это насморк (ринит).
Простудной может заболеть каждый, но есть вещи которые могут этому поспособствовать. Такие факторы как не правильны образ жизни и отказ от соблюдение гигиены могут повлечь за собой ослабление иммунитета, вследствие чего появляется риск заболеть простудными заболеваниями. Один из симптомов простудных заболеваний — это насморк (ринит).
Насморк является обильным выделением серозной жидкости слизистой носа. Наша слизистая снабжена большим количеством кровеносных сосудов и вследствие этого патогенные вещества вызывают усиление проницаемости стенок капилляров, в свою очередь жидкая часть крови пропотевает в полости носа, стекая по задней стенке или вытекая наружу. Под воздействием вирусов клетки слизистой оболочки продуцируют вязкий секрет, обогащенный антителами для борьбы с микроорганизмами. Сопли являются защитной реакцией организма на влияние неблагоприятных факторов.
Характер восполнения можно определить обратив внимание на консистенцию и цвет выделений слизистой оболочки. Так же по этим параметрам определяется задействованы ли придаточные пазухи носа в патологическом процессе и какое лечение вам необходимо.
Важно знать, что воспаление может быть:
- вирусным
- бактериальным.
Насморк бывает жидкими и густыми. Густой насморк нужно незамедлительно лечить, так как он может вызвать неопрятные и даже опасные осложнения.
Выделения носовой полости квалифицируют по цвету:
- бесцветные
- белые
- зелёные
- желтые.
Функции бесцветных соплей
 Бесцветный сопли чаще всего не опасны, они выполняют защитную функцию. Оберегают организм от частиц пыли, бактерий и аллергенов. Состав слизи ( вода, белок, соль) позволяют организму достойно противостоять повреждениям и пересушиванию дыхательных путей. При инфекционных заболеваниях организм пытается усилить защиту повышая содержания белка в выделениях и тем самым повышает густоту соплей у взрослого человека.
Бесцветный сопли чаще всего не опасны, они выполняют защитную функцию. Оберегают организм от частиц пыли, бактерий и аллергенов. Состав слизи ( вода, белок, соль) позволяют организму достойно противостоять повреждениям и пересушиванию дыхательных путей. При инфекционных заболеваниях организм пытается усилить защиту повышая содержания белка в выделениях и тем самым повышает густоту соплей у взрослого человека.
Белые густые сопли и способы их лечения
 Белые густые сопли — это первый признак простудного заболевания, они могут сменить свой цвет если не оказать должного лечения. Также аллергическая реакция выражается в появлении белых соплей. Если в верхние пути носоглотки попали аллергенный вещества, то слизь сгустится и количество её выделения увеличится.
Белые густые сопли — это первый признак простудного заболевания, они могут сменить свой цвет если не оказать должного лечения. Также аллергическая реакция выражается в появлении белых соплей. Если в верхние пути носоглотки попали аллергенный вещества, то слизь сгустится и количество её выделения увеличится.
Густые белые сопли считаются обычным проявлением аллергии, которая обусловленна высоким содержанием муцина(белка). Обнаружив у себя симптомы аллергии обратитесь к врачу, он вам расскажет чем лечить очень густой насморк.
Для того что бы вылечить аллергические белые сопли у взрослого нужно определить причину их возникновения. Чаще всего аллерген определяют с помощью анализа крови, который обнаружит его антитела. После того как возбудитель определён нужно уменьшить с ним контакт до минимума. Если это не возможно, то врач вам назначит препараты, которые окажут противоаллергическое и противовосполительное воздействие. Такие препараты полностью снимут симптомы аллергенного насморка.
Один из способов избавится от белых соплей вызванных аллергией — иммунотерапия аллергенами. Он заключается в регулярном введении в кожу аллергена с дальнейшим повышением концентрации в течении двух недель. Эта процедура позволить организму выработать своеобразное противоядие. Она проводится обычно заранее, допустим перед появлением тополиного пуха. Для того, что бы во время появления раздражителя организм уже был готов с ним бороться, но нельзя проводить иммунотерапию во время обострения. У этой терапии есть один недостаток, что бы полностью забыть о восприимчивости к аллергену нужно её проводить не менее чем три года подряд.
Всё о зелёных соплях
 Сопли окрашенные в зелёный цвет очень часто возникают как последний из признаков вирусного заболевания. Наш организм оказывает должное сопротивление вирусу. Зелёный цвет является признаком активной выработки лейкоцитов организмом для борьбы с инфекцией и дальнейшего распада продуктов этого процесса. Насморк такого цвета может быть показателем успешной борьбы организма. Борьба позволяет избавить организм от патогенный бактерий, но и лейкоциты несут потери.
Сопли окрашенные в зелёный цвет очень часто возникают как последний из признаков вирусного заболевания. Наш организм оказывает должное сопротивление вирусу. Зелёный цвет является признаком активной выработки лейкоцитов организмом для борьбы с инфекцией и дальнейшего распада продуктов этого процесса. Насморк такого цвета может быть показателем успешной борьбы организма. Борьба позволяет избавить организм от патогенный бактерий, но и лейкоциты несут потери.
Слабый иммунитет — предпосылка для размножения бактерий в носовых путях. Зелёные густые сопли у взрослого бывают вызваны хроническими заболеваниями, такими как пневмония гайморит. При гайморите происходит восполнение гайморовых пазух, поднимается температура и появляется сильная головная боль. Гайморит представляет из себя бактериальную инфекцию при которой слизь очень густая. Сопли находятся в носоглотке и от этого они высмаркиваются не до конца. Часть слизи при высмаркивании остаются в горле что способствует воспалительным процессам
Если зелёные сопли не высмаркиваются вам поможет их излечить регулярное промывание носа специальным физическим раствором или раствором на основе морской воды. После промывания нужно высморкаться. Стоит применить антибактериальные препараты, такие как протаргол и антибиотики в виде спрея – биопарокс, ингалипт. Самыми важным лекарством от очень густых зелёных соплей которые не высмаркиваются является антибиотик местного действия, но когда отсутствует результат от лечения, то врач, скорее всего, вам назначит системные антибиотики: азитрокс, амоксиклав, суммамед.
Ренит зелёного цвета бывает от аллергии на шерсть и цветение растений, так же причиной его возникновения может стать сильное переохлаждение.
Чем лечить гусытые сопли у взрослого?
 Ваши густые сопли не высмаркиваются чем лечить — если этот вопрос вас очень волнует, то в первую очередь обратитесь к лору он поможет определить причину их возникновения. Врач проведёт обследование и направит на необходимые анализы. Даже не зная причину нужно понимать, что влажная уборка и проветривание помещения является залогом выздоровления. При густых соплях нужно принять препараты разжижающие слизь, они облегчат её удаление дышать вам станет проще.
Ваши густые сопли не высмаркиваются чем лечить — если этот вопрос вас очень волнует, то в первую очередь обратитесь к лору он поможет определить причину их возникновения. Врач проведёт обследование и направит на необходимые анализы. Даже не зная причину нужно понимать, что влажная уборка и проветривание помещения является залогом выздоровления. При густых соплях нужно принять препараты разжижающие слизь, они облегчат её удаление дышать вам станет проще.
Чем лечить густые сопли которые не высмаркиваются? Что бы вылечит густые сопли взрослого человека нужно принять антигистаминные и противовирусные препараты, которые позволят уменьшить количество слизи. Эти медикаменты оказывают сосудосуживающее действие именно поэтому их не следует применять более пяти дней.
Люди помните, что проще не допустить заболевание вовсе чем его в последствии лечить. Соблюдение правил гигиены и здоровый образ жизни помогут вам избежать не желанных хлопот.
Густые сопли у взрослого — чем лечить и почему не высмаркиваются 2020
Ослабленный иммунитет, плохая экологическая обстановка, недостаточное соблюдение правил личной гигиены — все это способствует развитию простудных заболеваний и других патологических состояний. Простуда практически всегда сопровождается таким симптомом как ринит. Жидкие слизистые выделения, безусловно, доставляют много неудобств, однако они не так опасны, как густые сопли. Прозрачные слизистые выделения защищают организм от проникновения частичек пыли, аллергических веществ, болезнетворных микроорганизмов. Слизь состоит из воды, соли и белка муцина, за счет присутствия последнего вещества выделения из носа обладают густой консистенцией.
Плотные слизистые выделения, формирующиеся в верхнем отделе носоглотки, затрудняют процесс дыхания, это, в свою очередь, может быть очень опасным, особенно в период сна. В зависимости от патологического процесса, развивающегося в организме и стадии нарушения, густые сопли у взрослого и ребенка могут иметь различный цвет.
Слизистые выделения белого цвета
Белые густые сопли у взрослого человека или у ребенка указывают на воспалительное или инфекционное заболевание, развивающееся в организме. Данный симптом возникает, преимущественно, на начальных этапах развития патологического процесса. Со временем выделения из носовой полости становятся зеленоватого или желтого оттенка.
Также белые густые сопли могут появляться при низкой влажности воздуха в помещении или недостаточном потреблении жидкости. Часто подобные выделения становятся следствием неправильной терапии обычного ринита.
В детском возрасте слизь белого цвета может наблюдаться в период прорезывания зубов и при развитии аллергической реакции.
Слизь зеленого цвета
Зеленые густые сопли у взрослого человека с высокой долей вероятности указывают на наличие хронической патологии в организме. Слизистые выделения зеленоватого оттенка часто сопровождают  хронический бронхит и пневмонию.
хронический бронхит и пневмонию.
Организм ведет активную борьбу с болезнетворной инфекцией, иммунная система в этом случае продуцирует особое вещество, которое и придает слизи характерный зеленый цвет. Очень густые сопли зеленого оттенка — признак того, что организм справился с заболеванием, но также подобный симптом может наблюдаться при запущенном рините.
Желтые слизистые выделения
Слизь желтого цвета в основном возникает у курильщиков, так как никотин проникает в систему дыхания, оседает на слизистой носа и придает выделениям желтоватый оттенок. В том случае, если человек не курит и его самочувствие в норме, насморк (густые сопли желтого цвета) может указывать на более тяжелые патологии, чем обычная простуда.
Например, подобный симптом может наблюдаться при онкологических заболеваниях. В любом случае при возникновении такого явления следует незамедлительно обратиться к специалисту для уточнения диагноза.
Слизистые выделения с примесью крови
Густая слизь с частицами крови может быть результатом механического повреждения слизистой оболочки носа. Также подобный признак может наблюдаться при тяжелой стадии патологии. Консультация со специалистом поможет определить причину такого симптома.
Возможно, появление слизистых выделений с элементами крови обусловлено повышением артериального давления или другими нарушениями, требующими неотложного медицинского вмешательства.
Терапевтические мероприятия
Чем лечить густые сопли у взрослого человека? Прежде всего, необходимо выявить причину такого нарушения. Для этого следует в обязательном порядке посетить кабинет врача. Квалифицированный специалист проведет тщательное обследование, по результатам которого назначит необходимое лечение.
 Независимо от причины данного симптома для нормализации состояния необходимо поддерживать оптимальную влажность воздуха в жилище, ежедневно проводить влажную уборку и проветривать помещение.
Независимо от причины данного симптома для нормализации состояния необходимо поддерживать оптимальную влажность воздуха в жилище, ежедневно проводить влажную уборку и проветривать помещение.
Чем лечить густые сопли? Применение антигистаминных и противовирусных средств позволит уменьшить количество слизистых выделений. Следует помнить, что медикаменты, оказывающие сосудосуживающее действие, нельзя использовать более 5 дней.
Чем лечить зеленые густые сопли? Если слизь из полости носа имеет зеленый цвет и неприятный запах, это может указывать на развитие гайморита и других тяжелых осложнений. В подобной ситуации следует как можно скорее обратиться к специалисту.
Врач помимо регулярного промывания носовой полости может назначить местное применение антибактериальных капель (Изофра, Бипарокс). В тяжелых ситуациях используются антибиотики вовнутрь.
Особенности лечения
Чтобы предупредить застой слизи в дыхательных путях, необходимо регулярно прочищать нос и промывать носовые ходы.
Однако часто густые сопли не высмаркиваются. Чем лечить нарушение в этом случае? Возможно, инфекция спровоцировала увеличение аденоидов, что стало причиной сужения носовых ходов.
В этом случае следует в обязательном порядке проконсультироваться с ЛОР-врачом. Самостоятельно в домашних условиях можно выполнять промывания полости носа солевым раствором или орошать носовые ходы такими препаратами, как Салин, Аквамарис, Маример.
Если имеет место бактериальная инфекция (синусит, гайморит) консистенция слизистых выделений изначально более густая. При развитии воспаления гайморовых пазух слизь находится не в полости носа, а в носоглотке. В результате густые сопли не высмаркиваются до конца, плотная слизь остается в горле, что способствует развитию воспалительного процесса.
Возникновение любого заболевания всегда проще предупредить, чем впоследствии длительно лечить.
Для профилактики простудных и других патологий необходимо вести активный образ жизни, полноценно питаться и не допускать переохлаждения организма.
Густые сопли у взрослых не высмаркиваются чем лечить — Простуда
Одно из самых неприятных проявлений заболеваний носоглотки – это слизь, которая выделяется. Есть сотни способов, как избавиться от соплей, однако все они направлены на лечение совершенно различных болезней, и какое средство в конкретном случае подобрать, знает не каждый. Первым делом, доктора ищут причину.
Содержание статьи:
Почему появляются сопли
Долгое пребывание на холоде
Переохлаждение – основная причина появления слизи из носа. Чаще всего это сезонное явление, когда распространяются вирусы. Спасают от холода теплая одежда, особенно обувь и горячий чай.
Простудные заболевания
Ни одно простудное заболевание практически не обходится без текучей жидкости из носа. Как избавиться от густых соплей? С вирусами борется большое количество белков. В носовой полости слизь как бы вырабатывается весь период болезни, выполнив свою миссию, выходит наружу. Отсюда и увеличение выделений.
Инфекция
Передается воздушно-капельным путем. Особенно осенью и весной. Иммунитет ослабляется, белки не способны справиться со всеми микробами, потому такие формы насморка и сопутствующих болезней протекают сложно и болезненно. Инфекцию выдает характерный цвет выделений. Существует много рецептов в народной медицине и в фабричной фармакологии, как избавиться от зеленых соплей. Но об этом чуть позже.
Аллергия
Когда аллерген воздействует на организм, слизистая в носу создает много белка. Это, своего рода, защитная пленка от провокатора. Белок муцин от влаги сильно увеличивается, потому и получается, что соплей выходит много.
Как лечить насморк
Очень многие в попытках облегчить состояние, занимаются самолечением, допуская ошибки. Ведь даже давно известные, проверенные методы нужно использовать правильно.
Чем делать ингаляции
Если в доме нет ингалятора, можно обойтись и без него. Правда, обжечься горячим паром легко. Берем кастрюлю, кипятим отвар в ней, закрываем сверху голову полотенцем, любым куском плотно ткани и дышим над кастрюлей. Использовать в качестве лекарственной основы можно физраствор, простая минеральная вода, набор трав. Самое популярное домашнее лекарство это картофельный отвар.
Маленьким детям, конечно, лучше взять более щадящий специальный прибор для прогрева. Кроме всех перечисленных жидких растворов, в него можно еще и добавить капельку эфирных масел.
Небулайзер самый современный прибор для ингаляций. Дышит больной влажной пылью с полезными компонентами. Но больше он подходит для лечения бронхитов.
Прогревания
Эффективный метод, но у него есть противопоказания. Если насморк запущен и слизь уже зеленого цвета, плюс к этому есть жар, греть ни в коем случае нельзя. В остальных случаях – пожалуйста. Способов много. Можно отварить обычное яйцо и катать по переносице, захватывая область лба и носовых пазух. Нагретая на сковороде соль старый способ, но хорошо помогающий. Насыпать горячий песок в мешок, замотать тряпкой и приложить к больному месту.
Примерно также греют нос картофелем, отваренным в мундирах. Делаем лечебную лепешку и прикладываем.
Если есть домашний медицинский прибор, по типу синей лампы, подойдет и он.
В любом случае есть нюансы, которые нужно учесть. Первое – не обжечься, то есть греть умеренно. Второе поберечься после процедуры. Лучше не вставать с кровати и не выходить на сквозняки.
Промывания носа
Промывать нос нужно обязательно. Это не само лечение, а скорее помощь ему. Ведь в процессе выливания жидкости, вымываются патогенные бактерии. Мыть носовую полость внутри необходимо перед каждым закапыванием лекарств.
Чем закапывать? Настоями прополиса, трав, медовым или свекольным раствором, можно обычным солевым раствором. В чистом виде сок овощей и концентрат трав и меда, конечно, может нанести вред. Разбавляются жидкости водой, в соотношении 1:1. С солью осторожнее. Ее требуется всего пара маленьких ложек на литр охлажденного кипятка.
Чем лечиться от соплей в горле
Чаще всего, нос забит после сна. Поэтому, проснувшись, важно увлажнить горло, а потом промыть. Сначала отхаркаться, затем попить горячего.
Ингаляции
Ингаляции – быстрый способ, как избавиться от соплей в горле. Заварите листья шалфея, мать-и-мачехи, календулы, ромашки, эвкалипта. Нет ничего под рукой? Тогда растворите соль и дышите, она поможет отделиться влаге от слизистой.
Отхаркивающие препараты
Такого типа лекарства быстрее выводят мокроту. Из самых простых для взрослых можно попить бромгексин, мукалтин, лазолван. У малышей свой список, более натуральный, на растительной основе. Это геделикс, линкас.
Если нужен быстрый эффект принимайте АЦЦ и подобные препараты.
Промываем горло
И при промывании носоглотки лучше всего подходит соль. Только раствор нужен слабый. В стакане воды перемешиваем маленькую ложку сыпучего продукта. Не лишним будет капнуть в раствор йода и положить соды. Также можете использовать любые травяные отвары, бледную марганцовку и жидкий фурацилин. Промывания показаны по принципу: чем чаще тем лучше.
Антисептики и противовоспалительные
Здесь лечение уже комплексное. Лекарства убирают не только возникновение слизи, но и все сопутствующие симптомы: першение, воспаление и боль. Самые известные это люголь, ингалипт. Обрабатывается горло раза в день.
Капли в нос
Конечно, первым делом, в ход идут назальные капли. Они уничтожают микробов, способствуют выведению слизи, освобождают нос и горло. Здесь нужно знать, какие из капель подходя в конкретном случае. Ведь одни сужают сосуды, другие убивают вирус, третьи способствуют выведению мокроты.
Синупрет
Это проверенный растительный препарат. Он стимулирует иммунитет и убивает вирусы, отхаркивает и выводит слизь. Другими словами, надежное комплексное средство. Он совершенно безвреден и для аллергиков, и для грудников. Удобно принимать, ведь выпускается синупрет в таблетках, сиропах и каплях.
Народные методы
Народная медицина рекомендует множество различных рецептов. Но самыми лучшими всегда считался такой состав лекарств: прополис, алоэ, листья мать-и-мачехи.
Например, из листа алоэ выжимаем сок, добавляем столько же меда. Жидкость перемешиваем, делим на две порции. Одну кушаем утром, вторую вечером.
Диета
Мучное и молочное способствуют росту выделений из носа. Именно поэтому некоторые стараются придерживаться диет в период насморка. Лучше пить побольше ягодных морсов, кушать овощи, богатые витамином С.
Хочется сладкого? Можно. Лечебные леденцы с мятой, мелиссой, лимоном. Для лечения горла есть антисептическая пастила.
Как избавиться от соплей взрослому
Вяжущие
Так называют лекарства на основе ионов серебра. Они осушают носовую полость как раз в период бесконечных потоков, когда насморк затянулся или приобрел хронические особенности. Правда, они вызывают привыкание, и срок их приема ограничен.
Разжижающие
Капли с морской солью безвредны и отлично увлажняют слизистую. Такие, например, как аквамарис, аквалор, маример. Соляные растворы не только снимают отек, лечат воспаление и разжижают гнойные наросты, способствуя их выведению.
Антибиотики
Нужны, когда случай уже сложный: не просто течет из носа, а инфекция распространяется на пазухи, и начинается синусит. Антибиотики закапывают не менее 5 дней подряд. Уничтожают бактериальную флору вокруг локально, не нанося вреда другим органам. И все равно их с осторожностью, только по разрешению доктора, можно применять беременным и детям. Для каждой возрастной группы есть свои препараты. Более доступные по цене и используемые чаще – пенициллиновые. Амоксиклав, Ампициллин, Сультасин. Ими можно промывать больную зону, либо ставить в виде уколов. В виде таблеток и суспензий их тоже продают.
Промывание и очищение носа
Промывание необходимо, если у вас следующие симптомы: головная боль, хочется спать, воспаление в носоглотке, долго текут сопли и при этом слезы, набухли миндалины и воспаление легких. Но промыть больную зону возможно только при полной проходимости слизи. Для устранения отека назначаются специальные спреи и капли. Это оксиметазолин, фенилэфрин, псевдоэфедрин. А уже после них применять промывающие растворы. Например, самую обычную соду или фурацилин. Физраствор продается в аптеке и стоит дешево.
Сосудосуживающие капли
Этот вид препаратов нужен лишь, когда дышать невозможно. Забитость происходит из-за расширения сосудов носа. Лекарство их сужает, убирая отек и помогая носу дышать. Но появление слизи и саму причину они не предотвращают. Из рекомендованных выделяют: називин, оксиметазолин, виброцил, нафтизин.
Как избавиться от соплей у ребенка
Прежде всего, найти причину. Если жидкость вытекает из-за аденоидов, лечение будет совсем иным. В случае ринитов и ОРЗ, нужна эффективная терапия, ведь обычный насморк легко может перерасти в гайморит.
- Первое, что советуют врачи – научиться сморкаться. Только так можно вывести основную гущу наружу.
- Промывание носа тоже возможно, многие дети легко его переносят.
- В домашней аптечке лучше хранить обычную резиновую грушу. С ее помощью можно глубоко отсосать жидкость.
- Прием противовирусных лекарств, которые разрешены по возрасту.
- Прогревания носа, на основе компрессов тоже рекомендованы.
Основные причины выделений из носа:
- Аллергия
- Простудные проявления: синуситы, риниты и ОРЗ
- Внутри носа находится что-то инородное
- Начало вируса
- У носа такова анатомия
- Сухой воздух в помещении
- Химическое раздражение слизистой
Лечение соплей у ребенка
Лечение детей кардинально отличается, ведь большинство лекарств в младшем возрасте противопоказаны. Более того, применять их можно всего несколько дней, поскольку капли могут вызвать привыкание и впоследствии ребенок без них просто не сможет нормально дышать. Речь про сосудосуживающие растворы.
Первые же выделения нужно срочно устранять, ведь с носом у ребенка связаны болезни горла и ушей. Слизь образуется по задней стенке носоглотки, что приводит к росту бактерий.
Когда малышу уже есть 2 года – это более сознательный этап лечения. Его учат сморкаться и проще промыть нос. Есть ряд лечебных препаратов, которые назначают с этого возраста. С грудными детьми ситуация сложнее. Они не могут самостоятельно отхаркивать и высмаркивать слизь, даже сказать о неприятных симптомах не могут.
- Более безвредный вариант – солевые растворы, капли на основе морской соли.
- Лучше всего лечить увлажняющими каплями. Они не наносят вреда детскому организму.
- Антибактериальные, противовирусные препараты также назначаются малышам, но строго по решению доктора и в тех случаях, когда без них не обойтись.
Лечение грудничков
Заложенный нос грудного ребенка превращаются сразу в несколько проблем для мамы. Он не может нормально дышать, спать, и кушать. Очищать крошечные носовые дырочки в данном случае под силу только родителям.
Как избавиться от соплей у грудничка?
Аспираторы – прибор, разработанный специально для маленьких носов. Он отсасывает слизь, по типу резиновой груши. После отсоса мама вполне может устроить легкое промывание слабым солевым раствором (на стакан воды не больше 5 грамм морской соли). Физраствор тоже безвреден, его можно закапывать хоть каждый час. Густые сопли сначала делают жидкими, а затем их проще убрать аспиратором.
Еще один вариант – ватные жгуты. Их тонко скручивают и очищают влагу вручную.
Народные методы лечения
- Для промывания внутренней полости используют хозяйственное мыло. Намылить необходимо палец, изнутри ноздрю густо намазать мыльной пеной и смыть. Повторять несколько раз в день.
- Раствор из соды и соли заливают в одну ноздрю, вдыхают, запрокидывают голову, чтобы жидкость перетекла на другую часть и выливают через вторую.
- Если ринит долго не проходит, то к промывочной жидкости добавляют каплю йода.
- Горчица – лучшая природная грелка. В носки засыпают порошок и ложатся спать. Либо растворяют в горячей воде и греют ноги.
- В пищу обильно вводят лук, чеснок и острые продукты. Они уничтожают бактерий.
- Можно просто нарезать лук и чеснок кусками, привязать на шею и вдыхать пары.
- Можно приготовить чесночное масло. Половину стакана обычного рафинированного нагревают, толкут туда головку чеснока. Настаивают до следующего утра. Этим составом намазывать нос изнутри.
- Хорошее лекарство – свекла. С ее соком можно сделать тампоны в носовые отверстия, либо настоять с медом. Меда требуется на кончике маленькой ложки. Его растворяют в таком же количестве теплой воды. Из тертой свеклы выжимается сок, достаточно 1 столовой ложки. Смесь закапывают в нос, как капли. Ее можно применять даже грудничкам.
Профилактика
- Первое, что требуется делать – укреплять иммунитет.
- Вести здоровый образ жизни.
- Не запускать сопутствующие болезни. Вовремя пролечивать любые простудные проявления. В организме все взаимосвязано. Кариес, диатез, аденоиды и даже запоры могут привести к насморку.
- В период вирусов беречься. Одеваться тепло и обходить стороной больных людей. Использовать простейшие профилактические меры – носить медицинскую маску и мазать нос оксолиновой мазью.
- Помогает дыхательная гимнастика, массаж так называемых «точек здоровья».
- Лечение климатом. То есть прогревание на солнце, песке и в соленом море. Сюда же относится профилактическое курортное лечение. Нахождение, например, в сосновом бору укрепит организм в период весеннего авитаминоза и разгула инфекций.
- Пропить курс витаминных и минеральных комплексов, чаще пить травяной чай с медом.
Методов профилактики много. Детям прописывают витаминное меню, стимулирующие рост иммунитета препараты, гулять на свежем воздухе.
Что делать беременной женщине
Советы мало отличаются от других.
- Обязательно должны быть ежедневные легкие физические нагрузки, прогулки на свежем воздухе. Это замена спорту.
- Находиться в умеренной и комфортной температуре. Тепло одеваться зимой, не кутаться летом.
- Изоляция от общества в период распространения инфекций.
- Марлевые повязки и оксолиновая мазь необходимы при контакте с больными людьми.
- Не заниматься самолечением, а при первых же тревожных симптомах идти к врачу.
- Хорошее питание, богатое витаминами, белками, жирами. Каждой беременной прописывают поливитаминные комплексы.
Читайте так же “Как избавиться от слизи в носу и горле?”
Source: AnginaNet.ru
Читайте также
лечение в домашних условиях и медикаментами
 Когда заложен нос и тяжело дышать, очень сложно продолжать жить обычной жизнью – полноценно работать, заниматься спортом, отдыхать, спать. К тому же забитый нос и затруднённое дыхание не позволяют кислороду в достаточной степени поступать в организм, что может привести к головным болям, общей слабости, снижению памяти, внимания и другим неприятным симптомам, которые надолго выводят из строя.
Когда заложен нос и тяжело дышать, очень сложно продолжать жить обычной жизнью – полноценно работать, заниматься спортом, отдыхать, спать. К тому же забитый нос и затруднённое дыхание не позволяют кислороду в достаточной степени поступать в организм, что может привести к головным болям, общей слабости, снижению памяти, внимания и другим неприятным симптомам, которые надолго выводят из строя.
Поэтому каждый старается как можно быстрее избавиться от них, но не всегда эти попытки успешны, потому что причин такого состояния множество – от простудного заболевания и аллергии до крайне тяжёлых проблем с дыхательными путями, каждый из них требует своего способа лечения.
Почему закладывает нос
В первую очередь нужно выяснить, по какой причине заложило нос. Стоит заметить, что заложенность может быть:
- постоянной;
- временной (например, по утрам или ночам).
Но в каждом случае её провоцирует отёк носа. При этом необязательно появление соплей – ряд недомоганий проходит без них.
Основные причины возникновения заложенности носа с густыми выделениями из него:
- вирусная инфекция;
- бактериальная инфекция;
- аллергия;
- гормональные причины;
- воздействие химических средств, токсинов;
- медикаментозная зависимость;
- анатомические особенности и аномалии;
- механические повреждения.
Вирусные и бактериальные инфекции чаще всего становятся причинами отёка слизистой носа. Вирусы и бактерии, попавшие в организм, активно размножаются на слизистой. Бактериальная инфекция особенно опасна, так как часто бывает следствием респираторных заболеваний, провоцирует гнойное воспаление в носу и придаточных пазухах. В этом случае сопли трудно высмаркиваются, могут приобретать зелёный оттенок. Если с вирусом можно справиться домашними средствами, то на стадии бактериальной инфекции, когда из носа уже пошли зелёные густые сопли, к лечению целесообразно подключать антибиотики.
 Что касается аллергии, то это естественная реакция организма на раздражители (пыль, пыльцу, плесень, продукты и прочее). Отёк и сопли вызывает вещество гистамин, которое начинает вырабатывать организм. Аналогичные реакции могут вызывать различные химические вещества, в том числе медикаменты. При длительном употреблении спреев и капель для носа развивается вазомоторный ринит.
Что касается аллергии, то это естественная реакция организма на раздражители (пыль, пыльцу, плесень, продукты и прочее). Отёк и сопли вызывает вещество гистамин, которое начинает вырабатывать организм. Аналогичные реакции могут вызывать различные химические вещества, в том числе медикаменты. При длительном употреблении спреев и капель для носа развивается вазомоторный ринит.
Гормональные нарушения, провоцирующие отёк слизистой носа и насморк, чаще всего встречаются у беременных.
Об анатомических «провокаторах» выделений из носа следует сказать особо: к ним относятся различные врождённые и приобретённые деформации и аномалии носовой перегородки и т. п., аденоиды, полипы и новообразования. В большинстве случаев требуется помощь хирурга.
Если причина – вирусные и бактериальные инфекции
В первую очередь появление насморка – свидетельство простудных заболеваний. Некоторые люди предрасположены к ним и болеют не меньше трёх раз в год. Особенно часто насморк активируется в холодное и сырое время года, когда организм человека наименее устойчив к различным вирусам и бактериям. Насморк может проходить легко и быстро, но в ряде случаев сопровождается густыми, часто трудноотделяемыми соплями. Также причиной может быть аллергическая реакция. Это неудобно, неэстетично, к тому же чем гуще сопли, тем сложнее высморкаться, поэтому неудивительно, что люди начинают искать средство от соплей.
На самом деле они не так уж и вредны: они защищают носовую полость от пыли, обезвоживания, а также вирусов и бактерий. Если же речь идёт об аллергии, то слизистая начинает более активно выделять белки в ответ на появление аллергена, чтобы создать защитный слой. Поэтому, вырабатываясь в большом количестве, сопли помогают очистить и защитить носовые ходы.
В зависимости от заболевания и его развития выделения из носа могут приобретать определённый цвет. Собственно, это можно считать маркером. По цвету слизь бывает:
- белой;
- зелёной;
- жёлтой;
- коричневой.
Также она может быть бесцветной, прозрачной
Белые сопли
 Густые выделения белой слизи говорят о том, что в организме начинается воспалительный процесс или инфекционное заболевание. Такие сопли бывают на первоначальных этапах болезни, поэтому лучше всего сразу же обратиться к врачу и приступить к лечению. Если процесс запустить, то далее выделения приобретут зелёный или жёлтый цвет.
Густые выделения белой слизи говорят о том, что в организме начинается воспалительный процесс или инфекционное заболевание. Такие сопли бывают на первоначальных этапах болезни, поэтому лучше всего сразу же обратиться к врачу и приступить к лечению. Если процесс запустить, то далее выделения приобретут зелёный или жёлтый цвет.
Ещё одна причина появления таких выделений – низкая влажность воздуха, часто они возникают, когда организм не получает достаточно жидкости.
Густые зелёные сопли
Такой цвет носовой слизи говорит о том, что болезнь перешла в хроническую стадию или что у больного развивается воспаление лёгких или хронический бронхит. Такой цвет соплям придаёт особое вещество, которое вырабатывает иммунная система организма, чтобы бороться с вирусами.
Жёлтая слизь
Обычно жёлтые сопли бывают у тех, кто курит. Если же они появились у некурящего человека, то нужна срочная консультация специалиста – болезнь зашла слишком далеко, и, может быть, даже имеется онкологическое заболевание.
Коричневые выделения
Коричневые сопли, как и жёлтые, обычно встречаются у курящих людей: этот цвет им придаёт никотин, осевший в слизистой оболочке носа.
Выделения с примесью крови
Иногда в слизи при высмаркивании видны следы крови. В первую очередь это может свидетельствовать о механическом повреждении слизистой оболочки, но также может быть следствием повышения артериального давления и других патологий, в том числе тяжёлых. Если механическое повреждение исключается, а частицы крови в соплях остаются, нужно как можно быстрее обратиться к врачу – возможно, требуется неотложная помощь.
Лечение густых выделений из носа
Если нос заложен и не высмаркивается, можно прибегнуть к различным средствам:
- домашним,
- медикаментозным,
Они помогут освободить нос от соплей и отёка.
Лечение соплей в домашних условиях
Если нос заложило из-за вирусной инфекции, необязательно сразу же бежать в аптеку за препаратами. Можно использовать народные методы, которые хорошо зарекомендовали себя. Особенно эффективны они при первых признаках заболевания.
 Когда сопли не высмаркиваются, можно промыть нос солевым раствором из расчёта 1 чайная ложка поваренной или морской соли на 1 литр чистой воды. Промывать нужно дважды в день. Для этого удобно использовать специальный чайничек для промывания носовых пазух. Если такого приспособления нет, то можно делать так: наливать раствор в ладони, втягивать его через нос и выплёвывать ртом.
Когда сопли не высмаркиваются, можно промыть нос солевым раствором из расчёта 1 чайная ложка поваренной или морской соли на 1 литр чистой воды. Промывать нужно дважды в день. Для этого удобно использовать специальный чайничек для промывания носовых пазух. Если такого приспособления нет, то можно делать так: наливать раствор в ладони, втягивать его через нос и выплёвывать ртом.
На этом же принципе основаны аптечные препараты на основе морской воды.
Хорошо помогают различные ингаляции паром с маслами чайного дерева, пихты, эвкалипта. Многим помогает подышать над парами содового раствора или варёного картофеля.
Очень популярный способ лечения соплей – прогревание варёными яйцами, которые прикладывают тёплыми (чтобы не обжечься) с обеих сторон носа в область гайморовых пазух на 10 минут на ночь. Делать так нужно каждый день не меньше недели.
Также из народных средств хорошо зарекомендовали себя капли из свежего сока каланхоэ, алоэ, свёклы, моркови.
Ещё один способ быстро высморкать нос – воспользоваться бальзамами типа Звёздочки. Если намазать таким средством крылья носа, забитый нос быстро освободится.
Можно попробовать точечный массаж: нужно одновременно массировать парные точки одну-две минуты кончиками пальцев:
- на крыльях носа;
- у основания бровей на лбу;
- над верхней губой.
Помимо лечения, необходимо создать условия, при которых отёк слизистой быстрее сойдёт. Для этого нужно увлажнить воздух в помещении, где находится больной, с помощью специальных приборов или просто расставив ёмкости с водой или развесив мокрые простыни или полотенца. Сухой воздух препятствует разжижению слизи, делает её густой, к тому же в густой слизи более активно размножаются микробы. Влажный же воздух помогает слизи отойти из носа и освободить пазухи и носовую полость.
Во время появления густых соплей не нужно стесняться сморкаться – это помогает очистить нос от вредных веществ и способствует быстрейшему выздоровлению.
Лечение медикаментозными средствами
Если домашние средства не помогли и болезнь затянулась, нужно обратиться к врачу и приступать к лечению забитого носа медицинскими препаратами.
 Чтобы освободить нос от слизи, пользуются различными сосудосуживающими средствами – каплями и спреями. Минус такого лечения в том, что он направлен на снятие симптомов, к тому же может применяться не дольше недели, чтобы избежать привыкания. Если за это время с заболеванием не справиться, то нос будет по-прежнему заложен соплями, а это может привести к таким неприятным осложнениям, как гайморит или бронхит.
Чтобы освободить нос от слизи, пользуются различными сосудосуживающими средствами – каплями и спреями. Минус такого лечения в том, что он направлен на снятие симптомов, к тому же может применяться не дольше недели, чтобы избежать привыкания. Если за это время с заболеванием не справиться, то нос будет по-прежнему заложен соплями, а это может привести к таким неприятным осложнениям, как гайморит или бронхит.
Если проблема связана с аллергией, то необходимо принимать антигистаминные средства. При длительной аллергии врач может назначить гормональные препараты курсами в нос (они также эффективны при заложенности, связанной с медикаментозными ринитом).
Если у больного на фоне забитого носа появилась температура, боли или развился гнойный синусит, необходимо добавить в лечение антибиотики системного действия. Антибактериальные капли и спреи в этом случае сделать уже мало что могут, так как не имеют необходимую для уничтожения микробов концентрацию.
Когда обращение к врачу неизбежно
Большинство из нас считает, что насморк – это несерьёзно и не стоит внимания врачей. Тем более что на ранней стадии он легко лечится. Но есть ситуации, при которых откладывать визит в поликлинику нельзя ни в коем случае:
- насморк и заложенность длится более трёх недель, несмотря на лечение;
- появились гнойные, зелёные или жёлтые, выделения, сопли приобрели неприятный запах;
- держится субфебрильная, высокая температура, появились болезненные ощущения в лице, пропало обоняние.
В некоторых случаях потребуется инвазивное, в том числе хирургическое, лечение, например, при:
- вазомоторном рините;
- искривлении носовой перегородки и наростах на ней;
- полипозе.
Профилактика насморков
 Чтобы избежать крайних случаев, которые появляются как осложнения после заложенности носа и обильных выделениях из него, рекомендуется избегать частых насморков. Это значит, что все очаги инфекции (включая кариес) необходимо своевременно лечить, избегать посещений общественных мест в период распространения простудных заболеваний, соблюдать питьевой режим и диету, регулярно бывать на свежем воздухе, проветривать и увлажнять воздух в доме.
Чтобы избежать крайних случаев, которые появляются как осложнения после заложенности носа и обильных выделениях из него, рекомендуется избегать частых насморков. Это значит, что все очаги инфекции (включая кариес) необходимо своевременно лечить, избегать посещений общественных мест в период распространения простудных заболеваний, соблюдать питьевой режим и диету, регулярно бывать на свежем воздухе, проветривать и увлажнять воздух в доме.
Также стоит создать гипоаллергенную обстановку в доме, если причиной заложенности является аллергия.
И главное условие: при любом заболевании, вызывающем проблемы с носом, нужно своевременно обращаться к специалистам и проводить необходимое лечение, ведь без нормальной работы носа очень сложно полноценно функционировать всему организму.
Густые сопли не высмаркиваются чем лечить
Появление густых соплей связано с инфекционным поражением слизистой носа или аллергической реакцией на воздействие раздражителей. Такой насморк нельзя оставлять без внимания, поскольку может повлечь за собой ряд неприятных, опасных осложнений. Это связано с затрудненным отхождением вязкого секрета, скапливающегося в носовой полости.

Нарушение оттока выделений ухудшает носовое дыхание, приводит к застою слизи, что создает комфортные условия для роста и размножения болезнетворных бактерий. Впоследствии становится причиной развития воспалительных процессов и распространения инфекции на соседние органы.
Причины
Образование назального секрета в носу — нормальный физиологический процесс, представляющий собой защитную реакцию. Организм так пытается очистить носовые ходы от осевших на слизистой инородных частиц, бактерий, пыли. Помимо этого, вырабатываемая секреторными клетками слизь защищает дыхательные пути от обезвоживания и чужеродных агентов. В норме носовые выделения прозрачные и умеренно густые.

Изменение продукции и вязкости соплей провоцируют факторы:
- нарушение функционирования иммунной защиты;
- употребление табачных изделий;
- переохлаждение организма;
- вирусное или бактериальное поражение дыхательных путей;
- аллергические реакции;
- заболевания респираторного тракта.
Лечить насморк с выделением густых соплей, особенно у маленького ребенка, нужно как можно раньше. Чтобы лечение было подобрано правильно, посетите врача, который установит причину соплей. Ведь при аллергической природе насморка терапия отличается от методов борьбы с инфекционным заболеванием.
Методы лечения
Подбор лекарственных препаратов проводится отоларингологом с учетом стадии болезни, этиологического фактора, особенностей симптоматических проявлений. Пробовать лечить подобного рода насморк самостоятельно, это значит осознанно подвергать здоровье риску. Самоврачевание в таких случаях нецелесообразно и даже опасно.
Противовирусные средства
При вирусном генезе заболевания назначаются противовирусные лекарственные средства. Лечат тяжелую бактериальную инфекцию антибиотиками Если же насморк возник из-за воздействия аллергенов, предписываются антигистамины. Для разжижения слизистых выделений в носу назначаются муколитические препараты.

Изотонические растворы
Неважно какого оттенка сопли, если они вязкой консистенции и не высмаркиваются, главная задача — поддержание гигиены носовой полости.
Для этой цели подходят изотонический или физиологический растворы. Они улучшают отхождение густого слизистого секрета и нормализуют носовое дыхание у ребенка и взрослого. Для процедуры промывания носа возьмите 0,9% раствор хлорида натрия или аналогичные препараты на основе стерильных морских вод.
Популярностью пользуются средства: Аквалор, Салин, Мореназал, Физиомер, АкваМастер.
Солевые растворы
Как альтернатива хорош самостоятельно приготовленный солевой раствор. В стакане теплой кипяченой воды развести 1 ч. ложку морской или поваренной соли. Промывание поможет очистить носовые ходы от соплей, за короткое время избавит от надоедливого насморка и сопутствующих симптомов.
Как лечить детей
При появлении густых соплей у ребенка важно удалять их из носовой полости. Медикаментозные препараты в таких случаях назначаются в индивидуальном порядке, и только врачом. Для облегчения состояния малыша придерживайтесь нескольких этапов самостоятельной терапии, рассмотренных далее.
Разжижение
В первую очередь вязкие слизистые выделения у ребенка разжижают солевыми растворами. Лечить насморк у детей до года можно препаратом Аквамарис или Хьюмер. Нет противопоказаний и у физиологического раствора из аптеки.
Очистка
После промывания носовых ходов у ребенка спустя пять минут аккуратно устраните из полости носа размягченный слизистый секрет. Для этого используйте небольшие ватные турунды, которые предварительно смочите в вазелине или растительном масле.
Аспиратор
Для удаления назальной слизи также подойдет специальный аспиратор для отсасывания соплей, маленькая резиновая груша или стерильный шприц без иглы.
Капли
По завершении описанных выше мероприятий в носовые ходы ребенка закапайте предписанные доктором назальные капли.
В дополнение важно соблюдать температурно-влажностный режим в помещении, в котором пребывает малыш. Это поможет предотвратить пересыхание пострадавшей от воспалительного процесса слизистой.
Обеспечьте ребенку обильное питье, систематически проводите влажную уборку и проветривайте детскую комнату.
Важное условие в лечении насморка — систематическое посещение врача. Не затягивайте патологический процесс и не занимайтесь самолечением, поскольку, не зная причин его возникновения, можно только усугубить состояние.
 Загрузка…
Загрузка…Густые сопли не высмаркиваются чем лечить
Хрюкает нос и кашель
Это ужас и я в печали. Сходили на 3 дня в садик по 2 часа и я свалилась с зелеными соплями, сын держался. Но еще после трех дней и он заболел. Что имеем сейчас: сын 2г2мес, забит нос и где-то внутри хрюкает/булькают сопли густые и белые, лающий кашель с плохим отхаркиванием, температуры нет, пару раз поднималась до 37.8(ничем не сбивала). Я с пропавшим голосом, насморком и кашлем. Болеем уже больше недели, лечимся ингаляциями с физ.раствором+беродуал, промываем нос и капали изофру… Читать далее →




 Загрузка…
Загрузка…






 Сотни поставщиков везут лекарства от гепатита С из Индии в Россию, но только M-PHARMA поможет вам купить софосбувир и даклатасвир и при этом профессиональные консультанты будут отвечать на любые ваши вопросы на протяжении всей терапии.
Сотни поставщиков везут лекарства от гепатита С из Индии в Россию, но только M-PHARMA поможет вам купить софосбувир и даклатасвир и при этом профессиональные консультанты будут отвечать на любые ваши вопросы на протяжении всей терапии.



















 Бананы при язве стимулируют выработку слизистого компонента
Бананы при язве стимулируют выработку слизистого компонента Появление запоров является противопоказанием к применению бананов при язве
Появление запоров является противопоказанием к применению бананов при язве Бананово-грушевый смузи можно использовать при язве желудка
Бананово-грушевый смузи можно использовать при язве желудка











































































 Калорийность салата не велика — до 150 ккал на 1 порцию, откуда мы получим до 8% дневной нормы клетчатки (!)
Калорийность салата не велика — до 150 ккал на 1 порцию, откуда мы получим до 8% дневной нормы клетчатки (!)


 Время приготовления — до 15 минут.
Время приготовления — до 15 минут.
 Простой по составу вариант, где снова очень важна нарезка.
Простой по составу вариант, где снова очень важна нарезка. Никогда не поздно обогатить свой рацион полезными витаминами и микроэлементами, которые содержатся в доступных каждому фруктах и овощах. Это касается и такой культуры, как фиолетовая капуста. Рецепты приготовления блюд на ее основе разнообразные. Это могут быть и салаты, и гарниры, консервация и не только. Овощ включает в себя клетчатку, белки, ферменты и не только. Организму он приносит огромную пользу, а если еще блюдо будет очень вкусным и сытным, то это будет вдвойне приятно.
Никогда не поздно обогатить свой рацион полезными витаминами и микроэлементами, которые содержатся в доступных каждому фруктах и овощах. Это касается и такой культуры, как фиолетовая капуста. Рецепты приготовления блюд на ее основе разнообразные. Это могут быть и салаты, и гарниры, консервация и не только. Овощ включает в себя клетчатку, белки, ферменты и не только. Организму он приносит огромную пользу, а если еще блюдо будет очень вкусным и сытным, то это будет вдвойне приятно. Есть рецепты из фиолетовой капусты по приготовлению первых блюд, в частности, щей. Для того чтобы их сделать, на полтора литра овощного бульона берется 200 г капусты, 2−3 картофелины, 40 г пасты томатной и немного майонеза.
Есть рецепты из фиолетовой капусты по приготовлению первых блюд, в частности, щей. Для того чтобы их сделать, на полтора литра овощного бульона берется 200 г капусты, 2−3 картофелины, 40 г пасты томатной и немного майонеза. Салат со сметаной. Основной ингредиент натирается на терке, заправляется перцем и солью. В нее кладется сметана или майонез. Все смешивается, можно при подаче украсить зеленью.
Салат со сметаной. Основной ингредиент натирается на терке, заправляется перцем и солью. В нее кладется сметана или майонез. Все смешивается, можно при подаче украсить зеленью.


















 1. Посередине слева
1. Посередине слева

















 Соблюдение гигиенических процедур – одно из неотъемлемых составляющих здоровья человека. Зная это, люди, начиная с древних времен, уделяли большое значение чистоте тела и изобретали различные способы для самого эффективного очищения. Было замечено, что не только вода прекрасно воздействует на организм, весьма благотворным эффектом обладает и водяной пар, причем полезен как высокий уровень влажности, так и низкий. У каждой народности появился свой способ очищения тела паром: у русских баня, у финнов сауна, у турков хамам и др.
Соблюдение гигиенических процедур – одно из неотъемлемых составляющих здоровья человека. Зная это, люди, начиная с древних времен, уделяли большое значение чистоте тела и изобретали различные способы для самого эффективного очищения. Было замечено, что не только вода прекрасно воздействует на организм, весьма благотворным эффектом обладает и водяной пар, причем полезен как высокий уровень влажности, так и низкий. У каждой народности появился свой способ очищения тела паром: у русских баня, у финнов сауна, у турков хамам и др. Тренировкой для сосудов и сердца являются охлаждающие процедуры после сауны (теплый или прохладный душ, купание в бассейне с прохладной водой). Однако и здесь нельзя усердствовать, сильный перегрев, а затем сильное охлаждение приводят к ухудшению состояния, увеличивают нагрузку на сердечно-сосудистую систему, а также могут привести к простудным заболеваниям.
Тренировкой для сосудов и сердца являются охлаждающие процедуры после сауны (теплый или прохладный душ, купание в бассейне с прохладной водой). Однако и здесь нельзя усердствовать, сильный перегрев, а затем сильное охлаждение приводят к ухудшению состояния, увеличивают нагрузку на сердечно-сосудистую систему, а также могут привести к простудным заболеваниям.


















 Загрузка…
Загрузка…








 Если приступ начался резко, то нужно принять обезболивающее.
Если приступ начался резко, то нужно принять обезболивающее. Современный человек практически не уделяет времени зарядке. Он постоянно сидит за компьютером и ездит на автомобиле. В связи с низкой активностью, может развиться такой недуг, как геморрой. Болезнь появляется после расширения венозных сосудов, расположенных в прямой кишке.
Современный человек практически не уделяет времени зарядке. Он постоянно сидит за компьютером и ездит на автомобиле. В связи с низкой активностью, может развиться такой недуг, как геморрой. Болезнь появляется после расширения венозных сосудов, расположенных в прямой кишке. Многие пациенты считают, что ремиссия является избавлением от заболевания. К сожалению это не так, изолированный геморрой может спровоцировать появление рецидива. Появление рецидива может быть вызвано следующими факторами:
Многие пациенты считают, что ремиссия является избавлением от заболевания. К сожалению это не так, изолированный геморрой может спровоцировать появление рецидива. Появление рецидива может быть вызвано следующими факторами: В большинстве случаев, рецидив появляется внезапно, его сложно предугадать. Боль, вызванная недугом, становится резкой. Чтобы ликвидировать болевые ощущения, необходимо принимать обезболивающие препараты или использовать мази.
В большинстве случаев, рецидив появляется внезапно, его сложно предугадать. Боль, вызванная недугом, становится резкой. Чтобы ликвидировать болевые ощущения, необходимо принимать обезболивающие препараты или использовать мази. Пациент, придерживающий правильного питания, не только улучшит свое пищеварение, но и нормализует стул. Какой бы метод лечения не выбрал врач, может произойти рецидив геморроя, чтобы этого не случилось, требуется придерживаться строгой диеты.
Пациент, придерживающий правильного питания, не только улучшит свое пищеварение, но и нормализует стул. Какой бы метод лечения не выбрал врач, может произойти рецидив геморроя, чтобы этого не случилось, требуется придерживаться строгой диеты. Человек с сидячим образом жизни больше других подвержен риску повторного появления геморроя. Если не получается выделить время для прогулок и занятий спортом, необходимо делать небольшие перерывы в работе. В это время можно немного прогуляться или сделать несложную зарядку.
Человек с сидячим образом жизни больше других подвержен риску повторного появления геморроя. Если не получается выделить время для прогулок и занятий спортом, необходимо делать небольшие перерывы в работе. В это время можно немного прогуляться или сделать несложную зарядку. криодеструкция узлов, то есть действие низкими температурами;
криодеструкция узлов, то есть действие низкими температурами; Если возникает рецидив геморроя после операции удаления, то необходимо знать, что предпринять в первую очередь.
Если возникает рецидив геморроя после операции удаления, то необходимо знать, что предпринять в первую очередь.
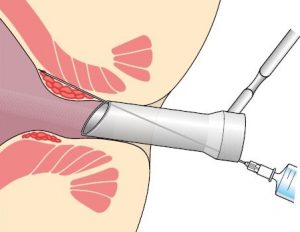 Заболевание лечат малоинвазивной методикой – склеротерапией.
Заболевание лечат малоинвазивной методикой – склеротерапией. Заподозрив неладное, больной начинает бояться дефекации.
Заподозрив неладное, больной начинает бояться дефекации. Если приступ начался резко, то нужно принять обезболивающее.
Если приступ начался резко, то нужно принять обезболивающее. При лечении воспалительных заболеваний желудочно-кишечного тракта обязательно используют лекарственные средства, способные понижать кислотность желудочного сока, такие как омепразол.
При лечении воспалительных заболеваний желудочно-кишечного тракта обязательно используют лекарственные средства, способные понижать кислотность желудочного сока, такие как омепразол.