20 причин и что делать больному
Кашель представляет собой естественный и нормальный процесс. Это реакция организма на проникновение в верхние и нижние дыхательные пути инородных объектов. Таковыми могут быть экссудат, аспирационное содержимое, иные предметы.
Согласно данным медицинской статистики, кашель развивается у 100% пациентов в определенный момент жизни. В подавляющем большинстве случаев речь идет о патологических причинах. Заболевания множественны.
По характеру рефлекс может быть сухим или же влажным. Часто кашель не проходит сам по себе.
Как уже отмечено, рассматриваемое явление — нормальная физиологическая реакция организма. Но, несмотря на всю рефлекторность, если это длится более 5 дней, речь уже идет о патогенном процессе.
Если же симптом не проходит 2 недели и более — требуется выявление первопричины проблемы и начало срочного лечения. Часто приходится говорить о сложных и тяжелых заболеваниях, но о каких? Что же нужно знать о столь непростом симптоме, как кашель?
Причины сухого не проходящего кашля
Сухой или непродуктивны рефлекс почти всегда сопровождает патологические процессы. Вопреки распространенному мнению, кашель не проходящий несколько недель или месяц и более формируется в результате проблем с легкими и бронхами далеко не всегда. О каких же болезнях приходится говорить?
Гипертиреоз с зобом
Зоб — узловое или чаще диффузное увеличение щитовидной железы, спровоцированное рядом экзогенных и эндогенных факторов.
Кашель в данном случае развивается в результате компрессии трахеи и бронхов разросшимся эндокринным органом.
Излишнее давление приводит к раздражению органов нижних дыхательных путей.
Итогом становится формирование интенсивного рефлекса, который не пройдет, пока не будет сделана операция.
При этом выделение мокроты не характерно и не наблюдается никогда. Выход экссудата свидетельствует не в пользу тиреоидного генеза заболевания.
Плеврит
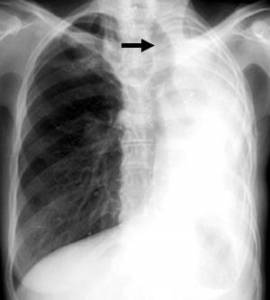
Воспаление наружной выстилки легких. Плевра представляет собой тонкую оболочку бронхолегочных структур, она выполняет, в первую очередь, защитную функцию.
Почти никогда плеврит не формируется в качестве первичной патологии.Наиболее часто речь идет о вторичном процессе, который объясняется воспалением легочных структур, бронхов, трахеитом (при спуске болезнетворной флоры в нижние дыхательные пути).
Болезнь сопровождается неспецифическими симптомами, в первую очередь интенсивным, мучительным кашлем без мокроты, способным длиться месяцами, болями за грудиной и другими.
Риниты, синуситы и иные заболевания верхних дыхательных путей
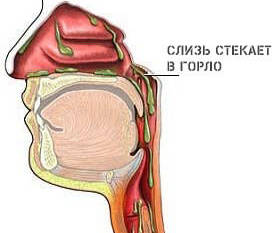
Парадоксально, но возможно становление кашля даже при поражении назальных ходов и носоглотки. Причина заключается в затекании слизи и экссудата, который активно вырабатывается в ходе насморка в нижние дыхательные пути.
Далее механизм проходит стандартный путь. Мерцательный эпителий и его реснички воспринимают слизь и экссудат как инородные объекты, которые нужно выгнать из ходов. Развивается сильный кашлевой рефлекс.
При этом сопутствующие симптомы практически отсутствуют. Это характерная черта именно назальной природы кашля.
Коклюш
Детское заболевание. В среде взрослых пациентов практически не встречается, что вполне объяснимо.
Указанная патология развивается при существенно сниженном иммунитете, который редко наблюдается у больных старшего возраста.
Кашель интенсивный, болезненный, забивающий. Доходит до того, что пациента начинает рвать от силы рефлекса.
Корь
Еще одно воспалительно-инфекционное заболевание, которое встречается, по преимуществу, у детей и подростков до 16 лет. Характеризуется таким же мучительным, долгим кашлем, хотя и не всегда. Многое зависит от силы инфицирования.
Сердечная недостаточность

Странно, однако, кашель может формироваться и в результате застойного поражения кардиологического профиля, который объясняется растяжением желудочков сердца.
Все дело в нарушении газообмена. Когда сердечная мышца перестает работать, как ей следовало бы, кровь хуже снабжается кислородом.
Начинается одышка, которая приводит к иссушению слизистых оболочек дыхательных путей. Итогом становится кашель, при этом далеко не всегда интенсивный.
Это лишь один из механизмов формирования рефлекса при сердечной недостаточности. Сопровождается заболевание множеством сторонних симптомов. Такой сухой кашель не проходит месяц, пока не будут устранены проблемы с сердцем.
Фарингит
Представляется заболеванием, в ходе которого наступает воспаление глоточных слизистых оболочек и эпителиальных тканей.
Сопровождается этот неприятный процесс болями в горле, снижением глотательной активности мышечных структур, кашлем сухого характера, нарушениями голоса (он становится сиплым, хриплым или вовсе пропадает).
Несмотря на всю дискомфортность сложившейся ситуации, фарингит крайне редко дает сложные и опасные для жизни и здоровья симптомы. Хотя угроза все же есть.
В большинстве своем болезнь носит инфекционный характер, возможен спуск патогенной флоры в нижние дыхательные пути и развитие вторичного поражения бронхолегочных структур.
Ларингит
Несмотря на схожесть названий, не имеет ничего общего с фарингитом. Формируется воспаление гортани. Кашель при ларингите специфичен: он лающий, забивающий, гулкий по характеру.
Требуется своевременное лечение, поскольку вполне возможно становление вторичной дыхательной недостаточности и удушья. Однако летальный исход наступает крайне редко.
Сухой, не проходящий кашель, таким образом, развивается по множеству причин, но факторов становления мокрого рефлекса еще больше.
Мокрый кашель
Продуктивный рефлекс развивается по нескольким десяткам причин. Если кашель с мокротой не проходит месяц и более, речь идет ряде заболеваний, склонных к хроническому, длительному течению. Среди всех наиболее распространены следующие заболевания:
- Гриппозное поражение. В том числе и острые респираторные заболевания иного характера. Наверняка каждому известны следующие симптомы простуды: влажный кашель с большим количеством мокроты, одышка, проблемы с дыханием. Это проявления гриппозного поражения или иного острого респираторного заболевания. Сам по себе грипп, как другие болезни не вызывает кашля. Речь о вторичном трахеите, как правило, несколько реже подключается вторичный бронхит.
- Бронхит. Воспалительное поражение бронхолегочных структур. Сопровождается интенсивным кашлем с отхождением большого количества мокроты (но не всегда), болями за грудиной, сильной одышкой. Возможно удушье. Бронхит в отличие от воспаления легких протекает менее агрессивно и куда реже приводит к становлению летального исхода течения недуга. Патология имеет свойство хронизироваться, вызывая остаточный кашель длящийся месяцами.
- Пневмония. Воспаление легких далеко не всегда соседствует с мокрым кашлем. Возможно течение болезни и вовсе без проявления рефлекса со стороны нижних дыхательных путей. Но наиболее часто имеет место легкий кашель с отхождением небольшого количества мокроты. Аналогично бронхиту, патология может принимать вялотекущие формы, которые не проходят годами.
- Трахеит. Определяется как воспалительное поражение слизистой оболочки трахеи. Именно данная структура наиболее богата нервами, ресничным эпителием, потому активно реагирует на воспаление и отек. Кашель сильный, с большим количеством мокроты, в среднем длится 2-3 недели при соотвествующем лечении.
- Бронхиальная астма. Обструктивное заболевание, в процессе которого наступает сужение просвета бронхов и проблемы с дыханием. Течет приступообразно, с отхождением небольшого количества слизистого экссудата. Такой кашель долго не проходит у взрослых и детей, патология может сопоровождать больного всю жизнь.
- Туберкулез и рак легкого. Обе патологии едины по симптомам. Ведущее проявление — отхождение кровянистой мокроты.
- ХОБЛ (хроническая обструктивная болезнь легких). Наиболее часто наблюдается у пациентов с приличным стажем курения. Характеризуется деструкцией бронхиального дерева, постоянной обструкцией, невозможностью нормально дышать, влажным кашлем. Потенциально не излечимое заболевание.
- Рефлюкс-эзофагит с аспирацией желудочного содержимого. Пока не устранена причина слабости желудочного сфинктера (бывает так, что ее невозможно вылечить), кашлевой рефлекс будет преследовать больного.
- Бронхоэктатическая болезнь. Сопровождается отхождением гнойного экссудата. Для болезни типично становление в альвеолах гнойных включений: альвеолярные структуры буквально превращаются в мешочки с экссудатом.
В некоторых случаях возможно сочетание сразу нескольких заболеваний, например, бронхиальной астмы с трахеитом и т.д. В таком случае течение обоих недугов усугубляется в разы, накладываясь одно на другое.
Кашель более месяца

Если кашель не проходит месяц и дольше, он может развиваться как итог течения заболеваний обеих описанных групп.
Однако наиболее часто речь идет о воспалении легких, бронхитах, астматическом процессе.
Эти заболевания всегда длятся продолжительное время, тяжело поддаются лечению и склонны принимать хроническую форму — вот почему долго не проходит кашель.
Однако, если астма течет вследствие поражения аллергического характера, когда активно вырабатывается вещество-гистамин — достаточно исключить аллерген, чтобы проблема стала не столь актуальной.
Сопутствующие симптомы
Почти никогда кашель не приходит один. Не считая некоторых описанных выше заболеваний.
В большинстве же случаев говорить приходится о следующих сопутствующих проявлениях:
- Боли за грудиной. Усиливаются при касаниях, попытках совершить полное дыхательное движение (обычно на вдохе). Объясняются воспалительным процессом.
- Одышка. Увеличение количества дыхательных движений в определенный момент времени (в минуту). Усиливается при физической активности, но сохраняется и в состоянии покоя.
- Удушье. Представляет собой невозможность адекватного совершения дыхательных движений. Нередко итогом удушья становится нарушение газообмена. Результат — дыхательная недостаточность. Если не начать нормальное, лечение высока вероятность летального исхода.
- Хрипы и свисты в легочных структурах при дыхании.
Другой характерный симптом, который встречается только при интенсивном кашле, туберкулезе и раке легких — это кровохаркание.
Пациент откашливает кровь в виде прожилок, либо вмешанную в структуру слизистого экссудата. В таком случае мокрота выглядит пенистой, имеет розоватый оттенок.
Возможны проявления со стороны желудочно-кишечного тракта, если причина кашля скрывается в рефлюксах или гастритах.
Методы диагностики
Диагностические мероприятия довольно сложны, самостоятельно поставить диагноз невозможно. Более того, самодиагностика недопустима. Необходимо обратиться к врачу, чтобы своевременно начать терапию.
Диагностировать и лечить кашель с мокротой и сухой рефлекс должен специалист.
Профильный врач — пульмонолог, однако по причине невозможности обратиться к специалисту рекомендуется первичная консультация терапевта.
Наиболее сложно лечение влажного кашля. Потому-то и требуется своевременная диагностика, дабы не упускать ценного времени.На первичном приеме проводится общая оценка состояния пациента, устный опрос и сбор анамнеза.
Затем наступает очередь специализированных исследований:
- Рентгенографии органов грудной клетки.
- Бронхоскопии.
- Анализа мокроты и исследования материала бактериологического профиля.
- ФГДС.
- Исследования крови.
- Прослушивания бронхолегочного звука.
- Физикального исследования.
В целом диагностика представляет определенные сложности. Особенно непросто дифференцировать различные диагнозы.
Общие принципы лечения

Что делать если кашель не проходит? — Общие принципы терапии предполагают применение специализированных препаратов.
- Если функциональных проблем нет, необходимо подавить кашель сам по себе. Для этого назначаются специальных фармацевтические средства для угнетения рефлекса на центральном и периферическом уровнях. Соответственно, угнетают особые мозговые центры и ресничный эпителий. Если у взрослых не проходит кашель, наиболее часто они самостоятельно принимают препараты именно данных групп, что неправильно. Нужно разобраться в ситуации.
- Аллергию лечат бронхолитиками и антигистаминными. Это Беродуал, Сальбутамол, иные лекарственные средства.
- Воспалительно-инфекционные болезни, в том числе туберкулез подлежат курации посредством антибиотиков, в первую очередь фторхинолонов.
- Во всех сложных случаях, когда наступает дыхательная недостаточность, требуется применение Преднизолона, иных кортикостероидов.
Конкретные наименования подбираются только специалистом. В противном случае велика вероятность непредсказуемого течения болезни.
Кашель — сложный и комплексный процесс, который возникает у людей регулярно по разным причинам. По причине огромного количества вероятных факторов становления проблемы, диагностика представляет большие сложности. Требуется своевременно пройти начать грамотное лечение. Так прогноз будет максимально благоприятным.
Вконтакте
Одноклассники
Мой мир
pneumoniae.net
Первая помощь, если долго не проходит кашель: причины кашля, способы лечения
 В медицинской практике известно очень много заболеваний, которые сопровождаются таким неприятным явлением, как кашель. Большинство людей настораживаются, когда видят, что на протяжении нескольких недель и тем более месяцев у них не проходит кашель. Именно в этот момент они начинают думать о наличии у них серьезной патологии.
В медицинской практике известно очень много заболеваний, которые сопровождаются таким неприятным явлением, как кашель. Большинство людей настораживаются, когда видят, что на протяжении нескольких недель и тем более месяцев у них не проходит кашель. Именно в этот момент они начинают думать о наличии у них серьезной патологии.
Но иногда бывает так, что кашель возникает в виде осложнения ранее перенесенного простудного заболевания и может беспокоить уже здорового человека продолжительное время. И когда решить эту проблему не удается с помощью домашних средств, человек, наконец, решается обратиться за квалифицированной медицинской помощью.
Обычному человеку очень трудно понять, почему кашель не проходит быстро. Это может быть связано с разными причинами. Иммунная защита была ослаблена болезнью, во время лечения которой в организм смогла проникнуть новая инфекция или вирус.
Когда с иммунитетом все в порядке, организм сам в состоянии отбить атаки любого вируса. Но если он ослаблен, то уже не может справиться со своими основными функциями. Поэтому, когда человека начинает беспокоить долгое время непрекращающийся кашель, он должен первым делом установить, по чьей «вине» возник этот неприятный симптом. Только зная об этом, можно подобрать эффективное лечение.
Также рекомендуем прочитать:
Содержание материала
Причины долгого кашля
По статистике, кашель может долгое время мучить человека, если у него имеется одно из следующих заболеваний:
 туберкулез;
туберкулез;- грибковая микрофлора;
- микоплазма;
- пневмоцисты.
Ещё у некоторых больных может присутствовать смешанная инфекция. В этом случае лечение осложняется, поскольку вызванные этими микроорганизмами заболевания имеют тяжелый характер протекания. У больного могут возникать жалобы на слабость, повышенную температуру и сильное потоотделение.
Если больной решил лечиться самостоятельно, не до конца прошел назначенный врачом курс или же слишком поздно обратился за медицинской помощью, то чаще всего подобные заболевания успевают развиться в хроническую форму.
Все эти вирусы и бактерии проникают в организм человека воздушно-капельным путем во время чихания или кашля носителя заразы.
Больше остальных рискуют заразиться люди, которые имеют ослабленный иммунитет или подвергаются частым нагрузкам на работе.
Из этого можно сделать единственно правильный вывод — каждый из нас должен регулярно проводить мероприятия по повышению иммунитета, а для этого необходимо увеличить потребление овощей и фруктов, обеспечить нормальный режим сна и заниматься спортом.
Что делать, если кашель не прекращается неделю?
Кашель представляет собой неконтролируемый дыхательный рефлекс, который является ответом организма на раздражение слизистой гортани, бронхов или горла и легочной ткани. Посредством кашля происходит выведение из дыхательных путей чужеродных тел, вредных микроорганизмов, а также опасной слизи, пыли и мокроты.
 Специалисты связывают появление длительного кашля со следующими факторами:
Специалисты связывают появление длительного кашля со следующими факторами:
- эмоциональный стресс;
- аллергия;
- простудные заболевания.
Ещё нужно сказать о том, что каждый кашель может иметь различный характер протекания. В зависимости от этого выделяют мокрый и сухой, ночной, дневной, а также периодический и другие виды выдыхательного рефлекса.
Лечение недельного кашля
Если по результатам диагностики удалось установить, что недельный кашель был вызван ОРЗ, то врач прописывает больному противокашлевые препараты. Однако это ни в коем случае не должны быть антибиотики, поскольку они способны эффективно бороться только с бактериями. Применять антибактериальные препараты целесообразно при подтверждении диагноза бронхита и пневмонии, во время протекания которых возникает лихорадочное состояние и сильный кашлевой синдром.
Еще при долго непрекращающемся сильном кашле врач может выписать больному отхаркивающие препараты на основе лекарственных растений. К ним могут быть добавлены и иммуномодулирующие средства, которые при применении оказывают стимулирующее воздействие на иммунитет и усиливают терапевтический эффект противовирусных препаратов.
В тех случаях, когда кашель беспокоит больного на протяжении недели и больше и вдобавок ко всему вызывает боль в грудной клетке, а также сопровождается повышенной температурой и вызывает постоянное выделение во время отхаркивания кровянистой зеленой или желтой мокроты, самостоятельно лечить эти симптомы ни в коем случае нельзя. Больной должен незамедлительно показаться врачу.
Пациентам, которых долгое время беспокоит непрекращающийся кашель, дают особые рекомендации по лечению. К примеру, во избежание пересыхания горла им необходимо увеличить количество выпиваемой жидкости. В рамках этой рекомендации полезно перед сном выпивать стакан теплого молока с ложкой меда.
Не меньшую пользу организму могут принести соки и морсы. Если человека беспокоит сухой кашель на протяжении 7 дней, то он может выпивать в течение дня по одной столовой ложке свежего сока черной редьки 3 раза в день.
Почему долго не проходит кашель?
Иногда больному даже при соблюдении всех рекомендаций лечащего врача не удается устранить неприятный симптом. Немногие могут понять, что им следует делать. Если подобное имеет место, то это можно объяснить влиянием следующих факторов:
 бронхиальная астма;
бронхиальная астма;- туберкулез;
- пневмония;
- чужеродное тело в дыхательных путях;
- бронхит.
Чтобы иметь возможность в короткие сроки справиться с длительным кашлем, врач должен знать, что именно послужило катализатором заболевания либо сам недуг, на фоне которого развился этот симптом. Также важно иметь четкое представление о его характере. Длительный кашель может быть продуктивным или непродуктивным, частым или редким, а также спастическим или приступообразным.
Видя, что кашель с мокротой продолжает беспокоить больше месяца, больному необходимо как можно быстрее показаться врачу. Тем более, если к вышеупомянутым симптомам добавились новые:
- острые боли в грудной клетке;
- быстрая утомляемость;
- высокая температура;
- одышка;
- отсутствие аппетита;
- прозрачные густые выделения или мокрота с кровяными сгустками;
- выраженное похудение;
- приступы тошноты;
- усиление потоотделения;
- сильно выраженная отечность.
Со временем длительный кашель может развиться в хронический. Избежать этого можно, если больной обратится за помощью к врачу спустя 5 дней, если за это время ему не удалось справиться с этим симптомом.
Нередко люди с пренебрежением относятся к этому симптому, тем более видя, что нет других явлений, которые бы указывали на серьёзность их состояния — слабости, насморка и повышенной температуры. Однако каждый день промедления ведёт к тому, что впоследствии вылечить это заболевание будет невероятно сложно.
 Если больной на протяжении 4 недель не может вылечить кашель, то ему следует пройти обследование у нескольких узкопрофильных специалистов — фтизиатра, аллерголога, терапевта, ЛОРа и, возможно, пульмонолога. Имея на руках результаты обследований, врачам не составит труда понять, в чём заключается причина этого состояния и какие именно средства и процедуры следует прописать больному, чтобы избавить его от этого симптома.
Если больной на протяжении 4 недель не может вылечить кашель, то ему следует пройти обследование у нескольких узкопрофильных специалистов — фтизиатра, аллерголога, терапевта, ЛОРа и, возможно, пульмонолога. Имея на руках результаты обследований, врачам не составит труда понять, в чём заключается причина этого состояния и какие именно средства и процедуры следует прописать больному, чтобы избавить его от этого симптома.
Если обратиться к статистике наблюдения за больными, которых на протяжении месяца беспокоил непрекращающийся кашель, то можно выделить список заболеваний, которые способны спровоцировать появление этого симптома:
- плеврит;
- силикоз;
- коклюш;
- туберкулез;
- асбестоз;
- синусит;
- раковые метастазы или рак легкого;
- бронхиальная астма;
- сердечная недостаточность;
- хронический бронхит.
Для того чтобы врач смог назвать точную причину непрекращающегося кашля, в некоторых случаях могут потребоваться дополнительные исследования. Помочь в постановке более точного диагноза может анализ крови, посев мокроты на флору, исследование крови на наличие микоплазмы и хламидии, а также рентген легких и проба Манту.
Если больного на протяжении не менее 4 недель беспокоит сильный кашель, то это может быть связано с воздействием неблагоприятных внешних условий или же вредными привычками.
К примеру, в большинстве случаев диагноз силикоза ставят шахтерам, асбестоза — людям, занятым в строительной сфере, а пневмонит — работникам сельскохозяйственной отрасли.
Кашель долго не проходит у взрослых: как лечить?
 Такое серьезное патологическое состояние, как продолжительный кашель можно вылечить, только если терапия будет подобрана опытным врачом. Необходимо знать о том, что в каждом случае продолжительный кашель может быть вызван разными факторами, а это означает, что и лечение должно быть особым. Поэтому, если у больного была выявлена сердечная недостаточность, то он не поможет себе, принимая противокашлевые сиропы, глотая таблетки или проводя ингаляции.
Такое серьезное патологическое состояние, как продолжительный кашель можно вылечить, только если терапия будет подобрана опытным врачом. Необходимо знать о том, что в каждом случае продолжительный кашель может быть вызван разными факторами, а это означает, что и лечение должно быть особым. Поэтому, если у больного была выявлена сердечная недостаточность, то он не поможет себе, принимая противокашлевые сиропы, глотая таблетки или проводя ингаляции.
Начинать борьбу с этим симптомом нужно с того, что больной должен заняться восстановлением водного баланса. А этого можно добиться, если увеличить количество выпиваемой жидкости. Одновременно с этим он должен пересмотреть свой рацион, который должен содержать небольшое количество калорий. И желательно добавить в него больше фруктов и овощей.
Также хороший лечебный эффект дают ингаляции с добавлением хвойного масла, пищевой соды, шалфея и ромашки, мать-и-мачехи и чабреца. Если со временем кашель развился в продуктивный с вязкими выделениями, то правильно будет назначить больному лекарства, разжижающие мокроту. Подобными свойствами обладают муколитики и отхаркивающие препараты.
И желательно использовать для лечения кашля у взрослых препараты, которые содержат в своем составе лекарственные растения. Если кашель сопровождается небольшим количеством выделений, то правильно будет выписать больному отхаркивающие сиропы и таблетки. При этом нужно сказать, что эти лекарства недопустимо принимать одновременно с противокашлевыми препаратами.
Длительный кашель
Согласно медицинской терминологии, длительным называется кашель, если он беспокоит больного на протяжении 4–8 недель. Таким образом, кашель, который сохраняется на протяжении двух недель, может со временем превратиться в длительный симптом.
Видя, что против кашля ничто не помогает и он уже длится на протяжении долгого времени, можно предположить, что его могло вызвать одно из следующих заболеваний:
 рак легких;
рак легких;- туберкулез;
- ВИЧ-инфекция;
- левожелудочковая недостаточность;
- бронхиальная астма.
Назначать лечение длительного кашля у взрослых, только основываясь на симптомах, нельзя. Чтобы поставить более точный диагноз, необходимо провести дополнительные исследования, которые помогут определить истинные причины продолжительного кашля. К примеру, учащенное и сбивчивое дыхание часто наблюдается при легочно-сердечной недостаточности. Если у врача возникли подозрения на наличие рака легких или бронхоэктатической болезни, то он может назначить специальное обследование «барабанные палочки».
Помимо вышеупомянутых мероприятий, в обязательном порядке должен быть проведён осмотр слизистой носоглотки или глотки. Специалист должен обратить внимание на выделения из носа, дифференцировать полипы в носовой полости и синусит, который у большинства больных вызывает дискомфорт в проекции придаточных носовых пазух.
Нужно сказать, что долгое время не прекращающийся кашель не во всех случаях сопровождается повышенной температурой. В основном он является одним из симптомов, которые приходится наблюдать при таких заболеваниях, как пневмония, туберкулез и синусит.
Ещё врачу перед постановкой диагноза следует осмотреть шею больного. Не исключено, что там будет обнаружен положительный венный пульс, а это явный признак легочной недостаточности.
Если во время проведения обследования у взрослого пациента были обнаружены увеличенные задние или передние шейные лимфоузлы и узлы надключичной области, то на основании этого можно предположить наличие у больного рака гортани и легких. Дополнительно прояснить ситуацию может прослушивание, во время проведения которого можно выявить шум или локальные либо рассеянные сухие хрипы.
Заключение
 Длительный кашель — симптом, который может указывать на наличие различных заболеваний. Причём среди них могут оказаться и довольно серьёзные. Но многие люди не обращают внимания на долгое время не прекращающийся кашель, считая, что он пройдет сам собой. Они начинают беспокоиться в тот момент, когда перепробовали массу средств и ни одно не помогло им устранить этот симптом. Именно тогда они принимают решение обратиться за помощью к врачу, так как уже не знают, что им делать.
Длительный кашель — симптом, который может указывать на наличие различных заболеваний. Причём среди них могут оказаться и довольно серьёзные. Но многие люди не обращают внимания на долгое время не прекращающийся кашель, считая, что он пройдет сам собой. Они начинают беспокоиться в тот момент, когда перепробовали массу средств и ни одно не помогло им устранить этот симптом. Именно тогда они принимают решение обратиться за помощью к врачу, так как уже не знают, что им делать.
Но к этому моменту проходит достаточно много времени и болезнь успевает развиться, что существенно усложняет его лечение. Поэтому не стоит доводить до подобного. Лучше всего перестраховаться и уже в первые недели после безуспешных попыток вылечить своими силами кашель записаться на приём к специалисту.
Внимание, только СЕГОДНЯ!
bolitgorlo.com
Что следует делать, если сухой кашель долго не проходит у взрослого
 Кашель, который длится более одной недели истощает организм
Кашель, который длится более одной недели истощает организмНередким проявлением многих заболеваний органов дыхания является кашель. В большинстве случаев, после того как болезнь вылечили – кашель исчезает. Но иногда сухой кашель долго не проходит у взрослого, и это становится тревожным симптомом, который может повлечь за собой серьезные неприятности со здоровьем.
Эта статья будет направлена на разъяснение причин, по которым кашель может долго длиться, а также на советы по поводу диагностики возможных заболеваний.
Кашель, который остался на долго
Кашель – это рефлекс, направленный на очищение дыхательных путей от пыли и мокроты.
Он бывает двух видов:
- Сухой кашель – без отделения мокроты, изнуряет организм длительными приступами и раздражает слизистую оболочку дыхательных путей.
- Влажный кашель – с отделением мокроты, является более продуктивным, так как во время процесса выведения мокроты организм излечивает себя.
И сухой и влажный кашель могут внезапно перерасти в затяжной кашель, который не даст организму полностью оправиться после только что перенесенной болезни.
Болезни и состояния, которые могут стать причиной затяжного кашля
Самой распространенной причиной, по которой кашель сухой не проходит считают неверно поставленный диагноз, и как следствие лечение, которое не подходит в данном случае. Не редко причиной того, что кашель не прошел после длительного времени является самолечение.
Множество людей ходит с кашлем на работу, отводит детей в детские учебные учреждения, и даже не задумываются о том, что им необходима помощь специалиста. Вместо этого они предпочитают купить сироп, который посоветовала подруга, или сделать несколько ингаляций.
Если состояние немного улучшилось, то и такое опасное самолечение тоже прекращают. Ничего из вышеперечисленного категорически нельзя делать! Только врач знает, как диагностировать заболевание и какие подобрать необходимые препараты для улучшения состояния и полного выздоровления.
Итак:
- Если после простуды не проходит сухой кашель это говорит о том, что развитие болезни затянулось. В идеале – сухой кашель появляется при простуде в первые дни острого периода заболевания, а после переходит во влажный, начинается постепенное отхождение мокроты, бронхи очищаются и человек идет на поправку. Если же сухой кашель все еще длиться, и не переходит во влажный, это говорит о том, что бронхам не удается справиться с нагрузкой, а значит необходимо обратиться к пульмонологу.
- Случается, что сухой кашель при фарингите долго не проходит. Фарингит – это болезнь, при котором воспаляется слизистая оболочка глотки. Кашель может носить различный характер: быть сухим, приступообразным, горловым, мучающим только по ночам. Чаще всего, кашель не проходит из-за ошибок в лечении, а именно – лечение от фарингита прекращают, как только исчезает кашель. И это в корне неверно, ведь прерванный курс даст осложнения в виде заново вернувшихся приступов кашля.
- Кашель курильщика – еще одна причина, по которой кашель сухой долго не проходит. Большинство курильщиков могут даже не замечать покашливания, считая, что в этом нет ничего серьезного, а значит не обязательно обращаться к доктору. Тем не менее, такие покашливания могут свидетельствовать о хроническом бронхите, который развился в следствии систематического воздействия никотина и прочих токсичных веществ, содержащихся в сигаретах. Запущенный хронический бронхит у курильщиков со временем проводит к эмфиземе, а после и к легочной недостаточности.
- Аллергический кашель – если вы поставили перед собой вопрос – почему сухой кашель не проходит, возможно вы стали одним из многих обладателей аллергии. Очень распространены аллергические реакции на пыль, шерсть, пух, сезонные аллергии на цветение различных растений. Сухой кашель, чихание, зуд в носу – все это симптомы, которые могут сопутствовать этому заболеванию.
- Если вас мучает сухой непроходящий кашель и в это время вы принимаете какие-либо лекарственные препараты, большая вероятность, что кашель – реакция организма, вызванная этими лекарствами. У 30 % пациентов с сердечно-сосудистыми заболеваниями сухой кашель возникает на фоне приема препаратов для снижения артериального давления. После прекращения приема препарата кашель проходит самостоятельно.
- Туберкулез – об этом серьезном диагнозе стоит задуматься если уже месяц не проходит сухой кашель (см. Какой кашель при туберкулезе и как его отличить от простудного). Палочка Коха, являющаяся возбудителем этой болезни, к 30 годам встречается в организме практически каждого человека, но благодаря защитным силам иммунитета болезнь не развивается. При резком снижении иммунитета, постоянном стрессе и нервном напряжении, а также неполноценном питании может развиться туберкулез. Проявлениями туберкулеза считается субфебрильная температура тела и повышенная потливость в ночное время, навязчивое покашливание, которое со временем переходит в сухой непродуктивный кашель.
 Если кашель не проходит больше месяца – это серьезный повод для обращения к врачу
Если кашель не проходит больше месяца – это серьезный повод для обращения к врачу- Глистные инвазии – встречаются случаи аскаридоза, при которых личинки передвигаются по малому кругу кровообращения и задерживаются в бронхах, трахее или легких. Личинки раздражают кашлевые рецепторы и провоцируют длительный сухой кашель.
- Кашель, вызванный профессиональными вредностями. Когда сухой кашель у взрослого не проходит есть повод задуматься о условиях труда. При работе рядом с токсическими веществами, бытовой химией, в шахтах по добыче угля может развиться сухой кашель, а в некоторых случаях даже дыхательная недостаточность. Самое простое решение этой проблемы – смена места работы и консультация у пульмонолога. Ведь какой бы высокой не была заработная плата, цена вашего здоровья гораздо выше.
О каких болезнях говорит длительность кашля:
| Причины кашля | Длительность | Дополнительные симптомы |
| Самолечение | До 3 недель | – |
| Аллергия | До месяца либо посезонно | Насморк, слезоточивость |
| Курение | От 1 месяца и дольше | – |
| Фарингит | 2-3 недели | Першение в горле |
| ОРВИ | 1-2 недели | – |
| Глистные инвазии | 1-2 недели, пока личинки находятся в органах дыхания | – |
| Туберкулез | Более 1 месяца | Температура, потливость |
| Профессиональные вредности | От 1 недели и дольше | – |
Как улучшить свое самочувствие при сухом кашле?
Если сухой кашель долго не проходит, главной целью является посещения врача.
Обратите внимание! Только врач сможет проверить верно ли поставлен диагноз и подобрано лечение, скорректировать его при надобности и провести диагностику.
Возможно, вам понадобиться сдать анализы крови или провести рентгенодиагностику органов дыхания. Инструкция по прохождению этой процедуры довольно проста, вам всего лишь нужно будет занять определенное положение на несколько минут и не шевелиться, пока аппарат сделает снимки.
Полезные советы:
- Лечение сухого кашля должно быть направлено на отхождение мокроты, т.е. чтобы он перешел во влажный кашель.
- Ежедневно выпивать более 2 литров жидкости – чаи, морсы, травяные настои, минеральную воду. Как вариант можно пить теплое молоко, в которое добавляют мед, инжир, банан, а также сливочное масло или минеральную воду. Все эти компоненты смягчают кашель, уменьшают частоту приступов и обволакивают слизистую, защищая ее от раздражения.
- Включить в свой ежедневный рацион легкую пищу, богатую калориями и сократить употребление жирного и жаренного, дабы не перегружать организм, который борется с болезнью.
- Провести курс ингаляций. Ингаляции можно делать с картофелем, эфирными маслами или лекарственными травами. В горячую воду добавляете пару капель эфирного масла, либо предварительно заваренные травы – подойдет чабрец, мята или эвкалипт, после чего опускаете голову над емкость с водой и вдыхаете пар. Желательно накрыть голову вместе с емкостью махровым полотенцем, чтобы полезные вещества из пара попадали только в дыхательные пути, а не рассеивались по помещению. С помощью фото, размещенных в интернете вы можете узнать, как это правильно делать.
Благодаря размещенному видео в этой статье, вы сможете больше узнать о возможных методах лечения, о причинах, по которым сухой кашель долго не проходит у взрослого, и какие минимальные вмешательства можно применить до посещения врача.
kashel.su
Что делать, если не проходит сухой кашель?
Почему не проходит сухой кашель?
Знаете ли вы, почему не проходит сухой кашель? В данном случае многое зависит от самого лечения и от причины, по которой он возник. Так, в основном данное явление связано с проблемами верхних дыхательных путей, возбудителями которых являются вирусы и патогенные бактерии. В этом случае сильный организм вполне справится с инфекцией, слабый наоборот не сможет ей противостоять, что приводит к серьезным последствиям.
При парагриппе и гриппе нужно в обязательном порядке обращаться к врачу. Ведь данные заболевания способны со временем становится агрессивными и приводящими к массе осложнений.
Заболевания плевры и легких также могут сопровождаться неприятным сухим кашлем. Это свидетельствует о наличии пневмонии или плеврита. Кроме того, для этих явлений характерна одышка, боль в груди и высокая температура. Для атипичных форм пневмонии нормальное явление – затяжной кашель. Для его диагностики необходимо сдать анализ крови методом ИФА.
Коклюш, корь и ложный круп. Для этих заболеваний характерны проявления кашля, причем затяжного. В некоторых случаях он носит конвульсивный характер. Причем он настолько сильный, что приходится прибегать к помощи противокашлевых средств.
Туберкулез это грозное заболевание, которое касается в основном лиц низкого социального уровня. Постоянное нервное напряжение, стрессовые ситуации, отсутствие полноценного питания и хорошего отдыха, увлечение различными истощающими диетами, могут привести к развитию данного заболевания.
Ларингит, фарингит и трахеит способны привести к частым причинам появления сухого кашля. Воспалительные процессы при данных заболеваниях касаются слизистой оболочки глотки и гортани. В этом случае может возникнуть лающий, изнуряющий и мучительный кашель на протяжении длительного времени.
Онкологические заболевания в частности приводят к появлению затяжного кашля. В этом случае нужно провести обследование и начать лечение.
Аллергический кашель часто возникает на фоне появления аллергенов. Страдают этим явлением преимущественно детки. Поэтому необходимо определить аллерген и начать с ним эффективно бороться. Для бронхиальной астмы характерно появление мучительного сухого кашля.
Глистные инвазии, профессиональный сухой кашель, гастро-эзофагальный рефлюкс и сердечнососудистые заболевания также могут привести к затяжному кашлю. Именно поэтому не стоит заниматься самолечением. Ведь причина данного явления может крыться во множестве проблем. Что делать если не проходит сухой кашель, подскажет врач.
Что делать, если сухой кашель долго не проходит?
Известно ли вам, что делать, если сухой кашель долго не проходит? Бывают такие случаи, когда неприятный симптом никак не хочет уходить. Это может свидетельствовать о наличии серьезного заболевания, которое нужно устранить посредствам медикаментов.
Если проблема кроется в наличии инфекции, то больному можно предложить выпить подогретое молоко с добавлением небольшого количества питьевой соды. Такой напиток позволит сделать сухой кашель более продуктивным и позволит избавиться от мокроты и полностью его устранить.
Хорошо помогают и отвары мать-и-мачехи, сок подорожника, экстракт плодов тимьяна и аниса, а также черная редька с медом. Но особая эффективность от этих средств наблюдается при комплексном их применении.
Распространенным способом лечения могут стать ингаляции. При этом не обязательно использовать медикаменты. Подойдет обыкновенная минеральная вода Боржоми или раствор питьевой соды. К такому методу рекомендуется прибегнуть при навязчивом сухом кашле у детей. Естественно, все должно проходить под руководством врача.
Если народная медицина не внушает доверия, можно использовать медикаменты. Особую эффективность несут противокашлевые средства. Некоторые из них воздействуют не только на функции кашлевого центра, но и на другие нервные центры мозга. К их числу относят Глауцин, Декстрометорфан, Преноксдиазин, Кодеин и другие препараты на их основе.
Периферические противокашлевые препараты способны воздействовать на кашлевые рецепторы в слизистой оболочке дыхательных путей. Для ускорения перехода сухого кашля к влажному стараются применять муколитики. Одним из самых эффективных является Флюдитек. В целом, что делать, если не проходит сухой кашель, должен лечащий врач. Он же и назначает эффективные препараты в необходимой дозировке.
Что делать, если сухой кашель месяц не проходит?
Не многие люди знают, что делать, если сухой кашель месяц не проходит. Итак, непродуктивный кашель во многих случаях свидетельствует о развитии в организме таких заболеваний, как грипп, простуда, появляется после переохлаждения, однако чаще всего он в скором времени переходит в продуктивную форму.
Если отхождение мокроты не наблюдается, нужно пропить специальные препараты. Возникнуть данное явление может на фоне инфекции в легочной ткани. В данном случае лечение должно проводиться путем приема медицинских препаратов.
Когда сухой кашель мучает курильщика, то в данном случае проблема имеет несколько иной характер. Скорее всего, организм не в силах терпеть действие никотина. Справится с этой ситуацией, поможет полный отказ от пагубной привычки.
Если сильный сухой кашель не проходит и мучает человека исключительно по ночам, то стоит просто изменить наклон подушки. Дело в том, что в горизонтальном положении у человека слизь интенсивно стекает по задней стенке гортани и раздражает ее.
Если вместе с сухим кашлем мучает еще и першение в горле, то специалисты советуют пить раствор из ложки меда и 200 мл воды, это способствует смягчение воспаленной слизистой оболочки горла. В таком случае вопрос: что делать, если не проходит сухой кашель, пропадет сам собой.
Что делать, если сухой кашель не проходит неделю?
Знаете ли вы что делать, если сухой кашель не проходит неделю? Первым делом нужно обратиться за помощью к специалисту. Данная проблема не несет глобальный характер, но может свидетельствовать о наличии серьезного воспалительного процесса.
Можно посетить физиатра, он назначит специальные процедуры. Не на последнем месте находится народная медицина. Так, для приготовления эффективного средства необходимо взять измельченную головку чеснока и десяток луковиц. Все это вариться в коровьем молоке до полного размягчения. Полученная смесь должна быть разбавлена медом. Готовый состав стоит употреблять ежедневно по 1 столовой ложке, каждый час.
Второй рецепт не менее эффективный. Достаточно просто взять чайную ложку соли и растворить ее в стакане теплой кипяченой воды. Полученным раствором следует полоскать горло каждый час.
Третий рецепт представлен ингаляциями. Он позволяет улучшить процесс отхождения мокроты. Желательно использовать эфирные масла.
Если народная медицина не по душе, то в ход идут медикаменты. Прекрасно избавляют от навязчивой проблемы: Синекод, Лазолван, Мукалтин, Бронхипрет и Тусупрекс. Принимать их нужно в соответствии с инструкцией. Примерная дозировка составляет не более 3-х таблеток в сутки. Теперь что делать, если не проходит сухой кашель стало предельно ясно.
ilive.com.ua
Долго не проходит кашель у ребенка (взрослого), что делать?

Кашель является одной из защитных функций организма, с помощью которой дыхательная система избавляется от мокроты, накопившейся в бронхах, или инородных тел, а также реакцией организма в ответ на воспаление преимущественно органов дыхания.
Как появляется кашель
Кашель возникает тогда, когда происходит раздражение кашлевых рецепторов. В определенных участках слизистой оболочки дыхательной системы они концентрируются, образуя так называемые кашлевые зоны. Именно раздражение данных областей чаще всего и вызывает кашель. Этими зонами являются:
- плевра,
- сегментарные и устья долевых бронхов,
- бифуркация трахеи,
- гортань — подскладочное пространство и голосовые связки, передняя межчерпаловидная поверхность,
- задняя поверхность надгортанника.
Кроме этого кашель может возникать при раздражении чувствительных нервных окончаний, расположенных в других частях организма, например:
- ротовой полости,
- других участках гортани,
- глотке,
- придаточных пазухах носа,
- наружном слуховом проходе,
- евстахиевой трубе,
- перикарде,
- дистальной части пищевода,
- желудке,
- диафрагме.
В данном случае информация от кашлевых зон или других кашлевых рецепторов по чувствительным волокнам ветвей блуждающего, верхнего гортанного, языкоглоточного или тройничного нервов поступает в «кашлевой центр» продолговатого мозга, откуда направляется ответный сигнал к мышцам диафрагмы, грудной клетки и брюшного пресса, заставляя их сокращаться.
Как правило, кашлевые рецепторы дыхательной системы представлены С-волокнами и ирритантными рецепторами. С-волокна реагируют преимущественно на медиаторы воспаления (брадикинин, простагландины, субстанция Р и т.п.), а ирритатнтные рецепторы вызывают кашель, раздражаясь при контакте с химическими, термическими или механическими раздражителями.
Какой кашель считается длительным?
Специалисты различают следующие виды кашля:
- острый — до 3-х недель,
- подострый (затяжной) — более 3-х недель,
- хронический — более 1 месяца у детей или 2-х месяцев у взрослых.
Причины возникновения длительного кашля
Наиболее распространенными причинами развития затяжного кашля являются:
- микоплазменная инфекция,
- коклюш,
- перенесенная респираторная инфекция вследствие повышенной реактивности стенок бронхов.
Хронический кашель характерен для таких заболеваний, как:
- астма (классическая, кашлевая форма),
- гастроэзофагеальная рефлюксная болезнь,
- хронический синусит,
- у детей — аденоидит (воспаление аденоидов),
- хронический назофарингит.
Длительный влажный кашель
Если длительный кашель сопровождается выделением мокроты, то следует подумать о пороках развития бронхолегочной системы, муковисцидозе, бронхоэктатической болезни, синдроме первичной цилиарной дискинезии, своевременно не выявленном инородном теле, хроническом бронхите (в том числе курильщиков).
Длительный сухой кашель
Длительный сухой кашель характерен для:
- бронхиальной астмы, особенно ее кашлевой формы,
- интерстициальных заболеваниях легких (например, фиброзирующего альвеолита, саркоидоза, пневмокониоза),
- дисфагии или периодической аспирации пищи в случае наличия у ребенка трахеопищеводного свища — кашель появляется во время приема пищи или напитков,
- гастрофагеальная рефлюксная болезнь — может проявляться сухим кашлем во время сна,
- туберкулеза — кашель возникает преимущественно вследствие сдавления увеличенными лимфоузлами бронхов, трахеи или возникновения на слизистой бронхов гранулем.
Сухой длительный кашель может быть при пассивном курении, систематическом вдыхании частиц пыли или дыма, отитах (кашлевой рефлекс Арнольда при наличии дополнительной ушной ветви нерва), интерстициальных заболеваниях легких, плевритах. Кроме этого длительный кашель наблюдается при опухолях средостения, папилломатозе гортани, аневризме аорты, сердечной недостаточности. У взрослых одной из распространенных причин возникновения сухого хронического кашля является прием назначенных кардиологом ингибиторов АПФ, а у части детей такой кашель возникает при регулярном купировании приступов бронхиальной астмы порошковыми противоастматическими средствами.
Кашель, который длится более 1 месяца, также встречается при раке легких и опухолях головного мозга, если происходит раздражение кашлевого центра продолговатого мозга.
Как проводится диагностика?
В связи с разнообразием причин длительного кашля диагностическое исследование врач начинает со стандартного осмотра пациента и беседы с ним. Как правило, доктор постарается найти ответы на следующие вопросы:
- длительность кашля,
- наличие мокроты, ее количество, цвет, имеется ли примесь крови,
- связь кашля и першения в горле,
- наличие других симптомов, сопровождающих кашель,
- имеются ли помимо кашля боли в груди, лихорадка, озноб, потливость,
- возникают ли приступы свистящего дыхания, удушья,
- сопровождается ли кашель слезотечением, насморком, существенной потерей массы тела.
Также врач спросит о том, есть ли туберкулез у ближайших родственников, имеется ли наследственная предрасположенность к бронхиальной астме или обструктивному бронхиту. Кроме этого доктор выяснит:
- возможность профессионального или регулярного бытового контакта с пылью, различными химическими веществами (например, работа в химчистках, стоматологических кабинетах и пр.), асбестом, нахождении в задымленном или загазованном помещении,
- имеет ли место лечение гипертонии с помощью ингибиторов АПФ и многое другое.
Большую информацию врач получает при проведении осмотра пациента, обращая внимание на наличие:
- хрипов в легких,
- дефицита массы тела,
- признаков хронического воспаления верхних отделов дыхательной системы, патологии верхних отделов дыхательной системы,
- опухолей глотки и гортани, голосовых связок,
- симптомов сердечной или легочной недостаточности.
Далее с учетом полученных данных доктор назначает дополнительное обследование, которое может включать:
1. Спирографию.
2. Рентгенографию органов грудной клетки, придаточных пазух носа.
3. При выявлении:
- данных, свидетельствующих о психогенном кашле — МРТ головного мозга, обследование у невропатолога, нейрохирурга, ЭЭГ;
- симптомов, характерных для гастроэзофагеальной рефлюксной болезни, которая сопровождается кашлем — бронхоскопия, исследование жидкости бронхиального лаважа, рН-метрия, ФГДС;
- подозрении на левожелудочковую сердечную недостаточность — УЗИ сердца, консультация кардиолога;
- утолщения концевых фаланг пальцев в виде «барабанных палочек» — трахеобронхоскопия, исследование хлоридов пота, иммуннограмма;
- истощения, значительной потери массы тела — компьютерная томография легких, позитронно-эмиссионная томография, иммуннограмма, определение хлоридов пота, циркулирующих иммунных комплексов, ревмофактора, бронхоскопия;
- акроцианоза — определение газового состава крови, эхокардиография;
- одышки в покое или при физической нагрузке — исследование газового состава крови, проведение аллергопроб, функциональных проб с физической нагрузкой, бронходилататорами, консультация кардиолога;
- постоянном продуктивном кашле — бронхоскопия, осмотр ЛОР-врача, иммуннограмма, определение хлоридов пота;
- кровохарканья — исследование сосудов легких, сцинтиграфия, консультация фтизиатра, бронхоскопия с исследованием жидкости бронхиального лаважа, иммуннограмма;
- хрипов в легких — иммуннограмма, определение хлоридов пота, бронхоскопия;
- шумов в сердце, гипертонии — консультация кардиолога, ЭКГ, эхокардиограмма; при подозрении на коклюш — посев мазка из носоглотки, выявление возбудителя методом ПЦР, ИФА и другие серологические методы.
Рентгенография и компьютерная томография позволяет выявить патологию бронхолегочной системы, включая бронхиты, плевриты, увеличение лимфоузлов при лимфогранулематозе, абсцесс бронхов, рак, туберкулез и интерстициальные поражения легких.
С помощью спирографии оценивают функцию внешнего дыхания, определяют тип вентиляционного нарушения, выявляют наличие дыхательной недостаточности, проводят дифференциальную диагностику заболеваний, сопровождающихся бронхоспазмом.
Бронхоскопия позволяет выявить бронхоэктатическую болезнь, рак, милиарное поражение легких при туберкулезе.
Функциональные пробы с использованием бронхолитиков служат для дифференциальной диагностики бронхиальной астмы от других заболеваний, которые также могут сопровождаться обструктивным синдромом.
Эхокардиограмма, ЭКГ помогают выявить левожелудочковую сердечную недостаточность, которая также может сопровождаться периодическим кашлем.
Кроме вышеперечисленных лабораторно–инструментальных исследований врач может назначить:
- анализ мокроты,
- анализ мокроты на наличие микобактерий туберкулеза,
- посев мокроты с целью выявления возбудителя,
- трансбронхиальную или открытую биопсию легких,
- диагностическое назначение блокаторов Н2-гистаминовых рецепторов.
Что делать, если кашель не проходит больше месяца?
Если кашель наблюдается более месяца, то необходимо обязательно показаться врачу для того, чтобы выявить его причину. После соответствующего осмотра и проведения углубленного обследования пациента доктор назначит соответствующее лечение в зависимости от выявленной причины.
Образ жизни
В любом случае значительно улучшить самочувствие помогают:
- отказ от курения, в том числе пассивного,
- обеспечение необходимой влажности воздуха,
- ежедневный прием достаточного количества жидкости,
- отмена ингибиторов АПФ,
- дыхательная гимнастика.
Борьба с кашлем
Кроме лечения основного заболевания, симптомом которого является кашель, после консультации с врачом можно использовать следующие препараты:
1. Надсадный сухой кашель:
- наркотические противокашлевые средства, например, с кодеином,
- ненаркотические противокашлевые препараты (преноксдиазин, декстрометорфан, адреномиметики, антигистаминные средства),
- ингаляции.
2. Влажный кашель:
- отхаркивающие препараты,
- муколитики,
- физиопроцедуры.
Лечение заболеваний, сопровождающихся кашлем
- Бронхиальная астма, обструктивные бронхиты — ингаляционная или стандартная гормональная терапия, антигистаминовые препараты.
- Туберкулез — длительный прием противотуберкулезных средств.
- Прием ингибиторов АПФ в связи с заболеваниями сердечно-сосудистой системы — замена ингибиторов АПФ на антагонисты ангиотензиновых рецепторов II типа.
- Гнойные заболевания легких — антибиотикотерапия (амоксициллин, цефалоспорины II поколения и т.п.).
- Бронхоэктатическая болезнь — антибиотикотерапия, постуральный дренаж.
- Рак легких — хирургическое лечение, радио- и химиотерапия.
- Муковисцидоз — разжижение вязкого бронхиального секрета (амброксол, ацетилцистеин, пульмозим), расширение просвета бронхов (сальбутамол, вентолин), борьба с инфекцией (антибиотики широкого спектра действия с учетом чувствительности микрофлоры).
Профилактика
Большинство заболеваний бронхо-легочной системы хорошо поддается лечению в начальной стадии болезни. По этой причине необходимо регулярно проходить профилактическое обследование, включающее ФГЛ, а при необходимости — и спирографию. У детей вместо флюорографии выполняется ежегодная проба Манту. Для предотвращения развития профессиональных заболеваний следует улучшать микроклимат в помещениях, производственных цехах, а также пользоваться средствами индивидуальной защиты при работе в запыленных условиях.
В случае аллергических заболеваний следует ограничить контакт с аллергенами: например, во время цветения амброзии носить марлевую повязку, при пищевой аллергии изменить диету и т.д.
bezboleznej.ru
Почему не проходит кашель и что делать?
Почему не проходит кашель?
Причин, по которым долгое время не проходит кашель может быть множество. В ряде случаев такое состояние вызвано доброкачественными образованиями в легких, бронхитом курильщика, нарушением функций или сосудов.
Помимо постоянного кашляния могут присутствовать и другие симптомы (хрипы в легких, насморк, примеси крови в мокроте, чувство тяжести в грудной клетке и пр.).
Наиболее распространенной причиной затяжного кашляния является астма. При данном заболевании покашливание может беспокоить постоянно или периодически (в случае воздействия аллергенов).
Также спровоцировать затяжное кашляние может недолеченная простуда, как правило, такое состояние вызвано повышенной восприимчивостью легких из-за чего покашливание может появиться на рефлекторном уровне.
Почему после ангины не проходит кашель?
Если после перенесенной ангины кашляние не проходит еще некоторое время, то причин этому может быть несколько. Прежде всего, такому состоянию способствует ослабленная на фоне болезни и лечения иммунная система, которая не в состоянии противостоять как новым вирусам, атакующим организм, так и «старым», недолеченным. Иногда случается, что диагноз поставлен неверно либо ангина протекала на фоне другого заболевания.
Например, при вирусном рините слизь из носовой полости попадает в горло, что вызывает рефлекторное откашливание, таким образом организм освобождает горло от патологического содержимого.
По внешним признакам ангину часто путают с вирусным фарингитом. Установить точный диагноз можно при помощи мазка и посева. Возбудителями ангины являются бактерии, а фарингит провоцируют вирусы. При ангине неизменно назначаются антибиотики, но такие препараты губительны только для бактерий, а вирусы продолжают атаковать организм. В результате ослабленная антибиотиками иммунная система не может противостоять вирусам, что приводит к прогрессированию заболевания и длительному кашлю. Вирусный фарингит на фоне воспалительных процессов в горле может вызывать сухой кашель со спазмами в гортани.
Также покашливание может быть признаком ревматической лихорадки, обычно кроме кашляния беспокоят боли в груди, быстрая утомляемость, одышка, учащенный пульс.
Если долго не проходит кашель, необходимо обратиться к терапевту и пройти обследование, сделать рентген, после чего врач назначит лечение.
Нередко случается, что после простуды кашель еще продолжает мучить. Если лечение кашля не показывает должных результатов и такое состояние длиться более двух недель, то не следует откладывать визит к врачу. В большинстве случаев покашливание вызвано новой инфекцией или вирусом, с которыми не в состоянии справиться ослабленная иммунная система.
Почему кашель не проходит неделю?
Если кашель не проходит неделю, и при этом наблюдаются другие симптомы (насморк, невысокая температура), то вероятнее всего организм поразила обычная простуда. При своевременном и правильном лечении и с простудой, и с кашлянием довольно легко справиться. При неправильном лечении, несоблюдении режима либо полном отсутствии лечения может развиться тяжелый воспалительный процесс в трахеи или бронхах.
Для лечения кашля на ранних стадиях рекомендуется делать ингаляции. С давних пор известно, что при вдыхании теплых паров образуется влажная среда, которая улучшает образование и выведение мокроты. Для ингаляций используют отвары и настои лекарственных растений, эфирные масла.
Для приготовления раствора для ингаляций нужно 1-2 ст.л. лекарственного растения (ромашка, шалфей, мята, тимьян) залить 400мл кипятка (также можно растворить несколько капель эфирного масла в горячей воде). Проводить ингаляцию можно несколькими способами: дышать над миской с настоем трав, накрывшись полотенцем, свернуть из бумаги трубочку и вдыхать с её помощью лечебные пары или воспользоваться специальным ингалятором.
Нельзя делать ингаляции над кипящей водой, а также при повышенном артериальном давлении.
Почему кашель не проходит 2 недели?
Иногда возникают ситуации, когда на фоне назначенного лечения кашель не проходит и продолжает мучить уже больше недели. В этом случае необходимо проконсультироваться с врачом, пройти дополнительное обследование и при необходимости пройти новый курс лечения.
Продолжающеейся долгое время покашливание в большинстве случаев вызван новой инфекцией, с которой ослабленный организм не справился. Самыми распространенными причинами затяжного кашляния являются микоплазмоз, пневмоцистоз, в более редких случаях кашель вызывают грибковые поражения (кандиды, хламидии) или микобактерии туберкулеза.
Стоит отметить, что неправильная диагностика и лечение могут дать сильные осложнения даже при обычной простуде.
Почему кашель не проходит месяц?
Покашливание может появиться как реакция организма на пыльцу, шерсть или лекарства. В этом случае речь идет об аллергическом кашлянии.
Если под действием аллергенов кашель не проходит несколько недель, то в большинстве случаев он переходит в бронхиальную астму, поэтому важно своевременно выявить и устранить раздражитель.
Также причиной длительного кашляния может быть респираторная инфекция, на фоне которой протекает воспалительный процесс в миндалинах, глотке, носовой слизистой, гортани, трахеи, бронхах, легких.
Причиной затяжного кашля у детей может стать присутствие инородного тела в верхних дыхательных путях. При приступообразном кашлянии с глубокими вдохами можно предположить развитие коклюша.
Реже если кашель не проходит несколько недель, причиной является фиброзный кистоз, бактериальная пневмония, туберкулез, опухоли в легких.
Почему не проходит кашель с мокротой?
Мокрота представляет собой выделения из бронхов и трахей, она может быть нормальной (у здорового человека) и патологической (при развитии некоторых заболеваний).
В дыхательных путях человека постоянно производится слизь, которая ограждает организм от загрязнителей (пыль, мелкий мусор и пр.), а также противостоит патогенным микроорганизмам.
Цвет мокроты может меняться от прозрачного до зеленого на фоне развития различных болезней органов дыхания, также в ней могут присутствовать различные примеси (кровь, гной и пр.).
Выделение мокроты при кашле является хорошим признаком, поскольку таким образом организм избавляется от микробов. Чтобы помочь организму назначаются лекарственные препараты, облегчающие отхаркивание, способствующие выведению мокроты (амброксол, бромгексин) и восстанавливающие бронхиальный секрет (АЦЦ).
При аллергическом кашлянии назначаются антигистамины (лоратадин, фексофенадин).
Если покашливание не проходит, выделяется мокрота, и нет температуры, то причиной такого состояния может быть аллергия, сердечная недостаточность, ядовитые вещества в воздухе, курение, а также клещи, которые живут в перьевых подушках.
Чтобы облегчить состояние при влажном кашле, нужно пить больше жидкости, она поможет уменьшить вязкость мокроты и улучшит её выведение из бронхов.
Если на фоне лечения кашель с мокротой не проходит, нужно сообщить об этом лечащему врачу и пройти дополнительное обследование (анализ крови, мокроты, рентген).
Почему долго не проходит сухой кашель?
Покашливание без выделения мокроты называют сухим, обычно он возникает на фоне различных заболеваний верхних дыхательных путей.
Если сухое кашляние не проходит долгое время, целесообразно начать медикаментозное лечение. Существует несколько типов медикаментов, средства на основе кодеина и этилморфина (кодеин, глауцин) имеют центральное действие и подавляют кашлевой рефлекс, воздействуя на продолговатый мозг, препараты на основе ацетиламинонитропропоксибензена (Коделак бронхо, Омнитус, Фалиминт и пр.) воздействуют на кашлевые рецепторы.
В качестве вспомогательного лечения можно воспользоваться проверенными народными средствами, которые облегчают состояние при изнуряющем сухом кашле. Самым эффективным методом для лечения такого вида кашля является теплое молоко с питьевой содой, такой напиток помогает уменьшить кашлевой рефлекс и улучшить самочувствие.
Также 2-3 раза в день можно пить отвар черной смородины, мяты перечной, сок редьки с медом, экстракт плодов аниса.
При сухом кашлянии хорошо помогают ингаляции с питьевой содой.
Почему после фарингита не проходит кашель?
При фарингите воспаляется слизистая глотки, он может протекать как в острой, так и в хронической форме. На фоне болезни возникает сухое покашливание, которое обычно усиливается по ночам и приводит к спазмам гортани.
Если даже после лечения не проходит кашель, то, скорее всего болезнь вылечена не до конца либо была назначена неэффективная терапия.
Возникают ситуации, когда лечение прекращается самостоятельно, даже после незначительного улучшения состояния. Обычно в таких случаях человек не желает «травить» себя химией и прекращает прием лекарств, в надежде, что травяные отвары или сильный иммунитет помогут справиться с болезнью. Однако, такое отношение к лечение является недопустимым, поскольку после отмены лекарств оставшиеся вирусы и бактерии могут сильнее атаковать ослабленный организм, что приведет в развитию тяжелых осложнений.
Почему после ларингита не проходит кашель?
При ларингите беспокоит сухой кашель, без отхождения мокроты, осиплость голоса, Обычно заболевание является осложнением простуды, но может развиться и самостоятельно, после холодных напитков, переохлаждения, перенапряжений голосовых связок, вдыхания ледяного или загрязненного воздуха.
На начальных стадиях показаны ингаляции, полоскание, теплое питье, медикаментозные средства для улучшения отхаркивания. Обычно через несколько дней начинается выделение мокроты, и заболевание постепенно проходит. В том случае, если покашливание не проходит в течение долгого времени после выздоровления, то, требуется дополнительное обследование. Кашель может возникать при воспалительных процессах в носоглотке (аденоиды, тонзиллит), также длительный влажный кашель может указывать на инфекцию в нижних дыхательных путях.
Почему после пневмонии не проходит кашель?
Пневмония является инфекционным воспалением легких. В начале покашливание сухое, но со временем, по мере усиления воспаления в легких, оно становится влажным, появляется слизистая мокрота. При пневмонии кашель не проходит довольно долго, в среднем пневмония длиться около месяца, но после выздоровления кашляние является необходимостью для организма, так как это способствует выведению остатков слизи из легких, обычно его еще называют постинфекционным кашлем. Продолжительность постинфекционного кашля может колебаться от двух недель до нескольких месяцев, в зависимости от состояния организма.
Для улучшения самочувствия после пневмонии рекомендуется заниматься дыхательной гимнастикой, а также пройти курс физпроцедур.
После лечения чувствительность кашлевых рецепторов снижается, из-за чего покашливание может появиться при вдыхании холодного воздуха, пыли и т.п., такое состояние является последствиям перенесенной инфекции, но не проявлением заболевания.
Почему после простуды не проходит кашель?
Кашель практически всегда сопровождает простудные или вирусные заболевания. Как правило, симптомы простуды исчезают через несколько дней, а через неделю организм уже полностью здоров, но кашляние может беспокоить еще несколько недель.
Считается, что покашливание после простуды (остаточный) является нормой, но если он продолжается более трех недель, то в большинстве случаев это связано с развитием осложнений (пневмония, коклюш, бронхит и пр.).
Острая фаза болезни продолжается несколько дней, но за этот период патогенные микроорганизмы разрушают слизистую дыхательных путей, что приводит к повышенной чувствительности бронхов. После простуды человека часто беспокоит першение в горле, легкое покашливание, отхождение незначительного количества мокроты. После перенесенного заболевания ослабленному организму требуется некоторое время, чтобы прийти в норму и восстановить слизистые оболочки. В этот период необходимо избегать переохлаждений, желательно пропить курс витаминов.
Если после болезни кашляние не проходит, становится сильнее, появились другие симптомы (боль в груди, температура, мокрота с гнойными или кровяными примесями и пр.), необходимо обратиться к врачу, чтобы установить причину и исключить развитие серьезных заболеваний.
Почему после бронхита не проходит кашель?
После бронхита покашливание наблюдается примерно у половины пациентов. Чаще всего от остаточного кашля страдают дети, так как у них бронхи более уязвимы, чем у взрослых, и период восстановления протекает дольше.
Если после бронхита не проходит кашель, то причины могут быть следующие:
- медленный процесс выздоровления;
- сильное повреждение слизистой дыхательных путей;
- осложнения;
- ошибочное или неполноценное лечение;
- аллергические реакции (в частности на лекарственные препараты).
Острый бронхит протекает в среднем от 7 до 10 дней, но даже после видимых улучшений бронхам требуется время, чтобы восстановиться.
В среднем покашливание полностью проходит через две недели после бронхита, при условии, что процесс лечения протекал нормально, и нет осложнений. Если кашляние усиливается и длится более трех недель, нужна консультация специалиста, так как такое состояние может быть связано с развитием других заболеваний (астма, пневмония, обструкция бронхов, аллергия).
Почему не проходит кашель при беременности?
Если у беременной долгое время не проходит кашель, это может привести к тяжелым последствиям. Во время кашля происходит напряжение брюшной стенки и матки, в результате тонус внутренних органов повышается. Тонус матки на ранних сроках беременности угрожает самопроизвольным абортом, на поздних сроках – преждевременными родами.
Покашливание обычно является симптомом вирусного или инфекционного заболевания, также он может появиться при воздействии раздражителей (аллергическое кашляние). Сильный изнуряющий кашель требует незамедлительного лечения, которое должен назначать специалист с учетом срока беременности, состояния женщины и причины кашля.
Что делать, если у ребенка не проходит кашель?
Если у ребенка долгое время не проходит кашель, первое что нужно сделать, выявить причину такого состояния. Если покашливание беспокоит после перенесенного заболевания (ОРВИ, грипп, бронхит и пр.), то в этом случае кашляние может быть связано с восстановительным периодом. Вредные микроорганизмы ослабляют организм, провоцируют воспаление и раздражение слизистых оболочек дыхательных путей и организму необходимо время, чтобы полностью освободить бронхи от остатков слизи и восстановить эпителий.
В этом случае покашливание не представляет опасности, обычно ребенок изредка покашливает, может наблюдаться незначительное отхождение мокроты.
Стоит отметить, что каждый организм индивидуален, и процесс восстановления в каждом отдельном случае протекает по-своему и иногда может затянуться на месяцы.
Если кашель продолжается больше трех недель, при этом количество мокроты увеличивается, кашляние становится сильнее, необходимо показать ребенка врачу, так как в этом случае может быть присоединение вторичной инфекции, развитие осложнений или сильная аллергическая реакция.
Народные средства от кашля
Если долгое время не проходит кашель, можно воспользоваться народными средствами лечения, которые помогут успокоить раздраженную слизистую, улучшить процесс выведения мокроты и ускорить процесс выздоровления:
- Настой укропных семян – взять 1ч.л. семян укропа, растолочь, залить 250мл кипятка, настоять 20-25 минут. Такой настой рекомендуется пить вместо воды в течение дня до полного выздоровления.
- Сыворотка с чесноком – 2ст.л. чеснока залить 250мл сыворотки коровьего молока и поставить на огонь, сразу после закипания снять с огня и остудить. Такой отвар нужно выпить в течение дня.
- Мед – обладает уникальными противовоспалительными и противомикробными действиями, при затяжном кашле можно рассасывать во рту 1ч.л. меда несколько раз в день.
- Лекарственный отвар – смешать в равных частях солодку, корень алтея и девясил, взять 1 ст.л. смеси и залить 200мл холодной воды, оставить на два часа. Затем поставить на огонь, довести до кипения. Остуженный и процеженный отвар выпить в три приема в течение дня, курс лечения 10 дней (каждый день рекомендуется готовить новую порцию). Если покашливание продолжается, через неделю можно повторить курс лечения.
Как уже отмечалось, кашляние является защитной реакцией организма, помогающей освободить дыхательные пути от мелких частиц пыли, различных загрязнений, вирусов и пр. Если кашель не проходит долгое время, нужно определить причину его появления. Стоит помнить об остаточных явлениях, которые наблюдается в период выздоровления организма и способствует очищению бронхов от остатков слизи. Также кашляние может появиться из-за повышенной чувствительности рецепторов, в этом случае покашливание беспокоит после вдыхания холодного воздуха, пыли или действия аллергенов.
Длительное покашливание, которое становится со временем сильнее, сопровождается обильным выделением мокроты или другими симптомами (боли в груди, температура, насморк, слабость и пр.) требует срочной консультации специалиста, так как такое состояние может быть связано с серьезным заболеванием (астма, туберкулез).
 [1], [2], [3], [4], [5], [6]
[1], [2], [3], [4], [5], [6]
ilive.com.ua
Что делать, если долго не проходит кашель, народные методы борьбы
Что делать, если долго не проходит кашель – вопрос, который волнует многих людей.
К сожалению, большинство при лечении простудных заболеваний, в том числе и затяжного кашля, часто допускают ошибки.
Прежде всего, следует помнить, что кашель является одной из защитных реакций организма, которая возникает в результате попадания патогенных бактерий, пыли или скопления мокроты в дыхательных путях. Причины возникновения кашля могут быть самые разнообразные. Именно поэтому не нужно ставить диагноз самостоятельно, даже если возник «банальный» кашель, так как это может привести к различным негативным последствиям.
В период сезонных простуд, ОРВИ является достаточно распространенным явлением среди взрослых и детей. При правильном лечении его симптомы (повышенная температура тела, боль в горле, кашель и насморк) через некоторое время проходят. Часто бывает так, что все простудные признаки ушли, а кашель продолжает мучить. Особенно учащаются его приступы в ночное время суток. Как правило, это происходит в результате неправильного терапевтического курса лечения, так как идет поражение трахеи и бронхов.

Важно! Для того чтобы понять, что делать, если долго не проходит кашель, необходимо выяснить причину затяжного течения такого симптома.
Кашель продолжается в течение недели
Если кашель мучает в течение недели и состояние пациента не улучшается, причины могут быть следующие:
- в результате переохлаждения организма;
- хроническая усталость, постоянные стрессы или эмоциональное перенапряжение;
- несбалансированное питание, которое приводит к тому, что организм не получает достаточного количества витаминов и необходимых питательных веществ;
- микроорганизмы патогенной флоры.
Именно в результате всех вышеуказанных факторов, человеческий организм слабеет, его иммунитет не способен противостоять вирусам и бороться с кашлем.

Лечение кашля в этом случае будет направлено на выполнение следующих действий:
- Частое полоскание горла. В качестве раствора можно использовать сочетание алоэ, настойки календулы или эвкалипта. Минимальное количество процедур — не менее десяти в течение суток.
- Ингаляции на основе лекарственных трав также помогут облегчить симптомы и предотвратить развитие воспалительных процессов в бронхах и трахее.
- Народная медицина предлагает множество советов и рецептов. Одним из них является приготовление отвара из листьев шалфея. Для приготовления такого эффективного средства необходимо вскипятить стакан молока с добавлением одной столовой ложки травы. Пить такой отвар необходимо горячим, можно также добавить немного меда по вкусу. После принятия лекарства лучше немного полежать, укрывшись теплым одеялом или пледом.
Важно! Следует помнить, что если кашель сопровождается насморком или повышением температуры тела, то, скорее всего, дело в простуде и необходимо проводить комплексное лечение.

Как быть, если длительность кашля превышает один месяц
Среди основных причин затяжного кашля, который не проходит спустя месяц или два, можно выделить следующие:
- происходит воспалительный процесс в легких;
- может развиваться бронхит курящего человека;
- сбои в работе органов сердечно-сосудистой системы;
- развитие доброкачественной опухоли в организме.
Иногда затяжной кашель может сопровождаться рядом других симптомов, таких как:
- боль и ощущение сдавленности в области грудной клетки;
- возникают трудности в дыхании и хрипы;
- заложенность носа;
- отхаркивание мокроты с примесями крови.
Что делать, если кашель не проходит очень долго? Прежде всего, без помощи специалиста не обойтись. Именно поэтому необходимо обратиться в медицинское учреждение для тщательного обследования. Чаще всего врачи назначают прохождение рентгенографии для выявления основной причины. В число процедур и обследований также могут быть включены:
- забор крови на анализ;
- проведение анализа мокроты;
- проба Манту, чтобы убедиться в отсутствии туберкулеза.
В качестве терапевтического лечения назначаются антибиотики и медицинские препараты, которые очищающе воздействуют на бронхи. Прежде всего, лечение направлено на то, чтобы избежать перехода кашля в хроническую форму.
Если симптом не устранен в течение более чем трех месяцев, можно утверждать о том, что такой кашель перешел в хроническую форму. Что делать, если долгое время не проходит кашель?
Такие медицинские средства как Мукалтин и Амброксол, направлены на облегчение отхождения мокроты. Чтобы подавить кашлевой рефлекс, можно принимать мед, эффективными также считаются препараты с ментолом, камфорой или кодеином.
Кроме того, отличным согревающим воздействием обладает скипидарная мазь. Лечение ее основывается на растираниях и прогревании области грудной клетки. Применять такую мазь необходимо перед сном, намазав грудь и спину.

Какие основные ошибки чаще всего допускаются?
Часто затяжной кашель становится причиной неправильной терапии в самом начале его возникновения. Наиболее распространенные ошибки, которые допускают люди в борьбе с кашлем, заключаются в следующем:
- Постановка самодиагноза. Часто причиной возникновения кашля считают банальные сезонные простуды и ОРВИ. Следует помнить, что существует множество различных заболеваний, при которых одним из симптомов является кашель. Именно поэтому не стоит так беспечно относиться к собственному здоровью, и если кашлевой рефлекс не подавляется в течение длительного времени, в обязательном порядке нужно обратиться к врачу.
- Прохождение курса лечения с помощью антибиотиков. Такая практика применяется для того, чтобы как можно скорее избавиться от назойливого симптома. К сожалению, антибиотики при первых проявлениях кашля не принесут никакого эффекта, так как кашель проявляется под воздействием проникновения инфекции, а не бактерий, в дыхательные пути. В результате приема таких лекарственных препаратов, вирусы не уничтожаются, а кашель начинает приобретать затяжную форму.
- Прием отхаркивающих медицинских средств при непродуктивном кашле. Как правило, начало простуды сопровождается сухим покашливанием. Правильное его лечение состоит в приеме лекарств, которые способствуют его быстрому переходу в продуктивную форму. В число таких медицинских препаратов входят противокашлевые средства.
- Многие люди не обращают внимание на окружающую их среду, а акцентируют внимание на приеме лекарств. Одной из частых причин появления кашля является сухой воздух в квартире, что особенно актуально во время отопительного сезона. Необходимо следить за уровнем влажности в квартире, регулярно проветривать помещения и чаще делать влажные уборки в доме.
Если долго не проходит кашель, независимо от того сухой или влажный, что же нужно делать? Нет необходимости ждать полного выздоровления, а следует обратиться к врачу. Ведь такой симптом может сигнализировать не только о простудных заболеваниях, но и быть признаком других патологических процессов. В их число входят фарингит, бронхит и коклюш. Кроме того, затяжной кашель часто сигнализирует о наличии туберкулезной природы.
Рецепты народной медицины в борьбе с затяжным кашлем
Помочь преодолеть приступы затяжного кашля могут рецепты народной медицины. Существует множество способов устранить неприятный симптом с помощью различных отваров из трав, компрессов и других средств, которые находятся под рукой.

Одним из продуктов, который издавна применяют для лечения кашля, является мед. Ниже приведены несколько рецептов, которые зарекомендовали себя как высокоэффективные средства в борьбе с недугом:
- Мед с соком хрена. Для приготовления лечебной смеси необходимо взять оба компонента в соотношении один к одному. Принимать такое лекарство утром и вечером по одной столовой ложке.
- Лекарство на основе меда и сока подорожника широко применяется при заболеваниях дыхательных путей. Чтобы приготовить такую смесь, необходимо смешать ингредиенты в равных количествах и немного проварить на паровой бане. Курс лечения заключается в приеме такого средства три раза в день по столовой ложке.
- Многим знаком бабушкин рецепт от кашля на основе черной редьки и меда. В редьке проделывается отверстие и заливается немного меда. Через некоторое время выделяется сок, который и нужно принимать, как лекарство от кашля, перед каждым приемом пищи.
Хорошо зарекомендовали себя и различные травы, которые часто не уступают по своим терапевтическим эффектам многим лекарственным препаратам. К числу таких трав относятся чабрец, ромашка полевая, зверобой и шалфей. В период сезонных заболеваний, а также при затяжном кашле, рекомендуется пить много теплого чая с шиповника. Такой напиток богат витаминами и укрепляющее воздействует на весь организм человека.

При влажном кашле можно готовить чай на основе листьев мать-и-мачехи, чабреца, шалфея и крапивы. Он способствует быстрому выведению мокроты и легкому отхаркиванию.
Эффективно при кашле пить теплое молоко с инжиром. Такой напиток подойдет для лечения и взрослых, и детей. Можно также добавить немного меда для усиления эффекта.
Калиновый чай также принесет положительный результат во время простуды и навязчивого кашля. Для приготовления лечебного напитка необходимо залить ягоды стаканом кипятка и потомить на водяной бане в течение пятнадцати минут. Принимать отвар необходимо несколько раз в сутки.
Другие эффективные способы борьбы с затяжным кашлем
Ингаляционные процедуры занимают одно из самых важных мест в борьбе с простудным кашлем. Существует множество способов их проведения — с использованием специализированного небулайзера или без него.

Кроме того, ингаляционные процедуры можно проводить на основе кипяченой воды (понадобится примерно один литр) с добавлением нескольких капель йода и чайной ложки сока лука. Можно также воспользоваться отваром зверобоя или одним из эфирных масел: пихтовым, эвкалиптовым, ментоловым.
Паровые ингаляции от кашля можно делать на основе следующих лечебных растворов:
- отвар ромашки полевой;
- чай из календулы;
- чай из листьев шалфея;
- отвары из липы.
На заметку! Выбор лечебной травы напрямую зависит от вида кашля — сухого или влажного. Считается, что для смягчения сухого кашля лучше всего подходят содовые ингаляции.
Основным преимуществом проведения таких процедур является то, что полезные и целебные растворы попадают в дыхательные пути человека в виде пара, их воздействие на организм происходит сразу же.
Проводить такие процедуры рекомендуют через час после приема пищи (или за полтора часа до следующего). Время ингаляции должно составлять примерно 10-15 минут, после чего лучше немного отдохнуть и полежать. В течение нескольких часов после процедуры не рекомендуется выходить на улицу, чтобы сохранить все лечебные свойства от ее проведения.
antirodinka.ru

 туберкулез;
туберкулез; бронхиальная астма;
бронхиальная астма; рак легких;
рак легких;







 Одной из распространенных патологий кожных покровов считается грибок между пальцами ног. Лечение во многом зависит от сопутствующих болезней и степени запущенности. Чаще всего для устранения признаков микоза назначаются противогрибковые средства в различных формах. На начальной стадии заболевания довольно эффективны народные методы, которые можно использовать в домашних условиях без вреда для здоровья.
Одной из распространенных патологий кожных покровов считается грибок между пальцами ног. Лечение во многом зависит от сопутствующих болезней и степени запущенности. Чаще всего для устранения признаков микоза назначаются противогрибковые средства в различных формах. На начальной стадии заболевания довольно эффективны народные методы, которые можно использовать в домашних условиях без вреда для здоровья.

 Прогрессирующая стадия характеризуется появлением пузырьков маленького размера, наполненных прозрачной жидкостью. При контактировании с тканью носков и обувью пузырьки лопаются, на их месте появляется мокнущая поверхность и ранки, которые нередко кровоточат. Со временем эти участки покрываются корочками коричневого или желтого цвета.
Прогрессирующая стадия характеризуется появлением пузырьков маленького размера, наполненных прозрачной жидкостью. При контактировании с тканью носков и обувью пузырьки лопаются, на их месте появляется мокнущая поверхность и ранки, которые нередко кровоточат. Со временем эти участки покрываются корочками коричневого или желтого цвета.

 Средство Флуконазол доступно в форме таблеток, сиропа, капсул и раствора для внутривенного введения посредством капельницы. Последний вариант используется исключительно в условиях стационара под наблюдением лечащего врача. Наружной формы средства нет, поэтому в запущенных случаях препарат сочетают с мазью или раствором аналогичного действия.
Средство Флуконазол доступно в форме таблеток, сиропа, капсул и раствора для внутривенного введения посредством капельницы. Последний вариант используется исключительно в условиях стационара под наблюдением лечащего врача. Наружной формы средства нет, поэтому в запущенных случаях препарат сочетают с мазью или раствором аналогичного действия.
 Столовый уксус разрешается применять для ежедневного протирания проблемных участков между пальцами или в качестве примочек. Второй вариант подходит на начальной стадии, когда участок поражения небольшой. Примочки делаются из ватного тампона, предварительно смоченного в уксусе 9% и приложенного к месту поражения на 20 минут. В день разрешается до 3 процедур. Терапевтический эффект заметен после 10 дней регулярного применения.
Столовый уксус разрешается применять для ежедневного протирания проблемных участков между пальцами или в качестве примочек. Второй вариант подходит на начальной стадии, когда участок поражения небольшой. Примочки делаются из ватного тампона, предварительно смоченного в уксусе 9% и приложенного к месту поражения на 20 минут. В день разрешается до 3 процедур. Терапевтический эффект заметен после 10 дней регулярного применения. Марганцовку на начальной стадии разрешается использовать для обработки пораженных участков или распаривания ног. Для приготовления раствора необходимо в горячую воду добавить несколько кристаллов, чтобы получить ненасыщенный розоватый оттенок. В полученном растворе можно парить ноги по 20 минут в день или смачивать ватный тампон и несколько раз в сутки смазывать области воспаления. Как правило, достаточно 2 недель регулярного применения того или иного способа, чтобы полностью избавиться от грибка.
Марганцовку на начальной стадии разрешается использовать для обработки пораженных участков или распаривания ног. Для приготовления раствора необходимо в горячую воду добавить несколько кристаллов, чтобы получить ненасыщенный розоватый оттенок. В полученном растворе можно парить ноги по 20 минут в день или смачивать ватный тампон и несколько раз в сутки смазывать области воспаления. Как правило, достаточно 2 недель регулярного применения того или иного способа, чтобы полностью избавиться от грибка. Симптомы микоза и Причины и грибковой инфекции
Симптомы микоза и Причины и грибковой инфекции Грибок между пальцами ног фото
Грибок между пальцами ног фото Мазь Клотримазол 1% противогрибковое средство
Мазь Клотримазол 1% противогрибковое средство Мазь Экзодерил от грибка ногтей лечение
Мазь Экзодерил от грибка ногтей лечение Микосептин противогрибковое средство — мазь
Микосептин противогрибковое средство — мазь Средство Нитрофунгин Нео от грибка ногтей и ушей
Средство Нитрофунгин Нео от грибка ногтей и ушей Спрей Нитрофугин от грибка ногтей
Спрей Нитрофугин от грибка ногтей Грибок между пальцами ног: диета
Грибок между пальцами ног: диета






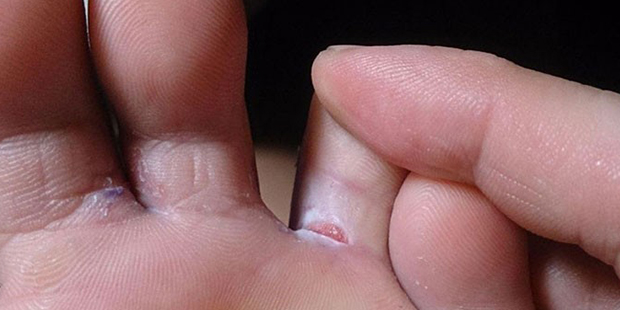




 Результат обследования укажет на заболевание, что поможет предпринять эффективное лечение и избежать осложнений. Исходя из того, где происходит кровоизлияние, зависит терапия. Основной задачей лечения является остановка кровотечения. Для этого используется лекарственные препараты, которые стимулируют свёртывание крови, или хирургическое вмешательство. В комплексе с гемостатиками назначается сосудосуживающий препарат.
Результат обследования укажет на заболевание, что поможет предпринять эффективное лечение и избежать осложнений. Исходя из того, где происходит кровоизлияние, зависит терапия. Основной задачей лечения является остановка кровотечения. Для этого используется лекарственные препараты, которые стимулируют свёртывание крови, или хирургическое вмешательство. В комплексе с гемостатиками назначается сосудосуживающий препарат. Если чёрная рвота вызвана отравлением этанолом, назначают такие препараты:
Если чёрная рвота вызвана отравлением этанолом, назначают такие препараты:

 Рвота черного цвета может быть обусловлена различными факторами. Зачастую такое явление случается при внутренних кровотечениях в органах ЖКТ. Если вы заметили у себя рвоту коричневого или черного цвета, с примесью крови, необходимо срочно обращаться к врачу гастроэнтерологу. В редких случаях темные рвотные массы обусловлены съеденной цветной пищей. Если тошнота была вызвана по этим причинам, визит к доктору может быть несрочным.
Рвота черного цвета может быть обусловлена различными факторами. Зачастую такое явление случается при внутренних кровотечениях в органах ЖКТ. Если вы заметили у себя рвоту коричневого или черного цвета, с примесью крови, необходимо срочно обращаться к врачу гастроэнтерологу. В редких случаях темные рвотные массы обусловлены съеденной цветной пищей. Если тошнота была вызвана по этим причинам, визит к доктору может быть несрочным. Кровотечения в ЖКТ требует проведения обследования и лечения в больнице, под наблюдением специалистов. Первым делом больному назначат прохождение эндоскопии, с целью установления поврежденного участка и места его локализации. Кроме этой диагностики, проводят еще ряд обследований для установления четкого диагноза. Лечение будет зависеть от причины появления рвоты у человека, оно может быть либо консервативным, либо хирургическим. Такое расстройство, как рвота темного цвета, порой становится причиной серьезной болезни.
Кровотечения в ЖКТ требует проведения обследования и лечения в больнице, под наблюдением специалистов. Первым делом больному назначат прохождение эндоскопии, с целью установления поврежденного участка и места его локализации. Кроме этой диагностики, проводят еще ряд обследований для установления четкого диагноза. Лечение будет зависеть от причины появления рвоты у человека, оно может быть либо консервативным, либо хирургическим. Такое расстройство, как рвота темного цвета, порой становится причиной серьезной болезни. Желудочные кровотечения, которые происходят в органах брюшины, способны повлиять на темный окрас каловых масс. Если человек ранее не страдал диареей подобного оттенка, причиной появления такой проблемы может быть инфекция в желудке. Когда больной испытывает помимо поноса повышение температуры и болевые ощущения в области живота, надо обязательно обратиться к доктору. При дизентерии и сальмонеллезе черный понос выступает характерным признаком, а данные заболевания могут быть смертельными для человека.
Желудочные кровотечения, которые происходят в органах брюшины, способны повлиять на темный окрас каловых масс. Если человек ранее не страдал диареей подобного оттенка, причиной появления такой проблемы может быть инфекция в желудке. Когда больной испытывает помимо поноса повышение температуры и болевые ощущения в области живота, надо обязательно обратиться к доктору. При дизентерии и сальмонеллезе черный понос выступает характерным признаком, а данные заболевания могут быть смертельными для человека.



 В некоторых случаях рвотные массы могут окраситься в черный или темно-коричневый цвет. Данный симптом специалисты и называют рвотой кофейной гущей. Появление подобной симптоматики однозначно указывает на наличие внутреннего кровотечения в желудочно-кишечном тракте.
В некоторых случаях рвотные массы могут окраситься в черный или темно-коричневый цвет. Данный симптом специалисты и называют рвотой кофейной гущей. Появление подобной симптоматики однозначно указывает на наличие внутреннего кровотечения в желудочно-кишечном тракте. При прободении язвы или обострении заболевания может возникнуть истечение крови из сосудов, пораженных эрозией или измененных патологическим процессом. В таком случае кровь попадает в просвет пищеварительных органов, что и приводит к появлению рвоты кофейной гущей.
При прободении язвы или обострении заболевания может возникнуть истечение крови из сосудов, пораженных эрозией или измененных патологическим процессом. В таком случае кровь попадает в просвет пищеварительных органов, что и приводит к появлению рвоты кофейной гущей. Нередко желудочное кровотечение открывается после алкоголя, так как люди, злоупотребляющие крепкими напитками, особенно подвержены риску развития патологий желудочно-кишечного тракта. И после выпитого алкоголя у больных обостряются язвенные болезни различной этиологии. Что, в свою очередь, приводит к появлению внутреннего кровотечения. Данная ситуация опасна, так как пострадавшие не всегда могут адекватно оценить ситуацию и обратиться за помощью к врачу.
Нередко желудочное кровотечение открывается после алкоголя, так как люди, злоупотребляющие крепкими напитками, особенно подвержены риску развития патологий желудочно-кишечного тракта. И после выпитого алкоголя у больных обостряются язвенные болезни различной этиологии. Что, в свою очередь, приводит к появлению внутреннего кровотечения. Данная ситуация опасна, так как пострадавшие не всегда могут адекватно оценить ситуацию и обратиться за помощью к врачу. Кроме того, злоупотребление алкогольными напитками способствуют развитию у человека синдрома Мэлори-Вейса. Так называют продольный разрыв слизистой оболочки пищевода. Такая патология развивается при часто повторяющихся позывах к рвоте или самих извержениях желудочных масс, которыми нередко страдают пьяные люди.
Кроме того, злоупотребление алкогольными напитками способствуют развитию у человека синдрома Мэлори-Вейса. Так называют продольный разрыв слизистой оболочки пищевода. Такая патология развивается при часто повторяющихся позывах к рвоте или самих извержениях желудочных масс, которыми нередко страдают пьяные люди. Поскольку появление рвотных масс с оттенком кофейной гущи свидетельствует о тяжелом состоянии больного, до приезда медиков пациенту необходимо оказать первую помощь. Прежде всего, человека следует уложить на жесткую, устойчивую поверхность. Ни в коем случае нельзя подкладывать под спину пациента подушки или валики. Нужно следить за тем, чтобы тело больного не перегибалось в поясе, а одежда не давила на область живота. Разумнее всего положить больного на бок так, чтобы при новых позывах рвоты ему не приходилось двигаться.
Поскольку появление рвотных масс с оттенком кофейной гущи свидетельствует о тяжелом состоянии больного, до приезда медиков пациенту необходимо оказать первую помощь. Прежде всего, человека следует уложить на жесткую, устойчивую поверхность. Ни в коем случае нельзя подкладывать под спину пациента подушки или валики. Нужно следить за тем, чтобы тело больного не перегибалось в поясе, а одежда не давила на область живота. Разумнее всего положить больного на бок так, чтобы при новых позывах рвоты ему не приходилось двигаться.




















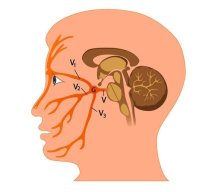
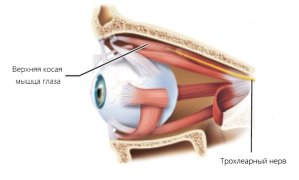
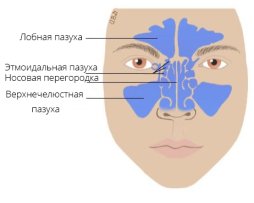
 Боли в глазах, отдающие в лоб или наоборот – это первый признак умственного перенапряжения и переутомления.
Боли в глазах, отдающие в лоб или наоборот – это первый признак умственного перенапряжения и переутомления.

 Притупленное и постоянно присутствующее ощущение, которое может то стихать, то возобновляться.
Притупленное и постоянно присутствующее ощущение, которое может то стихать, то возобновляться. Симптомы усиливаются при физических нагрузках.
Симптомы усиливаются при физических нагрузках. Гайморит (воспаление придаточной пазухи носа).
Гайморит (воспаление придаточной пазухи носа). Помощь психотерапевта может потребоваться, если неприятные ощущения в голове и глазах не связаны с травмами, а признаки воспалительно-инфекционных заболеваний отсутствуют.
Помощь психотерапевта может потребоваться, если неприятные ощущения в голове и глазах не связаны с травмами, а признаки воспалительно-инфекционных заболеваний отсутствуют. Но лучше всего при болях помогут обезболивающие средства.
Но лучше всего при болях помогут обезболивающие средства. Загрузка…
А если у вас есть вопросы или есть опыт и хочется высказаться по данной теме — пишите в комментариях ниже.
Загрузка…
А если у вас есть вопросы или есть опыт и хочется высказаться по данной теме — пишите в комментариях ниже.


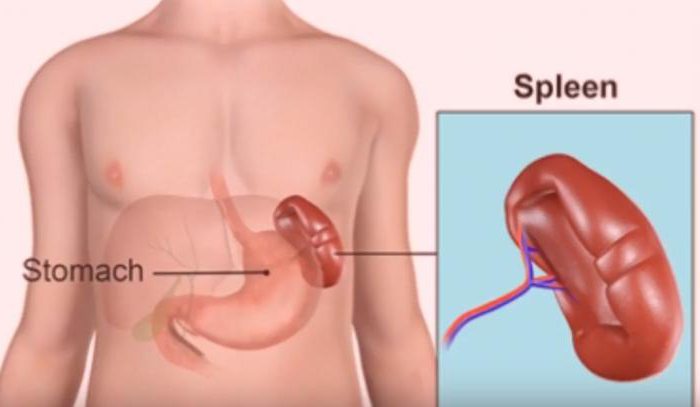

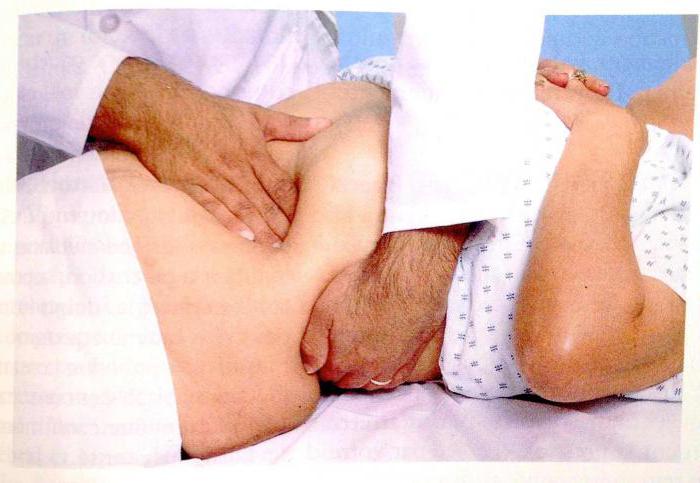
 Селезенка человека – это непарный орган, состоящий из пульпы, удерживаемой плотной капсулой из соединительной ткани. От стенок капсулы, вглубь органа отходят тяжи (трабекулы), которые укрепляют мягкую паренхиму. Гистологически выделяют два слоя, или зоны, этого органа: красную и белую.
Селезенка человека – это непарный орган, состоящий из пульпы, удерживаемой плотной капсулой из соединительной ткани. От стенок капсулы, вглубь органа отходят тяжи (трабекулы), которые укрепляют мягкую паренхиму. Гистологически выделяют два слоя, или зоны, этого органа: красную и белую. Если брать за ориентир позвоночник, то границы селезенки будут находиться в пределах от девятого до одиннадцатого ребра. Сверху от нее находится диафрагма, спереди – задняя стенка желудка и поджелудочная железа, сбоку – толстая кишка, а сзади – левая почка и надпочечник. Брюшиной (тонким листком соединительной ткани), селезенка покрыта полностью, но в месте входа и выхода сосудов из органа (область ворот), если небольшой участок, свободный от брюшины.
Если брать за ориентир позвоночник, то границы селезенки будут находиться в пределах от девятого до одиннадцатого ребра. Сверху от нее находится диафрагма, спереди – задняя стенка желудка и поджелудочная железа, сбоку – толстая кишка, а сзади – левая почка и надпочечник. Брюшиной (тонким листком соединительной ткани), селезенка покрыта полностью, но в месте входа и выхода сосудов из органа (область ворот), если небольшой участок, свободный от брюшины. Строение селезенки будет неполным без упоминания таких важных анатомических особенностей, как сосуды и нервы, питающие этот орган. Периферическая нервная система представлена на этом участке ветвями блуждающего нерва (вегетативная часть) – он отвечает за исполнение функций органа, и волокнами, отходящими от селезеночного сплетения (симпатическая часть), которые передают болевые, проприоцептивные и другие импульсы.
Строение селезенки будет неполным без упоминания таких важных анатомических особенностей, как сосуды и нервы, питающие этот орган. Периферическая нервная система представлена на этом участке ветвями блуждающего нерва (вегетативная часть) – он отвечает за исполнение функций органа, и волокнами, отходящими от селезеночного сплетения (симпатическая часть), которые передают болевые, проприоцептивные и другие импульсы.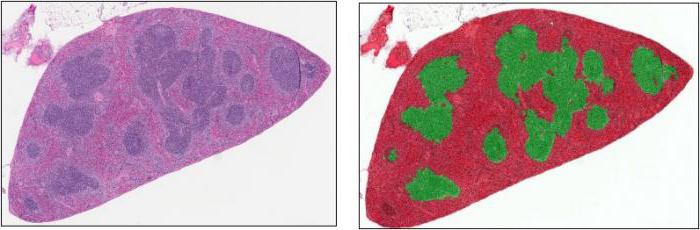 На четвертой-пятой неделе после зачатия, когда эмбрион представляет собой вытянутую трубку, состоящую и нескольких тканевых листков, происходит закладка зачатка селезенки. Но уже к одиннадцатой неделе внутриутробной жизни плода орган принимает свой обычный вид, в нем проходят процессы накопления клеток будущей лимфоидной ткани.
На четвертой-пятой неделе после зачатия, когда эмбрион представляет собой вытянутую трубку, состоящую и нескольких тканевых листков, происходит закладка зачатка селезенки. Но уже к одиннадцатой неделе внутриутробной жизни плода орган принимает свой обычный вид, в нем проходят процессы накопления клеток будущей лимфоидной ткани. Как это ни странно, вместе с загадочностью этот орган получил еще и уязвимость для различных патологических процессов. Как правило, это вторичные заболевания, вызванные уже имеющимися проблемами со здоровьем, такими как нарушение кроветворения, иммунного ответа, опухоли. Первичное же поражение селезенки — крайне редкое явление.
Как это ни странно, вместе с загадочностью этот орган получил еще и уязвимость для различных патологических процессов. Как правило, это вторичные заболевания, вызванные уже имеющимися проблемами со здоровьем, такими как нарушение кроветворения, иммунного ответа, опухоли. Первичное же поражение селезенки — крайне редкое явление. Это отграниченный от остальной ткани очаг воспаления в паренхиматозном органе. Возникает вследствие первичной или вторичной бактериальной инфекции. Вначале может никак себя не проявлять, но с течением времени количество токсинов, накапливающихся в организме, приведет к развитию лихорадки, тошноте, рвоте. И вот тогда появится боль. Она будет распространяться с левого подреберья вверх на одноименную часть грудной клетки и в плечо. Определить расположение патологического процесса можно при помощи УЗИ и рентгена.
Это отграниченный от остальной ткани очаг воспаления в паренхиматозном органе. Возникает вследствие первичной или вторичной бактериальной инфекции. Вначале может никак себя не проявлять, но с течением времени количество токсинов, накапливающихся в организме, приведет к развитию лихорадки, тошноте, рвоте. И вот тогда появится боль. Она будет распространяться с левого подреберья вверх на одноименную часть грудной клетки и в плечо. Определить расположение патологического процесса можно при помощи УЗИ и рентгена. Это увеличение селезенки в размерах в результате компенсаторной реакции на системные воспалительные или аутоиммунные заболевания, а также на поражение органов кроветворения. Чаще наблюдается у детей дошкольного и младшего школьного возраста. У взрослых это состояние отмечается крайне редко. Боль будет иметь тянущий постоянный характер, но после устранения причины все вернется в норму.
Это увеличение селезенки в размерах в результате компенсаторной реакции на системные воспалительные или аутоиммунные заболевания, а также на поражение органов кроветворения. Чаще наблюдается у детей дошкольного и младшего школьного возраста. У взрослых это состояние отмечается крайне редко. Боль будет иметь тянущий постоянный характер, но после устранения причины все вернется в норму.







 У малышей появление густых соплей имеет под собой веские причины, такие как вирусная или бактериальная инфекция или аллергические заболевания.
У малышей появление густых соплей имеет под собой веские причины, такие как вирусная или бактериальная инфекция или аллергические заболевания.
 После того как лечащим врачом-педиатром был установлен диагноз, могут быть назначены как медикаментозные препараты, так и народные средства. В особо тяжелых случаях, когда появились желтые густые сопли у ребенка, могут быть рекомендованы антибактериальные лекарства при бактериальной инфекции и противовирусные – при вирусной.
После того как лечащим врачом-педиатром был установлен диагноз, могут быть назначены как медикаментозные препараты, так и народные средства. В особо тяжелых случаях, когда появились желтые густые сопли у ребенка, могут быть рекомендованы антибактериальные лекарства при бактериальной инфекции и противовирусные – при вирусной.
























 Боль в желудке, слабость, тошнота и понос становятся первыми признаками следующих заболеваний:
Боль в желудке, слабость, тошнота и понос становятся первыми признаками следующих заболеваний: Если же причиной дискомфорта стало отравление, нужно оказать больному помощь и приступить к полноценному лечению:
Если же причиной дискомфорта стало отравление, нужно оказать больному помощь и приступить к полноценному лечению: Если тошнота, боль в животе и понос вызваны различными заболеваниями ЖКТ, необходимо начать лечение основного заболевания:
Если тошнота, боль в животе и понос вызваны различными заболеваниями ЖКТ, необходимо начать лечение основного заболевания: Чтобы избавиться от неприятных симптомов в домашних условиях, можно использовать народные средства. Данные рецепты помогут больному при дискомфорте в животе и нормализуют жидкий стул:
Чтобы избавиться от неприятных симптомов в домашних условиях, можно использовать народные средства. Данные рецепты помогут больному при дискомфорте в животе и нормализуют жидкий стул: Чтобы не стать обладателем неприятных заболеваний, таких как дизентерия или кишечная инфекция, а также избежать пищевого отравления, необходимо соблюдать некоторые меры профилактики:
Чтобы не стать обладателем неприятных заболеваний, таких как дизентерия или кишечная инфекция, а также избежать пищевого отравления, необходимо соблюдать некоторые меры профилактики: Диарею, боли в животе и тошноту может вызвать неправильное питание.
Диарею, боли в животе и тошноту может вызвать неправильное питание. Энтеритом называют воспаление в области тонкого кишечника. Больной ощущает следующие симптомы:
Энтеритом называют воспаление в области тонкого кишечника. Больной ощущает следующие симптомы: Если болит правое или левое подреберье, боль носит опоясывающий характер, в основном внизу живота, возможно, у пациента панкреатит. Другими симптомами заболевания можно считать частую икоту, отрыжку, тошноту и рвоту. Также, во рту присутствует постоянная сухость. Рвотные и каловые массы содержат в себе кусочки не переваренной пищи.
Если болит правое или левое подреберье, боль носит опоясывающий характер, в основном внизу живота, возможно, у пациента панкреатит. Другими симптомами заболевания можно считать частую икоту, отрыжку, тошноту и рвоту. Также, во рту присутствует постоянная сухость. Рвотные и каловые массы содержат в себе кусочки не переваренной пищи.
 Некоторые причины боли в животе, рвоты и диареи без температуры не связаны с острыми состояниями. Эти реакции обусловлены следующими факторами:
Некоторые причины боли в животе, рвоты и диареи без температуры не связаны с острыми состояниями. Эти реакции обусловлены следующими факторами: Нарушения в работе ЖКТ связаны с хроническими и острыми формами заболеваний:
Нарушения в работе ЖКТ связаны с хроническими и острыми формами заболеваний: У многих пациентов с сердечными нарушениями понос и боли в животе связаны с обострением болезни, а также с инфарктом, ишемией и острой сердечной недостаточностью. Боль носит режущий и острый характер, всегда расположена вверху живота. Также появляется головокружение, возможны потери сознания, одышка, отеки, нехватка воздуха.
У многих пациентов с сердечными нарушениями понос и боли в животе связаны с обострением болезни, а также с инфарктом, ишемией и острой сердечной недостаточностью. Боль носит режущий и острый характер, всегда расположена вверху живота. Также появляется головокружение, возможны потери сознания, одышка, отеки, нехватка воздуха. Незамедлительно вызывают скорую помощь, если к тошноте и поносу присоединяются следующие признаки:
Незамедлительно вызывают скорую помощь, если к тошноте и поносу присоединяются следующие признаки: Так как симптомы могут быть вызваны опасными состояниями, самостоятельно лечить их медикаментами, заглушающими боль, нельзя. Единственное, что может сделать пациент, — успокоиться, прилечь и употреблять воду небольшими порциями.
Так как симптомы могут быть вызваны опасными состояниями, самостоятельно лечить их медикаментами, заглушающими боль, нельзя. Единственное, что может сделать пациент, — успокоиться, прилечь и употреблять воду небольшими порциями.


