Сколько метров в длину кишечник у взрослого человека, прямая и толстая кишка
Сколько метров в длину кишечник у взрослого человека
Кишечником называется самый длинный отдел пищеварительного канала, следующий за желудком. Сколько метров достигает он у человека, об этом ниже.
В кишечнике сложные органические вещества расщепляются на более простые, которые легко всасываются эпителием слизистой и разносятся по всему организму, обеспечивая клетки энергией. Им же непереваренные остатки успешно выводятся наружу.
Это наибольшая дифференцированная часть пищеварительной системы. Начинается с отдела, длина которого равна 12 сложенным поперечникам пальцев руки (перстам), это около 6 см. Поэтому вопрос «Сколько метров в длину имеет 12-перстная кишка?» несколько некорректен.
Дальше начинается тонкая кишка, а именно ее отделы: тощая и подвздошная шириной около 23 мм. На их стенках имеется несметное число микроворсинок (до 40/см2), абсорбирующих продукты переваривания. Общая площадь всасывания в 10 раз превышает поверхность кожи человека.
Слизистая содержит крипты, так называются углубления, где вырабатываются составные части кишечного сока. Здесь осуществляется эндокринное регулирование с синтезом вазоактивного интестинального пептида, нейротензина, глюкагона, мотилина, панкреозимина. От них зависит работа пищеварительной и других систем.
Длина всего кишечника у взрослого человека вычисляется по формуле: рост × 2,5. Например, при росте в 170 см × 2,5 = 425 см. В среднем длина кишки у живого взрослого человека равна 4 м, у мертвого 8 м из-за полного расслабления тканей.
Младенцы рождаются с кишечником длиной около 3,5 м, что превышает их собственный рост в 7—8 раз. Переход от грудного питания к смешанному сопровождается быстрым ростом всех отделов пищеварительного канала.
Сколько метров в длину толстая кишка у человека
За тонким кишечником следует его толстый отдел, средняя длина которого достигает 1,5 м, а диаметр просвета 7—13 см. На границе между ними находится слепая кишка, обогащенная микрофлорой. Она синтезирует витамины, ферменты, аминокислоты. Основные функции толстого кишечника: всасывание воды из непереваренных остатков и формирование каловых масс.
Сколько метров в длину прямая кишка
Толстый отдел состоит из ободочной, сигмовидной и прямой кишки. Длина самого нижнего отдела достигает 18 см, а ширина варьирует от 4 см до 7 см. Слизистая прямой кишки не содержит ворсинок, но в ней много криптов.
Функции кишечника
Пища продвигается по кишечнику благодаря волнообразным сокращениям — перистальтике. Переваривается в нем за счет кишечного сока. В процессе расщепления сложной органики активное участие принимают ферменты из желчи и поджелудочной железы.
Определенный вклад в процессы переваривания, выработки витаминов вносят микроскопические обитатели нижнего отдела пищеварительного канала, например, кишечная палочка. Они образуют биоценоз с доминированием полезных бактерий. Смещение баланса в сторону патогенной микрофлоры называется дисбактериозом и приводит к нарушению пищеварения. Развивается при приеме антибиотиков.
Кишечник по праву считается важной частью иммунитета наряду с селезенкой, костным мозгом и лимфатическими узлами. Здесь синтезируются особые иммуноглобулины, формируются T-лимфоциты, обеспечивающие клеточный иммунитет.
Воспаление тонкой и толстой кишки (соответственно энтерит и колит) приводит к приступообразным болям, диареям и запорам. Сопровождается похудением, слабостью, выпадением волос, кровоточивостью десен, ломкостью ногтей.
Здоровый кишечник — залог хорошего самочувствия и долголетия.
Какова длина кишечника у взрослого человека
Самым большим органом в организме человека является кишечник. Это главная составляющая пищеварительной системы. На первый взгляд эта трубка выглядит как непривлекательный шланг. Но вряд ли в нашем теле существует орган, который выглядит более увлекательно. Чем больше мы узнаем о его строении, тем более интересным он становится. Учеными было доказано, что больше чем 95% болезней связано с нарушением работы пищеварительного тракта.
Еда, которую мы употребляем, содержит много жира. Жареное, соленое, консервированное, газированные напитки и алкоголь – все это пагубно влияет на наш организм. И в результате происходит нарушение баланса. Увеличение веса – это явный показатель того, что есть сбой в работе обмена веществ в первую очередь.
Токсины, которые накапливаются в организме, расходятся по всему телу, и система не может правильно усваивать еду. Из-за этого не вырабатывается энергия, которая необходима для жизнедеятельности человека. Один классический симптом нарушения работы обмена веществ у женщин – это увеличение живота.
Общая характеристика кишечника
 Расположен он в брюшной полости. С ротовой полости выходит в пищевод, проходит в верхней части туловища и уходит в сторону желудка. Для иммунной системы играет очень важную роль и выполняет множество важных функций.
Расположен он в брюшной полости. С ротовой полости выходит в пищевод, проходит в верхней части туловища и уходит в сторону желудка. Для иммунной системы играет очень важную роль и выполняет множество важных функций.
У человека в кишечнике живет значительное количество полезных бактерий, которые защищают его от вредных факторов. Основная задача – переваривание пищи, всасывание полезных веществ. Общая длина кишечника у взрослого человека составляет примерно 4 метра (при жизни).
После смерти его размеры могут увеличиться до 8 метров из-за расслабления мышц. У мужчин и женщин размер отличается, у первых он больше. Также замечено, что он увеличивается с ростом человека. В момент рождения общая длина кишечника уже составляет 3 метра. И в это время этот размер в 6 раз больше роста ребенка.
Внутри кишечной трубы человека находится большое количество микроорганизмов, в том числе полезных бактерий, они называются микрофлорой. Их задача заключается в защите кишечника от патогенных микробов.
Если привычный здоровый баланс нарушен, полезная микрофлора сокращается, состояние здоровья значительно ухудшается. У человека появляется так называемый дисбактериоз. Избавиться от такого состояния можно с помощью пробиотиков и пребиотиков. Первые являют собой полезные бактерии, похожие на те, что обитают в человеческом организме. Вторые — это пищевые волокна, так сказать, питание для микроорганизмов.
Кишечник разделен на две части:
Называются они так, потому что имеют разницу в диаметре.
 Тонкий кишечник – это наиболее длинная часть кишечника. Он занимает почти всю нижнюю часть брюшной полости. Длина тонкого кишечника взрослого человека составляет около 5–6 метров. Диаметр кишки неравномерный. В одном отделе он 4–6 см, в другом до 3 см.
Тонкий кишечник – это наиболее длинная часть кишечника. Он занимает почти всю нижнюю часть брюшной полости. Длина тонкого кишечника взрослого человека составляет около 5–6 метров. Диаметр кишки неравномерный. В одном отделе он 4–6 см, в другом до 3 см.
Толщина стенки равняется 2–3 мм, при сокращении — 4–5 мм. Ее настоящую форму мы можем увидеть только через микроскоп. Интересно то, что в одном квадратном миллиметре кишечной оболочки есть около 30 ворсинок. Они очень маленькие.
Если рассмотреть их в увеличительное стекло, то можно увидеть, что по своей форме они напоминают оленьи рога. В каждой отдельной ворсинке есть маленький кровеносный сосуд. Все сосуды тонкой кишки сначала сходятся, а потом проходят через печень, которая проверяет еду на вредные вещества.
Основная задача наиболее длинной части этой системы у человека – это переваривание еды с помощью специальных веществ. Называются они энзимы. Уже через час после того, как пища переварилась, наступает этап самоочищения. Каждый из нас неоднократно слышал урчание в животе, и чаще всего оно доносится не из желудка, а из тонкой кишки.
Тонкий кишечник является местом, где происходят важные процессы:
- Белки расщепляются на аминокислоты.
- Крахмал расщепляется в глюкозу.
- Фермент липаза расщепляет жиры на жирные кислоты и глицерин.
 Толстая кишка – самая нижняя часть кишечника. Представляет собой заключительный отдел пищеварительного тракта. В ее состав входит слепая кишка, червеобразный отросток и прямая кишка. Находится она в брюшной полости и полости малого таза.
Толстая кишка – самая нижняя часть кишечника. Представляет собой заключительный отдел пищеварительного тракта. В ее состав входит слепая кишка, червеобразный отросток и прямая кишка. Находится она в брюшной полости и полости малого таза.
Если в нее поступают остатки непереваренной еды, она обязательно этим займется. В ее структуре нет ворсинок. Толщина толстой и тонкой кишки разная, у первой она больше. Она гладкая и напоминает жемчужные бусы.
Длина толстой кишки примерно около 1,5-–2 метра, диаметр толстой кишки варьируется в разных отделах от 4 до 7 см. Одна из функций – впитывание воды и формирование пищевой каши (каловых масс). Те люди, которые едят много, получают большой объем кала и могут ходить в туалет несколько раз в день. Для организма здорового человека посещение туалета три раза в неделю является нормой.
В нижней части кишечника находится червеобразный отросток – аппендикс. Это небольшая трубочка диаметром 7–10 мм и длиной 150 мм, при воспалении которого необходимо хирургическое вмешательство. Это одно из самых опасных заболеваний.
Различие толстого кишечника и тонкого:
- Тонкая кишка имеет розовый цвет, а толстая – сероватый оттенок.
- Отличаются по диаметру и толщине стенок.
- Мускулатура первого гладкая, у второго – наоборот.
- Оболочки толстого кишечника имеют сальниковые отростки. У тонкого их нет.
Это интересно! Какую функцию в клетке выполняют липиды в организме животных
Двенадцатиперстная кишка
Основным звеном для пищеварительной системы считается 12-перстная кишка. Именуют ее так потому, что длина двенадцатиперстной кишки человека равна 12 сложенным пальцам в поперечнике (примерно 20 см).
Двенадцатиперстная кишка у человека она состоит из четырех частей:
- Горизонтальная (верхняя) размером 4 см. Расположена косо, имеет изгиб и продолжается в нисходящую.
- Нисходящая находится на уровне позвоночника, имеет размеры до 12 см и малоподвижна. Контролирует поступление желчи.
- Горизонтальная (нижняя) имеет изгиб вверх длиной до 8 см.
- Восходящая совпадает с поясничным отделом, длина ее 5 см. Образует кривизну в зоне соединения с тонкой кишкой.
Прямая кишка
 Что касается прямой, это последняя часть толстого кишечника. Туда проникают непереваренные остатки поглощенной пищи, из них формируются каловые массы, которые выводятся из организма благодаря сложной функции желудка и кишечника.
Что касается прямой, это последняя часть толстого кишечника. Туда проникают непереваренные остатки поглощенной пищи, из них формируются каловые массы, которые выводятся из организма благодаря сложной функции желудка и кишечника.
Начинается она на уровне 3-го крестцового позвонка и заканчивается задним проходом. Длина прямой кишки взрослого человека 14–18 см. Диаметр ее меняется от 4 см в начале до 7 см в самой широкой ее части, потом она сужается до размеров отверстия на уровне заднего прохода.
У прямой выделяют два сфинктера – непроизвольный и произвольный. Первый находится внутри тела, произвольный снаружи. У мужчин непроизвольный сфинктер толще, чем у женщин.
Главной функцией прямой кишки является устранение отходов жизнедеятельности из организма. Данная часть является важным элементом кишечника, поэтому работать она должна нормально. Также очень склонна к болезненным состояниям. Если прямая кишка неправильно работает, начинается процесс гниения отходов и происходит отравление организма. Именно поэтому нужно контролировать состояние здоровья.
Явными признаками заболеваниями являются:
- Снижение работоспособности.
- Метеоризм (повышенное газообразование, которое приводит к вздутию живота).
- Боли в голове.
- Проблемы со стулом.
- Специфический запах от тела.
- Колебание температуры (от низкой к высокой).
- Простудные и вирусные заболевания.
Избежать этих симптомов можно при помощи очищения организма.
Как улучшить работу кишечника
Несколько рекомендаций для правильной работы кишечника:
- Овощи. Необходимо употреблять сырые овощи, они богаты клетчаткой, и происходит естественное очищение организма. Можно употреблять морковь, белокочанную капусту, редис, кабачки, свеклу, редис.
- Яблоки. Как и в вышеперечисленных овощах, в яблоках также содержится большое количество клетчатки. В них присутствует фруктовая кислота, которая хорошо растворяет шлаки.
- Свежевыжатые соки. Это народное средство, которое поможет сбалансировать уровень рН и вымыть из организма токсины.
- Каши. К ним можно отнести гречневую, рисовую, пшеничную и другие злаки. Благодаря пищевым волокнам происходит освобождение тела от шлаков и токсинов.
- Микрокристаллическая целлюлоза. Она поглощает токсины, яды, холестерин и выводит их из организма вместе с калом. Но, принимая МКЦ, нужно обязательно пить много воды, иначе вы рискуете получить запор.
- Отруби. Они хорошо выводят не нужные организму вещества. Приобрести их можно в любом магазине и в аптеках.
Анатомия Человека — Кишечник
Какова длина кишечника
Исходя из вышеперечисленного, можно сделать вывод, что кишечник как часть пищеварительной системы – очень интересный и жизненно важный орган человека. Теперь вы знаете, сколько метров кишечник взрослого и ребенка. От его работы зависит и общее состояние организма. Когда пищеварительная система выходит из строя, у человека наблюдаются скачки температуры от низкой к высокой. В организме увеличивается число грибков, и ухудшается самочувствие. В таких случаях необходимо обязательно обратиться к врачу.
Кишечник (intestinum) — самая большая часть пищеварительной трубки, которая берет начало от привратника желудка и заканчивается заднепроходным отверстием. Кишечник участвует не только в переваривании пищи, ее усвоении, но и в выработке многих биологических веществ, например, гормонов, играющих значительную роль в иммунном статусе организма.
Длина его в среднем 4 метра у живого человека (тоническое состояние), и от 6 до 8 метров в атоническом состоянии. У детей в неонатальном периоде длина кишечника достигает 3,5 метров, увеличиваясь за первый год жизни на 50%.
Кишечник претерпевает изменения с возрастом. Так, меняется его длина, форма, расположение. Более интенсивный рост наблюдается с 1 до 3 лет, когда ребенок переходит с грудного вскармливания на общий стол. Диаметр intestinum заметно увеличивается за первые 24 месяцев жизни и после 6 лет.
Протяженность тонкого кишечника у новорожденного равна от 1,2 до 2,8 метра, у взрослого от 2,3 до 4,2 метра.

Рост организма влияет и на расположение его петель. Двенадцатиперстная кишка у грудных детей имеет полукруглую форму, располагается на уровне первого поясничного позвонка, спускаясь к 12-летнему возрасту до 3-4 поясничных позвонков. Ее длина не меняется с рождения и до 4 лет, и равна от 7 до 13 см, у детей старше 7 лет вокруг двенадцатиперстной кишки образуются жировые отложения, в результате она становится более или менее фиксирована и менее подвижна.
После 6 месяцев жизни у новорожденного можно заметить различие и деление тонкой кишки на два отдела: тощую и подвздошную.
Анатомически весь летний апокалипсис кишечник можно разделить на тонкий и толстый.
Первым после желудка является тонкий кишечник. Именно в нем происходит пищеварение, всасывание некоторых веществ. Название получил из-за меньшего диаметра по сравнению с последующими отделами пищеварительной трубки.
В свою очередь, тонкий кишечник делят на двенадцатиперстную (duodenum), тощую, подвздошную.
Нижележащие отделы пищеварительного тракта носят название толстый кишечник. Процессы всасывания большинства веществ и образование химуса (кашица из переваренной пищи) происходят именно здесь.
Весь толстый кишечник имеет более развитый мышечный и серозный слои, больший диаметр, из-за чего и получили название.
- слепая кишка (caecum) и аппендикс, или червеобразный отросток;
- ободочная, которая делится на восходящую, поперечную, нисходящую, сигмовидную;
- прямая кишка (имеет отделы: ампула, заднепроходной канал и анус).
Параметры разных отделов пищеварительной трубки
Тонкий кишечник ( intestinum tenue) имеет длину от 1,6 до 4,3 метра. У мужчин она длиннее. Диаметр его постепенно уменьшается от проксимальной до дистальной части (с 50 до 30 мм). Intestinum tenue лежит интраперитонеально, то есть внутрибрюшинно, ее брыжейка представляет собой дубликатуру брюшины. Листки брыжейки прикрывают собой кровеносные сосуды, нервы, лимфатические узлы и сосуды, жировую клетчатку. Клетками intestinum tenue вырабатывается большое количество ферментов, которые берут участие в процессе переваривания пищи вместе с ферментами поджелудочной железы, кроме этого все лекарства, токсины, при их пероральном прием ссасываются именно здесь.

Длина colon сравнительно меньше – 1,5 метра. Ее диаметр уменьшается от начала к концу с 7-14 до 4-6 см. Как было описано выше, она имеет 6 делений. Caecum имеет вырост, рудиментарный орган, аппендикс, который, по мнению большинства ученых, является важной составляющей иммунной системы.
На всем протяжении colon есть анатомические образования- изгибы. Это место перехода одной его части в другую. Так, переход восходящей в поперечную colon получил название печеночного изгиба, а селезеночный изгиб образуют поперечный нисходящий отделы.
Кровоснабжается кишечник за счет брыжеечных артерий (верхней и нижней). Отток венозной крови осуществляется по одноименным венам, которые составляют бассейн воротной вены.
Иннервируется кишечник двигательными и чувствительными волоками. К двигательным относят спинномозговые и ветки блуждающего нерва, а к чувствительным- волокна симпатической и парасимпатической нервной системы.
Двенадцатиперстная кишка (duodenum)
Начинается от привратниковой зоны желудка. Длина ее в среднем 20 см. Она обходит головку поджелудочной железы в виде буквы С или подковы. Это анатомическое образование окружено важными элементами: общий желчный проток и печень с воротной веной. Петля, образующаяся вокруг головки поджелудочной железы, имеет сложное строение:
 Именно верхняя часть формирует петлю, начинаясь на уровне 12 грудного позвонка. Она плавно переходит в нисходящую, длина ее не больше 4 см, затем идет почти параллельно позвоночному столбу, доходя до 3 поясничного позвонка, поворачивает влево. Так образуется нижний изгиб. Нисходящая duodenum в среднем до 9 см. Около нее также находятся важные анатомические образования: правая почка, общий желчный проток и печень. Между нисходящей duodenum и головкой поджелудочной железы проходит борозда, в которой лежит общий желчный проток. По ходу он воссоединяется с панкреатическим протоком и на поверхности большого сосочка впадает в полость пищеварительной трубки.
Именно верхняя часть формирует петлю, начинаясь на уровне 12 грудного позвонка. Она плавно переходит в нисходящую, длина ее не больше 4 см, затем идет почти параллельно позвоночному столбу, доходя до 3 поясничного позвонка, поворачивает влево. Так образуется нижний изгиб. Нисходящая duodenum в среднем до 9 см. Около нее также находятся важные анатомические образования: правая почка, общий желчный проток и печень. Между нисходящей duodenum и головкой поджелудочной железы проходит борозда, в которой лежит общий желчный проток. По ходу он воссоединяется с панкреатическим протоком и на поверхности большого сосочка впадает в полость пищеварительной трубки.
Следующая часть — горизонтальная, которая располагается горизонтально на уровне третьего поясничного позвонка. Она прилежат к нижней полой вене, затем дает начало восходящей duodenum.
Восходящая duodenum короткая, не более 2 см, она резко поворачивает и переходит в jejunum. Этот небольшой изгиб носит название двенадцатиперстно-тощий, крепится к диафрагме при помощи мышц.
Восходящий duodenum проходит рядом с брыжеечными артерией и веной, брюшным отделом аорты.
Расположение ее почти на всем протяжении забрюшинное, кроме ее ампулярной части.
Тощая (jejunum) и подвздошная кишка (ileum)
Два отдела intestinum, которые имеют почти одинаковое строение, поэтому зачастую их описывают вместе.
Петли jejunum расположены в брюшной полости слева, ее со всех сторон покрывает сероза (брюшина). Анатомически jejunum и ileum входят в состав брыжеечной части intestinum tenue, они имеют хорошо выраженную серозную оболочку.
Особых различий анатомия jejunum и ileum не имеет. Исключение составляет больший диаметр, более толстые стенки, заметно большее кровоснабжение. Брыжеечная часть тонкого кишечника почти на всем протяжении покрыта сальником.
Длина jejunum до 1, 8 метра в тоническом напряжении, после смерти она расслабляется и увеличивается в длину до 2,4 метра. Мышечный слой ее стенок обеспечивает сокращения, перистальтику и ритмические сегментации.
Ileum отделена от слепой специальным анатомическим образованием — Баугиниевой заслонкой. Ее еще называют илеоцекальным клапаном.
Jejunum занимает нижний этаж брюшной полости, впадает в caecum в области подвздошной ямки справа. Она полностью покрыта брюшиной. Ее длина от 1,3 до 2,6 метра. В атоническом состоянии она способна растягиваться до 3,6 метра. Среди ее функций на первом месте стоят переваривание, всасывание пищи, продвижение ее в последующие отделы intestinum с помощью перистальтических волн, а также выработка нейротензина, который участвует в регуляции питьевого и пищевого поведения человека.
Слепая кишка (caecum)
Это начало толстого кишечника, caecum со всех сторон покрыта брюшиной. Она напоминает по форме мешок, у которого длинник и поперечник почти равны (6 см и 7-7,5 см).  Caecum расположена в правой подвздошной ямке, с двух сторон ограничен сфинктерами, функции которого — обеспечение одностороннего тока химуса. На границе с intestinum tenue этот сфинкер носит название Баугиниева заслонка, а на границе слепой и ободочной кишок — сфинктер Бузи.
Caecum расположена в правой подвздошной ямке, с двух сторон ограничен сфинктерами, функции которого — обеспечение одностороннего тока химуса. На границе с intestinum tenue этот сфинкер носит название Баугиниева заслонка, а на границе слепой и ободочной кишок — сфинктер Бузи.
Известно, что аппендикс является отростком caecum, который отходит чуть ниже илеоцекального угла (расстояние колеблется от 0,5 см до 5 см). Он имеет отличительное строение: в виде узкой трубки (диаметр до 3-4 мм, длина от 2,5 до 15 см). Через узкое отверстие отросток сообщается с полостью кишечной трубки, к тому же он имеет собственную брыжейку, соединенную со слепой и подвздошной кишкой. Обычно аппендикс расположен почти у всех людей типично, то есть в правой подвздошной области, а свободным концом достигает малого таза, иногда опускается ниже. Бывают и атипичные варианты расположения, которые редко встречаются и доставляют трудности во время оперативного вмешательства.
Ободочная кишка (colon)
Продолжением пищеварительной трубки является длинная ободочная кишка. Она огибает собой петли intestinum tenua,которые лежат в нижнем этаже абдоминальной полости.  Ее начало- восходящая colon, имеет в длину 20 см, встречаются и более короткие варианты (около 12 см). От caecum она отделяется бороздами, которые всегда соответствуют уздечкам, расположенным в илеоцекальном углу. Ее задняя поверхность не имеет серозной оболочки и прилегает к задней брюшной стенке, а сама она доходит до нижней стороны правой печеночной доли. Там она поворачивает налево, формируя печеночный изгиб. Он пологий, в отличие от селезеночного.
Ее начало- восходящая colon, имеет в длину 20 см, встречаются и более короткие варианты (около 12 см). От caecum она отделяется бороздами, которые всегда соответствуют уздечкам, расположенным в илеоцекальном углу. Ее задняя поверхность не имеет серозной оболочки и прилегает к задней брюшной стенке, а сама она доходит до нижней стороны правой печеночной доли. Там она поворачивает налево, формируя печеночный изгиб. Он пологий, в отличие от селезеночного.
Продолжением ее является поперечная colon, которая может достигать 50 см в длину. Направлена она немного косо, в область левого подреберья. Начало берет от уровня десятого реберного хряща. Посредине этот отдел провисает, тем самым формирует вместе с другими частями colon букву «М». От пристеночной части брюшины к поперечному отделу идет брыжейка, которая покрывает ее со всех сторон, то есть кишка находится интраперитонеально.
Местом перехода поперечной части в нисходящую является селезеночный изгиб, расположенный сразу под нижним полюсом селезенки.
Нисходящая часть занимает краевое расположение по задней стенке живота. Ее задняя стенка не имеет серозы, и лежит впереди от левой почки. На уровне левого подвздошного гребня переходит в colon sigmoideum. Средняя длина ее до 23 см, диаметр около 4 см, число гаустраций и их размер постепенно снижается.
Сигмовидный отдел (colon sigmoideum)
Пальпируется в левой подвздошной ямке, образует две петли (проксимальную и дистальную). Проксимальная петля направлена верхушкой вниз, а дистальная лежит на большой поясничной мышце, направлена вверх. Сама colon sigmoideum входит в полость малого таза, и примерно на уровне третьего крестцового позвонка дает начало прямой кишке (rectum).
Сигма довольно длинная, до 55 см, индивидуальные колебания значительные (может варьировать от 15 до 67 см). Она имеет свою брыжейку, со всех сторон ее покрывает брюшина.
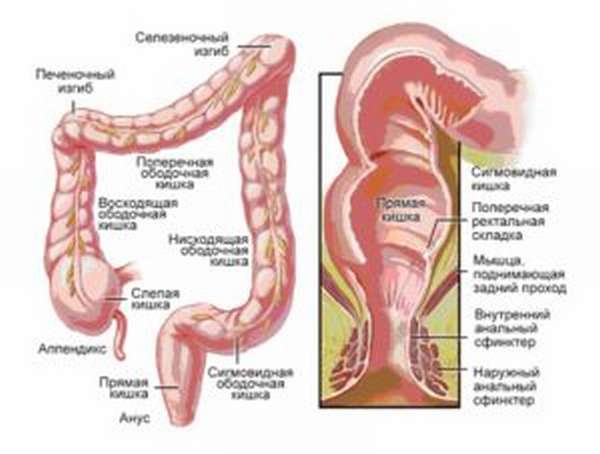
Прямая кишка (rectum)
 Имеет отделы.
Имеет отделы.
- Заднепроходной канал. Узкий, проходит через промежность, находится ближе к анальному отверстию.
- Ампула. Более широкая, проходит в районе крестца.
Вся rectum человека располагается в полости малого таза, ее начало- уровень третьего крестцового позвонка. Заканчивается анальным отверстием на промежности.
Протяженность колеблется от 14 до 18 см, также переменчив и диаметр (от 4 до 7,5 см).
На своем протяжении она имеет изгибы:
- крестцовый, который лежит выпуклостью по задней поверхности крестца;
- копчиковый. Соответственно, огибает копчик.
Анальное отверстие перекрыто наружным сфинктером заднего прохода, чуть выше расположен внутренний жом. Оба эти образования обеспечивают удержание каловых масс.
Rectum прилегает к следующим органам:
- у женщин — к задней поверхности влагалища и матке;
- у мужчин — к семенным пузырькам, простате, мочевому пузырю.
 Эта часть intestinum человека выполняет такие функции: завершает расщепление с помощью ферментов остатков пищи, которые не переварились в вышележащих отделах, формирует каловые массы, а ее сок обладает теми же ферментативными свойствами, что и сок intestinum tenue, только в меньшей степени.
Эта часть intestinum человека выполняет такие функции: завершает расщепление с помощью ферментов остатков пищи, которые не переварились в вышележащих отделах, формирует каловые массы, а ее сок обладает теми же ферментативными свойствами, что и сок intestinum tenue, только в меньшей степени.
Анатомически она расположена в два этажа: над диафрагмой таза и ниже ее. Тазовая rectum состоит из ампулярной и надампулярной части, а промежностная- это и есть заднепроходной канал. Он заканчивается анальным отверстием.
centrelizarova.ru
Кишечник человека, строение и функции кишечника, толстый и тонкий кишечник
Почти каждый человек знает, хотя бы в общих чертах, как устроено сердце и для чего оно нужно. Однако в случае некоторых других внутренних органов люди склонны интересоваться ими лишь тогда, когда эти органы дают о себе знать – из-за болезни или нарушения их работоспособности. К подобным органам относится и кишечник человека. Между тем, строение кишечника человека должны хорошо знать все люди, интересующиеся своим здоровьем, с учетом того, насколько важную роль играет кишечник в организме.
Функции и строение кишечника человека
Распространено мнение, что кишечник человека нужен лишь для переваривания пищи. Однако это далеко не так. Разумеется, усвоение питательных веществ – это самая важная функция кишечника, но далеко не единственная. Существуют и другие функции кишечника:
- выделительная,
- иммунная,
- синтез гормонов и витаминов,
- моторная.
Выделительная функция – это вывод непереваренных остатков пищи из организма. Иммунная роль органа заключается в препятствовании проникновению в организм вредоносных микроорганизмов, синтезе иммуноглобулинов и клеток иммунной системы T-лимфоцитов. Секреторная функция заключается в синтезе некоторых важных для организма гормонов и витаминов, а моторная – в перемещении содержимого.
Однако все же самой важным назначением кишечника является переработка и усвоение питательных веществ, поступающих в организм с едой. Кишечник человека – это конечный отдел пищеварительного тракта, и в нем происходит окончательное расщепление питательных веществ на простые молекулы, которые могут всасываться в кровь. Процесс поступления питательных веществ в кровь также происходит в кишечнике.
Параметры, строение и отделы кишечника
Кишечник представляет собой длинную полую мышечную трубку, расположенную в сложенном виде в брюшной полости. Начинается кишечник от отверстия в желудке, которое называется привратником желудка и кончается отверстием в промежности, носящим название анального.
Длина кишечника у взрослого человека
Кишечник можно назвать самым длинным органом. Общая длина кишечника у взрослого человека колеблется в пределах 3,2-4,7 м. Эти цифры верны для живого человека, а после смерти кишечник человека из-за расслабления мускулатуры может сильно растягиваться. Поэтому после смерти длина кишечника человека может достигать в длину 7-8 м.
Относительная длина кишечника человека в разном возрасте не является одинаковой. Так, у новорожденного очень длинный кишечник относительно его роста, и большего последнего в 8 раз. У взрослого человека кишечник больше роста лишь в 6 раз. Наиболее интенсивный рост кишечника наблюдается у человека в возрасте от одного года до 3 лет, что связано с процессом перехода питания с материнского молока на твердую пищу. У женщин обычно общая длина кишечника и длина его отделов меньше, чем у мужчин.
Кишечник имеет неодинаковый диаметр кишечника в различных отделах. Наименьшим диаметром обладает тощая кишка (из-за этого и произошло ее название) – 2-4 см. У толстого кишечника диаметр может достигать 14 см.
Строение кишечника
Основные отделы кишечника – тонкий и толстый. Функции и строение этих двух отделов значительно отличаются. Тонкий кишечник составляет большую часть длины кишечника. Между отделами существует специальная перегородка, которая препятствует поступлению содержимого из толстого кишечника в тонкий (но не наоборот). В целом содержимое движется в направлении от привратника желудка к концу кишечника (анальному отверстию).
Стенки кишечника человека покрыты гладкими мышцами (круговыми и продольными). Мышцы совершают сложные движения, как круговые, так и перистальтические, которые полностью автономны и не зависят от сигналов, подаваемых головным мозгом. Эти движения обеспечивают перемещение, перемешивание и уплотнение содержимого кишечника. Также в стенках кишечника немало кровеносных сосудов и нервов. Специальные связки прикрепляют кишечник человека к мышечным стенкам брюшной полости и удерживают его на месте.
Стенки кишечника выполняют очень важную роль. Подобно стенкам желудка, они выделяют секрет, который позволяет расщеплять компоненты пищи, на элементарные биологические элементы. Всего кишечник человека выделяет за сутки примерно 3 л сока, имеющего щелочную реакцию.
Строение стенок кишечника достаточно сложно. Они состоят из 4 слоев:
- слизистая оболочка,
- подслизистая оболочка,
- мышечный слой,
- серозный слой.
Стенки толстого кишечника имеют серый цвет, а тонкого – розовый.
Кишечник человека снабжается кровью по двум брыжеечным артериям (верхней и нижней), отток крови, соответственно, происходит по двум брыжеечным венам, являющимися ответвлениями воротной вены. Кровоснабжение тощей и подвздошной кишки осуществляется при помощи тощекишечной и подвздошнокишечной артерий, отходящих от верхнебрыжеечной артерии.
med.vesti.ru
сколько метров тонкой и толстой кишки
Самым большим органом в организме человека является кишечник. Это главная составляющая пищеварительной системы. На первый взгляд эта трубка выглядит как непривлекательный шланг. Но вряд ли в нашем теле существует орган, который выглядит более увлекательно. Чем больше мы узнаем о его строении, тем более интересным он становится. Учеными было доказано, что больше чем 95% болезней связано с нарушением работы пищеварительного тракта.
…
Вконтакте
Мой мир
Еда, которую мы употребляем, содержит много жира. Жареное, соленое, консервированное, газированные напитки и алкоголь – все это пагубно влияет на наш организм. И в результате происходит нарушение баланса. Увеличение веса – это явный показатель того, что есть сбой в работе обмена веществ в первую очередь.
Токсины, которые накапливаются в организме, расходятся по всему телу, и система не может правильно усваивать еду. Из-за этого не вырабатывается энергия, которая необходима для жизнедеятельности человека. Один классический симптом нарушения работы обмена веществ у женщин – это увеличение живота.
Общая характеристика кишечника
Расположен он в брюшной полости. С ротовой полости выходит в пищевод, проходит в верхней части туловища и уходит в сторону желудка. Для иммунной системы играет очень важную роль и выполняет множество важных функций.У человека в кишечнике живет значительное количество полезных бактерий, которые защищают его от вредных факторов. Основная задача – переваривание пищи, всасывание полезных веществ. Общая длина кишечника у взрослого человека составляет примерно 4 метра (при жизни).
После смерти его размеры могут увеличиться до 8 метров из-за расслабления мышц. У мужчин и женщин размер отличается, у первых он больше. Также замечено, что он увеличивается с ростом человека. В момент рождения общая длина кишечника уже составляет 3 метра. И в это время этот размер в 6 раз больше роста ребенка.
Внутри кишечной трубы человека находится большое количество микроорганизмов, в том числе полезных бактерий, они называются микрофлорой. Их задача заключается в защите кишечника от патогенных микробов.
Если привычный здоровый баланс нарушен, полезная микрофлора сокращается, состояние здоровья значительно ухудшается. У человека появляется так называемый дисбактериоз. Избавиться от такого состояния можно с помощью пробиотиков и пребиотиков. Первые являют собой полезные бактерии, похожие на те, что обитают в человеческом организме. Вторые — это пищевые волокна, так сказать, питание для микроорганизмов.
Кишечник разделен на две части:
- тонкий;
- толстый.
Называются они так, потому что имеют разницу в диаметре.
Тонкий кишечник – это наиболее длинная часть кишечника. Он занимает почти всю нижнюю часть брюшной полости. Длина тонкого кишечника взрослого человека составляет около 5–6 метров. Диаметр кишки неравномерный. В одном отделе он 4–6 см, в другом до 3 см.Толщина стенки равняется 2–3 мм, при сокращении — 4–5 мм. Ее настоящую форму мы можем увидеть только через микроскоп. Интересно то, что в одном квадратном миллиметре кишечной оболочки есть около 30 ворсинок. Они очень маленькие.
Если рассмотреть их в увеличительное стекло, то можно увидеть, что по своей форме они напоминают оленьи рога. В каждой отдельной ворсинке есть маленький кровеносный сосуд. Все сосуды тонкой кишки сначала сходятся, а потом проходят через печень, которая проверяет еду на вредные вещества.
Основная задача наиболее длинной части этой системы у человека – это переваривание еды с помощью специальных веществ. Называются они энзимы. Уже через час после того, как пища переварилась, наступает этап самоочищения. Каждый из нас неоднократно слышал урчание в животе, и чаще всего оно доносится не из желудка, а из тонкой кишки.
Тонкий кишечник является местом, где происходят важные процессы:
- Белки расщепляются на аминокислоты.
- Крахмал расщепляется в глюкозу.
- Фермент липаза расщепляет жиры на жирные кислоты и глицерин.
Важно! Длина кишечника примерно в 2 раза больше высоты среднего роста человека. Это примерно 3,5 метра. Если бы он не был уложен петлями, то в брюшную полость не поместился бы.
Толстая кишка – самая нижняя часть кишечника. Представляет собой заключительный отдел пищеварительного тракта. В ее состав входит слепая кишка, червеобразный отросток и прямая кишка. Находится она в брюшной полости и полости малого таза.Если в нее поступают остатки непереваренной еды, она обязательно этим займется. В ее структуре нет ворсинок. Толщина толстой и тонкой кишки разная, у первой она больше. Она гладкая и напоминает жемчужные бусы.
Длина толстой кишки примерно около 1,5-–2 метра, диаметр толстой кишки варьируется в разных отделах от 4 до 7 см. Одна из функций – впитывание воды и формирование пищевой каши (каловых масс). Те люди, которые едят много, получают большой объем кала и могут ходить в туалет несколько раз в день. Для организма здорового человека посещение туалета три раза в неделю является нормой.
В нижней части кишечника находится червеобразный отросток – аппендикс. Это небольшая трубочка диаметром 7–10 мм и длиной 150 мм, при воспалении которого необходимо хирургическое вмешательство. Это одно из самых опасных заболеваний.
Различие толстого кишечника и тонкого:
- Тонкая кишка имеет розовый цвет, а толстая – сероватый оттенок.
- Отличаются по диаметру и толщине стенок.
- Мускулатура первого гладкая, у второго – наоборот.
- Оболочки толстого кишечника имеют сальниковые отростки. У тонкого их нет.
Это интересно! Какую функцию в клетке выполняют липиды в организме животных
Двенадцатиперстная кишка
Основным звеном для пищеварительной системы считается 12-перстная кишка. Именуют ее так потому, что длина двенадцатиперстной кишки человека равна 12 сложенным пальцам в поперечнике (примерно 20 см).
Двенадцатиперстная кишка у человека она состоит из четырех частей:
- Горизонтальная (верхняя) размером 4 см. Расположена косо, имеет изгиб и продолжается в нисходящую.
- Нисходящая находится на уровне позвоночника, имеет размеры до 12 см и малоподвижна. Контролирует поступление желчи.
- Горизонтальная (нижняя) имеет изгиб вверх длиной до 8 см.
- Восходящая совпадает с поясничным отделом, длина ее 5 см. Образует кривизну в зоне соединения с тонкой кишкой.
Прямая кишка
Что касается прямой, это последняя часть толстого кишечника. Туда проникают непереваренные остатки поглощенной пищи, из них формируются каловые массы, которые выводятся из организма благодаря сложной функции желудка и кишечника.Начинается она на уровне 3-го крестцового позвонка и заканчивается задним проходом. Длина прямой кишки взрослого человека 14–18 см. Диаметр ее меняется от 4 см в начале до 7 см в самой широкой ее части, потом она сужается до размеров отверстия на уровне заднего прохода.
У прямой выделяют два сфинктера – непроизвольный и произвольный. Первый находится внутри тела, произвольный снаружи. У мужчин непроизвольный сфинктер толще, чем у женщин.
Главной функцией прямой кишки является устранение отходов жизнедеятельности из организма. Данная часть является важным элементом кишечника, поэтому работать она должна нормально. Также очень склонна к болезненным состояниям. Если прямая кишка неправильно работает, начинается процесс гниения отходов и происходит отравление организма. Именно поэтому нужно контролировать состояние здоровья.
Явными признаками заболеваниями являются:
- Снижение работоспособности.
- Метеоризм (повышенное газообразование, которое приводит к вздутию живота).
- Боли в голове.
- Проблемы со стулом.
- Специфический запах от тела.
- Колебание температуры (от низкой к высокой).
- Простудные и вирусные заболевания.
Избежать этих симптомов можно при помощи очищения организма.
Важно! Проблемы с опорожнением кишечника могут быть связаны не только с неправильным питанием, но и с малоподвижным образом жизни. Недостаточная двигательная активность снижает тонус мышц брюшного пресса.
Как улучшить работу кишечника
Несколько рекомендаций для правильной работы кишечника:
- Овощи. Необходимо употреблять сырые овощи, они богаты клетчаткой, и происходит естественное очищение организма. Можно употреблять морковь, белокочанную капусту, редис, кабачки, свеклу, редис.
- Яблоки. Как и в вышеперечисленных овощах, в яблоках также содержится большое количество клетчатки. В них присутствует фруктовая кислота, которая хорошо растворяет шлаки.
- Свежевыжатые соки. Это народное средство, которое поможет сбалансировать уровень рН и вымыть из организма токсины.
- Каши. К ним можно отнести гречневую, рисовую, пшеничную и другие злаки. Благодаря пищевым волокнам происходит освобождение тела от шлаков и токсинов.
- Микрокристаллическая целлюлоза. Она поглощает токсины, яды, холестерин и выводит их из организма вместе с калом. Но, принимая МКЦ, нужно обязательно пить много воды, иначе вы рискуете получить запор.
- Отруби. Они хорошо выводят не нужные организму вещества. Приобрести их можно в любом магазине и в аптеках.
Это интересно! Что такое пластический и энергетический обмен
Анатомия Человека — Кишечник
Какова длина кишечника
Вывод
Исходя из вышеперечисленного, можно сделать вывод, что кишечник как часть пищеварительной системы – очень интересный и жизненно важный орган человека. Теперь вы знаете, сколько метров кишечник взрослого и ребенка. От его работы зависит и общее состояние организма. Когда пищеварительная система выходит из строя, у человека наблюдаются скачки температуры от низкой к высокой. В организме увеличивается число грибков, и ухудшается самочувствие. В таких случаях необходимо обязательно обратиться к врачу.
uchim.guru
Длина кишечника у взрослого человека: сколько метров тонкой и толстой кишки
Самым большим органом в организме человека является кишечник. Это главная составляющая пищеварительной системы. На первый взгляд эта трубка выглядит как непривлекательный шланг. Но вряд ли в нашем теле существует орган, который выглядит более увлекательно. Чем больше мы узнаем о его строении, тем более интересным он становится. Учеными было доказано, что больше чем 95% болезней связано с нарушением работы пищеварительного тракта….
Еда, которую мы употребляем, содержит много жира. Жареное, соленое, консервированное, газированные напитки и алкоголь – все это пагубно влияет на наш организм. И в результате происходит нарушение баланса. Увеличение веса – это явный показатель того, что есть сбой в работе обмена веществ в первую очередь.
Токсины, которые накапливаются в организме, расходятся по всему телу, и система не может правильно усваивать еду. Из-за этого не вырабатывается энергия, которая необходима для жизнедеятельности человека. Один классический симптом нарушения работы обмена веществ у женщин – это увеличение живота.
Общая характеристика кишечника
 Расположен он в брюшной полости. С ротовой полости выходит в пищевод, проходит в верхней части туловища и уходит в сторону желудка. Для иммунной системы играет очень важную роль и выполняет множество важных функций.
Расположен он в брюшной полости. С ротовой полости выходит в пищевод, проходит в верхней части туловища и уходит в сторону желудка. Для иммунной системы играет очень важную роль и выполняет множество важных функций.
У человека в кишечнике живет значительное количество полезных бактерий, которые защищают его от вредных факторов. Основная задача – переваривание пищи, всасывание полезных веществ. Общая длина кишечника у взрослого человека составляет примерно 4 метра (при жизни).
После смерти его размеры могут увеличиться до 8 метров из-за расслабления мышц. У мужчин и женщин размер отличается, у первых он больше. Также замечено, что он увеличивается с ростом человека. В момент рождения общая длина кишечника уже составляет 3 метра. И в это время этот размер в 6 раз больше роста ребенка.
Внутри кишечной трубы человека находится большое количество микроорганизмов, в том числе полезных бактерий, они называются микрофлорой. Их задача заключается в защите кишечника от патогенных микробов.
Если привычный здоровый баланс нарушен, полезная микрофлора сокращается, состояние здоровья значительно ухудшается. У человека появляется так называемый дисбактериоз. Избавиться от такого состояния можно с помощью пробиотиков и пребиотиков. Первые являют собой полезные бактерии, похожие на те, что обитают в человеческом организме. Вторые это пищевые волокна, так сказать, питание для микроорганизмов.
Кишечник разделен на две части:
- тонкий,
- толстый.
Называются они так, потому что имеют разницу в диаметре.
 Тонкий кишечник – это наиболее длинная часть кишечника. Он занимает почти всю нижнюю часть брюшной полости. Длина тонкого кишечника взрослого человека составляет около 5–6 метров. Диаметр кишки неравномерный. В одном отделе он 4–6 см, в другом до 3 см.
Тонкий кишечник – это наиболее длинная часть кишечника. Он занимает почти всю нижнюю часть брюшной полости. Длина тонкого кишечника взрослого человека составляет около 5–6 метров. Диаметр кишки неравномерный. В одном отделе он 4–6 см, в другом до 3 см.
Толщина стенки равняется 2–3 мм, при сокращении — 4–5 мм. Ее настоящую форму мы можем увидеть только через микроскоп. Интересно то, что в одном квадратном миллиметре кишечной оболочки есть около 30 ворсинок. Они очень маленькие.
Если рассмотреть их в увеличительное стекло, то можно увидеть, что по своей форме они напоминают оленьи рога. В каждой отдельной ворсинке есть маленький кровеносный сосуд. Все сосуды тонкой кишки сначала сходятся, а потом проходят через печень, которая проверяет еду на вредные вещества.
Основная задача наиболее длинной части этой системы у человека – это переваривание еды с помощью специальных веществ. Называются они энзимы. Уже через час после того, как пища переварилась, наступает этап самоочищения. Каждый из нас неоднократно слышал урчание в животе, и чаще всего оно доносится не из желудка, а из тонкой кишки.
Тонкий кишечник является местом, где происходят важные процессы:
- Белки расщепляются на аминокислоты.
- Крахмал расщепляется в глюкозу.
- Фермент липаза расщепляет жиры на жирные кислоты и глицерин.
Важно! Длина кишечника примерно в 2 раза больше высоты среднего роста человека. Это примерно 3,5 метра. Если бы он не был уложен петлями, то в брюшную полость не поместился бы.
 Толстая кишка – самая нижняя часть кишечника. Представляет собой заключительный отдел пищеварительного тракта. В ее состав входит слепая кишка, червеобразный отросток и прямая кишка. Находится она в брюшной полости и полости малого таза.
Толстая кишка – самая нижняя часть кишечника. Представляет собой заключительный отдел пищеварительного тракта. В ее состав входит слепая кишка, червеобразный отросток и прямая кишка. Находится она в брюшной полости и полости малого таза.
Если в нее поступают остатки непереваренной еды, она обязательно этим займется. В ее структуре нет ворсинок. Толщина толстой и тонкой кишки разная, у первой она больше. Она гладкая и напоминает жемчужные бусы.
Длина толстой кишки примерно около 1,5-–2 метра, диаметр толстой кишки варьируется в разных отделах от 4 до 7 см. Одна из функций – впитывание воды и формирование пищевой каши (каловых масс). Те люди, которые едят много, получают большой объем кала и могут ходить в туалет несколько раз в день. Для организма здорового человека посещение туалета три раза в неделю является нормой.
В нижней части кишечника находится червеобразный отросток – аппендикс. Это небольшая трубочка диаметром 7–10 мм и длиной 150 мм, при воспалении которого необходимо хирургическое вмешательство. Это одно из самых опасных заболеваний.
Различие толстого кишечника и тонкого:
- Тонкая кишка имеет розовый цвет, а толстая – сероватый оттенок.
- Отличаются по диаметру и толщине стенок.
- Мускулатура первого гладкая, у второго – наоборот.
- Оболочки толстого кишечника имеют сальниковые отростки. У тонкого их нет.
Это интересно! Какую функцию в клетке выполняют липиды в организме животных
Двенадцатиперстная кишка
Основным звеном для пищеварительной системы считается 12-перстная кишка. Именуют ее так потому, что длина двенадцатиперстной кишки человека равна 12 сложенным пальцам в поперечнике (примерно 20 см).
Двенадцатиперстная кишка у человека она состоит из четырех частей:
- Горизонтальная (верхняя) размером 4 см. Расположена косо, имеет изгиб и продолжается в нисходящую.
- Нисходящая находится на уровне позвоночника, имеет размеры до 12 см и малоподвижна. Контролирует поступление желчи.
- Горизонтальная (нижняя) имеет изгиб вверх длиной до 8 см.
- Восходящая совпадает с поясничным отделом, длина ее 5 см. Образует кривизну в зоне соединения с тонкой кишкой.
Прямая кишка
 Что касается прямой, это последняя часть толстого кишечника. Туда проникают непереваренные остатки поглощенной пищи, из них формируются каловые массы, которые выводятся из организма благодаря сложной функции желудка и кишечника.
Что касается прямой, это последняя часть толстого кишечника. Туда проникают непереваренные остатки поглощенной пищи, из них формируются каловые массы, которые выводятся из организма благодаря сложной функции желудка и кишечника.
Начинается она на уровне 3-го крестцового позвонка и заканчивается задним проходом. Длина прямой кишки взрослого человека 14–18 см. Диаметр ее меняется от 4 см в начале до 7 см в самой широкой ее части, потом она сужается до размеров отверстия на уровне заднего прохода.
У прямой выделяют два сфинктера – непроизвольный и произвольный. Первый находится внутри тела, произвольный снаружи. У мужчин непроизвольный сфинктер толще, чем у женщин.
Главной функцией прямой кишки является устранение отходов жизнедеятельности из организма. Данная часть является важным элементом кишечника, поэтому работать она должна нормально. Также очень склонна к болезненным состояниям. Если прямая кишка неправильно работает, начинается процесс гниения отходов и происходит отравление организма. Именно поэтому нужно контролировать состояние здоровья.
Явными признаками заболеваниями являются:
- Снижение работоспособности.
- Метеоризм (повышенное газообразование, которое приводит к вздутию живота).
- Боли в голове.
- Проблемы со стулом.
- Специфический запах от тела.
- Колебание температуры (от низкой к высокой).
- Простудные и вирусные заболевания.
Избежать этих симптомов можно при помощи очищения организма.
Важно! Проблемы с опорожнением кишечника могут быть связаны не только с неправильным питанием, но и с малоподвижным образом жизни. Недостаточная двигательная активность снижает тонус мышц брюшного пресса.
Как улучшить работу кишечника
Несколько рекомендаций для правильной работы кишечника:
- Овощи. Необходимо употреблять сырые овощи, они богаты клетчаткой, и происходит естественное очищение организма. Можно употреблять морковь, белокочанную капусту, редис, кабачки, свеклу, редис.
- Яблоки. Как и в вышеперечисленных овощах, в яблоках также содержится большое количество клетчатки. В них присутствует фруктовая кислота, которая хорошо растворяет шлаки.
- Свежевыжатые соки. Это народное средство, которое поможет сбалансировать уровень рН и вымыть из организма токсины.
- Каши. К ним можно отнести гречневую, рисовую, пшеничную и другие злаки. Благодаря пищевым волокнам происходит освобождение тела от шлаков и токсинов.
- Микрокристаллическая целлюлоза. Она поглощает токсины, яды, холестерин и выводит их из организма вместе с калом. Но, принимая МКЦ, нужно обязательно пить много воды, иначе вы рискуете получить запор.
- Отруби. Они хорошо выводят не нужные организму вещества. Приобрести их можно в любом магазине и в аптеках.
Это интересно! Что такое пластический и энергетический обмен
Анатомия Человека Кишечник
Какова длина кишечника
Вывод
Исходя из вышеперечисленного, можно сделать вывод, что кишечник как часть пищеварительной системы – очень интересный и жизненно важный орган человека. Теперь вы знаете, сколько метров кишечник взрослого и ребенка. От его работы зависит и общее состояние организма. Когда пищеварительная система выходит из строя, у человека наблюдаются скачки температуры от низкой к высокой. В организме увеличивается число грибков, и ухудшается самочувствие. В таких случаях необходимо обязательно обратиться к врачу.
tvercult.ru
анатомия, отделы, функции, роль в иммунитете
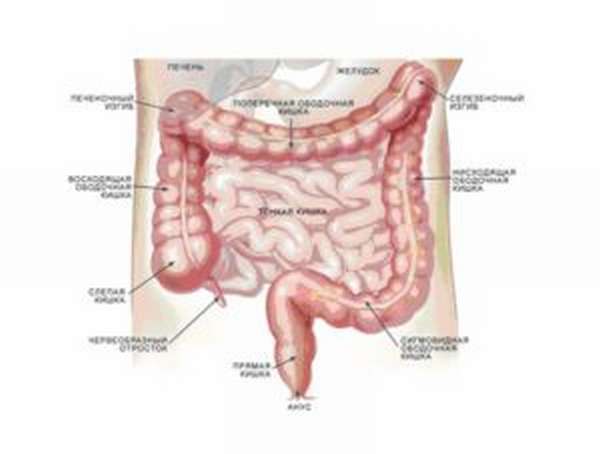
Заключительным отделом кишечника человека является толстая кишка. Она начинается от илеоцекального клапана и заканчивается анусом.
Анатомия толстой кишки
Различают следующие отделы толстой кишки:
- слепая кишка
- восходящая ободочная кишка
- поперечная ободочная кишка
- нисходящая ободочная кишка
- сигмовидная кишка
- прямая кишка.
Восходящая ободочная кишка образует в верхней правой области живота при переходе в поперечную кишку правый печеночный изгиб под прямым углом, реже под острым углом. Правый изгиб соприкасается с нижней поверхностью печени и дном желчного пузыря.
Поперечная ободочная кишка имеет длину от 25 до 62 см и брыжейку 12см. Свисающая вниз поперечная кишка может находиться в малом тазу и стать содержимым грыжевого мешка даже при паховых и бедренных грыжах.
В левой верхней области живота находится левый селезеночный изгиб при переходе поперечной ободочной в нисходящую ободочную кишку. Он образует острый угол.
Длина толстой кишки составляет от 110 до 215 см, внутренний диаметр 5-8 см в начале и уменьшается в направлении к прямой кишке.
В отличие от тонкой, в строении толстой кишки присутствуют ленты, гаустры и сальниковые отростки. Ленты стягивают и гофрируют кишку, при этом образуются гаустры, нишеподобные выпячивания стенки кишки. Сальниковые отростки представляют собой включения жира длиной около 5 см, покрытые серозной оболочкой. Их функциональное назначение неизвестно.
Тонкий кишечник внедряется в слепую кишку, на переходе находится илеоцекальный клапан, который, приоткрываясь, позволяет содержимому тонкой кишки поступить в слепую кишку. Он же препятствует обратному попаданию содержимого толстой кишки в тонкую.
Положение аппендицита
Червеобразный отросток (аппендикс) является продолжением слепой кишки, его длина в норме 7-8 см, диаметр 8 мм. В отдельных случаях длина может варьироваться от 0,5 см до 33 см. Отросток имеет свою брыжейку, поэтому положение его периферической (конечной) части может меняться.
Возможны следующие положения аппендикса в брюшной полости:
- отросток направлен в полость малого таза;
- параллельное подвздошной кишке;
- в правом боковом канале;
- восходящее, когда верхушка может находиться в подпеченочной области;
- ретроцекальное, когда отросток находится позади слепой кишки.
Восходящая ободочная кишка имеет длину 18-20 см. В 5% случаев она имеет брыжейку и становится подвижной, что может служит причиной заворота кишок, слепой и восходящей.
Строение стенок кишки
Стенка толстой кишки состоит из
- слизистой оболочки
- подслизистой основы
- мышечной оболочки
- серозной оболочки.
Слизистая оболочка состоит из в том числе из большого количества бокаловидных клеток, которые продуцируют слизь. Слизь облегчает продвижение кала по ободочной кишке.
В подслизистой оболочке содержится большое количество кровеносных и лимфатических сосудов, а также нервных волокон.
Мышечная оболочка толстой кишки значительно отличается от тонкой. Она состоит из мощной гладкой мускулатуры, образующей внутренний слой круговых и наружный слой продольных мышечных волокон. Между этими слоями находится нервное сплетение.
В стенках толстой кишки возможно выпячивание, которое называется дивертикул. Он может быть как врожденным, так и приобретенным.
Серозная оболочка имеет ряд особенностей в своем строении. На ее поверхности имеются сальниковые отростки длиной 4-5 см, наполненные жировой клетчаткой. Эти отростки способны перекручиваться, что может привести к некрозу и симптомам острого живота.
Сфинктеры толстой кишки
Наличие большого количества физиологических сфинктеров в толстой кишке обеспечивает ее моторику.
Илеоцекальный сфинктер Варолиуса находится в месте впадения подвздошной кишки в слепую.
Колоцекальный сфинктер Бузи разделяет слепую и восходящую ободочную кишки.
Сфинктер Гирца расположен на границе средней и верхней трети восходящей ободочной кишки.
Сфинктеры Кенона правый и левый расположены соответственно вблизи правого и левого изгибов поперечной ободочной кишки.
Сфинктер Хорста — в средней трети поперечной ободочной кишки.
Сфинктеры Пайра и Балли ограничивают нисходящую оболочную кишку сверху и снизу.
Сфинктер Росси-Мутье находится в средней трети сигмовидной кишки.
Сфинктер ОБерна-Пирогова-Мютье — в последней трети этой кишки.
Сфинктеры представляют собой широкие складки, которые сомкнуты в обычном состоянии и расправляются в процессе перистальтики.
Кровоснабжение толстого кишечника
Кровоснабжение кишечника осуществляется из двух брыжеечных артерий — верхней и нижней. Толстая кишка снабжается кровью верхней брыжеечной артерией до левого изгиба. Нижняя брыжеечная обеспечивает кровью левые отделы толстой кишки.
Распределение крови ко всем отделам кишки осуществляется прямыми сосудами, которые отходят от параллельного сосуда, идущего вдоль всего брыжеечного края.
Вместе с артериями идут одноименные вены и лимфатические узлы.
При мезентральной недостаточности нижней брыжеечной артерии поражаются участки ободочной кишки, в 80% случаев в области левого изгиба. Это приводит к развитию ишемического колита.
Моторика толстой кишки
В обеспечении моторики толстой кишки участвуют различные отделы нервной системы.
Чувствительные волокна спинномозговых нервов и блуждающего нерва обеспечивают чувствительную иннервацию кишечника. Двигательная функция кишечника обеспечивается вегетативной нервной системой.
Заключительную функцию кишечника обеспечивает прямая кишка.
Функции толстого кишечника
В процессе пищеварения толстый кишечник выполняет ряд важных функций:
- всасывательную
- механическую
- эндокринную
- иммунную.
Всасывание
В толстой кишке происходит всасывание воды и солей из пищевой массы (химуса). В результате химус обезвоживается и превращается в каловые массы. В противоположность всасыванию происходит выделение секрета толстой кишки. Кишечный секрет, выделяемый слизистой оболочкой, имеет жидкую консистенцию и щелочную реакцию. Иногда PH толстой кишки превышает 9,0.
Регуляция всасывания и секреции выполняется вегетативной нервной системой, эндокринной и нейропептидной системами, которые находятся в сложном взаимодействии друг с другом.
Пищеварение в толстом кишечнике
Толстая кишка является резервуаром микрофлоры. Нормальная микрофлора выполняет ряд жизненно важных функций:
- вырабатывает антитела, которые защищают от патогенных бактерий,
- участвует в синтезе витаминов С, В, РР, фолиевой и пантотеновой кислот,
- участвует в обмене жирорастворимых витаминов A, D, E, K,
- расщепляет клетчатку,
- участвует в гидролизе белков, жиров, углеводов,
- регулирует всасывание микроэлементов — кальция, железа, магния, фосфора.
В толстой кишке существует огромное количество микроорганизмов. Они утилизируют оставшиеся неусвоенными компоненты. Выделяющиеся в результате процессов гниения под действием микробов органические кислоты, углекислый газ, метан, сероводород, токсичные вещества всасываются и обезвреживаются печенью.
Механическая функция
Толстая кишка проталкивает содержимое (каловые массы) в дистальном направлении и выводит их наружу.
В слепую кишку ежедневно поступает 300-500 мл химуса с остатками непереваренной пищи. Перемешивающие движения перемешивают содержимое кишки, в результате всасывание воды происходит медленно. Посредством трех-четырех массивных сокращений это содержимое перемещается в нисходящую ободочную и в прямую кишку.
В поперечной ободочной кишке циркулярные сокращения перемешивают содержимое кишечника и делают его более твердым.
В сигмовидной ободочной кишке происходят медленные сжимающие движения с периодичностью 20-30 с. Фаза сокращения сменяется фазой покоя.
Исследования показали, что через 1-10 минут после приема пищи возникает периодическое повышение активности, которое сопровождается интенсивной моторикой и секрецией слизистой оболочки. Эта моторная деятельность включает в себя одновременно сокращение всех сегментов толстой кишки. Перистальтические волны больших движений ободочной кишки, как правило, достигают прямой кишки. Наполнение прямой кишки калом вызывает растяжение ее стенки и позыв на дефекацию.
Эндокринная функция
В эпителии толстой кишки находятся клетки диффузной эндокринной системы. Эти клетки вырабатывают гормоны, которые регулируют как деятельность кишечника, так и организма в целом.
Иммунная функция
Эту функцию обеспечивает диффузная лимфоидная ткань в стенке кишки и скопления лимфатических узелков. Число лимфоидных фоликулов увеличивается в направлении от слепой к прямой кишке. Особенно много их содержится в червеобразном отростке (аппендиксе) в детском и юношеском возрасте. По мере старения лимфатическая ткань атрофируется.
ogivote.ru
схема и строение, где находится, функции, сколько метров в длину
Кишечник является важнейшей частью пищеварительной системы. Он находится в брюшной полости. В нем происходят различные процессы, связанные с перевариванием пищи и всасыванием питательных веществ. Эта структура начинается с двенадцатиперстной кишки и заканчивается анальным отверстием.
Слизистая оболочка кишечного тракта вырабатывает ряд биологически активных веществ, которые просто необходимы для физиологического расщепления продуктов. Знание расположения и схемы строения этого важнейшего органа, а также понимание того, как он работает, помогает ориентироваться при оказании доврачебной помощи.
Анатомия кишечника
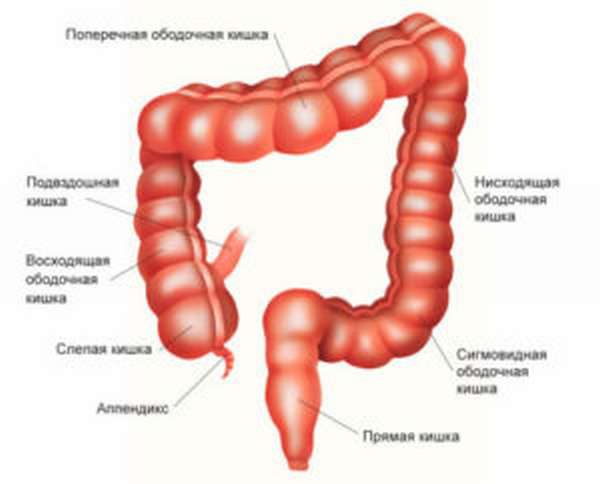
Сколько метров составляет кишечник у взрослого человека? Орган структурно делится на две основные части – тонкую и толстую кишку. Протяженность первого отдела может достигать четырех метров. Тонкий кишечник у женщин короче, чем у мужчин. Он состоит из трех основных отделов:
- двенадцатиперстный;
- тощий;
- подвздошный.
Этот отдел отвечает за переваривание пищи. Он имеет небольшой диаметр и тонкие стенки. При этом данная структура захватывает практически все нижнее пространство брюшной полости и даже частично малого таза. Тонкий отдел также отвечает за перемещение каловых масс далее по кишечному тракту, гормональную секрецию и укрепление иммунитета. Общая работа ферментов тонкого кишечника, желчного пузыря и поджелудочной железы обеспечивает расщепление пищевого комка на монокомпоненты.
Внимание! В среднем длина кишечника людей составляет четыре метра. Тонкий отдел более длинный, чем толстый.
Толстый отдел может достигать полутора метров. Анатомически он состоит из следующих частей:
- слепая;
- восходящая;
- нисходящая;
- поперечная;
- прямая;
- сигмовидная.
После смерти длина кишечника человека может достигать восьми метров. Это связано с расслаблением мускулатуры. На слизистой оболочке толстого кишечника отсутствуют ворсинки. Тут не происходит активного всасывания питательных веществ.
Этот отдел кишечника необходим для правильного формирования кала. Здесь происходит поглощение воды и образование кала из химуса. Вдоль кишечной стенки находятся скопление лимфоидной ткани. Она принимает активное участие в процессах иммунной системы.
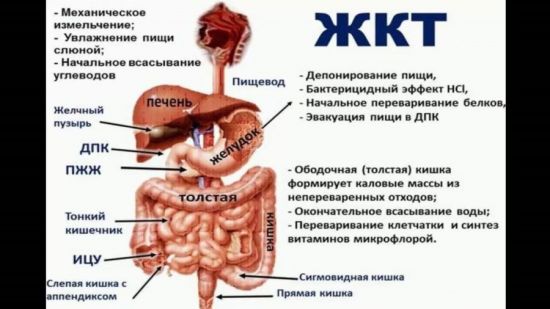
На фото представлены особенности строения ЖКТ
Отделы
Поговорим о двух главных отделах кишечного тракта: тонкой и толстой кишке.
Тонкий
Тонкий кишечник является многофункциональным органом, деятельностью которого определяется слаженная работа всей пищеварительной системы. Он выполняет секреторную функцию, то есть выделяет сок, необходимый для расщепления пищи. В состав пищеварительного секрета входит слизь, которая предотвращает самопереваривание кишечника.
Кроме того, орган выполняется всасывающую функцию. Питательные соединения всасываются через слизистую оболочку. Строение слизистого слоя кишечной стенки обеспечивает всасывание исключительно полезных элементов. Эндокринная функция обеспечивается способностью клеток выделять пептидные гормоны. Они оказывают влияние на работу не только кишечного тракта, но и всего организма.
За моторную функцию отвечают мышечные структуры органа. Сокращение этих мышц обеспечивает переваривание, разделение пищевого комка и дальнейшее его проталкивание. Заболевания тонкого кишечник могут иметь воспалительную, функциональную или опухолевую природу своего возникновения. Некоторые патология имеют врожденный характер, а другие – приобретенный.
Рассмотрим наиболее распространенные заболевания тонкого отдела кишечника:
- энтерит. Воспаление слизистой оболочки может быть вызвано воздействием вирусов, бактерий, паразитов, грибов. По мере прогрессирования недуга слизистый слой отекает и становится красным. Заболевание бывает острым и хроническим;
- аллергия. Иммунитет бурно реагирует на определенные продукты питания, которые контактируют со слизистой оболочкой тонкой кишки. Патология провоцирует появление кожных высыпаний, отека слизистых оболочек, а также появления диспепсических расстройств;
- опухоли: липомы, полипы, фибромы;
- язвенная болезнь. Чаще всего заболевание локализуется в двенадцатиперстной кишке. Главным этиологическим фактором в возникновении недуга является хеликобактерная инфекция. Немаловажную роль играет генетическая предрасположенность, наличие вредных привычек, эмоциональное перенапряжение;
- илеит. Заболевание вызывает воспаление конечного отдела тонкой кишки. Причиной недуга, как правило, становится вирусное или бактериальное поражение. Илеит вызывает боли в животе, тошноту, а также нарушение общего состояния, вплоть до повышения температуры.
Толстый
Толстый отдел имеет более крупные размеры и более широкий диаметр. За осуществление перистальтики и продвижение каловых масс отвечают три мышечные ленты. Мышечные структуры расположены неравномерно. При осмотре это выглядит как скопление выпуклостей и перетяжек.
Внимание! Большая часть полезных бактерий проживает именно в толстом кишечнике.
Главной функцией этого отдела является формирование каловых масс. После попадания в толстые отделы химус теряет жидкость, поэтому его структура меняется, он уплотняется и приобретает вид фекалий. Распространенным заболеванием толстого кишечника является неспецифический язвенный колит. Хроническое воспаление слизистой оболочки вызывает деструктивные изменения и формирование язв.
Причины до сих пор до конца не изучены, но ученые отмечают связь НЯК с генетическими факторами. Также было зафиксировано влияние курения и оральных контрацептивов на развитие хронического воспаления кишки. У больных появляется диарея с выделением алой крови. Отмечается болезненность в области живота.
Еще одной распространенной патологий является болезнь Крона, при которой возникает гранулематозное воспаление. Заболевание может поражать любой отдел ЖКТ и вызывает расстройство кишечника. Количество испражнений за день может достигать до двадцати раз в сутки.
Согласно статистике, в развитых странах люди пожилого возраста находятся в группе риска по возникновению дивертикулеза. Патология характеризуется появлением выпячиваний на кишечной стенке. Основную роль в формировании недуга играет неправильное питание, в частности, пристрастие к мучным и мясным блюдам, наряду с недостатком растительной пищи.
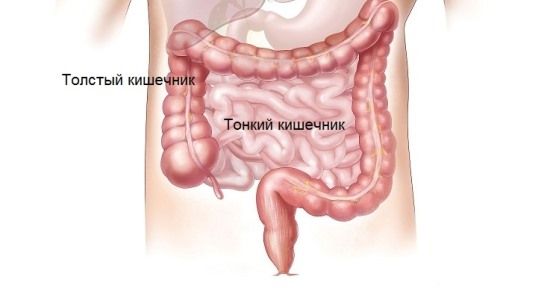
Кишечный тракт состоит из двух главных отделов: тонкой и толстой кишки
Физиология
Переваривание пищи начинается еще с полости рта. Тщательное пережевывание помогает облегчить этот процесс. Далее пищевой комок попадает в пищевод, желудок и двенадцатиперстную кишку. В начальном отделе органа пища соединяется с желчным секретом и ферментами поджелудочной железы. Под действием этих экскретов происходит расщепление пищевого комка.
Мышечный слой обеспечивает равномерное распределение питательных элементов по внутренней стенке. Помимо пищеварительной функции, кишечник человека отвечает за эндокринные и иммунные процессы. Особая микрофлора улучшает процессы пищеварения и отвечает за секрецию витаминов.
Кишечник отвечает за поступление соляной кислоты в желудок, благодаря чему происходит первичная обработка пищи. Далее съеденные продукты расщепляются на отдельные компоненты. Из них организм берет для себя необходимые микроэлементы и воду. Затем происходит формирование каловых масс и дальнейшая их эвакуация.
Важно! Строение кишечника человека начинается с привратника желудка и заканчивается анальным отверстием.
Читайте также:
Работа кишечника заключается в том, чтобы поглощать питательные вещества из переваренной желудком пищи. Все эти процессы поддерживаются бактериями, которые формируют микрофлору. Кроме того, кишечник является органом иммунной системы. Он служит барьером на пути болезнетворных микроорганизмов, пытающихся атаковать человеческий организм.
Микрофлора
Кишечный тракт населяют такие бактерии:
- лактобактерии;
- бифидобактерии;
- бактероиды;
- энтерококки;
- кишечная палочка;
- протей;
- стафилококки;
- грибки.
Первые три наименования относятся к основной группе микроорганизмов, присутствующих в кишечнике. Помимо полезных бактерий, микрофлору составляют и условно-патогенные микроорганизмы. При условии крепкого иммунитета эти бактерии не вызывают никаких нарушений в организме, но при ослаблении иммунных сил эти же микроорганизмы выходят из-под контроля, начинают активно размножаться и могут вызвать серьезные отклонения в организме.
Интересно! Кишечник человека населяют микроорганизмы, которые по своей численности в семьдесят раз превышают число жителей земного шара.
Бактерии, присутствующие в кишечнике делятся на две основные группы: анаэробы (не нуждаются в кислороде) и аэробы (живут благодаря кислороду). Подавляющее число микроорганизмов в кишечном тракте – это анаэробы: лактобациллы, бифидобактерии, бактероиды. А, к примеру, кишечная палочка и энтерококки – это аэробы.
Нарушения
Плохая работа пищеварительного органа может быть связана сразу с несколькими факторами. Чем больше факторов воздействует на кишечник одновременно, тем тяжелее протекает патология и тем тяжелее она поддается лечению. В развитии заболеваний кишечного тракта играют роль следующие причины:
- генетическая предрасположенность;
- ослабление иммунитета;
- нерациональное питание;
- вредные привычки;
- сидячий образ жизни;
- некоторые лекарственные средства;
- кишечные инфекции.
Объединяют заболевания кишечника следующие симптомы:
- Боль в животе. Болевой синдром может быть интенсивным ноющим или даже резким приступообразным. В некоторых случаях он появляется эпизодами или же имеет связь с приемом пищи. При одних заболеваниях пациенты могут назвать четкую локализацию боли, а при других нарушениях болевая вспышка носит разлитой характер. Например, при поражении тонкой кишки дискомфорт возникает в околопупочной области. Разлитая боль больше характерна при вздутии кишечника вследствие растяжения стенок газами.
- Метеоризм. Этот симптом возникает из-за избыточного скопления газов. Причиной такого состояния могут быть процессы брожения, атония кишечника или снижение моторной функции.
- Ухудшение аппетита. По сути, у больных формируется страх перед приемом пищи. Объясняется это тем, что после трапезы кишечник начинает активно сокращаться и выделять пищеварительные соки, что провоцирует возникновение болевых приступов.
- Запор или понос.
Заболевания кишечника обычно формируются на фоне ослабленного иммунитета
Инфаркт
Инфарктом называют омертвение стенки кишечника. Нарушение кровотока может произойти вследствие закупорки или спазма. Коварность данной патологии заключается в затруднении диагностики. Без ангиографического исследования поставить диагноз практически невозможно.
Проявляется патология в виде внезапной схваткообразной боли в животе, тошноты, рвоты, диареи. Учитывая тот факт, что чаще всего заболевание обнаруживают на поздних стадиях, лечение в основном оперативное. Консервативную терапию целесообразно применять до развития признаков перитонита.
Дискинезия
В основу патология ложится ухудшение тонуса и моторики кишечника. Органические повреждения при обследовании не обнаруживаются, но функциональная активность значительно снижается. Дискинезия вызывает расстройство пищеварения. Патология часто развивается на фоне неврологических нарушений. Вот почему чаще всего дискинезию диагностируют у женщин.
Дискинезия делится на гипертонический и гипотонический тип. В первом случае, наблюдаются стойкие спастические сокращения кишечника. Они могут послужить причиной хронических запоров и болезненных колик. Патология вызывает острые схваткообразные боли внизу живота и в подвздошных областях.
Болевая вспышка на какое-то время стихает после акта дефекации, а после приема пищи она снова возвращается. Хроническая интоксикация организма приводит к умственному и физическому снижению работоспособности. При гипертонической дискинезии несколько дней может отсутствовать стул, а затем выделяется большое количество фекалий.
При гипотонии, наоборот, ослабляется перистальтика. Больных беспокоят тупые болезненные спазмы в животе, чувство распирание, вздутие живота. Каловые массы отходят с большим трудом и в небольших количествах. Это вызывает отравление организма.
Эндометриоз
Доброкачественное новообразование возникает вследствие попадания клеток эндометрия матки в другие органы. Большую роль в формировании недуга играют гормональные изменения, наследственная предрасположенность, ослабление иммунитета. При поражении наружных мышц кишечника наблюдается тошнота и боли в животе во время менструации. Если в процесс вовлекается сигмовидная кишка, болевой приступ локализуется слева внизу живота.
Для эндометриоза характерны следующие симптомы:
- боль в глубине таза и в анальном проходе во время критических дней;
- запоры или диарея;
- болезненные дефекации;
- появление крови и слизи в кале;
- учащение стула при месячных.
У женщин эндометриоз кишечника может вызывать боли во время полового акта, а также продолжительные и обильные менструации. Медикаментозное лечение направлено на нормализацию гормонального фона, так как эндометриоз кишечника – это лишь вторичный процесс.
Нормализация работы
О проблемах с кишечником не принято говорить вслух. Многие даже стесняются спросить у врача о том, как улучшить функциональную деятельность кишечника. В этом подзаголовке мы поговорим о действенных советах, которые помогут восстановить работу кишечного тракта и избавиться от неприятных симптомов.
Основную роль в улучшение работы ЖКТ является, конечно же, питание. Важен не только рацион пищи, но также и режим питания. Избавьтесь от привычки употреблять пищу на ходу или в спешке. Старайтесь есть медленно, тщательно пережевывая каждый кусочек. Проглатывать пищу следует в виде жидкой кашицы.
Важно! Специалисты советуют не разговаривать во время приема пищи. В противном случае вместе с едой может попасть воздух, который станет причиной вздутия живота.
Замените чай и кофе простой водой. Любимые нами напитки замедляют работу кишечника, а вода, напротив, ее нормализует. Откажитесь от привычки употреблять пищу перед экраном телевизора. Так, вы можете больше съесть и заглотнуть непережёванные кусочки пищи. Старайтесь употреблять больше клетчатки. Она присутствует в овощах и фруктах.
Также можно купить клетчатку в аптеке в виде порошка. Поставьте за цель, после пробуждения выпивать натощак стакан природной воды. Это поможет запустить ЖКТ. По возможности употребляйте пищу в одно и то же время. Старайтесь не переедать, особенно это касается вечерних часов.

Не запивайте пищу водой, соблюдайте хотя бы получасовой интервал
Не забывайте о физических упражнениях. Умеренная физическая нагрузка улучшает двигательную активность кишечника. Спорт помогает нам вырабатывать стрессоустойчивость, а ведь эмоциональные потрясения также способны вызывать нарушения в деятельности ЖКТ. Не забывайте выделять время для сна и расслабления.
Нормализовать работу кишечника помогут лекарственные препараты. Рассмотрим рейтинг наиболее действенных средств, которые нормализуют моторику:
- Лактулоза. Обладает мягким слабительным действием. Средство назначают даже в терапии детей и беременных женщин. Лактулоза нормализует микрофлору и моторику, но не обладает быстрым эффектом;
- Мукофальк. Это растительное лекарство, в состав которого входят семена подорожника. Также разрешен к применению в период беременности;
- Итоприд. Это прокинетик нового поколения. Обладает двойным механизмом действия. Его рекомендуют применять уже на начальных стадиях недомогания;
- Прукалоприд. Энтерокинетическое средство используется в терапии хронических запоров. Препарат стимулирует моторику кишечника. Прукалоприд назначается во время беременности и лактации.
Подводя итоги, можно отметить, что кишечник играет важнейшую роль в работе нашего организма. Он состоит из двух основных отделов – тонкокишечного и толстокишечного. Кишечный тракт начинается с желудочного сфинктера и заканчивается анальным отверстием.
Сбои в работе этой структуры влияют на функционирование всего организма в целом. Правильный образ жизни, включая культуру питания, умеренные физические нагрузки, стрессоустойчивость, поможет предотвратить появление нарушения в работе кишечника.
vrbiz.ru
Тонкий и толстый кишечник
Кишечник человека состоит из двух отделов — тонкого и толстого. Почему так назвали? Диаметр тонкой кишки в начале равен 4-6 см и постепенно уменьшается до 2.5-3 см. Толстая кишка имеет средний диаметр 4-10 см. Длина толстого кишечника намного меньше — 1.5 — 2 метра.
ТОНКИЙ КИШЕЧНИК
В тонкий кишечник входит:
— Двенадцатиперстная кишка;
— Тощая кишка;
— Подвздошная кишка.
Тонкий кишечник, начинается с двенадцатиперстной кишки. Вся тонкая кишка имеет длину 5-6 метров, двенадцатиперстная кишка — 27-30 см.
Как было указано выше, тонкий кишечник состоит из двенадцатиперстной, тощей и подвздошной кишок. Именно в них в основном происходит переваривание пищи. Да, именно так. Не в желудке, как думают многие, а в кишечнике. Дело в том, что в желудке, пища проходит обработку желудочными соками и соляной кислотой, а уже весь окончательный процесс по перевариванию пищи завершается в кишечнике.
Два «близких друга», которые помогают кишечнику переварить и расщепить пищу — это желчный пузырь, и поджелудочная железа.
Желчный пузырь — это небольшой мешок с отходящим от него желчным протоком. В пузыре скапливается желчь, поступающая из печени. Желчь — это желто-зеленая жидкость с горьким вкусом, которая способствует перевариванию жиров, за счёт того, что содержит определённые ферменты. Далее она выделяется в определённой пропорции в тонкий кишечник.
Поджелудочная железа вырабатывает панкреатический сок, помогающий переваривать белки, жиры и углеводы. Этот сок поступает в двенадцатиперстную кишку через панкреатический проток.
Расщепление пищи
Путь, по которому движется пища от полости рта до анального отверстия, называется пищеварительным трактом. Сначала, пища, находящаяся в желудке, превращается в кашицеобразный химус за 3—6 часов. Еще час уходит на то, чтобы она попала в кишечник. Весь путь пищи по кишечнику может занимать от 8 до 24 часов. Иногда происходит расстройство пищеварения, и тогда человек испытывает после еды неприятные ощущения в желудке. Часто это случается, если быстро есть.
В тонком кишечнике в пищу попадают ферменты поджелудочной железы и желчного пузыря. По мере переваривания пищи питательные вещества проходят через стенки кишечника и уносятся с током крови.
МИКРООРГАНИЗМЫ КИШЕЧНИКА
В тонкой и толстой кишке находятся полезные для организма кишечные палочки, а также незначительное количество вредных микроорганизмов, вызывающих гниение белка и брожение углеводов (микрофлора кишечника).
При нормальной активности пищеварительных ферментов, кишечная палочка активно размножается и сдерживает размножение вредных микроорганизмов. Она полезна ещё и тем, что выделяет ферменты, способствующие пищеварению, а также синтезирует некоторые витамины.
Но при ухудшении условий жизнедеятельности кишечной палочки, которое происходит при неправильном питании или необоснованном применении антибиотиков, размножение её приостанавливается. Это улучшает условия жизни для гнилостной или бродильной микрофлоры. Возникает такое заболевание, как дисбактериоз.
При дисбактериозе происходит усиленное образование кишечных газов, нарушение всасывания воды в толстой кишке, снижение эффективности пищеварения. Заболевание нарушает самочувствие человека вследствие отравления организма продуктами жизнедеятельности вредных микроорганизмов.
Всасывание
Всасывание питательных веществ происходит в кишечных ворсинках, которыми выстланы стенки кишечника. Это — крошечные выросты в форме щупальцев. Ворсинок так много, что внутренняя поверхность кишечника кажется бархатистой. Длина каждой ворсинки — около 1 миллиметра. На каждом квадратном миллиметре стенки подвздошной кишки находится около 40 ворсинок. Ворсинки пронизаны крошечными капиллярами и лимфатическими сосудами. Большая часть питательных веществ поглощается капиллярами, а жиры поступают в лимфатические сосуды.
ТОЛСТЫЙ КИШЕЧНИК
Конечный отдел пищеварительного тракта – толстый кишечник (длина около 2 м, диаметр 3–8 см).
В толстый кишечник входит:
— Слепая кишка с аппендиксом;
— Ободочная кишка;
— Прямая кишка.
Функции
Толстая кишка выполняет ряд важных функций:
В ней всасываются вода, глюкоза, минеральные соли, некоторые витамины и аминокислоты, вырабатываемые бактериями кишечной полости, расщепляется в незначительной степени клетчатка.
Размножение огромных масс бактерий в толстом кишечнике дополнительно обогревает и подпитывает организм энергией.
Однако главная функция толстой кишки состоит в том, чтобы отделить оставшуюся воду от непереваренных остатков пищи. Вода в толстой кишке всасывается в кровь, а непереваренные остатки попадают в прямую кишку и удаляются из организма.
Место перехода тонкой кишки в толстую является началом слепой кишки. От неё отходит червеобразный отросток — аппендикс.
АППЕНДИКС
Аппендикс – это маленький червеобразный отросток, придаток слепой кишки. Он достался нам в наследство от предков еще с тех времен, когда они питались только растениями. Этот орган помогал переваривать пищу с высоким содержанием целлюлозы. Когда человек научился есть другую пищу, аппендикс стал сильно сокращаться в размерах.
Стоит ли удалять аппендикс, чтобы избежать опасной болезни?
Нет. Аппендицит – важный иммунокомпетентный орган. В его тканях обнаружено огромное количество лимфоидных клеток. В ходе одного из исследований детям удаляли аппендикс в целях профилактики аппендицита. В итоге у детей резко упал иммунитет.
Аппендицит используется в качестве материала при пластике мочевого пузыря и создания новых сфинктеров.
Как предупредить аппендицит?
Одна из главных причин аппендицита – это закупорка отверстия, которым он соединяется с полостью кишечника. Если в рационе достаточно грубых волокон, они будут прочищать кишечник, предотвращая закупорку и убирая ее в случае появления. Если аппендикс воспалится, то его придётся удалить хирургическим путём.
Воспаление аппендикса — аппендицит. Он проявляется болью в правой половине живота (в нижнем углу) и повышением температуры тела. Необходимо немедленно обратиться к врачу, так как из воспалённого аппендикса инфекция может попасть в брюшную полость и вызвать опасное для жизни воспаление — перитонит. До прихода врача, больному нельзя давать слабительное, ставить на живот грелку, применять клизму и обезболивающие препараты. От еды следует воздержаться до выяснения диагноза.
Выход отходов
Отходы пищеварения должны вовремя удаляться из организма. Толстый кишечник обеспечивает эту функцию. Отсутствие стула в течение 24–32 часов рассматривается как запор.
Нормальная эвакуаторная функция толстого кишечника может нарушаться из-за неправильного употребления пищи. Поэтому без нормализации рациона и режима питания невозможно наладить правильное пищеварение и опорожнение.
После того как ценные питательные вещества из пищи попали в организм, в прямой кишке остаются отходы. В состав отходов входят также бактерии, мертвые клетки выстилки кишечника и желчные пигменты. Через прямую кишку отходы жизнедеятельности выходят из организма всем известным нам способом.
Заболевания толстого кишечника
Роль питания. Прямую роль в заболеваниях толстого кишечника играет питание. Учеными установлено, что качественный и количественный состав микрофлоры толстого кишечника меняется в зависимости от продуктов питания. Бактерии, размножающиеся на растительном сырье, полезны для организма. Они из клетчатки вырабатывают аминокислоты, витамины и сами могут служить прекрасным белковым питанием. Их присутствие поддерживает нормальное кислотно-щелочное равновесие в полости толстого кишечника, подавляет гнилостные и бродильные процессы, повышает иммунитет.
Бактерии, размножающиеся на животном белке, способствуют развитию процессов брожения и гниения, подавляют иммунитет, провоцируют развитие онкологических заболеваний. Так, например, рак толстой кишки чаще возникает в тех случаях, когда в питании человека преобладают мясо, жиры, высокорафинированные продукты — рафинированный сахар, хлеб из пшеничной муки высшего сорта — и одновременно уменьшается доля растительной пищи, содержащей клетчатку и другие балластные вещества (растительные волокна).
Подобное питание приводит к вялой перистальтике кишечника, запорам, что увеличивает время контакта с кишечником каловых масс, содержащих канцерогенные вещества (они попадают в организм извне и образуются в нём в процессе обмена веществ). Это повышает риск развития опухолей толстой кишки.
Толстая кишка является «излюбленным местом локализации злокачественных опухолей», а при нерациональном питании вред толстой кишки увеличивается. Поддержание нормальной (эволюционно закрепленной) микрофлоры позволяет надолго сохранить здоровье и энергию.
НАШ КИШЕЧНИК ЛЮБИТ:
1) Клетчатка. В пище обязательно должны содержаться вещества, стимулирующие моторику кишечника. Они способствуют своевременному удалению непереваренных остатков пищи, а также не дают забиваться и воспаляться аппендиксу. Таким действием обладают: отруби, ржаной хлеб, капуста, свекла, морковь, яблоки, салат, слива, а также молочные продукты кефир и простокваша.
2) Рациональное питание. Кишечник человека населён различными полезными кишечными палочками, которые очень чутко реагируют на качество и разнообразие питания. Если питание скудное и однообразное, то рост и размножение полезной кишечной палочки может не только замедлиться, но и приостановиться, что не лучшим образом скажется на здоровье всего организма.
3) Вода. При недостаточном употреблении воды (менее 2,5-3 л в сутки), возникают не только запоры но нарушается процесс всасывания полезных веществ в кишечнике для нужд организма.
3) Здоровое состояние желчного пузыря и поджелудочной железы. Без здорового желчного пузыря и поджелудочной железы не может быть нормальной микрофлоры в кишечнике и самого здорового кишечника. Эти органы настолько связаны с кишечником, что без их здорового функционирования не возможно правильное и здоровое функционирование кишечника.
НАШ КИШЕЧНИК НЕ ЛЮБИТ:
1) Бедное, скудное, однообразное питание.
2) Обезвоживание.
3) Кишечные инфекции нарушают видовый состав микрофлоры кишечника, в результате чего, начинают преобладать гнилостные микробы.
4) Антибиотики, так как они нарушают микрофлору кишечника.
5) Болезни желчного пузыря и поджелудочной железы.
www.sdorov.ru

 Очень часто практически у каждого человека наступает проблемы с желудком, которые выражаются в его расстройстве. Это приносит массу негативных эмоций, так как никому это понравится не может. Такой препарат как Имодиум зарекомендовал себя с положительной стороны и помог многим в борьбе с диареей. В его состав входит лоперамид, который борется с расстройством желудка. Имодиум можно встретить в виде капсул, в виде таблеток, которые нужно рассасывать, и таблеток лиофилизованных. Для маленьких детей нет в продаже имодиума в виде суспензии. Попытаемся выяснить какое влияние несет лоперамид на организм человека, также узнаем разрешено ли давать ребенку имодиум.
Очень часто практически у каждого человека наступает проблемы с желудком, которые выражаются в его расстройстве. Это приносит массу негативных эмоций, так как никому это понравится не может. Такой препарат как Имодиум зарекомендовал себя с положительной стороны и помог многим в борьбе с диареей. В его состав входит лоперамид, который борется с расстройством желудка. Имодиум можно встретить в виде капсул, в виде таблеток, которые нужно рассасывать, и таблеток лиофилизованных. Для маленьких детей нет в продаже имодиума в виде суспензии. Попытаемся выяснить какое влияние несет лоперамид на организм человека, также узнаем разрешено ли давать ребенку имодиум.

 Загрузка…
Загрузка… Действующим компонентом этого медикамента выступает лоперамид. И хотя в иных медикаментах этой лекарственной группы такое же активное вещество, таблетки для рассасывания от поноса имодиум начинают действовать быстрее, еще на этапе нахождения в полости рта.
Действующим компонентом этого медикамента выступает лоперамид. И хотя в иных медикаментах этой лекарственной группы такое же активное вещество, таблетки для рассасывания от поноса имодиум начинают действовать быстрее, еще на этапе нахождения в полости рта. Имодиум от диареи назначается врачом не во всех случаях. Показаниями является жидкий стул, который спровоцирован такими факторами:
Имодиум от диареи назначается врачом не во всех случаях. Показаниями является жидкий стул, который спровоцирован такими факторами: У лекарственного препарата есть определенные противопоказания, которые нельзя игнорировать, к ним относятся:
У лекарственного препарата есть определенные противопоказания, которые нельзя игнорировать, к ним относятся: При дизентерии, сальмонеллезе или ротавирусе этот медикамент чаще всего прописывают не с первого дня заболевания, а уже в процессе восстановления. В составе комплексной терапии имодиум способствует:
При дизентерии, сальмонеллезе или ротавирусе этот медикамент чаще всего прописывают не с первого дня заболевания, а уже в процессе восстановления. В составе комплексной терапии имодиум способствует: При сильной диарее взрослым людям прописывают 4 мг препарата, после этого пьют по 2 мг после каждого жидкого стула. Нельзя забывать, что предельно допустимая суточная доза не должна быть больше 16 мг.
При сильной диарее взрослым людям прописывают 4 мг препарата, после этого пьют по 2 мг после каждого жидкого стула. Нельзя забывать, что предельно допустимая суточная доза не должна быть больше 16 мг. У имодиума довольно много возможных побочных эффектов, к ним относятся такие состояния:
У имодиума довольно много возможных побочных эффектов, к ним относятся такие состояния: В том случае, если было принято слишком много медикамента, возникает интоксикация всего организма, которая проявляется такой симптоматикой:
В том случае, если было принято слишком много медикамента, возникает интоксикация всего организма, которая проявляется такой симптоматикой: Чтобы лечение имодиумом было максимально эффективным, следует придерживаться определенных рекомендаций:
Чтобы лечение имодиумом было максимально эффективным, следует придерживаться определенных рекомендаций: Хотя все взрослые знают, что начинать давать любые медикаменты детям можно лишь с разрешения врача, многие родители занимаются самолечением. Делать этого категорически нельзя, так как может быть значительное ухудшение состояния здоровья. При лечении детей имодиумом необходимо соблюдать такие правила:
Хотя все взрослые знают, что начинать давать любые медикаменты детям можно лишь с разрешения врача, многие родители занимаются самолечением. Делать этого категорически нельзя, так как может быть значительное ухудшение состояния здоровья. При лечении детей имодиумом необходимо соблюдать такие правила:

 Загрузка…
Загрузка…














 Присутствие в этом плоде нитратов. Чтобы ягода скорее созревала и быстрее росла, производители могут использовать азотные удобрения. Они придают мякоти насыщенный цвет, но при попадании в организм человека они могут вызвать нарушения со стороны кишечного и желудочного тракта. При этом человек ощущает слабость организма, может проявиться рвота.
Присутствие в этом плоде нитратов. Чтобы ягода скорее созревала и быстрее росла, производители могут использовать азотные удобрения. Они придают мякоти насыщенный цвет, но при попадании в организм человека они могут вызвать нарушения со стороны кишечного и желудочного тракта. При этом человек ощущает слабость организма, может проявиться рвота. стул становится водянистым и частым, более трех в раз в час;
стул становится водянистым и частым, более трех в раз в час; соответствующие лечебные меры. Сначала следует очистить желудок. Для этого в 500 мл нужно развести две столовых ложки соли и полученную жидкость выпить. После это должна открыться рвота и желудок очистится. После этого можно принять один из следующих препаратов:
соответствующие лечебные меры. Сначала следует очистить желудок. Для этого в 500 мл нужно развести две столовых ложки соли и полученную жидкость выпить. После это должна открыться рвота и желудок очистится. После этого можно принять один из следующих препаратов:

 Отравление арбузом может проявиться уже через несколько часов после употребления ягоды, у некоторых признаки обнаруживаются только спустя 6 часов. Инкубационный период меняется от количества съеденного, веса человека, а также основного агента, из-за которого началась интоксикация организма.
Отравление арбузом может проявиться уже через несколько часов после употребления ягоды, у некоторых признаки обнаруживаются только спустя 6 часов. Инкубационный период меняется от количества съеденного, веса человека, а также основного агента, из-за которого началась интоксикация организма. Интоксикация организма от пищевых продуктов может привести к серьезным последствиям, поэтому важно правильно и своевременно оказать первую помощь. Если появились признаки отравления арбузом, сопровождающиеся расстройством стула, рвотой и другими типовыми симптомами, нужно сразу принимать меры по уменьшению воздействия патогенных веществ. Для этого следует придерживаться следующего плана действий:
Интоксикация организма от пищевых продуктов может привести к серьезным последствиям, поэтому важно правильно и своевременно оказать первую помощь. Если появились признаки отравления арбузом, сопровождающиеся расстройством стула, рвотой и другими типовыми симптомами, нужно сразу принимать меры по уменьшению воздействия патогенных веществ. Для этого следует придерживаться следующего плана действий:



 На вопросы читателей отвечает Доровская Ольга Игоревна, врач-гастроэнтеролог.
На вопросы читателей отвечает Доровская Ольга Игоревна, врач-гастроэнтеролог.



 Изжогой называют симптом, спровоцированный кислотным рефлюксом, когда содержимое желудка в совокупности с желудочным соком попадает обратно в пищевод. Больной испытывает неприятные ощущения и жжение за грудиной, которое проходит вверх от подложечной области по пищеводной трубке до горла. Внутренняя среда желудка кислая, что обусловлено влиянием желудочного секрета, который является настолько едким, что может переварить даже железо. В отличие от слизистой желудка стенки пищевода не адаптированы к таким экстремальным условиям, поэтому выброс кислоты на слизистую полой трубки может закончиться химическими и ферментативными ожогами.
Изжогой называют симптом, спровоцированный кислотным рефлюксом, когда содержимое желудка в совокупности с желудочным соком попадает обратно в пищевод. Больной испытывает неприятные ощущения и жжение за грудиной, которое проходит вверх от подложечной области по пищеводной трубке до горла. Внутренняя среда желудка кислая, что обусловлено влиянием желудочного секрета, который является настолько едким, что может переварить даже железо. В отличие от слизистой желудка стенки пищевода не адаптированы к таким экстремальным условиям, поэтому выброс кислоты на слизистую полой трубки может закончиться химическими и ферментативными ожогами.





 Соду от изжоги можно применять лишь изредка
Соду от изжоги можно применять лишь изредка Щелочная минеральная вода при изжоге оказывает то же действие, что и сода
Щелочная минеральная вода при изжоге оказывает то же действие, что и сода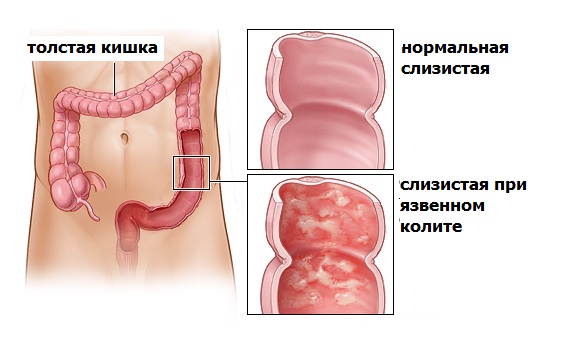





 Спастический колит – воспаление слизистой оболочки толстого кишечника, сопровождающееся недостаточностью перистальтики.
Спастический колит – воспаление слизистой оболочки толстого кишечника, сопровождающееся недостаточностью перистальтики.
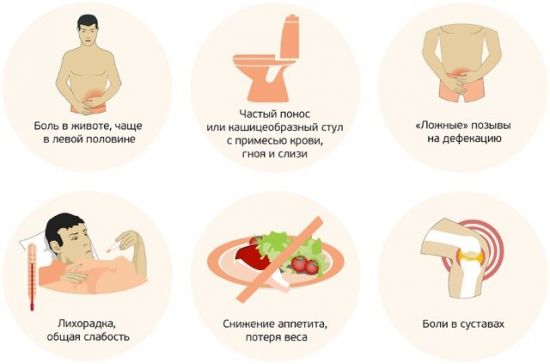
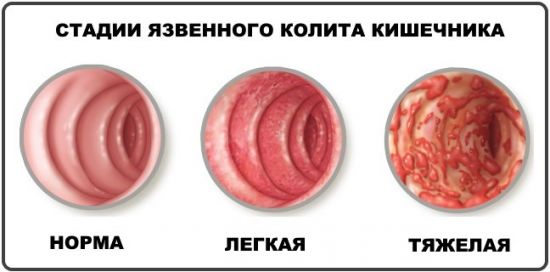



















 Загрузка…
Загрузка…




 [9], [10], [11], [12], [13], [14], [15], [16], [17]
[9], [10], [11], [12], [13], [14], [15], [16], [17]
















 наружного применения – таблетки, драже, капсулы и капли беременным стараются назначать реже. Если больной и выписывают определенные препараты, то врач оценивает риск приема этих средств для состояния мамы и плода и риск отказа от них. В основном же, как в случае с геморроем, разговор идет о локальных препаратах. Например, о мази от геморроя при беременности.
наружного применения – таблетки, драже, капсулы и капли беременным стараются назначать реже. Если больной и выписывают определенные препараты, то врач оценивает риск приема этих средств для состояния мамы и плода и риск отказа от них. В основном же, как в случае с геморроем, разговор идет о локальных препаратах. Например, о мази от геморроя при беременности.



 противогеморроидальное средство, оно является симптоматическим лекарством. В составе присутствует лидокаин, висмут (являющийся вяжущим элементом) и буфексамат (подавляющий воспаление). Беременные мазь применяют кратковременно – легкими массажными движениями она наносится строго на сухую, чистую аноректальную область. Вводить состав внутрь тоже можно, только удобной насадкой.
противогеморроидальное средство, оно является симптоматическим лекарством. В составе присутствует лидокаин, висмут (являющийся вяжущим элементом) и буфексамат (подавляющий воспаление). Беременные мазь применяют кратковременно – легкими массажными движениями она наносится строго на сухую, чистую аноректальную область. Вводить состав внутрь тоже можно, только удобной насадкой.
 выписать Релиф, но врач оценивает возможность назначения именно этого состава. Это лекарство не является однозначно разрешенным медпрепаратом: считается, что пациентки «в положении» могут принимать его только по согласованию со специалистом. То же касается и фармпрепарата Релиф Адванс.
выписать Релиф, но врач оценивает возможность назначения именно этого состава. Это лекарство не является однозначно разрешенным медпрепаратом: считается, что пациентки «в положении» могут принимать его только по согласованию со специалистом. То же касается и фармпрепарата Релиф Адванс. долях возьмите измельченный порошок коры дуба, зверобоя, а также почечуйного горца и льнянки. Это растительное сырье следует добавить к нутряному жиру, его растапливают удобным способом. Через пару часов состав готов к действию.
долях возьмите измельченный порошок коры дуба, зверобоя, а также почечуйного горца и льнянки. Это растительное сырье следует добавить к нутряному жиру, его растапливают удобным способом. Через пару часов состав готов к действию.








 Вынашивание ребёнка – предрасполагающий к варикозному расширению анальных вен фактор
Вынашивание ребёнка – предрасполагающий к варикозному расширению анальных вен фактор Будущим мамам препарат можно применять в любом триместре, также он разрешён в период грудного вскармливания
Будущим мамам препарат можно применять в любом триместре, также он разрешён в период грудного вскармливания Метилурацил разрешается применять при геморрое в период беременности
Метилурацил разрешается применять при геморрое в период беременности В период вынашивания ребёнка препарат разрешён, однако следует обязательно его согласовать с гинекологом
В период вынашивания ребёнка препарат разрешён, однако следует обязательно его согласовать с гинекологом Главным ингредиентом, обусловливающим действие препарата, является антикоагулянт гепарин
Главным ингредиентом, обусловливающим действие препарата, является антикоагулянт гепарин Это гомеопатический медикамент, в составе которого имеются экстракты таких целебных растений, как календула, гамамелис, конский каштан
Это гомеопатический медикамент, в составе которого имеются экстракты таких целебных растений, как календула, гамамелис, конский каштан Препарат, в основе которого имеются инактивированные бактериальные клетки, обладает выраженными противовоспалительными свойствами
Препарат, в основе которого имеются инактивированные бактериальные клетки, обладает выраженными противовоспалительными свойствами Данный венотоник способствует нормализации кровообращения, предупреждению образования тромбов, ликвидирует застойные явления в анальных венах
Данный венотоник способствует нормализации кровообращения, предупреждению образования тромбов, ликвидирует застойные явления в анальных венах Лекарственное средство, относящееся к венотоникам и ангиопротекторам, повышает тонус венозных стенок, повышает их эластичность
Лекарственное средство, относящееся к венотоникам и ангиопротекторам, повышает тонус венозных стенок, повышает их эластичность В составе средства имеется уникальный ингредиент – жир акульей печени, который помогает останавливать кровь, ускорять регенерацию тканей
В составе средства имеется уникальный ингредиент – жир акульей печени, который помогает останавливать кровь, ускорять регенерацию тканей Препарат действует комплексно, обезболивая, снимая воспаление и уменьшая кровоточивость
Препарат действует комплексно, обезболивая, снимая воспаление и уменьшая кровоточивость Мазь борется практически со всеми основными симптомами геморроя, однако чаще всего её назначают при болях на последних стадиях недуга
Мазь борется практически со всеми основными симптомами геморроя, однако чаще всего её назначают при болях на последних стадиях недуга В препарате, помимо масла акульей печени, содержится анестетик бензокаин, который и обусловливает анальгезирующие свойства
В препарате, помимо масла акульей печени, содержится анестетик бензокаин, который и обусловливает анальгезирующие свойства



 Мазь Флеминга практически не имеет противопоказаний и может применяться на любом сроке беременности
Мазь Флеминга практически не имеет противопоказаний и может применяться на любом сроке беременности
 Гепариновая мазь от геморроя в современной медицине является достаточно эффективным и недорогим средством для лечения.
Гепариновая мазь от геморроя в современной медицине является достаточно эффективным и недорогим средством для лечения. Любая мазь при беременности должна быть безопасной для матери и растущего внутри нее ребенка.
Любая мазь при беременности должна быть безопасной для матери и растущего внутри нее ребенка. Гепариновая мазь лечит наружный и внутренний геморрой, включая хронические формы.
Гепариновая мазь лечит наружный и внутренний геморрой, включая хронические формы. Гепариновая мазь снимает болевой синдром при геморрое.
Гепариновая мазь снимает болевой синдром при геморрое. Не стоит использовать рассматриваемую мазь при повышенном давлении.
Не стоит использовать рассматриваемую мазь при повышенном давлении. Гепариновая мазь может вызвать зуд.
Гепариновая мазь может вызвать зуд.



























































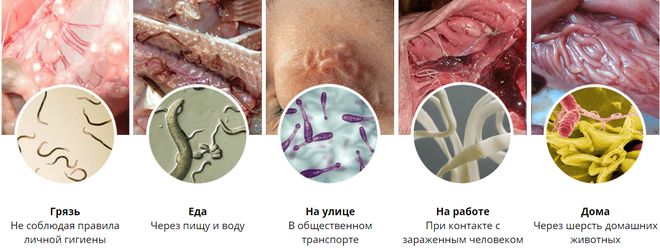

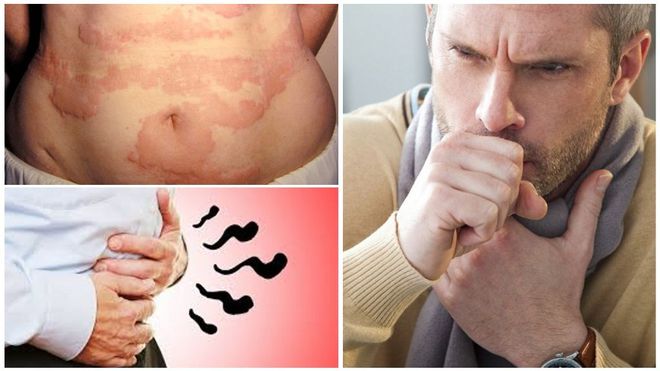


 Такое большое количество гельминтов сразу указывает на то, что путей заражения будет много. Большинство людей ежедневно сталкиваются с глистами в повседневной жизни, но личная гигиена и хороший иммунитет не дают глистной инвазии развиться.
Такое большое количество гельминтов сразу указывает на то, что путей заражения будет много. Большинство людей ежедневно сталкиваются с глистами в повседневной жизни, но личная гигиена и хороший иммунитет не дают глистной инвазии развиться. Способов заражения глистами множество, но основные носители — дети.
Способов заражения глистами множество, но основные носители — дети.













 Загрузка…
Загрузка…


 Переболевшие цепнем люди часто говорят, что у них длительное время отсутствовал аппетит, но неожиданно возникали чуть ли не приступообразные состояния голода. Это чувство создаёт солитер, это симптомы его присутствия.
Переболевшие цепнем люди часто говорят, что у них длительное время отсутствовал аппетит, но неожиданно возникали чуть ли не приступообразные состояния голода. Это чувство создаёт солитер, это симптомы его присутствия.



 Употребление пищи, не помыв руки с мылом.
Употребление пищи, не помыв руки с мылом. Хронические диспепсические расстройства в виде поноса.
Хронические диспепсические расстройства в виде поноса. Поражение костной и мышечной ткани.
Поражение костной и мышечной ткани. Прежде всего, при испражнении, больной обнаруживает членики глистов, это является основным поводом обращения к врачу.
Прежде всего, при испражнении, больной обнаруживает членики глистов, это является основным поводом обращения к врачу. Проникновение личинок в органы, откуда невозможно их вывести, применяя медикаментозные средства.
Проникновение личинок в органы, откуда невозможно их вывести, применяя медикаментозные средства. Неплохой эффект глистогонного действия отмечается при употреблении 1 стакана семечек тыквы натощак, а по прошествии 30 минут, их необходимо запить кипяченым молоком, в котором проварились несколько зубков чеснока.
Неплохой эффект глистогонного действия отмечается при употреблении 1 стакана семечек тыквы натощак, а по прошествии 30 минут, их необходимо запить кипяченым молоком, в котором проварились несколько зубков чеснока.



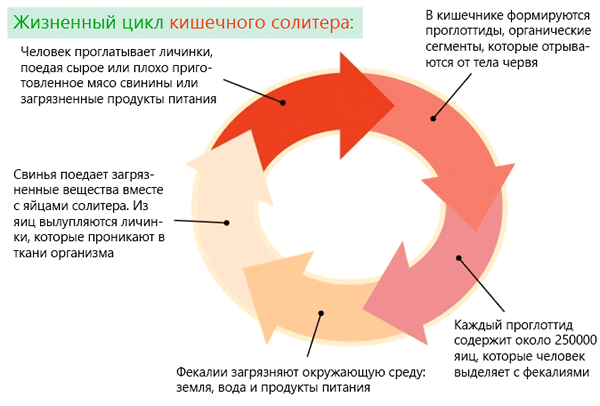
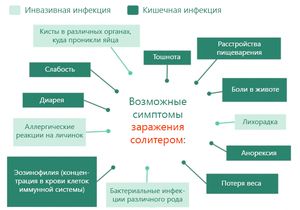











 © Автор: Александр Лигнум
© Автор: Александр Лигнум
 Солитеры имеет несколько разновидностей
Солитеры имеет несколько разновидностей При заражении паразитами у человека возникнут проблемы с ЖКТ
При заражении паразитами у человека возникнут проблемы с ЖКТ Необходимо сдать анализ крови на антитела и анализ кала
Необходимо сдать анализ крови на антитела и анализ кала Существует масса препаратов, которые помогут в борьбе с глистами
Существует масса препаратов, которые помогут в борьбе с глистами Заниматься самолечением недопустимо! Обязательно обратитесь за медицинской помощью
Заниматься самолечением недопустимо! Обязательно обратитесь за медицинской помощью
 Солитер червь — это кишечный паразит, который может привести во время своего развития и роста к непредсказуемым последствиям. Человек страдает от малокровия, снижения уровня иммунитета. В конечном итоге могут начать развиваться злокачественные заболевания толстого кишечника. Червь солитер у человека может провоцировать кишечную непроходимость. Поэтому необходимо проводить своевременную диагностику и лечение.
Солитер червь — это кишечный паразит, который может привести во время своего развития и роста к непредсказуемым последствиям. Человек страдает от малокровия, снижения уровня иммунитета. В конечном итоге могут начать развиваться злокачественные заболевания толстого кишечника. Червь солитер у человека может провоцировать кишечную непроходимость. Поэтому необходимо проводить своевременную диагностику и лечение. Ели вдруг человек обнаружил такого паразита после посещения туалета, необходимо сразу обращаться к инфекционисту, потому как интоксикация может привести к нарушению работы всех систем и органов. Например, те же самые психосоматические расстройства появляются уже как раз из-за паразитов. Для врача очень непростая задача определить, чем было вызвано психосоматическое расстройство — паразитами или, например, стрессом. Дифиллоботриоз диагностируют по свежему калу, если в нем есть яйца или членики. Надежнее способа нет.
Ели вдруг человек обнаружил такого паразита после посещения туалета, необходимо сразу обращаться к инфекционисту, потому как интоксикация может привести к нарушению работы всех систем и органов. Например, те же самые психосоматические расстройства появляются уже как раз из-за паразитов. Для врача очень непростая задача определить, чем было вызвано психосоматическое расстройство — паразитами или, например, стрессом. Дифиллоботриоз диагностируют по свежему калу, если в нем есть яйца или членики. Надежнее способа нет. Схема лечения дифиллоботриоза состоит из двух этапов: сначала проводится трехкратный прием препарата, затем делается перерыв и еще однократный прием. Курс лечения занимает примерно 10 дней вместе с перерывом.
Схема лечения дифиллоботриоза состоит из двух этапов: сначала проводится трехкратный прием препарата, затем делается перерыв и еще однократный прием. Курс лечения занимает примерно 10 дней вместе с перерывом.