Колет поджелудочная железа что делать. Поджелудочная железа. IzlechiSebya.ru
 »
Поджелудочная железа
»
Поджелудочная железа
Колет поджелудочная железа при панкреатите
Опубликовано: 16 янв в 15:49
Для лечения панкреатита наши читатели успешно используют метод Ирины Кравцовой.
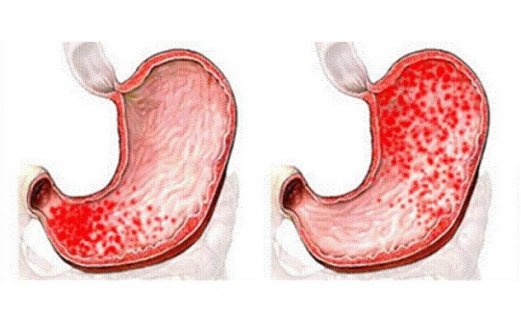
 При заболевании поджелудочной железы могут возникать боли под ложечкой и в подреберье с левой стороны. Иногда они могут принимать колющий характер, что свидетельствует об остром воспалительном процессе.
При заболевании поджелудочной железы могут возникать боли под ложечкой и в подреберье с левой стороны. Иногда они могут принимать колющий характер, что свидетельствует об остром воспалительном процессе.
Очень часто колет в поджелудочной железе при панкреатите (воспалении данного органа). Иногда колющие боли приобретают характер очень сильных, способных привести к шоку. Болевые ощущения такого характера могут быть в левом или правом подреберье.
Колющие боли при воспалении могут повторяться. Если панкреатит не вызван систематическим употреблением алкогольных напитков, то разрушения органа не происходит, и при условии строгой диеты и здорового образа жизни она приходит в норму.
Для профилактики и лечения панкреатита наши читатели советуют Желудочный чай. Это уникальное средство изготовлено на основе самых редких и мощных лечебных трав, полезных для пищеварения. Желудочный чай не только устранит все симптомы болезни ЖКТ и органов пищеварения, но и навсегда избавит от причины ее возникновения. Читать далее
Колоть в поджелудочной железе может и из-за погрешностей в диете. Для этого органа вредна жирная, острая, копченая пища и алкоголь.
Колики в поджелудочной железе
Колика – это внезапная боль схваткообразного характера. Такие схватки часто повторяются. Иногда они бывают такими сильными, что больной не находит себе места от боли.
Колика в поджелудочной железе является следствием повышения количества сока, выделяемого этим органом. Это происходит по таким причинам:
- переедание;
- неумеренное потребление острой, жирной пищи;
- сочетание вышеприведенных факторов с употреблением алкоголя.
 Обычно панкреатические колики являются обратной стороной обильных застолий на праздники, особенно, если больной выпил много алкоголя на пустой желудок .
Обычно панкреатические колики являются обратной стороной обильных застолий на праздники, особенно, если больной выпил много алкоголя на пустой желудок .
Часто они сочетаются со вздутием живота, отрыжкой, рвотой, поносом. Нередки и ложные позывы на дефекацию, сочетающиеся с мучительными болями в животе.
Колика поджелудочной железы – опасное для жизни состояние, требующее немедленной госпитализации. При появлении этого тревожного симптома нужно обследование больного на предмет обнаружения опухолей. До прихода врача больному нельзя самостоятельно вводить спазмолитики, обезболивающие препараты, так как это может изменить клиническую картину болезни.
Вам все еще кажется, что вылечить панкреатит тяжело?
Судя по тому, что вы сейчас читаете эти строки — победа в борьбе с панкреатитом пока не на вашей стороне.
И вы уже думали о хирургическом вмешательстве? Оно и понятно, ведь поджелудочная — очень важный орган, а его правильное функционирование- залог здоровья и хорошего самочувствия. Частые боли в животе, слабость, головокружение, вздутие, тошнота, нарушение стула. Все эти симптомы знакомы вам не понаслышке.
Но возможно правильнее лечить не следствие, а причину? Рекомендуем прочитать историю Ирины Кравцовой. как она избавилась от панкреатита навсегда.
Что делать, если болит поджелудочная
Боль в поджелудочной является основным симптомом расстройства ее работы. При возникновении болезненных ощущений нужно как можно раньше записаться на прием к гастроэнтерологу, который проведет диагностику, точно вычислит проблему, вызвавшую сбой в функционировании этого важного органа, и назначит соответствующее лечение.
Поджелудочная железа находится в брюшной полости позади желудка. Поскольку она тесно примыкает к желчным путям и двенадцатиперстной кишке, болевые ощущения могут наступать вследствие каких-либо проблем в этих соседних органах. Не зная истинной причины, вызвавшей боль, заниматься самолечением может быть опасно. Вы можете больше навредить своему организму, чем помочь ему. Например, человек может считать, что у него воспаление поджелудочной железы — панкреатит, а на самом деле появлению боли способствовали псевдокиста, желчнокаменная болезнь, злокачественная опухоль или нарушение обмена веществ (например, сахарный диабет). Заболеваний, вызывающих неприятные ощущения в области поджелудочной железы, очень много.
Но пока вы не попали на прием к доктору, постарайтесь не нервничать, не употреблять спиртные напитки и никотин, соблюдайте режим щадящего питания. Питаться нужно небольшими порциями несколько раз в день, причем жирную, соленую, острую пищу следует исключить из своего рациона. Также нельзя переедать вечером и ночью. Важно потреблять много овощей и фруктов, а также не забывать о пользе нежирного мяса птицы или рыбы.
Оказывают благотворное действие на состояние этого важного органа специальные травяные сборы, особенно сухоребрик (гулявник), овсяное молоко, греча, кефир, простокваша, чеснок, геркулесовая каша. А вот с лекарственными средствами, особенно болеутоляющими, следует быть осторожными. Прием некоторых таблеток, антибиотиков способен только усугубить боли, поэтому лучше помогать организму натуральными средствами, чем химией.
При острой боли в области поджелудочной железы нужно приложить к животу лед и незамедлительно вызвать скорую медицинскую помощь.
Новые советы от КакПросто
Генеральная уборка организма: как избавиться от шлаков и токсинов с минимальными затратами
Сил радоваться жизни совсем не осталось? Лицо приобрело устало-землистый оттенок? Настроение меняется, как дуновение майского.
что делать если болит поджелудочная
боль в поджелудочной железе —
Поджелудочная железа – имеющий дольчатое строение орган, большая часть клеток которого вырабатывают содержащий щелочи и пищеварительные ферменты панкреатический сок, который через специальный проток попадает в тонкую кишку, в просвете которой обеспечивает переваривание белков, жиров и углеводов.
Меньшая часть клеток синтезирует гомоны, регулирующие обмен углеводов в организме (инсулин и глюкагон). а также работу других органов и систем (соматостатин). Инсулин облегчает поступление глюкозы в клетку, тем самым, снижая его уровень в крови, тогда как глюкагон обладает противоположным по отношению к инсулину эффектом. Соматостатин подавляет продукцию гипофизом гормона роста, а также секреторную и двигательную активность органов пищеварительного тракта, печени и поджелудочной железы. Клетки, которые вырабатывают панкреатический сок, носят название ацинарных или секреторных, тогда как гормон-образующие клетки называются эндокринными или экскреторными.
Наиболее часто в поджелудочной железе развивается воспалительный процесс, который может иметь как острое, так и хроническое течение, соответственно, острый и хронический панкреатит.
При каких заболеваниях возникает боль в поджелудочной железе:
Причины, которые вызывают боль в поджелудочной железе
Нарушения обмена веществ (повышение содержания в крови жиров, или гиперлипидемия, ожирение, как одно из проявлений нарушений жирового обмена / избыточная активность паращитовидных желез (так называемый гиперпаратиреоидный криз)).
Злоупотребление алкоголем, курение.
Переедание (жирная, жареная, мясная пища). особенно в вечернее и ночное время.
Сопутствующие заболевания органов пищеварения, в первую очередь, желчного пузыря и желчевыводящих путей, инфекции (вирусная, бактериальная глистная).
Длительный прием лекарственных препаратов, прежде всего гормонов (кортикостероидов, эстрогенов) и некоторых антибиотиков (тетрациклинов).
Желчнокаменная болезнь с закупоркой общего желчного протока.
Возрастные (инволютивные) изменения органа.
Симптомы боли в поджелудочной железе
Боль чаще всего локализована в верхней части живота, вокруг пупка. Ее интенсивность зависит от степени выраженности воспалительного процесса, а потому при остром панкреатите боль имеет наибольшую интенсивность. Типичным свойством боли при панкреатите является ее опоясывающий характер, когда она ощущается не только в животе, но и в спине. Как правило, боль достаточно острая, однако практически никогда она не бывает кратковременной или перемежающейся (коликообразной). Боль усиливается после еды, приема алкоголя, в положении лежа на спине. Некоторое облегчение моет быть достигнуто при отказе от приема пищи, прикладывании резервуара со льдом на живот на околопупочную область больше слева, или принятии пациентом коленно-локтевого положения.
Наряду с болью у пациента с панкреатитом могут возникать чувство тяжести в животе, его вздутие, тошнота. Не приносящая облегчение рвота может встречаться как при остром панкреатите, так и при обострении хронического. Еще одним проявление панкреатита может быть понос (диарея). появление которого провоцирует (усиливает) прием пищи.
Воспалительный процесс в поджелудочной железе может осложниться ее разрушением (некрозом). образованием заполненной панкреатическим соком, остатками погибших клеток полости (псевдокисты). желтухой (нарушение оттока желчи из печени вследствие сдавления общего желчного протока увеличенным вследствие воспаления железой). скоплением жидкости в брюшной полости (асцитом).
david br Ученик (139) 5 лет назад
не злоупотреблять (вообще исключить) алкоголь, жирную и острую пищу.
обследоваться в клинике конечно. анализы, КТ, (если не проводили полного обследования организма)
гастроскопия тоже не помешает (если 40+лет)
Источник: др. Давид
светлая@@@ Мастер (2120) 5 лет назад
я пью панкреатин оранжевый! а так надо идти км врачу он назначит лечение! и самое главное диета
Источники: http://zhkt.guru/pankreatit/bolit-podzheludochnaya-zheleza/kolet-koliki, http://www.kakprosto.ru/kak-91247-chto-delat-esli-bolit-podzheludochnaya, http://otvet.mail.ru/question/65678083
Комментариев пока нет!
www.izlechisebya.ru
Колит поджелудочная железа что делать — Заболевание желудка
Поджелудочная железа — один из главных внутренних органов человека, но большинство почти ничего не знает о его работе, заболеваниях и даже точном расположении. Однако это полезная информация, необходимая каждому: поджелудочная железа — деликатный орган, и нарушить его работу несложно. Боли в поджелудочной железе — серьезный симптом, который сопутствует многим заболеваниям.
Где находится важный орган пищеварительной системы — поджелудочная железа?
Поджелудочная железа — продолговатый орган, расположенный позади желудка, приблизительно на пять–десять сантиметров выше пупка. Длина поджелудочной железы — 15–22 сантиметра, а вес — всего 50–70 граммов. Орган состоит из трех отделов, которые врачи называют головой, телом и хвостом. Головка прилегает к двенадцатиперстной кишке, тело расположено вплотную к желудку, а хвост находится рядом с селезенкой.
Хотя поджелудочная железа — орган относительно небольшой, на нем лежит множество разнообразных функций. Поджелудочная выделяет панкреатический сок — «коктейль» из ферментов и солей, необходимых для расщепления различных питательных веществ и их усвоения. Без ферментов мы не смогли бы переваривать пищу. Их в нашем теле вырабатываются десятки видов, не только в поджелудочной, но и в желудке, и в слюнных железах, и в кишечнике.
Каждый фермент предназначен для расщепления строго определенного типа веществ: одни занимаются белками, другие — соединительными тканями, третьи — углеводами, и так далее. Нехватка даже одного из них может привести к существенным проблемам с пищеварением.
Кроме того, поджелудочная железа вырабатывает гормоны, необходимые для обменных процессов — в частности, инсулин.
Почему болит поджелудочная железа: выясняем причины
Боли в поджелудочной железе никогда не возникают просто так. Они всегда сигнализируют о неполадках, более или менее серьезных.
Боли в поджелудочной железе часто возникают при таких заболеваниях, как панкреатит, вирусные гепатиты, патологии желчевыводящих путей, при которых нарушается отток желчи, диабет, опухоли, аутоиммунные заболевания, глистные инвазии. Сильнее всего боль в поджелудочной железе проявляется при панкреатите.
Болевые ощущения нередко сопровождают прием некоторых лекарственных препаратов, таких как кортикостероиды, гормональные препараты, антибиотики тетрациклинового ряда.
Однако очень часто боль в поджелудочной вызывается не болезнями, а погрешностями в диете. Если мы переедаем или употребляем слишком много алкоголя и тяжелых жирных продуктов, железа работает на пределе возможностей, чтобы помочь организму их усвоить.
Как понять, что болит именно поджелудочная железа? Опознать проблему нетрудно, боль в поджелудочной железе проявляется достаточно специфически. Болевые ощущения локализованы в области вокруг пупка, а при остром панкреатите отдает в спину — этот эффект врачи называют «опоясывающей болью». Боли в поджелудочной усиливаются после обильной или жирной пищи, алкогольных напитков, а также в положении лежа на спине. Эта боль практически не купируется анальгетиками и спазмолитиками, носит постоянный, неприступообразный характер и немног
jeludok.com
Колит поджелудочная железа
Колит при панкреатите в поджелудочной железе
Опубликовано: 15 октября 2014 в 10:28Колитом называют воспаление слизистой оболочки толстой кишки. В хронической форме он вызывает изменения в слизистой, что приводит к нарушениям моторных и секреторных функций толстой кишки. Это распространенное заболевание пищеварительной системы может сочетаться с воспалением желудка и тонкой кишки.
Может ли возникнуть колит при панкреатите? Как известно, при панкреатите — воспалении поджелудочной железы, она начинает переваривать собственные ткани. И такое заболевание может стать причиной хронического колита.
Вследствие длительного грубого нарушения режима здорового питания возникают сопутствующие колиты, сопровождающие такие заболевания, как ахилический гастрит, хронический энтерит и панкреатит с внешнесекреторной недостаточностью. Это происходит потому, что при этих заболеваниях пища переваривается недостаточно, и слизистая оболочка толстой кишки постоянно раздражается ее остатками.
Основные симптомы — тупые, ноющие, схваткообразные боли. Если при воспалении поджелудочной железы боль сосредоточена в верхней части живота и может быть опоясывающей, то при воспалении слизистой оболочки толстой кишки боль возникает попеременно в разных областях живота, без четкой локализации. Она усиливается после еды и ослабевает после опорожнения кишечника и отхождения газов. Наблюдается вздутие живота, урчание в животе, неустойчивый стул, возникает чувство, что кишечник опорожнен не полностью, в кале содержится примесь слизи и кровяных сгустков. При прощупывании живота боль чувствуется по ходу толстого кишечника.
Колит, как и воспаление поджелудочной железы, чаще всего возникает из-за неправильного питания, поэтому для профилактики этих заболеваний необходимо наладить свой режим. При его лечении, равно как и при панкреатите, первые несколько дней проводится голодание, а затем больной питается по специальной щадящей диете. В ней преобладают блюда, которые не раздражают слизистую – протертые супы, паровые котлеты, овощные и картофельные пюре. Пища должна содержать белки (100 г в сутки) и легкоусвояемые жиры – растительное и сливочное масло (100 г), а также углеводы (до 500 г в сутки).
При панкреатите нельзя нагружать поджелудочную железу перевариванием грубой клетчатки, так как для нее требуется усиленное выделение ферментов. При колите также требуется кулинарная обработка свежих овощей и фруктов – варка на пару, протирание через сито, чтобы грубая пища не раздражала слизистую толстой кишки.
Классический симбиоз панкреатита и энтероколита – явление довольно распространенное и связано с одинаковыми причинами развития данных заболеваний. На начальных стадиях клинические картины болезней очень похожи, и выявить истинный характер недомогания пациента можно лишь при помощи специального медицинского оборудования и качественного исследования результатов анализов.
Эти заболевания при правильном и своевременном лечении, устраняются в самые кратчайшие сроки. Однако в запущенных случаях их сочетание может привести к крайне тяжелым последствиям, способным спровоцировать развитие раковых опухолей. Энтероколит, по степени опасности, стоит на ступеньку выше панкреатита, так как является стремительно прогрессирующим заболеванием, сопровождающимся всевозможными осложнениями: гепатитом нефритом, циститом и т.п.
Появления энтероколита, как впрочем, и панкреатита, можно избежать, если вовремя обратиться за помощью к опытному гастроэнтерологу. Оба заболевания довольно специфичны, поэтому требуют тщательной диагностики организма и соответствующего лечения в стационарных условиях.
zhkt.guru
Болит поджелудочная: что делать, когда начала беспокоит поджелудочная
Симптомов болей в животе много и они похожи между собой. Но имеют и отличия. Понять, что болит поджелудочная железа, можно исходя из ее месторасположения и строения.
Тогда боль, к примеру, после еды проще объяснить. Лекарство принять правильное для ее облегчения. В домашних условиях, зная о хроническом течении панкреатита, уже наработан опыт, болит поджелудочная железа, что делать. Если такого опыта нет и боли очень сильные, тогда нужно прибегнуть к помощи доктора, вызвав карету скорой и согласиться на госпитализацию.
Строение и расположение поджелудочной железы
Каждый орган имеет свое строение. Знания о строении органа помогает определить, вдруг возникший дискомфорт ЖКТ, например, после еды. Поджелудочная железа имеет 3 основные части в своем строении: тело, хвост, головку. Каждая часть имеет внутреннее наполнение сосудами, каналами, протоками в которых продуцируется пищеварительный фермент и движется к своей цели для переработки пищи. Располагается поджелудочная железа горизонтально выше пупка, хвостом упираясь в левое ребро, головкой захватывая правое ребро.
Важно! Замучил ПАНКРЕАТИТ? Раскрываем самый ЭФФЕКТИВНЫЙ СПОСОБ ЛЕЧЕНИЯ этой болезни! Вам понадобится лишь… Читать далееОт места локализации боли можно предположить, какая часть поджелудочной железы вызывает болевой синдром. Если болит поджелудочная железа справа, то симптом можно спутать с печеночной болью. По функционированию оба органа между собой связаны. Боль в правом подреберье надо определить у врача, чтобы правильно лечить орган, вызвавший симптом. Иногда боль может принимать опоясывающий характер, захватывая поясницу. Тогда симптом свидетельствует о полном воспалении всех частей железы.
Болевые признаки панкреатита
Поскольку болезнь поджелудочной железы проявляется ее воспалением, то оно носит название панкреатита, который бывает острый и хронический. Болевые ощущения различные при старте разных панкреатитов:
- Первый и единственный раз панкреатит бывает в острой форме. Обычно сильно болит поджелудочная железа в области живота, и эта боль нестерпимая. Острый панкреатит развивается быстро и его течение бурное. Болевой синдром сопровождается тошнотой и рвотой, которая не приносит облегчения. Плохое самочувствие усиливается головокружением, слабостью нарушением стула. Больной не может лежать на спине, облегчение может принести поза эмбриона. Есть вероятность и летальных исходов. Поэтому нельзя пытаться лечить человека дома. Прием анальгетиков или других препаратов собьет результаты анализов. Что делать при болях в поджелудочной железе, так это немедленно вызывать перевозку, и определять больного в стационар на лечение. При успешной терапии нормальная функция может восстановиться.
- Если через некоторый период времени приступы панкреатита начнут повторяться, чередуя периодическое обострение на фоне неполной ремиссии, то панкреатит перешел в хроническую фазу. Пациента могут беспокоить боли, а может болезнь протекать и бессимптомно. При обострении может возникнуть такая же острая боль, как и при острой фазе. Поджелудочная железа, болит обычно спустя час после приема пищи. Ложась на спину, боль усиливается. Сидя или наклоняясь вперед, боль уменьшается. Тяжесть вызывается той едой, которую принял пациент. Это может быть от съеденного количества пищи. Способом приготовления жареной, качеством жирной или острой пищей. Болевой синдром, кроме подреберья и поясничной части может отдавать в сердечную область, совпадая по симптомам с признаком стенокардии.
Брюшина или подвздошная область начинает болеть так, что ходить прямо невозможно. При этом наблюдается снижение аппетита жажда, резкая потеря веса, маслянистый стул с остатками пищи. Все это может быть причиной хронического панкреатита.
На фоне слабости и истощения организма. Нередко присутствует головная боль. Отсутствие боли при хроническом панкреатите означает ее скрытую форму, что опасно тем, что пациент думает, что со здоровьем все в порядке, а воспалительный процесс продолжается.
В основном, когда болит поджелудочная железа, симптомы можно путать со многими другими заболеваниями, сопровождающими жизнь человека.
Необходимая диагностика
Важно!Как можно избавится от панкреатита с помощью народного средства? Раскрываем очень старый рецепт… Читать далее >>>Чтобы определить, болевой синдром является ли болью в поджелудочной железе и что делать дальше, нужно обследование организма. Оно позволит ответить беспокоит поджелудочная железа или другие органы ЖКТ. Ведь схожие симптомы: давит, колит, ноет, присущи всему ЖКТ. Недостатка в методике освидетельствования нет. Используются и лабораторские, и аппаратные способы обследования.
Лабораторские изучения крови:
- исследование крови общее по повышенным лейкоцитам, увеличению СОЭ, и другим показателям позволяет установить признаки воспаления;
- кров на биохимию за счет отклонений от нормы амилазы, липазы, трипсина подтверждает присутствие болезни;
- кровь на сахар указывает отклонение от нормы глюкозы в организме;
- амилаза в моче пациента тоже свидетельство заболевания.
Инструментальные и аппаратные исследования:
- УЗИ брюшины определяет диффузию железы и состояние желчного пузыря.
- Гастроскопия покажет степень воспаления желудка и двенадцатиперстной кишки.
- Рентгеноскопия выявляет камни в зоне воспаления. эндоскопическая ретроградная холангиопанкреатография ЭРХПГ проводится с контрастным веществом, что позволяет уверенней рассмотреть конкременты в протоках и их проходимость.
- КТ или МРТ точно рассмотрят болезнь в разных плоскостях.
- копрограмма кала выявляет непереваренные волокна и жиры.
Если исследования мало или классифицируется болезнь неоднозначно, тогда дополнительно можно проводить функциональные тесты
Провокаторы панкреатита
Нельзя не назвать причины, которые провоцируют недуг. От причин даже выделяют типы хронических панкреатитов. Одним из таких недугов есть алкогольный панкреатит. Очень сложный механизм воздействия алкоголя на поджелудочную железу. Но именно он является одной из важных причин старта осложнения.
Пациенты хроники сразу замечают, как болит поджелудочная после алкоголя. По большому счету это объясняется тем, что орган не имеет ферментов для расщепления алкоголя. Любители спиртного чаще других получают обострение панкреатита.
Причины со статистикой обострения или первого проявления панкреатита следующие:
- свыше 40%, основной массы больных, поступающих в стационары, злоупотребляющие алкоголем. У них отмечаются некроз железы или деструктивный панкреатит;
- 30% пациентов имеют сопутствующие болезни ЖКТ, самой грозной для панкреатита является желчнокаменная болезнь;
- 20% больных панкреатитом имеют избыточный вес;
- 5 % заболеваний припадает на вирусные болезни, прием лекарственных препаратов, травмирование и отравления;
- не более 5%.пациентов имеют врожденные дефекты, наследственную предрасположенность, аномалию развития органа.
Исцеление железы
Что делать если болит поджелудочная железа, волнующий многих вопрос. А если ,кроме поджелудочной железы еще и болит желудок? Все зависит от того, как болит поджелудочная железа. Первый раз случился приступ или панкреатит носит уже хронический характер.
В любом случае требуется лечение. Хорошо бы вспомнить, отчего случился приступ. Надо проанализировать вчерашний день, вспомнить какая пища употреблялась, приходилось ли выпивать. И станет ясно, почему сегодня после застолья заболела железа. Причина обильного застолья провоцирует и первый приступ панкреатита, который обычно проходит тяжело, и обострение хронического течения болезни.
Симптомы и лечение сходны. Но хроническая стадия без особых болей может по аналогии с имеющимся опытом лечиться в домашних условиях. Первым делом надо снять проявление боли, поголодав, приложив холод на больной участок, выпить ферментные препараты, назначаемые лечащим врачом, и которые употребляют всю оставшуюся жизнь хронические пациенты.
Важно! Больше не надо есть ни каких таблеток. Благодаря этому средству, вы БРОСИТЕ КУРИТЬ всего лишь за 2 дня.Как лечить первый приступ, не имея опыта, с сильным болевым синдромом? Надо обеспечить покой, уложив больного в постель, посоветовав подобрать позу, приложить холод на больное место, давать только теплую без газа воду и дождаться приезда перевозки.
Диетическое питание может сделать течение панкреатита более легким. Ведь, дета по столу №5 П прописывается пациенту на всю жизнь. Она бывает то строгой, то расширяться в моменты стойкой ремиссии. И никакой ноющий и не желающий ее соблюдать пациент не будет здоров. Хронический процесс, даже со всеми рекомендациями доктора продолжает истощать функциональность органа. А отказ от диеты вообще смертельный номер.
Болит поджелудочная железа всегда надо помнить о тяжких последствиях и о том, что делать, чтобы тормозить диффузные ее изменения.
pankreatsindrom.ru
Где находится поджелудочная железа и как болит: симптомы и лечение болевых ощущений
Важно знать, где находится поджелудочная железа и как она болит, т. к. заболевания этого органа могут привести к тяжелым осложнениям.
Поджелудочная находится постоянно в активном состоянии, поэтому с возрастом риск болезни увеличивается. При возникновении приступа нужно немедленно звонить в «Скорую помощь».
Следует отметить, что лечение, к примеру, панкреатита в домашних условиях не будет успешным.
Расположение и функции поджелудочной железы
Поджелудочная железа представляет собой орган, который находится в брюшной полости справа внизу.
Железа находится непосредственно под желудком, чем и обусловлено название, вплотную к органу примыкают тонкий и толстый отделы кишечника.
Без поджелудочной железы процесс пищеварения невозможен – ее нельзя удалить без трагических последствий для жизни, в отличие, к примеру, от желчного пузыря.
Орган может быть подвержен различным заболеваниям, которые важно своевременно лечить, чтобы человек продолжал жить полноценной жизнью.
Следует отметить, что снять приступ боли в поджелудочной железе в домашних условиях без помощи врачей невозможно.
Поэтому когда начинает болеть поджелудочная, первое, что надо делать – это звонить в «Скорую».
Поджелудочная железа выполняет две важнейшие функции: эндокринную и экзокринную.
Эндокринная функция заключается в выработке гормонов (инсулина, гастрина и др.), которые затем поступают в кровь.
Их основная задача – отрегулировать уровень глюкозы в крови, при переизбытке которой происходит сбой в деятельности сердечно-сосудистой системы вплоть до сердечного приступа, инфаркта миокарда и смерти.
Стоит отметить, что и недостаток глюкозы в крови также вреден для человека.
Экзокринная функция поджелудочной железы состоит в произведении ферментов, без которых невозможен процесс пищеварения.
Ферменты поступают в 12-перстную кишку, где активно участвуют в расщеплении белков, жиров и углеводов, благодаря которым происходит дальнейшая доставка питательных веществ.
Поджелудочная железа практически всегда находится в рабочем состоянии. Неудивительно, что с возрастом и при несоблюдении правил здорового образа жизни орган часто воспаляется, что может привести к целому ряду заболеваний.
Чтобы оказать первую помощь, нужно знать, где находится орган и как болит поджелудочная железа.
Симптомы и причины заболеваний
Ответ на вопрос, почему болит поджелудочная железа, зависит от образа жизни пациента и наличия болезней органа. Самое распространенное заболевание железы – панкреатит.
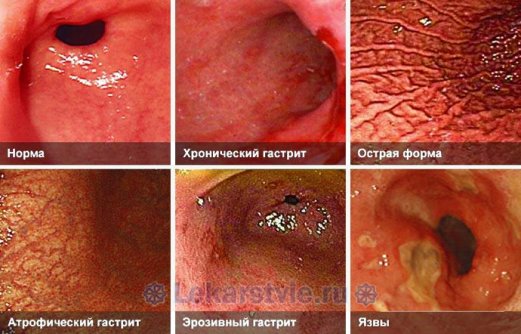
Он может протекать как в острой, так и в хронической форме. Панкреатит – прекращение выполнения непосредственных функций поджелудочной, вызванное некрозом, т. е. отмиранием тканей органа. Лечение этой болезни на начальной стадии, как правило, успешно.
Причины панкреатита у женщин и мужчин в большинстве случаев связаны с неправильным образом жизни.
Чрезмерное употребление алкоголя, сладкой и острой пищи оказывает особенно сильное отрицательное воздействие на поджелудочную железу, заставляя ее вырабатывать ферменты и гормоны с увеличенной силой, что может привести к некрозу и, как следствие, к панкреатиту.
Острый панкреатит, несмотря на название, редко начинается внезапно. Обычно ему предшествует долгое время, проведенное за употреблением спиртных напитков или поеданием вредной, тяжелой пищи, либо, наоборот, хроническое недоедание.
Важно знать, где болит поджелудочная железа, что делать в такой ситуации и как оказать первую помощь, в частности, снять резкую боль.
Первые признаки и симптомы острого панкреатита включают возникновение интенсивной боли опоясывающего характера в районе эпигастрия, в частности, его нижней части, после приема пищи.
Иногда боль может чувствоваться в другом месте организма, например, отдавать в поясничную область (в этом случае сложно понять и определить, в чем именно причины боли, поэтому зачастую пациенты думают, что у них болят почки, а не органы ЖКТ) или в межреберное пространство (пациенты в таких случаях ошибочно считают, что это симптомы проблем с сердцем либо признаки межреберной невралгии).
Первая помощь состоит в том, чтобы понять и определить, когда причины боли связаны с поджелудочной, а затем снять болезненный синдром.
Болезненные симптомы всегда сопровождаются приступами рвоты, что часто встречается при болезнях ЖКТ.
Но именно благодаря рвоте и можно поставить с практически стопроцентной вероятностью правильный диагноз, поскольку при язве или, например, гастрите рвота приносит физическое облегчение.
При панкреатите, наоборот, после приступа рвоты состояние больного не только не улучшается, а наоборот, зачастую становится хуже.
Видео:
В рвоте обязательно присутствуют частицы непереваренной пищи, поскольку ферменты поджелудочной железы уже не поступают в двенадцатиперстную кишку.
Пациент может испытывать симптомы острого респираторного заболевания – такие признаки, как субфебрильная температура тела (выше 37, но ниже 38 градусов), головная боль, головокружение, общая слабость.
Пациент, которому поставлен предварительный диагноз острый панкреатит, подлежит помещению на стационарное лечение.
Чтобы точно знать, почему болит поджелудочная железа, необходимо проведение диагностических обследований.
У больного производится взятие крови на общий и биохимический анализы, которые должны показать уровень содержания в крови продуктов секреции поджелудочной железы.
Если данный показатель снижен, то диагноз подтверждается, а причины сильной боли в поджелудочной железе состоят в некрозе тканей.
С помощью ультразвукового обследования и рентгенографии хирург устанавливает пределы распространения некроза поджелудочной железы.
Обычно лечение острого панкреатита проводится успешно, а состояние пациента быстро нормализуется.
Но если приступы острого панкреатита неоднократно повторяются, а болезненные симптомы мучают пациента регулярно, то наблюдается хроническая форма заболевания.
Видео:
Она считается гораздо более опасной, поскольку поджелудочная железа изнашивается до такой степени, что каждое новое обострение может повлечь за собой летальный исход. Ноющая боль, как правило, характерна для хронической формы болезни.
Как и в других органах, в поджелудочной железе мужчин и женщин могут образовываться различные опухолевые образования, в том числе и злокачественные.
Рак органа является достаточно распространенной формой онкологических заболеваний, его симптомы во многом схожи с хроническим панкреатитом.
К ним относятся и резкие боли в области поджелудочной железы. Смертность от рака железы высока, т. к. новообразования часто дают метастазы в другие органы.
Лечение болезней железы
Если наступил приступ острого панкреатита, то важно знать, что делать, и быстро вызвать «Скорую помощь».
При приступе самое главное – как можно скорее доставить заболевшего в стационар, только там возможно провести срочные медицинские мероприятия. Для начала больной должен быть строго ограничен в приеме пищи и жидкости.
В первое время лечение основано на таких принципах, как холод (пациента размещают в прохладном помещении, что помогает бороться с распространением инфекций), голод (необходимо предотвратить любую нагрузку на органы желудочно-кишечного тракта) и покой (организм человека, испытавший серьезный стресс, вызванный омертвением части внутреннего органа, нуждается в восстановлении физических и психологических сил).
Кроме того, лечение спустя несколько суток дополняют введением ферментов поджелудочной железы. К этому времени пациенту, если удалось «запустить» его поджелудочную железу, уже разрешается употреблять немного пищи и воды.
Если же лечение не было успешным, работа поджелудочной железы не восстановлена в течение нескольких дней, а область распространения некроза увеличилась, то проводят экстренную операцию, во время которой удаляется часть органа.
Видео:
При хронической форме панкреатита пациенту рекомендовано употребление ферментов поджелудочной железы после каждого приема пищи, а также соблюдение строгой диеты.
Нужно помнить, что лечение больного не может быть совместимым с употреблением алкогольных напитков. Также следует строго ограничить потребление сладкой, острой, соленой и жирной пищи.
Лучше всего, если в домашних условиях больной будет питаться часто, не менее 5 раз в день, но при этом порции должны быть небольшими, не превышающими объем 200 г.
Помимо диеты и ферментативного лечения в стационарных или домашних условиях, в особо тяжелых случаях рекомендовано удаление желчного пузыря, который непосредственно влияет на работу поджелудочной железы.
Его функции берут на себя желчные протоки, а поджелудочная железа продолжает работать без дополнительных препятствий.
При раке поджелудочной железы симптомы и схема лечения схожи, однако также назначается постоянное наблюдение у врача-онколога и некоторые процедуры.
Видео:
Чтобы лечение было наиболее успешным, нужно заранее знать, что делать: первая помощь должна заключаться в ограничении еды и питья и немедленной доставке больного человека в больницу.
В домашних условиях лечить боли в поджелудочной железе нельзя, можно лишь немного ослабить симптомы.
protrakt.ru
Болит Поджелудочная Железа — что делать и как лечить
У многих сейчас болит поджелудочная железа и многие у меня интересуются тем, как лечиться. Чаще всего обострение хронического панкреатита происходит в осенние месяцы. Почему именно по осени? Да потому что именно осенью мы налегаем на фрукты, запасаемся витаминами. А в них полно химии, нитраты и прочие.
Конечно, домашние фрукты полезны. А вот эти дыни, арбузы и так далее? Так вот, у человека, перенесшего в прошлом приступ панкреатита, риск возникновения нового обострения очень велик.
Поджелудочная железа не любит таких нагрузок. И если уж кушать фрукты, то не обильно. Постепенно увеличивайте их количество в рационе. Не надо экспресс бомбардировок. Организму это на пользу не пойдет.
Железа участвует в обмене глюкозы, продуцирует пищевые ферменты. И воспаленная поджелудочная может стать причиной возникновения диабета. Так что с фруктами умеренно советую поступать. Не кушайте сразу помногу. Лучше разделите порцию на три раза, с перерывами в час — полтора.
Симптомы боли в поджелудочной железе — как определить где она находится
Важно знать где болит поджелудочная железа, чтобы правильно сделать самодиагностику. Итак, боль опоясывает область сердца, чуть ниже, в солнечном сплетении, может идти и на спину, между лопаток. По характеру — ощущение тупой ноющей боли. Локализация в области солнечного сплетения, немного левее. Возникает всегда в ответ на большое количество сладких фруктов, или жирной пищи.
Может проявиться тошнота и рвота, понос с частыми походами в туалет. Если воспаление перешло в хроническую стадию, то человек чаще всего начинает терять вес. Просто по причине того, что сам ограничивает себя в калорийной пище.
Ведь после каждого приема такой пищи него ноет поджелудочная. Кому это надо? Вот и переходят на щадящую низкокалорийную диету. Тем самым теряют вес. И если для полных это даже во благо, то вот худенькие люди совсем прозрачными становятся.
Питание при панкреатите
Я писал про диету при панкреатите вот здесь — http://zoj.org.ru/dieta-pri-obostrenii-hronicheskogo-pankreatita/. Прошу ознакомиться, если интересно. Вкратце же напомню основы — откажитесь от жирного, острого, жареного. Исключить наваристые бульоны и супы, консервы и специи. Нельзя пить алкоголь, кофе, газировку.
Можно кушать каши на воде, мясо и рыбу нежирных пород в отварном виде. Можно также понемножку сладких фруктов и меда. Можно кушать творог.
Основное правило — порция еды должна быть небольшой. Дробное частое питание. Так вы меньше нагрузите поджелудочную.
Поджелудочная восстанавливается сама
Главное ей не мешать и в период восстановления не нагружать ее сверх меры. Так что диета как раз то, что может помочь. Плюс прием ферментов позволит железе отдохнуть от части работы и вырабатывать только гормоны. О том, какие препараты помогут читайте далее.
Чтобы процесс восстановления шел без сбоев надо провести трехдневное голодание. Пить можно минералку без газов. В эти дни показан покой — отдых в постели. Это тоже важно, так как в покое выработка инсулина понижена и железа быстрее восстановится.
Ферменты пить нужно будет около месяца после начала восстановления. Итак, первые три дня голод, потом строгая диета и прием ферментов. Такой режим на месяц. Затем ферменты надо отменить иначе пойдет уже во вред. Ведь длительное бездействие это упадок. Отдохнула и за работу!
Аптечные препараты при болях в поджелудочной
Боль при обострении хорошо снимает Но-Шпа. Это лекарство — спазмолитик, устраняющий болевые ощущения в ЖКТ. Пить нужно по две таблетки два или три раза в день.
Поможет и Дюспаталин — по одной капсуле дважды в течение дня.
Если поджелудочная болит очень сильно, то поможет Спазмалгон, Баралгин или Брал.
Также дополнительно следует принимать ферменты — Панзинорм, Мезим, или искать дешевые аналоги, содержание панкреатин.
Однако мое замечание по опыту общения с больными панкреатитом показывают, что наиболее эффективен именно Мезим. Уж не знаю, почему так, но отзывы тех, с кем я общался, дают мне основание рекомендовать именно его.
Если болезнь не запущена и человек следит за своим рационом, то вполне может быть полное восстановление органа. Плюсом идет душевное спокойствие и беззлобность. И приступы если не уйдут совсем, то будут крайне редкими — раз в 5 или 10 лет.
Перед праздниками и застольями
Как в той рекламе — скушал таблетку и отплясывай. На деле все гораздо сложнее. Перед большим застольем, если поедать придется все подряд, начинайте принимать ферменты за несколько дней до мероприятия. Это поможет подготовить железу к нагрузкам в тяжелый день.
Мята, тмин и кориандр для профилактики
Народное средство, которое нормализует функции поджелудочной. Надо взять по щепотке мяты, тмина и кориандра. Залить 1 стаканом кипятка, настаивать 30 минут. Принимать по 1/3 стакана 3 раза в день до еды.
Хорошо нормализуют обмен веществ и створки фасоли
Это многим известное средство. Готовить и принимать его можно так же, как написано мной в предыдущем рецепте.
Кстати, створки фасоли сейчас можно купить в аптеке. Они продаются и отдельно, и входят в сборы для лечения диабета. Такие сборы тоже можно применять для улучшения работы поджелудочной железы.
Пустырник, бессмертник и календула
В равных пропорциях смешайте цветки календулы, бессмертника и траву пустырника. Четыре ложки сбора залейте литром кипятка. Настаивайте и пейте по сто граммов за раз, за двадцать минут до каждого приема пищи.
Укропная вода
Очень хорошее средство, которое обладает желчегонным и спазмолитическим действием. Возьмите столовую ложку измельченного укропа и залейте стаканом кипятка. Затем процедите и пейте перед каждым приемом пищи понемногу.
Настой люцерны
Для профилактики хорошо помогает и настой люцерны. Берите столовую ложку травы на стакан кипятка. Пить тоже перед каждым приемом пищи понемногу.
Заварной корень одуванчика
Разрежьте свежий корень одуванчика и высушите его. Затем его нужно смолоть в кофемолке, заваривать и пить. Хороший эффект будет, если каждое утро, перед завтраком пить такой напиток.
Другие мои записи по теме
Я писал про лечение панкреатита травами — http://zoj.org.ru/lechenie-pankreatita-travami/.
Также рассказывал про народные методы лечения рака поджелудочной железы — http://zoj.org.ru/narodnyie-metodyi-lecheniya-raka-podzheludochnoy-zhelezyi/.
Также вы можете поделиться ссылкой на эту публикацию со своими друзьями.
zoj.org.ru
www.belinfomed.com
Боль в левом боку из-за панкреатита (воспаления поджелудочной железы)
Все чаще к врачам обращаются люди с жалобами на боли в левом боку. В большинстве случаев диагностируется панкреатит – болезнь серьезная и пожизненная. Согласно статистике, за последние четыре десятка лет заболеваемость панкреатитом увеличилась в два раза. Причем это касается обеих форм болезни – и острой, и хронической.

На операционный стол с воспалением поджелудочной железы люди попадают лишь немногим реже, чем с аппендицитом. И эта ситуация начинает пугать медков.
Зачем нужна поджелудочная
Этот орган является частью пищеварительной системы – и весьма важной его частью, несмотря на относительно невеликие размеры. Поджелудочная располагается сзади желудка, и от стабильности ее работы зависит функционирование системы в целом.
Из функций железы самыми главными считаются две. Прежде всего, она отвечает за выработку организмом инсулина. А этот гормон регулирует в крови сахар. Недостаток его ведет к развитию диабета, считающегося одним из серьезнейших медицинских проблем современности.

Вторая задача железы – поставлять в желудок панкреатический сок. Он имеет очень сложный состав из ферментов, необходимых при расщеплении компонентов пищи – жиров, белков, углеводов.
При нормальном функционировании поджелудочной железы этот сок выбрасывается через протоки в 12-перстную кишку, там стать активным и приняться за свою «работу».
Обеспокоенность медиков вызвана тем, что учащаются случаи нештатной работы железы. По разным причинам ферменты проявляют активность до поступления в нужный отсек пищеварительной системы, то есть еще внутри самой железы.

Поскольку внутренней защиты от панкреатического сока орган не имеет, он начинает разъедаться ферментами. Фактически начинается переваривание – но не еды, а поджелудочной железы.
Первичная реакция на процесс – ее воспаление. Без принятых срочных мер следующей стадией будет некроз тканей, а после – смерть.
Факторы, вызывающие воспаление поджелудочной железы
Острый панкреатит может быть спровоцирован многими факторами. Однако некоторые можно выделить как приоритетны: именно они чаще всего и выступают «спусковым крючком».
Алкоголь
На первом месте среди них – злоупотребление спиртным. Половина, а то и более, случаев воспаления поджелудочной вызваны чрезмерным пристрастием к рюмке. Объясняется это тем, что алкоголь вызывает резкий рост выработки ферментов.
Одновременно он замедляет движение сока по протокам, так что его активизация «не там» — вопрос времени. Помимо прочего, спирт в крови провоцирует сфинктерный спазм. Этот «клапан» расположен между протокой и кишкой.
В штатном режиме его назначение – пропустить ферменты, но предотвратить попадание в протоки не переваренной еды. В экстремальных условиях, к которым относится употребление крепкого алкоголя, сфинктер не раскрывается или раскрывается с опозданием. Блокированный сок начинает действовать, не достигнув 12-перстной кишки.

Медики уверяют, что человеку на постоянное пьянство поджелудочная железа отводит не больше семи лет, а обычно – на пару лет меньше. После этого воспаление органа гарантировано.
Неправильное питание
Следующий опасный фактор – изобилие в рационе острых и жирных блюд. А если их поедание сопровождается возлиянием, опасность острого панкреатита увеличивается в разы.
Недаром врачи иногда называют его «праздничной болезнью»: массовые вызовы «скорой» по поводу приступов наблюдаются на следующий день после общенародных торжеств.

Камни в желчном пузыре
Желчнокаменная болезнь затрагивает другие органы. Но пятая часть ее случаев имеет побочные осложнения в виде панкреатита. Объясняется это тем, что желчный и поджелудочный проток на входе в кишку сливаются, подобно двум рекам, в единый канал.
Он имеет очень небольшую протяженность, но является уязвимым местом системы. Если камень, продвигающийся по желчному «пути», застрянет в этом канале, он закупорит также и выход для панкреатического сока. Ферменты застоятся и начнут в этом месте свое разрушительное воздействие.

Прочие факторы
Вызвать панкреатит могут и физические травмы брюшной полости. Здесь положение осложняется тем, что на животе практически никогда не остается синяков.
Человек, получивший сильный удар в опасное место, может не понять, что внутренности деформированы и получить вскоре приступ. Поэтому врачи советуют после таких неприятностей обязательно делать УЗИ.
Панкреатит может также стать следствием воспаления любого органа, находящегося в одной с ним полости. Вызывают его иногда и инфекции, чаще всего гепатиты всех разновидностей. Им закончиться может и грипп, перенесенный «на ногах» и неправильно леченный.
Симптомы панкреатита
Заподозрить неладное проще при остром протекании панкреатита. Он начинается с настолько сильных болей, что терпеть и игнорировать их не сможет даже самый мужественный человек. Впрочем, даже если может, это будет очень глупый поступок с его стороны.
Боли могут начинаться как слева (чаще), так и справа, но понемногу распространяются по всему торсу, опоясывая верхнюю часть живота и перекидываясь на спину. Сопровождается болевой синдром сильной тошнотой, которая приводит к рвоте.

Основной признак воспаления поджелудочной – то, что рвота не дает облегчения, и позывы к ней повторяются снова и снова.
Не менее обязательным симптомом панкреатита является понос. Пище просто нечем расщепляться, и она проходит насквозь в полупереработанном виде. К диарее иногда добавляется вздутие живота и газы.
Особенности хронического заболевания
Протекание хронической фазы имеет менее выраженные симптомы. В первую очередь, болевые ощущения носят сглаженный характер. В связи с чем люди стараются игнорировать их, притерпеться и перетерпеть.
Поначалу боль появляется только после еды, примерно через четверть часа. Ощущения тупые, не сильно беспокоящие. Боль сопровождается отрыжкой, нарушения стула постоянные, равно как и тошнота – но без изматывающей рвоты.
Это состояние может длиться до десяти лет. И если считать его нормальным, не лечить и не соблюдать диету, можно получить два варианта развития событий.

По первому начнут гибнуть ткани самой железы. Ферментов вырабатывается так мало, что пища практически не усваивается. Даже при нормальном аппетите больной худеет и слабеет; кожа становится сухой и бледной.
Зато боли в большинстве случаев прекращаются полностью: отмерли нервные окончания. Человек начинает считать себя здоровым. Но если он в этом заблуждении останется и дальше, жить ему предстоит не дольше пяти лет.
Некроз тканей, непоступление «топлива» и инсулина убьют его одним из нескольких способов, каждый из которых весьма неприятен.
Второй возможный путь развития панкреатита – рак поджелудочной железы. При хроническом воспалении и отрицании лечения риск онкологии возрастает в четыре раза по сравнению с людьми, у которых поджелудочная в норме.
Причем мутация клеток идет очень быстро, а метастазы распространяются по организму уже на первой стадии (чего не наблюдается при опухолях других органов).
Формы панкреатита
При малейшем подозрении на панкреатит нужно принимать срочные меры. Причем не заниматься самолечением, а обращаться к специалисту.
Острая форма
Итак, вы испытываете сильнейшие боли в животе, вас рвет и «несет по кочкам». Первое, что нужно сделать – вызвать «скорую».
Даже если с поджелудочной у вас все в порядке, вас может настичь микроинфаркт или приступ аппендицита – симптомы во многом совпадают, а эти болезни также несут серьезную угрозу. Пока врачи не прибыли, вы должны… ничего не делать.
Нельзя пить, нельзя есть, нельзя активно двигаться. Лучше всего лечь и постараться расслабиться: напряженные брюшные мышцы только усиливают боль. Чтобы несколько ее уменьшить, можно приложить к животу холод.
Дальнейшее лечение в основном сводится к покою, голоду и холоду. До недели вы будете «сидеть» (а точнее – лежать) только на негазированной минералке, слабом чае и шиповниковом отваре. С холодом на животе и минимальной подвижностью.

Наблюдающий доктор назначит курс обезболивающих со спазмолитиками, нужные ферменты и препараты, снижающие кислотность вырабатываемого сока. Помимо того, медик будет следить за тем, чтобы приступ не «потянул» за собой осложнения, а в случае их появления принял немедленные меры.
Например, если появляются признаки нагноения, обязательным становится прием антибиотиков, а в случае абсцесса либо некроза – оперативное вмешательство.
Хроническая форма
Если панкреатит стал вашим постоянным спутником, готовьтесь к регулярным осмотрам и анализам. Прием ферментов, скорее всего, станет обязательным, периодически придется сдавать кровь на уровень сахара в ней.
Поскольку с выработкой инсулина у вас туго, может быть прописан инсулин. Для снятия болей тоже могут потребоваться препараты.
Но главное, что вас ждет – пожизненная диета. Причем довольно суровая и не допускающая нарушений: любое отклонение от предписанного «стола» будет наказано немедленным приступом.

При диагнозе «хронический панкреатит» вам навсегда придется отказаться:
- от кофе,
- алкоголя,
- грибов,
- орехов,
- всего кислого, острого и жирного.
Колбаса, даже вареная, должна стать для вас запретным лакомством, бульоны будут разрешены только некрепкие и на основе птичьего мяса, о субпродуктах и икре придется забыть.
Исключаются из меню цитрус и другие кислые фрукты, выпечка, мороженое, шоколад, торты с пирожными – то, чем так любят успокаивать нервы представительницы прекрасного пола. И вы будете соблюдать предписания, если хотите пожить подольше и не на больничной койке.
А не хотите подвергаться ограничениям – пересмотрите свой текущий рацион и подумайте о здоровом образе жизни.
mirokru.ru
Колит поджелудочная причины — Заболевание желудка
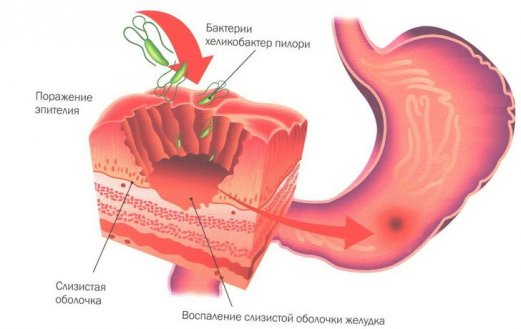
Негативные изменения в функционировании поджелудочной железы сказываются на работе всего организма. Поджелудочная железа остро реагирует на воспалительные и деструктивные процессы. Типичной патологией болезни поджелудочной железы являются симптомы острого панкреатита. Панкреатит значится наиболее частым заболеванием поджелудочной железы. Это заболевание неинфекционное. Характеризуется воспалением ткани железы и отеками, распадом и отмиранием железистой ткани. Нарушается функционирование железы и разрушается ее анатомическое строение. Ситуация может усугубиться вплоть до образования бактериального нагноения, появления кист и наличия кровотечения.
Однако многие заболевания имеют весьма схожие симптомы и поставить точный диагноз сможет лишь квалифицированный врач, опираясь на лабораторные исследования.
Острый панкреатит: симптомы
Поджелудочная железа является одной из составляющих пищеварительной системы. Она выполняет двойную функцию:
- Вырабатывает ферменты, которые расщепляют жиры, белки и углеводы, и тем самым следит за процессами переваривания пищи.
- Железа синтезирует инсулин и глюкагон, обеспечивая устойчивость внутренней системы организма; регулирует белковые, углеводные и жировые обмены.
Боли в поджелудочной железе
Важным свидетельством наличия панкреатита является боль. Она может быть разной в зависимости от объема поражения органа. В худшем случае в процесс воспаления могут быть втянуты листки брюшины. При пальпации поджелудочной железы проявление боли будет интенсивнее при отпускании, нежели при надавливании.
При отеке растягиваются капсулы поджелудочной железы, сдавливаются нервные окончания и переполняются протоки продуктами секреции, что и вызывает характерную боль.
Длительно время выявляется несоответствие между болью с большой интенсивностью и тем, что мышцы передней брюшной стенки не производят защитного напряжения. При пальпации живот мягкий.
Локализация боли в разных местах — в левой, в правой или средней части надчревья объясняется местонахождением очага патологии в одной из частей железы — хвосте, головке или теле.
Распространение боли в области спины обусловлено расположением самой железы и особенностями возбуждения органа.
Обычно боль не соотносится с приемом пищи. Имеет постоянный и продолжительный характер. Боль нарастает по мере увеличения патологических изменений в железе. Очень редким проявлением боли является ее локализация в загрудинном пространстве или области сердца с расширением в область ключицы. В этом случае очень важно отделить боль поджелудочной железы от сердечной боли.
В течение панкреонекроза боль может привести к шоку, который может спровоцировать гибель пациента.
Диспепсические явления
Панкреатит сопровождается диспепсией — тошнотой, нарушением аппетита, рвотой и неустойчивым стулом. Диспепсия обычно возникает на начальной стадии заболевания из-за нарушения диеты (употребления жирного, конченого, помидоров, алкоголя и меда). Можно привести частый случай, ставший классикой, — употребление водки, а на закуску помидор и холодная котлета. Иногда патологический процесс может быть спровоцирован лекарственными препаратами. Например, приемом антибиотиков, вальпургиевой кислоты, цитостатиков, нитрофуранов, сульфаниламидов и др.
- Тошнота и рвота.
рвое предшествует второму, что напрямую свя
jeludok.com
Боль в животе при колите и панкреатите
Боль — это универсальный сигнал организма о неблагополучии, в том числе и в области пищеварительных органов и поджелудочной железы. Чаще всего боли в животе формируются по причине развития колита, воспалительного процесса в области толстой кишки. Не менее часто они могут указывать на развитие панкреатита — воспаления поджелудочной железы. Кроме того, возникновение рвоты и поноса, вздутия и других симптомов может указывать на опухолевые процессы или острые хирургические патологии. Разберемся в причинах подробнее.
Развитие панкреатита: чем особенна патология
Если возникают болевые ощущения в левой части живота, нередко врачи думают о поражении поджелудочной железы или онкологическом ее перерождении. Наиболее типична боль при панкреатитах в левой части живота, по центру и даже отдающая в правую сторону, спину или опоясывающего характера. Это связано с анатомическими особенностями расположения органа.
Панкреатит может иметь у пациента как вид острого приступа, так и хроническое прогрессирующее течение с периодами обострений. Для острого процесса наиболее типична боль в надчревье и левой части живота, в подреберной области. На фоне острого панкреатита боли настолько острые, что могут приводить к шоковому состоянию, сопровождаются рвотой с желчью, от которой не становится легче. Если повреждается голова железы, может присоединяться желтуха за счет вовлечения в процесс желчных путей и их сдавления.
Хронический панкреатит вне обострения может никак не давать о себе знать, либо вызывает тупые боли в левой или центральной части живота. Усиление неприятных ощущения формируется на фоне пищевых погрешностей или алкоголя. Возможно появление тошноты, сильная рвота и тяжесть в животе, горечь во рту и усиливающаяся боль в области живота.
Боли на фоне опухолей железы

Поджелудочная железа может быть поражена опухолями, для которых типичными будут длительные и достаточно сильные боли в области левых нижних ребер, середины живота и подложечки. Нередко боль усиливается на фоне лежания пациента на спине в силу изменения анатомических соотношений органов и давления на пораженную зону. Это приводит пациента к принятию вынужденного положения — полусидя, поджимая ноги к животу, что уменьшает силу боли. Во многих случаях опухоли в области железы не дают о себе знать, пока не достигают значительного размера и не имеют особых проявлений. Это приводит к тому, что онкологический процесс выявляется уже в достаточно запущенной стадии.
Колиты и их проявления
Острое или же хроническое воспаление в области толстого кишечника именуют колитом. Наиболее часто возникает острое воспаление, провоцируемое кишечными инфекциями, особенно микробного или паразитарного происхождения. Острый колит формирует болевые ощущения внизу и по левой стороне живота, может сопровождаться позывами к дефекации как с появлением жидкого стула, так и ложными. Типично урчание и вздутие в области петель кишки, стула с примесями как кровянистыми, так и слизистыми. Другим вариантом поражения может стать колит хронического течения, с образованием эрозивных и язвенных поражений. Для подобного поражения существует специфический термин — неспецифический язвенный колит, что подчеркивает его природу и ведущие проявления. Проявлениями подобной проблемы становятся частые поносы или разжижение стула до кашицеобразного, нередко в фекалиях имеются примеси гноя либо прожилки крови, нередки ложные позывы в туалет. Кроме того, для колита типичны наличие непреодолимых (императивных) позывов к немедленному опорожнению, боли внизу живота, обычно слева, лихорадка от субфебрильной до высокой, общее недомогание и расстройства аппетита. Если заболевание длительное, с тяжелыми симптомами, возникают потери веса и расстройства водно-солевого обмена, боли в области суставов.
Непроходимость кишечника: недомогание, болезненность, рвота

Самым основным из проявлений непроходимости кишечника на любом уровне будет возникновение боли в животе. Нередко она возникает внезапно, без связи с временем суток — ночью или днем, не зависит от приема пищи и дефекации, без предваряющих симптомов. Обычно боли в животе — тупого характера и схваткообразные, усиливаются от часа к часу с утяжелением общего состояния. По мере прогрессирования состояния, на вторые сутки периодические боли в животе, связанные с перистальтическими сокращениями, могут стихать, что является плохим признаком, свидетельствующем о некрозе и парезе кишки. Кроме болевых ощущений, типично также скопление газов в петлях без отхождения их наружу, а также отсутствие стула и позывов к дефекации. Живот будет несимметричным, вздутым и болезненным, могут возникать тошнота и неукротимая рвота, иногда с желчью и даже фекальным содержимым. Чем выше сформирована зона непроходимости, тем тяжелее и чаще будет рвота, при поражении тонкой кишки она будет неукротимой и мучительной.
Рак кишки: типичны ли боли в животе?
Опухолевые поражения кишечника не дают обычно резких и типичных проявлений, боли в животе могут возникать периодически, они не связаны с приемом пищи и имеют разнообразный и не резкий характер. На ведущие места в клинической картине выходят проблемы с движением пищи по кишечнику, что приводит к стойким и трудно корректируемым запорам. Нередко на фоне боли в животе типично урчание с вздутием, ощущение постоянной тяжести. По мере отхождения стула и газов, которые происходят с затруднениями, симптомы временно исчезают. На фоне опухоли, полностью закупорившей просвет кишки, развиваются симптомы непроходимости. Боли в животе резко усиливаются, появляется кровь в стуле, слизь, недомогание и похудение.
Симптомы постепенно нарастают на протяжении нескольких месяцев, в зависимости от типа опухоли и скорости ее роста, агрессивности и многих других характеристик. Определить ее можно только после ряда исследований. Самым тревожным должно стать в плане онкологического поражения на фоне описанных симптомов именно появление крови в испражнениях, это всегда тревожный симптом. Поэтому важно регулярное обследование, особенно если типичны запоры и боли в области живота.
medaboutme.ru
От чего колит поджелудочная железа
ВАЖНО! Для того, что бы сохранить статью в закладки, нажмите: CTRL + D
Задать вопрос ВРАЧУ, и получить БЕСПЛАТНЫЙ ОТВЕТ, Вы можете заполнив на НАШЕМ САЙТЕ специальную форму, по этой ссылке >>>
Колет поджелудочная железа что делать
Колет поджелудочная железа при панкреатите
Опубликовано: 16 янв в 15:49
Для лечения панкреатита наши читатели успешно используют метод Ирины Кравцовой.
 При заболевании поджелудочной железы могут возникать боли под ложечкой и в подреберье с левой стороны. Иногда они могут принимать колющий характер, что свидетельствует об остром воспалительном процессе.
При заболевании поджелудочной железы могут возникать боли под ложечкой и в подреберье с левой стороны. Иногда они могут принимать колющий характер, что свидетельствует об остром воспалительном процессе.
Очень часто колет в поджелудочной железе при панкреатите (воспалении данного органа). Иногда колющие боли приобретают характер очень сильных, способных привести к шоку. Болевые ощущения такого характера могут быть в левом или правом подреберье.
Колющие боли при воспалении могут повторяться. Если панкреатит не вызван систематическим употреблением алкогольных напитков, то разрушения органа не происходит, и при условии строгой диеты и здорового образа жизни она приходит в норму.
Для профилактики и лечения панкреатита наши читатели советуют Желудочный чай. Это уникальное средство изготовлено на основе самых редких и мощных лечебных трав, полезных для пищеварения. Желудочный чай не только устранит все симптомы болезни ЖКТ и органов пищеварения, но и навсегда избавит от причины ее возникновения. Читать далее
Колоть в поджелудочной железе может и из-за погрешностей в диете. Для этого органа вредна жирная, острая, копченая пища и алкоголь.
Колики в поджелудочной железе
Колика – это внезапная боль схваткообразного характера. Такие схватки часто повторяются. Иногда они бывают такими сильными, что больной не находит себе места от боли.
Колика в поджелудочной железе является следствием повышения количества сока, выделяемого этим органом. Это происходит по таким причинам:
- переедание;
- неумеренное потребление острой, жирной пищи;
- сочетание вышеприведенных факторов с употреблением алкоголя.
Обычно панкреатические колики являются обратной стороной обильных застолий на праздники, особенно, если больной выпил много алкоголя на пустой желудок .
Часто они сочетаются со вздутием живота, отрыжкой, рвотой, поносом. Нередки и ложные позывы на дефекацию, сочетающиеся с мучительными болями в животе.
Колика поджелудочной железы – опасное для жизни состояние, требующее немедленной госпитализации. При появлении этого тревожного симптома нужно обследование больного на предмет обнаружения опухолей. До прихода врача больному нельзя самостоятельно вводить спазмолитики, обезболивающие препараты, так как это может изменить клиническую картину болезни.
Вам все еще кажется, что вылечить панкреатит тяжело?
Судя по тому, что вы сейчас читаете эти строки — победа в борьбе с панкреатитом пока не на вашей стороне.
И вы уже думали о хирургическом вмешательстве? Оно и понятно, ведь поджелудочная — очень важный орган, а его правильное функционирование- залог здоровья и хорошего самочувствия. Частые боли в животе, слабость, головокружение, вздутие, тошнота, нарушение стула. Все эти симптомы знакомы вам не понаслышке.
Но возможно правильнее лечить не следствие, а причину? Рекомендуем прочитать историю Ирины Кравцовой. как она избавилась от панкреатита навсегда.
Что делать, если болит поджелудочная
Боль в поджелудочной является основным симптомом расстройства ее работы. При возникновении болезненных ощущений нужно как можно раньше записаться на прием к гастроэнтерологу, который проведет диагностику, точно вычислит проблему, вызвавшую сбой в функционировании этого важного органа, и назначит соответствующее лечение.
Поджелудочная железа находится в брюшной полости позади желудка. Поскольку она тесно примыкает к желчным путям и двенадцатиперстной кишке, болевые ощущения могут наступать вследствие каких-либо проблем в этих соседних органах. Не зная истинной причины, вызвавшей боль, заниматься самолечением может быть опасно. Вы можете больше навредить своему организму, чем помочь ему. Например, человек может считать, что у него воспаление поджелудочной железы — панкреатит, а на самом деле появлению боли способствовали псевдокиста, желчнокаменная болезнь, злокачественная опухоль или нарушение обмена веществ (например, сахарный диабет). Заболеваний, вызывающих неприятные ощущения в области поджелудочной железы, очень много.
Но пока вы не попали на прием к доктору, постарайтесь не нервничать, не употреблять спиртные напитки и никотин, соблюдайте режим щадящего питания. Питаться нужно небольшими порциями несколько раз в день, причем жирную, соленую, острую пищу следует исключить из своего рациона. Также нельзя переедать вечером и ночью. Важно потреблять много овощей и фруктов, а также не забывать о пользе нежирного мяса птицы или рыбы.
Оказывают благотворное действие на состояние этого важного органа специальные травяные сборы, особенно сухоребрик (гулявник), овсяное молоко, греча, кефир, простокваша, чеснок, геркулесовая каша. А вот с лекарственными средствами, особенно болеутоляющими, следует быть осторожными. Прием некоторых таблеток, антибиотиков способен только усугубить боли, поэтому лучше помогать организму натуральными средствами, чем химией.
При острой боли в области поджелудочной железы нужно приложить к животу лед и незамедлительно вызвать скорую медицинскую помощь.
Новые советы от КакПросто
Генеральная уборка организма: как избавиться от шлаков и токсинов с минимальными затратами
Сил радоваться жизни совсем не осталось? Лицо приобрело устало-землистый оттенок? Настроение меняется, как дуновение майского.
что делать если болит поджелудочная
боль в поджелудочной железе —
Поджелудочная железа – имеющий дольчатое строение орган, большая часть клеток которого вырабатывают содержащий щелочи и пищеварительные ферменты панкреатический сок, который через специальный проток попадает в тонкую кишку, в просвете которой обеспечивает переваривание белков, жиров и углеводов.
Меньшая часть клеток синтезирует гомоны, регулирующие обмен углеводов в организме (инсулин и глюкагон). а также работу других органов и систем (соматостатин). Инсулин облегчает поступление глюкозы в клетку, тем самым, снижая его уровень в крови, тогда как глюкагон обладает противоположным по отношению к инсулину эффектом. Соматостатин подавляет продукцию гипофизом гормона роста, а также секреторную и двигательную активность органов пищеварительного тракта, печени и поджелудочной железы. Клетки, которые вырабатывают панкреатический сок, носят название ацинарных или секреторных, тогда как гормон-образующие клетки называются эндокринными или экскреторными.
Наиболее часто в поджелудочной железе развивается воспалительный процесс, который может иметь как острое, так и хроническое течение, соответственно, острый и хронический панкреатит.
При каких заболеваниях возникает боль в поджелудочной железе:
Причины, которые вызывают боль в поджелудочной железе
Нарушения обмена веществ (повышение содержания в крови жиров, или гиперлипидемия, ожирение, как одно из проявлений нарушений жирового обмена / избыточная активность паращитовидных желез (так называемый гиперпаратиреоидный криз)).
Злоупотребление алкоголем, курение.
Переедание (жирная, жареная, мясная пища). особенно в вечернее и ночное время.
Сопутствующие заболевания органов пищеварения, в первую очередь, желчного пузыря и желчевыводящих путей, инфекции (вирусная, бактериальная глистная).
Длительный прием лекарственных препаратов, прежде всего гормонов (кортикостероидов, эстрогенов) и некоторых антибиотиков (тетрациклинов).
Желчнокаменная болезнь с закупоркой общего желчного протока.
Возрастные (инволютивные) изменения органа.
Симптомы боли в поджелудочной железе
Боль чаще всего локализована в верхней части живота, вокруг пупка. Ее интенсивность зависит от степени выраженности воспалительного процесса, а потому при остром панкреатите боль имеет наибольшую интенсивность. Типичным свойством боли при панкреатите является ее опоясывающий характер, когда она ощущается не только в животе, но и в спине. Как правило, боль достаточно острая, однако практически никогда она не бывает кратковременной или перемежающейся (коликообразной). Боль усиливается после еды, приема алкоголя, в положении лежа на спине. Некоторое облегчение моет быть достигнуто при отказе от приема пищи, прикладывании резервуара со льдом на живот на околопупочную область больше слева, или принятии пациентом коленно-локтевого положения.
Наряду с болью у пациента с панкреатитом могут возникать чувство тяжести в животе, его вздутие, тошнота. Не приносящая облегчение рвота может встречаться как при остром панкреатите, так и при обострении хронического. Еще одним проявление панкреатита может быть понос (диарея). появление которого провоцирует (усиливает) прием пищи.
Воспалительный процесс в поджелудочной железе может осложниться ее разрушением (некрозом). образованием заполненной панкреатическим соком, остатками погибших клеток полости (псевдокисты). желтухой (нарушение оттока желчи из печени вследствие сдавления общего желчного протока увеличенным вследствие воспаления железой). скоплением жидкости в брюшной полости (асцитом).
david br Ученик (139) 5 лет назад
не злоупотреблять (вообще исключить) алкоголь, жирную и острую пищу.
обследоваться в клинике конечно. анализы, КТ, (если не проводили полного обследования организма)
гастроскопия тоже не помешает (если 40+лет)
Источник: др. Давид
светлая@@@ Мастер (2120) 5 лет назад
я пью панкреатин оранжевый! а так надо идти км врачу он назначит лечение! и самое главное диета
Источник: http://www.izlechisebya.ru/podzheludochnaja-zheleza/kolet-podzheludochnaja-zheleza-chto-delat.html
Основные причины, первые симптомы и принципы лечения боли в поджелудочной железе
1 Строение поджелудочной железы
Для того чтобы разобраться в часто возникающем у многих людей вопросе, почему болит поджелудочная железа, надо ознакомиться с ее строением и назначением. Указанный орган входит в состав пищеварительной системы, и располагается он за желудком. Форма поджелудочной железы продолговатая, ее длина обычно в пределах 14-22 см, ширина и толщина около 2-3 см, а вес — порядка 60-80 г.

Строение у нее альвеолярно-трубчатое, состоит она из железистой ткани, в которой есть много мелких выводных протоков, соединяющихся потом в крупные и в конце переходящие в один выводной проток, а он, в свою очередь, выходит в двенадцатиперстную кишку.
Клетки указанного органа вырабатывают богатый на ферменты, используемый во время пищеварения панкреатический сок. Кроме этого, есть группы клеток, которые вырабатывают глюкагон и инсулин непосредственно в кровь. Сбои в ее работе будут вызывать боли в поджелудочной железе. Если говорить о том, какие функции поджелудочной железы, то их 2 — эндокринная и экзокринная:
- она принимает активное участие в процессе пищеварения, за сутки поджелудочная железа вырабатывает около 500-700 мл панкреатического сока. Благодаря тем ферментам, что есть в соке, происходит превращение крахмала в сахар, расщепляются белки и жиры. Вырабатываемый сок используется для переваривания пищи органического происхождения, и если произошли сбои в работе, то человек будет ощущать боли в поджелудочной железе;
- для того чтобы правильно проходил метаболизм углеводов, используется глюкагон и инсулин, которые также вырабатываются в данном органе.
Так как данная железа принимает непосредственное участие в процессе пищеварения, любой патологический процесс, что возник в ней, негативно влияет на переваривание пищи и нарушение обмена веществ, о нарушениях в работы этого органа будут свидетельствовать боли в поджелудочной железе.
Есть несколько заболеваний, которые поражают данный орган, чаще всего это панкреатит. Если вовремя не начать проводить его лечение и принимать соответствующие таблетки и другие лекарства, то он в скором времени перерастет в хроническую форму, а в некоторых случаях — и в рак данного органа. О наличии заболевания будут свидетельствовать боли в области поджелудочной железы.
2 Боль, вызванная острым панкреатитом
Это заболевание, при котором железа начинает сама себя переваривать. Пока ферменты находятся в самом органе, они неактивные, их активация происходит уже в двенадцатиперстной кишке, где они взаимодействуют с желчью. В данном случае появляются причины, по которым ферменты активируются еще в железе и начинают ее переваривать, то есть повреждать ткани данного органа, это и дает ответ на вопрос, от чего болит поджелудочная железа.
Для того чтобы начал развиваться острый панкреатит, необходимо появление такого патологического процесса, как повышенное выделение сока: он плохо отходит и меняется его химический состав. Чаще всего к таким последствиям приводят следующие причины: злоупотребление спиртными напитками, употребление чрезмерного количества жареной и жирной пищи, травма указанного органа, заболевания печени, двенадцатиперстной кишки, плохое отведение желчи и нарушения в работе сосудистой системы. Все это дает ответ на вопрос, почему болит поджелудочная железа у людей, ведущих разгульный способ жизни, и тех, кто неправильно питается.

Несмотря на причины, которые спровоцировали появление острого панкреатита, его развитие проходит одинаково. Под действием активированных ферментов сначала образуется отек. Если лечащий врач вовремя диагностировал заболевание и начал его адекватное лечение, то прописанные таблетки быстро помогут привести все в норму, и серьезных осложнений не будет.
Если болезнь продолжается, то отек увеличивается, при этом происходит передавливание сосудов, которые обеспечивают питание органа, и в нем начинаются некротические процессы. В зависимости от стадии заболевания, отмирать могут некоторые части поджелудочной железы, а часто и весь орган.
При этом поджелудочная железа болит в основном после приема пищи или употребления алкоголя. Главными симптомами таких приступов будут следующие:
- боли в верхней части живота, обычно они бывают опоясывающими и самые острыми в первые 1-3 дня, после этого они немного стихают и становятся ноющими. Это дает ответ на вопрос, как болит поджелудочная;
- появляется тошнота и рвота;
- так как начинается воспалительный процесс, то происходит повышение температуры, иногда до 38-39 0 C;
- отмечается вздутие живота;
- часто бывает понос;
- учащается сердцебиение;
- понижается давление;
- кружится голова.
Диагностировать указанное заболевание в домашних условиях очень сложно, особенно если оно только на ранней стадии, так как признаки его развития можно перепутать с другими заболеваниями ЖКТ. Для постановки диагноза надо провести анализы мочи, крови, сделать УЗИ, гастроскопию, а это можно сделать только в условиях медицинского учреждения.
3 Хронический панкреатит как провоцирующий фактор
Данная болезнь характеризуется воспалением поджелудочной железы. Она бывает первичной, вторичной или сопутствующей, развивается на фоне других болезней ЖКТ.
Если не проводить лечение острого панкреатита, то приблизительно в 60% всех случаев он перерождается в хронический. Причины этого в том, что участки некроза рубцуются, и они заменяют здоровые ткани. К этому может привести хронический холецистит, алкоголизм, постоянное переедание острой и жирной пищи, нарушения в работе иммунной системы и другие патологии.
При развитии болезни выработка панкреатических ферментов задерживается, протоки деформируются, в тканях скапливается сок, и образуются кальцификаты. От этого поджелудочная железа болит, и нарушается пищеварение. Так как инсулин поступает в кровь нерегулярно, может развиться сахарный диабет.

В таких случаях болит поджелудочная железа, симптомы будут в виде боли в надчревной области, иногда они могут отдавать в область правого подреберья или в поясницу. Боль обычно наступает через несколько часов после приема еды, она ноющая и чаще бывает в ночное время.
Такие боли, если не принимать приписанные врачом таблетки, могут продолжаться на протяжении недель и даже месяцев, они будут периодически затихать и обостряться.
Часто люди не знают, что делать, если болит поджелудочная железа. Боязнь того, что после еды возникнет боль, заставляет людей с обычно нормальным аппетитом ограничивать себя в употреблении пищи, а это вскоре приводит к резкому похудению.
Так как происходит нарушение процесса пищеварения, у пациента появляются запоры, вздутие, в процессе прогрессирования болезни стул становится жидким и могут появляться кишечные колики.
Если не лечить хронический панкреатит, это может привести к развитию сахарного диабета и других болезней.
4 Рак поджелудочной железы
Когда из клеток органа начинают образовываться злокачественные образования, развивается рак поджелудочной железы. Данная патология бывает очень редко, и в основном развивается у мужчин. Так как диагностируют такую патологию очень поздно, то прогноз ее лечения часто неблагоприятный.

Точные причины развития рака не установлены, но спровоцировать его может следующее:
- различные заболевания, в том числе и хронический панкреатит или сахарный диабет;
- чрезмерное употребление спиртных напитков и курение;
- нарушение режима питания, частое употребление жирной, острой пищи.
Симптомы и лечение данной патологии будут такими: боль возникает из-за роста опухоли, которая прорастает в ткани и сдавливает нервные окончания. Боль бывает пульсирующей или острой, она может приходить в виде приступов. Такие больные часто сидят в позе «крючка», изгибаясь из-за постоянной боли.
Так как опухоль постоянно растет, она перекрывает просветы и протоки, селезеночную вену, что приводит к развитию желтухи. Кожа становится зеленоватого оттенка, она чешется и шелушится. При таких болях в поджелудочной железе еще добавляются нарушения в работе печени, почек и сердца, а также ухудшается работа нервной системы.
Организм постоянно отравляется, поэтому человек чувствует слабость, у него появляется вялость и апатия. Так как нарушается пищеварение, резко снижается вес пациента.
Проводить диагностику рака на ранних стадиях сложно; если нет метастазов, то его лечение проводится оперативным методом, таблетки в этом случае уже помочь не могут.
5 Первая помощь и особенности лечения
Если вы подозреваете, что причиной боли в животе является поджелудочная железа, надо обязательно обратиться за помощью к врачу. До обращения к врачу можно сделать следующее:
- чтобы снизить нагрузку на железу, надо на сутки отказаться от приема пищи;
- чтобы замедлить отек, можно приложить к больному месту холод;
- пить много жидкости, лучше всего воду без газа;
- принимать лекарственные препараты, которые оказывают спазмолитическое действие, лучше это делать внутримышечно. Такие действия значительно снизят вероятность самопереваривания тканей данного органа;
- все остальные лекарства можно принимать, если их вам назначил доктор.

Острый панкреатит лечат в хирургическом отделении. Если он в тяжелой форме, то пациента помещают в реанимацию. Может проводиться лечение при помощи лекарственных препаратов или хирургическим путем. Если панкреатит хронический, то вопрос о госпитализации решается в зависимости от состояния здоровья больного.
Для устранения боли применяют обезболивающие препараты, они могут быть наркотическими или ненаркотическими, их дозу определяет лечащий врач. При обострениях и острой форме для борьбы с микробами применяют антибиотики.
В момент регрессии обострения эффективно применение физиотерапии, в том числе электрофореза, диадинамических токов, большое значение имеет соблюдение диеты. В этом случае принимается пища, которая легко переваривается и не оказывает нагрузку на органы пищеварения.
Когда болит поджелудочная железа и произошло обострение болезни, то пациенту лучше 2-3 дня поголодать, в это время надо принимать много негазированной воды, чай, отвар шиповника. При возобновлении питания есть надо небольшим порциями, 5-6 раз в день. Курение необходимо ограничить, а от алкоголя полностью отказаться.
Если такое лечение не принесло результата, проводится хирургическое вмешательство, при этом удаляют разрушенные ткани и желчный пузырь. Такие операции характеризуются высокой сложностью, и смертность достаточно высокая. Предвидеть конечный результат практически невозможно, поэтому к ним прибегают только в крайних случаях.
Такие пациенты должны находиться под наблюдением врача и на протяжении года несколько раз проходить обследования, регулярность которых определяет врач. Те, кто перенес данное заболевание, должен отказаться от алкоголя, курения, соблюдать диету, режим труда и отдыха. Помните, что всегда проще и эффективнее проводить профилактику любого заболевания, чем его лечение, это также касается и заболеваний поджелудочной железы.
- Симптомы и лечение панкреатита
Источник: http://gastri.ru/osnovnye-prichiny-pervye-simptomy-i-principy-lecheniya-boli-v-podzheludochnoj-zheleze.html
Что делать если болит поджелудочная железа

Лагуткин Дмитрий Иванович
Стаж работы: 4 года
 Появление неприятных ощущений и боль в подложечной и левой подреберной области могут свидетельствовать о заболеваниях поджелудочной железы. В этом случае знание основных правил помощи в ситуациях, связанных с тем, что болит поджелудочная железа, поможет не только восстановить здоровье человека, но и в некоторых случаях сохранит его жизнь.
Появление неприятных ощущений и боль в подложечной и левой подреберной области могут свидетельствовать о заболеваниях поджелудочной железы. В этом случае знание основных правил помощи в ситуациях, связанных с тем, что болит поджелудочная железа, поможет не только восстановить здоровье человека, но и в некоторых случаях сохранит его жизнь.
Каждый взрослый человек, который столкнулся с патологическими процессами, затрагивающими поджелудочную железу, должен знать – при любых заболеваниях этого органа обязательна врачебная консультация и назначение медикаментозной терапии. Обойтись средствами народной медицины, которым некоторые пациенты привыкли доверять больше, чем назначениям квалифицированного и опытного врача, при острых состояниях (панкреатите, а тем более, при панкреонекроза) не удастся. Нужно помнить, что утраченное время часто становится причиной развития тяжелых осложнений, ликвидация которых потребует приложения значительных материальных ресурсов и займет не один день и даже месяц. Не нужно забывать и о том, что любые процессы, которые затрагивают поджелудочную железу, напрямую влияют на процессы пищеварения в кишечнике. Без ферментов панкреатического сока невозможно полноценное расщепление продуктов, а без гормонов инсулина и глюкагона невозможна регуляция множества биохимических процессов, происходящих практически во всех клетках организма.
Перечень заболеваний, которые могут стать причиной появления болей в поджелудочной железе, достаточно обширен и далеко не всегда сам больной человек или его близкие могут связать болезни организма с появлением этого неприятного симптома и при этом не зная точно как болит железа. Все эти провоцирующие факторы в конечном итоге приводят к развитию клинической картины, характерной для острого панкреатита или обострения хронического воспалительного процесса в ткани поджелудочной железы.
К таким причинам относятся:
- Нарушения метаболических процессов в организме – увеличение содержания в сыворотке крови жиров различных типов (гирелипидемия), что активизирует выработку в клетках железы ферментов, ответственных за превращение этого класса веществ. К такому же эффекту приводит повышенное количество гормонов паращитовидных желез в сыворотке крови – при гиперпаратиреоидном кризе острый панкреатит возникает практически всегда, при этом болит поджелудочная железа — симптомы могут проявляться не сразу, а по истечению определённого времени.
- Вредные привычки самого пациента – курение и большие количества алкоголя, во-первых, стимулируют избыточное выделение панкреатического сока, ферменты которого могут разрушать клетки органа (запускается процесс аутолиза тканей поджелудочной железы). Во-вторых, в ткани поджелудочной железы нарушаются процессы кровоснабжения и в условиях кислородного голодания тканей любые воспалительные процессы протекают значительно быстрее.
- Переедание и изменение режима приема пищи – при преобладании в пище жирной и богатой белком пище в составе панкреатического сока увеличивается количество протеолитических ферментов и липаз, поэтому разрушение клеток органа возникает, намного быстрее, чем при питании пищей с большим количеством сложных углеводов. Привычка есть в вечернее время и по ночам приводит к нарушению сложных процессов нервной и гуморальной регуляции – организм не может правильно ориентироваться и его «внутренние часы» сбиваются.
- Заболевания печени и желчевыводящих путей нарушают процессы пищеварения в двенадцатиперстной кишке — ферменты вырабатываются, но не могут приступать к перевариванию пищи, а попадание желчи в проток поджелудочной железы, наоборот, активизирует ферменты поджелудочной в непосредственной близости от клеток самого органа.
- Прием некоторых медикаментов – кортикостероидных гормонов, эстрогенов, антибиотиков из группы тетрациклина также стимулирует выработку пищеварительных ферментов.
- Аутоиммунные воспалительные процессы в тканях поджелудочной железы и организме в целом.
- Возрастные изменения в тканях поджелудочной железы.
Организм практически незамедлительно дает человеку понять, что у него болит поджелудочная железа – симптомы заболевания настолько резко выражены и характерны, особенно при остром панкреатите, что человек не может самостоятельно справиться с ухудшением своего состояния.
Самым частым симптомом поражения поджелудочной железы становится резкая боль опоясывающего характера, которая может локализоваться в околопупочной области (в начале заболевания) или распространяться на спину. Такую боль пациент ощущает практически постоянно или же интенсивность боли только усиливается – этим боль при панкреатите коренным образом отличается от симптомов, возникающих при других воспалительных процессах в органах брюшной полости. Пациент отмечает, что после еды, употребления спиртных напитков, в положении лежа на спине интенсивность боли увеличивается.
 Одновременно с появлением боли возникает тяжесть в животе, вздутие, усиливается тошнота и на высоте ее у больного возникает рвота, которая не приносит большого облегчения – после этого пациент говорит, что у него болит поджелудочная еще сильнее. Кроме этого, недостаток ферментов панкреатического сока в просвете кишечника провоцирует нарушение пищеварения, что проявляется тяжелым поносом.
Одновременно с появлением боли возникает тяжесть в животе, вздутие, усиливается тошнота и на высоте ее у больного возникает рвота, которая не приносит большого облегчения – после этого пациент говорит, что у него болит поджелудочная еще сильнее. Кроме этого, недостаток ферментов панкреатического сока в просвете кишечника провоцирует нарушение пищеварения, что проявляется тяжелым поносом.
Что нужно делать при боли в поджелудочной железе
В том случае, когда возникает предположение о том, что причиной боли становится воспаление в поджелудочной железе (панкреатит) или разрушение ее ткани (панкреонекроз) оказание помощи должно начинаться незамедлительно.
Необходимо немедленно обратиться за медицинской помощью, и до консультации врача рекомендуется:
- полное исключение любой пищи, как минимум на 24 часа – отсутствие нагрузки на клетки поджелудочной железы помогает затормозить выработку ферментов и разгрузить орган;
- нужно положить на область живота (околопупочную область) холодную грелку или пузырь со льдом – это замедляет развитие отека в воспаленной поджелудочной железе;
- прием щелочной минеральной воды улучшает условия оттока желчи и секрета поджелудочной железы – за сутки больной должен выпить не менее 2 литров жидкости без газа;
- назначение спазмолитиков, желательно в виде инъекции, помогает снять спазм сфинктера общего желчного протока и восстановить поступление панкреатического сока в просвет кишечника – вероятность процесса аутолиза ткани поджелудочной железы уменьшается в несколько раз.
Любые другие лекарственные препараты и методы лечения поджелудочной железы могут назначаться только квалифицированным врачом, при этом при остром панкреатите лечение обязательно должно проводиться в стационаре. При обострении хронического панкреатита необходимость госпитализации зависит от тяжести состояния пациента и выраженности болевого приступа.
Дата публикации: 2013-04-06
Ваш опыт и отзывы лечения ( 4 )
Я веду правильный образ жизни и стараюсь не употреблять продукты влияющие на жкт. Но уже неделю замечаю, что после еды, особенно когда прилягу начинает ныть живот и проходит долго, в следующий прием пищи история повторяется. Вот думаю,стоит сразу идти к гастроентерологу или может рано я панику развожу. Помогите советом?
Правила написания комментариев
На страницах проекта не допускаются комментарии, нарушающие законодательство РФ, а также пропагандистские и антинаучные высказывания, реклама, оскорбления авторов публикаций, других участников дискуссии и модераторов. Также удаляются все сообщения с гиперссылками.
Сайт может содержать информацию для лиц старше 18 лет.
Вся информация на сайте предоставляется исключительно в ознакомительных целях. Не занимайтесь самолечением!
Источник: http://ojeludke.ru/pod/bolit-podjeludochnaya.php
zdorovybudte.ru
















 Загрузка…
Загрузка…


















 Загрузка…
Загрузка…











 Каши — пища, включив которую в рацион, можно существенно улучшить состояние кишечника.
Каши — пища, включив которую в рацион, можно существенно улучшить состояние кишечника. Овёс, гречка, перловка, ячмень, пшено — лучшие крупы для очистки кишечника. Вернуться к оглавлению
Овёс, гречка, перловка, ячмень, пшено — лучшие крупы для очистки кишечника. Вернуться к оглавлению



 Гастрит – это такое заболевание, при котором требуются строгие ограничения в еде и полное соблюдение правил питания из-за воспалительных проблем в слизистой желудка, которые не дают ему возможности для нормальной работы.
Гастрит – это такое заболевание, при котором требуются строгие ограничения в еде и полное соблюдение правил питания из-за воспалительных проблем в слизистой желудка, которые не дают ему возможности для нормальной работы. Именно каши составляют основу рациона у людей, страдающих от любых воспалительных заболеваний ЖКТ, среди которых присутствует и гастрит, по той причине, что крупы, используемые для их приготовления, обладают следующими полезными свойствами:
Именно каши составляют основу рациона у людей, страдающих от любых воспалительных заболеваний ЖКТ, среди которых присутствует и гастрит, по той причине, что крупы, используемые для их приготовления, обладают следующими полезными свойствами: При таком заболевании, как гастрит, каши могут быть приготовлены из любого вида крупы, главное, чтобы были соблюдены все вышеперечисленные правила готовки. Наиболее популярными при этом заболевании считаются такие, как манная, геркулесовая, рисовая. В период обострения не рекомендуется употребление пшённой из-за того, что она может нанести раздражение воспалённой слизистой.
При таком заболевании, как гастрит, каши могут быть приготовлены из любого вида крупы, главное, чтобы были соблюдены все вышеперечисленные правила готовки. Наиболее популярными при этом заболевании считаются такие, как манная, геркулесовая, рисовая. В период обострения не рекомендуется употребление пшённой из-за того, что она может нанести раздражение воспалённой слизистой.














 Диетологи недаром называют каши утешением желудка – они прекрасно перевариваются, не раздражают слизистую, утоляют голод и обогащают организм полезными веществами. Поэтому при гастрите каши являются основой диеты.
Диетологи недаром называют каши утешением желудка – они прекрасно перевариваются, не раздражают слизистую, утоляют голод и обогащают организм полезными веществами. Поэтому при гастрите каши являются основой диеты. На полке супермаркета кроме традиционной гречки, риса, пшена и овсянки присутствуют и довольно экзотические товары – нут, чечевица, отруби, кукурузная и льняная крупа.
На полке супермаркета кроме традиционной гречки, риса, пшена и овсянки присутствуют и довольно экзотические товары – нут, чечевица, отруби, кукурузная и льняная крупа. Консистенция, температура пищи очень важна при гастрите. Основная цель диеты при этом заболевании – химическое и механическое щажение воспаленной слизистой.
Консистенция, температура пищи очень важна при гастрите. Основная цель диеты при этом заболевании – химическое и механическое щажение воспаленной слизистой.
 Основой выбора крупы для приготовления каши всегда являются пищевые пристрастия семьи. Имеет значение и то, сколько времени готовиться полезный завтрак. Здесь в заслуженных лидерах «Геркулес» и манка – пару минут на кухне – блюда готово.
Основой выбора крупы для приготовления каши всегда являются пищевые пристрастия семьи. Имеет значение и то, сколько времени готовиться полезный завтрак. Здесь в заслуженных лидерах «Геркулес» и манка – пару минут на кухне – блюда готово. Интересный и полезный продукт с точки зрения диетологов. Каша из отрубей – это сказано сильно, варить их не требуется. Заливая готовые отруби молоком, водой или бульоном, вы получаете блюдо, сходное с кашей по консистенции, но отнюдь не по свойствам.
Интересный и полезный продукт с точки зрения диетологов. Каша из отрубей – это сказано сильно, варить их не требуется. Заливая готовые отруби молоком, водой или бульоном, вы получаете блюдо, сходное с кашей по консистенции, но отнюдь не по свойствам. По пищевой ценности рис сильно уступает гречке, среди диетологов существует мнение, что очищенная рисовая крупа ничего, кроме крахмалистых соединений не содержит. Однако при проблемах с кишечником, при остром гастрите рисовый отвар становиться лекарством.
По пищевой ценности рис сильно уступает гречке, среди диетологов существует мнение, что очищенная рисовая крупа ничего, кроме крахмалистых соединений не содержит. Однако при проблемах с кишечником, при остром гастрите рисовый отвар становиться лекарством. О пользе семени льна написано немало. Это прекрасное средство для лечения заболеваний почек, артериального давления, гиперхолистеринемии. Лен способен выводить токсины и радионуклиды, улучшает состояние волос и кожи, укрепляет иммунитет.
О пользе семени льна написано немало. Это прекрасное средство для лечения заболеваний почек, артериального давления, гиперхолистеринемии. Лен способен выводить токсины и радионуклиды, улучшает состояние волос и кожи, укрепляет иммунитет.







































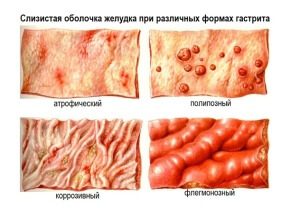 Может быть вызван различными факторами.
Может быть вызван различными факторами. Существует большое количество эффективных фармсредств.
Существует большое количество эффективных фармсредств. Рекомендуется питаться часто, но малинькими порциями.
Рекомендуется питаться часто, но малинькими порциями.
 механическое перемешивание пищи;
механическое перемешивание пищи; микробные;
микробные; периодические или постоянные боли в эпигастрии;
периодические или постоянные боли в эпигастрии;

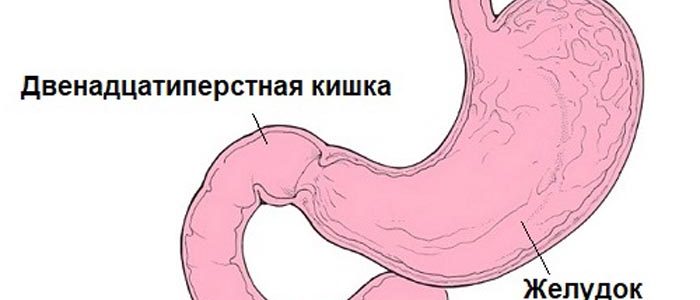
 При таком заболевании человек ощущает упадок сил.
При таком заболевании человек ощущает упадок сил. Для диагностики состояния пациента врачу нужно собрать анамнез.
Для диагностики состояния пациента врачу нужно собрать анамнез. Для лечения можно сделать настойку прополиса со спиртом.
Для лечения можно сделать настойку прополиса со спиртом. Для пищеварительной системы полезно употребление отвара из сухофруктов.
Для пищеварительной системы полезно употребление отвара из сухофруктов.







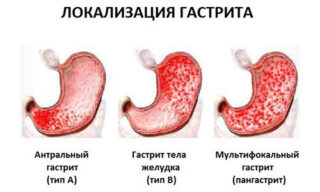 Как правило, причинами тяжести в эпигастрии и отрыжки воздухом становятся расстройства пищеварения в результате потребления пищи, содержащей слишком много углерода и недостаточное количества жиров и белков. При этом острая спазматическая боль говорит о воспалительном процессе, а затяжная и ноющая — о хронических заболеваниях.
Как правило, причинами тяжести в эпигастрии и отрыжки воздухом становятся расстройства пищеварения в результате потребления пищи, содержащей слишком много углерода и недостаточное количества жиров и белков. При этом острая спазматическая боль говорит о воспалительном процессе, а затяжная и ноющая — о хронических заболеваниях.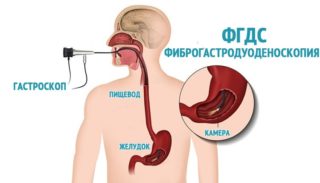 Опрос пациентов проводится по стандартной схеме. Изначально собирается анамнез: уточняется, до или после еды болит желудок, какова интенсивность отрыжки, присутствует ли при ней неприятный запах.
Опрос пациентов проводится по стандартной схеме. Изначально собирается анамнез: уточняется, до или после еды болит желудок, какова интенсивность отрыжки, присутствует ли при ней неприятный запах.

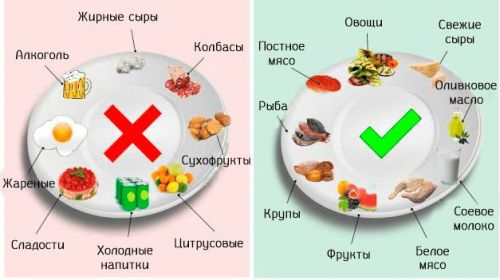

 Чтобы получить точную информацию о состоянии системы пищеварения, необходимо соблюдать такие правила:
Чтобы получить точную информацию о состоянии системы пищеварения, необходимо соблюдать такие правила: Каких-то особых ограничений по поводу воздержания от пищи нет. Есть можно хоть сразу, но еда должна быть легкой.
Каких-то особых ограничений по поводу воздержания от пищи нет. Есть можно хоть сразу, но еда должна быть легкой.



 Процедура гастроскопии при обследовании желудка
Процедура гастроскопии при обследовании желудка Детей после гастроскопии кормить легкой и мягкой едой
Детей после гастроскопии кормить легкой и мягкой едой Прием пищи после гастроскопии
Прием пищи после гастроскопии После гастроскопии лучше не раздражать желудок
После гастроскопии лучше не раздражать желудок

 На протяжении всего периода вынашивания происходящие в организме изменения могут провоцировать желудочные боли и расстройства пищеварения.
На протяжении всего периода вынашивания происходящие в организме изменения могут провоцировать желудочные боли и расстройства пищеварения. Есть небольшая группа препаратов, которую разрешается применять дамам в интересном положении.
Есть небольшая группа препаратов, которую разрешается применять дамам в интересном положении.






 Многие для того чтобы избавиться от жжения, пьют соду, но стоит отметить, что при беременности подобная мера провоцирует отеки. Если неприятные ощущения мешают нормальной жизнедеятельности, можно обратиться к врачу, который назначит безопасное средство от желудка при беременности.
Многие для того чтобы избавиться от жжения, пьют соду, но стоит отметить, что при беременности подобная мера провоцирует отеки. Если неприятные ощущения мешают нормальной жизнедеятельности, можно обратиться к врачу, который назначит безопасное средство от желудка при беременности.
 Всем известно, что в период вынашивания малыша запрещено пить многие лекарства. Поэтому возникает естественный вопрос о том, чем лечить желудок при беременности, если обычные лекарства противопоказаны. Стоит обратиться за помощью к фитотерапии.
Всем известно, что в период вынашивания малыша запрещено пить многие лекарства. Поэтому возникает естественный вопрос о том, чем лечить желудок при беременности, если обычные лекарства противопоказаны. Стоит обратиться за помощью к фитотерапии.

 Но порой болезненные ощущения сопровождаются рвотными рефлексами и поднявшейся температурой. В этой ситуации требуется немедленный осмотр специалиста, поскольку это состояние указывает на наличие инфекции, которая способна нанести вред не только женщине, но и ее малышу.
Но порой болезненные ощущения сопровождаются рвотными рефлексами и поднявшейся температурой. В этой ситуации требуется немедленный осмотр специалиста, поскольку это состояние указывает на наличие инфекции, которая способна нанести вред не только женщине, но и ее малышу.











 Загрузка…
Загрузка…