Рак поджелудочной железы, симптомы и признаки болезни, диагностика, анализы и лечение заболевания, причины возникновения, фото и видео
Поджелудочная – часть желудочно-кишечного тракта (ЖКТ), одна из основных пищеварительных желез, выполняющая одновременно эндокринную (выделение активных веществ в кровь) и экзокринную (внешнесекреторную, с выделением активных веществ в просвет кишечника) функции.
Находится орган в полости живота на уровне первого-второго поясничных позвонков и проецируется на переднюю брюшную стенку под грудиной. Прилегает к желудку и начальной части тонкой кишки (дуоденуму, иначе двенадцатиперстной кишке) и состоит из нескольких частей, см. таблицу.
Строение поджелудочной железы:
| структура железы | описание |
|---|---|
| головка | небольших размеров округлое образование, которое располагается в подковообразном изгибе двенадцатиперстной кишки |
| тело | состоит из передней, задней и нижней поверхности, передняя прилегает к задне-нижней стенке желудка, задняя – к брюшной аорте и позвонкам, нижняя находится возле поперечно-ободочной кишки |
| хвост | образование конусовидной формы, доходящее до ворот селезенки |
Железа кровоснабжается за счет поджелудочно-двенадцатиперстных артерий, кровоотток осуществляется через портальную вену.
Основной структурной единицей железы является ацинус – мелкие дольки из экзокринных клеток, имеющие собственные выводные протоки и отделенные друг от друга соединительнотканными тяжами. Мелкие протоки объединяются и образуют общий проток, который сливается с желчным (холедохом) и открывается в просвет кишечника. Плюс самостоятельный – Санториниев проток, (малый дуоденальный), – который открывается в 12-перстную кишку, минуя холедо.
Пищеварительная функция поджелудочной железы заключается в выработке необходимых для нормального пищеварения веществ (ферментов):
- амилазы, превращающей сложные сахара в простые углеводы;
- трипсина, переваривающего белки;
- липазы, расщепляющей на составляющие молекулы липидов (жиры) в присутствии желчи.
Между дольками находятся островки Лангерганса – небольшие скопления эндокринных клеток, продуцирующих гормоны (активные вещества, распространяющиеся с током крови) и «гормоноподобные» вещества.
- инсулин — продуцируется бета-клетками и непосредственно участвует в липидно-углеводном обмене, под его влиянием глюкоза из плазмы крови проникает через мембраны клетокорганизма, недостаток выработки или избыток этого гормона опасны для жизни;
- глюкагон — синтезируется в альфа-клетках, анатогонист инсулина, повышает концентрацию глюкозы в плазме, высвобождая его из запасов внутри клеток;
- соматостатин — регулирует процессы выработки других гормонов. Помимо тканей поджелудочной железы он синтезируется клетками гипоталамуса, снижает выработку глюкагона, соляной кислоты, гастрина (гормон, вырабатываемый в желудке), пищеварительных ферментов;
- панкреатический полипептид (иначе – полипептид вазоактивный интестинальный) — расслабляет желчный пузырь, уменьшает выработку пищеварительных ферментов, расслабляет мышцы сосудов и мочеполовых каналов, а также оказывает другие эффекты в организме.
У здорового взрослого человека масса железы составляет в среднем 80 грамм, длина 15-20 см. Толщина головки здоровой поджелудочной должна быть не более 3 см.
medplus.ru
Признаки рака поджелудочной железы
Рак поджелудочной железы – одна из трудно диагностируемых и плохо поддающихся лечению опухолей. Какие симптомы должны стать поводом для обращения к врачу и полноценного обследования? В этой статье мы поговорим о признаках рака поджелудочной железы.
Особенности анатомии
Выделяют головку, тело и хвост поджелудочной железы.
- Положение головки таково, что она прилегает к луковице 12-перстной кишки, а рядом, или даже через неё, проходит общий желчный проток. Поэтому опухоли головки поджелудочной железы проявляются нарушением проходимости этих органов.
- Тело железы расположено непосредственно за желудком, тесно к нему прилегая, его опухоль может прорастать стенку желудка.
- Хвост поджелудочной железы располагается условно между левой границей аорты и селезенкой. Расположенные здесь опухоли могут прорастать селезеночные сосуды и вызывать симптомы спленомегалии.
Рак поджелудочной железы может локализоваться в каком-либо одном отделе или захватывать весь орган.
Немного статистики
Рак поджелудочной железы встречается уже после 30 лет, но пик заболеваемости – после 70-ти.
Три четверти опухолей располагаются в области головки.
У 70 % больных опухоль выявляется в инкурабельной стадии.
Симптомы болезни
 Одно из первых проявлений рака поджелудочной железы — боли в области эпигастрия, не связанные с приемом пищи, усиливающиеся ночью.
Одно из первых проявлений рака поджелудочной железы — боли в области эпигастрия, не связанные с приемом пищи, усиливающиеся ночью.- Самые первые жалобы при опухоли – это, как правило, боли в эпигастрии. Связь с приемом пищи обычно не прослеживается, зато нередко отмечается усиление боли по ночам.
При локализации в области головки поджелудочной железы, дискомфорт появляется в правом подреберье и около пупка.
При поражении тела и хвоста боли часто отдают в спину – поясницу или межлопаточную область. Нередко эти боли могут менять интенсивность при изменении положения тела, и их ошибочно расценивают как радикулярные. - Паранеопластические симптомы: снижение аппетита, слабость, отвращение к мясной, жирной пище и привычным интоксикациям (алкоголь, табак, кофеин), нарушение сна, снижение веса, синдром Труссо (мигрирующий тромбоз периферических вен).
- Сдавление общего желчного протока приводит к механической желтухе. Кожа и моча темнеют, кал, напротив, становится светлым, появляется кожный зуд, нащупывается растянутый желчный пузырь, обычно безболезненный.
- Снижение поступления желчи и ферментов в просвет кишечника приводит к нарушению переваривания – появляются поносы, стеаторея, быстрое похудание.
- Сдавление 12-перстной кишки опухолью проявляется чувством тяжести и переполнения в желудке даже при небольших объемах съеденного, отрыжкой тухлым, в тяжелых случаях присоединяется рвота пищей, которая была съедена несколько часов назад.
- При прорастании опухолью стенки желудка или 12-перстной кишки болезнь часто осложняется кровотечением. Его признаки — рвота черной кашицеобразной массой («кофейной гущей») или стул угольно-черного цвета.
- Если опухоль сдавливает селезеночную вену, могут развиться симптомы гиперспленизма – анемия, лейкопения, тромбоцитопения в общем анализе крови; и спленомегалия – увеличение селезенки в размерах
- При разрушении инсулинпродуцирующих островков поджелудочной железы могут появиться симптомы сахарного диабета – больные начинают жаловаться на сильную жажду, сухость во рту, зуд кожи и слизистых.
- Асцит – поздний симптом, его присоединение говорит о том, что в процесс вовлечена брюшина, или метастазы достигли воротной вены.
К сожалению, ни один из симптомов нельзя назвать ранним или специфичным для рака поджелудочной железы. Поэтому любые вновь возникшие жалобы – будь то тяжесть в эпигастрии или правом подреберье, тошнота, боли в верхней половине живота или пояснице, желтушность склер – должны стать поводом для обследования, особенно для тех, кому за 60.
И даже если выявлен камень в желчном пузыре, или есть признаки гастрита при фиброгастродуоденоскопии, причину недомогания нельзя считать установленной, пока не осмотрена поджелудочная железа.
Какие исследования могут выявить рак поджелудочной железы?
- Самое доступное, достаточно информативное и безопасное исследование – это УЗИ брюшной полости. В зависимости от качества оборудования и квалификации врача, может быть выявлена опухоль размером от 2 сантиметров.
- Уточнить размеры, положение, вовлечение в процесс близлежащих органов позволит компьютерная томография. Это достаточно достоверный метод при опухолях размером от 3 см, но связанный с большой дозой рентгеновского облучения, поэтому его нельзя проводить часто или без достаточных к тому оснований.
- Сопоставима с КТ по информативности, но менее нагрузочна магнитно-резонансная томография (МРТ). Однако у неё есть ограничивающий фактор – нельзя проводить это обследование при наличии любых металлических имплантов (протезы суставов или фиксирующие металлические пластины, искусственные клапаны сердца и т.д.).
Следующие методы помогают скорее не выявить опухоль, а уточнить её расположение и зону поражения.
- Позитронно-эмиссионная томография – исследование, позволяющее выявить распространенность опухоли и её метастазы. При этом в организм вводится радионуклид, который активно поглощается раковыми клетками, а затем делается серия снимков, запечатляющих распределение вещества в организме. Это необходимо для оценки объема необходимого объема хирургического вмешательства и дополнительных методов лечения (лучевой и химиотерапии).
- Рентгенография желудка и 12-перстной кишки позволит выявить деформацию при сдавлении или прорастании опухолью стенок.
- Фиброгастродуоденоскопия выявит изменения слизистой при прорастании стенки желудка, кроме того, уточнить диагноз позволит биопсия из места изъязвления.
- Пероральная панкреатохолангиография отличается от предыдущего метода тем, что эндоскоп проводится дальше, и через 12-перстную кишку проникает в общий желчный и главный панкреатический протоки, позволяя выявить из сужение или опухоль.
- Ангиография позволит заметить сужение, или смещение, или окклюзию сосудов в зоне поражения.
Для более подробной информации рекомендуем для ознакомления статью про методы диагностики заболеваний поджелудочной железы.
К сожалению, даже при раннем выявлении рака поджелудочной и радикальном лечении, такой важный для онкозаболеваний показатель, как пятилетняя выживаемость, не превышает 10, по более оптимистичным данным – 25%. Но медицина не стоит на месте, и те случаи, которые ещё недавно считались неоперабельными, сейчас успешно лечатся, а значит, шансы на выздоровление будут расти, и задача врача и больного – сделать всё, чтобы ими воспользоваться.
К какому врачу обратиться
При подозрении на опухоль поджелудочной железы следует обратиться к гастроэнтерологу. После комплексного обследования, включающего лучевые, эндоскопические и другие методы, при подтверждении диагноза больной будет направлен к онкологу.
Видео версия статьи:
 Загрузка…
Загрузка… Посмотрите популярные статьи
myfamilydoctor.ru
10 ранних симптомов, которые нельзя
При наличии хотя бы одного из этих симптомов рака поджелудочной железы, немедленно идите к врачу! Пусть это будет лучше ложная тревога, чем пропущенный рак.
Рак поджелудочной железы – заболевание крайне опасное. Большую проблему представляет не только его лечение, но и диагностика, поскольку симптомы рака поджелудочной часто остаются незамеченными. К тому же, они имеют неспецифический характер и обнаруживаются при других заболеваниях. Поэтому больные не спешат обращаться к врачу, и ограничиваются самолечением. Далее мы расскажем о том, как не пропустить этот коварный недуг.
Рак поджелудочной железы
Поджелудочная железа – один из тех органов, о котором практически не вспоминают. Ее длина составляет 20 см. Расположена поджелудочная железа за желудком. Ее основные функции – способствовать пищеварению и контролировать уровень сахара в крови. В норме ее работа незаметна. Но при возникновении нарушений в ее деятельности страдает весь организм.
Подписывайтесь на наш аккаунт в INSTAGRAM!
Согласно данным Национального института рака (США) около 2% людей ставят диагноз «рак поджелудочной железы». Это заболевание характерно в одинаковой степени как для мужчин, так и для женщин старшего возраста, но бывают случаи этого заболевания и в молодом возрасте.
У рака поджелудочной железы страшная статистика: только 8% больных имеют пятилетнюю выживаемость с момента постановки диагноза. Это объясняется, главным образом, затруднительной диагностикой на ранних этапах заболевания, когда оно поддается лечению. Ведь поджелудочная железа расположена глубоко внутри организма, и поэтому опухоль на начальных этапах не видна и не ощущается больным.
Американское общество по борьбе с раковыми заболеваниями предупреждает, что по этой причине симптоматика этого заболевания часто остается незамеченной до тех пор, пока рак не распространится на другие органы.
Вот почему так важно знать ранние симптомы рака поджелудочной железы и при их выявлении отнестись к ним со всей серьезностью, говорит Антон Билчик, доктор медицины, профессор хирургии, руководитель научно-исследовательского отдела болезней органов пищеварения в John Wayne Cancer Institute (Калифорния). Он отметил позднее обращение пациентов к врачу, когда их состояние резко ухудшается. Особенно это характерно для женщин.
Так как это смертельное заболевание, не стоит так рисковать. Поэтому, дорогие женщины, при наличии хотя бы одного из симптомов заболевания, немедленно идите к врачу! Пусть это будет лучше ложная тревога, чем пропущенный рак.
Ранние признаки рака поджелудочной железы
1. Желтушность склер глаз и кожи
Это также симптом целого ряда других заболеваний, в частности, алкоголизма, заболеваний печени. Как объясняет профессор Антон Билчик, причиной является первичное образование опухоли у головки поджелудочной железы, вблизи желчного протока. Даже самая маленькая опухоль может оказывать давление на желчный проток и блокировать его.
Как известно, одна из функций желчи – удаление билирубина, продукта жизнедеятельности красных кровяных телец. И если эта функция нарушается, избыточный билирубин вызывает желтушность кожи и склер. Независимо от причины, это один из тех симптомов, который строго нельзя игнорировать.
2. Вы чувствуете себя как на 4-м месяце беременности
С ростом опухоли поджелудочной железы живот может растягиваться. Это первое, что чаще всего замечают женщины. Но к врачу по этому поводу они не обращаются, так как не придают этому большое значение. Однако доктор Билчик подчеркивает необходимость обследования. Очень даже может быть, говорит он, что это не рак. Но лучше перестраховаться, чем потом жалеть.
3. При виде вашего любимого десерта вас тянет на рвоту
Потеря аппетита – еще один признак рака поджелудочной железы. С ростом опухоли оказывается давление на соседние органы, включая желудок. Как результат – тошнота или чувство быстрого насыщения, даже если вы не ели в течение многих часов. Прием пищи в некоторых случаях может причинять боль.
Подписывайтесь на наш канал Яндекс Дзен!
4. Беспричинная потеря веса
Отсутствие аппетита, как правило, ведет к быстрому снижению веса. В среднем человек в течение от полугода и до года теряет более 5% своего веса. Этот симптом также требует обследования у врача, подчеркивает профессор Билчик.
5. Поясницу ломит от боли
Растущая опухоль поджелудочной железы давит не только на внутренние органы, но и на нижнюю часть позвоночника и мышцы спины, вызывая постоянную тупую боль. Женщины склонны объяснять эту боль в пояснице месячными или предменструальным синдромом. Постоянная боль (которая не проходит с окончанием менструации) должна вас насторожить и служить серьезным поводом для обращения к врачу.
6. Моча похожа на чай
Темный цвет мочи – признак дегидратации организма, но также очень часто это и первый признак желтухи. В связи с опухолью, уменьшается количество выделяемой желчи, уровень билирубина в крови повышается, и моча темнеет. Если увеличение потребления воды не меняет цвет мочи на светло-желтый, необходима консультация врача. Так как желтуха – ранний признак рака поджелудочной железы, объясняет профессор Билчик.
7. Непрекращающийся зуд кожи
Ранний признак желтухи и рака поджелудочной железы – зуд кожи. Билирубин, накапливаясь в коже, вызывает зуд еще даже до того, как появляется ее желтушность. Если вы не можете объяснить причину своего зуда, необходимо медицинское обследование.
8. Кал непривычного вида
Если стул сероватый, осветленный, жирный, это плохой признак. Все дело опять в билирубине. Он удаляется из организма через кишечник с калом, придавая ему характерный темно-коричневый цвет. Но когда билирубина мало из-за сдавливания опухолью желчного протока, он остается в организме. Поэтому цвет и текстура кала меняется. Причин этого может быть несколько: заболевания печени, желудочно-кишечная инфекция, рак поджелудочной железы. Определенно необходимо обратиться к врачу, если кал обесцвеченный, всплывает и держится на поверхности воды.
9. Боль в желудке
Многие считают, что идти к врачу и жаловаться на боль в животе, это выглядит немного по-детски. Но такого рода неспецифическая боль может быть ранним симптомом рака поджелудочной железы, говорит доктор Билчик. Поджелудочная железа расположена позади нижней части желудка, поэтому опухоль может вызывать слабую, но постоянную боль в желудке, независимо от рациона.
10. Ощущение внутреннего дискомфорта
Раннее выявление этого заболевания возможно, если обратить внимание на такие неявные симптомы, как затянувшееся чувство усталости, вялость, слабость, необъяснимое ухудшение самочувствия. Запомните, лучше лишний раз провериться у врача, чем пропустить опасное заболевание. У рака поджелудочной железы есть одна убийственная особенность: чем очевиднее его симптомы, тем хуже прогноз.
Единственное условие, которое дает надежду на излечение опасного заболевания – это его ранняя диагностика. Перечисленные выше симптомы позволяют определить заболевание на начальной стадии. При любом из подобных симптомов следует безотлагательно обратиться к врачу!опубликовано econet.ru.
Задайте вопрос по теме статьи здесь
P.S. И помните, всего лишь изменяя свое потребление — мы вместе изменяем мир! © econet
econet.ru
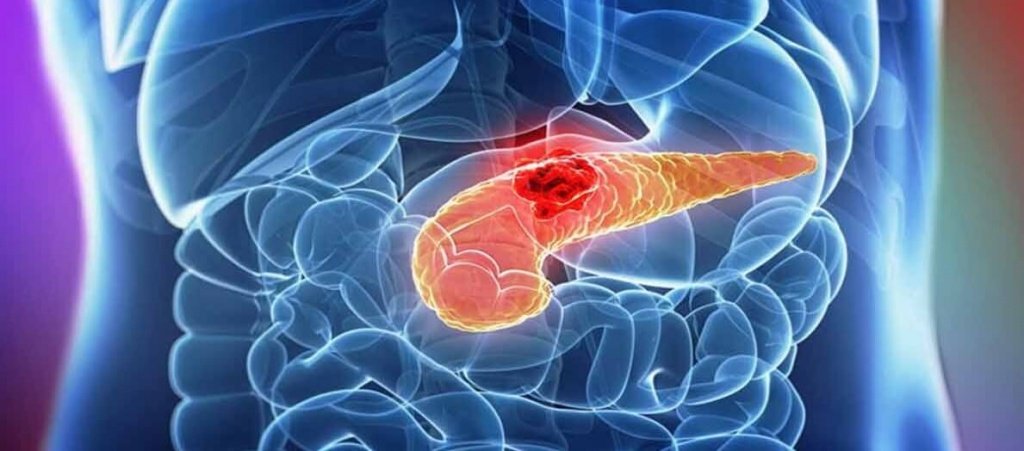
Рак поджелудочной железы: стадии, симптомы, лечение
Поджелудочная железа является уникальным по своей сути многофункциональным органом, одновременно с этим она выступает и в роли той единственной железы в нашем организме, в которой выполняются эндокринная и экзокринная его функции. Рак поджелудочной железы, симптомы которого проявляются по причине поражения тканей железы злокачественной опухолью, занимает шестое место среди наиболее распространенных раковых заболеваний.
Общее описание
В качестве основных причин, провоцирующих данное заболевание, выделяют курение, такие заболевания в анамнезе больного, как сахарный диабет, хронический панкреатит и пр. Остановимся более подробно на том, что собой представляет поджелудочная железа.Итак, поджелудочная железа – это небольших размеров орган, расположенный за желудком. Основными функциями этого органа являются функции эндокринная и пищеварительная.
Функция пищеварительная обеспечивается выработкой пищеварительных ферментов, то есть такого типа веществ, с чьей помощью происходит расщепление содержащихся в пище белков, углеводов и жиров. Выделение этих ферментов производится сквозь протоки поджелудочной железы непосредственно к просвету двенадцатиперстной кишки.
Функция эндокринная заключается в выработке поджелудочной железой гормонов, принимающих участие в обменных процессах организма. К таким гормонам в частности относится инсулин (способствующий снижению в крови уровня сахара), гормон глюкагон (способствующий повышению в крови уровня сахара), а также гормон гастрин (повышающий выработку желудочного сока) в комплексе с некоторыми другими разновидностями гормонов и веществ.
Что касается анатомических особенностей поджелудочной железы как органа, то состоит она из головки, шейки, тела и хвоста. Преимущественно развитие рака поджелудочной железы сосредотачивается в рамках головки.
Поджелудочная железа: строение и расположение
Рак поджелудочной железы: причины
В общих чертах нами отмечены причины возникновения данного заболевания выше, однако и их мы рассмотрим несколько детальнее, выделив основные из них.
- Курение. Данный фактор занимает важное место среди факторов, способствующих развитию рака рассматриваемого органа. Известным фактором является и тот, что курящие люди сталкиваются с риском развития рака поджелудочной железы в два раза чаще, чем люди некурящие. Одновременно с этим, данный фактор носит обратимый характер для заболевания, потому как отказ от курения значительным образом снижает риск его появления, то есть, приравнивает результаты к результатам некурящих людей.
- Возрастной фактор. Здесь в частности речь идет о конкретной возрастной категории: лица в возрасте после 60 в большей степени подвержены развитию данного заболевания.
- Половая принадлежность. У мужчин наблюдается большая предрасположенность к раку поджелудочной железы, чем у женщин, что может объясняться, например, большим процентом курящих мужчин по сравнению с женщинами (хотя данное утверждение весьма спорное).
- Сахарный диабет и хронический панкреатит. Повышенный уровень сахара при диабете, как и длительно текущее воспаление являются одними из предрасполагающих факторов к развитию рака.
- Ожирение. Некоторым образом и этот фактор способствует развитию злокачественной опухоли рассматриваемого нами органа.
- Особенности питания. В частности речь идет о неправильном питании, насыщенном углеводами и животными жирами. Если же рацион можно назвать богатым на фрукты и овощи в нем, то риск, соответственно, снижается.
- Наследственность. Данный фактор является значимым при рассмотрении возможности развития рака поджелудочной железы, то есть, риск заболевания в этом случае в значительной степени повышается при наличии близких родственников, перенесших его.
Пример поражения опухолью поджелудочной железы
Виды рака поджелудочной железы
Исходя из особенностей сосредоточения опухолевого образования, определяется, соответственно, и конкретный вид рака. Выше нами были рассмотрены анатомические особенности поджелудочной железы, и именно они определяют вид заболевания: рак головки, рак тела или рак хвоста поджелудочной железы.
Помимо этого, исходя из конкретного вида клеток, в результате которых развился рак, выделяют следующие его виды:
- аденокарцинома;
- инсулинома;
- гастринома и пр.
Рак поджелудочной железы: стадии
Степень распространения опухолевого образования определяет конкретные стадии рака, актуальные для рассматриваемой нами области. Рассмотрим основные их виды.
- I стадия. На данной стадии рака опухолевое образование располагает небольшими размерами. Также она полностью ограничена пределами в виде тканей поджелудочной железы, то есть, выход за ее пределы еще не произведен.
- II стадия. В данном случае возможно соответствие стадии 2А или 2В.
- 2А. Отмечается распространение опухолевого образования к органам, окружающим поджелудочную железу: к двенадцатиперстной кишке либо к желчевыводящему протоку. Распространения к лимфоузлам не происходит.
- 2В. В данном случае, в отличие от предыдущего, распространение опухолевого образования происходит к ближайшим лимфоузлам, само оно при этом может располагать различными размерами.
- III стадия. Происходит распространение опухолевого образования к желудку и селезенке, а также к толстому кишечнику. Возможным становится распространение к крупным нервам и сосудам.
- IV стадия. Опухолевое образование распространяется по лимфоузлам (то есть начинает метастазировать) к другим органам (печень, легкие и пр.).
Достаточно часто диагностирование рака поджелудочной железы происходит уже на поздних стадиях заболевания, при которых уже произошло распространение опухолевого образования за пределы железы. Учитывая это, какие-либо прогнозы относительно данного заболевания носят неблагоприятный характер. Так, лишь около 20% людей проживает 5 лет и более с момента определения этого диагноза и после проведенного вслед за этим хирургического лечения.
Если лечение рака поджелудочной железы исключается, то выживаемость больных в этом случае (в рамках 5 лет) крайне низкая и составляет не более 2%.
Рак поджелудочной железы: симптомы
Длительное время рак поджелудочной железы может протекать без особых симптомов, а потому и диагностирование его, как мы отметили выше, происходит на достаточно поздних стадиях, при которых опухолевое образование уже распространяется к органам, окружающим поджелудочную железу, а также к лимфоузлам.
В числе основных признаков рака поджелудочной железы можно выделить следующие:
- Боль в области верхней части живота, боль в спине. Такая боль имеет острый характер проявления, она достаточно сильная, причем некоторое ее уменьшение в случае с рассматриваемым диагнозом отмечается при подведении к животу ног.
- Похудение. Масса тела снижается без каких-либо предрасполагающих к этому причин.
- Жажда. Имеет выраженный характер проявления, соответственно, данному симптому сопутствует и учащение мочеиспускания, которое, в свою очередь, выступает в качестве раннего симптома сахарного диабета. Уже сахарный диабет является нередко сопутствующим заболеванием, возникающим на фоне рака поджелудочной железы.
- Рвота. Ее возникновение при раке поджелудочной железы объясняется сдавливанием, производимым опухолевым образованием в области перехода от желудка к двенадцатиперстной кишке.
- Желтуха. Этот симптом, проявляющийся в виде пожелтения слизистых, склер глаз и кожного покрова, преимущественно возникает в результате рака головки поджелудочной железы, при котором происходит сдавливание желчного протока опухолевым образованием. В результате этого не происходит выделения по желчному протоку желчи к двенадцатиперстной кишке, в результате чего и развивается желтуха. Примечательно, что желтуха нередко сочетается и с таким симптомом, как кожный зуд, причиной которого становится отложение в коже кристаллов желчи.
- Тяжесть в правом подреберье. Данный симптом объясняется тем, что происходит сдавливание опухолевым образованием селезеночной вены, в результате чего селезенка подвергается увеличению (иными словами, развивается спленомегалия).
- Диарея. Стул в этом случае жидкий и часто зловонный. Причиной этого становится нехватка ферментов в комплексе с понижением всасывания из пищи жиров.
Инсулинома (опухоль с выработкой инсулина) может сопровождаться такими симптомами: дрожание рук, слабость, потеря сознания, голод, учащенное сердцебиение. Нередко наступает даже кома. Симптоматика эта проявляется по причине резкого падения в крови глюкозы.
Гастринома (при которой опухолью производится выработка гастрина) сопровождается изжогой и повышенным уровнем кислотности, появляется язва желудка, не проходящая даже в результате лечения. Соответственно, симптоматика возникает на фоне повышенной выработки гастрина.
Глюкагонома (опухолью вырабатывается глюкагон) сопровождается симптоматикой в виде снижения веса в комплексе с выраженной жаждой и учащением, на фоне этого, мочеиспускания. Также появляется красно-коричневая сыпь, язык приобретает гладкость и становится ярко-оранжевым. Объясняются эти проявления повышением в крови сахара.
Учитывая тот факт, что симптомы рака поджелудочной железы нередко появляются у больных с диагнозом сахарный диабет или хронический панкреатит, важно выделить, что любое из изменений симптоматики, возникающее в течении этих болезней, а также внезапное ухудшение общего состояния при них, требует незамедлительного обращения к врачу. Как вы можете догадаться, подобное течение этих заболеваний может указывать на «присоединение» к ним рака поджелудочной железы.
Диагностирование
В диагностировании рака поджелудочной железы применяются такие исследования:
- УЗИ брюшной полости. В частности исследуется брюшная полость на предмет оснований к появлению у больного желтухи, а также болезненных проявлений в области верха живота. Часто подобная симптоматика указывает, например, на наличие камней (в области протоков поджелудочной железы либо в желчных протоках). При определении опухоли требуется проведение следующего исследования.
- КТ (компьютерная томография). С помощью этого метода изучается поджелудочная железа в любой из ее частей, причем становится возможным выявление даже незначительной по размерам опухоли, которую не определяет УЗИ. Далее, при наличии опухолевого образования, определяется, из каких конкретно клеток оно состоит – применяется для этого следующее в нашем списке исследование.
- Биопсия. Самый достоверный вариант диагностики рассматриваемого нами заболевания. В данном случае исследованию подлежит определенный участок опухолевого образования, изучаемый под микроскопом. Совершается биопсия при использовании нескольких вариантов действий: с использованием иглы, вводимой при контроле УЗИ в кожу, либо же с использованием гибкой трубки (эндоскопия), которую вводят пациенту через рот.
- Проведение исследования крови. В частности обнаружению подлежит особое вещество, антиген СА19-9. При интересующем нас диагнозе отмечается его повышение в составе крови. Между тем, повышение нередко провоцируется и другого рода заболеваниями, да и нормальные показатели по данному антигену не могут достоверно указывать на отсутствие у пациента рака.
В том случае если при биопсии в рамках исследуемого участка были выявлены раковые клетки, рак, как диагноз, является подтвержденным. Чтобы установить конкретную стадию, соответствующую развитию рака поджелудочной железы на конкретный период времени, требуется провести ряд дополнительных исследований (УЗИ печени, рентгенография области грудной клетки и пр.).
Лечение заболевания
Лечение данного заболевания предусматривает использование трех основных методов, а именно хирургического вмешательства, радиотерапии и химиотерапии.
При хирургическом вмешательстве преимущественно речь идет о процедуре Уиппла, при которой удалению подлежит головка поджелудочной железы, в которой сосредоточено опухолевое образование. Также удаляется часть желудка и двенадцатиперстной кишки, часть желчного пузыря и лимфоузлов, находящихся вблизи пораженного органа. Удалить такое количество частей органов в комплексе с анатомическими образованиями нужно для того, чтобы исключить последующее распространение опухоли к соседним органам, что происходит очень быстро.
При распространении рака поджелудочной железы к отдалённым органам и крупным сосудам, хирургическое вмешательство становится не просто неэффективным в реализации соответствующих мер, но и опасным.
При сдавливании неоперабельным раком желчевыводящего протока с одновременным нарушением в результате этого оттока желчи, проводится операция, ориентированная на восстановление здесь проходимости.
Что касается такого метода, как химиотерапия, то при раке поджелудочной железы она подразумевает под собой использование лекарственных препаратов, однако принимают их, опять же, после операции, возможно – в комплексе с методом радиотерапии или самостоятельно.
Радиотерапия может применяться в комплексе с хирургическим вмешательством или с химиотерапией. Опухоль в этом случае подвергается облучению вместе с окружающими ее тканями. Раковые клетки, таким образом, уничтожаются либо замедляются в процессах деления.
Для при наличии актуальных для данного заболевания симптомов необходимо обратиться за консультацией к онкологу.
simptomer.ru
симптомы, проявление, первые признаки, онкология
Рак поджелудочной железы, симптомы, проявление и, что самое главное, лечение — все это волнует пациентов, столкнувшихся с данной проблемой, ведь это одна из самых страшных болезней нашего века. Поджелудочная железа связана со всем организмом, занимаясь выполнением 2 функций: внешнесекреторной и эндокринной. Они непосредственно влияют на работу всех органов и систем. Рак поджелудочной возникает, когда здоровые клетки поджелудочной мутируют, превращаясь впоследствии в злокачественные. Лечится ли это заболевание и какие анализы необходимо сдать, чтобы точно подтвердить диагноз?

Виды и причины
Онкология поджелудочной железы в течение длительного времени протекает без симптоматики, а как только дает о себе знать в полной мере, у пациента диагностируют 4-ю стадию, практически неизлечимую. Можно ли вылечить рак поджелудочной железы, причины появления всегда одинаковы? Да, это возможно, но лишь при должной терапии и вовремя оказанной медицинской помощи.
Железа окружена множеством других жизненно необходимых органов, за счет чего подобные операции требуют от хирурга абсолютной точности. Рак поджелудочной железы у мужчин диагностируется чаще, чем у женщин. Медики до сих пор не установили причины такого явления. Можно встретить много противоречивой информации в отзывах о том, как вылечить недуг, поэтому следует обращаться только к проверенным специалистам.
Поджелудочная железа состоит из 3 элементов. В зависимости от поражения той или иной части начинают плохо работать определенные органы. Основные признаки и связи:
- Рак головки поджелудочной железы, симптомы которого зависят от места локализации опухоли. Поражаются именно эти органы.
- Тело располагается за желудком и непосредственно прилегает к нему. Опухоль может прорастать и в стенки желудка.
- Расположение между аортой (слева) и селезенкой. Рак хвоста поджелудочной железы проходит непосредственно через селезенку.
Таким образом, болезнь может появляться в разных органах.
Как часто Вы сдаете анализ крови?Poll Options are limited because JavaScript is disabled in your browser.Только по назначению лечащего врача 30%, 794 голоса
794 голоса 30%
794 голоса — 30% из всех голосов
Один раз в год и считаю этого достаточно 18%, 469 голосов
469 голосов 18%
469 голосов — 18% из всех голосов
Только когда болею 16%, 416 голосов
416 голосов 16%
416 голосов — 16% из всех голосов
Как минимум два раза в год 15%, 398 голосов
398 голосов 15%
398 голосов — 15% из всех голосов
Чаще чем два раза в год но меньше шести раз 11%, 295 голосов
295 голосов 11%
295 голосов — 11% из всех голосов
Я слежу за своим здоровьем и сдаю раз в месяц 6%, 171 голос
171 голос 6%
171 голос — 6% из всех голосов
Боюсь эту процедуру и стараюсь не сдавать 4%, 117 голосов
117 голосов 4%
117 голосов — 4% из всех голосов
Всего голосов: 2660
21.10.2019
×
Вы или с вашего IP уже голосовали.Новообразования появятся вследствие чрезмерного употребления алкоголя, курения, неправильного питания, избыточной массы тела. Причины возникновения весьма разнообразны. Это могут быть как сопутствующие болезни (сахарный диабет, цирроз печени, кисты, аденома поджелудочной), так и масса других, менее значимых раздражителей.
Опухоли появляются и по наследственным причинам, если кто-либо в семье ранее страдал этим заболеванием.
Если обнаружен рак поджелудочной железы с метастазом, причины могут быть обусловлены разными раздражающими факторами. Такая опухоль является одной из самых тяжелых форм недуга. Метастаз — это появившийся вторичный очаг ракового образования, который разносится по организму с кровотоком. Попадая в другие органы, раковые клетки цепляются к ним и начинают активно развиваться. Сам процесс с бразованием таких очагов называется метастазированием. Очень часто опухоль не успевает полностью сформироваться, а вот метастазы за это время успевают распространиться по всему организму.
Метастазирующие раковые клетки бывают нескольких видов. Ацинарно-клеточный тип встречается у большинства пациентов. Этот вид опухоли будет развиваться из клеток, выстилающих протоки организма. Остальное достается новообразованиям, развивающимся из нейроэндокринных элементов. Зачастую они доброкачественные, но встречается и злокачественная опухоль поджелудочной железы. Даже первый вид не исключает необходимости лечения заболевания, поэтому не стоит пренебрегать советами медиков.
Реже встречается псевдопапиллярная опухоль поджелудочной железы. Диагностируют этот вид чаще всего у молодых девушек, ведь ее может вызвать беременность, которая пробуждает находившиеся в организме спящие клетки. Примечательно то, что СППО в большинстве случаев не переходит в злокачественную опухоль.
Симптомы болезни
На ранней стадии больной чувствует симптомы, которые довольно просто связать с рядом других заболеваний. Это могут быть обычные запоры, недомогание и слабость. Диабет весьма искусно маскирует более серьезную болезнь. Первые признаки рака поджелудочной железы у женщин и мужчин на ранних стадиях можно обнаружить по непроверенным исследованиям ряда специалистов.
Так, многие заболевшие жаловались, что практически за полгода до того как начал проявляться основной штамп болезни они внезапно почувствовали отвращение к любимым ранее продуктам и напиткам. Незначительное количество людей ощущало приступ панкреатита за полгода до диагностики. Первые симптомы заболевания зачастую проявляют себя лишь на поздних стадиях, поскольку в данном случае уже происходит сдавливание соседних органов.
Боли при раке поджелудочной железы — это основной признак, проявляющий себя в числе первых. Такой симптом говорит о том, что болезнь метастазирует и переходит на нервные окончания. Болевые ощущения проявляются в зависимости от места поражения одного из органов. Боли усиливаются после приема вредной пищи, а также в положении лежа на спине.
Тромбоз — существенный симптом, который проявляется отеками и покраснением ног. Также у пациента повышается температура. Если опухоль добирается до желчного протока, может появиться механическая желтуха. Кожа и слизистые становятся желтого оттенка, моча при этом темнеет, наблюдается вздутие живота. Со временем кожа из желтого приобретает резкий зеленоватый оттенок.
У некоторых отмечают появление интоксикации, возникающее при попадании в кровь зловредных веществ. Появляется симптом еще на ранних стадиях болезни, но часто его ошибочно принимают за другое заболевание. Человек начинает резко терять вес, чувствует усталость и полную потерю аппетита. Вместе с тем часто вес уходит и при нормальном питании. Метастазы при раке поджелудочной железы могут проявить себя в виде сильного кашля, одышки, боли в груди и даже кровохаркания. Еще один яркий внешний симптом — вялый вид больного.
Рак претерпевает такие стадии развития:
- Опухоль располагается лишь в районе поджелудочной, имеет размер максимум 2 см и довольно легко устраняется хирургическим путем.
- Новообразование переходит на другие органы, но все еще подвергается хирургическому вмешательству.
- Рак прорастает в кровеносную систему, задевает лимфатические узлы. Операция все еще возможна, но не во всех случаях.
- Метастазы проходят в брюшную полость и уже не удаляются из организма.
Диагностика недуга
Обнаружить рак поджелудочной на ранней стадии довольно сложно. При осмотре может прощупываться увеличение печени и желчного пузыря. Медики могут обнаружить симптомы водянки, когда в желудке накапливается много лишней жидкости.
Научное название этого явления — асцит при раке.
Диагностика болезни будет производиться при помощи таких исследований:
- Онкомаркер поджелудочной железы вырабатывается раковыми клетками и попадает в организм вместе с кровью. Материалом для исследования послужит венозная кровь. Анализ на опухолевый маркер СА 19 9 может оказаться не совсем точным, поэтому для дальнейшего исследования назначают еще ряд дополнительных видов диагностики.
- Биохимическое исследование крови должно обнаружить повышение ферментов, желчных кислот и других химических веществ в организме.
- Ультразвуковое обследование обнаружит опухоль и позволит просмотреть, на какой стадии она находится и задела ли при этом внутренние органы.
- Тем не менее онкомаркеры при раке поджелудочной железы при УЗИ не всегда заметны, поэтому дополнительно могут назначить еще эндолюминальную эндоскопическую сонографию, эндоскопическую ретроградную холангиопанкреатографию (ЭРХПГ), лапароскопию и цитологию.
- Холангиография позволит ввести внутрь специальный раствор и сделать фото внутренних органов.
- Ангиография. Процедура, во время которой похожий раствор вводят уже в кровеносные сосуды.
- Биопсия подразумевает исследование образца ткани поджелудочной под микроскопом. При помощи этого анализа рак поджелудочной железы окончательно подтверждается или оспаривается.
- Компьютерная диагностика.
Лечение болезни
Как лечить рак? Первое, что необходимое сделать, — полностью избавиться ото всех зараженных клеток в организме. Если подобное невозможно, необходимо остановить дальнейший рост опухоли, не позволив ей метастазировать, и уменьшить симптомы рака поджелудочной железы у женщин и мужчин. Для лечения прибегают к самым различным методам.
Хирургическое вмешательство зачастую практически не применяется, поскольку подразумевает под собой ряд серьезных условий и дальнейших осложнений. Во-первых, рак не должен распространиться на соседние органы. Во-вторых, должны полностью отсутствовать метастазы.
Данная операция подразумевает полное или частичное удаление онкологии, а иногда проводят удаление и других пораженных органов. Поскольку эта процедура необычайно трудная и сложная, хирургическим путем чаще всего удаляют опухолевое образование у молодых людей, так как именно их организм наиболее быстро восстанавливается после серьезных вмешательств извне. После операции выздоровевший пожизненно принимает ферменты и инсулин. Хирургические приемы целесообразны лишь в 10% диагностирования заболевания, поскольку рак развивается с необычайной скоростью и велик риск больших ухудшений после процедуры.
Химиотерапия при раковой опухоли нецелесообразна и назначается дополнительно к лучевой терапии, чтобы уменьшить симптомы больного. Гормональное лечение довольно часто приостанавливает развивающиеся опухоли, поскольку в составе подобных препаратов есть химические элементы, препятствующие дальнейшему распространению метастазов. При регионарной терапии лекарства вводятся в железу, а при системной — в мышцу или вену.
Лучевое лечение назначается уже после проведенной операции, чтобы окончательно устранить все оставшиеся карциномы в клетках, которые не смог достать скальпель хирурга. При внутренней терапии облучение происходит при помощи специальных игл. Внешнее излучение подразумевает манипуляцию, которую проводят с помощью специальных технологий.
Клиника рака при биологической или иммунотерапии лишь проходит ряд испытаний для подтверждения своей целесообразности. Синтезированные вещества вводят прямо в иммунную систему, заставляя их начать борьбу со зловредными клетками. На начальном этапе начинают с ненаркотических веществ, позже переходят к наркотическим, в том числе и к сильнодействующим. Рак поджелудочной железы с метастазами практически не лечится.
Медики устраняют лишь симптоматику заболевания при помощи вышеупомянутых средств лечения.
Народных методов для борьбы с раком поджелудочной не существует. Да, у некоторых лекарственных препаратов в составе могут быть те или иные растения, но там содержится и множество других ингредиентов. Ни в коем случае не нужно пытаться избавиться от столь серьезного заболевания самостоятельно сомнительными методами. Это может нести серьезную опасность для жизни. Не последнюю роль сыграет и подбор правильного медицинского центра по борьбе с болезнью.
Профилактика и прогнозы
Если обнаружен рак поджелудочной железы, прогноз во многом будет зависеть от размера и локализации самой опухоли, наличия метастазов и степени прорастаемости их в клетках организма. Не последним аспектом будет и общее физическое состояние человека. Если до появления болезни у пациента было крепкое здоровье и хорошая иммунная система, то и шансы на выздоровление во многом возрастут.
Для людей, болезнь которых находилась на ранних стадиях, прогноз выживаемости составит до 24% (по другим данным — 18%). Сколько живут с раком на 4-й стадии? Продолжительность жизни зависит лишь от устойчивости организма к химиотерапии, облучению и качества лечения.
Средний показатель — от нескольких месяцев до полугода. При правильном лечении рака с метастазами возможно продление жизни даже на годы. В целом средняя продолжительность жизни — 6-12 месяцев. При доброкачественной опухоли смертность довольно низкая. Если вовремя обнаружить проблему, устранить ее и полностью следовать дальнейшим указаниям врачам, данный вид болезни вполне излечим.
Профилактика рака поджелудочной железы в целом довольно проста. В первую очередь необходимо бросить курить, не употреблять алкоголь в больших количествах и пытаться поддерживать нормальный уровень массы тела (вредные привычки — главные причины рака). Если известно, что в семье кто-то из близких родственников страдал данной болезнью, лучше проконсультироваться с генетиком или сдать все необходимые анализы для полного спокойствия.
Предупреждение развития недуга является наиболее эффективным способом лечения. Если у человека было обнаружено такое заболевание, быстро избавиться от проблемы не получится. При соблюдении всех рекомендаций врача и вере в собственные силы победить возможно любую болезнь.
medicalok.ru
Рак поджелудочной железы: причины, симптомы и лечение

Рак поджелудочной железы – это онкологическое поражение органа атипичными клетками, склонными к активному росту и размножению, метастазированию и нарушению основных функций.
По сравнению с другими онкологическими процессами желудочно-кишечного тракта, рак поджелудочной встречается не так часто. Но по летальности патология занимает 4 место среди всех раков органов и систем.
Судя по этим данным можно предположить, что рак агрессивен и диагностируется на поздних стадиях. С возрастом происходит увеличение риска развития болезни, особенно после 50-60 лет.
Причины рака поджелудочной железы
В норме раковые клетки ежедневно образуются в организме каждого человека. Они являются чужеродными и несут в себе антигенную информацию. Наша иммунная система устроена таким образом, что она быстро распознаёт их и уничтожает.
Под воздействием определённых факторов может произойти сбой в распознавании или уничтожении чужеродных клеток, тогда они остаются, делятся и формируют злокачественную опухоль.
На сегодняшний день учёные так и не пришли к общему выводу о том, что же является точной причиной формирования рака поджелудочной. Существует ряд причин и факторов, которые могут повлиять на формирование опухоли и её развития.
При этом выделяют предраковые состояния:
1. Хронические воспалительные болезни железы. Это хронический панкреатит. При несоблюдении рекомендаций врача и должной терапии воспалённые клетки способны мутировать. Эти мутации приводят к ослаблению иммунных защитных сил, организм не понимает, что они опасны и не уничтожает их. Начинается предраковая дисплазия, которая прогрессирует в рак.
2. Наследственные болезни поджелудочной или онкология у ближайших родственников в анамнезе. Ген, отвечающий за злокачественность, передаётся по наследству и может проявиться через одно или несколько поколений.
3. Сахарный диабет 1 и 2 типа. Если железа выделяет недостаточное количество инсулярного гормона, то глюкоза из крови плохо усваивается. Её длительный избыток негативно влияет и на саму железу, токсическое воздействие и вызывает мутации клеток и тканей.
4. Переедание, употребление некачественной пищи, несоблюдение диеты. Вредные вещества, которые мы получаем при съедании некачественной пищи, негативно влияют на организм в целом. Самыми первыми страдают и попадают под воздействия органы пищеварения. Поджелудочная уязвимый и нежный орган, который подвержен опасности.
К вредным продуктам относят:
- переработанные мясные изделия в виде колбасы, сосисек, бекона;
- мясо, приготовленное на открытом огне;
- жирная, острая, кислая, вяленая, консервированная продукция;
- фаст фуд;
- сладкая газировка, некоторые виды соков с красителями и консервантами.
- ГМО.
5. Систематическое употребление алкогольной продукции. Спирты вызывают мутацию генетического материала и клеточного состава, вызывая не только хронические болезни, но и рак. Во многих европейских странах это научно доказано.
6. Курение. Не важно, будь то табак, курительные смеси или модные электронные сигареты – всё это ведёт к разрушению тканей, их воспалению и озлокачествлению. Во всём мире приняли тот факт, что в 90% случаев курение вызывает рак лёгких и является основной причиной его развития. Лёгкие как и поджелудочная – паренхиматозный орган. Следовательно она так же способна впитывать и накапливать токсические газы. А они вызывают раковую патологию.
7. Ожирение, избыточный вес. При этом происходит жировая дистрофия всех внутренних паренхиматозных органов, особенно печени и поджелудочной железы. Это состояние является фоновым или предраковым.
8. Отравления токсическими веществами: метиловым спиртом, красителями, бытовыми жидкостями. Ситуация происходит с теми, кто старается употреблять суррогатные алкоголезаменители. Они моментально вызывают некроз, мутацию генов, провоцируя онкологические процессы. Если не принять экстренные лечебные мероприятия, то прогноз для течения заболевания и жизни может оказаться крайне неблагоприятным.
9. Хронически болезни желудка, желчевыводящих путей, хроническая язва. При ней меняется полностью состав желудочно кишечного тракта, нарушается пищеварительная функция. Полное расщепление питательных веществ затруднено, из них формируются токсические соединения. Последние негативно влияют на органы.
10. Гепатиты вирусной и токсической этиологии, цирроз печени. Печень и поджелудочная железа всегда находятся в тесной взаимосвязи. При нарушении работы одного органа компенсаторно повреждается и другой.
Выделяют факторы риска формирования злокачественного процесса:
- Пожилой возраст человека, старше 60 лет;
- Вредные условия труда: химическая промышленность, работа с красителями, токсическими соединениями;
- Аутоиммунные процессы: аллергические реакции, склеродермии, системная красная волчанка;
- Адинамия и сидячий образ жизни, сниженная активность;
- Онкологические процессы в других органах и системах.
В зависимости от того, из каких типов клеток образуется новообразование выделяют типы рака поджелудочной:
- Ацинарный. Опухоль произрастает из ацинусов – железистых элементов органа. При этом сразу нарушается образование и отток панкреатического сока.
- Плоскоклеточный рак. Форма, которая по статистике встречается реже всего. Формируется из эпителиальных клеток, выстилающих орган.
- Аденокарцинома – из железистой части и стромы поджелудочной железы.
- Недиффиренцированный рак – состоит из структур, которые невозможно определить. Самый опасный и быстропрогрессирующий вид онкологии.
Если опухолевидное образование формируется из экзокринных желёз, то выделяют следующие формы:
- Инсулинома – склонна к прогрессированию, синтезирует обильное количество инсулина, резко снижает уровень глюкозы в крови.
- Глюкагонома – патологическое образование, которое вырабатывает активно глюкагон. Он повышает уровень глюкозы в крови.
Гастринома – негативно влияет на желудок. При ней синтезируется избыток соляной кислоты.
Все эти опухоли синтезируют гормоны, нарушая собственный гормональный фон организма.
Симптомы, признаки и лечение рака поджелудочной железы
У каждого пациента клинические проявления могут быть индивидуальными и проявляться в той или иной степени, в разной выраженности и комбинации.
Принято выделять основные синдромы и симптомы, которые характерны для онкологического поражения поджелудочной железы. Но не всегда эти признаки указывают на злокачественность процесса.
Важно, чтобы правильную диагностику провёл квалифицированный врач и выставил точный диагноз. При выявлении у себя похожих симптомов не стоит заниматься самодиагностикой и самолечением, а нужно как можно скорее обратиться за медицинской помощью в профильное учреждение.
Общие симптомы:
- Боль. Она локализуется в животе. Сначала в верхних его отделах, затем, по мере прогрессирования патологии может быть разлитой и занимать всю брюшную полость. Усиливается ночью. Может носить опоясывающий характер, отдавать в спину, левую лопатку, руку. При сгибании коленей и подтягивании их к туловищу, больному становится незначительно легче.
- Резкая потеря веса. Связано с нарушением пищеварительной функции.
- После еды чувство тяжести в левом подреберье.
- Общая слабость, головокружение, снижение работоспособности, апатия, сонливость, депрессия. Всё это проявления синдрома интоксикации.
Рак головки поджелудочной железы
Самая распространённая форма. Опухолью поражается головка органа. При этом происходит сдавления выводных протоков железы, скопление панкреатического сока и явления панкреонекроза поджелудочной. Причинами заболевания могут служить:
- Хронический панкреатит длительностью более 15 лет;
- Отравления спиртами, метаном, химическими соединениями, тяжёлыми металлами;
- Сахарный диабет;
- Несоблюдение диеты, употребление вредной продукции;
- Курение.
Проявляется рак головки признаками:
- Болезненность в эпигастральной области и левом подреберье. Носит постоянный приступообразный характер;
- Желтушность кожных покровов, склер и видимых слизистых. Возникает из-за накопления билирубина. В начале болезни могут окрашиваться в слабо-лимонный цвет глазные яблоки и склеры. По мере нарастания тяжести, окрашивается кожа в ярко жёлтый или коричневато-зелёный цвет. Является неблагоприятным прогностическим признаком.
- Кожный зуд. Этот симптом тоже вызывает избыток в крови непрямого билирубина. Человек чешется постоянно. Противовоспалительные и противоаллергические средства не помогают устранить данный признак.
- Отсутствие аппетита. Пациент полностью отказывается от приёма пищи.
- Резкая потеря массы тела, за пару недель пациент может терять до 10 кг.
- Нарушения пищеварения в виде тошноты, рвоты, неустойчивости стула.
- Испражнения приобретают жирный блестящий характер, кал становится жидкой консистенции и неприятного запаха. Происходит его обесцвечивание.
- Моча становится тёмной.
- Наличие жидкости в брюшной полости – асцит.
- Расширение вен пищевода.
Лечение этой формы затруднительно на последних стадиях. При выявлении онкологии на 1-2 стадии прогноз для выживаемости благоприятный.
Применяют комбинированную терапию – сочетание химиопрепаратов, облучение, хирургической операции. При соблюдении всех рекомендаций врача, диеты, систематических осмотрах и исследованиях, рецидив не наступает.
Рак тела и хвоста поджелудочной железы
Как себя может проявлять:
- Маскироваться под сахарный диабет. При этом пациент будет отмечать усиленную жажду, обильное выделение мочи, сухость, запах ацетона во рту. Уровень глюкозы крови будет повышенным.
- Боль после еды в левой половине живота, сильное урчание, тяжесть, вздутие.
- Анемический синдром: бледность и сухость кожных покровов, извращение вкуса, точечная сыпь на туловище, общая слабость, недомогание, длительно незаживающие раны на коже и слизистых, эрозии, язвы.
- Маскировка под панкреатит: обильный зловонный жирный стул, положительные панкреатические симптомы, тошнота, нечастая рвота.
- Истощение, дефицит массы тела.
- У женщин патология может сопровождаться нарушением менструального цикла, отсутствием менструации или обильными длительными кровотечениями.
- Полное снижение либидо.
- Геморрагические кровоизлияния на коже конечностей, проявления тромбоцитопенической пурпуры.
- Внутренние кровотечения.
- Нарушение гормонального фона.
Аденокарцинома поджелудочной железы
Аденокарцинома поджелудочной железы – это форма рака, характеризующаяся злокачественным произрастанием из железистых тканей органа, самая частая форма патологии. При гистологическом исследовании на её долю приходится 80% от всех онкологических процессов в железе.
Чаще всего фоновым и предраковым процессом являются различные формы панкреатита и жировой дистрофии железы.
Что служит причинами формирования недуга:
- Иные патологии и болезни органа: сахарный диабет, кисти, полипы, панкреонекроз;
- Язвенная болезнь желудка, резекция петель кишечника, особенно двенадцатиперстной, неспецифический язвенный колит.
- Аутоиммунные болезни.
- Долгое течение ВИЧ — инфекции, хронические вирусные гепатиты, цирроз печени.
- Злоупотребление алкоголем, курение.
- Плохая экология.
- Наследственный фактор.
- Поломки на генетическом уровне.
- Отравление соединениями тяжёлых металлов.
- Воздействие радиации.
Симптомы аденокарциномы:
- Как и при любой другой форме будет присутствовать выраженный болевой синдром. Связан с растяжением капсулы железы, в которой находится большое количество нервных рецепторов.
- Тошнота, отрыжка, изжога, рвота, диарея. Всё это носит длительное течение.
- Желтуха с нарастанием симптоматики, упорный кожный зуд.
- Выпирание опухоли в левой половине живота, при достижении ею больших размеров.
- Компенсаторное увеличение печени, селезёнки, желчного пузыря.
- Кровь в моче, кале, рвотных массах.
Для обнаружения процесса применяют инструментальные и лабораторные методы исследования. В их список входят:
- общий анализ крови;
- биохимический анализ крови с подробным исследованием пищеварительных ферментов;
- определение в крови пациента онкомаркёров: СА 19-9, СА125, DuPan;
- общий анализ мочи;
- копрограмма;
- ультразвуковое исследование органов брюшной полости и почек;
- эндоскопическая ретроградная холангиопанкреатография;
- биопсия и гистологическое исследование поражённой ткани органа;
- диагностическая лапароскопия;
- КТ, МРТ.
Лечение такого типа опухоли производится преимущественно хирургическим путём. После иссечения опухоли и резекции той части органа, в которой она располагалась, производят радикальное удаление всех регионарных лимфатических узлов.
Затем применят полихимиотерапию курсами. Препараты вводят внутривенно. Следующим шагом может стать лучевая терапия. Прогноз для данной формы рака считается неблагоприятным.
Лечение заболевания
Лечение подбирается каждому больному индивидуально на основании состояния пациента, возраста, сопутствующих патологий, степени тяжести и стадии процесса, наличии или отсутствии метастазов, осложнений.
Правильное и полноценное лечение сможет назначить только врач. При таком серьёзном заболевании не следует пытаться лечиться самостоятельно. При 1 и 2 стадии на первый план выходит хирургическое лечение.
Производят радикальное удаление опухоли и прилегающих лимфоузлов. Затем через кожу облучают железу гамма-пучками. Прогноз у таких больных благоприятный.
Хирургические операции:
- Операция по фамилии автора Уипла. Иссекается головка железы, участок двенадцатиперстной кишки, желудка, желчный пузырь и лимфатические образования. Проводится на ранних сроках.
- Тотальная резекция или удаление органа. Лучше всего подходит тогда, когда опухоль произрастает внутрь железы.
- Сегментарное удаление. Убирают тело органа, а головку и хвост соединяют при помощи петель кишечника.
- Установка стента эндоскопическим путём. Используют в тех случаях, когда иные операции невозможно осуществить. При больших размерах опухоли, она зажимает панкреатический проток. Хирурги вставляют специальную трубочку – стент, через которую секрет будет поступать в тонкий кишечник.
- Наложение шунта на желудок. Оправдана операция при обильном разрастании онкологического очага и возникновении непроходимости кишечника. Желудок и кишечник подшивают в обход опухоли.
При невозможности осуществить лечебные операции, выполняют паллиативные вмешательства:
- Удаление большей части рака;
- Иссечение метастаз;
- Восстановление проходимости протоков;
- Снятие внутрибрюшного давления, устранение асцита.
Следующим шагом является проведение химиотерапии. Применяют препараты, которые способны приводить к гибели клеток, как плохих, так и здоровых.
Имеет множество побочных эффектов: тошнота, рвота, присоединение инфекции, иммунносупрессия, нарушение кроветворения, выпадение волос, аллергические реакции.
Монотерапия – использование одного химического препарата. Эффективность не высока, составляет до 10%.
Полихимиотерапия – применения комбинации нескольких фармакологических веществ. Производится курсами. Ремиссия достигается в 50% случаев.
Таргентная терапия – введение в организм соединений, которые действуют только на чужеродные клетки, не затрагивая здоровые. Хорошо переносится пациентами, имеет не много побочных эффектов. Минусом является слишком большая стоимость препаратов.
Лучевая терапия. При помощи гамма-излучения воздействуют на опухоль. Она уменьшается в размерах, злокачественные клетки гибнут.
Для большего результата используют комбинацию всех перечисленных методов.
Рак поджелудочной – серьёзное и опасное заболевание. Для того, чтобы его предотвратить и избежать, необходимо проходить профилактические медосмотры 1 раз в год. Тогда вашему здоровью не будет ничего угрожать.
bolvzheludke.ru
симптомы и первые признаки у женщин и мужчин, лечение в Москве
Рак поджелудочной железы — опухолевое заболевание злокачественного характера. Обладает склонностью к быстрому прорастанию в соседние ткани. По мере распространения образования происходят структурные и функциональные нарушения в поджелудочной железе.
Согласно статистическим данным, рак поджелудочной занимает лидирующие позиции среди всех онкологических патологий. С каждым годом растет количество диагностированных случаев. Мужчины страдают от заболевания чаще, чем женщины. В международной классификации болезней рак поджелудочной железы имеет код С25. В зависимости от локализации опухоли выделяют поражение:
- С25.0 — головки;
- С25.1 — тела;
- С25.2 — хвоста;
- С25.3 — протока;
- С25.4 — островков Лангерганса;
- С25.7 — шейки;
- С25.8 — опухоль, выходящая за пределы указанных грани;
- С25.9 — неуточненная локализация.
Пройти полный курс диагностики и лечения рака поджелудочной железы можно в Юсуповской больнице. В клинике работают лучшие врачи-онкологи столицы. Для исследования используются современные аппараты, с высокой точностью выявляющие рак поджелудочной на любой стадии развития.
Риски возникновения рака поджелудочной железы
Врачи выделяют предрасполагающие факторы, наличие которых повышает риск развития рака поджелудочной железы. Среди них находятся:
- Сахарный диабет — характеризуется поражением поджелудочной железы.
- Чрезмерное курение — повышает риск возникновения ишемии поджелудочной.
- Переизбыток в рационе легкоусвояемых углеводов — создают дополнительную нагрузку на орган.
- Хронический панкреатит — мутация клеток в раковые происходит на фоне неконтролируемого воспалительного процесса в поджелудочной. Заболевание относится к числу предраковых.
- Избыток массы тела — жировые отложения затрагивают внутренние органы, в том числе поджелудочную железу. Дополнительная нагрузка повышает риски развития опухолевых образований.
- Хроническая интоксикация — длительное токсическое воздействие негативно сказывается на строении и функциях поджелудочной железы.
- Другие опухолевые образования — неконтролируемое течение рака способствует появлению метастатических очагов.
- Заболевания полости рта — кариес, парадонтит, пародонтоз и другие воспаления ротовой полости в значительной мере повышают риск формирования опухолевых очагов в поджелудочной железе.
Мнение эксперта

Автор:
Алексей Андреевич Моисеев
Врач-онколог, химиотерапевт
Рак поджелудочной железы — это злокачественное образование, развивающееся на железистой ткани или в протоках органа. Опухоль очень быстро разрушает ткани и прорастает в соседние органы, поэтому важно знать основные симптомы заболевания, чтобы своевременно обратиться к врачу.
По мнению врачей, основная причина возникновения опухоли — генетический сбой на клеточном уровне. В результате пораженные клетки не могут выполнять основные функции, однако интенсивно размножаются, что приводит к образованию опухоли. Медицине не удается найти первопричину онкологии и ответить на вопрос о том, что дает толчок к перерождению здоровых клеток в раковые. Долгие годы ведутся исследования, но однозначной причины патологии так и не найдено.
Медицинская статистика утверждает, что более 75 % пациентов, страдающих раком поджелудочной железы, достигли 70-летнего возраста. Однако патология поражает и гораздо более молодых людей.
Коварство рака поджелудочной железы заключается в том, что начальные стадии болезни протекают практически бессимптомно. Нет сильных болей и явных проявлений каких-либо отклонений в состоянии здоровья, дискомфорта. Однако стоит насторожиться, если вы заметили:
- боли в области живота, отдающие в спину, усиливающиеся при изменении положения тела;
- желтушность кожных покровов;
- резкое снижение массы тела;
- потерю аппетита;
- тошноту и рвотные позывы, головокружение, жидкий стул, слабость без видимой причины.
Провоцирующими факторами считаются курение, неумеренное употребление алкоголя, сахарный диабет, оперативные вмешательства на органах ЖКТ, плохая экологическая обстановка.
Ни один врач вам не ответит, сколько будет жить и будет ли жить больной на той или иной стадии рака поджелудочной железы. Все зависит от тяжести патологии, массовости поражения, состояния организма самого пациента. Врачи Юсуповской больницы практикуют комплексный подход к диагностике и лечении рака поджелудочной железы в условиях стационара.
Причины рака поджелудочной железы
До настоящего времени не удалось установить точных причин развития рака поджелудочной железы. Наследственность — один из основных этиологических факторов. В остальном мутация здоровых клеток в раковые может произойти по различным причинам.
Первые симптомы и признаки
Опасность рака поджелудочной железы заключается в длительном бессимптомном течении. В некоторых случаях возникают клинические признаки, нехарактерные для опухолевых образований. Поэтому им не уделяется особого внимания со стороны пациента. Обращение к врачу часто происходит в связи с резким ухудшением состояния. Как правило, на этом периоде рак уже имеет значительные размеры. Рассмотрим ранние симптомы опухоли поджелудочной железы, появление которых требует обращения за медицинской помощью:
- Болевой синдром. Варьируется от ноющей, тянущей боли до острой и постоянной по мере роста образования.
- Неконтролируемое снижение веса. Один из первых признаков, который заставляет насторожиться пациента и его близких.
- Пожелтение кожи и видимых слизистых. Данный клинический признак свидетельствует о сдавливании опухолью желчных протоков.
- Диспепсические явления. Чувство тошноты, рвоты, неустойчивый стул характерны для многих патологий поджелудочной железы, в том числе и для рака.
- Внезапное повышение температуры тела. Для ранних этапов характерна субфебрильная температура тела. По мере прогрессирования заболевания и появления интоксикационного синдрома значения температуры возрастают.
- Отсутствие аппетита. Привычный рацион перестает вызывать аппетит. В связи с этим происходит снижение веса вплоть до анорексии.
Перечисленные симптомы нельзя отнести к специфическим. Однако, все они являются возможными признаками рака поджелудочной железы. Несвоевременное обращение к врачу может привести к усугублению состояния и росту опухоли. На последних стадиях лечение, как правило, только паллиативное.
Диагностика рака поджелудочной железы
Выявление опухоли поджелудочной железы на первой стадии происходит крайне редко. Это связано с отсутствием характерной симптоматики. Чаще всего рак на начальных стадиях диагностируется в ходе обследования по другому заболеванию. В Юсуповской больнице исследования проводятся с помощью современной аппаратуры. Она позволяет точно и быстро определить вид и стадию развития опухолевого образования. Это важно для уточнения дальнейшей тактики лечения. Комплексная диагностика рака поджелудочной железы включает в себя:
- Общий и биохимический анализ крови. Назначается с целью выявления воспалительного процесса в организме. Обращают внимание на такие показатели, как СОЭ, лейкоцитарную формулу, АЛТ, АСТ, билирубин, липазу, амилазу и щелочную фосфатазу.
- Коагулограмма. Определяется для оценки степени нарушения гемостаза.
- Кровь на онкомаркеры. СА-242 и СА-19-9 являются специфическими онкомаркерами рака поджелудочной железы. Их повышение свидетельствует о высоких рисках формирования опухоли.
- УЗИ органов брюшной полости. Позволяет оценить структуру поджелудочной железы, ее размеры, а также локализацию патологического очага.
- КТ и МРТ. Одни из наиболее точных методов диагностики. Послойное исследование поджелудочной железы позволяет оценить расположение, размеры и степень прорастания опухоли в соседние ткани.
- ПЭТ-КТ. Для исследования используется контрастное вещество. После того, как меченный изотоп накопится в поджелудочной, орган исследуется на предмет наличия опухолевого образования.
- Эндоскопическая ретроградная холангиопанкреатография. Обследование головки поджелудочной железы производится с помощью эндоскопа. Через него вводится контрастное вещество, которое окрашивает орган. Серия рентгеновских снимков позволяет установить локализацию и размеры опухоли.
- Лапароскопия. Высокотехнологичный и информативный метод исследования поджелудочной. Во время процедуры возможно выполнение биопсии для гистологического анализа патологического материала.
- Биопсия. Рак поджелудочной железы обязательно должен быть подтвержден гистологическим исследованием. Биопсия позволяет определить вид и стадию рака. Это необходимо для выяснения тактики лечения.
Виды рака поджелудочной железы
Классификация рака поджелудочной железы зависит от локализации опухолевого процесса и его гистологического строения. В соответствии с расположением выделяют рак:
- головки;
- тела;
- хвоста.
По гистологическому строению рак поджелудочной железы делится на:
- плоскоклеточный;
- аденокарциному;
- цистаденокарциному;
- железисто-плоскоклеточный;
- неуточненный;
- протоковую аденокарциному.
Рак поджелудочной у мужчин
Статистические данные свидетельствуют о том, что мужчины чаще страдают от рака поджелудочной железы. В группе риска находятся представители сильного пола старше 50 лет, курящие, употребляющие жирную и жареную пищу в больших количествах, имеющие лишний вес. Поэтому при появлении первых патологических симптомов врачи рекомендуют обращаться за медицинской помощью для проведения комплексного обследования.
Рак поджелудочной у женщин
Женщины реже мужчин страдают данным заболеванием. Однако, на фоне других соматических болезней могут не обратить внимание на ранние признаки рака поджелудочной. В связи с этим происходит позднее обращение за медицинской помощью и выявление опухоли на поздних стадиях.
Лечение рака поджелудочной железы
Тактика лечения рака поджелудочной железы определяется его стадией развития, локализацией и размерами опухолевого очага. Для терапии используются как консервативные, так и хирургические методы. Среди них выделяют:
- Хирургические операции. Врачи-онкологи выделяют несколько видов оперативного лечения, проводимого при раке поджелудочной железы. Они отличаются объемом вмешательства. В соответствии с этим различают тотальную, частичную или сегментарную резекцию.
- Химиотерапия. Чаще всего используется в совокупности с лучевой терапией. Суть лечения заключается в введении в организм препаратов, останавливающих рост раковых клеток. Данные лекарства не имеют избирательного действия. Поэтому угнетение оказывается и на здоровые клетки. В результате появляются побочные эффекты.
- Лучевая терапия. Основной задачей данного метода лечения является снижение размеров опухолевого очага. Лучевая терапия может проводиться как до, так и после хирургического вмешательства. На поздних стадиях рака поджелудочной железы лучевая терапия носит паллиативный характер.
- Симптоматическая терапия. Обязательная часть комплексного лечения рака поджелудочной железы. Симптоматическая терапия призвана облегчить болевой синдром, который испытывают пациенты на всех этапах лечения. С этой целью используются наркотические и ненаркотические анальгетики.
Стадии и прогноз рака поджелудочной железы
Выявление стадии развития рака поджелудочной железы важно для определения дальнейшей тактики лечения. В соответствии с классификацией выделяют:
- 0 (TisN0M0): опухоль не распространяется за пределы поджелудочной железы, отсутствует клиническая симптоматика;
- 1А (T1N0M0): опухоль диаметром до 2 см локализуется в пределах органа, возможно появление поноса, тошноты или рвоты;
- 1В (T2N0M0): размер опухолевого очага становится более 2 см, сохраняются диспепсические явления;
- 2А (T3N0M0): опухоль прорастает за пределы поджелудочной железы, но не затрагивает лимфоузлы;
- 2В (T1-3N1M0): раковый процесс распространяется на близлежащие лимфатические узлы, происходит резкое снижение веса, появляются пожелтение кожи и видимых слизистых и болевой синдром;
- 3 (T4N0-1M0): опухоль прорастает за пределы поджелудочной, затрагивает артерии, вены, нервы;
- 4 (T0-4N0-1M1): наиболее тяжелая стадия, на которой раковый процесс поражает отдаленные лимфатические узлы и органы, появляются метастазы.
Прогноз на 5-летнюю выживаемость зависит от стадии, на которой было выявлено образование. Чем раньше происходит диагностика рака, тем выше шансы успешной терапии патологии. В некоторых случаях на поздних стадиях развития опухоли возможно проведение только паллиативного лечения, целью которого является облегчение общего состояния пациента.
Рецидив и тактика лечения
Возможность рецидива рака поджелудочной железы зависит от стадии, на которой было выявлено заболевание и качестве проведенного лечения. Точно спрогнозировать возможность повторного развития опухоли невозможно. На рецидив оказывают влияние различные провоцирующие факторы. Поэтому после завершения лечения важно следовать врачебным рекомендациям и регулярно посещать профилактические осмотры. Лечение рецидива рака поджелудочной железы определяется локализацией, размерами и стадией развития опухолевого очага. Для этого используются такие же методы, как и при первичном заболевании.
Профилактика рака поджелудочной железы
Чтобы снизить вероятность развития рака поджелудочной железы, врачи разработали профилактические рекомендации. Они включают в себя:
- Соблюдение рационального и сбалансированного питания. В ежедневном меню необходимо ограничить количество легкоусвояемых углеводов и белков. Выбираемые продукты не должны содержать нитраты.
- Активный образ жизни. Адекватная физическая нагрузка снижает риск развития ожирения.
- Отказ от курения и чрезмерного употребления алкоголя. Хронические интоксикации негативно сказываются на состоянии поджелудочной железы, стимулируя рост опухолевых клеток.
Провести полный курс диагностики и лечения рака поджелудочной железы в Москве можно в Юсуповской больнице. Клиника располагает новейшим оборудованием и профессиональной командой врачей. Быстрая и точная диагностика позволяет определить рак на начальных стадиях развития. Индивидуальный подход к каждому пациенту, доступные цены выгодно выделяют Юсуповскую больницу среди столичных медицинских учреждений. Записаться на консультацию можно по телефону или оставить заявку на официальном сайте больницы.
Автор
 Алексей Андреевич Моисеев
Алексей Андреевич МоисеевЗаведующий онкологическим отделением, врач-онколог, химиотерапевт, к.м.н.
Список литературы
- МКБ-10 (Международная классификация болезней)
- Юсуповская больница
- Черенков В. Г. Клиническая онкология. — 3-е изд. — М.: Медицинская книга, 2010. — 434 с. — ISBN 978-5-91894-002-0.
- Широкорад В. И., Махсон А. Н., Ядыков О. А. Состояние онкоурологической помощи в Москве // Онкоурология. — 2013. — № 4. — С. 10—13.
- Волосянко М. И. Традиционные и естественные методы предупреждения и лечения рака, Аквариум, 1994
- John Niederhuber, James Armitage, James Doroshow, Michael Kastan, Joel Tepper Abeloff’s Clinical Oncology — 5th Edition, eMEDICAL BOOKS, 2013
Наши специалисты

Заведующий онкологическим отделением, врач-онколог, химиотерапевт, к.м.н.

Хирург-онколог

Врач-онколог

Врач-онколог

Врач-онколог
Цены на услуги *
*Информация на сайте носит исключительно ознакомительный характер. Все материалы и цены, размещенные на сайте, не являются публичной офертой, определяемой положениями ст. 437 ГК РФ. Для получения точной информации обратитесь к сотрудникам клиники или посетите нашу клинику.
Скачать прайс на услуги

Мы работаем круглосуточно
yusupovs.com


 При дискомфорте в желудке необходима своевременная и грамотная диагностика
При дискомфорте в желудке необходима своевременная и грамотная диагностика Капсульная гастроскопия не вызывает дискомфорта и неприятных ощущений
Капсульная гастроскопия не вызывает дискомфорта и неприятных ощущений С помощью метиленовой синьки проверяют кислотность желудочного сока
С помощью метиленовой синьки проверяют кислотность желудочного сока Рентген ЖКТ информативен и не отнимает много времени, но имеет противопоказания
Рентген ЖКТ информативен и не отнимает много времени, но имеет противопоказания







 Глотание капсулы с камерой — неплохая альтернатива зонду. И все же она выполняет меньше функций.
Глотание капсулы с камерой — неплохая альтернатива зонду. И все же она выполняет меньше функций. Камера в кишечнике подсвечивает и периодически делает снимки.
Камера в кишечнике подсвечивает и периодически делает снимки.
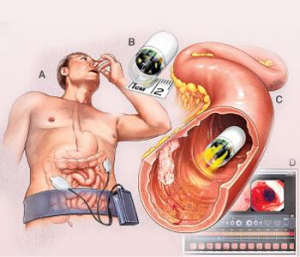 Схема проведения капсульной эндоскопии.
Схема проведения капсульной эндоскопии.





 Если за несколько дней до начала месячных тянет низ живота и появляются приступы головной боли, похожие на мигрень, это может указывать на ПМС.
Если за несколько дней до начала месячных тянет низ живота и появляются приступы головной боли, похожие на мигрень, это может указывать на ПМС. результате попадания вирусного возбудителя в пищеварительный тракт. После 5 дней инкубационного периода формируется яркая картина, характерная для болезни. У пациента болит голова и тошнит, его мучают диарея и слабость, может начаться рвота. Наблюдается повышение температуры, покраснение слизистых, нередки насморк и дискомфорт в горле. Характер боли сильный, при отказе от профильного лечения ощущения нарастают. Чем моложе заболевший, тем ярче у него выражены симптомы.
результате попадания вирусного возбудителя в пищеварительный тракт. После 5 дней инкубационного периода формируется яркая картина, характерная для болезни. У пациента болит голова и тошнит, его мучают диарея и слабость, может начаться рвота. Наблюдается повышение температуры, покраснение слизистых, нередки насморк и дискомфорт в горле. Характер боли сильный, при отказе от профильного лечения ощущения нарастают. Чем моложе заболевший, тем ярче у него выражены симптомы. Воспаление слизистой оболочки желудка нередко игнорируется людьми. Они привыкают к тому, что у них болит живот и просто принимают лекарства для снятия неприятных ощущений. Со временем картина дополняется изжогой, отрыжкой, неприятным вкусом во рту. Изменения в организме приводят к приступам мигрени. Несоблюдение правил питания провоцирует тошноту и рвоту. Перечисленные признаки возникают после приема пищи и могут держаться несколько дней.
Воспаление слизистой оболочки желудка нередко игнорируется людьми. Они привыкают к тому, что у них болит живот и просто принимают лекарства для снятия неприятных ощущений. Со временем картина дополняется изжогой, отрыжкой, неприятным вкусом во рту. Изменения в организме приводят к приступам мигрени. Несоблюдение правил питания провоцирует тошноту и рвоту. Перечисленные признаки возникают после приема пищи и могут держаться несколько дней.
 Каждый человек в своей жизни сталкивался с такими неприятными явлениями, как то, что ноет живот, голова, тошнит, или присутствуют боли в желудке. Как правило, все эти симптомы проявляются отдельно. Не удивительно, когда после долгого напряженного рабочего дня и из-за постоянного недосыпа начинает гудеть голова, но с этим справляются таблетки из домашней аптечки и хороший отдых. Тошнота и болит когда живот, это тоже могут быть явлением относительно частым, если неправильно составлен рацион питания. Из-за этого начинает болеть и голова, а живот всегда урчит и чем-то «недоволен». Но ситуация сильно ухудшается, когда человек сталкивается со всеми явлениями сразу. Становится непонятно, как, почему и что это вообще такое. Чаще всего люди не знают, как справиться с подобной проблемой и начинают самолечение, принимая лекарства, которые есть под рукой. Да, боль может уйти на некоторое время, но после она вернется и станет ещё сильнее. Когда человека тошнит, кружится или болит голова, можно точно сказать, что в организме присутствуют определенные проблемы. Любой врач посоветует обратиться за специализированной помощью, но, тем не менее, можно выделить некоторые причины данных симптомов.
Каждый человек в своей жизни сталкивался с такими неприятными явлениями, как то, что ноет живот, голова, тошнит, или присутствуют боли в желудке. Как правило, все эти симптомы проявляются отдельно. Не удивительно, когда после долгого напряженного рабочего дня и из-за постоянного недосыпа начинает гудеть голова, но с этим справляются таблетки из домашней аптечки и хороший отдых. Тошнота и болит когда живот, это тоже могут быть явлением относительно частым, если неправильно составлен рацион питания. Из-за этого начинает болеть и голова, а живот всегда урчит и чем-то «недоволен». Но ситуация сильно ухудшается, когда человек сталкивается со всеми явлениями сразу. Становится непонятно, как, почему и что это вообще такое. Чаще всего люди не знают, как справиться с подобной проблемой и начинают самолечение, принимая лекарства, которые есть под рукой. Да, боль может уйти на некоторое время, но после она вернется и станет ещё сильнее. Когда человека тошнит, кружится или болит голова, можно точно сказать, что в организме присутствуют определенные проблемы. Любой врач посоветует обратиться за специализированной помощью, но, тем не менее, можно выделить некоторые причины данных симптомов. Причины, почему болят голова или живот, на самом деле, могут быть совершенно разными. Рассмотрим, что же может привести организм взрослого человека к перечисленным последствиям.
Причины, почему болят голова или живот, на самом деле, могут быть совершенно разными. Рассмотрим, что же может привести организм взрослого человека к перечисленным последствиям. Это вирусная болезнь, на ранних стадиях часто её могут принимать за обычное отравление, потому что признаки довольно схожи, а именно когда «ноет» желудок. При таком заболевании могут проявляться покраснение белков глаз, высокая температура, озноб. Чтобы избежать такого заболевания, достаточно мыть руки как можно чаще.
Это вирусная болезнь, на ранних стадиях часто её могут принимать за обычное отравление, потому что признаки довольно схожи, а именно когда «ноет» желудок. При таком заболевании могут проявляться покраснение белков глаз, высокая температура, озноб. Чтобы избежать такого заболевания, достаточно мыть руки как можно чаще. Отравление бывает пищевое и медикаментозное, что далеко не редкость. Пищевое отравление можно получить при употреблении в пищу несвежих или плохого качества продуктов животного происхождения (кисломолочные продукты, мясо). Отравление появляется из-за высокого содержания вредных бактерий и инфекций в пище, которые появляются вследствие неправильного хранения, приготовления, истечения срока годности. Помимо основных симптомов проявляется туманность в глазах, сильное головокружение, понижение давления, слабость или тошнит. Возможно отравление медикаментами при несоблюдении сроков годности препарата, передозировке, неправильном использовании, если есть какие-либо противопоказания определенному лекарству. Кроме того, тошнота, побаливает голова, живот, это могут быть последствиями алкогольного отравления, если было употреблено большое количество или некачественный алкоголь. В последнем случае можно самостоятельно привести организм в норму с помощью обильного питья и обезболивающих.
Отравление бывает пищевое и медикаментозное, что далеко не редкость. Пищевое отравление можно получить при употреблении в пищу несвежих или плохого качества продуктов животного происхождения (кисломолочные продукты, мясо). Отравление появляется из-за высокого содержания вредных бактерий и инфекций в пище, которые появляются вследствие неправильного хранения, приготовления, истечения срока годности. Помимо основных симптомов проявляется туманность в глазах, сильное головокружение, понижение давления, слабость или тошнит. Возможно отравление медикаментами при несоблюдении сроков годности препарата, передозировке, неправильном использовании, если есть какие-либо противопоказания определенному лекарству. Кроме того, тошнота, побаливает голова, живот, это могут быть последствиями алкогольного отравления, если было употреблено большое количество или некачественный алкоголь. В последнем случае можно самостоятельно привести организм в норму с помощью обильного питья и обезболивающих. На сегодняшний день известен ряд самых распространенных инфекций при которых желудок не в порядке, и носят название заболевания желудочно-кишечного тракта (ЖКТ). К ним относят:
На сегодняшний день известен ряд самых распространенных инфекций при которых желудок не в порядке, и носят название заболевания желудочно-кишечного тракта (ЖКТ). К ним относят: Нередко тошнота и боли в животе и голове встречаются у беременных женщин. Тошнота-характерный симптом токсикоза, но и остальные периодически могут проявляться, особенно в утренние часы. В большинстве случаев это нормальная реакция организма, но бывают осложнения, поэтому важно тщательно следить за самочувствием, чтобы избежать действительно серьезных заболеваний и не навредить малышу.
Нередко тошнота и боли в животе и голове встречаются у беременных женщин. Тошнота-характерный симптом токсикоза, но и остальные периодически могут проявляться, особенно в утренние часы. В большинстве случаев это нормальная реакция организма, но бывают осложнения, поэтому важно тщательно следить за самочувствием, чтобы избежать действительно серьезных заболеваний и не навредить малышу.
 По-другому это называется гипертония. Это серьезное заболевание, которое может приносить своим обладателям ряд неприятных симптомов: болит голова, проявляется тошнота, болит желудок, немеют конечности, появляется паника и тревога. Данное заболевание может привести к плохим последствиям, если вовремя не обратить внимание на состояние своего здоровья и не проконсультироваться с врачом. Лечение должен подобрать исключительно специалист. Самое главное, что может сделать больной для себя- это соблюдать распорядок дня и придерживаться диеты, постоянно следить за состоянием организма.
По-другому это называется гипертония. Это серьезное заболевание, которое может приносить своим обладателям ряд неприятных симптомов: болит голова, проявляется тошнота, болит желудок, немеют конечности, появляется паника и тревога. Данное заболевание может привести к плохим последствиям, если вовремя не обратить внимание на состояние своего здоровья и не проконсультироваться с врачом. Лечение должен подобрать исключительно специалист. Самое главное, что может сделать больной для себя- это соблюдать распорядок дня и придерживаться диеты, постоянно следить за состоянием организма. При сотрясении мозга нередко проявляются основные признаки, перечисленные в заголовке статьи, а именно когда тошнит или голова периодически побаливает. Поэтому необходимо обеспечить больного покоем и должным уходом.
При сотрясении мозга нередко проявляются основные признаки, перечисленные в заголовке статьи, а именно когда тошнит или голова периодически побаливает. Поэтому необходимо обеспечить больного покоем и должным уходом. Появление раковых опухолей могут подать сигнал о себе именно в форме головных, желудочных болей и тошноты. Если каждый день человек чувствует это, то стоит насторожиться и пройти обследование, чтобы начать своевременное лечение.
Появление раковых опухолей могут подать сигнал о себе именно в форме головных, желудочных болей и тошноты. Если каждый день человек чувствует это, то стоит насторожиться и пройти обследование, чтобы начать своевременное лечение. Конечно же, если вы наверняка знаете причину проявления столь неприятных симптомов и она не угрожает серьезными проблемами здоровью, то можно применить простое лечение в домашних условиях. Ряд современных анальгетиков помогут в устранении головных болей. Помощниками могут стать хороший отдых, сон или даже свежий воздух. Можно сделать холодный компресс. Для избавления от тошноты следует сделать промывание. Также его применяют при отравлении, когда болит живот. Для этого необходимо выпить около литра кипяченой воды и вызвать рвотный рефлекс. Некоторые используют слабый раствор марганцовки, но врачи не рекомендуют пользоваться этим способом, поскольку можно принести вред. После промывания рекомендуется принять активированный уголь, предварительно рассчитав количество таблеток по весу тела. Следует воздержаться от приема пищи.
Конечно же, если вы наверняка знаете причину проявления столь неприятных симптомов и она не угрожает серьезными проблемами здоровью, то можно применить простое лечение в домашних условиях. Ряд современных анальгетиков помогут в устранении головных болей. Помощниками могут стать хороший отдых, сон или даже свежий воздух. Можно сделать холодный компресс. Для избавления от тошноты следует сделать промывание. Также его применяют при отравлении, когда болит живот. Для этого необходимо выпить около литра кипяченой воды и вызвать рвотный рефлекс. Некоторые используют слабый раствор марганцовки, но врачи не рекомендуют пользоваться этим способом, поскольку можно принести вред. После промывания рекомендуется принять активированный уголь, предварительно рассчитав количество таблеток по весу тела. Следует воздержаться от приема пищи.

 Ротовирусная инфекция начинается воспалением желудочно-кишечного тракта с ярко выраженными симптомами. В остром периоде недуга пациента беспокоят такие симптомы, как:
Ротовирусная инфекция начинается воспалением желудочно-кишечного тракта с ярко выраженными симптомами. В остром периоде недуга пациента беспокоят такие симптомы, как: Колющие ощущения охватывают всю поверхность черепа, носят приступообразный характер, вызывают плач и крик у ребенка. Тошнота появляется одновременно с дискомфортом в области затылка. Приступы носят повторяющийся характер, переходят в рвоту, не приносящую облегчения человеку.
Колющие ощущения охватывают всю поверхность черепа, носят приступообразный характер, вызывают плач и крик у ребенка. Тошнота появляется одновременно с дискомфортом в области затылка. Приступы носят повторяющийся характер, переходят в рвоту, не приносящую облегчения человеку. Тошнота при гемикрании проявляется в очень сильной степени. В полости рта ощущается приторный вкус, увеличивается количество выделяемой слюны, возникает отвращение к пище. Приступы тошноты становятся непрерывными, вызывая у человека неприятие пищевых продуктов.
Тошнота при гемикрании проявляется в очень сильной степени. В полости рта ощущается приторный вкус, увеличивается количество выделяемой слюны, возникает отвращение к пище. Приступы тошноты становятся непрерывными, вызывая у человека неприятие пищевых продуктов. Токсикоинфекция способствует появлению тошноты, рвоты, диареи, повышению температуры тела, ознобу, головной боли, ухудшению самочувствия. Дискомфорт в животе при отравлении носит опоясывающий характер, схваткообразный, сопровождается частым жидким стулом. Температура достигает 38-39°C, держится в течение 2-3 суток.
Токсикоинфекция способствует появлению тошноты, рвоты, диареи, повышению температуры тела, ознобу, головной боли, ухудшению самочувствия. Дискомфорт в животе при отравлении носит опоясывающий характер, схваткообразный, сопровождается частым жидким стулом. Температура достигает 38-39°C, держится в течение 2-3 суток. В раннем периоде вынашивания ребенка тошнота зависит от наличия патологии желудочно-кишечного тракта и общего состояния здоровья женщины. Признаки дурноты обычно заканчиваются опорожнением желудка и относятся к симптомам раннего токсикоза. Основная причина ее появления – нарушение нейрогуморальной регуляции организма.
В раннем периоде вынашивания ребенка тошнота зависит от наличия патологии желудочно-кишечного тракта и общего состояния здоровья женщины. Признаки дурноты обычно заканчиваются опорожнением желудка и относятся к симптомам раннего токсикоза. Основная причина ее появления – нарушение нейрогуморальной регуляции организма. же описываемые признаки не связаны с приемом пищи, то проблемы могут коснуться таких органов, как печень, поджелудочная железа либо желчный пузырь.
же описываемые признаки не связаны с приемом пищи, то проблемы могут коснуться таких органов, как печень, поджелудочная железа либо желчный пузырь. стенка брюшины напряжена, а также болит желудок и тошнит, что делать? Незамедлительно вызвать врача. Если же ситуация не столь серьезна, то для устранения боли можно использовать антацидное средство. Это лекарство обволакивает стенки ЖКТ, что позволяет снять раздражение, а также нейтрализовать лишнюю соляную кислоту, которая способствует появлению болей. Чем лечить желудок? С вышеописанными функциями справятся такие препараты, как Маалокс или Фосфалюгель . Эти средства уже зарекомендовали себя с положительной стороны при лечении заболеваний желудка. Если же симптомы, указанные выше, сопровождаются изжогой и отрыжкой, а также очень сильно болит живот, то необходимы более сильные средства для воздействия на желудок. Лечение в этом случае заключается в использовании препарата Ренни либо другого лекарства, снижающего выработку сока желудка. Для снятия спазмов может подойти Но-шпа .
стенка брюшины напряжена, а также болит желудок и тошнит, что делать? Незамедлительно вызвать врача. Если же ситуация не столь серьезна, то для устранения боли можно использовать антацидное средство. Это лекарство обволакивает стенки ЖКТ, что позволяет снять раздражение, а также нейтрализовать лишнюю соляную кислоту, которая способствует появлению болей. Чем лечить желудок? С вышеописанными функциями справятся такие препараты, как Маалокс или Фосфалюгель . Эти средства уже зарекомендовали себя с положительной стороны при лечении заболеваний желудка. Если же симптомы, указанные выше, сопровождаются изжогой и отрыжкой, а также очень сильно болит живот, то необходимы более сильные средства для воздействия на желудок. Лечение в этом случае заключается в использовании препарата Ренни либо другого лекарства, снижающего выработку сока желудка. Для снятия спазмов может подойти Но-шпа .



 Если у вас болит желудок и тошнит – это первый сигнал о том, что произошел сбой в работе пищеварительной системы. Оставлять без внимания подобные симптомы нельзя. Многие полагают, что никаких последствий может не быть и все пройдет само собой. Но на самом деле, если вовремя не обратиться за медицинской помощью, болезнь может осложниться, что приведет к оперативному вмешательству. Самостоятельно делать, если болит желудок и начало тошнить, ничего не нужно, самолечение только усугубит ситуацию.
Если у вас болит желудок и тошнит – это первый сигнал о том, что произошел сбой в работе пищеварительной системы. Оставлять без внимания подобные симптомы нельзя. Многие полагают, что никаких последствий может не быть и все пройдет само собой. Но на самом деле, если вовремя не обратиться за медицинской помощью, болезнь может осложниться, что приведет к оперативному вмешательству. Самостоятельно делать, если болит желудок и начало тошнить, ничего не нужно, самолечение только усугубит ситуацию. Самостоятельно диагностировать у себя заболевание невозможно и обратиться в поликлинику необходимо обязательно. Но есть случаи, когда медицинская помощь нужна немедленно:
Самостоятельно диагностировать у себя заболевание невозможно и обратиться в поликлинику необходимо обязательно. Но есть случаи, когда медицинская помощь нужна немедленно:


 Инфекционное заболевание, именуемое в народе «болезнью грязных рук», довольно распространено у детей. Вирусные бактерии в организм попадают через ручки малыша или игрушки, которые он постоянно берет в рот. За несколько дней вирус достигает кишечника, начинается острая фаза заболевания с выраженными симптомами:
Инфекционное заболевание, именуемое в народе «болезнью грязных рук», довольно распространено у детей. Вирусные бактерии в организм попадают через ручки малыша или игрушки, которые он постоянно берет в рот. За несколько дней вирус достигает кишечника, начинается острая фаза заболевания с выраженными симптомами: Неокрепшая иммунная и пищеварительная система ребенка часто подвергается воздействию токсинов и опасных веществ, вызывающих следующие виды отравлений:
Неокрепшая иммунная и пищеварительная система ребенка часто подвергается воздействию токсинов и опасных веществ, вызывающих следующие виды отравлений: Чрезмерное употребление ребенком продуктов, содержащих вредные вещества, консерванты и красители – чипсов, фаст-фудов, сладкой газированной воды или шоколадных батончиков. При насыщении организма рафинированными веществами и хлоридом натрия повреждаются сосуды, раздражается слизистая желудка, что приводит к тому, что болит голова и живот у ребенка.
Чрезмерное употребление ребенком продуктов, содержащих вредные вещества, консерванты и красители – чипсов, фаст-фудов, сладкой газированной воды или шоколадных батончиков. При насыщении организма рафинированными веществами и хлоридом натрия повреждаются сосуды, раздражается слизистая желудка, что приводит к тому, что болит голова и живот у ребенка.
 В любом случае, если у человека наблюдается боль в животе и понос следует провести промывание желудка ресторанным методом искусственно вызвать приступ рвоты — особенно при отравлении ядами, грибами. Далее целесообразен прием сорбентов — атоксил (содержимое одного пакетика растворить на стакан воды), белый уголь по 1 таблетке три раза в день; прием пробиотиков — линекс, йогурт или же лактовит форте — по одной капсуле 3 раза в сутки. Затем следует проведение регидратационной и антибактериальной терапии.
В любом случае, если у человека наблюдается боль в животе и понос следует провести промывание желудка ресторанным методом искусственно вызвать приступ рвоты — особенно при отравлении ядами, грибами. Далее целесообразен прием сорбентов — атоксил (содержимое одного пакетика растворить на стакан воды), белый уголь по 1 таблетке три раза в день; прием пробиотиков — линекс, йогурт или же лактовит форте — по одной капсуле 3 раза в сутки. Затем следует проведение регидратационной и антибактериальной терапии. Ксантома представляет собой желтоватую бляшку в слизистой оболочке желудка, слегка выступающую над ее поверхностью.
Ксантома представляет собой желтоватую бляшку в слизистой оболочке желудка, слегка выступающую над ее поверхностью.
 Как правило, ксантоматозные бляшки поражают антральный отдел желудка, реже – его тело.
Как правило, ксантоматозные бляшки поражают антральный отдел желудка, реже – его тело. Терапия ксантом сводится к нормализации обменных процессов и снижению концентрации холестерина и триглицеридов в крови.
Терапия ксантом сводится к нормализации обменных процессов и снижению концентрации холестерина и триглицеридов в крови.

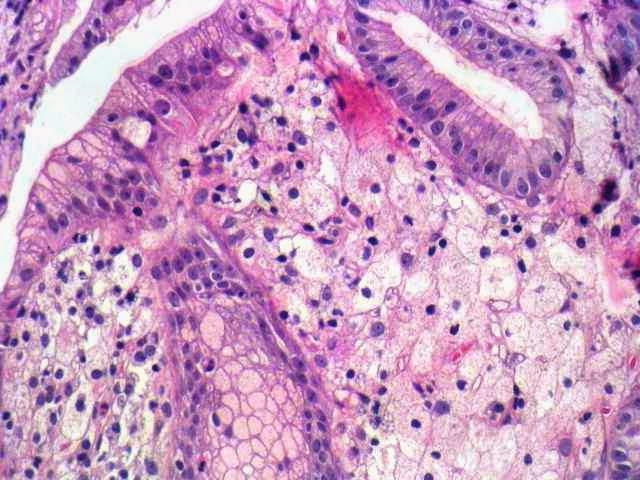





 Одним из признаков образования в нижнем отделе органа может быть тошнота.
Одним из признаков образования в нижнем отделе органа может быть тошнота. Для выявления болезни необходимо проведение биохимического исследования крови.
Для выявления болезни необходимо проведение биохимического исследования крови.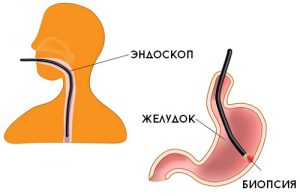 Для исключения злокачественного процесса в органе проводится биопсия обнаруженного образования.
Для исключения злокачественного процесса в органе проводится биопсия обнаруженного образования. Ловастатин поможет привести уровень липидов в крови в норму, что прекратит рост образования.
Ловастатин поможет привести уровень липидов в крови в норму, что прекратит рост образования. Решению проблемы способствует систематическое употребление чеснока.
Решению проблемы способствует систематическое употребление чеснока.
































 Если нет повышенной температуры, головной боли и слабости, то говорят о развитии диспепсии. Начинается болезнь почти всегда из-за неправильного питания, которое сначала вызывает тяжесть в желудке, пища плохо переваривается, начинаются процессы гниения и брожжения. В тяжелых случаях человек теряет в весе и начинаются различные нарушения в состоянии здоровья из-за того, что питательные вещества почти не усваиваются. Поэтому все врачи рекомендуют вовремя распознать причины тяжести в желудке и предотвратить их. Если такое состояние встречается чаще двух раз в неделю или сопровождается другими неприятными симптомами, это повод для срочного обращения к врачу и проведения диагностики.
Если нет повышенной температуры, головной боли и слабости, то говорят о развитии диспепсии. Начинается болезнь почти всегда из-за неправильного питания, которое сначала вызывает тяжесть в желудке, пища плохо переваривается, начинаются процессы гниения и брожжения. В тяжелых случаях человек теряет в весе и начинаются различные нарушения в состоянии здоровья из-за того, что питательные вещества почти не усваиваются. Поэтому все врачи рекомендуют вовремя распознать причины тяжести в желудке и предотвратить их. Если такое состояние встречается чаще двух раз в неделю или сопровождается другими неприятными симптомами, это повод для срочного обращения к врачу и проведения диагностики.





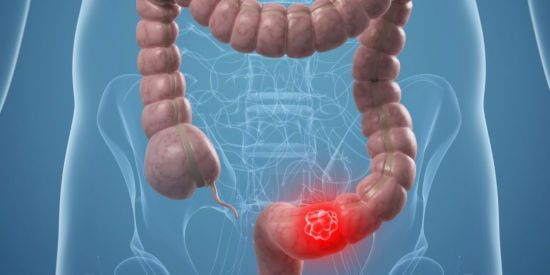
 Родители должны показать ребенка педиатру.
Родители должны показать ребенка педиатру.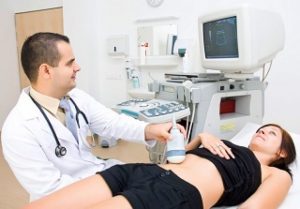 Органы пищеварительного тракта можно обследовать при помощи ультразвука.
Органы пищеварительного тракта можно обследовать при помощи ультразвука. Хирург может лечить пациента при осложнениях воспалительных патологий ЖКТ и различных опухолях в этих органах.
Хирург может лечить пациента при осложнениях воспалительных патологий ЖКТ и различных опухолях в этих органах.

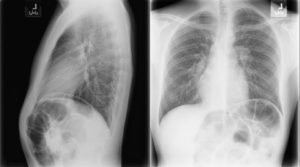

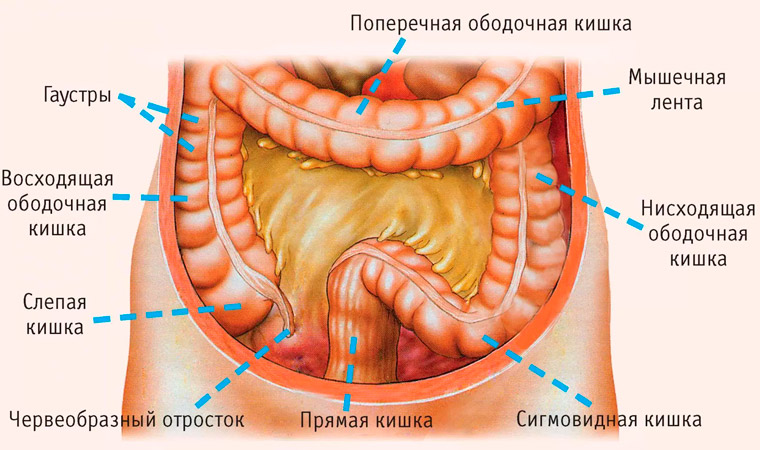
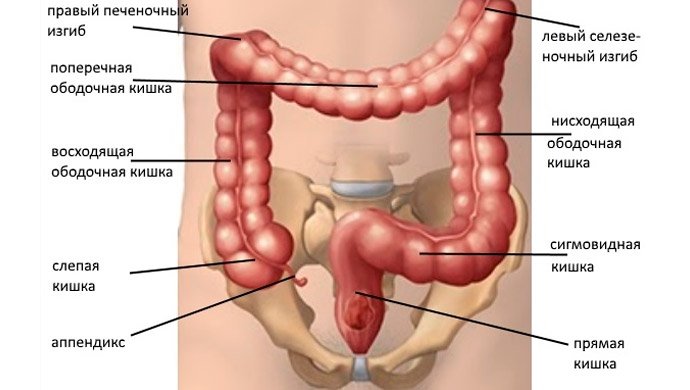
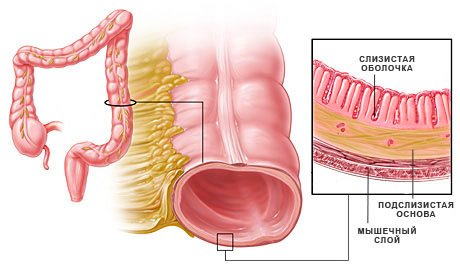 к содержанию ^
к содержанию ^
 к содержанию ^
к содержанию ^

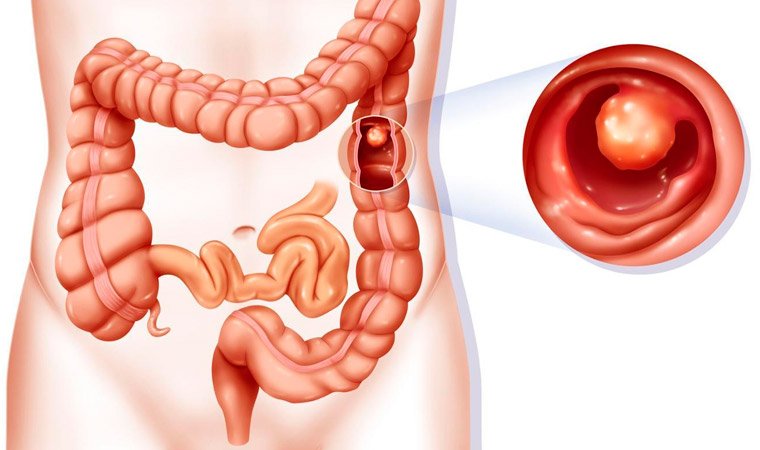
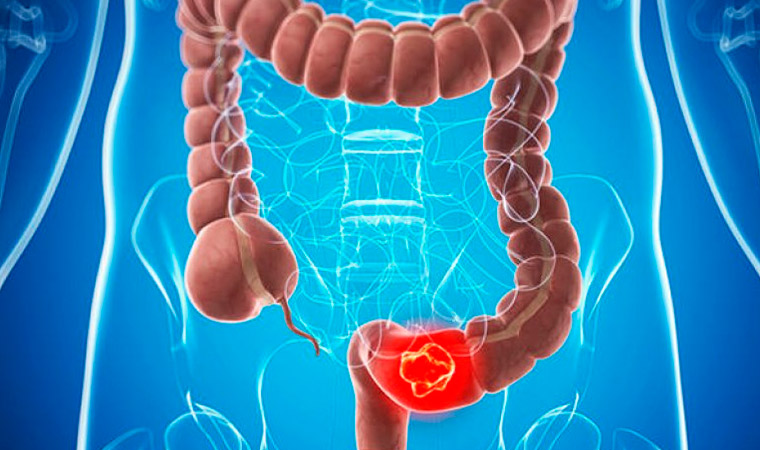






 При такой проблеме можно приготовить паровые котлетки из курятины.
При такой проблеме можно приготовить паровые котлетки из курятины. В такой ситуации лучше отказаться от квашеной капусты.
В такой ситуации лучше отказаться от квашеной капусты. На завтрак можно приготовить кашу из риса.
На завтрак можно приготовить кашу из риса.







 Продукты,которые провоцирую болезни жкт.
Продукты,которые провоцирую болезни жкт.