После воды болит желудок: причины, симптомы, лечение
Если после воды болит желудок, то такое явления считается ненормальным для пищеварительной системы. Для этого необходимо посетить специалиста, озвучить свои жалобы и при необходимости сдать анализы, пройти исследования. Есть вероятность развития определенных заболеваний.
Причины боли в желудке после питья воды
 Неприятные ощущения в животе могут возникнуть по разным причинам, в том числе и относительно безобидным. Человек может просто употреблять слишком много жидкости, что вызывает тяжесть и дискомфорт. Хотя и нужно в сутки выпивать не менее 1,5 литров воды, но делать это нужно в 7-10 приемов. Иногда просто большие глотки способствуют болям в животе, ведь вместе с жидкостью может заглатываться воздух, это приводит к последующим спазмам, болям.
Неприятные ощущения в животе могут возникнуть по разным причинам, в том числе и относительно безобидным. Человек может просто употреблять слишком много жидкости, что вызывает тяжесть и дискомфорт. Хотя и нужно в сутки выпивать не менее 1,5 литров воды, но делать это нужно в 7-10 приемов. Иногда просто большие глотки способствуют болям в животе, ведь вместе с жидкостью может заглатываться воздух, это приводит к последующим спазмам, болям.
При таких обстоятельствах, когда после питья воды болит желудок, следует попробовать изменить принцип употребления жидкости и вполне вероятно, что ситуация нормализуется.
Качество воды
Зачастую спровоцировать боль в желудке и во всем животе может вода сомнительной структуры. Особенно это касается жидкости из-под крана, которая имеет разнообразный химический состав, а также дополнительно обеззараживается различными реагентами, в том числе хлором. Такая смесь способна вызвать аллергические реакции, раздражение слизистой и другие процессы, протекание которых проходит с болевыми ощущениями.
Для людей, предпочитающих пить воду из непроверенных родников, скважин и колодцев также есть риск приобретения проблем со здоровьем. Их могут вызвать вирусы, бактерии, гельминты, оседающие в желудке. При каждом употреблении такой сырой воды ситуация ухудшается.
Температура
Установленным фактом является возможность наступления кратковременных болей при употреблении холодной жидкости. Как только она попадает в желудок и начинает принимать температуру тела, дискомфорт сразу проходит. Проверить это легко, нужно просто перейти на теплую воду или комнатной температуры.
Возможные заболевания
 Если после приема воды болит желудок и происходит это периодически, то есть вероятность развития патологических процессов. Они могут быть связаны со следующими дисфункциями в организме:
Если после приема воды болит желудок и происходит это периодически, то есть вероятность развития патологических процессов. Они могут быть связаны со следующими дисфункциями в организме:
- Синдром раздраженного кишечника. Патология иногда проявляется неприятными ощущениями сразу после питья воды, но основополагающая симптоматика – проблемы с кишечником. Это длительные запоры или беспричинная диарея. Нарушения могут касаться и желудка. К этому явлению присоединяется и такой термин, как висцеральная гиперчувствительность, которая может затрагивать любые внутренние органы.
- Язва. Болевые ощущения возникают после или вовремя приема пищи, а иногда и простого питья. Отмечается тошнота, отрыжка и изжога.
- Гастрит. При воспаленной слизистой желудка есть вероятность реакции и на простую воду, но в основном это происходит при острой стадии или, когда в жидкости есть агрессивные примеси, например, кислоты, хлор и другие активные соединения. Обратить внимание нужно на сопутствующие признаки гастрита, а именно изжогу, бледность кожи, потерю веса и болевые ощущения.
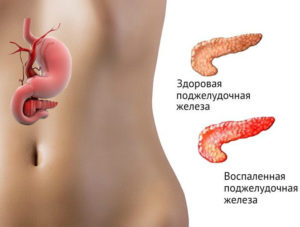
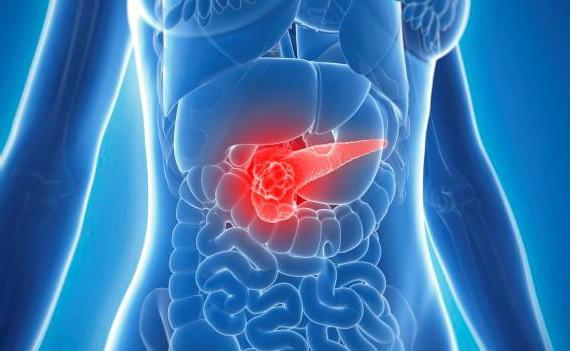
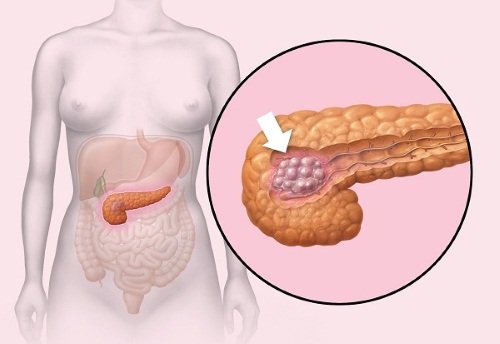
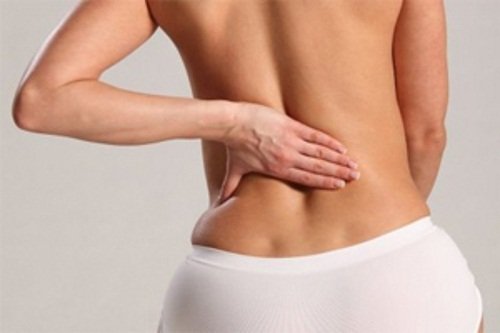
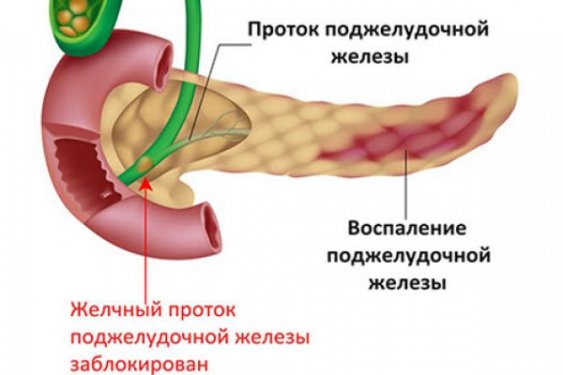
- Панкреатит. Проблемы с поджелудочной железой могут также спровоцировать боль в желудке, так как панкреатит дает осложнения на всю пищеварительную систему. Заболевание в острой стадии отдает в спину, боль сосредотачивается в верхней части живота.
Что делать, если заболел живот после питья
Дискомфорт, появившейся после выпитой жидкости, требует определенного внимания. Рекомендуется попробовать устранить причину самостоятельно и если улучшения не наблюдаются, то обратиться за помощью к гастроэнтерологу или для начала к терапевту.
Перед этим можно испробовать следующие методы избавления от проблемы:
- Организовать прием только чистой воды. Для этих целей есть разнообразные фильтры, доставка воды, а также продажа ее в торговых точках. В крайнем случае можно воспользоваться кипячением, что, хотя бы поможет избавиться от части химических элементов, вирусов и бактерий.
- Пить мелкими глотками, не более стакана за один прием и двух литров за сутки.
- Жидкость не должна быть холодной.
Эти простые приемы способны избавить от неприятных ощущений, но только при отсутствии патологических процессов. Если боль не проходит, усиливается, присутствует ухудшение состояния, нарушения стула, температура или другие проблемы с самочувствием, то нужно обращаться к врачу. Самолечение и рецепты народной медицины в таких случаях неуместны, так как важно определить причину такой реакции организма.
vzheludke.com
От воды болит желудок — Почему именно когда пью воду и после воды
Может ли болеть желудок от воды? Это тот вопрос, который часто задают люди, сталкивающиеся с проблемой болезненности в области желудка после употребления воды.
Если от воды болит желудок, стоит задуматься над причинами данной боли и дискомфорта.
Рекомендуется обратиться к врачу, который поставит точный диагноз (если причина кроется в наличии заболевания) и подскажет, что делать и как лечится пациенту.
Причины
Человек, страдающий от дискомфорта в желудке, иногда задает себе вопрос: почему возникает боль в желудке, если я пью обычную воду?
Большинство людей даже не подозревают, что боль в желудке после потребления жидкости часто бывает проявлением серьезных заболеваний. Поэтому никогда не стоит игнорировать этот признак.
Если у человека болит живот после употребления питьевой воды, то одной из вероятных причин может быть то, что он пьет загрязненную воду.
Это является правильным утверждением, когда люди пьют воду из-под крана и из колодца, потому что они могут быть более восприимчивыми к заражению вирусами, мышьяком и химическими соединениями, вероятно, имеющимися в такой воде.
Бактерии, такие как Escherichia coli и Shigella, могут вызывать воспаления в желудке, а также бактериальный гастроэнтерит. Также к такой клинике могут приводить и вирусы, простейшие, гельминты.
С другой стороны, в почве иногда присутствует такое химическое вредное вещество, как мышьяк, и провоцировать отравление человека.
Также человеку рекомендуется проверить, есть ли у него аллергия на химические вещества, такие как хлор и хлорамины, потому что они зачастую добавляются в воду для обеззараживания.
Еще одна возможная причина, почему у человека болит живот после питьевой воды, заключается в развитии так называемой висцеральной гиперчувствительности.
Это состояние характеризуется возникновением необычной степени боли во внутренних органах.
Можно утверждать, что человек испытывает данное состояние, если у него болит желудок после приема безвредных продуктов или воды.
Также боль в желудке после употребления жидкости довольно часто встречается у людей, страдающих синдромом раздраженной толстой кишки, хроническим заболеванием, которое воздействует на данный орган.
Результаты многих исследований показывают, что люди с этим недугом демонстрируют висцеральную чувствительность после приема питьевой воды.
Висцеральная гиперчувствительность также часто проявляется у людей, страдающих функциональной диспепсией, функциональной абдоминальной болью или сердечной болью в груди.
Если живот начинает болеть после потребления питьевой воды, возможно, причина появления боли кроется в приеме повышенного объема жидкости, который значительно превышает дневную норму (рекомендуемое количество литров).
Питье слишком большого объема жидкости – одна из причин гипонатриемии, состояния, при котором количество натрия в крови существенно снижается.
Это плохо, поскольку правильный уровень натрия помогает нормальному функционированию пищеварительной системы.
Одним из симптомов этого состояния является боль в желудке. У некоторых людей могут даже возникнуть тошнота, головная боль и мышечные судороги.
В связи с этим, если живот болит после потребления питьевой воды, это может быть признаком того, что человек пьет слишком много жидкости.
Чувство боли в верхней или средней части живота после питья бывает также признаком острого панкреатита. Когда человек ощущает постоянную боль в спине или ниже левой лопатки, ему лучше, как можно скорее обратиться к врачу.
Желудок может также пострадать, если человек пьет жидкость большими глотками. Многие люди испытывают дискомфорт, когда пьют воду натощак, особенно по утрам.
У некоторых людей питьевая холодная вода вызывает судороги в животе, потому что разница температур сужает кровеносные сосуды в стенке желудка.
Как только температура достигает температуры желудка, боль уходит, поэтому нужно пробовать употреблять жидкость только комнатной температуры.
Как избавиться от боли
Если человек привык пить жидкость из-под крана, ему необходимо купить качественный фильтр для очистки воды.
Врачи рекомендуют также кипятить питьевую воду в течение минуты, а затем хранить ее в чистом санитарном герметичном контейнере до момента, пока она не остынет, и охладить до комнатной температуры.
Кроме этого, можно использовать любую систему фильтрации жидкости с обратным осмосом, которая удаляет загрязняющие вещества, фильтруя жидкость через полупроницаемую мембрану.
Существуют и некоторые другие системы фильтрации жидкости, которые можно найти в специализированных магазинах.
Хотя общие рекомендации врачей состоят в том, чтобы выпивать восемь стаканов воды в день, было бы более целесообразно ее часть заменить на другие жидкости.
С этой целью желательно подсчитать содержание жидкости в напитках и продуктах, которые употребляет человек.
Некоторые эксперты рекомендуют выпивать 3 литра жидкости для мужчин и 2,2 литра жидкости для женщин.
Однако расчет необходимого количества воды в сутки, лучше производить в зависимости от массы тела. 30 – 40 мл на килограмм массы тела.
Если человек чувствует кроме боли в желудке еще и определенный дискомфорт, ему лучше совершить визит к врачу, потому что это часто бывает признаком какой-либо тяжелой болезни.
К примеру, ощущение сильной боли в спине, левой лопатке или опоясывающие характеризуется проявлением воспаления поджелудочной железы.
Появление прочих симптомов, таких как рвота, усталость и судороги, может быть причиной иных серьезных заболеваний ЖКТ.
Если у человека болит живот во время употребления холодной жидкости, ему всегда необходимо нагревать ее до уровня комнатной температуры.
Пить жидкость рекомендуется при этом небольшими глотками, так как быстрый процесс способен лишь перегрузить желудок.
Также желательно соблюдать здоровую диету, богатую клетчаткой, чтобы предотвратить судороги или спазмы в желудке.
Существуют способы, способные помочь в предотвращении боли в желудке после употребления питьевой воды. В частности, рекомендуется:
- Кипятить воду или использовать хорошую систему фильтрации жидкости с обратным осмосом.
- Проконсультироваться с врачом, если человек чувствует серьезный дискомфорт, который не ограничивается одной болью в животе.
- Никогда не превышать рекомендованной нормы потребления жидкости.
- Пить теплую жидкость маленькими глотками.
В целом, чистая питьевая вода полезна для здоровья. Если питьевая вода причиняет боль в области желудка, человек должен проверить, является ли она чистой.
Большинство проблем возникает из-за употребления грязной воды.
Если проблема не устранена, необходимо немедленно обратиться в медицинское учреждение за помощью.
Даже если многие утверждают, что пить воду во время употребления еды нежелательно или опасно для здоровья, медицинские специалисты все же сходятся на мнении, что любому организму необходимо рекомендуемое количество жидкости в день для того, чтобы все органы функционировали должным образом.
Многие считают, что лучше всего пить любую жидкость перед употреблением еды, поскольку это даст человеку ощущение сытости и он съест меньшее количество пищи.
Нужно помнить при этом, что вода не имеет калорий, и есть возможность выпить минимум до двух литров жидкости в день или даже больше.
Определенные люди полагают, что, если пить воду одновременно с приемом пищи, это может приводить к ее задержке в клетках организма.
В то же время, потребление жидкости во время употребления еды лишь стимулирует функции почек и способствует нормальной гидратации организма.
Чтобы избежать проблем с пищеварением, которые были упомянуты выше, специалисты рекомендуют пить теплую жидкость. То есть, желательно, чтобы вода была комнатной температуры (не горячая и не холодная).
У большинства людей, как известно, имеется не очень хорошая привычка пить холодную воду сразу же после приема пищи. Тем не менее, это может пагубно повлиять на состояние здоровья.
Конечно, это утверждение может быть слегка преувеличено, но суть вопроса состоит в том, что холодная вода способна привести к чувству дискомфорта и даже спровоцировать болевые ощущения в области желудка.
Вот почему многие специалисты советуют исключать питье холодной жидкости сразу же после употребления еды.
Полезное видео
jeludokbolit.ru
От воды болит желудок — Почему именно когда пью воду
Боль в желудке является самым распространенным недомоганием у людей. С этими ощущениями сталкивается каждый. Поэтому информация о такой патологии важна для всех. Ведь меры по устранению данного состояния должны быть хорошо известны, чтобы вовремя устранить боль и вернуться к нормальному ритму жизни. Помочь себе можно общепринятыми средствами, также целесообразно привлечь медикаментозные препараты.
Можно ли заниматься самолечением при болях в желудке?
Причин боли в желудке есть много
Меры по ликвидации болей в желудке зависят от характера болей. У одних время от времени появляются боли ноющего характер, у других – сильные рези. Отличающиеся проявления боли связаны с разными причинами, которые вызывают эти неприятные ощущения.
Поэтому перед принятием мер следует выявить факторы, спровоцировавшие появление болезненности. Если человек уже проходил обследование, наблюдается у специалиста с определенным диагнозом, то в этом случае можно своими силами устранить болезненные проявления. Если боль появилась неожиданно, человек никогда не обследовал состояние ЖКТ, то необходимо обратиться к врачу.
Незначительное исключение составляют случаи, когда боль стала следствием употребления испорченной или вредной пищи. В этом случае принимаются экстренные меры, а потом уже можно отправляться на прием к врачу, который назначит правильную схему лечения и восстановления.
Меры по устранению боли в желудке
Облегчить состояние при появлении болей в желудке помогут следующие несложные приемы:
- строгое следование диете;
- возможно лечебное голодание в течение суток для нормализации состояния при наличии рвоты;
- прием нейтральной жидкости.
Если желудок заболел неожиданно, то можно воспользоваться природными средствами. Например, листья одуванчика успокаивают изжогу, снимают тяжесть и боль. Листочки должны быть зелеными, их надо просто пожевать, а затем проглотить. Наличие горечи – это нормально для данного лекарственного сырья. Поэтому не надо пугаться горького вкуса, просто надо запастись терпением. Отлично избавляет от болей в желудке сок, выжатый из листьев алоэ. Его нужно выпить совсем немного: примерно 10 мл.
Людям, с осторожностью относящимся к лекарствам, можно порекомендовать принимать мед для устранения болезненных ощущений в желудке. Это сладкое средство дает великолепные результаты уже спустя 7 дней. Его надо разводить в водичке (маленькая ложечка на один стакан воды). Выпивают данное средство перед едой, примерно за 30 минут.
Лекарственные средства, способные помочь в борьбе с болями в желудке
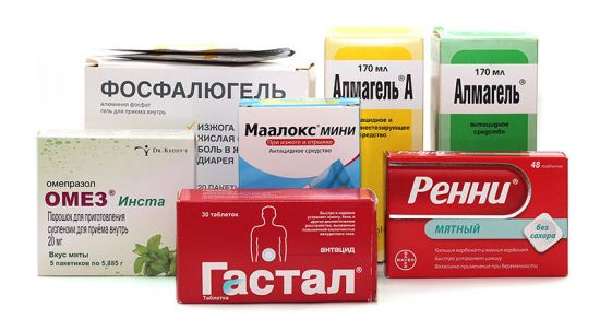
Неправильное питание вызывет спастические боли
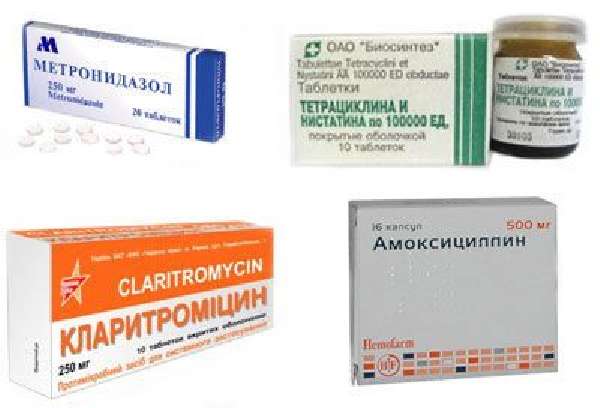
Современная медицина предлагает массу эффективных препаратов, нормализующих состояние при патологиях ЖКТ. Назначение препаратов ведется в зависимости от поставленного диагноза. Общим моментом для большинства лечебных курсов стали препараты, устраняющие патогенную флору, а также средства, нормализующие уровень кислотности.
Если поставлен диагноз «гастрит» или «язва», то не обойтись без гастропротекторов и специальных прот
zheludokok.ru
Болит желудок после воды натощак
Если после воды болит желудок, то такое явления считается ненормальным для пищеварительной системы. Для этого необходимо посетить специалиста, озвучить свои жалобы и при необходимости сдать анализы, пройти исследования. Есть вероятность развития определенных заболеваний.
Причины боли в желудке после питья воды
 Неприятные ощущения в животе могут возникнуть по разным причинам, в том числе и относительно безобидным. Человек может просто употреблять слишком много жидкости, что вызывает тяжесть и дискомфорт. Хотя и нужно в сутки выпивать не менее 1,5 литров воды, но делать это нужно в 7-10 приемов. Иногда просто большие глотки способствуют болям в животе, ведь вместе с жидкостью может заглатываться воздух, это приводит к последующим спазмам, болям.
Неприятные ощущения в животе могут возникнуть по разным причинам, в том числе и относительно безобидным. Человек может просто употреблять слишком много жидкости, что вызывает тяжесть и дискомфорт. Хотя и нужно в сутки выпивать не менее 1,5 литров воды, но делать это нужно в 7-10 приемов. Иногда просто большие глотки способствуют болям в животе, ведь вместе с жидкостью может заглатываться воздух, это приводит к последующим спазмам, болям.
При таких обстоятельствах, когда после питья воды болит желудок, следует попробовать изменить принцип употребления жидкости и вполне вероятно, что ситуация нормализуется.
Качество воды
Зачастую спровоцировать боль в желудке и во всем животе может вода сомнительной структуры. Особенно это касается жидкости из-под крана, которая имеет разнообразный химический состав, а также дополнительно обеззараживается различными реагентами, в том числе хлором. Такая смесь способна вызвать аллергические реакции, раздражение слизистой и другие процессы, протекание которых проходит с болевыми ощущениями.
Для людей, предпочитающих пить воду из непроверенных родников, скважин и колодцев также есть риск приобретения проблем со здоровьем. Их могут вызвать вирусы, бактерии, гельминты, оседающие в желудке. При каждом употреблении такой сырой воды ситуация ухудшается.
Температура
Установленным фактом является возможность наступления кратковременных болей при употреблении холодной жидкости. Как только она попадает в желудок и начинает принимать температуру тела, дискомфорт сразу проходит. Проверить это легко, нужно просто перейти на теплую воду или комнатной температуры.
Возможные заболевания
 Если после приема воды болит желудок и происходит это периодически, то есть вероятность развития патологических процессов. Они могут быть связаны со следующими дисфункциями в организме:
Если после приема воды болит желудок и происходит это периодически, то есть вероятность развития патологических процессов. Они могут быть связаны со следующими дисфункциями в организме:
- Синдром раздраженного кишечника. Патология иногда проявляется неприятными ощущениями сразу после питья воды, но основополагающая симптоматика – проблемы с кишечником. Это длительные запоры или беспричинная диарея. Нарушения могут касаться и желудка. К этому явлению присоединяется и такой термин, как висцеральная гиперчувствительность, которая может затрагивать любые внутренние органы.
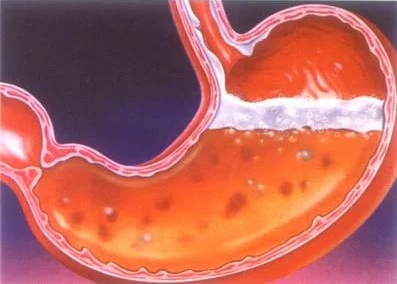
- Язва. Болевые ощущения возникают после или вовремя приема пищи, а иногда и простого питья. Отмечается тошнота, отрыжка и изжога.
- Гастрит. При воспаленной слизистой желудка есть вероятность реакции и на простую воду, но в основном это происходит при острой стадии или, когда в жидкости есть агрессивные примеси, например, кислоты, хлор и другие активные соединения. Обратить внимание нужно на сопутствующие признаки гастрита, а именно изжогу, бледность кожи, потерю веса и болевые ощущения.
- Панкреатит. Проблемы с поджелудочной железой могут также спровоцировать боль в желудке, так как панкреатит дает осложнения на всю пищеварительную систему. Заболевание в острой стадии отдает в спину, боль сосредотачивается в верхней части живота.
Что делать, если заболел живот после питья
Дискомфорт, появившейся после выпитой жидкости, требует определенного внимания. Рекомендуется попробовать устранить причину самостоятельно и если улучшения не наблюдаются, то обратиться за помощью к гастроэнтерологу или для начала к терапевту.
Перед этим можно испробовать следующие методы избавления от проблемы:
- Организовать прием только чистой воды. Для этих целей есть разнообразные фильтры, доставка воды, а также продажа ее в торговых точках. В крайнем случае можно воспользоваться кипячением, что, хотя бы поможет избавиться от части химических элементов, вирусов и бактерий.
- Пить мелкими глотками, не более стакана за один прием и двух литров за сутки.
- Жидкость не должна быть холодной.
Эти простые приемы способны избавить от неприятных ощущений, но только при отсутствии патологических процессов. Если боль не проходит, усиливается, присутствует ухудшение состояния, нарушения стула, температура или другие проблемы с самочувствием, то нужно обращаться к врачу. Самолечение и рецепты народной медицины в таких случаях неуместны, так как важно определить причину такой реакции организма.
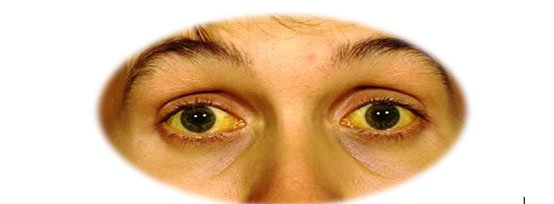
Вопрос: Здравствуйте, меня зовут Анна, мне 44 года. Пять лет назад был поставлен диагноз — хронический гастрит, назначена специальная диета и лекарства. Я все пропивала строго по схеме, было существенное облегчение. Но в последнее время стала замечать, что желудок болит даже после воды. Что это может означать?
Ответ: Здравствуйте, Анна. От воды действительно может болеть желудок, если ее температура не совпадает с температурой тела. Это явление возникает на фоне гастрите. При этом заболевании в слизистой оболочке желудка постоянно протекает воспалительный процесс. Ткани гиперемированы и отечны. Стенки органа, склонные к повышенной чувствительности на любой раздражающий фактор, могут реагировать и на простую воду, не соответствующую по температуре организму человека. Особенно часто такая реакция возникает на холодную воду, которая вызывает спазм гладкой мускулатуры и резкие, режущие боли в области эпигастрия. Они проходят лишь после приема теплой пищи или чая.
Описываемый вами симптом говорит об общем ухудшении состояния здоровья и о прогрессировании болезни. Обратитесь к специалисту, чтобы он выписал вам повторный курс лечения и провел необходимые диагностические процедуры. А пока, в домашних условиях, вы можете помочь себе, соблюдая простые правила.
- Употребляйте в пищу только блюда и напитки в теплом виде (в горячем тоже не рекомендуется).
- При возникновении спазма на холодную воду, можете принять «Но – шпу» или «Дротаверин».
- Исключите все раздражающие желудок продукты: жареное, копченое, острое и т.д. (по крайней мере, до похода к врачу).
Не затягивайте с обращением к специалисту. Болезни, диагностируемые на ранних стадиях, легко поддаются лечению и не имеют неприятных последствий.
Здоровье, астрология,тесты,отношения,психология,поэзия
Что будет с вашим желудком и телом,если будете пить воду натощак.Интересный способ «почиститься»  😉
😉  👍
👍  💧. Уже пробовали? Специалисты уже давно утверждают, что обычная питьевая вода (желательно утром натощак) способна избавить человека от ряда болезней.
💧. Уже пробовали? Специалисты уже давно утверждают, что обычная питьевая вода (желательно утром натощак) способна избавить человека от ряда болезней.
Головная боль, боли в теле, проблемы с сердечно-сосудистой системой, ускоренное сердцебиение, эпилепсия, лишний вес, бронхит, астма, туберкулез, менингит, заболевания почек и мочевыводящих путей, рвота, гастрит, диарея, диабет, запор, заболевания глаз, болезни матки, менструальные расстройства, заболевания ушей, носа и горла – и это еще не все!Многие люди во всем мире пьют воду после пробуждения, и они на себе доказали, что это действительно эффективно.
Что нужно делать?
- Как только вы просыпаетесь утром, прежде чем чистить зубы, выпейте 4 стакана воды (около 640 мл). Понемногу, не делайте это насильно, если не привыкли. Можете начать с меньшего количества, постепенно приближаясь к нужному.
- Почистите зубы, но не ешьте и не пейте в течение следующих 45 минут.
- Через 45 минут вы можете и есть, и пить.
- После завтрака, обеда и ужина не ешьте и не пейте ничего в течение двух часов.
- Эта методика может вылечить различные болезни, а те, кто здоров, наполнятся энергией и силой, которыми обладает чистая вода!
Сколько дней требуется для этого лечения?
- Высокое кровяное давление — 30 дней;
- Гастрит — 10 дней;
- Диабет — 30 дней;
- Запор — 10 дней;
- Туберкулез (ТБ) — 90 дней.
В идеале этот метод должен применяться на протяжении всей жизни.Примечание: людям с артритом нужно использовать метод только три дня в течение первой недели, затем сделать паузу на неделю и повторно начать применять его ежедневно.
Это лечение не имеет побочных эффектов, за исключением того, что вы часто будете ходить в туалет.
Вот самые большие плюсы употребления воды натощак:
1. Помогает избавить тело от токсинов.
Когда вы пьете воду, она, естественно, стимулирует движение в вашем кишечнике. Ночью ваше тело регенерируется и избавляется от токсинов.
Если вы будете пить воду утром натощак, вы очистите организм окончательно, зарядив тело свежестью и здоровьем. Более того, питьевая вода поможет в увеличении производства мышечных клеток и новых клеток крови.
Читайте также: Как правильно пить льняное масло и принимать семена льна
2. Улучшает обмен веществ.
Если вы начнете пить воду натощак, то увеличите метаболизм на 24%! Это очень важно для людей, которые сидят на диете.Повышенная скорость обмена веществ означает улучшенную пищеварительную систему.
Питьевая вода очищает толстую кишку, что облегчает поглощение питательных веществ.
3. Способствует здоровой потере веса.
Когда вы пьете воду утром натощак, вы очищаетесь от токсинов, а это улучшает вашу пищеварительную систему. Вы будете чувствовать себя менее голодными, и, соответственно, меньше есть. И больше никакого переедания!
4. Устраняет изжогу и расстройство желудка.
Расстройство желудка вызвано повышенной кислотностью. Вы чувствуете неприятное жжение, когда кислота перетекает в ваш пищевод.Вода эту кислоту выталкивает и разбавляет, решая проблему. Кроме того, она подготавливает ваш желудок к предстоящему завтраку.
5. Улучшает состояние кожи.
Обезвоживание вызывает преждевременные морщины и глубокие поры на коже. Эксперты утверждают, что употребление 500 мл воды натощак увеличивает кровоток и быстро улучшает ваше состояние и внешний вид.
А кто не мечтает о красивой и сияющей коже?
Читайте также: Если доктор посоветует вам сделать Колоноскопию, просто скажите ему следующее…
6. Делает ваши волосы здоровыми, блестящими и шелковистыми.
Обезвоживание может оказать серьезное влияние на рост волос. Вода питает ваши волосы изнутри. Она составляет почти ¼ от веса волоса.Из-за нехватки воды в организме волосы часто выпадают, становятся ломкими, безжизненными и сухими.
7. Предотвращает камни в почках и инфекции мочевого пузыря.
Пить воду натощак – вот, что нужно для предотвращения камней в почках и инфекций мочевого пузыря. Это факт, что питьевая вода разбавляет кислоты, которые приводят к образованию камней в почках.
Чем больше воды вы пьете (до здорового предела), тем больше вы защищены от различных видов инфекций мочевого пузыря, вызванных токсинами.
8. Укрепляет иммунную систему.
Вода помогает сбалансировать работу лимфатической системы, что приводит к повышению уровня иммунитета. Сильная иммунная система защитит вас от различных заболеваний!
Читайте также: Десять подсказок от вашего тела, что вам необходимы эти витамины
Как вы видите, воду сразу после пробуждения НУЖНО пить. Это, без сомнения, самый простой способ внести позитивный вклад в ваш образ жизни.А вы пьете достаточное количество воды или никак не можете себя заставить?
limto.ru
После воды болит желудок: причины, симптомы, лечение | В Желудке
Если после воды болит желудок, то такое явления считается ненормальным для пищеварительной системы. Для этого необходимо посетить специалиста, озвучить свои жалобы и при необходимости сдать анализы, пройти исследования. Есть вероятность развития определенных заболеваний.
Причины боли в желудке после питья воды
 Неприятные ощущения в животе могут возникнуть по разным причинам, в том числе и относительно безобидным. Человек может просто употреблять слишком много жидкости, что вызывает тяжесть и дискомфорт. Хотя и нужно в сутки выпивать не менее 1,5 литров воды, но делать это нужно в 7-10 приемов. Иногда просто большие глотки способствуют болям в животе, ведь вместе с жидкостью может заглатываться воздух, это приводит к последующим спазмам, болям.
Неприятные ощущения в животе могут возникнуть по разным причинам, в том числе и относительно безобидным. Человек может просто употреблять слишком много жидкости, что вызывает тяжесть и дискомфорт. Хотя и нужно в сутки выпивать не менее 1,5 литров воды, но делать это нужно в 7-10 приемов. Иногда просто большие глотки способствуют болям в животе, ведь вместе с жидкостью может заглатываться воздух, это приводит к последующим спазмам, болям.
При таких обстоятельствах, когда после питья воды болит желудок, следует попробовать изменить принцип употребления жидкости и вполне вероятно, что ситуация нормализуется.
Качество воды
Зачастую спровоцировать боль в желудке и во всем животе может вода сомнительной структуры. Особенно это касается жидкости из-под крана, которая имеет разнообразный химический состав, а также дополнительно обеззараживается различными реагентами, в том числе хлором. Такая смесь способна вызвать аллергические реакции, раздражение слизистой и другие процессы, протекание которых проходит с болевыми ощущениями.
Для людей, предпочитающих пить воду из непроверенных родников, скважин и колодцев также есть риск приобретения проблем со здоровьем. Их могут вызвать вирусы, бактерии, гельминты, оседающие в желудке. При каждом употреблении такой сырой воды ситуация ухудшается.
Температура
Установленным фактом является возможность наступления кратковременных болей при употреблении холодной жидкости. Как только она попадает в желудок и начинает принимать температуру тела, дискомфорт сразу проходит. Проверить это легко, нужно просто перейти на теплую воду или комнатной температуры.
Возможные заболевания
 Если после приема воды болит желудок и происходит это периодически, то есть вероятность развития патологических процессов. Они могут быть связаны со следующими дисфункциями в организме:
Если после приема воды болит желудок и происходит это периодически, то есть вероятность развития патологических процессов. Они могут быть связаны со следующими дисфункциями в организме:
- Синдром раздраженного кишечника. Патология иногда проявляется неприятными ощущениями сразу после питья воды, но основополагающая симптоматика – проблемы с кишечником. Это длительные запоры или беспричинная диарея. Нарушения могут касаться и желудка. К этому явлению присоединяется и такой термин, как висцеральная гиперчувствительность, которая может затрагивать любые внутренние органы.
- Язва. Болевые ощущения возникают после или вовремя приема пищи, а иногда и простого питья. Отмечается тошнота, отрыжка и изжога.
- Гастрит. При воспаленной слизистой желудка есть вероятность реакции и на простую воду, но в основном это происходит при острой стадии или, когда в жидкости есть агрессивные примеси, например, кислоты, хлор и другие активные соединения. Обратить внимание нужно на сопутствующие признаки гастрита, а именно изжогу, бледность кожи, потерю веса и болевые ощущения.
- Панкреатит. Проблемы с поджелудочной железой могут также спровоцировать боль в желудке, так как панкреатит дает осложнения на всю пищеварительную систему. Заболевание в острой стадии отдает в спину, боль сосредотачивается в верхней части живота.
Определить, почему, когда выпьешь воды болит живот, сможет только врач. Если причинами неприятных ощущений являются именно заболевания, то диагностические процедуры, в том числе аппаратные исследования, анализы помогут разобраться с первопричинами.
Что делать, если заболел живот после питья
Дискомфорт, появившейся после выпитой жидкости, требует определенного внимания. Рекомендуется попробовать устранить причину самостоятельно и если улучшения не наблюдаются, то обратиться за помощью к гастроэнтерологу или для начала к терапевту.
Перед этим можно испробовать следующие методы избавления от проблемы:
- Организовать прием только чистой воды. Для этих целей есть разнообразные фильтры, доставка воды, а также продажа ее в торговых точках. В крайнем случае можно воспользоваться кипячением, что, хотя бы поможет избавиться от части химических элементов, вирусов и бактерий.
- Пить мелкими глотками, не более стакана за один прием и двух литров за сутки.
- Жидкость не должна быть холодной.
Эти простые приемы способны избавить от неприятных ощущений, но только при отсутствии патологических процессов. Если боль не проходит, усиливается, присутствует ухудшение состояния, нарушения стула, температура или другие проблемы с самочувствием, то нужно обращаться к врачу. Самолечение и рецепты народной медицины в таких случаях неуместны, так как важно определить причину такой реакции организма.
kvd9spb.ru
Почему болит в желудке: причины, заболевания, лечение
Боли в желудке могут свидетельствовать о различных заболеваниях разной степени тяжести или же являться следствием неправильного образа жизни, питания и вредных привычек. Проследив за характером, интенсивностью, временем возникновения ощущений, можно определить его причину и дальнейшие действия по устранению проблемы.
Причины и симптомы
 Если время от времени болит желудок, симптомы начинаются внезапно и неожиданно, возможно наличие панкреатита, холецистита или язвы двенадцатиперстной кишки. Кроме того, определённые шаги человека могут стать причиной отравления химическими веществами, они способны стать причиной ожога, во время которого возникает резкая и сильная боль. Если неожиданные ощущения очень сильные, нечаянные, вызывают ощущение проникновения ножа в живот, возможна перфорация язвы.
Если время от времени болит желудок, симптомы начинаются внезапно и неожиданно, возможно наличие панкреатита, холецистита или язвы двенадцатиперстной кишки. Кроме того, определённые шаги человека могут стать причиной отравления химическими веществами, они способны стать причиной ожога, во время которого возникает резкая и сильная боль. Если неожиданные ощущения очень сильные, нечаянные, вызывают ощущение проникновения ножа в живот, возможна перфорация язвы.
Недугом желудка может стать язва или гастрит. Сопутствующим симптомом является жжение, тупая боль для начальной стадии и хронической формы. По их причине болит желудок после еды, или когда сильно проголодаешься. Ощущения могут возникать как схваткообразные приступы. В основном, беспокоят в ночное время или через пару часов после последнего приема пищи.
Может показаться странным, но ощущение боли в области желудка может возникнуть из-за воспаления диафрагмы или нарушенного кровообращения. Беспокоит она при резком изменении положения тела при вдохе.
Некоторые люди не обращают внимания на постоянную ноющую боль в области желудка. Однако именно этот симптом может стать показателем таких серьезных и страшных заболеваний, как злокачественные новообразования в этой области или полипы. Ощущения могут поменяться и стать опоясывающими, если опухоль распространяется на поджелудочную железу.
Разного вида инфекции также вызывают этот симптом. При малейших подозрениях необходимо сразу же обратиться к врачу, пока инфекция не вызвала серьезные заболевания, такие как гастрит, язвы и другие. При наличии инфекции болевые ощущения имеют схваткообразный характер. Иногда неприятное чувство может беспокоить на протяжении пары дней, затем значительно стихать. Такое явление сигнализирует о наличии проблемы с толстой кишкой, в основном указывает на колит.
Об аппендиците наслышаны многие. Однако каковы именно его симптомы, знают не все. Так вот, при наличии проблемы тянет в области пупка, затем, через пару часов, значительно перемещается в правую сторону живота.
В любом случае, при наличии каких-либо тревожных знаков, необходимо сразу же поспешить к врачу или вызвать скорую помощь, поскольку подобные симптомы сигнализируют о наличии какого-либо серьезного заболевания. Всего несколько минут могут стать решительными для здоровья и жизни пострадавшего.
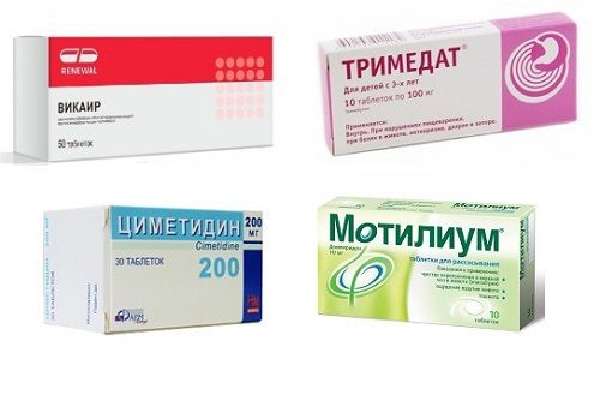
Как улучшить состояние?
 При возникновении любого недуга нужно уметь оказывать первую помощь. При наличии перечисленных заболеваний лучше сразу же вызвать врача, чтобы не ухудшить состояние. Однако иногда, все же, возникает необходимость самостоятельного избавления от симптомов. Если сильно болит желудок ночью, можно принять анальгетик или спазмолитик. Они помогут на время избавиться от болезненного состояния. Однако постоянно принимать обезболивающие лекарства не стоит. Необходимо непременно показаться доктору и вылечить причину их возникновения. Как известно, причиной изжоги является повышенная кислотность. Определённая группа таблеток способствует убавлению кислотности и избавляет от жжения.
При возникновении любого недуга нужно уметь оказывать первую помощь. При наличии перечисленных заболеваний лучше сразу же вызвать врача, чтобы не ухудшить состояние. Однако иногда, все же, возникает необходимость самостоятельного избавления от симптомов. Если сильно болит желудок ночью, можно принять анальгетик или спазмолитик. Они помогут на время избавиться от болезненного состояния. Однако постоянно принимать обезболивающие лекарства не стоит. Необходимо непременно показаться доктору и вылечить причину их возникновения. Как известно, причиной изжоги является повышенная кислотность. Определённая группа таблеток способствует убавлению кислотности и избавляет от жжения.
Если недуг сопровождается ещё и другими признаками, которые сильно беспокоят, не нужно принимать даже медикаментов от изжоги. Они совершенно не помогут облегчить состояние, также усложнят задачу врача. Если кроме жжения наблюдаются и иные болезненные ощущения, по всей вероятности причиной изжоги не является повышенная кислотность, а какое-либо иное серьезное заболевание.
Согласно народным представлениям, от всех недугов помогает грелка. Она действительно в ряде случаев приносит облегчение, однако если недомогания возникли из-за кровотечения, или гнойных воспалительных процессов, способ намного усугубит ситуацию.
Таким образом, лучшей первой помощью станет вызов скорой помощи. Во время диагностики у врача, важно вспомнить все подробности состояния, например – болит желудок после еды, или до него, в ночное время. Все малейшие детали помогут специалисту определить истинную причину возникновения дискомфорта.Для лечения, сперва, необходимо определить истинную причину, провести разнообразные обследования и сдать анализы. Важно отметить, что ни одно заболевание желудочно-кишечного тракта нельзя терпеть. Большинство из них имеют особенность стремительного развития. Если вовремя не остановить заболевание, шансов на полноценное выздоровление со временем станет всё меньше. Своевременно оказанная помощь и лечение помогут намного легче и безобиднее справиться с недугом.
vzheludke.com
Убираем боль в желудке | Архив
Наверное, мало найдется людей, у кого не было проблем с желудком. Врачи говорят, что в легкой форме воспаление слизистой желудка (гастрит) есть почти у каждого из нас, начиная с детства. Чтобы избежать слишком серьезных проблем или если они уже есть, следует обратиться к народной медицине. Ибо травы способны творить чудеса.
ПРЕЖДЕ всего нужно уяснить, что при хроническом гастрите, а также язве двенадцатиперстной кишки нужно есть только вареную пищу или приготовленную на пару. Есть нужно через короткие интервалы времени, где-то 5-6 раз в день. Исключить из рациона следует ржаной хлеб и свежие булки, сдобную выпечку и сладости. Принесут вред насыщенные бульоны, жареное мясо и продукты, которые содержат много клетчатки. Сюда относятся такие крупы, как перловая, пшенная, а также грибы, все бобовые и сухофрукты.
Кроме того, на момент лечения следует ограничить потребление газировок, острых и пряных приправ, кофе, крепкий черный чай.
И, напротив, очень полезны при гастрите все молочные продукты, кроме кислых. А еще отвар шиповника, кисель. Молоко и кисель лучше пить на ночь по стакану.
Общая масса дневного рациона — три килограмма, в том числе до полутора литров жидкости, особенно полезно пить очищенную воду.
Как возникает гастрит? Изначально слизистая оболочка желудка — «особа» очень стойкая. Она способна выдержать действие очень сильной кислоты. Но все-таки по ряду причин раздражение и воспаление случается. И самая первая и распространенная причина — неправильное питание. Вторая — перенесенное заболевание или стресс.
Первый острый сигнал, что желудок не в порядке, — резкая боль в верхней части живота, изжога после еды. В таком случае лучше не стоит дожидаться повтора, нужно немедленно идти к врачу.
Самая известная диагностическая процедура, с помощью которой можно узнать, что происходит с желудком, — эндоскопия. Инструмент, на конце которого маленькая лампочка, вводят через глотку в пищевод и желудок и смотрят, в каком состоянии слизистая.
Гастрит необходимо своевременно лечить, иначе возможны кровотечения из желудка и другие осложнения.
Есть несколько видов гастрита. Хронический эрозивный гастрит, к примеру, развивается в результате воздействия раздражителей, например лекарств, возникает при бактериальных и вирусных инфекциях. Он сопровождается кровотечением или образованием язв. Чаще встречается у людей, которые злоупотребляют алкоголем. Острый стрессовый гастрит возникает вследствие внезапной тяжелой болезни или травмы. Вирусный или грибковый гастрит появляется в результате длительной болезни или повреждения иммунной системы.
Одним из действенных народных средств для снижения повышенной кислотности желудка считается морковный сок. Пить его можно в любом количестве, если кислотность высокая.
Лучшие народные рецепты
Медовый
При гастрите с пониженной кислотностью 30-35 г меда растворить в холодной кипяченой воде (суточная доза 100 г). Принимать за 15-20 минут до еды. Курс лечения — 1,5-2 месяца.
При гастрите с повышенной кислотностью 30-35 г меда растворить в теплой кипяченой воде. Пить 3 раза в день за 1,5 часа до еды. Курс лечения — 2 месяца. При возникновении изжоги в мед добавить молоко или творог.
При язвенной болезни желудка 1 ст. л. меда растворить в стакане теплой кипяченой воды и выпить за 1,5 часа до приема пищи или через три часа после еды. Принимать 3-4 стакана раствора меда в день. Курс лечения — 1,5-2 месяца.
Принятие одной столовой ложки меда 3-4 раза в день за 1,5-2 часа до еды понижает кислотность в желудке, действует обезболивающе при язвенной болезни.
Рябиновый
500 г рябины обыкновенной засыпать 300 г сахара, настоять 5 часов, потом прокипятить 30 минут. Принимать по 1 ст. л. 3-4 раза в день до еды при гастритах с пониженной кислотностью.
3 ст. л. сухих плодов рябины (красной) залить 0,5 л кипяченой воды, кипятить на малом огне 15 минут, настаивать 1-2 часа, процедить. Пить по 1/3 стакана 2-3 раза в день при анацидных и гипоцидных гастритах.
Картофельный
Следует приготовить свежий сок картофеля и принимать по 3/4 стакана натощак при гастрите с повышенной кислотностью, язвенной болезни желудка и двенадцатиперстной кишки. Выпив, необходимо прилечь на полчаса, а через час можно есть. Лечение продолжать в течение 10 дней, затем сделать перерыв на 10 дней и повторить тот же курс.
Свежеприготовленный сок картофеля пить по 0,5 стакана с 1 ст. л. меда 2-3 раза в день за 30 минут до еды при гастрите с повышенной кислотностью, язвенной болезни желудка. Курс лечения — 10 дней. После 10-дневного перерыва лечение повторить.
Картофель можно использовать для лечения лишь тот, который выращен без химических удобрений. Картофель прошлого года после февраля лучше не использовать.
Капустный
Измельченные свежие листья поспевшего кочана капусты огородной белокочанной отжать. Сок принимать в теплом виде по 0,5 стакана 2-3 раза в день за час до еды при хронических гастритах (особенно с пониженной кислотностью), язвенной болезни желудка и двенадцатиперстной кишки. Этот сок хранить в холодильнике не более двух суток, иначе противоязвенный витамин полностью разрушится. Уже в первые 5-10 дней приема сока свежей капусты у страдающих язвенной болезнью улучшается самочувствие, язвы начинают рубцеваться.
Яблочный
Очистить от кожуры и сердцевины два яблока зеленого сорта, натереть их на мелкой терке и съесть, лучше рано утром. До и после приема яблок не есть и не пить 4-5 часов. Продолжительность лечения: 1-й месяц — ежедневно, 2-й месяц — 2-3 раза в неделю, 3-й месяц — 1 раз в 7 дней. На ночь употреблять не рекомендуется — будет «революция».
При катаре желудка хорошо пить теплый яблочный чай. Три вымытых неочищенных яблока нарезать мелкими ломтиками, залить 1 л воды, кипятить 15 минут. Пить 2-3 раза в день в теплом виде.
Шиповниковый
Настой плодов шиповника, приготовленный в соотношении 1:20, принимать по 0,5 стакана 3 раза в день за 30 минут до еды при язве желудка и двенадцатиперстной кишки. Есть и еще один вариант приготовления: 2-3 ст. л. измельченных плодов залить в термосе 0,5 л кипятка, настаивать 24 часа. Пить по 0,5 стакана 3-4 раза в день до еды при гастритах.
Смотрите также:
aif.ru

 Спазмолитические препараты в кратчайшие строки снимают острые приступы боли.
Спазмолитические препараты в кратчайшие строки снимают острые приступы боли. Средство предупреждает развитие рецидива болезни.
Средство предупреждает развитие рецидива болезни. Солкосерил – сильнодействующий ранозаживляющий препарат.
Солкосерил – сильнодействующий ранозаживляющий препарат.



































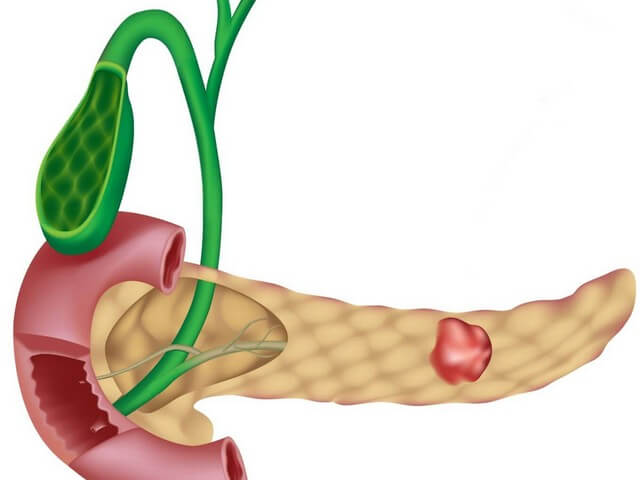
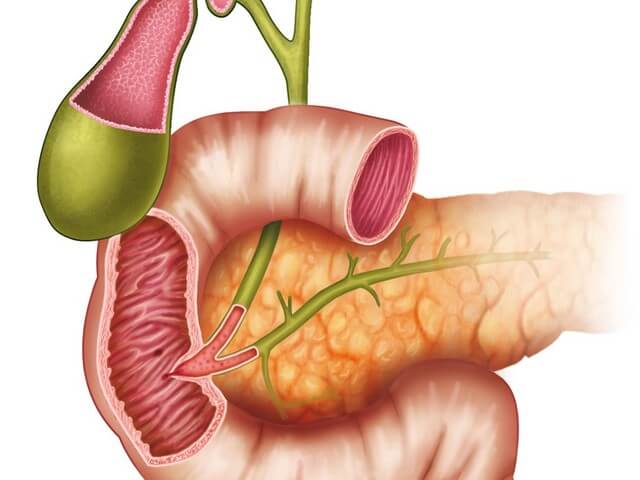
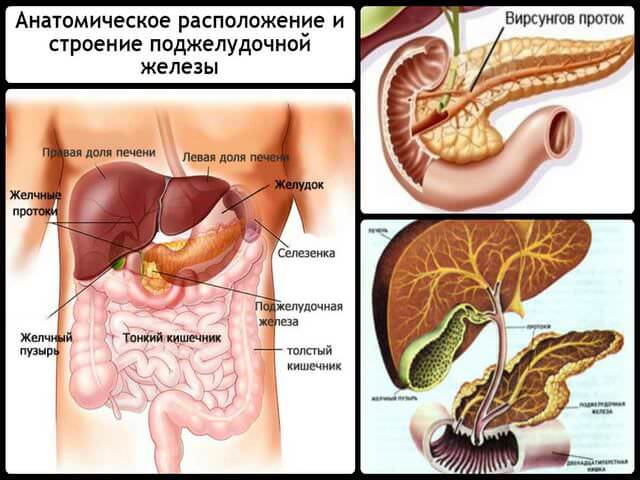
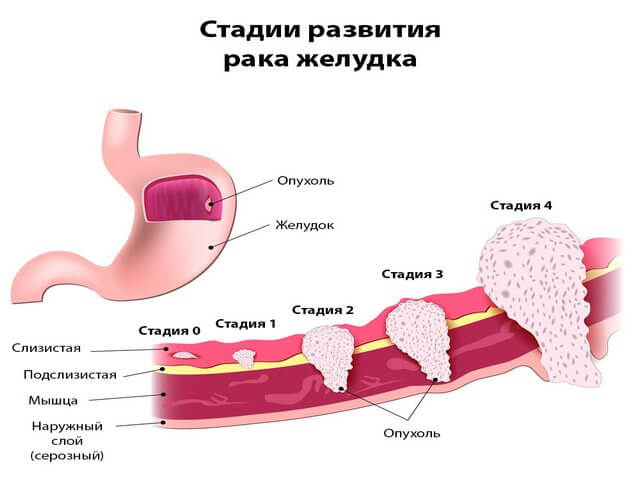




















 Загрузка…
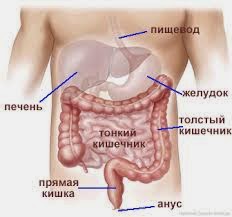
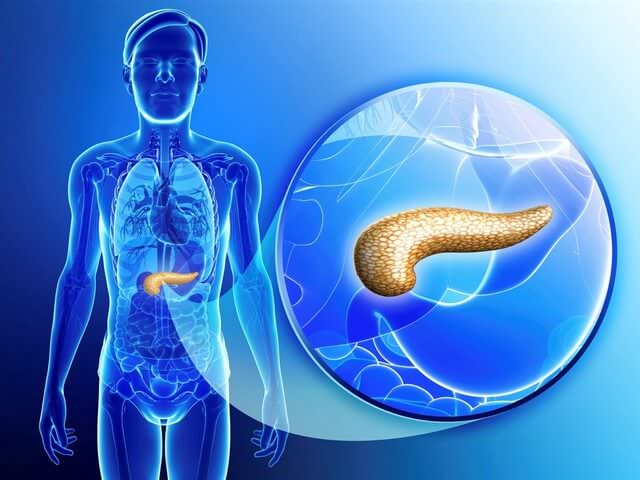
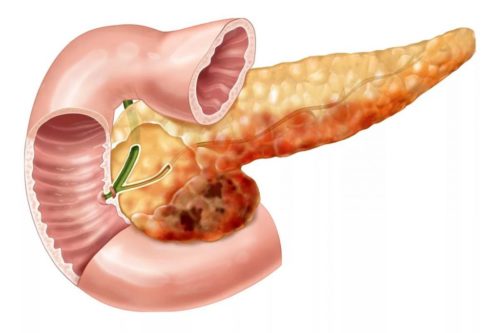
Загрузка… Поджелудочная железа — важная часть организма, единственный орган, производящий инсулин.
Поджелудочная железа — важная часть организма, единственный орган, производящий инсулин.

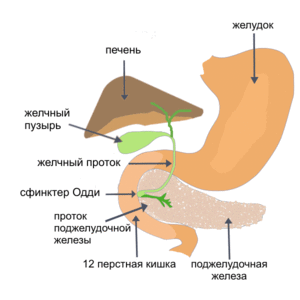






 Все заболевания ЖКТ накладывают на больного определённые ограничения в подборе продуктов питания. Не исключением являются и заболевания желудка. Однако такие ограничения не означают, что больным людям нельзя порадовать себя чем-то вкусненьким, особенно летом, когда вокруг столько сочных и спелых ягод и фруктов. Остаётся только выяснить, какие фрукты можно при язве, а от употребления каких лучше временно отказаться.
Все заболевания ЖКТ накладывают на больного определённые ограничения в подборе продуктов питания. Не исключением являются и заболевания желудка. Однако такие ограничения не означают, что больным людям нельзя порадовать себя чем-то вкусненьким, особенно летом, когда вокруг столько сочных и спелых ягод и фруктов. Остаётся только выяснить, какие фрукты можно при язве, а от употребления каких лучше временно отказаться. Давайте разберёмся, можно ли при язвенной болезни яблоки? Яблоки при язве желудка употреблять в пищу можно, но желательно предварительно очистив их от кожуры. Важным является то, что в противоязвенный рацион могут входить только сладкие сорта. Данные фрукты весьма полезны, поскольку содержат пектин в большом количестве, минеральных веществ и витаминов.
Давайте разберёмся, можно ли при язвенной болезни яблоки? Яблоки при язве желудка употреблять в пищу можно, но желательно предварительно очистив их от кожуры. Важным является то, что в противоязвенный рацион могут входить только сладкие сорта. Данные фрукты весьма полезны, поскольку содержат пектин в большом количестве, минеральных веществ и витаминов. После яблок груша является самым распространённым фруктом для нашей страны, ведь на сегодняшний день, существует несколько тысяч её сортов, большинство из которых сладкие и вкусные.
После яблок груша является самым распространённым фруктом для нашей страны, ведь на сегодняшний день, существует несколько тысяч её сортов, большинство из которых сладкие и вкусные. С привычными для нас фруктами такими как яблоки и груши всё понятно. А как быть экзотичными фруктами? Например, можно ли бананы при язве?
С привычными для нас фруктами такими как яблоки и груши всё понятно. А как быть экзотичными фруктами? Например, можно ли бананы при язве? Все знают о пользе граната и гранатового сока, но при язве желудка к этому фрукту следует относиться с опаской, независимо от того, к сладкому или кислому сорту он принадлежит.
Все знают о пользе граната и гранатового сока, но при язве желудка к этому фрукту следует относиться с опаской, независимо от того, к сладкому или кислому сорту он принадлежит. Хурма при язве желудка может смело потребляться больным без опасения повышения уровня кислотности, ведь в данном фрукте почти нет органических кислот. При этом хурма очень богата каротином, магнием, марганцем, калием, железом, йодом, обладает ярко выраженным антибактериальным действием. Интересным является то, что более полезными свойствами и более явным вяжущим эффектом обладает неопылённая хурма, имеющая светлую мякоть и не имеющая семечек. Также больше дубильных веществ находится в недоспелой хурме, но употреблять её при гастрите не рекомендуется из-за чувства тяжести в животе и сложности усвоения.
Хурма при язве желудка может смело потребляться больным без опасения повышения уровня кислотности, ведь в данном фрукте почти нет органических кислот. При этом хурма очень богата каротином, магнием, марганцем, калием, железом, йодом, обладает ярко выраженным антибактериальным действием. Интересным является то, что более полезными свойствами и более явным вяжущим эффектом обладает неопылённая хурма, имеющая светлую мякоть и не имеющая семечек. Также больше дубильных веществ находится в недоспелой хурме, но употреблять её при гастрите не рекомендуется из-за чувства тяжести в животе и сложности усвоения. Как мы видим, основными критериями подбора фруктов является их антисептическое действие и сладость. А что делать с кислыми фруктами, обладающими яркими антибактериальными свойствами? Можно ли лимон при язве?
Как мы видим, основными критериями подбора фруктов является их антисептическое действие и сладость. А что делать с кислыми фруктами, обладающими яркими антибактериальными свойствами? Можно ли лимон при язве?



 Загрузка…
Загрузка…














 Алое с мёдом для желудка – это эффективное и очень хорошее средство. Знахари и лекари с давних лет использовали его для лечения нестерпимой боли в желудке. На сегодняшний день алоэ с мёдом при язве желудка принимают не только поклонники натуральных и народных средств, но и доктора советуют это средство, как метод эффективного лечения.
Алое с мёдом для желудка – это эффективное и очень хорошее средство. Знахари и лекари с давних лет использовали его для лечения нестерпимой боли в желудке. На сегодняшний день алоэ с мёдом при язве желудка принимают не только поклонники натуральных и народных средств, но и доктора советуют это средство, как метод эффективного лечения.



 Для лечения многих болезней в нетрадиционной медицине широко используются алоэ и пчелиные продукты, которые обладают целебными качествами. Еще в них присутствуют компоненты, способствующие восстановлению тканей. При язве и гастрите с разной кислотностью мед со столетником применяют в дополнении к медикаментозной терапии, чтобы выздороветь как можно скорее.
Для лечения многих болезней в нетрадиционной медицине широко используются алоэ и пчелиные продукты, которые обладают целебными качествами. Еще в них присутствуют компоненты, способствующие восстановлению тканей. При язве и гастрите с разной кислотностью мед со столетником применяют в дополнении к медикаментозной терапии, чтобы выздороветь как можно скорее. Вывести шлаки;
Вывести шлаки; Алоэ для желудка подойдет только домашнее возрастом не старше трех лет. Определить возраст растения можно по окраске. Если оно уже не молодое, то кончики листьев будут иметь коричнево-желтый цвет.
Алоэ для желудка подойдет только домашнее возрастом не старше трех лет. Определить возраст растения можно по окраске. Если оно уже не молодое, то кончики листьев будут иметь коричнево-желтый цвет. Этот пчелиный продукт, приобретенный на рынке, могут разбавлять водой с сахаром, чтобы увеличить массу. В итоге он будет бесполезным и лечение не принесет ожидаемого результата. Лучше отдать предпочтение таким сортам меда, как липовый, цветочный, гречишный, горный и акациевый.
Этот пчелиный продукт, приобретенный на рынке, могут разбавлять водой с сахаром, чтобы увеличить массу. В итоге он будет бесполезным и лечение не принесет ожидаемого результата. Лучше отдать предпочтение таким сортам меда, как липовый, цветочный, гречишный, горный и акациевый. Когда сок получить не представляется возможным, следует его заменить натертыми листьями. В полученный лекарственный состав добавляют мед и убирают на хранение в темное место на несколько дней. Через 2 дня в кашицу следует влить Кагор и дать еще немного настояться. Кстати, такое лекарственное средство можно использовать не только для лечения желудка, но и астмы, острых респираторных патологий, гайморита, бронхита.
Когда сок получить не представляется возможным, следует его заменить натертыми листьями. В полученный лекарственный состав добавляют мед и убирают на хранение в темное место на несколько дней. Через 2 дня в кашицу следует влить Кагор и дать еще немного настояться. Кстати, такое лекарственное средство можно использовать не только для лечения желудка, но и астмы, острых респираторных патологий, гайморита, бронхита. Неприятным признаком хронического гастрита является усиленное газообразование. Чтобы избавиться от боли и дискомфорта в желудке, необходимо приготовить смесь из столетника и меда. Сначала надо измельчить веточки алоэ, а потом в полученную кашицу влить немного пчелиного продукта. Средство должно настояться в течение 6 часов, принимать его следует 3 раза в сутки по маленькой ложке.
Неприятным признаком хронического гастрита является усиленное газообразование. Чтобы избавиться от боли и дискомфорта в желудке, необходимо приготовить смесь из столетника и меда. Сначала надо измельчить веточки алоэ, а потом в полученную кашицу влить немного пчелиного продукта. Средство должно настояться в течение 6 часов, принимать его следует 3 раза в сутки по маленькой ложке. В первую очередь в воде надо развести какао, затем добавить в равных пропорциях в смесь измельченные листья столетника, продукт пчеловодства и масло. Ингредиенты перемешиваются и отправляются в духовку на 2,5 часа. По истечении времени средство следует остудить и процедить в стеклянную банку. Употреблять готовую смесь рекомендуется до обеда по столовой ложке. Курс лечения должен составлять не меньше месяца.
В первую очередь в воде надо развести какао, затем добавить в равных пропорциях в смесь измельченные листья столетника, продукт пчеловодства и масло. Ингредиенты перемешиваются и отправляются в духовку на 2,5 часа. По истечении времени средство следует остудить и процедить в стеклянную банку. Употреблять готовую смесь рекомендуется до обеда по столовой ложке. Курс лечения должен составлять не меньше месяца. Для приготовления лекарственного средства от язвы понадобятся спирт около 100 грамм, листья многолетнего растения и пчелиный продукт примерно по 0,5 кг. Все перечисленные ингредиенты следует хорошо перемешать. Готовую смесь убрать в темное и теплое место на полмесяца. Потом ее нужно процедить через марлю и отжать в емкость из стекла. Бутылку останется лишь закрыть пробкой.
Для приготовления лекарственного средства от язвы понадобятся спирт около 100 грамм, листья многолетнего растения и пчелиный продукт примерно по 0,5 кг. Все перечисленные ингредиенты следует хорошо перемешать. Готовую смесь убрать в темное и теплое место на полмесяца. Потом ее нужно процедить через марлю и отжать в емкость из стекла. Бутылку останется лишь закрыть пробкой. Присутствует нарушение свертываемости крови. Свечи со столетником при кровоточащем геморрое не следует ставить.
Присутствует нарушение свертываемости крови. Свечи со столетником при кровоточащем геморрое не следует ставить.












