Какой врач проверяет желудок — Про изжогу
Какой врач лечит кишечник: когда следует проверить кишечник
Рассмотрим вопрос: «Какой врач лечит кишечник?». Боли в кишечнике бывают разными как по характеру, так и по расположенности. Следовательно, терапию должен назначать специалист, занимающийся изучением и лечением конкретной области кишечника. При симптоматике расстройств стула можно обратиться за помощью к терапевту, который назначит обследование, однако при длительных нарушениях в желудочно-кишечном тракте рекомендуется обращаться к более узким специалистам.

Специалисты в области кишечника
Кишечник состоит из двух основных отделов (толстая и тонкая кишка ). К лечению данного органа важно подходить с ответственностью. Проверяют и проводят диагностику нарушений органа такие специалисты:
- Гастроэнтеролог. Специализируется на проблемах кишечника, а именно проверяет толстую и тонкую кишку. Человеку с постоянными болевыми ощущениями в животе и с проявлениями в нарушении желудочно-кишечного тракта (запор или понос) рекомендуется обратиться к помощи гастроэнтеролога. Но этот врач по кишечнику не имеет права оперировать.
- Хирург. Специализируется на случаях воспаления начального отдела толстой кишки (слепая кишка) и осуществляет хирургическое вмешательство по показаниям.
- Онколог. Врач, проверяющий новообразования в кишечном отделе.
- Проктолог. В круг его специализации входит диагностика и лечение болезней прямой и толстой кишки, а также заднего прохода.
Дополнительный врач для обследования кишечника
При нарушении желудочно-кишечного тракта, а именно всех отделов кишечника, для более детальной и точной диагностики в постановке правильного диагноза, наряду с походом к специалистам узких специальностей, рекомендуется идти к врачам из области ультразвуковых исследований, к врачам рентген исследований и к врачам фиброгастродуоденоскопических (ФГДС) методов диагностики.
Случаи, когда следует проверить кишечник
Инфекционные заболевания
Инфекционные болезни кишечника сопровождаются болевыми ощущениями в области прямой кишки и рядом других симптомов.
Болезни инфекционного характера кишек разнообразны. Заражение случается во время попадания инфекции в кишечник. Распространенная категория и менее опасная это пищевые отравления, есть опасные заболевания инфекционного характера, из них можно выделить заражение холерой, брюшным тифом, ботулизмом. Симптоматика инфекционного кишечного заражения вначале схожа с ОРВИ: чувство слабости, вялости, боли в голове, повышенная температура тела. Но в течение некоторого времени приходят более характерные симптомы для данной категории: острые и ноющие боли в животе, тошнота, рвота, расстройства стула. С такими проблемами рекомендуется сразу же обратиться за помощью к врачу терапевту или гастроэнтерологу для назначения эффективной терапии.
Неинфекционные заболевания
К неинфекционным заболеваниям кишечника относится выявление у человека процесса острого аппендицита, острой кишечной непроходимости, осложнения при язвенных болезнях или при парапроктите. Среди основных симптомов данных нарушений следует отметить: боли (усиливаются, постоянного характера и не проходящие при приеме таблеток), повышенная температура тела, резкая слабость, понижение артериального давления, рвота, в том числе и рвота с кровью, неустойчивость стула (понос или запор), кислая отрыжка, боли при мочеиспускании. При обнаружении у себя вышеперечисленной проблемы рекомендуется обратиться для проверки к гастроэнтерологу, он, в свою очередь, смотрит на состояние пациента, при подтверждении диагноза направит к хирургу. После проведения хирургического вмешательства пациенту нужно некоторое время наблюдаться в больнице.
Хронические болезни в тонкой и толстой кишке
 Воспалению толстой кишки способствует множество причин, в том числе инфекции.
Воспалению толстой кишки способствует множество причин, в том числе инфекции.
Самое частое хроническое заболевание тонкого кишечника является энтерит, а толстого кишечника — колит и дискинезия двенадцатиперстной кишки. Их характерная симптоматика определяется: нарушением стула, метеоризмами, сухостью и бледностью кожного покрова, бурчанием в животе, острыми или периодичными болями, ложными позывами к дефекации и гнойными или кровяными примесями в моче или в кале. При выявлении данных признаков нарушения состояния у взрослых надо обратиться к гастроэнтерологу, при выявлении у детей, рекомендуется обращаться к детскому гастроэнтерологу.
Заболевания прямой кишки
К болезням прямой кишки относятся: геморрой, трещины заднего прохода, выпадения прямой кишки и много других. Общие симптомы включают в себя: нарушения и боли при процессе дефекации (запоры и поносы), белые выделения из заднего прохода (из-за нарушения баланса в микрофлоре прямого кишечника), патологическая примесь в кале. Данной категорией нарушений занимается доктор проктолог. Во время экстренных случаев, проверка осуществляется с помощью хирурга проктолога, который назначает эффективное лечение.
Новообразования
Новообразованиями (онкология) в кишечнике называется категория раковых болезней с размещением в кишках. К ранним симптомам появившегося новообразования в кишках относят: ощущение боли и растягивания в животе (болит справа или слева), уменьшение аппетита, возникающие посменно диареи и запоры, длительное повышение температуры тела, анемический синдром. При подтверждении онкологии, данная проблема ведется под наблюдением врача онколога.
≫ Больше информации по теме: http://pishchevarenie.ru/kishechnik/terapiya/kakoj-vrach-lechit.html
live-excellent.ru
Как пройти полное обследование органов пищеварения
Каждый здравомыслящий человек, который не равнодушен к своему здоровью и общему состоянию организма, должен время от времени, периодически осуществлять проверку органов пищеварения.
Как пройти полное обследование органов пищеварения?
Известно, что система пищеварения начинается с ротовой полоски, глотки, которая переходит в пищевод. С пищевода пища попадает в желудок. Продолжением желудка есть тонкая и толстая кишка. Кроме этого, к системе пищеварения относятся железы желудка и тонкой кишки, наличие поджелудочной железы, печени и желчного пузыря.
Полное обследование пищеварительных органов включает в себя:
1.
прием специалиста;
2.
УЗИ органов пищеварения;
3.
забор функциональных проб печени;
4.
исследование крови на общий и прямой билирубин;
5.
анализы крови на АСТ и АЛТ;
6.
анализ на уровень щелочной фосфатазы.
Достоверность и информативность результатов рентгенологических, эндоскопических и ультразвуковых методов исследования органов пищеварительной системы в немалой степени зависят от качества подготовки больных к проведению этих исследований.
Рентгенологическое исследование органов пищеварения
Рентгенологическое исследование органов пищеварения. Больные с нормальной функцией кишечника не требуют никакой специальной подготовки. При резко выраженном метеоризме и упорных запорах рекомендуется очистительная клизма за 1,5–2 ч до исследования. В качестве контрастного вещества при рентгеноскопии используют взвесь сульфата бария, которую готовят из расчета 100 г порошка на 80 мл воды.
Для рентгенологического исследования желчного пузыря и желчевыводящих путей применяют такие методы исследования органов пищеварительной системы, как
- холецистографию
- и холеграфию (исследование желчных протоков).
Перед проведением холецистографии и холеграфии пациент в течение 3 дней должен соблюдать диету с целью предупреждения метеоризма (исключаются сырая капуста, черный хлеб, молоко). Очистительную клизму ставят только при выраженном метеоризме. При холецистографии больной накануне исследования принимает рентгеноконтрастный йодосодержащий препарат (холевиз, йодагност и др.) из расчета 1 г на 20 кг массы тела больного, запивая его сладким чаем в течение получаса. Максимальная концентрация препарата в желчном пузыре наблюдается через 15–17 ч после приема, после чего делают рентгеновские снимки желчного пузыря. При проведении холеграфии контрастное вещество (Билигной, Билитраст и др.) вводят внутривенно.
Холецистографию не проводят при тяжелых поражениях печени, повышенной чувствительности к йоду, а холеграфию – при острых воспалительных заболеваниях желчных протоков, протекающих с повышением температуры (холангитах), выраженной гиперфункции щитовидной железы. Рентгенологическое исследование толстой кишки (ирригоскопию) проводят с помощью контрастной клизмы.
При подготовке к ирригоскопии накануне исследования больному дают перед обедом 30 г касторового масла, вечером и утром ставят очистительную клизму. В качестве контрастного вещества используют взвесь Сульфата бария, подогретую до температуры тела, взвесь вводят с помощью клизмы.
Эндоскопическое обследование пищеварительной системы
Эндоскопические исследование органов пищеварения позволяют с помощью специального оптического прибора (эндоскопа) осмотреть слизистую оболочку пищевода, желудка, двенадцатиперстной кишки, прямой и сигмовидной кишки (ректороманоскопия), толстой кишки (колоноскопия), органы брюшной полости (лапароскопия).
При эзофагогастродуоденоскопии специальной подготовки больных не требуется. Плановую гастроскопию проводят утром натощак, экстренную – в любое время суток, за 30 мин до исследования больному вводят подкожно в мл 1 %-ного раствора атропина; непосредственно перед исследованием проводят местную анестезию слизистой оболочки глотки раствором Дипанина. Подготовка к ректороманоскопии включает в себя постановку очистительной клизмы вечером и утром. Подготовка к колоноскопии аналогична таковой при ирригоскопии.
Для диагностики заболеваний органов пищеварения широко используют ультразвуковое исследование (эхографию). Подготовка к ней сводится обычно к борьбе с метеоризмом (диета, прием активированного угля за 2–3 дня перед исследованием, прием ферментных препаратов, например Фестала).
Этапы полного обследование органов пищеварения
Если вы не знаете с чего начать и как пройти полное обследование органов пищеварения, прежде всего, рекомендует посетить вам врача, который занимается проверкой и диагностикой пищеварительной системы. Обследование включает в себя следующие процессы:
1.
зондирование;
2.
УЗИ;
3.
рентгеноскопию;
4.
сканирующую томографию;
5.
ультразвуковую локализацию.
С помощью вышеупомянутых методов стало возможным проводить комплексную проверку всех органов пищеварительной системы, используя при этом современное и новое компьютерное оборудование.
В случае, если у вас есть зубы, поврежденные кариесом, рекомендуется обратиться к врачу в стоматологическую поликлинику и пройти санацию ротовой полости. Кариес в некоторой мере тоже считается причиной развития заболеваний желудочно-кишечного тракта, так как с приемом пищи в организм поступают различные микроорганизмы непонятного происхождения.
Метод эзофагогастроскопии назначается в тех случаях, если наблюдается тяжесть в желудке после употребления пищи, кислый привкус в ротовой полости, тошнота, налеты на языке, а также голодные боли. Суть этого метода заключается в ведении трубки с монитором, с помощью которой возможно осмотреть слизистую желудка и, если есть такая надобность, взять анализы тканей или остановить кровотечение, которой тоже можно диагностировать подобным методом.
Для обследования органов пищеварения чаще всего прибегают к такому методу как ультразвуковое исследование. С его помощью можно обследовать желудок и всю брюшную полость человека, получив при этом точные результаты. Диагностирование с помощью УЗИ способствует выявлению нарушений в работе таких органов пищеварения как
- печень,
- желудок,
- проверить на наличие заболеваний поджелудочной железы,
- а также проверить, присутствуют, или отсутствуют экскременты в желчном пузыре.
Метод полного обследования печени
Если вас тревожит состояние вашей печени, и вы подозреваете, что у вас могут быть какие-то заболевания, связанные с ней, рекомендуется сделать зондирование. Для этого берется определенное количество желчи, которую проверяют в лабораторных условиях. В результате такого обследования можно говорить о наличии или отсутствии паразитов, а также определяют биохимический состав желчных кислот, которые служат сигналом для различия тех или иных нарушений (если таковы имеются).
Помимо обследования органов пищеварению специальной аппаратурой и дорогостоящими приборами, необходимо сделать биохимический анализ крови, анализ крови на глюкозу, а также анализ, позволяющий определить, есть ли у вас инфекция на паразиты. Подобная инфекция тоже в большинстве случаев может выступать причиной развития заболеваний желудочно-кишечного тракта. Именно поэтому все эти аспекты необходимо учитывать, занимаясь проведением комплексного обследования.
www.astromeridian.ru
Эффективные методы проверки желудка и признаки возможных заболеваний
Обследовать желудок специалисты рекомендуют не только при тревожных симптомах, но и в целях профилактики. Рак желудка стоит на четверном месте по частоте возникновения среди онкологических заболеваний и на втором по частоте летального исхода после рака легкого.
К сожалению, эта болезнь может долгое время протекать без симптомов, именно это и определяет смертоносность рака желудка: он обнаруживается на одной из последних стадий. Прочие заболевания желудка также могут быть опасными из-за желудочных кровотечений и предракового состояния. Чтобы ничего не упустить, врачи рекомендуют посещать гастроэнтеролога хотя бы раз в год, а также следить за своим питанием.
Проверка желудка: назначение на обследование
Боли в животе, тошнота, рвота и изжога — признаки заболеваний желудка
От работы желудка зависит состояние всего организма в целом. Именно в желудке начинается процесс переваривания пищи, от которого зависит и дальнейшая работа кишечника. При неправильном или неполноценном переваривании пищи может нарушаться обмен веществ, страдает поджелудочная железа, печень, кишечник.
Довольно часто патологические процессы в желудке сопровождаются различными симптомами, которые требуют медицинской помощи. Очень опасно начинать лечение самостоятельно, перед началом приема любых препаратов необходима проверка желудка.
Нужно незамедлительно обратиться к врачу и пройти процедуру обследования при появлении следующих симптомов:
- Периодические боли в животе. Боли в желудке могут возникать в различное время суток и локализуются, как правило, в верхней части живота. Они могут быть сильными режущими, тупыми, ноющими, схваткообразными. При появлении болей обследование желудка необходимо, так как они могут являться признаком самых различных заболеваний. При посещении врача нужно уточнить, как давно появились боли, как часто они появляются, в какое время (ночью, утром, до или после еды и т.д.), а также описать характер боли.
- Тошнота и рвота. Тошнота может возникать по различным причинам: от заболеваний печени и гастрита до психологического напряжения. Рвота по сути является защитным механизмом организма, когда содержимое желудка выходит наружу. Так организм защищается от всасывания токсических веществ, однако иногда рвота связана с заболеванием, особенно, если она является периодической. Рвота может указывать на воспалительный процесс в желудке, язву. Появление черной рвоты говорит о внутреннем кровотечении и требует немедленной госпитализации больного.
- Изжога. Изжогу многие считают незначительным признаком, появляющимся после употребления определенных продуктов. Но постоянная и сильная изжога может быть симптомом заболевания. При изжоге часть желудочного сока попадает в пищевод, вызывая жжение. Этот симптом часто появляется при гастрите с повышенной кислотностью.
- Дисфагия. Очень серьезный симптом, требующий обязательного обследования. При дисфагии человеку трудно глотать пищу, он испытывает боль при глотании, пища попадает в полость носа. Это может быть связано с высокой кислотностью желудочного сока, который, попадая в пищевод, повреждает его, вызывая сужение просвета.
Методы проверки желудка

Гастроскопия — эффективный метод обследования желудка
Существует множество методов обследования желудка, однако самым информативным остается ФГДС. Только этот способ обследования позволяет оценить слизистую пищеводы и желудка, точно поставить диагноз.
Каждый метод обследования имеет свои плюсы и минусы. При недостатке информации их можно сочетать:
- Сбор анамнеза и пальпация. При подобном обследовании врач может лишь предположить, какой отдел желудка (и желудка ли) поврежден, определит локализацию болей. Несомненное достоинство такого метода в его доступности, быстроте и неинвазивности. Однако полную информацию о состоянии желудка таким образом получить невозможно.
- УЗИ. Метод ультразвукового исследования безболезненный, быстрый, недорогой и не потребует внутреннего введения зондов и аппаратов. Однако УЗИ желудка поможет выявить лишь объемные образования в нем, например, опухоли и полипы. Оценить состояние слизистой оболочки с помощью УЗИ невозможно.
- КТ и МРТ. Оба этих метода безболезненны и могу проводиться с использованием контрастирующего вещества. КТ и МРТ нельзя назвать дешевыми методами обследования, однако они неинвазивные, достаточно быстрые и информативные относительно структуры и новообразований. Увидеть и оценить состояние слизистой оболочки желудка опять же невозможно.
- Гастроскопия. Это эндоскопический метод обследования, при котором в горло вставляется тонкая трубка и продвигается вплоть до двенадцатиперстной кишки. Этот метод довольно неприятный по ощущениям, требует определенной подготовки, но очень информативный и часто совмещенный с биопсией. В процессе процедуры можно удалять полипы, брать ткани для обследования. Многие стремятся избежать этого способа обследования и напрасно. Более информативной процедуры, позволяющей оценить состояние желудка, пока не существует.
- Зондирование. Чаще всего целью зондирования является получение образца желудочного сока для исследования. Как и при ФГДС, через рот пациенту вводится тонкая трубка, но при этом оценить состояние слизистой оболочки желудка невозможно.
Выбирать метод обследования желудка должен врач после оценки жалоб пациента. Не нужно отказываться от обследования из страха боли и осложнений. Все процедуры проводятся специалистами и не сопровождаются сильными болями.
Подготовка к обследованию
Правильная подготовка к обследованию желудка — залог достоверного результата
Особой подготовки к обследованию желудка требуют такие процедуры, как УЗИ и ФГДС желудка. И тот, и другой метод обследования требуют соблюдения специальной диеты за сутки до процедуры.
Перед УЗИ желудка не рекомендуется есть продукты, усиливающие газообразование, например, черный хлеб, отруби, бобовые, кисломолочные продукты, газированную воду, свежие овощи и фрукты. В день проведения процедуры УЗИ нежелательно есть.
Последний прием пищи должен быть накануне не позднее 7 часов вечера. Не рекомендуется также курить в день исследования. Если у больного появляются голодные боли, утром в день обследования можно съесть сухарик (не из отрубного хлеба) и выпить чай.
При проведении гастроскопии соблюдение правил подготовки не только помогают повысить информативность процедуры, но и снижает неприятные ощущения во время процедуры.
Накануне процедуры, примерно за день, можно не придерживаться строгих диет, но ужин должен быть легким, нежирным и не позднее 7-8 часов вечера. Нельзя есть и пить жидкости, содержащие сахар, за 8 часов до процедуры, иначе во время гастроскопии может начаться рвота, процедуру придется прервать и перенести на другой день.Нежелательно принимать любые препараты пероральным способом. При необходимости лекарства вводятся внутривенно, ректально в виде свечей или рассасываются под языком.
Утром перед обследованием можно пить простую воду, несладкий чай. Не рекомендуется курить в день обследования. Никотин и сигаретный дым раздражают слизистую желудка и увеличивают выработку слизи, что провоцирует рвотный рефлекс.
Полезное видео — Гастроскопия: подготовка и процедура.
При здоровом желудке любая пища переваривается примерно за 8 часов. Но поскольку к процедуре ФГДС чаще всего прибегают при подозрении на заболевание желудка, желательно 2-3 дня воздержаться от тяжелой и жирной пищи. Вечерний прием пищи накануне процедуры должен включать только легко перевариваемые продукты, например, паровые котлеты, куриную грудку, нежирную рыбу, крупу, лучше гречку. Нежелательно пить крепкий кофе, есть сладости, принимать алкоголь.
За день до процедуры необходимо отказаться от шоколада, жирного и жареного, острого, семечек, орехов, газировки, чипсов и прочего фаст-фуда. Несоблюдение правил подготовки может привести к тому, что во время процедуры начнется рвота, придется отложить обследование и повторить эту малоприятную процедуру с самого начала.
Возможные заболевания желудка
Заболевания желудка: виды и признаки
Обследование желудка помогает выявить различные желудочные заболевания на самых ранних этапах и вовремя начать лечение:
- Гастрит. Различают несколько форм гастрита, но все они связаны с воспалительными процессами слизистой оболочки желудка. Причиной такого состояния может быть бактерия Хеликобактер Пилори, а также неправильное питание, частые стрессы и попадание в желудок агрессивных химических веществ. При гастрите часто возникают боли в животе особенно после употребления острых или жирных блюд, отрыжка, изжога, понос или запор, тошнота, неприятный запах изо рта.
- Язва желудка. Язвенная болезнь чаще встречается у мужчин. Это заболевание сопровождается образованием дефектов на слизистой оболочке желудка. Под воздействием кислоты желудочного сока язва может расти, увеличиваться и перфорироваться. Причиной чаще всего называют Хеликобактер Пилори, поэтому лечение язвы связано с антибактериальной терапией.
- Рак желудка. Злокачественная опухоль в желудке ежегодно убивает около 800 тысяч человек. Причины возникновения этого заболевания до сих не известны, но к предпосылкам можно отнести язву желудка и Хеликобактер Пилори, наследственность, злоупотребление жирной едой и алкоголем. Рак часто сопровождается симптомами, не связанными с работой ЖКТ. Это усталость, боли в области груди, беспричинная потеря веса.
- Полипы желудка. Полипы представляют собой доброкачественные образования на слизистой желудка. Поначалу они не вызывают особого беспокойства, но при достижении определенных размеров могут вызывать желудочное кровотечение. Единственно возможный способ лечения полипов – удаление с помощью эндоскопии.
- Болезнь Менетрие. Это заболевание, при котором происходит перерождение слизистой оболочки желудка, в результате чего на ней образуются множественные кисты и опухолевые образования. Причины возникновения этой болезни до конца не изучены. К факторам риска можно отнести отравления, инфекции, неправильное питание, наследственность.
При своевременном обращении к врачу, правильном питании и соблюдении всех рекомендаций многих заболеваний можно избежать или же успешно вылечить на начальной стадии.
diagnozlab.com
Source: www.belinfomed.comКакой врач проверяет желудок и кишечник
Какой врач лечит кишечник: когда следует проверить кишечник
Рассмотрим вопрос: «Какой врач лечит кишечник?». Боли в кишечнике бывают разными как по характеру, так и по расположенности. Следовательно, терапию должен назначать специалист, занимающийся изучением и лечением конкретной области кишечника. При симптоматике расстройств стула можно обратиться за помощью к терапевту, который назначит обследование, однако при длительных нарушениях в желудочно-кишечном тракте рекомендуется обращаться к более узким специалистам.
Специалисты в области кишечника
Кишечник состоит из двух основных отделов (толстая и тонкая кишка ). К лечению данного органа важно подходить с ответственностью. Проверяют и проводят диагностику нарушений органа такие специалисты:
- Гастроэнтеролог. Специализируется на проблемах кишечника, а именно проверяет толстую и тонкую кишку. Человеку с постоянными болевыми ощущениями в животе и с проявлениями в нарушении желудочно-кишечного тракта (запор или понос) рекомендуется обратиться к помощи гастроэнтеролога. Но этот врач по кишечнику не имеет права оперировать.
- Хирург. Специализируется на случаях воспаления начального отдела толстой кишки (слепая кишка) и осуществляет хирургическое вмешательство по показаниям.
- Онколог. Врач, проверяющий новообразования в кишечном отделе.
- Проктолог. В круг его специализации входит диагностика и лечение болезней прямой и толстой кишки, а также заднего прохода.
Дополнительный врач для обследования кишечника
При нарушении желудочно-кишечного тракта, а именно всех отделов кишечника, для более детальной и точной диагностики в постановке правильного диагноза, наряду с походом к специалистам узких специальностей, рекомендуется идти к врачам из области ультразвуковых исследований, к врачам рентген исследований и к врачам фиброгастродуоденоскопических (ФГДС) методов диагностики.
Случаи, когда следует проверить кишечник
Инфекционные заболевания
Инфекционные болезни кишечника сопровождаются болевыми ощущениями в области прямой кишки и рядом других симптомов.
Болезни инфекционного характера кишек разнообразны. Заражение случается во время попадания инфекции в кишечник. Распространенная категория и менее опасная это пищевые отравления, есть опасные заболевания инфекционного характера, из них можно выделить заражение холерой, брюшным тифом, ботулизмом. Симптоматика инфекционного кишечного заражения вначале схожа с ОРВИ: чувство слабости, вялости, боли в голове, повышенная температура тела. Но в течение некоторого времени приходят более характерные симптомы для данной категории: острые и ноющие боли в животе, тошнота, рвота, расстройства стула. С такими проблемами рекомендуется сразу же обратиться за помощью к врачу терапевту или гастроэнтерологу для назначения эффективной терапии.
Неинфекционные заболевания
К неинфекционным заболеваниям кишечника относится выявление у человека процесса острого аппендицита, острой кишечной непроходимости, осложнения при язвенных болезнях или при парапроктите. Среди основных симптомов данных нарушений следует отметить: боли (усиливаются, постоянного характера и не проходящие при приеме таблеток), повышенная температура тела, резкая слабость, понижение артериального давления, рвота, в том числе и рвота с кровью, неустойчивость стула (понос или запор), кислая отрыжка, боли при мочеиспускании. При обнаружении у себя вышеперечисленной проблемы рекомендуется обратиться для проверки к гастроэнтерологу, он, в свою очередь, смотрит на состояние пациента, при подтверждении диагноза направит к хирургу. После проведения хирургического вмешательства пациенту нужно некоторое время наблюдаться в больнице.
Хронические болезни в тонкой и толстой кишке
Воспалению толстой кишки способствует множество причин, в том числе инфекции.
Самое частое хроническое заболевание тонкого кишечника является энтерит, а толстого кишечника — колит и дискинезия двенадцатиперстной кишки. Их характерная симптоматика определяется: нарушением стула, метеоризмами, сухостью и бледностью кожного покрова, бурчанием в животе, острыми или периодичными болями, ложными позывами к дефекации и гнойными или кровяными примесями в моче или в кале. При выявлении данных признаков нарушения состояния у взрослых надо обратиться к гастроэнтерологу, при выявлении у детей, рекомендуется обращаться к детскому гастроэнтерологу.
Заболевания прямой кишки
К болезням прямой кишки относятся: геморрой, трещины заднего прохода, выпадения прямой кишки и много других. Общие симптомы включают в себя: нарушения и боли при процессе дефекации (запоры и поносы), белые выделения из заднего прохода (из-за нарушения баланса в микрофлоре прямого кишечника), патологическая примесь в кале. Данной категорией нарушений занимается доктор проктолог. Во время экстренных случаев, проверка осуществляется с помощью хирурга проктолога, который назначает эффективное лечение.
Новообразования
Новообразованиями (онкология) в кишечнике называется категория раковых болезней с размещением в кишках. К ранним симптомам появившегося новообразования в кишках относят: ощущение боли и растягивания в животе (болит справа или слева), уменьшение аппетита, возникающие посменно диареи и запоры, длительное повышение температуры тела, анемический синдром. При подтверждении онкологии, данная проблема ведется под наблюдением врача онколога.
≫ Больше информации по теме: http://pishchevarenie.ru/kishechnik/terapiya/kakoj-vrach-lechit.html
live-excellent.ru
Как пройти полное обследование органов пищеварения
Каждый здравомыслящий человек, который не равнодушен к своему здоровью и общему состоянию организма, должен время от времени, периодически осуществлять проверку органов пищеварения.
Как пройти полное обследование органов пищеварения?
Известно, что система пищеварения начинается с ротовой полоски, глотки, которая переходит в пищевод. С пищевода пища попадает в желудок. Продолжением желудка есть тонкая и толстая кишка. Кроме этого, к системе пищеварения относятся железы желудка и тонкой кишки, наличие поджелудочной железы, печени и желчного пузыря.
Полное обследование пищеварительных органов включает в себя:
1.
прием специалиста;
2.
УЗИ органов пищеварения;
3.
забор функциональных проб печени;
4.
исследование крови на общий и прямой билирубин;
5.
анализы крови на АСТ и АЛТ;
6.
анализ на уровень щелочной фосфатазы.
Достоверность и информативность результатов рентгенологических, эндоскопических и ультразвуковых методов исследования органов пищеварительной системы в немалой степени зависят от качества подготовки больных к проведению этих исследований.
Рентгенологическое исследование органов пищеварения
Рентгенологическое исследование органов пищеварения. Больные с нормальной функцией кишечника не требуют никакой специальной подготовки. При резко выраженном метеоризме и упорных запорах рекомендуется очистительная клизма за 1,5–2 ч до исследования. В качестве контрастного вещества при рентгеноскопии используют взвесь сульфата бария, которую готовят из расчета 100 г порошка на 80 мл воды.
Для рентгенологического исследования желчного пузыря и желчевыводящих путей применяют такие методы исследования органов пищеварительной системы, как
- холецистографию
- и холеграфию (исследование желчных протоков).
Перед проведением холецистографии и холеграфии пациент в течение 3 дней должен соблюдать диету с целью предупреждения метеоризма (исключаются сырая капуста, черный хлеб, молоко). Очистительную клизму ставят только при выраженном метеоризме. При холецистографии больной накануне исследования принимает рентгеноконтрастный йодосодержащий препарат (холевиз, йодагност и др.) из расчета 1 г на 20 кг массы тела больного, запивая его сладким чаем в течение получаса. Максимальная концентрация препарата в желчном пузыре наблюдается через 15–17 ч после приема, после чего делают рентгеновские снимки желчного пузыря. При проведении холеграфии контрастное вещество (Билигной, Билитраст и др.) вводят внутривенно.
Холецистографию не проводят при тяжелых поражениях печени, повышенной чувствительности к йоду, а холеграфию – при острых воспалительных заболеваниях желчных протоков, протекающих с повышением температуры (холангитах), выраженной гиперфункции щитовидной железы. Рентгенологическое исследование толстой кишки (ирригоскопию) проводят с помощью контрастной клизмы.
При подготовке к ирригоскопии накануне исследования больному дают перед обедом 30 г касторового масла, вечером и утром ставят очистительную клизму. В качестве контрастного вещества используют взвесь Сульфата бария, подогретую до температуры тела, взвесь вводят с помощью клизмы.
Эндоскопическое обследование пищеварительной системы
Эндоскопические исследование органов пищеварения позволяют с помощью специального оптического прибора (эндоскопа) осмотреть слизистую оболочку пищевода, желудка, двенадцатиперстной кишки, прямой и сигмовидной кишки (ректороманоскопия), толстой кишки (колоноскопия), органы брюшной полости (лапароскопия).
При эзофагогастродуоденоскопии специальной подготовки больных не требуется. Плановую гастроскопию проводят утром натощак, экстренную – в любое время суток, за 30 мин до исследования больному вводят подкожно в мл 1 %-ного раствора атропина; непосредственно перед исследованием проводят местную анестезию слизистой оболочки глотки раствором Дипанина. Подготовка к ректороманоскопии включает в себя постановку очистительной клизмы вечером и утром. Подготовка к колоноскопии аналогична таковой при ирригоскопии.
Для диагностики заболеваний органов пищеварения широко используют ультразвуковое исследование (эхографию). Подготовка к ней сводится обычно к борьбе с метеоризмом (диета, прием активированного угля за 2–3 дня перед исследованием, прием ферментных препаратов, например Фестала).
Этапы полного обследование органов пищеварения
Если вы не знаете с чего начать и как пройти полное обследование органов пищеварения, прежде всего, рекомендует посетить вам врача, который занимается проверкой и диагностикой пищеварительной системы. Обследование включает в себя следующие процессы:
1.
зондирование;
2.
УЗИ;
3.
рентгеноскопию;
4.
сканирующую томографию;
5.
ультразвуковую локализацию.
С помощью вышеупомянутых методов стало возможным проводить комплексную проверку всех органов пищеварительной системы, используя при этом современное и новое компьютерное оборудование.
В случае, если у вас есть зубы, поврежденные кариесом, рекомендуется обратиться к врачу в стоматологическую поликлинику и пройти санацию ротовой полости. Кариес в некоторой мере тоже считается причиной развития заболеваний желудочно-кишечного тракта, так как с приемом пищи в организм поступают различные микроорганизмы непонятного происхождения.
Метод эзофагогастроскопии назначается в тех случаях, если наблюдается тяжесть в желудке после употребления пищи, кислый привкус в ротовой полости, тошнота, налеты на языке, а также голодные боли. Суть этого метода заключается в ведении трубки с монитором, с помощью которой возможно осмотреть слизистую желудка и, если есть такая надобность, взять анализы тканей или остановить кровотечение, которой тоже можно диагностировать подобным методом.
Для обследования органов пищеварения чаще всего прибегают к такому методу как ультразвуковое исследование. С его помощью можно обследовать желудок и всю брюшную полость человека, получив при этом точные результаты. Диагностирование с помощью УЗИ способствует выявлению нарушений в работе таких органов пищеварения как
- печень,
- желудок,
- проверить на наличие заболеваний поджелудочной железы,
- а также проверить, присутствуют, или отсутствуют экскременты в желчном пузыре.
Метод полного обследования печени
Если вас тревожит состояние вашей печени, и вы подозреваете, что у вас могут быть какие-то заболевания, связанные с ней, рекомендуется сделать зондирование. Для этого берется определенное количество желчи, которую проверяют в лабораторных условиях. В результате такого обследования можно говорить о наличии или отсутствии паразитов, а также определяют биохимический состав желчных кислот, которые служат сигналом для различия тех или иных нарушений (если таковы имеются).
Помимо обследования органов пищеварению специальной аппаратурой и дорогостоящими приборами, необходимо сделать биохимический анализ крови, анализ крови на глюкозу, а также анализ, позволяющий определить, есть ли у вас инфекция на паразиты. Подобная инфекция тоже в большинстве случаев может выступать причиной развития заболеваний желудочно-кишечного тракта. Именно поэтому все эти аспекты необходимо учитывать, занимаясь проведением комплексного обследования.
www.astromeridian.ru
Эффективные методы проверки желудка и признаки возможных заболеваний
Обследовать желудок специалисты рекомендуют не только при тревожных симптомах, но и в целях профилактики. Рак желудка стоит на четверном месте по частоте возникновения среди онкологических заболеваний и на втором по частоте летального исхода после рака легкого.
К сожалению, эта болезнь может долгое время протекать без симптомов, именно это и определяет смертоносность рака желудка: он обнаруживается на одной из последних стадий. Прочие заболевания желудка также могут быть опасными из-за желудочных кровотечений и предракового состояния. Чтобы ничего не упустить, врачи рекомендуют посещать гастроэнтеролога хотя бы раз в год, а также следить за своим питанием.
Проверка желудка: назначение на обследование
Боли в животе, тошнота, рвота и изжога — признаки заболеваний желудка
От работы желудка зависит состояние всего организма в целом. Именно в желудке начинается процесс переваривания пищи, от которого зависит и дальнейшая работа кишечника. При неправильном или неполноценном переваривании пищи может нарушаться обмен веществ, страдает поджелудочная железа, печень, кишечник.
Довольно часто патологические процессы в желудке сопровождаются различными симптомами, которые требуют медицинской помощи. Очень опасно начинать лечение самостоятельно, перед началом приема любых препаратов необходима проверка желудка.
Нужно незамедлительно обратиться к врачу и пройти процедуру обследования при появлении следующих симптомов:
- Периодические боли в животе. Боли в желудке могут возникать в различное время суток и локализуются, как правило, в верхней части живота. Они могут быть сильными режущими, тупыми, ноющими, схваткообразными. При появлении болей обследование желудка необходимо, так как они могут являться признаком самых различных заболеваний. При посещении врача нужно уточнить, как давно появились боли, как часто они появляются, в какое время (ночью, утром, до или после еды и т.д.), а также описать характер боли.
- Тошнота и рвота. Тошнота может возникать по различным причинам: от заболеваний печени и гастрита до психологического напряжения. Рвота по сути является защитным механизмом организма, когда содержимое желудка выходит наружу. Так организм защищается от всасывания токсических веществ, однако иногда рвота связана с заболеванием, особенно, если она является периодической. Рвота может указывать на воспалительный процесс в желудке, язву. Появление черной рвоты говорит о внутреннем кровотечении и требует немедленной госпитализации больного.
- Изжога. Изжогу многие считают незначительным признаком, появляющимся после употребления определенных продуктов. Но постоянная и сильная изжога может быть симптомом заболевания. При изжоге часть желудочного сока попадает в пищевод, вызывая жжение. Этот симптом часто появляется при гастрите с повышенной кислотностью.
- Дисфагия. Очень серьезный симптом, требующий обязательного обследования. При дисфагии человеку трудно глотать пищу, он испытывает боль при глотании, пища попадает в полость носа. Это может быть связано с высокой кислотностью желудочного сока, который, попадая в пищевод, повреждает его, вызывая сужение просвета.
Методы проверки желудка
Гастроскопия — эффективный метод обследования желудка
Существует множество методов обследования желудка, однако самым информативным остается ФГДС. Только этот способ обследования позволяет оценить слизистую пищеводы и желудка, точно поставить диагноз.
Каждый метод обследования имеет свои плюсы и минусы. При недостатке информации их можно сочетать:
- Сбор анамнеза и пальпация. При подобном обследовании врач может лишь предположить, какой отдел желудка (и желудка ли) поврежден, определит локализацию болей. Несомненное достоинство такого метода в его доступности, быстроте и неинвазивности. Однако полную информацию о состоянии желудка таким образом получить невозможно.
- УЗИ. Метод ультразвукового исследования безболезненный, быстрый, недорогой и не потребует внутреннего введения зондов и аппаратов. Однако УЗИ желудка поможет выявить лишь объемные образования в нем, например, опухоли и полипы. Оценить состояние слизистой оболочки с помощью УЗИ невозможно.
- КТ и МРТ. Оба этих метода безболезненны и могу проводиться с использованием контрастирующего вещества. КТ и МРТ нельзя назвать дешевыми методами обследования, однако они неинвазивные, достаточно быстрые и информативные относительно структуры и новообразований. Увидеть и оценить состояние слизистой оболочки желудка опять же невозможно.
- Гастроскопия. Это эндоскопический метод обследования, при котором в горло вставляется тонкая трубка и продвигается вплоть до двенадцатиперстной кишки. Этот метод довольно неприятный по ощущениям, требует определенной подготовки, но очень информативный и часто совмещенный с биопсией. В процессе процедуры можно удалять полипы, брать ткани для обследования. Многие стремятся избежать этого способа обследования и напрасно. Более информативной процедуры, позволяющей оценить состояние желудка, пока не существует.
- Зондирование. Чаще всего целью зондирования является получение образца желудочного сока для исследования. Как и при ФГДС, через рот пациенту вводится тонкая трубка, но при этом оценить состояние слизистой оболочки желудка невозможно.
Выбирать метод обследования желудка должен врач после оценки жалоб пациента. Не нужно отказываться от обследования из страха боли и осложнений. Все процедуры проводятся специалистами и не сопровождаются сильными болями.
Подготовка к обследованию
Правильная подготовка к обследованию желудка — залог достоверного результата
Особой подготовки к обследованию желудка требуют такие процедуры, как УЗИ и ФГДС желудка. И тот, и другой метод обследования требуют соблюдения специальной диеты за сутки до процедуры.
Перед УЗИ желудка не рекомендуется есть продукты, усиливающие газообразование, например, черный хлеб, отруби, бобовые, кисломолочные продукты, газированную воду, свежие овощи и фрукты. В день проведения процедуры УЗИ нежелательно есть.
Последний прием пищи должен быть накануне не позднее 7 часов вечера. Не рекомендуется также курить в день исследования. Если у больного появляются голодные боли, утром в день обследования можно съесть сухарик (не из отрубного хлеба) и выпить чай.
При проведении гастроскопии соблюдение правил подготовки не только помогают повысить информативность процедуры, но и снижает неприятные ощущения во время процедуры.
Накануне процедуры, примерно за день, можно не придерживаться строгих диет, но ужин должен быть легким, нежирным и не позднее 7-8 часов вечера. Нельзя есть и пить жидкости, содержащие сахар, за 8 часов до процедуры, иначе во время гастроскопии может начаться рвота, процедуру придется прервать и перенести на другой день.Нежелательно принимать любые препараты пероральным способом. При необходимости лекарства вводятся внутривенно, ректально в виде свечей или рассасываются под языком.
Утром перед обследованием можно пить простую воду, несладкий чай. Не рекомендуется курить в день обследования. Никотин и сигаретный дым раздражают слизистую желудка и увеличивают выработку слизи, что провоцирует рвотный рефлекс.
Полезное видео — Гастроскопия: подготовка и процедура.
При здоровом желудке любая пища переваривается примерно за 8 часов. Но поскольку к процедуре ФГДС чаще всего прибегают при подозрении на заболевание желудка, желательно 2-3 дня воздержаться от тяжелой и жирной пищи. Вечерний прием пищи накануне процедуры должен включать только легко перевариваемые продукты, например, паровые котлеты, куриную грудку, нежирную рыбу, крупу, лучше гречку. Нежелательно пить крепкий кофе, есть сладости, принимать алкоголь.
За день до процедуры необходимо отказаться от шоколада, жирного и жареного, острого, семечек, орехов, газировки, чипсов и прочего фаст-фуда. Несоблюдение правил подготовки может привести к тому, что во время процедуры начнется рвота, придется отложить обследование и повторить эту малоприятную процедуру с самого начала.
Возможные заболевания желудка
Заболевания желудка: виды и признаки
Обследование желудка помогает выявить различные желудочные заболевания на самых ранних этапах и вовремя начать лечение:
- Гастрит. Различают несколько форм гастрита, но все они связаны с воспалительными процессами слизистой оболочки желудка. Причиной такого состояния может быть бактерия Хеликобактер Пилори, а также неправильное питание, частые стрессы и попадание в желудок агрессивных химических веществ. При гастрите часто возникают боли в животе особенно после употребления острых или жирных блюд, отрыжка, изжога, понос или запор, тошнота, неприятный запах изо рта.
- Язва желудка. Язвенная болезнь чаще встречается у мужчин. Это заболевание сопровождается образованием дефектов на слизистой оболочке желудка. Под воздействием кислоты желудочного сока язва может расти, увеличиваться и перфорироваться. Причиной чаще всего называют Хеликобактер Пилори, поэтому лечение язвы связано с антибактериальной терапией.
- Рак желудка. Злокачественная опухоль в желудке ежегодно убивает около 800 тысяч человек. Причины возникновения этого заболевания до сих не известны, но к предпосылкам можно отнести язву желудка и Хеликобактер Пилори, наследственность, злоупотребление жирной едой и алкоголем. Рак часто сопровождается симптомами, не связанными с работой ЖКТ. Это усталость, боли в области груди, беспричинная потеря веса.
- Полипы желудка. Полипы представляют собой доброкачественные образования на слизистой желудка. Поначалу они не вызывают особого беспокойства, но при достижении определенных размеров могут вызывать желудочное кровотечение. Единственно возможный способ лечения полипов – удаление с помощью эндоскопии.
- Болезнь Менетрие. Это заболевание, при котором происходит перерождение слизистой оболочки желудка, в результате чего на ней образуются множественные кисты и опухолевые образования. Причины возникновения этой болезни до конца не изучены. К факторам риска можно отнести отравления, инфекции, неправильное питание, наследственность.
При своевременном обращении к врачу, правильном питании и соблюдении всех рекомендаций многих заболеваний можно избежать или же успешно вылечить на начальной стадии.
diagnozlab.com
К какому врачу надо идти чтоб проверить поджелудочную, печень, желудок
Энодокринолог, УЗИ
к терапевту, он даст направление к гастроэнтерологу, если надо
В принципе — гастроэнтеролог. Он скажет, какие анализы нужны.
к терапевту, он посмотрит, и выпишет направление к какому надо врачу.
К врачу гастроэнтерологу. начинать надо с него.
Гастроэнтеролог, но может и терапевт.
Для начала всегда к терапевту, он даст все нужные направления. А пищеварительным трактом занимается гастроэнтеролог
к гастроэнтеролгу, а сначала лучше к своему участковому врачу, он подскажет.
Поджелудочную к эндокринологу. Желудок, печень к гастроэнтерологу. Прежде к врачам сходите, а там вам скажут, какие анализы надо сдать. И какое обследование сделать. УЗИ точно!
Смотря на что жалуетесь. Если на общее плохое самочувствие, можно начать с терапевта — он даст направление на УЗИ ( проверят печень и поджелудочную железу) , с желудком — к гастроэнтерологу, назначат при необходимости ФГДС. Если конкретные сильные боли — лучше сразу к хирургу, он скажет, какие анализы и обследования необходимы.
Сразу к хирургу=)
поджелудочную, печень,, мочевой пузырь, почки, желчный — это все на УЗи органов брюшной полости делают можно сдать печеночный комплекс ( кровь из вены) чтобы проверить желудок надо делать гастроскопию
У какого врача проверяют желудок И как проходит эта процедура Страшно боюсь
Гастроэндеролог, а процедура называется гастроскопия, делается аппаратом гастроскоп.<br>Делала два раза первый раз был ужасен, т.к. я не слушалась врачей, процедуру провести так и не удалось.<br>Второй раз я была более сговорчива и все вышло. Это совершенно не больно, но очень неприятно.<br>Процедура проходит так: обезбаливается горло, брызгают какой-то штукой на спиртовой основе, 3 минутки ждут, затем в рот вставляют пластмассовую штучку через которую пропускают гастроскоп. Процедура занимает примерно 5 минут. Вся неприятность состоит в том, что гастроскоп вызывает постоянные рвотные спазмы — вот и всё. <br>Удачи и не бойся!
Гастроэнтеролог, кажется
Гастроэндеролог, глотают кишку и делают гастроскопию — противная штука
у гастроэнтеролога, делают гастроскопию (зонд в желудок засовывают)..
гастроэнтеролог, гастроскопия
Гастроэнтеролог, делают ФГС. Если нелады с желудком, то лучше 5 минут потерпеть и проверить, чем потом всю жизнь жить на овсяной каше и лекарствах. А бояться не стоит- это не больно, просто немного неприятно.














 Кефир имеет множество полезных витаминов и элементов
Кефир имеет множество полезных витаминов и элементов Кефир с медом – средство, которое употребляют при язве
Кефир с медом – средство, которое употребляют при язве Домашний кефир
Домашний кефир














 Загрузка…
Загрузка… Эрозия желудка или эрозивное поражение слизистой оболочки органа – одно из наиболее распространённых гастродуоденальных заболеваний. Оно представляет собой дефект поверхностных тканей желудка без вовлечения в процесс мышечного слоя органа.
Эрозия желудка или эрозивное поражение слизистой оболочки органа – одно из наиболее распространённых гастродуоденальных заболеваний. Оно представляет собой дефект поверхностных тканей желудка без вовлечения в процесс мышечного слоя органа. Язвоподобные симптомы эрозии желудка:
Язвоподобные симптомы эрозии желудка: Успешно справляется с эрозией желудка народное средство – сбор травы зверобоя (4 части), спорыша (2), сушеницы (4), чистотела (2), шалфея (2), корня аира (0,5), листьев мяты перечной (0,5) и цветков тысячелистника (1 часть). 20 гр сухой смеси этого народного средства от эрозии желудка заливают 200гр кипятка и настаивают в термосе 8-10 часов. Пить приготовленный настой нужно 3-4 раза в день по 200гр через час после еды.
Успешно справляется с эрозией желудка народное средство – сбор травы зверобоя (4 части), спорыша (2), сушеницы (4), чистотела (2), шалфея (2), корня аира (0,5), листьев мяты перечной (0,5) и цветков тысячелистника (1 часть). 20 гр сухой смеси этого народного средства от эрозии желудка заливают 200гр кипятка и настаивают в термосе 8-10 часов. Пить приготовленный настой нужно 3-4 раза в день по 200гр через час после еды.























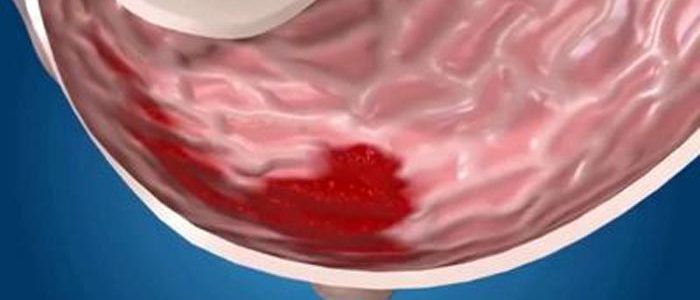
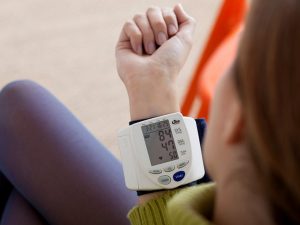 Низкое давление характерно для больных с поражением препилорического отдела желудка.
Низкое давление характерно для больных с поражением препилорического отдела желудка.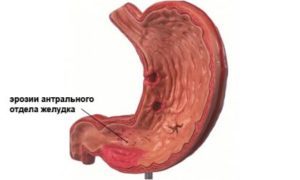 При острой форме болезни ранки могут локализоваться в нижней половине органа.
При острой форме болезни ранки могут локализоваться в нижней половине органа. Для начальной стадии болезни характерно появление налета на языке.
Для начальной стадии болезни характерно появление налета на языке.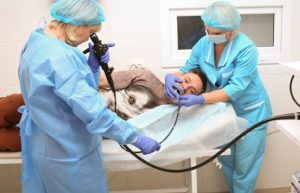 Патология легко выявляется с помощью процедуры ФГДС.
Патология легко выявляется с помощью процедуры ФГДС. Омез поможет отрегулировать кислотность желудка, что отразится на самочувствии больного.
Омез поможет отрегулировать кислотность желудка, что отразится на самочувствии больного. Облепиховое масло поможет при острой форме болезни.
Облепиховое масло поможет при острой форме болезни.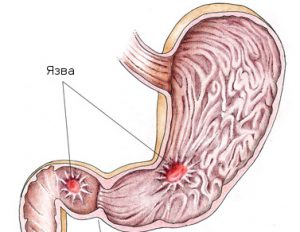 Незначительный дефект слизистой может усугубиться до язвенной болезни.
Незначительный дефект слизистой может усугубиться до язвенной болезни.














 Незначительные болевые ощущения за грудиной после еды могут быть симптомом недуга.
Незначительные болевые ощущения за грудиной после еды могут быть симптомом недуга.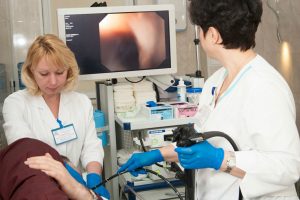 Эндоскопия позволяет определить степень повреждения слизистой оболочки органов ЖКТ.
Эндоскопия позволяет определить степень повреждения слизистой оболочки органов ЖКТ. При избыточном весе необходимо исключить из рациона лишние потребляемые калории.
При избыточном весе необходимо исключить из рациона лишние потребляемые калории.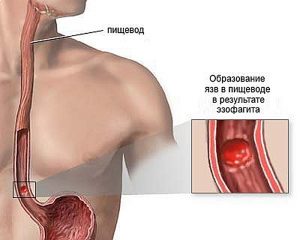 Попадание кислоты на слизистую оболочку может привести к язвенному поражению пищеводного канала.
Попадание кислоты на слизистую оболочку может привести к язвенному поражению пищеводного канала.












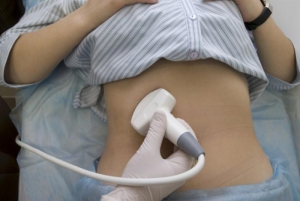


















 Как кофе влияет на ЖКТ? Боль после напитка возникает в ряде случаев, один из которых – употребление натощак. Если нет пищи, которую нужно переваривать, кислота агрессивно воздействует на пустые стенки, вызывая болевые спазмы.
Как кофе влияет на ЖКТ? Боль после напитка возникает в ряде случаев, один из которых – употребление натощак. Если нет пищи, которую нужно переваривать, кислота агрессивно воздействует на пустые стенки, вызывая болевые спазмы. Опасно и вредно пить кофе для желудка натощак в количестве, превышающем допустимую норму.
Опасно и вредно пить кофе для желудка натощак в количестве, превышающем допустимую норму. Кофе может вызвать болезненные ощущения в желудке
Кофе может вызвать болезненные ощущения в желудке Употребляйте свежесваренный кофе
Употребляйте свежесваренный кофе Помните, что кофеин обезвоживает организм
Помните, что кофеин обезвоживает организм Кофе с молоком менее агрессивен для желудка
Кофе с молоком менее агрессивен для желудка Проблема, когда после кофе болит желудок, встречается часто. Почему это происходит? А все просто, в кофе присутствует кофеин и катехолы. Эти вещества провоцируют выброс соляной кислоты, которая активно влияет на процесс пищеварения. Если употребить кофе на голодный желудок, то, то эта кислота существенно раздражает слизистую желудка. Повышение кислотности негативно влияет на состояние людей, болеющих гастритом и язвой.
Проблема, когда после кофе болит желудок, встречается часто. Почему это происходит? А все просто, в кофе присутствует кофеин и катехолы. Эти вещества провоцируют выброс соляной кислоты, которая активно влияет на процесс пищеварения. Если употребить кофе на голодный желудок, то, то эта кислота существенно раздражает слизистую желудка. Повышение кислотности негативно влияет на состояние людей, болеющих гастритом и язвой.







 Определить с абсолютной точностью, по какой причине после кофе крутит живот, только по первостепенным признакам сложно. Неприятные ощущения могут спровоцировать как нарушения в питании, так и уже развивающиеся патологические процессы пищеварительной системы. Именно поэтому систематическое возникновение дискомфорта, болей после принятого ароматного напитка, требуют особого контроля, консультации специалиста.
Определить с абсолютной точностью, по какой причине после кофе крутит живот, только по первостепенным признакам сложно. Неприятные ощущения могут спровоцировать как нарушения в питании, так и уже развивающиеся патологические процессы пищеварительной системы. Именно поэтому систематическое возникновение дискомфорта, болей после принятого ароматного напитка, требуют особого контроля, консультации специалиста. если зерна были недостаточно термически обработаны, то они в большей степени способны вызвать дискомфорт, боль в желудке, так как в них высокое содержание кислотных соединений. Это означает, что если отсутствуют патологии ЖКТ, но внезапно скрутило живот после выпитого кофейного напитка, то позднее можно попробовать другой сорт, возможно такой реакции не будет.
если зерна были недостаточно термически обработаны, то они в большей степени способны вызвать дискомфорт, боль в желудке, так как в них высокое содержание кислотных соединений. Это означает, что если отсутствуют патологии ЖКТ, но внезапно скрутило живот после выпитого кофейного напитка, то позднее можно попробовать другой сорт, возможно такой реакции не будет. Развитие гастрита или воспаление слизистой. Поврежденные участки слизистой желудка особенно восприимчивы к агрессивной среде, которая и создается напитком, преимущественно она чрезмерно кислая. При этом появляется не только боль в животе, но и отмечается тошнота, иногда переходящая в рвоту, изменение стула. Часто именно после приема пищи, употребления некоторых напитков наиболее интенсивно проявляются симптомы гастрита.
Развитие гастрита или воспаление слизистой. Поврежденные участки слизистой желудка особенно восприимчивы к агрессивной среде, которая и создается напитком, преимущественно она чрезмерно кислая. При этом появляется не только боль в животе, но и отмечается тошнота, иногда переходящая в рвоту, изменение стула. Часто именно после приема пищи, употребления некоторых напитков наиболее интенсивно проявляются симптомы гастрита.
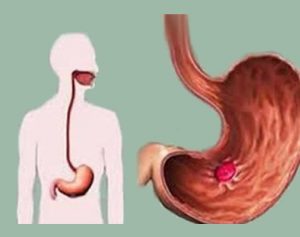 Симптом может говорить о развитии язвенной болезни в пищеварительном органе.
Симптом может говорить о развитии язвенной болезни в пищеварительном органе. Химические компоненты в растворимом напитке наносят вред пищеварительному органу.
Химические компоненты в растворимом напитке наносят вред пищеварительному органу.